Розовый лишай
Розовый лишай – это болезнь кожи, бледно-розовые и немного шелушащиеся пятна. Проходит чаще всего за 1-2 месяца. Но не исключено и более долгий срок, вплоть до 6 месяцев. Розовый лишай может развиться после перенесенного простудного заболевания или вследствие сниженного иммунитета. Розовый лишай, как правило, развивается весной или осенью. Имеет вирусный характер или же стрептококковой. Возникает на коже тела человека.
При недомогании или при температуре на теле проявляется пятно, которое называют «материнским»
Что провоцирует Розовый лишай:
Существует несколько теорий возникновения розового плоского лишая. На сегодняшний день наиболее распространенной является точка зрения, согласно которой в развитии патологии первоначальную роль играют инфекции бактериального, а возможно, и вирусного происхождения. Это подтверждается при помощи некоторых тестов, проводимых у больных. Например, при внутрикожном введении вакцины, содержащей антитела бактерий стрептококков, в дальнейшем на коже развиваются аллергические проявления, что свидетельствует о наличии в организме данного возбудителя.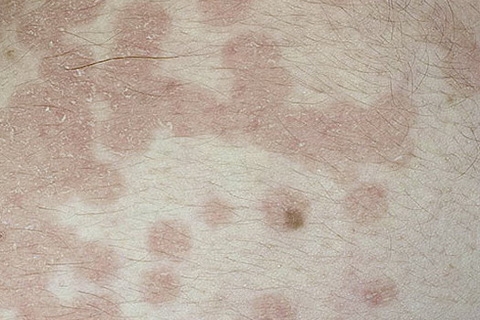
Если Вас беспокоят вышеописанные симптомы, пройдите обследование в Клинике №1.
Консультация дерматолога + анализы и процедуры (при наличии направления врача) со скидкой 20%.
Позвонить
Также очень часто розовый лишай развивается при острых респираторных заболеваниях, вызванных вирусами гриппа и др. Инфекционные агенты имеют значение только на первых этапах развития патологии, в дальнейшем присоединяется аллергия. Именно аллергическими реакциями обусловлены по большей части кожные проявления заболевания.
Симптомы розового лишая:
Симптомом розового лишая на начальной стадии является появление пятна овальной, круглой формы. Это пятно называется материнской бляшкой. Имеет вид шелушащейся кожи, а через неделю – две возникает большое количество таких пятен на спине, конечностях, груди.
Высыпания имеют розоватый, или розовато-желтый цвет. Как правило, высыпания сильнее на плечах, бедрах, спине, боковых частях туловища. При розовом лишае в центре сыпи появляется легкое шелушение, которое имеет вид складчатых чешуек, похожих на папиросную бумагу, также образуются фигуры как медальон. После шести недель болезнь проходит сама. Как правило, розовый лишай не возникает на голове, лице, кистях и стопах. Иногда пораженные места могут чесаться, зудеть.
При розовом лишае в центре сыпи появляется легкое шелушение, которое имеет вид складчатых чешуек, похожих на папиросную бумагу, также образуются фигуры как медальон. После шести недель болезнь проходит сама. Как правило, розовый лишай не возникает на голове, лице, кистях и стопах. Иногда пораженные места могут чесаться, зудеть.
Серьезные осложнения при такой болезни бывают редко. Но если мыть пораженные места водой, мазать кожу мазью содержащей серу, деготь, то возможно сильное раздражение. Тогда высыпания приобретают ярко-красный оттенок, начинается сильный зуд.
Лечение
При заболевании розовым лишаем нужно следовать определенному режиму, при котором нельзя мыть пораженные места, применять лосьоны на спирту, одеколоны, нельзя носить на голое тело шерстяную и синтетическую одежду. Нельзя заниматься тяжелым физическим трудом, поскольку в этом случае организм потеет и лишай мокнет. Это же относится и к пребыванию при высоких температурах.
Принимаются антибиотики, кортикостероидные мази, антигистаминные препараты, местно – водно-цинковую взвесь (без спирта). Следует также соблюдать диету, в которой не должно быть таких продуктов как кофе, шоколад, алкоголь, соленое, острое, копченое и цитрусовые.
Появилось красное пятно на коже? Это может быть опасно! | Красота и уход
Проблемы с кожей могут быть самыми разными – от мучащего половину населения планеты акне до аллергий, пятен, и шелушений. Рецепты для избавления от многих просты и понятны каждому, но что делать, если на коже появилось красное пятно, которое не чешется и не шелушится, а по фото поставить диагноз сложно? Для этого нужно узнать возможные причины его появления, и, исходя из этого, подобрать способ лечения.
Такие пятна могут быть вызваны целым рядом причин – от обычных пост-акне до нарушений вегетативной нервной системы или грибковых поражений кожи. Очень важно вовремя среагировать, чтобы не запустить проблему – иначе она может привести к другим, более серьёзным заболеваниями. А после определения примерного диагноза лучше всего обратиться к врачу для подтверждения и профессионального рецепта.
А после определения примерного диагноза лучше всего обратиться к врачу для подтверждения и профессионального рецепта.
Красные пятна на коже, которые не чешутся и не шелушатся, являются симптомом многих заболеваний, поэтому пускать их на самотёк нельзя. Они могут появиться и на любых частях тела, особенно красные пятна любят группироваться на коже рук, там они не шелушатся и не чешутся, а также на плечах и задней стороне шеи и спины, где до них трудно добраться.
Красные пятна могут появиться как у взрослого, так и у ребёнка – они зачастую не чешутся и не шелушатся, дискомфорта не доставляют, поэтому без тщательного осмотра выявить их бывает трудновато.
АллергияАллергики сразу поймут, в чём тут дело. Пятна на теле в виде красных образований, которые чешутся, но не шелушатся, могут быть элементарной аллергией.
Однако в случае, если вы никогда не замечали за собой аллергии, тщательно проанализируйте свой рацион: может быть, вы употребляли в последнее время слишком много сладкого или жирного, алкоголя или никотина.
Появление красные пятнышек и больших пятен может быть обусловлено аллергией на стресс или крапивницей, которая также не чешется и не шелушится, но сильно болит и зудит. В этом случае нужно обязательно обратиться к врачу, чтобы он выписал вам соответствующие лекарства – крапивница вполне себе может быть приобретённой и следовать за вами всю жизнь, то пропадая, то появляясь. Главное, чтобы выпуклая сыть была единственным симптомом и не перешла в хроническую стадию.
Грибковые поражения кожиКрасные, шелушащиеся, но не чешущиеся пятна, фото которых можно увидеть здесь – это лишай. Он может быть нескольких видов: стригущий и розовый.
- Стригущий лишай хоть и является инфекцией, но природа у него грибковая, поэтому лечить его нужно как грибок. Пятна в этом случае крупные, чаще всего круглые или овальные, по краям могут быть выпуклые образования с прозрачной жидкостью внутри. Цвет пятнышка к краям тускнеет.
- Розовый лишай, или болезнь Жибера.
 Заболевание инфекционно-аллергическое, патологическое. Группа риска – люди от 10 до 35 лет. В целом жить оно не мешает, носит временный характер, однако обостряется в тёплое время года – представляет собой крупные чешуйчатые пятна, которые не вызывают никакого дискомфорта, кроме мышечных болей и недомогания.
Заболевание инфекционно-аллергическое, патологическое. Группа риска – люди от 10 до 35 лет. В целом жить оно не мешает, носит временный характер, однако обостряется в тёплое время года – представляет собой крупные чешуйчатые пятна, которые не вызывают никакого дискомфорта, кроме мышечных болей и недомогания.
Внимание! Стригущий лишай можно подцепить от животных, в особенности от бродячих, а вот розовый может быть вызван вирусами герпеса, снижением иммунитета и простудой. Точная причина его возникновения до сих пор неизвестна.Инфекционные заболевания
Другое заболевание, вызывающее на коже пятна красного цвета, которые чешутся и не шелушатся – боррелиоз, или болезнь Лайма. Переносчики – иксодовые клещи, и это самая распространённая болезнь, передаваемая кровососущими насекомыми. Помимо кожной сыпи и пятен проявляется общим недомоганием, головными болями, головокружением.
При первых же признаках следует сразу обратиться к врачу, так как хроническая стадия ведёт к инвалидности и смерти.Венерические болезни
При вторичном сифилисе отмечено появление на коже мелких ярко-красных пятен, они не чешутся и не шелушатся, с течением болезни становятся похожи на бурые синячки. Такое круглое красное пятно может находиться на коже несколько месяцев и не вызывать дискомфорта в виде шелушений или чесотки.
ПаразитыЕсли красные пятна на коже чешутся, болят, гноят, но не шелушатся, вероятно, они вызваны стрептококком А, и болезнь называется рожистое воспаление. Помимо видимых проявлений поднимает температура тела, интоксикация (отправление токсинами), а само пятно в конце концов превращается в очаг инфекции, из которого течёт гной.
Демодекоз очень легко спутать с прыщами, так как следы от него ярко-красные, в виде высыпаний и пятен, появляются на коже лица и шеи. Вызвано одноимённым клещом.
Аутоиммунные патологииСистемная красная волчанка – аутоимунная патология, когда организм начинает работать против себя же. Он вырабатывает антитела к своим клеткам, блокируя их и не давая возможности защищаться. Из-за этого поражаются все системы, также СКВ передаётся при родах и преимущественно задевает женский пол.
Он вырабатывает антитела к своим клеткам, блокируя их и не давая возможности защищаться. Из-за этого поражаются все системы, также СКВ передаётся при родах и преимущественно задевает женский пол.
Красные пятна сначала появляются на лице, в особенности на носе, они не чешутся, но имеют чешуйчатую поверхность, и в редких случаях переходят на тело. СКВ сопровождается болями в суставах и температурой.
Нарушение работы вегетативной нервной системыИли, иными словами, наружное проявление ВСД – вегетососудистой дистонии. Пятна в виде множественной сыпи появляются из-за нарушения органов нервной регуляции или из-за проблем с терморегуляций, так как тогда не по всей коже приток крови одинаков.
Также к нарушениям работы НС относят стресс, резке изменение температуры окружающей среды, фотодерматит.
ОпухолиБазалиомы – выпуклые, мелкие, похожие на родинки тёмно-красного цвета пятнышки являются злокачественными опухолями, которые ведут к раку кожи.
Помимо перечисленных заболеваний также не стоит забывать о чисто косметических недугах, пост-акне, акне, пигментации, дерматитах – экземах и псориазе.
Методы избавления от красных пятенПервым делом при появлении шелушений красного цвета или пятен на коже, которые не шелушатся и не чешутся, следует сравнить их с фото в интернете. Многие медицинские сайты для подтверждения диагноза вставляют фото в статьи по болезням.
Также обязательно нужно подтвердить свой диагноз у врача, для чего нередко требуется сделать общую диагностику организма. Она включает в себя:
- Анализ крови – общий и биохимический;
- Соскоб для микроскопического анализа;
- Тест на аллергены;
- Анализ на глистов и иных паразитов;
- Копрограмму.
Если пятна только появились, к врачу времени сходить нет, или вы ждёте результаты анализов, то следует заняться следующим:
- Перестать пить и курить;
- Меня постельное бельё и одежду, в которой спине, 3 раза в неделю;
- Пользоваться одноразовыми полотенцами или бумажными полотенцами;
- Проветривать дом и проводить влажную уборку;
- Убрать из своего рациона аллергические продуты – шоколад, острое, чересчур солёное и жирное, а также различного рода вредные продукты наподобие чипов и йогуртов с добавками и сахарами.

Если красные пятна шее или где-либо ещё не шелушатся и вызваны бактериями, врач, скорее всего, выпишет антибиотики в виде ампул или, реже, таблеток. Срок приёма устанавливает врач индивидуально.
Грибки лечатся соответствующими антигрибковыми мазями. Их следует наносить, традиционно, два раза в день. Это относится к различными видами лишая, кроме розового — он со временем отмирает и исчезает максимум через полгода без последствий для организма.
Лечение выпуклых красных пятен от крапивницы, которые не чешутся и не шелушатся, происходит, как и многие аллергии, посредством таблеток. Если при этом не происходит приступов в виде затруднённого дыхания и опухолей, этого будет достаточно.
При появлении маленьких красных точек и пятен на коже как на фото следует сразу же обратиться к онкологу – базалиомы не чешутся и не шелушатся, ведут себя прилично, но вылечить рак в домашних условиях невозможно.
Красные пятнышки могут проявлять себя по-разному и являться следствие совершенно иных заболеваний – это может быть вполне безобидная аллергия или болезнь венерического спектра. С диагностикой и лечением затягивать не стоит, лучше сразу же обратиться к врачу.
С диагностикой и лечением затягивать не стоит, лучше сразу же обратиться к врачу.
Читайте больше на faceandcare.ru
Кольцевидная эритема: симптомы, лечение, диагностика заболевания
Кольцевидная эритема – многоформное поражение кожного покрова, характерной особенностью которого служит появление на коже пятен и высыпаний кольцеобразной формы. Цвет кожи пораженных участков изменяется и приобретает красный, ярко-розовый либо синюшный оттенок. В зависимости от причин, вызвавших заболевание, могут наблюдаться отек, местное повышение температуры и другие проявления болезни. Изменение цвета кожи возникает из-за расширения просвета кровеносных капилляров, пронизывающих соединительную ткань, и связанного с ним застоя крови.
Разновидности патологии
Медики выделяют несколько видов кольцевидной эритемы, в зависимости от причин, вызывающих заболевание:
- центробежную эритему Дарье – наиболее часто поражающую мужчин среднего возраста, реже – детей и пожилых людей, относящуюся к инфекционно-аллергическим проявлениям;
- мигрирующую – заболевание инфекционной природы, возникающее вследствие укуса клеща, зараженного боррелией;
- ревматическую, или кольцевидную анулярную эритему – один из симптомов, сопровождающих ревматизм, характерных для детей и подростков.

По внешним признакам кольцевая эритема может протекать:
- в шелушащейся форме – с облущиванием отмершей кожи по краям или всей поверхности пятен;
- в везикулярной форме – с появлением небольших заполненных жидкостью пузырьков по краю или всей поверхности пятен;
- в гирляндообразной форме – с наиболее легким течением, для которого характерны бледно-розовые пятна, располагающиеся цепями или гирляндами и исчезающие спустя несколько суток;
- в микрогирляндообразной форме – с небольшими, до 1 см в диаметре пятнами, иногда сопровождающимися шелушением или образованием пузырьков, с длительным течением.
Медицинская литература упоминает и о других, очень редких видах кольцевидной эритемы – телеангиэктатической, пурпурозной или уплотненной.
Симптоматика
Основным проявлением заболевания служит появление на коже характерных высыпаний в форме неправильных колец с яркой каймой, приподнятой над поверхностью кожи.
У вас появились симптомы кольцевидной эритемы?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Причины заболевания
Существует множество заболеваний и состояний, которые могут стать причиной кольцевидной эритемы, так как она не является самостоятельным заболеванием и всегда возникает на фоне какого-либо патологического процесса. Кожные проявления наиболее часто развиваются на фоне:
- накопления в организме токсинов;
- ревматизма;
- грибковых, вирусных или бактериальных инфекций;
- хронических воспалительных заболеваний;
- нарушений функции эндокринной железы;
- туберкулеза;
- боррелиоза;
- снижения защитной функции иммунной системы;
- аллергической реакции;
- онкозаболевания;
- глистной инвазии;
- приема некоторых лекарственных препаратов.

Кроме того, во многих случаях кольцевидная эритема Дарье возникает без видимых причин у совершенно здоровых людей.
Диагностика
При появлении кольцевидной эритемы диагностика базируется на данных дерматологического осмотра и сборе анамнеза. Основной задачей обследования становится определение причины, вызвавшей патологические изменения кожи. Для этого пациенту назначают:
По полученным результатам могут быть назначены специфические исследования, чтобы определить состояние тех или иных органов и выявить исходное заболевание.
Лечение
Основной принцип лечения кольцевидной эритемы заключается в прекращении действия фактора, провоцирующего патологию. В зависимости от результатов диагностики пациенту могут быть назначены препараты для приема внутрь:
- антибиотики, противовирусные средства для лечения инфекции;
- противоаллергические и гипосенсибилизирующие средства;
- цитостатики;
- противогельминтозные средства;
- глюкокортикоиды.

Кроме того, могут быть полезны наружные средства – антигистаминные, стероидные либо цинкосодержащие мази для снижения неприятных ощущений, уменьшения симптоматики. При кольцевидной эритеме клинические рекомендации могут включать ограничение определенных продуктов, вызывающих аллергическую реакцию: кондитерские изделия, грибы, орехи, консервы, копчености, цитрусовые и т. д. Следует быть готовым к тому, что процесс лечения будет длиться несколько месяцев, а также к возможности рецидивов.
Диагностика и лечение кольцевой эритемы в Москве
Клиника АО «Медицина» проводит эффективную диагностику и лечение кольцевой эритемы в Москве. Мы обладаем мощной лабораторно-диагностической базой, позволяющей выполнять наиболее современные и информативные виды анализов и диагностических процедур. Консультации ведут опытные врачи высшей категории. Запишитесь на прием онлайн или по телефону в удобное для вас время.
Вопросы и ответы
Какой врач лечит кольцевидную эритему?
При подозрении на кольцевую эритему необходимо безотлагательно обратиться к дерматологу, который проведет соответствующую диагностику и назначит лечение по ее результатам. В дальнейшем могут понадобиться консультации аллерголога, ревматолога, онколога либо других специалистов, в зависимости от причины, вызвавшей появление красных пятен на коже.
В дальнейшем могут понадобиться консультации аллерголога, ревматолога, онколога либо других специалистов, в зависимости от причины, вызвавшей появление красных пятен на коже.
Кольцевая эритема – заразна ли она?
Нет, эта патология не передается другим людям даже в тех случаях, когда ее причиной является инфекционное заболевание.
Насколько опасна кольцевидная эритема?
Сама по себе кольцевая эритема не представляет большой опасности. При своевременно начатом адекватном лечении пациент гарантированно выздоравливает. Однако пренебрежительно относиться к ней не стоит: при отсутствии лечения заболевание переходит в хроническую форму с постоянными рецидивами. Кожные проявления свидетельствуют о наличии проблем со здоровьем, поэтому при их появлении необходимо, не откладывая, обратиться к квалифицированному дерматологу.
Проявления коронавируса: какие высыпания на коже должны насторожить :: Здоровье :: РБК Стиль
Маргарита Гехт,
ведущий дерматолог фонда «Дети-бабочки»
Кожные симптомы у людей с коронавирусом проявляются по-разному. Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Что известно о кожных симптомах коронавируса
Пока нет окончательных суммированных данных о дерматологических проявлениях COVID-19 со всего мира, но есть информация из Китая, Испании, Англии и США. В этих странах исследования проводились на базе национальных медицинских центров, в которых лечили пациентов с коронавирусом, — всего врачи описали более 350 случаев COVID-19 c кожной симптоматикой.
Первые исследования из центрального Китая говорили о том, что кожные заболевания у пациентов с COVID-19 встречаются редко. Среди первых 1099 человек, зараженных в Ухане, только у двоих пациентов наблюдались кожные симптомы (0,2%).
Первыми поражения кожи заметили у пациентов отделений интенсивной терапии, что не удивительно: к ним приковано более пристальное внимание врачей.
Сейчас появился специальный онлайн-реестр по дерматологии нового коронавируса, где все страны могут делиться зафиксированными случаями кожных проявлений COVID-19. Его основная цель — быстро и качественно собрать медицинские сведения, которые помогут в лечении заболевания.
Как отличить разные виды высыпаний
Для того чтобы перейти к клиническим формам кожных проявлений коронавируса, нужно сначала разобраться в дерматологической терминологии. Высыпания различаются между собой, но под каждым из них подразумевается некий морфологический элемент, который мы видим на коже.
К морфологическим элементам, характерным для COVID-19, относятся:
- Пятна или макулы, которые проявляются только изменением цвета кожи. Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
- Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами.
 Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких. - Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см. По форме бывают круглыми, овальными или неправильными, с кружевными краями.
Частые кожные проявления при COVID-19
Самый распространенный вариант кожных проявлений нового коронавируса — эритематозно-отечные очаги. Это пятна разного диаметра и всевозможных оттенков красного. Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
«Розовые» высыпания — шелушащиеся пятна овальной формы чаще всего располагаются на боковых поверхностях туловища и могут доставлять дискомфорт из-за зуда.
Кожные проявления встречаются не хаотично: многие из них характерны для определенной возрастной группы пациентов или тяжести течения болезни.
Тяжелое течение COVID-19
Акро-ишемия поражает кончики пальцев, подушечки стоп или кожу пяточной области. Тяжелое течение COVID-19 может привести к гиперкоагуляции — чрезмерному сгущению крови. Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Самые тяжелые и сложные пациенты — это те, у кого помимо кончиков фаланг синюшнюю окраску кожных покровов имеют и слизистые (так называемый цианоз).
Высыпание по типу крапивницы (уртикарной сыпи) может появиться раньше «классических» симптомов коронавируса в виде кашля и лихорадки. У детей крапивница появлялась в 19% случаев от общего числа зараженных коронавирусом и была связана с более тяжелым течением заболевания, чем у других сверстников. Но не каждая уртикарная сыпь — проявление COVID-19. В этом случае на вирус может указать повышенная температура, которая не характерна для обычной крапивницы.
У детей крапивница появлялась в 19% случаев от общего числа зараженных коронавирусом и была связана с более тяжелым течением заболевания, чем у других сверстников. Но не каждая уртикарная сыпь — проявление COVID-19. В этом случае на вирус может указать повышенная температура, которая не характерна для обычной крапивницы.
Чаще всего у пациентов с новым коронавирусом встречается макулопапулезная или пятнисто-папулезная сыпь. Она длится около девяти дней с момента появления и поражает преимущественно бедра, предплечья и плечи.
Средняя тяжесть COVID-19
Сыпь, напоминающую ветрянку, исследователи связывают с промежуточной тяжестью течения коронавируса. Чаще всего такой симптом проявляется у пациентов среднего возраста.
Как и в случае с ветрянкой, сыпь представляет собой мелкие одинаковые пузырьки, которыми усыпана кожа туловища. Но истинная ветряная оспа и подобная ей вирусная экзантема появляются только после контакта с тем, кто уже заражен этими инфекциями.
В случае с COVID-19 такая сыпь длится около десяти дней и исчезает вместе с остальными симптомами, а иногда и раньше них.
Легкая форма COVID-19
Высыпания на пальцах рук и ног, похожие на обморожения, могут появиться при легком течении коронавируса у детей или молодых людей. Средний возраст заболевших с высыпаниями по типу обморожения — 14 лет. Это проявление врачи нашли у 25 пациентов в Испании и 11 детей в на севере Италии. У них не было ни типичных для коронавируса симптомов, ни объективных причин обморожения, а результат анализа на COVID-19 был положительным.
При высыпании по типу обморожения над поверхностью кожи появляются пятна ярко-красного цвета с розово-фиолетовым оттенком. Пораженные участки, как правило, расположены асимметрично, а после выздоровления симптомы безо всякого лечения проходят, не оставляя шрамов.
Сыпь с петехиями, мелкими точечными кровоизлияниями, как и с пурпурной сыпью, не поражала кожу ладоней и стоп, не было проявления и на слизистой полости рта. Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Из 27 детей с легкой формой заболевания у двоих развилось таргетоидное (целевое или кольцевое) поражение, напоминающее многоформную эритему. В этом случае округлые пятна имеют красный центр с везикулой, напоминающий мишень. Эти высыпания могут быть сгруппированы между собой. Такая симптоматика характерна для простого герпеса, но никто из заболевших им не страдал.
При таргетоидных поражениях есть три цветовые зоны: темный центр с волдырем или корочкой, бледно-розовая приподнятая из-за отека поверхность вокруг и ярко-красное внешнее кольцо. Таргетоидные поражения появляются на любом участке тела, включая слизистые оболочки, например губы.
Кожные проявления во время пандемии COVID-19 привлекают все большее внимание, поскольку они могут быть полезны для ранней постановки диагноза, особенно у детей и пожилых людей.
Если вы заметили у себя или своего ребенка высыпания, вспомните, не контактировали ли вы с людьми, больными ветрянкой или другими инфекциями с характерной сыпью. Не может ли это быть проявлением аллергии на продукты, косметику или чистящие средства. Если нет, сразу обращайтесь к дерматологу, который точно установит диагноз и назначит лечение.
13 странных пятен на коже, которые вы обязательно должны проверить
Очень важная информация!
Состояние кожного покрова связано с общим состоянием здоровья. Это означает, что высыпания могут появляться при многих внутренних болезнях, пишет Prevention.
Появление пятен любого цвета и любых размеров на теле может быть вызвано как безопасными для здоровья явлениями, так и вполне серьезными нарушениями, требующими неотложной помощи.
Проблемы с кожей могут сигнализировать о наличии патологии, если образование начинает чесаться, шелушиться, увеличиваться в размере, количестве.
Если такие проявления участились, стоит обратиться к дерматологу с целью выявления причин и назначения адекватного лечения.
1) Вишневая ангиома.
russaquarius/Getty Images/prevention.comЭто кожное новообразование, нарост, похожий на родинку, состоящий из мелких кровеносных сосудов, или капилляров. Это самый распространенный тип ангиомы.
Ангиомы – это доброкачественные опухоли, возникающие в результате чрезмерного роста капилляров.
Хотя такие паучьи ангиомы (телеангиэктазии) встречаются редко, они могут сигнализировать о развитии патологии, например, заболевании печени.
2) Псориаз.
RUTH JENKINSON/Getty Images/prevention.com
Псориаз или чешуйчатый лишай поражает кожу, ногти и суставы. Обычно, надоедливая болезнь проявляется в виде сыпи из бляшек розового или красного цвета.
По каким-то причинам иммунная система дает неправильные сигналы клеткам верхних слоев кожи, и те начинают усиленно делиться, образуя бляшки. При этом клетки делятся чаще, а живут меньше – отсюда и шелушение.
3) Фолликулярный кератоз.
lavizzara/Getty Images/prevention.comЭто нарушение кератинизации, при котором роговые пробки заполняют выходные отверстия волосяных фолликулов.
Множественные маленькие точечные фолликулярные папулы появляются главным образом на плечах, бедрах и ягодицах. Могут возникать высыпания на коже лица, в особенности у детей.
Высыпания наиболее выражены в холодное время года и иногда уменьшаются летом. Расстройство представляет собой главным образом косметический недостаток, но иногда может сопровождаться зудом.
4) Папилломы.
Getty Images/prevention.comПапилломавирус поражает клетки верхнего слоя кожи — эпидермиса. Из-за этого на любых участках тела возникают сосочковые разрастания. Они бывают размером с маковое зернышко и даже с вишню.
Цвет папиллом варьируется от телесного до бурого. Подхватить папилломавирус можно после контакта с его носителем либо с людьми или животными, которые страдают этим заболеванием.
Чем дольше вы «храните» на себе папилломы, тем больше их появится на теле. Инкубационный период этого заболевания обычно длится несколько месяцев.
Инкубационный период этого заболевания обычно длится несколько месяцев.
5) Фолликулит.
Ocskaymark/Getty Images/prevention.comФолликулит – это кожное нарушение, при котором волосяные фолликулы воспаляются. Волосяные фолликулы – это крошечные карманы, из которых растут волосы.
Обычно вина лежит на бактериальной или грибковой инфекции. Сначала вокруг волосяных фолликул образуются маленькие красные или белые шишки.
Инфекция может распространяться, а из шишек могут формироваться твердые и незаживающие язвочки.
6) Экзема.
Pan Xunbin/Getty Images/prevention.com
Типичное проявление экземы – красные пятна и сыпь на коже, которые вызывают жжение и зуд.
Следствием чесания часто является образование утолщенных участков кожи, которые легко трескаются. Острая экзема характеризуется зудом, покраснением и отёком кожи с возможным образованием водянистых волдырей.
При экземе наблюдается ухудшение защитных функций организма против инфекций, что легко приводит к возникновению инфекционных воспалений.
7) Бородавки.
Getty Images/prevention.com
Бородавки – это проявление инфекции, в их основе есть особый вирус — вирус папилломы человека. Он хорошо себя чувствует в условиях повышенной влажности.
То есть когда руки постоянно влажные, заразиться в такой ситуации гораздо легче. Наиболее часто встречаются вульгарные бородавки, вызванные 1,2,4 типом вируса, плоские бородавки часто связаны с 3 или 4 типом.
8) Дерматофиброма.
American Academy of Dermatology/prevention.comДерматофиброма представляет собой кожные образования разных гладких круглых форм и размеров плотной консистенции.
Данное заболевание может возникнуть на всей коже тела, однако наиболее чаще дерматофиброма образуется на поверхностях спины, плеч, ступнях и голеностопах.
Образования бывают единичными или множественными. Если двумя пальцами сжать дерматофиброму по бокам, то в центре нее появится небольшое углубление. При попытке сдвинуть ее с места, она сдвигается вместе с кожей.
9) Пигментные пятна.
Getty Images/prevention.com
Откладывание меланина в глубинных соях кожи – это и есть гиперпигментация. Внешнее проявление: пятна на коже, которые могут быть разного размера и формы, и даже возвышаться над поверхностью.
Оттенок более насыщенный – от средне-коричневого до темно-коричневого.
Такая пигментация может быть достаточно заметна и является следствием гормональной перестройки, связанной с менструальным циклом, беременностью, послеродовым периодом, гормональным дисбалансом вследствие какого-либо заболевания.
10) Себорейный кератоз.
Getty Images/prevention.comКожное заболевание, характеризующееся появлением на кожных покровах доброкачественных опухолевидных новообразований. Чаще всего болеют люди в возрасте старше 50 лет.
Себорейные кератомы растут медленно и имеют разный размер. Они могут иметь округлые или овальные очертания, красный, коричневый или черный цвет. Внешне себорейные кератомы имеют вид «приклеенных» образований.
11) Стригущий лишай
Getty Images/prevention.comПри поражении волосистой части головы болезнь вызывает очаговое выпадение волос. Диагноза «стригущий лишай» не существует, это исключительно бытовая формулировка.
А есть диагноз микоз или дерматофития (волосистой части головы, гладкой кожи и др.), поскольку причиной заболевания является не что иное, как грибковая инфекция.
Заражение трихофитией происходит от человека к человеку или через загрязненные предметы, микроспорами можно заразиться при контакте с больным животным.
12) Плоскоклеточная карцинома.
Getty Images/prevention.comЭто вторая наиболее распространенная форма рака кожи. Появляется незаживающая, чешуйчатая ранка (бляшка или узелок), постепенно она увеличивается.
Эта форма рака кожи может распространиться на другие внутренние органы, поэтому необходимо хирургическое лечение.
Карцинома чаще всего появляется на незащищенных местах тела от солнца: на коже головы, шеи и верхней части талии.
13) Меланома.
Getty Images/prevention.com
Опухоль злокачественного характера, которая поражает ткани кожи человека, является одним из видов рака кожи.
Меланома возникает из меланоцитов в тканях, содержащих пигмент (например, на коже, слизистых оболочках, глазах или ЦНС). При распространенных метастазах прогноз неблагоприятен.
Обязательно возьмите к сведению эту полезную информацию!
Лазаренко Юлия
«Винные» пятна на коже — диагностика и лечение
У людей, страдающих этим заболеванием, образуется не сосудистая сеточка, а сплошное бордовое или красное пятно. Такие сосуды просто не способны сужаться, они переполнены кровью, из-за чего и придают коже характерные бордовые и красно-фиолетовые тона. Стоит отметить, что эта проблема отнюдь нередка — на тысячу новорожденных трое малышей появляются на свет с «винными» пятнами.
В раннем возрасте такие образования выглядят плоскими, розовыми, красными или пурпурными. Чаще всего они располагаются на лице и шее, но могут находиться на любых других участках кожи и слизистой. «Винные» пятна растут вместе с ребенком. Со временем они меняют цвет, утолщаются, а на поверхности появляются темные узелки. К сожалению, «винные пятна» никогда не исчезают сами по себе, они остаются с человеком на всю жизнь.
Почему появляются «винные» пятна?
Пока медицина не дала точного ответа, почему возникают врожденные «винные» пятна. Но можно выделить некоторые факторы, провоцирующие их образование:
- Проникновение токсинов в организм женщины во время беременности;
- Неустойчивый уровень прогестинов эстрогенов у женщины во время вынашивания малыша;
- Некоторые инфекции мочевыделительной системы;
- Влияние различных излучений на организм будущей матери.
Какую опасность несут в себе «винные» пятна?
«Винные» пятна, особенно те, которые находятся на лице, безусловно, в первую очередь ведут к психологическим и социальным трудностям. У ребенка с подобным образованием развивается заниженная самооценка, в дальнейшем он может испытывать серьезные проблемы в общении. Человеку с «винным» пятном на лице сложнее устроить свою личную жизнь, найти высокооплачиваемую работу и продвигаться по службе.
У ребенка с подобным образованием развивается заниженная самооценка, в дальнейшем он может испытывать серьезные проблемы в общении. Человеку с «винным» пятном на лице сложнее устроить свою личную жизнь, найти высокооплачиваемую работу и продвигаться по службе.
Между тем, «винные» пятна не так невинны, как кажется, они могут нести большую опасность:
- Если пятно расположено на виске, лбу или веках, оно может спровоцировать развитие глаукомы (болезни повышенного давления глаза). При этом существует высокий риск полной потери зрения;
- Иногда в кожа в районе пятен может стать значительно толще и тем самым затруднить движения суставов рук и ног, а если пятно находится на щеке, даже мешать пережевывать пищу;
- С возрастом поверхность «винных» пятен становится неровной, на ней появляются темно-красные узелки, состоящие из расширенных сосудов — ангиомы. Они легко травмируются, кровоточат и плохо заживают;
- Иногда винные пятна свидетельствуют о наличии определённых генетических заболеваний, требующих внимания и соответствующего лечения.

Как избавиться от «винных» пятен?
Еще совсем недавно «винные» пятна либо не лечились, либо врачи прибегали к хирургическому вмешательству (пересадке кожи) — весьма травматичной и опасной процедуре, так как при опухолевой природе пятна его оставшиеся клетки могли преобразоваться в злокачественные.
Важно понимать, что на коже одного и того же человека могут существовать несколько форм невуса самого разнообразного происхождения. Если вам проводили манипуляцию по поводу удаления одного «винного» пятна, то остальные образования на теле могут иметь другое происхождение, они должны быть изучены отдельно.
При обращении по поводу невусного образования процесс диагностики начинается с осмотра. Врач фиксирует размеры пятна, его форму, точно описывает расположение винных пятен, участие в процессе волосяных фолликулов и многое другое. Если возникают сложности в диагностике – проводится ряд дополнительных исследований.
Методы лечения «винных» пятен
В прошлом для лечения «винных пятен» применялись такие методы как рентгенотерапия, криотерапия и склерозирование. Они не только не давали результата, но и оставляли рубцы и шрамы.
Лазеротерапия — самый эффективный способ лечения этой кожной патологии. В клинике «Альтермед» используются последние разработки в медицинской технике, основанные на принципе избирательного воздействия луча лазера на сосуды. В итоге, окружающие ткани вокруг пятна остаются неповрежденными, отсутствует риск появления рубцов, ожогов и других осложнений, кожа в районе невуса приобретает нормальный цвет.
Для полного избавления от «винного» пятна необходимо несколько процедур. Результат зависит от его размера: чем пятно больше, тем ниже процент результативности, т.е. кожа только осветляется. Между тем, во время сеанса улучшается питание тканей, микроциркуляция крови, увеличивается насыщаемость кислородом. Особо стоит отметить, что, как подтвердили научные и клинические исследования, количество осложнений и сроки лечения с использованием лазерного света уменьшаются на 30%.
Особо стоит отметить, что, как подтвердили научные и клинические исследования, количество осложнений и сроки лечения с использованием лазерного света уменьшаются на 30%.
Если Вы столкнулись с такой неприятной проблемой, как «винные» пятна, не стоит затягивать, ведь чем раньше начать лечение, тем оно будет эффективнее. В клинике «Альтермед» мы поможем решить этот вопрос максимально быстро и результативно: высококвалифицированные специалисты при помощи новейшего медицинского оборудования творят настоящие чудеса!
Чем мы можем помочь?
Эритразма — Симптомы, лечение — Медицинский справочник АМК
Эритразма – это заболевание, которое поражает кожный покров человека (кроме ногтей и волосистой части тела). Его развитие вызывает бактерия Corynebacterium minutissimum. Высыпания имеют строго очерченный характер и под микроскопом выглядят как красные пятна. Наиболее часто патология встречается у мужчин.
Эритразма в большинстве случаев является следствием повышенного потоотделения, изменения кислотно-щелочного баланса кожи или нарушения целостности кожных покровов.
Бактерии-возбудители могут долгое время жить на коже человека, не вызывая патологического процесса. Однако если создана питательная среда для размножения и попадания возбудителя в кожу, начинается воспаление.
Эритразма передается от человека к человеку. Наиболее вероятный способ заражения – использование чужой одежды и полотенец. Передача возбудителя от больного человека возможна на пляже, в бассейне или при тесном контакте.
Проконсультируйтесь с дерматовенерологом
Не откладывайте лечение
Симптомы эритразмы
Развитие патологии вызывает повышенная потливость. Поэтому из-за физиологических особенностей заболевание наиболее часто встречается у представителей сильной половины человечества.
Воспаления появляются в складках кожи, где имеется благоприятная среда для размножения бактерий. Обычно болезнь начинается на внутренней поверхности бедер, подмышками или в паху. Так же патология может развиться между пальцев или на животе. Если заболевание поражает женщину, то высыпания могут появиться под грудью.
Эритразма редко встречается у молодых людей. Чаще она поражает более старшее поколение.
Основным симптомом эритразмы являются характерные высыпания. Они представляют собой пятна с хорошо обозначенной границей. Цвет воспаления может быть от темно-коричневого, до светло розового.
Размер участка поражения – от точки до 10 сантиметров в диаметре. Высыпания обычно имеют круглую форму с ярко обозначенными краями. При прогрессировании болезни, пятна сливаются в один большой пораженный бактериями участок.
Патология начинается небольшим шелушением. При этом человек не ощущает дискомфорта. Пятна обнаруживаются случайно.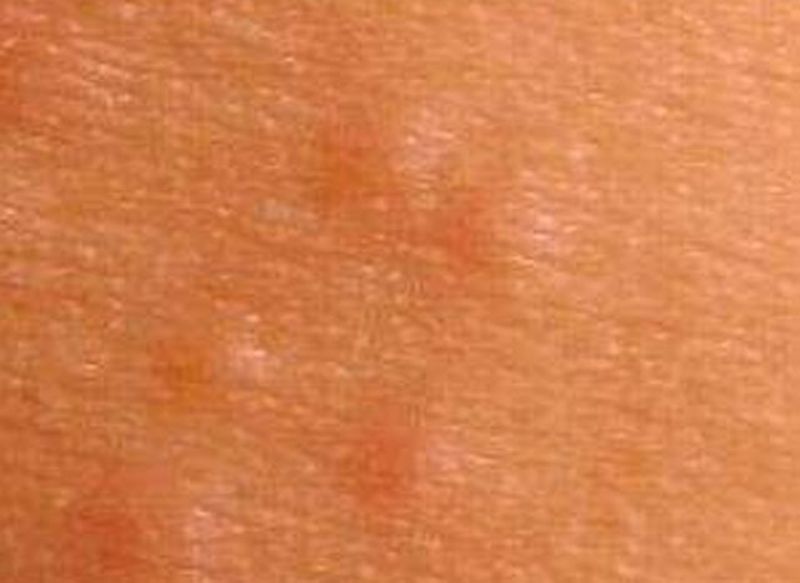
Если патология не лечится, возможно присоединение вторничной инфекции. Тогда появляется зуд и боль. Так же вероятен переход заболевания в хроническую форму при нарушении терапевтической схемы.
Хроническая эритразма имеет периоды затишья и обострения. Наиболее часто новые высыпания появляются в теплое время года. В этот период человек начинает больше потеть, что создает благоприятные условия для размножения бактерии.
Как ставят диагноз эритразмы
Поставить диагноз не составляет особого труда. Обычно достаточно очного осмотра больного и просвечивания высыпания лампой Вуда. Если под светом лампы пораженные участки кожи окрашиваются в красный цвет, то сомнений обычно не возникает. Такая особенность обычно возникает из-за выделения болезнетворными микроорганизмами водорастворимых порфиринов.
Однако, прежде чем прибегнуть к диагностике лампой Вуда, стоит удостовериться, что больной ни чем не обрабатывал высыпания. Иначе красящий пигмент может смыться и будет поставлен неверный диагноз.
Паховая форма заболевания имеет характерные особенности. Высыпания отличают выступы по краям, мацерация и пузырьки. Тем не менее, эритразму очень легко спутать с рубромикозом паховой области. У этих двух патологий схожая симптоматика. При диагностике стоит особое внимание уделить краям воспаленных участков. При рубромикозе они будут прерывисты, а эритразма будет иметь сплошной ярко выраженный край.
Лечение эритразмы
Так как воспаления вызывают болезнетворные микроорганизмы, то для лечения патологии используют антибактериальные мази. Нередко участки поражения обрабатывают эритромициновой или серно-дегтярной мазью.
Терапия обычно занимает не менее недели. Обрабатывать высыпания необходимо два раза в день, каждый раз удаляя остатки старой мази.
Если к основному заболеванию присоединяется вторичная инфекция, участки пораженной кожи смазывают салициловым спиртом или йодом. В запущенных случаях и при больших по площади высыпаниям, назначают системные антибиотики.
Чтобы эффект от лечения заболевания был максимальным, больным рекомендуют принимать солнечные мази или пройти курс УФО. Процедура поможет подсушить кожу в зоне поражения и быстрее избавится от патологии.
Когда врач ставит диагноз эритразма, необходимо провести дезинфекцию всех личных вещей больного. Обработке подлежит постельное белье, все полотенца и одежда.
Пока не окончен курс терапии, одежду заболевшего человека стоит ежедневно менять, стирать и гладить с обеих сторон. По окончании лечения все участки кожи, где были высыпания в течение месяца ежедневно обрабатываются салициловым спиртом и присыпаются тальком.
Профилактика эритразмы
Основная мера профилактики этого заразного заболевания – соблюдение гигиены. Чтобы не создавать на коже благоприятной среды для размножения микроорганизмов, следует регулярно принимать душ и насухо вытирать кожные складки. Особенно подмышки, паховую область, шею и живот.
Одной из важных мер профилактики является снижение потливости. Это достигается сменой синтетической одежды на натуральную, использованием дезодорантов, и ежедневными гигиеническими процедурами.
Это достигается сменой синтетической одежды на натуральную, использованием дезодорантов, и ежедневными гигиеническими процедурами.
Так же стоит помнить, что вся новая одежда перед ноской должна быть выстирана и проглажена.
Запишитесь на приём к врачу-дерматовенерологу
Не откладывайте лечение
Почему стоит выбрать Американскую Медицинскую Клинику?
- Команда профессионалов. В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы.
-
Регулярное повышение квалификации. Каждый врач на регулярной основе проходит курсы повышения квалификации, посещает семинары, ездит на стажировки, участвует в конференциях, проходит обучение за границей.
 Это помогает поддерживать квалификацию врачей на высшем уровне. На сегодняшний день подготовка докторов АМК позволяет им обучать молодых докторов, выступая в качестве экспертов на семинарах европейского уровня.
Это помогает поддерживать квалификацию врачей на высшем уровне. На сегодняшний день подготовка докторов АМК позволяет им обучать молодых докторов, выступая в качестве экспертов на семинарах европейского уровня. - Передовые технологии. Мы регулярно инвестируем средства не только в обучение и профессиональное развитие персонала, но и в приобретение самого современного оборудования ведущих европейских производителей.
- Ценность времени. В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения.
- Доверие со стороны клиентов. За 25 лет безупречной работы свое здоровье нам доверили более чем 500 000 пациентов. Более 80% пациентов рекомендуют нас своим родным и близким.
-
Гарантии. Мы несем 100 % ответственность за качество предоставляемых услуг, высокий уровень которых подтвержден многолетним опытом работы.
 Внимание и чуткое отношение врачей с более чем десятилетним стажем медицинской практики дают устойчивый положительный результат.
Внимание и чуткое отношение врачей с более чем десятилетним стажем медицинской практики дают устойчивый положительный результат.
Фотографии, причины и время обращения к врачу
Участки обесцвечивания кожи являются обычным явлением и имеют множество различных причин, включая родимые пятна, нарушения пигментации, сыпь и инфекции. Некоторые причины безвредны, но другие требуют медицинской помощи.
Кожа содержит меланин — пигмент, придающий коже ее цвет. Чем больше меланина, тем темнее кожа, а меньше — светлее. Меланин также отвечает за цвет волос и глаз.
Пятна обесцвеченной кожи заметны, потому что они отличаются от нормального оттенка кожи человека.Они могут быть светлее, темнее или другого цвета, например красного, серого или синего.
Важно, чтобы люди с этим симптомом понимали причину обесцвечивания пятен на коже в случае необходимости лечения.
В этой статье исследуются различные причины обесцвечивания пятен на коже и объясняется, какие из них требуют лечения.
Поделиться на Pinterest Витилиго — это нарушение пигментации кожи, при котором кожа становится светлее.Пятна обесцвечивания кожи имеют множество различных причин, в том числе:
- родимые пятна
- нарушения пигментации кожи
- кожные высыпания
- кожные инфекции
- раковые заболевания кожи
- медицинские состояния
Мы рассмотрим каждую из них более подробно ниже .
Родинки
Родинки — это пятна обесцвечивания, которые появляются у людей при рождении. Некоторые виды родинок со временем исчезают, а другие могут остаться навсегда.
Родинки сосудистые или пигментированные. Сосудистые родинки имеют красный цвет, и они возникают из-за аномальных кровеносных сосудов на коже.
Типы сосудистых родинок включают:
- Клубничный невус. Это распространенный тип сосудистых родинок, также называемый гемангиомой.Он выглядит как красное пятно и чаще всего встречается на лице, волосистой части головы, груди и спине. Клубничный невус обычно не требует лечения.
- Патч с лососем. Это плоское красное или розовое пятно кожи, также называемое симплексным невусом, обычно возникает на шее или лбу. До 40 процентов всех детей рождаются с этим типом родинки.
- Портвейн. Это заметная плоская родинка красного или фиолетового цвета. Некоторые пятна портвейна могут потребовать лечения, которое может включать лазерную обработку или косметический камуфляж.
Пигментные родинки обычно бывают белого, коричневого, синего или серого цвета. Они возникают из-за проблемы с меланином в коже.
Типы пигментных родинок включают:
- Монгольские синие пятна. Это синие или серые пятна, которые могут присутствовать на спине и ягодицах при рождении. Эти родинки чаще появляются у детей с более темной кожей. Монгольские синие пятна часто тускнеют по мере взросления ребенка.
- Родинок. Это черные или коричневые пятна, которые обычно безвредны.Однако лучше обратиться к врачу, если родинка меняет форму, размер или текстуру.
- Кафе с молоком. Они выглядят как светло-коричневые пятна на светлой коже или черные пятна кофейного цвета на темной коже. Пятна от кофе с молоком часто имеют овальную форму и могут тускнеть по мере роста ребенка.
Нарушения пигментации кожи
Если у человека есть более светлые или темные участки кожи, это может указывать на нарушение пигментации кожи. Тип нарушения пигментации кожи:
Мелазма. Это распространенное заболевание кожи, которое обычно поражает кожу лица и вызывает появление коричневых пятен. У женщин он встречается чаще, чем у мужчин. Триггеры мелазмы могут включать пребывание на солнце и гормональные изменения.
Витилиго. Заболевание может поражать любую часть тела. Это приводит к тому, что клетки, вырабатывающие меланин, известные как меланоциты, перестают работать правильно, что приводит к появлению участков более светлой кожи. Иногда это также меняет цвет волос человека. Точная причина витилиго неизвестна, но причиной может быть проблема с иммунной системой.
Поствоспалительная гиперпигментация или гипопигментация. Это временное увеличение или уменьшение пигмента кожи после травмы кожи, такой как волдырь или ожог.
Альбинизм. Люди с альбинизмом вырабатывают недостаточно меланина. Это приводит к тому, что пигмент на коже, волосах или глазах практически отсутствует. Альбинизм — это генетическое заболевание, означающее, что человек наследует дефектный ген от одного или обоих родителей.
Кожные высыпания
Некоторые типы кожной сыпи могут также вызывать появление пятен обесцвечивания кожи.К ним относятся:
- Розацеа. Это хроническое заболевание кожи, которое может вызывать появление красных пятен на коже и гнойных поражений. Обычно поражает лоб, щеки и нос.
- Псориаз. Это кожное заболевание, при котором появляются серебристо-красные, твердые, шелушащиеся участки кожи, которые могут появиться на любом участке тела. Врачи считают, что псориаз может возникнуть из-за проблем с иммунной системой.
- Контактный дерматит. Эта сыпь возникает, когда кожа реагирует на раздражитель или аллерген.
- Экзема. Это состояние, также известное как атопический дерматит, может вызывать появление красных пятен на коже, которые также вызывают зуд, сухость и трещины. Эти пятна могут иногда сочиться, а затем образовывать корку. Причина экземы неясна, но она может передаваться по наследству и чаще встречается у людей, страдающих астмой, сенной лихорадкой и другими аллергиями.
Кожные инфекции
Поделиться на Pinterest Кольцевой червь оставляет на коже чешуйчатые, сухие или зудящие кольцевидные следы.Некоторые кожные инфекции также могут вызывать обесцвечивание, например:
- Tinea versicolor. Это грибковая инфекция кожи, при которой участки кожи становятся светлее или темнее. Эти пятна обычно развиваются медленно и иногда могут сливаться, образуя более крупные пятна. Разноцветный лишай, как правило, поражает туловище, шею и плечи.
- Стригущий лишай. Также известное как опоясывающий лишай, это грибковая инфекция кожи, при которой появляются красные или серебряные пятна на коже в форме колец. Эти пятна могут быть чешуйчатыми, сухими или зудящими. Стригущий лишай может появиться на большинстве частей тела, включая кожу головы, пах, ступни, руки и ногти.
- Кандидоз кожи. Это грибковая инфекция кожи, вызывающая появление красных зудящих пятен на коже. Часто возникает в местах складок кожи, таких как подмышки и пах.
Рак кожи
В редких случаях рак кожи может вызвать появление пятен обесцвечивания. Типы рака кожи включают:
- Актинический кератоз. Это сухие, чешуйчатые, предраковые участки кожи. Без лечения они могут прогрессировать до плоскоклеточного рака.
- Базальноклеточный рак. Это телесные, жемчужно-розовые пятна или бугорки на коже. Базальноклеточный рак — наиболее распространенная форма рака кожи.
- Плоскоклеточный рак. Это красные шишки, язвы или чешуйчатые пятна, которые могут зажить, а затем снова открыться. Плоскоклеточный рак — второй по распространенности тип рака кожи.
- Меланома. Этот рак может развиться в существующих родинках или появиться в виде новых темных пятен. Меланомы — самая тяжелая форма рака кожи, поэтому ранняя диагностика и быстрое лечение имеют решающее значение.
Медицинские условия
Определенные медицинские условия, включая следующие, могут вызвать обесцвечивание участков кожи:
- Цианоз. Из-за недостатка кислорода в крови кожа и губы могут стать синими или пурпурными. Внезапно возникший цианоз может быть признаком проблемы с сердцем, легкими или дыхательными путями. Это неотложная медицинская помощь, и человеку следует немедленно обратиться за медицинской помощью.
- Волчанка. Это сложное аутоиммунное заболевание, которое может вызывать сыпь в форме бабочки на щеках.
Неустановленный или нелеченый диабет также может вызывать изменения кожи, такие как:
- желтые, красноватые или коричневые участки кожи
- темные, бархатистые участки кожи
- толстые, твердые участки кожи
- волдыри
- пятна на голени
Другие причины
Если обесцвеченные участки кожи появляются внезапно, а затем исчезают, этому может быть простое объяснение.
Причины появления временных пятен или пятен красной кожи включают:
Причины временных участков бледной кожи включают:
- обезвоживание
- тошноту
- низкий уровень сахара в крови
- холодные погодные условия
Если новое пятно обесцвечивается кожа появляется и не уходит, лучше обратиться к врачу.Также важно обратиться к врачу, если родинка изменила размер, форму или текстуру.
Чтобы диагностировать обесцвеченные участки кожи, врач может спросить пациента о:
- ранее существовавших медицинских состояниях
- когда и как быстро появилось обесцвеченное пятно кожи
- изменилось ли обесцвеченное пятно кожи с момента его появления появились
- любые сопутствующие симптомы
Врач может осмотреть пораженную кожу под лампой.Им также может потребоваться проведение дополнительных анализов, таких как анализы крови и биопсия кожи. При биопсии кожи врач берет небольшой образец кожи и исследует его под микроскопом.
Поделиться на Pinterest Человеку следует обратиться к врачу, если обесцвеченный участок кожи не проходит.Лечение обесцвеченной кожи зависит от причины.
Если у человека есть основное заболевание, врач порекомендует лучший курс лечения этого состояния. Лечение основного заболевания часто решает любые связанные с ним проблемы с кожей.
Если основной причиной является рак кожи, жизненно важно, чтобы человек прошел лечение как можно скорее.
Родинки и нарушения пигментации кожи обычно не требуют лечения. Однако некоторые люди могут захотеть пройти лечение по косметическим причинам. Варианты лечения включают лазерное лечение, химический пилинг и кремы для местного применения.
Лимонный сок или касторовое масло также могут помочь уменьшить появление обесцвеченных участков кожи. Кроме того, люди могут использовать косметику, чтобы замаскировать пораженную кожу.
Невозможно предотвратить все причины обесцвечивания участков кожи.
Однако защита от солнца может снизить риск меланодермии, солнечных ожогов и рака кожи. Люди могут защитить себя от солнца:
- используя солнцезащитный крем
- избегая полуденного солнца
- прикрываясь свободной одеждой
Есть много возможных причин обесцвечивания пятен на коже. Некоторые причины, такие как родинки, не являются вредными и могут не требовать лечения.Другие, такие как рак кожи и цианоз, скорее всего, потребуют немедленного лечения.
Обязательно обратитесь к врачу, если на коже появятся новые обесцвеченные участки или изменились каким-либо образом существующие родинки. Это помогает сделать возможной раннюю диагностику и лечение, что часто улучшает прогноз.
Белые пятна на коже
Взгляните ниже на некоторые из наиболее распространенных кожных заболеваний, которые вызывают появление белых пятен на коже, и ознакомьтесь с их симптомами.
Важно отметить, что никогда не следует полагаться только на самодиагностику; Для постановки фактического диагноза и получения рекомендаций по соответствующему лечению необходимо посетить врача.
Опоясывающий лишай разноцветный
Tinea Versicolor — это заболевание, которое возникает, когда естественные дрожжи, обнаруженные на коже, под названием pityrosporum ovale , бесконтрольно разрастаются и начинают изменять пигментацию кожи. В этом случае участки кожи могут стать светлее или темнее.
Разноцветный лишай может быть вызван множеством факторов, включая жаркую погоду, жирную кожу, ослабленную иммунную систему, гормональные изменения и чрезмерное потоотделение.Это кожное заболевание обычно встречается у подростков и молодых людей, в то время как оно часто появляется у взрослых, когда они посещают теплый и влажный климат.
Белые пятна Tinea Versicolor на спинеTinea versicolor часто лечат с помощью безрецептурных противогрибковых препаратов, которые эффективно удаляют обесцвеченные пятна или пятна. Если эти лекарства не действуют, рекомендуется обратиться к врачу для проведения дополнительных анализов, чтобы подтвердить, что вы страдаете от лишайного покрова.
Врач может назначить для его лечения крем или таблетки для местного применения.Многие люди могут полностью устранить инфекцию, но кожа может оставаться обесцвеченной в течение некоторого времени после лечения, от недель до месяцев. Иногда болезнь может снова обостриться, особенно если пациент возвращается в теплую среду или принимает гормональные препараты.
Склеротический лишай
Склеротический лишай — это редкое заболевание кожи, при котором образуются тонкие участки белой кожи. Это длительное заболевание, которое обычно поражает кожу половых органов. Это наиболее распространено среди женщин, переживших менопаузу, хотя также могут быть затронуты мужчины и дети.
Типичные симптомы включают гладкие белые пятна на коже, которые соединяются вместе и становятся потрескавшимися или болезненными, зуд, хрупкая, морщинистая или утолщенная кожа, волдыри и боль при половом акте или посещении туалета.
Склеротический лишайХотя причина склеротического лишая неизвестна, предполагаемыми факторами являются гормональный дисбаланс или сверхактивная иммунная система. Он не заразен и не может передаваться другим людям во время полового акта.
Хотя в настоящее время нет лекарства от этого состояния, симптомы можно контролировать с помощью стероидных кремов и мазей.При правильном использовании кремы обычно помогают облегчить или полностью облегчить симптомы.
Подробнее: Как выглядит нормальная родинка?
Экзема
Экзема, также известная как атопический дерматит, представляет собой кожное заболевание, которое вызывает покраснение, зуд и сухость кожи в результате воспаления. Иногда внутри красной сыпи могут появиться белые пятна или пятна.
Это состояние обычно встречается у детей, но может продолжаться и во взрослой жизни.Симптомы экземы включают сухую, чешуйчатую, утолщенную кожу, которая почти всегда вызывает зуд. Экзема может вызывать обесцвечивание кожи, особенно у темнокожих людей, в результате чего пораженный участок светлее или темнее окружающей кожи.
Экзема на ногахПричина экземы неизвестна, но считается, что она связана с аллергией и астмой и является сверхактивным иммунным ответом на раздражитель. Хотя от этого состояния нет лекарства, симптомы можно контролировать. У многих людей экзема со временем даже пройдет.
Врачи могут назначить кремы и мази с кортикостероидами для местного применения, пероральные препараты и светотерапию, чтобы облегчить симптомы.
Белый питириаз
Белый лишай — это кожное заболевание, обычно встречающееся у детей и молодых людей, при котором на коже образуются бледно-розовые или красные чешуйчатые пятна. Когда эти пятна исчезают, кожа становится обесцвеченной, а ее место занимают гладкие светлые пятна.
Поражения могут быть круглой, овальной или неправильной формы, и сразу может появиться много пятен, особенно на лице и руках.Считается, что белый лишай связан с экземой, и поэтому предполагаемой причиной является сверхактивный иммунный ответ.
Патчимогут исчезнуть в течение нескольких месяцев или, в некоторых случаях, могут длиться несколько лет. Лечение белого отрубевидного лишая не требуется, поскольку пятна обычно проходят со временем, причем в большинстве случаев они исчезают в зрелом возрасте.
Однако врач часто прописывает стероидный или нестероидный крем, чтобы облегчить сухость или зуд. В некоторых случаях пятна могут обостриться в будущем и потребовать дальнейшего лечения.
Подробнее: Ранние симптомы меланомы и способы их выявления
Идиопатический каплевидный гипомеланоз
Идиопатический каплевидный гипомеланоз — это заболевание, при котором появляются плоские белые пятна размером от 1 до 10 мм, обычно на голенях, руках, верхней части спины и лице. Обычно он встречается у людей со светлой кожей, но может также появляться и у темнокожих. Хотя точная причина неизвестна, эти белые пятна часто начинают формироваться с возрастом, обычно после 40 лет.
Пятна доброкачественные, и считается, что они вызваны воздействием солнца, которое убивает клетки меланоцитов в коже. Обычно никакого лечения не требуется, но следует принять профилактические меры для защиты от солнечного воздействия. Для минимизации появления пятен можно использовать местные стероиды, кремы и дермабразию.
Изображение идиопатического каплевидного гипомеланозаВитилиго
Витилиго — это заболевание, при котором на коже образуются белые пятна. Это происходит, когда клетки меланоцитов перестают вырабатывать меланин либо потому, что они умирают, либо потому, что перестают функционировать.Причины витилиго неясны, но считается, что это состояние кожи является аутоиммунным заболеванием. Может появиться в любом возрасте и на любой части тела.
Иногда белые пятна распространяются по всему телу, а иногда остаются того же размера. Вначале витилиго часто проявляется в виде небольшого бледного пятна на коже, которое со временем превратится в более крупное пятно.
Пятно развитого витилиго на кормеВитилиго, как правило, безвредно и не заразно, но его эстетический вид может вызывать эмоциональные и психологические расстройства у людей, страдающих им.
Несколько процедур могут помочь уменьшить проявление витилиго, включая кремы с кортикостероидами, процедуры депигментации и фототерапию UVA и UVB. Некоторые из этих методов лечения имеют побочные эффекты, поэтому рекомендуется обсудить варианты с врачом.
Подробнее: Пигментация кожи: что это такое и распространенные нарушения
Белые пятна от солнечных лучей
Хотя вышеуказанные кожные заболевания в основном возникают не по вине больного, белые пятна на коже, вызванные солнечным повреждением, определенно можно предотвратить.В этом случае кожа настолько подверглась воздействию ультрафиолетовых лучей, что перестает вырабатывать меланин — химическое вещество кожи, придающее ей цвет.
Хотя эти пятна возникают из-за слишком долгого пребывания на солнце, это не рак кожи. Однако они могут быть хорошим признаком того, что вы проводите слишком много времени на солнце, и могут быть признаком того, что у вас могут быть другие родинки на коже, за которыми вам следует следить.
Хотя белые пятна на коже в большинстве случаев не о чем беспокоиться, они могут указывать на то, что вам нужно немного больше заботиться о своей коже.Использование солнцезащитного крема, отказ от продуктов-триггеров и общий уход за кожей помогут избежать появления этих белых пятен и сохранят здоровый вид вашей кожи.
Что означают красные пятна на коже? 13 фотографий пятен и ударов на коже
Эта статья была рецензирована с медицинской точки зрения Моной Гохара, доктором медицины, сертифицированным дерматологом и членом Медицинской комиссии по профилактике.
Вы смотрите на свое тело в зеркало и … подождите, а откуда взялось это новое пятно? Конечно, ваш мозг делает худший вывод: рак кожи.
Прежде чем волноваться, вы должны знать, что существует множество причин появления новой отметины или шишки на вашей коже, и многие из них совершенно безвредны (даже если они раздражают, чтобы на них смотреть или с ними бороться).
Некоторые из этих розовых, красных или коричневых пятен очень заметно появляются на светлой или средней коже, но их труднее определить, если ваш тон более глубокий, — объясняет Ифе Дж. Родни, доктор медицины, FAAD, директор-основатель Eternal Dermatology + Эстетика. Это потому, что у людей с более темным цветом лица больше меланина, который придает коже коричневый цвет.
Хотя увидеть красные, розовые или коричневые пятна на темной коже может быть непросто, это возможно. «Обычно это сопровождается изменениями текстуры, такими как мелкие неровности, приподнятый край или чешуйчатая поверхность», — говорит доктор Родни, что также относится к тем, у кого более светлый оттенок кожи. «Кожа также может чесаться или иметь ощущение жжения». Если у вас есть эти симптомы, доктор Родни рекомендует следить за своей кожей в этой области: обычно к тому времени, когда появляются темные пятна, покраснение и зуд могут исчезнуть.
Это одна из причин, почему для всех, независимо от тона кожи, так важно обратиться к сертифицированному дерматологу. «Ваш дерматолог сможет обнаружить как очевидные, так и тонкие признаки кожи при различных типах кожи», — говорит доктор Родни.
Вот разбивка всех не очень серьезных кожных пятен (и пара проблем, вызывающих беспокойство), то, что мы знаем о том, как их идентифицировать, и советы, как вернуть вашей коже былую славу.
1.Вишневая ангиома
РуссаквариGetty Images
Вишневая ангиома может выглядеть как небольшая красная шишка, хотя она может лежать на вашей коже совершенно плоско. На самом деле это просто группа расширенных кровеносных сосудов.
«Пациенты будут приходить и говорить, что их становится все больше и больше», — говорит Нада Эльбулук, доктор медицины, доцент кафедры дерматологии Медицинского центра Нью-Йоркского университета в Лангоне. «И это правда, они появляются с возрастом», — говорит она.Они также могут работать семьями, так что, если они есть у вашей старшей сестры, скорее всего, вы их тоже.
Хорошие новости: они абсолютно безвредны. Если вы хотите их удалить, ваш врач может обработать их интенсивным импульсным светом, световой терапией, которая похожа на лазерное лечение, — говорит Мишель Пелле, доктор медицины, дерматолог и медицинский директор MedDerm Associates в Сан-Диего.
2. Псориаз
РУТ ДЖЕНКИНСОН Getty Images
Псориаз — распространенное аутоиммунное заболевание, при котором организм быстро производит клетки кожи, заставляя их накапливаться на поверхности.Это может привести к появлению красных пятен, выпуклостей и корок на коже, но точные симптомы могут варьироваться в зависимости от цвета вашей кожи. «Воспалительные кожные заболевания, такие как псориаз, могут проявляться по-разному у чернокожих пациентов», — говорит доктор Родни. «В то время как псориаз проявляется в виде красных чешуйчатых бляшек на светлой коже, вы можете видеть только коричневые бляшки на темной коже».
Хотя существует несколько типов псориаза, по данным Национального фонда псориаза, от 80 до 90% людей страдают этим заболеванием.Эти поражения кожи могут быть красного или розового цвета с белыми или серебристыми чешуйками, которые вызывают зуд или болезненность. Чаще всего они появляются на локтях, коленях, пояснице и коже черепа. Если вы считаете, что можете иметь дело с псориазом, обязательно поговорите со своим врачом, поскольку обычно для этого требуются прописанные лекарства и методы лечения, в зависимости от степени тяжести.
3. Волосный кератоз (также известный как куриная кожа)
ЛавиззараGetty Images
Лосьон CeraVe SA для огрубевшей и неровной кожи
Если вы заметили крошечные грубые красные пятна на коже, особенно на плечах, бедрах, щеках или ягодицах, возможно, вы имеете дело с волосяным кератозом, которые представляют собой пробки отмерших клеток кожи, согласно данным Американской академии дерматологии ( AAD).Обычное состояние совершенно безвредно, но может вызвать зуд и сухость.
Если вас беспокоит их внешний вид, лучше всего подойдет уход за сухой кожей. Эти неровности часто усиливаются зимой из-за более низкой влажности воздуха. Регулярное применение лосьонов для тела или даже увлажняющих кремов, содержащих химические отшелушивающие вещества, такие как молочная или салициловая кислоты (нам нравится этот от CeraVe), может помочь выровнять текстуру кожи. Если общее отшелушивание и регулярное увлажнение не помогают, поговорите со своим дерматологом о лечении по рецепту.
4. Теги кожи
Getty Images
Кожные бирки — это безвредные мясистые наросты, которые часто появляются скоплениями. Они могут раздражать, особенно если они расположены вокруг ремешка бюстгальтера или в месте, которое ваша одежда имеет тенденцию тереть.
Это постоянное трение может вызвать раздражение и воспаление, но если кожный ярлык вас не беспокоит, удалять его не нужно. А если они есть? Не пытайтесь избавиться от них самостоятельно, отрезая или соскребая их.
«Люди будут использовать нестерильные инструменты и приходить с воспаленной, раздраженной или инфицированной кожей», — говорит доктор Эльбулук. Единственный безопасный способ — обратиться к дерматологу, который либо заморозит, либо онемеет, прежде чем отрезать.
5. Фолликулит
Getty Images
Согласно AAD, фолликулит — это инфекция, которая находится под волосяными фолликулами. Это может сильно напоминать внезапное высыпание прыщей, но каждое пятно будет иметь красное кольцо, окружающее его.К сожалению, это состояние может быть болезненным, но при этом совсем не ощущаться, поскольку симптомы сильно различаются. Инфекция также может вызвать отек и зуд кожи.
Все, что повреждает ваши волосяные фолликулы — например, ношение тесной одежды, частое трение кожи, натирания, бритье или даже пребывание в грязной горячей ванне — может облегчить микробам создание магазина и вызвать инфекцию. Говорит AAD.
Фолликулит обычно проходит сам по себе, если вы перестанете делать то, что его вызвало.Также могут помочь теплые компрессы и свободная дышащая одежда. Но поскольку это может быть очень похоже на прыщи, поговорите со своим врачом, чтобы поставить правильный диагноз, если симптомы не исчезнут.
6. Экзема
Пан СиньбиньGetty Images
Экзема — это общий термин для обозначения группы кожных заболеваний, которые вызывают покраснение, зуд, сухость, опухшие пятна на любом участке тела, но особенно на руках, ногах, лице, щеках или внутренней поверхности колен или локтей.Экзема также может сделать кожу грубой и потрескавшейся, неровной, толстой или ломкой и покрытой волдырями.
Существует несколько типов экземы, и все они вызываются разными причинами — от факторов окружающей среды до стресса и генетики. Атопический дерматит, наиболее распространенный тип экземы, связан с воспалением и иммунной системой, в то время как контактный дерматит вызывается аллергеном или раздражителем (например, некоторыми химическими веществами или кислотами, например, в средствах для ухода за кожей или моющих средствах).
После правильного диагноза дерматологом (это важно, поскольку экзема может выглядеть как другие состояния) симптомы часто устраняются с помощью безрецептурных противовоспалительных мазей и увлажняющих средств или рецептурных препаратов и инъекций.
7. Бородавки
Getty Images
Если вы когда-нибудь сталкивались с бородавкой, вы знаете, насколько они могут быть упрямыми. Бородавки на самом деле вызываются вирусом папилломы человека, который состоит из нескольких штаммов, которые могут поражать различные части вашего тела (да, включая ваши гениталии).
Хорошая новость в том, что они обычно безвредны и безболезненны, если появляются на других частях тела. ваше тело, как руки или лицо.
Получите * неограниченный * доступ к Профилактике
Однако подошвенные бородавки могут развиваться на подошвах ног, которые могут стать болезненными и мешать бегу или ходьбе, поскольку вы постоянно оказываетесь на них.
Не поддавайтесь желанию оторвать его самостоятельно, потому что это просто открывает ворота для инфекции. Вместо этого поговорите со своей дермой, которая сначала проведет биопсию, чтобы убедиться, что это не рак кожи. Затем он или она могут удалить его с помощью рецептурных лекарств, лазерного лечения или заморозить или сжечь. Затем обязательно выполните следующие действия, чтобы предотвратить появление новой бородавки.
8. Дерматофиброма
Американская академия дерматологии
Дерматофиброма чаще всего встречается на руках и ногах, и они могут быть розовыми или коричневыми.Шишка состоит из фиброзной рубцовой ткани, которая может образоваться в результате чего-то вроде укуса насекомого или вросшего волоса.
«Пациентка войдет и скажет мне, что у нее была эта шишка, которая была на ее коже годами и никогда не проходит», — говорит доктор Эльбулук.
Подобно кожным биркам или вишневой ангиоме, они совершенно безвредны. Но поскольку она может выглядеть как родинка, вам нужно, чтобы дерма осмотрела ее, чтобы определить, какая это, поскольку «родинки могут превратиться в меланому, а дерматофиброма — нет», — говорит доктор.Пелле.
9. Солнечные лентигины
Getty Images
Вы знаете их по более распространенному названию: солнечные пятна (или пигментные пятна). Они выглядят как скопление родинок, которые появляются на открытых участках, таких как руки, лицо, шея, верхняя часть груди и ноги. Хотя они связаны с продолжительностью пребывания на солнце, они не вызывают рак кожи, — говорит доктор Эльбулук.
Тем не менее, трудно сказать, кроме родинок, что может стать злокачественным для .Кроме того, из-за их большого количества вам становится еще труднее обследовать свою кожу самостоятельно — это еще одна причина для ежегодного обследования кожи у сертифицированного дерматолога. Если это просто солнечные пятна и они вас беспокоят, вот как от них избавиться.
10. Себорейный кератоз
Getty Images
Себорейный кератоз — это темное, чешуйчатое, доброкачественное образование корок на верхнем слое вашей кожи, — объясняет доктор Эльбулук.Это обычное явление, когда вы достигаете среднего возраста и старше. Ваша дерма может удалить их, отрезав их, используя жидкий азот или обработав их лазером.
Но важно отметить, что «поскольку это неопасно, страховка не покроет его, если только он не находится в плохом месте, например, на вашем воротнике или при хроническом раздражении», — говорит доктор Эльбулук.
11. Инфекция опоясывающего лишая
Getty Images
Опоясывающий лишай может выглядеть как маленькая красная родинка или изменение цвета — почти как пятно на коже.Но эти пятна на самом деле являются разновидностью грибковой инфекции, включая стригущий лишай и стопу спортсмена, согласно данным Национального института здоровья. Опоясывающий лишай бывает разных форм и размеров, и тот вид, который поражает вашу кожу, может распространяться (и заражать других людей) или ухудшаться, если его не лечить.
К счастью, лечение часто сводится к мытью инфицированной области с помощью рецептурного мыла или шампуня, которые может вам подобрать врач.
12. Базальноклеточный или плоскоклеточный рак
Getty Images
Да, это один из самых плохих, но многие люди не осознают, что существует несколько типов рака кожи, доктор.- говорит Эльбулук. «Я спрошу, был ли у кого-нибудь когда-либо рак кожи, и они мне ответят:« Нет, только базальная клетка ».
Базальноклеточная карцинома и плоскоклеточный рак являются наиболее распространенными типами рака кожи; По данным Американского онкологического общества, ежегодно они диагностируются у более 3 миллионов человек. В отличие от доброкачественной родинки, они часто выглядят красными, чешуйчатыми или жемчужными. Хотя они не так опасны, как меланома, доктор Эльбулук все же рекомендует сообщить дерматологу, если родинка выглядит странно, растет, меняется или начинает чесаться и кровоточить.
Лучший способ предотвратить рак кожи? Нанесите солнцезащитный крем с SPF не ниже 30. Ниже вы можете найти несколько одобренных дермами вариантов.
La Roche-Posay Anthelios Melt-in Milk Солнцезащитный крем SPF 100
EltaMD UV Clear Facial Sunscreen широкого спектра действия SPF 46
Австралийский солнцезащитный крем Blue Lizard, Sensitive SPF 30+
MDSolarSciences Минеральная защита от влаги SPF 50
13.Меланома
Getty Images
Меланома не так распространена, как базальноклеточный или плоскоклеточный карциномы — на нее приходится всего около 1% случаев рака кожи — но она гораздо более смертельна, если не заразиться на ранней стадии, сообщает ACS.
Чтобы обнаружить меланому, используйте трюк ABCDE: ищите родинки, которые имеют асимметричный , нерегулярную или менее выраженную границу , кажутся неровными в цвете , больше, чем размер горошины в диаметре , и что со временем эволюционируют в .(Эти изображения меланомы могут помочь вам визуализировать каждое из этих изменений.)
Вот почему так важно отмечать любые новые пятна на вашей коже. Если вы поймаете подозрительную родинку достаточно рано, ваш дерматолог может удалить ее и предотвратить распространение рака на другие части вашего тела, что может спасти вам жизнь.
Дополнительная информация от Алисы Хрустич и Корина Миллера
Поддержка таких читателей, как вы, помогает нам делать все возможное.Зайдите сюда , чтобы подписаться на Prevention и получить 12 БЕСПЛАТНЫХ подарков. И подпишитесь на нашу БЕСПЛАТНУЮ рассылку новостей здесь , чтобы получать ежедневные советы по здоровью, питанию и фитнесу.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на пианино.io
Распознавание новообразований кожи: фото-гид
ЛЬЮИС К. РОУЗ, MB, BS (LOND), Центр науки здоровья Техасского университета, Сан-Антонио, Техас
Am Fam Physician. 15 сентября 1998; 58 (4): 873-884.
Информация для пациентов: см. Соответствующий раздаточный материал по раку кожи, написанный автором этой статьи.
Злокачественные поражения кожи являются обычным явлением. Пациенты, у которых развивается плоскоклеточный рак и злокачественная меланома, часто имеют распознаваемые предшественники.Некоторые поражения кожи напоминают злокачественные новообразования. Особую озабоченность вызывают растущие, распространяющиеся или пигментные поражения, а также пораженные участки кожи. Знание сходства и различий между этими поражениями позволяет лечащему врачу в большинстве случаев поставить диагноз путем простого осмотра и пальпации. В случае сомнений целесообразно выполнить эксцизионную биопсию небольших очагов поражения или пункционную биопсию более крупных очагов. Удаление предраковых образований снизит вероятность возникновения злокачественных новообразований.Почти все виды рака кожи можно вылечить путем раннего удаления или уничтожения. По этим причинам врачи должны быть осведомлены о факторах риска рака кожи, информировать пациентов о снижении риска и включать осмотр кожи на предмет предраковых и злокачественных новообразований как часть обычных медицинских осмотров.
Первичное новообразование кожи — обычное явление. Раннее распознавание таких поражений важно, потому что полное иссечение излечивает почти все случаи рака кожи, если оно выполняется на ранних стадиях.Предположительный диагноз часто может быть поставлен с учетом факторов риска пациента, истории поражения и его местоположения, внешнего вида и текстуры. Окончательный диагноз ставится при гистологическом исследовании биоптатов.
Факторы, способствующие раку кожи
Большинство первичных новообразований кожи возникает на коже, подвергшейся воздействию неблагоприятных условий. Ультрафиолетовый свет от солнечного света чаще всего является фактором, способствующим этому. Солнечный свет в пустыне особенно опасен, но вода и снег отражают большую часть ультрафиолетового света неба, что увеличивает риск для моряков, любителей пляжного отдыха и любителей зимних видов спорта.У фермеров и владельцев ранчо кожа лица, шеи и рук также подвержена высокому риску.
Воздействие иммунодепрессантов или ионизирующего излучения — менее частая причина.1 Использование органических мышьяков и смол предрасполагает к раку кожи. Наличие в анамнезе злокачественной меланомы у родственника первой степени родства или наличие многочисленных меланотических невусов, которые могут быть семейными или спорадическими, значительно увеличивает риск развития злокачественной меланомы.2–4 Лица со светлой или веснушчатой кожей, которая не загорает. Повышенный риск.Темные волосы и кожа обеспечивают некоторую защиту от рака кожи. Семейные врачи должны информировать своих пациентов об этих рисках и рекомендовать им защищать свою кожу.
Поражения кожи привлекают внимание врача тремя способами: (1) пациент может знать о поражении и проконсультироваться с врачом по этому поводу; (2) врач может заметить поражение при осмотре пациента по какой-либо другой причине; или (3) врач осматривает всю поверхность кожи на предмет повреждений в рамках осмотра перед приемом на работу или проверки здоровья.Полное обследование кожи важно, особенно у пациентов из группы высокого риска, потому что на стадии, когда они излечимы, рак кожи безболезнен и часто незаметен. Верхняя часть головы, лицо, шея, плечи и разгибающие поверхности рук особенно важны, но ареола, вульва и крайняя плоть также являются областями повышенного риска. У чернокожих пациентов особенно уязвимы ладони рук, подошвы стоп и околоногтевые области. Подробное описание и измерение всех подозрительных кожных поражений должны быть зарегистрированы в медицинской карте пациента.
Базальноклеточная карцинома
Базальноклеточная карцинома, составляющая 60 процентов первичных раковых опухолей кожи, представляет собой медленно растущее поражение, которое проникает в ткани, но редко дает метастазы. Большинство метастатических базальноклеточных карцином возникает из больших опухолей.5 Базальноклеточные карциномы, которые рецидивируют после удаления, могут подвергаться большему риску метастазирования.6 Базальноклеточная карцинома часто встречается на лице и на других открытых поверхностях кожи, но может возникать где угодно (Рисунок 1) . Обычная форма сначала проявляется в виде небольшого округлого или овального участка утолщения кожи.Обычно не бывает зуда, боли или изменения цвета кожи. Область очень медленно расширяется по окружности, образуя слегка приподнятый край, который может иметь блестящий, жемчужный или слегка полупрозрачный вид (рис. 2).
РИСУНОК 1.
Малый базальноклеточный рак.
Просмотр / печать Рисунок
РИСУНОК 2.
Базальноклеточный рак с характерным блестящим внешним видом.
РИСУНОК 2.
Базальноклеточный рак с характерным блестящим внешним видом.
По мере того, как поражение продолжает расти, центральная область становится атрофической, оставляя пустоту, покрытую тонкой кожей, часто с видимыми сосудами, которые в конечном итоге изъязвляются (Рисунок 3). Края роста становятся более неровными, а форма — неровной. Основание также является инвазивным и постепенно разрушает подлежащую ткань, что затрудняет полное удаление поражения.
РИСУНОК 3.
Язвенная базальноклеточная карцинома.
Менее распространенные формы включают поверхностную базальноклеточную карциному, напоминающую очаг дерматита, пигментированную базальноклеточную карциному, напоминающую узловую злокачественную меланому, и базальноклеточную карциному агрессивного роста. Базально-клеточная карцинома с агрессивным ростом представляет собой инфильтрирующее склерозирующее поражение, которое может выглядеть как рубец с твердым или твердым основанием. У пациентов моложе 35 лет базальноклеточная карцинома имеет тенденцию принимать более агрессивные формы.7
Нет предраковых состояний, предшествующих базальноклеточной карциноме. Базально-клеточная карцинома и поражения схожего внешнего вида сравниваются в таблице 1.
Посмотреть / распечатать таблицу
ТАБЛИЦА 1Характеристики базально-клеточной карциномы и поражений схожего внешнего вида
| Поражение | Местоположение | Поверхность | Цвет | Контур | Другие особенности | |||||
|---|---|---|---|---|---|---|---|---|---|---|
Базально-клеточная карцинома | Чаще всего встречается на лице, но может возникать где угодно | Рельефный, перламутровый, плотный | 42 Нормальный цвет кожи Круглый вначале, нерегулярный позже | Могут образовываться изъязвления | ||||||
Поверхностная базальноклеточная карцинома | Любое место | Шероховатая | Шероховатая | 9273 цвета кожи розового цвета | Похож на дерматит | |||||
Пигментная базальноклеточная карцинома | Чаще всего возникает на лице | Узелок | Область роста темно-коричневая или черная | Становится нерегулярной по мере роста 27 03 злокачественная меланома | ||||||
Проникающая базальноклеточная карцинома | В любом месте | Гладкая | Кожа | Цвет кожи | Различный Поверхностный шрам | |||||
Трикоэпителиома | Любая локализация | Бугристая, перламутровая | Нормальный цвет кожи | Круглый | 9024 Не становится злокачественным из предыдущая травма | Выпуклая, округлая, гладкая | Обычно розовая, может быть телесного цвета | Различная, часто линейная | Часто крупная, но не растет в течение одного года | |
| contagiosum | Лицо и руки детей, области полового контакта | Выступающая, закругленная центральная выемка | Телесного цвета | Круглая | Обычно множественные, сгруппированные или разбросанные заразно | |||||
Мягкое, мясистое | ||||||||||
Дерматофиброма | Часто встречается на конечностях, редко на лице | Плоская или слегка приподнятая, с краями без утолщения , твердые под поверхностью, но не на поверхности | Обычно круглые или овальные | Обычно диаметр> 5 мм при первом обнаружении |
Особенности базально-клеточной карциномы и поражений аналогичного вида
| Поражение | Местоположение | Поверхность | Цвет | Контур | Другие особенности | ||||
|---|---|---|---|---|---|---|---|---|---|
Базально-клеточная карцинома | Наиболее часто встречается на лице, но может возникать где угодно 4 | Нормальный цвет кожи | Сначала круглые, нерегулярно позже | Могут образовываться изъязвления | |||||
Поверхностная базальноклеточная карцинома | В любом месте | Шероховатая | Повторяющаяся | Нерегулярная 906 927 или розовая дерматит | |||||
Пигментная базальноклеточная карцинома | Чаще всего возникает на лице | Узелок | Область роста темно-коричневая или черная | g Выглядит как узловая злокачественная меланома | |||||
Проникающая базальноклеточная карцинома | В любом месте | Гладкий | Шрам цвета кожи | Различный||||||
Трикоэпителиома | В любом месте | Бугристая, перламутровая | Нормальный цвет кожи | 906 | Место предыдущей травмы | Выпуклое, закругленное, гладкое | Обычно розовое, может быть телесного цвета | Различное, часто линейное | Часто большое, но без роста за один год 906 |
Molluscum contagiosum | Лицо и руки детей, области полового контакта | Выпуклая, закругленная центральная выемка | Кожа цвета | Обычно 03 906 или разбросаны; заразно | |||||
Мягкое, мясистое | |||||||||
Дерматофиброма | Часто встречается на конечностях, редко на лице | Плоская или слегка приподнятая, с краями без утолщения , плотные под поверхностью, но не на поверхности | Обычно круглые или овальные | Обычно диаметр> 5 мм на момент первого обнаружения |
Плоскоклеточная карцинома
Плоскоклеточная карцинома составляет 20 процентов всех случаев рак кожи.Обычно это происходит на участках кожи, которые много лет подвергались воздействию солнечного света. Он также может появиться в областях, подвергшихся ионизирующему облучению, или в других местах у пациентов, прошедших лечение иммунодепрессантами1 или подвергшихся воздействию органических трехвалентных соединений мышьяка или смол. Плоскоклеточный рак губы может быть связан с курением трубки, а также с воздействием солнечного света.
Инфекция, вызванная вирусом папилломы человека, может быть предшественником кератоакантомы, околоногтевых, генитальных и других плоскоклеточных карцином, особенно у пациентов с ослабленным иммунитетом.8 На пораженном участке появляется легкое покраснение, шелушение, трещины и неровная поверхность. Могут быть видны поверхностные расширенные сосуды. Поражение часто выглядит очень сухим и может кровоточить при растяжении или стирании. Распространяется сбоку от краев и может неравномерно накапливаться. Новые поражения часто появляются рядом со старыми. Кластеры поражений могут иметь вид мясистых масс (Рисунок 4). Очаги могут стать атрофическими и образовать сырые пятна или явные изъязвления (рис. 5).
РИСУНОК 4.
Плоскоклеточный рак с скоплениями поражений.
РИСУНОК 5.
Язвенный плоскоклеточный рак губы.
Два других поражения кожи считаются частью спектра плоскоклеточного рака. Первый тип, кератоакантома, тесно связан с плоскоклеточным раком. Как и плоскоклеточный рак, он появляется на коже, поврежденной солнечным светом или химическими веществами. Часто возникает на месте травмы, особенно у пациентов с ослабленным иммунитетом. Иногда это связано с инфекцией вируса папилломы человека.Кератоакантома выглядит как гладкое поражение цвета кожи или розового цвета, которое приобретает куполообразную форму в период очень быстрого роста. В зрелом состоянии он имеет форму вулкана с выступающими массами кератина, напоминающими лаву. Классическая кератоакантома не является злокачественной и регрессирует спонтанно, но атипичные поражения могут фактически быть плоскоклеточной карциномой.7 Многие дерматопатологи относят кератоакантому к спектру плоскоклеточной карциномы9 (Рисунок 6).
РИСУНОК 6.
Кератоакантома с типичным вулканическим видом.
Второй тип — бородавчатая карцинома, вариант плоскоклеточного рака с неровной бородавчатой поверхностью (рис. 7).
РИСУНОК 7.
Неровная бородавчатая поверхность бородавчатой карциномы.
В то время как метастазирование обычной плоскоклеточной карциномы, вызванной солнечным светом, является необычным, более вероятно, что метастазируют поражения губы или уха, поражения, которые рецидивируют после предыдущей терапии, поражения в месте ожога и более глубоко инвазивные.Плоскоклеточный рак кожи может быть метастатическим из других мест (рис. 8).
Различные поражения кожи считаются предшественниками плоскоклеточного рака. Актинический кератоз очень похож на менее тяжелые поражения плоскоклеточного рака. Он всегда обнаруживается на коже, которая подвергалась сильному воздействию солнечного света.9,10 Актинический кератоз следует искать во время обычного осмотра кожи, особенно у светлокожих пациентов, которые часто подвергались воздействию солнечного света.Регулярное повторное обследование пораженной кожи и обработка любых участков, демонстрирующих рост или изменения, могут предотвратить неопластическую трансформацию или обеспечить раннее лечение злокачественного новообразования11 (Рисунок 9).
РИСУНОК 8.
Метастатический плоскоклеточный рак.
РИСУНОК 9.
Актинический кератоз.
Epidermodysplasia verruciformis — необычное аутосомно-рецессивное заболевание, которое предрасполагает пациентов к развитию плоскоклеточного рака (рис. 10).Актинический хейлит — это заболевание, похожее на актинический кератит, но поражающее киноварь губ.
РИСУНОК 10.
Бородавчатая эпидермодисплазия кисти.
Болезнь Боуэна представляет собой плоскоклеточный рак in situ, напоминающий бляшку псориаза. Когда болезнь Боуэна возникает на половом члене, это называется эритроплазией Кейра (рис. 11). Лейкоплакия рта или области гениталий может быть предраковой (рис. 12).
РИСУНОК 11.
Эритроплазия Кейра (болезнь Боуэна полового члена).
РИСУНОК 12.
Лейкоплакия половых органов.
Вирус папилломы человека включает несколько штаммов, которые связаны с плоскоклеточной карциномой, особенно в области гениталий.12 Вирус может не быть предшественником плоскоклеточной карциномы, но увеличивает риск развития плоскоклеточного рака у пациента. В таблице 2 плоскоклеточная карцинома и ее варианты сравниваются с другими поражениями аналогичного внешнего вида (рисунки с 13 по 16).
Просмотр / распечатка таблицы
ТАБЛИЦА 2Особенности плоскоклеточного рака и поражений схожего вида
| Поражение | Местоположение | Поверхность | Цвет | Контур |
|---|
| Плоскоклеточный рак | Области, подверженные солнечному свету, радиации или мышьякам | Шероховатая, неровная, иногда чешуйчатая, иногда с видимыми сосудами, иногда бородавчатая или с мясистыми массами | Сначала цвет кожи, иногда покраснение | Неясный | Новые очаги могут появиться рядом со старыми |
|---|---|---|---|---|---|
Не исчезает при терапии кортикостероидами | |||||
Кератоакантома (вариант плоскоклеточного рака) особенно лицо и руки | Гладкий купол, приобретающий форму вулкана | Телесного цвета или слегка покрасневший | Четко выраженный | Проходит период очень быстрого роста, часто регрессирует | |
Экзема и экзема Рисунок 13) | Атопический дерматит за ушами, на участках изгиба | Покрасневший, слегка чешуйчатый, иногда с пузырьками | Сначала сухой, трещинный, может мокнуть | Часто | 24 атопические люди и лица, подверженные воздействию раздражителей|
Контактный дерматит (Рисунок 14) | Везде, где кожа контактирует с раздражителем | Покраснение, слегка чешуйчатая, иногда с пузырьками | вначале , трещиноватая, может плакать | Ограничено | De риматит проходит кортикостероидной терапией |
Псориаз (Рисунок 15) | Локти, колени, скальп, крестцовая расщелина, ногти | Чешуйчатая с покрасневшим основанием | белая чешуя красные чешуйки удалены; может истекать | Хорошо отграниченный; округлые, неровные или сливные | Часто широко распространены, иногда зудящие; в зависимости от сезона |
Себорейный дерматит (Рисунок 16) | Кожа головы, лоб, носогубная складка, срединная линия туловища | приподнятые, с чешуйками | Некоторые поражения можно легко удалить |
Особенности плоскоклеточного рака и поражений схожего внешнего вида
| Поражение | Расположение | Поверхность | 09 Цвет6 909 Цвет6||||
|---|---|---|---|---|---|---|
Плоскоклеточный рак | Области, подверженные солнечному свету, радиации или мышьякам | Шероховатая, неровная, иногда чешуйчатая, иногда с видимыми сосудами, иногда бородавчатая или с цветными массами | на | сначала, иногда покраснела, позже | 900 02 Расплывчатый | Новые очаги могут появиться рядом со старыми |
Не исчезает при терапии кортикостероидами | ||||||
Кератоакантома (вариант плоскоклеточного рака, особенно плоскоклеточный рак) | рукиГладкий купол, приобретающий форму вулкана | Телесного цвета или слегка покрасневший | Четко очерченный | Проходит период очень быстрого роста, часто регрессирует | 21 | |
Атопический дерматит за ушами, на участках изгиба | Покрасневшие, слегка чешуйчатые, иногда с пузырьками | Сначала сухие, трещинные, могут плакать | 627624 90finiteЧасто встречается у лиц, страдающих атопией, и лиц, подвергающихся действию раздражителей | |||
Контактный дерматит (Рисунок 14) | Везде, где кожа контактирует с раздражителем | Покрасневшая, слегка чешуйчатая, иногда с пузырьками | Сначала сухая, потрескавшаяся, может плакать 43 02 Ограничено | Дерматит проходит с помощью кортикостероидной терапии | ||
Псориаз (Рисунок 15) | Локти, колени, скальп, крестцовая расщелина, основание ногтей | с сухими ногтями | чешуйки гладкие розовые или красные без чешуек; может истекать | Хорошо отграниченный; округлые, неровные или сливные | Часто широко распространены, иногда зудящие; в зависимости от сезона | |
Себорейный дерматит (Рисунок 16) | Кожа головы, лоб, носогубная складка, срединная линия туловища | приподнятые, с чешуйками | Некоторые поражения легко удалить |
РИСУНОК 13.
Экземный дерматит.
РИСУНОК 14.
Контактный дерматит.
РИСУНОК 15.
Псориаз.
РИСУНОК 16.
Себорейный дерматит.
Злокачественная меланома
Несмотря на то, что злокачественная меланома составляет лишь 1 процент случаев рака кожи, на злокачественную меланому приходится более 60 процентов смертей от рака кожи.13 Она рано метастазирует в отдаленные места, и ее метастазы обычно не поддаются лечению.Как и другие виды рака кожи, злокачественная меланома чаще встречается на коже, подвергшейся чрезмерному воздействию солнечного света, но может возникнуть где угодно. Выделяют четыре типа злокачественной меланомы.
Поражения при поверхностной меланоме имеют темно-коричневый или черный цвет. В начальной фазе они имеют медленно расширяющийся неправильный контур. Некоторые участки могут быть более светлого оттенка. Вертикальный рост происходит позже, проникая в дерму и вызывая приподнятость некоторых частей поражения. Это наиболее распространенный вид меланомы (рис. 17).
РИСУНОК 17.
Злокачественная меланома, распространяющаяся по поверхности.
Узловая меланома с самого начала растет вертикально и, скорее всего, рано начнет метастазировать. Он имеет небольшое или полное отсутствие бокового расширения и выглядит как блестящий черный купол.
Меланома злокачественного лентиго возникает в уже существующем злокачественном лентиго. Появление одного или нескольких узелков сигнализирует о переходе к инвазивному поражению (рис. 18).
Просмотр / печать Рисунок
РИСУНОК 18.
Лентиго злокачественное. Обратите внимание на множественные узелки, сигнализирующие об инвазивности поражения.
РИСУНОК 18.
Lentigo maligna. Обратите внимание на множественные узелки, сигнализирующие об инвазивности поражения.
Акральная лентигинозная меланома возникает на ладонях рук, подошвах ног, под ногтями и на поверхностях слизистых оболочек. Это редкость, составляющая всего 5 процентов меланом у людей с бледной кожей. Темнокожие люди редко заболевают меланомами, но если они это сделают, скорее всего, это будут акральные меланомы (рис. 19).
РИСУНОК 19.
Акральная лентигинозная меланома.
Поскольку не все злокачественные меланомы имеют видимую пигментацию, врачи должны с подозрением относиться к любому поражению, которое растет или кровоточит при незначительной травме. Если диагноз вызывает сомнения, лучше сделать одну или несколько адекватных биопсий на всю толщину кожи для гистологического исследования.
Определенные поражения кожи считаются предшественниками злокачественной меланомы. Голубые невусы иногда становятся местом злокачественных меланоцитарных изменений.Об этом изменении могут свидетельствовать подозрительные черты, такие как расположение на коже головы мужчин старше сорока лет, рост, кровотечение при незначительной травме и появление темных спутниковых поражений вокруг невуса. Все синие невусы следует тщательно контролировать или иссекать (рис. 20).
РИСУНОК 20.
Голубые невусы.
Лентиго злокачественное (меланотическая веснушка Хатчисона) встречается на лице или другой подверженной воздействию солнца коже пожилых светлокожих людей. Это коричневое пятно с некоторыми вариациями цвета, медленно и неравномерно растекающееся по краям.Из него могут вырасти темные инвазивные образования с неровными границами (рис. 18). Врожденные невомеланоцитарные невусы — это коричневые участки кожи, которые присутствуют при рождении или развиваются в младенчестве. Обычно они имеют неровную поверхность, могут быть слегка приподнятыми и иметь грубые волосы. Поражения размером более 20 см с большей вероятностью превратятся в злокачественную меланому, когда ребенку будет от трех до пяти лет.
Наличие 10 или более диспластических невусов увеличивает в 12 раз риск развития злокачественной меланомы.2 Диспластические невусы могут появиться de novo или могут развиться из обычных меланоцитарных невусов. 3 Они встречаются у 5 процентов белого населения в целом, но у 30-50 процентов людей со спорадической (несемейной) первичной меланомой и почти у всех пациентов с семейной кожной болезнью. melanoma.4
В таблице 3 общие разновидности злокачественной меланомы сравниваются с поражениями аналогичного вида (рисунки с 21 по 23).
Просмотр / печать таблицы
ТАБЛИЦА 3Характеристики четырех форм злокачественной меланомы и поражений схожего вида
| Поражение | Расположение | Поверхность | Цвет | Контур |
|---|
Злокачественная меланома, распространяющаяся по поверхности | Наиболее часто встречается на коже, подвергающейся воздействию солнечных лучей, но может возникать где угодно | Гладкая; вертикальный рост происходит позже | Темно-коричневый или черный, может быть разнообразным | Становится более неравномерным по мере роста | Может иметь розовый или красноватый ореол | |||||||||||||||||||||||||||||||||||||||||||||||
Nodular | часто встречается на коже, подвергающейся воздействию солнца, но может встречаться где угодноУзловатая форма | Темно-коричневый или черный, может быть пестрым | Может быть регулярным или нерегулярным | Растет агрессивно, вторгается рано | ||||||||||||||||||||||||||||||||||||||||||||||||
Меланома злокачественного лентиго | При ранее существовавшем злокачественном лентиго, обычно лицевом | Узловатые на гладком фоне | Темный или черный на бледно-коричневом фоне | 46 Нерегулярные | ||||||||||||||||||||||||||||||||||||||||||||||||
Акральная лентигинозная меланома | Най фунты, ладони, подошвы стоп, слизистые оболочки | Гладкий | Темно-коричневый или черный | Нерегулярный | Встречается как у чернокожих, так и у белых | 21 Часто меланоцитарные невусы (Рисунок 21) | Широко разбросанные | Гладкие, плоские или равномерно приподнятые | Однородные светлые или темно-коричневые | Обычные, круглые или овальные, редко> 1027 | ||||||||||||||||||||||||||||||||||||||||||
Лентиго (веснушки) | В основном на солнечных поверхностях | Гладкие, плоские коричневые или коричневые | Однородные светлые | или многоугольники | Темнее на солнце, светлеет зимой | |||||||||||||||||||||||||||||||||||||||||||||||
Голубые невусы ( Рисунок 20) | Чаще всего возникают на руках или ногах; может встречаться где угодно | Папулы или узелки | Синий, сине-серый или сине-черный | Круглый или овальный, обычно диаметром <10 мм | Твердый при пальпации | |||||||||||||||||||||||||||||||||||||||||||||||
Наиболее часто встречается на лице | Узелок | Область роста темно-коричневая или черная | Становится неравномерной по мере роста | Признаки четырех форм злокачественной меланомы и поражений схожего внешнего вида
|


 Заболевание инфекционно-аллергическое, патологическое. Группа риска – люди от 10 до 35 лет. В целом жить оно не мешает, носит временный характер, однако обостряется в тёплое время года – представляет собой крупные чешуйчатые пятна, которые не вызывают никакого дискомфорта, кроме мышечных болей и недомогания.
Заболевание инфекционно-аллергическое, патологическое. Группа риска – люди от 10 до 35 лет. В целом жить оно не мешает, носит временный характер, однако обостряется в тёплое время года – представляет собой крупные чешуйчатые пятна, которые не вызывают никакого дискомфорта, кроме мышечных болей и недомогания.
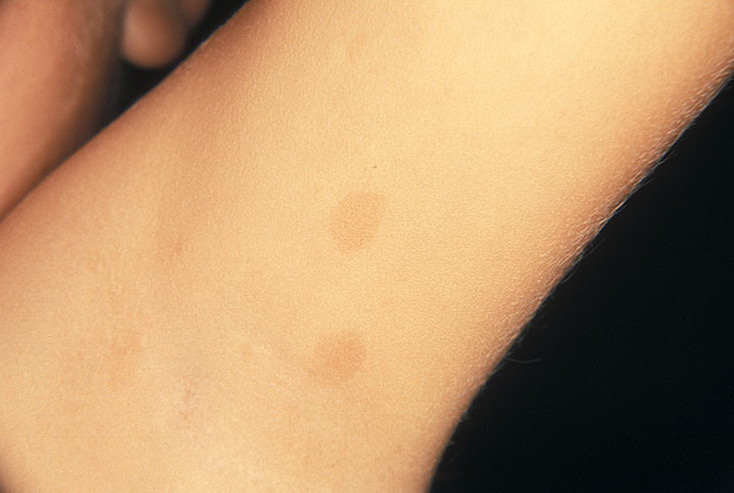


 Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
 Это помогает поддерживать квалификацию врачей на высшем уровне. На сегодняшний день подготовка докторов АМК позволяет им обучать молодых докторов, выступая в качестве экспертов на семинарах европейского уровня.
Это помогает поддерживать квалификацию врачей на высшем уровне. На сегодняшний день подготовка докторов АМК позволяет им обучать молодых докторов, выступая в качестве экспертов на семинарах европейского уровня. Внимание и чуткое отношение врачей с более чем десятилетним стажем медицинской практики дают устойчивый положительный результат.
Внимание и чуткое отношение врачей с более чем десятилетним стажем медицинской практики дают устойчивый положительный результат.