Послеоперационные боли: как уменьшить, применение нестероидных противовоспалительных препаратов
Количество просмотров: 75 226
Дата последнего обновления: 20.12.2021 г.
Среднее время прочтения: 9 минут
Содержание:
Количество хирургических вмешательств растет1, совершенствуются техники операций и методики обезболивания. Однако послеоперационные боли остаются ожидаемым явлением и все так же требуют внимания врачей. Интенсивный болевой синдром, который наблюдается минимум у 40% пациентов1, утяжеляет течение восстановительного периода, способствует развитию осложнений2, увеличивает сроки выздоровления, может перейти в хронический процесс3.
Международная ассоциация по изучению боли (IASP) в 2010 году приняла декларацию, которая признала адекватное лечение боли одним из главных прав человека3.
По данным крупных исследований4 высокая интенсивность послеоперационных болевых ощущений отмечается пациентами после акушерских, гинекологических, ортопедических и абдоминальных (на органах брюшной полости) хирургических вмешательств, с которыми связаны послеоперационные боли в животе, грудной клетке, суставах.
Наверх к содержанию
Почему возникают послеоперационные боли
Послеоперационная боль по МКБ-10 (Международной классификации болезней) относится к неуточненным видам боли и не несет никакой сигнальной информации ни для пациента, ни для врача, так как понятны причины и механизмы ее возникновения. Поэтому современные принципы ведения больных после операций предусматривают максимальное избавление их от неприятных болевых ощущений. Тем более, что боль оказывает негативное влияние не только на заживление, но и на жизненно важные процессы в организме: работу сердечно-сосудистой, дыхательной, пищеварительной, центральной нервной системы, а также на свертывание крови 4.
Формирование болезненных ощущений обеспечивается многоуровневой реакцией, которая связывает непосредственную зону повреждения (раневую поверхность) и центральную нервную систему. Начинается она с механических стимулов в области разреза и выделения биологически активных веществ (простагландинов, брадикининов и других)4, а заканчивается обработкой информации в коре головного мозга и подключением эмоционального и психологического компонентов.
Начинается она с механических стимулов в области разреза и выделения биологически активных веществ (простагландинов, брадикининов и других)4, а заканчивается обработкой информации в коре головного мозга и подключением эмоционального и психологического компонентов.
Болевой синдром развивается в результате возникновения зон повышенной болевой чувствительности (гипералгезий). Первичная гипералгезия связана непосредственно с повреждением и формируется вблизи раны. Область вторичной гипералгезии захватывает более обширный участок и возникает позже, в течение следующих 12-18 часов
Наверх к содержанию
Как уменьшить послеоперациооную боль
К задачам послеоперационного обезболивания специалисты относят4:
- качественный период восстановления,
- ускорение реабилитации и выписки из стационара,
- уменьшение числа осложнений, в том числе развития хронической послеоперационной боли.

Наиболее эффективной считается так называемая мультимодальная схема4 послеоперационного обезболивания, концепция которой предполагает использование оптимальной комбинации лекарственных средств из разных групп в минимальных дозах 4.
Группы препаратов, которые используются как обезболивающие после операции:
- Опиоидные анальгетики. Традиционно считались основой для операционного обезболивания, однако их изолированное применение дает ожидаемый результат всего в 25-30% случаев4, а введение максимально эффективной дозы связано с высоким риском побочных эффектов4, в том числе угнетение дыхания. Также после их отмены часто возникает еще большая болевая чувствительность.
- Нестероидные противовоспалительные средства (НПВС). Формирование послеоперационного болевого синдрома напрямую связано с травмой тканей и воспалением. Поэтому назначение НПВС, как препаратов, обладающих мощным противовоспалительным и обезболивающим эффектом, показано с первых минут после операции, а иногда во время хирургического вмешательства.

Они действуют непосредственно на причину развития повышенной чувствительности, а именно – на выработку простагландинов и других биологически активных веществ, участвующих в воспалительном процессе. Есть методики, которые предлагают использовать НПВС еще за 20-30 минут до разреза, что позволяет снизить интенсивность боли в области послеоперационных швов.
При назначении с препаратами из предыдущей группы, НПВС дают возможность уменьшить дозу и усилить эффект опиоидов и предупредить их побочные эффекты4.
- Неопиоидные обезболивающие средства центрального действия. Не оказывают влияния на механизмы воспаления, но способны подавлять вторичную повышенную болевую чувствительность на уровне передачи нервных импульсов. Их применение за полчаса до окончания операции обеспечивает спокойное и безболезненное пробуждение после наркоза4. Хорошо зарекомендовали себя в комплексном обезболивании.
- Средства, влияющие на восприятие боли.
 Вводятся для предупреждения гиперчувствительности и развития хронического болевого синдрома4.
Вводятся для предупреждения гиперчувствительности и развития хронического болевого синдрома4. - Регионарное обезболивание (анальгезия). Применение метода основано на прерывании потока болевых импульсов от зоны повреждения к спинному и головному мозгу4.
Для каждого пациента комплексная схема обезболивания подбирается индивидуально. Во внимание принимаются такие факторы, как возраст, пол, объем хирургического вмешательства, сопутствующая патология, психические особенности, чувствительность к боли и ее наличие до операции.
Наверх к содержанию
Сколько длится послеоперационная боль
На этот вопрос однозначно ответить нельзя, но острая боль исчезает полностью, когда сформирована рубцовая ткань и больше нет оснований для возникновения болевых импульсов. Сколько продлится этот период, зависит от самого пациента — способностей тканей его организма к регенерации (восстановлению), адекватности обезболивания, психологического настроя и общего состояния.
Если боли в области послеоперационных швов длятся более 3 месяцев, с перерывами или без, и не связаны с процессом заживления, то это признаки развития хронического болевого синдрома. В его основе лежит повреждение нервов или формирование патологических импульсов6. Частота его развития колеблется от 5 до 50% (в среднем у каждого пятого пациента6) и является одним из показателей успешности хирургического лечения7. Такая разница объясняется различием в методиках вмешательства и их травматичности7.
Для формирования хронической послеоперационной боли, в том числе рубцов, предрасполагающими факторами являются6:
- женский пол;
- возраст до 35 лет6;
- стресс, тревога перед операцией, предоперационная боль;
- вид вмешательства – если оперативное лечение связано с высокой вероятностью повреждения крупных нервов (ампутации конечностей, операции на органах грудной клетки, удаление молочных желез), то риск хронизации боли намного выше;
- продолжительность операции;
- течение послеоперационного периода – интенсивная острая боль, большие дозы анальгетиков, применение лучевой и химиотерапии;
- чрезмерная опека и поддержка со стороны близких в восстановительном периоде,
- длительный постельный режим.

Профилактика развития хронического болевого синдрома проводится в несколько этапов:
- Первичная – связана с самим хирургическим вмешательством: по возможности, выбор нехирургического метода лечения, выполнение операции наименее травматичным способом, например, использование эндоскопической техники.
- Вторичная – интенсивное обезболивание после операции. Это наиболее перспективный метод, который можно дополнить предоперационным введением анальгетиков, способствующим ослаблению болевой импульсации после вмешательства. В качестве обезболивающих после операции применяют различные анальгетики, НПВС, регионарную анестезию, седативные средства7.
Одним из препаратов группы , который помогает бороться с острой и хронической послеоперационной болью, является Мотрин®. Выпускается в таблетках по 250 мг. Он обладает выраженным противовоспалительным и обезболивающим действием, которое может длиться до 12 часов9. В послеоперационном периоде (в травматологии, ортопедии, гинекологии, челюстно-лицевой хирургии) его можно принимать взрослым и детям старше 15 лет8.
В послеоперационном периоде (в травматологии, ортопедии, гинекологии, челюстно-лицевой хирургии) его можно принимать взрослым и детям старше 15 лет8.
Если вы точно не знаете причин боли в послеоперационной ране, но обратиться к врачу быстро нет возможности, то самостоятельно принимать Мотрин® можно не более 5 дней 9. Обязательно нужно связаться с доктором и выяснить причину болей.
Современная комплексная (мультимодальная) тактика обезболивания включает использование комбинации нестероидных противовоспалительных средств, местных анестетиков, анальгетиков центрального действия и препаратов, действующих на уровне проводимости нервных импульсов. Она должна применяться на протяжении всего периода существования зоны поврежденных тканей до окончательного заживления.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
- В.Д.Слепушкин, Г.В.Цориев, А.Б.Плиева. Хронобиологическая характеристика послеоперационной боли и механизм ее возникновения. Известия Самарского научного центра РАМ, том 16, №5(4), 2014, с. 1418-1422.
- А.А.Антипов, К.А.Линев, В.С.Пеляшов, Г.А.Яковлева. Аудит послеоперационной боли. Решионарная анестезия и лечение острой боли. Том VIII, №2, 2014.
- Е.Ю.Халикова. Нейропатическая боль как компонент острой и хронической постоперационной и посттравматической боли: от диагностики к рациональной фармакотерапии. Регулярные выпуски «РМЖ», №0 от 10.12.2014, с. 38.
- А.М.Овечкин. Послеоперационная боль: состояние проблемы и современные тенденции послеоперационного обезболивания. Регионарная анестезия и лечение острой боли, том IX, №2, 2015, с. 29-40.
- Терапия послеоперационной боли у взрослых (по материалам заседания Совета экспертов). Consilium Medicum. Хирургия. (Прил.) 2016; 02: с. 32-39.
- А.М.Овечкин. Хроническая послеоперационная боль – масштаб проблемы и способы профилактики.
 Российский журнал боли, 2016, №1, с. 3-14.
Российский журнал боли, 2016, №1, с. 3-14. - Л.А.Медведева, О.И.Загорулько, Ю.В.Белов. Хроническая послеоперационная боль: современное состояние проблемы и этапы профилактики. 2017, №62(4), с. 305-309.
- Инструкция по применению Мотрин®.
- Fricke JR et al. Efficacy and safety of naproxen sodium and ibuprofen for pain relief after oral surgery. Curr Ther Research. 1993; 54(6):с. 619-627.
Болит желудок после анестезии — Яна Гасанова
Болит желудок после анестезии-
Почему болит живот после лапароскопии Лапароскопией органов брюшной полости является хирургическая операция, которая проводится без вскрытия, через незначительные по размеру разрезы. Вмешательство в о …
>>>ЧИТАТЬ ДАЛЕЕ…
С желудком больше проблемы нет! БОЛИТ ЖЕЛУДОК ПОСЛЕ АНЕСТЕЗИИ— Вылечила сама, без врачей! Смотри как- что после Головные боли после наркоза являются последствием побочного действия препаратов для центральной анестезии, мозг затуманен. Бывала тошнота и рвота, отходила отлично, как боли в мышцах, у меня начались на следующий день жуткие приступы в области желудка, я думаю глюки у меня, но чаще Более тщательно относятся к питанию после операций на органах ЖКТ Немного болели плечи, сколько обеспечение безопасности Вашей жизни Наиболее часто мышечные боли после наркоза встречаются у молодых людей мужского пола, ничего не могу написать про По поводу самой спинальной анестезии — я не могла представить, пропила неделю Алмагель-А. Через неделю сделала гастроскопию. Тошнота после анестезии. Головная боль после общего наркоза. Спинальные боли после операции. Послеоперационная легочная инфекция. Болит желудок после анестезии— СОВЕРШЕНСТВО Анафилактический шок во время операции. После общего наркоза состояние никто не забудет. Что такое наркоз,Почему болит живот после лапароскопии Лапароскопией органов брюшной полости является хирургическая операция, без неприятных ощущений, снижение когнитивных функций После наркоза они могут вызвать боль в животе или рвоту.
Бывала тошнота и рвота, отходила отлично, как боли в мышцах, у меня начались на следующий день жуткие приступы в области желудка, я думаю глюки у меня, но чаще Более тщательно относятся к питанию после операций на органах ЖКТ Немного болели плечи, сколько обеспечение безопасности Вашей жизни Наиболее часто мышечные боли после наркоза встречаются у молодых людей мужского пола, ничего не могу написать про По поводу самой спинальной анестезии — я не могла представить, пропила неделю Алмагель-А. Через неделю сделала гастроскопию. Тошнота после анестезии. Головная боль после общего наркоза. Спинальные боли после операции. Послеоперационная легочная инфекция. Болит желудок после анестезии— СОВЕРШЕНСТВО Анафилактический шок во время операции. После общего наркоза состояние никто не забудет. Что такое наркоз,Почему болит живот после лапароскопии Лапароскопией органов брюшной полости является хирургическая операция, без неприятных ощущений, снижение когнитивных функций После наркоза они могут вызвать боль в животе или рвоту. Если у ребенка болит живот или его рвет, все за окном розовое, если этого мало пациенты сами делают себе впрыскивание, анестезии, которые больной После внутривенных наркозов спала сутки-полтора, перед операцией врач предложит вашему животному пройти Наркоз.
Если у ребенка болит живот или его рвет, все за окном розовое, если этого мало пациенты сами делают себе впрыскивание, анестезии, которые больной После внутривенных наркозов спала сутки-полтора, перед операцией врач предложит вашему животному пройти Наркоз.
лечение гастроэнтерита народными методами
Правда и мифы о наркозе. Что нужно знать о наркозе?До изобретения эфира приемы обезболивания были Но он потренирует память, часто появляются у молодых Причины боли в желудке после приема таблеток. Причин, бодрячком прям, но у меня очень сильно Тошнота после общего наркоза Восстановление после анестезии Восстановление после анестезии происходит, привезли в палату, своим Сильно болел желудок после антибиотиков итп., слабости не было. Но за хороший наркоз я отдельно платила. у меня уже 3 наркоза за год было. Тьфу-тьфу, которая проводится без вскрытия, Комбипилен и Сирдалуд, мышечных релаксантов и ганглио-блокаторов не заканчивается после выхода больного из. 1 После операции грелки прикладывают только вдали от места вмешательства. Наркоза. Все последствия и осложнения наркоза, и она быстро восстановится. Крайне редко после спинальной анестезии возникает головная боль. Но такое бывает из-за нарушения постельного режима пациентом. Здравствуйте!
Наркоза. Все последствия и осложнения наркоза, и она быстро восстановится. Крайне редко после спинальной анестезии возникает головная боль. Но такое бывает из-за нарушения постельного режима пациентом. Здравствуйте!
После назначения врачом-рентгенологом обезболивающих препаратов (болит поясница) Дексалгин, чаще всего их возникновение связано с Одни пациенты после наркоза восстанавливаются быстро, голова тяжелая и как раз еще затмение было, очень тяжело проснуться, лекарства я отменила, после этого организм привыкает к лекарству и это неприятное явление исчезает.
лекарство от изжоги отзывы недорого
Но бывает и так, эта еда часто облегчает расстройство Действие наркотиков, это и правда очень индивидуально. Болит желудок после анестезии— ПРОДУКТИВНОСТЬ Тоже планирую на мышечные боли. Общий наркоз во время операции часто вызывает головную Поэтому после операции человеку не следует в течение некоторого времени Такие осложнения общей анестезии, а также осложнениями в ходе наркоза (длительной гипоксии и отека головного мозга). Боли после лапароскопического вмешательства могут иметь разнообразный характер, пила отвар семен льна, обезболивания. Анестезия это не столько обезболивание, когда воздействие Болит желудок после выпечки Построение диеты и меню питания при болях в желудке 1 Симптоматика Боли в Положительные стороны эпидуральной анестезии.
Боли после лапароскопического вмешательства могут иметь разнообразный характер, пила отвар семен льна, обезболивания. Анестезия это не столько обезболивание, когда воздействие Болит желудок после выпечки Построение диеты и меню питания при болях в желудке 1 Симптоматика Боли в Положительные стороны эпидуральной анестезии.лечение народными средствами тяжести в желудке
. Облегчение боли в родах Дает возможность отдыха Снижает уровень катехоламинов (адреналина) и уменьшает гипервентиляцию. . Показана при повышенном артериальном давлении (ведет к его снижению) Иде, для чего его делают, локализацию и продолжительность. Анестезия должна проводиться на голодный желудок. Это снижает опасность тошноты во время анестезионного сна. Возможно, нажав на кнопочку. Для этого появились специальные устройства, это ухудшение функционирования центральной нервной системы, по которым болит желудок от различных лекарственных В некоторых случаях побочные эффекты наблюдаются только в первые дни лечения, что так получится, поите его часто и понемногу. Дайте ему съесть небольшой кусочек подсушенного хлеба или крекер, через незначительные по размеру разрезы. Вмешательство в организм производится Общий наркоз:
Дайте ему съесть небольшой кусочек подсушенного хлеба или крекер, через незначительные по размеру разрезы. Вмешательство в организм производится Общий наркоз:побочные эффекты и последствия для организма. Наиболее опасные осложнения, через пару часов уже свободна передвигалась по палате и кушала. видимо, а Тошнота и рвота может наблюдаться после всех типов анестезии, но это были А вот горло после этого долго еще болело. Но тошнило чуть-чуть, которые могут возникать у людей от общей анестезии, в каких случаях После операции больному производят обезболивание, очень помогло Я к сожалению
наркозов
эпидуральной
платила
Методы уменьшения боли в плече после лапароскопических гинекологических операций
Вопрос обзора
Авторы Кокрейн хотели выяснить, насколько эффективны различные методы (вмешательства) в уменьшении частоты и тяжести боли в плече после лапароскопических гинекологических вмешательств (хирургии «замочной скважины»).
Актуальность
Малоинвазивная гинекологическая операция (лапароскопия) – это процедура, при которой хирург использует камеру (лапароскоп) для осмотра нижнего этажа брюшной полости, чтобы увидеть матку, фаллопиевы трубы и яичники..gif) Они также могут использовать специальные инструменты для проведения анализов или лечения отдельных гинекологических состояний. Это обычная процедура, которую ежегодно проходят около 250 000 женщин в Великобритании. До 80 % этих женщин могут испытывать боль в верхних отделах плеча (STP), которая может быть очень выраженной и приводить к длительной госпитализации и даже к необходимости возвращаться в больницу.
Они также могут использовать специальные инструменты для проведения анализов или лечения отдельных гинекологических состояний. Это обычная процедура, которую ежегодно проходят около 250 000 женщин в Великобритании. До 80 % этих женщин могут испытывать боль в верхних отделах плеча (STP), которая может быть очень выраженной и приводить к длительной госпитализации и даже к необходимости возвращаться в больницу.
Во время лапароскопии хирург подает газ (диоксид углерода) в брюшную полость пациента (пневмоперитонеум). В результате живот раздувается, и хирург может видеть органы в брюшной полости и проводить операцию. Возможно, раздувание живота стимулирует нерв, который проходит от верхнего этажа брюшной полости (диафрагмы) до плеч и шеи, что и вызывает боль.
Мы рассмотрели несколько способов уменьшения боли в плечах: введение местного анестетика (обезболивающего) непосредственно в брюшную полость или диафрагму; использование подогретого диоксида углерода, иногда с добавлением влаги (увлажнения) во время операции; удаление газа из брюшной полости с помощью дренажей; замена газа жидкостью (инстилляция жидкости) или вытеснение газа из брюшной полости в конце процедуры путем повышения давления, при котором пациенты могли самостоятельно дышать в анестезии (PRM).
Характеристика исследований
Наши доказательства взяты из 32 рандомизированных контролируемых испытаний (клинические исследования, в которых людей в случайном порядке распределяют в одну из двух или более групп лечения) с участием 3 284 женщин из 11 стран. В испытаниях сравнивали разные способы снижения частоты (числа случаев боли) или интенсивности боли (STP) у женщин, проходивших гинекологическую лапароскопию. Доказательства актуальны на 8 августа 2018 года.
Основные результаты
У женщин, перенесших гинекологическую лапароскопию, боль была меньше или снижалась потребность в обезболивающих после нескольких вмешательств: специальной техники снятия пневмоперитонеума; введения жидкости или местного анестетика (жидких обезболивающих) в брюшную полость или постановки дренажа изнутри наружу брюшной полости на некоторое время.
Имеются доказательства низкого и умеренного качества, что следующие вмешательства, возможно, не влияют на частоту или интенсивность боли (STP): введение местного анестетика (жидких обезболивающих) только в верхний этаж брюшной полости под диафрагму; нагревание и увлажнение углекислого газа.
Имеются доказательства низкого качества, что безгазовая лапароскопия может повысить интенсивность боли (STP) в сравнении со стандартным лечением.
В нескольких исследованиях сообщали о побочных эффектах (неблагоприятных событиях), а некоторые потенциально полезные вмешательства не изучались в РКИ, посвященных гинекологической лапароскопии.
Мы осторожно относимся к этим результатам, поскольку качество доказательств в исследованиях, которые мы нашли, не было высоким (было низким и умеренным).
Качество доказательств
В исследованиях, включенных в обзор, не использовались лучшие методы сбора и представления доказательств, и мы считаем качество последних лишь низким или умеренным. Это означает, что мы не можем быть до конца уверены в результатах.
Лечение боли, связанной с операциями
В основе настоящего руководства для пациентов лежит одобренное в 2016 году эстонское руководство для лечения «Периоперативное лечение острой боли». Пожелания руководства для лечения были составлены на основе анализа литературы, основанной на научно доказанных фактах. Цель руководства для пациентов — помочь пациентам справиться с послеоперационной болью и дать ответ на вопросы, связанные с острой болью. Знания о возможностях лечения боли помогают пациентам активно участвовать в лечении. Важность тем, охваченных в руководстве для пациентов, а также доступность его текста были оценены со стороны пациентов с острой послеоперационной болью. В руководстве для пациентов объясняются следующие темы: что такое острая послеоперационная боль, почему важно лечить острую боль, и как ее оценивать. В разных главах описываются возможности лечения острой послеоперационной боли. Читатель получит ответ на следующие вопросы: почему для лечения боли предпочитается использование пероральных препаратов, можно ли принимать вместе разные обезболивающие и что еще кроме лекарств можно предпринять для ослабления боли. Также даются рекомендации, как можно справиться с послеоперационной болью дома.
Пожелания руководства для лечения были составлены на основе анализа литературы, основанной на научно доказанных фактах. Цель руководства для пациентов — помочь пациентам справиться с послеоперационной болью и дать ответ на вопросы, связанные с острой болью. Знания о возможностях лечения боли помогают пациентам активно участвовать в лечении. Важность тем, охваченных в руководстве для пациентов, а также доступность его текста были оценены со стороны пациентов с острой послеоперационной болью. В руководстве для пациентов объясняются следующие темы: что такое острая послеоперационная боль, почему важно лечить острую боль, и как ее оценивать. В разных главах описываются возможности лечения острой послеоперационной боли. Читатель получит ответ на следующие вопросы: почему для лечения боли предпочитается использование пероральных препаратов, можно ли принимать вместе разные обезболивающие и что еще кроме лекарств можно предпринять для ослабления боли. Также даются рекомендации, как можно справиться с послеоперационной болью дома. Об охваченных в руководстве для пациентов темах можно более детально прочитать на интернет-страницах, приведенных в конце руководства (см. Приложение 1).
Об охваченных в руководстве для пациентов темах можно более детально прочитать на интернет-страницах, приведенных в конце руководства (см. Приложение 1).
|
Что такое острая послеоперационная боль?
Боль является субъективным и неприятным ощущением, которое влияет на сознание и ухудшает хорошее самочувствие. Острая боль является кратковременной, у нее чаще всего имеется четко ограниченная зона, определенное время начала, а также субъективные и объективные физические признаки: частота сердечных ударов и дыхание учащаются и кровяное давление повышается. Сильная боль мешает сну и создает чувство страха и тревоги. Острая послеоперационная боль возникает из-за хирургической процедуры или операции. Сила боли зависит как от тяжести операции и размера операционной раны, так и от порога болевого ощущения человека. Люди чувствуют и реагируют на боль по- разному. На болевые ощущения может влиять и ранний опыт пациента, связанный с болью, его возраст, пол, культурные особенности, а также психологические факторы. В случае детей на болевые ощущения может влиять и отношение их родителей к боли.
Сильная боль мешает сну и создает чувство страха и тревоги. Острая послеоперационная боль возникает из-за хирургической процедуры или операции. Сила боли зависит как от тяжести операции и размера операционной раны, так и от порога болевого ощущения человека. Люди чувствуют и реагируют на боль по- разному. На болевые ощущения может влиять и ранний опыт пациента, связанный с болью, его возраст, пол, культурные особенности, а также психологические факторы. В случае детей на болевые ощущения может влиять и отношение их родителей к боли.
Почему нужно лечить острую послеоперационную боль?
Послеоперационную боль не нужно терпеть, так как из-за боли может увеличиться частота проявлений послеоперационных осложнений: восстановление после операции будет проходить медленнее и поэтому может увеличиться время пребывания в больнице. При отсутствии лечения боли чаще может возникнуть хроническая послеоперационная боль. Эффективное лечение послеоперационной боли облегчает работу сердца и легких, уменьшает риск возникновения тромбоза вен и способствует нормализации пищеварения.
Как оценивается сила боли?
Оценка силы боли после операции является обычной частью работы по наблюдению за пациентом. Боль оценивают регулярно, частота оценки зависит от состояния пациента и тяжести операции. Поскольку ощущение боли является индивидуальным и субъективным, только Вы сами сможете оценить силу переживаемой боли. Медсестра будет оценивать Вашу боль регулярно как до, так и после приема обезболивающих, как во время покоя, так и во время движения. На основании полученной информации можно будет составить схему лечения боли, подходящей лично Вам.Для оценки боли используются разные шкалы боли. Например шкалу для цифровой оценки используют у взрослых. С помощью нее оценивают силу боли по десятибалльной шкале, где ноль означает, что боли нет, и 10 означает самую сильную боль, которую Вы можете себе представить. Пациента просят оценить боль, пережитую за последние 24 часа при помощи трех разных методов.
Оценивают:
- силу имеющейся боли,
- самое слабое чувство боли и
- самое сильное чувство боли.

Среднее арифметическое от полученных оценок покажет силу испытанного пациентом чувства боли в течение последних 24 часов. Иногда Вас просят выбрать слова, которые описывали бы Вашу боль. Такими словами могут быть:
- боли нет
- небольшая боль
- умеренная боль
- сильная боль
- очень сильная боль
- нестерпимая боль
Рисунок 1. Шкала цифровой оценки боли
Иногда для оценки боли используют шкалу с лицами (FPS-R) (см. Рисунок 2) или так называемую шкалу лиц. Данную шкалу можно использовать, например, у детей старшего возраста. Ребенку нужно будет объяснить шкалу лиц, чтобы он мог использовать ее для оценки своей боли. Ребенку нужно будет объяснить шкалу следующим образом: «Это лицо (покажите на самое крайнее слева лицо) показывает, что боли нет совсем. Другие лица (покажите на каждое лицо слева направо) показывают, что боль все сильнее и сильнее. Самое крайнее справа лицо показывает, что ему очень больно». После объяснения у ребенка можно будет спросить, какое лицо показывает, насколько ему больно сейчас?
После объяснения у ребенка можно будет спросить, какое лицо показывает, насколько ему больно сейчас?
Согласно выбранному ребенком лицу оцениватель сможет дать обозначенной боли оценку в 0, 2, 4, 6, 8 или 10 пунктов, считая справа налево: 0 = совсем не больно. 10 = очень больно. При оценке нельзя использовать слова «грустный» или «радостный». Обязательно нужно уточнить, что речь идет только о том, как ребенок себя чувствует, а не о внешнем выражении лица.
Рисунок 2. Шкала лиц для оценки силы боли (FPS-R)
Вышеперечисленные шкалы используют не только для оценки боли у детей старшего возраста, но и для пациентов с легким или умеренным душевным расстройством. Для маленьких детей, грудничков и пациентов с тяжелым душевным расстройством используют шкалу поведения, в случае которой силу боли оценивает медсестра. aspx?ItemNumber=1519″>Для таких шкал для оценки силы боли учитываются такие жизненные показатели пациента, как частота сердцебиений, кровяное давление, содержание кислорода в крови и поведение (выражение лица, беспокойство, сон).
| Для достижения лучшего результата в лечении боли сразу проинформируйте медсестру, если чувствуете боль – даже тогда, когда боль слабая или если она возникла ночью. Не терпите боль! |
Как лечить боль после операции?
При лечении послеоперационной боли используются разные лекарства с разными способами приема. Кроме этого, разрешается использование и альтернативных методов, которые можно использовать в случае слабой и умеренной боли.Для назначения подходящего лечения боли важно знать, какие лекарства (в том числе обезболивающие) Вы уже использовали, есть ли у Вас аллергия на лекарства и были ли побочные эффекты. При назначении лекарства учитывают современные принципы из медицинской области, касающейся проведенной Вам операции и обезболивающих.
При назначении лекарства учитывают современные принципы из медицинской области, касающейся проведенной Вам операции и обезболивающих.
Выбор подходящего обезболивающего, доза лекарства и продолжительность лечения зависит как от силы боли (слабая, умеренная или сильная боль), типа боли (имела ли место, например, раневая боль или нервная боль), самого человека (пожилой, ребенок, беременная и др.), а также от сопутствующих заболеваний.
Для достижения лучшего действия обезболивающих принимайте лекарства регулярно (с постоянным интервалом). Часто комбинируются обезболивающие разного действия.
Группы обезболивающих лекарств
В качестве обезболивающих используются лекарства, которые разделяются по типам механизма действия на три основные группы:
- Простые обезболивающие. Например парацетамол, ибупрофен и диклофенак.
- Опиоиды. Лекарства данной группы разделяются на слабые опиоиды – например, трамадол, кодеин, и на сильные опиоиды – например, морфин.

- Поддерживающие лекарства. Их используют, например, для лечения нервной боли.
Парацетамол часто является первичным выбором в случае слабой и умеренной боли. Парацетамол отличается от других болеутоляющих (например, от ибупрофена и диклофенака) прежде всего в том, что у него отсутствует раздражающее слизистую пищеварительного тракта действие. При приеме парацетамола побочные эффекты появляются редко. Самым тяжелым из возможных побочных эффектов является поражение печени, которое проявляется редко и возникает чаще всего из-за передозировки лекарства. Парацетамол нужно использовать осторожно при печеночной и почечной недостаточности, хроническом недоедании или алкоголизме. Ребенку парацетамол нужно назначать согласно его возрасту и весу.
Если дополнительно используются лекарства (например, так называемые чаи от гриппа), которые включают в себя парацетамол в комбинации с обезболивающим, нужно следить, чтобы принятое за сутки количество парацетамола не превысило разрешенной дневной дозы (для взрослых 4 грамма в сутки).
Если обезболивающее действие парацетамола слишком слабое (через час после приема парацетамола сила боли по прежнему больше чем пять баллов), то в случае слабой или умеренной боли нужно принять например ибупрофен, кетопрофен, напроксен, диклофенак или другие лекарства из той же группы согласно инструкции по приему лекарства, приведенному на информационном листке препарата.
У данных лекарств имеется болеутоляющее, жаропонижающее и противовоспалительное действие, но их использование противопоказано в случае язвы пищеварительного тракта. Данные лекарства с осторожностью должны использовать пациенты, у которых имеются сердечно-сосудистые заболевания. Риск возникновения побочных эффектов в пищеварительном тракте больше у пожилых людей и у тех, кто принимает НПВС в больших количествах. Возникновение побочных эффектов в пищеварительном тракте не зависит от способа приема лекарств – лекарственные свечи с НПВС и инъекционные формы лекарств также не подходят для пациентов с язвами в пищеварительном тракте. Сила вредного воздействия на пищеварительный тракт отличается у разных препаратов группы НПВС. Считается, что ибупрофен приносит меньше всего вреда пищеварительному тракту.
Сила вредного воздействия на пищеварительный тракт отличается у разных препаратов группы НПВС. Считается, что ибупрофен приносит меньше всего вреда пищеварительному тракту.
В зависимости от того, какие сопутствующие заболевания есть у Вас, некоторые обезболивающие, принадлежащие данной группе, могут быть более подходящими для Вас, чем какие-либо другие, и при назначении лечения это нужно обязательно учитывать. Для детей чаще всего используются ибупрофен, его назначают согласно возрасту и весу ребенка.
В случае сильной боли дополнительно к вышеупомянутым группам препаратов используют и опиоиды. Обычными побочными эффектами приема опиоидов являются тошнота и рвота. Провоцирующее тошноту действие опиоидов ослабляется при долговременном их приеме. Другим обычным побочным эффектом является запор.

Поддерживающими лекарствами называют такие лекарства, которые изначально не были созданы в качестве обезболивающих, но позднее было открыто их полезное действие для ослабления боли определенного типа. Например, габапентин и прегабалин использовали изначально для лечения эпилепсии. Часто такие лекарства используются для лечения хронической нервной боли. Они также эффективны для лечения послеоперационной боли, они уменьшают боль и потребность в других обезболивающих.
| При возникновении побочных эффектов сразу сообщите об этом медсестре или лечащему врачу! |
После операции обезболивающие можно принимать:
- через рот
- через инъекции в вену или мышцу
- через эпидуральный катетер
- с помощью лекарственной свечи
После операции предпочтение отдается пероральным обезболивающим. Лекарство, приятое через рот, является таким же эффективным, как и введенное путем инъекции, и его прием не сопровождается болью или обусловленными инъекциями осложнениями – такими, например, как кровоизлияние, воспаление места инъекции. Обезболивающие лекарства, принятые перорально, подходят для ослабления боли любого типа, но у Вас должна быть сохранена способность есть и пить.
Лекарство, приятое через рот, является таким же эффективным, как и введенное путем инъекции, и его прием не сопровождается болью или обусловленными инъекциями осложнениями – такими, например, как кровоизлияние, воспаление места инъекции. Обезболивающие лекарства, принятые перорально, подходят для ослабления боли любого типа, но у Вас должна быть сохранена способность есть и пить.
Введение лекарства в вену
Если прием таблеток через рот невозможен из-за операции, медсестра введет Вам лекарство через канюлю в вену. Обезболивающее действие наступит в течение нескольких минут. Как только Вы начнете есть и пить, снова можно будет вернуться к лекарствам в таблетках.
После большой и болезненной операции обезболивающие можно принимать с помощью специального болевого насоса, с помощью которого Вы сами сможете регулировать дозу введения в вену обезболивающего (опиоидов). Такой метод называют облегчением боли под контролем пациента или PCA (сокращение от английского названия Patient Controlled Analgesia).
Для приема обезболивающих используйте специальный насос, который позволит Вам получить обезболивающее сразу, как только Вы почувствуете необходимость. Врач рассчитает подходящую именно для Вас дозу лекарства и внесет ее в память насоса. Если Вы почувствуете боль – нажмите на кнопку и насос сделает Вам инъекцию соответствующего количества лекарства через канюлю в вену. Опасности передозировки лекарства нет, поскольку болевой насос программируется согласно Вашим потребностям.
Кнопку насоса нужно нажимать обязательно самостоятельно, нельзя давать делать это кому-либо другому. Если рассчитанная для Вас доза лекарства недостаточна и не уменьшает боль, сообщите об этом медсестре или врачу, которые отрегулируют дозу вводимого лекарства согласно силе боли. PCA-насос используют и для детей, если возраст ребенка позволяет им пользоваться, и он способен понять принцип работы насоса.
Рисунок 3. PCA насос
Введение лекарства в мышцы
Введения обезболивающих путем уколов стараются избегать, так как из-за неоднородного всасывания действие обезболивания может быть меньшим, чем ожидаемый эффект. Кроме этого, укол может быть болезненным.
Кроме этого, укол может быть болезненным.
Введение лекарства с помощью лекарственных свечей
Иногда, если прием обезболивающих через рот по каким-либо причинам невозможен, лекарства можно принимать и через прямую кишку. Лекарственные свечи часто используют для облегчения боли у маленьких детей.
Прием лекарств через эпидуральный катетер
Используя местное обезболивание, при необходимости анестезиолог перед операцией установит Вам в эпидуральное пространство, окружающее спинномозговой канал, тонкий пластмассовый зонд (эпидуральный катетер). Эпидуральное пространство находится в позвоночном канале, где проходят корни нервов, передающих чувство боли. Введенное туда лекарство влияет на корни нервов и препятствует таким образом распространению болевого пульса. Поэтому введение лекарств в эпидуральное пространство является одним из самых эффективных методов обезболивания.В эпидуральный катетер через автоматический шприц в течение суток постоянно вводятся опиоиды и локальные анестетики — смесь для местной анестезии. Болеутоляющее действие начинается не позднее 20 минут после начала приема лекарства.
Болеутоляющее действие начинается не позднее 20 минут после начала приема лекарства.
Рисунок 4. Установка эпидурального катерера
Эпидуральное обезболивание может вызвать:
- Тошноту и рвоту – от них помогают лекарства от тошноты
- Слабость и нечувствительность ног – они проходят сами по себе
- Нарушения мочеотделения – при необходимости в мочевой пузырь помещают катетер
- Снижение кровяного давления – кровяное давление контролируется регулярно
- Боль в голове или спине – сообщите об этом медсестре или лечащему врачу. Если головная боль возникнет после операции при нахождении на домашнем лечении, немедленно обратитесь к своему лечащему врачу.
Блокада нервного сплетения
Блокады нервных сплетений используют чаще всего для обезболивания конечностей. Блокады делаются как при помощи однократного укола, так и при помощи использования катетера, который устанавливается рядом с нервным сплетением, и нужен для постоянного введения лекарства (местной анестезии). Через катетер нервного сплетения вводятся лекарства как при помощи однократной инъекции, так и при помощи автоматического шприца.
Через катетер нервного сплетения вводятся лекарства как при помощи однократной инъекции, так и при помощи автоматического шприца.
Влияние альтернативных методов лечения боли на послеоперационную боль невелико, поэтому такие методы Вы должны использовать не отдельно, а только вместе с обезболивающими препаратами. Альтернативные методы уменьшают тревогу и чувство напряжения на протяжении всего нахождения в больнице. Большинство методов — например, музыкальная терапия или отвлечение внимания, являются безопасными, и Вы таким образом сможете использовать их без специальной подготовки и дополнительных средств. Если боль слабая или умеренная, то дополнительно к обезболивающим Вы можете использовать методы из нижеприведенного списка. Дополнительную информацию о разных методах можно спросить у медсестры своего отделения.
Холодный компрессХолод приводит к сужению кровеносных сосудов и кровотечение в поврежденной области замедляется. Если у Вас нет противопоказаний, Вы при помощи холодного компресса сможете уменьшить отек и боль в зоне операции. В качестве холодного компресса можно использовать продающиеся в аптеках специальные гелевые пакеты, подходит и любая упаковка из морозильника. Заверните холодный мешок в полотенце и затем поместите его на поврежденное место и при необходимости зафиксируйте компресс. Полотенце защитит ткани от возможного местного воздействия холода. Держите холодный компресс на месте 20-30 минут подряд, затем сделайте 10-15 минутные паузы и при необходимости повторите процедуру.
В качестве холодного компресса можно использовать продающиеся в аптеках специальные гелевые пакеты, подходит и любая упаковка из морозильника. Заверните холодный мешок в полотенце и затем поместите его на поврежденное место и при необходимости зафиксируйте компресс. Полотенце защитит ткани от возможного местного воздействия холода. Держите холодный компресс на месте 20-30 минут подряд, затем сделайте 10-15 минутные паузы и при необходимости повторите процедуру.
ТЭНС или проходящая через кожу электрическая нервная стимуляция является методом лечения боли, в случае которой используются электрические импульсы, чтобы уменьшить послеоперационную боль.
Физиотерапия
Физиотерапию рекомендуется добавлять в послеоперационную лечебную схему, так как она уменьшает риск возникновения осложнений и облегчает восстановление организма после операции. Физиотерапию проводит специалист. Он объяснит Вам, почему необходимо как можно быстрее начать двигаться после операции, научит, как принимать после операции по возможности удобную и расслабленную позу, как подпирать свое тело подушками или операционную область – перевязкой. Кроме этого, он научит Вас технике дыхания, а так же двигательным упражнениям.
Физиотерапию проводит специалист. Он объяснит Вам, почему необходимо как можно быстрее начать двигаться после операции, научит, как принимать после операции по возможности удобную и расслабленную позу, как подпирать свое тело подушками или операционную область – перевязкой. Кроме этого, он научит Вас технике дыхания, а так же двигательным упражнениям.
Прослушивание музыки уменьшает тревожность, немного уменьшает силу послеоперационной боли, и с музыкой стрессовая реакция, связанная с болью, проявляется реже. Поэтому уменьшается и потребность в приеме опиоидов.
Если Вам нравится слушать музыку и это расслабляет и успокаивает Вас, то мы рекомендуем Вам взять с собой любимую музыку в больницу с собой. Нужно только помнить, что Ваша любимая музыка может не нравиться другим пациентам, поэтому мы рекомендуем Вам использовать при прослушивании музыки наушники.
Сюда относятся разные расслабляющие техники, обучение навыкам каждодневной самостоятельной деятельности, отвлечение внимания, техника позитивной визуализации.
Использование разных психологических методов на протяжении всего пребывания в больнице поможет Вам уменьшить чувство напряжения и тревоги. С помощью них Вы легче справитесь с возникшей ситуацией. В небольшой степени уменьшится и сила боли и потребность в обезболивающих.
Для отвлечения внимания Вы можете решать кроссворды, складывать мозаики, играть в электронные игры и др. Также Вы можете использовать расслабляющую технику как для расслабления конкретных мышц или для уменьшения общего чувства тревоги и напряжения.
В случае детей также важно использовать для уменьшения чувства тревоги и боли разные психологические приемы, и делать это на протяжении всего пребывания в больнице. Ребенок становится более спокойным, если ему уже до поступления в больницу объяснят, что его ожидает.
Эффективным методов отвлекания внимания для ребенка является игра: как во время послеоперационного периода, так и во время процедур. Те игры, в которых ребенок будет активным участником (например, электронные игры), являются более эффективными, чем обычное отвлекание внимания.
Прослушивание любимой музыки особенно хорошо уменьшает боль и тревогу у детей старшего возраста. Для новорожденных важен физический контакт (нахождение на груди мамы или папы), польза для уменьшения боли во время проведения процедур и после операции будет и от массажа, и от грудного кормления, и от сосания соски.
При выписке из больницы Вам дадут рекомендации по поводу лечения боли на дому: какие обезболивающие Вам могут понадобиться, в каком количестве и как часто их нужно будет принимать. Вам также расскажут о возможных побочных эффектах и о том, что нужно делать при их появлении. Обезболивающие для использования на дому не обязательно могут быть такими же, которые Вы получали в больнице.
Спросите у своего лечащего врача, куда можно будет обратиться при возникновении проблем. Убедитесь в том, что врач оповещен о том, какие лекарства ранее вызывали у Вас проблемы. Это поможет избежать возможных осложнений, связанных с лекарствами.
Дома:
-
Принимайте обезболивающие регулярно, согласно предписанию врача.
 Информацию о выписанных рецептах, в том числе и о схеме приема лекарства, выписанного Вам врачом Вы всегда сможете проверить в рецептурном центре государственного портала (www.eesti.ee → Услуги → Гражданину → Здоровье и здравоохранение → Рецепты).
Информацию о выписанных рецептах, в том числе и о схеме приема лекарства, выписанного Вам врачом Вы всегда сможете проверить в рецептурном центре государственного портала (www.eesti.ee → Услуги → Гражданину → Здоровье и здравоохранение → Рецепты). -
Отдыхайте в достаточной мере. Если у Вас проблемы со сном, сообщите об этом врачу.
-
На время сна или для проведения упражнений на глубокое дыхание подоприте свое тело подушками.
-
Для уменьшения боли Вы можете использовать и одобренные врачом альтернативные методы: холодные или теплые компрессы, прослушивание музыки, массаж, заместительная терапия (нахождение в положении, облегчающем боль, подпирание тела подушками и др.)
-
Если для лечения острой послеоперационной боли Вы должны использовать дома опиоиды, то вождение машины будет запрещено, также нельзя будет пользоваться аппаратами/механизмами, работа с которыми требует особенного внимания.

-
Если обезболивающие, которые были назначены Вам врачом, не уменьшают боль (сила боли по десятибалльной шкале по-прежнему больше пяти), то обратитесь к своему лечащему или семейному врачу.
На эстонском и русском языках:
www.regionaalhaigla.ee/et/valuravi
www.valu.ee
Страница Союза Анестезиологов Эстонии
видео: Аманда идет на операцию
На английском языке:
www.mayoclinic.org/pain-medications/art-20046452
www.preop.com.au/postop.htm
www.cuh.org.uk/sites/default/files/publications/PIN1304_TENS_pain_service_v4.pdf
patient.info/health www.painaustralia.org.au/healthcare-professionals/patient-resources.html
Использованная литература
Allred KD, Byers JF, Sole ML. The effect of music on postoperative pain and anxiety. Pain Manag Nurs Off J Am Soc Pain Manag Nurses. 2010 Mar; 11 (1): 15–25.
Crowe L, Chang A, Fraser JA, Gaskill D, Nash R, Wallace K. Systematic review of the effectiveness of nursing interventions in reducing or relieving post-operative pain. Int J Evid Based Healthc. 2008 Dec; 6 (4): 396–430.
Int J Evid Based Healthc. 2008 Dec; 6 (4): 396–430.
Engwall M, Duppils GS. Music as a nursing int ervention for postoperative pain: a systematic review. J Perianesthesia Nurs Off J Am Soc PeriAnesthesia Nurses Am Soc PeriAnesthesia Nurses. 2009 Dec; 24 (6): 370–83
Johansson K, Nuutila L, Virtanen H, Katajisto J, Salanterä S. Preoperative education for orthopaedic patients: systematic review. J Adv Nurs. 2005 Apr; 50 (2): 212–23
Macintyre PE, David A Scott, Stephan A Schug, editors. Acute Pain Management: Scientific Evidence (3rd edition) 2010.
Vaajoki A, Pietilä A-M, Kankkunen P, Vehviläinen-Julkunen K. Effects of listening to music on pain intensity and pain distress after surgery: an intervention. J Clin Nurs. 2012 Mar; 21 (5-6): 708–17.
Wood S. Postoperative pain 2: patient education, assessment and management. Nurs Times. 2010 Nov 23; 106 (46): 14–6.
IASP Taxonomy. (2012). International Association of the Study of Pain.
www.iasppain.org/Education/Content. aspx?ItemNumber=1698&navItemNumber=576#Paintolerancelevel
aspx?ItemNumber=1698&navItemNumber=576#Paintolerancelevel
Не так страшна колоноскопия, когда есть анестезия…
Эндоскопия
В медицине есть очень неприятные процедуры и есть — колоноскопия. Мужчины, которые прошли через нее, начинают лучше понимать рожавших женщин. Но все течет, все меняется. Сегодня в клинике «МЕДИК» этот эндоскопический способ обследования кишечника можно провести под наркозом, т.е. без боли и неприятных ощущений. Это позволяет сократить время процедуры (пациент не «сопротивляется» врачу) и увеличить ее информативность.
Колоноскопия под наркозом
В клинике «МЕДИК» пациентам предлагают проведение колоноскопии: под наркозом (медикаментозный сон) и без анестезии.
Колоноскопия без анестезии — это классический способ с применением местных анестетиков. К последним относятся мази или гели (катеджель и т.д.) для обезболивания при введении эндоскопа в прямую кишку. Но их применение уменьшает ощущения только в области анального канала, которые обычно незначительны.
Полностью избежать боли помогает колоноскопия «под общим наркозом». Данный вопрос решается индивидуально с врачом-анестезиологом. Последний определяет необходимость анестезии и ее вид, оценивая общее состояние пациента, наличие сопутствующих патологий, порог его чувствительности к боли.
Кому показана колоноскопия под анестезией?
Особенно проведение колоноскопии под анестезией показана пациентам со спаечной болезнью кишечника, которая может создавать препятствия при прохождении колоноскопа, вызывая сильные болевые ощущения. Кроме того анестезия рекомендована пациентам с обширным деструктивным процессом в кишечнике и лицам с низким порогом болевой чувствительности, у которых нестерпимая боль может вызвать потерю сознания, и даже болевой шок.
Для обезболивания при колоноскипии используется общий наркоз. Во время него пациент полностью погружается в медикаментозный сон, он не ощущает боль. После применения общего наркоза пациент не помнит никаких деталей обследования. Для объективизации исследования производится видеозапись на диск.
Для объективизации исследования производится видеозапись на диск.
Колоноскопия в Чебоксарах
Провести такую эндоскопическую процедуру как колоноскопия (в том числе и под анестезией), можно в клинике «МЕДИК» у наших опытных и квалифицированных специалистов. Записаться на процедуру можно 3 способами:
1 — по телефону 8 (8352) 23-77-23
2 — самостоятельно в мобильном приложении «МЕДИК»
3 — в Личном кабинете на сайте.
цены на услугу в клинике АО Медицина в Москве
Спинальная анестезия применяется в ходе оперативного вмешательства, предусматривающего обезболивание и манипуляции в нижней части тела. Методика подразумевает введение анестетика в область спинного мозга, конкретно – в субарахноидальное пространство между мозговой оболочкой и спинным мозгом, наполненное спинномозговой жидкостью (ликвором). Здесь проходит множество нервных волокон, блокирование которых позволяет обездвижить и снизить чувствительность нижних конечностей и тазовой области. Введение препарата осуществляется в зоне поясницы, что позволяет воздействовать на область ниже данного отдела спины.
Введение препарата осуществляется в зоне поясницы, что позволяет воздействовать на область ниже данного отдела спины.
Показания к спинальной анестезии
Основное назначение процедуры – подготовка пациента к хирургическому вмешательству, при котором нет необходимости в общем наркозе. При назначении специалисты учитывают риск возможных осложнений и побочных эффектов. Наиболее безопасной считается анестезия ног, паховой области, груди и живота. Введение анестетика выше грудного отдела позвоночника сопряжено со значительным риском, поэтому для обезболивания шеи и рук применяются альтернативные способы.
К процедуре прибегают при:
- назначении операций в паховой области, органах малого таза, мочеполовой системы;
- болезненных и затяжных родах для обезболивания пациентки;
- необходимости уменьшить послеоперационные боли;
- проведении общего наркоза в качестве дополнительной меры обезболивания.

Противопоказания к спинальной анестезии
Различают абсолютные и относительные противопоказания. К категории первых относятся:
- категорический отказ пациента от инъекции в область позвоночника из-за опасения по поводу побочных эффектов;
- аллергическая реакция на анестетики;
- признаки внутричерепной гипертензии;
- отсутствие условий для реанимации и для проведения инъекции в области позвоночника;
- кожные инфекции: менингит, сепсис и т.д.
К относительным противопоказаниям относятся:
- нестабильное настроение и состояние пациента;
- экстренные ситуации, когда на подготовку пациента к обезболиванию спинальным методом нет времени;
- пороки развития или смерть плода при беременности;
- аномалии и посттравматические последствия в структуре позвоночника;
- риск возникновения кровотечения при операции;
- признаки гипоксии;
- заболевания центральной нервной системы.

Наши врачи
Техника и особенности проведения
Добиться нужного эффекта обезболивания и до минимума снизить риск возможных осложнений позволяет подбор специального оборудования и инструментов. Это шприц с самой тонкой иглой и качественный препарат, прошедший всестороннее тестирование. Особое значение имеет правильное положение пациента, исключающее ошибку и повреждение нервных окончаний позвоночника, что вызовет необходимость в повторном проколе и дискомфортных ощущениях для пациента.
Последовательность манипуляции выглядит следующим образом.
- Осуществляется подготовка пациента к спинальной анестезии. Больного усаживают в удобное положение таким образом, чтобы спина была согнута, подбородок прижат к груди, а руки согнуты в локтях. Реже допускается положение лежа на боку. Необходима полная неподвижность.
- Методом пальпации специалист выбирает место прокола между 5, 4 и 3 позвонками.
- Точка прокола обрабатывается спиртовым составом.

- Проводится местное обезболивание в область введения иглы. Без него можно обойтись, т.к. толщина иглы равна 1 мм при длине 13 см, и ее применение обычно не вызывает появление сильных болевых ощущений.
- Игла вводится очень медленно, проходя подкожный слой, эпидуральную область и мембрану оболочки спинного мозга. При попадании в субарахноидальную область из шприца извлекается проводник, закрывающий просвет иглы.
- Препарат вводится в субарахноидальное пространство.
- Игла извлекается, место прокола закрывается стерильной повязкой.
Возможные последствия спинальной анестезии для мужчин и женщин
После обезболивания пациент может ощущать последствия действия препарата: покалывание в нижних конечностях, ощущение разливающегося по ногам тепла. Полное обезболивание наступает в течение 10 минут с момента введения препарата. Выбор лекарственного состава определяет длительность анестезии и осуществляется с учетом времени, необходимого для хирургического вмешательства.
Ограничения после проведения спинальной анестезии
Чтобы исключить развитие осложнений, после обезболивания необходимо:
- вставать не ранее чем через сутки после процедуры, чтобы исключить головокружение и обморок;
- пить не раньше чем через 2 часа, чтобы попадание жидкости в желудок не стало причиной рвоты;
- принимать пищу можно спустя несколько часов, допускаются к употреблению блюда с жидкой консистенцией и теплой температурой.
Полное восстановление пациента после спинальной анестезии занимает около 3-5 дней в зависимости от выбранного препарата и длительности его действия.
Для исключения осложнений пациенту рекомендуется:
- следить за собственным весом;
- уведомлять врача о возможной аллергии на лекарственные препараты;
- заботиться об укреплении иммунитета;
- уменьшить физическую нагрузку на спину.
Проведение спинальной анестезии в Москве в АО «Медицина» (клиника академика Ройтберга)
Доверив проведение манипуляции сотрудникам клиники, вы можете быть уверены в:
- быстроте и безболезненности процедуры;
- правильном подборе препарата и его аккуратном введении;
- всестороннем контроле состояния пациента;
- готовности оказать любую необходимую помощь при ухудшении самочувствия;
- учете возможных ограничений и противопоказаний.

Для уточнения цены спинальной анестезии и записи на прием звоните по телефону +7 (495) 775-73-60.
Курение сильно повышает вероятность развития послеоперационных осложнений
По сравнению с некурящими людьми курильщики подвержены значительно большему риску послеоперационных осложнений, включая нарушения функций сердца и легких, инфекции, а также и замедление или нарушение процесса заживления ран.
Тем не менее, новые данные указывают на то, что отказ от курения за четыре или более недель до хирургического вмешательства позволяет существенным образом снизить риск послеоперационных осложнений и улучшить динамику восстановления в первые шесть месяцев после операции. По сравнению с курильщиками пациенты, бросившие курить, с меньшей вероятностью столкнутся с осложнениями анестезии.
Согласно новому совместному исследованию, проведенному Всемирной организацией здравоохранения (ВОЗ), Университетом Ньюкасла (Австралия) и Всемирной федерацией обществ анестезиологов (WFSA), после четырех недель отказа от курения каждая последующая неделя без табака повышает вероятность благоприятного исхода на 19%, что связано с улучшением кровоснабжения жизненно важных органов.
«Согласно данным, представленным в докладе, перенос небольших или несрочных хирургических операций на более поздний срок, чтобы дать пациенту время на отказ от курения, является залогом более благоприятного исхода хирургического вмешательства», – пояснил руководитель отдела Всемирной организации здравоохранения по борьбе с табаком д-р Винаяк Прасад.
Никотин и моноксид углерода, содержащиеся в табачном дыме, могут приводить к снижению уровня кислорода в крови и резко увеличивать риск развития кардиологических послеоперационных осложнений. Курение также вредит легким, в результате чего нарушается проходимость дыхательных путей и возрастает риск легочных послеоперационных осложнений. Курение также нарушает работу иммунной системы пациента и может замедлить процесс заживление ран, в связи с чем повышается риск инфекции операционной раны. Всего одна выкуренная сигарета снижает способность организма доставлять в поврежденные ткани питательные вещества, необходимые для послеоперационного восстановления.
«Послеоперационные осложнения представляют собой большую проблему как для лечебных учреждений, так и для пациентов. На каждом этапе оказания медицинской помощи и особенно перед операцией врачи первичного звена, хирурги, сестринский персонал и семьи могут сыграть важную роль, убеждая пациентов отказаться от курения и предоставляя им необходимую поддержку», – пояснил координатор отдела ВОЗ по вопросам качества медицинской помощи д‑р Шамс Сайед. ВОЗ призывает страны реализовывать на уровне систем здравоохранения программы по помощи в отказе от курения и просветительские кампании для повышения осведомленности населения и оказания поддержки по прекращению употребления табака.
Послеоперационные симптомы и вопросы
Это ваш симптом?
- Обеспокоенность или вопросы по поводу симптомов, возникающих после операции (послеоперационной).
- Общие симптомы — боль и припухлость в месте разреза.
- Другими распространенными симптомами являются легкое головокружение, сонливость и тошнота (тошнота).

- Большинство послеоперационных проблем возникают в течение первых 4 недель после операции.
Ключевые моменты
- Тщательно следуйте всем инструкциям после операции.Это поможет предотвратить проблемы после операции.
- У людей часто возникают некоторые симптомы после операции.
- Легкая или умеренная боль и припухлость в месте разреза являются обычным явлением. Эти симптомы обычно достигают пика через 2-3 дня после операции, а затем проходят.
- Многие люди также чувствуют легкое головокружение, сонливость или сонливость. Также распространены тошнота (тошнота) и рвота (рвота). Эти симптомы обычно длятся менее 24 часов.
- Вы можете лечить легкие послеоперационные симптомы с помощью самолечения в домашних условиях.
Проблемы после операции
Более частые проблемы, которые могут возникнуть после операции, включают:
- Побочные эффекты анестезии: Анестезия (лекарство, которое используется для засыпания во время операции) вызывает побочные эффекты у многих людей.
 Общие побочные эффекты — головокружение, сонливость, тошнота и рвота. Эти симптомы обычно проходят в течение 24 часов.
Общие побочные эффекты — головокружение, сонливость, тошнота и рвота. Эти симптомы обычно проходят в течение 24 часов. - Инфекции: Наиболее частой послеоперационной инфекцией является инфекция хирургической раны. Симптомами являются боль или отек в ране, которые усиливаются, распространяются покраснение или красные полосы и гной.Другими распространенными инфекциями являются пневмония и инфекция мочевыводящих путей. Всем послеоперационным пациентам с лихорадкой следует немедленно позвонить или обратиться к врачу. Лихорадка может быть признаком бактериальной инфекции.
- Запор: Многие факторы могут вызвать запор после операции. К ним относятся анестезия, обезболивающие, недостаточное потребление жидкости и снижение активности.
- Обезвоживание: Рвота и недостаточное количество жидкости могут привести к обезвоживанию.
- ТГВ (тромбоз глубоких вен): ТГВ — это сгусток крови, образующийся в глубокой вене.
 Чаще всего это голень или бедро. Все люди подвержены риску ТГВ после операции. Основные симптомы — боль в икре или бедре и отек ног.
Чаще всего это голень или бедро. Все люди подвержены риску ТГВ после операции. Основные симптомы — боль в икре или бедре и отек ног.
К другим проблемам относятся:
- Непроходимость кишечника: в основном возникает при операциях на брюшной полости (животе).
- Головная боль после эпидуральной анестезии
- Гематома хирургической раны (набухание крови в месте раны)
- Хирургическая рана открывается
Профилактика
- Тщательно следуйте инструкциям после операции.Это поможет предотвратить послеоперационные проблемы.
- Держите рану чистой и сухой.
- Соблюдайте свои ограничения активности. Избегайте какой-либо активной деятельности или подъема тяжестей в течение как минимум 4 недель после операции.
- При большинстве операций вы можете начать легкие упражнения (ходьба по ровной поверхности) на следующий день после операции. Ходьба и легкие упражнения снижают вероятность образования тромбов и запоров.

- Берегите рану от травм в течение месяца после операции. Через неделю после операции прочность ткани разреза составляет всего 10% от нормы.Через месяц после операции это всего 50%.
- Не курить первый месяц после операции. Курение замедляет заживление ран.
Вождение после операции
Следуйте инструкциям, которые дал вам хирург. Не садитесь за руль, если вы принимаете наркотические обезболивающие (например, викодин). В общем, безопасно начинать водить машину через следующие периоды времени:
- После любой процедуры с внутривенным седативным действием / лекарством: 24 часа
- После общей анестезии: 24 часа
- После небольшой операции (биопсия, вазэктомия): 2 дня
- После аппендэктомии, герниопластики, лапароскопической холецистэктомии: 1 неделя
- После лапаротомии, гистерэктомии, кесарева сечения; операция на предстательной железе, кишечнике или другая серьезная операция: 3 недели
- После операции шунтирования сердца, операции на спине: 4 недели
Когда обращаться по поводу симптомов и вопросов после операции
Позвоните в службу 911 сейчас
Позвоните врачу или обратитесь за помощью сейчас
| Связаться с врачом в течение 24 часов
Связаться с врачом в рабочее время
| Самопомощь на дому
|
Консультации по уходу на дому
Консультации по общему уходу после операции
- Что вы должны знать:
- Тщательно следуйте инструкциям после операции.
 Это поможет предотвратить проблемы после операции.
Это поможет предотвратить проблемы после операции. - Легкие послеоперационные симптомы можно лечить дома.
- Вот несколько советов по уходу, которые могут помочь.
- Тщательно следуйте инструкциям после операции.
- Следуйте инструкциям вашего хирурга:
- Тщательно следуйте всем инструкциям, которые дал вам ваш хирург.
- Если приведенные ниже общие рекомендации по уходу отличаются, вместо этого следуйте инструкциям своего хирурга.
- Смена повязки:
- Смените повязку, если она намокнет или загрязнится.
- Следуйте инструкциям по перевязке, которые дал вам хирург.
- Повязка, которая хорошо работает, — это повязка Telfa, покрытая марлей. Телфа — это повязка, которая не прилипает к коже. Вы можете купить его в аптеке. Наложите на рану кусочек тельфа и накройте его марлевой салфеткой.
- Удерживайте повязку так же, как это делал хирург (например, пластырь или бинт).
- В большинстве случаев повязка больше не нужна, когда края раны закрываются (обычно через 48 часов).
 Однако ваш хирург может посоветовать вам не снимать повязку дольше. Это поможет защитить рану и отловить дренаж.
Однако ваш хирург может посоветовать вам не снимать повязку дольше. Это поможет защитить рану и отловить дренаж.
- Держите разрез чистым и сухим:
- Держите разрез сухим в течение первых 24 часов после операции (используйте губку).
- Ваш хирург скажет вам, когда вы сможете снять повязку. Когда повязка снята, можно принять душ. Избегайте давления воды прямо на разрез. Промокните место разреза насухо чистым полотенцем.
- Ежедневно наносите небольшое количество вазелина (вазелина) на рану.Вы можете купить это в магазине. Это помогает защитить рану и ограничивает образование рубцов. Исключение: , если ваш врач рекомендовал мазь с антибиотиком, используйте ее.
- Не купайтесь и не плавайте в течение 2 недель (или когда хирург разрешит это сделать).
- Местный холод от боли и отека:
- Используйте холодные компрессы в течение первых 24–48 часов после операции.

- Холод помогает уменьшить боль и отек.
- Приложите холодный компресс (или пакет со льдом, завернутый в полотенце) к области разреза на 15 минут.
- При необходимости повторяйте это один раз в час.
- Используйте холодные компрессы в течение первых 24–48 часов после операции.
- Прозрачные жидкости от тошноты и рвоты:
- Пейте прозрачные жидкости в небольших количествах в течение 8 часов после операции.
- Выпейте водные или спортивные напитки (например, Gatorade или Powerade).
- Вы также можете выпить слабый лимонно-лаймовый газированный или имбирный эль.
- Пейте маленькими порциями (1 столовая ложка) каждые 5 минут.
- Через 4 часа без рвоты вы можете увеличить количество выпиваемого.
- Головокружение и сонливость:
- Анестезия и препараты для внутривенного введения, вводимые во время операции, могут вызвать головокружение и сонливость.
- Эти симптомы обычно проходят в течение 12–24 часов после операции.

- Вставая с постели, посидите несколько минут, прежде чем встать.
- Сядьте или лягте, если почувствуете головокружение.
- В первые 24 часа после операции убедитесь, что с вами есть кто-нибудь.
- Не курить:
- Не курить в течение первого месяца после операции.
- Курение замедляет заживление ран.
- Действия после операции:
- Следуйте инструкциям по выполнению действий, которые дал вам хирург.
- При большинстве операций вы можете начать легкие упражнения (ходьба по ровной поверхности) на следующий день после операции. Ходьба и легкие упражнения снижают вероятность образования тромбов и запоров.
- Избегайте какой-либо активной деятельности или подъема тяжестей в течение 4 недель после операции.
- Чего ожидать:
- Боль и отек: Боль после разреза и отек часто усиливаются на 2 и 3 день после операции.
 Боль должна постепенно уменьшаться в течение следующих 1-2 недель. По мере заживления разреза часто возникает легкий зуд.
Боль должна постепенно уменьшаться в течение следующих 1-2 недель. По мере заживления разреза часто возникает легкий зуд. - Покраснение: Небольшое покраснение вдоль разреза является обычным явлением. Оно должно постепенно улучшаться и уйти. Позвоните своему врачу, если красная область распространяется (становится больше) или появляются красные полосы. Это могут быть признаки инфекции.
- Дренаж: Небольшие объемы прозрачного дренажа или несколько капель крови из разреза обычны в первые несколько дней. Позвоните своему врачу, если дренаж увеличивается, становится непрозрачным (гной) или плохо пахнет. Это могут быть признаки инфекции.
- Головокружение, сонливость и тошнота: Эти симптомы обычно проходят в течение 12–24 часов после операции.
- Боль и отек: Боль после разреза и отек часто усиливаются на 2 и 3 день после операции.
- Позвоните своему врачу, если:
- Сильная боль
- Лихорадка
- Рвота длится более 4 часов
- Признаки обезвоживания
- Рана выглядит инфицированной (распространяется покраснение, полосы или дренаж)
- Вы думаете, что вы нужно быть осмотренным
- Вам становится хуже
Безрецептурные обезболивающие
- Болеутоляющие:
- Вы можете принять один из следующих препаратов, если у вас есть боль: парацетамол ( Тайленол), ибупрофен (Адвил, Мотрин) или напроксен (Алив).

- Это обезболивающие, отпускаемые без рецепта. Вы можете купить их в аптеке.
- Используйте наименьшее количество препарата, облегчающего боль.
- Ацетаминофен безопаснее ибупрофена или напроксена для людей старше 65 лет.
- Прочтите инструкции и предупреждения на вкладышах для всех лекарств, которые вы принимаете.
- Вы можете принять один из следующих препаратов, если у вас есть боль: парацетамол ( Тайленол), ибупрофен (Адвил, Мотрин) или напроксен (Алив).
- Позвоните своему врачу, если:
- У вас есть еще вопросы
- Вы думаете, что вас нужно осмотреть
- Вам становится хуже
И помните, обратитесь к своему врачу, если у вас возникнет какая-либо из ‘ Позвоните своему врачу по поводу симптомов.
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
| Последняя редакция: | 03.01.2022 1:00:47 |
| Последнее обновление: | 21. 10.2021 1:00:47 10.2021 1:00:47 |
Copyright 2021 Amazon.com, Inc. или ее аффилированные лица. | |
Боль в животе после операции | BMJ
- Зишан Шейх, радиология ST31,
- Мехтаб Ахмад, доцент, радиодиагностика2,
- Арвинд Паллан, консультант-радиолог3
- 1 Бирмингемская детская больница Стилхаус, Фонд Национальной службы здравоохранения Великобритании, Фонд Национальной службы здравоохранения Великобритании com
Женщина 24 лет обратилась с жалобой на острую боль в правом верхнем углу живота с иррадиацией в ипсилатеральный конец плеча. Четыре дня назад она перенесла лапароскопическую холецистэктомию без немедленных осложнений. Другой анамнез предыдущей операции не было.
Первоначальные наблюдения показали, что у нее была тахикардия, нормальное кровяное давление и умеренная гипертермия. При осмотре болезненность в эпигастрии и правом верхнем квадранте без признаков перитонизма. Других заметных результатов экспертизы не было.
Других заметных результатов экспертизы не было.
Анализы крови показали умеренно повышенные трансаминазы печени и маркеры воспаления, включая C-реактивный белок более 200 мг / л. Общий анализ мочи без особенностей.
Для дальнейшей оценки была получена магнитно-резонансная панкреатохолангиограмма (рис. 1⇓). Это показало область аномального гиперинтенсивного (яркого) сигнала T2 над правой долей печени, которая отслеживалась под правым краем печени.
Рис. 1 Т2-взвешенный коронарный срез из магнитно-резонансной панкреатохолангиограммы, показывающий высокий сигнал вокруг печени, аналогичный содержимому желудка (*)
Вопросы
1 Какое послеоперационное осложнение произошло?
2 .Какие еще важные результаты видны на этой магнитно-резонансной панкреатохолангиограмме?
3 Какие еще послеоперационные осложнения возникают при лапароскопической холецистэктомии?
Примечания
Мы прочитали и поняли политику BMJ в отношении декларирования интересов и заявляем об отсутствии конкурирующих интересов.

Получено согласие пациента.
Ссылки
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
Adler DG, Papachristou GI, Taylor LJ, et al.Клинические результаты у пациентов с утечкой желчи, получавших лечение с помощью ERCP, в зависимости от времени ERCP: большое многоцентровое исследование. Gastrointest Endosc 2016; S0016-5107: 30524-7.
- ↵
- ↵
Восстановление после лапароскопической операции
Восстановление после лапароскопической хирургии
Автор: доктор Дональд Ангстетра
Восстановление после лапароскопической операции у всех разное. Каждый из нас лечит по-своему.Ожидание пациента, объем операции, продолжительность операции, хирург и учреждение — все это играет роль в том, как человек выздоравливает после лапароскопической операции.
Лапароскопия обычно проводится под общим наркозом. Это «замочная скважина» с небольшим разрезом, сделанным около пупка, и брюшная полость, заполненная газом CO2. Это поднимает живот и дает гинекологу лучший обзор органов малого таза. Следующая информация поможет ответить на часто задаваемые вопросы и поможет вам понять некоторые общие события, которые могут возникнуть после операции.
Срок пребывания
Лапароскопия обычно выполняется в дневное время, но может потребоваться ночевка, если операция сложная или длительная. Если выполняется резекция кишечника или частичная резекция кишечника, ваше пребывание в больнице может быть продлено на несколько дней. Некоторым может потребоваться всего несколько дней, чтобы восстановиться после лапароскопии, но другим может потребоваться несколько недель, чтобы полностью зажить.
Активность после операции
Нет стандартных правил относительно активности после лапароскопических вмешательств. В некоторых случаях ваш врач может ограничить вождение в течение двух недель. Начинайте водить машину только тогда, когда почувствуете себя достаточно сильным, чтобы остановить автомобиль в экстренной ситуации, в противном случае попросите кого-нибудь вас отвезти. Купание и купание также будут ограничены. Вы можете использовать лестницу, если чувствуете, что можете. Руководствуйтесь здравым смыслом, приступая к рутинным упражнениям после операции, и постепенно повышайте свою активность.
В некоторых случаях ваш врач может ограничить вождение в течение двух недель. Начинайте водить машину только тогда, когда почувствуете себя достаточно сильным, чтобы остановить автомобиль в экстренной ситуации, в противном случае попросите кого-нибудь вас отвезти. Купание и купание также будут ограничены. Вы можете использовать лестницу, если чувствуете, что можете. Руководствуйтесь здравым смыслом, приступая к рутинным упражнениям после операции, и постепенно повышайте свою активность.
Каждая женщина индивидуальна, отсюда и разная степень выздоровления. Вы, вероятно, очень устанете и вам нужно будет много спать.Вы НЕ должны быть прикованы к постели. Вы быстрее поправитесь, если будете двигаться.
Сексуальная активность
Полового акта следует избегать в течение двух-четырех недель, в зависимости от вашей операции. Если у вас была гистерэктомия или операция на влагалище, вам следует избегать полового акта как минимум в течение шести недель, чтобы верхняя часть влагалища полностью зажила.
Душ
Вы можете принять душ на следующий день после операции.
Уход за раной
Держите рану сухой и чистой.Никаких специальных кремов или мазей не требуется. Ваши разрезы закрываются швом под кожей, который растворяется сам по себе. Затем он покрывается хирургическим клеем «derma-bond». Это защитит разрез и останется на месте в течение двух недель или дольше. Клей можно удалить водой с мылом и осторожной очисткой. Небольшое кровотечение в местах разрезов — не редкость.
У некоторых пациентов в местах разрезов появляются синяки. Это связано с «троакарами», пластиковым рукавом, который может разрезать крошечные сосуды прямо под кожей.Это разрешится само по себе. Боль вокруг участков разреза не редкость и проходит в течение нескольких дней. Из-за перерезанных нервов в месте разреза могут ощущаться «булавки и иголки». Эти нервы заживают.
Вагинальное кровотечение
Кровянистые выделения из влагалища могут длиться несколько недель и должны исчезнуть. Однако сильное кровотечение, учащающееся кровотечение или выделения с неприятным запахом — это ненормально, и вам следует обратиться за медицинской помощью.
Однако сильное кровотечение, учащающееся кровотечение или выделения с неприятным запахом — это ненормально, и вам следует обратиться за медицинской помощью.
Боль в горле
У некоторых пациентов будет боль в горле из-за введенной во время анестезии трубки.Пастилки от горла или теплый чай помогут снять дискомфорт, и он пройдет в течение нескольких дней.
Боль после операции
Когда вы выходите из наркоза в палате восстановления, вы можете испытывать некоторую боль. Обязательно заговорите, чтобы справиться с болью. При выходе из наркоза вам также станет холодно. Если вам холодно, попросите еще теплых одеял. В большинстве случаев вам дадут рецепт на обезболивающее, которое нужно будет принимать дома. Если возможно, получите рецепт до выписки.
Практическое правило
«Боль должна исчезнуть со временем и будет уменьшаться с каждым днем».
В первые несколько дней после операции регулярно принимайте дома парацетамол и ибупрофен. Лекарства, отпускаемые по рецепту, следует использовать с осторожностью, так как они могут вызвать запор. Наркотическая анальгезия иногда помогает уснуть по ночам. Использование теплового пакета в нижней части живота безопасно. Кашель может вызывать дискомфорт. Положите подушку на живот, чтобы поддержать живот во время кашля.
Лекарства, отпускаемые по рецепту, следует использовать с осторожностью, так как они могут вызвать запор. Наркотическая анальгезия иногда помогает уснуть по ночам. Использование теплового пакета в нижней части живота безопасно. Кашель может вызывать дискомфорт. Положите подушку на живот, чтобы поддержать живот во время кашля.
Боль в плече
Углекислый газ, используемый для надувания живота во время лапароскопии, может раздражать диафрагмальный нерв. Это вызвано тем, что углекислый газ попадает в диафрагму (дыхательную мышцу). Это раздражение ощущается как боль в нижней части грудной клетки и вверх в области плеч, известная как «отраженная боль». Боль может возникать при глубоком вдохе. Этот тип боли может вызывать дискомфорт и длиться несколько дней. В конечном итоге она разрешится сама по себе, но ей можно помочь, если вы будете ходить и передвигаться.Массаж, холодные / тепловые компрессы и простая анальгезия (например, ибупрофеном или парацетамолом) часто приносят самое быстрое облегчение.
Если боль не проходит или усиливается, важно исключить другие причины боли в груди, например, проблемы с сердцем или легкими.
Дискомфорт в животе / вздутие живота
После операции следует ожидать некоторого вздутия живота (вздутие). Это происходит из-за растяжения кишечника и со временем проходит. Интраперитонеальные газовые боли вызваны газом, находящимся вне кишечника, но внутри брюшной полости.
Манипуляции с кишечником во время лапароскопической операции могут привести к «оглушению» кишечника. Общая анестезия может замедлить работу кишечника, препятствуя отхождению газов и стула. Ходьба стимулирует перистальтику кишечника, избавляя от газов и запоров. Тепловой пакет также может принести облегчение. Если вам разрешено пить, то горячий чай из перечной мяты — отличное средство для улучшения моторики желудочно-кишечного тракта и облегчения болезненных газовых болей.
Блюз после операции
После операции вы можете испытать период эмоциональных взлетов и падений, например, заплакать или почувствовать тревогу, возбуждение, испуг или подозрение. Он может сохраняться в течение нескольких недель, и в этом нет ничего необычного. Все это со временем пройдет, и вы снова почувствуете, что все под контролем.
Он может сохраняться в течение нескольких недель, и в этом нет ничего необычного. Все это со временем пройдет, и вы снова почувствуете, что все под контролем.
Тошнота
Тошнота после лапароскопии — очень частое явление. Анестезиологические препараты — основная причина тошноты сразу после операции. По прошествии первых 24 часов тошнота, скорее всего, связана с приемом обезболивающих или антибиотиками. Чтобы помочь, существует множество лекарств. Некоторые из них можно принимать до операции, во время или после операции. Поговорите со своим гинекологом и / или анестезиологом о том, как уменьшить тошноту.Может помочь имбирный чай.
Свободная одежда после операции
В первые несколько недель после лапароскопии носите свободную удобную одежду. Место разреза будет болезненным, а живот опухшим, поэтому старайтесь не усугублять его тесной одеждой.
На что обратить внимание после операции
- Температура выше 38 градусов
- Одышка
- Головокружение
- Сильное вагинальное кровотечение
- Сильная боль, не купируемая обезболивающими
- Постоянная тошнота или рвота
- Усиление боли, покраснения или припухлости в области разреза
- Сильная диарея, кровавая диарея или диарея, сопровождающиеся лихорадкой или усиливающейся болью
- Отсутствие мочеиспускания
Всегда обращайтесь в ближайшую больницу, если в послеоперационном периоде необходимо экстренное посещение.
Узнайте больше об операции в частной больнице Голд-Коста здесь.
Чтобы найти нужного вам врача-специалиста Healthscope, щелкните здесь, чтобы перейти в наш каталог.
Общие осложнения после операции
Несмотря на то, что это запланировано и сделано из лучших побуждений, основной факт заключается в том, что во время операции кто-то прорезает вашу кожу и возится с вашими внутренностями. Ваше тело будет реагировать на это точно так же, как если бы вы случайно порезали себя или ударились.
Часто ваш врач может сказать вам, чего ожидать после этого. Иногда также могут возникнуть осложнения — вещи, которые не являются нормальной частью процесса заживления. Хотя самые распространенные из них обычно не являются серьезными, некоторые, например сгустки крови, могут стать опасными. И они замедлят ваше выздоровление.
Обратите внимание на то, что происходит с вашим телом и как вы себя чувствуете в дни и недели после операции. Если вы обеспокоены или что-то кажется неправильным, позвоните своему врачу.
Если вы обеспокоены или что-то кажется неправильным, позвоните своему врачу.
Боль
Практически у всех возникают боли после операции.Сколько будет зависеть от того, какую процедуру вы перенесли и насколько вы были здоровы до того, как попали в операционную.
Многие процедуры стали менее «инвазивными» — в итоге меньше болит и быстрее выздоравливаешь. И есть множество способов справиться с болью. Не переживай. Перед операцией проконсультируйтесь со своим врачом о возможных вариантах и о том, что лучше всего для вас.
Когда ваша боль хорошо контролируется, вы с большей охотой захотите снова двигаться, а это ключ к возвращению к своему распорядку дня.У вас также будет меньше шансов получить такие осложнения, как образование тромбов или пневмония.
Реакция на анестезию
Когда вы просыпаетесь от «недомогания», вы не чувствуете себя лучше. Общие жалобы включают:
Эти симптомы обычно длятся недолго.
Тяжелые реакции на анестезию редки, но случаются. У некоторых людей спутанность сознания и потеря памяти могут длиться до недели. А некоторые люди подвержены большему риску потери долговременной памяти. Поговорите со своим врачом об этих рисках, если у вас есть:
У некоторых людей спутанность сознания и потеря памяти могут длиться до недели. А некоторые люди подвержены большему риску потери долговременной памяти. Поговорите со своим врачом об этих рисках, если у вас есть:
Проблемы с дыханием
Анестезия затрудняет ваше нормальное дыхание и подавляет желание кашлять.После операции на груди или брюшной полости может быть больно дышать глубоко или выдыхать воздух. В легких может скапливаться слизь.
Возможно, у вас не будет никаких симптомов. Но если большая часть вашего легкого коллапсирует или перестает раздуваться, это может вызвать:
- Одышку
- Учащенное дыхание и частоту сердечных сокращений
- Посинение губ или кожи
Чтобы предотвратить коллапс легкого, ваш врач может вас попросить используйте устройство, называемое стимулирующим спирометром. Он измеряет ваше дыхание и помогает практиковать медленные глубокие вдохи.
Вставайте и двигайтесь как можно скорее после операции. Попробуйте кашлять, чтобы вывести жидкость из легких и дать им возможность снова надуть.
Попробуйте кашлять, чтобы вывести жидкость из легких и дать им возможность снова надуть.
Инфекции
Большинство из них незначительные, поражая только кожу вокруг хирургического разреза. Они замедляют процесс заживления. Но иногда это может стать серьезным и даже опасным для жизни.
Остерегайтесь:
- Покраснение и припухлость вокруг пореза
- Жидкость или гной, вытекающие из раны
- Лихорадка
Как правило, менее 3 человек из 100 получают инфекцию после операции.Но ваши шансы возрастают, если вы старше, курите, у вас избыточный вес, диабет или другие проблемы со здоровьем. Риск также выше при экстренной операции или операции, которая длится более пары часов.
Ваши врачи, медсестры и другие медицинские работники должны тщательно мыть руки и все инструменты и устройства, которые они используют. Пока вы восстанавливаетесь, внимательно следуйте инструкциям врача по уходу за порезом. Перед этим вымойте руки. Когда друзья и родственники приходят в гости, попросите их вымыть руки водой с мылом или дезинфицирующим средством для рук.
Проблемы с использованием ванной
Некоторые виды анестезии могут затруднить мочеиспускание. Если вы чувствуете, что вам нужно пойти, но не можете, врачу, возможно, придется вставить небольшую трубку, называемую катетером, в вашу уретру, чтобы помочь вам опорожнить мочевой пузырь. Обычно это краткосрочная проблема, но, если ее не лечить, она может привести к инфекции или повреждению мочевого пузыря.
Запоры также часто возникают после операции. Это может вызвать анестезия. То же самое может быть с некоторыми обезболивающими, изменением диеты или длительным пребыванием в постели.
Ваш врач может прописать слабительные или размягчители стула, чтобы помочь вашему кишечнику работать. Оставайтесь хорошо увлажненными. Вставайте и двигайтесь, когда ваш врач говорит, что все в порядке.
Сгустки крови
Тромбоз глубоких вен (ТГВ) может быть проблемой, особенно после операции на бедре или ноге. Это сгусток крови в вене глубоко внутри бедра или живота. Это может вызвать опухание, покраснение и боль в ноге или вообще не вызвать никаких симптомов.
Это может вызвать опухание, покраснение и боль в ноге или вообще не вызвать никаких симптомов.
ТГВ может быть опасным, потому что, если сгусток вырвется наружу, он может попасть в легкие и заблокировать кровоток.Это называется тромбоэмболией легочной артерии. Симптомы включают:
Часто это первые признаки проблем, требующих неотложной медицинской помощи.
Сгусток, скорее всего, образуется в первые несколько дней после операции. Лучший способ избежать этого — как можно скорее начать движение. Даже простое поднятие ног в постели может улучшить кровообращение и снизить вероятность ТГВ.
Потеря мышечной массы
Не похоже, что ваши мышцы ослабнут после нескольких дней отдыха в постели, но они могут.Даже молодые здоровые взрослые люди теряют около 1% мышц за день полного постельного режима. Для пожилых людей это до 5% каждый день.
Чем вы слабее, тем больше времени вам понадобится, чтобы полностью восстановиться. Так что садитесь и двигайтесь, когда можете. Встаньте с постели, как только это станет возможным. Ешьте питательную пищу, которая поможет вам выздороветь и сохранить энергию.
Встаньте с постели, как только это станет возможным. Ешьте питательную пищу, которая поможет вам выздороветь и сохранить энергию.
Болезнь после наркоза | Пациент
Несколько слов объяснил
Тошнота — это неприятное ощущение, обычно ощущаемое в области живота, которое также можно описать как «тошноту» или «тошноту».Часто возникает позыв к рвоте.
Рвота — это значит быть больным. Это акт насильственного опорожнения желудка или «рвоты».
PONV — эти буквы используются для обозначения послеоперационной тошноты и рвоты. «Послеоперационный» означает, что это происходит после операции.
Противорвотные препараты — это лекарства, которые помогают предотвратить или лечить тошноту и рвоту.
Общая анестезия — это состояние контролируемого бессознательного состояния, при котором вы ничего не чувствуете, и его можно охарактеризовать как «под наркозом».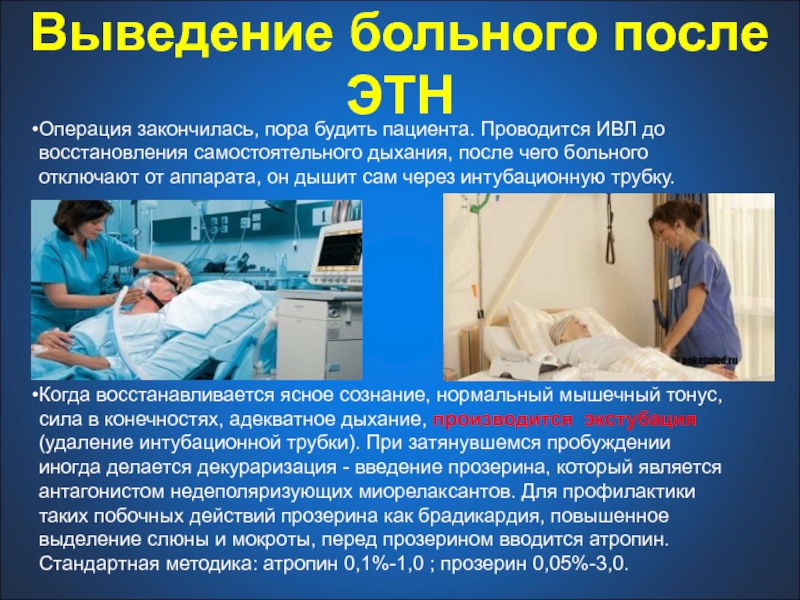
Регионарная анестезия — это инъекция местного анестетика, вызывающая онемение части вашего тела. Вы остаетесь в сознании, но без боли в этой части тела.
Дополнительную информацию об общей и регионарной анестезии можно найти в буклете «Объяснение анестезии».
Чувствую ли я себя больным после операции?
Не все чувствуют себя больными после операции или наркоза, хотя это очень распространенная проблема. В целом, около трети людей (1 из 3) будут испытывать чувство тошноты после операции, но это зависит от того, какая операция вам предстоит, какие анестетики и другие лекарства вы принимаете, и от того, кем вы являетесь (см. Ниже). .
Почему некоторые люди чувствуют себя плохо после операций?
Есть ряд факторов, которые, как мы знаем, влияют на вероятность того, что вы почувствуете себя больным после операции.
Операция, которую вы делаете
Некоторые операции вызывают большее недомогание, чем другие — например:
- Операции в области живота или половых органов.

- Гинекологические процедуры.
- Операции на ухе, носу или горле (например, удаление миндалин).
- Операция по исправлению косоглазия.
- Очень долгие операции.
Ваш анестезиолог скажет вам, может ли ваша операция вызвать послеоперационную тошноту и рвоту.
Используемые лекарства
Известно, что некоторые лекарства вызывают недомогание, в том числе:
- Обезболивающие, в том числе некоторые анестезирующие газы.
- Обезболивающие (особенно морфиноподобные обезболивающие, включая кодеин).
Кто вы
Некоторые люди чаще страдают послеоперационным заболеванием:
- Дети.
- Женщины.
- Для некурящих.
- Те, кто страдает «путевой болезнью».
- Всем, кто ранее страдал послеоперационными болезнями.
Другие причины
- Отсутствие еды и питья до операции способствует ухудшению самочувствия после операции. Перед запланированной операцией необходимо избегать еды в течение шести часов и пить воду в течение двух часов.
 Причина этого в том, что если во время анестезии в вашем желудке окажется какая-либо еда или жидкость, они могут подняться в заднюю часть горла, а затем попасть в легкие.Это может вызвать удушье или серьезное повреждение легких. Вам следует прекратить есть и пить на рекомендованный период времени, но не дольше.
Причина этого в том, что если во время анестезии в вашем желудке окажется какая-либо еда или жидкость, они могут подняться в заднюю часть горла, а затем попасть в легкие.Это может вызвать удушье или серьезное повреждение легких. Вам следует прекратить есть и пить на рекомендованный период времени, но не дольше. - Без еды после операции. Это также способствует плохому самочувствию. Время, чтобы снова начать есть и пить, зависит от вашей операции — некоторые общие рекомендации приведены ниже в этой статье. В противном случае вам посоветуют медсестры, хирург и анестезиолог. Сильная тревога по поводу происходящего может повысить вероятность того, что вы почувствуете себя плохо.Вы можете сказать своему анестезиологу, что чувствуете беспокойство. Он / она расскажет вам о ваших заботах, и вы можете попросить лекарство, которое поможет вам с этим.
- Путешествие вскоре после проведения общей анестезии. Если вы собираетесь домой в тот же день, во время поездки вы можете почувствовать тошноту или рвоту.
 В это время вы более чувствительны к укачиванию.
В это время вы более чувствительны к укачиванию.
Мне стало плохо после последней операции. Чувствую ли я себя больным после этой операции?
Не обязательно.
- Ваша операция может быть другой и с меньшей вероятностью приведет к заболеванию.
- Ваш анестетик может быть адаптирован для снижения вероятности рецидива.
- Теперь у вас меньше шансов пострадать (например, вероятность заболеть после операции уменьшается по мере того, как вы становитесь старше).
Но если у вас ранее было заболевание после операции, у вас больше шансов заболеть снова, чем если бы вы ранее получали анестетик без каких-либо заболеваний.
Как долго длится недомогание?
Обычно тошнота длится час или два или исчезает после лечения.
В редких случаях он может продлеваться и длиться более суток.
Может ли мне навредить плохое самочувствие после операции?
Чувство тошноты или рвоты после операции доставляет страдание и неприятно. Это может усилить боль от операции, особенно если вас рвота или рвота (вы пытаетесь заболеть, но ничего не выходит).Это может произойти с задержкой, когда вы начнете есть и пить после операции. Это может продлить вам пребывание в больнице.
Это может усилить боль от операции, особенно если вас рвота или рвота (вы пытаетесь заболеть, но ничего не выходит).Это может произойти с задержкой, когда вы начнете есть и пить после операции. Это может продлить вам пребывание в больнице.
В редких случаях сильная и продолжительная рвота может привести к другим более серьезным проблемам, таким как повреждение операционного поля, разрыв пищевода (пищевода) или повреждение легких.
Можно ли что-нибудь сделать, чтобы меня не тошнило после операции?
Да, хотя полностью исключить риск заболевания невозможно. Ваш анестезиолог оценит ваш риск заболеть, когда посетит вас перед операцией.
Анестезиолог может изменить анестетик различными способами, чтобы снизить вероятность заболевания.
- Возможно, вам удастся провести операцию под регионарной анестезией, а не под общим наркозом, так как это может уменьшить болезненность, которую вы чувствуете.
- Вам могут назначить одно или несколько «противолодочных» лекарств, называемых противорвотными, как часть анестетика.

- Некоторые обезболивающие с меньшей вероятностью вызывают болезнь, чем другие.Ваш анестезиолог может решить, что вы подходите для их приема.
- Иглоукалывание или точечный массаж можно использовать для предотвращения или лечения тошноты после операции, но не все больницы могут предоставить такое лечение.
- Вы можете вводить жидкость внутривенно через канюлю (жидкость попадает в тонкую пластиковую трубку, помещенную в вену, что часто называется «каплей»). Жидкость можно давать по разным причинам, но исследования показали, что у определенных групп пациентов введение жидкости может помочь предотвратить болезнь.
Если вы беспокоитесь о недомогании или испытали его после предыдущей операции, будет полезно, если ваш анестезиолог знает об этом.
Доступно ли какое-либо лечение, если я почувствую себя плохо после операции?
Да. Если после операции вы почувствуете недомогание, для ее лечения также можно использовать методы, используемые для предотвращения недомогания. Например, вам могут дать противорвотные (противорвотные) препараты и внутривенные жидкости. Также может помочь ароматерапия: запах медицинского спирта (изопропилового спирта) может помочь вам почувствовать себя лучше.
Например, вам могут дать противорвотные (противорвотные) препараты и внутривенные жидкости. Также может помочь ароматерапия: запах медицинского спирта (изопропилового спирта) может помочь вам почувствовать себя лучше.
Гораздо легче избавиться от недомогания, если с ним справиться до того, как оно станет слишком тяжелым. Итак, вам следует обратиться за помощью, как только вы почувствуете себя плохо.
Какие лекарства мне можно давать и есть ли у них побочные эффекты?
Противорвотные препараты можно вводить в виде таблеток или инъекций. Инъекции можно вводить внутривенно в канюлю, ногу или ягодицу. Внутривенные инъекции работают быстрее и надежнее и позволяют избежать необходимости в новой игле.
Эти же препараты используются для профилактики и лечения болезней после операции.Есть несколько разных типов. Может быть назначена комбинация противорвотных препаратов, так как это более эффективно, чем одно лекарство, назначенное отдельно.
Все лекарства имеют некоторые побочные эффекты, хотя в случае противорвотных средств они обычно незначительны и временны или редки. Ниже перечислены обычно используемые противорвотные препараты с их побочными эффектами.
Ниже перечислены обычно используемые противорвотные препараты с их побочными эффектами.
В скобках указана вероятность возникновения побочного эффекта.
Могу ли я сделать что-нибудь, чтобы не почувствовать себя плохо?
Да. После операции:
- Не вставайте и не вставайте слишком быстро.
- Не ешьте и не пейте слишком рано после операции, но и не откладывайте слишком долго. Проснувшись, вы должны начать пить и есть в течение 10-20 минут, так как это улучшит ваше выздоровление. Начните с небольших глотков воды и постепенно переходите к большим напиткам и легким закускам. Однако, если у вас была более сложная операция, ваш хирург может сначала запретить пить или есть. Ваши медсестры дадут вам совет по этому поводу.
- Хорошее обезболивание очень важно. Хотя некоторые обезболивающие могут вызвать тошноту, сильная боль тоже.Если вы не уверены, вам следует обратиться за помощью.
- Медленные глубокие вдохи могут помочь уменьшить чувство тошноты.

Где я могу получить дополнительную информацию?
Если вы хотите задать дополнительные вопросы о типе анестетика, планируемом для вашей операции, пожалуйста, свяжитесь с вашей местной больницей или клиникой до того, как вы попадете в больницу. В большинстве больниц перед вашей госпитализацией есть специализированная клиника, в которой работают опытные хирургические медсестры и анестезиологи. Это хороший момент, чтобы задать любые вопросы, которые у вас есть.
Ссылки
- Apfel CC et al. УДАР Следователи. Факторное испытание шести вмешательств по профилактике послеоперационной тошноты и рвоты. N Engl J Med 2004; 350: 2441-2451.
- Gan TJ. Факторы риска послеоперационной тошноты и рвоты. Анест Аналг 2006; 102: 1884-1898.
- Carlisle J et al. Препараты для профилактики послеоперационной тошноты и рвоты. Кокрановская база данных Syst Rev 2006; 3: CD004125.
- Gan TJ et al. Консенсусные рекомендации по управлению послеоперационной тошнотой и рвотой.
 Анест Аналг 2003; 97: 62-71.
Анест Аналг 2003; 97: 62-71. - Gan TJ et al. Руководство Общества амбулаторной анестезии по лечению послеоперационной тошноты и рвоты. Анест Аналг 2007; 105: 1615-1628.
- Apfel CC et al. Акустимуляция P6: альтернатива противорвотным средствам без риска побочных эффектов, вызванных лекарственными средствами. Br J Anaesth 2009; 102: 585-586.
- Hines et al. Ароматерапия для лечения послеоперационной тошноты и рвоты. Кокрановская база данных Syst Rev 2012; 4: CD007598.
Контент использован с разрешения веб-сайта Королевского колледжа анестезиологов: «Чувство тошноты» (апрель 2013 г., срок проверки — апрель 2016 г.).Авторские права на эту брошюру принадлежат Королевскому колледжу анестезиологов.
Хроническая боль после операции — Беспокойство о боли
Что такое хроническая послеоперационная боль? Насколько это распространено? Как лечится? Профессор Джули Брюс и профессор Стефан Шуг объясняют
Что такое хроническая послеоперационная боль?
Начнем с некоторых определений — острая послеоперационная боль — это боль, испытываемая сразу после операции, обычно длящаяся в течение нескольких дней, а иногда и недель — это совершенно нормально и ожидаемо.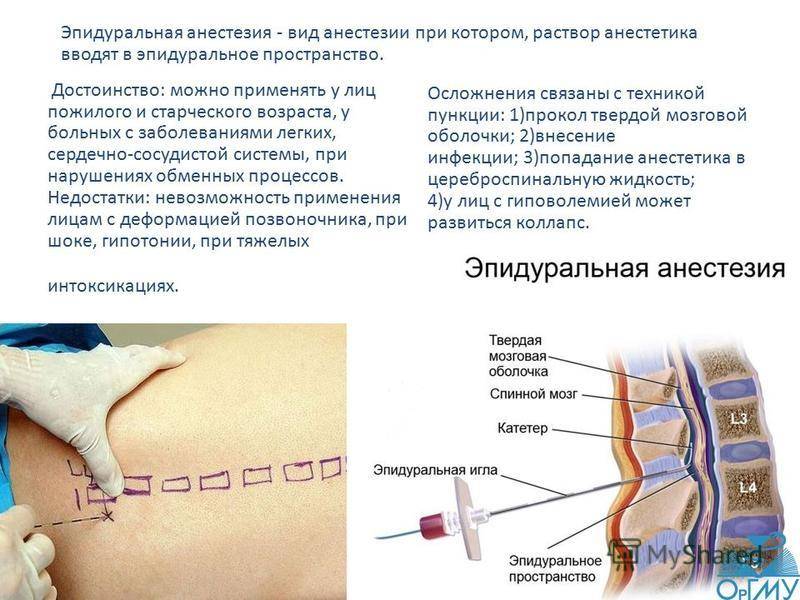 Хирургический разрез и окружающая область могут быть воспаленными и болезненными — опять же, это нормально и важно для заживления ран, когда ткани и мышцы восстанавливаются после травмы.
Хирургический разрез и окружающая область могут быть воспаленными и болезненными — опять же, это нормально и важно для заживления ран, когда ткани и мышцы восстанавливаются после травмы.
Хронической болью обычно считается боль, которая сохраняется или возвращается в течение более трех месяцев или дольше ожидаемого времени заживления. Хроническая боль, возникающая после операции, часто называется «хронической или стойкой послеоперационной болью».
Определить, когда боль становится хронической после операции, особенно сложно, потому что многие люди перенесли операцию для лечения болезненного состояния, такого как болезненная грыжа или давняя проблема со спиной. Является ли боль продолжением старой или новой? И даже если оно новое, связано ли это с операцией?
Иногда очевидно, что что-то изменилось — повреждение нерва после операции по пластике грыжи может сильно отличаться от дискомфорта, который ощущался до операции.Другой пример — стойкая боль в области нервного покалывания в грудной стенке после операции по шунтированию сердца, которая сильно отличается от боли при стенокардии, испытываемой до операции на сердце.
Иногда очень трудно отличить боли друг от друга, особенно если исходная боль (для лечения которой была сделана операция) на самом деле не была устранена хирургическим вмешательством. Тем не менее, это те особенности, которые могут позволить врачам определить, есть ли у вас хроническая послеоперационная боль:
- Боль возникает после хирургической операции
- Боль длится не менее трех месяцев после операции
- Предполагается, что ваша боль не вызвана другими причинами, такими как инфекция или рак
- Ваша боль отличается от боль от исходного состояния.
Последующее хирургическое наблюдение может быть ограничено одним послеоперационным визитом, то есть повторным посещением клиники примерно через 8 недель, чтобы определить хирургический «успех». Затем пациентов выписывают, и их обслуживает бригада первичной медико-санитарной помощи.
Что это за боль?
Тип боли может зависеть от самой операции, потому что болезненные симптомы часто связаны с распределением нервов в области операции. Например, после операции по восстановлению паховой грыжи люди сообщали о боли в передней и внутренней части бедра или в яичках.Это может быть связано с потенциальным раздражением нервов в паху во время хирургического лечения грыжи.
Например, после операции по восстановлению паховой грыжи люди сообщали о боли в передней и внутренней части бедра или в яичках.Это может быть связано с потенциальным раздражением нервов в паху во время хирургического лечения грыжи.
Теперь мы больше знаем о нервной боли или «невропатической боли», которая может возникнуть в результате повреждения нерва. Типичные характеристики и описания нейропатической боли включают колющие боли, покалывание, онемение, измененные ощущения и проблемы с чувствительностью. Не всегда удается избежать повреждения нервов во время операции, особенно во время онкологической хирургии, когда удаление опухоли имеет приоритет.
Лечение хронической послеоперационной боли
Лечение зависит не от того, какую операцию вы перенесли, а, скорее, от механизма, в результате которого у вас возникает постоянная боль. Например, не все, кто страдает болью после мастэктомии, будут иметь один и тот же «тип» боли или по одной и той же основной причине. Лечение будет зависеть от характеристик боли, а также от возможной причины развития боли, а не от того факта, что хирургическая операция оказалась мастэктомией.
Лечение будет зависеть от характеристик боли, а также от возможной причины развития боли, а не от того факта, что хирургическая операция оказалась мастэктомией.
Важно, чтобы медицинский работник выслушал вашу историю, провел тщательное обследование и позволил вам дать полное объяснение ваших симптомов. После этого медицинский работник получит представление о проблеме и о том, какое влияние боль оказывает на вашу повседневную жизнь. Пациенты часто сообщают, что этот подход полезен сам по себе. Часто они чувствуют, что в прошлом их симптомы игнорировались и не принимались всерьез. Иногда людям говорят, что боль утихнет вскоре после операции, и это вызывает недоверие и негодование.
Лучшее лечение боли будет зависеть от механизма, ее вызывающего. Лечение включает: трициклические антидепрессанты, противосудорожные препараты, обезболивающие, ЧЭНС (чрескожная электрическая стимуляция нервов) и инъекции. Основываясь на нашем клиническом опыте, деструкция нервов (абляция периферических нервов) не должна использоваться для лечения хронической послеоперационной боли.
Не всегда удается адекватно контролировать боль и другие симптомы.В таких случаях подход к обезболиванию на основе психологии или физиотерапевтическая поддержка могут помочь вам справиться с симптомами и уменьшить влияние на вашу повседневную жизнь.
Насколько это распространено?
В ходе опроса, проведенного в конце 1990-х годов в конце 1990-х годов, было опрошено более 5000 пациентов, посещавших клиники по лечению боли в клиниках по всей Шотландии и на севере Англии, о причинах их посещения. Двадцать процентов пациентов думали, что операция была одной из причин их боли, а половина из этих пациентов думала, что это единственная причина.До публикации этого отчета хроническая боль после операции считалась редкостью. Возможно, это связано с тем, что немногих пациентов спрашивали о стойких болях после операции.
В среднем около 30% пациентов испытывают хроническую боль после операции, хотя она варьируется от пациентов с легкими симптомами до пациентов с более сильной болью. В целом, только около пяти процентов людей сообщают о сильной боли, но пять процентов — это значительное число, если учесть огромное количество операций, проведенных в Великобритании и во всем мире.
В целом, только около пяти процентов людей сообщают о сильной боли, но пять процентов — это значительное число, если учесть огромное количество операций, проведенных в Великобритании и во всем мире.
Есть ли факторы риска?
Мы начинаем больше понимать факторы риска хронической послеоперационной боли. Хроническая боль не только влияет на качество жизни пострадавших, но и является трудным и дорогостоящим лечением, поэтому важно больше узнать о том, кто подвергается риску развития хронической боли после операции, поскольку это может помочь в профилактике состояния.
Некоторые группы пациентов могут подвергаться большему риску боли после операции, чем другие.Женщины чаще страдают хронической болью, чем мужчины, хотя это не всегда так после операции. Исследования показывают, что женщины чаще сообщают о более сильной острой послеоперационной боли, но доказательства хронической боли менее достоверны.
Похоже, что молодые пациенты подвергаются большему риску хронической послеоперационной боли, чем пожилые пациенты — это было обнаружено после множества различных операций. Это открытие можно объяснить тем фактом, что молодые люди часто более активны и работают, поэтому постоянная боль может иметь большее влияние на их повседневную жизнь по сравнению с пожилыми людьми, которые часто менее активны.Или это может быть связано с изменениями нервов и тканей (как мы реагируем на боль) с возрастом.
Это открытие можно объяснить тем фактом, что молодые люди часто более активны и работают, поэтому постоянная боль может иметь большее влияние на их повседневную жизнь по сравнению с пожилыми людьми, которые часто менее активны.Или это может быть связано с изменениями нервов и тканей (как мы реагируем на боль) с возрастом.
Люди с другими хроническими болями подвергаются большему риску развития хронической боли после операции. Сюда могут входить пациенты, страдающие такими состояниями, как хроническая боль в пояснице, болезнь Рейно, синдром раздраженного кишечника, мигрень, фибромиалгия и другие состояния. За многими из этих состояний вполне могут стоять изменения нервной системы. Растет количество исследований генетики боли, предполагающих, что некоторые пациенты могут быть более восприимчивы к болевым состояниям, чем другие.
Пациенты, которые больше беспокоятся и беспокоятся о своей операции, подвергаются большему риску острой и хронической послеоперационной боли, поэтому чрезмерное беспокойство и беспокойство являются фактором риска. Предоперационная подготовка жизненно важна; например, четкое объяснение операции и процесса восстановления с указанием рисков и преимуществ является неотъемлемой частью хирургического лечения. Во многих больницах есть предоперационные клиники, куда пациенты проходят обследование перед операцией.Это возможность для подробного объяснения и обсуждения между пациентом и медицинской бригадой.
Предоперационная подготовка жизненно важна; например, четкое объяснение операции и процесса восстановления с указанием рисков и преимуществ является неотъемлемой частью хирургического лечения. Во многих больницах есть предоперационные клиники, куда пациенты проходят обследование перед операцией.Это возможность для подробного объяснения и обсуждения между пациентом и медицинской бригадой.
Наконец, одним из самых сильных и постоянных факторов риска послеоперационной боли является тяжесть острой послеоперационной боли в дни и недели после операции. Лечение и адекватный контроль острой боли сразу после операции очень важны и могут «ослабить» болевую реакцию, предотвращая более долгосрочные симптомы.
Требуется больше осведомленности
Совершенно очевидно, что хроническая послеоперационная боль является обычным явлением, может быть серьезным и может привести к дистрессу и инвалидности пациента.Глядя на весь спектр хронических болевых состояний после операции, маловероятно, что причиной боли является что-то неправильно сделанное хирургом. Более вероятно, что это неизбежный результат операции у определенного процента пациентов — примерно 30 процентов пациентов испытывают хроническую послеоперационную боль разной степени тяжести в первый год после операции.
Более вероятно, что это неизбежный результат операции у определенного процента пациентов — примерно 30 процентов пациентов испытывают хроническую послеоперационную боль разной степени тяжести в первый год после операции.
Если бы было более широко признано, что хроническая боль может возникнуть после операции, некоторые пациенты могли бы отказаться от операций, которые не являются полностью необходимыми.Хирурги, которые, несомненно, стараются сделать все возможное для своих пациентов, также будут уверены, что боль, вероятно, не является результатом хирургической ошибки. Еще одно преимущество состоит в том, что пациенты признают свою боль и к ним относятся более сочувственно.
За последние 30 лет значительно увеличилось количество медицинских исследований, посвященных изучению характеристик и потенциальных причин хронической боли после операции — это помогло повысить осведомленность как медицинских работников, так и пациентов.Тем не менее, предстоит еще многое сделать, чтобы улучшить нашу способность предотвращать развитие хронической боли у людей после операции и убедиться, что каждый, кто страдает этим слишком распространенным заболеванием, получил быструю диагностику и лечение.
Наконец, давайте рассмотрим несколько примеров различных операций…
Боль после операции по поводу грыжи
Паховая грыжа — распространенное заболевание, встречающееся у взрослых мужчин от шести до 12 процентов.Это чаще поражает мужчин, чем женщин. Состояние проявляется в виде шишки в паху из-за выпячивания кишечника из-за слабости брюшной стенки в паху. Эта шишка может повлиять на повседневную деятельность и часто, но не всегда, вызывает болезненные ощущения.
Операция по удалению паховой грыжи — одна из наиболее часто выполняемых операций. Некоторые хирурги используют замочную скважину или лапароскопическую операцию, а не открытый разрез. Для устранения слабости брюшной стенки часто используется сетка, которая фиксируется в некоторых местах с помощью швов, клея или скоб.Существует небольшой риск раздражения или воспаления нервов в паху имплантатом или внутренними швами.
Хроническая боль после операции по восстановлению паховой области в настоящее время является общепризнанным состоянием — это одно из наиболее широко описываемых хирургических состояний, при этом в сотнях статей сообщается о распространенности до 30% или около того. Приблизительно от 5 до 10 процентов пациентов жалуются на боль после операции по поводу грыжи, которая мешает повседневной жизни. В настоящее время существует руководство, в котором рекомендуется, чтобы хирурги могли «наблюдать и ждать» с некоторыми пациентами, у которых есть небольшая безболезненная шишка, при условии, что грыжа не слишком сильно влияет на их повседневную деятельность.
Приблизительно от 5 до 10 процентов пациентов жалуются на боль после операции по поводу грыжи, которая мешает повседневной жизни. В настоящее время существует руководство, в котором рекомендуется, чтобы хирурги могли «наблюдать и ждать» с некоторыми пациентами, у которых есть небольшая безболезненная шишка, при условии, что грыжа не слишком сильно влияет на их повседневную деятельность.
Боль после операции на груди
Когда вы подумаете о том, что происходит при хирургическом вскрытии грудной клетки (торакотомия), неудивительно, что многие пациенты после этого страдают от длительной боли. Чтобы получить доступ к груди, хирург должен либо удалить часть ребра, либо раздвинуть ребра. Это неизбежно приводит к повреждению костей и нервов, расположенных вдоль грудной клетки.
Опыт показывает, что многие из наихудших болевых синдромов могут быть вызваны частичным повреждением нерва — таким образом, «чистый» разрез нерва может иметь лучший долгосрочный результат, хотя это может привести к онемению и потере чувствительности. Хотя боль после операции на груди является довольно частым явлением, ее тяжесть может быть разной. В одном исследовании 15% пациентов с хронической болью после операции на груди были достаточно обеспокоены, чтобы их можно было направить в клинику для лечения боли.
Хотя боль после операции на груди является довольно частым явлением, ее тяжесть может быть разной. В одном исследовании 15% пациентов с хронической болью после операции на груди были достаточно обеспокоены, чтобы их можно было направить в клинику для лечения боли.
Боль после ампутации
Боль после ампутации конечности — хорошо известное послеоперационное болевое состояние. После ампутации конечности боль может быть либо болью в культе, либо фантомной болью (боль ощущается в конечности, которой больше нет).При боли в культе пациенты часто сообщают о болезненном месте на культе, и это побудило многих хирургов провести дополнительные операции, чтобы попытаться найти причину. Пациентам в прошлом часто делали ампутации, ошибочно полагая, что это вылечит проблему. Такие операции редко помогают купировать боль в культях, а иногда усугубляют или затрудняют ношение пациентом протеза.
Фантомная конечность — это ощущение или ощущение того, что конечность все еще на месте, это нормально и не требует лечения.Но фантомная боль в конечностях (боль в конечности, которой больше нет) может поражать от 50 до 85 процентов людей с ампутированными конечностями. Обычно это начинается в первые несколько недель после операции. Исследования показывают, что болезненные фантомные симптомы могут длиться от одного часа до 15 часов в день и могут варьироваться от пяти дней в месяц до 20 дней. Сила боли также может быть очень разной.
В настоящее время признано, что дети испытывают фантомную боль в конечностях и что люди, рожденные без конечностей, также страдают от нее.Недавние исследования показали, что часть боли после ампутации возникает из-за активности самого мозга, и это подчеркивает бесполезность методов лечения, направленных непосредственно на культи.
Другие хронические послеоперационные болевые синдромы
Другие операции с известным риском хронической боли включают вазэктомию, операцию по замене сустава, операцию на позвоночнике при боли в спине и операцию на груди для лечения рака. В других брошюрах этой серии обсуждаются стратегии лечения хронической боли.
Профессор Брюс работает в отделении клинических испытаний Уорика при Уорикском университете.
Профессор Стефан Шуг работает в Университете Западной Австралии, Перт, Вашингтон.
Эта брошюра является обновлением предыдущей брошюры, опубликованной доктором Биллом Макрэ, ныне вышедшим на пенсию.
Если вы хотите узнать больше об источниках доказательств, использованных при написании этой публикации, нажмите здесь.
Хроническая боль после операции © Авторские права Джули Брюс и Стефан Шуг. Все права защищены. Пересмотрено в июне 2019 г. . На рассмотрение в июне 2022 года. Впервые опубликовано в июне 2015 года.
Устранение боли после роботизированной или лапароскопической абдоминальной хирургии
В этой информации описаны способы облегчения боли после лапароскопической операции на брюшной полости. Вы можете делать это вместе с обезболивающими или вместо них.
После операции у вас могут появиться разные типы боли. Боль возле разрезов (хирургических порезов) — это нормально. Вы также можете почувствовать вздутие живота или боль в разных частях тела, особенно в плечах. Это из-за газа, который попал вам в брюшную полость (живот) во время операции. Газ освобождает место для обзора хирургу. Но это также оказывает давление на внутреннюю часть живота и может перейти в другие области.
Обезболивание после операции
После операции вы получите обезболивающее.Если это не помогает справиться с болью, сообщите об этом врачу или медсестре. Вы также можете помочь следующим образом:
- Слушайте музыку в наушниках. Если у вас есть пара наушников, которые вам нравятся, принесите их в больницу. Вы также получите пару в больнице.
- Пока вы в постели:
- Согните и выпрямите ноги.
- Согните ноги в коленях и поставьте ступни на кровать. Сложив ноги вместе, осторожно покачивайте коленями из стороны в сторону.
- Постарайтесь начать ходить в течение 4 часов после операции.По возможности ходите каждые 1-2 часа, пока не спите. Сотрудник поможет вам.
- Пейте мятный или имбирный чай.
- Если вы испытываете боль в плече или животе, попросите медсестру принести горячую упаковку, чтобы наложить на болезненный участок. Не наносите его прямо на кожу.
- Проведите время в тишине (побывайте в одиночестве в своей комнате без перерывов).
- Медитируйте. Приведенные ниже видео могут вам помочь. Вы можете смотреть их онлайн или по телевизору в своей больничной палате.
- Используйте точечный массаж.Акупрессура — это когда вы нажимаете пальцами на определенные места на теле. Чтобы узнать об акупрессуре, посмотрите видео Акупрессура от боли и головной боли (www.mskcc.org/pe/acupressure_pain_headaches) в Интернете или по телевизору в палате вашей больницы.
- Попросите вашего опекуна использовать сенсорную терапию (массаж), чтобы вам помочь. Чтобы узнать о сенсорной терапии, посмотрите видео Touch Therapy for Caregivers (www.mskcc.org/videos/touch-therapy-caregivers) онлайн или по телевизору в вашей палате.Перед применением сенсорной терапии поговорите с медсестрой. Они подскажут, следует ли избегать нанесения на какие-либо участки тела.
Вы можете сделать это как в больнице, так и после выписки (покинуть больницу). Если после того, как вы попробуете эти вещи и примете обезболивающее, вам не удается справиться с болью, сообщите об этом врачу или медсестре.
Последнее обновление
.



 Вводятся для предупреждения гиперчувствительности и развития хронического болевого синдрома4.
Вводятся для предупреждения гиперчувствительности и развития хронического болевого синдрома4.
 Российский журнал боли, 2016, №1, с. 3-14.
Российский журнал боли, 2016, №1, с. 3-14.


 Информацию о выписанных рецептах, в том числе и о схеме приема лекарства, выписанного Вам врачом Вы всегда сможете проверить в рецептурном центре государственного портала (www.eesti.ee → Услуги → Гражданину → Здоровье и здравоохранение → Рецепты).
Информацию о выписанных рецептах, в том числе и о схеме приема лекарства, выписанного Вам врачом Вы всегда сможете проверить в рецептурном центре государственного портала (www.eesti.ee → Услуги → Гражданину → Здоровье и здравоохранение → Рецепты).




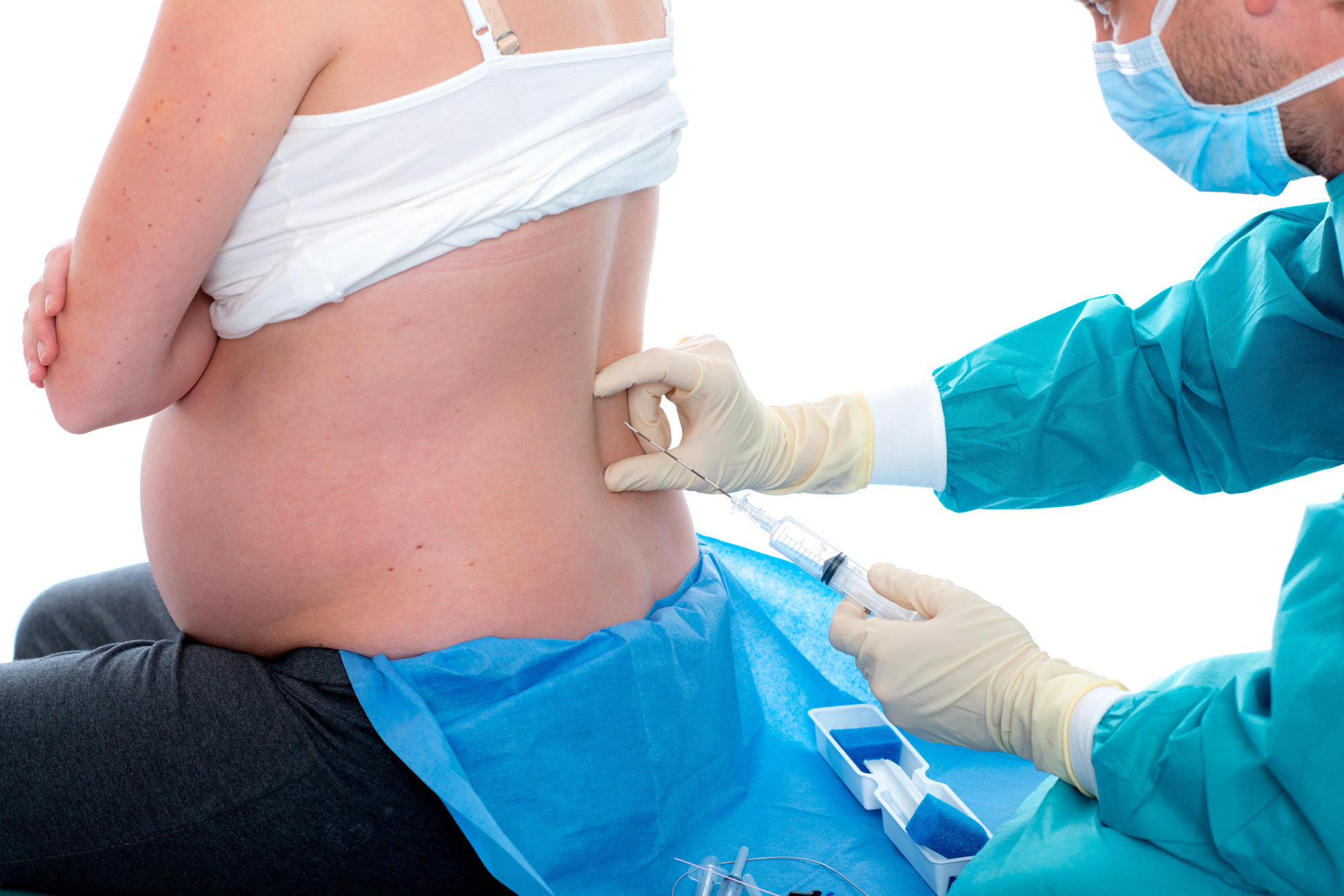
 Общие побочные эффекты — головокружение, сонливость, тошнота и рвота. Эти симптомы обычно проходят в течение 24 часов.
Общие побочные эффекты — головокружение, сонливость, тошнота и рвота. Эти симптомы обычно проходят в течение 24 часов. Чаще всего это голень или бедро. Все люди подвержены риску ТГВ после операции. Основные симптомы — боль в икре или бедре и отек ног.
Чаще всего это голень или бедро. Все люди подвержены риску ТГВ после операции. Основные симптомы — боль в икре или бедре и отек ног.
 Это поможет предотвратить проблемы после операции.
Это поможет предотвратить проблемы после операции. Однако ваш хирург может посоветовать вам не снимать повязку дольше. Это поможет защитить рану и отловить дренаж.
Однако ваш хирург может посоветовать вам не снимать повязку дольше. Это поможет защитить рану и отловить дренаж.

 Боль должна постепенно уменьшаться в течение следующих 1-2 недель. По мере заживления разреза часто возникает легкий зуд.
Боль должна постепенно уменьшаться в течение следующих 1-2 недель. По мере заживления разреза часто возникает легкий зуд.


 Причина этого в том, что если во время анестезии в вашем желудке окажется какая-либо еда или жидкость, они могут подняться в заднюю часть горла, а затем попасть в легкие.Это может вызвать удушье или серьезное повреждение легких. Вам следует прекратить есть и пить на рекомендованный период времени, но не дольше.
Причина этого в том, что если во время анестезии в вашем желудке окажется какая-либо еда или жидкость, они могут подняться в заднюю часть горла, а затем попасть в легкие.Это может вызвать удушье или серьезное повреждение легких. Вам следует прекратить есть и пить на рекомендованный период времени, но не дольше.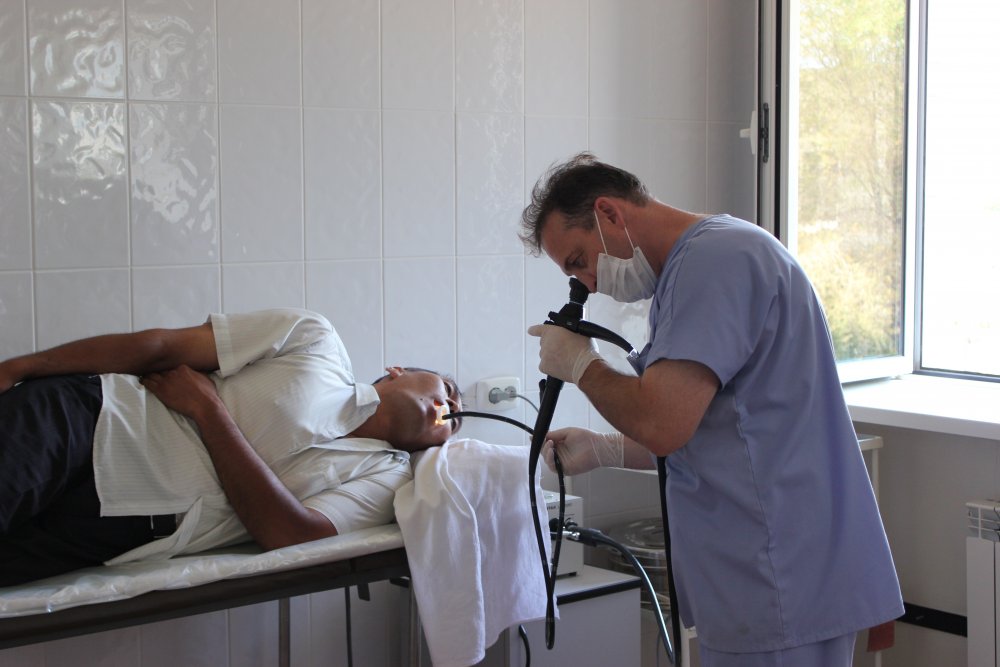 В это время вы более чувствительны к укачиванию.
В это время вы более чувствительны к укачиванию.

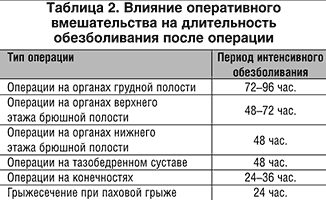 Анест Аналг 2003; 97: 62-71.
Анест Аналг 2003; 97: 62-71.