Наросты на коже — от бородавки до меланомы. Ищем причину в Ангио Лайн
В медицинском обиходе вместо понятия «нарост» используется «новообразование».
Новообразования делятся на доброкачественные и злокачественные.
Доброкачественные медленно растут, не разрушая окружающие клетки. Часто их рост полностью прекращается.
Злокачественные новообразования деформируют соседние ткани, растут хаотично и неоднородно, вызывая осложнения.
Доброкачественные наросты:
Бородавки
Образования вызываются вирусом папилломы человека в результате иммунных заболеваний или нарушений обмена веществ. Большинство из них – безвредны, опасны только бородавки более 0,5 см, плоские или не имеющие чётких контуров и яйцевидные.
Родинки
Образования, возникшие благодаря излишкам в коже окрашивающего вещества – меланина. Некоторые из них могут преобразовываться в злокачественные новообразования – меланомы.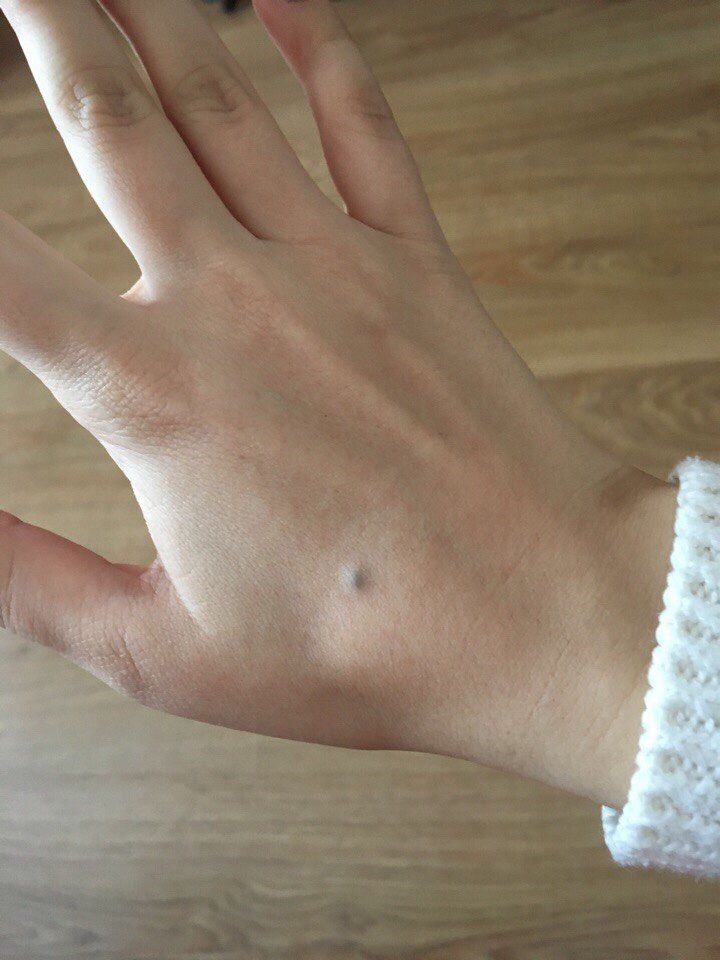 Для этого родинка должна быть похожей на узел, сухой, безволосой или кровоточащей.
Для этого родинка должна быть похожей на узел, сухой, безволосой или кровоточащей.
Фибромы
Образования, выглядящие как узелок, вросший глубоко в кожу и выступающий из него. Поверхность фибром гладкая и ровная, иногда они переходят в злокачественную опухоль – фибросаркому.
Жировики
Опухоли жирового слоя, не изменяющие цвет кожи. Переносятся безболезненно и легко сдвигаются в сторону пальцем. Образуются на участках тела, бедных жировой тканью: бёдрах, лопатках, на верхней части спины.
Атеромы
Образования, возникающие в результате блокировки протока сальной железы.
Болезненные на ощупь, воспаленные атеромы выделяют из себя гнойное содержимое.
Возникают в местах повышенного потоотделения.
Гигромы
Кисты, появляющиеся в области суставов и сухожилий. Гигромы не меняют цвета кожи, сильно выступают над уровнем тела.
Обычно они безобидны и безболезненны.
Гемангиомы
Образования из клеток капиллярных или венозных сосудов красного и иссиня-чёрного цвета.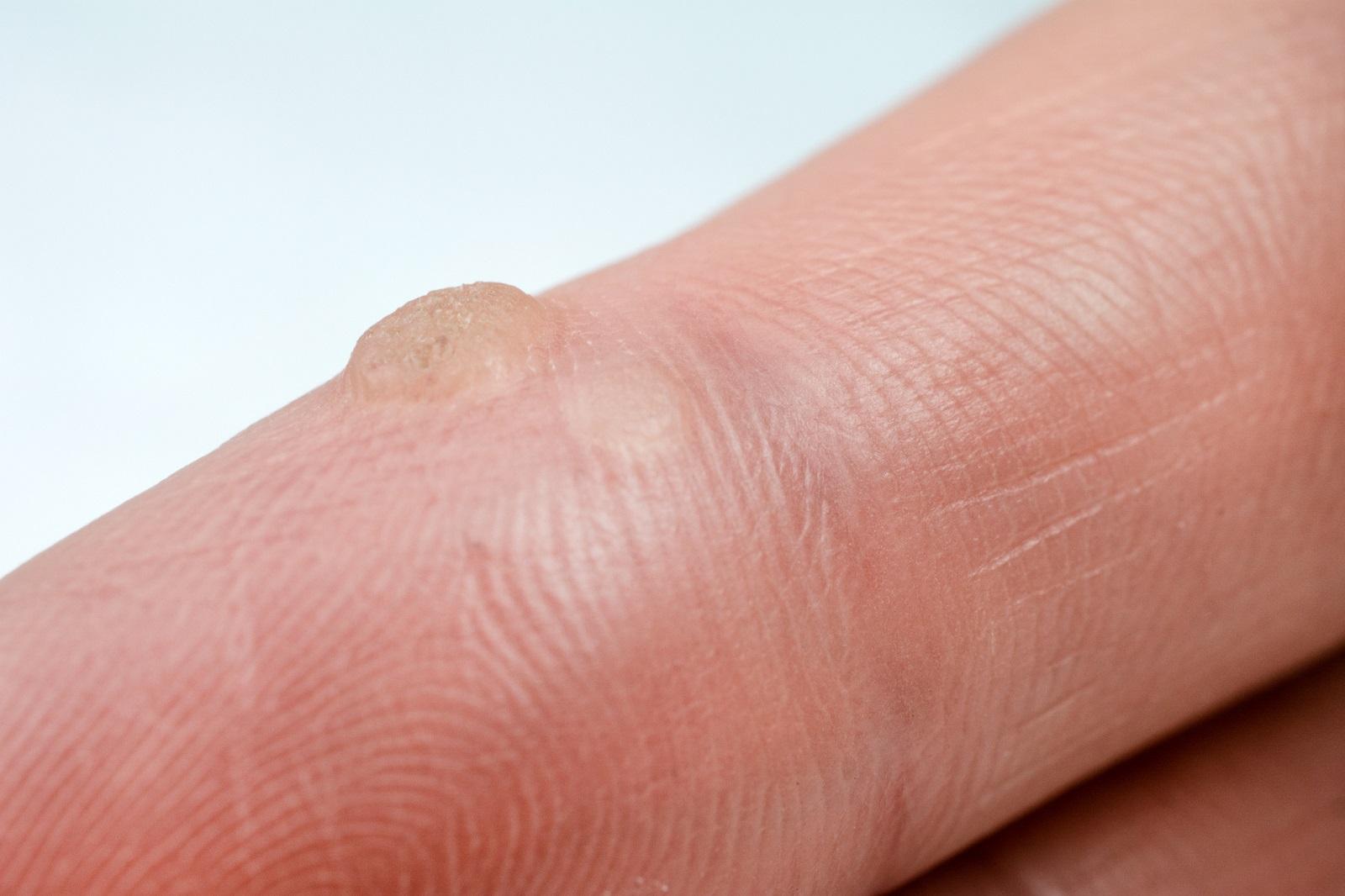
Злокачественные наросты:
Лимфомы
Опухоли, образовавшиеся из-за заболеваний лимфатической ткани. Характеризуются увеличением лимфатических узлов. На коже проявляются в виде грибовидного микоза, синдрома Сезари, первичной анапластической формы, лимфоматоидного папулёза.
Миеломы
Образования, возникающие из клеток плазмы крови. Изначально образуются в рёбрах, позвоночнике и костях черепах.
Вторичная миеломная болезнь может проявиться на коже.
Карциномы
Раковые образования из эпителиальной ткани. Карциномы быстро растут, метастизируя в клетки и органы.
На коже развивается разновидность карциномы – базилиома. Опухоль появляется на шее или на лице, образуя изъязвляющиеся узелки. Базилиома чаще всего не метастизирует, но при развитии разрушает окружающие ткани.
Другая разновидность, плоскоклеточная карцинома, образует на коже узелки, трещины, язвы, бляшки и быстро увеличивается, метастизируя.
Распространённая причина карциномы – обилие ультрафиолетового излучения.
Меланомы
Опасные опухоли, возникающие из-за переизбытка меланина. Быстро развиваются, метастизируя и затрагивая внутренние органы.
Меланома вызывает зуд, увеличивается в размерах, с неё выпадают волосы, изъязвляется и кровоточит.
На начальном этапе выглядит как родинка.
По внешнему виду характер новообразования различит только дерматолог. Не откладывайте поход к нему и проведите диагностику.
Будьте здоровы с «Ангио Лайн».
Доброкачественные новообразования кожи – блог Центра косметологии и хирургии в Уфе
Доброкачественным опухолям не свойственно расти, разрушая окружающие ткани. Доброкачественные опухоли не дают метастазов, не вызывают лихорадки, исхудания, и других проявлений интоксикационного синдрома и метаболических нарушений. Однако и доброкачественные опухоли могут быть причиной нарушения здоровья, например, в том случае, если они имеют большие размеры, сдавливают нервные и сосудистые пучки, наконец, если количество их настолько велико, что вызывает чувство дискомфорта – в этом случае их необходимо удалять хирургически.
Себорейная кератома
Себорейная кератома – наиболее распространенная опухоль, особенно у пожилых людей. Количество этих образований может быть разным – от двух или трех до нескольких десятков. Чаще всего себорейные кератомы возникают на коже лица, шеи, головы. Намного реже их можно встретить на руках, ногах, животе, спине.
Фибромы и папилломы
Пожалуй, наиболее многочисленная группа пациентов у дерматолога – люди, желающие избавится от того или иного образования на коже. Но, если кератомы чаще поражают пожилых, то папилломы – удел всех возрастов. Появляются папилломы и фибромы чаще всего на коже шеи, подмышек и груди, в остальных местах намного реже. Папилломы и фибромы обычно не отличаются по цвету от обычной, нормальной кожи. На ощупь они мягкие, эластичные, внешне напоминают горошину размером от 2-3мм до сантиметра. Горошина эта приподнята над кожей, часто имеет небольшую ножку, в которой располагается питающий фиброму сосуд.
Растут папилломы обычно крайне медленно, но, раз начавшись, рост их неуклонен. Влияет на скорость роста и беременность, а также разнообразная эндокринная патология – при этих состояниях количество фибром и папиллом обычно увеличивается в разы. Удаление папиллом производится не только по эстетическим причинам, но и из-за возможности их травматизации, например, при расположении опухоли на лице или на коже пальцев.
Ангиомы
Ангиомы происходят из сосудов, как кровеносных, так и лимфатических (капилляров, вен, артерий разного размера).
Капиллярная гемангиома внешне выглядит как пятно красного оттенка, имеющее неровные границы, при надавливании приобретающая бледный цвет. При прекращении давления исходный цвет восстанавливается вновь.
Звездчатая гемангиома – красный плотный узелок небольшого размера, от которого венчиком расходятся красные же полоски (сосудистые капилляры).
Эпителиальные кисты кожи
Киста – это образование, имеющее полость и обычно заполненное какой-либо жидкостью.
 Эпителиальные кисты образуются либо из эпидермиса, либо из ткани, выстилающей волосяной фолликул. Кисты могут располагаться под кожей или внутри кожи – они достаточно легко смещаются, плотные на ощупь, хорошо очерченные. Кисты кожи могут быть внутриэпидермальными – стенка такой кисты состоит из эпителиальных тканей, полость заполнена массами рогового вещества; волосяными – стенка состоит из ткани, похожей на ту, что выстилает волосяной фолликул. Заполнена такая киста смесью рогового вещества и кожного сала. Дерматофиброма
Эпителиальные кисты образуются либо из эпидермиса, либо из ткани, выстилающей волосяной фолликул. Кисты могут располагаться под кожей или внутри кожи – они достаточно легко смещаются, плотные на ощупь, хорошо очерченные. Кисты кожи могут быть внутриэпидермальными – стенка такой кисты состоит из эпителиальных тканей, полость заполнена массами рогового вещества; волосяными – стенка состоит из ткани, похожей на ту, что выстилает волосяной фолликул. Заполнена такая киста смесью рогового вещества и кожного сала. Дерматофиброма
Дерматофиброма, или гистиоцитома — доброкачественное кожное новообразование, представленное волокнистой тканью, содержащей большое количество гистиоцитов и фибробластов. Встречается в основном у взрослых женщин и локализуется на нижних конечностях, выглядит в виде безболезненного плотного подкожного узла диаметром 3-10 мм, который со временем обычно приобретает красновато-коричневую окраску. Если кожу по бокам опухоли слегка сжать большим и указательным пальцами, узел как бы проваливается внутрь.
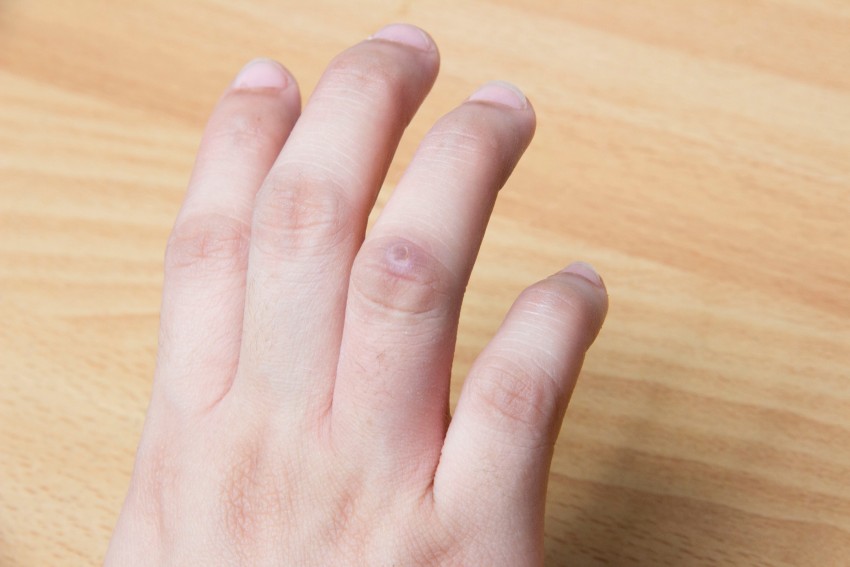
Диспластический невус — это приобретенное пигментное образование. Он возникает на чистой коже или как компонент сложного невуса. Диспластический невус обладает характерными клиническими признаками, отличающими его от приобретенных невоклеточных невусов. Его считают предшественником поверхностно распространяющейся меланомы и рассматривают как фактор риска меланомы.
 У большинства людей имеется в среднем по 10 обыкновенных родинок, тогда как диспластических невусов может быть больше 100. Обыкновенные невусы обычно появляйся в период наступления зрелости, диспластические же продолжают возникать даже после 35 лет.
У большинства людей имеется в среднем по 10 обыкновенных родинок, тогда как диспластических невусов может быть больше 100. Обыкновенные невусы обычно появляйся в период наступления зрелости, диспластические же продолжают возникать даже после 35 лет.
Солнечный кератоз
Непосредственная причина заболевания — повреждающее действие ультрафиолетового излучения. Периоды спонтанной ремиссии обычно сменяются рецидивами, больные часто описывают течение болезни как волнообразное. В редких случаях без лечения возможно перерождение новообразований в плоскоклеточный рак.
Нейрофиброма
Нейрофиброма — доброкачественная опухоль, происходящая из нервных окончаний, мягкая розовато-коричневатая опухоль самых различных размеров, часто имеет ножку. Возникает на любых участках тела, кроме подошв и ладоней. Множественные нейрофибромы — признак нейрофиброматоза (болезни Реклингхаузена). Это заболевание наследуется аутосомно-доминантно и возникает в подростковом возрасте. С годами количество и размеры нейрофибром увеличиваются. Пациенты часто жалуются на зуд. Если опухоль беспокоит больного, болезненна, затрудняет движения или приводит к нарушению тех или иных функций, показано её иссечение.
Пограничный пигментный невус — плоский тёмно-коричневый или чёрный узел диаметром до 1 см с гладкой сухой поверхностью, развивается на границе эпидермиса и дермы, для него характерна повышенная активность пигментных клеток (меланоцитов). Иногда пограничный невус выглядит в виде пятна округлых или неправильных очертаний с ровными волнистыми краями.
 Излюбленной локализации у пограничного невуса нет. Он может располагаться на коже лица, шеи, туловища. Пигментные невусы на коже ладони, подошв, половых органов почти всегда являются пограничными. Пограничный невус чаще является врождённым, однако может появляться в первые годы жизни или даже после полового созревания. Важный дифференциально-диагностический признак пограничного пигментного невуса — полное отсутствие на нём волос. Механическая травма выступает преобладающим фактором, сопутствующим озлокачествлению ранее «спокойных» невусов.
Излюбленной локализации у пограничного невуса нет. Он может располагаться на коже лица, шеи, туловища. Пигментные невусы на коже ладони, подошв, половых органов почти всегда являются пограничными. Пограничный невус чаще является врождённым, однако может появляться в первые годы жизни или даже после полового созревания. Важный дифференциально-диагностический признак пограничного пигментного невуса — полное отсутствие на нём волос. Механическая травма выступает преобладающим фактором, сопутствующим озлокачествлению ранее «спокойных» невусов.Особенно опасны следующие пограничные невусы: систематически травмируемые, располагающиеся на подошве, ногтевом ложе, в перианальной области. Своевременное удаление
невусов этих локализаций является надёжной профилактикой меланомы.
Фиброэпителиальный невус
Фиброэпителиальный невус относят к группе меланомоНЕопасных невусов и невоидных поражений кожи. Фиброэпителиальный невус наряду с пигментным внутридермальным невусом — наиболее частое невоидное образование на коже человека и наиболее частая причина обращения к хирургу.
Клинически фиброэпителиальный невус — полушаровидное возвышающееся над уровнем кожи безболезненное образование мягкой или мягкоэластической консистенции от нескольких миллиметров в диаметре до размеров фасоли и реже больше. Цвет бывает различным: от цвета нормальной кожи или розовато-красного (обычно с небольшим синюшным оттенком) до синюшно-фиолетового и тёмно-коричневого. Форма фиброэпителиального невуса обычно правильная округлая, поверхность ровная, хотя и менее гладкая, чем у пограничного пигментного невуса. Поверхность невуса часто пронизана единичными пушковыми или щетинистыми волосами или даже грубым пучком волос, особенно у женщин (фибро-эпителиальный волосяной невус).
Что такое новообразования на коже и как его удалить?
Кожа.
Защитный барьер человека.
И самый большой орган в человеческом теле.
Поэтому на ней легко находят себе место многочисленные новообразования, как безобидные, так и смертоносные. Как защитить себя и вовремя выявить опасность?
Сходите на осмотр к врачу.
Однако не всем удаётся регулярно посещать доктора, который проверит поверхность кожи. Так что её нужно осматривать и самостоятельно.
Да, Вы вряд ли сможете разобраться в сложных случаях, но некоторые признаки приближающихся проблем, легко разглядит даже человек без медицинского образования.
Особенно с помощью нашей статьи.
Сначала определимся с тем, что такое новообразования на коже. Их часто называют родинками. Многие люди ставят знак равно между родинками и раком.
Это не так.
Здоровая кожа живёт в обычном режиме: растёт, делится, умирает. Но не всегда. Порой клетки кожи размножаются бесконтрольно и не выполняют свои функции. Именно так появляются родинки.
Именно так появляются родинки.
Врачи пока не выяснили точную причину появления родинок. Принято считать, что их вызывает:
- Генетическая предрасположенность
- Ультрафиолетовая и рентгеновская радиация
- Болезни кожи
- Травмы
- Воздействие химических веществ
Пока учёные не могут предотвратить формирование родинок, и простым людям остаётся внимательно следить за их изменениями.
В том числе, важно знать места их появления.
Где чаще всего возникают новообразования
Родинки появляются на самых разных участках кожи. Именно поэтому люди порой не замечают когда они проявляют признаки перерождения. Они их просто не видят.
Например, новообразование кожи спины. Оно может оставаться незамеченным очень долго. И хорошо, если это доброкачественное образование, и его не нужно срочно показывать врачу.
Незамеченные опасные родинки таких ошибок не прощают. Они безнаказанно растут и проникают в соседние органы.
Доброкачественное новообразование на лице обычно сразу бросается в глаза и вызывает опасения. Даже когда человек знает о безопасности родинки, она всё равно мешает. Как косметическая проблема.
Удалять такую родинку не обязательно, но при желании можно.
Чтобы своевременно выявить доброкачественные и злокачественные новообразования важно осматривать всю поверхность кожи. Не только лицо или руки. Используйте зеркало, чтобы проверить родинки на спине. Ещё они могут появиться между пальцами и на ступнях, так что каждый скрытый уголок кожи необходимо обследовать.
Конечно, сам по себе осмотр ничего не даст. Он полезен только для людей, которые понимают разницу между опасными и безвредными родинками и различают признаки перерождения.
Например, при проверке родинок можно выявить меланому.
На рак указывает:
- Ассиметричность
Половины родинки не похожи друг на друга.
- Неровные края
У нормальных родинок обычно чёткие границы, а вот неровные края могут быть признаком перерождения.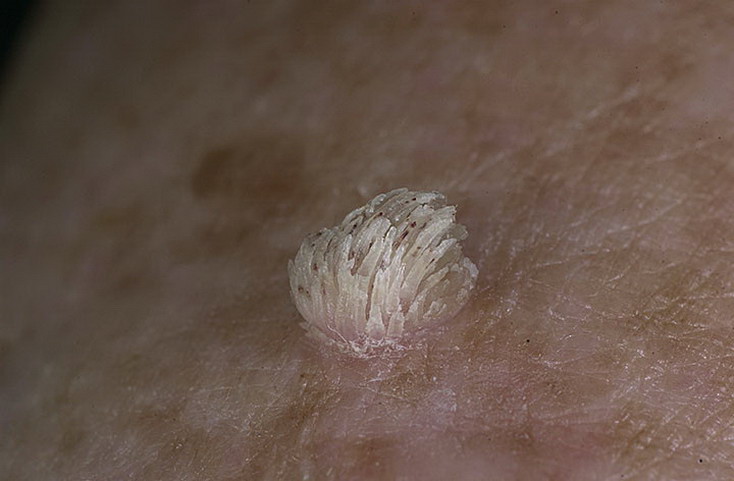
- Разноцветная окраска
Родинка имеет участки разных цветов.
- Большой размер
Возможные злокачественные образования по размеру больше диаметра карандаша.
Форма, размер и цвет родинки постоянно меняются.
Также доктора рекомендуют обращать внимание на родинки, которые чешутся и кровоточат. Все эти признаки не гарантируют рак кожи, но мы рекомендуем показать их врачу как можно скорее. Простая предосторожность. Однако она может спасти Вам жизнь.
А ещё для здоровья полезно знать виды образований и в чём их отличия.
Классификация новообразований кожи
Образования на коже различаются по множеству признаков. Поэтому существует сразу несколько классификаций. Например, врачи делят их в зависимости от типа поражённых клеток — мягких тканей или меланоцитов.
Самая универсальная классификация новообразований кожи — это деление по клиническим проявлениям. Доктора выделяют три группы:
- Доброкачественные
- Злокачественные
- Предраковые
Большая часть образований входит в первые две группы. О них мы подробно поговорим позже, а сейчас обсудим предраковые родинки.
О них мы подробно поговорим позже, а сейчас обсудим предраковые родинки.
Что это за вид новообразований на коже?
Обычно предраковые родинки превращаются в рак, если их не лечить. В редких случаях — исчезают. Как видите, они бывают как безобидными, так и опасными. Но по возможности их лучше лечить, ведь проще сразу избавиться от риска рака, чем надеяться на самоликвидацию родинки.
Иногда доктора не могут определить тип родинки в ходе осмотра. Поэтому они проводят дерматоскопию. Так называется исследование, когда врач исследует Ваше образование с помощью специального аппарата — дерматоскопа. Это простейший способ обнаружения злокачественных свойств родинки.
Доброкачественные новообразования кожи
В эту группу входят не опасные для здоровья родинки, способные доставить некоторый дискомфорт. Их появление — как внезапный визит от людей, с которыми вы не хотите общаться. Неприятно, но не смертельно.
Доброкачественные новообразования всегда остаются на месте появления и не распространяются на другие части тела. Они могут повредить лишь соседние ткани.
Они могут повредить лишь соседние ткани.
К сожалению, есть и исключения.
Некоторые доброкачественные образования на коже перерождаются в злокачественные. Риск очень мал. Однако про эту опасность необходимо помнить. Если безвредная родинка внезапно меняется, то нужно показать её врачу.
Основные доброкачественные новообразования кожи:
Также известны как невусы и пигментные пятна. Бывают врождёнными или приобретёнными. Родинки имеют разный цвет, размер, форму и текстуру поверхности, а их количество часто превышает несколько десятков.
Невусы потенциально опасны, поскольку могут превратиться в один из типов рака — меланому. Но это происходит редко.
Удалять родинки обычно не нужно. Врачи рекомендуют устранять только те, которые видоизменяются или травмируются.
- Бородавки и папилломы
Новообразования, похожие на узелок или сосочек. Появляются из-за ВПЧ — вируса папилломы человека, который вызывает рост образований в местах заражения. Например, рядом с повреждённой кожей.
Например, рядом с повреждённой кожей.
Бородавки и папилломы часто появляются при стрессе или снижении иммунитета. И часто вырастают группы новообразований.
Поскольку папилломы и бородавки — лишь внешнее проявление вируса, то полностью устранить их невозможно. Всегда есть риск появления новых образований.
Новообразования на коже или слизистых оболочках. Возникают из-за половых инфекций. В основном встречаются в паху и возле анального отверстия.
Эти образования чаще всего формируются после закупорки сальной железы. В основном встречаются на голове, шее, спине и в паху — то есть в местах наибольшей концентрации сальных желё́з.
В обычном состоянии новообразования плотные и с чёткими границами. При воспалении происходит покраснение, отёк и повышение температуры. Атеромы порой прорываются. Изредка превращаются в злокачественную липосаркому.
Опухоль вырастают в жировой прослойке, и врачи часто называют её жировиком. Иногда она проникает вглубь тела, до надкостницы. Просачивается вокруг мышц.
Просачивается вокруг мышц.
В основном растёт на плечах, бёдрах и верхней части спины. Липома похожа на мягкий, подвижный нарост. Его можно безболезненно трогать.
Это новообразование растёт медленно и не доставляет неудобств, но самые крупные образования порой давят на соседние ткани. Врачи рекомендуют их удалять. Убрать маленькие липомы просто. А вот после устранения крупных новообразований остаются заметные рубцы.
Сосудистое образование, которое появляется при рождении, или в течение жизни. Обычно имеет розово-красную или багрово-синюшную окраску. Изредка вырастает до крупных размеров. В таких случаях рекомендуется удаление.
- Дерматофиброма
Маленький, плотный комок в соединительной ткани. Образование может иметь разную окраску, от розовой до коричневой.
Чаще всего новообразование встречается на руках и ногах. Особенно в нижней половине ног. Оно возникает из-за повреждений кожи, например, при укусах насекомых.
У женщин дерматофиброма встречается особенно часто.
В большинстве случаев образование не обязательно удалять, поскольку оно не доставляет неудобств, но при появлении неприятных ощущений врачи назначают операцию.
- Себорейные кератомы
Коричневые или чёрные образования с восковидной или бархатистой поверхностью. Имеют разные размеры. Многие кератомы похожи на бородавки.
Обычно вырастают на плечах, груди, лице и спине.
В основном встречаются у людей среднего и старшего возраста, а вот у молодёжи крайне редко.
Как правило, доброкачественные новообразования кожи не нужно удалять. Просто следите за ними и регулярно проверяйте на изменения — так Вы своевременно заметите рождение опасной родинки. А вот злокачественные образования щадить нельзя. Иначе они вас погубят.
Злокачественные новообразования на коже
В отличие от доброкачественных образований эти родинки всё время растут и часто проникают в другие органы. Даже вдали от места появления. То есть злокачественное новообразование на коже может вызвать рост рака на другом конце тела.
По уровню опасности раковые образования сильно различаются. Одни растут медленно, что даёт достаточно времени для лечения. Однако есть формы рака, которые распространяются очень быстро и при переходе болезни в последние стадии вылечить её крайне сложно.
Виды злокачественных новообразований кожи:
Опасная родинка этого типа встречается на коже чаще других. Каждый год диагностируются миллионы новых случаев базальноклеточного рака.
Она растёт медленно. Оно постепенно проникает в здоровые ткани и разрушает их, но почти никогда не распространяется на соседние органы.
Существует несколько разновидностей базалиомы, которые отличаются внешним видом, но обычно родинка выглядит как розовое пятно или выпуклая родинка с чёткими краями и незаживающим центром. Размер — до двух сантиметров.
- Плоскоклеточный рак кожи
Образование появляется в верхнем слое кожи и постепенно проникает вглубь. Вырастает на любой части тела. Чаще всего возникает на открытых солнцу участках кожи.
Оно выглядит как твёрдый узел красного цвета или плоская ранка, покрытая корочкой.
Новообразование растёт медленно. Как правило, плоскоклеточный рак не опасен для жизни, но без лечения он неизбежно распространится на другие органы.
Редкий вид рака кожи, но зато самый опасный. Меланома растёт очень быстро и потому для борьбы с ней крайне важно своевременно обнаружить её.
Эта родинка может появиться на любой части тела. На чистой коже или на родинке. Рак вырастает даже на тех участках, которые никогда не попадали под солнечные лучи. Так что её проявления придётся искать по всему телу.
Меланома имеет несколько характерных признаков: коричневое пятно с тёмными крапинками, родинка с изменёнными цветом кожи или кровотечением, болезненные воспалённые повреждения на коже.
Образование никогда не ограничивается местом появления. Она всегда распространяется. В том числе — на внутренние органы. Метастазы от рака кожи могут быть незаметны снаружи, но они постепенно убивают организм.
- Карцинома Меркеля
Образование появляется из-за бесконтрольного роста клеток кожи, известных как клетки Меркеля. В большинстве случаев рак выглядит как одиночный бугорок красного или фиолетового цвета. Вырастает на лице, шее и руках.
Карцинома Меркеля — редкий тип рака. В основном его диагностируют у людей старше 70-ти лет.
Образование распространяется за пределы места появления и способно поразить лимфатические узлы, лёгкие и мозг.
- Саркома Капоши
Злокачественная сосудистая родинка, которая появляется рядом с носом, ртом и половыми органами. Иногда растёт и на внутренних органах.
Новообразование поражает клетки кожи из-за заражения вирусом герпеса 8-го типа. Часто это связано с подавлением иммунитета.
Существует несколько разновидностей саркомы Капоши. Классическая форма встречается у людей старше 60-ти лет и обычно не опасна для жизни, поскольку развивается медленно и редко поражает внутренние органы. Эпидемическая саркома Капоши связана со СПИДом и действует более агрессивно — проникает в лимфатические узлы, слизистые оболочки и желудочно-кишечный тракт.
Эпидемическая саркома Капоши связана со СПИДом и действует более агрессивно — проникает в лимфатические узлы, слизистые оболочки и желудочно-кишечный тракт.
Образование проявляет себя красными, розовыми и пурпурными пятнами на коже. Порой они сливаются.
Так называется рак, поражающий лимфатические узлы. Новообразование может возникнуть в любой части тела, где есть лимфатическая система.
На коже образование появляется из-за мутации лимфоцитов. Эти клетки крови начинают бесконтрольно делиться и постепенно проникают в кожу. Лимфатические узлы увеличиваются.
Опасность злокачественного новообразования зависит от его стадии и типа — некоторые формы лимфомы убрать проще. Но даже с лечением болезнь часто смертельна.
Как видите, опасности рака кожи нельзя недооценивать — такая ошибка легко станет для Вас последней.
Чтобы эффективно бороться с злокачественными образованиями крайне важно вовремя их выявлять. Самостоятельного осмотра для этого недостаточно. Нужна помощь специалиста.
Нужна помощь специалиста.
К какому врачу пойти с проблемами кожи
Заболевания кожи, волос и ногтей лечит дерматолог. Этот доктор диагностирует и устраняет свыше 3 000 медицинских проблем, в том числе экзему, псориаз и рак кожи.
Если нужно, после диагностики дерматолог направит вас ещё и к другому специалисту. Например, к онкологу.
Когда идти на осмотр?
Обязательно покажите врачу новообразования кожи в следующих случаях:
- Во время ежегодной проверки
- При повреждении образований
- При изменении родинок
Пожалуйста, отнеситесь к осмотру серьёзно. Да, злокачественные новообразования появляются редко, но всё время рассчитывать на удачу не стоит. Иначе однажды на теле появится опасная родинка. Она будет распространяться внутри тела и поразит многие органы, поскольку лечение начнётся слишком поздно.
А ведь проверка родинок не требует много времени. Врачу хватит 30-ти минут. За этот срок он осмотрит поверхность кожи и отметит те, которые требуют особого внимания. Полчаса — это не слишком высокая плата за своевременное обнаружение злокачественных образований.
Полчаса — это не слишком высокая плата за своевременное обнаружение злокачественных образований.
Иногда простого осмотра недостаточно. Опасные родинки на ранней стадии не сильно отличаются от доброкачественных новообразований. Поэтому врачи проверяют подозрительные родинки дерматоскопом.
Дерматоскопия новообразований кожи
Долгое время визуальный осмотр оставался единственным методом обнаружения опасных родинок. Так что доктора часто ошибались. Назначали удаление безвредных новообразований и упускали из вида злокачественные.
С тех пор методы диагностики стали совершеннее.
Всё чаще проводится дерматоскопия новообразований кожи. Так называется процедура с применением дерматоскопа, который увеличивает изображение родинки и помогает врачу выявить ранние признаки перерождения. Аппарат обладает увеличением в 10 и более раз.
Диагностика новообразований кожи с новым оборудованием значительно сокращает время исследования. А вот качество проверки родинок повышается.
Конечно, врачи не осматривают дерматоскопом все образования — в этом нет необходимости. Только некоторые родинки:
- Неопределённого типа
- Предраковые
- Повреждённые
Такие родинки проверяют в первую очередь. Да, не все они обязательно превратятся в раковые ткани, но даже лёгкое кровотечение из родинки может создать множество проблем.
После дерматоскопии проблемных родинок, доктора определяют необходимость терапии и выбирают подходящий метод.
Лечение новообразований кожи
Повторимся — в обязательном порядке важно устранять только злокачественные образования. Все они опасны. Даже базальноклеточный рак, который распространяется очень медленно.
Доброкачественные новообразования не всегда нужно удалять. Иногда эти родинки безобидны. В других случаях — смертоносны. Важно понять, к какой категории относятся Ваши родинки, и выбрать лучший вариант действий.
Лечение новообразований кожи необходимо при разных обстоятельствах. Изредка они доставляют дискомфорт. Например, трутся об одежду. Или часто повреждаются, кровоточат и болят.
Изредка они доставляют дискомфорт. Например, трутся об одежду. Или часто повреждаются, кровоточат и болят.
Также важно помнить о возможности превращения доброкачественных родинок в злокачественные. Не все они перерождаются в рак. Но следить за этой немногочисленной группой новообразований всё же необходимо.
Метод лечения должен выбирать врач. Сейчас существует множество способов устранения доброкачественных и злокачественных родинок. Удалять безобидные родинки можно в любое время. Рак кожи — как можно быстрее. Своевременное лечение особенно важно для людей с меланомой, поскольку этот вид рака развивается очень быстро. Обычно доктора сразу предлагают пациенту методы терапии после обнаружения образования.
Удаление новообразований кожи
Метод лечения связан с особенностями родинок. Врач выбирает операцию в зависимости от их:
- Размера
- Типа
- Глубины
- Местоположения
Все эти факторы очень важны, ведь некоторые методы эффективно устраняют одни родинки, но плохо лечат другие. К счастью, вариантов терапии много. Поэтому выбрать подходящую процедуру против новообразований не сложно.
К счастью, вариантов терапии много. Поэтому выбрать подходящую процедуру против новообразований не сложно.
Пациентам доступны операции:
Доктор обрабатывает родинку жидким азотом. Она замерзает, её ткани отмирают, а потом она просто отпадает. Этот метод хорошо подходит против маленьких доброкачественных образований.
- Эксцизионная операция
Хирург отрезает скальпелем родинку, а также небольшой слой здоровых тканей вокруг неё. Это предотвращает рецидив. Такая процедура эффективна против всех типов раковых образований.
- Операция по Моосу
Более совершенный вариант эксцизионной терапии — врач почти не отрезает здоровые ткани, но полностью устраняет раковое образование. Поэтому ущерб для организма минимален.
Вначале доктор вырезает основную массу образования, а потом соскребает остатки злокачественных клеток кюретом. Это специальное устройство с круглым лезвием. Операция эффективна против плоскоклеточного и базальноклеточного рака.
- Радиационная терапия
Врач разрушает клетки образования рентгеновскими лучами. Этот метод активно используется в случаях, когда новообразование невозможно удалить хирургически.
Для уничтожения раковых клеток используются специальные химические вещества в форме кремов или лосьонов. Иногда этого недостаточно. Рак с метастазами во внутренние органы лечат химиотерапией в других формах.
- Фотодинамическая терапия
Доктор вводит в организм пациента специальные светочувствительные вещества, которые накапливаются в тканях образования. Новообразование облучают светом с особой длиной волны. Это разрушает злокачественные клетки.
- Биологическая терапия
Пациенту дают препараты для усиления работы иммунной системы. Организм эффективнее борется с раком.
- Лазерная терапия
Доктор выжигает родинку мощным лучом света. На коже остаётся небольшая ранка. Она покрывается защитной корочкой, которая отваливается через неделю. Остаётся молодая кожа. С помощью лазера можно устранить большинство доброкачественных новообразований.
Она покрывается защитной корочкой, которая отваливается через неделю. Остаётся молодая кожа. С помощью лазера можно устранить большинство доброкачественных новообразований.
К сожалению, универсального эффективного метода против злокачественных образований не существует. В отдельных случаях врачи комбинируют несколько вариантов терапии. Или меняют методы.
При удалении новообразований на коже важно не только то, каким методов их устраняют, но и где проводится процедура.
Мы предлагаем обратиться в клинику «Лазерсвит».
У нас работают дерматологи первой и высшей категории с опытом от 17-ти лет. Они осмотрели свыше 100 000 пациентов. То есть умеют быстро выявлять опасные родинки. Наши врачи используют дерматоскоп Delta 20 T, который увеличивает изображение образований в 16 раз.
Приходите в «Лазерсвит» — пройдите осмотр за 30 минут или удалите родинку лазером за две минуты.
«Непонятное» образование на коже: что делать
Почти у всех людей на коже имеются небольшие косметические дефекты разного вида и размера. Одни из них безопасны, хотя и не очень эстетичны, от других лучше побыстрее избавиться. Чтобы разобраться к каким относятся ваши, обратитесь к опытному косметологу-дерматологу.
Одни из них безопасны, хотя и не очень эстетичны, от других лучше побыстрее избавиться. Чтобы разобраться к каким относятся ваши, обратитесь к опытному косметологу-дерматологу.
Удалять все лишнее с кожи лучше всего зимой – отсутствие солнечного облучения и жары позволит процессу заживания протекать спокойно.
Образования на коже, которые удаляет косметолог, делятся на две группы:
- те, в появлении которых виновата инфекция,
- доброкачественное увеличение каких-либо элементов кожи, не связанное с инфекцией.
Доброкачественное увеличение каких-либо элементов кожи
Эти дефекты кожи объединяет ряд особенностей.
- Обычно они не представляют опасности для здоровья, но если они имеют тенденцию воспаляться, что характерно для людей с ослабленным иммунитетом, то требуют удаления.
- Постепенно они могут становиться довольно крупными, поэтому в косметических целях их лучше удалять, пока они имеют небольшой размер.

- Их удаляют с помощью электрокоагуляции (электрический ток). На кожу на 40 минут наноситься обезболивающий крем Эмла, затем каждый элемент прижигается тонким электродом коагулятора. На месте удаления остается корочка, которую надо ежедневно обрабатывать антисептиком. После отпадения корочки остается слегка розоватое пятнышко, реже небольшая ямка, которое постепенно исчезает. После удаления нельзя загорать в течение минимум месяца.
- Эти образования могут быть глубокими, поэтому, чтобы процесс заживления протекал быстрее и лучше, за несколько дней до удаления целесообразно сделать процедуру мезотерапии (внутрикожных инъекций) с витаминами, антиоксидантами и гиалуроновой кислотой.
Гиперплазия (утолщение) сальных желез
Как выглядит? Круглые очажки размером от 2 мм до 1 см со слегка зернистой поверхностью и «пупковидным» вдавлением в центре. Они почти не отличаются по цвету от нормальной кожи или имеют чуть заметный желтоватый оттенок. Над поверхностью кожи выступают незначительно.
Над поверхностью кожи выступают незначительно.
Где? Гиперплазии сальных желез чаще всего неравномерно «разбросаны» по коже лба, щек, висков и около носа.
Как избавиться? С помощью электрокоагуляции. Очаги гиперплазии лучше удалять пока они небольшого размера, так как с возрастом они могут становиться довольно крупными, и тогда на месте их удаления (особенно на лбу) довольно долго может сохраняться ямка. Повышенное салоотделение может способствовать более быстрому развитию гиперплазии, поэтому после удаления и отпадения корочек желательно применять косметические средства, уменьшающие салоотделение.
Сирингома
Как выглядит? Сирингомы — утолщения потовых железок — маленькие круглые чуть рыхловатые уплотнения размером не больше спичечной головки. По цвету они либо не отличаются от окружающей кожи, либо имеют слегка желтоватый оттенок — словно много комочков находится глубоко в коже и просвечивает сквозь нее. Сирингомы могут встречаться у людей любого возраста, начиная с подросткового.
Сирингомы могут встречаться у людей любого возраста, начиная с подросткового.
Где? На коже вокруг глаз, преимущественно под нижними веками.
Как избавиться? С помощью электрокоагуляции.
Ксантелазма
Как выглядит? Ксантелазмы похожи на небольшие «мешочки с жиром», неравномерно разбросанные в коже век. Они неправильной формы, мягкие, желто-белого цвета, могут быть довольно крупными — от 1 до 4—5 спичечных головок. Чаще всего встречаются у людей после 30 с повышенным уровнем холестерина.
Где? На коже вокруг глаз, преимущественно на верхних веках.
Как избавиться? С помощью электрокоагуляции. Если уровень холестерина в крови остается высоким, после удаления ксантелазмы могут появляться опять. Поэтому косметические процедуры желательно сочетать с лечением, направленным на снижение уровня холестерина, которое проводит терапевт. Это диета и специальные лекарственные средства.
Это диета и специальные лекарственные средства.
Милиумы
Как выглядят? Маленькие беленькие «точечки», гладкие, правильной формы. По сути это закупорка сальных желез, по происхождению родственная «черным точкам» на носу.
Где? На коже век и лица.
Как избавиться? Милиумы – поверхностные образования, иногда их можно удалить просто иголочкой, но нередко они могут быть более глубокими и тогда требуют применения коагулятора. В отличие от ранее вышеописанных образований милиумы могут проходить сами по себе. Но если их много, и они явно увеличиваются в числе и размере, лучше обратиться к косметологу для их удаления и выяснения причин их появления.
Кератома (себорейная бородавка)
Как выглядит? Круглое или овальное плоское образование желто-коричневатого оттенка. Кератомы могут быть как небольшими «точками», так и крупными «блямбами», покрытыми рыхловатыми желто-коричневыми корками. Одномоментное обильное появление «стай» кератом, разбросанных по всей коже, может говорить о возникновении неполадок в организме.
Одномоментное обильное появление «стай» кератом, разбросанных по всей коже, может говорить о возникновении неполадок в организме.
Где? Обычно кератомы располагаются на груди, шее, лице, хотя теоретически могут появиться на любом участке кожи. Часто они возникают у любителей загара на лице, декольте, шее и животе, хотя могут «порадовать» и тех, кто нечасто загорает.
Как избавиться? Для здоровья кератомы неопасны. Удалять их необходимо, если они быстро увеличиваются, темнеют, воспаляются или кровоточат. В этом случае врач отправит сомнительный участок на гистологическое исследование. Кератомы развиваются у людей, чей верхний слой кожи склонен к избыточному утолщению, поэтому им показано применение пилингов, домашних или профессиональных, скрабов, лечебного молочка для тела с фруктовыми кислотами или мочевиной.
Дефекты кожи инфекционной природы
Эти образования удаляют с помощью электрокоагуляции с параллельным использованием иммуномодулирующих методов.
Папилломы
Как выглядят? Как крохотные «мешочки» или «капельки» цвета нормальной кожи, висящие на тонкой ножке или сидящие округлой «пуговкой». Они могут быть как единичными, так и обильно усыпать кожу. Появление папиллом говорит об ослаблении местного иммунитета перед вирусом папилломы человека.
Где? На коже шеи, подмышечных областей и под грудью, реже на других участках кожи. Папилломы, «родственницы» бородавок, имеются почти у всех.
Как избавиться? Электрокоагуляцию папиллом желательно сочетать с укреплением местного иммунитета кожи. Целесообразно применение кислородно-озоновой терапии (ежедневное нанесение озонированного масла и инъекционное введение кислородно-озоновой смеси два раза в неделю 7—10 раз), местное использование мазей с иммуномодулирующим эффектом (мази с интерфероном).
Папилломы – поверхностные образования, поэтому кожа после их удаления быстро заживает.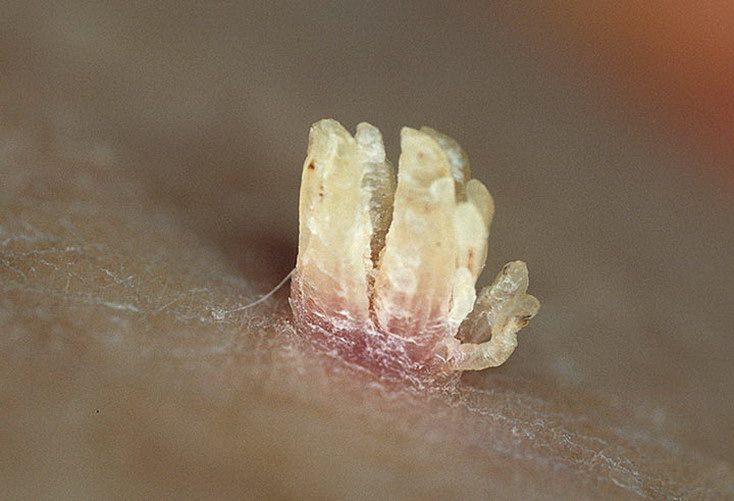
При очень большом числе папиллом или их повторном обильном появлении после их удаления назначают системную иммунокоррекцию: прием иммуномодуляторов внутрь или инъекционный курс. Для этого применяется ликопид, иммуномакс, панавир, полиоксидоний, кагоцел и ряд других препаратов (по назначению врача).
Бородавки
Как выглядят? Образования неправильной формы с шероховатой поверхностью. Могут быть довольно крупными. Особенно неприятно появление бородавки около ногтя или на подошве стопы — в этих зонах их удаление наиболее трудоемко.
Где? Чаще на коже рук и стоп, хотя могут расположиться где угодно.
Как избавиться? Бородавки надо удалять обязательно, так как они заразны – это самая известная вирусная проблема кожи. Удаляют бородавки электрокоагуляцией или прижиганием жидким азотом. Электрокоагуляция предпочтительна, так как позволяет более точно «прицелиться» и не травмировать кожу вокруг бородавки, а процесс заживления проходит легче под корочкой, а не под пузырем, как при использовании жидкого азота. Перед удалением бородавки под нее желательно произвести инъекцию обезболивающего средства, лидокаина или ультракаина, что устранит болевые ощущения.
Перед удалением бородавки под нее желательно произвести инъекцию обезболивающего средства, лидокаина или ультракаина, что устранит болевые ощущения.
При множественных бородавках необходима системная иммунокоррекция, а также обследование для выявления возможных причин, способствующих снижению иммунитета.
«Натоптыши»
Как выглядят? Как мозоли. На фоне разных «неполадок» с ногами (повышенная потливость, ортопедические дефекты стопы, ношение неудобной тесной обуви, отекание ног) вирусы и (или) бактерии могут формировать болезненные воспаленные утолщения кожи – «натоптыши». С ними обычно пытаются бороться педикюром, домашним или профессиональным, но, как правило, это не помогает.
Где? На подошве и боковых поверхностях пальцев ног.
Как избавиться? Удалить «натоптыши» с помощью электрокоагуляции, убрать фоновые причины (потливость, отеки и т. д.) и поднять местный иммунитет. Отличный эффект дает сочетание гомеопатических инъекций, тонизирующих кровообращение в ногах, устранение избыточного потоотделения стоп Диспортом, введение под натоптыш препаратов интерферона.
Лечение «натоптыша» процесс не быстрый, но очень полезный, так как болезненный «натоптыш», мешающий ходить, заставляет людей наконец-то заняться решением серьезных проблем, способствующих его появлению.
Редакция благодарит специалистов клиники БиоМи Вита за помощь в подготовке материала.
Источники
- Anci E., Braun C., Marinosci A., Rodieux F., Midun E., Torres MJ., Caubet JC. Viral Infections and Cutaneous Drug-Related Eruptions. // Front Pharmacol — 2020 — Vol11 — NNULL — p.586407; PMID:33776753
- Lassi ZS., Padhani ZA., Das JK., Salam RA., Bhutta ZA. Antibiotic therapy versus no antibiotic therapy for children aged 2 to 59 months with WHO-defined non-severe pneumonia and wheeze. // Cochrane Database Syst Rev — 2021 — Vol1 — NNULL — p.CD009576; PMID:33469915
- Marusinec R., Kurowski KM., Amato HK., Saraiva-Garcia C., Loayza F., Salinas L., Trueba G., Graham JP. Caretaker knowledge, attitudes, and practices (KAP) and carriage of extended-spectrum beta-lactamase-producing E.
 coli (ESBL-EC) in children in Quito, Ecuador. // Antimicrob Resist Infect Control — 2021 — Vol10 — N1 — p.2; PMID:33407927
coli (ESBL-EC) in children in Quito, Ecuador. // Antimicrob Resist Infect Control — 2021 — Vol10 — N1 — p.2; PMID:33407927 - Yousif MK. Mothers’ false beliefs and myths associated with teething. // Qatar Med J — 2020 — Vol2020 — N2 — p.32; PMID:33329998
- Willems J., Hermans E., Schelstraete P., Depuydt P., De Cock P. Optimizing the Use of Antibiotic Agents in the Pediatric Intensive Care Unit: A Narrative Review. // Paediatr Drugs — 2021 — Vol23 — N1 — p.39-53; PMID:33174101
- Shahrin L., Chisti MJ., Shahid ASMSB., Rahman ASMMH., Islam MZ., Afroze F., Huq S., Ahmed T. Injectable Amoxicillin Versus Injectable Ampicillin Plus Gentamicin in the Treatment of Severe Pneumonia in Children Aged 2 to 59 Months: Protocol for an Open-Label Randomized Controlled Trial. // JMIR Res Protoc — 2020 — Vol9 — N11 — p.e17735; PMID:33136058
- De Wolf D., Genouw A., Standaert C., Victor A., Vanoverbeke N., De Groote K., Martens L. Endocarditis prophylaxis in daily practice of pediatricians and dentists in Flanders.
 // Eur J Pediatr — 2021 — Vol180 — N2 — p.397-405; PMID:32780192
// Eur J Pediatr — 2021 — Vol180 — N2 — p.397-405; PMID:32780192 - de Sá Almeida JS., de Oliveira Marre AT., Teixeira FL., Boente RF., Domingues RMCP., de Paula GR., Lobo LA. Lactoferrin and lactoferricin B reduce adhesion and biofilm formation in the intestinal symbionts Bacteroides fragilis and Bacteroides thetaiotaomicron. // Anaerobe — 2020 — Vol64 — NNULL — p.102232; PMID:32634470
- Basha GW., Woya AA., Tekile AK. Prevalence and risk factors of active trachoma among primary school children of Amhara Region, Northwest Ethiopia. // Indian J Ophthalmol — 2020 — Vol68 — N5 — p.750-754; PMID:32317440
Все о злокачественных новообразованиях кожи — Российская газета
Опухоли кожи — это те виды рака, которые не только часто встречаются, но еще и в буквальном смысле «на поверхности»: их чаще всего видно невооруженным глазом. Минимальные знания плюс внимание к своему здоровью помогут вовремя заметить негативные изменения на коже, которые в дальнейшем могут привести к образованию злокачественной опухоли, и принять меры. Разобраться в этой проблеме «РГ» помог врач-онколог ФГБУ НМИЦ онкологии имени Н.Н. Блохина Игорь Самойленко.
Разобраться в этой проблеме «РГ» помог врач-онколог ФГБУ НМИЦ онкологии имени Н.Н. Блохина Игорь Самойленко.
Какие новообразования на коже бывают и от чего они возникают?
Игорь Самойленко: Опухоли кожи — это самые частые опухоли, которые выявляются при осмотре кожных покровов. Подавляющее большинство — это доброкачественные новообразования, которые бывают как у детей, так и у взрослых. Это родинки или невусы, как врожденные, так и появляющиеся в течение жизни. Они не представляют никакой опасности, не наносят вреда, и в большинстве случаев лечения они не требуют.
Есть и другие доброкачественные новообразования, которые появляются позднее, по мере взросления человека. Большинство из них связаны с действием ультрафиолета и вызываемым им повреждением кожи.
Фотоканцерогенез — это основной фактор возникновения многих опухолей кожи — и доброкачественных, и злокачественных. Причем это может быть и естественный ультрафиолет (солнечное излучение), и ультрафиолет искусственный. Многие, например, любят себя «подзолотить» в солярии, не задумываясь, какое влияние на кожу оказывают УФ-лучи. Наконец, есть люди, которые в силу профессии вынуждены работать с ультрафиолетом, другими видами излучения, например рентген-лаборанты, врачи-рентгенологи. И если нарушаются правила техники безопасности, то для них эта работа становится опасной.
Многие, например, любят себя «подзолотить» в солярии, не задумываясь, какое влияние на кожу оказывают УФ-лучи. Наконец, есть люди, которые в силу профессии вынуждены работать с ультрафиолетом, другими видами излучения, например рентген-лаборанты, врачи-рентгенологи. И если нарушаются правила техники безопасности, то для них эта работа становится опасной.
Назову также еще одну причину возникновения опухолей — это химический канцерогенез, воздействие на кожу агрессивных веществ, например мышьяка. В основном это касается небольшого числа специалистов — работников химических производств. Они знают, что находятся в зоне риска. Работников вредных производств регулярно проверяют, за их здоровьем должен следить цеховой врач. Но это все же касается очень небольшой доли людей.
А массовые риски создает все же ультрафиолет. И наша неуемная любовь к загару.
Фото: iStock
Каким образом возникает повреждение кожи и когда это становится опасно?
Игорь Самойленко: Если говорить про массовые случаи, кожу больше всего повреждает естественный ультрафиолет — солнце, а также солнечные ожоги. Казалось бы, ну что такого страшного? Не ушли вовремя в тень, сгорели на солнце — поболело и прошло. Но мы не учитываем накопительный эффект действия солнца на кожу. Поэтому чем старше человек, тем выше шанс выявить у него какую-то опухоль кожи, как доброкачественную, так и злокачественную.
Казалось бы, ну что такого страшного? Не ушли вовремя в тень, сгорели на солнце — поболело и прошло. Но мы не учитываем накопительный эффект действия солнца на кожу. Поэтому чем старше человек, тем выше шанс выявить у него какую-то опухоль кожи, как доброкачественную, так и злокачественную.
Доброкачественные образования — это кератомы, папилломатозные невусы. Они не несут особого вреда, разве что эстетически неприятны. С ними обычно справляются косметологи, дерматологи. Эти дефекты кожи не связаны напрямую с опасностью заболеть раком. Но есть один важный момент. Он заключается в том, что наличие кератом и других доброкачественных образований может быть маркером солнечного повреждения.
Поэтому если у вас много таких образований на коже, значит, она уже получила большую дозу ультрафиолета. Это надо иметь в виду.
Это означает, что надо беречься?
Игорь Самойленко: Скажу так: «Береги платье снову». Тот же кератоз вовсе не должен вас толкать к экстренной профилактике, к тому, чтобы прекратить вообще бывать на солнце, носить открытую одежду.
Но вот начать себя наблюдать, обратиться к дерматологу — нужно поискать, нет ли на вашей коже в том числе и недоброкачественных образований среди прочих доброкачественных. Потому что причины, по сути дела, одинаковы — избыток ультрафиолета.
Значит, кератома, те темные пятна, которые с возрастом появляются на руках, спине у очень многих, если не у всех, — это не предвестник онкологического заболевания?
Игорь Самойленко: Это один из мифов, что кератома может превратиться в рак. Это не так. Это означает только то, что и у той и у другой болезни причина одна. Но в одном случае возникает безобидная кератома, в другом случае — опухоль. Но повторю, кератома выступает неким маркером, который должен побудить нас обследоваться.
Какие виды рака кожи наиболее часто встречаются?
Игорь Самойленко: Топ-3 наиболее часто встречающихся злокачественных опухолей кожи — это базальноклеточный рак, плоскоклеточный рак и меланома кожи, которая считается наиболее опасной с точки зрения раннего метастазирования.
Ранняя диагностика меланомы — это ключевая задача национальной службы здравоохранения в разных странах. Все виды рака кожи, в том числе меланома, — это заболевания, которые могут быть предотвращены, которые могут быть рано выявлены и эффективно излечены.
Я, по сути, сформулировал три основных принципа противораковой борьбы. Первое — предотвращать. Есть виды рака, которые предотвратимы, другие возникают по неизвестным причинам, и предотвратить их трудно. Меланома — предотвратимая опухоль. Достаточно учитывать риск воздействия на кожу избытка ультрафиолета, чтобы снизить риск заболеть.
Что касается второго принципа — раннего выявления, то он крайне важен. И опять же применительно к меланоме заявляю: «Мы можем выявлять ее рано». Это абсолютно доступная для своевременного обнаружения болезнь.
Наконец, третий положительный фактор — это излечимая болезнь. Причем с развитием различных методов лечения она излечима на разных этапах своего развития, как на ранних, так и не очень ранних.
О том, как отличить небезопасные изменения на коже от безобидных, когда нужно не медлить и идти к врачу, — об этом «РГ» расскажет в следующей публикации проекта.
Наросты на коже. Описание и фото новообразований.
Кожные новообразования являются результатом интенсивного деления клеток эпидермиса и по своей природе бывают доброкачественными и злокачественными, способными перерасти в рак кожи.
Родинки, папилломы, невусы и многие другие кожные новообразования присутствуют на коже подавляющего большинства людей.
Некоторые наросты не представляют собой угрозы здоровью, но бывают и такие, которые под действием негативных факторов изменяются и перерастают в злокачественные опухоли. Чтобы не пропустить момент, когда безобидная родинка начинает преобразовываться в рак кожи, необходимо самостоятельно контролировать состояние всех кожных наростов и регулярно проходить врачебное обследование.
Виды наростов на коже
Все новообразования, развивающиеся из клеток кожи, классифицируются на:
1. Доброкачественные, не представляющие серьезной угрозы, однако способные доставлять физический и моральный дискомфорт при обширной локализации или расположении на не прикрытых одеждой участках тела.
Доброкачественные, не представляющие серьезной угрозы, однако способные доставлять физический и моральный дискомфорт при обширной локализации или расположении на не прикрытых одеждой участках тела.
2. Злокачественные, являющиеся по сути раковой опухолью. Эти наросты быстро разрастаются, поражают глубоко лежащие слои дермы и распространяют по организму метастазы.
3. Пограничные, потенциально способные преобразовываться в злокачественную форму.
Записаться на прием
Рассмотрим особенности этих кожных наростов более подробно
Доброкачественные:
1. Атерома
Образуется в ходе закупорки сальной железы и имеет вид возвышающегося над кожей уплотненного «шарика», не доставляющего дискомфорта. Атеромы могут образовываться на любом участке тела, в том числе и в области половых органов; новообразование может быть как единичным, так и множественным. В случае нагноения и воспаления удалить атерому можно хирургическим иссечением, либо лазером.
Если работа протоков сальных желез серьезно нарушена, то без специального лечения основной проблемы, они будут повторно закупориваться и, как результат, атеромы будут появляться снова и снова, как правило, на том же месте.
2. Гемангиома
Сосудистое новообразование, которое может локализоваться как в верхних, так и глубоких слоях кожи, а также внутренних органах и затрагивать сосудистую сетку. Имеет бордовый или синюшно-черный оттенок, может достигать крупных размеров. Для лечения применяется лазерное удаление гемангиом, склеротерапия или хирургический метод.
Гемангиомы чаще всего встречаются на теле, однако иногда могут развиваться на волосистой части головы, лице, шее, верхних и нижних конечностях. Само по себе новообразование не опасно, однако его очень легко травмировать. Травмы гемангиом сопровождаются обильным кровотечением.
3. Лимфангиома
Этот вид опухоли развивается на сосудах лимфатической системы, характеризуется медленным ростом.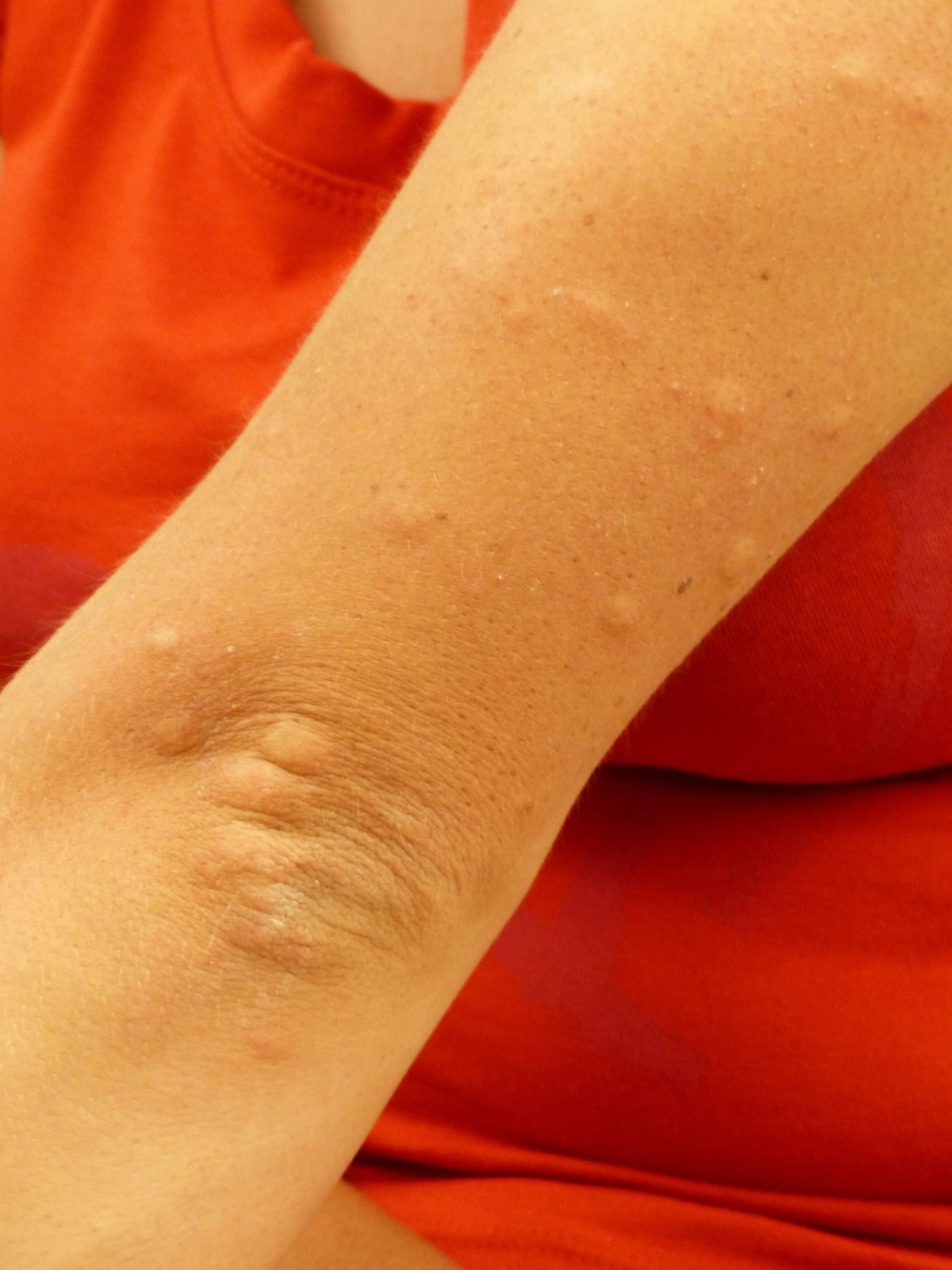 Заболевание возникает еще во время внутриутробного развития плода. Под действием неблагоприятных факторов новообразование, как правило, значительно увеличивается в размерах, что становится показанием к его хирургическому удалению.
Заболевание возникает еще во время внутриутробного развития плода. Под действием неблагоприятных факторов новообразование, как правило, значительно увеличивается в размерах, что становится показанием к его хирургическому удалению.
Лимфангиома поражает преимущественно детей и легко диагностируется в течение первого года жизни ребенка. Сама по себе опухоль не опасна, однако ее склонность к спонтанному и практически мгновенному росту, может нанести вред внутренним органам ребенка и даже угрожать его жизни.
4. Липома
Липома или жировик – это доброкачественная опухоль, развивающаяся под кожей из клеток жировой ткани. Новообразование может возникать практически на любом участке тела, где, так или иначе, присутствует подкожно-жировая клетчатка. Новообразование ощущается под кожей как небольшое подвижное уплотнение; опухоль абсолютно безболезненна.
Липомы могут быть единичными и множественными. Опухоль склонна к разрастанию. И, несмотря на свою доброкачественность, доставляет пациенту эстетический и, часто, физический дискомфорт.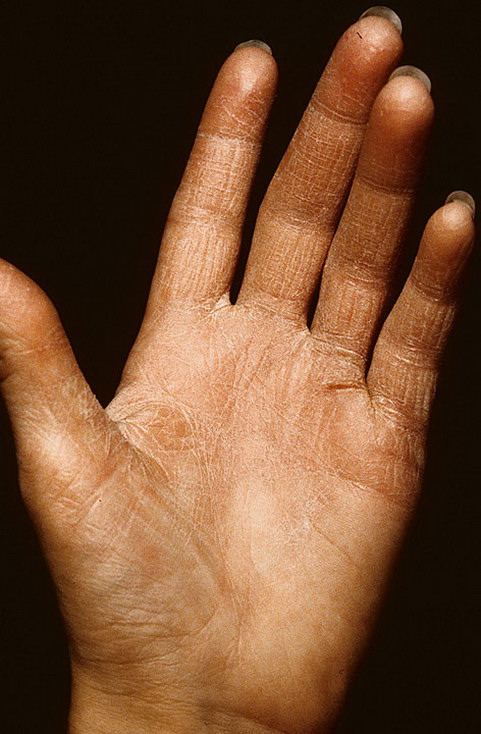 Именно поэтому целесообразно проводить удаление липомы современными методами. Больше узнать о липомах можно в статье «Липома или жировик: что это?».
Именно поэтому целесообразно проводить удаление липомы современными методами. Больше узнать о липомах можно в статье «Липома или жировик: что это?».
5. Папилломы и бородавки
Бородавки и папилломы представляют собой доброкачественные новообразования, развивающиеся из эпителиальной ткани. Они имеют сходное вирусное происхождение, однако различные места образования и развития. Причиной для появления папиллом и бородавок становится очень распространенный в мире вирус папилломы человека (ВПЧ).
Новообразования, как правило, безболезненны. Внешне они представляют собой небольшие (до нескольких миллиметров) роговые выросты на коже. Появление бородавок и папиллом скорее сигнализирует об ослабленном иммунитете, и сочетание противовирусной терапии с коррекцией иммунной системы, приводит к полному избавлению от новообразований. На сегодняшний день наиболее эффективный метод лечения это лазерная коагуляция, узнайте больше об удалении папиллом и удалении бородавок этим методом.
Подробная информация о папилломах находится здесь, а о бородавках – здесь.
6. Невусы и родинкиНевусы и родинки образуются из меланоцитов – клеток, содержащих основной красящий пигмент организма. Как правило, большинство таких новообразований неопасно для здоровья. Однако их размеры и локализация могут создавать известный дискомфорт, особенно, если они располагаются на лице или открытых частях тела.
7. Фиброма
Фиброма – это доброкачественное новообразование, развивающееся из клеток соединительной ткани. Опухоль имеет вид выступающих над кожей сферических узелков с гладкой или бородавчатой поверхностью. Цвет фибром может быть синевато-черным, серым, бурым. Более подробную информацию по фибромам можно получить в статье «Фиброма кожи. Описание, симптомы, последствия. Удаление лазером».
Новообразование растет медленно, как правило, не вызывая особого дискомфорта у пациента. Зачастую, фиброма не представляет опасности для жизни, однако при воздействии неблагоприятных внешних факторов, а также различных канцерогенов может перерастать в злокачественную форму — фибросаркому. Наиболее безопасный и эффективный метод удаления фибром — это лазерная терапия.
8. Нейрофиброма
Нейрофиброма – доброкачественное новообразование, развивающееся из нервных клеток. Чаще всего опухоль располагается под кожей, в области подкожно-жировой клетчатки. Однако в некоторых случаях может поражать и мягкие ткани, а также корешки спинного мозга.
Новообразование имеет вид плотного бугорка с пигментированной поверхностью. Может приобретать множественную форму и в этом случае требует лечения медикаментозными или хирургическими методами.
Записаться на лазерное удаление новообразований
Злокачественные:
1. МеланомаМеланома – злокачественное кожное новообразование; один из видов рака кожи. Меланома, зачастую, является следствием озлокачествления некоторых родинок и пигментных невусов. Подробнее о меланоме вы можете узнать в нашей статье «Рак кожи: меланома.».
Заболевание протекает очень агрессивно. Опухоль не только быстро разрастается, но и дает метастазы практически во все внутренние органы, в том числе и в мозг. Из всех известных на сегодняшний день видов рака, меланома относится к самым смертоносным. Процент выживаемости пациентов с меланомой очень низкий.
2. Базалиома
Базалиома развивается из клеток базального слоя эпидермиса; новообразование относится к одному из типов рака кожи. Опухоль представляет собой узелковые образования, при прогрессировании превращающиеся в грибовидные наросты или язвы. Подробнее о базалиоме можно узнать в соответствующей статье «Базалиома. Рак кожи: базальноклеточная карцинома.».
Базалиома локализуется преимущественно на лице: могут поражаться щеки, крылья носа, нижнее веко. Из всех существующих типов раковых новообразований, данная патология считается наименее опасной, так как не дает метастаз в другие органы. При своевременном и корректном лечении, происходит полное уничтожение опухоли.
3. Саркома Калоши
Множественные злокачественные образования кожи; пятна темного цвета, которые по мере разрастания сливаются в обширные зоны поражения. Заболевание часто диагностируется у больных ВИЧ-инфекцией и имеет обширную статистику летальных исходов.
Опухоль чаще всего поражает стопы, голени и кисти. Так как саркома Калоши является лишь следствием более серьезных внутренних заболеваний, ее лечение направлено исключительно на уменьшение симптомов.
Записаться на лазерное удаление новообразований
Предраковые:
1. Болезнь Боуэна
На начальном этапе опухоль локализуется в верхних слоях эпидермиса, но без лечения перерастает в инвазивный рак кожи и пускает метастазы. Имеет вид коричневатых бляшек с шелушащейся поверхностью, под которой скрыт участок мокнущего эпидермиса.
Как правило, опухоль развивается у мужчин старше 40 лет под воздействием различных канцерогенов. Поражаются преимущественно половые органы, а также слизистая оболочка ротовой полости. Лечение заболевание, как правило, местное, а при обширных поражениях возможно и хирургическое вмешательство.
2. Пигментная ксеродерма
Крайне редкое заболевание, возникающее из пигментных пятен у людей с повышенной чувствительностью к ультрафиолетовому излучению. На ранних этапах лечится медикаментозно, на поздних — хирургически.
Главным фактором для развития данного заболевания является наследственность. Как правило, предрасположенность пациента к такого рада образованиям заметна уже в детстве.
3. Старческая кератома
Имеет вид кожных высыпаний, состоящих из покрытых чешуйками пятен. Злокачественная форма характеризуется образованием уплотнений на пораженных участках. С подробной информацией о кератомах можно ознакомиться в нашей статье «Кератома. Описание патологии. Виды кератом».
Старческая кератома возникает, как правило, у пожилых людей. Вероятность озлокачествления данной патологии очень высока. Как правило, кератома легко перерождается в плоскоклеточный рак кожи. Современные технологии позволяют легко и быстро удалить кератому с помощью лазера.
4. Кожный рог
Разрастание клеток эпидермиса, образующее конусообразное возвышение с многослойной чешуйчатой структурой. Чаще всего диагностируется у людей пожилого возраста и без соответствующего лечения имеет тенденцию к переходу в злокачественную форму. Удаляется кожный рог хирургическим путем или лазерной коагуляцией.
Записаться на лазерное удаление новообразований
Чтобы максимально снизить вероятность появления злокачественной опухоли, специалисты рекомендуют избавляться от всех вызывающих опасение наростов на коже. Самым эффективным способом является лазерное удаление новообразований, при котором опухоль полностью ликвидируется за один сеанс без образования рубцов и шрамов. Эта методика является одной из самых стерильных, бескровных и безболезненных и имеет минимум противопоказаний.
Доброкачественные образования кожи — ПроМедицина Уфа
Новообразования кожи – доброкачественные или злокачественные опухолевые поражения кожи в результате патологического разрастания клеток тканей. К доброкачественным новообразованиям относятся: бородавки, родинки, невусы, папилломы, липомы, ангиомы, аденомы и др.Доброкачественные новообразования характеризуются медленным ростом, в процессе которого их клеточные элементы остаются в пределах опухоли, не прорастая в соседние ткани. Новообразование, равномерно увеличиваясь, отодвигает и сдавливает здоровые ткани, в результате чего последние как бы исполняют роль капсулы. Хотя доброкачественные опухоли атипичны, но метастазирование их клеток отсутствует.
Под влиянием неблагоприятных внешних или внутренних раздражителей они (особенно невус) могут трансформироваться в злокачественные опухоли.
Причины
Спровоцировать запуск неконтролируемого процесса деления клеток могут многие факторы, но, пожалуй, к наиболее предрасполагающим можно отнести частые случаи травмирования кожи, при которых клетки вынуждены слишком часто и активно обновляться, в результате и теряется контроль над этим процессом. Кроме того, любой тип облучения (в том числе и солнечное) стимулирует возникновение новообразований кожи. Генетическая предрасположенность и светлая кожа с многочисленными родинками также являются провоцирующими факторами развития опухоли, которая в будущем может с легкостью переродиться в злокачественное новообразование.
Существенно увеличивать риск возникновения различных образований на коже также могут такие факторы, как частое агрессивное воздействие на кожу, кожные инфекции, болезни кожи в хронической форме. В редчайших случаях метастазы раковых клеток из какого-либо другого органа могут послужить причиной возникновения новообразования кожи.
Симптомы
Фиброма — узелок появляется на коже, чаще на тех участках, которые открыты. Опухоль берёт начало в соединительной ткани. Провокацией могут служить укусы комаров или травмирование участка кожи. Узлы пигментированы и обычно не прогрессируют в развитии.
Себорейная бородавка — небольшое возвышение на коже, которое имеет бугристую поверхность. Окрас опухоли коричневатый или чёрный. Их ещё называют старческие бородавки, потому что они чаще появляются у пожилых людей.
Образование происходит из-за нарушения локализации клеток базального слоя. Появляются на коже головы, волосистой её части и на участках, которые скрыты одеждой.
Кератоакантома — опухоль чаще возникает на кистях рук и лице. Появляется узел, в течение месяца увеличивается, может достигнуть трёх сантиметров в диаметре.
Кератоакантома выглядит как бляшка с впадиной в центре, заполненной ороговевшими клетками. Образование само способно разрешиться примерно через год после появления.
Папиллома — образование может быть любой формы, похоже на бородавку. Поверхность неоплазии неровная ворсинчатая, без волос. Может иметь роговые массы, которые легко снимаются.Папиллома состоит из клеток эпидермиса. Цвет образования буроватый или сероватый. Отличаются медленным ростом.
Пигментный невус — состоит из меланоцитов или невусных клеток. Внешний вид – пигментные пятна чёрного или коричневатого цвета. Плоские папулы могут появляться на коже в любых местах.
Эти неоплазии опасны перерождением в меланомы. Наиболее расположены к такой трансформации невусы, локализующиеся на половых органах, ладонях и подошвах.
Липома — опухоль рождается из липоцитов – клеток жировой ткани. Кожа на неоплазии неизмененного цвета. Образование на ощупь мягкое.
Может вырастать размером до десяти сантиметров. Липома может быть как одиночное или множественное опухолевидное образование под кожей.
Ангиома – относится к сосудистым опухолям.Новообразование возникает в сосудах лимфатической или кровеносной системы. Это сложные для ранней диагностики случаи. Потому что неоплазия дублирует строение сосуда и вначале не очень заметна.
Такие новообразования могут встречаться во внутренних органах, а на коже они поселяются на её поверхности или в жировой прослойке. Опухоль опасна тем, что её присутствие в сосуде ухудшает его функционирование и этим влияет на общее здоровье.
Часто ангиомы появляются на лице. Имеют вид пятен розоватой, красной или синюшной окраски с плоской или бугристой поверхностью.
Диагностика
Большое значение в ранней диагностике отводится самодиагностике и регулярным диспансерным обследованиям. Внимательность доктора при визуальном осмотре позволяет диагностировать патологические состояния и новообразования кожи и направить пациента на дальнейшее обследование.
Внимательность к своему здоровью и к здоровью своих близких дает возможность вовремя заметить изменения в родинках, пигментациях и родимых пятнах. И, если возникают кожные изменения без объективных на то причин, то следует пройти обследование у дерматолога или у онкодерматолога, где на основании визуального осмотра, гистологических исследований и исследований общего состояния организма будет подтверждена или исключена опухолевидная природа новообразований кожи.
Лечение
Лечение распространенных доброкачественных опухолей чаще хирургическое. Применяют также лучевую терапию мягкими рентгеновскими лучами. Физиотерапия направлена на деструкцию и гибель опухолевых клеток и их удаление.
Отдельные себорейные бородавки по косметическим соображениям или при угрозе малигнизации подвергают криодеструкции жидким азотом либо разрушают другими методами.
Лечение кератокантомы представляет собой иссечение образования в пределах непораженных тканей. По некоторым данным удовлетворительные результаты дают местное применение в лечении опухоли цитотоксических средств.
Лечение невуса кожи также хирургическое, зависит от его размера, локализации и клинических проявлений. Большой невус лица, ведущий к эстетическим нарушениям, иссекают с одномоментной пластикой местными тканями или пересадкой свободного кожного аутотрансплантата либо применяют поэтапное иссечение.
Невус, даже небольших размеров, подвергающийся постоянной травме (воротником, очками, расческой и др.), удаляют. При появлении симптомов активизации опухоли требуется дополнительная радиоизотопная диагностика, которая позволяет определить доброкачественность или злокачественность процесса. При сохранении доброкачественного характера невуса необходимо провести его иссечение, при этом границы операции должны быть расширены. В последние годы для лечения невусов стали широко использовать криодеструкцию.
Фолликулярный кератоз — NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Spitz JL. Генодерматозы. 2-е изд. Липпинкотт Уильямс и Уилкинс. Филадельфия, Пенсильвания; 2005: 42-43.
Джеймс В.Д., Бергер Т.Г., Элстон Д.М. Ред. Болезни кожи Андрея: клиническая дерматология. 10-е изд. Сондерс. 2005: 567-568.
Болезнь Рингфейля Ф. Дарье. Руководство NORD по редким заболеваниям. Липпинкотт Уильямс и Уилкинс. Филадельфия, Пенсильвания. 2003: 101.
Rimoin D, Connor JM, Pyeritz RP, Korf BR.Ред. Принципы и практика медицинской генетики Эмори и Римоан. 4-е изд. Черчилль Ливингстон. Нью-Йорк, штат Нью-Йорк; 2002: 3913-3915.
Чемпион Р.Х., Бертон Дж.Л., Эблинг ФДЖ. Ред. Учебник дерматологии. 5-е изд. Научные публикации Блэквелла. Лондон, Великобритания; 1992: 1362-1365.
СТАТЬИ ЖУРНАЛА
Sanderson EA, Killoran CE, Pdevis-Leftick A, Wilkel CS. Локализованная болезнь Дарье в блашлоидном распределении: два случая фенотипического мозаицизма и обзор мозаичной болезни Дарье.J Dermatol. 2007; 34: 761-764.
Кардосо С.Л., Фрейтас П., Тавейра Л.А., Консоларо А. Болезнь Дарье: клинический случай с оральными проявлениями. Med Oral Pathol Oral Cir Bucal. 2006; 11: E404-406.
Сигети Р., Келлермайер Р. Аутосомно-доминантные нарушения кальциевой АТФазы. J Invest Dermatol. 2006; 126: 2370-2376.
Юн Т.Ю., Ким Дж.В., Ким М.К. Успешное лечение болезни Дарье местным 5-фторурацилом. Br J Dermatol. 2006; 156: 1210-1212.
Dhitavat J, Fairclough RJ, Hovnanian A, Burge SM.Кальциевые помпы и кератиноциты: уроки болезни Дарье и болезни Хейли-Хейли. Br J Dermatol. 2004; 50: 821-828.
Дхитават Дж., Доде Л., Лесли Н., Сакунтабхай А., Лоретт Дж., Овнаниан А. Мутации в изоформе СА2 + АТФазы саркоплазматического / эндоплазматического ретикулума вызывают болезнь Дарье. J Invest Dermatol. 2003b; 121: 486-489.
Дхитават Дж., Макфарлейн С., Доде Л. и др. Бородавчатый акрокератоз Хопфа вызывается мутацией в ATP2A2: свидетельства того, что он является аллельным к болезни Дарье.J Invest Dermatol. 2003c; 120: 229-232.
Exadaktylou D, Kurwa HA, Calonje E, Barlow RJ. Лечение болезни Дарье фотодинамической терапией. Br J Dermatol. 2003; 149: 606-10.
Hulatt L, болезнь Берджа С. Дарье: надежды и проблемы. JR Soc Med. 2003; 96: 439-441.
Сакунтабхай А., Дхитават Дж., Бердж С., Овнанян А. Мозаицизм мутаций ATP2A2 вызывает сегментарную болезнь Дарье. J Invest Dermatol. 2000; 115: 1144-1147.
Байер К., Кауфманн Р. Эффективность эрбиевой лазерной абляции YAG при болезни Дарье и болезни Хейли-Хейли.Arch Dermatol. 1999; 135: 423-427.
Болезнь Берджа С. Дарье — клиника и патогенез. Clin Exp Dermatol. 1994; 19: 193-205.
ИНТЕРНЕТ
Квок П.Я. и Бутани Т. Фолликулярный кератоз (болезнь Дарье) .Medscape. Обновлено: 11 июля 2017 г. Доступно по адресу: http://www.emedicine.com/DERM/topic209.htm По состоянию на 13 марта 2018 г.
McKusick VA., Ed. Интернет-Менделирующее наследование в человеке (OMIM). Балтимор. МД: Университет Джона Хопкинса. Последнее обновление: 10.02.2016.Запись №: 124200. http://omim.org/entry/124200 По состоянию на 13 марта 2018 г.
Дерматологические состояния | Арлингтонская дерматология
Угри
Акне — это кожное заболевание, вызывающее закупорку пор (черные точки и белые точки), воспаленные прыщи (гнойнички) и более глубокие уплотнения (узелки). Акне возникает на лице, спине, груди, шее, плечах и плечах. Чаще всего это заболевание встречается у подростков, но часто у взрослых в возрасте 20, 30, 40 лет и даже старше могут развиться прыщи.При отсутствии лечения прыщи могут оставить неизгладимые шрамы. Для лечения акне часто назначают антибиотики местного и / или перорального применения. Химический пилинг, лазерное лечение, инъекции кортикостероидов, противозачаточные таблетки и микродермабразия — другие распространенные методы лечения прыщей.
Актинический кератоз
Актинический кератоз (АК) — распространенные поражения кожи, вызванные годами пребывания на солнце, и считаются самой ранней стадией развития рака кожи. АК также называют «солнечным кератозом» или «солнечными пятнами».«Светлокожие люди более восприимчивы, и АК, как правило, появляются на коже, которая получает больше всего солнечного света: на лбу, ушах, шее, руках, кистях рук, нижней губе, лысине и голенях у женщин. Обычные методы лечения включают криохирургию, местную химиотерапию, местную иммунотерапию, местные НПВП и фотодинамическую терапию (ФДТ).
Аллергический контактный дерматит
Аллергический контактный дерматит вызывается реакцией на вещества, называемые аллергенами, которые вступают в контакт с вашей кожей.У восприимчивых людей эти контактные аллергены могут вызывать зуд, покраснение и волдыри. К распространенным аллергенам относятся: никель, резина, моющие средства, некоторые средства по уходу за кожей, ядовитый плющ и его родственники, хроматы, краски для волос и неомицин. Доступные методы лечения включают местные стероидные кремы и / или пероральные антигистаминные препараты.
Стопа спортсмена
Стопа спортсмена (tinea pedis) — это грибковая инфекция, похожая на крошечный «росток», похожий на растение, который может расти и размножаться на коже человека, особенно на ступнях.Лучше всего растет в темных, влажных и теплых условиях. Нога в обуви — идеальное место для грибка. Этот же грибок также может вызывать зуд в паху. Чаще встречается у подростков и взрослых мужчин, но может встречаться у женщин и детей в возрасте до 12 лет.
Атипичный невус
Атипичный или диспластический невус (родинка) — это доброкачественное образование, которое может иметь некоторые черты меланомы, но НЕ является меланомой или какой-либо другой формой рака. Однако наличие атипичного невуса может увеличить риск развития меланомы или быть ее маркером.Поскольку атипичный невус — это не то же самое, что меланома, его не нужно лечить агрессивно, но следует наблюдать за любыми изменениями, проводить биопсию или консервативное удаление.
Базально-клеточная карцинома
Базально-клеточная карцинома (BCC) — самая распространенная форма рака кожи во всем мире. В большинстве случаев считается, что это вызвано воздействием вредных ультрафиолетовых (УФ) лучей солнца. BCC обычно не дает метастазов; скорее, он проникает в окружающую область, разрушая ткани.Чаще всего BCC проявляется в виде небольшого куполообразного прыщавого образования жемчужного цвета. На поверхности видны кровеносные сосуды. Это также может проявляться в виде язвы, которая, кажется, заживает, но периодически повторяется. Существуют различные варианты лечения ОЦК, которые определяет дерматолог. Они включают в себя иссечение, электродесикацию и выскабливание, криохирургию, лучевую терапию и лазерную хирургию, местную терапию и микрографическую хирургию Мооса.
Буллезная болезнь
Признак любой буллезной болезни — образование волдырей.Тип заболевания зависит от того, на каком уровне кожи образуются волдыри и где они расположены на теле. Многие из этих заболеваний также относятся к категории аутоиммунных заболеваний. Буллезные заболевания кожи включают буллезный пемфигоид, вульгарную пузырчатку, вегетирующую пузырчатку, листовую пузырчатку, паранеопластическую пузырчатку, пемфигоид слизистой оболочки, буллезное заболевание с линейным IgA, герпетиформный дерматит и приобретенный буллезный эпидермолиз. Лечение обычно включает одно из следующего: пероральные кортикостероиды (преднизон), иммунодепрессанты, тетрациклин или сульфаниламидные препараты.
Обычные кожные новообразования
На коже образуется много обычных новообразований. Хотя причина часто плохо понимается, известно, что некоторые из них связаны со старением, а другие передаются по наследству. Доброкачественные образования не опасны для жизни, но людям часто их удаляют по косметическим причинам. Примеры включают:
- Дерматофиброма
- Prurigo Nodularis
- Кератоакантома
- Пиогенная гранулема
- Эпидермоидные и волосистые кисты (кисты сальных желез)
- Milia
- Гиперплазия сальных желез
- Цифровая муцинозная псевдокиста
- Липома
- Ксантелазма
- Сирингома
- Трихоэпителиома
- Нейрофиброма
- Гемангиома (Вишневая ангиома)
- Себорейный кератоз и веррукозная акантома
- Неви (родинки)
- Для диагностики и лечения любого из этих поражений обратитесь к дерматологу.
Экзема / атопический дерматит
Экзема описывает определенные виды воспаленных состояний кожи, включая покраснение, образование пузырей, мокнутие, шелушение, зуд или утолщение. Атопический дерматит часто приводит к чрезмерному воспалению кожи, слизистой оболочки носа и легких. Эти состояния чаще всего встречаются в детстве, но могут продолжаться и во взрослой жизни. При регулярном лечении пациенты часто обнаруживают значительное облегчение и уменьшение тяжести и продолжительности заболевания.
Грибковые инфекции кожи
Грибковые инфекции кожи или ногтей, также называемые опоясывающим лишаем, довольно распространены.Грибковые инфекции заразны и развиваются в теплых влажных местах. Расческа, одежда, душевая кабина или бассейн могут стать источником опоясывающего лишая. Распространенные грибковые инфекции включают: микоз стопы (tinea pedis), зуд спортсмена (tinea cruris), стригущий лишай (tinea corporis), стригущий лишай кожи головы (tinea capitis) и грибок ногтей (онихомикоз, tinea unguium).
Остроконечные кондиломы
Остроконечные кондиломы, также известные как венерические бородавки или остроконечные кондиломы, вызываются вирусом папилломы человека (ВПЧ). Известно, что существует более 100 типов ВПЧ.Остроконечные кондиломы обычно передаются половым путем, и всех партнеров следует тщательно осмотреть. Их также можно увидеть у младенцев, родившихся вагинально матерям с ВПЧ в их половых путях. Лечение зависит от количества бородавок, их конкретного расположения и других факторов. Всегда возможны рецидивы. Передачу можно предотвратить, правильно используя презервативы. Ваш дерматолог может назначить лечение как хирургическим, так и нехирургическим (химическим) способом.
Кольцевидная гранулема
Кольцевидная гранулема — это приподнятое поражение кожи, которое может быть жемчужно-белым, телесного цвета, красным или пурпурным.Чаще всего он находится в изолированном месте, но может проявляться в виде нескольких «шишек», разбросанных по телу. Чаще всего появляется на верхушках кистей и стоп, локтях и коленях. Это чаще встречается у детей и молодых людей, хотя может поражать людей любого возраста. Поскольку у большинства людей симптомы отсутствуют, лечение не требуется. Пятна на коже обычно исчезают сами по себе, не оставляя шрамов. По вопросам диагностики и лечения проконсультируйтесь с дерматологом.
Выпадение и восстановление волос
Людям, которые замечают выпадение, истончение или появление большого количества волос на их расческе или щетке, следует проконсультироваться с дерматологом.При правильном диагнозе можно помочь многим людям с выпадением волос. Ваш дерматолог оценит проблему облысения, чтобы найти причину, чтобы определить, разрешится ли проблема сама по себе или требуется медицинское лечение.
Экзема рук
Сыпь на руках, также называемая дерматитом рук или экземой рук, очень распространена и может быть вызвана многими причинами. Большинство случаев начинается с сухих потрескавшихся рук, которые позже становятся пятнистыми, красными, чешуйчатыми и воспаленными. Многие предметы могут вызвать раздражение кожи рук, в том числе: чрезмерное воздействие воды, слишком много сухого воздуха, мыла, моющих средств, растворителей, чистящих средств, химикатов, резиновых перчаток и даже ингредиентов в некоторых средствах ухода за кожей и личной гигиене.
Простой герпес
Существует два типа вируса простого герпеса:
- Тип 1: Вирус типа 1 вызывает герпес, который представляет собой крошечные прозрачные волдыри, заполненные жидкостью. Большинство людей заражаются инфекциями типа 1 в младенчестве или детстве. Он может передаваться при поцелуях, при совместном использовании столовой посуды или при совместном использовании полотенец. Язвы чаще всего поражают губы, рот, нос, подбородок или щеки и возникают вскоре после воздействия.
- Тип 2: Вирус типа 2 вызывает язвы на гениталиях.Большинство людей заражаются инфекциями 2 типа в результате любого полового контакта с инфицированным человеком.
Опоясывающий лишай (опоясывающий лишай)
Опоясывающий лишай, также известный как опоясывающий лишай или опоясывающий лишай, представляет собой вирусную инфекцию, вызываемую тем же вирусом, который вызывает ветряную оспу. Опоясывающий герпес может развиться у любого, кто переболел ветряной оспой. Вирус остается в спящем состоянии в определенных нервных клетках организма, и когда он реактивируется, он вызывает опоясывающий лишай. Начальными симптомами являются жжение, зуд, покалывание или повышенная чувствительность в одном участке кожи, обычно ограниченном одной стороной тела.В период от одного до трех дней на этом месте появится красная сыпь, которая со временем может превратиться в волдыри. Также может быть жар или головная боль, связанные с другими симптомами.
Гипергидроз
Гипергидроз — это состояние повышенного потоотделения. Есть три типа:
- Первичный очаговый гипергидроз — истинное заболевание, не вызванное приемом лекарств или другой медицинской проблемой. Это происходит на определенных участках тела, которые обычно появляются с обеих сторон одинаково, например: руки, ноги, подмышки, голова и лицо.Варианты лечения включают ионтофорез, ботулинический токсин типа A (BOTOX®), пероральные препараты, симпатэктомию и хирургическое вмешательство.
- Генерализованный идиопатический гипергидроз — истинное заболевание, при котором потеют большие участки тела. Обычно это лечится пероральными препаратами.
- Вторичный генерализованный гипергидроз может быть вызван таким заболеванием, как менопауза, гиперактивность щитовидной железы, диабет или инсульт. Лекарства, упражнения и тепло также могут вызвать вторичный генерализованный гипергидроз.Это состояние должно быть обследовано дерматологом для правильной диагностики и лечения.
Красный плоский лишай
Красный плоский лишай (LP) — распространенное воспалительное заболевание кожи и рта. От него страдают от одного до двух процентов населения в целом. Причина LP неизвестна. LP кожи характеризуется красновато-пурпурными выступами с плоской вершиной, которые могут вызывать сильный зуд. Это может произойти на любом участке тела, но, по всей видимости, благоприятствует внутренней стороне запястий и лодыжек.
Злокачественная меланома
Меланома — это рак кожи, производящий пигментные клетки, известный как меланоциты.Если дать время для роста, меланома может прорасти в кожу, в конечном итоге достигнув кровеносных и лимфатических сосудов, и распространиться по всему телу (метастазировать), вызывая опасное для жизни заболевание. Это излечимо при раннем обнаружении, но может быть фатальным, если позволить ему прогрессировать и распространяться. Регулярно проверяйте родинки с помощью ABCD-шкалы рака кожи и ежегодно посещайте дерматолога для полного осмотра кожи тела.
Моль
Родинки (невусы) очень распространены. Исследования показали, что некоторые родинки имеют более высокий, чем средний риск, риск стать злокачественными.В их числе:
- Врожденная родинка — Когда человек рождается с родинкой (от маленькой до большой / гигантской), это называется врожденной родинкой (невусом). Было показано, что большая / гигантская врожденная родинка несет в себе более высокий риск развития меланомы.
- Атипичная родинка — Эти родинки, также называемые диспластическими невусами, обычно больше среднего (больше ластика карандаша) и неправильной формы. Они имеют тенденцию к неравномерному цвету со смесями коричневого, коричневого, красного и розового.У людей с атипичными родинками больше шансов заболеть меланомой.
- Приобретенные родинки — родинки, которые появляются после рождения, называются приобретенными родинками и обычно не вызывают беспокойства. Однако люди, у которых имеется более 50–100 приобретенных родинок, имеют больший риск развития меланомы, чем люди с меньшим количеством родинок.
Контагиозный моллюск
Контагиозный моллюск — распространенное кожное заболевание, вызываемое вирусом, поражающим верхние слои кожи.Моллюск выглядит как маленькие блестящие куполообразные образования телесного цвета или розового цвета с небольшим углублением в центре. Они часто становятся красными или воспаляются и могут передаваться при контакте кожи с кожей. Не влияет ни на какие внутренние органы. Многие дерматологи предпочитают лечить моллюск, потому что наросты легко распространяются из одной области в другую; однако они уйдут сами по себе в течение 6 месяцев — 5 лет.
Грибок ногтей и общие заболевания
Заболевания ногтей, хотя и редко встречаются у детей, поражают большое количество пожилых людей.С возрастом ногти утолщаются и становятся более восприимчивыми к грибковым инфекциям ногтей. Проблемы с кровообращением и прием лекарств, количество которых также увеличивается с возрастом, повышают риск развития состояния ногтей. Общие грибки и заболевания ногтей включают: белые пятна, осколочные кровоизлияния, вросшие ногти на ногах, грибковые инфекции (онихомикоз), бактериальные инфекции, опухоли и бородавки, муцинозные кисты, темные пятна.
Периоральный дерматит
Периоральный дерматит — распространенная кожная проблема, от которой страдают молодые женщины, а иногда и мужчины или дети.«Периоральный» относится к области вокруг рта, а «дерматит» указывает на сыпь или раздражение кожи. Маленькие красные шишки, легкое шелушение, легкий зуд, а иногда и жжение присутствуют при периоральном дерматите. Для лечения этого состояния часто используются пероральные антибиотики и кремы для местного применения.
Розовый лишай
Розовый лишай — это сыпь, которая может возникнуть в любом возрасте, но чаще всего встречается в возрасте от 10 до 35 лет и может длиться от нескольких недель до нескольких месяцев. Заболевание часто начинается с большого розового пятна на груди или спине.Это пятно может быть чешуйчатым и называется «предвестником» или «материнским» пятном. Его часто принимают за стригущий лишай. Через несколько недель появится больше розовых пятен, иногда сотни, и они будут меньше, чем «материнское» пятно. Основная причина неизвестна; однако это не вызвано грибком.
Ядовитый плющ, дуб и сумах
Сыпь на ядовитом растении — это аллергический контактный дерматит, вызванный контактом с маслом, называемым урушиолом. Урушиол содержится в соке ядовитых растений, таких как ядовитый плющ, дуб и сумах.Контакт с урушиолом может происходить тремя способами; прямой контакт (прикосновение к соку), непрямой контакт (прикосновение к чему-либо, на котором присутствует урушиол) и воздушный контакт (сжигание ядовитых растений выбрасывает частицы урушиола в воздух). Реакция появляется в течение 12-48 часов. Наблюдается сильный зуд, покраснение и отек, за которыми следуют волдыри. Важно знать, как выглядят эти ядовитые растения, чтобы избежать их.
Зуд
Зуд — это зуд или ощущение, которое вызывает у человека желание почесаться.Зуд может быть частью кожных заболеваний, внутренних расстройств или вызван неправильной обработкой ощущения зуда в нервной системе. Кожные заболевания, такие как крапивница (крапивница), ветряная оспа и экзема, при которых зуд может сопровождаться сыпью. Некоторые паразитарные заражения, такие как чесотка и вши, могут вызывать сильный зуд. Зуд также может быть проявлением внутреннего состояния, наиболее распространенным из которых является почечная недостаточность. Некоторые типы заболеваний печени, такие как гепатит, заболевания щитовидной железы, заболевания крови, анемия и неврологические состояния, могут вызывать зуд.Наконец, инфекционные заболевания, такие как ВИЧ, могут вызывать сильный зуд.
Псориаз
Псориаз — стойкое кожное заболевание, которое встречается у двух из каждых ста человек в США, обнаруживается по красным утолщенным участкам с серебристыми чешуйками. Часто встречается на коже головы, локтях, коленях и пояснице, но также может возникать в других областях, например, на ногтях. Существует множество видов лечения, включая, помимо прочего: стероиды, антралин, витамин D, светотерапию, ретиноиды и биологические агенты.
Розацеа
Розацеа — распространенное кожное заболевание, вызывающее покраснение, покраснение, акне и отек. В основном это поражает щеки, лоб, подбородок и нос. На покрасневшем участке и вокруг него начинают появляться мелкие кровеносные сосуды и крошечные прыщики; однако, в отличие от прыщей, здесь нет черных точек. Розацеа можно лечить различными пероральными и / или местными лекарствами, лазерным лечением, а также продуктами, специально разработанными для пациентов с розацеа.
Чесотка
Чесотка вызывается крошечным клещом, который заражает людей более 2500 лет.Его часто трудно обнаружить, и он вызывает сильный зуд кожи. Чесотка почти всегда передается от другого человека при близком контакте. Самый ранний и частый симптом чесотки — зуд, особенно ночью. Появляются маленькие красные шишки, такие как крапивница, крошечные укусы или прыщи. Как можно скорее обратитесь к дерматологу, чтобы начать лечение. Важно помнить, что если вы страдаете чесоткой, это не является отражением вашей личной гигиены и чистоты.
Себорейный дерматит
Себорейный дерматит — кожное заболевание, вызывающее появление красной, чешуйчатой, зудящей сыпи.Это заболевание чаще всего развивается на коже черепа, боковых сторонах носа, бровях, ушах, веках и средней части груди. Чаще всего страдают три возрастные группы: младенчество («колыбель»), люди среднего возраста и пожилые люди. Себорейный дерматит имеет тенденцию приходить и уходить, чаще всего встречается у людей с жирной кожей или волосами и может проявляться при акне или псориазе. Для людей, живущих в северном климате, зима может усугубить себорейный дерматит.
Себорейный кератоз
Себорейный кератоз (СК) — это доброкачественные новообразования кожи, которые могут возникать на любом участке кожи.Обычно SK начинается с небольших шероховатых бугорков, а затем постепенно утолщается и образует бородавчатую поверхность. Большинство из них коричневые, но эти наросты могут иметь цвет от светло-коричневого до черного. Некоторые SK могут достигать полдоллара. Что часто отличает эти новообразования от других поражений, так это восковой прилипший вид, похожий на каплю коричневого воска для свечей. Криохирургия — распространенный вариант лечения СК.
Рак кожи
Рак кожи — самый распространенный из всех видов рака.У людей со светлой кожей, легко получающих солнечный ожог, наибольший риск развития рака кожи. Другие важные факторы риска включают использование устройств для загара, семейный анамнез, многократное медицинское и промышленное облучение, подавление иммунитета, образование рубцов от болезней или ожогов, а также профессиональное воздействие таких соединений, как уголь, смола и мышьяк. Вам следует разработать регулярный режим осмотра всего тела на предмет изменений кожи. Если нарост, родинка, язва или изменение цвета кожи появляются внезапно или начинают меняться, обратитесь к дерматологу.
Плоскоклеточный рак
Плоскоклеточная карцинома (SCC) — это опухоль, которая возникает во внешнем слое кожи. Чаще всего страдают люди среднего и пожилого возраста, особенно со светлой кожей и частым пребыванием на солнце. При своевременном лечении SCC кожи редко распространяется на другие участки тела. Они часто возникают из небольших образований, похожих на наждачную бумагу, называемых актиническими кератозами (АК), и выглядят как покрытые коркой или чешуйчатые участки кожи с красным воспаленным основанием.SCC может быть растущей опухолью, незаживающей язвой или просто коркой. Любые вызывающие беспокойство кожные поражения, особенно те, которые не заживают, растут, кровоточат или изменяются, должны быть незамедлительно осмотрены дерматологом.
Опоясывающий лишай разноцветный
Разноцветный лишай — это заболевание кожи, вызванное чрезмерным ростом количества дрожжей на поверхности кожи. Обычно дрожжи обитают в порах кожи и могут процветать в жирных областях, таких как шея, верхняя часть груди и спина. Чрезмерный рост приводит к грибковой инфекции, которая вызывает неравномерный цвет кожи, шелушение, а иногда и зуд.Лечение включает в себя местные очищающие средства, шампуни, кремы или лосьоны, пероральные препараты и лечебные очищающие средства.
Крапивница (крапивница)
Крапивница (крапивница) — это локализованные бледные, зудящие, розовые волдыри (опухоли), которые могут гореть или покалывать. Они могут возникать по отдельности или группами на любом участке кожи. Они являются частью аллергической реакции и очень распространены. Аллергические реакции, химические вещества в продуктах питания или лекарства могут вызвать крапивницу; иногда невозможно выяснить причину. Антигистаминные препараты прописаны для облегчения состояния и работают лучше всего, если их принимать регулярно, чтобы предотвратить образование крапивницы.
Витилиго
Витилиго — это заболевание, при котором кожа теряет цвет или пигмент. У некоторых людей появляется несколько пятен, которые могут стать светлее или полностью белыми, в то время как у других может наблюдаться обширная потеря цвета кожи. Витилиго развивается, когда клетки, называемые меланоцитами, умирают или разрушаются иммунной системой организма. Когда клетки умирают, участок кожи или волос становится белым, потому что клетки больше не производят пигмент. Варианты лечения включают светотерапию и лекарства, узкополосный ультрафиолет B или PUVA (свет UVA).
Бородавки
Бородавки — это незлокачественные новообразования кожи, вызванные вирусной инфекцией в верхних слоях кожи. Вирус, вызывающий бородавки, называется вирусом папилломы человека или ВПЧ. Существует несколько различных видов бородавок, в том числе: обыкновенные бородавки (verruca vulgaris), подошвенные / ладонные бородавки (verruca plantaris / palmaris), плоские бородавки (verruca-plana) и остроконечные кондиломы (condylomata acuminata). Криотерапия (замораживание) и лазерное лечение — распространенные методы лечения различных типов бородавок.
Деформации и патологии рук
Основы врожденной разницы рук
Врожденный означает «присутствующий при рождении». Врожденное различие рук — это изменение нормального формирования руки, которое происходит, когда плод находится в утробе матери.
Различия во внешнем виде ребенка, например различия в руках, заметны при рождении, что может расстраивать родителей. В некоторых случаях развиваются чувства гнева и вины, особенно у матери, которая может винить себя в какой-то «неудаче» во время беременности.Родители также могут рассердиться на поставщиков медицинских услуг за то, что они не обнаружили проблему во время обычного дородового ухода. Фактически, никто не виноват. Большинство различий рук не являются наследственными (не передаются по наследству) или предотвратимы, и многие не могут быть обнаружены до рождения.
Хотя врожденные различия рук обычно заметны при рождении, врач может сделать рентген, чтобы определить степень поражения костей / тканей; например, чтобы увидеть, простая или сложная разница.
Различия рук можно сгруппировать в зависимости от типа имеющейся разницы.Эти общие категории включают:
- Проблемы с формированием всей руки.
- Неспособность отделить части руки.
- Дополнительные пальцы или большой палец.
- Подлесок или разрастание кисти, пальцев и / или большого пальца.
Конкретные врожденные отличия рук включают следующее:
Синдактилия
Синдактилия — наиболее частая врожденная разница рук. Слово синдактилия происходит от греческого слова syn, что означает вместе, и daktylos, что означает палец (палец руки или ноги).Синдактилия — это состояние, при котором пальцы срослись или перепонка между пальцами выходит вверх по пальцам дальше, чем обычно. Состояние может быть простым, с общей кожей пальцев, или сложным, с общими костями, нервами, кровеносными сосудами и / или другими тканями. Синдактилия обычно лечится путем хирургического отделения пальцев. Часто необходимы кожные трансплантаты, так как может быть недостаточно кожи, чтобы покрыть два пальца. Наложение гипса или наложение шин, а также физиотерапия также могут быть рекомендованы — особенно в сложных случаях — для максимального улучшения функции кисти в послеоперационном периоде.
Полидактилия
Полидактилия — это наличие более пяти цифр (поли означает много). Дополнительный палец или большой палец может быть прикреплен только к коже или нервам, или он может иметь нормальные части и прикрепляться к суставу или дополнительной кости руки.
Ульнарная полидактилия, наиболее распространенный тип, относится к лишнему пальцу или части пальца, который развивается на мизинце руки или рядом с ним. (Ульнар относится к локтевой кости, большей из двух костей предплечья.Локтевая кость находится на той же стороне руки, что и мизинец.) Полидактилию можно лечить хирургическим путем удаления лишнего пальца и восстановления оставшегося пальца.
Большой палец (радиальный) Полидактилия
Большой палец (радиальный) Полидактилия означает наличие нескольких больших пальцев на одной руке. Это состояние можно лечить путем удаления дополнительного пальца и хирургической реконструкции оставшегося большого пальца.
Лучевая булавка
Радиальная косая кисть относится к состоянию, при котором лучевая (относится к лучевой кости, меньшая кость предплечья) или сторона большого пальца руки деформирована, вызывая укорачивание и искривление предплечья и придавая вид J -образный клуб.Большой палец может быть маленьким или полностью отсутствовать.
С укороченным предплечьем люди с лучевой косой кистью могут испытывать трудности при выполнении задач, требующих использования двух рук. Это различие может иметь место в одной (односторонней) или обеих (двусторонних) руках.
Лечение зависит от функциональных способностей и потребностей ребенка и может включать манипуляции с конечностями и их растяжение, наложение шин или гипс и / или хирургическое вмешательство.
Расщелина руки
Термин «расщелина руки» на самом деле относится к группе врожденных различий кисти, при которых пальцы или части пальцев в центре кисти отсутствуют, оставляя V-образное пространство или углубление (называемое расщелиной).Другие различия, особенно синдактилия и полидактилия, часто возникают одновременно. Есть много разновидностей расщелины руки.
Типичная расщелина кисти руки характеризуется щелью на ладони и отсутствием среднего пальца или пальцев. Расщелина руки может быть односторонней или двусторонней. (Есть пациенты с семейным анамнезом расщелины на обеих руках и ногах.) При типичной расщепленной руке кисть почти нормального размера, а кости руки обычно нормальные.
Что вызывает врожденную разницу рук?
Руки плода образуются между четвертой и шестой неделями беременности.Любое нарушение этого процесса может привести к врожденной разнице рук. Есть много факторов, которые могут повлиять на развитие руки человека. Эти факторы обычно делятся на генетические и средовые.
Генетические факторы включают изменения информации, содержащейся в генах, ответственных за формирование кисти и руки. Гены являются основной биологической единицей наследственности и передаются детям от родителей. Они содержат инструкции по росту и функционированию каждой клетки тела.В случае различий рук генетические изменения обычно происходят без видимой причины (спонтанные). Менее распространены изменения, протекающие в семьях.
К факторам окружающей среды относятся инфекции и некоторые лекарства, такие как талидомид (препарат, применяемый для лечения тошноты) и некоторые препараты, используемые для химиотерапии. Эти факторы могут вызвать разрушение здоровой ткани, изменяя процесс развития и приводя к различию в формировании кисти.
Некоторые различия рук могут быть объяснены этими факторами, в то время как другие не имеют известной причины.В некоторых случаях разница рук является единичным случаем. В других случаях разница является частью синдрома, затрагивающего несколько частей тела.
Каковы преимущества лечения врожденной разницы рук?
Каждый ребенок с разницей в руках уникален, и подход к лечению основан на индивидуальных потребностях ребенка. Основная цель и польза лечения — улучшить способность ребенка функционировать с разницей. Другая цель — улучшить внешний вид руки и повысить самооценку ребенка.
Варианты лечения различий рук включают:
- Растяжка
- Шинирование или литье
- Физическая терапия (для увеличения силы и функциональности)
- Протезирование (при отсутствии частей или костей)
- Хирургия
Перспективы лечения зависят от типа и сложности разницы. Когда разница в руках является единичным случаем, прогноз в целом хороший. Большинство детей могут научиться приспосабливаться к своим различиям.Если разница является частью синдрома, прогноз зависит от типа и степени заболевания.
Имейте в виду, что лечение не может «вылечить» разницу в руке, но может помочь улучшить функцию и внешний вид руки. Позитивное отношение и принятие различий — со стороны ребенка и родителей — важны для успеха лечения, а также для здорового развития ребенка.
Каковы риски лечения врожденной разницы рук?
Риски включают повреждение нервов, инфекцию, кровотечение и жесткость.Также существует риск того, что лечение не восстановит или не создаст нормальный палец или руку.
Каллус | дерматология | Британника
Полная статья
Каллус , также пишется мозолистый , также называемый мозоль или тилома , в дерматологии небольшой участок утолщенной кожи, образование которого вызвано постоянным трением, давлением или другим физическим или химическим раздражением. Мозоли образуются при легких, но повторяющихся травмах, в результате чего клетки эпидермиса (внешний слой кожи) становятся все более активными, что приводит к локальному увеличению ткани.Получающаяся в результате затвердевшая утолщенная подушечка из мертвых клеток кожи на поверхностном слое кожи служит для защиты подлежащих тканей. Процесс утолщения известен как гиперкератоз.
Хотя мозоли могут образовываться на любом выступе костей, чаще всего они встречаются на руках и ногах. Обычно поражаются подушечки стопы, пятка и нижняя часть большого пальца ноги. Мозоли обычно плоские и безболезненные. Когда мозоль имеет коническую форму, проникает в более глубокий слой кожи и вызывает боль при надавливании, это называется мозолью.
Причины
Широкий спектр внешних и внутренних факторов может привести к развитию костной мозоли. К внешним факторам относятся плохо подогнанная обувь (например, слишком тесная обувь или обувь с маленьким носком), ходьба босиком, обувь на тонкой подошве, высокие каблуки, толстые носки или носки со швами у пальцев ног, длительное стояние и повторяющаяся активность ( т.е. легкая атлетика и ручной труд). У спортсменов появляются мозоли от повторяющихся движений и повторяющегося давления на одно и то же место. Например, у велосипедистов мозоли на ладонях появляются из-за того, что они держатся за ручки руля, а у гребцов на руках появляются мозоли в результате трения о весла.У бегунов появляются мозоли на ступнях от повторяющихся ударов по твердому дорожному покрытию. У танцоров и гимнастов из определенных положений с весовой нагрузкой появляются мозоли на ногах. У борцов могут появиться мозоли в коленях из-за давления на ковер, а у серферов могут образоваться кальцинированные мозоли на коленях («узлы прибоя») в результате гребли на коленях.
К внутренним факторам, которые могут привести к образованию мозолей, относятся плохая механика стопы или аномальная походка, ожирение и различные деформации стопы (например,g., ступни с высоким сводом, когтистые пальцы, молоткообразные пальцы стопы, пальцы с молотками, короткие передние плюсневые кости, бурситы, смещение плюсневых костей, плоскостопие, потеря жировой подушечки на нижней стороне стопы или неправильное сращение перелома).
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасПрезентация
Костная мозоль представляет собой обширную диффузную область твердого роста с относительно равномерной толщиной, обычно на подушечке стопы. Нет четкой границы. Пораженная кожа грубая и обесцвеченная, от белого до серо-желтого или коричневого.Мозоли чаще встречаются у женщин, чем у мужчин.
Мозоли часто безболезненны и могут быть полезны некоторым спортсменам. Боксеры и мастера боевых искусств, например, накапливают мозоли на руках, чтобы стать более устойчивыми к боли от ударов. Танцоры считают, что мозоли могут облегчить выполнение поворотов. Хотя мозоли обычно доброкачественные, давление или трение могут вызвать боль. В частности, при мозолях стоп дискомфорт усиливается от обуви на тонкой подошве и на высоком каблуке.Облегчение приходит с отдыхом.
Диагностика
Большинство мозолей безвредны и не требуют диагностики или лечения, но некоторые побуждают пострадавших обращаться за медицинской помощью. Мозоли диагностируются на основании результатов клинического обследования. Отмечают расположение и характеристики поражения, и пальпируют пораженный участок, чтобы нащупать выступающую кость под поверхностью кожи. Рентгеновские лучи могут использоваться для исследования подлежащей костной структуры, чтобы определить, является ли она причиной костной мозоли.
Клиницисты оценивают область на предмет любых сопутствующих факторов, таких как обувь, повторяющиеся действия, история болезни и предыдущие операции. Механику стопы можно оценить, наблюдая за походкой пациента. Выявление основного источника повышенной механической нагрузки на пораженную часть тела может повлиять на курс ухода и лечения мозоли.
Мозоли, которые развиваются на опорной части передней части стопы и становятся чрезвычайно болезненными, могут быть диагностированы как трудноизлечимый подошвенный кератоз.У некоторых пациентов боль сосредоточена в центральной части единственной костной мозоли, тогда как у других боль более диффузна по несущей нагрузке части передней части стопы. Другие состояния, которые могут напоминать мозоли, включают бородавки, опухоли кожи и подкожных тканей, а также реакцию на инородный объект, внедренный в кожу (например, деревянную щепку или кусок стекла). Генетические и метаболические нарушения кожи также могут вызывать утолщение кожи, которое можно ошибочно принять за мозоль.
Лечение
Мозоли обычно можно эффективно лечить путем облегчения симптомов, определения первопричины механического стресса и построения консервативного плана лечения, который может включать консультирование по поводу правильной обуви.В более тяжелых случаях или когда при консервативных мерах улучшения не наблюдается, может потребоваться операция.
Профилактика мозолей включает тщательный подбор подходящей обуви. Обувь, обеспечивающая эффективную поддержку свода стопы и имеющую амортизирующую резиновую подошву, снижает риск образования мозолей. Стелька, поглощающая поперечные силы внутри обуви, также может снизить риск развития мозолей и дискомфорта, который возникает после образования мозолей.
Защитный и паллиативный уход включает увлажнение и смягчение мозолистой кожи.Регулярное использование увлажняющего крема помогает сохранить мозолистую кожу влажной и эластичной. Замачивание в теплой воде также эффективно смягчает кожу. Для получения дополнительных преимуществ в воду иногда добавляют английскую соль и эфирные масла. Как только кожа станет мягче, можно использовать пемзу или пилку для ног, чтобы аккуратно отпилить мозоли, поднимая омертвевшую кожу и стимулируя свежий рост под ней. Немедикаментозные подушечки или подушечки из молескиновой кожи, которые накладывают вокруг мозолей или вокруг участков, которые имеют тенденцию к образованию мозолей, могут предотвратить трение и давление.
Местные препараты, ортезы, хирургическая обработка раны и хирургическая коррекция деформации или выступов костей — это другие методы лечения мозолей. Ортопедия меняет механику стопы, исправляя функциональные проблемы или перераспределяя массу тела. Цель ортопедии, как и некоторых других методов лечения мозолей, — уменьшить давление и трение и дать коже отдохнуть. Удаление раны (сбривание) костной мозоли помогает выровнять поверхность кожи и уменьшить утолщение и ненормальное распределение давления.Остается небольшое количество мозолей, чтобы обеспечить некоторую подкладку костной области. Кератинолитические препараты, такие как альфа-гидроксикислоты, бета-гидроксикислоты или мочевина, вызывают набухание, размягчение, расслоение кожи, а затем шелушение; их можно использовать местно на мозолях для облегчения обработки раны. Примеры хирургической коррекции включают хирургическое выравнивание плюсневых костей и удаление костных выступов.
Стейси Фрай Редакция Британской энциклопедииУзнайте больше в этих связанных статьях Britannica:
дерматология
Дерматология, медицинская специальность, занимающаяся диагностикой и лечением кожных заболеваний.Дерматология развивалась как внутренняя медицина в 18 веке; Первоначально его сочетали с диагностикой и лечением венерических заболеваний, поскольку сифилис был важным возможным диагнозом при любой кожной сыпи. Современные…
кожа человека
Кожа человека в анатомии человека — это покрытие или покровы поверхности тела, которая одновременно обеспечивает защиту и получает сенсорные стимулы из внешней среды.Кожа состоит из трех слоев ткани: эпидермиса, самого внешнего слоя, который содержит первичную защитную структуру, роговой слой; дерма,…
эпидермис
Эпидермис, в зоологии, крайняя защитная часть кожи.Существует два слоя эпидермиса: живой базальный слой, который находится рядом с дермой, и внешний роговой слой, или роговой слой, который состоит из мертвых, заполненных кератином клеток, которые мигрировали наружу из базального слоя. Меланоциты,…
Рак легкого, проявляющийся в виде кожного метастаза спины и кисти: серия случаев и обзор литературы — FullText — Отчеты о случаях в онкологии 2019, Vol. 12, № 2
Абстрактные
Рак легкого имеет самый высокий уровень смертности среди всех онкологических заболеваний в Соединенных Штатах.Заболеваемость раком легких с метастазами в кожу колеблется в пределах 1–12%, причем самая высокая заболеваемость наблюдается у мужчин. Здесь мы представляем два случая рака легких, проявляющегося метастазами в коже. Первым пациентом был 80-летний афроамериканец, поступивший в больницу для оценки образования в правой верхней части спины. За несколько месяцев до госпитализации у него было обнаружено образование в левом легком при компьютерной томографии грудной клетки, ему была сделана биопсия, которая показала плохо дифференцированный ПКР легкого. У него также была биопсия кожи, которая показала низкодифференцированную карциному в дерме, соответствующую метастатическому SCC.Ему начали химиотерапию, но он не мог этого терпеть. Его приняли в хоспис. Второй пациенткой была 78-летняя латиноамериканка, которая обратилась в больницу с одышкой и сухим кашлем. При физикальном осмотре был обнаружен бородавчатый узел размером 2 × 2 см на правой ладони. Последующая компьютерная томография грудной клетки показала частичное коллапс правой средней доли. Биопсия опухоли руки выявила хорошо или умеренно дифференцированный метастатический ПКР, благоприятный для легочного происхождения. Биопсия при бронхоскопии показала инвазивный ПКР.Впоследствии ее состояние ухудшилось, и она скончалась. Метастазы в кожу — необычный симптом рака легких. Поэтому важно рассматривать метастазы как диагноз у пациента с поражением кожи и курением в анамнезе.
© 2019 Автор (ы). Опубликовано S. Karger AG, Базель
Введение
Рак легких является основной причиной смерти от рака как у женщин, так и у мужчин.Восемьдесят пять процентов рака легких представляют собой немелкоклеточный рак легкого (NSCLC), а плоскоклеточный рак (SCC) является наиболее распространенным гистологическим подтипом [1], составляющим 25–30% всех NSCLC. SCC возникает в проксимальных отделах дыхательных путей среднего калибра и вызывается курением сигарет, которое вызывает трансформацию бронхиального эпителия [2].
До 1980-х годов почти во всех исследованиях сообщалось, что SCC является наиболее распространенным типом рака легких. Однако аденокарцинома заменила SCC как наиболее распространенный подтип рака легких, особенно у женщин.SCC связан с курением и диагностируется по наличию опухолевых клеток, продуцирующих кератин и / или межклеточные десмосомы, или по иммуногистохимии в соответствии с его диагнозом (т. Е. Экспрессией p40, p63, CK5, CK5 / 6 или десмоглеина) [3] .
SCC можно разделить на два типа в зависимости от его основного расположения: центральный и периферийный. Хотя ПКР легкого обычно проявляется центрально (60–80%), все чаще встречается периферический тип. SCC локально агрессивен с меньшим количеством и менее частыми метастазами в отдаленные органы, чем другие NSCLC [4].Заболеваемость раком легких с метастазами в кожу колеблется в пределах 1–12%, причем самая высокая заболеваемость наблюдается у мужчин. Наиболее частыми участками метастазов рака легких являются печень, кости, мозг, надпочечники, лимфатические узлы средостения и, реже, кожа [5].
Обычными местами метастазов в коже при раке легких являются голова, шея, грудь и живот. Другие участки поражения — это бок, верхние и нижние конечности и плечо. В редких случаях метастазы также могут присутствовать в носу, губах, деснах, пальцах рук и ног, перианальной области и мошонке.Кожные метастазы плотные, безболезненные и выглядят как овальные или круглые узелки; они могут проявлять признаки изъязвления и могут быть как прикрепленными, так и подвижными. Другими редкими кожными метастазами являются бляшкообразные поражения, рожистые папулы, опоясывающий лишай и рубцы [6]. Рак легкого имеет плохой прогноз, 5-летняя выживаемость составляет примерно 15%.
Описание клинического случая
Случай 1
80-летний мужчина афроамериканского происхождения поступил в больницу для оценки образования правой верхней части спины с потерей веса.В его прошлой истории болезни были гипертония, хроническая обструктивная болезнь дыхательных путей (ХОБЛ), глаукома, паралич голосовых связок и 50-летний стаж курения (одна пачка в день). У него не было лихорадки, частота пульса составляла 70 ударов в минуту, частота дыхания — 14 вдохов в минуту, артериальное давление — 130/74 мм рт. При физическом осмотре на правой верхней части спины была замечена фиолетовая нежная расширяющаяся масса размером 5 × 4 см (рис. 1А). За четыре месяца до госпитализации у него была обнаружена опухоль в левом легком.КТ грудной клетки как окна легкого, так и вид средостения показали массу левого легкого размером 7,5 × 5,7 см, неотделимую от дуги аорты и главной легочной артерии (рис. 1B, C). Позже ему была сделана биопсия легких под контролем КТ, показавшая хорошо дифференцированный ПКР с ороговением и очаговым образованием кератиновых жемчужин (рис. 1D). Перед госпитализацией в онкологическую клинику он получил 2 курса карбоплатина / паклитаксела и 6 120 Гр радиации от рака легкого.
Рис. 1.
A : В правой верхней части спины была замечена фиолетовая нежная расширяющаяся масса 5 × 4 см. B , C : КТ грудной клетки и окно легкого и вид средостения, показывающий массу левого легкого размером 7,5 × 5,7 см, неотделимую от дуги аорты и главной легочной артерии. D : Биопсия легкого под контролем КТ, показывающая хорошо дифференцированную плоскоклеточную карциному с ороговением и образованием очаговых кератиновых жемчужин (H&E, увеличение × 100). E : Биопсия кожи, показывающая инфильтрацию низкодифференцированной карциномы с опухолевыми клетками, состоящими из больших плеоморфных клеток с митозом и апоптозом, расположенными в сплошных листах (H&E, увеличение × 200). F : опухолевые клетки, демонстрирующие сильную внутриядерную иммунореактивность в отношении P63. (Иммуногистохимическое окрашивание, увеличение × 200).
При этом поступлении была проведена биопсия кожного поражения, показывающая плохо дифференцированную карциному в дерме, соответствующую метастатическому SCC (рис. 1E). Иммуногистохимическое исследование было положительным для p63 и CK 5/6 и отрицательным для TTF1, CK7 и CK20 (рис. 1F). Он начал принимать гемцитабин и карбоплатин. Он получил всего два курса химиотерапии. Позже развилась миелосупрессия, панцитопения, дыхательная и почечная недостаточность.Из-за плохой переносимости химиотерапии и ухудшения его состояния он был помещен в хоспис, где позже скончался.
Случай 2
78-летняя латиноамериканка поступила в больницу с потерей веса, одышкой и постоянным сухим кашлем. Ее прошлый медицинский анамнез включал гипертонию, сахарный диабет, 50-летний анамнез курения (одна пачка в день), ХОБЛ, ишемическая болезнь сердца и почечно-клеточная карцинома после нефрэктомии. У нее не было лихорадки, пульс 67 ударов в минуту, частота дыхания 18 вдохов в минуту, артериальное давление 147/72 мм рт. Ст. И сатурация кислорода 99% в помещении.При физикальном осмотре был обнаружен изъязвленный, приподнятый, похожий на бородавку узел размером 2 × 2 см на правой ладони; пациент заявил, что узелок 2-недельного возраста был болезненным (рис. 2А). В это время считалось, что образование в руке было абсцессом. Рентген руки не выявил костного поражения, разрушения костей или переломов. Ультразвук правой руки показал васкуляризованное образование мягких тканей. Рентген грудной клетки выявил нечеткое помутнение в правой перихилярной области. Последующее сканирование КТ показало большую массоподобную плотность 5,4 см с соответствующим частичным коллапсом правой средней доли, который оказался вторичным по отношению к обструкции соседнего бронха (рис.2Б). Она была госпитализирована и лечилась антибиотиками и стероидами с подозрением на обструктивную пневмонию и обострение ХОБЛ.
Рис. 2.
A : Язвенный узелок, похожий на бородавку, размером 2 × 2 см, расположенный на коже правой ладони пациента. B : Большая массоподобная плотность 5,4 см в правой перихилярной области с соответствующим частичным коллапсом правой средней доли, который оказался вторичным по отношению к обструкции соседнего бронха. C : Бронхоскопический вид эндобронхиального поражения в бронхе правой средней доли. D : Эндобронхиальная биопсия легкого, показывающая хорошо дифференцированную плоскоклеточную карциному с ороговением и образованием очаговых кератиновых жемчужин (H&E, увеличение × 100). E : Массовая биопсия руки, показывающая умеренно дифференцированный плоскоклеточный рак (H&E, увеличение × 100). F : опухолевые клетки, демонстрирующие иммунореактивность в отношении P40. (Иммуногистохимическое окрашивание, увеличение × 200).
Состояние ухудшилось; Через 3 дня после поступления у нее развилась гипоксия, потребовавшая интубации и перевода в отделение интенсивной терапии.Отмечена гипертоническая болезнь с повышенным уровнем тропонина. После консультации с кардиологом повышенный уровень тропонинов был признан вторичным по отношению к ишемической гипоксии. Она оставалась гемодинамически нестабильной, с перемежающейся фибрилляцией предсердий, быстрыми желудочковыми ответами на электрокардиограмме и частотой сердечных сокращений от 50 до 140 ударов в минуту. Затем у нее была биопсия массы руки, которая показала умеренно дифференцированный SCC (рис. 2E), опухолевые клетки которого имели иммунореактивность в отношении P40, благоприятную для происхождения из легких (рис.2F).
Бронхоскопия показала двусторонний отек бронхов, который был более значительным на правой стороне, а бронх правой средней доли показал окклюзию из-за эндобронхиального поражения (рис. 2С). Была выполнена бронхоскопия, сопровождаемая эндобронхиальной биопсией, которая показала умеренно дифференцированный инвазивный ПКР с ороговением и очаговым образованием кератиновых жемчужин (рис. 2D).
Позже у пациента развилось кровотечение из нижних отделов желудочно-кишечного тракта. После консультации с гастроэнтерологом было выполнено промывание желудка и взят образец кала.Жидкость промывания желудка была отрицательной на кровь, но образец кала был положительным на скрытую кровь. У пациента также развилась острая почечная недостаточность с повышением уровня креатинина с 3,4 до 7 мг / дл. Ее состояние продолжало ухудшаться, и она оставалась в отделении интенсивной терапии еще на месяц. Аэробная респираторная культура была положительной на Pseudomonas aeruginosa . У пациента развилась полиорганная недостаточность и распределительный шок; ей вводили несколько вазопрессоров, но впоследствии она скончалась.
Обсуждение
Мы представляем двух пациентов с большим поражением кожи, которое дало метастазы в результате первичного рака легкого. В нашем первом случае поражение спины было неожиданной находкой у пациента с раком легких, получающего химиотерапию и лучевую терапию. Во втором случае первоначальная оценка поражения кисти как абсцесса была подтверждена ультразвуком. Из-за нестабильности пациентки с обострением ХОБЛ биопсию легочной ткани на месте визуализированной обструкции было сложно получить.Поскольку наше подозрение на злокачественное новообразование было высоким, мы провели эксцизионную биопсию поражения руки, которая показала SCC; это открытие было позже подтверждено эндобронхиальной биопсией легкого. У обоих пациентов были обнаружены как интра-, так и экстраторакальные признаки рака легких, включая одышку, сухой кашель, обструктивную пневмонию и кожные поражения. Метастазы в конечности при первичном обращении редки, особенно у женщин с раком легких.
В нашем первом случае поражение кожи, внешне похожее на рак кожи, является атипичным и редким проявлением метастазов рака легких в кожу.Во втором случае также было редкое проявление SCC, поскольку подозрение на абсцесс на руке может задержать постановку диагноза пациенту, если только подозрение на злокачественное новообразование не является высоким. Пациент был заядлым курильщиком и имел в анамнезе почечно-клеточный рак после нефрэктомии и образование средней доли с ателектазом; Эти данные вызвали подозрение на злокачественное новообразование, несмотря на то, что повреждение руки выглядело как абсцесс. Информация об этом редком проявлении может помочь предотвратить задержку в постановке диагноза будущему пациенту с подобным проявлением.
Рак легких является ведущей причиной смертей, связанных с онкологическими заболеваниями, составляя около 25% от общего числа смертей. Когортное исследование 2293 пациентов с НМРЛ показало, что средний возраст на момент постановки диагноза составил 64,1 года, с наибольшей частотой у мужчин (70,3%), у которых наиболее частыми симптомами были кашель (54,7%) и одышка (45,3%) [7]. .
Первоначальные симптомы рака легких могут быть результатом интра- и экстраторакальных эффектов рака, а также отдаленных эффектов, не связанных с метастазированием (например,г., паранеопластические синдромы). Важно отметить, что рак легких также может быть случайно обнаружен при рентгенологическом обследовании. Пациенты с бронхолегочными симптомами имеют лучший прогноз, чем пациенты с метастатическими симптомами. Кожные проявления при поступлении указывают на плохой прогноз, в результате чего средняя выживаемость составляет от 3 до 5 месяцев [8].
По сравнению с другими органами кожа является необычным местом метастазирования, на которое приходится менее 10% всех случаев.Место кожного метастаза зависит от механизма и местоположения первичной опухоли, а также от пола пациента. Кожные метастазы при раке легких встречаются редко. В исследовании 724 пациентов Brownstein et al. изучили распространение кожных метастазов у обоих полов. У мужчин метастазы в кожу произошли от карциномы легких (24%), колоректальной карциномы (19%), меланомы (13%) и ПКР полости рта (12%). У женщин первичными злокачественными новообразованиями, связанными с метастазами в кожу, были рак груди (69%), колоректальная карцинома (9%), меланома (5%) и рак яичников (4%) [9].Кожные метастазы — редкие признаки рака внутренних органов. В ретроспективном анализе Lookingbill et al. из 7316 больных раком поражение кожи как признак внутренней карциномы наблюдалось только в 0,8% случаев [10].
Среднее время метастазирования рака легких в кожу составляет 5,7 месяца; иногда поражения кожи появляются одновременно с диагнозом рака легких или до него. Кожные метастазы рака легких плохо дифференцируются, поражают лимфатическую сосудистую систему и ограничиваются подкожной тканью и дермой.Аденокарцинома является наиболее распространенным типом метастазов рака легких, за которым следует SCC. Ретроспективный анализ Brownstein и Helwig показал, что метастатическое поражение кожи было первым клиническим признаком рака легких [9]. Другой ретроспективный анализ Song et al. показали, что 2,8% запущенных случаев НМРЛ сопровождаются кожными метастазами [8].
Кожные метастазы — признак агрессивного, малодифференцированного рака. Поражения кожи, возникающие в результате рака легких, могут развиться до того, как будет обнаружена первичная опухоль, и могут распространяться по венозной, артериальной или лимфатической системе.Наиболее распространенными первичными злокачественными новообразованиями, метастазирующими в кожу, являются рак легких у мужчин и рак груди у женщин. Передняя часть грудной клетки, голова, шея являются наиболее частыми участками у мужчин, а передняя стенка грудной клетки — у женщин. Ретроспективный анализ Schoenlaub et al. показали, что крупноклеточный рак легкого был наиболее вероятным типом рака легких для метастазирования в кожу, тогда как SCC был наименее вероятным. Случаи рака легкого с метастазами в кожу имели худший прогноз из всех типов рака [11].Настоящий случай считается особенно редким по ряду причин: пол пациента, локализация метастаза, исходная картина и подтип рака легких. Такие характеристики кожных метастазов широко различаются среди подтипов рака легких.
Иммуногистохимические маркеры полезны для идентификации первичного рака, ответственного за метастазирование кожи. Иммуногистохимический маркер CK7 положителен при раке легких, груди, яичников, щитовидной железы, слюнной железы и поджелудочной железы, тогда как CK20 положителен в клетках толстой кишки, желудка и Меркеля.Анти-TTF специфичен и чувствителен к первичной аденокарциноме. CK7 + и CK20– чувствительны, но не специфичны для первичной аденокарциномы. SCC легких метастазов в кожу умеренно или слабо дифференцирован. Иммуногистохимические маркеры SCC легкого — p40, Tp63 и ck5 / 6 [12].
Лечение одного поражения кожи — это либо только хирургическое вмешательство, либо лучевая терапия, либо химиотерапия в сочетании с хирургическим вмешательством. При наличии множественных поражений возможна только химиотерапия, но она может вызвать неадекватный ответ, так как кровоснабжение кожи снижается [13].Паллиативная лучевая терапия может использоваться, если поражения кровоточат или болезненны.
Неоперабельные метастатические поражения кожи SCC легкого трудно поддаются лечению и имеют плохой прогноз. В то время как стандартным вариантом является химиотерапия на основе платины, использовалась терапия, нацеленная на рецепторы эпидермального фактора роста (EGFR). Антитела против PD-1 (цемиплимаб) были одобрены для лечения таких пациентов, которые не являются кандидатами ни на лучевую терапию, ни на хирургическое вмешательство [14].
Цитотоксическая химиотерапия (цисплатин, блеомицин, доксорубицин и 5-фторурацил), 13-цис-ретиноевая кислота и иммунотерапия (интерферон альфа 2а и таргетная молекулярная терапия [цетуксимаб, гефитиниб и эрлотиниб]) используются в качестве системной терапии. для продвинутого кожного SCC.В исследовании III фазы, проведенном Pirker et al., Комбинация цетуксимаба (моноклональное антитело, нацеленное на EGFR) и химиотерапии увеличивали выживаемость по сравнению с одной химиотерапией в случаях распространенного НМРЛ [15].
Заключение
Метастазы в кожу — необычный симптом рака легких. Эти поражения могут быть неспецифическими и не иметь характерного рисунка при предъявлении. Поэтому важно рассматривать метастазы как диагноз у пациента с поражением кожи и курением в анамнезе.Кожные метастазы могут появиться на любом участке кожи и часто развиваются до того, как будет обнаружена первичная опухоль. Поскольку их реакция на химиотерапию плохая, метастазы в коже во время обращения являются показателем плохого прогноза, и ранняя оценка имеет важное значение.
Выражение признательности
Не было выделено средств для подготовки этого описания случая.
Заявление об этике
Авторы не заявляют об этических конфликтах.
Заявление о раскрытии информации
Авторы не заявляют о конфликте интересов.
Источники финансирования
Финансовая поддержка для данного отчета не использовалась.
Вклад авторов
М. Хая, С. Малик, Г. Фуэнтес и Д. Львовский просмотрели литературу и написали рукопись. М. Хаджа задумал и отредактировал рукопись. М. Хаджа руководил лечением пациента, критически редактировал и редактировал рукопись. Д. Мундт, С. Мехершахи, Р. Дудекула и У. Ашраф также принимали участие в уходе за пациентами и медицинском обслуживании. М. Ниязи предоставил нам информацию о патологии.Все авторы внесли значительный вклад в рукопись и просмотрели ее перед подачей. Все авторы подтвердили, что рукопись не рассматривается для рецензирования в каком-либо другом журнале. Все авторы читали и одобрили окончательный вариант рукописи.
Список литературы
- Торре Л.А., Брей Ф., Сигель Р.Л., Ферли Дж., Лорте-Тайулент Дж., Джемаль А.Глобальная статистика рака, 2012. CA Cancer J Clin. 2015 Март; 65 (2): 87–108.
- Трэвис В.Д. Патология рака легких. Clin Chest Med. 2011 декабрь; 32 (4): 669–92.
- Трэвис В.Д., Брамбилла Э., Николсон А.Г., Ятабе Й., Остин Дж. Х., Бисли М.Б. и др.; Группа ВОЗ. Классификация опухолей легких Всемирной организации здравоохранения 2015 г .: влияние генетических, клинических и радиологических достижений со времени классификации 2004 г. J Thorac Oncol. 2015 Сен; 10 (9): 1243–60.
- Thunnissen E, Kerr KM, Herth FJ, Lantuejoul S, Papotti M, Rintoul RC и др.Проблема диагностики НМРЛ и прогнозного анализа на небольших образцах. Практический подход рабочей группы. Рак легких. 2012 Апрель; 76 (1): 1–18.
- Моллет Т.В., Гарсия, Калифорния, Кестер Г. Кожные метастазы при раке легких. Dermatol Online J. 2009 Май; 15 (5): 1.
- Драйзен С., Дхингра Х.М., Чиутен Д.Ф., Умсавасди Т., Вальдивьесо М.Кожные и подкожные метастазы рака легкого. Клинические характеристики. Postgrad Med. 1986 декабрь, 80 (8): 111–6.
- Кохер Ф., Хильбе В., Сибер А., Пирчер А., Шмид Т., Грейл Р. и др. Продольный анализ 2293 пациентов с НМРЛ: комплексное исследование из реестра TYROL.Рак легких. 2015 февраль; 87 (2): 193–200.
- Song Z, Lin B, Shao L, Zhang Y. Кожные метастазы как начальное проявление прогрессирующего немелкоклеточного рака легкого и его плохой прогноз выживания. J Cancer Res Clin Oncol. 2012 Октябрь; 138 (10): 1613–7.
- Браунштейн MH, Helwig EB.Метастатические опухоли кожи. Рак. 1972 Май; 29 (5): 1298–307.
- Lookbill DP, Spangler N, Sexton FM. Поражение кожи как признак внутренней карциномы. Ретроспективное исследование 7316 больных раком. J Am Acad Dermatol. 1990 Янв; 22 (1): 19–26.
- Schoenlaub P, Sarraux A, Grosshans E, Heid E, Cribier B.[Выживаемость после кожных метастазов: исследование 200 случаев]. Ann Dermatol Venereol. 2001 декабрь; 128 (12): 1310–5.
- Инамура К. Обновление иммуногистохимии для диагностики рака легких. Раки (Базель). Март 2018; 10 (3): E72.
- Бабаджан Н.А., Киличкап С., Сен С., Качан Т., Юджел Б., Эрен М.Ф. и др.Случай мультифокальных кожных метастазов при раке легкого с кожным узелком васкулитного типа. Индийский J Dermatol. 2015 март-апрель; 60 (2): 213.
- Огата Д., Цучида Т. Системная иммунотерапия для продвинутой кожной плоскоклеточной карциномы. Варианты лечения Curr Oncol. 2019 Март; 20 (4): 30.
- Пиркер Р., Перейра Дж. Р., Щесна А., фон Павел Дж., Кшаковски М., Рамлау Р. и др .; FLEX Study Team. Цетуксимаб в сочетании с химиотерапией у пациентов с распространенным немелкоклеточным раком легкого (FLEX): открытое рандомизированное исследование III фазы. Ланцет. 2009 Май; 373 (9674): 1525–31.
Автор Контакты
Misbahuddin Khaja, MD
Отделение легочной медицины и реанимации, Bronx Care Health System, входящая в медицинскую школу Icahn School of Medicine на горе Синай
1650 Grand Concourse
Bronx, NY 10457 (США)
E-Mail drkhaja @ .com
Подробности статьи / публикации
Поступила в редакцию: 28 мая 2019 г.
Дата принятия: 4 июня 2019 г.
Опубликована онлайн: 26 июня 2019 г.
Дата выпуска: май — август
Количество страниц для печати: 8
Количество рисунков: 2
Количество столов: 0
eISSN: 1662-6575 (онлайн)
Для дополнительной информации: https: // www.karger.com/CRO
Лицензия открытого доступа / Дозировка лекарства / Заявление об ограничении ответственности
Эта статья находится под международной лицензией Creative Commons Attribution-NonCommercial 4.0 (CC BY-NC). Для использования и распространения в коммерческих целях требуется письменное разрешение. Дозировка лекарств: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарств, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Однако ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю настоятельно рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новое и / или редко применяемое лекарство. Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, причиненный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
Диагностические проблемы при малых биопсиях и клинико-патологическая корреляция
Плоскоклеточный рак (SCC) — распространенное и важное первичное кожное злокачественное новообразование.При биопсии кожи SCC характеризуется значительной плоскоклеточной атипией, аномальным ороговением и инвазивными особенностями. Иногда могут возникать диагностические проблемы, особенно при проведении небольшой пункционной биопсии или поверхностной биопсии после бритья, когда патолог может оценить только часть поражения. Доброкачественные имитаторы SCC включают псевдоэпителиоматозную гиперплазию, эккринную плоскоклеточную сирингометаплазию, инвертированный фолликулярный кератоз и кератоакантому, в то время как злокачественные имитаторы SCC включают базальноклеточную карциному, меланому и метастатическую карциному.Тщательное применение проверенных временем диагностических критериев, тесная клинико-патологическая корреляция и выборочный запрос на дальнейшую, более глубокую или более широкую биопсию остаются наиболее полезными стратегиями для постановки правильного диагноза. Этот обзор направлен на представление основных дифференциальных диагнозов SCC, обсуждение распространенных диагностических ошибок и рекомендации способов решения диагностически сложных случаев.
1. Введение
Плоскоклеточная карцинома (SCC) входит в тройку самых распространенных видов рака кожи, уступая базально-клеточной карциноме (BCC) и опережая меланому [1].Это локально инвазивная опухоль, способная метастазировать. Прогностически он также занимает промежуточное положение между BCC и меланомой, при этом BCC является местно инвазивным, но обычно неметастазирующим, в то время как меланома имеет хорошо известную способность метастазировать. Гистопатологически большинство случаев SCC легко диагностируются. Тем не менее, иногда возникают диагностические проблемы, которые обусловлены, главным образом, множеством гистопатологических имитаторов SCC и небольшими биопсиями, в которых отбирается только часть поражения [2].
Для симуляторов SCC, с одной стороны, есть доброкачественные плоскоклеточные поражения, которые гистопатологически кажутся инфильтративными. С другой стороны, существуют другие злокачественные опухоли кожи, которые могут проявлять плоскоклеточную дифференцировку или вызывать плоскоклеточную пролиферацию, имитирующую SCC. Неправильный диагноз доброкачественного поражения как SCC приведет к излишне обширному хирургическому вмешательству, в то время как отсроченная диагностика SCC может привести к локальному разрушению ткани опухолью, иногда метастатическому заболеванию и даже смерти.Некоторые злокачественные образования дифференциальной диагностики, например меланома и карцинома из клеток Меркеля (MCC), имеют худший прогноз или требуют различных хирургических тактик и различаются потребностью в адъювантном лечении [3, 4]. В этом обзоре будут представлены все основные доброкачественные и злокачественные дифференциальные диагнозы SCC, выделены диагностические ошибки и предложены стратегии для постановки соответствующего диагноза.
2. Доброкачественные сквамопролиферативные поражения, имитирующие SCC
2.1. Инвертированный фолликулярный кератоз
Инвертированный фолликулярный кератоз — это поражение, которое гистопатологически показывает уменьшение плоского фолликулярного эпителия и прилегающего эпидермиса [5].Это обычно происходит у пациентов среднего и пожилого возраста и проявляется в виде чешуйчатой папулы, узелка или бляшки. Он морфологически и концептуально перекликается с раздраженным себорейным кератозом. В отличие от SCC, он имеет ограниченные границы, и значительной клеточной атипии не наблюдается (Рисунки 1 и 2).
Ловушка при дифференциальной диагностике предположительно доброкачественного плоскоклеточного кератоза возникает при обнаружении образца поверхностного бритья. Гистологически следует переключить внимание с гиперкератотического поверхностного рога на подлежащий пораженный эпителий, количество которого может быть ограничено в образце (рис. 3).Наличие значительной атипии или аномального созревания может повысить вероятность актинического кератоза, болезни Боуэна или даже поверхностного аспекта инвазивного ПКР.
2.2. Псевдоэпителиоматозная гиперплазия
Псевдоэпителиоматозная гиперплазия (ПЭГ) представляет собой обильное разрастание эпидермиса, которое может возникать при хронических кожных язвах, абсцессах, ожогах и инфекциях [6]. ПЭГ с нейтрофильными микроабсцессами обычно наблюдается при галогенодермии, таких инфекциях, как хромомикоз и бластомикоз, паховая гранулема, лейшманиоз и вегетарианская пузырчатка [7].Хотя плоский эпителий PEH может казаться инфильтративным, напоминая хорошо дифференцированный SCC, пристальное внимание должно показать, что выраженная клеточная атипия и аномальная митотическая активность отсутствуют (Рисунки 4 и 5). Следует проводить тщательный поиск возбудителя инфекционного процесса с исследованием более глубоких уровней и использованием специальных микробиологических красителей. В сложных случаях требуется тесная клиническая корреляция и наблюдение; в редких случаях для оценки требуется повторная биопсия.
2.3. Инфундибуло-кистозная гиперплазия
Инфундибуло-кистозная гиперплазия — это характерный пролиферативный процесс фолликулярного эпителия с образованием расширенных каналов, содержащих кератотический материал [8]. Клинически он представляет собой узелок или бляшку, он имеет гистологически мягкие плоскоклеточные очаги поражения и относительно поверхностный неинфильтрирующий глубокий край (рис. 6). Когда отмечается короткая клиническая эволюция и поражение имеет кратерообразную архитектуру, признаки больше относятся к кератоакантоме ( см. Ниже ).Когда отмечается выраженная клеточная атипия или аномальный митоз, или если присутствуют глубоко инфильтративные языки, поражение следует рассматривать как злокачественное, и соответствующее обозначение — инфундибулоцистический SCC (Рисунок 7) [8].
2.4. Веррукозная гиперплазия
Веррукозная гиперплазия — это еще один тип плоской эпидермальной пролиферации, характерным для которого являются широкие и поверхностные нисходящие разрастания эпидермиса (рис. 8). Имеются вышележащий гипер- и паракератоз. Атипии и койлоциты отсутствуют.Это состояние обычно возникает на коже внутри и вокруг наружных половых органов и полости рта в ответ на различные хронические раздражающие этиологии. Его отличает бородавчатая карцинома, имеющая глубокие выросты. Эту особенность бывает трудно оценить при поверхностной или плохо ориентированной биопсии. Тем не менее хорошо известно, что веррукозная гиперплазия возникает в непосредственной близости или предшествует бородавчатой карциноме [9]. Его присутствие в контексте клинически тревожного поражения должно требовать тщательного наблюдения или более глубокой и широкой биопсии.
2.5. Эккринная плоскоклеточная сирингометаплазия
Эккринная плоскоклеточная сирингометаплазия (ESS) — реактивный процесс, характеризующийся плоскоклеточной метаплазией эккринных протоков и желез [10, 11]. Обычно это происходит в подмышечной и паховой областях и проявляется в виде узелков и бляшек. EES лучше всего описывается как нежелательная лекарственная реакция, в основном на химиотерапевтические препараты [11]. Это также происходит вблизи ожогов, язв и шрамов [10]. Хотя клинически его не следует путать с SCC, это может вызвать некоторую гистологическую путаницу.Поражение представляет собой цитологически мягкие чешуйчатые островки в дерме, которые тесно связаны с просветом эккринной оболочки и соответствуют дольчатой конфигурации (рис. 9). Обычно присутствует связанный хронический воспалительный инфильтрат.
2.6. Десмопластические опухоли придатков
Некоторые доброкачественные опухоли придатков могут внешне напоминать SCC. Десмопластическая трихоэпителиома клинически представляет собой увеличивающийся узелок и показывает тяжи и гнезда базалоидных клеток с образованием роговой кисты, встроенные в склеротическую строму дермы (Рисунки 10 и 11) [12].Вышележивающий эпидермис часто бывает гиперпластическим. При поверхностной биопсии гиперпластическое разрастание эпидермиса и тяжей базалоидных опухолевых клеток дает псевдоинфильтрационный вид, имитирующий признаки SCC. Следует стремиться к обнадеживающему отсутствию значительной атипии и недостаточной митотической активности.
Десмопластическая трихолемома — еще одна опухоль придатков, которая может имитировать SCC. Связанные опухолевые клетки, растущие в виде клеточных пластов или струйчатого типа, протекающие в склеротической дерме, могут вызывать беспокойство [13].Также может присутствовать чешуйчатая дифференцировка. Опять же, поражение должно показать цитологическую окраску. Обычно можно обнаружить участки обычной трихолемомы, раскрывающие эпителиальные клетки с прозрачной цитоплазмой.
3. Доброкачественные незлокачественные образования, имитирующие SCC
В необычных клинических условиях доброкачественные образования различной природы могут имитировать SCC как клинически, так и гистопатологически.
3.1. Экстракраниальная менингиома
Известно, что менингиома иногда располагается за пределами внутричерепной области и поражает кожу головы [14].Гистопатологически синцитиальные листы или завитки опухолевых клеток могут придавать им чешуйчатый вид (рис. 12). Наличие ядерных псевдовключений, тел псаммомы и отсутствие значительной атипии в большинстве случаев позволяет отличить от ПКР. Иммуногистохимия имеет ограниченную ценность для различения образований, поскольку и менингиома, и SCC совместно экспрессируют EMA, а первый иногда также реагирует на цитокератины.
3.2. Децидуализированный эндометриоз
Другой формой пораженной ткани, которая иногда может вызывать диагностическую путаницу, является децидуализированная ткань эндометрия, расположенная за пределами женских половых путей [15].Наиболее распространенный контекст — эндометриоидные отложения в коже и мягких тканях брюшной стенки или промежности, где фоновая терапия прогестагентами вызывает децидуализацию стромального компонента эндометрия (рис. 13). Такие децидуализированные клетки являются пухлыми и образуют листы с четко определенными межклеточными границами, имитирующими SCC, если бы не заметное отсутствие ядерной атипии.
4. Другие сквамопролиферативные опухоли, имитирующие SCC
4.1. Кератоакантома
KA — это хорошо дифференцированная плоскоклеточная пролиферативная опухоль с довольно быстро растущим клиническим течением (рис. 14) [16]. Некоторые авторитеты считают это вариантом SCC, в то время как другие рассматривают его как уникальное образование ввиду его типичного самоинволюционного течения. Гистопатологически он имеет чашевидную или кратерообразную архитектуру, содержащую центральную ороговевшую пробку, ограниченную дольками пораженных плоских эпителиальных клеток (рис. 15). Признаки, которые отдают предпочтение поражению как KA, а не как SCC, включают ограниченный толчок в глубине передней части, четкую границу раздела опухоль-строма и плоскоклеточные клетки поражения с обильной цитоплазмой в центре.Обычно отсутствует стромальная десмоплазия и значительная клеточная атипия [17]. Несмотря на то, что было проведено множество исследований, изучающих различия между KA и SCC молекул, участвующих в регуляции клеточной пролиферации, апоптоза и клеточного цикла, гистоморфология, а также рассмотрение клинического темпа поражения по-прежнему являются наиболее практическими аспектами. в плановой диагностике.
SCC иногда может иметь кратерообразную архитектуру, имитирующую KA (KA-подобный SCC).В связи с этим, по крайней мере, часть опухоли должна иметь выраженную цитологическую атипию, частые или аномальные митозы или инфильтративные края (Рисунки 7 и 16). Биопсия после бритья, при которой отбирается только поверхностная часть хорошо дифференцированного примера такого поражения, потенциально может привести к заниженной диагностике ПКР (рис. 16). Если есть диагностические сомнения относительно конкретного поражения, следует рекомендовать полное иссечение.
4.2. Пролиферирующая трихолемма опухоль
Пролиферирующая трихолемма опухоль (PTT), также известная как пролиферирующая волосистая опухоль или волосистая опухоль, представляет собой четко ограниченную пролиферацию плоскоклеточных клеток [18, 19].Обычно это происходит на коже черепа или других частях головы и шеи в виде постепенно увеличивающегося узелка или опухоли (рис. 17). Гистопатологически, помимо обычных плоскоклеточных клеток, опухоль показывает клеточные области с характерной чистой цитоплазмой и резкой кератинизацией волосистого типа (рис. 18). Часто присутствуют кальцификация и связанная с ним многоядерная клеточная реакция. Существует целый спектр проявлений, которые могут быть связаны с различным биологическим поведением. В исследовании Ye et al., Опухоли, которые были хорошо дифференцированы и четко очерчены, вели себя доброкачественно [18].У опухолей с инфильтративными границами, но без значительной атипии, повышенных митозов или некроза частота местных рецидивов составляла 15%, в то время как опухоли, которые были инфильтративными и проявляли клеточную атипию, некроз и аномальную митотическую активность, имели 50% шанс развития рецидива или метастазирования. в регионарные лимфатические узлы. Последнюю категорию можно назвать злокачественной ЧТВ и рассматривать как эквивалент обычного ПКР. Патологическое исследование всего поражения необходимо для оценки границ опухоли, а также на предмет возможного некроза и цитологических изменений.
5. Болезнь Боуэна (плоскоклеточная карцинома
in situ )Болезнь Боуэна клинически проявляется в виде налета на покрытых и открытых участках кожи (рис. 19). Гистопатологически он характеризуется дисплазией полной толщины, включающей потерю полярности эпидермиса, ядерный плеоморфизм и митоз на всех уровнях (Рисунки 3 и 20). В обычных случаях прединвазивное злокачественное новообразование не вызывает сомнений ввиду ранее описанных особенностей. Классический дифференциальный диагноз включает экстрамаммарную болезнь Педжета и меланому in situ [20].Все три объекта отображают отдельные или группы атипичных клеток в эпидермисе. Опухолевые клетки болезни Педжета обычно группируются над неповрежденным базальным слоем эпидермиса и могут содержать муцин. Опухолевые клетки меланомы часто содержат меланин, хотя известно, что клетки Педжета также проявляют эту особенность. Иммуногистохимия помогает различать сущности: опухолевые клетки болезни Боуэна являются p63-положительными, клетки болезни Педжета реагируют на p-CEA, Ber-EP4, CK7 и CAM5.2, тогда как клетки меланомы положительны на S-100 и мелан-A [20].
Нередко болезнь Боуэна демонстрирует заметно волнообразный базальный контур и может быть связана с расположенной ниже дермальной фиброплазией, что повышает вероятность ранней инвазии. Неопластический эпителий при болезни Боуэна также может колонизировать эккринные протоки, потенциально преувеличивая неправильное впечатление об инвазии (рис. 20). Исследование более глубоких уровней или большего количества блоков ткани может выявить очаги убедительной инвазии, характеризующиеся отдельными или небольшими зазубренными скоплениями инфильтрирующих опухолевых клеток внутри явно десмопластической стромы дермы.
6. Другие злокачественные опухоли, имитирующие первичный кожный рак кожи
6.1. Базально-клеточная карцинома
Базально-клеточная карцинома (BCC) иногда может имитировать SCC. Типичный BCC характеризуется пролиферацией базалоидных клеток с периферическим палисадом и образованием опухолево-стромальной щели. Проникающие опухолевые клетки нередко могут иметь плоскоклеточный вид и повышать вероятность SCC. Иммуногистохимия может быть полезной, поскольку BCC, а не SCC, положительны для Ber-EP4 и bcl-2 (рис. 21) [2].
Двумя вариантами BCC со значительными плоскоклеточными компонентами являются кератотическая BCC (Рисунок 22) и базосквамозная карцинома (метатипическая BCC), последняя имеет худший прогноз, чем BCC в целом [21]. Тщательная оценка опухоли обычно выявляет области более типичного BCC.
6.2. Сальная карцинома
Другой вид рака кожи головы и шеи, который иногда имитирует низкодифференцированный ПКР, — это сальная карцинома [22].Эта опухоль расположена в виде слоев и долек клеток с пузырчатой цитоплазмой, которые вдавливают атипичное ядро. Редко может присутствовать плоскоклеточная дифференцировка [23]. Панель базовой иммунохимии обычно позволяет дифференцировать SCC (EMA + ve, Ber-EP4 −ve), сальную карциному (EMA + ve, Ber-EP4 + ve) и BCC (EMA −ve, Ber-EP4 + ve) [ 22]. Совсем недавно маркеры, которые оказались более специфичными для сальной карциномы, включают рецепторы адипофилина и андрогена, которые, в свою очередь, обычно отрицательны при BCC и SCC [24].
6.3. Меланома
Веретено-клеточная меланома — один из классических дифференциальных диагнозов плеоморфных веретено-клеточных опухолей кожи [25]. Хотя цитологические особенности не позволяют отличить SCC веретенообразных клеток от атипичной фиброксантомы (AFX), наличие соединительного компонента помогает определить меланому из веретенообразных клеток (рис. 23). Напротив, тщательное исследование SCC веретенообразных клеток может выявить лежащую выше болезнь Боуэна или актинический кератоз. С помощью иммуногистохимии экспрессия одного или нескольких цитокератинов помогает отличить опухоль от меланомы из веретенообразных клеток, которая вместо этого экспрессирует S-100.AFX обычно S-100 и цитокератин отрицательный и положительный на CD10 и проколлаген-1 [26].
6.4. Другие карциномы с плоскоклеточной дифференцировкой
К другим карциномам кожи, которые иногда имеют плоскоклеточную дифференцировку, относятся карцинома из клеток Меркеля (MCC), порокарцинома и сальная карцинома [23, 27, 28]. Вероятно, это проявление дивергентной дифференцировки опухоли или разнообразной дифференцировки стволовых клеток опухоли. Тщательное исследование MCC обычно выявляет более типичные злокачественные маленькие круглые клетки MCC, а также точечную экспрессию CK20 и положительность нейроэндокринных маркеров синаптофизина, белка нейрофиламентов и CD56.Что касается порокарциномы, неопластические пороидные клетки должны быть различимы с образованием просвета протока, декорированным иммуногистохимией EMA и p-CEA.
6.5. Метастатический плоскоклеточный рак в кожу
SCC, присутствующий в коже, иногда может представлять прямую инвазию из основного злокачественного новообразования или метастатического отложения. В таких ситуациях важность истории болезни и корреляции невозможно переоценить. Опухоль имеет тенденцию показывать центр, который находится в дерме или подкожной клетчатке (рис. 24).Вышележащий эпидермис имеет тенденцию проявлять только реактивные особенности или изъязвляться из-за роста расположенной ниже опухоли.
6.6. Лимфопролиферативные заболевания
Анапластическая крупноклеточная лимфома и лимфоматоидный папулез являются CD30-положительными лимфопролиферативными заболеваниями, случаи которых были связаны с эпидермальной гиперплазией [29]. Хотя эпидермальная гиперплазия часто бывает легкой степени, она может быть очень яркой с элементами псевдоинфильтрации, имитирующими SCC, что повышает вероятность столкновения между карциномой и лимфопролиферативным процессом (рис. 25).Иногда сообщалось о клеточной атипии гиперплазии эпидермиса, хотя обычно она отсутствует. Следует видеть, что митозы плоских клеток, если они есть, расположены в базальном слое плоскоклеточных островков и не имеют аномальной формы.
7. Столкновение опухолей
SCC иногда может сосуществовать с другими злокачественными опухолями кожи в пределах одной и той же опухолевой массы, наиболее вероятным контекстом является столкновение опухолей. Наиболее известны комбинации ПКР с меланомой или МКР [30, 31].Практическое значение состоит в том, что при обнаружении заметного компонента SCC следует искать возможность сосуществования потенциально более агрессивной опухоли или опухоли, которая может потребовать специфической адъювантной терапии. Такое совпадение неудивительно, поскольку воздействие ультрафиолетового света является хорошо известным и распространенным фактором риска. Другой вероятный этиологический фактор, который появился совсем недавно, — это полиомавирусы человека. В то время как полиомавирус клеток Меркеля был тесно связан с MCC, его обнаружение и роль в SCC менее последовательны и ясны [31–33].Интересно, что вирус был обнаружен в двух случаях сочетания SCC и MCC [31]. Роль таких полиомавирусов человека в канцерогенезе кожи заслуживает дальнейшего изучения.
8. Заключение
Таким образом, этот обзор призван выделить спектр состояний, которые могут имитировать SCC: доброкачественные, прединвазивные и злокачественные. Знание о подходящих дифференциальных диагнозах позволяет свести к минимуму ошибки при диагностике сложных случаев, характеризующихся плоскоклеточным распространением.Это, в сочетании с систематической оценкой критериев, необходимых для диагностики SCC, помогает поставить правильный диагноз. Из дополнительных исследований наиболее широко используется иммуногистохимия, помогающая выявить гистогенез пораженных клеток не чешуйчатых миметиков. В сложных случаях поиск второго мнения дает дополнительные перспективы и понимание.
Клинико-патологическая корреляция имеет первостепенное значение в диагностике поражений плоского эпителия.Следует искать подробный и актуальный анамнез рака кожи и других органов. Клинический темп поражения, знание локализации, размера и других характеристик — все это важные элементы информации для патологоанатома. Если поражение клинически опасно, но признаки биопсии доброкачественные или неспецифические, часто могут оказаться полезными дополнительные уровни блока. В редких случаях может потребоваться суммарная оценка неадекватного материала или атипичного поражения, которое не может исключить злокачественное новообразование, с рекомендацией для полной эксцизионной биопсии.Как всегда, это сбалансировано с учетом факторов косметики и практичности. С одной стороны, образец для окончательной повторной эксцизии дает возможность для дальнейшей оценки остаточного поражения для постановки точного диагноза. С другой стороны, повторное иссечение часто представляет собой определенное хирургическое лечение поражения, если оно действительно оказывается злокачественным. Такой прагматический подход предлагает постановку безопасного, но клинически полезного диагноза, когда встречаются диагностически сложные случаи.
Шишки и шишки на коже
Неровности и неровности на
Запястья или кисти
Чаще всего шишки и шишки на запястьях или руках безвредны. Однако важно записаться на прием к нашему хирургу, чтобы исключить возможность злокачественной кисты или опухоли. Как только это произойдет, вы можете продолжить другие варианты лечения, чтобы удалить или минимизировать появление образования.
Если у вас есть подозрительная шишка или шишка на коже, которая не заживает, не рискуйте. Позвоните в отделение хирургии кисти Arora Hand Surgery в Макомбе, Хауэлле, Сент-Клер-Шорсе или Вест-Блумфилде для консультации с доктором Эйвери Арора.
Рука
Опухоли
Слово «опухоль» считается устрашающим термином, потому что люди автоматически связывают его с диагнозом рака. Однако в том-то и дело, что опухолью называют любую шишку на коже, и большинство из них совершенно безвредны.Помимо ганглиозных кист, некоторые из наиболее распространенных опухолей кисти известны как «гигантоклеточная опухоль влагалища сухожилия» и «кисты эпидермального включения».
Гигантоклеточная опухоль оболочки сухожилия
В отличие от ганглиозных кист, заполненных жидкостью, эти опухоли состоят из твердой массы и мало гибки на ощупь.
Киста эпидермального включения
При проколе одного из нижних слоев кожи он проходит тот же процесс заживления, что и основной слой кожи.Кератин образуется как покров для кожи и продолжает вырабатываться даже после заживления кожи. Этот кератин накапливается и превращается в безобидную опухоль на пальце.
Эти опухоли могут быть неприглядными и раздражающими, когда они возникают, но они почти всегда безвредны и не вызывают рака.
Кожа
Рак
Рак кисти и запястья встречается редко, но возможен. Когда это действительно происходит, это обычно один из трех типов рака кожи: плоскоклеточный рак, базальноклеточный рак или меланома.

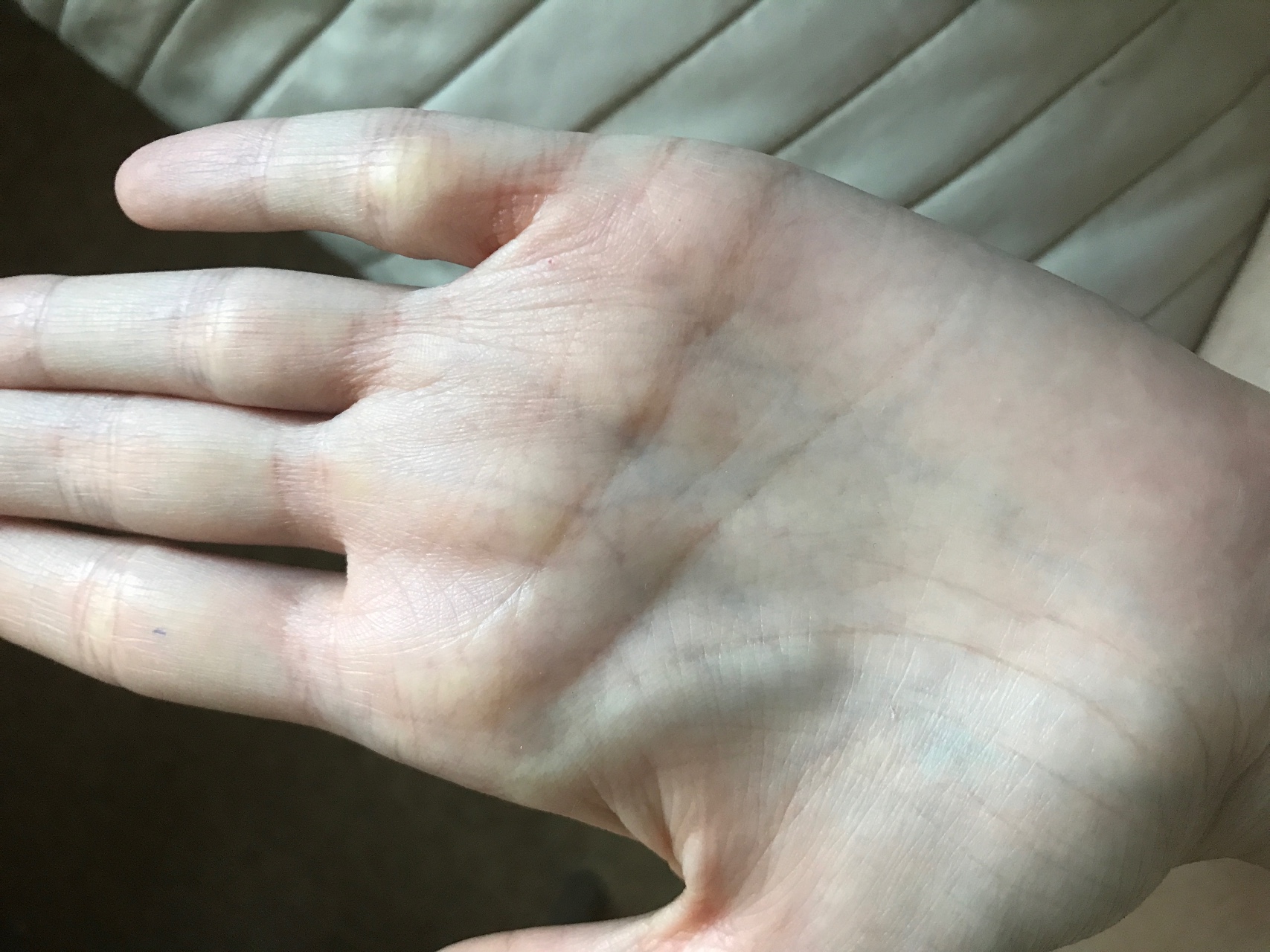 coli (ESBL-EC) in children in Quito, Ecuador. // Antimicrob Resist Infect Control — 2021 — Vol10 — N1 — p.2; PMID:33407927
coli (ESBL-EC) in children in Quito, Ecuador. // Antimicrob Resist Infect Control — 2021 — Vol10 — N1 — p.2; PMID:33407927 // Eur J Pediatr — 2021 — Vol180 — N2 — p.397-405; PMID:32780192
// Eur J Pediatr — 2021 — Vol180 — N2 — p.397-405; PMID:32780192