Диагностика новообразований кожи в Новой поликлинике, Москва, ЦАО, Красносельский, Сретенка
Дерматоскопия – это безоперационный метод визуализации кожных структур, который позволяет без оперативного вмешательства изучить новообразования кожи, структуру волос и ногтей.
Процедура абсолютно безболезненна, безопасна и не требует специальной подготовки пациента, в связи с чем, дерматоскопия может быть проведена в день обращения.
Процедуру проводят специальным прибором – дерматоскопом, который обеспечивает увеличение рассматриваемого объекта в десятки раз, что позволяет оценить структуру и другие показатели новообразования или заболевания кожи. Раньше, чтобы получить такую информацию, необходимо было предварительно удалить подозрительные ткани и провести гистологическое исследование. Сейчас эти данные можно получить при помощи дерматоскопии без предварительного хирургического вмешательства.
Для динамического наблюдения за различными новообразованиями рекомендуется выполнять дерматоскопию с фотофиксацией.
Дерматоскопия применяется для:
— ранней диагностики меланомы
— дифференциальной диагностики злокачественных и доброкачественных образований кожи, слизистых и ногтей
— определения вида новообразования, изменение размера, структуры и отслеживания их динамики
— проведения дифференциальной диагностики ряда кожных дерматозов (васкулит, псориаз, красный плоский лишай, переоральный дерматит и др), когда клиническая картина не типична, при ранее леченых дерматозах и смытой картине заболевания
— отслеживания эффективности назначенных схем терапии
— выявления различных инфестаций кожи (чесоточные клещи, мигрирующая личинка, лобковые вши и тд. )
)
Поводом для обращения могут быть:
— большое количество родинок (более 15 ) или если хотя бы одна из родинок имеет размер более 6 мм.
— появление новообразований необычного цвета (невусы синего, черного, серого, красного и других цветов требуют обязательного исследования).
— изменение уже существующего образования. В случаях заметного изменения формы, цвета или размера новообразования необходимо как можно скорее обратиться к врачу.
— появление различных пигментных пятен любого цвета после загара или инфекционного заболевания, беременности или на фоне приема различных медикаментов.
— ощущение зуда, жжения, болезненности новообразования, а также появление высыпаний или шелушений вокруг невусов.
— любые царапины, порезы или повреждения родинки являются серьезным поводом для беспокойства и прямой необходимости проведения дерматоскопии.
— различные кожные заболевания с неустановленным диагнозом, хроническим течением, плохо поддающиеся назначаемой терапии.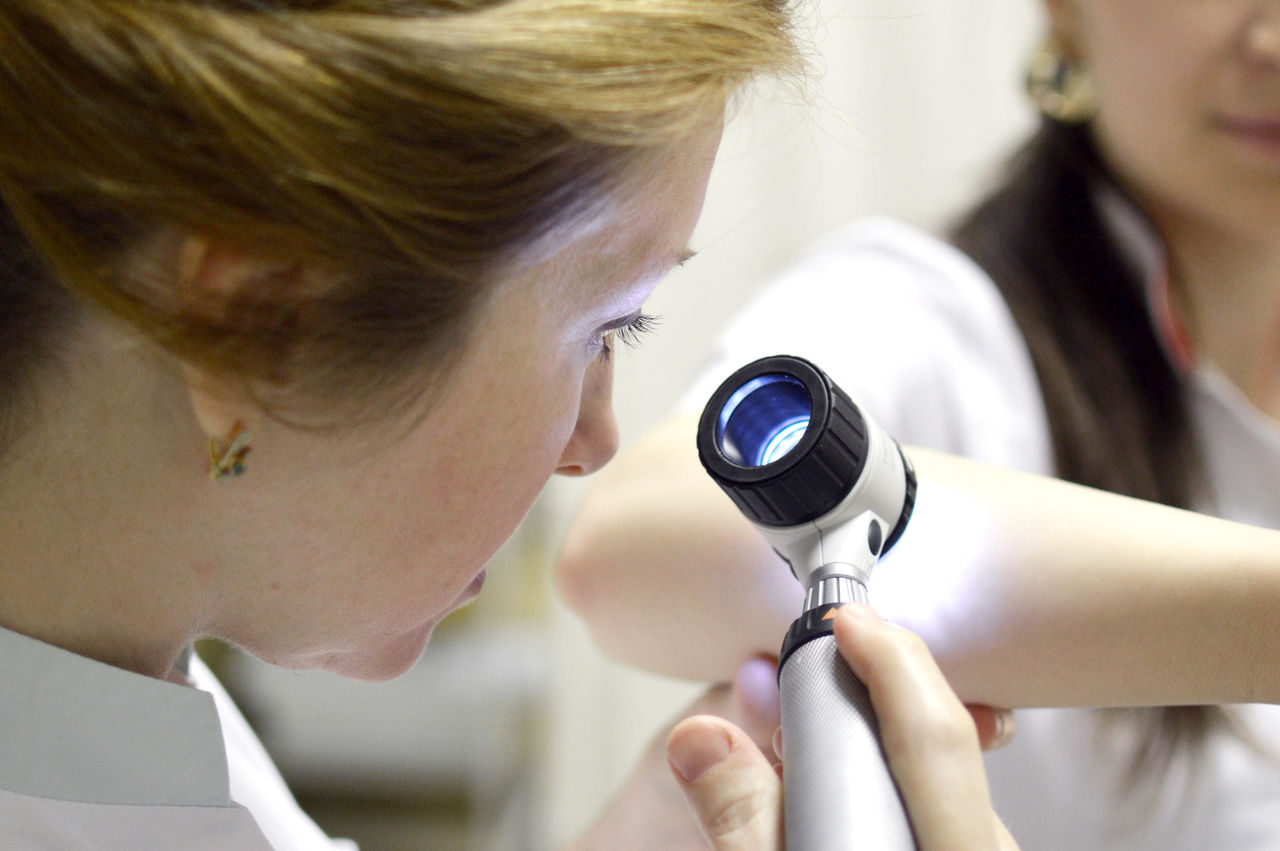
Если у Вас нет поводов для беспокойства и склонности к кожным новообразованиям, то проведение дерматоскопии показано не чаще чем 1 раз в год. Посещение врача-специалиста необходимо 2 раза в год, если у Вас или Ваших родственников ранее выявляли раковые заболевания кожи, у Вас большое количество невусов, а также при первых признаках изменения новообразований, дискомфорте и болезненности, при появлении новых родинок.
Частота проведения дерматоскопии варьируется в зависимости от проблемы обращения и, как правило, устанавливается лечащим врачом, исходя из каждого конкретного случая.
Динамический осмотр зависит от вида образования и проводится раз в 2-6 месяцев, с последующим ежегодным наблюдением. Ряд новообразований, например себорейные кератомы, требуют наблюдения один раз в год либо в случаях их травматизации или изменения.
При необходимости наши специалисты проведут удаление новообразований методом электрокоагуляции или при помощи радиоволнового аппарата СУРГИТРОН.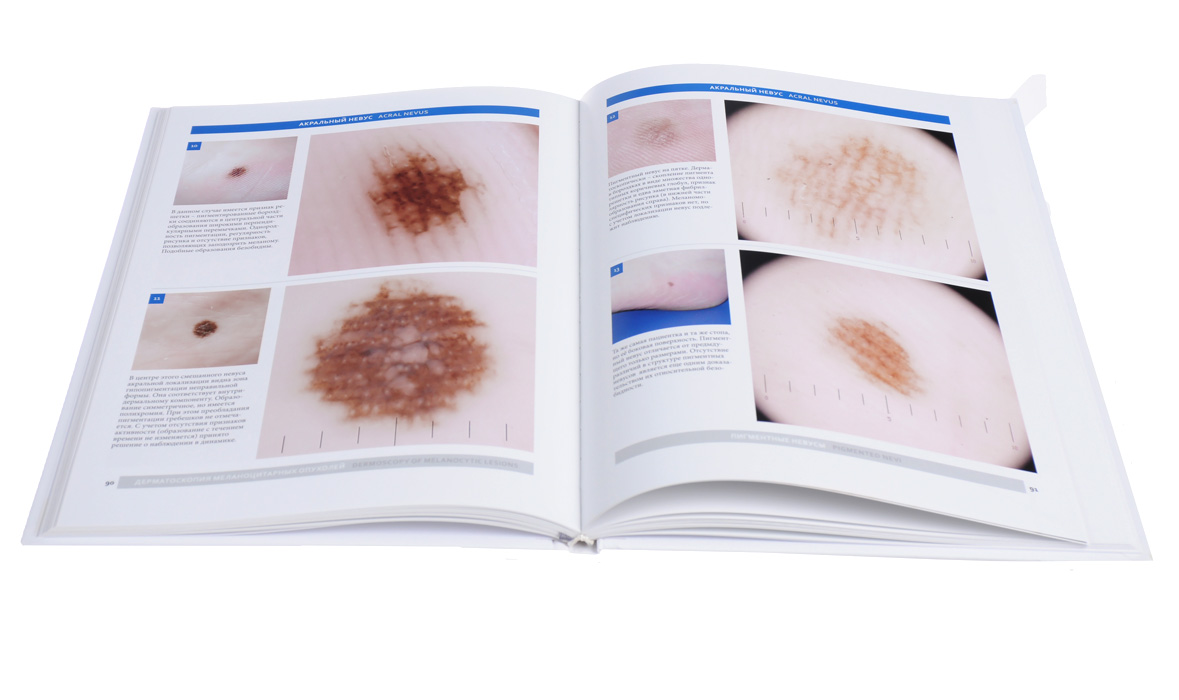 Эти методы позволяют удалять различные новообразования с минимальным косметическим дефектом.
Эти методы позволяют удалять различные новообразования с минимальным косметическим дефектом.
Правило АBCDE для самоконтроля
A — asymmetry, асимметрия. Как правило, если через середину доброкачественного невуса/родинки провести воображаемую прямую, половинки будут симметричны. Если симметрия нарушена, родинку следует показать специалисту.
B — border irregularity, неровный край. У доброкачественных невусов обычно ровные края. Рваные, изрезанные, нечеткие края могут быть одним из признаков перерождения образования.
C — color, неодинаковый цвет разных частей родинки. Доброкачественная родинка обычно одного цвета – от светло до темно коричневого. Появление каких-либо других цветов (черных, красных, синих) должно настораживать.
D — diameter, диаметр родинки более 6 мм говорит о том, что она может быть потенциально опасной и требует наблюдения.
E — evolving, эволюция или изменение. Если родинка резко изменила цвет, форму или начался быстрый ее рост это может быть первым признаком меланомы.
Получить ответы на возникшие вопросы или записаться на прием вы сможете по многоканальному телефону: (495) 956-91-03.
Преимущества услуги
Удобный график работы
Работаем до позднего вечера, чтобы вам было удобно заняться своим здоровьем после работы
Отсутствие очередей
Система записи пациентов отлажена за много лет работы и действует так, что вас примут точно в выбранное время
Уютный интерьер
Нам важно, чтобы пациенты чувствовали себя комфортно в стенах клиники, и мы сделали все, чтобы окружить вас уютом
Внимание к пациенту
К вашим услугам – внимательный персонал, который ответит на любой вопрос и поможет сориентироваться
Ранняя диагностика рака кожи — рекомендации врачей клиники МедиАрт
 Родинки бывают разных форм, размеров и расположения. У каждой из них свой жизненный цикл. Они могут появляться и исчезать в течение всей жизни.
Родинки бывают разных форм, размеров и расположения. У каждой из них свой жизненный цикл. Они могут появляться и исчезать в течение всей жизни. Необходимо внимательно следить за любыми их видоизменениями, ведь любая родинка может превратиться из доброкачественной в злокачественную – меланому, одну из наиболее злокачественных опухолей кожи!
Факторы риска, которые могут спровоцировать появление меланомы
-
Воздействие ультрафиолетового излучения на незащищенную кожу — естественного солнечного света либо искусственных источников, таких, как бактерицидные лампы, солярий
-
Большое количество родинок.
-
Синдром диспластического невуса — родинки, которые способны перерастать в злокачественную опухоль.
-
Обладатели светлых кожи, глаз и волос более склонны к возникновению заболевания, чем люди со смуглой кожей и темными глазами.
 Однако, у людей всех рас и любого цвета кожи может развиваться меланома кожи. Заболевание не ограничивается только людьми с белым цветом кожи
Однако, у людей всех рас и любого цвета кожи может развиваться меланома кожи. Заболевание не ограничивается только людьми с белым цветом кожи
-
Наличие большого количества веснушек и их быстрое появление
-
Пожилой возраст (хотя опухоль может возникнуть и у молодых людей).
-
Большое количество родинок (более 50).
-
Солнечные ожоги, перенесенные в прошлом. Даже если в детстве вы получили сильные солнечные ожоги, они могут сыграть роковую роль в образовании меланомы.
-
Возникновение меланомы у родственников
-
Проживание в областях, близких к экватору
Фоном для возникновения меланомы нередко служат врожденные пигментные пятна – невусы (родимые пятна), особенно повторно травмируемые, при расположении их на спине, в области плеч, на стопе или открытых частях тела.
Еще более опасны меланомы, развивающиеся на фоне приобретенных пигментных пятен, обнаруживаемых у больных в зрелом возрасте. Однако, в 70% случаев меланома развивается на неизмененной коже.
Ранняя диагностика меланом кожи осуществляется путем регулярных осмотров кожного покрова с проведением радиотермометрии (РМТ).
Радиотермометрия обладая абсолютной безвредностью, позволяет на ранней стадии выявить пациентов с аномальными термограммами, что может быть следствием усиленного метаболизма раковых клеток.
Радиотермометрия позволяет выявить патологию на самых ранних этапах развития, когда еще нет клинических проявлений, и другие диагностические методики (УЗИ, рентген, физикальный осмотр и т.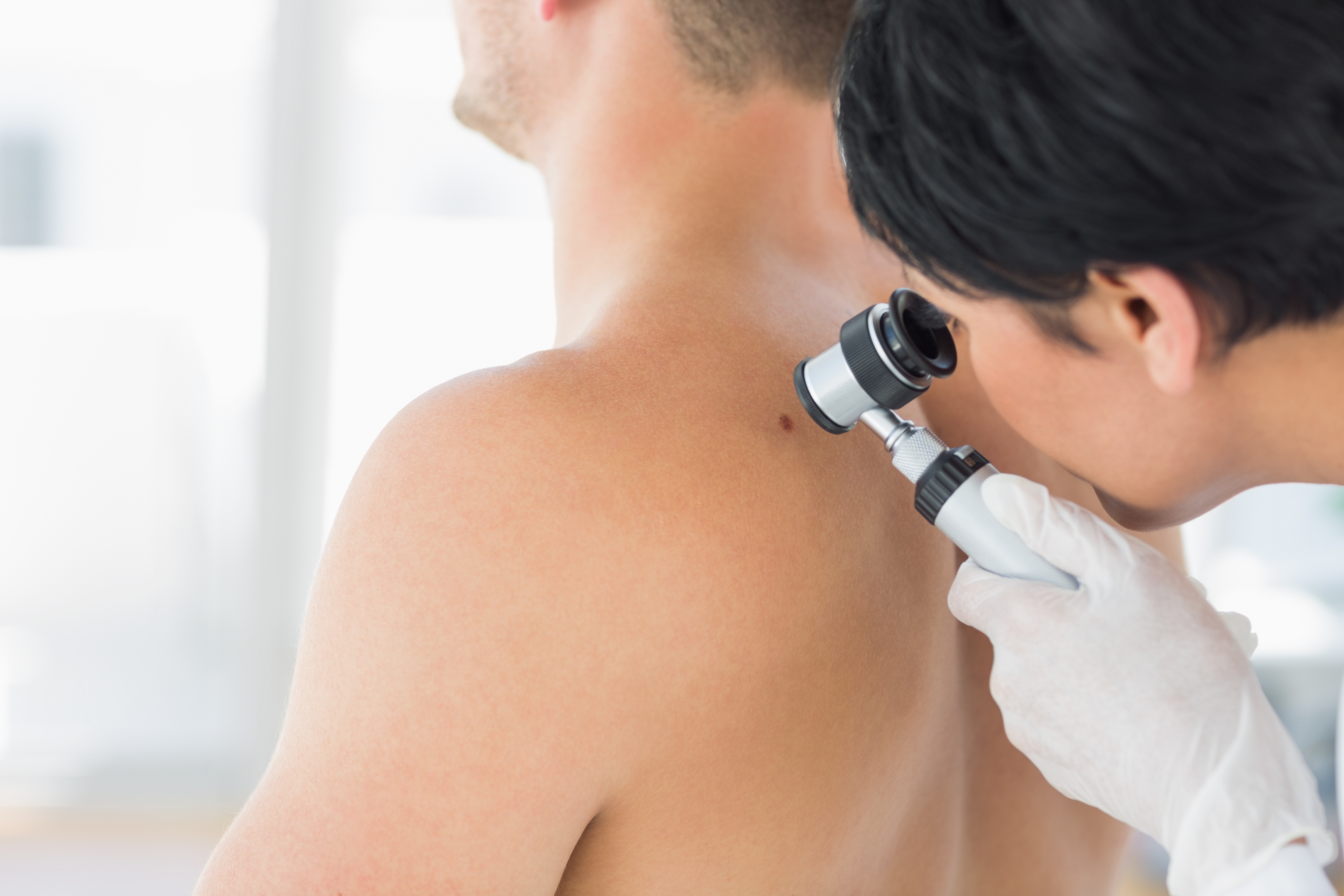 д.) малоинформативны.
д.) малоинформативны.
Методика РМТ успешно используется и в других областях медицинской науки и практики:
-
в маммологии (диагностика изменений в молочной железе),
-
в гинекологии (диагностика процессов в матке, яичниках и трубах),
-
в эндокринологии (диагностика процессов в щитовидной железе),
-
в урологии (диагностика процессов в предстательной железе, почках),
-
в неврологии (диагностика процессов позвоночного столба),
-
в гастроэнтерологии (диагностика процессов в желчном пузыре, печени, поджелудочной железе, селезенке).
Опухоли кожи и меланома — Istituto Europeo di Oncologia
Среди наиболее часто встречающихся онкологических заболеваний частота возникновения рака кожи увеличивается даже в молодом возрасте.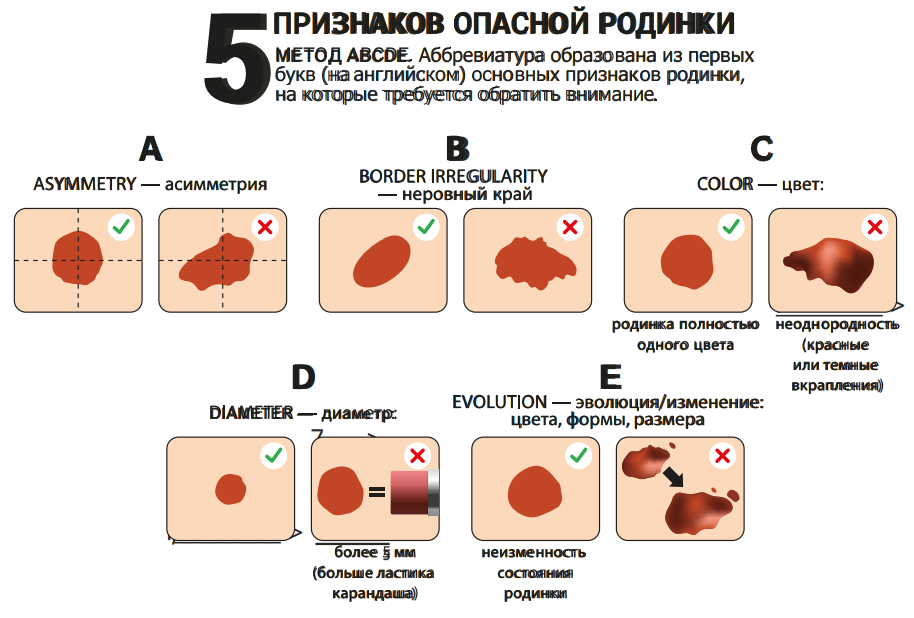 Ранняя диагностика облегчает лечение, в то время как позднее распознавание в некоторых случаях повышает риск распространения заболевания.
Ранняя диагностика облегчает лечение, в то время как позднее распознавание в некоторых случаях повышает риск распространения заболевания.
Профилактика является наиболее эффективным средством снижения смертности от всех онкологических заболеваний, особенно у кожи, которую легко обследовать посредством клинического осмотра и неинвазивных диагностических средств для все более ранней диагностики. Подходящее хирургическое вмешательство часто является решающим и может быть очень полезно для раннего распознавания микрометастазов в лимфатических узлах. Новые экспериментальные терапевтические способы лечения, особенно в случае меланомы, начинают показывать многообещающие результаты для пациентов с высоким риском повторного возникновения заболевания или заболевания на поздней стадии.
Для популяции в целом и для пациентов в группе риска обращение в центр передового опыта ускоряет доступ к наиболее совершенным диагностическим средствам. Уже имеющим заболевание пациентам центр передового опыта обеспечивает правильную оценку заболевания и планирование подходящих хирургических лечений, а также экспериментальные и инновационные лекарственные терапии.
Эпителиальные опухоли
Актинический кератоз. Также известный как солнечный кератоз, представляет собой бляшки или пятна на коже с мелкопластинчатым шелушением и покраснением. Они обусловлены фотоповреждением за счет хронического и продолжительного воздействия солнца. Они более распространены после возраста 40 лет у пациентов со светлой кожей и на открытых солнцу участках тела (лице, коже черепа, тыльной стороне ладоней и верхних конечностях). Они представляют собой предраковые образования или участки кожи с более высокой склонностью к превращению в плоскоклеточные эпителиальные карциномы.
Эпителиомы. Этот тип рака кожи часто встречается у взрослых или в пожилом возрасте. Они обычно возникают на более открытых солнцу участках и у пациентов со светлой кожей и у тех, кто испытывал интенсивное, продолжительное или прерывистое воздействие солнца или УФ-лучей по профессиональным или зависящих от них самих причинам.
Плоскоклеточная карцинома (или плоскоклеточный рак). Порядка 20% эпителиом являются плоскоклеточной карциномой или плоскоклеточным раком (болезнь Боуэна).
Порядка 20% эпителиом являются плоскоклеточной карциномой или плоскоклеточным раком (болезнь Боуэна).
Хирургическое иссечение обычно имеет лечебные цели. Однако ранняя диагностика очень важна, поскольку формы инвазивных или слабо дифференцированных плоскоклеточных карцином могут иметь худший прогноз. Наиболее часто встречающимся эпителиальным раком кожи является базальноклеточная карцинома.
Меланоцитарные опухоли
Невусы (родимые пятна). Они очень часто являются доброкачественными опухолями кожи, происходящими из меланоцитов, являющихся вырабатывающими пигмент клетками.
Меланома. Злокачественная опухоль кожи, демонстрирующая увеличивающуюся частоту возникновения и потенциально опасная. Она может возникнуть в любом месте на коже, и часто связана с избыточным подверганием воздействию солнца или использованием соляриев. При условии ранней диагностики меланома излечима посредством простого хирургического вмешательства; если ее диагностируют поздно, ситуация, к сожалению, может быть сложной.
Факты о меланоме:
- Число новых случаев меланомы увеличивается каждый год; процент смертности в настоящее время стабилен
- Более 7 000 случаев меланомы каждый год в Италии
- В возрастной группе между 15 и 34 годами меланома является вторым наиболее часто встречающимся раком (она возникает в молодом возрасте)
Новообразования (C00 — D48) | |||
Стандарт медицинской помощи взрослым при злокачественных новообразованиях губы (диагностика и лечение) | C00 Злокачественное новообразование губы | взрослые | Приказ Минздрава России от 18.02.2021 N 103н |
Стандарт медицинской помощи детям при меланоме кожи и слизистых оболочек (диагностика и лечение) | C00 — C14 Злокачественные новообразования губы, полости рта и глотки C15 — C26 Злокачественные новообразования органов пищеварения C30 Злокачественное новообразование полости носа и среднего уха C31 Злокачественное новообразование придаточных пазух C32 Злокачественное новообразование гортани C43 Злокачественная меланома кожи C51 Злокачественное новообразование вульвы C52 Злокачественное новообразование влагалища C53 Злокачественное новообразование шейки матки C60. C63.2 Злокачественное новообразование мошонки C69.0 Злокачественное новообразование конъюнктивы C77 Вторичное и неуточненное злокачественное новообразование лимфатических узлов C78 Вторичное злокачественное новообразование органов дыхания и пищеварения C79 Вторичное злокачественное новообразование других локализаций D03 Меланома in situ D22 Меланоформный невус Q82.5 Врожденный неопухолевый невус | дети | Приказ Минздрава России от 17.02.2021 N 100н |
Стандарт медицинской помощи взрослым при стадиях III — IVB меланомы слизистой оболочки (диагностика и лечение) | C00 — C14 Злокачественные новообразования губы, полости рта и глотки C15 — C26 Злокачественные новообразования органов пищеварения C30 Злокачественное новообразование полости носа и среднего уха C31 Злокачественное новообразование придаточных пазух C32 Злокачественное новообразование гортани C51 Злокачественное новообразование вульвы C52 Злокачественное новообразование влагалища C53 Злокачественное новообразование шейки матки C60. | взрослые | Приказ Минздрава России от 11.03.2021 N 194н |
Стандарт медицинской помощи взрослым при стадиях IIIC — IV нерезектабельной меланомы кожи, стадии IVC меланомы слизистой оболочки и прогрессировании стадий 0 — IV меланомы кожи и стадий III — IVB меланомы слизистой оболочки (диагностика и лечение) | C00 — C14 Злокачественные новообразования губы, полости рта и глотки C15 — C26 Злокачественные новообразования органов пищеварения C30 Злокачественное новообразование полости носа и среднего уха C31 Злокачественное новообразование придаточных пазух C32 Злокачественное новообразование гортани C43 Злокачественная меланома кожи C51 Злокачественное новообразование вульвы C52 Злокачественное новообразование влагалища C53 Злокачественное новообразование шейки матки C60.9 Злокачественное новообразование полового члена неуточненной локализации C63. C69.0 Злокачественное новообразование конъюнктивы C77 Вторичное и неуточненное злокачественное новообразование лимфатических узлов C78 Вторичное злокачественное новообразование органов дыхания и пищеварения C79 Вторичное злокачественное новообразование других локализаций D03 Меланома in situ | взрослые | Приказ Минздрава России от 11.03.2021 N 194н |
Стандарт медицинской помощи взрослым при злокачественных новообразованиях полости рта (диагностика и лечение) | C02.0 Злокачественное новообразование спинки языка C02.1 Злокачественное новообразование боковой поверхности языка C02.2 Злокачественное новообразование нижней поверхности языка C02.3 Злокачественное новообразование передних 2/3 языка неуточненной части C02.8 Злокачественное новообразование языка, выходящее за пределы одной и более вышеуказанных локализаций C02. C03 Злокачественное новообразование десны C04 Злокачественное новообразование дна полости рта C05.0 Злокачественное новообразование твердого неба C06 Злокачественное новообразование других и неуточненных отделов рта | взрослые | Приказ Минздрава России от 13.04.2021 N 342н |
Стандарт медицинской помощи взрослым при раке ротоглотки (диагностика и лечение) | C01 Злокачественные новообразования основания языка C02.4 Злокачественное новообразование язычной миндалины C05.1 Злокачественное новообразование мягкого неба C05.2 Злокачественное новообразование язычка C09 Злокачественное новообразование миндалины C10 Злокачественное новообразование ротоглотки | взрослые | Приказ Минздрава России от 15.04.2021 N 356н |
Стандарт медицинской помощи взрослым при злокачественных опухолях слюнных желез (диагностика и лечение) | C07 Злокачественное новообразование околоушной слюнной железы C08 Злокачественное новообразование других и неуточненных больших слюнных желез | взрослые | Приказ Минздрава России от 01. |
Стандарт медицинской помощи взрослым при раке носоглотки (диагностика и лечение) | C11 Злокачественное новообразование носоглотки | взрослые | Приказ Минздрава России от 13.04.2021 N 344н |
Стандарт медицинской помощи взрослым при раке гортаноглотки (диагностика и лечение) | C12 Злокачественное новообразование грушевидного синуса C13 Злокачественное новообразование нижней части глотки | взрослые | Приказ Минздрава России от 10.02.2021 N 63н |
Стандарт медицинской помощи взрослым при гастроинтестинальных стромальных опухолях (диагностика и лечение) | C15 Злокачественное новообразование пищевода C16 Злокачественное новообразование желудка C17 Злокачественное новообразование тонкого кишечника C18 Злокачественное новообразование ободочной кишки C19 Злокачественное новообразование ректосигмоидного соединения C20 Злокачественное новообразование прямой кишки C48 Злокачественное новообразование забрюшинного пространства и брюшины | взрослые | Приказ Минздрава России от 12. |
Стандарт медицинской помощи взрослым при нейроэндокринных опухолях (диагностика и лечение) | C15 Злокачественное новообразование пищевода C16 Злокачественное новообразование желудка C17 Злокачественное новообразование тонкого кишечника C18 Злокачественное новообразование ободочной кишки C19 Злокачественное новообразование ректосигмоидного соединения C20 Злокачественное новообразование прямой кишки C21 Злокачественное новообразование заднего прохода [ануса] и анального канала C23 Злокачественное новообразование желчного пузыря C24 Злокачественное новообразование других и неуточненных частей желчевыводящих путей C25 Злокачественное новообразование поджелудочной железы C26 Злокачественное новообразование других и неточно обозначенных органов пищеварения C34 Злокачественное новообразование бронхов и легкого C37 Злокачественное новообразование вилочковой железы C73 Злокачественное новообразование щитовидной железы | взрослые | Приказ Минздрава России от 12. |
Стандарт медицинской помощи взрослым при раке пищевода и кардии (диагностика и лечение) | C15 Злокачественное новообразование пищевода C16.0 Злокачественное новообразование кардии | взрослые | Приказ Минздрава России от 20.02.2021 N 125н |
Стандарт медицинской помощи взрослым при раке желудка (диагностика и лечение) | C16 Злокачественное новообразование желудка | взрослые | Приказ Минздрава России от 01.03.2021 N 144н |
Стандарт медицинской помощи взрослым при злокачественных новообразованиях ободочной кишки и ректосигмоидного отдела (диагностика и лечение) | C18 Злокачественное новообразование ободочной кишки C19 Злокачественное новообразование ректосигмоидного соединения | взрослые | Приказ Минздрава России от 13.04.2021 N 341н |
Стандарт медицинской помощи взрослым при раке прямой кишки (диагностика и лечение) | C20 Злокачественное новообразование прямой кишки | взрослые | Приказ Минздрава России от 20. |
Стандарт медицинской помощи взрослым при плоскоклеточном раке анального канала, анального края, перианальной кожи (диагностика и лечение) | C21 Злокачественное новообразование заднего прохода [ануса] и анального канала C44.5 Другие злокачественные новообразования кожи туловища | взрослые | Приказ Минздрава России от 13.04.2021 N 335н |
Стандарт специализированной медицинской помощи при злокачественных новообразованиях печени и внутрипеченочных желчных протоков I — III стадии (хирургическое лечение) | C22 Злокачественное новообразование печени и внутрипеченочных желчных протоков | взрослые | Приказ Минздрава России от 20.12.2012 N 1167н |
Стандарт специализированной медицинской помощи детям при гепатоцеллюлярном раке и гепатобластоме (высокий риск) | C22 Злокачественное новообразование печени и внутрипеченочных желчных протоков | дети | Приказ Минздрава России от 29. |
Стандарт медицинской помощи взрослым при гепатоцеллюлярном раке печени (диагностика и лечение) | C22.0 Печеночноклеточный рак | взрослые | Приказ Минздрава России от 02.03.2021 N 161н |
Стандарт медицинской помощи взрослым при раке желчевыводящей системы I — II стадии (диагностика и лечение) | C22.1 Рак внутрипеченочного желчного протока C23 Злокачественное новообразование желчного пузыря C24.0 Злокачественное новообразование внепеченочного желчного протока | взрослые | Приказ Минздрава России от 12.02.2021 N 76н |
Стандарт медицинской помощи взрослым при раке желчевыводящей системы III — IV стадии (диагностика и лечение) | C22.1 Рак внутрипеченочного желчного протока C23 Злокачественное новообразование желчного пузыря C24.0 Злокачественное новообразование внепеченочного желчного протока | взрослые | Приказ Минздрава России от 12. |
Стандарт медицинской помощи взрослым при раке поджелудочной железы (диагностика и лечение) | C25 Злокачественное новообразование поджелудочной железы | взрослые | Приказ Минздрава России от 18.05.2021 N 462н |
Стандарт медицинской помощи взрослым при раке полости носа и придаточных пазух (диагностика и лечение) | C30 Злокачественное новообразование полости носа и среднего уха C31 Злокачественное новообразование придаточных пазух | взрослые | Приказ Минздрава России от 12.02.2021 N 79н |
Стандарт медицинской помощи взрослым при раке гортани (диагностика и лечение) | C32 Злокачественное новообразование гортани | взрослые | Приказ Минздрава России от 13.04.2021 N 337н |
Стандарт медицинской помощи взрослым при резектабельном раке трахеи (диагностика и лечение) | C33 Злокачественное новообразование трахеи | взрослые | Приказ Минздрава России от 12. |
Стандарт медицинской помощи взрослым при нерезектабельном раке трахеи (диагностика и лечение) | C33 Злокачественное новообразование трахеи | взрослые | Приказ Минздрава России от 12.02.2021 N 72н |
Стандарт медицинской помощи взрослым при злокачественном новообразовании бронхов и легкого (диагностика и лечение) | C34 Злокачественное новообразование бронхов и легкого | взрослые | Приказ Минздрава России от 13.04.2021 N 347н |
Стандарт медицинской помощи взрослым при опухолях средостения (диагностика и лечение) | C37 Злокачественное новообразование вилочковой железы C38.1 Злокачественное новообразование переднего средостения C38.2 Злокачественное новообразование заднего средостения C38.3 Злокачественное новообразование средостения неуточненной части | взрослые | Приказ Минздрава России от 20. |
Стандарт специализированной медицинской помощи детям при нейробластоме (низкий риск) | C38 Злокачественное новообразование сердца, средостения и плевры C48 Злокачественное новообразование забрюшинного пространства и брюшины C49 Злокачественное новообразование других типов соединительной и мягких тканей C74 Злокачественное новообразование надпочечника | дети | Приказ Минздрава России от 29.12.2012 N 1685н |
Стандарт специализированной медицинской помощи детям при нейробластоме (средний риск) | C38 Злокачественное новообразование сердца, средостения и плевры C48 Злокачественное новообразование забрюшинного пространства и брюшины C49 Злокачественное новообразование других типов соединительной и мягких тканей C74 Злокачественное новообразование надпочечника | дети | Приказ Минздрава России от 29. |
Стандарт медицинской помощи мужчинам при внегонадных герминогенных опухолях (сердца, средостения, плевры, забрюшинного пространства и брюшины) (диагностика и лечение) | C38.1 Злокачественное новообразование переднего средостения C38.2 Злокачественное новообразование заднего средостения C38.3 Злокачественное новообразование средостения неуточненной части C38.8 Злокачественное новообразование сердца, средостения и плевры, выходящее за пределы одной и более вышеуказанных локализаций C48.0 Злокачественное новообразование забрюшинного пространства C48.8 Поражение забрюшинного пространства и брюшины, выходящее за пределы одной и более вышеуказанных локализаций | взрослые | Приказ Минздрава России от 26.11.2020 N 1254н |
Стандарт медицинской помощи детям при экстракраниальных герминогенно-клеточных опухолях (диагностика и лечение) | C38. C48.0 Злокачественное новообразование забрюшинного пространства C49.0 Злокачественное новообразование соединительной и мягких тканей головы, лица и шеи C49.5 Злокачественное новообразование соединительной и мягких тканей таза C49.9 Злокачественное новообразование соединительной и мягких тканей неуточненной локализации C62 Злокачественное новообразование яичка | дети | Приказ Минздрава России от 12.02.2021 N 70н |
Стандарт медицинской помощи взрослым при саркомах костей (диагностика и лечение) | C40 Злокачественное новообразование костей и суставных хрящей C41 Злокачественное новообразование костей и суставных хрящей других и неуточненных локализаций | взрослые | Приказ Минздрава России от 13.04.2021 N 340н |
Стандарт специализированной медицинской помощи при меланоме кожи, генерализация и рецидив заболевания (химиотерапевтическое лечение) | C43 Злокачественная меланома кожи | взрослые | Приказ Минздрава России от 07. |
Стандарт медицинской помощи взрослым при стадиях 0 — I меланомы кожи (диагностика и лечение) | C43 Злокачественная меланома кожи C51 Злокачественное новообразование вульвы C60.9 Злокачественное новообразование полового члена неуточненной локализации C63.2 Злокачественное новообразование мошонки C69.0 Злокачественное новообразование конъюнктивы D03 Меланома in situ | взрослые | Приказ Минздрава России от 11.03.2021 N 194н |
Стандарт медицинской помощи взрослым при стадии IIA меланомы кожи (диагностика и лечение) | C43 Злокачественная меланома кожи C51 Злокачественное новообразование вульвы C60.9 Злокачественное новообразование полового члена неуточненной локализации C63.2 Злокачественное новообразование мошонки C69.0 Злокачественное новообразование конъюнктивы | взрослые | Приказ Минздрава России от 11. |
Стандарт медицинской помощи взрослым при стадиях IIB — C меланомы кожи (диагностика и лечение) | C43 Злокачественная меланома кожи C51 Злокачественное новообразование вульвы C60.9 Злокачественное новообразование полового члена неуточненной локализации C63.2 Злокачественное новообразование мошонки C69.0 Злокачественное новообразование конъюнктивы | взрослые | Приказ Минздрава России от 11.03.2021 N 194н |
Стандарт медицинской помощи взрослым при стадии III резектабельной меланомы кожи (диагностика и лечение) | C43 Злокачественная меланома кожи C51 Злокачественное новообразование вульвы C60.9 Злокачественное новообразование полового члена неуточненной локализации C63.2 Злокачественное новообразование мошонки C69.0 Злокачественное новообразование конъюнктивы | взрослые | Приказ Минздрава России от 11. |
Стандарт медицинской помощи взрослым при стадии IV резектабельной меланомы кожи (диагностика и лечение) | C43 Злокачественная меланома кожи C51 Злокачественное новообразование вульвы C60.9 Злокачественное новообразование полового члена неуточненной локализации C63.2 Злокачественное новообразование мошонки C69.0 Злокачественное новообразование конъюнктивы | взрослые | Приказ Минздрава России от 11.03.2021 N 194н |
Стандарт медицинской помощи взрослым при базальноклеточном раке кожи (диагностика и лечение) | C44 Другие злокачественные новообразования кожи | взрослые | Приказ Минздрава России от 18.02.2021 N 102н |
Стандарт медицинской помощи взрослым при карциноме Меркеля (диагностика и лечение 0 — II стадии) | C44 Другие злокачественные новообразования кожи C44. C44.1 Кожи века, включая спайку век C44.2 Кожи уха и наружного слухового прохода C44.3 Кожи других и неуточненных частей лица C44.4 Кожи волосистой части головы и шеи C44.5 Кожи туловища C44.6 Кожи верхней конечности, включая область плечевого пояса C44.7 Кожи нижней конечности, включая тазобедренную область C44.8 Поражения кожи, выходящие за пределы одной и более вышеуказанных локализаций C44.9 Злокачественные новообразования кожи неуточненной области | взрослые | Приказ Минздрава России от 26.11.2020 N 1255н |
Стандарт медицинской помощи взрослым при карциноме Меркеля (диагностика и лечение III стадии) | C44 Другие злокачественные новообразования кожи C44.0 Кожи губы C44.1 Кожи века, включая спайку век C44.2 Кожи уха и наружного слухового прохода C44.3 Кожи других и неуточненных частей лица C44.4 Кожи волосистой части головы и шеи C44. C44.6 Кожи верхней конечности, включая область плечевого пояса C44.7 Кожи нижней конечности, включая тазобедренную область C44.8 Поражения кожи, выходящие за пределы одной и более вышеуказанных локализаций C44.9 Злокачественные новообразования кожи неуточненной области | взрослые | Приказ Минздрава России от 26.11.2020 N 1255н |
Стандарт медицинской помощи взрослым при карциноме Меркеля (диагностика и лечение IV стадии) | C44 Другие злокачественные новообразования кожи C44.0 Кожи губы C44.1 Кожи века, включая спайку век C44.2 Кожи уха и наружного слухового прохода C44.3 Кожи других и неуточненных частей лица C44.4 Кожи волосистой части головы и шеи C44.5 Кожи туловища C44.6 Кожи верхней конечности, включая область плечевого пояса C44.7 Кожи нижней конечности, включая тазобедренную область C44.8 Поражения кожи, выходящие за пределы одной и более вышеуказанных локализаций C44. | взрослые | Приказ Минздрава России от 26.11.2020 N 1255н |
Стандарт медицинской помощи взрослым при плоскоклеточном раке кожи (диагностика и лечение) | C44 Другие злокачественные новообразования кожи D04 Карцинома in situ кожи | взрослые | Приказ Минздрава России от 10.03.2021 N 177н |
Стандарт медицинской помощи взрослым при мезотелиоме плевры, брюшины и других локализаций (диагностика и лечение) | C45 Мезотелиома | взрослые | Приказ Минздрава России от 12.02.2021 N 78н |
Стандарт медицинской помощи взрослым при забрюшинных неорганных саркомах (диагностика и лечение) | C48.0 Злокачественное новообразование забрюшинного пространства | взрослые | Приказ Минздрава России от 13. |
Стандарт медицинской помощи взрослым при саркомах мягких тканей (диагностика и лечение) | C49 Злокачественное новообразование других типов соединительной и мягких тканей | взрослые | Приказ Минздрава России от 19.02.2021 N 112н |
Стандарт специализированной медицинской помощи при злокачественных новообразованиях молочной железы I — III стадии (системное лекарственное, включая химиотерапевтическое, лечение) | C50 Злокачественное новообразование молочной железы | взрослые | Приказ Минздрава России от 09.11.2012 N 723н |
Стандарт специализированной медицинской помощи при злокачественных новообразованиях молочной железы III стадии (предоперационная лучевая терапия) | C50 Злокачественное новообразование молочной железы | взрослые | Приказ Минздрава России от 09. |
Стандарт специализированной медицинской помощи при злокачественных новообразованиях молочной железы 0, I, II, IIIA стадии (хирургическое лечение) | C50 Злокачественное новообразование молочной железы | взрослые | Приказ Минздрава России от 07.11.2012 N 645н |
Стандарт специализированной медицинской помощи при злокачественных новообразованиях молочной железы IIIB, C стадии (хирургическое лечение) | C50 Злокачественное новообразование молочной железы | взрослые | Приказ Минздрава России от 09.11.2012 N 782н |
Стандарт специализированной медицинской помощи при злокачественных новообразованиях молочной железы IV стадии (хирургическое лечение) | C50 Злокачественное новообразование молочной железы | взрослые | Приказ Минздрава России от 09.11.2012 N 705н |
Стандарт специализированной медицинской помощи при злокачественных новообразованиях молочной железы I — III стадии (послеоперационная лучевая терапия) | C50 Злокачественное новообразование молочной железы | взрослые | Приказ Минздрава России от 09. |
Стандарт специализированной медицинской помощи при первично- генерализованных и рецидивных формах злокачественных новообразований молочной железы IV стадии — первично; I — IV стадии — прогрессирование (системное лекарственное, в том числе химиотерапевтическое, лечение) | C50 Злокачественное новообразование молочной железы | взрослые | Приказ Минздрава России от 07.11.2012 N 612н |
Стандарт специализированной медицинской помощи при злокачественных новообразованиях молочной железы I — IV стадии при наличии внутрикожного метастаза фотодинамическая терапия) | C50 Злокачественное новообразование молочной железы C79.2 Вторичное злокачественное новообразование кожи | взрослые | Приказ Минздрава России от 07.11.2012 N 661н |
Стандарт специализированной медицинской помощи при донорстве аутологичного костного мозга | C50 Злокачественное новообразование молочной железы C81 Болезнь Ходжкина [лимфогранулематоз] C82 Фолликулярная [нодулярная] неходжкинская лимфома C83 Диффузная неходжкинская лимфома C84 Периферические и кожные Т-клеточные лимфомы C85 Другие и неуточненные типы неходжкинской лимфомы C88. C88.2 Болезнь гамма-тяжелых цепей C90.0 Множественная миелома C90.1 Плазмоклеточный лейкоз C90.2 Плазмоцитома экстрамедуллярная C91.0 Острый лимфобластный лейкоз C91.1 Хронический лимфоцитарный лейкоз C92.0 Острый миелоидный лейкоз C92.1 Хронический миелоидный лейкоз C92.4 Острый промиелоцитарный лейкоз C92.5 Острый миеломоноцитарный лейкоз D46.9 Миелодиспластический синдром неуточненный D89 Другие нарушения с вовлечением иммунного механизма, не классифицированные в других рубриках E85 Амилоидоз G35 Рассеянный склероз K50 Болезнь Крона [регионарный энтерит] M05 Серопозитивный ревматоидный артрит M32 Системная красная волчанка M34 Системный склероз | взрослые | Приказ Минздрава России от 09.11.2012 N 861н |
Стандарт медицинской помощи взрослым при стадии I рака вульвы (диагностика и лечение) | C51 Злокачественное новообразование вульвы | взрослые | Приказ Минздрава России от 26. |
Стандарт медицинской помощи взрослым при стадии II рака вульвы (диагностика и лечение) | C51 Злокачественное новообразование вульвы | взрослые | Приказ Минздрава России от 26.11.2020 N 1253н |
Стандарт медицинской помощи взрослым при стадии III рака вульвы (диагностика и лечение) | C51 Злокачественное новообразование вульвы | взрослые | Приказ Минздрава России от 26.11.2020 N 1253н |
Стандарт медицинской помощи взрослым при стадии IV рака вульвы (диагностика и лечение) | C51 Злокачественное новообразование вульвы | взрослые | Приказ Минздрава России от 26.11.2020 N 1253н |
Стандарт медицинской помощи взрослым при стадии I злокачественных новообразований влагалища (диагностика и лечение) | C52 Злокачественное новообразование влагалища | взрослые | Приказ Минздрава России от 27. |
Стандарт медицинской помощи взрослым при стадии II злокачественных новообразований влагалища | C52 Злокачественное новообразование влагалища | взрослые | Приказ Минздрава России от 27.11.2020 N 1259н |
Стандарт медицинской помощи взрослым при стадии III злокачественных новообразований влагалища (диагностика и лечение) | C52 Злокачественное новообразование влагалища | взрослые | Приказ Минздрава России от 27.11.2020 N 1259н |
Стандарт медицинской помощи взрослым при стадии IV злокачественных новообразований влагалища (диагностика и лечение) | C52 Злокачественное новообразование влагалища | взрослые | Приказ Минздрава России от 27.11.2020 N 1259н |
Стандарт медицинской помощи взрослым при стадии I рака шейки матки (диагностика и лечение) | C53 Злокачественное новообразование шейки матки | взрослые | Приказ Минздрава России от 01. |
Стандарт медицинской помощи взрослым при стадии II рака шейки матки (диагностика и лечение) | C53 Злокачественное новообразование шейки матки | взрослые | Приказ Минздрава России от 01.03.2021 N 146н |
Стандарт медицинской помощи взрослым при стадии III рака шейки матки (диагностика и лечение) | C53 Злокачественное новообразование шейки матки | взрослые | Приказ Минздрава России от 01.03.2021 N 146н |
Стандарт медицинской помощи взрослым при стадии IV рака шейки матки (диагностика и лечение) | C53 Злокачественное новообразование шейки матки | взрослые | Приказ Минздрава России от 01.03.2021 N 146н |
Стандарт медицинской помощи взрослым при рецидиве рака шейки матки (диагностика и лечение) | C53 Злокачественное новообразование шейки матки | взрослые | Приказ Минздрава России от 01. |
Стандарт медицинской помощи взрослым при стадии I рака тела матки и саркомы матки (рак эндометрия, диагностика и лечение) | C54 Злокачественное новообразование тела матки | взрослые | Приказ Минздрава России от 13.04.2021 N 339н |
Стандарт медицинской помощи взрослым при стадии II рака тела матки и саркомы матки (рак эндометрия, диагностика и лечение) | C54 Злокачественное новообразование тела матки | взрослые | Приказ Минздрава России от 13.04.2021 N 339н |
Стандарт медицинской помощи взрослым при стадии III рака тела матки и саркомы матки (рак эндометрия, диагностика и лечение) | C54 Злокачественное новообразование тела матки | взрослые | Приказ Минздрава России от 13.04.2021 N 339н |
Стандарт медицинской помощи взрослым при стадии IV рака тела матки и саркомы матки (рак эндометрия, диагностика и лечение) | C54 Злокачественное новообразование тела матки | взрослые | Приказ Минздрава России от 13. |
Стандарт медицинской помощи взрослым при раке тела матки и саркоме матки (лейомиосаркома, диагностика и лечение) | C54 Злокачественное новообразование тела матки | взрослые | Приказ Минздрава России от 13.04.2021 N 339н |
Стандарт медицинской помощи взрослым при раке тела матки и саркоме матки (карциносаркома, диагностика и лечение) | C54 Злокачественное новообразование тела матки | взрослые | Приказ Минздрава России от 13.04.2021 N 339н |
Стандарт медицинской помощи взрослым при раке тела матки и саркоме матки (эндометриальная стромальная саркома, диагностика и лечение) | C54 Злокачественное новообразование тела матки | взрослые | Приказ Минздрава России от 13.04.2021 N 339н |
Стандарт медицинской помощи взрослым при рецидиве рака тела матки и саркомы матки (рак эндометрия, диагностика и лечение) | C54 Злокачественное новообразование тела матки | взрослые | Приказ Минздрава России от 13. |
Стандарт медицинской помощи взрослым при стадии I неэпителиальных опухолей яичников (герминогенные опухоли, диагностика и лечение) | C56 Злокачественное новообразование яичника | взрослые | Приказ Минздрава России от 13.04.2021 N 343н |
Стандарт медицинской помощи взрослым при стадиях II — IV неэпителиальных опухолей яичников (герминогенные опухоли, диагностика и лечение) | C56 Злокачественное новообразование яичника | взрослые | Приказ Минздрава России от 13.04.2021 N 343н |
Стандарт медицинской помощи взрослым при стадии I неэпителиальных опухолей яичников (опухоли стромы и полового тяжа, диагностика и лечение) | C56 Злокачественное новообразование яичника | взрослые | Приказ Минздрава России от 13.04.2021 N 343н |
Стандарт медицинской помощи взрослым при стадиях II — IV неэпителиальных опухолей яичников (опухоли стромы и полового тяжа, диагностика и лечение) | C56 Злокачественное новообразование яичника | взрослые | Приказ Минздрава России от 13. |
Стандарт специализированной медицинской помощи взрослым при рецидивах неэпителиальных опухолей яичников (герминогенные опухоли, диагностика и лечение) | C56 Злокачественное новообразование яичника | взрослые | Приказ Минздрава России от 13.04.2021 N 343н |
Стандарт специализированной медицинской помощи взрослым при рецидивах неэпителиальных опухолей яичников (опухоли стромы и полового тяжа, диагностика и лечение) | C56 Злокачественное новообразование яичника | взрослые | Приказ Минздрава России от 13.04.2021 N 343н |
Стандарт медицинской помощи взрослым при пограничных опухолях яичников (диагностика и лечение) | C56 Злокачественное новообразование яичника | взрослые | Приказ Минздрава России от 05.11.2020 N 1198н |
Стандарт специализированной медицинской помощи взрослым при рецидивах пограничных опухолей яичников (диагностика и лечение) | C56 Злокачественное новообразование яичника | взрослые | Приказ Минздрава России от 05. |
Стандарт медицинской помощи взрослым при стадиях I — II рака яичников, рака маточной трубы и первичного рака брюшины (диагностика и лечение) | C48.0 Злокачественное новообразование забрюшинного пространства C48.1 Злокачественное новообразование уточненных частей брюшины C48.2 Злокачественное новообразование брюшины неуточненной части C56 Злокачественное новообразование яичника C57 Злокачественное новообразование других и неуточненных женских половых органов | взрослые | Приказ Минздрава России от 13.04.2021 N 336н |
Стандарт медицинской помощи взрослым при стадиях III — IV рака яичников, рака маточной трубы и первичного рака брюшины (диагностика и лечение) | C48.0 Злокачественное новообразование забрюшинного пространства C48.1 Злокачественное новообразование уточненных частей брюшины C48.2 Злокачественное новообразование брюшины неуточненной части C56 Злокачественное новообразование яичника C57 Злокачественное новообразование других и неуточненных женских половых органов | взрослые | Приказ Минздрава России от 13. |
Стандарт медицинской помощи взрослым при рецидивах рака яичников, рака маточной трубы и первичного рака брюшины (диагностика и лечение) | C48.0 Злокачественное новообразование забрюшинного пространства C48.1 Злокачественное новообразование уточненных частей брюшины C48.2 Злокачественное новообразование брюшины неуточненной части C56 Злокачественное новообразование яичника C57 Злокачественное новообразование других и неуточненных женских половых органов | взрослые | Приказ Минздрава России от 13.04.2021 N 336н |
Стандарт специализированной медицинской помощи детям при преждевременном половом созревании | C56 Злокачественное новообразование яичника C62 Злокачественное новообразование яичка C74.0 Коры надпочечника D27 Доброкачественное новообразование яичника D29.2 Яичка D35.0 Надпочечника E03. E22.8 Другие состояния гиперфункции гипофиза E25 Адреногенитальные расстройства E25.9 Адреногенитальное нарушение неуточненное E27.0 Другие виды гиперсекреции коры надпочечников E28.0 Избыток эстрогенов E28.1 Избыток андрогенов E29.0 Гиперфункция яичек E29.9 Дисфункция яичек неуточненная E30.1 Преждевременное половое созревание E30.8 Другие нарушения полового созревания E30.9 Нарушение полового созревания неуточненное E35.8 Нарушения других эндокринных желез при болезнях, классифицированных в других рубриках Q78.1 Полиостозная фиброзная дисплазия Y42.4 Пероральные контрацептивы Y42.5 Другие эстрогены и прогестогены Y42.7 Андрогены и их анаболические аналоги Y42.8 Другие и неуточненные гормоны и их синтетические заменители Y42.9 Другие и неуточненные антагонисты гормонов | дети | Приказ Минздрава России от 24. |
Стандарт медицинской помощи взрослым при трофобластических опухолях (диагностика и лечение, в том числе рецидива) | C58 Злокачественное новообразование плаценты | взрослые | Приказ Минздрава России от 12.02.2021 N 77н |
Стандарт медицинской помощи взрослым при стадиях Tis-TaN0M0 рака полового члена (диагностика и лечение) | C60 Злокачественное новообразование полового члена | взрослые | Приказ Минздрава России от 20.02.2021 N 126н |
Стандарт медицинской помощи взрослым при стадиях T1G1-2N0M0 рака полового члена (диагностика и лечение) | C60 Злокачественное новообразование полового члена | взрослые | Приказ Минздрава России от 20.02.2021 N 126н |
Стандарт медицинской помощи взрослым при стадиях T1G3-4N0M0, T2-4N0M0 рака полового члена (диагностика и лечение) | C60 Злокачественное новообразование полового члена | взрослые | Приказ Минздрава России от 20. |
Стандарт медицинской помощи взрослым при стадиях T1G1-2N1M0 потенциально операбельного рака полового члена (диагностика и лечение) | C60 Злокачественное новообразование полового члена | взрослые | Приказ Минздрава России от 20.02.2021 N 126н |
Стандарт медицинской помощи взрослым при стадиях T1G3-4N1M0, T2-4N1M0 потенциально операбельного рака полового члена (диагностика и лечение) | C60 Злокачественное новообразование полового члена | взрослые | Приказ Минздрава России от 20.02.2021 N 126н |
Стандарт медицинской помощи взрослым при стадиях T1G1-2N2M0 потенциально операбельного рака полового члена (диагностика и лечение) | C60 Злокачественное новообразование полового члена | взрослые | Приказ Минздрава России от 20.02.2021 N 126н |
Стандарт медицинской помощи взрослым при стадиях T1G3-4N2M0, T2-4N2M0 потенциально операбельного рака полового члена (диагностика и лечение) | C60 Злокачественное новообразование полового члена | взрослые | Приказ Минздрава России от 20. |
Стандарт медицинской помощи взрослым при операбельных стадиях T1G1-2N3M0 потенциально операбельного рака полового члена (диагностика и лечение) | C60 Злокачественное новообразование полового члена | взрослые | Приказ Минздрава России от 20.02.2021 N 126н |
Стандарт медицинской помощи взрослым при стадиях T1G3-4N3M0, T2-4N3M0 потенциально операбельного рака полового члена (диагностика и лечение) | C60 Злокачественное новообразование полового члена | взрослые | Приказ Минздрава России от 20.02.2021 N 126н |
Стандарт медицинской помощи взрослым при стадиях T4N2-3M0 неоперабельного рака полового члена (диагностика и лечение) | C60 Злокачественное новообразование полового члена | взрослые | Приказ Минздрава России от 20.02.2021 N 126н |
Стандарт медицинской помощи взрослым при стадиях TxNxM1 рака полового члена (диагностика и лечение) | C60 Злокачественное новообразование полового члена | взрослые | Приказ Минздрава России от 20. |
Стандарт медицинской помощи взрослым при стадиях TxNxM0 рака предстательной железы (диагностика и лечение) | C61 Злокачественное новообразование предстательной железы | взрослые | Приказ Минздрава России от 24.11.2020 N 1244н |
Стандарт медицинской помощи взрослым при стадиях TxNxM1 рака предстательной железы (диагностика и лечение) | C61 Злокачественное новообразование предстательной железы | взрослые | Приказ Минздрава России от 24.11.2020 N 1244н |
Стандарт медицинской помощи мужчинам при герминогенных опухолях яичка (диагностика и лечение) | C62 Злокачественное новообразование яичка | взрослые | Приказ Минздрава России от 26.11.2020 N 1254н |
Стандарт медицинской помощи мужчинам при рецидивах герминогенных опухолей (диагностика и лечение) | C62 Злокачественное новообразование яичка | взрослые | Приказ Минздрава России от 26. |
Стандарт медицинской помощи взрослым при стадиях cT1-2N0M0 рака паренхимы почки (диагностика и лечение) | C64 Злокачественное новообразование почки, кроме почечной лоханки | взрослые | Приказ Минздрава России от 24.11.2020 N 1243н |
Стандарт медицинской помощи взрослым при стадиях cT3-4N0-1M0 рака паренхимы почки (диагностика и лечение) | C64 Злокачественное новообразование почки, кроме почечной лоханки | взрослые | Приказ Минздрава России от 24.11.2020 N 1243н |
Стандарт медицинской помощи взрослым при стадиях cTxNxM1 рака паренхимы почки (диагностика и лечение) | C64 Злокачественное новообразование почки, кроме почечной лоханки | взрослые | Приказ Минздрава России от 24.11.2020 N 1243н |
Стандарт специализированной медицинской помощи детям при нефробластоме (локализованные формы) | C64 Злокачественное новообразование почки, кроме почечной лоханки | дети | Приказ Минздрава России от 29. |
Стандарт медицинской помощи взрослым при локализованных стадиях уротелиального рака верхних мочевыводящих путей (диагностика и лечение) | C65 Злокачественное новообразование почечных лоханок C66 Злокачественное новообразование мочеточника | взрослые | Приказ Минздрава России от 11.06.2021 N 633н |
Стандарт медицинской помощи взрослым при метастатической стадии уротелиального рака верхних мочевыводящих путей (диагностика и лечение) | C65 Злокачественное новообразование почечных лоханок C66 Злокачественное новообразование мочеточника | взрослые | Приказ Минздрава России от 11.06.2021 N 633н |
Стандарт медицинской помощи взрослым при локализованных стадиях уротелиального рака верхних мочевыводящих путей (диспансерное наблюдение) | C65 Злокачественное новообразование почечных лоханок C66 Злокачественное новообразование мочеточника | взрослые | Приказ Минздрава России от 11. |
Стандарт медицинской помощи взрослым при немышечно-инвазивном раке мочевого пузыря (диагностика и лечение) | C67 Злокачественное новообразование мочевого пузыря | взрослые | Приказ Минздрава России от 11.03.2021 N 188н |
Стандарт медицинской помощи взрослым при мышечно-инвазивном раке мочевого пузыря (диагностика и лечение) | C67 Злокачественное новообразование мочевого пузыря | взрослые | Приказ Минздрава России от 11.03.2021 N 188н |
Стандарт медицинской помощи взрослым при генерализированном процессе рака мочевого пузыря (диагностика и лечение) | C67 Злокачественное новообразование мочевого пузыря | взрослые | Приказ Минздрава России от 11.03.2021 N 188н |
Стандарт медицинской помощи женщинам при стадиях T1NxM0 рака уретры размером менее 1 см (диагностика и лечение) | C68. | взрослые | Приказ Минздрава России от 19.02.2021 N 115н |
Стандарт медицинской помощи женщинам при стадиях T1NxM0 рака уретры размером от 1 до 4 см (диагностика и лечение) | C68.0 Злокачественное новообразование уретры | взрослые | Приказ Минздрава России от 19.02.2021 N 115н |
Стандарт медицинской помощи женщинам при стадиях T1NxM0 рака уретры размером более 4 см и стадиях T2-4NxM0 рака уретры (диагностика и лечение) | C68.0 Злокачественное новообразование уретры | взрослые | Приказ Минздрава России от 19.02.2021 N 115н |
Стандарт медицинской помощи женщинам при стадиях TxNxM1 рака уретры (диагностика и лечение) | C68.0 Злокачественное новообразование уретры | взрослые | Приказ Минздрава России от 19. |
Стандарт медицинской помощи мужчинам при стадиях TxN0M0 рака висячего отдела уретры (диагностика и лечение) | C68.0 Злокачественное новообразование уретры | взрослые | Приказ Минздрава России от 19.02.2021 N 115н |
Стандарт медицинской помощи мужчинам при стадиях TxN1-2M0 рака висячего отдела уретры (диагностика и лечение) | C68.0 Злокачественное новообразование уретры | взрослые | Приказ Минздрава России от 19.02.2021 N 115н |
Стандарт медицинской помощи мужчинам при стадиях TxN0M0 рака проксимального отдела уретры (диагностика и лечение) | C68.0 Злокачественное новообразование уретры | взрослые | Приказ Минздрава России от 19.02.2021 N 115н |
Стандарт медицинской помощи мужчинам при стадиях TxN1-2M0 рака проксимального отдела уретры (диагностика и лечение) | C68. | взрослые | Приказ Минздрава России от 19.02.2021 N 115н |
Стандарт медицинской помощи мужчинам при стадиях TxNxM1 рака уретры (диагностика и лечение) | C68.0 Злокачественное новообразование уретры | взрослые | Приказ Минздрава России от 19.02.2021 N 115н |
Стандарт специализированной медицинской помощи детям при ретинобластоме (средний риск) | C69.2 Сетчатки | дети | Приказ Минздрава России от 29.12.2012 N 1690н |
Стандарт специализированной медицинской помощи детям при злокачественных новообразованиях сетчатки (ретинобластоме) | C62 Сетчатки Внимание! В официальном тексте документа, видимо, допущена опечатка: имеется в виду код МКБ-10 C69.2, а не C62 | дети | Приказ Минздрава России от 24. |
Стандарт медицинской помощи взрослым при увеальной меланоме (диагностика и лечение) | C69.3 Злокачественное новообразование сосудистой оболочки C69.4 Злокачественное новообразование ресничного [цилиарного] тела C69.8 Злокачественное новообразование глаза и его придаточного аппарата, выходящее за пределы одной и более вышеуказанных локализаций | взрослые | Приказ Минздрава России от 10.06.2021 N 610н |
Стандарт медицинской помощи взрослым при первичных опухолях центральной нервной системы (диагностика и лечение, в том числе рецидива) | C70 Злокачественное новообразование мозговых оболочек C71 Злокачественное новообразование головного мозга C72 Злокачественное новообразование спинного мозга, черепных нервов и других отделов центральной нервной системы | взрослые | Приказ Минздрава России от 13.04.2021 N 346н |
Стандарт медицинской помощи взрослым при медуллярном раке щитовидной железы (диагностика и лечение) | C73 Злокачественное новообразование щитовидной железы | взрослые | Приказ Минздрава России от 13. |
Стандарт медицинской помощи взрослым при дифференцированном раке щитовидной железы (анапластический рак, диагностика и лечение) | C73 Злокачественное новообразование щитовидной железы | взрослые | Приказ Минздрава России от 13.04.2021 N 338н |
Стандарт медицинской помощи взрослым при дифференцированном раке щитовидной железы (папиллярный рак, фолликулярный рак, гюртлеклеточный рак, диагностика и лечение) | C73 Злокачественное новообразование щитовидной железы | взрослые | Приказ Минздрава России от 13.04.2021 N 338н |
Стандарт медицинской помощи взрослым при раке коры надпочечника (адренокортикальном раке) (диагностика и лечение) | C74 Злокачественное новообразование надпочечника | взрослые | Приказ Минздрава России от 10.02.2021 N 64н |
Стандарт медицинской помощи взрослым при первичном гиперпаратиреозе (диагностика, лечение и диспансерное наблюдение) | C75. D35.1 Доброкачественное новообразование паращитовидной [околощитовидной] железы E21.0 Первичный гиперпаратиреоз E21.2 Другие формы гиперпаратиреоза E21.3 Гиперпаратиреоз неуточненный E21.4 Другие уточненные нарушения паращитовидной железы E21.5 Болезнь паращитовидных желез неуточненная | взрослые | Приказ Минздрава России от 19.08.2021 N 870н |
Стандарт специализированной медицинской помощи при новообразованиях гипофиза | C75 Злокачественные новообразования других эндокринных желез и родственных структур C75.1 Гипофиза C75.2 Краниофарингеального протока D35 Доброкачественные новообразования других и неуточненных эндокринных желез D35.2 Гипофиза D35.3 Краниофарингеального протока | взрослые дети | Приказ Минздрава России от 07.11. |
Стандарт медицинской помощи взрослым при вторичном злокачественном новообразовании головного мозга и мозговых оболочек (диагностика и лечение) | C79.3 Вторичное злокачественное новообразование головного мозга и мозговых оболочек | взрослые | Приказ Минздрава России от 12.02.2021 N 73н |
Стандарт специализированной медицинской помощи при доброкачественных новообразованиях носоглотки | D10.6 Носоглотки | взрослые дети | Приказ Минздрава России от 28.12.2012 N 1593н |
Стандарт специализированной медицинской помощи при доброкачественных новообразованиях яичников | D27 Доброкачественное новообразование яичника | взрослые дети | Приказ Минздрава России от 07.11.2012 N 594н |
Стандарт специализированной медицинской помощи детям при нарушениях формирования пола | D27 Доброкачественное новообразование яичника D35 Доброкачественное новообразование других и неуточненных эндокринных желез D35. D39 Новообразования неопределенного или неизвестного характера женских половых органов D39.1 Яичника E25 Адреногенитальные расстройства E25.0 Врожденные адреногенитальные нарушения, связанные с дефицитом ферментов E25.8 Другие адреногенитальные нарушения E25.9 Адреногенитальное нарушение неуточненное E28.3 Первичная яичниковая недостаточность E28.8 Другие виды дисфункции яичников E28.9 Дисфункция яичников неуточненная E29.1 Гипофункция яичек E29.8 Другие виды дисфункции яичек E29.9 Дисфункция яичек неуточненная E34.5 Синдром андрогенной резистентности Q55.1 Гипоплазия яичка и мошонки Q55.6 Другие врожденные аномалии полового члена Q55.8 Другие уточненные врожденные аномалии мужских половых органов Q55.9 Врожденная аномалия мужских половых органов неуточненная Q56 Неопределенность пола и псевдогермафродитизм Q56.0 Гермафродитизм, не классифицированный в других рубриках Q56. Q56.2 Женский псевдогермафродитизм, не классифицированный в других рубриках Q56.3 Псевдогермафродитизм неуточненный Q56.4 Неопределенность пола неуточненная Q97.3 Женщина с 46,XY-кариотипом Q97.8 Другие уточненные аномальные половые хромосомы, женский фенотип Q98.8 Другие уточненные аномалии половых хромосом, мужской фенотип Q99.0 Мозаик [химера] 46,XX/46,XY Q99.1 46,XX истинный гермафродит Q99.8 Другие уточненные хромосомные аномалии | дети | Приказ Минздрава России от 09.11.2012 N 852н |
Стандарт специализированной медицинской помощи после трансплантации аллогенного костного мозга (обследование и коррекция лечения) | C81 Болезнь Ходжкина [лимфогранулематоз] C82 Фолликулярная [нодулярная] неходжкинская лимфома C83 Диффузная неходжкинская лимфома C84 Периферические и кожные T-клеточные лимфомы C85 Другие и неуточненные типы неходжкинской лимфомы C90. C91.0 Острый лимфобластный лейкоз C91.1 Хронический лимфоцитарный лейкоз C92.0 Острый миелоидный лейкоз C92.1 Хронический миелоидный лейкоз C92.4 Острый промиелоцитарный лейкоз C92.5 Острый миеломоноцитарный лейкоз C94.0 Острая эритремия и эритролейкоз C94.2 Острый мегакариобластный лейкоз C94.5 Острый миелофиброз D46.0 Рефрактерная анемия без сидеробластов, так обозначенная D46.1 Рефрактерная анемия с сидеробластами D46.2 Рефрактерная анемия с избытком бластов D46.3 Рефрактерная анемия с избытком бластов с трансформацией D46.4 Рефрактерная анемия неуточненная D46.7 Другие миелодиспластические синдромы D46.9 Миелодиспластический синдром неуточненный D59.4 Другие неаутоиммунные гемолитические анемии D61.3 Идиопатическая апластическая анемия | взрослые | Приказ Минздрава России от 20.12.2012 N 1279н |
Стандарт специализированной медицинской помощи детям при остром лимфобластном лейкозе стандартного риска (поддерживающая терапия в условиях дневного стационара) | C91. | дети | Приказ Минздрава России от 29.12.2012 N 1668н |
Стандарт специализированной медицинской помощи детям при остром лимфобластном лейкозе стандартного риска, консолидация ремиссии (в дневном стационаре) | C91.0 Острый лимфобластный лейкоз | дети | Приказ Минздрава России от 29.12.2012 N 1699н |
Стандарт специализированной медицинской помощи при остром промиелоцитарном лейкозе в стадии ремиссии (поддерживающая терапия) | C92.4 Острый промиелоцитарный лейкоз | взрослые | Приказ Минздрава России от 24.12.2012 N 1396н |
ДЕРМАТОСКОПИЯ – ДИАГНОСТИКА МЕЛАНОМЫ (рака кожи) В ТОМСКЕ Дерматоскопия кожи – безболезненный и безопасный метод диагностики образований кожи, без повреждения кожного покрова, который позволяет дифференцировать доброкачественный и злокачественный характер новообразований кожи, на основании анализа дерматоскопической картины. Мировой практикой доказана эффективность дерматоскопии в ранней диагностике рака кожи и одного из самых опасных его видов – меланомы. По данным статистики, благодаря данному методу исследования удается выявить на 20 процентов больше случаев онкопатологии кожи, чем при обычном клиническом осмотре. В ситуации, когда раком кожи в России заболевает 25 человек из каждых 100 тысяч населения, дерматоскопия становится необходимой мерой предотвращения трагических последствий недуга. Показания к дерматоскопии Дерматоскопия в «Первой частной клинике» — это:
|
Дерматоскопия
Дерматоскопия – это метод исследования кожных образований без операционного вмешательства, позволяющий видеть новообразование, увеличенное в 10 раз и позволяющее врачу провести дифференциальную диагностику между доброкачественным образований и меланомой.
Раньше это было возможно только лишь на основании гистологического анализа тканей после хирургического удаления.
Дерматоскопия является стандартом диагностики новообразований кожи в развитых странах и в обязательном порядке проводится перед удалением любого новообразования (родинки, папилломы, бородавки, невуса и т. д.), она позволяет по внешним признакам определить природу образования, выяснить его безопасность.
Дерматоскопическая диагностика – это визуальный, контактный метод, с его помощью врач более основательно изучает симметричность родинки, её границы, структуру, а так же может вывести изображение родинки на экран компьютера, или провести фиксацию с помощью фотоаппаратуры при необходимости.
Дополнительной подготовки проведение дерматоскопии не требует, нежелательно перед процедурой наносить косметические маскирующие или питательные средства.
Противопоказаний к проведению исследования нет.
Когда и кому необходимо проведение дерматоскопии? Всем перед удалением любого кожного образования.
Особенно:
-людям со светлой кожей и светлыми волосами,
-если размер родинки превышает 0,5 см,
-женщинам в период беременности,
-людям пожилого возраста (от 60 лет),
-людям с наследственной отягощённостью (меланома у родственников),
-если родинка увеличилась, уплотнилась, изменилась в цвете, приобрела неравномерную окраску,
-если в области родинки появилось воспаление, трещины, шелушение, изъязвления, зуд, покалывание.
Любой из этих признаков может свидетельствовать о перерождении родинки в меланому, поэтому требует срочного дерматоскопического исследования и консультации с врачом.
Если Вам необходима дерматоскопическая диагностика, Вы можете записаться на прием к специалистам БУ ХМАО-Югры СККВД по телефону регистратуры:
8(3462) 24-29-52 или по электронной записи на нашем сайте.
Прием по дерматоскопической диагностике осуществляется по ОМС при наличии направления от врачей – специалистов: дерматовенеролога, хирурга, онколога, а также на платной основе по желанию пациента.
Оформление амбулаторной карты осуществляется в регистратуре при предъявлении паспорта, страхового полиса, при наличии льгот — соответствующего удостоверения. Просьба иметь на руках результаты флюорографического исследования органов грудной клетки (не забывайте проходить обследование ежегодно).
Диагностика меланомы — Официальный сайт Администрации Санкт‑Петербурга
В России ежегодная акция «День диагностики меланомы» объединяет сотни медицинских центров в 47 городах. Акция осуществляется в рамках программы комитета при Европейской академии дерматологии и венерологии (EADV — общественная профессиональная организация дерматовенерологов Европы) и при координации Национального альянса дерматологов и косметологов. Чтобы акцентировать внимание общественности и пациентов на потенциально смертельном заболевании, легко излечимом на ранней стадии его развития, в этом году в мероприятии приняли участие 30 стран.
Участие отечественных дерматологов в таком проекте дает возможность выявить меланому и меланомоопасные невусы у желающих обследоваться, получить ценнейшую информацию о факторах риска заболевания меланомой, разработать наиболее эффективные меры предупреждения и ранней диагностики меланомы и злокачественных новообразований кожи. Все обратившиеся могли познакомиться со способами профилактики меланомы, получить памятные информационные проспекты с рекомендациями, обратиться с интересующими вопросами к специалистам. Даже такая краткосрочная однодневная акция помогла выявить сотни случаев меланомы, в том числе на ранних ее стадиях, у сотен россиян.
Меланома является злокачественной опухолью нейроэктодермального происхождения, развивающейся из меланоцитов (пигментных клеток), расположенных преимущественно в коже, характеризующаяся бурным и ранним метастазированием. К факторам риска развития меланомы относят значительные дозы ультрафиолетовой радиации, травмы невусов, семейную предрасположенность к меланоме, пигментную ксеродерму, меланоз Дюбрея. В подавляющем числе случаев меланома кожи возникает из пигментных невусов. Частой причиной служит неприспособленность кожи лиц со светлым оттенком кожи к длительному воздействию ультрафиолетовых лучей, несоблюдение элементарных норм защиты кожи от солнца. Максимально ранняя диагностика злокачественных новообразований (когда новообразование еще не метастазирует) у пациентов имеет решающее значение, многократно увеличивает шансы победить болезнь и снизить уровень смертности.
В подавляющем числе случаев меланома кожи возникает из пигментных невусов. Частой причиной служит неприспособленность кожи лиц со светлым оттенком кожи к длительному воздействию ультрафиолетовых лучей, несоблюдение элементарных норм защиты кожи от солнца. Максимально ранняя диагностика злокачественных новообразований (когда новообразование еще не метастазирует) у пациентов имеет решающее значение, многократно увеличивает шансы победить болезнь и снизить уровень смертности.
Раннему выявлению злокачественных новообразований способствует не только своевременная обращаемость и онконастороженноть населения, но и применение современных высокоэффективных методов. Золотым стандартом при исследовании кожных новообразований во всем мире признан осмотр кожи с использованием метода дерматоскопии. За рубежом, начиная с 1990 г., широкое использование ручного дерматоскопа в привело к реальному увеличению числа случаев выявления ранних форм меланомы кожи. К сожалению, в России этот метод начал внедряться в практику дерматоонкологов в лишь в последние годы. Возможно, именно этот факт во многом определяет печальную статистику заболеваемости меланомой в нашей стране. По сведениям Российского Центра информационных технологий эпидемиологического исследования в области онкологии 4-тая (т.е. наиболее запущенная) стадия «рака кожи» определяется у каждого второго из выявленных, около 90 % пациентов с данной стадией меланомы погибают, что свидетельствует о чрезвычайно поздней диагностике заболевания.
Возможно, именно этот факт во многом определяет печальную статистику заболеваемости меланомой в нашей стране. По сведениям Российского Центра информационных технологий эпидемиологического исследования в области онкологии 4-тая (т.е. наиболее запущенная) стадия «рака кожи» определяется у каждого второго из выявленных, около 90 % пациентов с данной стадией меланомы погибают, что свидетельствует о чрезвычайно поздней диагностике заболевания.
Дерматоскоп по сути представляет собой прибор для люминесцентной микроскопии с увеличением в 10 раз, что позволяет более тщательно изучить структуру кожи. Использование такого оборудования позволяет врачу без лишних затрат времени проводить раннюю диагностику злокачественных новообразований кожи уже на первичном приеме, при необходимости обеспечивать динамическое наблюдение за пациентами с меланомоопасными невусами. Методика достаточна проста в использовании, не имеет противопоказаний, безопасна и позволяет в большинстве случаев избежать проведение травматичного гистологического исследования. Главным преимуществом дерматоскопии является возможность проведения дифференциальной диагностики между доброкачественными и злокачественными пигментными новообразованиями кожи.
Главным преимуществом дерматоскопии является возможность проведения дифференциальной диагностики между доброкачественными и злокачественными пигментными новообразованиями кожи.
Показания для обращения к дерматологу и проведению дерматоскопии:
— изменение размера новообразования (рост предсуществующей «родинки» или быстрый рост новообразовавшейся «родинки» ),
— если размер «родинки» более 5-6 мм,
— изменение формы, неправильные контуры кожного новообразования, не симметрична, не однородна по структуре,
— изменение цвета (появление коричневых и черных оттенков на «старой» или «новой родинке», неравномерной пестрой окраски),
— появление воспаления, мокнутия, трещин, кровоточивости, образования корок, неоднородности структуры новообразования,
— зуд или изменение ощущений в области новообразования,
— «родинки», расположенные на открытых участках тела, подвергающиеся частой травматизации,
— перед удалением любого кожного образования.
Помните, что обнаружение и удаление меланомы или другого злокачественного новообразования на ранних стадиях развития спасает человеку жизнь.
Ваше здоровье в Ваших руках!
Рак кожи — Диагностика и лечение
Диагноз
Для диагностики рака кожи ваш врач может:
- Осмотрите свою кожу. Ваш врач может осмотреть вашу кожу, чтобы определить, могут ли изменения на вашей коже быть рак кожи. Для подтверждения этого диагноза может потребоваться дальнейшее обследование.
- Возьмите образец подозрительной кожи для исследования (биопсия кожи). Ваш врач может удалить подозрительную кожу для лабораторного анализа.Биопсия может определить, есть ли у вас рак кожи и, если да, то какой у вас тип рака кожи.
Определение степени рака кожи
Если ваш врач определит, что у вас рак кожи, вам могут потребоваться дополнительные тесты для определения степени (стадии) рака кожи.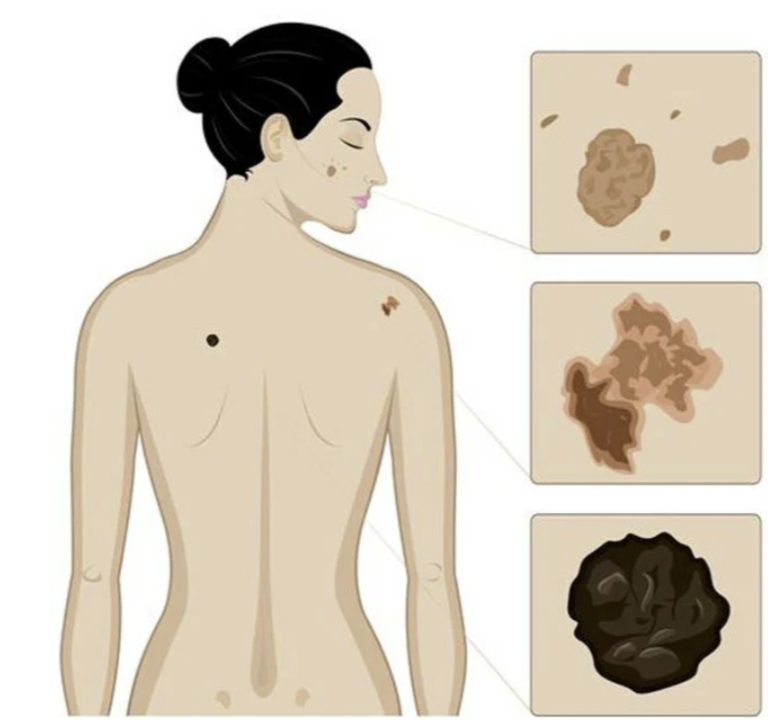
Поскольку поверхностный рак кожи, такой как базальноклеточная карцинома, распространяется редко, биопсия, удаляющая весь рост, часто является единственным тестом, необходимым для определения стадии рака.Но если у вас большая плоскоклеточная карцинома, карцинома из клеток Меркеля или меланома, ваш врач может порекомендовать дополнительные тесты для определения степени рака.
Дополнительные тесты могут включать визуализацию для исследования близлежащих лимфатических узлов на предмет признаков рака или процедуру удаления соседнего лимфатического узла и проверки его на наличие признаков рака (биопсия сторожевого лимфатического узла).
Врачи используют римские цифры от I до IV для обозначения стадии рака. Раковые образования стадии I небольшие и ограничиваются областью, в которой они возникли.Стадия IV указывает на запущенный рак, распространившийся на другие части тела.
Стадия рака кожи помогает определить, какие варианты лечения будут наиболее эффективными.
Лечение
Варианты лечения рака кожи и предраковых поражений кожи, известных как актинические кератозы, будут различаться в зависимости от размера, типа, глубины и расположения поражений. Небольшие раковые образования кожи, ограниченные поверхностью кожи, могут не потребовать лечения, кроме начальной биопсии кожи, которая удаляет весь рост.
Если требуется дополнительное лечение, варианты могут включать:
- Замораживание. Ваш врач может уничтожить актинический кератоз и некоторые небольшие ранние формы рака кожи, заморозив их жидким азотом (криохирургия). При оттаивании мертвая ткань отслаивается.
- Эксцизионная хирургия. Этот вид лечения подходит для любого типа рака кожи. Ваш врач вырезает (иссекает) злокачественную ткань и окружающий край здоровой кожи.В некоторых случаях может быть рекомендовано широкое иссечение — удаление лишней нормальной кожи вокруг опухоли.

Хирургия Мооса. Эта процедура предназначена для более крупных, повторяющихся или трудно поддающихся лечению злокачественных опухолей кожи, которые могут включать как базальноклеточный, так и плоскоклеточный рак. Его часто используют в областях, где необходимо сохранить как можно больше кожи, например на носу.
Во время операции Мооса ваш врач удаляет слой за слоем нарост кожи, исследуя каждый слой под микроскопом, пока не останутся аномальные клетки.Эта процедура позволяет удалять раковые клетки, не затрагивая окружающую здоровую кожу в чрезмерном количестве.
Кюретаж и электродесикация или криотерапия. После удаления большей части новообразования врач соскребает слои раковых клеток с помощью устройства с круглым лезвием (кюрета). Электрическая игла уничтожает все оставшиеся раковые клетки. В одном из вариантов этой процедуры можно использовать жидкий азот для замораживания основания и краев обработанного участка.

Эти простые и быстрые процедуры могут использоваться для лечения базальноклеточного рака или тонкоклеточного рака.
- Лучевая терапия. Лучевая терапия использует мощные энергетические лучи, такие как рентгеновские лучи, для уничтожения раковых клеток. Лучевая терапия может быть вариантом, когда рак не может быть полностью удален во время операции.
- Химиотерапия. В химиотерапии лекарства используются для уничтожения раковых клеток. При раке, ограниченном верхним слоем кожи, кремы или лосьоны, содержащие противораковые агенты, можно наносить непосредственно на кожу.Системная химиотерапия может использоваться для лечения рака кожи, который распространился на другие части тела.
- Фотодинамическая терапия. Эта процедура уничтожает раковые клетки кожи с помощью комбинации лазерного излучения и лекарств, которые делают раковые клетки чувствительными к свету.
- Биологическая терапия.
 Биологическая терапия использует иммунную систему вашего тела для уничтожения раковых клеток.
Биологическая терапия использует иммунную систему вашего тела для уничтожения раковых клеток.
Дополнительная информация
Показать дополнительную информациюКлинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Подготовка к приему
Запишитесь на прием к семейному врачу, если вы заметили какие-либо необычные изменения кожи, которые вас беспокоят. В некоторых случаях вас могут направить к врачу, специализирующемуся на кожных заболеваниях и состояниях (дерматолог).
Поскольку встречи могут быть краткими и часто необходимо обсудить много вопросов, хорошо подготовиться. Вот некоторая информация, которая поможет вам подготовиться и узнать, чего ожидать от врача.
Что вы можете сделать
- Помните о любых предварительных ограничениях. Во время записи на прием не забудьте спросить, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничить свой рацион.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Вы можете взять с собой члена семьи или друга. Иногда бывает трудно запомнить всю информацию, предоставленную во время встречи. Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Запишите вопросы, которые можно задать своему врачу.

Ваше время с врачом ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе.Перечислите свои вопросы от наиболее важных до наименее важных на случай, если время истечет. Вот несколько основных вопросов, которые следует задать врачу при раке кожи:
- У меня рак кожи?
- Какой у меня тип рака кожи?
- Потребуются ли мне дополнительные тесты?
- Как быстро растет и распространяется мой тип рака кожи?
- Какие у меня варианты лечения?
- Каковы потенциальные риски каждого лечения?
- Оставит ли операция шрам?
- Есть ли у меня повышенный риск возникновения других видов рака кожи?
- Как я могу снизить риск повторного возникновения рака кожи?
- Следует ли мне регулярно проходить кожные осмотры, чтобы проверить наличие других видов рака кожи?
- Стоит ли обратиться к специалисту? Сколько это будет стоить и покроет ли моя страховка?
- Есть ли альтернатива лекарству, которое вы мне прописываете?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
- От чего будет зависеть, стоит ли мне планировать контрольный визит?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать другие вопросы, которые приходят вам в голову.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас будет время затронуть другие вопросы, которые вы хотите затронуть. Ваш врач может спросить:
- Когда вы впервые заметили изменения на коже?
- Вы заметили кожное поражение, которое увеличилось или изменилось?
- У вас есть кровоточащее или зудящее поражение кожи?
- Насколько серьезны ваши симптомы?
Декабрь05, 2020
Рак кожи (немеланома): Диагноз | Cancer.Net
НА ЭТОЙ СТРАНИЦЕ: Вы найдете описание обычных тестов, которые врачи используют, чтобы определить, являются ли подозрительные родинки, медленно заживающие язвы или другие кожные признаки злокачественными. Используйте меню для просмотра других страниц.
Более 50% случаев немеланомного рака кожи впервые замечаются пациентами или членами семьи, поэтому важно обращать внимание врача на любые подозрительные участки кожи. Врачи используют множество тестов для обнаружения или диагностики рака.Они также проводят тесты, чтобы узнать, распространился ли рак на другую часть тела, откуда он начался. Если это происходит, это называется метастазированием. Врачи также могут провести тесты, чтобы узнать, какое лечение лучше всего.
Врачи используют множество тестов для обнаружения или диагностики рака.Они также проводят тесты, чтобы узнать, распространился ли рак на другую часть тела, откуда он начался. Если это происходит, это называется метастазированием. Врачи также могут провести тесты, чтобы узнать, какое лечение лучше всего.
При большинстве видов рака биопсия — единственный надежный способ для врача узнать, есть ли рак в той или иной области тела. Ваш врач может учитывать следующие факторы при выборе диагностического теста:
Тип подозреваемого рака
Ваши признаки и симптомы
Ваш возраст и общее состояние здоровья
Результаты ранее проведенных медицинских обследований
Биопсия
Поскольку немеланомный рак кожи распространяется редко, биопсия часто является единственным тестом, необходимым для диагностики и определения стадии или степени рака.Биопсия — это удаление небольшого количества ткани для исследования под микроскопом. Во время этой процедуры предполагаемое поражение кожи удаляется, обычно после того, как местный анестетик используется для обезболивания. Врач также часто удаляет участок здоровой ткани вокруг поражения, который называется краем.
Во время этой процедуры предполагаемое поражение кожи удаляется, обычно после того, как местный анестетик используется для обезболивания. Врач также часто удаляет участок здоровой ткани вокруг поражения, который называется краем.
Образец, взятый во время биопсии, затем анализируется патологом, который определяет, является ли это раком кожи. Патолог — это врач, который специализируется на интерпретации лабораторных тестов и оценке клеток, тканей и органов для диагностики заболеваний.
Ваш врач обсудит с вами результаты биопсии. Если опухоль была удалена полностью, дальнейшее лечение, помимо биопсии, может не потребоваться. Однако, если раковые клетки были обнаружены на краях удаленной ткани, обычно рекомендуется дополнительное лечение.
Узнайте больше о том, как биопсия используется для постановки диагноза.
Следующий раздел в этом руководстве — этапы . Он объясняет систему, которую используют врачи для описания степени рака кожи. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
стетоскоп
Диагностика рака кожи обычно начинается с визуального осмотра. Фонд рака кожи и Американское онкологическое общество рекомендуют ежемесячные самообследования и ежегодные посещения врача для выявления потенциального рака кожи. Если обнаружено подозрительное пятно, врач сначала осмотрит его, отметив его размер, форму, цвет и текстуру, а также любые кровотечения или шелушения. Ваш врач может также осмотреть близлежащие лимфатические узлы, чтобы увидеть, увеличены ли они.Если вас осмотрел терапевт, вас могут направить к дерматологу, который проведет более специализированные тесты и поставит диагноз.
Дерматолог может использовать специальный микроскоп или увеличительную линзу, чтобы более внимательно изучить подозрительное место. Этот процесс называется дерматоскопией. Во многих случаях рак кожи удаляют в кабинете дерматолога. Если дерматолог определяет, что рак кожи — это меланома или карцинома из клеток Меркеля, может потребоваться более агрессивное лечение.
Двумя наиболее распространенными типами тестов, используемых для диагностики рака кожи, являются биопсия и визуализирующие тесты.
Биопсия
Во многих случаях ваш врач удалит нарост целиком. Во время этой процедуры ваш врач обезболит пораженный участок перед тем, как взять образец ткани.
Существует несколько различных методов биопсии, но эксцизионной биопсии, при которой врач удаляет весь рост, часто бывает достаточно для лечения рака кожи.
Другие типы биопсии включают биопсию после бритья, при которой врач сбривает верхние слои поражения, и пункционную биопсию, при которой врач с помощью специального инструмента срезает крошечный круглый кусочек опухоли, включая более глубокие слои опухоли. кожа.
Ваш врач может также взять биопсию любых подозрительных лимфатических узлов, чтобы проверить, содержат ли они раковые клетки.
Визуальные тесты
Большинство видов рака кожи, особенно базальноклеточная карцинома, наиболее распространенная форма рака кожи, остаются локальными и не распространяются на отдаленные органы. Меланома и карцинома из клеток Меркеля более подвержены распространению. В таких случаях можно использовать одну из нескольких процедур медицинской визуализации, чтобы определить, метастазировали ли раковые клетки во внутренние органы и кости.Процедуры визуализации включают:
Меланома и карцинома из клеток Меркеля более подвержены распространению. В таких случаях можно использовать одну из нескольких процедур медицинской визуализации, чтобы определить, метастазировали ли раковые клетки во внутренние органы и кости.Процедуры визуализации включают:
Эти процедуры визуализации неинвазивны и безболезненны. Если они обнаруживают подозрительные пятна или метастазы, может потребоваться более инвазивная биопсия.
Следующая тема: Как лечится рак кожи?
тестов на меланому рака кожи
На большинство меланом обращаются к врачу из-за признаков или симптомов, которые есть у человека.
Если у вас есть ненормальный участок кожи, который может быть раком, ваш врач осмотрит его и может провести тесты, чтобы выяснить, является ли это меланомой, другим типом рака кожи или каким-либо другим заболеванием кожи.Если обнаружена меланома, можно провести другие тесты, чтобы выяснить, распространилась ли она на другие части тела.
История болезни и медицинский осмотр
Обычно первый шаг, который делает ваш врач, — это спросить о ваших симптомах, например, когда впервые появилась отметина на коже, изменилась ли она в размере или внешнем виде, а также была ли она болезненной, зудящей или кровоточащей. Вас также могут спросить о ваших возможных факторах риска развития рака кожи меланомы, таких как история загара и солнечных ожогов, а также наличие у вас или у кого-либо из членов вашей семьи меланомы или других видов рака кожи.
Вас также могут спросить о ваших возможных факторах риска развития рака кожи меланомы, таких как история загара и солнечных ожогов, а также наличие у вас или у кого-либо из членов вашей семьи меланомы или других видов рака кожи.
Во время медицинского осмотра ваш врач отметит размер, форму, цвет и текстуру рассматриваемой области (областей), а также будет ли она кровоточить, сочиться или покрыться коркой. Остальную часть тела можно проверить на наличие родинок и других пятен, которые могут быть связаны с раком кожи (или другими кожными заболеваниями).
Врач также может прощупать лимфатические узлы (небольшие скопления иммунных клеток размером с боб) под кожей в области шеи, подмышек или паха рядом с аномальной областью. Когда меланома распространяется, она часто сначала попадает в соседние лимфатические узлы, делая их больше.
Если вас осмотрел основной врач и есть подозрение на меланому, вас могут направить к дерматологу , врачу, специализирующемуся на кожных заболеваниях, который более внимательно осмотрит эту область.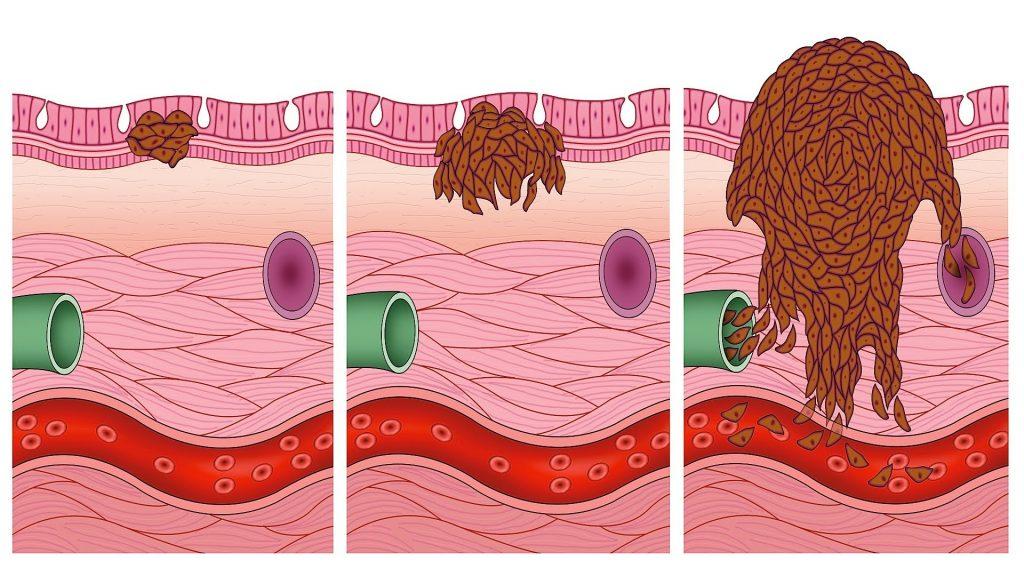
Наряду со стандартным физическим осмотром многие дерматологи используют метод под названием дерматоскопия (также известный как дерматоскопия , эпилюминесцентная микроскопия [ELM] или поверхностная микроскопия ), чтобы более четко видеть пятна на коже. Врач использует дерматоскоп, который представляет собой специальную увеличительную линзу и источник света, удерживаемый рядом с кожей.Иногда этим инструментом наносится тонкий слой спирта или масла. Врач может сделать цифровую фотографию пятна.
Биопсия кожи
Если врач считает, что пятно могло быть меланомой, подозрительное место будет удалено и отправлено в лабораторию для изучения под микроскопом. Это называется биопсией кожи .
Есть много способов сделать биопсию кожи. Врач выберет один, исходя из размера пораженного участка, его расположения на вашем теле и других факторов.Любая биопсия может оставить хотя бы небольшой шрам. Различные методы могут привести к образованию разных типов рубцов, поэтому перед биопсией спросите своего врача о рубцах. Независимо от того, какой тип биопсии проводится, следует удалить как можно большую часть подозреваемой области, чтобы можно было поставить точный диагноз.
Независимо от того, какой тип биопсии проводится, следует удалить как можно большую часть подозреваемой области, чтобы можно было поставить точный диагноз.
Биопсия кожи выполняется с использованием местного анестетика (обезболивающего), который вводится в область с помощью очень маленькой иглы. Вы, вероятно, почувствуете небольшой укол и легкое покалывание во время введения лекарства, но вы не должны чувствовать боли во время биопсии.
(Анимированные изображения некоторых из этих процедур см. В разделе «Биопсия кожи и процедуры лечения»).
Биопсия после бритья (тангенциального)
Для этого типа биопсии врач сбривает верхние слои кожи небольшим хирургическим лезвием. Кровотечение из места биопсии останавливают нанесением мази, химического вещества, останавливающего кровотечение, или небольшого электрического тока для прижигания раны.
Биопсия после бритья полезна при диагностике многих типов кожных заболеваний и при взятии проб родинок, когда риск меланомы очень низок. Этот тип биопсии обычно не используется, если есть серьезные подозрения на меланому, если только лезвие биопсии не войдет достаточно глубоко, чтобы опуститься ниже подозрительной области. В противном случае, если это меланома, образец биопсии может быть недостаточно толстым, чтобы измерить, насколько глубоко рак проник в кожу.
Этот тип биопсии обычно не используется, если есть серьезные подозрения на меланому, если только лезвие биопсии не войдет достаточно глубоко, чтобы опуститься ниже подозрительной области. В противном случае, если это меланома, образец биопсии может быть недостаточно толстым, чтобы измерить, насколько глубоко рак проник в кожу.
Пунш-биопсия
Для пункционной биопсии врач использует инструмент, похожий на крошечную круглую формочку для печенья, чтобы удалить более глубокий образец кожи. Врач вращает инструмент для пункционной биопсии на коже, пока он не прорежет все слои кожи.Образец удаляется, и края участка биопсии часто сшиваются.
Эксцизионная и послеоперационная биопсия
Чтобы исследовать опухоль, которая могла прорасти в более глубокие слои кожи, врач может использовать эксцизионную (или, реже, послеоперационную) биопсию.
- Эксцизионная биопсия удаляет всю опухоль (вместе с небольшим краем нормальной кожи вокруг нее).
 Обычно это предпочтительный метод биопсии при подозрении на меланому, если это возможно, хотя это не всегда возможно.
Обычно это предпочтительный метод биопсии при подозрении на меланому, если это возможно, хотя это не всегда возможно. - Послеоперационная биопсия удаляет только часть опухоли.
Для этих типов биопсии используется хирургический нож, чтобы прорезать кожу на всю толщину. Клин или полоску кожи удаляют для исследования и края разреза обычно сшивают.
«Оптические» биопсии
Некоторые новые типы биопсии, такие как отражательная конфокальная микроскопия (RCM) , могут быть выполнены без удаления образцов кожи.Чтобы узнать больше, см. Что нового в исследованиях рака кожи при меланоме?
Биопсия меланомы, которая могла распространиться
В некоторых случаях может потребоваться биопсия других участков, кроме кожи. Например, если меланома уже была диагностирована на коже, можно провести биопсию близлежащих лимфатических узлов, чтобы увидеть, распространился ли на них рак.
В редких случаях может потребоваться биопсия, чтобы выяснить, какой у человека тип рака. Например, некоторые меланомы могут распространяться так быстро, что достигают лимфатических узлов, легких, головного мозга или других областей, в то время как исходная меланома кожи все еще очень мала.Иногда эти опухоли обнаруживаются с помощью визуализационных тестов (например, компьютерной томографии) или других исследований еще до обнаружения меланомы на коже. В других случаях они могут быть обнаружены спустя долгое время после удаления меланомы кожи, поэтому неясно, является ли это тем же раком.
Например, некоторые меланомы могут распространяться так быстро, что достигают лимфатических узлов, легких, головного мозга или других областей, в то время как исходная меланома кожи все еще очень мала.Иногда эти опухоли обнаруживаются с помощью визуализационных тестов (например, компьютерной томографии) или других исследований еще до обнаружения меланомы на коже. В других случаях они могут быть обнаружены спустя долгое время после удаления меланомы кожи, поэтому неясно, является ли это тем же раком.
В других случаях меланома может быть обнаружена где-нибудь в теле, даже не обнаружив пятна на коже. Это может быть связано с тем, что некоторые поражения кожи проходят сами по себе (без какого-либо лечения) после того, как некоторые из их клеток распространились на другие части тела.Меланома также может начаться во внутренних органах, но это очень редко, и если меланома широко распространилась по всему телу, может быть невозможно точно сказать, где она началась.
Когда меланома распространилась на другие органы, ее иногда можно принять за рак, начинающийся в этом органе. Например, меланому, распространившуюся на легкие, можно принять за первичный рак легких (рак, который начинается в легком).
Например, меланому, распространившуюся на легкие, можно принять за первичный рак легких (рак, который начинается в легком).
Можно провести специальные лабораторные исследования образцов биопсии, которые могут определить, меланома это или какой-то другой вид рака.Это важно, потому что разные виды рака лечат по-разному.
Биопсия подозрительных участков внутри тела часто требует более сложных процедур, чем биопсия кожи.
Тонкоигольная аспирационная биопсия
БиопсияFNA не используется при подозрительных родинках. Но его можно использовать, например, для биопсии больших лимфатических узлов возле меланомы, чтобы выяснить, распространилась ли на них меланома.
Для этого типа биопсии врач с помощью шприца с тонкой полой иглой удаляет очень маленькие кусочки лимфатического узла или опухоли.Игла меньше, чем игла, используемая для анализа крови. Иногда сначала используют местный анестетик, чтобы обезболить пораженный участок. Этот тест редко вызывает сильный дискомфорт и не оставляет шрамов.
Если лимфатический узел находится прямо под кожей, врач часто может чувствовать его достаточно хорошо, чтобы ввести в него иглу. При подозрительном лимфатическом узле в глубине тела или опухоли в таком органе, как легкое или печень, часто используется визуализирующий тест, такой как УЗИ или компьютерная томография, чтобы помочь направить иглу на место.
БиопсияFNA не так инвазивна, как некоторые другие типы биопсии, но она не всегда может собрать достаточно образца, чтобы определить, является ли подозрительная область меланомой. В этих случаях может потребоваться более инвазивный тип биопсии.
Хирургическая (эксцизионная) биопсия лимфатических узлов
Эта процедура может использоваться для удаления увеличенного лимфатического узла через небольшой разрез (разрез) на коже. Местный анестетик (обезболивающее) обычно используется, если лимфатический узел находится прямо под кожей, но человеку может потребоваться успокоительное или даже сон (с использованием общей анестезии), если лимфатический узел находится глубже в теле.
Этот тип биопсии часто выполняется, если размер лимфатического узла предполагает, что меланома распространилась на него, но биопсия FNA этого узла не проводилась или не обнаружила никаких клеток меланомы.
Биопсия сторожевого лимфатического узла
Если меланома диагностирована и имеет какие-либо опасные признаки (например, имеет определенную толщину), часто проводится биопсия сторожевого лимфатического узла (БСЛУ), чтобы увидеть, распространился ли рак на близлежащие лимфатические узлы, что, в свою очередь, может повлиять на варианты лечения.Этот тест можно использовать для поиска лимфатических узлов, которые, скорее всего, станут первым местом, куда переместится меланома, если она распространилась. Эти лимфатические узлы называются сторожевыми узлами (они, так сказать, охраняют опухоль).
Чтобы найти сторожевой лимфатический узел (или узлы), врач вводит небольшое количество радиоактивного вещества в область меланомы. После того, как веществу будет предоставлено время для путешествия в области лимфатических узлов рядом с опухолью, используется специальная камера, чтобы увидеть, собирается ли оно в одном или нескольких сторожевых лимфатических узлах.После того, как радиоактивный участок отмечен, пациента отправляют на операцию и вводят синий краситель в то же место, где было введено радиоактивное вещество. Затем в отмеченной области делается небольшой разрез и проверяются лимфатические узлы, чтобы определить, какие из них стали радиоактивными и стали синими. Эти сторожевые узлы удаляются и исследуются под микроскопом.
Если в сторожевых узлах нет клеток меланомы, операция на лимфатических узлах больше не требуется, поскольку маловероятно, что меланома распространилась бы за пределы этой точки.Если клетки меланомы обнаруживаются в сторожевом узле, оставшиеся лимфатические узлы в этой области обычно удаляются и также исследуются. Это известно как диссекция лимфатических узлов (см. Хирургия меланомного рака кожи).
Если лимфатический узел рядом с меланомой аномально большой, биопсия сторожевого узла, вероятно, не потребуется. Увеличенный узел просто биопсируется.
Лабораторные исследования биоптатов
Образцы любых биопсий будут отправлены в лабораторию, где врач, вызвавший патолога , рассмотрит их под микроскопом на предмет наличия клеток меланомы.Часто образцы кожи отправляются дерматопатологу , врачу, имеющему специальную подготовку по изучению образцов кожи.
Если врач не может точно сказать, присутствуют ли клетки меланомы в образце, просто взглянув на него, на этих клетках будут проведены специальные лабораторные тесты, чтобы попытаться подтвердить диагноз. Сюда могут входить:
- Иммуногистохимия (ИГХ)
- Флуоресцентная гибридизация in situ (FISH)
- Сравнительная геномная гибридизация (CGH)
- Профилирование экспрессии генов (GEP)
Если в образцах обнаружена меланома, патолог рассмотрит некоторые важные характеристики, такие как толщина опухоли и скорость митоза (часть клеток, которые активно делятся).Эти особенности помогают определить стадию меланомы (см. Стадии рака кожи меланомы), что, в свою очередь, может повлиять на варианты лечения и прогноз (прогноз).
Тестирование на изменения генов
Для некоторых людей с меланомой могут быть исследованы образцы биопсии, чтобы увидеть, есть ли в клетках мутации (изменения) в определенных генах, таких как ген BRAF . Около половины меланом имеют мутаций BRAF . Некоторые лекарства, используемые для лечения меланомы на поздних стадиях, будут работать только в том случае, если клетки имеют мутации BRAF (см. Таргетированная терапия рака кожи меланомы), поэтому этот тест важен для определения вариантов лечения.Также могут быть проведены тесты на изменения в других генах, таких как C-KIT .
Новый лабораторный тест, известный как DecisionDx-Melanoma , изучает определенные паттерны экспрессии генов в клетках меланомы, чтобы помочь определить вероятность распространения меланомы на ранней стадии. Это может быть использовано для определения вариантов лечения. Чтобы узнать больше, см. Что нового в исследованиях рака кожи при меланоме?
Визуальные тесты
Визуализирующие тесты используют рентгеновские лучи, магнитные поля или радиоактивные вещества для создания изображений внутренней части тела.Они используются в основном для выявления возможного распространения меланомы на лимфатические узлы или другие органы. Эти тесты не нужны большинству людей с очень ранней стадией меланомы, распространение которой маловероятно.
Также можно выполнить визуализационные тесты, чтобы определить, насколько хорошо работает лечение, или найти возможные признаки рецидива (рецидива) рака после лечения.
Рентген грудной клетки
Этот тест может быть проведен, чтобы определить, распространилась ли меланома на легкие, хотя вместо этого часто выполняется компьютерная томография грудной клетки (см. Ниже).
УЗИ
Ultrasound использует звуковые волны для создания изображений вашего тела на экране компьютера. Этот тест можно использовать для изучения лимфатических узлов рядом с опухолью, особенно если при физическом осмотре неясно, увеличены ли они. Ультразвук, как правило, выполняется довольно быстро и легко, и он не подвергает вас воздействию радиации.
Игольчатая биопсия под контролем УЗИ: Ультразвук также можно использовать, чтобы направить иглу биопсии в подозрительный лимфатический узел.
Компьютерная томография (КТ)
Компьютерная томография использует рентгеновские лучи для получения подробных изображений поперечного сечения вашего тела. В отличие от обычного рентгена, компьютерная томография может показать детали мягких тканей (например, внутренних органов). Этот тест может показать, увеличены ли какие-либо лимфатические узлы или есть ли на таких органах, как легкие или печень, подозрительные пятна, которые могут быть вызваны распространением меланомы.
Игольчатая биопсия под контролем КТ: КТ-сканирование также может использоваться для ввода иглы для биопсии в подозрительную область тела.
Магнитно-резонансная томография (МРТ)
МРТиспользует радиоволны и сильные магниты вместо рентгеновских лучей для создания детальных изображений частей вашего тела. МРТ может быть очень полезным при изучении головного и спинного мозга.
Сканирование позитронно-эмиссионной томографии (ПЭТ)
ПЭТ-сканирование может помочь определить, распространился ли рак на лимфатические узлы или другие части тела. Это наиболее полезно для людей с более поздними стадиями меланомы.
Для этого теста вам вводят слегка радиоактивную форму сахара, которая накапливается в основном в раковых клетках.Затем используется специальная камера для создания изображения радиоактивных участков тела.
Сканирование ПЭТ / КТ: Во многих центрах есть специальные аппараты, которые одновременно выполняют ПЭТ и КТ (сканирование ПЭТ / КТ). Это позволяет врачу сравнивать области с более высокой радиоактивностью на ПЭТ-сканировании с более подробным изображением этой области на компьютерной томографии.
Анализы крови
Анализы крови не используются для диагностики меланомы, но некоторые тесты могут проводиться до или во время лечения, особенно при меланоме на более поздних стадиях.
Врачи часто перед лечением проверяют кровь на уровень вещества, называемого лактатдегидрогеназа (ЛДГ) . Если меланома распространилась на отдаленные части тела, высокий уровень ЛДГ является признаком того, что рак может быть труднее лечить. Это может повлиять на стадию рака (см. Стадии рака кожи при меланоме).
Другие тесты на подсчетов клеток крови и уровней химического состава крови можно провести у человека с запущенной меланомой, чтобы увидеть, насколько хорошо костный мозг (где образуются новые клетки крови), печень и почки работают до и во время лечение.
тестов для диагностики | Рак кожи
Основной тест для диагностики рака кожи — это взятие образца (биопсия) в этой области.
Вам необходимо обратиться к терапевту, если вас беспокоит патологический участок кожи. Ваш терапевт может направить вас к специалисту, если он сочтет, что у вас рак кожи. Или они могут сделать биопсию самостоятельно, если они прошли специальную подготовку.
Обследование на рак кожи
Не всегда можно отличить рак кожи от незлокачественных состояний кожи.Ваш врач может нанести немного масла на вашу кожу и использовать дерматоскоп (например, увеличительное стекло), чтобы внимательно изучить область.
Ниже представлены фотографии дерматоскопов.
Ваш врач берет образец кожи, чтобы определить, есть ли у вас рак кожи. Сначала вам может потребоваться местный анестетик, чтобы обезболить пораженную область. Это может зависеть от размера аномальной области и ее местонахождения. Они отправляют образец в лабораторию для изучения под микроскопом.
Виды биопсий
Ваш врач хирургическим ножом удаляет небольшой кусочек аномальной области.Они удаляют кожу на всю толщину.
Затем они зашивают закрытую область. Швы держатся около недели. Возможно, вам придется вернуться в клинику, чтобы их удалили. Или ваш врач может использовать растворимые швы, которые рассасываются сами по себе.
Ваш врач использует хирургический нож, чтобы удалить всю аномальную область. Они также удаляют границу здоровой ткани вокруг нее.
Затем они зашивают закрытую область. Швы держатся около недели.Возможно, вам придется вернуться в клинику, чтобы их удалили. Или ваш врач может использовать растворимые швы, которые рассасываются сами по себе.
Ваш врач использует специальный инструмент для проведения пункционной биопсии. Удаляют небольшой кружок на всю толщину кожи.
Возможно, вам понадобится наложить швы, чтобы закрыть эту область. Или они могут не понадобиться, если область небольшая, так как она хорошо заживает сама по себе. Швы держатся примерно на неделю, если они у вас есть.Вам нужно вернуться в клинику, чтобы их удалили. Или ваш врач может использовать растворимые швы, которые рассасываются сами по себе.
Ваш врач с помощью инструмента сбривает (срезает) верхний слой кожи или поражение.
Обычно они используют устройство для закрытия кровеносных сосудов, чтобы остановить кровотечение (прижигание). Рана образует струп и заживает без наложения швов.
Анализ результатов биопсии
На получение результатов биопсии уходит около 2–3 недель.Для этого вы обычно возвращаетесь к своему терапевту или кожному специалисту (дерматологу).
Если образец кожи содержит раковые клетки, вам необходимо обработать эту область. Например, операция по полному удалению этой области или другие виды лечения, такие как кремы для химиотерапии.
Возможно, вам не понадобится дальнейшее лечение, если вам сделали эксцизионную биопсию. В лаборатории врач-специалист (патолог) тщательно проверяет образец под микроскопом, чтобы убедиться, что вокруг него есть граница здоровой кожной ткани.Это называется здоровой маржой. Если было удалено недостаточно здоровых тканей, вам потребуется дополнительная операция. Это важно, потому что, если какие-либо раковые клетки останутся позади, рак может продолжать расти.
Немеланомный рак кожи — Диагноз
Диагностика немеланомного рака кожи обычно начинается с посещения терапевта, который осмотрит вашу кожу и решит, нужна ли вам дальнейшая оценка у специалиста.
Некоторые врачи общей практики делают цифровые фотографии подозреваемых опухолей, чтобы отправить их специалисту по электронной почте для оценки.
Биопсия
При подозрении на рак кожи вас могут направить к кожному специалисту (дерматологу) или пластическому хирургу. Специалист должен иметь возможность подтвердить диагноз, проведя физический осмотр.
Тем не менее, они, вероятно, также сделают биопсию, которая представляет собой небольшую хирургическую процедуру, при которой удаляется часть или вся опухоль, чтобы ее можно было изучить под микроскопом.
Обычно это делается после введения местного анестетика, что означает, что вы будете в сознании, но пораженный участок онемеет, поэтому вы не почувствуете боли.
Биопсия позволяет дерматологу или пластическому хирургу определить тип рака кожи и возможность его распространения на другие части тела.
Иногда рак кожи можно диагностировать и лечить одновременно. Опухоль может быть удалена и исследована, и дальнейшее лечение может не потребоваться, поскольку рак вряд ли распространится.
Обычно результаты биопсии проходят за несколько недель.
Дополнительные тесты
Если у вас базальноклеточная карцинома, дальнейшие тесты обычно не требуются, поскольку распространение рака очень маловероятно.
Однако у вас может быть вторая базальноклеточная карцинома на другом участке кожи, поэтому имеет смысл провести обследование всей вашей кожи у специалиста по коже.
В редких случаях плоскоклеточного рака могут потребоваться дополнительные тесты, чтобы убедиться, что рак не распространился на ваши лимфатические узлы или другую часть вашего тела.
Эти тесты могут включать физическое обследование ваших лимфатических узлов. Если рак распространился, это может вызвать опухание желез.
Если дерматолог или пластический хирург считает, что существует значительный риск распространения рака, может потребоваться биопсия лимфатического узла.Это называется тонкоигольной аспирацией (FNA).
Во время FNA клетки удаляются с помощью иглы и шприца, чтобы их можно было исследовать.
Обнаружение раковых клеток в соседнем лимфатическом узле предполагает, что плоскоклеточный рак начал распространяться на другие части вашего тела.
Стадия рака кожи
Стадия используется для описания степени распространения опухоли. Стадия рака поможет определить рекомендованное лечение.
Для немеланомного рака кожи это относится только к плоскоклеточной карциноме, так как для базальноклеточной карциномы не существует системы стадирования.
Узнайте, что означает стадия и степень рака
Последняя проверка страницы: 6 января 2020 г.
Срок следующей проверки: 6 января 2023 г.
Диагностика рака кожи с помощью конфокальной микроскопии отражения: воспроизводимость распознавания признаков и точность диагноза | Дерматология | JAMA дерматология
Важность Для определения критериев диагностики новообразований кожи были проведены исследования с использованием отражательной конфокальной микроскопии (ОКМ).Однако диагностика на основе RCM зависит от оператора. Следовательно, необходимо проверить воспроизводимость критериев ОКМ.
Цель Проверить воспроизводимость между наблюдателями распознавания ранее опубликованных дескрипторов ОКМ и точность диагностики рака кожи на основе ОКМ.
Дизайн, обстановка и участники Наблюдательное ретроспективное веб-исследование набора изображений RCM, собранных в медицинском центре высшего образования. Девять дерматологов (6 из которых имели опыт проведения ОКМ ≥3 лет) из 6 стран оценили набор исследований ОКМ из 100 подтвержденных биопсией поражений, включая 55 меланоцитарных невусов, 20 меланом, 15 базальноклеточных карцином, 7 солнечных лентиго или себорейных кератозов, а также 3 актинических кератоза.В период с 15 июня 2010 г. по 21 октября 2010 г. участвующие дерматологи, не имея представления о гистопатологическом диагнозе, оценили 3 мозаичных изображения RCM для каждого поражения на предмет наличия предопределенных дескрипторов RCM.
Основные результаты и мероприятия Основным результатом была идентификация дескрипторов ОКМ с удовлетворительным или хорошим соглашением между экспертами (статистика κ, ≥0,3) и независимая корреляция со злокачественным и доброкачественным диагнозом при дискриминантном анализе. Дополнительные меры включали чувствительность и специфичность диагностики злокачественных новообразований по сравнению с доброкачественными для каждого оценщика, для большинства диагнозов (поставленных ≥5 из 9 оценщиков) и для опытных и недавних пользователей ОКМ.
Результаты Восемь дескрипторов RCM показали воспроизводимость от хорошей до хорошей и были независимо связаны с конкретным диагнозом. Из них наличие пагетоидных клеток, атипичных клеток на стыке дермы и эпидермиса и неправильная структура эпидермиса были связаны с меланомой. Специфическая структура соединений, базалоидные тяжи и изъязвления были связаны с базальноклеточными карциномами. Кольцевидный соединительный паттерн и кожные гнезда были связаны с невусами. Средняя чувствительность для группы оценщиков составила 88.9% (диапазон 82,9–100%), а средняя специфичность составила 79,3% (диапазон 69,2–90,8%). Большинство диагнозов показали чувствительность 100% и специфичность 80,0%. Чувствительность была выше у опытных и недавних пользователей RCM (91,0% против 84,8%), но специфичность была аналогичной (80,0% против 77,9%).
Выводы и значимость В исследовании выделены ключевые диагностические критерии ОКМ для меланомы и базальноклеточной карциномы, которые воспроизводимо распознаются среди пользователей ОКМ. Точность диагностики повышается с опытом.Более высокая точность большинства диагнозов предполагает, что изображения ОКМ содержат больше диагностической информации, чем в настоящее время используются отдельными оценщиками.
Отражательная конфокальная микроскопия (ОКМ) in vivo — это новый метод, позволяющий неинвазивно исследовать эпидермис и сосочковый слой дермы с разрешением на уровне клеток. 1 Исследования конфокальной микроскопии отражения 2 , 3 были выполнены для определения критериев диагностики меланоцитарных и немеланоцитарных новообразований кожи.Кроме того, были разработаны алгоритмы для диагностики меланомы на основе ОКМ и для различения меланоцитарных и немеланоцитарных новообразований. 4 , 5 Использование ОКМ в исследованиях и клинических условиях показало, что ОКМ повышает точность диагностики меланомы 6 -9 и базальноклеточной карциномы (BCC). 10 -12
Как и многие другие методы, основанные на морфологии, идентификация паттернов и диагностические решения, принимаемые с помощью RCM, зависят от оператора и часто связаны с опытом.Поскольку база знаний ОКМ все еще формируется, а официальные программы обучения были запущены совсем недавно, ожидается неоднородность в распознавании критериев и диагностической точности среди различных оценщиков ОКМ.
Целью настоящего исследования было проверить воспроизводимость между наблюдателями при распознавании ранее опубликованных дескрипторов RCM. Мы также стремились измерить точность диагностики рака кожи на основе ОКМ среди экспертов с различным уровнем опыта.
В этом многоцентровом веб-исследовании участвовали оценщики с различным уровнем опыта RCM из 6 стран. Ослепленные гистопатологическим диагнозом, участников попросили оценить серию изображений RCM, которые были загружены на указанную веб-платформу (http://invivo.com). Для каждого изображения участников попросили заполнить онлайн-форму оценки, которая включала описание картины и диагностическую оценку.Расследование проводилось в соответствии с Хельсинкской декларацией. Утверждение комитета по этике в учреждении Azienda Ospedaliero-Universitaria di Modena Policlinico, Университете Модены и Реджо-Эмилии, Модена, Италия, было отклонено, поскольку исследование было основано на базе данных деидентифицированных изображений.
Серия изображений была получена из 100 диагностически сомнительных поражений, которые были вырезаны для гистопатологического диагноза, поскольку они были клинически или дерматоскопически подозрительны на меланому, но конкретный клинический и дерматоскопический диагноз не мог быть поставлен с уверенностью.Серия из 100 случаев была последовательно и ретроспективно выбрана опытным дерматоскопистом (G.P.), не знающим окончательного гистопатологического диагноза. Все включенные очаги были подвергнуты ОКМ приемлемого качества. При выборе случая не учитывались дополнительные критерии отбора, такие как наличие или отсутствие пигментации, диаметра, возвышения или других клинических или дерматоскопических признаков.
Все включенные изображения RCM были собраны в отделении дерматологии Университета Модены и Реджо-Эмилии (Модена, Италия), и всем был поставлен гистопатологический диагноз.Последняя серия случаев включала 55 меланоцитарных невусов, 20 меланом, 15 ОЦК, 7 солнечных лентиго или себорейных кератозов и 3 актинических кератоза.
В каждом случае для оценки было дерматоскопическое изображение с высоким разрешением, полученное с помощью дермоскопической линзы (Dermlite Photo; 3Gen), которая была прикреплена к цифровой камере (Canon G15; Canon Inc). Три мозаичных изображения RCM (от 6 × 6 до 8 × 8 мм) были получены с помощью имеющегося в продаже инструмента (Vivascope 1500; MAVIG GmbH). Изображения представляли собой горизонтальные оптические срезы, полученные на разных анатомических уровнях, включая одно изображение гранулярных остистых слоев эпидермиса, одно изображение базального слоя эпидермиса и дермо-эпидермального соединения (DEJ) и одно изображение на уровне поверхностных слоев эпидермиса. дерма.Методы и методы получения изображений RCM были описаны в другом месте. 6 Оценщикам не была предоставлена дополнительная клиническая информация (например, возраст, меланома или история поражения).
В период с 15 июня 2010 г. по 24 августа 2010 г. участников просили оценивать 10 случаев в неделю в течение 10 недель подряд. Их попросили завершить все оценки в течение 6 месяцев с момента начала исследования. Последняя читательская оценка была получена 21 октября 2010 г. Были приглашены пятнадцать человек, 9 из которых согласились участвовать в качестве оценщиков.Они были проспективно отнесены к категории опытных пользователей ОКМ, если они использовали ОКМ не менее 3 лет в клинических условиях, и отнесены к категории недавних пользователей ОКМ, если они использовали ОКМ менее 3 лет. Определения для каждого дескриптора RCM, анатомического уровня кожи и гистопатологических коррелятов перечислены в таблице eTable в Приложении. Кроме того, доступен онлайн-глоссарий репрезентативных примеров дескрипторов RCM (http://www.confocaltraining.com/tutorial/).
Для расчета диагностической точности, чувствительности и специфичности диагноз был разделен на злокачественный для меланом и BCC и доброкачественный для невусов, солнечного лентиго или себорейного кератоза и актинического кератоза.Диагностическая точность (рассчитанная как чувствительность × распространенность + специфичность × 1 — распространенность), чувствительность и специфичность рассчитывались отдельно для каждого оценщика, для всей группы оценщиков и для подгрупп (т. Е. Опытных пользователей РКМ по сравнению с недавними пользователями РКМ). Чувствительность и специфичность также рассчитывались на основании диагнозов, поставленных большинством оценщиков (т. Е. Согласованный диагноз ≥5 из 9 оценщиков). Мы вычислили статистику κ для расчета согласия между экспертами. Статистика κ указывает на хорошую воспроизводимость (> 0.5), удовлетворительной воспроизводимости (0,3-0,5) или плохой воспроизводимости (<0,3). Мы также выполнили анализ Pearson χ 2 (злокачественный и доброкачественный диагноз), чтобы проверить гипотезу о том, что частоты в 2-сторонней таблице были независимыми. Кроме того, был проведен дискриминантный анализ (пошаговый метод) для выявления параметров, независимо коррелирующих со злокачественным и доброкачественным диагнозом.
Из 9 оценщиков 6 (A.S., S.G., P.G., E.M., M.O. и H.S.R.) были классифицированы как опытные пользователи RCM, а 3 (R.P.B., A.A.M. и I.S.) были классифицированы как недавние пользователи RCM. Три эксперта (AAM, MO и HSR) были из США, 4 из Европы (Испания [SG], Швейцария [RPB] и Италия [EM и IS]), 1 из Австралии (PG) и 1 из Израиля. (В ВИДЕ).
Распределение функций RCM по диагностике и воспроизводимости
Диагностические характеристики RCM, демонстрирующие воспроизводимость от хорошей до удовлетворительной, которая достигла статистической значимости ( P <.05) перечислены в таблице 1. Распределение этих воспроизводимых диагностических признаков ОКМ по окончательному гистопатологическому диагнозу также обобщено. Диагностические признаки, показывающие плохую или незначительную воспроизводимость, не включены.
Дискриминантный анализ выявил 6 признаков ОКМ, независимо связанных со злокачественными новообразованиями (Таблица 1). Три из 6 дискриминационных характеристик ОКМ чаще наблюдались при меланоме. Из этих критериев меланомы присутствие пагетоидных клеток и присутствие атипичных клеток в DEJ показало хорошую воспроизводимость между исследователями, в то время как нерегулярная архитектура эпидермиса показала удовлетворительную воспроизводимость между исследователями.Кроме того, три дискриминационных признака ОКМ чаще наблюдались в ДЦК. Все 3 критерия BCC (базалоидные пуповинные структуры, наличие язв и неспецифический паттерн DEJ) показали хорошую воспроизводимость между исследователями.
Дискриминантный анализ выявил 2 признака ОКМ, независимо связанных с доброкачественными новообразованиями. Кольцевой паттерн DEJ чаще наблюдался в невусах и демонстрировал хорошую воспроизводимость между экспертами, в то время как наличие дермальных гнезд выявлялось лишь немного чаще в невусах, чем в меланомах, и показывало удовлетворительную воспроизводимость между экспертами.
Диагностическая точность оценщиков
Значения диагностической точности, чувствительности и специфичности, полученные каждым оценщиком, перечислены в таблице 2. Оценщики достигли средней диагностической точности 82,7% (диапазон 76,0-89,0%) со средней чувствительностью 88,9% (диапазон 82,9%). -100%) и средней специфичности 79.3% (диапазон: 69,2% -90,8%). Один оценщик из подгруппы опытных пользователей РКМ имел чувствительность 100% и специфичность 72,3%. Учитывая значения чувствительности и специфичности по подгруппам на основе опыта ОКМ, опытные пользователи ОКМ показали более высокую чувствительность, но схожую специфичность по сравнению с недавними пользователями ОКМ (Таблица 3). При рассмотрении диагноза ОКМ, основанного на большинстве оценщиков (представленных ≥5 из 9 оценщиков), были получены чувствительность 100% и специфичность 80,0%.
В ходе эволюции ОКМ, методики диагностики, зависящей от оператора, основанной на морфологии, отсутствовало формальное обучение стандартизированной технике визуализации и оценке изображений, а личный опыт накапливался параллельно экспертами из разных академических центров и стран.Действительно, сравнение и интеграция опыта различных пользователей ОКМ станет важной вехой для внедрения ОКМ в клиническую практику. Для обучения новичков и распространения диагностических алгоритмов нам необходимо лучше понимать, какие критерии ОКМ для диагностики рака кожи распознаются воспроизводимо, а какие критерии в настоящее время обнаруживаются непоследовательно. Кроме того, нам необходимо определить текущую диагностическую эффективность пользователей РКМ при распознавании рака кожи.Наконец, рассматривая совокупный опыт различных пользователей RCM, а также работу ведущих экспертов, мы можем лучше понять текущее состояние RCM, а именно, лучшую диагностическую точность, которую можно получить с помощью RCM с использованием текущих критериев. .
Мы обнаружили, что критериями ОКМ для диагностики меланомы, показывающими наибольшую полезность среди пользователей ОКМ (на основе дискриминантного анализа и приемлемого согласия между наблюдателями), было присутствие пагетоидных клеток (наблюдаемое в 86.1% меланом), наличие атипичных клеток в области DEJ (наблюдается в 90,6% меланом) и наличие нерегулярной эпидермальной архитектуры с нарушением нормального сотового или брусчатого рисунка эпидермальных кератиноцитов (наблюдается в 51,7% меланом) . Принимая во внимание критерии ОКМ, используемые в алгоритмах, опубликованных Pellacani et al. 4 и Segura et al., 5 , наличие атипичных клеток и наличие пагетоидных клеток являются релевантными критериями для диагностики меланомы.Критерий необрезных сосочков в DEJ (главный критерий в алгоритме Pellacani et al. 4 ) показал удовлетворительное согласие между наблюдателями, но не достиг значимости в дискриминантном анализе. Неокрашенные сосочки обозначают дермальные сосочки, которые резко не отделены от окружающего эпидермиса, в котором происходит некогезионная агрегация рефрактильных клеток. 13 Кольцевой узор, защитный критерий в алгоритме Segura et al. 5 для диагностики меланомы, когда он присутствует по всему поражению, показал хорошее согласие между наблюдателями и чаще встречался в невусах в нашем исследовании.Кольцевой узор (видно при малом увеличении) и окаймленные сосочки (соответствующий дескриптор при большом увеличении) описывают паттерн, при котором дермальные сосочки четко окаймлены сетчатыми гребнями с индивидуально выделенными базальными кератиноцитами. Однако гнезда церебриформ в дерме (второстепенный критерий в алгоритме Pellacani et al. 4 ) не показали значительного совпадения. Мы предполагаем, что критерии ОКМ, обнаруженные в более поверхностных анатомических слоях, могут быть легче идентифицированы, поскольку интенсивность лазерного излучения ОКМ уменьшается с увеличением глубины изображения и, следовательно, снижается оптическое разрешение.Кроме того, критерии RCM, рассматриваемые пользователями как более подходящие для диагностики, могут обнаруживаться чаще, поскольку их предполагаемая релевантность может побудить оценщика более тщательно искать эти параметры на всем изображении. Более того, церебриформные гнезда представляют собой специфический (но редко обнаруживаемый) критерий ОКМ для диагностики меланомы, будучи характерным для узловой меланомы или узлового компонента в поверхностной распространяющейся меланоме. Низкая частота (1,3%) гнезд церебриформ в нашем наборе данных, вероятно, объясняет статистическую незначимость этого критерия RCM в анализе согласия между наблюдателями.Другой положительный критерий диагностики меланомы в алгоритмах Pellacani et al. 4 и Segura et al. 5 (т.е. присутствие ядерных клеток в дерме) не был воспроизведен в этом исследовании, вероятно, из-за низкой частоты обнаружения этого критерия RCM.
Мы также установили, что критерии ОКМ для диагностики BCC, показывающие наивысшую полезность среди пользователей RCM (опять же на основе дискриминантного анализа и согласия между наблюдателями), были базалоидными пуповинными структурами, представляющими неопластические агрегаты BCC, наличие язв и специфический паттерн DEJ.Последнее обозначает общий мозаичный вид (сродни небольшому увеличению) поражения со сплющенным DEJ. Соответствующий критерий на отдельных изображениях ОКМ (сродни большему увеличению) — это невидимые сосочки, обозначающие полное отсутствие наблюдаемой границы раздела дермальных сосочков и эпидермальных структур в одном и том же горизонтальном срезе ОКМ. 13 В соответствии с нашим исследованием, базалоидные канатоподобные структуры и невидимые сосочки также были выделены в качестве ключевых критериев ОКМ Guitera et al. 11 в их диагностическом алгоритме BCC.Однако другие важные критерии в алгоритмах BCC Гитеры и др. 11 и Нори и др. 10 (а именно, поляризация ядер и эпидермальная тень) не показали значительного согласия в нашем исследовании.
Взятые вместе, эти результаты подтверждают, что существует последовательное признание нескольких ключевых диагностических критериев меланомы и BCC. Тем не менее, некоторые из опубликованных диагностических критериев меланомы и BCC были признаны непоследовательно: согласие по их идентификации должно быть дополнительно проверено, или пользователи RCM могут быть лучше обучены их распознаванию.Дальнейшие исследования также могут быть направлены на упрощение семиологии ОКМ путем определения более короткого списка ключевых диагностических критериев ОКМ, чтобы облегчить изучение и применение технологии ОКМ практикующими врачами.
В целом, различные оценщики в нашем исследовании, в том числе с меньшим опытом работы с ОКМ, показали хорошую диагностическую эффективность со средней чувствительностью 88,9% и средней специфичностью 79,3%. Эти данные согласуются с предыдущими исследованиями, 4 -6,10 -12,14 , 15 , подтверждающими способность пользователей ОКМ правильно диагностировать большинство видов рака кожи и значительную долю доброкачественных образований.Несмотря на вариативность в использовании и воспроизводимости отдельных критериев, хорошая диагностическая эффективность ранее была показана в исследованиях, основанных на морфологии изображений. 16 Опытные пользователи RCM имели более высокую чувствительность, чем большее количество начинающих пользователей RCM (91,0% против 84,8%), в то время как их специфичность была аналогичной (80,0% против 77,9%). Это говорит о том, что пользователи RCM с опытом улучшают распознавание рака кожи. Только 1 из 9 экспертов достиг 100% чувствительности при диагностике меланомы. Оценщики, выполняющие ретроспективный анализ случаев и не несущие ответственности за то, чтобы не пропустить меланому у реального пациента, могут быть склонны к достижению более высокой специфичности, жертвуя чувствительностью. 17 Однако чувствительность в настоящем исследовании может быть ниже, чем в реальной практике, поскольку все включенные случаи были клинически и дерматоскопически неоднозначными, а также отсутствовала клиническая информация (которая может иметь критическое значение для постановки диагноза и лечения). 8 , 18 , 19 Что касается специфичности, то наличие на ОКМ неправильной эпидермальной архитектуры и наличие небольшого числа атипичных клеток или редких пагетоидных клеток были критериями, ответственными за большинство подтвержденных биопсией невусов, ошибочно классифицированных оценщиками ОКМ как меланома .При наличии ограниченной клинической информации (например, длительной истории стабильности поражения) дифференциация между ранней меланомой и невусом с атипичными характеристиками ОКМ может быть иногда чрезвычайно трудной. 20
Когда мы проанализировали большинство диагнозов (на основании диагнозов ≥5 из 9 оценщиков), наблюдалась 100% чувствительность со значительно высокой специфичностью 80,0%. Учитывая вариабельность в распознавании некоторых критериев ОКМ, вероятно, что большинство диагнозов выводится из более сбалансированного веса, приписываемого каждому диагностическому признаку, обнаруживаемому в трудно диагностируемых поражениях, что, следовательно, сводит к минимуму влияние субъективной интерпретации.Этот вывод означает, что в изображениях ОКМ имеется достаточно внутренней морфологической информации для постановки правильного диагноза в большинстве случаев. 21 В контексте телемедицинской диагностики RCM с ограниченным доступом ко всему спектру клинической информации, которая доступна во время личного осмотра, оценки, выполняемые более чем одним считывателем RCM, могут минимизировать диагностическую ошибку и, как следствие, ответственность. 22 В нашем исследовании диагностическая точность диагностики ОКМ (82.7% в целом) был фактически ниже, чем в других исследованиях, основанных только на изображениях ОКМ. Вероятно, это связано с включением поражений, которые дерматологически затрудняли диагностику с дерматологической точки зрения. Кроме того, дерматоскопические изображения доступны оценщикам в реальной диагностике на основе ОКМ для прикроватной или телемедицинской диагностики.
У нашего исследования есть ограничения. Данная серия ограничена по спектру диагностических объектов и не содержит плоскоклеточного рака. В то время как более широкий спектр диагнозов мог бы лучше подчеркнуть полезность ОКМ в диагностике рака кожи, настоящее исследование сосредоточено на визуализации ОКМ поражений, которые были клинически и дерматоскопически подозрительны на меланому.
В заключение, это исследование выделяет ключевые диагностические критерии ОКМ для меланомы и ОЦК, которые воспроизводимо распознаются среди пользователей ОКМ. Не менее важно, что исследование также очерчивает критерии ОКМ, которые считаются важными для диагностики, но непоследовательно идентифицируются пользователями ОКМ. Хотя средняя диагностическая эффективность отдельных пользователей ОКМ была высокой, наши результаты также предполагают, что в изображениях ОКМ содержится больше диагностической информации, чем в настоящее время используется отдельными оценщиками.Это подчеркивает необходимость для сообщества пользователей RCM участвовать в обмене случаями RCM и продолжать улучшать соглашение между наблюдателями по критериям RCM.
Принято к публикации: 10 марта 2015 г.
Автор для переписки: Алон Скоуп, доктор медицинских наук, Медицинский центр Шиба, отделение дерматологии, Медицинская школа Саклера, Тель-Авивский университет, Тель-Хашомер 52621, Израиль (scopea1 @ gmail .com).
Опубликовано онлайн: 20 мая 2015 г.DOI: 10.1001 / jamadermatol.2015.0810.
Вклад авторов: Доктора Фарнетани и Пеллакани имели полный доступ ко всем данным в исследовании и несли ответственность за целостность данных и точность анализа данных. Доктора Фарнетани и Скоуп внесли равный вклад в эту работу.
Концепция и дизайн кабинета: Фарнетани, Пеллакани.
Сбор, анализ или интерпретация данных: Scope, Braun, Gonzalez, Guitera, Malvehy, Manfredini, Marghoob, Moscarella, Oliviero, Puig, Rabinovitz, Stanganelli, Longo, Malagoli, Vinceti.
Составление рукописи: Фарнетани, Сфера, Пеллакани.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: Браун, Гонсалес, Гитера, Мальвехи, Манфредини, Маргуб, Москарелла. Оливьеро, Пуч, Рабинович, Станганелли, Лонго, Малаголи, Винчети.
Статистический анализ: Малаголи, Винчети.
Научный руководитель: Пеллакани.
Раскрытие информации о конфликте интересов: Д-р Гонсалес сообщил о работе в консультативном совете Caliber I.Д. (производитель коммерческого конфокального микроскопа). Доктор Мальвехи сообщил о получении оборудования для исследований от MAVIG GmbH. Доктор Пуч сообщил о получении оборудования для исследований от MAVIG GmbH. Доктор Рабиновиц сообщил, что был исследователем в исследовании, которое координировал Caliber I.D., сообщил о получении финансирования для программы стипендий и оборудования от Caliber I.D., а также сообщил, что работал консультантом и получал оборудование от 3-Gen (производитель поляризованного дермаскопа). Д-р Пеллакани сообщил о работе в консультативном совете Caliber I.Д. и сообщил о получении гонорара от MAVIG GmbH за обучение на курсах. О других раскрытиях информации не сообщалось.
1.Лонго C, Залаудек Я, ардженциано G, Пеллакани G. Новые направления дерматопатологии: конфокальная микроскопия in vivo в клинической практике. Дерматол Клин . 2012; 30 (4): 799-814, viii.PubMedGoogle ScholarCrossref 2.Pellacani G, Винчети М, Бассоли S, и другие. Отражательная конфокальная микроскопия и особенности меланоцитарных поражений: Интернет-исследование воспроизводимости терминологии. Дерматол Арки . 2009; 145 (10): 1137-1143. PubMedGoogle ScholarCrossref 3. А, Бенвенуто-Андраде C, Аджеро AL, и другие. Отражательная конфокальная микроскопия in vivo для получения изображений меланоцитарных кожных поражений: согласованный терминологический глоссарий и иллюстративные изображения. J Am Acad Dermatol . 2007; 57 (4): 644-658. PubMedGoogle ScholarCrossref 4.Pellacani G, Чезинаро AM, Seidenari Конфокальная микроскопия пигментных поражений кожи в режиме отражения: улучшение диагностической специфичности меланомы. J Am Acad Dermatol . 2005; 53 (6): 979-985.PubMedGoogle ScholarCrossref 5.Segura S, Пуиг S, Каррера C, Палоу J, Мальвехи J. Разработка двухэтапного метода диагностики меланомы с помощью отражательной конфокальной микроскопии. J Am Acad Dermatol . 2009; 61 (2): 216-229.PubMedGoogle ScholarCrossref 6.Pellacani G, Гитера П, Лонго C, Аврамидис М, Сайденари S, Мензис S. Влияние отражательной конфокальной микроскопии in vivo на точность диагностики меланомы и сомнительных меланоцитарных поражений. Дж Инвест Дерматол . 2007; 127 (12): 2759-2765.PubMedGoogle Scholar7.Guitera П, Пеллакани Джи, Кротти КА, и другие. Влияние отражательной конфокальной микроскопии in vivo на точность диагностики злокачественного лентиго и неоднозначных пигментированных и непигментированных пятен на лице. Дж Инвест Дерматол . 2010; 130 (8): 2080-2091.PubMedGoogle ScholarCrossref 8. Guitera П, Пеллакани Джи, Лонго C, Seidenari S, Аврамидис М, Мензис SW.Конфокальная отражательная микроскопия in vivo улучшает вторичную оценку меланоцитарных поражений. Дж Инвест Дерматол . 2009; 129 (1): 131-138.PubMedGoogle ScholarCrossref 9. Аларкон Я, Каррера C, Палоу Дж., Алос L, Мальвехи J, Пуиг S. Влияние отражательной конфокальной микроскопии in vivo на количество пациентов, необходимое для лечения меланомы при сомнительных поражениях. Br J Дерматол . 2014; 170 (4): 802-808.PubMedGoogle ScholarCrossref 10. Нори С, Риус-Диас F, Куэвас J, и другие.Чувствительность и специфичность конфокальной микроскопии в режиме отражения для диагностики in vivo базальноклеточной карциномы: многоцентровое исследование. J Am Acad Dermatol . 2004; 51 (6): 923-930.PubMedGoogle ScholarCrossref 11. Guitera П, Мензис ЮЗ, Лонго C, Чезинаро AM, Сколайер РА, Пеллакани G. Конфокальная микроскопия in vivo для диагностики меланомы и базальноклеточного рака с использованием двухэтапного метода: анализ 710 последовательных клинически сомнительных случаев. Дж Инвест Дерматол . 2012; 132 (10): 2386-2394.PubMedGoogle ScholarCrossref 12. Longo C, Лаллас А, Киргидис А, и другие. Классификация различных подтипов базальноклеточной карциномы с помощью дерматоскопии и отражательной конфокальной микроскопии. J Am Acad Dermatol . 2014; 71 (4): 716-724.e1. DOI: 10.1016 / j.jaad.2014.04.067.PubMedGoogle ScholarCrossref 13.Gill М., Лонго C, Фарнетани F, Чезинаро AM, Гонсалес S, Пеллакани Г.Неинвазивная дерматопатология in vivo: идентификация конфокальных микроскопических корреляций отражательной способности со специфическими гистологическими особенностями меланоцитарных новообразований. J Eur Acad Dermatol Venereol . 2014; 28 (8): 1069-1078.PubMedGoogle ScholarCrossref 14.Pellacani G, Де Пейс B, Реджиани C, и другие. Определенные типы меланомы на основе отражательной конфокальной микроскопии. Эксперимент Дерматол . 2014; 23 (6): 414-418.PubMedGoogle ScholarCrossref 15.Longo C, Фарнетани F, Чардо S, и другие.Является ли конфокальная микроскопия ценным инструментом для диагностики узловых поражений? исследование 140 случаев. Br J Дерматол . 2013; 169 (1): 58-67.PubMedGoogle ScholarCrossref 16.Staron РБ, Гринспен Р, Миллер ТТ, Билезикян JP, Шейн E, Харамати N. Компьютеризированный денситометрический анализ костей: ошибки оператора. Радиология . 1999; 211 (2): 467-470.PubMedGoogle ScholarCrossref 17.Gur D, Bandos AI, Коэн CS, и другие.«Лабораторный» эффект: сравнение показателей работы и вариативности рентгенологов во время проспективных интерпретаций клинической и лабораторной маммографии. Радиология . 2008; 249 (1): 47-53.PubMedGoogle ScholarCrossref 19.Pupelli Джи, Лонго C, Венециано L, и другие. Меланоцитарные образования малого диаметра: морфологический анализ с помощью конфокальной микроскопии in vivo. Br J Дерматол . 2013; 168 (5): 1027-1033.PubMedGoogle ScholarCrossref 21.Pellacani G, Пепе P, Casari А, Лонго С.Отражательная конфокальная микроскопия как обследование второго уровня в онкологии кожи повышает точность диагностики и избавляет от ненужных иссечений: продольное проспективное исследование. Br J Дерматол . 2014; 171 (5): 1044-1051.PubMedGoogle ScholarCrossref 22.
 Однако, у людей всех рас и любого цвета кожи может развиваться меланома кожи. Заболевание не ограничивается только людьми с белым цветом кожи
Однако, у людей всех рас и любого цвета кожи может развиваться меланома кожи. Заболевание не ограничивается только людьми с белым цветом кожи
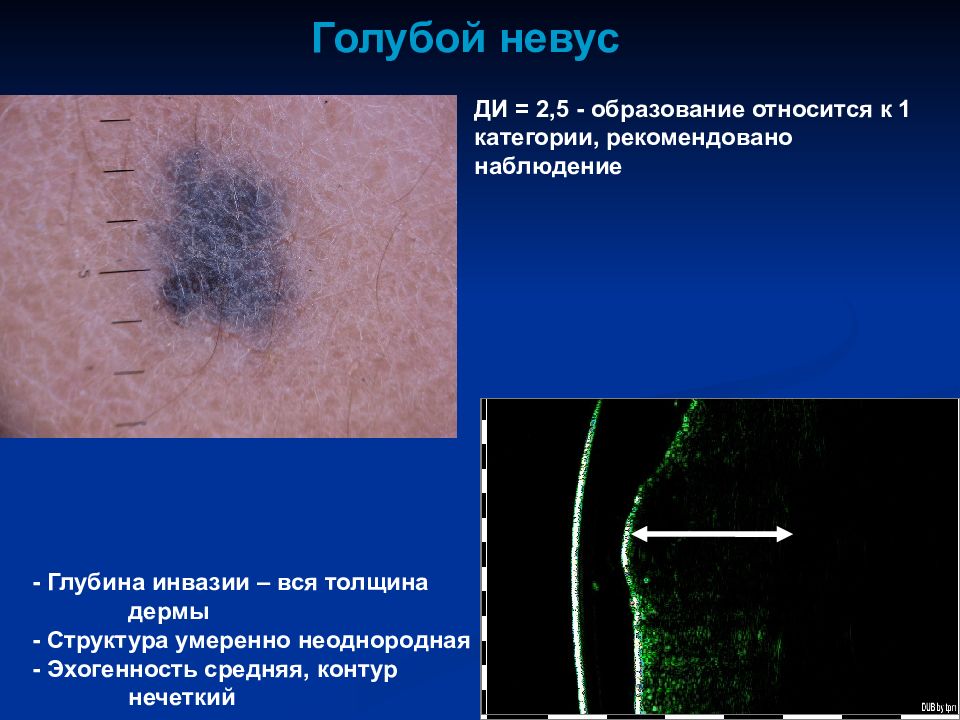 9 Злокачественное новообразование полового члена неуточненной локализации
9 Злокачественное новообразование полового члена неуточненной локализации 9 Злокачественное новообразование полового члена неуточненной локализации
9 Злокачественное новообразование полового члена неуточненной локализации 2 Злокачественное новообразование мошонки
2 Злокачественное новообразование мошонки 9 Злокачественное новообразование языка неуточненной части
9 Злокачественное новообразование языка неуточненной части 03.2021 N 145н
03.2021 N 145н 02.2021 N 74н
02.2021 N 74н 02.2021 N 75н
02.2021 N 75н 02.2021 N 124н
02.2021 N 124н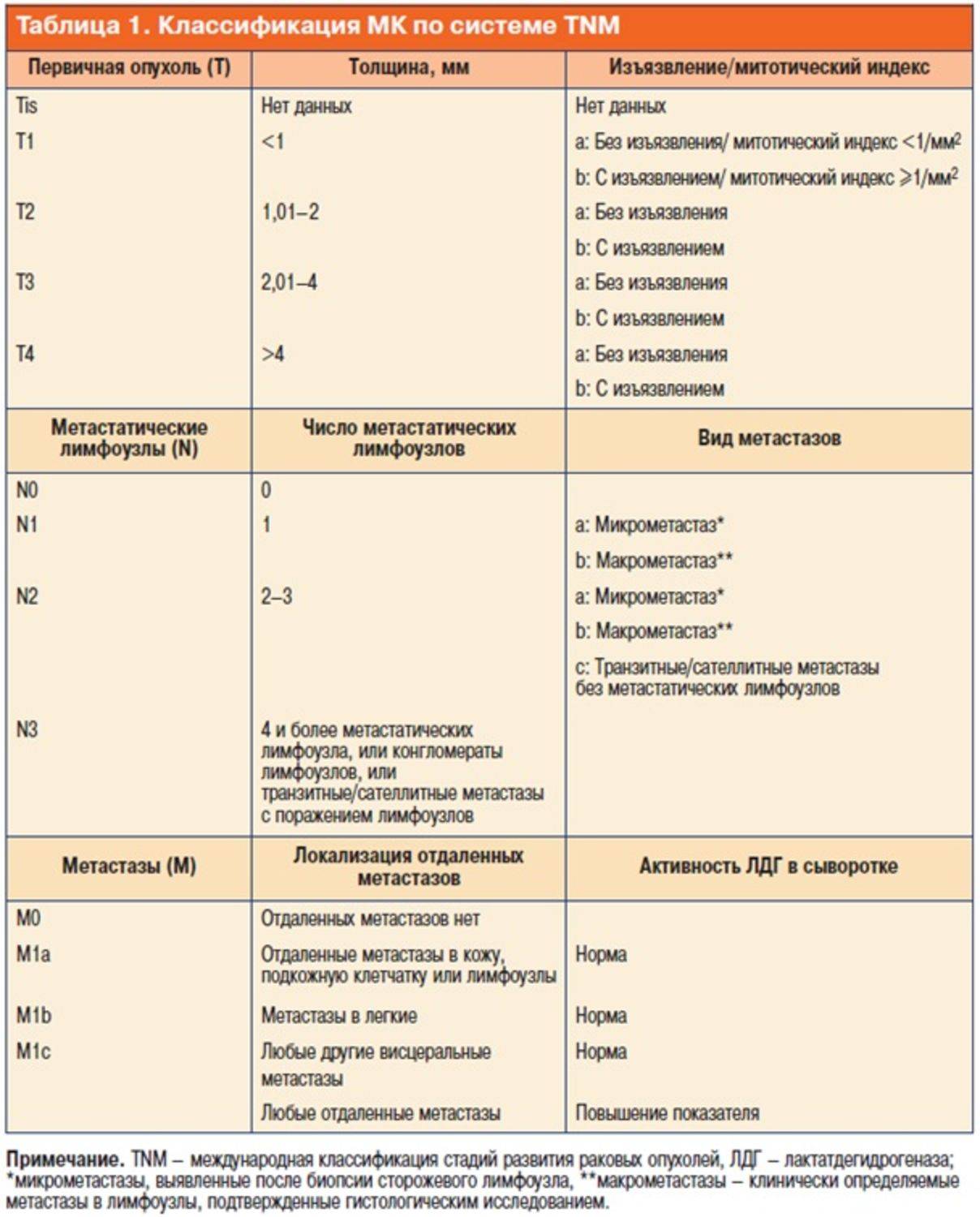 12.2012 N 1688н
12.2012 N 1688н 02.2021 N 76н
02.2021 N 76н 02.2021 N 72н
02.2021 N 72н 02.2021 N 127н
02.2021 N 127н 12.2012 N 1686н
12.2012 N 1686н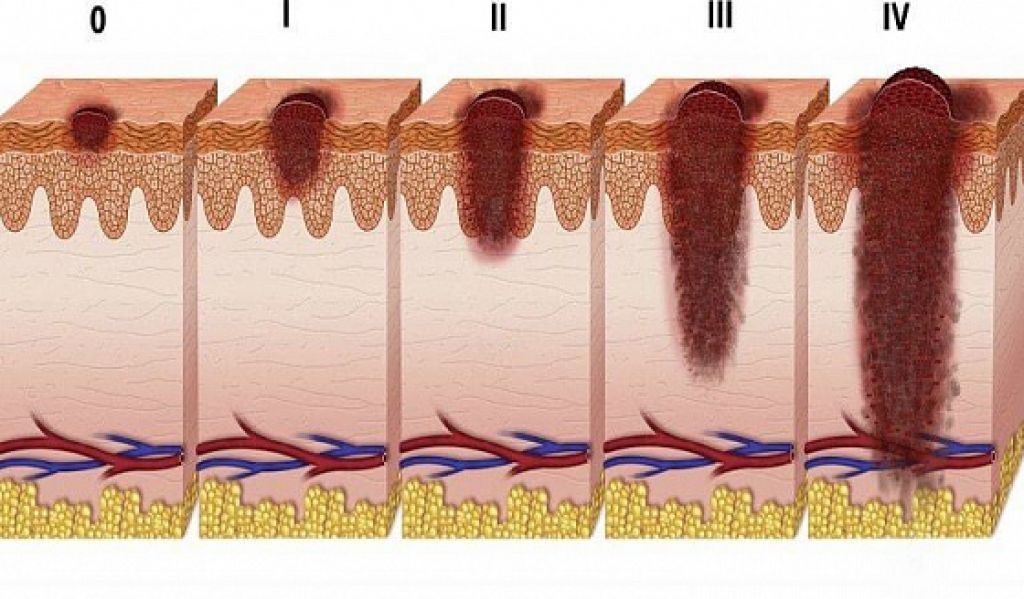 1 Злокачественное новообразование переднего средостения
1 Злокачественное новообразование переднего средостения 11.2012 N 604н
11.2012 N 604н 03.2021 N 194н
03.2021 N 194н 03.2021 N 194н
03.2021 N 194н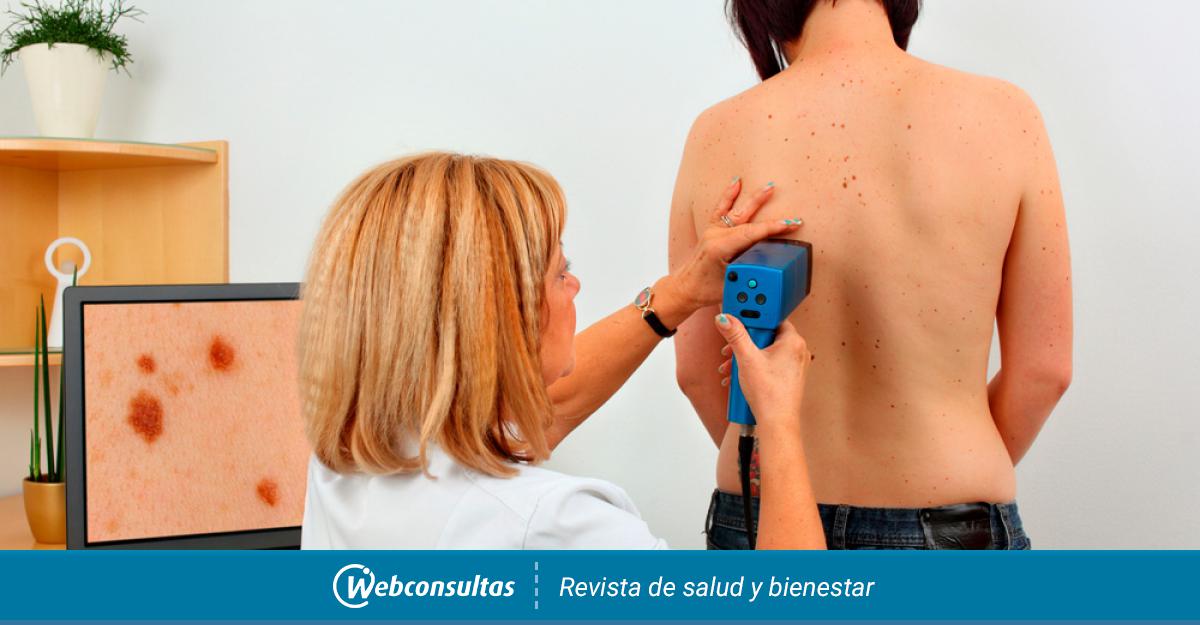 0 Кожи губы
0 Кожи губы 5 Кожи туловища
5 Кожи туловища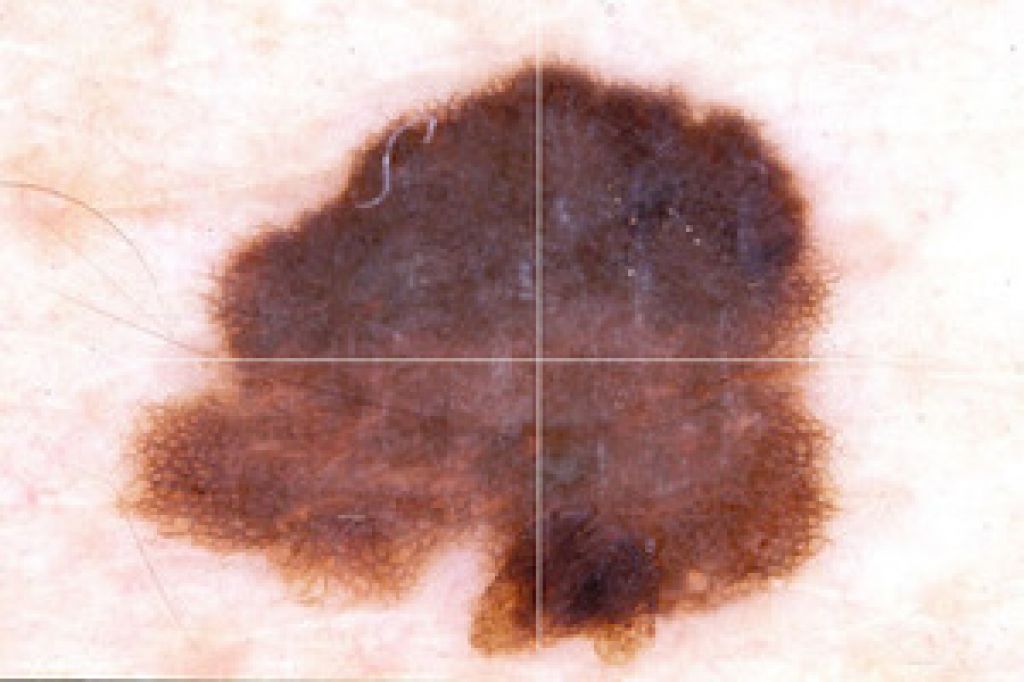 9 Злокачественные новообразования кожи неуточненной области
9 Злокачественные новообразования кожи неуточненной области 04.2021 N 345н
04.2021 N 345н 11.2012 N 756н
11.2012 N 756н 11.2012 N 704н
11.2012 N 704н 1 Болезнь альфа-тяжелых цепей
1 Болезнь альфа-тяжелых цепей 11.2020 N 1253н
11.2020 N 1253н 11.2020 N 1259н
11.2020 N 1259н 03.2021 N 146н
03.2021 N 146н 03.2021 N 146н
03.2021 N 146н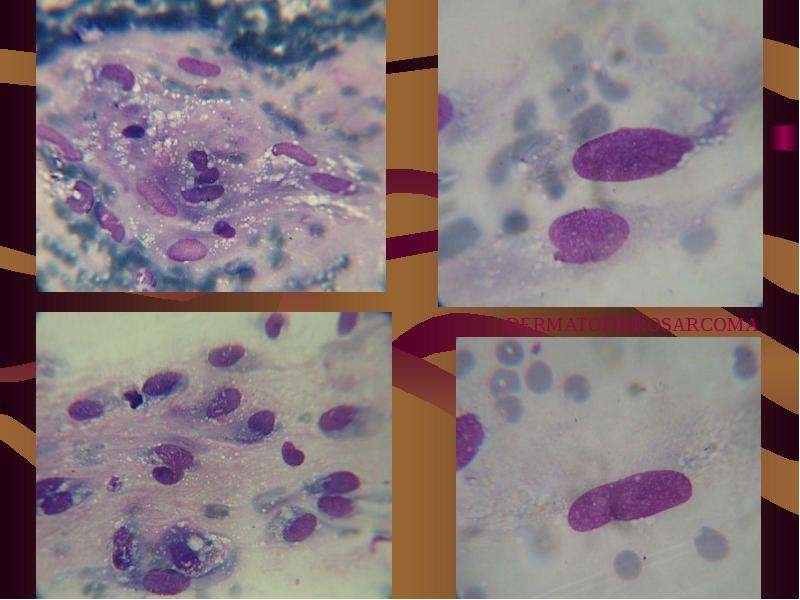 04.2021 N 339н
04.2021 N 339н 04.2021 N 339н
04.2021 N 339н 11.2020 N 1198н
11.2020 N 1198н 04.2021 N 336н
04.2021 N 336н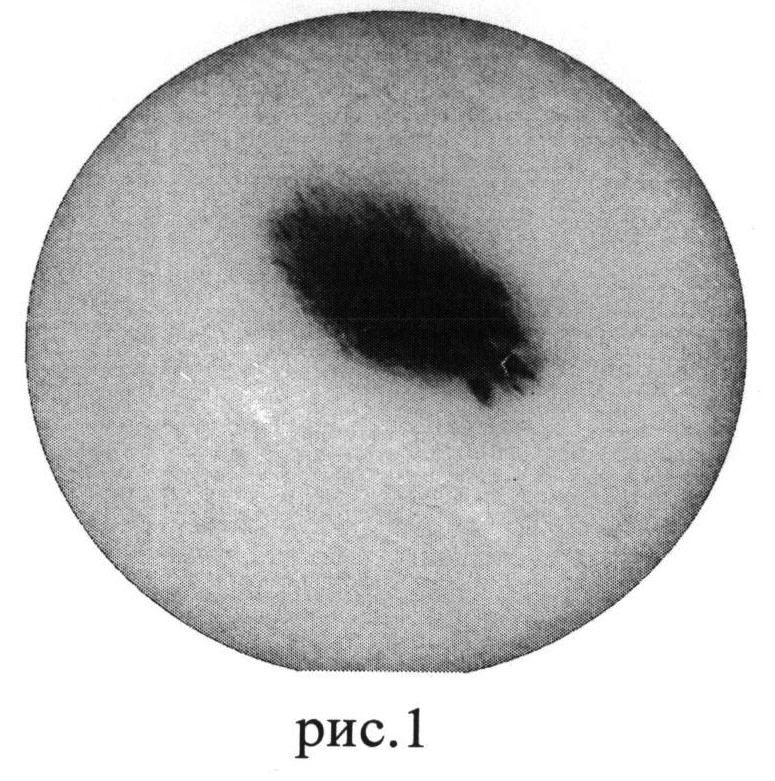 9 Гипотиреоз неуточненный
9 Гипотиреоз неуточненный 12.2012 N 1561н
12.2012 N 1561н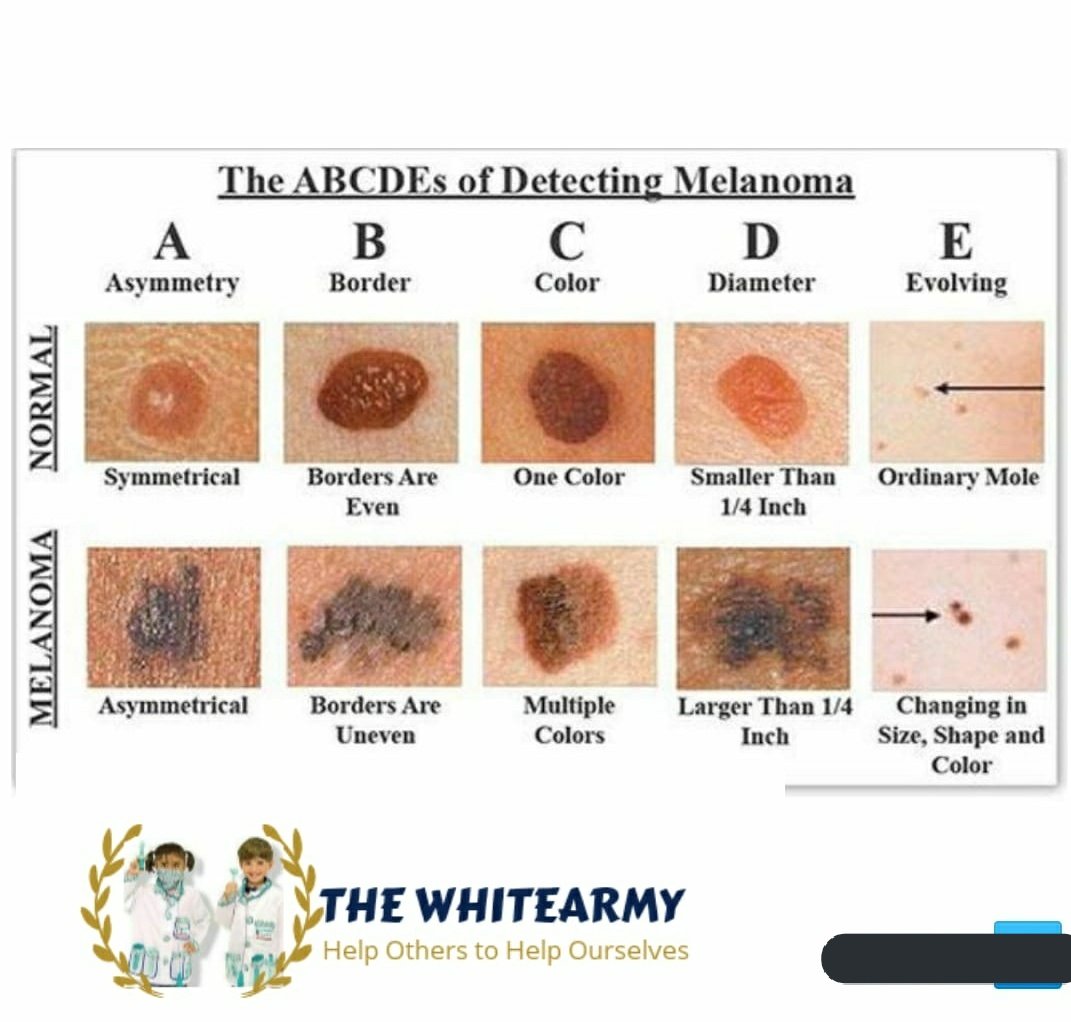 02.2021 N 126н
02.2021 N 126н 02.2021 N 126н
02.2021 N 126н 02.2021 N 126н
02.2021 N 126н 11.2020 N 1254н
11.2020 N 1254н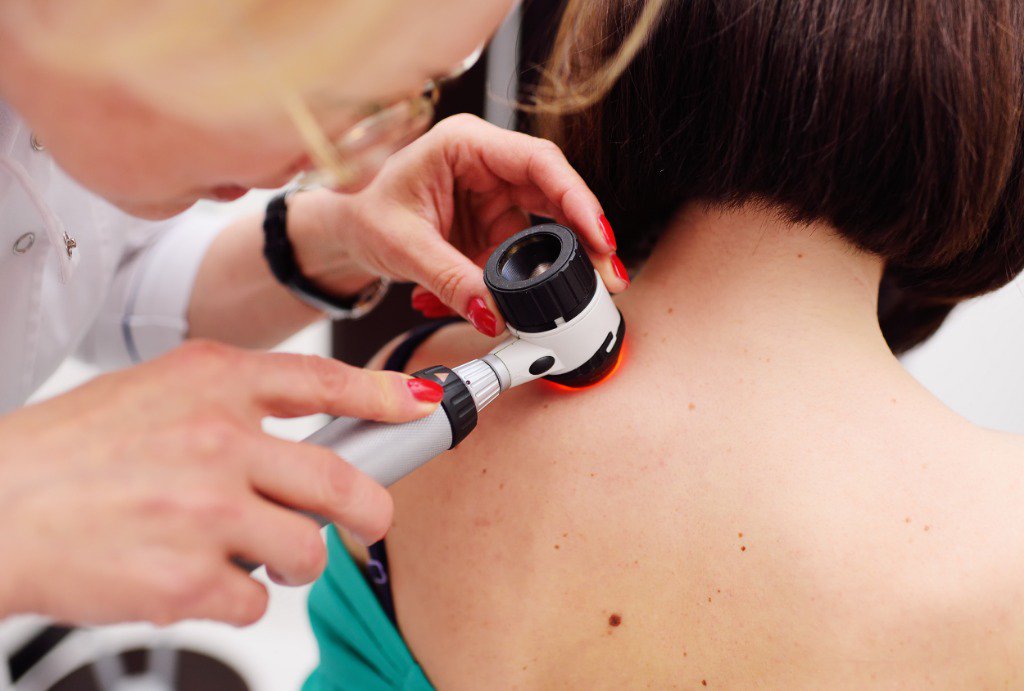 12.2012 N 1687н
12.2012 N 1687н 06.2021 N 633н
06.2021 N 633н 0 Злокачественное новообразование уретры
0 Злокачественное новообразование уретры 02.2021 N 115н
02.2021 N 115н 0 Злокачественное новообразование уретры
0 Злокачественное новообразование уретры/iStock-524997413-5882e56d3df78c2ccdb066d4.jpg) 12.2012 N 1500н
12.2012 N 1500н 04.2021 N 338н
04.2021 N 338н 0 Злокачественное новообразование паращитовидной [околощитовидной] железы
0 Злокачественное новообразование паращитовидной [околощитовидной] железы 2012 N 615н
2012 N 615н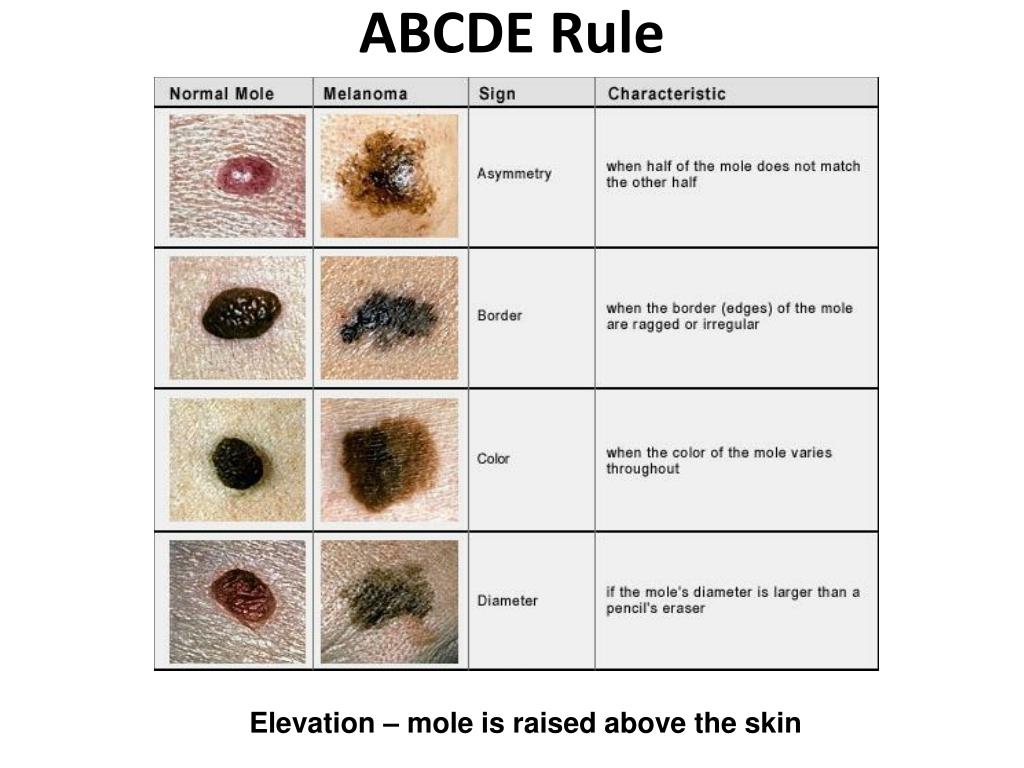 0 Надпочечника
0 Надпочечника 1 Мужской псевдогермафродитизм, не классифицированный в других рубриках
1 Мужской псевдогермафродитизм, не классифицированный в других рубриках 0 Множественная миелома
0 Множественная миелома 0 Острый лимфобластный лейкоз
0 Острый лимфобластный лейкоз Обследование не требует специальной подготовки и проводится как у детей, так и у взрослых.
Обследование не требует специальной подготовки и проводится как у детей, так и у взрослых.

 Биологическая терапия использует иммунную систему вашего тела для уничтожения раковых клеток.
Биологическая терапия использует иммунную систему вашего тела для уничтожения раковых клеток.
 Обычно это предпочтительный метод биопсии при подозрении на меланому, если это возможно, хотя это не всегда возможно.
Обычно это предпочтительный метод биопсии при подозрении на меланому, если это возможно, хотя это не всегда возможно.