Вредна ли анестезия для организма?
Анестезия – полная потеря чувствительности в связи с восстанавливаемой блокадой функции чувствительных нервов.
Различают местную и общую анестезию.
Общая анестезия, или наркоз – общее обезболивание, сходное с состоянием искусственного сна, с полной потерей сознания и временной потерей болевой чувствительности.
Применяется в хирургической практике.
Местная анестезия (местное обезболивание) – вид анестезии, вызывающий местную потерю чувствительности – анестезию. Под их влиянием на месте применения временно пропадает болевая, температурная и тактильная чувствительность.
Применяется в различных по объему и продолжительности оперативных вмешательствах, а также у лиц с противопоказаниями для общей анестезии.
Применительно к общей анестезии существует много предубеждений и мифов.
Влияет ли наркоз на работу внутренних органов? Может ли общая анестезия вызвать галлюцинацию? И реально ли не проснуться после анестезии?
На все эти вопросы и больше отвечает врач-анестезиолог Медицинского центра Медикавер, Иван Мигаль
— Может ли анестезия прекратить действие во время операции?
- Теоретически это может быть, но на практике таковых случаев не встречается.
 Ведь для того чтобы анестезия прекратила действовать на организм пациента, должна произойти грубая ошибка со стороны врача. И чтобы таких случаев не произошло, существует система мониторинга, постоянно следящая за пациентом. Прежде всего это возможность определения электрической активности мозга, так называемая энтропия. Второе, это мониторинг в дыхательной смеси газа, который поддерживает сон пациента – это севофлуран. В-третьих, это мониторинг параметров жизнедеятельности, которые анестезиолог измеряет на протяжении анестезии – пульс, давление и другие. Также важен расчет количества анестетика в миллиграммах на килограмм за одну минуту. В случаях, если бы вещество, поддерживающее сон прекратило бы поступать в организм человека, сработал бы монитор и включилась громкая сирена и сигнал тревоги, на который сразу среагируют. Поэтому такой сценарий, когда пациент может очнуться во время хирургического вмешательства, практически невозможен.
Ведь для того чтобы анестезия прекратила действовать на организм пациента, должна произойти грубая ошибка со стороны врача. И чтобы таких случаев не произошло, существует система мониторинга, постоянно следящая за пациентом. Прежде всего это возможность определения электрической активности мозга, так называемая энтропия. Второе, это мониторинг в дыхательной смеси газа, который поддерживает сон пациента – это севофлуран. В-третьих, это мониторинг параметров жизнедеятельности, которые анестезиолог измеряет на протяжении анестезии – пульс, давление и другие. Также важен расчет количества анестетика в миллиграммах на килограмм за одну минуту. В случаях, если бы вещество, поддерживающее сон прекратило бы поступать в организм человека, сработал бы монитор и включилась громкая сирена и сигнал тревоги, на который сразу среагируют. Поэтому такой сценарий, когда пациент может очнуться во время хирургического вмешательства, практически невозможен.
— Верно ли, что анестезия сокращает продолжительность жизни?
- Это полный миф.
 На сегодняшний день нет никаких исследований, которые могли бы подтвердить, что оперативные вмешательства могут сокращать продолжительность жизни. Лично я видел большое количество пациентов, которым за 80 лет, и они имели несколько оперативных вмешательств предварительно. Если бы анестезия действительно укорачивала жизнь, то мы бы с ними вряд ли встретились.
На сегодняшний день нет никаких исследований, которые могли бы подтвердить, что оперативные вмешательства могут сокращать продолжительность жизни. Лично я видел большое количество пациентов, которым за 80 лет, и они имели несколько оперативных вмешательств предварительно. Если бы анестезия действительно укорачивала жизнь, то мы бы с ними вряд ли встретились.
— Существует мнение, что наркоз полностью убивает иммунную систему.
- Должен отрицать это утверждение. Ведь в случаях, если бы анестезия убивала иммунную систему, все пациенты после оперативных вмешательств банально бы не выживали, потому что без иммунной системы человек не может жить.
— Верно ли суждение, что анестезия вызывает галлюцинации?
- Теоретически это может быть. В анестезиологическом арсенале есть препараты, которые могут вызвать галлюцинацию. Однако они применяются только в экстренной медицине, часто при гинекологических вмешательствах.
 Для плановых хирургических операций лекарства, вызывающие галлюцинации, классически не используются. Речь идет о препарате кетамина. Поэтому если у вас запланированы хирургические вмешательства с применением современных лекарств, вероятность галлюцинаций крайне низка, или вообще невозможна при отсутствии отдельных препаратов.
Для плановых хирургических операций лекарства, вызывающие галлюцинации, классически не используются. Речь идет о препарате кетамина. Поэтому если у вас запланированы хирургические вмешательства с применением современных лекарств, вероятность галлюцинаций крайне низка, или вообще невозможна при отсутствии отдельных препаратов.
— Может ли сильный анестетик вызвать онемение определенных частей тела навсегда?
- Прежде всего нет такого понятия в анестезиологии как сильный анестетик. Есть разные типы препаратов, их концентрация и дозировка. Когда речь идет об онемении конечностей после введения анестетика, то речь идет не обо всех видах анестезии, а именно об эпидуральной и спинальной анестезии. Осложнение, которое может вызвать длительное отсутствие движений в нижних конечностях возникает вследствие эпидуральной гематомы — это кровоизлияние в место, где вводится игла, а именно в участок позвоночника. Вероятность такого осложнения составляет один на двести тысяч случаев анестезий.
 Это достаточно редкое явление в анестезиологической практике. Нужно сотне анестезиологов работать всю жизнь, чтобы хоть один из них смог встретиться с таким случаем в своей практике. Поэтому прежде всего следует знать о причинах возникновения такого осложнения. Но бояться не нужно, потому что это происходит крайне редко. Пожалуй, безопаснее сделать эпидуральную или спинальную анестезию, чем ехать на велосипеде, например.
Это достаточно редкое явление в анестезиологической практике. Нужно сотне анестезиологов работать всю жизнь, чтобы хоть один из них смог встретиться с таким случаем в своей практике. Поэтому прежде всего следует знать о причинах возникновения такого осложнения. Но бояться не нужно, потому что это происходит крайне редко. Пожалуй, безопаснее сделать эпидуральную или спинальную анестезию, чем ехать на велосипеде, например.
— Действительно ли после анестезии у пациентов наблюдается ухудшение памяти и постоянные мигрени?
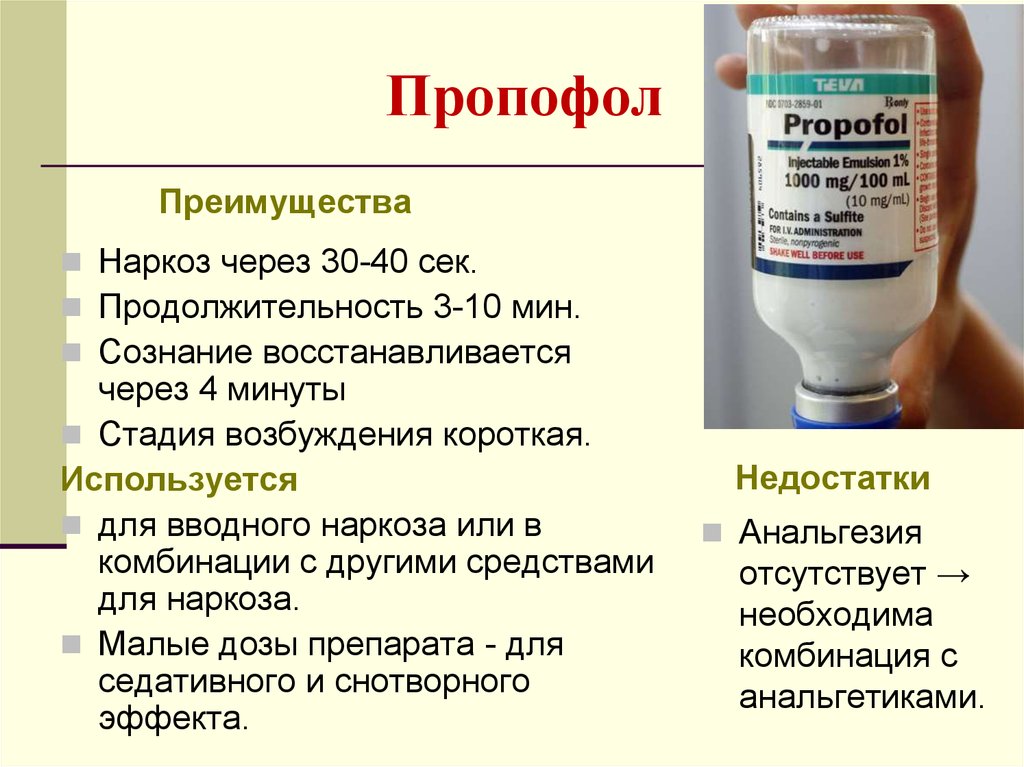
- Нет доказательств, что анестезия может спровоцировать мигренозные приступы, если пациент раньше с таким не сталкивался. Есть подтверждения, что отдельные препараты для наркоза, например Пропофол, напротив могут прекращать мигренозный приступ. Если говорить о нарушении памяти, медицинской терминологии, мы принимаем во внимание умственную функцию, или иначе говоря когнитивную. На сегодняшний день есть много исследований, которые хотят установить связь между умственной функцией и перенесенной анестезией.
 У людей, которые имели оперативное вмешательство и перенесли стресс, может ухудшаться способность к решению сложных математических причин, если это люди постарше. У молодых людей таких зависимостей не замечено. Так или иначе, любые изменения проходят через месяц или два.
У людей, которые имели оперативное вмешательство и перенесли стресс, может ухудшаться способность к решению сложных математических причин, если это люди постарше. У молодых людей таких зависимостей не замечено. Так или иначе, любые изменения проходят через месяц или два.
— Общий наркоз можно заменить местной анестезией.
- Нельзя говорить так однозначно. Всё зависит от типа оперативного вмешательства. Если речь идет об операции на конечности – руке или ноге, то можно применить проводниковую анестезию. Это более усовершенствованная местная анестезия, когда медикаменты вводятся возле нервных структур, нервных стволов, что иннервирует целую конечность. Однако существуют оперативные вмешательства, которые невозможно провести только под местной анестезией, например, такие как лапароскопия, где в брюшную полость нагнетается газ под давлением, которое может сжимать диафрагму и воздействовать на легкие. Поэтому следует понимать, что существуют типы оперативных вмешательств, которые невозможно провести под местной анестезией.
 Моя рекомендация – доверьтесь своему врачу-анестезиологу, ведь это именно тот человек, который лучше знает и понимает, какой тип анестезии подходит для данного типа вмешательства и прислушаться к его совету. А с другой стороны, выбор типа анестезии всегда остается за пациентом, если это возможно.
Моя рекомендация – доверьтесь своему врачу-анестезиологу, ведь это именно тот человек, который лучше знает и понимает, какой тип анестезии подходит для данного типа вмешательства и прислушаться к его совету. А с другой стороны, выбор типа анестезии всегда остается за пациентом, если это возможно.
— Верно ли, что большой процент пациентов может не проснуться от анестезии?
- Нет, это неправда. Все пациенты просыпаются после анестезии. Существует только один пессимистический сценарий развития событий, когда человек не просыпается – пациент умирает во время хирургического вмешательства. Во всех остальных случаях каждый пациент просыпается после анестезии. Лекарства, применяемые в современной анестезиологии, прекращают действовать через 5-10 минут после прекращения их введения. Они быстро перераспределяются в организме, выводятся и разлагаются печенью и почками. Приблизительно через 10 минут после прекращения введения анестетика в организм, пациент успешно просыпается.

— Анестезия полностью сажает сердце и другие внутренние органы.
- Если вы хотите обидеть своего анестезиолога, то можете задавать этот и другие вышеперечисленные вопросы. На самом деле, препараты для анестезии влияют на мозг, и никак не действуют на внутренние органы человека, в частности на сердце. Во время наркоза человек находится под полным мониторингом, врач — анестезиолог следит за параметрами жизнедеятельности, такими как давление, пульс, количество кислорода в артериальной крови. Именно от транспортировки кислорода в ткани зависит и терпят ли они повреждения во время анестезии. Работа врача-анестезиолога заключается в наблюдении за тем, чтобы все функции организма работали правильно, и именно в этом помогает мониторинг. Изменения в работе сердца могут произойти, если что-то пошло не так.
 Была ли совершена грубая ошибка, или у человека серьезные заболевания сердца. Если все выполнено по плану, то никакого негативного влияния на внутренние органы нет.
Была ли совершена грубая ошибка, или у человека серьезные заболевания сердца. Если все выполнено по плану, то никакого негативного влияния на внутренние органы нет.
— Наркоз не может применяться пациентам младше 18 лет.
- Должен возразить. Дети рождаются с врожденной патологией, к сожалению. Пациенты педиатрического возраста также могут нуждаться в пластических операциях и хирургических вмешательствах, спасающих жизнь. На сегодняшний день есть достаточное количество исследований, которые изучают влияние анестетиков на развитие головного мозга. Конечно, провести и спроектировать исследования на детях довольно трудно, поэтому часть из них проводится на животных. Более всего этим вопросом интересуется организация FDA (Food and Drug Administration) в США. Также есть достоверные данные, что после трех лет очень низкая вероятность негативного влияния на развитие нейронов и в целом развитие умственной способности. С другой стороны, есть исследования, показывающие, что высокие дозы анестетиков могут изменять структуру головного мозга у крыс.

— После длительного обезболивания наблюдается длительная заторможенность
- Должен возразить. После кратковременных операций, когда все происходило планово – когда у пациента было нормальное артериальное давление, хорошо работало сердце и он получил достаточное количество транспортируемого кислорода по организму без помех. В таких случаях причин для того, чтобы у человека нарушались умственные способности, когнитивная функция нет.
Анестезия вполне безопасна для организма человека. Сегодня все врачи-анестезиологи используют современные препараты при плановых хирургических вмешательствах, которые не приводят к серьезным нарушениям в организме человека, а тем более к летальным случаям.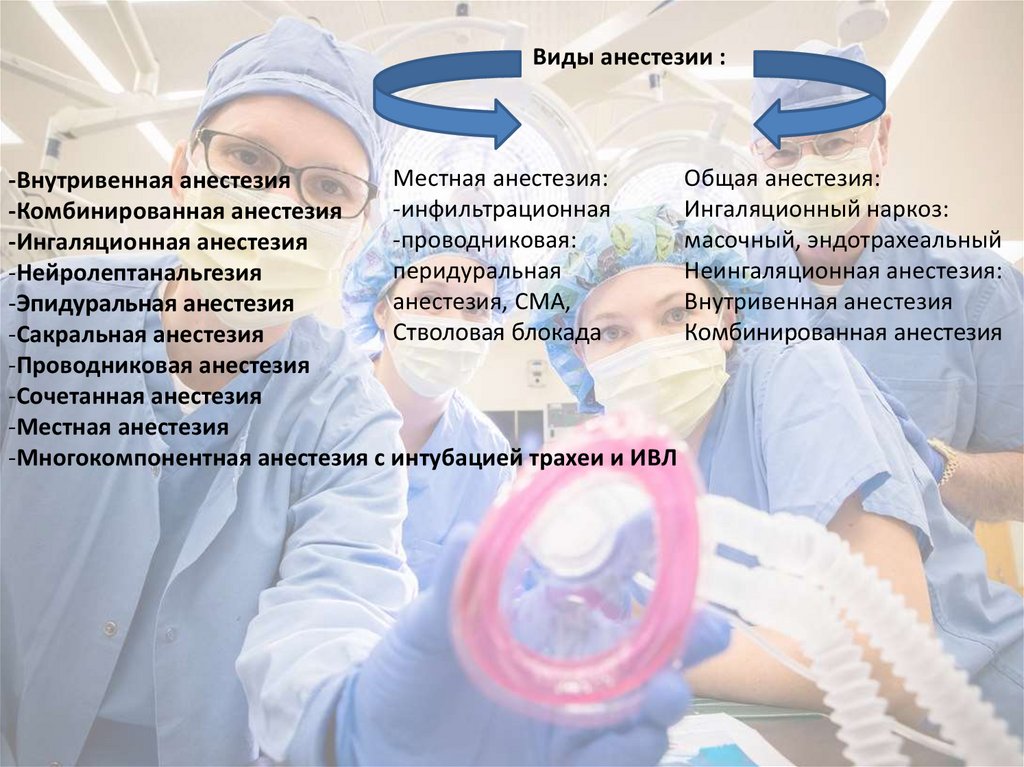
Доверяйте профессионалам! Не стоит бояться оперативных вмешательств, которые могут облегчить вашу жизнь. Хирургическое отделение Медицинского центра Медикавер – это шанс каждого забыть о дискомфорте от привычных вещей и подарить себе счастливые мгновения!
Для записи на консультацию обращайтесь по телефону 0 800 305 911
Влияние наркоза на организм
04.10.2021
На многих термин «наркоз» оказывает устрашающее влияние. Это и понятно, поскольку под наркозом человек лишен возможности контролировать свои действия. По этой причине с наркозом связано большое количество мифов и слухов. Действительно ли наркоз так вреден для организма и в чем состоит этот вред и предстоит выяснить в рамках данной статьи.
Что собой представляет наркоз?
При наркозе ЦНС находится в состоянии торможения. Главной задачей является устранение болевой чувствительности. Этого добиваются при использовании препаратов, название которым анестетики. Для того, чтобы понять, как действует наркоз, надо иметь хоть какое-то представление о механизме возникновения боли.
Организм человека буквально насквозь пронизан болевыми рецепторами. Они предназначены для восприятия любого раздражения. На рецептор передается сигнал о боли. Затем он по нервному волокну передается в спинной мозг. Уже от него информация поступает в головной мозг, который является главным компьютером организма человека. Мозгом информация обрабатывается и передается к органам и тканям в виде боли. Под влиянием наркоза подобная цепочка разрывается. Этим блокируется передача болевых импульсов. Далее следует рассмотреть виды анестезии.
Анестезия и ее виды
«Наркоз» и «анестезия» не являются тождественными понятиями. При наркозе отключается сознание (общий наркоз). При анестезии боль устраняют с помощью анестетиков. Прервать импульсы можно абсолютно на любом участке. На этом принципе и основаны различные виды анестезии:
- Поверхностная анестезия. Она достигается применением местных анестетиков. Иными словами, подавление импульсов происходит на начальном этапе.

- Местная анестезия. Осуществляется блокировка нерва, по которому передаются болевые импульсы. Анестетик вводят в то место, где планируют проводить операцию. Уже в начальном отделе нерва происходит прерывание болевого импульса.
- Проводниковая анестезия. Она сходна с местным обезболиванием. Однако, блокировка нерва происходит не в месте проведения операции, а на любом его участке. Скажем, операция проводится на верхней конечности. В этом случае анестетик можно ввести в области ключицы. Проводя анестезию подобного вида, врач должен иметь высокое мастерство и точность. Игла не должна попадать в нерв. Иначе его можно серьезно повредить. Но если препарат ввести на значительном удалении от проводника, то желаемого обезболивания можно не достигнуть.
- Эпидуральная анестезия. Нерв блокируют в том месте, где он оканчивается и входит в спинной мозг.
 Участок между оболочкой мозга и позвоночным каналом называется эпидуральным пространством. Именно сюда и вводят анестетик.
Участок между оболочкой мозга и позвоночным каналом называется эпидуральным пространством. Именно сюда и вводят анестетик. - Общий наркоз. Все функции головного мозга угнетены. Импульсы в него попадают, но после обработки нет команды о боли.
Разумеется, самым безопасным видом считается поверхностная и местная анестезия. Большую опасность представляет проводниковая анестезия. Но этот вид используется лишь при оперативных вмешательствах на конечностях. По степени опасности за ней следует эпидуральная анестезия. Ее используют при операциях нна нижней половине тела. Наибольший риск сопряжен с общим наркозом.
Некоторые распространенные мифы
Достоверно о том, насколько вреден наркоз не скажет ни один анестезиолог. Но большинство из них все же склоняется к мысли, что наркоз действительно вреден. Однако, этот вред не стоит соотносить с распространенными мифами. Некоторые считают, что после наркоза можно не проснуться. Конечно, это заблуждение.
Конечно, это заблуждение.
Перед операцией анестезиолог тщательно рассчитает дозу, которая необходима для конкретного пациента. В случае ошибки ее определят приборы, которые следят за больным во время операции. Существует мнение, что наркоз сокращает продолжительность жизни минимум на 5 лет. Неизвестно, кто это придумал, но какие-либо исследования на этот счет не проводились вовсе. При гладком течении общего наркоза вред для организма будет иметь минимальные размеры. Но не стоит забывать о том, что любое хирургическое вмешательство является серьезным стрессом для организма.
Риск не проснуться после наркоза, конечно, существует. Но статистика говорит о том, что такое возможно лишь в одном случае на четверть миллиона операций. В то же время, смертность от автомобильных катастроф составляет 1 случай на 10 000 аварий.
Кто-то утверждает, что после наркоза ухудшается память и снижается интенсивность мыслительных процессов.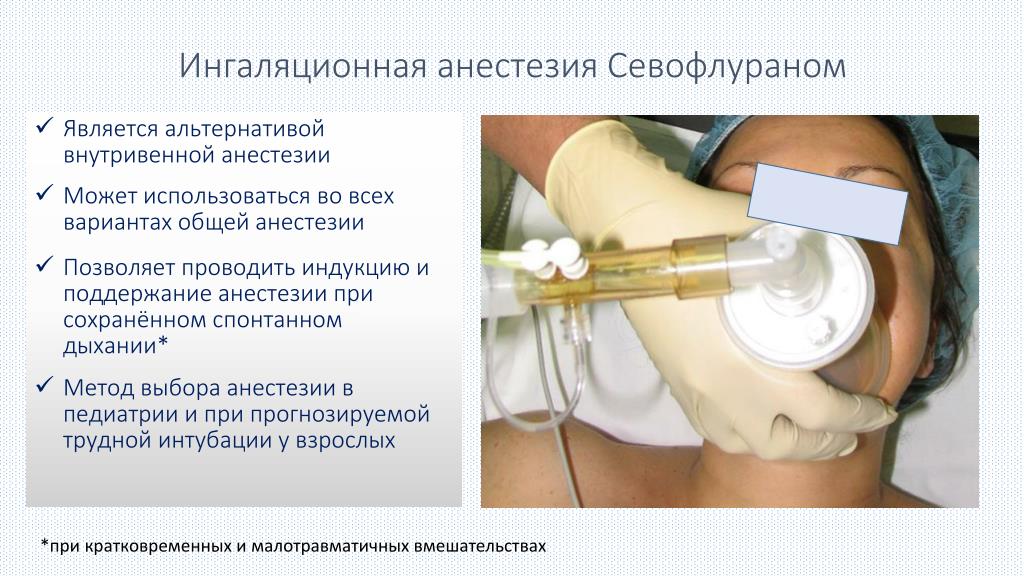 Отчасти это правда. Но подобное может наблюдаться преимущественно у пациентов пожилого возраста. У них, как правило, имеется сосудистая патология головного мозга. Анестезиологами все эти особенности обязательно учитываются.
Отчасти это правда. Но подобное может наблюдаться преимущественно у пациентов пожилого возраста. У них, как правило, имеется сосудистая патология головного мозга. Анестезиологами все эти особенности обязательно учитываются.
Опубликовано в Хирургия Премиум Клиник
Побочные эффекты, риски и стадии
Общие анестетики вызывают обратимую потерю сознания и потерю боли, чтобы хирурги могли оперировать пациента. Использование общих анестетиков является обычным явлением, но то, как они производят свое действие, до сих пор полностью не изучено.
Общая анестезия — это лекарство, которое вводят внутривенно (в/в), через трубку или маску. Выполняется анестезиологом или медсестрой-анестезиологом, специально обученным врачом или медсестрой, которые также будут контролировать жизненные показатели пациента и частоту дыхания во время процедуры.
Под общей анестезией люди не чувствуют боли (анальгетики) и теряют сознание. Он чаще используется для крупных операций и во время хирургии. Человек также может временно испытывать амнезию после анестезии.
Человек также может временно испытывать амнезию после анестезии.
Общие анестетики широко используются в хирургии с 1842 года, когда Кроуфорд Лонг ввел пациенту диэтиловый эфир и провел первую безболезненную операцию.
В этой статье мы рассмотрим ряд тем, в том числе различия между общей анестезией и седацией, возможные побочные эффекты общей анестезии, сопутствующие риски и некоторые теории относительно того, как они работают.
Краткие сведения об общей анестезии
- Анестезиолог или анестезиолог обычно вводит общий наркоз перед операцией.
- Прием общих анестетиков связан с некоторыми рисками, но при правильном применении они относительно безопасны.
- Очень редко у пациента может возникнуть непреднамеренное интраоперационное осознание.
- Побочные эффекты общей анестезии могут включать головокружение и тошноту.
- Механизмы действия анестезии до сих пор изучены лишь частично.
Существует ряд потенциальных побочных эффектов общей анестезии.
Некоторые люди могут не испытывать побочных эффектов, в то время как другие могут испытывать их. Ни один из побочных эффектов не является особенно длительным, и они, как правило, возникают сразу после анестезии.
Побочные эффекты общей анестезии могут включать:
- временную спутанность сознания и потерю памяти, хотя это чаще встречается у пожилых людей
- головокружение
- затрудненное мочеиспускание
- кровоподтеки или болезненность из-за капельницы
- тошнота и рвота
- озноб и озноб
- боль в горле из-за дыхательной трубки
В целом общая анестезия очень безопасна. Даже особенно тяжелые пациенты могут быть безопасно обезболены. Сама хирургическая процедура представляет наибольший риск.
Тем не менее, пожилые люди и те, кто подвергается длительным процедурам, подвергаются наибольшему риску негативных последствий. Эти результаты могут включать:
- послеоперационная спутанность сознания
- сердечный приступ
- пневмония
- инсульт
Некоторые специфические состояния повышают риск для пациента, подвергающегося общей анестезии, например: судороги
Смерть в результате общей анестезии наступает, но очень редко — примерно 1 случай на 100 000.
Непреднамеренное интраоперационное осознание
Это относится к редким случаям, когда пациенты сообщают о состоянии сознания во время операции после того момента, когда анестетик должен был полностью устранить все ощущения. Некоторые пациенты осознают саму процедуру, а некоторые могут даже чувствовать боль.
Непреднамеренное осознание во время операции встречается невероятно редко, примерно у 1 из 19 000 пациентов, подвергающихся общей анестезии.
Из-за миорелаксантов, вводимых одновременно с анестезией, пациенты не могут сигнализировать своему хирургу или анестезиологу, что они все еще осознают происходящее.
Пациенты, которые испытывают непреднамеренное осознание во время операции, могут страдать от долгосрочных психологических проблем. Чаще всего осознание кратковременно, и человек осознает только смутные сенсорные ощущения, такие как звуки, прикосновения или движения.
Поскольку непреднамеренное осознание во время операции встречается редко, неясно, почему именно оно происходит.
Считается, что являются потенциальными факторами риска:
- Проблемы с сердцем или легкими
- Ежедневное употребление алкоголя
- Аварийная хирургия
- Кесарева. бригады могут вводить внутривенно седацию для следующих процедур:
- биопсия молочной железы или кожи
- незначительные операции или ремонт, например, при переломах костей
- процедуры с использованием эндоскопа, такие как колоноскопия
- удаление зубов
- операции на глазах
Седация вводится внутривенно.
Существует три типа седации, в том числе:
- Легкая: Человек бодрствует и реагирует.
- Умеренная: Человек может быть сонным, но может проснуться.
- Глубокий: Аналогичен общей анестезии, поскольку пациент находится в глубоком сне.
Седация и общая анестезия являются формами анестезии, но люди будут испытывать различные эффекты в зависимости от типа, применяемого врачами во время процедуры, включая уровень сознания, поддержку дыхания и возможные побочные эффекты.

Седативный эффект обычно проявляется в том, что люди чувствуют сонливость, но находятся в расслабленном состоянии сознания. Тогда как, когда люди находятся под общим наркозом, у них происходит полная потеря сознания.
Сердечно-сосудистая функция обычно сохраняется во время седации, и люди могут дышать самостоятельно. Однако это не означает, что в некоторых случаях с седацией нельзя использовать респираторную поддержку.
С другой стороны, общая анестезия обычно ухудшает дыхание, поэтому требуется мониторинг и помощь при дыхании.
Побочные эффекты, которые могут быть связаны с общей анестезией, можно избежать с помощью седации, поскольку период восстановления после седации обычно проходит быстрее.
Наряду с общей анестезией существуют другие виды анестезии, в том числе:
- Местная анестезия: Этот тип анестезии применяется перед небольшими операциями, такими как удаление ногтя на пальце ноги. Это уменьшает боль в небольшом сфокусированном участке тела, но человек, получающий лечение, остается в сознании.

- Регионарная анестезия: Этот тип вызывает онемение всей части тела и предотвращает болевые ощущения, например, в нижней половине тела во время родов.
Существуют две основные формы регионарной анестезии:
- Спинальная анестезия: Этот тип используется при операциях на нижних конечностях и брюшной полости. Профессионал, вводящий анестетик, вводит его в поясницу и вызывает онемение нижней части тела.
- Эпидуральная анестезия: Этот вид анестезии часто используется для уменьшения боли при родах и операциях на нижних конечностях. Его вводят в область вокруг спинного мозга через небольшой катетер вместо инъекции иглой.
Существует ряд причин, по которым общая анестезия может быть предпочтительнее местной анестезии. В некоторых случаях пациента просят выбрать между общей и местной анестезией.
Этот выбор зависит от:
- возраста
- общего состояния здоровья
- личные предпочтения
Основные причины выбора общей анестезии:
- Процедура может занять много времени.

- Существует вероятность значительной кровопотери.
- Может быть нарушено дыхание, например, во время операции на грудной клетке.
- Процедура может вызвать дискомфорт у пациента.
- Пациент может быть молодым, и ему может быть трудно оставаться неподвижным.
Цель общей анестезии — вызвать:
- обезболивание или устранение естественной реакции на боль
- амнезия или потеря памяти
- обездвиженность или устранение двигательных рефлексов
- потеря сознания
- расслабление скелетных мышц
осложнений, чем местная анестезия. Если операция незначительна, человек может выбрать местную анестезию, особенно если у него есть основное заболевание, такое как апноэ во сне.
Предоперационная оценка
Перед общей анестезией пациенты проходят предоперационную оценку для определения наиболее подходящих препаратов, их количества и комбинации.
Some factors to explore in a presurgical evaluation include:
- body mass index
- medical history
- age
- current medications
- fasting time
- alcohol or drug intake
- pharmaceutical drug use
- mouth, dental, осмотр дыхательных путей
- наблюдение за гибкостью шеи и разгибанием головы
Очень важно получить точные ответы на эти вопросы.
 Например, если в анамнезе не упоминается употребление алкоголя или наркотиков, может быть назначено недостаточное количество анестезии, что может привести к опасно высокому кровяному давлению или непреднамеренному интраоперационному осознанию.
Например, если в анамнезе не упоминается употребление алкоголя или наркотиков, может быть назначено недостаточное количество анестезии, что может привести к опасно высокому кровяному давлению или непреднамеренному интраоперационному осознанию.Классификация Геделя, разработанная Артуром Эрнестом Геделем в 1937 году, описывает четыре стадии анестезии.
Современные анестетики и обновленные методы доставки улучшили скорость начала, общую безопасность и выздоровление, но четыре стадии остаются практически такими же:
Стадия 1, или индукция: Эта фаза возникает между введением препарата и потерей сознания. Пациент переходит от анальгезии без амнезии к анальгезии с амнезией
Стадия 2 или стадия возбуждения: Период после потери сознания, характеризующийся возбуждением и бредовой активностью. Дыхание и частота сердечных сокращений становятся неустойчивыми, могут возникать тошнота, расширение зрачков и задержка дыхания.
Из-за нерегулярного дыхания и риска рвоты существует опасность удушья.
 Современные быстродействующие препараты направлены на ограничение времени, затрачиваемого на 2-ю стадию анестезии.
Современные быстродействующие препараты направлены на ограничение времени, затрачиваемого на 2-ю стадию анестезии.Стадия 3 или хирургическая анестезия: Мышцы расслабляются, рвота прекращается, дыхание угнетается. Движения глаз замедляются, а затем прекращаются. Пациент готов к операции.
Стадия 4 или передозировка: Было введено слишком много лекарств, что привело к подавлению ствола мозга или мозгового вещества. Это приводит к дыхательной и сердечно-сосудистой недостаточности.
Приоритет анестезиолога состоит в том, чтобы как можно быстрее перевести пациента на 3-ю стадию анестезии и удерживать его там на протяжении всей операции.
Точные механизмы, вызывающие состояние общей анестезии, недостаточно известны. Общая теория состоит в том, что их действие индуцируется изменением активности мембранных белков в нейрональной мембране, возможно, за счет расширения некоторых белков.
Из всех препаратов, используемых в медицине, общие анестетики представляют собой необычный случай.
 Вместо одной молекулы, действующей в одном месте и вызывающей реакцию, существует огромное разнообразие соединений, каждое из которых вызывает довольно схожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.
Вместо одной молекулы, действующей в одном месте и вызывающей реакцию, существует огромное разнообразие соединений, каждое из которых вызывает довольно схожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.Химический состав препаратов для общей анестезии варьируется от простого химического состава спирта до сложного состава севофлурана.
Известно, что общие анестетики действуют на ряд участков центральной нервной системы. Важность этих участков для индукции анестезии до конца не изучена. Эти сайты включают:
- Кора головного мозга: Это внешний слой мозга, который, среди прочих функций, участвует в задачах, связанных с памятью, вниманием и восприятием.
- Таламус: В его функции входит передача информации от органов чувств в кору головного мозга и регулирование сна, бодрствования и сознания.
- Ретикулярная активирующая система: Это важно для регуляции циклов сна-бодрствования.

- Спинной мозг: Спинной мозг передает информацию от головного мозга к телу и наоборот. В нем также находятся схемы, контролирующие рефлексы и другие двигательные паттерны.
Также известно, что в общую анестезию вовлечен ряд различных нейротрансмиттеров и рецепторов:
- N Рецепторы метил-D-аспарагиновой кислоты (NMDA): Некоторые общие анестетики, включая кетамин и закись азота (N 2 O), связываются с рецепторами NMDA. Известно, что они важны для контроля синаптической пластичности и функций памяти.
- 5-гидрокситриптаминовые (5-НТ) рецепторы: Обычно активируются нейротрансмиттером серотонином, они играют роль в контроле высвобождения ряда других нейротрансмиттеров и гормонов.
- Рецептор глицина: Глицин может действовать как нейротрансмиттер и выполняет ряд функций. Было показано, что он улучшает качество сна.
Хотя общая анестезия хранит в себе множество загадок, она чрезвычайно важна в хирургии и медицине в целом.

Общая анестезия может вызвать некоторые потенциальные побочные эффекты и осложнения. Однако в целом это очень безопасное лекарство, и, как правило, сама операция несет наибольший риск.
Перед введением любого типа анестезии пациенты проходят обследование для определения наиболее подходящей комбинации препаратов и их количества, в зависимости от того, есть ли у человека какие-либо факторы риска или семейная история аллергии на анестетик.
Побочные эффекты, риски и стадии
Общие анестетики вызывают обратимую потерю сознания и потерю боли, чтобы хирурги могли оперировать пациента. Использование общих анестетиков является обычным явлением, но то, как они производят свое действие, до сих пор полностью не изучено.
Общая анестезия — это лекарство, которое вводят внутривенно (в/в), через трубку или маску. Выполняется анестезиологом или медсестрой-анестезиологом, специально обученным врачом или медсестрой, которые также будут контролировать жизненные показатели пациента и частоту дыхания во время процедуры.

Под общей анестезией люди не чувствуют боли (анальгетики) и теряют сознание. Он чаще используется для крупных операций и во время хирургии. Человек также может временно испытывать амнезию после анестезии.
Общие анестетики широко используются в хирургии с 1842 года, когда Кроуфорд Лонг ввел пациенту диэтиловый эфир и провел первую безболезненную операцию.
В этой статье мы рассмотрим ряд тем, в том числе различия между общей анестезией и седацией, возможные побочные эффекты общей анестезии, сопутствующие риски и некоторые теории относительно того, как они работают.
Краткие сведения об общей анестезии
- Анестезиолог или анестезиолог обычно вводит общий наркоз перед операцией.
- Прием общих анестетиков связан с некоторыми рисками, но при правильном применении они относительно безопасны.
- Очень редко у пациента может возникнуть непреднамеренное интраоперационное осознание.
- Побочные эффекты общей анестезии могут включать головокружение и тошноту.

- Механизмы действия анестезии до сих пор изучены лишь частично.
Существует ряд потенциальных побочных эффектов общей анестезии.
Некоторые люди могут не испытывать побочных эффектов, в то время как другие могут испытывать их. Ни один из побочных эффектов не является особенно длительным, и они, как правило, возникают сразу после анестезии.
Побочные эффекты общей анестезии могут включать:
- временную спутанность сознания и потерю памяти, хотя это чаще встречается у пожилых людей
- дрожь и ощущение холода
- боль в горле из-за дыхательной трубки
В целом общая анестезия очень безопасна. Даже особенно тяжелые пациенты могут быть безопасно обезболены. Сама хирургическая процедура представляет наибольший риск.
Тем не менее, пожилые люди и пациенты, проходящие длительные процедуры, подвергаются наибольшему риску негативных последствий. Эти исходы могут включать:
- послеоперационную спутанность сознания
- сердечный приступ
- пневмонию
- инсульт
Некоторые специфические состояния повышают риск для пациента, подвергающегося общей анестезии, например: люди перестают дышать во сне
- припадки
- имеющиеся заболевания сердца, почек или легких
- высокое кровяное давление
- злоупотребление алкоголем
- курение
- реакции на анестезию в анамнезе
- лекарства, которые могут усилить кровотечение — например, аспирин
- лекарственная аллергия
- диабет
- ожирение или избыточный вес
Смерть в результате общей анестезии наступает, но очень редко — примерно 1 случай на 100 000.
Непреднамеренная интраоперационная осведомленность
Это относится к редким случаям, когда пациенты сообщают о состоянии сознания во время операции после того момента, когда анестетик должен был полностью устранить все ощущения. Некоторые пациенты осознают саму процедуру, а некоторые могут даже чувствовать боль.
Непреднамеренное осознание во время операции встречается невероятно редко: примерно у 1 из 19 000 пациентов, подвергающихся общей анестезии.
Из-за миорелаксантов, вводимых одновременно с анестезией, пациенты не могут сигнализировать своему хирургу или анестезиологу, что они все еще осознают происходящее.
Пациенты, которые испытывают непреднамеренное осознание во время операции, могут страдать длительными психологическими проблемами. Чаще всего осознание кратковременно, и человек осознает только смутные сенсорные ощущения, такие как звуки, прикосновения или движения.
Поскольку непреднамеренное осознание во время операции встречается редко, неясно, почему именно это происходит.
Потенциальными факторами риска считаются:
- проблемы с сердцем или легкими
- ежедневное употребление алкоголя
- Экстренная хирургия
- Кесарево сечение
- Ошибка анестезиолога
- Использование некоторых дополнительных лекарств
- депрессия
Медицинские группы могут принять седацию IV для следующих процедур:
- или кожа. такие как переломы костей
- процедуры с применением эндоскопа, такие как колоноскопия
- удаление зубов
- глазные операции
Общая анестезия также используется для более жизненно важных процедур, таких как операции на сердце или лечение рака, хотя она сопряжена с некоторыми рисками.
Седация вводится внутривенно.
Существует три типа седации, в том числе:
- Мягкая: Человек бодрствует и реагирует.
- Умеренная: Человек может быть сонным, но может проснуться.
- Глубокий: Аналогичен общей анестезии, поскольку пациент находится в глубоком сне.

Седация и общая анестезия являются формами анестезии, но люди будут испытывать разные эффекты в зависимости от типа, применяемого врачами во время процедуры, включая уровень сознания, поддержку дыхания и возможные побочные эффекты.
Седативный эффект обычно проявляется в том, что люди чувствуют сонливость, но находятся в расслабленном состоянии сознания. Тогда как, когда люди находятся под общим наркозом, у них происходит полная потеря сознания.
Сердечно-сосудистая функция обычно сохраняется во время седации, и люди могут дышать самостоятельно. Однако это не означает, что в некоторых случаях с седацией нельзя использовать респираторную поддержку.
С другой стороны, общая анестезия обычно ухудшает дыхание, поэтому требуется мониторинг и помощь при дыхании.
Побочные эффекты, которые могут быть связаны с общей анестезией, можно избежать с помощью седации, поскольку период восстановления после седации обычно проходит быстрее.
Наряду с общей анестезией существуют и другие ее виды, в том числе:
- Местная анестезия: Этот тип анестезии применяется перед небольшими операциями, такими как удаление ногтя на пальце ноги.
 Это уменьшает боль в небольшом сфокусированном участке тела, но человек, получающий лечение, остается в сознании.
Это уменьшает боль в небольшом сфокусированном участке тела, но человек, получающий лечение, остается в сознании. - Регионарная анестезия: Этот тип вызывает онемение всей части тела и предотвращает болевые ощущения, например, в нижней половине тела во время родов.
Существуют две основные формы регионарной анестезии:
- Спинальная анестезия: Этот тип используется при операциях на нижних конечностях и брюшной полости. Профессионал, вводящий анестетик, вводит его в поясницу и вызывает онемение нижней части тела.
- Эпидуральная анестезия: Этот тип анестезии часто используется для уменьшения боли при родах и операциях на нижних конечностях. Его вводят в область вокруг спинного мозга через небольшой катетер вместо инъекции иглой.
Существует ряд причин, по которым общая анестезия может быть предпочтительнее местной анестезии. В некоторых случаях пациента просят выбрать между общей и местной анестезией.
Этот выбор зависит от:
- возраста
- общего состояния здоровья
- личных предпочтений
Основными причинами выбора общей анестезии являются:
- Процедура может занять много времени.
- Существует вероятность значительной кровопотери.
- Может быть нарушено дыхание, например, во время операции на грудной клетке.
- Процедура может вызвать дискомфорт у пациента.
- Пациент может быть молодым, и ему может быть трудно оставаться неподвижным.
Целью общей анестезии является:
- обезболивание или устранение естественной реакции на боль
- амнезия или потеря памяти
- неподвижность или устранение двигательных рефлексов
- расслабление скелетных мышц
16
Однако использование общей анестезии сопряжено с более высоким риском осложнений, чем местная анестезия. Если операция незначительна, человек может выбрать местную анестезию, особенно если у него есть основное заболевание, такое как апноэ во сне.
Предоперационная оценка
Перед общей анестезией пациенты проходят предоперационную оценку для определения наиболее подходящих препаратов, их количества и комбинации.
Некоторые факторы, которые следует изучить при дооперационном обследовании, включают:
- индекс массы тела
- история болезни
- возраст
- принимаемые лекарства
- время голодания
- употребление алкоголя или наркотиков
Очень важно получить точные ответы на эти вопросы. Например, если в анамнезе не упоминается употребление алкоголя или наркотиков, может быть назначено недостаточное количество анестезии, что может привести к опасно высокому кровяному давлению или непреднамеренному интраоперационному осознанию.
Классификация Геделя, разработанная Артуром Эрнестом Геделем в 1937 году, описывает четыре стадии анестезии.
Современные анестетики и обновленные методы доставки улучшили скорость начала, общую безопасность и выздоровление, но четыре стадии остаются практически такими же:
Стадия 1, или индукция: потеря сознания. Пациент переходит от анальгезии без амнезии к анальгезии с амнезией
Пациент переходит от анальгезии без амнезии к анальгезии с амнезией
Стадия 2 или стадия возбуждения: Период после потери сознания, характеризующийся возбуждением и бредовой активностью. Дыхание и частота сердечных сокращений становятся неустойчивыми, могут возникать тошнота, расширение зрачков и задержка дыхания.
Из-за нерегулярного дыхания и риска рвоты существует опасность удушья. Современные быстродействующие препараты направлены на ограничение времени, затрачиваемого на 2-ю стадию анестезии.
Стадия 3 или хирургическая анестезия: Мышцы расслабляются, рвота прекращается, дыхание угнетается. Движения глаз замедляются, а затем прекращаются. Пациент готов к операции.
Стадия 4 или передозировка: Было введено слишком много лекарств, что привело к подавлению ствола мозга или мозгового вещества. Это приводит к дыхательной и сердечно-сосудистой недостаточности.
Приоритет анестезиолога состоит в том, чтобы как можно быстрее перевести пациента на 3-ю стадию анестезии и удерживать его там на протяжении всей операции.
Точные механизмы, вызывающие состояние общей анестезии, недостаточно известны. Общая теория состоит в том, что их действие индуцируется изменением активности мембранных белков в нейрональной мембране, возможно, за счет расширения некоторых белков.
Из всех препаратов, используемых в медицине, общие анестетики представляют собой необычный случай. Вместо одной молекулы, действующей в одном месте и вызывающей реакцию, существует огромное разнообразие соединений, каждое из которых вызывает довольно схожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.
Химический состав препаратов для общей анестезии варьируется от простого химического состава спирта до сложного состава севофлурана.
Известно, что общие анестетики действуют на ряд участков центральной нервной системы. Важность этих участков для индукции анестезии до конца не изучена. Эти сайты включают в себя:
- Кора головного мозга: Это внешний слой мозга, который помимо прочих функций участвует в задачах, связанных с памятью, вниманием и восприятием.

- Таламус: Его функции включают передачу информации от органов чувств в кору головного мозга и регулирование сна, бодрствования и сознания.
- Ретикулярная активирующая система: Это важно для регуляции циклов сна-бодрствования.
- Спинной мозг: Спинной мозг передает информацию от головного мозга к телу и наоборот. В нем также находятся схемы, контролирующие рефлексы и другие двигательные паттерны.
Также известно, что в общую анестезию вовлечен ряд различных нейротрансмиттеров и рецепторов:
- N Рецепторы -метил-D-аспарагиновой кислоты (NMDA): Некоторые общие анестетики, включая кетамин и закись азота ( N 2 O), связываются с рецепторами NMDA. Известно, что они важны для контроля синаптической пластичности и функций памяти.
- 5-гидрокситриптаминовые (5-НТ) рецепторы: Обычно активируются нейротрансмиттером серотонином, они играют роль в контроле высвобождения ряда других нейротрансмиттеров и гормонов.


 Ведь для того чтобы анестезия прекратила действовать на организм пациента, должна произойти грубая ошибка со стороны врача. И чтобы таких случаев не произошло, существует система мониторинга, постоянно следящая за пациентом. Прежде всего это возможность определения электрической активности мозга, так называемая энтропия. Второе, это мониторинг в дыхательной смеси газа, который поддерживает сон пациента – это севофлуран. В-третьих, это мониторинг параметров жизнедеятельности, которые анестезиолог измеряет на протяжении анестезии – пульс, давление и другие. Также важен расчет количества анестетика в миллиграммах на килограмм за одну минуту. В случаях, если бы вещество, поддерживающее сон прекратило бы поступать в организм человека, сработал бы монитор и включилась громкая сирена и сигнал тревоги, на который сразу среагируют. Поэтому такой сценарий, когда пациент может очнуться во время хирургического вмешательства, практически невозможен.
Ведь для того чтобы анестезия прекратила действовать на организм пациента, должна произойти грубая ошибка со стороны врача. И чтобы таких случаев не произошло, существует система мониторинга, постоянно следящая за пациентом. Прежде всего это возможность определения электрической активности мозга, так называемая энтропия. Второе, это мониторинг в дыхательной смеси газа, который поддерживает сон пациента – это севофлуран. В-третьих, это мониторинг параметров жизнедеятельности, которые анестезиолог измеряет на протяжении анестезии – пульс, давление и другие. Также важен расчет количества анестетика в миллиграммах на килограмм за одну минуту. В случаях, если бы вещество, поддерживающее сон прекратило бы поступать в организм человека, сработал бы монитор и включилась громкая сирена и сигнал тревоги, на который сразу среагируют. Поэтому такой сценарий, когда пациент может очнуться во время хирургического вмешательства, практически невозможен. На сегодняшний день нет никаких исследований, которые могли бы подтвердить, что оперативные вмешательства могут сокращать продолжительность жизни. Лично я видел большое количество пациентов, которым за 80 лет, и они имели несколько оперативных вмешательств предварительно. Если бы анестезия действительно укорачивала жизнь, то мы бы с ними вряд ли встретились.
На сегодняшний день нет никаких исследований, которые могли бы подтвердить, что оперативные вмешательства могут сокращать продолжительность жизни. Лично я видел большое количество пациентов, которым за 80 лет, и они имели несколько оперативных вмешательств предварительно. Если бы анестезия действительно укорачивала жизнь, то мы бы с ними вряд ли встретились. Для плановых хирургических операций лекарства, вызывающие галлюцинации, классически не используются. Речь идет о препарате кетамина. Поэтому если у вас запланированы хирургические вмешательства с применением современных лекарств, вероятность галлюцинаций крайне низка, или вообще невозможна при отсутствии отдельных препаратов.
Для плановых хирургических операций лекарства, вызывающие галлюцинации, классически не используются. Речь идет о препарате кетамина. Поэтому если у вас запланированы хирургические вмешательства с применением современных лекарств, вероятность галлюцинаций крайне низка, или вообще невозможна при отсутствии отдельных препаратов. Это достаточно редкое явление в анестезиологической практике. Нужно сотне анестезиологов работать всю жизнь, чтобы хоть один из них смог встретиться с таким случаем в своей практике. Поэтому прежде всего следует знать о причинах возникновения такого осложнения. Но бояться не нужно, потому что это происходит крайне редко. Пожалуй, безопаснее сделать эпидуральную или спинальную анестезию, чем ехать на велосипеде, например.
Это достаточно редкое явление в анестезиологической практике. Нужно сотне анестезиологов работать всю жизнь, чтобы хоть один из них смог встретиться с таким случаем в своей практике. Поэтому прежде всего следует знать о причинах возникновения такого осложнения. Но бояться не нужно, потому что это происходит крайне редко. Пожалуй, безопаснее сделать эпидуральную или спинальную анестезию, чем ехать на велосипеде, например. У людей, которые имели оперативное вмешательство и перенесли стресс, может ухудшаться способность к решению сложных математических причин, если это люди постарше. У молодых людей таких зависимостей не замечено. Так или иначе, любые изменения проходят через месяц или два.
У людей, которые имели оперативное вмешательство и перенесли стресс, может ухудшаться способность к решению сложных математических причин, если это люди постарше. У молодых людей таких зависимостей не замечено. Так или иначе, любые изменения проходят через месяц или два. Моя рекомендация – доверьтесь своему врачу-анестезиологу, ведь это именно тот человек, который лучше знает и понимает, какой тип анестезии подходит для данного типа вмешательства и прислушаться к его совету. А с другой стороны, выбор типа анестезии всегда остается за пациентом, если это возможно.
Моя рекомендация – доверьтесь своему врачу-анестезиологу, ведь это именно тот человек, который лучше знает и понимает, какой тип анестезии подходит для данного типа вмешательства и прислушаться к его совету. А с другой стороны, выбор типа анестезии всегда остается за пациентом, если это возможно.
 Была ли совершена грубая ошибка, или у человека серьезные заболевания сердца. Если все выполнено по плану, то никакого негативного влияния на внутренние органы нет.
Была ли совершена грубая ошибка, или у человека серьезные заболевания сердца. Если все выполнено по плану, то никакого негативного влияния на внутренние органы нет.

 Участок между оболочкой мозга и позвоночным каналом называется эпидуральным пространством. Именно сюда и вводят анестетик.
Участок между оболочкой мозга и позвоночным каналом называется эпидуральным пространством. Именно сюда и вводят анестетик.


 Например, если в анамнезе не упоминается употребление алкоголя или наркотиков, может быть назначено недостаточное количество анестезии, что может привести к опасно высокому кровяному давлению или непреднамеренному интраоперационному осознанию.
Например, если в анамнезе не упоминается употребление алкоголя или наркотиков, может быть назначено недостаточное количество анестезии, что может привести к опасно высокому кровяному давлению или непреднамеренному интраоперационному осознанию. Современные быстродействующие препараты направлены на ограничение времени, затрачиваемого на 2-ю стадию анестезии.
Современные быстродействующие препараты направлены на ограничение времени, затрачиваемого на 2-ю стадию анестезии. Вместо одной молекулы, действующей в одном месте и вызывающей реакцию, существует огромное разнообразие соединений, каждое из которых вызывает довольно схожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.
Вместо одной молекулы, действующей в одном месте и вызывающей реакцию, существует огромное разнообразие соединений, каждое из которых вызывает довольно схожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.



 Это уменьшает боль в небольшом сфокусированном участке тела, но человек, получающий лечение, остается в сознании.
Это уменьшает боль в небольшом сфокусированном участке тела, но человек, получающий лечение, остается в сознании.
