Этот «страшный» наркоз
Наркоз в массовом сознании
Есть такая поговорка: «У медицины болельщиков больше, чем у спорта». Если развить тему, то больше всего в медицине «болельщиков» у анестезиологии. Самое печальное, что среди таких болельщиков часто встречаются и врачи. Не хочу никого обидеть, но очень часто слышу удивительные по безграмотности и невежеству высказывания о наркозе на этот счёт не только от обывателей, но и от хирургов, гинекологов, терапевтов и врачей других специальностей.
Ни один анестезиолог не берётся судить о хирургии или ЛОР болезнях, но практически любой неанестезиолог с удовольствием скажет Вам глубокомысленно что-то вроде «наркоз – всегда наркоз» или «наркоз — не конфетка». Хорошо хоть большинство не повторяет общепринятых глупостей о том, что «наркоз отнимает пять лет жизни у человека» или «действует на сердце».
Страшилки о наркозе
Про гинекологические заболевания никто не станет спрашивать у травматолога. Тем не менее, вопросы по анестезиологии задают врачам любой специальности, которые, как правило, смыслят в ней не больше остальных обывателей — очень уж специфичный предмет анестезиология. Однажды я столкнулся с таким: пациент пришёл на удаление зуба под наркозом, заплатил за удаление и наркоз, но от наркоза отказался, так как родственница (терапевт) сказала, что от наркоза ВСЕ умирают.
Однажды я столкнулся с таким: пациент пришёл на удаление зуба под наркозом, заплатил за удаление и наркоз, но от наркоза отказался, так как родственница (терапевт) сказала, что от наркоза ВСЕ умирают.
Пациенты, которые идут на операции под общей анестезией с удовольствием пишут в различных форумах, как они боятся «общего наркоза», а хор доброжелателей им вторит: «да, да, наркоз – это как немножечко умереть», «у наркоза масса противопоказаний», «может быть аллергический шок!». Такое ощущение, что без обезболивания можно обойтись и следить за соматическим состоянием пациента во время сложнейших и травматичнейших вмешательств не надо. При этом никто не пишет, что боль весьма и весьма сильно влияет на здоровье, что не всё можно потерпеть, что хирург – это человек, который лишь выполняет операцию, а анестезиолог — как раз тот специалист, который занимается больным.
Чем занимается анестезиолог?
Всё время операции врач-анестезиолог наблюдает за состоянием пациента не только по клиническим признакам, но и с помощью объективных данных. На экране монитора отображаются: частота пульса, его ритм, кардиоскопия (это почти кардиограмма, только не на бумаге, а на экране), артериальное давление, количество кислорода и углекислого газа в крови и выдыхаемом воздухе и это минимальный набор показателей. При необходимости к нему может быть добавлено ещё такое же количество показателей.
На экране монитора отображаются: частота пульса, его ритм, кардиоскопия (это почти кардиограмма, только не на бумаге, а на экране), артериальное давление, количество кислорода и углекислого газа в крови и выдыхаемом воздухе и это минимальный набор показателей. При необходимости к нему может быть добавлено ещё такое же количество показателей.
Опасности местной анестезии
Если взглянуть на анестезиологический монитор (аппарат слежения за пациентом во время операции), то можно увидеть, как подскакивают давление и пульс человека, попавшего в операционную, как они увеличиваются после того, как хирург делает местную анестезию. Мало того, что сами уколы болезненны, препараты, которые местную анестезию вызывают, достаточно токсичны, при попадании в кровь они могут вызвать осложнения, в стоматологические препараты ещё и добавляют адреналин, который однозначно вызывает сужение сосудов – для того и добавляют, — поднимает артериальное давление, потребность миокарда в кислороде и учащение сердцебиения.
Так что местная анестезия не менее, а иногда и более агрессивна, чем анестезия общая.
Что такое общая анестезия?
Что такое общее обезболивание или, как говорят «знатоки» русского языка, «общий наркоз»? Если не вдаваться в подробности, а выделить самое важное для пациента, то общее обезболивание – это такое обезболивание, которое проводит анестезиолог. Пациент совершенно не обязательно должен спать во время общего обезболивания. Иногда достаточно и дремоты – медикаментозно вызванного спокойствия и индифферентности к окружающему миру. Такое состояние называется седацией. Иногда, за счёт такого серьёзного успокоения (седации) пациент засыпает самостоятельно, но в нужный момент просыпается – по команде врача выполняет простые действия (открытоь рот, повернуть голову, поднять конечность и т п.).
Виды общей анестезии
Общую анестезию разделяют по разным признакам, но во все виды классификации мы углубляться не будем, а лишь назовём и характеризуем основные виды анестезии, применяемые в практике.
Наркоз с искусственной вентиляцией лёгких
На больших операциях на внутренних органах, расположенных выше диафрагмы, которая отделяет полость грудной клетки от брюшной, как правило, применяется наркоз с искусственной вентиляцией лёгких , а, при операциях на сердце, и с искусственным кровообращением. Препараты для наркоза могут вводиться как внутривенно, так и с вдыхаемым воздухом, или же и тем, и другим способом.
Спинальная и эпидуральная анестезии
Иногда такой наркоз подкрепляют ещё спинальной (субдуральной) или же эпидуральной анестезией, которые, в свою очередь, могут использоваться самостоятельно. При спинальной анестезии препарат вводится под твёрдую мозговую оболочку в жидкость, омывающую спинной мозг на уровне его сегментов, ответственных за чувствительность в зоне операции. На срок действия анестетика эти сегменты и все те, которые находятся ниже их, становятся нечувствительными к боли, а анестезированные части тела – неподвижными. При эпидуральной анестезии лекарство, её вызывающее, вводится над твёрдой мозговой оболочкой на уровне нервных стволов, отходящих от спинного мозга и, омывая их, вызывает прерывание чувствительных и двигательных нервных импульсов в месте действия лекарства. Органы, расположенные ниже места операции, могут быть и не обезболены. Оба вида такой анестезии считаются щадящими: они наименее агрессивны и обладают достоинствами общей и местной анестезии, при этом, практически, не имея их недостатков.
При эпидуральной анестезии лекарство, её вызывающее, вводится над твёрдой мозговой оболочкой на уровне нервных стволов, отходящих от спинного мозга и, омывая их, вызывает прерывание чувствительных и двигательных нервных импульсов в месте действия лекарства. Органы, расположенные ниже места операции, могут быть и не обезболены. Оба вида такой анестезии считаются щадящими: они наименее агрессивны и обладают достоинствами общей и местной анестезии, при этом, практически, не имея их недостатков.
Продленная эпидуральная анестезия
Эпидуральная анестезия может быть ещё и продлённой. В этом случае над твёрдой мозговой оболочкой ставится тонкий катетер (трубка) который выводится наружу. Его приклеивают к спине пациента и добавляют туда обезболивающие препараты: такое послеоперационное обезболивание является самым эффективным.
Для таких видов обезболивания требуется очень небольшое количество препарата из группы местных анестетиков. До недавнего времени применяли лидокаин, но сейчас предложены препараты, действующие более длительно и эффективно в меньших дозах.
Во время такой анестезии врач может предложить пациенту поспать или состояние седации, чтобы человек не скучал всё то время, пока идёт операция.
Другие виды анестезии
Реже встречаются следующие виды анестезии:
- сакральная – как вид эпидуральной,
- проводниковая – когда анестетик вводится рядом с нервным стволом,
- внутривенная – на самостоятельном дыхании – такую часто используют при обезболивании абортов;
- и совсем экзотические: плевральная, торакальная, ректальная, внутрикостная и т п.
Анестезиология в стоматологии
И ещё немного об амбулаторной анестезиологии и анестезиологии в стоматологии, в частности. Именно наркоз (центральное обезболивание) в современной амбулаторной стоматологии применяется крайне редко и это, как правило, неоправданно – как палить из пушки по воробьям. Оптимальным же на данный момент является проведение седации с одновременным контролем состояния пациента — мониторингом. Это усиливает местную анестезию и снижает необходимое для достижения эффекта количество анестетика. Противопоказаний к данному методу для людей, дошедшими своими ногами до кабинета стоматолога, не существует. По собственным ощущениям пациент спит так же, как и при наркозе, однако просыпается быстро, ориентирован и способен сам передвигаться.
Противопоказаний к данному методу для людей, дошедшими своими ногами до кабинета стоматолога, не существует. По собственным ощущениям пациент спит так же, как и при наркозе, однако просыпается быстро, ориентирован и способен сам передвигаться.
Как часто можно применять седацию?
Во время седации все рефлексы пациента (кашлевой, рвотный) сохранены, вербальный контакт сохраняется: врач может попросить выполнить простые команды вроде «открыть пошире рот». Седацию можно проводить сколько угодно раз. Через день и ежедневно. Препараты, которыми достигается седация (никакие наркотические препараты не применяются), очень быстро — в течение нескольких минут — выводятся из организма. Анестезиолог в процессе седации постоянно их добавляет. За несколько минут до окончания операции введение седатиков прекращается, и пациент просыпается сам.
Противопоказания для седации
Постоянная форма мерцания предсердий, ишемическая болезнь сердца, гипертоническая болезнь, бронхиальная астма, сахарный диабет и многие другие хронические заболевания не являются противопоказанием для лечения зубов под седацией. Напротив, постоянное аппаратное и клиническое мониторирование врачом-интернистом позволит вовремя медикаментозно предотвратить патологический эксцесс. Кстати, контроль и коррекция состояния страдающего хроническими недугами пациента во время стоматологических операций – основной смысл участия анестезиолога в процессе лечения. Медикаментозный сон, как компонент пособия, может и не присутствовать.
Напротив, постоянное аппаратное и клиническое мониторирование врачом-интернистом позволит вовремя медикаментозно предотвратить патологический эксцесс. Кстати, контроль и коррекция состояния страдающего хроническими недугами пациента во время стоматологических операций – основной смысл участия анестезиолога в процессе лечения. Медикаментозный сон, как компонент пособия, может и не присутствовать.
Можно ли умереть от наркоза?
Смертности от седации не существует, а от наркоза настолько мала, что смертность от местной анестезии её превышает. Пристрастие к наркотическим препаратам и алкоголю не является противопоказанием для лечения зубов под седацией, хотя и усложняет задачу анестезиолога.
И, напоследок, ещё одна профессиональная поговорка: «страшен не наркоз, страшен наркотизатор». И некомпетентный человек, дающий советы.
Автор: врач анестезиолог-реаниматолог Кохан Аркадий Миронович
Источники
- Flood P., Li G. A terrible headache in obstetric anesthesia.
 // Anesthesiology — 2012 — Vol116 — N2 — p.242-3; PMID:22166949
// Anesthesiology — 2012 — Vol116 — N2 — p.242-3; PMID:22166949
Анестезиолог как лечащий врач пациента во время операции | Regionaalhaigla
02.03.2021Анестезия – это выключение чувствительности, которое используется при операциях и болезненных процедурах. В новой передаче мы погрузимся в повседневную работу анестезиолога. Мы поговорим о видах анестезии, составлении подходящего плана наркоза и важности сотрудничества между анестезиологом и пациентом. Своим опытом делится заведующий операционного центра Региональной больницы и анестезиолог Маркко Пяртельпоэг.
На эстонском языке передачу можно послушать здесь: https://soundcloud.com/regionaalhaigla/tervisepooltund-episood-52-anestesioloog-kui-patsiendi-narkoosiaegne-raviarst
У людей есть различные представления, связанные с анестезией и наркозом, и у стоматолога многие люди испытали на себе местное обезболивание. Вторая крайность – общий наркоз, при котором человек, по сути, находится на управляемом дыхании и ничего не ощущает. Пожалуйста, расскажите подробнее, какие бывают виды анестезии, и в каких случаях применяется один или другой вид.
Вторая крайность – общий наркоз, при котором человек, по сути, находится на управляемом дыхании и ничего не ощущает. Пожалуйста, расскажите подробнее, какие бывают виды анестезии, и в каких случаях применяется один или другой вид.
Об анестезии можно сказать, что бывает общая и местная анестезия, к которой относится также местное обезболивание. Общая анестезия означает, что пациент спит и ничего не знает о том, что происходит во время операции. В случае местной анестезии часть тела или конечность пациента делают нечувствительными к боли, и операции в общем случае переносятся пациентом легче. Местная анестезия не настолько затрагивает работу сердечно-сосудистой системы, человек находится в сознании, и если его что-то беспокоит, он всегда может об этом сказать. При каждой операции присутствует анестезиолог и анестезиологическая медсестра, которые наблюдают за всем процессом.
В случае местной анестезии ситуация кажется тревожной, когда вы бодрствуете и видите, как врачи и хирурги вас оперируют. Как пациенты обычно это переносят?
Как пациенты обычно это переносят?
Тревожность, как правило, возникает из-за неосведомленности. Самое важное – предварительная информационно-разъяснительная работа. Поэтому очень важно, чтобы план операции был утвержден у хирурга, тогда пациент приходит к анестезиологу, и с ним разговаривают о методе анестезии. Никогда ни одна инъекция не производится насильно или против желания. Все зависит от общего состояния пациента и характера операции. Это и есть сотрудничество между анестезиологом и пациентом. Разумеется, есть операции, которые невозможно осуществить с местной анестезией. Большую пользу приносит то, что проведенная под местной анестезией операция не так сильно затрагивает общее состояние здоровья пациента, не выключает мозговую деятельность на время операции, восстановление происходит быстрее. Блокируются болевые ощущения в месте, где происходит операционная травма. Это уменьшает стрессовую реакцию организма и обеспечивает более быстрое восстановление.
Для каких операций используется местная анестезия?
Как правило, это операции в случае травм конечностей, операции над кровеносными сосудами, которые производятся на конечностях, протезирование крупных суставов, которые сильно травмированы. Идея состоит в том, чтобы заблокировать болевой импульс в мозгу человека. Всегда при необходимости можно дать пациенту успокаивающее лекарство, то есть, важнее всего, чтобы пациент предварительно осознавал, что он не будет чувствовать боли во время операции, и все неприятные ощущения предотвратит инъекция.
Идея состоит в том, чтобы заблокировать болевой импульс в мозгу человека. Всегда при необходимости можно дать пациенту успокаивающее лекарство, то есть, важнее всего, чтобы пациент предварительно осознавал, что он не будет чувствовать боли во время операции, и все неприятные ощущения предотвратит инъекция.
Сможет ли пациент общаться в случае такой процедуры с хирургом, и ему будет объяснено, что происходит?
Да, это уже зависит от договоренности с хирургом. Конечно, во время сложной и масштабной операции хирург должен сосредоточиться на операции, однако такая возможность есть. Пациент всегда может обратиться к анестезиологической медсестре или послушать музыку. При наличии соответствующей договоренности с хирургом он всегда с радостью расскажет, что он делает, а иногда и покажет фотографии.
Общий наркоз – уже серьезнее, он вызывает у людей страх потери контроля. Кроме того, люди боятся неожиданных аллергических реакций или того, что организм просто не перенесет наркоза.
Почти половина осложнений обусловлена реакциями на лекарственные препараты или аналогичными проблемами. Поэтому очень важно после принятия решения об операции посетить анестезиолога. Понимание, что анестезиолог просто приходит, чтобы «усыпить» пациента, несколько устарело. Анестезиолог скорее является лечащим врачом пациента во время наркоза. С ним необходимо предварительно поговорить о сопутствующих заболеваниях, принимаемых лекарственных препаратах, своих мыслях и страхах, чтобы составить адекватный план наркоза, который пациенту будет легче перенести. Чтобы не возникла опасность возникновения побочных действий или аллергических реакций. Все это можно предотвратить, но для этого следует предварительно обсудить все детали с анестезиологом.
Можно ли как-то заранее с помощью небольшого количества лекарственного препарата проверить реакцию организма, чтобы избежать возможных неожиданностей?
Мы не проводим такое тестирование. Если есть подозрения на аллергические реакции на определенные лекарственные препараты, этим занимаются аллергологи, которые проводят специальное тестирование. К сожалению, упомянутое выше промежуточное тестирование не проводится. Как в случае укуса пчелы при небольшом количестве некоторые пациенты могут получить сильную реакцию, так же бывает и с лекарствами. Другим же для появления аллергической реакции потребуется очень большое количество. Направление к аллергологу может дать как анестезиолог, так и семейный врач. В ходе беседы мы выясним, каковы риски, и каких лекарственных препаратов лучше избегать.
Если есть подозрения на аллергические реакции на определенные лекарственные препараты, этим занимаются аллергологи, которые проводят специальное тестирование. К сожалению, упомянутое выше промежуточное тестирование не проводится. Как в случае укуса пчелы при небольшом количестве некоторые пациенты могут получить сильную реакцию, так же бывает и с лекарствами. Другим же для появления аллергической реакции потребуется очень большое количество. Направление к аллергологу может дать как анестезиолог, так и семейный врач. В ходе беседы мы выясним, каковы риски, и каких лекарственных препаратов лучше избегать.
Что из себя представляет общий наркоз, и что во время него происходит с пациентом?
Цель состоит в том, чтобы «усыпить» пациента так, чтобы он ничего не чувствовал и как можно быстрее проснулся после операции, а также максимально быстро восстановился до предоперационного состояния. Здесь есть три аспекта: обезболивающее лечение, достаточный сон и подходящие условия для операции. Анестезия подразделяется на три этапа. Сначала – предварительное знакомство с пациентом, его информирование, планирование обезболивающего лечения. Затем – наблюдение во время операции, поддержание его жизненных показателей, чтобы не возникло никаких колебаний. И, наконец – быстрое пробуждение после операции и восстановление без боли и стресса, будь то в отделении или дома.
Анестезия подразделяется на три этапа. Сначала – предварительное знакомство с пациентом, его информирование, планирование обезболивающего лечения. Затем – наблюдение во время операции, поддержание его жизненных показателей, чтобы не возникло никаких колебаний. И, наконец – быстрое пробуждение после операции и восстановление без боли и стресса, будь то в отделении или дома.
Я знаю, что, например, вырезание миндалин прежде проводилось без общего наркоза, а теперь предпочтение отдается этой практике. На каком основании принимается решение, делать ли пациенту общий наркоз? Что, если на одной чаше весов находятся боль, дискомфорт, риски осложнений, а на другой – операция, в ходе которой пациент ничего не чувствует?
Решение все же принимается в сотрудничестве между хирургом и пациентом. В настоящее время, несомненно, общий наркоз является более удобным вариантом как для хирурга, так и для пациента. Если говорить конкретно об удалении миндалин, то здесь можно произвести обезболивание таким образом, что боль от операции чувствоваться не будет, но есть риск возникновения рвотного рефлекса. Для кого-то работа во рту может быть достаточно некомфортной. Как правило, решение все же принималось в пользу общего наркоза, он комфортнее и безболезненнее для пациента. Восстановление после удаления миндалин, как правило, очень быстрое и легкое. Также для хирурга удобнее и быстрее проводить операцию, когда пациент находится под общим наркозом.
Для кого-то работа во рту может быть достаточно некомфортной. Как правило, решение все же принималось в пользу общего наркоза, он комфортнее и безболезненнее для пациента. Восстановление после удаления миндалин, как правило, очень быстрое и легкое. Также для хирурга удобнее и быстрее проводить операцию, когда пациент находится под общим наркозом.
Можно ли сказать, что, учитывая комфорт для пациента, скорость, безопасность и простоту операции, общей тенденцией является общий наркоз?
Мы хотим снизить стресс пациента, потому что в стрессовой ситуации мы чувствуем себя неуверенно, не можем концентрироваться, чувствуем себя плохо. Операции в таком напряженном состоянии также ослабляют организм. Поскольку иммунная система в значительной степени зависит от уровня стресса, мы стараемся сделать процесс более комфортным для пациента, чтобы его организм стал сильнее и быстрее восстановился. Это также уменьшает болевые ощущения после операции. Человек быстрее поправляется и может скорее вернуться к своим повседневным делам, если операционный стресс сведен до минимума.
Что представляет из себя процесс пробуждения после анестезии? Будет ли пробуждение после серьезных операций более длительным и некомфортным?
Разумеется. После наркоза никогда не делается наркоз, он всегда связан с операцией. Они взаимосвязаны. Если операция более сложная, длительная и сопровождается более значительной хирургической травмой, наркоз должен быть глубже. Восстановление в этом случае тоже будет идти медленнее. Конечно, в настоящее время препараты для наркоза настолько развиты, что их действие короче, и их легче переносить. Самая большая проблема анестезиолога заключается в том, что все препараты имеют побочные эффекты: тошнота, снижение артериального давления, замедление сердцебиения. Если нам удалось избежать побочных действий, пациент на протяжении анестезии спал спокойно, и его динамика жизни оставалась стабильной, то и пробуждение будет быстрее и спокойнее.
При каких факторах риска наркоз для пациентов исключен или более опасен?
Несомненно, более высокий риск вызывает возраст и сопутствующие заболевания. В случае здорового человека в настоящее время риски практически несущественные. Любым медицинским вмешательствам сопутствует риск. В случае заболеваний и старшего возраста риск значительно выше, потому что чем старше человек, тем более хрупким является его организм, и тем меньшие изменения могут вывести его из равновесия.
В случае здорового человека в настоящее время риски практически несущественные. Любым медицинским вмешательствам сопутствует риск. В случае заболеваний и старшего возраста риск значительно выше, потому что чем старше человек, тем более хрупким является его организм, и тем меньшие изменения могут вывести его из равновесия.
Случались ли ситуации, когда, с одной стороны, операция была необходима для спасения жизни, а с другой, риск наркоза также был велик? На каком основании делается выбор?
Эти риски взаимосвязаны. Пациенты, находящиеся в отделении интенсивной терапии, также спят под наркозом. Их риски следует оценивать, исходя из операции, сопутствующих заболеваний, возраста и применяемой анестезии. Все это оценивается в комплексе.
В СМИ встречаются новости о людях в тяжелом состоянии, которых вводят в искусственную кому. Почему это делается?
Таким образом дается время на восстановление организма. Блокируется стресс, болевое раздражение. В иной раз это необходимо для того, чтобы пациент смог перенести все те манипуляции, которые необходимо произвести во время интенсивной терапии. Если он не может дышать самостоятельно, аппарат должен делать это за него. Или же у пациента большие дренажи, трубки внутри, которые невозможно терпеть без наркоза.
Блокируется стресс, болевое раздражение. В иной раз это необходимо для того, чтобы пациент смог перенести все те манипуляции, которые необходимо произвести во время интенсивной терапии. Если он не может дышать самостоятельно, аппарат должен делать это за него. Или же у пациента большие дренажи, трубки внутри, которые невозможно терпеть без наркоза.
Означает ли содержание пациента в искусственной коме, что организму проще восстановиться после тяжелого состояния?
Да, организм отдыхает. Можно осуществлять те методы лечения и манипуляции, которые невозможно проводить в состоянии бодрствования. Когда организм восстановится, больше не нужно будет проводить никаких масштабных процедур, то наркоз начинают облегчать, и пациент просыпается.
Раньше речь шла об аллергии. Что делается в ситуации, когда у человека опасная для жизни аллергия на анестетики, но анестезия все же необходима?
К счастью, современная медицина и фармацевтическая промышленность настолько развиты, что у нас в каждой группе препаратов есть препараты с различными механизмами действия – обезболивающие, снотворные средства. Таким образом, мы всегда можем выбрать тот препарат, в отношении которого у пациента нет аллергии.
Таким образом, мы всегда можем выбрать тот препарат, в отношении которого у пациента нет аллергии.
Если человеку предстоит плановая операция, через день или два, то как он должен готовиться к ней?
Перед операцией очень важно отдохнуть, поскольку он должен находиться в наилучшем предшествующем состоянии, хорошо поесть и попить. Не должно быть вызывающих стресс ситуаций, жизнь должна быть как можно более обычной, без больших проблем. Тогда и восстановление после операции будет быстрее.
Много говорится об этических вопросах в ситуации, когда пациент находится без сознания, и необходимо принимать важные решения, но нельзя спросить у него. Ответственность полностью передается хирургу?
Как правило, пациент все равно должен быть заранее проинформирован о том, что произойдет во время операции. Если имеется в виду операция, то решения, которые принимаются во время ее проведения, также заранее согласованы.
Однако если во время операции случится неожиданность, которая случается нечасто, но все-таки может произойти? Например, необходимо выполнить ампутацию. В таком случае будут связываться с близкими?
Будут исходить из наилучшего и наиболее безопасного лечения для пациента. Такие решения во время операции принимаются, исходя из наилучших медицинских знаний.
Вы сказали, что анестезиология в последнее время является быстро развивающейся сферой. Если сейчас заглянуть в будущее на несколько лет вперед, то каких новых методов можно ожидать?
О значительных основополагающих изменениях не известно, данная сфера развивается постепенно. Быстрее всего развивается техника, и мониторы наблюдения за пациентом становятся все более мощными. Сейчас мы подключаем пациента к монитору, а в дальнейшем он станет беспроводным. Кроме того, активно изучается мониторинг мозговой деятельности и глубина наркоза. Очень важно, чтобы глубина наркоза была оптимальной в ходе всей операции. От этого также зависит гемодинамика, работа сосудистой системы и сердца. Наркоз, с одной стороны, должен быть достаточно глубоким, чтобы пациент ничего не чувствовал и не помнил. С другой стороны, нельзя, чтобы он находился под слишком глубоким наркозом. Мониторинг мозговой деятельности в последние годы быстро развивался и будет быстро развиваться в дальнейшем.
От этого также зависит гемодинамика, работа сосудистой системы и сердца. Наркоз, с одной стороны, должен быть достаточно глубоким, чтобы пациент ничего не чувствовал и не помнил. С другой стороны, нельзя, чтобы он находился под слишком глубоким наркозом. Мониторинг мозговой деятельности в последние годы быстро развивался и будет быстро развиваться в дальнейшем.
Если сравнить Региональную больницу с лучшими больницами мира, например, в Соединенных Штатах, то насколько велики различия в сфере анестезиологии?
Нашему операционному блоку, конечно, в настоящий момент уже 10 лет, однако техника постоянно обновляется, и мы является первоклассным центром компетенций. Есть все лекарства, используемые в мире, и мы абсолютно сравнимы, нам не нужно ничего стыдиться или чувствовать в чем-то недостаток. Вероятно, наш размер на мировом уровне не так уж значителен, но в Эстонии мы являемся крупнейшей больницей, и это дает нам возможность объединить различных специалистов, у которых есть навыки работы с различными устройствами, аппаратурой и медицинской техникой.
Пробуждение во время операции — специально для этого момента
Осознание анестезии (пробуждение) во время операцииЕсли вам предстоит серьезная операция, вам, скорее всего, сделают общую анестезию и вы будете без сознания во время процедуры. Это означает, что вы не будете знать о процедуре после того, как анестезия подействует, и вы не будете помнить об этом впоследствии.
Очень редко — только при одной или двух из каждых 1000 медицинских процедур, связанных с общей анестезией, — пациент может прийти в сознание или прийти в сознание. Состояние, называемое осознанием анестезии (пробуждение) во время операции, означает, что пациент может вспомнить свое окружение или событие, связанное с операцией, находясь под общей анестезией. Хотя это может расстраивать, пациенты обычно не чувствуют боли при осознании анестезии.
Несмотря на то, что это может быть неприятно, пациенты обычно не чувствуют боли при осознании анестезии.
Осведомленность об анестезии — это не то же самое, что память о некоторых действиях, связанных с вашей процедурой, например, о том, что произошло непосредственно перед тем, как анестезия начала действовать, или когда ее действие начало ослабевать после операции. Это нормально. Вы можете даже мечтать во время операции и только думать, что испытали осознание.
Почему у некоторых пациентов возникает осознание?Осознание анестезии во время операции может происходить по нескольким причинам. Это может быть более распространено у пациентов с несколькими заболеваниями, а определенные операции или обстоятельства повышают риск осознания, поскольку обычная доза необходимой анестезии не может быть безопасно использована. Эти операции часто являются неотложными, например экстренное кесарево сечение, определенные виды операций на сердце и операции, которые необходимы после травматического повреждения.
Что произойдет, если вы осознаете анестезию во время операции? Люди, пережившие осознание под анестезией, сообщают о различных уровнях сознания. Некоторые люди имеют короткие, смутные воспоминания. Другие помнят конкретный момент операции или свое окружение. В некоторых случаях люди вспоминают чувство давления.
Некоторые люди имеют короткие, смутные воспоминания. Другие помнят конкретный момент операции или свое окружение. В некоторых случаях люди вспоминают чувство давления.
Пациенты также с большей вероятностью будут ощущать себя во время процедур, не связанных с общей анестезией. Например, вы можете вспомнить всю процедуру или ее часть, если у вас один из следующих типов анестезии:
- Внутривенная или «сумеречная» седация, которая часто используется при незначительных процедурах, таких как колоноскопия, некоторые виды биопсии или стоматологические процедуры.
- Местная или регионарная анестезия, такая как эпидуральная, спинальная блокада или блокада нерва, которая временно вызывает онемение обрабатываемой области во время операции.
В зависимости от человека и события осознание анестезии может вызывать беспокойство и даже травму. Если это должно случиться с вами, обязательно опишите свой опыт своему анестезиологу после операции. Некоторым пациентам полезно консультироваться после операции, чтобы помочь справиться с чувством растерянности и стресса.
Перед операцией ваш анестезиолог встретится с вами, чтобы узнать о любых состояниях вашего здоровья, а также о вашем предыдущем опыте анестезии. Чтобы снизить риск потери сознания во время общей анестезии, важно сообщить своему анестезиологу как можно больше информации о своем здоровье, включая следующую информацию:
- Предыдущие проблемы с анестезией, в том числе история сознания во время операции
- Все лекарства, которые вы принимаете — рецептурные, безрецептурные и растительные добавки
- Опасения, которые могут возникнуть у вас по поводу операции, в том числе боязнь осознания во время операции
- Употребление наркотиков или алкоголя в анамнезе, что может увеличить риск осознания анестезии
Анестезиологи являются самыми высококвалифицированными медицинскими экспертами в области анестезии, обезболивания и интенсивной терапии с образованием и подготовкой, которые могут означать разницу между жизнью и смертью.
Предстоит операция? Что спросить у анестезиолога > Новости > Yale Medicine
Три вопроса, которые нужно задать, три детали, которыми нужно поделиться, и три вещи, о которых вам даже не нужно беспокоиться.
Большинство людей нервничают перед медицинской процедурой. Это естественно. Но не позволяйте волнению помешать вам провести предоперационную беседу с анестезиологом. Это ваш шанс задать вопросы, поделиться важной медицинской информацией и получить консультацию о том, чего ожидать.
Наши анестетики позаботятся о том, чтобы вы были без сознания и проснулись, когда все закончится. Джилл Зафар, доктор медицины
«Это чрезвычайно полезно для пациентов с точки зрения их подготовки, облегчения их беспокойства, уменьшения осложнений после операции и повышения их удовлетворенности уходом», — говорит Джилл Зафар, доктор медицинских наук, доцент кафедры анестезиологии и руководитель предоперационной оценки. в Йельской медицине.
в Йельской медицине.
В большинстве больниц пациенты встречаются со своим анестезиологом непосредственно перед операцией. Но пациенты Yale Medicine могут поговорить с анестезиологом в любое время перед процедурой. Вот руководство, чтобы получить максимальную отдачу от этого разговора.
Три вопроса, которые нужно задать
1. Какой вид анестезии я получу?
Многие пациенты не знают, что существуют разные виды анестезии. «Все находится на спектре, от полного бодрствования до полного бессознательного состояния», — говорит доктор Зафар. Вот распространенные виды анестезии:
Блок А: при простых процедурах ваш врач может обезболить пораженную часть тела без привлечения анестезиолога. Эта «местная анестезия», которая блокирует передачу болевых сигналов в вашу центральную нервную систему, доставляется с помощью инъекции или инфузии через катетер (как при эпидуральной анестезии). Он может блокировать небольшой участок, например, при биопсии кожи, или блокировать чувствительность руки, ноги или живота. Это может даже вызвать онемение ниже талии (как при родах).
Это может даже вызвать онемение ниже талии (как при родах).
Седация в сознании: Седация в сознании может быть дана хирургом или медсестрой, как правило, для таких процедур, как интервенционная радиология или эндоскопия. «Хотя пациенты могут ничего не помнить, они действительно бодрствуют и должны иметь возможность общаться», — говорит доктор Зафар.
Умеренная седация: это вид анестезии, при котором пациент усыпляется, но не настолько глубоко, чтобы его нельзя было разбудить.
Глубокая седация: это название используется для описания анестезии, при которой пациент находится в более глубоком седативном состоянии, но продолжает реагировать на повторяющиеся или болезненные раздражители.
Общая анестезия: Пациенты под общей анестезией находятся в полном бессознательном состоянии и не могут быть разбужены до тех пор, пока анестезиолог не внесет преднамеренное изменение вводимых лекарств. Иногда для облегчения вентиляции вставляют дыхательную трубку.
2. Что я буду чувствовать, когда проснусь?
Ваш хирург и анестезиолог обсудят, насколько сильную боль вы можете ожидать после операции и во время восстановления. Некоторые процедуры доставляют пациентам довольно дискомфортные ощущения, в то время как другие практически не требуют безрецептурного обезболивания. «Очень важно обсудить со своими врачами план обезболивания после операции», — говорит доктор Зафар. Иногда может быть назначена блокада, чтобы вы чувствовали себя комфортно во время восстановления. «Это может быть лучше для пациента, который хочет уменьшить количество других обезболивающих, возможно, потому, что от них ему становится плохо», — говорит доктор Зафар.
Ваш анестезиолог будет контролировать вас и уровень вашей боли во время вашего пребывания в послеоперационной палате. Цель состоит в том, чтобы держать вашу боль на управляемом уровне. Например, вы должны иметь возможность дышать комфортно (хотя это не всегда легко после операции на животе или груди). После того, как вы покинете послеоперационную палату, анестезиолог передаст лечение боли вашему хирургу. Он или она будет нести ответственность за назначение любых необходимых пероральных препаратов или пластырей, пока вы находитесь в больнице и после выписки.
После того, как вы покинете послеоперационную палату, анестезиолог передаст лечение боли вашему хирургу. Он или она будет нести ответственность за назначение любых необходимых пероральных препаратов или пластырей, пока вы находитесь в больнице и после выписки.
Обезболивающее или обезболивающее действие анестезии должно пройти в течение 24 часов. Если у вас была дыхательная трубка в сочетании с общей анестезией, у вас может болеть горло в течение нескольких дней. Тем не менее, вы можете ожидать, что дискомфорт и другие последствия операции, такие как усталость, сохранятся в течение нескольких недель, в зависимости от уровня хирургического стресса для вашего организма.
3. Что вы будете делать, чтобы я не просыпался с чувством тошноты?
Тошнота — распространенный побочный эффект анестезии, которого опасаются многие пациенты. Обычно это вызвано «ингаляционным анестетиком, который пациенты вдыхают и выдыхают во время сна», — говорит доктор Зафар. Некоторые люди подвержены большему риску этого, чем другие, в том числе женщины, некурящие, молодые люди и те, у кого тошнота была побочным эффектом предыдущей операции. Доктор Зафар отмечает, что почти всем пациентам в настоящее время назначают лекарства (противорвотные средства) для предотвращения тошноты после анестезии. Она предлагает спросить вашего анестезиолога перед операцией, как вы будете управлять риском тошноты.
Доктор Зафар отмечает, что почти всем пациентам в настоящее время назначают лекарства (противорвотные средства) для предотвращения тошноты после анестезии. Она предлагает спросить вашего анестезиолога перед операцией, как вы будете управлять риском тошноты.
Три вещи, которыми можно поделиться
1. У меня был плохой (или хороший) опыт
Сообщите своему анестезиологу, если у вас были проблемы с анестезией в прошлом. Возможно, у вас была аллергическая реакция во время операции или вы проснулись с чувством тошноты или сильного зуда (частый побочный эффект обезболивающих опиоидных препаратов). «Я всегда призываю людей по возможности получать записи об анестезии прошлых операций», — говорит доктор Зафар. Если у вас уже был положительный опыт, ваши врачи могут повторить этот подход. Не беспокойтесь, если записи в протоколе для вас непонятны — «ваш следующий анестезиолог сможет их прочитать», — говорит доктор Зафар.
2. Мне хорошо помогло это обезболивающее
Расскажите своему врачу о конкретных обезболивающих препаратах, которые помогали вам в прошлом. И сообщите ему или ей, если другие лекарства оказались неэффективными или вызвали невыносимые побочные эффекты. «Есть генетические различия, которые не были полностью обнаружены», которые влияют на то, как пациенты реагируют на анестезию, — говорит доктор Зафар. То, что работает для одного пациента, может вызвать у другого галлюцинации. Она советует поделиться тем, что вы узнали о своей реакции на обезболивающие, так как эта информация может помочь вашему анестезиологу справиться с послеоперационной болью.
И сообщите ему или ей, если другие лекарства оказались неэффективными или вызвали невыносимые побочные эффекты. «Есть генетические различия, которые не были полностью обнаружены», которые влияют на то, как пациенты реагируют на анестезию, — говорит доктор Зафар. То, что работает для одного пациента, может вызвать у другого галлюцинации. Она советует поделиться тем, что вы узнали о своей реакции на обезболивающие, так как эта информация может помочь вашему анестезиологу справиться с послеоперационной болью.
3. У меня есть история употребления опиатов
Это может сильно повлиять на действие опиоидных препаратов. Если вы употребляли опиоиды — героин или таблетки, отпускаемые по рецепту, — в течение длительного периода времени, вполне вероятно, что ваша реакция на эти наркотики пострадает сейчас и в будущем. Будьте откровенны и прямо говорите о своем прошлом и нынешнем употреблении опиоидов, говорит доктор Зафар. «Это поможет нам определить, каким будет наш план анестезии, чтобы вы проснулись комфортно».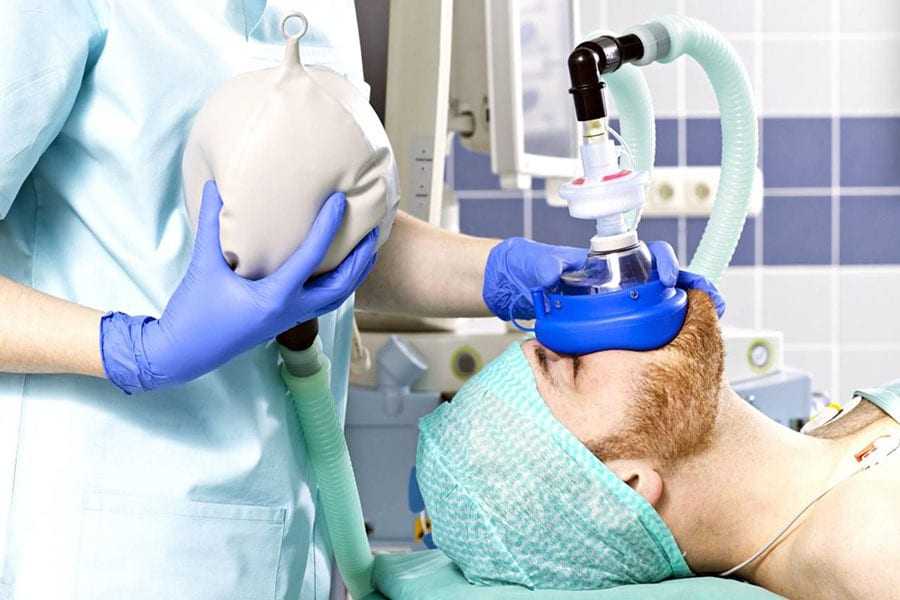
Доктор Зафар говорит, что людям, которые в прошлом или в настоящее время употребляют опиоидные препараты, также может потребоваться другой послеоперационный подход. «После операции у вас может быть гораздо более высокая потребность в опиоидных обезболивающих, — говорит она, — или некоторые обезболивающие вам просто не подействуют». Другая возможность — это то, что она называет «гиперболевой реакцией» после операции. Например, вы можете испытывать необычайную боль в ответ на то, что другой пациент может охарактеризовать как 5 баллов по шкале от 1 до 10. Если это произойдет, ваш анестезиолог все равно может помочь вам справиться с болью, как правило, при других видах боли. лекарства, такие как ибупрофен или ацетаминофен.
Три вещи, о которых не стоит беспокоиться
1. Какие именно лекарства я буду получать?
Если вы уже разобрались с поднятыми выше вопросами и проблемами, вам не нужно изучать все детали вашего плана анестезии; это сложнее, чем вы, вероятно, понимаете. «Существует около 10 распространенных анестезирующих препаратов, которые мы даем в разных комбинациях, — говорит доктор Зафар. Большинству пациентов не нужно точно знать, какие из них будут даны и в каком порядке, и в любом случае план может измениться на лету. Обсуждения конкретных лекарств обычно «вступают в игру только тогда, когда у пациента были проблемы с анестезией в прошлом — например, он заболел впоследствии — и они хотят избежать повторения этого», — говорит она.
«Существует около 10 распространенных анестезирующих препаратов, которые мы даем в разных комбинациях, — говорит доктор Зафар. Большинству пациентов не нужно точно знать, какие из них будут даны и в каком порядке, и в любом случае план может измениться на лету. Обсуждения конкретных лекарств обычно «вступают в игру только тогда, когда у пациента были проблемы с анестезией в прошлом — например, он заболел впоследствии — и они хотят избежать повторения этого», — говорит она.
2. Я проснусь?
Хотя беспокойство естественно, доктор Зафар отмечает, что анестезия безопасна. «По статистике, это намного безопаснее, чем ехать утром в больницу на машине». Подавляющее большинство пациентов хорошо переносят операцию.
Многие люди опасаются, что проснутся во время операции, но доктор Зафар говорит, что вероятность этого очень мала. Бывают редкие ситуации, когда артериальное давление может снизиться или принимаются специальные меры по спасению жизни, которые подвергают пациента повышенному риску пробуждения.

 // Anesthesiology — 2012 — Vol116 — N2 — p.242-3; PMID:22166949
// Anesthesiology — 2012 — Vol116 — N2 — p.242-3; PMID:22166949