Как проходит пластика ПКС коленного сустава
Связочный аппарат коленного сочленения обеспечивает стабильность сустава и защищает его от повреждений и травм. Крестообразные связки, располагающиеся внутри колена, фиксируют положение голени относительно бедра и предотвращают ее смещение спереди и сзади.
Проведение пластики передней крестообразной связки коленного сустава (ПКС) показано людям с повреждениями указанного анатомического образования. В травматологии и ортопедии выделяют несколько видов хирургического вмешательства, различающиеся типом используемого материала для восстановления связки.
Содержание статьи
Общая информация
ПКС выполняется в большинстве случаев повреждений передней крестообразной связки. Травмы и нарушения целостности данной анатомической структуры встречаются чаще по отношению к другим образованиям колена. По данным эпидемиологических исследований — повреждение ПКС встречается в 15-20 раз чаще по сравнению с травмами задней крестообразной связки.
Метод пластики подразумевает восстановление целостности связки за счет использования собственных тканей пациента, донорского материала или синтетических образцов. При этом, современные методы пластики ПКС коленного сустава проводятся малоинвазивным путем — с помощью артроскопии.
Основные показания и противопоказания
Хирургическая операция по восстановлению ПКС проводится пациентам после подтверждения диагноза, на основании выявленных показаний и противопоказаний. К основным показаниям относят:
- травматический и нетравматический разрыв связки, который происходит во время занятий спортом, либо в процессе другой деятельности человека;
- повреждение, приводящее к тому, что передняя крестообразная связка коленного сустава разволокнена;
- неэффективность проводимого медикаментозного лечения;
- угол сгибания коленного сустава увеличен в связи с выраженной нестабильностью в сочленении;
- рубцовая деформация и другие осложнения травм, приводящие к дискомфорту и болевым ощущениям;
- дегенеративные процессы в связке.
Помимо показаний, доктора всегда учитывают возможные противопоказания:
- острый период инфекционных заболеваний;
- стойкая контрактура колена;
- декомпенсированная патология заболеваний внутренних органов, в первую очередь, сердечно-сосудистой и дыхательной системы;
- гнойные процессы в мягких тканях и на коже в области коленного сочленения;
- аллергия или индивидуальная непереносимость медикаментов, используемых для анестезии.
При выявлении любых противопоказаний операция не проводится, так как ее эффективность в этом случае существенно ниже рисков для самого пациента.
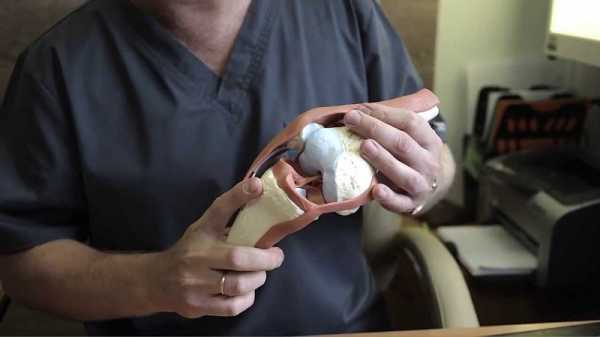
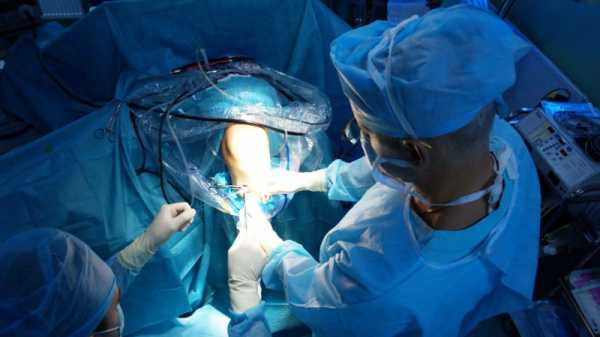
Оперативное вмешательство и его виды
Основной тип хирургического вмешательства — артроскопия, осуществляемая через незначительные проколы кожи и мягких тканей в области сустава. Операция проводится под спинномозговой анестезией, обеспечивающей полное обезболивание при сохранении сознания человека.
Важные преимущества подобных вмешательств: быстрая реабилитация и отсутствие косметических дефектов.
Во время пластики ПКС, в полость коленного сочленения вводится компактная видеокамера для обеспечения визуального контроля за ходом операции и несколько инструментов, с помощью которых хирург проводит все необходимые манипуляции.
В зависимости от типа используемых материалов, все виды пластики можно разделить на аутотрансплантацию, аллотрансплантацию и основанные на применении металлических конструкций.
Проведение аутотрансплантации
Материал для пластики крестообразной связки — участок сухожилия, полученный из мышц бедра. Возможно использование сухожилий, фиксированных к коленной чашечке.
Важно отметить, что подобная процедура не приводит к нарушению донорской структуры, так как для пластики ПКС требуется небольшой участок мышечного сухожилия. Операция проводится путем иссечения поврежденных структур связки с их заменой на аутотрансплантат.
Для фиксации участка сухожилия на бедренной и большеберцовой кости делаются несколько просверленных отверстий. Именно в них происходит фиксация трансплантата, что обеспечивает плотную фиксацию образца и выполнение им всех биологический функций ПКС.
На сегодняшний день — это “золотой стандарт” проведения пластики передней крестообразной связки, используемый во всех крупных лечебных центрах.
Возможности аллотрансплантации
В качестве донора выступает любой человек, который может быть или не быть родственником для пациента. Кроме того, широкое распространение находят методы использования трупных сухожилий.
Основное ограничение метода — возможность развития иммунного отторжения, так как используемый материал является чужеродным по отношению к организму пациента. Для коррекции подобного осложнения возможно временное использование иммуносупрессивных препаратов, однако, данный вид хирургического вмешательства используется крайне редко.
Проведение аллотрансплантации показано в тех случаях, когда получение собственного сухожилия больного невозможно по какой-либо причине, например, в связи с комбинированной травмой нижних конечностей.
Применение Легамиса
Легамис — специально разработанный трансплантат, созданный на основе стальной втулки и полиэтиленовых нитей, создающих “мягкую” оболочку. Втулка аккуратно вкручивается в большеберцовую кость, а нить фиксируется к бедренной кости, что обеспечивает их фиксацию по отношению друг к другу при сохранении физиологического диапазона движений.
Особенность операции — сохранение поврежденной связки, которая постепенно восстанавливается и начинает самостоятельно выполнять свои функции. Использование Легамиса позволяет обеспечить нормальную регенерацию ПКС и широко используется в современных клиниках США и стран Европы.
Важно! Ни в коем случае не стоит пытаться лечить повреждения ПКС самостоятельно в домашних условиях. Нарушения целостности связки могут привести к развитию артроза и артрита, вплоть до инвалидизации человека.
Возможные осложнения
Любая операция, даже малоинвазивная, связана с определенными рисками возникновения негативных последствий у пациента. Доктора выделяют следующие возможные осложнения после проведения ПКС:
- контрактура коленного сочленения, проявляющаяся ограничением амплитуды движений в колене или их полным отсутствием. Основная причина состояния — неправильная фиксация костей, образующих сустав, относительно друг друга;
- развитие дегенеративных изменений в колене, приводящих к формированию деформирующего артроза. Возможные причины: нарушение функции четырехглавой мышцы бедра при получении из ее сухожилия аутотрансплантата и недостаточная фиксация пересаженного образца внутрь сустава. Лечение осложнения основывается на
повторном хирургическом вмешательстве, направленном на устранение выявленной проблемы; - покраснение кожного покрова, выявление гнойного отделяемого из послеоперационного шва свидетельствуют о развитии бактериальной инфекции, требующей назначения антибиотиков широкого спектра и хирургической санации гнойника;
- аллергические реакции различной степени выраженности.
При выявлении любых осложнений операции необходимо сразу же обратиться за медицинской помощью. Врач-травматолог проведет необходимое обследование и подберет тактику лечения.
Реабилитационные мероприятия
Важная часть успешного лечения — своевременная и полноценная реабилитация после пластики передней крестообразной связки. Восстановительные мероприятия подбирает лечащий врач на основании тяжести повреждения, а также типа выполненного вмешательства.
Восстановление после пластики начинается сразу после операции и основывается на обеспечении определенного двигательного режима для человека. Пациенту в первые дни после вмешательства противопоказаны любые движения в конечности.
Для ее обездвиживания используют специальные ортопедические устройства — ортезы, либо гипсовые лонгеты.
Подобные методы ограничивают подвижность коленного сочленения и препятствуют развитию осложнений в раннем послеоперационном периоде.
Важно! Начинать движения поврежденной ногой следует после консультации с доктором. Врач оценит состояние коленного сустава и определит сроки начала двигательной реабилитации.
Минимальные движения в колене разрешены через 1-3 недели после операции. Конкретный срок и характер лечебной физкультуры определяет только лечащий врач. Как правило, выполняется специальная гимнастика, включающая в себя пассивные и активные движения в колене и других суставах ног — сгибания, вращения и разгибания.
Это позволяет постепенно восстановить двигательную активность и обеспечить профилактику развития поздних осложнений: деформирующего артроза и контрактуры суставного сочленения.
В реабилитацию могут включаться и физиотерапевтические методы, такие как, лазеролечение, магнитотерапия, применение УВЧ и электрофореза. Физиолечение улучшает кровообращение в месте повреждения, а также стимулирует обменные процессы и регенерацию тканей, что ускоряет наступление выздоровления.
Прогноз для пациента зависит от степени тяжести травмы, наличия сопутствующих повреждений ног и своевременности лечения. Если пластика ПКС была выполнена вовремя, то функция сустава полностью восстанавливается, а осложнения наблюдаются крайне редко.
Заключение
Повреждения передней крестообразной связки — частая травма спортсменов и людей, ведущих активный образ жизни. При данной патологии наблюдается резкая боль и ограничение подвижности колена с развитием синдрома выдвижного ящика (смещение голени спереди при фиксированном бедре).
Терапия заболевания основывается на проведении пластики с использованием собственных тканей пациента или донорского материала. Кроме того, существует современный тип операции, основанный на применении Легамиса, позволяющего зафиксировать колено и обеспечить регенерацию поврежденной крестообразной связке.
Вконтакте
Google+
Одноклассники
Читайте также:
vashynogi.com
ПКС коленного сустава что это? Разрыв, повреждения и дегенеративные изменения. Реабилитация после пластики +Видео
В данной статье будет рассмотрена одна из травм под названием ПКС коленного сустава.
По мере прочтения вы узнаете о методах выявления болезни, симптомах, способах лечения (консервативных и хирургических) и получите рекомендации по уходу в восстановительный период.
ПКС – передняя крестообразная связка. Зачастую повреждение передней крестообразной связки происходит из-за физической нагрузки, или же в последствие спортивной деятельности.
Содержание статьи:
Травмы ПКС
Травма в целом относится к особому разряду нарушений именно в опорно-двигательном аппарате и если к ней относиться без какого-либо внимания, то это способно обернуться серьезными проблемами.
По медицинский среднестатистическим подсчетам около пятидесяти процентов людей хотя бы один раз получали травму ПКС коленного сустава. Очень важным моментом считается начало лечения, потому как если не предпринять меры, то положение усугубится.
Причины травмы

Всего существуют три причины разрыва ПКС коленного сустава:
- Повреждение при падении. Абсолютно любое падение способно привести к разрыву связки, даже частично.
- Резкие движения с обширным градусом поворота ноги. Является самым распространенным видом повреждения связки. Сама травма проявляется при резком повороте ноги на сто восемьдесят градусов. Восстановление занимает достаточно большой промежуток времени, именно поэтому возврат ко всем физическим нагрузкам будет нескоро.
- Отклонение голени внутри и кручение бедра наружу. Абсолютно противоположное явление предыдущему случаю. Наступает при резком старте с места.
Повреждение связки способно образоваться абсолютно в любой момент, к примеру, при чрезмерных нагрузок на ноги, неосторожной ходьбе, интенсивном беге и тому подобным причинам. Присутствие травмы становится ощутимо из-за высоких болевых ощущений.
Классификация повреждений ПКС коленного сустава
Повреждения ПКС также можно классифицировать по степени тяжести, размерам разрыва и сохранению стабильности сустава.
Какие же существуют в мире классификации:
Микроразрывы
 По-другому, малые растяжения. Присутствует небольшая боль в самом колене.
По-другому, малые растяжения. Присутствует небольшая боль в самом колене.
Сустав в таком случае подвижен, но при каждом его передвижении присутствует дискомфорт.
Средние разрывы (средняя тяжесть)
Локализированные разрывы. Повреждают от 60-ти до 70-ти процентов коленного сустава. Если вовремя не вылечить данную травму, то боль будет периодично нарастать.
Сильные разрывы
Очень серьезные и ощутимые болевые ощущения, при этом колено будет опухшим и не способно двигаться.
Полностью нарушается работоспособность опорно-двигательного аппарата. Такие травмы очень страшны тем, что если не оказать первую медицинскую помощь вовремя, то человек может стать инвалидом.
В целом классификация делится на малые и средние разрывы. Но есть и особые моменты, когда в медицинские учреждения поступают больные с полным разрывом ПКС.
Симптомы
Симптоматика играет важную роль, потому как от нее зависит степень полученной травмы, и во многом образуется самостоятельно, в зависимости от степени тяжести разрыва коленного сустава.
Симптомы:
- Дискомфорт в колене;
- Отечность;
- Увеличение температурного порога в пораженном участке;
- Периодичное выскакивание голени;
- Опухоли колена;
- Полная или же частичная потеря подвижности;
- Внезапные боли.
На самом деле список симптомов указанный выше неполный, их намного больше, выделены лишь основные. Именно при помощи этих основных признаков человек способен понять, что у него именно разрыв крестообразной связки. Всем известно, что при любых травмах будут болевые ощущения в колене (даже при том же ушибе), однако для выяснения все равно следует обратиться к врачу и провести обследование.
Способы распознавания разрыва ПКС
При помощи нескольких особых тестов и сеансов, которые направленны именно на установление причин неправильного движения коленного сустава, есть возможность установить разрыв передней крестообразной связки.
Первым способом будет метод Лахмэна. Пациент должен лечь на спину и разгибать пораженную ногу в колене. Доктор обхватит бедро и будет постепенно тянуть ногу на себя. Если это будет именно разрыв, то под коленной чашкой образуется новообразование, в виде уплотнения или же незначительного шара.
Также есть еще один тест, практически такой же. Больной ложится на спину, а доктор будет надавливать пальцами на разные зоны коленной чашки. При нормальном состоянии чашка обязана нормально перемещаться, но при присутствии надрыва создаться впечатление, будто чашка вываливается из своего места, где располагается.
Такими способами вы можете установить наличие надрыва передней крестообразной связки всего за десять минут.
Пластика ПКС
Выбор способа лечения в целом зависит от степени разрыва ПКС. Доктора стараются не прибегать к операции, а попробовать вылечить пациента консервативной методологией. Надобность в хирургическом вмешательстве отпадает по причине неполного разрыва ПКС.
Консервативное лечение
В данном случае возможно использование консервативного лечения, а именно:
Терапия холодом
 На пораженную зону прикладывают пакет со льдом.
На пораженную зону прикладывают пакет со льдом.
В таком состоянии больной обязан провести не меньше шестидесяти минут.
Суть данной процедуры заключается в снижении опухлости и частичное возобновление кровообращения.
Накладывание гипса
Нога обязана быть в разогнутом положении. После наложения необходимо проверить фиксацию гипса на ноге. Если гипс не дает возможности двигать ногой, то он находится в правильном состоянии. Однако если колено сохраняет свою подвижность, то следует наложить новый гипс. Такая халатность может стоить пациенту времени дальнейшей реабилитации.
Применение обезболивающих средств
Пораженную коленную чашку обкалывают обезболивающими средствами для того чтобы снять болевые синдромы.
Важно: консервативные способы лечения возможны лишь при разрыве в средней и малой тяжестях. При полном надрыве спасет лишь хирургическое вмешательство. Главной технологией считается пластика крестообразной связки, то есть своеобразное реабилитирование разорванной ПКС, но этот метод не отличается гуманностью. Сеанс проводится очень просто – удаляют остатки разорванной ткани, после чего помещается сухожилие (искусственное). Далее делают крепление на кости и закрепляют незначительным винтом. По завершению хирургического вмешательства накладывают гипс. Ношение гипса от шестидесяти дней.
Показание к проведению хирургического вмешательства
Пластика ПКС делается только из показаний к операции. Вмешательства не будет до момента установления острой надобности в её проведении.
Главные показания:
- Постоянные провалы связки вглубь коленной чашки;
- Полная неэффективность консервативного метода;
- Присутствие костного фрагмента в связке, то есть осколок кости, отколовшийся при травме;
- Полный разрыв передней крестообразной связки.
В иных случаях доктора стараются лечить такую патологию при помощи консервативной терапии.
Противопоказания
К этой операции есть серьезные противопоказания, потому как неправильная врачебная операция способна только сделать хуже состояние опорно-двигательного аппарата, или полностью привести пациента к инвалидности. Перед всем следует провести осмотр и полную диагностику.
Больной не допускается к пластике передней крестообразной связке, если у него:
 Нестабильное общее состояние (проблемы с органами дыхания, сердца). Проведение операции возможно только после четкой стабилизации общего состояния больного.
Нестабильное общее состояние (проблемы с органами дыхания, сердца). Проведение операции возможно только после четкой стабилизации общего состояния больного.- Гнойные поражения в зоне проведения хирургического вмешательства, патологические нарушения. Провести пластику разрешено после устранения поражений.
- Есть аллергия на элементы наркоза, однако данная проблема решаема.
В остальном, могут только личные противопоказания, которые установит специалист в ходе детального обследования.
Артроскопия
Артроскопия – в основном заключается в реконструкции разорванной связки при помощи вживления в зону коленного сустава трансплантата. Это считается достаточно серьезным хирургическим вмешательством и применяется только в особо крайних и безнадежных случаях.
Для того чтобы операция прошла успешно, нужно очень аккуратно и точно рассчитать степень натяжения трансплантата и очень крепко зафиксировать его. От натяжения зависит последующая его функциональность. Слабо зафиксированный трансплантат не даст подвижности коленному суставу, а чрезмерно натянутый просто порвется.
В медицинской практике зафиксировано не такое уж и больше количество моментов, когда врачи прибегали к этому способу лечения. Артропластика считается крайней мерой, которая обязана согласовываться с пациентом.
Реабилитация после ПКС коленного сустава
Срок восстановления также напрямую зависит от личных особенностей человеческого организма, разорванной передней крестообразной связки, физических упражнений (приписываются в качестве восстановительной программы) и скорости восстановления.
Главной методикой для восстановления считается лечебная физкультура или же физические процедуры. Доктор назначает тренера или же специалиста для проведения занятий с больным каждый день, до полной подвижности сустава.
По срокам все достаточно просто, через семь дней человек способен ходить, однако при помощи костылей. На пораженную ногу не следует оказывать давления вообще.
Абсолютно полное выздоровление прогнозируется через девяносто дней, в целом все зависит от сроков восстановления связки. На протяжении всего реабилитационного периода нужно выполнять особые процедуры, которые способны не только укрепить ваш коленный сустав, но и вернуть ему всю функциональность и подвижность.
iplastica.ru
Разрыв связок коленного сустава и реабилитация в Германии
Здравствуйте, Друзья! Сегодня я познакомлю вас с Евгением и его историей разрыва связок коленного сустава, прохождения операции по пластике (восстановлению) связок коленного сустава и реабилитации. Особенно интересно, что Евгений живёт в Германии и там же ему была проведена операция. У нас есть замечательная возможность сравнить подходы к восстановлению связок в России и Германии. Спасибо ему за предоставленный материал, фотографии и рассказ о действиях врачей-ортопедов в другой стране при операции на связках коленного сустава. Я же постараюсь сделать рассказ доступным и более понятным, прокомментировав его слова.
Так уж получилось, что это уже вторая статья от моего читателя, повествующая, как такие операции проводят в Германии и как потом проходит процесс реабилитации. Первой своим опытом лечения и реабилитации поделилась Александра. Обязательно прочтите её статью о реабилитации в Германии, о плюсах и минусах.
А здесь речь пойдёт именно об операции на коленном суставе по восстановлению (пластике) ПКС (передней крестообразной связки).
Знакомьтесь: Евгений и его травмы по разрыву связок коленного сустава
Евгений живёт в Германии, занимается спортом и уделяет этому много времени. Как он написал: «с детства увлекается волейболом, а сейчас это его хобби, особенно пляжный волейбол». Но помимо этого он ещё два раза в неделю занимается контактным боевым искусством Джиу-джитсу. Короче, спортивный парень и имеет большие нагрузки на свои связки. Первая травма по разрыву боковых связок колена и мениска была получена именно при бросании, как он говорит, тяжёлого парня.
Я не стал выяснять статистику, но разрывы связок часты в спорте, особенно в футболе. Многие болельщики наверняка знают, что периодически те или иные игроки уходят из игры на полгода-год восстанавливать «крестцы». От футбола не далеко ушли контактные виды единоборств. Я не первый раз слышу, что причина разрыва связок была в бросании партнёра или он неудачно «завалился» на ногу, что и привело к травме.
То есть ранее, как я понял из рассказа, на правой ноге уже были порваны боковые связки и повреждён мениск. Евгений пишет, что тогда не оперировали, дали больничный и в течение 6 недель он только носил ортез. Прошло без последствий.
Надо сказать, что боковые связки действительно чаще всего срастаются и не требуют операции. Они расположены близко к кровеносным сосудам и коже, лучше снабжаются кровью и заживают. А вот травмированный мениск, скорее всего, уже способствовал развитию артроза и быстрому изнашиванию хряща, что и было подтверждено диагнозом и обследованием. Так что, чаще всего, последствия всегда есть, к сожалению.
Не буду говорить, что именно спорт приводит к артрозу и травмам. Скорее травма и нарушенная тем самым механика сустава, приводит к артрозу. Естественно, что и очень большие нагрузки на хрящи этому способствуют. Поэтому необходимо думать о суставах и профилактике травм, если для вас важно быть активным и заниматься любимым видом спорта. Именно профилактика помогает суставу и его составляющим сопротивляться нагрузкам и болезненным изменениям. Это важно и для спортсменов с большими нагрузками и тем, кто вообще ничем не занимается. Это две крайности, которые и приводят к проблемам с суставами. У одних – избыток разрушающих нагрузок, у других – отсутствие питания хряща вследствие малой активности, а недостаток питания и нарушение обменных процессов присуще уже всем категориям.
Особенности разрыва передней крестообразной связки
Итак, разрыв передней крестообразной связки уже левого колена Евгений получил в Таиланде, играя в свой любимый пляжный волейбол. Ему просто наступили на колено. Да, бывает всё, и порой травмы мы получаем, совсем не ожидая этого. Как описывает Евгений, сначала сильная боль, но потом через пару часов вполне нормально.
Боль от разрыва ПКС не так сильна по сравнению с разрывом боковых связок колена. Это верно. Как я сказал, боковые связки расположены рядом с кровеносными сосудами и нервными окончаниями – отсюда и сильные боли.
При разрыве внутренних крестообразных связок вы скорее почувствуете боль от травмы других частей сустава. В моём случае было аналогично: резкая сильная боль и щелчок, через время уже не так больно и терпимо. А вот уже через несколько часов боли и отёк сильно увеличились. Опять же, за счёт травмы других составляющих и сильного раздражения вследствие этого синовиальной оболочки. Она и создаёт болевые ощущения.
По приезду домой в Германию Евгений пошёл к врачу. Ему были проведены обследования и сделана магниторезонансная томография (МРТ). Диагноз: разрыв передней крестообразной связки. 2 месяца ждал операцию (очередь, да и опухоль должна была уйти, плюс должна была восстановиться способность сгибать ногу в колене).
При разрыве передней крестообразной связки уже торопиться некуда. Она уже порвана. Операция проводится на спокойном и зажившем колене. То есть должны зажить другие сопутствующие травмы и повреждения мелких связок, тканей, должна восстановиться внутренняя среда сустава, уйти контрактура в связи с травмированием тканей и спазмами. Отёки, сопутствующие повреждения и кровотечение не дадут хирургу эффективно и внимательно осмотреть сустав и провести операцию.
Однако желательно сразу обратиться к врачу после травмы для точного диагноза и определения вида разрыва связки. Дело в том, что связка может порваться по-разному. Если разрыв по центру связки, то можно уже не торопиться — восстановлению она не подлежит. А вот когда связка отрывается от кости вместе с её фрагментом, то можно её легко восстановить: при операции её «прикручивают», так скажем, на место. Именно в этом случае важно долго не ждать и провести операцию быстро. В противном случае связка начинает атрофироваться и сжиматься, позже её нельзя будет восстановить.
Нестабильность коленного сустава
Все месяцы ожидания операции травмированное колено у Евгения было нестабильно, три раза он испытал очень сильную боль: один раз неправильно поставил ногу, спускаясь по лестнице, второй раз — сaдясь в машину и быстро повернувшись, третий раз — слегка подпрыгнув. Поэтому, как он пишет, не было никаких, даже малейших сомнений, делать операцию или нет. Однозначно – ДЕЛАТЬ! Без вариантов.
Ощущение нестабильности сустава – это основной признак разрыва крестообразной связки. Несмотря на то, что мы по строению все одинаковые, тем не менее, мы и отличаемся в крепости связок и мышц, особенностях строения организма и сопутствующих проблемах. Некоторые могут не заметить разрыва связки и продолжать жить как прежде, не ощущая нестабильности, другие — не могут ходить.
Как и у Евгения у меня была аналогичная ситуация. Я должен был восстанавливать связку. Малейшее движение не так: резкий поворот, толчок лифта, спотыкание — и ты ощущаешь боль и «вылет» колена.
Это неприятное ощущение похоже на то, как будто в колене одна кость съезжает с другой, со своего места. Если это сильное движение, то оно вызовет очередные повреждения в суставе и сильную боль. В статье о том, нужно или нет делать операцию по восстановлению связки сустава, вы, возможно, найдёте для себя ответ на этот сложный вопрос и сможете определиться с выбором.
Проведение операции пластики ПКС в Германии
Операцию Евгению делали в городской больнице Германии. Как он говорит: «Зашили мениск, удалили остатки крестообразной связки, вырезали новую связку, смоделировали и вставили на место старой, прикрутили шурупами».
В общем-то, всё верно, так оно и происходит. Но всё же, я несколько поясню его слова.
Прежде всего, операции на коленном суставе по восстановлению ПКС, менисках и т.д. сейчас проводятся артроскопическим мало инвазивным (мало травмирующим) способом особыми инструментами в виде трубок через небольшие отверстия. Через них вводится сам артроскоп с оптоволоконной камерой и фонариком (источником холодного света) и инструменты для проведения манипуляций. Артроскоп позволяет хирургу на экране видеть сустав изнутри увеличенным в несколько раз.
 Установка трансплантата при пластике ПКС артроскопическим способом.
Установка трансплантата при пластике ПКС артроскопическим способом.
Чаще всего мениск нельзя зашить: он не срастётся из-за отсутствия в нём кровеносных сосудов. В редких случаях и скорее детском возрасте это возможно, и то, когда разрыв произошёл около наружного края мениска, в красной зоне, где идёт соединение со связками края мениска. В противном случае мениски обрезают и удаляют части, которые могут повредиться и оторваться в дальнейшем. Это резекция мениска. Врачи сейчас стараются оставить максимально возможное количество мениска, понимая его важность для здоровья хряща и стабильности сустава.
Старая разорванная связка при операции полностью удаляется, в ней нет смысла, также полость сустава очищается от других возможных тел и элементов: частички костей, менисков, крови и т.д.
Под «вырезал новую связку» понимается взятие сухожилия или материала самого пациента для дальнейшего формирования аутотрансплантата новой связки. Здесь уже зависит от техники операции и показаний. В тех или иных случаях материал берётся из разных мест.
Достаточно трудная задача объяснить и рассказать пациенту, если это его интересует, какой источник для формирования аутотрансплантата лучше всего и надёжнее. Это всё спорно и неоднозначно. Судя по фото, Евгению проведена стандартная операция, так называемый «золотой стандарт» ортопедии: взято сухожилие полусухожильной мышцы бедра. Для этого делается разрез под коленной чашечкой, ближе к внутренней стороне около 3 см. Как показывают исследования, взятие части сухожилия этой мышцы не несёт отклонений в дальнейшей работе и силе ноги.
Далее хирурги из вырезанного сухожилия «моделируют» связку. Сухожилие очищается, складывается в четыре раза и прошивается рассасывающимися нитями. Получается крепкая связка, готовая к установке на место порванной.
Чтобы вставить аутотрансплантат на место разорванной связки очень точно, до миллиметра, хирург должен определить места установки связки в верхней и нижней костях и проделать отверстия. Это очень важный этап: малейшая неточность, сдвиг и связка не будет выполнять свою функцию по удержанию костей. Особым способом связка проводится в отверстия и укрепляется внутри костей шурупами. Чаще всего это биодеградируемые шурупы (винты) изготовленные из молочных кислот. Приблизительно в течение 5 лет они постепенно разлагаются на углекислый газ и воду и замещаются костью. Связка врастает в кость.
В определённых случаях используются титановые винты, которые совместимы с живыми тканями и не оказывают на них каких-либо воздействия, не разрушаются со временем. Титановые винты остаются с вами навсегда. И сразу скажу: «Нет! Они не чувствуются сканерами при прохождении таможенного контроля в аэропорту. Вы можете быть спокойны и носить с собой справки, что внутри вас есть кусок благородного металла, не требуется».
Послеоперационный период
Вот так кратко можно описать процесс операции, проведённой Евгению по восстановлению ПКС. А дальше, как он пишет: общий наркоз и проснулся уже с шиной (ортез не дающий сгибать колено). Каких-то особых болей не было. Пил болеутоляющие таблетки: по 10 штук в течение дня. На просьбы врача озвучить боль по шкале от 0 до 10, говорил — 3 (вполне терпимо). Первую ночь спать было не очень удобно, больно поворачиваться. Это вполне естественно после проведённой операции. Если бы операция была обширнее и сложнее, то было бы больно поворачиваться уже дольше. Но постепенно всё проходит.
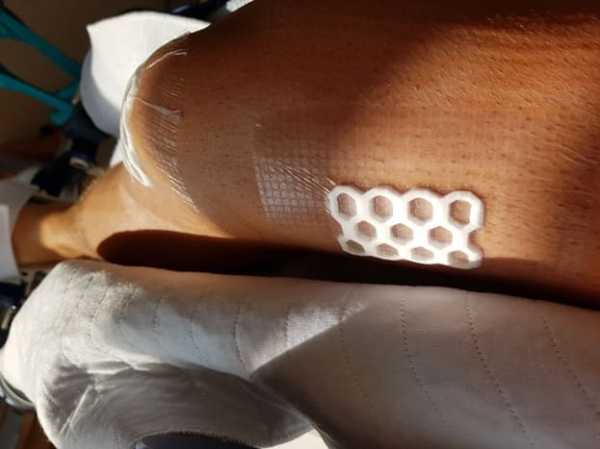 Колено после пластики ПКС. Места разрезов закрыты водонепроницаемым дышащим пластырем.
Колено после пластики ПКС. Места разрезов закрыты водонепроницаемым дышащим пластырем.
Что касается наркоза, то обычно при операциях на коленных суставах делают эпидуральную анестезию. Делается укол в области спины и ниже пояса всё отключается. Если естественно заснёте в ходе операции, то даже хорошо. Безболезненность этой процедуры зависит от профессионализма анестезиолога, ну и личной переносимости. Пациент находится в сознании. Однако обязательно поставят капельницу с успокаивающим и вам будет всё равно что там делают. Даже чесаться нигде ничего не будет. Кроме того, выбирая тот или иной метод анестезии, опираются на сложность работ и затрачиваемое время. Никому не надо, чтобы вы вдруг стали что-то чувствовать или проснулись раньше времени. Про общую анестезию говорить нечего: укол снотворным и вы просыпаетесь уже в палате, когда всё закончилось.
Что касается послеоперационных болей и взять мой опыт, то я больше помню вторую свою операцию: было больно так, что не мог повернуться даже минимально. Однако, я боль переношу хорошо, так что вообще не просил делать обезболивающие уколы и отказывался от них. Мне казалось, что ещё один укол в задницу будет больнее. И так постоянно что-то кололи. Короче, я перетерпел.
При первой стандартной операции по пластике ПКС всё переносится намного легче и не так много всего колют. Это обязательные уколы от столбняка, антибиотики, ну и обезболивающие, если попросите. Так что не стоит бояться операции.
На второй день Евгению сняли дренаж. На третий день надели ортез Donjoy с регулируемым углом сгиба и на специальном «приспособлении с моторчиком», разгибали и сгибали ногу 30 минут в день.
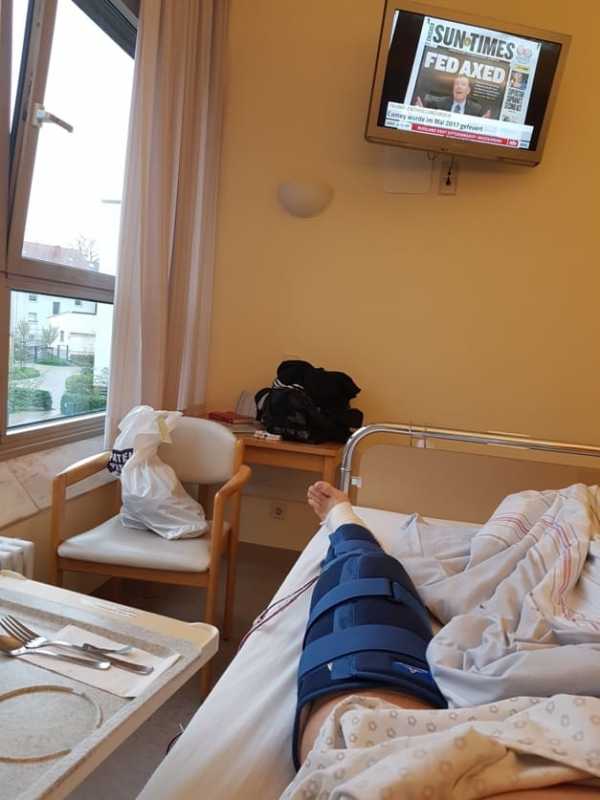 Первый и второй дни после операции. Установлен лимфодренаж.
Первый и второй дни после операции. Установлен лимфодренаж.
Дренаж – это трубочка, вставленная в колено. То есть пару дней после операции у вас из колена торчит трубка по которой сливается лишняя внутрисуставная жидкость, лимфа и кровь. Так необходимо делать, чтобы не пришлось потом постоянно делать пункцию травмированному суставу шприцем. Естественно, что в дальнейшем лишняя жидкость ещё будет образовываться и её придётся «откачивать», но в первые дни после операции этот процесс особенно интенсивен. Через пару дней на перевязке доктор вытащит трубки и заклеит дырку.
Многие врачи спорят как быстро необходимо начинать разработку прооперированной конечности. Одни против, другие за то, чтобы уже с первых дней начинать разработку прооперированного колена и мышц. Но чем раньше это начинать делать, тем лучше. В обездвиженную конечность плохо поступает кровь, процесс заживления замедляется, а опасность образования спаек и рубцов, увеличивающих контрактуру и неспособность мышц сокращаться, увеличивается.
Именно поэтому необходимо движение и придумали специальный механизм пассивного сгибания. Один из таких приборов – Артромот (Artromot). Нога пациента закрепляется и механизм сам сгибает колено в установленном диапазоне. Сгибать ногу самостоятельно сразу после операции трудно и больно, часто пациент не готов себя превозмогать. На выручку приходит техника. Возможно, в Германии это более распространено, чем у нас. Я не пробовал на себе действие такой машины. В наших больницах обходятся так, к сожалению или не везде это применяется. Однако, есть возможность взять в аренду такой прибор на дом. Встречал сайты, где предоставляют такую услугу.
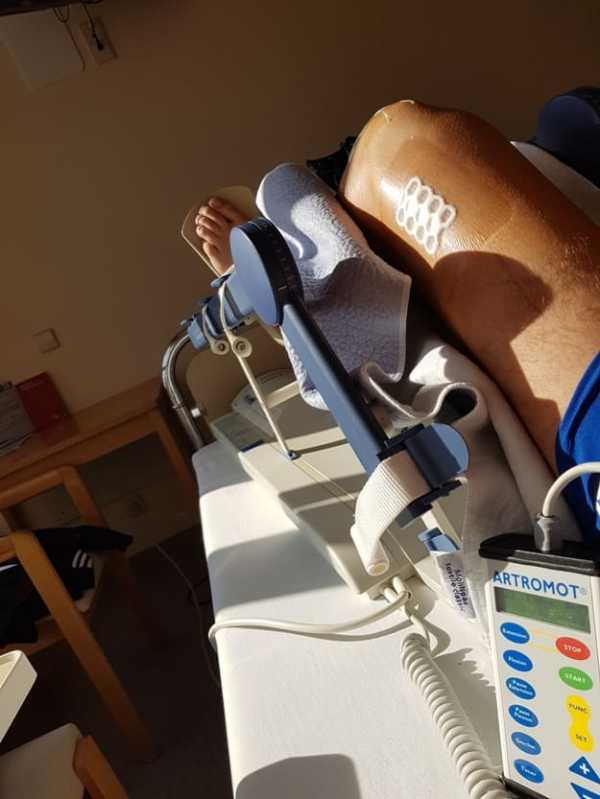 Третий и четвёртый дни после операции. Разработка колена на аппарате Артромот.
Третий и четвёртый дни после операции. Разработка колена на аппарате Артромот.
Артромот – аппарат пассивной механотерапии, применяется для разработки и восстановления движения коленного сустава после операций, помогает избежать осложнений после травм и операций.
На пятый день Евгения уже выписали из больницы для продолжения лечения по месту жительства. Все данные по результатам операции в Германии отправляются сразу лечащему врачу, который должен наблюдать процесс восстановления.
Реабилитация и особенности медицины Германии
После выписки на пятый день, а тут я скажу, что в России в государственных больницах период нахождения пациента после восстановления ПКС аналогичен (около недели). Что касается частных клиник, то там вас, скорее всего, выпрут на следующий день. Естественно, если это стандартная, ничем не осложнённая операция.
В России в больнице выписывают больничный ещё на неделю со дня выписки, а продлевать его вам придётся по месту жительства у лечащего врача.
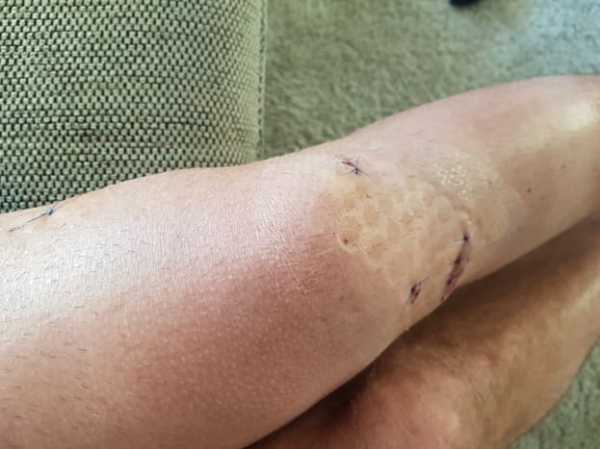 Три прокола и разрез. Вид колена после операции по пластике ПКС из сухожилия полусухожильной мышцы бедра.
Три прокола и разрез. Вид колена после операции по пластике ПКС из сухожилия полусухожильной мышцы бедра.
А далее всё стандартно. Как пишет Евгений: хожу на костылях и так 4 недели. Максимальная нагрузка на ногу не более 20 кг все 4 недели. Болей, можно сказать, нет. По шкале – 2, если брать от 0 до 10. Таблетки не пью.
С 5-го дня после операции назначили физиотерапию. Однако можно и дома разрабатывать. В Германии платит почти за всё страховка. 10 евро нужно заплатить за каждый день, проведённый в больнице, 10 евро доплатить за ортез Donjoy (цена 400 евро) и за 6 посещений по 20 минут физиотерапевта нужно доплатить 20 евро. Врач дал 6 недель больничного, оплачивается у нас 100%.
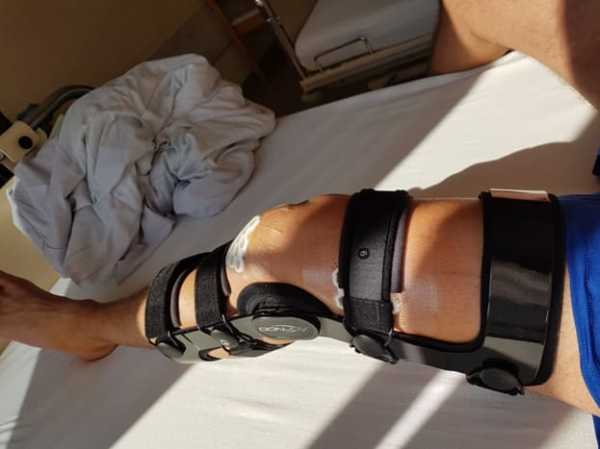 Ортез контролируемого угла сгибания колена.
Ортез контролируемого угла сгибания колена.
Вот вроде бы и всё. Занятия спортом не раньше чем через 6 месяцев. Катастрофа! Но правильное восстановление очень важно для дальнейшей жизни.
Я поддерживаю слова про реабилитацию. Хирурги говорят, что хорошо проведённая операция –это только 50% успешного восстановления. Очень многое зависит от пациента, его упорства и труда при реабилитации и его желания восстановиться.
Но надо помнить, что форсировать события ни в коем случае нельзя. Лучше потерпеть ещё немного, соблюдая все правила и рекомендации, чем снова повредить, что достаточно просто, ещё не окрепшее колено и связки, и начинать всё заново, но уже дольше, труднее и дороже.
Уточню, что момент когда можно ходить без костылей и нога достаточно окрепла, вы почувствуете сами, перестанете бояться. Главное, чтобы не было болей и неприятных ощущений. Кое-где болеть, периодически покалывать может ещё долго. Также достаточно долго рекомендуется прикладывать к колену лёд, пока отёк не спадёт. А это тоже может занять продолжительное время. Если что-то совсем уж не так и непонятно, уточняйте у своего лечащего врача или хирурга. Не забудьте, что вы должны показаться хирургу для планового осмотра во избежание проблем и неприятностей.
Очень желательно показаться и взять консультацию у врача-реабилитолога, чтобы понимать, что можно делать, а что не следует после пластики ПКС. Он же обязан вам показать нужные упражнения и как их правильно выполнять.
Рекомендации приступать к полным физическим нагрузкам не ранее 6 месяцев после операции даются при стандартной пластике ПКС. При более обширных травмах и операциях, а также возможных осложнениях, этот срок может увеличиться. Повторю: вы почувствуете, что ваше колено стабильно и крепко и способно выдержать нагрузку. Но всегда надо быть аккуратными и осторожными. К сожалению, такие операции не всегда проходят бесследно и надо беречь своё колено.
План реабилитации после операции ПКС, рекомендованный врачами Германии
Ниже Евгений любезно предоставил расписанный план восстановления, который ему дали при выписке.
[bad title]Помните! В каждом конкретном случае такой план восстановления может отличаться и зависит от вида операции, полученных травм и других индивидуальных особенностей.[/bad]
День 1-й. Нагрузка на ногу до 20 кг. Несгибаемый ортез. Охлаждение колена (криотерапия), лимфодренаж и лёгкий массаж для снятия отёка. Передвигаться на костылях в течение 4-х недель.
Дни 2-й – 4-й. Нагрузка на ногу до 20 кг. Сгибание ноги в ортезе до 90º по возможности. Охлаждение колена (криотерапия), пассивные сгибания ноги (Артромот) в диапазоне 0-65º. Восстановление подвижности (мобилизация) надколенника: смещать коленную чашечку рукой вверх и вниз, кнаружи и вовнутрь.
День 5-й и далее в течение 4-х недель. Нагрузка на ногу до 20 кг. Сгибание ноги в ортезе до 90º. Охлаждение колена (криотерапия). Восстановление подвижности (мобилизация) надколенника. Физиопроцедуры, массаж. Начальные силовые тренировки по укреплению и восстановлению мускулатуры.
Недели с 5-й по 7-ю. Хождение без ортеза. Постепенный переход к полной нагрузке на ногу, хождение без костылей. Тренировка баланса коленного сустава. Восстановление подвижности (мобилизация) надколенника. Физиопроцедуры, массаж. Самостоятельные силовые упражнения по укреплению и восстановлению мускулатуры. Тренировка четырёхглавой мышцы бедра. Контрольный приём у оперирующего хирурга через 5-6 недель.
Недели с 8-й по 12-ю. Хождение без ортеза. Полная нагрузка на ногу. Беговая дорожка, тренировка баланса и координации, постепенное укрепление и тренировка мышц ног. Всё делать до боли, без переусердствований.
Недели с 13-й до 6-и месяцев. Хождение без ортеза. Полная нагрузка на ногу. Бег на улице, прыжки, плавание, велосипед. Контактные виды спорта и единоборства запрещены.
Сразу после выписки необходимо посетить реабилитолога, который на основании рекомендованного плана лечении и восстановления, учитывая вид проведённой операции и состояние пациента, должен подобрать уже конкретные упражнения и процедуры, показать что надо делать и как, касаемо восстановления подвижности и гибкости коленного сустава и мышц, должен проконтролировать выполнение пациентом упражнений, прогресс или его отсутствие, не пропустить осложнений в виде спаек и рубцов, контролировать контрактуру сустава.
Питание – важная сторона восстановительного периода
Врачи уделяют внимание разработке сустава и это правильно и важно. Вероятно, вторая сторона вопроса – питание, подразумевается сама собой. Кто знает? Главное, чтобы мы это не забывали.
Никуда не деться без медицинских препаратов при таком внедрении в организм. Что ни говори, но это серьёзная операция и специальные препараты являются важной частью лечения и восстановления. В течение первых дней после операции обычно назначаются обезболивающие препараты, а также препараты для профилактики венозного застоя и тромбоза. Вот это уже важно и пренебрегать этим нельзя. Как написал Евгений: «лекарств домой не давали, только первые 4 дня болеутоляющие и первые три дня уколы против тромбоза».
Но я бы всё же дал некоторые рекомендации. Естественно, это правильное полноценное питание и достаточное количество воды в сутки. В первые недели и месяцы послеоперационного периода, когда идёт интенсивное восстановление организмом повреждённой костной ткани и мышечных тканей, необходимо обогащать питание кальциевыми комплексами и хорошими витаминными препаратами.
Хондропротекторные препараты и другие добавки для суставов и связок я бы рекомендовал уже принимать курсами и долго, но когда начнётся этап интенсивной реабилитации и нагрузок, а колено уже успокоится и придёт в норму: спадут отёки, всё заживёт, полностью восстановится диапазон движения сустава.
Приблизительно через месяц после операции, также в спокойное колено рекомендуется проколоть курс (обычно около 3-5 уколов) препаратов гиалуроновой кислоты, чтобы быстрее восстановить внутреннюю среду сустава, дать дополнительное питание и защиту хрящу. Эти препараты уже подбирает лечащий врач, он же проводит внутрисуставные инъекции.
Заключение
На этом можно закончить наш рассказ. Как я убедился, тактика лечения и рекомендации врачей как в России, так и в Германии, где считается ортопедия одной из самых сильных и современных в мире, одинаковы. Это говорит о том, что все мы люди, все одинаковы, а врачи работают единым фронтом для решения человеческих проблем. Это очень важно: опыт хирурга, его осведомлённость в новинках и разработках, тактиках и методах лечения очень много значат для положительного исхода операции. Наверное, проблемы начинаются у людей разных стран по другим причинам, присущим медицине и реабилитации вообще, но это уже другая история.
Огромное спасибо Евгению за его рассказ, присланные материалы, ответы на мои вопросы. Уверен, что всё будет хорошо, и он быстро вернётся к обычной жизни и своим спортивным увлечениям. Пожелаем ему скорейшего восстановления. Познакомиться с ним ближе можно на странице его профиля в Одноклассниках.
Как он сам написал: «Спасибо за блог! Всем травмированным скорейшего выздоровления». /Евгений/
Я присоединяюсь к его пожеланиям и желаю, как обычно, быть осторожными, заниматься спортом, не лезть на рожон и не болеть!
Если же у вас появились вопросы, то пишите, спрашивайте, комментируйте. Удачи.
Ниже можно увидеть весь процесс проведения операции по пластике (реконструкции) передней крестообразной связки (ПКС) из сухожилия полусухожильной мышцы бедра.
Внимание! Если вам предстоит подобная операция — смотреть только после её проведения!
sportlif.ru
Разрыв и пластика передней крестообразной связки коленного сустава: altsara
Все, что написано ниже — краткий дневник моей истории разрыва ПКС в колене и 3ехмесячной реабилитации. Пишу это не ради рекламы или чего-то еще, а потому, что сама в аналогичной ситуации оказалась в информационном вакууме, не нашла ни одного источника информации. Надеюсь, это кому-нибудь поможет.Дальше имеет смысл читать только заинтересованным. Очень много букв.
Итак, три месяца и 12К баксов спустя я публикую краткую историю своих страданий связанных с разрывом передней крестообразной связки левого колена.
Дисклеймер: все нижесказанное является моим строгим ИМХО, и уж точно не является руководством к действию. Пишу все это потому, что сама оказалась в ситуации информационного вакуума, когда искала русскоязычную информацию по травме. Думаю, многим моя история поможет.
Преамбула: 21 августа 2009 года, проведя 5 дней из 10 запланированных в конном походе по левому берегу Волги, я умудрилась на ровном месте, дурачась с другом, упасть и подвернуть ногу. Сильная резкая боль первые минут 5, потом осознание того, что я не могу встать на подвернутую ногу – колено не держит вес тела и выворачивается во все стороны. В местном травмпункте сделали рентген и поставили диагноз – «повреждение внутренней боковой связки», наложили лaнгету и я закончила поход в лaнгете, на ногу не наступая. Этот же диагноз мне подтвердил врач и в Москве, посоветовав «еще три недельки походить в лaнгете, а потом начинать наступать на ногу». Я в диагнозе почему-то засомневалась, и не зря – сделала МРТ, которая показала полный разрыв передней крестообразной связки (ПКС).
2 сентября 2009 года, к своему счастью, я попала к Андрею Королеву (принимает в 31ой больнице и в европейском медицинском центре), который диагноз подтвердил и предложил делать операцию. Не смотря на довольно высокую цену, я согласилась.
Почему я решила сделать операцию. Изучив безумное количество отечественных и буржуйских сайтов, я нашла следующие ЗА и ПРОТИВ операции по восстановлению ПКС
ЗА:
1. Артроз — после разрыва связки происходит изменение биомеханики движения конечности, т.е. траектория движения бедра относительно голени меняется. Это изменение очень негативно сказывается на суставе – страдают хрящи и связочный аппарат. Практически гарантирован ранний артроз колена, возможны проблемы с позвоночником (который пытается компенсировать изменение движения).
2. Нестабильность – даже если закачать четырехглавую мышцу (которая по сути снижает нестабильность колена и частично компенсирует функцию ПКС), все равно остается риск подвывихов и повторных серьезных травм колена, которые могут угробить мениск (если он остался цел), хрящи и остальные связки.
3. Возраст – сейчас мне 25, я могу держать мышцы в тонусе, а что будет в 60? Смогу ли я поддерживать свое колено тренировками? В 25 операцию перенести в разы легче, чем через 15-20 лет, регенеративные функции организма еще велики.
4. Спорт. Я более-менее активно занимаюсь спортом – велосипед и лошади – без этого моя жизнь неполноценна. Активный спорт без связки – история очень и очень редкая, к моему случаю явно не относящаяся.
5. Во время операции так же часто выявляются еще какие-то проблемы, которые сложно увидеть на МРТ. В частности, у меня обнаружились два дефекта хряща – видимо отломился кусок во время травмы. Это называется хондромаляция 2 степени, за этой историей нужно следить, чтобы не наступило ухудшение.
ПРОТИВ:
1. Любая операция — это огромный риск. Начиная с анестезии, заканчивая риском попадания инфекции в сустав. К моменту операции я уже могла сама ходить без костылей, в случае осложнений можно было забыть об этом на долгие месяцы.
2. Артроз. Сама по себе артроскопическая операция это проникновение в сустав. После нее может возникнуть некоторое нарушение его функции, появляется риск возникновения хондромаляции и артроза.
3. Риск повторных операций. Если вас оперирует не очень квалифицированный хирург, или если вам просто очень не повезло – трансплантат может оказаться длиннее, или короче, чем это необходимо. В этом случае бывает невозможно полностью восстановить объем движений в суставе и требуется повторная операция.
4. Стоимость. Надо понимать, что такая операция – очень недешевое удовольствие. Попасть на бюджет сложно – очередь в Москве сейчас 7-8 месяцев. Платно – зависит от квалификации хирурга и места операции. Гуру отечественной травматологии-ортопедии за операцию сейчас берут порядка 100-150т.р. А потом еще реабилитация, но это отдельная история.
Взвесив ЗА и ПРОТИВ, я решила оперироваться. Чем быстрее – тем лучше.
ВНИМАНИЕ. Если у вас лишний вес, не будет лишним начать его сбрасывать уже перед операцией, чтобы уменьшить нагрузку на суставы. Мне за период реабилитации удалось избавиться от 4 кг, слегка поменяв режим питания, поверьте — оно того стоит. Если у вас неправильная походка, начинайте следить за собой, ставьте стопы параллельно друг другу, шагайте с пятки на носок. Так же я столкнулась с такой проблемой – после напряженного дня ночью у меня бывают непроизвольные сокращения мышц (нога, там, дернется или рука). После операции пара таких сокращений оказалась нереально болезненна. Поэтому можно заранее от них избавиться – мне помогли витамины Б (мильгамма), но их пить надо долго, т.е. начинать за 3 недели до операции, например, разумеется проконсультировавшись с врачом. Они же, кстати, улучшают обмен веществ и кровоснабжение колена, что по идее должно облегчить постоперационный период
Операция. Операцию я делала в ЕКСТО (европейская клиника спортивной травматологии) – это отделение Европейского медицинского центра. Оперировал Андрей Вадимович Королев. Сама операция длится 2 часа, проходит под эпидуральным наркозом (укол в позвоночник). Во время операции я была в сознании, никакой боли я не чувствовала, даже вибрации костей, когда их сверлили – совершенно не ощущала.От предложений посмотреть – отказалась В качестве трансплантата использовали собственную связку подколенного сгибателя. Крепили с одной стороны титаном и биорассасывающимся болтом с другой. После операции оставили в колене дренаж (чему я очень счастлива, т.к. многие описывают необходимость делать пункции, чтобы откачать лишнюю жидкость из сустава), наложили компрессионную повязку, тутор, ногу положили на возвышение и отправили отдыхать. Через 2 часа после операции отошел наркоз, и пришла боль. На стенку я не лезла, конечно, но обезболивающие боль снимали не очень хорошо. Очень рекомендую вам первые 2 дня с постели вообще не вставать, даже в туалет. Возможно, мои болевые ощущения были связаны именно с этим – я вскочила и потащилась на костылях в понятном направлении, при этом нога дико разболелась.
Я безмерно благодарна персоналу за внимание и заботу – со мной носились, как с малым ребенком, по малейшему зову в палату приходила сестра. В ЕКСТО вообще оказалось очень приятно лежать – просторные палаты, внутри каждой – душ и туалет. Очень вкусно кормят (как ни странно, в день операции аппетит у меня не пропал), заботливые сестры, телевизор и бесплатный вайфай Если бы не болящая нога – было бы ощущение приличного европейского отеля и отпуска…
В первую ночь я почти не спала – не смотря на снотворное… Пришлось впасть в овощевидное состояние и смотреть телек до утра.
На второй день стало полегче – но я все еще не представляла себе, как уже ЗАВТРА я смогу добраться домой – мне казалось, что я просто помру, если встану с кровати. Но Королев заверил меня, что завтра мне станет лучше, снимут дренаж, и я оживу! Ночью спала гораздо лучше, даже без снотворного.
На третий день мне надо было выписываться. Утром было так хреново, что я сначала хотела остаться еще на день. Но когда вытащили дренаж, и свозили меня на каталочке на рентген, я ожила и почувствовала в себе силы встать на костыли. Так я доползла до такси с помощью мужа, и мы поехали домой. Опухоль спала, нога уже влезла в кроссовок.
Это была пятница (3ий день после операции) – выходные муж сидел со мной дома, т.к. я элементарно не могла приготовить себе поесть, но уже в понедельник я нормально ходила на костылях по квартире, могла готовить, даже прибрала немного. На ногу я все это время вообще не наступала. 3 дня после выписки я пила диклофенак (по 1 таблетке перед сном), и все. Больше никаких болеутоляющих и прочих лекарств я не принимала, в этом не было необходимости, сильно нога не болела. Была температура 37, но я посчитала это естественным развитием событий.
Реабилитация. Операция является только половиной пути – она зависит только от хирурга. Самое же сложное, и зависящее от вас самих – это реабилитация. Обращаюсь ко всем – не поленитесь, найдите время и силы – занимайтесь с реабилитологом!! Даже если вы найдете все упражнения в Интернете – необходимо очень строго следить за правильностью их выполнения, за динамикой вашего состояния, за механикой ваших движений!
На 6ой день после операции я поехала к реабилитологу – туда же, в ЕКСТО (д-р Александр Корчагин), узнавать – что мне делать дальше. Мне написали программу реабилитации – что делать дома, на что приезжать в центр.
Дома – подтягивание надколенника, 3 подхода по 5 серий по 12 раз, подъем прямой ноги – то же самое, бесконечные движения стопой, начинаем сгибать ногу – ДО болевых ощущений, ничего через боль не делать. И выпрямлять ее полностью – для этого кладем пятку на возвышенность, и лежим сколько можем. В центр я ездила на миостимуляцию, вакуумный массаж и ручной массаж 3 раза в неделю. С 3ей недели добавили так же артромот (робот, пассивно сгибающий и разгибающий ногу) и разрешили наступать на ногу. После того, как сняли швы (12 дней), добавился так же гидромассаж.
По сути, цель мне была поставлена следующая: за 4 недели добиться 90 градусов сгибания, 0, а лучше-5 градусов разгибания. Реально через 2 недели после операции я согнула ногу до 90 вообще без проблем, смогла наступать на нее, ходя с одним костылем (по дому вообще без костылей, в жестком туторе), выпрямила колено до 0.
Через 3 недели я начала делать упражнения в зале – приседания под собственным весом до угла 90 градусов, растяжки, шагание по ступенькам, упражнение с гимнастическим мячом для увеличения угла сгибания сустава. Жесткий тутор я сменила на ортез с ограничением углов сгибания.
Через 4 недели после часа упражнений я смогла начать нормально ходить – полностью выпрямляя ногу под нагрузкой, не хромая, поднимаясь по ступенькам самостоятельно. Реабилитологи из ЕКСТО явно знают свое дело, заниматься там приятно и комфортно, в зале одновременно – не больше 3 человек, каждому пациенту уделяется куча времени. За мной постоянно следили – мои колени сваливались на упражнениях внутрь, что недопустимо для формирования правильного стереотипа движений.
В зал я ходила 3 раза в неделю. В остальное время – делала все упражнения дома (купила гимнастический мяч и приспособила домашнюю мебель) – обязательно, каждый день. 5 серий по 12 раз – приседания до 90 градусов, подъем на носки, махи ногой, ступеньки. С 4ой недели добавились велотренажер (20 минут, 8км) и упражнения на нестабильной платформе. Все это время каждый раз мне делался весь набор физиопроцедур.
С 6ой недели добавились упражнения на биодексе (баланс) (http://www.sandhillspt.com/pictures/biodex1.JPG) для равномерного распределения нагрузки на обе ноги и баланса, на дорожке, упражнения на задние мышцы бедра и подколенные сгибатели – до 6ой недели я не могла ими согнуть ногу больше, чем на 90 градусов. Время занятий на велотренажере увеличилось до 30 мин (12км) К этому моменту угол сгибания — 160 градусов, разгибания – 5. Ни сгибание, ни разгибание я не делала через боль – все постепенно получилось само. Более того, наши реабилитологи считают, что в первые 1,5 месяца вообще нельзя делать упражнения, вызывающие резкую боль и сильный дискомфорт. Тем не менее, хочу сказать – излишне не жалейте себя, не халявьте! Со мной вместе проходили реабилитацию несколько человек, и я наглядно видела, насколько жалость к себе замедляет процесс восстановления! С 6ой недели я перестала спать в ортезе – уж больно это неудобно.
7ая неделя – время тренировки увеличилось до 2,5 часов плюс час – физиопроцедуры. После тренировки могу согнуть ногу так, чтобы пятка достала до ягодицы. Велотренажер – 30 мин (14км), беговая дорожка (шагом) – 10 минут с уклоном 10%, биодекс – 10 минут. Разрешили прыгать одной ногой на нестабильную платформу, добавили жим одной ногой. В зал – 3 раза в неделю, остальное время – дома, упражнения занимают час.
9ая неделя – добавились упражнения на равновесие, стоя на одной прооперированной ноге, по дорожке иду со скоростью 5,5 км/ч без всякого дискомфорта 20 минут. Растяжка – практически сажусь на шпагат на оперированную ногу. Больно бывает все реже, но все же бывает – особенно, когда бедро вращается относительно голени (при крутом повороте). В зале провожу 2 дня в неделю (по 3 часа плюс час процедуры), вместо трех. В остальное время тренируюсь дома – упражнения стали даваться гораздо легче, можно делать их быстрее.
10ая неделя – сдала тестирование на Биодексе на силу мышц (голеностоп и колено) обеих ног. Голеностоп обеих ног – почти одинаковая сила, колено – пока результат не сказали. Сходила на предпоследнее реабилитационное занятие в центр. Закончила курс уколов (делали 5 уколов Ферматрона) в колено. Через 2 недели попробую сесть на лошадь, посмотрю, как поведет себя колено. В обычной жизни – легко поднимаюсь по лестнице через ступеньку, объем движения вернулся полный (даже без разминки, с самого утра могу полностью согнуть и разогнуть ногу), единственное – я так и не могу встать на колени, не смотря на то, что визуально отека почти нет, при сильном нажиме на колено возникает боль. В ортезе хожу только когда скользко.
11ая неделя – простыла и не делала никаких упражнений, после чего поняла, что при быстрой ходьбы без ортеза начинает стрелять в ноге. Рано расслабляться, мягко выражаясь.
12ая неделя. Сходила последний раз в зал на реабилитацию – после перерыва начало побаливать колено при быстрой ходьбе и беге вниз по лестнице. Упражнения даются не так просто, как раньше. Купила утяжелители и нестабильную платформу домой – буду заниматься дома. С лошадью повременю…
13ая неделя. Занималась неделю дома по часу-полтора. Утяжелители (4,5кг на оперированную ногу), прыжки на платформу, приседания с мячом, упражнения на подколенные сгибатели и икры, упражнения с лентой-амортизатором, подъем на 13 этаж. Боль почти прошла, стала ездить без ортеза на работу. На следующей неделе таки сяду на лошадь!
14ая неделя. Занималась всего пару раз, то некогда было, то лень. С утяжелителями заниматься просто – лежи себе, да ногу качай. По лестнице все еще хожу. На работу (на 4 этаж) и домой (на 13ый). Села пошагать на лошадь – пока садилась – боли не было, на шагу боли нет, но нога идет по другой – непривычной линии, будем переучиваться. На следующей неделе буду заниматься верхом час. Несколько раз пришлось бежать за транспортом – по 10 метров. Болей не было
15ая неделя. Не занималась ни разу, кроме подъемов по лестнице. К концу недели на шагу на ровном месте с перерывами начал побаливать внутренний мениск. Периодически чувствую напряжение внутренней связки (безболезненно, но ощутимо). Отъездила 40 минут на лошади, несколько реприз рыси – во время рыси болела линия шва и немного внутренняя связка, но в целом я довольна. После занятий никакой боли в ноге не было.
Прошло ровно 3 месяца со дня операции.
17ая неделя. Бегала по снегу за электричкой, вверх и вниз по лестнице, снова ездила на лошади – проблем не возникло. Решила вернуться к занятиям с полной интенсивностью, буду заниматься 2 раза в неделю по часу. Полностью спала опухоль, ноги выглядят одинаковыми (только шрамы остались), чувствительность к коже почти полностью вернулась, на коленях стоять все еще неприятно – побаливают швы. Периодически щелкает мениск, но абсолютно безболезненно. Несколько раз поскальзывалась на льду и с силой прыгала на оперированную ногу, чтобы не упасть – болей не было.
4 месяца с дня операции. Активные занятия верховой ездой и плаванье в бассейне не дали почувствовать ногу. Болей не появилось, наоборот, стало легче ходить по лестнице вверх и вниз. Бегала по лестнице и за транспортом – проблем нет. Закончила курс глюкозамина. Сделаю перерыв в месяц и пропью еще один курс. В обычной жизни нога не болит и не беспокоит. Часто слышу щелчки и ощущаю их в колене, но они безболезненны. Мышцы полностью все еще не восстановились, на ощупь левая нога существенно отстает от правой при напряжении четырехглавой мышцы, однако в целом все неплохо. Пойду на МРТ через несколько недель.
Однако будет неправдой сказать, что вообще ничего у меня эту самую боль не вызывало. Боль в районе надколенника в момент сгибания ноги, боль в районе сухожилия четырехглавой мышцы, дискомфорт после долгого сидения с согнутой ногой – в районе мышц. Это все постоянно, плюс периодически «тут заболит, там заболит» — один раз запнулась на улице, нога болела час, не меньше. Долго сохранялась боль при активном разгибании – в районе надколенника (под ним). В районе 6ой недели два дня мучалась с сильной болью под коленом (после того, как стоя на больной ноге, делала махи здоровой) . Эта боль потом периодически появлялась совершенно неожиданно, и так же неожиданно проходила. На 9ой неделе попробовала слегка присесть на одной оперированной ноге — очень больно. Но в принципе ничего смертельного, обычный шаг по ровной поверхности без ортеза – с 4ой недели стал совершенно безболезненным и комфортным. Подъем по лестнице – временами коленка немножко болит, но опять же не сильно. К 6ой неделе я пешком поднималась до 6ого этажа без проблем. К 9ой неделе – до 13ого. Спускаться в это время уже могла вприпрыжку. На 11ой неделе неудачно сбежала по лестнице, и появилась боль в районе внутреннего и внешнего менисков. Болело несколько дней даже при сгибании-разгибании ноги БЕЗ нагрузки, боль прошла после активных упражнений на колено, но страху я натерпелась. На 15ой неделе появилось напряжение в районе внутренней связки и боль в районе мениска, которая быстро прошла.
Опухоль в районе колена осталась совсем незначительная, в остальном нога – только чуть тоньше здоровой.
Тем не менее, не смотря на быстрый прогресс, нога прежней не стала, и вряд ли уже станет.
Маленький update от 2016 года — 2 года назад я занялась боди фитнесом, по прежнему езжу верхом, в сезон — сноуборд, начала бегать. Оперированная нога ни в чем не уступает здоровой. Могу присесть со штангой 60кг (сама вешу 57), пробежать 10км, откатать зимний сезон без проблем. Спасибо Королеву и ЭКСТО за их ювелирную работу, ну и не забывайте качать ваши мышцы, они спасут колено даже если не повезло с хирургом
Благодарность: Я хочу выразить огромную благодарность прекрасному хирургу-ортопеду Андрею Вадимовичу Королеву, врачу- реабилитологу Александру Корчагину и тренеру Анжеле! А так же всему-всему персоналу ЕКСТО!
UPD: моя подруга и тренер по верховой езде, прошедшая через аналогичную операцию полгода назад (39 лет, травма получена в детстве), успешно закончила реабилитацию и продает свой ортез
Medi M.4 OA, правый, размер М. С ограничением углов сгибания (можно использовать с первого дня после операции и на весь период реабилитации)
http://ortopedsalon.ru/products/878 — тут можно почитать описание. Цена 10 тыс. руб, связь через комментарии
PS: УВАЖАЕМЫЕ АНОНИМЫ, ВАШИ КОММЕНТАРИИ ПОЯВЛЯЮТСЯ ТОЛЬКО ПОСЛЕ МОЕГО РУЧНОГО ОДОБРЕНИЯ, Я ИХ ЧАСТО ПРОПУСКАЮ. РЕГИСТРИРУЙТЕСЬ, И БУДЕТЕ ВИДЕТЬ СВОИ КОММЕНТАРИИ СРАЗУ:)
altsara.livejournal.com
Пластика ПКС | Операция | Реабилитация
Пластика ПКС используется для восстановления передней крестообразной связки после разрываПластика ПКС применяется в том случае, когда произошел разрыв передней крестообразной связки колена. В результате колено становится нестабильным, так как именно ПКС обеспечивает стабильность сустава и предотвращает соскальзывание кости бедра по голени. В некоторых случаях для поддержания стабильности бывает достаточно укрепления мышц, окружающих колено. Однако, как правило, для предотвращения дальнейшего разрушения требуется операция по реконструкции ПКС. Эта операция может быть проведена с помощью артроскопии путем трансплантации части сухожилий бедра или сухожилия собственной связки надколенника на место ПКС.
Пластика ПКС обычно является наилучшим способом восстановления передней крестообразной связки. Она может быть проведена как амбулаторно, так и в стационаре.
Как проходит пластика ПКС
В процессе операции будут сделаны два прокола в сустав, через которые вводится артроскоп, через который врач видит связки колена. Операция будет включать ревизию сустава, удаление фрагментов поврежденной ПКС, забор трансплантата для новой связки и его имплантацию на место поврежденной ПКС.
Существует несколько типов трансплантантов, используемых в артроскопической хирургии по восстановлению ПКС:
- трансплантаты, произведенные собственным организмом пациента
- трансплантант донорских тканей, взятый в момент смерти донора или произведенный из синтетического материала.
Всегда предпочтительно использование собственных тканей организма, так как они быстрее приживаются, а также сокращаются риски развития осложнений (отторжение, отмирание и др.). Однако нужно отметить, что эти риски минимальны. Донорский трансплантант может быть хорошим выходом для пациентов старшего возраста или пациентов, у кого уже были травмы колена, из-за которых нет возможности взять собственную ткань.
 Пластика ПКС методом артроскопии
Пластика ПКС методом артроскопииЧаще всего используется два варианта трансплантата для замещения ПКС. В первом случае будет использована часть сухожилия собственной связки надколенника. Это сухожилие, которое прикрепляет коленную чашечку к голени. Это большое, сильное сухожилие, часть которое может быть выделено с прикрепленными к его концам кусочками кости от голени и надколенника (Bone-Tendo-Bone). Окончания костей будут закреплены к бедру и голени, позволяя страстаться кости с костью.
Во втором варианте трансплантат связки формируется из сухожилий полусухожильной и тонкой мышц (ST). Они складываются в несколько раз, формируя надежный трансплантат для ПКС.
Существуют другие трансплантаты. Один подразумевает использование волокон Ахиллова сухожилия, другой — использование частей сухожилия мышцы квадрицепса. Метод выбирается в зависимости от особенностей травмы и состояния пациента.
Существует множество типов приспособлений, которые используются для прикрепления импланта к кости. Это могут быть, например, винт с гильзой, поперечные штифты, специальные шайбы. Некоторые приспособления могут быть металическими, другие — перестраиваться со временем в кость. Выбранный метод имплантации будет определять технику фиксации.
Пластика ПКС : реабилитация после операции
Пластика ПКС выполняется методом артроскопии и проводится в стационаре. Ниже Вы найдете рекомендации по процессу восстановления после операции на передней крестообразной связке:
- После операции в течение нескольких дней будет присутствовать отек колена и определенный дискомфорт, что вполне нормально для пластики ПКС. Прикладывайте к месту операции лед или специальные охлаждающие устройства на 20-30 минут каждый час, чтобы контролировать отек и снизить неприятные ощущения. Предохраняйте Вашу кожу от переохлаждения, прокладывая между кожей и льдом тонкий слой материи. Охлаждение наиболее важно в первые 72 часа, однако многие пациенты продолжают использовать охлаждение, так как оно помогает снизить боль.
- Если Вам делали анестезию во время артроскопии, онемение может действовать еще несколько часов после операции, делая Вашу ногу нечувствительной к боли. После окончания действия анестезии и выписки из больницы можно принимать обезболивающие, помогающие снять боль.
- Держите ногу в приподнятом состоянии, это поможет снизить отек и болезненные ощущения. Нога должна быть приподнята выше уровня Вашего сердца.
- Пост-операционные упражнения должны быть ОЧЕНЬ ограниченны в начальный период после реабилитации. Например, по несколько раз каждый час напрягайте и расслабляйте мышцы стопы и голени, чтобы кровь не застаивалась и не возникли тромбозы.
- Поддерживайте повязки в чистоте и сухости. Меняйте их каждые 2-3 дня, если только они не стали влажным или слишком тугим из-за отека. Защитите места разрезов пластырем, чтобы предотвратить их натирание тканью одежды. Места разрезов можно мыть в душе (но не принимать ванну), но поддерживайте их сухими в первые 10-14 дней. В течение первых двух недель после операции не принимайте ванну, не посещайте бассейн или сауну.
- Хирургические нити (швы) снимаются на 12-14 сутки.
- Первые 2 недели через каждые 2-3 дня после операции нужно наблюдаться у врача.
- В начале реабилитации предпочтительно использовать пассивную механотерапию (CPM-терапию), при которой нет физической нагрузки на мышцы и связки и физиотерапию (например, магнит). Необходимо использовать костыли для снятия нагрузки на оперированную ногу.
- Начинайте реабилитацию как можно быстрей после операции. Реабилитация, включающая физиотерапевтическую программу, является ключом к успешному результату операции.
- Желательно, чтобы рядом с Вами были ответственные люди, готовые помочь в послеоперационный период.
- Воздержитесь от употребления алкоголя и курения.
- Придерживайтесь обычной диеты, если не испытываете тошноты. Пейте побольше безалкогольных напитков без кофеина.
- Планируйте от нескольких дней дней до 2 недель провести дома, не на работе.
- Реабилитация после операции на ПКС может быть продолжительным процессом, занимающим несколько месяцев и включающим ограничение активности, физиотерапию и отдых. В зависимости от конкретной ситуации курс реабилитации может включать различные процедуры, направленные на восстановление пластичности суставов, возврат мышечного тонуса, профилактику тромбоэмболии и ускорение восстановления.
Пластика ПКС является наиболее эфективным методом восстановления при такой травме как разрыв крестообразной связки и при правильной реабилитации позволяет вернуть утраченный объем движений и вернуться в активной жизни.
drblokov.ru
Пластика крестообразной связки коленного сустава (ПКС)
Во время активных занятий спортом, при бытовых и производственных травмах часто возникают повреждения внутрисуставных структур коленного сочленения – менисков и крестообразных связок.

При нарушении работы этих элементов сустава нарушается плавность движений, возникают болевые ощущения, значительно снижается работоспособность человека.
Лучших результатов в лечении волокнистых структур коленного сустава можно добиться с помощью оперативного вмешательства – пластики крестообразных связок.
Содержание статьи
Анатомия
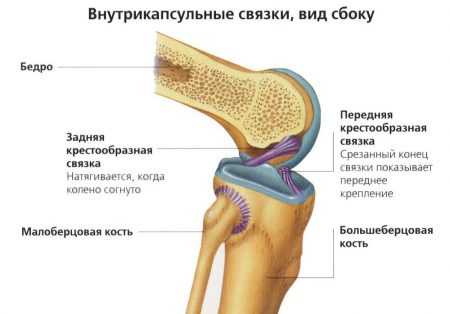
Коленный сустав образован большеберцовой, бедренной костями и надколенником. Суставные поверхности этих костей недостаточно хорошо сопоставимы между собой. Дополняют костные структуры и делают движения плавными внутрисуставные элементы: мениски и связки.
В колене имеются два мениска: наружный и внутренний. Они представляют собой хрящевые прослойки серповидной формы, расположенные в проекции суставной щели. Мениски служат в качестве амортизаторов и обеспечивают дополнительную амплитуду подвижности.
Стабилизирующими структурами являются крестообразные связки колена – передняя и задняя. Волокна этих элементов прочно фиксируют отделы сустава между собой:
- Передняя крестообразная связка (ПКС) препятствует переразгибанию сустава.
- Задняя крестообразная связка (ЗКС) предотвращает смещение бедра кзади.
Задняя связка практически никогда не разрывается отдельно, при обнаружении её патологии всегда нужно искать травму ПКС.
Разрывы связок
medotvet.com
Программа реабилитации после пластики ПКС — Болят суставы
Послеоперационная реабилитация (9-12)
Накануне операции травмированному коленному суставу необходимо обеспечить покой. Для этого применяются фиксирующие ортопедические изделия (брейс, тутор). Постоянное использование иммобилизирующихбрейсов должно быть ограничено, чтобы избежать атрофии четырехглавой мышцы бедра.
Также крайне важно добиться уменьшение отека травмированного коленного сустава, и по возможности, восстановить объем движений в суставе. К моменту операции пациенту необходимо выработать правильную походку.
Допускается перенос веса тела на травмированную ногу, если это не вызывает болевых ощущений. Рекомендуется прием нестероидных противовоспалительных препаратов (Нурофен, Ибупрофен, Nais). Длительность применения: 7 — 10 дней после травмы.
1) Пассивное разгибание в коленном суставе.
- Сидя на стуле, положите стопу на край табурета или стула. Расслабьте мышцы бедра. Позвольте коленному суставу разогнуться под своим собственным весом.
2) Опора под пятку:
- Положите стопунасвернутое полотенце.
- Позвольте ноге расслабитьсяв положении разгибания.
- 3 — 4 раза в день по 10 — 15 минут. См. рисунок 1
Рисунок 1. Опора под пятку с использованием скрученного полотенца.
3) Пассивное разгибание ног.
- Лягте лицом вниз, ноги у края стола. Позвольте ногам полностью разогнуться.
Рисунок 2. Пассивное разгибание ног. Колено должно быть за пределами края стола.
1) Пассивноесгибание в коленных суставах:
- Сядьте на край стола и позвольте коленному суставу согнуться под влиянием силы тяжести.
2) Используйте скольжение по стене, чтобы увеличить степень сгибания.
- Лягте на спину, поставьте травмированную ногу на стену и позвольте ноге ползти по стене вниз, при этом сгибая колено.Используйте другую ногу, чтобы оказывать давление вниз.
Рисунок 3. Скольжение по стене
3) Скольжение пяткой по столу;используется для получения окончательногосгибания в коленном суставе.
Восстановлениемышечной силы
1) Велотренажер.
- Используйте велотренажер два раза в день по 10 — 20 минут. См. рисунок 6
Рисунок 6. Велотренажер помогает восстановить силу мышц.
2) Плавание — также очень ценная процедура, которая может быть полезна в этой фазе леченияв качестве восстановления мышечной силы и для поддержания объема движений в суставе.
3) Слабо воздействующие тренажёры также могут быть применены для предоперационной подготовки
Эта программа предоперационной реабилитации должна продолжиться до тех пор, пока Вы не достигните полного объема движений в суставе и восстановления мышечной силы в нижних конечностях (Вы должны ходитьне хромая).
Мысленно готовьтесь
- Необходимо определится, что Вы ждете от операции
- Заранее обговорите с врачемметоды послеоперационной реабилитации
- Договоритесь с семьей и/или друзьями о помощи во время послеоперационного лечения
- Прочитайте и проработайте всеэтапыпослеоперационной реабилитации
В операционной Вам будет произведена иммобилизация коленного сустава брейсом или гипсовой лонгетой для покоя в положении разгибания в коленном суставе.
В палате на коленный сустав накладывается пузырь со льдом, что уменьшит впоследствии болевые ощущения и отек в послеоперационном периоде.
Послеоперационная иммобилизация коленного сустава очень важна, так как помогает контролировать боль и отек в области сустава.
Производится в срок от 4 до 12 дней после операции. Заранее договоритесь о транспортировке до дома. Водить автомобиль на этом этапе не разрешается.
1) Следите за отеком. Уложите конечность в возвышенное положение. Возможно применение холода на коленный сустав. Разрешается вставать, ходить, но все остальное время должен соблюдаться постельный режим.
2) Не сидите в течение долгого времени с опущенной ногой, поскольку это вызовет значительный отек коленного сустава и всей конечности. Если приходиться сидеть продолжительное время, необходимо возвышенное положение оперированной конечности (класть перед собой на стул)
3) Необходим прием противо воспалительных и анальгетических средств для купирования болевых ощущений.
4) Как только боль и отек уменьшатся, Вы можете начинать передвигаться на костылях.
Не рекомендуется переносить вес тела на травмированную ногу. Это может спровоцировать отек.
Брейс необходимо носить до 6 недель с момента операции. Угол сгибания в ортезе на этот период: 0-10°
Ранняя разработка движений и разгибание в суставе
1) Пассивное разгибание колена с использованием свернутого полотенца. Полотенце должно быть большое, достаточное, чтобы приподнять голень и бедро над столом. См. рисунок 1.
- Снимайте коленный брейс каждые 2 — 3 часа для выполнения занятий
- Позвольте коленному суставу пассивно полностью разогнуться в течение 10 — 15 минут. При этом необходимо полностью расслабить мышцы бедра и голени.
Это упражнение также можно делать, сидя на стуле. Удерживая пятку здоровой ногой необходимо попытаться полностью разогнуть коленный сустав.
Рисунок 7. Используйте здоровую ногу, чтобы разогнуть коленный сустав
Упражнения, воздействующие на четырехглавую мышцу бедра
1) Изометрические сокращения мышц бедра должны начинаться как можно раньше
- Делайте 10 упражнений 3 раза в день.
- Каждое сокращение должно продолжаться около 6 секунд.
Это упражнение позволяет предотвратить атрофию и контрактуру четырехглавой мышцы, уменьшить отек и количество жидкости в коленном суставе.
2) Начните подъемы прямой ногив брейсе(10 упражнений 3 раза в день). Делайте эти упражнения лежа.
- Это упражнение выполняется последовательно, путем сокращения сначала четырехглавой мышцы бедра при полном разгибании колена. Сокращение квадрицепса «замыкает» коленный сустав и препятствует чрезмерной стресс-нагрузке на установленный трансплантат.
- Нога остается в разогнутом положении и поднимается под углом приблизительно 45-60 градусов и держится около 6 секунд.
- Затем нога медленно опускается назад на кровать. Расслабляются мышцы.
НЕ ЗАБЫВАЙТЕ РАССЛАБЛЯТЬ МЫШЦЫ КАЖДЫЙ РАЗ, КОГДА НОГА ОПУСКАЕТСЯ
Это упражнение может быть выполнено без брейса, когда пациент в состоянии поднять оперированную ногу. Как только Вы почувствуете уверенность, данное упражнение может быть выполненов положении сидя. См. рисунок 9
Рисунок 9. Поднятие прямой ноги (слева в положении лежа), в положении сидя (справа)
Для пациентов, у которых была реконструкция ПКСс использованием сухожилий внутренней поверхности бедра, очень важно избегать чрезмерного растяжения мышц задней группы бедра в течение первых 6 недель после операции.
- Мышцам задней группы бедра требуется приблизительно 6 недель, чтобы восстановиться; чрезмерное их напряжение во время этого периода может привести к стойким болям в этой области в отдаленном периоде.
- Неумышленное перерастяжение мышц обычно происходит при чрезмерных наклонах вперед и при надевании носков или обуви, поднятии предметов с пола.
Полное разгибание в суставе
1) Продолжите упражнения с полным, пассивным разгибанием в суставе. Также необходимо активное сгибание, активное разгибание, изометрические упражнения на четырехглавую мышцу, поднятие прямой ноги.
2) Сгибание в коленном суставе до60 градусов
1) Частичное приседание на корточки.
- Ноги на ширине плеч со слегка развернутыми стопами кнаружи
- Используйте стол для опоры, постепенно медленно приседайте и вставайте.
- Задержитесь в крайних положениях на 6 секунд.
- Делайте упражнение 3 раза в день по 10 приседаний.
Рисунок 10. Частичные приседания с использованием стола для опоры.
2) Подъем на пальцах стоп.
- Используя стол для опоры, медленнооторвите пятку от пола.
- Задержитесь в течение 6 секунд, после этого медленно опуститесь на пятки.
- Делайте упражнение 3 раза в день по 10 подъемов.
Рисунок 11. Подъем на пальцах
3) Продолжайте использовать ортез во время ходьбы, даже если Вы развили достаточную мышечную силу. Это защитит Ваш трансплантат.
4) Ходите с костылями, перенося полный вес тела на ногу. Необходимо отработать нормальную походку с перекатом стопы.
5) Вы можете продолжить использовать велотренажер, — превосходное средство для восстановления силы четырехглавой мышцы. См. рисунок 6
1) Пассивное сгибание (флексия) коленного сустава до 90 градусов. (См. рисунок 8 ниже)
- Сядьте на краю кровати или стола и дайте коленному суставу пассивно согнуться, противоположная нога используется для дозирования степени сгибания в суставе.
- Это упражнение должно выполняться 4 — 6 раз в день в течение 10 минут. Очень важно достичь, по крайней мере, 90 градусов пассивного сгибания спустя 35 — 40 дней после операции.
Рисунок 8. Пассивное сгибание под воздействием силы тяжести позволяет согнуть коленный сустав до 90 градусов
2) Необходимо добавить упражнение – «скольжение по стене» (см. рисунок 3) и подтягивание пяток с помощью рук в положении лежа, чтобы увеличить Ваш объем движений в суставе.
3) Продолжите изометрические упражнения на четырехглавую мышцу и подъемы прямой ноги (см. рисунок 9).
4) Приседания на корточки, подъемы на пальцах стоп (см. рисунок 10 и рисунок 11).
5) Если Вы прикреплены к спортивно-оздоровительному центру или спортзалу, Вы можете начать работать на следующих тренажерах:
- Велотренажер. Время занятий до 15-20 минут в день.
- Эллиптический степпер. Время занятий 15 — 20 минут в день.
- Силовой тренажер LegPress. Диапазон сгибания 90 — 0. (См. Рисунок 12)
- Тренажер для мышц заднего отдела бедер. Возможно применение на 8-10 неделе, если ПКС была восстановлена изсухожилий заднего отдела бедра.
- Тренажёры для верхнего плечевого пояса.
- Плавание: ходьба в бассейне, водный велосипед, водный оздоровительный бег. Не разрешено ныряние и плавание на скорость.
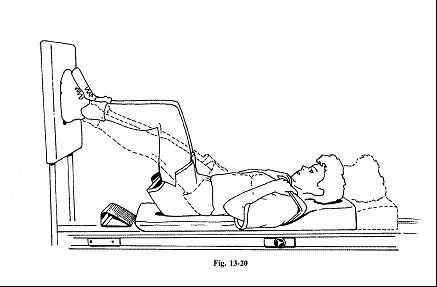
Рисунок 12. Силовой тренажер LegPress. Диапазон сгибания 90 — 0
1) Ожидаемый диапазон движения должен быть от полного разгибания до 125 градусов. Начните сгибание с нагрузкой.
2) Продолжайте выполнение всех ранее описанных упражнений.
3) Упражнения на поддержание баланса тела(способствует восстановлению пространственной чувствительности коленного сустава)
К 9-12 неделеобъем движенийв коленном суставе должен быть полным.
1) Продолжайте выполнение всех ранее описанных упражнений.
1) С 12 недели увеличивайте интенсивность упражнений.
2) Начните бегать, постепенно увеличивайте продолжительность и дистанцию
Это самый ранний срок, когда Вы можете возвратиться к полным спортивным нагрузкам.
Для возобновления спортивных нагрузок, Вам необходимо:
- Восстановить силу четырехглавой мышцы, по крайней мередо 80 % от здоровой ноги
- Восстановить силу мышц задней группыбедра, по крайней мередо 80 % здоровой ноги
- Восстановить полный объем движений в суставе
- Отсутствие отека
- Удовлетворительная стабильностьв суставе
- Завершить программу реабилитации
Мобилизация коленного сустава пациентом
Амплитуда движений: сгибание колена до 90 градусов на аппарате механотерапии
Поддержка полного разгибания (валик под лодыжку или щиколотку три раза в день)
После окончания работы на аппарате механотерапии начинайте самостоятельные упражнения:
- Позволяйте ноге сгибаться на 90 градусов
- Активные разгибания до 45 градусов
- Пассивное разгибание с 45 градусов до полного разгибания (с использованием здоровой ноги)
- Восстановление мениска: ограничение амплитуды движения (обычно до 90 градусов, если нет других рекомендаций от врача)
Ношение ортеза для коленного сустава:
- носите ортез все время, снимайте на время принятия ванны и работы на аппарате
механотерапии Артромот К1 или Кинетек
- блокируйте ортез на время сна
- если Вы хорошо контролируете квадрицепсы, через три недели разблокируйте ортез на время хождения (при условии, что лечащий врач разрешил)
Хождение: постепенно нагружайте ногу по мере переносимости
Начинайте полностью нагружать ногу
Постепенно отказывайтесь от костылей
Швы могут намокать при принятии ванны, рекомендуется ограничиться душем
Постепенно переходите к упражнениям:
- включайте упражнения закрытых кинетических цепей, подразумевающие строгонаправленные движения ноги вперед и назад. При этом обе части конечности должны быть зафиксированы и не должны свободно болтаться
- приседания на ¼ объема
- шаги вверх по ступеньке (высотой примерно 3 см)
Упражнения открытых кинетических цепей, при которых одна из частей конечности находится в свободном состоянии:
- сгибание: активные и пассивные, полная амплитуда
- разгибание: не до конечной позиции
- только пассивные: от 45º до 0º
- активные: от 90º до 45º
- Поднятие ноги с согнутым коленом (
sustaw.top

 Нестабильное общее состояние (проблемы с органами дыхания, сердца). Проведение операции возможно только после четкой стабилизации общего состояния больного.
Нестабильное общее состояние (проблемы с органами дыхания, сердца). Проведение операции возможно только после четкой стабилизации общего состояния больного.