в чем опасность его влияния на молодой организм
Общая анестезия – это процедура, с помощью которой подавляют вегетативные реакции пациента, отключая его сознание. Несмотря на то, что наркоз применяется очень давно, необходимость его применения, в особенности у детей, вызывает массу страхов и опасений у родителей. В чем опасность общего наркоза для ребенка?
Общая анестезия: так ли необходима
Многие родители уверены, что общая анестезия очень опасна для их ребенка, однако чем именно, точно сказать не могут. Одним из главных страхов является то, что ребенок может не проснуться после операции. Такие случаи действительно зафиксированы, однако происходят крайне редко. Чаще всего обезболивающие не имеют к ним никакого отношения, и смерть наступает в результате самого хирургического вмешательства.
 Перед проведением анестезии специалист получает письменное разрешение от родителей. Однако прежде чем отказываться от ее применения, следует хорошо подумать, так как некоторые случаи требуют обязательного использования сложного обезболивания.
Перед проведением анестезии специалист получает письменное разрешение от родителей. Однако прежде чем отказываться от ее применения, следует хорошо подумать, так как некоторые случаи требуют обязательного использования сложного обезболивания.
Обычно общий наркоз применяют, если необходимо отключить сознание ребенка, оградить его от страха, болевых ощущений и предотвратить стресс, который испытает малыш, присутствуя на собственной операции, что может негативно отразиться на его еще неокрепшей психике.
Прежде чем использовать общую анестезию, специалистом выявляются противопоказания, а также принимается решение: действительно ли есть необходимость в ее проведении.
Глубокий сон, спровоцированный лекарственными препаратами, позволяет врачам проводить продолжительные и сложные операционные вмешательства. Обычно процедуру используют в детской хирургии, когда обезболивание жизненно необходимо, например, при тяжелых врожденных пороках сердца и прочих отклонениях. Однако анестезия – вовсе не такая безобидная процедура.
Подготовка к процедуре
Готовить малыша к предстоящей анестезии разумнее всего за 2-5 дней
. Для этого ему назначают снотворные и седативные препараты, которые влияют на процессы метаболизма. Примерно за полчаса перед наркозом малышу могут ввести атропин, пипольфен или промедол – средства, которые усиливают эффект главных наркозных лекарств и помогают избежать их негативного воздействия.
Примерно за полчаса перед наркозом малышу могут ввести атропин, пипольфен или промедол – средства, которые усиливают эффект главных наркозных лекарств и помогают избежать их негативного воздействия.
Перед совершением манипуляции малышу проводят клизму и выводят из мочевого пузыря содержимое. За 4 часа до операции полностью исключают прием пищи и воды, так как во время вмешательства может начаться рвота, при которой рвотные массы могут проникнуть в органы дыхательной системы и стать причиной остановки дыхания. В некоторых случаях делается промывание желудка.
Процедуру совершают при помощи маски или специальной трубкой, которую помещают в трахею. Совместно с кислородом из прибора поступает наркозное лекарство. Кроме того, внутривенно вводятся анестезирующие средства, облегчающие состояние маленького пациента.
Как воздействует наркоз на ребенка
В настоящее время вероятность тяжелых последствий для организма ребенка от анестезии составляет 1-2%. Однако многие родители уверены, что наркоз отрицательно скажется на их малыше.
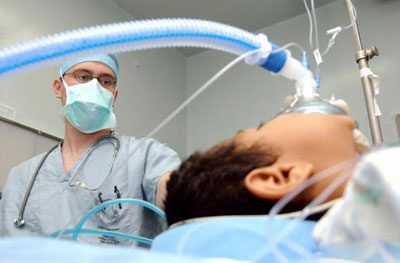 Из-за особенностей растущего организма данный вид обезболивания у детей протекает несколько по-другому. Чаще всего для анестезии используют клинически проверенные препараты нового поколения, которые разрешены в детской практике. Такие средства имеют минимум побочных эффектов и быстро извлекаются из организма. Именно поэтому влияние наркоза на ребенка, а также какие-либо негативные последствия сводятся к минимуму.
Из-за особенностей растущего организма данный вид обезболивания у детей протекает несколько по-другому. Чаще всего для анестезии используют клинически проверенные препараты нового поколения, которые разрешены в детской практике. Такие средства имеют минимум побочных эффектов и быстро извлекаются из организма. Именно поэтому влияние наркоза на ребенка, а также какие-либо негативные последствия сводятся к минимуму.
Таким образом, можно сделать прогноз длительности воздействия используемой дозы препарата, и при необходимости повторить наркоз.
В подавляющем большинстве случаев наркоз облегчает состояние больного и может помочь работе хирурга.
Введение в организм оксида азота, так называемого «веселящего газа», приводит к тому, что дети, перенесшие хирургическое вмешательство под общим обезболиванием, чаще всего ничего не помнят.
Диагностика осложнений
Даже если маленький больной хорошо подготовлен перед операцией, это не гарантирует отсутствия осложнений, связанных с наркозом. Именно поэтому специалисты должны знать обо всех возможных негативных эффектах препаратов, распространенных опасных последствиях, вероятных причинах, а также способах их предотвращения и устранения.
Огромную роль играет адекватное и своевременное выявление осложнений, возникших после применения обезболивания. Во время совершения операции, а также после нее анестезиолог должен внимательно контролировать состояние малыша.
 Для этого специалист осуществляет учет всех проводимых манипуляций, а также вносит результаты анализов в специальную карту.
Для этого специалист осуществляет учет всех проводимых манипуляций, а также вносит результаты анализов в специальную карту.
В карте должны быть зафиксированы:
- показатели пульса;
- частота дыхания;
- показания температуры;
- количество перелитой крови и прочие показатели.
Эти данные строго расписываются по часам. Такие меры позволят вовремя выявить какие-либо нарушения и быстро их устранить.
Ранние последствия
Влияние общего наркоза на организм ребенка зависит от индивидуальных особенностей пациента. Чаще всего осложнения, возникающие после возвращения малыша в сознание, мало чем отличаются от реакции на наркоз у взрослых.
 Наиболее часто наблюдаются следующие негативные последствия:
Наиболее часто наблюдаются следующие негативные последствия:
- появление аллергии, анафилаксия, отек Квинке;
- расстройство работы сердца, аритмия, неполная блокада пучка Гиса;
- повышенная слабость, сонливость. Чаще всего такие состояния проходят самостоятельно, спустя 1-2 часа;
- увеличение температуры тела. Считается нормальным явлением, однако если отметка достигнет до 38 °С, существует вероятность инфекционных осложнений. Выявив причину подобного состояния, врачом назначаются антибиотики;
- тошнота и рвотные позывы. Данные симптомы лечатся использованием противорвотных средств, например, церукалом;
- головные боли, ощущение тяжести и сдавливания в висках. Обычно не требуют специального лечения, однако при продолжительных болевых симптомах специалист назначает обезболивающие лекарства;
- болезненные ощущения в послеоперационной ране. Часто встречающееся последствие после операции. Для его устранения могут применяться спазмолитики или анальгезирующие средства;
- колебание артериального давления. Обычно наблюдается в результате большой кровопотери или после переливания крови;
- впадение в кому.
Любой препарат, используемый для местного или общего обезболивания, способен токсически действовать на печеночные ткани пациента, и привести к нарушению работы печени.
Побочные действия средств, применяемых для анестезии, зависят от конкретного препарата. Зная обо всех негативных эффектах лекарства, можно избежать множества опасных последствий, одним из которых является поражение печени:
- Кетамин, нередко применяемый в анестезии, может спровоцировать психомоторное перевозбуждение, судорожные припадки, галлюцинации.
- Оксибутират натрия. При использовании больших дозировок может вызвать судороги;
- Сукцинилхолин и препараты на его основе нередко провоцируют брадикардию, которая грозит прекращением деятельности сердца – асистолией;
- Миорелаксанты, применяемые для общего обезболивания, могут привести к понижению кровяного давления.
К счастью, тяжелые последствия возникают крайне редко.
Поздние осложнения

К опасным отдаленным последствиям можно отнести:
- когнитивные нарушения: расстройство запоминания, затруднение логического мышления, сложности с концентрацией на предметах. В этих случаях малышу трудно учиться в школе, он часто отвлекается, не может долго читать книги;
- синдром дефицита внимания, гиперактивность. Данные расстройства выражаются чрезмерной импульсивностью, склонностью к частым травмам, неусидчивостью;
- подверженность головным болям, приступам мигрени, которые трудно заглушить обезболивающими;
- частые головокружения;
- появление судорожных сокращений в мышцах ног;
- медленно прогрессирующие патологии печени и почек.
От профессионализма анестезиолога и хирурга нередко зависит безопасность и комфорт осуществления хирургического вмешательства, а также отсутствие каких-либо опасных последствий.
Последствия для малышей 1-3 лет
 За счет того, что центральная нервная системы у детей раннего возраста не до конца сформирована, применение общей анестезии может негативно отразиться на их развитии и общем состоянии. Помимо синдрома дефицита внимания, обезболивание может спровоцировать расстройство работы мозга, и привести к следующим осложнениям:
За счет того, что центральная нервная системы у детей раннего возраста не до конца сформирована, применение общей анестезии может негативно отразиться на их развитии и общем состоянии. Помимо синдрома дефицита внимания, обезболивание может спровоцировать расстройство работы мозга, и привести к следующим осложнениям:
- Медленное физическое развитие. Лекарства, применяемые в анестезировании, могут нарушить формирование паращитовидной железы, отвечающей за рост малыша. В этих случаях он может отставать в росте, однако впоследствии способен догнать своих сверстников.
- Нарушение психомоторного развития. Такие детки поздно учатся читать, трудно запоминают цифры, неправильно выговаривают слова, строят предложения.
- Эпилептические припадки. Данные нарушения встречаются довольно редко, однако установлено несколько случаев появления эпилепсии после проведенных хирургических вмешательств с использованием общего наркоза.
Возможно ли предотвратить осложнения
 Нельзя точно сказать, возникнут ли какие-либо последствия после операции у малышей, а также в какое время и как они могут проявиться. Однако уменьшить вероятность появления негативных реакций можно следующими способами:
Нельзя точно сказать, возникнут ли какие-либо последствия после операции у малышей, а также в какое время и как они могут проявиться. Однако уменьшить вероятность появления негативных реакций можно следующими способами:
- Перед проведением операции детский организм необходимо полностью обследовать, сдав все предписанные врачом анализы.
- После хирургического вмешательства следует применять средства, улучшающие мозговое кровообращение, а также витаминно-минеральные комплексы, назначенные невропатологом. Чаще всего применяют витамины группы B, пирацетам, кавинтон.
- Тщательно контролировать состояние малыша. После операции родителям необходимо следить за его развитием даже спустя некоторое время. При появлении каких-либо отклонений стоит лишний раз посетить специалиста, чтобы исключить возможные риски.
Приняв решение о проведении процедуры, специалист сопоставляет необходимость ее совершения с возможным вредом. Даже узнав о вероятных осложнениях, не стоит отказываться от хирургических манипуляций: от этого может зависеть не только здоровье, но и жизнь ребенка. Самое главное – внимательно относиться к его здоровью и не заниматься самолечением.
otravlenye.ru
Наркоз для детей — последствия наркоза у детей
Часто наркоз пугает людей, иногда даже больше, чем операция. Больше всего страшит неизвестность и возможные неприятные ощущения при засыпании и пробуждении. Не настраивают на позитив и многочисленные разговоры о том, что он опасен для здоровья. Особенно становится тревожно, если речь идет о том, что операция будет проводиться ребенку, а масочный наркоз у детей вызывает негативные последствия.
Детский наркоз – насколько он безопасен для молодого организма?
Операции под наркозом у детей проводятся по тем же правилам, что и у взрослых, с учетом возрастных особенностей. У детей, из-за анатомо-физиологических особенностей, чаще, чем у взрослых, возникают критические состояния, для выведения из которых требуется реанимация и интенсивная терапия. Однако в современной медицине используются исключительно щадящие средства, способные ввести взрослого и ребенка в искусственно вызванный глубокий сон.

Наркоз для детей – это потеря сознания, вызванная набором специальных препаратов. Он может включать в себя множество манипуляций, направленных на облегчение процесса засыпания, оперативного вмешательства, пробуждения. Среди проводимых мероприятий можно выделить:
- Постановка капельниц.
- Установка системы контроля, возмещения кровопотери.
- Профилактика последствий операции.
Родители должны понимать суть и риск наркоза, особенности видов анестезии и противопоказания к ее применению, обязательно рассказать врачу:
- как проходили беременность и роды;
- какой был вид вскармливания: грудное (как долго) или искусственное;
- чем болел ребенок;
- реакции на прививки;
- нет ли аллергии у него и ближайших родственников.
Все это особенно важно для детей раннего возраста, нужно задавать анестезиологу вопросы, если что-то непонятно, а окончательное принятие решения, какой наркоз или обезболивание проводить — за врачом!
Виды используемых методик обезболивания
В медицинской практике существует несколько видов обезболивания:
- Ингаляционный или аппаратно-масочный — пациент получает дозу обезболивающих препаратов в виде ингаляционной смеси. Применяется при проведении непродолжительных несложных операций.
Его действие и основные стадии смотрите в этом видео:
- Внутримышечный наркоз для детей сегодня практически не используется. Поскольку анестезиолог не может контролировать продолжительность сна. Используемое медикаментозное средство Кетамин является вредным для организма. Оно способно практически на 6 месяцев отключить долговременную память, что сказывается на полноценном развитии.
- Внутривенный – оказывает многокомпонентное фармакологическое воздействие на организм. Вентиляция легких производится специальным аппаратом. Применяется для детей наркоз крайне редко исключительно при острой необходимости.
Существуют ли противопоказания?
Наркоз для детей может проводиться всегда, исключением является отказ больного или родственников от процедуры. Однако перед проведением плановой операции важно учитывать все нюансы, особенности:
- Наличие патологий различного характера, способных негативно повлиять на состояние во время сна и восстановление.
- Если пациент недавно переболел ОРВИ или другой вирусной инфекцией, операцию нужно отложить на несколько недель до полного восстановления организма.
- Наличие аллергии на препараты. Врач подробно изучает записи в карте. В случае выяснения о наличии аллергии на лекарственные средства сразу меняет тактику действий.
- Особенности здоровья – высокая температура, насморк.
Перед оперативным вмешательством врач-анестезиолог подробно изучает карту больного, отмечая все моменты, которые могут повлиять на методику проведения обезболивания. Кроме того, проводится беседа с родителями, в которой выясняются важные моменты.
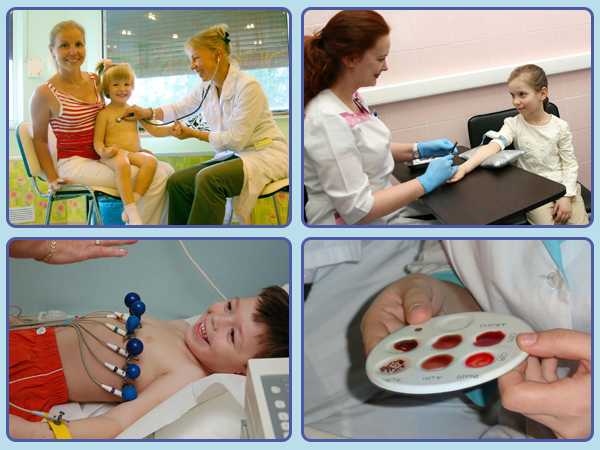
Как правильно подготовить ребенка к анестезии?
По современным понятиям любые оперативные вмешательства, болезненные процедуры, диагностические исследования у детей (особенно младшего возраста) должны проводиться под наркозом или седацией! Дети младшего возраста просто не знают, что им предстоит, и никакой премедикации не нужно.
Независимо от того, под каким видом анестезии запланирована операция, пациента предварительно подготавливают к хирургическому вмешательству.
Группы детей по возрасту: новорожденные, до 6 месяцев, 6-12 месяцев, 1-3 года, 4-6 лет,
7-9 лет, 10-12 лет, старше 12 лет.
В подготовке ребенка к операции самое активное участие принимает анестезиолог. При плановых операциях всю подготовку можно разделить на общелечебную и преднаркозную: психологическую и фармакологическую премедикацию. Важен акушерский анамнез: как проходили беременность и роды (в срок или нет), антропометрические данные ребенка – соответствие массы тела и роста его возрасту, психомоторное развитие, видимые нарушения со стороны костно-мышечной системы, поведенческие реакции.
Психологическая подготовка: госпитализация для ребенка – тяжелое моральное испытание, его пугает разлука с матерью, люди в белых халатах, окружающая обстановка, и прочее. Анестезиолог, лечащий врач и палатная медсестра помогают и объясняют маме как себя вести.
Врачи рекомендуют не всегда говорить малышу о том, что предстоит общий наркоз. Исключением являются случаи, когда недуг мешает ему, и он хочет от него избавиться. Однако если дети достаточно взрослые нужно объяснить, что будет проводиться специальный детский наркоз, в результате которого они уснут и проснутся тогда, когда все уже будет сделано и от прошлого недуга не останется ни следа.
Желательно, чтобы малыш был спокоен и не испытывал страха. Нужно обеспечить отдых как эмоциональный, так и физический. Главное о чем нужно помнить родителям — малыш должен проснуться после анестезии и увидеть самых дорогих и близких ему людей.
Еще раз о самом главном в этом видео:
Общий наркоз: последствия для организма ребенка
Многое зависит от профессионализма анестезиолога, поскольку именно он подбирает необходимую дозировку, используемых при наркозе лекарственных средств. Результатом работы хорошего специалиста является пребывание ребенка в бессознательном состоянии в течение периода, необходимого для хирургического вмешательства, и благоприятного выхода из этого состояния после операции.
В современной медицинской практике допущены к использованию для детей препараты, прошедшие испытание временем, длительной практикой применения на взрослых пациентах. Таким образом были отобраны средства строго определенного времени действия, лишенные серьёзных побочных эффектов, которые быстро выводятся из организма. Ребенок очень быстро выходит из наркоза (за 15-30 минут), после чего может сразу двигаться, принимать пищу. Читайте также: диета 3 для детей по Певзнеру.
Кране редко случается непереносимость препаратов или их компонентов. Предугадать такую реацию возможно только в том случае, если она была у кровных родственников пациента. Сейчас мы перечислим последствия, которые могут возникнуть в результате непереносимости препаратов, но заметим ещё раз, что это крайне редкий случай (всего 1-2% вероятности) :
- анафилактический шок;
- злокачественная гиперемия. Резкое повышение температуры до 42-43 градусов.
- сердечно-сосудистая недостаточность;
- дыхательная недостаточность;
- аспирация. Выброс содержимого желудка в дыхательные пути.
Некоторые исследования также полагают, что наркоз может повредить нейроны головного мозга ребенка, что приводит к когнитивным расстройствам. При этом нарушаются процессы памяти: появляется рассеянность, невнимательность, ухудшения в обучении и умственном развитии на протяжении какого-то периода после операции. Таким процессам противостоит целый ряд факторов:
- вероятность подобных последствий выше всего при внутресышечнов введении наркоза с применением Кетамина. Сейчас подобный метод и препарат практически не применяются для детей.
- большему риску подвержены дети до двух лет. Поэтому операции под наркозом по возможности переносят на период после 2-х лет.
- окончательно не доказана обоснованность выводов, которые сделали только некоторые исследования.
- данные симптомы проходят довольно быстро, а операции делаются в связи с реальными проблемами со здоровьем ребёнка. Получается, что необходимость в наркозе превышает возможные временные последствия от него.
Родители должны понимать, что за состоянием их малыша на протяжении всей операции и в течение 2-х часов после нее следит современная медицинская техника и персонал. Даже если возникнут какие-то последствия — ему вовремя окажут необходимую помощь.
Наркоз — это союзник, который помогает ребенку избавиться от проблем со здоровьем безболезненным способом. Поэтому родителям не стоит излишне волноваться.
В современной медицине обезболивание – это щадящие тактические средства, использование которых во время операции – необходимость.
Если у Вас остались вопросы — будем рады ответить на них. Здоровья Вашим деткам!
vnarkoze.ru
Общий наркоз для ребенка: опасность, мифы, виды, последствия

Чем же все-таки опасен общий наркоз для ребенка? Да, в некоторых случаях он необходим. Часто – для спасения жизни ребенка.
Но и отрицательные стороны действия наркоза существуют. То есть, это как монета, имеющая две стороны, как палка о двух концах.
Естественно, перед предстоящей операцией ребенку родители пытаются узнать, насколько опасно это вмешательство, в чем именно заключается опасность общего наркоза для ребенка.
Порой людей общий наркоз пугает даже больше, чем операция. Во многом эта тревожность подпитывается многочисленными разговорами вокруг.
Хирурги, которые готовят пациента к операции, о наркозе говорят мало. А главный специалист в этом деле – анестезиолог – консультирует и разъясняет все только незадолго до операции.
Вот народ и ищет информацию в сети. А она здесь, мягко говоря, разная. Кому верить?
Сегодня поговорим о разновидностях наркоза в детской врачебной практике, о показаниях и противопоказаниях к нему, о возможных последствиях. И, конечно же, развеем мифы в этой теме.
Виды используемых методик обезболивания в детской практике
Многие медицинские манипуляции очень болезненны, поэтому выдержать их без обезболивания не под силу даже взрослому. Что уж тут говорить о ребенке?..
Да, подвергать ребенка даже несложной процедуре без обезболивания – это огромный стресс для маленького организма. Это может стать причиной невротических расстройств (тики, заикание, нарушения сна). А также это – пожизненный страх перед людьми в белых халатах.
Именно поэтому, чтобы избежать неприятных ощущений и снизить стресс от медицинских процедур, используют в хирургии обезболивающие методики.
Собственно наркозом называют общую анестезию. Это искусственно созданное, управляемое состояние, при котором отсутствует сознание и реакция на боль. При этом сохранены жизненно важные функции организма (дыхание, работа сердца).
Современная анестезиология существенно продвинулась за последние 20 лет. Благодаря ей сегодня есть возможность применять новые препараты и их комбинации для подавления непроизвольных рефлекторных реакций организма и снижения мышечного тонуса при возникновении такой необходимости.
По способу проведения общий наркоз у детей бывает ингаляционным, внутривенным и внутримышечным.
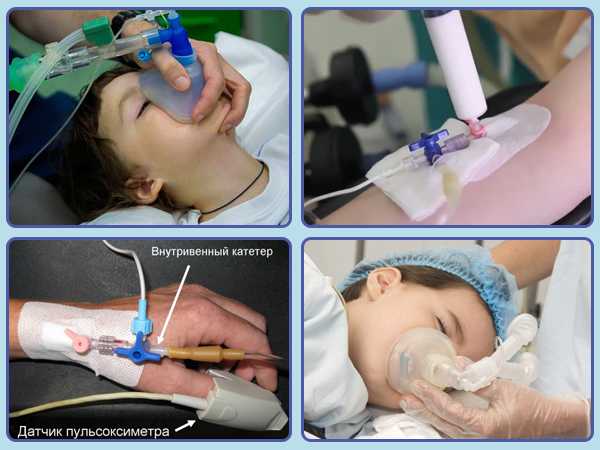
В детской практике чаще используется ингаляционный (аппаратно-масочный) наркоз. При аппаратно-масочном наркозе ребенок получает дозу обезболивающих препаратов в виде ингаляционной смеси.
Этот вид анестезии применяется при проведении непродолжительных несложных операций, а также при некоторых видах исследований, когда требуется кратковременное выключение сознания ребенка.
Обезболивающие препараты, применяемые при аппаратно-масочном наркозе, называются ингаляционными анестетиками (Фторотан, Изофлюран, Севофлюран).
Внутримышечный наркоз для детей сегодня практически не применяется, так как при таком наркозе анестезиологу трудно контролировать продолжительность и глубину сна.
Также установлено, что такой часто используемый препарат для внутримышечного наркоза, как Кетамин, является небезопасным для детского организма. Поэтому внутримышечный наркоз уходит из детской врачебной практики.
При продолжительных и тяжелых операциях используют внутривенный наркоз или комбинируют его с ингаляционным. Это позволяет добиться многокомпонентного фармакологического воздействия на организм.
Внутривенный наркоз включает в себя применение различных медикаментозных средств. Здесь используются наркотические анальгетики (не наркотики!), миорелаксанты, расслабляющие скелетную мускулатуру, снотворные препараты, различные инфузионные растворы.
Пациенту во время операции проводят искусственную вентиляцию легких (ИВЛ) специальным аппаратом.
Принимает окончательное решение о необходимости того или иного вида наркоза для конкретного ребенка только врач-анестезиолог.
Все зависит от состояния маленького пациента, от вида и продолжительности операции, от наличия сопутствующей патологии, от квалификации самого врача.
Для этого перед операцией анестезиологу родители должны обязательно рассказать максимум информации об особенностях роста и развития ребенка.
В частности, врач должен узнать от родителей и/или из медицинской документации:
- как протекали беременность и роды;
- какой был вид вскармливания: естественное (до какого возраста) или искусственное;
- какие болезни ребенок перенес;
- были ли случаи аллергии у самого ребенка или у ближайших родственников и на что именно;
- каков прививочный статус ребенка и выявлены ли ранее какие-либо негативные реакции организма при вакцинации.
Противопоказания
Абсолютных противопоказаний к общему наркозу нет.
Относительными противопоказаниями могут являться:
Наличие сопутствующей патологии, которая способна негативно повлиять на состояние во время наркоза или на восстановление после него. Например, аномалии конституции, сопровождающиеся гипертрофией вилочковой железы.
Заболевание, сопровождающееся затруднением носового дыхания. Например, из-за искривления носовой перегородки, разрастания аденоидов, хронического ринита (для ингаляционного наркоза).
Наличие аллергии на лекарственные препараты. Иногда перед операцией ребенку проводят аллергопробы. В результате проведения таких проб (накожных проб или проб в пробирке) врач будет иметь представление о том, какие препараты организм принимает, а на какие дает аллергическую реакцию.
Исходя из этого, врач будет принимать решение в пользу использования того или иного препарата для анестезии.
Если ребенок накануне перенес ОРВИ или другую инфекцию с повышением температуры, то операцию откладывают до полного восстановления организма (интервал между перенесенным заболеванием и лечением под наркозом должен быть не менее 2-х недель).
Если ребенок поел перед операцией. Детей с наполненным желудком не допускают к операции, так как существует высокий риск аспирации (попадания желудочного содержимого в легкие).
Если операцию нельзя отложить, то желудочное содержимое могут эвакуировать с помощью желудочного зонда.
Что родители могут сделать для подготовки ребенка к анестезии?
Перед операцией или собственно госпитализацией родители должны провести психологическую подготовку ребенка.
Уже сама госпитализация для малыша, даже без операции, – тяжелое испытание. Ребенка пугает разлука с родителями, чужая обстановка, смена режима, люди в белых халатах.
Конечно же, не во всех случаях ребенку необходимо говорить о предстоящем наркозе.
В случае, если болезнь мешает ребенку и приносит ему страдания, то объяснить малышу нужно, что операция избавит его от болезни. Можно разъяснить ребенку, что с помощью специального детского наркоза он уснет и проснется тогда, когда все уже будет сделано.
Родители должны всегда говорить о том, что они будут находиться рядом с ребенком до операции и после нее. Поэтому малыш должен проснуться после анестезии и увидеть самых дорогих и близких ему людей.
Если ребенок достаточно взрослый, можно ему объяснить, что его ждет в ближайшее время (анализ крови, измерение артериального давления, электрокардиограмма, очистительная клизма и т.д.). Так ребенка не будут пугать различные процедуры из-за того, что он о них не знал.
Тяжелее всего родителям и маленьким детям дается удержать голодную паузу. О риске аспирации выше я уже говорила.
За 6 часов до наркоза ребенка нельзя кормить, а за 4 часа нельзя даже поить водой.
Грудничка, находящегося на естественном вскармливании, можно прикладывать к груди за 4 часа до предстоящей операции.
Ребенка, который получает молочную смесь, нельзя кормить за 6 часов до наркоза.
Перед операцией кишечник маленького пациента очищают с помощью клизмы, чтобы во время операции не произошло непроизвольного отхождения стула. Это очень важно при полостных операциях (на органах брюшной полости).
Иногда врачи рекомендуют накануне операции однократно принять слабительное средство.
В детских клиниках в арсенале врачей имеется много приспособлений для отвлечения внимания деток от предстоящих процедур. Это и дыхательные мешки (маски) с изображением различных животных, и ароматизированные маски для лица, например, с запахом клубники.

Также существуют специальные детские аппараты ЭКГ, в которых электроды украшены изображением мордочек разных зверей.
Все это помогает отвлечь и заинтересовать ребенка, провести обследование в виде игры и даже предоставить ребенку право выбрать, например, самому себе маску.
Последствия наркоза для организма ребенка
На самом деле многое зависит от профессионализма врача-анестезиолога. Ведь именно он подбирает способ введения в наркоз, необходимый препарат и его дозировку.
В детской практике предпочтение отдают проверенным препаратам с хорошей переносимостью, то есть с минимальными побочными эффектами, и которые быстро выводятся из организма ребенка.
Всегда существует риск непереносимости препаратов или их компонентов, особенно у детей склонных к аллергии.
Предугадать эту ситуацию возможно только в случае, если подобная реакция была у близких родственников ребенка. Поэтому эту информацию всегда уточняют перед операцией.
Ниже приведу последствия наркоза, которые могут возникнуть не только вследствие непереносимости медикаментов.
- Анафилактический шок (аллергическая реакция немедленного типа).
- Злокачественная гиперемия (повышение температуры выше 40 градусов).
- Сердечно-сосудистая или дыхательная недостаточность.
- Аспирация (заброс содержимого желудка в дыхательные пути).
- Не исключена механическая травматизация при проведении катетеризации вен или мочевого пузыря, интубации трахеи, введении зонда в желудок.
Вероятность таких последствий существует, хотя она и крайне мала (1-2%).
В последнее время появилась информация о том, что наркоз может повредить нейроны головного мозга ребенка и повлиять на темпы развития малыша.
В частности предполагается, что наркоз нарушает процессы запоминания новой информации. Ребенку трудно сосредоточится и усвоить новый материал.
Такую закономерность предположили после использования инъекционных препаратов типа Кетамина для внутримышечного наркоза, который в детской практике сегодня практически не применяется. Но обоснованность таких выводов все еще остается окончательно не доказанной.
Более того, если и существуют подобные изменения, то они не носят пожизненный характер. Обычно когнитивные способности восстанавливаются в течение нескольких дней после проведения анестезии.
Дети после наркоза восстанавливаются гораздо быстрее взрослых, так как процессы метаболизма проходят быстрее и адаптационные возможности молодого организма выше, чем во взрослом возрасте.
И здесь многое зависит не только от профессионализма анестезиолога, но и от индивидуальных особенностей детского организма.
Большему риску подвержены дети раннего возраста, то есть до двух лет. У детей в этом возрасте активно дозревает нервная система, и образуются новые нейронные связи в головном мозге.
Поэтому операции под наркозом по возможности переносят на период после 2-х лет.
Мифы о наркозе
«А вдруг ребенок не проснется после операции?»
Мировая статистика гласит, что такое встречается крайне редко (1 из 100 000 операций). При этом чаще такой исход операции связан не с реакцией на наркоз, а с рисками самого хирургического вмешательства.
Именно для того, чтобы минимизировать такие риски, пациент при плановых операциях проходит тщательное обследование. При выявлении каких-либо нарушений или заболеваний операция откладывается до полного выздоровления маленького пациента.
«А вдруг ребенок все почувствует?»
Во-первых, дозировки анестетиков для наркоза никто не рассчитывает «на глазок». Все рассчитывается исходя из индивидуальных параметров маленького пациента (вес, рост).
Во-вторых, во время операции проводят постоянный мониторинг состояния ребенка.
Отлеживают пульс, частоту дыхания, артериальное давление и температуру тела пациента, уровень кислорода/углекислого газа в крови (сатурация).
В современных клиниках с хорошим операционным оборудованием можно отслеживать даже глубину наркоза, степень расслабления скелетной мускулатуры пациента. Это позволяет с высокой точностью отслеживать минимальные отклонения в состоянии ребенка во время операции.
«Масочный наркоз – устаревшая методика. Более безопасный вид наркоза внутривенный»
Большинство операций (больше 50%) в детской практике проводится с использованием ингаляционного (аппаратно-масочного) наркоза.
Этот вид анестезии исключает необходимость применения сильнодействующих лекарственных средств и их сложных комбинаций, в отличие от внутривенного наркоза.
При этом ингаляционная анестезия дает большую возможность анестезиологу для маневра и позволяет лучше управлять и контролировать глубину наркоза.
В любом случае, вне зависимости от того, по каким причинам ребенку показана операция с анестезией, наркоз – это необходимость.
Это спаситель, помощник, который позволит избавиться от недуга безболезненным способом.
Ведь даже при минимальном вмешательстве под местной анестезией, когда ребенок все видит, но не чувствует, психика не каждого ребенка выдержит это «зрелище».
Наркоз позволяет провести лечение неконтактных и малоконтактных детишек. Обеспечивает комфортные условия для больного и врача, сокращает сроки лечения и улучшает его качество.
Более того, не во всех случаях мы имеем возможность выжидать, даже если ребенок маленький.
Врачи в таком случае стараются родителям объяснять, что, оставив недуг ребенка без оперативного лечения, можно спровоцировать большие последствия, чем вероятность развития временных последствий общего наркоза.
Чем опасен общий наркоз для ребенка, вам рассказала практикующий врач-педиатр и дважды мама Елена Борисова-Царенок.
agushkin.ru
Общий наркоз для ребенка
Несмотря на то, что наркоз начал применяться еще во времена первобытного человека, современные простые обыватели знают о нем совсем немного. И эти незнания порождают множество необоснованных страхов, которые многократно усиливаются, когда речь заходит о необходимости общей анестезии для детей. А такая необходимость возникает не только при проведении операций на внутренних органах.
Общий наркоз для детей осуществляется в ситуациях, когда необходимо «выключить» сознание ребенка, чтобы он не чувствовал боли, не ощущал страха, не помнил о происходящем, и, как следствие всего этого, не подвергался стрессу, который сам по себе может иметь разные негативные последствия. Кроме того, анестезия предоставляет возможность врачу проводить лечебные манипуляции спокойно, без отвлечения на реакцию маленького пациента. А потому такое обезболивание преследует исключительно благие цели.
Тем не менее, для осуществления общего наркоза применяются препараты, которые в отдельных случаях могут вызвать послеоперационные осложнения и нежелательные последствия. И именно это чаще всего вызывает у родителей тревогу и страх.
Подготовка к общему наркозу у ребенка
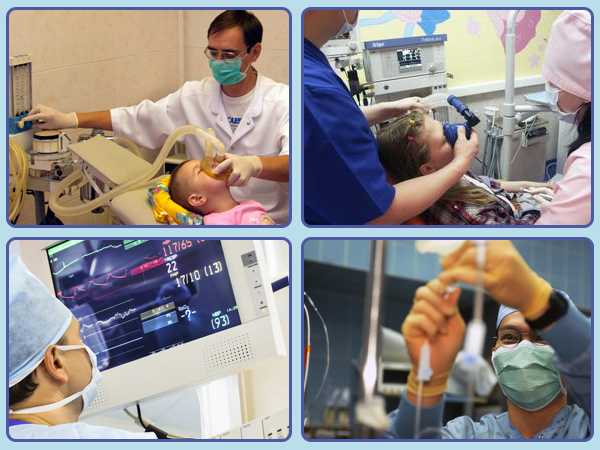
По характеру и масштабам воздействия анестезиологи различают «большую» и «малую» анестезию. В первом случае применяются препараты более сильного и продолжительного действия, а пациент подключается к аппарату искусственного дыхания; вторая недолгосрочна и применяется при непродолжительных операциях, при этом возможность самостоятельного дыхания больным сохраняется.
Кроме того, в зависимости от метода проведения наркоза его разделяют на:
- Внутримышечный — анестетик (обычно Кетамин) вводится инъекционным путем в мышцу. Такой способ не позволяет точно спрогнозировать продолжительность его действия и сопряжен с повышенными рисками послеоперационных осложнений, а потому в современной анестезиологической практике он применяется все реже в пользу других видов.
- Внутривенный — лекарственные препараты вводятся капельным путем в вену.
- Ингаляционный (аппаратно-масочный) — пациент вдыхает пары препаратов через маску. Именно этот вид общего наркоза чаще всего применяется при проведении операций у детей. Нередко он сочетается с местным обезболиванием.
Независимо от способа введения анестетика, если операция плановая, к ней проходит заблаговременная тщательная подготовка. Малыша внимательно обследуют, возьмут необходимые анализы (общий анализ крови и мочи, исследование свертываемости крови, ЭКГ и пр.), изучат историю болезни и родственный анамнез, а также назначат лекарственную терапию, направленную на физиологическую и психическую подготовку пациента к предстоящему наркозу, в частности назначаются успокоительные и снотворные препараты, которые подкрепляют действие предстоящей анестезии.
На фоне инфекционно-воспалительных процессов (например, во время развития ОРВИ и в течение 1-2 недель после выздоровления) и обострения хронических заболеваний оперативные вмешательства не проводятся и общий наркоз не применяется — все манипуляции в таком случае отстрачиваются до полного выздоровления ребенка или до наступления периода ремиссии.
Накануне операции производится очистительная клизма (как альтернатива — назначается диета и слабительные средства) и катетеризация мочевого пузыря (то есть его опорожнение). За 6 часов до начала манипуляции ребенка нельзя кормить, за 4 часа — давать ему любую жидкость! Первый шаг позволяет предотвратить непроизвольное опорожнение кишечника ребенка в ходе операции, второй — возможное попадание содержимого желудка в дыхательные пути и удушье.
Таким образом, еще на подготовительном этапе врачи сводят к абсолютному минимуму риск возникновения осложнений в ходе операции и после нее. Но полностью исключить его, к сожалению, невозможно.
Чем опасен общий наркоз для детей: риски и последствия
Следует отметить, что самая большая ответственность в подобных случаях лежит на анестезиологе. Безусловно, хирург должен обладать всеми необходимыми навыками оперирования детей. Но если анестезиолог не имеет достаточный уровень профессионализма, то все остальное не имеет значения. Поэтому волноваться нужно разве только о наличии хорошо специалиста. Он подбирает сочетание используемых при наркозе лекарственных препаратов и устанавливает оптимальную дозировку. Результатом такой анестезии является бессознательное пребывание ребенка в течение определенного периода, необходимого для работы хирурга, и благоприятный послеоперационный исход.
В современной практике используются препараты, которые прошли испытание временем и практикой на взрослых пациентах и лишь после этого были одобрены для применения у детей. Они действуют в течение строго определенного времени, лишены серьезных побочных эффектов и быстро выводятся из организма. Благодаря усовершенствованию используемых при анестезии препаратов ребенок выходит из наркоза очень быстро (в течение 15-30 минут) и может сразу же двигаться и принимать пищу.
И все же, случаи непереносимости случаются. Предвидеть невосприятие тех или иных лекарственных веществ, используемых при анестезии, можно лишь, если прежде у пациента или его ближайших кровных родственников уже происходили подобные реакции на медикаменты.
В крайне редких случаях вследствие такой непереносимости развивается анафилактический шок (очень опасное для жизни состояние) или злокачественная гиперемия (резкое повышение температуры тела до 42-43оС — как правило, в основе ее лежит наследственная предрасположенность). Также среди возможных осложнений — сердечно-сосудистая недостаточность (нарушение кровоснабжения тканей и органов), дыхательная недостаточность (нарушение процессов газообмена в легких), аспирация (заброс содержимого желудка в дыхательные пути). При проведении определенных манипуляций (постановке катетеров на венах или мочевом пузыре, интубации трахеи, введении желудочного зонда) не исключена механическая травматизация.
Кроме того, некоторые исследования предполагают, что общий наркоз у детей повреждает нейроны головного мозга и приводит к когнитивным расстройствам, то есть к нарушениям в процессах памяти: дети становятся более рассеянными, невнимательными, хуже обучаются и умственно развиваются в течение какого-то периода после операции, часто возникает синдром дефицита внимания и гиперактивности. Но, во-первых, вероятность таких последствий выше всего при использовании внутримышечного наркоза (а точнее уже упомянутого Кетамина), который для детей сегодня практически не применяется. Во-вторых, обоснованность таких выводов все еще остается окончательно не доказанной. В-третьих, большему риску подвержены дети до 2 лет. В-четвертых, эти явления проходящие, а операция проводится в связи с реально существующими проблемами со здоровьем ребенка. То есть необходимость применения общего наркоза перевешивает вероятность развития временных последствий.
Более того, следует понимать, что серьезные последствия общего наркоза реально встречаются на практике крайне редко (в 1-2% случаев, а то и реже), в исключительных ситуациях. Даже если ребенок попадет в эту особую категорию пациентов, то специально обученный медперсонал, который участвует в проведении операции, своевременно окажет ему квалифицированную помощь. Кроме того, на протяжении всей операции, от первой ее минуты и спустя еще 2 часа после ее окончания, ребенок находится под строгим медицинским контролем. Для мониторинга состояния пациента используется современная медицинская техника, позволяющая держать под контролем жизненно-важные показатели: пульс, сердцебиение и состояние работы сердца, дыхание и уровень кислорода/углекислого газа в выдыхаемом воздухе, артериальное давление, глубину сна, степень расслабления мышц и обезболивания, температуру тела и пр. и пр. Хирург все время обращает внимание на состояние кожных покровов и слизистых оболочек оперируемого. Все это позволяет устранить возможные риски еще на этапе первых признаков их вероятности.
Состояние наркоза полностью управляется врачами, а пациент находится под полным контролем и наблюдением.
А потому родители не должны излишне волноваться. Следует понимать, что общий наркоз — союзник, который помогает малышу избавиться от реальной проблемы со здоровьем самым лучшим, самым безболезненным способом. Более того, при необходимости он может повторяться неоднократно.
Общий наркоз для ребенка до года
Зачастую врачи предпочитают откладывать операционные вмешательства, требующие применения общей анестезии у детей, максимально, насколько это возможно, если время терпит. В каждом отдельном случае, в зависимости от состояния здоровья и имеющейся проблемы, определяется самый благоприятный период для проведения такого лечения.
Общий наркоз для грудничков и детей до года влечет за собой более высокие риски, поскольку главные системы и органы крохи (в частности головной мозг) продолжают свое становление и остаются уязвимыми к действию различных факторов. Тем не менее, в зависимости от диагноза не всегда есть возможность выжидать. И в таком случае родители должны понимать, что общий наркоз для младенца принесет куда более меньший вред, чем отсутствие необходимого лечения.
В остальном все изложенное выше актуально и для этой возрастной категории пациентов. Наибольшую трудность для родителей представляет «голодная пауза» перед анестезией: если ребенок находится на грудном вскармливании, то его нельзя кормить за 4 часа до начала операции, искусственникам ничего не дают за 6 часов. А об остальном позаботятся врачи.
Общий наркоз для детей при лечении зубов
В пользу общего наркоза говорит и тот факт, что к его проведению практически не существует абсолютных противопоказаний (за исключением применения отдельных лекарственных препаратов и несогласия родителей). В определенных случаях его рекомендуют применять даже при проведении некоторых диагностических обследований или, к примеру, в процессе стоматологического лечения. Безусловно, это не тот вид анестезии, который можно использовать необоснованно. Но в ряде случаев он позволяет провести необходимые стоматологические манипуляции самым лучшим, самым качественным образом и при этом избавить ребенка и его семью от многих страданий.
Специалисты утверждают, что бояться общей анестезии при лечении зубов у детей нет причин. Но проводить такое лечение можно только в специализированных клиниках, имеющих соответствующие лицензии, оборудование и специально подготовленный для этого персонал.
По какой бы причине не проводился общий наркоз у ребенка, он не ощутит никакого дискомфорта от процедуры, если в момент «отключения» его сознания и возвращения к реальности кто-то из близких будет находиться рядом. В остальном — просто доверьтесь профессионалам и ни о чем не волнуйтесь! Все будет хорошо!
Специально для nashidetki.net- Екатерина Власенко
nashidetki.net
Негативные последствия наркоза у детей
Наркоз может быть опасен для детей
В последнее время в зарубежной литературе всё больше стало появляться сообщений о негативных последствиях наркоза у детей, в частности, что наркоз может вызывать развитие когнитивных расстройств. Под когнитивными расстройствами подразумевают нарушения памяти, внимания, мышления и способности к обучению. Кроме того, учёные стали высказывать предположения, что перенесённая в раннем возрасте анестезия может быть одной из причин развития, так называемого, синдрома дефицита внимания и гиперактивности.
Поводом для проведения ряда современных исследований стали заявления многих родителей, что после перенесённого наркоза их ребёнок стал несколько рассеянным, у него ухудшилась память, снизилась успеваемость в школе, а в некоторых случаях даже утратились некоторые приобретённые ранее навыки.
Ещё в 2009 году в американском журнале «Анестезиология» (Anesthesiology) была опубликована статья о значении первой анестезии, в частности, возраста ребёнка, в котором она была проведена, в возникновении поведенческих расстройств и нарушении интеллектуального развития. Результаты исследования показали, что когнитивные расстройства чаще всего развивались детей, которые перенесли наркоз в возрасте до 2-х лет, нежели в более позднее время. Однако следует отметить, что данное исследование носило ретроспективный характер, то есть было сделано «пост-фактум», поэтому учёные заключили, что для подтверждения полученных результатов необходимы новые исследования.
Прошло время и вот совсем недавно в относительно свежем номере американского журнала «Нейротоксикология и тератология» (Neurotoxicology and Teratology, август 2011 г.) появилась статья с бурной дискуссией учёных по поводу потенциального вреда анестезии на головной мозг растущего ребёнка. Так, результаты недавно проведённых исследований на детёнышах приматов показали, что уже через 8 часов после анестезии изофлюраном (1%) и закисью азота (70%) в головном мозге приматов происходит гибель значительного числа нервных клеток (нейронов). Хотя подобного не было обнаружено при проведении исследования на грызунах, однако, учитывая большое генетическое сходство приматов с человеком, был сделан вывод о потенциальном вреде анестезии на головной мозг человека в период его активного развития. Учёные заключили, что избежание наркоза в уязвимой стадии развития головного мозга у детей позволит предотвратить повреждение нейронов. Однако чёткого ответа на вопрос, какие временные рамки включает в себя чувствительный период развития головного мозга ребёнка, получено не было.
В этом же году (2011 г.) в Ванкувере на ежегодном заседании Международного Общества Исследования Анестезии было сделано ряд докладов, касающихся безопасности проведения наркоза у детей. Доктор Рэндалл Флик (доцент кафедры анестезиологии и педиатрии клиники Мейо) представил выводы недавно проведённого исследования клиники Мейо о потенциально негативном последствии наркоза у детей младшего возраста. Исследование показало, что в возрасте до 4-х лет длительное воздействие анестезии (120 минут и более) увеличивает вероятность возникновения посленаркозных когнитивных расстройств в 2 раза. В связи с этим авторы исследования считают оправданным отложить планируемое оперативное лечение до четырёхлетнего возраста, при безусловном условии, что отсрочка операции не принесёт вреда здоровью ребёнку.
Все эти новые данные в сочетании с ранними исследованиями на животных стали поводом для начала дополнительных исследований, которые должны помочь определить механизм воздействия отдельных анестетиков на головной мозг ребёнка, установить новые руководящие принципы выбора безопасной анестезии, а значит максимально нивелировать все возможные негативные последствия наркоза у детей.
onarkoze.ru
Какие бывают осложнения анестезии у детей
Даже у хорошо обследованных и подготовленных больных, когда оперативное вмешательство выполняется в плановом порядке, могут возникнуть различные осложнения, связанные с анестезией. Поэтому каждому анестезиологу должны быть известны побочные эффекты анестетиков, опасности и наиболее часто встречающиеся осложнения анестезии, их возможные причины, меры профилактики и лечения.
Осложнения во время анестезии и после
Диагностика осложнений анестезии
Большое значение имеет правильная и своевременная диагностика осложнений, связанных с наркозом, чему способствует постоянный контроль за состоянием ребенка во время и после операции. В связи с этим все проводимые мероприятия, показания регистрирующей контрольно-диагностической аппаратуры, данные экстренно выполняемых анализов должны аккуратно заноситься в карту ведения наркоза. У особо тяжелых больных подобную карту следует вести и в послеоперационном периоде, пока не будет полной уверенности в том, что опасность возникновения тяжелых после наркозных осложнений миновала. В такой карте необходимо регистрировать пульс, артериальное давление, частоту дыхания, температуру тела, количество выделенной, и перелитой жидкости, а также, отмечать все проводимые мероприятия, которые должны быть расписаны строго по часам. Соблюдение этих несложных правил позволяет своевременно обнаружить появление каких-либо нарушений и быстро принять меры по их устранению.
Побочное действие препаратов анестезии
Прежде чем перейти к описанию наиболее часто встречающихся у детей осложнений анестезии, целесообразно еще раз указать на побочное действие отдельных препаратов. Знание этого может помочь избежать ряда отрицательных эффектов анестезии. Так, быстрое увеличение концентрации фторотана во вдыхаемой смеси или длительная подача высоких концентраций анестетика может привести к брадикардии вплоть до асистолии. Опасность возникновения этих осложнений увеличивается на фоне гиперкапнии. В ближайшем послеоперационном периоде после продолжительного наркоза с применением фторотана могут возникать нарушения функции печени.
Кетамин в дозе 8 мг на 1 кг массы тела может вызывать развитие психомоторного возбуждения, галлюцинаций и судорог в ближайшем послеоперационном периоде.
Возникновению судорожной готовности способствует и введение больших доз оксибутирата натрия.
Деполяризующие миорелаксанты — сукцинилхолин и его аналоги — могут вызывать у детей резкую брадикардию вплоть до асистолия, особенно при их повторном введении.
Введение некоторых недеполяризующих миорелаксантов, может сопровождаться развитием артериальной гипотензии.
Осложнения анестезии у детей со стороны органов дыхания
Эти осложнения могут быть разделены на две группы — осложнения со стороны воздухоносных путей и осложнения со стороны легких. Все осложнения, связанные с нарушением проходимости трахеобронхиального дерева, ведут к быстро прогрессирующей гипоксии. Они могут возникать как во время наркоза, так и в посленаркозном периоде. Среди причин, вызывающих затрудненное поступление дыхательной смеси в альвеолы, чаще всего встречаются механическая закупорка дыхательных путей инородными телами, аспирация рвотных масс, западение корня языка, неисправности в наркозном аппарате, ларинго- и бронхиолоспазм.
Различные инородные тела, а также желудочное содержимое, кровь могут попасть в дыхательные пути как в период введения в наркоз, так и в процессе его дальнейшего проведения. Попадание мелких инородных тел или небольшого количества рвотных масс иногда может быть не замечено во время наркоза; но в послеоперационном периоде они могут стать причиной серьезных осложнений, таких, как резко выраженная гипоксия, ателектаз легкого или его доли, абсцесс легкого. При более выраженной обструкции быстро наступают явления асфиксии: цианоз, частый пульс, подъем артериального давления, затем присоединяются судороги и вскоре наступает остановка сердца. От момента прекращения дыхания до остановки сердца проходит 3-5 мин. Это время должно быть использовано для самой энергичной терапии, направленной на устранение причин, вызвавших асфиксию.
Масочный наркоз
При масочном наркозе прежде всего нужно убедиться в отсутствии западения корня языка. Если затруднение поступления воздуха в дыхательные пути обусловлено именно этим, то уже правильная укладка ребенка и введение воздуховода в большинстве случаев способствуют ликвидации этого осложнения. Кроме того, необходимо осмотреть полость рта, чтобы убедиться в отсутствии рвотных масс, проверить целость зубов, которые могут быть сломаны при неосторожном манипулировании роторасширителем или ларингоскопом. Быстро следует проверить работу наркозного аппарата: достаточно ли кислорода поступает больному, нет ли сильного сопротивления в дыхательной системе аппарата, функционируют ли клапаны вдоха и вздоха.
Эндотрахеальный наркоз
При эндотрахеальном наркозе нужно убедиться, что аппарат исправен, нет перегибов или обтурации интубационной трубки. Если трубка введена слишком глубоко, то сильно раздутая манжета может закупорить вход в один из главных бронхов. Сама трубка, пройдя в один бронх, может закрыть просвет другого, иногда отверстие трубки закрывается упираясь в стенку бронха. Для исключения подобных осложнений нужно произвести сравнительную аускультацию легких и при отсутствии на одной стороне дыхательных шумов подтянуть интубационную трубку до такого уровня, когда дыхание будет хорошо выслушиваться во всех отделах как правого, так и левого легкого.
Скопление в дыхательных путях значительного количества слизи, крови, а также затекание туда желудочного содержимого тоже вызывает гипоксию. В подобных случаях трахеобронхиальное дерево должно быть немедленно очищено с помощью отсасывания, которое при интубационном наркозе выполнить легче.
Если отсутствуют механические препятствия вызывающие гипоксию, а проведение управляемого дыхания затруднено из-за резкого сопротивления вдоху, возможен ларинго- или брохиолоспазм. Эти осложнения при правильном проведении анестезии, встречаются нечасто.
Ларингоспазм — осложнения анестезии
Ларингоспазм возникает обычно рефлекторно в ответ на раздражение слизистой оболочки верхних дыхательных путей концентрированными парами анестетиков, при грубом манипулировании ларингоскопом, особенно на фоне недостаточно глубокого вводного наркоза, использовании слишком малых доз релаксантов, при попытке введения воздуховода до исчезновения гортанных рефлексов. При быстром внутривенном введении барбитуратов вследствие повышения тонуса блуждающего нерва, также может возникнуть ларингоспазм. Одной из причин этого осложнения может быть травматичная экстубация.
Если голосовая щель закрывается не полностью, то во время вдоха появляется характерный свист. При сохраненном спонтанном дыхании резко уменьшается дыхательный объем; что можно заметить по уменьшению амплитуды движений мешка наркозного аппарата, несмотря на энергичные экскурсии грудной клетки. При полном ларингоспазме поступление воздуха в легкие прекращается и его не удается ввести даже под давлением, сжимая дыхательный мешок наркозного аппарата. Часто ларингоспазм довольно быстро проходит сам по себе, но в ряде случаев, когда он затягивается, быстро нарастает гипоксия. В первую очередь нужно устранить причину, вызвавшую осложнение. Если он возник в начале наркоза — выключают подачу анестетика и подают больному чистый кислород. В случае безуспешности этого мероприятия вводят миорелаксанты и производят интубацию. При появлении ларингоспазма во время операции ее следует приостановить и углубить наркоз.
Брохиолоспазм — осложнения анестезии
Более тяжелым осложнением, резко затрудняющим поступление в легкие дыхательной смеси, является бронхиолоспазм. Он может возникнуть вследствие тех же причин, что и ларингоспазм, и развивается чаще всего у детей, страдающих хроническими заболеваниями легких и склонных к аллергии. Однако в ряде случаев это осложнение появляется также у больных, не имеющих легочной патологии. Резкое сужение бронхиол может возникнуть в любой период наркоза, но чаще всего во время индукции.
При появлении бронхиолоспазма у ребенка развивается тяжелая гипоксия, экскурсии грудной клетки прекращаются, лицо больного приобретает сероватый цвет, появляется цианоз губ, пульс становится частым и слабым. Если бронхиолоспазм возникает у интубированного ребенка, то появляется значительное сопротивление проведению вентиляции легких, выдох резко удлиняется, при аускультации легких слышны грубые сухие хрипы. Иногда ларинго- и бронхиолоспазм возникают одновременно.
Внутривенно вводятся эуфиллин, глюкокортикоиды, антигистаминные препараты. Если возможно, следует углубить наркоз. Все лечебные мероприятия должны производиться достаточно быстро, так как при прогрессивно нарастающей гипоксии в любой момент может наступить остановка сердца.
Тотальный бронхиолоспазм может не купироваться вышеуказанной терапией и сопровождаться развитием отека легких. Среди других причин отека легких во время наркоза следует указать на резкое повышение артериального давления, гипертензию малого круга кровообращения, чрезмерное введение жидкостей в кровяное русло, неправильно проводимую искусственную вентиляцию легких. Острый отек легких может наступить также в раннем послеоперационном периоде. Это чрезвычайно тяжелое осложнение наркоза, которое с трудом поддается лечению. Клинически оно проявляется нарастающим цианозом, шумным клокочущим дыханием, наличием большого количества влажных хрипов, выделением изо рта пенистой розоватой жидкости. При возникновении отека легких следует прекратить операцию.
Механическая обтурация просвета бронха, или резкое сужение его вследствие рефлекторного воздействия, нарушают бронхиальную проходимость и выключают из дыхания часть легкого. Участок легочной ткани, выключенный из дыхания, спадается — наступает ателектаз. Это осложнение встречается гораздо чаще, чем диагностируется. Рефлекторный ателектаз может возникнуть и во время операции. В этих случаях распознавание его особенно затруднено, так как при выключении из дыхания небольших участков легочной ткани гипоксии не наблюдается вследствие высокого содержания кислорода в наркотической смеси. Если появляются значительные дыхательные расстройства, связанные с массивным ателектазом, то чаще их приписывают другим причинам (острая сердечно-сосудистая недостаточность, передозировка наркотического вещества, шок и др.).
Осложнения во время анестезии со стороны сердечно-сосудистой системы
Внезапная остановка сердца — осложнения анестезии
Внезапная остановка сердца — самое грозное осложнение, которое может возникнуть на любом этапе наркоза и в раннем, послеоперационном периоде. Термин «внезапная остановка» далеко не всегда отражает истинное положение вещей, так как при постоянном и внимательном наблюдении за больным анестезиологу почти всегда удается уловить те или иные нарушения, предшествующие остановке сердца. Раннее выявление этих симптомов и проведение соответствующих лечебных мероприятий, направленных на их ликвидацию, способствует восстановлению нормальной функции сердечно-сосудистой системы и предупреждает «внезапную» остановку сердца.
В ряде случаев, когда состояние сердечно-сосудистой системы еще до операции внушает серьезные опасения, такой контроль должен проводиться особенно тщательно, что достигается более частыми измерениями артериального давления, определением характера и частоты, пульса, наблюдением за цветом кожных покровов и крови в операционной ране, данными кардиомониторов.
К предвестникам острой сердечно-сосудистой недостаточности относятся прогрессирующая тахи- или брадикардия, нарушения сердечного ритма и дыхания, резкое побледнение или цианоз кожных покровов, медленно нарастающая или внезапная гипотония, темный цвет крови. Ценным диагностическим методом является постоянный электрокардиоскопический контроль, особенно у больных с различными сопутствующими заболеваниями сердечно-сосудистой системы.
Наступлению остановки сердца способствует ряд факторов:
- гипоксические состояния различной этнологии,
- острая кровопотеря во время операции,
- передозировка наркотических средств,
- форсированное введение барбитуратов,
- острая надпочечниковая недостаточность,
- раздражение рефлексогенных зон.
Внезапная рефлекторная остановка сердца может наступить во время интубации трахеи.
Если во время операции будут замечены какие-либо признаки циркуляторной недостаточности (гипотония, цианоз, ослабление пульса и т. п.), сейчас же должны быть проведены мероприятия, направленные на улучшение сократительной способности миокарда. Так как остановка сердца особенно легко развивается на фоне гипоксии и гаперкапнии, то должна быть обеспечена адекватная вентиляция легких.
Нарушение ритма и частоты сердечных сокращений, учащение пульса в начале наркоза может быть следствием психического возбуждения и обычно вскоре проходит без всякого лечения. При проведении вводного наркоза также возможно заметное увеличение частоты сердечных сокращений, которое исчезает с углублением наркотического сна. Быстро преходящая тахикардия с подъемом артериального давления наблюдается обычно сразу после интубации и является следствием раздражения рефлексогенных зон глотки и гортани. После перевода больного на ИВЛ, частота сердечных сокращений и артериальное давление нормализуются. Наиболее частыми причинами тахикардии во время операции и в раннем послеоперационном периоде являются начинающаяся гипоксия, кровотечение, шок, передозировка анестетиков. Чрезвычайно поверхностный наркоз также сопровождается тахикардией. Если учащение пульса вызвано острой кровопотерей — необходимо увеличить скорость инфузии. При появлении признаков гипоксии предпринимают меры, направленные на улучшение легочной вентиляции. Выраженная тахикардия, появляющаяся вскоре после наркоза, если она не сопровождается резким одновременным подъемом температуры, также может быть следствием дыхательной недостаточности, послеоперационного шока, реакцией на сильные боли в области операционной раны и требует соответствующего лечения в зависимости от вызвавшей ее причины.
Урежение частоты сердечных сокращений наблюдается при повышении тонуса блуждающего нерва вследствие передозировки наркотических веществ, раздражения этого нерва при операциях на легких и в верхних отделах живота. Резкая брадикардия может возникнуть при внутривенном введении прозерина, применяемого в качестве антидота недеполяризующих. миорелаксантов. Для лечения выраженной брадикардии внутривенно вводят атропин и уменьшают глубину анестезии, а при отсутствии эффекта от данных мероприятий целесообразно использовать инфузии симпатомиметиков (допамин, адреналин).
Во время и после наркоза могут встречаться также различные виды аритмий. Причинами таких нарушений могут быть гипоксия миокарда, гиперкапния, изменения в сердечной мышце вследствие сопутствующих заболеваний, токсическое действие некоторых анестетиков, слишком глубокий наркоз, гиперкалиемия, ацидоз.
Гипо- и гипертоническне реакции — осложнения анестезии
Снижение артериального давления во время операции и наркоза или в раннем послеоперационном периоде принадлежит к одному из наиболее частых осложнений. Причиной его появления могут быть гипоксия, интоксикация, передозировка наркотических веществ, острая кровопотеря, шок, сердечная недостаточность, острая надпочечниковая недостаточность. При развитии гипотензии у детей, страдающих какими-либо хроническими заболеваниями или получавших в недавнем прошлом стероидные гормоны, следует предположить наличие у больного адренокортикальной недостаточности. Внутривенное введение массивных доз глюкокортикоидов является надежным средством терапии такого осложнения.
При падении артериального давления вследствие шока, кровопотери, интоксикации, при глубоком наркозе одновременно наблюдается заметное увеличение частоты сердечных сокращений. В этих случаях лечение должно носить, этиотропный характер. Значительно реже встречается гипотония в сочетании с редким пульсом, вызванная чрезмерным угнетением сердечно-сосудистого центра наркотическими веществами или повышением тонуса блуждающего нерва. Подобный вид артериальной гипотензии наблюдается также при глубоком наркозе галогенсодержащими ингаляционными анестетиками. Для лечения надо применять атропин, симпатомиметики, ингаляции кислорода и уменьшать глубину анестезии.
Повышение артериального давления отмечается при неадекватной анестезии, в начальном периоде гипоксии, при гиперкапнии. Если артериальная гипертензия вызвана кислородной недостаточностью или гиперкапнией, необходимо улучшить вентиляцию легких. Поверхностный наркоз должен быть углублен.
Злокачественная гипертермия — осложнение анестезии
Это редкое, но очень опасное осложнение. Ее возникновение может быть обусловлено использованием деполяризующих миорелаксантов, некоторых общих и местных анестетиков. Существенную роль играет генетическая предрасположенность больного. Клинически данное осложнение проявляется выраженной тахикардией, падением артериального давления, нарушением газообмена и резким повышением температуры тела ребенка до 40-42°С. Злокачественная гипертермия может быстро привести к отеку мозга и смерти.
Аллергические реакции чаще отмечаются при внутривенном введении неингаляционных анестетиков и иных препаратов, используемых в схеме анестезии. Однако, возможно их возникновение и при ингаляционном наркозе. Важную роль в профилактике этих осложнений играет тщательный сбор анамнеза (медикаментозная и пищевая аллергия). Лечебная тактика: прекращение воздействия аллергена, введение антигистаминных препаратов, эуфиллина, гормонотерапия.
Передозировка анестетиков, к сожалению, достаточно частое осложнение в руках неопытного анестезиолога. Кроме того, причинами его развития могут являться неисправность наркозной аппаратуры или повышенная чувствительность пациента к действию препарата. Клинически передозировка проявляется в виде общетоксического действия и возникновения побочных эффектов, характерных для используемых лекарственных препаратов.
Осложнения во время анестезии со стороны центральной нервной системы
Нарушения со стороны центральной нервной системы (ЦНС), как врожденного характера, так и приобретенные в результате травм или перенесенных заболеваний, достаточно часто являются причиной серьезных анестезиологических осложнений. Поэтому, дети идущие на плановые оперативные вмешательства и имеющие в анамнезе родовую травму и заболевания нервной системы (энцефалопатия, эпилепсия, опухоли головного мозга, гидроцефалия и т. д.), обязательно должны быть проконсультированы невропатологом, который определит объем и степень имеющихся поражений ЦНС. При необходимости невропатолог назначает дополнительные методы обследования: электроэнцефалографию, эхоэнцефалографию, компьютерную томографию и др.
На основании сделанного заключения и рекомендаций невропатолога составляется план ведения больного в пред -, интра -, и в послеоперационном периодах.
Нервная система детей при анестезии
Во время реанимационных действий должна учитываться нервная система детей при анестезии. В частности, из плана анестезии исключаются препараты, которые непосредственно или косвенно могут вызвать повышение внутричерепного давления. Например, внутривенный анестетик калипсол повышает давление цереброспинальной жидкости.
Некоторые мышечные релаксанты (ардуан, тракриум, мивакуриум и др.) опосредованно могут повышать внутричерепное давление за счет такого побочного эффекта, как высвобождение гистамина. Высокая плазменная концентрация гистамина приводит к вазодилятации сосудов головного мозга, увеличению их кровонаполнения, и тем самым способствует развитию внутричерепной гипертензии.
Осложнения со стороны центральной нервной системы
Нейромышечные заболевания, такие как, врожденная миотония, мышечная дистрофия, дистрофия Дюшенна и др., должны насторожить анестезиолога в плане развития злокачественной гипертермии, очень грозного осложнения. В этом случае наиболее опасно использование деполяризующего мышечного релаксанта сукцинилхолина на фоне общей анестезии фторотаном. Кроме этого, у детей с мышечными дистрофиями, сукцинилхолин может вызвать стойкую контрактуру скелетной мускулатуры, что может значительно затруднить проведение адекватной вентиляции легких.
Проведение анестезии с использованием центральных и периферических регионарных блокад противопоказано, если имеются дегенеративные поражения нервных окончаний спинного мозга, сплетений и нервных стволов, которые должны быть блокированы.
Осложнения во время анестезии со стороны почек и печени
Метаболизм и выведение неингаляционных препаратов, применяющихся для анестезиологического пособия, и частично ингаляционных анестетиков прямо связаны с функциональным состоянием печени и почек. При указаниях в анамнезе на ранее перенесенные заболевания этих органов, а также у больных с патологией гепато-биллиарной и мочевыделительной системы, должны быть проведены специальные методы исследования.
Нарушения функции почек и печени при анестезии детей
Так, при умеренных нарушениях функции печени назначают диету с ограничением жиров и преобладанием углеводов, инфузию глюкозы, витамины В и С, кокарбоксилазу, глутаминовую кислоту, связывающую аммиак и способствующую его выведению с мочой, а также участвующую в синтезе АТФ. При активном гепатите показан длительный курс лечения кортикостероидными и другими препаратами. Учитывая, что галогеносодержащие ингаляционные анестетики, к которым относится наиболее часто применяемый в нашей стране фторотан (галотан, наркотан) обладают гепатотоксическим эффектом, у детей с патологией печени они исключаются из плана анестезии. Фактором риска развития постнаркозного гепатита является повторная анестезия с использованием галогенсодержащих анестетиков. Поэтому, если ребенку предстоит повторная анестезия за короткий промежуток времени, даже если у него нет нарушений печеночной функции, желательно использовать альтернативные виды обезболивания, например, применить внутривенные анестетики.
Повышенная кровоточивость, часто обусловленная снижением II, V и VII факторов свертывания крови при печеночной недостаточности может привести к значительной кровопотере во время операции с угрозой развития геморрагического (гиповолемического) шока.
Даже незначительные нарушения функции почек и печени — незначительная азотемия, снижение концентрационной способности, умеренная анемия — способствуют повышению чувствительности организма к любым неблагоприятным воздействиям, тем более к таким, как операция и наркоз.
Состояние хронической почечной недостаточности с азотемией, полиурией и др., сопровождающейся выраженными нарушениями гемодинамики, водно-электролитного и минерального обмена, резко повышают риск любого оперативного вмешательства проводящегося под наркозом.
Предоперационный период
За несколько дней до операции проводится серия измерений артериального давления с целью выявления гипертензии почечного генеза и подбора антигипертензивной терапии.
При подозрении на нарушение функционального состояния почек, наряду с общим анализом мочи и биохимическим исследованием азотистых шлаков, необходимо исследовать концентрационную способность почек (проба Земницкого), состояние фильтрации и реабсорбции (проба Роберга-Тареева), определить КОС, Na+, К+, Са2+, С1-.
При инфекционных поражениях необходимо провести пробу Нечипоренко для уточнения масштаба воспалительного процесса, идентифицировать характер микрофлоры и ее чувствительность к антибактериальным препаратам.
Осложнения общей анестезии
Различают местные и общие осложнения местной анестезии. К общим осложнениям относятся отравления местными анестетиками и анафилактические реакции.
Отравление анестетиком может произойти:
- при случайном попадании иглы в сосуд и введении раствора анестетика в системный кровоток;
- в случае прокола твердой мозговой оболочки и введения в спинномозговой канал дозы препарата, рассчитанной на эпидуральную анестезию;
- если количество анестетика превышает допустимую дозу.
Профилактика отравлений заключается в систематическом применении аспирационной пробы во время выполнения анестезии, строгом соблюдении допустимых доз анестетика и добавлении к анестезирующим препаратам раствора адреналина для уменьшения резорбции.
При легких формах отравления у детей появляются тошнота, рвота, вялость или возбуждение. В тяжелых случаях возникают генерализованные клонические судороги с нарушением дыхания и кровообращения вплоть до их полной остановки.
При легких отравлениях терапия заключается в прекращении введения препарата и дополнительной ннфузионной терапии. При тяжелых формах ребенку следует обеспечить адекватную вспомогательную или искусственную вентиляцию легких и купировать судороги. В дальнейшем необходимо ускорить выведение избыточной дозы анестетика из организма с помощью метода форсированного диуреза. Остановка дыхания и кровообращения требует проведения полного комплекса реанимационных мероприятий.
Возможны случаи повышенной чувствительности пациента к местному анестетику. Проявляется она по-разному: от аллергических реакций в виде крапивницы, зуда или местного отека до тяжелого анафилактического шока. В любом случае введение анестетика необходимо прекратить. При умеренных аллергических реакциях больному вводят антигистаминные препараты, эуфиллин, глюкокортикоидные гормоны. Развитие анафилактического шока требует более серьезной терапии.
Осложнения местной анестезии
К местным осложнениям относятся ранение нервных стволов, повреждение сосудов с образованием гематом, инфицирование мягких тканей. Надежной профилактикой этих осложнений является правильная техника выполнения анестезии и строгое соблюдение асептики.
Лечение местных осложнений проводится по общим правилам и оканчивается выздоровлением. Исключение составляют травмы нервных стволов, которые дают стойкие парезы.
www.medmoon.ru
В чем опасность общего наркоза ребенку
Дети, как и взрослые, не застрахованы от заболеваний, нуждающихся в хирургической коррекции. Любое оперативное вмешательство – это стресс для человеческого организма, как маленького, так и большого. Чтобы сделать операцию безболезненной, необходимо применение общего наркоза. Эта статья поможет разобраться, безопасно ли общее обезболивание для растущего детского организма.
Общий наркоз – это сложный процесс, который находится под контролем у врача анестезиолога. Препараты, использующиеся для обеспечения фармакологического сна, воздействуют непосредственно на нервную систему. У детей до 18 лет активно идет развитие органов нервной системы, в том числе коры головного мозга. Поэтому любое постороннее вмешательство в работу мозга на этом этапе может привести к нежелательным последствиям. У детей до трёх лет активно идет процесс образования миелиновых оболочек, окутывающих нервные стволы. Бытует мнение, что препараты, используемые для наркоза, могут нарушать этот процесс и даже останавливать его. Это в свою очередь приводит к инвалидности.
Однако, общая анестезия дает возможность проводить оперативные вмешательства различной сложности у детей всех возрастов, начиная с первых часов их жизни. Осложнения, которые могут возникнуть после проведения операции в условиях общего обезболивания, можно разделить на первичные и вторичные.
Первичные осложнения
Когда препарат непосредственно воздействует на организм ребенка, могут развиваться первичные осложнения. К ним можно отнести:
- Анафилактические реакции, которые могут возникать на анестетики. Однако если такое произойдет, опытный анестезиолог сможет распознать проблему и справиться с ней в считанные минуты.
- Слишком глубокий наркоз, приводящий к нарушению витальных функций. Это осложнение обычно связано с толерантностью к анестетикам, когда правильно рассчитанные дозы вызывают очень глубокий сон. Однако вовремя поняв это, врач уменьшит последующие дозировки препаратов и таким образом будет достигнута нужная глубина медикаментозного сна.
- Нарушение сократимости и проводимости в миокарде, которые легко устраняются посредствам введения необходимых лекарственных средств.
К счастью, первичные осложнения развиваются довольно редко, но риск их возникновения есть всегда, поэтому анестезиологи всегда на чеку.
Вторичные осложнения
Даже в том случае, когда оперативное вмешательство под общим наркозом прошло гладко, иногда могут возникать отдалённые последствия. Их можно заметить даже через несколько лет, после операции.
- Проблемы с памятью и поведением могут проявляться у детей в виде повышенной активности, неусидчивости. Возникают трудности с восприятием, усвоением и воспроизведением информации. Также может наблюдаться нарушение концентрации внимания – дети постоянно отвлекаются, становятся рассеянными.
- Могут возникать сильные головные боли, носящие хронический характер. Зачастую они даже не купируются анальгезирующими средствами, а проходят самостоятельно.
- Нарушение миелинизации нервных волокон, что приводит к развитию вялых параличей, а соответственно к инвалидности. Однако это осложнение возникает крайне редко.
Осложнения общей анестезии у детей до трёх лет
У детей этой возрастной группы идет активный рост, развитие и становление всех систем организма, а особенно нервной и эндокринной системы.
Препараты могут повлиять на околощитовидные железы, нарушение их работы может замедлить рост малыша. Но в дальнейшем, такие детки догоняют по росту своих одногодок.
Одним из самых грозных отдаленных последствий считается развитие эпилепсии. В медицинской практике описаны единичные случаи развития этого заболевания после перенесенного оперативного вмешательства в условиях общей анестезии.
Как снизить риск развития осложнений?
- Перед плановым оперативным вмешательством необходимо тщательно обследовать организм маленького пациента, чтобы выявить какие либо отклонения.
- В послеоперационном периоде необходима консультация детского невролога, который назначить препараты для улучшения мозгового кровотока, а также витаминные комплексы, благотворно влияющие на нервную систему.
- После проведения общей анестезии необходимо внимательно следить за состоянием здоровья малыша, а также за его развитием. При обнаружении малейших отклонений нужно своевременно обратиться к врачу.
Несмотря на все вышеизложенное, не нужно отказываться от проведения оперативных вмешательств в условиях общей анестезии. Достаточно просто внимательно относиться к здоровью ребенка, замечая малейшие отклонения и вовремя обращаться за консультацией к детским врачам.
narkoz03.ru
