Инвазивные и неинвазивные методы лечения: что лучше?
 В медицине используют разные способы лечения определенных заболевания. Применяются как инвазивные, так и неинвазивные методы. Есть и такие, которые назначаются в виде дополнения к какому-то определенному медикаментозному лечению. Например, это может быть ударно-волновая терапия, мезотерапия и т.д. https://vidnovlennya.center/clinic/udarno-volnovaya-terapiya/ В чем же между ними разница?
В медицине используют разные способы лечения определенных заболевания. Применяются как инвазивные, так и неинвазивные методы. Есть и такие, которые назначаются в виде дополнения к какому-то определенному медикаментозному лечению. Например, это может быть ударно-волновая терапия, мезотерапия и т.д. https://vidnovlennya.center/clinic/udarno-volnovaya-terapiya/ В чем же между ними разница?
Инвазивные методики лечения
Современное латинское слово invasivus происходит от старолатинского invado, что в переводе означает «вхожу внутрь». Поэтому при инвазивном методе лечения разных заболеваний медицинские препараты вводятся внутрь организма. Обычно для этого используется шпиц с иглой. При этом лекарство может вводиться как в мышечную ткань, так и непосредственно в вену. Все зависит от заболевания и используемого медицинского препарата.
Следует отметить, что при инвазивном методе лечения по крайней мере повреждается кожа человека. А дальше игла входит в мышцу или вену. И если заболевание серьезное, процедура лечения длительная, то вследствие частого введения препарата вена может деформироваться. В дальнейшем в нее будет все сложнее ввозить иглу. И в этом случае может использоваться катетер.
Неинвазивные методы лечения
Необходимо отметить еще один важный момент: инвазивные методики используются не только для лечения, но и для проведения исследований. Ведь из вены часто берется кровь для лабораторных исследований. Поэтому неинвазивные методики лечения имеют свои преимущества.
1. Часто не требуется госпитализация пациента.
2. Не нужны антибиотики перед проведением подобной процедуры.
3. Болевых ощущений не бывает или они самые минимальные.
4. Период реабилитации достаточно быстрый.
5. Осложнения после подобных процедур или операций практически не происходят.
6. На теле отсутствуют послеоперационные швы.
Уже это говорит в пользу неинвазивных методов лечения болезней.
Но нужно учитывать, что есть еще и малоинвазивные методики, когда коже, мышцам или внутренним органам приносится минимальный вред. К этой категории можно отнести лечение при помощи лазера. Его сегодня все чаще используют, притом в разных областях медицины, начиная от стоматологических клиник и заканчивая нейрохирургией. Лазер применяется и в косметологии.
medgolos.com
Инвазивная терапия что это такое
Биорезонансное обследование и терапия, что это такое?
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день…
Читать далее »
Многие люди на сегодняшний день понимают, что никто им не может дать полноценной гарантии в абсолютном здоровье. Особенно это касается разнообразных паразитов, которые живут практически в каждом человеке и наносят невероятный вред своей жизнедеятельностью.
Суть в том, что человеческий организм, является своеобразным обеденным столом для таких паразитов как:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Гельминты.
- Простейшие.
- Грибки.
- Вирусы.
- Бактерии и другие паразиты.
Когда диагностика паразитов при обращении к врачу выявляет их наличие в организме, каждый человек начинает пытаться всеми силами защищаться, оказывать себе и близким лечение всевозможными средствами, препаратами и народными методами, но далеко не всегда успешно.
Очищение организма от такой скрытой угрозы как паразиты, зачастую бывает крайне затруднительно и ввиду того, что паразиты искусно маскируют своё присутствие, их определение становится главной задачей для обеспечения процесса терапии.
Обычно врач после того как проводит обследование, назначает приём различных медикаментозных препаратов с разнообразным спектром действия, но если паразитарное заражение слишком велико, этот способ может не отличиться желаемым эффектом.
Именно для этих случаев, в медицине применяется безопасное, безболезненное и эффективное лечение, которое представляет биорезонансная терапия против паразитов.
Назначение биорезонансной терапии
За счёт того, что с помощью стандартных методов, не всегда удаётся достичь желаемых результатов, использование метода биорезонансной терапии, значительно повышает шансы на выздоровления даже в самых запущенных случаях.
Биорезонансная диагностика, которая воздействует на человеческий организм с помощью электромагнитных колебаний, помогает избавиться от таких паразитов как:
- Лямблии.
- Острицы.
- Аскариды.
- Власоглавы.
- Трихинеллы и различные другие паразиты, вне зависимости от того, где они локализуются.
Для того чтобы понять что такое биорезонансная терапия и её принципы воздействия, необходимо уяснить то, что абсолютно всё живое, будь то паразиты, вирусы, животные и люди, имеют своё электромагнитное колебание, и у каждого вида существ, имеется своя частота.
В случае если у человека появляется, какое-либо заболевание, то частота начинает меняться.
Когда проводится биорезонансное обследование, с помощью специального прибора обнаруживаются частотные электромагнитные резонансы в виде отдельного спектра излучения, который и испускают различные паразиты в человеческом теле.
Лечение биорезонансным методом осуществляется двумя этапами. В первую очередь назначается сама терапия, при помощи антипаразитарной программы, а далее, осуществляется аутоинтоксикация, для того чтобы вывести из организма все токсины.
Вопреки некоторым сомнениям, лечение от паразитов с помощью биорезонансной терапии абсолютно безвредно из-за того что частоты, которые имеют электромагнитные колебания воздействующие на паразитов, состоят в диапазоне от 100КГц до 400КГц, а резонансная частота колебаний структур человека имеет диапазон от 1 МГц до 10МГц. Следовательно, вредными для организма являются частоты, лежащие за границей 1МГц
Иногда у пациентов выявляются такие симптомы:
- Сильное головокружение.
- Полная потеря аппетита.
- Повышенная усталость и проявления депрессии.
В этом случае врач назначает для обнаружения паразитов в организме человека биорезонансную диагностику.
Биорезонансная диагностика помогает выявлению паразитов с очень высокой вероятностью даже на стадии личинок и благодаря этому появляется возможность осуществления направленного лечения.
После того как у пациента диагностируются паразиты, врач назначает лечение с помощью биорезонансной терапии, которая без особых затрат способна избавить от них всего за 2-3 месяца.
После этого, любой пациент сможет вновь зажить нормальной жизнью.
Показания биорезонансной терапии и противопоказания
Необходимо заметить, что биорезонансная терапия назначается при лечении многих заболеваний, например:
- Аллергические заболевания.
- Проявления аллергических дерматитов.
- Бронхиальная астма.
- Аллергический ринит.
- Паразитарные инфекции.
Особенно стоит отметить методы БРТ при борьбе с самыми разнообразными паразитами. Известно, что условно-патогенные микроорганизмы, обычно живут на кожном покрове и слизистых многих органов.
Эти паразиты имеют способность вызвать инфекционные процессы лишь тогда, когда снижается резистентность организма, но в случае с некоторыми сапрофитами, например легионеллами и лактобактериями, при таких условиях как иммунодефицит, нарушения барьерных защитных функций, могут спровоцировать заболевание.
Когда происходит существенное превышение нужного для организма объёма, сапрофитами потребляется часть пищевых ресурсов, и создаётся перегрузка в органах выделения.
При использовании метода БРТ, довольно часто используется термин общего значения – «паразит», и главным образом под ним специалисты подразумевают:
- Членистоногие.
- Простейшие в виде инфузорий, лямблий.
- Вирусы.
- Грибки.
- Гельминты, в числе которых находятся аскариды, острицы и многие другие паразиты этого вида.
К ним относятся абсолютно любые виды форм, из-за которых возникает инфекция в организме.
Некоторые паразиты, могут находиться не только в явных местах типа кишечника человека, но и в клетках и в самих органах, и их нахождение сопровождается выделением опасных для человека экзотоксинов.
Именно поэтому этот метод терапии, как нельзя лучше подходит для всех категорий пациентов, при лечении самых разнообразных заболеваний, но нельзя забывать и о противопоказаниях БРТ.
Применение диагностики и лечения биорезонансной терапии, которая в прямом смысле слова стала панацеей для многих больных, не отмечает особо выраженных побочных эффектов, но некоторые противопоказания все-таки имеются.
В некоторых случаях определённая частота БРТ способна негативно воздействовать:
- На тех пациентов, у которых имеются нервно-психические расстройства и заболевания.
- На беременных женщин при первом триместре.
- При возникновении крайне тяжёлых видах заболеваний, которым рекомендуется срочная медицинская помощь, например при паразитарных заражениях.
Также не рекомендовано применять БРТ при:
- Если имеется наличие любого имплантированного кардиостимулятора.
- Если температура у пациента выше 39 градусов.
- Открытая форма туберкулёза также является противопоказанием.
Как именно работает биорезонансная терапия
Как говорилось раннее, данная методика основана на способе воздействия на организм электромагнитными колебаниями, которые входят в своеобразный резонанс с собственными колебаниями на стандартном уровне.
За счёт этого и появляется возможность воздействия на клеточном уровне и более того, воздействие возможно на уровне организма в целом.
С помощью специальных электродов, в организм к человеку направляются электромагнитные колебания, частота у которых точно такая же, как и у паразитов, в виде источника возникновения заболевания.
В этом случае начинает срабатывать эффект резонанса, и при этом мембраны клеток имеющегося возбудителя заболевания начинают очень стремительно колебаться, при этом настолько стремительно, что в итоге паразиты полностью разрушаются и умирают.
Сам по себе процесс биорезонансной терапии для пациента проходит незаметно, он просто располагается в достаточно удобном кресле, пока установленная частота тока БРТ делает своё дело.
Врач, с помощью аппарата биорезонансной терапии, берет биологические показатели, которые расположены на кончиках пальцев рук акупунктурных точек.
Прибор БРТ, способен оценить колоссальное количество параметров у человека в организме. Кроме этого, с его помощью определяются сбои:
- В эндокринной системе.
- Иммунной системе.
- В обмене веществ.
- В функционировании каждого внутреннего органа.
- Выявить абсолютно любой вид существующих паразитов.
Эффективность этого вида терапии уже не раз отмечалась при лечении практически любого вида заболевания, например:
- При дисбактериозе.
- Множество врачей используют метод БРТ при лечении острых и хронических респираторных заболеваний.
- Доказано что под воздействием тока, можно помочь пациентам избавиться от всевозможных паразитов.
- При инфекциях урогенитального характера.
- При заболеваниях ЖКТ.
- При заболеваниях мочеполовой системы, например при трихомониазе, возбудителем которого является паразит трихомонада.
Для тех пациентов, у кого обострены хронические заболевания, и которые на протяжении многих лет пытается найти способ к выздоровлению с помощью таблеток, народных методов и других средств, биорезонансная терапия становится единственным верным решением к спасению своего здоровья.
Возможности и достоинства БРТ
С помощью биорезонансной терапии и соответственно диагностики, можно с достоверной точностью выполнить многие действия в числе которых:
- Оценить состояние всех систем жизнеобеспечения человека, в числе которых эндокринная, нервная, гормональная, иммунная и микроэлементная система.
- Провести раннее обследование различных нарушений во время начала развития заболевания, даже в случаях отсутствия симптоматики, либо слабой выраженности.
- Провести качественную диагностику любого заболевания в любом органе человека.
- Выявить точную локализацию имеющихся паразитов в организме и определить течение заражения.
- Определить какой именно вид паразитов, вид инфекций внедрились в человеческий организм, и выяснить какова изначальная причина заболевания.
- Также БРТ помогает выявлению адаптационных резервов в организме у человека.
Что касается наиболее выделяемых достоинств, то, как и говорят многочисленные отзывы, к ним следует отнести:
- Методика биорезонансной терапии позволяет полноценно определить гельминтоз или инфекционную болезнь еще на доклиническом уровне, и кроме этого, навсегда избавиться от неё (это наиболее важно для пациентов, у которых отмечается повышенный риск в развитии наследственных заболеваний).
- БРТ неинвазивна, или попросту, весь процесс лечения, происходит без внедрения в человеческий организм, с помощью тока определённой частоты.
- Ещё одним плюсом БРТ, является как это ни банально, экономия времени, денежных средств и главное, нервов.
- В отличие от других методик, биорезонансная терапия способна дать результат гораздо быстрее иных методик.
- С помощью этой же методики можно достаточно просто избавиться от таких вредителей как паразиты, грибки, вирусы и бактерии.
О методе биорезонансной диагностики рассказано в видео в этой статье.
- Обследование на паразитов: где и как обследоваться
- Факультативные и облигатные паразиты: что это такое?
- Геогельминты и биогельминты: что это такое
Дирофиляриоз у человека: симптомы и лечение
Что такое дирофиляриоз
Дирофиляриоз — это заражение червями-паразитами рода Dirofilariasis, класса нематод. Он считается болезнью животных, чаще всего им страдают собаки, реже кошки. Но бывают случаи, когда этот гельминт поселяется в организме людей. Дирофиляриоз подкожный у человека — наиболее распространенная форма. Основное место локализации в теле хозяина — подкожная клетчатка. Реже страдают внутренние органы — легкие, сердце, печень. Впервые операция удаления червя была описана в 1855 году, когда извлечение паразита проводилось из глаза пациента.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дирофилярии — это тонкие черви нитевидной формы, белого цвета. Длиной они достигают 20 см. Самки всегда больше самцов.
Наибольшая распространенность заболевания отмечается в странах Средней Азии и Ближнего Востока. Со средней частотой встречается на юге России, Европы, на Африканском континенте. Паразит имеет широкую распространенность среди животных, обитающих рядом с человеком. Но статистика заболеваемости не ведется, поэтому реальное количество зараженных людей неизвестно.
В странах, где дирофиляриоз — редкость, врачи из-за отсутствия информированности часто не могут его диагностировать, путая с другими заболеваниями.
Например, его путают с фибромой, опухолью, кистой и другими болезнями.
Как происходит заражение человека
Собаки сильно восприимчивы к заражению дирофиляриозом. Паразиты хорошо адаптировались к их организму. Они поселяются в полостях сердца, легких животного. Постоянным хозяином гельминтов могут стать и другие позвоночные, но с меньшей степенью вероятности.
Заражение человека происходит через переносчика. Им является комар. Когда насекомое через укус выпивает кровь зараженного животного, оно становится переносчиком. В его слюну попадают микрофилярии. По сути, это личинки гельминтов, которые постоянно находятся в крови хозяина. Микрофилярии находятся в теле комара до тех пор, пока он не сделает новый укус.

Сами по себе микрофилярии не опасны для человека. Напрямую заразиться от больного животного невозможно. Только в теле комара они переходят в новую стадию развития, приобретая способность к жизнедеятельности в организме нового хозяина. Если комар-переносчик кусает человека, инвазивная личинка попадает в его кровь. Уже через 2 месяца из нее вырастает взрослый гельминт. Если это женская особь, через 6-9 месяцев она начинает производить микрофилярии. Срок жизни каждой из них в крови человека около двух лет. Взрослые особи живут семь лет.
Некоторые виды деятельности и досуга человека делают его наиболее поверженным заболеванию. В группе риска:
- рыбаки;
- путешественники;
- охотники;
- дачники;
- владельцы домашних животных;
- люди, живущие или работающие вблизи пресноводных водоемов.
Участки с пресной водой опасны огромным скоплением там комаров в весенний и летний периоды. Специалисты не исключают такую вероятность, что дирофиляриоз могут распространять и другие кровососущие насекомые, такие как клещи, слепни, вши.
Виды заболевания
Черви дирофилярии встречаются двух видов — repens и immitis. От принадлежности к тому или другому зависит, какое место займет червь в теле человека. Первые поселяются под кожей. Вторые — во внутренних органах.
Кожный дирофиляриоз
Этот вид заболевания характеризуется появлением уплотнения под кожей. Оно может болезненно проявляться во время прикосновения к нему. Червь под кожей двигается, это ощущается человеком. За сутки он может проползти до 10-15 см. На месте нахождения паразита возникает воспаление, кожа заметно краснеет. При отсутствии врачебной помощи развивается абсцесс.
Легочный дирофиляриоз
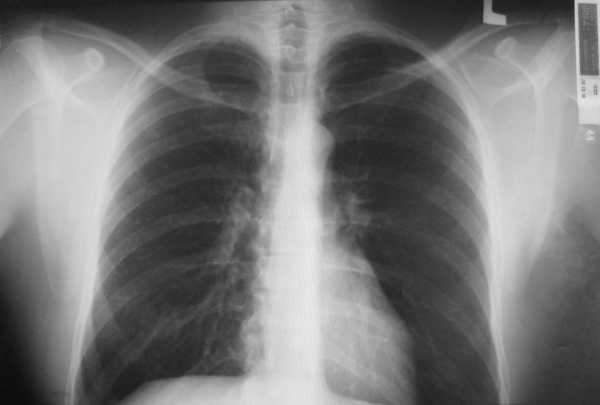
Эта форма заболевания встречается реже других двух. В ткани легкого образуется узелок из-за поражения гельминтом. Обычно он один, редко возникает несколько узлов. Заболевание в большинстве случаев не проявляется никакими симптомами. При этом обнаруживается случайно на плановом обследовании после проведения флюорографии. На снимке легко определяется однородное затемнение с округлыми краями. Иногда легочный дирофиляриоз вызывает кашель, кровяные отхаркивания, боль в груди, общее недомогание.
Глазной дирофиляриоз

Дирофиляриоз глаз второй по распространенности форма заболевания. Червь поселяется под веками человека. Редко может занять и само глазное яблоко. Глаза воспаляются, появляется зуд, покраснение, дискомфорт, ощущение чего-то инородного в глазу. Веко отекает, тяжело поднимается, болит. Ухудшения зрения при этом не происходит.
Симптомы дирофиляриоза у человека
Человек может долгое время не догадываться, что в его теле живет червь. Продолжительность его жизни — несколько лет, и все это время может пройти бессимптомно. Особенно если это легочный вид заболевания. Все зависит от работы иммунной системы человека. иногда легкие дают реакцию на постороннее тело в их тканях. Появляется кашель, часто его дополняет мокрота с кровью.

Симптомы дирофиляриоза у человека визуально заметны сразу после укуса комаром. На месте ранки, в которую насекомое внедрило личинку, возникает припухлость. Со временем она меняет свое местоположение. По мере того, как личинка растет и становится взрослой особью, она все активнее передвигается под кожей человека. Эти движения вполне ощутимы, иногда вызывают у человека мурашки. Такое соседство с паразитом вызывает реакции нервной системы. Человек становится раздражительным, нервным, ощущает чувство тревоги.
Когда гельминт поселяется в глазу, его очертания во многих случаях видно под веком. В таком случае необходимо как можно скорее обратиться к врачу. Червя удалят хирургически, путем несложной операции. Бывали случаи, когда гельминт занимал место прямо в глазном яблоке. Здесь его также можно заметить самостоятельно.
Не стоит впадать в панику при обнаружении паразита. Он не наносит существенного вреда здоровью хозяина.
Конечно, ситуация неприятная, вызывает ужасное чувство брезгливости, но нужно этот момент перетерпеть, срочно обратившись за помощью в больницу. Кроме обнаружения самого червя, могут возникнуть сопутствующие признаки: покраснение глаза, зуд, ощущение постороннего предмета. Глаз даже может стать больше другого, создается эффект «выпученного» глаза.
Заболевание провоцирует бессонницу, головные боли. Симптомы накатывают волнами. После периода ремиссии через неопределенный промежуток времени они возвращаются с новой силой. На участке обитания червя может образоваться нагноение. Если сильно расчесать и вскрыть кожу, паразит способен выбраться наружу.
Лечение дирофиляриоза
Чтобы начать лечение дирофиляриоза у человека, необходимо провести правильную диагностику заболевания. Ведь нередко его путают с совершенно другими болезнями. Из-за того, что заболевание это редкое, не информированные врачи заходят в тупик при определении диагноза. Особенно это касается стран, в которых заболеваемость дирофиляриозом очень низкая. для выявления гельминта в организме исследуется кровь пациента на содержание соответствующих антител. По усмотрению медицинского работника проводиться дополнительное обследование с помощью рентгена, УЗИ или МРТ.

Основной метод лечения — хирургическое вмешательство и извлечение гельминта из тканей человека. После операции тело червя исследуется в медицинской лаборатории.
Бывает, что удаление паразита затрудняет его постоянное передвижение. Тогда заблаговременно перед операцией назначают лекарственное средство дитразин (дитразина цитрат).
Лекарство выпускается в таблетках, относится к группе противогельминтных средств. Дозировка — по 2 мг на 1 кг тела человека.
Курс лечения составляет 10 дней.
По решению лечащего врача проводят повторные курсы. Делают 10 дней перерыв, а после курс повторяют, и так 3-5 раз.
Препарат эффективно борется с паразитами, убивая их во всем организме, в том числе в подкожной клетчатке и в области глаз. Уничтожает он и микрофилярии, циркулирующие с кровяным потоком.
Побочные действия: кожные проявления в виде сыпи, зуда, а также кашель, увеличение внутренних органов и лимфатических узлов.
Во время операции рассекается маленький участок кожи над воспалительным узлом, из которого достается паразитарный червь. Послеоперационное лечение можно проводить дома.
В случае с легочной формой заболевания дела обстоят сложнее. Проводится торакотомия — операция на легких путем проникновения к ним через разрез в грудной клетке.
Удаляется воспаленный узелок на участке легкого, содержащий паразита.
Послеоперационная реабилитация проходит в стационаре, под постоянным контролем врача. Медикаментозная терапия включает применение противовоспалительных препаратов, антигистаминных, успокоительных. После операции удаления червя из глаза лечение дополняют дезинфицирующими каплями.
Профилактика
От заболевания дирофиляриозом никто не застрахован, но лучше провести профилактические меры и снизить риск заражения себя и своей семьи.
Отдых на природе, особенно у водоемов, должен начинаться с обработки тела и одежды репеллентами — средствами для отпугивания насекомых.

Они выпускаются в форме кремов и спреев, бывают детские и взрослые. Если домашнее животное выходит на улицу, на нем должен быть надет специальный ошейник, который защитит от инвазии. После посещения стран с высокой заболеваемостью дирофиляриозом, нужно посетить врача и сдать кровь на наличие антигена. Наиболее опасны в этом плане Греция и Иран.
Стрептококк в горле у ребенка и взрослого человека: симптомы и как лечить
- Стрептококк в горле у женщин и мужчин: что это такое
- Зеленящий стрептококк в горле: симптомы и причины проявления
- Бета-гемолитический стрептококк в горле
- Стрептококк пиогенный – симптоматика инфицирования
- Стрептококк в мазке из горла у беременных и детей
- Допустимые нормы стрептококков в анализах
- Методы лечения: чем и как
Мало кому известно, почему появляется стрептококк в горле, что это за бактерии и как они лечатся. Основным фактором, который влияет на появление заболеваний, связанных со стрептококком является ослабленная иммунная система.
Стрептококк в горле у женщин и мужчин: что это такое
Стрептококк обитает на слизистых оболочках кишечника человека. Если иммунитет не подвергается серьезным нагрузкам, бактерия не будет себя проявлять. На риск развития заболевания влияют различные факторы, в том числе злоупотребление вредными привычками, например, курение.
Сигаретный дым раздражает слизистую оболочку, что является катализатором для активности стрептококка. Также к факторам развития бактерии в горле относятся:
- при изжоге желудочный сок попадает в глотку, способствует ее раздражению;
- ослабленная иммунная система;
- перенесенная химиотерапия;
- длительный прием глюкокортикостероидов.
Инфекция чрезвычайно быстро вырабатывает иммунитет к различным антибиотикам, из-за чего значительно осложняется процесс ее лечения. Новорожденный может быть инфицирован во время родов.
Затяжные роды, разрыв околоплодной оболочки повышают вероятность заражения. Инфицированный человек может передавать бактерию воздушно-капельным путем, вероятность инвазии увеличивает жаркий, влажный климат.
Полностью обезопасить себя от стрептококка практически невозможно – он всегда находится в окружающей среде. В большинстве случаев человек даже не подозревает о присутствии инфекции, ведь для ее активности должны сложиться максимально благоприятные условия. Вероятность нарушения природного баланса в организме повышают такие факторы:
- контакт с зараженным человеком – при кашле выделяется огромное количество бактерий;
- несоблюдение правил гигиены;
- употребление продуктов питания, не подвергая их термической обработке;
- рецидив герпеса;
- использование чужих предметов личной гигиены;
- переохлаждения, что влечет за собой ослабленный иммунитет.
Если бактерия располагается в носу, то вместе со слизью она регулярно перемещается в горло, становясь причиной воспаления миндалин, горла.
Существует несколько разновидностей стрептококков, причины их появления в горле характеризуются ослаблением иммунитета и другими факторами.
к содержанию ↑
Зеленящий стрептококк в горле: симптомы и причины проявления
восточный сосальщик ланцетовидный сосальщик печеночная двуустка сибирский сосальщик острицы аскариды головные вши лямблии сибирская двуустка кошачья двуустка кровяные сосальщики бычий и свиной цепни
Микрофлора ротовой полости на 60% состоит из таких бактерий. Они могут регулярно перемещаться в кишечник, не вызывая осложнений, однако миграция в кровеносную систему, сердечную мышцу может спровоцировать развитие бактериального эндокардита.
К симптомам инфицирования горла зеленящим стрептококком относятся:
- активное нарастание симптомов;
- общая слабость;
- резкое повышение температуры до 39-40 градусов;
- озноб, переходящий в жар и наоборот;
- наблюдается увеличение миндалин, на них появляется белый налет;
- боль в горле, усиливающаяся при глотании;
- приглушенный голос;
- головные боли;
- боль при открывании рта;
- мышцы затылка теряют подвижность.
Важно! При появлении любых симптомов нужно обратиться к врачу для постановки точного диагноза и выбора мер адекватной терапии.
к содержанию ↑
Бета-гемолитический стрептококк в горле
Данная разновидность стрептококка относиться к группе A, может спровоцировать ангину или вовсе не вызывать никаких заболеваний. Обычно человек выздоравливает без появления серьезных негативных последствий, осложнений.
Иногда из-за бета-гемолитического стрептококка в горле, заболевание может распространяться на другие участки тела. При ангине может наблюдаться инфицирование ушей, околоносовых пазух. Также вполне возможны нарывы в горле.
Заболевания, которые вызывает эта бактерия нужно быстро подвергать лечению. Обычно для терапии используют антибиотики, в редких случаях требуется хирургическое вмешательство.
Своевременное оказание медицинской помощи не должно спровоцировать возникновение осложнений. При игнорировании заболевания, бактерия может распространяться на почки, сердце, суставы, нервную систему.
Особенность заболеваний при инфицировании бета-гемолитическим стрептококком – отсутствие отличительных симптомов, которые выделяют его среди других инфекций. Для определения этой бактерии необходимо пройти обследование и сдать анализы.
Поэтому при возникновении ангины, лучше обратиться к отоларингологу для назначения адекватной терапии.
к содержанию ↑
Стрептококк пиогенный – симптоматика инфицирования
Спустя инкубационный период после инфицирования начинается активное развитие фарингита с повышенной температурой, ознобом, общей слабостью. Отличительным симптомом является сильная боль в горле, также наблюдает кашель, приглушение голоса. Возможно проявление диспепсии – рвота, тошнота.
Во время осмотра врач наблюдает покраснение, отечность в зеве, увеличенные миндалины, лимфоузлы. Иногда появляется не продолжительный насморк. При развитии осложнений наблюдается:
- гнойный отит;
- паратонзиллярный абсцесс;
- лимфаденит;
- синусит;
- остеомиелит, артрит.
При инфицировании может развиваться острый тонзиллит (ангина), который сопровождается воспалением миндалин, лимфатических узлов. Также присутствуют симптомы интоксикации в виде:
- лихорадки;
- недомоганий;
- болями в мышцах, суставах;
- головной боли.
Боль в горле отличается выраженным, постоянным характером. Из-за токсического воздействия на нервную систему возникает повышенное чувство беспокойства, судороги.
При осмотре горла можно увидеть увеличенные миндалины с гнойным налетом, который легко удаляется при помощи шпателя. Анализ крови показывает повышенное количество лейкоцитов, ускоренный СОЭ и С-реактивный белок.
к содержанию ↑
Стрептококк в мазке из горла у беременных и детей
Мазок из горла помогает обнаружить наличие инфекции. В большинстве случаев беременные подвержены инвазии стрептококками группы B. Терапия происходит с использованием антибиотиков, которые вводятся внутривенно или при помощи капельницы.
Лечение помогает защитить развивающийся плод от инфицирования. Терапия начинается с 35 недели беременности и в момент родов, иногда антибиотики назначают после 12 недель.
Наиболее эффективны и безопасны для лечения стрептококка при беременности антибиотики пенициллинового ряда. При наличии индивидуальной непереносимости могут наблюдаться аллергические реакции в виде сыпи. Также во время беременности может назначаться бактериофаг стрептококковый.
Если не провести лечение во время беременности, у новорожденного могут развиваться:
- менингит;
- воспаление легких;
- сепсис.
При развитии заболевания может наблюдаться:
- ДЦП;
- расстройства слуха;
- умственная и физическая отсталость.
При обнаружении инфекции у ребенка требуется проведение срочных мер терапии, поскольку стрептококковые заболевания могут провоцировать множество осложнений.
Обычно курс лечения составляет 7-10 дней без перерывов и под строгим наблюдением врача. При тяжелых формах заболевания требуется госпитализация для стационарного лечения.
Традиционно применяются медикаментозные методы терапии, но иногда они могут сопровождаться применением народных рецептов. В этот период ребенку необходим тщательный уход, щадящая диета, соблюдение питьевого режима.
Не рекомендуется начинать лечение самостоятельно – лучше обратиться к врачу для постановки точного диагноза, с последующим назначением адекватных терапевтических мер.
к содержанию ↑
Допустимые нормы стрептококков в анализах
Нет точной нормы для показателей стрептококков в горле, все они усреднены. У каждого человека индивидуальные характеристики иммунной системы, баланса микрофлоры организма, поэтому значение нормального показателя может значительно отличаться.
Обычно мазок из горла делается при возможных подозрениях на инфицирование. Если показатель анализов составляет 10 в 6 степени КОЕ/мл – его относят к серьезному превышению безопасного количества (если не превышено значение других микробов). Основным фактором развития заболеваний является не количество бактерий, а работа иммунной системы.
к содержанию ↑
Методы лечения: чем и как
Для лечения всех видов стрептококков подходят одинаковые методы терапии. Обычно применяются местные, системные антибиотики, а также иммуномодуляторы местного действия. Курс лечения составляет 7-10 дней.
Важно! Применение антибиотиков оказывает токсическое воздействие не только на стрептококков, но и на микрофлору кишечника.
Поэтому терапия может дополняться эубиотиками, пробиотиками.
Довольно часто курс лечения сопровождается полосканием горла спиртовыми настойками эвкалипта, ромашки, календулы.
Стрептококковые инфекции опасны из-за развития осложнений. Поэтому их лечение должно быть своевременным. При появлении любых симптомов инфицирования нужно обратиться к врачу.
- Отпускается без рецепта врача;
- Можно использовать в домашних условиях;
- Очищает от паразитов за 1 курс;
- Благодаря дубильным веществам оздоравливает и защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Избавляет от гниения в кишечнике, обезвреживает яйца паразитов благодаря моллекуле F.
Сертифицированное, рекомендуемое врачами-гельминтологами средство для избавления от паразитов в домашних условиях. Имеет приятный вкус, который понравится детям. Состоит исключительно из лекарственных растений, собранных в экологически чистых местах.
????Мнение экспертов о препарате.
ehnterobioz.lechenie-parazitov.ru
Инвазивная операция | Медик тут!
Инвази́вная процеду́ра (от новолатинского invasivus; от invado — «вхожу внутрь») — медицинская процедура, связанная с проникновением через естественные внешние барьеры организма (кожа, слизистые оболочки).
Примером простейшей инвазивной процедуры является любая инъекция, а самой сложной — хирургическая операция. Это основной способ, которым хирург, в отличие от терапевта, оказывает помощь больному.
Инвазивныe процедуры могут применяться также для диагностики. Примерами инвазивныx исследований являются инвазивное электрофизиологическое исследование сердца и инвазивные генетические проверки эмбриона.
См. также
Малоинвазивная хирургия
Примечания
Малоинвазивная операция — это хирургическое вмешательство в организм без разрезов. В таком случае все делается посредством проколов и специальной аппаратуры. О том, какие особенности и преимущества имеет подобная операция, мы поговорим далее в статье.
Описание
Основным отличием данной операции от обычной является то, что она происходит через точечные проколы ткани либо через естественные отверстия организма.
Малоинвазивная операция делается под местным обезболиванием. То есть человек находится в сознании. По времени процедура, как правило, длится около часа. После чего пациенту нет необходимости оставаться в больнице.

Малоинвазивная операция бывает двух видов. А именно, лапароскопия и эндоскопия. Сейчас мы поговорим о каждом из них.
Описание лапароскопии
Лапароскопия позволяет посредством оперативного вмешательства произвести лечение следующих болезней:
бесплодие у женщин;эндометриоз;киста яичников;миома матки;внематочная беременность;рак.
Во время операции данного типа на передней брюшной стенке делаются небольшие разрезы. Размер их составляет от половины до полутора сантиметров. Разрез или прокол осуществляется посредством троакара — специальной тонкой трубки.
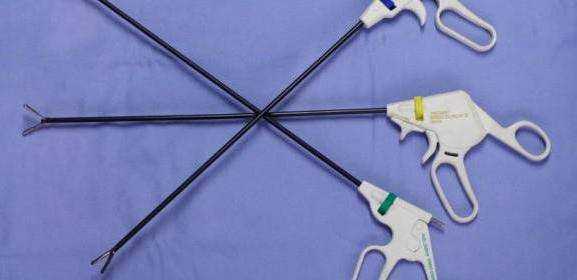
Малоинвазивная операция бывает двух видов. А именно, лапароскопия и эндоскопия. Сейчас мы поговорим о каждом из них.
Описание лапароскопии
Лапароскопия позволяет посредством оперативного вмешательства произвести лечение следующих болезней:
бесплодие у женщин;эндометриоз;киста яичников;миома матки;внематочная беременность;рак.
Во время операции данного типа на передней брюшной стенке делаются небольшие разрезы. Размер их составляет от половины до полутора сантиметров. Разрез или прокол осуществляется посредством троакара — специальной тонкой трубки.
Для проведения операции делают 3 или четыре прокола. Далее через эти отверстия в организм вводится углекислый газ. Он необходим для создания нужного пространства для проведения операции. Кроме того, через разрезы вводится камера, которая будет отображать внутреннее пространство на мониторе, и инструменты.
Описание эндоскопии
Что такое эндоскопическая малоинвазивная операция? Это исследование внутренних органов человека. Данная процедура осуществляется посредством эндоскопов — специальных оптических приборов.
В отличие от лапароскопии, эта операция не подразумевает делание специальных разрезов, так как эндоскопы вводятся через естественные отверстия организма. Например, для того чтобы обследовать желудок, прибор вводят через рот и пищевод. При необходимости сделать обследование легких и бронхов пациента, эндоскоп доставляют в эти органы через гортань. А чтобы продиагностировать функцию мочевого пузыря, прибор вводят через мочеиспускательный канал.
Перед проведением эндоскопии пациенту дают снотворное. Это нужно для того, чтобы при проведении операции пациент находился в расслабленном состоянии. Самочувствие оперируемого находится под контролем анестезиолога. А после пробуждения пациент, как правило, не ощущает каких-либо болевых признаков.
Показания к проведению операции
Рассмотрим, в каких случаях наблюдается данное вмешательство:
Проводятся малоинвазивные операции по удалению жёлчного пузыря, аппендицита, различных опухолей в желудке и кишечнике.Посредством такой хирургии можно удалить камни в мочевовыводящих путях, аденому простаты, опухоли в мочевом пузыре. Также этим методом восстанавливается проходимость мочеточников.При помощи названного метода проводятся гинекологические операции.Пластическая хирургия.Удаление лимфоузлов и опухолей.Лечение сосудов, а именно удаление склеротической патологии.
Преимущества
В современной медицине выделяют явные преимущества малоинвазивных операций:
Данное оперативное вмешательство не требует госпитализации пациента.Человеку не назначаются антибиотики перед проведением процедуры.Незначительные болевые ощущения после операции.Быстрый период реабилитации и возврат к трудовой деятельности.Меньшая вероятность возникновения каких-либо осложнений после вмешательства.Срок пребывания в стационаре составляет от 1 до 3-х дней.Отсутствие послеоперационных швов, которые требуют перевязки и специальной терапии.
Малоинвазивные хирургические операции: минусы и последствия

Рассмотрим, в каких случаях наблюдается данное вмешательство:
Проводятся малоинвазивные операции по удалению жёлчного пузыря, аппендицита, различных опухолей в желудке и кишечнике.Посредством такой хирургии можно удалить камни в мочевовыводящих путях, аденому простаты, опухоли в мочевом пузыре. Также этим методом восстанавливается проходимость мочеточников.При помощи названного метода проводятся гинекологические операции.Пластическая хирургия.Удаление лимфоузлов и опухолей.Лечение сосудов, а именно удаление склеротической патологии.
Преимущества
В современной медицине выделяют явные преимущества малоинвазивных операций:
Данное оперативное вмешательство не требует госпитализации пациента.Человеку не назначаются антибиотики перед проведением процедуры.Незначительные болевые ощущения после операции.Быстрый период реабилитации и возврат к трудовой деятельности.Меньшая вероятность возникновения каких-либо осложнений после вмешательства.Срок пребывания в стационаре составляет от 1 до 3-х дней.Отсутствие послеоперационных швов, которые требуют перевязки и специальной терапии.
Малоинвазивные хирургические операции: минусы и последствия
Но у данного метода есть и свои недостатки. Так, для хирурга возникает определённая сложность в проведении операции, а именно ограничение пространства. Кроме того, вся операция проводится специальными инструментами, отсутствует тактильный контакт, что вызывает определённые трудности. Например, при накладывании швов пациенту. Для проведения таких серьезных процедур у хирурга должен быть определённый навык.
Операции на сердце
Малоинвазивные операции на сердце считаются одним из последних достижений современной медицины. Они позволяют успешно проводить вмешательства по лечению порока сердца.

Такие процедуры считаются самым щадящим методом. Посредством современных технологий медицины появилась возможность объединения нескольких этапов операции в один. Например, при данном методе вмешательства не требуется подключать человека к аппарату искусственного кровообращения. Существует статистика, благодаря которой известно, что после проведения таких хирургических вмешательств значительно снижен риск появления каких-либо осложнений.
Малоинвазивные операции проводятся взрослым пациентам и детям (даже самым маленьким пациентам). При них число летальных исходов оказывается значительно меньшим.
Операции по лечению врожденных пороков сердца малоинвазивным методом позволяют их проводить совсем маленьким детям. При этом период реабилитации значительно сокращается, благодаря чему пациенты имеют возможность быстро вернуться к обычной жизни.
Малоинвазивные операции по удалению геморроя
Ещё одним направлением использования такого метода в медицине является операция по удалению геморроя. Вкратце вспомним, что это за болезнь.
Геморрой — заболевание прямой кишки, которое возникает из-за расширения вен в ее стенках. Последнее приводит к образованию кровяных сгустков, которые называются геморроидальными узлами.

Такие процедуры считаются самым щадящим методом. Посредством современных технологий медицины появилась возможность объединения нескольких этапов операции в один. Например, при данном методе вмешательства не требуется подключать человека к аппарату искусственного кровообращения. Существует статистика, благодаря которой известно, что после проведения таких хирургических вмешательств значительно снижен риск появления каких-либо осложнений.
Малоинвазивные операции проводятся взрослым пациентам и детям (даже самым маленьким пациентам). При них число летальных исходов оказывается значительно меньшим.
Операции по лечению врожденных пороков сердца малоинвазивным методом позволяют их проводить совсем маленьким детям. При этом период реабилитации значительно сокращается, благодаря чему пациенты имеют возможность быстро вернуться к обычной жизни.
Малоинвазивные операции по удалению геморроя
Ещё одним направлением использования такого метода в медицине является операция по удалению геморроя. Вкратце вспомним, что это за болезнь.
Геморрой — заболевание прямой кишки, которое возникает из-за расширения вен в ее стенках. Последнее приводит к образованию кровяных сгустков, которые называются геморроидальными узлами.
Процесс прогрессирования данного заболевания делят на 4 стадии. Считается, что первую стадию можно вылечить без оперативного вмешательства. Но болезнь на последних стадиях можно лечить только хирургическим путем.
Суть стадий геморроя состоит в том, что чем дальше развивается заболевание, тем образовавшиеся узлы все больше выпячиваются и, в результате, выпадают из анального отверстия, доставляя много проблем и неудобств больному. Операция назначается на последней стадии, когда другие способы лечения не дали результатов. Учитывается и тот факт, что в узлах развивается тромбоз.
Помимо традиционного хирургического вмешательства, операцию по удалению геморроя проводят малоинвазивным методом. Суть ее заключается в том, что она проводится без скальпеля. Пациенту делают несколько проколов во внутренних тканях, через которые и производится оперативное вмешательство.
Существует несколько видов малоинвазивных операций по удалению геморроя:
Склерозирование.Лигирование (при данном методе применяются латексные кольца).Лазерная коагуляция.Фотокоагуляция. Данная операция проводится с использованием ИК-излучения.Применение радиолучевого скальпеля. Криодеструкция.
Основным преимуществом таких методов является короткий период восстановления организма.
Заключение
В последнее время очень многие специалисты отдают свое предпочтение малоинвазивным эндоскопическим операциям. Кстати, некоторым пациентам можно провести обследование для постановки диагноза только таким способом.

Из всего вышесказанного можно сделать вывод, что данный вид вмешательства является современным достижением медицины. Он позволяет выбрать для больных наиболее щадящий способ оперативного вмешательства, что особенно ценно при наличии дополнительных патологий в организме.
Благодаря такому методу, как малоинвазивные операции, риск возникновения осложнения сводится к минимуму, период реабилитации больного занимает меньше времени, а возврат к обычному ритму жизни происходит значительно быстрее, чем после обычного хирургического вмешательства.
Инвазивная (эндоваскулярная) кардиология – это целая наука которая изучает диагностические и лечебные процедуры инвазивным методом, то есть различные внутренние вмешательства в работу сердечно-сосудистой системы без открытой операции. Подобные методы уже широко развиты в различных областях медицины, но мы в этой статье коснёмся только тех современных инвазивных методов, которые применяются непосредственно в кардиологии. Что такое инвазивная кардиология, какие у неё возможности, есть ли ограничения или противопоказания?
В последней четверти прошлого века, мировая кардиология подверглась значительным коренным переменам, и возможно, обошла в этом все другие области медицины. Этим изменениям во многом способствовали труды нобелевских лауреатов Курнана, Робертса и Форсмана, которые посвятили себя развитию различных методов катетеризации сердца. Сейчас эти методы широко применяются для диагностики и коррекции многих врождённых пороков сердца.
Название “инвазивная кардиология” происходит от слова “инвазия” – вторжение. Это и в самом деле есть самое настоящее вторжение в работу сердечно-сосудистой системы. Но вторжение осторожное – с минимальными повреждениями сосудов и под строгим контролем рентгено-графических и эхоскопических методов. Суть этой процедуры заключается в том, что больному через прокол в бедре или локтевом сгибе вводится гибкий металлический проводник, а по нему – тонкий одноразовый зонд. Затем этот зонд проталкивается по сосудам в область сердца и дальше с помощью него можно решать различные диагностические и лечебные задачи.
Авторские права на представленный материал принадлежат сайту http://cardiopapa.ru
Наиболее распространённая диагностическая задача при ВПС – это уточнение характера порока, который может быть довольно сложным. Кроме того, зонд в области сердца с помощью специальных датчиков позволяет измерить давление в различных камерах, и позволяет оценить пропускную способность сосудов и насосную функцию сердечной мышцы. Эта информация очень важна для прогноза заболевания и для решения вопроса о тактике операции.
Но основное развитие инвазивных технологий происходит в лечебных целях. Первооткрывателем этого направления был швейцарский кардиолог Грюнциг. Он изобрел особый катетер с баллоном, который можно раздуть для расширения сосудов. В последнее время подобный метод широко применяют для устранения коарктаций и стенозов. Однако у этого метода есть и теневая сторона: он не устраняет причину заболевания, в результате очень часто, сужение сосуда образуется снова. Это явление называют рекоарктацией, и во многих случаях это требует повтороной экстренной операции. К сожалению врачи зачастую не могут своевременно выявить признаки рекоарктации поэтому родителям, дети которых перенесли баллонную пластику сосудов, следует быть особенно внимательными к самочувствию детей.
Ещё одним недостатком баллонной вальвулопластики клапанов является его повреждение, что в последующем делает невозможным его восстановление во время операции. То есть такой клапан приходится заменять протезом. Однако в случае критических стенозов, когда по различным причинам невозможно провести протезирование клапана, баллонная вальвулопластика успешно применяется и позволяет спасти жизнь ребёнку.
Но развитие медицины не стоит на месте, и методы инвазивной кардиологии продолжают развиваться. Одним из значимых достижений в этой области медицины является разработка новой методики введения внутрь сосуда пружинки или каркаса, который называется стент. Такой каркас препятствует повторному сужению сосуда и образованию стеноза, что позволяет радикально устранить проблему. Однако здесь тоже есть свои недостатки: наличие инородного тела внутри потока крови приводит к активному образованию тромбов, из-за чего пациентам, перенёсшим такой вид вмешательства приходится длительное время принимать антикоагулянты. Но мы надеемся что и эту проблему в ближайшее время удастся решить – например путём применения специальных материалов, не вызывающих тромбообразование.
И наконец, рассмотрим самый распространённый вид эндоваскулярного вмешательства – окклюзия септальных протоков. На самом деле – за этой мудрой фразой скрывается самое обычное устранение отверстий и дефектов, тоесть штопанье дырочек. Действительно, зонд введённый в сердце позволяет доставить к месту отверстия специальный металлический предмет – окклюдер, который внешне похож на заклёпки. Если у отверстия в сердце есть хорошие края, то окклюдер раскрывается и подобно клёпке закрывает это отверстие. В дальнейшем эта заклёпка обрастает кальцием, тромбами, обхавтывается мышце и тем самым надёжно фиксируется внутри сердца на всю жизнь. Для закрытия открытого артериального протока вместо окклюдера могут применять спираль, в том случае, если отверстие слишком мало.
Появление эндоваскулярных методов закрытия дефектов представляет собой настоящую революцию в кардиохирургии, поскольку позволило закрывать такие мелкие дефекты, которые невозможно закрыть обычной операцией. Учитывая что подобные дефекты явялются самым распространённым видом ВПС у детей, то это достижение трудно переоценить. Тем не менее в нашей стране ещё есть врачи-кардилоги, которые ничего не знают об эндоваскулярных методов и рассказывают про это страшные небылицы пугая родителей всякими осложнениями. На самом деле это не так: в мире уже проведено огромное количество эндоваскулярных операций, при этом количество осложнений минимально, и горадо меньше чем при обычных полостных операциях. Поэтому я рекомендую всем родителям детей с ВПС, прежде чем делать выбор в пользу той или иной операции, обязательно проконсультироваться у квалифицированных кардиохирургов! Если Вы живёте далеко от крупного кардиоцентра, то получить первичную консультацию у ведущих специалистов можно через Интернет на форуме родителей детей с ВПС клуба “Доброе Сердце”.
Важные слова этой статьи:
инвазивная кардиологиякардиология децкая зделать операцыю ребенку сколько будет стоитьêàðäèîëîãèÿ äåöêàÿ çäåëàòü îïåðàöûþ ðåáåíêó ñêîëüêî áóäåò ñòîèòüинвазивный кардиологърЁфшюыюуш фхЎър чфхырЄ№ юяхЁрЎ√■ Ёхсхэъє ёъюы№ъю сєфхЄ ёЄюшЄ№отверстие в сердцеАклюдеринвазия что этоИнвазивная операцияинвазивный кардиолог это
Нет похожих статей.
из Вашего сайта.
Инвазивная процедура (от новолатинского invasivus; от invado — «вхожу внутрь») — медицинская процедура, связанная с проникновением через естественные внешние барьеры организма (кожа, слизистые оболочки).
Примером простейшей инвазивной процедуры является любая инъекция, самой сложной — хирургическая операция. Это основной способ, которым хирург, в отличие от терапевта, оказывает помощь больному.
Инвазивныe процедуры могут применяться также для диагностики. Примерами инвазивныx исследований являются инвазивное электрофизиологическое исследование сердца) и инвазивные генетические проверки эмбриона.
См. также
Малоинвазивная хирургия
Примечания
Из всего вышесказанного можно сделать вывод, что данный вид вмешательства является современным достижением медицины. Он позволяет выбрать для больных наиболее щадящий способ оперативного вмешательства, что особенно ценно при наличии дополнительных патологий в организме. Благодаря такому методу, как малоинвазивные операции, риск возникновения осложнения сводится к минимуму, период реабилитации больного занимает меньше времени, а возврат к обычному ритму жизни происходит значительно быстрее, чем после обычного хирургического вмешательства. Инвазивная (эндоваскулярная) кардиология – это целая наука которая изучает диагностические и лечебные процедуры инвазивным методом, то есть различные внутренние вмешательства в работу сердечно-сосудистой системы без открытой операции. Подобные методы уже широко развиты в различных областях медицины, но мы в этой статье коснёмся только тех современных инвазивных методов, которые применяются непосредственно в кардиологии. Что такое инвазивная кардиология, какие у неё возможности, есть ли ограничения или противопоказания? В последней четверти прошлого века, мировая кардиология подверглась значительным коренным переменам, и возможно, обошла в этом все другие области медицины. Этим изменениям во многом способствовали труды нобелевских лауреатов Курнана, Робертса и Форсмана, которые посвятили себя развитию различных методов катетеризации сердца. Сейчас эти методы широко применяются для диагностики и коррекции многих врождённых пороков сердца. Название “инвазивная кардиология” происходит от слова “инвазия” – вторжение. Это и в самом деле есть самое настоящее вторжение в работу сердечно-сосудистой системы. Но вторжение осторожное – с минимальными повреждениями сосудов и под строгим контролем рентгено-графических и эхоскопических методов. Суть этой процедуры заключается в том, что больному через прокол в бедре или локтевом сгибе вводится гибкий металлический проводник, а по нему – тонкий одноразовый зонд. Затем этот зонд проталкивается по сосудам в область сердца и дальше с помощью него можно решать различные диагностические и лечебные задачи. Авторские права на представленный материал принадлежат сайту http://cardiopapa.ru Наиболее распространённая диагностическая задача при ВПС – это уточнение характера порока, который может быть довольно сложным. Кроме того, зонд в области сердца с помощью специальных датчиков позволяет измерить давление в различных камерах, и позволяет оценить пропускную способность сосудов и насосную функцию сердечной мышцы. Эта информация очень важна для прогноза заболевания и для решения вопроса о тактике операции. Но основное развитие инвазивных технологий происходит в лечебных целях. Первооткрывателем этого направления был швейцарский кардиолог Грюнциг. Он изобрел особый катетер с баллоном, который можно раздуть для расширения сосудов. В последнее время подобный метод широко применяют для устранения коарктаций и стенозов. Однако у этого метода есть и теневая сторона: он не устраняет причину заболевания, в результате очень часто, сужение сосуда образуется снова. Это явление называют рекоарктацией, и во многих случаях это требует повтороной экстренной операции. К сожалению врачи зачастую не могут своевременно выявить признаки рекоарктации поэтому родителям, дети которых перенесли баллонную пластику сосудов, следует быть особенно внимательными к самочувствию детей. Ещё одним недостатком баллонной вальвулопластики клапанов является его повреждение, что в последующем делает невозможным его восстановление во время операции. То есть такой клапан приходится заменять протезом. Однако в случае критических стенозов, когда по различным причинам невозможно провести протезирование клапана, баллонная вальвулопластика успешно применяется и позволяет спасти жизнь ребёнку. Но развитие медицины не стоит на месте, и методы инвазивной кардиологии продолжают развиваться. Одним из значимых достижений в этой области медицины является разработка новой методики введения внутрь сосуда пружинки или каркаса, который называется стент. Такой каркас препятствует повторному сужению сосуда и образованию стеноза, что позволяет радикально устранить проблему. Однако здесь тоже есть свои недостатки: наличие инородного тела внутри потока крови приводит к активному образованию тромбов, из-за чего пациентам, перенёсшим такой вид вмешательства приходится длительное время принимать антикоагулянты. Но мы надеемся что и эту проблему в ближайшее время удастся решить – например путём применения специальных материалов, не вызывающих тромбообразование. И наконец, рассмотрим самый распространённый вид эндоваскулярного вмешательства – окклюзия септальных протоков. На самом деле – за этой мудрой фразой скрывается самое обычное устранение отверстий и дефектов, тоесть штопанье дырочек. Действительно, зонд введённый в сердце позволяет доставить к месту отверстия специальный металлический предмет – окклюдер, который внешне похож на заклёпки. Если у отверстия в сердце есть хорошие края, то окклюдер раскрывается и подобно клёпке закрывает это отверстие. В дальнейшем эта заклёпка обрастает кальцием, тромбами, обхавтывается мышце и тем самым надёжно фиксируется внутри сердца на всю жизнь. Для закрытия открытого артериального протока вместо окклюдера могут применять спираль, в том случае, если отверстие слишком мало. Появление эндоваскулярных методов закрытия дефектов представляет собой настоящую революцию в кардиохирургии, поскольку позволило закрывать такие мелкие дефекты, которые невозможно закрыть обычной операцией. Учитывая что подобные дефекты явялются самым распространённым видом ВПС у детей, то это достижение трудно переоценить. Тем не менее в нашей стране ещё есть врачи-кардилоги, которые ничего не знают об эндоваскулярных методов и рассказывают про это страшные небылицы пугая родителей всякими осложнениями. На самом деле это не так: в мире уже проведено огромное количество эндоваскулярных операций, при этом количество осложнений минимально, и горадо меньше чем при обычных полостных операциях. Поэтому я рекомендую всем родителям детей с ВПС, прежде чем делать выбор в пользу той или иной операции, обязательно проконсультироваться у квалифицированных кардиохирургов! Если Вы живёте далеко от крупного кардиоцентра, то получить первичную консультацию у ведущих специалистов можно через Интернет на форуме родителей детей с ВПС клуба “Доброе Сердце”. Важные слова этой статьи:инвазивная кардиологиякардиология децкая зделать операцыю ребенку сколько будет стоитьêàðäèîëîãèÿ äåöêàÿ çäåëàòü îïåðàöûþ ðåáåíêó ñêîëüêî áóäåò ñòîèòüинвазивный кардиологърЁфшюыюуш фхЎър чфхырЄ№ юяхЁрЎ√■ Ёхсхэъє ёъюы№ъю сєфхЄ ёЄюшЄ№отверстие в сердцеАклюдеринвазия что этоИнвазивная операцияинвазивный кардиолог это Нет похожих статей. из Вашего сайта. Инвазивная процедура (от новолатинского invasivus; от invado — «вхожу внутрь») — медицинская процедура, связанная с проникновением через естественные внешние барьеры организма (кожа, слизистые оболочки). Примером простейшей инвазивной процедуры является любая инъекция, самой сложной — хирургическая операция. Это основной способ, которым хирург, в отличие от терапевта, оказывает помощь больному. Инвазивныe процедуры могут применяться также для диагностики. Примерами инвазивныx исследований являются инвазивное электрофизиологическое исследование сердца) и инвазивные генетические проверки эмбриона. См. такжеМалоинвазивная хирургия ПримечанияПонравилась статья? Поделить с друзьями: |
medic-tut.ru
Инвазивная операция это
Вконтакте
Google+
Одноклассники
Малоинвазивная операция — это хирургическое вмешательство в организм без разрезов. В таком случае все делается посредством проколов и специальной аппаратуры. О том, какие особенности и преимущества имеет подобная операция, мы поговорим далее в статье.
Основным отличием данной операции от обычной является то, что она происходит через точечные проколы ткани либо через естественные отверстия организма.
Малоинвазивная операция делается под местным обезболиванием. То есть человек находится в сознании. По времени процедура, как правило, длится около часа. После чего пациенту нет необходимости оставаться в больнице.
Малоинвазивная операция бывает двух видов. А именно, лапароскопия и эндоскопия. Сейчас мы поговорим о каждом из них.
Описание лапароскопии
Лапароскопия позволяет посредством оперативного вмешательства произвести лечение следующих болезней:
- бесплодие у женщин;
- эндометриоз;
- киста яичников;
- миома матки;
- внематочная беременность;
- рак.
Во время операции данного типа на передней брюшной стенке делаются небольшие разрезы. Размер их составляет от половины до полутора сантиметров. Разрез или прокол осуществляется посредством троакара — специальной тонкой трубки.
Для проведения операции делают 3 или четыре прокола. Далее через эти отверстия в организм вводится углекислый газ. Он необходим для создания нужного пространства для проведения операции. Кроме того, через разрезы вводится камера, которая будет отображать внутреннее пространство на мониторе, и инструменты.
Описание эндоскопии
Что такое эндоскопическая малоинвазивная операция? Это исследование внутренних органов человека. Данная процедура осуществляется посредством эндоскопов — специальных оптических приборов.
В отличие от лапароскопии, эта операция не подразумевает делание специальных разрезов, так как эндоскопы вводятся через естественные отверстия организма. Например, для того чтоб
successmed.ru
Тищенко В.А. врач-стоматолог, зав. отд. общей стоматологии 000 «МЦ Аполлония», г.КраснодарМинимальная интервенция — это концепция современного этиопато-генетического подхода к решению проблемы кариозных поражений твёрдых тканей зубов.Основные принципы минимальной интервенции:• Ранняя диагностика факторов риска, приводящих к возникновению кариеса,• Устранение или сведение к минимуму факторов риска и, как следствие, предотвращение кариеса, • Если лечение неизбежно, то показано применение малоинва-зивных методик препарирования, с сохранением максимального количества твердых тканей. С целью дальнейшего восстановления дефектов рекомендовано применение биоактивных реставрационных материалов, укрепляющих деминерализованные ткани зуба и защищающие зуб в дальнейшем. Различные методики и концепции лечения кариеса твёрдых тканей зубов, в частности иссечения поражённых тканей, можно отнести к нескольким видам:1. Превентивное расширение дефекта до иммунных зон по G.V. Black.2. Принцип биологической целесообразности Лукомского. 3. ART-метод. 4. Принципы Минимальной Интервенции, минимально-инвазивной терапии с применением биоактивных стеклоиономерных цементов при необходимости в сочетании с гелиокомпозитами. Принципы BlackПринципы G.V. Black, сформулированные более 100 лет назад, предусматривают «хирургическое» иссечение поражённых кариесом дентина и эмали, иссечение ослабленных нависающих эмалевых краёв с профилактическим расширением до так называемых иммунных зон бугров.Такое расширение объёма препарирования предполагало защиту от рецидива кариеса. Данная методология давно потеряла актуальность. Она не учитывает бактериальную природу кариеса, «иммунные зоны бугров» сами по себе, без надёжной герметизации дефекта не создают защиты от вторичного кариеса. Следуя уже устаревшим принципам G.V. Black, стоматолог вынужден зачастую не иссекать первичное кариозное поражение, а удалять несостоятельную реставрацию, проводить некрэктомию не столько рецидива кариеса, сколько ранее оставленного без защиты поражённого дентина. Принципы G.V. Black, на данном этапе развития стоматологии теряют актуальность. Данный подход к лечению кариеса следует рассматривать лишь как исторический факт. Принцип ЛукомскогоПринцип биологической целесообразности Лукомского — одна из первых попыток подойти к проблеме лечения уже возникшего кариозного дефекта с терапевтической точки зрения.Задача метода — иссечь необратимо поражённый дентин, сохранив пигментированный и способный к восстановлению. Проблемой метода оставалось отсутствие чётких критериев оценки качества дентина, способного к самовосстановлению. В историческом аспекте данный подход следует считать прототипом концепции Минимальной Интервенции. ART-методАтравматическая реставрационная техника — предполагает иссечение размягченного дентина ручным методом (экскаватором), и/или твердосплавным бором на малых оборотах. Далее проводится пломбирование кариозного дефекта стеклоиономерным цементом.Показания к данному методу: • Лечение кариеса у пожилых пациентов, • Кариес у детей при невозможности проведения полноценной некрэктомии, особенно при остром течении кариеса, • Стоматофобия, • Лечение кариеса у беременных (стабилизация кариеса), • Лечение кариеса в военно-полевых условиях, • Социально неблагополучные слои населения. Принцип минимально инвазивной терапииФото 1 -3. Нависающие края эмали зубов после щадящей некрэктомии кариозного распада без трещин и зон деминерализации сохранены полностью от Э-Д границыМинимальная Интервенция предусматривает совершенно новый подход к лечению кариозных поражений. При этом проводится иссечение только необратимо изменённого (инфицированного) дентина, максимально сохраняются здоровые нависающие края эмали. Дальнейшее восстановление дефектов выполняется биоактивными материалами, такими как стеклоиономерные цементы. В случае обширных дефектов, при отказе пациента от рационального протезирования, показаны реставрации «Сэндвич-методом». В большинстве случаев нависающие края эмали при проведении композитной реставрации превентивно иссекаются с целью избежать образования трещин в эмали. Угрозу растрескивания эмалевого края создаёт полимеризационный стресс за счет усадки гелиокомпозитных материалов. Различные методики, такие как направленная полимеризация, применение выстилающих жидкотекучих гелиокомпозитов с низким модулем эластичности, к сожалению, не всегда позволяют достичь желаемого результата, т.е. снизить полимеризационный стресс-усадку гелиокомпозита и, как следствие, предотвратить отрыв реставрации. Разрыв будет идти по тонким эмалевым краям, не имеющим под собой дентинной основы. Применение «Сэндвич-техники» позволяет предотвратить микроотрывы реставрации и образование трещин эмали и максимально сохранить эмалевые края. Использование современных адгезивных систем, таких как GC Unifil Bond, G-Bond даёт высокую силу адгезии к эмали и дентину. Основываясь на концепции Минимальной интервенции для лечения кариозных дефектов следует установить следующие критерии оценки здоровой зубной ткани, которую можно сохранить при некрэктомии. Критерии оценки состояния эмалевого края, который можно сохранить:• Сохранён весь объём эмали от Э-Д границы до поверхности,• Во время некрэктомии кариес-маркер не определял деминерализацию эмали, • Твердосплавный бор не работал в пределах эмали, • Отсутствуют трещины эмали, • Окклюзионные и аппроксимальные контакты не попадают в зону будущего контакта Э-П. Критерии оценки сохраняемого при некрэктомии дентина:• Полное удаление некротизированного и инфицированного дентина — определяется визуально и тактильно твердосплавным бором, на оборотах в пределах от 2000 до 10000. Как результат — бор начинает скользить по дентину при слабом нажиме. При выполнении данной процедуры у пациентов с острым течением кариозного процесса следует соблюдать особую осторожность!
Цель применения кариес-маркера — чёткая маркировка некротизированного дентина, не способного к восстановлению. Методика минимально инвазивной терапии:1. Раскрытие кариозной полости, создание доступа к кариозному дентину. «Сэндвич-техника» — это метод восстановления дефектов твёрдых тканей зубов путём послойного заполнения дефекта пломбировочными материалами с разными физико-химическими свойствами. Цели ее применения: Показания к «Сэндвич-методу»• Значительные дефекты твёрдых тканей зубов, приближающиеся к 50% объёма коронковой части (ИРОПЗ 0.5), где предполагаемая реставрация будет испытывать высокий окклюзионный стресс, ЗаключениеКонцептуальный подход минимальной интервенции к проблеме кариеса не ограничивается только восстановлением дефектов. Минимальная интервенция начинается с определения причин возникновения кариеса у конкретного пациента, определения факторов риска с применением GC Saliva-Check Buffer (тесты для определения количества и качества слюны) Связанные материалы
|
denta-info.ru
Инвазивная операция это | Советы доктора
Инвазивная (эндоваскулярная) кардиология – это целая наука которая изучает диагностические и лечебные процедуры инвазивным методом, то есть различные внутренние вмешательства в работу сердечно-сосудистой системы без открытой операции. Подобные методы уже широко развиты в различных областях медицины, но мы в этой статье коснёмся только тех современных инвазивных методов, которые применяются непосредственно в кардиологии. Что такое инвазивная кардиология, какие у неё возможности, есть ли ограничения или противопоказания?
В последней четверти прошлого века, мировая кардиология подверглась значительным коренным переменам, и возможно, обошла в этом все другие области медицины. Этим изменениям во многом способствовали труды нобелевских лауреатов Курнана, Робертса и Форсмана, которые посвятили себя развитию различных методов катетеризации сердца. Сейчас эти методы широко применяются для диагностики и коррекции многих врождённых пороков сердца.
Название “инвазивная кардиология” происходит от слова “инвазия” – вторжение. Это и в самом деле есть самое настоящее вторжение в работу сердечно-сосудистой системы. Но вторжение осторожное – с минимальными повреждениями сосудов и под строгим контролем рентгено-графических и эхоскопических методов. Суть этой процедуры заключается в том, что больному через прокол в бедре или локтевом сгибе вводится гибкий металлический проводник, а по нему – тонкий одноразовый зонд. Затем этот зонд проталкивается по сосудам в область сердца и дальше с помощью него можно решать различные диагностические и лечебные задачи.
Авторские права на представленный материал принадлежат сайту http://cardiopapa.ru
Наиболее распространённая диагностическая задача при ВПС – это уточнение характера порока, который может быть довольно сложным. Кроме того, зонд в области сердца с помощью специальных датчиков позволяет измерить давление в различных камерах, и позволяет оценить пропускную способность сосудов и насосную функцию сердечной мышцы. Эта информация очень важна для прогноза заболевания и для решения вопроса о тактике операции.
Но основное развитие инвазивных технологий происходит в лечебных целях. Первооткрывателем этого направления был швейцарский кардиолог Грюнциг. Он изобрел особый катетер с баллоном, который можно раздуть для расширения сосудов. В последнее время подобный метод широко применяют для устранения коарктаций и стенозов. Однако у этого метода есть и теневая сторона: он не устраняет причину заболевания, в результате очень часто, сужение сосуда образуется снова. Это явление называют рекоарктацией, и во многих случаях это требует повтороной экстренной операции. К сожалению врачи зачастую не могут своевременно выявить признаки рекоарктации поэтому родителям, дети которых перенесли баллонную пластику сосудов, следует быть особенно внимательными к самочувствию детей.
Ещё одним недостатком баллонной вальвулопластики клапанов является его повреждение, что в последующем делает невозможным его восстановление во время операции. То есть такой клапан приходится заменять протезом. Однако в случае критических стенозов, когда по различным причинам невозможно провести протезирование клапана, баллонная вальвулопластика успешно применяется и позволяет спасти жизнь ребёнку.
Но развитие медицины не стоит на месте, и методы инвазивной кардиологии продолжают развиваться. Одним из значимых достижений в этой области медицины является разработка новой методики введения внутрь сосуда пружинки или каркаса, который называется стент. Такой каркас препятствует повторному сужению сосуда и образованию стеноза, что позволяет радикально устранить проблему. Однако здесь тоже есть свои недостатки: наличие инородного тела внутри потока крови приводит к активному образованию тромбов, из-за чего пациентам, перенёсшим такой вид вмешательства приходится длительное время принимать антикоагулянты. Но мы надеемся что и эту проблему в ближайшее время удастся решить – например путём применения специальных материалов, не вызывающих тромбообразование.
И наконец, рассмотрим самый распространённый вид эндоваскулярного вмешательства – окклюзия септальных протоков. На самом деле – за этой мудрой фразой скрывается самое обычное устранение отверстий и дефектов, тоесть штопанье дырочек. Действительно, зонд введённый в сердце позволяет доставить к месту отверстия специальный металлический предмет – окклюдер, который внешне похож на заклёпки. Если у отверстия в сердце есть хорошие края, то окклюдер раскрывается и подобно клёпке закрывает это отверстие. В дальнейшем эта заклёпка обрастает кальцием, тромбами, обхавтывается мышце и тем самым надёжно фиксируется внутри сердца на всю жизнь. Для закрытия открытого артериального протока вместо окклюдера могут применять спираль, в том случае, если отверстие слишком мало.
Появление эндоваскулярных методов закрытия дефектов представляет собой настоящую революцию в кардиохирургии, поскольку позволило закрывать такие мелкие дефекты, которые невозможно закрыть обычной операцией. Учитывая что подобные дефекты явялются самым распространённым видом ВПС у детей, то это достижение трудно переоценить. Тем не менее в нашей стране ещё есть врачи-кардилоги, которые ничего не знают об эндоваскулярных методов и рассказывают про это страшные небылицы пугая родителей всякими осложнениями. На самом деле это не так: в мире уже проведено огромное количество эндоваскулярных операций, при этом количество осложнений минимально, и горадо меньше чем при обычных полостных операциях. Поэтому я рекомендую всем родителям детей с ВПС, прежде чем делать выбор в пользу той или иной операции, обязательно проконсультироваться у квалифицированных кардиохирургов! Если Вы живёте далеко от крупного кардиоцентра, то получить первичную консультацию у ведущих специалистов можно через Интернет на форуме родителей детей с ВПС клуба “Доброе Сердце”.
Важные слова этой статьи:
инвазивная кардиологиякардиология децкая зделать операцыю ребенку сколько будет стоитьêàðäèîëîãèÿ äåöêàÿ çäåëàòü îïåðàöûþ ðåáåíêó ñêîëüêî áóäåò ñòîèòüинвазивный кардиологърЁфшюыюуш фхЎър чфхырЄ№ юяхЁрЎ√■ Ёхсхэъє ёъюы№ъю сєфхЄ ёЄюшЄ№отверстие в сердцеАклюдеринвазия что этоИнвазивная операцияинвазивный кардиолог это
Нет похожих статей.
из Вашего сайта.
Малоинвазивная операция — это хирургическое вмешательство в организм без разрезов. В таком случае все делается посредством проколов и специальной аппаратуры. О том, какие особенности и преимущества имеет подобная операция, мы поговорим далее в статье.
Описание
Основным отличием данной операции от обычной является то, что она происходит через точечные проколы ткани либо через естественные отверстия организма.
Малоинвазивная операция делается под местным обезболиванием. То есть человек находится в сознании. По времени процедура, как правило, длится около часа. После чего пациенту нет необходимости оставаться в больнице.

Малоинвазивная операция бывает двух видов. А именно, лапароскопия и эндоскопия. Сейчас мы поговорим о каждом из них.
Описание лапароскопии
Лапароскопия позволяет посредством оперативного вмешательства произвести лечение следующих болезней:
бесплодие у женщин;эндометриоз;киста яичников;миома матки;внематочная беременность;рак.
Во время операции данного типа на передней брюшной стенке делаются небольшие разрезы. Размер их составляет от половины до полутора сантиметров. Разрез или прокол осуществляется посредством троакара — специальной тонкой трубки.

Для проведения операции делают 3 или четыре прокола. Далее через эти отверстия в организм вводится углекислый газ. Он необходим для создания нужного пространства для проведения операции. Кроме того, через разрезы вводится камера, которая будет отображать внутреннее пространство на мониторе, и инструменты.
Описание эндоскопии
Что такое эндоскопическая малоинвазивная операция? Это исследование внутренних органов человека. Данная процедура осуществляется посредством эндоскопов — специальных оптических приборов.
В отличие от лапароскопии, эта операция не подразумевает делание специальных разрезов, так как эндоскопы вводятся через естественные отверстия организма. Например, для того чтобы обследовать желудок, прибор вводят через рот и пищевод. При необходимости сделать обследование легких и бронхов пациента, эндоскоп доставляют в эти органы через гортань. А чтобы продиагностировать функцию мочевого пузыря, прибор вводят через мочеиспускательный канал.
Перед проведением эндоскопии пациенту дают снотворное. Это нужно для того, чтобы при проведении операции пациент находился в расслабленном состоянии. Самочувствие оперируемого находится под контролем анестезиолога. А после пробуждения пациент, как правило, не ощущает каких-либо болевых признаков.
Показания к проведению операции
Рассмотрим, в каких случаях наблюдается данное вмешательство:
Проводятся малоинвазивные операции по удалению жёлчного пузыря, аппендицита, различных опухолей в желудке и кишечнике.Посредством такой хирургии можно удалить камни в мочевовыводящих путях, аденому простаты, опухоли в мочевом пузыре. Также этим методом восстанавливается проходимость мочеточников.При помощи названного метода проводятся гинекологические операции.Пластическая хирургия.Удаление лимфоузлов и опухолей.Лечение сосудов, а именно удаление склеротической патологии.
Преимущества
В современной медицине выделяют явные преимущества малоинвазивных операций:
Данное оперативное вмешательство не требует госпитализации пациента.Человеку не назначаются антибиотики перед проведением процедуры.Незначительные болевые ощущения после операции.Быстрый период реабилитации и возврат к трудовой деятельности.Меньшая вероятность возникновения каких-либо осложнений после вмешательства.Срок пребывания в стационаре составляет от 1 до 3-х дней.Отсутствие послеоперационных швов, которые требуют перевязки и специальной терапии.
Малоинвазивные хирургические операции: минусы и последствия

Но у данного метода есть и свои недостатки. Так, для хирурга возникает определённая сложность в проведении операции, а именно ограничение пространства. Кроме того, вся операция проводится специальными инструментами, отсутствует тактильный контакт, что вызывает определённые трудности. Например, при накладывании швов пациенту. Для проведения таких серьезных процедур у хирурга должен быть определённый навык.
Операции на сердце
Малоинвазивные операции на сердце считаются одним из последних достижений современной медицины. Они позволяют успешно проводить вмешательства по лечению порока сердца.
Такие процедуры считаются самым щадящим методом. Посредством современных технологий медицины появилась возможность объединения нескольких этапов операции в один. Например, при данном методе вмешательства не требуется подключать человека к аппарату искусственного кровообращения. Существует статистика, благодаря которой известно, что после проведения таких хирургических вмешательств значительно снижен риск появления каких-либо осложнений.
Малоинвазивные операции проводятся взрослым пациентам и детям (даже самым маленьким пациентам). При них число летальных исходов оказывается значительно меньшим.
Операции по лечению врожденных пороков сердца малоинвазивным методом позволяют их проводить совсем маленьким детям. При этом период реабилитации значительно сокращается, благодаря чему пациенты имеют возможность быстро вернуться к обычной жизни.
Малоинвазивные операции по удалению геморроя
Ещё одним направлением использования такого метода в медицине является операция по удалению геморроя. Вкратце вспомним, что это за болезнь.
Геморрой — заболевание прямой кишки, которое возникает из-за расширения вен в ее стенках. Последнее приводит к образованию кровяных сгустков, которые называются геморроидальными узлами.

Процесс прогрессирования данного заболевания делят на 4 стадии. Считается, что первую стадию можно вылечить без оперативного вмешательства. Но болезнь на последних стадиях можно лечить только хирургическим путем.
Суть стадий геморроя состоит в том, что чем дальше развивается заболевание, тем образовавшиеся узлы все больше выпячиваются и, в результате, выпадают из анального отверстия, доставляя много проблем и неудобств больному. Операция назначается на последней стадии, когда другие способы лечения не дали результатов. Учитывается и тот факт, что в узлах развивается тромбоз.
Помимо традиционного хирургического вмешательства, операцию по удалению геморроя проводят малоинвазивным методом. Суть ее заключается в том, что она проводится без скальпеля. Пациенту делают несколько проколов во внутренних тканях, через которые и производится оперативное вмешательство.
Существует несколько видов малоинвазивных операций по удалению геморроя:
Склерозирование.Лигирование (при данном методе применяются латексные кольца).Лазерная коагуляция.Фотокоагуляция. Данная операция проводится с использованием ИК-излучения.Применение радиолучевого скальпеля. Криодеструкция.
Основным преимуществом таких методов является короткий период восстановления организма.
Заключение
В последнее время очень многие специалисты отдают свое предпочтение малоинвазивным эндоскопическим операциям. Кстати, некоторым пациентам можно провести обследование для постановки диагноза только таким способом.

Из всего вышесказанного можно сделать вывод, что данный вид вмешательства является современным достижением медицины. Он позволяет выбрать для больных наиболее щадящий способ оперативного вмешательства, что особенно ценно при наличии дополнительных патологий в организме.
Благодаря такому методу, как малоинвазивные операции, риск возникновения осложнения сводится к минимуму, период реабилитации больного занимает меньше времени, а возврат к обычному ритму жизни происходит значительно быстрее, чем после обычного хирургического вмешательства.
medic-sovet.ru
Инвазивная кардиология – что это?
Инвазивная (эндоваскулярная) кардиология – это целая наука которая изучает диагностические и лечебные процедуры инвазивным методом, то есть различные внутренние вмешательства в работу сердечно-сосудистой системы без открытой операции. Подобные методы уже широко развиты в различных областях медицины, но мы в этой статье коснёмся только тех современных инвазивных методов, которые применяются непосредственно в кардиологии. Что такое инвазивная кардиология, какие у неё возможности, есть ли ограничения или противопоказания?
В последней четверти прошлого века, мировая кардиология подверглась значительным коренным переменам, и возможно, обошла в этом все другие области медицины. Этим изменениям во многом способствовали труды нобелевских лауреатов Курнана, Робертса и Форсмана, которые посвятили себя развитию различных методов катетеризации сердца. Сейчас эти методы широко применяются для диагностики и коррекции многих врождённых пороков сердца.
Авторские права на представленный материал принадлежат сайту http://cardiopapa.ruНазвание “инвазивная кардиология” происходит от слова “инвазия” – вторжение. Это и в самом деле есть самое настоящее вторжение в работу сердечно-сосудистой системы. Но вторжение осторожное – с минимальными повреждениями сосудов и под строгим контролем рентгено-графических и эхоскопических методов. Суть этой процедуры заключается в том, что больному через прокол в бедре или локтевом сгибе вводится гибкий металлический проводник, а по нему – тонкий одноразовый зонд. Затем этот зонд проталкивается по сосудам в область сердца и дальше с помощью него можно решать различные диагностические и лечебные задачи.
Наиболее распространённая диагностическая задача при ВПС – это уточнение характера порока, который может быть довольно сложным. Кроме того, зонд в области сердца с помощью специальных датчиков позволяет измерить давление в различных камерах, и позволяет оценить пропускную способность сосудов и насосную функцию сердечной мышцы. Эта информация очень важна для прогноза заболевания и для решения вопроса о тактике операции.
Но основное развитие инвазивных технологий происходит в лечебных целях. Первооткрывателем этого направления был швейцарский кардиолог Грюнциг. Он изобрел особый катетер с баллоном, который можно раздуть для расширения сосудов. В последнее время подобный метод широко применяют для устранения коарктаций и стенозов. Однако у этого метода есть и теневая сторона: он не устраняет причину заболевания, в результате очень часто, сужение сосуда образуется снова. Это явление называют рекоарктацией, и во многих случаях это требует повтороной экстренной операции. К сожалению врачи зачастую не могут своевременно выявить признаки рекоарктации поэтому родителям, дети которых перенесли баллонную пластику сосудов, следует быть особенно внимательными к самочувствию детей.
Ещё одним недостатком баллонной вальвулопластики клапанов является его повреждение, что в последующем делает невозможным его восстановление во время операции. То есть такой клапан приходится заменять протезом. Однако в случае критических стенозов, когда по различным причинам невозможно провести протезирование клапана, баллонная вальвулопластика успешно применяется и позволяет спасти жизнь ребёнку.
Но развитие медицины не стоит на месте, и методы инвазивной кардиологии продолжают развиваться. Одним из значимых достижений в этой области медицины является разработка новой методики введения внутрь сосуда пружинки или каркаса, который называется стент. Такой каркас препятствует повторному сужению сосуда и образованию стеноза, что позволяет радикально устранить проблему. Однако здесь тоже есть свои недостатки: наличие инородного тела внутри потока крови приводит к активному образованию тромбов, из-за чего пациентам, перенёсшим такой вид вмешательства приходится длительное время принимать антикоагулянты. Но мы надеемся что и эту проблему в ближайшее время удастся решить – например путём применения специальных материалов, не вызывающих тромбообразование.
И наконец, рассмотрим самый распространённый вид эндоваскулярного вмешательства – окклюзия септальных протоков. На самом деле – за этой мудрой фразой скрывается самое обычное устранение отверстий и дефектов, тоесть штопанье дырочек. Действительно, зонд введённый в сердце позволяет доставить к месту отверстия специальный металлический предмет – окклюдер, который внешне похож на заклёпки. Если у отверстия в сердце есть хорошие края, то окклюдер раскрывается и подобно клёпке закрывает это отверстие. В дальнейшем эта заклёпка обрастает кальцием, тромбами, обхавтывается мышце и тем самым надёжно фиксируется внутри сердца на всю жизнь. Для закрытия открытого артериального протока вместо окклюдера могут применять спираль, в том случае, если отверстие слишком мало.
Появление эндоваскулярных методов закрытия дефектов представляет собой настоящую революцию в кардиохирургии, поскольку позволило закрывать такие мелкие дефекты, которые невозможно закрыть обычной операцией. Учитывая что подобные дефекты явялются самым распространённым видом ВПС у детей, то это достижение трудно переоценить. Тем не менее в нашей стране ещё есть врачи-кардилоги, которые ничего не знают об эндоваскулярных методов и рассказывают про это страшные небылицы пугая родителей всякими осложнениями. На самом деле это не так: в мире уже проведено огромное количество эндоваскулярных операций, при этом количество осложнений минимально, и горадо меньше чем при обычных полостных операциях. Поэтому я рекомендую всем родителям детей с ВПС, прежде чем делать выбор в пользу той или иной операции, обязательно проконсультироваться у квалифицированных кардиохирургов! Если Вы живёте далеко от крупного кардиоцентра, то получить первичную консультацию у ведущих специалистов можно через Интернет на форуме родителей детей с ВПС клуба “Доброе Сердце”.
Важные слова этой статьи:
Поделиться ссылкой:
Нет похожих статей.
Комментарии запрещены, но Вы можете оставить
из Вашего сайта.
cardiopapa.ru
