как делают, противопоказания и последствия
 Многие столетия медицина развивается и не стоит на месте.
Многие столетия медицина развивается и не стоит на месте.
Сложно представить, что некоторое время назад слово операция ассоциировалось со словом смерть. В те времена люди на операционном столе умирали от болевого шока или заражения крови.
Долгое время человечество шло к открытию понятия — наркоз. Благодаря развитию химии, это стало возможно. Теперь хирургическое вмешательство порой — необходимая процедура для дальнейшей полноценной жизни пациента.
Это шанс к здоровью, который не получить, применяя только медикаментозный метод лечения.
Содержание статьи:
Эндотрахеальный наркоз. Немного истории
Незаменимое открытие, защищающее человеческий организм от стресса и позволяющее не только пациенту комфортно пережить операцию, но и дающее возможность хирургам делать свое дело.
Наркоз — главный элемент любого серьезного хирургического вмешательства — легкие, нервная система, пищевод, сердце. Он характеризуется полным отключением сознания.
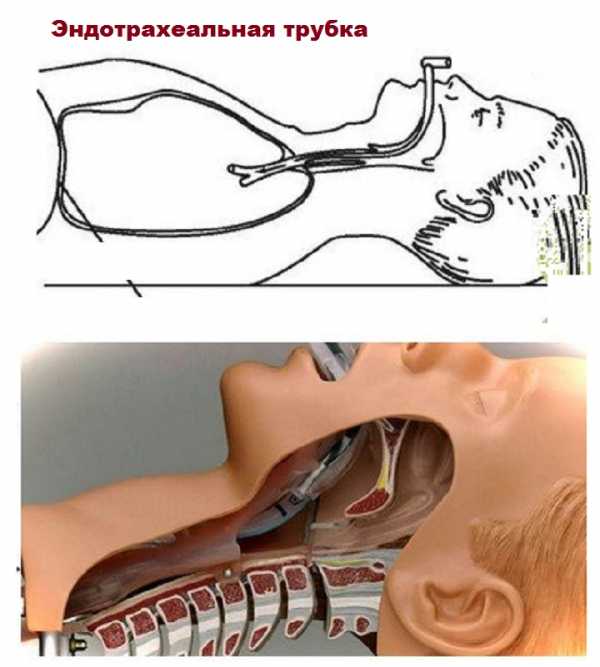
Общий эндотрахеальный наркоз отличается тем, что его можно применять для пациентов любого возраста. Заключается в том, что в трахею вставляется специальная тонкая трубка, связанная с аппаратом, через которую вводятся наркотические вещества.
Поэтому и носит такое название: эндо — внутри и трахея. Его еще называют интубационным или комбинированным, потому что препараты поступают и в кровь, и в дыхательные пути.
Мир медицины познакомился с эндотрахеальным наркозом еще в XIV-XV веках, благодаря швейцарцу Парацельсу. Именно этот врач впервые применил метод ввода трубки в трахею человека, чем спас его от смерти.
 Продолжил его путь Андрей Везалий, доказав, что именно этот наркоз должен стать главной анестезией. Проводя эксперименты на животных, незаменимость эндотрахеального наркоза была неоспоримой.
Продолжил его путь Андрей Везалий, доказав, что именно этот наркоз должен стать главной анестезией. Проводя эксперименты на животных, незаменимость эндотрахеального наркоза была неоспоримой.
В 17-18 веках тысячи утопленников на Темзе были спасены английским врачом Кельном, благодаря специальной трубке, вводимой в трахею.
Дальше — больше. Немецкий врач показал, что если применить трубку с манжетой, то можно предотвратить самое опасное осложнение того времени — наличие посторонних веществ в дыхательных каналах при проведении эндотрахеального наркоза.
Следующий этап в области анестезии зафиксирован в 1942 году, когда канадский доктор Гриффит с напарником Джонсоном использовали миорелаксанты. Это был действительно прорыв в медицине. Миорелаксанты расслабляли мышцы и не позволяли пациенту двигаться. Мало того, они давали возможность контролировать и управлять наркозом.
50-е годы начались стремительным покорением эндотрахеального наркоза и повсеместного применения, с огромным вкладом советских врачей — Вишневского, Куприяного и других.
Проведение эндотрахеального наркоза
Показания
Эндотрахеальный наркоз иногда называют комплексным из-за применения нескольких наркотических веществ, вводимых постепенно в организм пациента. Это позволяет применять его при длительных операциях, на которые требуется более 30 минут. Мышцы в это время расслаблены, сознание выключено, что позволяет хирургам делать свое дело.
Показания к использованию эндотрахеального наркоза:
- необходимость использовать миорелаксанты при операции;
- опасения нарушения проходимости дыхательных путей;
- нестабильная нервная система;
- синдром «полного желудка»;
- длительные и обширные стоматологические вмешательства;
- длительная операция при помощи микрохирургического оборудования;
- операции в полости рта, на голове, глотке, внутреннем ухе;
- лапароскопия.
Как делают эндотрахеальный наркоз
Перед проведением общей анестезии, пациент обязательно проходит обследование. Далее начинается подготовка к хирургическому сну или премедикация. Если операция запланирована, то с вечера пациента расслабляют и успокаивают с помощью барбитуратов.
Также назначается прием антигистаминного препарата и подбираются транквилизаторы. На операционном столе пациенту перед операцией вводятся атропин для исключения ситуации остановки сердца и анальгетики.
Анестезия проводится в три этапа
 Введение. Самый важный этап. Прежде чем ввести трубку в трахею пациента, его отключают. Применяется любая анестезия, которая вводит человека в наркозный сон. Именно это позволяет ввести специальную трубку, которая искусственно вентилирует легкие. Если на этом этапе произошла ошибка, например трубка введена неправильна, то во время операции возникнут осложнения.
Введение. Самый важный этап. Прежде чем ввести трубку в трахею пациента, его отключают. Применяется любая анестезия, которая вводит человека в наркозный сон. Именно это позволяет ввести специальную трубку, которая искусственно вентилирует легкие. Если на этом этапе произошла ошибка, например трубка введена неправильна, то во время операции возникнут осложнения.- Поддержка. Применяется на первом и втором этапе наркоза. Вводятся комбинированные препараты. Чтобы не допустить операционных травм применяются анестетические средства. А для расслабления мышц — релаксанты.
- Выведение. Вводится анестезия путем постепенно снижения дозы наркотических средств и релаксантов. Когда отметка дойдет — 0, тогда сознание просыпается, а к мышцам возвращается тонус и возможность самостоятельной вентиляции легких. Тогда происходит экструбация — изъятие трубки из трахеи.
Введение анестезии
Существует несколько способов:
- внутривенно с постепенным вливанием анестезии. Применяют сочетание анальгетиков с анестетиками, приправленных кислородом с азотом;
- при помощи ингаляции с применением кислорода, азота, наркотических, анальгетических и анестетических препаратов.
Обязательно перед операцией анестезиологи проверяет действие наркотических веществ на организм человека и решает, какой применит препарат при оперативном вмешательстве.
Начальный наркоз, как правило, легкий. Его цель — интубация. Если это способ ингаляции, то часто используется смесь азота с кислородом или препараты «Этрана», «Фторотана», «Форана» и подобные анестетики. При внутривенном это скорее всего будут барбитураты с дроперидолом или фентанилом.
Доза подбирается индивидуально с учетом массы тела и особенностей организма. Дроперидрол, как правило, действует около 5 часов. А действие фентанила длится всего 20 минут и требуется его повторное введение. За пол часа до окончания операции, прекращается его подача.
Для того, чтобы ввести трубку, понадобится расслабить мышцы шеи. Здесь уже действовать должны миорелаксанты. После интубации пациент подключается к искусственной вентиляции легких и начинается стадия глубокого сна.
Поддержка
Это период активной работы хирургов. Контроль анестезии проводится каждые 15 минут в течение всей операции. Наблюдаются артериальное давление и пульс. При наличии у пациента сердечно-сосудистых проблем, обязательно контролируется сердечная деятельность.
Все параметры указываются медсестрой в специальной анестезиологической карте. В ней же прописываются все действия врачей с указанием времени, доза введенных наркотических веществ, релаксантов используемых в течение операции. Далее эти записи вклеиваются в историю болезни пациента.
Выход из глубокого сна наступает при постепенном снижении дозировки вводимых препаратов. Чтобы дыхание восстановилось, вводятся атропин и прозерин друг за другом.
Преимущества
Не зря этот наркоз наиболее популярен, этому способствует ряд причин:
- Проходимость дыхательных каналов, не зависимо от положения пациента.
- Использование небольшоой дозы наркотических препаратов.
- Применение мышечных релаксантов.
- Возможность оперативного вмешательства на сердце, что ранее было невозможно.
- Меньшее воздействие токсических препаратов.
- Легкое пробуждение после эндотрахеального наркоза.
- Минимальная воздействие на почки и печень.
- Отсутствие риска осложнений, связанных с дыханием или сердечной деятельностью.
Осложнения после эндотрахеального наркоза
Мы уже упоминали, что при неправильном введении трубки, возникают осложнения. Проявиться они могут во время операции или после нее.
Часто при наличии сердечно-сосудистых заболеваний, неправильное применение препаратов сопровождается потерей большого количества крови, интубацией трахеи.
После операции могут ждать неприятности в виде следующих осложнений:
-
 мышечная боль;
мышечная боль; - боль в горле после применения трубки;
- кашель после эндотрахеального наркоза;
- инфекция легких;
- аллергические реакции;
- тошнота;
- потеря сознания;
- нарушения в нервной системе;
- поражение головного мозга;
- ларингоспазм;
- зуд;
- дрожь;
- травмы зубов, языка, горла.
Обычно эти проявления проходят в течение 2-х суток. Не нужно во всех осложнениях винить врача, здесь большую роль играют индивидуальные особенности организма пациента и его восприимчивость к медицинским препаратам.
В связи с большим количеством осложнений при применении трубки, в 1981 году появилась ларенгиальная маска. Она не вводится в трахею, а располагается при входе в гортань. Благодаря манжете на маске, создается герметичность. Это совершенно безопасное изобретение, которое исключает появление ларингоспазма после операции.
Но, несмотря на такие преимущества, применение маски не всегда бывает удачным и целесообразным, не говоря уже о высокой стоимости. Случается, что из-за негерметичности маски между гортанью и пищеводом возникает асфиксия. И к тому же ее невозможно применять в экстренных случаях из-за проблемы «полного желудка».
Эндотрахеальный наркоз — противопоказания
Нельзя эндотрахеальный наркоз применять всем. Есть серьезные противопоказания, которыми пренебрегать нельзя:
 Инфекционные заболевания.
Инфекционные заболевания.- Проблемы с железами внутренней секреции.
- Заболевания почек и печени.
- Болезни легких и бронхов.
- Респираторные болезни.
- Тяжелые эндокринные заболевания.
- Необычное строение глотки.
Если имеются противопоказания, будет рассматриваться применение другого способа анестезии. Обязательно должно быть проведено обследование, возможно о каких-то заболеваниях вы пока не подозреваете.
Противопоказана анестезия при острых проявлениях этих заболеваний. О них должен узнать анестезиолог до операции во время консультации.
В противном случае, луче отказаться от хирургического вмешательства и настоять на исполнении предоперационных требований. Также важно, чтобы анестезиолог предупредил пациента о том, какой вид анестезии будет применяться.
iplastica.ru
Эндотрахеальный наркоз
Введение в анестезию (вводный наркоз)
1-й период анестезии — выключается сознание больного, он засыпает, перестает чувствовать боль.
Для вводного наркоза применяют 2 метода:
— внутривенное введение анестетиков и анальгетиков в различных комбинациях с ингаляцией воздуха с кислородом или закиси азота с кислородом;
— ингаляционный вводный масочный наркоз с применением смеси закиси азота с кислородом и добавлением галогенсодержащих анестетиков — фторотана, этрана, форана, азеотропной смеси и др.; нередко дополнительно применяют наркотические анальгетики.
Вводный наркоз — наиболее опасный период анестезии, во время которого чаще всего развиваются осложнения.
Введение в анестезию с помощью внутривенных анестетиков в комбинации с наркотическими анальгетиками, как правило, проходит гладко, без периода возбуждения и нежелательных рефлекторных реакций. Чаще всего для этого используют барбитураты — медленное введение гексенала и тиопентал-натрия в 1-2,5% растворе, 5-6 мг/кг массы с ингаляцией закиси азота с кислородом (2:1, 3:1). Общая доза барбитуратов не должна превышать 1 г. Больной засыпает, глазные яблоки фиксируются с центральным положением зрачков, угнетаются роговичные рефлексы. Целесообразно усилить действие барбитурата введением анальгетика: промедола – 10-20 мг, фентанила — 0,2-0,5 мг на 10 кг. В этот период необходим контроль за гемодинамикой и дыханием больного, так как препараты барбитуровой кислоты угнетают сократительную способность миокарда и расширяют периферические сосуды, уменьшают чувствительность дыхательного центра к углекислоте. При гипотонии вводят в вену кальция глюконат, полиглюкин, концентрированные растворы глюкозы.
При гиповентиляции необходимо проводить вспомогательную, а при апноэ — искусственную вентиляцию легких.
Для вводного наркоза используют также другие препараты со снотворным и анальгетическим эффектом: сомбревин — 5 мг/кг массы и фентанил — 0,5-1 мл на 10 кг массы. Вместо фентанила применяют другие анальгетики: пентазоцин, промедол.
Широкое применение для введения в анестезию нашла атаралгезия — сочетание сибазона 0,2-0,3 мг/кг с анальгетиком — и нейролептаналгезия (дроперидол и фентанил) в сочетании с закисно-кислородным наркозом.
Масочный вводный наркоз применяют у детей, при невозможности внутривенного введения препаратов в начале анестезии. Для этого используют смесь закиси азота с кислородом (3:1, 2:1) и фторотаном от 1,5 до 2,5 об % или этрана 2-3 об % (испаритель вне контура). Вводный наркоз эфиром для современной анестезии почти не применяют, но иногда используют азеотропную смесь.
Перед началом периода поддержания анестезии (основного наркоза) при эндотрахеальной методе введения ингаляционных анестетиков необходимо осуществить интубацию трахеи. Для проведения интубации трахеи необходимо ввести мышечный релаксант короткого действия — дитилин (2 мг/кг массы). Введение эндотрахеальной трубки нужно проводить на фоне наркотического сна и полной мышечной релаксации после проведения ИВЛ с повышенным содержанием кислорода (50-80%) через маску.
В период введения в анестезию сестра-анестезист должна еще раз проверить ларингоскоп (лампочка должна ярко гореть), протереть его клинок спиртом, подготовить набор эндотрахеальных трубок, в одну из них по указанию врача ввести проводник, проверить целость манжеты, включить отсос. Наготове должны быть корнцанг с марлевой салфеткой, раствор фурацилина, бинт, пластырь для фиксации трубки и желудочный зонд.
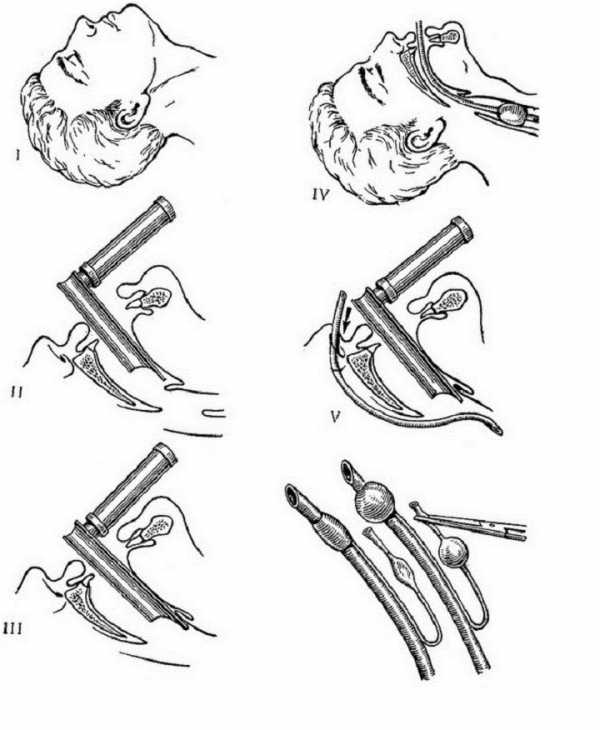
Интубировать трахею можно через рот и через нос под контролем ларингоскопа и вслепую. Второй метод может применить только опытный врач-анестезиолог в экстремальных ситуациях.
Для интубации трахеи используют: 1) классическое положение Джексона — затылочная часть головы расположена на плоскости стола, голова запрокинута назад, подбородок приподнят кверху, а нижняя челюсть выдвинута вперед; 2) улучшенное положение Джексона — прежняя позиция, но голова приподнята на 8-10 см (лежит на подушке).
Классическое положение Джексона и улучшенное положение головы при интубации трахеи.
Врач, выполняя прямую ларингоскопию через рот, берет в левую руку ларингоскоп, вводит клинок в рот и оттесняет язык вверх и влево, захватывает надгортанник концом прямого клинка и приподнимает его, видит голосовую щель и вводит в нее эндотрахеальную трубку. При применении изогнутого клинка его конец подводят к глоточно-надглоточной связке, приподнимают надгортанник вместе с корнем языка и вводят трубку.
При правильном стоянии эндотрахеальной трубки дыхание одинаково прослушивается с обеих сторон над всей поверхностью легких, после вдоха при отсоединении трубки определяется выдох. При ошибочном введении трубки в пищевод при дыхании увеличивается эпигастральная область, дыхание в легких не прослушивается, больной синеет. При продвижении трубки в главный правый бронх, более широкий и короткий, дыхание прослушивается лишь с одной стороны. Возможна интубация и левого бронха. В первом случае необходимо извлечь трубку из пищевода и после предварительной искусственной вентиляции легких через маску повторить интубацию трахеи. Во втором случае следует подтянуть трубку под контролем выслушивания легких, затем отметить уровень ее введения, раздуть манжетку. Фиксация эндотрахеальной трубки проводится одной или двумя полосками липкого пластыря, которые приклеивают к коже лица. Более надежным будет закрепление ее тесемкой из бинта, завязанного сначала на трубке, а затем вокруг подбородка и шеи.
Интубацию трахей через нос применяют при операциях во рту или на лице, у детей. При этом используют трубку без манжетки, которую вводят через более широкий нижний носовой ход, а затем после ларингоскопии — в трахею с помощью корнцанга или специальных щипцов.
После интубации трахеи по показаниям вводят зонд в желудок и катетер в мочевой пузырь.
Преимущества эндотрахеального наркоза с использованием мышечных релаксантов:
1) свободная проходимость дыхательных путей при различных положениях больного на операционном столе, профилактика попадания содержимого желудка в дыхательные пути, возможность дренирования их во время анестезии;
2) наилучшие условия для проведения ИВЛ;
3) уменьшение концентрации анестетиков и тем самым их токсического влияния.
Эндотрахеальный метод ингаляционной многокомпонентной анестезии показан при тяжелых операциях, у тяжелых больных любого возраста; без него невозможны операции на сердце и легких, пищеводе, центральной нервной системе. После вводного наркоза при стабильном состоянии больного ему придают необходимое положение на операционном столе. Сестра-анестезист должна уметь укладывать больного и знать, как при этом изменяется его состояние: вентиляция легких, газообмен, гемодинамика. Нарушения, связанные с изменением положения тела, называются постуральными реакциями.
Положение на спине — наиболее употребляемое, в котором начинают анестезию, не сопровождается постуральными реакциями. Однако при проведении масочного наркоза возможно западение языка, поэтому необходимо введение воздуховода. Кроме того, в таком положении возможно сдавление грудной клетки больного руками хирургов, ранорасширителями и другими инструментами. Операции, продолжающиеся более 4 ч в таком однообразном положении, сопровождаются нарушением вентиляции и кровотока в легких.
Положение Фовлера — стол наклонен вверх на 15-45°, а ножной конец опущен. Его применяют при операциях на голове, шее, в послеоперационном периоде. При этом несколько ухудшается кровообращение в легких, но улучшается вентиляция. При использовании нейролептиков улучшается и вентиляция, и кровоток.
Положение для струмэктомии — применяют при операциях на щитовидной железе и сосудах шеи — горизонтальное положение на спине, но под лопатки подкладывают валик — 10-15 см, а голову опускают на стол. В этом положении ухудшается вентиляция легких, кровообращение в головном мозге. Поэтому целесообразно периодически под голову подкладывать плоскую подушку.
Положение горизонтальное на боку — применяют при операциях на сердце, легких, спинном и головном мозге. При этом положении ухудшается вентиляция и кровообращение в легких, возможно затекание крови и мокроты из больного легкого в здоровое. В этом положении возможно сдавление нервного плечевого сплетения, поэтому необходимо Использование специальных подставок.
Положение почечное — боковое, но под поясницу (ниже XII ребра) подкладывают валик, при этом несколько опускают головной и ножной конец. В этом положении усугубляются все отрицательные моменты бокового положения.
Положение Тренделенбурга применяют при операциях на органах малого таза. Головной конец опущен на 10-45°, ноги согнуты в коленях. При этом увеличивается венозный приток к сердцу, кишечник смещается к диафрагме, значительно ухудшается вентиляция и кровоток в легких. Все это привело к ограниченному применению этого положения даже при ИВЛ, особенно у тучных больных пожилого возраста с заболеваниями сердечно-сосудистой системы.
В положении на животе также происходят значительные нарушения функции легких и гемодинамики. Применение его возможно в условиях ИВЛ.
Основной наркоз
Основной наркоз (поддержание анестезии) следует за вводным. Задачей этого периода обезболивания является защита организма от операционной агрессии. Для выполнения этой задачи используют анестетики, анальгетики, мышечные релаксанты и ИВЛ. Уровень анестезии должен соответствовать оперативному вмешательству: углубление анестезии на основных, наиболее травматичных его этапах и переход на более поверхностный наркоз в конце операции.
Наибольшее распространение для поддержания анестезии получила нейролептаналгезия, в комбинации с ингаляцией закиси азота с кислородом (2:1) и мышечными релаксантами. Широко используют и ингаляцию галогенсодержащих анестетиков — фторотана (0,5-1,5%), этрана (1-2,5%), форана (1-1,5%) в умеренных концентрациях в сочетании с закисью азота и кислородом. В дополнение анальгетического эффекта применяют фентанил, промедол.
Возможна комбинация перидуральной анестезии или атаралгезии с ингаляцией закиси азота и кислородом и ИВЛ. Обычно применяют полузакрытый контур дыхания при ИВЛ, положительное давление на вдохе +15 +20 мм вод. ст., пассивный выдох, соотношение продолжительности «вдох — выдох» 1:2 при газовом потоке 6-10 л/мин. Расчет параметров ИВЛ проводят в зависимости от массы тела, роста, температуры (по номограммам), но учитывают при этом особенности заболевания, положения на операционном столе, этапы операции.
В период поддержания анестезии производится восполнение операционной кровопотери кровезаменителями и донорской кровью, коррекция баланса жидкости и электролитов, кислотно-основного равновесия под контролем диуреза и лабораторных показателей. При больших сложных операциях используют дополнительно управляемую гипотонию, гипотермию, искусственное кровообращение. По ходу анестезии у тяжелых больных возникает необходимость в применении сердечных гликозидов, антиаритмических средств, диуретиков.
Выведение из анестезии
После выполнения основных этапов операции начинают постепенное выведение больного из анестезии, уменьшая концентрации анестетиков, анальгетиков и миорелаксантов на фоне коррекции возникших изменений.
В этот период необходимо, чтобы переход из состояния наркотического сна и аналгезии совершался при хороших показателях гемодинамики, кислотно-основного состояния, нормальной температуры тела. Поэтому в период пробуждения в условиях поверхностного наркоза согревают больного при помощи электрического матраца, грелок, переливания теплых растворов, корригируют метаболический ацидоз и дыхательный алкалоз и проводят декураризацию прозерином для восстановления самостоятельного адекватного дыхания.
Декураризация — это восстановление передачи возбуждения с нерва на мышцу в результате накопления ацетилхолина в синапсе под влиянием антихолинэстеразного препарата — прозерина, который вводят в дозе 0,5-2,5 мг. Декураризацию необходимо проводить при применении недеполяризующих мышечных релаксантов при появившемся самостоятельном дыхании больного. В противном случае вновь наступит апноэ из-за окончания действия прозерина. Так как прозерин вызывает брадикардию и гиперсаливацию, до него за 2-4 мин вводят атропин (0,3-0,5 мг).
Введение прозерина противопоказано при бронхиальной астме, эпилепсии, стенокардии, поэтому у больных с этими заболеваниями нецелесообразно применять недеполяризующие мышечные релаксанты.
Некоторые анестезиологи считают, что при многократном введении дитилина (деполяризующего релаксанта) в течение нескольких часов при плохом восстановлении самостоятельного дыхания также необходимо проводить декураризацию. Декураризация может считаться успешной, если больной может поднять голову, двигать конечностями и у него восстановился кашлевой рефлекс, в дыхании участвуют все отделы легких.
При адекватном дыхании и восстановлении сознания проводят экстубацию трахеи.
Перед этим сестра-анестезист должна подготовить электроотсос, при помощи которого удаляется содержимое до экстубации из трахеобронхиального дерева, а после экстубации — изо рта. По показаниям вводят зонд в желудок и промывают его. После окончания обезболивания сестра-анестезист должна повторно обработать кожу области введения иглы при венепункции или венесекции, извлечь или фиксировать иглы и катетеры, наложить стерильную повязку.
В послеоперационное отделение или специальную палату больной должен быть доставлен в сопровождении анестезиологической бригады. При этом очень важно правильно переложить больного с операционного стола на каталку и с каталки на кровать. Во время перевода больного в палату надо обеспечить все условия для проведения ИВЛ. Сестра-анестезист должна проследить за положением больного на каталке, проходимостью его дыхательных путей, пульсом, артериальным давлением, системой для внутривенного введения, дренажами, катетерами. Тяжелое состояние больного, осложнения во время операции и анестезии являются показанием для продленного послеоперационного обезболивания в условиях реанимационного отделения.
www.f-med.ru
Интубационный (эндотрахеальный) наркоз
Во время проведения сложной хирургической операции появляется необходимость в анестезии. С этой целью в современной анестезиологии используется эндотрахеальный наркоз. Этот вид обезболивания помогает безболезненно перенести оперативное вмешательство.
Особенности и преимущества
Общий наркоз подразумевает полное выключение сознания пациента. В анестезиологии применяют масочный наркоз и внутривенный наркоз. Также по показаниям может использоваться смешанный вид обезболивания, который сочетает в себе несколько методик сразу. К разновидностям общей анестезии относится ингаляционный наркоз.
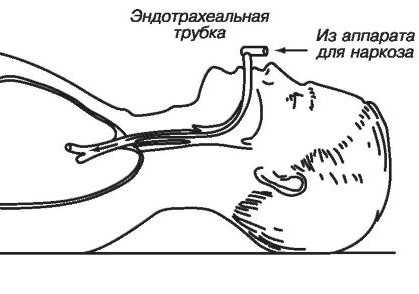
Эндотрахеальный наркоз
Самым безопасным и распространенным методом анестезии можно считать эндотрахеальный наркоз, который оказывает большую эффективность при проведении длительного хирургического вмешательства. Такое обезболивание также обозначают как интубационный наркоз (или комбинированный). Человек в это время искусственно погружается в состояние глубокого медикаментозного сна, который сопровождается отсутствием самостоятельного дыхания и расслаблением мускулатуры.
Для того чтобы избежать серьезного осложнения, была разработана комплексная система техники проведения обезболивания. Сочетание нескольких видов наркоза в минимальном количестве помогает значительно снизить токсическое влияние препаратов на организм и оказать самое высокое действие. Такая методика помогает добиться мягкого выключения сознания и полного расслабления всей мускулатуры.
К преимуществам такого типа наркоза можно отнести:
- свободную проходимость дыхательных путей;
- отсутствие негативного воздействия на организм;
- использование малых доз наркотического вещества;
- сохранение всех функций и естественных процессов;
- минимальные последствия.
Перед тем как идти на интубационный наркоз, необходимо пройти обследование и исключить возможные противопоказания к нему. В случае если имеются некоторые анатомо-физиологические особенности (такие как короткий надгортанник), это может привести к гибели больного во время операции.
Совет: использовать обезболивание можно только после медицинского обследования и выяснения анатомических особенностей челюсти, в другом случае возможны серьезные последствия.
Стадии эндотрахеального наркоза
Для того чтобы понять, как действует эндотрахеальный наркоз, необходимо знать стадии его проведения. Согласно принятой методике существует три основных стадии выполнения анестезии:
- введение препарата;
- поддерживание под наркозом;
- выведение больного из состояния сна.
На первой стадии выполняется интубация трахеи, которая заключается во введении в просвет трахеи специальной интубационной трубки. Эта трубка поможет осуществлять искусственную вентиляцию легких во время наркотического сна. После этого внутривенно вводится заранее подобранный препарат (транквилизатор, седативное средство), дозировка которого рассчитывается индивидуально.
Особенное внимание следует уделять пациентам с сердечно-сосудистыми патологиями. Наблюдать за состоянием организма по ходу операции поможет специальная аппаратура
После использования наркотических анестетиков вводятся миорелаксанты. Они блокируют нервно-мышечную передачу и помогают достичь полного расслабления. Также на этом этапе поддерживается состояние наркотического сна до окончания операции и продолжается искусственная вентиляция легких.
На последнем этапе уменьшается количество анестетика, выполняется изъятие интубационной трубки, пациент постепенно приходит в сознание. Затем восстанавливается мышечный тонус и дыхательная функция, после этого больного переводят в реанимационное отделение.
Во время выполнения хирургических манипуляций анестезиолог должен следить за уровнем и частотой пульса, мышечным тонусом, скоростью дыхания и венозным давлением. Все физиологические показатели фиксируются в операционную карту больного, куда также заносятся дозы введенных препаратов.
Показания к эндотрахеальному наркозу
Проводить эндотрахеальный наркоз рекомендуется при следующих показаниях:
- операция с вскрытием грудной клетки;
- опасность нарушения проходимости дыхательных путей;
- синдром полного желудка;
- сбой в работе нервной системы;
- манипуляции на щитовидной железе, глотке или внутреннем ухе.
Совет: для того чтобы следить за состоянием больного во время операции и вовремя предотвратить осложнения, все физиологические показатели обязательно должны быть отслежены и записаны в специальную карту.
Осложнения и последствия эндотрахеального наркоза
Профилактика осложнений заключается во введении анестетика строго по всем правилам
В некоторых случаях после проведения эндотрахеального наркоза могут возникать непредвиденные последствия. Многие из этих осложнений связанные с реакцией организма или непрофессионализмом медицинских работников, которые проводили обезболивание.
Некоторые осложнения возникают в виде тошноты, головокружения, нарушения нервной системы, боли в мышцах, аллергической реакции и зуда. Негативные последствия интубации проявляются в виде смещения трубки или попадания ее в пищевод, повреждения слизистой оболочки и нарушения проходимости трубки.
Противопоказания
Избежать негативного последствия во время анестезии можно, если заранее выяснить возможные противопоказания. Несмотря на положительный результат, запрещается делать такое обезболивание при острой респираторной патологии, сосудистом заболевании, острой патологии почек, печени и подозрении на инфаркт миокарда. Также в качестве противопоказания к операции служат инфекционные болезни и патологи бронхолегочной системы.
С помощью эндотрахеального наркоза можно легко и безболезненно перенести операцию. При соблюдении всех правил и техники введения препаратов восстановление пройдет без осложнений и не возникнет сильной интоксикации организма. Перед применением такого наркоза нужно обязательно обследоваться на наличие противопоказаний.
Советуем почитать: виды местной анестезии в хирургии
Видео
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
vseoperacii.com
При эндотрахеальном методе наркоза наркотическое вещество поступает в организм через трубку, введенную в трахею. Преимущество метода состоит в том, что онобеспечивает свободную проходимость дыхательных путей; может использоваться при операциях на шее, лице, голове; исключает возможность аспирации рвотных масс, крови; уменьшает количество применяемого наркотического вещества; улучшает газообмен за счет уменьшения «мертвого» пространства. Эндотрахеальный наркоз показан при больших оперативных вмешательствах, используется в виде многокомпонентного наркоза с мышечными релаксантами (комбинированный наркоз). Суммарное использование в небольших дозах нескольких наркотических веществ снижает токсическое воздействие на организм каждого из них. Современный комбинированный наркоз преследует осуществление аналгезии, выключения сознания, релаксации. Аналге-зия и выключение сознания достигаются использованием одного или нескольких наркотических веществ (ингаляционных или неингаляционных). Наркоз проводится на первом уровне хирургической стадии. Мышечное расслабление, или релаксация, достигается дробным введением мышечных релаксантов. Существует три этапа наркоза. I этап — введение. Вводный наркоз может быть осуществлен любым наркотическим веществом, на фоне которого наступает достаточно глубокий наркозный сон без стадии возбуждения. В основном применяют барбитураты, фентанил в сочетании с сомбревином, промедол с сомбревином. Часто используют и тиопентал-натрий. Препараты используются в виде 1% раствора, вводят их внутривенно в дозе 400—500 мг, но не более 1000 мг. На фоне вводного наркоза проводят интубацию трахеи. II этап — поддержание. Для поддержания общей анестезии можно использовать любое анестетическое средство, которое может создать защиту организма от операционной травмы (фторотан, циклопропан, закись азота с кислородом), а также нейролептаналгезию. Наркоз поддерживают на первом-втором уровне хирургической стадии, а для устранения мышечного напряжения вводят мышечные релаксанты, которые вызывают миоплегию всех групп скелетных мышц, в том числе и дыхательных. Поэтому основным условием современного комбинированного метода обезболивания является ИВЛ, которая осуществляется путем ритмичного сжатия мешка или меха или с помощью аппарата. В последнее время наибольшее распространение получила нейролептаналгезия. При этом методе для наркоза используются закись азота с кислородом, фентанил, дроперидол, мышечные релаксанты. Анестезию поддерживают в помощью закиси азота с кислородом в соотношении 2:1, дробным введением фентанила и дропе-ридола по 1—2мл каждые 15—20 мин. При учащении пульса вводят фентанил, при повышении артериального давления — дроперидол. Этот вид анестезии более безопасен для больного. III этап — выведение. К концу операции анестезиолог постепенно прекращает введение наркотических веществ и мышечных релаксантов. К больному возвращается сознание, восстанавливаются самостоятельное дыхание и мышечный тонус. Критерием оценки адекватности дыхания являются показатели Ро2, Рсо,, рН. После восстановления основных показателей гомеостаза анестезиолог может экстубировать больного и транспортировать его для дальнейшего наблюдения в послеоперационную палату. Методы контроля за проведением наркоза. В ходе общего обезболивания постоянно определяют и оценивают основные параметры гемодинамики. Измеряют артериальное давление, частоту пульса каждые 10—15 мин. Улиц с заболеваниями сердца и сосудов, а также при торакальных операциях особенно важно осуществлять постоянное мониторное наблюдение за сердечной деятельностью. Для определения уровня анестезии можно использовать электроэнцефалографическое наблюдение. Для контроля вентиляции легких и метаболических изменений в ходе наркоза и операции необходимо проводить исследование кислотно-основного состояния (РO2, РCO2, рН). Во время наркоза медицинская сестра ведет анестезиологическую карту больного, где обязательно фиксируются основные показатели гомеостаза: частота пульса, уровень артериального давления, центрального венозного давления, частота дыхания, параметры ИВЛ. Отражаются все этапы анестезии и операции. Указываются дозы наркотических веществ и мышечных релаксантов. Отмечаются все препараты, используемые в течение наркоза, включая трансфузионные среды. Фиксируется время всех этапов операции и введения медикаментов. В конце операции определяется общее количество всех использованных препаратов, которое также отмечается в наркозной карте. Делается запись о всех осложнениях в течение наркоза и операции. Наркозная карта вкладывается в историю болезни. |
neonatology.narod.ru
Эндотрахеальный наркоз
Суть наркоза, применяемого эндотрахеальным методом, в том, что само вещество, оказывающее наркотическое воздействие, вводится в организм пациента через специальную трубку, которая предварительно помещается в трахею. Преимуществ у данного метода много.
Перечислим основные из них:
- обеспечение свободной проходимости путей дыхания;
- возможность использования этого метода при различных оперативных вмешательствах: на голове, на лице, на шее и т.д.;
- аспирация крови и рвотных масс полностью исключается;
- количество применяемых веществ с наркотическим воздействием существенно уменьшается;
- возможно улучшение газообмена, с учётом уменьшения т.н. «мёртвой» территории (пространства).
Эндотрахеальный наркоз показания к применению такого наркоза возможно в тех случаях, когда необходимо проведение большого оперативного вмешательства. В таком случае применяется многокомпонентный наркоз, в котором присутствуют сильные мышечные релаксанты (наркоз такого вида ещё называется комбинированным). В связи с тем, что использованные в довольно небольших дозах некоторые виды наркотических веществ в сумме дают гораздо более лёгкий токсический эффект на организм, послеоперационное состояние пациента будет существенно улучшено. Использование современного комбинированного наркоза позволяет врачам выполнять такие цели, как:
- осуществить анельгезию;
- выключить сознание;
- ввести пациента в состояние релаксации.
Достижение первых двух пунктов возможно при помощи использованных наркотических веществ (одного или нескольких) ингаляционным или неингаляционным путём.
Применение наркоза допустимо на самом первом уровне стадии хирургического вмешательства.
Третий пункт (расслабление организма) можно достигнуть с помощью введения в организм релаксантов, оказывающих своё воздействие на мышцы пациента.
Стадии эндотрахеального наркоза проходят в три этапа:
1-ый этап называется «введение»
Этот этап осуществляется с помощью введения любого наркотического вещества, которое провоцирует появление глубокого наркозного сна, который протекает без стадии произвольного пробуждения. Достижение такой цели возможно с применением:
- барбитуратов;
- сомбревина, в сочетании с фентанилом;
- сомбревина, в сочетании с промедолом;
- тиопентала-натрия.
Все вышеуказанные препараты применяются в виде раствора (не более 1%) и вводятся внутривенно (доза такого введения должна быть не менее 500 мг., однако не более, чем 1000 мг.). Параллельно, на фоне наркозного сна, врачами проводится интубация трахеи.
2-ой этап называется «поддержание»
С целью поддержания общего наркозного состояния возможно использование любого анестетического средства, которое создаёт для организма защищающий от операционной травмы эффект. Такие средства носят названия:
- фторотан;
- кислород с закисью азота;
- циклопропан.
Также можно организовать проведение нейролептаналгезии.
Врачи оказывают поддержание наркоза на первом и втором уровнях проведения хирургической стадии операции. А с целью устранить мышечное напряжение, осуществляется введение мышечных релаксантов, вызывающих миоплегию у всех групп мышц – как у скелетных, так и у дыхательных. Именно поэтому, основное условие применения современных комбинированных методов, оказывающих обезболивающий эффект, заключается в том, что параллельно проводится ИВЛ (искусственная вентиляция лёгких), осуществление которой представляет собой процесс ритмичного нажатия на меха или при помощи специального аппарата ИВЛ.
За последнее время, особенно часто распространено применение нейролептаналгезии. Этот метод характеризуется использованием кислорода с закисью азота, фентанила, мышечных релаксантов и дроперидола. Состояние наркоза поддерживается при помощи закиси азота вместе с кислородов (соотносятся, как 2:1), а также дробного введения дроперидола и фентанила (вводят каждые 15-20 минут по 1-2 мл.). В том случае, если у пациента замечается учащённый пульс, вводится фентанил, а при обнаружении повышения артериального давления вводят дроперидол. Применение именно такого вида анестезии в таких пропорциях, позволяет достигать наиболее безопасного результат для больного.
3-ий этап называется «выведение»
Чем ближе подходит к концу оперативное вмешательство, тем меньше врач вводит наркотические вещества и мышечные релаксанты, понемногу сводя такое введение к нулю. Постепенно пациент приходит в сознание, восстанавливая при этом возможность дышать самостоятельно, а также восстанавливая тонус мышц. Чтобы оценить адекватность дыхания, используются такие показатели, как pH, Po2, Pco. После того, как будут восстановлены основные показатели гомеостаза, врач анестезиолог экстубирует больного, а затем осуществляет его транспортировку, с целью дальнейшего наблюдения за состоянием, в послеоперационную больничную палату.
Обязательным фактором успешного оперативного вмешательства является контроль за непосредственным проведением наркоза.
В то время, когда происходит обезболивание, врачи постоянно и систематически определяют, а затем оценивают все основные гемодинамические параметры организма пациента. Происходит это методом измерения артериального давления и замером частоты пульса пациента через каждые 7-15 минут. Те пациенты, у которых имеются заболевания сердечной и сосудистой системы, а также в случае проведения им торакальных операций, постоянно находятся под мониторным наблюдением за деятельностью сердечной системы.

Возможно применение электроэнцефалографического наблюдения, с целью определить уровень анестезии.
Для того, чтобы контролировать вентиляцию лёгких и метаболические изменения во время действия наркоза, необходимо проведение специалистами исследований показателей pH, Po2, Pco2, то-есть кислотно-основных состояний организма.
В то время, как современный эндотрахеальный наркоз действует на пациента, медсестра осуществляет ведение анестезиологической карты больного, где обязательно должны фиксироваться гомеостазные показатели:
- частоты дыхания;
- параметров ИВЛ;
- частоты пульса;
- уровня давления (как артериального, так и центрального венозного) и др. показатели.
Также в этой карте должно отражаться прохождение всех этапов прохождения анестезии и самого оперативного вмешательства. Медицинская сестра также отмечает все препараты и мед. средства, которые были использованы во время наркоза. Обязательно указывается время прохождения каждого этапа оперативного вмешательства и время введения медикаментозных средств. Под конец операции определяют все использованные препараты в подсчёте общего затраченного количества, и делают соответствующие пометки в карте. Если во время наркоза или операции имели место какие-либо осложнения, сведения о них также обязательно заносятся в медицинскую карту. Затем эта карта будет вложена в историю болезни пациента. Именно за счёт такого точного ведения отчётности, а также за счёт потрясающей результативности самого лечения, анестезиологи Израиля считаются лучшими в мире, а применяемые анестезиологические методы – самыми передовыми. Об этом говорит международная статистика.
Однако, после эндотрахеальный наркоз ощущения проявится также целый ряд осложнений, возникновение которых зависит от анатомно-физиологических особенностей строения организма конкретного пациента, таких как:
- плохое разгибание головы;
- плохое выведение челюсти;
- наличие короткого надгортанника.
Даже в самых умелых руках, при наличии всех вышеперечисленных особенностей, оказывается сложно увидеть голосовую щель при интубации. Именно от неудачной интубации, до сих пор случаются смертельные случаи. Если такой случай имеет место, необходима помощь врача с большим опытом. С целью спасения человека, применяют трахеостомию или диффузионное дыхание: с помощью просто иглы делается прокол в трахее, затем соединяется место прокола с трубочкой, подающей кислород. Однако применение такого метода искусственного поддержания вентиляции лёгких возможно не дольше 30-40 минут, т.к. затем углекислый газ накапливается в смертельных для человека дозах.
Не менее частыми осложнениями являются ларингоспазм и бронхоспазм.
Первое состояние возникает из-за очень плотного смыкания голосовых связок, в результате чего становиться невозможным введение трубки. Снимается такое состояние миорелаксантами, после введения которых расслабляется мускулатура и необходимо сразу переводить пациента на искусственную вентиляцию лёгких.
Второе состояние возникает тогда, когда происходит сокращение гладкой мускулатуры и действие релаксантов не приносит никаких результатов. В данном случае врач применяет средства бронхолитического действия.
docteam.ru
Эндотрахеальный наркоз
Компоненты и этапы общей анестезии
Данное название не передает сущность этого метода анестезии, но оно широко применяется
среди медиков в разговорной речи. Если быть точным, правильно называть не ЭТН, а комбинированная
(многокомпонентная ) общая анестезия с миорелаксацией.
Этот вид анестезии развивался медленно, исподволь и только к
50-м гг. 20 века этот вид анестезии стал ведущим.
ИСТОРИЯ РАЗВИТИЯ ЭНДОТРАХЕАЛЬНОГО НАРКОЗА
· · Парацельс (1493-1541) впервые ввел трубку в трахею погибающему человеку и с помощью кожаных мехов расправил легкие и спас человека.
· · Андре Везалий (1514-1564) в эксперименте доказал преимущества эндотрахеального наркоза, используя введение трубки в трахею животным со вскрытой плевральной полостью
· · В 1788 английский хирург Кельн изобрел специальную трубку, которую применял при спасении утопленников на Темзе. Ему удалось спасти несколько утопленников, которые погибали от дыхательной недостаточности.
· · В 1871 году немецкий хирург Тренделенбург изобрел трубку с манжеткой, т.е. сделал дыхательные пути герметичными, что предотвращает грозное осложнение наркоза – аспирацию (попадание желудочного содержимого в легкие).
Современное развитие эндотрахеальный наркоз получил тогда, когда известный канадский анестезиолог Гриффит в 1942 году, впервые применил миорелаксанты. Т.к. только при их применении возможна полноценная эндотрахеальная анестезия. Бурное развитие эндотрахеальный наркоз получил в 50-х годах, этому способствовали советские хирурги: Куприянов, Вишневский и др. Эндотрахеальный наркоз помогает бороться с острой сердечной и дыхательной недостаточностью, поскольку даже удовлетворительное выведение углекислоты и введение кислорода позволяет избавиться от гипоксии.
Преимущества ЭТН.
1. Точное дозирование препаратов для наркоза. Дозировка зависит, прежде всего, от испарителя, но при дыхании через маску, из–за неполной герметичности , часть наркотического вещества удаляется в атмосферу.
2. Возможность в короткое время менять минутный объем вентиляции и газовый состав крови. (насыщение кислородом и углекислым газом) Можно не бояться остановки дыхания, вводить препаратов столько, сколько нужно для хорошего обезболивания.
3. Обеспечивает хорошую проходимость дыхательных путей в течение всей анестезии. (нет западения языка)
4. Обеспечение герметичности дыхательных путей, при которой невозможна аспирация. Даже если содержимое желудка попадет в ротовую полость, оно никогда не попадет в легкие.
5. Возможность санации трахеобронхиального дерева (удаление мокроты во время операции).
6. Безопасные операции на грудной клетке (при вскрытии плевральной полости на фоне ИВЛ не происходит спадение легких)
Перечислим основные компоненты анестезии:
1.Выключение сознания.
2.Обезболивание (анальгезия).
3.Миорелаксация.
4.Нейровегетативная стабилизация.
5.Инфузионная терапия.
Дополнительные компоненты анестезии: парентеральное питание, поддержание нормальной температуры тела, искусственные гипотония и гипотермия ,искусственное кровообращение, применяются только при длительных, узкоспециализированных операциях, поэтому их касаться не будем.
1.Выключение сознания.
Состояние сна пациента можно достигнуть любыми препаратами для наркоза: как ингаляционными, так и внутривенными. (см. раздел Масочный наркоз и Внутривенный наркоз)
2.Анальгезия.
Основной препарат на данный момент –опиоид короткого действия фентанил.
Белый кристаллический порошок. Практически нерастворим в воде. Легко растворим в спирте.
Фентанил является синтетическим аналгетиком, производным фенилпиперидина. По химической структуре частично сходен с промедолом. Оказывает сильное, но кратковременное (при разовом введении) аналгезирующее действие.
После внутривенного введения максимальный эффект развивается через 1 — 3 мин и продолжается 15 — 30 мин. После внутримышечного введения максимальный эффект наступает через 3 — 10 мин.
Вводят препарат медленно – внутривенно из расчета 1 мл 0,005 % раствора на каждые 5 кг массы тела больного. Для поддержания аналгезии вводят при необходимости через каждые 10 — 30 мин дополнительно по 1-3 мл 0,005 % раствора фентанила.
При применении фентанила, особенно при быстром введении в вену, возможно угнетение дыхания, которое может быть устранено внутривенным введением налоксона.
Могут наблюдаться бронхиолоспазм, гипотензия, синусовая брадикардия. Брадикардия устраняется атропином (0,5 — 1 мл 0,1 % раствора).
Применение фентанила противопоказано при операции кесарева сечения (до экстракции плода) и при других акушерских операциях (в связи с повышенной чувствительностью к угнетающему действию фентанила дыхательного центра новорожденных).
Фентанил может вызвать привыкание при длительном применении.
Могут применяться и другие препараты, хотя их применяют для обезболивания во время операции намного реже, в основном- при длительных операциях, или , что , к сожалению иногда бывает, при отсутствии фентанила.
Промедол
Белый кристаллический порошок. Легко растворим в воде, растворим в спирте. Водные растворы (рН 4,5-6,0).
Промедол является синтетическим производным фенилпиперидина и по химическому строению может рассматриваться как аналог фенил-N-метилпиперидиновой части молекулы морфина.
Промедол обладает сильной аналгезирующей активностью. Он быстро всасывается и действует как при приеме внутрь, так и при парентеральном введении. По влиянию на ЦНС промедол близок к морфину; он уменьшает восприятие ЦНС болевых импульсов, угнетает условные рефлексы. Подобно другим аналгетикам понижает суммационную способность ЦНС, усиливает анестезирующее действие новокаина и других местных анестетиков. Оказывает снотворное влияние (преимущественно в связи со снятием болевого синдрома). По сравнению с морфином меньше угнетает дыхательный центр, меньше возбуждает центр блуждающего нерва и рвотный центр. 0казывает умеренное спазмолитическое действие на гладкую мускулатуру внутренних органов и вместе с тем повышает тонус и усиливает сокращения мускулатуры матки.
Применяют промедол как болеутоляющее средство при травмах и различных заболеваниях, сопровождающихся болевыми ощущениями, при подготовке к операциям и в послеоперационном периоде и т.п. Весьма эффективен при язвенной болезни желудка и двенадцатиперстной кишки, стенокардии, инфаркте миокарда, кишечных, печеночных и почечных коликах, дискинетических запорах и других заболеваниях, при которых болевой синдром связан со спазмами гладкой мускулатуры внутренних органов и кровеносных сосудов.
В акушерской практике применяют для обезболивания и ускорения родов; в обычных дозах промедол не оказывает побочного влияния на организм матери и плода.
Назначают под кожу, внутримышечно и внутрь. При парентеральном применении болеутоляющий эффект более выражен. При необходимости вводят также в вену.
Широко пользуются промедолом в анестезиологической практике. Он является одним из основных компонентов премедикации. Для премедикации вводят под кожу или внутримышечно 0,02 — 0,03 г (1 — 1,5 мл 2 % раствора) вместе с 0,0005 г (0,5 мг) атропина за 30 — 45 мин до операции. Для экстренной премедикации препараты вводят в вену. Во время наркоза применяют промедол в качестве противошокового средства дробными дозами внутривенно по 3 — 5 — 10 мг. Введение промедола, незначительно углубляя наркоз, усиливает аналгезию, что способствует уменьшению тахикардии и нормализации артериального давления. Промедол может применяться вместе с нейролептическими, противоаллергическими препаратами, холинолитиками при общей и местной анестезии. В сочетании с дроперидолом или другими нейролептиками промедол используют для центральной аналгезии. (вариант ЭТН, характеризующийся повышенными дозами анальгетиков при травматичных операциях). В послеоперационном периоде промедол применяют (при отсутствии нарушения дыхания) для снятия болей и как противошоковое средство.
Вводят под кожу 1 мл 1 % или 2 % раствора.
Высшие дозы для взрослых внутрь: разовая 0,05 г, суточная 0,2; под кожу: разовая 0,04 г, суточная 0,16 г.
Промедол обычно хорошо переносится. В редких случаях могут быть легкая тошнота, иногда головокружение, слабость, ощущение легкого опьянения. Эти явления проходят самостоятельно. Если побочные явления отмечаются при повторном применении препарата, необходимо уменьшить дозу.
При длительном применении промедола возможно развитие привыкания (ослабление действия) и болезненного пристрастия.
Формы выпуска: таблетки по 0,025 г; 1 % и 2 % растворы в ампулах и шприц- тюбиках по 1 мл.
3.Миорелаксация
Мышечные релаксанты с анестезиологической точки зрения, прежде всего, дают возможность уменьшить количество наркотического вещества. Часть больных погибали при масочном наркозе от токсического поражения печени и почек. Раньше анестезиологи были вынуждены давать наркоз на уровне 3-й хирургической стадии для достижения полного мышечного расслабления. Миорелаксанты расслабляют скелетные мышцы, поэтому дозу наркотического вещества можно уменьшить до дозы, при которой выключается сознание и наступает обезболивание, чего можно добиться уже на 1-й стадии. Расслабленные мышцы травмируются в меньшей степени, что очень важно при операциях на полых органах. Применение мышечных релаксантов позволило уменьшить количество осложнений, связанных с техникой операции, несостоятельностью швов, т.к. хирург имеет возможность спокойно работать. (при несостоятельности швов возникает разлитой перитонит, при котором очень высока смертность).
Применение ИВЛ обеспечивает нужный уровень содержания кислорода и углекислого газа в организме.
Миорелаксанты по своему действию делятся на две группы: деполяризующие и недеполяризующие.
ДИТИЛИН (Аналогичные дихлориды и дибромиды выпускаются под названиями: листенон ,миорелаксин)
mirznanii.com
после комбинированный, осложнения у детей, при лапароскопии, преимущества
Содержание статьи:
При проведении операций используются различные методы обезболивания. Если вмешательство кратковременное и незначительное, достаточно местной анестезии. В случае же многочасовой и сложной процедуры, требующей максимального снятия боли, применяется комбинированный эндотрахеальный наркоз, помогающий достичь полного расслабления организма.
Особенности эндотрахеального наркоза
Как правило, для облегчения работы хирурга используется комбинированный эндотрахеальный наркоз, состоящий из нескольких этапов:
- Интубация предусматривает запуск в трахею специальной дыхательной трубки, через которую происходит насыщение легких кислородом.
- Внутривенно вводят необходимые для глубокого сна лекарства.
Применяют препараты, расслабляющие мускулатуру. - Иногда используют дополнительные ингаляционные средства.
Производится искусственная вентиляция легких (ИВЛ), проводимая специальным аппаратом.
Преимущества эндотрахеального наркоза
В настоящее время эндотрахеальный наркоз при лапароскопии является практически единственным способом анестезии. При лапароскопии необходимо полное расслабление и контроль за уровнем кислорода в тканях.
Как и другие методы обезболивания, этот наркоз так же имеет свои плюсы и минусы. Преимущества эндотрахеального наркоза:
- не составляет большого труда избегать нарушений свободной проходимости дыхательных путей;
- надежное предохранение от попадания желудочного содержимого в легкие;
- легче проводить ИВЛ, что позволяет использовать миорелаксанты и поверхностный наркоз.
 Основное преимущество эндотрахеального наркоза в том, что он обеспечивает проходимость дыхательных путей
Основное преимущество эндотрахеального наркоза в том, что он обеспечивает проходимость дыхательных путейОсложнения и недостатки при наркозе
Осложнения эндотрахеального наркоза при лапароскопии и других операциях встречаются достаточно редко. Причиной может выступать высокая степень тяжести заболевания или врачебный недочет. Осложнения проявляются в виде:
- повреждения слизистой оболочки гортани или трахеи;
- перегиба или засора интубационной трубки;
- нарушений в работе сердечно-сосудистой системы;
- недостатка кислорода;
- болевого шока.
Эндотрахеальный наркоз в детском возрасте
Если у взрослых применение такого вида обезболивания не вызывает больших трудностей, то эндотрахеальный наркоз у детей имеет определенные сложности:
- у детей дыхательные пути узкие;
- свободная проходимость может нарушаться из-за увеличенных миндалин или аденоидов;
- грудная клетка еще недостаточно развита.
Поэтому при применении комбинированного эндотрахеального наркоза у детей, анестезиологами учитывается возраст, рост и вес пациента, подбираются интубационные трубочки необходимого размера, рассчитывается оптимальная доза анестетиков и миорелаксантов.
 Эндотрахеальный наркоз у детей тщательно подготавливается анестезиологом учитывая индивидуальные особеннности ребенка: его возраст, рост и вес
Эндотрахеальный наркоз у детей тщательно подготавливается анестезиологом учитывая индивидуальные особеннности ребенка: его возраст, рост и весВывод
Комбинированный эндотрахеальный наркоз выступает одним из видов анестезии, обладающий определенными преимуществами и практически не имеющий осложнений. После эндотрахеального наркоза важно и выведение из него. Больной должен начать самостоятельно дышать. Трубку нужно убирать своевременно, поскольку раннее ее удаление может повлечь за собой приступ удушья.
prostochek.ru

 Введение. Самый важный этап. Прежде чем ввести трубку в трахею пациента, его отключают. Применяется любая анестезия, которая вводит человека в наркозный сон. Именно это позволяет ввести специальную трубку, которая искусственно вентилирует легкие. Если на этом этапе произошла ошибка, например трубка введена неправильна, то во время операции возникнут осложнения.
Введение. Самый важный этап. Прежде чем ввести трубку в трахею пациента, его отключают. Применяется любая анестезия, которая вводит человека в наркозный сон. Именно это позволяет ввести специальную трубку, которая искусственно вентилирует легкие. Если на этом этапе произошла ошибка, например трубка введена неправильна, то во время операции возникнут осложнения. мышечная боль;
мышечная боль; Инфекционные заболевания.
Инфекционные заболевания.