В России проведена уникальная операция по пересадке лица. Новости. Первый канал
В России впервые объявлено об успешной пересадке лица. Детали уникальной операции, сделанной молодому человеку, получившему сильнейшие ожоги, рассказали московские медики.
Хирурги готовились к ней несколько лет. Полгода назад им удалось осуществить задуманное. Но лишь сейчас, когда специалисты твёрдо уверены, что пациент пошёл на поправку, они решили обнародовать результаты своей работы.
Когда Николая на самолете экстренно доставили в больницу, на нем не было живого места, вспоминают врачи. В армии он получил тяжелейший электрический ожог всего тела, но больше пострадало лицо. Военные медики спасли парню жизнь и вернули зрение. Всего выполнили тридцать восстановительных операций, но дефект был настолько большой, что хирурги оказались бессильны в этой ситуации. Николай оказался в глубокой депрессии. Трансплантация была единственным шансом вернуть пациенту лицо, а значит подарить надежду на новую жизнь.
«Хочу выразить свою благодарность врачам за то, что провели такую сложнейшую операцию. Мы к ней очень долго шли, и наконец-таки она совершилась», — говорит Николай.
Специалисты тщательно готовились к одной из самых сложных операций. Хирурги многократно репетировали трансплантацию на точной копии модели лица пациента, напечатанной на 3D-принтере. Ведь оно у каждого человека уникально, и право на ошибку у хирургов не было.
«Также была длительная работа в анатомическом театре. Лицо — сложнейшая структура, ее очень тяжело оценить в двух плоскостях, она требует полного трехмерного понимания. Это возможно было только изучить именно там. Нами были отработаны все возможные модели алатрансплантатов, существующих на тот момент в мире», — рассказала заведующая кафедрой пластической и реконструктивной хирургии института им. И.И. Мечникова Мария Волох.
Заветного часа Николай ждал три года. И ни разу за это время у него не возникло желания отказаться от операции. В мае 2015 года в Курской области появился донор, человек погиб от тяжелой черепно-мозговой травмы. Родственники дали согласие на трансплантацию.
Родственники дали согласие на трансплантацию.
«За это время команда работала в экстренном режиме, на максимуме своих возможностей — как профессиональных, так и, в том числе, физических. Сама операция длилась более 15 часов. Участвовало во всех этапах всего восемь хирургов, и многие из них принимали участие от момента получения звонка до последнего шва», — рассказала Мария Волох.
В декабре Николаю предстоит небольшая операция по коррекции внешности, после чего он сможет вернуться домой. Сейчас он еще принимает препараты, чтобы не произошло отторжения трансплантата. Но мужчина чувствует себя хорошо. Медики уверяют — у парня снова горят глаза, и он строит планы на жизнь.
«Работали несколько команд медицинских Министерства обороны, Министерства здравоохранения и Федерального медико-биологического агентства. Уже сейчас мы можем с уверенностью сказать, что операция прошла успешно, и наш молодой человек, он не просто доволен своим внешним видом, он счастлив от того, что он может дальше жить, он планирует поступать в вуз, он планирует строить свою жизнь и обзаводиться семьей. То есть, нормальная человеческая жизнь», — рассказала министр здравоохранения РФ Вероника Скворцова.
То есть, нормальная человеческая жизнь», — рассказала министр здравоохранения РФ Вероника Скворцова.
Трансплантация стала возможной благодаря техническим достижениям современной медицины и накопленному опыту ученых всего мира. Впервые лицо пересадили во Франции в 2005 году. С тех пор выполнили 32 успешные операции в семи различных странах мира. Сегодня стало известно о 33-й, которую провели российские хирурги. И это называют настоящим прорывом в отечественной медицине. Ведь успех подобной операции дарит надежду многим пациентам, которым обычная пластическая хирургия не в состоянии помочь.
Первый россиянин с пересаженным донорским лицом стал студентом — Российская газета
Скоро два года, как петербургские врачи первыми в России пересадили человеку лицо. Это был результат взаимодействия Северо-Западного медицинского университета имени Мечникова, Военно-медицинской академии и Федерального медико-биологического агентства. Лидер этой мультидисциплинарной команды — доктор медицинских наук, заведующая кафедрой пластической и реконструктивной хирургии Мария Волох.
Напомним: в 18 лет солдат срочной службы получил электроожог. Его два года лечили в госпитале. А когда поставили на ноги, стало ясно: жить с таким лицом невозможно. «Был полностью утрачен нос, отсутствовали мягкие ткани и кости лба, теменной области, лобные пазухи были открыты, — рассказывает Мария Волох. — Значительно повреждена центральная зона лица. А еще грубая деформация мягких тканей: раны были закрыты, но функция их утрачена- круговые мышцы глаз и рта не действовали. Конечно, исправлять серьезные дефекты лица, полученные, например, в результате автоаварий, лучше с помощью родных тканей пациента. Но здесь был особый случай. Дело в том, что обширный ожог правой части тела был уже закрыт нашими коллегами: на него взяли кожные трансплантаты с левой стороны, то есть своей неповрежденной кожи пациенту просто бы не хватило. К тому же сложный рельеф лица не дает возможности хирургам создать его заново так, как было задумано природой».
Выбора не было: или решаться на трансплантацию донорского лица, или обрекать человека на социальную изоляцию. Выбрать второе Мария Волох не могла: для парня утрата лица была равносильна гибели. Он, к слову, к этому времени уже пережил суицидальные попытки. И не подорванное здоровье, не инвалидность были причиной: с этими проблемами он справился. Но потерять лицо в буквальном смысле слова! Непереносимо.
Выбрать второе Мария Волох не могла: для парня утрата лица была равносильна гибели. Он, к слову, к этому времени уже пережил суицидальные попытки. И не подорванное здоровье, не инвалидность были причиной: с этими проблемами он справился. Но потерять лицо в буквальном смысле слова! Непереносимо.
— Операция продолжалась трое суток, а готовились мы к ней более пяти лет, — рассказывает Мария Волох. — Это не только первая пересадка лица в России, но и первая пересадка сложных (композитных) тканей. Полученный результат позволяет развить новое направление трансплантации: например, пересадку донорских конечностей.
Донором стал мужчина 54 лет, получивший в ДТП черепно-мозговую травму, несовместимую с жизнью. Разумеется, на это было получено юридическое согласие его родных и близких. При сохранении донорского лоскута пришлось поволноваться, ведь ткани, несмотря на то что до пересадки находятся в специальном растворе, испытывают кислородное голодание. Из-за сложного тканевого состава лоскута (тут и кости, и хрящи, и нервы, и сосуды) счет шел буквально на часы и минуты. И, конечно, особого внимания требовал учет иммунологической совместимости. Хотя эта совместимость была тщательно проверена до пересадки, неприятные неожиданности могли случиться в любой момент. По счастью, этого не произошло.
И, конечно, особого внимания требовал учет иммунологической совместимости. Хотя эта совместимость была тщательно проверена до пересадки, неприятные неожиданности могли случиться в любой момент. По счастью, этого не произошло.
Сказать, что после операции больничная история юноши благополучно закончилась, нельзя. Спустя некоторое время ему потребовалась еще одна корректирующая пластическая операция. Но сейчас, когда прошло более полутора лет после уникального медицинского вмешательства, специалисты констатируют: Волох приняла единственно правильное решение. Спустя полтора года (операция была сделана в мае 2015 года) пациент с новым лицом стал вести нормальную жизнь нормального молодого человека: он поступил в один из университетов Санкт-Петербурга, говорят, благоприятные изменения произошли и на личном фронте…
Комментарии
Петр Зубарев, профессор Военно-медицинской академии, доктор медицинских наук:
— Операция уникальна и по технике исполнения. Конечно, пациенту потребуется постоянный прием препаратов, препятствующих отторжению инородной ткани. Это может негативно сказаться на его иммунитете. Стало быть, нужно особенно бережно относиться к своему здоровью, избегать инфекций, простуд. Но эти минусы несопоставимы с теми, которые были у него до операции. Он же был на грани тяжелейшего психологического расстройства. Сейчас все проблемы социально-психологического плана сняты.
Конечно, пациенту потребуется постоянный прием препаратов, препятствующих отторжению инородной ткани. Это может негативно сказаться на его иммунитете. Стало быть, нужно особенно бережно относиться к своему здоровью, избегать инфекций, простуд. Но эти минусы несопоставимы с теми, которые были у него до операции. Он же был на грани тяжелейшего психологического расстройства. Сейчас все проблемы социально-психологического плана сняты.
Отари Хурцилава, ректор Северо-Западного государственного медицинского университета им. И. И. Мечникова, доктор медицинских наук:
— Это достижение не только всероссийского масштаба, но и мирового уровня. Всего 8 стран в мире могут записать себе в актив подобные операции.
Леонид Павлюк-Павлюченко, заведующий кафедрой пластической хирургии Университета дружбы народов:
— Эта пересадка, первая в России, признана успешной в Америке.
Пересадка лица крупным планом: история Кейти
Автор фото, Family/Martin Schoeller
Подпись к фото,Операция по пересадке лица длилась 31 час
Кейти Стабблфилд было всего 18 лет, когда она лишилась лица.
После попытки самоубийства врачи спасли ей жизнь, но жить дальше она будет с чертами совсем другого человека.
Кейти стала самой юной пациенткой в США, кому была сделана трансплантация лица. Журнал National Geographic рассказал о том, какие изнурительные операции по восстановлению пришлось перенести 22-летней девушке.
Журналистам разрешили находиться в больнице штата Огайо, где оперировали Кейти. Тогда ей был 21 год.
Корреспондент и фотограф были с ней во время подготовки к хирургической процедуре и смогли увидеть результаты операции, которая длилась 31 час.
Автор фото, National Geographic
Рассказ о девушке, получивший название «История лица», был включен в сентябрьский номер журнала с ее портретом на обложке. National Geographic также снял о Кейти документальный фильм.
С 2010 года, когда в Испании была проведена первая операция по полной пересадке лица, через эту процедуру прошли 40 человек.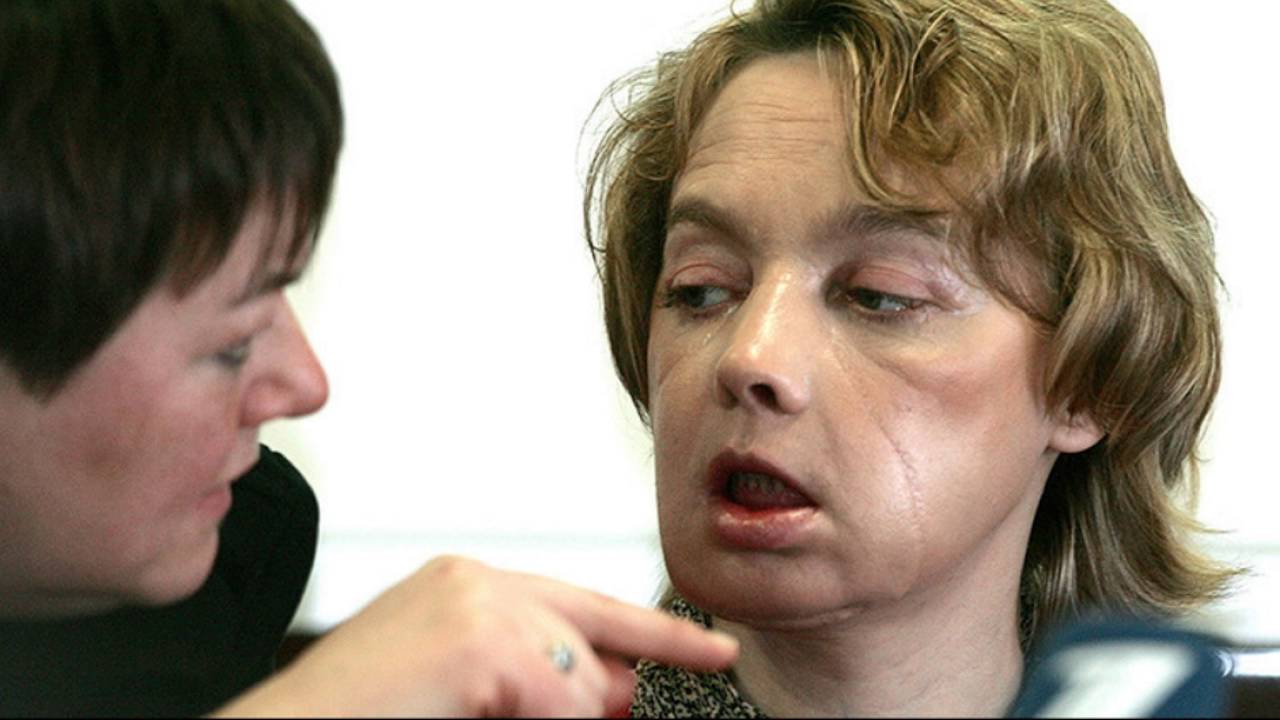
Но американские страховые компании не покрывают этот вид трансплантации, поскольку он по-прежнему считается экспериментальным.
За операцию Кейти заплатил Институт восстановительной медицины вооруженных сил, который постоянно улучшает виды восстановительного лечения для военных, получивших ранения в боях.
Кейти была прекрасным кандидатом для операции из-за юного возраста и характера полученной травмы.
Донором ее лица стала 31-летняя Адрэа Шнайдер, которая скончалась от передозировки наркотиков в 2017 году.
Врачи уже использовали некоторые ее органы для пересадки нуждающимся в них пациентам, а разрешение на трансплантацию лица дала бабушка умершей — Сандра Беннингтон, которая встретилась с Кейти после операции.
Автор фото, Benningdon Family/Maggie Steber/ National Geograph
Подпись к фото,Бабушка Адрэи Шнайдер сказала, что узнала черты внучки в лице Кейти
Кейти говорит, что плохо помнит свою жизнь до того момента, когда она попыталась покончить с собой. По словам ее близких, в подростковом возрасте она очень переживала из-за переездов, неудавшихся отношений и хронических желудочно-кишечных заболеваний.
По словам ее близких, в подростковом возрасте она очень переживала из-за переездов, неудавшихся отношений и хронических желудочно-кишечных заболеваний.
В результате попытки самоубийства была повреждена большая часть ее лица, в том числе нос, часть лба и челюсти. Также сильно пострадали мозг и глаза.
Поначалу ее лечили в Миссисипи, затем перевели в Теннесси, и в итоге она оказалась в клинике Кливленда в штате Огайо, которая считается новатором в развитии трансплантологии.
Перед операцией по пересадке Кейти перенесла 22 реконструктивно-пластических операции, в которых для восстановления ее челюсти использовались часть бедра и материалы, созданные с помощью трехмерной печати.
По словам Кейти и ее семьи, когда им сообщили, что она может подойти для операции, они не знали точно, чего им ждать.
«Я понятия не имела, что такое трансплантация лица. Когда родители мне все объяснили, я очень обрадовалась, что у меня вновь появится лицо, и я смогу вернуться к нормальной жизни», — сказала она.
Она ждала целый год. Два возможных донора не подошли по ряду причин, но в итоге в мае 2017 года операция состоялась.
Автор фото, Maggie Steber/National Geographic
Подпись к фото,Мать Кейти Алеся (на фото слева) сказала, что ее дочь хотела операцию, чтобы на нее не таращились на улице
Поначалу врачи планировали пересадить лишь часть лица, но затем было принято решение использовать большую часть лица донора, чтобы уменьшить риск отторжения.
После пересадки были проведены еще три дополнительные операции. Скорее всего, операций будет еще больше, чтобы улучшить вид лица и его функциональность.
Кейти по-прежнему сложно разговаривать из-за полученных ртом повреждений. До конца жизни ей придется принимать препараты, которые снижают вероятность отторжения трансплантированного лица.
Второй шанс
В интервью National Geographic девушка сказала, что надеется поступить в колледж, чтобы затем стать психологом.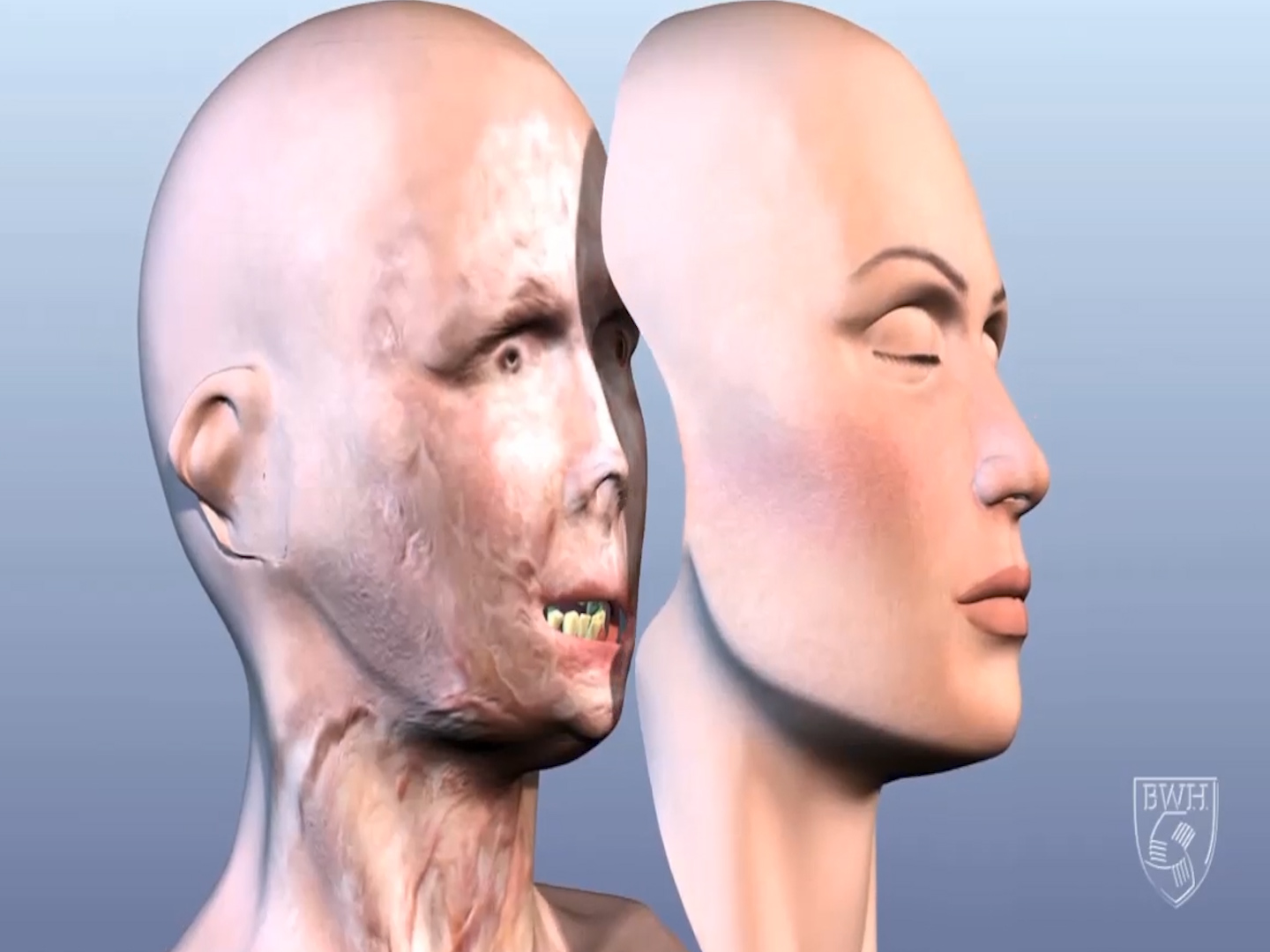
Также ей интересно было бы выступать перед подростками на тему самоубийств и ценности жизни.
«Мне многие помогали. Теперь я хочу помогать другим», — сказала она.
Пластический хирург Брайан Гастман сказал, что благодаря медицинской процедуре у Кейти появился второй шанс, сообщает Си-эн-эн.
«Больше всего я хочу, чтобы Кейти была счастлива. Это самое главное. И также хотелось бы, чтобы она могла вести более-менее нормальную жизнь», — сказал Гастман.
«Затем она сможет рассказывать о том, как быть сильной несмотря ни на что, и не позволять одному решению в жизни делать вас тем, кем вы являетесь», — добавил он.
Без лица: почему не все врачи рады громкой операции
16 июня состоялась церемония вручения национальной врачебной премии «Призвание», учрежденной одноименным благотворительным фондом, Минздравом и Первым каналом. Премию в специальной номинации «врачам, оказывающим помощь пострадавшим во время войн, террористических актов и стихийных бедствий» получила команда специалистов под руководством главного пластического хирурга СЗФО доктора Марии Волох, осуществившая первую в России операцию по пересадке части лица.
… В 2012 году 19-летний рядовой Николай Егоркин проходил срочную службу в одной из ракетных частей Приморского края. Однажды, выполняя приказ командира, он попытался снять со столба находящийся под напряжением провод линии электропередачи. Попытка закончилась трагически: военнослужащий получил тяжелый электрический ожог, повлекший травматическую ампутацию носа, деформацию правой половины лица и шеи, дефекты костей черепа, кроме того, пострадали правая рука и нога.
Первую помощь рядовому Егоркину оказали в местной районной больнице, затем он был переведен в Приморский ожоговый центр, далее – в госпиталь Минобороны, а уже оттуда – в Военно-медицинскую академию (ВМА), где в общей сложности провел около трех лет. Здесь ему сделали порядка 30 реконструктивных операций – закрывали дефекты и восстанавливали зрение. Но, как утверждает знакомый с ситуацией собеседник Vademecum, сложные вмешательства не привели к ожидаемому результату – из-за отсутствия носа и части тканей лба пациент впал в депрессию.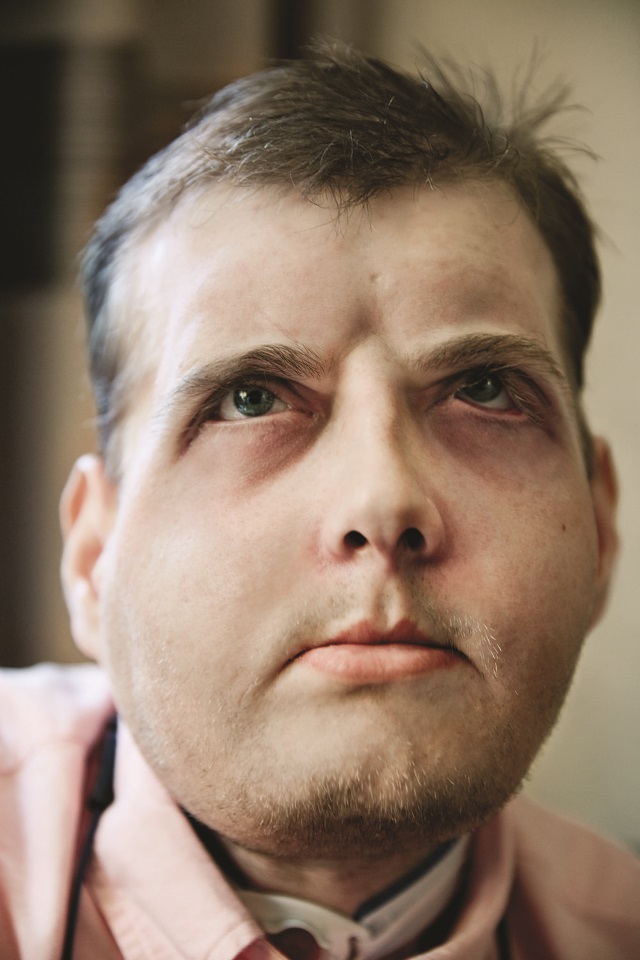
Реклама на Forbes
Курирующие Егоркина врачи решили, что реконструктивные методики себя исчерпали, и начали готовить его к трансплантации. Ответственным за подготовку и проведение сложнейшего вмешательства на лице стала Мария Волох, которая вместе с коллегами уже около пяти лет интересовалась этой темой и проводила опыты на животных и трупах. Егоркин согласился на рискованный эксперимент. Обращался ли он, перед тем как дать согласие на трансплантацию, за «вторым» мнением к другим специалистам, неизвестно.
Донором стал мужчина из Курской области, скончавшийся от черепно-мозговой травмы. На основе его лицевых тканей хирурги сформировали аллотрансплантат, включавший костные и мягкие ткани лба и носа. Законсервированный биоматериал отправился из Курска в Санкт-Петербург на самолете Минобороны. Операция проводилась в ВМА и заняла 18 часов, в ней были задействованы восемь врачей – пластические и сосудистые хирурги, трансплантологи, анестезиологи – и целый штат среднего медперсонала.
Результаты операции почти год держались в тайне. Кураторы Николая Егоркина долго не показывали прооперированного больного ни профессиональному сообществу, ни уж тем более прессе и публике. Как объясняет доктор Волох, время потребовалось на восстановление пациента – принятие его иммунитетом аллотрансплантата и сведение риска возникновения осложнений к минимуму.
Наконец, в мае 2016 года результат операции продемонстрировали в передаче «Здоровье» Елены Малышевой на Первом канале, а пиком признания стало вручение премии «Призвание».
Все, хэппи энд? Пока неизвестно.
Дело в том, что после пересадки лица от донора Егоркин будет вынужден в течение всей жизни принимать иммуносупрессанты — специальные препараты, подавляющие его собственный иммунитет, чтобы избежать отторжения чужеродных тканей. Препараты эти для организма не очень полезны, именно поэтому к трансплантации тканей от донора рекомендуется прибегать только в крайнем случае.
Тут возникает непростой этический вопрос. Конечно, приятно, что Россия стала, как с гордостью заявила по поводу этой трансплантации министр здравоохранения Вероника Скворцова, «восьмой страной, которая по уровню высоких технологий смогла осуществить такую операцию».
Конечно, приятно, что Россия стала, как с гордостью заявила по поводу этой трансплантации министр здравоохранения Вероника Скворцова, «восьмой страной, которая по уровню высоких технологий смогла осуществить такую операцию».
Как гласит федеральный закон «Об охране здоровья граждан», каждый российский врач клянется «заботливо относиться к пациенту, действовать исключительно в его интересах».
Была ли именно трансплантация тканей лица той операцией, которая наилучшим образом соответствовала интересам Николая Егоркина? Мария Волох утверждает, что да. «Восстановить нос реконструктивными методиками невозможно. После таких операций пересаженные ткани с течением времени становятся несостоятельными и нефункциональными. Плюс ко всему мы травмируем «донорскую» зону на теле пациента. Мы действовали согласно мировому протоколу лечения, согласно которому при поражении центральной зоны лица – носа и соседних зон – рекомендована аллотрансплантация» — заявила она в интервью Vademecum. — Пациент сейчас принимает низкие дозы иммуносупрессантов. Они настолько малы, что фактически не наносят существенного вреда здоровью, поэтому отдаленные прогнозы в таких случаях благоприятные».
Они настолько малы, что фактически не наносят существенного вреда здоровью, поэтому отдаленные прогнозы в таких случаях благоприятные».
А руководитель Центра реконструктивной хирургии лица и шеи Центрального научно-исследовательского института стоматологии и челюстно-лицевой хирургии (ЦНИИСиЧЛХ), профессор Александр Неробеев прямо заявил, что был против: «Я озвучил свою… точку зрения, выступил против пересадки, а затем показал десять вариантов сложнейших дефектов лица, которые мне удалось устранить микрохирургическими реконструктивными методами. И предложил прооперировать пациента, поскольку, на мой взгляд, устранить его дефект – отсутствие носа и участка лба – мне и моим коллегам было бы под силу. К сожалению, мое предложение никого не заинтересовало».
Такое ощущение, что история повторяется, и бывшего рядового Егоркина опять, как во время службы в армии, ради высших интересов отправили исполнять опасную миссию. Пожелаем ему удачи.
В России впервые сделана операция по пересадке лица
В России впервые сделана операция по пересадке лица. Её провели в Военно-медицинской академии в Петербурге. В общей сложности операция длилась более 18 часов. В результате пациент — военнослужащий, получивший серьезный ожог электрическим током три года назад, получил новое лицо и шанс на новую жизнь. Молодой человек уже рассказывает о планах — продолжить учебу и найти работу.
Его фамилия держится в секрете. В открытых источниках он значится как Николай Е., военнослужащий, который в августе 2012 года получил электрический ожог, обезобразивший его лицо, сегодня уже выступает перед камерой. Он перенес свыше 30 пластических операций, год провел в ожоговом центре. Тщетно. Из того, что оставалось от его лица, человеческий облик слепить было невозможно. Отчаялся он, но не отчаялись врачи. Они предложили невероятное и, кажется, фантастическое решение: пересадку лица. В мае нашелся донор, а значит, появился шанс.
Отчаялся он, но не отчаялись врачи. Они предложили невероятное и, кажется, фантастическое решение: пересадку лица. В мае нашелся донор, а значит, появился шанс.
«Аллотрансплантация сложного комплекса тканей лица это операция наивысшей степени сложности, не только требующая огромного подготовительного этапа работ, профессионализма, хирургических навыков, ну и конечно, она требует высоко систематизированного организованного подхода. И вот весь этот алгоритм мы организовали при выполнении данной операции», — рассказывает заведующая кафедрой пластической и конструктивной хирургии Медицинского университета имени Мечникова Мария Волох.
На подготовку к операции, в том числе решение юридических вопросов, ушло два года. Этот срок рекордно короткий. К слову, в США к аналогичной операции готовились на год больше. Пересадка лица американскому пожарному Пэту Хардисону была проведена еще в августе, но известно о ней стало только неделю назад. Россия — восьмая страна в мире, где сумели успешно провести пересадку лица.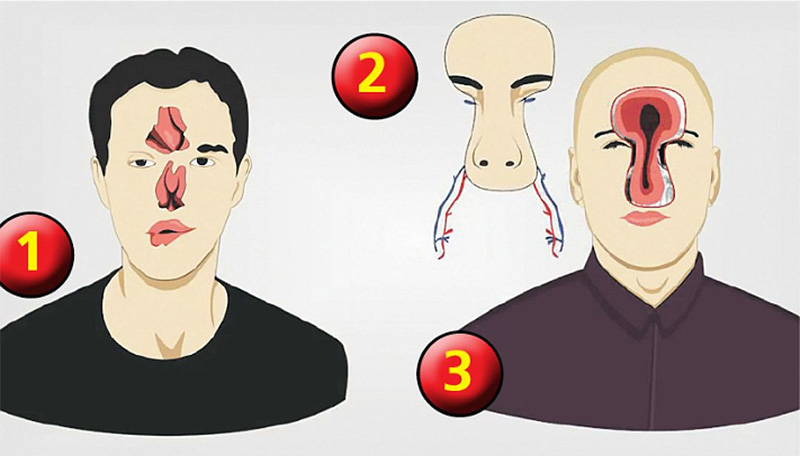
Операция длилась трое суток. 8 хирургов работали на пределе возможностей, без сна и перерыва, и без права на ошибку. Большая кровопотеря, тромбозы, аневризмы, воспаления. Осложнений было много. Но врачи справились. И сегодня Николай может самостоятельно есть, пить и дышать. В ближайшее время молодой человек собирается поступить в институт и найти работу. В Минобороны обещали помочь: «Мы будем помогать ему получать высшее профессиональное образование, у нас есть понимание, в каком вузе будет учиться наш пациент, ну и мы полагаем, что мы поможем ему и с дальнейшим трудоустройством и, конечно же, мы будем и дальше оказывать ему всю необходимую медицинскую помощь».
Вооруженные удачным опытом пересадки лица, медики создали национальную базу пациентов, которым такая операция необходима. Как говорят врачи, такая операция не спасает жизнь, а дарит новую.
В США женщине пересадили лицо во второй раз
Американка перенесла вторую операцию по пересадке лица после нескольких лет попыток сохранить первый трансплантат. Почти 15 лет назад бывший муж облил ее щелочью, и с тех пор женщине пришлось пройти через десятки операций в попытках справиться с болью и получить возможность нормально жить.
Почти 15 лет назад бывший муж облил ее щелочью, и с тех пор женщине пришлось пройти через десятки операций в попытках справиться с болью и получить возможность нормально жить.
52-летняя американка стала вторым человеком, пережившим две операции по пересадке лица — организм отверг первый трансплантат спустя годы борьбы за его сохранение. Подробнее о ее случае рассказывает издание PEOPLE.
В 2007 году бывший муж Кармен Бландин Тарлтон избил ее бейсбольной битой, а затем облил щелочью. Женщина получила ожоги более 80% тела, но выжила. В течение трех месяцев после нападения она прошла через 38 операций и десятки процедур переливания крови, а затем годами терпела боль и подверглась еще нескольким десяткам операций. В 2013 году врачи пересадили ей новое лицо. После операции Тарлтон чувствовала себя гораздо лучше. Она увлеклась игрой на фортепиано и банджо, написала мемуары, сбросила 10 кг веса, путешествовала и выступала публично, призывая людей не зацикливаться на гневе и ненависти и не терять надежду на исцеление.
Однако все это время ей приходилось бороться с собственным организмом, который отторгал трансплантат.
Новое лицо краснело, опухало, Тарлтон снова страдала от мучительных болей. Врачам удавалось справиться с этими состояниями, но в 2019 году ситуация ухудшилась. К тому моменту, как Тарлтон оказалась в больнице, по контуру трансплантата на шее и ушах образовались язвы — часть сосудов, соединявших трансплантат с собственной кожей пациентки, сузилась и закупорилась, что привело к некрозу.
Если бы омертвение тканей лица происходило быстро, врачам пришлось бы удалить донорские ткани и попытаться реконструировать то лицо, с которым Тарлтон осталась после нападения мужа. Этого она боялась больше всего.
Но повреждения распространялись медленно, и Тарлтон смогла дождаться новой операции.
«Я хотела попробовать еще раз, — говорит Тарлтон. — Большинство людей не понимают, каково это — не иметь губ и постоянно пускать слюни, не иметь век. У меня есть синтетическая роговица, которая при наличии век продержится гораздо дольше. У меня было очень много причин хотеть пересадку лица».
У меня было очень много причин хотеть пересадку лица».
«Важно понимать, что пересаженные ткани, как и любой другой орган, не живут вечно, — рассказывает хирург Богдан Помахак, который проводил операцию. — Мы надеемся, что они пробудут с пациентом до конца его жизни, но часто это не так, и у Кармен была очень сложная с иммунологической точки зрения ситуация».
Операция прошла в июле 2020 года в Центре женского здоровья им. Бригама в Бостоне. Она заняла 20 часов и потребовала присутствия 40 специалистов.
Второй имплант прижился гораздо лучше, боль прошла. Оценить результат визуально Тарлтон сложно — в 2009 году она ослепла на правый глаз, в с 2018 почти ничего не видит и левым. Поэтому ей приходился очень близко подходить к зеркалу, или фотографировать себя и увеличивать изображение.
«Нам невероятно повезло, мы по чистой случайности нашли донора, чей организм по многим характеристикам совпадал с организмом Кармен — такого можно было бы ожидать, если бы речь шла о ее брате или сестре», — отмечает Помахак.
Тарлтон осталась очень довольна операцией.
«Первый раз это было несколько фантастически, — говорит она. — Учитывая, насколько я была обезображена до этого, мне стало легче. И теперь мне тоже намного легче.»
Донором нового лица стала 36-летняя Кейси Лабри, скончавшаяся от передозировки опиоидами. Через Zoom Тарлтон познакомилась с ее семьей. Родственники женщины пережили ее смерть легче, зная, что ее органы позволили спасти шестерых человек — врачи также использовали сердце, легкие, почки и печень погибшей.
«Это дало нам надежду и позитив в безнадежной ситуации», — делится невестка Лабри, Бобби-Сью Харрингтон. Она хотела бы после окончания пандемии встретиться с Тарлтон лично.
Помахак надеется, что это лицо останется с Тарлтон на всю жизнь, хотя есть риски, что отторжение через несколько лет начнется снова. Тарлтон настроена оптимистично.
«Я верю, что это лицо будет со мной, пока я не покину Землю, — говорит она. — Это мое последнее лицо. У меня не будет третьего».
В мире проведено более 40 операций по пересадке лица. 15 из них — в США. Пока что никто из американцев, получивших новые лица, не сталкивался с их полным отторжением. Единственный случай был зарегистрирован во Франции — иммунная система пациента спустя восемь лет все-таки отторгла трансплантат настолько, что пришлось прибегнуть к повторной операции.
Мировой опыт по пересадке тканей лица
23 января 2007 года стало известно, что во Франции была проведена вторая операция по частичной пересадке лица. Согласно публикации газеты «Паризьен», операция, длившаяся 15 часов, сделана в университетской клинике парижского пригорода Кретей бригадой медиков под руководством профессора Лорана Лантьери. 27-летнему пациенту, страдавшему деформирующей лицо патологией, пересадили нос, рот, подбородок и часть щек.
20 марта 2010 года в Барселоне (Испания) была сделана первая в мире операция по пересадке лица 31-летнему испанцу по имени Оскар. До трагедии он занимался фермерством, но в 2005 году случайно отстрелил себе пол-лица ружьем. В результате мужчина потерял способность дышать, принимать пищу и говорить. Ему пришлось перенести девять неудачных операций, пока каталонские врачи не применили технику микронейроваскулярной восстановительной хирургии.
В результате мужчина потерял способность дышать, принимать пищу и говорить. Ему пришлось перенести девять неудачных операций, пока каталонские врачи не применили технику микронейроваскулярной восстановительной хирургии.
Сначала медики реконструировали былой облик пострадавшего, создав 3D-схему всей головы и лицевую маску. Затем позаимствовали биологический материал у донора. Пациент провел на операционном столе около 24 часов. Над его лицом трудились 30 хирургов, анестезиологов и медсестер. Сначала ему пересадили мышцы и кровеносные сосуды, затем костные ткани и хрящи, а под конец обтянули все кожей. У Оскара появились новые зубы, челюсти, губы, скулы и нос.
В июле 2010 года стало известно, что первая операция по полной пересадке лица прошла во Франции в государственном госпитале Энри-Мондор близ Парижа. Уникальную операцию, длившуюся шесть часов, провел коллектив медиков под руководством профессора Лорана Лантиери. В результате, 35-летний пациент по имени Джером с генетическим заболеванием, исказившим его лицо, получил новый внешний вид.
Ранее британские газеты сообщали о «чудесном исцелении» Давинии Дуглас, ставшей одной из жертв терактов в Лондоне. Ее лицо изуродовали сильнейшие ожоги, однако врачам удалось вернуть женщине красоту. 7 июля 2005 года Давиния ехала на работу в метро. В вагоне она оказалась рядом с одним из террористов. Когда произошел взрыв, вся левая часть ее лица оказалась обожжена. Через несколько месяцев после операции по пересадке тканей лица 29-летняя жительница Лондона вернулась на работу, а в 2009 году вышла замуж.
В марте 2011 года американцу Далласу Винсу была проведена первая в истории США полная трансплантация лица. В 2008 году 25-летний Винс работал декоратором в одной из местных церквей, когда в результате удара током от оголенной электропроводки кожа и некоторые кости на его лице полностью выгорели. Три месяца Даллас провел в коме, после чего был переведен в госпиталь, где в течение шести месяцев ему делали пересадку кожи из лица и бедер на лицевые кости.
Уникальную 30-часовую операцию трансплантации лица провели хирурги из госпиталя Brigham and Women’s Hospital в Техасе. Операция прошла успешно, впоследствии Даллас женился на Джейми Нэш, которая также стала жертвой ожогов. Свадьба прошла в церкви, где мужчина и получил тяжелейшие увечья.
Операция прошла успешно, впоследствии Даллас женился на Джейми Нэш, которая также стала жертвой ожогов. Свадьба прошла в церкви, где мужчина и получил тяжелейшие увечья.
В январе 2012 года операция по пересадке лица прошла в Турции. Пациентом стал 19-летний Угур Аджар, который получил 90 % ожогов лица в возрасте 40 дней. Он спал в своей колыбели, когда в их доме вспыхнул пожар: на него упало воспламенившееся одеяло. Операцию осуществили две группы врачей из 25 человек под руководством профессора Омера Озкана – преподавателя Отдела пластической и реконструктивной хирургии Средиземноморского университета. Операции продолжалась 11 часов и 45 минут. Впоследствии в Турции выполнили еще несколько операций по пересадке тканей лица.
В апреле 2013 года в Польше врачи из Центра онкологии в Гливицах под руководством Адама Мачеевского провели операцию по трансплантации лица. Трагедия произошла 23 апреля 2013 года, когда 33-летний рабочий обслуживал машину, которая размельчала камни на предприятии под Вроцлавом.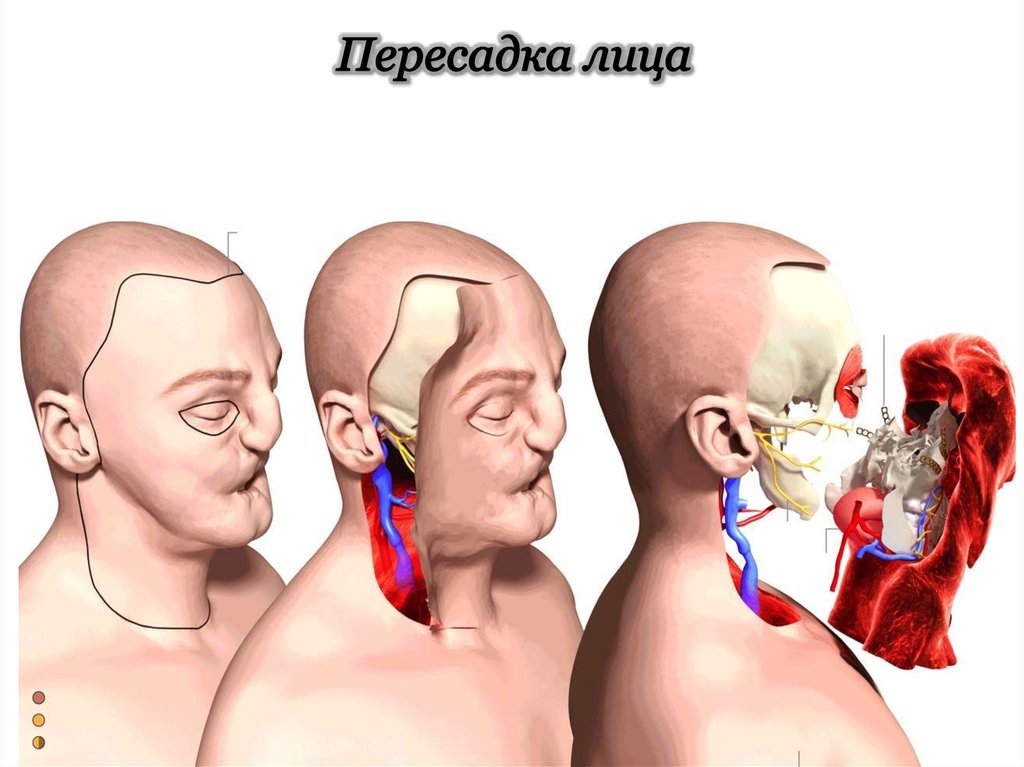 В результате несчастного случая, машина буквально отрезала рабочему лицо, раздробив при этом часть костей черепа. Пострадавший был доставлен в Университетскую клиническую больницу города Вроцлава, где сразу же попал на операционный стол.
В результате несчастного случая, машина буквально отрезала рабочему лицо, раздробив при этом часть костей черепа. Пострадавший был доставлен в Университетскую клиническую больницу города Вроцлава, где сразу же попал на операционный стол.
Врачи провели первые самые необходимые операции, но, несмотря на все эти усилия, у пациента вместо лица была огромная рана, которая грозила распространением инфекции. Спустя несколько часов после трагедии, в больницу доставили оторванное лицо. Хирурги вернулись к операционному столу и пришили его пострадавшему. Однако несколько дней спустя на лице пострадавшего появились первые признаки омертвления кожи, которые быстро прогрессировали. Оторванная часть лица слишком долго оставалась без питания и слишком поздно попала к врачам. Пациента перевезли в Гливице, в Центр онкологии. Открытая рана на лице после удаления не прижившейся кожи несла угрозу заражения, которое могло привести к смерти пациента. Поэтому срочно начались поиски донора лица. В Белостоке скончался 32-летний потенциальный донор, родственники которого согласились передать лицо на цели трансплантации. Операция, длившаяся 27 часов, оказалась успешной.
Операция, длившаяся 27 часов, оказалась успешной.
16 ноября 2015 года госпиталь Нью-Йорка объявил о проведении самой обширной пересадки тканей лица в мире. Пострадавшему при пожаре в сентябре 2001 года участнику добровольной пожарной дружины 41-летнему Патрику Хардисону пересадили новое лицо целиком. Со времени несчастного случая Хардисон перенес 71 операцию, однако восстановить внешность и вернуть зрение они не помогли.
Операция по пересадке тканей была проведена американскими врачами во главе с хирургом Эдуардо Родригезом из нью-йоркского Langone Medical Center еще в августе 2015 года. Она началась 14 августа и длилась 26 часов, в ней приняли участие 150 врачей. Мужчина получил новый нос, уши, губы, веки и полный овал анфас. Донором стал 26-летний художник Дэвид Роудбах, который погиб в результате несчастного случая, катаясь на велосипеде.
27 ноября 2015 года министр здравоохранения РФ Вероника Скворцова сообщила, что успешно прошла первая в России операция по пересадке тканей лица. Операция, которая длилась более 18 часов, прошла в мае 2015 года в Военно-медицинской академии имени Кирова. Пересадка тканей лица была проведена военнослужащему, пострадавшему от электротравмы, которую он получил в августе 2012 года. После того, как возможности реконструктивно-пластической хирургии были исчерпаны и у пациента началась депрессия, было принято решение о частичной трансплантации лица от донора.
Операция, которая длилась более 18 часов, прошла в мае 2015 года в Военно-медицинской академии имени Кирова. Пересадка тканей лица была проведена военнослужащему, пострадавшему от электротравмы, которую он получил в августе 2012 года. После того, как возможности реконструктивно-пластической хирургии были исчерпаны и у пациента началась депрессия, было принято решение о частичной трансплантации лица от донора.
Материал подготовлен на основе информации РИА Новости и открытых источников
Первый российский опыт аллотрансплантации композитной ткани лица
Реферат
Методика аллотрансплантации лица была впервые представлена широкой публике в 2005 году. Определение лица как сложной системы органов, выполняющих социальные функции, сделало возможным адаптацию этой операции в клиническую практику. 2010 год стал отправной точкой для первоначальных исследований в Российской Федерации. Основываясь на предыдущих достижениях и имеющемся мировом опыте в этой области, аллотрансплантация лица была впервые применена в 2015 году в Санкт-Петербурге. Петербург. Целью этой операции было восстановление центральной части лица солдата после электрического ожога; он был ранен при исполнении служебных обязанностей. В этой статье описываются осложнения, возникающие при подготовке к этой операции, проблемы, возникающие при удалении тканей лица, а также критерии выбора донора. Каждый этап комплексной аллотрансплантации лица, осложнения, которые могут возникнуть во время операции, основные результаты, а также последующая реабилитация и иммуносупрессивная терапия в течение 4-летнего периода наблюдения за пациентом после операции, включая описание единичного эпизода клеточно-гуморального отторжения пересаженной ткани подробно описаны.Опыт первой аллотрансплантации лица, проведенной в России, показывает возможность использования нового композитного аллотрансплантата для коррекции деформаций в центральной области лица с достижением успешно функционирующего и эстетичного результата после операции. После 4 лет динамического наблюдения и индивидуальных программ реабилитации основная цель трансплантации лица — социальная реадаптация пациента — была достигнута.
Петербург. Целью этой операции было восстановление центральной части лица солдата после электрического ожога; он был ранен при исполнении служебных обязанностей. В этой статье описываются осложнения, возникающие при подготовке к этой операции, проблемы, возникающие при удалении тканей лица, а также критерии выбора донора. Каждый этап комплексной аллотрансплантации лица, осложнения, которые могут возникнуть во время операции, основные результаты, а также последующая реабилитация и иммуносупрессивная терапия в течение 4-летнего периода наблюдения за пациентом после операции, включая описание единичного эпизода клеточно-гуморального отторжения пересаженной ткани подробно описаны.Опыт первой аллотрансплантации лица, проведенной в России, показывает возможность использования нового композитного аллотрансплантата для коррекции деформаций в центральной области лица с достижением успешно функционирующего и эстетичного результата после операции. После 4 лет динамического наблюдения и индивидуальных программ реабилитации основная цель трансплантации лица — социальная реадаптация пациента — была достигнута.
ВВЕДЕНИЕ
Аллотрансплантация лица является экспериментальной процедурой и сейчас находится на стадии накопления и систематизации полученных знаний по ней.Первая успешная частичная трансплантация лица была проведена Doubernard во Франции в 2005 году. Аллотрансплантация лица проводится в Соединенных Штатах с 2009 года, где в 2015 году была проведена процедура, включающая наибольший объем пересаженных тканей. 1,2 В настоящее время в мире опыт включает почти 40 успешных аллотрансплантаций, 3 как полных, так и частичных; 32-я операция, согласно регистру, была проведена авторами в Санкт-Петербурге в России в мае 2015 года.
Большинство авторов описывают лицо как отдельную область или структуру, состоящую из разных зон, каждая из которых имеет свои особенности. 4 Siemionow 5 ввело понятие «лицо как орган», что позволило внести поправки в правовые нормы. На наш взгляд, лицо состоит из множества тканей, выполняющих в целом социальную функцию. Социальная функция лица имеет решающее значение, поэтому ресоциализация реципиента после трансплантации лица является основным показателем успеха и сутью всей операции.
Социальная функция лица имеет решающее значение, поэтому ресоциализация реципиента после трансплантации лица является основным показателем успеха и сутью всей операции.
МАТЕРИАЛЫ И МЕТОДЫ
Пациент Е, мужчина 19 лет, поступил в больницу для лечения электрических ожогов третьей-четвертой степени 17% поверхности головы, шеи и правого верхнего и нижнего отделов. конечности. Он был ранен 9 августа 2012 года при исполнении служебных обязанностей. За 3 года ему сделали более 30 реконструктивных операций, которые были выполнены с целью закрытия дефектов, а также восстановления зрения и восстановления функционирования пораженных конечностей.Однако результатов лечения было недостаточно, чтобы позволить пациенту достичь социальной адаптации, и не удалось устранить основное расстройство самоидентификации, развившееся у него после травмы лица. В результате он дважды пытался покончить жизнь самоубийством. Все возможности пластической реконструктивной хирургии были исчерпаны, и в связи с дефицитом покровных тканей было принято решение о проведении аллотрансплантации сложного аллотрансплантата тканей лица пациенту Е.
Важно отметить, что после традиционного хирургического лечения функциональная нарушения поврежденной правой половины лица были незначительными.Основной и самой сложной целью реконструкции была центральная зона лица (рис.).
Внешний вид пациента Е после завершения традиционного восстановительного лечения и до аллотрансплантации лица.
При подготовке потенциального реципиента к аллотрансплантации лица было получено информированное согласие на операцию. Пациент прошел полное обследование по международному протоколу предтрансплантации.
С целью детальной оценки повреждения пациенту было выполнено несколько серий трехмерного (3D) лазерного сканирования лица с последующей распечаткой участков дефекта на 3D-принтере.Это позволило нам провести более точное моделирование и анатомическое позиционирование аллотрансплантата как во время подготовки к операции, так и во время самой процедуры (рис. И).
Скан лица пациента во время подготовки к операции аллотрансплантации.
Объемный отпечаток поверхности деформации лица пациента Е.
Этапы подготовки к аллотрансплантации лица
Экспериментальный этап
В рамках подготовки к аллотрансплантации лица в России авторы выполнили все этапы мирового протокола: правовое обоснование процесса, экспериментальные и анатомические исследования.
В период с 2010 по 2014 гг. Было выполнено более 40 экспериментальных аллотрансплантаций с последующей монотерапией циклоспорином. Изучение иммунного ответа проводилось методом количественного определения следующих субпопуляций лимфоцитов: CD3 + , CD4 + , CD8a + , CD161 + , CD25 + , CD45RA + . , и CD 20 + . 7
Один из выводов, сделанных во время аллотрансплантации реваскуляризованного фасциального композитного аллотрансплантата, заключался в том, что мы выбрали наиболее иммунологически выгодную модель.Низкая нагрузка на иммунную систему реципиента была выявлена, когда объем пересаженных тканей не превышал 25% поверхности лица и шеи по сравнению с гемифациальной и полной трансплантацией. В этой группе животных летальных случаев не было, срок наблюдения составил 200 дней. 8 Полученные экспериментальные данные учтены при планировании операции.
В этой группе животных летальных случаев не было, срок наблюдения составил 200 дней. 8 Полученные экспериментальные данные учтены при планировании операции.
Анатомический этап
Одновременно с экспериментальным исследованием проводились исследования незафиксированного трупного материала для понимания анатомических особенностей и отработки технических аспектов изъятия комплекса тканей лица у донора.Работа выполнена на 46 моделях трупов, в ходе которых учитывались как анфас, так и частичные аллотрансплантаты лица.
Следует отметить, однако, что почти каждая модель тканевого комплекса уникальна, особенно при планировании частичной аллотрансплантации лица. Критериями идеальной модели тканевого комплекса были: низкая минимальная иммунологическая нагрузка, полное восстановление утраченных функций лица и наиболее эстетичный результат для пациента.
Наиболее благоприятной во всех трех аспектах была модель выделенных тканей, разработанная специально для этой операции. Это включало переднюю стенку лобных пазух; мягкие ткани лба, в том числе лобная мышца; фасции, подкожно-жировая клетчатка; кожа; весь нос, включая костную ткань, носовые хрящи; слизистая оболочка; мышцы; и часть мягких тканей средней зоны лица с 2 лицевыми артериями и лицевыми венами (рис.).
Это включало переднюю стенку лобных пазух; мягкие ткани лба, в том числе лобная мышца; фасции, подкожно-жировая клетчатка; кожа; весь нос, включая костную ткань, носовые хрящи; слизистая оболочка; мышцы; и часть мягких тканей средней зоны лица с 2 лицевыми артериями и лицевыми венами (рис.).
Модели различных этапов частичной аллотрансплантации лица. A, модель лица пациента. B, модель из композитных тканей. C, Планируемые результаты операции.
Стадия донора
Донор соответствовал определенным критериям, разработанным для потенциального донора ткани лица: идентифицированный человек, диагностированная смерть мозга, возраст 18–55 лет, предпочтительно мужской пол, отсутствие повреждений лицевого скелета, отсутствие кожных заболеваний, отсутствие воспалительные процессы в зоне операции и в ЛОР-органах, отсутствие атеросклероза наружных и общих сонных артерий, искусственная вентиляция легких не более 96 часов, стабильная гемодинамика и соответствие антропометрическим данным реципиента.
Иммунологическое обследование реципиента и донора включало оценку группы крови, степени иммунологической сенсибилизации реципиента, фенотипа реципиента, фенотипа донора и перекрестный тест на соответствие. Донора также обследовали на маркеры инфекционных заболеваний (вирус иммунодефицита человека, сифилис, гепатиты B и C, цитомегаловирус).
Информацию о наличии потенциальных доноров в медицинских организациях из 28 регионов Российской Федерации собирал Координационный центр органного донорства.На поиск подходящего донора ушло 9 месяцев.
В мае 2015 года Координационный центр получил информацию о потенциальном доноре-мужчине в возрасте 51 года с черепно-мозговой травмой и начал процедуру установления смерти мозга. Лабораторные, инструментальные и иммунологические исследования определили совместимость с реципиентом.
После констатации смерти мозга продолжалась интенсивная терапия донора, направленная на профилактику гнойно-септических осложнений, коррекцию водно-электролитного баланса, гипотонию, гипергликемию, полиурию, гипотермию. Получено согласие родственников погибшего на эксплантацию тканей лица.
Получено согласие родственников погибшего на эксплантацию тканей лица.
Алгоритм аллотрансплантации лица был разделен на 3 последовательных этапа с повторным обучением в операционной с использованием трупного материала.
Этап 1. Эксплантация комплекса тканей лица и закрытие дефекта маской смерти
Эксплантация аллотрансплантата выполнена по модели «анфас» с вовлечением лицевой артерии и вены. После полного рассечения лицевого аллотрансплантата слизистая оболочка решетчатой пазухи и внешняя стенка лобных пазух были удалены, а наружная сонная артерия канюлирована с последующей консервацией с помощью раствора Custodiol HTK (Essential Pharmaceuticals, LLC), охлажденного до 2 ° С. С.Эффективность перфузии определялась по изменению цвета трансплантата и оттоку раствора через венозную систему. Продолжительность эксплантации составила 7 часов 15 минут.
На наш взгляд, эксплантация анфас-тканей позволила нам иметь запас пластического материала, обеспечить эффективную перфузию и консервацию тканей, а также обучиться технике эксплантации «анфас» в реальных условиях. .
.
Согласно принципам гуманного обращения с телом умершего, дефект тканей лица донора закрыли посмертной маской (рис.). На завершающем этапе изготовления посмертной маски готовую силиконовую модель лица очищали от артефактов, фиксировали брови и ресницы, наносили макияж. На приготовление маски ушло около 8 часов.
Этапы изготовления посмертной маски донора.
Этап 2. Подготовка реципиента
Подготовка ложа реципиента заключалась в удалении гранулирующих тканей из полости лобных пазух, иссечении пораженных тканей в верхней и средней зоне лица в зоне дефекта и изоляции наружная яремная вена и наружная сонная артерия справа и слева.
Этап 3. Аллотрансплантация комплекса тканей лица
Этот этап операции включал следующие задачи: моделирование, включение аллотрансплантата в кровоток и адаптацию его костно-мягкотканного комплекса тканей в системе донор-реципиент.
Включение аллотрансплантата в кровоток осуществлялось посредством анастомоза «конец в бок» наружной сонной артерии реципиента с лицевой артерией донора справа и наружной яремной вены реципиента с лицевой веной донора слева. Стандартные методы использовались для проверки компетентности анастомозов и получения достаточного капиллярного ответа от донорских тканей, в том числе на дистальном уровне (рис. И).
Стандартные методы использовались для проверки компетентности анастомозов и получения достаточного капиллярного ответа от донорских тканей, в том числе на дистальном уровне (рис. И).
Этап интеграции донорского аллотрансплантата для покрытия деформации лица реципиента.
Микрохирургический этап с показом артериальных и венозных анастомозов.
Остеопластический этап включал тампонаду лобных пазух свободномышечным аутотрансплантатом (рис.), Анатомическое расположение костных и мягкотканных структур аллотрансплантата и их фиксацию на ложе реципиента минипластинами (рис.-).
Тампонада лобной пазухи пациента тканями собственного свободного мышечного лоскута бедра.
Компьютерная томография (КТ) костей лицевого черепа перед операцией по аллотрансплантации лица.
Внешний вид пациента Е на завершающем этапе операции аллотрансплантации лица.
Компьютерная томография (КТ) костей лицевого черепа через 33 месяца после операции по аллотрансплантации лица.
Во время операции реципиенту была выполнена аллотрансплантация «сигнального» китайского лоскута в нижней трети левого предплечья с целью получения биологического материала для пошаговой биопсии для гистологических и иммуногистохимических исследований на протяжении всей жизни донорских тканей ( Инжир.).
Внешний вид предплечья больного Е после трансплантации китайского лоскута.
Иммунологический протокол
Протокол иммуносупрессивной терапии был разделен на начальную и поддерживающую стадии. В соответствии с принятым протоколом контрольная биопсия сигнального лоскута кожи выполнялась на 3, 7, 14, 21, 30-е сутки, а затем каждый месяц (рис.).
Внешний вид пациентки Е через 2 года после операции частичной аллотрансплантации лица.
После аллотрансплантации лица наблюдались следующие осложнения: синдром диссеминированного внутрисосудистого свертывания крови, острый респираторный дистресс-синдром, умеренная постгеморрагическая железодефицитная анемия, умеренная тромбоцитопения, синдром системной воспалительной реакции, ложная аневризма лицевой артерии справа. Применялась стандартная инфузионно-трансфузионная, респираторная и антибактериальная терапия, при необходимости дополнялась гемодиафильтрацией. Это позволило исключить перегрузку жидкостью, которая была неизбежна после 16-часового вмешательства. Аналгоседация проводилась дексмедетомидином, что при стабильной гемодинамике позволило обеспечить реципиенту необходимый уровень сна и обезболивание.
Применялась стандартная инфузионно-трансфузионная, респираторная и антибактериальная терапия, при необходимости дополнялась гемодиафильтрацией. Это позволило исключить перегрузку жидкостью, которая была неизбежна после 16-часового вмешательства. Аналгоседация проводилась дексмедетомидином, что при стабильной гемодинамике позволило обеспечить реципиенту необходимый уровень сна и обезболивание.
Самым стрессовым осложнением стал тромбоз донорской вены, возникший в первые сутки после операции.Возможной причиной тромбоза стало повреждение лицевой вены при ее изоляции, в результате чего просвет сосуда сузился. Последовательные тромбэктомии выполнялись в первый, второй и третий день для восстановления кровотока. Катетер был введен в правую наружную сонную артерию для перфузии лоскута низкомолекулярным гепарином; Однако желаемого эффекта это не дало, и на четвертые сутки была проведена трансплантация 12-сантиметрового участка собственной вены из голени.Объем потери ткани из-за ишемии был незначительным и локализовался в колумелле.
Ложная аневризма донорской артерии справа была диагностирована на 52-е сутки в месте выхода артерии из подкожного тоннеля в проекции носовой кости аллотрансплантата. Причина этого осложнения была связана с двумя факторами: разным давлением окружающих мягких тканей на артерию в туннеле и деиннервацией сосудистой стенки, что привело к снижению тонуса.На 74-е сутки после аллотрансплантации лица отмечен регресс симптомов.
Реабилитация
Трахеостома удалена через 12 дней после операции. К 4 месяцам отмечалось полное восстановление носового дыхания, в аллотрансплантате появилась тактильная чувствительность; Несмотря на отсутствие швов сенсорных нервов, ощущения в кожном аллотрансплантате немного отличались от ощущений в окружающих тканях реципиента.
Психологическая адаптация
Основываясь на информации, полученной при изучении клинических случаев, похожих на этот, эксперты предполагают, что послеоперационные реакции могут быть вызваны несоответствием между представлениями пациента о его новой внешности и реальной внешности и включают сильные эмоциональные реакции. реакции на новое лицо, последующие негативные переживания и депрессия. 8,9
реакции на новое лицо, последующие негативные переживания и депрессия. 8,9
В отличие от прогнозируемых эмоциональных проявлений, вызванных потенциально стрессовыми состояниями, в момент, когда пациент впервые увидел результаты трансплантации, наш пациент проявил спокойствие по отношению к новому лицу. Также не было отсроченной реакции на стресс. У пациента не было изменений в поведении, эмоциональное состояние не изменилось.
После операции психологам удалось установить контакт с пациентом, чему во многом способствовали длительные психологические беседы.Эксперты смогли оценить изменения эмоционального состояния, когнитивные и поведенческие способы реагирования и взаимодействия с миром, а также внутреннюю картину болезни. На основе психодиагностики разработан комплекс психокоррекционных мероприятий, применены телесно-ориентированная психотерапия, техники, направленные на релаксацию, подходы терапевтического искусства.
Состояние пациента в настоящее время
Через год после частичной аллотрансплантации лица пациенту была проведена ринопластика, направленная на уменьшение объема тканей концевой части носа и восстановление колумеллы (рис. ).
).
Внешний вид пациентки Е. Через 3 года после операции частичной аллотрансплантации лица.
В июне 2017 г. произошла болезнь трансплантат против хозяина смешанного гуморально-клеточного типа. В процессе лечения была скорректирована схема иммуносупрессии, переведен на препарат группы такролимус Адвограф. Текущий протокол иммуносупрессии выглядит следующим образом: Адваграф 8 мг / день, пероральный Мифортик 720 мг два раза в день и Солю-Медрол 4 мг один раз в день.
Полная социальная реабилитация нашего пациента достигнута.Посещает учреждение, работает, имеет семью (рис.).
Схема иммуносупрессивной терапии на разных этапах частичной аллотрансплантации лица.
ОБСУЖДЕНИЕ
Определены показания к трансплантации лица, первой значительной систематизацией этих знаний стала монография Семёнова. 5
В нашем случае общими и целевыми показаниями к частичной аллотрансплантации лица были: мотивация, стабилизация отдаленного исхода травмы, полное понимание последствий травмы, стабильные эмоционально-волевые и интеллектуально-психические характеристики. его личности, возраста, ограничений аутопластики (посттравматические изменения мягких тканей правой руки, предплечья, плеча, лопаточных областей, правого и левого бедра, правой голени, крестца, комбинированная деформация I, II пальцев стопы, и III на обеих стопах), обширная зона лицевого дефекта (около 65%), практически тотальный дефект носа и наружной стенки лобных пазух, дефект мягких тканей лба, рубцовая деформация век, правая половина лицо и шея.
его личности, возраста, ограничений аутопластики (посттравматические изменения мягких тканей правой руки, предплечья, плеча, лопаточных областей, правого и левого бедра, правой голени, крестца, комбинированная деформация I, II пальцев стопы, и III на обеих стопах), обширная зона лицевого дефекта (около 65%), практически тотальный дефект носа и наружной стенки лобных пазух, дефект мягких тканей лба, рубцовая деформация век, правая половина лицо и шея.
Наш опыт выполнения этапов международного протокола подготовки к аллотрансплантации лица, включающий сложные гемифациальные трансплантации и анатомические исследования, поможет нам эффективно использовать эти знания в будущей клинической практике.
В ходе клинической реализации в данном случае мы обнаружили, что эксплантацию аллотрансплантата следует проводить по модели «анфас», независимо от варианта пересаженного комплекса аллоткани.Такой подход позволил максимально адаптировать полученный комплекс тканей к реципиенту, а также сохранить сосудистую систему донора для проведения адекватной перфузии на этапах эксплантации аллотрансплантата и последующей консервации. К тому же нам помог запас пластика.
К тому же нам помог запас пластика.
Модель «анфас» — наиболее удачная с эстетической точки зрения; однако в нашем случае он имел крайне ограниченные показания из-за высокого риска неблагоприятного функционального результата и отторжения аллотрансплантата.
С учетом характеристик системы донор-реципиент моделируемый композитный alloflap в нашем случае включал внешнюю стенку лобных пазух, мягкие ткани лба и весь нос с прилегающими тканями средней зоны лица. Кровоснабжение аллотрансплантата обеспечивалось за счет системы правой лицевой артерии и левой лицевой венозной системы. Эта модель была удовлетворительной для достижения функциональных и эстетических целей реконструкции лица у нашего пациента и позволила минимизировать иммуносупрессивную нагрузку.
Первый российский опыт аллотрансплантации композитной ткани лица
Реферат
Методика аллотрансплантации лица была впервые представлена широкой публике в 2005 году. Определение лица как сложной системы органов, выполняющих социальные функции, сделало возможным адаптацию этого метода. внедрение в клиническую практику. 2010 год стал отправной точкой для первоначальных исследований в Российской Федерации. Основываясь на предыдущих достижениях и имеющемся мировом опыте в этой области, аллотрансплантация лица была впервые применена в 2015 году в Санкт-Петербурге.Петербург. Целью этой операции было восстановление центральной части лица солдата после электрического ожога; он был ранен при исполнении служебных обязанностей. В этой статье описываются осложнения, возникающие при подготовке к этой операции, проблемы, возникающие при удалении тканей лица, а также критерии выбора донора. Каждый этап комплексной аллотрансплантации лица, осложнения, которые могут возникнуть во время операции, основные результаты, а также последующая реабилитация и иммуносупрессивная терапия в течение 4-летнего периода наблюдения за пациентом после операции, включая описание единичного эпизода клеточно-гуморального отторжения пересаженной ткани подробно описаны.Опыт первой аллотрансплантации лица, проведенной в России, показывает возможность использования нового композитного аллотрансплантата для коррекции деформаций в центральной области лица с достижением успешно функционирующего и эстетичного результата после операции.
внедрение в клиническую практику. 2010 год стал отправной точкой для первоначальных исследований в Российской Федерации. Основываясь на предыдущих достижениях и имеющемся мировом опыте в этой области, аллотрансплантация лица была впервые применена в 2015 году в Санкт-Петербурге.Петербург. Целью этой операции было восстановление центральной части лица солдата после электрического ожога; он был ранен при исполнении служебных обязанностей. В этой статье описываются осложнения, возникающие при подготовке к этой операции, проблемы, возникающие при удалении тканей лица, а также критерии выбора донора. Каждый этап комплексной аллотрансплантации лица, осложнения, которые могут возникнуть во время операции, основные результаты, а также последующая реабилитация и иммуносупрессивная терапия в течение 4-летнего периода наблюдения за пациентом после операции, включая описание единичного эпизода клеточно-гуморального отторжения пересаженной ткани подробно описаны.Опыт первой аллотрансплантации лица, проведенной в России, показывает возможность использования нового композитного аллотрансплантата для коррекции деформаций в центральной области лица с достижением успешно функционирующего и эстетичного результата после операции. После 4 лет динамического наблюдения и индивидуальных программ реабилитации основная цель трансплантации лица — социальная реадаптация пациента — была достигнута.
После 4 лет динамического наблюдения и индивидуальных программ реабилитации основная цель трансплантации лица — социальная реадаптация пациента — была достигнута.
ВВЕДЕНИЕ
Аллотрансплантация лица является экспериментальной процедурой и сейчас находится на стадии накопления и систематизации полученных знаний по ней.Первая успешная частичная трансплантация лица была проведена Doubernard во Франции в 2005 году. Аллотрансплантация лица проводится в Соединенных Штатах с 2009 года, где в 2015 году была проведена процедура, включающая наибольший объем пересаженных тканей. 1,2 В настоящее время в мире опыт включает почти 40 успешных аллотрансплантаций, 3 как полных, так и частичных; 32-я операция, согласно регистру, была проведена авторами в Санкт-Петербурге в России в мае 2015 года.
Большинство авторов описывают лицо как отдельную область или структуру, состоящую из разных зон, каждая из которых имеет свои особенности. 4 Siemionow 5 ввело понятие «лицо как орган», что позволило внести поправки в правовые нормы. На наш взгляд, лицо состоит из множества тканей, выполняющих в целом социальную функцию. Социальная функция лица имеет решающее значение, поэтому ресоциализация реципиента после трансплантации лица является основным показателем успеха и сутью всей операции.
На наш взгляд, лицо состоит из множества тканей, выполняющих в целом социальную функцию. Социальная функция лица имеет решающее значение, поэтому ресоциализация реципиента после трансплантации лица является основным показателем успеха и сутью всей операции.
МАТЕРИАЛЫ И МЕТОДЫ
Пациент Е, мужчина 19 лет, поступил в больницу для лечения электрических ожогов третьей-четвертой степени 17% поверхности головы, шеи и правого верхнего и нижнего отделов. конечности. Он был ранен 9 августа 2012 года при исполнении служебных обязанностей. За 3 года ему сделали более 30 реконструктивных операций, которые были выполнены с целью закрытия дефектов, а также восстановления зрения и восстановления функционирования пораженных конечностей.Однако результатов лечения было недостаточно, чтобы позволить пациенту достичь социальной адаптации, и не удалось устранить основное расстройство самоидентификации, развившееся у него после травмы лица. В результате он дважды пытался покончить жизнь самоубийством. Все возможности пластической реконструктивной хирургии были исчерпаны, и в связи с дефицитом покровных тканей было принято решение о проведении аллотрансплантации сложного аллотрансплантата тканей лица пациенту Е.
Все возможности пластической реконструктивной хирургии были исчерпаны, и в связи с дефицитом покровных тканей было принято решение о проведении аллотрансплантации сложного аллотрансплантата тканей лица пациенту Е.
Важно отметить, что после традиционного хирургического лечения функциональная нарушения поврежденной правой половины лица были незначительными.Основной и самой сложной целью реконструкции была центральная зона лица (рис.).
Внешний вид пациента Е после завершения традиционного восстановительного лечения и до аллотрансплантации лица.
При подготовке потенциального реципиента к аллотрансплантации лица было получено информированное согласие на операцию. Пациент прошел полное обследование по международному протоколу предтрансплантации.
С целью детальной оценки повреждения пациенту было выполнено несколько серий трехмерного (3D) лазерного сканирования лица с последующей распечаткой участков дефекта на 3D-принтере.Это позволило нам провести более точное моделирование и анатомическое позиционирование аллотрансплантата как во время подготовки к операции, так и во время самой процедуры (рис. И).
И).
Скан лица пациента во время подготовки к операции аллотрансплантации.
Объемный отпечаток поверхности деформации лица пациента Е.
Этапы подготовки к аллотрансплантации лица
Экспериментальный этап
В рамках подготовки к аллотрансплантации лица в России авторы выполнили все этапы мирового протокола: правовое обоснование процесса, экспериментальные и анатомические исследования.
В период с 2010 по 2014 гг. Было выполнено более 40 экспериментальных аллотрансплантаций с последующей монотерапией циклоспорином. Изучение иммунного ответа проводилось методом количественного определения следующих субпопуляций лимфоцитов: CD3 + , CD4 + , CD8a + , CD161 + , CD25 + , CD45RA + . , и CD 20 + . 7
Один из выводов, сделанных во время аллотрансплантации реваскуляризованного фасциального композитного аллотрансплантата, заключался в том, что мы выбрали наиболее иммунологически выгодную модель. Низкая нагрузка на иммунную систему реципиента была выявлена, когда объем пересаженных тканей не превышал 25% поверхности лица и шеи по сравнению с гемифациальной и полной трансплантацией. В этой группе животных летальных случаев не было, срок наблюдения составил 200 дней. 8 Полученные экспериментальные данные учтены при планировании операции.
Низкая нагрузка на иммунную систему реципиента была выявлена, когда объем пересаженных тканей не превышал 25% поверхности лица и шеи по сравнению с гемифациальной и полной трансплантацией. В этой группе животных летальных случаев не было, срок наблюдения составил 200 дней. 8 Полученные экспериментальные данные учтены при планировании операции.
Анатомический этап
Одновременно с экспериментальным исследованием проводились исследования незафиксированного трупного материала для понимания анатомических особенностей и отработки технических аспектов изъятия комплекса тканей лица у донора.Работа выполнена на 46 моделях трупов, в ходе которых учитывались как анфас, так и частичные аллотрансплантаты лица.
Следует отметить, однако, что почти каждая модель тканевого комплекса уникальна, особенно при планировании частичной аллотрансплантации лица. Критериями идеальной модели тканевого комплекса были: низкая минимальная иммунологическая нагрузка, полное восстановление утраченных функций лица и наиболее эстетичный результат для пациента.
Наиболее благоприятной во всех трех аспектах была модель выделенных тканей, разработанная специально для этой операции.Это включало переднюю стенку лобных пазух; мягкие ткани лба, в том числе лобная мышца; фасции, подкожно-жировая клетчатка; кожа; весь нос, включая костную ткань, носовые хрящи; слизистая оболочка; мышцы; и часть мягких тканей средней зоны лица с 2 лицевыми артериями и лицевыми венами (рис.).
Модели различных этапов частичной аллотрансплантации лица. A, модель лица пациента. B, модель из композитных тканей. C, Планируемые результаты операции.
Стадия донора
Донор соответствовал определенным критериям, разработанным для потенциального донора ткани лица: идентифицированный человек, диагностированная смерть мозга, возраст 18–55 лет, предпочтительно мужской пол, отсутствие повреждений лицевого скелета, отсутствие кожных заболеваний, отсутствие воспалительные процессы в зоне операции и в ЛОР-органах, отсутствие атеросклероза наружных и общих сонных артерий, искусственная вентиляция легких не более 96 часов, стабильная гемодинамика и соответствие антропометрическим данным реципиента.
Иммунологическое обследование реципиента и донора включало оценку группы крови, степени иммунологической сенсибилизации реципиента, фенотипа реципиента, фенотипа донора и перекрестный тест на соответствие. Донора также обследовали на маркеры инфекционных заболеваний (вирус иммунодефицита человека, сифилис, гепатиты B и C, цитомегаловирус).
Информацию о наличии потенциальных доноров в медицинских организациях из 28 регионов Российской Федерации собирал Координационный центр органного донорства.На поиск подходящего донора ушло 9 месяцев.
В мае 2015 года Координационный центр получил информацию о потенциальном доноре-мужчине в возрасте 51 года с черепно-мозговой травмой и начал процедуру установления смерти мозга. Лабораторные, инструментальные и иммунологические исследования определили совместимость с реципиентом.
После констатации смерти мозга продолжалась интенсивная терапия донора, направленная на профилактику гнойно-септических осложнений, коррекцию водно-электролитного баланса, гипотонию, гипергликемию, полиурию, гипотермию. Получено согласие родственников погибшего на эксплантацию тканей лица.
Получено согласие родственников погибшего на эксплантацию тканей лица.
Алгоритм аллотрансплантации лица был разделен на 3 последовательных этапа с повторным обучением в операционной с использованием трупного материала.
Этап 1. Эксплантация комплекса тканей лица и закрытие дефекта маской смерти
Эксплантация аллотрансплантата выполнена по модели «анфас» с вовлечением лицевой артерии и вены. После полного рассечения лицевого аллотрансплантата слизистая оболочка решетчатой пазухи и внешняя стенка лобных пазух были удалены, а наружная сонная артерия канюлирована с последующей консервацией с помощью раствора Custodiol HTK (Essential Pharmaceuticals, LLC), охлажденного до 2 ° С. С.Эффективность перфузии определялась по изменению цвета трансплантата и оттоку раствора через венозную систему. Продолжительность эксплантации составила 7 часов 15 минут.
На наш взгляд, эксплантация анфас-тканей позволила нам иметь запас пластического материала, обеспечить эффективную перфузию и консервацию тканей, а также обучиться технике эксплантации «анфас» в реальных условиях. .
.
Согласно принципам гуманного обращения с телом умершего, дефект тканей лица донора закрыли посмертной маской (рис.). На завершающем этапе изготовления посмертной маски готовую силиконовую модель лица очищали от артефактов, фиксировали брови и ресницы, наносили макияж. На приготовление маски ушло около 8 часов.
Этапы изготовления посмертной маски донора.
Этап 2. Подготовка реципиента
Подготовка ложа реципиента заключалась в удалении гранулирующих тканей из полости лобных пазух, иссечении пораженных тканей в верхней и средней зоне лица в зоне дефекта и изоляции наружная яремная вена и наружная сонная артерия справа и слева.
Этап 3. Аллотрансплантация комплекса тканей лица
Этот этап операции включал следующие задачи: моделирование, включение аллотрансплантата в кровоток и адаптацию его костно-мягкотканного комплекса тканей в системе донор-реципиент.
Включение аллотрансплантата в кровоток осуществлялось посредством анастомоза «конец в бок» наружной сонной артерии реципиента с лицевой артерией донора справа и наружной яремной вены реципиента с лицевой веной донора слева. Стандартные методы использовались для проверки компетентности анастомозов и получения достаточного капиллярного ответа от донорских тканей, в том числе на дистальном уровне (рис. И).
Стандартные методы использовались для проверки компетентности анастомозов и получения достаточного капиллярного ответа от донорских тканей, в том числе на дистальном уровне (рис. И).
Этап интеграции донорского аллотрансплантата для покрытия деформации лица реципиента.
Микрохирургический этап с показом артериальных и венозных анастомозов.
Остеопластический этап включал тампонаду лобных пазух свободномышечным аутотрансплантатом (рис.), Анатомическое расположение костных и мягкотканных структур аллотрансплантата и их фиксацию на ложе реципиента минипластинами (рис.-).
Тампонада лобной пазухи пациента тканями собственного свободного мышечного лоскута бедра.
Компьютерная томография (КТ) костей лицевого черепа перед операцией по аллотрансплантации лица.
Внешний вид пациента Е на завершающем этапе операции аллотрансплантации лица.
Компьютерная томография (КТ) костей лицевого черепа через 33 месяца после операции по аллотрансплантации лица.
Во время операции реципиенту была выполнена аллотрансплантация «сигнального» китайского лоскута в нижней трети левого предплечья с целью получения биологического материала для пошаговой биопсии для гистологических и иммуногистохимических исследований на протяжении всей жизни донорских тканей ( Инжир.).
Внешний вид предплечья больного Е после трансплантации китайского лоскута.
Иммунологический протокол
Протокол иммуносупрессивной терапии был разделен на начальную и поддерживающую стадии. В соответствии с принятым протоколом контрольная биопсия сигнального лоскута кожи выполнялась на 3, 7, 14, 21, 30-е сутки, а затем каждый месяц (рис.).
Внешний вид пациентки Е через 2 года после операции частичной аллотрансплантации лица.
После аллотрансплантации лица наблюдались следующие осложнения: синдром диссеминированного внутрисосудистого свертывания крови, острый респираторный дистресс-синдром, умеренная постгеморрагическая железодефицитная анемия, умеренная тромбоцитопения, синдром системной воспалительной реакции, ложная аневризма лицевой артерии справа. Применялась стандартная инфузионно-трансфузионная, респираторная и антибактериальная терапия, при необходимости дополнялась гемодиафильтрацией. Это позволило исключить перегрузку жидкостью, которая была неизбежна после 16-часового вмешательства. Аналгоседация проводилась дексмедетомидином, что при стабильной гемодинамике позволило обеспечить реципиенту необходимый уровень сна и обезболивание.
Применялась стандартная инфузионно-трансфузионная, респираторная и антибактериальная терапия, при необходимости дополнялась гемодиафильтрацией. Это позволило исключить перегрузку жидкостью, которая была неизбежна после 16-часового вмешательства. Аналгоседация проводилась дексмедетомидином, что при стабильной гемодинамике позволило обеспечить реципиенту необходимый уровень сна и обезболивание.
Самым стрессовым осложнением стал тромбоз донорской вены, возникший в первые сутки после операции.Возможной причиной тромбоза стало повреждение лицевой вены при ее изоляции, в результате чего просвет сосуда сузился. Последовательные тромбэктомии выполнялись в первый, второй и третий день для восстановления кровотока. Катетер был введен в правую наружную сонную артерию для перфузии лоскута низкомолекулярным гепарином; Однако желаемого эффекта это не дало, и на четвертые сутки была проведена трансплантация 12-сантиметрового участка собственной вены из голени.Объем потери ткани из-за ишемии был незначительным и локализовался в колумелле.
Ложная аневризма донорской артерии справа была диагностирована на 52-е сутки в месте выхода артерии из подкожного тоннеля в проекции носовой кости аллотрансплантата. Причина этого осложнения была связана с двумя факторами: разным давлением окружающих мягких тканей на артерию в туннеле и деиннервацией сосудистой стенки, что привело к снижению тонуса.На 74-е сутки после аллотрансплантации лица отмечен регресс симптомов.
Реабилитация
Трахеостома удалена через 12 дней после операции. К 4 месяцам отмечалось полное восстановление носового дыхания, в аллотрансплантате появилась тактильная чувствительность; Несмотря на отсутствие швов сенсорных нервов, ощущения в кожном аллотрансплантате немного отличались от ощущений в окружающих тканях реципиента.
Психологическая адаптация
Основываясь на информации, полученной при изучении клинических случаев, похожих на этот, эксперты предполагают, что послеоперационные реакции могут быть вызваны несоответствием между представлениями пациента о его новой внешности и реальной внешности и включают сильные эмоциональные реакции. реакции на новое лицо, последующие негативные переживания и депрессия. 8,9
реакции на новое лицо, последующие негативные переживания и депрессия. 8,9
В отличие от прогнозируемых эмоциональных проявлений, вызванных потенциально стрессовыми состояниями, в момент, когда пациент впервые увидел результаты трансплантации, наш пациент проявил спокойствие по отношению к новому лицу. Также не было отсроченной реакции на стресс. У пациента не было изменений в поведении, эмоциональное состояние не изменилось.
После операции психологам удалось установить контакт с пациентом, чему во многом способствовали длительные психологические беседы.Эксперты смогли оценить изменения эмоционального состояния, когнитивные и поведенческие способы реагирования и взаимодействия с миром, а также внутреннюю картину болезни. На основе психодиагностики разработан комплекс психокоррекционных мероприятий, применены телесно-ориентированная психотерапия, техники, направленные на релаксацию, подходы терапевтического искусства.
Состояние пациента в настоящее время
Через год после частичной аллотрансплантации лица пациенту была проведена ринопластика, направленная на уменьшение объема тканей концевой части носа и восстановление колумеллы (рис. ).
).
Внешний вид пациентки Е. Через 3 года после операции частичной аллотрансплантации лица.
В июне 2017 г. произошла болезнь трансплантат против хозяина смешанного гуморально-клеточного типа. В процессе лечения была скорректирована схема иммуносупрессии, переведен на препарат группы такролимус Адвограф. Текущий протокол иммуносупрессии выглядит следующим образом: Адваграф 8 мг / день, пероральный Мифортик 720 мг два раза в день и Солю-Медрол 4 мг один раз в день.
Полная социальная реабилитация нашего пациента достигнута.Посещает учреждение, работает, имеет семью (рис.).
Схема иммуносупрессивной терапии на разных этапах частичной аллотрансплантации лица.
ОБСУЖДЕНИЕ
Определены показания к трансплантации лица, первой значительной систематизацией этих знаний стала монография Семёнова. 5
В нашем случае общими и целевыми показаниями к частичной аллотрансплантации лица были: мотивация, стабилизация отдаленного исхода травмы, полное понимание последствий травмы, стабильные эмоционально-волевые и интеллектуально-психические характеристики. его личности, возраста, ограничений аутопластики (посттравматические изменения мягких тканей правой руки, предплечья, плеча, лопаточных областей, правого и левого бедра, правой голени, крестца, комбинированная деформация I, II пальцев стопы, и III на обеих стопах), обширная зона лицевого дефекта (около 65%), практически тотальный дефект носа и наружной стенки лобных пазух, дефект мягких тканей лба, рубцовая деформация век, правая половина лицо и шея.
его личности, возраста, ограничений аутопластики (посттравматические изменения мягких тканей правой руки, предплечья, плеча, лопаточных областей, правого и левого бедра, правой голени, крестца, комбинированная деформация I, II пальцев стопы, и III на обеих стопах), обширная зона лицевого дефекта (около 65%), практически тотальный дефект носа и наружной стенки лобных пазух, дефект мягких тканей лба, рубцовая деформация век, правая половина лицо и шея.
Наш опыт выполнения этапов международного протокола подготовки к аллотрансплантации лица, включающий сложные гемифациальные трансплантации и анатомические исследования, поможет нам эффективно использовать эти знания в будущей клинической практике.
В ходе клинической реализации в данном случае мы обнаружили, что эксплантацию аллотрансплантата следует проводить по модели «анфас», независимо от варианта пересаженного комплекса аллоткани.Такой подход позволил максимально адаптировать полученный комплекс тканей к реципиенту, а также сохранить сосудистую систему донора для проведения адекватной перфузии на этапах эксплантации аллотрансплантата и последующей консервации. К тому же нам помог запас пластика.
К тому же нам помог запас пластика.
Модель «анфас» — наиболее удачная с эстетической точки зрения; однако в нашем случае он имел крайне ограниченные показания из-за высокого риска неблагоприятного функционального результата и отторжения аллотрансплантата.
С учетом характеристик системы донор-реципиент моделируемый композитный alloflap в нашем случае включал внешнюю стенку лобных пазух, мягкие ткани лба и весь нос с прилегающими тканями средней зоны лица. Кровоснабжение аллотрансплантата обеспечивалось за счет системы правой лицевой артерии и левой лицевой венозной системы. Эта модель была удовлетворительной для достижения функциональных и эстетических целей реконструкции лица у нашего пациента и позволила минимизировать иммуносупрессивную нагрузку.
Первый российский опыт аллотрансплантации композитной ткани лица
Реферат
Методика аллотрансплантации лица была впервые представлена широкой публике в 2005 году. Определение лица как сложной системы органов, выполняющих социальные функции, сделало возможным адаптацию этого метода. внедрение в клиническую практику. 2010 год стал отправной точкой для первоначальных исследований в Российской Федерации. Основываясь на предыдущих достижениях и имеющемся мировом опыте в этой области, аллотрансплантация лица была впервые применена в 2015 году в Санкт-Петербурге.Петербург. Целью этой операции было восстановление центральной части лица солдата после электрического ожога; он был ранен при исполнении служебных обязанностей. В этой статье описываются осложнения, возникающие при подготовке к этой операции, проблемы, возникающие при удалении тканей лица, а также критерии выбора донора. Каждый этап комплексной аллотрансплантации лица, осложнения, которые могут возникнуть во время операции, основные результаты, а также последующая реабилитация и иммуносупрессивная терапия в течение 4-летнего периода наблюдения за пациентом после операции, включая описание единичного эпизода клеточно-гуморального отторжения пересаженной ткани подробно описаны.Опыт первой аллотрансплантации лица, проведенной в России, показывает возможность использования нового композитного аллотрансплантата для коррекции деформаций в центральной области лица с достижением успешно функционирующего и эстетичного результата после операции.
внедрение в клиническую практику. 2010 год стал отправной точкой для первоначальных исследований в Российской Федерации. Основываясь на предыдущих достижениях и имеющемся мировом опыте в этой области, аллотрансплантация лица была впервые применена в 2015 году в Санкт-Петербурге.Петербург. Целью этой операции было восстановление центральной части лица солдата после электрического ожога; он был ранен при исполнении служебных обязанностей. В этой статье описываются осложнения, возникающие при подготовке к этой операции, проблемы, возникающие при удалении тканей лица, а также критерии выбора донора. Каждый этап комплексной аллотрансплантации лица, осложнения, которые могут возникнуть во время операции, основные результаты, а также последующая реабилитация и иммуносупрессивная терапия в течение 4-летнего периода наблюдения за пациентом после операции, включая описание единичного эпизода клеточно-гуморального отторжения пересаженной ткани подробно описаны.Опыт первой аллотрансплантации лица, проведенной в России, показывает возможность использования нового композитного аллотрансплантата для коррекции деформаций в центральной области лица с достижением успешно функционирующего и эстетичного результата после операции. После 4 лет динамического наблюдения и индивидуальных программ реабилитации основная цель трансплантации лица — социальная реадаптация пациента — была достигнута.
После 4 лет динамического наблюдения и индивидуальных программ реабилитации основная цель трансплантации лица — социальная реадаптация пациента — была достигнута.
ВВЕДЕНИЕ
Аллотрансплантация лица является экспериментальной процедурой и сейчас находится на стадии накопления и систематизации полученных знаний по ней.Первая успешная частичная трансплантация лица была проведена Doubernard во Франции в 2005 году. Аллотрансплантация лица проводится в Соединенных Штатах с 2009 года, где в 2015 году была проведена процедура, включающая наибольший объем пересаженных тканей. 1,2 В настоящее время в мире опыт включает почти 40 успешных аллотрансплантаций, 3 как полных, так и частичных; 32-я операция, согласно регистру, была проведена авторами в Санкт-Петербурге в России в мае 2015 года.
Большинство авторов описывают лицо как отдельную область или структуру, состоящую из разных зон, каждая из которых имеет свои особенности. 4 Siemionow 5 ввело понятие «лицо как орган», что позволило внести поправки в правовые нормы. На наш взгляд, лицо состоит из множества тканей, выполняющих в целом социальную функцию. Социальная функция лица имеет решающее значение, поэтому ресоциализация реципиента после трансплантации лица является основным показателем успеха и сутью всей операции.
На наш взгляд, лицо состоит из множества тканей, выполняющих в целом социальную функцию. Социальная функция лица имеет решающее значение, поэтому ресоциализация реципиента после трансплантации лица является основным показателем успеха и сутью всей операции.
МАТЕРИАЛЫ И МЕТОДЫ
Пациент Е, мужчина 19 лет, поступил в больницу для лечения электрических ожогов третьей-четвертой степени 17% поверхности головы, шеи и правого верхнего и нижнего отделов. конечности. Он был ранен 9 августа 2012 года при исполнении служебных обязанностей. За 3 года ему сделали более 30 реконструктивных операций, которые были выполнены с целью закрытия дефектов, а также восстановления зрения и восстановления функционирования пораженных конечностей.Однако результатов лечения было недостаточно, чтобы позволить пациенту достичь социальной адаптации, и не удалось устранить основное расстройство самоидентификации, развившееся у него после травмы лица. В результате он дважды пытался покончить жизнь самоубийством. Все возможности пластической реконструктивной хирургии были исчерпаны, и в связи с дефицитом покровных тканей было принято решение о проведении аллотрансплантации сложного аллотрансплантата тканей лица пациенту Е.
Все возможности пластической реконструктивной хирургии были исчерпаны, и в связи с дефицитом покровных тканей было принято решение о проведении аллотрансплантации сложного аллотрансплантата тканей лица пациенту Е.
Важно отметить, что после традиционного хирургического лечения функциональная нарушения поврежденной правой половины лица были незначительными.Основной и самой сложной целью реконструкции была центральная зона лица (рис.).
Внешний вид пациента Е после завершения традиционного восстановительного лечения и до аллотрансплантации лица.
При подготовке потенциального реципиента к аллотрансплантации лица было получено информированное согласие на операцию. Пациент прошел полное обследование по международному протоколу предтрансплантации.
С целью детальной оценки повреждения пациенту было выполнено несколько серий трехмерного (3D) лазерного сканирования лица с последующей распечаткой участков дефекта на 3D-принтере.Это позволило нам провести более точное моделирование и анатомическое позиционирование аллотрансплантата как во время подготовки к операции, так и во время самой процедуры (рис. И).
И).
Скан лица пациента во время подготовки к операции аллотрансплантации.
Объемный отпечаток поверхности деформации лица пациента Е.
Этапы подготовки к аллотрансплантации лица
Экспериментальный этап
В рамках подготовки к аллотрансплантации лица в России авторы выполнили все этапы мирового протокола: правовое обоснование процесса, экспериментальные и анатомические исследования.
В период с 2010 по 2014 гг. Было выполнено более 40 экспериментальных аллотрансплантаций с последующей монотерапией циклоспорином. Изучение иммунного ответа проводилось методом количественного определения следующих субпопуляций лимфоцитов: CD3 + , CD4 + , CD8a + , CD161 + , CD25 + , CD45RA + . , и CD 20 + . 7
Один из выводов, сделанных во время аллотрансплантации реваскуляризованного фасциального композитного аллотрансплантата, заключался в том, что мы выбрали наиболее иммунологически выгодную модель. Низкая нагрузка на иммунную систему реципиента была выявлена, когда объем пересаженных тканей не превышал 25% поверхности лица и шеи по сравнению с гемифациальной и полной трансплантацией. В этой группе животных летальных случаев не было, срок наблюдения составил 200 дней. 8 Полученные экспериментальные данные учтены при планировании операции.
Низкая нагрузка на иммунную систему реципиента была выявлена, когда объем пересаженных тканей не превышал 25% поверхности лица и шеи по сравнению с гемифациальной и полной трансплантацией. В этой группе животных летальных случаев не было, срок наблюдения составил 200 дней. 8 Полученные экспериментальные данные учтены при планировании операции.
Анатомический этап
Одновременно с экспериментальным исследованием проводились исследования незафиксированного трупного материала для понимания анатомических особенностей и отработки технических аспектов изъятия комплекса тканей лица у донора.Работа выполнена на 46 моделях трупов, в ходе которых учитывались как анфас, так и частичные аллотрансплантаты лица.
Следует отметить, однако, что почти каждая модель тканевого комплекса уникальна, особенно при планировании частичной аллотрансплантации лица. Критериями идеальной модели тканевого комплекса были: низкая минимальная иммунологическая нагрузка, полное восстановление утраченных функций лица и наиболее эстетичный результат для пациента.
Наиболее благоприятной во всех трех аспектах была модель выделенных тканей, разработанная специально для этой операции.Это включало переднюю стенку лобных пазух; мягкие ткани лба, в том числе лобная мышца; фасции, подкожно-жировая клетчатка; кожа; весь нос, включая костную ткань, носовые хрящи; слизистая оболочка; мышцы; и часть мягких тканей средней зоны лица с 2 лицевыми артериями и лицевыми венами (рис.).
Модели различных этапов частичной аллотрансплантации лица. A, модель лица пациента. B, модель из композитных тканей. C, Планируемые результаты операции.
Стадия донора
Донор соответствовал определенным критериям, разработанным для потенциального донора ткани лица: идентифицированный человек, диагностированная смерть мозга, возраст 18–55 лет, предпочтительно мужской пол, отсутствие повреждений лицевого скелета, отсутствие кожных заболеваний, отсутствие воспалительные процессы в зоне операции и в ЛОР-органах, отсутствие атеросклероза наружных и общих сонных артерий, искусственная вентиляция легких не более 96 часов, стабильная гемодинамика и соответствие антропометрическим данным реципиента.
Иммунологическое обследование реципиента и донора включало оценку группы крови, степени иммунологической сенсибилизации реципиента, фенотипа реципиента, фенотипа донора и перекрестный тест на соответствие. Донора также обследовали на маркеры инфекционных заболеваний (вирус иммунодефицита человека, сифилис, гепатиты B и C, цитомегаловирус).
Информацию о наличии потенциальных доноров в медицинских организациях из 28 регионов Российской Федерации собирал Координационный центр органного донорства.На поиск подходящего донора ушло 9 месяцев.
В мае 2015 года Координационный центр получил информацию о потенциальном доноре-мужчине в возрасте 51 года с черепно-мозговой травмой и начал процедуру установления смерти мозга. Лабораторные, инструментальные и иммунологические исследования определили совместимость с реципиентом.
После констатации смерти мозга продолжалась интенсивная терапия донора, направленная на профилактику гнойно-септических осложнений, коррекцию водно-электролитного баланса, гипотонию, гипергликемию, полиурию, гипотермию. Получено согласие родственников погибшего на эксплантацию тканей лица.
Получено согласие родственников погибшего на эксплантацию тканей лица.
Алгоритм аллотрансплантации лица был разделен на 3 последовательных этапа с повторным обучением в операционной с использованием трупного материала.
Этап 1. Эксплантация комплекса тканей лица и закрытие дефекта маской смерти
Эксплантация аллотрансплантата выполнена по модели «анфас» с вовлечением лицевой артерии и вены. После полного рассечения лицевого аллотрансплантата слизистая оболочка решетчатой пазухи и внешняя стенка лобных пазух были удалены, а наружная сонная артерия канюлирована с последующей консервацией с помощью раствора Custodiol HTK (Essential Pharmaceuticals, LLC), охлажденного до 2 ° С. С.Эффективность перфузии определялась по изменению цвета трансплантата и оттоку раствора через венозную систему. Продолжительность эксплантации составила 7 часов 15 минут.
На наш взгляд, эксплантация анфас-тканей позволила нам иметь запас пластического материала, обеспечить эффективную перфузию и консервацию тканей, а также обучиться технике эксплантации «анфас» в реальных условиях. .
.
Согласно принципам гуманного обращения с телом умершего, дефект тканей лица донора закрыли посмертной маской (рис.). На завершающем этапе изготовления посмертной маски готовую силиконовую модель лица очищали от артефактов, фиксировали брови и ресницы, наносили макияж. На приготовление маски ушло около 8 часов.
Этапы изготовления посмертной маски донора.
Этап 2. Подготовка реципиента
Подготовка ложа реципиента заключалась в удалении гранулирующих тканей из полости лобных пазух, иссечении пораженных тканей в верхней и средней зоне лица в зоне дефекта и изоляции наружная яремная вена и наружная сонная артерия справа и слева.
Этап 3. Аллотрансплантация комплекса тканей лица
Этот этап операции включал следующие задачи: моделирование, включение аллотрансплантата в кровоток и адаптацию его костно-мягкотканного комплекса тканей в системе донор-реципиент.
Включение аллотрансплантата в кровоток осуществлялось посредством анастомоза «конец в бок» наружной сонной артерии реципиента с лицевой артерией донора справа и наружной яремной вены реципиента с лицевой веной донора слева. Стандартные методы использовались для проверки компетентности анастомозов и получения достаточного капиллярного ответа от донорских тканей, в том числе на дистальном уровне (рис. И).
Стандартные методы использовались для проверки компетентности анастомозов и получения достаточного капиллярного ответа от донорских тканей, в том числе на дистальном уровне (рис. И).
Этап интеграции донорского аллотрансплантата для покрытия деформации лица реципиента.
Микрохирургический этап с показом артериальных и венозных анастомозов.
Остеопластический этап включал тампонаду лобных пазух свободномышечным аутотрансплантатом (рис.), Анатомическое расположение костных и мягкотканных структур аллотрансплантата и их фиксацию на ложе реципиента минипластинами (рис.-).
Тампонада лобной пазухи пациента тканями собственного свободного мышечного лоскута бедра.
Компьютерная томография (КТ) костей лицевого черепа перед операцией по аллотрансплантации лица.
Внешний вид пациента Е на завершающем этапе операции аллотрансплантации лица.
Компьютерная томография (КТ) костей лицевого черепа через 33 месяца после операции по аллотрансплантации лица.
Во время операции реципиенту была выполнена аллотрансплантация «сигнального» китайского лоскута в нижней трети левого предплечья с целью получения биологического материала для пошаговой биопсии для гистологических и иммуногистохимических исследований на протяжении всей жизни донорских тканей ( Инжир.).
Внешний вид предплечья больного Е после трансплантации китайского лоскута.
Иммунологический протокол
Протокол иммуносупрессивной терапии был разделен на начальную и поддерживающую стадии. В соответствии с принятым протоколом контрольная биопсия сигнального лоскута кожи выполнялась на 3, 7, 14, 21, 30-е сутки, а затем каждый месяц (рис.).
Внешний вид пациентки Е через 2 года после операции частичной аллотрансплантации лица.
После аллотрансплантации лица наблюдались следующие осложнения: синдром диссеминированного внутрисосудистого свертывания крови, острый респираторный дистресс-синдром, умеренная постгеморрагическая железодефицитная анемия, умеренная тромбоцитопения, синдром системной воспалительной реакции, ложная аневризма лицевой артерии справа. Применялась стандартная инфузионно-трансфузионная, респираторная и антибактериальная терапия, при необходимости дополнялась гемодиафильтрацией. Это позволило исключить перегрузку жидкостью, которая была неизбежна после 16-часового вмешательства. Аналгоседация проводилась дексмедетомидином, что при стабильной гемодинамике позволило обеспечить реципиенту необходимый уровень сна и обезболивание.
Применялась стандартная инфузионно-трансфузионная, респираторная и антибактериальная терапия, при необходимости дополнялась гемодиафильтрацией. Это позволило исключить перегрузку жидкостью, которая была неизбежна после 16-часового вмешательства. Аналгоседация проводилась дексмедетомидином, что при стабильной гемодинамике позволило обеспечить реципиенту необходимый уровень сна и обезболивание.
Самым стрессовым осложнением стал тромбоз донорской вены, возникший в первые сутки после операции.Возможной причиной тромбоза стало повреждение лицевой вены при ее изоляции, в результате чего просвет сосуда сузился. Последовательные тромбэктомии выполнялись в первый, второй и третий день для восстановления кровотока. Катетер был введен в правую наружную сонную артерию для перфузии лоскута низкомолекулярным гепарином; Однако желаемого эффекта это не дало, и на четвертые сутки была проведена трансплантация 12-сантиметрового участка собственной вены из голени.Объем потери ткани из-за ишемии был незначительным и локализовался в колумелле.
Ложная аневризма донорской артерии справа была диагностирована на 52-е сутки в месте выхода артерии из подкожного тоннеля в проекции носовой кости аллотрансплантата. Причина этого осложнения была связана с двумя факторами: разным давлением окружающих мягких тканей на артерию в туннеле и деиннервацией сосудистой стенки, что привело к снижению тонуса.На 74-е сутки после аллотрансплантации лица отмечен регресс симптомов.
Реабилитация
Трахеостома удалена через 12 дней после операции. К 4 месяцам отмечалось полное восстановление носового дыхания, в аллотрансплантате появилась тактильная чувствительность; Несмотря на отсутствие швов сенсорных нервов, ощущения в кожном аллотрансплантате немного отличались от ощущений в окружающих тканях реципиента.
Психологическая адаптация
Основываясь на информации, полученной при изучении клинических случаев, похожих на этот, эксперты предполагают, что послеоперационные реакции могут быть вызваны несоответствием между представлениями пациента о его новой внешности и реальной внешности и включают сильные эмоциональные реакции. реакции на новое лицо, последующие негативные переживания и депрессия. 8,9
В отличие от прогнозируемых эмоциональных проявлений, вызванных потенциально стрессовыми состояниями, в момент, когда пациент впервые увидел результаты трансплантации, наш пациент проявил спокойствие по отношению к новому лицу. Также не было отсроченной реакции на стресс. У пациента не было изменений в поведении, эмоциональное состояние не изменилось.
После операции психологам удалось установить контакт с пациентом, чему во многом способствовали длительные психологические беседы.Эксперты смогли оценить изменения эмоционального состояния, когнитивные и поведенческие способы реагирования и взаимодействия с миром, а также внутреннюю картину болезни. На основе психодиагностики разработан комплекс психокоррекционных мероприятий, применены телесно-ориентированная психотерапия, техники, направленные на релаксацию, подходы терапевтического искусства.
Состояние пациента в настоящее время
Через год после частичной аллотрансплантации лица пациенту была проведена ринопластика, направленная на уменьшение объема тканей концевой части носа и восстановление колумеллы (рис.).
Внешний вид пациентки Е. Через 3 года после операции частичной аллотрансплантации лица.
В июне 2017 г. произошла болезнь трансплантат против хозяина смешанного гуморально-клеточного типа. В процессе лечения была скорректирована схема иммуносупрессии, переведен на препарат группы такролимус Адвограф. Текущий протокол иммуносупрессии выглядит следующим образом: Адваграф 8 мг / день, пероральный Мифортик 720 мг два раза в день и Солю-Медрол 4 мг один раз в день.
Полная социальная реабилитация нашего пациента достигнута.Посещает учреждение, работает, имеет семью (рис.).
Схема иммуносупрессивной терапии на разных этапах частичной аллотрансплантации лица.
ОБСУЖДЕНИЕ
Определены показания к трансплантации лица, первой значительной систематизацией этих знаний стала монография Семёнова. 5
В нашем случае общими и целевыми показаниями к частичной аллотрансплантации лица были: мотивация, стабилизация отдаленного исхода травмы, полное понимание последствий травмы, стабильные эмоционально-волевые и интеллектуально-психические характеристики. его личности, возраста, ограничений аутопластики (посттравматические изменения мягких тканей правой руки, предплечья, плеча, лопаточных областей, правого и левого бедра, правой голени, крестца, комбинированная деформация I, II пальцев стопы, и III на обеих стопах), обширная зона лицевого дефекта (около 65%), практически тотальный дефект носа и наружной стенки лобных пазух, дефект мягких тканей лба, рубцовая деформация век, правая половина лицо и шея.
Наш опыт выполнения этапов международного протокола подготовки к аллотрансплантации лица, включающий сложные гемифациальные трансплантации и анатомические исследования, поможет нам эффективно использовать эти знания в будущей клинической практике.
В ходе клинической реализации в данном случае мы обнаружили, что эксплантацию аллотрансплантата следует проводить по модели «анфас», независимо от варианта пересаженного комплекса аллоткани.Такой подход позволил максимально адаптировать полученный комплекс тканей к реципиенту, а также сохранить сосудистую систему донора для проведения адекватной перфузии на этапах эксплантации аллотрансплантата и последующей консервации. К тому же нам помог запас пластика.
Модель «анфас» — наиболее удачная с эстетической точки зрения; однако в нашем случае он имел крайне ограниченные показания из-за высокого риска неблагоприятного функционального результата и отторжения аллотрансплантата.
С учетом характеристик системы донор-реципиент моделируемый композитный alloflap в нашем случае включал внешнюю стенку лобных пазух, мягкие ткани лба и весь нос с прилегающими тканями средней зоны лица. Кровоснабжение аллотрансплантата обеспечивалось за счет системы правой лицевой артерии и левой лицевой венозной системы. Эта модель была удовлетворительной для достижения функциональных и эстетических целей реконструкции лица у нашего пациента и позволила минимизировать иммуносупрессивную нагрузку.
Первый российский опыт аллотрансплантации композитной ткани лица
Реферат
Методика аллотрансплантации лица была впервые представлена широкой публике в 2005 году. Определение лица как сложной системы органов, выполняющих социальные функции, сделало возможным адаптацию этого метода. внедрение в клиническую практику. 2010 год стал отправной точкой для первоначальных исследований в Российской Федерации. Основываясь на предыдущих достижениях и имеющемся мировом опыте в этой области, аллотрансплантация лица была впервые применена в 2015 году в Санкт-Петербурге.Петербург. Целью этой операции было восстановление центральной части лица солдата после электрического ожога; он был ранен при исполнении служебных обязанностей. В этой статье описываются осложнения, возникающие при подготовке к этой операции, проблемы, возникающие при удалении тканей лица, а также критерии выбора донора. Каждый этап комплексной аллотрансплантации лица, осложнения, которые могут возникнуть во время операции, основные результаты, а также последующая реабилитация и иммуносупрессивная терапия в течение 4-летнего периода наблюдения за пациентом после операции, включая описание единичного эпизода клеточно-гуморального отторжения пересаженной ткани подробно описаны.Опыт первой аллотрансплантации лица, проведенной в России, показывает возможность использования нового композитного аллотрансплантата для коррекции деформаций в центральной области лица с достижением успешно функционирующего и эстетичного результата после операции. После 4 лет динамического наблюдения и индивидуальных программ реабилитации основная цель трансплантации лица — социальная реадаптация пациента — была достигнута.
ВВЕДЕНИЕ
Аллотрансплантация лица является экспериментальной процедурой и сейчас находится на стадии накопления и систематизации полученных знаний по ней.Первая успешная частичная трансплантация лица была проведена Doubernard во Франции в 2005 году. Аллотрансплантация лица проводится в Соединенных Штатах с 2009 года, где в 2015 году была проведена процедура, включающая наибольший объем пересаженных тканей. 1,2 В настоящее время в мире опыт включает почти 40 успешных аллотрансплантаций, 3 как полных, так и частичных; 32-я операция, согласно регистру, была проведена авторами в Санкт-Петербурге в России в мае 2015 года.
Большинство авторов описывают лицо как отдельную область или структуру, состоящую из разных зон, каждая из которых имеет свои особенности. 4 Siemionow 5 ввело понятие «лицо как орган», что позволило внести поправки в правовые нормы. На наш взгляд, лицо состоит из множества тканей, выполняющих в целом социальную функцию. Социальная функция лица имеет решающее значение, поэтому ресоциализация реципиента после трансплантации лица является основным показателем успеха и сутью всей операции.
МАТЕРИАЛЫ И МЕТОДЫ
Пациент Е, мужчина 19 лет, поступил в больницу для лечения электрических ожогов третьей-четвертой степени 17% поверхности головы, шеи и правого верхнего и нижнего отделов. конечности. Он был ранен 9 августа 2012 года при исполнении служебных обязанностей. За 3 года ему сделали более 30 реконструктивных операций, которые были выполнены с целью закрытия дефектов, а также восстановления зрения и восстановления функционирования пораженных конечностей.Однако результатов лечения было недостаточно, чтобы позволить пациенту достичь социальной адаптации, и не удалось устранить основное расстройство самоидентификации, развившееся у него после травмы лица. В результате он дважды пытался покончить жизнь самоубийством. Все возможности пластической реконструктивной хирургии были исчерпаны, и в связи с дефицитом покровных тканей было принято решение о проведении аллотрансплантации сложного аллотрансплантата тканей лица пациенту Е.
Важно отметить, что после традиционного хирургического лечения функциональная нарушения поврежденной правой половины лица были незначительными.Основной и самой сложной целью реконструкции была центральная зона лица (рис.).
Внешний вид пациента Е после завершения традиционного восстановительного лечения и до аллотрансплантации лица.
При подготовке потенциального реципиента к аллотрансплантации лица было получено информированное согласие на операцию. Пациент прошел полное обследование по международному протоколу предтрансплантации.
С целью детальной оценки повреждения пациенту было выполнено несколько серий трехмерного (3D) лазерного сканирования лица с последующей распечаткой участков дефекта на 3D-принтере.Это позволило нам провести более точное моделирование и анатомическое позиционирование аллотрансплантата как во время подготовки к операции, так и во время самой процедуры (рис. И).
Скан лица пациента во время подготовки к операции аллотрансплантации.
Объемный отпечаток поверхности деформации лица пациента Е.
Этапы подготовки к аллотрансплантации лица
Экспериментальный этап
В рамках подготовки к аллотрансплантации лица в России авторы выполнили все этапы мирового протокола: правовое обоснование процесса, экспериментальные и анатомические исследования.
В период с 2010 по 2014 гг. Было выполнено более 40 экспериментальных аллотрансплантаций с последующей монотерапией циклоспорином. Изучение иммунного ответа проводилось методом количественного определения следующих субпопуляций лимфоцитов: CD3 + , CD4 + , CD8a + , CD161 + , CD25 + , CD45RA + . , и CD 20 + . 7
Один из выводов, сделанных во время аллотрансплантации реваскуляризованного фасциального композитного аллотрансплантата, заключался в том, что мы выбрали наиболее иммунологически выгодную модель.Низкая нагрузка на иммунную систему реципиента была выявлена, когда объем пересаженных тканей не превышал 25% поверхности лица и шеи по сравнению с гемифациальной и полной трансплантацией. В этой группе животных летальных случаев не было, срок наблюдения составил 200 дней. 8 Полученные экспериментальные данные учтены при планировании операции.
Анатомический этап
Одновременно с экспериментальным исследованием проводились исследования незафиксированного трупного материала для понимания анатомических особенностей и отработки технических аспектов изъятия комплекса тканей лица у донора.Работа выполнена на 46 моделях трупов, в ходе которых учитывались как анфас, так и частичные аллотрансплантаты лица.
Следует отметить, однако, что почти каждая модель тканевого комплекса уникальна, особенно при планировании частичной аллотрансплантации лица. Критериями идеальной модели тканевого комплекса были: низкая минимальная иммунологическая нагрузка, полное восстановление утраченных функций лица и наиболее эстетичный результат для пациента.
Наиболее благоприятной во всех трех аспектах была модель выделенных тканей, разработанная специально для этой операции.Это включало переднюю стенку лобных пазух; мягкие ткани лба, в том числе лобная мышца; фасции, подкожно-жировая клетчатка; кожа; весь нос, включая костную ткань, носовые хрящи; слизистая оболочка; мышцы; и часть мягких тканей средней зоны лица с 2 лицевыми артериями и лицевыми венами (рис.).
Модели различных этапов частичной аллотрансплантации лица. A, модель лица пациента. B, модель из композитных тканей. C, Планируемые результаты операции.
Стадия донора
Донор соответствовал определенным критериям, разработанным для потенциального донора ткани лица: идентифицированный человек, диагностированная смерть мозга, возраст 18–55 лет, предпочтительно мужской пол, отсутствие повреждений лицевого скелета, отсутствие кожных заболеваний, отсутствие воспалительные процессы в зоне операции и в ЛОР-органах, отсутствие атеросклероза наружных и общих сонных артерий, искусственная вентиляция легких не более 96 часов, стабильная гемодинамика и соответствие антропометрическим данным реципиента.
Иммунологическое обследование реципиента и донора включало оценку группы крови, степени иммунологической сенсибилизации реципиента, фенотипа реципиента, фенотипа донора и перекрестный тест на соответствие. Донора также обследовали на маркеры инфекционных заболеваний (вирус иммунодефицита человека, сифилис, гепатиты B и C, цитомегаловирус).
Информацию о наличии потенциальных доноров в медицинских организациях из 28 регионов Российской Федерации собирал Координационный центр органного донорства.На поиск подходящего донора ушло 9 месяцев.
В мае 2015 года Координационный центр получил информацию о потенциальном доноре-мужчине в возрасте 51 года с черепно-мозговой травмой и начал процедуру установления смерти мозга. Лабораторные, инструментальные и иммунологические исследования определили совместимость с реципиентом.
После констатации смерти мозга продолжалась интенсивная терапия донора, направленная на профилактику гнойно-септических осложнений, коррекцию водно-электролитного баланса, гипотонию, гипергликемию, полиурию, гипотермию.Получено согласие родственников погибшего на эксплантацию тканей лица.
Алгоритм аллотрансплантации лица был разделен на 3 последовательных этапа с повторным обучением в операционной с использованием трупного материала.
Этап 1. Эксплантация комплекса тканей лица и закрытие дефекта маской смерти
Эксплантация аллотрансплантата выполнена по модели «анфас» с вовлечением лицевой артерии и вены. После полного рассечения лицевого аллотрансплантата слизистая оболочка решетчатой пазухи и внешняя стенка лобных пазух были удалены, а наружная сонная артерия канюлирована с последующей консервацией с помощью раствора Custodiol HTK (Essential Pharmaceuticals, LLC), охлажденного до 2 ° С. С.Эффективность перфузии определялась по изменению цвета трансплантата и оттоку раствора через венозную систему. Продолжительность эксплантации составила 7 часов 15 минут.
На наш взгляд, эксплантация анфас-тканей позволила нам иметь запас пластического материала, обеспечить эффективную перфузию и консервацию тканей, а также обучиться технике эксплантации «анфас» в реальных условиях. .
Согласно принципам гуманного обращения с телом умершего, дефект тканей лица донора закрыли посмертной маской (рис.). На завершающем этапе изготовления посмертной маски готовую силиконовую модель лица очищали от артефактов, фиксировали брови и ресницы, наносили макияж. На приготовление маски ушло около 8 часов.
Этапы изготовления посмертной маски донора.
Этап 2. Подготовка реципиента
Подготовка ложа реципиента заключалась в удалении гранулирующих тканей из полости лобных пазух, иссечении пораженных тканей в верхней и средней зоне лица в зоне дефекта и изоляции наружная яремная вена и наружная сонная артерия справа и слева.
Этап 3. Аллотрансплантация комплекса тканей лица
Этот этап операции включал следующие задачи: моделирование, включение аллотрансплантата в кровоток и адаптацию его костно-мягкотканного комплекса тканей в системе донор-реципиент.
Включение аллотрансплантата в кровоток осуществлялось посредством анастомоза «конец в бок» наружной сонной артерии реципиента с лицевой артерией донора справа и наружной яремной вены реципиента с лицевой веной донора слева.Стандартные методы использовались для проверки компетентности анастомозов и получения достаточного капиллярного ответа от донорских тканей, в том числе на дистальном уровне (рис. И).
Этап интеграции донорского аллотрансплантата для покрытия деформации лица реципиента.
Микрохирургический этап с показом артериальных и венозных анастомозов.
Остеопластический этап включал тампонаду лобных пазух свободномышечным аутотрансплантатом (рис.), Анатомическое расположение костных и мягкотканных структур аллотрансплантата и их фиксацию на ложе реципиента минипластинами (рис.-).
Тампонада лобной пазухи пациента тканями собственного свободного мышечного лоскута бедра.
Компьютерная томография (КТ) костей лицевого черепа перед операцией по аллотрансплантации лица.
Внешний вид пациента Е на завершающем этапе операции аллотрансплантации лица.
Компьютерная томография (КТ) костей лицевого черепа через 33 месяца после операции по аллотрансплантации лица.
Во время операции реципиенту была выполнена аллотрансплантация «сигнального» китайского лоскута в нижней трети левого предплечья с целью получения биологического материала для пошаговой биопсии для гистологических и иммуногистохимических исследований на протяжении всей жизни донорских тканей ( Инжир.).
Внешний вид предплечья больного Е после трансплантации китайского лоскута.
Иммунологический протокол
Протокол иммуносупрессивной терапии был разделен на начальную и поддерживающую стадии. В соответствии с принятым протоколом контрольная биопсия сигнального лоскута кожи выполнялась на 3, 7, 14, 21, 30-е сутки, а затем каждый месяц (рис.).
Внешний вид пациентки Е через 2 года после операции частичной аллотрансплантации лица.
После аллотрансплантации лица наблюдались следующие осложнения: синдром диссеминированного внутрисосудистого свертывания крови, острый респираторный дистресс-синдром, умеренная постгеморрагическая железодефицитная анемия, умеренная тромбоцитопения, синдром системной воспалительной реакции, ложная аневризма лицевой артерии справа.Применялась стандартная инфузионно-трансфузионная, респираторная и антибактериальная терапия, при необходимости дополнялась гемодиафильтрацией. Это позволило исключить перегрузку жидкостью, которая была неизбежна после 16-часового вмешательства. Аналгоседация проводилась дексмедетомидином, что при стабильной гемодинамике позволило обеспечить реципиенту необходимый уровень сна и обезболивание.
Самым стрессовым осложнением стал тромбоз донорской вены, возникший в первые сутки после операции.Возможной причиной тромбоза стало повреждение лицевой вены при ее изоляции, в результате чего просвет сосуда сузился. Последовательные тромбэктомии выполнялись в первый, второй и третий день для восстановления кровотока. Катетер был введен в правую наружную сонную артерию для перфузии лоскута низкомолекулярным гепарином; Однако желаемого эффекта это не дало, и на четвертые сутки была проведена трансплантация 12-сантиметрового участка собственной вены из голени.Объем потери ткани из-за ишемии был незначительным и локализовался в колумелле.
Ложная аневризма донорской артерии справа была диагностирована на 52-е сутки в месте выхода артерии из подкожного тоннеля в проекции носовой кости аллотрансплантата. Причина этого осложнения была связана с двумя факторами: разным давлением окружающих мягких тканей на артерию в туннеле и деиннервацией сосудистой стенки, что привело к снижению тонуса.На 74-е сутки после аллотрансплантации лица отмечен регресс симптомов.
Реабилитация
Трахеостома удалена через 12 дней после операции. К 4 месяцам отмечалось полное восстановление носового дыхания, в аллотрансплантате появилась тактильная чувствительность; Несмотря на отсутствие швов сенсорных нервов, ощущения в кожном аллотрансплантате немного отличались от ощущений в окружающих тканях реципиента.
Психологическая адаптация
Основываясь на информации, полученной при изучении клинических случаев, похожих на этот, эксперты предполагают, что послеоперационные реакции могут быть вызваны несоответствием между представлениями пациента о его новой внешности и реальной внешности и включают сильные эмоциональные реакции. реакции на новое лицо, последующие негативные переживания и депрессия. 8,9
В отличие от прогнозируемых эмоциональных проявлений, вызванных потенциально стрессовыми состояниями, в момент, когда пациент впервые увидел результаты трансплантации, наш пациент проявил спокойствие по отношению к новому лицу. Также не было отсроченной реакции на стресс. У пациента не было изменений в поведении, эмоциональное состояние не изменилось.
После операции психологам удалось установить контакт с пациентом, чему во многом способствовали длительные психологические беседы.Эксперты смогли оценить изменения эмоционального состояния, когнитивные и поведенческие способы реагирования и взаимодействия с миром, а также внутреннюю картину болезни. На основе психодиагностики разработан комплекс психокоррекционных мероприятий, применены телесно-ориентированная психотерапия, техники, направленные на релаксацию, подходы терапевтического искусства.
Состояние пациента в настоящее время
Через год после частичной аллотрансплантации лица пациенту была проведена ринопластика, направленная на уменьшение объема тканей концевой части носа и восстановление колумеллы (рис.).
Внешний вид пациентки Е. Через 3 года после операции частичной аллотрансплантации лица.
В июне 2017 г. произошла болезнь трансплантат против хозяина смешанного гуморально-клеточного типа. В процессе лечения была скорректирована схема иммуносупрессии, переведен на препарат группы такролимус Адвограф. Текущий протокол иммуносупрессии выглядит следующим образом: Адваграф 8 мг / день, пероральный Мифортик 720 мг два раза в день и Солю-Медрол 4 мг один раз в день.
Полная социальная реабилитация нашего пациента достигнута.Посещает учреждение, работает, имеет семью (рис.).
Схема иммуносупрессивной терапии на разных этапах частичной аллотрансплантации лица.
ОБСУЖДЕНИЕ
Определены показания к трансплантации лица, первой значительной систематизацией этих знаний стала монография Семёнова. 5
В нашем случае общими и целевыми показаниями к частичной аллотрансплантации лица были: мотивация, стабилизация отдаленного исхода травмы, полное понимание последствий травмы, стабильные эмоционально-волевые и интеллектуально-психические характеристики. его личности, возраста, ограничений аутопластики (посттравматические изменения мягких тканей правой руки, предплечья, плеча, лопаточных областей, правого и левого бедра, правой голени, крестца, комбинированная деформация I, II пальцев стопы, и III на обеих стопах), обширная зона лицевого дефекта (около 65%), практически тотальный дефект носа и наружной стенки лобных пазух, дефект мягких тканей лба, рубцовая деформация век, правая половина лицо и шея.
Наш опыт выполнения этапов международного протокола подготовки к аллотрансплантации лица, включающий сложные гемифациальные трансплантации и анатомические исследования, поможет нам эффективно использовать эти знания в будущей клинической практике.
В ходе клинической реализации в данном случае мы обнаружили, что эксплантацию аллотрансплантата следует проводить по модели «анфас», независимо от варианта пересаженного комплекса аллоткани.Такой подход позволил максимально адаптировать полученный комплекс тканей к реципиенту, а также сохранить сосудистую систему донора для проведения адекватной перфузии на этапах эксплантации аллотрансплантата и последующей консервации. К тому же нам помог запас пластика.
Модель «анфас» — наиболее удачная с эстетической точки зрения; однако в нашем случае он имел крайне ограниченные показания из-за высокого риска неблагоприятного функционального результата и отторжения аллотрансплантата.
С учетом характеристик системы донор-реципиент моделируемый композитный alloflap в нашем случае включал внешнюю стенку лобных пазух, мягкие ткани лба и весь нос с прилегающими тканями средней зоны лица. Кровоснабжение аллотрансплантата обеспечивалось за счет системы правой лицевой артерии и левой лицевой венозной системы. Эта модель была удовлетворительной для достижения функциональных и эстетических целей реконструкции лица у нашего пациента и позволила минимизировать иммуносупрессивную нагрузку.
Русские добровольцы для первой пересадки головы человека
Когда кому-то голову отрезают и прикрепляют к другому тело человека звучит как что-то прямо из научной фантастики или фильма ужасов, некоторые реальные ученые говорят, что они планируют сделать именно это — уже в следующем году.
Итальянский нейробиолог доктор Серджио Канаверо попал в заголовки газет в прошлом году, когда он объявил о своих планах провести первую пересадку головы человека в 2017 году.Сяопин Жэнь поработал с ним, и теперь у него есть нашла пациента-добровольца для процедуры: россиянина по имени Валерий Спиридонов.
Спиридонов страдает болезнью Верднига-Гофмана, редким и часто смертельным генетическим заболеванием, которое разрушает мышцы и убивает нервные клетки в головном мозге. и спинной мозг, который помогает телу двигаться. Спиридонов прикован к инвалидной коляске; его конечности сморщены, а его движения в основном ограничиваются питанием, набором текста и управлением инвалидным креслом. с джойстиком.
В сентябрьском выпуске The Atlantic дается характеристика Спиридонова и двое ученых, которые надеются провести эксперимент — и очень спорная — процедура.
«Если удалить все больные части, кроме головы, работа в моем случае », — сказал Спиридонов журналу. «Я не видел другого способа лечить себя ».
Многие ученые высказывались против планов Канаверо и Рена, обвиняя их в продвижении мусорной науки и создании ложных надежд.Один критик пошел чтобы сказать, что ученые должны быть обвинены в убийстве, если пациент умирает, очень вероятный исход.
Валерий Спиридонов, человек, который вызвался стать первым человеком, перенесшим пересадку головы, на пресс-конференции во Владимире, Россия, 25 июня 2015 года. У 30-летнего россиянина дегенеративное мышечное заболевание, известное как Верднига-Хоффмана. . Итальянский нейрохирург доктор Серджио Канаверо считает, что он мог бы провести трансплантацию головы с 90-процентной вероятностью успеха, но многие эксперты сомневаются.REUTERS / Максим ЗмеевКанаверо опубликовал подробный план процедуры, которая был успешно протестирован на мышах, в нескольких статьях, опубликованных в журнале Международная хирургическая неврология.
Во-первых, как и в случае с другими пересадками органов, он и его команда нужен подходящий донор. Для этой процедуры потребуется тело молодого пациента мужского пола с мертвым мозгом.
После получения разрешения от семьи хирурги готовят тело для хирургического вмешательства. обезглавливание.
В то же время Спиридонова привезут, и другая хирургическая бригада охладит его тело до 50 градусов по Фаренгейту. Это задержит ткань смерть в мозгу примерно на час, а это значит, что хирургам нужно будет работать быстро.
Используя прозрачный алмазный диск, они удаляли головы обоих пациентов от тела, в конечном итоге оторвав спинной мозг в то же время.
Для перемещения головы Спиридонова будет использован кран, изготовленный на заказ. — подвешивание на липучках — на шею донора.Два конца позвоночника шнур затем будет сплавлен вместе с химическим веществом под названием полиэтиленгликоль, или ПЭГ, который, как было показано, способствует повторному росту клеток, составляющих спинной мозг.
Затем мышцы и кровоснабжение тела донора будут соединены с головой Спиридонова, и он будет находиться в коме в течение трех-четырех недель, чтобы предотвратить движение, пока он выздоравливает. Имплантированный электроды будут использоваться для стимуляции спинного мозга, чтобы укрепить новые нервные связи.
Канаверо сказал, что трансплантат потребует 80 хирургов и стоили бы десятки миллионов долларов в случае одобрения — имели бы «90 процент плюс »шанс на успех.
Тем не менее, многие в научном сообществе категорически не согласны.
«Это и гнилое с научной точки зрения, и паршивое с этической точки зрения», — написал Артур Каплан, глава отдела медицинской этики в Медицинском центре Лангоне при Нью-Йоркском университете. в прошлогодней статье для Forbes.
Доктор Джерри Сильвер, нейробиолог из Case Western Reserve, чью работу по восстановлению травм спинного мозга цитировал Канаверо, сказал CBS News в 2013 году, что предлагаемая трансплантация — «плохая наука».Этого никогда не должно произойти ».
«Просто проводить эксперименты неэтично», — добавил он.
Даже в том маловероятном случае, если операция сработает, она вызывает дальнейшие неизведанные этические проблемы.
Например, Канаверо предполагает, что при пересадке Спиридонова голова и мозг на другое тело автоматически пересадили бы его самого своим умом, личностью и сознанием. Но не все так просто, как Анто Картоловни и Антонио Спаньоло, два итальянских специалиста по биоэтике, отметили в письмо в Surgical Neurology International после публикации статьи Канаверо в прошлом году.
«Несмотря на его [Канаверо] видение, современная когнитивная наука показывает, что наша познание — это воплощенное познание, в котором тело является реальной частью формирование человеческого «я» », — пишут они. «Таким образом, человек столкнется с огромные трудности с включением нового корпуса в уже существующий корпус схема и образ тела, которые будут иметь сильное влияние на человеческую идентичность ».
Кроме того, если бы Спиридонов воспроизвел свой новый тела, его дети будут иметь не его генетическую основу, а донорскую.Какие права в таком случае могут иметь семья донора по отношению к потомству?
Наконец, Картоловни и Спаньоло утверждают, что из-за неопределенности операции такая процедура забирала жизненно важные донорские органы, которые могли быть использованы для кого-то другие, которым нужна была пересадка сердца или печени, чтобы спасти свою жизнь.
В случае одобрения процедура, скорее всего, будет проходить в Китае или другой стране за пределами Европы или США, сообщает The Atlantic, поскольку она не будет одобрена в западном мире.
Актуальные новости
Эшли УэлчЭшли Уэлч рассказывает о здоровье и благополучии для CBSNews.com
пересадок лица: международная история | Журнал истории медицины и смежных наук
Пересадка лица привлекает внимание мировых средств массовой информации и общественности с 1990-х годов.Первый реципиент, Изабель Динуар, оказалась в центре драматического эпизода хирургических инноваций после того, как в ноябре 2005 года было объявлено о ее трансплантации. Впоследствии до августа 2020 года во всем мире было проведено 47 трансплантаций (включая две ретрансплантации), и они сопровождались благодаря обширному новостному освещению. Сотни статей о медицинских, физических, психологических и этических последствиях процедуры были опубликованы в научной литературе, что несоразмерно частоте применения процедуры.О пересадке лица также рассказывают в фильмах, на телевидении и в художественной литературе, что свидетельствует о стремлении исследовать социальные и межличностные последствия различия лиц. Однако история трансплантации лица в значительной степени не изучена.
Эта статья представляет собой первую международную историю глобального развития и внедрения трансплантации лица. Используя опубликованную медицинскую литературу, освещение в СМИ и интервью с ключевыми участниками в качестве источника, он помещает экспериментальную трансплантацию в национальный, институциональный и профессиональный контекст.В нем утверждается, что изучение истории трансплантации лица за 30-летний период с момента первоначальных обсуждений в 1991 году до настоящего времени представляет собой ценное тематическое исследование, позволяющее рассмотреть хирургическую культуру и дискурсы медицинских инноваций в двадцать первом веке.
Введение
В истории медицины и хирургии трансплантации лица не уделялось должного внимания. 1 Это отражает их новизну. Первая пересадка лица произошла в 2005 году, а во всем мире их было не более 46.Тем не менее, как небольшое, но международное явление, трансплантация лица предлагает ценную отправную точку в истории и практике современной медицины, в частности, в эволюцию и ожидания хирургии в конце двадцатого и начале двадцать первого веков. Это включает в себя географические, профессиональные и этические параметры, значение инноваций и отношения между хирургами и пациентами, а также сложные экономические, политические и идеологические рамки, в которых работают хирургические бригады.
Большинство подходов к пересадке лица связаны с развитием навыков, зарегистрированными клиническими результатами и направлением будущих исследований, а не с этими широкими темами, хотя существует растущий и важный объем социологических и философских работ, которые соседствуют с клинически обоснованными психическими заболеваниями. -социальное расследование. 2 Приоритеты исследований сами по себе являются продуктом медицинской специализации с начала двадцатого века, поскольку финансирование, клиническая и профессиональная практика были разделены четкими дисциплинарными границами.Историографический междисциплинарный подход может дать новое критическое понимание этих тенденций, обращая внимание на то, как меняющиеся социальные и культурные контексты формируют с течением времени практики и взгляды. Международная история не только помогает понять конкретные обстоятельства появления трансплантатов лица в хирургической практике, но также предлагает тематическое исследование того, как личные и институциональные амбиции, социальные структуры и вмешательство средств массовой информации влияют на биомедицинские инновации.
Эта статья — первая статья, в которой представлен международный обзор почти тридцатилетнего развития и практики трансплантации лица, и это делается в основном с помощью существующих документальных источников, дополненных устными историческими интервью. В нем излагается историческая эволюция трансплантации лица, определяются ключевые вехи и темы и акцентируется внимание на их появлении как нововведении в лечении пациентов с серьезными лицевыми различиями. Остаются еще важные вопросы, касающиеся точки зрения пациента, а также сложных философских и социологических значений лица, но в этой статье конкретно рассматриваются институциональные и культурные факторы, которые сделали возможным этически сложную и радикальную операцию.К ним относятся возможности и экономическая жизнеспособность, а также навыки, амбиции и понимание потребностей пациентов.
Определения и параметры
Трансплантация лица — это разновидность васкуляризированного композитного аллотрансплантата (VCA), экспериментальная форма трансплантации, используемая в основном в пластической и реконструктивной хирургии. Помимо трансплантации лица, примеры VCA включают руки, верхние конечности, матку, брюшную стенку и половой член. Такие трансплантаты включают перенос многосоставных тканей и структур, которые могут включать не только кожу, но также жир, мышцы, нервы, кости, зубы и волосы.Поврежденные или отсутствующие части тела реципиента заменяются тканями донора с мертвым мозгом. В случае пересадки лица они могут включать лицо, шею, язык и кожу головы. Хотя эстетические результаты были в центре внимания средств массовой информации при пересадке лица (особенно изображение пациента до и после операции 3 ), основная клиническая цель трансплантации заключается в улучшении двигательных, сенсорных и коммуникативных функций. В частности, цели заключаются в том, чтобы позволить получателям есть, говорить, моргать и делать выражения лица, а также повышать качество жизни за счет повышения психологического благополучия и социальной реинтеграции.В отличие от трансплантации твердых органов, трансплантация VCA, как правило, считается не спасающей жизнь (за исключением брюшной стенки), а улучшающей жизнь. Их заметность отличает их. За заметным исключением матки, которая имеет свой собственный набор моральных, этических и эмоциональных контекстов, трансплантаты VCA, как правило, видимы, их можно коснуться или потрогать. 4 Как сенсорные и эмоциональные органы, они являются частью взаимодействия человека с социальным миром.
Трансплантация лица, как и другие трансплантаты, связана с опасностью для здоровья.Реципиенты нуждаются в строгом режиме приема иммунодепрессантов на всю оставшуюся жизнь, аналогичном режиму пациентов с трансплантацией твердых органов, чтобы гарантировать, что трансплантат не отторгается. Этот препарат имеет хорошо задокументированные побочные эффекты, в том числе повышенный риск инфекции, рака и почечной недостаточности. Несмотря на иммуносупрессию, ожидаются повторные эпизоды отторжения. В результате трансплантаты VCA долгое время были предметом этических дебатов и, несмотря на технические, иммунологические и хирургические разработки, остаются редкостью.Только недавно было высказано предположение, что они должны быть признаны стандартной процедурой лечения, а не крайней мерой. 5
Методология и сложности
Написать международную историю трансплантации лица непросто. Во-первых, достоверная и обоснованная информация о частоте и исходах операций не всегда доступна по политическим и геополитическим причинам. Например, трансплантаты в Китае, России и Турции имели место, но при относительно недокументированных обстоятельствах.Во-вторых, финансирование исследований в этой области военными и другими конкурентными организациями, предоставляющими гранты, привело к отсутствию обмена данными, помимо клинических публикаций. Широко распространенная конкуренция за ограниченные ресурсы и важность оригинальности означает, что некоторые ведущие хирурги не хотят делиться информацией или кредитами. Следовательно, как и во многих научных исследованиях, сообщения об отрицательных результатах реже, чем о положительных. Несмотря на то, что в последние годы наблюдаются признаки расширения сотрудничества между программами трансплантации лица, поскольку возможности для получения грантов на конкурсной основе уменьшились, большинство операций по пересадке лица проводится изолированно.
Несмотря на то, что количество известных получателей достаточно мало, чтобы рассмотреть возможность проведения полного обзора индивидуальных биографий, обстоятельств и результатов, качество доступной информации значительно различается по когорте. Доказательства, использованные в этой статье, получены из двух основных источников: опубликованных научных статей и отчетов о случаях заболевания, а также освещения в средствах массовой информации. В некоторых случаях доступны только краткие анонимные отчеты или новости в Интернете. Эти источники дополняют устные и письменные свидетельства, собранные от хирургических бригад, реципиентов и других заинтересованных сторон.Однако последние используются только там, где отсутствует документальный фильм; они лягут в основу будущих публикаций по конкретным эпизодам и аспектам истории трансплантации лица.
Некоторые реципиенты трансплантата, особенно в США, широко известны. Помимо статей в научных журналах о технических аспектах их хирургии, исходах и прогнозах, они также публиковали мемуары, участвовали в ток-шоу и широко освещались в новостях. Подробности об их жизненных обстоятельствах и опыте до и после операции делятся, часто на протяжении многих лет.Однако в трети случаев реципиенты были анонимными, как в Финляндии, Франции, Бельгии и России, и в двух случаях трансплантата в США. В этих случаях мы полностью зависим от опубликованной биомедицинской информации, представленной с точки зрения хирургической бригады. В этих публикациях мало деталей, часто в целях сохранения анонимности пациента, что затрудняет получение чего-то большего, чем самое общее представление об обстоятельствах трансплантата и биографии реципиента.В других случаях опубликованные сведения об отдельном трансплантате недоступны, а информация на английском языке доступна только на новостных сайтах в Интернете.
Кроме того, сообщения фактов о реципиентах трансплантата, таких как возраст, причина травмы и жизненные обстоятельства, часто непоследовательны. Медицинские издания и СМИ расходятся во мнениях по основным фактам, даже по дате трансплантации. Это может быть связано с предоставлением центрами трансплантологии ограниченной информации, предназначенной для защиты конфиденциальности реципиента, донора и членов их семей.Однако, поскольку новости появляются задолго до официальных научных отчетов, распространение неверной информации может быстро стать повсеместным. В результате необходимо проводить триангуляцию из множества источников для подтверждения данных и уравновешивания достоверности различных счетов. Это особенно верно, когда детали очень личные или считаются сенсационными, например, было ли травматическое повреждение нанесено самому себе. Таким образом, можно сделать более подробные выводы о трансплантации лица в некоторых регионах (например,г., США), чем в других. В некоторой степени это затемняет многонациональный, взаимосвязанный характер развития трансплантации лица, что приводит к насыщению интереса к горстке громких случаев, а не к глобальному обзору.
Случаи, рассмотренные в этом исследовании, произошли в период с 2005 по 2020 годы. Первый произошел в Амьене, Франция, 27 ноября 2005 года. Три дня спустя фотографии получателя, 38-летней женщины по имени Изабель Динуар, попали в заголовки газет во всем мире. .Этот случай был широко известен как медицинский прорыв после многих лет публичных спекуляций о том, когда и где будет проведена трансплантация. С тех пор было проведено еще 46 трансплантаций лица (до августа 2020 года, включая две ретрансплантации) в 11 странах хирургическими бригадами в 21 различных больницах и медицинских учреждениях (см. Дополнительную таблицу 1: Зарегистрированные трансплантаты лица 2005-2020 гг. самая свежая информация обо всех трансплантатах, доступная в литературе).Интерес средств массовой информации в годы, предшествовавшие 2005 году, был интенсивным, и пятнадцать лет спустя концепция и результаты трансплантации лица продолжают интересовать общественность, о чем свидетельствует освещение трансплантации лица, проведенной 68-летним Робертом Челси в Brigham and Women’s. Больница в Бостоне в 2019 году и повторная трансплантация Кармен Тарлтон в июле 2020 года. 6 Челси стала первым чернокожим реципиентом в США, 7 отражает более низкие показатели донорства органов чернокожих и представителей этнических меньшинств в США и за рубежом, а также Тарлтон был первым человеком, которому в США была проведена вторая ретрансплантация. 8 Хотя в этой статье основное внимание уделяется пересадке лица между процедурами Динуара и Тарлтона, операция разрабатывалась много лет до 2005 года.
Исследования в области трансплантации лица, 1991-2005 гг.
Служба исследований и разработок в области реабилитации Министерства по делам ветеранов США провела первую медицинскую конференцию по аллотрансплантации композитных тканей (CTA), теперь известная как VCA, в Вашингтоне, округ Колумбия, в сентябре 1991 года. 9 Темой встречи была жизнеспособность трансплантации конечностей, и на ней были установлены давние отношения между экспериментальной VCA и Министерством обороны США. Было признано, что военнослужащие были среди тех, кто с наибольшей вероятностью имел профили травм, которые требовали трансплантации VCA, такие как множественная потеря конечностей и тяжелая травма лица. Обсуждение было особенно важным в свете недавней войны в Персидском заливе (август 1990 г. — февраль 1991 г.). Однако в то время считалось, что высокий уровень иммуносупрессии, необходимый для сохранения пересаженной кожи, которая является наиболее иммуногенной из всех органов, будет слишком токсичным и опасным. 10 Участники признали, что до трансплантации КТА людям оставалось не менее пяти лет. 11
Второй симпозиум CTA был проведен в Университете Луисвилля, штат Кентукки, в ноябре 1997 года, и снова был посвящен возможности трансплантации конечностей, в частности рук, хотя лица также обсуждались. 12 На этот раз встреча финансировалась из частных источников, Фондом еврейской больницы Луисвилля. Как и в других областях, в медицине неизбежно возникают конкурирующие интересы (экономические, личные, институциональные, националистические, идеологические, репутационные).И вполне вероятно, что существовала институциональная потребность в сохранении репутации и самобытности Центра рук Кляйнерта и Куца после выхода его основателя на пенсию. 13 Неофициальный опрос ведущих мировых хирургов пластической и реконструктивной хирургии кисти показал, что трансплантация КТА станет следующим значительным достижением в этой области, что побудило больницу финансировать исследования с помощью «открытой чековой книжки». 14 Необходимые технические и микрохирургические навыки к тому времени были хорошо развиты, а иммунологическая проблема была в центре внимания программы.Вскоре после ноябрьской встречи группа исследователей во главе с Джоном Х. Баркером из Университета Луисвилля представила данные исследования на свиньях, которые показали, что существующие режимы иммунодепрессантов, используемые при трансплантации почек, также могут быть использованы при трансплантации конечностей. С тех пор это открытие было названо критически важным для расширения программ трансплантации рук и лица, поскольку все препараты уже были лицензированы Федеральным управлением по лекарственным средствам (FDA) для использования у людей. 15
Впоследствии первая успешная пересадка руки была проведена группой под руководством Жана-Мишеля Дюбернара и австралийского хирурга Эрла Оуэна в Лионе, Франция, 23 сентября 1998 года.Вскоре после этого в январе 1999 года в Луисвилле под руководством Уоррена Брейденбаха была проведена трансплантация. 16 Результаты были неоднозначными. Первый получатель, Клинт Халлам, как сообщается, был неспособен психологически перенести новую руку, и в результате он перестал принимать иммунодепрессанты. Халлам потребовал удаления руки, и 16 месяцев спустя в Великобритании была проведена ампутация. 17 Однако второй пациент, Мэтью Скотт, отпраздновал семнадцатую годовщину трансплантации в 2016 году, и, как сообщается, у него «почти идеально функционирующий» результат. 18
Первая статья о трансплантации лица появилась в журнале New Scientist в октябре 1998 года после трансплантации руки Халлама. 19 Он утверждал, что руки были «воротами» для других трансплантатов композитных тканей, и предполагал, что соперничество между французской командой в Лионе и американской командой из Университета Луисвилля будет стимулировать инновации. Действительно, Дюбернар позже был одним из руководителей команды, которая выполнила первую трансплантацию лица Изабель Динуар, а Луисвилл стал центром развития трансплантации лица в США, установив четкую связь между программами VCA рук и лица в процессе развития.
Несмотря на то, что его имя в статье не указано, контекстная информация позволяет идентифицировать Баркера из Луисвилля как «конкурирующего хирурга», который предположил, что трансплантация лица будет следующим горизонтом. Несколькими днями ранее Баркер также был процитирован в статье BBC News, в которой говорилось, что «лицо — это как рука», и предсказывался, что трансплантация лица быстро последует за трансплантацией руки. 20 The New Scientist продолжил выдвигать на первый план практические и этические вопросы, которые позже вылились в основные дискуссии в этой области: проблема соответствия цвета и типа тканей, влияние иммуносупрессии на операцию, не спасающую жизнь. , сопротивление донорских семей, особый эмоциональный резонанс лица и вопрос о том, будет ли реципиент выглядеть как донор.
Аналогия Баркера между руками и лицом была постоянной темой при обсуждении трансплантации лица в хирургических журналах начала 2000-х годов. Специалист по этике Франсуаза Бейлис заметила, что это произошло потому, что лицо было «похоже на руку с точки зрения хирурга, интересующегося технической проблемой ремонта». 21 В обоих случаях задействованы одни и те же части — мышцы, кости, кожа, кровеносные сосуды, нервы и артерии — и одинаковые схемы приема иммунодепрессантов. Риски отторжения также схожи, и обе процедуры улучшают жизнь с функциональными преимуществами.Конечно, помимо клинических сравнений, лица и руки — это видимые части тела, связанные с сексуальным удовольствием, эмоциональным выражением и социальным общением. Эти элементы (и действительно психосоциальные различия между руками и лицами), как правило, исследовались меньше, чем их физические общие черты.
Через четыре года после статьи New Scientist британский пластический и реконструктивный хирург Питер Батлер из Королевской бесплатной больницы Лондона объявил о своем намерении провести пересадку лица на зимнем собрании Британской ассоциации пластических хирургов (BAPS). 27 ноября 2002 г. 22 Это не первый случай, когда хирурги Великобритании или США предлагают трансплантацию лица. В 1993 г. The Observer сообщил, что Джим Фрейм, хирург из Биллерикей, Эссекс, был всего в «нескольких месяцах» от проведения процедуры. 23 А в 1998 году команда Баркера в Луисвилле публично заявила о своем стремлении провести первую в мире трансплантацию лица. 24 Батлер работал с Фреймом в Биллерикее, и его презентация для BAPS была основана на статье, которую он опубликовал в журнале Lancet в июле 2002 года совместно с Шеханом Хеттиарачи, в которой сообщалось об обсуждениях процедуры на заседании Совета по пластической хирургии 2002 года. в Бостоне, США. 25
Это международное сотрудничество сыграло решающую роль в развитии отрасли и раскрыло зачастую неформальный контекст, в котором воплощаются новаторские идеи. Тем не менее, статья Батлера и Хеттиарачи 2002 года, по-видимому, была первым посвящением трансплантации лица, в отличие от CTA / VCA в целом, в клинической литературе. Хеттиарачи и Батлер изложили иммунологические и хирургические проблемы процедуры, в частности повторное соединение и регенерацию нервов, необходимых для обеспечения работоспособности трансплантата.
В статье явно не упоминались психологические проблемы (хотя авторы позже это сделают), за исключением признания того, что у некоторых людей «есть серьезные физические и психологические проблемы, которые не могут быть решены обычным лечением». 26 При этом не были решены этические проблемы, которые быстро возникли, когда идея привлекла внимание. Однако в своей ноябрьской статье BAPS Батлер подчеркнул, что, хотя операция была технически возможной, она была неоднозначной с этической точки зрения, заявив, что «я думаю, что мы сталкиваемся с этическими и моральными проблемами, и именно здесь необходимо быть полным и откровенным. дебаты, и именно здесь я хотел бы поднять эти вопросы.” 27
Открытое обсуждение науки — важный элемент ответственной инновационной практики. Но достижение правильного баланса между общественной информацией, этическими дебатами, благополучием пациентов и экспериментальной медициной может оказаться сложной задачей. И, как заключил в 2006 году фонд Social Market Foundation, межпартийный британский аналитический центр, британские СМИ, в частности, делают сенсационные медицинские истории, часто в ущерб заинтересованным лицам и организациям. 28 Когда британские СМИ обратили внимание на возможность трансплантации лица в Royal Free, их реакция была предсказуемо взрывной и дико спекулятивной, достигнув высшей точки в попытках идентифицировать потенциальных реципиентов. 29 Тон освещения привел к тому, что британская благотворительная организация Changing Faces выпустила в начале 2003 года пресс-релиз, призывающий Королевский колледж хирургов Англии (RCS) изучить этику процедуры, прежде чем она пойдет дальше. 30 Была сформирована рабочая группа, состоящая из медицинских и психологических экспертов. Председателем рабочей группы был профессор Питер Дж. Моррис, специалист по трансплантационной иммунологии, в то время президент RCS; Профессор Дж. Эндрю Брэдли, профессор хирургии Кембриджского университета, также специалист по иммунологии и трансплантологии; Профессор Майкл Дж.Эрли, хирург по восстановлению лица; Г-н Мартин П. Миллинг, пластический хирург-консультант, специализирующийся на ожоговых травмах, из больницы Морристон в Суонси; Профессор Лен Дойал, специалист по медицинской этике; и доктор Николай Рамси, психолог, основавший и руководивший Центром исследований внешнего вида в Бристоле. Группа встречалась три раза в период с апреля по сентябрь 2003 г. и брала интервью у представителей ведущих профессиональных организаций, людей, живущих с различиями в лицах, а также хирургов, специалистов по этике и психологов из команды Батлера. 31 В ноябре 2003 года они выпустили отчет, который повторил предположение Батлера о том, что любая пересадка лица «должна проводиться путем осторожных и открытых дебатов». 32
Однако, в отличие от Батлера, рабочая группа решила не проводить пересадку лица в Великобритании. В их отчете изложены основные факторы резистентности, а именно:
Иммунологические проблемы, в том числе значительный потенциал острого и хронического отторжения, а также побочные эффекты и долгосрочные последствия иммуносупрессии, сокращающие продолжительность жизни;
Психосоциальные проблемы, связанные с донорством твердых органов, которые усугубляются центральной ролью лица в общении, самоощущении и идентичности;
Парадоксальная природа идеального пациента после трансплантации, который должен быть достаточно отчаянным, чтобы потребовать эту процедуру, и достаточно устойчивым, чтобы противостоять ее последствиям;
Влияние на семью реципиента и семью донора;
Возможность возникновения в обществе неправильных представлений о людях с серьезными различиями в лицах, в частности о том, что они не могут жить полноценной и счастливой жизнью. 33
Вопрос о предполагаемом согласии был самой важной опорой в отчете RCS против трансплантации лица. Группа пришла к выводу, что потенциальный реципиент трансплантата не сможет дать согласие из-за отсутствия доказательств и информации о рисках по сравнению с преимуществами. Они подчеркнули, что это не только вопрос хирургического и медицинского риска — действительно, если и когда будет достигнута иммунологическая толерантность, не предвидится никаких клинических барьеров — но и психологический риск.В отчете говорилось, что эти риски неизвестны и недостаточно обсуждались. В заключение, RCS «не был неблагоприятным для трансплантации лица», но оговаривал, что «до тех пор, пока не будут проведены дальнейшие исследования и не появится перспектива лучшего контроля этих осложнений, было бы неразумно продолжать». 34
Результаты широко освещались как «мораторий» на пересадку лица, хотя RCS выполнял скорее консультативную, чем регулирующую функцию. 35 Хотя отчет не остановил развитие программы трансплантации лица в Великобритании, некоторые считают, что это задержало прогресс. 36 Публикация отчета в ведущем журнале Transplantation осветила этот случай на международном уровне. Вскоре после этого, в феврале 2004 года, Национальный консультативный комитет по этике здравоохранения и наук о жизни Франции (CCNE) опубликовал свое мнение по предложению о программе пяти трансплантаций лица, сделанной парижским хирургом Лораном Лантьери. 37 Как и рабочая группа RCS, CCNE пришла к выводу, что доказательств рисков и преимуществ недостаточно для соблюдения этических норм.Лантьери впервые обнародовал свое предложение (как и Батлер) в 2002 году, когда он и его команда начали поиск потенциальных получателей. 38
Несмотря на разную направленность, отчеты RCS и CCNE совпадают с доминирующим мышлением специалистов по биоэтике, которые отметили ряд этических соображений. Еще в январе 2003 года в коротком сообщении Артура Каплана и Даны Кац, опубликованном в Hastings Center Report , утверждалось, что этические вопросы, стоящие перед трансплантацией лица, «огромны».«Особую озабоченность вызвали последствия иммуносупрессии, психологическое воздействие, конфиденциальность получателей и протоколы пожертвований. 39 Они также выделили проблему, которую, по их мнению, не принимали во внимание хирургические бригады, а именно то, что если предыдущие реконструкции пациента или части их уцелевших тканей должны были быть удалены, неудача трансплантации лица будет катастрофической. 40
К началу 2004 года четыре команды открыто работали над разработкой протокола трансплантации лица. 41 Их возглавлял, соответственно, Питер Батлер в Royal Free, Лондон; Джон Баркер из Луисвиллского университета, Кентукки; Мария Семёнов из клиники Кливленда, Огайо; и Лоран Лантьери в больнице Анри-Мондора, Париж. Также было предположение о готовности неизвестной китайской команды, которая, по словам члена рабочей группы RCS Лена Дояла, «легко может сделать это завтра», предположительно из-за менее строгих этических протоколов. 42 Большую часть международных дебатов омрачили слухи в СМИ о том, какая команда первой выполнит трансплантацию в так называемой «международной гонке». 43 Этот язык является эмоциональным и сенсационным, но он также отражает глобальную и постоянную озабоченность по поводу того, как экспериментальные процедуры исторически ориентировались на сложные (часто конкурирующие) профессиональные, национальные интересы и интересы пациентов. 44
В отличие от внедрения новых лекарств или медицинских устройств, нет официального регулирования хирургических инноваций. Вместо этого он контролируется с помощью множества местных и национальных процессов проверки. 45 Сами хирурги играют важную роль в защите и доказательстве ценности экспериментальных процедур, которые они хотят проводить. 46 Их личная репутация и репутация их учреждений играют роль в доказательстве пригодности новой хирургической процедуры. Личные и профессиональные амбиции и любопытство являются необходимыми характеристиками стремления к инновациям, и тем не менее те же самые качества могут привести к обвинениям в эгоизме — наиболее известный случай с Христианом Барнардом, который осуществил первую успешную пересадку человеческого сердца. 47 В некоторой степени, то, что происходит и когда, зависит от способности и готовности новаторов к саморегулированию (что отражает принципы саморегулирования, поддерживаемые Королевским колледжем хирургов Англии).
В мае 2004 года Баркер, тогдашний директор по исследованиям пластической хирургии в Университете Луисвилля, объявил о намерении его команды подать предложение по этике в Наблюдательный совет медицинских учреждений (IRB), заявив, что они готовы начать отбор кандидатов на трансплантацию. 48 Баркер утверждал, что необходимость пациента побудила принять решение о проведении процедуры, что было подкреплено исследованиями отношения к уровню риска, который пациенты были готовы принять. Его подход признал потенциально сокращающее жизнь влияние пересадки лица, но начал определять, как это может быть оправдано, исходя из права каждого человека на самоопределение.
Команда Баркера использовала анализ анкет, взятых у людей с различиями в лицах, у реципиентов твердых органов и у населения, чтобы предположить, что существует иерархия органов по отношению к риску. Люди во всех группах были готовы пожертвовать большим количеством лет своей жизни, чтобы получить новую руку, чем новую ногу, или новую гортань, чем новую руку. Самым высоким было лицо: люди пойдут на самый большой риск и потеряют еще несколько лет своей жизни из-за возможности пересадки лица. 49
Как отметили Анкени и Керридж, использование этого исследования для оправдания трансплантации лица было основано на убеждении, что отдельные пациенты имеют право принять решение об операции. 50 Аргумент заключается в пересадке лица, как и в других стандартных клинических решениях, когда требовалось информированное согласие. В нем говорилось о приоритезации автономии (один из четырех международно признанных принципов медицинской этики 51 ) и выборе пациента, подразумевая, что смотреть на ситуацию иначе — как, например, в случаях с отчетами RCS и CCNE. — был патерналистским.Важно отметить, что здесь могли сыграть роль культурные различия. В контексте Великобритании медицина в рамках Национальной службы здравоохранения (NHS) традиционно имела менее индивидуалистический, потребительский подход к медицине (с его коннотациями выбора и личных / экономических инвестиций), чем в контексте США, хотя это меняется.
Тем не менее, акцент на важности индивидуального выбора преуменьшает экспериментальный характер процедуры, подразумевая, что объективный анализ рисков и преимуществ может привести к разумным решениям.Согласно RCS и CCNE, это было бы невозможно, потому что операция была бездоказательной. В то же время ответственность хирурга за принятие решения о том, предлагать ли операцию в первую очередь, была исключена. Любое такое решение не будет лишено ценностей, а будет основано на предположениях и убеждениях о его эффективности, которые будут невидимы для реципиента трансплантата. Предложение о пересадке лица пациенту может означать, что процедура была разумным лечением, основанным на его потребностях, и что польза перевешивает риски. 52 Эти нюансы в прошлых конструкциях этической позиции важны, потому что они привлекают внимание к сложной, часто невидимой силовой динамике, действующей во взаимоотношениях между хирургами и пациентами, и исторической амбивалентности объективности в любой данной медицинской ситуации. 53
Команда Луисвилля утверждала, что они начали активно готовить свой протокол трансплантации лица в 2001 году и потратили три года на его уточнение для представления, заявив, что они хотели убедиться, что он соответствует самым строгим этическим критериям. 54 Однако напряженность между подготовкой и реализацией, этикой и операцией была очевидна в растущем нетерпении Баркера в связи с непрекращающимися призывами к осторожности летом 2004 года: «Скажите мне, что вы собираетесь делать в этот период предостережения, который поможет нам ближе к этому. Сама по себе осторожность не приблизит нас ». 55 Подразумевалось, как описал Делапорт, что сопротивление комитетов по этике было «отказом от самих условий знания», при котором отсутствие доказательств или опыта означало, что доказательства или опыт не могли быть получены. 56
Этика трансплантации лица
На этом этапе развития трансплантации лица споры уже не касались технической или клинической жизнеспособности, а почти полностью сосредоточивались на этических и психологических проблемах. Процедура стала предметом того, что Артур Каплан охарактеризовал как «профилактические этические дебаты»: открытый и публичный диалог об этических и социальных последствиях инновационной технологии. 57 Эти дебаты проходили как на профессиональных, так и на общественных форумах и на виду у средств массовой информации.В июле 2004 года Американский журнал биоэтики выпустил специальный выпуск, в котором собраны обсуждения, проведенные на данный момент, с участием основных международных участников исследований по трансплантации лица, в том числе хирургов, биоэтиков, психологов и исследователей СМИ. 58
В этой передовой статье трансплантация лица прочно вошла в историю трансплантации в целом, как область, которая «всегда раздвигала границы медицины вперед». 59 Трансплантация руки снова была охарактеризована как переломный момент в этой истории, когда разговор перешел от приобретения и распределения органов к балансу риска для пациентов, получивших органы, которые не были необходимы для спасения их жизни, но которые могли иметь значительные положительные преимущества для качества их жизни.Хотя авторы признали, что трансплантация лица обострила социальные проблемы и проблемы идентичности, они стремились сосредоточить внимание на сходстве со знакомыми типами трансплантации и других примерах медицинских инноваций. Хотя специалисты по биоэтике подчеркивали, что лицо является уникальным случаем, хирурги настаивали на том, чтобы трансплантация лица была видна в установленном континууме хирургической практики. Делапорте подчеркнул радикальную проблему трансплантации лица, которую представляли обе стороны спора, требуя пересмотра представлений о трансплантации, пластических и реконструктивных операциях «между серьезной, благородной, полезной хирургией на внутренних органах и поверхностной хирургией на поверхности». 60 (Важно отметить, что это различие имело место, когда пересадка лица была концептуализирована как поверхностных процедур, в то время как многие из них включают костные и хрящевые, а также лицевые ткани.)
При работе над биоэтическими проблемами Виггинс, Баркер и Мартинес обратился к четырем критериям этических медицинских инноваций, установленным Фрэнсисом Муром. 61 Эти критерии включали: 1. Достаточную научную подготовку к нововведению; 2. Квалифицированная и опытная команда; 3.Этический климат в учреждении, в котором происходит инновация; 4. Открытая демонстрация и публичное и профессиональное обсуждение и оценка перед продолжением. Та же самая модель использовалась для оправдания трансплантации руки человека в Луисвилле. 62 Что касается первого критерия, авторы повторили хирургическую позицию: развитие трансплантации лица достигло точки, когда научные и лабораторные исследования не могли получить больше знаний. Единственный способ получить дополнительные знания — это выполнить процедуру.Без реализации невозможно было определить, перевесит ли вред преимущества или наоборот. 63 Второй критерий, как они утверждали, можно легко обеспечить.
Третий критерий было труднее выполнить, поскольку он затрагивал глубоко укоренившиеся подозрения, что индивидуальное эго, создание институциональной репутации и потенциальная финансовая выгода подпитывают гонку по трансплантации лица. Виггинс, Баркер и Мартинес попытались избежать этой проблемы, признав, что эти мотивы всегда играли роль, поскольку медицинские учреждения и хирурги торгуют своими инновациями.Однако они утверждали, что это было несущественно, когда все другие научные, хирургические, медицинские и этические требования были тщательно изучены и соблюдены. Наконец, они сделали добродетель общественной полемики по поводу трансплантации лица, предположив, что обсуждение процедуры в обществе и СМИ означает, что она отвечает требованиям четвертого критерия.
В то же время Виггинс, Баркер и Мартинес утверждали, что психологические риски были аналогичны тем, которые были задокументированы при трансплантации твердых органов. 64 Установленные протоколы могут быть адаптированы для удовлетворения всех этих требований. Кроме того, опираясь на исследования команды Royal Free, они подчеркнули, что психологические эффекты можно контролировать и смягчать путем тщательного отбора и подготовки пациентов. 65
Другие участники специального выпуска критиковали эти аргументы, предполагая, что подход Луисвилля не учитывает тот факт, что пересадка лица была психологическим, а также хирургическим экспериментом. 66 Хотя некоторое понимание психологического риска можно было перенести из аналогичных контекстов, многие проблемы обострились в случае пересадки лица.Николай Рамси, психолог и член рабочей группы RCS, утверждала, что это произошло потому, что лицо было исключительно важным аспектом идентичности. 67 Учитывая то, что было известно о разрушительном влиянии различий лиц на самоощущение, казалось вероятным, что новое лицо будет столь же, если не более значительным. По крайней мере, влияние было неизвестно. Давление на получателя с целью реинтеграции в нормальную жизнь, вероятно, в центре внимания СМИ, также будет сильным.
Кроме того, были поставлены под сомнение предположения о необходимости трансплантации лица как метода лечения с психологическими преимуществами.Хотя хирурги могли описывать и измерять потенциальные функциональные и эстетические результаты с точки зрения внешнего вида, еды, речи и мимики, обещанные психосоциальные результаты не поддавались количественной оценке. Это явление не ограничивается трансплантацией лица; современная медицина основана на количественных, а не на качественных методах анализа, и психическое здоровье особенно трудно определить количественно. Сторонники могут только заявить, что, поскольку лицо является «преобладающей анатомической особенностью», а серьезное обезображивание лица может вызвать депрессию и социальную изоляцию, замена его «нормальным» внешним видом и функционирующим лицом будет иметь «важные психологические преимущества. 68 Та же самая логика была применена к социальной выгоде: социальные взаимодействия могут быть улучшены за счет более эстетически привлекательного внешнего вида, позволяющего человеку чувствовать себя более комфортно на публике. То, что составляет положительный эстетический результат, является субъективным и может также включать проблематичную концепцию телесной целостности, недостаточно теоретизированную идею физической целостности, которой угрожает физическая травма. 69
Рамси предположил, что эти эстетические аргументы сделали ложные предположения об универсальном негативном опыте серьезного обезображивания.Исследования психосоциального воздействия различий в лицах показали, что степень уродства не является хорошим показателем уровня адаптации или благополучия человека. Напротив, это зависело от множества других факторов, включая самооценку, расположение, социальные навыки и сети поддержки. 70 Те, кто, скорее всего, испытают серьезные страдания из-за своей внешности, также с меньшей вероятностью справятся с давлением и обязанностями по пересадке лица. Поиск идеального пациента, который был бы достаточно нуждающимся, крепким и стойким, был парадоксом.Те, кто больше всего желал рискнуть перед трансплантацией из-за своего отчаяния, также были наиболее уязвимы к негативным психологическим воздействиям.
Уроки, извлеченные из неудач при первой пересадке руки, привели к тому, что на раннем этапе был сделан упор на отборе пациентов, который выдвинул на первый план важность как психологической готовности, так и комплаентности. Сэмюэл Тейлор-Александер рассказал о том, как бригады по трансплантации лица построили профиль «идеального пациента», отвечающего этим критериям. 71 Этот условный человек будет иметь серьезные функциональные нарушения и психосоциальные ограничения, которые оправдывают риски операции, но также будет достаточно психологически устойчивым, чтобы справиться с последствиями.В отличие от некоторых других хирургических бригад, Батлер подчеркнул, что серьезность лицевых различий сама по себе не является оправданием. 72 В ответ на отчет RCS Батлер вместе с психологом Алексом Кларком принял во внимание исследования социальных и индивидуальных факторов, которые влияют на способность человека справляться с трудностями, а также те, которые демонстрируют влияние тренировки навыков и механизмов преодоления. 73 Они зашли так далеко, что предположили, что общее этическое одобрение было бы неприемлемым, учитывая сугубо индивидуалистические факторы в работе, подход, отражающий межличностный опыт хирургов с отдельными пациентами.
Эмоциональные и личные аспекты отношений между хирургом и потенциальными реципиентами трансплантата были очевидны. Семёнов основывала свою пропаганду трансплантации лица на личном опыте работы с пациентами. 74 Лантьери предположил, что только пластические и реконструктивные хирурги, имеющие прямой контакт с сильно изуродованными пациентами, должны определять соотношение риска и пользы от процедуры, потому что «они каждый день имеют дело с расстройствами пациента, связанными с физическими и эстетическими недостатками. 75 Для них вопрос о том, продолжать ли экспериментальную процедуру, был не только этическим, но и требовал от всех участников «допроса его / ее собственной души и совести». 76 Идея о том, что «душа и совесть» хирургов каким-то образом были лучшими детерминантами лечения, привлекает внимание к конфликтам в медицине как к откровенно беспристрастной, но в то же время субъективной практике, о чем свидетельствует обычное обращение к Клятве Гиппократа. 77
В следующем году, в 2005 году, Агич и Семёнов далее утверждали, что этические дебаты по пересадке лица не учитывают опыт и потребности потенциальных реципиентов.Он был «односторонним и сенсационным», в большей степени опираясь на фильмы и художественную литературу, а не на науку и факты. 78 Они предположили, что дискуссии о внешности, психологических рисках и передаче идентичности скрывают функцию лица как «органа выразительности». Цель трансплантации заключалась в том, чтобы дать кому-то «орган, способный передавать чувства и мысли пациента через выражение лица».
Более того, утверждали они, изображение трансплантации лица специалистами по биоэтике и средствами массовой информации сродни бесчувственности публики шоу уродов девятнадцатого века.В нем говорилось о неспособности принять реальность жизни с серьезным уродством лица: «возражение против испытания [трансплантации лица] отражает убежденность в том, что люди, страдающие тяжелой деформацией, должны просто терпеть свое состояние; их страдания, по-видимому, не являются непреодолимыми ». 79 С этой точки зрения инновационная хирургия была моральным долгом хирурга, а также общества, и взвешивание рисков иммуносупрессии по сравнению с улучшением качества жизни было упрощенным, поскольку не учитывало потребности человека.Социолог Хизер Лэйн Тэлли прочитала эту позицию как симптом «воображаемого обезображивания», в котором обезображивание биомедицинским образом рассматривается как форма эйлизма, а операция оправдана, исходя из презумпции «трагедии лицевых различий». 80 Делапорте предлагает противоположное мнение, в котором хирургическая точка зрения признает, что различие лиц — это не «нарушение, которое только ухудшает внешний вид», а центральное место в отношениях человеческой жизни. 81
С исторической точки зрения эти дебаты о пересадке лица раскрывают постоянные и часто несовместимые представления о функциях, ограничениях, перспективах и ответственности хирургических инноваций. 82 Противоборствующие лагеря явно возникли до первой пересадки лица. Шаррона Перл заметила, что их можно грубо охарактеризовать как «хирургов за» и «биоэтиков против»: дух новаторства против голоса осторожности. 83 Как утверждал Делапорте, это возражение было как неизбежным (основанным на фундаментальном разногласии по поводу «природы инвалидности и… природе самой процедуры»), так и свидетельством ограниченности оценок качества жизни.В конце концов, «ценность качества жизни заключается, прежде всего, в живых ». 84
В 2005 году философы и другие ученые-гуманитарии вместе с хирургами и биоэтиками занимались сложными операциями по пересадке лица. Опираясь на работы влиятельного социолога Эрвинга Гоффмана, они подчеркнули важность лица в формировании идентичности в обществе и призвали к большему признанию социальных и культурных значений лица в дискуссии. 85 Эти значения имели отношение не только к получателям и их семьям, но также и к семьям потенциальных доноров. Видимость лица в отличие от других органов «умершего донора» означала, что семьи доноров с большей вероятностью установят связь между умершим и получателем и даже захотят поддерживать контакт с новым владельцем лица. 86
Не обращая внимания на специфический онтологический статус лица как социального и культурного феномена, хирурги и, в некоторой степени, биоэтики также отклонили некоторые предположения о различиях лиц.Геринг отметил, что, хотя усилия по облегчению страданий серьезно изуродованных пациентов достойны восхищения, пересадка лица не затрагивает источники этих страданий. 87 Другими словами, стремление к пересадке лица продолжало рассматривать проблему различия лиц как индивидуальный дефицит, когда этот дефицит был социальным. Такое обсуждение социальных норм неизбежно связывало вопрос о пересадке лица с опасениями по поводу развития косметической хирургии и индустрии красоты, а также соучастием хирургов-экспериментаторов в укреплении разрушительных культурных практик. 88
Первая пересадка лица: лицо Изабель Динуар
В конце концов, ни одна из команд, заявивших о своей заинтересованности в проведении первой пересадки лица, этого не сделала. Хотя команда Марии Семёнов из клиники Кливленда в Огайо стала первой в мире, получившей этическое одобрение на пересадку лица в октябре 2004 года — успех, который они приписали прагматическому научно-ориентированному подходу, — предприняла ранее необъявленная хирургическая бригада из Амьена, Франция. первая процедура. 89 Бенуа Ленгеле, один из участвовавших в исследовании хирургов, предположил, что это была осознанная стратегия для команды, заключающаяся в том, чтобы избегать огласки своих намерений, предпочитая работать за кулисами, чтобы гарантировать, что детали были продуманы. 90 Под руководством челюстно-лицевого хирурга Бернара Девошеля при содействии специалиста по трансплантологии и члена Национального собрания Франции Жана-Мишеля Дюбернара (который также провел первую в мире трансплантацию руки) эта бригада провела операцию 27 ноября 2005 года. 91 Получателем была Изабель Динуар, 38-летняя женщина с серьезными укусами собаки в нижней части лица, полученными в бессознательном состоянии в результате передозировки. 92 В отличие от предыдущих попыток получить одобрение с этической точки зрения, французская группа подала заявку специально для случая Динуара, а не от имени гипотетических кандидатов. 93 Междисциплинарная команда, базирующаяся между Лионом и Амьеном, оказала помощь в психологическом и физическом восстановлении Динуара, и об операции стало известно только после этого события.В самом деле, информация о трансплантации лица произошла раньше, чем предполагала команда, из-за утечки информации об операции в британский таблоид. 94
В этических, социальных и клинических дебатах принято переключать передачи после того, как была проведена спорная медицинская процедура. После первой трансплантации лица разговор перешел от возможной или потенциальной потребности, которая может быть предметом обсуждения, и перейти к непосредственным вопросам послеоперационного ухода. Впоследствии трансплантат был признан успешным с иммунологической и функциональной точки зрения.Динуар смог есть и пить в течение одной недели после операции, ощущения быстро возвращались на поверхность кожи, и эпизоды отторжения тканей были успешно купированы. Сообщений об опыте пациентки было минимальным, отмечалось только то, что Динуар быстро интегрировала трансплантат в образ своего тела и через 12 недель после трансплантации «смогла встретиться лицом к лицу с внешним миром и постепенно вернулась к нормальной социальной жизни». 95 Обосновывая свое решение о продолжении операции, команда подчеркнула «социально разрушительный» характер обезображивания лица, предполагая, что в большинстве случаев это может «привести к депрессии, социальной изоляции, злоупотреблению алкоголем и повышенному риску самоубийства». 96 Это перекликается с записанными перспективами и мотивами других ведущих хирургов.
В последующей статье о пятилетних результатах процедуры хирургическая бригада поставила психологическую и социальную мотивацию для проведения трансплантации выше функциональных проблем, с которыми Динуар столкнулся из-за того, что не мог нормально есть, пить или говорить. Однако в результатах были подчеркнуты эстетические, функциональные и иммунологические результаты, с лишь краткой ссылкой на «новую жизнь», которую Динуар приобрела в результате своего «нового лица». 97 И это несмотря на то, что к этому времени она прошла курс лечения от двух эпизодов острого отторжения. Динуар также страдала от нарушения функции почек и получала лечение от рака шейки матки, оба из которых могли быть связаны с ее режимом иммунодепрессантов. Однако смерть Динуара от рака легких в возрасте 49 лет в апреле 2016 года не была клинически связана с применением иммунодепрессантов. 98
Реакция международных СМИ на новости о трансплантации Динуара была лихорадочной.Первоначально он был сосредоточен на «чуде» процедуры и трепете перед достижениями хирургической бригады, но это быстро сместилось в сторону интереса к историям межличностного общения Изабель Динуар и донора ее нового лица. 99 Перл отметила, что в репортажах на международном уровне становится все более моралистическим, поскольку непосредственное визуальное воздействие трансформации лица исчезло. 100 Хотя собственный голос и точка зрения Динуар часто отсутствовали в репортажах сразу и после этого, домыслы о ее жизни, морали и чувствах были широко распространены. 101 Менее чем через неделю после операции появились сообщения о том, что Динуар приняла передозировку и была без сознания, когда получила травму. 102 Было обнаружено, что даритель лица Динуара сама умерла в результате самоубийства, открытие, которое бросило отношения между реципиентом и донором в новом психосоциальном свете. 103 Впоследствии действия Динуар были изучены, включая ее продолжающееся курение и употребление алкоголя, и ее статус «идеального пациента» был поставлен под сомнение. 104
Тем не менее, трансплантат подтвердил правильность концепции. В Великобритании оно сообщило о решении RCS пересмотреть свой предыдущий отчет и провести второе расследование процедуры. Хотя мнения членов рабочей группы не изменились и было сочтено, что свидетельства технических и иммунологических улучшений несущественны, неизбежность трансплантации лица была принята. 105 Признавая, что дальнейшие пересадки лица вероятны, в том числе в Великобритании, RCS составил список предварительных условий, необходимых для успешной программы.Однако 25 октября 2006 года, за день до публикации отчета, Питеру Батлеру было предоставлено этическое разрешение на проведение четырех операций по пересадке лица пациентам в Королевской больнице Фри в Лондоне. 106
Исследования и разработки, 2006-2020 годы
Вторая международная трансплантация лица последовала вскоре после первой, проведенной в Китае в апреле 2006 года 30-летнему мужчине, которого искалечил медведь. 107 Однако операция не была быстро принята, как другие экспериментальные программы трансплантации.В первый год после того, как Барнард выполнил свою теперь известную трансплантацию сердца (в декабре 1967 г.), было проведено еще более 100 трансплантаций, несмотря на разногласия и крайне плохие прогнозы. 108 Совсем недавно в течение пяти лет после того, как Клинт Халлам получил свою руку в 1998 году, было проведено 24 пересадки рук. 109 По оценкам, по состоянию на 2020 год в 45 центрах трансплантации по всему миру было трансплантировано 150 рук, около 100 реципиентов. 110
Меньшее количество пациентов было задействовано в трансплантации лица, и к середине 2020 года было проведено всего 47 пациентов 45 реципиентам. 111 Это может быть связано с тем, что идеальных получателей оказалось меньше, чем ожидалось, хотя процент пожертвований также был низким. 112 Тем не менее, в период внедрения появились новые модели проведения операций (см. Рис. 1), которые можно понять в связи с экономическими, социальными и культурными факторами. В течение одного года во всем мире было проведено не более шести трансплантаций, при этом в период с 2009 по 2013 год было проведено 27 трансплантаций. Только за эти пять лет пришлось более половины всех проведенных трансплантаций.Они проводились в 21 больнице по всему миру в 11 странах, но только половина из этих бригад провели более одной трансплантации. Действительно, тридцать три трансплантации были произведены только в трех странах: США, Франции и Турции. На двух хирургов приходится более трети между ними: Богдан Помахак в Бригаме и женской больнице в Бостоне (9 трансплантаций, 2009–2019 годы) и Лоран Лантьери в больнице Анри Мондора в Париже (8 трансплантаций, 2008–2018 годы).
Рисунок 1.
Трансплантация лица 2005-2020 гг.
Рисунок 1.
Трансплантация лица 2005-2020 гг.
Период 2009-2013 гг. Представляется особенно значимым в период реализации пересадки лица. В период с 2005 по 2008 год операция проводилась всего четыре раза, а в последующие пять лет — двадцать семь раз. Именно в этот период США, Франция и Турция стали мировыми лидерами в этой процедуре (см. Рис. 2 — Международные тенденции, 2005-2020 гг.).
Рисунок 2.
Тенденции трансплантации лица, 2005-2020 гг.
Рисунок 2.
Тенденции трансплантации лица, 2005-2020 гг.
В декабре 2008 года команда Марии Семёнов стала первой, кто выполнил пересадку в США, почти через четыре года после того, как они получили этическое одобрение. Их получатель, 45-летняя Конни Калп, стала жертвой домашнего насилия, на которую напал и выстрелил ей в лицо ее бывший муж. 113 Что касается важности постепенного развития инновационной хирургии, трансплантат был назван «почти полным», а не «частичным» — наиболее обширным и сложным на сегодняшний день. 114 Реакция СМИ заметно отличалась от предшествующих трансплантаций. В отличие от Изабель Динуар, Конни Калп не была предметом спекуляций о ее характере или причине ее травм, и освещение ее истории было изображено как вдохновляющее путешествие. В 2009 году она появилась на Oprah , а два года спустя, в декабре 2010 года, стала первой пациенткой, перенесшей трансплантацию лица, которая публично встретилась, поблагодарила и обняла семью своего донора. 115 Конни, к сожалению, скончалась от неуточненной инфекции 29 июля 2020 года. 116 Тем не менее, ее активное участие в качестве защитника интересов пациентов помогло поднять риторику о трансплантации лица от этики хирургических инноваций к изменяющим жизнь и вдохновляющим биографиям реципиентов.
Последний нарратив наиболее сильно сохранился в США, и его можно увидеть в случаях Кэти Стабблфилд, 21-летней женщины, которая стала самым молодым американским реципиентом в 2017 году, и Кэмерон Андервуд, 26-летней девушки. мужчина, которому в 2018 году сделали пересадку в Нью-Йоркском университете Лангоне. 117 Оба были выжившими после нанесенных им самим огнестрельных ранений, что раньше было противопоказанием пригодности для трансплантации для многих хирургов, но их путь к физическому, психологическому и эмоциональному выздоровлению был поставлен на первый план. 118
Дальнейшее развитие хирургии в США было вызвано двойным движением Министерства обороны в интересах раненых ветеранов и конкурентным характером приватизированной медицины. Шесть операций, проведенных в ключевые годы 2009-2013, были проведены в США, в том числе пять — Богданом Помахаком в Бригаме и женской больнице в Бостоне. 119 Этот быстрый рост активности в США может быть связан с интересом Министерства обороны к трансплантации лица как эффективному лечению ветеранов войн в Ираке и Афганистане. Грант в размере 6,4 миллиона долларов был предоставлен Бригаму и женской больнице в 2009 году для поддержки 10 трансплантаций; и три трансплантации, которые были проведены в клинике Кливленда, также были профинансированы Министерством обороны. 120 Такой уровень финансирования был недоступен в других странах, где отсутствие долгосрочной поддержки затрудняло устойчивое развитие.В то же время необходимость того, чтобы ведущие медицинские и исследовательские центры США выделялись среди других по причинам финансирования, привела к сильной институциональной поддержке программ, одновременно усилив международный интерес к работе. 121
Подобные пики активности можно наблюдать во Франции и Турции. В Париже Лоран Лантьери, которому ранее было отказано в этическом одобрении, получил финансирование от Национальной клиники Protocole Hospitalier de Recherche Clinique (PHRC) для проведения серии трансплантаций лица в качестве клинических исследований.Впоследствии в период с 2008 по 2011 год он провел семь трансплантаций. 122 В отличие от США, большинство реципиентов были анонимными, за исключением первого пациента, Паскаль Колер, и пятого, Жерома Хамона, которому сделали две трансплантации и написали книгу о своем опыте. 123 Освещение в СМИ было скудным. В тот же период группа под руководством Девошеля и Дюбернара провела еще две трансплантации в Амьене и Лионе, хотя об этих людях почти ничего не известно. 124 В Турции в 2012 г. (4 трансплантации) и 2013 г. (3 трансплантации) произошел всплеск операций, проведенных тремя бригадами. С тех пор ничего не проводилось. Пять трансплантатов проводил Омер Озкан из Медицинской школы Университета Акдензи, профиль реципиента заметно отличался от других в мире. Турецкие реципиенты, как правило, были моложе (в том числе самый молодой из когда-либо получавших, Угур Ачар, 19 лет) и с большей вероятностью получили травмы лица в раннем детстве. 125 Мотивация пациентов к трансплантации была более четко связана с семьей и обществом, при этом возможность вступить в брак была предопределена, а последующие браки широко освещались прессой. 126
После 2013 года ситуация с трансплантацией лица значительно изменилась: и Турция, и Франция больше не проводят операции (за исключением экстренной ретрансплантации Жерома Хамона в 2018 году). В результате количество операций по всему миру снизилось, демонстрируя, насколько ограниченным было его внедрение.Причиной может быть истечение срока финансирования исследований и отсутствие альтернативных источников дохода. Однако впоследствии Лантьери опубликовал обзор своих пациентов, который предполагает, что отсутствие хорошего долгосрочного прогноза также было ограничивающим фактором. 127 Только в США долгосрочная военная поддержка поддерживала программы трансплантации, хотя и более медленными темпами. Тем не менее, в США в среднем проводится менее одной трансплантации в год, а в центрах трансплантологии между операциями проходит 2–3 года.Недавняя статья о спросе на трансплантацию VCA показала, что этот низкий уровень активности отражает очень небольшое количество людей в национальном листе ожидания. 128 По состоянию на декабрь 2017 года в списке было только два человека, одним из которых, вероятно, был Роберт Челси (который ждал с 2016 года и получил трансплантацию в 2019 году), а другой Кэмерон Андервуд получил трансплантацию в январе. 2018. 129
Финансирование также было проблемой при разработке и внедрении трансплантации лица в других местах.В Великобритании, например, пересадка лица еще не проводилась, отчасти из-за трудностей с использованием средств государственного здравоохранения. Хотя команда Питера Батлера в Royal Free была близка к тому, чтобы провести операцию в учреждениях NHS по крайней мере в двух случаях, это стало возможным только благодаря созданию благотворительного фонда для финансирования процедуры. 130 Вторая группа из Великобритании, базирующаяся в Глазго, была вынуждена приостановить свою программу, когда Национальная служба здравоохранения Шотландии отказала в дальнейшем финансировании на том основании, что это принесет пользу слишком немногим пациентам. 131
Может случиться так, что виды травм, которые оправдывали пересадку в другом месте, в частности огнестрельные ранения лица, тяжелые электрические ожоги и несчастные случаи на производстве, были менее распространены среди населения Великобритании из-за законов о контроле за оружием и правил охраны здоровья и безопасности. . Однако это не полностью объясняло отсутствие трансплантата, когда небольшое количество потенциальных реципиентов не остановили процедуру где-либо еще. Если оставить в стороне какие-либо нерешенные этические соображения, то, будет ли трансплантация когда-либо происходить в Великобритании, зависит от того, готов ли NHS Trust рисковать, инвестируя значительную сумму денег, необходимую, несмотря на потенциальную неудачу и долгосрочное последующее наблюдение за пациентом.В настоящее время авторы пишут статью, посвященную опыту Великобритании, которая еще больше осветит эти национальные сложности.
В тех случаях, когда пересадка лица недавно проводилась в другом месте, финансирование полностью или частично финансировалось государственным здравоохранением. В небольшом количестве случаев медицинские страховые компании внесли свой вклад, обозначив потенциально важный сдвиг в том, насколько жизненно важный потенциал трансплантации лица является «явно этической целью». 132 Трансплантация Мориса Дежардена в Канаде в 2018 году, например, финансировалась системой общественного здравоохранения, а треть стоимости трансплантации Кэмерона Андервуда в Нью-Йорке в 2018 году была оплачена его страховой компанией (остальная часть поступила от грант Министерства обороны). 133 Новейшая программа по пересадке лица в Хельсинкском университете в Финляндии полностью финансируется за счет государственной системы здравоохранения. 134
Недавние этические вклады в дебаты предполагают, что сокращающие продолжительность жизни необходимые лекарства сами по себе не засчитываются против процедуры. Количество жизни не более важно, чем качество жизни, и поэтому трансплантат по-прежнему может считаться лучшим доступным стандартом лечения. 135 Эти разработки имеют решающее значение для будущего трансплантации лица, поскольку они помогают определить их статус в качестве стандарта лечения, а не ограниченных во времени клинических исследований.Другие детерминанты включают в себя разработку лонгитюдных и сравнительных данных (последнее из которых затруднено, когда некоторые люди и организации по-прежнему не хотят делиться данными), а также то, как оценивается успех. Некоторые постоянные вопросы о будущем трансплантации лица включают возможность включения психологического благополучия в оценку результатов и степень, в которой альтернативные, не менее инновационные процедуры, такие как тканевая инженерия, могут выйти на первый план. 136
Заключение
Международная история трансплантации лица как инновационной формы хирургии дает представление о том, как эта практика применялась в различных биомедицинских, этических, экономических, культурных и социальных контекстах.И это обнаруживает важные особенности. В первую очередь, военное финансирование вызвало программы работы и исследований и приток потенциальных пациентов в США, вызванный войной в Персидском заливе в начале 1990-х годов и усугубленный конфликтами в Афганистане и Ираке в 2000-х годах. Типы травм, полученных в бою, такие как огнестрельные ранения или травмы от взрывных воздействий, поддаются восстановлению с помощью трансплантации рук и лиц VCA. Значительное вложение средств Министерством обороны в американские инновации привело к резкому увеличению количества операций по пересадке лица с 2008 года, которые затем были сопоставимы в других частях мира.Эффект был дополнительно усилен приватизированным, конкурентоспособным медицинским сектором, который побудил учреждения поддерживать высокорисковые долгосрочные программы лечения с целью создания национальной и международной репутации. При этом небольшое количество влиятельных хирургов, которые встраивают операции по пересадке лица в свой профессиональный портфель, как правило, находятся в центре внимания СМИ.
Это до некоторой степени объясняет настойчивую риторику конкуренции и соперничества, которая характеризовала развитие VCA, а также обрамление в СМИ фейс-гонки.Это правда, что хирурги, медицинские учреждения и страны получают признание и авторитет, будучи первыми, кто внедрил инновационное лечение. Но это не означает, что инновации не могут быть подходящим терапевтическим вмешательством. В конце концов, история научной медицины — это история экспериментов со сложными политическими, экономическими, личными и профессиональными мотивами. 137 Тем не менее, инновационная хирургия привлекает к лекарствам и медицинским устройствам другой уровень внимания средств массовой информации и общественности.Рабочая группа Королевского колледжа хирургов Англии, «профилактические этические дебаты» и спекуляции в СМИ о трансплантации лица стали влиятельными при определении того, было ли лечение жизнеспособным. В средах, не склонных к риску, таких как Великобритания, то, что было изображено как широко распространенное рассмотрение общественного мнения, могло препятствовать инновациям, несмотря на готовность продолжать. 138 Таким образом, соответствующие роли СМИ и общественного мнения должны быть включены в институциональный, профессиональный, эмоциональный, экономический и международный контексты.
Изучение истории трансплантации лица может помочь понять ее влияние на здоровье и благополучие, ее будущее как процедуры и условия, в которых она проводится. Сюда входят сложные способы определения и согласования этических норм, навыков, потребностей, инноваций и возможностей. Определение преимуществ для пациентов с помощью этических и психологических протоколов обязательно занимает центральное место в дискуссиях, хотя дебаты могут быть поляризованными. И, несмотря на уникальность трансплантации лица как процедуры, есть чему поучиться из других областей.Например, оценка качества жизни, о которой сообщают пациенты, относительно нова при пересадке лица, но является основной практикой в других формах лицевой хирургии. 139
Поэтому обнадеживает то, что некоторые ведущие хирургические бригады строят многопрофильное и междисциплинарное сотрудничество для решения критических проблем психологического воздействия и пытаются найти способы измерения эмоционального здоровья пациентов. Это важно для того, чтобы помочь переопределить успешные результаты с учетом исторической и культурной специфики. 140 По мере того, как трансплантация, улучшающая качество жизни, становится стандартом лечения, способы измерения этих результатов становятся важными для построения этических рамок. Возникают более тонкие этические дебаты, которые признают необходимость прозрачности результатов, рассматривают конкуренцию и конфликты интересов, а также признают психосоциальное воздействие процедуры на реципиентов, их семьи и семьи доноров. 141 Это постоянные вопросы о продольном воздействии и социальном значении трансплантации лица, которые требуют сотрудничества между искусством и наукой, а также между глобальными командами.
Тем не менее, практические и финансовые вопросы остаются. Поскольку финансирование обороны в США подходит к концу, опубликованных свидетельств использования этой процедуры в военных целях пока нет. Это может быть объяснено рядом проблем, с которыми все еще сталкивается операция, в отношении этики, оценки результатов, плохого долгосрочного прогноза для реципиентов и трудностей с поиском доноров. 142 Без финансовой поддержки продолжение трансплантации лица должно стать стандартом лечения и покрываться, по крайней мере частично, медицинской страховкой или государственным здравоохранением.В противном случае количество процедур может уменьшиться, пока трансплантаты лица не будут заменены другими инновационными методами лечения, которые появятся через несколько лет, такими как регенерация тканей. В этом случае история пересадки лица может быть короткой.
Дополнительные материалы
См. Дополнительную таблицу 1, дополнительные материалы в Интернете.
Это исследование финансировалось Программой будущих лидеров UKRI, и авторы хотели бы выразить свою благодарность Кирсти Грейнджер и команде.Также спасибо Бените Антас, Ричарду Эшкрофту, Джону Х. Баркеру, Джиму Бенедикту, Питеру Батлеру, Артуру Каплану, Алексу Кларку, Мартину Дюмонту, Джиму Фрейму, Тиму Гудакру, Эмили Херрингтон, Нику Хопвуду, Нилу Хубанду, Лауре Кимберли, Саймону Кей, Эндрю Лингфорд, Бенуа Ленгеле, Эммануэль Морелон, сэр Питер Моррис, Джеймс Партридж, Богдан Помахак, Пэдди Рикар и Николай Рамси. Спасибо анонимным рецензентам за очень полезные отзывы, а также Лауре Хиршбейн и другим редакторам этого журнала.
© Автор (ы) 2021.Опубликовано Oxford University Press.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (https://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное повторное использование, распространение и воспроизведение на любом носителе при условии, что оригинал работа правильно процитирована.часто задаваемых вопросов — Программа трансплантации лица UCLA
Часто задаваемые вопросы о пересадке лица
Что такое трансплантация лица?
Кто является хорошим кандидатом на пересадку лица?
Каковы этические проблемы трансплантации лица?
Каков риск того, что иммунная система реципиента отвергнет новое лицо?
Что делать, если пересадка не удалась?
Чего следует ожидать кандидату в течение первого года после трансплантации?
Будет ли кандидат похож на донора после трансплантации лица?
Q: Что такое трансплантация лица?
A: Трансплантация лица является частью развивающейся области трансплантации, которая называется аллотрансплантацией васкуляризированных композитных тканей (VCA).Это трансплантация кожи, кровеносных сосудов, нервов, костей, мышц и других поддерживающих структур от донора кандидату.
Трансплантация лица включает в себя: кожу лица, структуру носа, нос, губы, мускулы лица, используемые для выражения лица, нервы, обеспечивающие ощущения, и, возможно, кости, поддерживающие лицо.
Q: Кто является хорошим кандидатом на пересадку лица?
A: Кандидатам на трансплантацию лица должна быть сделана другая реконструктивная операция.Критерии отбора доступны здесь. Кандидаты проходят медицинское и психиатрическое обследование для оценки состояния здоровья, социальной поддержки и способности к самообеспечению и соблюдению предписанной врачом помощи.
Q: Каковы этические проблемы трансплантации лица?
A: Хирургическая процедура долгая и небезопасная. После пересадки есть риск отторжения.
Получатель трансплантата лица будет принимать пожизненные лекарства для подавления иммунной системы и борьбы с отторжением.Иммуносупрессивные (антиотторгающие) препараты нужно будет принимать пожизненно. Эти лекарства могут привести к инфекции и другим осложнениям.
Некоторые эксперты ставят под сомнение риск, связанный с трансплантацией лица, поскольку это не операция по спасению жизни. Однако кандидаты с уродливым лицом живут в условиях социальной изоляции и страха быть отвергнутыми из-за своей внешности, влияющей на качество их жизни.
В: Каков риск того, что иммунная система получателя отвергнет новое лицо?
A: Все пациенты, перенесшие трансплантацию, будут принимать лекарства против отторжения на всю жизнь.У каждого пациента есть эпизод отторжения, который может проявляться изменением цвета, пятнами, припухлостью и / или сыпью. Можно увеличить количество лекарств против отторжения или добавить дополнительные лекарства для лечения отторжения, диагностированного на ранней стадии.
Q: Что делать, если пересадка не удалась?
A: Для предотвращения отторжения потребуются лекарства против отторжения.
