Тубулярная грудь — какие существуют варианты коррекции, пластические операции, виды доступов.
Операции по увеличению груди в нашей стране проводятся давно и успешно. Казалось бы, все должно проходить легко, а все пациентки должны быть довольны полученным результатом. К сожалению, так происходит не всегда. Особенно сложно достичь желаемого результата если речь идет о так называемой тубулярной груди. Что такое тубулярная грудь, как ее диагностировать, а главное, можно ли успешно исправить этот эстетический недостаток – об этом мы сегодня поговорим с Салижановым Анваром Шухратовичем, пластическим хирургом со стажем работы в пластической хирургии более 20 лет.
— Анвар Шухратович, начнем с главного: что такое тубулярная грудь?
Тубулярная грудь – термин, который больше знаком специалистам. На самом деле это узкая грудь, как говорят «морковкой», то есть большое расстоянии между одной и другой грудью. Порой даже бывает трудно определить, где начинается грудь и сосково-ареолярный комплекс.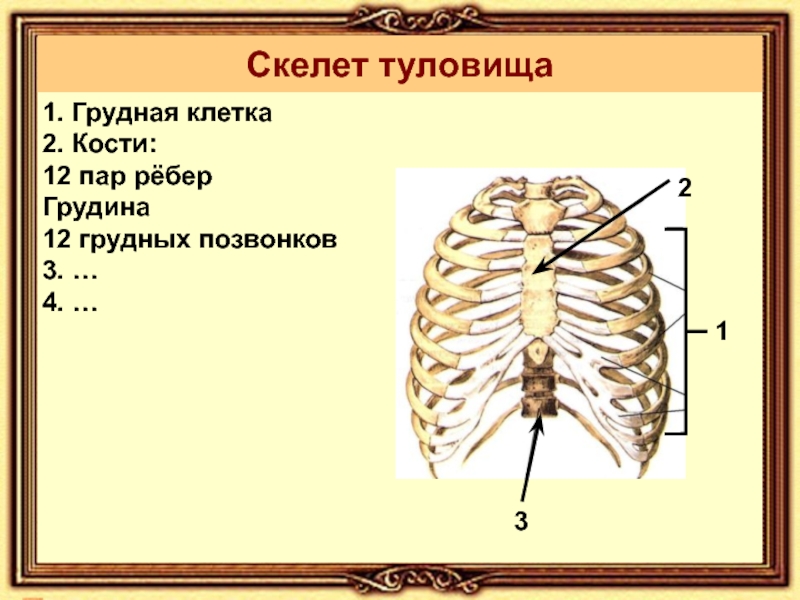
— Почему возникает тубулярная грудь? это связано с анатомическим нарушениями и патологиями?
Сегодня все специалисты сходятся в том, что причина такой формы груди заключается в особенностях развития соединительно-тканного связочного аппарата. Это не патология, не заболевание, просто эстетический недостаток, который передается по наследству. Такая деформация железы не случается сама по себе, вдруг. На нее начинают обращать внимание по мере того, как формируется грудь. При этом размер молочных желез может быть и маленьким, и большим – тубулярность не зависит от размера груди. Пациенток в общем и целом не устраивает сама форма груди, они хотят ее исправить.
— Как часто встречается тубулярная грудь?
Я не могу привести точную статистику, потому что она в любом случае будет условной, так как у нас нет обязательной диспансеризации и проверки этого показателя.
— Как проводится диагностика тубулярной груди, сложна ли она?
Визуально ее видно сразу, но это касается только явной тубулярности. Иногда тубулярность скрытая, ее диагностировать сложнее.
— Как выполняется коррекция тубулярной груди?
Смысл операции в том, чтобы создать достаточную сферу самой груди со всех сторон, и снизу, и сбоку, и от середины грудины. Для этого, как правило, обычного протезирования недостаточно. Поясню: даже если сделать установку импланта, то выступ соска и ареолы, так не устраивающий пациентку, останется. Поэтому важно, во-первых, правильно подобрать имплант. Как правило, при такой форме груди не используются анатомические импланты – это просто не имеет смысла. Используется либо круглый имплант, либо конусовидной формы.
— Как раньше корректировали тубулярную грудь, до появления конусовидных биоимплантов?
Раньше применялись круглые импланты.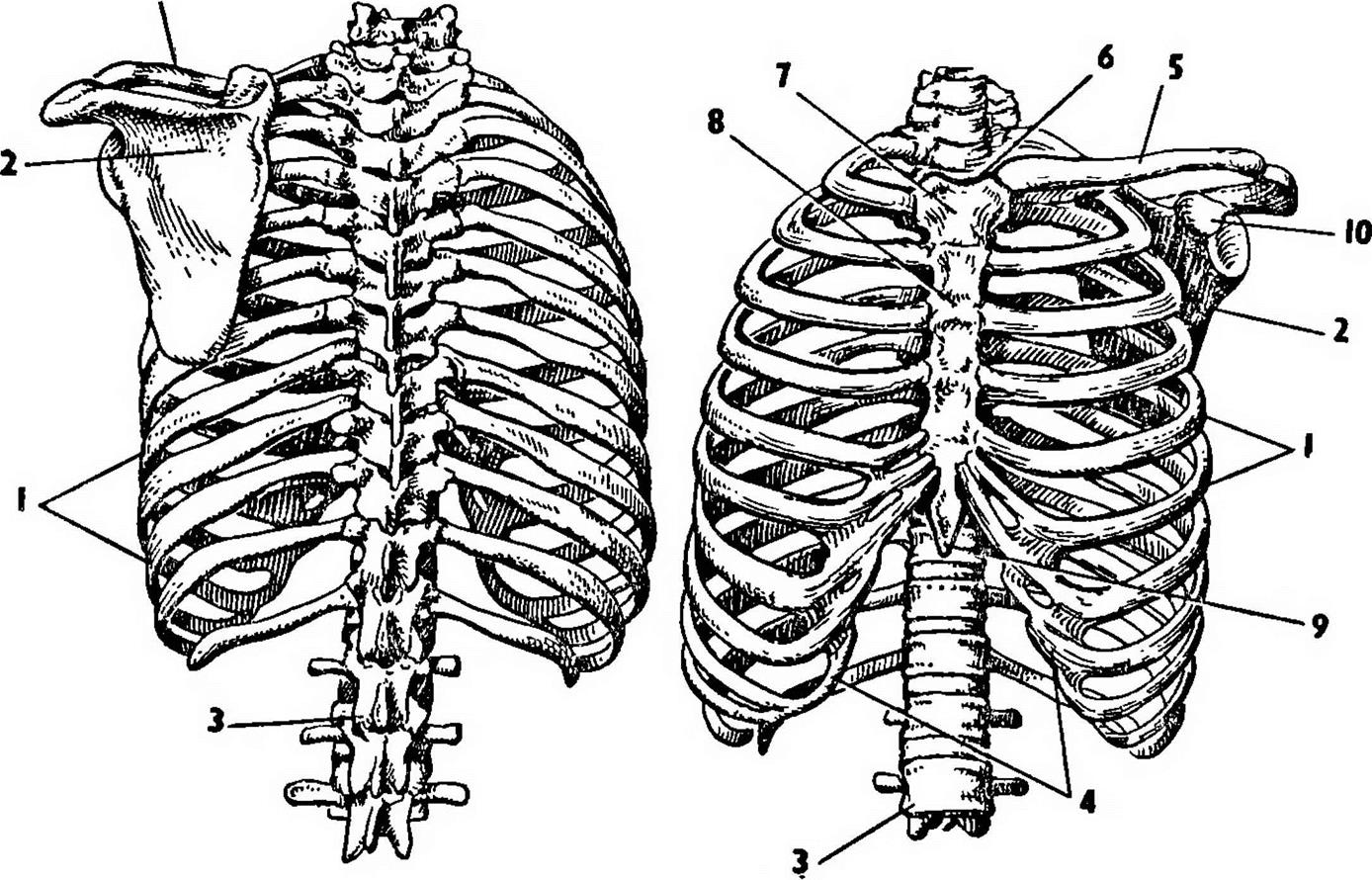 Но почему этот вопрос возникает снова и снова: за все время операций по увеличению груди, а это уже более 20 лет — всегда бывают случаи, когда человек не доволен. Очень часто, уже после проведенной операции оказывается, что это была тубулярная форма груди. Поэтому на всех медицинских конференциях к докладам на тему коррекции тубулярной груди относятся с большим вниманием. Разных мнений, как я уже говори, много, и каждый доктор для себя делает выбор, как лучше ее оперировать.
Но почему этот вопрос возникает снова и снова: за все время операций по увеличению груди, а это уже более 20 лет — всегда бывают случаи, когда человек не доволен. Очень часто, уже после проведенной операции оказывается, что это была тубулярная форма груди. Поэтому на всех медицинских конференциях к докладам на тему коррекции тубулярной груди относятся с большим вниманием. Разных мнений, как я уже говори, много, и каждый доктор для себя делает выбор, как лучше ее оперировать.
— В чем особенности и трудности проведения операции при пластике тубулярной груди?
 При установке импланта анатомической формы такое перераспределение просто невозможно. Если специалист не заметил тубулярность, как правило, в послеоперационном периоде пациентки недовольны формой груди.
При установке импланта анатомической формы такое перераспределение просто невозможно. Если специалист не заметил тубулярность, как правило, в послеоперационном периоде пациентки недовольны формой груди.— Что касается послеоперационного периода — он протекает так же, как и при обычном протезировании?
Да, заживление идет тем же самым путем. Но иногда при маленькой, но тубулярной форме груди, пациенты, почитав информацию в интернете, уверены, что через маленький доступ можно будет поставить импланты и грудь будет красивой. Тогда я объясняю, что только установкой имплантов дело не ограничится. Конечно, для пациентов тоже бывает непросто пересмотреть свое видение на объем операции, на наличие возможных рубцов, но, к сожалению, другого способа сделать действительно красивую грудь нет.
— Как проводится подготовка к операции?
Все начинается с проведения подробных замеров. Помимо этого нужно сделать УЗИ или маммографию молочной железы – понять, есть ли какие-то противопоказания со стороны самой железы, будь то наличие кист или новообразований, чтобы сама операция не явилась причиной возникновения дальнейших осложнений.
— С какими еще непростыми в коррекции формами груди Вы встречались в своей практике и как Вы их корректировали?
Весьма непростым случаем является коррекция асимметрии груди. Иногда асимметрия бывает незначительная, небольшая, иногда асимметрия доходит до различий в размеры. Каждый раз решение подбирается индивидуально. Бывает, что асимметрия сопряжена с неким элементом рахита, то есть деформации грудной клетки. Когда грудная клетка деформирована, можно играть на разных по форме и размеру имплантах. Но когда грудная клетка ровная – и, например, после родов – одна грудь – второго размера, а другая – первого – приходится потрудиться. Некоторые врачи стараются поставить в меньшую грудь – больший имплант, а в большую – меньший имплант. Я противник такого метода, поскольку в результате «1+3» не равно «3+1». Тем самым грудь с меньшим имплантом мы обрекаем на обвисание, а меньшую грудь с большим имплантом – на большее натяжение. Очень часто при выраженной асимметрии приходится уменьшать одну грудь, делать подтяжку; а в другую грудь только ставить имплант.
Спасибо за подробный рассказ! Надеемся, что мы ответили на многие вопросы наших читателей.
Виды тубулярной деформации груди | Александр Маркушин пластический хирург
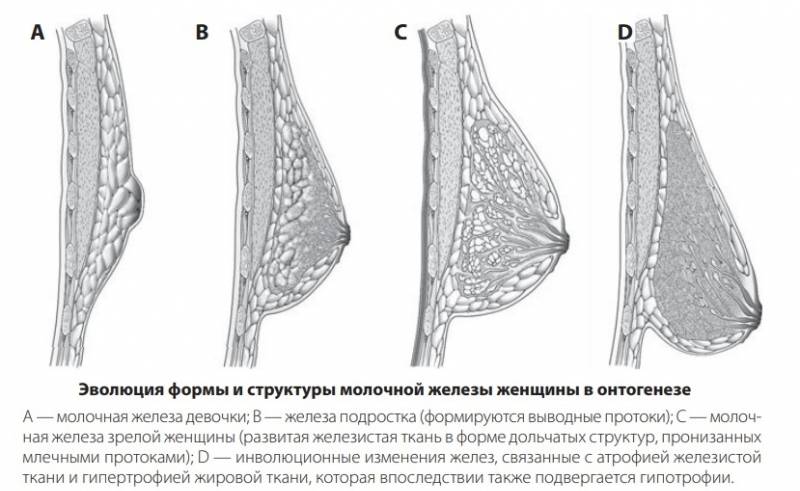
Молочные железы, основной символ женственности, начинают развиваться уже внутриутробно, а максимального развития достигают в период лактации.
Врожденные пороки развития молочных желез встречаются у 2–6% женщин, их степень тяжести варьирует от относительно незначительных до крупных деформаций молочных желёз. Незначительные пороки развития могут даже не распознаваться, в то время как серьезные деформации могут вызывать значительные функциональные, психологические и эстетические проблемы.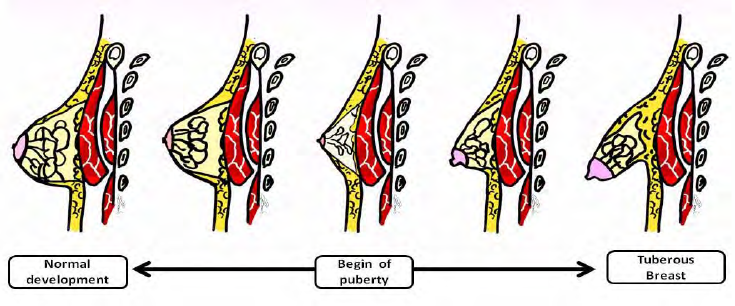
Изменение формы могут быть из-за избыточного (гипертрофия) или недостаточного объема (атрофия, гипотрофия) молочных желёз, неравномерного развития (асимметрия) или пороков развития (тубулярная деформация). Тубулярная деформация молочных желез может повлиять на способность женщины к грудному вскармливанию.
На форму груди влияют:
- Объем паренхимы молочной железы
- Количество и расположение подкожного и внутрипаренхимного жира
- Анатомия грудной клетки
- Мышечный каркас в грудной области степень его развития
- Эластичность кожи
Фасциальные прикрепления молочных желёз также влияют на внешний вид груди. Молочные железы развивается между двух слоев поверхностной фасции. Поверхностный слой поверхностной фасции, расположенный вблизи дермы и не всегда отличающийся от нее, покрывает паренхиму молочной железы. Более отчетливым является глубокий слой поверхностной фасции, расположенный на задней поверхности молочной железы. Свободная ареолярная область расположена между глубоким слоем поверхностной фасции и поверхностным слоем глубокой фасции, которая покрывает наружный слой большой грудной мышцы.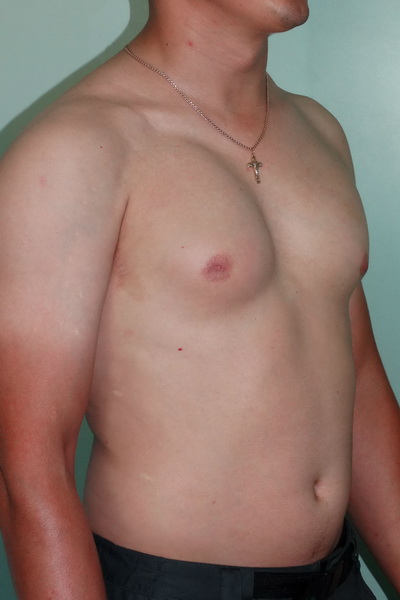
Тубулярная грудь имеет несколько вариаций, и для коррекции каждой из них пластический хирург должен знать все эти разновидности. Правильно определив тип тубулярной груди, врач может грамотно спланировать и выполнить саму операцию.
Классификация тубулярной груди по Heimburg
По этой классификации выделяют четыре типа тубулярной груди:
1. Тип: Гипоплазия нижнего медиального квадранта груди
2. Тип: Гипоплазия нижнего медиального и латерального квадранта груди
3. Тип: Гипоплазия нижнего медиального и латерального квадрантов с дефицитом ткани железы в субареолярной области
4. Тип: Сильное сужение груди с минимальным основанием груди.
Варианты тубулярной груди по Grolleau
Grolleau и соавт. описали три варианта тубулярной деформации молочных желез. За основу была взята классификация фон Хеймбурга:
1. Тип: Гипоплазия нижнего медиального квадранта
2. Тип: Гипоплазия обоих нижних квадрантов
3. Тип: Гипоплазия всех четырех квадрантов
Тип: Гипоплазия всех четырех квадрантов
Гролло и соавт. предположили, что причиной образования тубулярной молочной железы являются аномалии развития фасции, которая становится интимно спаяна между дермой и большой грудной мышцей, ограничивая периферическое расширение (формирование) груди в период полового созревания.
Тубулярая грудь может быть с
- Тяжелой гипоплазией
- Умеренной гипотрофией или нормотрофией
- Гипертрофией
Поскольку у тубулярной груди высокое положение подгрудных складок, как только железа начинает приобретать некоторый объем, грудь начинает провисать.
На фото (а) пациентка-подросток с гипотрофической правой и тубулярной левой молочной железой. (б) Та же пациентка через 5 лет с тубулярной молочной железой типа IB на правой стороне и IC слева, при этом нет грыжи ареолы.
Случай демонстрирует, как подгрудная складка оставаясь на том же уровне, в более высоком положении, вызывает асимметрию и птоз молочной железы. Молочная железа начинает нависать над подгрудной складкой.
Молочная железа начинает нависать над подгрудной складкой.
Методы коррекции, которые используются для устранения этой деформации, варьируются в зависимости от типа.
Тубулярная грудь – не приговор! Фото до и после операции
Тубулярная форма молочных желез поддается только хирургической коррекции. Работа с тубулярной грудью многоступенчатая. Она не начинается и не заканчивается установкой импланта и относится к haute couture пластической хирургии. При планировании операции необходимо учитывать очень много параметров. Процесс можно сравнить с кропотливой сборкой трехмерного паззла. Коррекция идет на уровне кожи, подкожной клетчатки, железы и ареолы соска.
Ниже мы расскажем об особенностях тубулярной груди и о том, как достигаем максимально возможного эстетического результата.
Как формируется тубулярная форма груди
Тубулярной называется такая грудь, которая развивается не гармонично, во все стороны, а только в одну сторону – по направлению к соскам. В результате грудь приобретает непропорциональную, вытянутую форму.
В результате грудь приобретает непропорциональную, вытянутую форму.
Многочисленные исследования не дают ответа на вопрос, по каким причинам развивается тубулярная форма железы. Предполагают, что дело в наследственности, травмах и гормональном дисбалансе.
Увеличение груди субмаммарным доступом. Выполнил пластический хирург Мхитар Мелоян.
Предсказать формирование тубулярной груди у девочки практически невозможно. Нельзя и повлиять на этот процесс. Приходится ждать окончания полового созревания – и уже после этого принимать меры.
Тубулярная молочная железа имеет свои особенности
Чтобы понять, почему тубулярную грудь можно доверить далеко не каждому пластическому хирургу, нам нужно познакомиться с некоторыми ее особенностями, которые сильно затрудняют достижение эстетического результата.
Во время роста такой груди у ее основания формируется жесткий внутренний каркас из соединительной ткани, своего рода труба, которая, как стенка, ограничивает рост железы.
Происходит примерно то же, что мы видим, если оставить дрожжевое тесто в слишком узкой посуде: оно занимает весь объем и вырывается наружу. Поэтому в случае тубулярной груди часто можно наблюдать растянутые ареолы, размер которых примерно в 2 раза превосходят нормальные показатели.
Повышенной плотностью отличаются также кожа и ткань молочной железы.
Так как грудь ограничена в своем развитии по ширине, расстояние между молочными железами очень велико.
Выраженность этих особенностей у всех разная – все зависит от степени недоразвития груди.
Существует три степени развития тубулярной груди
Первая степень тубулярности ограничивается недостатком ткани с внутренней и нижней стороны груди (показано пунктиром). Зачастую это не вызывает дискомфорта у женщины и не требует коррекции. Однако даже на первой стадии грудь может оказаться развернута вниз соском – это выглядит не очень эстетично.
Первая степень дает возможность хирургу скорректировать форму груди и придать ей объем.
Вторая степень. Тубулярная деформация молочных желез выражена сильнее. Недостаток тканей с тех же внутренней и нижней сторон молочной железы уже очевиден, ареола и сосок заметно растянуты. Часто бывает, что проблема усиливается за счет асимметрии: например, одна грудь имеет тубулярную форму, а вторая нет. Или тубулярность двух желез выражена в разной степени.
Третья степень. Явные изменения груди, которые причиняют женщине немало страданий: очень плотная кожа, неправильная вытянутая форма, левая и правая грудь разных размеров.
Пластика тубулярной груди имеет множество особенностей
Исправить тубулярную грудь и сделать из нее грудь правильной анатомической формы – одна из сложнейших задач для пластического хирурга. Особенно это касается третьей степени, когда исправление возможно, но не стоит ожидать безупречной формы из глянцевого журнала.
Комментарий эксперта:
Чтобы сформировать эстетически безупречную, пропорциональную и наполненную грудь, пластический хирург должен скорректировать многочисленные ограничения, накладываемые тубулярностью. Игнорирование хотя бы одного этапа обрекает эстетику результата на неудачу.
- Например, один из осиновых параметров красивой груди – это ее база – расстояние между внутренней и наружной границей молочной железы. У тубулярной груди база очень мала. Поэтому в ходе операции хирург увеличивает базу и очень тщательно подбирает имплант, который не выходит за ее пределы.
- Перерастянутая ареола соска в ходе операции требует уменьшения. Края ареолы аккуратно иссекают по всему диаметру и подшивают к коже.
- Избыточно выраженная складка под грудью требует уменьшения.
- Тубулярная грудь имеет недостаточный объем в нижнем полюсе.
Для восполнения дефицита и создания гармоничной формы мы выполняем серию вспомогательных процедур – липомоделирование и перемещение отдельных частей железы в нижнюю полуокружность.
Только последовательное выполнение всех этапов операции позволяет получить анатомически правильную аккуратную грудь.
Коррекция тубулярной груди всегда проводится через разрез по границе ареолы – периареолярным доступом. Только этот доступ позволяет полноценно работать со всеми тканями молочной железы, уменьшить ареолы и сформировать красивые незаметные рубцы.
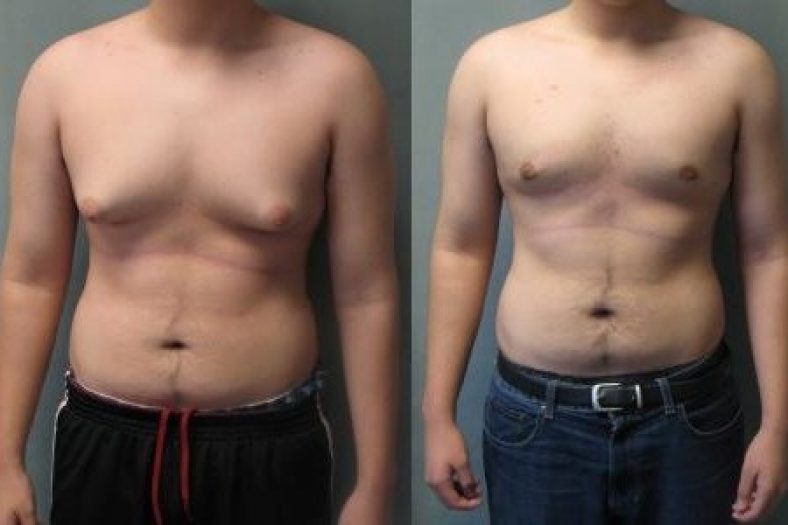
Аккуратная анатомическая грудь из тубулярной. Выполнил хирург: Васильев Максим.
Возможно ли увеличение тубулярной груди
Строение тубулярной груди не позволяет просто сформировать карман и вставить имплант: мешает избыточно плотная кожа и твердые железистые ткани.
А при работе с третьей степенью тубулярной груди зачастую установить имплант и вовсе невозможно – в этом случае речь идет не столько об увеличении, сколько об исправлении формы груди в целом.
Вот лишь часть вопросов, которые хирург решает при увеличении тубулярной груди.
- Подбор правильного размера импланта. Тубулярная грудь характеризуется небольшим количеством кожи – плотной, очень плотной кожи, которая плохо растягивается. Ею сложно «накрыть» большой объем импланта без натяжения. Именно без натяжения, чтобы сформированный по ареоле шов не растянулся в дальнейшем.
- Диспропорция молочных желез. Эта особенность часто сопутствует тубулярности. Чтобы достигнуть одинакового размера обеих желез, импланты и их размер подбираются индивидуально для каждой железы.
- Крайне высокая плотность тканей молочной железы. Эта особенность создает огромную проблему при установке имплантов. Очень сложно или невозможно аккуратно перераспределить такую железу равномерно вокруг импланта.
 Есть и еще одна особенность. Оказывается, железа обладает памятью формы и даже на импланте старается «вернуть» свое тубулярное положение.
Есть и еще одна особенность. Оказывается, железа обладает памятью формы и даже на импланте старается «вернуть» свое тубулярное положение. - В случае значительного недостатка кожи и базы для установки импланта, для растяжения тканей применяется установка эспандера. После установки его наполняют специальным раствором, объем которого увеличивают каждые две недели на протяжении 2-3 месяцев.
DD размеры для такой груди невозможны или сложно достижимы.
Чтобы железа под кожей не искажала ровные контуры скорректированной груди, на нее наносят крохотные насечки.
Пышной «наливной» груди из тубулярной не получится. Значительно изменить ее размер без потери эстетики практически невозможно.
Чтобы создать аккуратную, анатомическую и эстетически привлекательную грудь, мы рекомендуем сделать выбор в пользу маммопластики, в ходе которой корректируем форму и сосок собственной молочной железы без значительного ее увеличения.
Если вы хотите получить по-настоящему красивую грудь, запишитесь на консультацию пластического хирурга по телефонам:
в Москве +7 495 989-21-16, +7 495 723-48-38,
в Казани +7 843 236-66-66.
Вы можете записаться на прием онлайн и получить 30% скидку на консультацию!
Чтобы сэкономить больше, купите сертификат клиники и оплачивайте любые процедуры со скидкой 10%.
Наши специалисты:
Максим Васильев
Коррекция тубулярной груди — Instituto Pérez de la Romana
Что такое тубулярная грудь?
Тубулярная грудь обязана своим названием продолговатой форме, напоминающей трубки и характеризующейся недостаточным развитием нижней части и увеличенной в размере ареолой, которая выдаётся вперёд. Тубулярная деформация имеет несколько степеней и может по-разному проявиться на левой и правой груди.
Как можно определить тубулярную деформацию груди?
Молочные железы с тубулярной деформацией выглядят не до конца развитыми, и многие пациентки при обращении в клинику отмечают их неправильную форму или асимметрию, ошибочно полагая, что им необходима обычная аугментационная маммопластика. В связи с этим представляется чрезвычайно важным получить консультацию грамотного пластического хирурга, который сможет диагностировать тубулярную деформацию.
В связи с этим представляется чрезвычайно важным получить консультацию грамотного пластического хирурга, который сможет диагностировать тубулярную деформацию.
Как можно скорректировать тубулярную деформацию?
Тубулярная деформация корректируется хирургическим путём. Перед вмешательством необходимо провести тщательный анализ молочных желёз с тем, чтобы определить, каким именно участкам не хватает объёма – как правило, это нижняя часть и боковые стороны груди. Недостающий объём восполняется при помощи силиконовых имплантатов; впоследствии уменьшается размер ареолы, и моделируется её форма. В некоторых случаях наряду с силиконовыми протезами мы используем жировые клетки пациентки для максимально оптимального результата.
Какой вид операционного доступа наиболее подходит для коррекции тубулярной груди?
Периареолярный доступ представляется нам наиболее подходящим для коррекции тубулярной груди, т.к. практически всегда необходимо выполнять определённые манипуляции с ареолой – уменьшать её диаметр или удалять периареолярную грыжу. Установка имплантатов для придания груди объёма также выполняется через периареолярный доступ.
Установка имплантатов для придания груди объёма также выполняется через периареолярный доступ.
Можно ли скорректировать тубулярную грудь без использования имплантатов?
Да, это возможно в случаях, когда молочная железа обладает объёмом, достаточным для коррекции периареолярных грыж и создания новой формы груди посредством радиальных надрезов. Однако чаще всего для придания объёма нижней части молочной железы необходимо использование грудных имплантатов.
Тубулярная форма груди: способы коррекции
Причины формирования тубулярной груди
На сегодняшний день среди ученых не существует единого мнения о причинах образования тубулярной груди. Доказанным считается лишь то, что формирование тубул обусловлено генетической предрасположенностью, поэтому зачастую женщина получает такую грудь «в наследство».
Согласно одной из теорий, тубулярная грудь возникает из-за неправильного развития фасции (соединительнотканной оболочки, которая покрывает все наши органы) – ее высокой степени жесткости. Вследствие этого грудь в период роста не может приобрести анатомически верную форму полусферы, растет лишь в сторону соска, ареола растягивается, а вокруг нее образуется грыжа. По другой версии причина кроется в чересчур плотной консистенции молочной железы, которая опять же мешает груди приобрести форму полусферы.
Вследствие этого грудь в период роста не может приобрести анатомически верную форму полусферы, растет лишь в сторону соска, ареола растягивается, а вокруг нее образуется грыжа. По другой версии причина кроется в чересчур плотной консистенции молочной железы, которая опять же мешает груди приобрести форму полусферы.
Степени проявления тубулярности груди
Принято выделять три степени выраженности тубулярной груди:
1. Тубулярность I типа отличается небольшим дефицитом тканей молочной железы внутри и внизу груди. Грудь немного приподнята вверх, а сосок, наоборот, опущен.
2. Тубулярность II типа характеризуется недостатком железистой ткани по всему нижнему склону груди и в ее боковых отделах. Грудь уже ощутимо смещается вниз, сосок выглядит плоским, а ареолы занимают большее пространство.
3. Показатель тубулярности III типа – серьезный дефицит железистой ткани по всей площади груди. Молочная железа сильно вытянута, ареола растянута, а сосок становится абсолютно плоским.
Женщина не всегда знает, что является носителем тубулярной груди. Зачастую такие пациентки обращаются к пластическому хирургу с целью увеличить молочные железы или сделать подтяжку, ошибочно принимая тубулярность за птоз. На деле же операция по коррекции тубулярной груди значительно сложнее, чем классическая увеличивающая маммопластика или подтяжка груди. Задача хирурга – выявить степень тубулярности груди и правильно спланировать операцию, чтобы не получить такое распространенное осложнение, как «double bubble» – формирование складки по нижнему склону молочной железы.
Способы коррекции
Для коррекции тубулярной груди, как правило, прибегают к комплексной маммопластике, которая может включать в себя эндопротезирование, подтяжку и распластывание и формирование железистого лоскута по Ботти, автору данной методики. В некоторых ситуациях может быть достаточно липомоделирования – при условии, если тубулярность выражена слабо и других эстетических задач перед хирургом не стоит. В целом операция по коррекции тубулярности носит реконструктивный характер и требует от врача высокого уровня профессионализма и мастерства.
Особенности проведения операции на тубулярной груди
Процесс операции состоит из нескольких основных этапов. На первом – врач работает над размером ареол – выполняет диаметральные разрезы и удаляет излишки кожи вокруг них. Далее, уменьшив размер ареол, хирург рассекает молочную железу в нескольких местах, чтобы сделать ее основание более широким и скорректировать тубулярную деформацию. На третьем этапе хирург придает молочной железе плоскую, распластанную форму и формирует карман для импланта. На последнем этапе операции врач равномерно распределяет ткани молочной железы по поверхности импланта и накладывает швы.
В отдельных случаях коррекцию тубулярной груди невозможно выполнить за одну операцию. Установке имплантов могут предшествовать эспандеры – специальные полые протезы, которые заполняют физраствором с целью растянуть ткани. Через несколько недель эспандеры удаляют и заменяют имплантами необходимого размера.
План операции обсуждается пластическом хирургом и пациентом индивидуально на очной консультации.
Продолжительность операции по устранению тубулярности
Как правило, продолжительность операции по ремоделированию тубулярной груди занимает от 1,5 до 3 часов в зависимости от сложности.
Реабилитация после операции по коррекции тубулярной груди
После пластической операции первые сутки пациентка находится в стационаре клиники под наблюдением медицинского персонала. Первые несколько дней могут ощущаться отечность, болевые ощущения, слабость. Для облегчения послеоперационных синдромов врач выписывает все необходимые обезболивающие лекарства, а также препараты, которые помогут организму быстрее восстановиться после общей анестезии и оперативного вмешательства.
Важно соблюдать все рекомендации своего пластического хирурга после выписки из клиники:
- Носить компрессионное белье, которое будет удерживать грудь в нужном положении, исключить любые механические повреждения и снизит проявление болезненных ощущений.
- Исключить занятия спортом и ношение тяжестей, соблюдать половой покой.
- Воздержаться от посещения саун, бань, солярия и прием горячих ванн.
- Спать и лежать на спине, на высокой подушке.
- Своевременно посещать клинику для плановых осмотров и снятия швов.
Средний срок продолжительности раннего реабилитационного период – 1-1,5 месяца.
Спустя это время пациентки успешно возвращаются к активной социальной жизни и занятиям спортом. Полностью оценить результат операции можно будет спустя полгода.
Тубулярная грудь — реконструктивная хирургия в Испании. AGB
Для коррекции тубулярной груди может потребоваться несколько хирургических вмешательств. Фактически, эта операция больше относится к реконструктивной хирургии, чем к эстетической.
Коррекция тубулярной груди требует от пациентки терпения, так как для достижения естественной и красивой груди может потребоваться почти год. Но ожидание того стоит, конечный результат обычно очень хороший, и пациенты остаются довольны работой пластических хирургов.
Коллектив пластических хирургов доктора Хесуса Бенито (клиника Antiaging Group Barcelona, Испания) имеет преимущество благодаря владению несколькими хирургическими методами коррекции тубулярной груди, позволяющими достигать лучших результатов. Для достижения оптимального результата в основном применяются следующие методы:
1) Грудной имплантат: наилучшим имплантатом для применения в этих случаях является анатомический имплантат, потому что он намного лучше восстанавливает нижнюю область груди.
2) Молочная железа: во многих случаях требуется выполнять разрез молочной железы для увеличения ее основания и устранения сужения. Это хирургическое вмешательство не дает осложнений и разрез не виден снаружи.
3) Удаление кожи: может потребоваться удаление кожи вокруг ареолы для обеспечения ее лучшего центрирования.
4) Пересадка собственной жировой ткани пациентки (собственного жира). Это одно из самых последних достижений и очень безопасная процедура. Трансплантация собственного жира пациентки позволяет изменить внешний вид груди без необходимости проведения сложных операций. Основным преимуществом этого метода является то, что он позволяет увеличить и изменять форму груди там, где это больше всего нужно.
Жир извлекается путем липосакции из других зон собственного тела пациентки. Обычно он берется из зоны живота, бедер, галифе и подбородка, что также позволяет снизить уровень жира в этих частях тела.
Трансплантация собственного жира — метод, позволяющий избежать возможного отторжения и несовместимости. Так как жир является собственным жиром пациентки, этот метод менее вреден для организма. Еще одним большим его преимуществом является то, что трансплантированные жировые клетки являются частью молочной железы, в результате чего она выглядит совершенно естественно. Antiaging Group Barcelona (Испания) — ведущая испанская клиника по применению метода доктора Колемана, который гарантирует лучшее приживление пересаженного жира и сводит к минимуму риск образования кист.
Таким образом, проблема тубулярной груди имеет решение, но для которого требуется проведение довольно сложной операции. Эта операция должна выполняться хирургом с большим опытом работы в этой области и с применением самых передовых методов для того, чтобы придать груди красивую и естественную форму.
коррекция тубулярной груди с увеличением
Пациентка Юлия
В середине марта Frau Klinik объявила о кастинге моделей на бесплатную показательную операцию по коррекции тубулярной груди с использованием силиконовых имплантатов компании-производителя Motiva. Мастер-класс прошел в клинике на Подсосенском переулке 6 апреля 2019 года. Дневник пациентки, которой посчастливилось победить в кастинге и получить бесплатную операцию можно найти в Instagram по адресу: @dream_tits.
Комментарий Юлии:
«Ну что ж. Начнем. Девочки, во всяком случае те, с кем я знакома, способны среди тысячи своих достоинств, часто игнорируя их, отыскивать недостатки. Но это не новость. Великая и могучая статистика гласит, что там, где мужчина гордится победами, женщина признает поражения. Работая в женском коллективе, я наслушалась у кого нос огромный, у кого подмышки слишком глубокие, а у кого щиколотки как у слона. Конечно же, почти все они дико преувеличивают. Но из всего этого я поняла одну важную вещь. Плевать, что говорит твоя подруга про то, что нос отличный и щиколотки как у золушки. Важно, комфортно ли тебе жить с этим. Но если многие недостатки могут быть просто субьективными, то в моем случае это общепринятая патология.»
Комментарий Юлии:
«Я не была худым подростком. Не так. Я была очень крупным подростком. Поэтому у меня не возникало много вопросов о том, почему моя грудь выглядит не так, как у остальных девочек моего возраста. К 17 годам я скинула большую часть своей массы, но… грудь не стала выглядеть нормальней. А спросить у кого то из родных «Что со мной не так?», было стыдно. Дождалась 18 лет, набралась смелости и нашла пластического хирурга в своем городе. Назначили время консультации. Пришла. Разделась. И когда врач начал говорить, я услышала совершенно незнакомое для себя слово — тубулярность. Он отказался оперировать меня. В течении следующих 7 лет начался поиск выхода из моей ситуации. Но все заканчивалось или отказом хирурга, или смутными прогнозами, или очень высокой ценой. Долгое время я думала о том, ну почему же именно у меня все так? Пускай она была бы маленькой, но нормальной! Только позже я узнала, что это отклонение встречается у 1 девушки из 50, что не делает эту патологию такой уж редкой.
На мой день рождения, подруги, зная о моей мечте, подарили мне мотивацию — сертификат в магазин нижнего белья. За всю свою жизнь я ни разу не покупала то белье, которое нравится, т.к. моя грудь требовательна и при любом удобном случае хочет покинуть пределы белья. Да и в самом красивом белье она, даже немного, не кажется мне эстетичной. Но кто знал, что спустя неделю после вручения подарка, я буду бегать и сдавать анализы перед операцией моей мечты.»
Комментарий Юлии:
«Читала комментарии женщин, которые утверждали, что после рождения 3х детей у них появилась тубулярность))). Тубулярность — это ГЕНЕТИЧЕСКАЯ патология. Значит появиться «вдруг» она НЕ МОЖЕТ. Ни при похудении, ни при кормлении. Я не врач, но то, что появляется после этих 2 факторов — птоз. Но и тубулярность бывает разной, с разной степенью и в совокупности с птозом тоже может быть. Почему я решилась на операцию и какие неудобства сопровождают меня в жизни?
1. Неудобно. Да, моя грудь создает неудобства. Она перекатывается от любого динамичного движения и, т.к. грудь представляет собой форму тубуса, диаметр разбега у нее значительный. Моя собака, когда я сплю на боку, вечно из-за этого наступает на мои соски и, поверьте, это больно)).
2. Белье. Я уже говорила, что с ним у меня проблема. Но еще большая проблема с купальниками. Я ношу максимально закрытый топ, чтобы хоть как-то чувствовать себя комфортнее и избежать неприятных ситуаций.
3. Мужчины. Думаю не стоит обьяснять, почему я могу спокойно раздеться только перед хирургом.
4. Самооценка. Я понимаю, что мне новая грудь нужна больше, чем кому-либо из моего окружения. Себя надо любить, но такую грудь я полюбить не смогла за все годы жизни с ней.
5. Открытая спина. Под запретом. Летом я пыталась носить платье с открытой спиной, но в лифчике, за что получила выговор от начальства))) хотя это и правда был перебор. Но я люблю свою спину. Я не хочу ее прятать. Поносив это же платье без белья, я поняла, что пока не решу проблемы спереди, я не надену его.
И я считаю, что швы, перевязки, наркоз и боль — мелочи, ведь это пройдет, а вот эти жизненные проблемы без операции — нет.»
Комментарий Юлии:
«Волнусь. Снятся сны про то, что операция прошла неудачно, про то, что рубцы по всей грудной клетке и, если честно, это одни из самых страшных снов, что мне снились))) Но мысли о том, что операцию проведет один из самых авторитетных пластических хирургов… очень успокаивает! О Блохине С.Н. я слышала оооочень давно, т.к. когда искала путь к красоте, конечно же, мониторила лучших пластических хирургов. Но никогда и не надеялась к нему попасть. «Я, замухрышка из Тулы, без больших денег и связей, а он, наверное, только звезд оперирует». Серьезно, я так и думала долгое время))) Рассказала бы я себе лет 5 назад, что именно Сергей Николаевич будет лепить мне новую грудь, у меня бы почки от смеха разорвало))).»
Комментарий Юлии:
«Анализы. Спасибо современности за то, что их можно сдать за несколько (или даже 1) дней. Когда были готовы результаты моих анализов, я бежала в медицинский центр и скакала от радости, т.к. у меня все хорошо. И не только потому, что операцию делать можно. Я здорова. С таким ритмом жизни очень легко можно отложить в долгий ящик, забыть, забить на банальную проверку своего же здоровья. Ну а, раз здоровье есть, осталось идти дальше. За красотой)))»
Комментарий Юлии:
«Почему я так подробно рассказываю про свой случай и показываю то, чего стесняюсь в жизни?
1. Девушки, у которых грудь просто маленькая, вздохнут с облегчением. — Бывает и хуже))
2. Главное решиться. Не многие «отклонения от нормы» нельзя исправить. Если в жизни твое тело, да и не только оно, умножает комплексы, то есть 2 выхода из ситуации: принимаешь или меняешь. Не важно, что другие будут говорить, отговаривать, стыдить. Только ты остаешься у себя на всю жизнь и ты — самый важный советчик и критик в этом вопросе.
3. Девушки с похожей проблемой увидят на живом примере, что это исправляют. И они не одиноки в этом вопросе.
4. Это нужно мне. Эта страница моей жизни весит 7 лет. Я не люблю себя такую, но не могу привыкнуть к тому, что может быть иначе. Поэтому свою старую грудь я оставлю здесь навсегда. А новую возьму в настоящую жиз)).
Комплексы — это прекрасно. Они помогают стремиться и меняться к лучшему, если человек действительно собирается меняться.»
Комментарий Юлии:
«Первое фото после операции. Я понимаю, что мое «после» будет интереснее «до». Я не могу сказать, что было не страшно. Страшнее всего было перед операцией слышать, что отрежет врач, что перенесет и куда засунет имплант. Я плохо помню, но вроде мой анестезиолог сказала «ты в обморок падать не собираешься?». Второй момент, когда я легла на стол, который жутко похож на распятье (за такое сравнение меня отругали), я, вроде бы, пыталась даже шутить, но тут сказали «полетели». В сознании я была еще секунд 5, затем пустота и реанимация. Когда я очнулась, болели только швы. Наркоз похож на глубоий сон. Просто не хотелось просыпаться. Не знаю насколько это было так, но после наркоза я пыталась снять трубки с кислородом, т.к. решила, что мне очки надели на нос))). Но я ощущала это именно так. После того, как я оказалась в палате, боль стала меньше. Через полчаса дали попить. Еще чуть позже я уже вставала. Конечно же, не было того, что «комарик укусил», но все было ок. У меня была достаточно масштабная операция, но, если честно, я ожидала гораздо худшего. Очень большую роль в моем комфорте сыграл именно персонал. О нем я обязательно напишу в следующих постах, т.к. о таких специалистах молчать нельзя.»
Комментарий Юлии:
«Персонал. Я впервые в своей жизни увидела таких специалистов. От медестер до хирургов. Каждый знает, что нужно делать и говорить, чтобы пациент чувствовал себя комфортно. Если тебе нужна помощь, то ты просто нажимаешь на кнопочку, и к тебе тут же прибегают на помощь)). Чаще всего я видела Юлию, медсестру-анестезиста. Она создавала комфорт на протяжении всего моего пребывания в палате до и после операции и всегда предлагала мне скушать всякие вкусняшки))). Своего анестезиолога, Наталью Анатольевну, я видела всего 4 раза, но она всегда создавала юморную атмосферу, отвлекая от дурных мыслей. А еще не дала мне проснуться во время операции, я, признаться, боялась этого))). К сожалению, многие благодарят только хирургов, которые провели саму операцию. Но в этой системе каждый важен и каждый достоин особой благодарности. Обязательно расскажу о каждом из них).»
Комментарий Юлии:
«Фото сделано на 2-е сутки после операции. Первая перевязка)) Честно, было очень страшно смотреть на свою новую грудь. А вдруг она не очень? А вдруг кривая? А вдруг разная?))) Могу сказать только одно — то, что я увидела, еще не моя грудь. Швы затянутся, грудь станет более округлой, опустится, но я уже ее люблю. Даже сейчас она кажется мне в 1000 раз красивее, чем была. Моим лечащим врачом стал Андрей Копасов, и это самый тактильный врач в моей жизни))). И когда меня дергало перед операцией, и когда тяжело было вставать, садиться, надеть халат — его руки были рядом. И они оказывали не только физическую, но и моральную помощь. Ну а с чувством юмора у него тоже полный порядок)). Боль еще была, но, в основном на швах под грудью. И очень советую, если Вам кажется, что уже почти ничего не болит, не стоит переоценивать свои силы, делайте так, как говорит врач. Вы будете благодарны ему за это потом).»
Комментарий Юлии:
«Если кому-то кажется, что сейчас грудь выглядит не очень эстетично, вот показательное «до» и «после». Фото сверху сделано на 2 день после операции. Есть разница, не правда ли?)) На нем, кстати, виден кусочек еще одного хирурга, который стал незаменимой частью моего изменения. Это Олег Евгеньевич Бадак. Человек с самой быстрой обратной связью и четкими рекомендациями. Если жалеть себя после операции и стеснять в движениях, аргументируя это болью, он сделает строгое замечание))). Но, по правде говоря, он стал моей отправной точкой на пути к устранению моего главного комплекса. И я очень ему благодарна.»
Комментарий Юлии:
«Пока я не могу носить белье, пока покупаю его глазами)). Обещаю, что начну выкладывать видео и фото своих малышек. Хотя малышками их назвать трудно. Когда Сергей Николаевич огласил обьем моих имплантов, честно, я огорчилась, но доверилась, ведь он сказал, что все будет красиво. Девушки, которых так интересует обьем имплантов, — спокойно. Хирург, хороший хирург, видит исходник, видит конституцию тела, и он может примерно визуализировать результат. Конечно же, ваши предпочтения учитываются. Моей целью, самой главной, не был большой размер. Мне нужно было раз и навсегда избавиться от формы. Но я и не думала, что, после выписки, я не смогу застегнуть бомбер)). Моя грудь в него не помещается. Я считаю, но это лишь мое мнение, что не нужно гнаться за размером и имплантами в 500 мл. Нужно достигать красоты и гармонии.»
Комментарий Юлии:
«Вчера мы с Олегом Евгеньевичем выходили в прямой эфир на перевязке. И было чудно слышать некоторые фразы от людей, которые его смотрели.
Хочу раз и навсегда обьяснить, зачем мне нужна была операция, и, что удивило меня еще больше, почему в 25 я решила себя так травмировать.
Грудь еще не стала такой, какой должна быть. Но просто посмотрите «до» и «после» в одних и тех же ракурсах. Пластику может сделать человек практически любого возраста. В 18, в 25, в 49, в 60. Возразить здесь может только хирург, если есть на то причины. И для того, чтобы не испытывать физический и моральный дискомфорт, мне не нужно ждать 40 или 50 лет.
Всему свое время. Когда вы разбили коленку, она не затянется за 2 часа. Так же и тут. Пластические хирурги — не волшебники и не могут щелкнуть пальцами и тут же и рубцов нет, и форма окончательная и т.д. и т.п. Хирург может изменить многое, но, простите, не физиологию человека))). Можно не понимать и осуждать многое. Но хирурги пойдут и дальше делать людей счастливыми. А я, уже совсем скоро, привыкну к тому, что моя грудь больше не мой враг.»
Комментарий Юлии:
«Обожаю перевязку)). После нее ощущение легкости, которое подкрепляется твердыми словами господина Олега «все отлично»))
Что мы имеем на сегодняшний день:
— Болевые ощущения остаются только в мышцах. Они болят именно так, если бы я отжалась много раз)
— Обезболивающие не пью. Грудь тихо, но верно опускается
— Вчера самостоятельно убралась в квартире и сделала пирог)
— Отеки уходят так же стремительно, как и визуальные воспоминания о груди «до»
— Друзья скидывают песню Ленинграда про сиськи))
Но все это только начало. Не только восстановление после операции. Иногда, для того чтобы сделать ремонт во всей квартире, нужно просто купить новый ковер или телевизор. Надеюсь, что этот большой шаг поможет мне сделать капитальный ремонт в моей жизни)).»
Комментарий Юлии:
«Я не боялась наркоза. До 3-й перевязки. Именно тогда я услышала от врачей о том, что большинство боится не операции и боли после нее, а наркоза. Масло в огонь подливает фильм «Наркоз». Я не слышала о нем ранее и решила посмотреть в тот же день, когда Олег Евгеньевич упомянул о нем. Сам фильм достаточно тривиальный, но его концепция напугала и меня. Он рассказывает о таком понятии, как интранаркозное пробуждение. Но все мы знаем, что если бы кинематограф не гиперболизировал многие факты и понятия, то интерес бы у зрителя уменьшался.
Да, такое понятие есть, и маленький процент (он чудовищно мал). Насколько я помню, 1 из 10 000 человек испытывал подобное. При крайне серьезных операциях этот показатель равен 1 из 50 000 попадает в это состояние, но, как я узнала из статей некоторых анестезиологов, человек не ощущает того, о чем повествует фильм.
Анестезия — это не сон, а кома. Но контролируемая и анестезиологу решать, когда выводить вас из нее, т.к. во время операции он присутствует и, если что-то пойдет не так, он позаботится обо всем.
Что же мы имеем?
— Страх — это нормально. Но от него, как и от анестезии, не умирают.
— Если вы- Пьер Ришар из «Невезучих», тогда вы можете испытать на себе интранаркозное пробуждение.
— По большей части, в этом состоянии просто слышат разговоры врачей, и длится это не более 5 минут. Боль они не испытывают.
— Многие забывают о том, что побывали в этом состоянии. После полного пробуждения, пациент может рассказать, что слышал во время операции, а, немного поспав, забывает об этом, т.к. после анестезии могут быть проблемы с кратковременной памятью.
Расскажите анестезиологу как можно больше о своих болезнях, препаратах, которые вы пьете, да даже о страхах. Он учтет все. В конце концов, мы верим в то, что хирург сделает все хорошо, но хаваем мифы про анестезию. Они такие же специалисты в своей области и с улицы их не берут.
Девочки, которым интересен мой аккаунт, явно не об операции на сердце мечтают)). Операция не будет длиться 14 часов подряд, и наркоз используется легкий. Но достаточный для того, чтобы вы открыли глаза под фразу врачей «Просыпайся, операция прошла успешно». И успех этот зависит и от вас, и от врачей.»
Комментарий Юлии:
«Не думала, что одними из самых заветных слов от мужчины будут «перевязок больше не будет» и «завтра можешь принять душ»))) Честно, было очень страшно уходить из клиники с ощущением «свободного полета». А вдруг за нитку дерну, а вдруг швы лопнут, а вдруг коснусь их как-то не так)). Но швы не лопнули, и я вполне живая. Через 3 дня уже можно будет носить спортивные топы.
Не могу поверить, что они мои. До сих пор. Благодаря всей команде ребят, которые лишили меня моего главного комплекса, я смогла сделать ПЕРВОЕ в жизни подобное фото. И явно не последнее)).»
Комментарий Юлии:
«Вчера впервые сходила в магазин нижнего белья. За 25 лет жизни)). Нет, раньше я тоже его покупала, но не заморачивалась и брала почти неглядя, т.к. любой подбор бюстгальтера был не праздником, а необходимостью найти хоть что-то, что могло бы подойти. И в то время, как моим подругам мужья и парни дарили сертификаты в магазины нижнего белья, мне дарили биты и краски с кисточками))). Теперь список моих расходов увеличился еще на 1 пункт. Многие говорят мне, что я не показываю должного восхищения и не рада совсем. Пусть думают так, ведь никто не поймет того, что салют на День города в Москве — баловство в сравнении с теми, что разрываются у меня внутри.»
Комментарий Юлии:
«Сегодня станет гораздо спокойнее, т.к. сегодня мы подрезаем швы))).
Могу сказать практически со 100% уверенностью, что буквально через неделю после операции, начинаешь забывать, что она была. Что напоминает о ней мне на момент 10 дней после операции?
Швы. Именно их вид. Прошло слишком мало времени, чтобы судить о том, какими будут рубцы. Швы у меня крайне аккуратные, мне есть, с чем сравнивать. Даже если что-то после полного заживления, в рубцах меня не устроит, есть шлифовки, мастера татуажа и т.д. и т.п. Но хороший рубец — это не только работа хирурга, но и ваша.
Болевые ощущения утром и вечером. Они, пока что, сохранились. Утром они сильнее. Думаю, здесь львиную долю вины берет на себя сон на спине. Но боль проходит минут через 5. Вечером это больше усталось, с небольшим оттенком боли.
Натяжение кожи. Помимо боли в мышцах я ощущала также и натяжение кожи, особенно в центре грудной клетки. Мышцы, потихоньку, привыкли к их новому положению, а кожа пока нет.
Моюсь только в душе и очень аккуратно. О ванной можно забыть до октября.
Таблетки. Курс таблеточек пьется в течении месяца после операции.
Грудь. Она есть, она нормальная, и она не маленькая. Когда я покупала бюстик навырост, так сказать, и на ношение сейчас, выяснилось, что у меня тройка +-. Такого я не ожидала, т.к., скорее всего, из за расстояния между ними и из-за того, что их форма еще не улеглась, они кажутся меньшего размера.
Я уже ношу белье)). Без чашек и косточек, конечно, но ношу. Ну а финал этой истории еще далеко впереди!»
Комментарий Юлии:
«Некоторые из пластических хирургов, которые на меня смотрели, округляли глаза и не понимали что же со мной делать? Многие из них признавались, что вживую такого еще не видели. У меня была не только тубулярность. Грудь сильно провисла после сброса веса (второе фото — это я до похудения). Я решила сравнительно показать, насколько сильно она опустилась. Раньше она тоже была вытянутой, не имела круглых очертаний, но я-то думала, что виноват вес. Однако она осталась похожей на тубус, с которым я ходила в университет, и после похудения.
Но это все уже не важно))). Для меня уж точно. Мы, с моими новыми подружками, находим общий язык все лучше и лучше). Через неделю у нас очередная встреча в клинике, а пока будем заживать дальше!
P.S. Крайне важно найти того специалиста, если твой случай необычный, который взвесит все «за» и «против», и вынесет свой вердикт без ложных прогнозов. Мне в этом чертовски повезло!»
Комментарий Юлии:
«Клянусь, что надела его только для фото)) пока такую прелесть мне носить нельзя, хоть и ужасно хочется. До сих пор привыкнуть не могу к тому, что могу гордиться грудью, а не прятать, и к тому, что она не где-то на уровне пупка смотрит на север и юг)).
Начинает отходить корочка, и я уже вижу голенькие рубцы. И я могу сказать, что их уже почти не видно! Сергей Николаевич — не просто хороший хирург, он лучший! Он ничего не говорил, не обещал, не строил прогнозы. Он просто взял и сделал невозможное. Теперь я даже и думать не могу о том, что готова была ложиться под нож к кому-то другому.
Спасибо ему огромное за то, что я не могу теперь пройти мимо магазинов нижнего белья))).»
Комментарий Юлии:
«Те, кто видел первые фото после перевязки, точно должны ахнуть))), и я в их числе. Торчащие, неровные и опухшие крошки все больше начинают становиться такой грудью, о которой мечтают женщины и вздыхают мужчины))).
Почти все в 1 голос говорили, что «сделаешь грудь и начнешь декольте до пупка носить». Не начала))Только здесь я открываю своих близнецов, а в жизни продолжаю носить толстовки. Почему? Да а зачем демонстрировать и кричать «смотрите какие у меня буфера!»? Для меня это был шаг к победе физических и психологических проблем. Я не осуждаю тех, кто сразу выкидывает все свитера и свитшоты, закупаясь пикантными платьями и блузами. У каждого своя цель и желания. Мне же просто хочется любить себя. Ну и еще носить платья с открытой спиной, пусть кто-то и скажет, что «сделала спереди, а оголяется сзади»)). Хотелось бы узнать, а для каких целей вы сделали/хотели бы сделать пластическую операцию?»
Комментарий Юлии:
«Сбылась мечта идиота))) теперь я могу носить платье с открытой спиной. Мне кажется, теперь я смотрю только на вещи с этой открытой частью тела)) И это просто невероятно, т.к. это нереальный комфорт. Ты носишь то, что нравится и не паришься о том, что нужно что-то там закрыть и спрятать. Я чувствую себя не просто красивой. Я чувствую себя свободной от табу, которые были до этого. Дело же не только в груди, ведь есть вещи, которые давят больше психологически. Теперь же мне давит только одежда в области груди)).»
Процедура через грудную трубку | Американская ассоциация легких
Что такое грудная трубка?
Пневматическая трубка — это пластиковая трубка, которая используется для отвода жидкости или воздуха из грудной клетки. Воздух или жидкость (например, кровь или гной), которые скапливаются в пространстве между легкими и грудной стенкой (плевральная полость), могут вызвать коллапс легкого. Грудные трубки могут быть вставлены в конце хирургической процедуры, когда пациент еще спит под наркозом, или у постели больного, используя местное обезболивающее и немного седативных средств.Сундучные трубки бывают разных форм и размеров. В зависимости от того, для чего они нужны, они могут быть в диаметре от маленького, как шнурок, до большого, как маркер.
Трубки грудной клетки обычно подключаются к дренажным системам, которые собирают жидкость и позволяют воздуху выходить из грудной клетки. Этим системам может быть разрешен пассивный дренаж или к ним может быть применено всасывание.
Чего ожидать
Когда плевральная дренажная трубка вводится пациенту, который бодрствует, пациенты могут рассчитывать на получение некоторой формы местного обезболивающего в том месте, где будет вставлена плевральная дренажная трубка.Часто пациентам также дают лекарства, чтобы облегчить беспокойство. Хотя прилагаются усилия, чтобы сделать процедуру более переносимой, пациенты все же обычно испытывают некоторый дискомфорт. Некоторые грудные трубки вводятся после того, как кожа и мышцы грудной стенки разрезаны и осторожно раздвинуты. Некоторые грудные трубки вводятся после того, как проволока вводится в грудную клетку через иглу, и проволока действует как дорожка для трубки. В обоих случаях пациенты часто сообщают о некотором дискомфорте после процедуры, поскольку трубка лежит на ребрах и слегка перемещается при каждом вдохе.К счастью, этот дискомфорт обычно временный.
Основная цель процедуры — дренирование плевральной полости. Пациенты могут ожидать увидеть или почувствовать жидкость или воздух, покидающие грудную клетку. Часто пациенты могут чувствовать, что спавшееся легкое снова расширяется. Рентген грудной клетки будет выполнен после процедуры, чтобы увидеть, сколько воздуха или жидкости было дренировано, насколько легкое повторно расширилось, а также для определения окончательного положения грудной клетки. Грудные трубки остаются на месте в течение переменного количества дней.Обычно, когда количество жидкости, вытекающей из трубки, мало или через трубку больше не выходит воздух, ее можно удалить.
Как и при любой хирургической процедуре, при установке дренажной трубки основными рисками являются кровотечение и инфекция. Практикующие стараются избегать кровеносных сосудов, которые проходят по нижней стороне ребер во время установки. Во избежание занесения инфекции вся процедура выполняется в стерильных условиях. Другой серьезный риск связан с повреждением других структур грудной клетки, таких как легкие и сердце.Хотя травмы этих структур очень редки, они могут быть серьезными.
Грудные трубки фиксируются швами и покрываются стерильной повязкой. Легкий дискомфорт в месте введения является обычным явлением. Если у вас сильная боль или затрудненное дыхание, немедленно обратитесь за помощью. Продолжительность, в течение которой требуется плевральная дренажная трубка, варьируется, но обычно составляет несколько дней. В определенных ситуациях пациенты могут быть отправлены домой с плевральной дренажной трубкой; однако в большинстве случаев их удаляют перед выпиской из больницы.Ваш лечащий врач удалит дренажную трубку, разрезав швы, удерживающие ее на месте. Во время удаления может возникнуть легкий дискомфорт.
Каковы риски?
- Боль во время введения и после установки плевральной дренажной трубки: хотя боль во время введения и легкий дискомфорт после введения являются обычными явлениями, ваш лечащий врач может помочь свести к минимуму эти эффекты с помощью обезболивающих.
- Инфекция
- Неправильное размещение
- Смещение грудной трубки
- Коллапс легкого после удаления грудной трубки
- Кровотечение в месте введения
- Кровотечение в плевральную полость (пространство вокруг легких) или в брюшной полости
- Травма грудной клетки легкое
- Травма других органов, например сердца, селезенки, печени, диафрагмы
Ваш лечащий врач примет меры, чтобы минимизировать риск этих осложнений.Серьезные осложнения случаются редко.
Установка грудной трубки (торакостомия) и плевродез
Торакостомия включает введение тонкой пластиковой трубки в пространство между легкими и грудной стенкой. Трубка может быть присоединена к всасывающему устройству для удаления излишков жидкости или воздуха. Или его можно использовать в процедуре, называемой плевродезом, при которой лекарство доставляется в пространство, чтобы уменьшить вероятность скопления жидкости.Торакостомия может выполняться для лечения пневмоторакса, также известного как коллапс легкого.
Ваш врач проинструктирует вас, как подготовиться, включая любые изменения в вашем графике приема лекарств. Сообщите своему врачу, если есть вероятность, что вы беременны, и обсудите любые недавние заболевания, состояния здоровья, аллергии и лекарства, которые вы принимаете, включая травяные добавки и аспирин. Вам могут посоветовать прекратить прием аспирина, нестероидных противовоспалительных препаратов (НПВП) или антикоагулянтов за несколько дней до процедуры.Оставьте украшения дома и носите свободную удобную одежду. Вас могут попросить надеть платье.
Что такое установка дренажной трубки (торакостомия) и плевродез?
Торакостомия — это малоинвазивная процедура, при которой тонкая пластиковая трубка вводится в плевральную полость — область между грудной стенкой и легкими — и может быть присоединена к отсасывающему устройству для удаления лишней жидкости или воздуха. Пневматическая трубка также может использоваться для доставки лекарств в плевральную полость.
Методы визуализации, такие как компьютерная томография (КТ), рентгеноскопия и ультразвук (УЗИ), могут использоваться для помощи инструментам интервенционного радиолога при установке дренажной трубки.
Две тонкие мембраны выстилают плевральную полость: одна обволакивает легкие, а другая — внутреннюю стенку грудной клетки. Пространство между этими двумя мембранами обычно заполнено небольшим количеством смазывающей жидкости, которая помогает легким двигаться в грудной полости во время дыхания.
При определенных состояниях и заболеваниях в плевральной полости может скапливаться избыток воздуха, крови или лишней жидкости.Это может вызвать сжатие или коллапс легкого, затрудняющее дыхание. Пневматическая трубка помогает удалить излишки жидкости или воздуха и позволяет легким расширяться, облегчая дыхание.
Ваш врач может решить, что вам требуется длительный дренаж жидкости. В этом случае вам будет установлен туннельный плевральный дренажный катетер.
Туннельный плевральный дренажный катетер представляет собой тонкую пластиковую грудную трубку, которая вводится в плевральную полость путем ее туннелирования (помещения) под кожу груди.Этот катетер является вариантом лечения для удаления постоянных скоплений жидкости в плевральной полости, вызванных такими заболеваниями, как инфекции, метастатический рак, заболевание печени или тяжелая застойная сердечная недостаточность. Он прокладывается под кожей для длительного использования (от недель до месяцев) для удаления плевральной жидкости.
Преимущество этого катетера состоит в том, что он исключает необходимость повторения процедуры плевральной пункции для удаления повторно накапливающейся плевральной жидкости. Этот катетер также обеспечивает простой способ отведения плевральной жидкости в домашних условиях на регулярной, часто ежедневной основе.
Плевродез
В некоторых случаях ваш врач может определить, что для уменьшения вероятности скопления жидкости необходима специальная процедура, называемая плевродезом.
Плевродез — это процедура, при которой лекарство вводится в плевральную полость, чтобы минимизировать количество жидкости, которая может там скапливаться. В отличие от временных процедур, таких как плевроцентез, плевродез обычно является долгосрочным и даже постоянным решением для предотвращения скопления плевральной жидкости.
вверх страницы
Каковы наиболее распространенные способы использования этой процедуры?
Врачи выполняют торакостомию для лечения следующих состояний:
- пневмоторакс (коллапс легкого), скопление воздуха в плевральной полости, которое вызывает коллапс легкого. Спонтанный пневмоторакс возникает при отсутствии заболевания или травмы. Осложненный пневмоторакс может возникнуть во время операции на сердце или легких или в результате травмы грудной клетки (например, огнестрельного или ножевого ранения).Состояние может развиться в результате заболеваний легких, таких как:
- Эмпиема, инфекция плевральной полости
- гемоторакс, избыток крови в плевральной полости, вызванный травмой грудной клетки, опухолью или другими проблемами кровотечения
- плевральный выпот, избыток жидкости в плевральной полости, вызванный:
- сердечная недостаточность
- инфекция: пневмония, туберкулез или вирусная инфекция, такая как ВИЧ
- Опухоль легкого
- лимфатическая жидкость (хилоторакс)
Плевродез выполняется для предотвращения повторного скопления плевральной жидкости после плевроцентеза.
вверх страницы
Как мне подготовиться?
Подготовка к установке плевральной дренажной трубки и туннельного катетера для плеврального дренажа аналогична.
Расскажите своему врачу обо всех принимаемых вами лекарствах, включая травяные добавки. Перечислите любые аллергии, особенно на местный анестетик, общая анестезия, или контрастные материалы. Ваш врач может посоветовать вам прекратить прием аспирина, нестероидных противовоспалительных препаратов (НПВП) или антикоагулянтов перед процедурой.
Сообщите своему врачу о недавних заболеваниях или других заболеваниях.
Вы получите конкретные инструкции о том, как подготовиться, включая любые изменения, которые вам необходимо внести в свой обычный график приема лекарств.
Медсестра даст вам халат, который вы наденете во время процедуры.
Женщины всегда должны сообщать об этом своему врачу и технологу. если они беременны. Врачи не будут проводить много анализов во время беременности, чтобы не подвергать плод радиации. Если рентгеновский снимок необходим, врач примет меры, чтобы свести к минимуму радиационное воздействие на ребенка. См. Страницу «Безопасность при рентгенографии, интервенционной радиологии и процедурах ядерной медицины» для получения дополнительной информации о беременности и рентгеновских лучах.
вверх страницы
Как выглядит оборудование?
Установка грудной трубки может выполняться под контролем компьютерной томографии (КТ), ультразвука или рентгеноскопии. После процедуры можно сделать рентгеновский снимок, чтобы проверить размещение грудной трубки.
Пневматическая трубка похожа на катетер.Размер помещаемой трубки варьируется в зависимости от причины процедуры.
Туннельный плевральный дренажный катетер похож на грудную трубку. Чтобы обеспечить регулярный дренаж плевральной жидкости в домашних условиях, с катетером поставляется одноразовая система для сбора бутылок.
Катетер — это длинная тонкая пластиковая трубка, которая значительно меньше «грифеля карандаша». Это около 1/8 дюйма в диаметре.
КТ-сканер обычно представляет собой большой аппарат в форме пончика с коротким туннелем в центре.Вы будете лежать на узком столе, который скользит в этот короткий туннель и выходит из него. Вращаясь вокруг вас, рентгеновская трубка и электронные детекторы рентгеновского излучения расположены друг напротив друга в виде кольца, называемого гентри. Компьютерная рабочая станция, обрабатывающая визуализационную информацию, находится в отдельной диспетчерской. Здесь технолог управляет сканером и наблюдает за вашим исследованием при прямом визуальном контакте. Технолог сможет слышать вас и разговаривать с вами с помощью динамика и микрофона.
Ультразвуковые аппараты состоят из компьютерной консоли, видеомонитора и присоединенного датчика.Преобразователь — это небольшое портативное устройство, напоминающее микрофон. Некоторые экзамены могут использовать разные преобразователи (с разными возможностями) во время одного экзамена. Преобразователь излучает неслышимые высокочастотные звуковые волны в тело и прислушивается к отраженному эхо. Те же принципы применимы к гидролокаторам, используемым на лодках и подводных лодках.
Технолог наносит небольшое количество геля на исследуемый участок и помещает туда датчик. Гель позволяет звуковым волнам перемещаться вперед и назад между датчиком и исследуемой областью.Ультразвуковое изображение сразу видно на видеомониторе. Компьютер создает изображение на основе громкости (амплитуды), высоты звука (частоты) и времени, необходимого для возврата ультразвукового сигнала к датчику. Также учитывается, через какой тип структуры тела и / или ткани распространяется звук.
Компактные портативные рентгеновские аппараты можно доставить пациенту на больничной койке или в отделение неотложной помощи. Рентгеновская трубка подсоединяется к гибкому кронштейну. Технолог протягивает руку над пациентом и помещает под пациента держатель рентгеновской пленки или пластину для записи изображений.
Для этой процедуры может использоваться другое оборудование, в том числе внутривенная линия (IV), ультразвуковой аппарат и устройства, которые контролируют ваше сердцебиение и артериальное давление.
вверх страницы
Как работает процедура?
Различные части тела в разной степени поглощают рентгеновские лучи. Плотная кость поглощает большую часть излучения, в то время как мягкие ткани (мышцы, жир и органы) пропускают через себя большее количество рентгеновских лучей. В результате на рентгеновском снимке кости выглядят белыми, мягкие ткани — серыми, а воздух — черным.
Ультразвуковая визуализация использует те же принципы, что и гидролокатор, используемый летучими мышами, кораблями и рыбаками. Когда звуковая волна ударяется об объект, она отражается или отражается эхом. Измеряя эти эхо-волны, можно определить, как далеко находится объект, а также его размер, форму и консистенцию. Это включает в себя то, является ли объект твердым или заполненным жидкостью.
Врачи используют ультразвук для обнаружения изменений внешнего вида органов, тканей и сосудов, а также для обнаружения аномальных образований, таких как опухоли.
При ультразвуковом исследовании датчик посылает звуковые волны и записывает отраженные (возвращающиеся) волны. Когда датчик прижимается к коже, он посылает в тело небольшие импульсы неслышимых высокочастотных звуковых волн. Когда звуковые волны отражаются от внутренних органов, жидкостей и тканей, чувствительный приемник в преобразователе регистрирует крошечные изменения высоты звука и направления. Компьютер мгновенно измеряет эти сигнатурные волны и отображает их в виде изображений в реальном времени на мониторе.Технолог обычно захватывает один или несколько кадров движущихся изображений как неподвижные изображения. Они также могут сохранять короткие видеоповторы изображений.
Во многих отношениях компьютерная томография работает так же, как и другие рентгеновские исследования. Различные части тела в разной степени поглощают рентгеновские лучи. Это различие позволяет врачу отличать части тела друг от друга на рентгеновском снимке или компьютерной томографии.
При обычном рентгеновском исследовании небольшое количество излучения направляется через исследуемую часть тела. Специальная электронная пластина для записи изображения фиксирует изображение.Кости на рентгеновском снимке кажутся белыми. Мягкие ткани, такие как сердце или печень, отображаются в оттенках серого. Воздух кажется черным.
При КТ-сканировании вокруг вас вращаются несколько рентгеновских лучей и электронных детекторов рентгеновского излучения. Они измеряют количество радиации, поглощаемой вашим телом. Иногда стол для исследования перемещается во время сканирования. Специальная компьютерная программа обрабатывает этот большой объем данных для создания двумерных изображений поперечного сечения вашего тела. Система выводит изображения на монитор компьютера.КТ иногда сравнивают с просмотром буханки хлеба путем разрезания буханки на тонкие ломтики. Когда компьютерное программное обеспечение повторно собирает срезы изображения, результатом является очень подробный многомерный вид внутренней части тела.
Почти все компьютерные томографы могут получать несколько срезов за один оборот. Эти многосрезовые (мультидетекторные) КТ-сканеры позволяют получать более тонкие срезы за меньшее время. Это приводит к более подробной информации.
Современные компьютерные томографы могут сканировать большие участки тела всего за несколько секунд, а у маленьких детей это даже быстрее.Такая скорость выгодна всем пациентам. Скорость особенно полезна для детей, пожилых людей и тяжелобольных — всех, кому трудно оставаться на месте даже в течение короткого времени, необходимого для получения изображений.
Рентгеновские лучи — это форма излучения, подобная свету или радиоволнам. Рентгеновские лучи проходят через большинство объектов, включая тело. Технолог осторожно направляет рентгеновский луч на интересующую область. Аппарат производит небольшой выброс радиации, который проходит через ваше тело. Излучение записывает изображение на фотопленку или специальный детектор.
вверх страницы
Как проходит процедура?
Ваш врач может назначить лекарства для предотвращения тошноты и боли, а также антибиотики для предотвращения инфекции.
Вы лягте на стол процедур.
Врач или медсестра могут подключить вас к мониторам, которые отслеживают вашу частоту сердечных сокращений, артериальное давление, уровень кислорода и пульс.
Медсестра или технолог вставит внутривенную (IV) трубку в вену на руке или руке, чтобы ввести успокаивающее средство.В этой процедуре может использоваться умеренная седация. Не требует дыхательной трубки. Однако некоторым пациентам может потребоваться общая анестезия.
Ваш врач обезболит пораженную область с помощью местного анестетика. Это может ненадолго обжечься или пощекотать кожу, прежде чем область онемеет.
Медсестра стерилизует участок вашего тела, куда будет вставлен катетер. Они стерилизуют и накроют эту область хирургической простыней.
Врач сделает очень маленький разрез на коже в этом месте.
Используя визуализацию, врач вводит катетер через кожу в место лечения.
Будет сделан рентгеновский снимок для проверки размещения трубки. Пневматическая трубка удерживается на месте швом или липкой лентой. Возможна установка дренажной системы. Трубка остается на месте до тех пор, пока рентген не покажет, что лишняя жидкость или воздух были удалены из грудной клетки, а легкое полностью расширилось. Эта процедура обычно длится 30 минут.
По мере удаления жидкости или воздуха вас попросят сделать глубокий вдох, чтобы облегчить расширение легких.Объем ваших легких также можно проверить с помощью спирометра — устройства, которое измеряет, сколько и как быстро вы вдыхаете и выдыхаете воздух.
Вы можете оставаться в больнице до тех пор, пока плевральная дренажная трубка не будет удалена, или вы можете вернуться домой с переносной дренажной системой и плевральной дренажной трубкой.
Когда плевральная дренажная трубка больше не нужна, ваш врач ослабит нить или ленту, вы сделаете глубокий вдох, и трубка будет удалена. Область можно зашить и наложить специальную повязку.Будет сделан еще один рентгеновский снимок, чтобы убедиться, что лишняя жидкость или воздух не скопились повторно в плевральной полости.
Плевродез:
Процедура плевродеза обычно выполняется через дренажную трубку, устанавливаемую во время плевроцентеза.
Лекарство, такое как доксициклин, вводится в плевральную полость, что вызывает воспалительную реакцию на плевральной мембране, выстилающей внешнюю часть легкого и внутреннюю часть грудной стенки. Это заставляет мембраны слипаться, устраняя или уменьшая пространство, где может собираться лишняя жидкость.
вверх страницы
Что я испытаю во время и после процедуры?
Вы почувствуете легкое ущемление, когда медсестра вводит иглу в вашу вену для внутривенного введения и вводит местный анестетик. Чаще всего ощущения возникают в месте разреза кожи. Врач обезболит эту область с помощью местного анестетика. Вы можете почувствовать давление, когда врач вводит катетер в вену или артерию. Однако серьезного дискомфорта вы не ощутите.
Если в процедуре используется седация, вы почувствуете себя расслабленным, сонным и комфортным.Вы можете бодрствовать, а можете и не бодрствовать, в зависимости от того, насколько глубоко вы находитесь под действием седативных препаратов.
Вы можете почувствовать легкое давление, когда врач вставляет катетер, но не вызывает серьезного дискомфорта.
Если вы вернетесь домой с установленной плевральной трубкой, вам дадут инструкции по уходу за трубкой и дренажной системой.
- Вам могут назначить антибиотики и обезболивающие.
- Вам следует часто менять положение лежа и, если возможно, заниматься физическими упражнениями.
- Следите за тем, чтобы кожа вокруг места введения дренажной трубки была чистой и сухой.
- Делайте регулярные глубокие вдохи с последующим кашлем.
- Поддерживайте дренажную систему в соответствии с инструкциями, удерживая ее ниже уровня груди.
Если вы вернетесь домой с туннельным плевральным дренажным катетером, вы или ваша медсестра будут проинструктированы о том, как ухаживать за трубкой и дренажной системой.
- При регулярном использовании катетера необходимо соблюдать меры предосторожности, чтобы снизить вероятность заражения.
- Не используйте дренажные мешки повторно.
- Не сливайте из груди больше, чем рекомендует врач. Ваш врач порекомендует слить определенное количество жидкости в зависимости от вашего размера.
- Вам следует менять повязку над катетером не реже одного раза в неделю или каждый раз, когда прозрачная повязка становится влажной.
Вам следует позвонить своему врачу, если вы заметите, что трубка изогнута или перекручена, или если соединение с дренажной системой ослабло. Также позвоните своему врачу, если у вас есть:
- лихорадка
- Боль, отек или покраснение в области введения трубки
- Боль в груди или затрудненное дыхание
Плевродез
Некоторые пациенты могут испытывать боль в груди во время и после введения лекарства.Для этого вам дадут обезболивающее.
После плевродеза плевральную трубку оставляют на месте до тех пор, пока она больше не понадобится, и удаляют таким же образом.
вверх страницы
Кто интерпретирует результаты и как их получить?
Интервенционный радиолог или лечащий врач определит результаты процедуры. Они отправят отчет вашему лечащему врачу, который поделится с вами результатами.
Ваш интервенционный радиолог может порекомендовать вам повторный визит.
Это посещение может включать в себя медицинский осмотр, визуализацию и анализы крови. Во время контрольного визита сообщите своему врачу, если вы заметили какие-либо побочные эффекты или изменения.
вверх страницы
Каковы преимущества по сравнению с рисками?
Преимущества
- Никакого хирургического разреза не требуется — только небольшой разрез на коже, который не требует наложения швов.
- После рентгеновского исследования в вашем теле не остается радиации. Рентгеновские лучи
- обычно не имеют побочных эффектов в типичном диагностическом диапазоне для этого исследования.
- Рентгеновское оборудование относительно недорогое и широко доступно в отделениях неотложной помощи, кабинетах врачей, центрах амбулаторной помощи, домах престарелых и других местах. Это делает его удобным как для пациентов, так и для врачей.
- Поскольку рентгенография выполняется быстро и легко, она особенно полезна при неотложной диагностике и лечении.
Риски
- Любая процедура, которая проникает под кожу, несет в себе риск инфицирования. Вероятность заражения, требующего лечения антибиотиками, составляет менее одного случая на 1000.
- Всегда есть небольшая вероятность рака из-за чрезмерного воздействия радиации. Однако, учитывая небольшое количество излучения, используемого при медицинской визуализации, польза от точного диагноза намного превышает связанный с этим риск.
- Женщины всегда должны сообщать своему врачу и рентгенологу, если они беременны. См. Страницу «Безопасность при рентгенографии, интервенционной радиологии и процедурах ядерной медицины» для получения дополнительной информации о беременности и рентгеновских лучах.
- Осложнения, которые могут возникнуть в результате торакостомии, включают:
- пневмоторакс (коллапс легкого)
- случайное повреждение грудной стенки, артерий, вен или паренхимы легких
- тромбы
- Вытеснение трубки
Несколько слов о минимизации радиационного воздействия
Врачи проявляют особую осторожность во время рентгеновских обследований, чтобы использовать минимально возможную дозу облучения при получении наилучших изображений для оценки.Национальные и международные организации по радиологической защите постоянно пересматривают и обновляют стандарты техники, используемые профессионалами-радиологами.
Современные рентгеновские системы минимизируют паразитное (рассеянное) излучение за счет использования контролируемых рентгеновских лучей и методов контроля дозы. Это гарантирует, что области вашего тела, которые не визуализируются, будут подвергаться минимальному радиационному облучению.
вверх страницы
Каковы ограничения торакостомии?
Чтобы облегчить полный дренаж, некоторым пациентам могут назначать специальные лекарства, называемые фибринолитиками и ДНКазами, которые вводятся через дренажную трубку.Эти лекарства делают жидкость в плевральной полости менее вязкой (густой) и улучшают дренаж через грудную трубку. Однако не все пациенты могут принимать эти лекарства.
Если при торакостомии не удается эффективно отвести жидкость, могут потребоваться другие процедуры, такие как торакоскопический дренаж с помощью видео и / или декортикация.
вверх страницы
Дополнительная информация и ресурсы
Эта страница была просмотрена 14 февраля 2018 г.
Анатомия, грудная клетка — StatPearls — Книжная полка NCBI
Введение
Грудная клетка — это область между животом внизу и корнем шеи вверху.[1] [2] Он образуется из грудной стенки, ее поверхностных структур (груди, мышц и кожи) и грудной полости.
Тщательное понимание анатомии и функции грудной клетки поможет идентифицировать, дифференцировать и лечить множество патологий, которые могут возникать в грудной клетке. В этой статье мы рассмотрим общую анатомию грудной клетки и затронем некоторые клинические аспекты.
Структура и функции
Грудная стенка
Грудная стенка образована 12 ребрами, 12 грудными позвонками, хрящом, грудиной и пятью мышцами.[1] Он участвует в движении, дыхании и защите грудной полости. [3] [4]
Тела грудных позвонков и межпозвонковые диски составляют заднюю грудную стенку. [4] Каждое ребро сочленяется с двумя параллельными телами позвонков и изгибается в стороны, вперед и вниз. Первые семь истинных ребер сочленяются с грудиной спереди, ложные ребра 8-10 имеют хрящевые отростки для сообщения с грудиной, в то время как плавающие ребра 11 и 12 не сообщаются с грудиной, образуя костный каркас грудной стенки.
Мышцы грудной стенки — от поверхностных до глубоких — это наружные межреберные, внутренние межреберные, самые внутренние межреберные, подреберные (задние) и поперечные грудные мышцы (передние) [5]. Эти мышцы работают при дыхании, перемещая ребра, тем самым изменяя объем грудной полости. Примечательно, что некоторые мышцы прикреплены к грудной клетке, являются поверхностными или выступают в качестве продолжения грудной клетки. Эти мышцы работают, чтобы двигать плечевой пояс, позвоночник, грудную клетку и таз, а также помогают в дыхании.
Ткань груди присутствует над передней грудной стенкой, поверхностно по отношению к большой грудной мышце. [6] Ткань груди состоит из молочных желез, фиброзной ткани, жира, ареолярного комплекса и соска.
Грудная полость
Грудная полость находится глубоко от грудной стенки, выше диафрагмы и ниже корня шеи (грудное отверстие) [2]. Грудная полость содержит органы и ткани, которые функционируют в дыхательной (легкие, бронхи, трахея, плевра), сердечно-сосудистой (сердце, перикард, магистральные сосуды, лимфатические сосуды), нервной (блуждающий нерв, симпатическая цепь, диафрагмальный нерв, возвратный гортанный нерв), иммунная (тимус) и пищеварительная (пищевод) системы.
Грудную полость обычно можно разделить на хорошо развитые отделы [2]. В первую очередь плевральные полости и средостение. Есть две плевральные полости, которые содержат соответственно левое и правое легкие и плевру. Средостение является центральным и находится между двумя двусторонними плевральными полостями. Средостение доходит до внутренней границы грудины спереди, внутренней границы тел грудных позвонков сзади и охватывает всю вертикальную длину грудной полости.
Горизонтальная плоскость (также известная как грудная плоскость) через угол грудины (соединение рукоятки и тела грудины), пересекающая соединение T4-T5 позвонков, разделяет верхнее и нижнее средостение. [2] Нижнее средостение подразделяется на передний, средний и задний отделы передней и задней поверхностями перикарда. Переднее средостение находится кпереди от перикардиального мешка, среднее средостение содержит сердце и перикард, а заднее средостение — кзади от перикардиального мешка.
Общее содержимое каждого отсека средостения следующее:
Плевральные полости — легкие и плевра
Верхнее средостение — магистральные сосуды, трахея, пищевод, блуждающий нерв, диафрагмальный нерв, симпатические нервы, торакальная лимфатическая оболочка
Переднее средостение — соединительная ткань, тимус и лимфатические узлы
Среднее средостение — сердце, корни магистральных сосудов, диафрагмальный нерв и перикард
Заднее средостение — нисходящая аорта, пищеводные вены нерв, симпатические нервы, бронхи и грудной лимфатический проток
Эмбриология
Развитие эмбриона претерпевает образование трех отдельных слоев (трехслойный диск).Эти слои известны как внешняя эктодерма, средняя мезодерма и внутренняя энтодерма. Вдоль средней линии дифференцировка нервных клеток формирует нервную трубку, которая продолжает развитие в мезодерме. Складывание таким образом, что энтодерма становится интернализованной, дает трехслойную трубчатую структуру, из которой берут начало все структуры грудной клетки.
Грудная стенка
Во время развития сомиты параксиальной мезодермы формируются на противоположных сторонах нервной трубки.[7] Дифференциация сомитов образует кости, хрящи, мышцы и дерму. [1] Кроме того, удлинение и складывание приводят к развитию грудной стенки и закрытию грудной полости.
Грудная полость
Сердечно-сосудистая система берет начало в слое мезодермы в виде слияния сердечных миобластов, так называемого кардиогенного поля. [8] [9] Это поле изначально имеет форму подковы, но вращается, образуя примитивную сердечную трубку. Дифференциация эндотелиальных клеток, клеток миокарда и клеток перикарда формирует трубку, которая направляет кровь из венозной системы в примитивную аорту (в направлении от каудального к головному).Через три недели удлинение и изгиб трубки формируют сердечную петлю. Разрастание и распад клеток образуют желудочки, перегородку, клапаны и трабекулы сердца. При рождении ряд физиологических изменений приводит к перфузии легких, в частности, к изменению кровотока через овальное отверстие и закрытию артериального протока.
Дыхательная система берет начало от вентральной стенки примитивной энтодермы передней кишки в виде дивертикула на сроке от 3 до 6 недель [10]. Этот дивертикул удлиняется каудально, образуя параллельную трубку (примитивная трахея) кпереди от передней кишки (примитивный пищевод).Трахея образует бронхиальные зачатки каудально, давая начало будущим долям легких (две слева и три справа). Плевра формируется из окружающей мезодермы, охватывающей зачатки бронхов. Морфогенез и дифференциация зачатков бронхов приводит к развитию бронхиального дерева, бронхиол, альвеол и сосудистой сети легких. Производство сурфактанта в легких начинается на 24 неделе и может предотвратить ателектаз на 32 неделе. Альвеолы продолжают созревать до восьми лет после родов.
Тимус развивается в грудной полости и берет свое начало из вентрального третьего глоточного кармана. [11] Хотя при рождении вилочковая железа большая, вилочковая железа регрессирует во взрослую жизнь.
Кровоснабжение и лимфатика
Грудная стенка
Грудная стенка имеет обильное коллатеральное кровоснабжение. [4]
Глубокая сосудисто-нервная плоскость грудной стенки находится между самой внутренней межреберной мышцей и внутренней межреберной мышцей. Здесь задние межреберные артерии (ветви подключичной и аорты) проходят чуть ниже каждого ребра и дают коллатеральные межреберные ветви, которые меньше по размеру и проходят чуть выше каждого ребра.[12] Эти артерии заканчиваются сообщением с передними межреберными артериями.
Спереди кровоснабжение грудной стенки происходит преимущественно от внутренних молочных (грудных) артерий, которые проходят в глубь реберных хрящей от подключичной артерии. [4] [13] По мере того, как внутренняя артерия молочной железы опускается, она отдает передние межреберные ветви и перфорации, прежде чем оканчивается мышечно-диафрагмальной и верхней надчревными артериями. Внутренние артерии молочной железы и перфораторы обычно используются в качестве трансплантатов при шунтировании сердца и в качестве сосудов-реципиентов для хирургических лоскутов.
Боковая стенка грудной клетки кровоснабжается от ветвей подмышечной артерии (торакодорсальная, латеральная грудная и торакоакромиальная артерии).
Кровоснабжение задней грудной стенки осуществляется за счет дорсальных ветвей задних межреберных артерий и дорсальной лопаточной артерии.
В нижней части коллатерализация крови происходит из поверхностных и глубоких нижних надчревных артерий.
Грудная полость
Крупные сосуды преимущественно расположены в верхнем и заднем средостении, хотя берут начало / заканчиваются в сердце (среднее средостение).[14] Эти сосуды включают аорту, верхнюю полую вену, легочную артерию, легочные вены и нижнюю полую вену.
Аорта отходит от левого желудочка сердца и сводится вверх и кзади. Вблизи начала аорты (выше аортального клапана) аорта снабжает сердце кровью через левую и правую коронарные артерии. На дуге аорты отщепляются три ветви, которые в конечном итоге снабжают головку, верхнюю конечность и грудную стенку. Эти артерии — брахиоцефальный ствол, левая общая сонная артерия и левая подключичная артерия.Когда аорта опускается кзади от сердца в левом паравертебральном желобе, от 3-й до 11-й задние межреберные артерии отщепляются и снабжают грудную стенку. Аорта покидает грудную клетку, прокалывая диафрагму на уровне Т12.
Венозная система обычно повторяет артериальную, за исключением некоторых различий. [15] Кровь возвращается в сердце (правое предсердие) либо через верхнюю полую вену, либо через нижнюю полую вену. Верхняя полая вена отводит кровь из двусторонних брахиоцефальных вен и непостоянной венозной системы.Нижняя полая вена проходит небольшое расстояние после прокола диафрагмы на уровне Т8, чтобы слить кровь из брюшной полости и нижних конечностей в дно правого предсердия.
Неполная венозная система состоит из полузиготных, дополнительных неположенных и непарных вен. [15] Гемозиготные и дополнительные непрямые вены дренируют левые задние межреберные вены и сообщаются с левой общей подвздошной веной. Неполная вена отводит правые задние межреберные вены, полузиготные и дополнительные неполноправные вены к верхней полой вене.
Лимфатическая система всего тела, за исключением правой верхней конечности и правой стороны головы, отводится через грудной проток. [16] [15] В грудной клетке грудной проток протыкает диафрагму через перерыв в аорте, поднимается прямо перед телами грудных позвонков и впадает в соединение левой подключичной и внутренней яремных вен. Правый лимфатический проток обеспечивает лимфодренаж к правой стороне головы и правой верхней конечности в правую брахиоцефальную вену.
Нервы
Грудная стенка
Грудные спинномозговые нервы от Т1 до Т12 выходят через межпозвонковые отверстия и разветвляются на переднюю и заднюю ветви ветви [17] [18]. Передние ветви ветви (межреберные нервы) проходят вместе с задними межреберными сосудами чуть ниже каждого ребра в сосудисто-нервном пространстве (между самой внутренней межреберной мышцей и внутренней межреберной мышцей). При их течении ответвляются боковые, боковые кожные и передние кожные ветви.Ветви передней ветви иннервируют кожу над ребрами и мышцами грудной стенки. Ветви задней ветви ветви иннервируют кожу над задней грудной стенкой и мышцами позвоночника.
Плечевое сплетение берет начало от спинномозговых нервов от С5 до Т1 и расположено выше грудной клетки. [19] По мере того, как формируются стволы, перегородки и связки, нервы разветвляются, чтобы снабжать мышцы поверхностными стенками грудной клетки; это включает спинной лопаточный, медиальный и латеральный грудные нервы, длинный грудной и грудной нервы.
Грудная полость
Симпатическая нервная система тела образована двумя преганглионарными нейронами и одним постганглионарным нейроном от T1 до L2. [20] Синапсы нейронов в спинном мозге, симпатическом ганглии и органе-мишени. Преганглионарный нейрон спинного мозга короток по длине, в результате чего симпатический ганглион находится рядом с межпозвонковым отверстием, глубоко в ребрах и латеральнее грудных позвонков. Грудные симпатические ганглии сообщаются с шейными и поясничными симпатическими ганглиями, образуя симпатическую цепь.Постганглионарные нейроны симпатической цепи иннервируют ряд структур, включая сердце, легкие, сосуды, тимус, пищевод и кожу.
Блуждающий нерв отвечает за парасимпатическую иннервацию грудной полости. [21] Он присутствует с обеих сторон и проникает в грудную клетку в пределах сонной артерии через общую сонную артерию и внутреннюю яремную вену. Спускаясь в верхний и задний отделы средостения, блуждающий нерв посылает ветви к сердечному сплетению, легочному сплетению и пищеводному сплетению.Блуждающий нерв выходит из грудной полости через пищеводный перерыв диафрагмы. Повреждение блуждающего нерва может вызвать ряд симптомов, включая дисфагию, тахикардию, гипертонию, изменения слуха и голоса.
Левый возвратный гортанный нерв ответвляется от левого блуждающего нерва на уровне дуги аорты. [17] [22] Он проходит медиально, ниже дуги аорты и поднимается вверх, чтобы войти в шею. Правый возвратный гортанный нерв не входит в грудную полость, а проходит под правой подключичной артерией от правого блуждающего нерва.Паралич возвратного гортанного нерва поражает мышцы гортани. [23]
Диафрагмальный нерв берет начало от спинномозговых нервов C3-C5 с обеих сторон. [17] [24] Он входит в грудную клетку через верхнее грудное отверстие и спускается кпереди от корней легкого, латеральнее перикарда и заканчивается у мышцы диафрагмы. Паралич диафрагмального нерва может вызвать частичный или полный паралич диафрагмы, что может серьезно повлиять на дыхание.
Мышцы
Есть пять мышц грудной стенки.[5] От поверхностного к глубокому, это внешний межреберный, внутренний межреберный, самый внутренний межреберный, подреберный (задний) и поперечный грудной (передний). Эти мышцы изменяют объем грудной полости, чтобы произошло дыхание.
Поверхностные мышцы грудной стенки участвуют в движении плечевого пояса, грудной стенки и позвоночника. [5] [4] К этим мышцам относятся большая и малая грудная мышца, передняя зубчатая мышца, костная мышца levatores, мышцы-разгибатели позвоночника, а также верхняя и нижняя задняя зубчатая мышца.
Диафрагма — важная мышца для дыхательной функции. Он образует нижнюю границу грудной полости, отделяющую брюшную полость от грудной клетки. По мере того, как он сжимается, он увеличивает объем грудной полости, что приводит к вдоху.
Другие мышцы, которые прикреплены к грудной стенке, но действуют преимущественно как продолжение грудной клетки, включают лестничную, киверно-ключично-сосцевидную и подключичную мышцы выше. Мышцы, распространяющиеся снизу, включают квадратную мышцу поясницы, большую / малую поясничную мышцу, внешнюю косую мышцу, внутреннюю косую мышцу, поперечную мышцу живота и прямую мышцу живота.
Физиологические варианты
Situs inversus — это редкое врожденное заболевание, при котором висцеральные органы грудной клетки и брюшной полости перевернуты по вертикальной оси. [25] Это состояние приводит к тому, что сердце и желудок находятся преимущественно с правой стороны, а печень и желчный пузырь — с левой. Это состояние не вызывает никаких симптомов, но может быть связано с повышенным риском сердечных заболеваний. Клиническое обследование и исследования органов потребуют зеркального отражения в вертикальной плоскости.
Декстрокардия — это редкое врожденное заболевание, при котором перевернулось только сердце по вертикальной оси. Хотя декстрокардия обычно протекает бессимптомно, обычно присутствуют и другие сердечные аномалии.
90% врожденных аномалий грудной стенки включают pectus excatum (вдавление грудины) и pectus carinatum (выпячивание грудины). [26] Пациенты обычно протекают бессимптомно, но у некоторых могут наблюдаться ограничения физической активности. Хирургическое вмешательство может исправить обе аномалии и показано, когда деформация серьезна и оказывает значительное влияние на жизнь пациента психологически или физически.
Хирургические аспекты
Грудная стенка может быть проколота или разрезана по различным показаниям. [27] [28] [29] [30] Установка дренажа по средней подмышечной линии 4-го или 5-го межреберья выполняется при пневмотораксе. Декомпрессия иглой по срединно-ключичной линии 2-го межреберья — процедура натяжного пневмоторакса; перикардиоцентез выполняется чуть ниже мечевидного отростка под углом от 15 до 30 градусов к коже, заднебоковая торакотомия является распространенным методом доступа к легким и пищеводу, переднебоковая торакотомия может обеспечить доступ к сердцу, легким и пищеводу, медиана стернотомия позволяет получить доступ к сердцу.
Чрескожное вмешательство обеспечивает доступ к сердцу и сосудам сердца и легких. [31] [32] Торакальный хирург выполняет эту процедуру, вводя катетер через артерии верхней или нижней конечности.
Клиническая значимость
Новообразование средостения может возникать в результате различных заболеваний, обычно от лимфомы, бронхогенной карциномы, туберкулеза, герминогенной карциномы, тимомы и метастазов. [33] В зависимости от размера и местоположения образования существует вероятность закупорки крови, воздуха, лимфы или пищи.Структуры с низким давлением, такие как вены, лимфатические сосуды и пищевод, могут сжиматься. Артерии, дыхательные пути, камеры сердца и нервы могут подвергаться сжатию, но для того, чтобы произойти физиологические изменения, потребуется большее внешнее давление. Полезно подумать о том, в каком отделе грудной полости находится образование, чтобы понять, какие структуры могут обструкции, например, образование в верхнем средостении около правой брахиоцефальной вены будет первоначально сдавливать правую брахиоцефальную вену и правый лимфатический проток, в результате чего при венозном застое и лимфедеме правой верхней конечности.
Переломы ребер могут по-разному влиять на окружающие анатомические структуры. Множественные переломы ребер, приводящие к тяжелой грудной клетке, изменяют нормальную физиологию грудной стенки; сегмент цепа парадоксальным образом движется во время дыхания, снижая эффективность вентиляции. [34] Механизм перелома может привести к повреждению межреберных мышц, сосудов и нервов, что приведет к слабости, кровоизлиянию и параличу мышц, соответственно. Поверхностное смещение ребра может повредить мышцы, сосуды и кожу грудной клетки.Смещение ребра внутрь приведет к прокалыванию плевры раньше легкого; это может вызвать кровотечение в плевральной полости или легком. Прямое сообщение между плевральной полостью и воздухом за пределами грудной стенки может привести к пневмотораксу (скоплению воздуха в плевральной полости). Напряженный пневмоторакс возникает, если объем воздуха в плевральной полости приводит к смещению средостенных структур от напряженного пневмоторакса [35]. Это состояние обычно возникает при создании системы с односторонним клапаном, и воздух продолжает поступать в плевральную полость при вдохе, не выходя наружу.Это состояние поддается лечению путем введения иглы через второе межреберье, чтобы освободить пневмоторакс.
Скопление жидкости в перикардиальном пространстве (перикардиальный выпот) в конечном итоге ограничивает пространство сердца в среднем средостении. [36] Это состояние может создавать внешнее давление на сердечную мышцу и магистральные сосуды, которые входят в перикардиальное пространство и достигают сердца. Внешнее давление (тампонада сердца) может препятствовать току крови в сердце и ограничивать эффективность диастолы.Здесь требуется перикардиоцентез для дренирования содержимого полости перикарда.
Аневризма и расслоение аорты могут возникать в различных областях грудной полости; в конечном итоге это повлияет на разные артериальные ветви, что изменит тяжесть заболевания [37]. Расслоение аорты типа A (расслоение, начинающееся проксимальнее левой подключичной артерии) в отличие от расслоения аорты типа B (расслоение, начинающееся дистальнее левой подключичной артерии, имеет дополнительный потенциал для обструкции коронарных артерий и общих сонных артерий, что приводит к инфаркту миокарда и гипоперфузии головного мозга соответственно .Это рассуждение требует, чтобы расслоение аорты типа А — это неотложная медицинская помощь, лечение которой, вероятно, требует хирургического вмешательства, а не только антигипертензивных препаратов.
Рисунок
Лимфатические сосуды грудной клетки, Правый лимфатический проток, Средостенные узлы и сосуды, Межреберные узлы и сосуды, Receptaculum chyli, Общий ствол кишечника, Преаортальные узлы и сосуды. Предоставлено Gray’s Anatomy Plates
Рисунок
Плевры, грудная клетка, вид спереди; показаны отношения плевры и легких к грудной стенке, плевра синим цветом; легкие фиолетового цвета.Предоставлено Анатомическими пластинами Грея
Рисунок
Плевры, боковой вид грудной клетки; показаны отношения плевры и легких к грудной стенке, плевра синим цветом; легкие фиолетового цвета. Предоставлено Gray’s Anatomy Plates
Рисунок
Средостение, поперечный разрез грудной клетки, демонстрирующий содержимое среднего и заднего средостения, левого диафрагмального нерва, сердца, легких, легочной плевры, реберной плевры. Предоставлено Анатомическими пластинами Грея
Рисунок
Анатомия поверхности грудной клетки, левой стороны грудной клетки, трапеции, большой грудной мышцы, передней зубчатой кости, косой мышцы живота, прямой мышцы живота, широчайшей мышцы спины.Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
- Hussain A, Burns B. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, грудная клетка, стена. [PubMed: 30571035]
- 2.
- Стоддард Н., Хейл Дж. Р., Лоури Д. Р.. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, грудная клетка, средостение. [PubMed: 30969641]
- 3.
- Donley ER, Holme MR, Loyd JW. StatPearls [Интернет].StatPearls Publishing; Остров сокровищ (Флорида): 8 мая 2021 г. Анатомия, грудная клетка, движения стен. [PubMed: 30252279]
- 4.
- Клеменс М.В., Эванс К.К., Мардини С., Арнольд П.Г. Введение в реконструкцию грудной клетки: анатомия и физиология грудной клетки и показания к реконструкции грудной клетки. Semin Plast Surg. 2011 Февраль; 25 (1): 5-15. [Бесплатная статья PMC: PMC3140236] [PubMed: 22294938]
- 5.
- Тан А., Бордони Б. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 7 февраля 2021 года.Анатомия, грудная клетка, мышцы. [PubMed: 30855905]
- 6.
- Rivard AB, Galarza-Paez L, Peterson DC. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 15 августа 2020 г. Анатомия, грудная клетка, грудь. [PubMed: 30137859]
- 7.
- Kalamchi L, Valle C. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 8 мая 2021 г. Эмбриология, развитие позвоночника. [PubMed: 31751107]
- 8.
- Мэтью П., Бордони Б. StatPearls [Интернет].StatPearls Publishing; Остров сокровищ (Флорида): 10 сентября 2020 г. Эмбриология, Сердце. [PubMed: 30725998]
- 9.
- Мурман А., Уэбб С., Браун Н.А., Ламерс В., Андерсон Р.Х. Развитие сердца: (1) формирование камер сердца и артериальных стволов. Сердце. 2003 июл; 89 (7): 806-14. [Бесплатная статья PMC: PMC1767747] [PubMed: 12807866]
- 10.
- Рехман С., Бача Д. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 29 августа 2020 г. Эмбриология, легочная медицина. [PubMed: 31335092]
- 11.
- Ремьен К., Ян А. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 9 февраля 2021 г. Анатомия, голова и шея, тимус. [PubMed: 30969570]
- 12.
- Кочбек Л., Ракуша М. Общий ствол задних межреберных артерий от грудной аорты: анатомические вариации, частота и важность у людей. Хирург Радиол Анат. 2018 Апрель; 40 (4): 465-470. [PubMed: 29532168]
- 13.
- Shahoud JS, Kerndt CC, Burns B. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г.Анатомия, грудная клетка, внутренние молочные (внутренние грудные) артерии. [PubMed: 30726022]
- 14.
- Rizvi S, Wehrle CJ, Law MA. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, грудная клетка, верхнее средостение и большие сосуды. [PubMed: 30137860]
- 15.
- White HJ, Soos MP. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 15 августа 2020 г. Анатомия, грудная клетка, верхняя полая вена. [PubMed: 31424839]
- 16.
- Илахи М., Сент-Люсия К., Илахи ТБ. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, грудная клетка, грудной проток. [PubMed: 30020599]
- 17.
- Wang J, Li J, Liu G, Deslauriers J. Нервы средостения. Thorac Surg Clin. 2011 Май; 21 (2): 239-49, ix. [PubMed: 21477774]
- 18.
- Гленеск Н.Л., Рахман С., Лопес П.П. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г. Анатомия, грудная клетка, межреберные нервы.[PubMed: 30855826]
- 19.
- Polcaro L, Charlick M, Daly DT. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Анатомия, голова и шея, плечевое сплетение. [PubMed: 30285368]
- 20.
- Альшак М.Н., М. Дас Дж. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г. Нейроанатомия, симпатическая нервная система. [PubMed: 31194352]
- 21.
- Кенни Б.Дж., Бордони Б. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 7 февраля 2021 года.Нейроанатомия, черепной нерв 10 (блуждающий нерв) [PubMed: 30725856]
- 22.
- Аллен Э., Минутелло К., Мурчек Б.В. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г. Анатомия, голова и шея, рецидив гортани, гортанный нерв. [PubMed: 29261997]
- 23.
- Уильямсон А.Дж., Шерметаро К. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 18 июля 2021 г. Односторонний паралич голосовых связок. [PubMed: 30571041]
- 24.
- Оливер К.А., Ashurst JV.StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г. Анатомия, грудная клетка, диафрагмальные нервы. [PubMed: 30020697]
- 25.
- Marta MJ, Falcão LM, Saavedra JA, Ravara L. Случай полного situs inversus. Rev Port Cardiol. 2003 Январь; 22 (1): 91-104. [PubMed: 12712813]
- 26.
- Brochhausen C, Turial S, Müller FK, Schmitt VH, Coerdt W., Wihlm JM, Schier F., Kirkpatrick CJ. Pectus excatum: история, гипотезы и варианты лечения. Взаимодействовать Cardiovasc Thorac Surg.2012 июн; 14 (6): 801-6. [Бесплатная статья PMC: PMC3352718] [PubMed: 22394989]
- 27.
- Currie GP, Alluri R, Christie GL, Legge JS. Пневмоторакс: обновление. Postgrad Med J. 2007 июл; 83 (981): 461-5. [Бесплатная статья PMC: PMC2600088] [PubMed: 17621614]
- 28.
- Jung HO. Выпот в перикард и перикардиоцентез: роль эхокардиографии. Korean Circ J. 2012 ноябрь; 42 (11): 725-34. [Бесплатная статья PMC: PMC3518705] [PubMed: 23236323]
- 29.
- Лазопулос А., Барбетакис Н., Лазаридис Г., Бака С., Мпуковинас И., Каравасилис В., Киумис И., Пициу Г., Нацаванногас А., Мапаиванногас А., , Tsakiridis K, Lampaki S, Karavergou A, Kipourou M, Lada M, Zarogoulidis K, Zarogoulidis P.Открытая торакотомия при пневмотораксе. J Thorac Dis. 2015 фев; 7 (Приложение 1): S50-5. [Бесплатная статья PMC: PMC4332106] [PubMed: 25774309]
- 30.
- Reser D, Caliskan E, Tolboom H, Guidotti A, Maisano F. Срединная стернотомия. Multimed Man Cardiothorac Surg. 2015; 2015 [PubMed: 26188337]
- 31.
- Banning AP, Baumbach A, Blackman D, Curzen N, Devadathan S, Fraser D, Ludman P, Norell M, Muir D, Nolan J, Redwood S., British Cardiovascular Общество вмешательства. Чрескожное коронарное вмешательство в Великобритании: рекомендации по передовой практике, 2015 г.Сердце. 2015 Май; 101 Дополнение 3: 1-13. [Бесплатная статья PMC: PMC4484255] [PubMed: 26041756]
- 32.
- Brown KN, Devarapally SR, Lee LS, Gupta N. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 11 июля 2021 г. Катетерный тромболизис легочной эмболии. [PubMed: 30725603]
- 33.
- Aroor AR, Prakasha S. R, Seshadri S., S. T., Raghuraj U. Исследование клинических характеристик новообразования средостения. J Clin Diagn Res. 2014 Февраль; 8 (2): 77-80. [Бесплатная статья PMC: PMC3972605] [PubMed: 24701488]
- 34.
- Куо К., Ким А.М. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 20 ноября 2020 г. Перелом ребра. [PubMed: 31082064]
- 35.
- Choi WI. Пневмоторакс. Tuberc Respir Dis (Сеул). 2014 Март; 76 (3): 99-104. [Бесплатная статья PMC: PMC3982243] [PubMed: 24734096]
- 36.
- Сагриста-Сауледа Дж., Мерсе А.С., Солер-Солер Дж. Диагностика и лечение перикардиального выпота. Мир J Cardiol. 2011 26 мая; 3 (5): 135-43. [Бесплатная статья PMC: PMC3110902] [PubMed: 21666814]
- 37.
- Criado FJ. Расслоение аорты: 250-летняя перспектива. Tex Heart Inst J. 2011; 38 (6): 694-700. [Бесплатная статья PMC: PMC3233335] [PubMed: 22199439]
Краткий обзор для пульмонологов
Tuberc Respir Dis (Сеул). 2018 Apr; 81 (2): 106–115.
, доктор медицины, F.C.C.P., F.A.C.P., F.A.P.S.R.José M. Porcel
Отделение плевральной медицины, отделение внутренней медицины, Университетская больница Арнау де Виланова, IRBLleida, Lleida, Испания.
Отделение плевральной медицины, отделение внутренней медицины, Университетская больница Арнау де Виланова, IRBLleida, Лерида, Испания.
Автор, ответственный за переписку: José M. Porcel, M.D., F.C.C.P., F.A.C.P., F.A.P.S.R. Отделение плевральной медицины, отделение внутренней медицины, Университетская больница Арнау де Виланова, Avda Alcalde Rovira Roure 80, 25198, Лерида, Испания. Телефон: 34-973-248100, se.oohay@plecropjПоступила в редакцию 24 сентября 2017 г .; Пересмотрено 1 октября 2017 г .; Принята в печать 10 октября 2017 г.
Авторские права © 2018. Корейская академия туберкулеза и респираторных заболеваний Эта статья цитируется в других статьях в PMC.Abstract
Введение грудной трубки — это обычная процедура, обычно выполняемая с целью удаления скопившегося воздуха или жидкости в плевральной полости. Плевральные дренажные трубки малого диаметра (≤14F) обычно рекомендуются в качестве терапии первой линии при спонтанном пневмотораксе у пациентов без искусственной вентиляции легких и плевральных выпотах в целом, за возможным исключением гемоторакса и злокачественных выпотов (для которых планируется немедленный плевродез) .Дренаж грудной клетки большого диаметра может быть полезен при очень больших утечках воздуха, а также после неэффективных испытаний с дренажом малого диаметра. При установке дренажной трубки следует руководствоваться визуализацией, либо прикроватной ультрасонографией, либо, что реже, компьютерной томографией. Следует избегать так называемой техники троакара. Вместо этого следует использовать тупое рассечение (для трубок> 24F) или метод Сельдингера. Все грудные трубки подключены к устройству дренажной системы: флаттерному клапану, подводному затвору, электронным системам или, для постоянных плевральных катетеров (IPC), вакуумным баллонам.Классическая дренажная система с тремя баллонами требует либо (внешнего) всасывания через стену, либо самотечного («гидрозатвора») дренажа (первое обычно не рекомендуется, если второе не является эффективным). Оптимальное время для удаления трубки все еще вызывает споры; однако использование цифровых дренажных систем способствует информированному и осмотрительному принятию решений в этой области. Как правило, не рекомендуется сдавать дренажный тест перед извлечением трубки. Боль, закупорка дренажа и случайное смещение — частые осложнения малокалиберных дренажей; К наиболее опасным осложнениям относятся травмы органов, гемоторакс, инфекции и повторный отек легких.Во многих центрах IPC представляют собой паллиативную терапию первой линии при злокачественных плевральных выпотах. Оптимальная частота дренажа для IPC официально не согласована или иным образом официально не установлена.
Ключевые слова: Грудные трубки, дренаж, плевра, катетеры, пневмоторакс, плевральный выпот или воздух из плевральной полости.Он также служит способом введения антибиотиков (эмпиемы после пневмонэктомии), склерозирующих агентов (плевродез), а также фибринолитиков, ДНКазы и / или физиологического раствора (сложные парапневмонические выпоты и эмпиемы). С другой стороны, постоянные плевральные катетеры (МПК) становятся паллиативной терапией первой линии при симптоматических злокачественных и стойких доброкачественных плевральных выпотах.
Согласно недавнему консенсусу экспертов, стипендии интервенционной пульмонологии в Соединенных Штатах должны выполнять не менее 20 процедур каждой торакостомии под визуальным контролем и процедур размещения МПК ежегодно для стандартной аккредитации1.Следовательно, пульмонологи должны быть знакомы с основными показаниями, противопоказаниями, техническими аспектами и осложнениями введения дренажной трубки в плевральную полость; все это будет кратко рассмотрено в настоящем обзоре.
Показания и противопоказания к установке грудной трубки
Показания для установки межреберного дренажа грудной клетки перечислены в. К наиболее распространенным относятся пневмоторакс, осложненный парапневмонический выпот или эмпиема, гемоторакс, прикроватный плевродез и последующие кардио-торакальные операции или торакоскопические процедуры для повторного расширения легких2.Более того, МПК обеспечивает облегчение симптомов у пациентов с большими злокачественными выпотами, доброкачественными выпотами, резистентными к медикаментозной терапии, выпотами, которые не удалось выполнить после попытки плевродеза, и выпотами, связанными с нерасширяемыми легкими2.
Таблица 1
Показания для введения плевральной дренажной трубки
| Тип межреберного дренажа | Показания | |
|---|---|---|
| Классическая дренажная трубка / катетер | 7013 или большой70137013 907 симптоматический первичный спонтанный пневмоторакс *||
| Вторичный спонтанный пневмоторакс | ||
| Пневмоторакс у пациентов на ИВЛ | ||
| 907 травматический пневмоторакс | ||
| Оккультный травматический пневмоторакс ‡ ассоциированный с гемотораксом | ||
| Плевральный выпот | ||
| Зараженный парализованный выпот ) | ||
| Злокачественные или доброкачественные выпоты, требующие прикроватного плевродеза § | ||
| Гемоторакс | ||
| Хилоторакс , или хирургия пищевода | ||
| Торакоскопия | ||
| Постоянный / туннельный плевральный катетер | Большой симптоматический злокачественный выпот ¶ | |
| 907 злокачественный 907 выпот с нерасширяемым легким | ||
| Симптоматический доброкачественный выпот, устойчивый к медикаментозной терапии ** |
Единственным абсолютным противопоказанием для торакостомии через зонд является отсутствие информированного согласия или активное сотрудничество.Относительные противопоказания включают нескорректированную коагулопатию (например, пациенты с нормализованным международным соотношением> 1,5–2 или с количеством тромбоцитов <50 000 / мкл) и инструментальный доступ к плевральной полости без визуального контроля у пациентов со значительными плевро-легочными спайками или мультилокуляциями3,4 . Следует избегать введения грудной трубки на инфицированный участок кожи.
Типы и размеры грудных трубок
Существует много видов грудных трубок или катетеров, но в основном они классифицируются по размеру и способу введения5.Имеющиеся в продаже дренажные трубки изготавливаются из различных материалов, включая поливинилхлорид, полиэтилен и силикон. Они могут быть прямыми, изогнутыми или свернутыми на конце («косичка»). Они содержат ряд отверстий по бокам и на конце, и все они имеют рентгеноконтрастную полоску с зазором, который служит для обозначения самого проксимального дренажного отверстия («дозорного» отверстия). Некоторые трубки имеют двойной просвет, маленький, как правило, используется для орошения.
Внутренний диаметр и длина грудных трубок определяют скорость потока воздуха или жидкости через дренаж в соответствии с законом Пуазейля (жидкости) и уравнением Фаннинга (газы) 6.Размер плевральной дренажной трубки определяется ее внешним диаметром и указывается «французским» (F) или «Charrière» (Ch), где 1F соответствует одной трети миллиметра. Таким образом, труба 12F имеет диаметр 4 мм. Размеры грудной трубки обычно находятся в диапазоне от 8F до 36F (). В целом проводится различие между плевральной дренажной трубкой малого диаметра (SBCT) и плевральной дренажной трубкой большого диаметра (LBCT), но пороговый размер для определения этой категории устанавливается либо на 14F, либо на 20F7,8. Для целей этого обзора SBCT определяется как 14F или меньше, а LBCT — как больше 14F, если не указано иное.В рамках этой классификации некоторые авторы также предпочитают рассматривать группу трубок среднего диаметра (16–24F) 2,3. IPC представляет собой фенестрированный силиконовый катетер 15,5F, длиной 66 см с боковыми отверстиями над дистальными 24 см, которые проходят через туннель для предотвращения смещения и инфицирования ().
Сундучки разных размеров.
Постоянный плевральный катетер. Обратите внимание на среднюю манжету из полиэстера (C) и внешнюю часть с односторонним предохранительным клапаном (V).
Оптимальный размер плевральной дренажной трубки для лечения заболеваний плевры все еще остается предметом споров.Рекомендации Британского торакального общества предполагают, что при пневмотораксе и излиях злокачественного или инфекционного характера (включая эмпиему) SBCT обычно адекватны9,10,11, хотя данные рандомизированных исследований отсутствуют. Однако рандомизированное контролируемое исследование «Терапевтические вмешательства при злокачественном выпоте» (TIME1) показало, что плевральная дренажная трубка 12F была связана с большей неудачей плевродеза, чем плевродезная дренажная трубка 24F (30% против 24%) у 100 пациентов со злокачественным выпотом, что позволяет предположить, что размер дренажной дренажной трубки имеет значение для эффективности плевродеза 12.Более того, даже несмотря на то, что меньшие плевральные дренажные трубки приводили к значительно меньшей боли, чем большие, разница, вероятно, не была клинически значимой (средняя визуальная аналоговая шкала 22 против 26,8) 12. Основываясь на мнении экспертов, использование дренажных трубок ≥20F рекомендуется в следующих ситуациях2,3,5,13: (1) существует клиническая проблема наличия продолжающейся утечки воздуха (или значительного риска ее, как в травматический пневмоторакс или раскрытие бронхов), (2) ятрогенный пневмоторакс от баротравмы (ИВЛ), (3) гемоторакс и (4) послеоперационное дренирование грудной полости.
Методы установки грудной трубки
SBCT и грудная трубка среднего диаметра обычно устанавливаются с использованием техники Сельдингера, тогда как LBCT (> 24F) можно вводить тупым рассечением или методом троакара. Техника Сельдингера стала наиболее распространенным методом установки трубки из-за простоты введения и повышенного комфорта пациента14. И наоборот, техника троакара устарела и никогда не должна использоваться, поскольку она значительно увеличивает риск смещения дренажа и перфорации органа15.
Установка дренажной трубки может быть выполнена у постели больного или в эндоскопическом кабинете для большинства пациентов, за исключением тех, которые устанавливаются после кардио-торакальной хирургии. Одной плевральной дренажной трубки достаточно для большинства показаний к дренированию, но иногда могут потребоваться две одновременные или последовательные дренажные трубки для эффективного дренирования не сообщающихся скоплений инфицированной жидкости после испытания интраплевральных фибринолитиков.
1. Подготовка, расположение пациента и местная анестезия
После объяснения преимуществ и возможных осложнений процедуры пациенты должны дать письменное информированное согласие, за исключением экстренных ситуаций.Оператору должна быть доступна свежая рентгенограмма грудной клетки. Профилактическое введение антибиотиков перед установкой плевральной дренажной трубки (например, однократная доза цефазолина 2 г внутривенно) рекомендуется только пациентам с проникающими ранениями грудной клетки16. В дополнение к местной анестезии, седация в сознании с помощью опиоидов (например, 2,5 мг морфина внутривенно, фентанил) или бензодиазепина (например, 1-2 мг мидазолама внутривенно) может быть рассмотрена при введении LBCT у тревожных пациентов со стабильной гемодинамикой5,17.
Первый шаг включает размещение пациента в соответствии с местом, выбранным для введения дренажа. В идеале плевральные дренажные трубки следует вводить в 4–5-м межреберье по передней или средней подмышечной линии. Чтобы получить доступ к этой области, пациента укладывают на спину, лежа на кровати под углом 45–60 °, слегка повернув его ипсилатеральную руку за шею или над головой14,17. Боковое положение пролежня с пораженным гемитораксом вверх также возможно, но во многих случаях оно не переносится пациентами с массивными плевральными выпотами.Если у пациента имеется скопление жидкости в задней части (например, эмпиема), он / она будет в сидячем положении, а врач будет позади. Наконец, у пациентов с пневмотораксом второе межреберье по срединно-ключичной линии (позиция Мональди) уже давно предлагается в качестве альтернативного участка5. Однако это не лучший выбор, потому что разрез находится на хорошо видном месте, где может остаться неприглядный шрам, межреберное пространство в этом месте узкое и требует проникновения в грудную мышцу.Следовательно, только при использовании очень тонких катетеров (8F) эта точка введения может считаться приемлемым вариантом, особенно при апикальном или переднем пневмотораксе.
Прикроватный ультразвук (США) следует использовать для отметки точки входа для всех дренажных трубок у пациентов с плевральным выпотом, чтобы предотвратить неправильное размещение и снизить риск случайного повреждения органов, связанного с процедурой18. Обычно дренаж вводится с использованием так называемой техники «свободной руки», когда врач отмечает точку входа под контролем УЗИ, и процедура выполняется сразу после этого, пока пациент остается неподвижным.Процедуры, при которых рентгенолог отмечает место прокола, а врач выполняет процедуру торакотомии через зонд позже (техника «X отмечает точку»), крайне не приветствуются, поскольку для пациента практически невозможно принять то же положение, в котором он находился, когда отмечен 18. Визуализация в реальном времени с использованием УЗИ или компьютерной томографии может потребоваться при установке дренажей в небольшие или анатомически труднодоступные выпоты. Опытные операторы УЗИ могут обнаружить уязвимые межреберные сосуды с помощью линейного зонда, что позволит избежать случайного прокола межреберной артерии.
Введение зонда в грудную клетку — это полностью асептический метод; поэтому следует использовать стерильные перчатки, халаты, хирургическую маску и простыни. Дезинфекция кожи 10% -ным раствором повидон-йода или 2% -ным раствором хлоргексидина ограничивается целевой областью, и рекомендуется проводить тампоны от точки введения наружу круговыми движениями17. После того, как стерильные простыни уложены, следует провести местную анестезию кожи, подкожной клетчатки (игла 25G) и париетальной плевры (игла 21G) с помощью 1% или 2% мепивакаина (или, альтернативно, 1% или 2% лидокаина).При всасывании воздуха или жидкости игла вынимается до упора; затем вводится дополнительный местный анестетик, что обеспечивает эффективную инфильтрацию париетальной плевры. Важно отметить, что перед их применением следует записать в анамнезе аллергию или реакции гиперчувствительности на местные анестетики. Более того, нередко чрезмерное количество местного анестетика вызывает преходящее состояние центральной нервной системы (например, сонливость, спутанность сознания, судороги, очаговые неврологические симптомы) 19 и сердечно-сосудистую токсичность (например,г., артериальная гипотензия, аритмии). Допускается полная инфильтрация до 20 мл 2% мепивакаина или 2% лидокаина.
Подробное пошаговое описание техники введения дренажной трубки выходит за рамки данной статьи. Независимо от принятой техники, трубка должна располагаться на верхнем крае ребра, чтобы избежать повреждения межреберного нервно-мышечного пучка.
2. Пневматическая трубка малого диаметра (метод Сельдингера)
SBCT обычно устанавливаются с использованием метода катетера над проводником (Сельдингера), при котором проволочный проводник вводится в плевральную полость через интродьюсерную иглу; провод должен проходить без сопротивления.Затем игла удаляется, и через проволоку продеваются расширители, слегка скручивая ее. После этого грудная трубка продевается через проволочный проводник в плевральную полость, где остается 14,17. При пневмотораксе SBCT направляются к верхушке, но при плевральных выпотах они направляются как снизу, так и кзади в диафрагмальную впадину. Шовный шовный материал из шелковой или синтетической мононити (номер 1) вместе с липкой повязкой фиксирует трубку на месте. Присоединенный трехходовой кран соединяет трубку с дренажной системой.Рентгенография грудной клетки для подтверждения положения дренажной трубки является обязательной.
Преимущества SBCT включают необходимость небольшого разреза (что приводит к минимальному рубцеванию), менее болезненное введение и лучшую переносимость пациентом. Однако закупорка просвета вызывает беспокойство, поэтому рекомендуется промывать 20 мл физиологического раствора каждые 8–12 часов в качестве профилактического средства20.
3. Трубка большого диаметра (метод тупой диссекции)
Тупая диссекция является стандартной техникой введения БЛКТ.Для этого требуется разрез кожи и подкожной клетчатки достаточно большого размера, чтобы можно было ввести палец в плевральную полость, чтобы избежать или разрушить плевро-легочные спайки и обеспечить правильное расположение дренажной трубки 17,20. Перед введением пальца необходимо использовать щипцы для артерий или зажим Келли, чтобы тупо рассечь межреберные ткани. Разрез кожи следует делать на пару сантиметров ниже верхнего края ребра, через который будет осуществляться доступ к плевральной полости, что позволит создать туннель из подкожной ткани, который помогает предотвратить повторное попадание воздуха после удаления трубки (эффект Кулисса). ) 5.Пневматическую трубку следует удерживать на месте с помощью тяжелого шовного материала (шелк № 0 или 1). Дополнительный «U-образный шов» обычно накладывается вокруг трубки и завязывается, чтобы закрыть рану после удаления трубки. Что касается SBCT, необходимо получить рентгенограмму грудной клетки для проверки правильности расположения, за исключением трубок грудной клетки, установленных после операции. Сторожевое отверстие должно выходить как минимум на 2 см за край ребра. Хотя LBCT менее подвержены закупориванию или перекручиванию, чем SBCT, они представляют собой более инвазивный подход.
4. Постоянные плевральные катетеры
Установка МПК влечет за собой подкожное туннелирование катетера между двумя разрезами (примерно 5 см друг от друга). Полиэфирная манжета помещается на полпути вдоль этой туннельной части и действует как барьер для инфекции и способствует адгезии к подкожной ткани, чтобы закрепить катетер на месте (). Доступ к плевральной полости осуществляется по методу Сельдингера с тефлоновым расширителем «отслаивания». Когда оконная часть катетера находится внутри грудной полости, внешняя часть содержит односторонний клапан, который позволяет жидкости и воздуху выходить, но не внутрь, после того, как он прикреплен к вакуумному баллону21.Существует три производителя IPC: PleurX (CareFusion), который по-прежнему является отраслевым стандартом, плевральный катетер Rocket IPC и система плеврального дренажа Aspira (Bard).
Процедура обычно выполняется в амбулаторных условиях дневного стационара, если пациент уже не был госпитализирован по другой причине22. Рекомендуется назначать адекватную анальгезию (например, ацетаминофен плюс слабый опиоид) в течение как минимум двух недель после установки МПК23. Периодический дренаж плевральной жидкости выполняется дома обученным членом семьи или врачом.
Системы дренажа грудной клетки
После установки дренажной трубки грудной клетки присоединяется дренажная система грудной клетки (CDS). В основном существует четыре типа CDS: односторонний клапан Геймлиха, аналоговые трехбаклерные системы, цифровые или электронные CDS и простые вакуумные баллоны (для дренажа IPC) 5.
1. Клапан Геймлиха
Односторонний клапан Геймлиха представляет собой простое устройство, которое содержит резиновый флаттер-клапан, который перекрывается во время вдоха (отрицательное внутриплевральное и внутритрубное давление), предотвращая попадание воздуха в плевральную полость; при открытом состоянии во время выдоха (положительное плевральное давление), позволяя выходить воздуху или жидкости из плевральной полости ().Клапаны Геймлиха используются для амбулаторного лечения пневмоторакса (включая пациентов с постоянной утечкой воздуха) или напряженного пневмоторакса24. Существуют коммерчески доступные катетеры 8F, соединенные с автономным односторонним клапаном и вентиляционным отверстием, что обеспечивает полную мобильность пациента во время лечения пневмоторакса (например, Rocket Pleural Vent).
2. Трехкамерные дренажные системы грудной клетки
Трехкамерные пластиковые установки (например, Pleur-evac, Atrium), вероятно, являются наиболее часто используемыми CDS25.Они включают в себя сборную камеру, камеру гидрозатвора и камеру контроля всасывания, которые соединены между собой. Слив жидкости или воздуха в сборную камеру. Камера гидрозатвора содержит столб воды (2 см), который предотвращает засасывание воздуха в плевральную полость при вдохе. Наконец, всасывающая камера может использовать мокрый (водяной столб) или сухой (регулятор клапана) всасывающий механизм, который позволяет регулировать уровень всасывания до -40 см H 2 O для сухого устройства по сравнению с максимальным — 25 см для водяных столбов; −20 см H 2 O — типичный начальный заданный уровень ().Эта всасывающая камера может быть прикреплена к системе всасывания со сплошной стенкой (внешней) для удаления воздуха или жидкости, или она может быть размещена на «водяном затворе» без активного всасывающего механизма (гравитационный дренаж).
Трехкамерная система с мокрым (A) или сухим (B) всасывающим механизмом. Обратите внимание на камеры дренажа (d), водяного затвора (b) и всасывания (a). Измеритель утечки воздуха показывает степень утечки воздуха, измеряемую в столбцах от 1 до 5 (влажная система) или от 1 до 7 (сухая система).
Прерывистое или постоянное пузырение в камере с водяным затвором указывает на утечку воздуха, которая часто становится более очевидной, когда пациент кашляет.Причины образования пузырьков, кроме висцерального разрыва плевры, включают мигрировавшую трубку с дренажными отверстиями за пределами кожи или неадекватное закрытие места введения плевральной трубки. Кроме того, проходимость грудной трубки проверяется путем наблюдения за дыхательными колебаниями жидкости в камере с водяным затвором, когда пациент находится на самотечном дренаже; отсутствие колебаний указывает на то, что либо трубка закупорена, либо легкое полностью расширено и заблокировало отверстия грудной трубки внутри грудной полости.Раскачивание жидкости в приемной трубке во время дыхательных циклов («прилив») также характерно для правильно установленной дренажной трубки.
Применять ли «всасывание или нет» (где «всасывание» означает внешнее всасывание, а «отсутствие всасывания» означает гидрозатвор) — это решение, которое принимается индивидуально6. Целесообразно начинать с гидрозатвора у пациентов с пневмотораксом, плевральным выпотом или после операции по резекции легкого (не операции по уменьшению легкого или пневмонэктомии). Только в том случае, если утечка воздуха сохраняется или легкие не расширяются полностью, следует применять аспирацию.При использовании гидрозатвора (в отличие от цифровых дренажных систем) баллон обязательно должен располагаться ниже груди.
В случае массивного плеврального выпота необходимо контролировать начальный дренаж, чтобы предотвратить повторное расширение отека легких. Необходимо зажать трубку, если у пациента развиваются респираторные симптомы (например, кашель, стеснение в груди или боль, одышка или снижение насыщения кислородом), или рекомендуется после дренирования 1,5 л26. Дренаж можно прервать на срок до одного часа или более или до исчезновения симптомов, а затем возобновить.
3. Цифровые дренажные системы
Цифровые дренажные системы (например, Thopaz, Medela; Atmos; Dentrex, Redax) постепенно используются при пневмотораксе и после торакальной хирургии (). Эти устройства уменьшают вариабельность оценки утечки воздуха между наблюдателями, поскольку они обеспечивают непрерывную цифровую запись утечки воздуха, дренажа жидкости и внутриплеврального давления5,27. Они поддерживают заданное внутригрудное давление (обычно -8 см H 2 O), и система вмешивается только по мере необходимости для достижения желаемого значения.Цифровые системы дают пациенту возможность передвигаться без привязки к стенке аспиратора. В целом, эти электронные системы способствуют сокращению срока пребывания в больнице за счет более раннего удаления плевральной дренажной трубки. Более того, при необходимости пациенты могут быть выписаны с установленными устройствами.
Цифровая система торакального дренажа (Thopaz, Medela).
4. Вакуумные баллоны
Дренирование плевральной жидкости через МПК осуществляется путем подсоединения внешнего одностороннего клапана к вакуумному баллону.Последний поставляется производителем IPC (емкость 1 л) или, в качестве альтернативы, могут использоваться одноразовые дренажные вакуумные флаконы Redon (емкость 200, 400 и 600 мл) (). Вместо использования вакуумных бутылей для плеврального дренажа в катетере Aspira используется ручной насос, который прикрепляется к катетеру и сборному мешку на линии 28. Пациент сжимает насос, чтобы вызвать эффект вакуума, и жидкость стекает в сборный мешок.
Вакуумные флаконы для слива жидкости у пациентов с постоянными плевральными катетерами.
Во время первого сеанса дренажа обычно следует избегать удаления более 1,5 л (или меньше, если дренаж вызывает боль в груди или кашель, вторичный по отношению к нераспространяющемуся легкому), как описано ранее. После этого нет данных для определения оптимальной частоты дренажа26. Обычно он варьируется от одного раза в день до 2-3 раз в неделю или даже может быть адаптирован к симптомам пациента. В недавно завершенном рандомизированном контролируемом исследовании предпочтение отдавалось ежедневному дренированию по сравнению с альтернативным дренированием МПК, поскольку оно приводило к более высокому уровню спонтанного плевродеза (47% vs.24%) за более короткий период (54 против 90 дней) 29.
Удаление грудной трубки
Большинство грудных трубок можно оставлять в плевральной полости на срок более 2 недель. Однако чем длиннее остается трубка, тем выше риск местных инфекционных осложнений. С другой стороны, аспирационные дренажные системы, предназначенные для терапевтических торакоцентеза (8F), которые могут иногда использоваться для дренирования небольших эмпиематозных коллекций, обычно изготавливаются из полиуретана и должны быть удалены не позднее, чем через три дня после их первоначального введения5.
Трубки из грудной клетки изымаются, когда они достигают своих заранее определенных терапевтических целей или становятся нефункциональными. У пациентов с пневмотораксом или после торакальной хирургии перед удалением трубочной торакостомии для выявления рецидивирующего пневмоторакса нет необходимости в испытании пережатия и рентгенограмме грудной клетки, при условии, что дренажное устройство с цифровой записью показывает, что у пациента нет утечки воздуха30. Допустимые потоки воздуха для удаления плевральной дренажной трубки ниже 20 мл / мин в течение 8–12 часов при отсутствии аспирации или менее 40 мл / мин в течение 6 часов в соответствии с другими авторами5,31.Однако при использовании обычных аналоговых устройств для дренирования плевры грудная трубка извлекается, если легкое остается полностью расширенным на рентгенограмме грудной клетки, выполненной без отсасывания, и пузырьков воздуха в камере водяного затвора не наблюдается. Запрещается зажимать пузырящуюся грудную трубку, так как это может привести к напряженному пневмотораксу. Если есть сомнения в наличии утечки воздуха, некоторые врачи предпочитают провести пробу зажима — рискованный маневр, который требует тщательного наблюдения за пациентом и обычно приводит к ненужной задержке удаления дренажной трубки5.
В случае плеврального выпота порог выхода жидкости для удаления дренажа из грудной клетки не стандартизован и зависит от основного заболевания. В послеоперационных ситуациях плевральные дренажные трубки можно безопасно извлекать с суточным объемом до 450 мл / 24 часа31. После плевродеза некоторые пульмонологи удаляют дренаж, когда выработка жидкости ниже 100–150 мл / день, в то время как другие делают это в определенное время (например, через 24 часа) после инстилляции склерозирующего агента, независимо от объема выделяемой жидкости32.
При подготовке к удалению трубку следует снять с отсоса, поместить на водяной затвор и быстро удалить в конце выдоха во время маневра Вальсальвы, наложив стерильную повязку на место введения31. После ушивания отверстия на рану накладывают окклюзионную повязку с повидон-йодом.
У пациентов с МПК, когда выход плевральной жидкости падает до менее 50 мл после трех последовательных дренирований, предполагается спонтанный плевродез21, при условии, что ультразвуковое исследование у постели больного исключает наличие плевральной жидкости (т.е.е., снижение дренажа не может быть связано с закупоркой катетера). В этом случае плевральный катетер можно удалить. Спонтанный плевродез встречается примерно у 50% пациентов26. Для удаления МПК необходимо освободить спайки вокруг манжеты, обычно с помощью металлической канавки.
Осложнения
Средняя частота осложнений во время или после установки плевральной дренажной трубки составляет менее 10% () и в основном зависит от опыта оператора, размера трубки и использования визуализации для направления введения 33,34,35.Меньше осложнений возникает, когда опытные операторы вводят SBCT под визуальным контролем. В ходе британского аудита 58 больниц было оценено 824 процедуры дренирования грудной клетки, из которых 83% соответствовали SBCT, 80% использовали методику Сельдингера и около половины выполнялись с использованием US36 в режиме реального времени. Наиболее частыми непосредственными осложнениями были боль (4,1%), невозможность установки дренажа (2,4%) и вазовагальные реакции (2,1%), в то время как отсроченные осложнения включали боль (18%), закупорку дренажа (7,4%), случайное смещение (7%). .3%) и подкожная эмфизема (3,4%) 36. Что касается LBCT (≥20F), обычно сообщаемые осложнения после установки включают неправильное положение (6,5%), закупорку дренажа (5,2%), травмы органов (1,4%) и эмпиему (1,4%) 20.
Таблица 2
Осложнения при установке дренажа грудной клетки
| Тип осложнения | ||
|---|---|---|
| Осложнения, связанные с установкой грудной клетки | Неправильное положение грудной трубки147 9013ra 907 * | |
| Травма легкого (разрыв, бронхоплевральный свищ) | ||
| Травма диафрагмы | ||
| Травмы сердца и больших сосудов Травма грудного протока (хилоторакс) | ||
| Травма органов брюшной полости (желудка, печени, селезенки, кишечника) | ||
| Инфекционные осложнения | Инфекция области грудной трубки 64 * | Некротизирующая инфекция грудной стенки |
| Механические осложнения | Вытеснение трубки * | |
| Перегиб трубки * | 7||
| Паралич диафрагмального нерва | ||
| Синдром Хорнера | ||
| Разные осложнения | Боль * | |
| Подкожная эмфизема * | ||
| Повторное расширение отека легких | ||
| Фрагмент ретенционного катетера | ||
| Стенка грудной клетки 13 | Процедура при метастазах в тракте (мезотелиома) |
Неправильное положение грудной трубки можно разделить на интрафиссуральные, внутрипаренхимальные и подкожные.Их следует первоначально заподозрить, если дренаж плевральной дренажной трубки не происходит, и это подтверждается результатами рентгенографии грудной клетки. Но часто необходима компьютерная томография, чтобы лучше оценить неправильно расположенные трубки. В случае смещения внутрипаренхимы необходимо установить вторую функционирующую плевральную дренажную трубку до удаления оригинала, чтобы избежать напряженного пневмоторакса или обширной подкожной эмфиземы34. Вместо повторного введения любую смещенную нефункциональную трубку следует заменить из-за риска инфицирования, связанного с повторным введением наружной части трубки.
Гемоторакс может быть результатом разрыва межреберной артерии или, что реже, травмы васкуляризированных опухолей плевры. Хотя это осложнение обычно проявляется во время или после процедуры, иногда кровотечение остается незамеченным из-за тампонадного эффекта самой грудной трубки до тех пор, пока не будет удален дренаж33,34.
Подкожная эмфизема грудной клетки, шеи и лица представляет собой подкожную крепитацию и легко обнаруживается на рентгенограммах грудной клетки. К счастью, это обычно незначительное и самоограничивающееся осложнение.Следует проверить блокаду трубки или миграцию дозорного отверстия из плевральной полости. Это осложнение может потребовать замены торакостомии через трубку и даже подкожных разрезов или дренажа.
Осложнения, связанные с использованием ПИИК, возникают у 10–20% пациентов26. Многие из них являются общими для любого дренажа с дренажной трубкой, как указано выше, хотя другие более специфичны для этой процедуры. Блокада МПК и симптоматические локализации (то есть мультисептированный выпот, который не может эвакуироваться через патентный МПК) могут потребовать внутриплеврального фибринолиза.Инфекция, связанная с ИПК, развивается примерно в 5% случаев и остается самой серьезной проблемой26. Однако инфекции, как правило, легкие и часто поддаются консервативному лечению (например, антибиотиками, промыванием физиологическим раствором, дренированием инфицированного материала через МПК) без необходимости немедленного удаления МПК.
Заключение
Торакостомия через трубку — это процедура, которую может выполнять обученный пульмонолог. За исключением послеоперационных грудных трубок, большинство процедур состоит из введения SBCT под контролем УЗИ с использованием техники Сельдингера у пациентов с пневмотораксом, осложненными парапневмоническими выпотами / эмпиемами или злокачественными плевральными выпотами.Гемоторакс обычно требует LBCT, который можно установить методами Сельдингера или тупым рассечением. Обнаружение утечек воздуха у пациентов с пневмотораксом или после торакальных операций было значительно улучшено с использованием электронных CDS. Наконец, МПК становятся терапией первой линии при симптоматических злокачественных и стойких доброкачественных плевральных выпотах. Обычно они используются в дневном стационаре и позволяют длительный периодический дренаж жидкости в амбулаторных условиях. Пульмонологи должны быть знакомы с распространенными осложнениями, которые могут возникнуть во время или после введения дренажной трубки, некоторые из которых потенциально опасны (например,g., неправильное положение, гемоторакс, инфекция, повреждение органа или повторный отек легких).
Сноски
Конфликт интересов: О потенциальном конфликте интересов, относящемся к этой статье, не сообщалось.
Ссылки
1. Муллон Дж. Дж., Буркарт К. М., Сильвестри Г., Хогарт Д. К., Алмейда Ф., Берковиц Д. и др. Стандарты аккредитации стипендий интервенционной пульмонологии: краткое содержание комитета по аккредитации стипендий интервенционной пульмонологии.Грудь. 2017; 151: 1114–1121. [PubMed] [Google Scholar] 2. Кольт Х. Дренажные техники. В: Light RW, Гэри Ли YC, редакторы. Учебник по болезням плевры. 3-е изд. Бока-Ратон: CRC Press; 2016. С. 534–552. [Google Scholar] 3. Кольт Х.Г., Матур PN. Руководство по плевральным процедурам. Филадельфия: Липпинкотт Уильямс и Уилкинс; 1999. [Google Scholar] 4. Патак В., Аллендер Дж. Э., Грант М. В.. Управление антикоагулянтной и антитромбоцитарной терапией у пациентов, перенесших интервенционные легочные процедуры. Eur Respir Rev.2017; 26: 170020. [PubMed] [Google Scholar] 5. Кифер Т. Грудные дренажи в клинической практике. Чам: Спрингер; 2017. [Google Scholar] 6. Venuta F, Diso D, Anile M, Rendina EA, Onorati I. Трубки грудной клетки: общие положения. Thorac Surg Clin. 2017; 27: 1–5. [PubMed] [Google Scholar] 7. Махмуд К., Вахиди ММ. Выпрямление дренажных трубок: какого размера, какого типа и когда. Clin Chest Med. 2013; 34: 63–71. [PubMed] [Google Scholar] 8. Кук Д.Т., Дэвид Е.А. Пневматические тубусы большого и малого диаметра: типы, функции и размещение.Thorac Surg Clin. 2013; 23: 17–24. [PubMed] [Google Scholar] 9. Davies HE, Davies RJ, Davies CW Группа рекомендаций по заболеваниям плевры BTS. Управление плевральной инфекцией у взрослых: Руководство по заболеваниям плевры Британского торакального общества, 2010 г. Thorax. 2010; 65 (Приложение 2): ii41 – ii53. [PubMed] [Google Scholar] 10. Робертс М.Э., Невилл Э., Беррисфорд Р.Г., Антунес Дж., Али, штат Нью-Джерси; Лечение злокачественного плеврального выпота: Руководство Британского торакального общества по заболеваниям плевры, 2010 г. Thorax. 2010; 65 (Приложение 2): ii32 – ii40. [PubMed] [Google Scholar] 11.Макдафф А., Арнольд А., Харви Дж; Ведение спонтанного пневмоторакса: Руководство Британского торакального общества по заболеваниям плевры, 2010 г. Thorax. 2010; 65 (Приложение 2): ii18 – ii31. [PubMed] [Google Scholar] 12. Рахман Н.М., Пепперелл Дж., Рехал С., Саба Т., Тан А., Али Н. и др. Влияние опиоидов по сравнению с НПВП, а также плевральной дренажной трубки большего и меньшего размера на контроль боли и эффективность плевродеза у пациентов со злокачественным плевральным выпотом: рандомизированное клиническое исследование TIME1. ДЖАМА. 2015; 314: 2641–2653. [PubMed] [Google Scholar] 13.Легкая RW. Заболевания плевры. 6-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2013. [Google Scholar] 14. МакЭлней П.Дж., Лим Э. Современные методы вставки дренажа в грудную клетку. Thorac Surg Clin. 2017; 27: 29–34. [PubMed] [Google Scholar] 15. Джон М., Рази С., Сайнатан С., Ставропулос С. Безопасна ли троакарная техника для торакостомии через трубку в нынешнюю эпоху? Взаимодействовать Cardiovasc Thorac Surg. 2014; 19: 125–128. [PubMed] [Google Scholar] 16. Босман А., де Йонг МБ, Дебей Дж., Ван ден Брук П.Дж., Шиппер И.Б. Систематический обзор и метаанализ профилактики антибиотиками для предотвращения инфекций из дренажей грудной клетки при тупых и проникающих травмах грудной клетки.Br J Surg. 2012; 99: 506–513. [PubMed] [Google Scholar] 17. Адлаха С., Робертс М., Али Н. Введение грудной трубки. Eur Respir Monogr. 2016; 74: 229–239. [Google Scholar] 18. Фарфор JM. УЗИ плевры для врачей. Rev Clin Esp. 2016; 216: 427–435. [PubMed] [Google Scholar] 19. Porcel JM, Brieva L, Antoni Schoenenberger J. Острая преходящая атаксия, вызванная местной инъекцией лидокаина во время введения плеврального катетера. Arch Bronconeumol. 2009. 45: 472–473. [PubMed] [Google Scholar] 20. Havelock T, Teoh R, Laws D, Gleeson F Группа рекомендаций по заболеваниям плевры BTS.Плевральные процедуры и УЗИ грудной клетки: Руководство Британского торакального общества по заболеваниям плевры, 2010 г. Грудь. 2010; 65 (Дополнение 2): ii61 – ii76. [PubMed] [Google Scholar] 21. Джонс У.Д., Дэвис Х. Постоянные плевральные катетеры. Curr Pulmonol Rep. 2015; 4: 1–9. [Google Scholar] 22. Alraiyes AH, Harris K, Gildea TR. Когда следует рассмотреть возможность установки постоянного плеврального катетера при злокачественном плевральном выпоте? Cleve Clin J Med. 2016; 83: 891–894. [PubMed] [Google Scholar] 23. Бибби А.С., Маскелл Н.А. Плевральные процедуры: межреберные дренажи грудной клетки и постоянные плевральные катетеры.Br J Hosp Med (Лондон) 2011; 72: 331–335. [PubMed] [Google Scholar] 24. Gogakos A, Barbetakis N, Lazaridis G, Papaiwannou A, Karavergou A, Lampaki S, et al. Клапан Геймлиха и пневмоторакс. Ann Transl Med. 2015; 3: 54. [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Porcel JM, Lui MM, Lerner AD, Davies HE, Feller-Kopman D, Lee YC. Сравнение подходов к лечению злокачественных плевральных выпотов. Эксперт Rev Respir Med. 2017; 11: 273–284. [PubMed] [Google Scholar] 27. Араи Х., Тадзири М., Камеда Й., Шиино К., Андо К., Окудела К. и др.Оценка цифровой дренажной системы (Thopaz) в более чем 250 случаях на одном участке: ретроспективное исследование случай-контроль. Clin Respir J. 4 августа 2017 г .; DOI: 10.1111 / crj.12683. [Epub] [PubMed] [CrossRef] [Google Scholar] 28. Гиллен Дж., Лау С. Постоянные постоянные катетеры при лечении плевральных выпотов. Thorac Surg Clin. 2013; 23: 63–71. [PubMed] [Google Scholar] 29. Вахиди М.М., Редди С., Ярмус Л., Феллер-Копман Д., Мусани А., Шеперд Р. В. и др. Рандомизированное исследование частоты дренирования плевральной жидкости у пациентов со злокачественными плевральными выпотами.ASAP Trial. Am J Respir Crit Care Med. 2017; 195: 1050–1057. [PubMed] [Google Scholar] 30. Новоа Н.М., Хименес М.Ф., Варела Г. Когда удалять плевральную дренажную трубку. Thorac Surg Clin. 2017; 27: 41–46. [PubMed] [Google Scholar] 32. Дэвис HE, Гэри Ли YC. Плевродез. В: Light RW, Гэри Ли YC, редакторы. Учебник по болезням плевры. 3-е изд. Бока-Ратон: CRC Press; 2016. С. 553–569. [Google Scholar] 33. Кесиеме Э.Б., Донго А., Эземба Н., Ирекпита Э, Джеббин Н., Кесиеме С. Торакостомия через трубку: осложнения и лечение.Pulm Med. 2012; 2012: 256878. [Бесплатная статья PMC] [PubMed] [Google Scholar] 34. Мао М., Хьюз Р., Пападимос Т.Дж., Ставицки С.П. Осложнения грудной клетки: целенаправленный клинический синопсис. Curr Opin Pulm Med. 2015; 21: 376–386. [PubMed] [Google Scholar] 35. Филоссо П.Л., Геррера Ф., Сандри А., Роффинелла М., Солидоро П., Руффини Э. и др. Ошибки и осложнения при установке плевральной дренажной трубки. Thorac Surg Clin. 2017; 27: 57–67. [PubMed] [Google Scholar] 36. Хупер С., Маскелл Н. Аудиторская группа BTS. Национальный аудит плевральных процедур Британского торакального общества, 2010 г.Грудная клетка. 2011; 66: 636–637. [PubMed] [Google Scholar]звуков дыхания Звуки легких
звуков дыхания Звуки легкихЗвуки дыхания
Аускультация
легких помогает определить целостность дыхательных путей и альвеол, вентиляция и наличие аномалии. Есть два нормальных звука дыхания. Бронхиальный и везикулярный
Методика экзамена
Используйте диафрагму стетоскопа. Слушать к груди сзади, в подмышечной впадине и передней части грудной клетки аналогично тому, как легкие были перкуссировал.Следуйте тому же распорядку, слушайте звуки дыхания сверху вниз и сравните сторон, чередуя соответствующие сайты. Прослушайте хотя бы один полный респираторный цикл на каждом сайте. Сначала слушайте со спокойным дыханием. Если звуки дыхания не слышны, затем попросите его сделать глубокий вдох.
Обратите внимание на интенсивность , звуков дыхания, симметрия , продолжительность вдоха и выдоха . Слушай паузу между вдохновением, истечение и качество звука .Сравните интенсивность звуков дыхания между верхней и нижней частью грудной клетки в вертикальном положении. Сравните интенсивность звуков дыхания от зависимого до верхнего легкого в пролежне. позиция. Обратите внимание на наличие или отсутствие посторонних звуков.
Обычный
Звуки бронхиального дыхания над трахеей имеют более высокий тон, громче, вдохновения и вдохновения. expiration равны, и есть пауза между вдохом и истечением.
Везикулярное дыхание
Звуки дыхания симметричны и громче по интенсивности в базах по сравнению с вершины в прямом положении. Никаких посторонних звуков не слышно.
Аномальный
Интенсивность дыхательных звуков в целом является хорошим показателем вентиляции
нижележащее легкое. Если интенсивность увеличивается, вентиляция усиливается, и наоборот.
Шум дыхания заметно снижается при эмфиземе.
Симметрия: Если есть асимметрия по интенсивности, сторона, на которой наблюдается снижение интенсивности — это ненормально.
Любая форма плевральной болезни легких может вызвать снижение интенсивности.
Бронхиальное дыхание в любом месте, кроме трахеи, справа ключица или правое межлопаточное пространство ненормальны. Наличие бронхиального дыхания может предложить:
- Консолидация
- Кавитация
- Полный альвеолярный ателектаз с открытыми дыхательными путями
- Образование между грудной стенкой и большими дыхательными путями
- Пневмоторакс напряжения
- Массивный плевральный выпот с полным ателектазом легкого
Во всех этих условиях нет вентиляции в альвеолы и звук то, что слышно, исходит из бронхов и передается на грудную стенку.
Опытные врачи могут отличить уплотнение от кавитации отмечая качество бронхиального дыхания. При консолидации бронхиальное дыхание низкий и липкий и называется трубчатым типом бронхиального дыхания . При полостной болезни она бывает высокой и полой и называется кавернозной . Ашхабад . Вы можете имитировать этот звук, дуя над пустой бутылкой из-под кокса. В напряженный пневмоторакс, бронхиальный дыхательный звук имеет металлическое качество и называется амфорическим дыхание.
Осторожно:
- Обязательно согрейте стетоскоп перед тем, как положить его на грудь пациента. Потрите металлическую часть стетоскопа и прогрейте.
- Не вызывайте у пациента гипервентиляцию, заставляя его слишком много дышать раз. Дайте отдых в промежутках. Попросите пациента делать глубокий вдох только тогда, когда у вас ваш стетоскоп на их груди.
Пример:
Звуки дыхания уменьшаются в области притупления.Это не помогает нам различать между плевральным выпотом и массовым поражением. Посмотрим, поможет ли следующий шаг?
Пневмоторакс — Knowledge @ AMBOSS
Последнее обновление: 20 сентября 2021 г.
Резюме
Пневмоторакс развивается, когда воздух попадает в плевральную полость в результате заболевания или травмы. Это приводит к потере отрицательного давления между двумя плевральными оболочками, что может привести к частичному или полному коллапсу легкого. Пневмоторакс подразделяется на спонтанный и травматический.Спонтанный пневмоторакс можно далее классифицировать как первичный (т. Е. Без основного заболевания легких) или вторичный (т. Е. Из-за основного заболевания легких). Любой тип пневмоторакса может прогрессировать до напряженного пневмоторакса, который является опасным для жизни вариантом пневмоторакса. Пациенты с пневмотораксом обычно проявляют внезапную одышку, ипсилатеральную боль в груди, снижение шума дыхания и гиперрезонансную перкуссию на пораженной стороне. Напряженный пневмоторакс также проявляется растяжением шейных вен, девиацией трахеи и гемодинамической нестабильностью.При клинической оценке должен быть высокий индекс подозрения в отношении обоих состояний. Нестабильным пациентам с напряженным пневмотораксом требуется немедленная декомпрессия иглой. Рентген грудной клетки можно использовать для подтверждения диагноза у стабильных пациентов. Небольшие пневмотораксы могут рассасываться спонтанно, но более крупные дефекты обычно требуют установки дренажной трубки.
Определение
- Пневмоторакс: скопление воздуха в плевральном пространстве между легким (висцеральная плевра) и грудной стенкой (париетальная плевра), которое может привести к частичному или полному коллапсу легкого.Может быть классифицирован как: [1]
- Спонтанный пневмоторакс
- Первичный спонтанный пневмоторакс: возникает у пациентов без клинически очевидного основного заболевания легких
- Вторичный спонтанный пневмоторакс: возникает как осложнение основного заболевания легких
- Рецидивирующий пневмоторакс: второй эпизод спонтанного пневмоторакса, ипсилатерального или контралатерального
- Травматический пневмоторакс: разновидность пневмоторакса, вызванного травмой (например,г., проникающее ранение, ятрогенная травма)
- Напряженный пневмоторакс: опасный для жизни вариант пневмоторакса, характеризующийся прогрессивным повышением давления в грудной клетке и кардиореспираторным нарушением.
Эпидемиология
Эпидемиологические данные относятся к США, если не указано иное.
Этиология
- Первичный (идиопатический или простой пневмоторакс)
- Вторичный (пневмоторакс как осложнение основного заболевания легких)
Пневмоторакс любого типа может привести к напряженному пневмотораксу.
Патофизиология
Повышенное внутриплевральное давление → альвеолярный коллапс → снижение соотношения V / Q и усиление шунтирования справа налево. [5]
Клинические особенности
Пациенты варьируются от бессимптомных до гемодинамических нарушений. [6]
P-THORAX: Плевритная боль, девиация трахеи, гиперрезонанс, внезапное начало, снижение шума дыхания (и одышка), отсутствие ладони, рентген показывает коллапс.
Диагностика
Общие принципы
[8]- Диагноз пневмоторакса обычно подтверждается рентгенологическим исследованием грудной клетки.
- Напряженный пневмоторакс — это в первую очередь клинический диагноз, поэтому следует избегать длительных диагностических исследований в пользу немедленного начала лечения.
В случае напряженного пневмоторакса немедленная декомпрессия является приоритетом и не должна откладываться визуализацией.
Визуализация
Рентген грудной клетки
[6] [8]- Показания: все пациенты с подозрением на пневмоторакс
- Процедура: Рентген грудной клетки в вертикальном положении на вдохе является методом выбора. [6] [10]
- Подтверждающие признаки пневмоторакса
- Подтверждающие данные о напряженном пневмотораксе
Пневмоторакс очень трудно идентифицировать при рентгенографии в положении лежа на спине; рассмотрите возможность ультразвукового исследования или компьютерной томографии грудной клетки у пациентов, которые не могут сидеть прямо.
- Показания
- Травма (eFAST)
- Быстрая оценка у постели больного
- Дополнительные данные [14]
КТ
[6]- Показания
- Неопределенный диагноз, несмотря на рентгенологическое исследование грудной клетки и сложные случаи
- При подозрении на основное заболевание легких для определения вероятности рецидива заболевания
- Подробная оценка булл
- Предоперационное обследование
- Выводы: аналогично CXR
Определение размера пневмоторакса
Размер пневмоторакса оценивается с помощью изображений (например,г., рентгенография, компьютерная томография грудной клетки). Способ измерения пневмоторакса зависит от региональных директив, политики больницы и личных предпочтений:
- Расстояние от вершины до купола [8]
- Межплевральное расстояние на уровне ворот легкого [6]
- Метод Коллинза: рассчитанный размер пневмоторакса в процентах от гемиторакса [15] [16]
- Межплевральное расстояние на PA CXR измеряется в сантиметрах в трех точках.
- Расстояние от вершины до купола (A)
- Середины верхней (B) и нижней (C) половины спавшегося легкого
- Размер пневмоторакса в процентах от ипсилатерального гемиторакса = 4.2 + 4,7 х (А + В + С)
Лабораторные анализы обычно не требуются.
Дифференциальный диагноз
См. «Боль в груди: дифференциальный диагноз» и «Дифференциальный диагноз одышки».
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Лечение
Подход
[6] [8]Каждому пациенту с пневмотораксом, которому требуется искусственная вентиляция легких, в первую очередь следует выполнить немедленную трубную торакостомию.
Вентиляция с положительным давлением может превратить простой пневмоторакс в опасный для жизни напряженный пневмоторакс.
Респираторная поддержка
Начинать всем пациентам без факторов риска гиперкапнии высокопоточный кислород при подозрении на пневмоторакс, поскольку высокопоточный кислород способствует реабсорбции пневмоторакса, что ускоряет выздоровление.
Лечение спонтанного пневмоторакса
Критерии устойчивости при спонтанном пневмотораксе
[8]- Для того, чтобы состояние пациента считалось стабильным, необходимо наличие всего нижеперечисленного:
- Частота дыхания
- SpO 2 (воздух в помещении):> 90%
- Пациент может говорить полными предложениями
- ЧСС 60–120 / мин
- Нормальное АД
- Все остальные пациенты считаются нестабильными.
Лечение в зависимости от стабильности, типа и размера
Для стабильных пациентов ведение зависит от расстояния от верхушки до купола. [6] [8]
Напряженный пневмоторакс — это клинический диагноз и неотложная медицинская помощь, требующая немедленной декомпрессии грудной клетки.
Лечение травматического пневмоторакса
[22] [23]Поскольку пациенты с травматическим пневмотораксом могут иметь другие травмы, затрагивающие несколько областей тела, необходимо провести полное первичное обследование и соблюдать принципы лечения ATLS.
Открытый пневмоторакс
[22] [23]- Немедленно наложите простые частично окклюзионные повязки, зафиксированные с 3 из 4 сторон поражения.
- После перевязки проведите трубочную торакостомию.
- Наблюдать за развитием напряженного пневмоторакса.
Никогда не укладывайте рану грудной клетки при открытом пневмотораксе, так как при вдохе тампон может попасть в грудную полость!
Не держите повязку на всех 4 сторонах поражения, потому что это может привести к напряженному пневмотораксу в результате скопления воздуха в грудной полости вместо того, чтобы его выпускать во время выдоха.
Процедуры
Экстренная декомпрессия грудной клетки
- Игла торакостомия
- Показания: напряженный пневмоторакс.
- Процедура:
- Немедленное введение иглы с большим отверстием
- Обычно после этого следует введение дренажной трубки
- Если первоначальная декомпрессия не удалась, рассмотрите возможность использования более длинной иглы (особенно у пациентов с мышцами / ожирением) [6] [25]
- Торакостомия пальца
Установка грудной трубки
[26]Всегда проверяйте рентгенографию после установки грудной трубки или игольной торакостомии.
Установка грудной трубки — болезненная процедура; обеспечить адекватную предоперационную местную анестезию и рассмотреть возможность процедурной седации.
Игла аспирационная
[22] [27] [28]- Показания: стабильные пациенты с большим (расстояние от вершины до купола ≥ 3 см) спонтанным первичным пневмотораксом
- Процедура
- Вставьте канюлю для внутривенного вливания 16–18 г через любую из следующих ориентиров:
- Присоедините трехходовой кран к игле.
- Набирайте воздух с помощью большого шприца, пока не почувствуете сопротивление или пока пациент не начнет чрезмерно кашлять.
Хирургический
- Показания [6]
- Процедуры
- Подходы
- Зашивание утечки или резекция участков легкого с пузырями, если необходимо.
- Плевродез
- Механический / хирургический: ссадина плевры, плеврэктомия (полная или неполная) [6]
- Химические / фармакологические (введение в плевральную полость): тальк, доксициклин, миноциклин [6] [8]
Распоряжение
Соблюдайте протоколы местной больницы и принимайте решения о распределении с учетом индивидуальных потребностей пациента после консультации со специалистом, e.g., хирург-травматолог, пульмонолог или торакальный хирург.
Критерии приема
[22]Пациентам, которым требуется пробирка, обычно требуется госпитализация, за исключением тех, которые соответствуют выбранным критериям для домашнего лечения. Однако эти критерии не применяются к следующим состояниям, при которых всегда рекомендуется госпитализация:
- Все пациенты с:
- Пациенты со спонтанным первичным пневмотораксом и любым из следующих:
- Признаки гипоксии или гемодинамической нестабильности
- Признаки прогрессирования при повторной рентгенографии грудной клетки
- Нарушение выполнения инструкций по выписке
Рассмотрите возможность приема в ОИТ нестабильных пациентов или пациентов с большим вторичным пневмотораксом.
Травматологический центр
[23]Перемещение в травматологический центр рекомендуется для пациентов с травматическим пневмотораксом и после выполнения любой из следующих стабилизирующих процедур.
По возможности выполняйте экстренные вмешательства для стабилизации состояния пациентов (например, установка плевральной дренажной трубки, интубация) перед переносом между учреждениями.
Критерии амбулаторного ведения
[8] [22]- Пациенты должны уметь:
- Понимать инструкции по выписке
- Посещать 24–48-часовой период наблюдения [6] [8]
- Критерии визуализации для стабильных пациентов со спонтанным первичным пневмотораксом
- Управляется только наблюдением: улучшается или стабильно при повторной рентгенографии через 3–6 часов
- Управляется с помощью пункционной аспирации: улучшается при повторной рентгенографии через 4-6 часов после аспирации
Инструкции по выписке
[6] [22]- Посоветуйте пациентам немедленно обратиться за медицинской помощью при усилении одышки или боли в груди.
- Обратитесь к лечащему врачу пациента в течение 24–48 часов после выписки.
- Посоветуйте пациентам не летать до тех пор, пока у них не пройдет одна неделя полного разрешения пневмоторакса.
- Сообщите пациентам, что им следует воздерживаться от подводного плавания с аквалангом на всю жизнь.
- Информируйте пациентов о риске рецидива (1 из 3 пациентов).
- Оказать поддержку в отказе от курения (продолжение курения связано с повышенным риском рецидива).
- Пациентам, у которых рецидив может быть повышен риск (регулярно летающие, аквалангисты), рассмотрите возможность направления к кардиоторакальному хирургу.
Контрольный список неотложной помощи
Контрольный список неотложной помощи при напряженном пневмотораксе
[7] [29]Контрольный список неотложной помощи при спонтанном пневмотораксе
[6] [8] [29]Все пациенты
Нестабильные пациенты или пациенты с двусторонним пневмотораксом
Первичный спонтанный пневмоторакс (стабильный пациент)
- Малый пневмоторакс (расстояние от вершины до купола)
- Наблюдать внимательно.
- Заказать повторную рентгенографию через 3–6 часов.
- Если ситуация стабильная или улучшилась, рассмотрите возможность разрядки.
- При ухудшении начать лечение большого пневмоторакса.
- Большой пневмоторакс (расстояние от вершины до купола ≥ 3 см)
Вторичный спонтанный пневмоторакс (стабильный пациент)
Контрольный список неотложной помощи при травматическом пневмотораксе
- Все пациенты
- Малый пневмоторакс
- Пневмоторакс от среднего до большого
Осложнения
Перечислим наиболее важные осложнения.Выбор не исчерпывающий.
Связанная минутная телеграмма
Заинтересованы в новейших медицинских исследованиях, сокращенных до одной минуты? Подпишитесь на One-Minute Telegram в разделе «Советы и ссылки» ниже.
Легкие (анатомия человека): изображение, функция, определение, условия
Источник изображения
© 2014 WebMD, LLC. Все права защищены.
Легкие — это пара губчатых, наполненных воздухом органов, расположенных по обе стороны грудной клетки (грудной клетки).Трахея (дыхательное горло) проводит вдыхаемый воздух в легкие через свои трубчатые ветви, называемые бронхами. Затем бронхи делятся на более мелкие и мелкие ветви (бронхиолы), в конечном итоге становясь микроскопическими.
Бронхиолы в конечном итоге заканчиваются скоплениями микроскопических воздушных мешочков, называемых альвеолами. В альвеолах кислород из воздуха всасывается в кровь. Углекислый газ, продукт метаболизма, перемещается из крови в альвеолы, откуда может выдыхаться. Между альвеолами находится тонкий слой клеток, называемый интерстицией, который содержит кровеносные сосуды и клетки, которые помогают поддерживать альвеолы.
Легкие покрыты тонким тканевым слоем, называемым плеврой. Такая же тонкая ткань выстилает внутреннюю часть грудной полости, также называемую плеврой. Тонкий слой жидкости действует как смазка, позволяя легким плавно скользить, поскольку они расширяются и сжимаются с каждым вдохом.
Заболевания легких
- Хроническая обструктивная болезнь легких (ХОБЛ): повреждение легких приводит к затруднению выдувания воздуха, вызывая одышку. Курение — самая частая причина ХОБЛ.
- Эмфизема: форма ХОБЛ, обычно вызываемая курением. Хрупкие стенки между воздушными мешочками легких (альвеолами) повреждаются, задерживая воздух в легких и затрудняя дыхание.
- Хронический бронхит: повторяющиеся частые приступы продуктивного кашля, обычно вызванные курением. При этой форме ХОБЛ затрудняется дыхание.
- Пневмония: инфекция одного или обоих легких. Бактерии, особенно Streptococcus pneumoniae , являются наиболее частой причиной, но пневмония также может быть вызвана вирусом.
- Астма: дыхательные пути легких (бронхи) воспаляются и могут спазмировать, вызывая одышку и хрипы. Аллергия, вирусные инфекции или загрязнение воздуха часто вызывают симптомы астмы.
- Острый бронхит: инфекция крупных дыхательных путей легких (бронхов), обычно вызываемая вирусом. Кашель — главный симптом острого бронхита.
- Легочный фиброз: форма интерстициального заболевания легких. Интерстиций (стенки между воздушными мешочками) покрываются рубцами, что делает легкие жесткими и вызывает одышку.
- Саркоидоз: крошечные области воспаления могут поражать все органы тела, причем большую часть времени поражаются легкие. Симптомы обычно легкие; саркоидоз обычно обнаруживают, когда рентген делают по другим причинам.
- Ожирение Синдром гиповентиляции: лишний вес затрудняет расширение грудной клетки при дыхании. Это может привести к хроническим проблемам с дыханием.
- Плевральный выпот: жидкость накапливается в обычно крошечном пространстве между легким и внутренней частью грудной стенки (плевральная полость).Большой плевральный выпот может вызвать проблемы с дыханием.
- Плеврит: воспаление слизистой оболочки легкого (плевры), которое часто вызывает боль при вдохе. Аутоиммунные состояния, инфекции или тромбоэмболия легочной артерии могут вызывать плеврит.
- Бронхоэктазия: дыхательные пути (бронхи) воспаляются и ненормально расширяются, обычно после повторных инфекций. Кашель с большим количеством слизи — главный симптом бронхоэктазов.
- Лимфангиолейомиоматоз (ЛАМ): редкое заболевание, при котором кисты образуются в легких, вызывая проблемы с дыханием, похожие на эмфизему.ЛАМ встречается почти исключительно у женщин детородного возраста.
- Муковисцидоз: генетическое заболевание, при котором слизь плохо выводится из дыхательных путей. Избыток слизи вызывает повторяющиеся эпизоды бронхита и пневмонии на протяжении всей жизни.
- Интерстициальное заболевание легких: совокупность состояний, при которых поражается интерстиций (подкладка между воздушными мешочками). Если невозможно остановить процесс, в конечном итоге возникает фиброз (рубцевание) интерстиция.
- Рак легкого: Рак может поражать практически любую часть легкого.В большинстве случаев причиной рака легких является курение.
- Туберкулез: медленно прогрессирующая пневмония, вызываемая бактериями Mycobacterium tuberculosis. Хронический кашель, лихорадка, потеря веса и ночная потливость — частые симптомы туберкулеза.
- Острый респираторный дистресс-синдром (ОРДС): тяжелое внезапное повреждение легких, вызванное серьезным заболеванием. Поддержание жизни с помощью искусственной вентиляции легких обычно необходимо, чтобы выжить, пока не восстановятся легкие.
- Кокцидиоидомикоз: пневмония, вызываемая Coccidioides, грибком, обнаруженным в почве на юго-западе США.S. Большинство людей не испытывают никаких симптомов или заболевают гриппом с полным выздоровлением.
- Гистоплазмоз: инфекция, вызванная вдыханием Histoplasma capsulatum, грибка, обнаруженного в почве на востоке и в центральной части США. Большинство пневмоний Histoplasma имеют легкую форму и вызывают лишь кратковременный кашель и симптомы гриппа.
- Гиперчувствительный пневмонит (аллергический альвеолит): Вдыхаемая пыль и другие вещества вызывают аллергическую реакцию в легких. Обычно это происходит у фермеров или других лиц, работающих с засохшим пыльным растительным материалом.
- Грипп (грипп): инфекция, вызванная одним или несколькими вирусами гриппа, вызывает жар, боли в теле и кашель, продолжающийся неделю или более. Грипп может прогрессировать до опасной для жизни пневмонии, особенно у пожилых людей с проблемами со здоровьем.
- Мезотелиома: редкая форма рака, которая образуется из клеток, выстилающих различные органы тела, из которых наиболее распространены легкие. Мезотелиома имеет тенденцию появляться через несколько десятилетий после воздействия асбеста.
- Коклюш (коклюш): очень заразная инфекция дыхательных путей (бронхов) Bordetella pertussis, вызывающая стойкий кашель.Бустерная вакцина (Tdap) рекомендуется подросткам и взрослым для предотвращения коклюша.
- Легочная гипертензия: многие состояния могут привести к повышению артериального давления в артериях, ведущих от сердца к легким. Если причину установить невозможно, состояние называется идиопатической легочной артериальной гипертензией.
- Тромбоэмболия легочной артерии: сгусток крови (обычно из вены на ноге) может оторваться и попасть в сердце, которое перекачивает сгусток (эмбол) в легкие.

 Есть и еще одна особенность. Оказывается, железа обладает памятью формы и даже на импланте старается «вернуть» свое тубулярное положение.
Есть и еще одна особенность. Оказывается, железа обладает памятью формы и даже на импланте старается «вернуть» свое тубулярное положение.