Тимпанопластика в Москве — лучшие клиники и медцентры: отзывы, врачи, цены
Тимпанопластика — операция по восстановлению барабанной перепонки. Этот метод хирургического лечения доказал свою эффективность в борьбе с таким сложным заболеванием, как тугоухость, в лечении патологий барабанной перепонки, а также других органов из структуры среднего уха. Острота слуха человека зависит от правильной работы звукопроводящей системы, состоящей из перепонки и слуховых косточек (стремечка, молоточка, наковальни). Сбой в работе какого-либо из этих элементов приводит к снижению уровня слуха и, соответственно, ухудшению качества жизни человека.
Основные показания
Необходимость в проведении тимпанопластики возникает при:
- потере слуха;
- рецидивирующем отите;
- воспалениях среднего уха хронического и гнойного характера;
- тугоухости;
- адгезивном отите;
- поражениях слухового нерва;
- тимпаносклерозе;
- холестеатоме.

Тимпанометрия ребенку показана при наличии аденоидита и в качестве дифференциальной диагностики различных болезней уха. В ряде случаев проведение процедуры не рекомендовано из-за риска развития необратимых осложнений. К противопоказаниям относятся: воспалительные процессы в среднем ухе в острой фазе, серьезные поражения звукопроводящей системы, проблемы с проводимостью евстахиевой трубы и патология лабиринта.
Как подготовиться к процедуре
Шансы на благоприятный исход при тимпанопластике достаточно высоки, успех операции напрямую зависит от степени поражения. Как и любое другое оперативное вмешательство, тимпанопластика требует проведения тщательного предварительного обследования. Пациент обязательно проходит осмотр у отоларинголога, который выполняет проверку уровня слуха, а также выявляет или исключает наличие инфекционного заболевания. Помимо этого показаны компьютерная томография, электрокардиография, тестирование на корректность работы слухового аппарата, общий анализ крови и мочи. При наличии хронических заболеваний тех или иных органов и систем требуется консультация с профильным специалистом, который подтвердит отсутствие противопоказаний к хирургическому вмешательству.
При наличии хронических заболеваний тех или иных органов и систем требуется консультация с профильным специалистом, который подтвердит отсутствие противопоказаний к хирургическому вмешательству.
За неделю до манипуляции прекращается прием препаратов, оказывающих разжижающее действие на кровь. Перед операцией пациента госпитализируют. За 6 часов до ее начала необходимо отказаться от приема пищи и жидкости. Перед процедурой больной принимает седативные препараты для снижения чувства нервозности и тревоги.
Особенности процедуры
Тимпанопластика проводится под общей или местной анестезией и под контролем специального микроскопа. Решение о том, какой вид обезболивания использовать, принимает хирург после консультации с анестезиологом.
Делается разрез в заушной области, и извлекается биоматериал (кожа) для восстановления перегородки. Исправление дефектов проводится через слуховой канал, во избежание повреждения наружных органов слуха. По завершении восстановительных манипуляций хирург устанавливает дренажную трубку, обеспечивающую отток жидкости и воздухообмен в полости среднего уха.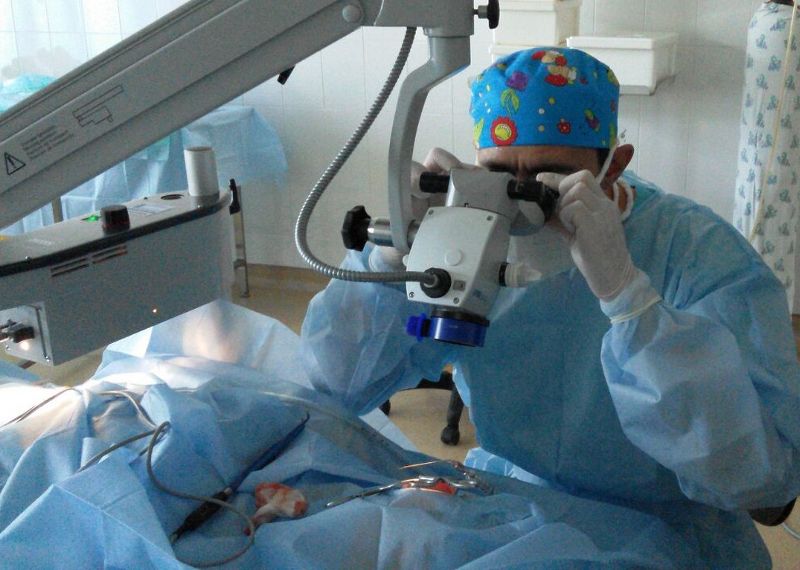 Это позволяет избежать воспаления и скопления жидкости внутри, способных спровоцировать образование доброкачественных опухолей.
Это позволяет избежать воспаления и скопления жидкости внутри, способных спровоцировать образование доброкачественных опухолей.
Средняя продолжительность операции — 1 час. Через 2-3 недели снимается дренажная трубка. Процесс восстановления слуха занимает минимум 2 недели, а для окончательного выздоровления требуется до 4 недель. В послеоперационный период пациент должен не допустить попадания воды внутрь уха, исключить авиаперелеты и физические нагрузки.
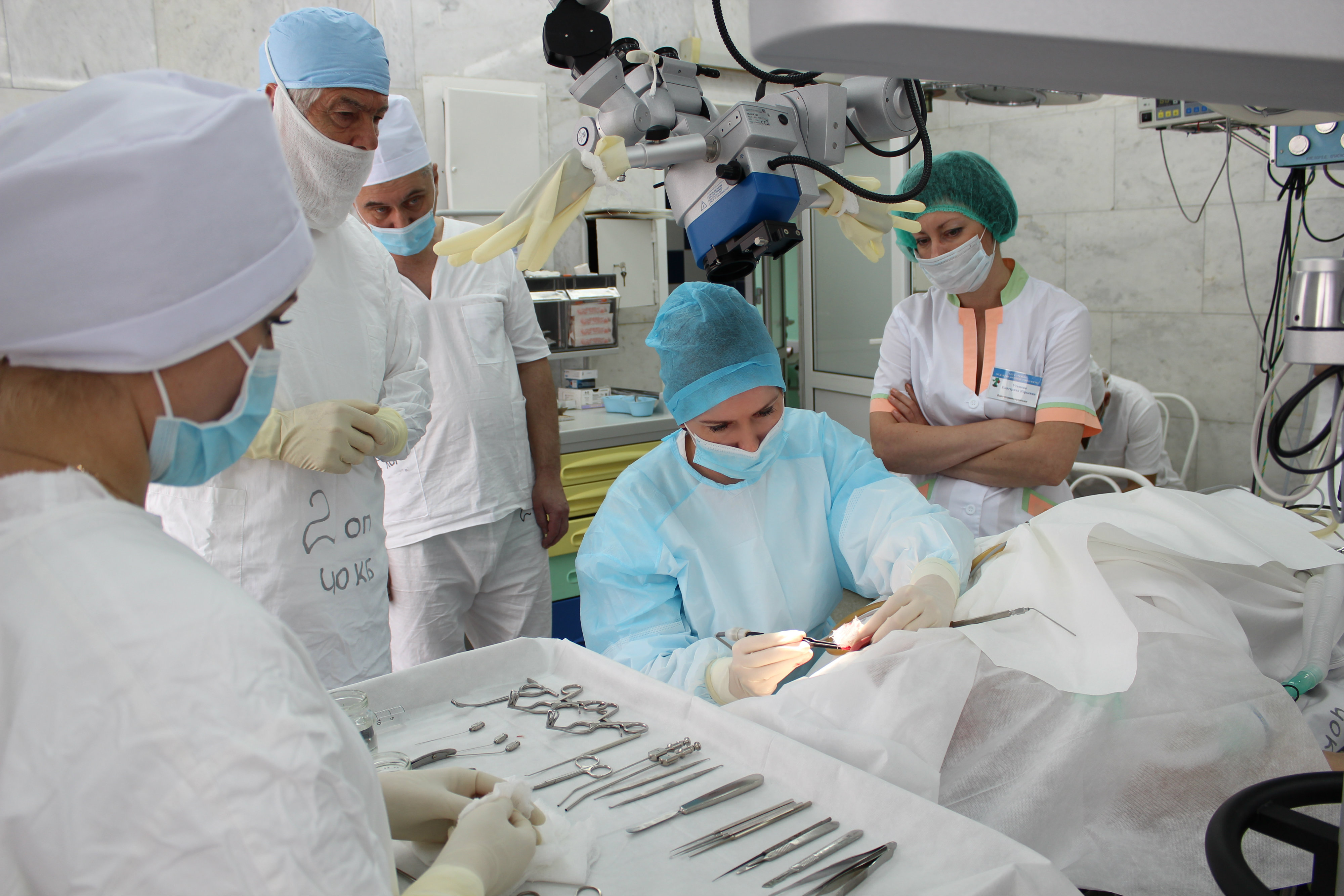
Хирургическое вмешательство: тимпанопластика. Отзывы после операции
Проблемы со слухом могут возникнуть по различным причинам, а в некоторых случаях суть заболевания сводится к ухудшению функций среднего уха. Для того чтобы его восстановить, используется тимпанопластика — операция, во время которой реконструируется непосредственно сама барабанная перепонка. Данная форма лечения не раз доказывала свою эффективность.
Суть проблемы
Когда речь идет о такой форме хирургического вмешательства, как тимпанопластика (операция на среднем ухе), подразумевается конкретная методика лечения хронического гнойного отита в области барабанной перепонки. Важно отметить, что подобное воздействие имеет комплексный характер и оказывает значительный восстановительный эффект, позволяя реконструировать среднее ухо.
Важно отметить, что подобное воздействие имеет комплексный характер и оказывает значительный восстановительный эффект, позволяя реконструировать среднее ухо.
Есть смысл обратить внимание на тот факт, что хронический отит диагностируется достаточно часто. Он приводит к образованию отверстия в барабанной перепонке, которое называется перфорацией. По этой причине становится возможным проникновение болезнетворных бактерий в барабанную полость, что, в свою очередь, приводит к выделению гноя, которое может беспокоить не один год.
Тимпанопластика — операция, без которой преодолеть гнойный средний отит будет крайне трудно. К тому же запущенное заболевание такого типа может закончиться возникновением абсцесса и тромбоза сосудов головного мозга, а в некоторых случаях — и менингитом.
Показания к операции
Есть ряд условий, при которых упомянутое выше хирургическое вмешательство является необходимым. Суть идет о следующих проблемах со здоровьем:
— образование краевой или центральной перфорации барабанной перепонки, которая становится причиной смещения слуховых косточек;
— полипы, развивающиеся в среднем ухе;
— тимпаносклероз;
— перфорация барабанной перепонки, не сопровождаемая воспалительными процессами;
— фиброз среднего уха.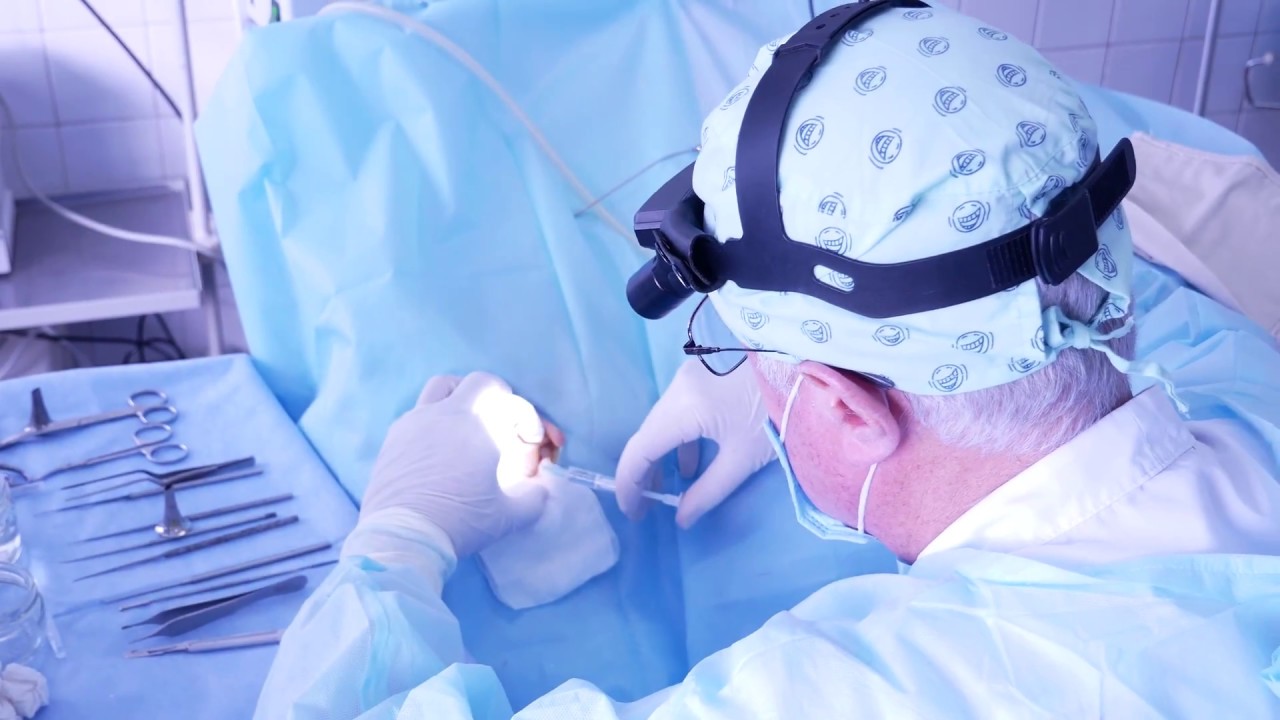
Очевидно, что есть немало причин, по которым хирургическое вмешательство может быть актуальным.
Противопоказания
Важно понимать, что есть случаи, когда операция на ухо (тимпанопластика) не сможет оказать желаемого влияния. Вот диагнозы, при которых использовать подобную методику категорически не рекомендуется:
— обострение хронических заболеваний;
— адгезивный средний отит;
— полная глухота;
— тяжелое общее состояние пациента;
— сепсис и гнойные осложнения.
Санирующая операция на среднем ухе с тимпанопластикой противопоказана также в том случае, когда фиксируется стойкое нарушение проходимости слуховой трубы. К этой категории можно отнести врожденные аномалии, равно как и рубцы, а также спайки, ставшие результатом воспаления.
Противопоказания, имеющие относительный характер
В этом случае речь идет о тех заболеваниях, на фоне которых операция нежелательна, но возможна. В этом случае окончательное решение будет принимать врач, основываясь на своем опыте и состоянии конкретного пациента. Итак, сами противопоказания:
Итак, сами противопоказания:
— острый воспалительный процесс в области среднего уха;
— болезни аллергического типа в стадии обострения;
— проблемы с верхними дыхательными путями;
— процесс эпидермизации.
Только с учетом всех описанных выше противопоказаний можно назначать такой вид лечения, как тимпанопластика. Отзывы после операции являются важным признаком качества лечения, поэтому всегда стоит интересоваться мнением пациентов о конкретной клинике. В этом могут помочь форумы.
Стоит помнить о том, что врач обязан провести обследование другого уха и сделать прогнозы относительно риска его поражения. После этого будет принято решение относительно операции на второй барабанной перепонке.
Также должно проводиться полноценное обследование общего характера: коагулорамма, биохимический и общий анализ крови и мочи, а также проведение анализа крови на предмет сифилиса, ВИЧ, гепатит В и С. В программу обследования входит и ЭКГ.
Процесс подготовки к хирургическому лечению
Перед тем как провести оперативное вмешательство, производят консервативное лечение, которое призвано подготовить ухо к тимпанопластике. В полость средней части, где находится барабанная перепонка, вводятся различные средства, призванные оказать противовоспалительный, сосудосуживающий и антибактериальный эффект. Все они имеют широкий спектр действия.
В полость средней части, где находится барабанная перепонка, вводятся различные средства, призванные оказать противовоспалительный, сосудосуживающий и антибактериальный эффект. Все они имеют широкий спектр действия.
Такие процедуры очень важны, поскольку они позволяют сделать очистку оперируемой зоны от инфекции. Именно благодаря этой процедуре становится возможной безопасная тимпанопластика. Отзывы после операции, соответственно, будут тоже преимущественно положительными, поскольку санация (очистка) изначально блокирует воздействие инфекции на среднее ухо, а впоследствии способствует быстрому заживлению послеоперационной раны.
Более того, подобная мера ведет к улучшению проходимости слуховой трубы, что оказывает самое непосредственное влияние на качество результата хирургического вмешательства.
Если у пациента присутствуют хронические заболевания, то необходимо получить консультацию профильного врача. За 7 дней до того, как будет проведена операция, нужно отказаться от приема средств, используемых для разжижения крови. Речь идет о нестероидных противовоспалительных препаратах («Парацетамол», «Аспирин») и «Варфарине».
Речь идет о нестероидных противовоспалительных препаратах («Парацетамол», «Аспирин») и «Варфарине».
Виды воздействия
Есть различные методики, которые позволяют получить значительное улучшение состояние среднего уха после операции. Тимпанопластика по этой причине может проводиться также по-разному. Есть смысл выделить три ключевые направления:
— Восстановление с использованием оссикулопластики. Актуально для тех больных, у которых вследствие серьезного воспалительного процесса оказались повреждены слуховые косточки, и реабилитация их возможна лишь при помощи протезирования. В этом случае используются такие материалы, как титан, цемент и пластмасса.
— Суть второго типа сводится к закрытию барабанной перепонки посредством собственных тканей среднего уха. Самой распространенной и наименее сложной является именно такая тимпанопластика. Отзывы после операции этого типа в подавляющем большинстве случаев положительные.
— Мирингопластика без протезирования. Используется для лечения пациентов с поврежденными слуховыми косточками, но протезы при этом не используются. Для восстановления достаточно родной костной ткани.
Используется для лечения пациентов с поврежденными слуховыми косточками, но протезы при этом не используются. Для восстановления достаточно родной костной ткани.
Иногда врачи сталкиваются с такой проблемой, как срастание двух поверхностей среднего уха, которое обусловлено осложнением после отита. В этом случае для восстановления барабанной полости используют как трансплантаты, так и саму барабанную перепонку, точнее, ее остатки.
Период реабилитации
Для того чтобы при использовании такого метода лечения, как тимпанопластика, отзывы после операции были положительными, необходимо организовать качественное восстановление пациента.
Прежде всего, это пребывание на протяжении 1-3 дней в условиях стационара. Реабилитация включает использование антибиотиков на протяжении первой послеоперационной недели. Наряду с этими восстановительными мерами, актуальным является ежедневное проведение анемизации. Это означает введение в глоточное устье слуховой трубы сосудосуживающих препаратов.
Поскольку освобождение слухового прохода от тампонов происходит постепенно, в первое время пациент должен на постоянной основе приходить на осмотры.
Чтобы после операции прийти в норму как можно быстрее, нужно меньше чихать, сморкаться и защищать ушную раковину от попадания в нее воды. Насчет эффективных методов защиты от влаги во время приема душа лучше проконсультироваться с лечащим врачом. От подъема тяжелых предметов также придется отказаться. Фактически нужно исключить любые нагрузки, способные вызвать сильное напряжение в области среднего уха.
Возможные осложнения
Если рассматривать все грани хирургического вмешательства, то стоит отметить, что существуют определенные риски во время проведения такой процедуры, как тимпанопластика. Осложнения после операции могут быть абсолютно разными: повреждение лабиринта, барабанной полости, лицевого нерва и даже твердых мозговых оболочек. Последнее, к слову, иногда становится причиной кровотечения из яремной вены или отоликвореи.
Также стоит обратить внимание на риск возникновения асептического воспаления уха в послеоперационный период. Такое состояние, как правило, сопровождается выделениями, отеком и болевыми ощущениями.
Иногда может появляться после операции тимпанопластики гноетичение в ухе. Отзывы подтверждают тот факт, что подобная проблема имеет место быть. По этой причине и важен стационарный режим во время восстановления, поскольку при возможных осложнениях врачи смогут оказать квалифицированную и своевременную помощь.
К осложнениям общего характера можно отнести также длительную головную боль (последствия фистулы лабиринта), нарушение равновесия и головокружение.
Как обстоят дела с трансплантатами
Тем, кто прошел операцию с применением протезирования, нужно в точности следовать рекомендациям медиков, поскольку в случае воспаления среднего уха может начаться процесс отторжения.
Факт воспаления также скажется на скорости восстановления. После использования тимпанопластики с использованием протезов есть риск смещения последних, а также некроза или атрофии. Так что, если имело место протезирование, себя нужно беречь основательно.
Так что, если имело место протезирование, себя нужно беречь основательно.
Тугоухость
К группе осложнений относится проявление тугоухости в прооперированном ухе, которое может дойти до уровня полной глухоты. Такая проблема дает о себе знать после проведения осложненной или нерадикальной тимпанопластики. Нарушение восприятия звука иногда является следствием реактивного лабиринтита, который может пройти без лечебных процедур. Если же этого не произойдет, то грамотная терапия под контролем врача поможет нейтрализовать данную проблему.
Таким образом, нужно понимать, что нарушения слуха, причиной которых стал лабиринтит, характер имеют временный и поддаются лечению.
Но хорошая новость в том, что подобные осложнения наблюдаются лишь у 3% пациентов, которым была проведена операция. Тимпанопластика отзывы имеет преимущественно положительные, поэтому бояться данной методики не стоит.
Кратковременный паралич
Это еще одно осложнение, которое может появиться после хирургического вмешательства на среднем ухе. Хорошая новость в том, что характер данная проблема имеет временный. Причиной кратковременного паралича является послеоперационный отек лицевого нерва.
Хорошая новость в том, что характер данная проблема имеет временный. Причиной кратковременного паралича является послеоперационный отек лицевого нерва.
В некоторых случаях этот нерв может быть поврежден по причине интраоперационного пересечения. В качестве восстановительной меры используется пластика. Речь идет о вшивании подкожного нерва шеи. При альтернативном варианте лицевой нерв сшивается с подъязычным. При подобном пересечении во время хирургического вмешательства, даже после пластики остается риск сохранения остаточной слабости мышц лица.
Отзывы
Если изучить комментарии людей, решившихся на реконструкцию среднего уха, то можно сделать вывод, что данная методика лечения очень эффективна.
Большинство советует решаться на подобные меры при хроническом отите, поскольку в их случае проблема была решена только после операции «тимпанопластика». Когда наступает полное выздоровление, нельзя сказать точно ввиду возможных осложнений и особенностей организма каждого конкретного пациента.
Но если говорить о средних показателях, то ухо приходит в норму спустя месяц со дня операции.
Итоги
Хронический отит — это достаточно серьезное заболевание, и если его запустить, то повреждения среднего уха могут быть значительными. Тимпанопластика, в свою очередь, позволяет полностью нейтрализовать данную проблему и восстановить барабанную перепонку. К тому же сама операция длится приблизительно час. Таким образом, нет причин игнорировать подобное лечение.
Тимпанопластика — описание операции, фотографии, стоимость
Тимпанопластика — это хирургическое вмешательство, заключающееся в санации полости среднего уха и в восстановлении естественного положения находящихся здесь косточек (молоточка, наковальни и стремечка). Завершается данная операция мирингопластикой, то есть реконструкцией барабанной перепонки.
Реконструктивные операции при хронических гнойных средних отитах, предусматривающие санацию уха и улучшение слуха, получили название тимпанопластики. Их начали внедрять в клиническую практику в 50—60-х годах XX века, и в настоящее время они нашли широкое применение при самых различных видах деструкции звукопроводящего аппарата среднего уха, часто без сочетания с санирующим вмешательством. Термин «тимпанопластика» стал означать лишь реконструктивный тип операции вне связи с санирующей, поэтому для обозначения одномоментного выполнения хирургической санации и реконструкции указывают оба вида вмешательств: «санирующая операция (реоперация) с тимпанопластикой (первичной, повторной) ».
Их начали внедрять в клиническую практику в 50—60-х годах XX века, и в настоящее время они нашли широкое применение при самых различных видах деструкции звукопроводящего аппарата среднего уха, часто без сочетания с санирующим вмешательством. Термин «тимпанопластика» стал означать лишь реконструктивный тип операции вне связи с санирующей, поэтому для обозначения одномоментного выполнения хирургической санации и реконструкции указывают оба вида вмешательств: «санирующая операция (реоперация) с тимпанопластикой (первичной, повторной) ».
При этом характер и объём производимых мероприятий напрямую зависят от степени поражения звукопроводящей системы. На практике принято выделять четыре основные группы патологических форм.
- К первой относят сухие перфорации барабанной перепонки при достаточной подвижности цепи слуховых косточек и лабиринтных окон, когда речь идёт, по сути, о пластическом закрытии имеющегося дефекта в барабанной перепонке (мирингопластике).
2. Вторая группа — воспалительные процессы, локализующиеся в среднем ухе. Цепь косточек здесь не нарушена, и более-менее цел трансформационный механизм. Сюда входят различные по своей тяжести отиты (как эпи- и мезотимпаниты), неосложнённые либо в сочетании с холестеатомой (опухолевидным образованием), грануляциями и т. д.
Вторая группа — воспалительные процессы, локализующиеся в среднем ухе. Цепь косточек здесь не нарушена, и более-менее цел трансформационный механизм. Сюда входят различные по своей тяжести отиты (как эпи- и мезотимпаниты), неосложнённые либо в сочетании с холестеатомой (опухолевидным образованием), грануляциями и т. д.
3. Гнойные отиты, сопровождающиеся нарушением системы трансформационного механизма по типу перерыва в цепи косточек и т. п. — это третья группа.
4. Четвёртая — сухой адгезивный процесс (срастание двух соприкасающихся поверхностей) в барабанной полости в результате перенесенного отита.
По предложению Вульштейна (Wullstein, 1968 г. ) выделяют пять типов тимпанопластики:
- трансмеатальная пластика (устранение дефекта барабанной перепонки), выполняемая через наружный слуховой проход;
- аттико-антротомия с формированием при помощи свободного трансплантата большой тимпанальной системы щадящим отношением к цепи слуховых косточек и сохранившейся функционально годной части барабанной перепонки;
- радикальная операция с использованием кожного лоскута в отсутствии барабанной перепонки, а также молоточка и наковальни при интактном стремечке (создание упрощённой тимпанальной системы) ;
- радикальное вмешательство, производимое при аналогичных дефектах в среднем ухе, что и в предыдущем случае, но уже в отсутствии ножек стремечка, когда в роли трансплантата выступает сохранившаяся основная, натянутая часть барабанной перепонки, обрамлённая костным кольцом, или свободный лоскут, которые приживляют к промонториуму непосредственно у края открытого овального окна;
- радикальная операция и фенестрация на горизонтальном полукружном канале при иммобилизации стремечка на фоне резидуального или отосклеротического процесса.

Существует и другая, более поздняя классификация тимпанопластики, разработанная Мирко Тосу (Mirko Tos, 1993 г. ), согласно ей тимпанопластику I типа (мирингопластику) назначают при интактной цепи слуховых косточек, II тип тимпанопластики представляет собой оссикулопластику при нарушенной цепи слуховых косточек и сохранённом стремени, III тип операций предполагает введение колумеллы между рукояткой молоточка или трансплантатом барабанной перепонки и основанием стремени, IV тип — это экранирование окна улитки при подвижном основании стремени (соответствует тимпанопластике IV типа по Вульштейну) и V А тип — фенестрация латерального полукружного канала при отсутствии всех слуховых косточек и фиксации основания стремени, такая операция включает в себя экранирование окна улитки и в принципе соответствует тимпанопластике V типа по Вульштейну. Тимпанопластика V В типа по Мирко Тосу сопровождается удалением фиксированного основания стремени и введением жировой ткани в нишу окна преддверия.
Показания и противопоказания
Тимпанопластика показана большинству больных хроническим гнойным средним отитом. Однако в настоящее время некоторые хирурги предпочитают производить тимпанопластику на «сухом» ухе, т. е, либо после проведенного санирующего (консервативного или хирургического) лечения, либо после спонтанной ликвидации воспалительного процесса. Другие хирурги выполняют тимпанопластику более широко, часто сочетая ее с санирующей операцией.
Различают клинико-морфологические и функциональные показания к тимпанопластике.
В основе клинико-морфологических показаний лежит степень патологоанатомических разрушений и интенсивность воспалительных изменений. Хирург может попытаться осуществить тимпанопластику почти в каждом случае хронического среднего отита, за исключением тех случаев, когда она противопоказана. Намного труднее сохранить сформированную систему звукопроведения.
Противопоказания могут быть безусловными и условными.
- К безусловным относят любые внутричерепные осложнения, холестеатому барабанной полости, полную облитерацию слуховой трубы и общие тяжелые заболевания.
- Условными можно считать «эпидермизацию» барабанной полости, непроходимость слуховой трубы, иммобильность окон лабиринта, глухоту, заболевания верхних дыхательных путей, аллергические заболевания и др.
Вопрос о тимпанопластике на единственном слышащем ухе решают очень осторожно и индивидуально. Если объем минимален (например, только мирингопластика или инкудопластика), то хирург может выполнить операцию. Однако если при реконструкции требуется удаление рубцовой ткани из ниши окон лабиринта или если дефект барабанной перепонки большой и колюмелла устанавливается между основанием стремени и трансплантатом, когда трудно рассчитать наиболее рациональную длину колюмеллы, то от операции следует отказаться.
Для планирования этапности тимпанопластики удобно разделить все формы перфоративных средних отитов на «сухие» и экссудативные (гнойные и негнойные). Негнойные экссудативные формы можно расценивать как гнойные в стадии длительной ремиссии, но клинически протекающие с преобладающим поражением слизистой оболочки. В зависимости от характера выделений и состояния слизистой
Негнойные экссудативные формы можно расценивать как гнойные в стадии длительной ремиссии, но клинически протекающие с преобладающим поражением слизистой оболочки. В зависимости от характера выделений и состояния слизистой
Такая классификация удобна для определения этапности тимпанопластики и подготовки уха к ней. Перед тимпанопластикой во всех случаях полезно провести курс общеукрепляющей терапии и обязательно санацию верхних дыхательных путей с восстановлением носового дыхания. Наличие «сухого» уха определяет возможность выполнения тимпанопластики без особой подготовки, если нет противопоказаний. При гнойных отитах необходимо провести 1—2-недельный курс предварительной интенсивной консервативной терапии.
Тимпанопластика на этапе санирующей операции возможна в следующих случаях:
1) при сохранении малоизмененной слизистой оболочки на медиальной стенке барабанной полости в пределах не менее 1/3, главным образом в области устья слуховой трубы, окон лабиринта и промонториальной стенки;
2) при хорошей проходимости слуховой трубы;
3) при отсутствии холестеатомы в барабанной полости;
4) при отсутствии костной облитерации окна улитки.
|
После операции пациент находится в постели в течение суток. Антибиотики назначают на 7—10 дней. |
Тимпанопластика (Хирургияпо восстановлению перфорированного среднего уха (барабанной перепонки)
Что такое операция тимпанопластика?
«Тимпанопластика»представляет собой хирургическую операцию по восстановлению перфорированного среднего уха, барабанной перепонки, основной целью которой является предотвращение обострения хронического процесса, удаление воспаления в сосцевидной кости за ухом и возвращение нормального уровня слуха, который мог быть поврежден в результате травмы или хронической инфекции.
В зависимости от выполняемых хирургом действий, патогенеза текущего заболевания, опреация разделяется на следующие типы: операция выполняется только при разрыве барабанной перепонки (мирингопластика), операция с пластикой слуховых косточек, метод предусматривает устранение дефекта барабанной перепонки и реконструкцию слуховых косточек среднего уха (тимпанопластика), операцияпо снятию воспалительного процесса в сосцевидном отростке (мастоидэктомия) или сочетание операций по восстановление поврежденной барабанной перепонки и санации полости среднего уха (тимпанопластика с мастоидэктомией).
Когда проводитсяоперация тимпанопластика?
В случаеотдельныхпоражений слухового аппарата у пациентов с образованием небольших отверстий на поверхности барабанной перепонки, без воспалительных выделений, операция тимпанопластика по закрытию отверстий устраняет необходимость защиты уха от воды во время купания, и, в соответствии с предпочтениями пациента,осуществляется в целом для улучшения качества жизни пациента и предотвращения прогрессирования потери слуха.
В случе наличия гнойных выделений рецидивирующего характера, несмотря на недопускание попадания в ухо воды, отсутствие очага воспаления в области придаточных пазух носа, вызывающего выделения из ушной раковины, требуется закрыть отверстия на поверхности барабанной перепонкис целью улучшения качества жизни, а также для предотвращения прогрессирования потери слуха и устранения серьезных проблем, связанных с воспалительными процессами. У пациентов данной группы целью является улучшение уровня слуха путем проведения во время операции одновременно и закрытия деформационных отверстий в барабанной перепонке, и вмешательства по устранениюпроблем в малых косточках среднего уха, проводящих звук.
В случае выявления развития холестеатомы, воспалительного новообразования, которое быстро разрастается и оказывает сильное давление на окружающие ткани, в итоге полностью разрушая их, необходимо в срочном порядке провести оперативное вмешательство по удалению воспалительного очага и восстановлению целостности барабанной перепонки. При этом сохранение или восстановление слухового аппарата у пациентов с холестеатомой является второстепенным приоритетом. Главной задачей удаления очага воспалительного процесса, является предотвращение лицевого паралича, потери слуха из-за повреждения внутреннего уха или внутричерепных осложнений (таких как менингит, абсцесс головного мозга).
Оперативная хирургическая техника;
Несмотря на то, что во время операции в области среднего уха и сосцевидной костиприменяется множество различных друг от друга хирургических методов под микроскопом, внешне следы от операциизаметны лишь в виде небольшогоразреза кожи, что вызывает у пациентов и их родственниковмножество вопросов по этой проблеме.
Операцию тимпанопластики выполняется доступом через ушной канал, ушную раковину или небольшой разрез в заушной области.
Хирургия, предназначенная для закрытия небольшого отверстия в барабанной перепонке, может осуществляться через слуховой проход без дополнительного разреза.В случаях, когда требуется оперативное вмешательстводля закрытия отверстий в кожном покрове передней части барабанной перепонки и в структуре сосцевидной кости, выполнение разреза в задней части уха является более предпочтительным методом воздействия. Решающим фактором в этом отношении является фактическое предпочтением хирурга, осуществляющего операцию.
В настоящее время наиболее предпочтительным материалом для восстановления целостности барабанной перепонки является хрящевая ткань. Восстановительная пластика (хрящевая тимпанопластика)замещения разрушенной барабанной перепонки или закрытия имеющегося в ней дефекта путем использования лоскутов кожи наружного слухового прохода или хрящевой ткани, полученной из козелка ушной раковины, становится все более распространенным методом оперативного вмешательстваввиду простоты применения и успеха полученных результатов. Для пластики барабанной перепонки также можно использоватьфасцию височной мышцы,хрящевые фрагменты передней части слухового прохода и различные другие готовые материалы (надлежащим образом обработанные, стерильные частистенки вены, надкостницы, твердой мозговой оболочки).
Для пластики барабанной перепонки также можно использоватьфасцию височной мышцы,хрящевые фрагменты передней части слухового прохода и различные другие готовые материалы (надлежащим образом обработанные, стерильные частистенки вены, надкостницы, твердой мозговой оболочки).
При выполнении такого лечения, как операция по улучшению передачи звуковых колебаний в связи с повреждениемцепи слуховых косточек, используются протезы разной формы,изготовленные из различных материалов. В некоторых случаях операция тимпанопластика проводитсяс частичной реконструкцией поврежденных структур собственными костными тканями пациента, с применением хрящевойтакни, расположенной перед ушным каналом.
Послеоперационный период;
В первый день после хирургического вмешательства пациентам накладывается повязка, затем они могут быть выписаны из больницы. Как правило, при осуществлении вмешательства по закрытию небольших отверстийв кожном покрове барабанной перепонки пациента,не требуется находиться под постоянным врачебным контролем.
После операции, проведенной без осуществления вмешательства в структуру сосцевидной кости, тампоны, расположенные в наружном слуховом проходе, обычно снимают на 7-10 день, когда уже произошло заживление. Пациенту строго запрещено допускать попадания в ухо воды и во избежание сильного воспаления и инфицирования ран, в течение недели после операции следует принимать антибиотики и ушные капли, содержащие кортизон.Процессвосстановления слуха у данного вида пациентов занимает 3-4 недели.
Для того, чтобы снизить вероятность послеоперационных осложнений, в течение первого месяца рекомендуется избегать заражениягриппозными инфекционными заболеваниями, ударов, исключить авиаперелеты.
В зависимости от предоперационной патологии и уровня слухапациентов данного типа, технический и функциональный уровень успеха операции велик, отмечается значительное улучшение слуха и полное его восстановление по итогам завершения реабилитационного периода.
У пациентов, перенесшихвмешательство на структуру сосцевидной кости во время операции, в зависимости от вида выполняемой хирургии,в определенные периоды требуются наложение различных повязок. Реабилитационный периоди восстановление данной группы пациентовзанимает более длительный период, и уровень улучшения слуха у таких пациентов обычно меньше, чем в другой группе.
Реабилитационный периоди восстановление данной группы пациентовзанимает более длительный период, и уровень улучшения слуха у таких пациентов обычно меньше, чем в другой группе.
Особенно у пациентов с хирургическим вмешательством вследствие холестеатомы, в случае обнаружениялокализации патологии в области, соседней с лицевым нервом и внутренним ухом, с целью предотвращения повреждения нервов и дальнейшего ухудшения слуха, соскрести костную ткань не представляется возможным и у пациентов сохраняются остаточные явления заболеванияна клеточном уровне.
Ввиду того, что пациенты с данным состоянием в послеоперационном периоде имеют высокий риск рецидива холестеатомы, через регулярные промежутки времени после операциидолжны проводиться контрольные обследования.Хирургическое вмешательство по восстановлению системы передачи слуха у пациентов данной группы проводитсяпри повторении небольших очагов холестеатомы и после повторной оценка слуха и результатов тимпанопластики через 6-12 месяцев.
Подводя основной итог, можно сказать, чтов проведении операции тимпанопластикине существует стандартизованного подхода для отдельного пациента.При выборе хирургических методов и приемов, применяемых во время операции, особенно при воспалительном очаге холестеатомы,в большинстве случаев вероятность благоприятного результата операции зависит от того, насколько значительным было повреждение,характеристики заболевания и пациента, факторы, выявленные во время операции и практический опыт лечащего хирурга.
«Содержание страницы предназначено только для информации, проконсультируйтесь с вашим врачом для диагностики и лечения”
Слухоулучшающая операция — клиника «Лоравита»
Когда требуется проведение слухоулучшающей операции
Больному рекомендуют пройти хирургическое вмешательство, если у него возникает совокупность следующих патологических симптомов:
- Шум и боль в ушах.
- Мигрени после травм головы и ушей.

Противопоказания
Слухоулучшающая операция не назначается больным в случае:
- Внутричерепных осложнений.
- Опухоли в барабанной полости.
- Непроходимости слуховой трубы.
- Острых заболеваний верхних дыхательных путей.
- Тяжелых аллергических поражений.
Подготовка к операции по восстановлению слуха
Перед вмешательством не следует принимать препараты, влияющие на свертываемость крови. Важно пройти консультирование у ЛОРа, терапевта, сурдолога.
Как проходит операция
Оказание лечебной помощи происходит в следующих формах:
- Стапедопластика. Означает протезирование стремени (слуховой косточки) при отосклерозе. Для замены косточки используют высокотехнологичные долговечные материалы, не вызывающие отторжения.
- Тимпанопластика. Хирург занимается восстановлением барабанной перепонки.
 Используется наружный слуховой проход или заушный доступ. Медиками применяется специальный микроскоп.
Используется наружный слуховой проход или заушный доступ. Медиками применяется специальный микроскоп. - Миринготомия. Предполагает удаление жидкости из среднего уха. Пластика перепонки означает перекрытие пораженного участка кожным лоскутом.
Необходимые анализы
Перед хирургическими манипуляциями больного направят на:- Общий анализ крови.
- Общий анализ мочи.
- Биохимический анализ крови:
- Глюкоза;
- Мочевина;
- Креатинин;
- АСТ;
- АЛТ;
- Билирубин;
Восстановительный период
Постельный режим соблюдают в течение первого дня после операции. На протяжении примерно 7 суток больному назначают антибиотики и другие медикаменты для восстановления. На второй день убирают наружный тампон. Швы удаляют через 7 суток.
В течение реабилитационного периода пациенту следует:
- Беречь ухо от механической нагрузки, воды.
- Снизить уровень вибраций и шумов.
- Ежедневно проводить обработку антисептиком.
- Использовать рекомендованные доктором ушные капли.
Оториноларингология. Клиника ФМБЦ им. А.И. Бурназяна ФМБА России
Галкина Татьяна Анатольевна
Заведующий отделением-врач-оториноларинголог
Кандидат медицинских наук / Врач высшей категорииСпециализация
врач-оториноларинголог
Образование
Высшее образование:
Российский государственный медицинский университет, Лечебное дело, 1997г.
Интернатура:
Российский государственный медицинский университет, Оториноларингология, 1998г.
Ординатура:
Городская клиническая больница № 67, Оториноларингология, 2000г.
Сертификаты
Оториноларингология, действует с 01.07.2019 по 01.07.2024
Ширалиев Мурад Рафаил оглы
Врач-оториноларинголог
Врач высшей категорииОбразование
Высшее образование:
Азербайджанский медицинский университет, Лечебное дело, 2000г.
Ординатура:
ФГУ «Научно-клинический центр оториноларингологии по здравоохранению и социальному развитию», Оториноларингология, 2008г.
Сертификаты
Оториноларингология, действует с 23.05.2018 по 23.05.2023
Шестопалова Марьям Абдулмажидовна
Врач-оториноларинголог
Кандидат медицинских наук / Врач высшей категорииОбразование
Высшее образование:
Российский государственный медицинский университет, Лечебное дело, 2009г.
Ординатура:
ФГУ «Научно-клинический центр оториноларингологии ФМБА», Оториноларингология, 2011г.
Сертификаты
Отоларингология, действует с 06.11.2020 по 06.11.2025
Михайлюк Людмила Михайловна
Старшая медицинская сестра
Образование
Среднее профессиональное образование:
Черкасское базовое медицинское училище , Сестринское дело, 1993г.
Сертификаты
Операционное дело, действует с 06.03.2020 по 06.03.2025
Сестринское дело, действует с 24.12.2016 по 24.12.2021
Записаться на приём к врачу можно по телефонам call-центра.
Специалисты проконсультируют Вас по всем интересующим вопросам.
Телефоны: 8(499)190-95-00, 8(499)190-85-55, 8(499)190-86-17, 8(499)190-86-18
Если Вы были пациентом нашего стационара, то просим Вас пройти анкетирование по этой ссылке. Это займет у Вас всего пару минут и поможет нам улучшить качество предоставляемых медицинских услуг.
Основные виды оказываемой помощи:
- Все виды операций по восстановлению носового дыхания (септопластика, вазотомия нижних носовых раковин, щадящая конхотомия и конхопластика носовых раковин, различные виды хирургических вмешательств при полипозном риносинусите).
- Эндоскопическая аденотомия с использованием микродебридера.
- Тонзиллэктомия (в том числе под эндотрахеальным наркозом).
- Хирургическое лечение храпа и синдрома обструктивного апноэ сна (увулотомия, увулопалатопластика, увулопалатофарингопластика).
- Все виды эндоскопических операций на околоносовых пазухах (этмоидотомия, инфундибулотомия, гайморотомия, фронтотомия, сфенотомия, функциональная полисинусотомия).
- Удаление доброкачественных новообразований полости носа и околоносовых пазух под контролем эндоскопической техники.
- Эндоларингеальное удаление доброкачественных новообразований при прямой опорной микроларингоскопии.

- Эндоларингеальные операции при параличах и рубцовых стенозах гортани.
- Трахестомия, ларинготрахеопластика.
- Санирующие и реконструктивные операции и реоперации при хроническим гнойным среднем отите с использованием ауто- и аллотрансплантатов (аттикотомия, аттикоантромастоидотомия, радикальная и расширенная радикальная операция) с одновременным слухоулучшающим этапом.
- Тимпанопластика различной степени сложности, в том числе с реконструкцией трансформаторной системы слуховых косточек.
- Слухоулучшающие операции на «чистом» среднем ухе: при отосклерозе и адгезивном отите с использованием ауто- и аллотрансплантатов.
- Всем пациентом с патологией слуха проводится комплексное обследование (аудиометрия, тимпанометрия, акустическая рефлексометрия).
- Диагностическая биопсия новообразований ЛОР органов с использованием эндоскопической и микрохирургической техники.
- Хирургическое лечение острой ЛОР патологии (вскрытие и дренирование паратонзиллярного абсцесса, парацентез и шунтирование барабанной полости, репозиция костей носа, пункция гайморовых пазух, вскрытие и дренирование абсцессов и гематом ЛОР органов и др.
 )
) - Консервативное лечение острой ЛОР патологии при сенсоневральной тугоухости, парезах гортани.
Отоларингологическое отделение — ДГКБ имени З.А. Башляевой
Отоларингологическое (ЛОР) отделение представляет собой современное лечебное подразделение, располагающее всем необходимым оборудованием и квалифицированным медицинским персоналом способным оказывать круглосуточную экстренную и плановую высокотехнологичную помощь детям с различной лор патологией.
Отоларингологическое отделение рассчитано на 40 коек и имеет в своем составе одно- и двухместные палаты.
Некоторые из врачей-специалистов проходили обучение и стажировку за границей.
В отоларингологическом отделении выполняется хирургическое лечение заболеваний и повреждений ЛОР органов, в том числе аномалий развития, диагностика и лечение тугоухости. Проводятся санирующие и слухоулучшающие операции на ухе (мирингопластика, тимпанопластика), эндоскопическая риносинусохирургия, эндоскопическая риносептохирургия, эндоскопические, в том числе шейверные адено– и тонзиллотомии, операции по коррекции пороков развития ЛОР органов (врожденные oколоушные свищи, срединные кисты шеи, врожденные свищи спинки носа и т.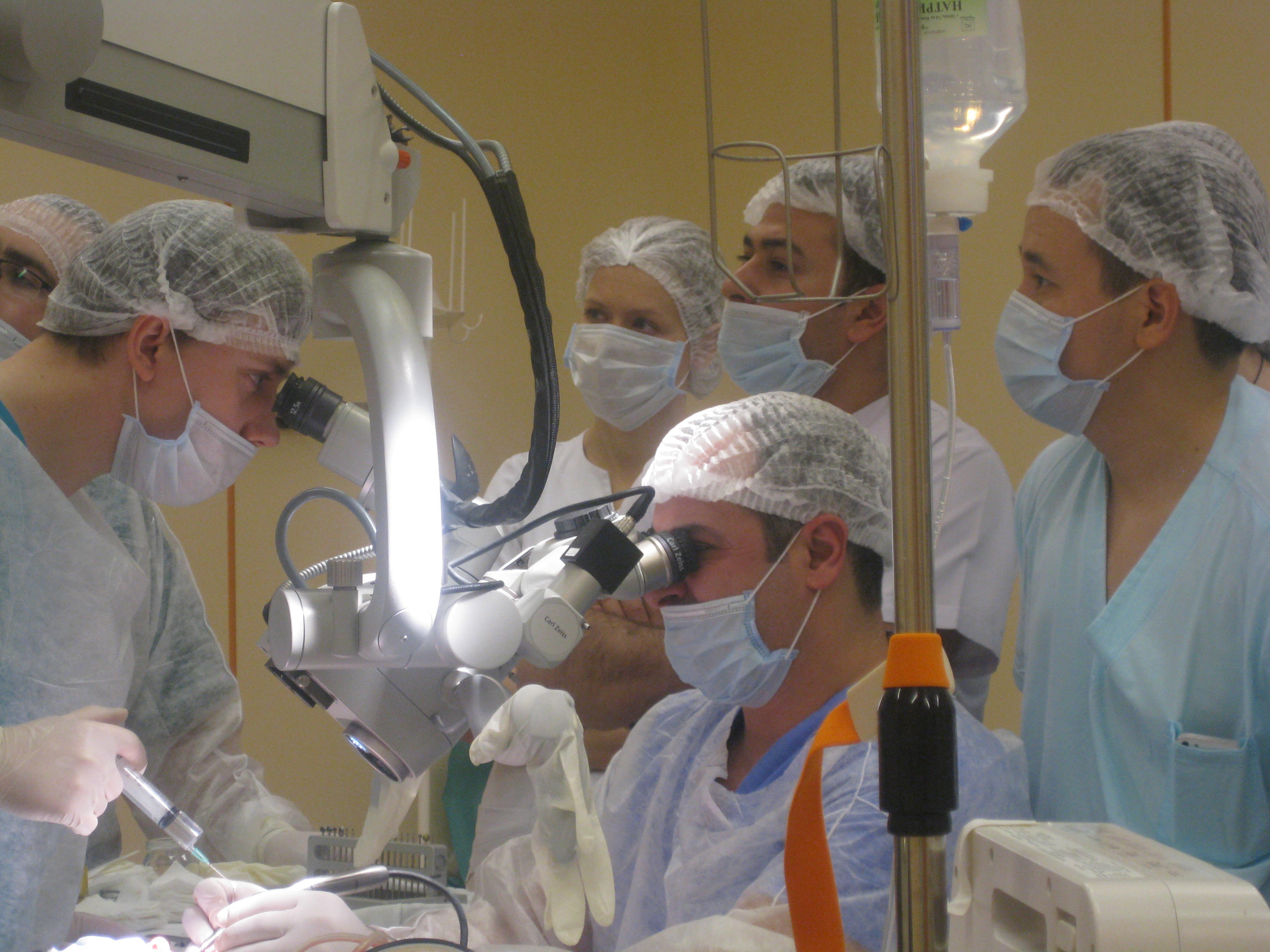 д.). Аденотомии выполняются с использованием общего обезболивания, эндоскопических и ультразвуковых методик. Отделение оснащено современным оборудованием и инструментарием: новейшим эндоскопическим комплексом, операционным микроскопом, новейшей анестезиологической аппаратурой, а также системой регистрации отоакустической эмиссии.
д.). Аденотомии выполняются с использованием общего обезболивания, эндоскопических и ультразвуковых методик. Отделение оснащено современным оборудованием и инструментарием: новейшим эндоскопическим комплексом, операционным микроскопом, новейшей анестезиологической аппаратурой, а также системой регистрации отоакустической эмиссии.
Большое внимание уделяется программе реабилитации детей с хронической патологией уха, горла, носа (хронический тонзилит, хронический отит, хронический синусит), которая особенно эффективна в летний период.
ЛОР отделение оснащено самым современным эндоскопическим оборудованием. Все операции выполняются с использованием эндоскопической техники.
В отоларингологическом отделении выполняются высокотехнологичные реконструктивные и слухулучшающие операции на наружном и среднем ухе (аурикуло, меато и тимпанопластики).
Отдельно следует остановиться на высокотехнологичных реконструктивных и слухулучшающих операциях на наружном и среднем ухе (аурикуло, меато и тимпанопластики) выполняемых в нашей клинике доцентом кафедры, к. м.н. врачом высшей квалификации Наумовым Олегом Геннадьевичем, данные виды оперативного лечения показаны детям с тяжелыми, хроническими воспалительными процессами уха и различными аномалиями его развития.
м.н. врачом высшей квалификации Наумовым Олегом Геннадьевичем, данные виды оперативного лечения показаны детям с тяжелыми, хроническими воспалительными процессами уха и различными аномалиями его развития.
Благодаря накопленному опыту медперсонала всех уровней (врачей, медсестер, санитарок), их четкому взаимодействию, наличие в структуре клиники такого подразделения как реанимационное отделение, максимально снижаются негативные последствия и риски, а наличие современных, элементарных бытовых условий при размещении, уменьшают отрицательные эмоции у пациентов и их родителей и как следствие положительного настроя, сокращает время госпитализации.
На базе отделения успешно работает кафедра детской оториноларингологии РМАПО под руководством профессора Карповой Елены Петровны. Сотрудники кафедры проводят исследования и внедряют новые и современные технологии лечения детей с тяжелыми хроническими воспалительными процессами уха и различными аномалиями развития ЛОР органов.
Справочная информация
В отоларингологическое отделение госпитализируются дети от 1 месяца до 18 лет (граждане РФ при наличии страхового полиса) и получают бесплатное лечение по системе ОМС (обязательного медицинского страхования) в рамках МЭС (медико-экономического стандарта, который предусматривает четкий алгоритм лечения, строгий список назначаемых препаратов и обследований).
Пациенты с острой (неотложной) лор патологией госпитализируются круглосуточно через приемное отделение.
Обзор 789 случаев
Иран Дж. Оториноларингол. 2015 Март; 27 (79): 101–108.
Шабир Индоревала
1 Научно-исследовательский институт DNB, ЛОР-больница Индоревала, Нашик, Индия.
Тайво Олугбемига Адедеджи
2 Отделение оториноларингологической хирургии головы и шеи, Обучающая больница LAUTECH, Осогбо, Нигерия.
Абузар Индоревала
1 Учреждение DNB и исследования, больница ЛОР Индоревала, Нашик, Индия.
Gaurav Nemade
1 Научно-исследовательский институт DNB, ЛОР-больница Индоревала, Нашик, Индия.
1 Научно-исследовательский институт DNB, ЛОР-больница Индоревала, Нашик, Индия.
2 Отделение оториноларингологии, хирургии головы и шеи, Учебная больница LAUTECH, Осогбо, Нигерия.
* Автор для корреспонденции: Отделение оториноларингологии, Учебная больница LAUTECH, Осогбо, штат Осун, Нигерия.Тел .: +2348068830318, +2348088348795, электронная почта: [email protected]
Поступила в редакцию 13 марта 2014 г .; Принято 5 мая 2014 г..
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/3.0/), которая разрешает неограниченное использование, распространение и воспроизведение в любых medium при условии правильного цитирования оригинальной работы.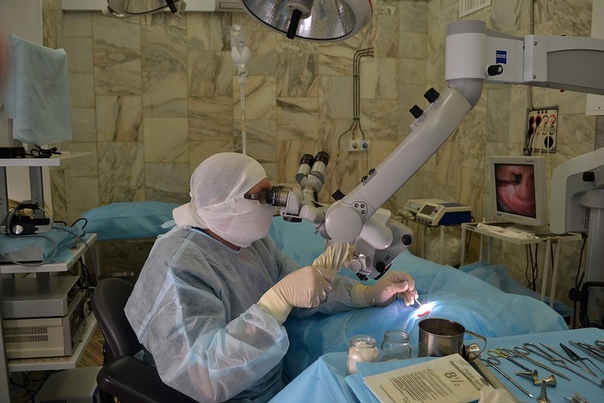 Эта статья цитировалась в других статьях PMC.
Эта статья цитировалась в других статьях PMC.Abstract
Introduction:
Тимпанопластика показана для восстановления слуха и предотвращения рецидивов отореи.
Материалы и методы:
Это исследование представляло собой ретроспективный обзор пациентов, перенесших тимпанопластику с мастоидэктомией или без нее в течение 1 года.
Результаты:
Всего было проанализировано 789 тимпанопластик с соотношением мужчин и женщин 1: 1,1. В целом, 91% и 9% тимпанопластик были выполнены без мастоидэктомии и с ней, соответственно. Полный трансплантат наблюдался в 98,6% случаев. Приблизительно у 25% пациентов зазор между костной тканью и воздухом (ABG) ≤20 дБ до операции, увеличиваясь до 75.6% в послеоперационном периоде. Закрытие ABG улучшилось с 0,8% до 46,7%. Среднее значение ABG улучшилось с 26,30 ± 8,1 дБ до операции до 14 ± 10,41 дБ после операции (t = 28,7, P <0,001). Как правило, у более 86% пациентов слух улучшился после операции (среднее значение = 12,5 ± 9,5 дБ) (χ2 = 104,2, P <0,001).
Заключение:
Тимпанопластика — эффективная процедура, которая может привести к улучшению слуховой функции у пациентов и предотвращению повторных выделений из уха. Оптимальных результатов можно добиться при использовании соответствующей хирургической техники.
Ключевые слова: Эндомеатальная тимпанопластика, улучшение слуха, трансплантаты, тимпанопластика
Введение
Хронический гнойный средний отит (CSOM) представляет собой серьезную проблему для здоровья детей и взрослых в развивающихся странах (1,2). Это инфекция, характеризующаяся периодическими выделениями из среднего уха из-за стойкой перфорации барабанной перепонки. Заболевание является наиболее распространенным детским инфекционным заболеванием во всем мире, которое начинается в раннем возрасте (1).Однако в развивающихся странах такие факторы риска, как недоедание, перенаселенность, несоблюдение стандартов гигиены, частые инфекции верхних дыхательных путей и нехватка ресурсов здравоохранения усугубляют проблемы и делают болезнь распространенной среди детей и взрослых (1,3–6) .
Следствием CSOM является потеря слуха и склонность к повторной инфекции и выделениям (4-6). Адога и др. (1) заявили, что из всех осложнений, связанных с CSOM, потеря слуха почти всегда значительна.Сообщалось о распространенности потери слуха, осложняющей CSOM, от 9 до 83% (1,4,5).
Хирургическое лечение (тимпанопластика) перфорированной барабанной перепонки (ТМ) показано для восстановления слуха, а также для предотвращения рецидива отореи (7). Тимпанопластика была введена Бертольдом, а позже разработана и модифицирована Вулльштейном и Цоллнером (4,7-9). Различные хирургические подходы к тимпанопластике включают эндомеатальный (периметальный), эндауральный и постурикулярный пути. Эти подходы по-разному влияют на результат операции в зависимости от размера и места перфорации (7).Хирургическая техника, использующая подкладку или наложение трансплантатов на перфорированную TM, использовалась различными хирургами (7,10,11). Подложка широко используется и относительно проста в исполнении, так как трансплантат располагается полностью медиальнее оставшейся барабанной перепонки и молоточка (4,7,12).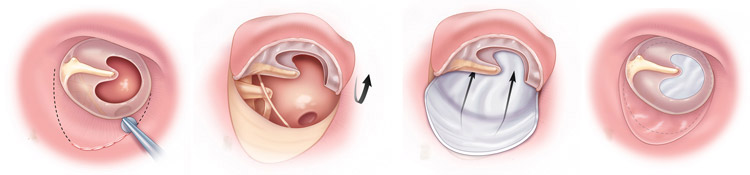
Описаны различные методы реконструкции TM для тимпанопластики с использованием различных типов трансплантатов, включая височную фасцию, надхрящницу, палисадный хрящ и остров хряща (13–15).Хотя височная фасция имеет лучший функциональный результат в отношении слуха (13,15), она имеет плохую стабильность размеров (16). Плохая стабильность размеров трансплантатов височной фасции способствует остаточной перфорации после тимпанопластики, особенно при больших перфорациях TM (16). Методы палисадного хряща и островка хряща имеют тот недостаток, что мешают звуковому механизму, и, следовательно, пациенты могут получить лишь минимальную пользу в отношении восстановления слуха (7).
Сообщалось, что использование широкой фасции в качестве материала трансплантата обеспечивает лучшую стабильность размеров и, как следствие, приводит к лучшему результату, особенно в отношении достижения интактной ВМ и улучшения слуха (16,17). В отличие от этого, техника передней тимпанотомии была введена для преодоления переднего притупления, связанного с техникой подкладки, а также для лечения остаточной передней перфорации (17).
Это исследование направлено на оценку результатов тимпанопластики, основанной на закрытии перфорации ТМ и улучшении слуха с использованием методов реконструкции лицевого трансплантата широчайшей мышцы лица и передней тимпанотомии в процедурах тимпанопластики.
Материалы и методы
Это исследование представляло собой годичный ретроспективный обзор всех пациентов, перенесших реконструктивную операцию среднего уха (тимпанопластику) с мастоидэктомией или без нее в больнице Индоревала уха, носа и горла (ЛОР), DNB Institution and Research, Nashik , Индия в период с января по декабрь 2012 г. Данные были получены из историй болезни пациентов, которые наблюдались в течение как минимум 6 месяцев после операции. Информация, полученная исследователем из истории болезни пациентов, включала социально-демографические данные, пораженное ухо, место и размер перфорации TM, приподнятый лоскут и материалы трансплантата, использованные для реконструкции.Результаты, измеренные для закрытия перфорации ТМ, оценивались как полное, частичное или отторжение трансплантата через 3 месяца после операции, а также оценивался послеоперационный слух пациентов. «Полный захват» регистрировался, когда TM имел полное закрытие, как видно при отомикроскопии, частичный захват считался закрытием <100%, а отказ трансплантата определялся как полное отторжение трансплантата.
«Полный захват» регистрировался, когда TM имел полное закрытие, как видно при отомикроскопии, частичный захват считался закрытием <100%, а отказ трансплантата определялся как полное отторжение трансплантата.
До- и послеоперационная аудиометрия с использованием чистого тона (PTA) для всех пациентов проводилась с использованием Elkon 3N3 Multi (Elkon, Индия), ежегодно калибруемого в соответствии со стандартами Международной организации по стандартизации (ISO) в звукоизолированном помещении.Воздушная проводимость (AC) и костная проводимость (BC) Средние значения чистого тона (PTA) рассчитывались как среднее значение пороговых значений слышимости на частотах 0,5, 1, 2 и 4 кГц. Воздушно-костные зазоры (ABG) рассчитывались как разница между пороговыми значениями AC-PTA и BC-PTA. Послеоперационное усиление слуха рассчитывалось как разница между ГКД до и после контрольного обследования (минимум 3 месяца после операции, когда все процессы заживления были признаны завершенными и состояние пациента было клинически стабильным).
Пациенты с неполной информацией и пациенты, потерявшие возможность наблюдения до завершения лечения, были исключены из исследования. Данные были введены в электронную таблицу и представлены в описательной форме в виде таблиц. Статистический анализ был выполнен с использованием статистического пакета для социальных наук (SPSS) версии 14 (Чикаго, Иллинойс) с вычисленными средними и частотами. Данные были представлены в простых описательных терминах в виде пропорций с использованием таблиц и графических диаграмм.
Выбор трансплантата и его подготовка
Хотя использование широкой фасции в качестве материала трансплантата не очень распространено или популярно, выбор этого материала трансплантата в нашем центре был основан на предыдущем исследовании, в котором стабильность размеров трансплантата широкой фасции сравнивалась с стабильностью размеров трансплантата. temporalis fascia как у животных, так и у людей (16,17).Было обнаружено, что трансплантат широкой фасции имеет хорошую стабильность размеров по сравнению с височной фасцией как у животных, так и у людей. Это исследование пришло к выводу, что плохая стабильность размеров трансплантатов височной фасции может быть важным фактором неполного закрытия перфораций ТМ при тимпанопластических операциях, особенно при больших перфорациях.
Это исследование пришло к выводу, что плохая стабильность размеров трансплантатов височной фасции может быть важным фактором неполного закрытия перфораций ТМ при тимпанопластических операциях, особенно при больших перфорациях.
Подготовка трансплантата
Трансплантат взят из переднебоковой части дистальной трети бедра.Небольшой (0,5 мм) разрез был сделан после инфильтрации области, где должен был быть взят трансплантат (с использованием 1% лигнокаина с 1 из 30 000 адреналина). Жир осторожно отделяли тупым рассечением, чтобы обнажить широкую фасцию, и собирали трансплантат размером приблизительно 24 мм на 16 мм. Затем были удалены жир и рыхлые соединительные ткани с обеих сторон широкой фасции. Затем все четыре угла были обрезаны на 8 мм в длину и 4 мм в ширину, чтобы избежать образования собачьих ушей. В центре у основания верхнего хвоста делалась прорезь диаметром 3 мм для рукоятки молоточка.Теперь трансплантат был готов к окончательной установке. Разрез закрыли швом нейлон / шелк 2/0 и наложили повязку. Шов обычно снимали на седьмой день после операции, и рана заживала без каких-либо осложнений. Подготовка трансплантата показана на (рис. 1a-1c).
Шов обычно снимали на седьмой день после операции, и рана заживала без каких-либо осложнений. Подготовка трансплантата показана на (рис. 1a-1c).
Ширина лицевой панели 16 мм * 24 мм непосредственно перед обрезкой углов
Обрезаются четыре угла лицевой панели (каждый 4 мм 8 мм). Теперь трансплантат имеет центральную часть и четыре хвоста. Режущие уголки облегчают окончательную адаптацию трансплантата под барабанной перепонкой, а хвосты упираются в стенки канала.Формирование собачьего уха предотвращается за счет удаления углов
Прорезь делается в основании верхнего хвоста для ловли ручки молоточка
Результаты
В ходе этого исследования было выполнено 937 тимпанопластик (с мастоидэктомией или без). . В общей сложности 789 случаев (из 637 пациентов, 485 пациентов перенесли односторонние операции на ухе и 152 пациента — двусторонние операции на ухе) имели полные данные для анализа. Было 302 (48,72%) мужчин и 335 (51,3%) женщин (соотношение мужчин и женщин 1: 1. 1). Возраст пациентов составлял от 5 до 76 лет, средний возраст — 35 ± 15,8 года; возрастная группа 21–40 лет оказалась наиболее пострадавшей группой (36%). Стол. 1 показан возраст, пол и латеральность пораженных ушей, а также показания к операции.
1). Возраст пациентов составлял от 5 до 76 лет, средний возраст — 35 ± 15,8 года; возрастная группа 21–40 лет оказалась наиболее пострадавшей группой (36%). Стол. 1 показан возраст, пол и латеральность пораженных ушей, а также показания к операции.
Таблица 1
Клиническая характеристика пациентов
| Переменный возраст (лет) | Частота | Процент | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1-15 | 80 | 12.6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 15-30 | 189 | 29,6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 31-45 | 212 | 33,3 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 46-60 | 113 | 17,7 | и выше6,8 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Среднее ± SD | 35 ± 15,79 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Пол | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Мужской | 302 | 47. 4 4 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Женский | 335 | 52,6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Пораженное ухо | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Правый | 384 | 48,7 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Левый | 405 | 51,3 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Всего | 789 100 | 902 301 9014 902 9014 ) в 226 случаях (28,6%), средние / большие (30-60%) в 255 случаях (32,3%) и промежуточные / общие (> 60%) в 308 случаях (39.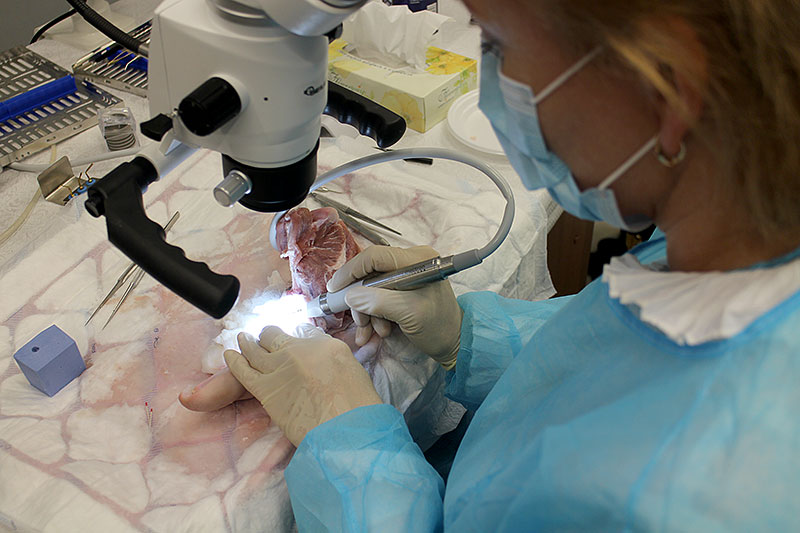 0%). Центральные перфорации имели место в 658 (83,4%) ушах и перфорация чердака с ретракционными карманами в 131 (16,6%) ушах, а в 162 (20,5%) случаях была сопутствующая эрозия слуховых косточек, начиная от эрозии ручки молоточка до отсутствия надстройки стремени ( Таблица 2). 0%). Центральные перфорации имели место в 658 (83,4%) ушах и перфорация чердака с ретракционными карманами в 131 (16,6%) ушах, а в 162 (20,5%) случаях была сопутствующая эрозия слуховых косточек, начиная от эрозии ручки молоточка до отсутствия надстройки стремени ( Таблица 2).Таблица 2Предоперационные результаты слуховых и слуховых косточек
Всего 718 (91,0%) тимпанопластик без мастоидэктомии были выполнены из эндомеатального доступа (9 из них).0%) выполняли тимпанопластику с мастоидэктомией из постурикулярного доступа. Доступ к среднему уху был получен путем подъема заднего и переднего тимпаномеатальных лоскутов у 408 (51,7%) пациентов с техникой размещения подкожного трансплантата у всех пациентов. Трансплантат широкой фасции использовался у 88,3%, височная фасция у 9,3% и трагальная перихондрия у 2,4% пациентов. (Таблица 3) показывает взаимосвязь материалов трансплантата и успешного закрытия ГВГ, а также доступа к среднему уху во время реконструкции.Было зафиксировано более 98% полного захвата трансплантата и полного закрытия перфораций. Таблица 3Взаимосвязь материалов трансплантата и успешного закрытия барабанной перепонки и различных доступов к среднему уху во время реконструкции.
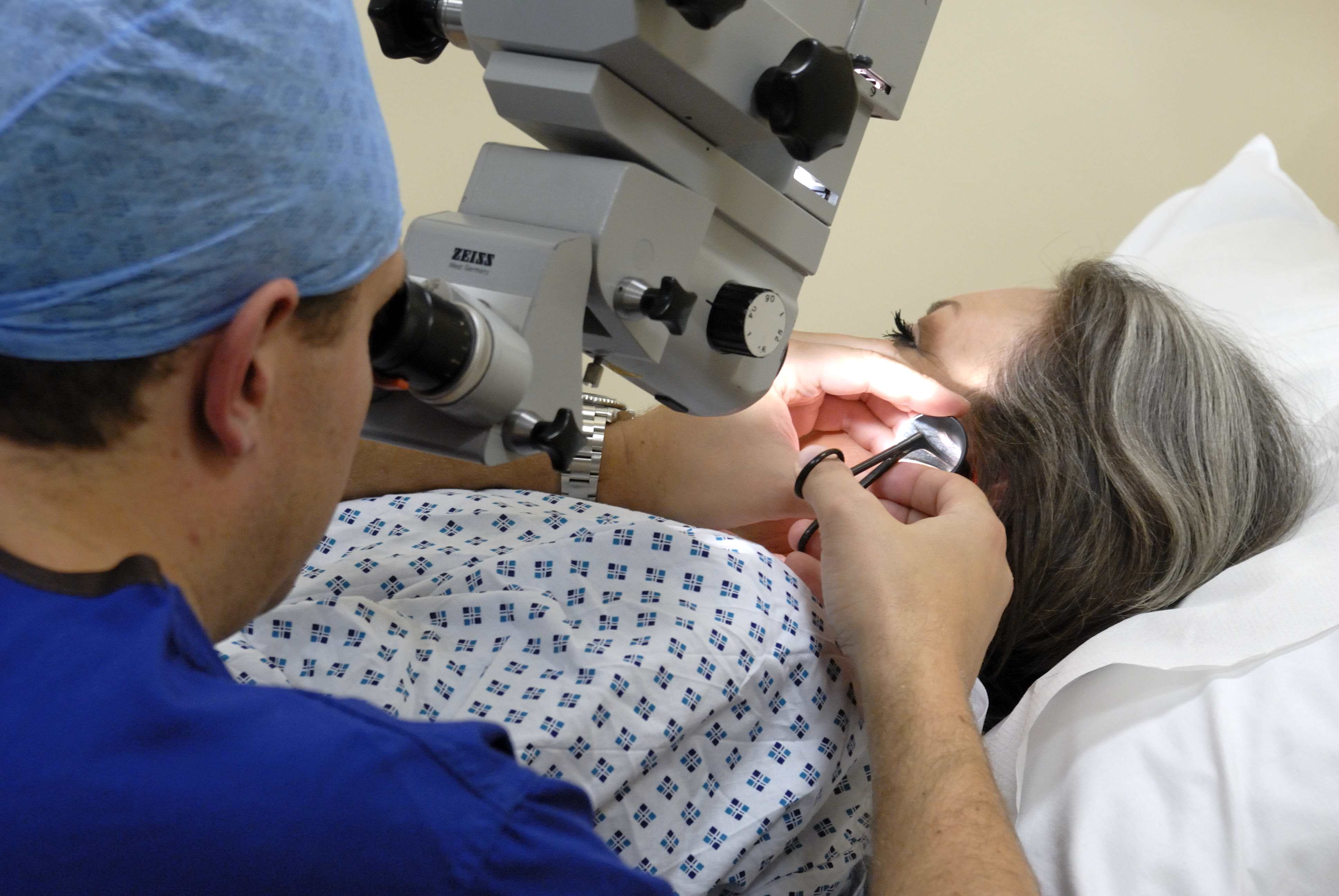 До- и послеоперационные аудиограммы этих пациентов сравнивались для оценки послеоперационного закрытия ГКБ. В то время как 25,2% пациентов имели ГКД ≤20 дБ до операции, после операции доля увеличилась до 75,6%. У четырех пациентов (0,8%) до операции уровень ГКД был <10 дБ, и это соотношение увеличилось до 46.7% в послеоперационном периоде. Среднее значение ABG составило 26,3 ± 8,1 дБ до операции и 14,0 ± 10,4 дБ после операции (t = 28,7, P <0,001). Более чем у 86% пациентов наблюдалось объективное улучшение (показанное закрытием ГКВ) (χ 2 = 104,2, P <0,001) после операции со средним закрытием ГВС 12,5 ± 9,5 дБ. На рисунке 2 показана взаимосвязь между исходом в зависимости от слуха и типа операции (только тимпанопластика и тимпанопластика плюс мастоидэктомия; χ 2 = 23,36, P <0,001), а на рисунке 3 показана взаимосвязь между исходом операции и эрозией слуховых косточек ( χ 2 = 33.28; P <0,001). До- и послеоперационные аудиограммы этих пациентов сравнивались для оценки послеоперационного закрытия ГКБ. В то время как 25,2% пациентов имели ГКД ≤20 дБ до операции, после операции доля увеличилась до 75,6%. У четырех пациентов (0,8%) до операции уровень ГКД был <10 дБ, и это соотношение увеличилось до 46.7% в послеоперационном периоде. Среднее значение ABG составило 26,3 ± 8,1 дБ до операции и 14,0 ± 10,4 дБ после операции (t = 28,7, P <0,001). Более чем у 86% пациентов наблюдалось объективное улучшение (показанное закрытием ГКВ) (χ 2 = 104,2, P <0,001) после операции со средним закрытием ГВС 12,5 ± 9,5 дБ. На рисунке 2 показана взаимосвязь между исходом в зависимости от слуха и типа операции (только тимпанопластика и тимпанопластика плюс мастоидэктомия; χ 2 = 23,36, P <0,001), а на рисунке 3 показана взаимосвязь между исходом операции и эрозией слуховых косточек ( χ 2 = 33.28; P <0,001).Сравнение закрытия воздушно-костной щели по типу отологической процедуры х 2 = 23,36; P <0,001 Закрытие воздушно-костной щели в соответствии с патологией слуховых косточек Хи-квадрат = 33,28; P <0,001 23,36; P <0,001 Обсуждение Настоящее исследование показало актуальность и важность хирургического закрытия (тимпанопластики) в лечении пациентов с перфорацией TM, особенно из-за хронических инфекций среднего уха. CSOM как основное показание для тимпанопластики также было опубликовано в предыдущих исследованиях (4,7,10-12,18). О других показаниях к тимпанопластике сообщалось в литературе (19–21). Однако в США Te et al. (19) сообщили, что ятрогенные перфорации от терапии вентиляционной трубкой у 93 детей были основным показанием к тимпанопластике в их исследовании. Эндомеатальный доступ применялся у всех наших пациентов, которым выполнялась тимпанопластика без мастоидэктомии. Было показано, что при использовании этого метода поднятые задние и передние тимпаномеатальные лоскуты (передняя и задняя тимпанотомия) эффективны для устранения болезни, правильного размещения трансплантата и улучшения результатов хирургического вмешательства, а также обеспечения хирургического вмешательства без швов (17,22).Другим пациентам с холестеатомой была проведена тимпанопластика в сочетании с модифицированной радикальной мастоидэктомией с использованием постурикулярного доступа. Хотя было показано, что тип материала трансплантата, используемого для закрытия перфораций TM, влияет на исход операции, нет стабильных показателей успеха для достижения неповрежденной барабанной перепонки после операции с использованием различных хирургических методов (13,14,16 ). В Турции Kazikdas et al. (13) сравнили использование палисадного хряща с техникой тимпанопластики височной фасции для лечения субтотальных перфораций и сообщили о лучшем результате в группе палисадного хряща. Использование широкой фасции в качестве трансплантата в процедурах тимпанопластики изучалось как на животных, так и на людях, и, благодаря стабильности размеров (16,17), оказалось, что результаты лучше, чем у височной фасции.Однако результаты настоящего исследования показывают, что остаточные перфорации имели место у пациентов, чье восстановление было проведено с помощью лицевого трансплантата широкой широты. Это может быть связано с тем, что трансплантат широкой фасции использовался у большинства (88,3%) наших пациентов. Хотя существуют разногласия относительно пользы тимпанопластики для улучшения результатов функционального слуха у пораженных пациентов (24,25), опубликованные исследования сообщают о ее пользе, основанной на субъективном и объективном улучшении функции слуха пациентов (4,10-15) . Sergi et al.(7) сообщили, что тимпанопластика привела к улучшению слуховой функции пациентов на 57–97% и что мирингопластика может улучшить слух независимо от места и размера перфорации, и, таким образом, пришли к выводу, что улучшение слуха может использоваться как показание к мирингопластике. Mishra et al. (12) сообщили о усилении слуха на 10–30 дБ в 95% случаев. Faramarzi et al. (10) сообщили, что примерно у 24% пациентов уровень глюкозы крови в крови был в пределах 25 дБ до вмешательства; увеличивается до 71% после операции.Demirpehlivan et al. (14) в своем исследовании, посвященном сравнению различных методов реконструкции ТМ при тимпанопластике I типа, сообщили об улучшении среднего послеоперационного периода послеоперационной травмы, независимо от материалов, использованных для реконструкции. В этом исследовании у 86,6% пациентов наблюдалось улучшение слуховой функции, что находится в пределах диапазона результатов другого опубликованного исследования (7). Olusesi et al. (4) и Огиси и др. в Нигерии сообщили об улучшении слуховой функции на 88,2% и 77,0% соответственно при тимпанопластике I типа без мастоидэктомии (26).На исход слуха в настоящем исследовании повлияла эрозия слуховых косточек (χ 2 = 33,28; P <0,001), а также операция на сосцевидном отростке (χ 2 = 23,36; P <0,001), но в целом наблюдалось закрытие ABG, которое увеличивалось. с 0,8% до операции до 46,7% после операции, а также улучшение слуха (с уровнем ABG ≤20 дБ) с 25,2% до операции до 75,6% после операции. Заключение Тимпанопластика — эффективная процедура, которая может привести к улучшению слуховой функции пациентов и предотвращению повторных выделений из уха.Оптимальных результатов можно добиться при использовании соответствующей хирургической техники. БлагодарностьАвторы выражают признательность мисс Кавите Рамчандра Шукла, которая помогла в поиске медицинских записей, и г-ну Моди Муртаза за его помощь во время статистического анализа. Ссылки1. Адога А., Нимкур Т., Силас О. Хронический гнойный средний отит: социально-экономические последствия в больнице третичного уровня в Северной Нигерии. Pan Afr Med J. 2010; 4 (3) [Бесплатная статья PMC] [PubMed] [Google Scholar] 2.Acuin JM. Хронический гнойный средний отит: болезнь, ждущая решения. Comm Ear Hearing H. 2007; 4 (6): 17–19. [Google Scholar] 3. Окафор БЦ. Ухо с хроническими выделениями в Нигерии. J Laryngol Otol. 1984. 98 (2): 113–9. [PubMed] [Google Scholar] 4. Олусеси А.Д., Опалува Э., Хассан С.Б. Субъективные и объективные результаты операции тимпанопластики в Национальной больнице Абуджи, Нигерия, 2005-2009 гг. Ев Арка Отоларингол. 2011. 268 (3): 367–72. [PubMed] [Google Scholar] 5. Ласиси А.О., Сулайман О.А., Афолаби О.А. Социально-экономический статус и потеря слуха при хроническом гнойном среднем отите в Нигерии. Ann Trop Paediatr. 2007. 27 (4): 291–6. [PubMed] [Google Scholar] 6. Акинпелу О.В., Амуса Ю.Б., Комолафе Е.О., Адеолу А.А., Оладеле А.О., Амей С.А. Проблемы лечения хронического гнойного среднего отита в развивающейся стране. J Laryngol Otol. 2008. 122 (1): 16–20. [PubMed] [Google Scholar] 7. Sergi B, Galli J, De Corso E, Parrilla C, Paludetti G. Наложение мирингопластики по сравнению с подкладкой: отчет о результатах с учетом закрытия перфорации и функции слуха. Acta Otorhinolaryngol Ital. 2011; 31 (6): 366–71.[Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Вулльштейн Х. Теория и практика мирингопластики. Ларингоскоп. 1956; 66: 1076–93. [PubMed] [Google Scholar] 9. Цолльнер Ф. Принципы пластической хирургии звукопроводящего аппарата. J Laryngol Otol. 1955; 69: 637–52. [PubMed] [Google Scholar] 10. Фарамарзи А., Хашеми С.Б., Раджаи А. Мирингопластика кармана слизистой оболочки: модификация техники подкладки для передней или субтотальной перфорации. Am J Otolaryngol. 2012; 33 (6): 708–13. Ann Trop Paediatr. 2007. 27 (4): 291–6. [PubMed] [Google Scholar] 6. Акинпелу О.В., Амуса Ю.Б., Комолафе Е.О., Адеолу А.А., Оладеле А.О., Амей С.А. Проблемы лечения хронического гнойного среднего отита в развивающейся стране. J Laryngol Otol. 2008. 122 (1): 16–20. [PubMed] [Google Scholar] 7. Sergi B, Galli J, De Corso E, Parrilla C, Paludetti G. Наложение мирингопластики по сравнению с подкладкой: отчет о результатах с учетом закрытия перфорации и функции слуха. Acta Otorhinolaryngol Ital. 2011; 31 (6): 366–71.[Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Вулльштейн Х. Теория и практика мирингопластики. Ларингоскоп. 1956; 66: 1076–93. [PubMed] [Google Scholar] 9. Цолльнер Ф. Принципы пластической хирургии звукопроводящего аппарата. J Laryngol Otol. 1955; 69: 637–52. [PubMed] [Google Scholar] 10. Фарамарзи А., Хашеми С.Б., Раджаи А. Мирингопластика кармана слизистой оболочки: модификация техники подкладки для передней или субтотальной перфорации. Am J Otolaryngol. 2012; 33 (6): 708–13. [PubMed] [Google Scholar] 11.Вартиайнен Э., Нуутинен Дж. Успехи и подводные камни мирингопластики: повторное исследование 404 случаев. Am J Otol. 1993. 14 (3): 301–5. [PubMed] [Google Scholar] 12. Мишра П., Сонкхья Н., Матур Н. Проспективное исследование 100 случаев тимпанопластики с верхним расположением периферического лоскута для субтотальных перфораций. Индийская J Otolaryngol Head Neck Surg. 2007. 59 (3): 225–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Kazikdas KC, Onal K, Boyraz I., Karabulut E. Тимпанопластика палисадным хрящом для лечения субтотальных перфораций: сравнение с методом височной фасции.Eur Arch Otorhinolaryngol. 2007. 264 (9): 985–9. [PubMed] [Google Scholar] 14. Демирпехливан И.А., Онал К., Арсланоглу С., Сонгу М., Цигер Э., Джан Н. Сравнение различных методов реконструкции барабанной перепонки при тимпанопластике I типа. Eur Arch Otorhinolaryngol. 2011; 268 (3): 471–4. [PubMed] [Google Scholar] 15. Маури М., Лубианка Нето Дж. Ф., Fuchs SC. Оценка тимпанопластики хряща с помощью вкладки «бабочка»: рандомизированное клиническое испытание. [PubMed] [Google Scholar] 11.Вартиайнен Э., Нуутинен Дж. Успехи и подводные камни мирингопластики: повторное исследование 404 случаев. Am J Otol. 1993. 14 (3): 301–5. [PubMed] [Google Scholar] 12. Мишра П., Сонкхья Н., Матур Н. Проспективное исследование 100 случаев тимпанопластики с верхним расположением периферического лоскута для субтотальных перфораций. Индийская J Otolaryngol Head Neck Surg. 2007. 59 (3): 225–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Kazikdas KC, Onal K, Boyraz I., Karabulut E. Тимпанопластика палисадным хрящом для лечения субтотальных перфораций: сравнение с методом височной фасции.Eur Arch Otorhinolaryngol. 2007. 264 (9): 985–9. [PubMed] [Google Scholar] 14. Демирпехливан И.А., Онал К., Арсланоглу С., Сонгу М., Цигер Э., Джан Н. Сравнение различных методов реконструкции барабанной перепонки при тимпанопластике I типа. Eur Arch Otorhinolaryngol. 2011; 268 (3): 471–4. [PubMed] [Google Scholar] 15. Маури М., Лубианка Нето Дж. Ф., Fuchs SC. Оценка тимпанопластики хряща с помощью вкладки «бабочка»: рандомизированное клиническое испытание. Ларингоскоп. 2001. 111 (8): 1479–85. [PubMed] [Google Scholar] 16. Индоревала С., Пагаре Р., Абудживала С., Барпанде С.Стабильность размеров свободных трансплантатов фасции: исследование на человеке. Ларингоскоп. 2004. 114 (3): 543–7. [PubMed] [Google Scholar] 17. Индоревала С. Тимпанопластика (авторская техника) В: Хатирам Б., Хаттар В., редакторы. Атлас оперативной оториноларингологии и хирургии головы и шеи. 1-е изд. Vol. 1. Дели, Индия: Джейпи Бразерс Медикал Паблишерс (П) Лтд; 2013. С. 67–74. [Google Scholar] 18. Nardone M, Sommerville R, Bowman J, Danesi G. Мирингопластика при простом хроническом среднем отите: критический анализ долгосрочных результатов в серии пациентов из 1000 взрослых.Отол Нейротол. 2012; 33 (1): 48–53. [PubMed] [Google Scholar] 19. Te GO, Rizer FM, Schuring AG. Детская тимпанопластика ятрогенных перфораций в результате терапии вентиляционной трубкой. Am J Otol. 1998. 19 (3): 301–5. [PubMed] [Google Scholar] 20. Нельсон Л.Дж., Хусейн ССМ. Управление гранулярным мирингитом: систематический обзор. Ларингоскоп. 2001. 111 (8): 1479–85. [PubMed] [Google Scholar] 16. Индоревала С., Пагаре Р., Абудживала С., Барпанде С.Стабильность размеров свободных трансплантатов фасции: исследование на человеке. Ларингоскоп. 2004. 114 (3): 543–7. [PubMed] [Google Scholar] 17. Индоревала С. Тимпанопластика (авторская техника) В: Хатирам Б., Хаттар В., редакторы. Атлас оперативной оториноларингологии и хирургии головы и шеи. 1-е изд. Vol. 1. Дели, Индия: Джейпи Бразерс Медикал Паблишерс (П) Лтд; 2013. С. 67–74. [Google Scholar] 18. Nardone M, Sommerville R, Bowman J, Danesi G. Мирингопластика при простом хроническом среднем отите: критический анализ долгосрочных результатов в серии пациентов из 1000 взрослых.Отол Нейротол. 2012; 33 (1): 48–53. [PubMed] [Google Scholar] 19. Te GO, Rizer FM, Schuring AG. Детская тимпанопластика ятрогенных перфораций в результате терапии вентиляционной трубкой. Am J Otol. 1998. 19 (3): 301–5. [PubMed] [Google Scholar] 20. Нельсон Л.Дж., Хусейн ССМ. Управление гранулярным мирингитом: систематический обзор. JLO. 2008; 122: 3–10. [PubMed] [Google Scholar] 21. Эль-Сейфи А., Фуад Б. Гранулярный мирингит: хирургическая проблема? Am J Otol. 2000; 21: 462–7. [PubMed] [Google Scholar] 23. Шихи Дж. Л., Андерсон Р. Г..Мирингопластика Обзор 472 случаев. Анн Отол Ринол Ларингол. 1980. 89 (4 Pt 1): 331–4. [PubMed] [Google Scholar] 24. Карела М., Сандип Б., Уоткинс А., Филлиппс Дж. Мирингопластика: хирургические результаты и улучшение слуха: стоит ли выполнять ее для улучшения слуха? Eur Arch Otorhinolaryngol. 2008. 265 (9): 1039–42. [PubMed] [Google Scholar] 25. Ли П., Келли Дж., Миллс Р.П. Мирингопластика: имеет ли значение размер перфорации? Clin Otolaryngol Allied Sci. 2002; 27: 331–4. [PubMed] [Google Scholar] 26. Огиси ФО, Адобамен П.Тимпанопластика 1 типа в Бенине: обзор за 10 лет. Niger Postgrad Med J. 2004; 11 (2): 84–7. [PubMed] [Google Scholar] JLO. 2008; 122: 3–10. [PubMed] [Google Scholar] 21. Эль-Сейфи А., Фуад Б. Гранулярный мирингит: хирургическая проблема? Am J Otol. 2000; 21: 462–7. [PubMed] [Google Scholar] 23. Шихи Дж. Л., Андерсон Р. Г..Мирингопластика Обзор 472 случаев. Анн Отол Ринол Ларингол. 1980. 89 (4 Pt 1): 331–4. [PubMed] [Google Scholar] 24. Карела М., Сандип Б., Уоткинс А., Филлиппс Дж. Мирингопластика: хирургические результаты и улучшение слуха: стоит ли выполнять ее для улучшения слуха? Eur Arch Otorhinolaryngol. 2008. 265 (9): 1039–42. [PubMed] [Google Scholar] 25. Ли П., Келли Дж., Миллс Р.П. Мирингопластика: имеет ли значение размер перфорации? Clin Otolaryngol Allied Sci. 2002; 27: 331–4. [PubMed] [Google Scholar] 26. Огиси ФО, Адобамен П.Тимпанопластика 1 типа в Бенине: обзор за 10 лет. Niger Postgrad Med J. 2004; 11 (2): 84–7. [PubMed] [Google Scholar]Обзор 789 случаевИран Дж. Оториноларингол. 2015 Март; 27 (79): 101–108. Шабир Индоревала 1 Научно-исследовательский институт DNB, ЛОР-больница Индоревала, Нашик, Индия. Тайво Олугбемига Адедеджи2 Отделение оториноларингологической хирургии головы и шеи, Обучающая больница LAUTECH, Осогбо, Нигерия. Абузар Индоревала1 Учреждение DNB и исследования, больница ЛОР Индоревала, Нашик, Индия. Gaurav Nemade1 Научно-исследовательский институт DNB, ЛОР-больница Индоревала, Нашик, Индия. 1 Научно-исследовательский институт DNB, ЛОР-больница Индоревала, Нашик, Индия. 2 Отделение оториноларингологии, хирургии головы и шеи, Учебная больница LAUTECH, Осогбо, Нигерия. * Автор для корреспонденции: Отделение оториноларингологии, Учебная больница LAUTECH, Осогбо, штат Осун, Нигерия. Тел .: +2348068830318, +2348088348795, электронная почта: [email protected] Поступила в редакцию 13 марта 2014 г .; Принято 5 мая 2014 г.. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons. org/licenses/by/3.0/), которая разрешает неограниченное использование, распространение и воспроизведение в любых средний при условии правильного цитирования оригинала.Эта статья цитировалась в других статьях в PMC. org/licenses/by/3.0/), которая разрешает неограниченное использование, распространение и воспроизведение в любых средний при условии правильного цитирования оригинала.Эта статья цитировалась в других статьях в PMC.AbstractIntroduction:Тимпанопластика показана для восстановления слуха и предотвращения рецидивов отореи. Материалы и методы:Это исследование представляло собой ретроспективный обзор пациентов, перенесших тимпанопластику с мастоидэктомией или без нее в течение 1 года. Результаты: Всего было проанализировано 789 тимпанопластик с соотношением мужчин и женщин 1: 1,1. В целом, 91% и 9% тимпанопластик были выполнены без мастоидэктомии и с ней, соответственно.Полный трансплантат наблюдался в 98,6% случаев. Приблизительно у 25% пациентов зазор между костями и воздухом (ABG) до операции составлял ≤20 дБ, а в послеоперационный период он увеличивался до 75,6%. Закрытие ABG улучшилось с 0,8% до 46,7%. Среднее значение ABG улучшилось с 26,30 ± 8,1 дБ до операции до 14 ± 10,41 дБ после операции (t = 28,7, P <0,001). Заключение:Тимпанопластика — эффективная процедура, которая может привести к улучшению слуховой функции у пациентов и предотвращению повторных выделений из уха.Оптимальных результатов можно добиться при использовании соответствующей хирургической техники. Ключевые слова: Эндомеатальная тимпанопластика, улучшение слуха, трансплантаты, тимпанопластика Введение Хронический гнойный средний отит (CSOM) представляет собой серьезную проблему для здоровья детей и взрослых в развивающихся странах (1,2). Это инфекция, характеризующаяся периодическими выделениями из среднего уха из-за стойкой перфорации барабанной перепонки. Заболевание является наиболее распространенным детским инфекционным заболеванием во всем мире, которое начинается в раннем возрасте (1).Однако в развивающихся странах такие факторы риска, как недоедание, перенаселенность, несоблюдение стандартов гигиены, частые инфекции верхних дыхательных путей и нехватка ресурсов здравоохранения усугубляют проблемы и делают болезнь распространенной среди детей и взрослых (1,3–6) . Следствием CSOM является потеря слуха и склонность к повторной инфекции и выделениям (4-6). Адога и др. (1) заявили, что из всех осложнений, связанных с CSOM, потеря слуха почти всегда значительна.Сообщалось о распространенности потери слуха, осложняющей CSOM, от 9 до 83% (1,4,5). Хирургическое лечение (тимпанопластика) перфорированной барабанной перепонки (ТМ) показано для восстановления слуха, а также для предотвращения рецидива отореи (7). Тимпанопластика была введена Бертольдом, а позже разработана и модифицирована Вулльштейном и Цоллнером (4,7-9). Различные хирургические подходы к тимпанопластике включают эндомеатальный (периметальный), эндауральный и постурикулярный пути. Эти подходы по-разному влияют на результат операции в зависимости от размера и места перфорации (7).Хирургическая техника, использующая подкладку или наложение трансплантатов на перфорированную TM, использовалась различными хирургами (7,10,11). Подложка широко используется и относительно проста в исполнении, так как трансплантат располагается полностью медиальнее оставшейся барабанной перепонки и молоточка (4,7,12). Описаны различные методы реконструкции TM для тимпанопластики с использованием различных типов трансплантатов, включая височную фасцию, надхрящницу, палисадный хрящ и остров хряща (13–15).Хотя височная фасция имеет лучший функциональный результат в отношении слуха (13,15), она имеет плохую стабильность размеров (16). Плохая стабильность размеров трансплантатов височной фасции способствует остаточной перфорации после тимпанопластики, особенно при больших перфорациях TM (16). Методы палисадного хряща и островка хряща имеют тот недостаток, что мешают звуковому механизму, и, следовательно, пациенты могут получить лишь минимальную пользу в отношении восстановления слуха (7). Сообщалось, что использование широкой фасции в качестве материала трансплантата обеспечивает лучшую стабильность размеров и, как следствие, приводит к лучшему результату, особенно в отношении достижения интактной ВМ и улучшения слуха (16,17). В отличие от этого, техника передней тимпанотомии была введена для преодоления переднего притупления, связанного с техникой подкладки, а также для лечения остаточной передней перфорации (17). Это исследование направлено на оценку результатов тимпанопластики, основанной на закрытии перфорации ТМ и улучшении слуха с использованием методов реконструкции лицевого трансплантата широчайшей мышцы лица и передней тимпанотомии в процедурах тимпанопластики. Материалы и методы Это исследование представляло собой годичный ретроспективный обзор всех пациентов, перенесших реконструктивную операцию среднего уха (тимпанопластику) с мастоидэктомией или без нее в больнице Индоревала уха, носа и горла (ЛОР), DNB Institution and Research, Nashik , Индия в период с января по декабрь 2012 г. Данные были получены из историй болезни пациентов, которые наблюдались в течение как минимум 6 месяцев после операции. Информация, полученная исследователем из истории болезни пациентов, включала социально-демографические данные, пораженное ухо, место и размер перфорации TM, приподнятый лоскут и материалы трансплантата, использованные для реконструкции.Результаты, измеренные для закрытия перфорации ТМ, оценивались как полное, частичное или отторжение трансплантата через 3 месяца после операции, а также оценивался послеоперационный слух пациентов. До- и послеоперационная аудиометрия с использованием чистого тона (PTA) для всех пациентов проводилась с использованием Elkon 3N3 Multi (Elkon, Индия), ежегодно калибруемого в соответствии со стандартами Международной организации по стандартизации (ISO) в звукоизолированном помещении.Воздушная проводимость (AC) и костная проводимость (BC) Средние значения чистого тона (PTA) рассчитывались как среднее значение пороговых значений слышимости на частотах 0,5, 1, 2 и 4 кГц. Воздушно-костные зазоры (ABG) рассчитывались как разница между пороговыми значениями AC-PTA и BC-PTA. Послеоперационное усиление слуха рассчитывалось как разница между ГКД до и после контрольного обследования (минимум 3 месяца после операции, когда все процессы заживления были признаны завершенными и состояние пациента было клинически стабильным). Пациенты с неполной информацией и пациенты, потерявшие возможность наблюдения до завершения лечения, были исключены из исследования. Данные были введены в электронную таблицу и представлены в описательной форме в виде таблиц. Статистический анализ был выполнен с использованием статистического пакета для социальных наук (SPSS) версии 14 (Чикаго, Иллинойс) с вычисленными средними и частотами. Данные были представлены в простых описательных терминах в виде пропорций с использованием таблиц и графических диаграмм. Выбор трансплантата и его подготовка Хотя использование широкой фасции в качестве материала трансплантата не очень распространено или популярно, выбор этого материала трансплантата в нашем центре был основан на предыдущем исследовании, в котором стабильность размеров трансплантата широкой фасции сравнивалась с стабильностью размеров трансплантата. temporalis fascia как у животных, так и у людей (16,17).Было обнаружено, что трансплантат широкой фасции имеет хорошую стабильность размеров по сравнению с височной фасцией как у животных, так и у людей. Подготовка трансплантата Трансплантат взят из переднебоковой части дистальной трети бедра.Небольшой (0,5 мм) разрез был сделан после инфильтрации области, где должен был быть взят трансплантат (с использованием 1% лигнокаина с 1 из 30 000 адреналина). Жир осторожно отделяли тупым рассечением, чтобы обнажить широкую фасцию, и собирали трансплантат размером приблизительно 24 мм на 16 мм. Затем были удалены жир и рыхлые соединительные ткани с обеих сторон широкой фасции. Затем все четыре угла были обрезаны на 8 мм в длину и 4 мм в ширину, чтобы избежать образования собачьих ушей. В центре у основания верхнего хвоста делалась прорезь диаметром 3 мм для рукоятки молоточка.Теперь трансплантат был готов к окончательной установке. Разрез закрыли швом нейлон / шелк 2/0 и наложили повязку. Ширина лицевой панели 16 мм * 24 мм непосредственно перед обрезкой углов Обрезаются четыре угла лицевой панели (каждый 4 мм 8 мм). Теперь трансплантат имеет центральную часть и четыре хвоста. Режущие уголки облегчают окончательную адаптацию трансплантата под барабанной перепонкой, а хвосты упираются в стенки канала.Формирование собачьего уха предотвращается за счет удаления углов Прорезь делается в основании верхнего хвоста для ловли ручки молоточка Результаты В ходе этого исследования было выполнено 937 тимпанопластик (с мастоидэктомией или без). . В общей сложности 789 случаев (из 637 пациентов, 485 пациентов перенесли односторонние операции на ухе и 152 пациента — двусторонние операции на ухе) имели полные данные для анализа. Было 302 (48,72%) мужчин и 335 (51,3%) женщин (соотношение мужчин и женщин 1: 1. Таблица 1Клиническая характеристика пациентов
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

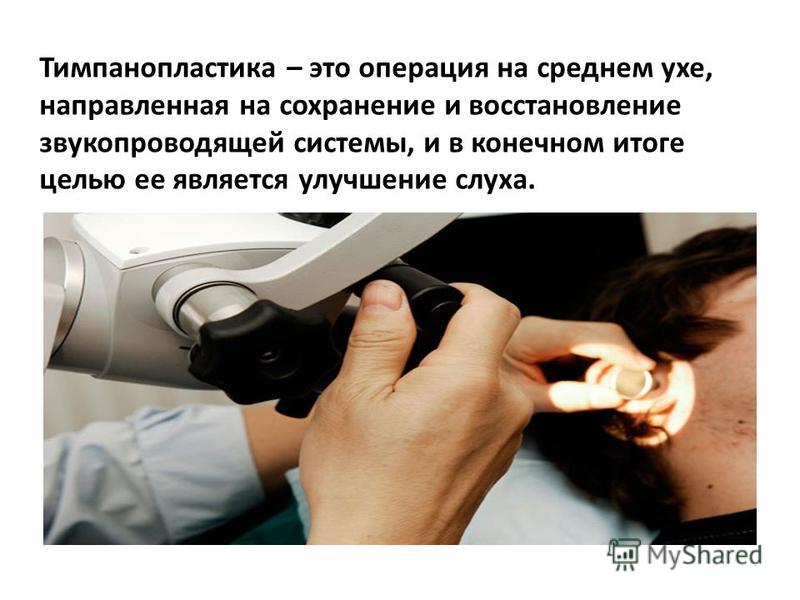

 Швы снимают через 5—7 дней. Слуховой проход освобождают от тампонов постепенно. На 2-й день удаляют наружный тампон и после инсуффляции антибиотика вновь вводят стерильную турунду; на 3, 4 и 5-й день проводят то же самое; находящиеся глубоко шарики ваты не меняют, если они сухие или слегка пропитаны сукровичным отделяемым, если нет болей в ухе и других признаков обострения процесса в среднем ухе. С 6— 7-го дня начинают удалять глубоко расположенные шарики и обычно при отсутствии обострения удаление шариков заканчивается на 7—8-й день. К 9—10-му дню удаляют и резиновые полоски. Однако, при повышенной раневой экссудации их вынимают раньше. Такая же тактика применима и для тимпанопластики при интактной канальной антромастоидэктомии, поскольку барабанную полость дренируют еще и через антрум. При интрамеатальной или эндауральной тимпанопластике у больных с воспалительным процессом в среднем ухе растампонирование слухового прохода осуществляют раньше и заканчивают к 4—5-му дню. Дренаж, введенный под меатотимпанальный лоскут, удаляют по мере исчезновения необходимости в нем (в среднем через 10—14 дней).
Швы снимают через 5—7 дней. Слуховой проход освобождают от тампонов постепенно. На 2-й день удаляют наружный тампон и после инсуффляции антибиотика вновь вводят стерильную турунду; на 3, 4 и 5-й день проводят то же самое; находящиеся глубоко шарики ваты не меняют, если они сухие или слегка пропитаны сукровичным отделяемым, если нет болей в ухе и других признаков обострения процесса в среднем ухе. С 6— 7-го дня начинают удалять глубоко расположенные шарики и обычно при отсутствии обострения удаление шариков заканчивается на 7—8-й день. К 9—10-му дню удаляют и резиновые полоски. Однако, при повышенной раневой экссудации их вынимают раньше. Такая же тактика применима и для тимпанопластики при интактной канальной антромастоидэктомии, поскольку барабанную полость дренируют еще и через антрум. При интрамеатальной или эндауральной тимпанопластике у больных с воспалительным процессом в среднем ухе растампонирование слухового прохода осуществляют раньше и заканчивают к 4—5-му дню. Дренаж, введенный под меатотимпанальный лоскут, удаляют по мере исчезновения необходимости в нем (в среднем через 10—14 дней).

 Используется наружный слуховой проход или заушный доступ. Медиками применяется специальный микроскоп.
Используется наружный слуховой проход или заушный доступ. Медиками применяется специальный микроскоп.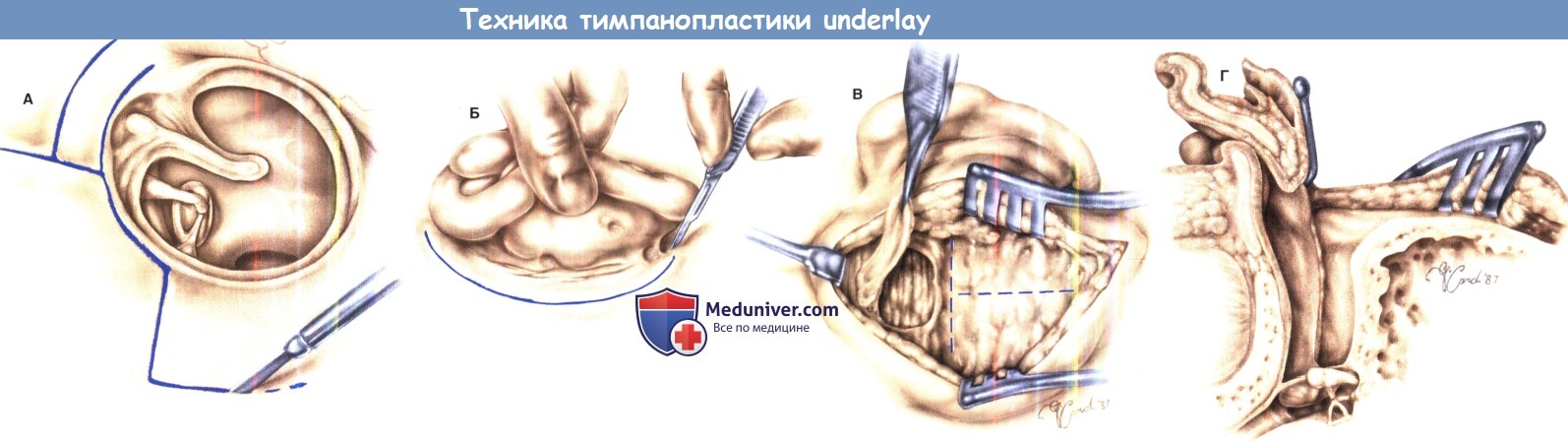

 )
) 5%
5% 7% 50,0
7% 50,0 Предоперационная ПТА показала, что более 98% пациентов имели уровень глюкозы крови> 10 дБ (в среднем 26,3 ± 8,1 дБ) (таблица 2).
Предоперационная ПТА показала, что более 98% пациентов имели уровень глюкозы крови> 10 дБ (в среднем 26,3 ± 8,1 дБ) (таблица 2).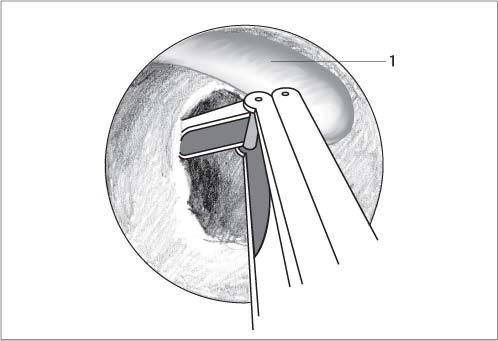 Лоскут для доступа к среднему уху
Лоскут для доступа к среднему уху  Причина маргинального преобладания женщин, обнаруженная в этом исследовании, не известна. Хотя было обнаружено, что женщины уделяют больше внимания своему здоровью, некоторые другие исследования сообщают о преобладании мужчин (4,7). Тот факт, что CSOM был основным показанием (93,9%) для хирургического вмешательства в этом исследовании, подтверждает утверждение, что это состояние представляет собой серьезную проблему общественного здравоохранения как у детей, так и у взрослых, особенно в развивающихся странах (1-6), и что хирургическое лечение эффективен для предотвращения повторяющихся выделений из уха и восстановления слуха (7,10,13).
Причина маргинального преобладания женщин, обнаруженная в этом исследовании, не известна. Хотя было обнаружено, что женщины уделяют больше внимания своему здоровью, некоторые другие исследования сообщают о преобладании мужчин (4,7). Тот факт, что CSOM был основным показанием (93,9%) для хирургического вмешательства в этом исследовании, подтверждает утверждение, что это состояние представляет собой серьезную проблему общественного здравоохранения как у детей, так и у взрослых, особенно в развивающихся странах (1-6), и что хирургическое лечение эффективен для предотвращения повторяющихся выделений из уха и восстановления слуха (7,10,13).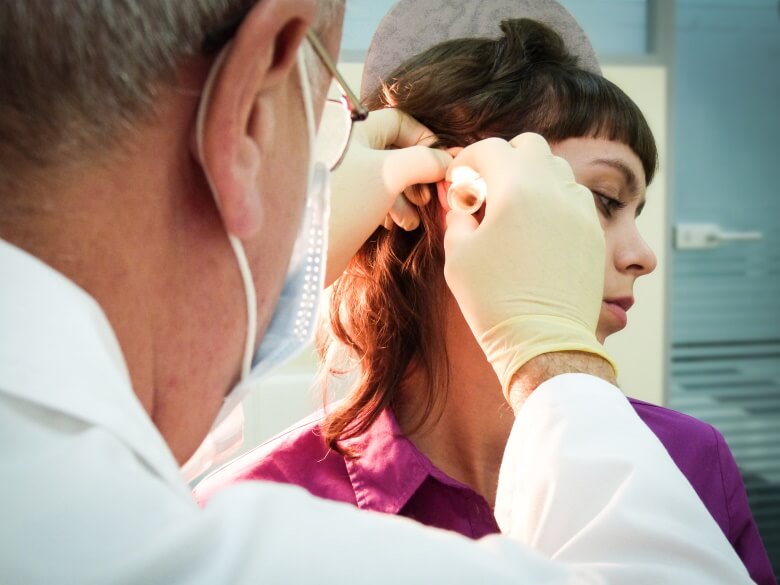
 Sheehy et al. (23) сравнили использование кожи канала и височной фасции в качестве материала трансплантата для закрытия перфораций TM и сообщили, что забор трансплантата и результаты слуха были менее благоприятными при использовании кожи канала. Demirpehlivan et al. (14) сравнили различные техники реконструкции ТМ при тимпанопластике I типа. Они сообщили о лучшем исходе в отношении закрытия перфорации перихондрием / островком хряща, чем при использовании височной фасции или палисадов хряща.
Sheehy et al. (23) сравнили использование кожи канала и височной фасции в качестве материала трансплантата для закрытия перфораций TM и сообщили, что забор трансплантата и результаты слуха были менее благоприятными при использовании кожи канала. Demirpehlivan et al. (14) сравнили различные техники реконструкции ТМ при тимпанопластике I типа. Они сообщили о лучшем исходе в отношении закрытия перфорации перихондрием / островком хряща, чем при использовании височной фасции или палисадов хряща. Остаточные перфорации также могли быть результатом прижигания грануляционной ткани в процессе заживления. Другой фактор может заключаться в том, что в большинстве случаев обширная и полная перфорация была восстановлена с помощью трансплантата широкой фасции. Однако причина единственного случая отказа трансплантата осталась неизвестной.В целом, результат операции в этом исследовании был субъективно очень хорошим, с полным закрытием перфорации более 98%, что сравнимо с 99% из предыдущего исследования в этом центре, но намного выше, чем результаты многих других ранее опубликованных исследований (4,10-15 , 18,19). Сообщалось, что техника передней тимпанотомии дает хирургу улучшенный вид ушного конца евстахиевой трубы и, таким образом, позволяет полностью удалить болезнь вокруг ее рта (19). Кроме того, это дает возможность прочной передней адаптации трансплантата, что предотвращает послеоперационное притупление и связанную с ним остаточную перфорацию (17,19).Передняя тимпанотомия использовалась у 81,4% пациентов в настоящем исследовании, и это могло способствовать успешному закрытию перфорации ТМ у большей части наших пациентов.
Остаточные перфорации также могли быть результатом прижигания грануляционной ткани в процессе заживления. Другой фактор может заключаться в том, что в большинстве случаев обширная и полная перфорация была восстановлена с помощью трансплантата широкой фасции. Однако причина единственного случая отказа трансплантата осталась неизвестной.В целом, результат операции в этом исследовании был субъективно очень хорошим, с полным закрытием перфорации более 98%, что сравнимо с 99% из предыдущего исследования в этом центре, но намного выше, чем результаты многих других ранее опубликованных исследований (4,10-15 , 18,19). Сообщалось, что техника передней тимпанотомии дает хирургу улучшенный вид ушного конца евстахиевой трубы и, таким образом, позволяет полностью удалить болезнь вокруг ее рта (19). Кроме того, это дает возможность прочной передней адаптации трансплантата, что предотвращает послеоперационное притупление и связанную с ним остаточную перфорацию (17,19).Передняя тимпанотомия использовалась у 81,4% пациентов в настоящем исследовании, и это могло способствовать успешному закрытию перфорации ТМ у большей части наших пациентов.

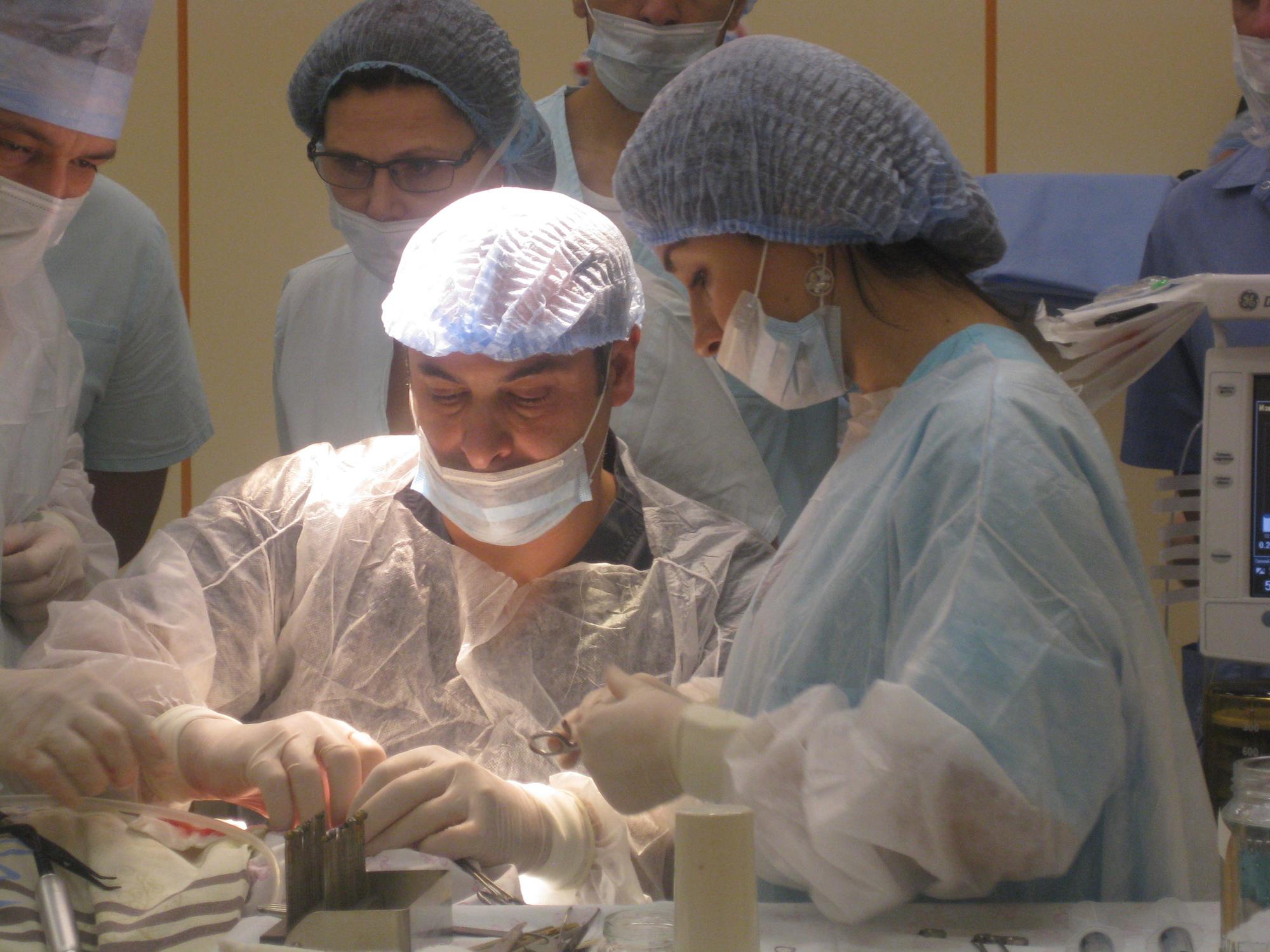

 Как правило, у более 86% пациентов слух улучшился после операции (среднее значение = 12,5 ± 9,5 дБ) (χ2 = 104,2, P <0,001).
Как правило, у более 86% пациентов слух улучшился после операции (среднее значение = 12,5 ± 9,5 дБ) (χ2 = 104,2, P <0,001).
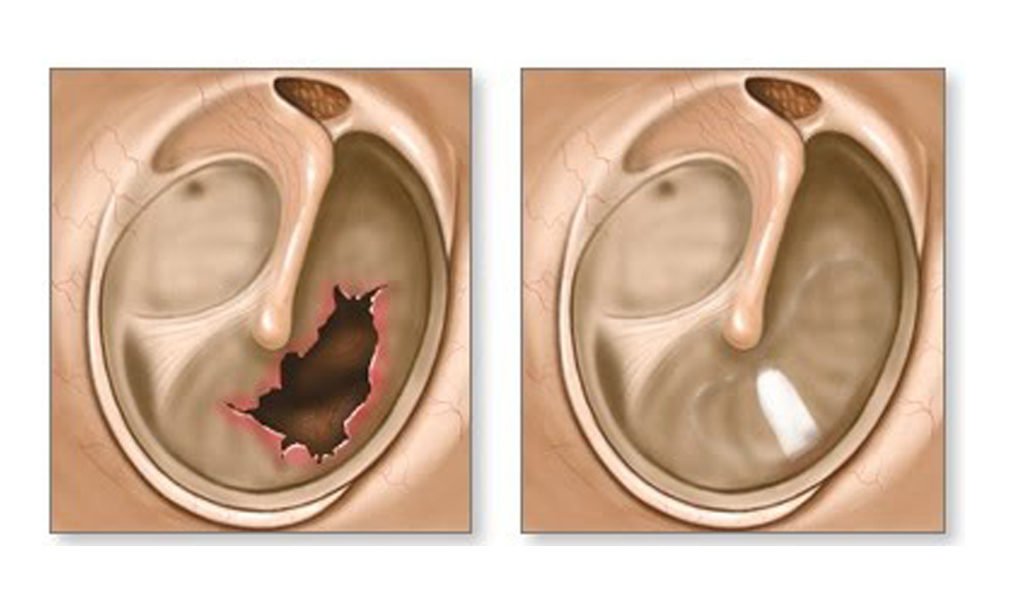

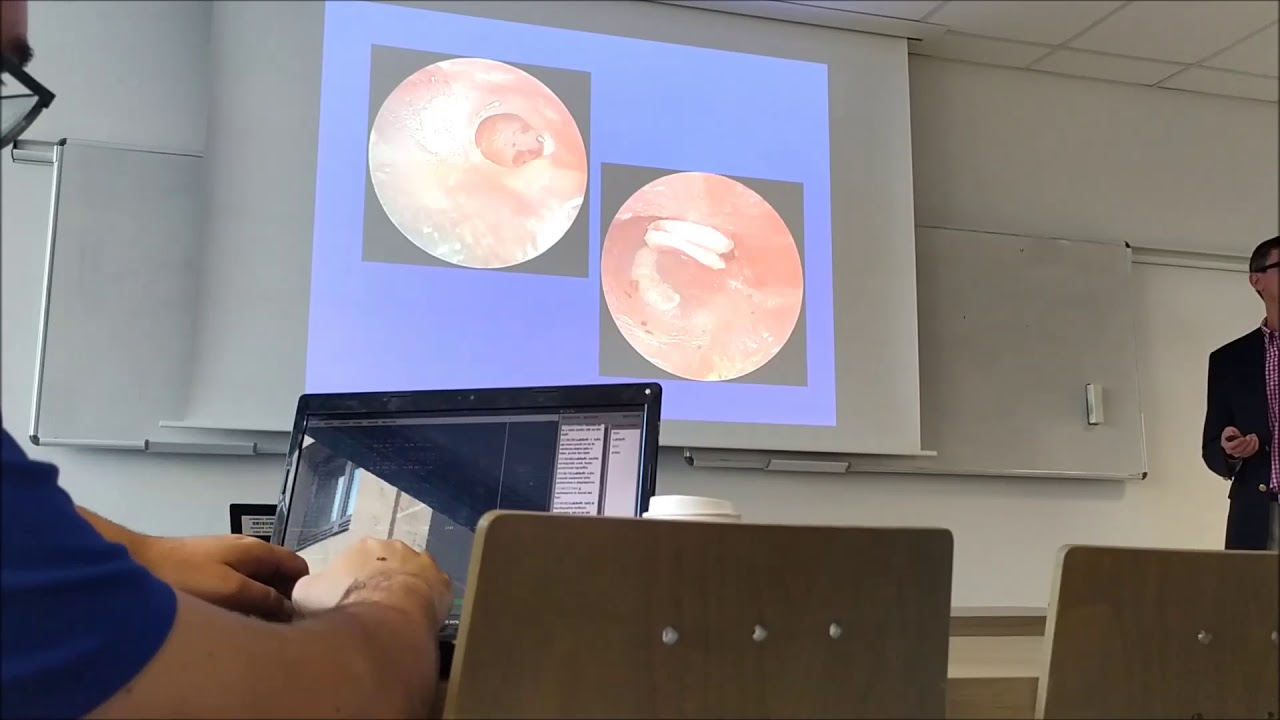 «Полный захват» регистрировался, когда TM имел полное закрытие, как видно при отомикроскопии, частичный захват считался закрытием <100%, а отказ трансплантата определялся как полное отторжение трансплантата.
«Полный захват» регистрировался, когда TM имел полное закрытие, как видно при отомикроскопии, частичный захват считался закрытием <100%, а отказ трансплантата определялся как полное отторжение трансплантата.
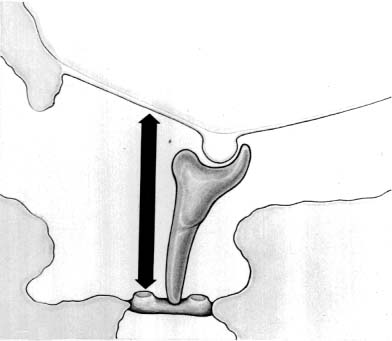 Это исследование пришло к выводу, что плохая стабильность размеров трансплантатов височной фасции может быть важным фактором неполного закрытия перфораций ТМ при тимпанопластических операциях, особенно при больших перфорациях.
Это исследование пришло к выводу, что плохая стабильность размеров трансплантатов височной фасции может быть важным фактором неполного закрытия перфораций ТМ при тимпанопластических операциях, особенно при больших перфорациях.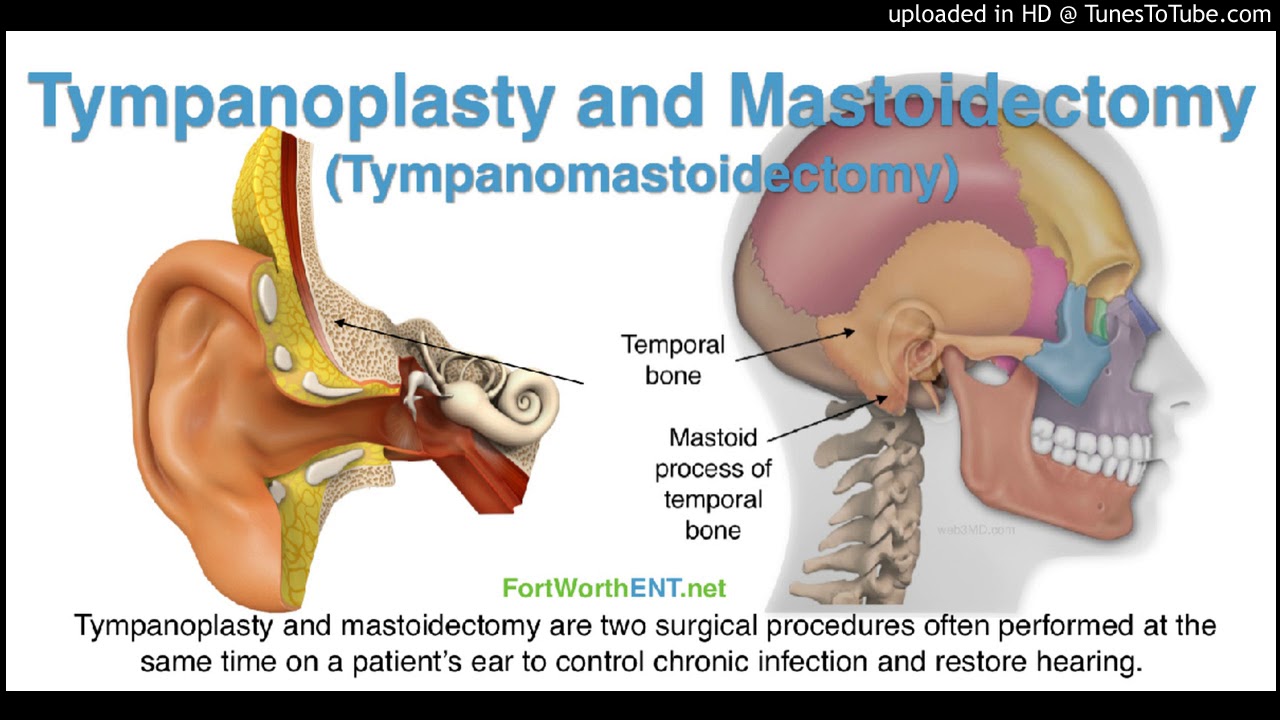 Шов обычно снимали на седьмой день после операции, и рана заживала без каких-либо осложнений. Подготовка трансплантата показана на (рис. 1a-1c).
Шов обычно снимали на седьмой день после операции, и рана заживала без каких-либо осложнений. Подготовка трансплантата показана на (рис. 1a-1c). 1). Возраст пациентов составлял от 5 до 76 лет, средний возраст — 35 ± 15,8 года; возрастная группа 21–40 лет оказалась наиболее пострадавшей группой (36%). Стол. 1 показан возраст, пол и латеральность пораженных ушей, а также показания к операции.
1). Возраст пациентов составлял от 5 до 76 лет, средний возраст — 35 ± 15,8 года; возрастная группа 21–40 лет оказалась наиболее пострадавшей группой (36%). Стол. 1 показан возраст, пол и латеральность пораженных ушей, а также показания к операции. 4
4 0%). Центральные перфорации имели место в 658 (83,4%) ушах и перфорация чердака с ретракционными карманами в 131 (16,6%) ушах, а в 162 (20,5%) случаях была сопутствующая эрозия слуховых косточек, начиная от эрозии ручки молоточка до отсутствия надстройки стремени ( Таблица 2).
0%). Центральные перфорации имели место в 658 (83,4%) ушах и перфорация чердака с ретракционными карманами в 131 (16,6%) ушах, а в 162 (20,5%) случаях была сопутствующая эрозия слуховых косточек, начиная от эрозии ручки молоточка до отсутствия надстройки стремени ( Таблица 2). 5%
5% 7% 50,0
7% 50,0 Предоперационная ПТА показала, что более 98% пациентов имели уровень глюкозы крови> 10 дБ (в среднем 26,3 ± 8,1 дБ) (таблица 2).
Предоперационная ПТА показала, что более 98% пациентов имели уровень глюкозы крови> 10 дБ (в среднем 26,3 ± 8,1 дБ) (таблица 2). Лоскут для доступа к среднему уху
Лоскут для доступа к среднему уху  До- и послеоперационные аудиограммы этих пациентов сравнивались для оценки послеоперационного закрытия ГКБ. В то время как 25,2% пациентов имели ГКД ≤20 дБ до операции, после операции доля увеличилась до 75,6%. У четырех пациентов (0,8%) до операции уровень ГКД был <10 дБ, и это соотношение увеличилось до 46.7% в послеоперационном периоде. Среднее значение ABG составило 26,3 ± 8,1 дБ до операции и 14,0 ± 10,4 дБ после операции (t = 28,7, P <0,001). Более чем у 86% пациентов наблюдалось объективное улучшение (показанное закрытием ГКВ) (χ 2 = 104,2, P <0,001) после операции со средним закрытием ГВС 12,5 ± 9,5 дБ. На рисунке 2 показана взаимосвязь между исходом в зависимости от слуха и типа операции (только тимпанопластика и тимпанопластика плюс мастоидэктомия; χ 2 = 23,36, P <0,001), а на рисунке 3 показана взаимосвязь между исходом операции и эрозией слуховых косточек ( χ 2 = 33.28; P <0,001).
До- и послеоперационные аудиограммы этих пациентов сравнивались для оценки послеоперационного закрытия ГКБ. В то время как 25,2% пациентов имели ГКД ≤20 дБ до операции, после операции доля увеличилась до 75,6%. У четырех пациентов (0,8%) до операции уровень ГКД был <10 дБ, и это соотношение увеличилось до 46.7% в послеоперационном периоде. Среднее значение ABG составило 26,3 ± 8,1 дБ до операции и 14,0 ± 10,4 дБ после операции (t = 28,7, P <0,001). Более чем у 86% пациентов наблюдалось объективное улучшение (показанное закрытием ГКВ) (χ 2 = 104,2, P <0,001) после операции со средним закрытием ГВС 12,5 ± 9,5 дБ. На рисунке 2 показана взаимосвязь между исходом в зависимости от слуха и типа операции (только тимпанопластика и тимпанопластика плюс мастоидэктомия; χ 2 = 23,36, P <0,001), а на рисунке 3 показана взаимосвязь между исходом операции и эрозией слуховых косточек ( χ 2 = 33.28; P <0,001).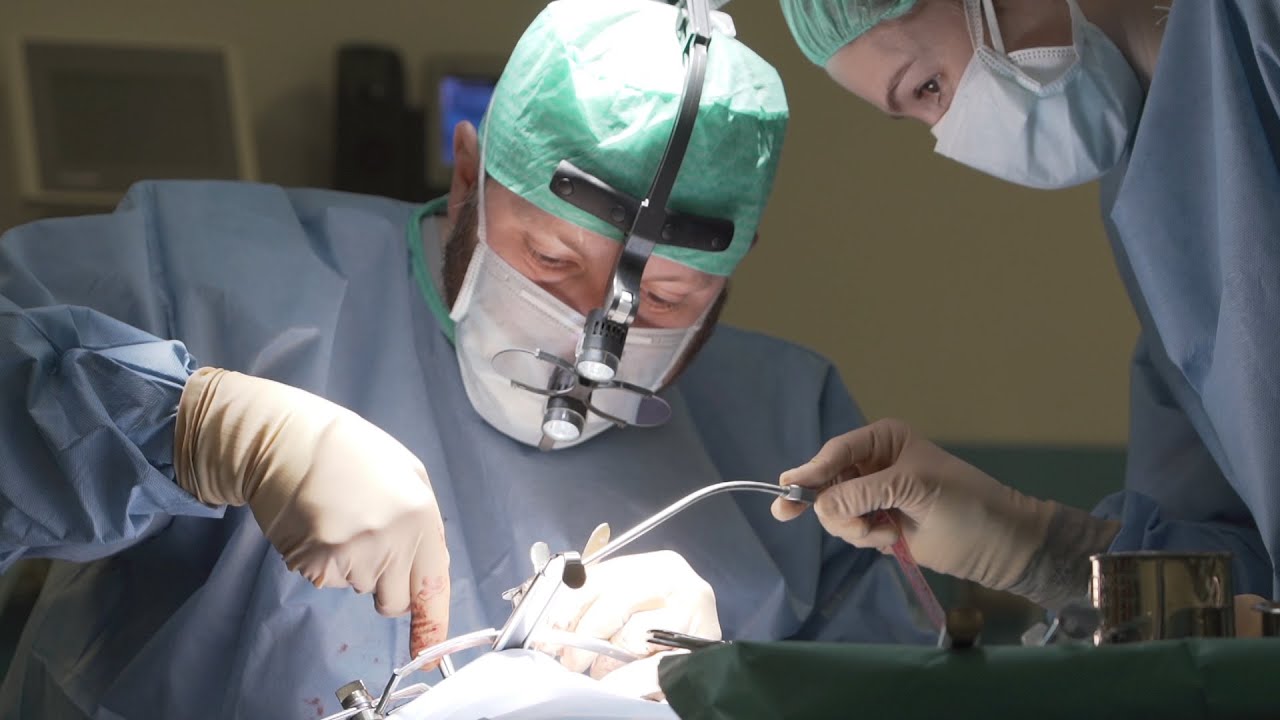 Причина маргинального преобладания женщин, обнаруженная в этом исследовании, не известна. Хотя было обнаружено, что женщины уделяют больше внимания своему здоровью, некоторые другие исследования сообщают о преобладании мужчин (4,7). Тот факт, что CSOM был основным показанием (93,9%) для хирургического вмешательства в этом исследовании, подтверждает утверждение, что это состояние представляет собой серьезную проблему общественного здравоохранения как у детей, так и у взрослых, особенно в развивающихся странах (1-6), и что хирургическое лечение эффективен для предотвращения повторяющихся выделений из уха и восстановления слуха (7,10,13).
Причина маргинального преобладания женщин, обнаруженная в этом исследовании, не известна. Хотя было обнаружено, что женщины уделяют больше внимания своему здоровью, некоторые другие исследования сообщают о преобладании мужчин (4,7). Тот факт, что CSOM был основным показанием (93,9%) для хирургического вмешательства в этом исследовании, подтверждает утверждение, что это состояние представляет собой серьезную проблему общественного здравоохранения как у детей, так и у взрослых, особенно в развивающихся странах (1-6), и что хирургическое лечение эффективен для предотвращения повторяющихся выделений из уха и восстановления слуха (7,10,13).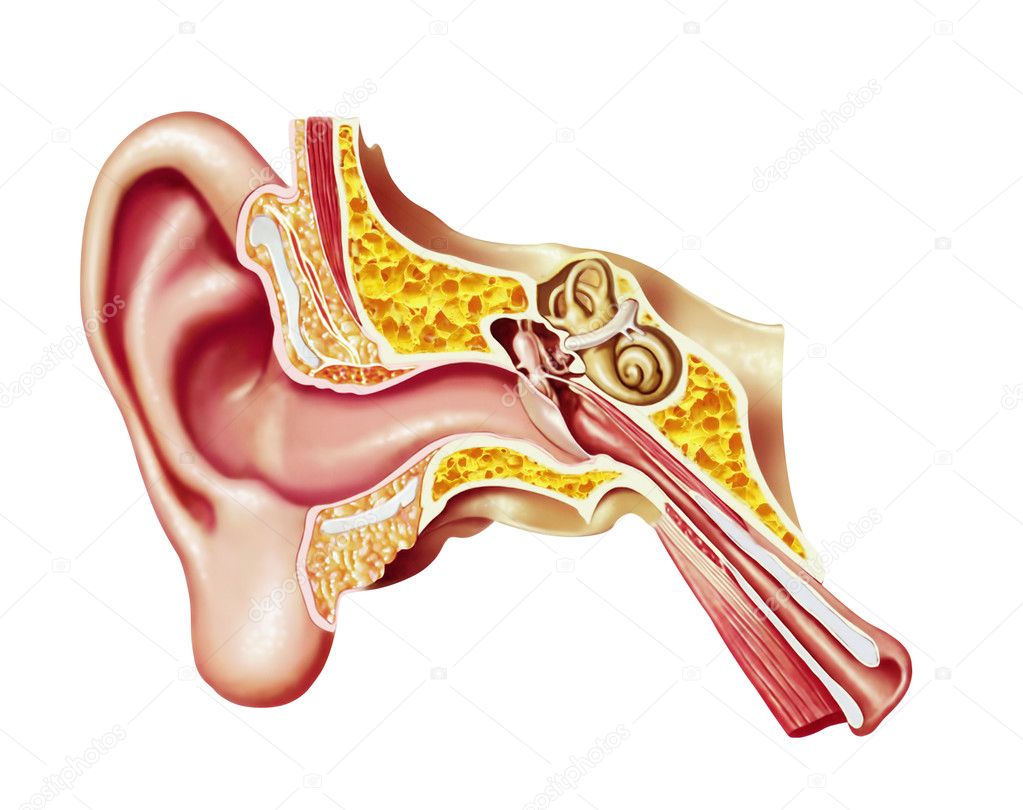
 Sheehy et al. (23) сравнили использование кожи канала и височной фасции в качестве материала трансплантата для закрытия перфораций TM и сообщили, что забор трансплантата и результаты слуха были менее благоприятными при использовании кожи канала. Demirpehlivan et al. (14) сравнили различные техники реконструкции ТМ при тимпанопластике I типа. Они сообщили о лучшем исходе в отношении закрытия перфорации перихондрием / островком хряща, чем при использовании височной фасции или палисадов хряща.
Sheehy et al. (23) сравнили использование кожи канала и височной фасции в качестве материала трансплантата для закрытия перфораций TM и сообщили, что забор трансплантата и результаты слуха были менее благоприятными при использовании кожи канала. Demirpehlivan et al. (14) сравнили различные техники реконструкции ТМ при тимпанопластике I типа. Они сообщили о лучшем исходе в отношении закрытия перфорации перихондрием / островком хряща, чем при использовании височной фасции или палисадов хряща. Остаточные перфорации также могли быть результатом прижигания грануляционной ткани в процессе заживления. Другой фактор может заключаться в том, что в большинстве случаев обширная и полная перфорация была восстановлена с помощью трансплантата широкой фасции. Однако причина единственного случая отказа трансплантата осталась неизвестной.В целом, результат операции в этом исследовании был субъективно очень хорошим, с полным закрытием перфорации более 98%, что сравнимо с 99% из предыдущего исследования в этом центре, но намного выше, чем результаты многих других ранее опубликованных исследований (4,10-15 , 18,19). Сообщалось, что техника передней тимпанотомии дает хирургу улучшенный вид ушного конца евстахиевой трубы и, таким образом, позволяет полностью удалить болезнь вокруг ее рта (19). Кроме того, это дает возможность прочной передней адаптации трансплантата, что предотвращает послеоперационное притупление и связанную с ним остаточную перфорацию (17,19).Передняя тимпанотомия использовалась у 81,4% пациентов в настоящем исследовании, и это могло способствовать успешному закрытию перфорации ТМ у большей части наших пациентов.
Остаточные перфорации также могли быть результатом прижигания грануляционной ткани в процессе заживления. Другой фактор может заключаться в том, что в большинстве случаев обширная и полная перфорация была восстановлена с помощью трансплантата широкой фасции. Однако причина единственного случая отказа трансплантата осталась неизвестной.В целом, результат операции в этом исследовании был субъективно очень хорошим, с полным закрытием перфорации более 98%, что сравнимо с 99% из предыдущего исследования в этом центре, но намного выше, чем результаты многих других ранее опубликованных исследований (4,10-15 , 18,19). Сообщалось, что техника передней тимпанотомии дает хирургу улучшенный вид ушного конца евстахиевой трубы и, таким образом, позволяет полностью удалить болезнь вокруг ее рта (19). Кроме того, это дает возможность прочной передней адаптации трансплантата, что предотвращает послеоперационное притупление и связанную с ним остаточную перфорацию (17,19).Передняя тимпанотомия использовалась у 81,4% пациентов в настоящем исследовании, и это могло способствовать успешному закрытию перфорации ТМ у большей части наших пациентов.