Мы сохраняем традиции отечественной школы отохирургии
– Евгений Вениаминович, что включает в себя высокотехнологичная медицинская помощь в оториноларингологии?
– Прежде всего это применение новых сложных и уникальных методов лечения, разработанных на основе достижений медицинской науки и смежных отраслей науки и техники, которые обеспечиваются программой государственных гарантий бесплатного оказания медицинской помощи гражданам России. ВМП оказывается в медицинских организациях Департамента здравоохранения города Москвы, осуществляющих деятельность в сфере ОМС, в соответствии с порядками и стандартами оказания медицинской помощи. По профилю «оториноларингология» оказывается 16 видов ВМП, из них 11 – при заболеваниях среднего и внутреннего уха, а также на структурах основания черепа. Все эти виды ВМП осуществляются в плановом порядке в НИКИО им. Л. И. Свержевского ДЗМ. В нашем институте есть самое современное диагностическое и хирургическое оборудование, а также высококвалифицированные специалисты, способные диагностировать разнообразные заболевания височной кости, выполнять технически сложные операции и успешно реабилитировать этих пациентов.
– При каком заболевании уха выполняются операции по линии ВМП?
– В научно-исследовательском отделе микрохирургии уха института проводятся операции при различных видах тугоухости вследствие отосклероза, хронического гнойного среднего отита (ХГСО) и его последствий, экссудативного среднего отита, аномалий развития наружного и среднего уха, глухоте, для лечения вестибулярных расстройств у больных болезнью Меньера, при синдроме Минора и травматических фистулах лабиринта. Самым распространенным видом ВМП у больных ХГСО является тимпанопластика. Эта операция выполняется для санации среднего уха, восстановления барабанной перепонки, улучшения слуховой функции, предупреждения развития отогенных осложнений и улучшения качества жизни пациентов. Ежедневно отохирурги нашего института выполняют 5–6 таких операций. Эффективность тимпанопластики у больных ХГСО составляет порядка 81 % и зависит от патоморфологических изменений в среднем ухе, которые обусловлены длительностью заболевания.
Тимпанопластика и мастоидопластика выполняются одновременно и при санирующих операциях у больных ХГСО с холестеатомой. Их целью также является санация структур среднего уха, лечение и предупреждение отогенных осложнений, сохранение и улучшение слуха. Учитывая большой объем и длительность операций, эти вмешательства выполняются под общим обезболиванием. Эффективность санации и реконструкции структур среднего уха зависит от распространения холестеатомы, отогенных осложнений и патоморфологических изменений в среднем ухе.
Кроме того, мы проводим реконструктивные операции на структурах среднего уха на звукопроводящем аппарате среднего уха. Во многом улучшению диагностики этого заболевания в Москве способствовало использование компьютерной томографии (КТ) височной кости, результаты которой позволяют определить не только локализацию и характер очагов отосклероза, но и другие причины, вызывающие тугоухость. В институте применяются различные методики стапедопластики (поршневая, протез стремени на аутовену, аутотканевая методика), которые используются в зависимости от возраста пациента, характера отоочагов, их распространения и локализации. При этом применяется лазерная техника и микрофрезы, что сокращает время выполнения операции и количество осложнений. Функциональная эффективность операций составляет 98 %.
При этом применяется лазерная техника и микрофрезы, что сокращает время выполнения операции и количество осложнений. Функциональная эффективность операций составляет 98 %.
Оперативное лечение болезни Меньера и других нарушений вестибулярной функции проводится после тщательного комплексного обследования и при неэффективности консервативных мероприятий. Применяются различные методики на структурах внутреннего уха, в том числе авторские, для устранения вестибулярных расстройств. Сотрудниками института выполняются операции при доброкачественных образованиях наружного слухового прохода и среднего уха с применением эндоскопической и навигационной техники. Накоплен большой опыт диагностики и оперативного лечения пациентов с отоликвореей различного генеза с низкой частотой рецидива.
Также выполняются операции у больных двусторонней глухотой – кохлеарные, которые позволяют их реабилитировать и вернуть к социально активной жизни.
– В чем особенности отдела микрохирургии уха института в оказании помощи по ВМП?
– Сотрудниками института за 60 лет существования отдела микрохирургии уха разработаны авторские методики диагностики, консервативного и оперативного лечения больных различными заболеваниями височной кости, которые отличаются от известных за рубежом.
В составе отдела микрохирургии уха НИКИО им. Л. И. Свержевского ДЗМ работают 10 высококвалифицированных отохирургов. Врачи регулярно повышают уровень своих знаний и умений, проходя стажировки на различных зарубежных и отечественных мастер-классах. Учитывая, что на подготовку квалифицированного отохирурга уходит от 7 до 10 лет постоянной работы, такой коллектив специалистов имеет огромные преимущества в плане лечения пациентов. Все это позволяет выполнять большой объем диагностической и хирургической помощи пациентам с нарушениями слуховой и вестибулярной функции.
Сегодня у института есть все возможности для оказания всего спектра видов ВМП при заболеваниях среднего, внутреннего уха и основания черепа.
– Как можно получить квоту на ВМП?
– Лечебные учреждения городского подчинения работают по программе ВМП в системе ОМС, поэтому получение квоты не требуется.
Автор: Ирина Степанова
Способ устранения послеоперационного латерального смещения тимпанальной мембраны
Изобретение относится к медицине, а именно к оториноларингологии, отохирургии, и может быть использовано при выполнении повторной тимпанопластики.
Тимпанопластика — слухоулучшающее хирургическое вмешательство, включающее восстановление барабанной перепонки (мирингопластика), реконструкцию слуховых косточек (оссикулопластика) с целью воссоздания воздухоносной барабанной полости.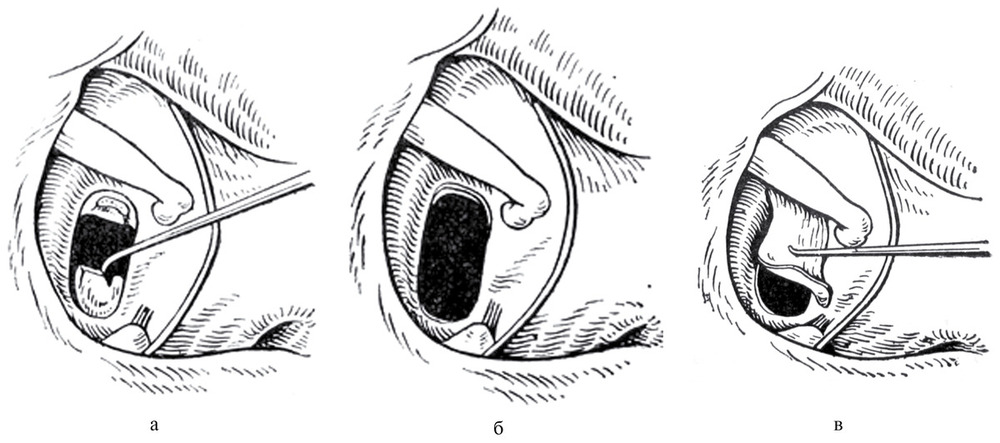
Мирингопластика может выполняться как самостоятельная операция с целью закрытия дефекта барабанной перепонки, так и как часть тимпанопластики. Барабанную перепонку, восстановленную в результате мирингопластики, называют тимпанальной мембраной (или неотимпанальной мембраной).
Одним из необходимых условий улучшения слуха после тимпанопластики является формирование тимпанальной мембраны на естественном уровне. Однако у части больных отмечают неудовлетворительные результаты операции вследствие послеоперационного латерального смещения тимпанальной мембраны кнаружи от цепи слуховых косточек (в частности, рукоятки молоточка) и барабанного кольца. В этом случае у пациента формируется целостная тимпанальная мембрана, но прирост слуха оказывается неудовлетворительным, так как отсутствует контакт между тимпанальной мембраной и цепью слуховых косточек.
Причин послеоперационного латерального смещения тимпанальной мембраны несколько. Дефекты техники пересадки трансплантата барабанной перепонки во время тимпанопластики — его кратковременное и неплотное прижатие к воспринимающему ложу, обширная отслойка кожи передней стенки наружного слухового прохода могут в послеоперационном периоде привести к формированию тимпанальной мембраны кнаружи (латерально) от естественного уровня барабанной перепонки.
В послеоперационном периоде может развиться так называемая «болезнь тимпанального лоскута», при которой трансплантат резко утолщается, формируются очаги локального или тотального его некроза. В последующем трансплантат прорастает соединительной тканью. Тимпанальная мембрана в этом случае утолщается и смещается латерально.
Общепризнанно, что латерально смещенная тимпанальная мембрана имеет наружный эпидермальный слой (кожа наружного слухового прохода), средний фиброзный слой и внутренний слизистый слой, являющийся продолжением слизистой оболочки барабанной полости. Латерально смещенная тимпанальная мембрана после тимпанопластики часто утолщается за счет фиброзирования и становится ригидной.
Таким образом, в настоящее время разработка способов устранения латерального смещения тимпанальной мембраны, направленных на ее перемещение до естественного уровня и контакта с цепью слуховых косточек, является актуальной.
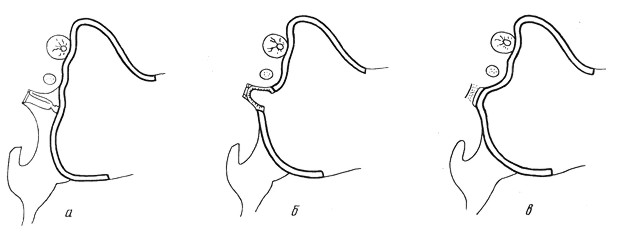
Известен способ устранения послеоперационного латерального смещения тимпанальной мембраны, включающий разрез кожи наружного слухового прохода кнаружи от тимпанальной мембраны, с последующим формированием тимпанальной мембраны на естественном уровне (см. Тос М. «Руководство по хирургии среднего уха», том 3, Томск, Сибирский ГМУ, 2008, стр. 57-58).
Недостатком данного способа является полное иссечение тимпанальной мембраны с последующим ее формированием на необходимом уровне с помощью фасции височной мышцы. По сути, проводится повторная мирингопластика с риском неприживления трансплантата. Кроме того, на месте латерально смещенной тимпанальной мембраны остается циркулярный дефект кожи наружного слухового прохода, на который пересаживается тонкослойный кожный трансплантат. Большая раневая поверхность в данном случае обуславливает высокую вероятность повторной латерализации тимпанальной мембраны за счет ее рубцового смещения.
Известен также способ устранения послеоперационного латерального смещения тимпанальной мембраны, включающий создание контакта между латерально смещенной тимпанальной мембраной и слуховыми косточками (см. Тос М. «Руководство по хирургии среднего уха», том 3, Томск, Сибирский ГМУ, 2008, стр. 57).
Тос М. «Руководство по хирургии среднего уха», том 3, Томск, Сибирский ГМУ, 2008, стр. 57).
При осуществлении данного способа осуществляют установку дополнительного имплантата слуховых косточек между латерально смещенной тимпанальной мембраной и сохраненными слуховыми косточками. Устанавливаемый имплантат может быть хрящевым, искусственным и он формирует дополнительное звено в звукопроводящей цепи.
Недостатком данного способа является то, что тимпанальная мембрана оставляется на прежнем уровне и формируется дополнительное звено в звукопроводящей цепи, что ухудшает послеоперационный прирост слуха.
Известен также способ устранения послеоперационного латерального смещения тимпанальной мембраны, включающий расслоение тимпанальной мембраны на наружный эпидермальный слой и внутренний слизисто-фиброзный слой, при этом внутренний слизисто-фиброзный слой отсепаровывают по периметру книзу и низводят до уровня барабанного кольца до контакта с молоточком (см. патент RU № 2356521, МПК A61F 11/00, 2009).
патент RU № 2356521, МПК A61F 11/00, 2009).
Недостатком данного способа является то, что наружный эпидермальный слой рассекают крестообразно и укладывают на лишенные кожного покрова костные стенки наружного слухового прохода, а низведенная до нормального уровня тимпанальная мембрана лишена наружного эпидермального слоя, то есть представляет собой раневую поверхность. Это может привести к послеоперационному утолщению и в дальнейшем грубому рубцеванию тимпанальной мембраны с ее повторным латеральным смещением.
Наиболее близким по технической сущности к заявляемому решению является способ устранения послеоперационного латерального смещения тимпанальной мембраны, включающий заушный доступ, отсепаровку мягких тканей и кожи наружного слухового прохода до тимпанальной мембраны, расслаивание тимпанальной мембраны на два слоя, внешний эпидермальный и внутренний слизистый, отсепаровку и низведение внутреннего слоя до контакта с молоточком, а при его отсутствии — с элементом звукопроводящей цепи, формирование языкообразного меатотимпанального лоскута кожи наружного слухового прохода, которым укрывают низведенную тимпанальную мембрану и стенки наружного слухового прохода (см. патент RU № 2371155, МПК A61F 11/00, 2009).
патент RU № 2371155, МПК A61F 11/00, 2009).
Основным недостатком данного способа является формирование языкообразного меатотимпанального лоскута кожи наружного слухового прохода на передней ножке. При этом в результате разрезов кожи наружного слухового прохода неизбежно травмируется основная питающая сосудистая полоска, которая находится в толще его задней стенки, что отрицательно сказывается на приживляющей способности формируемого лоскута. Возникающий при осуществлении данного способа дефект кожи задней стенки слухового прохода, которая значительно короче передней стенки, требует дополнительной пересадки тонкослойного кожного лоскута. В результате возникают условия для повторной латерализации тимпанальной мембраны.
Технический результат заявляемого решения заключается в улучшении морфологических и функциональных результатов операции с одновременным приростом слуха у пациента путем сохранения жизнеспособной тимпанальной мембраны на естественном уровне в длительном послеоперационном периоде.
Для достижения указанного технического результата в способе устранения послеоперационного латерального смещения тимпанальной мембраны, включающем заушный доступ, отсепаровку мягких тканей и кожи наружного слухового прохода до тимпанальной мембраны, расслаивание тимпанальной мембраны на два слоя, внешний эпидермальный и внутренний слизистый, отсепаровку и низведение внутреннего слоя до контакта с молоточком, а при его отсутствии — с элементом звукопроводящей цепи, формирование языкообразного меатотимпанального лоскута кожи наружного слухового прохода, которым укрывают низведенную тимпанальную мембрану и стенки наружного слухового прохода, согласно изобретению языкообразный меатотимпанальный лоскут формируют на задней питающей ножке в области задней стенки наружного слухового прохода, состоящий из кожи передней, верхней, нижней стенок наружного слухового прохода и наружного эпидермального слоя тимпанальной мембраны, при этом передние его отделы укладывают на кость передней стенки слухового прохода в области меатотимпанального угла.
Использование данного изобретения позволяет сформировать эпителиальный покров наружного слухового прохода на питающей сосудистой ножке без дополнительной пересадки кожи, сохранить жизнеспособность тимпанальной мембраны за счет сохранения ее фиброзного слоя и слизистой оболочки, являющейся продолжением слизистой оболочки барабанной полости.
Формирование языкообразного меатотимпанального лоскута на питающей ножке в области задней стенки наружного слухового прохода, включающий кожу верхней, нижней, передней стенок наружного слухового прохода и наружный эпидермальный слой тимпанальной мембраны, позволяет сохранить сам лоскут жизнеспособным и улучшить его приживляемость.
Из вышесказанного следует, что введенные отличительные признаки влияют на указанный технический результат, находятся с ним в причинно-следственной связи.
Способ иллюстрируется чертежами, где: на фиг. 1 схематично представлен вид сверху слухового прохода и барабанной полости до операции; на фиг. 2 изображен вид сверху во время операции после низведения слизисто-фиброзного слоя тимпанальной мембраны на естественный уровень и формирования языкообразного лоскута кожи наружного слухового прохода на задней питающей ножке; на фиг. 3 схематично представлен вид сверху слухового прохода и барабанной полости после операции.
2 изображен вид сверху во время операции после низведения слизисто-фиброзного слоя тимпанальной мембраны на естественный уровень и формирования языкообразного лоскута кожи наружного слухового прохода на задней питающей ножке; на фиг. 3 схематично представлен вид сверху слухового прохода и барабанной полости после операции.
На чертежах использованы следующие позиции: 1 — задняя стенка наружного слухового прохода; 2 — кожа наружного слухового прохода; 3 — барабанная полость; 4 — тимпанальная мембрана; 5 — внутренний слизистый слой тимпанальной мембраны 4; 6 — барабанное кольцо; 7 — рукоятка молоточка; 8 — поперечный разрез; 9 — языкообразный меатотимпанальный лоскут; 10 — передний меатотимпанальный угол; 11 — кожа передней стенки наружного слухового прохода.
Способ осуществляют следующим образом.
Используют общую или местную анестезию.
Положение пациента во время операции — лежа на спине, голова повернута в сторону оперируемым ухом кверху. После антисептической обработки кожи ушной раковины, наружного слухового прохода и заушной области выполняют разрез кожи в заушной области ближе к переходной складке. Мягкие ткани заушной области отслаивают до задней стенки 1 наружного слухового прохода. Затем отсепаровывают кожу 2 наружного слухового прохода в направлении к барабанной полости 3 до латерально смещенной тимпанальной мембраны 4 (фиг. 1).
После антисептической обработки кожи ушной раковины, наружного слухового прохода и заушной области выполняют разрез кожи в заушной области ближе к переходной складке. Мягкие ткани заушной области отслаивают до задней стенки 1 наружного слухового прохода. Затем отсепаровывают кожу 2 наружного слухового прохода в направлении к барабанной полости 3 до латерально смещенной тимпанальной мембраны 4 (фиг. 1).
Тимпанальную мембрану 4 расслаивают на наружный эпидермальный слой и внутренний слизистый слой 5. Затем внутренний слизистый слой 5 тимпанальной мембраны 4 отсепаровывают по периметру книзу и перемещают до уровня барабанного кольца 6 и рукоятки молоточка 7, а при ее отсутствии — с элементом звукопроводящей цепи (фиг. 2).
После поперечного разреза 8 на отсепарованной ранее коже 2 наружного слухового прохода на его передней стенке формируют языкообразный меатотимпанальный лоскут 9 на задней питающей ножке. Причем языкообразный меатотимпанальный лоскут 9 формируют достаточной длины для укрытия задней стенки 1 наружного слухового прохода, низведенного внутреннего слизистого слоя 5 тимпанальной мембраны 4 и переднего меатотимпанального угла 10 (фиг.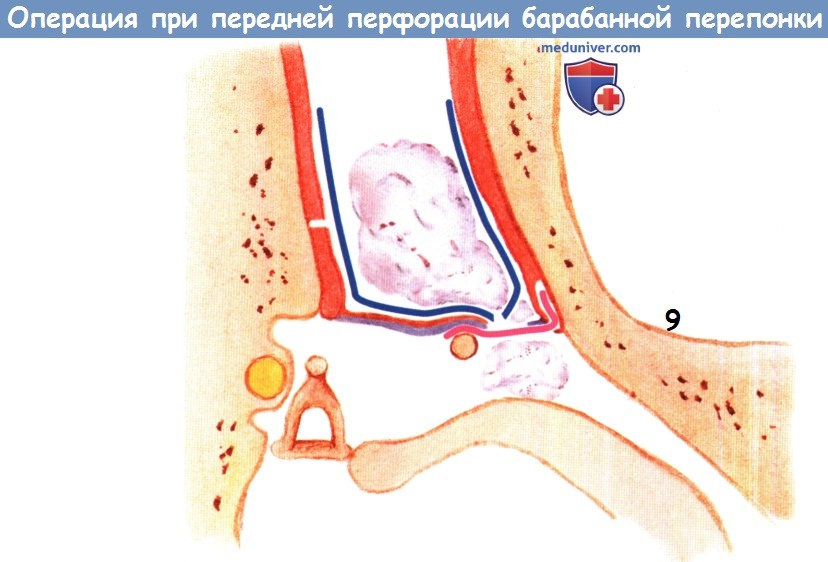 2).
2).
Далее разрезами по верхней и нижней стенкам наружного слухового прохода по направлению к перемещенному внутреннему слизистому слою 5 тимпанальной мембраны 4 заканчивают формирование языкообразного меатотимпанального лоскута 9, при этом языкообразный меатотимпанальный лоскут 9 оставляют соединенным только с кожей задней стенки 1 наружного слухового прохода.
Языкообразный меатотимпанальный лоскут 9 смещают вниз, укрывая им заднюю стенку 1 наружного слухового прохода, перемещенный на естественный уровень внутренний слизистый слой 5 тимпанальной мембраны 4 и передний меатотимпанальный угол 10.
Дефект кожи передней стенки 11 наружного слухового прохода, возникающий при низведении языкообразного меатотимпанального лоскута 9, находится латеральнее переднего меатотимпанального угла 10, не влияет на заживление, эпителизируется самостоятельно (фиг. 3).
Далее осуществляют тампонаду наружного слухового прохода, наложение швов на заушную рану.
Способ поясняется следующим примером.
Пациент В., 1971 г.р., поступил в ЛОР клинику Оренбургского государственного медицинского университета с диагнозом: правосторонний адгезивный средний отит. Состояние после тимпанопластики на правом ухе: латеральное смещение тимпанальной мембраны. Тугоухость 2 степени.
При поступлении пациент предъявлял жалобы на снижение слуха на правое ухо, шум в ухе. Из анамнеза известно, что пациент страдал хроническим правосторонним туботимпанальным средним отитом с детства, последнее обострение около двух лет назад. В 2015 г. году перенес операцию — тимпанопластику на правом ухе. После операции слух не улучшился.
При осмотре: слизистая оболочка носа розовая, влажная. Перегородка носа не искривлена. Носовые ходы свободные. Свод носоглотки свободный. Носовое дыхание удовлетворительное. Слизистая оболочка глотки розовая, влажная. Небные миндалины — за дужками, лакуны — свободные. Слизистая оболочка гортани розовая, влажная. Голосовые складки белые, движение их — в полном объеме. Голосовая щель широкая.
Голосовые складки белые, движение их — в полном объеме. Голосовая щель широкая.
AS (левое ухо) — заушная область не изменена, наружный слуховой проход свободный. Барабанная перепонка серая, без дефектов, контуры сохранены. Шепотная речь 6 м, разговорная речь больше 6 м. Симптом Ринне положительный.
AD (правое ухо) — в заушной области окрепший послеоперационный рубец. Наружный слуховой проход свободный, выделений нет. Тимпанальная мембрана розоватая, мутная, дефектов нет, утолщена, значительно смещена кнаружи (латеральное смещение). Шепотная речь — 0,0 м, разговорная речь — до 2,0 м. Симптом Ринне — отрицательный, смещение звука в пробе Вебера — в правую сторону.
Функциональное исследование слуха выявило правостороннюю кондуктивную тугоухость 2 степени с наличием костно-воздушного интервала до 45-50 дБ.
При компьютерной томографии височных костей определяется латеральное смещение утолщенной тимпанальной мембраны справа до уровня середины костного отдела наружного слухового прохода.
Больному была выполнена реоперация на правом ухе с целью устранения латерального смещения тимпанальной мембраны.
Протокол операции: в условиях эндотрахеального наркоза выполнен дугообразным разрезом кожи и мягких тканей до кости в заушной области длиной иссечен заушный рубец. Выполнена отсепаровка мягких тканей кпереди до наружного слухового прохода, и кожи задней стенки наружного слухового прохода до тимпанальной мембраны. Латерально смещенная тимпанальная мембрана расслоена на наружный эпидермальный и внутренний слизистый слои. Отсепарован внутренний слизистый слой по периметру книзу и низведен до уровня барабанного кольца, уложен на рукоятку молоточка.
Выполнен поперечный разрез отсепарованной ранее кожи передней стенки наружного слухового прохода примерно на 1,5 см кнаружи от тимпанальной мембраны. Далее разрезами по верхней и нижней стенкам по направлению к тимпанальной мембране сформирован языкообразный меатотимпанальный лоскут на задней питающей ножке.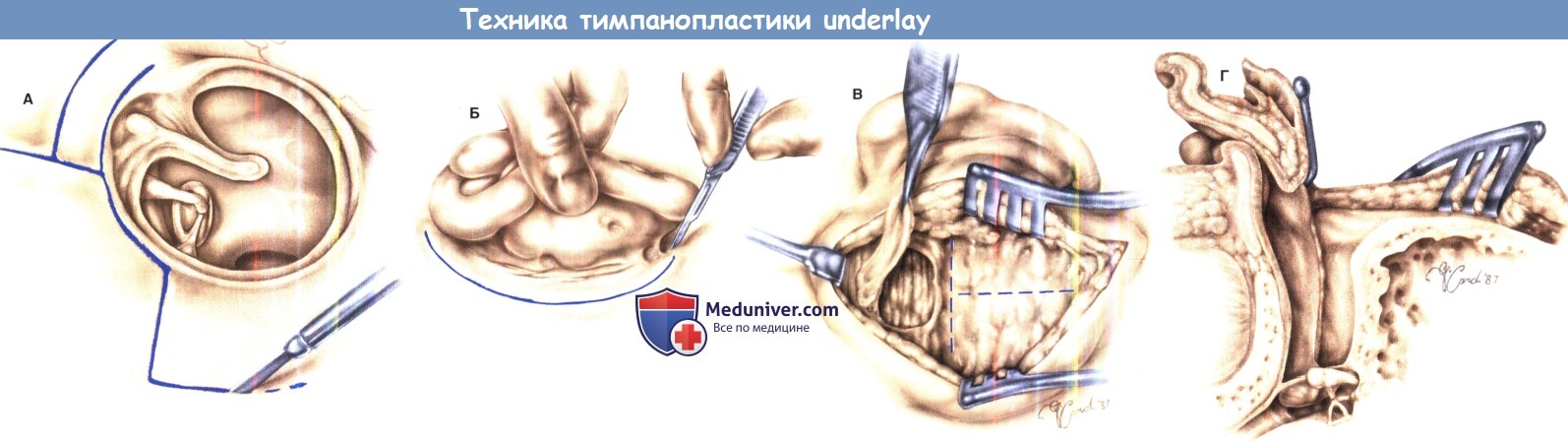
Языкообразный меатотимпанальный лоскут смещен вниз с укрытием задней стенки наружного слухового прохода, тимпанальной мембраны и переднего меатотимпанального угла.
Тампонада наружного слухового прохода выполнена пористым биоинертным материалом, пропитанным раствором антибиотика.
Послеоперационный период протекал без осложнений. Швы сняты на седьмые сутки. Тампон из наружного слухового прохода удален на двенадцатые сутки. В послеоперационном периоде рекомендовано закапывание капель в ухо «Нормакс».
Следующие перевязки выполнены 14, 21 и 30 сутки после операции.
При контрольном осмотре на тридцатые сутки после операции: AD (правое ухо) — наружный слуховой проход свободный, выделений нет. Тимпанальная мембрана розовая, умеренно отечная, имеет конусообразные очертания; дефектов или втяжений (ретракционных карманов) не выявлено. Латерального смещения тимпанальной мембраны нет.
Функциональное исследование слуха методом тональной пороговой аудиометрии выявило улучшение слуха в среднем на 35-40 дБ с сохранением костно-воздушного интервала 5-10 дБ.
Таким образом, заявляемый способ позволил эффективно устранить послеоперационное латеральное смещение тимпанальной мембраны после тимпанопластики и одновременно улучшить слух пациента.
Способ устранения послеоперационного латерального смещения тимпанальной мембраны, включающий заушный доступ, отсепаровку мягких тканей и кожи наружного слухового прохода до тимпанальной мембраны, расслаивание тимпанальной мембраны на два слоя, внешний эпидермальный и внутренний слизистый, отсепаровку и низведение внутреннего слоя до контакта с молоточком, а при его отсутствии — с элементом звукопроводящей цепи, формирование языкообразного меатотимпанального лоскута кожи наружного слухового прохода, которым укрывают низведенную тимпанальную мембрану и стенки наружного слухового прохода, отличающийся тем, что формируют языкообразный меатотимпанальный лоскут на задней питающей ножке в области задней стенки наружного слухового прохода, состоящий из кожи передней, верхней, нижней стенок наружного слухового прохода и наружного эпидермального слоя тимпанальной мембраны, при этом передние его отделы укладывают на кость передней стенки слухового прохода в области меатотимпанального угла.
Операция тимпанопластики, ухо после операции, реабилитация
Тимпанопластика – операция на среднем ухе. Она необходима для восстановления слуха. Во время операции используют уцелевшие элементы звукопроводящей системы или заменяют их на современные материалы. Благодаря тимпанопластике восстанавливается цепь слуховых косточек, целостность барабанной перепонки и функции уха.
В каких случаях назначается операция
Тимпанопластика показана при нарушении слуховой функции вследствие патологии уха. К потере слуха могут приводить воспалительные заболевания среднего уха (например, средний отит), деструктивные процессы, аномалии развития, травматические поражения. Операция позволяет восстановить слух, а также избавиться от перфорации барабанной перепонки.
Операция целесообразна только при соблюдении ряда условий:
— сохранность хотя бы части слуховых косточек;
— восприятие звуков;
— нормальное функционирование евстахиевой трубы;
— сохранность слуховых рецепторов.
Показаниями к проведению операции тимпанопластики являются следующие заболевания:
— тугоухость из-за нарушений в звукопроводящей системе;
— гнойное воспаление;
— перфорация барабанной перепонки;
— холеастома;
— склероз барабанной перепонки.
Противопоказания
В некоторых случаях операция считается бессмысленной, например, при полной потере слуха или нарушении функций всех слуховых косточек. Противопоказана тимпанопластика при таких заболеваниях:
— средний отит в острой фазе;
— внутричерепные осложнения, вызванные заболеваниями уха;
— сильная деформация слухового прохода, снижение его проходимости;
— тяжелое состояние пациента.
Как проводится операция
Перед началом операции больной проходит осмотр и подготовительные процедуры. Потом врач делает местную анестезию, чтобы не было болезненных ощущений. Затем делают небольшой надрез и проникают в полость уха. При необходимости – устанавливают имплантаты. Для восстановления барабанной перепонки используют ткани самого уха. В общей сложности операция занимает не более 2 часов.
Потом врач делает местную анестезию, чтобы не было болезненных ощущений. Затем делают небольшой надрез и проникают в полость уха. При необходимости – устанавливают имплантаты. Для восстановления барабанной перепонки используют ткани самого уха. В общей сложности операция занимает не более 2 часов.
На ухо после тимпанопластики накладывается специальная повязка. Пациенту придется еще некоторое время провести в клинике под наблюдением врачей. Для полного восстановления понадобится несколько недель. В период после операции тимпанопластика придется соблюдать ряд ограничений, чтобы не ухудшить собственное состояние и не перечеркнуть все результаты.
Лазерная терапия
Решение о проведении лазерной терапии принимает врач.
Обычно достаточно 7 процедур по 1 процедуре в день.
Возможно повторение курса через 1 месяц, по необходимости.
Алексей Сергеев: После операции пациенты улыбаются: было не больно!
Алексей Сергеев: После операции пациенты улыбаются: было не больно!
В медицине три дисциплины: ринология (о носе), отология (об ухе) и ларингология (о гортани) объединены в одну – оториноларингологию (лор). И это обусловлено даже не столько анатомической близостью слухового аппарата, носа и его придаточных пазух, глотки, гортани и трахеи, сколько тем, что заболевания, затрагивающие один из этих органов, имеют способность распространяться на другой. Именно поэтому воспалительные заболевания верхних дыхательных путей широко распространены: они встречаются у каждого 4-го жителя нашей планеты. О ситуации с заболеваниями уха-горла-носа в республике — в интервью с главным специалистом оториноларингологом МЗСР ЧР А.В. Сергеевым.
И это обусловлено даже не столько анатомической близостью слухового аппарата, носа и его придаточных пазух, глотки, гортани и трахеи, сколько тем, что заболевания, затрагивающие один из этих органов, имеют способность распространяться на другой. Именно поэтому воспалительные заболевания верхних дыхательных путей широко распространены: они встречаются у каждого 4-го жителя нашей планеты. О ситуации с заболеваниями уха-горла-носа в республике — в интервью с главным специалистом оториноларингологом МЗСР ЧР А.В. Сергеевым.
— Алексей Владимирович, какова общая ситуация с болезнями лор-органов в России и Чувашии?
— Редко кто хотя бы раз в год не страдает от заложенности носа, а боль в горле каждый взрослый человек испытывает примерно 2-3 раза в год. Так что не удивительно, что в структуре общей заболеваемости взрослого населения России болезни лор-органов занимают первое место. А широкая распространенность патологий уха-горла-носа связана с тем, что первый контакт с вирусными и бактериальными агентами, антигенами происходит именно через верхние дыхательные пути, которые должны давать им иммунный ответ. Так, когда мы начинаем дышать, полость носа и глотка работают по принципу сита, через которое проходит и погибает много болезнетворных микробов. Поражение же лор-органов происходит тогда, когда у человека снижен иммунитет, или в организм попадает очень агрессивные микроорганизмы.
Так, когда мы начинаем дышать, полость носа и глотка работают по принципу сита, через которое проходит и погибает много болезнетворных микробов. Поражение же лор-органов происходит тогда, когда у человека снижен иммунитет, или в организм попадает очень агрессивные микроорганизмы.
В Чувашии лор-заболеваемость составляет 57 на 1000 населения, что несколько выше, чем в целом по России (40), и по Приволжскому Федеральному округу (46). Но связано это только с тем, что у нас лучше выявляемость этих заболеваний.
Хочется отметить, что для нашей страны проблема заболеваемости лор-патологией является не только медицинской, но и экономической и социальной. Дело в том, что значительное место инфекций верхних дыхательных путей в структуре заболеваемости и смертности населения обусловливает и большие экономические потери общества. Это как прямые затраты на лекарственные средства, госпитализацию и другое, так и непрямые затраты, обусловленные снижением производительности труда, временной нетрудоспособностью. Так, средняя продолжительность нетрудоспособности при гриппе, осложненном острым синуситом, в России составляет 11,6 дней. Аналитики утверждают, что экономические потери, обусловленные только временной нетрудоспособностью, оцениваются в 232 млн. долларов (или 0,15 % внутреннего валового продукта РФ).
Так, средняя продолжительность нетрудоспособности при гриппе, осложненном острым синуситом, в России составляет 11,6 дней. Аналитики утверждают, что экономические потери, обусловленные только временной нетрудоспособностью, оцениваются в 232 млн. долларов (или 0,15 % внутреннего валового продукта РФ).
Лор-заболеваемость может являться и причиной первичного выхода на инвалидность. В самой отоларингологии есть только два вида заболеваний, при которых человек может быть признан инвалидом (это высокая степень снижения слуха и заболевания, связанные с голосовым аппаратом, когда страдает дыхательная функция гортани), но именно вовремя недиагностированные оториноларингологические заболевания часто лежат в патогенезе грозных осложнений органов и систем всего организма, приводящие в итоге, к стойкой нетрудоспособности.
— Что это, например?
— Нелеченные синуситы ведут к развитию тяжелых орбитальных и внутричерепных осложнений, а тонзиллиты и фарингиты служат причиной более 50 заболеваний. Они могут инфицировать соседние органы, вызвав бронхит или отит, который, в свою очередь, может привести даже к менингиту, абсцессу головного мозга и тромбозу сигмовидного синуса. Также тонзиллиты и фарингиты могут вызвать тяжелые регионарные (паратонзиллярные, окологлоточные и заглоточные абсцессы) и системные осложнения – от ревматизма, гломерулонефрита, васкулита, патологии почек до различных поражений сердечно-сосудистой системы, занимающих, как известно, первое место среди причин общей смертности.
Они могут инфицировать соседние органы, вызвав бронхит или отит, который, в свою очередь, может привести даже к менингиту, абсцессу головного мозга и тромбозу сигмовидного синуса. Также тонзиллиты и фарингиты могут вызвать тяжелые регионарные (паратонзиллярные, окологлоточные и заглоточные абсцессы) и системные осложнения – от ревматизма, гломерулонефрита, васкулита, патологии почек до различных поражений сердечно-сосудистой системы, занимающих, как известно, первое место среди причин общей смертности.
— Какие заболевания ЛОР органов наиболее часты у нас?
— Одна из наиболее частых причин — заболевания уха (40-45%), в том числе инфекционное поражение слухового аппарата — острый средний отит (15-20%).
Вторыми по частоте обращений являются воспаления полости носа и пазух носа (25%). Самое распространенное заболевание здесь – это острый ринит (насморк). Он может быть как самостоятельным патологическим процессом, так и сопутствовать многим простудным или инфекционным заболеваниям. К сожалению, не всегда человек спешит к врачу при появлении насморка, и это приводит ко многим осложнениям. И самое распространенное из них — синусит (воспаление околоносовых пазух), который ежегодно переносят около 10 млн. россиян, причем не менее 80% из них составляют лица трудоспособного возраста. Кроме того, нередко развитие гайморита (воспаление верхнечелюстной пазухи), фронтита (воспаление лобной пазухи), этмоидита (воспаление клеток решетчатого лабиринта) .
К сожалению, не всегда человек спешит к врачу при появлении насморка, и это приводит ко многим осложнениям. И самое распространенное из них — синусит (воспаление околоносовых пазух), который ежегодно переносят около 10 млн. россиян, причем не менее 80% из них составляют лица трудоспособного возраста. Кроме того, нередко развитие гайморита (воспаление верхнечелюстной пазухи), фронтита (воспаление лобной пазухи), этмоидита (воспаление клеток решетчатого лабиринта) .
На третьем месте — воспалительные заболевания глотки. При этом 60% из этих заболеваний составляют фарингит и тонзиллит (ангина) – воспаление лимфоидной ткани и небных миндалин. Миндалины, кстати, активно участвуют в формировании местного и общего иммунитета, поэтому и страдают первыми при вирусном поражении.
Статистика оперативного лечения несколько иная. Взрослой службой отоларингологии Чувашии в год проводится более 2000 операций. При этом большую часть из них — две трети — составляют операции при заболеваниях носа (искривления перегородки носа, полипы, кисты, риниты). На втором месте по частоте – операции на органе слуха, на третьем месте – глотки и гортани.
На втором месте по частоте – операции на органе слуха, на третьем месте – глотки и гортани.
— Каким образом организована работа лор-службы республики? Хватает ли врачей?
— По данным Минздравсоцразвития Чувашии, города Чебоксары и Новочебоксарск отоларингологами обеспечены полностью. В районах же есть и дефицит врачей, и проблема старения кадров. Но, к счастью, в последнее время наметились тенденции прихода молодежи, и буквально за последние 2-3 года к нам уже пришло 6 молодых специалистов.
В республике выстроена двухуровневая система оказания помощи при отоларингологических заболеваниях. I уровень представлен отоларингологами городских больниц, ЦРБ и ММЦ. На этом уровне пациент получает консультативную помощь и консервативное лечение. Отмечу, что благодаря организации в республике (прежде всего, в районах) общей врачебной практики, расширился диапазон медицинских услуг, предоставляемых врачом-терапевтом населению, включающий отоларингологию. Кроме того, в рамках реализации Программы модернизации здравоохранения в целях обеспечения доступности специализированной медицинской помощи сельским жителям в республике была значительно расширена сеть выездных врачебных бригад, организованных в составе ведущих специализированных республиканских клиник и городских больниц. В том числе была создана и бригада отоларингологов, выезжающих на консультативным прием в районы.
В том числе была создана и бригада отоларингологов, выезжающих на консультативным прием в районы.
Если проблема не решилась на первичном уровне, то пациент продолжает лечение на более высоком уровне. В соответствии с маршрутизацией, утвержденной Минздравами России и Чувашии, пациент для оказания плановой специализированной отоларингологической помощи может быть направлен в лор-отделения Новочебоксарской городской больницы и Республиканской клинической больницы, в зависимости от района проживания. При выявлении в лор-органах онкологических заболеваний (к счастью, это очень маленький процент пациентов) – в Республиканский онкодиспансер. При экстренной патологии больной поступает в специализированное отделение Больницы скорой медицинской помощи. Когда пациент не транспортабелен, отоларинголог отделения плановой и экстренной консультативной помощи РКБ (так называемая санавиация) прибывает к больному сам.
— Каким образом главный специалист координирует деятельность всех специалистов и клиник Чувашии, включая частные?
— Ежемесячно собираемся на заседании лор-общества республики, где обсуждаем сложные вопросы диагностики и лечения.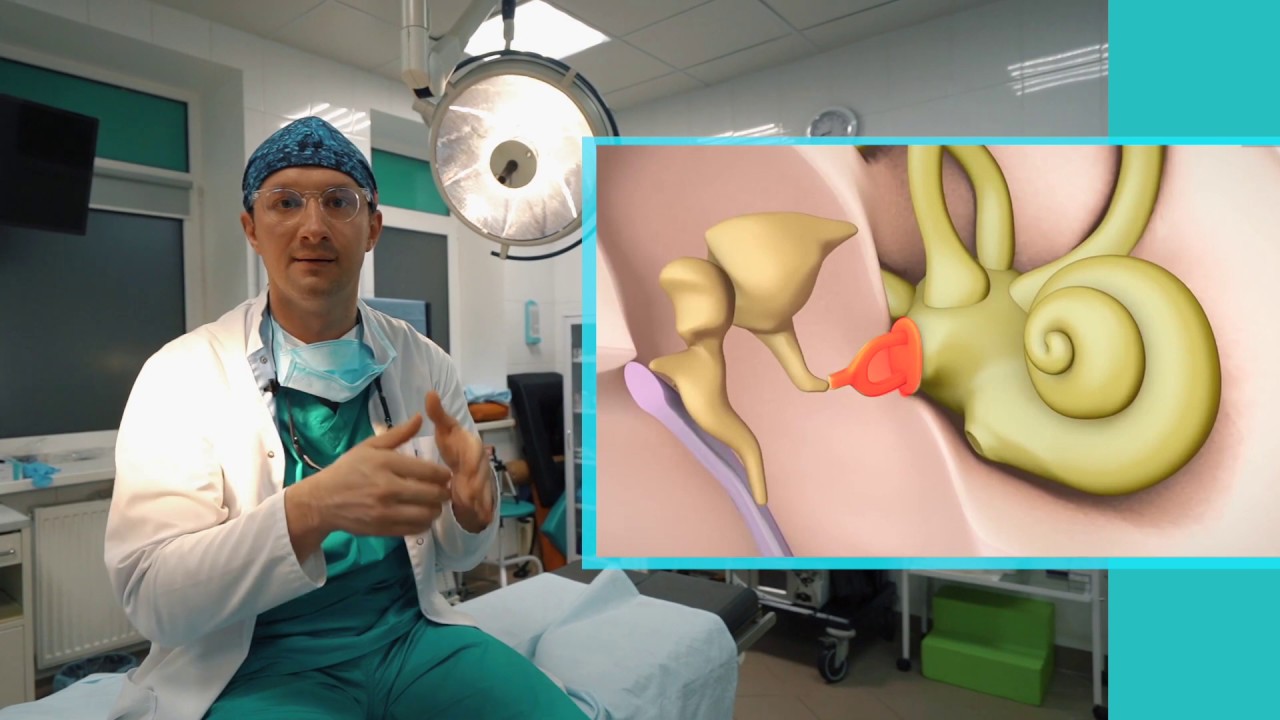 Мы участвуем в конференциях, съездах по специальности, делимся полученной информацией. Кроме того, ко мне, как к главному специалисту, поступают ежегодные отчеты всех отоларингологов республики. На основе отчетов проводится анализ работы специалистов, делаются выводы и принимаются решения о повышении уровня и доступности оказания лор-помощи населению. Также решается вопрос о подтверждении квалификации или присвоении более высокой категории оториноларингологу. Кроме того, мы постоянно находимся в контакте с оториноларингологами республики, в том числе и когда необходимо соблюсти маршрутизацию пациентам в сложной ситуации или с нестандартным течением заболевания. Что касается лор-врачей частных клиник, то информация о профессиональной деятельности и уровне оказания лор-помощи поступает постоянно.
Мы участвуем в конференциях, съездах по специальности, делимся полученной информацией. Кроме того, ко мне, как к главному специалисту, поступают ежегодные отчеты всех отоларингологов республики. На основе отчетов проводится анализ работы специалистов, делаются выводы и принимаются решения о повышении уровня и доступности оказания лор-помощи населению. Также решается вопрос о подтверждении квалификации или присвоении более высокой категории оториноларингологу. Кроме того, мы постоянно находимся в контакте с оториноларингологами республики, в том числе и когда необходимо соблюсти маршрутизацию пациентам в сложной ситуации или с нестандартным течением заболевания. Что касается лор-врачей частных клиник, то информация о профессиональной деятельности и уровне оказания лор-помощи поступает постоянно.
— Как у нас соблюдается современный стандарт лечения лор-заболеваний? На что может рассчитывать пациент?
— Стандарты диагностики, лечения и реабилитации больных с лор-заболеваниями нами соблюдаются неукоснительно.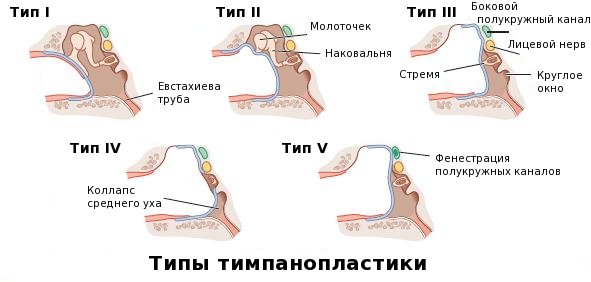 Необходимость проведения внестандартных методов лечения, к примеру, назначения некоторых препаратов, обсуждается врачебной комиссией.
Необходимость проведения внестандартных методов лечения, к примеру, назначения некоторых препаратов, обсуждается врачебной комиссией.
В медицинском учреждении, оказывающем помощь больным с острыми заболеваниями, травмами и состояниями лор-органов, должно быть круглосуточно обеспечено проведение всех необходимых клинических анализов (крови и мочи, искусственной вентиляции легких, электрокардиографии, рентгенографии, компьютерной томографии, эзофагогастродуоденоскопии (ЭГДС), ларинго- и трахеобронхоскопии). Время от момента осмотра врачом-оториноларингологом до получения результатов диагностических исследований и консультаций должно составлять не более 2-х часов. Причем рекомендованная норма времени консультативного приема — 30 мин, фониатрической помощи на амбулаторном приеме — 30 мин, приема на выезде — 60 мин.
По медицинским показаниям больной может направляться на восстановительное лечение, проводимое в условиях медицинских организаций или санатория. В дальнейшем же проводится динамическое наблюдение состояния лор-больного. Так, больные со злокачественными и доброкачественными новообразованиями лор-органов после хирургического или лучевого лечения осматриваются через 1-1,5 месяца в течение 5 лет, так как именно в этот срок часто наступают рецидивы. Пациенты с хроническим эпитимпанитом и осложненным мезотимпанитом (воспаления уха) осматриваются 4 раза в год. Больные с хроническими назофарингитами и тонзиллитами, аденоидами, синуитами, ларингитами должны приходить плановый осмотр 2 раза в год в течение 3 лет, а после произведенной операции тонзиллэктомии, граждане снимаются с диспансерного учета через 6 месяцев.
Так, больные со злокачественными и доброкачественными новообразованиями лор-органов после хирургического или лучевого лечения осматриваются через 1-1,5 месяца в течение 5 лет, так как именно в этот срок часто наступают рецидивы. Пациенты с хроническим эпитимпанитом и осложненным мезотимпанитом (воспаления уха) осматриваются 4 раза в год. Больные с хроническими назофарингитами и тонзиллитами, аденоидами, синуитами, ларингитами должны приходить плановый осмотр 2 раза в год в течение 3 лет, а после произведенной операции тонзиллэктомии, граждане снимаются с диспансерного учета через 6 месяцев.
— Какие новые методы диагностики и лечения лор-заболеваний были внедрены в Чувашии? Какова их эффективность?
— Благодаря развитию новых технологий и появлению таких диагностических аппаратов, как компьютерная и магнитно-резонансная томография, УЗИ мы можем быстрее и точнее увидеть локализацию патологического процесса при лор-заболеваниях. В настоящее время мы стали применять и эндоскопическую технику, которая позволяет сразу же провести и диагностику, и лечение.
Если раньше, к примеру, мы брали молоток и долото и вскрывали необходимый участок, то сейчас любого уголка носоглотки мы можем достичь эндоскопом и обследовать эти области под разными углами, осмотреть их естественные соустья, участки гиперплазии слизистой оболочки, произвести биопсию подозрительных образований. Минимально нарушается целостность костных структур. Не делается больших разрезов, все манипуляции выполняются через ноздри и через проколы. Операции стали щадящими, малоинвазивными, и не повреждают окружающие здоровые ткани, никаких шрамов и следов на лице не остается. Так как объем воздействия на ткани уменьшился, мы имеем возможность точечно сделать такую анестезию («заморозку»), чтобы пациент не чувствовал боли и у него не было страха.
Все это способствует более быстрому выздоровлению пациента, сокращает время пребывания в стационаре. Например, если раньше при лечении искривления носовой перегородки больной находился в стационаре 8 суток, то сегодня наши пациенты уже через 2-3 дня могут быть выписаны домой. Так что многие, приходя к нам в отделение, говорят, что боятся операции, а уходя — улыбаются и говорят, что было совсем не больно.
Так что многие, приходя к нам в отделение, говорят, что боятся операции, а уходя — улыбаются и говорят, что было совсем не больно.
Добавлю, что в 2013 году нами была освоена и применяется операция на гортани при помощи опорной прямой микрохирургической техники.
— Оказывают ли в Чувашии лор-пациентам высокотехнологичную медицинскую помощь?
— Да, теперь больные с хроническим гнойным и адгезивным средним отитом, отосклерозами, с приобретенными дефектами слуховых косточек и врожденными пороками развития уха, кондуктивной и нейросенсорной потерей слуха могут получить необходимое лечение не выезжая из республики. Сейчас в РКБ проводятся реконструктивные операции на звукопроводящем аппарате среднего уха — тимпанопластика (восстановление положения косточек) и стапедопластика (замена одной из склеротических слуховых косточек). Мы проводим также шунтирование барабанной полости при экссудативных средних отитах. Все это очень тонкие и деликатные операции. Начинаем проводить и хирургическое лечение доброкачественных новообразований носоглотки, основания черепа и среднего уха, в том числе юношеской ангиофибромы и гломусной опухоли уха.
И только пациентов с высокой степенью тугоухости, лечение которых требует кохлеарной имплантации, мы направляем в федеральные центры Москвы, Санкт-Петербурга, Уфы и Астрахани. Также на нашем уровне мы еще не можем решить проблему травматического повреждения барабанных перепонок, что довольно часто происходит при очистке слухового аппарата от серы. Но отмечу, что пациентов, которым требуется оказание помощи за пределами республики, у нас не так много – около пяти в год.
— Какие основные достижения в оказании помощи лор-больным?
— Самое главное достижение – в разы уменьшились осложнения заболеваний. Стали единичными пациенты с абсцессами мозга, менингитами. В первую очередь на это повлияло появление новых приборов, давших возможность более качественно обследовать пациента и проводить операции при заболеваниях, которые ранее не могли быть излечены.
Во-вторых, хороший результат дала реорганизация лор-отделений в больницах республики, которые получили специализацию либо по плановой, либо по экстренной помощи, ведь даже хронические гнойные заболевания лор-органов по микробному пейзажу отличаются от экстренных гнойных заболеваний. Так что больные с похожим анамнезом концентрируются в одном месте, что упрощает предоставление им помощи. Таким образом, лечение поставлено «на поток» и пропускная способность отделений увеличилась.
Так что больные с похожим анамнезом концентрируются в одном месте, что упрощает предоставление им помощи. Таким образом, лечение поставлено «на поток» и пропускная способность отделений увеличилась.
В-третьих, регулярно повышается квалификационный уровень не только отоларингологов, но и врачей общей практики, которые проходят в ГИДУВе курс оказания помощи лор-больным. Все лор-врачи РКБ прошли тематическое усовершенствование по эндоскопической ринохирургии.
— А каковы основные факторы риска лор-заболеваний?
— Основным фактором риска для большинства болезней ушей, носа, горла и глотки являются инфекции верхних дыхательных путей. В России они диагностируются круглогодично, но в период с середины сентября по середину апреля они приобретают вообще массовый характер. Вирусные инфекции — основная причина сезон¬ных обострений насморка и сопут¬ствующих ему осложнений. Бактериальные инфекции — главные враги горла и основная причина разви¬тия ангин, фарингитов, тонзиллитов и бронхитов. Кроме того, на функции верхних дыхательных путей и уха тотчас отражаются заболевания внутренних органов, к примеру, желудка, кровеносной и нервной систем, позвоночника, зубов.
Кроме того, на функции верхних дыхательных путей и уха тотчас отражаются заболевания внутренних органов, к примеру, желудка, кровеносной и нервной систем, позвоночника, зубов.
Следующий фактор риска — различные аллергены. Боли в горле могут вызвать не-которые продукты питания (оре¬хи, цитрусовые, морепродукты), шерсть животных, плесень. Аллергический насморк можно получить от табачного дыма, пыльцы растений и до¬машней пыли, бытовой химии, лекарств и веществ вредных производств. Опасен для горла и носа загрязненный воздух городов с его выхлопными газами и воздух квартир и офисов, с агрессивными химическими веществами, выделяемыми из мебели, бытовых и офисных приборов, ковров и ви¬сящей в шкафу одежды. У жителей го¬родских квартир с центральным отоплением и работников конди¬ционированных офисов есть еще одна проблема – чрезмерная сухость воздуха, что высушивает слизистую и сильно снижает ее защитные функции.
Еще одна нередкая причина постоянной зало¬женности носа и нарушения слу¬ха — врожденные анатомиче¬ские особенности. У многих людей от рождения искривлена носовая перегородка или сужены евстахиевы трубы. И, наконец – травмы. Часто встречаются ожо¬ги горла и глотки горячими на¬питками, в результате возникают фарингиты и ларингиты. К поражению барабанной перепонки может привести не-правильная чистка ушей. Прыжки в воду или купание в грязном водоеме тоже нередко приводят к проблемам с ушами.
У многих людей от рождения искривлена носовая перегородка или сужены евстахиевы трубы. И, наконец – травмы. Часто встречаются ожо¬ги горла и глотки горячими на¬питками, в результате возникают фарингиты и ларингиты. К поражению барабанной перепонки может привести не-правильная чистка ушей. Прыжки в воду или купание в грязном водоеме тоже нередко приводят к проблемам с ушами.
К факторам риска для органа слуха добавляется еще и шум: на предприятии, на улице, громкая музыка в наушниках. Орган слуха строго индивидуален у каждого человека. Если у одного громкий звук может подействовать на слуховые клетки и снизить слух, то другому он не повредит. Однако в последние время тенденция все же такова, что громкие звуки вызывают снижение слуха у молодежи, и пациенты все чаще и чаще обращаются по этому поводу к врачу.
— Какая работа проводится для снижения риска возникновения заболеваний?
— Как я уже сказал, отоларингологи лечат болезни, которые являются осложнением острых респираторных заболеваний и гриппа. Поэтому профилактикой различных ларинготрахеитов, фарингитов, ангин и гайморитов является раннее и своевременное лечение. Но еще лучше — предотвратить развитие вирусных инфекций, вовремя сделав прививку.
Поэтому профилактикой различных ларинготрахеитов, фарингитов, ангин и гайморитов является раннее и своевременное лечение. Но еще лучше — предотвратить развитие вирусных инфекций, вовремя сделав прививку.
Но хочу еще раз акцентировать внимание, что оториноларингология сама по себе — дисциплина в значительной степени профилактическая. То есть, своевременное лечение лор-инфекций служит профилактикой многих, связанных с ними заболеваний!
— Как проводится индивидуальная профилактика заболеваний?
— Конечно, профилактикой являются методы, повышающие и укрепляющие иммунитет человека. Здоровый образ жизни – двигательная активность, нормальный сон, отсутствие вредных привычек, проводимое с детского возраста закаливание организма, свежий воздух и оптимизм поднимает уровень защиты организма от лор-заболеваний простудного и воспалительного характера до высшей отметки.
Профилактике болезней органов дыхания способствует и увлажнение воздуха в квартирах с помощью специальных приборов или доступных домашних средств (например, миска с водой на батарее).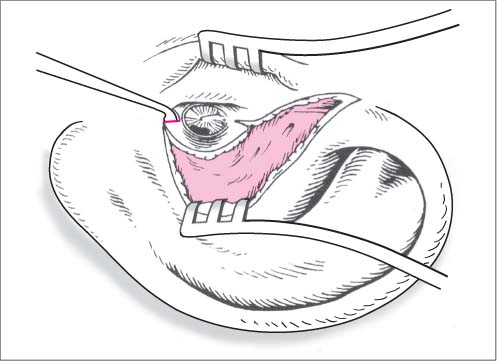 Личная гигиена — тоже один из профилактических методов в отоларингологии. Тщательный уход за полостью носа и глотки уберегает от инфекционных и острых воспалительных заболеваний.
Личная гигиена — тоже один из профилактических методов в отоларингологии. Тщательный уход за полостью носа и глотки уберегает от инфекционных и острых воспалительных заболеваний.
— Каковы планы лор-службы Чувашии?
— Наша задача — осваивать шаг за шагом высокие технологии, которые уже есть в крупных центрах. Это хирургическое лечение болезни Меньера и других нарушений вестибулярной функции, сенсоневральной тугоухости высокой степени и глухоты, внедрение имплантов во внутреннее ухо, реконструктивно-пластическое восстановление функции гортани и трахеи, а также операции, требующие реконструкции лицевого скелета.
— О лечении лор-заболеваний существует множество разных мифов. Какие из них вы можете опровергнуть или подтвердить?
— К примеру, существует миф о возникновении насморка после того, как вы промочите ноги. Но насморк вызывают вирусы, нападающие на человека с ослабленным иммунитетом. А при хорошем состоянии здоровья переохлаждение вам нипочем.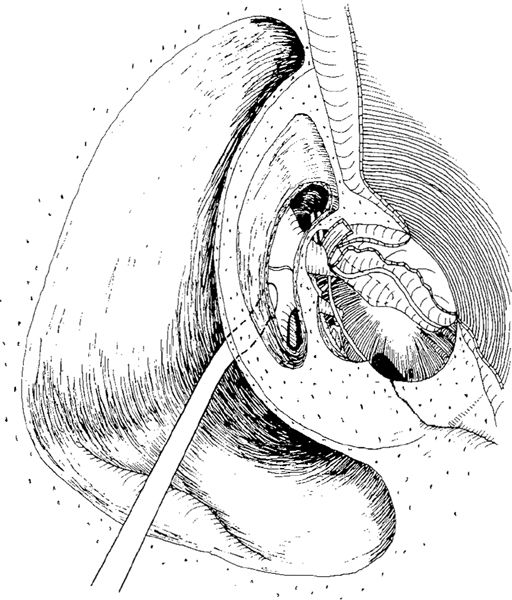
Есть масса мифов о «быстрых и верных» способах лечения насморка. К примеру, что при насморке носоглотку нужно промыть мочой или водкой. И в результате врачи наблюдают сильное раздражение слизистой носа, так как состав этих веществ довольно агрессивен. Также не стоит закапывать в нос сок лука или чеснока — подобная процедура нередко заканчивается ожогом слизистой носа. Способ допустим только при сильном разбавлении сока водой. Лучше не экспериментировать и с распространенным в практике йогов методом прочищать пазухи носа, пропуская в одну ноздрю тряпочку и вытаскивая ее через другую, а пойти к врачу и сделать обычную промывку.
А вот то, что солевой раствор помогает быстрее выздороветь, совсем не миф. Промывая нос слабым раствором соли или физиологическим раствором, вы вымываете из носоглотки микробы и слизь. Существуют специальные аптечные формы для промывания полости носа, и ими точно нельзя нанести себе вред. Кстати, если применять их при первых симптомах болезни, то она действительно проходит быстрее.
Правда и то, что капли от насморка вызывают привыкание. Пользоваться ими можно только первые 3-5 дней болезни, когда кроме как сосудосуживающими препаратами это «поток» остановить просто невозможно. Если же пользоваться и дальше, тонус сосудов станет более слабым, и без искусственного сужения они не смогут работать, тогда может возникнуть вазомоторный ринит.
А вот миф о гайморите: если сделать хоть один прокол при его лечении, то потом придется ходить на эту процедуру регулярно. Но на самом деле место пункции закрывается очень быстро и без последствий. Гайморит, как и его рецидивы, возникает совсем по другим причинам. Пункция же является не только лечебной, но и отчасти профилактической процедурой, восстанавливающей естественную проходимость пазух.
То, что лучшее средство при ангине керосин — тоже миф. Конечно, керосин очень мощный антисептик, и он оказывает антивоспалительное действие при смазывании гланд. Но вред от него при попадании в лимфоидную систему гораздо больше. Применение керосина было оправдано в прежние времена, когда не было под рукой эффективных лекарственных препаратов. Сегодня это просто варварство по отношению к своему организму, и к тому же крайне неприятная процедура.
Применение керосина было оправдано в прежние времена, когда не было под рукой эффективных лекарственных препаратов. Сегодня это просто варварство по отношению к своему организму, и к тому же крайне неприятная процедура.
Ряд мифов посвящен застрявшим предметам. Если в горле застряла рыбья косточка, то ее надо протолкнуть, проглотив хлебную корку. Терпеть кость в горле, конечно, противно, но на время пути к врачу потерпеть стоит. Ибо корки могут вогнать косточки в ткани горла, и тогда дело примет довольно серьезный оборот. То же касается и попыток самостоятельно достать инородные тела из горла пальцами, пинцетом.
Кое-кто считает, что если заболит ухо – то надо вставить в него листик герани. На самом деле бактерицидное действие герани настолько мало, что говорить о нем всерьез смешно. Зато очень часто извлекать герань из уха приходится врачам — по частям.
Считают, что насекомое, залетевшее в ухо, можно удалить, если залить в слуховой проход растительного масла или водки. В принципе это правильно. Ведь таракана, например, вытрясти вообще невозможно – он «задний ход» не дает. Почти невозможно подобным способом избавиться от мухи. При этом их скрежет, шевеление и «корябание» барабанной перепонки может буквально свести с ума за несколько часов. А масло или водка быстро убивают насекомое. После этого есть шанс, что оно вытечет из уха с жидкостью. Ну а если и не вытечет, то его вытащит врач без особых проблем.
Ведь таракана, например, вытрясти вообще невозможно – он «задний ход» не дает. Почти невозможно подобным способом избавиться от мухи. При этом их скрежет, шевеление и «корябание» барабанной перепонки может буквально свести с ума за несколько часов. А масло или водка быстро убивают насекомое. После этого есть шанс, что оно вытечет из уха с жидкостью. Ну а если и не вытечет, то его вытащит врач без особых проблем.
Миф, что уши без серы здоровые. На самом деле образование ушной серы -естественный процесс и ее отсутствие – признак болезни. Да, иногда она образуется слишком интенсивно и становится заметной. Но это или вариант нормы, или сигналы о неблагополучии в какой-либо системе организма. Такие уши не следует чистить самостоятельно никакими подручными средствами. Врачи постоянно сталкиваются с травмами барабанной перепонки и с повреждением слухового прохода. Если про спицы и булавки всем все понятно, то насчет ватных палочек тоже обольщаться не надо. Микротравмы от них очень быстро инфицируются, часто грибковыми инфекциями, что лечить гораздо трудней.
И напоследок миф о технологиях: с помощью лазера можно провести любую лор-операцию так, что потом ничего не будет болеть. На самом деле послеоперационная боль зависит не от того, чем резали, а насколько большой разрез, и где он расположен. В некоторых случаях скальпель предпочтительнее самого ультрасовременного аппарата.
— Ваши пожелания коллегам и пациентам?
— Пожелание коллегам — понимать пациентов, а пациентам – пожелание понимать врачей.
Оториноларингологическое отделение
Заведующий отделением
Андрей Николаевич Варников
врач-оториноларинголог высшей категории
Телефон: 8 (4932) 56-62-06
Старшая медицинская сестра
Казакова Татьяна Павловна
медицинская сестра высшей категории
Человек заболевает по многим причинам:
некоторые заболевают от простуды,
некоторые от усталости и горя
/ Конфуций/
В 1906 году было создано отделение, имеющее 12 глазных и 8 ушных коек. А в 1918 году было открыто первое оториноларингологическое отделение на 5 коек. Первой заведующей отделением (до 1951 года) была П.Г. Семеновская.
А в 1918 году было открыто первое оториноларингологическое отделение на 5 коек. Первой заведующей отделением (до 1951 года) была П.Г. Семеновская.
В 1934 году на базе отделения была организована кафедра болезней уха, горла и носа Ивановского государственного медицинского института. Создание клиники позволило поднять на значительно более высокий уровень качество оказания специализированной отоларингологической помощи. В настоящее время оказывается специализированная, в том числе высокотехнологичная, медицинская помощь пациентам с заболеваниями уха, горла и носа из Ивановской области и других регионов России. Ежегодно проходят лечение около 1500 пациентов, которым выполняется более 1200 операций.
С 2012 года в отделении применяется метод функциональной эндоскопической хирургии синусов (FESS). Внедрены и продолжают усовершенствоваться операции: эндоскопическая септопластика и пластика нижних носовых раковин, эндоскопические поли- и пансинусотомии у пациентов с хроническим полипозным синуситом, метод шейверного удаления полипов и кист околоносовых пазух. Освоена и успешно выполняется эндоназальная эндоскопическая дакриоцисториностомия. В 2017г. впервые в области выполнена фронтотомия (операция на лобном синусе) бикоронарным доступом. С 2019 г успешно проведена и внедрена в практику эндоназальная фронтотомия при воспалительных и опухолевых процессах (остеомы) в лобных синусах.
Освоена и успешно выполняется эндоназальная эндоскопическая дакриоцисториностомия. В 2017г. впервые в области выполнена фронтотомия (операция на лобном синусе) бикоронарным доступом. С 2019 г успешно проведена и внедрена в практику эндоназальная фронтотомия при воспалительных и опухолевых процессах (остеомы) в лобных синусах.
В 2018 году проведена первая в истории области шейверная полисинусотомия с применением навигационной системы «MEDTRONIC». После приобретения шейвера операции вышли на новый уровень качества.
Проводятся микрохирургические операции на ухе: ревизия барабанной полости, миринго- и тимпанопластики с применением операционного микроскопа. Выполняются операции в глотке: тонзиллэктомии, в том числе под общим обезболиванием, аденотомии с применением эндоскопической и шейверной методик, операции на слуховых трубах при кондуктивном снижения слуха.
Для обследования пациентов используется диагностическая база больницы, при необходимости проводятся современные методы диагностики МСКТ, МРТ, в том числе и с контрастированием, инструментальное обследование: эндоскопия гортани и полости носа с применением жестких операционных эндоскопов и диагностического фиброскопа.
В настоящее время ведущим направлением становится щадящий принцип лечения — разрабатываются органо- и тканесохраняющие операции.
Оказывается высокотехнологичная медицинская помощь по удалению доброкачественных новообразований гортани с использованием микрохирургической и эндоскопической техники.
Славные традиции отделения сохраняются и будут преумножаться, учитывая современные тенденции развития новых технологий.
Об отделении | Информация о врачах | Информация о медсестрах | Для пациентов |
СВЕДЕНИЯ О ВРАЧАХОТОРИНОЛАРИНГОЛОГИЧЕСКОГО ОТДЕЛЕНИЯ ДЛЯ ВЗРОСЛЫХ БОЛЬНЫХ
ОБ УРОВНЕ ИХ ОБРАЗОВАНИЯ И КВАЛИФИКАЦИИ
| Занимаемая должность | Фамилия,имя, отчество | Образование | Сертификат | Квалификационная категория |
|---|---|---|---|---|
Зав. Отделением, врач-оториноларинголог Отделением, врач-оториноларинголог
|
ВАРНИКОВ Андрей Николаевич | Высшее Ивановская государственная медицинская академия,1994г.,по специальности «Педиатрия», квалификация «Врач» | Сертификат по специальности «Оториноларингология» действителен до 24.03.2025 г.. | Высшая |
|
Врач-оториноларинголог
|
ЛАРИКОВ Евгений Михайлович |
Высшее Ивановский государственный медицинский институт,1973г.,по специальности «Лечебное дело», квалификация «Врач» |
Сертификат по специальности «Оториноларингология» действителен до 19. |
Высшая |
|
Врач — оториноларинголог |
БУТРИЙ Мария Сергеевна |
Высшее Ивановская государственная медицинская академия,2012г.,по специальности «Педиатрия», квалификация «Врач» |
Сертификат по специальности «Оториноларингология» действителен до 24.06.2024 г.. |
Без категории |
| Врач-оториноларинголог | ВАРНИКОВ Никита Андреевич | Высшее Ивановская государственная медицинская академия,2018г.,по специальности «Лечебное дело», квалификация «Врач-лечебник» |
Сертификат по специальности «Оториноларингология» действителен до 06. 07.2025г. 07.2025г.
|
Без категории |
|
Врач — оториноларинголог |
ВОРОБЬЕВ Дмитрий Алексеевич |
Высшее Ивановская государственная медицинская академия,2014г.,по специальности «Лечебное дело», квалификация «Врач» |
Сертификат по специальности «Оториноларингология» действителен до 01.09.2022г. |
Без категории |
ОТОРИНОЛАРИНГОЛОГИЧЕСКОГО ОТДЕЛЕНИЯ ДЛЯ ВЗРОСЛЫХ БОЛЬНЫХ
ОБ УРОВНЕ ИХ ОБРАЗОВАНИЯ И КВАЛИФИКАЦИИ
| Занимаемая должность | Фамилия,имя, отчество | Образование | Сертификат | Квалификационная категория |
|---|---|---|---|---|
| Старшая медицинская сестра | КАЗАКОВА Татьяна Павловна |
Среднее-специальное
Шуйское медицинское училище, 1997 г. |
Сертификат по специальности «Сестринское дело» действителен до 10.02.2022 г. | Высшая |
|
Медицинская сестра палатная |
ПЫШКИНА ВАЛЕНТИНА ИВАНОВНА |
Среднее-специальное Шуйское медицинское училище, 1968 г., по специальности «Медицинская сестра», квалификация «Медицинская сестра» |
Сертификат по специальности «Сестринское дело» действителен до 09.04.2025 г. |
Высшая |
| Медицинский брат приемного отделения | БЕЛИЦКИЙ ДМИТРИЙ ОЛЕГОВИЧ |
Среднее-специальное Кинешемский медицинский колледж, 2020 г. , по специальности «Сестринское дело», квалификация «Медицинский брат» , по специальности «Сестринское дело», квалификация «Медицинский брат»
|
Свидетельство об аккредитации по специальности «Сестринское дело» действительно до 04.07.2025 г. | без категории |
|
Медицинская сестра процедурной |
БЕЛОВА ТАТЬЯНА ВЯЧЕСЛАВОВНА |
Среднее-специальное Ивановское медицинское училище, 1992 г., по специальности «Сестринское дело», квалификация «Медицинская сестра» |
Сертификат по специальности «Сестринское дело» действителен до 02.03.2025 г. |
Высшая |
|
Медицинская сестра палатная |
БЫКОВА ИРИНА ВИКТОРОВНА |
Среднее-специальное
Ивановское медицинское училище, 1985 г. |
Сертификат по специальности «Сестринское дело» действителен до 07.03.2022 г. |
Без категории |
|
Медицинская сестра палатная |
КУЗНЕЦОВА ИРИНА ВАДИМОВНА |
Среднее-специальное Ивановское медицинское училище, 1993 г., по специальности «Сестринское дело», квалификация «Медицинская сестра» |
Сертификат по специальности «Сестринское дело» действителен до 07.03.2024 г. |
Высшая |
|
Медицинская сестра палатная |
ПОЛЯКОВА ВЕРА ВЛАДИМИРОВНА |
Среднее-специальное Ивановское фармацевтическое училище, 1987 г. |
Сертификат по специальности «Сестринское дело» действителен до 28.05.2023 г. |
Высшая |
|
Медицинская сестра приемного отделения |
ТАТУРИНА ИРИНА АНАТОЛЕВНА |
Среднее-специальное Шуйское медицинское училище, 1999 г., по специальности «Сестринское дело», квалификация «Медсестра общей практики» |
Сертификат по специальности «Сестринское дело» действителен до 06.06.2022 г. |
Первая |
|
Медицинская сестра приемного отделения |
БАРАНОВА ВАЛЕНТИНА АЛЕКСАНДРОВНА |
Среднее-специальное Кинешемское медицинское училище, 1980 г. |
Сертификат по специальности «Сестринское дело» действителен до 05.04.2022 г. |
Без категории |
СВЕДЕНИЯ О МЕДИЦИНСКИХ СЁСТРАХ ОПЕРАЦИОННОГО БЛОКА
ОТОРИНОЛАРИНГОЛОГИЧЕСКОГО ОТДЕЛЕНИЯ ДЛЯ ВЗРОСЛЫХ БОЛЬНЫХ
ОБ УРОВНЕ ИХ ОБРАЗОВАНИЯ И КВАЛИФИКАЦИИ
| Занимаемая должность | Фамилия,имя, отчество | Образование | Сертификат | Квалификационная категория |
|---|---|---|---|---|
|
Операционная медицинская сестра |
БОБРОВА АННА ВЛАДИМИРОВНА |
Среднее-профессиональное Шуйский медицинское училище, 1992 г. |
Сертификат по специальности «Операционное дело» действителен до 26.03.2023 г. |
Высшая |
|
Операционная медицинская сестра |
ИСАКОВА СВЕТЛАНА АНАТОЛЬЕВНА |
Среднее-специальное Донецкое базовое медицинское училище, 1997 г., по специальности «Медицинская сестра», квалификация «Медицинская сестра» |
Сертификат по специальности «Операционное дело» действителен до 21.11.2022 г. |
Без категории |
|
Операционная медицинская сестра |
КОНОПЛЕВА ИРИНА ВАЛЕНТИНОВНА |
Среднее-профессиональное Шуйский медицинское училище, 1983 г. |
Сертификат по специальности «Операционное дело» действителен до 23.11.2022 г. |
Высшая |
|
Операционная медицинская сестра |
КОРОТКОВА ОЛЬГА ГЕННАДЬЕВНА |
Среднее-профессиональное Кинешемское медицинское училище, 1994 г., по специальности «Сестринское дело», квалификация «Медицинская сестра» |
Сертификат по специальности «Операционное дело» действителен до 27.03.2025 г. |
Высшая |
|
Операционная медицинская сестра |
СУШИНА СВЕТЛАНА СЕРГЕЕВНА |
Среднее-профессиональное Кинешемское медицинское училище, 2004 г. |
Сертификат по специальности «Операционное дело» действителен до 05.06.2025 г. |
высшая |
|
Операционная медицинская сестра |
БАИКИНА ВИКТОРИЯ АНДРЕЕВНА |
Среднее-специальное Ивановский медицинский колледж, 2015г., по специальности «Сестринское дело», квалификация «Медицинская сестра» |
Сертификат по специальности «Операционное дело» действителен до 05.06.2025 г. |
Без категории |
ВМП.
 Оториноларингология
Оториноларингология| Влючение/выключение версии для слабовидящих | |
| Перейти в версию для слабовидящих | Ctrl + Alt + S |
| Выйти из версии для слабовидящих | Ctrl + Alt + X |
| Выбор размера шрифта | |
| Выбор обычного шрифта | Ctrl + Alt + 1 |
| Выбор увеличенного шрифта | Ctrl + Alt + 2 |
| Выбор большого шрифта | Ctrl + Alt + 3 |
| Выбор контраста | |
| Выбор обычного контраста | Ctrl + Alt + 4 |
| Выбор усиленного контраста | Ctrl + Alt + 5 |
| Выбор инвертированного контраста | Ctrl + Alt + 6 |
| Выбор межбуквенного интервала | |
| Выбор обычного межбуквенного интервала | Ctrl + Alt + 7 |
| Выбор увеличенного межбуквенного интервала | Ctrl + Alt + 8 |
| Выбор большого межбуквенного интервала | Ctrl + Alt + 9 |
| Включение/отключение показа изображений | |
| Показать изображения | Ctrl + Alt + I |
| Скрыть изображения | Ctrl + Alt + N |
| Навигация по сайту | |
| Выполнитть действие | Enter |
| Переход вперед по последовательности элементов на веб-странице, в адресной строке и на панели ссылок | Tab |
| Прокрутка к началу документа | Page Up |
| Прокрутка к концу документа | Page Down |
| Переход в начало документа | Home |
| Переход к концу документа | End |
| Переход на следующую страницу | Ctrl + → |
| Переход на предыдущую страницу | Ctrl + ← |
Оториноларингологическое отделение | Морозовская ДГКБ ДЗМ
Солдатский Юрий Львович
руководитель службы, врач – оториноларинголог, доктор медицинских наук,
профессор, обладатель статуса «Московский врач»
Эдгем Сусанна Романовна
заведующая отделением, врач – оториноларинголог высшей квалификационной категории, кандидат медицинских наук,
обладатель статуса «Московский врач»
Денисова Ольга Анатольевна
врач – оториноларинголог высшей квалификационной категории, кандидат медицинских наук,
обладатель статуса «Московский врач»
Иваненко Александр Михайлович
врач – оториноларинголог высшей квалификационной категории, кандидат медицинских наук,
обладатель статуса «Московский врач»
Круговская Наталья Львовна
врач–оториноларинголог, высшей квалификационной категории, кандидат медицинских наук,
обладатель статуса «Московский врач»
Мазур Екатерина Михайловна
врач–оториноларинголог первой квалификационной категории,
обладатель статуса «Московский врач»
Поляков Антон Александрович
врач–оториноларинголог первой квалификационной категории, кандидат медицинских наук,
обладатель статуса «Московский врач»
Китайгородский Александр Петрович
врач–оториноларинголог, кандидат медицинских наук
Ковалец Елена Сергеевна
врач–оториноларинголог высшей квалификационной категории, кандидат медицинских наук,
обладатель статуса «Московский врач»
Минасян Вартан Сергеевич
врач – оториноларинголог, доктор медицинских наук, профессор
Полунин Михаил Михайлович
врач – оториноларинголог, доктор медицинских наук, профессор
Жилина Анна Леонидовна
врач–оториноларинголог высшей квалификационной категории, кандидат медицинских наук
Северин Тарас Викторович
врач–оториноларинголог высшей квалификационной категории
Шибик Сергей Сергеевич
врач-оториноларинголог
Кульмаков Сергей Александрович
врач-оториноларинголог, кандидат медицинских наук
Булынко Сергей Александрович
врач–оториноларинголог
Миронова Ольга Борисовна
врач–оториноларинголог
Лаберко Евгений Леонидович
врач – оториноларинголог, кандидат медицинских наук
Отарова Жамиля Жамаловна
врач – оториноларинголог
Калинкин Михаил Викторович
врач – оториноларинголог
Юрлов Дмитрий Викторович
врач – оториноларинголог
Андриенко Дмитрий Игоревич
врач – оториноларинголог
Что такое хирургическое лечение отверстия в барабанной перепонке?
Барабанная перепонка, или барабанная перепонка, расположена глубоко внутри слухового прохода. Иногда в нем может образоваться отверстие, известное как перфорация барабанной перепонки. Причины перфорации барабанной перепонки включают травмы, полученные либо непосредственно от предметов, таких как Q-наконечники, либо косвенные, такие как сотрясение от удара по уху, и инфекция. Барабанная перепонка способствует усилению звука, и любые ее дефекты могут вызвать снижение слуха.Большинство перфораций барабанной перепонки со временем заживают сами по себе. Однако, если барабанная перепонка не заживает, существует риск потери слуха, а ухо уязвимо для инфекций. Для восстановления отверстия требуется установка трансплантата, чтобы барабанная перепонка зажила.
Иногда в нем может образоваться отверстие, известное как перфорация барабанной перепонки. Причины перфорации барабанной перепонки включают травмы, полученные либо непосредственно от предметов, таких как Q-наконечники, либо косвенные, такие как сотрясение от удара по уху, и инфекция. Барабанная перепонка способствует усилению звука, и любые ее дефекты могут вызвать снижение слуха.Большинство перфораций барабанной перепонки со временем заживают сами по себе. Однако, если барабанная перепонка не заживает, существует риск потери слуха, а ухо уязвимо для инфекций. Для восстановления отверстия требуется установка трансплантата, чтобы барабанная перепонка зажила.
Есть несколько процедур, которые можно выполнить, чтобы исправить отверстие в барабанной перепонке. Тип операции зависит от размера отверстия, расположения на барабанной перепонке и других частей вашей истории болезни. Мирингопластика — это операция, при которой отверстие восстанавливается с помощью трансплантата, сделанного либо из небольшого кусочка ткани из другого места на теле (обычно мочки уха), либо из гелеобразного материала. Тимпанопластика предполагает более обширное восстановление барабанной перепонки.
Тимпанопластика предполагает более обширное восстановление барабанной перепонки.
Цель операции — закрыть отверстие в барабанной перепонке и улучшить слух. Эта операция может быть выполнена по нескольким причинам (улучшение слуха, уменьшение инфекций и т. Д.).
Что делать ДО операции
Вот несколько вещей, которые вы можете сделать перед операцией, чтобы все прошло более гладко:
- Отмените ВСЕ лекарства, разжижающие кровь, за две (2) недели до операции, если хирург не назначил иное.См. Этот список — Лекарства, которых следует избегать перед операцией.
- Бросьте курить как минимум за 3 недели до даты операции.
- Если у вас / вашего ребенка простуда или жар в груди в течение 5 дней до операции, сообщите нам об этом. Простуда может увеличить риск наркоза.
- Иногда перед операцией проверяют показатели крови и свертываемость, чтобы убедиться, что у вас нет риска повышенного кровотечения.
 Лаборатории нужно рисовать за неделю до операции. Ваша страховая компания может указать лабораторию, в которой будет взята кровь.
Лаборатории нужно рисовать за неделю до операции. Ваша страховая компания может указать лабораторию, в которой будет взята кровь. - Без еды за 8 часов до операции. Никаких жидкостей за 4 часа до операции.
- Организовать поездку домой после процедуры
Чего ожидать во время операции
Операция проводится под общим наркозом. Под общей анестезией вы (или ваш ребенок) будете спать всю операцию. Мирингопластика обычно длится 10-45 минут. Тимпанопластика обычно занимает 1-2 часа. Обе процедуры проводятся амбулаторно. Операция обычно проводится непосредственно через ушной канал, хотя иногда необходимо проводить тимпанопластику через разрез за ухом.Это зависит от вашей анатомии, а также от размера и расположения отверстия в барабанной перепонке. Во время операции края отверстия «освежаются», чтобы стимулировать естественный процесс заживления организма. Чтобы закрыть отверстие, помещается трансплантат (синтетический или взятый из собственного уха пациента.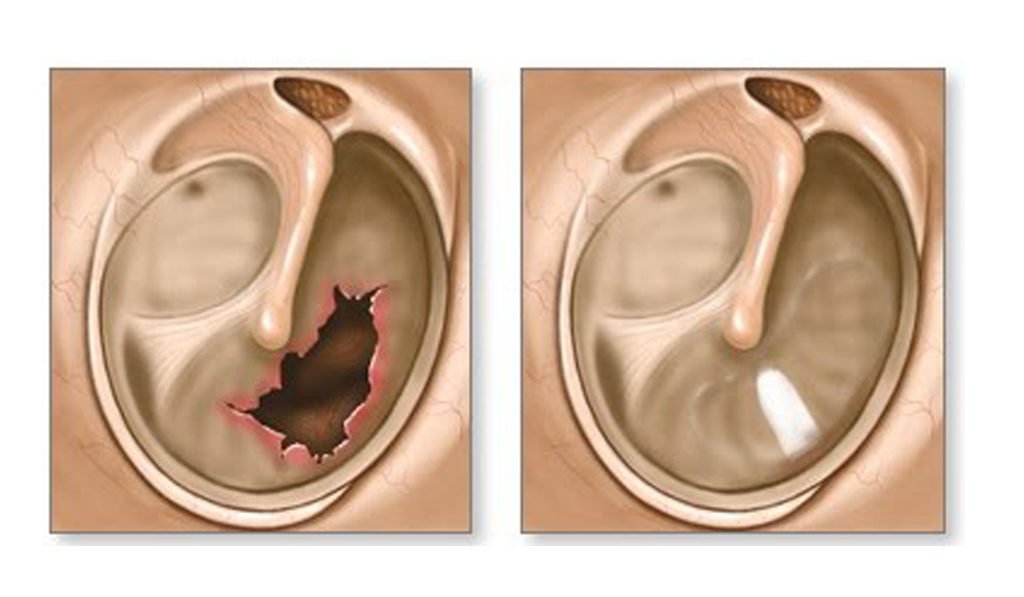 Под барабанной перепонкой помещается упаковка, чтобы удерживать пластырь на месте. На слуховой проход можно нанести мазь. Затем на ухо наложена повязка. После операции пациент находится под наблюдением в зоне восстановления в течение нескольких часов.
Под барабанной перепонкой помещается упаковка, чтобы удерживать пластырь на месте. На слуховой проход можно нанести мазь. Затем на ухо наложена повязка. После операции пациент находится под наблюдением в зоне восстановления в течение нескольких часов.
Чего ожидать ПОСЛЕ операции
- Боль, связанная с процедурой, обычно легкая. Большинство пациентов могут справиться со своей болью с помощью Тайленола, отпускаемого без рецепта. Редко назначают обезболивающие. НЕ ИСПОЛЬЗУЙТЕ АСПИРИН ИЛИ ИБУПРОФЕН В ТЕЧЕНИЕ 1 НЕДЕЛИ ПОСЛЕ ОПЕРАЦИИ.
- Не беспокойтесь о своем слухе во время процесса заживления. Пройдет 6–8 недель, прежде чем мы сможем оценить улучшение и проверить ваш слух.
- Кровянистые выделения из уха или из разреза за ухом могут появиться в течение первых 1-2 дней.Позвоните в офис, если это продолжается более 2 дней или в месте разреза появляется запах, опухоль или боль.
- Не допускайте попадания воды в ухо, пока оно не заживет.
 Избегайте намокания ушей в течение 5 дней после операции. Используйте беруши или ватный тампон, покрытый вазелином, чтобы ухо оставалось сухим во время купания. Намокание уха может вызвать инфекцию.
Избегайте намокания ушей в течение 5 дней после операции. Используйте беруши или ватный тампон, покрытый вазелином, чтобы ухо оставалось сухим во время купания. Намокание уха может вызвать инфекцию. - Не сморкаться 4 недели.
- Кашель или чихание с открытым ртом.
- Ушные капли следует использовать в соответствии с предписаниями.
- Запрещается изгибаться, подниматься, напрягаться, выполнять упражнения или путешествовать без разрешения вашего хирурга.
- Запрет на полеты или изменение высоты до разрешения хирурга.
- Во избежание кровотечения в течение 1-2 недель после операции избегайте любой физической активности, упражнений, подъема более 10 фунтов, чрезмерных сгибаний или напряжения в течение 1-2 недель после операции.
- Вам следует записаться на прием через три (3) недели после операции, чтобы проверить свое ухо.
Каковы риски операции?
Как и при любой хирургической процедуре, восстановление барабанной перепонки сопряжено с определенными рисками. Хотя вероятность возникновения осложнения мала, важно, чтобы вы понимали возможные осложнения и спрашивали хирурга о любых проблемах, которые могут у вас возникнуть.
Хотя вероятность возникновения осложнения мала, важно, чтобы вы понимали возможные осложнения и спрашивали хирурга о любых проблемах, которые могут у вас возникнуть.
Продолжающееся отверстие в барабанной перепонке : наиболее частым осложнением является неспособность трансплантата закрепиться, что приводит к постоянному отверстию в барабанной перепонке. Тимпанопластика и мирингопластика очень успешны. В случае неудачи можно рассмотреть возможность повторной попытки или использования другой техники позже.
Кровотечение : Чрезмерное кровотечение во время этой операции бывает редко.
Инфекция : Инфекция в прооперированном ухе также встречается редко. Если это произойдет, это потенциально может привести к сбою ремонта барабанной перепонки.
Потеря слуха : Первоначально после операции слух обычно снижается из-за упаковки. Он улучшается по мере растворения набивки. Может пройти несколько месяцев, прежде чем вы узнаете окончательный результат слушания. Постоянная потеря слуха после этой операции встречается редко.Возможно, после операции ваш слух не улучшится.
Может пройти несколько месяцев, прежде чем вы узнаете окончательный результат слушания. Постоянная потеря слуха после этой операции встречается редко.Возможно, после операции ваш слух не улучшится.
Головокружение : Иногда после операции может возникать головокружение. Это редко. Скорее всего, головокружение пройдет через несколько дней. Постоянное головокружение встречается крайне редко.
Звон в ушах (звон в ушах) : Звон в ушах (звон в ушах) также может возникать после этой операции, обычно связанный с тем, как изменился ваш слух после операции.
Металлический вкус : В среднем ухе проходит небольшой нерв, который контролирует часть вашего вкуса на этой стороне языка.Этот нерв можно растянуть или перерезать во время операции. Это привело бы к металлическому привкусу на несколько недель. Обычно это разрешается само по себе. У вас есть несколько других нервов, которые обеспечивают вкус, поэтому попробуйте, чтобы вы все еще могли попробовать
Холестеатома : Существует небольшая вероятность того, что восстановление барабанной перепонки может вызвать небольшую кожную кисту в барабанной перепонке, слуховом проходе или среднем ухе. Это называется холестеатомой. Если это произойдет, потребуется еще одна хирургическая процедура.
Это называется холестеатомой. Если это произойдет, потребуется еще одна хирургическая процедура.
Слабость лица : нерв, который контролирует движения вашего лица, называемый лицевым нервом, также проходит через среднее ухо. Несмотря на максимальную осторожность, можно повредить этот нерв. Хотя это крайне маловероятно, повреждение этого нерва может вызвать слабость или паралич мышц одной стороны лица.
Онемение: Если к операции подошли через разрез за ухом, вполне вероятно, что вы будете чувствовать онемение в ухе в течение нескольких недель или месяцев после операции.Обычно это проходит со временем.
Изменение внешнего вида уха : Если операция проводится через разрез за ухом, вы также можете заметить некоторое выпячивание уха после операции. Обычно это проходит через несколько недель.
Риски анестезии : Как и при любом хирургическом вмешательстве, возможны риски анестезии, такие как лекарственная реакция, затрудненное дыхание и даже смерть. Обсудите эти риски со своим анестезиологом.
Обсудите эти риски со своим анестезиологом.
Сравнение результатов тимпанопластики при сухом и влажном ушах
Иран Дж. Оториноларингол.2016 May; 28 (86): 209–214.
Масуд Надерпур
1 Отделение оториноларингологии хирургии головы и шеи, Больница Имама Реза, Тебриз, Иран.
Никзад Шахиди
1 Отделение оториноларингологии хирургии головы и шеи, Больница Имама Реза, Тебриз, Иран.
Taghi Hemmatjoo
1 Отделение оториноларингологии хирургии головы и шеи, Больница Имама Реза, Тебриз, Иран.
1 Отделение оториноларингологии хирургии головы и шеи, Больница Имама Реза, Тебриз, Иран.
* Ответственный автор Отделение оториноларингологии хирургии головы и шеи, Больница Имама Резы, улица Голгашт, Тебриз, Иран. Тел .: 0914 116 4270, электронная почта: nikzadsh@yahoo.com
Поступила в редакцию 22 апреля 2015 г .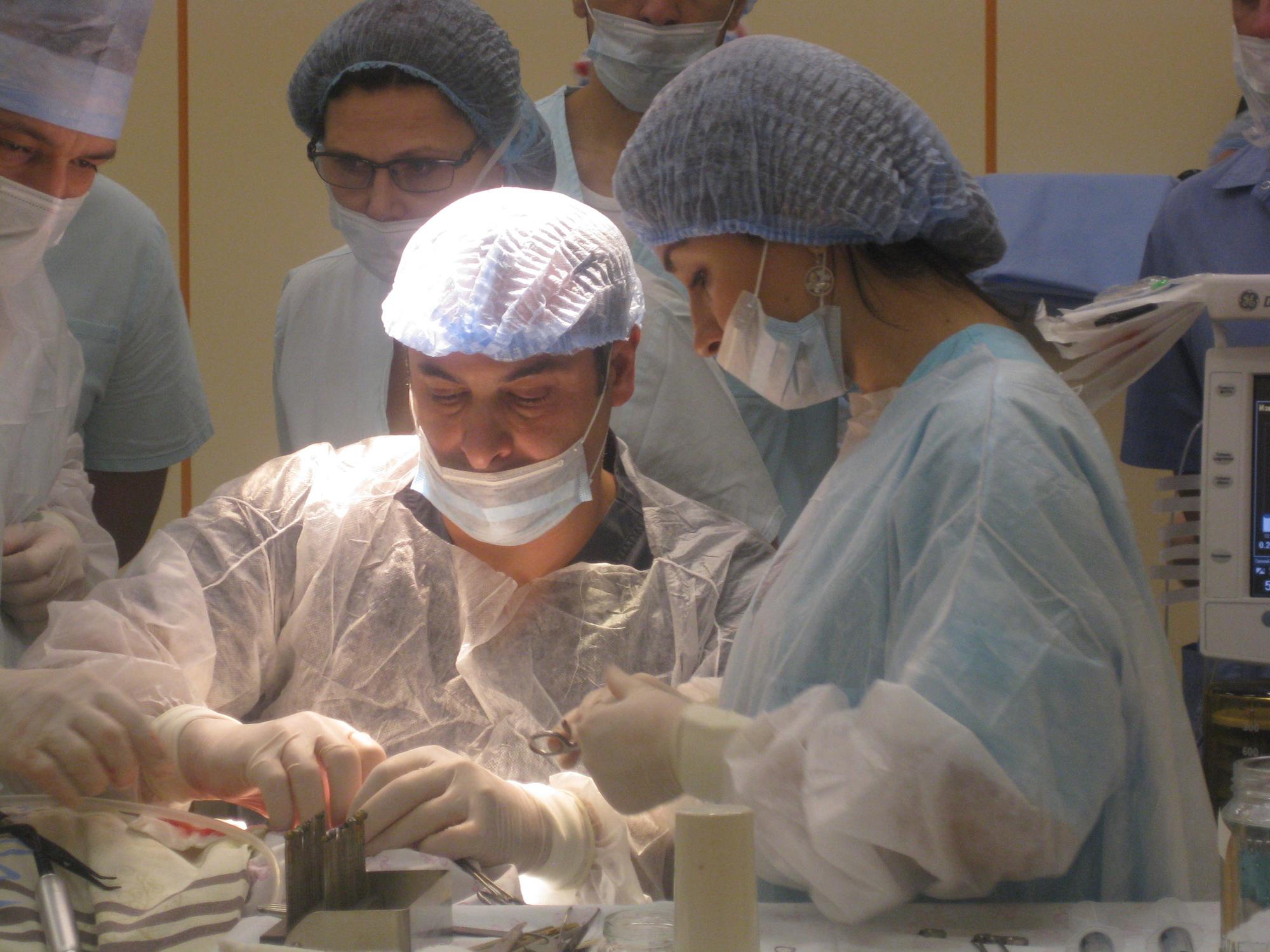 ; Принято 1 августа 2015 г.
; Принято 1 августа 2015 г.
Abstract
Введение:
Тимпанопластика — стандартная и хорошо зарекомендовавшая себя процедура закрытия перфораций барабанной перепонки. В этой статье сравниваются результаты тимпанопластики с точки зрения улучшения слуха и включения трансплантата у пациентов с хронической перфорацией барабанной перепонки между двумя группами. с активным дренажом и без него во время операции.
Материалы и методы:
Было отобрано 60 пациентов в возрасте от 15 до 60 лет, направленных в специализированные и узкоспециализированные клиники. Все пациенты страдали хроническим средним отитом и были разделены на две группы: а) пациенты с мокрыми ушами и б) пациенты с сухими ушами.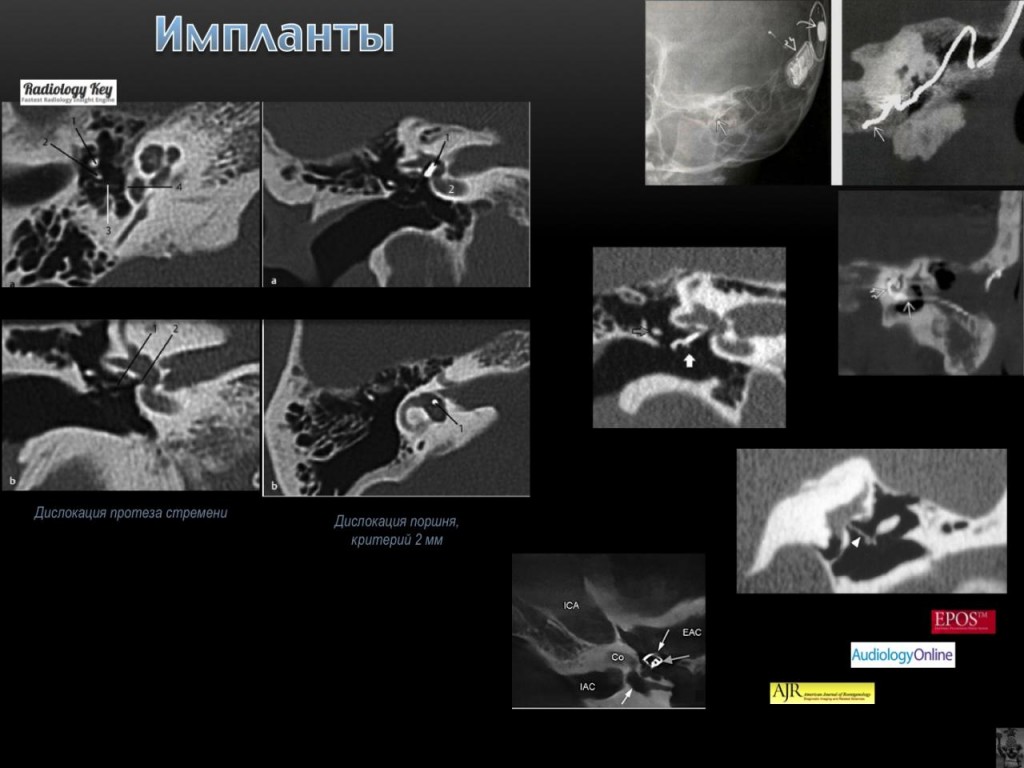 Операция по тимпанопластике проводилась с использованием техники вложения трансплантата височной фасции и в медиальном положении (Medial Graft Technique). Наконец, были проанализированы данные об уровне улучшения слуха и восстановлении барабанной перепонки.
Операция по тимпанопластике проводилась с использованием техники вложения трансплантата височной фасции и в медиальном положении (Medial Graft Technique). Наконец, были проанализированы данные об уровне улучшения слуха и восстановлении барабанной перепонки.
Результаты:
Хотя слух улучшился в обеих группах — с влажным или сухим ухом — статистически значимой разницы между двумя группами не наблюдалось. После операции барабанная перепонка у двух пациентов с влажным ухом и у одного с сухим ухом не была восстановлена, однако согласно статистическому анализу эта разница не была значимой.
Заключение:
Результаты этого исследования показали, что в отличие от распространенного мнения, что результаты тимпанопластики у пациентов с мокрым ухом хуже, чем у пациентов с сухим ухом, разница в результатах операций, выполненных в двух группах, была незначительной. .
Ключевые слова: Хронический средний отит, сухое ухо, тимпанопластика, влажное ухо
Введение
Пациенты с хроническим средним отитом, страдающие выделениями из уха и потерей слуха, составляют большую часть пациентов, направленных в специализированные ЛОР-клиники. Обычно после высушивания уха хирурги проводят тимпанопластику с активным дренажом, но во многих случаях это практически невозможно, поскольку выделения из уха продолжаются, несмотря на лечение (1).Это затрудняет выбор даты операции. Учитывая, что ни в каких серьезных исследованиях пока не изучались исходы и результаты операции тимпанопластики у пациентов со стойкими слизистыми выделениями, это исследование пытается отразить результаты, полученные при операции тимпанопластики, выполненной у пациентов с хронической перфорацией барабанной перепонки. Размер перфорации барабанной перепонки у этих пациентов варьировался от небольшого до субтотального, и операции проводились как на сухих ушах (отсутствие выделений из уха во время операции), так и на влажных ушах (постоянные выделения из уха во время операции).Кроме того, тимпанопластика была выполнена из постаурикулярного доступа с использованием трансплантата височной фасции и медиальной установки трансплантата (подложки). Цели исследования: определение статуса слуха до и после операции тимпанопластики, оценка состояния барабанной перепонки после операции, сравнение результатов операции с точки зрения улучшения слуха и скорости захвата трансплантата у пациентов с хронической перфорацией барабанная перепонка с активными выделениями и без них.
Обычно после высушивания уха хирурги проводят тимпанопластику с активным дренажом, но во многих случаях это практически невозможно, поскольку выделения из уха продолжаются, несмотря на лечение (1).Это затрудняет выбор даты операции. Учитывая, что ни в каких серьезных исследованиях пока не изучались исходы и результаты операции тимпанопластики у пациентов со стойкими слизистыми выделениями, это исследование пытается отразить результаты, полученные при операции тимпанопластики, выполненной у пациентов с хронической перфорацией барабанной перепонки. Размер перфорации барабанной перепонки у этих пациентов варьировался от небольшого до субтотального, и операции проводились как на сухих ушах (отсутствие выделений из уха во время операции), так и на влажных ушах (постоянные выделения из уха во время операции).Кроме того, тимпанопластика была выполнена из постаурикулярного доступа с использованием трансплантата височной фасции и медиальной установки трансплантата (подложки). Цели исследования: определение статуса слуха до и после операции тимпанопластики, оценка состояния барабанной перепонки после операции, сравнение результатов операции с точки зрения улучшения слуха и скорости захвата трансплантата у пациентов с хронической перфорацией барабанная перепонка с активными выделениями и без них.
Материалы и методы
Критерии включения в исследование:
1. Возраст от 15 до 60 лет
2. Наличие инфекционного фона хронического среднего отита и перфорированной барабанной перепонки.
3. Отсутствие острой инфекции верхних дыхательных путей (URTI) на момент операции
Критерии исключения из исследования:
1. Основные заболевания, такие как диабет или слабая иммунная система.
2. Точный диагноз холестеатомы и эрозии слуховых косточек у выбранных пациентов3.Острый средний отит.
4. Наличие сенсоневральной потери слуха (SNHL).
5. Определенный диагноз тимпаносклероза, поскольку такие уши были заморожены и могли вызвать искажение результатов.
В этом исследовании с февраля 2010 года по февраль 2014 года было отобрано в общей сложности шестьдесят направляемых пациентов. Все пациенты имели в анамнезе хронический средний отит и перфорированную барабанную перепонку. Все пациенты были отобраны с учетом критериев включения в исследование и лечились местными и системными антибиотиками. Считалось, что пациенты с рецидивом через 2 недели страдают хронической инфекцией. Все пациенты были обследованы под микроскопом, и была проведена аудиометрия в чистом тоне (PTA). Все отобранные пациенты для операции были обследованы, и были применены стандартные лабораторные исследования. После этого из исследования были исключены пациенты с диабетом, острой респираторной инфекцией, слабой иммунной системой и нейросенсорной тугоухостью.
Считалось, что пациенты с рецидивом через 2 недели страдают хронической инфекцией. Все пациенты были обследованы под микроскопом, и была проведена аудиометрия в чистом тоне (PTA). Все отобранные пациенты для операции были обследованы, и были применены стандартные лабораторные исследования. После этого из исследования были исключены пациенты с диабетом, острой респираторной инфекцией, слабой иммунной системой и нейросенсорной тугоухостью.
Метод операции (тимпанопластика), применявшийся у всех пациентов, был одинаковым.Операции проводились из постаурикулярного доступа с применением техники медиального трансплантата (подложки). Мастоидэктомия выполнялась только в случае полиповидной слизистой оболочки среднего уха или наличия полиповидной ткани вокруг косточек. Хирургическая бригада для всех пациентов была одинаковой, и все операции проводились в операционной больницы Имама Резы. Пациенты, страдающие холестеатомой, эрозией слуховых косточек и тимпаносклерозом, также были исключены из исследования во время операции.
Кроме того, у всех пациентов контролировалось движение слуховых косточек.В случае его наличия с костей удаляли гиалиновые мембраны, а затем кости перемещали.
Все пациенты были посещены через день после операции. При отсутствии проблем (послеоперационных осложнений) пациенты выписывались из стационара. Что касается послеоперационного ухода, все пациенты были проинструктированы и дополнительно получили необходимые записи и распоряжения в письменной форме.
Все пациенты впервые наблюдались через неделю после операции и выписки.Затем с ушей сняли повязки и исследовали состояние операционного поля. За исключением небольшого воспаления в месте операции, никаких осложнений, таких как гематома, абсцесс или инфицирование раны, не наблюдалось. Снова были подчеркнуты рекомендации по послеоперационному уходу.
Пациенты наблюдались еще два раза через четыре и шесть недель после операции. Во время этих посещений проводилось микроскопическое исследование ушей и регистрировалось состояние их послеоперационного трансплантата.
Все пациенты прошли тест PTA на 6-й неделе для раннего выявления взятия трансплантата, и для всех пациентов был рассчитан воздушный зазор кости (ABG). Замкнутый ABG принимался за 10 дБ.
Окончательное наблюдение проводилось через 3 месяца после операции, были выполнены микроскопические исследования, а также тест PTA для определения окончательного состояния трансплантата. Результаты не показали значительных изменений по сравнению с результатами 6-й недели.
Данные были проанализированы с помощью программного обеспечения SPSS 16.Для сравнения слухового статуса до и после операции в каждой группе применялся парный t-критерий. Наконец, чтобы проверить степень улучшения слуха в двух группах, также использовался t-тест.
Результаты
Это исследование проводилось на 60 пациентах с хроническим средним отитом. Пациенты были разделены на две группы: с мокрыми ушами и с сухими ушами. У 30 пациентов были сухие уши и у 30 из них были мокрые уши. 33 пациента (55%) составляли женщины и 27 (45%) мужчины.
Число пациентов мужского пола с мокрыми ушами составляло 14 (46,66%), а пациентов женского пола — 16 (53,33%). Между тем, среди пациентов с сухими ушами 13 (43,33%) были мужчинами и 17 (56,66%) женщинами. Статистически значимой разницы между двумя группами с точки зрения пола не было (P = 0,5).
Средний возраст пациентов с мокрыми ушами составил 32 (SD = 10,8) и 33,9 (SD = 9,96) для пациентов с сухими ушами. Также не было статистически значимой разницы между двумя группами по возрасту (P = 0.385).
Среди 60 пациентов, участвовавших в исследовании, 34 (56%) имели центральную перфорацию барабанных перепонок и 26 (43%) имели субтотальную перфорацию. Кроме того, не было случаев полной или краевой перфорации барабанных перепонок.
Из 30 человек с мокрыми ушами у 16 (53%) была центральная перфорация, а у 14 (46%) — средняя или субтотальная. Напротив, среди пациентов с сухими ушами 18 (60%) имели перфорацию в центре и 12 (40%) имели перфорацию от средней до субтотальной.
Всем 60 пациентам была выполнена тимпанопластика, 5 пациентам (8%) также была выполнена одновременная мастоидэктомия. Все эти пять пациентов были из группы с мокрыми ушами.
Из 60 пациентов фиксация слуховых косточек во время операции наблюдалась у 2 (3%). У одного из этих пациентов были сухие уши, а у другого влажные уши (1,5%).
Уровень слуха до и после операции по поводу сухости ушей:
На основании воздушно-костного зазора (измеренного с помощью PTA) средняя потеря слуха у пациентов с сухими ушами составила 40.36 дБ (SD = 8,91) до операции, но после операции это число достигло 13 дБ (SD = 8,51). Наблюдалась статистически значимая разница между уровнями слуха, наблюдаемыми до и после операции при сухости ушей (P = 0,002).
Уровень слуха до и после операции на влажных ушах:
На основании воздушно-костного зазора (измеренного с помощью PTA) умеренная потеря слуха у пациентов с мокрыми ушами составляла 41,5 дБ (SD = 10,09) до операции, но после операции это число достигло 16,33 дБ (SD = 10,90). Также наблюдалась статистически значимая разница между уровнями слуха, наблюдаемыми до и после операции при влажных ушах (P = 0,001).
Также наблюдалась статистически значимая разница между уровнями слуха, наблюдаемыми до и после операции при влажных ушах (P = 0,001).
Сравнение улучшения слуха в обеих группах:
На основе воздушно-костного зазора (измеренного с помощью PTA) среднее улучшение слуха у всех пациентов с сухим ушом до и после операции составило 26,2 дБ (SD = 8,31), в то время как это число составило 25,16 дБ (SD = 9,86) для пациентов с мокрые уши. Также не было статистически значимой разницы между улучшением слуха в сухих и влажных ушах (P = 0.583).
У 3 пациентов с сухими ушами ГДК была более 20 дБ. У одного из этих пациентов была фиксация косточек, а также был еще один случай с отореей и послеоперационной перфорированной мембраной.
У пациентов с мокрыми ушами ГДК в 5 случаях превышала 20 дБ. У одного из этих пациентов была фиксация слуховых косточек и еще два случая с отореей и послеоперационной перфорацией мембран. У остальных пациентов ГДК не превышала 20 дБ.
Результаты реставрации и тип выделений из уха:
При микроскопическом исследовании после операции было обнаружено, что включение трансплантата не удалось в одном случае сухого уха (3%) и двух случаях влажного уха (6%).В этих случаях наблюдались перфорация барабанной перепонки и оторея. Однако у остальных пациентов были восстановлены барабанные перепонки, а именно в 28 случаях из 30 пациентов с мокрыми ушами (93,3%) и 29 из 30 пациентов с сухими ушами (96,7%) были выполнены операции по закрытию перфорации перепонки. . Однако по результатам анализа было доказано, что не было существенной разницы между состоянием сухой барабанной перепонки и статусом влажной ().
Таблица 1
Включение трансплантата в обеих группах
| Количество пациентов | Послеоперационная здоровая мембрана | процент успеха) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Состояние выделений из уха во время операции | Влажные | 30 | 28 | 93..jpg) 34% функция уха в ушах при хроническом среднем отите. Эта операция выполняется с помощью хирургических методов и материалов, которые хирург выбирает для трансплантата барабанной перепонки. Был проведен ряд исследований относительно влияния различных факторов, таких как возраст, пол, размер перфорации, состояние противоположного уха, состояние выделений из уха во время операции, хирургические подходы и методы, а также материалы, используемые для прививка.Основываясь на этих исследованиях, большинство центров в основном используют подходы и методы, предпочитаемые их собственными хирургами (1). 34% функция уха в ушах при хроническом среднем отите. Эта операция выполняется с помощью хирургических методов и материалов, которые хирург выбирает для трансплантата барабанной перепонки. Был проведен ряд исследований относительно влияния различных факторов, таких как возраст, пол, размер перфорации, состояние противоположного уха, состояние выделений из уха во время операции, хирургические подходы и методы, а также материалы, используемые для прививка.Основываясь на этих исследованиях, большинство центров в основном используют подходы и методы, предпочитаемые их собственными хирургами (1). Роберт и его коллеги изучили факторы риска повторной перфорации после операции мирингопластики. Они проанализировали влияние таких факторов, как возраст, пол, выделения из уха, состояние противоположного уха, потеря слуха, хирургический подход и техника на результаты мирингопластики. Основываясь на статистическом анализе, они, наконец, представили хирургическую технику как более эффективный фактор для окончательных результатов мирингопластики (2). Аналогичным образом, в нашем исследовании такие факторы, как возраст, пол и выделения из уха, не повлияли на окончательные результаты операции. Ashfaque и его коллеги изучили результаты тимпанопластики 1 типа с использованием техники внутреннего трансплантата (подкладки) у 100 пациентов с сухими ушами. Они пришли к выводу, что у 81% пациентов перфорация барабанной перепонки была изначально закрыта после операции, и улучшение слуха было значительным. Но такие факторы, как возраст, пол и размер перфорации, не оказали существенного влияния на результаты операции (3). В нашем исследовании скорость включения трансплантата у пациентов с сухими ушами была выше (96,7%), чем в вышеупомянутом исследовании, а такие факторы, как возраст и пол, также не оказали значительного влияния на результаты операции. Предполагая, что тимпанопластика в полностью сухих и атрофических ушах с центральной перфорацией более вероятна по сравнению с влажными ушами с центральной перфорацией, Видендра и его коллеги (2007) выполнили гистопатологические исследования оставшихся барабанных перепонок пациентов. Nagle и его коллеги изучили результаты тимпанопластики 1 типа у 100 пациентов с мокрыми и сухими ушами с перфорированной барабанной перепонкой. Они также сравнили слуховой статус и закрытие перфорации мембраны в двух группах. Результаты показали, что у 88% пациентов с сухими ушами и 74% пациентов с влажными ушами перфорированная мембрана была закрыта после операции. Однако эта разница не была статистически значимой. Также наблюдалось значительное улучшение состояния слуха у пациентов в обеих группах, хотя в этом отношении не было существенной разницы между двумя группами (5). Результаты нашего исследования коррелировали с исследованием Нэгла, и было лишь небольшое различие в скорости включения трансплантата.Показатели нашего исследования как у пациентов с мокрыми ушами, так и у пациентов с сухими ушами были лучше, чем у пациентов в исследовании Нэгла. Хосни и его коллеги изучали результаты мирингопластики при влажных и сухих ушах и обнаружили, что не было статистически значимой разницы между влажными и сухими ушами при снятии трансплантата и улучшении слуха (6). ЗаключениеВ нашем исследовании результаты хирургии тимпанопластики в группах с мокрыми и сухими ушами были довольно значительными и удовлетворительными с точки зрения улучшения слуха и внедрения трансплантата.Также не было статистически значимой разницы между двумя группами. Учитывая эти результаты, мы можем сделать вывод, что если будет применена соответствующая хирургическая техника и обеспечено эффективное послеоперационное обучение, то удовлетворительные результаты могут быть достигнуты при операциях на влажных ушах (как и при сухих ушах). Однако для уверенности нам необходимо провести больше исследований с более крупными выборками и в нескольких центрах, где необходимо учитывать больше переменных. БлагодарностиАвторы статьи выражают благодарность доктору Р.Мохаммаду Асгари и доктору Мостафе Фарахбахшу за их любезное сотрудничество в процессах статистического анализа и публикации статьи. Список литературы1. Cummings CW. Отоларингология, хирургия головы и шеи. 5-е изд. . США: Мосби; 2010. [Google Scholar] 2. Альбра Р., Ферреро В., Ласилла М., canale A. Реперфорация барабанной перепонки в мирингопластике. Оценка факторов прогноза. Анналы отологии, ринологии и ларингологии. 2006. 115 (12): 875–9. [PubMed] [Google Scholar] 3. Шейх А.А., Онали М.А.С., Шейх С.М., Рафи Т.Результат тимпанопластики I типа методом Underlay. JLUMHS. 2009; 08 (01): 80–4. [Google Scholar] 4. Виджайендра Х, Рангам Четти К., Сангита Р. Сравнительное исследование тимпанопластики при влажной перфорации и полностью сухой перфорации при туботимпанальной болезни. Индийский журнал отоларингологии и хирургии головы и шеи. 2006. 58 (2): 165–7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Нагл С. К., Джагаде М. В., Ганди С. Р., Павар П. В. Сравнительное исследование результатов тимпанопластики I типа при сухом и влажном ухе. Индийская J Otolaryngol Head Neck Surg.2009. 61 (2): 138–40. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Хосни С., Эль-Анвар М., Абдельхади М. 5-е изд. . США: Мосби; 2010. [Google Scholar] 2. Альбра Р., Ферреро В., Ласилла М., canale A. Реперфорация барабанной перепонки в мирингопластике. Оценка факторов прогноза. Анналы отологии, ринологии и ларингологии. 2006. 115 (12): 875–9. [PubMed] [Google Scholar] 3. Шейх А.А., Онали М.А.С., Шейх С.М., Рафи Т.Результат тимпанопластики I типа методом Underlay. JLUMHS. 2009; 08 (01): 80–4. [Google Scholar] 4. Виджайендра Х, Рангам Четти К., Сангита Р. Сравнительное исследование тимпанопластики при влажной перфорации и полностью сухой перфорации при туботимпанальной болезни. Индийский журнал отоларингологии и хирургии головы и шеи. 2006. 58 (2): 165–7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Нагл С. К., Джагаде М. В., Ганди С. Р., Павар П. В. Сравнительное исследование результатов тимпанопластики I типа при сухом и влажном ухе. Индийская J Otolaryngol Head Neck Surg.2009. 61 (2): 138–40. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Хосни С., Эль-Анвар М., Абдельхади М. , Хазбак А., Эль-Феки А. Результат мирингопластики влажных и сухих ушей. Int adv otol. 2014; 10 (3): 256–9. [Google Scholar] , Хазбак А., Эль-Феки А. Результат мирингопластики влажных и сухих ушей. Int adv otol. 2014; 10 (3): 256–9. [Google Scholar]Ранние и поздние инфекции области хирургического вмешательства в хирургии ухаActa Otorhinolaryngol Ital. 2016 Apr; 36 (2): 127–134. Язык: английский | Итальянский , 1 , 2 , 2 , 2 , 1 и 1P.L. Bastier1 Отделение ЛОР и хирургии головы и шеи, Университетская больница Бордо, Бордо, Франция; C. Leroyer2 Отделение инфекционного контроля, Университетская больница Бордо, Бордо, Франция A. Lashéras2 Отделение инфекционного контроля, Университетская больница Бордо, Бордо, Франция A.-M. Rogues2 Блок инфекционного контроля, Университетская больница Бордо, Бордо, Франция V.Даррузе1 Отделение ЛОР и хирургии головы и шеи, Университетская больница Бордо, Бордо, Франция; V. Franco-Vidal Franco-Vidal1 Отделение ЛОР и хирургии головы и шеи, Университетская больница Бордо, Бордо, Франция; 1 Отделение ЛОР и хирургии головы и шеи, Университетская больница Бордо, Бордо, Франция; 2 Блок инфекционного контроля, Университетская больница Бордо, Бордо, Франция Автор, отвечающий за переписку.Адрес для корреспонденции: Пьер-Луи Бастье, отделение ЛОР и хирургии головы и шеи, Университетская больница Бордо, площадь Амели Раба-Леон, 33000 Бордо, Франция. Тел. +33 5 57 82 02 84. Факс +33 5 56 79 87 68. Электронная почта: rf.liamtoh@reitsablpПоступила в редакцию 31 марта 2015 г .; Принята в 2015 г. 25 июля. © Авторские права Società Italiana di Otorinolaringologia e Chirurgia Cervico-Facciale, Рим, Италия Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution Non-Derivatives License, которая разрешает некоммерческое использование и распространение , а также воспроизведение на любом цифровом носителе при условии, что оригинальная работа правильно процитирована и никоим образом не изменена.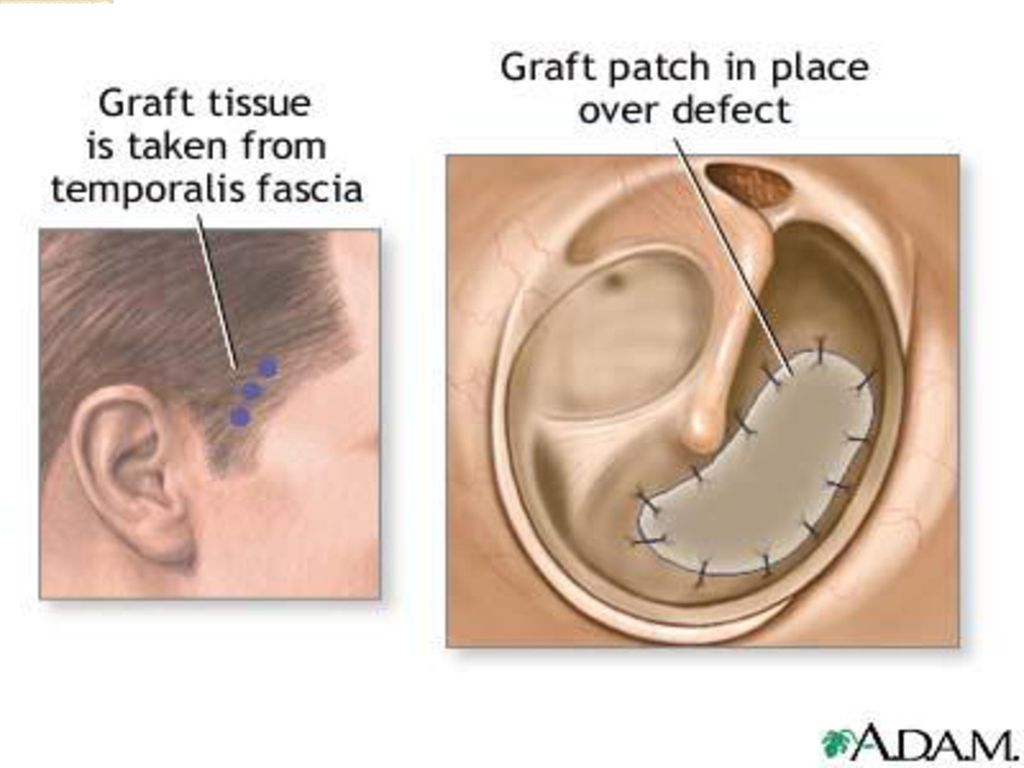 Для получения подробной информации, пожалуйста, обратитесь к http://creativecommons.org/licenses/by-nc-nd/3.0/Эта статья цитировалась другими статьями в PMC. Для получения подробной информации, пожалуйста, обратитесь к http://creativecommons.org/licenses/by-nc-nd/3.0/Эта статья цитировалась другими статьями в PMC.РЕЗЮМЕ Ретроаурикулярный подход обычно используется для лечения хронического среднего отита. Частота инфекций в области хирургического вмешательства после операции на ухе составляет около 10% при зараженных или грязных процедурах. В этом проспективном обсервационном исследовании описаны инфекции области хирургического вмешательства после хирургического вмешательства при хроническом среднем отите с использованием ретроаурикулярного доступа и изучены их потенциальные прогностические факторы.В это проспективное обсервационное исследование были включены пациенты, страдающие хроническим средним отитом, которым была назначена терапевтическая операция с использованием ретроаурикулярного доступа. Во время последующего наблюдения инфекции области хирургического вмешательства были определены как «ранние», если они возникли в течение 30 дней после операции, или как «поздние», если возникли после этого. Проанализированы данные 102 пациентов. Что касается ранних инфекций в области хирургического вмешательства, было диагностировано четыре случая (3,9%), и была обнаружена значимая связь с предоперационной антибактериальной терапией, влажным ухом при предоперационном осмотре, классом III (загрязненный) в классификации хирургических ран, NNIS (Национальный надзор за внутрибольничной инфекцией). ) index> 1, и пероральный послеоперационный прием антибиотиков.Было диагностировано семь поздних инфекций области хирургического вмешательства (7,1%) между 90 и 160 днями после операции, и они были значительно коррелированы с отореей в течение 6 месяцев до операции, продолжительностью операции ≤60 минут, техникой опускания стенки канала и использованием фибринового клея. Инфекции области хирургического вмешательства после операции по поводу хронического среднего отита, по-видимому, связаны с факторами, связанными с воспалительным состоянием среднего уха во время операции при ранних инфекциях и с хроническим воспалением при поздних инфекциях. КЛЮЧЕВЫЕ СЛОВА: Отит, отит, хирургическая операция, инфекция хирургической раны, нозокомиальная инфекция RIASSUNTO La via retroauricolare rappresenta l’approccio di scelta nel trattamento dell’otite media cronica.Nelle процедура «sporche» l’incidenza dellacompanza infettiva locale è del 10%. Присутствует студия, анализирующая инфекцию хирургического вмешательства, содержащую хронику хирургии средств массовой информации и исследования и потенциальные финансовые возможности. Il presente studio, dal design osservazionale prospettico, ha incluso pazienti affetti da otite media cronica e Candid alla chirurgia mediante correccio retroauricolare. В штате Соно определены преждевременные осложнения послеоперационного периода в течение 30 дней и позднее время в течение последних 30 лет.Состояние анализа данных из 102 пациентов. Состояние регистрации 4 случая (3,9%) предварительного заражения, в соответствии с определенным состоянием доказательной ассоциации с преоперационной антибиотикотерапией, лечением в случае выявления всех случаев заражения перед операцией (una classe) III classificazione delle ferite chirurgiche, индекс NNIS (Национальный надзор за внутрибольничными инфекциями)> 1 и набор антибиотиков для OS после операции. Введение Термин хронический средний отит (ХО) охватывает широкий спектр отологических патологий, характеризующихся наличием хронического воспаления среднего уха и слизистой оболочки сосцевидного отростка 1 . Сухие или гнойные перфорации барабанной перепонки, холестеатомы и воспалительные поражения слуховых косточек являются основными проявлениями COM 2 .Ретроаурикулярный доступ, который обычно выполняется для лечения СОМ, позволяет получить доступ к барабанной перепонке, расщелине среднего уха и сосцевидному отростку через ретроаурикулярный разрез. Местная инфекция после тимпанопластики может потребовать лечения антибиотиками, госпитализации и даже повторного вмешательства. Целью данной работы было изучение потенциальных прогностических факторов SSI после операции COM, выполненной из ретроаурикулярного доступа. Материалы и методыЭто проспективное обсервационное исследование было проведено ЛОР отделением специализированного специализированного центра совместно с отделением инфекционного контроля. Этот протокол исследования был одобрен местным этическим комитетом. Последовательно были включены все пациенты, страдающие КОМ и подходящие для терапевтического хирургического вмешательства с использованием ретроаурикулярного доступа.Критерии исключения: наличие другого активного отологического заболевания, включая острый средний отит или наружную ретроаурикулярную кожную инфекцию во время операции, предыдущая лучевая терапия головы и шеи в анамнезе, предыдущая ИОХВ оперированного уха за 30 дней до операции. Пациенты поступили накануне или в день операции в амбулаторную или обычную госпитализацию.Накануне и утром в день операции пациенты приняли душ с повидонейодом и шампунем. При поступлении были стрижены ретроаурикулярные волосы. Всех пациентов прооперировал один из двух опытных старших хирургов. Операционное поле промывали раствором повидон-йода, затем окрашивали раствором повидон-йода в сочетании с ушной ванночкой с повидонейодом. Подкожные ткани инфильтрировали раствором лидокаина с адреналином от гиподермы до надкостницы. Ретроаурикулярный доступ выполнялся каждому пациенту через ретроаурикулярный кожный разрез для достижения среднего уха путем рассечения вдоль костного EAC и / или просверливания сосцевидных впадин.В зависимости от заболевания могло быть выполнено несколько других процедур, таких как антромастоидэктомия с использованием метода подъема стенки канала (CWU) или стенки канала вниз (CWD), удаление холестеатомы, оссикулопластика или тимпанопластика. Согласно действующим стандартам 8 , профилактика антибиотиками систематически не проводилась. Внутривенное интраоперационное и пероральное послеоперационное лечение антибиотиками проводилось в случае активного инфекционного или воспалительного состояния, обнаруженного в среднем ухе во время операции.Однако все пациенты получали местные антибиотики (офлоксацин аурикулярный) во время тампонирования и в течение 10 дней после его удаления. Продолжительность упаковки и задержка между полным удалением тампона и первым контрольным визитом зависели от характеристик пациентов и проведенных вмешательств. Последующее наблюдение закончилось при первом контрольном посещении (через месяц или более после полного удаления тампонады в зависимости от типа операции) или в случае диагноза SSI. ИОХВ определяли по одному или нескольким из следующих критериев: воспаление ретроаурикулярного рубца, ретроаурикулярные гнойные выделения, гнойная оторея или средний отит.Все диагнозы ИОХВ были подтверждены хирургами, отвечающими за лечение пациентов. SSI определялось как «раннее SSI», если возникло в течение 30 дней после операции, или как «позднее SSI», если возникло после этого. Пациенты с ранним ИОХВ были исключены из анализа поздних ИОХВ. До, во время и после операции данные записывались членом хирургической бригады при каждом последующем наблюдении. Параметрами были возраст и пол пациента, употребление табака, наличие предыдущих операций на том же ухе, выделения из уха в течение шести месяцев до операции, риносинусит или лечение антибиотиками (системное или местное применение) в течение двух недель до операции, результаты дооперационного периода. По данным предоперационного отоскопического обследования пациенты с «мокрым ухом» были дифференцированы от пациентов с «сухим ухом». Мокрые уши были определены как негнойная оторея EAC. Это состояние отличалось от инфицированных ушей, которые были исключены, и считалось признаком активного СОМ. Мы также определили оценку Американского общества анестезиологов (ASA) и класс заражения хирургической раны для каждого пациента, чтобы рассчитать индекс национального надзора за внутрибольничными инфекциями (NNIS) 9 — 11 . Анализы проводились с помощью Microsoft Access 2007 для Windows и GraphPad Prism V6.01 для Windows (GraphPad Software, Inc., Сан-Диего, Калифорния). Связь между ИОХВ и характеристиками пациентов и хирургического вмешательства была проанализирована с использованием точного критерия Фишера. Результаты были выражены как отношение рисков (95% доверительный интервал) [HR (95% ДИ)]).Статистически значимым считали P <0,05. Результаты С ноября 2011 г. по июнь 2012 г. было включено 111 пациентов. Из них трое были исключены из-за несоблюдения критериев включения. Пять пациентов были потеряны для последующего наблюдения после полного удаления тампонады. Один пациент был исключен из-за острого среднего отита, диагностированного во время операции. Анализы были выполнены на оставшихся 102 пациентах. Одиннадцать ИОХВ были диагностированы во время наблюдения (общая частота ИОХВ 10,8%). Характеристики пациентов и ИОХВ описаны в. Таблица I.Характеристики пациентов с ИОХВ. Во время наблюдения одиннадцати пациентам был поставлен диагноз ИОХВ. (CWU: стена канала вверх, CWD: стена канала вниз, рубец инфл.: воспаление рубца, Гнойный отор .: гнойная оторея, Атб: антибактериальная терапия, Госпитализация: госпитализация). 905 ухо Предварительное обследование 903 Резорбируемый шов 905 905 Пероральный послеоперационный периодВведение антибиотика 9029N 9029N 2 16046 150 905
Ранняя диагностика SSI 4% и 30 дней после операции. Симптомами были в основном гнойная оторея и воспаление рубцов. В однофакторном анализе следующие факторы значимо коррелировали с ранним ИОХВ: предоперационная антибактериальная терапия, влажное ухо при предоперационном обследовании, класс III (загрязненный) по классификации хирургической раны, оценка NNIS> 1 и пероральное послеоперационное применение антибиотиков. Таблица II.Одномерный анализ ранних ИОХВ пациентов и характеристик вмешательства. Статистическая связь между ранним ИОХВ и характеристиками пациентов или вмешательств изучалась с использованием точного критерия Фишера. Значения P, выделенные жирным шрифтом, являются статистически значимыми. (HR: коэффициент опасности, CI: доверительный интервал; CWU: стена канала вверх, CWD: стена канала вниз). 905 0
Поздний SSIСемь поздних SSI были диагностированы среди 98 оставшихся пациентов (частота поздних SSI 7,1%) между 90 и 160 днями после операции. Наиболее частым проявлением позднего ИОХВ была гнойная оторея. В однофакторном анализе следующие факторы значимо коррелировали с поздним ИОХВ: оторея в течение 6 месяцев до операции, продолжительность операции ≤60 минут, техника опускания стенки канала и использование фибринового клея (). Таблица III. Одномерный анализ поздних ИОХВ пациентов и характеристик вмешательства.
Количество случаев ИОХВ в каждой группе было недостаточным для проведения многомерного анализа. ОбсуждениеРанняя и поздняя SSI после операции по поводу COM с использованием ретроаурикулярного доступа были связаны с различными прогностическими факторами, подчеркивая тот факт, что эти два типа инфекции не имеют одинаковой физиопатологии. Ранние ИОХВ связаны с воспалительным состоянием уха во время операции. Хирургические процедуры на воспалительных тканях, по-видимому, способствуют размножению бактерий, уже присутствующих в среднем ухе или на коже пациента. Пять прогностических факторов, которые, как мы обнаружили, в значительной степени связаны с ранней стадией ИОХВ, связаны и отражают воспалительное состояние среднего уха за несколько дней до или во время операции. Некоторые авторы различают активный и неактивный COM 4 12 .Разница основана на наличии или отсутствии выделений из уха при предоперационном осмотре 12 или в течение одного месяца в предоперационном периоде 4 . Мокрое ухо при СОМ может быть вызвано отеком слизистой оболочки или мирингитом по краю перфорации 4 . Различие между влажным и сухим ухом основано на оценке хирурга непосредственно перед вмешательством и может быть более надежным, чем анамнез пациента, и в большей степени связано с активностью СОМ в день операции. Наше определение ранней ИОХВ совпадает с определением нозокомиальной ИОХВ, данным Центром по контролю за заболеваниями (CDC) 13 , и может также рассматриваться как вызванное патогенами, попавшими в место операции в результате различных маневров, несмотря на профилактические меры. меры, принятые до, во время и после операции. В литературе большое внимание уделяется нозокомиальной ИОХВ, хотя данные об ИОХВ при хирургии уха относительно немногочисленны и не имеют конкретных или стандартизированных определений и индексов.Например, отсрочка, используемая для признания инфекции внутрибольничной, варьируется от 2 недель до 3 месяцев, тогда как CDC считает ее 30 днями 6 14 — 18 . Более того, в определениях нозокомиальных ИОХВ CDC различают послеоперационные инфекции (поверхностные и глубокие) и специфические инфекции органов / пространства 13 . CDC рассматривает ухо и сосцевидный отросток как особый орган / пространство. Из-за сообщения, создаваемого между сосцевидными впадинами и подкожной плоскостью с помощью ретроаурикулярного доступа, различие между инцизионной инфекцией и инфекцией органа / пространства может быть затруднено в случае ретроаурикулярных гнойных выделений.Также сложно указать происхождение гнойной отореи. Это может быть из-за поверхностной послеоперационной инфекции кожи EAC, механического выделения инфекции полости среднего уха через плоскости разделения или остаточной перфорации барабанной перепонки. Для точной диагностики может потребоваться хирургическое исследование сосцевидного отростка или компьютерная томография. Однако в последнее время появилась тенденция применять более полезное и клинически значимое определение, которое отличает только раневую инфекцию от инфекции среднего уха 14 . Определение класса заражения хирургической раны по Альтемайеру является предметом дискуссий в хирургии уха. Среднее ухо покрыто респираторным эпителием и сообщается с глоткой через слуховую трубу. Его можно рассматривать как часть респираторного тракта, и, таким образом, операцию на среднем ухе следует рассматривать, по крайней мере, как операцию с чистым загрязнением в соответствии с терминами Альтемайера. Однако некоторые авторы считают, что хирургия уха может быть классифицирована как чистая операция при отсутствии гнойных выделений из уха и вне контекста COM 14 .В нашем исследовании мокрые уши и сухие уши с интраоперационным диагнозом местного воспаления были классифицированы как загрязненные, в то время как другие уши, то есть сухие уши без воспаления среднего уха, считались чистыми. Различие между сухими и влажными ушами до операции имеет некоторые преимущества по сравнению с точным определением класса загрязнения по Альтемайеру. Последнюю можно определить только во время операции после открытия среднего уха. В исследовании Mills et al. Заболевание слизистой оболочки было обнаружено в 28% ушей, классифицированных как неактивные COM после отоскопического обследования, по сравнению с 83% в активных ушах 12 .Расчет индекса NNIS требует определения точки отсечения T, которая различает короткие и длинные операции. В первоначальном описании индекса NNIS время T для ЛОР-вмешательств (кроме операций на голове и шее) было определено как 75 -й процентиль распределения продолжительности операции, округленный до ближайшего целого числа часов. Авторы получили время T, равное 3 часам, для пула из 1061 вмешательства уха, носа, рта и глотки 11 .В нашем исследовании мы использовали время T, равное одному часу, как рекомендовано французской программой наблюдения SSI (RAISIN). Это значение также применимо к широкому спектру неотологических вмешательств. В нашем исследовании 102 вмешательств расчетное время T составило 105,75 минут с округлением до 2 часов. Может быть полезно определить более конкретное время T в большой популяции вмешательств на ухе, чтобы повысить точность индекса NNIS в этом конкретном контексте. Размер нашей выборки был слишком мал, чтобы определить взаимозависимость между использованием антибиотиков, влажным ухом, классификацией хирургической раны и оценкой NNIS.Тем не менее, похоже, что влажное ухо является наиболее клинически значимым фактором, позволяющим прогнозировать раннюю ИОХВ. Однако в том случае, если влажное ухо диагностируется до операции, нет единого мнения относительно того, следует ли отложить вмешательство или назначить антибиотикопрофилактику. Некоторые авторы обнаружили, что заживление и функциональные результаты тимпанопластики в ушах с активным COM хуже, чем в ушах с неактивным COM 19 20 . Различие влажного / сухого состояния уже было включено в прогностические баллы, используемые при хирургии среднего уха и для прогнозирования анатомических и функциональных отдаленных результатов 3 .Другие авторы не обнаружили разницы между влажными и сухими ушами в отношении результатов тимпанопластики и подтвердили, что выделения из уха не были причиной для откладывания операции 12 . Однако в этом исследовании не было дано никаких указаний относительно причин неудач, включая частоту ИОХВ. Функциональный результат (слуховой статус, закрытие барабанной перепонки) не собирался во время нашего исследования, и возникновение ИОХВ привело к прекращению наблюдения. Данные о влиянии ИОХВ на функциональный результат могли помочь в решении отложить операцию в случае влажного уха.Это было особенно верно в случае незначительных ИОХВ, таких как отсроченные гнойные выделения из уха, доступные для местной антибактериальной терапии без необходимости хирургического вмешательства или повторной госпитализации. Уши с активным СОМ обычно перед операцией обрабатывают с помощью медикаментов, чтобы остановить выделения и воспаление нижних слизистых оболочек 12 . Единственные активные COM-уши, которые мы используем, — это те, которые устойчивы к лечению и в которых хирургическое вмешательство может помочь контролировать воспалительный процесс, удаляя любые инфекционные ткани и восстанавливая нормальную вентиляцию полости среднего уха.Что касается антибиотикопрофилактики, недавний метаанализ показал, что не было достоверных доказательств того, что антибиотикопрофилактика полезна для уменьшения ИОХВ после операции на ухе 14 . Те же авторы также обнаружили предвзятость в некоторых исследованиях, в которых класс хирургической раны определялся до операции в соответствии с типом операции без учета интраоперационных результатов 14 . Поздние ИОХВ, диагностированные в этом исследовании, не были связаны с внутрибольничной инфекцией, учитывая время их возникновения.В отличие от ранних SSI, поздние механизмы SSI, по-видимому, включают анатомические модификации полостей среднего уха из-за хирургического вмешательства и хронической воспалительной активности COM до операции. Оторея в течение 6 месяцев до операции может быть маркером этого хронического воспаления и связана с поздним началом ИОХВ, в то время как влажное ухо во время операции, по-видимому, только предсказывает раннюю ИОХВ. Анатомическими целями хирургии COM во избежание рецидива являются удаление всей воспалительной ткани и корректировка соотношения V / S, где V — для вентиляции (объем воздуха, циркулирующего в среднем ухе), а S — для поверхности ( площадь стенок полостей среднего уха) 21 .В некоторых случаях обычной тимпанопластики восстановление барабанной перепонки может нарушить вентиляцию среднего уха и уменьшить выведение воспалительных секретов. Это может привести к SSI, даже если нормальная анатомия была восстановлена. Массивная холестеатома или рецидивирующая COM требуют широкого открытия антромастоидных полостей с использованием метода CWD, а идеальная вентиляция в таких случаях затруднена, что приводит к рецидивирующим инфекциям. Этот вид хирургии, особенно в случае многооперированных ушей, может быть более быстрым, чем простая тимпанопластика в ушах с меньшим количеством обширных поражений.Это может частично объяснить парадоксальную корреляцию между поздним ИОХВ и более короткой продолжительностью операции. Длительная операция обычно связана с SSI, параметром, который включен в оценку NNIS 11 22 . Однако продолжительность операции, по-видимому, не влияет на частоту инфицирования ретроаурикулярной раны через 3 недели после операции на тимпаномастоиде 4 . Связь между использованием фибринового клея и поздним ИОХВ остается неясной, и на сегодняшний день не сообщалось ни о хирургии уха, ни о вмешательствах, затрагивающих другие области тела.Небольшое количество пациентов в нашем исследовании, у которых использовался фибриновый клей, могло вызвать предвзятость. Количество случаев использования фибринового клея также могло быть предвзятым. Фибриновый клей часто используется с костным порошком или гидроксиапатитом для заполнения сосцевидных впадин, но этих материалов следует избегать в случае активного воспаления. Для подтверждения этой связи необходимы дальнейшие исследования. Ограничением настоящего исследования было отсутствие исчерпывающего бактериологического анализа. Только несколько стерильных бактериологических анализов были выполнены для каждого случая мокрого уха и для каждого случая ИОХВ.Полученных данных было недостаточно, чтобы сделать выводы по важным вопросам, таким как различие между до- и послеоперационной бактериологической флорой или предоперационная идентификация микробов, значимо вовлеченных в ИОХВ. ВыводыПриведенные выше данные подчеркивают необходимость специальных процедур наблюдения за ИОХВ и индексов риска в отологической хирургии 22 . Более масштабные исследования помогут подтвердить наши результаты, а использование долгосрочных функциональных параметров и бактериологического анализа поможет в руководстве клиницистом при столкновении с различными видами COM, с которыми можно столкнуться. БлагодарностиАвторы благодарят докторов О. Беллека, К. Нагуа, Д. Дюниона, М. Кошуа, И. Ларже, Д. Боннара, Ф. Пореса, Д. Фонмарти и Дж. Нодимара за их ценную помощь в уход за пациентами, включенными в это исследование. Ссылки1. Verhoeff M, Veen EL, Rovers MM, et al. Хронический гнойный отит: обзор. Int J Pediatr Otorhinolaryngol. 2006; 70: 1–12. [PubMed] [Google Scholar] 2. Pulec JL, Deguine C. Классификация хронических гнойных заболеваний средний отит.Oper Tech Otolaryngol-Head Neck Surg. 1995; 6: 2–4. [Google Scholar] 3. Бечваровски З., Картуш Ю.М. Курение и тимпанопластика: значение для прогноза и индекса риска среднего уха (MERI) Ларингоскоп. 2001; 111: 1806–1811. [PubMed] [Google Scholar] 4. Бидкар В.Г., Джалисатиги Р.Р., Наик А.С. и др. Только в периоперационном периоде по сравнению с длительным использованием антимикробных препаратов в хирургии тимпанососцевидного отдела позвоночника: рандомизированное испытание. Ларингоскоп. 2014; 124: 1459–1463. [PubMed] [Google Scholar] 5. Панда Н.К., Сридхаран С., Манн С.Б. и др. Прогностические факторы при осложненном и неосложненном хроническом отите.Являюсь J Отоларингол. 1996. 17: 391–396. [PubMed] [Google Scholar] 6. Govaerts PJ, Raemaekers J, Verlinden A, et al. Использование антибиотикопрофилактика в хирургии ушей. Ларингоскоп. 1998. 108: 107–110. [PubMed] [Google Scholar] 7. Пигнатаро Л., Грилло делла Берта Л., Капаччио П. и др. Мирингопластика у детей: анатомо-функциональные результаты. Дж Ларингол Отол. 2001; 115: 369–373. [PubMed] [Google Scholar] 9. Дриппс Р. Новая классификация физического состояния. Анестезиология. 1963; 24: 111–111. [Google Scholar] 10. Альтемайер В.А., Берк Дж. Ф., Прюитт Б. А. и др.Руководство по управлению инфекции у хирургических больных. 2-е изд. Филадельфия, Пенсильвания, США: Дж. Б. Липпинкотт; 1984. [Google Scholar] 11. Калвер Д.Х., Хоран Т.С., Гейнес Р.П. и др. Инфекция хирургической раны ставки по классу раны, операционному вмешательству и пациенту индекс риска. Национальный надзор за внутрибольничными инфекциями Система. Am J Med. 1991; 91: 152С – 157С. [PubMed] [Google Scholar] 12. Миллс Р., Тиль Дж., Миллс Н. Результаты операций мирингопластики в активных и неактивных ушах у взрослых. Ларингоскоп. 2013; 123: 2245–2249.[PubMed] [Google Scholar] 13. Хоран Т.С., Гейнес Р.П., Мартоне В.Дж. и др. CDC определения инфекций внутрибольничного хирургического вмешательства, 1992: модификация CDC определений хирургических раневых инфекций. Заразить Control Hosp Epidemiol Off J Soc Hosp Epidemiol Am. 1992; 13: 606–608. [PubMed] [Google Scholar] 14. Verschuur HP, Wever WWH, Benthem PPG. Антибиотик профилактика при операциях на чистом и чистом ухе. Кокрановская база данных Syst Rev Online. 2004: CD003996 – CD003996. [PubMed] [Google Scholar] 15. Хестер Т.О., Джонс Р.О.Профилактические антибиотики в хирургии хроническая болезнь уха. Ларингоскоп. 1998. 108: 1334–1337. [PubMed] [Google Scholar] 16. Kattipattanapong W, Isaradisaikul S, Hanprasertpong C. Хирургический локальные инфекции в хирургии уха: эффект удаления волос; а предварительное рандомизированное пробное исследование. Отоларингол Голова Шея Surg. 2013; 148: 469–474. [PubMed] [Google Scholar] 17. Боргштейн Дж., Цварт Дж., Брюс И.А. Тампон уха после операции на ухе: это действительно необходимо? J Laryngol Otol. 2008. 122: 253–254. [PubMed] [Google Scholar] 18.Winerman I, Segal S, Man A. Эффективность профилактического лечение антибиотиками в хирургии сосцевидного отростка. Am J Otol. 1981; 3: 65–67. [PubMed] [Google Scholar] 19. Denoyelle F, Roger G, Chauvin P и др. Мирингопластика в дети: факторы прогнозирования исхода. Ларингоскоп. 1999; 109: 47–51. [PubMed] [Google Scholar] 20. Онал К., Угуз М.З., Казикдас К.С. и др. Многомерный анализ отологических, хирургических и связанных с пациентом факторов в определении успеха мирингопластики. Клин Отоларингол. 2005. 30: 115–120.[PubMed] [Google Scholar] 21. Портманн М., Портманн Д. Управление открытыми и закрытые полости в отологии. Преподобный Ларингол Отол Ринол. 1990; 111: 181–183. [PubMed] [Google Scholar] 22. Mangram AJ, Horan TC, Pearson ML, et al. Руководство для Профилактика инфекции места операции, 1999. Центры Больничная инфекция по контролю и профилактике заболеваний (CDC) Консультативный комитет по контрольной практике. Am J Infect Control. 1999; 27: 97–132. викторина 133-4; обсуждение 96. [PubMed] [Google Scholar]долгосрочных результатов после выполнения тимпанопластики без мастоидэктомии при активном и неактивном нехолестеатоматозном хроническом среднем отите — FullText — ORL 2018, Vol.80, № 5-6АбстрактныеЦель: Это исследование было направлено на оценку отдаленных результатов после выполнения тимпанопластики без мастоидэктомии (TWOM) для активного и неактивного нехолестеатоматозного хронического среднего отита (COM) и на оценку оптимального времени для операции. Методы: Пациенты были помещены в группу с активным ухом (группа A) и группу с неактивным ухом (группа B). Все пациенты наблюдались в течение 5 лет после TWOM. Результаты: 92 случая из 113 достигли сухости в ушах за период от полумесяца до 1 месяца. Через 3–6 месяцев после операции давление на барабанную перепонку постепенно снижалось. В общей сложности у 69 из 72 ушей в группе с активным ухом наблюдалось сухое ухо, а у 37 ушей наблюдалось эффективное улучшение слуха. В целом, у 40 из 41 уха в группе неактивных ушей наблюдалось сухое ухо, а у 20 ушей наблюдалось эффективное улучшение слуха. Не было разницы в частоте рецидивов или улучшении слуха в двух группах. Заключение: При хорошем контроле качества хирургического лечения TWOM нет различий в отдаленных исходах нехолестеатоматозного COM при различных состояниях хронической инфекции. © 2018 Автор (ы) Опубликовано S. Karger AG, Базель ПредпосылкиХронический средний отит (СОМ) — распространенное заболевание уха. При прогрессировании заболевания обычно выполняются различные операции [1-5]. Метод ретроградной мастоидэктомии широко применяется для удаления очага поражения в среднем ухе. Методика подъема стенки канала и опускания стенки канала может быть применена с приемлемыми аудиометрическими результатами [6].Хотя сосцевидный отросток и барабанная перепонка кажутся заполненными поражениями, как показывают компьютерная томография высокого разрешения (ВРКТ) и магнитно-резонансная томография (МРТ), имеющаяся литература поддерживает идею о том, что терапевтическая мастоидэктомия не имеет дополнительных преимуществ для лечения нехолестеатоматозный СОМ [3, 7-10]. Тем не менее, мы не уверены, имеет ли он такие же отдаленные результаты без выполнения мастоидэктомии по поводу нехолестеатоматозного СОМ при различных предоперационных инфекциях.В этой статье мы проанализировали влияние активной инфекции на частоту рецидивов и улучшение слуха в течение 5 лет наблюдения после выполнения тимпанопластики без мастоидэктомии (TWOM), особенно на рецидивирующие инфекции. Материалы и методыКлинические данныеВыборка состояла из 160 пациентов с нехолестеатоматозным СОМ, из которых 47 пациентов были потеряны для последующего наблюдения, а 113 пациентов имели полные клинические данные. Всего 61 мужчина и 52 женщины в возрасте от 21 до 68 лет, средний возраст — 46 лет.8 лет, с января 2010 г. по май 2012 г. подвергались оперативному лечению. Течение заболевания составило от 1,5 до 60 лет, при среднем течении 11,3 года. В этих случаях 55 сосцевидных воздушных ячеек были пневматическими, 13 сосцевидных воздушных ячеек были склеротическими, а 45 сосцевидных воздушных ячеек были диплоэтическими. Одиннадцать ушей были осложнены тимпаносклерозом. Случаи включали следующие состояния: (1) повреждение цепи слуховых косточек, грануляции или тимпаносклероз в среднем ухе; (2) объемные воспалительные поражения в сосцевидном отростке и барабанной полости, показанные с помощью КТВ височной кости, без холестеатомы при интраоперационном исследовании; и (3) нормальная функция евстахиевой трубы во время маневра Вальсальвы или отсутствие механических препятствий, подтвержденных при использовании катетера для зондирования евстахиевой трубы. МетодыЭти пациенты были госпитализированы и пролечены TWOM. Пациенты были помещены в группу активного уха (группа A) на основании хронической гиперемии и отека барабанной перепонки, а также на основании описания пациентами жидкости или гноя, вытекающего из слухового прохода во время госпитализации, или обнаружения явной влажности или выделений. в наружном слуховом проходе и барабанной полости во время операции. Другие пациенты были помещены в группу неактивного уха (группа B), если у них не было выделений гноя или жидкости из канала во время госпитализации, а слизистая оболочка барабанной перепонки была чистой во время операции.Все пациенты были разделены на I – IV стадии в соответствии с состоянием косточек по классификации Wullstein. Хирургический метод заключался в следующем: был выполнен разрез задней предсердной борозды, и боковая стенка аттика была частично резецирована, чтобы обнажить переднюю надземную впадину спереди и область антрального отдела барабанной перепонки сзади. Внизу мы обработали часть наружного слухового прохода, чтобы удалить все обструктивные поражения. German Spiggle, частичный или тотальный протез для замены слуховых косточек, использовался для реконструкции цепи слуховых косточек.Конхальный хрящ или кость черепа использовались для реконструкции боковой стенки аттика. С помощью височной фасции реконструировали барабанную перепонку методом подкладки. Обычная масляная марля использовалась для заполнения слухового прохода в течение 10 дней после операции. Пациенты наблюдались более 5 лет. Ухо считалось сухим, если не было жалоб на отток жидкости из слухового прохода или местное воспаление. Порог слышимости по воздушной проводимости, порог слышимости по костной проводимости и воздушно-костные промежутки у пациентов на уровне 0.Наблюдались 25, 0,5, 1,0, 2,0 и 4,0 кГц. Уши с зазором между костями не более 20 дБ считались эффективными ушами [11]. Результаты были проанализированы с использованием программного обеспечения SPSS 18, и для данных подсчета были проведены тесты χ 2 . Если значение p было меньше 0,05, разница была статистически значимой. РезультатыСреди 113 пациентов (уши) с полными клиническими данными было 72 уха в группе активного уха (группа A). В барабанной полости 4 ушей этой группы наблюдалось большое количество гнойного секрета без острого диффузного скопления слизистой оболочки.В группе неактивных ушей (группа В) было 41 ухо. Из всех случаев у 92 ушей были сухие уши от 1/2 до 1 месяца после операции. Среднее время достижения сухости в ухе составляло 13,22 ± 3,95 дня в группе А и 13,45 ± 3,07 дня в группе B. Через 3-6 месяцев после операции 13 пациентов жаловались на полноту в ушах и колебания слуха, а у 22 пациентов были жалобы на тимпанограммы. показал кривые типа B или C. Через шесть месяцев после операции у 3 пациентов все еще сохранялась полнота слуха или возможная дисфункция евстахиевой трубы (кривые C) без улучшения после маневра Вальсальвы, а 2 пациентам потребовалась послеоперационная катетеризация барабанной перепонки.Случаев паралича лицевого нерва, головокружения или образования холестеатомы за период наблюдения не выявлено. Шестьдесят девять ушей в группе А (72 уха), из которых 4 уха имели большое количество гнойного секрета в барабанной полости, получили статус сухого уха после операции. Было 3 случая рецидива, частота сухости уха составила 95,8%. В двух случаях позже была проведена тимпанопластика, в одном случае — дополнительная мастоидэктомия. В трех ушах обнаружены небольшие сухие перфорации барабанной перепонки. Средний дооперационный порог слышимости по воздушной проводимости составил 53.22 ± 12,24 децибела уровня слуха (дБ HL), а средний послеоперационный порог слышимости по воздушной проводимости составил 39,11 ± 10,93 дБ HL. Средний предоперационный порог слышимости по костной проводимости составлял 21,32 ± 8,24 дБ HL, а средний послеоперационный порог слышимости по костной проводимости — 20,63 ± 7,88 дБ HL. Послеоперационные воздушно-костные промежутки уменьшились на 8,68 дБ HL; воздушно-костные зазоры были меньше или равны 20 дБ в 51,4% случаев. Из 41 уха в группе B 40 ушей достигли статуса сухого уха, с показателем сухого уха 97.6%. Только в 1 случае после повторной операции наблюдалось сухое ухо. В двух ушах обнаружены небольшие сухие перфорации барабанной перепонки. Средний предоперационный порог слышимости с воздушной проводимостью составил 51,33 ± 11,32 дБ HL, а средний послеоперационный порог слышимости с воздушной проводимостью — 38,07 ± 11,24 дБ HL. Средний предоперационный порог слышимости по костной проводимости составлял 20,89 ± 8,55 дБ HL, а средний послеоперационный порог слышимости по костной проводимости — 20,03 ± 8,72 дБ HL. Послеоперационные воздушно-костные промежутки уменьшились на 9,01 дБ HL; воздушно-костные зазоры были меньше или равны 20 дБ в 48.8% случаев. Статистический анализ показал, что не было различий в частоте сухости уха (скорректированный критерий χ 2 p > 0,05) или улучшении слуха среди пациентов (χ 2 = 0,07, p > 0,05) в двух случаях. группы (таблица 1). Таблица 1.Отдаленные результаты после выполнения тимпанопластики без мастоидэктомии при активном и неактивном нехолестеатоматозном хроническом среднем отите ОбсуждениеPaparella et al.[12] предложили непрерывную теорию среднего отита, предполагая, что все категории среднего отита представляют разные стадии в континууме событий. Активные и неактивные COM слизистой оболочки считаются частью спектра отомастоидита из-за анатомической связи между расщелиной среднего уха и системой воздушных ячеек сосцевидного отростка. Используя HRCT и МРТ, мы обнаружили, что области сосцевидного отростка и барабанной полости, по-видимому, были заполнены поражениями при замаскированном среднем отите или неподвижном COM. Эти наблюдения предполагают, что воспалительные пролиферативные поражения в воздушных клетках не соответствуют клиническим симптомам.Во время мастоидэктомий мы обнаружили, что поражения сосцевидного отростка и барабанной перепонки могут не обязательно совпадать с данными компьютерной томографии, которая показала, что поражения заполняют воздушные клетки. Это несоответствие может быть связано с техникой визуализации или дренированием выделений. В последние годы появляется все больше и больше данных, свидетельствующих о том, что мастоидэктомия не улучшает исходы лечения нехолестеатоматозных КОМ [13]. Исследования показали, что инфекционное состояние среднего уха, морфология слизистой оболочки барабанной перепонки и закупорка расщелины среднего уха могут повлиять на трансплантацию барабанной перепонки и тимпанопластику [14].Торос и др. [9] провели ретроспективное сравнение реконструкции барабанной перепонки с мастоидэктомией или без нее у 92 пациентов со склеротическими сосцевидными отростками. Результаты показали, что не было никакой разницы в улучшении слуха или реконструкции барабанной перепонки. Мастоидэктомия не дает никаких дополнительных преимуществ для пациентов. Миширо и др. [10] выполнили тимпанопластику 213 пациентам с перфорацией барабанной перепонки, вызванной хроническим гнойным средним отитом, и наблюдали их более 5 лет.Логистический регрессионный анализ показал, что цепочка слуховых косточек была единственным фактором для оценки отдаленных результатов слуха после операции, и даже в условиях активной инфекции мастоидэктомия не требовалась. Hall et al. [15] обобщили ряд клинических ретроспективных анализов и показали, что нет разницы между реконструкцией барабанной перепонки и тимпанопластикой с мастоидэктомией. В предыдущих исследованиях на песчанках эпителий слизистой оболочки полости среднего уха имел важное влияние не только на абсорбцию, но и на клиренс выпота [16].Он частично отвечает за давление в среднем ухе. Когда среднее ухо находится в физиологических условиях, передняя и нижняя части слизистой оболочки барабанной перепонки состоят из столбчатого мерцательного эпителия или многослойного столбчатого эпителия, а задняя часть представляет собой кубовидный эпителий или низкий столбчатый мерцательный эпителий, содержащий бокаловидные и промежуточные клетки. В барабанной перепонке имеется ряд складок слизистой оболочки, в которых обычно собирается экссудат. Исследования показали, что высокое накопление экссудата может быть вызвано в основном обструкцией в расщелине среднего уха, а не дисфункцией евстахиевой трубы.Грануляция возникает при воспалительном процессе. Поражения сосцевидного отростка, барабанной полости и барабанной полости с помощью HRCT можно разделить на экссудат, тимпаносклероз или другие поражения путем дальнейшего обследования, например, с помощью эндотоскопа, усиленной магнитно-резонансной томографии или диффузионно-взвешенной технологии. В соответствии с анатомическими особенностями височной кости воспалительные поражения в основном затрагивают эпитимпанум, барабанную перепонку и область вокруг цепи слуховых косточек. Среднее ухо с большей вероятностью избежит риска рецидива после операции, если поражение будет полностью удалено. На ранней стадии процесса послеоперационное восстановление начинается с гиперемии, отека и увеличения секреции. Набивка в хирургической полости постепенно рассасывается, и на поздней стадии через 1–3 месяца после операции возникают спайки и контрактура. Метаболизм слизистой оболочки сосцевидного отростка также может влиять на послеоперационное давление в барабанной полости. При наблюдении за 113 пациентами 13 пациентов жаловались на переполнение слуха и колебания слуха через 3–6 месяцев после операции. На тимпанограммах 22 пациентов были обнаружены кривые типа B или C.Спустя полгода после операции у 3 пациентов по-прежнему проводились обследования слуховой полноты или акустического импеданса, которые считались относительной дисфункцией евстахиевой трубы (кривые типа C), и не было никаких улучшений после маневра Вальсальвы, который потребовал послеоперационной катетеризации барабанной перепонки. Во время этого процесса давление барабанной перепонки постоянно менялось. На ранней стадии давление на барабанную перепонку могло вызвать искусственное смещение косточки и перфорацию барабанной перепонки. На поздней стадии тракция спаек привела к ателектазу барабанной перепонки и искусственному смещению косточки.Следовательно, мы должны реконструировать боковую стенку аттика, которая очень важна для поддержания давления в среднем ухе, а относительную дисфункцию евстахиевой трубы можно лечить с помощью лекарств, инсуффляции евстахиевой трубы и катетеризации барабанной перепонки, если это необходимо. Ранее предполагалось, что поддержание сухости уха перед операцией важно в отологической практике. Мы хотели определить разницу в исходах между различными предоперационными инфекционными состояниями после хирургического вмешательства по поводу нехолестеатоматозного СОМ.Поэтому мы провели долгосрочное наблюдение за пациентами в состоянии активной инфекции, установив неактивные уши в качестве контрольной группы. Во время операции была произведена резекция боковой стенки аттика. Мы расширили наружный слуховой проход и удалили важные воспалительные препятствия, особенно переднего барабанного перешейка, столбного перешейка и барабанной полости. Мы проверили переднюю надземную впадину, пластину стремени и заднюю барабанную перепонку. Если очаги находились в скрытом углу, для наблюдения и лечения использовалась эндоскопия.Некоторая грануляция и склероз могут быть расположены на стороне заднебоковой барабанной полости антрального отдела, которая не требует полной резекции. Только в том случае, если барабанная полость была полностью заблокирована, мы просверлили антральную часть барабанной полости, чтобы удалить закупорку. Статистический анализ показал, что не было никакой разницы в частоте сухости ушей после TWOM в активных и неактивных ушах, а частота сухости ушей в 2 группах была более 95%. Более того, среди 72 пациентов с активным ухом в 4 случаях имелось большое количество гнойных выделений в барабанной полости, в одном из которых произошел периоперационный острый воспалительный приступ, и он получал предоперационное лечение антибиотиками в течение 7 дней.Во всех 4 случаях наблюдалась сухость в ушах. Все результаты предполагали, что не было никакого влияния на рецидив после выполнения TWOM, даже если уши находились в разных инфекционных условиях. Хотя многие факторы влияют на послеоперационные результаты слуха, степень разрушения слуховых косточек и пространство вокруг стремени очень важны для улучшения слуха [17-19]. В нашем исследовании мы выбрали протезирование высших слуховых косточек после реконструкции боковой стенки аттика. Мы выбрали NasoPore (Polyganic BV) с мазью с антибиотиком для заполнения барабанной полости, чтобы избежать слипания вокруг слуховых косточек.Мы наблюдали за 113 пациентами в течение 5 лет. Снижение слуха в воздушно-костных промежутках в группах активного и неактивного уха составило 8,68 и 9,01 дБ HL соответственно. Статистический анализ показал, что исходы слуха у пациентов не различались в 2 группах, и не было значительных различий в нехолестеатоматозном COM при любом инфекционном состоянии, хотя имелось некоторое возможное искажение слуха в 2 группах. Тем не менее, улучшения в хирургических навыках и оборудовании привели к изменению лечения нехолестеатомных заболеваний.Мы выполняем TWOM для noncholesteatomatous COM при любом состоянии инфекции. Мы должны проверять ухо, чтобы контролировать качество операции. TWOM не рекомендуется при неподходящей среде среднего уха с противомикробной резистентностью или в случаях, когда предыдущая тимпанопластика не удалась, что означает, что следует выбрать другой хирургический метод. Для купирования острого воспаления в среднем ухе необходимо проводить чувствительную антибактериальную терапию, по крайней мере, за 1 неделю до операции и через 3-5 дней после операции, и в этом нет необходимости в периоды стойкой хронической инфекции и покоя. ЗаключениеСреднее ухо с нехолестеатоматозным СОМ может находиться в неактивном или активном инфекционном состоянии. Воспалительные пролиферативные поражения обычно обнаруживаются в сосцевидном отростке и барабанной полости антрального отдела с помощью HRCT. Мы полагаем, что терапевтическая мастоидэктомия не приносит пользы при нехолестеатоматозном COM. Поэтому с января 2010 года мы выполняли TWOM для активных и неактивных ушей. Во время операции мы удалили важные воспалительные непроходимости, особенно в переднем барабанном перешейке, постикусе барабанного перешейка и барабанной полости, чтобы устранить непроходимость евстахиевой трубы и устранить препятствия. реконструировать боковую стенку аттика и цепь слуховых косточек.Для хорошего контроля качества операции не было разницы ни в рецидивах, ни в улучшении слуха, когда среднее ухо находилось в разных инфекционных условиях. Это не повлияло на успешность трансплантации барабанной перепонки, даже если в барабанной перепонке было большое количество гнойных выделений. Заявление об этикеПациенты дали свое информированное согласие, и протокол исследования был одобрен комитетом института по исследованиям на людях. Заявление о раскрытии информацииУ авторов нет конфликта интересов, о котором следует раскрывать. Список литературы
Автор КонтактыDr. Wuqing Wang Отделение отологии и хирургии основания черепа Госпиталь глазного уха, носа и горла Университета Фудань No. 83 Fenyang Rd, Шанхай 200031 (Китай) E-Mail wwuqing @ eent.shmu.edu.cn Подробности статьи / публикацииПредварительный просмотр первой страницы Поступило: 9 марта 2018 г. Количество страниц для печати: 7 ISSN: 0301-1569 (печатный) Для дополнительной информации: https: // www.karger.com/ORL Лицензия открытого доступа / Дозировка лекарства / Заявление об ограничении ответственностиЭта статья находится под международной лицензией Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 (CC BY-NC-ND). Использование и распространение в коммерческих целях, а также любое распространение измененных материалов требует письменного разрешения. Дозировка лекарства: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарства, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Тем не менее, ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным средством является новое и / или редко применяемое лекарство. Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, причиненный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе. операций по поводу перфорированной барабанной перепонки — NHSВам может потребоваться операция по восстановлению перфорированной барабанной перепонки, если отверстие в барабанной перепонке большое или не заживает в течение нескольких недель. Тип операции, который вам предстоит сделать, называется мирингопластикой. Что происходит во время операции по поводу перфорированной барабанной перепонкиОперация по восстановлению разрыва барабанной перепонки обычно проводится в больнице под общим наркозом (там, где вы спите). Во время процедуры:
Большинство людей могут пойти домой в тот же день или на следующий день после операции. Восстановление после операции по поводу перфорированной барабанной перепонкиОбычно на заживление барабанной перепонки уходит несколько недель. Контрольный прием на 2 или 3 недели после операции будет назначен до или вскоре после вашей выписки из больницы. Уход за собойПосле операции:
Действия для избегайтеПока вы не назначили контрольный визит, избегайте:
Ваш врач или медсестра посоветует вам, когда вернуться к нормальной деятельности. Когда обращаться за медицинской помощьюНекоторый дискомфорт, головокружение , необычных шумов в ухе и небольшое кровотечение в течение первых нескольких дней после операции — это нормально. Обратитесь в больницу или к терапевту, если:
Риск операции по поводу перфорированной барабанной перепонкиОперация по восстановлению перфорированной барабанной перепонки обычно не вызывает серьезных проблем. Но возможные риски включают:
Перед операцией поговорите со своим хирургом о возможных преимуществах и рисках операции. Последняя проверка страницы: 11 февраля 2020 г. Каков уровень успеха операций по восстановлению барабанной перепонки?Тимпанопластика, или восстановление барабанной перепонки, — это операция, которая обычно проводится детям для устранения дефекта в части уха, называемой барабанной перепонкой. Хирург помещает трансплантат внутрь барабанной перепонки, чтобы улучшить слух. Барабанная перепонка — это тонкий слой ткани внутри уха.Он вибрирует, когда его касаются звуковые волны. Он может быть разорван или поврежден из-за болезни или травмы. Тимпанопластика помогает обратить это вспять, чтобы вы могли лучше слышать. Что такое тимпанопластика?Тимпанопластика — это операция, направленная на улучшение слуха и защиту внутреннего уха. Тимпанопластика требуется, когда в барабанной перепонке есть перфорация или отверстие, которое не закрывается. Это отверстие снижает качество вашего слуха и может пропускать воду в среднее ухо. Когда хирург закрывает это отверстие, ваш слух улучшается. Также предотвращает попадание воды в среднее ухо во время душа и плавания. Почему делают тимпанопластику?Дети (чаще всего) могут получить отверстие в барабанной перепонке из-за:
В большинстве случаев В некоторых случаях барабанная перепонка заживает сама по себе, поэтому в хирургическом вмешательстве нет необходимости.Но если отверстие не закрывается самостоятельно, требуется хирургическое лечение барабанной перепонки. Как проводится тимпанопластика?Перед операцией, которую проведет специалист по уху, носу и горлу, вам необходимо будет пройти проверку слуха. Врач также проведет проверку слуха через несколько месяцев после операции, чтобы определить, насколько улучшился ваш слух. Ваш врач скажет вам, что вы можете есть или пить перед операцией. В день операции ваш желудок должен быть пустым. Анестезиолог сделает вам общий наркоз, чтобы вы спали во время процедуры. Затем хирург залатает отверстие в барабанной перепонке трансплантатом. Трансплантат может быть изготовлен из искусственного материала, или врач может взять эту ткань из области вокруг уха. Врач завершит процедуру, поместив стерильный материал поверх трансплантата, чтобы он оставался на месте. Этот материал со временем растворяется. Процесс может занять от получаса до 2 часов. Что такое восстановление после тимпанопластики?Ваш врач проинструктирует вас о том, что вы можете и чего не можете делать. Например, они посоветуют не сморкаться и не плавать. Вам также могут дать ушные капли, чтобы положить в уши на определенный срок. После операции у вас могут появиться такие симптомы, как чувство переполнения ушей, легкая боль в ушах или утечка крови из уха. В период восстановления после тимпанопластики в ушах может ощущаться заложенность.Вы также можете почувствовать, что они заблокированы. Некоторые люди плохо слышат в первые несколько дней после операции. Со временем становится лучше, поскольку барабанная перепонка начинает заживать. Обычно упаковочный материал растворяется через несколько недель. Врач извлечет из вашего уха оставшийся упаковочный материал, когда вы пойдете на послеоперационный визит, через две-три недели после операции. Швы рассасываются. Иногда врач вынимает их. Чего мне следует ожидать после тимпанопластики?Примерно через 8–12 недель после операции вам нужно будет пройти еще один тест слуха.Врач сравнит эти результаты с результатами проверки слуха, проведенной перед операцией, чтобы проверить ваш слух. Пока восстанавливается барабанная перепонка, вам следует:
Поговорите со своим врачом, если вы испытываете какие-либо необычные симптомы. ТимпанопластикаТимпанопластика Определение / Пояснение:
Уход за разрезом: Дренаж из разреза или слухового прохода может продолжаться примерно десять дней после операции. Дренаж может быть кровянистым или водянистым. Если это произойдет, наложите кусок марли за ухом или ватный тампон с внешней стороны слухового прохода. После снятия повязки необходимо очистить разрез за ухом (если он есть). Очищайте область разреза два-три раза в день. Для этого используйте смесь 1/2 перекиси водорода и 1/2 воды на ватной палочке.После очистки нанесите мазь с антибиотиком на область разреза. Не помещайте ничего в слуховой проход, если не были прописаны капли.
По вопросам: | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 06.2022г.
06.2022г.
 , по специальности «Медицинская сестра», квалификация «Медицинская сестра»
, по специальности «Медицинская сестра», квалификация «Медицинская сестра»
 , по специальности «Медицинская сестра», квалификация «Медицинская сестра»
, по специальности «Медицинская сестра», квалификация «Медицинская сестра»
 , по специальности «Медицинская сестра», квалификация «Медицинская сестра»
, по специальности «Медицинская сестра», квалификация «Медицинская сестра»
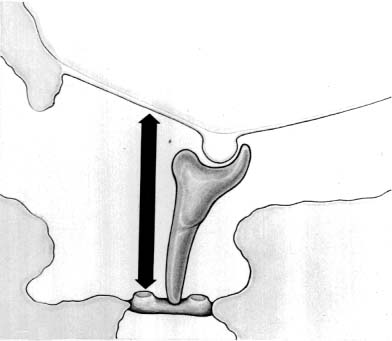 , по специальности «Сестринское дело», квалификация «Медицинская сестра»
, по специальности «Сестринское дело», квалификация «Медицинская сестра»
 , по специальности «Медицинская сестра», квалификация «Медицинская сестра»
, по специальности «Медицинская сестра», квалификация «Медицинская сестра»
 , по специальности «Акушерка», квалификация «Акушерка»
, по специальности «Акушерка», квалификация «Акушерка»
 , по специальности «Сестринское дело», квалификация «Медицинская сестра»
, по специальности «Сестринское дело», квалификация «Медицинская сестра»
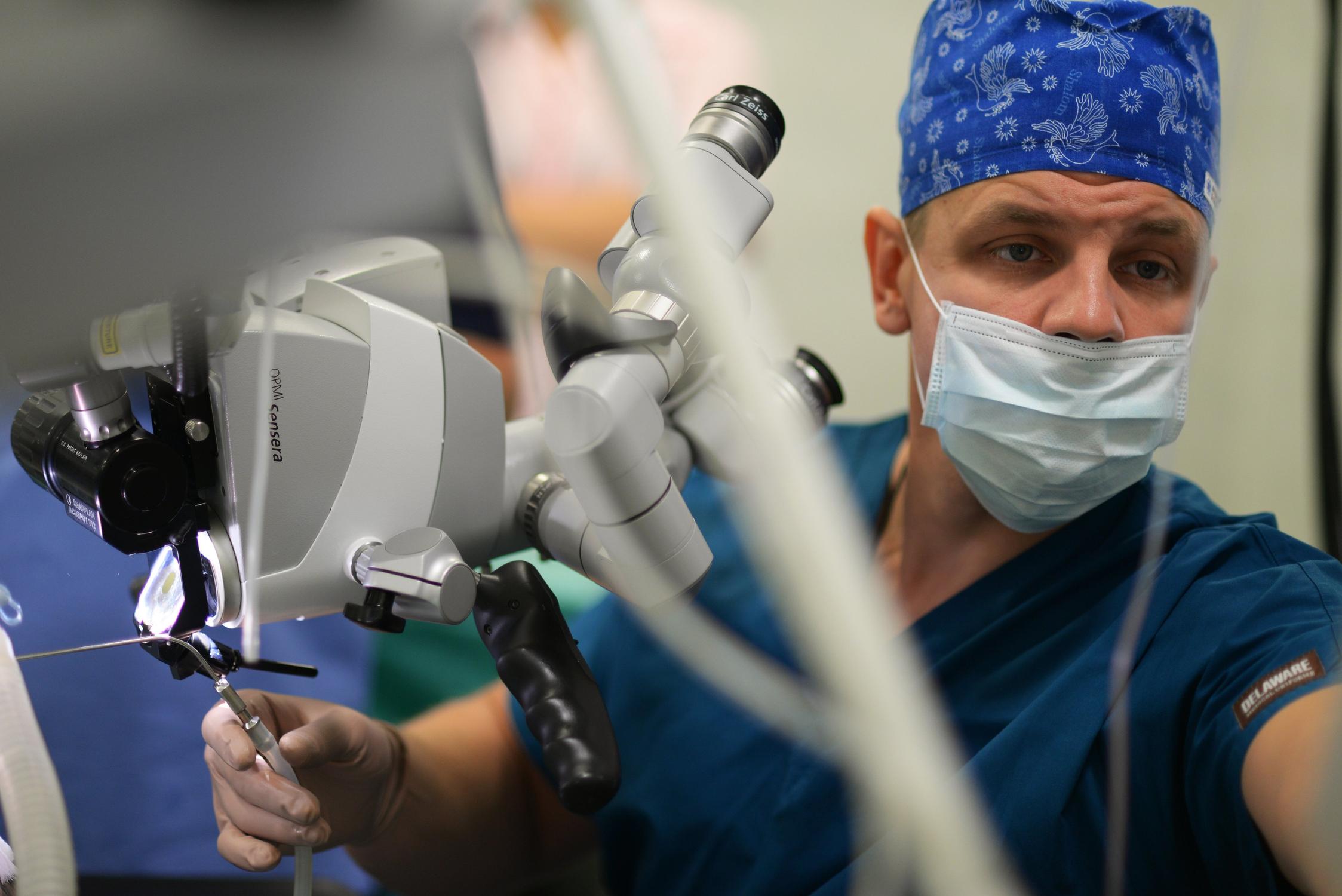 Лаборатории нужно рисовать за неделю до операции. Ваша страховая компания может указать лабораторию, в которой будет взята кровь.
Лаборатории нужно рисовать за неделю до операции. Ваша страховая компания может указать лабораторию, в которой будет взята кровь. Избегайте намокания ушей в течение 5 дней после операции. Используйте беруши или ватный тампон, покрытый вазелином, чтобы ухо оставалось сухим во время купания. Намокание уха может вызвать инфекцию.
Избегайте намокания ушей в течение 5 дней после операции. Используйте беруши или ватный тампон, покрытый вазелином, чтобы ухо оставалось сухим во время купания. Намокание уха может вызвать инфекцию.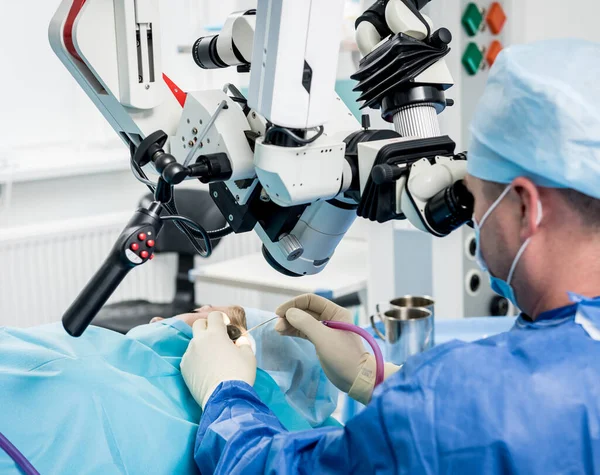
 Они заметили, что в полностью сухих и атрофических мембранах кровеносные сосуды довольно маргинализированы, в то время как мембраны либо отсутствуют, либо имеют минимальный размер. Напротив, в оставшихся мембранах влажных ушей было много воспалительных клеток и кровеносных сосудов. Таким образом, они пришли к выводу, что эти типы изменений кровеносных сосудов являются основными причинами разрушения полностью сухих и атрофических мембран с центральными перфорациями. Следовательно, они рекомендовали предпринять следующие шаги при работе с этими типами ушей и перепонок: резекция краев перфораций и преобразование центральных перфораций в субтотальные; поднятие больших тимпаномеатальных лоскутов; размещение трансплантата височной фасции между костной стенкой канала и большим кровоточащим лоскутом.Они считают, что эти измерения увеличивают шансы на успешную операцию. Вопреки результатам Виджендры, скорость включения трансплантата у пациентов с сухими ушами была лучше, чем у пациентов с влажными ушами (96,7% по сравнению с 93,3%).
Они заметили, что в полностью сухих и атрофических мембранах кровеносные сосуды довольно маргинализированы, в то время как мембраны либо отсутствуют, либо имеют минимальный размер. Напротив, в оставшихся мембранах влажных ушей было много воспалительных клеток и кровеносных сосудов. Таким образом, они пришли к выводу, что эти типы изменений кровеносных сосудов являются основными причинами разрушения полностью сухих и атрофических мембран с центральными перфорациями. Следовательно, они рекомендовали предпринять следующие шаги при работе с этими типами ушей и перепонок: резекция краев перфораций и преобразование центральных перфораций в субтотальные; поднятие больших тимпаномеатальных лоскутов; размещение трансплантата височной фасции между костной стенкой канала и большим кровоточащим лоскутом.Они считают, что эти измерения увеличивают шансы на успешную операцию. Вопреки результатам Виджендры, скорость включения трансплантата у пациентов с сухими ушами была лучше, чем у пациентов с влажными ушами (96,7% по сравнению с 93,3%). Однако эта разница не была статистически значимой (4).
Однако эта разница не была статистически значимой (4).

 В штате Соно зарегистрировано 7 поздних осложнений (7,1%), произошедших 90 или 160 дней после операции, значимо коррелируют все предыдущие события в хирургии, длительная длительная периодичность и менее 60 минут. Una tecnica aperta e all’uso della colla di fibrina.L’infezione del sito chirurgico sembra essere associata ai fattori correlati allo stato infiammatorio dell’orecchio medio al momento della chirurgia nelle infzioni precoci e all’infiammazione cronica nelle infiammatorio tardive.
В штате Соно зарегистрировано 7 поздних осложнений (7,1%), произошедших 90 или 160 дней после операции, значимо коррелируют все предыдущие события в хирургии, длительная длительная периодичность и менее 60 минут. Una tecnica aperta e all’uso della colla di fibrina.L’infezione del sito chirurgico sembra essere associata ai fattori correlati allo stato infiammatorio dell’orecchio medio al momento della chirurgia nelle infzioni precoci e all’infiammazione cronica nelle infiammatorio tardive.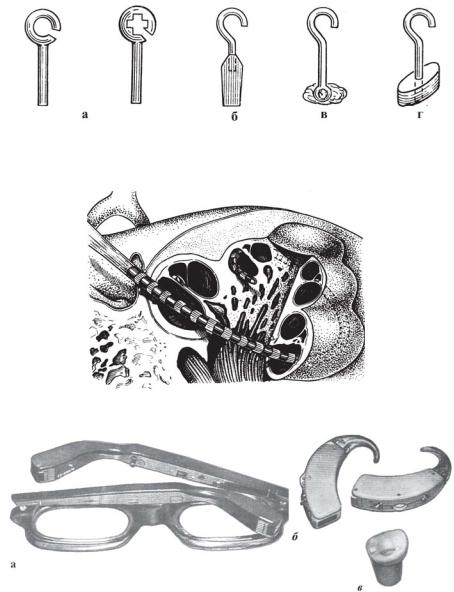 Цели хирургии COM различаются в зависимости от
Тип поражения: удаление инфицированных и омертвевших тканей сосцевидного отростка, удаление холестеатомы, открытие всех воздушных ячеек в общей полости и восстановление барабанной перепонки или звукопроводящих механизмов 3 4 . Поскольку инфекционные осложнения могут возникать спонтанно при СОМ как внутри-, так и вне черепа, существует вероятность инфицирования области хирургического вмешательства (ИОХВ) после вмешательства 5 .Частота ИОХВ после операции на ухе составляет около 10% при зараженных или грязных процедурах 6 . Три основных источника заражения — это флора нормального среднего уха и носоглотки, флора кожи через наружный слуховой проход.
канал (EAC) или ретроаурикулярный разрез, и патогенные бактерии в инфицированных клетках сосцевидного отростка 6 .
Цели хирургии COM различаются в зависимости от
Тип поражения: удаление инфицированных и омертвевших тканей сосцевидного отростка, удаление холестеатомы, открытие всех воздушных ячеек в общей полости и восстановление барабанной перепонки или звукопроводящих механизмов 3 4 . Поскольку инфекционные осложнения могут возникать спонтанно при СОМ как внутри-, так и вне черепа, существует вероятность инфицирования области хирургического вмешательства (ИОХВ) после вмешательства 5 .Частота ИОХВ после операции на ухе составляет около 10% при зараженных или грязных процедурах 6 . Три основных источника заражения — это флора нормального среднего уха и носоглотки, флора кожи через наружный слуховой проход.
канал (EAC) или ретроаурикулярный разрез, и патогенные бактерии в инфицированных клетках сосцевидного отростка 6 . Более того, инфекция может ухудшить захват барабанного трансплантата и долгосрочные функциональные результаты слуха и вентиляции сосцевидных клеток 7 .
Более того, инфекция может ухудшить захват барабанного трансплантата и долгосрочные функциональные результаты слуха и вентиляции сосцевидных клеток 7 . Пациенты, которые одновременно получали внутрикожные инъекции кортикостероидов для лечения ретроаурикулярного келоида, также были исключены.
Пациенты, которые одновременно получали внутрикожные инъекции кортикостероидов для лечения ретроаурикулярного келоида, также были исключены. В этих методах могли использоваться аутологичные (ушной хрящ, косточка, височная фасция) или инородные материалы (титановый протез косточек, миринготомическая трубка, фибриновый клей, желатиновая губка). После процедуры применяли одинарный узловой шов нейлоновой мононитью у взрослых и полимерным рассасывающимся швом у детей.Затем в EAC устанавливали ушную набивку с помощью силиконовых пластин и ушных фитилей. Уход за ретроаурикулярным разрезом включал ежедневную чистку, дезинфекцию антисептиком и перевязку медсестрой на дому.
В этих методах могли использоваться аутологичные (ушной хрящ, косточка, височная фасция) или инородные материалы (титановый протез косточек, миринготомическая трубка, фибриновый клей, желатиновая губка). После процедуры применяли одинарный узловой шов нейлоновой мононитью у взрослых и полимерным рассасывающимся швом у детей.Затем в EAC устанавливали ушную набивку с помощью силиконовых пластин и ушных фитилей. Уход за ретроаурикулярным разрезом включал ежедневную чистку, дезинфекцию антисептиком и перевязку медсестрой на дому.
 осмотр уха, месяц операции, тип госпитализации (амбулаторная или традиционная), порядок вмешательства при планировании операционной на день, продолжительность операции, наличие холестеатомы в полостях среднего уха, необходимость сверления кости, использование CWU или метод CWD, потребность в аутологическом трансплантате (кость, хрящ, фасция), инородный материал (желатиновая губка, фибриновый клей, не рассасывающийся имплантат), рассасывающийся шов, использование внутривенных интраоперационных или послеоперационных пероральных антибиотиков и тампон для ушей продолжительность.
осмотр уха, месяц операции, тип госпитализации (амбулаторная или традиционная), порядок вмешательства при планировании операционной на день, продолжительность операции, наличие холестеатомы в полостях среднего уха, необходимость сверления кости, использование CWU или метод CWD, потребность в аутологическом трансплантате (кость, хрящ, фасция), инородный материал (желатиновая губка, фибриновый клей, не рассасывающийся имплантат), рассасывающийся шов, использование внутривенных интраоперационных или послеоперационных пероральных антибиотиков и тампон для ушей продолжительность. Загрязненная хирургия включала влажные уши и уши, воспалительное состояние которых диагностировалось после открытия среднего уха. Другие вмешательства были классифицированы как чисто загрязненные.
Загрязненная хирургия включала влажные уши и уши, воспалительное состояние которых диагностировалось после открытия среднего уха. Другие вмешательства были классифицированы как чисто загрязненные. Было 62 мужчин и 40 женщин, средний возраст 34,5 ± 19,5 года.Доступ к стенке канала потребовался в 94% вмешательств, а в 44% требовалось сверление кости. Холестеатома обнаружена в полостях среднего уха у 62 пациентов. Средний срок наблюдения составил 124,7 ± 83,2 дня.
Было 62 мужчин и 40 женщин, средний возраст 34,5 ± 19,5 года.Доступ к стенке канала потребовался в 94% вмешательств, а в 44% требовалось сверление кости. Холестеатома обнаружена в полостях среднего уха у 62 пациентов. Средний срок наблюдения составил 124,7 ± 83,2 дня. ,
, 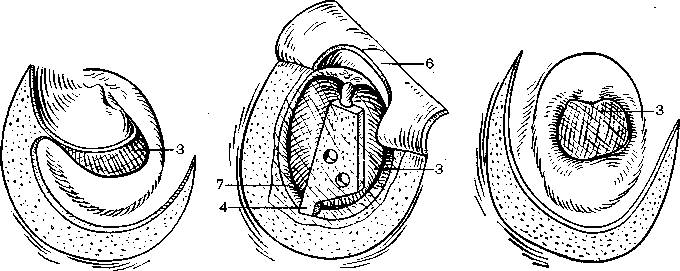 ,
,  ().
(). 13 [0,35; 3,6]
13 [0,35; 3,6] 88 [0,1; 8,12]
88 [0,1; 8,12] 64 [0,54; 24,38]
64 [0,54; 24,38] 2 [1,45; 58,43]
2 [1,45; 58,43] 31
31 48 [2,48; 947,3]
48 [2,48; 947,3] 19 [0,02; 1,54]
19 [0,02; 1,54] 38 [0,04; 3,49]
38 [0,04; 3,49] 00
00 79 [0,2; 16,17]
79 [0,2; 16,17] 82 [0,12; 5,61]
82 [0,12; 5,61] Статистическая связь между поздним ИОХВ и характеристиками пациентов или вмешательства изучалась с помощью точного критерия Фишера. Значения P, выделенные жирным шрифтом, являются статистически значимыми. (HR: коэффициент опасности, CI: доверительный интервал; CWU: стена канала вверх, CWD: стена канала вниз).
Статистическая связь между поздним ИОХВ и характеристиками пациентов или вмешательства изучалась с помощью точного критерия Фишера. Значения P, выделенные жирным шрифтом, являются статистически значимыми. (HR: коэффициент опасности, CI: доверительный интервал; CWU: стена канала вверх, CWD: стена канала вниз).  34 [0,04; 2,74]
34 [0,04; 2,74] 05 [0,22; 5.1]
05 [0,22; 5.1] 2 [1,26; 21,39]
2 [1,26; 21,39] 00
00 62 [0,39; 6,81]
62 [0,39; 6,81] 21 [0,47; 10,38]
21 [0,47; 10,38] 48 [0,11; 2,01]
48 [0,11; 2,01] 13 [0,03; 0,53]
13 [0,03; 0,53] 45 [0,34; 6,13]
45 [0,34; 6,13] 00
00 21 [0,47; 10,38]
21 [0,47; 10,38]