Почему иногда на теле беспричинно появляются синяки и на какие болезни они могут указывать
Порой такое появление гематом объясняется тем, что человек мог где-то удариться и просто не обратить на это сразу внимание. Но бывает, что появление синяков свидетельствует об определенных проблемах со здоровьем. Ниже приведены несколько причин, указывающих на это.
Причина 1
Дело в инфекции. Она приводит к тому, что в крови накапливаются разные токсины, из-за которых на теле могут появляться гематомы, пишет портал Headinsider.
Причина 2
Следующая причина — недостаток питательных веществ в организме. Для нормального функционирования организму требуется достаточное количество витаминов и фолиевой кислоты, влияющих на кроветворение. Если их мало, например, из-за неправильного питания, организм дает об этом знать путем возникновения на теле синяков.
Причина 3
Еще одна причина, почему на теле могут беспричинно появляться синяки – это 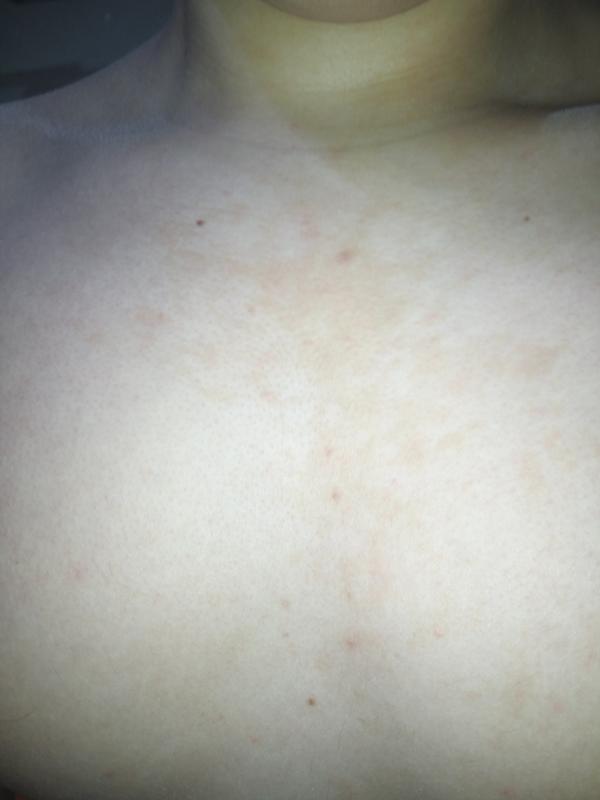 Со временем защитный слой кожи становится тоньше, а это приводит к тому, что он перестает в достаточной мере предохранять кровеносные сосуды от разрывов. Из-за этого и появляются гематомы.
Со временем защитный слой кожи становится тоньше, а это приводит к тому, что он перестает в достаточной мере предохранять кровеносные сосуды от разрывов. Из-за этого и появляются гематомы.
Причина 4
Также причиной возникновения синяков являются болезни крови. Наиболее распространенные, это: гемофилия, лейкоз, цирроз и тому подобное.
Причина 5
Из-за чрезмерных физических нагрузок мышцы находятся в постоянном напряжении, что приводит к разрыву капилляров и появлению на теле синяков.
Причина 6
Еще одной причиной возникновения синих пятен на теле может быть сахарный диабет. В этом случае это не синяки, а определенные образования, возникающие из-за чувствительности организма к лечению инсулином.
Если вы заметили на своем теле один-два синяка, это не должно вас сильно беспокоить. Однако, если гематомы появляются периодически, и вы точно уверены, что нигде не ударялись, вам стоит обратиться к врачу.
Автор: Intex-press
Разные виды пятен на коже лежачих больных
К наиболее частым последствиям лежачего образа жизни относятся нарушения работы дыхательной системы, расстройства пищеварения, отеки, тромбозы, атрофия мышц и т.п. Также часто возникают различные проблемы с кожей, которая становится особенно уязвимой и может отражать имеющиеся внутренние неполадки.
Появление пятен на коже лежачих больных – тревожный признак, требующий повышенного внимания. Чаще всего он свидетельствует о развитии пролежней. Однако, далеко не всегда. Цвет, форма, скорость появления и изменения пятен – все это может различаться и говорить о разных внутренних проблемах. Причинами появления пятен могут стать как совершенно обратимые изменения, которые можно остановить, так и процессы, которые свидетельствуют о скором умирании лежачего пациента.
Наиболее говорящий признак пятен – это цвет, который может указывать на причину появления пятна.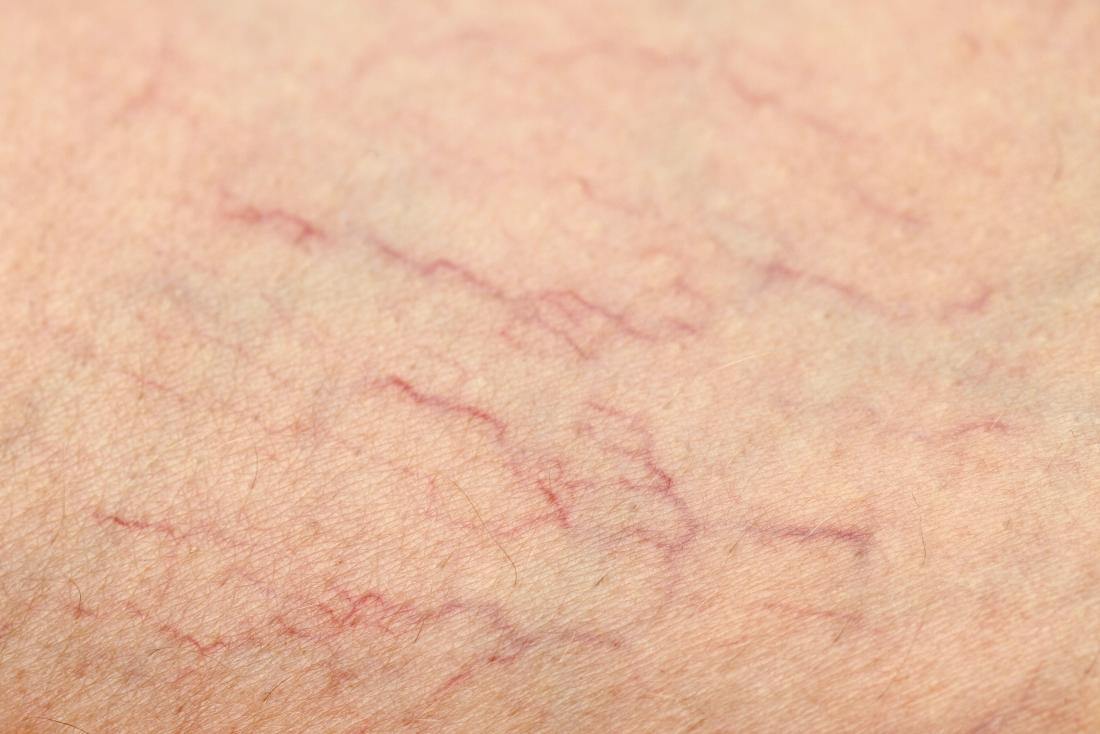
Рассмотрим подробнее, симптомами каких нарушений и заболеваний являются пятна того или иного цвета.
- Красные пятна. Наиболее частая причина появления красных пятен – это отмирание клеток вследствие недостаточности питания, которое усугубляется сдавливанием тканей, возникающим в процессе постоянного пребывания в одном и том же положении. Появление красных пятен свидетельствует о развитии пролежней, а разрастание – о том, что процесс формирования затрагивает все новые и новые клетки.
- Белые пятна. Появление белых пятен говорит о недостаточном кровоснабжении тканей, что приводит к недостатку питательных веществ. Этот процесс впоследствии приведет к отмиранию тканей и развитию пролежней, поэтому, заметив белые пятна на коже пациента, необходимо проводить профилактику пролежней – массаж, обработку поверхности специальными составами, например, камфарным спиртом, чаще переворачивать больного, ухаживать за кожей, использовать круги и валики для разгрузки точек наиболее сильного давления.

- Синие пятна. В случае наличия пролежней, их посинение указывает на то, что процесс отмирания тканей достиг уже необратимой стадии. Лечение в данном случае может быть только хирургическим. Также синие пятна в нижней части тела могут свидетельствовать о том, что у пациента есть проблемы со свертываемостью крови, когда начинается тромбоз. Здесь необходимо обследование и назначение препаратов, разжижающих и увеличивающих текучесть крови.
- Черные пятна напрямую свидетельствуют о некрозе – необратимом отмирании тканей, которое распространилось уже не только на поверхности, но достигло глубинных слоев организма, вплоть до костей. Чаще всего под такими пятнами скрываются обширные гнойники, требующие хирургического вмешательства.
- Трупные пятна. Они имеют фиолетово-синюшную окраску. Могут появиться на теле тогда, когда пациент еще жив и свидетельствуют они в этом случае о скорой кончине. Также об этом говорят венозные звездочки, образующиеся в результате того, что лопаются мелкие капилляры.

Эритема дисхромическая стойкая
Эритема дисхромическая стойкая (ЭДС) в литературе упоминается под разными названиями. Так, известно около 15 синонимов, в том числе пепельно-серый дерматоз, хроническая фигурная меланодермическая эритема, идиопатическая пятнистая множественная пигментация, стойкая дисхромическая эритема.
ЭДС впервые описал С. Ramirez в 1957 г. в Эль-Сальвадоре под названием «ashy dermatosis». Вскоре, в 1961 г. были описаны 5 подобных случаев в Венесуэле [1] — была отмечена вариабельность окраски высыпаний при этом дерматозе, которая колебалась от пепельно-черной, голубовато-серой до коричнево-серой.
Заболевание чаще встречается в странах Центральной Америки, реже — в США, Японии, Центральной Европе. К настоящему времени в литературе описано более 100 случаев ЭДС. Наличие слабо-пигментных пятен, базально-клеточной дегенерации, воспалительного инфильтрата, недержания пигмента весьма напоминают pigmentation mаcularis perstans, упоминаемое японскими авторами.
Этиология и патогенез этого заболевания не установлены [2-4]. Высказываются различные точки зрения на возможные механизмы его развития. Одни авторы полагают, что ЭДС является следствием поствоспалительной гиперпигментации, в основе которой лежит базально-клеточный апоптоз. Гистологически показана вакуолизация базальных клеток эпидермиса. При прямой иммунофлюоресценции выявлено отложение IgM в дермо-эпидермальной пограничной зоне [5]. В последние годы некоторые авторы рассматривают ЭДС как клинический вариант (пигментный) красного плоского лишая. Другие исследователи считают, что пепельный дерматоз представляет собой лихеноидно-тканевую реакцию. Следует помнить, что предложен термин «лихеноидный меланодерматит» для обозначения группы различных дерматозов (пигментный лихен, меланодерматит Гофмана и Габермана, меланоз Риля, пойкилодермия Сиватта, летние солнечные лихеноидные высыпания, ЭДС, лихеноидная медикаментозная реакция, блестящий лишай), характеризующихся лихеноидной тканевой реакцией (Pincus, Weedon).
Для лихеноидной тканевой реакции, лежащей в основе этого полиэтиологического заболевания, характерны повреждения базальных клеток эпидермиса (апоптоз). При этом речь может идти о токсико-аллергическом процессе, вызванном пищевым аллергеном, гельминтами, фотозащитными или косметическими средствами, лекарственными препаратами [6-8].
Клинически ЭДС проявляется множественными стойкими пепельно-серыми пигментными пятнами. Заболевание встречается в любом возрасте, в основном у молодых, причем одинаково часто у лиц мужского и женского пола, независимо от национальности [7].
Дерматоз может возникать внезапно с появления множественных эритематозных высыпаний, а также развиваться медленно, начиная с возникновения единичных элементов. Основными проявлениями ЭДО являются округлые или овальные пятна размером от нескольких миллиметров до 2-10 см, имеющие различные цветовые оттенки (аспидный, грязно-бурый, темно-коричневый, изредка со слабой голубоватой или синюшной окраской). Субъективные ощущения (зуд) и шелушение отсутствуют; при трении сыпь не изменяется. Общее состояние не нарушается; со стороны внутренних органов патологии не наблюдается.
Субъективные ощущения (зуд) и шелушение отсутствуют; при трении сыпь не изменяется. Общее состояние не нарушается; со стороны внутренних органов патологии не наблюдается.
Медленно увеличиваясь в размерах, высыпания могут сливаться, захватывая обширные участки кожного покрова. Симметричность при этом не характерна; отмечается мраморность и сетчатость пораженной кожи [1, 9]. Иногда на одних и тех же участках кожи могут наблюдаться зоны воспаления, чередующиеся с поствоспалительной гиперпигментацией и гипопигментацией.
В ранней стадии болезни может обнаруживаться слабо выраженный, слегка элевирующий эритематозный венчик [1, 5, 10]. Локализуется сыпь в основном на коже шеи, плеч, спины, реже — на передней поверхности туловища и бедрах. Слизистые оболочки не вовлекаются в процесс. Часто прослеживается расположение пятен по линиям Лангера [6].
Дифференциальный диагноз с учетом данных анамнеза, течения заболевания, гистологической картины проводят с фиксированной лекарственной эритемой, пятнистой меланодермией, пигментной формой красного плоского лишая, недержанием пигмента, пойкилодермией, мелазмой, лепрой, пятнистым мастоцитозом, отрубевидным лишаем, болезнью Доулинга-Дегоса, пятнистым амилоидозом [4, 8, 9, 11].
Гистопатология. Наблюдается вакуолизация клеток базального и шиповатого слоев. В сосочковом слое дермы — периваскулярные инфильтраты из лимфоцитов, гистиоцитов и нагруженных зернами пигмента макрофагов. При электронно-микроскопическом исследовании межклеточные пространства расширены, десмосомы втянуты в клетки; базальная мембрана местами расширена [5, 6, 12].
Течение заболевания длительное. Эффективное лечение ЭДС в настоящее время отсутствует. Иногда отмечается спонтанный регресс высыпаний в сроки от нескольких месяцев до 2-4 лет. Описаны случаи разрешения сыпи после санации очагов хронической инфекции (кариес, синуситы) [7].
Применяемые различные препараты, в том числе антибиотики, кортикостероиды, сульфоны, хинолиновые, нестероидные противовоспалительные средства, оказались неэффективными [5, 9-11, 13]. Рекомендуют использовать наружные фотозащитные препараты, отбеливающие кремы с гидрохиноном, например, скинорен [6].
Ниже представлен клинический случай ЭДС.
Пациент В., 2 года 2 мес, был консультирован в Московском научно-практическом центре дерматовенерологии и косметологии, в филиале Городской клинической больницы им. В.Г. Короленко, pro diagnosis. Заболел 6 мес назад, через 2 мес после операции (тонзиллэктомия).
Заболевание началось с появления сыпи в виде коричневатых пятен на коже лица и головы. Субъективные ощущения отсутствовали. Постепенно сыпь распространилась на кожу туловища. В последнее время пятна расположены на теле выше пояса, окраска их стала менее интенсивной — буроватой (см. рисунок).Рисунок 1. ЭДС у больного В., 2 года 2 мес.
Больного привезли на одну консультацию из другой области, провести патоморфологическое обследование не представлялось возможным. По характеру высыпаний, их течению, общему состоянию диагноз ЭДС был наиболее вероятен.
Встречается этот дерматоз крайне редко, а его визуальная клиническая картина характерна. Клинический случай представляет определенный диагностический интерес и заслуживает внимания. Врачу важно иметь представление об этом дерматозе, клинической картине, течении и прогнозе заболевания.
Врачу важно иметь представление об этом дерматозе, клинической картине, течении и прогнозе заболевания.
Врач объяснил, на какие синяки стоит обратить внимание
https://ria.ru/20210514/zdorove-1732232884.html
Врач объяснил, на какие синяки стоит обратить внимание
Врач объяснил, на какие синяки стоит обратить внимание — РИА Новости, 14.05.2021
Врач объяснил, на какие синяки стоит обратить внимание
При появлении каких синяков на теле стоит обратиться к врачу, рассказал в интервью радио Sputnik врач УЗИ-диагностики, хирург-флеболог клиники «Центр… РИА Новости, 14.05.2021
2021-05-14T02:11
2021-05-14T02:11
2021-05-14T10:48
общество
здоровье
россия
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e5/01/0d/1592866744_0:0:2304:1296_1920x0_80_0_0_eb263a6c0700930ec777ac1a894ea00e.jpg
МОСКВА, 14 мая — РИА Новости. При появлении каких синяков на теле стоит обратиться к врачу, рассказал в интервью радио Sputnik врач УЗИ-диагностики, хирург-флеболог клиники «Центр Флебологии» Амиран Демуров.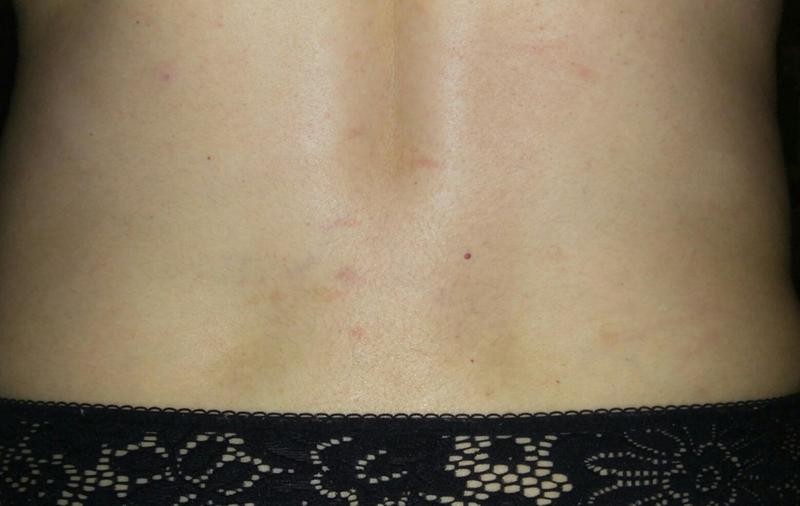 По его словам, нужно четко понимать, что именно представляют из себя синие пятна, и тут возможны несколько вариантов. Во-первых, из-за какой-то бытовой травмы или ушиба кровь может выйти из сосуда и попасть под кожу – так образуются обычные синяки. Как правило, они проходят сами, но многое зависит от объема гематомы, уточнил Амиран Демуров. Амиран Демуров добавил, что прием кроверазжижающих препаратов увеличивает риск появления гематом. По его словам, даже незначительные ушибы, которые обычно не оставляют следов, могут стать причиной образования больших синяков на фоне антикоагулянтной терапии. «Это происходит из-за того, что время кровотечения увеличивается, так как мы разжижаем кровь, изменяем ее свертывающую систему. Синяки не являются показанием для прекращения кроверазжижающих препаратов, им является длительное кровотечение, но только врач решает, когда следует отменить препарат», – сказал Амиран Демуров.Проявления варикоза внешне тоже напоминают обычные синяки, хотя природа их появления совсем другая, отметил хирург-флеболог.
По его словам, нужно четко понимать, что именно представляют из себя синие пятна, и тут возможны несколько вариантов. Во-первых, из-за какой-то бытовой травмы или ушиба кровь может выйти из сосуда и попасть под кожу – так образуются обычные синяки. Как правило, они проходят сами, но многое зависит от объема гематомы, уточнил Амиран Демуров. Амиран Демуров добавил, что прием кроверазжижающих препаратов увеличивает риск появления гематом. По его словам, даже незначительные ушибы, которые обычно не оставляют следов, могут стать причиной образования больших синяков на фоне антикоагулянтной терапии. «Это происходит из-за того, что время кровотечения увеличивается, так как мы разжижаем кровь, изменяем ее свертывающую систему. Синяки не являются показанием для прекращения кроверазжижающих препаратов, им является длительное кровотечение, но только врач решает, когда следует отменить препарат», – сказал Амиран Демуров.Проявления варикоза внешне тоже напоминают обычные синяки, хотя природа их появления совсем другая, отметил хирург-флеболог. По его словам, такие «плохие» синяки, состоящие из мелких сосудистых образований, которые еще называют сосудистыми паучками или звездочками, указывают на расстройство свертывающей системы крови. «В таком случае нужна консультация флеболога, ультразвуковое обследование, чтобы разобраться в ситуации – это поверхностный, косметический вариант или верхушка более серьезных заболеваний, которые, если их не лечить, опасны осложнениями, в том числе и тромбообразованием. Варикозное расширение вен обязательно надо лечить», – отметил Амиран Демуров в интервью радио Sputnik.
По его словам, такие «плохие» синяки, состоящие из мелких сосудистых образований, которые еще называют сосудистыми паучками или звездочками, указывают на расстройство свертывающей системы крови. «В таком случае нужна консультация флеболога, ультразвуковое обследование, чтобы разобраться в ситуации – это поверхностный, косметический вариант или верхушка более серьезных заболеваний, которые, если их не лечить, опасны осложнениями, в том числе и тромбообразованием. Варикозное расширение вен обязательно надо лечить», – отметил Амиран Демуров в интервью радио Sputnik.
https://radiosputnik.ria.ru/20210510/varikoz-1731610629.html
россия
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria. ru/docs/about/copyright.html
ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e5/01/0d/1592866724_0:0:2012:1509_1920x0_80_0_0_e33e79b55bed8cc72a93b5c8b38f9b1e.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
общество, здоровье, россия
МОСКВА, 14 мая — РИА Новости. При появлении каких синяков на теле стоит обратиться к врачу, рассказал в интервью радио Sputnik врач УЗИ-диагностики, хирург-флеболог клиники «Центр Флебологии» Амиран Демуров.По его словам, нужно четко понимать, что именно представляют из себя синие пятна, и тут возможны несколько вариантов.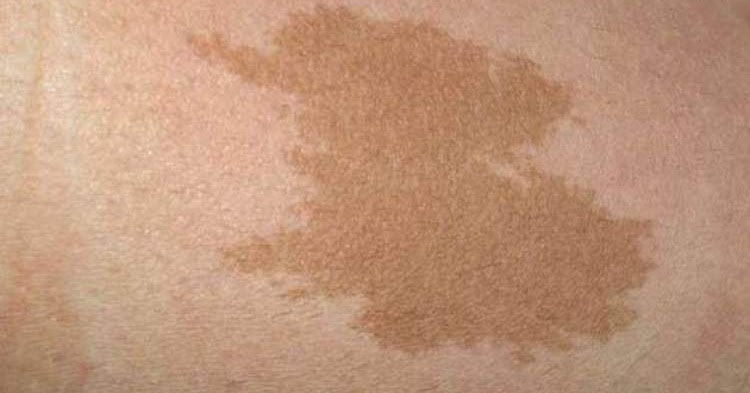
Во-первых, из-за какой-то бытовой травмы или ушиба кровь может выйти из сосуда и попасть под кожу – так образуются обычные синяки. Как правило, они проходят сами, но многое зависит от объема гематомы, уточнил Амиран Демуров.
«Если это небольшой поверхностный синяк, он либо самостоятельно пройдет дней через 10-15, либо на фоне приема локальных гепариносодержащих препаратов пройдет быстрее. Если это большой синяк, большая гематома с большим объемом крови, может быть, требуется консультация хирурга, чтобы понаблюдать, что она рассасывается, а не нагнаивается», – объяснил он.
Амиран Демуров добавил, что прием кроверазжижающих препаратов увеличивает риск появления гематом. По его словам, даже незначительные ушибы, которые обычно не оставляют следов, могут стать причиной образования больших синяков на фоне антикоагулянтной терапии.
«Это происходит из-за того, что время кровотечения увеличивается, так как мы разжижаем кровь, изменяем ее свертывающую систему. Синяки не являются показанием для прекращения кроверазжижающих препаратов, им является длительное кровотечение, но только врач решает, когда следует отменить препарат», – сказал Амиран Демуров.
Проявления варикоза внешне тоже напоминают обычные синяки, хотя природа их появления совсем другая, отметил хирург-флеболог. По его словам, такие «плохие» синяки, состоящие из мелких сосудистых образований, которые еще называют сосудистыми паучками или звездочками, указывают на расстройство свертывающей системы крови.
«В таком случае нужна консультация флеболога, ультразвуковое обследование, чтобы разобраться в ситуации – это поверхностный, косметический вариант или верхушка более серьезных заболеваний, которые, если их не лечить, опасны осложнениями, в том числе и тромбообразованием. Варикозное расширение вен обязательно надо лечить», – отметил Амиран Демуров в интервью радио Sputnik.Кожа и щитовидная железа
Кожа служит пограничным органом, составляя 1/6 – 1/7 объема всего человеческого тела и является по сути, одним из самых крупных органов. Среди многочисленных функций кожи следует выделить ее барьерную, терморегулирующую, дезинтоксикационную, иммунную, витаминосинтезирующую (в отношении провитамина D), дыхательную (1% общего газообмена), ферментативную, выделительную функции. Особое место занимает функция кожи как депо крови: её сосуды вмещают до 1 литра крови.
Особое место занимает функция кожи как депо крови: её сосуды вмещают до 1 литра крови.
Человек не может существовать без кожи. Вот почему во времена мракобесия самой страшной казнью считалось лишение человека кожи. Ярким примером вовлечения кожи в патологию организма могут служить и заболевания щитовидной железы
Повышенная выработка гормонов щитовидной железы будет наблюдаться при гипертирозе. Одним из важных симптомов заболевания служит субфебрильная температура (37,1-37,3ºС), когда больные постоянно испытывают чувство жара. Пониженная же продукция гормонов сопровождается снижением основного обмена и, как правило, пониженной температурой тела (нередко – ниже 36-35,5ºС), больные постоянно зябнут, даже в жаркую погоду, на ночь надевают теплые носки или спят под двумя-тремя одеялами. Если человек без видимых внешних причин стал надевать на ночь теплые носки – ему пора идти к эндокринологу.
Кожа излучает тепло и обладает способностью потеть. Испарение воды и, в частности, пота, сопровождается потерей тепла. Вот почему при повышенной выработке гормонов щитовидной железы — горячая влажная кожа и проливные поты, которые позволяют организму не перегреваться. При пониженной функции щитовидной железы больные плохо потеют или не потеют (даже в сауне), их кожа сухая, шершавая, потоотделение нарушено. Поэтому они избегают высоких температур, так как перегревание организма может закончиться тепловым ударом и даже летальным исходом.
Вот почему при повышенной выработке гормонов щитовидной железы — горячая влажная кожа и проливные поты, которые позволяют организму не перегреваться. При пониженной функции щитовидной железы больные плохо потеют или не потеют (даже в сауне), их кожа сухая, шершавая, потоотделение нарушено. Поэтому они избегают высоких температур, так как перегревание организма может закончиться тепловым ударом и даже летальным исходом.
При тиротоксикозе (базедовой болезни) увеличенная потливость обычное явление. Кожа на ощупь горячая, гладкая, бархатистая, влажная от пота и напоминает кожу новорожденных, даже если возникает в солидном возрасте. Ладони всегда горячие и влажные, наблюдается мелкий тремор пальцев вытянутых рук. Ладони и лицо красные. Нередко наблюдается экзофтальм (вырученные глаза). Волосы становятся тонкими, мягкими и жирными. Нередко бывает диффузное выпадение волос. Весьма характерно отделение ногтя от ногтевого ложа, которое обычно начинается с безымянного пальца. В тяжелых случаях на коже, особенно вокруг глаз, наблюдается гиперпигментация.
Базедова болезнь примерно в 1% случаев может сопровождаться деформацией длинных трубчатых костей и дистальных фаланг пальцев. Пальцы рук приобретают вид «барабанных палочек», а ногти – «часовых стекол».
Но особенно ярко изменяется кожа при пониженной функции щитовидной железы – микседеме. Начинаются изменения со стороны кожи лица, отекает лоб, веки, нос, щеки. Глазная щель становится узкой. Губы и нос иногда синюшные. На щеках бывает румянец, как у накрашенных кукол, в отличие от бледного цвета остального лица. Черты лица сглаживаются, мимика стушевывается. Эта своеобразная отечность, при давлении на которую не остаётся ямки, распространяется постепенно книзу на шею, голова становится мало поворотливой. Надключичные ямки выполняются плотной массой жира. Отек может охватывать все тело. Кожа на ощупь холодная. Больные постоянно жалуются на зябкость. Кожа отличается особенной сухостью и шелушится. Атрофируются потовые железы, исчезает потоотделение. Волосы заметно выпадают на голове и на остальных частях тела. Характерно выпадение наружных отделов бровей, ресниц, усов, бороды. Волосы сухие, ломкие, теряют свой блеск. Ногти ломкие, утрачивают, как и волосы, свой блеск. Практически у всех больных наблюдаются менее или более частые прикусы слизистых оболочек щек, реже губ и языка.
Характерно выпадение наружных отделов бровей, ресниц, усов, бороды. Волосы сухие, ломкие, теряют свой блеск. Ногти ломкие, утрачивают, как и волосы, свой блеск. Практически у всех больных наблюдаются менее или более частые прикусы слизистых оболочек щек, реже губ и языка.
Общее впечатление от лица – его старообразность. Интеллект значительно снижен, причем слабоумие практически не поддаётся лечению. Картину обычно дополняют пупочная грыжа, укорочение проксимальных отделов конечностей, широкий, приплюснутый нос и высунутый язык. Дети в последующем плохо растут, низкорослость бывает вплоть до карликовости.
При гипотирозе (пониженной функции щитовидной железы) вследствие йодного дефицита (эндемический кретинизм) кожа сухая, серовато-желтая, утолщена, особенно в области голеней. Волосы грубые, но не ломкие. Вообще эндемические кретины лысеют редко, хотя рост волос слабый. Наружная треть бровей также часто выпадает.
Существует узелковая форма микседемы кожи. Диагноз микседемы кожи ставится на основании клинических данных, подтвержденных результатами исследования функции щитовидной железы, а при необходимости – подтверждается патогистологическими исследованиями.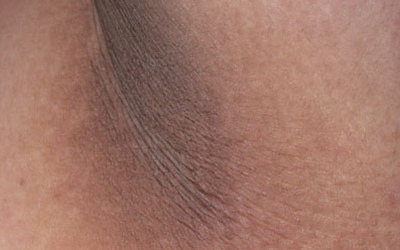
Венозный тромбоз – что это, симптомы
Венозный тромбоз относят к острым заболеваниям. Причин для его возникновения много, основные – это нарушение структуры венозной стенки во время операции, травмы, лучевой и химиотерапии, замедление скорости кровотока, повышенная свертываемость крови.
По причине возникновения венозные тромбозы делятся на несколько видов:
- застойные (характерны для варикозного расширения вен нижних конечностей из-за давления крови на вены)
- воспалительные (появляются после перенесенных инфекций, травм, инъекций, иммуноаллергических процессов)
- тромбозы при нарушении системы гемостаза (сопутствуют онкологии, болезням обмена веществ, патологии печени, тромбофилиям)
Тромбозы вен можно так же разделить по локализации:
- тромбоз поверхностных (подкожных) вен нижних конечностей (в клинической практике обозначается как тромбофлебит, является частым осложнением варикозного расширения вен – воспаление в стенках вен повышает склонность к образованию тромбов)
- тромбоз глубоких вен нижних конечностей
Характерные симптомы тромбофлебита поверхностных вен:
- Постоянная тянущая, жгучая боль по ходу тромбированных вен, которая может ограничивать движения в пораженной конечности
- Покраснение кожи в области пораженной вены
- Локальное (местное) повышение температуры в области пораженной вены
- Повышенная чувствительность в пораженном участке конечности
- Умеренная отечность в области лодыжек и нижней трети голеней
- Расширение мелких подкожных вен
Формирование тромба может начаться на любом участке венозной системы, но чаще всего — в глубоких венах голени.
Типичные симптомы, наблюдаемые при тромбозе глубоких вен, включают в себя:
- Отек всей конечности либо ее части
- Изменение цвета кожных покровов (развитие цианоза – синюшности кожи нижних конечностей) или усиление рисунка подкожных вен
- Распирающая боль в конечности
Тромбы обычно локализуются в венах голеней, бёдер и таза. Человек может не подозревать, что у него есть тромб, до тех пор, пока тромб не вызывает существенных препятствий току крови или частицы тромба не отрываются. При развитии тромбоза в венах нижних конечностей может появиться отек и боль в ноге.
Венозный тромбоз очень опасен и представляет большую угрозу для жизни и здоровья человека. Тромб, образованный в глубоких венах голени, может с током крови переместиться в легочную артерию, вызвав частичное или полное нарушение кровотока в ней (это состояние называется тромбоэмболия легочной артерии). Венозный тромбоз не всегда проходит бесследно и после перенесенного тромбоза у человека может развиться так называемая посттромботическая болезнь, которая проявляется в постоянном отеке конечности и образовании трофических язв.
Венозный тромбоз и его наиболее опасное осложнение – тромбоэмболия лёгочных артерий (ТЭЛА) – наиболее частые спутники многих пациентов терапевтических и хирургических стационаров.
Тромбоэмболия Легочной Артерии (ТЭЛА) – тяжелое жизнеугрожающее заболевание, при котором происходит полное или частичное закрытие просвета легочной артерии тромбом. Как правило, ТЭЛА является осложнением тромбоза глубоких вен ног.
Признаки, наблюдаемые при ТЭЛА, разнообразны и малоспецифичны.
Наиболее часто встречаются:
- Одышка различной степени выраженности (от незначительной до выраженной)
- Боль в грудной клетке (в большинстве случаев «плевральная», усиливающаяся при дыхании)
- Кровохарканье – редкий симптом, может повышаться температура тела, позже может присоединиться кашель (как правило, указанные признаки наблюдаются при небольшой эмболии мелких ветвей легочной артерии)
- Шок или резкое снижение давления при развитии массивного поражения легочной артерии, могут отмечаться нарушения сознания
При обнаружении симптомов, описанных выше, следует незамедлительно обратиться за медицинской помощью в ближайшее медицинское учреждение!
Источники:
- Кириенко А.
 И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с.
И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с. - Кириенко и соавт. .«Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений», журнал Флебология 2015;4 (2):3-52
- Иоскевич Н.Н. Практическое руководство по клинической хирургии: Болезни органов грудной клетки, сосудов, селезенки и эндокринных желез. Минск. Высшая школа.2002. 479 с.
SARU.ENO.19.06.1021
Синяки на теле свидетельствуют об опасных заболеваниях
В программу «О самом главном» обратилась Ирина Ходкевич из Чехова. Она не может, как раньше, носить любимые сарафаны и юбки, потому что на ее руках, ногах и даже животе начали появляться синяки. В эфире канала «Россия 1» Сергей Агапкин и Михаил Полицеймако вместе с врачом-гепатологом, гастроэнтерологом, кандидатом медицинских наук Павлом Богомоловым обсудили заболевания, о которых могут свидетельствовать случайные гематомы.
Спонтанные синяки – один из симптомов болезней печени. К другим признакам того, что этот орган не в порядке, относятся отеки, сонливость, пожелтение белков глаз и нарушение концентрации внимания. С некоторыми из этих симптомов героиня уже знакома.
«Спонтанная кровоточивость, синяки – это либо довольно агрессивное течение гепатита, либо формирующийся или уже сформированный цирроз печени», – сообщил врач.
Он добавил, что при нарушении функций печени вследствие заболевания снижается синтез факторов свертывания, что может проявиться в виде кровотечения. У пациентов с заболеваниями печени снижаются не только плазменные факторы свертывающей системы крови, но и клеточные. У этих людей количество тромбоцитов невелико, так что минимальное воздействие или его отсутствие приводит к появлению изменений на коже, которые напоминают синяки.
У зрительницы было выявлено незначительное увеличение размеров печени, но других данных, которые свидетельствуют о гепатите, не нашли. Врач порекомендовал ей пройти дополнительное обследование.
Врач порекомендовал ей пройти дополнительное обследование.
Если вы столкнулись с циррозом печени, в первую очередь, по словам Павла Богомолова, необходимо отказаться от алкоголя. Запрету подлежат также газированные сладкие напитки. Кроме того, Богомолов советует диету с ограничением употребления соли. В рационе должны появиться кисломолочные продукты, которые помогут предотвратить печеночную энцефалопатию и инфекционные осложнения цирроза печени.
Что касается лечения цирроза печени, то гепатопротекторы использовать не стоит. «Если причина болезни – вирусы, то мы назначаем только противовирусную терапию. Если причина болезни – избыточный вес, инсулинорезистентность, то мы назначаем препараты, влияющие на инсулинорезистентность. Если это аутоимунные гепатиты, назначаем гормональные препараты», – сообщил врач.
Еще больше интересных новостей – в нашем Telegram-канале @smotrim_ru.
Причины, симптомы, диагностика и лечение
Вы нашли пурпурный след где-нибудь на своем теле? Это может быть экхимоз. Это медицинский термин, обозначающий синяк.
Это медицинский термин, обозначающий синяк.
Это темно-пурпурное пятно образуется на коже, когда кровь выходит из кровеносных сосудов в верхний слой кожи. Обычно это травма, и она составляет 1/2 дюйма в длину или больше.
Обычно не о чем беспокоиться, если у вас два синяка на руках или ногах. Синяки на животе, спине или лице без очевидной причины или множество новых синяков — вот повод обратиться к врачу.
Причины
Если вы когда-либо ударяли рукой или ногой о твердую поверхность с достаточной силой, вы знаете, как образуются синяки. При ударе или падении кровеносные сосуды разрываются прямо под поверхностью кожи. Если травма вызывает порез на коже, у вас начинается кровотечение. Когда нет пореза, кровь не может выйти, поэтому она скапливается под кожей.
Клетки крови, называемые тромбоцитами, устремляются к травме. Они соединяются с белками, называемыми факторами свертывания, и образуют сгусток. Сгусток закупоривает сломанный кровеносный сосуд и останавливает кровотечение.
Единственный синяк на коже часто является симптомом незначительной травмы. До половины американцев легко получают синяки, иногда без какой-либо очевидной причины.
У женщин появляются синяки чаще, чем у мужчин. Как и пожилые люди. С возрастом ваша кожа истончается и теряет защитный жировой слой, а также коллаген и эластин, поддерживающие кровеносные сосуды, что приводит к большему количеству синяков.
Проблемы с тромбоцитами, факторами свертывания крови или кровеносными сосудами также могут вызывать экхимоз. Легкие синяки также могут быть признаком нарушения свертываемости крови, такого как гемофилия или болезнь фон Виллебранда.
Вы можете заметить больше синяков, чем обычно, если принимаете лекарства, разжижающие кровь или влияющие на ее способность к свертыванию, например:
Если вы принимаете один из этих препаратов и заметили синяки, проконсультируйтесь с врачом. Но не прекращайте принимать лекарства, пока не поговорите с ними.
Вот еще несколько причин синяков:
- Заболевание печени или почек
- Проблемы с костным мозгом, из-за которого образуются новые клетки крови
- Недостаток витаминов, таких как B12, C или K
- Заболевание соединительной ткани такие как синдром Элерса-Данлоса или волчанка
- Злоупотребление алкоголем
- Рак
- ВИЧ и другие инфекции
Симптомы
Экхимоз окрашивает кожу в темно-фиолетовый цвет. По мере заживления синяк может стать зеленым, желтым или коричневым.
По мере заживления синяк может стать зеленым, желтым или коричневым.
Симптомы синяка, с которыми вы, вероятно, знакомы, включают:
- Боль над синяком
- Нежность при нажатии на него
- Отек
Признаки того, что ваши синяки могут быть результатом нарушения свертываемости крови, а не травмы. являются:
- Проблемы с остановкой кровотечения при порезании
- Частые носовые кровотечения
- Обильные или очень продолжительные периоды
- Красные или фиолетовые пятна на коже
Диагноз
Ваш врач осмотрит вашу кожу и синяки.Ожидайте ответов на вопросы о:
- Общее состояние вашего здоровья
- Какие лекарства вы принимаете
- Есть ли у кого-либо в вашей семье нарушение свертываемости крови или кровотечение
- Что вы делали, когда появились синяки
Анализ крови может помочь вам Врач выясняет причину экхимоза. Анализы могут обнаружить аномальные клетки крови или слишком мало тромбоцитов, которые обычно способствуют свертыванию крови. Вам могут потребоваться другие анализы, если ваш врач подозревает, что ваши синяки были вызваны заболеванием печени, раком или другим заболеванием.
Вам могут потребоваться другие анализы, если ваш врач подозревает, что ваши синяки были вызваны заболеванием печени, раком или другим заболеванием.
Лечение
Если легкая травма, например шишка, вызвала экхимоз, отметка должна исчезнуть в течение недели или двух. Приложите лед к синяку несколько раз в день в течение первых двух дней.
Если у вас синяки из-за возраста, ваш врач может посоветовать вам избегать лекарств, таких как НПВП, которые могут вызвать более легкое кровотечение.
Лечение, которое вам может понадобиться, зависит от причины синяков. У вашего врача есть лекарства от болезней печени и почек, ВИЧ и рака.Если лекарство вызвало экхимоз, возможно, вам придется прекратить его прием или сменить лекарство. Прием добавок может исправить дефицит витаминов.
Если у вас сильное кровотечение, возможно, вам потребуется ввести жидкость через вену или перелить кровь. Переливание тромбоцитов лечит низкое количество тромбоцитов.
Когда обратиться к врачу
Синяк, который появляется время от времени или после того, как вы поранились, не повод для беспокойства. Но обратитесь к врачу, если у вас есть:
Но обратитесь к врачу, если у вас есть:
- Несколько синяков без очевидной причины
- Синяк, который не проходит в течение одной-двух недель
- Возможная травма, например перелом кости, из-за которой возник синяк
- Кровотечение, которое не проходит не останавливайтесь через несколько минут
- Признаки слишком большой кровопотери, такие как слабость, головокружение, тошнота или сильная жажда
Также позвоните своему врачу, если вы недавно перенесли операцию или родили и заметили синяки или кровотечение.
Обесцвечивание кожи и нарушения пигментации: причины и методы лечения
Родинки и другие нарушения пигментации (окраски) кожи затрагивают многих людей. Некоторые из наиболее распространенных проблем перечислены ниже. Если вы считаете, что у вас есть одна из этих аномалий пигментации, обязательно обратитесь к врачу или дерматологу, чтобы получить официальный диагноз.
Родинки
Как и следовало ожидать, эти аномальные изменения цвета кожи появятся при рождении или всего через несколько недель после рождения. Хотя большинство родинок не являются злокачественными, некоторые из них, описанные ниже, могут представлять опасность для здоровья.
Хотя большинство родинок не являются злокачественными, некоторые из них, описанные ниже, могут представлять опасность для здоровья.
Невус Ота. Эта родинка отмечена синеватым или сероватым обесцвечиванием лица, а иногда и белой части глаза (склеры). Изменение цвета вызвано увеличением количества пигмента (меланина) и клеток, вырабатывающих этот пигмент (меланоциты), в глазах и вокруг глаз. Пациенты с этим типом родинки подвергаются более высокому риску развития меланомного рака глаза или центральной нервной системы.Кроме того, у них может развиться глаукома (повышенное давление в глазах). По этой причине они должны проходить регулярные осмотры у невролога и офтальмолога. Возможные методы лечения обесцвечивания кожи включают местные (наносимые на кожу) отбеливающие агенты, такие как гидрохинон, и лазерное лечение.
Монгольские пятна. Эти родинки кажутся синяками или синеватыми и обычно появляются на спине или ягодицах младенцев. Это изменение цвета обычно исчезает к 4 годам и не требует лечения.
Это изменение цвета обычно исчезает к 4 годам и не требует лечения.
Café-au-lait spot (по-французски «кофе с молоком»). Это плоские пятна от светло-коричневого до темно-коричневого цвета с гладкими или неровными краями. Около 10% населения имеют 1 или 2 из этих пятен, и у них нет другого заболевания, связанного с ними. Однако 6 или более из этих пятен диаметром более 0,5 см могут быть связаны с генетическим заболеванием нейрофиброматозом. Эти родинки можно лечить лазером в косметических целях
Невы (родинки). Эти пятна могут быть от телесного до светло-темно-коричневого. Они могут быть плоскими или приподнятыми. Хотя большинство родинок являются доброкачественными (не злокачественными) и не вызывают никаких проблем, некоторые из них могут измениться и стать раком кожи, называемым меланомой. По этой причине следует следить за родинками на предмет кровотечения, боли, зуда, цвета, формы, симметрии, ровных границ и изменений размера. Способ проверить эти родинки — ABCDE:
.
- А для асимметрии . Если разделить родинку пополам, обе стороны должны выглядеть одинаково.
- B для бордюра . Граница вашей родинки должна быть ровной.
- C для цвета . Ваша родинка должна быть одного цвета. Ваша родинка не должна быть разноцветной, особенно красной или синей.
- D для диаметра . Родинки диаметром менее 0,6 см обычно доброкачественные. Если ваша родинка увеличивается в размерах, особенно если она больше 0,6 см, вам следует ее проверить.
- E для развития или повышения . Если ваша родинка была плоской, но теперь приподнята (приподнята), или если вы заметили кровотечение, образование корок, боль или зуд, это следует проверить.
Если какая-либо из этих функций изменится, вам следует осмотреть родинки. Если у вас есть личный или семейный анамнез меланомы, вам следует регулярно осматривать родинки у дерматолога.
Сосудистые родинки (из кровеносных сосудов) Макулярные пятна. Пятна от желтого пятна появляются на любом участке тела в виде мягких красных отметин, но они не возвышаются. Они являются наиболее распространенным типом сосудистых родинок. Они бывают двух видов: «ангельские поцелуи», которые могут появляться на лбу и веках и обычно исчезают после двухлетнего возраста; или «укусы аиста», которые появятся на шее сзади и могут длиться до взрослого возраста.Поскольку эти пятна часто незначительны и всегда безвредны, их не нужно лечить.
Пятна от желтого пятна появляются на любом участке тела в виде мягких красных отметин, но они не возвышаются. Они являются наиболее распространенным типом сосудистых родинок. Они бывают двух видов: «ангельские поцелуи», которые могут появляться на лбу и веках и обычно исчезают после двухлетнего возраста; или «укусы аиста», которые появятся на шее сзади и могут длиться до взрослого возраста.Поскольку эти пятна часто незначительны и всегда безвредны, их не нужно лечить.
Гемангиома. Гемангиомы — это новообразования, состоящие из множества крошечных кровеносных сосудов, сгруппированных вместе. Некоторые гемангиомы более серьезны. Они чаще встречаются у девочек и недоношенных детей. Эта родинка обычно представляет собой небольшую отметку на лице, туловище или конечностях (руках и ногах). Однако у некоторых детей гемангиомы могут быть большими и быстро расти в течение первого года жизни.
Есть 2 типа гемангиом: клубничная (или поверхностная), которая немного приподнята и может появиться на любом участке тела; или кавернозные (глубокие), которые представляют собой более глубокие родинки, отмеченные голубоватым цветом. К счастью, большинство гемангиом проходят сами по себе: 50% выздоравливают к 5 годам, 70% — к 7 годам и 90% — к 9 годам.
К счастью, большинство гемангиом проходят сами по себе: 50% выздоравливают к 5 годам, 70% — к 7 годам и 90% — к 9 годам.
Если гемангиома небольшая и не вызывает никаких проблем, за ней можно наблюдать, чтобы увидеть, поправится ли она. Причины для лечения гемангиомы включают проблемы с функциями (такими как зрение, питание, слух или дефекация), изъязвление, кровотечение или боль.
При необходимости гемангиомы можно лечить разными способами, каждый из которых несет в себе свои риски. Кортикостероидные препараты можно вводить или принимать перорально (внутрь).Риски, связанные с приемом кортикостероидов, включают высокое кровяное давление, высокий уровень сахара в крови, замедленный рост или катаракту. Некоторые гемангиомы также можно лечить лазером, чтобы остановить их рост и вылечить их. Редкие риски, связанные с лазерным лечением, включают образование язв и рубцов. Кроме того, для лечения гемангиом использовались как местные, так и пероральные препараты бета-блокаторов, но эти лекарства также несут в себе собственные риски, которые следует тщательно обсудить с вашим дерматологом. В редких случаях гемангиому можно удалить хирургическим путем.
В редких случаях гемангиому можно удалить хирургическим путем.
Пятна от портвейна. Пятно портвейна выглядит как плоская розовая, красная или пурпурная отметина на лице, туловище, руках или ногах и сохраняется на всю жизнь. Пятна от портвейна возникают из-за аномального развития кровеносных сосудов (капилляров). Со временем пятно от портвейна может стать приподнятым и загустеть. Считается, что пятна портвейна на веках повышают риск глаукомы. Врачи испробовали множество способов лечения пятен портвейна, включая облучение, нанесение татуировок, замораживание, дермабразию или склеротерапию.Лазерная терапия в настоящее время является предпочтительным методом лечения, поскольку это единственный метод, который разрушает капилляры в коже, не причиняя вреда остальной части кожи. Пятна портвейна могут наблюдаться при определенных медицинских расстройствах, таких как синдром Стерджа-Вебера, симптомы которого включают пятна портвейна на лице, проблемы со зрением, судороги, умственную отсталость и, возможно, даже паралич; и синдром Клиппеля-Тренауне, при котором на конечности есть пятна портвейна, варикозное расширение вен и / или слишком большой рост костей и мягких тканей. Оба этих синдрома очень редки.
Оба этих синдрома очень редки.
Нарушения пигментации кожи
Альбинизм. Альбинизм, наследственное заболевание, вызывается отсутствием пигмента меланина и не приводит к пигментации кожи, волос или глаз. У альбиносов есть аномальный ген, ограничивающий выработку меланина. От альбинизма нет лекарства. Людям, страдающим этим заболеванием, следует постоянно пользоваться солнцезащитным кремом, потому что у них гораздо больше шансов получить повреждения от солнца и рак кожи. Альбинизм может возникнуть у любой расы, но чаще всего встречается у кавказцев.Кроме того, почти все пациенты с альбинизмом имеют проблемы со зрением, такие как снижение зрения или аномальное движение глаз, и должны быть осмотрены офтальмологом.
Мелазма. Мелазма (также известная как хлоазма) характеризуется коричневыми или коричневыми пятнами, которые могут появляться на лбу, щеках, верхней губе, носу и подбородке. Хотя это состояние часто называют «маской беременности», оно также может развиться у мужчин. Это может также произойти у женщин, которые принимают противозачаточные таблетки или эстроген в постменопаузе.Мелазма может исчезнуть после беременности, но если она остается, ее можно лечить с помощью определенных кремов по рецепту и некоторых безрецептурных средств по уходу за кожей. Кроме того, могут быть полезны лазеры, нацеленные на пигмент. Не забудьте проконсультироваться с дерматологом для правильной диагностики этого состояния, прежде чем вы решите лечить его самостоятельно. Если у вас меланодермия, всегда используйте солнцезащитный крем, потому что солнечный свет ухудшит состояние.
Изменение (изменение) пигментации в результате повреждения кожи (поствоспалительная гипер- или гиперпигментация). Если у вас была кожная инфекция, волдыри, ожоги или другая травма кожи, у вас может быть уменьшение или усиление пигментации в пораженной области. Этот тип изменения обычно не является постоянным, но может потребоваться до нескольких месяцев, чтобы исчезнуть или поправиться. Косметикой можно покрыть эту область. В случае гиперпигментации (темных пятен) осветляющие кремы, отпускаемые по рецепту или без рецепта, могут помочь уменьшить количество времени, в течение которого участки могут исчезнуть. Вы также должны использовать солнцезащитный крем, так как солнечный свет может продлить темноту участков.
Витилиго. Витилиго — это состояние, при котором иммунная система организма атакует пигментные клетки (меланоциты), вызывая потерю пигмента. Другие заболевания иммунной системы, связанные с витилиго, включают диабет, злокачественную анемию, заболевание щитовидной железы и болезнь Аддисона. Витилиго вызывает появление гладких белых пятен на коже, обычно вокруг рта и глаз или на тыльной стороне рук. У некоторых людей эти пятна могут появляться по всему телу. Лекарства от витилиго не существует, но существует несколько методов лечения, в том числе: местные стероидные препараты; иммуномодуляторы местного действия; аналоги витамина D для местного применения; красители или псоралены (светочувствительные препараты), используемые в сочетании с обработкой ультрафиолетовым светом A (UVA); и эксимерный лазер, который излучает направленный ультрафиолетовый свет B (UVB).Все процедуры могут занять 6 или более месяцев, прежде чем они будут эффективными.
Как избавиться от темных пятен на теле
Вопрос: Какие продукты и процедуры в офисе лучше всего подходят для удаления солнечных пятен, обесцвечивания и поверхностных шрамов на теле?
Ответ: По словам дерматолога и специалиста по лазерам доктора Макрена Алексиадеса, серия из трех-шести процедур интенсивного импульсного света, или IPL, проводимая в кабинете врача, является самым быстрым способом осветления коричневых пятен на теле, но есть есть множество эффективных вариантов для изучения дома.Если вас беспокоят темные пятна на ногах и руках, «ищите продукт, который содержит альфа-гидроксикислоту, такую как гликолевая кислота, которая будет регулярно отшелушивать и часто успешно отшелушивает и осветляет коричневые пятна», — говорит доктор Макрен. , который рекомендует лосьон Eucerin Professional Repair для очень сухой кожи. Для шеи и декольте, по ее словам, «вы хотите использовать антивозрастной арсенал, включающий производные аминокислоты, такие как глюкозамин, который входит в состав 37 Actives Neck and Decolletage Treatment, или применить другой кислотный подход с салициловой кислотой и другими осветлителями, такими как как витамин С, содержащийся в ночном пилинге Garnier Clearly Brighter Dark Spot Overnight Peel.«Пятна от старых прыщей, кист или врастаний на самом деле представляют собой поверхностные заживляющие шрамы, которые могут исчезнуть через год или дольше, но отшелушивающие агенты, такие как ночной очищающий микропилинг Olay, помогут увеличить оборот клеток, а прокладки из силиконового геля использование на ночь может предотвратить формирование депрессивного рубца. Наконец, подходите к гидрохинону с осторожностью, предупреждает доктор Макрен. «Он запрещен в Европе и связан с возможными мутациями в клетках, поэтому я не рекомендую использовать гидрохинон без рецепта; вы должны находиться под руководством и наблюдением дерматолога, и если вы все же используете его, не забывайте время от времени прекращать его, чтобы дать вашей коже шанс оправиться от его последствий.«
Александра Тунелл Старший редактор красоты Александра Тунелл — старший редактор по цифровой косметике в Harper’s BAZAAR, где она пишет статьи о красоте и освещает отраслевые новости, тенденции в области здоровья, фитнеса и благополучия.Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на пианино.io
монгольских пятен: насколько они важны?
Abstract
Монгольские пятна (РС) — это врожденные родимые пятна, которые чаще всего встречаются в пояснично-крестцовой области. Они имеют цвет от голубовато-зеленого до черного и от овального до неправильной формы. Чаще всего они встречаются у лиц африканского или азиатского происхождения. Хотя эти поражения разрешаются к возрасту от одного до двух лет, широко распространенный экстрасакральный и темный рассеянный склероз иногда сохраняется и в зрелом возрасте.Аберрантный РС на затылке, висках, нижней челюсти, плечах и конечностях можно спутать с другими кожными меланоцитозами и синяками, вторичными по отношению к жестокому обращению с детьми, что требует документации при рождении. Хотя они традиционно считаются доброкачественными по своей природе, теперь было показано, что они сосуществуют с врожденными нарушениями метаболизма, чаще всего с ганглиозидозом GM1 и мукополисахаридозом типа I (болезнь Гурлера), за которым следуют мукополисахаридоз типа II (синдром Хантера), муколипидоз, Ниманна. -Выберите болезнь и маннозидоз.Также было замечено, что они сосуществуют с различными сосудистыми или другими пигментированными родинками, такими как пятна от кофе с молоком. Сосуществующие монгольские пятна и сосудистые родимые пятна, такие как nevus flammeus, nevus anemicus или nevus spilus, называются пигментно-васкулярным факоматозом. В этом обзоре основное внимание уделяется важным ассоциациям монгольских пятен и подчеркивается важность скрининга детей с обширным рассеянным склерозом.
Ключевые слова: Монгольская пятнистость, Врожденные ошибки метаболизма
Основной совет: Хотя ранее они считались доброкачественными родинками, теперь было показано, что монгольские пятна (РС) часто связаны с сопутствующими аномалиями, такими как наследственные заболевания метаболизма, сосудистых родинок и скрытого спинального дисрафизма.Детей с обширным рассеянным склерозом следует обследовать на то же самое.
ВВЕДЕНИЕ
Монгольские пятна (РС) — это не бледные гиперпигментированные пятна над ягодичной областью, которые обычно присутствуют при рождении или в первые несколько недель жизни. Эти поражения наиболее заметны в возрасте одного года и после этого начинают регрессировать, причем большинство из них исчезают в раннем детстве.
Синий цвет МС вторичен по отношению к эффекту Тиндаля, явлению, при котором свет рассеивается частицами материи на своем пути.Кожная пигментация выглядит серой, серовато-синей или серовато-черной, потому что эти цвета имеют более короткую длину волны и отражаются на поверхности кожи. Цвета с большей длиной волны, такие как желтый, оранжевый или красный, не отражаются и продолжают проникать в более глубокие части кожи. Количество меланина в дермальных меланоцитах, количество дермальных меланоцитов и их глубина в дерме являются важными детерминантами цвета [1,2].
Уникальной особенностью рассеянного склероза является этническое различие в распространенности в различных расовых сообществах, что является предметом многих исследований.Чаще всего они встречаются у азиатов и африканцев, реже — у кавказцев. В среднем распространенность рассеянного склероза составляет около десяти процентов у белых младенцев, 50% у латиноамериканцев и 90–100% у азиатов и африканцев [3]. Кикучи заметил, что, хотя в экспрессии РС присутствовали расовые различия, микроскопически кожные меланоциты были обнаружены в ягодицах всех новорожденных, независимо от расы. По его словам, единственная разница заключалась в количестве меланоцитов, которое было меньше у нормально выглядящего дна по сравнению с пигментированным дном.Также меланоциты у белых детей содержали неактивные, не полностью меланизированные меланосомы. Kikuchi [1] в своей статье упомянул более раннюю гипотезу Morooka о том, что разница также может быть связана с продолжительностью образования кожных меланоцитов, которая была больше у азиатов по сравнению с европейцами. В результате этого родинка все еще присутствовала бы при рождении в первом случае, но исчезла бы во втором, что привело к более высокой распространенности при рождении у азиатов.
Исторически сложилось так, что рассеянный склероз считался доброкачественным, и родители заверяли, что со временем он пройдет.Однако недавние данные предполагают, что рассеянный склероз может быть связан с другими состояниями, такими как различные врожденные нарушения метаболизма и нейрокристопатии. Термин «нейрокристопатия» относится к расстройству, характеризующемуся аномалиями миграции, роста и дифференцировки нервного гребня. Хорошо известна тесная взаимосвязь между центральной нервной системой и популяцией меланоцитов из-за их общего происхождения из нервного гребня. Это объясняет, почему эти состояния иногда встречаются вместе [4].
Врожденные ошибки метаболизма
Weissbluth был первым, кто распознал связь между генерализованным РС и различными расстройствами памяти, но назвал это сопутствующим случаем [5].Учитывая высокую распространенность РС у азиатов и африканцев, связь этих двух состояний может быть случайным явлением, но за последние тридцать лет были опубликованы многочисленные отчеты о случаях, связывающих эти два состояния [6]. Наиболее частым нарушением лизосомального накопления, связанным с РС, является болезнь Гурлера, за которой следует ганглиозидоз GM1 1 [4]. Помимо ганглиозидоза GM1 и мукополисахаридоза I типа (болезнь Гурлера), сообщалось о РС в связи с мукополисахаридозом II типа (синдром Хантера), муколипидозом, болезнью Ниманна-Пика и маннозидозом [7,8].
Человеческие кератиноциты и дермальные фибробласты экспрессируют фактор роста нервов (NGF), который является важным сигналом для трансдермальной миграции меланоцитов. NGF проявляет свое действие через белок Trk (рецептор тирозинкиназного типа), а также через рецепторы , присутствующие на меланоцитах. При врожденных ошибках метаболизма (IEMs) накопленные метаболиты связываются с белком Trk посредством гликозилирования , что приводит к аномальному увеличению активности NGF. Поскольку меланоциты также имеют рецепторы для NGF, связывание метаболита с Trk приведет к аномальной миграции меланоцитов.Кроме того, связывание метаболита с Trk действует как пусковой механизм для путей синтеза меланина в спящих меланоцитах [4,9].
MS в IEMs показывают генерализованное распределение, включая дорсальный и вентральный ствол в дополнение к крестцовой области и конечностям. Эти поражения являются стойкими и со временем могут прогрессировать. Пигментация более глубокая по сравнению с обычным МС [10].
Распознавание обширного рассеянного склероза может помочь врачу выявить эти связанные серьезные расстройства на ранней стадии. Мукополисахаридозы хорошо реагируют на трансплантацию стволовых клеток или заместительную ферментную терапию, если они назначены на ранней стадии, до того, как произойдет необратимое повреждение органа.При ганглиозидозах можно принять решение о ранней паллиативной помощи. Это также помогает в выявлении семей риска и предотвращении осложнений [9].
Сосудистые родинки
Описаны сосуществующие РС (тип пигментных родинок) и сосудистые родинки. Термин «пигментно-васкулярный факоматоз (PPV)» был придуман для обозначения ассоциации широко распространенного, стойкого и аберрантного яркого невуса и пигментных аномалий. PPV подразделяется на четыре типа [11]: (1) Тип I, Nevus flammeus плюс nevus pigmentosus et verrucosus; (2) Тип II, Flammeus Nevus plus MS с анемическим невусом или без него; (3) Тип III, Nevus flammeus plus naevus spilus с анемическим невусом или без него; и (4) Тип IV, Nevus flammeus плюс MS и spilus nevus с или без nevus anemicus.Каждое состояние делится на типы a и b, обозначающие сосуществующие кожные и системные заболевания соответственно. PPV возникает из-за «двойных пятен», явления, при котором есть два генетически разных клона соседних клеток на фоне нормальных клеток, что приводит к парным невоидным поражениям кожи, возникающим в непосредственной близости друг от друга. Это приводит к гомозиготным популяциям клеток в различных областях тела, что приводит к рассеянному склерозу и горящему невусу. Вышеупомянутый дефект также может быть вызван аномальной миграцией меланоцитов и ангиогенных клеток в нервный гребень, отрицательно влияющей друг на друга [12].
РС был описан в связи с неинволюционной врожденной гемангиомой, синдромом Стерджа-Вебера, синдромом Клиппеля-Тренаунай, врожденной телеангиэктатической кутисой и сегментарными пятнами кофе с молоком [12-14]. В этих случаях стойкий РС имеет худший прогноз и может быть связан с основными неврологическими дефектами [12].
Жестокое обращение с детьми
В последние годы документация о РС приобрела медико-правовое значение, поскольку их иногда можно спутать с синяками, особенно если они присутствуют на нетипичных участках.Это приводит к ошибочному диагнозу жестокого обращения с детьми или синдрома избитого ребенка. РС можно отличить от синяка тем, что он не болезненный, не меняет цвет и не развивается со временем, и для его исчезновения может потребоваться несколько месяцев [15].
Разное
Сообщалось оРС при синдроме Шегрена-Ларссона и лептоменингеальной меланоцитоме с поражением спинного мозга [16,17]. Они также могут быть маркером скрытого спинального дисрафизма. Остается увидеть, представляют ли они настоящие или случайные ассоциации.
Acanthosis Nigricans (для подростков) — Nemours KidsHealth
Что такое черный акантоз?
Acanthosis nigricans (произносится: ах-кан-ТХО-сис Нью-Йорк-гру-канс) — это кожное заболевание. Он вызывает появление более толстых и темных пятен или полос, обычно в складках и складках кожи, таких как боковые и задняя части шеи, подмышки, локтевые ямки и пах. Но он может появиться где угодно на теле. Он может выглядеть бархатистым, бородавчатым или иметь грязный вид.
Каковы признаки и симптомы черного акантоза?
Acanthosis nigricans появляется постепенно с темными, бархатистыми участками кожи в складках и складках тела, обычно в области шеи, подмышек или паха.Его можно найти на других частях тела, включая лицо, грудь, локти, колени и суставы. Это может вызвать легкий зуд, но это случается редко.
Что вызывает черный акантоз?
Черный акантоз чаще всего вызывается высоким уровнем инсулина в крови, состоянием, называемым инсулинорезистентностью . Инсулинорезистентность наблюдается у людей с избыточным весом или ожирением, что повышает вероятность развития диабета 2 типа. Это также связано с другими эндокринными состояниями, такими как синдром поликистозных яичников (СПКЯ).
Иногда черный акантоз бывает наследственным (передается человеку от родителей) или является частью генетического синдрома. Это может быть вызвано лекарствами, такими как оральные контрацептивы или стероиды.
Как диагностируется черный акантоз?
Врачи могут диагностировать черный акантоз по пораженной коже.
Acanthosis nigricans сам по себе не опасен и не заразен. Но это может быть признаком того, что человек подвержен риску диабета. Таким образом, врач может назначить анализы крови для выявления диабета или других связанных с ним состояний.
Как лечится черный акантоз?
Лечение основной причины черного акантоза может заставить темные участки кожи побледнеть или даже исчезнуть. Это может означать прекращение приема любого лекарства, вызывающего проблему, или лечение диабета и других заболеваний.
Похудение поможет исчезнуть черному акантозу. Если вас беспокоит свой вес, посоветуйтесь со своим врачом, прежде чем сесть на диету.
Врачи могут назначить кремы или лосьоны, которые помогут осветлить кожу.Но в большинстве случаев черный акантоз в лечении не нуждается.
Что еще мне нужно знать?
Кожа, пораженная черным акантозом, может выглядеть грязной, но это не так. Очистка кожи не помогает и может вызвать ее раздражение. Аккуратно очистите кожу и не используйте отбеливатели, скрабы для кожи или отшелушивающие средства, отпускаемые без рецепта.
Здоровое питание и регулярная физическая активность могут помочь снизить уровень инсулина и улучшить внешний вид кожи. Может помочь:
- Ешьте цельнозерновые и много фруктов и овощей.
- Пейте воду или нежирное молоко вместо газированных напитков, сока или других сладких напитков.
- Ограничьте употребление продуктов с высокой степенью обработки, жирной пищи и сладких лакомств.
- Будьте физически активными каждый день.
Монгольское пятно (сине-серое пятно) у грудного ребенка: состояние, методы лечения и изображения для родителей — обзор
51967 32 Информация для Младенец подпись идет сюда …Изображения сине-серого пятна (монгольское пятно)
Обзор
Сине-серые пятна, обычно называемые монгольскими пятнами, представляют собой большие плоские поражения, которые обычно обнаруживаются на нижней части спины или ягодицах младенцев при рождении.Иногда их можно найти на ногах или плечах младенцев, но это встречается реже. Цвет сине-серых пятен варьируется от темно-коричневого до грифельно-серого или сине-черного. Они вызваны скоплением пигментных клеток (меланоцитов), расположенных в более глубоком слое кожи, и являются наиболее распространенным типом родинок.
Кто в опасности?
Сине-серые пятна наблюдаются примерно у 90% афроамериканцев и коренных американцев, примерно у 80% азиатов, 70% выходцев из Латинской Америки и от 5 до 10% белых.Как правило, младенцы мужского и женского пола страдают одинаково, хотя некоторые исследования показывают, что частота появления этих родинок у мужчин несколько выше. Кроме того, у доношенных детей вероятность появления сине-серых пятен выше, чем у недоношенных.
Признаки и симптомы
Сине-серые пятна могут быть одиночными или множественными, их размер варьируется от нескольких миллиметров до 10 сантиметров и более в диаметре. Они присутствуют при рождении и по внешнему виду могут быть приняты за синяк.
Рекомендации по уходу за собой
Сине-серые пятна не требуют ухода за собой, хотя они естественным образом исчезают в первые годы жизни. В очень редких случаях они сохраняются в школьном возрасте и даже во взрослом возрасте.
Когда обращаться за медицинской помощью
После диагностики сине-серого пятна практически ничего не остается, кроме как наблюдать за пятном с течением времени и ждать разрешения.Если пятно не исчезнет в течение первых лет жизни, обратитесь к врачу вашего ребенка. Кроме того, поскольку эта родинка похожа на синяки, если у вас есть какие-либо вопросы о том, присутствовала ли она при рождении, лучше всего обратиться за медицинской помощью.
Лечение, которое может назначить ваш врач
Не существует терапии или лечения этого диагноза у младенцев, потому что это безвредное состояние, которое должно исчезнуть само по себе. Однако большие и многочисленные пятна, сохраняющиеся после года жизни, могут быть связаны с редкими генетическими нарушениями в очень небольшом количестве случаев.Если в семейном анамнезе наряду с этим заболеванием имеется сильная семейная история генетических нарушений, врач ребенка может решить отправить кровь в лабораторию для тестирования на конкретные генетические заболевания, для каждого из которых есть свои собственные методы лечения.
Надежных ссылок
MedlinePlus: общие проблемы младенцев и новорожденныхКлиническая информация и дифференциальный диагноз сине-серого пятна (монгольское пятно)
Список литературы
Ashrafti MR, Shabanian R, Mohammadi M, Kavusi S.Обширные монгольские пятна: клинический признак заслуживает особого внимания. Педиатр Нейрол . 2006; 34 (2): 143-145.
Behrman RE, Kliegman R, Jensen HB, eds. Учебник педиатрии Нельсона . 18 изд. Филадельфия, Пенсильвания: У. Б. Сондерс; 2007.
Paller AS, Mancini AJ. Клиническая детская дерматология Гурвица: Учебник кожных заболеваний у детей и подростков . Филадельфия, Пенсильвания: Эльзевьер; 2005 г.
9 средств лечения темных пятен, которые действительно работают, по мнению дерматологов
Когда дело доходит до лечения темных пятен, существует так много вариантов, что бывает трудно понять, с чего начать.Какие ингредиенты вам следует искать? И самое главное, какие из них навсегда избавят от пигментных пятен?
Чтобы ответить на эти вопросы, SELF поговорила с несколькими дерматологами, чтобы узнать, как они лечат темные пятна на лице. Потому что, как редактор красоты, я стремлюсь добиться безупречной кожи. Знаете, мы все желаем цвета лица типа «я даже не нуждаюсь в макияже». Но я еще не совсем там.
Что удерживает меня от моей цели без макияжа? Темные пятна.Неровный оттенок кожи заставляет меня снова и снова тянуться к косметичке. С учетом сказанного, продолжайте читать, чтобы узнать, что в первую очередь вызывает темные пятна, а также девять методов лечения темных пятен, которые рекомендуют дерматологи.
Что вызывает темные пятна?
«Темные пятна или гиперпигментация возникают из-за чрезмерной выработки меланина в коже меланоцитами», — сказала SELF пластический хирург Мелисса Дофт, доктор медицины. По ее словам, этот дополнительный меланин может быть вызван множеством разных факторов: «Гормоны — как эстроген, так и прогестерон — могут повышать уровень меланина — почему беременные женщины видят темные пятна, которые часто светлеют после родов; солнце может увеличить уровень меланина — почему после лета у нас появляется больше темных пятен; а возраст может увеличить размер меланоцитов — вот почему мы видим темные возрастные пятна у пожилых пациентов.”
Другие факторы, такие как раздражение кожи в результате прыщей, восковая эпиляция и жесткие скрабы, также могут вызвать появление темных пятен. Теперь, когда вы знаете, откуда берутся темные пятна, продолжайте читать, чтобы узнать, как избавиться от них.
1. Витамин C
Не ограничивайтесь апельсиновым соком: витамин C можно использовать в качестве местного антиоксиданта, который помогает блокировать окислительное повреждение кожи свободными радикалами (которое, среди прочего, может привести к появлению морщин и тусклому цвету лица) . «Он также подавляет ферментативные процессы, которые производят меланин в коже, поэтому он может помочь уменьшить темное окрашивание кожи», — говорит Сумая Джамал, М.D. из Schweiger Dermatology Group, рассказывает SELF.
Еще одним дополнительным преимуществом является то, что витамин С осветляет только проблемные участки пигментации, а не остальную часть вашей кожи, говорит Фрэн Э. Кук-Болден, доктор медицины, дерматолог, косметический хирург и директор дерматологии кожи.
Amazon
Isdinceutics Melaclear Dark Spot Correcting Serum
В этой мощной осветляющей сыворотке используются такие ингредиенты, как витамин С и фитиновая кислота, которые помогают улучшить неровный тон кожи и изменить ее цвет.
Как использовать: Втирайте несколько капель в день на очищенную кожу, желательно перед нанесением солнцезащитного крема утром
2. Гидрохинон
Когда дело доходит до лечения темных пятен, гидрохинон был золотым стандартом более 50 лет.



 И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с.
И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с.