Шунтирование желудка | Шунтирование желудка цена | Шунтирование желудка в Москве
Современная операция шунтирования желудка выполняется лапароскопически, то есть без разреза живота. Операция желудочного шунтирования сочетает в себе два механизма лечения от избыточного веса: снижение всасывания питательных веществ (мальабсорбция) и уменьшение объема желудка. На сегодняшний день разработано большое количество вариантов операции шунтирования желудка, однако оптимальным, по целому ряду признаков, считается так называемое Roux–en–Y (по Ру) желудочное шунтирование. Суть такого шунтирования желудка заключается в том, что создается «малый желудок» объемом около от 20 до 50 мл путем пересечения желудка в верхней части, а затем к этому «малому желудку» подшивается петля тонкой кишки.
Операция шунтирование желудка является «золотым стандартом» бариатрической хирургии в Северной Америке. В США и Канаде ежегодно выполняется более 150 тысяч подобных вмешательств. Благодаря огромному статистическому материалу на сегодня можно с высокой степенью достоверности утверждать, что этот вид лечения от избыточного веса позволяет пациентам терять от 70 до 90 процентов избыточной массы тела. Кроме того, лапароскопический вариант желудочного шунтирования дает наименьшее количество осложнений в послеоперационном периоде по сравнению с другими вмешательствами влияющими на всасывание питательных веществ.
Шунтирование желудка это самая распространенная бариатрическая операция в США. Эту операцию еще называют Ру-Y (Roux-en-Y) шунтирование, по имени французского хирурга Ру, который предложил эту операцию.
Операция. Как уже упоминалось, объем желудка около 2-х литров. В начале операции в желудок помещается баллон, емкостью около 20мл. Используя специальный степлер, мы закрепляем желудок вокруг этого баллона и отделяем от основной части. Такой созданный, малый желудок, часто называют «мешком» на конце пищевода.
Дальше мы направляемся к тонкому кишечнику и отделяем тощую кишку. Мы берем дистальный (дальний) конец кишки – который еще называют ветвь Ру – и соединяем его с малым желудком. Такое соединение называется анастомоз. Остальная часть кишечника присоединяется к свободному концу ветки Ру.
Многие спрашивают, что же происходит с остальной частью желудка. Он продолжает функционировать, выделяя кислоту и пищеварительные соки, которые поступают в двенадцатиперстную кишку, куда, в свою очередь, также поступают желчь и секрет поджелудочной железы. Эта смесь попадает из 12-типерстной кишки в тощую, где смешивается с пищей в Y-образном участке (вторая часть названия операции Y). Действуя на пищу, соки помогают ей перевариваться и усваиваться, по мере продвижения по остальной части кишечника. В таком случае большая часть калорий и питательных веществ успевает всасываться.
Как это работает. Шунтирование желудка это третий, из описанных выше, типов операций. Т.е. сочетающий рестриктивный и мальабсорбционный принципы. Тем не менее, в основном это рестриктивная операция – работает за счет ограничения количества съедаемой пищи. Созданный желудок вмещает намного меньше, чем раньше. Первое время его емкость не более 30-60мл. Со временем этот мешочек немного растянется; через полгода после операции он сможет вмещать около 120-150мл, что позволяет употреблять порядка 1200 ккал.
Но существующий мальабсорбционный компонент операции не позволит усвоиться всем съеденным калориям. Когда пища попадает из желудочка в вервь Ру, она не смешивается с пищеварительными соками и не усваивается до тех пор, пока не попадет в Y-участок тощей кишки, в результате чего уменьшается количество усваиваемых калорий и питательных веществ. После такой операции усваивается намного больше питательных веществ, чем после тоще-подвздошного шунтирования или дуоденального переключения, о котором мы поговорим позже. Пациенты перенесшие шунтирование желудка не страдают от диареи и не испытывают дефицита питательных веществ – при условии, что они принимают витамины.
Какой длины должна быть ветвь Ру? Разница между проксимальным и дистальным шунтированием.
Возникновение симптомов мальабсорбции после операции, находится в зависимости от длины ветви Ру. На тематических форумах, посвященных хирургии лишнего веса, вы можете увидеть обсуждения преимуществ и недостатков проксимального и дистального шунтирования. Чаще всего выполняется проксимальное шунтирование, при котором ветвь Ру довольно короткая. Дистальное шунтирование чаще вызывает мальабсорбцию. Распространено мнение, что при тяжелом ожирении предпочтительнее дистальный вариант, с более длинной ветвью Ру, т.к. при этом снижение веса будет большим, поскольку пища дольше не будет перевариваться, а соответственно, усвоится меньше калорий. Да, потеря веса может быть большей, но увеличится и количество осложнений, а также дефицит витаминов и питательных веществ.
Шунтирование желудка является отличным методом снижения веса по нескольким причинам.
Демпинг синдром возникает у 80% пациентов перенесших шунтирование желудка. А те, у кого он не возникает, даже расстраиваются, поскольку это позволяет легче отказываться от сладостей.
Чего ждать от операции. В среднем после шунтирования желудка теряется 60-75% избыточной массы тела. Т.е. если у вас около 50 лишних килограммов, то после операции вы потеряете 30-35кг. Если вы будете соблюдать диету и регулярно заниматься спортом, то потеряете даже больше. В тоже время, имейте в виду, что если вы не будете заниматься и соблюдать диету, то результат будет хуже.
Шунтирование желудка дает очень хорошие отдаленные результаты. Недавнее исследование изучало результаты шунтирования спустя 15 лет после операции – большинство пациентов сохранило около 50% потерянной массы тела. Сейчас операции проводятся немного по-другому и получаем даже лучшие результаты. Потеря веса составляет 80-85% от избыточной массы; небольшое количество килограммов возвращается назад, и, в конце концов, потеря составляет порядка 60-70% лишнего веса.
После операции происходит значительное улучшение течения сопутствующих ожирению заболеваний. В первую очередь, сахарного диабета 2 типа. Как мы уже говорили, шунтирование желудка является отличным методом лечения диабета; порядка 96% пациентов отмечают полное излечение или улучшение течения заболевания. Часто результат оказывается немедленным – пациент возвращается из клиники уже без диабета – результат проявляется даже в случае тяжелых, устойчивых к лечению форм.
После потери веса улучшается течение и других заболеваний, таких как артериальная гипертензия, ГЭРБ, ночное апноэ, значительно уменьшается суставная боль.
Риски.
Существуют определенные риски, связанные с шунтированием желудка. Необходимо сказать, что все не так ужасно, как показывают по телевидению и на самом деле риски не такие большие.
Некоторые из них зависят от самого пациента. Например, от того, что вы сами можете сделать – например, сбросить вес, насколько это возможно, исключив из своего рациона жирные продукты за несколько недель до операции и увеличив физическую нагрузку – это очень сильно снизит возможные риски. (В главе 6 мы обсудим, что опыт хирурга также является важным фактором).
Люди очень боятся умереть во время операции или после нее. На самом деле вероятность этого крайне мала. По статистике, смертность при шунтировании желудка не превышает 0,3%. Это значит, что вероятность умереть при операциях на сердце или протезировании суставов намного выше.
ЛУЧШЕ И ЛУЧШЕВ настоящее время риски, связанные с хирургией лишнего веса, постоянно снижаются. |
Наиболее распространенные осложнения шунтирования желудка:
Несостоятельность анастомоза. Существует большой риск несостоятельности соустья между отделенной частью желудка и кишечником.
Это серьезное осложнение: содержимое кишечника, попадая в брюшную полость, вызывает сильное воспаление, инфицирование и формирование абсцессов. Чем раньше обнаружена утечка, тем лучше для пациента. Можно снизить вероятность несостоятельности анастомоза, проверяя герметичность соединения несколькими различными способами. Это осмотр соустья изнутри при помощи гастроскопа введенного через рот, накачивание кишки воздухом и использование красителя. Это позволяет убедиться в состоятельности анастомоза еще до того, как пациент покинет операционную.
Тем не менее, это осложнение иногда встречается, его вероятность составляет от 0,5 до 5% случаев. Симптомы несостоятельности анастомоза включают тахикардию, лихорадку и сильную боль в области живота (гораздо более сильную, чем обычно). Подтверждается диагноз при КТ с использованием специального красителя.
Большинство несостоятельностей могут быть разрешены просто прекращением питания через рот на несколько дней. Все это время пациент питается специальными растворами, через капельницу. Иногда требуется повторная операция; а часто достаточно ввести в желудок (через рот) специальный пластиковый стент, которым закрывается негерметичный участок. В том случае, если в результате несостоятельности возник абсцесс, требуется его дренирование. Это проводится при помощи пункции, под контролем КТ.
Тромбообразование. Риск образования тромбов возникает при любой операции, а люди, страдающие от лишнего веса, имеют повышенный риск тромбообразования.
Для профилактики во время операции (а иногда и заранее) используются специальные препараты, разжижающие кровь. Также во время операции применяются специальные раздувающиеся «ботинки», которые периодически сжимаются и разжимаются, восстанавливая циркуляцию крови. Другой эффективной стратегией профилактики, является как можно более ранняя активизация пациента после операции. Возобновление активных движений сразу после операции это наилучший выбор.
Заподозрить образование тромба в сосудах ног можно по возникновению отека и болезненности; диагноз подтверждается УЗИ сосудов ног. При обнаружении тромба врач назначает препараты разжижающие кровь на длительный срок, иногда на несколько месяцев. Особенно опасен отрыв тромба и его попадание в легкие. Это очень опасное состояние, которое называется тромбоэмболия легких; к счастью, это очень редкое явление.
Если у вас когда-либо образовывались тромбы или даже если этим страдал кто-то из ваших близких родственников, обязательно сообщите эту информацию своему врачу до операции. Вам проведут обследование и, в случае необходимости, установят специальный фильтр, который будет улавливать тромбы до того, как они попадут в легкие.
Непроходимость кишечника. Во время операции врач перекраивает кишечник: он отрезает и перемещает участок кишки, формируя ветвь Ру. В результате может произойти перекручивание петель кишечника, образуя, так называемую, внутреннюю грыжу. К сожалению, это может случиться в любой момент, даже через несколько лет после операции. Это осложнение встречается у 3 – 5% пациентов.
Если это случается, пациент испытывает сильную боль, вздутие живота и рвоту. Диагноз подтверждается при УЗИ и КТ. Чаще всего, но не всегда, при возникновении непроходимости требуется операция.
Язва желудка. Сформированный маленький желудок крайне чувствителен, поэтому в нем часто образуются язвы. Риск язвообразования во многом зависит от действий самого пациента. Существует прямая зависимость: если вы будете курить после операции – у вас будет язва. Вам также следует попрощаться с лекарствами из группы НПВС, такими как Ибупрофен и другие. (Далее мы еще подробно рассмотрим список нежелательных препаратов). Вы можете продолжать принимать Парацетамол и другие подобные обезболивающие препараты, но их список должен быть согласован с вашим врачом.
Риск образования язвы желудка составляет около 5%. Однако она может встречаться и чаще. Это может случиться, даже если вы будете избегать НПВС и сигареты.
Проявляется язва желудка, прежде всего, сильной болью. Диагноз подтверждается при гастроскопии. Для лечения используются антациды и некоторые другие лекарства; хирургическое лечение применяется в исключительных случаях.
Стриктура. В случае склонности к рубцеванию в месте соединения нового желудка с кишечником может возникать сужение, затрудняющее прохождение пищи. В результате у пациента возникает рвота съеденной пищей.
Это возникает в 5 – 8% случаев. Если это случится, то придется ввести в желудок специальный баллон, при помощи которого анастомоз растягивается. Повторная операция требуется крайне редко.
Кровотечение. Риск кровотечения после шунтирования желудка существует – ведь в процессе операции разрезают кишечник и разделяют его на части, вместе со всеми сосудами, при этом пациент еще и принимает препараты для разжижения крови – тем не менее, данный риск крайне низок. Только 1% пациентов перенесших шунтирование желудка требуется переливание крови.
Инфицирование раны. Обычно это случается при открытых операциях, но иногда может возникнуть и после лапароскопической операции. Это случается редко и лечится с помощью антибиотиков. В некоторых случаях приходится делать небольшой дополнительный разрез и ежедневно перевязывать рану. Хотя это звучит неприятно, но разрез позволяет быстрее очистить рану, после чего она очень быстро затягивается.
Грыжи. Это результат расхождения или слабости передней брюшной стенки. Чаще всего это результат открытых операций, но иногда возникает и после лапароскопических операций. Обычно грыжа возникает через несколько месяцев после операции и выглядит, как выбухание кожи живота.
Дефицит витаминов и питательных веществ. Шунтирование желудка может стать причиной дефицита витаминов и микроэлементов. Чаще всего возникает недостаток витамина В12, D, кальция, железа и тиамина. Дефицит может вызывать анемию, остеопороз и общую усталость.
К счастью, прием витаминов позволяет предотвратить возникновение дефицита. Бариатрическим пациентам рекомендуется делать общий анализ крови через 6 месяцев после операции и далее не реже 1 раза в год, чтобы вовремя заметить недостаток питательных веществ.
Тошнота. Некоторые люди испытывают сильную тошноту после операции. Обычно это проходит со временем, но при необходимости могут использоваться специальные препараты.
Другое. Встречаются и другие осложнения, но их вероятность очень мала. Вообще в хирургии может произойти все что угодно, но к счастью это большая редкость.
Существует мнение, что шунтирование желудка, проведенное опытным хирургом, является безопасной процедурой.
ЭТО ОБРАТИМО?
Многие спрашивают обратимо ли шунтирование желудка. Ответ – да, но сделать это крайне сложно. Обычно никто никогда не просит о такой процедуре.
ЕЩЕ НЕМНОГО О РИСКАХСуществует еще кое-что, о чем следует знать, говоря о рисках. Первое, то, что все, что описано в этой главе очень изменяется – от врача к врачу. Один более профессионален, чем другой; у кого-то больше практики; кто-то использует свои методы для уменьшения осложнений. О том, как важно доверять своему врачу мы поговорим в Главе 6.Второе, это необходимость критически относиться к статистике. Возможно, ваш доктор имеет более высокий процент смертности пациентов, чем другие, только потому, что берется за тяжелые случаи? Вероятнее всего он очень умелый хирург, и делает то, чего его менее опытные коллеги опасаются.Кроме того, высокий ИМТ, несомненно, повышает операционный риск. Но в отсутствие операции, у людей с высоким ИМТ повышается риск смерти в результате ожирения. А это значит, что они нуждаются в операции больше, чем люди с низким риском.Вряд ли мы хотим создать мир, в котором врачи отказывают в жизненно важных операциях лишь потому, что не хотят портить статистику. |
Шунтирование желудка в Москве
Шунтирование желудка в Москве проводится в нашей клинке по адресу:
Москва, ул. Ольховская, 27
Шунтирование желудка — цена
Цены на операции по шунтированию желудка можно посмотреть здесь.
xn--80aab3ab9bcp3j.xn--p1ai
Шунтирование желудка в Ростове на Дону
Шунтирование желудка в Ростове на ДонуИмеются противопоказания. Проконсультируйтесь с нашими специалистами.
Стоимость проведения операции гастроеюношунтирование от 100 т.р.
Шунтирование желудка
Для увеличения нажмите на фото!
Общие сведения:
Только диетами, активными физическими нагрузками, постоянным занятием спортом и голоданием не всегда удобно и быстро убрать лишние килограммы, поэтому порой остаётся лишь обращаться за помощью к хирургу, чтобы он произвёл грамотное, спасительное уменьшение желудка. Такая процедура, как шунтирование желудка, помогающая изменить в меньшую степень орган и способствующая ускорению продвижения пищевых потоков по кишечному тракту, весьма популярна в среде тех, кто хочет быстро и без особых усилий избавиться от ненавистной полноты.
Особенности процедуры:
Профессиональное шунтирование желудка представляет собой следующие хирургические действия: врачами создаётся «малый желудочек» объемом примерно 20-50 миллилитров. Специалисты пересекают орган в верхней его части, а затем к этому «малому желудочку» подшивают петлю тонкой кишки. В итоге пище приходится двигаться по более короткому пути. Она не успевает полностью всасываться и, соответственно, не усваивается до конца и не откладывается организмом в виде жира.
Шунтирование желудка в зависимости от здоровья пациента и сложности дела длится от часа до 4-х часов, хотя иногда продолжительность данной работы достигает даже 6 часов.
Диагностика:
Прежде чем будет произведено шунтирование желудка, необходимо пройти ряд тестов и обследований, сдать определённые анализы, среди которых:
- рентгеновское исследование грудной клетки и самого органа, с которым будет проводиться хирургия
- недавнее обследование на ВИЧ и гепатит В, С
- заключение терапевта о состоянии здоровья
- сведения про групу крови, резус фактор
- «свежие» общие анализы крови и мочи
- время свертывания крови
- реакция Вассермана
- биохимия крови
- гастроскопия
- протромбин
- ЭКГ.
Побочные эффекты:
- после завершения процедуры в брюшную полость пациента будет вставлен на день-два дренаж (трубка), необходимый для оттока жидкости
- в течение нескольких дней после такой хирургии, как шунтирование желудка, человек можете испытывать определённые болевые ощущения, из-за чего иногда требуется прием обезболивающих
- полностью физическая активность восстановится лишь в течение недели, хотя вставать по чуть-чуть придётся уже на следующий день.
Преимущества:
- после проведения такой хирургии, как шунтирование желудка, пациент, соблюдающий все рекомендации, достаточно быстро теряет вес без ущерба своему здоровью
- человек не может съедать много продуктов, тем самым в том числе достигается нужный полным людям эффект — дефицит энергии, необходимый для похудения.
Профилактика:
- шунтирование желудка налагает обязанности на человека по соблюдению специальной диеты, согласованной с врачом-специалистом
- длительное время (особенно в период реабилитации) недопустимы физические нагрузки (в том числе подъём сумок, детей, животных)
- заниматься сексом можно лишь через пол месяца после выписки, используя ненагрузочные для мышц брюшного пресса позиции
- ограничение в выполнении домашних работ, связанных с физическим напряжением
- в течение недели следует воздержаться от вождения автомобиля
- только после снятия швов можно принимать ванну и плавать
- корректный уход за раной.
Заявка успешно отправлена!
Мы скоро свяжемся с Вами
Произошла ошибка
Отправить запрос не удалось
Предоставляя свои персональные данные Пользователь даёт согласие на обработку, хранение и использование своих персональных данных на основании ФЗ № 152-ФЗ «О персональных данных» от 27.07.2006 г. в следующих целях:
- Осуществление клиентской поддержки, а именно выполнение заказа обратного звонка на сайте Дорожной клинической больницы http:// phag-rostov.ru, далее просто «Клиника».
- Осуществление удалённой консультации Пользователя путём переписки по электронной почте.
- Получения Пользователем информации о новостях Клиники.
- Осуществление обратной связи по вопросам претензий клиентов путём переписки по электронной почте, либо телефонной связи.
- Проведения аудита и прочих внутренних исследований с целью повышения качества предоставляемых Клиникой услуг.
Под персональными данными подразумевается любая информация личного характера, позволяющая установить личность Пользователя/Покупателя такая как:
- Фамилия, Имя, Отчество
- Адрес электронной почты
Персональные данные Пользователей хранятся исключительно на электронных носителях и обрабатываются с использованием автоматизированных систем, за исключением случаев, когда неавтоматизированная обработка персональных данных необходима в связи с исполнением требований законодательства.
Клиника обязуется не передавать полученные персональные данные третьим лицам, за исключением следующих случаев:
- По запросам уполномоченных органов государственной власти РФ только по основаниям и в порядке, установленным законодательством РФ
- Стратегическим партнерам, которые работают с Клиникой для предоставления продуктов и услуг, или тем из них, которые помогают Клинике реализовывать продукты и услуги потребителям. Мы предоставляем третьим лицам минимальный объем персональных данных, необходимый только для оказания требуемой услуги или проведения необходимой транзакции.
Клиника оставляет за собой право вносить изменения в одностороннем порядке в настоящие правила, при условии, что изменения не противоречат действующему законодательству РФ. Изменения условий настоящих правил вступают в силу после их публикации на Сайте.
Пользуясь бесплатной online консультацией на сайте хирургического отделения Дорожной Клинической Больницы сети здравоохранения ОАО «РЖД», Вы даёте согласие на подписку на получение новостей о деятельности ДКБ РЖД по адресу электронной почты указанному вами.
Если Вы хотите отписаться от рассылки, вам достаточно нажать на ссылку «отписаться» указанную в конце содержимого любого из рассылаемых нами писем.
Мы обязуемся не передавать ваши данные (Имя и Электронный адрес) третьим лицам, а использовать исключительно для рассылки больничной электронной корреспонденции.
www.phag-rostov.ru
Шунтирование желудка в Германии: клиники, цены
Шунтирование желудка в Германии
Узнать цену на проведение операции по шунтированию желудка в Германии ЦЕНЫ
Операция по шунтированию желудка позволяет пациенту на 60-80% снизить массу тела. Такое вмешательство проводится лапароскопически, что исключает обширный разрез кожных покровов. Уменьшение избыточного веса при этом достигается двумя механизмами:
- Мальабсорбция – значительное сокращение скорости всасывания питательных веществ в желудочно-кишечном тракте.
- Уменьшение объема желудка и, как следствие, количества потребляемой пищи. После оперативного вмешательства рабочий объем может составлять 30-50 мл.
Шунтирование желудка в Германии считается наиболее эффективной методикой бариатрического лечения. В европейских клиниках ежегодно проводится около 150 000 подобных операций.

Показания к шунтированию желудка
Хирургическое уменьшение объема тела рекомендуется проводить пациентам с третьей стадией ожирения. Для таких людей характерным является увеличение до 50 индекса массы тела, который определяется соотношением веса к росту.
Часто больной с ожирением самостоятельно обращается за операцией шунтирования желудка, поскольку специальные диеты и гимнастические упражнения оказались безрезультативными.
Ход операции
Лапароскопическое шунтирование желудка проводится под наркозом. Длительность операции составляет 2-4 часа. Суть хирургического вмешательства заключается во введении в брюшную полость лапароскопа (медицинский прибор, состоящий из манипулятора и видеокамеры). Это устройство внедряется через несколько точечных проколов в передней брюшной стенке.
Ход шунтирования хирург контролирует на экране монитора. Также оптический прибор обеспечивает точность хирургических манипуляций.
В немецких клиниках пациентам преимущественно осуществляется билиопанкреатическое шунтирование желудка. Такой тип операции включает ушивание желудка и образование анастомоза (искусственное соединение) с тонким кишечником.
Радикальное вмешательство заканчивается зашиванием операционных отверстий и фиксацией стерильной повязки. После этого пациента переводят в палату интенсивной терапии. Через сутки, как правило, больной уже находится в общей палате.
Эффективность операции
Методика шунтирования основывается на формировании «малого желудка» объемом до 50 мл, который соединяется с тонким кишечником. Во время приема пищи в нижней части желудка и двенадцатиперстной кишке продолжает вырабатываться желудочный сок, ферменты и желчь. Эти биологически активные вещества проникают в тонкий кишечник и там принимают участие в процессах пищеварения.
Стоимость шунтирования желудка при этом обосновывается методикой операции, квалификацией хирургического персонала и уровнем клиники.
Реабилитация пациентов
В раннем восстановительном периоде больному может понадобиться прием обезболивающих средств. В таких случаях стоимость реабилитационных услуг зависит от интенсивности и длительности болевого синдрома, который локализуется в области операционных швов.
В первые несколько суток после операции врач предлагает постепенно подниматься и совершать кратковременные прогулки на открытом воздухе. Вертикальное положение тела может вызывать скопление газов в кишечнике и метеоризм. Эти проблемы следует незамедлительно устранять медикаментозным способом.
Через 5-6 дней пациенту желательно пройти курс лечебной гимнастики. Цена такой реабилитации включает индивидуальный подбор физических упражнений и занятия с персональным инструктором.

Длительность пребывания пациента в стационаре составляет 5-6 дней. Исключение составляют больные с сопутствующей патологией эндокринной системы и гипертонией. После выписки из хирургической клиники человеку желательно еще некоторое время находиться под присмотром медицинского персонала. В этот период человек должен придерживаться строгой диеты с пониженным количеством жиров и белков.
Преимущества метода
Часто пациенты с критической массой тела задают вопрос: «Сколько стоит шунтирование желудка и резекция?». По сути, операция с целью уменьшения объема органа является более сложной и дорогостоящей, чем полное удаление органа. Но в то же время шунтирование желудка обладает следующими преимуществами:
- высокая эффективность похудения. Снижение веса наблюдается у 95% прооперированных пациентов.
- Стойкое уменьшение массы тела. Шунтирование желудка обеспечивает долгосрочный позитивный результат.
- Увеличение продолжительности жизни человека с крайней степенью ожирения.
- Низкий риск постоперационных осложнений.
- Контроль уровня сахара в крови. В 80-85% случаев шунтирование желудка у пациентов с диабетом 2 типа приводит к их полному выздоровлению.
- Лапароскопический тип операции способствует малой травматичности процедуры и сокращению реабилитационного периода.
Команда Deutsche Medizinische Union предоставляет возможность больному пройти курс лечения в лучших немецких клиниках. При этом пациент получит ответ на многие вопросы, основные из которых: «Сколько стоит операция шунтирования желудка?», «В чем заключается суть процедуры?», «Как проходит операция и как долго длится реабилитация?».
Мы подготавливаем медицинскую и сопроводительную документацию для выезда пациента за рубеж. Специалисты DMU также проведут предварительную заочную консультацию с ведущими немецкими врачами для уточнения необходимых методов диагностики и плана лечения.
Если Вы хотите узнать больше или не нашли интересующую Вас информацию, свяжитесь с нами
dmu-medical.com
Клиника лишнего веса и диабета
Лапароскопическое шунтирование желудка (ROUX-EN-Y GASTRIC BYPASS) является наиболее широко используемой операцией для лечения ожирения в Америке и Канаде. Это высокоэффективный и относительно безопасный метод снижения массы тела у людей, страдающих тяжелыми формами ожирения. Операция выполняется лапароскопическим путем, т.е. без протяженных кожных разрезов, через маленькие проколы на брюшной стенке. Такая операция лучше переносится пациентами, способствует более раннему восстановлению трудоспособности, возвращению к нормальному образу жизни.
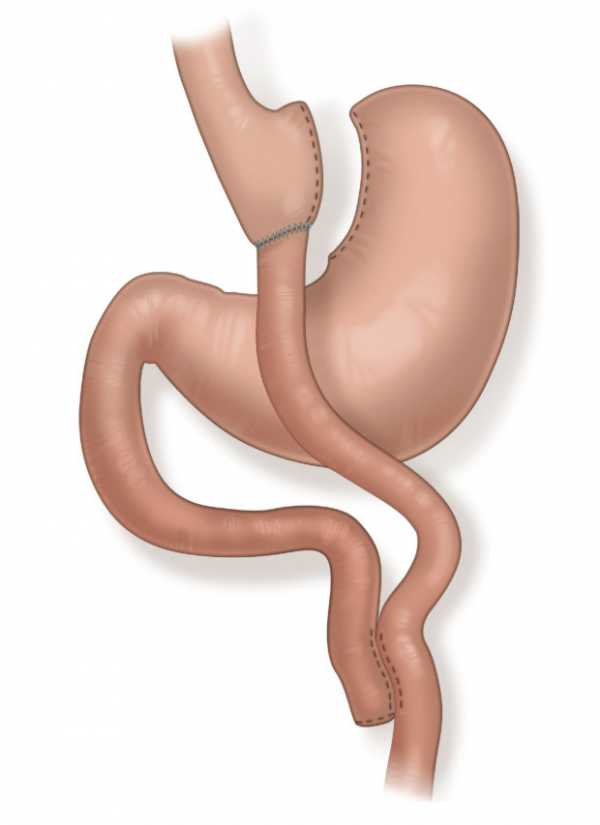
Суть ее заключается в том, что создается «малый желудок» объемом от 20 до 50 мл путем пересечения желудка в верхней части, а затем к этому «малому желудку» подшивается петля тонкой кишки.
Остальная, большая по объему, часть желудка при этом не удаляется, но полностью выключается из пассажа пищи. Таким образом, после этой операции пища из пищевода сразу попадает в малую часть желудка и оттуда непосредственно в тонкую кишку, минуя большую часть желудка и двенадцатиперстную кишку. Сок, вырабатываемый желудком, а также желчь и сок поджелудочной железы поступают по другой петле кишки и смешиваются с пищей уже в тонкой кишке. В результате операции количество потребляемой пищи уменьшается в несколько раз. При этом раннее попадание пищи в тонкую кишку вызывает выраженное и устойчивое чувство насыщения, отсутствие желания продолжать прием пищи, появление равнодушия к еде.
Шунтирование желудка относится к сложным комбинированным операциям и сочетает в себе рестриктивный компонент, т.е. уменьшение объема желудка и реконструкцию тонкой кишки, направленную на ограничение всасывания компонентов пищи.
www.lishniives.ru
Шунтирование желудка | Клиника «Движение»
Слово шунтирование означает создание альтернативного пути оттока. Оно применяется в сердечно-сосудистой хирургии – аорто-коронарное шунтирование, для улучшения питания сердца и профилактики инфаркта. В нейрохирургии применяется шунтирование внутричерепных синусов при гидроцефалии (увеличении давления). В общей или абдоминальной хирургии такой прием тоже достаточно часто применяется, например, при травмах желудка или кишечника, сужениях желудочно-кишечного тракта после ожогов. Хирургическим путем накладывается искусственное отверстие – анастомоз между органами. Уже давно было замечено изменение метаболизма у пациентов после данных вмешательств на желудочно-кишечном тракте. Например, после обширной резекции желудка по Бильрот 1 по поводу язвенной болезни, у многих пациентов наблюдался так называемый демпинг-синдром. Пища слишком быстро попадала в кишечник и плохо усваивалась, поэтому пациенты сильно теряли в весе, испытывали недостаток витаминов и других микроэлементов. Данный вопрос подвергался очень серьезным исследованиям.
Результатом данных исследований явилась разработка хирургического вмешательства, направленного на снижение веса у пациентов с ожирением, но лишенного выше указанных недостатков в виде недостатка витаминов и питательных веществ. Шунтирование желудка (gastric bypass, желудочное шунтирование, RNY bypass) – операция, относящаяся к комбинированным вмешательствам в бариатрической хирургии, то есть она обладает рестриктивным (ограничивающим) компонентом и мальабсорбтивным (то есть ограничивающим всасывание) действием.
В современных условиях операция выполняется лапароскопическим методом, через 5 проколов, с помощью специальных одноразовых сшивающих инструментов. По ходу операции формируется маленький желудок объемом 60-120 мл (pouch). Оставшаяся часть желудка не удаляется, для сохранения его секреторной функции. Затем часть тонкого кишечника (около 50см) исключается из процесса всасывания, путем наложения 2 соединений – анастомозов, между желудком и кишечником, и между двумя петлями кишечника. Длительность операции 1,5-3 часа. Послеоперационный период протекает достаточно гладко. Выписка происходит на 3-4 сутки.
В результате операции пациент быстрее начинает ощущать чувство насыщения. За счет более быстрого поступления пищи в кишечник, запускается инкретиновый эффект (активация рецепторов захвата глюкозы). Поэтому у пациентов с сопутствующим сахарным диабетом, в ближайшем послеоперационном периоде нормализуется уровень глюкозы крови. Исследования показали, что метаболический эффект (влияние на сахарный диабет, обмен липидов, артериальную гипертензию) шунтирования желудка более выражен, по сравнению с продольной резекцией (слив-гастрэктомией). Пациенты могут рассчитывать на потерю 70-80% избытка массы тела, при этом результат удерживается очень хорошо. Компенсация сахарного диабета 2 типа наблюдается в 80% случаев. Пациентам с профилактической целью назначают поливитаминные препараты.
Любая операция с целью лечения ожирения имеет свои показания и противопоказания, подбор осуществляется индивидуально, поэтому перед вмешательством необходима консультация квалифицированного бариатрического хирурга.
dvizhenie.com
хирургия, преимущества, риски и специалисты
Что такое шунтирование желудка?
Шунтирование желудка ─ бариатрическая хирургическая процедура с целью уменьшения веса. При этом желудок делят на малую (желудочный мешок, 15-25мл) и большую части. Желудочный мешок может принимать очень небольшое количество пищи, таким образом, происходит быстрое насыщение. Параллельно с этим происходит обход тонкой кишки, так что пищеварительные соки из желчного пузыря и поджелудочной железы встречаются с пищей намного позже.
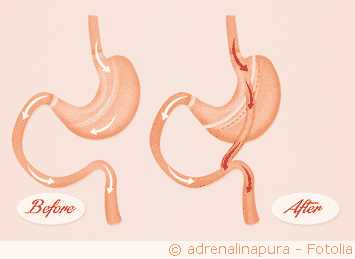 Благодаря этому, значительная часть питательных веществ и калорий не усваивается и выводится из организма непереваренными. Процедура, как правило, выполняется лапароскопически (с помощью проколов в организме) с целью уменьшения последующих осложнений и боли, а также времени госпитализации пациента. При лапароскопической хирургии выполняются лишь несколько небольших разрезов, и пациент быстро поправляется.
Благодаря этому, значительная часть питательных веществ и калорий не усваивается и выводится из организма непереваренными. Процедура, как правило, выполняется лапароскопически (с помощью проколов в организме) с целью уменьшения последующих осложнений и боли, а также времени госпитализации пациента. При лапароскопической хирургии выполняются лишь несколько небольших разрезов, и пациент быстро поправляется.
Когда требуется шунтирование желудка?
Бариатрическая хирургия выполняется, когда консервативное лечение ожирения неэффективно. Под консервативной терапией понимается питание, физические упражнения и изменение образа жизни, возможно, также и психологическая терапия.
Показанием для хирургического лечения, как правило, является ИМТ (индекс массы тела) больных. Таким образом, при неэффективности консервативной терапии и ИМТ более 40 кг/м² или ИМТ более 35 кг/ м² со вторичными заболеваниями (например, диабет, гипертония) следует рассмотреть варианты хирургического лечения.
Стандартного хирургического лечения, которое подходит для всех пациентов, не существует. Поэтому необходимо составлять индивидуальный план лечения. Выбор варианта хирургии зависит в частности от ИМТ, возраста, пола и сопутствующих заболеваний.
Другие варианты операций по уменьшению желудка включают:
Преимущества шунтирования желудка
При шунтировании достигается более значительная потеря веса, чем при методе желудочного бандажирования или рукавной гастрэктомии. Потеря лишнего веса в среднем составляет 61,6%.
45% всех процедур в хирургии ожирения составляет так называемое «шунтирование желудка» или «шунтирование желудка Ру-Y.» При этой хирургической процедуре объединяют два метода снижения веса.
Уменьшается количество пищи, которое может быть принято за один раз, а также степень усвоения съеденной пищи. Желудок уменьшается при данной операции на 15-25 мл большого «остаточного» желудка, и путь прохождения пищи меняется по технике Ру-Y, так что пища и пищеварительные соки смешиваются в средней части тонкой кишки.
При более позднем контакте пищи и пищеварительных соков питательные вещества абсорбируются только частью кишечника. Остальная часть питательных веществ выводится из организма с калом. Данный метод шунтирования желудка приводит к потере 60-70% избыточного веса.
Примерно у 80% страдающих ожирением в результате шунтирования желудка наблюдается ремиссия (регресс) сахарного диабета, вызванного ожирением, что означает значительное снижение риска смертности. Интенсивное снижение веса значительно улучшает качество жизни оперированного человека.
Недостатки шунтирования желудка
После операции у полных людей может развиться так называемый «демпинг-синдром». Здесь есть и плюсы и минусы. В данном случае организм не может переносить пищу с высоким содержанием сахара или жира. В результате данные продукты вызывают тошноту, головокружение и диарею. Хотя для эффективной потери веса подобную пищу следует избегать в любом случае.
Очень жирная пища вызывает жирный стул с неприятным запахом. Обход пищеварительных соков, к сожалению, также приводит к дефициту в организме важных витаминов и минералов, поэтому на протяжении всей жизни необходимо принимать биологически активные добавки.
Шунтирование желудка является более рискованной процедурой, чем другие бариатрические хирургические методы, например, бандажирование желудка. Визуализация остальной части желудка и ЭРХПГ (эндоскопическая визуализации желчных путей и поджелудочной железы) в связи с обходом пищеварительного тракта становится уже невозможной. Если, несмотря на шунтирование, происходит увеличение веса, дальнейшие хирургические варианты очень ограничены или дороги.
Для профилактики заболеваний дефицита витаминов на протяжении всей жизни необходим последующий контроль опытными врачами и специалистами в области правильного питания. До и после операции рекомендуется пройти консультацию у врача-диетолога.
Какие врачи и больницы специализируются на шунтировании желудка?
Естественно, что человек, нуждающийся в хирургическом лечении ожирения, желает получить высококвалифицированную медицинскую помощь. Таким образом, пациент задается вопросом, где можно найти лучшую клинику в области шунтирования желудка.
Поскольку на данный вопрос трудно ответить объективно, а уважаемый врач никогда не будет утверждать, что он является лучшим, можно полагаться только на опыт специалиста. Чем больше соответствующих операций выполнил врач, тем больше опыта он имеет.
Таковыми являются висцеральные хирурги, которые специализируются на лечении ожирения. Благодаря своему опыту и многолетней работе в качестве специалиста в области бариатрической хирургии, такие врачи являются правильным выбором для пациента.
Источники:
Информационная брошюра для пациентов о бариатрической хирургии, Johnson & Johnson MEDICAL GmbH, Ethicon Endo-Surgery
Показания к бариатрической хирургии, методы операции и прогноз; Томас П. Хюттл
www.primomedico.com
Билиопанкреатическое шунтирование — цены от 16551 руб. в Москве, 5 адресов
Билиопанкреатическое шунтирование – рестриктивно-шунтирующее вмешательство, заключающееся в уменьшении желудка и реконструкции тонкого кишечника с разобщением путей продвижения пищи и пищеварительных соков. В бариатрической хирургии выполняются две модификации билиопанкреатического шунтирования: операция Scopinaro и операция Hess-Marceau. Общая схема вмешательства предполагает резекцию желудка и его анастомозирование с тонкой кишкой; наложение энтероэнтероанастомоза между проксимальным резецированным отрезком и подвздошной кишкой. Таким образом, создается алиментарная петля (для пассажа пищи), билиопанкреатическая петля (для отведения пищеварительных соков) и общая петля, где происходит их смешивание. БПШ считается самой эффективной из бариатрических операций для пациентов с высокой степенью ожирения и сопутствующими заболеваниями.
Билиопанкреатическое шунтирование является комбинированным вмешательством, сочетающим гастрорестриктивный и мальабсорбтивный компоненты. В бариатрической хирургии БПШ пришло на смену различным видам тонкокишечного шунтирования (в т. ч. еюноилеошунтированию): последнее предполагало выключение тонкой кишки из пассажа пищи и процесса пищеварения, что приводило к развитию у пациентов тяжелых расстройств обмена веществ. В конце 70-х г.г. прошлого столетия итальянский хирург Scopinaro провел шунтирующую операцию, в процессе которой разобщил пути транспорта химуса и пищеварительных соков, не исключая при этом тонкую кишку из пищеварения полностью. Более современной модификацией данного метода является билиопанкреатическое шунтирование по Hess-Marseau-Baltasar с выключением 12-перстной кишки, которое может выполняться через полостной или лапароскопический доступ.
Показания и противопоказания
В первую очередь, операция билиопанкреатического шунтирования показана пациентам с морбидным ожирением и ИМТ свыше 45 кг/м2, у которых предыдущая консервативная терапия оказалась неэффективной. Дополнительными основаниями для БПШ служат сопутствующие заболевания, ассоциированные с избыточным весом (сахарный диабет 2 типа, апноэ сна, гипертония, гиперхолестеринемия, неалкогольная жировая болезнь печени, деформирующий артроз и др.). Лицам, страдающим сверхожирением (ИМТ более 50-60 кг/м2), обычно проводится поэтапное лечение: сначала выполняется продольная резекция желудка, затем (спустя 1-1,5 года), после частичной потери лишнего веса – шунтирующий этап операции. БПШ подходит пациентам, которым требуется дополнительное хирургическое лечение по поводу желчнокаменной болезни, гастроэзофагеальной рефлюксной болезни.
В проведении билиопанкреатического шунтирования может быть отказано в случае наличия тяжелых и декомпенсированных соматических заболеваний, предшествующих операций на пищеварительном тракте, обострения любой патологии ЖКТ, нарушения свертываемости крови, онкологических заболеваний. Операция не проводится беременным и женщинам; лицам, страдающим алкоголизмом, психическими расстройствами и наркоманией. Критерием исключения из кандидатов на проведение БПШ может являться возраст (младше 18 и старше 60-65 лет).
С целью установления показаний и исключения противопоказаний к билиопанкреатическому шунтированию больным проводится полное клинико-инструментальное обследование. Оно включает оценку антропометрических параметров и уровня артериального давления, общие анализы крови и мочи, определение биохимических показателей крови (уровня гликемии, мочевины, креатинина, трансаминаз, общего белка и фракций, холестерина и липоптротеидов), коагулограмму и др. Из методов инструментальной диагностики обязательны ЭКГ, ЭхоКГ, R-графия грудной клетки, УЗИ органов брюшной полости, ЭГДС. Все кандидаты на билиопанкреатическое шунтирование осматриваются терапевтом, эндокринологом, гастроэнтерологом, психиатром. В некоторых случаях больным может потребоваться предоперационная подготовка, направленная на компенсацию выявленных заболеваний.
Методика проведения
Операция БПШ выполняется под общим обезболиванием через верхне-срединный лапаротомный доступ или лапароскопически через 5-7 проколов брюшной стенки. В комплекс билиопанкреатического шунтирования в модификации Scopinaro входит дистальная резекция 2/3 желудка и наложение тонкокишечного анастомоза по Ру. Ряд авторов рекомендует дополнять БПШ холецистэктомией и аппендэктомией, мотивируя это профилактикой развития ЖКБ и аппендицита во время активного снижения веса.
Мобилизация желудка производится по общепринятой в оперативной гастроэнтерологии методике. Затем желудок прошивается и отсекается на границе пилороантрального отдела. Культя двенадцатиперстной кишки ушивается кисетным швом. В верхней части желудка формируется малый резервуар объемом 200-250 мл, дистальные отделы желудка полностью удаляются. После резекции желудка определяется оптимальная длина общей, билиопанкреатической и желудочной петли. Затем в намеченном месте тощая кишка пересекается, после чего ее дистальный отрезок анастомозируется с культей желудка (гастроэнтероанастомоз), а проксимальный — с подвздошной кишкой (еюноилеоанастомоз). Операция завершается послойным ушиванием передней брюшной стенки и установкой дренажа над апоневрозом для профилактики образования гематом и сером. Длительность операции может варьировать от 3 до 6 часов в зависимости от степени ожирения, выбранной техники и опыта бариатрического хирурга.
Билиопанкреатическое шунтирование в модификации Hess-Maurceau отличается тем, что первым этапом выполняется не дистальная резекция желудка, а рукавная гастропластика с сохранением привратника. Двенадцатиперстная кишка пересекается, ее дистальная культя перитонизируется, а сегмент, прилежащий к привратнику, анастомозируется с дистальным сегментом пересеченной тонкой кишки (дуоденоилеоанастомоз). Сохранение пилорического сфинктера позволяет предотвратить такое осложнение, как демпинг-синдром.
Т. о., в результате билиопанкреатического шунтирования из тонкого кишечника формируется три петли: алиментарная (длиной около 200 см), по которой осуществляется транзит пищи из маленького желудка; билиопанкреатическая, по которой происходит отведение желчи и панкреатических ферментов; общая (длиной 50-70 см), где пища смешивается с пищеварительными соками. Эффективность билиопанкреатического шунтирования обеспечивается двумя механизмами: уменьшением объема желудка и всасывающей поверхности кишечника, что и приводит в конечном итоге к снижению избыточной массы тела.
Преимущества и недостатки
Главным достоинством БПШ является его непревзойденная эффективность по сравнению с другими гастрорестриктивными и шунтирующими операциями. Через 1,5-2 года после билиопанкреатического шунтирования потеря избыточной массы тела составляет 75-100%, а результат устойчиво сохраняется в течение последующих лет. Еще одним преимуществом метода является отсутствие ограничений в калорийности пищи и необходимости соблюдения диеты, начиная с 3-4 недели после операции. Теоретически после БПШ возможно полное восстановление непрерывности тонкого кишечника, однако на практике такой необходимости обычно не возникает.
Многочисленными клиническими исследованиями подтвержден терапевтический эффект билиопанкреатического шунтирования в отношении сопутствующих заболеваний. Доказано выраженное и устойчивое снижение в послеоперационном периоде уровня общего холестерина, ЛПНП и триглицеридов крови. Не менее значимым является и снижение уровня глюкозы крови – после БПШ у больных сахарным диабетом 2-го типа отмечается стойкая нормогликемия без дополнительной медикаментозной поддержки и диетотерапии. Кроме этого, клинически значимо снижается АД, уменьшается кардиоваскулярный риск.
Билиопанкреатическое шунтирование является технически сложным вмешательством, требующим от хирурга определенного опыта и мастерства. Восстановительный период после операции более длительный – 6-8 недель, что связано с серьезной реконструкцией желудочно-кишечного тракта. В течение 18-24 месяцев после БПШ (в период интенсивного снижения массы тела) следует воздержаться от планирования беременности; в последующем ее наступление возможно, но требует дополнительного внимания со стороны акушера-гинеколога.
Пациенты, перенесшие БПШ, должны пожизненно принимать витаминно-минеральные добавки, регулярно сдавать анализы крови для оценки нутритивного статуса, посещать медицинских специалистов (диетолога, бариатрического хирурга). В течение первого года после билиопанкреатического шунтирования контрольные осмотры проводятся 1 раз в 3 мес., в течение второго года 1 раз в 6 мес., затем ежегодно.
Осложнения
Как и любая другая операция на органах брюшной полости, билиопанкреатическое шунтирование сопряжено с риском развития интра- и послеоперационных общехирургических осложнений. Для предупреждения наиболее частые из них – (инфицирования шва, тромбоза) показано проведение антибиотикотерапии, эластической компрессии нижних конечностей, назначение антикоагулянтной терапии гепарином. В раннем послеоперационном периоде встречается несостоятельность швов, анастомозит, перитонит, кровотечение. К поздним хирургическим осложнениям билиопанкреатического шунтирования относятся пептические язвы в области гастроэнтероанастомоза, стриктуры анастомоза, спаечная кишечная непроходимость, послеоперационные вентральные грыжи. Абсолютное большинство общехирургических осложнений возникает у пациентов со сверхожирением. Показатель летальности составляет 1-1,5 %.
Вследствие мальабсорбции нарушается усвоение питательных веществ, что может повлечь за собой развитие клинически значимого гиповитаминоза (дефицита витаминов А, D, В12, Е, К), железодефицитной анемии. Может иметь место гипокальциемия, приводящая к повышению уровня паратгормона и выходу кальция из костей с последующим развитием остеопороза. Описаны случаи развития стеатогепатита и печеночной недостаточности. Такие осложнения возникают у больных, отказывающихся принимать необходимые витаминные и минеральные добавки. Среди отдаленных осложнений билиопанкреатического шунтирования в литературе отмечены кахексия на фоне белково-энергетической недостаточности, образование камней в почках.
Нежелательные последствия билиопанкреатического шунтирования, носящие в большинстве случаев кратковременный характер, могут включать эпизодическую рвоту, ломкость ногтей, выпадение волос, метеоризм, диарею. При правильном режиме эти симптомы обычно исчезают через несколько месяцев после операции. Ввиду исходно высоких степеней ожирения и выраженного похудения отмечается образование свисающих кожных складок на плечах, животе, бедрах, требующие проведения пластических операций (брахиопластики, абдоминопластики, подтяжки бедер, бодилифтинга).
Стоимость билиопанкреатического шунтирования в Москве
Наряду с другими бариатрическими шунтирующими операциями данное вмешательство является эффективным современным способом лечения ожирения, производится в крупных медицинских учреждениях, имеет высокую стоимость. Цена билиопанкреатического шунтирования в Москве варьируется в зависимости от модификации операции (по Scopinaro или по Hess-Marseau-Baltasar), вида доступа (классическая лапаротомия или лапароскопия), квалификации оперирующего врача и других факторов. При одновременном проведении БПШ, аппендэктомии и холецистэктомии суммарная стоимость вмешательства возрастает.
www.krasotaimedicina.ru
