Кесарево сечение. Виды разрезов при кесаревом сечении
В данной статье рассмотрим, какие бывают виды разрезов при операции кесарева сечения. Также подробно рассмотрим, как выполняются повторные разрезы при кесаревом сечении.
Виды разрезов при кесаревом сечении
В ходе операции (подробно можно почитать в статье Ход операции) врач делает два разреза.
Первый разрез, внешний — это разрез брюшной стенки (кожа живота, подкожный жир, соединительные ткани).
Второй разрез,- непосредственно разрез на матке.
Понятно, что первый разрез виден, именно он превращается в «шрам после кесарева сечения». А второй разрез не виден, точнее, виден только на УЗИ. Эти разрезы могут совпадать (по направлению линии разреза), и могут не совпадать. Перечислим «основные комбинации».
- Классический (он же корпоральный, он же вертикальный) внешний разрез. Он может сочетаться с таким же, вертикальным разрезом на матке, или, чаще, с поперечным разрезом на матке.

- Поперечный внешний разрез дугообразной формы, расположен сразу над лобком, в кожной складке. Этот вид разреза может сочетаться с таким же, поперечным разрезом на матке, или с вертикальным разрезом на матке.
Последствия разных видов разрезов при кесаревом сечении
- От вида внешнего разреза зависит, будет шов косметическим или нет. Если шов поперечный (вариант 2, выше), то он, как правило, выполняется саморассасывающимся шовным материалом, и выполняется косметический шов. Впоследствии шрам от такого разреза практически не заметен. Если внешний шов вертикальный, то косметический шов выполняться не может, так как нагрузка на разрыв в этом месте велика. Поэтому, остается хорошо различимый рубец.
- От вида разреза на матке зависит, может ли женщина в принципе, в следующие роды рожать естественно. При вертикальных разрезах на матке дальнейшие естественные роды противопоказаны. При поперечном (горизонтальном) разрезе на матке возможность естественных родов будет зависеть от того, насколько качественно зажил рубец.
 Это видно на УЗИ. Специалист будет говорить о «состоятельности рубца», и по его состоянию рекомендовать естественные роды, или кесарево сечение.
Это видно на УЗИ. Специалист будет говорить о «состоятельности рубца», и по его состоянию рекомендовать естественные роды, или кесарево сечение.
Надо отметить, что самое частое сегодня сочетание, — это поперечный внешний и поперечный внутренний разрез. Вертикальный наружный разрез выполняется сейчас крайне редко. Для этого нужно, чтобы у врачей совсем не было времени (при угрозе смерти роженицы или плода, при живом ребенке и умирающей женщине).
Показания для вертикального разреза на матке
Перечислю, когда выполняют вертикальный разрез на матке, (при этом наружный разрез поперечный, горизонтальный).
- Выраженный спаечный процесс в нижнем сегменте матки.
- Отсутствие доступа к нижнему сегменту матки.
- Выраженное варикозное расширение вен в области нижнего сегмента матки.
- Несостоятельность продольного рубца на матке после предыдущего кесарева сечения.
- Необходимость последующего удаления матки.
- Поперечное положение плода.

- Живой плод у умирающей женщины.
- Полное предлежание плаценты с переходом ее на переднюю стенку матки.
Повторные швы при кесаревом сечении
По статистике, чаще всего первое кесарево сечение означает, что и вторые (третьи) роды будут тоже кесарскими. Но это не обязательно так. Подробнее о том, когда возможны естественные роды после кесарева, можно прочесть в статье Можно ли родить самой после кесарева сечения. Если у Вас показания к кесареву сечению при вторых или третьих родах (после первого кесарева), то почти всегда возникает вопрос: а что же будет с моим шрамом? Сколько их будет?
Рассмотрим этот вопрос. При повторных операциях кесарева сечения старый внешний шрам (рубец) иссекается (вырезается). И остается один, новый шрам.
В Мамином Магазине есть специальные масла для заживления и восстановления тканей после кесарева сечения.
Примечание. Возврат продуктов питания и косметических средств возможен только при неповрежденной упаковке.
При покупках в Мамином магазине мы гарантируем приятное и быстрое обслуживание .
Разрез на матке проводится по предыдущему рубцу, если рубец истончен он иссекается, для того чтобы следующая беременность вынашивалась хорошо. Рубец на матке, таким образом, тоже остается один.
Примечание. По своему опыту могу сказать, что второй рубец (после второго кесарева) меня и беспокоил меньше, и выглядит лучше первого. И нет практически нависания кожи над ним (а после первого было). Возможно, кожа подтягивается в результате иссекания первого рубца. У моей знакомой девочки с третьим кесаревым (хирург один и тот же),- та же история. Каждый последующий, — лучше предыдущего. Кроме того, как мне кажется, медицина развивается, и чем дальше, тем более простой для женщины становится такая процедура.
%PDF-1.6 % 1 0 obj > endobj 4 0 obj /ModDate (D:20160504162458+03’00’) /Subject >> endobj 2 0 obj > stream application/pdf
 — 2013. — № 2
— 2013. — № 2
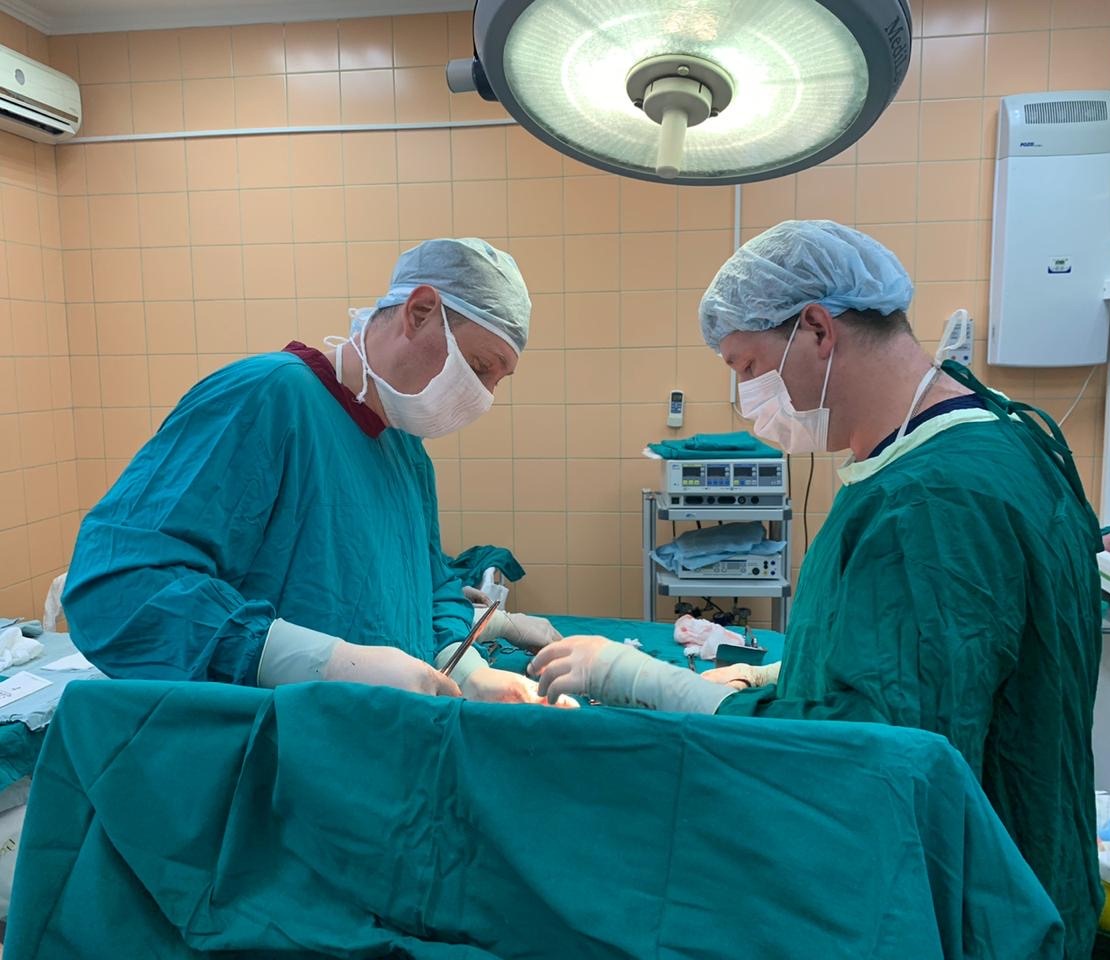
Техники оказания помощи при осложненных родах путем кесарева сечения
Кесарево сечение включает проведение разреза на животе женщины и затем разрезание стенки матки. Через эти разрезы затем происходит рождение ребёнка. Для облегчения рождения ребенка при осложненных родах путем кесарева сечения и снижения риска таких травм ребенка, как переломы и повреждение нервов, предложено много различных способов. Некоторые ситуации увеличивают вероятность травмы у матери или ребенка, особенно когда женщина находится в родах в течение длительного периода времени или когда голова ребенка находится глубоко в полости таза матери.
Этот обзор включает всего семь исследований, в которых участвовали 582 женщины, и изучает, какие техники являются наиболее безопасными для матери и ребенка. Риск смещения в клинических испытаниях варьировал. В некоторых клинических испытаниях неадекватно описывали методы рандомизации.
Существуют свидетельства из развивающихся стран, что при экстренном кесаревом сечении после затяжных родов рождение ребенка ягодицами или ногами вперёд (извлечение ребенка из матки за тазовый конец) безопаснее, чем рождение головой, путем вталкивания ребенка обратно через влагалище в матку. В четырёх клинических испытаниях, включавших 357 женщин, рождение ребенка ягодицами или ногами вперёд было связано с меньшим числом нежелательных исходов для матери, включая меньше случаев кровотечений и инфекций, и меньшей длительностью операции. Не было существенных различий в травмировании ребенка, но при родах ягодицами или ногами вперёд частота поступления в отделения специализированной помощи или интенсивной терапии новорожденных была меньше, чем при родах, при которых использовали выталкивание головы ребенка из влагалища.
В четырёх клинических испытаниях, включавших 357 женщин, рождение ребенка ягодицами или ногами вперёд было связано с меньшим числом нежелательных исходов для матери, включая меньше случаев кровотечений и инфекций, и меньшей длительностью операции. Не было существенных различий в травмировании ребенка, но при родах ягодицами или ногами вперёд частота поступления в отделения специализированной помощи или интенсивной терапии новорожденных была меньше, чем при родах, при которых использовали выталкивание головы ребенка из влагалища.
При плановом кесаревом сечении без родового акта есть ограниченные доказательства в поддержку методов (щипцы или вакуум-экстрактор, прикладываемые к голове ребенка), отличных от использования рук хирурга для рождения головы ребенка через разрез на матке. В двух клинических испытаниях с участием 128 женщин при сравнении использования щипцов/вакуума с ручным методом родовспоможения существенных различий в исходах не было.
Также, нет достаточных доказательств в поддержку применения медикаментозных средств для расслабления матки (токолиз) во время проведения кесаревого сечения, чтобы способствовать безопасному рождению ребёнка. Только в одном клиническом испытании, с участием 97 женщин, изучали этот вопрос.
Только в одном клиническом испытании, с участием 97 женщин, изучали этот вопрос.
какой бывает и какой лучше?
Многим беременным женщинам приходиться делать кесарево сечение. Это связано с тем, что ребенок по каким-либо причинам не может появиться на свет естественным путем. Как правило, врачи заранее сообщают беременным, что им придется прибегнуть к такой процедуре. Если ты столкнулась с такой ситуацией, то должна знать об этом как можно раньше и больше. Ценная информация о кесаревом сечении сыграет огромную роль для каждой беременной.
Тебе следует помнить о том, что кесарево сечение имеет несколько видов, и они используются в определенных ситуациях. При операции врачи делают несколько разрезов. Первый разрез называется внешним. Он представляет собой надрез, которій производится на брюшной стенке. Что касается второго разреза, то его медики делают уже на самой матке.
От первого разреза остается шрам на животе. А отметину от второго разреза нельзя увидеть внешне. Он виден только на УЗИ. Линии разрезов могут совпадать по направлению или совершенно не совпадать.
Он виден только на УЗИ. Линии разрезов могут совпадать по направлению или совершенно не совпадать.
Классический, корпоральный или вертикальный разрез делается на брюшной стенке и, как правило, совпадает с вертикальным разрезом на матке. В отдельных случаях он может быть поперечным. Поперечные внешние разрезы обладают дугообразной формой и находяться возле лобка. А внутренний надрез в таком случае может быть как поперечным, так и вертикальным.
Читай также: Нужно ли готовиться к кесареву сечению?
Смотря на вид внешнего разреза, можно быстро определить, относиться ли он к виду косметических или нет. В случае с поперечным, косметическим швом, врачи используют саморассасывающийся материал, благодаря которому тебе не нужно еще раз идти в поликлинику и снимать швы. Отметина будет очень маленькой и практически незаметной. Если речь идет о вертикальном внешнем шве, то косметический шов делать очень опасно. В такой ситуации существует большая вероятность его разрыва. Из-за этого на коже остается заметный рубец, который нельзя удалить.
Из-за этого на коже остается заметный рубец, который нельзя удалить.
По виду разреза на матке, врачи могут быстро определить, сможет ли женщина дальше рожать самостоятельно. Если на матке делают вертикальный разрез, то женщина почти наверняка больше не сможет рожать естественным путем. А вот если на матке делают поперечный разрез, то врачи смотрят на дальнейшее его состояние. Если рубец быстро заживает, то женщина в будущем сможет рожать, не используя кесарево сечение. Состояние шва на матке можно легко проследить, используя методы ультразвукового исследования. Специалисты будут следить за пациенткой на всем протяжении беременности и в конечном итоге вынесут свой вердикт.
Тебе стоит знать, что сейчас врачи довольно часто сочетают внешние поперечные разрезы с поперечными на матке. А вот к вертикальным надрезам они практически не прибегают. Его делают только в самых экстренных ситуациях, когда плоду или роженице грозит смертельная опасность.
Существует ряд факторов, из-за которых на матке делают вертикальный разрез:
- Беременная находится в критическом состоянии, когда плод еще подает признаки жизни;
- При кесаревом сечении требуются дополнительные надрезы;
- Плод расположен поперечно;
- Возле нижнего сегмента матки наблюдаются венозные расширения;
- Врачи не могут взаимодействовать с нижней частью матки.

Читай также: Что такое мягкое кесарево и зачем на нем доула?
Если руководствоваться статистикой, то можно заметить: когда при первых родах женщине делали кесарево сечение, то в следующих родах это повториться. Но бывают и другие случаи. Ты можешь сразу же задаться вопросом, который касается количества шрамов на коже. Ведь если женщина делает кесарево сечение уже не первый раз, то сколько рубцов у нее будет? При повторном проведении процедуры, врачи почти всегда вырезают старый шрам. То есть на теле остается только свежий рубец.
Фото: depositphotos
Все вопросы и ответы о кесаревом сечении
Немного информации: кесарево сечение – это медицинская процедура, при которой ребенок извлекается наружу через разрез в матке. Эта операция проводилась еще в античности в случае смерти женщины на поздних стадиях беременности. При современном развитии медицины и с появлением анестезии такая операция не представляет серьезной опасности для матери и получила широкое распространение в акушерской практике. Это одна из наиболее распространенных операций в мире. Ее появление и совершенствование оказало сильное влияние на снижение материнской и детской смертности. Всемирная организация здравоохранения подчеркивает, что проводить операцию нужно лишь в тех случаях, когда естественные роды угрожают жизни матери или ребенка. Считается, что при таком хирургическом вмешательстве риски сведены к минимуму, хотя, как и при любой операции, могут возникнуть осложнения. Но если знать об основных особенностях кесарева сечения и постоперационного ухода – это поможет избежать осложнений и без лишних огорчений наслаждаться радостями материнства.
Это одна из наиболее распространенных операций в мире. Ее появление и совершенствование оказало сильное влияние на снижение материнской и детской смертности. Всемирная организация здравоохранения подчеркивает, что проводить операцию нужно лишь в тех случаях, когда естественные роды угрожают жизни матери или ребенка. Считается, что при таком хирургическом вмешательстве риски сведены к минимуму, хотя, как и при любой операции, могут возникнуть осложнения. Но если знать об основных особенностях кесарева сечения и постоперационного ухода – это поможет избежать осложнений и без лишних огорчений наслаждаться радостями материнства.
Почему кесарево сечение?
Показания к срочному хирургическому вмешательству: анатомически узкий таз (ребенок не может пройти через узкое костное кольцо), клинически узкий таз (конкретный ребенок для конкретной мамы очень большой), многократное обвитие пуповиной ребенка, неправильное положение плаценты или отслойка, раннее отхождение вод, гипоксия плода, патология органов и систем матери, в частности сердечно-сосудистой, заболевания органов зрения, и риск, что во время родов может произойти усугубление основного заболевания женщины, что повлечет за собой серьезные осложнения, родовой деятельности и так далее. Если возникла срочная необходимость в кесаревом сечении, вы будете немедленно переведены в палаты интенсивной терапии, а потом в операционную. Квалифицированная команда наших специалистов подготовит вас и проведет операцию на высшем уровне. Кроме того, обязательно присутствуют педиатры, специализирующиеся в области неонатологии, в случае возникновения непредвиденных ситуаций, связанных со здоровьем малыша.
Если возникла срочная необходимость в кесаревом сечении, вы будете немедленно переведены в палаты интенсивной терапии, а потом в операционную. Квалифицированная команда наших специалистов подготовит вас и проведет операцию на высшем уровне. Кроме того, обязательно присутствуют педиатры, специализирующиеся в области неонатологии, в случае возникновения непредвиденных ситуаций, связанных со здоровьем малыша.
Предварительно запланированная хирургия проводится в случаях: если женщине ранее делали одно и более кесаревых сечений, неправильное предлежание плода, многоплодная беременность, большой вес ребенка (более 4,5 кг). Плановая хирургия проводится в операционном зале, который оборудован только для кесарева сечения и оснащен современнейшей аппаратурой. В операционной установлена сложная аудиосистема, и вы можете выбрать любимую музыку, которая поможет уменьшить стресс во время операции. Сотрудники акушерской хирургии прошли всестороннюю профессиональную подготовку, поэтому близкие, которые хотят поддержать будущую мать во время родов, имеют возможность присутствовать в операционной и быть частью родового процесса, как при обычном родовспоможении.
Что происходит после операции?
Как только операция закончится, вас сопроводят в палату интенсивной терапии, где вы проведете без ребенка около 2-х часов. Политика медицинского центра Каплан – это не разделять маму и малыша на долго, поэтому при отсутствии противопоказаний со стороны матери и ребенка кормление разрешается, как только женщина придет в себя после операции и, если потребуется, наши сотрудники помогут прямо в операционной. После женщина и младенец переводятся в послеродовую палату, где проведет около 4-х дней. Продолжительность восстановления после кесарева сечения зависит и от вас. Мы рекомендуем как можно раньше начинать вставать с постели, чтобы избежать осложнений, например, венозного тромбоза.
Хотите узнать больше о кесаревом восстановлении? Нажмите ссылку
Какой будет шрам после кесарева сечения? Разрез обычно делается на нижней части живота (линия бикини) не менее 10 см. Редко и только при определенных медицинских показаниях врачи могут сделать разрез вдоль средней линии нижнего живота. Если есть шрам от предыдущей операции, врачи предпочитают делать разрез на этом же месте.
Если есть шрам от предыдущей операции, врачи предпочитают делать разрез на этом же месте.
Если вы планируете провести плановое кесарево сечение, вы можете направить направление от своего врача вместе с вашим номером телефона на номер факса 08-9411944. Наш секретарь вернется, чтобы назначить кесарева сечения. Клиника работает по воскресеньям и вторникам с 12:00 до 14:00 в женском отделении медицинского центра Каплан, на 5-м этаже. Мы просим вас прибыть в назначенное время с направлением от врача, финансовым подтверждением от больничной кассы (форма 17) и оформиться в родильном отделении на 2-м этаже.
Кесарево сечение в роддоме №8. Городская клиническая больница имени В.П. Демихова
Современная техника кесарева сечения состоит в том, что разрез кожи и подкожной клетчатки производят по нижней складке живота в поперечном направлении (по Пфанненштилю) длиной до 15 см, либо производят поперечный разрез (по Джоэл-Кохану) на 2-3 см ниже середины расстояния между лоном и пупком длиною 10-12 см.
Это удобный и достаточно быстрый оперативный доступ при кесаревом сечении. Такой разрез имеет свои преимущества: обладает хорошим косметическим эффектом, что и объясняет широкое распространение этого вида вмешательства, ведь оба этих разреза создают благоприятные условия для наложения внутрикожного шва.
Примечательным является то, что при повторном кесаревом сечении разрез на коже делается на месте предыдущего рубца с иссечением последнего. Такой разрез передней брюшной стенки позволяет более активно вести послеоперационный период по сравнению с продольным (нижнесрединным) разрезом. Родильнице разрешается вставать с постели в течение первых суток после операции, что является профилактикой субинволюции матки, пареза кишечника, образования спаечного процесса и снижает риск тромбоза в послеоперационном периоде. За последние 10 лет техника кесарева сечения прогрессивно менялась.
Предпосылкой к этому послужили работы, доказывающие, что незашитая висцеральная и париетальная брюшина не влечет за собой никаких дополнительных послеоперационных осложнений и даже существенно снижает вероятность образования спаек в брюшной полости. Другой предпосылкой явилось широкое применение в хирургической практике синтетического (викрил, полигликолид) рассасывающегося шовного материала, в связи с чем, при зашивании разреза на матке более часто используется однорядный непрерывный шов. У пациенток с однорядным швом на матке (по данным УЗИ) отек в области послеоперационного шва наблюдается в 4 раза реже, чем при наложении двухрядного шва. Шов на матке и апоневрозе обрабатывают с помощью аргоноплазменной коагуляции (АПК).
Другой предпосылкой явилось широкое применение в хирургической практике синтетического (викрил, полигликолид) рассасывающегося шовного материала, в связи с чем, при зашивании разреза на матке более часто используется однорядный непрерывный шов. У пациенток с однорядным швом на матке (по данным УЗИ) отек в области послеоперационного шва наблюдается в 4 раза реже, чем при наложении двухрядного шва. Шов на матке и апоневрозе обрабатывают с помощью аргоноплазменной коагуляции (АПК).
Особенностью АПК является то, что активный электрод обдувается аргоном, ионизируется, между электродом и тканью образуется факел. В среде инертного газа аргона при температуре 120°С происходит коагуляция тканей на глубину не более 3 мм. При этом отсутствует эффект карбонизации–обугливания, так как нет прямого горения ткани, а также происходит прямое термическое воздействие на микробный агент. За счет АПК происходит активизация процессов заживления – в результате глубокого прогрева тканей: миометрий в области шва (на глубину 10–15 мм) и сокращение коллагеновых волокон за счет термообработки ткани. Применение АПК при кесаревом сечении позволяет уменьшить кровопотерю во время операции, улучшить качество жизни в послеоперационном периоде за счет снижения болевого синдрома и сокращения срока пребывания в стационаре.
Применение АПК при кесаревом сечении позволяет уменьшить кровопотерю во время операции, улучшить качество жизни в послеоперационном периоде за счет снижения болевого синдрома и сокращения срока пребывания в стационаре.
Прямое антибактериальное воздействие позволяет отказаться от превентивной курсовой антибактериальной терапии, способствует заживлению операционной раны, снижает риск возникновения гнойно-воспалительных заболеваний в послеоперационном периоде. Кроме того, достигается состоятельность рубца на матке, что позволяет увеличить процент последующих самопроизвольных родов. Сочетание нескольких известных приемов и исключение ряда необязательных этапов позволяют говорить о кесаревом сечении по Штарку как о новой модификации, имеющей целый ряд преимуществ по сравнению с обычными методиками.
К ним относятся:
- быстрое извлечение плода; значительное сокращение продолжительности операции;
- уменьшение кровопотери;
- снижение потребности в послеоперационном применении обезболивающих средств;
- снижение частоты развития пареза кишечника и других послеоперационных осложнений;
- более ранняя выписка на 3-4 сутки после родов.

Продолжительность традиционного хирургического вмешательства составляет в среднем 40 минут, а в модификации Штарка – 22 минуты. Благодаря указанным преимуществам, а также простоте самого метода, эта операция быстро завоевывает популярность. Дети, извлеченные после кесарева сечения по Штарку, имеют более устойчивую адаптацию, что позволяет в течение первых минут жизни приложить их к груди.
Виды анестезии при операции кесарево сечение
Главная страница / Дополнительная информация
Просмотров: 173576КЕСАРЕВО СЕЧЕНИЕ: Ваш выбор анестезии
Один из пяти новорожденных появляется на свет при помощи операции кесарева сечения и в двух случаях из трех это вмешательство не планируется заранее. Возможно, Вы захотите просмотреть данный буклет, даже если сами не готовитесь к такой операции.
Рождение ребенка является незабываемым впечатлением
Роды путем кесарева сечения могут быть столь же удовлетворяющими и приносящими положительные эмоции, как и роды, протекающие естественным путем. Если произойдет так, что Вам будет необходимо кесарево сечение, ни в коем случае не следует воспринимать этот факт как неудачу в каком бы то ни было смысле. Помните, что самая важная вещь—это безопасность для Вас и Вашего ребенка. Бывают ситуации, когда именно кесарево сечение является наилучшим способом обеспечения этой безопасности. Существует несколько видов анестезии (обезболивания) при операции кесарева сечения. Данная памятка объясняет различные варианты. Главное – Вы должны обсудить выбор анестезии с врачом-анестезиологом. Анестезиологи, работающие в акушерстве, являются врачами, специализирующимися в области обезболивания и обеспечения безопасности беременных и новорожденных при хирургических вмешательствах.
Когда операция кесарева сечения запланирована заранее – это плановое кесарево сечение. Его рекомендуют, если имеется повышенная вероятность развития осложнений при проведении родов естественным путем. Одним из примеров является ситуация, когда плод занимает неправильное положение в матке на поздних сроках беременности.
В других случаях кесарево сечение выполняется по срочным показаниям, обычно уже в процессе родов. Это так называемое экстренное кесарево сечение. Данная операция может потребоваться из-за слабости родовой деятельности, по причине внезапного ухудшения состояния плода или вследствие сочетания этих осложнений.
Врач акушер-гинеколог обсудит с Вами причины, по которым требуется кесарево сечение, и Ваше согласие на вмешательство.
Виды анестезии:
Существует два основных вида анестезии: регионарная и общая. Большинство кесаревых сечений выполняются под так называемой регионарной анестезией, когда пациентка находится в бодрствующем состоянии ; при этом нижняя половина ее тела, включая живот, становится нечувствительной к боли. Такая анестезия является более безопасной и для матери, и для новорожденного. Более того, она дает возможность Вам и отцу ребенка (если он желает присутствовать при родах) вместе пережить момент появления малыша на свет.
В свою очередь, существует три типа регионарной анестезии:
Спинальная анестезия — наиболее часто используемый метод.Ее можно вы полнить как при плановом, так и при экстренном кесаревом сечении. Нервы, отходящие от спинного мозга, окутаны особым футляром из оболочек, в котором содержится жидкость и все это располагается внутри позвоночника. Местный анестетик вводится в этот самый футляр с жидкостью с помощью очень тонкой иглы. Спинальная анестезия наступает быстро и требует относительно небольшой дозы анестетика.
Эпидуральная анестезия.В этом случае тонкая пластиковая трубочка(катетер)вводится кнаружи от упомянутого футляра с жидкостью, туда, где проходят нервы, проводящие болевые импульсы от матки. Эпидуральная анестезия часто применяется еще и для обезболивания родов, при этом используют раствор местного анестетика слабой концентрации. Если Вам требуется кесарево сечение, такая анестезия может быть усилена введением того же раствора, но в более высокой концентрации. По сравнению со спинальной анестезией, для эпидуральной требуется более высокая доза аналогичного препарата, а его действие развивается медленнее. Эпидуральная анестезия может быть углублена введением дополнительной дозы анестетика, если возникнет такая необходимость.
Комбинированная спинально-эпидуральная анестезия является сочетаниемдвух перечисленных видов обезболивания. Спинальную анестезию используют собственно для обезболивания операции кесарева сечения, эпидуральную — для того, чтобы при необходимости ввести дополнительную дозу препарата и для устранения боли в послеоперационном периоде.
Общая анестезия (наркоз)
При проведении общей анестезии Вы будете спать во время операции.
В наши дни наркоз при кесаревом сечении применяют реже, чем это делалось ранее. Общая анестезия может потребоваться в некоторых экстренных случаях, в ситуациях, когда регионарная анестезия по тем или иным причинам нежелательна, или же пациентка предпочитает находиться в состояния сна во время вмешательства.
Доводы «за» и «против» каждого из видов анестезии описываются далее в этой памятке. Вначале Вам будет полезно узнать, как производится подготовка к кесареву сечению и что для этого необходимо.
Предоперационное обследование
Если Вам планируется операция кесарева сечения, необходимо заранее госпитализироваться в стационар.
Осмотр анестезиолога
Перед операцией кесарева сечения Вас обязательно осмотрит врач-анестезиолог. Он ознакомится с Вашей медицинской картой и соберет информацию о состоянии вашего здоровья, течении предшествующих анестезий, если таковые были. В некоторых случаях может потребоваться дополнительное обследование. Кроме того, анестезиолог обсудит с Вами выбор метода анестезии и ответит на вопросы.
В день операции
Акушерка поможет Вам надеть специальные чулки для предотвращения образования тромбов (сгустков крови ) в венах ног.
В операционной к Вам прикрепят специальные датчики, чтобы измерять артериальное давление, пульс и насыщение крови кислородом; все это совершенно безболезненно.
Медсестра-анестезистка установит внутривенный катетер для вливания инфузионных растворов и постановки внутривенных инъекций. Для сокращения риска развития инфекции в послеоперационной ране Вам введут антибиотик.
Что будет происходить, если Вам необходимо выполнить регионарную анестезию?
Вас попросят либо сесть, либо лечь на бок и согнуть спину. Анестезиолог обработает кожу спины специальным дезинфицирующим раствором, при этом Вы ощутите холод.
При проведении спинальной анестезии, очень тонкая игла будет введена Вам в спину, обычно безболезненно. В некоторых случаях, по мере продвижения иглы, Вы можете почувствовать легкое покалывание в одной из ног или испытать что-то наподобие слабого удара электрическим током. Вам следует сообщить врачу об этом, но важно сохранять неподвижность во время выполнения процедуры. Как только игла будет установлена в правильное положение, вводят местный анестетик, после чего иглу удалят. Обычно вся процедура занимает несколько минут, но иногда бывает непросто сразу установить иглу в правильную позицию; в этом случае манипуляция займет несколько больше времени.
В случае эпидуральной анестезии применяется более толстая игла для того, чтобы через нее установить катетер (тонкую трубочку) в эпидуральное пространство. Так же как и при спинальной анестезии, возможны лишь ощущения покалывания или легкого удара током, отдающие в ногу. Здесь Вам опять-таки важно сохранять неподвижность пока анестезиолог проводит манипуляцию. Как только катетер будет установлен, врач разрешит Вам изменить позу.
Если же у Вас уже имеется эпидуральный катетер, установленный ранее для обезболивания родов, единственное, что должен сделать анестезиолог – это ввести в этот катетер более высокую дозу лекарства, достаточную для обезболивания операции кесарева сечения. В тех случаях, когда операция должна быть выполнена настолько экстренно, что нет времени ждать наступления эпидуральной анестезии, Вам могут произвести другой вид обезболивания.
Вы будете знать, что спинальная или эпидуральная анестезия начала действовать, поскольку начнете ощущать тяжесть и тепло в ногах. Возможно также чувство легкого покалывания. Онемение постепенно будет распространяться вверх по Вашему телу. Врач-анестезиолог будет проверять насколько широко распространилась зона обезболивания, и готовы ли Вы к операции. Иногда бывает нужно изменить положение тела для обеспечения хорошей анестезии. Вам будут часто измерять артериальное давление.
В процессе наступления эффекта анестезии, акушерка установит Вам катетер в мочевой пузырь, чтобы опорожнять его по ходу операции. Вы не почувствуете при этом дискомфорта. Эта трубка в мочевом пузыре может быть оставлена до следующего утра, и не надо будет беспокоиться о мочеиспускании.
Для проведения операции Вам потребуется лечь на спину. Если возникнет чувство тошноты, Вам следует обязательно сказать об этом анестезиологу. Часто причиной тошноты является снижение артериального давления. Врач проведет соответствующее лечение.
Пока ребенок не родился, Вам может потребоваться вдыхание кислорода через специальную лицевую маску, чтобы обеспечить поступление кислорода в организм ребенка в достаточном количестве.
Преимущества регионарной анестезии по сравнению с наркозом:
- На операции Вы будете в сознании, можете ее «контролировать»
- Вы сможете увидеть и услышать ребенка.
- Не будете чувствовать сонливость после операции.
- Раннее начало общения с ребенком и грудного вскармливания.
- Эффективное послеоперационное обезболивание.
- Ребенок рождается в ясном сознании.
Недостатки регионарной анестезии по сравнению с наркозом:
- Требуется больше времени, чтобы выполнить регионарную анестезию, чем ввести пациента в наркоз.
- В отдельных случаях после регионарной анестезии некоторое время может отмечаться шаткость походки.
- В редких ситуациях регионарная анестезия может не оказать должного эффекта и придется перейти к наркозу.
Регионарная анестезия может, кроме того, вызывать:
- Чувство покалывания или онемения в ноге (чаще после спинальной анестезии). Это бывает примерно у одной из десяти тысяч пациенток и может длиться несколько недель или месяцев.
- Кожный зуд во время операции, но он поддается лечению.
- Головную боль (реже, чем у одной из ста пациенток). Она также поддается лечению.
- Местную болезненность в области спины в течение нескольких дней. В этом нет ничего необычного.
Ни спинальная, ни эпидуральная анестезия не вызывают хроническую боль в спине! К сожалению, боли в спине часто беспокоят женщин после родов, особенно в тех случаях, когда эти симптомы имели место до или во время беременности. Однако, спинальная или эпидуральная анестезия не усугубляет эти боли.
Что будет происходить, если Вам будут давать наркоз?
Вначале Вам предложат выпить лекарство, снижающее кислотность желудочного сока и еще до начала общей анестезии установят катетер в мочевой пузырь. Затем анестезиолог даст Вам подышать кислородом через маску в течение нескольких минут. Как только операционная бригада будет готова к работе, анестезиолог введет Вам в вену лекарство, вызывающее сон. Перед самым засыпанием медсестра слегка надавит Вам на шею спереди. Этот прием нужен для предотвращения попадания желудочного содержимого в легкие. Сон наступит очень быстро.
Когда Вы уже будете спать, специальную трубку введут Вам через рот в трахею (дыхательное горло) чтобы предупредить затекание содержимого желудка в легкие и для того, чтобы наркозный аппарат смог поддерживать Ваше дыхание. Анестезиолог будет продолжать вводить лекарства, обеспечивающие продолжение сна и позволяющие оперирующему врачу безопасно извлечь ребенка. Однако Вы не будете чувствовать происходящего.
Когда по окончанию операции Вы проснетесь, Вы можете почувствовать дискомфорт в горле из-за нахождения в нем упомянутой трубки (которую затем удалят) и ощутить некоторую болезненность в зоне операции. Кроме этого, Вы можете испытывать
сонливость или тошноту в течение некоторого времени. Тем не менее, Вы быстро вернетесь к своему обычному состоянию. Вас перевезут в палату пробуждения.
Некоторые причины, по которым наркоз может быть предпочтительнее для Вас:
- Состояния, при которых нарушена свертываемость крови. В этих случаях регионарную анестезию лучше избежать.
- Если операция чрезвычайно экстренная и нет времени провести ни спинальную, ни эпидуральную анестезию.
- Деформации или заболевания в области спины, делающие регионарную анестезию трудновыполнимой или невозможной.
- Те случаи, когда спинальная или эпидуральная анестезия не оказали должного эффекта.
Операция
Во время операции обычно устанавливается специальная занавеска, отграничивающая лицо пациента от зоны вмешательства. При этом врач-анестезиолог будет находиться рядом с Вами все время. Вы можете слышать, как проходят приготовления к операции, поскольку врачи акушеры-гинекологи работают в единой команде с акушерками и анестезиологической бригадой.
Кожный разрез обычно производится несколько ниже линии бикини. Когда Вам будут делать операцию, Вы можете почувствовать надавливание или натяжение, но не будете чувствовать боли. Анестезиолог будет непрерывно оценивать Ваше состояние во время операции и может провести дополнительное обезболивание при необходимости. В редких случаях может возникнуть необходимость перейти к общей анестезии (наркозу). Время от начала операции до извлечения младенца занимает обычно менее пяти минут. Сразу же после рождения, акушерка и педиатр осматривают новорожденного. После рождения препараты для сокращения матки вводятся в вену. Операционной бригаде потребуется примерно полчаса, чтобы закончить операцию.
Когда операция завершена
После окончания операции Вас переведут в палату пробуждения для наблюдения в течение ближайшего времени. Вам разрешат взять с собой телефон, воду без газа, средства личной гигиены, все остальные вещи передаются акушерке. Ребенок это время будет находиться в детском отделении, о его состоянии Вас проинформирует врач неонатолог. Несколько раз в сутки Вам принесут ребенка для кормления. В палате пробуждения препараты, введенные во время анестезии, постепенно прекратят свое действие, и могут появиться ощущения покалывания в ногах. Через несколько часов Вы снова сможете двигать ногами. Через шесть часов после операции сможете вставать и ходить по палате самостоятельно или при необходимости, с поддержкой медицинского персонала. Дайте знать медсестре, когда потребуется дополнительное обезболивание.
Обезболивание после операции
Существует ряд способов устранения боли после операции кесарева сечения:
- После операции Вам будет назначена плановая обезболивающая терапия: в виде внутримышечного и внутривенного введения обезболивающих препаратов.
- Если у Вас установлен эпидуральный катетер, его оставляют на определенное время для послеоперационного обезболивания.
Рождение ребенка путем кесарева сечения безопасно и может быть источником положительных эмоций. Многие женщины предпочитают находиться в сознании во время этого вмешательства. Другим же требуется наркоз по причинам, рассмотренным выше. Мы надеемся, что эта памятка поможет Вам сделать свой сознательный выбор анестезии при операции кесарева сечения.
Кесарево сечение — StatPearls — Книжная полка NCBI
Упражнение для непрерывного образования
В этом упражнении рассматривается кесарево сечение и выделяются способы, с помощью которых группа специалистов по уходу может повлиять на здоровье женщин и их новорожденных. Кесарево сечение — самая распространенная операция, выполняемая в Соединенных Штатах, при этом ежегодно выполняется более миллиона операций кесарева сечения. Решения, принятые во время кесарева сечения, могут повлиять на женщин и их семьи на всю их жизнь.В этом упражнении рассматриваются показания и осложнения кесарева сечения, а также роль межпрофессиональной команды в доказательной предоперационной и интраоперационной помощи.
Целей:
Определите анатомические структуры, участвующие в кесаревом сечении.
Опишите оборудование, персонал, подготовку и технику, использованные во время кесарева сечения.
Обобщите ключевые аспекты кесарева сечения, которые имеют отношение к консультированию пациента и информированному согласию.
Опишите стратегии межпрофессиональной команды для улучшения координации ухода и коммуникации для улучшения результатов женщин, перенесших операцию кесарева сечения.
Введение
Кесарево сечение — это родоразрешение плода через открытый разрез брюшной полости (лапаротомия) и разрез в матке (гистеротомия). Первое задокументированное кесарево сечение произошло в 1020 году нашей эры, и с тех пор процедура значительно расширилась.[1] В настоящее время это самая распространенная операция, выполняемая в Соединенных Штатах: более 1 миллиона женщин ежегодно рожают посредством кесарева сечения. Частота кесарева сечения выросла с 5% в 1970 году до 31,9% в 2016 году [2]. Хотя предпринимаются постоянные усилия по снижению частоты кесарева сечения, эксперты не ожидают значительного снижения как минимум в ближайшие десять или два года [3]. Хотя оно сопряжено с риском как немедленных, так и долгосрочных осложнений, для некоторых женщин кесарево сечение может быть самым безопасным или даже единственным способом родить здорового новорожденного.
Анатомия и физиология
Для выполнения кесарева сечения хирург должен пройти через все слои, которые отделяют его / ее от плода. Сначала надрезается кожа, затем подкожные ткани. Следующий слой — это фасция, покрывающая прямые мышцы живота. Передняя фасция брюшной полости обычно состоит из двух слоев. Один состоит из апоневроза наружной косой прямой мышцы живота, а другой представляет собой слитый слой, содержащий апоневрозы поперечной мышцы живота и внутренние косые мышцы.После разделения прямых мышц, которые идут от головы к хвосту, хирург входит в брюшную полость через париетальную брюшину.
У беременных, в отличие от негравидных, матка часто встречается в этой точке сразу после входа в брюшную полость. Если пациент страдает спаечной болезнью в результате предыдущих операций, хирург может столкнуться с спаечным процессом, затрагивающим такие структуры, как сальник, кишечник, переднюю брюшную стенку, мочевой пузырь и переднюю часть матки.
После идентификации матки хирург затем может идентифицировать пузырно-маточную брюшину или пузырно-маточную серозную оболочку, которая соединяет мочевой пузырь и матку. Если хирург хочет сделать лоскут мочевого пузыря, он или она должен разрезать пузырно-маточную брюшину. У пациентки, перенесшей ранее кесарево сечение, мочевой пузырь может стать трудно отделить от матки.
Матка состоит из наружного серозного слоя (периметрия), мышечного слоя (миометрия) и внутреннего слоя слизистой оболочки (эндометрия).Все три этих слоя разрезаются, чтобы сделать разрез матки или гистеротомию. Важно помнить, что маточные сосуды проходят вдоль боковых сторон матки с обеих сторон, и необходимо соблюдать осторожность, чтобы не повредить эти кровеносные сосуды при выполнении или расширении разреза на матке — маточные артерии отходят от передней части. отдел внутренней подвздошной артерии. Кровоток через эти артерии во время беременности в восемь раз быстрее, с односторонним потоком более 300 миллилитров в минуту на 36 неделе.[4] Маточные артерии пересекают мочеточники спереди и входят в матку через кардинальную связку. Маточные артерии анастомозируют широкой связкой с яичниковыми артериями, отходящими от брюшной аорты.
В зависимости от состояния амниотических оболочек пациентки (если ее «вода разорвана» или нет), хирург может обнаружить этот амниотический мешок при надрезе матки. Амниотический мешок состоит из двух слоев, хориона и амниона, которые срастаются на ранних сроках беременности.Амниотический мешок, если он присутствует, будет последним слоем между хирургом и плодом. Именно в этот момент плод рождается, достигая основной цели — кесарева сечения.
Беременная матка часто скрывает остальную часть женской репродуктивной анатомии. Однако после рождения плода другие структуры могут стать видимыми, что особенно важно, если хирург извлекает матку для восстановления. Хирург может оценить фаллопиевы трубы и яичники, и перевязка маточных труб возможна, если пациент ранее выразил желание и дал информированное согласие на использование этой формы контрацепции.Также можно определить широкую связку. Эта структура состоит из двух листков брюшины и прикрепляет матку к боковым стенкам таза. Медиальный листок широкой связки, если он открыт, также является местом, где можно увидеть движение мочеточника. Шейка матки, расположенная в нижней части матки, обычно не видна, как и влагалище.
Показания
Существуют различные причины, по которым плод не может или не должен родиться естественным путем. [5] [6] Некоторые из этих показаний жесткие, поскольку вагинальные роды могут быть опасны в определенных клинических сценариях.Например, кесарево сечение часто является рекомендуемым подходом, если у пациентки ранее был классический рубец после кесарева сечения или разрыв матки. Однако из-за возможных осложнений кесарева сечения (см. Ниже) было проведено много исследований, направленных на поиск способов снижения частоты кесарева сечения.
Особое внимание уделялось сокращению числа впервые выполняемых кесарево сечений, поскольку многие женщины, перенесшие одно кесарево сечение, в конечном итоге родят оставшуюся часть своих детей с помощью кесарева сечения.Она может выбрать другое кесарево сечение по разным причинам или может не быть кандидатом на последующие роды через естественные родовые пути. Например, если у этой пациентки во время родов шейка матки была неблагоприятной, созревание шейки матки с помощью таких препаратов, как мизопростол, не рекомендуется из-за повышенного риска разрыва матки с помощью этих препаратов. В статье 2011 года «Безопасная профилактика первичного кесарева сечения» авторы рассмотрели наиболее часто задокументированные показания к первому кесареву сечению (родовая дистоция, патология сердечного ритма плода, неправильное предлежание плода, многоплодие и подозрение на макросомию плода). и смягчение как этих факторов.[7]
Показания для кесарева сечения по беременности и родам [5] [6]
Предыдущее кесарево сечение
Запрос матери
Деформация таза или цефалопропорция
Предыдущая травма промежности
Предыдущая операция на тазовой или анальной / прямой кишке
0
Реконструктивная инфекция ВИЧ 900Сердечная или легочная болезнь
Церебральная аневризма или артериовенозная мальформация
Патология, требующая одновременного внутрибрюшного хирургического вмешательства
Перимортальное кесарево сечение
Маточные / анатомические показания для кесарева сечения [5] [6]
Аномальная плацентация (например, предлежание плаценты, приросшая плацента)
Отслойка плаценты
Предыдущая классическая гистеротомия
Предыдущая полнослойная миомэктомия
Удаление матки Инвазивный рак шейки матки
Предыдущая трахелэктомия
Обструктивная масса половых путей
Постоянный серкляж
Показания для плода для кесарева сечения [5] [6]
Неутешительный статус плода (например, аномальное допплеровское исследование пуповины) или аномальное исследование сердца плода
Выпадение пуповины
Неудачные оперативные роды через естественные родовые пути
- Макросомия Врожденная аномалия
Тромбоцитопения
Предыдущая родовая травма новорожденного
В одном исследовании 2007 года изучалось, какой уровень дополнительного риска для плода женщина или ее лицо, осуществляющее уход, считает приемлемым для достижения естественных родов и предотвращения кесарева сечения. раздел.[8] Они пришли к выводу, что как беременные пациентки, так и лица, ухаживающие за ними, имели низкую толерантность к риску. Для женщины вполне понятно и оправдано возлагать большие надежды на результат родов. Цель по снижению частоты кесарева сечения может быть труднодостижимой, учитывая это нежелание подвергать плод риску.
Противопоказания
Настоящих медицинских противопоказаний к кесареву сечению нет. Кесарево сечение — вариант, если беременная пациентка мертва или умирает, или если плод мертв или умирает.Хотя есть идеальные условия для кесарева сечения, такие как наличие анестезии и антибиотиков, а также соответствующее оборудование, их отсутствие не является противопоказанием, если того требует клинический сценарий.
С этической точки зрения кесарево сечение противопоказано, если беременная пациентка отказывается. Адекватное образование и консультирование имеют решающее значение для информированного согласия. Однако, если беременная пациентка не соглашается на операцию на ее теле, в конечном счете, это ее право как автономного пациента.
Есть несколько клинических сценариев, в которых кесарево сечение может быть не лучшим вариантом. Эти противопоказания можно считать относительными. Например, у беременной пациентки может быть тяжелая коагулопатия, что делает операцию чрезвычайно опасной. В этом случае предпочтительнее родоразрешение через естественные родовые пути. С другой стороны, пациент с обширным анамнезом абдоминальной хирургии также может быть плохим кандидатом на хирургическое вмешательство. В случае гибели плода выполнение кесарева сечения подвергает беременную пациентку риску кесарева сечения без какой-либо пользы для плода.Те же соображения применимы, если у плода есть серьезные аномалии, несовместимые с жизнью.
Оборудование
Оборудование, необходимое для кесарева сечения, зависит от клинического сценария. [9] На самом базовом уровне все, что нужно, — это режущий инструмент. В экстренных случаях врач теоретически мог бы провести преджизненное кесарево сечение женщине после автомобильной аварии с помощью острого осколка стекла.
К счастью, такие чрезвычайные ситуации редки.Чтобы сделать кесарево сечение более безопасным для хирурга, беременной пациентки и плода, используются различные расходные материалы и предметы многократного использования. Опять же, клинический сценарий диктует используемое оборудование.
В хирургическом кабинете должна быть хирургическая кровать или стол, которые могут перемещаться вверх и вниз в зависимости от потребностей хирурга. К операционному столу присоединены опоры для рук пациента, страховочный ремень или ремень, чтобы пациент не упал со стола, и некоторый пандус (или даже свернутое одеяло) для обеспечения бокового наклона пациента влево.Хирургические ступенчатые табуреты должны быть доступны хирургу и ассистенту (ам).
Грелка для одеял часто присутствует в операционной. Это устройство обеспечивает согревание как пациента, так и новорожденного. Постоянный катетер обычно помещается в мочевой пузырь пациента перед операцией. Операционная также должна иметь верхнее освещение, чтобы обеспечить адекватное освещение операционного поля. Большинство расходных материалов, которые обычно используются во время операции, часто хранятся в хирургическом блоке, включая швы, перчатки, халаты, перевязочные материалы для ран и кровоостанавливающие средства.
Когда пациент оказывается на операционном столе, хирургическая простыня поддерживает стерильное операционное поле — оно может быть либо с фенестрированием, либо без фенестрирования вокруг живота пациента. Обычно он имеет боковые карманы для сбора околоплодных вод или других жидкостей. Простыня обычно прикрепляется к двум полюсам по обе стороны от плеч пациента, закрывая обзор операционного поля пациенту. Также доступны прозрачные простыни, позволяющие пациенту наблюдать за операцией и последующими родами.Во многих больницах может быть стандартный «хирургический пакет», предназначенный для кесарева сечения, и этот пакет может содержать необходимые простыни. Он также может содержать хирургические полотенца, грушу для аспирации, зажимы для пуповины, аспирационную трубку или другие расходные материалы, специфичные для кесарева сечения.
Во главе хирургического стола находится оборудование для анестезии, которое включает мониторы жизненно важных функций пациента, организационные шкафы, лекарства для достижения адекватной анестезии и оборудование для дыхательных путей. Хотя кесарево сечение обычно проводится под регионарной анестезией, может потребоваться общая анестезия.Следовательно, все оборудование, необходимое для получения и поддержания проходимости дыхательных путей пациента, должно быть легко доступно.
В большинстве больниц есть стандартизированная «хирургическая ложка» специально для кесарева сечения. Этот лоток содержит хирургические инструменты, традиционно используемые во время процедуры, и может отличаться в зависимости от региона или больницы. Этот лоток может включать в себя несколько видов ножниц (бандажные, Метценбаума, прямые и изогнутые Мейо), несколько видов зажимов (Келли, Кохер, Эллис, Бэбкок), губчатые щипцы, несколько видов тканевых щипцов (Адсон, Русский, Феррис Смит, гладкий ), ретракторы (лезвие мочевого пузыря, Army Navy, Richardson), рукоятки ножей, иглодержатели, аспираторы (Yankauer или Poole) или другие инструменты.
Наличие стандартизированной хирургической упаковки и лотка для инструментов для кесарева сечения может быть полезным. Например, если необходимо экстренное кесарево сечение, это снизит необходимость в трудоемком сборе соответствующего оборудования. В дополнение к стандартным лоткам для инструментов для кесарева сечения, также должны быть доступны лотки для инструментов для гистерэктомии. Послеродовая гистерэктомия относительно редка, но становится все более распространенной. Наличие под рукой соответствующих инструментов может сэкономить драгоценное время в чрезвычайной ситуации.
Персонал
Первичный персонал для кесарева сечения состоит из:
Хирурга
Помощника хирурга
Анестезиолога или анестезиолога
A
циркуляционная медсестраКто-то, кто ухаживает за новорожденным
Перед тем, как станет возможна операция, пациенту следует пройти обезболивание.За исключением редких случаев, анестезиологическая бригада предоставит это. В этой бригаде может быть анестезиолог и / или медсестра-анестезиолог. В некоторых учреждениях за акушерскую анестезию отвечает специальная команда. В других случаях специалисты по анестезии заботятся о пациентах во всех хирургических кабинетах, включая основную операционную и рабочую комнату. Помимо обезболивания, анестезиолог и / или анестезиолог играют решающую роль в обеспечении проходимости дыхательных путей пациента и мониторинге жизненно важных функций, хирургической кровопотери и диуреза.Если необходимо введение дополнительных лекарств или продуктов крови или необходимо взять кровь для лабораторных исследований, эти задачи часто выполняет персонал анестезиолога.
Хирург-терапевт во время кесарева сечения может отличаться в зависимости от больницы и региона. Во многих больницах основным хирургом является акушер-гинеколог. В других больницах, особенно в сельской местности, кесарево сечение может выполнять хирург общего профиля. Семейные врачи, практикующие акушерство, также могут выполнить кесарево сечение.
Ассистент хирурга тоже может отличаться. Это может быть другой врач, например партнер по практике или акушерский госпиталь. Это может быть обученная медсестра или дипломированная медсестра-акушерка. Это может быть врач-резидент или коллега. Роль хирургической медсестры / техника традиционно заключается в обеспечении хирурга необходимыми инструментами, но при необходимости скраб может также помочь хирургу.
Циркуляционная медсестра — нестерильный член бригады. Таким образом, он или она может получить дополнительное оборудование или материалы, которые могут потребоваться.Он или она может составить график или документировать, как указано, и сыграть роль в безопасности пациента. Циркуляционная медсестра часто работает вместе с санитарной медсестрой, чтобы обеспечить правильный подсчет хирургических инструментов, игл и губок.
Медсестра, практикующая медсестра или врач могут взять на себя уход за новорожденным после родов. Он / она выполняет первичную реанимацию новорожденного, включая осмотр и согревание. Если ожидается, что новорожденный будет значительно недоношенным или ему потребуется специализированная помощь (врожденные дефекты, воздействие лекарственных препаратов и т. Д.)), часто требуется дополнительный персонал для ухода за новорожденным. В эту помощь могут входить практикующие медсестры или врачи отделения интенсивной терапии новорожденных. В некоторых условиях или сценариях практики для оказания помощи в уходе за новорожденным может быть вызван основной хирург или анестезиолог. [10]
Preparation
Согласно протоколам улучшенного восстановления, дородовой уход должен включать информирование пациентов и их партнеров о возможности кесарева сечения. Пациент должен получить информацию о том, чего ожидать до, во время и после процедуры.Если ожидается кесарево сечение, возможно, из-за осложнений со стороны матери или плода, любые сопутствующие заболевания матери (анемия, диабет, гипертония, ожирение) следует по возможности оптимизировать до операции [11].
Существует риск аспирации с последующим пневмонитом с кесаревым сечением. Предоперационные антациды (цитрат натрия) и антагонист гистамина h3 могут быть введены для предотвращения снижения pH желудочного сока. Что касается голодания, традиционно просят пациента быть «НКО после полуночи». У стабильного пациента с внеплановым кесаревым сечением обычно просят его голодать в течение 6 часов.Совсем недавно протоколы улучшенного восстановления рекомендовали пациентам пить прозрачные жидкости за 2 часа до запланированной операции, а твердая пища запрещена за 6 часов до операции. Кроме того, за 2 часа до операции пациентам, не страдающим диабетом, могут быть предложены добавки углеводной жидкости, что также может улучшить исходы для пациентов. Не рекомендуется пероральная или механическая подготовка кишечника. В экстренных случаях статус НКО может быть заменен неотложными показаниями плода или матери.
Было обнаружено, что предоперационный габапентин улучшает контроль боли после кесарева сечения. Однако предоперационная седация не должна применяться из-за риска нарушения психомоторной функции после родов, а также из-за рисков для плода (проблемы с термогенезом, низкие показатели по шкале Апгар и «синдром гибкого ребенка») [11].
Как и при любой операции, кесарево сечение сопряжено с риском инфицирования. Это считается чистой зараженной хирургической раной из-за смежного характера матки, шейки матки и влагалища.Кесарево сечение — важнейший фактор риска развития инфекции у женщины в послеродовом периоде. У женщин, перенесших кесарево сечение, риск заражения в 20 раз выше, чем у женщин, родивших естественным путем. [12]
Профилактика антибиотиками может помочь снизить риск заражения через кесарево сечение на 60–70%. [12] Профилактические антибиотики следует назначать до операции, а не после пережатия пуповины. [13] Выбор антибиотика зависит от клинического сценария и наличия аллергии у самой пациентки.Антибиотики должны защищать от грамположительных и грамотрицательных бактерий, а также некоторых анаэробов. [14]
Однократное внутривенное введение 1 г цефазолина является обычным для женщин с массой тела менее 80 кг, а для пациентов с массой тела 80 кг и более доза увеличивается до 2 г. Для женщин с массой тела 120 кг и более рекомендуется увеличить дозу цефазолина до 3 г для достижения адекватной концентрации антибиотика в тканях [15]. Пациентам, у которых есть противопоказания к цефазолину, такие как выраженная аллергия, рекомендуется профилактика клиндамицином 900 мг и аминогликозидом 5 мг / кг.Аллергия заслуживает особого внимания, если проявляется крапивницей, респираторным дистресс-синдромом, ангионевротическим отеком или анафилаксией. Добавление однократной дозы ванкомицина рекомендуется пациентам с метициллинорезистентным анамнезом Staphylococcus aureus в анамнезе.
Из-за природы кесарева сечения риск инфицирования связан не только с флорой кожи, но и со стороны влагалищной флоры. Женщины, перенесшие кесарево сечение после родов или разрыва плодных оболочек, чаще подвергаются воздействию вагинальных бактерий.Более поздние исследования показали, что для этих женщин добавление 500 мг азитромицина внутривенно к традиционной антибиотикопрофилактике полезно для снижения инфекционной заболеваемости. [16]
Препараты для местного применения также используются для уменьшения инфекции после кесарева сечения. Повидон-йод и хлоргексидин для местного применения оказались эффективными для подготовки кожи живота. Исследования неоднородны и в целом низкого качества; тем не менее, могут быть некоторые свидетельства того, что хлоргексидин превосходит повидон-йод в уменьшении инфекции.[17] Поскольку данные не ясны, оба метода считаются приемлемыми.
Помимо подготовки кожи живота, следует также рассмотреть вагинальную подготовку. Кокрановский обзор недавно изучил эту тему и пришел к выводу, что подготовка к влагалищу, вероятно, действительно снижает риск эндометрита после кесарева сечения. [18] Возможны как растворы повидон-йода, так и хлоргексидин.
Техника
Кесарево сечение — сложная процедура. Надлежащее обращение с тканями, адекватный гемостаз, предотвращение ишемии тканей и предотвращение инфекции важны для заживления ран и уменьшения последующего образования спаек.Во время самой операции можно использовать несколько техник на каждом этапе или слое ткани. На решение хирурга о технике влияет множество факторов. Как и в случае с любым другим аспектом медицинской практики, рекомендуется основывать эти решения на доказательствах.
Методы кесарева сечения
Перед кесаревым сечением волосы на лобке можно удалять или нет. Сторонники удаления волос заявляют о снижении заражения и инфицирования места операции. Однако Кокрановский обзор не показал более низких показателей инфицирования при удалении волос.Следовательно, удаление волос должно производиться только в том случае, если оно обеспечивает улучшенную визуализацию. Если вы выберете удаление волос, это следует делать машинкой для стрижки, а не бритвой. Пациентам также следует отговаривать брить лобковую область по мере приближения срока родов или назначенного срока кесарева сечения. Бритье бритвой может вызвать микроскопические трещины на коже, которые связаны с большим количеством инфекций в области хирургического вмешательства по сравнению со стрижкой.
Первоначальный разрез кожи может быть выполнен либо надлобком поперечно, либо вертикально по средней линии.Считается, что вертикальный разрез по средней линии обеспечивает более быстрый доступ к брюшной полости и разрушает меньшее количество слоев тканей и сосудов, что приводит к многочисленным упоминаниям о предпочтительном методе выполнения экстренного кесарева сечения [19]. Вертикальный разрез также может позволить визуализировать вдали от известной тяжелой спаечной болезни. В случае планового кесарева сечения гистерэктомии по поводу патологического прилегания плаценты вертикальный разрез может обеспечить большее хирургическое воздействие, а также доступ к подчревным артериям.Однако поперечный разрез кожи является наиболее часто используемым и предпочтительным в большинстве случаев из-за улучшенного заживления ран и переносимости пациентом. Поскольку большинство врачей более искусны в проведении низко-поперечного кесарева сечения, этот метод часто используется даже в экстренных случаях. Незапланированное кесарево сечение гистерэктомии можно проводить через низкий поперечный разрез. Привычка пациента может побудить некоторых хирургов делать поперечный разрез кожи выше на животе, а не под паннусом, хотя исследования этой техники еще не окончательны.[20]
Кожный разрез Pfannenstiel слегка изогнут и расположен на 2–3 сантиметра или на 2 пальца выше лобкового сочленения. Средняя часть разреза находится в области волосистой части головы. Волосы в этом случае следует удалить. Разрез Джоэля-Коэна, напротив, прямой, а не изогнутый. Он находится на 3 см ниже линии, соединяющей передние верхние ости подвздошной кости, что делает его более цефальным, чем разрез кожи по методу Пфанненштиля [19].
Следующим идет подкожный слой, его можно рассечь тупо или резко.Кровеносные сосуды проходят через этот слой, поэтому следует соблюдать осторожность, чтобы минимизировать кровопотерю, ограничивая резкое рассечение средней линией до тех пор, пока не будет достигнута фасция, а затем прямое рассечение латерально. С другой стороны, разумное применение прижигания может поддерживать гемостаз при пересечении кровеносных сосудов.
Затем фасция надрезается скальпелем по средней линии и расширяется в латеральном направлении резко или тупо. Затем фасция может быть отделена от подлежащих прямых мышц.Чтобы выполнить это рассечение, как верхний, так и нижний аспекты фасции последовательно захватываются зажимом (таким как Кохер), и рассечение может быть выполнено тупой техникой, а также резкими ножницами или прижиганием. Необходимо соблюдать осторожность, чтобы не повредить подлежащие прямые мышцы. Хотя в некоторых клинических сценариях прямые мышцы могут быть умышленно разрезаны для обеспечения лучшего хирургического доступа.
В одном небольшом рандомизированном контрольном исследовании изучали рассечение фасции по сравнению с отсутствием рассечения фасции от прямых мышц.Неразрезка была связана с более медленным снижением уровня гемоглобина после операции и меньшей болью по визуальной аналоговой шкале. Однако время хирургического вмешательства и трудности доставки плода не оценивались. Следовательно, этого исследования может быть недостаточно для изменения хирургической техники [19].
После разделения прямых мышц по средней линии вход в брюшную полость достигается путем вскрытия брюшины. Хирург может сделать это резко или прямо. При использовании острого входа следует соблюдать осторожность, чтобы не повредить подлежащие структуры, такие как кишечник.После того, как вход достигнут, разрез брюшины обычно тупо расширяют. Необходимо соблюдать осторожность, чтобы не повредить мочевой пузырь во время расширения разреза брюшины.
В этот момент часто помещают лезвие мочевого пузыря, чтобы визуализировать нижний сегмент матки. В качестве альтернативы можно использовать самоудерживающийся ретрактор. При желании на этом этапе можно создать лоскут мочевого пузыря; брюшину, покрывающую мочевой пузырь и нижний сегмент матки, захватывают и рассекают, а мочевой пузырь резко или тупо отсекают от нижней части матки.Хирурги, решившие создать лоскут мочевого пузыря, делают это из желания уменьшить хирургическое повреждение мочевого пузыря, особенно во время восстановления разреза матки [21]. Однако в нескольких исследованиях отсутствие лоскута мочевого пузыря сокращало время операции и не увеличивало такие осложнения, как гематурия, боль или инфекция мочевыводящих путей. Повреждение мочевого пузыря встречается редко, и исследований недостаточно, чтобы определить, влияет ли отсутствие лоскута мочевого пузыря на частоту повреждения мочевого пузыря. [19] В клинических сценариях, где высок риск расширения нижней гистеротомии, например, кесарево сечение у пациентки, которая была завершена и подталкивалась, и лоскут мочевого пузыря могут быть показаны, даже если не выполняются в плановом порядке.
При адекватной визуализации, независимо от того, был ли создан лоскут мочевого пузыря, можно сделать разрез матки. Разрез матки может быть как поперечным, так и вертикальным. Для большинства операций кесарева сечения предпочтителен низкий поперечный разрез. По сравнению с классическим разрезом, низкий поперечный разрез вызывает меньшее кровотечение, его легче исправить и вызывает меньшее образование спаек [22]. Однако в некоторых случаях показан классический разрез. Например, для плода в поперечном положении спиной вниз может потребоваться классический разрез.Если нижний сегмент матки недоразвит и, следовательно, не дает места для адекватного поперечного разреза, может потребоваться классическая гистеротомия для обеспечения атравматических родов плода [22]. Этот сценарий может возникнуть на ранних сроках преждевременной беременности. В некоторых клинических сценариях, например, при тяжелой спаечной болезни, нижний сегмент матки может быть недоступен, и хирург должен адаптироваться.
Низкая вертикальная гистеротомия может быть вариантом, если ожидается проблемное извлечение плода, особенно в случае тазового предлежания.Низкий поперечный разрез также можно удлинить по вертикали, чтобы создать надрез «Т», «U» или «J», чтобы обеспечить дополнительное пространство. Пациентка, у которой был поперечный или низкий вертикальный разрез матки, может быть кандидатом на пробные роды при последующих беременностях, тогда как предыдущий классический или Т-образный разрез является показанием для повторного кесарева сечения. [2]
Перед проведением гистеротомии матку можно пальпировать для определения бокового вращения. Выполнение гистеротомии по средней линии, а не по бокам, может помочь хирургу избежать повреждения маточных сосудов, особенно при выполнении поперечного разреза.Разрез делают осторожно скальпелем неглубокими движениями, иногда в сочетании с тупым рассечением, стараясь не повредить плод. Если пациентка толкает, выполнение разреза высоко в операционном поле, тем не менее, создает низкий поперечный разрез и снижает риск распространения на боковые сосуды, нижнюю часть матки или шейку матки.
После входа в матку разрез матки можно расширить в латеральном направлении либо тупо пальцами, либо резко с помощью ножниц для перевязки.По возможности предпочтительно тупое расширение разреза матки, поскольку резкое расширение связано с повышением материнской заболеваемости и кровопотери. Тупое головно-каудальное расширение гистеротомии по сравнению с тупым поперечным расширением уменьшает непреднамеренное разгибание и значительную кровопотерю [19]. Таким образом, предпочтительным является тупое продолжение гистеротомии в направлении головно-каудального направления.
Если миометрий матки толстый, как при ранних сроках беременности или при классической гистеротомии, могут потребоваться ножницы для перевязки.Неадекватная гистеротомия может увеличить риск трудного извлечения плода, что, в свою очередь, может привести к увеличению неонатальной заболеваемости или смертности. Безопасное родоразрешение плода — конечная цель кесарева сечения, независимо от деталей техники.
Рождение плода в макушке предлежания достигается путем введения руки в полость матки и поднятия головки плода в месте гистеротомии. Если голова не может быть поднята, ассистент может обеспечить дополнительный подъем снизу с помощью руки во влагалище пациента.В качестве альтернативы для поднятия головки плода можно использовать вакуумный стакан или одно лезвие пинцета. После поднятия головки плода в надрез лезвие мочевого пузыря удаляется, и прикладывается давление на дно плода для изгнания плода из матки. Хирург продолжает осторожно направлять голову во время процесса, а ассистент хирурга может сыграть важную роль в обеспечении большей части давления на дно матки. Если давление на дно матки неадекватно или если оно не может быть адекватно достигнуто (например, значительное материнское ожирение), для вспомогательных родов к головке плода можно приложить вакуумную чашку.Щипцы также можно установить во время кесарева сечения. Обычные правила применяются при использовании вакуума или щипцов даже при кесаревом сечении.
Если плод находится в тазовом предлежании, хирург определяет ложь плода путем пальпации внутри полости матки. Существует несколько методов родоразрешения плода при тазовом предлежании: захватом ступней или бедер с целью проведения гистеротомии. Плод можно доставить до уровня плеч с помощью осторожного вытяжения, иногда с помощью хирургического полотенца вокруг плода.Двусторонние рычаги последовательно опускаются и доставляются. Затем используется давление на дно плода, чтобы помочь согнуть и доставить головку плода. Маневр Морисо Смелли Вейта также можно использовать для сгибания головки плода; для этого нужно положить первый и третий пальцы одной руки на скулы плода, поместить второй палец в рот плода и потянуть челюсть вниз. Применение щипцов Piper для доставки головки плода требуется редко.
После родов пуповину дважды пережимают и перерезают.Зажатие пуповины может быть отложено, если позволяет состояние матери и плода и по желанию хирурга. Систематический обзор отсроченного пережатия пуповины у недоношенных детей показал снижение внутрибольничной смертности, снижение частоты низких баллов по шкале Апгар через 1 минуту, но не через 5 минут, отсутствие изменений в других показателях исхода (интубация, внутрижелудочковое кровоизлияние, некротический энтероколит, и др.), а также потенциальный риск индуцированной полицитемии и гипербилирубинемии. [23] Одно рандомизированное контрольное исследование по изучению отсроченного пережатия пуповины при плановом кесаревом сечении показало увеличение гематокрита новорожденных без повышенной потребности в фототерапии.[24]
После перерезания пуповины при необходимости или желании можно собрать пуповинную кровь. Затем выходит плацента; это может быть выполнено вручную или спонтанно с помощью тракции за пуповину и массажа дна матки. Из-за данных, показывающих снижение оперативной кровопотери и уменьшение инфекций, если выбран вариант самопроизвольных родов через плаценту, этот метод предпочтительнее, если это позволяет клинический сценарий. [25] [26] После выхода плаценты матку очищают влажными лапаротомическими губками.
Для восстановления гистеротомии матку можно вывести наружу или оставить на месте. Исследования продемонстрировали схожую частоту лихорадочных осложнений и одинаковое время хирургического вмешательства при использовании этих двух методов, так что решение может зависеть от предпочтений хирурга. [19] Что касается самого ремонта, рассасывающийся шовный материал замедленного действия используется непрерывно, стараясь охватить углы разреза, избегая при этом боковых сосудов. Текущее закрытие сокращает время работы и кровопотерю по сравнению с прерывистым закрытием.
Было исследовано закрытие гистеротомии в один или два слоя. Краткосрочные исходы, такие как инфекционная заболеваемость, боль, переливание крови и повторная госпитализация, не различались между двумя методами [27]. Данные неоднозначны относительно того, уменьшает ли однослойное закрытие время операции и операционную кровопотерю [21] [19]. Для женщин, желающих в будущем испытать роды, есть данные, свидетельствующие об улучшении остаточной толщины миометрия и заживлении рубцов, а также уменьшении разрыва матки при последующих беременностях при использовании двухслойного закрытия.[28] [29] [19] Незаблокированная техника закрытия также может быть предпочтительнее заблокированной техники. [28] [29] Одно недавнее исследование показало, что закрытие матки без эндометрия было связано с уменьшением патологий плаценты, таких как приросшая плацента, при последующих беременностях [30]. Исследования, касающиеся этого специфического аспекта закрытия матки во время кесарева сечения, продолжаются.
После закрытия матки и обеспечения гемостаза задний тупик очищается от крови и сгустков с помощью губок для лапаротомии и / или аспирации.Этот шаг можно пропустить, если матка не была выведена наружу. Когда матка возвращается в брюшную полость, брюшная полость снова очищается от крови и сгустков. Использование различных ретракторов может обеспечить обнажение параколических желобов. Было показано, что внутрибрюшинное орошение перед закрытием увеличивает тошноту во время операции и не улучшает восстановление функции желудочно-кишечного тракта или частоту инфекционных заболеваний. При повторной установке лезвия мочевого пузыря снова визуализируется восстановление гистеротомии и при необходимости делается гемостатический.Лезвие мочевого пузыря снова удаляется.
В это время можно заново приблизить брюшину. Закрытие брюшины увеличивает время операции и может увеличить послеоперационную лихорадку и продолжительность пребывания в больнице. Решение закрыть этот слой часто зависит от интерпретации хирургом литературы относительно того, снижает ли закрытие образование спаек. К сожалению, эти данные неоднозначны, и поэтому балансирование рисков и преимуществ для пациента является прерогативой хирурга [19].
Перед закрытием фасции осматривают прямые мышцы и субфасциальные ткани для обеспечения гемостаза.Перед закрытием фасции можно повторно аппроксимировать прямые мышцы. Некоторые хирурги считают, что наложение швов на мышцы снижает риск последующего диастаза прямых мышц живота и снижает частоту образования внутрибрюшных спаек [31]. И наоборот, повторная аппроксимация мышц приводит к усилению послеоперационной боли [31]. Со временем хирург сможет вовлечь пациента в совместное принятие решения относительно этой техники.
Затем фасцию ушивают с помощью рассасывающейся нити замедленного действия без блокировки.Исторически сложилось так, что фасция закрывалась некоторыми прерывисто, но этот метод больше не используется широко. Использование мононити вместо плетеного шва может снизить риск инфицирования и должно рассматриваться у пациентов с повышенным риском развития этого осложнения. [32] Монофиламентный шов также может снизить риск последующего образования грыжи. [33] Что касается закрытия всего разреза с использованием одного шва по сравнению с использованием двух швов, пересекающихся по средней линии, нет данных в пользу того или другого.[21]
Затем подкожные ткани промываются и обеспечивается гемостаз. Интересно, что промывание ран не снижает уровень инфицирования. Однако это может помочь лучше визуализировать любые области, требующие прижигания. Если толщина подкожного пространства составляет 2 см и более, рекомендуется закрытие подкожного пространства, так как это снижает риск гематомы, серомы, раневой инфекции и отделения раны. [21] [19] С другой стороны, установка дренажа в подкожное пространство не рекомендуется.[19]
Шитье кожи может быть выполнено с использованием различных методов, наиболее распространенными из которых являются хирургические скобки или подкожный шов. На рынке также есть подкожные рассасывающиеся скобы и адгезивные клеи. Исследования показали, что и швы, и скобки схожи в косметическом отношении. Хотя данные противоречивы, исследования показывают, что ушивание подкожного шва превосходит скрепки в отношении отделения раны и инфицирования раны. [21] [19] Опять же, монофиламентный шов может обеспечить меньше очага инфекции, чем плетеный шов.
Ниже приводится краткое изложение четырех общих оперативных методов: [19]
Метод Пфанненштиля-Керра
Разрез кожи по Pfannenstiel
Острое рассечение подкожного слоя
Резкое расширение фасциального отверстия
Острый вход в брюшину
Острый поверхностный 14 u, затем тупой вход в брюшину
Ручное удаление плаценты
Однослойное прерывистое закрытие матки
Закрытие брюшины
Прерывистое закрытие фасции
Непрерывное ушивание кожи
Кожный разрез по Джоэлю-Коэну
Тупое рассечение подкожного слоя
Тупое расширение фасциального отверстия
Тупой вход в брюшину
Острый поверхностный, затем тупой вход в матку
Самопроизвольное удаление плаценты
Однослойное прерывистое закрытие матки
Незакрытие брюшины
Прерывистое закрытие фасции
Непрерывное ушивание кожи
Метод Мисгава-Ладаха
Кожный разрез по Джоэлю-Коэну
Тупое рассечение подкожного слоя
Тупое расширение фасциального отверстия
Тупой вход в брюшину
Острый поверхностный, затем тупой вход в матку
Ручное удаление плаценты
Однослойное текущее закрытие матки
Неразрывание брюшины
Непрерывное закрытие фасции
Матрасное закрытие кожного шва
Модифицированный метод Мисгава-Ладача
Кожный разрез по Pfannenstiel
Тупое рассечение подкожного слоя
Тупое расширение фасциального отверстия
Тупой вход в брюшину
Острый поверхностный 14 u, затем тупой вход в брюшину
Самопроизвольное удаление плаценты
Однослойное текущее закрытие матки
Закрытие брюшины
Непрерывное закрытие фасции
Непрерывное ушивание кожи
- Имеется ли у пациента полная история болезни и медицинский осмотр?
- Был ли пациент проконсультирован о рисках, преимуществах, показаниях и альтернативах?
Доступны ли соответствующие лабораторные результаты?
Проводилась ли соответствующая профилактика антибиотиками?
Используется ли соответствующая профилактика тромбоза глубоких вен?
Подтверждены ли сердечные тоны плода?
- Выявлены ли какие-либо дополнительные факторы риска?
Был ли проведен тайм-аут, включая идентификацию пациента, аллергии, согласие, хирургическую процедуру, а также всех членов команды и их роли?
Проводился ли хирургический подсчет перед разрезом?
Показатели жизнедеятельности женщины
Показатели жизнедеятельности новорожденного
Симптомы и / или признаки инфекции
Симптомы и / или признаки нагрубания груди
Моча у матери
Инволюция матки
Амбулаторный уровень женщины
Повязка на рану
Объем кровопотери
Количество крови и слив из канализации, если есть
- 1.
- Berghella V, Baxter JK, Chauhan SP. Доказательная операция по поводу кесарева сечения. Am J Obstet Gynecol. 2005 ноя; 193 (5): 1607-17. [PubMed: 16260200]
- 2.
- Практический бюллетень ACOG № 205: Вагинальные роды после кесарева сечения. Obstet Gynecol. 2019 Февраль; 133 (2): e110-e127. [PubMed: 30681543]
- 3.
- Clapp MA, Barth WH. Будущее кесарева сечения в США. Clin Obstet Gynecol. 2017 декабрь; 60 (4): 829-839. [PubMed: 299]
- 4.
- Palmer SK, Zamudio S, Coffin C, Parker S, Stamm E, Moore LG. Количественная оценка перераспределения кровотока в маточной артерии и тазового кровотока человека при беременности. Obstet Gynecol. 1992 декабрь; 80 (6): 1000-6. [PubMed: 1448242]
- 5.
- Barber EL, Lundsberg LS, Belanger K, Pettker CM, Funai EF, Illuzzi JL. Показания к увеличению частоты кесарева сечения. Obstet Gynecol. 2011 июл; 118 (1): 29-38. [Бесплатная статья PMC: PMC3751192] [PubMed: 21646928]
- 6.
- Бойл А, Редди У.М., Лэнди Х.Дж., Хуанг СС, Дриггерс РВ, Лафон СК. Первичное кесарево сечение в США. Obstet Gynecol. 2013 июл; 122 (1): 33-40. [Бесплатная статья PMC: PMC3713634] [PubMed: 23743454]
- 7.
- Американский колледж акушеров и гинекологов (колледж). Общество медицины матери и плода. Caughey AB, Cahill AG, Guise JM, Rouse DJ. Безопасная профилактика первичного кесарева сечения. Am J Obstet Gynecol. 2014 Март; 210 (3): 179-93. [PubMed: 24565430]
- 8.
- Walker SP, McCarthy EA, Ugoni A, Lee A., Lim S, Permezel M. Кесарево сечение или вагинальные роды: обзор пороговых значений пациента и клинициста. Obstet Gynecol. 2007 Янв; 109 (1): 67-72. [PubMed: 17197589]
- 9.
- Kasagi Y, Okutani R, Oda Y. Специализированная операционная для кесарева сечения в отделении перинатальной помощи: обзор процесса открытия и управления операционной. Дж. Анест. 2015 Февраль; 29 (1): 149-51. [PubMed: 241]
- 10.
- Доминик С., Аманда Х., Джорджина С., Репон П., Анджела М., Тина С., Донноли Н.Изучение различий в выполнении запланированных родов: исследование с использованием смешанных методов. Акушерство. 2021 июл; 98: 102988. [PubMed: 33765483]
- 11.
- Wilson RD, Caughey AB, Wood SL, Macones GA, Wrench IJ, Huang J, Norman M, Pettersson K, Fawcett WJ, Shalabi MM, Metcalfe A, Gramlich L., Nelson G. Рекомендации по дородовой и предоперационной помощи при кесаревом сечении: Улучшенное восстановление после хирургических рекомендаций Общества (Часть 1). Am J Obstet Gynecol. 2018 декабрь; 219 (6): 523.e1-523.e15. [PubMed: 30240657]
- 12.
- Smaill FM, Гривелл РМ. Профилактика антибиотиками в сравнении с отсутствием профилактики инфекции после кесарева сечения. Кокрановская база данных Syst Rev.2014, 28 октября; (10): CD007482. [Бесплатная статья PMC: PMC8078551] [PubMed: 25350672]
- 13.
- Mackeen AD, Packard RE, Ota E, Berghella V, Baxter JK. Сроки внутривенного профилактического введения антибиотиков для предотвращения послеродовой инфекционной заболеваемости у женщин, перенесших кесарево сечение. Кокрановская база данных Syst Rev.2014, 5 декабря; (12): CD009516.[PubMed: 25479008]
- 14.
- Комитет по практическим бюллетеням-акушерству. Практический бюллетень ACOG № 199: Использование профилактических антибиотиков во время родов и родоразрешения. Obstet Gynecol. 2018 сентябрь; 132 (3): e103-e119. [PubMed: 30134425]
- 15.
- Smid MC, Dotters-Katz SK, Silver RM, Kuller JA. Индекс массы тела 50 кг / м2 и выше: периоперационный уход за беременными женщинами со сверхжирным весом, которым проводится кесарево сечение. Obstet Gynecol Surv. 2017 август; 72 (8): 500-510. [PubMed: 28817167]
- 16.
- Tita ATN, Boggess K, Saade G. Дополнительная профилактика азитромицином при кесаревом сечении. N Engl J Med. 2017 12 января; 376 (2): 182. [PubMed: 28076707]
- 17.
- Хадиати Д.Р., Хакими М., Нурдиати Д.С. Подготовка кожи для предотвращения инфицирования после кесарева сечения. Кокрановская база данных Syst Rev.2012, 12 сентября; (9): CD007462. [PubMed: 22972109]
- 18.
- Хаас Д.М., Морган С., Контрерас К., Эндерс С. Вагинальный препарат с раствором антисептика перед кесаревым сечением для предотвращения послеоперационных инфекций.Кокрановская база данных Syst Rev.17 июля 2018 г .; 7: CD007892. [Бесплатная статья PMC: PMC6513039] [PubMed: 30016540]
- 19.
- Dahlke JD, Mendez-Figueroa H, Rouse DJ, Berghella V, Baxter JK, Chauhan SP. Доказательная хирургия кесарева сечения: обновленный систематический обзор. Am J Obstet Gynecol. 2013 Октябрь; 209 (4): 294-306. [PubMed: 23467047]
- 20.
- Walton RB, Shnaekel KL, Ounpraseuth ST, Napolitano PG, Magann EF. Высокие поперечные разрезы кожи могут уменьшить количество раневых осложнений у женщин с ожирением, перенесших кесарево сечение: пилотное исследование.J Matern Fetal Neonatal Med. 2019 Март; 32 (5): 781-785. [PubMed: 2
34]
- 21.
- Encarnacion B, Zlatnik MG. Техника кесарева сечения: свидетельство или традиция? Обзор научно обоснованного кесарева сечения. Obstet Gynecol Surv. 2012 Август; 67 (8): 483-94. [PubMed: 223]
- 22.
- Уайли Б.Дж., Гилберт С., Лэндон М.Б., Спонг С.Й., Роуз Д.Дж., Левено К.Дж., Варнер М.В., Каритис С.Н., Мейс П.Дж., Вапнер Р.Дж., Сорокин Ю., Миодовник М., О’Салливан MJ, Сибай Б.М., Лангер О., Юнис Кеннеди Шрайвер Национальный институт детского здоровья и развития человека (NICHD) Сеть отделений материнско-фетальной медицины (MFMU).Сравнение поперечного и вертикального разреза кожи при экстренном кесаревом сечении. Obstet Gynecol. 2010 июн; 115 (6): 1134-1140. [Бесплатная статья PMC: PMC3228350] [PubMed: 20502282]
- 23.
- Фогарти М., Осборн Д.А., Аски Л., Зайдлер А.Л., Хантер К., Луи К., Саймс Дж., Тарнов-Морди В. Отсроченное или раннее пережатие пуповины для недоношенных детей: систематический обзор и метаанализ. Am J Obstet Gynecol. 2018 Янв; 218 (1): 1-18. [PubMed: 278]
- 24.
- Cavallin F, Galeazzo B, Loretelli V, Madella S, Pizzolato M, Visentin S, Trevisanuto D.Отсроченное пережатие пуповины по сравнению с ранним пережатием пуповины при плановом кесаревом сечении: рандомизированное контролируемое исследование. Неонатология. 2019; 116 (3): 252-259. [PubMed: 31266035]
- 25.
- Anorlu RI, Maholwana B, Hofmeyr GJ. Способы вывода плаценты при кесаревом сечении. Кокрановская база данных Syst Rev. 16 июля 2008 г .; (3): CD004737. [PubMed: 18646109]
- 26.
- Баксу А., Калан А., Озкан А., Баксу Б., Текелиоглу М., Гокер Н. Влияние метода удаления плаценты и места восстановления матки на посткесарева сечение эндометрита и оперативную кровопотерю.Acta Obstet Gynecol Scand. Март 2005 г .; 84 (3): 266-9. [PubMed: 15715535]
- 27.
- Zaphiratos V, George RB, Boyd JC, Habib AS. Экстериоризация матки в сравнении с восстановлением на месте при кесаревом сечении: систематический обзор и метаанализ. Может Дж. Анаэст. 2015 ноя; 62 (11): 1209-20. [PubMed: 26296298]
- 28.
- Stegwee SI, Jordans I, van der Voet LF, van de Ven PM, Ket J, Lambalk CB, de Groot C, Hehenkamp W, Huirne J. Техника закрытия матки с помощью кесарева сечения влияет на результаты ультразвукового исследования и материнские исходы: систематический обзор и метаанализ.BJOG. 2018 август; 125 (9): 1097-1108. [PubMed: 295]
- 29.
- Роберж С., Демерс С., Жирар М., Вихарева О., Марки С., Шайе Н., Мур Л., Пэрис Дж., Буджольд Э. Влияние закрытия матки на остаточную толщину миометрия после кесарева сечения: a рандомизированное контролируемое исследование. Am J Obstet Gynecol. 2016 Апрель; 214 (4): 507.e1-507.e6. [PubMed: 26522861]
- 30.
- Antoine C, Pimentel RN, Reece EA, Oh C. Техника закрытия матки без эндометрия и аномальная имплантация плаценты при последующих беременностях.J Matern Fetal Neonatal Med. 2021 августа; 34 (15): 2513-2521. [PubMed: 31581865]
- 31.
- Лайелл Д.Д., Накви М., Вонг А., Урбан Р., Карвальо Б. Повторное приближение мышцы прямой кишки при кесаревом сечении и послеоперационной боли: рандомизированное контролируемое исследование. Сург Дж (N Y). 2017 июл; 3 (3): e128-e133. [Бесплатная статья PMC: PMC5565698] [PubMed: 28840194]
- 32.
- Фаулер-младший, Перкинс Т.А., Буттаро Б.А., Труант А.Л. Бактерии меньше прилипают к зазубренной мононити, чем плетеные швы в модели загрязненной раны.Clin Orthop Relat Res. 2013 февраль; 471 (2): 665-71. [Бесплатная статья PMC: PMC3549181] [PubMed: 23001503]
- 33.
- Пател С.В., Паскар Д.Д., Нельсон Р.Л., Ведула С.С., Стил С.Р. Методы закрытия разрезов лапаротомии для предотвращения послеоперационных грыж и других раневых осложнений. Кокрановская база данных Syst Rev. 3 ноября 2017 г .; 11: CD005661. [Бесплатная статья PMC: PMC6486019] [PubMed: 2
49]
- 34.
- Clark SL, Belfort MA, Dildy GA, Herbst MA, Meyers JA, Hankins GD. Материнская смерть в 21 веке: причины, профилактика и связь с кесаревым сечением.Am J Obstet Gynecol. Июль 2008 г .; 199 (1): 36.e1-5; обсуждение 91-2. e7-11. [PubMed: 18455140]
- 35.
- Комитет по практическим бюллетеням-акушерству. Практический бюллетень № 183: Послеродовое кровотечение. Obstet Gynecol. 2017 Октябрь; 130 (4): e168-e186. [PubMed: 28937571]
- 36.
- Александр Дж. М., Левено К. Дж., Хаут Дж., Лэндон М. Б., Том Э., Спонг С. Ю., Варнер М. В., Моавад А. Х., Каритис С. Н., Харпер М., Вапнер Р. Дж., Сорокин Ю., Миодовник М., О’Салливан М.Дж., Сибай Б.М., Лангер О., Габби С.Г., Сеть отделений материнско-фетальной медицины Национального института детского здоровья и развития человека.Травма плода, связанная с кесаревым сечением. Obstet Gynecol. Октябрь 2006 г .; 108 (4): 885-90. [PubMed: 17012450]
- 37.
- Indraccolo U, Pace M, Corona G, Bonito M, Indraccolo SR, Di Iorio R. Кесарево сечение при отсутствии родов и риск респираторных осложнений у новорожденных: исследование случай-контроль . J Matern Fetal Neonatal Med. 2019 Апрель; 32 (7): 1160-1166. [PubMed: 2
50] - 38.
- Marshall NE, Fu R, Guise JM. Влияние множественных кесарева сечения на материнскую заболеваемость: систематический обзор.Am J Obstet Gynecol. 2011 сентябрь; 205 (3): 262.e1-8. [PubMed: 22071057]
- 39.
- Мнение Комитета ACOG № 447: Безопасность пациентов в акушерстве и гинекологии. Obstet Gynecol. 2009 декабрь; 114 (6): 1424-1427. [PubMed: 20134298]
- 40.
- Контрольный список безопасности пациента № 4: предоперационное плановое кесарево сечение. Obstet Gynecol. 2011 декабрь; 118 (6): 1471-1472. [PubMed: 22105297]
- 41.
- Gross B, Rusin L, Kiesewetter J, Zottmann JM, Fischer MR, Prückner S, Zech A.Обучение управлению ресурсами экипажа в здравоохранении: систематический обзор плана вмешательства, условий обучения и оценки. BMJ Open. 01 марта 2019; 9 (2): e025247. [Бесплатная статья PMC: PMC6410092] [PubMed: 30826798]
- 42.
- Natafgi N, Zhu X, Baloh J, Vellinga K, Vaughn T., Ward MM. Больница критического доступа Использование TeamSTEPPS для реализации передачи обслуживания смены-смены. J Nurs Care Qual. 2017 Янв / Март; 32 (1): 77-86. [Бесплатная статья PMC: PMC5118173] [PubMed: 27270844]
- 43.
- Грир Дж., Хейшер-Ролло Дж., Делори Д., Кисер Р., Сэйлс Т., Бейли Дж., Блоссер С., Миддлбрукс Р., Эннен К. С.. Межпрофессиональные перинатальные тренировки на месте: влияние структурированного обсуждения на максимальную эффективность обучения при выявлении угроз безопасности пациентов. Cureus. 19 февраля 2019; 11 (2): e4096. [Бесплатная статья PMC: PMC6472716] [PubMed: 31032156]
- 44.
- Стивенс-Вудс К. Влияние хирургической медсестры по связям с пациентом в периоперационном периоде. Can Oper Room Nurs J.2008 декабрь; 26 (4): 6-7, 9-11. [PubMed: 132]
Кесарево сечение — Видео о здоровье: Медицинская энциклопедия MedlinePlus
Обзор
Кесарево сечение — это способ родить ребенка путем разрезания кожи живота матери. Хотя кесарево сечение (кесарево сечение) является относительно безопасным хирургическим вмешательством, оно должно выполняться только при соответствующих медицинских обстоятельствах.
Некоторые из наиболее частых причин кесарева сечения:
- Если ребенок находится в положении ногами вперед (тазовое предлежание).
- Если ребенок находится в первом (поперечном) положении плечом.
- Если голова ребенка слишком велика, чтобы пройти через родовые пути.
- Если роды продолжаются и шейка матки не расширяется до 10 сантиметров.
- Если у матери предлежание плаценты, когда плацента блокирует родовые пути.
- Если есть признаки дистресса плода, когда он находится в опасности из-за снижения притока кислорода к плоду.
Некоторые частые причины дистресса плода:
- Сдавление пуповины.
- Сдавление крупных кровеносных сосудов в брюшной полости матери из-за ее положения при родах.
- Заболевание матери, вызванное гипертонией, анемией или пороком сердца.
Как и многие хирургические процедуры, кесарево сечение требует анестезии. Обычно матери назначают эпидуральную или спинномозговую блокаду. Оба они немеют нижнюю часть тела, но мать не спит. Если ребенка необходимо родить быстро, как в экстренных случаях, матери могут дать общий наркоз, от которого она уснет.Во время операции делается разрез в нижней части живота, а затем в матке. Ни один из этих разрезов не вызывает боли из-за анестезии.
Врач вскрывает матку и амниотический мешок. Затем ребенка осторожно отпускают через разрез и выводят на поверхность. Процедура обычно длится около 20 минут.
После этого врач доставит плаценту и зашивает надрезы в матке и брюшной стенке.Обычно матери разрешают выписаться из больницы в течение нескольких дней, за исключением таких осложнений, как раневые инфекции. Многие женщины беспокоятся, смогут ли они нормально родить после кесарева сечения. Ответ зависит от того, каковы были причины кесарева сечения. Если это произошло из-за разовой проблемы, например, сдавления пуповины или положения ягодиц, то у матери могут быть нормальные роды.
Таким образом, если у матери было одно или два предыдущих кесарева сечения с низко-поперечным разрезом матки и нет других показаний для кесарева сечения, она является кандидатом на вагинальные роды после кесарева сечения, также называемые VBAC.
Кесарево сечение безопасно и даже может спасти жизнь матери и ребенка во время срочных родов. Будущим мамам следует быть готовыми к тому, что она может родиться. Помните, что при родах важен не только способ родоразрешения, но и конечный результат: здоровые мать и ребенок.
Кесарево сечение: хирургические методы | GLOWM
ВВЕДЕНИЕ
Кесарево сечение — это доставка плода через разрез брюшной полости и матки; технически это лапаротомия с последующей гистеротомией. 1 Это определение учитывает только местонахождение плода, а не то, родился плод живым или мертвым. В последние десятилетия кесарево сечение стало более широко использоваться, и это увеличение вызвало ряд противоречивых вопросов, включая оптимальную частоту, подходящее показание и лучший метод.
Легенды и мифы об абдоминальных родах младенца появляются во многих культурах. Один из самых ранних греческих мифов включает рождение Эскулапа, который, согласно легенде, был вырезан из живота своей матери Аполлоном, Вакхом и Юпитером. 2 Легенда гласит, что Юлий Цезарь также был рожден брюшным путем, но выживание его матери во взрослой жизни делает эту историю крайне маловероятной. Именно рождение Цезаря некоторые авторы приписывают происхождению термина кесарево сечение . 1 , 3 Другой возможный источник этого термина — латинский глагол caedare , означающий разрезать, или термин для детей, родившихся в результате посмертного кесарева сечения, которых называли caesones .Римский закон Lex Regis , который датируется 600 годом до н.э., требовал, чтобы младенцы рожали брюшной полости после материнской смерти, чтобы облегчить раздельное захоронение; это также было предложено в качестве источника термина. Конкретный рассматриваемый закон назывался Lex Cesare . 4 , 5
ИСТОРИЯ
Исторические записи, которые ускользают от выполнения кесарева сечения, датируются пятым веком до нашей эры и, кажется, подразумевают, что результаты были благоприятными как для матери, так и для ребенка. 1 Самый ранний достоверный отчет о ребенке, пережившем кесарево сечение, — это документ, описывающий рождение Горгия на Сицилии примерно в 508 году до нашей эры. 4 Нет других точных описаний выполнения кесарева сечения или непосредственного результата у матери или новорожденного до 1610 года. 1
Габерт и Бей оценили эволюцию кесарева сечения, разделив его развитие на три эпохи: до 1500 года, между 1500 и 1877 годами и с 1878 года до настоящего времени. 1 До 1500 года упоминания о кесаревом сечении часто окутаны тайной и дезинформацией, хотя некоторые религиозные тексты заставляют нас думать, что кесарево сечение проводилось при выживании как матери, так и младенца.
После 15:00 доступной литературы, описывающей роды с помощью кесарева сечения и успешность операции, больше. Сообщается, что в 1500 году Нуфер провела первое успешное кесарево сечение , современное , при этом выжили и мать, и младенец.Подлинность этого отчета сомнительна, потому что он не был задокументирован до 82 лет после операции. В своей книге « Трактат о кесаревом сечении », опубликованной в 1581 году, Руссетт советовал сделать кесарево сечение живой женщине; как таковой, он был первым врачом, сделавшим это. 4 В 1610 году Траутманн выполнил хорошо документированное кесарево сечение в Виттенберге. К сожалению, на 25-е сутки после операции пациентка скончалась от инфекционных осложнений.В 1692 году пациентка, умершая через 14 лет после родов путем кесарева сечения, подверглась вскрытию. Точность заявленного кесарева сечения была подтверждена обнаружением хорошо зажившего шрама на ее матке.
В этот период кесарево сечение оставалось в лучшем случае грубым. Разрез брюшной полости выполняли латеральнее прямых мышц, а матку разрезали в той части, которая была доступна через разрез лапаротомии. Мускулатура матки не была восстановлена, и пациентку пришлось физически ограничивать во время процедуры, поскольку анестезия была недоступна. 1
Закрытие разреза брюшной полости медленно эволюционировало от решения оставить рану открытой и наложить только повязки, чтобы обеспечить заживление вторичным натяжением путем закрытия только кожи до полного закрытия брюшной стенки. Ранние хирурги часто подшивали разрез матки к передней брюшной стенке, чтобы стимулировать образование спаек, чтобы укрепить матку и позволить ей перенести будущие беременности. 1 Первое сообщение о закрытии матки появилось только в 1769 году.Закрытие матки было связано со снижением периоперационной кровопотери. Также было введено дренирование операционного поля.
К современной эпохе кесарева сечения (с 1878 г. по настоящее время) в операцию кесарева сечения было внесено несколько изменений. Была начата операция Порро, которая стала популярной в США и Англии, поскольку стало очевидно, что эта процедура связана со снижением материнской смертности. Операция состояла из лапаротомии и гистеротомии с последующей супрацервикальной гистерэктомией и двусторонней сальпингоофорэктомией.Обоснование этого радикального кесарева сечения заключалось в том, что с удалением матки и придатков уменьшится частота маточных инфекций, сепсиса и кровотечений. 1 , 4 Бесплодие и преждевременная менопауза были нежелательными побочными эффектами процедуры Порро.
Первый шаг к операции кесарева сечения в том виде, в котором она проводится в настоящее время, был описан Сэнгером. 4 , Он предложил гораздо менее радикальную процедуру, направленную на сохранение фертильности.Его операция не включала гистерэктомию и сальпингоофорэктомию, а вместо этого заключалась в удалении брюшины из части передней стенки матки и выполнении клиновидной резекции передней стенки матки шириной 2 см. Клин разрезали так, чтобы толстый край миометрия прилегал к брюшине, а тонкий край прилегал к полости эндометрия. Эти модификации позволили соединить серозные края в закрытие с помощью узловых шелковых швов. 1 , 4 Техника была усовершенствована Гарригесом, который не резектировал миометрий, а просто закрыл разрез матки.Другие модификации включали не рассечение серозной оболочки матки от матки и введение серебряной проволоки для приближения миометрия в дополнение к узловым шелковым швам на серозной поверхности. 1
По мере совершенствования оперативной техники кесарево сечение стало более безопасным и его можно было использовать на более ранней стадии при тяжелых родах. Появились дальнейшие модификации, включая опорожнение мочевого пузыря и прямой кишки перед операцией с помощью катетеров и клизм, соответственно, для уменьшения объема этих органов в операционном поле, тем самым снижая риск травмы во время хирургической процедуры.Предоперационный антимикробный препарат был введен Листером в 1876 году и включал бритье операционной и нанесение антисептических растворов на операционное поле. Также было введено вагинальное спринцевание, которое обычно выполняется перед выполнением кесарева сечения. 1
Техника лапаротомии и место разреза гистеротомии активно обсуждались и изменялись. Разрез брюшной полости делали справа или слева от прямых мышц или по средней линии вдоль черной линии.Разрез матки производили вертикально по средней линии, наклонно, поперечно через сократительный миометрий, латерально на 7,2–10 см от дна или на задней поверхности матки. 1
Джонсон впервые описал разрез матки нижнего сегмента в 1786 году. 1 В 1908 году Селхейм предположил, что разрез матки, сделанный в нижнем сегменте матки, а не в сократительном сегменте миометрия, уменьшит кровопотерю во время операции и уменьшит кровопотерю в области миометрия. событие расхождения матки. 1 , 4
Разработка современного кесарева сечения не была недавним достижением, а представляет собой серию нововведений на протяжении многих веков. Многие аспекты операции, которая обычно выполняется сегодня, не основаны на рандомизированных испытаниях или методах, эффективность которых была доказана тщательными исследованиями, а являются кульминацией многих лет проб и ошибок.
ЭПИДЕМИОЛОГИЯ
Частота кесарева сечения определяется как количество кесарева сечения от общего числа живорождений и обычно выражается в процентах.Увеличение частоты кесарева сечения вызывает беспокойство как в развитых, так и в развивающихся странах. 6 В 1985 г. ВОЗ заявила: «Нет никаких оснований для того, чтобы в каком-либо регионе частота кесарева сечения превышала 10–15%. 6 Однако, более чем два десятилетия спустя, оптимальная частота родов с помощью кесарева сечения остается спорной, и споры о желаемых уровнях кесарева сечения продолжаются. Betran et al. (2007) поставили задачу оценить долю родов путем кесарева сечения на национальном, региональном и глобальном уровнях.Данные были доступны по 126 странам, что составило почти 89% от общего числа живорождений в мире в 2002 году. Глобальный уровень кесарева сечения был оценен в этом исследовании в 15% (Таблица 1). Ставки были выше в развитых странах, а также в Латинской Америке и Карибском бассейне, но ниже в других развивающихся странах. 6
Таблица 1 Частота кесарева сечения по регионам и субрегионам, а также охват оценками. По материалам Betran et al., 2007 6
Регион / субрегион *
Рождений в CS (%)
Диапазон, от минимума до максимума (%)
Охват оценками † (%)
Африка
3.5
0,4 — 15,4
83
Восточная Африка
2,3
0,6–7,4
93
Центральная Африка
1,8
0,4–6,0
26
Северная Африка
7.6
3,5–11,4
84
Южная Африка
14,5
6,9–15,4
93
Западная Африка
1,9
0,6–6,0
95
Азия
15.9
1,0 — 40,5
89
Восточная Азия
40,5
27,4–40,5
90
Южно-Центральная Азия
5,8
1.0–10.8
93
Юго-Восточная Азия
6,8
1,0–17,4
83
Западная Азия
11,7
1,5–23,3
75
Европа
19.0
6,2 — 36,0
99
Восточная Европа
15,2
6,2–24,7
100
Северная Европа
20,1
14.9–23.3
100
Южная Европа
24,0
8,0–36,0
97
Западная Европа
20,2
13,5–24,3
100
Латинская Америка и Карибский бассейн
29.2
1,7 — 39,1
92
Карибский бассейн
18,1
1,7–31,3
78
Центральная Америка
31,0
7,9–39,1
98
Южная Америка
29.3
12,9–36,7
90
Северная Америка
24,3
22,5–24,4
100
Австралия / Новая Зеландия
21,6
20,4 — 21.9
100
Всего в мире
15,0
0,4 — 40,5
89
Более развитые страны
21.1
6,2 — 36,0
90
Менее развитые страны
14,3
0,4 — 40,5
89
Наименее развитые страны
2.0
0,4 — 6,0
74
* Страны, отнесенные к категории согласно классификации ООН. Страны с населением менее 140 000 человек в 2000 г. не включены.
† Относится к популяции живорождений, по которой имеются репрезентативные данные на национальном уровне.
Доля родов путем кесарева сечения была предложена в качестве альтернативного показателя для измерения доступа, наличия или целесообразности медицинской помощи, а также для мониторинга изменений материнской смертности.Кроме того, рост числа случаев кесарева сечения также будет отражать изменения в профиле демографического риска беременных женщин (возраст, индекс массы тела (ИМТ) и другие заболевания).Организация экономического сотрудничества и развития (ОЭСР) 29 июня 2010 г. опубликовала исчерпывающий источник сопоставимых статистических данных о здоровье и системах здравоохранения в странах ОЭСР. 7 Согласно ее веб-сайту, «это важный инструмент для исследователей и политиков здравоохранения. советники в правительстве, частном секторе и академическом сообществе, чтобы проводить сравнительный анализ и извлекать уроки из международных сравнений различных систем здравоохранения.’
На следующем рисунке с официального сайта ОЭСР показана частота кесарева сечения в странах ОЭСР с 2006 по 2008 год (рис. 1).
Рис.1 Частота кесарева сечения в странах ОЭСР 7
Повторное кесарево сечение составляет большой процент (37%) кесарева сечения в США. 8 Хотя обучение пациентов и медицинских работников может снизить количество повторных кесарева сечения, существуют и другие факторы, влияющие на частоту кесарева сечения: например, частота кесарева сечения также увеличилась у женщин старше 35 лет, в больницах с более чем 500 коек в коммерческих больницах и у пациентов с частной страховкой. 9 Частота кесарева сечения в США по сравнению с другими развитыми странами является одной из самых высоких в мире. 9 , 10
Анализ кесарева сечения в Университете Вермонта, проведенный Поллардом и Кейплессом в 1995 году, показал, что частота первичного кесарева сечения составляла 11,4%. 11 Дистоция (остановка дилатации или опускания) составляла более 35% операций кесарева сечения и вместе с аномальным предлежанием были основными показаниями для абдоминальных родов.Существенная проблема при анализе показаний к кесареву сечению заключается в том, что такие диагнозы, как дистоция, цефалопазлическая диспропорция и отсутствие прогресса, по своей сути расплывчаты и не отражают истинную причину, по которой роды не прогрессируют, как ожидалось. Точное понимание и запись причины, по которой не начались роды, включая размер и положение плода, силу и частоту сокращений матки и адекватность таза матери. Примечательно, что первичное кесарево сечение при дистоции преобладает при первых родах и является относительно редким событием при последующих родах 12 , а также что большинство повторных операций кесарева сечения является результатом женщин, перенесших первичное кесарево сечение по поводу дистоции. 12 Следовательно, критическая оценка пациентов с признаками дистоции во время их первых родов с выявлением и облегчением исправимых проблем может значительно повлиять на общую частоту кесарева сечения.
На неправильное предлежание плода в настоящее время приходится примерно 3–4% случаев кесарева сечения в США. 12 В связи с международным испытанием тазовых предлежаний кесарево сечение обычно предлагается младенцам с неправильным расположением головного мозга, если наружный головной вариант противопоказан или безуспешен. 13 , 14 , 15 , 16
Аналогичные результаты были опубликованы в ходе аудита Национальной контрольной службы кесарева сечения Великобритании по заказу Министерства здравоохранения Великобритании. 17 Данные о 99% родов, имевших место в Англии, Уэльсе и Северной Ирландии за трехмесячный период в 2000 г., были проанализированы, и основные причины кесарева сечения, выявленные в ходе этого аудита, показаны в таблице 2.
Таблица 2 Причины кесарева сечения (CS) в 2000 г. в Великобритании 17
Из всех CS в Великобритании
%
Повторное кесарево
29
Предполагаемый дистресс плода
22
Отказ от прогресса
20
При тазовом предлежании
16
Запрос матери
1.5
Влияние возраста матери на CS
Возраст матери <20 лет
13
Возраст матери> 40 лет
33
В приведенных выше исследованиях сделан вывод о том, что повторное кесарево сечение и задержка развития родов являются наиболее частыми причинами высоких показателей этой операции как в Великобритании, так и в Северной Америке.Дистресс плода также сыграл значительную роль в Великобритании (22%), возможно, из-за методов, принятых для диагностики компромисса плода во время родов. С другой стороны, в США непереносимость родов у плода минимально влияет на общую частоту кесарева сечения. Однако, вообще говоря, частота кесарева сечения увеличилась с широким использованием электронного мониторинга плода. 18 , 19 , 20 , 21 , 22 Использование централизованного мониторинга плода еще больше увеличивает частоту кесарева сечения. 22 Из-за хорошо задокументированной низкой специфичности неутешительной картины сердечного ритма плода, во всех случаях, кроме самых неотложных, следует проводить дальнейшую оценку с помощью других диагностических средств. Недавно запись электрокардиограммы плода (ЭКГ) с помощью электрода на черепе (с анализом сегмента ST, называемого STAN) использовалась в сочетании с записью кардиотокографа (КТГ) для внутриродового мониторинга плода в Европе, поскольку первоначальные испытания показали, что это может снизить потребность для забора крови плода и уменьшения числа детей, рожденных с метаболическим ацидозом, 23 , но это не без проблем 24 , и его ценность все еще оценивается. 25 Ряд других программ был реализован в различных учреждениях в попытке снизить частоту кесарева сечения.
В США частота кесарева сечения с поправкой на роды была предложена как более точный индикатор уместности частоты кесарева сечения, чем исходные числа и частота. 26 Эта скорректированная с учетом родов ставка исключает пациентов, которые определены как не кандидаты на вагинальные роды согласно стандарту разумного врача . Например, исключенные пациенты будут включать женщин с классическим кесаревым сечением в анамнезе, доказанной недостаточностью таза, инвазивным злокачественным новообразованием шейки матки, подозрением на разрыв матки перед родами, материнским заболеванием, которое может быть опасным для жизни из-за физиологических изменений, связанных с родами, макросомией, макроцефалией. , моноамниотические близнецы и неутешительную частоту сердечных сокращений плода при антенатальном наблюдении.В одной популяции, в которой изучалась скорректированная частота родов, скорректированная частота кесарева сечения составляла почти одну треть от исходной частоты кесарева сечения.
КЛАССИФИКАЦИЯ И ПОКАЗАНИЯ
Традиционно кесарево сечение классифицируется как экстренное или плановое. Однако в связи с передовой практикой в акушерстве и более сложными родами это определение стало слишком упрощенным, и потребовались более подробные категории. Таким образом, различать предродовое кесарево сечение (которое может быть плановым или неотложным) и родоразрешение во время родов (которое по умолчанию является неотложным) является предпочтительным 27 (Таблица 3).Классификация неотложности кесарева сечения также была исследована Лукасом и коллегами 28 , и это превратилось в наиболее последовательный метод, рекомендованный NCEPOD 29 и одобренный Королевским колледжем акушеров и гинекологов (RCOG) и Королевский колледж анестезиологов (RCA) в Великобритании.
Таблица 3 Классификация неотложности кесарева сечения 27 , 28
Классификация
1 Экстренная помощь
Непосредственная угроза жизни женщины или плода, i.е. отслойка плаценты: дородовая; или разрыв матки: во время родов
Степень 2: Срочное кесарево сечение
Нет непосредственного риска для жизни женщины или ребенка, но роды должны быть выполнены как можно скорее, т.е. с разрывом ликвора, окрашенного меконием: до родов; или неутешительные КТГ и ФБС невозможны или противопоказаны: во время родов
Степень 3: внеплановые
Роды необходимы, но могут соответствовать рабочей нагрузке родильного комплекса и позволяют голодание / прием стероидов и некоторую степень планирования, я.е. недоношенные ВРЖ / ПЭТ
Класс 4: Плановый
Также называется факультативным. Никакой срочности, процедура запланирована для женщины, персонала, родильного отделения и т. Д. И проводится в течение более 39 недель в течение рабочего дня (т.е. не в нерабочее время)
КТГ, кардиотокограф; FBS, образец крови плода; ЗВУР — задержка внутриутробного развития плода; ПЭТ, преэкламптическая токсемия
Таким образом, предродовое кесарево сечение может относиться к любой из четырех перечисленных категорий, в то время как кесарево сечение во время родов будет включать только 1 и 2 степень.
Показания для кесарева сечения различаются в зависимости от клинической ситуации, имеющихся ресурсов для ухода за пациентом и индивидуальных методов ведения врача. У практикующего акушера нет определенных алгоритмов, позволяющих определить, когда абдоминальные роды принесут пользу матери и / или плоду в каждой клинической ситуации. Решение о проведении абдоминальных родов остается совместным решением врача и пациента после тщательного взвешивания плюсов и минусов кесарева сечения по сравнению с продолжением родов и / или оперативными или спонтанными вагинальными родами.Показания для кесарева сечения можно разделить на показания, которые полезны для матери, плода или обоих, как показано в таблице 4. 30
Таблица 4 Показания для кесарева сечения 30
Показания
Примеры
Материнские
Абсолютные:
· Более 2 предыдущих кесарева сечения
· Обструктивные поражения нижних отделов половых органов, включая опухоли нижних отделов половых органов сегмент матки, который мешает захвату головки плода
Относительный:
· Предыдущая операция на матке: миомэктомия или гистеротомия
· Ситуации, когда повышение внутригрудного давления, вызванное маневрами Вальсальвы, могло приводят к осложнениям со стороны матери.К ним относятся расширенный корень аортального клапана и недавняя отслойка сетчатки.
· Женщины, перенесшие в анамнезе репаративные операции на влагалище или промежности, такие как кольпорафия; Подвздошный мешок — анальный анастомоз после колэктомии по поводу воспалительного заболевания кишечника
Плод
· Аномальная ложь или невертексные предлежания
· Многоплодная беременность: первая двойня в невертексном предлежании или многоплодная беременность (тройня и более) )
· Некоторые врожденные аномалии
· Компромисс плода
· Инфекция матери: первичный генитальный герпес, ВИЧ
Материнско-плодный
· Предлежание плаценты
9 9 1 9 1 Показания к кесареву сечению в интересах матери включают любую ситуацию, при которой нецелесообразно продолжать попытки родоразрешения через естественные родовые пути из-за опасений по поводу исхода беременности.В этих ситуациях женщина подвергается серьезной абдоминальной операции по показаниям, которые могут снизить ее риск заболеваемости и / или смертности. Напротив, когда кесарево сечение выполняется по показаниям для плода, мать подвергается серьезной абдоминальной хирургии, когда для нее нет немедленной пользы, но есть потенциальная польза для новорожденного. В этих ситуациях здоровье плода будет поставлено под угрозу, если будут продолжены дальнейшие усилия по вагинальному родоразрешению. При консультировании пациента перед кесаревым сечением относительно рисков и преимуществ абдоминальных родов необходимо обсудить возможность заболеваемости и смертности.
Перед выполнением планового повторного кесарева сечения необходимо учесть несколько соображений. В 1995 году Комитет по оценке качества ACOG опубликовал критерии, в которых излагаются эти соображения. Комитет предложил, чтобы тип предыдущего разреза матки был задокументирован из предыдущих оперативных заметок, риски и преимущества попытки вагинальных родов после кесарева сечения (VBAC) должны быть тщательно обсуждены с пациенткой и задокументированы в таблице. а преимущества повторного кесарева сечения должны быть тщательно обсуждены с пациентом и задокументированы в карте, а также следует учитывать степень зрелости плода. 31
Зрелость легких плода — важный фактор, который следует учитывать перед попыткой любой предродовой плановой КС. Моррисон и др. (1995) провела исследование 33 289 родов, произошедших на сроке 37 недель беременности или позже и старше 9 лет. Цель заключалась в том, чтобы установить, влияет ли время родов на сроке от 37 до 42 недель беременности на респираторный исход новорожденных, и, таким образом, предоставить информацию, которая может быть использована для помощи в планировании плановых родов в срок. Они обнаружили, что значительное снижение респираторной заболеваемости новорожденных может быть получено, если плановое кесарево сечение будет выполнено на сроках от 39 + 0 до 39 + 6 недель беременности. 32 Более недавнее исследование, проведенное в США, подтвердило эти результаты 33 , и предродовые плановые процедуры следует отложить до 39 полных недель.
МЕТОДИКА
Как отмечалось в историческом обзоре в начале этой главы, операция кесарева сечения претерпела ряд технических изменений по мере развития процедуры. Многие врачи превозносят преимущества различных методов разреза кожи, разреза матки, закрытия матки и многих других технических аспектов операции.Тем не менее, существует относительно немного рандомизированных исследований, подтверждающих многие из широко используемых практик кесарева сечения.
Предоперационная оценка
В случае плановой процедуры предоперационная оценка должна включать полный анамнез и физический осмотр, прошлый медицинский и хирургический анамнез, текущие лекарства, лекарственные аллергии, согласие и показания для кесарева сечения. У неосложненного пациента обычно бывает достаточно провести полный анализ крови и получить сыворотку в лаборатории, если возникнет необходимость в переливании крови.В более сложных случаях предоперационная консультация с анестезиологом или другим соответствующим специалистом должна рассматриваться в индивидуальном порядке. Акушер обычно должен выделять женщин с высоким риском анестезиологических осложнений в дородовой период. Риски следует задокументировать в медицинских записях и сообщить анестезиологу в ближайшее время. Форма используемого анестетика будет обсуждена и принята анестезиологом, который также несет ответственность за обсуждение всех анестезиологических рисков и осложнений. 27
И наоборот, в случае экстренного кесарева сечения, когда акушер принял решение об операции, обсуждение с пациентом, согласие и предоперационная подготовка должны быть выполнены настолько хорошо, насколько позволяют обстоятельства. 27
В случаях очень высокого риска, таких как предлежание плаценты или подозрение на прирастание, следует также рассмотреть другие предоперационные меры: 27 они включают присутствие старшего акушера и анестезиолога во время операции; может потребоваться привлечение интервенционных радиологов; и может быть доступна заставка для сотовой связи.Что наиболее важно, женщина должна быть полностью проконсультирована и согласована с различными вариантами лечения, включая возможность гистерэктомии в экстремальных обстоятельствах. В случае массивного акушерского кровотечения в каждом родильном комплекте должны быть протоколы
Согласие
Лицо, выполняющее процедуру, несет ответственность за проверку того, было ли дано письменное информированное согласие. Он / она должен объяснить причины, по которым эта операция необходима. Пациенту следует четко сообщить о сопутствующих рисках и осложнениях, и следует проявлять осторожность при объяснении часто возникающих и менее вероятных, но серьезных осложнений.Важность хорошего общения очень важна, и это подчеркивается в отчете Безопасные роды . 34
Подготовка живота
Имеются данные о том, что любое бритье живота следует проводить в операционной непосредственно перед нанесением антибактериальных препаратов, а не накануне вечером. Бритье пациента накануне операции фактически увеличивает количество бактерий в животе матери. 35 Бритье следует только для удаления волос, которые физически мешают самой операции.
Подготовка пациента
Размещение пациентки в положении с левым боковым наклоном с помощью тазобедренного клина или операционного стола с возможностью бокового наклона поможет минимизировать сжатие маткой нижней полой вены. Перед абдоминальной подготовкой и драпировкой пациента следует установить катетер Фолея, чтобы позволить мочевому пузырю дренироваться во время операции, сохраняя операционное поле чистым и позволяя оценить объем мочи во время операции.
Хирургические принципы
Любая операция должна выполняться с адекватным, но не чрезмерным доступом.Бережное обращение и бережное отношение к тканям, а также пристальное внимание к гемостазу являются важными и важными факторами во всех аспектах хирургии. Анатомические знания должны быть основательными, чтобы избежать незапланированного повреждения, особенно при обнаружении патологии. 27
Разрез кожи
Разрез кожи следует делать одним широким движением брюшком скальпеля. Он должен быть подходящего размера, чтобы обеспечить достаточный доступ, и обычно около 12 см в длину. 27 При абдоминальных родах использовалось несколько кожных разрезов (рис. 2): два разреза внизу живота (Pfannenstiel и Joel-Cohen) и один вертикальный по средней линии. Исторически выполнялся вертикальный разрез кожи по средней линии, однако этот рубец является менее приемлемым с косметической точки зрения и связан с более высокой частотой послеоперационного дискомфорта в ране, расхождения, инфекции и образования грыжи. Это может быть необходимо, если требуется доступ к верхней части матки или другим органам брюшной полости.В настоящее время наиболее часто используемым типом разреза кожи является разрез Пфанненштиля. Как правило, разрез кожи должен определять врач в зависимости от клинической ситуации и навыков хирурга. Поперечные разрезы проходят по линиям выражения передней брюшной стенки и, следовательно, должны создавать менее выраженные рубцы и риск расхождения швов. Поперечные разрезы также снижают послеоперационную боль. Вертикальные разрезы по средней линии, как правило, более кровоостанавливающие и требуют меньшего рассечения; следовательно, от разреза до родов меньше времени, чем у поперечных разрезов. 36
Рис. 2. Абдоминальные разрезы. A. Разрез Pfannenstiel следует делать криволинейным образом примерно на 2–3 см выше лобкового симфиза. B. Разрез Джоэля-Коэна следует делать линейным способом примерно на 2–3 см выше традиционного разреза Пфанненштиля. C. Вертикальный разрез по средней линии должен быть сделан по средней линии и простираться от чуть ниже пупка до чуть выше лобкового сочленения и может быть продолжен вокруг пупка, если необходимо большее воздействие.
ПОПЕРЕЧНЫЕ РАЗРЕЗЫ
Разрез Pfannenstiel делается поперечно в брюшной полости матери примерно на 2–3 см выше лобкового симфиза и является криволинейным, с боковыми вершинами разреза с улыбкой на вверх к передним шипам. (Рис. 3). Этот разрез выполняется резко до уровня передней фасции прямой мышцы живота, которая затем резко разрезается скальпелем поперечно по средней линии, чтобы обнажить брюшко прямой мышцы по обе стороны от средней линии.В это время разрез передней фасции прямой мышцы живота можно расширить в латеральном направлении с помощью скальпеля или ножниц Мейо. Расширение этого разреза латерально через подкожную ткань может привести к повреждению поверхностных эпигастральных и поверхностных огибающих подвздошных вен соответственно; Поэтому важно уделять внимание гемостазу, чтобы свести к минимуму риск образования гематомы.
Следует проявлять осторожность, чтобы не порезать поперечную косую мышцу при надрезе фасции. После того, как фасция рассечена, передняя фасция прямой мышцы живота может быть отсечена от нижележащих прямых мышц как в головном, так и (при необходимости) каудальном направлениях путем сочетания тупой и острой диссекции.Во время этого рассечения необходимо проявлять осторожность, чтобы идентифицировать и перевязать или электрокоагуляцию перфорирующих сосудов между прямыми мышцами и передней фасцией; это может быть выполнено при входе или в случае экстренного кесарева сечения во время закрытия. После мобилизации влагалища следует обнажить брюшину, оставаясь на средней линии (избегайте зацепления пальцев под прямой мышцей, так как это может повредить нижний эпигастральный сосудистый пучок). Затем точка входа через брюшину должна быть сделана высоко в операционном поле, чтобы избежать повреждения материнского мочевого пузыря острым или тупым рассечением: подняв брюшную мембрану между двумя кровоостанавливающими зажимами и пальпируя противоположные части мембраны, чтобы исключить застрявший кишечник, затем рассечение скальпель; или проталкивая палец через брюшину.После входа в брюшную полость и проверки на предмет исключения или разделения спаек разрез брюшины расширяют либо тупо, либо с помощью ножниц, чтобы максимизировать хирургическое воздействие, с осторожностью, чтобы избежать непреднамеренного повреждения.
Разрез Джоэля-Коэна выполняется поперечно над местом разреза Пфанненштиля и является линейным, а не криволинейным. После того, как фасция рассечена, остальная часть диссекции выполняется прямо. Преимущество этого вида разреза — скорость; однако других преимуществ для матери или плода нет. 37 , 38
У пациентов с умеренным ожирением вариант разреза Pfannenstiel выполняется на несколько сантиметров выше, чем настоящий разрез Pfannenstiel, чтобы избежать размещения разреза в складке, образованной паннусом брюшной полости, и тем самым уменьшить частота раневых осложнений.
ВЕРТИКАЛЬНЫЕ РАЗРЕЗЫ
Исторически срединный вертикальный разрез кожи был предпочтительным разрезом для кесарева сечения из-за скорости и простоты входа в брюшную полость с минимальным требованием к рассечению.Вертикальные разрезы остаются полезными в ситуациях, когда необходим доступ высоко в матку. Разрез выполняется вертикально от пупка до лонного сочленения и может быть легко расширен вокруг пупка, если требуется обнажение верхней части живота. Делая вертикальный разрез по средней линии, важно помнить, что черная линия может не соответствовать истинной средней линии. Разрез остро проводят вниз до уровня влагалища прямой мышцы живота, который затем осторожно надрезают скальпелем в вертикальном направлении.Этот разрез можно завершить скальпелем или ножницами Мейо. Затем фасциальный край, ближайший к средней линии, захватывается парой небольших зажимов, и используются острые и тупые разрезы для разделения прямых мышц и обеспечения доступа через брюшину вертикально, как описано ранее.
У пациентов, перенесших повторное кесарево сечение, абдоминальный рубец может измениться во время повторной операции. В случае экстренного кесарева сечения ревизия рубца может быть выполнена во время закрытия брюшной полости.Также важно помнить, что выбор разреза кожи должен быть таким, который, по мнению основного хирурга, будет наиболее полезным для данной операции и не должен зависеть от расположения предыдущего рубца. Гипертрофические рубцы лучше всего удалять, так как это дает лучший косметический результат и способствует лучшему заживлению ран; однако, если старый рубец является келоидным, его края следует оставить, так как это вызывает меньшую реакцию тканей в последующем рубце. 27
Облучение и доступ к матке
Существует три стандартных разреза на матке, которые могут быть выполнены при родах: низкий поперечный, низкий вертикальный и классический (рис.3). Конкретный тип разреза матки должен быть определен основным хирургом во время операции в зависимости от срока беременности и возраста плода, а также любых аномалий матки. Одним из важных факторов, которые необходимо оценить перед рассечением матки, является ширина нижнего сегмента (расстояние между широкими связками). Это следует оценивать в зависимости от размера ребенка, чтобы решить, какой разрез является наиболее подходящим: поперечный или продольный. В любом случае перед выполнением разреза на матке необходимо отразить брюшину снизу. 27
Рис. 3. Разрез матки. A. Низко-поперечный разрез матки должен производиться через тонкую, не сокращающуюся часть нижнего сегмента матки криволинейным образом. Также на фото показан низко-вертикальный разрез, который делается вертикально через несокращающийся нижний сегмент матки. Б. J-расширение нижне-поперечного разреза. Когда для доставки плода требуется дополнительное воздействие на полость матки, низко-поперечный разрез можно расширить латерально и цефально, чтобы увеличить длину разреза, не подвергая опасности маточные артерии. C. Другой вариант в этой ситуации — использовать Т-образное удлинение по средней линии. D. Классический разрез матки выполняется через сократительную часть миометрия над отражением мочевого пузыря.
Исторически, создание лоскута мочевого пузыря пропагандировалось перед выполнением любых разрезов на матке. Совсем недавно рандомизированные контролируемые исследования отметили, что отсутствие лоскута мочевого пузыря дает краткосрочные преимущества, такие как сокращение времени операции и интервала между разрезом и доставкой, уменьшение кровопотери и потребность в анальгетиках.Практически говоря, для адекватного доступа к нижнему сегменту может потребоваться некоторая диссекция, но она должна быть минимальной и не быть чрезмерной. Брюшину захватывают парой щипцов, приподнимают и разрезают ножницами в поперечном направлении. Затем нижняя часть брюшины поднимается от нижнего сегмента матки. Затем следует вставить ретрактор Дойнса, чтобы мочевой пузырь не касался операционного поля. Перед выполнением разреза на матке хирург должен также определить круглые связки, чтобы оценить степень правостороннего вращения матки и оценить наличие миом или других пороков развития, которые могут повлиять на выбор и / или расположение разреза.
Разрез нижнего сегмента матки
Стандартный поперечный разрез нижнего сегмента матки составляет 90% всех разрезов матки. 17 Этот разрез следует делать на 2–3 см ниже верхнего края пузырно-маточной складки брюшины. Это особенно важно, когда кесарево сечение выполняется при полной или почти полной дилатации, поскольку имеется тенденция к слишком низкому вмешательству из-за растянутого и раздутого нижнего сегмента. Низкий вход в этой ситуации может привести к расширению углов матки в широкую связку или, что еще более опасно, к риску проникновения во влагалище (непреднамеренная лапароэлитротомия) — оба осложнения сопряжены с риском для мочеточников.Затем делается резкий разрез скальпелем по средней линии и выполняется до уровня плодных оболочек, стараясь не надрезать плодные оболочки, и расширяется в латеральном направлении, используя тупое рассечение пальцами или ножницами (рис.4). . Лучше всего попытаться оставить плодные оболочки неповрежденными на этом этапе, чтобы избежать риска порезать ребенка и поддерживать ликвор до завершения разреза матки (особое внимание необходимо уделять, чтобы не порезать ребенка, если мембраны уже разорвались. , в случаях маловодия, тазовых предлежаний, поздних родов или после повторного кесарева сечения, когда нижний сегмент может быть очень тонким). 27 Считалось, что не было никакой разницы между двумя методами расширения разреза на матке по количеству потерянной крови или скорости расширения разреза в боковые маточные сосуды, когда они сравнивались и коррелировали по стадии родов. 39 Однако недавнее исследование выявило больший риск последующего переливания крови у женщин, у которых разрез был резко расширен, чем у тех, у кого был прямой разрез. 40 При использовании тупой диссекции хирурги могут создать восходящий изгиб разреза, поместив большие пальцы на передние верхние ости подвздошной кости пациента и указательные пальцы в разрезе матки.Удерживая руку в этом положении, разрез расширяется по дуге.
Рис. 4. Расширение нижнего разреза матки может быть выполнено либо введением пальцев в полость матки и тупым растяжением разреза миометрия по криволинейной форме, либо резким разрезом нижнего сегмента матки бинтовыми ножницами. Когда в матке плохо развит нижний сегмент матки, часто предпочтительнее использовать ножницы для перевязки.
Преднамеренное расширение низко-поперечного разреза необходимо в 1–2% случаев. 40 Обычно расширение нижнего поперечного разреза выполняется путем создания нижнего вертикального разреза по средней линии, Т-удлинения разреза матки или создания вертикального разреза на боковой стороне разреза матки, J-удлинитель . Эти удлинения обычно выполняются при неправильном предлежании, плохо развитом нижнем сегменте матки или глубоком поперечном остановке. 40 Расширение низко-поперечного разреза при выполнении связано с повышенной частотой материнской кровопотери, гематомой широких связок и разрывами маточной артерии по сравнению с низко-сегментными поперечными разрезами, которые не требуют расширения.
Низко-вертикальный разрез матки делают параллельно продольной оси матки по средней линии, с осторожностью, чтобы он оставался ниже сократительной части матки и в пределах тонкого нижнего сегмента матки. Помимо направления разреза, технические аспекты выполняются, как описано для нижнего поперечного разреза матки. Исследования показали, что у пациенток с этим типом разреза нет повышенного риска разрыва матки по сравнению с поперечным разрезом нижнего сегмента, пока разрез остается в основном в тонком нижнем сегменте матки. 41
Предлежание плаценты
Предлежание плаценты может быть связано с тяжелой кровопотерей, поэтому при родах важно присутствие старшего врача. Оценка места расположения плаценты и прикрепления пуповины с помощью ультразвукового сканирования перед операцией полезна при планировании хирургического доступа по достижению плаценты: следует проводить тупое рассечение, желательно осторожно отодвигая плаценту в сторону для доступа к мембранам, но, возможно, потребуется ввести его цифровым способом. следует избегать введения пуповины и быстро зажимать пуповину после родов. 27
Разрез верхнего сегмента матки
Классический разрез матки выполняется путем надрезания матки параллельно продольной оси матки через сократительную часть миометрия. Показания к классическому разрезу матки включают ситуации, в которых нижний сегмент матки недостаточно развит, чтобы приспособиться к низко-поперечному или низко-вертикальному разрезу; случаи ненормальной лжи плода, такие как поперечная ложь назад, когда низко-поперечный или низко-вертикальный разрез не дает оператору адекватного доступа к плоду для манипуляций и родоразрешения, или когда миомы или аномалии матки искажают матку таким образом нецелесообразно делать низкий поперечный разрез.
Рождение плода — головное предлежание
После разреза матки плодные оболочки, если они еще не повреждены, осторожно разрывают. Если плод находится в нецефальном предлежании, оставление плодных оболочек неповрежденными до тех пор, пока ступни или голова плода не будут введены в разрез матки, это повысит легкость родов. Когда плод находится в головном предлежании, родоразрешение выполняется хирургом, который помещает свою доминирующую руку в нижнюю полость матки и поднимает головку плода в надрез матки (рис.5). Затем следует удалить ретрактор Дуайена. Если плод находится не в затылочно-поперечном положении, поворот головы в это положение позволит шейке плода согнуться в боковом направлении вокруг верхней части рассеченного миометрия и доставить в рану с помощью давления на дно матки. Каждое плечо должно быть осторожно поставлено по очереди, а затем корпус ребенка. Облегчение родоразрешения ассистентом с помощью давления на дно матки важно, так как оператор должен прикладывать минимальное усилие к голове ребенка; Травмы шеи и плечевого сплетения не ограничиваются чрезмерным растяжением во время родов через естественные родовые пути. 27 Если голова высока и роды затруднены, можно приложить щипцы Wrigley или чашечку Kiwi ventouse, чтобы аккуратно вывести голову ребенка. Когда головка плода повреждается в тазу матери, например, при глубокой поперечной остановке или кесаревом сечении при полной дилатации, существует ряд вариантов помощи при рождении головки плода. Хирург может поместить руку в нижний сегмент матки стандартным образом, чтобы обхватить головку, и подождать, пока матка расслабится, прежде чем пытаться освободить ее.Попытка ослабить головку при сокращении матки вряд ли сработает, приведет к риску увеличения углов матки, будет способствовать сохранению тонуса матки и может вызвать травму плода. Если ожидание не помогает, анестезиологи могут расслабить матку с помощью токолитиков, таких как тербуталин или тринитрат глицерина GTN. Если это не сработает, ассистент может ввести стерильную руку в перчатке во влагалище от входа в отверстие и отсоединить головку плода снизу, но, опять же, этого не следует делать во время сокращения матки (рис.6).
Рис. 5. Удаление головки плода. Доминирующая рука хирурга вводится в разрез матки так, чтобы тыльная сторона руки находилась напротив внутренней части нижнего сегмента матки, а пальцы охватывали головку плода. Для поднятия головки плода к месту разреза используется сильная, мягкая тяга. Затем головка плода может быть повернута в переднее положение затылка и доставлена через разрез матки с помощью давления на дно матки.Предоставлено Р. Престоном МакГихи, доктором медицины.
Рис. 6. Распад головки плода. Когда головка плода опущена во влагалище настолько, что извлечение головки плода затруднено, помощник поместит руку в перчатке во влагалище и приподнимет головку плода снизу, что может облегчить роды и уменьшить травму нижних отделов. маточный сегмент и влагалище.
После рождения ребенка его следует быстро высушить, а затем, через короткое время, дважды пережать и перерезать пуповину.В зависимости от состояния младенца его можно передать непосредственно матери для контакта кожи с кожей или, при необходимости, передать соответствующему персоналу, которому поручено заботиться о новорожденном. Ребенка не следует поднимать до того, как будет зажата пуповина, и по возможности следует обеспечить временную задержку для пережатия пуповины примерно в минуту, чтобы обеспечить переливание крови плода.
Роды плода — тазовое предлежание и поперечная ложь
При тазовом предлежании кесарева сечения, если ноги вытянуты, правая рука оператора должна быть окружена чашечкой вокруг дна, а тазовое предлежание — боковым сгибанием, в то время как ассистент оказывает давление на дно матки.В качестве альтернативы можно удерживать ступню (распознаваемую пяткой) и ставить ноги первыми. В любой ситуации спину плода следует держать впереди, и завершение родов снова достигается за счет давления на дно матки с минимальным натяжением: как и при вагинальных родах, плечи должны опускаться с плавным вращением, и можно использовать модифицированную технику Морсьё Смелли Вейта. затем можно использовать для облегчения доставки головы. 27 Если ребенок находится в поперечном предлежании, следует определить ступню и родить ребенка в тазовом предлежании.В этом случае не трогайте плодные оболочки как можно дольше, чтобы облегчить внутреннее вращение ребенка.
Рождение плаценты
Теперь внимание обращено на рождение плаценты. Самопроизвольные роды плаценты при помощи массажа матки, 5 МЕ внутривенного окситоцина и мягкого натяжения пуповины связаны с более низкой частотой послеродового эндомиометрита и кровопотери у матери по сравнению с ручным удалением. 42 , 43 , 44 Иногда плацента не отделяется, несмотря на то, что матка хорошо сокращена и требуется удаление вручную. Ручное удаление сопряжено с более высоким риском кровотечения и инфекции, поэтому оператору следует остерегаться нетерпения и, конечно, не выполнять ручное удаление, пока матка не сокращается, так как это значительно увеличит кровопотерю. Любые кровоточащие пазухи матки могут быть сдавлены зажимами Грина – Армитажа в ожидании отделения плаценты.В случае патологического прикрепления плаценты (приросшая плацента) существует несколько вариантов лечения: во-первых, если плацента не была повреждена во время входа в матку и родов ребенка и не произошло отделения плаценты, плацента может быть оставлена in situ и консервативное лечение пациента, или, во-вторых, может быть предпочтительна гистерэктомия (в зависимости от предоперационного обсуждения и согласия пациента).
После выхода плаценты следует проверить полость матки, чтобы убедиться, что она пуста и матка может быть выведена наружу или оставлена на месте in situ для ремонта.Кровопотеря не сильно различается при использовании обоих методов. 45 Экстериализация матки позволяет лучше визуализировать придаточные структуры и увеличивает легкость выполнения перевязки маточных труб, но вызывает больший дискомфорт у женщин с регионарной блокадой. 45
Антибиотик широкого спектра действия, такой как коамоксиклав 1,2 г или, при аллергии на пенициллин, клиндамицин 600 мг внутривенно следует вводить всем женщинам во время кесарева сечения после рождения ребенка и плаценты.Если после удаления плаценты имеется обширное кровотечение из плацентарного ложа, можно использовать ряд методов, чтобы помочь остановить кровотечение, в том числе местную инфильтрацию утеротониками, наложение швов на кровоточащие области, местное давление с помощью баллона Раша. , или эмболизация с помощью интервенционной радиологии. Если кровотечение вызвано атонией, может помочь компрессионный шов B-Lynch. Гистерэктомия остается вариантом в случае неэффективности этих последних мер или при катастрофическом кровотечении.
Закрытие матки
Закрытие матки после кесарева сечения лучше всего выполнять методом двойного слоя. NICE поддерживает эту практику 46 , поскольку исследования показали, что риск разрыва матки увеличивается в четыре-шесть раз у женщин, перенесших однослойное закрытие (рис. 7) во время предыдущей беременности. 47 , 48 , 49 , 50 Недавнее исследование CAESAR в Великобритании, в котором сравнивали одинарное и двойное закрытие, не рассматривало долгосрочные результаты. 51
Независимо от того, используется ли однослойное или двухслойное закрытие, шовный материал должен быть кратковременным рассасывающимся типом 52 (например, полигликолевая кислота или полиглактин), поскольку матка проходит постнатально, а швы ослабляются, чтобы избежать образования петель нити. находиться в тазу дольше, чем необходимо. Оба маточных угла должны быть идентифицированы, зашиты и надежно связаны.
Рис. 7. Однослойная пластика нижнего поперечного разреза матки.Чтобы добиться оптимального гемостаза разреза в один слой, хирург должен быть осторожным, чтобы включить все слои рассеченного миометрия, стараясь при этом не включать лишнюю децидуальную оболочку и серозную оболочку. Предоставлено Р. Престоном МакГихи, доктором медицины.
При двухслойном закрытии первый слой включает глубокий край миометрия с минимальной децидуальной оболочкой. Техника непрерывной фиксации имеет гемостатический эффект и равномерно распределяет натяжение, уменьшая вероятность прорезания шва (особенно полезно при рыхлых или тонких нижних сегментах).Однако постоянное наложение швов на матку, имеющее более гемостатический эффект, может снизить кровоснабжение. 53 Второй слой завершает аппроксимацию миометрия и гемостаз. Блокировать этот слой нет необходимости, но могут потребоваться дополнительные гемостатические швы, если кровотечение не исчезнет. Второй слой эффективно скрывает первый слой, но этот косметический эффект не является его целью, заключающейся в сохранении целостности рубца и предотвращении дефекта в будущем. Первый слой, который имеет «неуклюжую» толщину и включает в себя большие куски децидуаса, имеет тенденцию продвигать идею о том, что второй слой предназначен для «скрытия его», что часто достигается за счет захвата адвентиции снизу и над разрезом матки.Такое сближение тканей нелогично, может вызвать кровотечение и может сбить мочевой пузырь по направлению к разрезу, делая дальнейшую операцию более опасной 27 (рис. 8).
Рис. 8. Адаптировано из Story et al., 2009. Диаграмма, иллюстрирующая правильный метод двухслойного закрытия кесарева сечения нижнего сегмента матки без децидуального вмешательства 27
Децидуальное исключение очень важно для предотвращения инверсии эндометрия в месте рубца, поскольку это считается причиной неполного заживления рубца.Альфред Вайнорек (1967) провел исследование, чтобы изучить взаимосвязь между типом деформации рубца и используемым методом наложения швов. Он провел гистерографическое обследование 270 пациенток, ранее перенесших кесарево сечение, и оценил шрам на основе глубины, формы и размера. Он показал, что тяжесть рубцового дефекта прямо пропорциональна количеству выполненных операций. Он обнаружил проникновение краски глубоко в стену в двух случаях, причем в обоих случаях включение децидуальной оболочки в шовный материал было четко зафиксировано в оперативной записи.Он пришел к выводу, что лучшие рентгеновские снимки без видимого рубцового дефекта были получены при наложении прерывистого шва через миометрий и при применении метода децидуального исключения. 54
Классические разрезы матки намного толще, и их обычно восстанавливают в три слоя. Следует помнить о том, что мертвое пространство необходимо стереть, чтобы достичь гемостаза и снизить вероятность образования гематомы. Швы должны быть узловыми и рассасывающимися.Последний шовный слой лучше всего получается с помощью моноволоконной инертной тонкой непрерывной фиксирующей нити на серозной оболочке, чтобы минимизировать образование адгезии.
После закрытия матки следует обратить внимание на то, чтобы операционное поле было гемостатическим, с особым вниманием к углам матки, разрезу матки и необработанной области перитонеального отражения ниже разреза, прилегающего к мочевому пузырю. Следует проверить и очистить параколические желоба; трубы и яичники должны быть идентифицированы, чтобы гарантировать нормальную анатомию.Затем следует проверить и закрепить гемостаз краев брюшины, прямых мышц и нижней стороны влагалища путем наложения швов или электрокоагуляции кровоточащих точек.
Закрытие и дренирование
Нет никаких преимуществ в закрытии висцеральной или париетальной брюшины, это также было изучено в исследовании CAESAR, и не было обнаружено значительных различий между двумя группами (закрытие и незащищение брюшины) с точки зрения материнской инфекционной заболеваемости. 51 При наложении швов брюшина подвергается большему воспалению и рубцеванию в моделях на животных. 55 У пациентов, не перенесших ушивание висцеральной и париетальной брюшины, сокращается время операции и требования к послеоперационной анальгезии. Также наблюдается уменьшение спаек при повторной операции, когда висцеральная и париетальная брюшина не закрыта.
Использование дренажей также оценивалось испытанием CAESAR; 51 был более высокий риск материнской инфекционной заболеваемости, связанный с либеральным по сравнению с ограниченным использованием дренажа подкожного влагалища (20.8% против 15,6%). Если требуется дренаж в брюшной полости, подойдет мягкий дренаж большого диаметра без отсоса, такой как дренаж Робинсона. Если оболочка требует дренажа, то можно использовать дренаж Редивак, но в таких случаях париетальная брюшина должна быть закрыта, чтобы избежать прямого сообщения всасывающего дренажа с содержимым брюшной полости. 27
Фасциальное закрытие разреза Пфанненштиля выполняется непрерывным синтетическим рассасывающимся швом. У пациентов, перенесших более одной лапаротомии через один и тот же рубец, или у пациентов с повышенным риском фасциального разделения или расхождения, например, у пациентов с диабетом или пациентов, принимающих кортикостероиды, следует использовать синтетический отсроченный рассасывающийся шовный материал, такой как полидиоксанон 56 или постоянная моноволоконная нить, такая как пролен, может быть предпочтительнее из-за ее способности сохранять прочность шва в течение более длительного периода времени. 57 Для закрытия вертикального фасциального разреза следует использовать рассасывающийся или постоянный шовный нитью непрерывного действия без фиксации. Всякий раз, когда на фасцию накладываются швы, они должны быть надежными, но не слишком тугими, поскольку чрезмерное затягивание вызывает послеоперационную боль: обратная фиксация одного или двух швов на равном расстоянии от раны может помочь распределить натяжение. Также важно помнить, что вокруг разреза возникает 10-миллиметровая зона коллагенолиза; поэтому швы следует накладывать на расстояние более 1 см от фасциального края, чтобы обеспечить максимальную прочность раны и избежать образования грыжи. 58
Подкожная клетчатка может быть ушита рассасывающимся швом у женщин с более чем 2 см подкожно-жировой клетчатки или если предыдущий рубец был иссечен, чтобы минимизировать риск гематомы раны и инфекции. 27 У более стройных пациентов закрытие этого слоя не было связано со снижением скорости разрушения поверхностных ран в нескольких исследованиях. 59 Назначение этого слоя — закрыть мертвое пространство и поддержать кожный слой, поэтому фасция Скарпы должна быть намеренно включена в него. 27 Затем кожа должна быть ушита подкожным швом. Субкутикулярные швы были связаны с меньшей болью в послеоперационном периоде и более привлекательны с косметической точки зрения через 6 недель по сравнению с сшивающим устройством. 59
Послеоперационный уход
Имеется мало литературы в поддержку какого-либо конкретного послеоперационного режима для пациентов после кесарева сечения; однако здравый смысл и экстраполяция данных других пациентов после лапаротомии позволяют разработать рациональный план лечения.Большинство операций кесарева сечения относительно несложны, и таким пациентам следует оказывать помощь в соответствии с потребностями, продиктованными методом анестезии и любыми имеющимися акушерскими или медицинскими осложнениями, при максимальном обеспечении нормального контакта кожи с кожей матери и ребенка и других акушерских проблемах. например, начало грудного вскармливания.
В первый час после неосложненного кесарева сечения за пациентом следует внимательно наблюдать в зоне восстановления, где можно внимательно наблюдать диурез, пульс, артериальное давление, дыхание и любые признаки кровотечения; если состояние пациентки остается стабильным и без осложнений, ее можно перевести в послеродовое отделение.После того, как тошнота утихнет, пациентку следует посоветовать принимать жидкости перорально, и она может есть, когда чувствует голод. Раннее начало кормления послеоперационного пациента с минимальными интраоперационными манипуляциями на кишечнике не увеличивает частоту послеоперационной кишечной непроходимости. 60 , 61
Всем женщинам следует давать компрессионные чулки и поддерживать достаточный уровень гидратации после кесарева сечения, чтобы минимизировать риск тромбоэмболии. Тромбопрофилактику гепарином следует назначать при наличии факторов риска и в соответствии с местными правилами.Также следует поощрять раннее передвижение. Если пациентка встанет с постели, как только закончится местная анестезия или она оправится от общей анестезии, это снизит частоту легочных осложнений, таких как ателектаз и пневмония, а также частоту тромботических осложнений. Поощрение глубокого дыхания и кашля также поможет предотвратить коллапс альвеол в легких и последующее инфицирование.
У неосложненного пациента с адекватным диурезом катетер следует удалить через 12 часов после операции, если только это не будет вечером, и в этом случае его следует удалить до следующего утра.Поощрение к мобилизации также облегчит удаление катетеров из мочевого пузыря, что снизит частоту катетер-ассоциированных инфекций мочевыводящих путей.
Обычные лабораторные исследования, вероятно, не нужны большинству пациентов после кесарева сечения, у которых нет неожиданных симптомов. Тем не менее, однократное определение гемоглобина на 2-й день после операции, вероятно, является разумным для скрининга на значительную анемию. Большинство послеродовых пациентов с бессимптомной анемией хорошо реагируют на пероральную терапию железом.
За раной следует ухаживать стандартным образом, с удалением окклюзионных повязок в первый послеоперационный день и ежедневным осмотром раны во время госпитализации на наличие инфекции, серомы или гематомы. Пациент может быть выписан, когда она сможет ухаживать за собой и своим новорожденным. Многие пациенты готовы выписаться из больницы к 2 или 3 дню после операции. Инструкции по выписке должны включать разъяснение пациентам ожиданий относительно уровня активности, лохий, кормления грудью или подавления молока, контрацепции и ухода за новорожденными, а также планов по снятию швов.
ОСОБЫЕ СИТУАЦИИ
Вагинальные роды после кесарева сечения
Уровень вагинальных родов после кесарева сечения (VBAC) определяется как количество вагинальных родов у женщин, перенесших кесарево сечение в прошлом, на 100 родов у женщин, перенесших ранее кесарево сечение. Появляются новые доказательства того, что VBAC может быть не так безопасен, как предполагалось изначально. 62 Кроме того, опасения судебно-медицинских судебных разбирательств привели к снижению числа врачей, предлагающих и принимающих плановую VBAC, в Великобритании и Северной Америке. 63 Нет рандомизированных контролируемых испытаний, сравнивающих запланированную VBAC с запланированным плановым повторным кесаревым сечением (ERCD), и это может быть нереалистичным. Агентство по качеству здоровья и исследованиям в США оценивает имеющиеся в настоящее время доказательства, связанные с VBAC, как уровень два или три, и признает значительную неоднородность сообщаемых результатов и плохую сопоставимость между группами лечения.
В США в конце восьмидесятых и девяностых годов прошлого века была тенденция к увеличению VBAC, и этот показатель вырос с 6.С 6% в 1985 г. до 28,3% в 1996 г., 64 , но энтузиазм поутих, поскольку возникли осложнения, и к 2006 году он упал до чуть менее 9% 64 (рис. 9)
Фиг.9 . Ставки VBAC в США, 1981–2006 гг. 64
Теперь у нас в Великобритании есть лучшее представление об общей скорости VBAC. Отчет о ревизии национального дозорного кесарева сечения, октябрь 2001 г., показал, что из всех матерей, забеременевших после предыдущего кесарева сечения, 33% достигли родов через естественные родовые пути.Хотя это может показаться низким, если сравнивать с показателями 70–85% VBAC, обнаруженными в большинстве исследований, в этих исследованиях изучаются показатели успеха у женщин, которые начинают попытки VBAC, и при обычном уходе многим женщинам не предлагают или отказываются от варианта VBAC. . 17
Несколько авторов попытались предсказать, какие пациенты с большей вероятностью пройдут успешную VBAC, по различным историческим параметрам и физическому обследованию во время госпитализации для родов. Якоби и его коллеги 65 обнаружили, что: предыдущее кесарево сечение выполнялось по неповторяющимся показаниям, таким как тазовое предлежание; история предыдущего успешного VBAC; станция плода на один сантиметр или меньше над седалищными шипами; неповрежденные мембраны при поступлении; Более чем 2 года после кесарева сечения и расширение 4 см или более при госпитализации положительно коррелировали с повышением вероятности успешного проведения VBAC.Ранее перенесенное кесарево сечение по поводу остановки родов, сахарного диабета, гипертонии во время беременности, индукции родов, использования окситоцина в родах и ликвора, окрашенного меконием, были значительно связаны с повышенным риском неудачного VBAC. Используя эти критерии ретроспективно, авторы могли бы правильно спрогнозировать успех испытания родов более чем у 94% кандидатов, но правильно предсказали бы неудачу испытания родов только у 33,3% кандидатов.
Flamm and Geiger 66 изучили аналогичные данные, чтобы разработать систему баллов в попытке предсказать успех пробных родов.Эти авторы обнаружили, что возраст матери моложе 40 лет, ИМТ менее 30, белая этническая принадлежность, другие признаки, кроме отсутствия прогресса, сглаживание шейки матки более чем на 75% при поступлении и раскрытие шейки матки более чем на 4 см при поступлении — все они значимо коррелировали. с повышенным успехом пробных родов. Когда эти факторы были взвешены и помещены в систему баллов в попытке предсказать успех попытки VBAC, авторы обнаружили, что по мере увеличения количества этих факторов вероятность успешного испытания родов увеличивается.Пациенты с только одной или двумя из этих характеристик имели показатель успеха 49–59%, тогда как пациенты с четырьмя или более из этих характеристик имели показатель успеха более 90%. Возможность более точно предсказать вероятный успех пробных родов клинически полезна, потому что повышенная материнская заболеваемость связана с неудавшимися пробами родов. 67 У этих женщин повышенный риск операционных травм, инфекционных заболеваний и разрыва матки.
Прижизненное кесарево сечение
Одним из первых показаний к кесареву сечению было родоразрешение плода в случае материнской смерти.В настоящее время быстрое кесарево сечение в случае внезапной остановки сердца у матери выполняется для оказания помощи в реанимации матери. При быстром выполнении это может спасти жизнь плоду 68 , но это не основная цель. В случае остановки сердца у матери кесарево сечение должно быть начато в течение 4 минут после остановки сердца с целью доставки плода в течение 5 минут после начала остановки сердца, где это возможно, но пока реанимация продолжается, все же стоит опорожнить матку. для оказания помощи в реанимации матери, даже если этот срок был превышен.
ОСЛОЖНЕНИЯ
Материнская смертность
По мере улучшения анестезии и оперативных методов кесарево сечение становится все более безопасной и распространенной процедурой; однако акушер всегда должен помнить, что абдоминальные роды ребенка по-прежнему являются серьезной оперативной процедурой и могут быть связаны со значительной материнской смертностью и заболеваемостью. По оценкам, материнская смертность после кесарева сечения составляет от 5,81 до 6,1 на 100 000 операций. 69 , 70 Большинство этих смертей является результатом осложнений, которые привели к кесареву сечению, но некоторые являются прямым следствием процедуры. В целом, осложнения, связанные с кесаревым сечением, аналогичны тем, которые наблюдаются после любой лапаротомии, за исключением увеличения частоты эндомиометрита. Осложнения можно разделить на те, которые возникают во время операции, и на те, которые возникают после операции.
Возможные интраоперационные осложнения включают маточное кровотечение в результате самой операции, а также из-за непреднамеренного расширения угла матки, атонии или патологии плаценты.Атония матки продолжает оставаться основной причиной гистерэктомии во время кесарева сечения 71 , 72 и лучше всего лечится с помощью утеротоников и массажа матки во время восстановления разреза матки. Дополнительные утеротонические средства, которые могут быть назначены, включают эргометрин (не при гипертонии), гемабат (не при астме) или мизопростол. По клиническим показаниям следует назначать жидкостную реанимацию и переливание крови. Если атония сохраняется, можно наложить компрессионный шов B-Lynch 72 (рис.10), а другие варианты контроля кровотечения включают двустороннюю перевязку маточной артерии с наложением швов для облитерации как восходящей маточной артерии на уровне нижнего сегмента матки, так и ее анастомоза с яичниковой артерией на уровне рога матки (рис. 11). Это позволит остановить кровотечение из атонической матки в 75% случаев. 71 Локализацию маточной артерии можно облегчить путем внимательной пальпации ее хода по латеральному краю матки. Затем хирург должен втянуть набухшие маточные вены латерально в широкую связку и от операционного поля, чтобы избежать разрыва этих вен во время наложения швов.В этих случаях часто помогает изоляция маточной артерии зажимом Бэбкока. Следует проявлять осторожность, чтобы не втягивать мочеточник в лигатуру. 73 В случаях, когда двусторонняя перевязка маточной артерии не отвечает, двусторонняя перевязка гипогастральной артерии больше не рекомендуется, поскольку она успешна менее чем у 50% пациентов, а возможности обучения недоступны, поэтому опытный оператор маловероятен. В настоящее время чаще используется интервенционная радиология, для которой требуется доступ через внутреннюю подвздошную артерию.У пациентов, которые не реагируют на эти стратегии лечения, целесообразна гистерэктомия, которая спасает жизнь. 74
Рис. 10. Первоначально описывалось с использованием круглой ручной иглы диаметром 70–80 мм с установленным простым или хромированным кетгутом № 2: теперь рекомендуется быстро рассасывающийся синтетический шов. При смещении мочевого пузыря вниз первый шов накладывается на 3 см ниже нижнего кесарева сечения на левой стороне пациентки и продевается через полость матки, чтобы выйти на 3 см выше верхнего края разреза, примерно на 4 см от латерального края матки.Теперь проведите шов на внешней стороне матки сверху и на задней стороне. Шов должен быть более или менее вертикальным и лежать примерно в 4 см от рога. Он не имеет тенденции соскользнуть в сторону широкой связки, потому что матка была сдавлена, а шов пропущен насквозь, обеспечивая правильное размещение и поддержание правильного положения. Нить накладывается точно так же, как и с левой стороны; то есть на 3 см выше разреза, на 4 см от боковой стороны матки через верхнюю часть разреза в полость матки, а затем снова обратно на 3 см ниже разреза.
Рис. 11. Шов О’Лири (перевязка маточной артерии). При натяжении широкой связки для смещения маточных вен вбок маточную артерию пальпируют и изолируют. Затем под разрыв маточной артерии накладывается шов, чтобы соединить артерию с миометрием. При необходимости таким же образом можно наложить второй шов над разрезом.
В случаях кровотечения, не вызванного атонией матки, следует провести тщательное обследование матки на предмет возможных задержанных фрагментов плаценты и исследование операционного поля на предмет нераспознанных разрывов.Фрагменты плаценты можно удалить вручную или с помощью тампона. Следует исследовать области прикрепления плаценты на предмет наличия приросшей плаценты. Разрывы половых путей следует идентифицировать, изолировать и закрыть кровоостанавливающим способом .
Травмы мочевыводящих путей
Травмы мочевыводящих путей — относительно редкое осложнение после кесарева сечения. Частота травм мочевого пузыря и мочеточника составляет 0,3% и 0,1% соответственно. 73 , 75 Травмы мочевого пузыря чаще встречаются при кесаревом сечении в анамнезе.Наиболее частым местом повреждения мочевого пузыря во время кесарева сечения является купол мочевого пузыря. Следует оценить разрыв мочевого пузыря, прежде всего убедившись, что не задействованы треугольник и мочеточники. Это может быть достигнуто путем прямой визуализации мочеточников через цистотомию. Если треугольник не задействован и мочеточники функционируют, цистотомию можно закрыть в два слоя рассасывающимся швом. Всякий раз, когда есть возможность непреднамеренной цистотомии во время кесарева сечения, это можно оценить, расширив мочевой пузырь стерильным физиологическим раствором через катетер Фолея и наблюдая за операционным полем на предмет появления жидкости.
Повреждение мочеточника встречается реже, чем повреждение мочевого пузыря. Если во время оперативного вмешательства возникает подозрение, что мочеточник поврежден, необходимо тщательно изучить ситуацию и проконсультироваться со специалистом-урологом.
Повреждение желудочно-кишечного тракта
Повреждение кишечника во время кесарева сечения встречается крайне редко. Сообщалось о заболеваемости менее 0,1%. 75 Эта низкая частота вызвана смещением кишечника за пределы операционного поля увеличенной беременной маткой.Риск повреждения кишечника увеличивается у пациентов, перенесших ранее абдоминальные операции или внутрибрюшных спаек. Травма обычно очевидна из-за появления содержимого кишечника в операционном поле. Эти повреждения следует быстро идентифицировать и изолировать, чтобы свести к минимуму загрязнение брюшной полости. Травма тонкой кишки может быть восстановлена в первую очередь с помощью двухслойного закрытия с использованием рассасывающегося шва отсроченного действия. Закрытие следует производить под углом 90 градусов к просвету кишечника, чтобы уменьшить его сужение.Большие разрывы тонкой кишки или множественные разрывы могут потребовать резекции толстой кишки, и для этого следует вызвать специалиста-хирурга, а также при любых травмах толстой кишки, которые могут потребовать отмены колостомы, а также первичного закрытия.
Раневые инфекции
Раневые инфекции возникают примерно в 7% случаев после кесарева сечения, когда не вводятся профилактические антибиотики; 76 заболеваемость снижается до 2% при использовании профилактических антибиотиков. 77 Раневые инфекции, возникающие после кесарева сечения, включают эндомиометрит, абсцесс таза, послеоперационный абсцесс и флегмона раны. Выбор антибиотика для каждой инфекции зависит от локализации инфекции и предполагаемого возбудителя. Антибактериальную терапию следует назначать эмпирически и при необходимости корректировать на основании результатов посева. При абсцессах малого таза лечение включает дренирование гноя и антибиотики широкого спектра действия, включая анаэробное покрытие; при поверхностных раневых инфекциях простое открытие разреза и дренирование источника инфекции обычно облегчает проблему у пациентов, у которых нет признаков системной инфекции.Поверхностный раневой целлюлит обычно можно лечить с помощью пенициллина, устойчивого к пенициллиназе.
Эндомиометрит
Эндомиометрит осложняет до 80% операций кесарева сечения, выполненных после разрыва плодных оболочек более 6 часов у пациентов, которым не проводилась антибиотикопрофилактика 78 и 30% у пациентов с неповрежденными мембранами. Показано, что заболеваемость высока в популяциях пациентов с более низким социально-экономическим статусом, у пациентов, которые прошли шесть или более вагинальных обследований во время родов, и у пациентов с более длительным разрывом плодных оболочек. 79 Частота инфицирования матки может быть снижена до 5% или менее с помощью профилактических антибиотиков, вводимых во время пережатия пуповины. 80 Разовая доза антибиотика широкого спектра действия относительно недорога и эффективно снижает уровень инфицирования.
Неполное заживление рубца
Недостаточный рубец после кесарева сечения стал одним из признанных осложнений, связанных с этим типом операции. Точная причина и механизм неполного заживления рубца, а также приводит ли это к функциональной недостаточности матки, не совсем понятны.По мере того как все больше женщин проходят трансвагинальное ультразвуковое исследование, морфология рубцов на срезах становится предметом все более пристального изучения. В настоящее время неизвестно, влияет ли появление рубца после кесарева сечения с помощью ультразвука на функциональную целостность матки, риск внематочной беременности, патологическую плацентацию, разрыв матки или трудоспособность. Существует острая необходимость в изучении этой взаимосвязи, чтобы мы могли понять, как интерпретировать изображения матки после кесарева сечения и влияние различных типов рубцов на ведение пациентов.Изучение естественной истории рубца после кесарева сечения во время беременности и после него до родов может помочь в достижении этого, а также анализ того, могут ли определенные признаки рубца на ультразвуковом сканировании привести к успешным родам через естественные родовые пути или к повторному кесареву сечению.
Появляется все больше доказательств того, что полное заживление предыдущего рубца после кесарева сечения и толщина миометрия в нижнем сегменте матки являются важными факторами в достижении благополучного исхода беременности, будь то ERCD или VBAC. 81 За последние 10 лет было предпринято множество попыток изучить эти факторы с помощью ультразвукового исследования, и в литературе были опубликованы различные отчеты о распространенности и клинической значимости не полностью заживших рубцов после кесарева сечения. 82 VBAC считается безопасной альтернативой ERCD, когда риск разрыва матки минимален, и, как упоминалось выше, необходимо изучить несколько факторов, прежде чем рассматривать этот вариант. 65 Однако, чтобы лучше оценить риск разрыва матки, некоторые авторы предложили ультразвуковое измерение рубца после кесарева сечения и толщины нижнего сегмента матки, предполагая, что определенные характеристики рубца и значения отсечения коррелируют с дефектом рубца на матке. . 83 Эти ультразвуковые измерения могут повысить безопасность родов после кесарева сечения, поскольку они предоставляют дополнительную информацию о риске разрыва матки. Недавние данные также утверждают, что трансвагинальное ультразвуковое сканирование является надежным и воспроизводимым методом измерения толщины миометрия в ближайшем будущем, 83 , и делают вывод, что это значение может служить предиктором дефекта рубца на матке у женщин, планирующих VBAC. Однако пока нельзя рекомендовать идеальное пороговое значение, что подчеркивает необходимость дальнейших хорошо спланированных проспективных и продольных исследований во время беременности.
Разрыв рубца на матке
Несмотря на последние достижения в современной акушерской практике, разрыв беременной матки по-прежнему является одним из наиболее опасных для жизни осложнений беременности и связан с высокими показателями материнской заболеваемости и заболеваемости плода и плода. смертность. 84 Было показано, что предыдущее кесарево сечение является наиболее важным фактором риска, 85 , но также не сообщалось о различиях в исходе родов в отношении разрыва матки между женщинами с и без предыдущего кесарева сечения. 84 Наиболее часто упоминаемый разрыв рубца при кесаревом сечении нижнего сегмента (LSCS) составляет 0,5%, или один из 200. 86
Частота разрыва матки может быть увеличена у пациентов с предыдущим однослойным закрытием. 47 , 48 , 49 , 50 , 87 Однако у пациенток с классическим разрезом матки в прошлом риск разрыва матки может достигать 9%. , причем одна треть из них произошла до начала клинических родов. 88 В одном исследовании преждевременного кесарева сечения риск разрыва матки был одинаковым для обоих типов разрезов матки. 89 В случае разрыва матки смертность и заболеваемость плода очень значительны. При разрыве классического разреза матки смертность плода превышает 50%, по сравнению с 12% в случае разрыва предыдущего разреза с малой поперечиной. 90
Будущая фертильность
У женщин, перенесших кесарево сечение, меньше шансов иметь детей, чем у женщин, родивших естественным путем, но трудно выделить причины этого с точки зрения добровольного планирования семьи. последствия показаний для кесарева сечения и из-за самой операции.Похоже, что у них меньше желания иметь детей, а также снижается способность к зачатию. 91 Существует концепция, согласно которой патологическое заживление рубца может повлиять на восприимчивость эндометрия, а также на сократительную способность матки из-за патологической передачи сигналов, и это, как полагают, ставит под угрозу благоприятные условия матки для успешной имплантации. 92 Однако никаких веских доказательств в поддержку этого не найдено. Ben-Nagi 92 недавно выдвинул гипотезу о возможности связи между измененной иммунобиологией матки, LSCS и имплантацией эмбриона.Они изучали влияние LSCS на эндометрий у женщин в пременопаузе с LSCS в анамнезе; они взяли образцы эндометрия как из участка рубца после кесарева сечения, так и из задней стенки матки, и сравнили результаты с аналогичными образцами, полученными у женщин, у которых были спонтанные вагинальные роды (SVD). Наиболее значимое различие заключалось в меньшем количестве лейкоцитов и меньшей васкуляризации на участке рубца, чем в эндометрии матки без рубца. Кроме того, они обнаружили задержку созревания эндометрия на участке рубца, и эта задержка могла быть результатом нарушения экспрессии стероидных рецепторов, что привело к аномальной реакции на эстроген и прогестерон.Эти исследования вызвали значительный интерес и подчеркнули, что эндометрий в месте рубца LSCS может не циклически синхронизироваться с остальным эндометрием в полости матки; однако для изучения этой гипотезы требуются дальнейшие исследования.
ЗАКЛЮЧЕНИЕ
За последние несколько десятилетий частота кесарева сечения резко возросла. Хотя операция продолжает становиться более безопасной, уровень материнской смертности и заболеваемости остается значительным. Акушер должен постоянно прилагать усилия к тому, чтобы кесарево сечение не проводилось по неподходящим показаниям, и чтобы каждая женщина была тщательно проконсультирована в соответствии с ее индивидуальными особенностями.Следует приложить все усилия, чтобы позволить пациентке роды естественным путем, когда состояние плода и матери обнадеживает. Когда показано кесарево сечение и начало его подготовки, подготовка должна быть настолько тщательно спланирована, насколько позволяет время, а хирургическая техника должна соответствовать хорошим хирургическим принципам. Дальнейшие исследования необходимы для оценки конкретных методов операции кесарева сечения, особенно в отношении закрытия матки и целостности рубца в долгосрочной перспективе.
Кесарево сечение | Американская ассоциация беременности
Кесарево сечение происходит через разрез брюшной стенки и матки, а не через влагалище.За последние 30 лет наблюдается постепенный рост числа случаев кесарева сечения. В ноябре 2005 года Центры по контролю и профилактике заболеваний (CDC) сообщили о национальном уровне рождаемости с помощью кесарева сечения на уровне 29,1% и , что было самым высоким показателем, когда-либо зарегистрированным, с более чем четвертью всех родов.
Это означает, что более 1 из 4 женщин , вероятно, перенесет кесарево сечение.
Чего ожидать от кесарева сечения?
Обычная процедура кесарева сечения в среднем длится от 45 минут до часа.Ребенок обычно рождается в первые 5-15 минут, а оставшееся время используется для закрытия разреза.
До операции:
Перед операцией вам сделают анестетик (общий, спинальный или эпидуральный), если вам еще не делали его ранее во время родов. Общий наркоз обычно используется только при экстренном кесаревом сечении, потому что он действует быстро и мать находится под действием седативных средств.
Спинальная и эпидуральная анестезия обезболивают область от живота до нижней части талии (иногда также могут онеметь ноги), так что во время процедуры ничего нельзя будет почувствовать.Во время этой процедуры вам, вероятно, установят катетер для сбора мочи, пока ваша нижняя часть тела онемела.Как выполняется кесарево сечение?
Врач сначала сделает разрез в стенке живота. При экстренном кесаревом сечении это, скорее всего, будет вертикальный разрез (от пупка до лобковой области), который позволит врачу быстрее родить ребенка.
Чаще всего надрез делают горизонтально (его часто называют разрезом бикини ), чуть выше лобковой кости.Мышцы живота не будут сокращены. Они будут разделены, чтобы врач мог получить доступ к матке.
Затем в матке делается горизонтальный или вертикальный разрез. Необязательно делать один и тот же разрез брюшной полости и матки. Классический вертикальный разрез обычно предназначен для сложных ситуаций, таких как предлежание плаценты, неотложные ситуации или для младенцев с аномалиями.
Вагинальные роды после кесарева сечения (VBAC) не рекомендуются для женщин с классическим разрезом .Другой тип разреза, который редко используется, — это вертикальный разрез нижнего сегмента . Это будет использоваться только в тех случаях, когда проблемы с маткой не позволяют сделать другой тип разреза.
Самый распространенный разрез — это низкий поперечный разрез. Этот разрез имеет меньше рисков и осложнений, чем другие, и позволяет большинству женщин попробовать VBAC во время следующей беременности с небольшим риском разрыва матки.
Затем лечащий врач откачивает околоплодные воды и рождает ребенка через надрезы.Голова ребенка будет доставлена первой, чтобы можно было вымыть рот и нос, чтобы он мог дышать. Как только все тело будет доставлено, врач поднимет вас и покажет вам вашего ребенка. Матка будет закрыта швами, которые растворятся в теле. Кожа живота закрывается стежками или скобами.
Большинство медицинских работников затем передают ребенка медсестре для обследования. Наконец, ваша плацента будет доставлена (вы можете почувствовать некоторое ее дергание), после чего хирургическая бригада начнет процесс крупным планом.
Чего ожидать после процедуры?
Если вы не спите для операции, вы, вероятно, сразу сможете подержать ребенка. Вы попадете в палату восстановления или прямо в вашу комнату. Ваше артериальное давление, частота пульса, частота дыхания, количество кровотечений и состояние живота будут регулярно проверяться. Если вы планируете кормить грудью, обязательно сообщите об этом своему врачу. Кесарево сечение не означает, что вы не сможете кормить ребенка грудью. Вы сможете сразу же начать кормление грудью.
Возможно, вам придется некоторое время полежать в постели. Первые несколько раз, когда вы встанете с постели, вам должна помочь медсестра или другой взрослый.
Вскоре после операции катетер удален из мочевого пузыря. В первые несколько дней разрез брюшной полости будет болезненным. Ваш врач может прописать вам обезболивающее, которое вы будете принимать после того, как действие анестезии закончится. Грелка может оказаться полезной. Есть много разных способов контролировать боль. Поговорите со своим акушером-гинекологом или другим медицинским работником о возможных вариантах.
Пребывание в больнице после кесарева сечения обычно составляет 2–4 дня. Продолжительность вашего пребывания зависит от причины кесарева сечения и от того, сколько времени потребуется вашему организму на восстановление. Когда вы пойдете домой, вам, возможно, придется позаботиться о себе и ограничить свою деятельность.
Чего ожидать во время восстановления?
Пока вы выздоравливаете, может произойти следующее:
- Легкие спазмы, особенно если вы кормите грудью
- Кровотечение или выделения в течение 4–6 недель
- Кровотечение со сгустками и спазмами
- Боль в разрезе
Чтобы предотвратить инфекцию, в течение нескольких недель после кесарева сечения нельзя класть что-либо во влагалище и заниматься сексом.Прежде чем приступить к какой-либо активной деятельности, дайте время на заживление. Позвоните своему акушеру-гинекологу или другому специалисту в области здравоохранения, если у вас жар, сильное кровотечение или боль усиливается.
Что еще нужно знать о кесаревом сечении:
Составлено с использованием информации из следующих источников:
1. Акушерство Уильяма двадцать второе изд. Каннингем, Ф. Гэри и др., Гл. 25.
2. Коалиция по улучшению услуг по охране материнства (CIMS)
3.Центры по контролю и профилактике заболеваний: www.cdc.gov
4. Американский колледж акушеров и гинекологов
и nbsp
10 общих вопросов о рубцах кесарева сечения
Доступны ли косметические исправления?
У каждого, у кого есть разрез, будет какой-то шрам. Как это будет выглядеть после операции, будет зависеть от многих факторов, в том числе:
- Как давно вам сделали кесарево сечение
- Тип разреза
- Сколько разрезов было сделано в том же пространстве
- Тип ремонта, который сделал ваш хирург
- Используемые материалы (стерильные полоски, швы , клей или скобы)
- Как ваше тело зажило
- Целостность вашей кожи
- Склонность вашего тела к образованию рубцов
Вы можете попытаться свести к минимуму заметность рубца, используя безрецептурные продукты, например силиконовые полоски, рекомендованные вашим врачом.Вам также следует избегать пребывания на солнце в течение как минимум года, чтобы минимизировать повреждение рубцовой ткани. Некоторые практикующие также рекомендуют массаж специально обученными массажистами.
Инъекции стероидов вокруг рубца можно начать вскоре после операции, чтобы предотвратить гипертрофическое или келоидное рубцевание. Это может быть покрыто страховкой, но это будет зависеть от вашего покрытия. Уколы, возможно, потребуется делать ежемесячно в течение шести месяцев, в зависимости от вашего шрама.
Долгосрочный косметический ремонт
После того, как ваш шрам зажил (а обычно, когда вы закончили пополнять семью), вы можете воспользоваться косметическими решениями.Для этого может потребоваться консультация пластического хирурга или дерматолога для получения рецепта или медицинских вариантов, таких как инъекции стероидов. В тяжелых случаях вы можете сделать ревизию, чтобы попытаться удалить лишнюю рубцовую ткань, хотя это нечасто.
Ревизия рубца обычно проводится как минимум через несколько месяцев после первой операции. Это хирургическая процедура, которая может покрываться страховкой, а может и не покрываться ею. Он включает в себя срезание рубцовой ткани и создание нового более эстетичного рубца.
Лазерная терапия — еще один вариант, но он не удаляет шрам полностью. Эти наличные расходы требуют нескольких сеансов и приводят к тому, что шрам становится менее жестким и менее окрашенным. Это лечение можно начинать вскоре после первоначального заживления.
Самым интенсивным вариантом будет операция на брюшной полости, часто известная как подтяжка живота. Это срезает рубец кесарева сечения, а также лишний слой кожи и жира в этой области. Образовавшийся шрам от подтяжки живота может быть больше, поэтому убедитесь, что вы хорошо осведомлены, прежде чем делать процедуру.
Кесарево сечение: Процедура и восстановление | Живая наука
Кесарево сечение или кесарево сечение (также называемое кесаревым сечением) — это тип хирургической операции, применяемой при родах. Ребенка удаляют хирургическим путем через разрез в брюшной полости матери, а затем второй разрез в матке.
Согласно последним статистическим данным Центров по контролю и профилактике заболеваний (CDC), почти каждая третья беременная женщина в США рожала с помощью кесарева сечения в 2015 году.Но в начале 1990-х примерно каждая пятая беременная женщина рожала таким образом.
Такое увеличение количества родов с помощью кесарева сечения было связано с множеством различных факторов — от роста показателей ожирения и диабета до многоплодных родов и увеличения возраста матери.
Другие причины высокой частоты кесарева сечения включают использование эпидуральной анестезии и методов, стимулирующих роды, что может вызвать осложнения, которые могут привести к необходимости выполнения хирургического вмешательства.
Хотя кесарево сечение может спасти жизнь как матери, так и ребенка, Американский колледж акушеров и гинекологов выразил обеспокоенность тем, что кесарево сечение может быть чрезмерно использовано, и рекомендовал способы снизить общенациональный показатель.
В этих новых рекомендациях содержится призыв разрешить большинству женщин с беременностями с низким уровнем риска проводить больше времени в первом периоде родов, а также поощрять женщин избегать чрезмерного набора веса во время беременности (более крупному ребенку может быть труднее безопасно пройти через него). таз женщины.)
«Ключом к снижению частоты кесарева сечения в США является предотвращение ненужных первых кесарева сечения», — сказала доктор Эллисон Брайант, специалист по медицине плода в Массачусетской больнице общего профиля в Бостоне.
В наши дни большинству женщин, родивших первого ребенка с помощью кесарева сечения, где-то в будущем придется повторить кесарево сечение, сказала она.
Согласно отчету CDC, у женщины, которая уже перенесла кесарево сечение при предыдущих родах, есть 90-процентный шанс снова родить через кесарево сечение.
Однако исследования показали, что у женщин, перенесших кесарево сечение и пытающихся родить следующих детей вагинально, что исследователи называют VBAC (вагинальные роды после кесарева сечения), впоследствии может быть относительно низкий уровень осложнений, таких как потребность в крови. переливание крови или незапланированная гистерэктомия по сравнению с женщинами, которым было запланировано кесарево сечение.
По словам Брайанта, важно понимать, почему треть детей в Америке рожает с помощью кесарева сечения. «Нам нужно выяснить, каких детей действительно нужно рожать с помощью кесарева сечения, чтобы защитить их здоровье, а какие из этих операций могут быть ненужными», — пояснила она.
Один из способов снизить частоту кесарева сечения в этой стране — рассказать женщинам о преимуществах вагинальных родов, сказал Брайант.
Следующая информация объяснит, что подразумевается под кесаревым сечением, и как женщина может себя чувствовать до, во время и после этой операции.
Перед операцией
Для подготовки к операции женщине в руку или руку вводят капельницу, чтобы дать ей жидкости и лекарства, которые ей понадобятся во время операции. Ее живот будет вымыт, а волосы на лобке могут быть подстрижены или подстрижены.
Катетер (трубка) вводится в мочевой пузырь женщины для удаления мочи, и она остается там в течение суток после операции.
Женщинам обычно делают регионарную анестезию, либо эпидуральную блокаду, либо блокаду позвоночника, которая обезболивает нижнюю половину ее тела, но позволяет матери бодрствовать при рождении ребенка.По словам Брайанта, это более безопасно, чем общая анестезия, когда женщина полностью спит во время родов.
Как делается кесарево сечение
Акушер будет использовать нож, чтобы сделать горизонтальный разрез на коже и брюшной стенке, обычно по линии бикини, что означает, что он находится достаточно низко на тазу, чтобы его можно было закрыть. — сказал Брайант. По ее словам, у некоторых женщин может быть вертикальный или вертикальный разрез.
После вскрытия брюшной полости в матке делается разрез.По словам Брайанта, обычно делается поперечный (горизонтальный) разрез, который разрывает амниотический мешок, окружающий ребенка. Как только эта защитная оболочка разорвана, ребенка вынимают из матки, перерезают пуповину и удаляют плаценту. По словам Брайанта, ребенка осматривают, а затем возвращают матери для контакта «кожа к коже».
Брайант объяснил, что разрез, сделанный на стенке матки женщины, очень важен, потому что способ заживления этого маточного рубца может повлиять на ее способность к естественным родам в будущем.
После завершения родов и последа разрезы, сделанные на матке матери, зашивают швами, которые в конечном итоге растворяются под кожей. Кожа живота закрывается швами или скобами, которые удаляются перед выпиской женщины из больницы.
Женщина обычно проводит от 60 до 120 минут в операционной для кесарева сечения, в зависимости от того, возникнут ли какие-либо осложнения во время родов, сказал Брайант.
После операции женщину доставят в родильное отделение для выздоровления.
Восстановление после кесарева сечения
После кесарева сечения женщина может провести от 2 до 4 дней в больнице, но ей может потребоваться до 6 недель, чтобы снова почувствовать себя самой собой, сказал Брайант.
Ее живот будет болеть после операции, а коже и нервам в этой области потребуется время, чтобы зажить. По словам Брайанта, женщинам будут вводить обезболивающие, чтобы снять любую послеоперационную боль, и большинство женщин принимают эти лекарства в течение примерно 2 недель после этого.
У женщины также может наблюдаться кровотечение в течение 4–6 недель после хирургических родов.Ей также рекомендуется не заниматься сексом в течение нескольких недель после кесарева сечения, а также избегать физических нагрузок, таких как поднятие тяжелых предметов.
Дополнительные ресурсы
Кесарево сечение | Кэти для женщин
Кесарево сечение, также называемое кесаревым сечением, — это операция по рождению ребенка. Во время кесарева сечения ребенку удаляют хирургическим путем через хирургические разрезы в брюшной полости и матке матери. Это может быть запланировано врачом заранее из-за осложнений беременности или может быть необходимо, когда во время схваток и / или родоразрешения возникают неожиданные проблемы.
Причины кесарева сечения
Кесарево сечение может быть запланировано заранее по одной или нескольким из следующих причин:
- Плод в тазовом предлежании
- Есть несколько плодов
- Проблемы с плацентой
- Мать ранее перенесла кесарево сечение
Неожиданные проблемы с родами, которые могут потребовать экстренного кесарева сечения, включают следующее:
- Дистресс плода
- Здоровье матери под угрозой
- Плод не может пройти через влагалище
- Проблемы с пуповиной
- Роды не прогрессируют
Кесарево сечение может также потребоваться, если у матери есть основная проблема со здоровьем, такая как сердечное заболевание, ВИЧ или герпес.Если она знает, что может потребоваться кесарево сечение, женщине с беременностью высокого риска рекомендуется обратиться в больницу во время родов.
Процедура кесарева сечения
Кесарево сечение выполняется в условиях больницы, обычно при бодрствовании матери. Перед операцией в уретру вводят катетер для слива мочи. Спинальный блок используется для введения анестезии в нижнюю часть тела матери (середина живота и ниже). Врач делает разрез на животе около линии роста волос на лобке, а затем второй разрез на матке.Затем через разрез рождают ребенка, перерезают пуповину и удаляют плаценту из матки. Матка зашивается рассасывающимися швами, а брюшная полость закрывается швами или скобами. Катетер обычно удаляют из мочевого пузыря в течение нескольких часов.
Восстановление после кесарева сечения
После кесарева сечения мать и ребенок обычно остаются в больнице в течение 3 дней. Болезненность в месте разреза является обычным явлением, и боль лечится с помощью лекарств, отпускаемых по рецепту.
Уровень материнской смертности в США составляет примерно 2.2 на 100000 кесарева сечения. Хотя в целом это низкий показатель, он значительно выше, чем при естественных родах. Материнская смертность при естественных родах составляет примерно 0,2 на 100000 [34].
Как и при любых родах и при хирургическом вмешательстве в целом, существует риск обильного кровотечения во время и после кесарева сечения. Кровоизлияние — основная причина серьезных материнских заболеваний в Соединенных Штатах. [35] Определенные состояния, предшествующие кесареву сечению, такие как длительные роды, макросомия плода или многоводие, могут увеличить риск атонии матки и последующего кровотечения.Интраоперационные состояния, такие как необходимость значительного адгезиолиза или расширения гистеротомии латерально в маточные сосуды, также могут привести к чрезмерной кровопотере. Кровоизлияние во время родов может привести к необходимости переливания продуктов крови, что само по себе чревато осложнениями. Синдром Шихана — известное осложнение кровотечения при родах. [35] Примерно десять процентов материнской смертности в США является вторичной по отношению к акушерскому кровотечению. [35]
Как обсуждалось ранее, существует значительный риск инфицирования после кесарева сечения.Помимо послеродового кровотечения, другими частыми осложнениями после кесарева сечения являются раневая инфекция и эндометрит. В исследовании, посвященном эффективности очищения влагалища, послеоперационный эндометрит снизился с 8,7% до 3,8% после очищения [18]. Исследование, посвященное дополнительному применению азитромицина, показало уменьшение раневой инфекции с 6,6% до 2,4% при применении дополнительного антибиотика, а количество серьезных побочных эффектов снизилось с 2,9% до 1,5% [16]. Однако, учитывая, что более миллиона женщин ежегодно делают кесарево сечение, эти проценты по-прежнему представляют собой значительное число женщин, страдающих инфекционными осложнениями.
По данным, представленным в 2010 году, общий риск инфекционной заболеваемости составлял 3,2% при плановых повторных родах кесарева сечения по сравнению с 4,6% у женщин, перенесших пробные роды. Эти же данные показали, что при плановом повторном кесаревом сечении частота переливания крови составляла 0,46%, частота хирургических травм — от 0,3% до 0,6%, а частота гистерэктомии — 0,16% [2]. Также могут возникнуть тромбоэмболия и анестезиологические осложнения.
Несмотря на то, что кесарево сечение более безопасно для плода, существует риск его родоразрешения.Риск травмы плода во время кесарева сечения составляет примерно 1%, включая разрыв кожи, перелом ключицы или черепа, повреждение нерва лицевого или плечевого сплетения и кефалогематому. [36] В целом эти риски ниже, чем при естественных родах. Что касается новорожденных, то существует риск респираторных осложнений и более высокий уровень астмы и аллергии у новорожденных, рожденных с помощью кесарева сечения, по сравнению с естественными родами. [2] [37] В 2010 г. преходящее тахипноэ у новорожденных было зарегистрировано в 4,2% избранных повторных кесарева сечения, а потребность в вентиляции с использованием мешка и маски была равна 2.5%. [2]
Помимо краткосрочных и хирургических рисков, кесарево сечение также сопряжено с долгосрочным риском как для пациентки, так и для ее последующих беременностей. Как указывалось ранее, вертикальный рубец на матке требует от женщины проведения последующих беременностей с помощью кесарева сечения. По мере увеличения числа кесарева сечения увеличиваются и хирургические риски. Образование спаек может затруднить каждое последующее кесарево сечение и увеличить риск непреднамеренной травмы. Риск аномальной плацентации также увеличивается с каждой последующей операцией.Для женщины, перенесшей одно кесарево сечение, риск приросшей плаценты составляет 0,3%, в то время как риск увеличивается до 6,74% при пяти или более кесаревых сечениях [38]. Болезненно прилегающая плацента несет в себе риск значительного кровотечения и возможной потери фертильности в случае необходимости гистерэктомии.
Клиническая значимость
Приблизительно 1,3 миллиона женщин в США ежегодно подвергаются кесареву сечению. Это самая распространенная операция, которая проводится в США. После первого кесарева сечения, выполненного в 1020 году нашей эры, этот пациент умер.С тех пор медицина значительно продвинулась вперед и продолжает развиваться.
Понимание рисков и преимуществ кесарева сечения позволит врачу надлежащим образом проконсультировать беременную пациентку. Четкое понимание доказательной медицины позволит клиницистам обеспечить наилучшее лечение и наилучшие возможные результаты. Иногда пациенты запрашивают кесарево сечение без других показаний, и клиницисты должны быть оснащены необходимыми знаниями, необходимыми в этих случаях, чтобы гарантировать, что пациент принимает осознанное решение.Все чаще настаивают на снижении частоты кесарева сечения, поэтому правильное понимание показаний поможет клиницистам в принятии решений.
Улучшение результатов медицинской бригады
Координация и коммуникация между членами межпрофессиональной медицинской бригады имеют решающее значение для обеспечения безопасности и достижения максимальных результатов при кесаревом сечении. Две трети дозорных событий имеют первопричину отсутствия связи. [39] Управление ресурсами экипажа, комплекты безопасности и контрольные списки используются для повышения безопасности и улучшения связи.По сути, хирургический «тайм-аут» — это способ убедиться, что все в операционной находятся на одной странице. Совместная комиссия требует, чтобы перед всеми процедурами был тайм-аут.
Контрольный список безопасности пациента для планового кесарева сечения, созданный Американским колледжем акушеров и гинекологов, является одним из примеров использования контрольного списка для повышения безопасности. В этом контрольном списке участвуют все члены команды, включая хирурга, медсестер, команду анестезиологов и пациента, работающих вместе на межпрофессиональном подходе.Он включает следующее: [40]
TeamSTEPPS, что означает «Командные стратегии и инструменты для повышения производительности и безопасности пациентов», является признанной на национальном уровне учебной программой по управлению ресурсами экипажа, используемой несколькими системами здравоохранения.[41] [42] Это основанная на фактах система для совместной работы, предназначенная для повышения качества, безопасности и эффективности здравоохранения. Одна из целей TeamSTEPPS — дать возможность каждому члену медицинской бригады, независимо от его роли, высказывать свое мнение в случае возникновения проблем с безопасностью. На рабочем месте часто возникает страх, и медицина не исключение. Запугивание может помешать членам медицинской бригады высказаться. Таким образом, люди должны обладать инструментами, позволяющими им стать частью культуры безопасности.TeamSTEPPS поощряет использование структуры «CUS»: я обеспокоен, мне некомфортно; это проблема безопасности. Другой используемый инструмент — это «жесткая остановка», фраза безопасности, которая при вызове приводит к прекращению деятельности и позволяет сообщить о проблеме безопасности.
Симуляционное обучение часто используется для отработки динамики команды и определения областей для улучшения. Экстренное кесарево сечение или послеродовое кровотечение, которое приводит к кесареву сечению, — это два сценария, на которые нацелено моделирование.С помощью моделирования можно уточнить роли и упростить коммуникацию.
Опрос медицинских бригад — еще один инструмент для обеспечения адекватной коммуникации относительно только что выполненной процедуры. [43] Разбор помогает в последовательном документировании процедуры и ее деталей. Это также позволяет получать отзывы о том, что прошло хорошо, а что можно улучшить. Обсуждение может быть стандартом после каждого кесарева сечения, но его следует тщательно продумывать после срочных или неотложных случаев или после случаев, когда были осложнения.
Использование вышеуказанной схемы для командной работы и общения требует межпрофессионального командного подхода, включая врачей, специалистов, специально обученных медсестер и фармацевтов, которые сотрудничают в разных дисциплинах для достижения оптимальных результатов для пациентов. [Уровень V]
Медсестринское дело, смежное здравоохранение и межпрофессиональные групповые вмешательства
Роль медсестры до, во время и после кесарева сечения жизненно важна. Подобно тому, как врач первичной медико-санитарной помощи является координатором по вопросам здоровья пациента в нескольких местах и по различным специальностям, медсестра является пробным камнем пациента в процессе кесарева сечения.И рождение ребенка, и операция — это две темы, которые могут вызвать у пациента серьезное беспокойство, и было показано, что способность медсестры успокаивать пациента и общаться с ним повышает удовлетворенность пациента и снижает уровень стресса [44]. Во время проведения регионарной анестезии медсестра, держащая пациента за руку и рассказывающая ей о процессе, может иметь решающее значение.
Медсестра встречает пациента перед операцией, тем самым начиная отношения с этим пациентом. Если пациенту предстоит внеплановое кесарево сечение, возможно, медсестра помогала ему в это время.Часто медсестра получает историю болезни пациента и вносит ее в электронную историю болезни. Именно медсестра обеспечивает получение соответствующих лабораторий и проверяет результаты. Медсестра устанавливает постоянный катетер Фолея и медсестру, которая выполняет хирургическую подготовку кожи. Когда плод рождается, медсестра обычно берет на себя заботу о ребенке и проводит реанимацию. Медсестра также является основным источником связи между операционной и окружающими.Это действие может включать в себя информирование других о статусе операции или возврат страницы и информирование этого человека о том, что хирург занят.
Чтобы кесарево сечение было успешным, необходимо объединить множество деталей и действий, и роль медсестры следует ценить.
Медсестра, смежное здравоохранение и межпрофессиональный мониторинг группы
Медсестра играет важную роль в обеспечении безопасности во время кесарева сечения. Если во время тайм-аута отсутствует важная часть контрольного списка безопасности, медсестра должна выступить и предупредить команду.Если во время операции один из хирургов нарушает бесплодие, это может заметить медсестра. Если новорожденный плохо себя чувствует, за дополнительной помощью обращается медсестра. Медсестра должна следить за следующими послеоперационными наблюдениями:


 Это видно на УЗИ. Специалист будет говорить о «состоятельности рубца», и по его состоянию рекомендовать естественные роды, или кесарево сечение.
Это видно на УЗИ. Специалист будет говорить о «состоятельности рубца», и по его состоянию рекомендовать естественные роды, или кесарево сечение.
