Виды наркоза – спинальная и эпидуральная анестезия, эндотрахеальный и местный наркоз
Виды наркоза – общий, внутривенный и эпидуральный
Наркоз – это обезболивание, которое дает возможность врачу оказать хирургический вид медицинской помощи. Специалисты используют в своей работе различные виды наркоза, конкретный выбор зависит от тяжести проводимой операции, общего состояния здоровья пациента и других факторов.
Ингаляционный наркоз
Это наиболее часто применяемый вид наркоза, который отличается простотой выполнения, относительно легкой управляемостью и кратковременностью действия, что важно для проведения небольших оперативных вмешательств. Ингаляционный наркоз – это введение наркотических средств посредством маски, которая обеспечивает их поступление в органы дыхательной системы. Чаще всего для проведения этого вида наркоза используют Наркотан, закись азота, Трилен, Фторотан и Этран. Существует определенная проблема – для достижения нужного результата необходимо, чтобы действие наркоза было глубоким, а это чревато серьезными осложнениями..jpg)
Внутривенный наркоз
Этот вид обезболивания относится к неингаляционным видам наркоза, которые характеризуются продолжительным действием и большей глубиной воздействия по сравнению с ингаляционным наркозом. Внутривенный наркоз может проводиться с использованием следующих препаратов:
- Тиопентал, Рекофол, Оксибутират и Пропофол – классическое обезболивание
- Фентатил с димедролом – нейролептаналгезия, которая может проводиться на спонтанном дыхании или сочетаться с искусственной вентиляцией легких
- Сибазон с Фентатилом – атаралгезия, которая обеспечивает поверхностный, щадящий наркоз и может осуществляться с другими видами обезболиваниями.
Такой вид наркоза используется для удаления абсцессов и флегмон, которые протекают с осложнениями, возможно и лечение доброкачественных опухолей небольших размеров, если их удаление под общим наркозом провести нет возможности.
Местный наркоз
Лечение под наркозом – это единственная возможность оказания хирургической помощи пациенту или проведения сложных манипуляций. Нередко врач проводит обезболивание конкретной области, что обеспечивается обкалыванием ее раствором анестетика и называется местным наркозом. Используется такое обезболивание при вскрытии гнойников, лечении зубов, иссечении грыжи. Местный наркоз – это введение анестетика в кожу и другие анатомические структуры того места, где предполагается проведение хирургического вмешательства.
Инъекции анестетика поверхностные, только в исключительных случаях врач может провести более глубокое введение препарата. Местный наркоз выполняется путем введения препарата через очень тонкую иглу, поэтому собственно процедура обезболивания является малоболезненной. Нередко введение анестетика комбинируется с седацией – в организм пациента вводят успокоительные средства, которые нормализуют психологическое состояние человека, уменьшая чувство тревоги и беспокойства.
Несмотря на то что местная анестезия применяется в медицине очень широко, последствия наркоза могут быть достаточно серьезными. Например, местные анестетики могут оказывать негативное воздействие на сердце, головной мозг, что приводит к нарушениям сердечного ритма, судорогам и потере сознания. Одновременно с этим врачи утверждают, что местная анестезия по сравнению с общим наркозом более безопасна для здоровья пациента.
Эндотрахеальный наркоз
Один из наиболее часто применяемых методов анестезии при выполнении сложных хирургических вмешательств – эндотрахеальный наркоз, который подразумевает погружение организма в состояние глубокого наркотического (медикаментозного) сна. Одновременно с этим полностью расслабляется мускулатура, у пациента отсутствует самостоятельное дыхание. Чтобы достичь нужно состояния, врачи проводят пациенту комплекс мероприятий:
- Интубация трахеи – введение в просвет трахеи интубационной трубки, которая нужна для обеспечения искусственной вентиляции легких.

- Внутривенное введение наркотических анестетиков, седативных препаратов и транквилизаторов.
- Введение миорелаксантов – они блокируют нервно-мышечную передачу.
- Искусственная вентиляция легких.
Качество наркоза эндотрахеального вида зависит не только от опыта анестезиолога, но и от того, насколько правильно ведется контроль за состоянием больного. Обязательно нужно проводить мониторинг артериального давления, пульса, сатурации кислорода.
Спинальная и эпидуральная анестезия
Использование наркоза при кесаревом сечении – необходимая процедура. Правильно проведенная анестезия помогает активно участвовать в рождении ребенка и уменьшает риск возникновения осложнений. Кроме этого, во время операции по поводу родоразрешения не представляется возможным использование интубации трахеи.
Эпидуральный наркоз имеет ряд преимуществ:
- сознание пациента во время операции полностью сохраняется
- сердечно-сосудистая система работает стабильно
- частично сохраняется двигательная активность
- отсутствуют рефлекторные реакции на раздражение верхних дыхательных путей.

Существует и спинальный наркоз, который обеспечивает наступление эффекта максимум через 5 минут после введения препаратов, то есть представляется возможность срочно приступить к операции. Такой вид обезболивания обладает четкими преимуществами:
- в техническом плане исполнение более простое и менее опасное
- системная токсичность полностью отсутствует
- ранняя активизация женщины после проведения операции
- есть возможность раннего грудного вскармливания
- медикаментозная депрессия новорожденных отсутствует
Кстати, цена хорошего наркоза складывается из многих составляющих, что касается спинальной анестезии, то здесь расходы пациентки сокращаются.
Любая операция под общим наркозом – это стресс для организма, поэтому проводить все манипуляции по поводу введения пациента в медикаментозный сон должен специалист с опытом. Только грамотная работа анестезии может стать гарантией отсутствия последствий.
Всю информацию о том, как проводится наркоз, сколько отходят от наркоза и что опасного в нем, можно получить на нашем сайте Добробут.ком.
Связанные услуги:
Хирургические операции
Консультация семейного врача
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
45678910
11121314151617
1819202122232425262728293031
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Метки
Настройки
для слабовидящих
Колоноскопия под наркозом, подготовка и противопоказания к исследованию – МЕДСИ
Оглавление
Колоноскопия является популярным методом диагностики, который используется для выявления заболеваний кишечника. Процедура достаточно болезненная, вызывает выраженный дискомфорт. По этой причине от обследования пациенты нередко отказываются, что приводит к затруднению постановки точного диагноза и оттягивает назначение терапии. Не удивительно, что в последнее время все более популярной является колоноскопия кишечника под наркозом. Такое обследование не доставляет явных неприятных ощущений, но при этом отличается достаточной точностью и безопасностью.
Процедура достаточно болезненная, вызывает выраженный дискомфорт. По этой причине от обследования пациенты нередко отказываются, что приводит к затруднению постановки точного диагноза и оттягивает назначение терапии. Не удивительно, что в последнее время все более популярной является колоноскопия кишечника под наркозом. Такое обследование не доставляет явных неприятных ощущений, но при этом отличается достаточной точностью и безопасностью.
Особенности диагностики
Колоноскопия с наркозом – методика, которая позволяет избежать ряда неприятных ощущений. Как и стандартная, она проводится с использованием специального зонда, вводимого в анальное отверстие. Зонд крепится к трубке и дополняется микроскопической видеокамерой для фиксации всех внутренних изменений. Современное оборудование позволяет врачу исследовать всю поверхность слизистой оболочки толстого кишечника, а также прямой, слепой, сигмовидной и ободочной кишки.
Дополнительно в рамках обследования можно выполнить:
- Удаление полипов
- Биопсию: взятие образцов тканей для дальнейшей гистологии
- Устранение обнаруженных новообразований
Основной целью диагностики является обнаружение широкого перечня заболеваний и патологических состояний на ранних стадиях развития (в том числе до появления симптомов).
К основным достоинствам как стандартной колоноскопии, так и той, которая проводится с наркозом, относят:
- Выраженный терапевтический эффект. Методика не только направлена на диагностику, но и позволяет выполнять несложные хирургические вмешательства
- Возможности для быстрого определения локализации поврежденных тканей и стадии развития патологии
- Точную постановку диагноза. Во время диагностики врач может осмотреть большую часть полости кишечника
- Доступность метода. Диагностика проводится сегодня во многих медицинских учреждениях. Можно сделать сразу и колоноскопию, и ФГДС под наркозом. Это позволяет не только сэкономить время, но и получить точную информацию о работе верхних и нижних отделов желудочно-кишечного тракта
Обследование проводится с использованием нескольких вариантов анестезии.
- Местная. В этом случае обезболивающий препарат наносится непосредственно на эндоскоп, по мере продвижения которого средство соприкасается со стенками кишечника и немного сокращает болевые ощущения. При местной анестезии пациент находится в сознании и может испытывать дискомфорт. Поэтому такая процедура подходит далеко не всем
- Медикаментозный сон (седация). Для достижения выраженного обезболивающего эффекта применяются специальные современные препараты, обладающие достаточной эффективностью при оптимальных показателях безопасности. У пациента при использовании таких средств сохраняется способность двигаться и реагировать на просьбы врача. При этом пробуждение из состояния медикаментозного сна обычно проходит достаточно легко
- Общий наркоз. При такой анестезии пациент находится без сознания и не испытывает абсолютно никакого дискомфорта. Одновременно с этим при использовании препаратов повышаются риски повреждения стенок кишечника.
 Кроме того, реабилитация требует больше суток. Запрещено вводить общий наркоз пациентов с серьезными заболеваниями легких и бронхов, а также с сердечной недостаточностью и иными патологиями
Кроме того, реабилитация требует больше суток. Запрещено вводить общий наркоз пациентов с серьезными заболеваниями легких и бронхов, а также с сердечной недостаточностью и иными патологиями
Таким образом, оптимальным вариантом является именно седация. Колоноскопия с наркозом в Санкт-Петербурге проводится в МЕДСИ в состоянии медикаментозного сна.
Показания к проведению диагностики
Обследование (как под наркозом, так и без него) назначается при следующих симптомах:
- Регулярные нарушения стула: диарея и запор
- Боль во время акта дефекации
- Появление в кале примесей крови и слизи
- Вздутие кишечника
- Периодические или постоянные боли в нижней части живота
- Ухудшение аппетита (особенно если оно сопровождается общей слабостью)
- Периодическое повышение температуры
Также сделать колоноскопию под наркозом врач может посоветовать при геморрое, резкой потере веса, наличии в крови раковых клеток. Нередко обследование назначается с целью уточнения диагноза после проведения УЗИ, компьютерной томографии и иных диагностических манипуляций.
Нередко обследование назначается с целью уточнения диагноза после проведения УЗИ, компьютерной томографии и иных диагностических манипуляций.
К прямым показаниям к использованию анестезии во время выполнения обследования относят:
- Наличие воспалительно-деструктивных процессов в кишечнике, к которым относят колит и энтерит, а также язвенную болезнь. Это обусловлено тем, что при таких патологиях стенки кишечника имеют поврежденные поверхности, контакт с которыми эндоскопа может спровоцировать резкую и выраженную боль
- Возраст пациента до 12 лет. Без эффективного обезболивания ребенку не удастся в полной мере расслабить мышцы, а длительный болевой синдром может негативно сказаться на психологическом состоянии маленького пациента
- Спаечные образования в кишечнике, образованные в результате травматического воздействия (в том числе оперативного вмешательства) или наследственной предрасположенности. Движение воздуха в кишечнике во время исследования также может спровоцировать сильную боль
- Психологическую неуравновешенность пациента, патологический страх проведения любых медицинских процедур и низкий болевой порог
Колоноскопия кишечника под наркозом в МЕДСИ в Санкт-Петербурге также выполняется и по личному желанию пациента.
Возможные риски и осложнения
Разработанные сегодня методы анестезии позволяют существенно сократить и даже полностью устранить болевой синдром, но при этом существуют определенные риски и осложнения процедуры. По этой причине специалисты настоятельно советуют пациентам провести в стационаре хотя бы несколько часов после выполнения диагностики.
Важно! Избежать негативных последствий во многом помогает предварительная консультация с врачом. Специалист может оценить степень возникновения некоторых рисков и осложнений.
К часто встречающимся последствиям процедуры относят:
- Аллергические реакции на используемые препараты
- Тошноту и рвоту (особенно во время или после принятия пищи)
- Повышение температуры тела и показателей артериального давления
- Обострение заболеваний внутренних органов
- Боли в области живота, в спине, боках
В некоторых случаях выявляются такие осложнения, как проблемы с дефекацией и кровянистые выделения из анального отверстия, повреждения стенок кишечника и селезенки, инфекционные заболевания. Эти последствия обычно возникают при неправильном проведении процедуры. Именно поэтому очень важно ответственно подойти к вопросу выбора клиники, в которой будет выполняться диагностика.
Эти последствия обычно возникают при неправильном проведении процедуры. Именно поэтому очень важно ответственно подойти к вопросу выбора клиники, в которой будет выполняться диагностика.
Противопоказания
Колоноскопия под наркозом не проводится при следующих заболеваниях и состояниях:
- Хронический бронхит и бронхиальная астма
- Перитонит
- Воспаление брюшины
- Беременность
- Гемофилия и иные патологии свертываемости крови
- Послеоперационный период
- Язвенный и ишемический колиты в поздней стадии
Общий наркоз категорически запрещен при стенозе митрального клапана, после инсультов и при сердечной недостаточности.
У детей обследование под наркозом не проводится при таких патологиях, как истощение, болезни легких, прогрессирующий рахит, инфекции верхних дыхательных путей, лиодермия.
Важно! Показания и противопоказания к проведению колоноскопии в Санкт-Петербурге в наших клиниках определяются исключительно врачом.
Преимущества проведения в МЕДСИ
- Опытные врачи. Наши эндоскописты постоянно повышают квалификацию и могут выполнять широкий перечень исследований с высокой точностью и минимальным дискомфортом для пациента
- Инновационное оборудование и современные технологии. Кабинеты для обследований оснащены аппаратурой экспертного класса известных иностранных производителей
- Безопасные и эффективные исследования. При проведении колоноскопии под наркозом используются инновационные составы. Они полностью устраняют дискомфорт и позволяют выполнить исследование даже пациентам с высокой чувствительностью. Мы обеспечиваем максимальный комфорт и заботимся об отсутствии болевых и иных неприятных ощущений у пациентов, стремимся к сокращению психологического дискомфорта (смущения, страха и др.)
- Наличие современных палат для подготовки к диагностике и восстановления после нее. Они оснащены удобными кроватями, техникой, санузлом.
 Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Если вы хотите записаться на колоноскопию кишечника под наркозом в нашу клинику в Санкт-Петербурге, узнать цену исследования, позвоните по номеру +7 (812) 336-33-33.
«Наркоз в детской практике»
Интервью с заведующим отделением анестезиологии-реанимации НИКИ педиатрии им. Ю.Е. Вельтищева, к.м.н. Антоном Сергеевичем Гороховым— Когда встает вопрос о необходимости анестезии у детей?
Всегда при оперативных вмешательствах и, практически всегда, при поведении лечебно-диагностических мероприятиях, которые могут повлечь возникновение болевых ощущений, психологической травмы или при выраженной ажитации пациента (гастроскопия, МРТ-исследование и т.п. — порой даже запись ЭКГ).
— Есть ли противопоказания к проведению анестезии?
Абсолютных противопоказаний для оказания анестезиологического пособия нет. Речь всегда идет о соотношении рисков — риска анестезии над рисками операции/манипуляции.
Речь всегда идет о соотношении рисков — риска анестезии над рисками операции/манипуляции.
Пример: при острой респираторно-вирусной инфекции плановое проведение МРТ-исследования в условиях медикаментозного сна чревато дыхательными осложнениями и последующим усилением воспалительного процесса. Поэтому рекомендуется перенести исследование на пару недель и как только острый процесс будет завершен – добро пожаловать.
Однако при срочной ситуации риски, связанные с невыполнением того же исследования, превышают вышеуказанные последствия и анестезия будет проведена.
— Насколько вредна анестезия и как часто ею можно пользоваться?
Начнем с того, что анестезию проводят не ради нее самой, а для решения конкретных медицинских проблем. Говорить о вреде современной анестезии, грамотно проводимой в течение 30 минут или 4 часов, особо не приходится. Соответственно, и частота ее применения не должна вызывать беспокойство при действительной ее необходимости.
— Какие методы являются современными и что применяется в НИКИ педиатрии?
В России современные виды анестезий распространены достаточно широко. В детской практике является актуальным применение ингаляционных (газовых) анестетиков на начальных этапах наркоза. Это позволяет ускорить процесс (засыпание наступает за 20-30 секунд), избежать болевого воздействия и психологической травмы при обеспечении внутривенного введения препаратов для анестезии. Уже после того, как ребенок заснет, ему выполняется венозный доступ, куда вводятся дополнительные лекарственные средства. Для поддержания анестезии используют ингаляционные, внутривенные анестетики или их рациональное сочетание, обеспечивающее минимальный риск развития побочных эффектов.
В детской практике является актуальным применение ингаляционных (газовых) анестетиков на начальных этапах наркоза. Это позволяет ускорить процесс (засыпание наступает за 20-30 секунд), избежать болевого воздействия и психологической травмы при обеспечении внутривенного введения препаратов для анестезии. Уже после того, как ребенок заснет, ему выполняется венозный доступ, куда вводятся дополнительные лекарственные средства. Для поддержания анестезии используют ингаляционные, внутривенные анестетики или их рациональное сочетание, обеспечивающее минимальный риск развития побочных эффектов.
— Какие побочные проявления общей анестезии?
Чаще всего это головная боль, головокружение, тошнота, рвота, перевозбуждение/сонливость. Эти проблемы возникают далеко не всегда и решаются по-разному, в зависимости от возможных причин их развития в каждом конкретном случае.
-Что важно при подготовке к анестезии?
Четко выполнять рекомендации врача-анестезиолога, не стесняясь задавать интересующие вопросы. Важно предоставить врачу требуемое количество информации по заболеванию и пациенту (анализы, выписки и т.д.). Режимы питания, приема лекарств, гигиены и т.п. решаются индивидуально.
Важно предоставить врачу требуемое количество информации по заболеванию и пациенту (анализы, выписки и т.д.). Режимы питания, приема лекарств, гигиены и т.п. решаются индивидуально.
-Как вести себя после общей анестезии?
При кратковременных и малотравматичных вмешательствах современные анестетики прекращают свое действие в течение 5-15 минут. Основной задачей для родителей является соблюдение ребенком времени приема жидкости и пищи, оговоренного с анестезиологом. Обязательно уточнить место и время пребывания ребенка, нюансы приема обезболивающих препаратов и постельного режима.
Беседовала Марина Кудрявцева
Об анестезиологическом обеспечении эндоскопических исследований
Эндоскопические исследования — манипуляции, которые не сопровождаются сильной болью, скорее дискомфортом от легкого до выраженного, и в большинстве случаев исследования можно выполнить без наркоза.
Если у вас повышенная чувствительность или вы испытываете страх перед исследованием, то по вашему желанию процедуру можно выполнить под наркозом. При наличии медицинских показаний наркоз проводится в системе ОМС.
При наличии медицинских показаний наркоз проводится в системе ОМС.
Для выполнения исследования под наркозом необходимо заблаговременно проконсультироваться с анестезиологом.
На приёме врач-анестезиолог оценит ваш соматический статус, степень риска проведения анестезиологического пособия, даст индивидуальные рекомендации по соблюдению некоторых правил в день исследования.
Нет манипуляции без риска!
Риск осложнений, безусловно, имеется, как при всякой анестезии, но в умелых руках — риск серьезных осложнений мал.
Наркоз проводит опытный врач-анестезиолог. Если Вы дисциплинированный пациент, выполняете все рекомендации, данные Вам анестезиологом, риск возникновения осложнений сводится до минимума.
Правила проведения общего обезболивания.
Анестезиологическое пособие проводится строго натощак в манипуляционном кабинете отделения эндоскопических исследований. Здесь имеется место анестезиолога, оборудованное всем необходимым для проведения наркоза и обеспечения безопасности пациента, искусственного замещения и мониторинга жизненно- важных функций пациента: наркозно-дыхательная аппаратура, мониторы слежения, препараты для наркоза.
Здесь имеется место анестезиолога, оборудованное всем необходимым для проведения наркоза и обеспечения безопасности пациента, искусственного замещения и мониторинга жизненно- важных функций пациента: наркозно-дыхательная аппаратура, мониторы слежения, препараты для наркоза.
В нашем учреждении отработана методика внутривенного наркоза с сохранением самостоятельного дыхания.
Целью анестезиологического пособия при проведении исследования является избавление пациента от эмоционального дискомфорта, что наилучшим образом достигается внутривенным введением пропофола.
Препарат вызывает медикаментозный сон, подобный нормальному глубокому физиологическому сну.
Длительность наркоза зависит от длительности исследования, продолжительность которого связана с анатомическими особенностями, целью процедуры, а при фиброколоноскопии степенью очистки кишечника, поэтому , используя препарат короткого действия, легче управлять необходимой длительностью наркоза.
Рассчетные дозы препарата вводятся дробно, тем самым поддерживая медикаментозный сон на период всего исследования.
Восстановление функций после прекращения введения пропофола происходит быстро ( период полувыведения- 2-8 минут).
После наркоза для Вашей безопасности требуется пребывание в палате пробуждения под наблюдением медицинского персонала от 30 минут до 3 часов до полного восстановления сознания. В течение 30-60 минут может сохраняться умеренная общая слабость, небольшая сонливость. Отправляться домой лучше с дееспособным сопровождающим.
После наркоза нельзя управлять автомобилем, точным оборудованием, принимать ответственные решения в течение 6-8 часов!
В заключении необходимо отметить, что проведение эндоскопических исследований под наркозом — большое благо для больных и возможность своевременной диагностики тяжелых заболеваний.
Лечение под наркозом в Екатеринбурге в медцентре Гарант
Наш Медицинский Центр ГАРАНТ рад предложить Вам возможность проведения лечения/диагностики заболеваний ЛОР органов, челюстно-лицевой патологии, стоматологических заболеваний в условиях общей анестезии(наркоза)
С появлением общей анестезии хирургия перешла на совершенно другой уровень.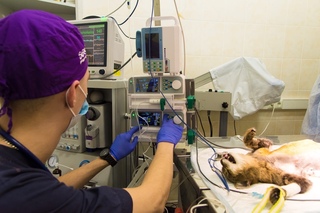 Стало возможно проводить операции медленнее, а значит, и точнее. Хирургия двинулась в «запретные зоны» и эволюция хирургии напрямую была связана с появлением и развитием анестезиологии.
Стало возможно проводить операции медленнее, а значит, и точнее. Хирургия двинулась в «запретные зоны» и эволюция хирургии напрямую была связана с появлением и развитием анестезиологии.
Современная квалификация анестезиологов-реаниматологов, новейшее оборудование и препараты, постоянное совершенствование навыков позволяют проводить анестезию (наркоз) при огромном количестве хирургической и иной патологии.
Ваша операция начинается за долго до визита в операционную. Консультация у врача-анестезиолога и лабораторная диагностика пациента — важнейшие пункты подготовки к оперативному лечению.
Анестезиологическая практика претерпела значительные изменения. В современных условиях анестезиолог является одновременно и врачом-консультантом, и врачом, оказывающим первичную помощь. Работу анестезиолога можно считать консультативной, в виду того, что для достижения главной цели, а именно — безопасности и комфорта пациента во время операции, обычно отводится очень мало времени (минуты или часы). Так как анестезиолог отвечает за все «нехирургические» аспекты состояния пациента в периоперационный период, то он является еще и врачом, оказывающим первичную помощь.
Так как анестезиолог отвечает за все «нехирургические» аспекты состояния пациента в периоперационный период, то он является еще и врачом, оказывающим первичную помощь.
Сегодня, для обеспечения максимальной безопасности пациента и эффективности проводимого лечения, и хирург и анестезиолог должны и действуют только совместно и эффективно. Именно таким командным способом выполняют свою работу анестезиологи и хирурги МЦ «Гарант» во время операций.
По сей день большинство пациентов продолжают считать, что анестезиолог – это человек, который «даёт» маску при операции. На самом деле это не так. Анестезиолог -это врач, который обеспечивает безопасность Вашей жизни во время операции. Поэтому становится вполне очевидным, что хороший наркоз в большинстве случаев определяется профессионализмом и опытом анестезиолога, а не чем-либо другим.Современные средства для наркоза имеют высокую эффективность при максимальной безопасности, количество побочных эффектов от их введения минимально.
——————————
Из истории анестезиологии:
6 октября 1846 года был проведен первый в мире наркоз эфиром при операции по удалению поднижнечелюстной опухоли у пациента. В ней приняли участие анестезиолог Уильям Мортон (WilliamThomasGreenMorton) и хирург Джон Уоррен(JohnWarren).
——————————
Виды обезболивания
В клинике применяются все существующие на сегодняшний день виды обезболивания, однако чаще всего применяется:
— общая ингаляционная анестезия (80% случаев) – наиболее управляема и безопасна – поэтому ей и отдается предпочтение.
— тотальная внутривенная анестезия (10% случаев, при коротких, малоинвазивных, малотравматичных вмешательствах)
— местная анестезия + потенцирование (т.е. усиление фармакологического действия местного анестетика другими веществами, более значительное, чем суммирование раздельного воздействия этих препаратов) и интраоперационный мониторинг анестезиологической бригадой (10% случаев)
Медцентр «Гарант» оснащен современным оборудованием (наркозными станциями GEDatex, Mindray) для проведения общей анестезии./GettyImages-515743658-06701858104d45ad9e7894aa52251cbe.jpg) Есть все необходимое для проведения дооперационного обследования, интраоперационного мониторинга, послеоперационного наблюдения, для лечения и профилактики любых штатных или экстренных ситуаций, в том числе полный комплекс оборудования и современных препаратов для проведения сердечно-легочной реанимации.
Есть все необходимое для проведения дооперационного обследования, интраоперационного мониторинга, послеоперационного наблюдения, для лечения и профилактики любых штатных или экстренных ситуаций, в том числе полный комплекс оборудования и современных препаратов для проведения сердечно-легочной реанимации.
Подготовка к анестезии
Вы должны быть максимально здоровы перед Вашей анестезией. Перед общим обезболиванием все острые заболевания, а также обострения хронических болезней подлежат пристальному лечению. Проведение плановой анестезии возможно лишь только на фоне стабильного состояния — плохо леченые заболевания будут являться противопоказанием к плановой операции и наркозу. После принятия пациентом решения о желании провести ту или иную операцию/манипуляцию в условиях общей анестезии (наркоза) – назначается встреча(консультация) пациента с врачом-анестезиологом-реаниматологом.
В разговоре с анестезиологом будет оцениваться физикальный статус пациента по всем органам и системам организма, жалобы, непереносимость лекарственных средств, лабораторные исследования , консультации узких специалистов и т. д. Будет резюмирована возможность либо невозможность проведения общей анестезии (наркоза) в том или ином случае.
д. Будет резюмирована возможность либо невозможность проведения общей анестезии (наркоза) в том или ином случае.
Врач анестезиолог-реаниматолог предложит Вам возможные виды обезболивания при планируемой операции и, подробно остановится на выбранной методике анестезии.В день операции пациент повторно осматривается врачом анестезиологом-реаниматологом до начала оперативного вмешательства.
В назначенное время, проводится оперативное лечение под общей анестезией (наркозом), в условиях обеспечения максимальной безопасности и эффективности наркоза. Выполняется контроль основных жизненных показателей, эффективности и глубины анестезии.
После оперативного лечения пациент размещается в одной из комфортабельных палат МЦ Гарант. Послеоперационное наблюдение и мониторинг, в т.ч. лабораторных показателей, показателей работы сердца, ведутся непрерывно, до момента полного пробуждения/восстановления всех основных показателей и функций организма.
В дальнейшем, врач анестезиолог-реаниматолог расскажет Вам о всех нюансах, тонкостях и течении проведенной анестезии, а также даст рекомендации по дальнейшему наблюдению у узких специалистов при необходимости.
Губер Денис Васильевич
Главный врач, врач анестезиолог-реаниматолог
Шварц Альберт Яковлевич
Ведущий врач-анестезиолог, врач высшей категории
| Подробности уточняйте у администратора | — |
| Подробности уточняйте у администратора — |
Седация и наркоз: в чем разница?
Вернуться к списку статейМногие путают понятия в стоматологии наркоз и седация с сохраненным сознанием. Пришло время разобраться, в чем разница.⠀
Пришло время разобраться, в чем разница.⠀
Отличия седации от наркоза
Седация в детской стоматологии проводится при помощи специальной смеси газа – закиси азота и кислорода. В этот момент ребенок находится в сознании, он отвечает на вербальные команды врача, но он полностью расслаблен. Это помогает избавить маленького пациента от страха перед врачом, снижает физическое и эмоциональное напряжение. Действие седации заканчивается сразу после снятия маски, пациент чувствует себя отдохнувшим. Воздушная смесь полностью выводится из легких через 10 минут после снятия маски.
Стоит отметить, что седация не обладает выраженным обезболивающим действием, поэтому при проведении стоматологических манипуляций требуется проведение местной анестезии. В современной стоматологии применяется также аппликационная анестезия – место будущего укола смазывается гелем, после чего ребенок даже не чувствует укола с анестетиком.⠀
Наркоз у детей в стоматологии у детей проводится при помощи специального препарата Севоран. Это ингаляционный анестетик. При этом сознание у ребёнка отсутствует, он не слышит шума инструментов и воды, кроме того, подавляются рвотный и кашлевой рефлексы, уменьшается количество слюны. Лечение зубов под наркозом проводится под строгим контролем анестезиолога. После проведения наркоза ребёнок ещё непродолжительное время находится в состоянии сна. И только после полного пробуждения и тщательного осмотра анестезиолога, малыша отпустят домой.
Это ингаляционный анестетик. При этом сознание у ребёнка отсутствует, он не слышит шума инструментов и воды, кроме того, подавляются рвотный и кашлевой рефлексы, уменьшается количество слюны. Лечение зубов под наркозом проводится под строгим контролем анестезиолога. После проведения наркоза ребёнок ещё непродолжительное время находится в состоянии сна. И только после полного пробуждения и тщательного осмотра анестезиолога, малыша отпустят домой.
Врач-стоматолог предлагает седацию с сохранением сознания тревожным и очень подвижным деткам, которые не могут высидеть весь прием в кресле. А вот лечение зубов под наркозом зачастую необходимо маленьким пациентам до 3 лет, пациентам с множественным кариесом и пульпитом, то есть с очень большим объемом работы или же пациентам, которые имеют прежний негативный опыт лечения и испытывают сильный страх.
В детской стоматологии CrocoDent в ЦАО индивидуальный подход и опытная команда врачей-стоматологов и анестезиологов подберут каждому малышу подходящий и наиболее щадящий метод обезболивания. В нашем распоряжении современное анестезиологическое и реанимационное оборудование, которое позволяет четко контролировать состояние малыша во время и после проведения процедуры. Мы работаем на передовом стоматологическом оборудовании из Европы, а наши врачи постоянно повышают уровень квалификации. Поэтому будьте уверены в том, что лечение пройдёт комфортно и безопасно. Ваш ребёнок не испытает стресса и страха перед лечением зубов!
В нашем распоряжении современное анестезиологическое и реанимационное оборудование, которое позволяет четко контролировать состояние малыша во время и после проведения процедуры. Мы работаем на передовом стоматологическом оборудовании из Европы, а наши врачи постоянно повышают уровень квалификации. Поэтому будьте уверены в том, что лечение пройдёт комфортно и безопасно. Ваш ребёнок не испытает стресса и страха перед лечением зубов!
Записаться на прием
Анестезия | Johns Hopkins Medicine
Типы анестезии
Во время операции вам сделают анестезию в той или иной форме — лекарства, которые вводят для облегчения боли и чувствительности во время операции. Перед операцией вы встретитесь с врачом-анестезиологом или медсестрой-анестезиологом. Анестезиолог изучит ваше состояние здоровья и историю болезни, чтобы спланировать анестезию, подходящую для операции.
Существуют различные формы анестезии. Тип анестезии, которую вы получите, будет зависеть от типа операции и вашего состояния здоровья. Седативные препараты (чтобы вызвать сонливость) и анальгетики (для облегчения боли) также могут использоваться как часть процесса анестезии. К различным типам анестезии относятся следующие:
Седативные препараты (чтобы вызвать сонливость) и анальгетики (для облегчения боли) также могут использоваться как часть процесса анестезии. К различным типам анестезии относятся следующие:
Местная анестезия
Местная анестезия — это анестетик, применяемый для временного прекращения боли в определенной области тела. Вы остаетесь в сознании во время местной анестезии. При незначительной операции можно ввести местный анестетик путем инъекции в это место или позволить ему впитаться в кожу. Однако, когда необходимо обезболить большую область или если местный анестетик не проникает достаточно глубоко, врачи могут использовать другие виды анестезии.
Регионарная анестезия
Регионарная анестезия используется для обезболивания только той части тела, на которой будет проводиться операция. Обычно инъекция местного анестетика делается в область нервов, которые обеспечивают чувствительность этой части тела. Существует несколько форм регионарных анестетиков:
Спинальный анестетик.
 Спинальный анестетик используется при операциях на нижних отделах брюшной полости, таза, прямой кишки или нижних конечностей. Этот тип анестетика включает введение разовой дозы анестетика в область, окружающую спинной мозг.Укол делается в нижнюю часть спины, ниже конца спинного мозга, и вызывает онемение в нижней части тела. Этот вид анестезии чаще всего применяется при ортопедических процедурах нижних конечностей.
Спинальный анестетик используется при операциях на нижних отделах брюшной полости, таза, прямой кишки или нижних конечностей. Этот тип анестетика включает введение разовой дозы анестетика в область, окружающую спинной мозг.Укол делается в нижнюю часть спины, ниже конца спинного мозга, и вызывает онемение в нижней части тела. Этот вид анестезии чаще всего применяется при ортопедических процедурах нижних конечностей.Эпидуральный анестетик. Эпидуральная анестезия похожа на спинальную анестезию и обычно используется для хирургии нижних конечностей, а также во время схваток и родов. Этот тип анестезии включает постоянное введение анестетика через тонкий катетер (полую трубку).Катетер помещается в пространство вокруг спинного мозга в нижней части спины, вызывая онемение в нижней части тела. Эпидуральная анестезия также может использоваться при хирургии грудной клетки или брюшной полости. В этом случае анестетик вводится в более высокое место в спине, чтобы обезболить грудную клетку и область живота.

Общая анестезия
Общая анестезия — это анестетик, используемый для потери сознания во время операции. Лекарство либо вдыхают через дыхательную маску или трубку, либо вводят через внутривенную (IV) линию.Дыхательная трубка может быть вставлена в трахею для поддержания правильного дыхания во время операции. После завершения операции анестезиолог прекращает введение анестетика, и вы отправляетесь в палату восстановления для дальнейшего наблюдения.
Информация о вашем анестезиологе
Анестезиологи — это врачи, обученные назначать и управлять анестезией, проводимой во время хирургической процедуры. Они также несут ответственность за управление и лечение изменений в ваших критических жизненных функциях — дыхании, частоте сердечных сокращений и артериальном давлении — поскольку на них влияет проводимая операция.Кроме того, они диагностируют и лечат любые медицинские проблемы, которые могут возникнуть во время и сразу после операции.
Перед операцией анестезиолог оценит ваше состояние здоровья и составит план анестезии, учитывающий ваше физическое состояние. Крайне важно, чтобы анестезиолог знал как можно больше о вашей истории болезни, образе жизни и лекарствах, включая безрецептурные и травяные добавки. Некоторые особо важные сведения, которые ему необходимо знать, включают следующее:
Крайне важно, чтобы анестезиолог знал как можно больше о вашей истории болезни, образе жизни и лекарствах, включая безрецептурные и травяные добавки. Некоторые особо важные сведения, которые ему необходимо знать, включают следующее:
Реакция на предыдущие анестетики. Если у вас когда-либо была плохая реакция на анестетик, вы должны быть в состоянии точно описать, какой была реакция и каковы были ваши конкретные симптомы. Сообщите анестезиологу как можно больше подробностей, например о том, что вас тошнило, когда вы проснулись, или о том, сколько времени вам потребовалось, чтобы проснуться.
Актуальные травяные добавки. Некоторые растительные продукты, обычно принимаемые миллионами американцев, могут вызывать изменения частоты сердечных сокращений и артериального давления, а также могут усиливать кровотечение у некоторых пациентов.Популярные травы гинкго билоба, чеснок, имбирь и женьшень могут привести к чрезмерной кровопотере, предотвращая образование тромбов.
 Кроме того, зверобой и кава-кава могут продлить седативный эффект анестетика. Американское общество анестезиологов советует всем, кто планирует операцию, прекратить прием всех травяных добавок по крайней мере за 2–3 недели до операции, чтобы избавить организм от этих веществ.
Кроме того, зверобой и кава-кава могут продлить седативный эффект анестетика. Американское общество анестезиологов советует всем, кто планирует операцию, прекратить прием всех травяных добавок по крайней мере за 2–3 недели до операции, чтобы избавить организм от этих веществ.Любые известные аллергии. Обсуждение любой известной аллергии с анестезиологом очень важно, поскольку некоторые анестетики вызывают перекрестную аллергию, особенно у людей, страдающих аллергией на яйца и соевые продукты.Следует выявить аллергию как на продукты питания, так и на лекарства.
Все недавние и действующие лекарства, отпускаемые по рецепту и без рецепта. Также важно сообщить своему хирургу и анестезиологу о лекарствах, отпускаемых по рецепту и без рецепта, которые вы принимаете или принимали недавно. Прием некоторых лекарств, отпускаемых по рецепту, таких как кумадин, разжижитель крови, следует прекратить на некоторое время перед операцией.
 Кроме того, поскольку многие люди ежедневно принимают аспирин для предотвращения сердечного приступа и определенные пищевые добавки, врачи должны знать об этих привычках, поскольку они могут продлить кровотечение и помешать лечению лекарств, используемых анестезиологами.
Кроме того, поскольку многие люди ежедневно принимают аспирин для предотвращения сердечного приступа и определенные пищевые добавки, врачи должны знать об этих привычках, поскольку они могут продлить кровотечение и помешать лечению лекарств, используемых анестезиологами.Курение сигарет и употребление алкоголя. Курение сигарет и алкоголь могут повлиять на ваш организм так же сильно (а иногда и сильнее), чем многие лекарства, отпускаемые по рецепту, которые вы можете принимать. Поскольку сигареты и алкоголь влияют на легкие, сердце, печень и кровь, эти вещества могут изменить действие анестетика во время операции. Перед операцией важно сообщить своему хирургу и анестезиологу о вашем прошлом, недавнем и текущем потреблении этих веществ.
Операция может стать хорошим стимулом для отказа от курения. В большинстве больниц курение запрещено, и врачи, медсестры и другие медицинские работники окажут вам поддержку. Кроме того, вы быстрее заживете и выздоровеете, особенно в области разреза или если ваша операция затрагивает какие-либо кости.
 Отказ от курения перед операцией также уменьшает легочные осложнения после операции, такие как пневмония. Отказ от курения также снижает риск сердечных заболеваний, заболеваний легких и рака.
Отказ от курения перед операцией также уменьшает легочные осложнения после операции, такие как пневмония. Отказ от курения также снижает риск сердечных заболеваний, заболеваний легких и рака.Употребление уличных наркотиков (таких как марихуана, кокаин или амфетамины). Люди часто не хотят раскрывать информацию об употреблении запрещенных наркотиков, но вы должны помнить, что все разговоры между вами и вашим хирургом и анестезиологом конфиденциальны. Крайне важно, чтобы он или она знал о вашем прошлом, недавнем и нынешнем употреблении этих веществ, поскольку эти препараты могут влиять на заживление и реагировать на анестезию. Важно помнить, что единственный интерес, который интересует вашего врача к этой информации, — это узнать достаточно о вашем физическом состоянии, чтобы обеспечить вам максимально безопасную анестезию.
Встреча с анестезиологом перед операцией
Поскольку анестезия и хирургическое вмешательство влияют на каждую систему организма, анестезиолог проведет предоперационное интервью. Иногда это делается лично; в других случаях анестезиолог опросит вас по телефону. Во время этого собеседования анестезиолог изучит вашу историю болезни, а также обсудит вышеупомянутую информацию. Он также проинформирует вас о том, чего ожидать во время операции, и обсудит с вами варианты анестезии.Это также время обсудить, какие лекарства следует прекратить, а какие можно продолжать до операции, а также когда прекратить есть перед операцией.
Иногда это делается лично; в других случаях анестезиолог опросит вас по телефону. Во время этого собеседования анестезиолог изучит вашу историю болезни, а также обсудит вышеупомянутую информацию. Он также проинформирует вас о том, чего ожидать во время операции, и обсудит с вами варианты анестезии.Это также время обсудить, какие лекарства следует прекратить, а какие можно продолжать до операции, а также когда прекратить есть перед операцией.
Если вы лично не встречались во время предоперационного собеседования, анестезиолог встретится с вами непосредственно перед операцией, чтобы просмотреть всю вашу историю болезни, а также результаты любых ранее проведенных медицинских тестов. К этому времени он или она будет четко понимать ваши потребности в анестезии.
Как обрабатываются ранее существовавшие заболевания во время операции?
Если у вас есть ранее существовавшее заболевание, такое как диабет, астма, проблемы с сердцем или артрит, ваш анестезиолог будет предупрежден об этом и будет хорошо подготовлен к лечению этих состояний во время операции, а также сразу после нее. .Анестезиологи обучены справляться с внезапными медицинскими проблемами, связанными с операцией, а также с любыми хроническими состояниями, которые могут потребовать внимания во время процедуры.
.Анестезиологи обучены справляться с внезапными медицинскими проблемами, связанными с операцией, а также с любыми хроническими состояниями, которые могут потребовать внимания во время процедуры.
Как мое состояние контролируется во время операции?
Мониторинг — одна из важнейших ролей анестезиолога во время операции. Посекундное наблюдение даже за малейшими изменениями в широком спектре функций организма дает анестезиологу огромное количество информации о вашем самочувствии.Помимо управления анестезией, анестезиолог будет управлять жизненно важными функциями, такими как частота сердечных сокращений, артериальное давление, сердечный ритм, температура тела и дыхание. Он или она также будет нести ответственность за замену жидкости и крови, когда это необходимо. Сложные технологии используются для контроля каждой системы органов и их функций во время операции.
Анестезия — чего ожидать (для родителей)
Когда вашему ребенку предстоит какая-либо процедура или операция, требующая анестезии, это может быть немного неудобно. У вас, вероятно, есть много вопросов обо всем — от того, как вводится анестезия, до того, что будет испытывать ваш ребенок, до того, где вам разрешено находиться.
У вас, вероятно, есть много вопросов обо всем — от того, как вводится анестезия, до того, что будет испытывать ваш ребенок, до того, где вам разрешено находиться.
То, что произойдет, конечно, будет зависеть от типа процедуры, которую проходит ваш ребенок, и от типа анестезии, которая будет использоваться, либо:
- общий — в котором ваш ребенок будет «спать»
- региональный — при онемении одного большого участка тела
- местный — при онемении одной небольшой части тела
Чтобы расслабиться и чувствовать себя лучше информированными, вот краткий обзор того, что может произойти до, во время и после того, как вашему ребенку сделают процедуру в больнице или хирургическом центре.
Перед операцией
Хотя вы можете поговорить с анестезиологом за день или два до операции, вы не сможете встретиться до этого дня. В любом случае анестезиолог тщательно изучит историю болезни и информацию вашего ребенка, чтобы он или она могли сделать правильный выбор анестезирующих препаратов в соответствии с индивидуальными потребностями вашего ребенка.
Анестезиолог также может назначить некоторые анализы (например, рентген, кровь или лабораторные анализы), чтобы помочь составить наилучший возможный индивидуальный план анестезии для вашего ребенка.
Помимо медицинского осмотра дыхательных путей, сердца и легких вашего ребенка, анестезиолог также захочет получить историю болезни вашего ребенка, которая будет включать вопросы о:
- Текущее и прошлое здоровье вашего ребенка
- здоровье вашей семьи
- любые лекарства, добавки или лечебные травы, которые принимает ваш ребенок (подумайте о том, чтобы принести список того, что именно принимает ваш ребенок, с указанием того, сколько и как часто).
- Любые предыдущие реакции вашего ребенка или его кровного родственника на анестезию
- любая аллергия (особенно на продукты питания, лекарства или латекс) у вашего ребенка
- , курит ли ваш ребенок, употребляет алкоголь или наркотики (обычно это относится к подросткам старшего возраста)
Анестезиолог, хирург или кто-либо из медперсонала сообщит вам, может ли ваш ребенок есть или пить перед операцией. Важно убедиться, что ваш ребенок ничего не ест перед операцией (обычно ничего после полуночи за день до операции). Вы получите конкретные инструкции в зависимости от возраста, состояния здоровья и времени проведения процедуры вашего ребенка.
Важно убедиться, что ваш ребенок ничего не ест перед операцией (обычно ничего после полуночи за день до операции). Вы получите конкретные инструкции в зависимости от возраста, состояния здоровья и времени проведения процедуры вашего ребенка.
Почему есть проблема перед операцией? Потому что в организме обычно есть рефлексы, которые предотвращают всасывание (или вдыхание) пищи в легкие при ее проглатывании или срыгивании (рвоте). Но анестезирующие препараты могут приостановить эти рефлексы, что может привести к попаданию пищи в легкие при рвоте или срыгивании под наркозом.Однако иногда анестезиолог говорит, что можно пить прозрачные жидкости или принимать определенные лекарства за несколько часов до операции.
Чтобы обеспечить безопасность вашего ребенка во время операции, чрезвычайно важно максимально честно и подробно ответить на все вопросы анестезиолога. Вещи, которые могут показаться безобидными, могут взаимодействовать с анестезией или влиять на нее, а также на то, как ваш ребенок на нее реагирует.
-П
Вопросы, которые стоит задать
Вы также можете задать множество собственных вопросов.Если вы не встретитесь с анестезиологом до дня операции, вы можете задать своему врачу или хирургу эти вопросы за несколько дней или даже недель заранее, чтобы вы и ваш ребенок могли получить все необходимые ответы:
- Могу ли я быть с ребенком до операции? Если так, то как долго?
- Могу ли я быть с ребенком во время анестезии?
- Какая анестезия будет сделана моему ребенку?
- Как будет проводиться анестезия — инъекцией, внутривенным вливанием, дыхательной маской или трубкой в горле?
- Будет ли мой ребенок успокоен перед введением анестезии?
- Примерно сколько времени займет операция?
- Будет ли моему ребенку по-прежнему вводиться капельница или подключаться к каким-либо мониторам или оборудованию после завершения операции?
- Сколько времени потребуется моему ребенку, чтобы полностью проснуться от общей анестезии или ощупать область, если использовалась местная или региональная анестезия?
- Будет ли мой ребенок чувствовать боль и / или дискомфорт (например, тошноту или рвоту) после операции? Если да, то как долго это продлится и что с этим можно сделать?
- Как скоро после операции я смогу увидеть своего ребенка?
- Как скоро после операции мой ребенок сможет есть, пить, ходить в школу или водить машину [если у вас есть подросток]?
- Как скоро после операции мой ребенок сможет вернуться домой?
При встрече с анестезиологом вас также попросят подписать форму информированного согласия , которая разрешает использование анестезии. Перед подписанием формы важно убедиться, что вы получили ответы на все свои вопросы.
Перед подписанием формы важно убедиться, что вы получили ответы на все свои вопросы.
Если вашему ребенку меньше 3 лет и ему назначат общий наркоз или седативный эффект в течение 3 часов или более, поговорите с врачом или хирургом о возможных рисках, связанных с развитием мозга.
Непосредственно перед тем, как войти в операционную и засыпать, маленьким детям могут дать особый сладкий напиток (который дети могут назвать «глупым лекарством»).В зависимости от возраста ребенка или его способности сотрудничать, это «глупое лекарство» можно вводить, распыляя его в нос. Лекарство хорошо всасывается через желудок или нос и позволяет успокоить ребенка перед входом в операционную.
Для небольших процедур седативное средство может не понадобиться. Фактически, некоторые дети предпочитают не принимать седативные препараты. В зависимости от того, что лучше для вашего ребенка, решение о том, использовать ли успокаивающее средство заранее, принимается анестезиологом с учетом ваших данных.
-П
В операционной
Если используется общая анестезия, анестезиолог начнет переводить вашего ребенка из нормального бодрствующего состояния в сонное состояние анестезии. Это называется индукцией , которая обычно выполняется путем инъекции лекарства через капельницу или путем вдыхания газов через маску.
Если, как и многие другие дети, ваш ребенок боится игл, хорошая новость заключается в том, что ему или ей, возможно, не придется брать иглы во время бодрствования.Детские анестезиологи часто начинают процесс индукции с введения ингаляционного лекарства. Это полезно, потому что детям бывает трудно оставаться неподвижными и спокойными. Маска содержит лекарство, которое заставляет детей спать и помогает им расслабиться до и во время операции. Таким образом, они уже будут спать, когда капельница будет введена для общей анестезии или когда будет сделана укол для онемения определенной части или области тела для местной или регионарной анестезии.
При использовании общей анестезии анестезиолог будет контролировать частоту сердечных сокращений, артериальное давление, частоту дыхания и уровень кислорода вашего ребенка; продолжать вводить наркоз; и сделайте так, чтобы вашему ребенку было максимально комфортно на протяжении всей операции.
Чтобы помочь вашему ребенку дышать и / или провести общую анестезию во время операции, анестезиолог может использовать эндотрахеальную трубку (пластиковую трубку, которая вводится в дыхательное горло через рот или нос) или дыхательные пути ларингеальной маски (LMA). — маска с трубкой, которая входит в заднюю часть рта).
-П
После операции
По окончании операции или процедуры анестезиолог обратит процесс анестезии и поможет вашему ребенку «проснуться» (если вашему ребенку сделали общий наркоз).
Затем вашего ребенка доставят в палату восстановления или PACU (отделение постанестезиологической помощи) . В PACU медсестры и анестезиолог будут очень внимательно следить за состоянием вашего ребенка, чтобы убедиться, что он или она совершает плавный и удобный переход из состояния под наркозом в состояние бодрствования.
В PACU медсестры и анестезиолог будут очень внимательно следить за состоянием вашего ребенка, чтобы убедиться, что он или она совершает плавный и удобный переход из состояния под наркозом в состояние бодрствования.
Когда состояние здоровья вашего ребенка станет стабильным, вас попросят прийти в PACU, чтобы быть с ним или с ней в период выздоровления. Если использовалась общая анестезия или седация, не ожидайте, что ваш ребенок полностью проснется сразу — это может занять некоторое время, и он может ненадолго задремать.Обычно детям требуется от 45 минут до часа, чтобы полностью оправиться от общей анестезии. В некоторых случаях это может быть немного дольше, в зависимости от лекарств, принимаемых во время или после операции.
Ваш ребенок может чувствовать себя сонным, растерянным, озябшим, тошнотворным, напуганным, встревоженным или даже грустным, когда просыпается. В зависимости от процедуры или операции у вашего ребенка также может быть некоторая боль и дискомфорт, которые анестезиолог может облегчить с помощью лекарств. После выздоровления от анестезии ваш ребенок будет обследован, чтобы убедиться, что он готов к выписке из палаты восстановления.
После выздоровления от анестезии ваш ребенок будет обследован, чтобы убедиться, что он готов к выписке из палаты восстановления.
При проведении многих амбулаторных процедур детям разрешается возвращаться домой вскоре после операции. В случаях, когда требуется госпитализация, в большинстве больниц разрешается хотя бы одному родителю оставаться с ребенком днем и ночью.
Перед тем, как выписаться из больницы, вы получите инструкции по дальнейшему уходу и выздоровлению в домашних условиях, а также к последующему посещению хирурга. Поговорите с хирургом и / или анестезиологом о том, чего ожидать после операции и как вы можете помочь своему ребенку чувствовать себя максимально комфортно.
После выписки позвоните в больницу или в кабинет хирурга, если у вас есть какие-либо сомнения по поводу состояния здоровья вашего ребенка или если ваш ребенок:
- необычное кровотечение из операционного поля
- имеет температуру выше 101 ° F (38,3 ° C)
- необычное покраснение или выделения из области хирургического вмешательства
- необычная боль
- ничего не может сдержать
- не может принимать жидкости через рот
Готовясь к операции или процедуре, помните, что анестезия очень безопасна./operating-nurse-soothing-patient-on-table-in-operating-room-596435375-57ab2f223df78cf4597c4dc7.jpg) В сегодняшних больницах и хирургических центрах высококвалифицированные специалисты используют широкий спектр современных лекарств и технологий мониторинга, чтобы убедиться, что дети стабильны и чувствуют себя максимально комфортно до, во время и после процедуры.
В сегодняшних больницах и хирургических центрах высококвалифицированные специалисты используют широкий спектр современных лекарств и технологий мониторинга, чтобы убедиться, что дети стабильны и чувствуют себя максимально комфортно до, во время и после процедуры.
нокаутированы, помещены под наркоз и снотворны: различные виды анестезии | Office for Science and Society
Если вы читали статью, которую я написал о том, почему пациентам разрешается пить прозрачные жидкости, но не есть перед операцией, вы знаете, что я недавно перенес операцию по восстановлению ACL и мениска в левом колене.Мне сказали прекратить есть в полночь накануне операции, чтобы утром мой желудок был пуст. Это было сделано для снижения риска того, что я срыгну пищу из желудка в трахею и задохнусь, как только меня «усыпят». Однако, как выяснилось, поскольку во время операции меня не подвергали общей анестезии, риски, связанные с аспирацией, были незначительны. Что мне делали, как не общий наркоз? Позволь мне объяснить.
Существует четыре основных категории анестезии: общая, региональная, седативная и местная.
Общая анестезия — это, вероятно, то, о чем вы думаете, когда представляете себе хирургическую анестезию. Технически это медицинская кома, когда лекарства вводятся через капельницу или маску. Во время общей анестезии обычно требуется какая-либо форма дыхательной трубки, поскольку спонтанного дыхания часто не происходит. Поскольку ваши дыхательные рефлексы, такие как кашель, подавлены, вы подвержены повышенному риску аспирации. После этого типа анестезии просыпается около часа после того, как лекарства перестают поступать в кровоток.
Регионарная анестезия обычно используется при кесаревом сечении и ортопедических операциях. Он включает в себя введение местного анестетика в нервы, которые обеспечивают чувствительность части тела, но оставляют вас полностью в сознании. Обычно инъекции делаются в позвоночник (например, при эпидуральной анестезии) или в верхнюю часть конечности (например, при блокаде бедренной кости), и на это уходит несколько часов. Этот вид анестезии часто сочетается со следующим — седативным.
Этот вид анестезии часто сочетается со следующим — седативным.
Седация, часто называемая «сумеречной седацией», включает в себя введение лекарств, которые вызывают у пациента сонливость, расслабленность и рассеянность.Хотя вас не заставляют терять сознание, как при общей анестезии, вы можете естественным образом заснуть из-за сонливости. Седация не препятствует вашему дыханию или рефлексам и, следовательно, не несет в себе рисков аспирации, которые несет общая анестезия. Он довольно быстро изнашивается, что сокращает время восстановления.
Местная анестезия — это то, что вы получите у стоматолога. Он включает введение небольшого количества лекарства, такого как лидокаин, в определенную область, обычно путем инъекции. Помимо пломбирования зубов, его можно использовать для простых процедур, таких как зашивание порезов.Местные анестетики также могут быть введены после операции, чтобы помочь пациенту избежать боли при пробуждении.
Мне сделали блокаду бедренной кости (или инъекцию анестетика прямо в бедро), так что вся моя нога от бедра вниз онемела более 12 часов. Мне также сделали спинномозговую инъекцию, чтобы все, что ниже моей талии, на какое-то время онемело, и несколько седативных средств, чтобы я мог задремать во время процедуры. Интересно, что хирург знал, что я интересуюсь наукой, поэтому предложил мне показать некоторые процедуры с помощью лапароскопической камеры! Мне сказали, что я был очень занят и задавал вопросы о том, что он делал.К сожалению, либо из-за снотворного, либо из-за моей собственной истории лунатизма и разговоров, я не помню ничего из этого!
Мне также сделали спинномозговую инъекцию, чтобы все, что ниже моей талии, на какое-то время онемело, и несколько седативных средств, чтобы я мог задремать во время процедуры. Интересно, что хирург знал, что я интересуюсь наукой, поэтому предложил мне показать некоторые процедуры с помощью лапароскопической камеры! Мне сказали, что я был очень занят и задавал вопросы о том, что он делал.К сожалению, либо из-за снотворного, либо из-за моей собственной истории лунатизма и разговоров, я не помню ничего из этого!
@AdaMcVean
Оставьте комментарий на нашей странице в FB!
Анестезия для косметической и функциональной челюстно-лицевой хирургии | BJA Education
Во время ортогнатической хирургии, как правило, требуется носовая интубация, чтобы обеспечить прикус зубов.
Ремифентанил становится все более популярным.Его можно титровать в соответствии с хирургическим стимулом, и он способствует преднамеренной гипотонии.

Для инфильтрации можно использовать большие количества местной анестезии, содержащей адреналин.
Стероиды и противорвотные средства являются важными дополнениями к анестезии при ортогнатической хирургии.
Требования к переливанию крови и послеоперационной реанимации в значительной степени исторические.
Ортогнатическая хирургия (греч. orthos «прямой», gnathos «челюсть»), включающая остеотомию и изменение положения нижней челюсти, верхней челюсти или обоих, выполняется для лечения диспропорции скелета нижней части лица.Развитие хирургии нижней челюсти на рубеже прошлого века на несколько десятилетий предшествовало развитию хирургии верхней челюсти, которая требовала более безопасного хирургического вмешательства и анестезии.
Хирургические процедуры
И нижняя, и верхняя челюсти могут быть «выдвинуты», «отклонены назад» или повернуты перед фиксацией в новом положении в соответствии с конкретной проблемой скелета. Сагиттальный расщепление нижней челюсти (с сохранением нижнего альвеолярного нерва) и горизонтальная остеотомия верхней челюсти Le Fort I (рис.1) являются наиболее часто выполняемыми процедурами. Их можно сочетать с гениопластикой — остеотомией симфиза нижней челюсти для улучшения профиля подбородка. Комбинация операций на нижней и верхней челюсти, хотя и является более сложной, позволяет добиться максимально возможной степени коррекции. Хирургия височно-нижнечелюстного сустава (ВНЧС) часто выполняется изолированно, и, хотя популярность открытой хирургии ВНЧС в последние годы пошла на убыль, артроскопия и артроцентез (промывание сустава) по-прежнему показаны для локализованной блокировки ВНЧС с болью, которая не поддается консервативным мерам. . 1
Сагиттальный расщепление нижней челюсти (с сохранением нижнего альвеолярного нерва) и горизонтальная остеотомия верхней челюсти Le Fort I (рис.1) являются наиболее часто выполняемыми процедурами. Их можно сочетать с гениопластикой — остеотомией симфиза нижней челюсти для улучшения профиля подбородка. Комбинация операций на нижней и верхней челюсти, хотя и является более сложной, позволяет добиться максимально возможной степени коррекции. Хирургия височно-нижнечелюстного сустава (ВНЧС) часто выполняется изолированно, и, хотя популярность открытой хирургии ВНЧС в последние годы пошла на убыль, артроскопия и артроцентез (промывание сустава) по-прежнему показаны для локализованной блокировки ВНЧС с болью, которая не поддается консервативным мерам. . 1
Рис. 1
Наиболее распространенные ортогнатические хирургические процедуры. (а) Сагиттальная расщепленная остеотомия нижней челюсти. Срезы лингвальной поверхности показаны в зеркале. (b) «Перелом вниз» верхней челюсти во время остеотомии Le Fort I (воспроизведено с разрешения Elsevier).
Рис. 1
Наиболее распространенные ортогнатические хирургические процедуры. (а) Сагиттальная расщепленная остеотомия нижней челюсти. Срезы лингвальной поверхности показаны в зеркале. (b) «Перелом вниз» верхней челюсти во время остеотомии Le Fort I (воспроизведено с разрешения Elsevier).
Показания к ортогнатической хирургии варьируются от преимущественно косметической коррекции аномалий прикуса в рамках ортодонтического лечения до коррекции деформации и функциональных проблем, возникающих в результате врожденных патологий головы и шеи. Ограничение роста верхней челюсти после первоначальной операции является частым показанием для ортогнатической хирургии в более позднем возрасте у пациентов с расщелиной неба. Полное обсуждение таких состояний, как синдромы Крузона, Аперта и Тричера-Коллинза, выходит за рамки данной статьи, и лечение этих состояний обычно включает более продвинутую ортогнатическую хирургию.Остеотомии средней части лица Le Fort II и III (по типу переломов, описанному René Le Fort 1869–1951) используются для лечения этих сложных синдромов и в основном ограничиваются специализированными черепно-лицевыми отделами. Косметические ортогнатические и функциональные процедуры височно-нижнечелюстного сустава у здоровых и здоровых пациентов составляют значительную часть всех нераковых операций по челюстно-лицевой хирургии в Великобритании и являются предметом настоящего обзора.
Растет количество данных, подтверждающих роль ортогнатической хирургии в мультидисциплинарном лечении пациентов с тяжелым синдромом обструктивного апноэ во сне (СОАС), когда консервативные меры, такие как постоянное положительное давление в дыхательных путях и потеря веса, не дали результатов. 2 Би-челюстное продвижение эффективно у пациентов, у которых место коллапса дыхательных путей в основном ретролингвально, либо с самого начала, либо после процедур мягких тканей, таких как увулопалатофарингопластика.
Предоперационная подготовка
Пациенты, ожидающие косметической ортогнатической операции, обычно проходят длительный период ортодонтического обследования. Перед операцией на гипсовых моделях планируются новые позиции, в которых будут фиксироваться нижняя, верхняя челюсти или и то, и другое (рис. 1).Большинство пациентов молоды, ожидая лишь завершения роста лицевого скелета. Проблемы с имиджем тела могут быть значительными, и потребуется несколько процедур. Беспокойство может усугубиться, если с ним не обращаться с осторожностью и не связанными с психиатрическими службами, психологическими службами или и тем и другим, которые могли быть задействованы в обследовании пациента. Пожилые пациенты и пациенты с врожденными патологиями могут иметь совпадающие медицинские проблемы. Пациенты с тяжелым СОАС могут по-прежнему страдать ожирением и иметь значительную сопутствующую сердечно-сосудистую патологию.
Хотя это маловероятно для тех, кто обычно обращается за косметической операцией, пациенты, принимающие антикоагулянты, антитромбоцитарные препараты или и то, и другое, должны быть идентифицированы из-за высокого риска затруднений при контроле интраоперационного кровотечения, и эти препараты следует прекратить перед операцией. если это безопасно. В некоторых случаях может потребоваться периоперационная замена антикоагулянтов гепарином. К другим важным лекарствам относятся трициклические антидепрессанты и даже случайным пациентам, которые все еще прописывают ингибиторы моноаминоксидазы, поскольку большие дозы адреналина, содержащего раствор местного анестетика, обычно используются во время ортогнатической хирургии (см. Ниже).
Хотя изолированную остеотомию нижней челюсти можно выполнить под седацией с применением местной анестезии блокады нижних альвеолярных, буккальных, язычных нервов и разумной инфильтрации, в Великобритании обычно выбирают общую анестезию, которая необходима для остеотомии верхней челюсти и хирургии ВНЧС.
Интраоперационная помощь
При проведении анестезии при ортогнатических операциях и операциях на ВНЧС следует учитывать несколько факторов. Мало того, что дыхательные пути являются общими, как при любой челюстно-лицевой хирургии, но и при ортогнатической хирургии также требуется, чтобы рот пациента был свободен для проверки окклюзии зубов во время операции с пластинами и без них.Поскольку коррекция симметрии и профиля лица является фундаментальной целью операции, хирурги также должны периодически снимать рану с лица, чтобы оценить взаимосвязь между губами и центральными структурами лица, и поэтому анестезиологическое оборудование не должно излишне искажать эти ткани.
Остановка кровотечения
Сведение к минимуму кровопотери во время операции может быть трудным, особенно во время хирургии верхней челюсти. Костная средняя часть лица получает обширное кровоснабжение, а задняя верхняя челюсть также находится в непосредственной близости от богатого венозного сплетения.Следовательно, кровотечение может быть сильным как из мягких тканей, так и из костей. Хирургическому гемостазу препятствует ограниченный доступ и легкость, с которой операционное поле быстро закрывается кровью. Идентификация сосудов, пересекающих кость, может быть затруднена как до, так и после остеотомии. Кровотечение может происходить из ветвей третьей части верхнечелюстной артерии и в некоторых случаях из крыловидного венозного сплетения, что может привести к большой кровопотере. Методы, используемые для минимизации кровотечения и улучшения операционного поля, включают в себя положение пациента головой вверх, гарантируя отсутствие препятствий для венозного дренажа, индуцированной гипотензии (см. Ниже) и инфильтрации больших доз растворов местных анестетиков, содержащих адреналин.Растворы «стоматологических» анестетиков содержат более высокие концентрации адреналина (1:80 000), чем те, которые используются при других типах хирургических вмешательств, и у пациентов, которые обычно молоды, здоровы и здоровы, после их применения может наблюдаться заметное повышение частоты сердечных сокращений, а иногда и артериального давления. Если этого не ожидать, их легко принять за признаки легкой анестезии. Использование должно быть ограничено максимум 300 мкг адреналина в час. Также следует обратить внимание на риск токсичности местного анестетика, как из-за накопленной дозы ( 7 мг / кг -1 максимальная рекомендуемая доза лидокаина с адреналином), так и непреднамеренного i.v. или артериальная инъекция.
Обеспечение проходимости дыхательных путей
Операция на ВНЧС будет облегчена с помощью назальной трахеальной трубки (ТТ), хотя ларингеальные дыхательные пути (ЛМА) и оральные ТТ часто могут использоваться в качестве альтернативы. Во время манипуляции с ВНЧС происходит значительное движение головы и шеи, и LMA легко смещаются. При выборе оптимальной техники прохождения дыхательных путей необходимо четкое общение между анестезиологом и хирургом. Ортогнатическая хирургия требует, чтобы зубы были свободны для окклюзии, и это обычно требует назальной интубации с трубкой, расположенной так, чтобы вызвать минимальную деформацию мягких тканей носа.
Интубация может быть очень сложной при наличии серьезного нарушения прикуса, и пациенты, поступающие на ревизионную ортогнатическую операцию или с тяжелой патологией ВНЧС, могут иметь очень ограниченное открывание рта. В отличие от травм нижней челюсти, они не могут существенно улучшиться после индукции анестезии, и следует рассмотреть возможность проведения фиброоптической интубации в бодрствующем состоянии, если есть опасения. Операция по продвижению верхней челюсти часто требуется в более позднем возрасте пациентам, у которых была устранена расщелина неба.Следует отметить место предыдущей операции, так как носовая интубация может быть трудной или даже невозможной, и выбор стороны может повлиять на шансы на успех. В случае невозможности интубации носа есть три альтернативы. При ретромолярной интубации делается попытка провести усиленную оральную ТТ (вставленную обычным способом) за самые задние моляры, тем самым все еще позволяя привести зубы в окклюзию. При субментальной интубации конец традиционно введенного орального ТТ проходит (без соединителя) через дно рта и выводится чрескожно.Ни то, ни другое не является идеальным с хирургической точки зрения, и риск случайного смещения ТТ высок. 3 Трахеотомия — теоретически еще один вариант.
В дополнение к обычным соображениям при хирургии общих дыхательных путей следует также отметить, что остеотомия верхней челюсти происходит в непосредственной близости от носовой TT. Повреждение носового TT во время боковой остеотомии носа является признанным интраоперационным осложнением и может привести к потере способности вентилировать пациента с последующим появлением крови в трубке.В этих обстоятельствах смена TT, вероятно, будет трудной, но должна быть выполнена быстро и относительно менее трудна до завершения остеотомии верхней челюсти. 3 В случае повреждения ТТ между пилотным баллоном и манжетой иногда может быть достаточно ротоглоточной набивки, чтобы компенсировать небольшую утечку воздуха из спущенной манжеты, где в противном случае замена трубки была бы очень затруднена. 3 Если при индукции необходимы какие-либо дополнения к затрудненному обеспечению проходимости дыхательных путей, разумно держать их под рукой на протяжении всего случая, если смена TT станет неотложной в любой момент.Пакеты для горла обычно используются во многих (но не во всех) центрах. Они уменьшают количество крови, попадающей в желудок, обеспечивают некоторую степень защиты от костного мусора и способствуют стабильности и безопасности TT. Хирурги могут предпочесть сами вставлять пакеты, но все же следует соблюдать рекомендации Национального агентства по безопасности пациентов по их использованию. 4
Поддержание анестезии
Анестезия может поддерживаться летучими веществами или общим i.v. анестезия (TIVA). Интраоперационная анальгезия может быть обеспечена морфином или опиоидами более короткого действия, такими как фентанил или альфентанил. Использование ремифентанила с летучими агентами или TIVA становится все более популярным, поскольку его быстро титруемая природа обеспечивает мягкую анестезию во время периодических высокостимулирующих операций. Пробуждение и восстановление также могут быть ускорены. Опиоиды пролонгированного действия должны быть введены в конце лечения, если они не использовались на протяжении всего лечения, и не исключены риски вызванного опиоидами угнетения дыхания и других побочных эффектов.Ограниченные ретроспективные данные предполагают, что существует вероятность того, что послеоперационная боль может быть выше у пациентов, получавших ремифентанил, по сравнению с пациентами, получавшими интраоперационное лечение опиоидами длительного действия 5 , и это следует иметь в виду. Раннее использование нервных блокад может помочь избежать этого потенциального недостатка. Блокады нижнечелюстных и верхнечелюстных нервов, выполняемые хирургами, могут использоваться для облегчения послеоперационной боли. Кроме того, они также могут снизить стрессовую реакцию на операцию, уменьшить колебания частоты сердечных сокращений и артериального давления и снизить требования к дозе гипотензивных средств (см. Ниже).Интраоперационные стероиды, обычно дексаметазон, вводятся в первую очередь для минимизации послеоперационного отека, но они также являются эффективными противорвотными средствами и способствуют обезболиванию. Ортогнатическая хирургия, тем не менее, связана с высокой частотой послеоперационной тошноты и рвоты (ПОТР) 7-40% даже при приеме периоперационных стероидов, 5 , возникновение которых нежелательно у этих пациентов, особенно если используется фиксация челюсти. после операции в той или иной форме (см. ниже). Следует рассмотреть возможность использования дополнительных противорвотных средств.Послеоперационная инфекция после ортогнатической хирургии не является обычным явлением, но запросы и политика в отношении периоперационных антимикробных препаратов варьируются от центра к центру.
Индуцированная гипотензия
Контроль кровопотери для улучшения операционного поля во время ортогнатических и открытых операций на ВНЧС является причиной использования индуцированной гипотензии. Хотя 6 в определенной степени используется в большинстве ортогнатических случаев, степень гипотонии, запрашиваемая хирургами, значительно варьируется, и это следует согласовать до операции.Есть некоторые доказательства первого уровня того, что индуцированная гипотензия может снизить кровопотерю, 7,8 частоту переливаний, 8 и время операции, связанное с ортогнатической хирургией 9 , но все это неоднозначно. 6 Исследования также предполагают, что активность тромбоцитов фактически снижается во время значительной контролируемой гипотензии, что может даже защитить от послеоперационной туберкулезной коагулопатии без увеличения интраоперационной кровопотери. 10 Однако нет данных о влиянии гипотензии на стрессовую реакцию на операцию. 9
Выполнение остеотомических разрезов на верхней челюсти обычно напрямую связано с наибольшим кровотечением, тогда как другие этапы операции, такие как «перелом вниз» верхней челюсти (рис. 1), могут быть более стимулирующими и косвенно затруднять гемостаз. . К сожалению, «перелом вниз» обычно должен быть завершен, прежде чем можно будет полностью контролировать кровопотерю. Следовательно, степень индуцированной гипотензии в любой момент времени должна соответствовать стадии операции, и снова важно общение между хирургом и анестезиологом.Во время индуцированной гипотензии среднее артериальное давление должно снижаться не более чем на 30% от нормального для пациента с абсолютным нижним пределом 55 мм рт. Ст. (У пациентов с ASA I). 8 Инвазивный мониторинг артериального давления теперь используется реже у полностью здоровых молодых пациентов. Существует ряд противопоказаний к индуцированной гипотензии, включая ишемическую болезнь сердца, неконтролируемую гипертензию, диабет, тяжелую анемию, гемоглобинопатии (например, серповидно-клеточную анемию), цереброваскулярные заболевания, а также печеночную и почечную недостаточность.Некоторые из них являются относительными, и индуцированная гипотензия все еще может использоваться, но с осторожностью и более тщательным контролем.
Осложнения либо связаны с приемом лекарств (таблица 1), либо вторичны по отношению к гипоперфузии органа. 8 Риски очень малы, но выше при наличии предрасполагающего медицинского анамнеза, особенно если они не были обнаружены до операции. Интраоперационный мониторинг газов артериальной крови с помощью современных анализаторов, предоставляющих дополнительную информацию, такую как лактат, должен помочь защитить от риска дисфункции основных органов.Уход за участками давления жизненно важен, так как при гипоперфузии тканей повышается риск некроза кожи. Поэтому установка пациента, фиксация TT на носу и установка датчиков температуры и пульсоксиметрии должны выполняться с большой осторожностью. Пациентов необходимо обследовать на индивидуальной основе и получить соответствующее согласие.
Таблица 1Лекарства, используемые для преднамеренной индукции гипотонии
| Лекарство . | Способ применения и дозы . | Преимущества . | Недостатки . | |||
|---|---|---|---|---|---|---|
| Летучие вещества | По мере необходимости | Удобство и знакомство, если уже используется для анестезии | Продолжительное восстановление PONV | |||
| Ремифентанил | При необходимости | При необходимости | При необходимости | Потребность в дополнительных опиоидах после операции Острая послеоперационная толерантность к опиоидам | ||
| SNP | Инфузия До 1.5 мкг кг мин −1 | Расширение вен и артериол Сильная и надежная гипотензия Быстро титруемая (период полувыведения ∼2 мин) | Рефлекторная тахикардия и тахифилаксия могут ограничивать ее эффекты Отскок от гипертензии Токсичность Цианид 9040 GTN | Инфузия 10–400 мкг мин -1 | Нет опасных продуктов распада | Только венодилататор Менее эффективен, чем SNP Тахифилаксия |
| Клонидин | болюс или 1 болюс | Расширение сосудов с контролем частоты сердечных сокращений Обезболивающие свойства Простота применения Не отрицательно инотропный | Послеоперационная седация Отскок артериальной гипертензии после прекращения инфузии | |||
| β-адреноблокаторы | Зависит от лекарственного средства | Контроль частоты сердечных сокращений | Вазодилат | Бронхо спазм Отрицательно инотропный Метаболические эффекты | ||
| Магний | Болюс 20–60 мг кг −1 | Расширение сосудов с контролем частоты сердечных сокращений Анальгетические свойства Простота применения Умеренное снижение артериального давления | Длительная нервно-мышечная блокада |
| Лекарственное средство . | Способ применения и дозы . | Преимущества . | Недостатки . | |||
|---|---|---|---|---|---|---|
| Летучие вещества | По мере необходимости | Удобство и знакомство, если уже используется для анестезии | Продолжительное восстановление PONV | |||
| Ремифентанил | При необходимости | При необходимости | При необходимости | Потребность в дополнительных опиоидах после операции Острая послеоперационная толерантность к опиоидам | ||
| SNP | Инфузия До 1.5 мкг кг мин −1 | Расширение вен и артериол Сильная и надежная гипотензия Быстро титруемая (период полувыведения ∼2 мин) | Рефлекторная тахикардия и тахифилаксия могут ограничивать ее эффекты Отскок от гипертензии Токсичность Цианид 9040 GTN | Инфузия 10–400 мкг мин -1 | Нет опасных продуктов распада | Только венодилататор Менее эффективен, чем SNP Тахифилаксия |
| Клонидин | болюс или 1 болюс | Расширение сосудов с контролем частоты сердечных сокращений Обезболивающие свойства Простота применения Не отрицательно инотропный | Послеоперационная седация Отскок артериальной гипертензии после прекращения инфузии | |||
| β-адреноблокаторы | Зависит от лекарственного средства | Контроль частоты сердечных сокращений | Вазодилат | Бронхо спазм Отрицательно инотропный Метаболические эффекты | ||
| Магний | Болюс 20–60 мг кг -1 | Расширение сосудов с контролем частоты сердечных сокращений Анальгетические свойства Простота применения Умеренное снижение артериального давления | Длительная нервно-мышечная блокада |
Лекарственные средства, используемые для преднамеренной индукции гипотонии
| Лекарственное средство . | Способ применения и дозы . | Преимущества . | Недостатки . | |||
|---|---|---|---|---|---|---|
| Летучие вещества | По мере необходимости | Удобство и знакомство, если уже используется для анестезии | Продолжительное восстановление PONV | |||
| Ремифентанил | При необходимости | При необходимости | При необходимости | Потребность в дополнительных опиоидах после операции Острая послеоперационная толерантность к опиоидам | ||
| SNP | Инфузия До 1.5 мкг кг мин −1 | Расширение вен и артериол Сильная и надежная гипотензия Быстро титруемая (период полувыведения ∼2 мин) | Рефлекторная тахикардия и тахифилаксия могут ограничивать ее эффекты Отскок от гипертензии Токсичность Цианид 9040 GTN | Инфузия 10–400 мкг мин -1 | Нет опасных продуктов распада | Только венодилататор Менее эффективен, чем SNP Тахифилаксия |
| Клонидин | болюс или 1 болюс | Расширение сосудов с контролем частоты сердечных сокращений Обезболивающие свойства Простота применения Не отрицательно инотропный | Послеоперационная седация Отскок артериальной гипертензии после прекращения инфузии | |||
| β-адреноблокаторы | Зависит от лекарственного средства | Контроль частоты сердечных сокращений | Вазодилат | Бронхо спазм Отрицательно инотропный Метаболические эффекты | ||
| Магний | Болюс 20–60 мг кг −1 | Расширение сосудов с контролем частоты сердечных сокращений Анальгетические свойства Простота применения Умеренное снижение артериального давления | Длительная нервно-мышечная блокада |
| Лекарственное средство . | Способ применения и дозы . | Преимущества . | Недостатки . | |||
|---|---|---|---|---|---|---|
| Летучие вещества | По мере необходимости | Удобство и знакомство, если уже используется для анестезии | Продолжительное восстановление PONV | |||
| Ремифентанил | При необходимости | При необходимости | При необходимости | Потребность в дополнительных опиоидах после операции Острая послеоперационная толерантность к опиоидам | ||
| SNP | Инфузия До 1.5 мкг кг мин −1 | Расширение вен и артериол Сильная и надежная гипотензия Быстро титруемая (период полувыведения ∼2 мин) | Рефлекторная тахикардия и тахифилаксия могут ограничивать ее эффекты Отскок от гипертензии Токсичность Цианид 9040 GTN | Инфузия 10–400 мкг мин -1 | Нет опасных продуктов распада | Только венодилататор Менее эффективен, чем SNP Тахифилаксия |
| Клонидин | болюс или 1 болюс | Расширение сосудов с контролем частоты сердечных сокращений Обезболивающие свойства Простота применения Не отрицательно инотропный | Послеоперационная седация Отскок артериальной гипертензии после прекращения инфузии | |||
| β-адреноблокаторы | Зависит от лекарственного средства | Контроль частоты сердечных сокращений | Вазодилат | Бронхо спазм Отрицательно инотропный Метаболические эффекты | ||
| Магний | Болюс 20–60 мг кг −1 | Расширение сосудов с контролем частоты сердечных сокращений Анальгетические свойства Простота применения Умеренное снижение артериального давления | Длительная нервно-мышечная блокада |
Способы снижения артериального давления
Может быть достаточно просто углубить анестезию летучим агентом, чтобы вызвать гипотензию, или добавить летучий агент для этой цели, если TIVA используется для поддержания.Ремифентанил обеспечивает притупление гемодинамической реакции на операцию и снижает симпатический тонус и частоту сердечных сокращений. Он имеет быстрое и предсказуемое начало и смещение, и его использование в качестве дополнения к индуцированной гипотензии в ортогнатической хирургии становится популярным. Доступно несколько других препаратов, специально предназначенных для индукции гипотонии (таблица 1) и действующих посредством венодилатации, артериодилатации, уменьшения частоты сердечных сокращений или их комбинации. Рефлекторная тахикардия часто ограничивает эффективность чисто сосудорасширяющих препаратов, особенно у здоровых молодых людей, и часто требуются сопутствующие меры по снижению частоты сердечных сокращений.
Более старые и сейчас реже используемые варианты — это нитраты, тринитрат глицерина (GTN) и нитропруссид натрия (SNP). Они расширяют кровеносные сосуды за счет образования оксида азота. Они быстро титруются, но тахифилаксия может в конечном итоге снизить их эффективность. GTN проще и безопаснее в использовании, но он наименее эффективен из двух. SNP должен быть защищен от света и иметь верхний предел дозы, чтобы снизить риск отравления цианидом. Последний вызывает метаболический ацидоз и лечится либо хелатирующими агентами (дикобальта эдетат), либо соединениями, которые переводят продукты распада SNP на менее токсичные альтернативы (нитриты или тиосульфатные препараты).Клонидин и магний обладают тем преимуществом, что способствуют послеоперационной анальгезии. Последний следует титровать и проявлять осторожность, потому что нервно-мышечный блок может продлиться при более высоком конце диапазона доз.
Изоволемическая гемодилюция ранее рассматривалась как дополнение к индуцированной гипотензии для снижения потребности в переливании крови во время ортогнатической хирургии. Методика включает предоперационную сдачу крови и введение в / в. жидкости для восполнения циркулирующего объема с последующим переливанием аутологичной цельной крови во время или после операции, если это необходимо.Предлагаемое преимущество заключалось в том, что потребность в аллогенной крови с сопутствующими ей рисками будет снижена. Однако недавнее рандомизированное контролируемое исследование не показало доказательств пользы и фактически показало снижение качества хирургического поля. 7
Послеоперационный уход
Возникновение и экстубация
Индуцированную гипотензию следует прекратить до завершения операции, и никогда нельзя забывать об удалении горлового тампона.В связи с теперь нечастой практикой, когда пациентов просыпают с помощью жесткой межчелюстной фиксации (IMF), крайне важно, чтобы анестезиолог был как можно более уверен в том, что дыхательные пути очищены с помощью аспирации и что гемостаз как можно лучше перед установкой челюстей. осуществляется.
Риск продолжающегося кровотечения в верхние дыхательные пути всегда присутствует, и пациенты обычно экстубируются в бодрствующем состоянии, чтобы защитить свои дыхательные пути. Тем не менее, для ограничения дальнейшего кровотечения желательно плавное выпрыгивание и экстубация с минимальным кашлем и натуживанием, и, кроме того, для защиты пластин и винтов предпочтительно избегать применения плотной маски для лица во время выпадения.К счастью, назальные трахеальные трубки хорошо переносятся при появлении, и использование ремифентанила дополнительно способствует созданию хороших условий для экстубации. Удаление носовой трубки после остеотомии по Le Fort I следует проводить осторожно, поскольку на этом этапе можно легко сместить разрезанную носовую перегородку. Носоглоточная трубка обеспечивает дополнительный уровень безопасности при выздоровлении, а частично извлеченный носовой ТТ иногда может быть укорочен для этой цели, избегая необходимости проводить свежую трубку рядом с уязвимой слизистой оболочкой носа.Традиционно жесткая IMF с челюстной перемычкой означала, что пациенты экстубируются без возможности открыть рот. С тех пор, как стали доступны системы микропланшетов для внутренней фиксации, это сейчас очень редко, хотя IMF с использованием эластичных лент все еще часто применяется, хотя и позже (от часов до 1-2 дней) в фазе восстановления.
Послеоперационные осложнения
Проблемы с дыхательными путями
В отделении постанестезиологической помощи (PACU) необходимо проявлять бдительность в отношении таких осложнений, как отек мягких тканей или образование гематом, которые могут быстро привести к обструкции дыхательных путей.Даже в неосложненных случаях влияние остаточных анестетиков на физиологию дыхательных путей более выражено у пациентов с МВФ, которые могут испытывать повышенное сопротивление дыханию. Капнография может дать более раннее предупреждение о серьезных проблемах, чем пульсоксиметрия, когда вводится дополнительный кислород. Носовое кровотечение после остеотомии Le Fort I иногда требует тампонады, но если этого недостаточно, может потребоваться возвращение в операционную для снятия фиксации верхней челюсти и контроля над ней.Необходимо будет принять меры предосторожности, аналогичные тем, которые используются при «кровотечении из миндалин», и в этих обстоятельствах, вероятно, рекомендуется быстрое последовательное введение и пероральный прием ТТ (по крайней мере, до тех пор, пока ситуация не будет взята под контроль).
Тошнота и рвота
Лечение боли и ПОТР имеют первостепенное значение. Рвота у пациентов в IMF опасна, и если челюсти связаны проволокой, должны быть немедленно доступны кусачки, которые сопровождают пациента из операционной, в PACU, а также в палату.Эластичная МВФ легко режется обычными ножницами. Если лечение ПОТР требуется в течение 6 часов после профилактики ПОТ, в идеале оно должно проводиться с применением другого класса противорвотных препаратов, чем тот, который использовался изначально.
Благодаря усовершенствованию хирургических и анестезиологических методов, которые произошли в последние годы, необходимость в послеоперационном переливании крови почти отпала. Даже необходимость «группы и спасения» подвергалась сомнению для пациентов с ASA I, которые молоды и не имеют истории болезни, свидетельствующей о нарушении свертываемости крови. 11 Требование в послеоперационном периоде интенсивной зависимости или интенсивной терапии, даже после бимаксиллярной хирургии, в настоящее время для большинства не является необходимым, но пациенты предпочтительно должны быть выписаны в специализированное челюстно-лицевое отделение. Плановая трахеостомия как часть лечения пациента теперь требуется редко. Операции только на нижней челюсти могут быть выполнены в дневных условиях, и считается, что пациента можно выписывать после остеотомии Le Fort I и даже двухчелюстной остеотомии в течение 24 часов. 12 Однако помощь врача на дому, которая доступна в некоторых частях мира, где есть такая услуга, вряд ли станет возможной в Великобритании.
Обезболивание
Как и при многих других хирургических вмешательствах на голове и шее, послеоперационная боль после ортогнатической хирургии часто не является серьезной, и этому способствует частое интраоперационное использование местной анестезии. Мультимодальный подход к обезболиванию также следует использовать во время операции, комбинируя опиоиды с парацетамолом и нестероидными противовоспалительными препаратами в конце лечения. После операции часто бывает достаточно простых анальгетиков, и нет необходимости назначать контролируемую пациентом систему опиоидной анальгезии.
Заключение
Хорошая анестезия при ортогнатической хирургии и хирургии височно-нижнечелюстного сустава требует тесного общения с хирургической бригадой и детального понимания хирургического плана, которому необходимо следовать как во время операции, так и после операции. Особые соображения включают обеспечение проходимости дыхательных путей, методы, способствующие хирургическому гемостазу и уменьшению кровопотери, эффективные противорвотные средства и бдительность в отношении послеоперационных осложнений со стороны дыхательных путей. Индуцированная гипотензия благоприятна для исхода лечения пациента и безопасна, если проводится надлежащим образом.
Декларация интересов
Не объявлено.
Благодарность
Авторы благодарны мисс Д.К. Даривалу, консультанту по стоматологическому и челюстно-лицевому хирургу, за ее комментарии к рукописи.
Список литературы
1.Роль хирургии в лечении заболеваний височно-нижнечелюстного сустава: критический обзор литературы Часть 2
,Int J Oral Maxillofac Surg
,2005
, vol.34
(стр.231
—37
) 2,,,,,.Синдром обструктивного апноэ во сне. Пятьдесят один последовательный пациент, прошедший лечение челюстно-лицевой хирургией
,Am J Respir Crit Care Med
,2000
, vol.162
(стр.641
—9
) 3,,.Осложнения ортогнатической хирургии
,J Craniofac Surg
,2007
, vol.18
(стр.975
—85
) 4Национальное агентство по безопасности пациентов
Снижение рисков, связанных с сохранением горловых тампонов после операции
5,,,.Влияние анестезиологической техники на восстановление после ортогнатической операции, ретроспективный аудит
,Anesth Prog
,2012
, vol.59
(стр.69
—74
) 6« и др.Многоцентровое исследование продолжительности операций и пребывания в стационаре для ортогнатической хирургии
,Br J Oral Maxillofac Surg
,2010
, vol.48
(стр.360
—3
) 7,,,,,.Влияние индуцированной гипотензивной анестезии по сравнению с изоволемической гемодилюцией на кровопотерю и потребности в переливании крови в ортогнатической хирургии: проспективное слепое рандомизированное контролируемое клиническое исследование
,Int J Oral Maxillofac Surg
,2010
, vol.39
(стр.1168
—74
) 8,.Риски и преимущества преднамеренной гипотензии при анестезии: систематический обзор
,Int J Oral Maxillofac Surg
,2008
, vol.37
(стр.687
—703
) 9,,,.Кровопотеря и эндокринные реакции при гипотензивной анестезии нитропруссидом натрия и нитроглицерином при остеотомии нижней челюсти
,Int J Oral Maxillofac Surg
,2009
, vol.38
(стр.1159
—64
) 10« и др.Влияние гипотензивной и нормотензивной анестезии на агрегацию тромбоцитов и маркеры гемостаза в ортогнатической хирургии
,Thrombosis Res
,2001
, vol.103
(стр.185
—92
) 11,,.Требуются ли исследования крови или групповые исследования крови перед ортогнатической операцией?
,Br J Oral Maxillofac Surg
,2012
, т.50
(стр.611
—3
) 12,,.Амбулаторная ортогнатическая хирургия: обзор 205 случаев
,J Oral Maxillofac Surg
,1997
, vol.55
(стр.558
—63
)Заметки автора
© Автор [2013]. Опубликовано Oxford University Press от имени Британского журнала анестезии. Все права защищены. Для получения разрешений, пожалуйста, напишите: журналы[email protected]
Westbourne Center — Местное обезболивающее и седативное средство
Где бы вы ни видели этот логотип, это означает, что процедура может быть проведена под местной анестезией и седацией.
Почему мы проводим все наши процедуры под местной анестезией с седацией или без нее?
Наши новаторские методы основаны на нашей миссии по повышению безопасности и комфорта пациентов и коренным изменениям в процессе выздоровления.
Первоочередной задачей при планировании любого типа хирургической процедуры является анестезия и перспектива «полного недомогания».Мы получаем значительное количество запросов от людей, которые хотят поехать в нашу клинику, потому что им не нужен общий наркоз и они не хотят оставаться на ночь в больнице.
Наша уникальная способность выполнять широкий спектр основных хирургических процедур с использованием местной анестезии была изначально адаптирована и разработана для косметической хирургии двумя хирургами-консультантами в Westbourne Center, г-ном Фазелем Фатах и г-ном Хироши Нисикава, в сотрудничестве с группой преданных своему делу консультантов. анестезиологи.Годы аудита и оценки методики продемонстрировали положительные хирургические результаты и признание пациентов подавляющим большинством.
Г-н Фазель Фатах
Консультант Пластический, реконструктивный и эстетический хирург
Г-н Хироши Нисикава
Консультант Пластический, реконструктивный и эстетический хирург
Каковы основные преимущества ?
Местная анестезия останавливает боль во время медицинской процедуры, блокируя передачу болевых сигналов по нервам в мозг.Человек, которому вводят местную анестезию, будет бодрствовать во время процедуры, хотя ее можно комбинировать с седативными препаратами, чтобы снизить осведомленность.
Этот революционный метод позволяет проводить различные хирургические процедуры с более быстрым временем восстановления и меньшим количеством побочных эффектов:
По сравнению с методами общей анестезии скорость восстановления сразу после операции быстрее и более предсказуема. Во время операции пациенты дышат самостоятельно и, следовательно, не нуждаются в «искусственных дыхательных путях»; благодаря этому нет послеоперационных болей в горле и практически нет случаев послеоперационного кашля, который мог бы поставить под угрозу результаты операции или вызвать послеоперационные кровотечения.
Поскольку вводятся относительно небольшие количества седативных и болеутоляющих средств, это также снижает риск послеоперационной тошноты и рвоты, тем самым дополнительно снижая вероятность послеоперационных осложнений.
Местное введение анестетика также означает, что послеоперационная боль лучше контролируется, и необходимость в очень сильных послеоперационных опиатных препаратах часто отпадает. Поскольку препараты имеют очень короткое действие, пациенты очень быстро восстанавливаются после седации.
Все вышеперечисленное позволяет досрочно выписаться из больницы. В результате хирургическое вмешательство, которое раньше требовало ночевки из-за эффекта общей анестезии, теперь может быть выполнено в дневном режиме.
Наши аудиты показали, что операция под местной анестезией с седацией является очень безопасной техникой, приносящей большое удовлетворение пациентам.
Во время процедуры за пациентом, как и во время любой операции, очень внимательно наблюдают. Техника требует квалифицированных и хорошо подготовленных анестезиологов.Хирургическая техника никогда не подвергалась компромиссу, и, поскольку операция также зависит от эффективности инфильтрации местного анестетика, проводимой хирургом, мы обнаружили, что она требует большей точности и осторожности.
Мы считаем, что это улучшает общий исход и результаты операции.
О местной анестезии
Слово «анестезия» происходит от греческого слова, означающего «отсутствие» или «потеря чувствительности». Анестезия — одно из важнейших достижений современной медицины, поскольку она позволяет без дискомфорта проводить когда-то невыносимые медицинские процедуры.Местная анестезия полностью блокирует ощущения от обрабатываемой области, и пациент не спит во время процедуры. Местные анестетики вызывают онемение и могут длиться от двух до восьми часов.
О седативных средствах
Седативные препараты снимают беспокойство и помогают расслабиться, не засыпая во время процедуры. Пациенты очень мало помнят о лечении под седативными препаратами. Седативные препараты не блокируют болевые сигналы, поступающие в мозг, поэтому часто назначают местную или региональную анестезию.
Как проводится местная анестезия?
Местный анестетик вводится в оперируемую область.
Поскольку местный анестетик вызывает обезболивание только определенной области, вы не сможете уснуть во время процедуры. Вы очень быстро начнете терять чувствительность в обработанной области, но ваша операция не начнется, пока ваш врач или стоматолог не будет абсолютно уверен, что эта область онемел. Важно понимать, что местная анестезия снимает чувство боли, но вы все равно можете ощущать давление и движение во время процедуры.
Как дается седативный эффект?
Седативный препарат вводится прямо в кровоток через канюлю на тыльной стороне ладони или в руке.
Тип и доза седативного средства зависят от степени беспокойства пациента и типа процедуры. Уровень седации можно регулировать в соответствии с потребностями пациента. Это стало возможным благодаря внутривенной инфузии строго контролируемых количеств обезболивающих и седативных препаратов с помощью инфузионных насосов. Эти насосы позволяют очень точно вводить необходимые лекарства для достижения правильных условий для операции.
Лекарства, которые мы используем, представляют собой комбинацию ремифентанила (сильнодействующего опиата очень короткого действия) и пропофола. Этот препарат является мощным седативным средством, но также имеет короткое действие, что означает, что он очень быстро покидает ваш организм после операции. Седативные средства иногда могут влиять на дыхание, поэтому во время седативного действия анестезиолог будет постоянно контролировать количество кислорода в вашей крови с помощью небольшого устройства на вашем пальце, а пациенту может быть предоставлен дополнительный кислород через маску или пластиковую носовую трубку.
Каковы риски местной анестезии и седативных средств?
Местная анестезия и седация обычно выполняются и в целом безопасны.Однако, чтобы принять осознанное решение и дать свое согласие, вам необходимо знать о возможных побочных эффектах и риске осложнений этих процедур.
Побочные эффекты как местной анестезии, так и седативного действия различаются в зависимости от того, какое лекарство используется.
После местной анестезии у вас может возникнуть головная боль, тошнота или рвота, а также чувства, подобные ощущениям от алкогольного опьянения или похмелья. Некоторые люди испытывают падение артериального давления или временную потерю мышечного контроля.Побочные эффекты седации аналогичны местной анестезии. Вы также можете чувствовать себя сбитым с толку, вы можете не вспомнить операцию, и на следующий день вы можете почувствовать усталость или головокружение.
Осложнения местной анестезии или седации включают:
- токсические реакции — признаки токсической реакции включают покалывание в губах, звон в ушах, сонливость и невнятную речь, редко это может привести к аритмии (нарушение нормального сердцебиение) и сердечного приступа
- низкий уровень кислорода в крови — это может вызвать одышку и спутанность сознания
Точные риски специфичны для вас и различаются для каждого человека, поэтому мы не включали сюда статистику.Попросите своего врача или стоматолога объяснить, как эти риски относятся к вам.
Если вы испытываете какие-либо из упомянутых симптомов, немедленно свяжитесь с Westbourne Center по телефону 0121 456 0880.
Восстановление после местной анестезии и седативных препаратов
Что ожидать после
После местной анестезии может пройти несколько часов, прежде чем появится чувство обратно в обработанный участок. Вы должны проявлять особую осторожность, чтобы не удариться и не ударить эту область, поскольку вы можете не знать о какой-либо потенциальной травме, которую вы могли получить, до тех пор, пока чувство не вернется.Вам может потребоваться обезболивающее, чтобы избавиться от дискомфорта по мере того, как действие анестетика закончится, и наша театральная команда поможет вам спланировать время приема этого препарата.
После местной анестезии или седативного средства вы, как правило, сможете вернуться домой в течение нескольких часов после операции. Вам понадобится кто-то, кто отвезет вас домой, и вы должны следовать советам своего врача и медсестры относительно того, сколько активности вы можете выполнять. Седация временно влияет на вашу координацию и мыслительные способности, поэтому вы не должны водить машину, употреблять алкоголь, работать с механизмами или подписывать юридические документы в течение 24 часов после этого.Если у вас есть какие-либо сомнения относительно вождения, обратитесь к своему страховщику транспортных средств, чтобы знать его рекомендации и всегда следовать советам вашего хирурга.
Что думают наши пациенты?
Мы обнаружили, что подавляющее большинство пациентов находят седативный эффект приятным занятием и ничего не помнят об операции, если только они не потребовали, чтобы их уровень седации был минимальным.
Некоторые пациенты чувствуют, что они хотят больше контролировать свои чувства во время операции.С этими пациентами наша методика заключается в повышении уровня седации только во время введения местного анестетика, а затем в титровании количества, вводимого до конца операции, чтобы пациенты могли бодрствовать, но без боли, если они того пожелают.
У меня была местная процедура с седацией, и я не мог ничего вспомнить. Я смог пойти домой примерно через час, чтобы выздороветь дома, что было потрясающе, так как я просто хотел быть в своей среде.
Спасибо Westbourne Center!
Следующие шаги…
Ознакомьтесь с процедурами, доступными с помощью LAS.
или
Обсудите ваши варианты
с нашей командой экспертов.
Что происходит, когда анестезия не удается опыт. В целом только 10% получили извинения, и только 15% были направлены на консультацию, чтобы помочь им справиться с травмой.
Пеннер говорит, что многие сотрудники ее больницы были совершенно сбиты с толку ее травмой. Подойдя к ней, она попыталась объяснить медсестрам, что с ней случилось, но они просто молчали, говорит она.
«Я никогда не забуду их выражение лица — как будто они были в шоке». Она объясняет это отсутствием образования и понимания этого явления. «Они не знают, как справиться с такой ситуацией».
Набравшись сил за годы, прошедшие после травмы, Пеннер сейчас пытается решить проблему.Она работает с канадскими университетами, чтобы информировать врачей о рисках, связанных с анестезией, и о лучших способах лечения пациентов. «Я хочу, чтобы они были подготовлены, потому что, когда что-то пойдет не так, вам нужно знать, как вы собираетесь реагировать на пациента, потому что это имеет решающее значение для процесса выздоровления пациента».
Конечная цель, тем не менее, состоит в том, чтобы в первую очередь предотвратить возникновение этих травматических переживаний, а исследования с использованием техники изолированного предплечья помогают определить лучшие процедуры для обеспечения потери сознания.«Могут быть определенные комбинации лекарств, которые могут дать правильную комбинацию анестезии, чтобы немного лучше изолировать людей от внешнего сенсорного мира», — говорит Сандерс.
Есть даже шанс, что по мере углубления нашего понимания состояния под наркозом мы сможем обратить рудиментарную бессознательную реакцию во время операции в нашу пользу. В контролируемых клинических испытаниях было обнаружено, что определенные формы медицинского гипноза оказывают реальное влияние на переживания пациентов, и состояние анестезии может быть идеальным временем для того, чтобы применить его на практике.
Хотя широко распространенная передача сигналов через мозг, по-видимому, нарушается, когда люди находятся под общей анестезией, есть свидетельства того, что определенные области, включая слуховую кору, остаются отзывчивыми, что позволяет предположить, что медицинский персонал может посылать предложения и поддержку, в то время как пациент находится без сознания, чтобы уменьшить боль после операции.
Исследования, посвященные этой возможности, немногочисленны, но Дженни Розендаль из Университетской больницы Йены в Германии и ее коллеги попытались собрать все доказательства на сегодняшний день.Их метаанализ показал небольшое, но значительное улучшение оценок пациентов послеоперационной тошноты и рвоты и меньшее употребление морфина после операции.
Очевидно, никто не предлагает, чтобы вы намеренно держали пациента в полном сознании, но, возможно, однажды больше анестезиологов смогут использовать способность мозга воспринимать информацию на операционном столе. Это захватывающая мысль, что слова, которые мы слышим в этой таинственной сумеречной зоне, могут иметь длительный эффект на наше выздоровление.
—
Дэвид Робсон — d_a_robson в Твиттере.
Эта статья была впервые опубликована на сайте Mosaic пользователем Wellcome и переиздана здесь по лицензии Creative Commons.
Присоединяйтесь к 900 000+ будущих поклонников, поставив нам лайк на Facebook , или подписывайтесь на нас в Twitter или Instagram .
Если вам понравилась эта история, подпишитесь на еженедельник BBC.com предлагает информационный бюллетень под названием «Если вы прочитаете только 6 статей на этой неделе». Тщательно подобранная подборка историй из BBC Future, Culture, Capital и Travel, которые доставляются на ваш почтовый ящик каждую пятницу.
Как мучительная операция открыла путь к применению анестетиков
Хирург Роберт Листон мог удалить ногу за 25 секунд, начиная с первого пореза и кончая отрубленной конечностью в ящик с окровавленными опилками. Его операции в больнице Университетского колледжа в центре Лондона в начале 1840-х годов были известны своей скоростью, интенсивностью и успехом.Шанс умереть от ампутации по Листону был примерно у каждого шестого — намного выше, чем у среднего викторианского хирурга.
Скорость процедуры имела свои преимущества. Без обезболивающего, он сократил почти невообразимо ужасную хирургическую травму. Кричащего пациента обычно удерживали на деревянной скамье «комоды», которые также помогали с лигатурами, ножами и перевязками.
Хотя в то время никто этого не осознавал, молниеносные операции также сводили к минимуму воздействие микробов и инфекций на ткани.
Обратной стороной было то, что нож иногда двигался так быстро, что происходили несчастные случаи. В одном случае Листон перерезал пальцы комоду. Позже пациентка умерла от инфекции, и ассистент умер. Наблюдатель умер от шока. Вероятно, это была единственная в истории операция со смертностью 300%.
В начале 19 века даже самые упорные хирурги, такие как Листон, выполняли операции только в крайнем случае. У любого пациента с сложным переломом ноги или руки, когда кость проникает в кожу, не оставалось ничего другого, кроме как ампутации.Во времена, когда еще не было понимания причин инфекции, альтернативой была гангрена, заражение крови и смерть.
Вам также может понравиться:
«Очень важно думать об эмоциональном воздействии хирургического вмешательства», — говорит Салли Фрэмптон, историк медицины из Оксфордского университета. «Это был действительно мучительный опыт как для пациента, так и для хирурга. Можете ли вы представить себе, что кого-то насильно удерживают, пока вы его оперируете? »
Один молодой лондонский студент-хирург, Джон Китс, счел операции настолько тревожными, что отказался от профессии, чтобы стать поэтом.



 Кроме того, реабилитация требует больше суток. Запрещено вводить общий наркоз пациентов с серьезными заболеваниями легких и бронхов, а также с сердечной недостаточностью и иными патологиями
Кроме того, реабилитация требует больше суток. Запрещено вводить общий наркоз пациентов с серьезными заболеваниями легких и бронхов, а также с сердечной недостаточностью и иными патологиями Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него Спинальный анестетик используется при операциях на нижних отделах брюшной полости, таза, прямой кишки или нижних конечностей. Этот тип анестетика включает введение разовой дозы анестетика в область, окружающую спинной мозг.Укол делается в нижнюю часть спины, ниже конца спинного мозга, и вызывает онемение в нижней части тела. Этот вид анестезии чаще всего применяется при ортопедических процедурах нижних конечностей.
Спинальный анестетик используется при операциях на нижних отделах брюшной полости, таза, прямой кишки или нижних конечностей. Этот тип анестетика включает введение разовой дозы анестетика в область, окружающую спинной мозг.Укол делается в нижнюю часть спины, ниже конца спинного мозга, и вызывает онемение в нижней части тела. Этот вид анестезии чаще всего применяется при ортопедических процедурах нижних конечностей.
 Кроме того, зверобой и кава-кава могут продлить седативный эффект анестетика. Американское общество анестезиологов советует всем, кто планирует операцию, прекратить прием всех травяных добавок по крайней мере за 2–3 недели до операции, чтобы избавить организм от этих веществ.
Кроме того, зверобой и кава-кава могут продлить седативный эффект анестетика. Американское общество анестезиологов советует всем, кто планирует операцию, прекратить прием всех травяных добавок по крайней мере за 2–3 недели до операции, чтобы избавить организм от этих веществ. Кроме того, поскольку многие люди ежедневно принимают аспирин для предотвращения сердечного приступа и определенные пищевые добавки, врачи должны знать об этих привычках, поскольку они могут продлить кровотечение и помешать лечению лекарств, используемых анестезиологами.
Кроме того, поскольку многие люди ежедневно принимают аспирин для предотвращения сердечного приступа и определенные пищевые добавки, врачи должны знать об этих привычках, поскольку они могут продлить кровотечение и помешать лечению лекарств, используемых анестезиологами. Отказ от курения перед операцией также уменьшает легочные осложнения после операции, такие как пневмония. Отказ от курения также снижает риск сердечных заболеваний, заболеваний легких и рака.
Отказ от курения перед операцией также уменьшает легочные осложнения после операции, такие как пневмония. Отказ от курения также снижает риск сердечных заболеваний, заболеваний легких и рака.