Раздраженная кожа – симптомы, на которые следует обратить внимание
Аллергические реакции на коже
Аллергические реакции на коже — это аллергическая реакция вашего тела на какой-либо раздражающий фактор(аллерген) в вашем окружении. Одним из видов кожной аллергии является заболевание, называемое контактным аллергическим дерматитом. Контактный аллергический дерматит проявляется, когда ваша кожа вступает в прямой контакт с чем-то, что вызывает аллергическую реакцию.6 Это могут быть ткани или материалы, например, никель, который присутствует в ювелирных изделиях, а также духи или консерванты в косметике.7
Признаки контактного дерматита обычно обнаруживаются на руках, ладонях, лице и ногах и включают в себя:
- Красная, бугристая и чешуйчатая кожа6,7
- Крошечные пузырьки, заполненные жидкостью7
Воспаление кожи – дерматит
Дерматитом называется воспаление кожи.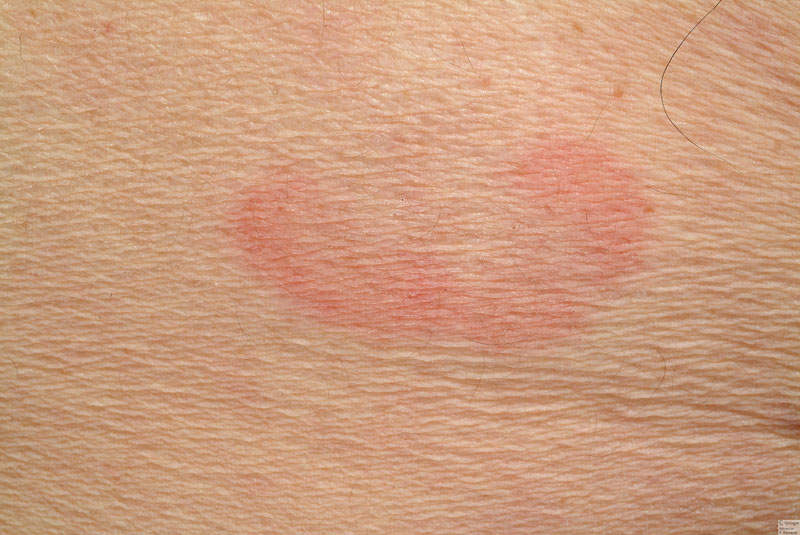
Симптомы атопического дерматита включают в себя:8
- Зуд и сухость кожи
- Красная и воспаленная кожа, обычно рядом со складками кожи: на локтях, запястьях, под коленями или вокруг шеи
- Волдыри и мокнущая кожа
Некоторые симптомы кожных заболеваний (крапивницы, экземы, атопического и себорейного дерматита) могут пересекаться, поэтому для постановки точного диагноза и подбора лекарств, проконсультируйтесь со специалистом.
Что делать, если зудит кожа?
Кожный зуд может быть симптомом многих заболеваний кожи. Это причиняет пациентам дискомфорт и сильное неудобство, особенно если длится долгое время.3 Антигистаминные препараты могут помочь избавить кожу от зуда и блокировать действие гистамина – химического вещества, участвующего в реакции кожи при зуде.
Если зуд продолжает Вас беспокоить, обратитесь к специалисту за специальной медицинской помощью.
ᐈ Aтoпичeский дepмaтит. Лечение у детей и взрослых. Киев
СИМПТОМЫ
Течение заболевания имеет свои различия в зависимости от возраста, которые характеризуются участками поражения и соотношением экссудативных и лихеноидных проявлений. Постоянным спутником болезни любого возрастного периода является сильный зуд.
Возрастные периоды:
Младенческий. Обычно заболевание появляется на 2-3 месяце со дня рождения ребенка. В этот период на щеках, лбу и под волосами образуются эритематозные пятна, папулы и везикулы, которые сильно зудят, мокнут и сопровождаются отеками.
Детский. Атопический дерматит в этом периоде проявляется в виде высыпаний, которые менее экссудативны, чем у младенцев. Это могут быть воспалительные папулы милиарного или лентикулярного типа, папуловезикулы, располагающиеся на кожных покровах рук и ног, на запястьях, предплечьях, локтях, под коленями, на стопах и голеностопных суставах. Алиментарные факторы в этом возрасте также играют меньшую роль, появляется сезонный характер заболевания, когда оно обостряется в весенний и осенний периоды.
Подростковый и взрослый. Очаги поражения в этом возрасте появляются обычно на коже в местах сгибания конечностей (локти, подколенные складки, запястья, голеностопы), сзади на шее, за ушами. заболевание проявляется в виде эритем, папул, шелушений, трещин, множеством экскориаций. К 30 годам может наступить частичная ремиссия с сухостью кожных покровов, их высокой чувствительностью к раздражителям и с возможными не сильными обострениями весной и осенью.
Морфологические формы атопического дерматита:
Экссудативная. Главным образом, возникает в младенческом возрасте и проявляется в виде симметричных эритематозных высыпаний папуловезикулезной формы на кожных покровах лица и под волосами, сопровождается образованием чешуйчатых корок. Впоследствии высыпания могут появиться на большей части тела. Отмечается постоянный кожный зуд разной силы.
Эритематозно-сквамозная.
Эритематозно-сквамозная форма с лихенификацией возникает в 3-12 лет и у взрослых людей. Высыпания принимают эритематозно-сквамозный и папулезный вид. Кожные покровы становятся очень сухими, на них образуется множество экскориаций и чешуек с мелкими пластинками. Зуд интенсивный, регулярный, доходящий до приступообразного.
Зуд интенсивный, регулярный, доходящий до приступообразного.
Лихеноидная. Наиболее часто возникает в подростковом возрасте. При этой форме АтД появляется повышенная сухость кожи с выраженным рисунком, отечность, инфильтрация. Нередко очаги лихенизации сливаются, образуя более крупные поражения кожного покрова. Наблюдается повышенная интенсивность зуда, он становится стойким и ярко выраженным.
Пруригинозная. Возникает нечасто и в основном у взрослых. Высыпания представляют собой многочисленные изолированные папулы с плотной структурой и отечностью, верхняя часть которых может покрываться мелкими пузырьками. Поражения чаще всего расположены на коже рук и ног. Дермографизм выражен в виде стойких белых пятен.
Осложненная форма. В отдельных случаях атопический дерматит принимает такую форму из-за того, что добавляется вторичная инфекция (вирусного, бактериального или микотического характера).
Как лечить сыпь на коже после Ковид-19
Кожные высыпания при коронавирусной инфекции могут выступать в качестве симптомов заболевания, сопровождать течение недуга, а также являться последствиями патологии после успешного излечения. Существует полемика между специалистами относительно этиологии и характера этих дерматологических проявлений. Так или иначе, возникает вопрос о том, как лечить сыпь после ковида, и он требует самого подробного рассмотрения.
Существует полемика между специалистами относительно этиологии и характера этих дерматологических проявлений. Так или иначе, возникает вопрос о том, как лечить сыпь после ковида, и он требует самого подробного рассмотрения.
Причины появления сыпи
Ключевыми факторами, влияющими на возникновение кожных высыпаний, являются: проникновение вирусных тел в кровоток, разрушение стенок капилляров и сосудов и их закупоривание (тромбоз), аллергические реакции на медицинские препараты, общее снижение эффективности иммунной системы.
Как проявляется на теле?
Проявления сыпи напрямую зависят от возраста пациента и непосредственно хода заболевания коронавирусной инфекцией. В частности, у людей молодого возраста (до 25 лет) при легкой форме COVID-19 может наблюдаться покраснение кожных покровов (эритема) в различных видах или симптоматика, схожая с крапивницей. Средняя и тяжелая степень патологии у больных в возрасте до 40 лет способствуют появлению высыпаний, напоминающих мелкие пузырьки при ветрянке.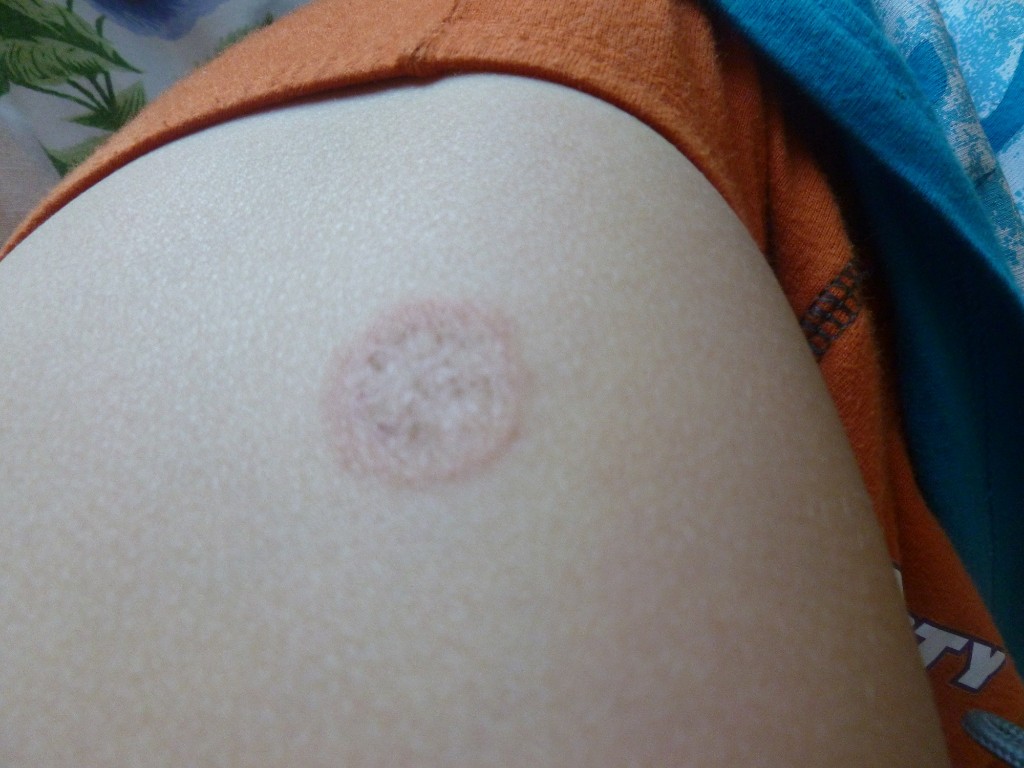
Что касается детей, то сыпь проявляется в виде пятен или пузырьков в нескольких формах:
- Крупноразмерных волдырей, имеющих красный или розоватый оттенок.
- Широких высыпаний на спине, груди, шее и лице.
- Пузырьков, содержащих желтоватую или прозрачную жидкость.
- Пятен (макул) и узелков (папул).
На коже детей исчезнувшие высыпания не оставляют практически никаких следов. Обратите внимание, что врачи достаточно часто связывают сыпь с другими инфекционными и неинфекционными заболеваниями, не выявляя прямой зависимости с ковидом.
Какие части тела чаще всего страдают от сыпи?
Наиболее распространенными участками тела, на которых возникают высыпания, являются спина, плечи и живот. Однако поражение может затрагивать и другие части:
- Грудь.
- Руки, в основном – кисти и пальцы.
- На голове под волосами.

- Ротовая полость.
- Носоглотка.
После коронавируса на ногах сыпь появляется наиболее часто в области стопы и пальцев. При этом может наблюдаться характерная для отморожения симптоматика – цианоз и кажущиеся некротические проявления. Однако после излечения все внешние признаки исчезают бесследно.
Какие бывают виды сыпи и чем они различаются?
Медицинские специалисты выделяют несколько типов кожных высыпаний, сопровождающих течение заболевания ковидом и иногда выступающих остаточными явлениями после выздоровления от COVID-19. Вот основные из них:
- Ангиит – вызвано эрозией стенок сосудов, проявляется в виде пятен по всему телу.
- Энантема – высыпания в ротовой полости, локализующиеся на языке, щеках и небе.
- Акродерматит – визуально выглядит как последствия отморожения на конечностях.
- Усиленный прием антибиотиков, противовирусных и лекарств от малярии может спровоцировать аллергическую реакцию дерматологического характера.

- Водянистые волдыри и везикулярные высыпания.
- Сосудистый рисунок – ливедо.
- Шелушащиеся пятна – розовый псевдолишай Жибера.
- Крапивница с сильным зудом.
- Покраснение кожных покровов.
- Макуло-папулезная сыпь – сеть бугорков.
В любом случае, дерматологические проявления требуют принятия мер к излечению.
Лекарства, народные методы и медицинские приборы как эффективное средство лечения сыпи
Если говорить про фармацевтические препараты, то специалисты широко назначают гормональные (Элоком, Акридерм и Целестодерм) и негормональные (Фенистил, Гистан) мази. При соответствующей клинической картине могут иметься показания к приему антиаллергических средств.
Что касается народной медицины, то наиболее активно используются примочки с отварами для увлажнения (календула, липа, ромашка) или, наоборот, присушки (дубовая кора, черный чай) пораженных участков. Самостоятельно применять эти методики нельзя, необходима консультация с лечащим врачом!
При лечении в домашних условиях особую эффективность показывают УФ-облучатели «Солнышко». Ультрафиолетовые лучи обладают антибактериальным свойством, способствуют повышению иммунитета, успешно борются с кожными заболеваниями. Многие медицинские специалисты, отвечая на вопрос, чем лечить сыпь на коже после коронавируса, советуют аппараты, производимые компанией ООО «Солнышко». Воздействие УФ-лучей на пораженные участки сопровождается выработкой витамина D, снятием воспаления, купированием болевых ощущений, интенсификацией восстановительных процессов. Основной специализацией ООО «Солнышко» является выпуск ультрафиолетовых облучателей различного назначения, а также приборов и аппаратов, используемых в физиотерапии.
Ультрафиолетовые лучи обладают антибактериальным свойством, способствуют повышению иммунитета, успешно борются с кожными заболеваниями. Многие медицинские специалисты, отвечая на вопрос, чем лечить сыпь на коже после коронавируса, советуют аппараты, производимые компанией ООО «Солнышко». Воздействие УФ-лучей на пораженные участки сопровождается выработкой витамина D, снятием воспаления, купированием болевых ощущений, интенсификацией восстановительных процессов. Основной специализацией ООО «Солнышко» является выпуск ультрафиолетовых облучателей различного назначения, а также приборов и аппаратов, используемых в физиотерапии.
Кроме того, врачи часто советуют следовать нескольким простым рекомендациям: потреблять не менее 2 литров чистой воды ежедневно, регулярно менять нательное белье, заменить прием ванны душем, отказаться от агрессивных моющих средств, использовать полотенце не более одного раза.
Коронавирус маскируется под редкий и опасный синдром
Пальцы ног будто обморожены, чаще всего это встречается у детей и молодых людей. Так испанские врачи описывают, возможно, новый симптом коронавирусной инфекции.
Так испанские врачи описывают, возможно, новый симптом коронавирусной инфекции.
На повреждения кожи у пациентов с COVID-19 впервые обратили внимание в Испании и Италии. Внешне все напоминало обморожение, хотя теплый средиземноморский климат вообще не располагает к подобным травмам. Вполне возможно, что китайские врачи замечали такие симптомы, но все их усилия, конечно, были направлены на борьбу с более грозными осложнениями от инфекции. По словам экспертов, удивляться так называемым ковидным пальцам» не стоит. Сыпь и экземы — следствие борьбы иммунитета с вирусом.
«Большая часть сыпи при коронавирусе, как и остальных вирусных инфекциях, включая ОРВИ, это иммунная реакция на виремию. Это попадание вируса в кровь. Попадание вирусных антигенов в кровь это абсолютно закономерно, это абсолютно ожидаемо и не должно вызывать никаких опасений», — пояснил Симон Мацкеплишвили, заместитель директора медицинского центра МГУ имени М. В. Ломоносова, член-корреспондент РАН.
Поначалу нарывы на пальцах ног связывали с тромбами. Как известно, коронавирус влияет на свертываемость крови, именно поэтому некоторым пациентам назначают антикоагулянты.
Но к сегодняшнему дню кожных проявлений болезни набралось уже так много, что их пришлось разделить на несколько групп. Это высыпания, похожие на крапивницу, красно-синяя сетка из сосудов (ее еще называют «мраморной кожей»), кореподобная сыпь. Причем, украсить все это может и ноги, и руки, и торс.
Согласно приведенной испанскими врачами статистике, в 47 процентах случаев отмечаются высыпания в виде небольших плоских или выпуклых волдырей. Они держатся примерно неделю и появляются одновременно с другими симптомами, чаще всего сопровождают тяжелое течение болезни. Мраморная кожа диагностирована у 6 процентов пациентов, в основном пожилых и тоже тяжелых. На поздней стадии к ней иногда добавляются пятна, похожие на результат обморожения. А вот остальные реакции обычно предшествуют другим симптомам COVID-19 и, по мнению американских медиков, могут служить маркером этого заболевания.
«Кожные симптомы могут варьироваться от высыпаний, как при ветрянке, до крапивницы и до состояния, напоминающего обморожение. Это результат появления небольших сгустков крови в сосудах пальцев ног и рук. Такие симптомы чаще встречались среди молодых пациентов. При этом они не имели никаких симптомов коронавируса или имели очень слабо выраженную симптоматику», — рассказал дерматолог Денди Энгельман.
Впрочем, российские специалисты не разделяют оптимизма своих заокеанским коллег.
«Надо понимать очень важную вещь. Сыпь у пациентов с коронавирусом может быть не только следствием вирусной инфекции. Многие препараты, которые мы принимаем в этой ситуации, могут вызывать сыпь, они могут вызывать эти проявления», — считает Симон Мацкеплишвили.
В чем врачи единодушны, так это в том, что кожные симптомы коронавируса требуют внимательного изучения, ведь они могут предшествовать резкому ухудшению состояния.
Буквально на днях британские педиатры забили тревогу. Сообщают о многочисленных случаях аномального течения предположительно COVID-19 у детей. Все начинается с сыпи и лихорадки, а заканчивается реанимацией. Клинические проявления сильно походят на тяжелую форму синдрома Кавасаки. Это редкое заболевание, которое вызывает воспаление в стенках артерий и может ограничивать приток крови к сердцу.
Маленькие пациенты с подобными симптомами есть и в США. Только в штате Нью-Йорк 64 ребенка.
synlab: Сыпь у детей
Если родители увидели на коже у ребенка высыпания, они начинают волноваться и искать причину. Некоторые сразу вызывают врача, другие зачастую дают ненужные лекарства или вовсе не обращают на сыпь внимания, особенно если ребенок хорошо себя чувствует. Не стоит впадать в крайности. Достаточно всего лишь ориентироваться в основных видах и причинах сыпи, чтобы принять верное решение.
Сыпь у новорожденных
Практически у половины всех новорожденных на 2-3 день жизни могут быть высыпания, так называемая токсическая эритема, в виде бело-желтых папул или пустул диаметром 1-2 мм, окруженных красным ободком, которые самостоятельно проходят. С 3 недельного возраста у 20% младенцев на лице, реже на волосистой части головы и на шее, возникает сыпь в виде воспаленных папул и пустул, так называемые акне новорожденных. Причиной сыпи является активирование сальных желез материнскими гормонами. Лечения эти высыпания не требуют, проходят самостоятельно до 6 месяцев. Необходимы тщательная гигиена и увлажнение кожи специальными средствами — эмолентами.
С 3 недельного возраста у 20% младенцев на лице, реже на волосистой части головы и на шее, возникает сыпь в виде воспаленных папул и пустул, так называемые акне новорожденных. Причиной сыпи является активирование сальных желез материнскими гормонами. Лечения эти высыпания не требуют, проходят самостоятельно до 6 месяцев. Необходимы тщательная гигиена и увлажнение кожи специальными средствами — эмолентами.
В теплое время года на волосистой части головы, лице и шее, в области промежностей может появляться сыпь в виде пузырьков, пятен или пустул, так называемые опрелости. Их появление связано с повышенной влажностью кожи и с затрудненным выходом содержимого потовых желез при перегревании, если ребенок тепло одет. Опрелости не причиняют дискомфорта и проходят самостоятельно при хорошем уходе.
Младенческий атопический дерматит
Встречается часто у детей первого года жизни, особенно имеющих наследственную предрасположенность к аллергическим заболеваниям.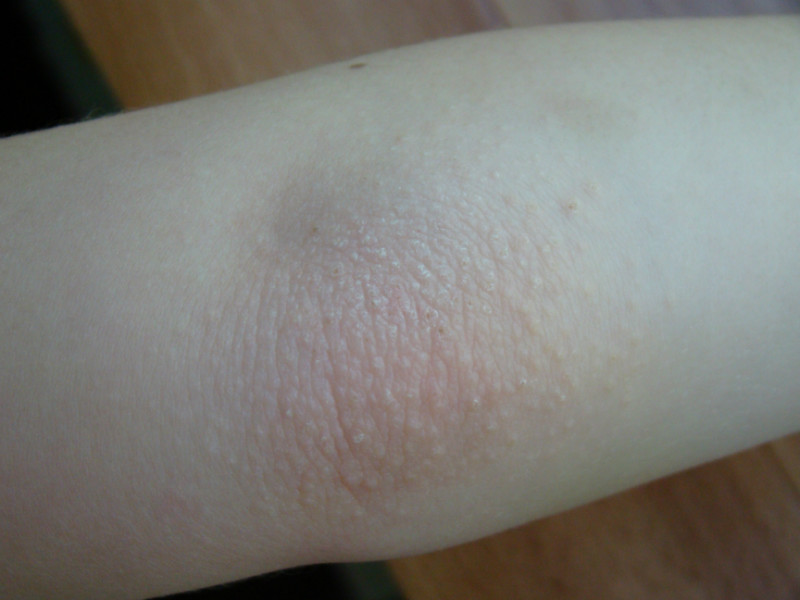 Чаще сыпь появляется на лице, разгибательных поверхностях рук и ног. Беспокоит сильный зуд, усиливающийся ночью и при температурных или химических воздействиях на кожу. В острой стадии высыпания имеют вид красных папул с расчесами и жидким отделяемым. В последующем характерно шелушение кожи, иногда ее утолщение. Это связано с постоянным расчесыванием пораженных участков.
Чаще сыпь появляется на лице, разгибательных поверхностях рук и ног. Беспокоит сильный зуд, усиливающийся ночью и при температурных или химических воздействиях на кожу. В острой стадии высыпания имеют вид красных папул с расчесами и жидким отделяемым. В последующем характерно шелушение кожи, иногда ее утолщение. Это связано с постоянным расчесыванием пораженных участков.
Инфекционная сыпь
К инфекционным болезням, протекающим с появлением сыпи, относят: ветряную оспу, корь, краснуху, скарлатину, инфекционный мононуклеоз, инфекционную эритему, внезапную экзантему, менингококовый сепсис, импетиго. Часть из них не требует лечения и проходит самостоятельно, а часть угрожает здоровью и жизни ребенка. Поэтому, правильным будет, если родители проконсультируются с врачом и не будут заниматься самолечением.
Крайне важно, при наличии высокой температуры и сыпи, сразу же обратиться к врачу, т.к. это может говорить о наличии бактериальной инфекции. Особенностью сыпей вирусного происхождения является то, что сыпь появляется на 1-2 день болезни. Например, при кори, краснухе характерна этапность высыпаний (1 день – лицо, 2 день – туловище, 3 день – конечности). Для инфекционной сыпи не характерен сильный зуд, в отличии от аллергической.
Например, при кори, краснухе характерна этапность высыпаний (1 день – лицо, 2 день – туловище, 3 день – конечности). Для инфекционной сыпи не характерен сильный зуд, в отличии от аллергической.
Аллергическая сыпь
При индивидуальной непереносимости лекарств и пищевых продуктов у ребенка могут появиться аллергические высыпания. Они имеют различную форму и размеры, сыпь может располагаться по всему телу. Главной отличительной чертой аллергической сыпи является ее усиление при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный признак таких высыпаний. Крапивница может возникать также на лекарства и под воздействием температурных факторов (холодовая или солнечная).
Сыпь при укусах насекомых
Чаще всего следы от укусов появляются на открытых участках кожи (на руках, ногах, лице, шее). Сыпь является реакцией на токсины насекомых. После расчесов могут быть микротравмы кожных покровов.
Ситуации, при которых необходимо немедленно вызвать врача:
· Сыпь сопровождается лихорадкой выше 40 градусов;
· Сыпь имеет вид звездчатых кровоизлияний;
· Сыпь сочетается с рвотой, головной болью и спутанностью сознания;
· Сыпь покрывает все тело, вызывая нестерпимый зуд;
· Сыпь сопровождается отеками и затруднением дыхания.
Если у Вашего ребенка появилась сыпь на коже, врачи-педиатры СИНЛАБ поставят правильный диагноз, подберут индивидуальную программу лечения и дадут грамотные рекомендации по профилактике других заболеваний.
COVID по коже: симптомами коронавируса могут быть семь видов сыпи | Статьи
Пандемия коронавируса — серьезный вызов для специалистов по кожным инфекциям, сообщили ученые из многих стран. COVID-19 вызывает различные внешние проявления, которые требуют детального изучения. Российские врачи рассказали «Известиям» о семи видах высыпаний, которые могут быть связаны с патогеном.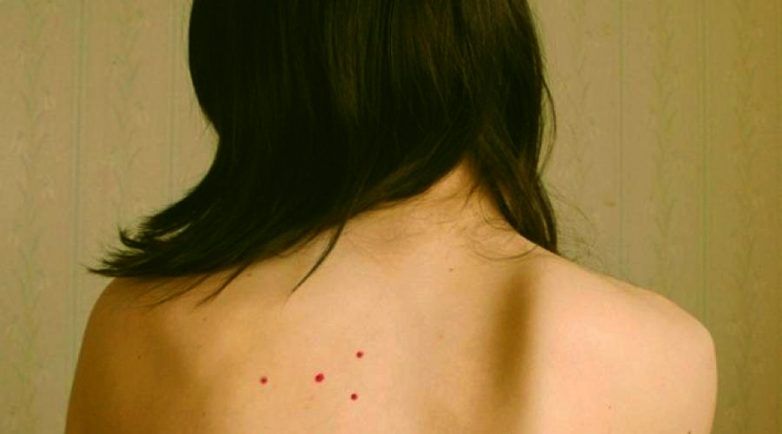 В некоторых случаях это первый сигнал заражения SARS-CoV-2, поэтому дерматологам необходимо особенно внимательно относиться к своим пациентам в период пандемии. Кроме того, более серьезные кожные проявления отмечены при тяжелом течении болезни, то есть их можно использовать и для диагностики стадии заболевания.
В некоторых случаях это первый сигнал заражения SARS-CoV-2, поэтому дерматологам необходимо особенно внимательно относиться к своим пациентам в период пандемии. Кроме того, более серьезные кожные проявления отмечены при тяжелом течении болезни, то есть их можно использовать и для диагностики стадии заболевания.
Внешние проявления
Ученые кафедры дерматологии и аллергологии Государственной клиники Дрездена опубликовали статью, в которой сообщили, что пандемия коронавирусной инфекции — серьезный вызов для специалистов. Как сказано в публикации, в литературе встречается много данных о кожных симптомах, хотя их специфичность для COVID-19 пока не доказана. Также исследователи обращают внимание на то, что из-за эпидемии стало крайне затруднительно лечить пациентов с воспалительными заболеваниями — например, псориазом.
«Хотя COVID-19 и не является кожным заболеванием, он оказывает огромное влияние на дерматологию», — сказано в статье.
Действительно, литература описывает различные внешние проявления у пациентов с коронавирусной инфекцией, сообщил «Известиям» и. о. директора Института биомедицинских систем и биотехнологий Санкт-Петербургского политехнического университета Петра Великого (СПбПУ) Андрей Васин.
о. директора Института биомедицинских систем и биотехнологий Санкт-Петербургского политехнического университета Петра Великого (СПбПУ) Андрей Васин.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
— В случае коронавирусной инфекции может наблюдаться гиперэкспрессия провоспалительных цитокинов (низкомолекулярные информационные растворимые белки, обеспечивающие передачу сигналов между клетками. — «Известия»), что приводит к разбалансировке воспалительного ответа, — отметил эксперт. — А это, в свою очередь, может провоцировать развитие тех или иных кожных проявлений.
Однако это только один из возможных механизмов развития кожных симптомов, причин может быть множество, и их необходимо изучать более углубленно.
Семь видов патологий
Ранее специалисты из Московского научно-практического центра дерматологии и косметологии, РНИМУ им. Пирогова и РУДН изучили патологии кожи, связанные с коронавирусной инфекцией. В целом их можно разделить на семь категорий, сообщила «Известиям» доцент кафедры кожных и венерических болезней факультета повышения квалификации медицинских работников РУДН Ольга Жукова.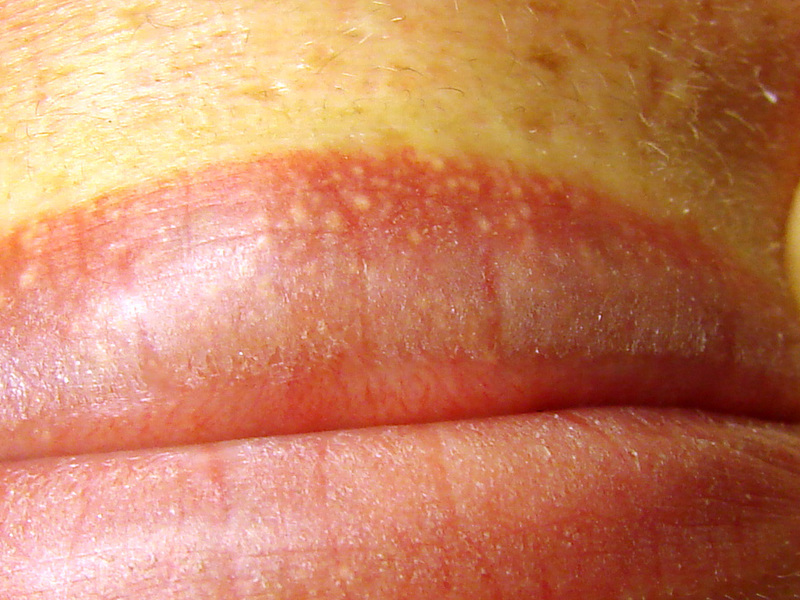
— Первая группа — это ангииты кожи (воспаления стенок сосудов, которые проявляются как волдыри, геморрагические пятна различной величины, воспалительные узелки и бляшки —«Известия»), — сообщила специалист. — Они обусловлены непосредственно короновирусной инфекцией, на фоне которой происходит поражение стенок мелких сосудов дермы циркулирующими в крови иммунными комплексами.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
Вторая группа — папуло-везикулезные высыпания. Такие поражения всегда харатектризуются острыми клиническими симптомами, обычно они плотно покрывают всё тело. Ярким примером такой сыпи могут быть прыщи при ветрянке. При коронавирусе это больше похоже на потницу, которая возникает на фоне высокой температуры с многодневным повышенным потоотделением у пациентов.
К третьей категории кожных проявлений специалисты относят розовый лишай и папуло-сквамозные сыпи (воспалительные заболевания кожи, характеризующиеся красными или розовыми папулами и бляшками, покрытыми чешуйками (к этой группе относится псориаз. — «Известия»).
— «Известия»).
— Они представляют собой инфекционно-аллергические поражения кожи, ассоциированные с COVID-19 инфекцией, — пояснила Ольга Жукова. — Клинической особенностью розового лишая при короновирусной инфекции является отсутствие «материнской бляшки» — самого крупного элемента, возникающего первым при классическом течении дерматоза.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
К четвертой категории специалисты отнесли кореподобные сыпи, к пятой — токсидермии. Это высыпания напрямую не связаны с коронавирусной инфекцией. Они возникают вследствие индивидуальной непереносимости пациентами определенных лекарственных препаратов. В шестую группу кожных проявлений коронавируса ученые включают крапивницу — в некоторых случаях она может быть предвестником начала COVID-19.
К последней, седьмой категории можно отнести трофические изменения тканей лица, которые возникают у пациентов на ИВЛ из-за длительного лежания на животе.
Диагноз на пальцахНесмотря на такое многообразие клинических проявлений, утверждать, что их вызывает именно патоген Sars-CoV-2, а не сопутствующие заболевания, пока нельзя. Необходимы дальнейшие исследования. Кожные проявления могут быть связаны и с применением лекарственных препаратов для лечения коронавируса. В таких случаях необходимо определить, на какой препарат возникла данная реакция и отменить его, рассказал «Известиям» ассистент центра постдипломного медицинского образования Института медицины и психологии В. Зельмана НГУ, врач дерматовенеролог-онколог Наталья Шепилова.
Необходимы дальнейшие исследования. Кожные проявления могут быть связаны и с применением лекарственных препаратов для лечения коронавируса. В таких случаях необходимо определить, на какой препарат возникла данная реакция и отменить его, рассказал «Известиям» ассистент центра постдипломного медицинского образования Института медицины и психологии В. Зельмана НГУ, врач дерматовенеролог-онколог Наталья Шепилова.
— При данных кожных проявлениях врач дерматолог должен тщательно собрать анамнез и заподозрить существование у пациента коронавирусной инфекции, особенно если при этом есть или были симптомы ОРВИ. Также при нетипичной клинической картине других кожных заболеваний — таких, например, как розовый лишай Жибера с отсутствием типичной материнской бляшки, тоже необходимо исключить инфекцию COVID-19, — пояснила эксперт.
Фото: ИЗВЕСТИЯ/Павел Бедняков
По словам Натальи Шепиловой, кожные симптомы можно использовать для диагностики стадии заболевания.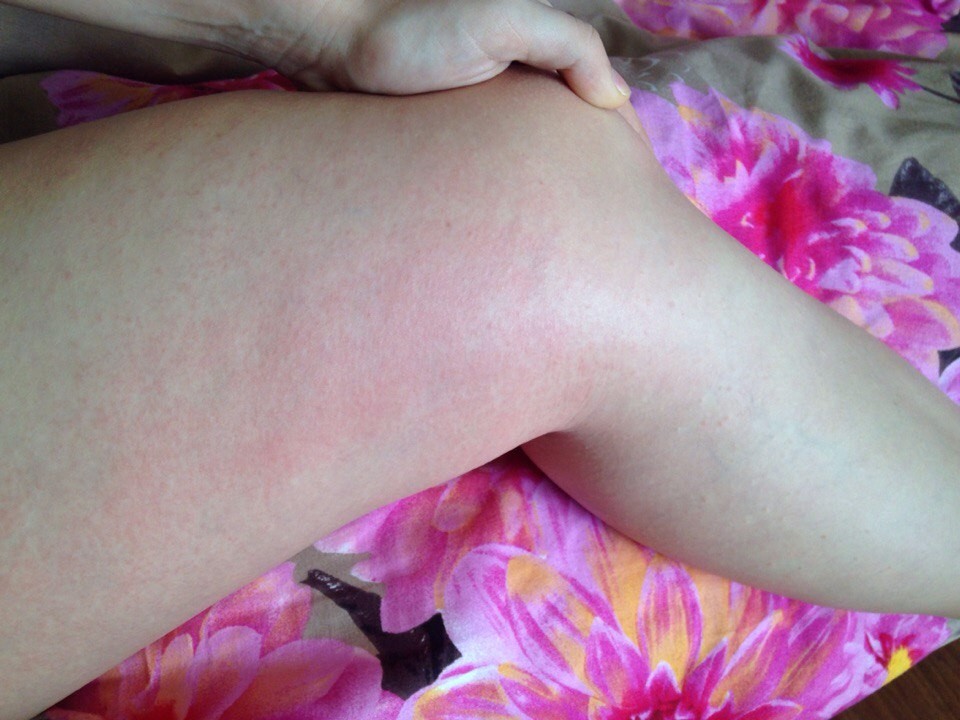 Некоторые ученые уже предложили проводить оценку вирусной нагрузки и коррелировать это с появлением дерматологических симптомов, так как отмечают более серьезные кожные проявления при тяжелом течении коронавирусной инфекции.
Некоторые ученые уже предложили проводить оценку вирусной нагрузки и коррелировать это с появлением дерматологических симптомов, так как отмечают более серьезные кожные проявления при тяжелом течении коронавирусной инфекции.
Ранее испанские специалисты описали такой специфический кожный симптом, как «ковидные пальцы». Как рассказали российские дерматологи, внешне эта патология может походить на механическую травму или обморожение. При этом пациенты отрицают возможность таких повреждений. Как пояснила Наталья Шепилова, вероятнее всего, это особая форма ангиита кожи, которая чаще всего имеет инфекционно-аллергическое происхождение и является одним из признаков инфекции COVID-19.
ЧИТАЙТЕ ТАКЖЕ
Лечение и виды дерматита у ребенка
Дерматит — острое воспалительное поражение кожи. О том, какие есть виды детского дерматита, почему он возникает и как с ним бороться, рассказала педиатр Анна Александровна Царегородцева.
Причины дерматитов можно разделить на две большие группы: внутренние и внешние — в зависимости от того, попадает ли аллерген внутрь или контактирует с кожей снаружи.
Внешние причины в свою очередь бывают:
- химические (красители, порошки, ароматизаторы, добавки в косметических средствах и т.п.),
- физические (изменения температуры),
- биологические (вирусы, бактерии, грибы и т.п.).
К физиологическим изменениям кожи относятся:
- эритема (покраснение кожи) новорожденных,
- желтуха,
- акне.
После 1,5 мес. эти дерматиты проходят. Высыпания на коже, особенно вокруг рта и на подбородке, могут усиливаться во время прорезывания зубов. Также и после вакцинации.
Виды дерматитов:
- Часто у малышей встречается потница. Это мелкая сыпь красного цвета. Возникает в местах, где малыш вспотел. Появляется после 3 мес. жизни, когда начинают работать потовые железы малыша. Лечение: воздушные ванны, исключить на время памперсы (если потница в паховых складках).
- У детей, склонных к аллергии, возникает токсическая эритема новорожденных.
 На теле появляются красные прыщи, у некоторых есть желтые головки. Лечение: такую сыпь лучше подсушивать: купать малыша в отваре березового листа. Или в отваре череды (на втором месяце жизни). Но имейте в виду, что любой травяной сбор может сам по себе вызывать аллергию. Крупную сыпь можно обрабатывать 1% спиртовым раствором хлорофиллипта (глаза и нос трогать нельзя).
На теле появляются красные прыщи, у некоторых есть желтые головки. Лечение: такую сыпь лучше подсушивать: купать малыша в отваре березового листа. Или в отваре череды (на втором месяце жизни). Но имейте в виду, что любой травяной сбор может сам по себе вызывать аллергию. Крупную сыпь можно обрабатывать 1% спиртовым раствором хлорофиллипта (глаза и нос трогать нельзя). - Контактный дерматит — аллергическая реакция кожи малыша на памперсы, отдушки, средства для купания. Как и при потнице, на коже появляются мелкие красные точки. Аллергия возникает быстро, четко видна граница контакта кожи с аллергеном. Если реакцию вызвал подгузник, раздражение будет на всей области, которую он закрывал. Лечение: прекратить доступ аллергена.
- Пеленочные дерматиты возникают при несоблюдении правил гигиены малыша. Например, если младенец находился больше 30-60 мин в грязном подгузнике. Лечение: нужно на время убрать подгузники, подмывать малыша проточной водой без мыла, подсушивать кожу с помощью воздушных ванн.
 Можно использовать крема на основе цинка (Деситин и Циндол) — для подсушивания, а также «Бепантен», как ранозаживляющее средство. Если в течение 3 дней лечение не помогает или состояние ребенка ухудшается (пораженная область увеличивается и/или приобретает багровый оттенок, появляются гнойнички, температура тела повышается до 38 градусов), нужно вызвать врача.
Можно использовать крема на основе цинка (Деситин и Циндол) — для подсушивания, а также «Бепантен», как ранозаживляющее средство. Если в течение 3 дней лечение не помогает или состояние ребенка ухудшается (пораженная область увеличивается и/или приобретает багровый оттенок, появляются гнойнички, температура тела повышается до 38 градусов), нужно вызвать врача. - Из-за гормональных изменений может развиваться себорейный дерматит (СД). На теле появляются красные папулы и желтые сальные плотные корочки — на лице, верхней части спины и груди, на волосистой части головы. Сыпь может быть на шее, за ушами, в области бровей, в подмышечных впадинах, в паху. Кожа шелушится. Как правило, СД проходит самостоятельно в течение 6-12 мес.
Основные правила ухода за малышом
1. купать ребенка не менее 1 раза в день;
2. перед мытьем головы обрабатывать кожу головы детским маслом, счесывать корочки детским гребнем и промывать детским шампунем;
3. иногда можно смазывать кожу эмолентами — жироподобными веществами, которые увлажняют и смягчают ткани.
иногда можно смазывать кожу эмолентами — жироподобными веществами, которые увлажняют и смягчают ткани.
- Атопический дерматит (АД) — хроническое заболевание. Он имеет генетический характер и проявляется после 3 мес. в виде диатеза — покраснение (розовые круглые пятна) и шелушение кожи, зуд. Возникает при контакте с аллергенами. Лечение: АД должен наблюдать врач. Чаще всего не удается выявить аллерген и вылечить заболевание сразу. При АД можно дважды в день смазывать кожу увлажняющим детским кремом хотя бы до года. Нужно очень аккуратно вводить прикорм, чтобы точно знать, на что мог среагировать организм малыша.
Стригущий лишай: обзор и многое другое
Стригущий лишай — это кожная инфекция, вызванная грибком. Он очень заразен и легко распространяется при контакте кожи с кожей, а это означает, что вы можете заразиться стригущим лишаем, прикоснувшись к кому-то с инфекцией. Стригущий лишай также может передаваться от животных и домашних животных, особенно от щенков и котят. Можно даже заразиться стригущим лишаем от неодушевленных предметов — например, от совместного использования шляп.
Можно даже заразиться стригущим лишаем от неодушевленных предметов — например, от совместного использования шляп.
Исследования показывают, что грибковые инфекции кожи и / или ногтей поражают от 20 до 25 процентов населения мира и могут поражать любого человека в любом возрасте.Дети особенно уязвимы для стригущего лишая. Несмотря на то, что стригущий лишай настолько распространен, его легко распознать, лечить и предотвратить, и он редко вызывает серьезные осложнения.
Типы стригущего лишая
Клинические названия стригущего лишая включают дерматофитию и дерматофитию. Инфекция не имеет ничего общего с глистами. Классифицируется как дерматофитная инфекция. Название происходит от круглой формы стригущего лишая.
Стригущий лишай также известен под другими названиями в зависимости от того, на каком участке тела он появляется.
Центры по контролю и профилактике заболеваний (CDC) перечисляют следующие области тела, которые могут быть поражены стригущим лишаем:
- Туловище, ноги или руки (tinea corporis)
- Ступни (tinea pedis, обычно называемая «стопа спортсмена»)
- Пах, внутренняя поверхность бедер или ягодицы (tinea cruris, обычно называемый «зуд спортсмена»)
- Кожный покров головы (дерматомикоз головы)
- Борода (tinea barbae)
- Руки (опоясывающий лишай)
- Ногти на ногах или пальцах рук (tinea unguium, также называемый онихомикозом)
 OGphoto / Getty Images Стригущий лишай на руке.
алехандрофотография / Getty Images Стригущий лишай на ноге.
phanasitti / Getty Images Tinea cruris.
OGphoto / Getty Images Стригущий лишай на руке.
алехандрофотография / Getty Images Стригущий лишай на ноге.
phanasitti / Getty Images Tinea cruris.DermNet / CC BY-NC-ND
Выпадение волос, вызванное опоясывающим лишаем на голове.DermNet / CC BY-NC-ND
Симптомы стригущего лишая
Стригущий лишай несложно распознать, хотя его можно спутать с другими кожными высыпаниями. На большинстве частей тела стригущий лишай начинается с плоского чешуйчатого поражения, которое постепенно образует границу, а затем расширяется наружу, образуя круглую форму кольца.
Кайма обычно приподнятая и чешуйчатая, в то время как центральная область обычно плоская с мелкой чешуей. При некоторых инфекциях стригущего лишая образуются пузырьки (волдыри, заполненные жидкостью), вызванные чрезмерной реакцией иммунной системы на инфекцию.
Стригущий лишай может по-разному выглядеть на определенных частях тела. Стопа атлета обычно вызывает зуд, пятнистую сыпь с трещинами и шелушением, например, между пальцами ног.
Наиболее частым признаком дерматомикоза на голове является выпадение волос.Также есть сыпь, которая может выглядеть по-разному в зависимости от того, попадает ли грибок внутрь стержня волоса или остается на его внешней стороне.
Стригущий лишай на коже черепа также может вызвать то, что иногда называют черной точкой — участок облысения с черными точками на коже головы, вызванный обломками волос чуть ниже поверхности кожи; серое пятно, участки облысения с сухими чешуйчатыми пятнами на коже головы; и керион, участки облысения с болотистой утолщенной кожей головы и волдырями.
Причины
По данным CDC, около 40 различных видов грибов могут вызывать стригущий лишай. Научные названия этих грибов: Trichophyton, Microsporum и Epidermophyton .
Эти дерматофиты выживают за счет мертвого кератина, белка в верхнем слое эпидермиса. Кератин также содержится в волосах и ногтях, поэтому пальцы ног, ступни и кожа головы так подвержены грибковым инфекциям.
Диагностика
Инфекция стригущего лишая довольно очевидна, учитывая ее безошибочный внешний вид.Однако стригущий лишай иногда может имитировать другие кожные заболевания, включая кольцевидную гранулему, экзему и разноцветный лишай. То же самое можно сказать и о инфекциях кожи головы, которые часто трудно отличить от псориаза или себорейного дерматита.
Кольцевидная гранулема на стопе.DermNet / CC BY-NC-ND
Руководство по обсуждению стригущего лишая врача
Получите наше руководство для печати на прием к следующему врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Врач первичной медико-санитарной помощи или дерматолог, вероятно, сможет диагностировать стригущий лишай, просто взглянув на него. Но когда неясно, является ли грибковая инфекция причиной сыпи, посев на коже, известный как тест KOH, может предоставить доказательства. Этот тест включает взятие соскоба инфицированной кожи и рассмотрение ее под микроскопом с использованием окрашивания гидроксидом калия (КОН), чтобы идентифицировать гифы или ветви грибка.
Но когда неясно, является ли грибковая инфекция причиной сыпи, посев на коже, известный как тест KOH, может предоставить доказательства. Этот тест включает взятие соскоба инфицированной кожи и рассмотрение ее под микроскопом с использованием окрашивания гидроксидом калия (КОН), чтобы идентифицировать гифы или ветви грибка.
Иногда поставщик медицинских услуг использует специальный свет, называемый лампой Вуда, для диагностики грибковой инфекции. При освещении светлыми волосами пораженные грибком волосы приобретают сине-зеленый цвет.
Лечение
При неправильном лечении стригущий лишай может привести к ряду осложнений (включая распространение инфекции на другие части тела, бактериальные инфекции кожи и кожные заболевания, такие как контактный дерматит).
Существует множество подходов к лечению инфекций стригущего лишая, которые в значительной степени зависят от пораженной области тела.Лечение включает:
- Безрецептурные и рецептурные противогрибковые кремы или мази для местного применения, наносимые непосредственно на грибковые поражения
- Противогрибковые шампуни, используемые для лечения инфекций кожи головы
- Пероральные препараты от грибковых инфекций, устойчивые к местному лечению
Есть также несколько естественных подходов к лечению стригущего лишая, которые показали себя многообещающими в исследованиях, в том числе масло чайного дерева для стопы спортсмена и экстракт чеснока.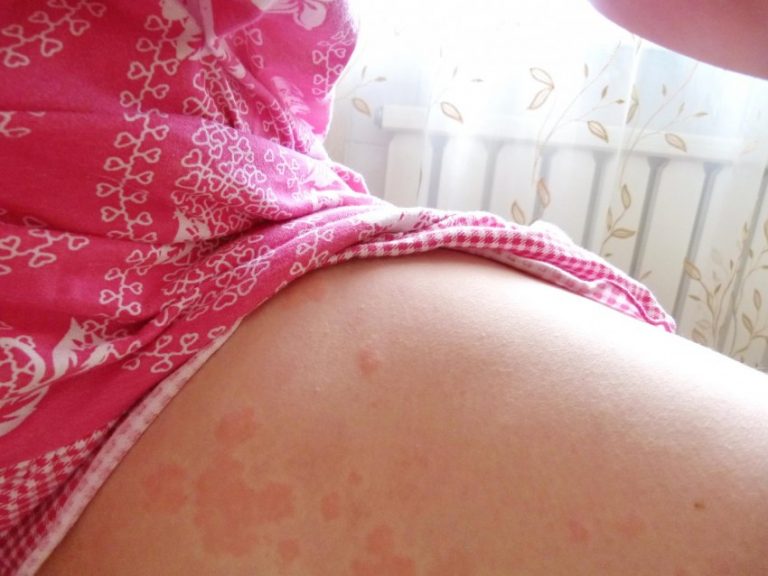
Слово Verywell
Грибковые поражения кожи никогда не бывают приятными. Они могут вызывать зуд, дискомфорт и даже вызывать некрасивые и вызывающие взгляд повреждения. Опоясывающий лишай на голове может привести к появлению залысин. И когда грибок поражает ногти на руках или ногах, даже самый опытный маникюр или педикюр не сможет замаскировать проблему.
С другой стороны, грибковые инфекции почти всегда легко поддаются лечению, и есть много эффективных шагов, которые вы можете предпринять для их предотвращения, основываясь на здравом смысле и соблюдении правил гигиены.Если вы, ваш ребенок или любимое домашнее животное принесет домой грибковую инфекцию, получение своевременного диагноза, выполнение указаний вашего лечащего врача о лечении и принятие мер по защите остальных членов семьи от инфекции — все, что нужно для изгнания опоясывающего лишая. ваша семья.
Внешний вид, причины, симптомы и лечение
Обзор
Что такое фолликулит?
Фолликулит — это распространенное заболевание кожи, которое часто вызывается инфицированным или воспаленным волосяным фолликулом. Это может быть похоже на прыщи и вызывать дискомфорт или зуд. Фолликулит часто имеет психосоциальные последствия из-за своего внешнего вида. Существует много различных типов фолликулита, каждый из которых уникален в зависимости от причины, инфекционного организма и его воздействия на кожу. Фолликулит может возникнуть в результате повседневных действий, таких как бритье, нахождение в гидромассажной ванне и чрезмерное потоотделение от упражнений или работы на свежем воздухе.
Это может быть похоже на прыщи и вызывать дискомфорт или зуд. Фолликулит часто имеет психосоциальные последствия из-за своего внешнего вида. Существует много различных типов фолликулита, каждый из которых уникален в зависимости от причины, инфекционного организма и его воздействия на кожу. Фолликулит может возникнуть в результате повседневных действий, таких как бритье, нахождение в гидромассажной ванне и чрезмерное потоотделение от упражнений или работы на свежем воздухе.
У вас может быть фолликулит на любом участке тела, на котором есть волосы. Общие места включают ваши:
- Лицо.
- Оружие.
- Верх спинки.
- Голени.
Волосы почти везде на вашем теле. Некоторые волосы настолько тонкие, что вы можете не заметить их, в то время как другие очень заметны. У ваших волос больше цель, чем внешний вид — они действуют как изолятор, согревая вас. Это часть системы защиты вашего тела. Место, где отдельный волос входит в вашу кожу, называется фолликулом.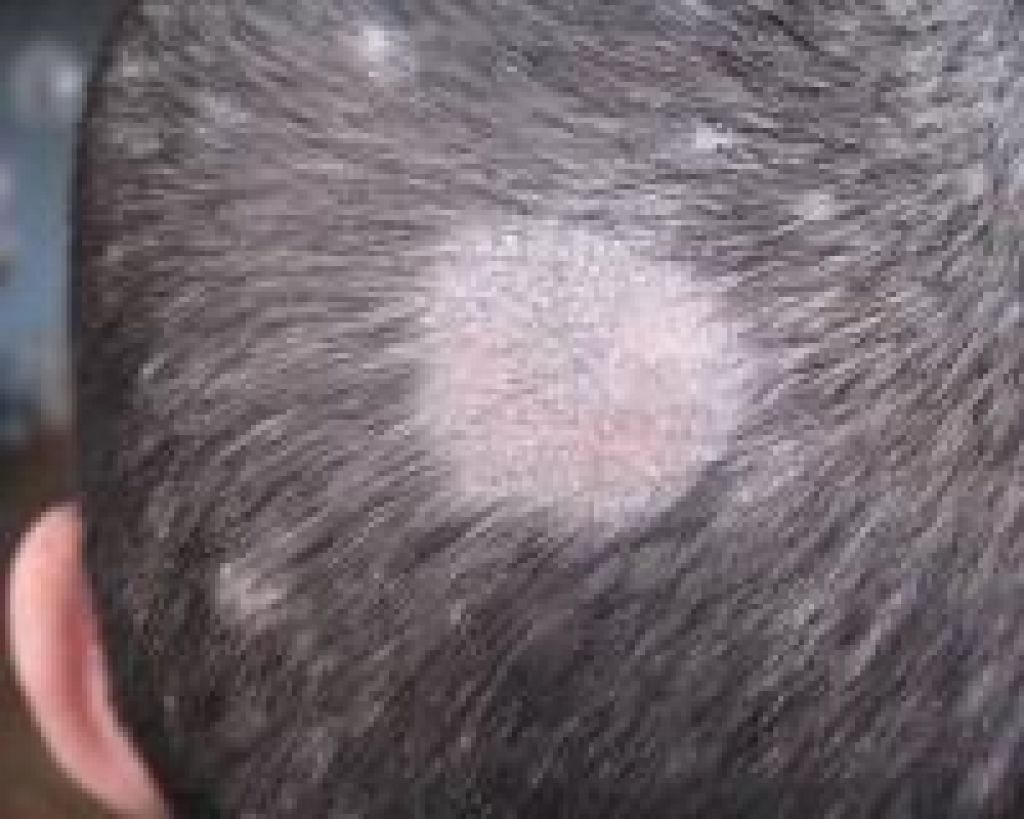 Фолликул удерживает тонкие волосы на месте и является домом для сальных желез.
Фолликул удерживает тонкие волосы на месте и является домом для сальных желез.
К сожалению, фолликулы могут собирать бактерии и другие материалы из внешнего мира, которые могут вызвать воспаление или инфекцию. Когда что-то воспаляется, оно опухает. Набухший волосяной фолликул вздувается и образует шишку на коже. Если у вас инфицированный волосяной фолликул, вы можете испытать:
- Покраснение.
- Раздражение.
- Зуд.
- Шишки на коже.
Какие бывают типы фолликулита?
На самом деле существует множество различных типов фолликулитов.Думайте о фолликулите как о всеобщем понятии — это семья, в которой живет каждый из этих конкретных типов кожных заболеваний. Каждый вид фолликулита может иметь свой внешний вид, симптомы и причину. Часто причина, вызывающая заболевание, является одним из важнейших факторов, отличающих каждый тип фолликулита. Местоположение также может иметь значение — то, где вы испытываете это состояние на своем теле, может меняться в зависимости от того, какой у вас тип фолликулита.
К разновидностям фолликулита относятся:
- Staphylococcus aureus фолликулит: Инфекция волосяного фолликула бактериями Staphylococcus aureus является одной из наиболее частых причин фолликулита.На коже можно увидеть небольшие красные или белые прыщики, заполненные гноем. Пораженный участок часто выздоравливает (рассасывается) в течение нескольких дней, и за ним можно ухаживать дома. Однако в тяжелых и устойчивых случаях фолликулит должен лечить ваш лечащий врач.
- Pseudomonas aeruginosa («горячая ванна») фолликулит: Pseudomonas aeruginosa — это бактерия, которая размножается в горячей движущейся воде (горячие ванны, водовороты, водные горки). Он может заразить волосяной фолликул и вызвать сыпь, очень похожую на вызванную стафилококками.Иногда сыпь вызывает зуд. Фолликулит в гидромассажной ванне возникает через 1-2 дня после контакта с источником воды и обычно проходит сам по себе в течение нескольких дней.
 В редких случаях некоторым людям может потребоваться медицинская помощь.
В редких случаях некоторым людям может потребоваться медицинская помощь. - Malassezia фолликулит : Malassezia — это семейство дрожжей, которые обычно встречаются на коже. Иногда, когда Malassezia попадает в волосяные фолликулы, это может вызвать зуд, который выглядит как высыпание прыщей.Обычно это происходит в верхней части груди и спине. Эта форма фолликулита усугубляется потоотделением. Часто помогает ежедневное мытье пораженных участков кожи шампунем от перхоти.
- Барбадосский псевдофолликулит : Псевдофолликулит , также называемый «бритвенными шишками», обычно встречается в области бороды. После стрижки волос на бороде бритвой резко стриженные края могут снова превратиться в кожу, вызывая раздражение. Барбадосский псевдофолликулит чаще встречается у людей с вьющимися волосами, особенно у чернокожих мужчин.Избегайте бритья или использования триммеров.
 Если проблема не исчезнет, вам следует обратиться к дерматологу, так как это может привести к образованию рубцов.
Если проблема не исчезнет, вам следует обратиться к дерматологу, так как это может привести к образованию рубцов. - Барбадосикоз : Барбадосикоз — тяжелая, потенциально рубцовая форма фолликулита, связанного с бритьем. Инфицирован весь волосяной фолликул, в результате чего образуются большие красные пустулы. Следует избегать бритья и обратиться к дерматологу для обсуждения вариантов лечения.
- Грамотрицательный фолликулит : грамотрицательный фолликулит может развиться после длительного приема антибиотиков для лечения акне.Со временем устойчивые бактерии растут и размножаются. Это может привести к ухудшению вашего акне. Это состояние требует лечения у дерматолога или другого поставщика медицинских услуг.
- Фурункулы (фурункулы): Фурункулы или фурункулы возникают, когда волосяной фолликул глубоко инфицирован. Фурункул часто бывает красным, нежным и болезненным. Через несколько дней болезнь вырастет, и после нее может остаться шрам.
 В некоторых случаях для устранения поражения необходимы пероральные препараты или процедуры.
В некоторых случаях для устранения поражения необходимы пероральные препараты или процедуры. - Карбункулы: Карбункул образуется при появлении нескольких фурункулов в одном месте.Карбункулы обычно больше по размеру и представляют собой комбинацию нескольких инфицированных волосяных фолликулов. Как и в случае фурункулов, в некоторых случаях для устранения поражения необходимы пероральные препараты или процедуры.
- Эозинофильный фолликулит : Это состояние обычно наблюдается у пациентов с подавленным иммунитетом (иммунная система функционирует не полностью). Также есть форма, которая встречается у младенцев. Эозинофильный фолликулит не заразен. Для него характерны зудящие пустулы, чаще всего на плечах, плечах, шее и лбу.Они часто проходят сами по себе, но могут вернуться (повториться).
Насколько распространен фолликулит?
Фолликулит — очень распространенное заболевание кожи, с которым многие люди сталкиваются на протяжении всей своей жизни.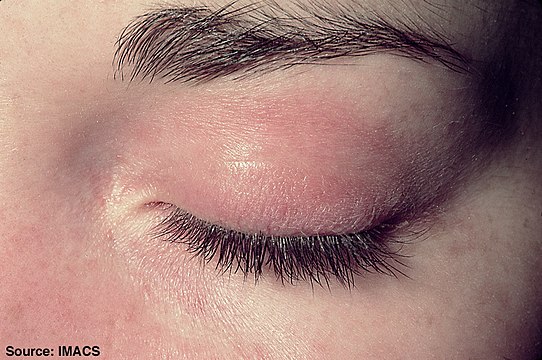 Это может случиться с мужчинами, женщинами, детьми и младенцами. Определенные типы фолликулита чаще возникают у определенных групп людей. Например, псевдофолликулит и сикоз — два типа фолликулита, тесно связанных с бритьем. Эти состояния гораздо чаще встречаются у мужчин, которые часто стригут волосы на бороде.
Это может случиться с мужчинами, женщинами, детьми и младенцами. Определенные типы фолликулита чаще возникают у определенных групп людей. Например, псевдофолликулит и сикоз — два типа фолликулита, тесно связанных с бритьем. Эти состояния гораздо чаще встречаются у мужчин, которые часто стригут волосы на бороде.
Симптомы и причины
Каковы симптомы фолликулита?
В большинстве случаев основным признаком фолликулита являются красные шишки, похожие на прыщики на коже. Они также могут выглядеть как белые шишки или гной (пустулы). Фолликулит может вызывать зуд и дискомфорт. Многие люди испытывают потребность почесаться при фолликулите. Лучше не царапать пятна, потому что вы не хотите открывать их (это может вызвать более серьезную инфекцию волосяного фолликула).
Что вызывает фолликулит?
Обычно фолликулит возникает, когда волосяной фолликул воспален (опух) и инфицирован. Из-за этого фолликул набухает под кожей, создавая неприятные неровности на поверхности кожи. Причина многих конкретных типов фолликулита не всегда известна. Однако есть определенные факторы, которые могут увеличить риск развития фолликулита. Некоторые риски могут включать:
Причина многих конкретных типов фолликулита не всегда известна. Однако есть определенные факторы, которые могут увеличить риск развития фолликулита. Некоторые риски могут включать:
- Если вы часто бреетесь.
- Если вы долгое время принимали пероральные антибиотики.
- Если у вас избыточный вес или ожирение.
- Если у вас в анамнезе диабет.
- Если вы занимаетесь деятельностью, которая заставляет вас сильно потеть, и после этого вы не можете полностью очиститься.
- Если вы проводите время в неочищенной гидромассажной ванне или сауне.
Диагностика и тесты
Как диагностируется фолликулит?
Фолликулит обычно диагностируется во время медицинского осмотра у вашего лечащего врача. Это можно сделать во время приема, и в большинстве случаев вам не нужно обращаться к специалисту по уходу за кожей.Ваш лечащий врач обычно может диагностировать фолликулит и предоставить план лечения. В определенных, тяжелых или стойких случаях рекомендуется обратиться к дерматологу.
Ваш лечащий врач изучит вашу историю болезни и спросит вас о ваших привычках. Некоторые вопросы могут включать:
- Вы потели больше обычного в последнее время или занимались деятельностью, которая заставляет вас сильно потеть?
- Вы были в джакузи или сауне?
- Вы бреетесь каждый день?
- Принимаете ли вы в настоящее время какие-либо лекарства, в том числе средства от прыщей?
Ответы на эти вопросы часто подтверждают диагноз фолликулита и помогают вашему поставщику услуг определить его тип.
В некоторых более серьезных случаях ваш врач может направить вас к дерматологу для дополнительных анализов, чтобы убедиться, что ваш фолликулит не является другим заболеванием. Один из тестов, который можно сделать, — это биопсия. Это тест, во время которого снимается небольшой образец вашей кожи, который затем отправляется в лабораторию, где он исследуется.
Ведение и лечение
Как лечится фолликулит?
Варианты лечения фолликулита зависят от типа и степени тяжести вашего фолликулита.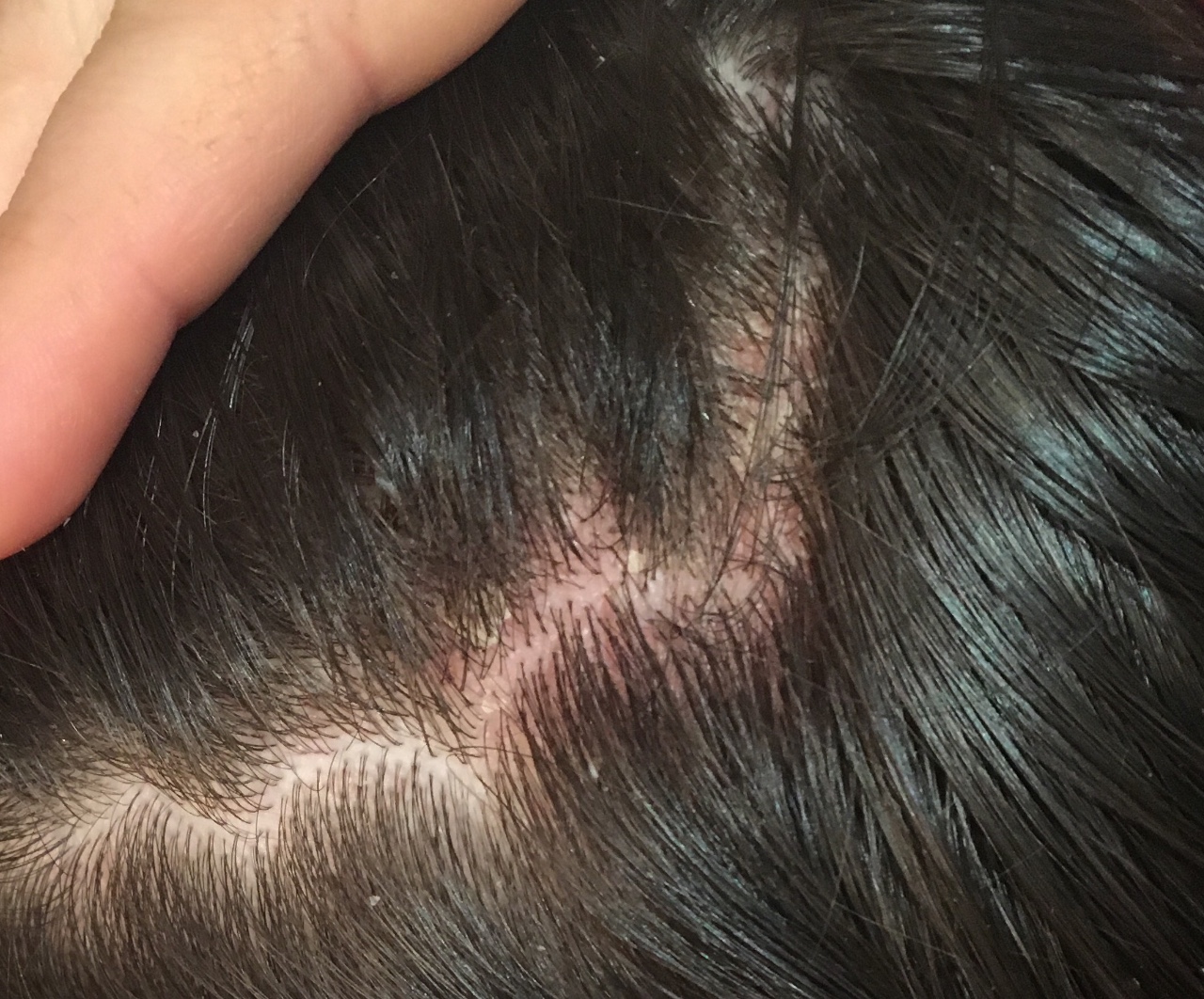 Некоторым типам может потребоваться более агрессивный уход, в то время как другие могут исчезнуть практически без лечения. Если у вас легкая форма фолликулита, иногда его можно лечить дома. Есть несколько способов ухода за раздраженной кожей, в том числе:
Некоторым типам может потребоваться более агрессивный уход, в то время как другие могут исчезнуть практически без лечения. Если у вас легкая форма фолликулита, иногда его можно лечить дома. Есть несколько способов ухода за раздраженной кожей, в том числе:
- Использование антибактериальных очищающих средств для очистки кожи. Это ограничит количество бактерий на вашей коже.
- Прикладывайте к раздраженной коже теплые полотенца, чтобы уменьшить дискомфорт.
- Использование кремов от зуда.
При менее тяжелых типах фолликулита, таких как фолликулит Pseudomonas (сыпь в горячей ванне), симптомы обычно проходят в течение нескольких дней без лечения.Если нет, обратитесь к своему врачу. Если у вас более тяжелый случай фолликулита, для лечения этого состояния могут потребоваться пероральные антибиотики. Более глубокие инфекции, такие как фурункулы и карбункулы, возможно, придется удалить врачу. Это удалит скопившийся гной и позволит области заживать. Поскольку Pseudofolliculitis barbae и Sycosis barbae сильно влияют на область бороды, вы можете справиться с этими состояниями, изменив свои привычки бритья. Эти изменения могут включать:
Поскольку Pseudofolliculitis barbae и Sycosis barbae сильно влияют на область бороды, вы можете справиться с этими состояниями, изменив свои привычки бритья. Эти изменения могут включать:
- Смягчение волос горячей водой перед бритьем.
- Бритье по волосам, а не против них.
- Использование геля или крема для бритья.
- Бритье через день, а не ежедневно.
- Использование электрической бритвы или средства для удаления волос вместо обычного лезвия.
- Избегать натяжения кожи во время бритья.
Профилактика
Можно ли предотвратить фолликулит?
Во многих случаях вы можете предотвратить фолликулит или справиться с ним, изменив свой образ жизни.Инфекции фолликулита обычно связаны с проникновением бактерий и дрожжей в ваши волосяные фолликулы. Изменив некоторые части своего обычного распорядка ухода за собой, вы можете ограничить количество инфекционного материала в волосяных фолликулах.
Вот несколько советов по предотвращению фолликулита:
- Держите кожу в чистоте.
- Ограничение бритья.
- Проверка уровней химических дезинфицирующих средств в гидромассажных ваннах и бассейнах с подогревом перед их использованием. Чем теплее бассейн или гидромассажная ванна, тем быстрее исчезнут химические вещества, что сделает их менее эффективными против бактерий.
- Смыть и снять купальник, когда вы выходите из гидромассажной ванны или бассейна.
- Носите дышащую одежду, чтобы пот не попал между одеждой и кожей.
Перспективы / Прогноз
Вернется ли фолликулит?
Фолликулит может возобновиться после лечения, если вы не измените свои правила гигиены и привычки ухода за собой. Поддержание чистоты кожи — важная часть ее здоровья. Также полезно знать, что вызывает у вас фолликулит, чтобы избежать этого в будущем.Например, если вы знаете, что заболели фолликулитом после посещения гидромассажной ванны, то перед тем, как сесть в ванну, вы можете убедиться, что химические вещества находятся в полной силе.
Если вы знаете, что вызвало фолликулит в прошлом, и измените свои привычки, чтобы исправить эти причины, вероятность того, что это будет повторяться снова и снова, мала.
Жить с
Когда мне следует позвонить своему врачу по поводу фолликулита?
Несмотря на то, что во многих случаях фолликулита можно вылечить дома и исчезнуть через короткий промежуток времени, не стесняйтесь звонить своему врачу, если вы обеспокоены.В большинстве случаев ваш врач подскажет, нужно ли вам лечение от фолликулита или он пройдет сам по себе. Тяжелые случаи фолликулита требуют лечения и могут потребовать перорального приема лекарств или небольшой процедуры. Если у вас возникнет что-либо из следующего, немедленно позвоните своему врачу:
- Фолликулит, который распространяется с исходного участка на другие участки кожи.
- Пятна твердые или болезненные.
- Любые неровности, из которых вытекает жидкость.
- Лихорадка, озноб, усталость или любые другие системные симптомы.

Записка из клиники Кливленда
Фолликулит — очень распространенное заболевание, с которым многие люди сталкиваются на протяжении всей жизни. Если вы заметили небольшие красные шишки на руках, ногах, лице или спине и начали испытывать неприятные симптомы (боль, отток жидкости, жар), обратитесь к своему врачу. Зачастую лечение фолликулита можно лечить дома, и для этого не требуется поездка в офис вашего лечащего врача, но если у вас есть какие-либо проблемы, лучше всего позвонить своему врачу.
Красная, зудящая сыпь? | Новости здравоохранения NIH
апрель 2012 г.
Распечатать этот номер
Кожа при дерматите
Возможно, в какой-то момент у вас была сыпь, вызванная ядовитым плющом, ветряной оспой или чем-то более необычным. Почему на вашей коже появляются такие красные пятна? Что еще более важно, вы можете что-нибудь с этим поделать?
Мы часто думаем о коже как о барьере — она удерживает внутренности нашего тела внутри и защищает от внешнего мира.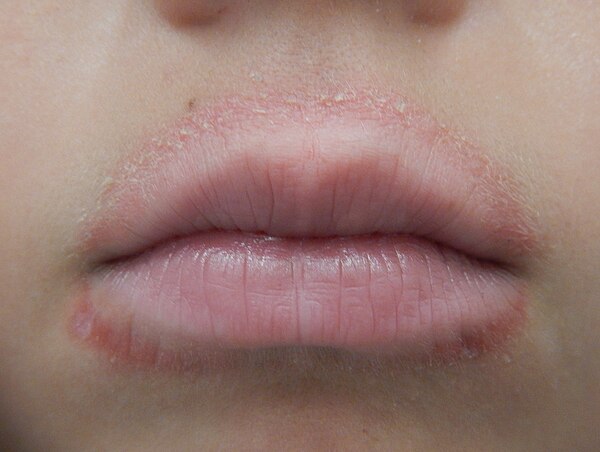 Но наша кожа также наполнена особыми клетками иммунной системы, которая защищает ваше тело от вторжения вирусов, бактерий и других микроскопических угроз. Эти клетки защищают кожу и тело от вирусов, бактерий и других угроз. Когда эти клетки обнаруживают подозрительное вещество, они запускают цепную реакцию в коже, которая приводит к воспалению. Жар, отек и покраснение, вызванные защитной реакцией организма на травму или инфекцию. Медицинское название этой реакции — дерматит.Но чаще это называется сыпью.
Но наша кожа также наполнена особыми клетками иммунной системы, которая защищает ваше тело от вторжения вирусов, бактерий и других микроскопических угроз. Эти клетки защищают кожу и тело от вирусов, бактерий и других угроз. Когда эти клетки обнаруживают подозрительное вещество, они запускают цепную реакцию в коже, которая приводит к воспалению. Жар, отек и покраснение, вызванные защитной реакцией организма на травму или инфекцию. Медицинское название этой реакции — дерматит.Но чаще это называется сыпью.
Существует множество различных типов дерматита, и для каждого из них существует свой набор методов лечения. Иногда иммунные клетки кожи реагируют на то, что непосредственно касается кожи. В других случаях иммунная система на коже обостряется из-за инфекции или болезни всего тела.
Симптомы этих различных типов высыпаний часто совпадают. «Зуд — общий симптом всех этих проблем», — говорит д-р Стивен И. Кац, директор Национального института артрита, опорно-двигательного аппарата и кожи Национального института здоровья. Многие высыпания имеют красный цвет, болезненность и раздражение. Некоторые виды сыпи также могут привести к появлению волдырей или пятен на коже. Хотя большинство высыпаний проходят довольно быстро, другие остаются длительными и требуют длительного ухода.
Многие высыпания имеют красный цвет, болезненность и раздражение. Некоторые виды сыпи также могут привести к появлению волдырей или пятен на коже. Хотя большинство высыпаний проходят довольно быстро, другие остаются длительными и требуют длительного ухода.
Экзема, или атопический дерматит, представляет собой сухую красную зудящую сыпь, которой страдает до 1 из 5 детей грудного и раннего возраста. Он часто улучшается со временем, хотя может длиться до взрослого возраста или начаться позже в жизни. В этом состоянии водонепроницаемая преграда между клетками кожи становится слабой, что пропускает влагу и другие предметы внутрь.Вот почему людям с атопическим дерматитом необходимо увлажнять кожу, и они более восприимчивы к кожным инфекциям.
Исследователи недавно определили определенные гены. Участки ДНК — вещества, которое вы наследуете от своих родителей, — которые определяют такие характеристики, как вероятность того, что вы заразитесь определенными заболеваниями. которые участвуют в поддержании кожного барьера. Люди с определенными версиями этих генов с большей вероятностью заболеют атопическим дерматитом.
Люди с определенными версиями этих генов с большей вероятностью заболеют атопическим дерматитом.
«Кожа — это внешний страж, защищающий от бактерий и вредных агентов», — говорит Кац.«Если барьер каким-то образом нарушен, у вас может развиться аллергия на вещи».
Кожная аллергия или аллергический контактный дерматит вызывает красную зудящую сыпь, которая иногда сопровождается небольшими волдырями или шишками. Сыпь возникает при контакте кожи с аллергеном, обычно безвредным веществом, которое атакует иммунная система. Аллергены вызывают аллергические реакции. Аллергены могут поступать из определенного мыла, кремов и даже от домашних животных.
Ваша иммунная система может не отреагировать на первый раз, когда вы столкнетесь с аллергеном.Но со временем ваша иммунная система может стать чувствительной к этому веществу. В результате ваш следующий контакт может привести к воспалению и аллергической сыпи.
«Самая распространенная форма дерматита — это аллергический контактный дерматит на никель», — говорит Кац. «Почему? Из-за пирсинга ушей ». Многие недорогие серьги сделаны из никеля, и со временем ношение серег из никеля может вызвать аллергическую реакцию на металл.
Другими частыми причинами аллергического дерматита являются ядовитый дуб и ядовитый плющ.Стебли и листья этих растений производят химическое вещество, которое может вызвать аллергию. Если вы дотронетесь до одного из них, как можно скорее промойте кожу. Химическое вещество также может оставаться в одежде в течение длительного времени, поэтому важно мыть любую одежду или обувь — или даже домашних животных, — которые соприкасаются с этими растениями.
Легкие случаи аллергического контактного дерматита обычно проходят через несколько дней или недель. Но если сыпь сохраняется, вызывает сильный дискомфорт или появляется на лице, важно обратиться к врачу.Врач может назначить лекарства, снижающие иммунную реакцию кожи. Это снимет отек и зуд, а также защитит глаза и лицо.
Иммунные клетки кожи могут также вызывать сыпь, когда они реагируют на вторжение микробов, таких как бактерии, грибки и вирусы. Бактериальные и вирусные инфекции внутри вашего тела также могут вызвать появление пятен на коже. Например, вирус ветряной оспы может вызывать у детей зудящие пятна. Спустя годы у пожилых людей тот же вирус может снова появиться в виде опоясывающего лишая, вызывая болезненную сыпь и высокую температуру.Вакцины могут предотвратить несколько заболеваний, вызывающих сыпь, включая ветряную оспу, опоясывающий лишай и корь.
Некоторые лекарства, включая антибиотики, такие как амоксициллин, также могут вызывать кожную зудящую сыпь. Если у вас аллергия на лекарство, сыпь может быть первым признаком серьезной реакции. Как и при других аллергиях, реакция на лекарство может не проявиться при первом приеме. Он может появиться после нескольких использований. Однако не все лекарственные высыпания вызваны аллергией. Если у вас появятся зудящие пятна после начала приема нового рецепта, немедленно обратитесь к врачу.
Хотя большинство высыпаний со временем проходят, некоторые могут сохраняться всю жизнь. Псориаз, состояние, при котором клетки кожи превращаются в толстые красные пятна, имеет тенденцию передаваться по наследству. «Это сложное генетическое заболевание, в котором не один ген вызывает псориаз, а множество», — говорит Кац. Несмотря на то, что ни один из этих генов сам по себе не оказывает сильного воздействия на болезнь, знание того, какие гены вовлечены, может помочь исследователям разработать потенциальные новые методы лечения. Другие долгосрочные заболевания, которые могут вызывать сыпь, включают аутоиммунные заболевания, такие как волчанка, и некоторые формы рака.
Если вы заметили на коже зудящую или болезненную сыпь, дважды подумайте, прежде чем пойти в аптеку и купить крем, если вы не знаете причину. «Кремы, которые вы покупаете, могут вызвать проблемы, которые еще больше усугубят вашу первоначальную проблему», — говорит Кац. Поскольку сыпь может быть вызвана множеством разных факторов — бактериями, вирусами, лекарствами, аллергией, генетическими нарушениями и даже светом, важно выяснить, какой у вас дерматит.
«Если у вас есть значительная сыпь, вам следует обратиться к дерматологу», — говорит Кац.Дерматолог или кожный врач специально обучен выяснить, что вызывает сыпь, и помочь вам получить правильное лечение.
Ваша кожа — ваша защита. Ваше тело удерживается не только под покровом; это также ваша первая линия защиты от микробов и химикатов. Позаботьтесь о своей коже, чтобы она могла позаботиться о вас.
Симптомы и лечение акне — Болезни и состояния
Лечение прыщей зависит от степени тяжести. Лечение может занять несколько месяцев, прежде чем симптомы угревой сыпи улучшатся.
Ниже описаны различные методы лечения акне.
Если у вас всего несколько черных точек, белых точек и прыщей, вы сможете успешно вылечить их с помощью безрецептурных гелей или кремов (для местного лечения), содержащих перекись бензоила.
Процедуры от вашего терапевта
Обратитесь к терапевту, если у вас более широкое распространение прыщей, поскольку вам, вероятно, понадобятся лекарства, отпускаемые по рецепту. Например, если:
- У вас большое количество папул и пустул
- Лекарства, отпускаемые без рецепта, не помогли
Лекарства, отпускаемые по рецепту, которые можно использовать для лечения акне, включают:
Если у вас сильные угри, ваш терапевт может направить вас к специалисту по лечению кожных заболеваний (дерматологу).Например, если у вас:
- Большое количество папул и пустул на груди и спине, а также на лице
- узелков болезненных
Комбинация таблеток антибиотиков и местного лечения обычно является первым вариантом лечения тяжелых форм акне. Если это не сработает, может быть назначено лекарство под названием изотретиноин.
Гормональная терапия или комбинированные пероральные противозачаточные таблетки также могут быть эффективны у женщин с акне. Однако таблетки, содержащие только прогестоген, или противозачаточный имплантат иногда могут усугубить угревую сыпь.
Многие из этих методов лечения могут занять от 2 до 3 месяцев, прежде чем они начнут работать. Важно набраться терпения и продолжать рекомендовать лечение, даже если нет немедленного эффекта.
Средства для местного применения (гели, кремы и лосьоны)
Пероксид бензоила
Перекись бензоила действует как антисептик, уменьшая количество бактерий на поверхности кожи. Это также помогает уменьшить количество белых и черных точек и оказывает противовоспалительное действие.
Пероксид бензоила обычно выпускается в виде крема или геля. Его используют один или два раза в день. Его следует наносить через 20 минут после умывания на все участки лица, пораженные прыщами.
Его следует использовать с осторожностью, так как слишком большое количество может вызвать раздражение кожи. Это также делает ваше лицо более чувствительным к солнечному свету, поэтому избегайте чрезмерного солнечного и ультрафиолетового (УФ) света или используйте солнцезащитный крем.
Перекись бензоила обладает отбеливающим действием, поэтому не допускайте попадания ее на волосы или одежду.
Общие побочные эффекты пероксида бензоила включают:
- сухая и напряженная кожа
- Ощущение жжения, зуда или покалывания
- покраснение и шелушение кожи
Побочные эффекты обычно легкие и проходят после завершения лечения.
Большинству людей требуется 6-недельный курс лечения, чтобы полностью или частично избавиться от прыщей. Вам могут посоветовать продолжать лечение реже, чтобы предотвратить повторное появление прыщей.
Ретиноиды для местного применения
Ретиноиды для местного применения удаляют омертвевшие клетки кожи с поверхности кожи (отшелушивая), что помогает предотвратить их накопление в волосяных фолликулах.
Третиноин и адапален — ретиноиды для местного применения, используемые для лечения акне. Они доступны в виде геля или крема и обычно наносятся один раз в день перед сном.
Нанесите на все участки лица, пораженные прыщами, через 20 минут после умывания.
Важно экономно применять местные ретиноиды и избегать чрезмерного воздействия солнечного света и ультрафиолета.
Ретиноиды для местного применения не подходят для использования во время беременности, так как они могут вызвать врожденные дефекты.
Наиболее частыми побочными эффектами местных ретиноидов являются легкое раздражение и покалывание кожи.
Обычно требуется 6-недельный курс, но после этого вам могут посоветовать продолжать принимать лекарство реже.
Антибиотики местного применения
Антибиотики для местного применения помогают убить бактерии на коже, которые могут заразить закупоренные волосяные фолликулы. Они доступны в виде лосьона или геля, которые наносят один или два раза в день.
Обычно рекомендуется курс от 6 до 8 недель.После этого лечение обычно прекращают, так как есть риск, что бактерии на вашем лице могут стать устойчивыми к антибиотикам. Это может усугубить ваши прыщи и вызвать дополнительные инфекции.
Побочные эффекты встречаются редко, но могут включать:
- незначительное раздражение кожи
- покраснение и жжение кожи
- пилинг кожи
Азелаиновая кислота
Азелаиновая кислота часто используется в качестве альтернативного лечения акне, если побочные эффекты пероксида бензоила или местных ретиноидов особенно раздражают или вызывают боль.
Азелаиновая кислота избавляет от омертвевшей кожи и убивает бактерии. Он доступен в виде крема или геля и обычно применяется два раза в день (или один раз в день, если ваша кожа особенно чувствительна).
Лекарство не делает вашу кожу чувствительной к солнечному свету, поэтому вам не нужно избегать пребывания на солнце.
Обычно вам нужно будет принимать азелаиновую кислоту в течение месяца, прежде чем ваши прыщи улучшатся.
Побочные эффекты азелаиновой кислоты обычно незначительны и включают:
- Жжение или покалывание кожи
- зуд
- сухая кожа
- покраснение кожи
Таблетки антибиотика
Таблетки антибиотика (пероральные антибиотики) обычно используются в сочетании с местным лечением для лечения более тяжелых форм акне.
В большинстве случаев назначают класс антибиотиков, называемых тетрациклинами, если вы не беременны или не кормите грудью.
Беременным или кормящим женщинам обычно рекомендуется принимать антибиотик эритромицин, который, как известно, более безопасен.
Обычно проходит около 6 недель, прежде чем вы заметите улучшение состояния акне.
В зависимости от того, насколько хорошо вы отреагируете на лечение, курс пероральных антибиотиков может длиться от 4 до 6 месяцев.
Тетрациклины могут сделать вашу кожу чувствительной к солнечному свету и ультрафиолетовому излучению, а также могут снизить эффективность пероральных противозачаточных таблеток в течение первых нескольких недель лечения.
В это время вам нужно будет использовать альтернативный метод контрацепции, например, презервативы.
Гормональная терапия
Гормональная терапия часто может принести пользу женщинам с угрями, особенно если прыщи обостряются во время менструации или связаны с гормональными нарушениями, такими как синдром поликистозных яичников.
Если вы еще не использовали его, ваш терапевт может порекомендовать комбинированные оральные контрацептивы, даже если вы не ведете половой образ жизни. Эта комбинированная таблетка часто может помочь избавиться от прыщей у женщин, но может пройти до года, прежде чем вы увидите все преимущества.
Ко-циприндиол
Ко-циприндиол — это гормональное лечение, которое можно использовать при более тяжелых формах акне, не поддающихся лечению антибиотиками. Это помогает уменьшить выработку кожного сала.
Вероятно, вам придется принимать ко-циприндиол в течение 2-6 месяцев, прежде чем вы заметите значительное улучшение состояния своих прыщей.
Существует небольшой риск того, что у женщин, принимающих ко-циприндиол, в более позднем возрасте может развиться рак груди.
Например, из группы из 10 000 женщин, не принимавших ко-циприндиол, можно ожидать, что у 16 из них к 35 годам разовьется рак груди.Эта цифра возрастает до 17 или 18 для женщин, которые лечились ко-циприндиолом не менее 5 лет в возрасте от двадцати до двадцати лет.
Также очень мала вероятность того, что ко-циприндиол вызовет тромб. Риск оценивается примерно в 1 из 2500 в любой год.
Считается, что прием ко-циприндиола небезопасен, если вы беременны или кормите грудью. Перед началом лечения женщинам может потребоваться пройти тест на беременность.
Другие побочные эффекты ко-циприндиола включают:
- кровотечение и кровянистые выделения между менструациями, которые иногда могут возникать в течение первых нескольких месяцев
- головные боли
- Болит грудь
- изменения настроения
- потеря интереса к сексу
- прибавка в весе или потеря веса
Изотретиноин
Изотретиноин обладает рядом полезных эффектов:
- помогает нормализовать кожный жир и уменьшить его количество
- помогает предотвратить засорение фолликулов
- уменьшает количество бактерий на коже
- уменьшает покраснение и припухлость в прыщах и вокруг них
Однако препарат также может вызывать широкий спектр побочных эффектов.Это рекомендуется только в тяжелых случаях акне, которые не поддаются лечению другими методами.
Из-за риска побочных эффектов изотретиноин может назначать только специально обученный терапевт или дерматолог.
Изотретиноин принимают в виде таблеток. Большинство людей проходят курс от 4 до 6 месяцев. Акне может ухудшиться в течение первых 7-10 дней лечения. Однако это нормально и скоро уляжется.
Общие побочные эффекты изотретиноина включают:
Более редкие побочные эффекты изотретиноина включают:
Из-за риска возникновения этих более редких побочных эффектов вам потребуется анализ крови до и во время лечения.
Изотретиноин и врожденные дефекты
Изотретиноин может повредить еще не родившемуся ребенку. Если вы женщина детородного возраста:
- Не используйте изотретиноин, если вы беременны или думаете, что беременны
- Используйте 1 или, в идеале, 2 метода контрацепции в течение 1 месяца до начала лечения, во время лечения и в течение 1 месяца после завершения лечения
- пройти тест на беременность до, во время и после лечения
Вам будет предложено подписать форму, подтверждающую, что вы понимаете риск врожденных дефектов и готовы использовать противозачаточные средства для предотвращения этого риска, даже если в настоящее время вы не ведете половую жизнь.
Если вы думаете, что могли забеременеть при приеме изотретиноина, немедленно обратитесь к дерматологу.
Изотретиноин также не подходит, если вы кормите грудью.
Изотретиноин и изменения настроения
Были сообщения о людях, которые испытывали изменения настроения при приеме изотретиноина. Нет никаких доказательств того, что эти изменения настроения были результатом приема лекарств.
Однако в качестве меры предосторожности немедленно обратитесь к врачу, если вы чувствуете депрессию или тревогу, испытываете чувство агрессии или суицидальные мысли.
Немедикаментозное лечение
Некоторые методы лечения прыщей не требуют приема лекарств.
Сюда входят:
- Экстрактор комедонов — небольшой инструмент в форме ручки, который можно использовать для удаления черных точек и белых точек
- химический пилинг — когда на лицо наносится химический раствор, в результате чего кожа отслаивается и ее заменяет новая кожа.
- фотодинамическая терапия — когда на кожу воздействуют светом, чтобы уменьшить симптомы прыщей
Однако эти методы лечения могут не работать, и их нельзя регулярно рекомендовать.
Укус огненного муравья
Это симптом вашего ребенка?
- Укус огненного муравья
- Укусы огненного муравья более распространены на юге США.
Местные кожные реакции на укус
- Основными симптомами являются боль, жжение, отек и покраснение в месте укуса.
- Боль. Боль и жжение в этом месте обычно длится 10 минут. Боль намного меньше, чем при укусе пчелы.
- Зуд. Зуд следует за болью и может длиться неделями.
- Улей . Шишка в виде улья возникает на месте укуса в течение 30 минут (100%). Это похоже на красное пятно с приподнятым белым центром.
- Прыщи. Прыщи с желтой жидкостью (пустулы) появляются на месте укуса в течение 24 часов (96%). Эти прыщи являются почти диагностическим средством при укусах огненных муравьев. Они очень чешутся. Обычно они открываются самостоятельно через 3 дня. Затем они высыхают. Иногда они могут длиться до недели.
- Нормальное набухание. Обычный отек от яда может увеличиваться в течение 24 часов после укуса. Укусы в верхней части лица могут вызвать сильную опухоль вокруг глаз. Это безвредно.
- Сильный отек. Иногда укусы огненных муравьев могут вызвать сильную опухоль. Укусы рук или ног могут вызвать опухоль, которая распространяется на запястье (или лодыжку). Степень отека может мешать функционированию и нуждаться в стероидах. Они не несут повышенного риска аллергической реакции с будущими укусами.
- Покраснение. Укусы могут стать красными. Это нормально. Это не значит, что они инфицированы. Инфекции от укусов возникают редко.
Анафилактическая реакция на укус
- Тяжелая опасная для жизни аллергическая реакция называется анафилаксией.
- Основные симптомы — крапивница с затрудненным дыханием и глотанием. Это начинается в течение 2 часов после укуса.
- Эта тяжелая реакция на укусы огненных муравьев бывает у 1-2% детей.
- Ульи. После укусов огненных муравьев у некоторых детей развивается крапивница или опухает лицо. Сами по себе крапивницу или отек лица можно лечить в домашних условиях. Но иногда эти симптомы также могут привести к анафилаксии. Обязательно позвоните своему врачу сейчас, чтобы помочь решить.
Причина реакции укуса огненного муравья
- Жало муравья впрыскивает яд в кожу.
- Яд — это то, что вызывает все симптомы.
- Огненный муравей прикрепляется к коже челюстями и поворачивает свое тело.Он несколько раз ужалит задним жалом.
- Один огненный муравей может оставить полукруглый узор из нескольких укусов.
Общая информация о огненных муравьях
- В зараженных районах огненные муравьи вызывают гораздо больше укусов, чем пчелы или желтые жилеты.
- Более 50% людей, проживающих в этих районах, ежегодно ужаливают.
- Огненные муравьи встречаются на юге США, от Флориды до Техаса. Они также появились в Калифорнии, Нью-Мексико и Аризоне.
- Колонии огненных муравьев живут в небольших холмах земли, обычно 6 дюймов в высоту.
- Когда насыпь потревожена, сотни огненных муравьев выбегают и атакуют.
- Огненный муравей вызывает чувство «жжения» в месте укуса. Так оно и получило свое название.
Предотвращение укусов огненных муравьев
- Единственный способ предотвратить укусы огненных муравьев — избегать их колоний.
- Научите детей знать свои колонии (курганы) и держаться на расстоянии.
- Репелленты от насекомых (в том числе содержащие ДЭТА) не помогают предотвратить укусы огненных муравьев.
- Носить носки. Огненные муравьи не могут прокусить носки.
Когда вызывать укус огненного муравья
Позвоните в службу 911 прямо сейчас
- Тяжелая аллергическая реакция на укусы огненных муравьев (не только крапивница) и укус менее 2 часов назад в прошлом
- Свистящее дыхание или затрудненное дыхание
- Охриплость, кашель или стеснение в горле или груди
- Проблемы с глотанием или пускает слюни
- Речь невнятная
- Запутанные действия или разговоры
- Вы потеряли сознание (потеряли сознание) или слишком слаб, чтобы стоять
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Жало внутри рот
- Жало в глазу
- Боль в животе или рвота
- Возраст менее 1 года с 20 или более укусами.Новорожденный, если он больше 5.
- Более 5 укусов на 10 фунтов (5 кг) веса. В подростковом возрасте более 50 укусов.
- Лихорадка и жало выглядят инфицированными (распространяющееся покраснение)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что ваш ребенок нуждается в осмотре, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Болезненное распространяющееся покраснение началось более чем через 24 часа после укуса. Примечание: любое покраснение в первые 24 часа является реакцией на укус.
- Прошло более 48 часов с тех пор, как укус и покраснение увеличились.
- Отек огромен (4 дюйма или 10 см). Он распространяется по суставу, например, по запястью.
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратитесь к врачу в рабочее время
- Струп, который выглядит инфицированным (выводит гной или становится больше), не лучше с мазью с антибиотиком
- Сильный зуд, не лучше через 24 часа после использования стероидного крема
- У вас есть другие вопросы или проблемы
Самостоятельный уход в домашних условиях
- Нормальная реакция на укус огненного муравья
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при укусах огненных муравьев
- Что следует знать об укусах огненных муравьев:
- Боль от укуса огненного муравья менее сильна, чем от укуса пчелы. Чаще всего это проходит за 10 минут.
- Укусы огненных муравьев образуют прыщик и становятся красными. Это нормально. Это не значит, что они инфицированы.
- Вот несколько советов по уходу, которые должны помочь.
- Лекарство от боли:
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Используйте по мере необходимости.
- Стероидный крем от зуда:
- Для облегчения зуда используйте 1% крем с гидрокортизоном (например, Cortaid). Используйте 3 раза в день. Рецепт не требуется.
- Лекарство от аллергии от зуда:
- При сильном зуде или отеке дайте Бенадрил внутрь. Рецепт не требуется.
- Используйте 3 раза в день по мере необходимости.
- Пустулы (прыщики) — не открывать:
- К 24 часам над укусом образуется небольшой волдырь.
- Не открывайте их.
- Постарайтесь их не поцарапать.
- Если вскрыть волдыри, они часто заражаются.
- Оставленные в покое, они, скорее всего, высохнут через 4 дня.
- Мазь с антибиотиком:
- Если прыщи открываются, используйте мазь с антибиотиком (например, Polysporin). Рецепт не требуется.
- Используйте 3 раза в день для предотвращения кожных инфекций. Продолжайте использовать 1-2 дня.
- Чего ожидать:
- Сильная боль или жжение в этом месте длится от 5 до 10 минут.
- Зуд следует за болью и является основным симптомом. Это может длиться неделю.
- Набухание: нормальное набухание от яда муравья может увеличиваться в течение 24 часов после укуса.
- Покраснение может длиться 3 дня, а припухлость — 7 дней.
- Позвоните своему врачу, если:
- Покраснение длится более 3 дней
- Отек становится огромным или распространяется на запястье или лодыжку
- Укус начинает выглядеть зараженным (покраснение усиливается через 48 часов)
- Вы думаете, что ваш ребенок должен быть осмотрен
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 18.09.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Tinea Versicolor | Michigan Medicine
Обзор темы
Что такое разноцветный лишай?
Разноцветный лишай (скажем «TIH-nee-uh VER-sih-kuh-ler») — это грибковая инфекция, которая вызывает множество маленьких плоских пятен на коже.Пятна могут шелушиться или слегка зудеть. Множество маленьких пятен могут переходить в большие пятнистые участки, обычно на жирных частях верхней части тела, таких как грудь и спина. Пятна могут быть светлее или темнее кожи вокруг них.
Что вызывает разноцветный лишай?
Разноцветный лишай вызывается грибком. Этот грибок живет повсюду вокруг нас, в том числе на коже. Обычно регулярное мытье и душ удаляют омертвевшую кожу и грибки (более одного грибка). Но в жаркую и влажную погоду, например, летом или в тропических регионах, грибки могут расти быстрее.По мере увеличения числа этих грибов нарушается их естественный баланс на коже, изменяется нормальный цвет кожи и появляются пятна.
Люди с жирной кожей, особенно подростки и молодые люди, чаще болеют разноцветным лишаем. Он не передается от человека к человеку.
Другие факторы, повышающие вероятность возникновения разноцветного лишая, включают:
- Ослабление иммунной системы, которое может возникнуть во время беременности или в результате некоторых заболеваний.
- Использование определенных лекарств, таких как кортикостероиды, антибиотики или противозачаточные таблетки.
Каковы симптомы?
Симптомы разноцветного лишая включают небольшие плоские, круглые или овальные пятна, которые со временем могут образовывать пятна. Пятна появляются на жирных участках кожи в верхней части груди, спине или плечах или, реже, на верхней части бедер, шее или лице.
Пятна могут быть светлее или темнее кожи вокруг них. Если ваша кожа темнеет под воздействием солнца, пятна легче заметить летом, потому что они не загорают вместе с остальной частью вашей кожи.Людям, у которых зимой кожа светлее, пятна могут быть труднее увидеть в это время года.
Пятна плоские и могут быть белыми, розовыми, красными, коричневыми или коричневыми, в зависимости от цвета вашей кожи. Пятна у каждого человека обычно одного цвета. Пятнистая кожа может быть чешуйчатой. Кожа может чесаться, особенно когда вам жарко, хотя это нечасто.
Как диагностируется разноцветный лишай?
Ваш врач часто может определить, есть ли у вас разноцветный лишай, посмотрев на пятна.
Он или она может посмотреть на образец (соскоб) инфицированной кожи под микроскопом. Чаще всего для этого используется тест КОН. Это может показать, вызвана ли проблема грибком.
Как лечится?
Лечение может предотвратить распространение сыпи и улучшить внешний вид вашей кожи. Состояние легко поддается лечению. Но не все выбирают лечение. Лечить инфекцию нужно только в том случае, если она беспокоит вас или вызывает проблемы.
Продукты, которые вы наносите на кожу (средства для местного применения) — это наиболее распространенное средство для лечения разноцветного лишая.
- Сюда могут входить противогрибковые шампуни, кремы и пены. Шампуни можно наносить как на тело, так и на голову, и они могут быть проще в использовании, чем кремы или пены.
- В зависимости от того, насколько сильным является лекарство, вам может потребоваться рецепт на эти продукты, а может и нет. Например, шампуни, используемые для лечения разноцветного лишая, обычно содержат сульфид селена. Они доступны с концентрацией 2,5% по рецепту и с концентрацией 1% без рецепта (например, Selsun Blue, Head and Shoulders).
- Возможно, вам придется использовать продукт один или два раза в день в течение 1-2 недель или дольше.
Если инфекция тяжелая, часто возвращается или не проходит с помощью ухода за кожей, врач может прописать противогрибковых таблеток . Таблетки, как правило, проще в использовании, чем продукты, которые вы наносите на кожу. Они также могут лучше лечить сыпь. Но они имеют побочные эффекты и могут повлиять на ваше сердце и печень, поэтому вам могут потребоваться анализы крови, пока вы их принимаете.Люди с проблемами печени, сердца или другими проблемами со здоровьем могут быть не в состоянии принимать таблетки.
Лечение быстро убивает грибки. Но могут потребоваться месяцы, чтобы пятна исчезли и цвет вашей кожи вернулся к нормальному. Кроме того, инфекция имеет тенденцию возвращаться после лечения. Это может приходить и уходить с годами. В общем, с возрастом он становится лучше.
Можно ли предотвратить разноцветный лишай?
Если у вас часто возникают проблемы с разноцветным лишаем, вы можете сделать несколько вещей, чтобы он с меньшей вероятностью вернулся.
- Используйте противогрибковые кремы для кожи, шампуни или растворы не реже одного раза в месяц. Спросите своего врача, следует ли вам использовать их чаще.
- Поговорите со своим врачом о приеме противогрибковых таблеток один раз в месяц. Большинству людей в этом нет необходимости, но в некоторых случаях это может помочь.
Некоторые врачи считают, что грибки, оставшиеся в одежде, могут вызвать возвращение инфекции. Обычная стирка и чистка обычно эффективны для удаления грибка с одежды.Но для стойкого разноцветного лишая вам может потребоваться химчистка одежды или стирка в самой горячей воде.
Розовый лишай — канал Better Health
Розовый лишай — это кожная сыпь, вызванная вирусом. Это обычно встречается осенью и весной, и молодые люди, особенно женщины, наиболее восприимчивы. Он начинается с крупномасштабного пятна, называемого «предвестником», за которым в течение недели следуют группы более мелких пятен. Часто пятна ограничены верхней частью тела и могут следовать за ребрами линиями.Сыпь держится около одного-двух месяцев, а затем полностью проходит.
Не существует лечения для ускорения выздоровления, но симптомы можно контролировать. Как правило, розовый питириаз является разовым явлением: после его исчезновения сыпь больше не появляется. Шрамов не остается, хотя у людей с более темной кожей на некоторое время могут быть пятна обесцвечивания. Розовый лишай не считается очень заразным.
Симптомы розового лишайника
Признаки и симптомы розового лишайника включают:
- Образуется большое единичное пятно (геральдное пятно).
- Нашивка на гербе имеет чешуйчатую окраску и окрашена в красный или коричневый цвет.
- Мелкая сыпь из мелких пятен начинает появляться в течение недели после появления первого пятна.
- Пятна становятся небольшими овальными пятнами от красного до коричневого цвета.
- Пятна кажутся морщинистыми и рыхлыми в центре.
- Сыпь может вызывать зуд.
- Обычно поражаются верхняя часть тела и плечи.
- Пятна могут следовать за ребрами линиями.
- Сыпь может распространиться на верхнюю часть бедер.
- Иногда сыпь может распространяться на шею и нижнюю часть лица.
Причины розового лишайника
Розовый лишай вызывается вирусной инфекцией. Вирус был недавно идентифицирован как один из вирусов герпеса. Дети и молодые люди более восприимчивы по неизвестным причинам. Рецидивы редки — у человека, у которого появляется кожная сыпь, есть только два процента шансов испытать ее снова. Розовый лишай не кажется очень заразным, но другие члены семьи могут предпочесть более строгую личную гигиену просто для душевного спокойствия.
Диагностика розового лишайника
Розовый лишай можно ошибочно принять за кожные заболевания, такие как опоясывающий лишай (грибковая инфекция кожи, также известная как стригущий лишай) или псориаз, поэтому необходим тщательный диагноз. Другие, менее распространенные заболевания, такие как сифилис, также могут вызывать подобную сыпь. Биопсия кожи одного из участков может быть взята для лабораторного анализа.
Лечение розового лишайника
Сыпь исчезнет быстрее, поэтому лечение направлено на устранение симптомов.Возможны следующие варианты:
- Избегайте использования мыла, так как оно может вызвать раздражение сыпи.
- Примите ванну, используя обычную воду или увлажняющий крем, например масло для ванн.
- Кремы со стероидами можно использовать для уменьшения зуда.
- Устные антигистаминные препараты могут помочь в случаях сильного зуда.
- Мягкие увлажняющие кремы можно наносить обильно и часто.
- В некоторых случаях может реагировать ультрафиолетовый свет, поэтому мягкий солнечный свет может быть полезным. Однако избегайте солнечных ожогов и не оставайтесь на солнце слишком долго.Лучшее время — раннее утро или поздний вечер.
- Может помочь фототерапия с использованием ультрафиолетового излучения UVB.


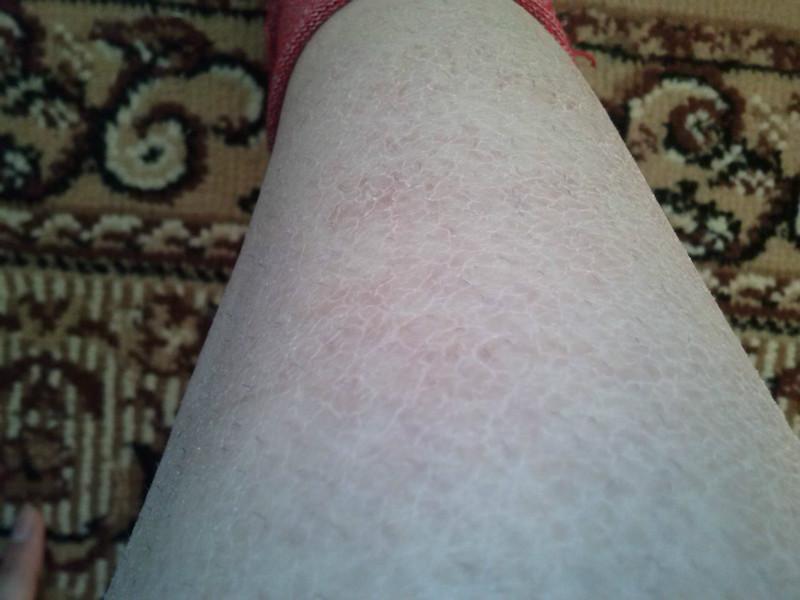

 На теле появляются красные прыщи, у некоторых есть желтые головки. Лечение: такую сыпь лучше подсушивать: купать малыша в отваре березового листа. Или в отваре череды (на втором месяце жизни). Но имейте в виду, что любой травяной сбор может сам по себе вызывать аллергию. Крупную сыпь можно обрабатывать 1% спиртовым раствором хлорофиллипта (глаза и нос трогать нельзя).
На теле появляются красные прыщи, у некоторых есть желтые головки. Лечение: такую сыпь лучше подсушивать: купать малыша в отваре березового листа. Или в отваре череды (на втором месяце жизни). Но имейте в виду, что любой травяной сбор может сам по себе вызывать аллергию. Крупную сыпь можно обрабатывать 1% спиртовым раствором хлорофиллипта (глаза и нос трогать нельзя).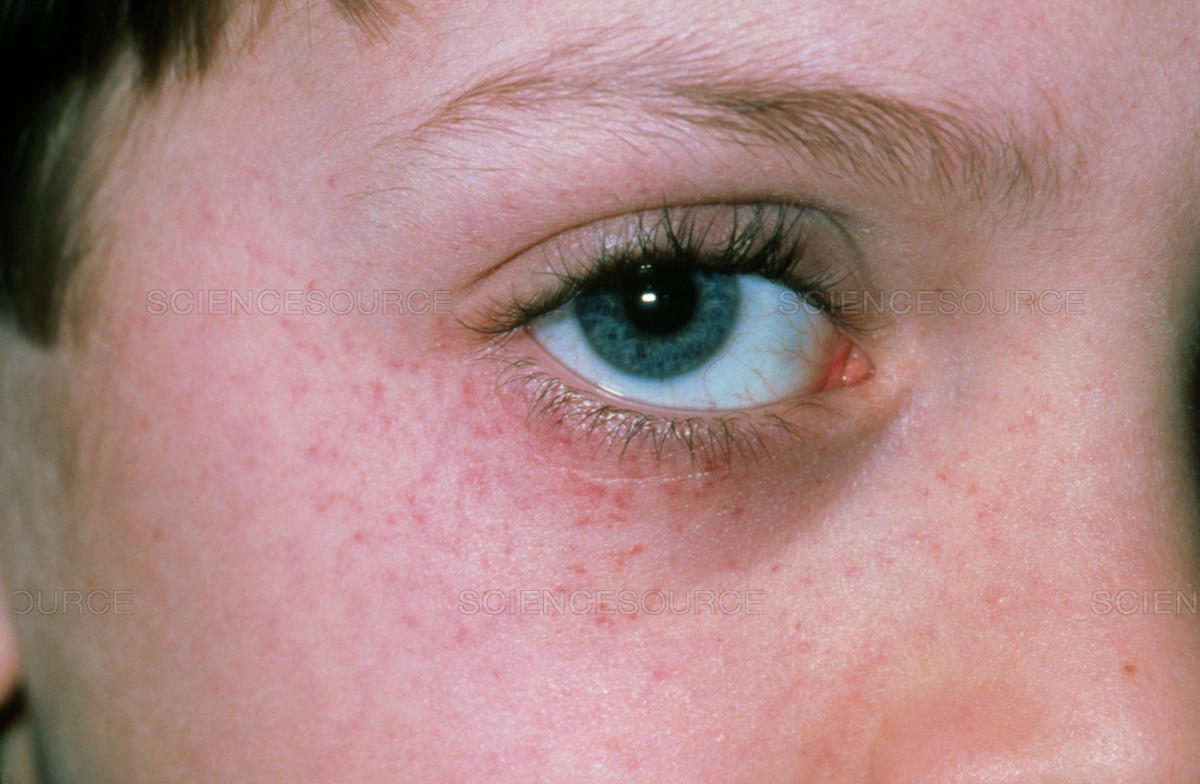 Можно использовать крема на основе цинка (Деситин и Циндол) — для подсушивания, а также «Бепантен», как ранозаживляющее средство. Если в течение 3 дней лечение не помогает или состояние ребенка ухудшается (пораженная область увеличивается и/или приобретает багровый оттенок, появляются гнойнички, температура тела повышается до 38 градусов), нужно вызвать врача.
Можно использовать крема на основе цинка (Деситин и Циндол) — для подсушивания, а также «Бепантен», как ранозаживляющее средство. Если в течение 3 дней лечение не помогает или состояние ребенка ухудшается (пораженная область увеличивается и/или приобретает багровый оттенок, появляются гнойнички, температура тела повышается до 38 градусов), нужно вызвать врача.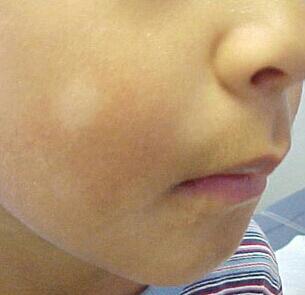 В редких случаях некоторым людям может потребоваться медицинская помощь.
В редких случаях некоторым людям может потребоваться медицинская помощь. Если проблема не исчезнет, вам следует обратиться к дерматологу, так как это может привести к образованию рубцов.
Если проблема не исчезнет, вам следует обратиться к дерматологу, так как это может привести к образованию рубцов. В некоторых случаях для устранения поражения необходимы пероральные препараты или процедуры.
В некоторых случаях для устранения поражения необходимы пероральные препараты или процедуры.