Пластика крестообразной связки — Официальный сайт ФГБУЗ КБ №85 ФМБА России
О травмах крестообразной связки
Крестообразные связки коленного сустава — важные стабилизирующие связки коленного сустава, которые удерживают коленный сустав от смещений в момент движения. Так же крестообразные связки моделируют правильное движение коленного сустава. Крестообразные связки расположены в самом центре коленного сустава и служат осью вращения. Травмы крестообразных связок коленного сустава происходят путем отрыва от места крепления к бедренной кости (иногда с костным фрагментом) или путем разрыва (полный или частичный разрыв).
Главная проблема при разрыве крестообразных связок — нарушение биомеханики и стабильности коленного сустава. При постоянном движении плато большеберцовой кости смещается и появляется ротационная нестабильность коленного сустава. Это вызывает чувство неустойчивости сустава, а полноценная координированная нагрузка становится невозможной.
Как показывают данные медицинской статистики, травмы крестообразных связок в 70% всех случаях ведут к повреждению внутреннего мениска. В 64% всех случаях повреждение мениска происходит одновременного в момент разрыва крестообразных связок. У женщин разрыв крестообразных связок происходит намного чаще, чем у мужчин, это связано с особенностями строения женского организма
Пластика передней крестообразной связки
Основным методом лечения разрыва крестообразной связки считается артроскопическая пластика. Артроскопия как метод оперативного лечения — это один из современных методов лечения разрывов и повреждений крестообразной связки. Во время разрыва связки происходит отрыв от места прикрепления связки к кости. Крепление связки производят современными фиксаторами, которые со временем рассасываются в кости и не оставляют следов в кости.
Очень часто для трансплантации берется ткань собственных сухожилий пациента.
Как правило, исскуственные трансплантаты связки используются в редких случаях. Пластика передней крестообразной связки коленного сустава — это «золотой стандарт» лечения, который широко используют в спортивной и другой медицине. После выполнения пластики крестообразной связки в нашем медицинском центре, восстановление происходит в 95% случаях, что является отличным показателем.
Пластика крестообразной связки коленного сустава
При выполнении данной хирургической операции выполняется диагностическая артроскопия, которая подтверждает диагноз (разрыв или повреждение крестообразной связки коленного сустава). Все остатки связки и само место прикрепления зачищают через эндоскопические проколы. Затем производят забор сухожилия, которое складывается в несколько раз и прошивается.
-
Взятие аутотрансплантата
при артросокпической пластике ПКС -
Измеренение аутотрансплантата
передней крестообразной связки -
Инструмент применяемый при
артроскопической пластике ПКС -
Подготовка к артроскопической операции
на коленном суставе
Затем при помощи артроскопа, который обеспечивает зрительный контроль, производят проведение туннелей в бедренной и большеберцовой кости. Связка приживается через 2-3 месяца после проведения операции. В нашем центре ортопедии пластика крестообразной связки проводится на высочайшем уровне с использованием только современного оборудования. После оперативного вмешательство всем пациентам назначают специальный восстановительный курс, который направлен на закрепление медицинского эффекта.
Видео — пластика передней крестообразной связки коленного сустава, 2:00 мин, 2,5 Мб.
При первых симптомах разрыва крестообразных связок коленного сустава немедленно обратитесь в наш Центр травматологии и ортопедии клинической больницы № 85 Федерального медико-биологического агентства России.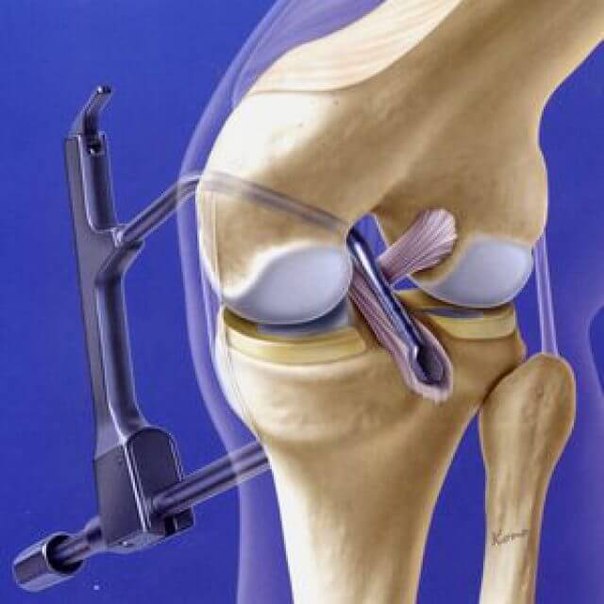
Артроскопическая пластика связок коленного сустава проводится бесплатно в рамках ВМП
При медицинских показаниях и наличии квот по направлению в нашем центре проводятся операции за счет средств, выделяемых по программе оказания высокотехнологичной медицинской помощи (ВМП)
Подробно о программе высокотехнологичной медицинской помощи
Реабилитация после пластики крестообразной связки
В нашем медицинском центре существует общий курс реабилитации после пластики крестообразной связки. Он включает в себя пять этапов. Данный восстановительный курс необходимо выполнять минимум 6 месяцев.
- Первый этап. Данный этап направлен на уменьшение боли и отека в суставе и на возвращение контроля над мышцами бедра. Данный этап дает возможность ходить без костылей.
- Второй этап. Данный этап направлен на полное устранение отека и возвращение полного диапазона движения. Медицинские меры улучшают силы мышц бедра и баланс сустава, пациент чувствует контроль над суставом во время ходьбы.

- Третий этап. Направлен на полное совершенствование силы и выносливости сустава без боли при нормальной функциональности коленного сустава. После данного этапа появляется возможность нормально бегать.
- Четвертый этап. Направлен на возвращение активных движений, совершенно без боли и отеков во время нагрузки, появляется максимальная сила и выносливость.
- Пятый этап. Данный этап направлен на возвращение активных движений без боли и отеков во время пикового вращающегося движения коленного сустава.
Каждый этап содержит специальные физические нагрузки и медицинские манипуляции, которые разработали опытные врачи специально для восстановления коленного сустава после пластики крестообразной связки.
Видеоотзывы о пластике передней крестообразной связки
Фомичева О.С. — пластика передней крестообразной связки
Сергей, 26 лет — пластика передней крестообразной связки
Попехина А.В. — разрыв передней крестообразной связки
Пациент Зернов С. Н. — артроскопическая пластика
Н. — артроскопическая пластика
Новая связка коленного сустава – по инновационной методике
Травматологи-ортопеды Ростовской областной клинической больницы подвели первые итоги применения инновационной технологии лечения передней крестообразной связки (ПКС) коленного сустава All-Inside. Все прооперированные в течение последних трех месяцев пациенты продемонстрировали результаты, значительно превосходящие эффект от ранее применяемых технологий.
— Первые методики реконструктивно-пластических операций на передней крестообразной связке коленного сустава появились в мировой практике довольно давно, — поясняет главный травматолог Ростовской области Алексей Глухов. — Мы у себя в Травматолого-ортопедическом отделении РОКБ начали восстанавливать ПКС лет 15 назад, и в течение всего этого времени способы, инструменты, расходные материалы, безусловно, совершенствовались, но то, что не так давно предложила американская компания Arthrex, – по-настоящему качественный скачок сразу по нескольким важным аспектам.
Из всех применяемых ранее методик эта – наименее травматичная. И здесь речь не столько об артроскопии как способе доступа к больному суставу, сколько о процессе забора и подготовки аутотрансплантанта и технологии сверления кости для его закрепления.
Все применяемые до сих пор методики предусматривали использование в качестве исходного материала сразу двух сухожилий пациента, сейчас можно обойтись и одним, притом, что прочность трансплантанта даже возрастает. Таким образом второе сухожилие, имеющее важное значение для поддержания функции движения в коленном суставе, сохраняется, кстати, и на тот неприятный случай, если травма повторится. А для того, чтобы повредить ПКС, даже не обязательно быть спортсменом, любому любителю активного отдыха достаточно подвернуть ногу на катке или неудачно съехать с лыжной горки.
Однако ключевым моментом, давшим название всей методике — All-Inside, стал способ закрепления аутотрансплантанта в кости пациента при помощи несквозных отверстий. Во-первых, это позволяет сохранить костную массу, избежать повреждения надкостницы, и таким образом способствует значительному снижению болевого синдрома в послеоперационный период и более ранней реабилитации. Все наши пациенты уже через шесть недель могли спокойно позволить себе то, что раньше было бы рискованно и через восемь-девять.
Во-первых, это позволяет сохранить костную массу, избежать повреждения надкостницы, и таким образом способствует значительному снижению болевого синдрома в послеоперационный период и более ранней реабилитации. Все наши пациенты уже через шесть недель могли спокойно позволить себе то, что раньше было бы рискованно и через восемь-девять.
Во-вторых, использование специального инструментария для несквозного сверления позволяет практически полностью воссоздать анатомию и биомеханику ПКС, что в комплексе с надежной фиксацией при помощи кортикальной пуговицы является решающим фактором стабильности прооперированного коленного сустава.
Попросту говоря, на новую связку теперь требуется в два раза меньше материала, устанавливается она непосредственно на место родной, причем, крайне щадящим кость способом, а послеоперационный дискомфорт и риски значительно снижены. Сокращение времени проведения операции под общим наркозом в среднем в полтора раза, то есть примерно до 40 минут — дополнительный плюс, как и то, что методику All-Inside можно применять даже у пациентов с еще не закрытыми зонами роста.
Единственным очевидным на сегодня недостатком инновации является ее дороговизна: сейчас мы можем по полису обязательного медицинского страхования госпитализировать больного в отделение, прооперировать, но материалы, необходимые для реконструкции, в настоящее время пациент приобретает сам. Однако безусловное превосходство передовой методики над своими предшественницами, которое мы отмечаем в том числе и у себя в Травматолого-ортопедическом отделении РОКБ, дает ей хорошие шансы уже в скором времени стать более доступной для пациентов, скажем, в рамках оказания высокотехнологичной медицинской помощи.
ГКБ №31 — Пластика передней крестообразной связки в ГКБ №31
За обеспечение стабильности коленного сустава отвечают крестообразные связки – передняя защищает от смещения голени кпереди, а задняя – от кзади. Они располагаются перпендикулярно друг к другу, образуя визуально крест – отсюда и их название. Получение травмы колена или резкие нагрузки на него могут привести к повреждению целостности структуры связок.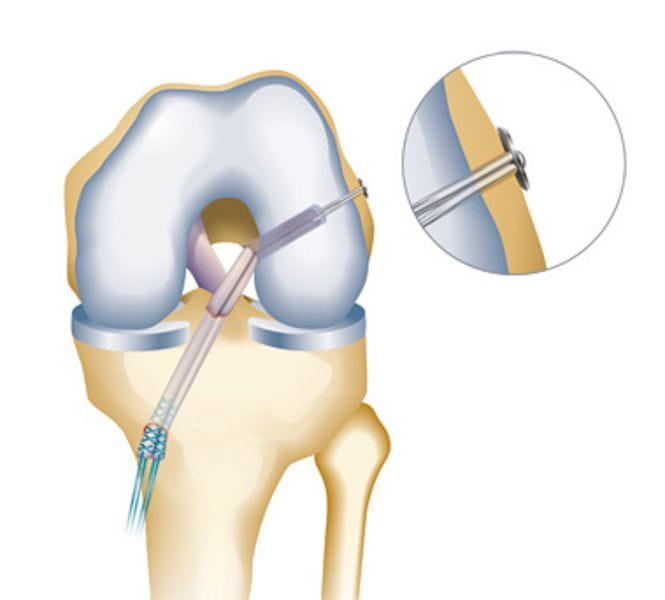
Ортопедическое отделение Городской клинической больницы №31 предоставляет услуги по диагностике и лечению суставных заболеваний и травм.
У нас:
• Врачи с многолетним стажем работы – кандидаты наук, врачи высшей категории
• Выгодная цена пластики ПКС, а также других медицинских услуг
• Современное оборудование и аппараты, позволяющие выявлять заболевания на начальных стадиях
• Инновационные методы лечения.
Пластика передней крестообразной связки – это использование артроскопии для реконструкции поврежденных тканей. Через 2-3 небольших прокола артроскоп, представляющий собой тонкую трубку с видеокамерой и манипулятором, проникает в сустав для визуального осмотра и исправления имеющейся патологии.
Признаки травмы ПКС коленного сустава
• Болевые ощущения при попытке наступить на травмированную ногу
• Появление характерного «щелчка» при сгибании/разгибании колена
• Образование в течение нескольких часов отека
• Изменение цвета колена из-за наличия внутреннего кровотечения
• Коленный сустав становится более подвижным, нестабильным.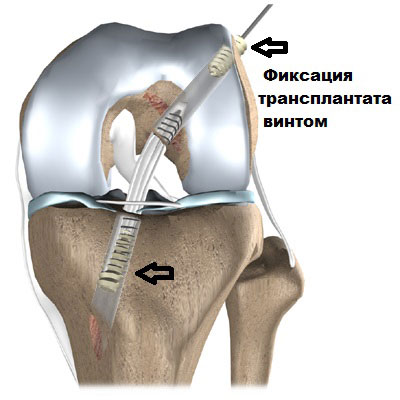
Заметим, разорвавшаяся связка не срастается сама по себе. Несвоевременное обращение к врачу приводит к серьезным повреждениям сустава и дальнейшему его износу. Поэтому в случае обнаружения вышеуказанных симптомов настоятельно рекомендуем обратиться в медицинское учреждение для проведения диагностической артроскопии.
Где делают операцию по пластике ПКС в Москве?
В ГКБ № 31! Суть метода заключается в замене связок тканями пациента/другого человека или имплантами. Операция состоит из следующих этапов:
• Проколы в области коленного сустава
• Введение артроскопа в сустав
• Осмотр сустава, оценка степени повреждения
• Удаление поврежденных тканей
• Реконструкция ПКС.
Консервативного лечения заболевания нет – артроскопия является эффективным методом, отличающимся:
• Результативностью
• Минимальными рисками осложнения
• Безболезненностью
• Сравнительно коротким реабилитационным периодом.
Особое внимание уделяется именно реабилитации. Первый месяц исключаются любые нагрузки на ногу, проводится комплекс упражнений на голеностоп. Постепенно со временем нагрузка увеличивается, костыли заменяются тростью, а за тем и полужестким ортезом. В среднем срок реабилитации занимает 3 месяца.
Первый месяц исключаются любые нагрузки на ногу, проводится комплекс упражнений на голеностоп. Постепенно со временем нагрузка увеличивается, костыли заменяются тростью, а за тем и полужестким ортезом. В среднем срок реабилитации занимает 3 месяца.
Какова цена пластики ПКС?
Итоговая стоимость зависит от степени повреждения передней связки и формата восстановления. Выявляем и лечим следующие патологии:
• Гипертрофия жирового тела Гоффа
• Удаление мениска
• Разрыв мениск
• Киста Бейкера и т.д.
Звоните в консультационный-диагностический центр отделения платных услуг для записи к врачу ортопеду по номеру +7 (495) 700-31-31 или оставьте заявку на прием в данном разделе.
Частичное повреждение, разрыв крестообразной связки. Пластика крестообразной связки коленного сустава
Крестообразные связки находятся в полости коленного сустава. К их разрывам приводят запредельные движения в коленном суставе.
Передняя крестообразная связка (лат. lig. cruciatum anterius) начинается от задневерхней части внутренней поверхности наружного мыщелка (костного выступа) бедренной кости, пересекает полость коленного сустава и прикрепляется к передней части передней межмыщелковой ямки большеберцовой кости также в полости сустава. Крестообразная связка стабилизирует коленный сустав и не дает голени чрезмерно смещаться вперед, а также удерживает наружный мыщелок большеберцовой кости. Задняя крестообразная связка коленного сустава (лат. lig. cruciatum posterius) начинается от передневерхней части боковой поверхности внутреннего мыщелка бедра, пересекает коленный сустав и прикрепляется к задней межмыщелковой ямке большеберцовой кости. Она стабилизирует коленный сустав, и удерживает голень от смещения назад.
lig. cruciatum anterius) начинается от задневерхней части внутренней поверхности наружного мыщелка (костного выступа) бедренной кости, пересекает полость коленного сустава и прикрепляется к передней части передней межмыщелковой ямки большеберцовой кости также в полости сустава. Крестообразная связка стабилизирует коленный сустав и не дает голени чрезмерно смещаться вперед, а также удерживает наружный мыщелок большеберцовой кости. Задняя крестообразная связка коленного сустава (лат. lig. cruciatum posterius) начинается от передневерхней части боковой поверхности внутреннего мыщелка бедра, пересекает коленный сустав и прикрепляется к задней межмыщелковой ямке большеберцовой кости. Она стабилизирует коленный сустав, и удерживает голень от смещения назад.
Суставные поверхности костей покрыты хрящом. Между сочленяющимися поверхностями бедренной и большеберцовой костей имеются внутренний и наружный мениски, представляющие собой серповидные хрящи. Коленный сустав заключен в суставную сумку. У человека коленное сочленение допускает движения сгибания и разгибания, а при согнутом положении — и вращение вокруг оси.
У человека коленное сочленение допускает движения сгибания и разгибания, а при согнутом положении — и вращение вокруг оси.
Колено является наиболее частым местом спортивных травм (таких, например, как разрыв мениска или связки).
Травмы крестообразных связок
Разрыв передней крестообразной связки может произойти при действии силы, направленной вперед, на заднюю поверхность коленного сустава при согнутой и повернутой внутрь голени. Разрывы крестообразных связок могут сопровождаться отрывными переломами костных пластинок в местах прикрепления связок или переломом межмыщелкового возвышения. Что значительно затрудняет последующее лечение. Очень часто разрывы крестообразных связок происходят у спортсменов во время игры в футбол, при занятиях горнолыжным спортом, у борцов. Задняя крестообразная связка разрывается при резком разгибании голени в коленном суставе или при прямом ударе по передней поверхности голени, когда она согнута в коленном суставе.
Разрывы связок часто бывают сочетанными. Наиболее тяжелым повреждением считается разрывы обеих крестообразных, обеих боковых и капсулы сустава. Это приводит к разболтанности коленного сустава и к утрате возможности ходьбы этой ногой. При разрыве крестообразных связок возникает резкая боль. Происходит кровотечение в сустав (гемартроз). Сустав увеличивается в размерах. Выявляется симптом «баллотирования» надколенника. Однако для некоторых пациентов сам момент травмы может пройти незамеченным. Позже появляется ощущение неустойчивости, разболтанности в коленном суставе.
Основным симптомом разрыва крестообразных связок считается симптом «выдвижного ящика».
При помощи специальных приемов врач смещает голень пациента вперед или назад. При разрыве передней крестообразной связки голень избыточно смещается вперед — симптом «переднего выдвижного ящика», а при разрыве задней крестообразной связки голень легко смещается назад — симптом «заднего выдвижного ящика».
При застарелых разрывах связок симптом «выдвижного ящика» может стать нечетким вследствие развития вокруг места разрыва жировой клетчатки, которая отчасти стабилизирует коленный сустав. Диагноз уточняют при МРТ исследовании.
Лечение повреждений передней крестообразной связки
1. Консервативное лечение крестообразной связки коленного сустава
В острый период, т. е. сразу после травмы лечение должно быть направлено на снятие боли и отека коленного сустава, позже — на восстановление нормальной подвижности в суставе. Сразу после травмы не пытайтесь передвигаться без посторонней помощи. Вы должны защитить колено от дальнейшего повреждения, которое может произойти без должного лечения. Консервативное лечение включает ледяные компрессы, противоспалительные препараты и покой. При наличии гемартроза необходимо отсасывать скапливающуюся жидкость. Также может быть назначена физиотерапия и лечебная физкультура.
Физические упражнения помогут быстрее возвратить нормальную подвижность в суставе и предотвратят атрофию мышц. Специальные упражнения нацелены на укрепление подколенных мышц и четырехглавой мышцы бедра, которые помогают стабилизировать колено. Важным аргументом в пользу лечения является тот факт, что длительная нестабильность сустава приводит к раннему артриту коленного сустава.
Специальные упражнения нацелены на укрепление подколенных мышц и четырехглавой мышцы бедра, которые помогают стабилизировать колено. Важным аргументом в пользу лечения является тот факт, что длительная нестабильность сустава приводит к раннему артриту коленного сустава.
Наколенники — бандажи, ортезы и суппорты. Бандажи — это трикотажные изделия, плотно облегающие сустав и улучшающие его стабильность. Они могут иметь специальные силиконовые вставки для лучшей фиксации надколенника — в форме кольца или полукольца. Ортез — это ортопедическое приспособление, основной задачей которого является компенсация нарушенных функций сустава. Ортезами обычно называются сложные конструкции, выполненные из металла, пластика и ткани, которые используются при более серьезных нарушениях и лучше стабилизируют сустав (рис.1). Иногда сложно провести четкую грань между бандажом и ортезом, так как существуют бандажи с боковыми железными вставками в виде упругих пружин или простых шарниров, которые дополнительно фиксируются затягивающимися липучками. Слово «суппорт» происходит от английского слова support, которое переводится как «поддерживать» и используется как общий термин. Суппорты часто используются при нестабильности коленного сустава. Если вы не ведете активный образ жизни, то можете вполне обойтись без хирургического лечения. Необходимую стабильность обеспечит суппорт.
Слово «суппорт» происходит от английского слова support, которое переводится как «поддерживать» и используется как общий термин. Суппорты часто используются при нестабильности коленного сустава. Если вы не ведете активный образ жизни, то можете вполне обойтись без хирургического лечения. Необходимую стабильность обеспечит суппорт.
Однако нет никаких данных о том, что использование суппортов предотвращает развитие артроза коленного сустава. Использование суппорта может дать ложное ощущение надежности при занятиях спортом. Суппорты не всегда смогут защитить ваш сустав полностью, особенно во время резких движений, остановок и прыжков. Поэтому при выраженной нестабильности сустава людям ведущим активный образ жизни, занимающихся спортом рекомендовано хирургическое лечение. Многие врачи рекомендуют использовать суппорты по крайней мере в течении года после операции. Так что если у вас травмирована крестообразная связка суппорты понадобятся вам в любом случае.
2.
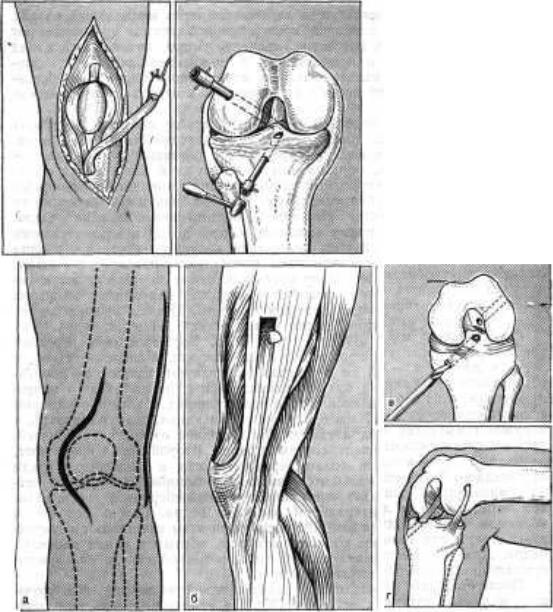 Хирургическое лечение разрыва передней крестообразной связки колена
Хирургическое лечение разрыва передней крестообразной связки коленаЕсли после курса консервативного лечения стабильность сустава не удовлетворяет требованиям физической активности и суппорты не обеспечивают необходимой стабильности сустава, то предлагается прибегнуть к хирургическому лечению. Даже когда сразу после травмы очевидно, что хирургия необходима, большинство врачей назначают курс физиотерапии и лечебной физкультуры с целью быстрее снять отек и вернуть полную подвижность суставу. Только после этого возможна хирургическая операция.
Хирургическое лечение разрыва передней крестообразной связки заключается в артроскопической реконструкции передней крестообразной связки. Артроскопия – метод эндоскопического выполнения операции на суставах. Операции выполняются при помощи очень тонких инструментов и специальной оптики, соединенной с цифровой видеокамерой (рис.2). Во время операции хирург смотрит на монитор и видит все, что происходит в данный момент в суставе, с большим увеличением – от 40 до 60 раз.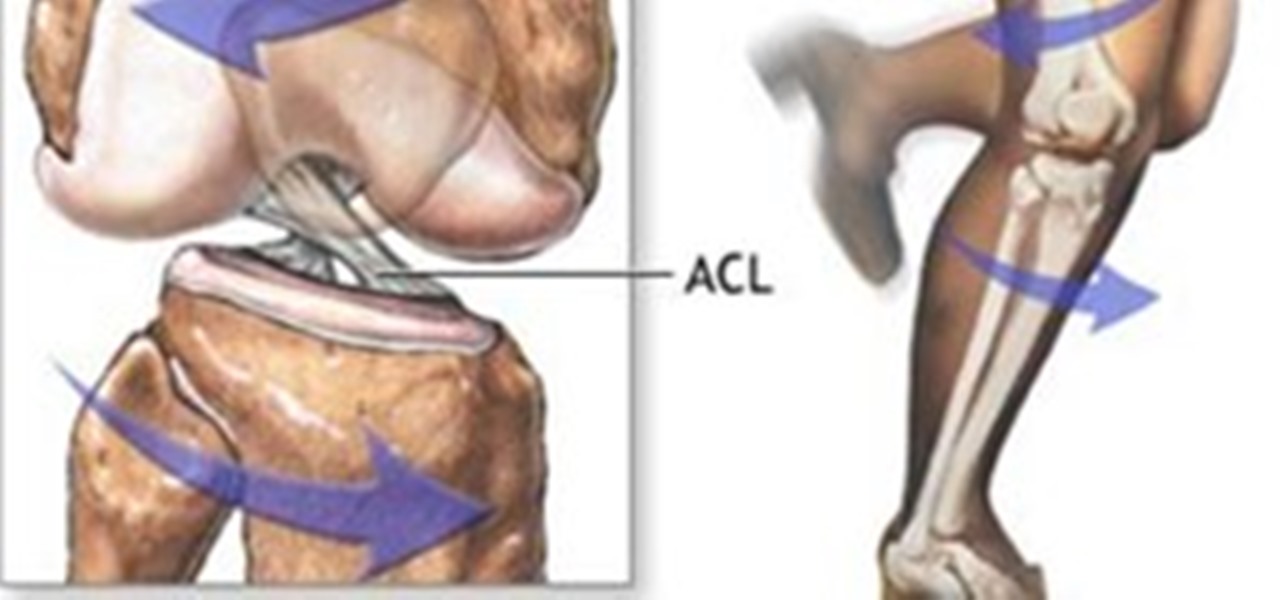 Использование современных инструментов и высокочувствительной оптики позволяет выполнять тончайшие манипуляции на коленном суставе с минимальным повреждением окружающих структур и самого сустава (например, сшивание или удаление части менисков, пересадка хряща, реконструкция связок) – и все это через 2–3 небольших разреза. После подобной операции пациент обычно выписывается на этот же день.
Использование современных инструментов и высокочувствительной оптики позволяет выполнять тончайшие манипуляции на коленном суставе с минимальным повреждением окружающих структур и самого сустава (например, сшивание или удаление части менисков, пересадка хряща, реконструкция связок) – и все это через 2–3 небольших разреза. После подобной операции пациент обычно выписывается на этот же день.
Для реконструкции передней крестообразной связки в настоящее время в ведущих клиниках спортивной медицины используются трансплантаты, представляющие собой отрезки тканей человека. В мировой практике используется несколько источников трансплантата: аутотрансплантат из связки надколенника, аутотрансплантат из подколенных сухожилий, аллотрансплантаты.
- Реконструкция из связки надколенника. Данная связка соединяет надколенник с большеберцовой костью. Аутотрансплантат отсекают от большеберцовой кости и надколенника с костными фрагментами С помощью костного фрагмента в дальнейшем осуществляется фиксация аутотрансплантата в костном канале.
 Этот прием не только повышает прочность крепления трансплантата к новому ложу, но и обеспечивает более быстрое его сращение с последним, так как на сращение губчатой кости в канале, стенки которого представлены губчатой структурой, требуется 2—3 нед, что значительно меньше срока сращения такой связки или сухожилия с костью.Края разрезанной связки зашиваются. В большеберцовой и бедренной костях просверливаются каналы, выходящие в полость коленного сустава. Внутренние отверстия этих каналов в суставе находятся в том же самом месте, где находились места прикрепления передней крестообразной связки к суставным поверхностям бедренной и большеберцовой костей. Трансплантат связки проводится в полость сустава через костный канал большеберцовой кости. Концы протеза фиксируются в костных каналах при помощи специальных металлических или биополимерных рассасывающихся шурупов. Именно этот метод чаще всего используется в большинстве клиник мира.
Этот прием не только повышает прочность крепления трансплантата к новому ложу, но и обеспечивает более быстрое его сращение с последним, так как на сращение губчатой кости в канале, стенки которого представлены губчатой структурой, требуется 2—3 нед, что значительно меньше срока сращения такой связки или сухожилия с костью.Края разрезанной связки зашиваются. В большеберцовой и бедренной костях просверливаются каналы, выходящие в полость коленного сустава. Внутренние отверстия этих каналов в суставе находятся в том же самом месте, где находились места прикрепления передней крестообразной связки к суставным поверхностям бедренной и большеберцовой костей. Трансплантат связки проводится в полость сустава через костный канал большеберцовой кости. Концы протеза фиксируются в костных каналах при помощи специальных металлических или биополимерных рассасывающихся шурупов. Именно этот метод чаще всего используется в большинстве клиник мира.
- Аутотрансплантат из подколенных сухожилий.
 В качестве материала для пересадки могут использоваться ткани из сухожилия полусухожильной мышцы бедра. До сих пор не существует единого мнения в вопросе, о том, какой аутотрансплантат лучше. Реконструкция аутотрансплантатом из связки надколенника травматичнее и восстановление после такой операции протекает сложнее из-за травмирования данной связки. Но зато считается, что такая операция надежнее. Колено потом более стабильно и лучше выдерживает нагрузки. Хотя если хирург хорошо освоил технику выполнения операции по реконструкции из сухожилий полусухожильной и нежной мышц, получаются сравнимые результаты. При второй методике операции (из сухожилия полусухожильной мышцы) получается меньше разрезов и в будущем практически незаметно, что была проведена операция на колене. При первой методике (из связки надколенника) об операции будет напоминать дополнительный 5-сантиметровый рубчик, который в действительности не очень то бросается в глаза, особенно у мужчин.. В последнее время отдается предпочтение полусухожильным аутотрансплантатам, либо сухожилию четырехглавой мышцы бедра, однако данная методика операции применима не во всех случаях, не менее редко используется и связка надколенника.
В качестве материала для пересадки могут использоваться ткани из сухожилия полусухожильной мышцы бедра. До сих пор не существует единого мнения в вопросе, о том, какой аутотрансплантат лучше. Реконструкция аутотрансплантатом из связки надколенника травматичнее и восстановление после такой операции протекает сложнее из-за травмирования данной связки. Но зато считается, что такая операция надежнее. Колено потом более стабильно и лучше выдерживает нагрузки. Хотя если хирург хорошо освоил технику выполнения операции по реконструкции из сухожилий полусухожильной и нежной мышц, получаются сравнимые результаты. При второй методике операции (из сухожилия полусухожильной мышцы) получается меньше разрезов и в будущем практически незаметно, что была проведена операция на колене. При первой методике (из связки надколенника) об операции будет напоминать дополнительный 5-сантиметровый рубчик, который в действительности не очень то бросается в глаза, особенно у мужчин.. В последнее время отдается предпочтение полусухожильным аутотрансплантатам, либо сухожилию четырехглавой мышцы бедра, однако данная методика операции применима не во всех случаях, не менее редко используется и связка надколенника. К решению данного вопроса подходят индивидуально. Аллотрансплантаты — это ткани, полученные от донора. После смерти человека ткань извлекается из тела и отсылается в банк тканей. Там она проверяется на все инфекции, стерилизуется и замораживается. Когда необходима операция врач отправляет запрос в банк тканей и получает необходимый аллотрансплантат. Источником аллотрансплантата могут быть связка надколенника, подколенные сухожилия или ахиллово сухожилие. Преимущество этого метода заключается в том, что хирургу не приходится вырезать трансплантат из организма пациента, нарушая его нормальные связки или сухожилия. Такая операция длится меньше, т.к. не тратится время на выделение трансплантата. Учитывая сложное строение и биомеханику передней крестообразной связки, в ходе разработки оперативной методики был отвергнут термин «восстановление крестообразных связок или их пластика». Выполнение лишь одного этапа операции, а именно расположение трансплантата в полости сустава аналогично ходу нормальной крестообразной связки, не дает оснований называть данное оперативное вмешательство восстановлением крестообразных связок, так как не воссоздается полностью структура связки, каждая порция которой играет заметную роль в эффективном ее функционировании.
К решению данного вопроса подходят индивидуально. Аллотрансплантаты — это ткани, полученные от донора. После смерти человека ткань извлекается из тела и отсылается в банк тканей. Там она проверяется на все инфекции, стерилизуется и замораживается. Когда необходима операция врач отправляет запрос в банк тканей и получает необходимый аллотрансплантат. Источником аллотрансплантата могут быть связка надколенника, подколенные сухожилия или ахиллово сухожилие. Преимущество этого метода заключается в том, что хирургу не приходится вырезать трансплантат из организма пациента, нарушая его нормальные связки или сухожилия. Такая операция длится меньше, т.к. не тратится время на выделение трансплантата. Учитывая сложное строение и биомеханику передней крестообразной связки, в ходе разработки оперативной методики был отвергнут термин «восстановление крестообразных связок или их пластика». Выполнение лишь одного этапа операции, а именно расположение трансплантата в полости сустава аналогично ходу нормальной крестообразной связки, не дает оснований называть данное оперативное вмешательство восстановлением крестообразных связок, так как не воссоздается полностью структура связки, каждая порция которой играет заметную роль в эффективном ее функционировании. Поэтому правильным и теоретически обоснованным будет термин «восстановление стабильности» или «стабилизация коленного сустава тем или иным способом».
Поэтому правильным и теоретически обоснованным будет термин «восстановление стабильности» или «стабилизация коленного сустава тем или иным способом».
«После операции на «крестах» можно восстановиться и за четыре месяца»
После интервью с ведущими российскими специалистами Александром Ярдошвили и Марией Буровой настала очередь и зарубежных специалистов. И первый же разговор состоялся с настоящей звездой хирургии профессором Пьер-Паоло Мариани, который по праву является одним из лучших европейских специалистов, оперирующих коленный сустав.
Профессор Мариани давно знаком и российским спортсменам, ведь через его руки прошел не один десяток известных спортсменов — причем не только футболистов, но и хоккеистов, теннисистов, баскетболистов. С ним поговорил его хороший знакомый, врач национальной сборной России по футболу Безуглов Эдуард, задавший наиболее актуальные для спортивных врачей вопросы.
— Как давно вы оперируете именно спортсменов? Помните ли своего первого подобного пациента?
— Моим первым пациентом-футболистом был игрок национальной сборной Бразилии и «Ромы» Алдаир. Я ему выполнил реконструкцию передней крестообразной связки. Конечно, на тот момент я уже провел очень много операций футболистам-любителям. Алдаир был прооперирован в клинике «Вилла Стюарт» в 1994 году и уже через 5 месяцев после проведения операции он играл и в том же году стал чемпионом мира по футболу.
Я ему выполнил реконструкцию передней крестообразной связки. Конечно, на тот момент я уже провел очень много операций футболистам-любителям. Алдаир был прооперирован в клинике «Вилла Стюарт» в 1994 году и уже через 5 месяцев после проведения операции он играл и в том же году стал чемпионом мира по футболу.
— Как много операций на коленном суставе вы выполнили? И сколько из этих суставов принадлежали спортсменам?
— За последние 15 лет я провел более 1000 операций на коленном суставе у профессиональных футболистов. Среди них Франческо Тотти, Филипп Мексес, Адриан Муту, Фабио Квальярелла и многие другие спортсмены как футболисты так и представители других видов спорта, например, олимпийская чемпионка по фехтованию Валентина Веццали.
— На ваш личный взгляд, поменялся как-то характер травм за последние 10-15 лет? Может активнее стали оперировать патологию, которую раньше старались лечить консервативно? Может стало больше сочетанных повреждений?
— Современные профессиональные футболисты лучше подготовлены и статистика травм за последние 20 лет в Европе показывает, что из 10 травм, полученных футболистами до 2- 3 могут потребовать хирургического вмешательство.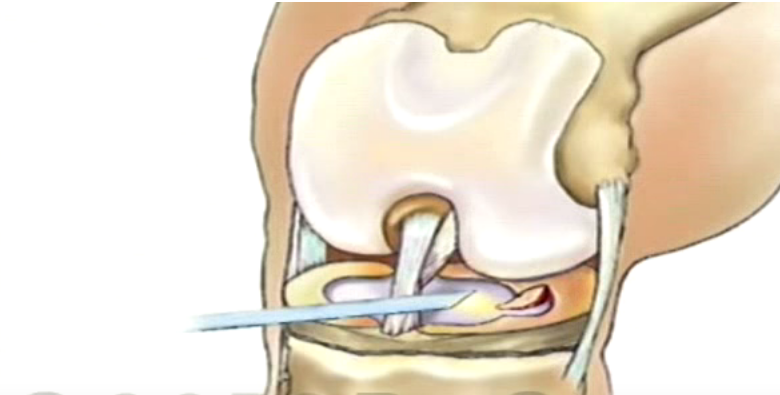 Когда их количество превышает эти показатели можно думать о плохом ведении тренировочного процесса (неправильные нагрузки на тренировках и т.д.). Сочетанные же травмы в игровых видах спорта встречаются достаточно редко.
Когда их количество превышает эти показатели можно думать о плохом ведении тренировочного процесса (неправильные нагрузки на тренировках и т.д.). Сочетанные же травмы в игровых видах спорта встречаются достаточно редко.
— Чтобы вы назвали самым важным для хирурга, работающего с такой деликатной анатомической структурой как коленный сустав? Опыт, наличие современного оборудования, наличие сплоченной команды помощников и, в том числе, реабилитологов?
— При проведении операции, умение сочетать точную хирургическую технику с быстротой ее выполнения – является принципиально важным моментом, благодаря чему хирургическая травма минимальна. Любой хирург может провести великолепную операцию, затратив на это достаточно много времени. Чем больше времени затрачивается на ее проведение, тем большую хирургическую травму она влечет за собой и, следовательно, время восстановления будет более долгим. То есть, если выполнять операцию технически точно и очень быстро, хирургическая травма будет минимальной и, следовательно, возвращение на поле будет более скорым. Поэтому мастерство хирурга и скорость выполнения операции являются определяющими факторами по сравнению со всеми другими компонентами, включая реабилитацию.
Поэтому мастерство хирурга и скорость выполнения операции являются определяющими факторами по сравнению со всеми другими компонентами, включая реабилитацию.
— Практически все ведущие российские спортсмены при наличии возможности едут оперироваться за границу. При этом некоторые из российских хирургов связывают это, со скажем так, «финансовым интересом» со стороны врачей команд. Оставим это утверждение на их совести. Но все же, в чем на ваш взгляд основное преимущество европейских хирургов? Почему едут лечиться к вам?
— Самым известным хирургом-ортопедом за последние 100 лет является российский профессор Илизаров. Россия стала первой страной, пославшей человека в космос, и, следовательно, вопросов к грамотности российских хирургов не возникает. В настоящее время российские хирурги-ортопеды отстают от зарубежных коллег прежде всего по техническим показателям. Что касается меня, то я держу артроскоп в руках уже 40 лет, также как и другие мои европейские и американские коллеги. В то время как российские хирурги получили доступ к подобным технологиям только в течение последних 20 лет. Следовательно, ответом на ваш вопрос будет следующее: в хирургии основным является практика хирурга, которая приобретается за десятилетия, а не за дни.
В то время как российские хирурги получили доступ к подобным технологиям только в течение последних 20 лет. Следовательно, ответом на ваш вопрос будет следующее: в хирургии основным является практика хирурга, которая приобретается за десятилетия, а не за дни.
Это является еще одной причиной того, что российские хирурги только за последние несколько лет начали специализироваться на операциях отдельных суставов. В то время как подобный подход в Европе и в США практикуется уже в течении многих лет. Может быть, это связано с тем, что у европейских и американских врачей большое количество судебных процессов и они должны защищать себя. Почему? Потому что если хирург допускает ощибку, пациент подает на него в суд. Таким образом, хирург, чтобы меньше допускать ошибок, в маниакальной манере начинает учиться оперировать что-то одно и на высоком уровне, потому что это поможет защить его от различных судебно-медицинских разбирательств. Культура российского хирурга-ортопеда включает в себя «оперирование всего» и это связано, в том числе и с тем, что российские граждане не подают в суд на хирургов, даже если они допустили ошибку или плохо провели операцию. Когда российские пациенты начнут подавать на российских хирургов в суд, последние будут вынуждены будут выбирать узкую специализацию в хирургии и именно тогда появятся суперспециалисты, но этот процесс занимает годы, а не дни.
Когда российские пациенты начнут подавать на российских хирургов в суд, последние будут вынуждены будут выбирать узкую специализацию в хирургии и именно тогда появятся суперспециалисты, но этот процесс занимает годы, а не дни.
— Возможна ли ситуация, при которой итальянские спортсмены поехали лечиться за границу? И из каких стран приезжают на лечение в Италию? Я имею в виду профессиональных спортсменов.
— К нам приезжают игроки со всего мира ведь «Вилла Стюарт» является единственной в Италии клиникой, аккредитованной ФИФА. Это не означает, что итальянские спортсмены не едут лечиться за границу. Разумеется, это очень нечастое явление и количество таких спортсменов можно пересчитать на пальцах одной руки, особенно по сравнению с другими странами – экспортерами спортсменов для оказания медицинской помощи. Италия 50х-60х годов была как сегодняшняя Россия с более или менее схожими проблемами. Плюс, как говорится, «хорошо там, где нас нет», а в некоторых случаях это особенно актуально. Я уже объяснял, отвечая на предыдущий вопрос, что проблема не в том, чтобы быть хорошими или плохими, а проблема в том, чтобы постоянно совершенствоваться профессионально обучения и соответствовать постоянно развивающимися технологиями, которые в некоторых видах операций играют огромную роль. Это особенно важно для спортсменов-профессионалов, ведь у них на кону стоят очень большие деньги.
Я уже объяснял, отвечая на предыдущий вопрос, что проблема не в том, чтобы быть хорошими или плохими, а проблема в том, чтобы постоянно совершенствоваться профессионально обучения и соответствовать постоянно развивающимися технологиями, которые в некоторых видах операций играют огромную роль. Это особенно важно для спортсменов-профессионалов, ведь у них на кону стоят очень большие деньги.
— Если не секрет, назовите имена известных футболистов, оперировавшихся у вас? Кто из них был самым «тяжелым» пациентом?
— Футболисты все примадонны и все они очень «тяжелые». Сказав это, я могу назвать самого известного футболиста, прооперированного мною, но в тоже время и менее «тяжелого» — это Франческо Тотти. Что касается других, я бы не хотел называть их имена, потому что иначе на это можно потратить очень много времени, да и отвечая на первый вопрос я уже упоминал некоторых из них.
— Как бы вы оценили удельный вес реабилитацитонного периода в конечном успехе? Например, я считаю, что реабилитация очень важна и иногда даже может нивелировать некоторые огрехи операции?
— В случае, если возникшая проблема хирургического характера, физиотерапия и реабилитация не могут «наложить заплатку» там, где хирург сделал разрез. Поэтому учитывая, что физиотерапия не может решить хирургическую проблему , хирургическая операция должна быть хорошо проведена. После нее необходима также хорошая реабилитация. Как я уже упоминал ранее, сроки восстановления и не только они, «устанавливаются» в операционном зале. Потому что оперируя профессионального спортсмена, очень важно уменьшить хирургическую травму во время операции , для того, чтобы позволить ему восстановиться как можно быстрее. Приведу пример: при операции по пластике передней крестообразной связки, в случае, если она была проведена в течении получаса, хирургическая травма будет минимальной и на следующий день прооперированное колено будет практически таким же, как и неоперированное. Если же я затрачу на такую же операцию час-полтора, то на следующий день прооперированное колено будет размером с арбуз. Согласно моим стандартам, футболист после проведенной мною подобной операции, начинает бегать через 30 дней. Если же вместо колена у него будет арбуз, он не сможет начать бегать раньше чем через 60 – 80 дней.
Поэтому учитывая, что физиотерапия не может решить хирургическую проблему , хирургическая операция должна быть хорошо проведена. После нее необходима также хорошая реабилитация. Как я уже упоминал ранее, сроки восстановления и не только они, «устанавливаются» в операционном зале. Потому что оперируя профессионального спортсмена, очень важно уменьшить хирургическую травму во время операции , для того, чтобы позволить ему восстановиться как можно быстрее. Приведу пример: при операции по пластике передней крестообразной связки, в случае, если она была проведена в течении получаса, хирургическая травма будет минимальной и на следующий день прооперированное колено будет практически таким же, как и неоперированное. Если же я затрачу на такую же операцию час-полтора, то на следующий день прооперированное колено будет размером с арбуз. Согласно моим стандартам, футболист после проведенной мною подобной операции, начинает бегать через 30 дней. Если же вместо колена у него будет арбуз, он не сможет начать бегать раньше чем через 60 – 80 дней. Что касается реабилитации, то очень важно, чтобы она проводилась, учитывая тип проведенной операции. Например, мы полностью отменили тяжелые функциональные нагрузки, которые пациенты получают в тренажерном зале и стараемся вывести спортсменов как можно быстрее на футбольное поле для их реадаптации к профессиональной деятельности. Если мы хотим провести очень важную проприоцептивную реабилитацию, а не мышечную, то в этом случае нам нужно ориентироваться на «голову» спортсмена и его «психологию», а не на обыкновенное наращивание мышечной массы, которое часто создает только проблемы.
Что касается реабилитации, то очень важно, чтобы она проводилась, учитывая тип проведенной операции. Например, мы полностью отменили тяжелые функциональные нагрузки, которые пациенты получают в тренажерном зале и стараемся вывести спортсменов как можно быстрее на футбольное поле для их реадаптации к профессиональной деятельности. Если мы хотим провести очень важную проприоцептивную реабилитацию, а не мышечную, то в этом случае нам нужно ориентироваться на «голову» спортсмена и его «психологию», а не на обыкновенное наращивание мышечной массы, которое часто создает только проблемы.
— Вы много лет оперируете в клинике «Вилла Стюарт», которая несколько лет назад стала одним из центром ФИФА по спортивной медицине, что доступно далеко не каждому медицинскому учреждению. Изменилось бы что-то в связи с этим в вашей работе?
— Естественно, что клиника, акредитованная ФИФА, нуждается в большем профессионализме. Характеристикой «Виллы Стюарт» является тот факт, что из 6200 хирургов-ортопедов по всей Италии были отобраны самые лучшие специалисты по каждой хирургической специальности. Например, в нашей клинике работает мой очень профессиональный и опытный коллега, основную часть времени оперирующий в Милане, и приезжающий к нам оперировать плечевой сустав. У нас также есть другой хирург, который приезжает из Болоньи для операций на тазобедренные суставе и еще один врач приезжает из Генуи для операций на голеностопный суставе. Для каждого вида сустава мы отобрали самых лучших специалистов, из многочисленных хирургов-ортопедов Италии, основываясь на очень жестких критериях! Ортопедов в Италии более 6 тысяч! Для нас очень важно предоставить профессиональным спортсменам хирургов-ортопедов с огромным опытом и способным дать гарантированный результат.
Например, в нашей клинике работает мой очень профессиональный и опытный коллега, основную часть времени оперирующий в Милане, и приезжающий к нам оперировать плечевой сустав. У нас также есть другой хирург, который приезжает из Болоньи для операций на тазобедренные суставе и еще один врач приезжает из Генуи для операций на голеностопный суставе. Для каждого вида сустава мы отобрали самых лучших специалистов, из многочисленных хирургов-ортопедов Италии, основываясь на очень жестких критериях! Ортопедов в Италии более 6 тысяч! Для нас очень важно предоставить профессиональным спортсменам хирургов-ортопедов с огромным опытом и способным дать гарантированный результат.
— В России в настоящее время царит культ МРТ – если на снимках есть признаки повреждения, например, менисков, то пациенту настоятельно рекомендуется операция. Даже если человек спортом не занимается. Как вы считаете, достаточно ли только данных инструментальных исследований для выставления показаний к операции?
На что вы ориентируетесь прежде всего при постановке диагноза – МРТ, клинические тесты, данные анамнеза?
— МРТ является технологией, которая решила много проблем, но технически – это обыкновенный снимок, который показывает анатомическую картину. МРТ всегда должно сочетаться с клиническим осмотром хирургом, который должен дать клиническую оценку. Приведу пример: если бы я в моей жизни начал оперировать всех пятидесятилетних и тем, кому уже за 50 с поражением мениска, выявленного на МРТ, то я должен был бы, наверное, клонироваться 10 раз и вместо 10-12 операций, которые я провожу каждый день, я проводил бы их 30. Естественно, что у каждого из нас может быть поражение мениска и не быть никаких симптомов: ни блокировки сустава ни отека. Когда же необходимо оперировать коленный сустав? Исключительно при присутствии двух клинических симптомов: это заблокированное колено или же его отек. Вот только тогда может быть показана операция независимо от данных инструментальных исследований. МРТ помогает хирургу в постановке правильного диагноза, но ни в коем случае не заменяет клинические данные.
МРТ всегда должно сочетаться с клиническим осмотром хирургом, который должен дать клиническую оценку. Приведу пример: если бы я в моей жизни начал оперировать всех пятидесятилетних и тем, кому уже за 50 с поражением мениска, выявленного на МРТ, то я должен был бы, наверное, клонироваться 10 раз и вместо 10-12 операций, которые я провожу каждый день, я проводил бы их 30. Естественно, что у каждого из нас может быть поражение мениска и не быть никаких симптомов: ни блокировки сустава ни отека. Когда же необходимо оперировать коленный сустав? Исключительно при присутствии двух клинических симптомов: это заблокированное колено или же его отек. Вот только тогда может быть показана операция независимо от данных инструментальных исследований. МРТ помогает хирургу в постановке правильного диагноза, но ни в коем случае не заменяет клинические данные.
— Не кажется ли вам, что подавляющее большинство «обычных» людей могут быть пролечено консервативно и только при неудачном его исходе можно думать об операции? Особенно это касается пожилых людей, изначально имеющих большое количество паталогических изменений в коленных суставах.
— Мой девиз следующий: прооперировать всегда можно успеть. Если клиника у пациента незначительна, то и после проведения операции результат будет незначительным. Если же у пациента присутствует сильная боль, операция принесет ему большую пользу. Как до так и после пятидесяти лет у каждого из нас могут быть повреждения мениска и все это полностью совместимо со спортивной деятельностью любого типа и поврежденный мениск может не создавать никаких проблем. Даже добавлю, что лучше сохранить мениск-амортизатор, функционирующий на 50 %, чем полностью его удалить. Я считаю, что агрессивная хирургия создает только дополнительные проблемы, такие как артроз, а также другие нарушения, которые могут привести к эндопротезированию сустава. Чем меньше хирургических вмешательств будет производиться на коленном суставе, тем меньше протезов будут изготавливаться в будующем.
— В своей работе некоторые российские спортивные врачи используют плазму, обогащенную тромбоцитами. В «Вилле Стюарт» эта методика используется уже много лет. Как вы к ней лично относитесь и может ли она в некоторых случаях являться альтернативой оперативному вмешательству.
Как вы к ней лично относитесь и может ли она в некоторых случаях являться альтернативой оперативному вмешательству.
— Данная методика ни в коем случае не являются альтернативой хирургическому вмешательству. И у них совершенно разные показания к применению. Кроме того, согласно моему опыту, инъекции факторов роста дает неплохие результаты, особенно при артрозе и при проблемах с хрящевой тканью. Данная терапия очень хорошо работает и при повреждениях мышечной ткани, где они, рассматривая вопрос объективно, дают шанс на скорейшее выздоровление. То есть вышеуказанный метод лечения не заменяет хирургическую операцию, но по сравнению с другими инвазивными методами дают лучший результат.
— Другим до сих пор распространенным методом лечения патологии крупных суставов являются пери- и интраартикулярные инъекции глюкокортикоидов. Как вы относитесь к их применению, ведь мы прекрасно знаем об их негативном действии на хрящ и сухожилия?
— Наряду с антибиотиками, кортизон является исключительным препаратом, изобретенным за последние 100 лет. Все препараты, дающие отличный результат, могут также навредить. Кортизон, при необходимости и правильной дозировке, является великолепным оружием в руках хирурга-ортопеда. Самое главное, чтобы он использовался наряду с другими методами лечения и с умом. Злоупотребленпия кортизоном приводят к поражению связочногои аппарата сустава. Поэтому его употребление должно быть очень осторожным и ориентироваться надо только на показания.
Все препараты, дающие отличный результат, могут также навредить. Кортизон, при необходимости и правильной дозировке, является великолепным оружием в руках хирурга-ортопеда. Самое главное, чтобы он использовался наряду с другими методами лечения и с умом. Злоупотребленпия кортизоном приводят к поражению связочногои аппарата сустава. Поэтому его употребление должно быть очень осторожным и ориентироваться надо только на показания.
— Российские специалисты часто после операции назначают инъекции так называемых протезов синовиальной жидкости – суплазина, остенила, ферматрона. Как вы относитесь к их применению? Насколько мне известно, пациентам, которые оперировались у вас вы подобные препараты не рекомендуете?
— После проведения хирургической операции нет смысла использовать данные инъекции, которые являются одним из возможных источников инфекционного процесса. Я в своей хирургической практике не использую данные препараты. У них есть свои показания , скажем, при артрозах они являются хорошим методом лечения, который широко используется в наши дни.
— В нашей стране идет активная дискуссия относительно сроков реабилитации после операций по поводу повреждений крестообразных связок коленного сустава. Большинство специалистов высказываются осторожно и говорят о 6-8 месяцах. В то же время я знаю о том, что после ваших операций футболисты возращались на поле и через четыре месяца и без проблем играют до сих пор. Можете высказать свое мнение по этому поводу и что является самым важным в реализации таких экстремально быстрых программ реабилитации? Мастерство хирурга, грамотная реабилитация, психологический настрой и профессионализм спортсмена?
— На сроки реабилитации влияют три основных фактора: совершенная хирургическая техника, минимальная продолжительность оперативного вмешательства и правильная реабилитация, которая не дает черезмерных функциональных нагрузок, но быстро возвращает спортсмена к занятиям профессиональным спортом. То есть это будет адаптация к спортивной деятельности на футбольном поле и возращение его к тренировке максимально быстро. Очень важно, чтобы футболист работал не только на «накачку мышц», но и головой. По нашим протоколам возращение на футбольное поле профессиональных игроков происходит через 90-120 дней. Технически все могут начать играть уже через 3-4 месяц после проведения операции, но только при условии соблюдения трех основных факторов, которые я уже перечислил. Во всяком случае, это подтверждает наш пятнадцатилетний опыт.
Очень важно, чтобы футболист работал не только на «накачку мышц», но и головой. По нашим протоколам возращение на футбольное поле профессиональных игроков происходит через 90-120 дней. Технически все могут начать играть уже через 3-4 месяц после проведения операции, но только при условии соблюдения трех основных факторов, которые я уже перечислил. Во всяком случае, это подтверждает наш пятнадцатилетний опыт.
— И последний вопрос: вы очень много времени проводите в операционной, через ваши руки прошли тысячи больных. Понятно, что времени на отдых практически не остается. И все же, когда получается выкроить на отдых время, как вы предпочитаете его проводить? Спорт, книги, коллекционирование? Или, может быть, модный в последнее время гольф?
— За последние 30 лет появилась новая болезнь, ранее не существовавшая, которая называется болезнь свободного времени. Я думаю, что свободное время должно быть использованно для здоровых тренировок, потому что, по моему мнению, рациональное занятие спортом приносит много пользы. И я занимаюсь спортом, так как предпочитаю оперировать, нежели быть оперированным.
И я занимаюсь спортом, так как предпочитаю оперировать, нежели быть оперированным.
Дорожная клиническая больница
ПКС расшифровывается как Передняя Крестообразная Связка коленного сустава. ПКС удерживает голень от смещения вперед.
Чаще всего ПКС повреждается при прямом воздействии на колено, что часто происходит при игре в футбол и катании на горных лыжах. В этом случае происходит форсированное смещение голени относительно бедра, в результате чего повреждается одна или более связок коленного сустава и, как правило, также повреждаются мениски.
Часто при разрыве ПКС пациент ощущает характерный щелчок или треск в коленном суставе. Травма обычно сопровождается болью разной степени интенсивности, поэтому немедленное продолжение спортивной нагрузки на ногу становятся невозможными. Через несколько часов нарастает отек коленного сустава, контуры его становятся сглаженными, что вызывает затруднения при ходьбе. Отек и боль наиболее выражены в первые два дня после травмы, затем постепенно они уменьшаются.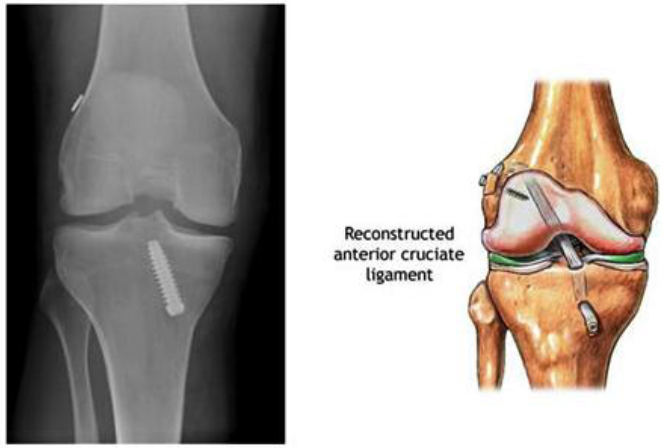 После стихания острых болей пациента беспокоит чувство неустойчивости коленного сустава, которое мешает вести обычный образ жизни.
После стихания острых болей пациента беспокоит чувство неустойчивости коленного сустава, которое мешает вести обычный образ жизни.
Последствия.
При нестабильности коленного сустава пациент вынужден пользоваться наружными фиксаторами для поддержки сустава. При длительно существующей нестабильности сустава может развиться артроз и разрушение сустава.
Лечение.
Не всегда поврежденную связку необходимо восстанавливать. Немаловажным фактором является возраст и образ жизни пациента: не рекомендуется восстанавливать связку оперативно пациентам до 16-18 летнего возраста и пациентам старше 55 лет.
Оперативное лечение предпочтительнее у молодых пациентов с высоким уровнем физической активности и выраженной нестабильностью коленного сустава и у более взрослых пациентов с клиникой нестабильности коленного сустава при хорошем состоянии суставного хряща, которое можно выявить с помощью артроскопии коленного сустава.
Современные способы подразумевают образование новой связки, при этом используются собственные ткани (сухожилия) человека. В Дорожной больнице доступны технологии восстановления связки без больших разрезов, методом артроскопии.
Современные способы хирургического лечения разрыва ПКС обеспечивают хорошие результаты в 90% случаев. В нашей клинике выполнено более 100 операций по восстановлению утраченных ПКС.
В Морозовской больнице применяют уникальную методику при операциях на коленном суставе
Подобную операцию выполнили 17-летнему Александру. Серьезную травму парень получил во время игры в футбол. В Морозовскую больницу спортсмен обратился через несколько дней после случившегося. Александр жаловался на боль и отек левого колена. Врачи диагностировали кровоизлияние в полость сустава. Согласно данным МРТ-исследования, у пациента был полный разрыв передней крестообразной связки.
Передняя крестообразная связка коленного сустава удерживает голень от переднего смещения. Она проходит через центр сустава сверху вниз и имеет две точки прикрепления: на голени и на бедре. Как правило, реконструктивные операции выполняются с использованием трансплантатов. Поврежденную связку заменяют сухожилием самого больного или донорским материалом. Однако травматологи Морозовской больницы отказались от традиционного вида пластики и решили восстановить собственный элемент коленного сустава пациента.
Она проходит через центр сустава сверху вниз и имеет две точки прикрепления: на голени и на бедре. Как правило, реконструктивные операции выполняются с использованием трансплантатов. Поврежденную связку заменяют сухожилием самого больного или донорским материалом. Однако травматологи Морозовской больницы отказались от традиционного вида пластики и решили восстановить собственный элемент коленного сустава пациента.
— Это была квинтесенция идей и всего накопленного опыта. Тем более, все способствовало тому, чтобы связка обратно приросла к месту прикрепления. После травмы прошло не более недели, связка не изменилась в размерах и положении. Уже во время операции мы обнаружили, что связка была повреждена не полностью, а на три четверти. Разрыв возник в области прикрепления к бедру, часть волокон отошла в сторону. Неповрежденные волокна остались жизнеспособными. Разорванные волокна мы прошили внутри сустава. Этими же нитями подтянули связку к месту отрыва. Затем через канал в кости нити вывели из сустава. Восстановленный элемент зафиксировали на специальную пуговицу, которая используется при традиционной пластике крестообразной связки, — пояснила врач-травматолог-ортопед Морозовской больницы Дарья Павлова.
Восстановленный элемент зафиксировали на специальную пуговицу, которая используется при традиционной пластике крестообразной связки, — пояснила врач-травматолог-ортопед Морозовской больницы Дарья Павлова.
Хирургическое вмешательство проводилось артроскопически — это малоинвазивный способ, который не требует открытия коленного сустава. Два доступа осуществляются через проколы размером по 1-1,5 см по верхней поверхности сустава и один — в месте фиксации связки на пуговицу. По словам врача, артроскопия – более щадящий вид вмешательства. Открытые операции негативно влияют на сустав и могут вызвать негативные последствия в будущем.
— Если бы мы удалили поврежденную связку, возникла бы необходимость в реконструктивной операции с использованием сухожильной пластики. Но подобная замена связки является своего рода протезом, — отметила Дарья Павлова.
В стационаре Александр провел около семи дней. Через шесть недель он вернулся к обычной жизни, а через шесть месяцев возобновил спортивные тренировки. Контрольное обследование, выполненное через полгода после операции, подтвердило, что связка сохранила структуру и диаметр, которые были до травмы. Восстановленный элемент имеет хорошее кровоснабжение.
Контрольное обследование, выполненное через полгода после операции, подтвердило, что связка сохранила структуру и диаметр, которые были до травмы. Восстановленный элемент имеет хорошее кровоснабжение.
Со слов врача, травмы крупных суставов характерны и для профессиональных спортсменов, и для спортсменов-любителей. Подобную травму можно получить и в быту. Например, при резком и неосторожном изменении положения. Всего в Морозовской больнице выполняется около 200 различных операций на коленных суставах в год.
Замена коленного сустава — NHS — Как это делается
Обычно вас госпитализируют в день операции. Хирург и анестезиолог обычно приходят к вам, чтобы обсудить, что произойдет, и ответить на любые ваши вопросы.
Большинство людей видели бы своего хирурга в клинике для предварительной оценки и имели бы возможность сделать операцию.
Операцию проведет хирург старшего уровня, консультант или регистратор. Им могут помочь младшие врачи. Во время предоперационной оценки вам должны сообщить, кто будет делать операцию. Спроси, если тебе не сказали.
Во время предоперационной оценки вам должны сообщить, кто будет делать операцию. Спроси, если тебе не сказали.
Как выполняется операция
Операция по замене коленного сустава обычно проводится либо под общей анестезией (вы спите на протяжении всей процедуры), либо под спинальной анестезией или эпидуральной анестезией (вы бодрствуете, но не чувствуете чувствительности ниже пояса).
Изношенные концы костей в коленном суставе удаляются и заменяются металлическими и пластиковыми частями (протезом), размер которых соответствует размеру.
Вам может быть выполнена полная или частичная замена коленного сустава. Это будет зависеть от того, насколько повреждено ваше колено. Полная замена коленного сустава является наиболее распространенной.
Узнайте больше о том, что происходит в день операции.
Полная замена коленного сустава
При полной замене коленного сустава заменяются обе стороны коленного сустава. Процедура занимает от 1 до 3 часов:
Процедура занимает от 1 до 3 часов:
- Ваш хирург делает надрез на передней поверхности колена, чтобы обнажить коленную чашечку.Затем он перемещается в сторону, чтобы хирург мог добраться до коленного сустава позади него.
- Поврежденные концы бедренной кости и большеберцовой кости срезаны. Концы точно измеряются и имеют форму, соответствующую замене протеза. Манекен сустава устанавливается для проверки правильности работы сустава. Выполняются корректировки, зачищаются концы костей и устанавливается окончательный протез.
- Конец бедренной кости заменяется изогнутым куском металла, а конец большеберцовой кости заменяется плоской металлической пластиной.Их фиксируют с помощью специального костного «цемента» или обрабатывают, чтобы ваша кость срослась с заменяемыми частями. Между кусками металла помещается пластиковая прокладка. Он действует как хрящ, уменьшая трение при движении сустава.
- Задняя часть наколенника также может быть заменена в зависимости от причин замены.

- Рану закрывают швами или зажимами, и на рану накладывают повязку. В редких случаях для удержания ноги в неподвижном состоянии накладывают шину, но обычно рекомендуется двигать коленом как можно раньше.
Скорее всего, после операции вам все еще будет трудно двигаться, особенно при сгибании колена. Встать на колени может быть сложно из-за шрама.
Частичная (половина) замена коленного сустава
Если у вас повреждена только одна сторона колена, возможно, вам сделают частичную замену коленного сустава. Это более простая операция, которая включает в себя меньший разрез и удаление меньшего количества кости. Он подходит примерно для 1 из 4 человек с остеоартритом.
К преимуществам частичной замены коленного сустава относится более короткое пребывание в стационаре и период восстановления.Переливание крови также требуется редко. Этот тип замены сустава часто приводит к более естественным движениям в колене, и вы можете быть более активными, чем после тотальной замены коленного сустава.
Поговорите со своим хирургом о типе операции, которую он собирается использовать, и почему он считает, что это лучший выбор для вас.
Прочие процедуры
В некоторых случаях вам могут быть назначены другие виды операций, в том числе:
Замена коленной чашечки
Если повреждена только коленная чашечка, может быть выполнена операция, называемая заменой пателлофеморального сустава или эндопротезированием пателлофеморального сустава.Это более простая операция с более быстрым временем восстановления. Однако долгосрочные результаты все еще неясны, и это не подходит для большинства людей с остеоартритом.
Мини-инцизионная хирургия
Обычно используется для частичной замены коленного сустава.
Хирург делает меньший разрез, чем при стандартной операции по замене коленного сустава. Затем используются специальные инструменты, чтобы маневрировать вокруг ткани, а не прорезать ее. Это должно привести к более быстрому выздоровлению.
Прочтите руководство NICE по хирургии с мини-разрезами для полной замены коленного сустава.
Хирургия под визуальным контролем
Хирург выполняет эту операцию, используя компьютеризированные изображения, которые генерируются путем прикрепления инфракрасных маяков к частям вашей ноги и к операционным инструментам. Они отслеживаются инфракрасными камерами в операционной. Результаты показывают, что это может позволить более точно расположить новый коленный сустав.
В большинстве больниц пока нет оборудования для этого, и только около 1 из 100 операций по замене коленного сустава выполняется таким образом.
Индивидуальная замена коленного сустава
Это новейшее достижение в области эндопротезирования коленного сустава. Руководство создается с использованием МРТ-сканов. Это помогает создать наиболее подходящий протез для каждого пациента.
Потенциальное преимущество заключается в том, что протез может служить дольше, так как используется наиболее точная подгонка. Однако, поскольку это новый метод, результаты и долгосрочные эффекты еще полностью не известны.
Однако, поскольку это новый метод, результаты и долгосрочные эффекты еще полностью не известны.
Последняя проверка страницы: 02 августа 2019 г.
Дата следующей проверки: 02 августа 2022 г.
Полная замена коленного сустава — HonorHealth
Хроническая боль или нестабильность колена мешают вам делать то, что вы хотите, и затрудняют повседневную деятельность? Независимо от того, являются ли ваши проблемы с коленом результатом травмы или дегенеративных последствий артрита, полная замена коленного сустава может принести облегчение.
Ежегодно более 750 000 американцев проходят операцию по тотальному замещению коленного сустава, также известную как тотальное эндопротезирование коленного сустава. Когда хрящ в колене больше не обеспечивает необходимую амортизацию и поддержку, наиболее эффективным решением может быть полная операция по замене коленного сустава.
Полная замена коленного сустава требует имплантации искусственного сустава для замены поврежденного или больного хряща и кости из бедренной кости, большеберцовой кости или надколенника.
предназначены для имитации движений и функций здорового человеческого колена.Протезы, используемые в операции по замене коленного сустава, изготавливаются из долговечных металлических, пластиковых или керамических материалов медицинского назначения.
Во время операции по полной замене коленного сустава ваш врач:
- Удаление поврежденных или больных хрящей и костей из бедренной кости, большеберцовой кости и коленной чашечки
- Вставка протезных имплантатов для восстановления поверхности или закрытия концов пораженных костей и формирования нового коленного сустава
- Переместите искусственный коленный сустав, чтобы обеспечить правильное положение
После операции на колене
Сегодняшние хирургические достижения означают более короткое послеоперационное пребывание в больнице.В большинстве случаев вы сможете вернуться домой в течение 24–48 часов после операции на колене.
Ваш план восстановления, вероятно, также будет включать комплексную амбулаторную физиотерапию . Терапия поможет вам восстановить силы, улучшить движения и восстановить функции, помогая вам вернуться к занятиям, которые вы любите.
Терапия поможет вам восстановить силы, улучшить движения и восстановить функции, помогая вам вернуться к занятиям, которые вы любите.
Во время лечения ваш хирург-ортопед HonorHealth будет работать с вашим лечащим врачом, чтобы обеспечить вам наилучший уход и лечение.Ваш хирург также может сотрудничать с физиотерапевтом, анестезиологом, госпиталистом, медсестрой-ортопедом и другими сотрудниками больницы.
Операция по замене коленного сустава, предлагаемая ведущими врачами-ортопедами в Балтиморе
Команда ортопедов в отделении ортопедии и замены суставов в Mercy предлагает инновационные технологии для операции по замене коленного сустава. Пациенты из региона Балтимор обращаются к нашим хирургам-ортопедам за их передовыми навыками в области эндопротезирования коленного сустава.Наши хирурга-ортопеда первыми в Мэриленде предлагают инновационную частичную шлифовку колена MAKO для пациентов с остеоартритом колена, а также предлагают полную замену коленного сустава MAKO пациентам с тяжелой дегенерацией суставов.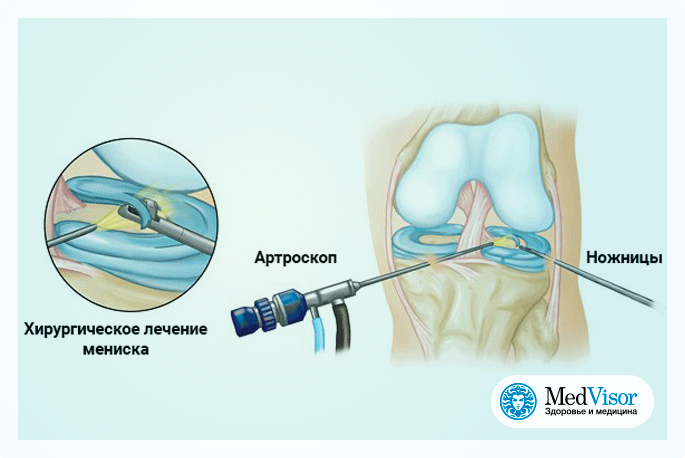
Что такое операция по замене коленного сустава?
Операция по замене коленного сустава облегчает боль в колене, заменяя или обновляя поврежденные и изношенные поверхности колена. Хирург-ортопед проведет осмотр и сделает рентген, чтобы оценить степень повреждения колена.Основываясь на результатах оценки, хирург-ортопед будет работать с пациентом, чтобы решить, является ли операция по замене коленного сустава лучшим методом лечения боли в колене пациента.
Типы операций по замене коленного сустава:
Операции по замене коленного сустава могут включать:
Как выполняется операция по замене коленного сустава?
Частичная замена коленного сустава — это процедура, при которой удаляются только поврежденные части коленного сустава. Хирурги-ортопеды Mercy первыми в Мэриленде предложили частичную шлифовку колена MAKO, инновационную революционную процедуру, основанную на технологии роботизированной руки RIO®, для пациентов с остеоартритом колена.
При традиционной тотальной замене коленного сустава в передней части колена делается разрез длиной 6-10 дюймов. Поврежденный коленный сустав удаляют и вставляют имплантат для формирования нового коленного сустава. Хирурги-ортопеды Mercy с гордостью предлагают полную замену коленного сустава MAKO. Эта процедура обеспечивает ту же точность и аккуратность, что и частичная процедура MAKO, и предлагает пациентам с тяжелой дегенерацией суставов возможность восстановить естественный диапазон движений в колене.
Когда операция по замене коленного сустава является лучшим вариантом?
Часто пациенты, испытывающие сильную боль в колене, не могут выполнять повседневные действия, такие как ходьба и подъем по лестнице.Операция по замене коленного сустава может быть лучшим вариантом лечения, когда лекарства, изменения в повседневной деятельности и приспособления для ходьбы не облегчают боль в колене, вызванную:
Операция по замене тазобедренного и коленного суставов: как это делается? | Статьи о здоровье «Healthy@UH»| университетские больницы | Кливленд, Огайо,
Полная замена сустава — это хирургическая процедура, при которой части пораженного артритом или поврежденного сустава удаляются и заменяются металлическим, пластиковым или керамическим устройством, называемым протезом или имплантатом.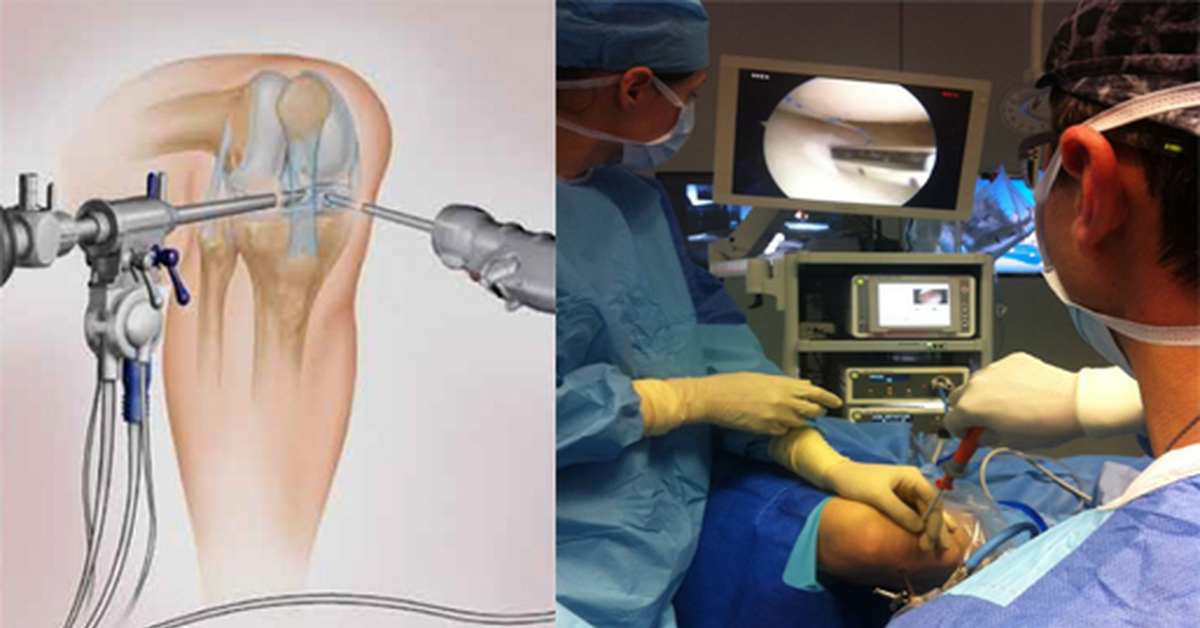 Протез предназначен для воспроизведения формы и движения нормального сустава.
Протез предназначен для воспроизведения формы и движения нормального сустава.
Сустав — это область тела, где две или более костей соединяются друг с другом для обеспечения движения. Поверхности костей покрыты хрящом, образуя нормальный гладкий скользящий сустав. Со временем этот хрящ может разрушаться, что приводит к трению кости о кость, что может вызвать воспаление и боль.
Наиболее распространенными состояниями, при которых требуется операция по замене сустава, являются остеоартрит и ревматоидный артрит.Однако существуют и другие причины боли в суставах, которые также могут привести к замене сустава, включая наследственные заболевания, проблемы развития и травмы. Замена сустава выполняется только после того, как другие консервативные методы лечения, такие как лекарства, физиотерапия и инъекции, оказались неэффективными.
Что происходит во время операции по замене сустава
Замена тазобедренного и коленного суставов — две наиболее часто выполняемые операции в ортопедической хирургии. Обе процедуры очень успешно устраняют боль, исправляют деформацию и улучшают подвижность пациента, поэтому пациенты могут восстановить качество жизни и вернуться к занятиям, которые им нравятся.
Обе процедуры очень успешно устраняют боль, исправляют деформацию и улучшают подвижность пациента, поэтому пациенты могут восстановить качество жизни и вернуться к занятиям, которые им нравятся.
Во время эндопротезирования тазобедренного сустава поврежденный шар тазобедренного сустава удаляется и заменяется металлическим или керамическим шаром, который крепится к стержню, входящему в бедренную кость. Протез обычно покрывают специальным материалом, в который со временем врастает кость. Однако в некоторых случаях протез вживляется в кость. Гнездовая часть шарового шарнира также заменяется металлической чашкой, которая помещается в таз. Затем пластиковый вкладыш вставляется в металлическую чашку и вращается вместе с новым шариком на конце бедренного стержня.Протезы и имплантаты бывают различных форм и размеров, которые могут быть адаптированы к индивидуальным потребностям человека.
Во время операции тотального эндопротезирования коленного сустава тонкий слой кости вдоль поверхности сустава удаляется с конца бедренной или бедренной кости, верхней части большеберцовой кости или кости голени, а также с нижней стороны коленной чашечки. Затем поверхности кости придают форму с помощью инструментов и размеры, чтобы обеспечить подходящую посадку имплантата для каждого отдельного колена. Основные связки и сухожилия колена обычно остаются на месте, чтобы обеспечить стабильность и нормальное движение коленного сустава.Как и замена тазобедренного сустава, замена коленного сустава может быть либо зацементирована, либо покрыта специальным материалом, в который будет врастать кость.
Затем поверхности кости придают форму с помощью инструментов и размеры, чтобы обеспечить подходящую посадку имплантата для каждого отдельного колена. Основные связки и сухожилия колена обычно остаются на месте, чтобы обеспечить стабильность и нормальное движение коленного сустава.Как и замена тазобедренного сустава, замена коленного сустава может быть либо зацементирована, либо покрыта специальным материалом, в который будет врастать кость.
Операция по полной замене сустава обычно занимает от одного до двух часов и обычно проводится в условиях стационара с пребыванием в стационаре от одного до двух дней. Процедура обычно проводится под спинальной анестезией в сочетании с блокадой нерва. Это предотвращает необходимость общей анестезии и интубации во время операции и может помочь пациентам избежать многих побочных эффектов общей анестезии, таких как послеоперационная тошнота.Это позволяет лучше контролировать боль и быстрее восстанавливаться.
После операции и кратковременного пребывания в послеоперационной палате пациенты начнут ходить в день операции. Затем большинство пациентов отправляют домой с инструкциями по дальнейшей терапии. Как правило, пациенты могут вернуться к работе и другой обычной деятельности в течение одного-трех месяцев, в зависимости от их общего состояния здоровья и прогресса во время выздоровления.
Затем большинство пациентов отправляют домой с инструкциями по дальнейшей терапии. Как правило, пациенты могут вернуться к работе и другой обычной деятельности в течение одного-трех месяцев, в зависимости от их общего состояния здоровья и прогресса во время выздоровления.
Стивен Фитцджеральд, доктор медицины, хирург-ортопед в университетской больнице.
Ссылки по теме
Узнайте больше о замене тазобедренного и коленного суставов в университетских клиниках
Операция по замене коленного сустава | Мичиган Медицина
Обзор хирургии
Замена сустава включает операцию по замене концов костей в поврежденном суставе. Эта операция создает новые суставные поверхности.
При эндопротезировании коленного сустава концы поврежденных костей бедра и голени (голени) и обычно надколенник закрываются искусственными поверхностями.Эти поверхности облицованы металлом и пластиком. В большинстве случаев врачи заменяют всю поверхность на концах костей бедра и голени. Врачи обычно фиксируют компоненты коленного сустава к костям с помощью цемента.
Врачи обычно фиксируют компоненты коленного сустава к костям с помощью цемента.
Врачи работают над заменой только поврежденных частей коленного сустава. Это иногда называют частичной заменой сустава. Однокомпонентная замена является одним из примеров частичной замены коленного сустава. Он заменяет только внутренние поверхности колена или внешние поверхности колена, в зависимости от того, где находится повреждение.Другая частичная замена называется заменой надколенно-бедренного сустава. В ходе этой операции заменяется конец бедренной кости. Затем искусственная поверхность используется для выравнивания задней части коленной чашечки.
При операции по замене коленного сустава врачи поэтапно удаляют поврежденный хрящ и заменяют его новыми суставными поверхностями.
Изменения суставов, вызванные остеоартритом, также могут привести к растяжению и повреждению связок, соединяющих бедренную кость с костью голени. После операции сам искусственный сустав и оставшиеся связки вокруг сустава обычно обеспечивают достаточную стабильность, так что поврежденные связки не представляют проблемы.
Ваш врач может использовать общую анестезию. Это означает, что вы будете спать во время операции. Но иногда врачи используют регионарную анестезию. Это означает, что вы не можете чувствовать область операции. Вы будете чувствовать себя сонным, но вы будете бодрствовать. Какой тип анестезии вы получите, зависит от вашего врача и от вашего общего состояния здоровья. Ваш врач может также спросить, что вы предпочитаете.
Ваш врач может порекомендовать вам принимать антибиотики до и после операции, чтобы снизить риск инфекции.Если вам нужна какая-либо крупная стоматологическая работа, ваш врач может порекомендовать вам сделать ее до операции. Инфекции могут распространяться из других частей тела, например изо рта, на искусственный сустав и вызывать серьезные проблемы.
Чего ожидать
Сразу после операции
Вам будут вводить антибиотики внутривенно (в/в) примерно в течение дня после операции. Вы также получите лекарства от боли и, возможно, лекарства от образования тромбов. Нет ничего необычного в расстройстве желудка или запорах после операции.Поговорите со своим врачом или медсестрой, если вы плохо себя чувствуете.
Нет ничего необычного в расстройстве желудка или запорах после операции.Поговорите со своим врачом или медсестрой, если вы плохо себя чувствуете.
Когда вы проснетесь после операции, ваше колено будет перевязано. Вероятно, у вас будет дренаж для сбора жидкости и предотвращения ее скопления вокруг сустава. У вас может быть катетер. Это небольшая трубка, подсоединенная к мочевому пузырю, чтобы вам не приходилось вставать с постели, чтобы помочиться. Вы также можете надеть на ногу компрессионный насос или компрессионный трикотаж. Это устройство сжимает вашу ногу. Он поддерживает циркуляцию крови и помогает предотвратить образование тромбов.
Ваш врач может научить вас выполнять простые дыхательные упражнения, чтобы помочь предотвратить застой в легких, когда уровень вашей активности снижен. Вы также можете научиться двигать ногами вверх и вниз, чтобы напрягать мышцы и поддерживать циркуляцию крови.
Первые несколько дней
Вероятно, вы еще будете принимать лекарства. Со временем вы будете принимать все меньше и меньше обезболивающих. Вы можете продолжать принимать лекарства для предотвращения образования тромбов в течение как минимум 10 дней после операции.
Со временем вы будете принимать все меньше и меньше обезболивающих. Вы можете продолжать принимать лекарства для предотвращения образования тромбов в течение как минимум 10 дней после операции.
Большинство людей, перенесших операцию по замене коленного сустава, начинают ходить с ходунками или костылями в день операции или на следующий день.И большинство людей могут нести вес на колене, если это удобно.
Физиотерапевт поможет вам аккуратно согнуть и разогнуть колено. Ваш терапевт также начнет выполнять несколько простых упражнений, которые помогут укрепить мышцы ног.
Реабилитация (реабилитация) после эндопротезирования коленного сустава интенсивная. Основная цель реабилитации — позволить вам согнуть колено не менее чем на 90 градусов. Этого большого изгиба достаточно, чтобы вы могли выполнять повседневные действия, такие как ходьба, подъем по лестнице, садиться и вставать со стула, садиться и выходить из машины.Большинство людей могут согнуть колено более чем на 90 градусов после операции. Но одна из вещей, которая влияет на то, насколько сильно вы сгибаетесь после операции, это то, насколько сильно вы сгибались до операции. Чтобы получить максимальную пользу от операции, очень важно, чтобы вы принимали участие в физиотерапии. Вы будете получать эту терапию как во время пребывания в больнице, так и после того, как отправитесь домой.
Но одна из вещей, которая влияет на то, насколько сильно вы сгибаетесь после операции, это то, насколько сильно вы сгибались до операции. Чтобы получить максимальную пользу от операции, очень важно, чтобы вы принимали участие в физиотерапии. Вы будете получать эту терапию как во время пребывания в больнице, так и после того, как отправитесь домой.
Ваш врач сообщит вам, останетесь ли вы в больнице или сможете вернуться домой в день операции. Некоторые люди, которым требуется более обширная реабилитация, могут обратиться в специализированный реабилитационный центр для дальнейшего лечения.
Продолжение восстановления
После того, как вы вернетесь домой, осмотрите место операции и свое общее состояние здоровья. Если вы заметили покраснение или выделения из раны, сообщите об этом своему хирургу. Вам также могут порекомендовать измерять температуру два раза в день и сообщать хирургу, если у вас температура выше 100,5°F (38,1°C).
Реабилитация продолжается после того, как вы вернетесь домой из больницы.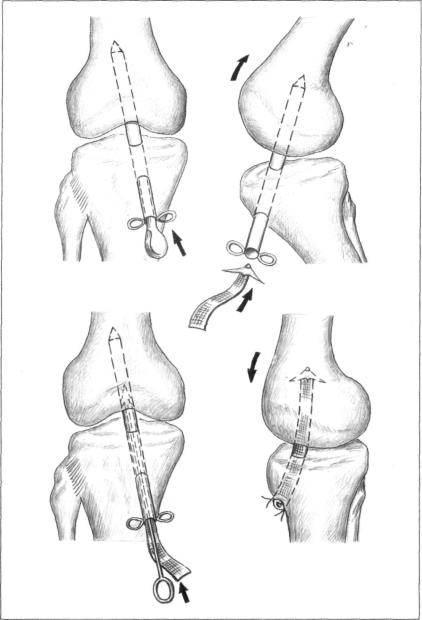 Вы будете проходить реабилитацию до тех пор, пока не сможете функционировать самостоятельно, и вы не вернете столько силы и диапазона движений в колене, сколько сможете.Вы будете продолжать работать над увеличением степени, в которой вы можете согнуть колено, а также над развитием силы и выносливости. Полная реабилитация после операции займет несколько месяцев.
Вы будете проходить реабилитацию до тех пор, пока не сможете функционировать самостоятельно, и вы не вернете столько силы и диапазона движений в колене, сколько сможете.Вы будете продолжать работать над увеличением степени, в которой вы можете согнуть колено, а также над развитием силы и выносливости. Полная реабилитация после операции займет несколько месяцев.
У вас будет программа упражнений, которой вы будете следовать, когда вернетесь домой, даже если вы все еще проходите физиотерапию. Вы также должны совершать короткие прогулки несколько раз в день. Если вы заметили какую-либо болезненность, попробуйте приложить к колену холодный компресс. Вы также можете немного сократить свою активность. Но не останавливайтесь полностью. Соблюдение программы ходьбы и упражнений поможет вам быстрее восстановиться.
Ваш врач может порекомендовать вам покататься на велотренажере. Это может помочь укрепить мышцы ног и улучшить сгибание колена. Плавание также является хорошим упражнением после операции на колене. Но не заходите в воду, пока не будут сняты швы или скобы.
Но не заходите в воду, пока не будут сняты швы или скобы.
Жизнь с заменой коленного сустава
Ваш врач может время от времени посещать вас в течение нескольких месяцев или дольше, чтобы контролировать вашу замену коленного сустава. Со временем вы сможете делать большую часть того, что могли делать до операции.
Контроль веса поможет вашему новому коленному суставу прослужить дольше.
Оставайтесь активными, чтобы сохранить силу, гибкость и выносливость. Вы можете заниматься ходьбой, плаванием (после полного заживления раны), танцами или гольфом. (Если вы играете в гольф, не носите обувь с шипами. И обязательно используйте тележку для гольфа.) Вы также можете попробовать покататься на велотренажере или по ровной поверхности.
В течение как минимум 2 лет после операции ваш врач может порекомендовать вам принимать антибиотики перед стоматологическими вмешательствами или любой инвазивной медицинской процедурой.Это поможет предотвратить инфекцию вокруг эндопротеза коленного сустава. Через 2 года ваш врач и стоматолог решат, нужно ли вам по-прежнему принимать антибиотики. Ваше общее состояние здоровья и состояние других заболеваний помогут им принять решение.
Через 2 года ваш врач и стоматолог решат, нужно ли вам по-прежнему принимать антибиотики. Ваше общее состояние здоровья и состояние других заболеваний помогут им принять решение.
Почему это делается
Врачи рекомендуют операцию по замене сустава, когда боль в колене и потеря функции становятся сильными и когда лекарства и другие методы лечения больше не облегчают боль. Ваш врач будет использовать рентгеновские лучи, чтобы осмотреть кости и хрящи в колене, чтобы увидеть, не повреждены ли они.Это помогает врачу убедиться, что боль не исходит откуда-то еще.
Врачи могут не рекомендовать замену коленного сустава людям, которые:
- Имеют плохое общее состояние здоровья и могут плохо переносить анестезию и операцию.
- Имеют активную инфекцию или подвержены риску заражения.
- Имеют остеопороз (значительное истончение костей).
- Сильная слабость четырехглавых мышц передней поверхности бедра.
- Колено, которое кажется согнутым назад, когда колено полностью разогнуто (genu recurvatum), если это состояние вызвано мышечной слабостью или параличом.

- Имеют сильный избыточный вес. Замена суставов может с большей вероятностью выйти из строя у людей с очень избыточным весом.
Некоторые врачи рекомендуют другие виды операций, если это возможно, для молодых людей и особенно для тех, кто выполняет тяжелую работу. У более молодого или более активного человека вероятность износа искусственного коленного сустава выше, чем у пожилого или менее активного человека. Люди с очень избыточным весом также более склонны к износу искусственного коленного сустава из-за дополнительной нагрузки на сустав.
Врачи обычно не рекомендуют операцию по замене коленного сустава людям, которые возлагают большие надежды на то, что они смогут сделать с искусственным суставом. (Примерами могут служить люди, которые рассчитывают, что смогут бегать, кататься на лыжах или заниматься другими видами деятельности, нагружающими коленный сустав). Искусственное колено позволяет человеку заниматься обычными повседневными делами с меньшей болью.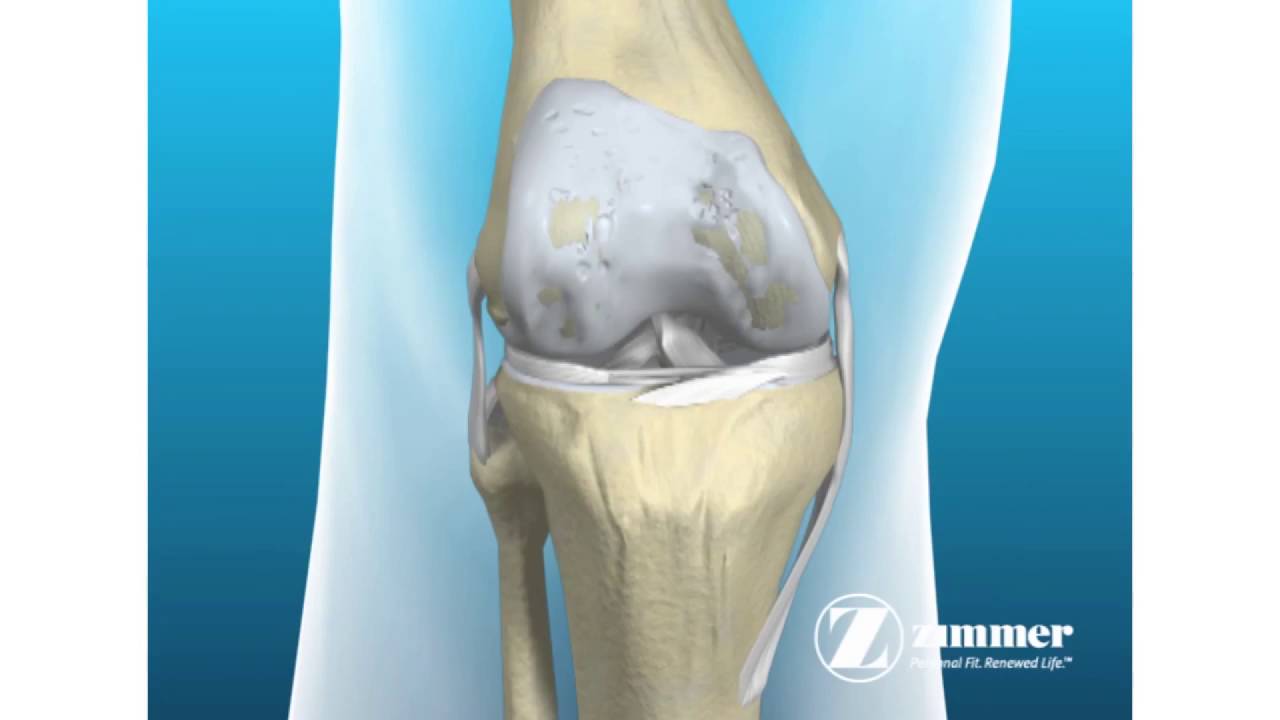 Он не восстанавливает тот же уровень функции, который был у человека до того, как началось повреждение коленного сустава.
Он не восстанавливает тот же уровень функции, который был у человека до того, как началось повреждение коленного сустава.
How Well It Works
Большинство людей испытывают гораздо меньше боли после операции по замене коленного сустава, и им легче выполнять многие из своих повседневных дел.
- Колено не сгибается так сильно, как до того, как у вас появились проблемы с коленом. Но операция позволит вам стоять и ходить в течение более длительного времени без боли.
- После операции вам может быть разрешено возобновить такие виды деятельности, как игра в гольф, езда на велосипеде, плавание, ходьба для упражнений, танцы или катание на беговых лыжах (если вы занимались этим до операции).
- Ваш врач может отговорить вас от бега, игры в теннис, приседаний и других действий, которые сильно нагружают сустав.
Чем моложе вы будете на момент операции и чем больше нагрузки вы нанесете на сустав, тем больше вероятность того, что позже вам потребуется повторная операция по замене первого искусственного сустава. Со временем компоненты изнашиваются или могут ослабнуть, и их необходимо заменить.
Со временем компоненты изнашиваются или могут ослабнуть, и их необходимо заменить.
Ваш искусственный сустав прослужит дольше, если у вас нет избыточного веса и вы не выполняете тяжелую физическую работу или не занимаетесь спортом, вызывающим нагрузку на сустав.
Люди, перенесшие частичную замену коленного сустава, могут испытывать меньшую боль.Но в одном исследовании они не были так удовлетворены, как люди, перенесшие полную замену коленного сустава. сноска 1
Если вы откладываете операцию до тех пор, пока не потеряете большую часть своей силы, гибкости, равновесия, выносливости и способности к активности, то после операции вам может быть труднее вернуться к своей обычной деятельности. сноска 1
Риски
Риски, связанные с операцией по замене коленного сустава, включают:
- Сгустки крови. У людей может образоваться тромб в вене ноги после операции по замене коленного сустава. Сгустки крови могут быть опасны, если они блокируют кровоток от ноги обратно к сердцу или перемещаются в легкие.
 Сгустки крови чаще возникают у пожилых людей, у людей с избыточным весом, у людей, у которых ранее были тромбы, и у людей, больных раком.
Сгустки крови чаще возникают у пожилых людей, у людей с избыточным весом, у людей, у которых ранее были тромбы, и у людей, больных раком. - Инфекция в операционной ране или в суставе. Инфекция редко встречается у здоровых людей. Некоторые люди подвергаются более высокому риску заражения после любой операции.Сюда входят люди с другими проблемами со здоровьем, такими как диабет, ревматоидный артрит или хроническое заболевание печени, а также люди, принимающие кортикостероиды. Большинство раневых инфекций лечат антибиотиками. Инфекции глубоко в суставе могут потребовать повторного хирургического вмешательства. А в некоторых случаях врач должен удалить искусственный сустав.
- Повреждение нерва. В редких случаях возможно повреждение нерва вокруг места операции. Более распространено (но все же необычно), если хирург также исправляет проблемы в суставе.Повреждение нерва может вызвать покалывание, онемение или проблемы с движением мышц.
 Эти травмы обычно проходят со временем. В некоторых случаях они могут полностью исчезнуть.
Эти травмы обычно проходят со временем. В некоторых случаях они могут полностью исчезнуть. - Проблемы с заживлением ран. Проблемы с заживлением ран чаще встречаются у людей, принимающих кортикостероиды или страдающих заболеваниями, влияющими на иммунную систему, такими как ревматоидный артрит и диабет.
- Отсутствие хорошего диапазона движений. То, насколько вы можете согнуть колено после операции, во многом зависит от того, насколько сильно вы могли согнуть колено до операции.Некоторые люди не могут согнуть колено достаточно далеко, чтобы заниматься своими обычными повседневными делами, даже после нескольких недель выздоровления. Если это произойдет, врач может дать вам лекарство, чтобы расслабить мышцы, а затем мягко заставить колено сгибаться сильнее. Это может ослабить ткани вокруг сустава, которые мешают сгибать его.
- Вывих надколенника (надколенника). Это редкое осложнение операции по замене коленного сустава.
 Если это произойдет, коленная чашечка может сместиться в одну сторону колена и «выскакивать» назад, когда вы сгибаете колено.Это может быть безболезненно, но может вызвать нестабильность колена и дискомфорт. Вывих коленной чашечки мешает работе мышц бедра (квадрицепсов). Обычно требуется хирургическое лечение. В некоторых случаях операция по замене коленного сустава должна быть полностью переделана, если вывих вызван проблемой расположения компонентов в колене.
Если это произойдет, коленная чашечка может сместиться в одну сторону колена и «выскакивать» назад, когда вы сгибаете колено.Это может быть безболезненно, но может вызвать нестабильность колена и дискомфорт. Вывих коленной чашечки мешает работе мышц бедра (квадрицепсов). Обычно требуется хирургическое лечение. В некоторых случаях операция по замене коленного сустава должна быть полностью переделана, если вывих вызван проблемой расположения компонентов в колене. - Перелом надколенника (надколенника). Коленная чашечка может сломаться либо в результате падения, либо при обычном использовании колена.Это осложнение встречается очень редко. Его можно наблюдать у людей, которые могут почти нормально сгибать колено, легко подниматься по лестнице и вставать со стула. Врачи обычно могут лечить перелом коленной чашечки без хирургического вмешательства.
- Нестабильность в суставе. Колено может быть нестабильным или шататься, если сменные компоненты не выровнены должным образом.
 Вам может потребоваться повторная операция, чтобы правильно совместить компоненты, чтобы ваше колено было стабильным.
Вам может потребоваться повторная операция, чтобы правильно совместить компоненты, чтобы ваше колено было стабильным. - Обычный риски общей анестезии .Риск любого хирургического вмешательства выше у людей, недавно перенесших сердечный приступ, и у тех, у кого есть длительные (хронические) заболевания легких, печени, почек или сердца.
Каталожные номера
Цитаты
- Сибанда Н. и др. (2008). Частота ревизий после первичной замены тазобедренного и коленного суставов в Англии в период с 2003 по 2006 год. Public Library of Science Medicine , 5(9): 1398–1408.
Кредиты
Актуально на:
16 ноября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Anne C. Poinier MD – Терапия
E. Gregory Thompson MD – Терапия
Adam Husney MD – Семейная медицина
Kathleen Romito MD – Семейная медицина
Kenneth J.Доктор Коваль – ортопедическая хирургия, ортопедическая травма
Давиде Бардана, доктор медицины, FRCSC – ортопедическая хирургия, спортивная медицина
Актуально на: 16 ноября 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Энн С. Пуанье, доктор медицинских наук, внутренние болезни и Э. Грегори Томпсон, доктор медицинских наук, внутренние болезни, и Адам Хасни, доктор медицинских наук, семейная медицина, и Кэтлин Ромито, доктор медицинских наук, семейная медицина, и Кеннет Дж.Коваль, доктор медицины, ортопедическая хирургия, ортопедическая травма и доктор медицины Давиде Бардана, FRCSC, ортопедическая хирургия, спортивная медицина
Подготовка к операции по замене коленного сустава
Лекарства и добавки
- За семь дней до операции: прекратите прием всех НПВП (нестероидных противовоспалительных препаратов), таких как напроксен (Алив), ибупрофен (Адвил, Мотрин) и аспирин.
 Они препятствуют свертыванию крови, что может увеличить кровопотерю во время операции.
Они препятствуют свертыванию крови, что может увеличить кровопотерю во время операции. - Если вы принимаете препараты для разжижения крови (антикоагулянты), врач, который их прописал, и клиника подготовки определят, за какое время до операции вам следует прекратить прием.К ним относятся клопидогрел (Плавикс), эноксапарин (Ловенокс), варфарин (Кумадин, Жантовен), апиксабан (Эликвис) и дабигатран (Прадакса).
- За семь дней до операции: прекратить прием большинства пищевых добавок. Примеры включают витамин Е, гинкго билоба, женьшень, глюкозамин и рыбий жир. Вы подробно обсудите это, когда встретитесь с клиникой подготовки перед операцией.
- Можно принимать препараты Тайленол (ацетаминофен) или Целебрекс (целекоксиб) до дня операции.
Стоматологическая оценка
Перед операцией необходимо решить серьезные проблемы с зубами.Стоматологическая процедура может позволить бактериям попасть в кровоток и вызвать инфекцию, которая может попасть в искусственный сустав.
Обязательно посетите своего стоматолога задолго до операции по замене сустава. Если вам потребуется стоматологическая помощь в течение двух недель после запланированной операции, немедленно сообщите об этом своему хирургу.
Домашние препараты
Планирование возвращения домой после операции сделает период восстановления более комфортным.
Организационная поддержка
Вам понадобится помощь по уходу за собой, когда вы вернетесь домой.Мы рекомендуем иметь члена семьи или друга с вами 24 часа в сутки в течение первой недели. Выясните, у кого есть время и возможность помочь вам. Если никого нет, сообщите нам об этом, чтобы медсестра, планирующая выписку, могла обсудить с вами варианты.
Попросите друзей, членов семьи или соседей проверить вас и помочь, если это необходимо. Если вы заранее заморозите еду и запасетесь готовыми продуктами, у ваших опекунов будет меньше работы.
Обязательно попросите друга или члена семьи забрать вас из больницы в день выписки. Вам также понадобится кто-то, кто возьмет вас на контрольные визиты.
Вам также понадобится кто-то, кто возьмет вас на контрольные визиты.
Подготовка дома
Подумайте о покупке или одолжении полезных устройств, таких как:
- Приподнятое сиденье для унитаза (приспособление для увеличения высоты)
- Стул для ванны или душа
- Инструмент для захвата/захвата
- Рожок для обуви и приспособление для носков (устройство, позволяющее надевать носки, не наклоняясь)
Эти товары можно найти во многих аптеках и магазинах медицинских товаров, а также в Интернете.
Для предотвращения несчастных случаев дома мы рекомендуем:
- Прокладка дорожек в людных местах
- Снятие декоративных ковриков
- Крепление удлинительных и телефонных кабелей, чтобы они не висели на полу
- Установка поручней в ванной и на лестницах
- Размещайте важные предметы там, где вы можете легко их достать
Упаковка для больницы
Если у вас есть ходунки или костыли, принесите их в больницу. Если вы этого не сделаете, больница предоставит их до вашей выписки.
Если вы этого не сделаете, больница предоставит их до вашей выписки.
Пожалуйста, упакуйте следующее:
- Предметы ухода за зубами, дезодорант и другие туалетные принадлежности (при необходимости в больнице есть основные туалетные принадлежности)
- Удобная свободная одежда
- Халат до колен и туфли без шнурков
- Мобильный телефон (опционально)
- Удостоверение личности (водительское удостоверение или паспорт)
Пожалуйста, , а не , принесите:
- Ценности, такие как украшения, кошельки и часы
- Лекарства (больница предоставит все, что вам нужно)
За несколько дней до операции
Перед операцией вам выдадут специальное антибактериальное мыло и инструкции, когда и как его использовать.Примите душ или ванну, тщательно вымывшись с мылом в соответствии с инструкциями, за две ночи до операции, за ночь до операции и утром в день операции.
За день до операции
Сотрудники нашей больницы позвонят, чтобы сообщить вам о запланированном времени госпитализации. Ничего не есть и не пить после полуночи . Отдыхайте как можно больше и ложитесь спать пораньше.
Ничего не есть и не пить после полуночи . Отдыхайте как можно больше и ложитесь спать пораньше.
Утро хирургии
Вы можете принимать свои обычные лекарства в соответствии с инструкциями персонала клиники подготовки, запивая небольшим глотком воды.
Операция по замене коленного сустава — MU Health Care
Колени — самые прочные суставы в человеческом теле, позволяющие ногам сгибаться и выпрямляться, неся почти весь вес человека, когда он стоит. Колени представляют собой шарнирный сустав, но все же обладают значительной способностью к боковым (из стороны в сторону) движениям.
Артрит является одним из наиболее распространенных и инвалидизирующих состояний, поражающих коленный сустав, но другие состояния также могут вызывать боль в колене.Когда упражнения, потеря веса, лекарства и другие методы лечения больше не обеспечивают достаточного облегчения боли в колене, вам следует рассмотреть хирургические альтернативы. Замена коленного сустава может значительно облегчить боль и увеличить диапазон движений.
Узнайте, подходит ли вам операция по замене коленного сустава:
Пройдите нашу оценку
Что такое операция по замене коленного сустава?
Существует два типа операции по замене коленного сустава: полная и частичная.
Полная замена коленного сустава, безусловно, наиболее распространенная хирургическая процедура, при которой удаляются все больные поверхности суставов в колене и заменяются искусственными поверхностями.Полная замена коленного сустава обеспечивает все новые опорные поверхности в коленном суставе. Он служит для уменьшения боли и увеличения подвижности в суставе, поскольку на синтетических металлических и пластиковых поверхностях отсутствуют нервы.
Полная замена коленного сустава затрагивает все три отдела (или подсустава) коленного сустава. Обычно артрит изнашивает все три отдела, но в некоторых коленях только один или два отдела могут быть поражены артритом. Если это так, пораженные отделы могут быть выборочно заменены, тем самым сохраняя кость и сводя к минимуму хирургическое вмешательство. Такие замены коленного сустава называются частичными заменами коленного сустава.
Такие замены коленного сустава называются частичными заменами коленного сустава.
Сколько времени нужно, чтобы восстановиться после операции по замене коленного сустава?
Большинство пациентов счастливы, мобильны, и от 70 до 80 процентов выздоравливают в течение одного месяца. Некоторые боли и скованность могут сохраняться в течение многих месяцев. Последние 5-10% болезненности, болезненности и скованности могут полностью исчезнуть через год или два.
Узнайте больше об операции по замене коленного сустава
Руководство по замене коленного сустава
.


 Этот прием не только повышает прочность крепления трансплантата к новому ложу, но и обеспечивает более быстрое его сращение с последним, так как на сращение губчатой кости в канале, стенки которого представлены губчатой структурой, требуется 2—3 нед, что значительно меньше срока сращения такой связки или сухожилия с костью.Края разрезанной связки зашиваются. В большеберцовой и бедренной костях просверливаются каналы, выходящие в полость коленного сустава. Внутренние отверстия этих каналов в суставе находятся в том же самом месте, где находились места прикрепления передней крестообразной связки к суставным поверхностям бедренной и большеберцовой костей. Трансплантат связки проводится в полость сустава через костный канал большеберцовой кости. Концы протеза фиксируются в костных каналах при помощи специальных металлических или биополимерных рассасывающихся шурупов. Именно этот метод чаще всего используется в большинстве клиник мира.
Этот прием не только повышает прочность крепления трансплантата к новому ложу, но и обеспечивает более быстрое его сращение с последним, так как на сращение губчатой кости в канале, стенки которого представлены губчатой структурой, требуется 2—3 нед, что значительно меньше срока сращения такой связки или сухожилия с костью.Края разрезанной связки зашиваются. В большеберцовой и бедренной костях просверливаются каналы, выходящие в полость коленного сустава. Внутренние отверстия этих каналов в суставе находятся в том же самом месте, где находились места прикрепления передней крестообразной связки к суставным поверхностям бедренной и большеберцовой костей. Трансплантат связки проводится в полость сустава через костный канал большеберцовой кости. Концы протеза фиксируются в костных каналах при помощи специальных металлических или биополимерных рассасывающихся шурупов. Именно этот метод чаще всего используется в большинстве клиник мира.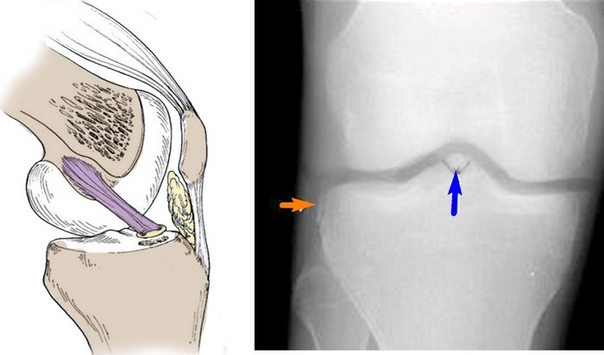 В качестве материала для пересадки могут использоваться ткани из сухожилия полусухожильной мышцы бедра. До сих пор не существует единого мнения в вопросе, о том, какой аутотрансплантат лучше. Реконструкция аутотрансплантатом из связки надколенника травматичнее и восстановление после такой операции протекает сложнее из-за травмирования данной связки. Но зато считается, что такая операция надежнее. Колено потом более стабильно и лучше выдерживает нагрузки. Хотя если хирург хорошо освоил технику выполнения операции по реконструкции из сухожилий полусухожильной и нежной мышц, получаются сравнимые результаты. При второй методике операции (из сухожилия полусухожильной мышцы) получается меньше разрезов и в будущем практически незаметно, что была проведена операция на колене. При первой методике (из связки надколенника) об операции будет напоминать дополнительный 5-сантиметровый рубчик, который в действительности не очень то бросается в глаза, особенно у мужчин.. В последнее время отдается предпочтение полусухожильным аутотрансплантатам, либо сухожилию четырехглавой мышцы бедра, однако данная методика операции применима не во всех случаях, не менее редко используется и связка надколенника.
В качестве материала для пересадки могут использоваться ткани из сухожилия полусухожильной мышцы бедра. До сих пор не существует единого мнения в вопросе, о том, какой аутотрансплантат лучше. Реконструкция аутотрансплантатом из связки надколенника травматичнее и восстановление после такой операции протекает сложнее из-за травмирования данной связки. Но зато считается, что такая операция надежнее. Колено потом более стабильно и лучше выдерживает нагрузки. Хотя если хирург хорошо освоил технику выполнения операции по реконструкции из сухожилий полусухожильной и нежной мышц, получаются сравнимые результаты. При второй методике операции (из сухожилия полусухожильной мышцы) получается меньше разрезов и в будущем практически незаметно, что была проведена операция на колене. При первой методике (из связки надколенника) об операции будет напоминать дополнительный 5-сантиметровый рубчик, который в действительности не очень то бросается в глаза, особенно у мужчин.. В последнее время отдается предпочтение полусухожильным аутотрансплантатам, либо сухожилию четырехглавой мышцы бедра, однако данная методика операции применима не во всех случаях, не менее редко используется и связка надколенника. К решению данного вопроса подходят индивидуально. Аллотрансплантаты — это ткани, полученные от донора. После смерти человека ткань извлекается из тела и отсылается в банк тканей. Там она проверяется на все инфекции, стерилизуется и замораживается. Когда необходима операция врач отправляет запрос в банк тканей и получает необходимый аллотрансплантат. Источником аллотрансплантата могут быть связка надколенника, подколенные сухожилия или ахиллово сухожилие. Преимущество этого метода заключается в том, что хирургу не приходится вырезать трансплантат из организма пациента, нарушая его нормальные связки или сухожилия. Такая операция длится меньше, т.к. не тратится время на выделение трансплантата. Учитывая сложное строение и биомеханику передней крестообразной связки, в ходе разработки оперативной методики был отвергнут термин «восстановление крестообразных связок или их пластика». Выполнение лишь одного этапа операции, а именно расположение трансплантата в полости сустава аналогично ходу нормальной крестообразной связки, не дает оснований называть данное оперативное вмешательство восстановлением крестообразных связок, так как не воссоздается полностью структура связки, каждая порция которой играет заметную роль в эффективном ее функционировании.
К решению данного вопроса подходят индивидуально. Аллотрансплантаты — это ткани, полученные от донора. После смерти человека ткань извлекается из тела и отсылается в банк тканей. Там она проверяется на все инфекции, стерилизуется и замораживается. Когда необходима операция врач отправляет запрос в банк тканей и получает необходимый аллотрансплантат. Источником аллотрансплантата могут быть связка надколенника, подколенные сухожилия или ахиллово сухожилие. Преимущество этого метода заключается в том, что хирургу не приходится вырезать трансплантат из организма пациента, нарушая его нормальные связки или сухожилия. Такая операция длится меньше, т.к. не тратится время на выделение трансплантата. Учитывая сложное строение и биомеханику передней крестообразной связки, в ходе разработки оперативной методики был отвергнут термин «восстановление крестообразных связок или их пластика». Выполнение лишь одного этапа операции, а именно расположение трансплантата в полости сустава аналогично ходу нормальной крестообразной связки, не дает оснований называть данное оперативное вмешательство восстановлением крестообразных связок, так как не воссоздается полностью структура связки, каждая порция которой играет заметную роль в эффективном ее функционировании. Поэтому правильным и теоретически обоснованным будет термин «восстановление стабильности» или «стабилизация коленного сустава тем или иным способом».
Поэтому правильным и теоретически обоснованным будет термин «восстановление стабильности» или «стабилизация коленного сустава тем или иным способом».

 Сгустки крови чаще возникают у пожилых людей, у людей с избыточным весом, у людей, у которых ранее были тромбы, и у людей, больных раком.
Сгустки крови чаще возникают у пожилых людей, у людей с избыточным весом, у людей, у которых ранее были тромбы, и у людей, больных раком. Эти травмы обычно проходят со временем. В некоторых случаях они могут полностью исчезнуть.
Эти травмы обычно проходят со временем. В некоторых случаях они могут полностью исчезнуть. Если это произойдет, коленная чашечка может сместиться в одну сторону колена и «выскакивать» назад, когда вы сгибаете колено.Это может быть безболезненно, но может вызвать нестабильность колена и дискомфорт. Вывих коленной чашечки мешает работе мышц бедра (квадрицепсов). Обычно требуется хирургическое лечение. В некоторых случаях операция по замене коленного сустава должна быть полностью переделана, если вывих вызван проблемой расположения компонентов в колене.
Если это произойдет, коленная чашечка может сместиться в одну сторону колена и «выскакивать» назад, когда вы сгибаете колено.Это может быть безболезненно, но может вызвать нестабильность колена и дискомфорт. Вывих коленной чашечки мешает работе мышц бедра (квадрицепсов). Обычно требуется хирургическое лечение. В некоторых случаях операция по замене коленного сустава должна быть полностью переделана, если вывих вызван проблемой расположения компонентов в колене. Вам может потребоваться повторная операция, чтобы правильно совместить компоненты, чтобы ваше колено было стабильным.
Вам может потребоваться повторная операция, чтобы правильно совместить компоненты, чтобы ваше колено было стабильным.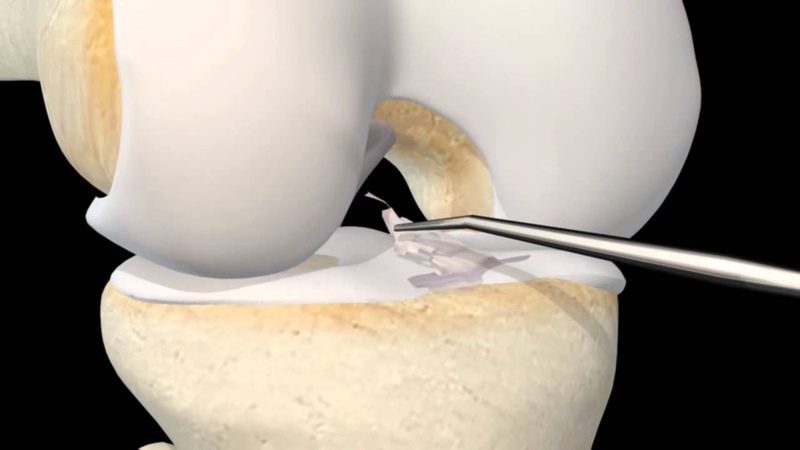 Они препятствуют свертыванию крови, что может увеличить кровопотерю во время операции.
Они препятствуют свертыванию крови, что может увеличить кровопотерю во время операции.