Новообразования на коже
Новообразования на коже – это доброкачественные или злокачественные опухолевые поражения кожи в результате патологического разрастания клеток тканей.
Доброкачественные новообразования на коже могут возникать при травмах, рентгеновском и солнечном облучении, при воздействии на кожу агрессивных веществ, при длительно текущих кожных болезнях. Не последнюю роль играет наследственный фактор. Клетки доброкачественной опухоли высокодифференцированные, рост – медленный, прорастания в близлежащие ткани не наблюдается.
В зоне внимания медицинской косметологии — доброкачественные новообразования, к которым относятся бородавки, родинки, папилломы, липомы, ангиомы, доброкачественные невусы и др.
Причиной для удаления новообразования могут быть эстетические соображения или медицинские.
Невус (пигментное пятно, родинка) – в большинстве случаев является врожденным пороком развития кожи, не связанным с травмами, инфекциями или с какими-то другими болезнями кожи. Родинки образуются в результате скопления на ограниченном участке тела особых клеток – невоцитов, которые содержат большое количество пигмента меланина. Невусы могут иметь различные, но обязательно резко ограниченные края, при этом форма, поверхность и цвет самые разнообразные. Возможен и вариант бородавчатых разрастаний невуса. Родинки встречаются практически у всех людей, могут появляться в любом возрасте, с возрастом их количество увеличивается.
Бородавки и папилломы — это доброкачественные новообразования на коже, имеющие вид сосочкового разрастания, выступающего над поверхностью окружающей ткани. Это вирусное заболевание. Заражение происходит в результате контакта с носителем инфекции (человек или животное). Вирус попадает в организм через микротравмы на коже. Некоторые виды папиллом возникают при хронических воспалениях кожи и слизистых оболочек. Иногда папилломы образовываются группами — папилломатоз.
КондиломыКондилома — ограниченное сосочковое разрастание кожи и слизистых оболочек человека, относится к инфекциям, передающимся половым путем. Возникает обычно в местах постоянного трения и раздражения. Как правило, кондиломы развиваются в паховой области, в подмышечных впадинах, в углах рта.
Кератомы
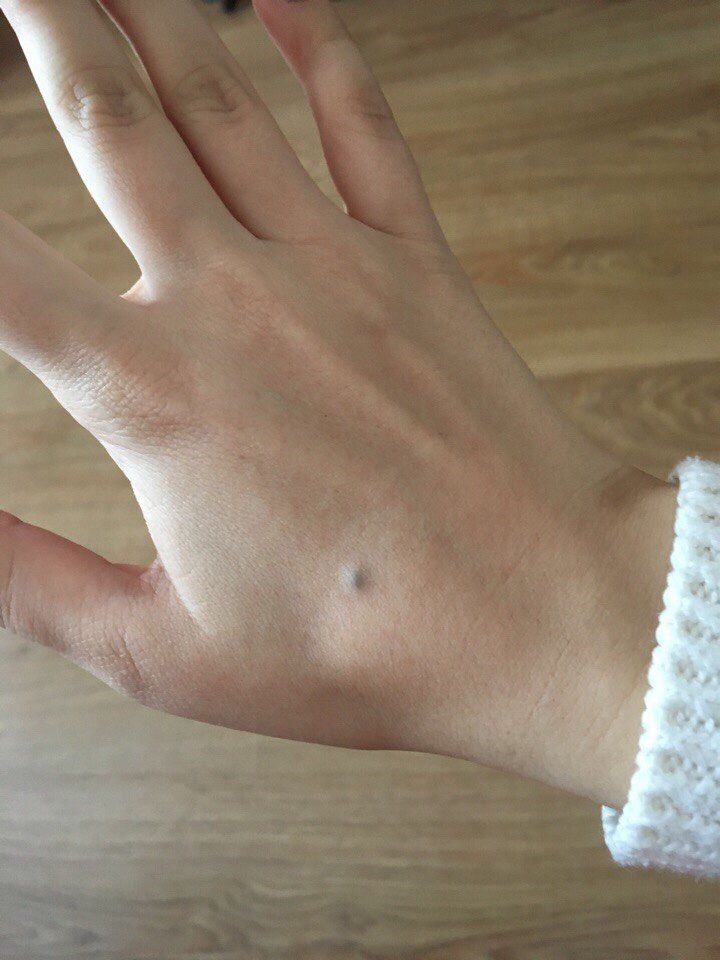 Чаще всего кератомы возникают у людей зрелого и пожилого возраста в связи с чрезмерным пребыванием на солнце или злоупотреблением солярием. Появление кератомы предвещает появление пятна, слегка возвышающегося над поверхностью кожи, имеющего коричневатый оттенок. Постепенно новобразование увеличивается, покрывается коркой, которая может и отрываться, вызывая небольшое кровотечение и легкую боль.
Чаще всего кератомы возникают у людей зрелого и пожилого возраста в связи с чрезмерным пребыванием на солнце или злоупотреблением солярием. Появление кератомы предвещает появление пятна, слегка возвышающегося над поверхностью кожи, имеющего коричневатый оттенок. Постепенно новобразование увеличивается, покрывается коркой, которая может и отрываться, вызывая небольшое кровотечение и легкую боль.
Лентиго — доброкачественное образование, имеющее вид гладкого пятна коричневого цвета, овальной формы, диаметром до 1,5 см. Обычно появляется в подростковом возрасте на любом участке тела. Есть вариант старческого лентиго, которое появляется у людей пожилого возраста на открытых участках тела.
Фиброма кожи Фиброма кожи – доброкачественная опухоль в виде гладких, плотных, единичных образований красно-коричневого оттенка — припухлостей, в диаметре не более 1 см, состоящая из волокон соединительной ткани и фибробластов, способная образовываться на любом участке тела или лица. Атерома
АтеромаАтерома – доброкачественное опухолевидное образование, представляющее собой «мешочек», имеющий капсулу и заполненный густыми желтоватыми массами с неприятным запахом. Возникает в результате закупорки протока сальной железы. Встречается у людей любого возраста и обоих полов. Чаще всего появляется на тех участках тела, где растут волосы: кожа головы, нижняя часть лица, спина, шея, область половых органов.
КсантелазмаКсантелазма — доброкачественное образование желтоватого цвета в виде слегка возвышающейся плоской бляшки. Располагается чаще на верхнем веке у внутреннего угла глаза. Может проявляться единично, локальной группой или по всему телу — так называемый, ксантоматоз кожи.
Звездчатая гемангиома – это сравнительно небольшая точечная припухлость, которая возвышается над поверхностью кожного покрова, имеет насыщенный красный оттенок, и от нее отходят небольшие «лучики» — капилляры.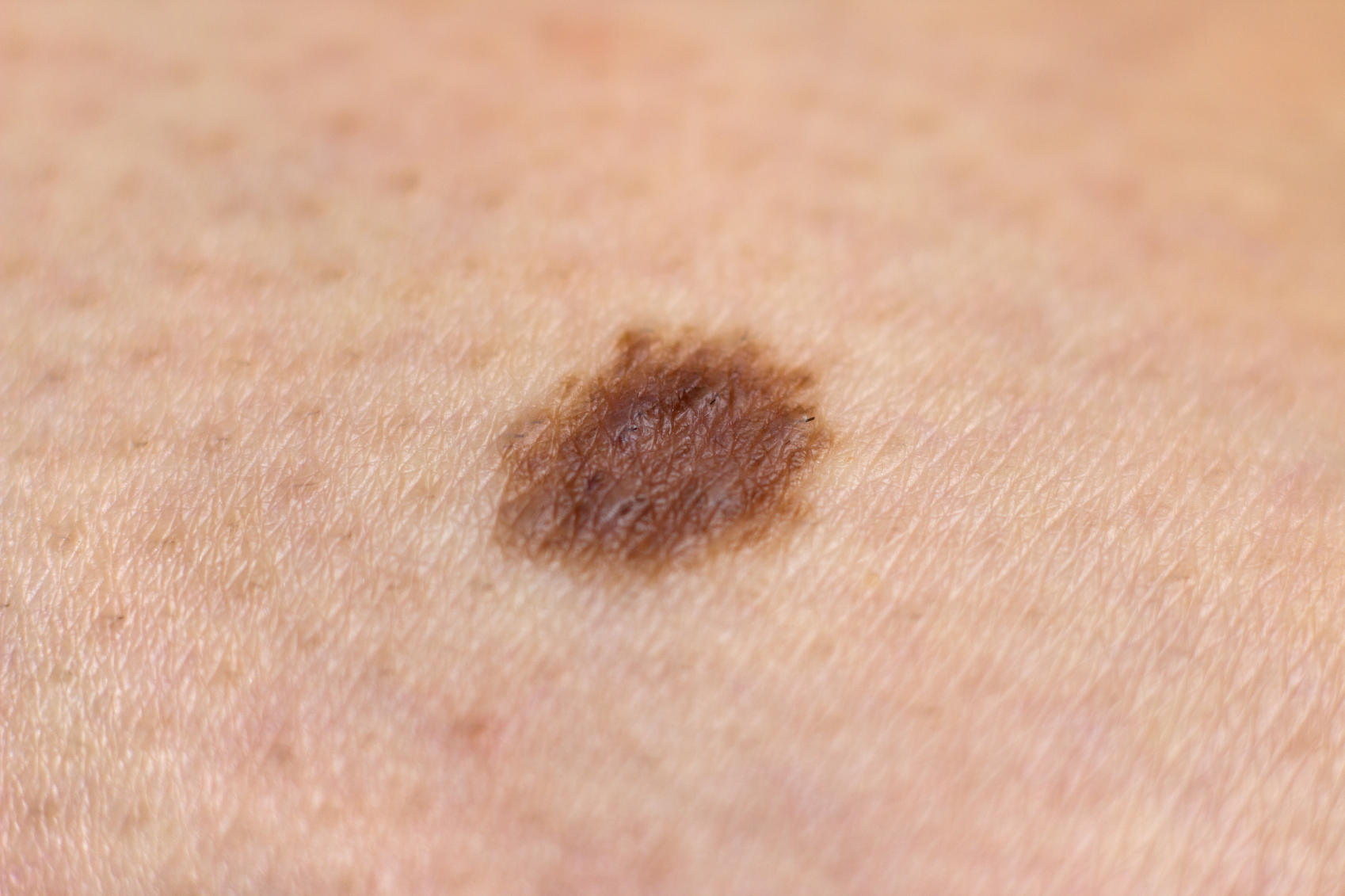
Телеангиэктазия — сосудистые звездочки или сосудистые сеточки представляют собой внешнее, видимое глазом проявление расширенных капилляров кожи. Наиболее распространенная проблема, которая чаще всего проявляется у женщин, и локализуется на лице (купероз), в особенности на крыльях носа или на бедрах. В большинстве случаев (до 80%) у женщин сосудистые звездочки проявляются после родов.
ГемангиомаГемангиома
представляет собой врожденную или приобретенную сосудистую опухоль в виде розовато-красного или багрово-синюшного пятна, которое может изъязвляться и кровоточить. Возникает у людей совершенно разного возраста, но чаще всего бывает у детей. В зависимости от глубины расположения сосудов делится на разновидности: плоская, звездчатая, ветвистая. Лимфангиома
Лимфангиома — врожденная опухоль, которая состоит из спаянных между собой лимфатических сосудов, может иметь разную величину. Главная особенность — гипертрофия пораженных участков ткани в припухлости, напоминающие узелки, из которых может выделяться лимфа.
Главная особенность — гипертрофия пораженных участков ткани в припухлости, напоминающие узелки, из которых может выделяться лимфа.
Наш центр сотрудничает с патологоанатомическим отделением Мариинской больницы и большинство удаленных новообразований мы отправляем на гистологическое исследование — морфологическое изучение срезов ткани с целью диагностики злокачественных опухолей, один из методов оценки лекарственного лечения.
Решения
Признаки рака кожи на сайте больницы Оренбурга
Дата добавления: 24 июля 2014 г.
Причины развития рака кожи изучены недостаточно. Известно, что некоторые факторы повышают риск развития рака кожи. К таким факторам относят:
- Длительное пребывание на открытом солнце (инсоляция) является наиболее важным фактором риска развития рака кожи. Как правило, рак кожи развивается на открытых участках тела, подверженных воздействию ультрафиолетовых лучей солнечного света.

- Белая кожа, или кожа, которая содержит мало меланина, имеет более высокую предрасположенность к развитию злокачественной опухоли. Меланин представляет собой темный пигмент, который вырабатывается специальными клетками кожи и служит для защиты кожи от солнечных лучей. Белая кожа, на которой имеется множество родинок, также чрезвычайно подвержена развитию рака кожи.
- Длительное воздействие рентгеновского излучения на кожу (например, у врачей-рентгенологов).
- Контакт кожи с веществами, которые способны вызывать рак (канцерогенами), к которым относят мышьяк, деготь и др.
- Курение предрасполагает к развитию рака кожи нижней губы.
- Возраст старше 50 лет является фактором риска развития рака кожи, однако заболевание встречается и в молодом возрасте.
- Частое посещение солярия значительно повышает риск развития рака кожи.
- Наличие рака кожи у близких родственников.
- Снижение иммунитета после тяжелых заболеваний, а также в результате приема некоторых лекарств, подавляющих иммунную систему (кортикостероиды, противоопухолевые препараты).

Симптомы меланомы кожи
Первым признаком меланомы является изменение формы, цвета, размера или неприятное ощущение в месте уже существующей родинки. Меланома также возникает и как новый невус. Следует обращать внимание на все изменения кожи и отслеживать следующие:
- Асимметрия. У родинки нет оси симметрии.
- Неровные границы. Края оборванные, зубчатые или размытые. Пигмент может распространиться на окружающие участки кожи.
- Неравномерный цвет. Присутствуют оттенки черного, коричневого. Просматриваются также белые, серые, красные, розовые или синие области.
- Диаметр. Родинка увеличивается в размере. Меланомы бывают и крошечными, но большинство из них больше горошины (более 6 мм).
- Видоизменение. Родинка сильно изменилась за последние несколько недель или месяцев.
Изменение размера: увеличение родинки в два и более раз за 6 мес. ; изменение цвета: потемнение (до черного), осветление, появление просветления в центре и одновременное потемнение по краям, неоднородная пигментация; асимметрия формы; нечеткие границы: в данном случае пигмент плавно сливается с окружающей кожей, так что границы становятся смазанными; боли; изъязвление родинки; выпадение волос, если таковые имелись ранее на родинке.
; изменение цвета: потемнение (до черного), осветление, появление просветления в центре и одновременное потемнение по краям, неоднородная пигментация; асимметрия формы; нечеткие границы: в данном случае пигмент плавно сливается с окружающей кожей, так что границы становятся смазанными; боли; изъязвление родинки; выпадение волос, если таковые имелись ранее на родинке.
В более серьезных случаях меняется и сама поверхность родинки. Кожа на поверхности может трескаться или выглядеть как поцарапанная. Становится жесткой, может кровоточить. Иногда меланома вызывает зуд и болезненные ощущения.
Когда необходимо обращаться к врачу
Меланома (злокачественное новообразование кожи)
|
Показатель |
Баллы |
|
Светлые волосы, светлая кожа и глаза |
2 |
|
Частое воздействие солнечных лучей (профессиональное, бытовое, увлечение солярием) |
2 |
|
Частый контакт с химическими канцерогенами, ионизирующим излучением |
2 |
|
Наличие меланомы у кровных родственников |
2 |
|
Пигментное родимое пятно (невус) более 1,5 см |
2 |
|
Большое количество невусов (более 50) |
2 |
|
Увеличение, уплотнение, кровоточивость родимого пятна |
5 |
|
Быстрый рост невуса |
5 |
|
Появление зуда, покалывания в области родинки |
2 |
Если в общей сумме вы набрали 10 баллов, то необходимо обратиться к участковому врачу для решения вопроса о дальнейшем обследовании.
Признаки базальноклеточной и плоскоклеточной карциномы
Изменения на коже – наиболее общий признак. Ими могут быть образовавшийся нарост, язва, которая не заживает длительное время, или какие-либо изменения в структуре старого невуса – внешний вид карциномы может быть разным. Как правило, опухоль не вызывает болезненных ощущений.
Когда необходимо обращаться к врачу
Рак кожи (базальноклеточной и плоскоклеточной карциномы)
|
Частое воздействие солнечных лучей (профессиональное, бытовое, увлечение солярием) |
3 |
|
Возраст старше 50 лет |
3 |
|
Безболезненные уплотнения или длительно незаживающие язвы на коже |
4 |
|
Разрастания в некоторых участках кожи в виде бородавок |
3 |
|
Изменение цвета давно существующего родимого пятна |
4 |
|
Появление зуда, покалывания в области родимого пятна |
3 |
|
Увеличение, уплотнение или кровоточивость родимого пятна |
7 |
|
Увеличение лимфатических узлов |
7 |
Если в общей сумме вы набрали 10 баллов, то необходимо обратиться к участковому врачу для решения вопроса о дальнейшем обследовании.
Профилактика рака кожи
Каждый, кто находится в группе риска, должен серьезно заняться профилактическими мероприятиями и по возможности исключить провоцирующие факторы.
Профилактика любого заболевания состоит в том, чтобы по возможности уменьшить воздействие провоцирующих его факторов и увеличить количество факторов, снижающих риск. То же самое касается и профилактики рака кожи.
Поскольку основная причина рака кожи – это ультрафиолетовое излучение, главной мерой профилактики является ограничение его воздействия. Конечно, полностью оградиться от солнечного света нельзя, особенно в теплое время года, когда хочется гулять, загорать, купаться. Однако во всем следует знать меру, и принимать солнечные ванны следует без фанатизма. Врачи настоятельно рекомендуют использовать солнцезащитные средства. У нас принято покупать такие кремы для поездки на море, но это неправильно. В идеале использовать средства с солнцезащитными фильтрами нужно круглый год. Конечно, в холодное время года речь идет только о кремах для лица, ведь другие части тела закрыты одеждой. А вот летом нужно позаботиться о лосьонах и кремах, которые защитят все открытые участки кожи. Выбирая такое средство, следует внимательно читать этикетку. Фактор защиты SPF или по-русски СЗФ, обычно колеблется от 15 до 50. Для более смуглой кожи, не склонной к ожогам, можно взять фактор защиты пониже, 15-25. Для светлой, чувствительной и детской кожи нужно брать средство с высоким фактором СЗФ. На этикетке должна присутствовать также надпись: UVA/UVB. Это означает, что средство защищает от альфа- и бета-лучей. Важная отметка на таком средстве – водостойкость. Она важна не только, если вы собираетесь плавать. Когда вы просто ходите по городу и потеете, средство точно также «смывается» с кожи. Тем не менее, если даже вы приобрели водостойкое средство с высокой степенью защиты, это не означает, что его можно нанести один раз и забыть на целый день. Каждые 2-4 часа в зависимости от фактора защиты нужно наносить средство снова.
Конечно, в холодное время года речь идет только о кремах для лица, ведь другие части тела закрыты одеждой. А вот летом нужно позаботиться о лосьонах и кремах, которые защитят все открытые участки кожи. Выбирая такое средство, следует внимательно читать этикетку. Фактор защиты SPF или по-русски СЗФ, обычно колеблется от 15 до 50. Для более смуглой кожи, не склонной к ожогам, можно взять фактор защиты пониже, 15-25. Для светлой, чувствительной и детской кожи нужно брать средство с высоким фактором СЗФ. На этикетке должна присутствовать также надпись: UVA/UVB. Это означает, что средство защищает от альфа- и бета-лучей. Важная отметка на таком средстве – водостойкость. Она важна не только, если вы собираетесь плавать. Когда вы просто ходите по городу и потеете, средство точно также «смывается» с кожи. Тем не менее, если даже вы приобрели водостойкое средство с высокой степенью защиты, это не означает, что его можно нанести один раз и забыть на целый день. Каждые 2-4 часа в зависимости от фактора защиты нужно наносить средство снова.
По возможности лучше носить одежду, максимально закрывающую тело от солнечных лучей. Конечно, в летнюю жару это трудновыполнимо, но попытайтесь, например, вместо коротких шортов надеть легкие брюки. Не забывайте о головных уборах. Широкополая шляпа защитит не только лицо, но и уши, и шею. Мужчины могут носить бейсболки с козырьком. В последние годы становится все более востребованной специальная солнцезащитная одежда. Она сшита из тканей, обработанных средствами с солнцезащитными фильтрами.
Солнцезащитные очки – это не только дань моде и стилю. Защита глаз и кожи вокруг них от ультрафиолета очень важна. Очки должны быть не просто стильными и модными, а действительно защищать от солнечных лучей.
Избегайте находиться на солнце в часы его наибольшей активности. Это время с 11 утра до 16 часов дня. Если вы находитесь у воды или на природе, позаботьтесь о тени. Зонт, навес, палатка – это обязательное условие. Даже если погода облачная и солнца не видно, вы все равно можете получить ожог, поскольку облака задерживают лишь 30% ультрафиолета. Это говорит о том, что солнцезащитный крем необходим даже тогда, когда солнце спряталось за облаками.
Это говорит о том, что солнцезащитный крем необходим даже тогда, когда солнце спряталось за облаками.
Вот уже много лет подряд считается модным интенсивный загар. Солярии востребованы круглый год, многие люди, особенно молодые девушки, любят загорать до тех пор, пока их кожа не станет темной. Не все понимают, что солярий вреден для кожи. Одна из проблем – это преждевременное старение, но даже она ничто по сравнению с риском развития рака кожи, в особенности меланомы. Американские ученые предложили запретить солярий молодым людям, не достигшим 18 лет.
Самостоятельная диагностика и контроль над состоянием кожи – это обязательное условие не только для людей из группы риска, но и вообще для каждого. Все мы знаем,
что можно соблюдать все меры предосторожности и все равно заболеть. Поэтому периодически осматривайте открытые участки тела – шею, плечи, руки, уши, голову на наличие каких-либо новообразований на коже, осматривайте родинки, если что-то насторожило, сдавайте необходимые анализы. Рак кожи можно предупредить, если все вышеописанные мероприятия проводить систематически, настойчиво и упорно. Сделайте солнцезащитный крем своим постоянным спутником, приучите к этому детей и откажитесь от загара «до хрустящей корочки» — это вполне выполнимые и адекватные условия.
Рак кожи можно предупредить, если все вышеописанные мероприятия проводить систематически, настойчиво и упорно. Сделайте солнцезащитный крем своим постоянным спутником, приучите к этому детей и откажитесь от загара «до хрустящей корочки» — это вполне выполнимые и адекватные условия.
Самостоятельно обследовать кожу
Сделать самостоятельный осмотр более быстрым и удобным помогут следующие рекомендации. Лучшее время для осмотра – после принятия душа или ванны. Используйте 2 зеркала: в полный рост и небольшое, желательно с длинной ручкой – их комбинация позволяет рассмотреть все участки тела. Также для осмотра головы потребуется расчёска/гребень или фен (с их помощью можно обнажить участи кожи под волосяным покровом). Осмотр необходимо производить в хорошо освещенном помещении, возможно потребуется также небольшой фонарик.
Следует обращать внимание на:
- новые родинки (непохожие на другие),
- новые красные или темного цвета образования, немного возвышающиеся над кожей,
- изменение размера, формы, цвета родинки,
- раны, которые не заживают.

Регулярные осмотры особенно важны для людей, подпадающих под влияние факторов риска рака кожи. При подозрении на меланому или другую злокачественную опухоль, необходимо незамедлительно обратиться к врачу для прохождения диагностики.
Лечение доброкачественных образований кожи и подкожной клетчатки
Лечение: атеромы, гигромы, жировики, дерматопапиломы, доброкачественные невусы, фибромы, гемангиомы, кандиломы, шипички, шипишки, подошвенные бородавки.Атерома (жировик) – доброкачественное образование сальной железы, располагающееся в подкожной клетчатке – псевдо-опухоль, киста сальной железы. Атеромы образуются в результате закупорки протока сальной железы, в результате секрет продуцируемый железой накапливается, образуя капсулированное уплотнение в толще кожи и подкожной клетчатке. Могут появляться на любых участках тела, где растут волосы, но преимущественная её локализация — на коже головы, лица, спины, шеи, области половых органов. Атеромы склонны к росту отодвигая окружающие ткани и воспалению. Осложнение при воспалительных проявлений в атероме может быть нагноение, абсцесс, флегмона. Наиболее благоприятный периоде оперативного лечения – иссечение атеромы в пределах капсулы не нарушая ее целостность – это лечение вне воспаления.
Атеромы склонны к росту отодвигая окружающие ткани и воспалению. Осложнение при воспалительных проявлений в атероме может быть нагноение, абсцесс, флегмона. Наиболее благоприятный периоде оперативного лечения – иссечение атеромы в пределах капсулы не нарушая ее целостность – это лечение вне воспаления.
Гигрома – доброкачественна кистозная опухоль синовиальной сумки либо сухожилия, содержащая желеобразную жидкость. Гигромы чаще встречаются у женщин в возрасте 20-30 лет[3]. Обычно больные не чувствуют боли при маленьких размерах гигромы, что затрудняет её обнаружение и лечение на ранних сроках. Располагаются гигромы в области сухожилий сложных суставов (суставов вовлеченных несколько костей), преимущественно на тыльной и ладонной поверхности лучезапястного сустава, задней поверхности коленного сустава (киста Беккера). Небольших размеров кисты можно вылечить консервативно – выполнив пункцию кисты с ведение в ее просвет лекарственных препаратов растворяющих стенку кисты. Наибольший — без рецидивный эффект лечения преподносит оперативное лечение, заключающееся в иссечении кисты с прошиванием ее шейки у основания.
Наибольший — без рецидивный эффект лечения преподносит оперативное лечение, заключающееся в иссечении кисты с прошиванием ее шейки у основания.
Липома – доброкачественное опухолевидное образование подкожной жировой клетчатки. Состав липомы входят жировые клетки и соединительная ткань. Если липома состоит только из жира, то она мягкая на ощупь. Чем больше в ней соединительной ткани, тем она плотнее. Данная опухоль безболезненна, вызывает дискомфорт и нарушение эстетического вида располагаясь преимущественно подкожной жировой клетчатки спины, шеи, плечах, бедрах. Узлы могут быть единичными или множественными. Встречаются липомы внутренних органов (липома забрюшинной клетчатки, средостения). Липомы склонны к росту, отодвигая и сдавливая окружающие ткани, поэтому объем и «травматичность» операции зависит от размера образования- чем липома больше теми труднее операция, больше послеоперационный рубец. В клинике выполняются операции под местной анестезией, учитывается эстетика (минимальный косметический дефект).
Доброкачественные образования кожи вызванное вирусом папилломы человека (ВПЧ). Данное образование состоит из клеток эпидермиса (плоских клеток), выступает на коже в виде сосочков на тонкой и либо широкой ножке, не пигментированы, зачастую на папилломе имеются волосяные фолликулы (признак доброкачественной опухоли). Данные образование хирургическим способом иссекаются скальпелем в пределах не изменённых тканей. В нашей клинике выполняются менее травматичный способ удаление папиллом при помощи лазера и сургидрона. Данная манипуляция для одной папилломы занимает несколько секунд, совершенно безболезненна, не требует наложение швов.
Пигментные невусы (родинки)Доброкачественные образования кожи, состоящие из пигментных клеток (клеток содержащих меланин). Размеры данных образований разнообразны, насыщенность цвета зависит от количества пигмента, так же они могут выступать над уровнем кожи. Данный вид опухоли необходимо дифференцировать со злокачественной опухолью кожи (рак) – меланома. Доброкачественный невус под действием ультрафиолета может переродиться в злокачественную форму, поэтому врачи рекомендую данные образования удалить, либо периодически обследоваться, избегать воздействия солнечных лучей. Это образование может удалено как и иссечением ткани скальпелем с последующим сшиванием тканей, так и воздействием лазера или сургидрона. Последние два способа являются косметическими, менее травматичными и совершенно безболезненными.
Данный вид опухоли необходимо дифференцировать со злокачественной опухолью кожи (рак) – меланома. Доброкачественный невус под действием ультрафиолета может переродиться в злокачественную форму, поэтому врачи рекомендую данные образования удалить, либо периодически обследоваться, избегать воздействия солнечных лучей. Это образование может удалено как и иссечением ткани скальпелем с последующим сшиванием тканей, так и воздействием лазера или сургидрона. Последние два способа являются косметическими, менее травматичными и совершенно безболезненными.
В простонародье данные образования путают с бородавками, зачастую их так и называют. Доброкачественный вид опухоли, состоящая из соединительной ткани, располагающееся в толще коже. Данные опухоли более плотные, могут располагаться на уровне кожи либо слегка выступать, имеют цвет от багрового до бледно-розового (зависит от состава клеток ткани). Эти образования преимущественно появляются у женщин, локализуясь на голенях, бедрах, груди, животе, реже на руках.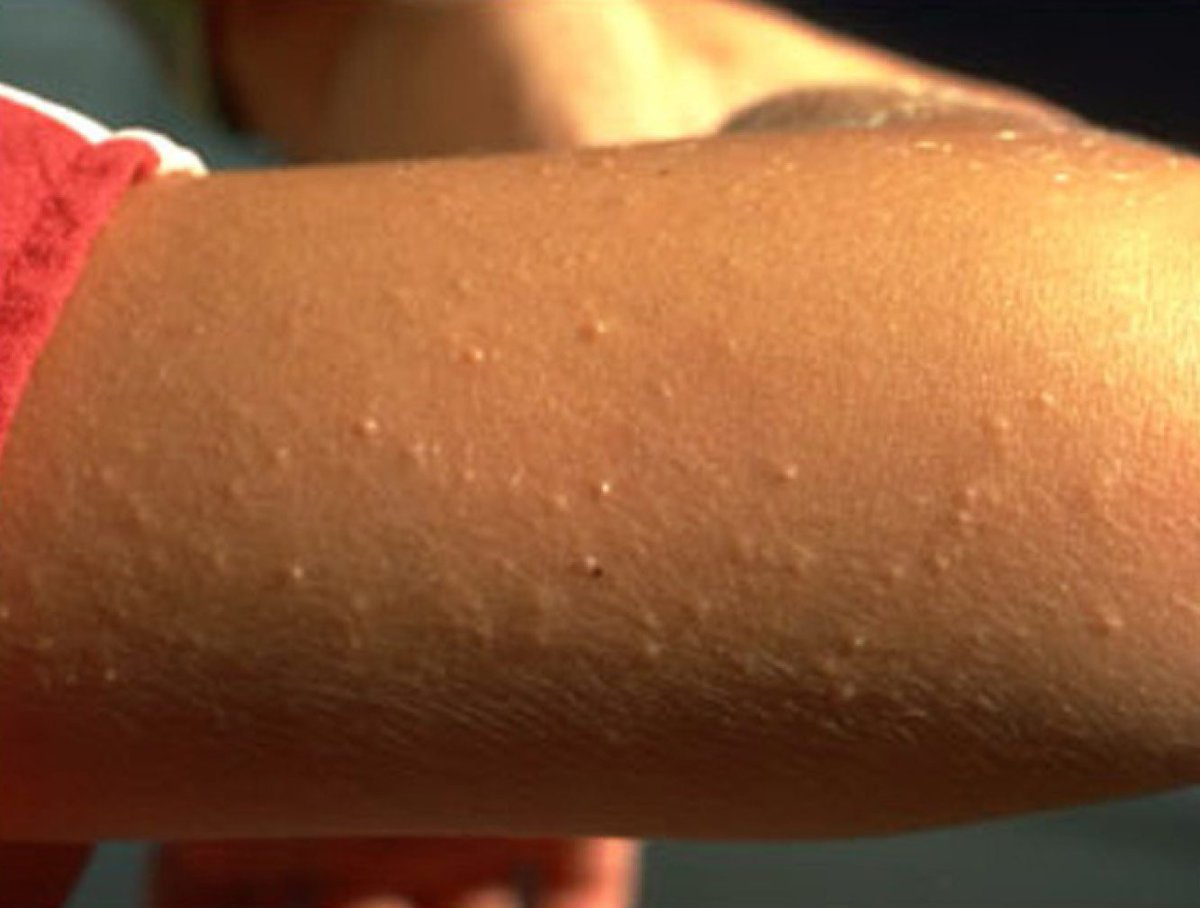 Удалить данный вид опухоли возможно в сочетании: иссечение скальпелем используя лазер либо диатермокоагулятор. После удаления рана сшивается наложением косметического шва. Такой способ необходим для полного удаления опухоли, так кат фибромы часто прорастают во все слои кожи.
Удалить данный вид опухоли возможно в сочетании: иссечение скальпелем используя лазер либо диатермокоагулятор. После удаления рана сшивается наложением косметического шва. Такой способ необходим для полного удаления опухоли, так кат фибромы часто прорастают во все слои кожи.
Вид доброкачественной опухоли в составе которой входят клетки выстилающие капилляры и сосуды. Часто данный вид опухоли путают с родинками. Отличительной особенностью является изменение цвета ли больное исчезновение их при надавливании. Гемангиомы могут находиться на уровне кожи либо слега возвышаться. При повреждении (травмировании) интенсивно кровоточат. Удалить данное образование без боли и рубцов возможно лазерным фото-коагулятором.
Подошвенные бородавки (шипицы)Доброкачественная опухоль с нарастанием ороговевшего эпителия, располагающаяся преимущественно на стопах и ладонной поверхности кисти (пальцахи ладони), часто напоминает мозоль, но в отличии от мозоли при надавливании появляется болезненность. Причины возникновения данного образования вирус папилломы, из-за чего способны множиться покрывая всю поверхность стопы либо ладони. Вылечить данное заболевание возможно либо иссечением скальпелем (травматичный способ), криодеструкцией (при таком способе высокий процент рецидива), иссечением лазером или сургидроном. Иссечение лазером наиболее современный и максимально эффективный, безболезненный способ удаление шипиц на сегодняшний день.
Причины возникновения данного образования вирус папилломы, из-за чего способны множиться покрывая всю поверхность стопы либо ладони. Вылечить данное заболевание возможно либо иссечением скальпелем (травматичный способ), криодеструкцией (при таком способе высокий процент рецидива), иссечением лазером или сургидроном. Иссечение лазером наиболее современный и максимально эффективный, безболезненный способ удаление шипиц на сегодняшний день.
Склеродермия — лечение, симптомы, причины, диагностика
Склеродермия это термин, имеющий греческое происхождение и означающий твердую кожу. Заболевание является как ревматологическим, так и нарушением в соединительной ткани. При склеродермии происходит уплотнение и утолщение кожи, и она теряет свою эластичность. При склеродермии возможно повреждение микрососудов по всему телу, что может в свою очередь приводить к поражению внутренних органов. И хотя заболевание в основном поражает руки лицо и ноги, но ухудшение кровоснабжения может привести к проблемам в пищеварительном тракте, в органах дыхания и в сердечно-сосудистой системе.
Склеродермия может проявляться по-разному у различных людей. Есть много подтипов этого заболевания. Врачи в основном классифицируют склеродермию или как ограниченную или как системную, в зависимости от степени повреждения кожи. Широко распространенную форму болезни часто называют системным склерозом, и он может быть прогностически опасным для жизни.
У приблизительно 300 000 американцев диагностирована склеродермия. Заболевание в США встречается чаще, чем в Европе или Японии. Но выявить какую либо зависимость от расовых или этнических факторов не удалось. Единственно, что было отмечено, что у женщин склеродермия встречается намного чаще, чем у мужчин.
У женщин развиваются ограниченные формы болезни в три раза чаще, чем у мужчин, и более чем в 80 % пациентов с системной склеродермией – это — женщины в возрасте 30 — 50. Редко, но дети могут также заболеть склеродермией. За прошедшие 20 лет удалось увеличить продолжительность жизни пациентов со склеродермией за счет применения более эффективного лечения. Таким образом, склеродермия — хроническое аутоиммунное заболевание, которое проявляется утолщением и уплотнением кожи и cужением сосудов (вследствие этого повреждение внутренних органов). Болезнь развивается в основном у взрослых в возрасте 30-50 лет, преимущественно у женщин.
Таким образом, склеродермия — хроническое аутоиммунное заболевание, которое проявляется утолщением и уплотнением кожи и cужением сосудов (вследствие этого повреждение внутренних органов). Болезнь развивается в основном у взрослых в возрасте 30-50 лет, преимущественно у женщин.
Различают два типа склеродермии: Ограниченная склеродермия и системная (диффузная) склеродермия. Ограниченная склеродермия поражает, главным образом, кожу, в то время как системная склеродермия — системное заболевание, которое может поражать различные органы и системы организма.
Различают два вида ограниченной склеродермии:
- Бляшечная форма: проявляется появлением пятен на коже, овальной формы красного или фиолетового цвета, плотными на ощупь (по мере развития бляшка может стать белесой в центре)
- Линейная форма: происходит появление полос утолщения на коже рук, ног или лица.
Системная склеродермия может начинаться постепенно с вовлечением вначале кожи рук, лица или иметь прогрессирующий характер, с вовлечением не только конечностей, но и туловища и внутренних органов (как правило, легких, пищевода, кишечника):
Причины
Главной особенностью склеродермии – является чрезмерная выработка коллагена. Коллаген — один из строительных материалов, из которого состоит кожа. При избытке коллагена происходит утолщение тканей и потеря эластичности.
Коллаген — один из строительных материалов, из которого состоит кожа. При избытке коллагена происходит утолщение тканей и потеря эластичности.
Первопричина склеродермии остается пока неясной. По неизвестной причине иммунная система настраивается против тканей организма и результатом является избыточная продукция коллагена. В настоящее время, проводятся исследования на выявление взаимосвязи между иммунной системой, сосудистой системой и ростом соединительной ткани. Исследования на близнецах показали отсутствие генетического фактора. И хотя причина склеродермии не установлена, но механизм заболевания связан с аутоиммунными процессами, при которых происходит поражение, как кожи, так и других органов. Аутоиммунный процесс запускает избыточное производство коллагена, что приводит к уплотнению и утолщению кожи. Кроме того, изменения в соединительной ткани приводят к давлению на сосуды как крупных артерий, так и мелких.
Симптомы
Симптомы склеродермии могут быть вариабельны у различных пациентов. Наиболее часто встречаются такие проявления как уплотнение и утолщение кожи на пальцах рук ног и лица. Кожа может утолщаться в течение первых двух-трех лет заболевания. После этого утолщение, как правило, уменьшается. Основные симптомы склеродермии включают:
Наиболее часто встречаются такие проявления как уплотнение и утолщение кожи на пальцах рук ног и лица. Кожа может утолщаться в течение первых двух-трех лет заболевания. После этого утолщение, как правило, уменьшается. Основные симптомы склеродермии включают:
- Набухание, тугоподвижность, или боль в пальцах ног или рук, или лице.
- Покалывание, онемение, или отечность кожи.
- Изменение цвета кожи.
- Чувствительность к холоду и неустойчивое и преходящее побледнение пальцев (синдром Рейно), сопровождающееся болью в пальцах.
- Красные пятна на пальцах, ладонях, лице, губах, или языке, от стойко расширенных капилляров (телеангиэктазии).
- Язвы или раны на кончиках пальцев или локтях.
- Потеря способности кожи вытягиваться.
- Зуд.
- Боли в суставах
- Усталость.
- Скручивание пальцев (склеродактилия).
- Наличие кальцинатов под кожей
- Нарушения со стороны пищеварительной системы такие, как изжога, нарушение глотания, длительная задержка пищи в пищеварительном тракте, из-за сниженной активности гладкой мускулатуры кишечника.

- Потеря двигательных функций руки из-за стягивания кожи на руке и пальцах.
- Одышка, связанная с повреждением легких и сердца.
Диагностика
Склеродермию нередко трудно диагностировать, так как она может быть похожей на многие другие заболевания. Изменения толщины кожи, наличие определенных антител в крови, или ранних изменениях в кровеносных сосудах, могут быть полезными в диагностировании болезни. При необходимости возможно взятие биопсии для анализа ткани, что также помогает поставить диагноз.
Одним из полезных тестов является ногтевой капиллярный анализ. Он основан на раннем проявлении склеродермии и проявляется исчезновением капилляров в коже рук и ног. Для этого анализа используется микроскоп или лупа и просматривается кожа в области ногтя. Для точного диагноза необходимо сопоставить как лабораторные методы исследования, так и клинические данные, и историю заболевания.
Лечение
Патогенетического лечения склеродермии пока нет. Задача лечения снизить симптомы и уменьшить риск осложнений. Медикаменты, применяемые при склеродермии:
Задача лечения снизить симптомы и уменьшить риск осложнений. Медикаменты, применяемые при склеродермии:
При ограниченных проявлениях возможно применение мазей увлажняющего характера или с содержанием кортикостероидов. Кроме того, неплохой результат дают процедуры УФО.
Сосудорасширяющие лекарства, которые расслабляют и расширяют кровеносные сосуды, могут быть назначены, чтобы уменьшить проявления синдрома Рейно, когда происходит нарушение кровообращения в дистальных отделах конечностей. Ингибиторы АПФ назначаются при наличии гипертонической болезни и наличия проблем в сосудах почек.
Нестероидные противовоспалительные препараты (НПВС), такие как аспирин, напроксен, и ибупрофен, могут уменьшить боль в суставах. Кортикостероиды, такие как преднизолон, могут также быть использованы для уменьшения воспалительного процесса.
Диспепсия может встречаться, когда склеродермия поражает пищевод, желудок, или кишечник. Это может лечиться с помощью препаратов, снижающих кислотность желудка и нормализующих перистальтику кишечника.
Иммунодепрессанты, такие как Д-пенициламин, в некоторой степени снижают продукцию коллагена, но их терапевтическое действие сопровождается выраженными побочными эффектами и их применение достаточно ограничено.
ЛФК и физиотерапия могут оказывать положительный эффект при лечении склеродермии так, как помогают сохранить эластичность связок и суставов. Хирургические методы лечения иногда применяются при выраженных контрактурах, деформациях или рубцах.
Меланома – это очень опасно!
Меланома – самая агрессивная злокачественная опухоль человека! Она встречается не так часто, как другие виды рака кожи, но наиболее опасна, так как может поразить не только кожу, но распространиться на другие органы. Меланома полностью излечима, если она выявлена на ранней стадии. О том, что вызывает меланому и как предупредить болезнь расскажет главный внештатный специалист-онколог Министерства здравоохранения Ульяновской области, заместитель главного врача ГУЗ Областной клинический онкологический диспансер, кандидат медицинских наук, доцент кафедры онкологии и лучевой диагностики УлГУ Панченко Сергей Викторович.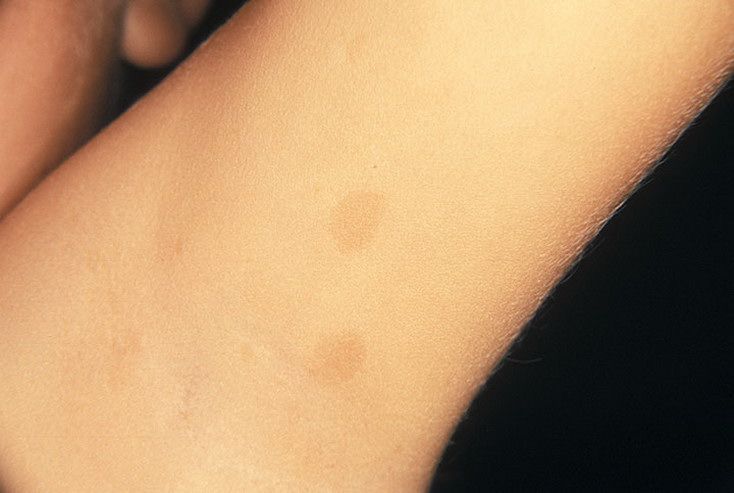
Родинка или признак меланомы?
Меланома может развиться, если проводить слишком много времени на солнце. Это приводит к тому, что нормальные клетки кожи становятся атипичными. Атипичные клетки быстро и бесконтрольно растут, и атакуют окружающие ткани.
Меланома имеет тенденцию возникать у кровных родственников. Увеличивают шанс возникновения болезни и другие обстоятельства. Например, у вас могут быть атипичные родинки. Атипичные родинки могут постепенно переходить в кожу, их плоская часть может быть на одном уровне с кожей. Они могут быть гладкими или слегка чешуйчатыми, или выглядеть шероховатыми или «шагренированными». Сами по себе эти родинки не вызывают рак. Но если у вас много таких родинок, это признак того, что меланома может возникать в вашей семье.
Наросты на коже? НЕМЕДЛЕННО К ВРАЧУ!
Наиболее важный тревожный признак меланомы – это любое изменение размера, формы или цвета родинки или другого кожного нароста, такого как родимое пятно. Следите за изменениями, которые происходят в течение нескольких недель – месяца. Обратитесь к врачу, если произошли следующие изменения:
Следите за изменениями, которые происходят в течение нескольких недель – месяца. Обратитесь к врачу, если произошли следующие изменения:
- Асимметрия: одна половина родинки или кожного нароста отличается от другой половины.
Ассиметрия
- Неровность краев: края неровные, с выемками или нечеткие.
- Цвет: пигментация не одинакова. Присутствуют оттенки желтовато-коричневого, коричневого и черного. Пёстрый вид родинки дополнен красными, белыми и голубыми фрагментами. Ранним признаком рака также является изменение в распределении цвета, особенно распространение цвета с края родинки на окружающий участок кожи.
Неравномерная окраска
- Диаметр: родинка или кожный нарост больше 6 мм в диаметре, это приблизительно размер ластика карандаша. Рост родинки должен обратить на себя внимание.
Рост родинки и диаметр более 6 мм
К признакам меланомы в существующей родинке относятся следующие изменения:
- Поднятие, например, утолщение или повышение родинки, которая раньше была плоской.

- В поверхности, например, шелушение, изъязвление, выделения, кровотечение или образование корочек.
- В участке кожи вокруг родинки, например, покраснение, припухлость, и новые небольшие цветные пятнышки вокруг большего поражения (сопутствующая пигментация).
- Чувствительность, например, зуд, пощипывание или жжение.
- Консистенция, например, размягчение или маленькие кусочки, которые легко отделяются (хрупкость).
Российскими врачами взят на вооружение принцип диагностики меланомы, известный как «правило ФИГАРО»: Форма – выпуклая; Изменения – размеров, ускоренный рост; Границы – неправильные, края изрезанные; Ассиметрия – одна половина образования не похожа на другую; Размер – диаметр более 6 мм; Окраска – неравномерная, беспорядочные черные, серые, розовые пятна.
Меланома может вырасти в родинке или родимом пятне, которое уже есть, но часто меланомы растут на неотмеченном участке кожи. Хотя они могут быть обнаружены на любом участке тела, часто они находятся в верхней части спины у мужчин и женщин и на ногах у женщин. Реже они могут возникнуть на ступнях, ладонях, ногтевом ложе или слизистых оболочках, которые выстилают полости тела, такие как рот, прямая кишка и влагалище.
Хотя они могут быть обнаружены на любом участке тела, часто они находятся в верхней части спины у мужчин и женщин и на ногах у женщин. Реже они могут возникнуть на ступнях, ладонях, ногтевом ложе или слизистых оболочках, которые выстилают полости тела, такие как рот, прямая кишка и влагалище.
Многие другие заболевания кожи, такие как себорейный кератоз, бородавки и базальноклеточный рак имеют признаки, похожие на признаки меланомы.
Кровотечение или боль? Это признак серьёзного поражения кожи!
К более поздним признакам меланомы относятся:
- Трещина в коже или кровотечение из родинки или другого цветного кожного поражения.
- Боль в родинке или кожном поражении.
- Увеличенные лимфатические узлы, особенно в подмышках и паховой области.
- Бесцветная опухоль или утолщение под кожей.
- Снижение веса без видимой причины.
- Серая кожа (меланоз).
Как диагностируют меланому?
Ваш врач осмотрит вашу кожу на наличие меланомы. Если он считает, что у вас меланома, он возьмет образец ткани из участка вокруг меланомы (биопсию). Патолог исследует эту ткань на наличие раковых клеток.
Если он считает, что у вас меланома, он возьмет образец ткани из участка вокруг меланомы (биопсию). Патолог исследует эту ткань на наличие раковых клеток.
Если биопсия укажет на наличие меланомы, вам могут понадобиться другие анализы, чтобы узнать, распространилась ли она на лимфатические узлы.
Как лечат меланому?
Наиболее часто применяемое лечение – хирургическая операция по удалению меланомы. Это все лечение, которое может вам понадобиться, если у вас меланома ранней стадии, которая не распространилась на другие части организма.
После операции вы будете посещать врача каждые 3 – 6 месяцев в течение последующих 5 лет. Во время этих посещений врач будет проверять, не вернулось ли заболевание, и нет ли у вас новых меланом.
Если меланома очень глубокая и распространилась на лимфатические узлы, для борьбы с раковыми клетками вам может понадобиться приём противоопухолевых лекарств.
СОЛНЦЕ НАМ НЕ ДРУГ!
Наилучший способ предотвратить все виды кожного рака, включая меланому, – защитить себя во время пребывания на солнце. Важно избегать воздействия ультрафиолетового излучения.
Важно избегать воздействия ультрафиолетового излучения.
- Старайтесь не находиться на солнце в середине дня (с 10.00 до 16.00).
- На улице носите защитную одежду – шляпу, которая затеняет лицо, рубашку с длинными рукавами и длинные брюки.
- Ежедневное использование солнцезащитных средств должно войти в привычку. У вашего солнцезащитного средства должен быть фактор защиты от солнца (SPF) не менее 15. Выбирайте солнцезащитное средство, которое защищает от обоих видов ультрафиолетового излучения солнца (UVA и UVB).
- Используйте средство с более высоким солнцезащитным фактором, если находитесь на возвышении.
- Избегайте солнечных ванн и искусственного загара (солярии).
Ежемесячно проверяйте свою кожу на наличие необычных пятен, родинок или язв, которые не заживают. Уделяйте особое внимание участкам, которые подвержены наибольшему воздействию солнца, таким как ладони, руки и спина. Попросите врача осмотреть вашу кожу во время регулярных осмотров. Посещайте врача как минимум один раз в год. Несмотря на то, что самой главной причиной возникновения меланомы является чрезмерное пребывание на солнце, она может быть обнаружена на участках тела, не подверженных его воздействию.
Посещайте врача как минимум один раз в год. Несмотря на то, что самой главной причиной возникновения меланомы является чрезмерное пребывание на солнце, она может быть обнаружена на участках тела, не подверженных его воздействию.
Пузыри (пузырек) на коже. Лечение в Новосибирске
Пузырь (пузырек, волдырь) — это полосное образование, возвышающееся над поверхностью кожи, при вскрытии которого образуется эрозия или язва. Зачастую пузыри сопровождаются такими неприятными симптомами, как зуд, жжение и боль. Внутри пузыря может быть жидкость кровянистого или серозного характера, выпускать которую ни в коем случае нельзя.
В основе эффективного лечения – установление причины появления пузырей. Широкий спектр диагностических методов, высокая квалификация врачей в сочетании с инновационным оснащением нашего центра обеспечивают своевременную диагностику и лечение данной патологии.
Возможные заболевания при пузырях на коже:
-
Аллергическая реакция, в том числе на укусы насекомых
-
Контактный дерматит
-
Инфекционное заболевание – корь, краснуха, ветряная оспа, герпетическая инфекция, стрептодермия
-
Микоз
-
Экзема
-
Буллезный пемфигоид
-
Нейродермит
-
Ревматоидный артрит
-
Герпетиформный дерматит
-
Патология эндокринной системы (гипотиреоз, тиреоидит, сахарный диабет)
-
Онкологические заболевания (опухоль прямой кишки, печени, яичников)
-
Следствие физического или механического воздействия на кожу (ожоги, потертости)
Предраковые заболевания кожи | Публикации клиники Семейный доктор
Кожные раки включают в себя меланому, базальноклеточный рак (базалиома) и плоскоклеточный рак. Они могут возникать на неизмененной коже или из предшествующих изменений кожи, так называемых предраковых заболеваниях (предрак), которые еще не являются раком, но через некоторое время становятся им. У 40-50% людей со светлой кожей (1 фототип кожи) после 65 развивается одна из форм рака кожи. Рак кожи может быть вылечен, если был обнаружен своевременно и затем последовало необходимое лечение. Однако выявление предраковых заболеваний кожи, о которых пойдет речь ниже, и их лечение существенно снижает и иногда полностью исключает риск появления рака.
Они могут возникать на неизмененной коже или из предшествующих изменений кожи, так называемых предраковых заболеваниях (предрак), которые еще не являются раком, но через некоторое время становятся им. У 40-50% людей со светлой кожей (1 фототип кожи) после 65 развивается одна из форм рака кожи. Рак кожи может быть вылечен, если был обнаружен своевременно и затем последовало необходимое лечение. Однако выявление предраковых заболеваний кожи, о которых пойдет речь ниже, и их лечение существенно снижает и иногда полностью исключает риск появления рака.
Актинический кератоз (солнечный кератоз)
Данное состояние проявляется маленькими, шелушащимися участками кожи и вызывается избыточным солнечным излучением. Чаще всего актинический кератоз располагается на голове, шее или руках, но может быть найден на любом участке тела. Нельзя с уверенностью сказать, превратиться ли он в плоскоклеточный рак кожи и через какое время это произойдет. Профилактическое лечение данного состояния предотвращает появление рака кожи из данных высыпаний. Наиболее высокий риск возникновения актинического кератоза у светлокожих блондинов или рыжеволосых с голубыми или зелеными глазами.
Наиболее высокий риск возникновения актинического кератоза у светлокожих блондинов или рыжеволосых с голубыми или зелеными глазами.
Актинический хейлит
Как и актинический кератоз, актинический хейлит (воспаление губ) – предраковое состояние, которое обычно появляется на коже нижней губы. Он характеризуется шелушащимися пятнами или постоянными неровностью и шероховатостью губ. Реже он проявляется отечностью губ, исчезновением четкой границы между губами и кожей, и глубокими линиями губ. Если актинический хейлит не лечить, то это приведет к возникновению плоскоклеточного рака.
Кожный рог
Кожный рог представляет собой плотное конусовидное образование, растущее из красного участка кожи, и представляет собой особую форму актинического кератоза. Размер и форма данного образования варьируется в широких пределах, но чаще всего имеет несколько миллиметров в длину. В этом случае плоскоклеточный рак возникает в основании рога. Чаще всего кожный рог встречается у светлокожих пожилых людей, которые в течение длительного времени находились на солнце.
Чаще всего кожный рог встречается у светлокожих пожилых людей, которые в течение длительного времени находились на солнце.
Диспластический невус (атипичная родинка)
Атипичная родинка не является раком, но может им стать. Она может находиться на открытых солнцу участках кожи. Размеры родинки составляют от 5-6 мм до нескольких сантиметров, форма родинки может быть различной, края – чаще неровные, поверхность – гладкая или неровная. Цвет такой родинки может быть любой или даже имеет место сочетание нескольких цветов (розовый, коричневый, черный). Если родинка стала несимметричной, поменяла цвет или стала разноцветной, изменила границы, и увеличилась более 6 мм – повод обратиться к врачу с целью исключения меланомы (злокачественной опухоли кожи).
Снижение риска появления предраковых заболеваний и раков кожи
Солнечное излучение – самая частая причина появления предраковых заболеваний и раков кожи. Также важную роль воздействию внешних раздражителей (химические и физические факторы), лучевому лечению и генетической предрасположенности.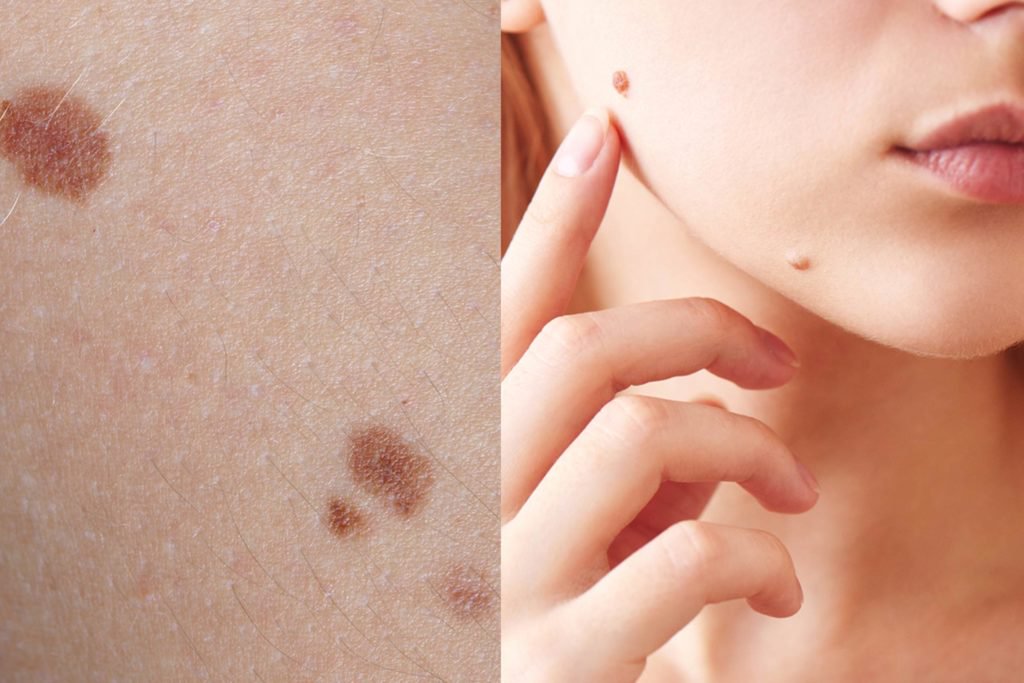 В случае изменения кожи, появления новых растущих образований и высыпаний, изменения родинок, а также не поддающихся лечению ран, правильным решением будет посещение врача.
В случае изменения кожи, появления новых растущих образований и высыпаний, изменения родинок, а также не поддающихся лечению ран, правильным решением будет посещение врача.
Информация, содержащаяся в данной публикации, не должна использоваться в качестве замены медицинской помощи и консультации у врача.
автор публикации Бетехтин Михаил Сергеевич, к.м.н., врач-дерматовенеролог, онколог.
Your Skin (для детей) — Nemours KidsHealth
Быстро! Какой орган в организме самый большой?
Вы можете быть удивлены, узнав, что это кожа, которую вы можете не воспринимать как орган. Независимо от того, как вы думаете об этом, ваша кожа очень важна. Он покрывает и защищает все, что находится внутри вашего тела. Без кожи мышцы, кости и органы людей болтались бы повсюду. Кожа держит все вместе. Это также:
- защищает наши тела
- помогает поддерживать правильную температуру нашего тела
- позволяет нам осязать
Не пропустите свой эпидермис
Кожа состоит из трех слоев, каждый со своими важными частями. Слой снаружи называется эпидермисом (скажем: eh-pih-DUR-mis). Эпидермис — это часть вашей кожи, которую вы можете видеть.
Слой снаружи называется эпидермисом (скажем: eh-pih-DUR-mis). Эпидермис — это часть вашей кожи, которую вы можете видеть.
Посмотрите на свои руки на минутку. Несмотря на то, что вы ничего не видите, ваш эпидермис напряженно работает. Внизу эпидермиса образуются новые клетки кожи.
Когда клетки готовы, они начинают двигаться к верхней части эпидермиса. Эта поездка занимает от 2 недель до месяца. По мере того, как новые клетки продолжают двигаться вверх, более старые клетки в верхней части умирают и поднимаются на поверхность вашей кожи.То, что вы видите на руках (и везде на своем теле), на самом деле является мертвыми клетками кожи.
Стр. 1
Прощай, клетки кожи
Эти старые клетки прочные и сильные, они идеально подходят для того, чтобы покрывать ваше тело и защищать его. Но они остаются ненадолго. Скоро они отслоятся. Хотя вы этого не видите, каждую минуту дня мы теряем от 30 000 до 40 000 мертвых клеток кожи с поверхности нашей кожи.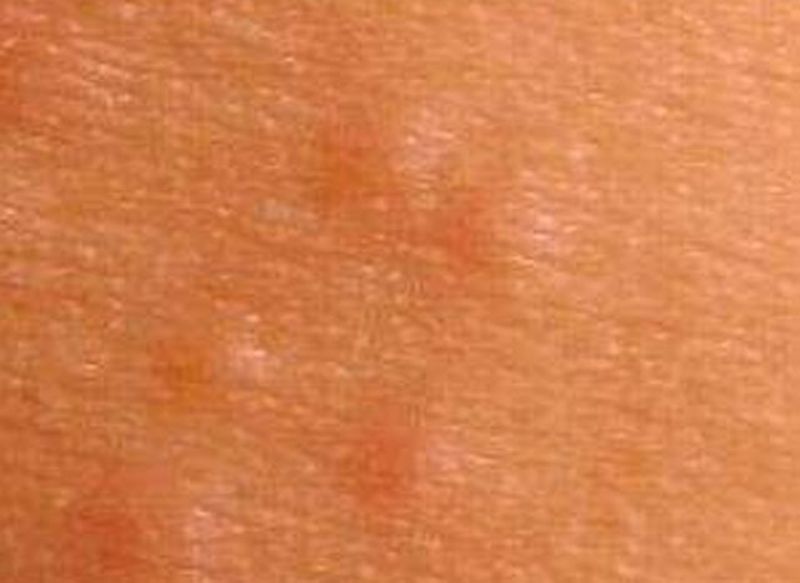
Итак, за то время, которое вам потребовалось, чтобы дочитать до этого места, вы, вероятно, потеряли около 40 000 ячеек.Это почти 4 килограмма клеток в год! Но не думайте, что ваша кожа когда-нибудь изнашивается. Ваш эпидермис всегда производит новые клетки кожи, которые поднимаются вверх, чтобы заменить старые. Большинство клеток эпидермиса (95%) работают, чтобы производить новые клетки кожи.
А остальные 5%? Они производят вещество под названием меланин (скажем: MEL-uh-nun). Меланин придает коже цвет. Чем темнее ваша кожа, тем больше у вас меланина. Когда вы выходите на солнце, эти клетки производят дополнительный меланин, чтобы защитить вас от ожогов под солнечными ультрафиолетовыми или ультрафиолетовыми лучами.
Вот почему ваша кожа загорает, если вы много времени проводите на солнце. Но даже при том, что меланин могущественен, он не может защитить вас всех сам по себе. Вы захотите носить солнцезащитный крем и защитную одежду, например шляпу, чтобы предотвратить болезненные солнечные ожоги. Защита кожи теперь также может помочь предотвратить рак кожи, когда вы станете старше.
Защита кожи теперь также может помочь предотвратить рак кожи, когда вы станете старше.
Дерма находится под эпидермисом
Следующий слой — это дерма (скажем: DUR-mis). Вы не можете видеть свою дерму, потому что она скрыта под эпидермисом.Дерма содержит нервные окончания, кровеносные сосуды, сальные и потовые железы. Он также содержит коллаген и эластин, которые обладают прочностью и эластичностью.
Нервные окончания в дерме говорят вам, что вы чувствуете при прикосновении. Они работают с вашим мозгом и нервной системой, так что ваш мозг получает сообщение о том, к чему вы прикасаетесь. Это мягкий кошачий мех или шероховатая поверхность вашего скейтборда?
Иногда то, что вы чувствуете, опасно, поэтому нервные окончания работают вместе с вашими мышцами, чтобы не пораниться.Если вы дотронетесь до чего-то горячего, нервные окончания дермы сразу же ответят: «Ой! Нервы быстро отправляют это сообщение в головной или спинной мозг, который затем немедленно приказывает мышцам убрать вашу руку. Все это происходит за доли секунды, и вы даже не задумываетесь об этом.
Все это происходит за доли секунды, и вы даже не задумываетесь об этом.
Стр.2
Дерма = множество кровеносных сосудов
Ваша дерма также полна крошечных кровеносных сосудов. Они поддерживают здоровье клеток кожи, доставляя им необходимый кислород и питательные вещества, а также удаляя отходы.Эти кровеносные сосуды трудно увидеть у детей, но вы можете лучше рассмотреть их, если посмотрите на кожу своих бабушек и дедушек. По мере того, как дерма стареет, она становится тоньше и легче просматривается.
В дерме также находятся сальные железы. Их также называют сальных желез (скажем: sih-BAY-shus) желез , и они всегда производят кожного сала (скажем: SEE-bum). Кожный жир — это натуральное масло вашей кожи. Он поднимается на поверхность эпидермиса, чтобы кожа оставалась смазанной и защищенной.Это также делает вашу кожу водонепроницаемой — пока кожный жир находится на месте, ваша кожа не впитывает воду и не становится мокрой.
У вас также есть потовые железы в дерме. Даже если вы этого не чувствуете, на самом деле вы все время немного потеете. Пот выходит через пор, , крошечные отверстия в коже, которые позволяют ему выходить. Когда кожный жир встречается с потом, они образуют немного липкую защитную пленку.
Самый простой способ увидеть этот фильм в действии — взять булавку пальцами.Затем хорошо вымойте руки водой с мылом и полностью вытрите их насухо. А теперь попробуйте снова подобрать булавку. Это будет не так просто, потому что липкого слоя больше нет! Не волнуйтесь — он скоро вернется, так как ваши сальные и потовые железы создают больше липкого вещества.
Третий слой — подкожный жир
Третий и нижний слой кожи называется подкожным слоем (скажем: sub-kyoo-TAY-nee-us) слоем . Он состоит в основном из жира и помогает вашему телу оставаться в тепле и поглощать удары, например, если вы во что-то ударились или упали. Подкожный слой также помогает удерживать вашу кожу на всех тканях под ней.
Подкожный слой также помогает удерживать вашу кожу на всех тканях под ней.
На этом слое вы также найдете начало волос. Каждый волос на вашем теле растет из крошечной трубки в коже, называемой фолликулом (скажем: FAHL-ih-kul). Каждый фолликул имеет свои корни в подкожном слое и продолжается вверх через дерму.
У вас есть волосяные фолликулы по всему телу, кроме губ, ладоней и подошв ног. И у вас в одних местах больше волосяных фолликулов, чем в других — только на вашей голове более 100000 фолликулов!
Волосяные фолликулы придают блеск вашим сальным железам.С каждым фолликулом в слое дермы связана крошечная сальная железа, которая выделяет кожный жир на волосы. Это слегка покроет волосы маслом, придав им блеск и немного гидроизоляции.
Стр. 3
Кожа может согреть и охладить
Кожа может помочь, если вам слишком жарко или слишком холодно. Ваши кровеносные сосуды, волосы и потовые железы взаимодействуют, чтобы поддерживать в теле нужную температуру. Если бы вы побежали в жару, вы могли бы перегреться. Если вы играете на улице в холодную погоду, ваша внутренняя температура может упасть.В любом случае ваша кожа может помочь.
Если бы вы побежали в жару, вы могли бы перегреться. Если вы играете на улице в холодную погоду, ваша внутренняя температура может упасть.В любом случае ваша кожа может помочь.
Твое тело довольно умное. Он знает, как поддерживать температуру на уровне 98,6 ° F (37 ° C), чтобы поддерживать здоровье вас и ваших клеток. Ваша кожа может реагировать на сообщения, отправляемые вашим гипоталамусом (скажем: hy-po-THAL-uh-mus), внутренним термометром мозга.
Если вы бегаете в жаркий день, ваши кровеносные сосуды получают сигнал от гипоталамуса, чтобы выпустить часть тепла вашего тела. Они делают это, приближая теплую кровь к поверхности вашей кожи.Вот почему иногда, когда бегаешь, у тебя краснеет лицо.
Чтобы охладить вас, задействуются потовые железы, выделяя много пота и выделяя тепло тела в воздух. Чем вам горячее, тем больше пота выделяют ваши железы! Как только пот попадает в воздух, он испаряется (это означает, что он превращается из жидкости в пар) с вашей кожи, и вы остываетесь.
А когда вы катаетесь на коньках или санках? Когда вам холодно, ваши кровеносные сосуды не дают телу терять тепло, максимально сужаясь и удерживая теплую кровь от поверхности кожи.Вы можете заметить крошечные бугорки на коже. Большинство детей называют эти мурашки по коже , но причудливое название для них — пиломотор (скажем: PY-lo-mo-ter) reflex . Рефлекс заставляет особые крошечные мускулы, называемые erector pili (скажем: ee-REK-tur pee-LEE), тянут ваши волосы, так что они встают очень прямо.
Держите его в чистоте!
В отличие от других органов (таких как легкие, сердце и мозг), ваша кожа требует хорошего мытья. Когда вы моете кожу, используйте воду и мягкое мыло.И не забывайте закрывать царапины и порезы марлей или повязкой. Это защищает от грязи и помогает предотвратить инфекции. Это всего лишь один из способов проявить доброту к своей коже!
Кожа, волосы и ногти (для родителей)
Что делает кожа?
Кожа, наш самый большой орган, выполняет множество функций. Это:
Это:
- защищает сеть мышц, костей, нервов, кровеносных сосудов и всего остального внутри нашего тела
- образует барьер, предотвращающий попадание вредных веществ и микробов в организм
- защищает ткани тела от травм
- помогает контролировать температуру тела за счет потоотделения, когда нам жарко, и за счет сохранения тепла в теле, когда нам холодно
Без нервных клеток в коже люди не могли бы чувствовать тепло, холод или другие ощущения.
Каждый квадратный дюйм кожи содержит тысячи клеток и сотни потовых желез, сальных желез, нервных окончаний и кровеносных сосудов.
Какие части кожи?
Кожа имеет три слоя: эпидермис , (ep-ih-DUR-mis), dermis, (DUR-mis) и подкожный слой , (sub-kyoo-TAY-nee-us), , ткань .
Эпидермис — это верхний слой кожи. Этот прочный защитный внешний слой в одних областях тонкий, в других — толстый.Эпидермис состоит из слоев клеток, которые постоянно отслаиваются и обновляются. В этих слоях есть три особых типа ячеек:
В этих слоях есть три особых типа ячеек:
- Меланоциты (meh-LAH-nuh-sites) производят меланин , пигмент, придающий коже ее цвет. У всех людей примерно одинаковое количество меланоцитов; чем больше вырабатывается меланина, тем темнее кожа. Воздействие солнечного света увеличивает выработку меланина, из-за чего люди загорают или покрываются веснушками.
- Кератиноциты (ker-uh-TIH-no-sites) производят кератин , тип белка, который является основным компонентом волос, кожи и ногтей.Кератин во внешнем слое кожи помогает создать защитный барьер.
- Langerhans (LAHNG-ur-hanz) Клетки помогают защитить организм от инфекции.
Поскольку клетки эпидермиса полностью заменяются примерно каждые 28 дней, порезы и царапины заживают быстро.
Под эпидермисом находится дерма. Здесь находятся наши кровеносные сосуды, нервные окончания, потовые железы и волосяные фолликулы. Дерма питает эпидермис. Два типа волокон дермы — коллаген и эластин — помогают коже растягиваться и оставаться упругой.
Дерма питает эпидермис. Два типа волокон дермы — коллаген и эластин — помогают коже растягиваться и оставаться упругой.
Дерма также содержит сальных желез человека (sih-BAY-shiss) желез . Эти железы вырабатывают масло кожного сала (SEE-bum), которое смягчает кожу и делает ее водонепроницаемой.
Нижний слой кожи подкожный (sub-kyuh-TAY-nee-iss) ткань . Сделано из
соединительная ткань, кровеносные сосуды и клетки, накапливающие жир. Этот слой помогает защитить тело от ударов и других травм и помогает удерживать тепло.Для чего нужны волосы?
Волосы на нашей голове не просто красивы. Он согревает нас, сохраняя тепло.
Волосы в носу, ушах и вокруг глаз защищают эти чувствительные участки от пыли и других мелких частиц. Брови и ресницы защищают глаза, уменьшая количество света и частиц, которые попадают в них.
Тонкие волосы, покрывающие тело, согревают и защищают кожу.![]()
Какие части волос?
Человеческий волос состоит из:
- стержень волоса , часть, которая выступает из поверхности кожи
- корень мягкая утолщенная луковица у основания волоса
- фолликул (FAHL-ih-kul), мешкообразная ямка в коже, из которой растут волосы
Внизу фолликула находится сосочек (пух-ПИЛЛ-э-э), где и происходит рост волос.Сосочек содержит артерию, питающую корень волоса. По мере того, как клетки размножаются и вырабатывают кератин, укрепляющий структуру, они продвигаются вверх по фолликулу и через поверхность кожи в виде стержня волос.
Каждый волос состоит из трех слоев:
- мозговое вещество (meh-DULL-uh) в центре, мягкое
- кора головного мозга , которая окружает продолговатый мозг и является основной частью волос
- кутикула (KYOO-tuh-kull) твердый внешний слой, защищающий стержень
Волосы растут за счет образования новых клеток у основания корня. Эти клетки размножаются, образуя тканевый стержень в коже. Палочки клеток движутся вверх по коже, поскольку под ними формируются новые клетки. По мере продвижения вверх они лишаются доступа к питанию и начинают вырабатывать твердый белок, называемый кератином. Этот процесс называется ороговением (ker-uh-tuh-nuh-ZAY-shun). Когда это происходит, волосковые клетки умирают. Мертвые клетки и кератин образуют стержень волоса.
Эти клетки размножаются, образуя тканевый стержень в коже. Палочки клеток движутся вверх по коже, поскольку под ними формируются новые клетки. По мере продвижения вверх они лишаются доступа к питанию и начинают вырабатывать твердый белок, называемый кератином. Этот процесс называется ороговением (ker-uh-tuh-nuh-ZAY-shun). Когда это происходит, волосковые клетки умирают. Мертвые клетки и кератин образуют стержень волоса.
Волосы растут по всему человеческому телу, кроме ладоней, подошв и губ.Волосы летом растут быстрее, чем зимой, и медленнее ночью, чем днем.
Для чего нужны гвозди?
Ногти защищают чувствительные кончики пальцев рук и ног. Нам не нужны ногти, чтобы выжить, но они поддерживают кончики пальцев рук и ног, защищают их от травм и помогают нам подбирать мелкие предметы. Без них нам было бы трудно почесать зуд или развязать узел.
Ногти могут быть индикатором общего состояния здоровья человека, и болезнь часто влияет на их рост.
Какие части ногтей?
Ногти растут из глубоких складок на коже пальцев рук и ног. По мере того, как клетки эпидермиса под корнем ногтя перемещаются к поверхности кожи, их количество увеличивается. Ближайшие к корню ногтя становятся плоскими и плотно прижимаются друг к другу. Каждая клетка становится тонкой пластинкой; эти пластины складываются в слои, образуя ноготь.
Как и волосы, ногти образуются путем ороговения. Когда ногтевые клетки накапливаются, ноготь выдвигается вперед.
Кожа под ногтем — это матрица .Большая часть ногтя, ногтевая пластина , выглядит розовой из-за сети крошечных кровеносных сосудов в подлежащей дерме. Беловатый участок в форме полумесяца у основания ногтя — это лунула , (ЛУН-ю-лух).
Ногти на пальцах рук растут быстрее, чем на ногах. Как и волосы, ногти летом растут быстрее, чем зимой. Оторванный гвоздь вырастет снова, если матрица не будет сильно повреждена.
Врожденная деформация кисти | Johns Hopkins Medicine
Что такое врожденные деформации кисти?
Врожденные аномалии — это деформации кисти или пальцев, присутствующие при рождении. Любой тип деформации новорожденного может стать проблемой для ребенка по мере его роста. Деформации рук могут быть особенно ограничивающими, поскольку ребенок учится взаимодействовать с окружающей средой с помощью своих рук. Степень деформации варьируется от незначительной деформации, такой как неравные или неровные пальцы или деформация большого пальца, до серьезной деформации, такой как полное отсутствие кости.
Любой тип деформации новорожденного может стать проблемой для ребенка по мере его роста. Деформации рук могут быть особенно ограничивающими, поскольку ребенок учится взаимодействовать с окружающей средой с помощью своих рук. Степень деформации варьируется от незначительной деформации, такой как неравные или неровные пальцы или деформация большого пальца, до серьезной деформации, такой как полное отсутствие кости.
Ранняя консультация ручного хирурга — важная часть процесса лечения ребенка, рожденного с деформацией кисти.Даже если реконструктивная хирургия невозможна, существует множество различных типов протезов, которые можно использовать для улучшения функции.
Какие бывают типы врожденных деформаций кисти?
Классификация деформаций кисти может быть разной. Эта классификация была принята Американским обществом хирургии кисти. В настоящее время существует 7 групп деформаций кисти:
Проблемы формирования деталей
Это происходит, когда части тела перестают развиваться, пока ребенок находится в утробе матери. Это вызывает либо полное отсутствие части тела, например руки, либо отсутствие структуры, например, части кости руки. В случае полного отсутствия части операция не проводится. Вместо этого эти дети могут получить протезы в раннем детстве. Типы этой классификации включают:
Это вызывает либо полное отсутствие части тела, например руки, либо отсутствие структуры, например, части кости руки. В случае полного отсутствия части операция не проводится. Вместо этого эти дети могут получить протезы в раннем детстве. Типы этой классификации включают:
- Радиальная косолапость. Лучевая косолапость — это деформация, поражающая все ткани на стороне большого пальца (радиальной стороне) предплечья и кисти. Может быть укорочение кости, малый большой палец или отсутствие большого пальца.Деформации запястья обычно оперируют примерно в 6-месячном возрасте.
- Ульнарская косолапость. Локтевая косолапость встречается реже, чем лучевая косолапость. Эта деформация может быть связана с недоразвитием локтевой кости (кость предплечья со стороны мизинца) или полным отсутствием кости.
Отказ частей руки от отделения
При этом типе деформации части руки, кости или ткани, не разделяются в утробе матери.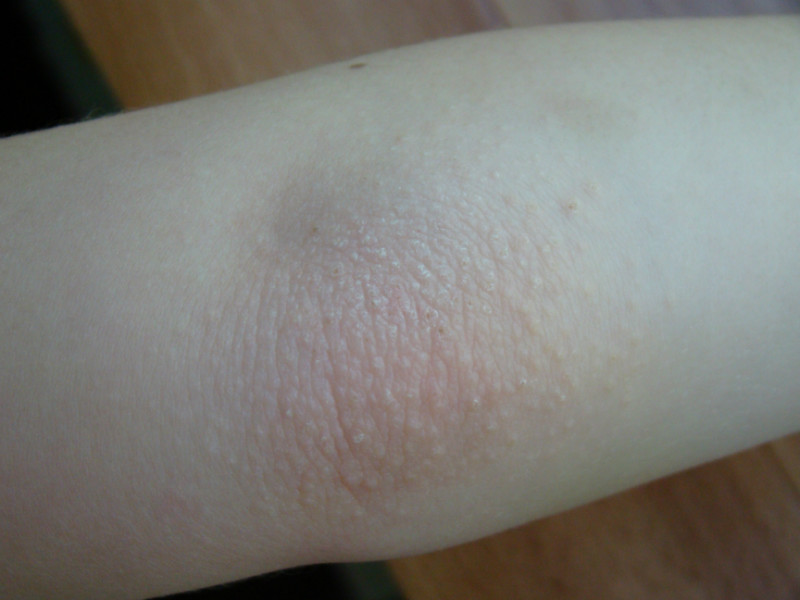 Самый распространенный тип этой классификации — синдактилия. Синдактилия — это слияние двух или более пальцев. Существует семейная тенденция к развитию этого уродства. Если пальцы полностью срослись, это считается завершенным. Различают 2 типа синдактилии:
Самый распространенный тип этой классификации — синдактилия. Синдактилия — это слияние двух или более пальцев. Существует семейная тенденция к развитию этого уродства. Если пальцы полностью срослись, это считается завершенным. Различают 2 типа синдактилии:
- Простая синдактилия . Это включает слияние только между тканями пальцев.
- Комплексная синдактилия. Это включает слияние костей.
Другой пример неспособности руки отделяться — контрактуры кисти.Контрактуры руки также могут развиться в результате проблем с клетками матки. Контрактура — это ненормальное вытягивание пальцев руки вперед. Обычно это вызвано проблемами с мышцами или кожей. Один из распространенных типов этой классификации включает в себя врожденный запуск. Врожденный спусковой механизм возникает, когда один из пальцев не может разгибаться. Обычно это видно на большом пальце. В развитии ребенка может пройти некоторое время, прежде чем будет замечено, что ребенок не может вытянуть большой палец. Некоторые из этих случаев улучшаются сами по себе. Операция обычно не проводится до второго года жизни, но предпочтительно до 3 лет.
Некоторые из этих случаев улучшаются сами по себе. Операция обычно не проводится до второго года жизни, но предпочтительно до 3 лет.
Подлесок пальцев
Недоразвитые пальцы рук связаны со многими врожденными деформациями кисти. Для исправления этих деформаций не всегда требуется хирургическое лечение. К недоразвитым пальцам могут относиться:- Палец маленький
- Мышцы отсутствуют
- Кости недоразвиты или отсутствуют
- Полное отсутствие пальца
Нарастание пальцев
Разрастание пальцев также известно как макродактилия, при которой палец становится чрезмерно большим.В этой ситуации также могут быть задействованы рука и предплечье. В этом редком состоянии поражаются все части пальца (или большого пальца); однако в большинстве случаев задействован только один палец (обычно указательный). Хирургическое лечение этого состояния сложное, и результаты могут быть менее желательными. Иногда рекомендуется ампутация увеличенного пальца.
Иногда рекомендуется ампутация увеличенного пальца.
Синдром врожденного сужения повязки
Это происходит, когда вокруг пальца или руки образуется тканевая повязка, вызывающая проблемы, которые могут повлиять на кровоток и нормальный рост.Сужения кольца врожденные (присутствуют при рождении). Это состояние может быть связано с другими врожденными дефектами, такими как косолапость, заячья губа или волчья пасть. Причина сужения кольца неизвестна. Некоторые теории предполагают, что перевязка околоплодных вод может привести к сужению кольца на пальце или конечности. В некоторых случаях может потребоваться ампутация пальца.
Другие общие проблемы со скелетной системой
Это редкая и сложная группа проблем.
Лечение врожденной деформации кисти
Специфическое лечение врожденной деформации кисти будет назначено врачом вашего ребенка на основании:
Возраст вашего ребенка, общее состояние здоровья и история болезни
Размер условия
Причина состояния
Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
Ожидания по ходу состояния
Ваше мнение или предпочтение
Лечение может включать:
Манипуляции и растяжение конечностей
Шинирование пораженных конечностей
Перенос сухожилий
Внешние приспособления (помогающие выровнять деформированные пальцы или руки)
Физиотерапия (для увеличения силы и функциональности руки)
Коррекция контрактур
Кожные трансплантаты.
 Они включают замену или прикрепление кожи к той части руки, на которой отсутствует кожа или которая была удалена во время процедуры.
Они включают замену или прикрепление кожи к той части руки, на которой отсутствует кожа или которая была удалена во время процедуры.Протезирование. Их можно использовать, когда операция невозможна, или в дополнение к хирургической коррекции.
Фрикционные пузыри | DermNet NZ
Автор: достопочтенный профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 2013 г.
Что такое волдырь от трения?
Волдырь от трения — это волдырь, вызванный частым трением кожи о другой предмет.Чаще всего образуется на ладонях, пальцах рук, подошвах, боках стоп и пальцах ног. Верхнюю часть волдыря стирают там, где кожа более тонкая, например, на верхней части руки или ноги, образуя ссадину. На более тонких участках кожи трение вызывает натирания без образования пузырей.
Причина трения волдыря?
Волдырь от трения возникает при контакте, давлении и движении между кожей и чем-то, касающимся ее, например, пяткой, натертой новой или другой обувью.
Сильные силы вызывают механическое разделение слоев клеток эпидермиса.Разрыв заполняется жидкостью, образуя субэпидермальный булл (волдырь). Волдырь образуется быстрее, если давление и движения на коже сильные или кожа влажная.
У кого появляются волдыри от трения?
Волдыри от трения время от времени возникают почти у мужчин и женщин любого возраста. К усугубляющим факторам относятся:
- Жара — они особенно распространены в тропическом климате.
- Продолжительные или энергичные упражнения — часто встречаются у спортсменов (особенно марафонцев) и солдат; треть из 872 американских солдат, опрошенных во время пребывания в Ираке, имели волдыри. 1 Волдыри на ладонях могут возникать во время гребли или у детей, играющих на брусьях для обезьян.
- Переноска тяжелых предметов увеличивает риск образования волдырей.
- Чрезмерное потоотделение — при гипергидрозе кожа смягчается, поэтому кожа легче расслаивается.
- Плотная, неудобная или новая обувь, которая постоянно натирает один или два участка кожи.

- Невпитывающие или тонкие носки — они плохо впитывают влагу и не защищают кожу должным образом от повреждений обувью или ботинками.
- Грубая или жесткая ткань может вызвать образование волдырей на других участках, например в подмышках или в паху.
Волдыри могут также возникать на участках давления, таких как бедро, как осложнение хирургического вмешательства или потери сознания, как правило, после отравления барбитуратами.
Есть некоторые специфические заболевания, которые делают кожу более хрупкой, чем обычно, а также вызывают появление волдырей в ответ на трение или травму.
Каковы клинические признаки фрикционного волдыря?
При трении кожи сначала отслаиваются поверхностные клетки.Более сильное давление вызывает покраснение, нагревание и покалывание пораженной кожи. Затем красная кожа становится бледной по мере образования волдыря. Волдырь обычно содержит прозрачную жидкость, но кровотечение меняет цвет на красный / коричневый.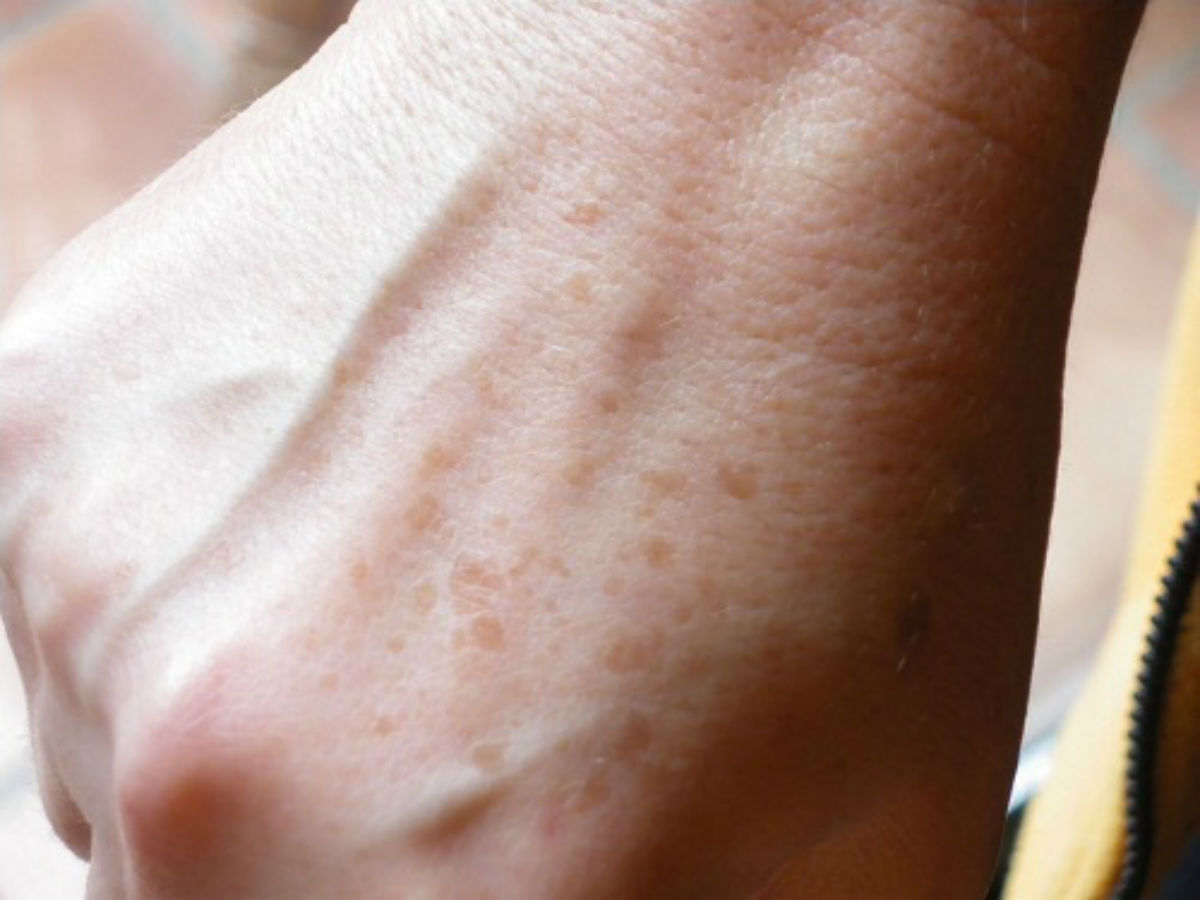
Волдыри возникают там, где роговой слой (внешний клеточный слой) очень толстый, как, например, на подошве стопы и ладони. Там, где кожа более тонкая, трение имеет тенденцию полностью снимать эпидермис, что приводит к эрозии (язве).
Если волдырь останется неповрежденным, жидкость рассосется, и через несколько дней поврежденная кожа отслоится.
Фрикционные пузыри
Нужно ли мне делать какие-либо тесты?
Испытания типичных пузырей на трение не требуются. Следующие исследования могут быть рассмотрены, если волдыри частые, обширные или не заживают.
Осложнения от трения пузырей
Неповрежденные от трения пузыри обычно быстро заживают, не оставляя рубцов. Иногда заживление затягивается. Проблемы могут включать:
- Снижение боли
- Инфекция раны: проявляется нарастающей болью и покраснением вокруг волдыря / эрозии, появлением красной полосы в области паха или подмышки и образованием гноя.Инфекция чаще встречается у диабетиков и лиц с ослабленным иммунитетом.

- Пиогенная гранулема может иногда возникать на месте волдыря через несколько дней.
- Рубцы из-за инфекции или более глубокой травмы.
Как лечить волдырь от трения?
Волдыри от трения заживают сами по себе. Однако повязки помогают защитить от дальнейшего повреждения. Гидроколлоидные пластыри на волдырях могут способствовать более быстрому заживлению.
Большие волдыри можно удалить путем прокалывания стерильной иглой.По возможности лучше держать крышу волдыря на месте, чтобы уменьшить боль и уменьшить вероятность заражения. Если крыша волдыря оторвалась, оставив эродированную поверхность кожи, тщательно очистите рану и наложите чистую повязку.
Зараженные от трения волдыри или эрозии могут потребовать местного применения антибиотиков или антисептиков в течение нескольких дней. При появлении целлюлита необходимо применять системные антибиотики. Не следует использовать антибиотики, если рана не инфицирована.
Можно ли предотвратить образование волдырей от трения?
Если вы склонны к образованию пузырей от трения, могут быть полезны следующие меры.
- Сапоги и туфли облегающие; при необходимости используйте ортопедические приспособления для уменьшения точек давления.
- Стельки из неопрена
- Влагопоглощающие носки, меняемые, как только они станут влажными
- 2 пары носков: более тонкий внутренний слой полиэстера и более толстый внешний слой из шерсти или полипропилена
- Набедренники для предотвращения попадания гравия и растительных материалов в обувь
- Набивка из овечьей шерсти на участках, склонных к образованию пузырей и вокруг них
- Различные запатентованные набивки из пеноматериала, амортизирующие и защитные барьерные продукты, которые можно приобрести в прилавке для обуви в вашей местной аптеке.
Антиперспирант, вазелин или силиконовая смазка, порошки и клеи для кожи местного действия были рекомендованы и могут оказаться полезными.Однако научно не доказано, что они уменьшают дискомфорт или улучшают заживление.
Некоторое затвердевание происходит при повторяющихся упражнениях низкой интенсивности из-за образования костной мозоли (утолщения эпидермиса).
Опухоли кисти
Используется с разрешения Американского общества хирургии кисти.
Что такое опухоли рук?
Любая аномальная шишка или шишка считается опухолью. Опухоль также может называться «новообразованием».Термин «опухоль» не обязательно означает, что это злокачественная опухоль или рак. Фактически, подавляющее большинство опухолей рук доброкачественные или незлокачественные. Любая шишка или шишка на руке — опухоль, независимо от того, чем она вызвана.
Опухоли рук могут возникать на коже, как родинка или бородавка, или могут возникать под кожей в мягких тканях или даже под костью. Поскольку в руке очень много типов тканей (например, кожа, сухожилие, жир, связки, кости и т. Д.), Может возникнуть много типов опухолей.Однако обычно встречаются лишь некоторые из них.
Какие бывают типы опухолей рук?
Самая распространенная опухоль кисти и запястья — киста ганглия. Это доброкачественные мешочки с желатиновой жидкостью, которые образуются из оболочки сустава или сухожилия. Они часто наблюдаются на запястье, но могут возникать и вокруг суставов пальцев. Они образуются, когда часть суставной капсулы или оболочки сухожилия начинает раздуваться и заполняется жидкостью, которая смазывает сустав или сухожилие.
Это доброкачественные мешочки с желатиновой жидкостью, которые образуются из оболочки сустава или сухожилия. Они часто наблюдаются на запястье, но могут возникать и вокруг суставов пальцев. Они образуются, когда часть суставной капсулы или оболочки сухожилия начинает раздуваться и заполняется жидкостью, которая смазывает сустав или сухожилие.
Вторая по распространенности опухоль кисти — это гигантоклеточная опухоль влагалища сухожилия.В отличие от кисты ганглия, заполненной жидкостью, эти опухоли представляют собой твердые образования. Они могут возникать везде, где есть ближайший влагалище сухожилия. Это доброкачественные медленнорастущие образования, которые распространяются через мягкие ткани под кожей. Некоторые считают, что они могут быть вызваны травмой, которая стимулирует аномальный рост влагалища сухожилия. Это не рак.
Другой распространенной опухолью является киста эпидермального включения. Он также является доброкачественным и образуется непосредственно под кожей, начиная с нижней поверхности кожи, где, возможно, был порез или прокол. Клетки кожи обычно выделяют защитное восковое вещество, называемое кератином. Они также проходят цикл, в котором поверхностные клетки кожи умирают и отслаиваются в окружающую среду. Когда клетки кожи попадают в ловушку под поверхностью, они продолжают вырабатывать кератин, размножаться и отшелушиваться. Кератин и мертвые клетки кожи попадают под кожу и начинают образовывать кисту. Киста растет по мере производства большего количества кератина и гибели большего количества клеток кожи. В конечном итоге вы получаете фиброзный мешок, наполненный творожной субстанцией, который прикрепляется к нижней поверхности кожи, откуда она возникла.
Клетки кожи обычно выделяют защитное восковое вещество, называемое кератином. Они также проходят цикл, в котором поверхностные клетки кожи умирают и отслаиваются в окружающую среду. Когда клетки кожи попадают в ловушку под поверхностью, они продолжают вырабатывать кератин, размножаться и отшелушиваться. Кератин и мертвые клетки кожи попадают под кожу и начинают образовывать кисту. Киста растет по мере производства большего количества кератина и гибели большего количества клеток кожи. В конечном итоге вы получаете фиброзный мешок, наполненный творожной субстанцией, который прикрепляется к нижней поверхности кожи, откуда она возникла.
Есть и другие, менее распространенные типы опухолей руки. Они включают липомы (жировые опухоли), невриномы, опухоли нервных оболочек, фибромы и опухоли гломуса среди других (см. Рисунок 3). Практически все они доброкачественные. Костные шпоры могут образовываться в результате артрита или травмы, которые кажутся твердыми опухолями. Инородные тела, такие как заноза, также могут вызывать реакции с образованием шишек или шишек на руке.
А как насчет рака руки?
Когда пациенты обнаруживают шишку или шишку на руке, в первую очередь их беспокоит, есть ли у них рак.К счастью, рак руки встречается очень редко. Наиболее распространенными первичными злокачественными новообразованиями руки являются рак кожи, такой как плоскоклеточная карцинома, базальноклеточная карцинома или меланома. Другие виды рака очень редки, но включают саркомы мягких тканей или костей. Рак также может распространиться на руку из других частей тела, например, рак легких или груди. Это будет представлять метастатический рак. При любом раке конечности для постановки окончательного диагноза обычно требуется биопсия ткани.
Обследование и лечение
Тщательный сбор анамнеза и медицинский осмотр, проводимый ручным хирургом, могут сузить круг возможных вариантов относительно типа опухоли, которая есть у пациента. Рентген можно сделать, если есть опасения по поводу поражения костей или для оценки мягких тканей. Рекомендации по лечению основаны на опыте ручного хирурга и предпочтениях пациента.
Рентген можно сделать, если есть опасения по поводу поражения костей или для оценки мягких тканей. Рекомендации по лечению основаны на опыте ручного хирурга и предпочтениях пациента.
Обычно лечение с наименьшей частотой рецидивов включает хирургическое удаление опухоли.Иссечение опухоли также позволяет патологоанатому проанализировать ее и с достаточной уверенностью определить, какого она типа. Операция часто проводится в амбулаторных условиях и может не потребовать общей анестезии. Риски и преимущества следует обсудить с хирургом. Большинство опухолей можно вылечить хирургическим путем.
Если врач считает, что опухоль является кистой ганглия, то попытка аспирации или инъекции кисты может быть вариантом, если пациент не хочет хирургического вмешательства, хотя рецидивы довольно распространены.Игольная биопсия или послеоперационная биопсия могут быть рассмотрены при солидной опухоли, если хирург хочет получить диагноз ткани, прежде чем рекомендовать окончательное лечение.
Некоторые пациенты могут решить ничего не делать и просто жить с опухолью, когда узнают, что она, вероятно, доброкачественная. Однако, как правило, опухоли со временем становятся больше и могут причинять больше неудобств. Пациентам также следует учитывать риски, преимущества и последствия, если они не решаются на операцию. Хирурги-ручные хирурги могут предоставить информацию и советы, которые позволят пациентам принять наилучшие решения в отношении своих планов лечения.
Абсцесс — NHS
Абсцесс — это болезненное скопление гноя, обычно вызванное бактериальной инфекцией. Абсцессы могут развиваться в любом месте тела.
В этой статье рассматриваются 2 типа абсцессов:
- кожных абсцессов, которые развиваются под кожей
- внутренних абсцессов, которые развиваются внутри тела, в органе или в промежутках между органами
Симптомы абсцесса
Кожный абсцесс часто выглядит как опухшая, заполненная гноем шишка под поверхностью кожи.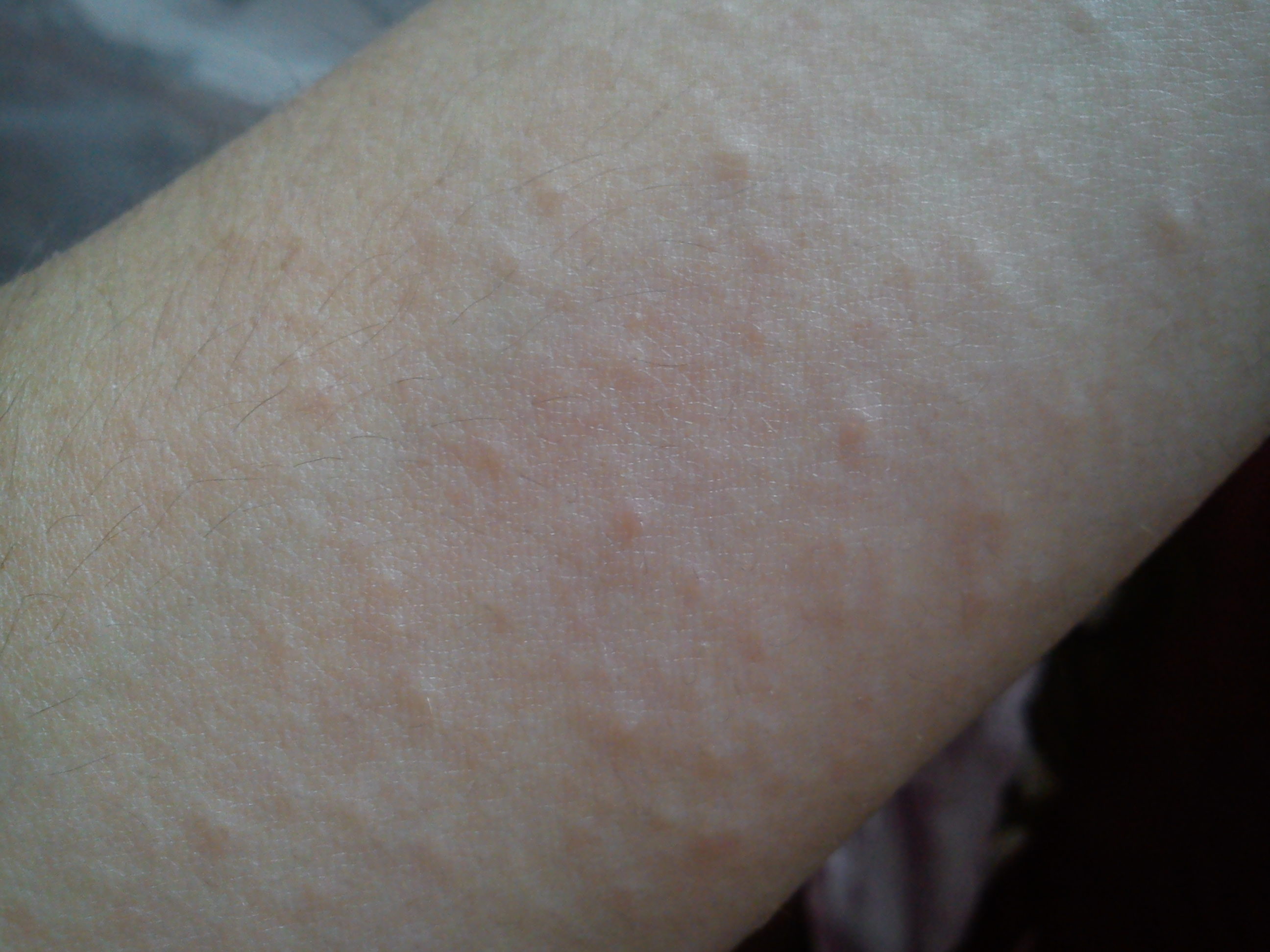 У вас также могут быть другие симптомы инфекции, такие как высокая температура и озноб.
У вас также могут быть другие симптомы инфекции, такие как высокая температура и озноб.
Кредит:
Нарыв внутри тела определить сложнее, но признаки включают:
- боль в пораженной области
- высокая температура
- в целом плохое самочувствие
Подробнее о симптомах абсцесса.
Когда обращаться к вашему терапевту
Обратитесь к терапевту, если вы подозреваете, что у вас абсцесс.Они могут осмотреть кожный абсцесс или направить вас в больницу, если у вас может быть внутренний абсцесс.
Существует несколько тестов, помогающих диагностировать абсцесс, в зависимости от того, где он находится.
Прочтите о диагностике абсцесса.
Причины абсцессов
Большинство абсцессов вызвано бактериальной инфекцией.
Когда бактерии попадают в ваш организм, ваша иммунная система отправляет борющиеся с инфекцией лейкоциты в пораженный участок.
Когда белые кровяные тельца атакуют бактерии, некоторые близлежащие ткани умирают, образуя отверстие, которое затем заполняется гноем, образуя абсцесс.Гной содержит смесь мертвых тканей, лейкоцитов и бактерий.
Внутренние абсцессы часто развиваются как осложнение существующего состояния, например, инфекции в другом месте вашего тела. Например, если ваш аппендикс лопается в результате аппендицита, бактерии могут распространиться внутри вашего живота (брюшной полости) и вызвать образование абсцесса.
Прочтите о причинах абсцессов.
Лечение абсцесса
Небольшой кожный абсцесс может истощиться естественным образом или просто сморщиться, высохнуть и исчезнуть без какого-либо лечения.
Однако может потребоваться лечение более крупных абсцессов антибиотиками, чтобы избавиться от инфекции, и может потребоваться дренирование гноя. Обычно для этого вводят иглу в кожу или делают небольшой надрез на коже над абсцессом.
Подробнее о лечении абсцесса.
Предотвращение кожных абсцессов
Большинство кожных абсцессов вызывается бактериями, попадающими в небольшую рану, корень волоса или заблокированную сальную или потовую железу.
Обеспечение чистоты, здоровья и отсутствия бактерий на коже помогает снизить риск развития кожных абсцессов.
Вы можете снизить риск распространения бактерий:
- регулярно мыть руки
- поощряя членов вашей семьи регулярно мыть руки
- используя отдельные полотенца и не принимая ванну вместе
- ожидая полного лечения абсцесса кожи и вылечить перед использованием любого общего оборудования, такого как тренажеры, сауны или бассейны.

Не выдавливайте гной из абсцесса самостоятельно, так как это может легко распространить бактерии на другие участки кожи.Если вы используете салфетки для удаления гноя из абсцесса, немедленно избавьтесь от них, чтобы избежать распространения микробов. После того, как вы выбросили салфетки, вымойте руки.
Будьте осторожны при бритье лица, ног, подмышек или зоны бикини, чтобы не порезать кожу. Не делитесь друг с другом бритвами или зубными щетками.
Это также может помочь снизить риск кожных абсцессов:
Внутренние абсцессы трудно предотвратить, поскольку они часто являются осложнениями других состояний.
скопление гноя внутри одной из бартолиновых желез, которые находятся по обе стороны от входа во влагалище Последняя проверка страницы: 4 ноября 2019 г.
Срок следующего рассмотрения: 4 ноября 2022 г.
Бородавок и подошвенных бородавок | Мичиган Медицина
Обзор состояния
Подходит ли вам эта тема?
В этой теме есть информация о бородавках на любой части тела, кроме половых органов.Информацию о бородавках на гениталиях см. В теме Генитальные бородавки.
Что такое бородавки и что их вызывает?
Бородавка — это образование на коже, вызванное некоторыми типами вируса, называемого вирусом папилломы человека (ВПЧ). ВПЧ поражает верхний слой кожи, обычно попадая в организм через участок поврежденной кожи. Вирус заставляет верхний слой кожи быстро разрастаться, образуя бородавку. Большинство бородавок проходят сами по себе в течение месяцев или лет.
Бородавки могут расти на любом участке тела и бывают разных видов.Например, обыкновенные бородавки чаще всего растут на руках, но могут расти где угодно. Подошвенные бородавки растут на подошвах стоп.
Как распространяются бородавки?
Бородавки легко передаются при прямом контакте с вирусом папилломы человека. Вы можете заразиться снова, прикоснувшись к бородавке, а затем прикоснувшись к другой части тела. Вы можете заразить другого человека, делясь полотенцами, бритвами или другими личными вещами. После контакта с ВПЧ может пройти несколько месяцев медленного роста под кожей, прежде чем вы заметите бородавку.
Маловероятно, что у вас будет бородавка каждый раз при контакте с ВПЧ. У некоторых людей шансы получить бородавки выше, чем у других.
Какие симптомы?
Бородавки бывают самых разных форм и размеров. Бородавка может быть шишкой с шероховатой поверхностью или может быть плоской и гладкой. Крошечные кровеносные сосуды врастают в ядро бородавки, снабжая ее кровью. Как при обычных, так и при подошвенных бородавках эти кровеносные сосуды могут выглядеть как темные точки в центре бородавки.
Бородавки обычно безболезненны.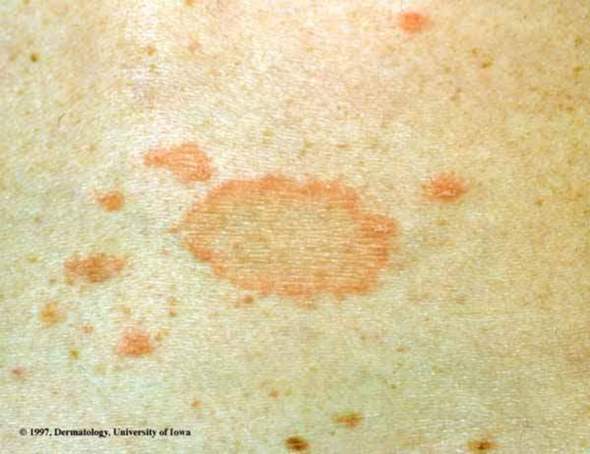 Но бородавка, которая растет в том месте, куда вы оказываете давление, например на пальце или на подошве стопы, может вызывать болезненные ощущения.
Но бородавка, которая растет в том месте, куда вы оказываете давление, например на пальце или на подошве стопы, может вызывать болезненные ощущения.
Как диагностируют бородавки?
Врач обычно может определить, является ли новообразование на коже бородавкой, просто взглянув на него. Ваш врач может взять образец бородавки и рассмотреть его под микроскопом (биопсия кожи). Это можно сделать, если не ясно, что это бородавка. Это также можно сделать, если нарост кожи темнее окружающей его кожи, представляет собой неровное пятно на коже, кровоточит или является большим и быстрорастущим.
Как к ним относятся?
Большинство бородавок не нуждаются в лечении. Но если у вас есть болезненные или распространяющиеся бородавки, или если вас беспокоит их внешний вид, варианты лечения включают:
- Использование домашних средств, таких как салициловая кислота или клейкая лента. Вы можете получить их без рецепта.
- Нанесение более сильного лекарства на бородавку или введение в нее инъекции лекарства.

- Замораживание бородавки (криотерапия).
- Удаление бородавки хирургическим путем (электрохирургия, кюретаж, лазерная хирургия).
Лечение бородавок не всегда дает результат. Даже после того, как бородавка сморщится или исчезнет, бородавки могут вернуться или распространиться на другие части тела. Это потому, что большинство методов лечения уничтожают бородавку, но не убивают вирус, вызывающий бородавку.
Причина
Бородавка развивается, когда вирус папилломы человека (ВПЧ) поражает внешний слой кожи и вызывает быстрый рост клеток кожи.Затем вирус может распространяться от существующей бородавки на другие части тела, вызывая еще больше бородавок. Различные типы этого вируса процветают в теплой и влажной среде, такой как душевые, полы в раздевалках и бассейны.
Скорее всего, у вас появится бородавка на поврежденной коже, например на порезе, заусенице, сильно обкуренном ногте или царапине. Подошвенные бородавки часто встречаются у пловцов, чьи ступни не только влажные и размягченные, но также поцарапаны и сломаны шероховатой поверхностью бассейна.Обычные бородавки часто встречаются у тех, кто работает с мясом, курицей и рыбой.
Подошвенные бородавки часто встречаются у пловцов, чьи ступни не только влажные и размягченные, но также поцарапаны и сломаны шероховатой поверхностью бассейна.Обычные бородавки часто встречаются у тех, кто работает с мясом, курицей и рыбой.
Как распространяются бородавки?
Бородавки легко передаются при прямом контакте с вирусом папилломы человека. Вы можете повторно заразить себя, прикоснувшись к бородавке, а затем коснувшись другой части тела. Вы можете заразить других, делясь полотенцами, бритвами или другими личными вещами. После контакта с вирусом папилломы человека может пройти несколько месяцев медленного роста под кожей, прежде чем вы заметите бородавку.
Маловероятно, что у вас будет появляться бородавка каждый раз при контакте с вирусом папилломы человека. У некоторых людей вероятность появления бородавок выше, чем у других.
Могут ли обычные бородавки на руках или пальцах распространяться на гениталии и вызывать остроконечные кондиломы?
Это зависит от обстоятельств. Существует много типов ВПЧ, и типы, вызывающие обычные бородавки, обычно отличаются от тех, которые вызывают подошвенные бородавки и генитальные бородавки. Если бородавка на руке человека вызвана типом ВПЧ, который также может вызывать остроконечные кондиломы, то есть вероятность, что контакт с кожей может вызвать генитальные бородавки.
Существует много типов ВПЧ, и типы, вызывающие обычные бородавки, обычно отличаются от тех, которые вызывают подошвенные бородавки и генитальные бородавки. Если бородавка на руке человека вызвана типом ВПЧ, который также может вызывать остроконечные кондиломы, то есть вероятность, что контакт с кожей может вызвать генитальные бородавки.
Но обычные бородавки не вызывают того типа остроконечных кондилом, которые приводят к высокому риску рака.
Симптомы
Бородавки бывают самых разных форм и размеров. Бородавка может выглядеть как шишка с шероховатой поверхностью или может быть плоской и гладкой. Крошечные кровеносные сосуды (капилляры) прорастают в ядро бородавки, чтобы снабжать ее кровью. Как при обычных, так и при подошвенных бородавках эти капилляры могут выглядеть как темные точки (семена) в центре бородавки.
- Обычные бородавки обычно появляются поодиночке или группами на руках, хотя могут расти на любой части тела.
 Обычно это шершавые серо-коричневые куполообразные наросты.
Обычно это шершавые серо-коричневые куполообразные наросты. - Подошвенные бородавки могут развиваться на любом участке стопы. По мере того, как мозоль и бородавка увеличиваются, ходьба может стать болезненной, как при ходьбе с галькой в обуви. Когда давление при стоянии или ходьбе толкает подошвенную бородавку под поверхность кожи, на ней образуется слой толстой жесткой кожи, похожей на мозоль. Иногда под поверхностью бородавки видны темные пятнышки.
- Плоские бородавки обычно встречаются на лице, руках или ногах.Они маленькие (обычно меньше ластика на конце карандаша). Обычно их несколько на одном участке. Они имеют плоскую вершину и могут быть розовыми, светло-коричневыми или светло-желтыми. Плоские бородавки часто распространяются при бритье.
- Нитевидные бородавки, разновидность плоских бородавок, могут расти вокруг рта, носа и бороды. На поверхности этого типа бородавок имеется множество наростов телесного цвета в форме пальцев.

- Около ногтевые бородавки находятся под ногтями на ногах и пальцах рук и вокруг них.Они выглядят как неровные неровные неровности.
Бородавки покрывают линии и складки на коже — это один из способов отличить бородавку от других кожных заболеваний, таких как кожные пятна или родинки.
Что происходит
Вирусы папилломы человека могут жить на здоровой коже, не вызывая инфекций. Но когда вирус папилломы человека попадает в организм через небольшие разрывы в коже, он может инфицировать клетки кожи под поверхностью, вызывая рост бородавки.
- Бородавка может вырасти через много месяцев, прежде чем она станет видимой.
- Бородавки, особенно новые, легко распространяются. Они могут распространяться на другие части тела или на других людей.
- Подошвенные бородавки можно протолкнуть под поверхность кожи при надавливании при стоянии и ходьбе.
 На большей части бородавки медленно образуется утолщение кожи, которое выглядит и ощущается как мозоль.
На большей части бородавки медленно образуется утолщение кожи, которое выглядит и ощущается как мозоль. - Околоугольные бородавки могут повлиять на рост ногтей.
- Может быть, трудно избавиться от бородавок после того, как они разовьются.Но обычно они проходят сами по себе в течение месяцев или лет.
- Непосредственно перед тем, как бородавки исчезнут сами по себе, они могут стать черными.
Что увеличивает ваш риск
Факторы риска образования бородавок включают:
- Наличие ослабленной иммунной системы.
- Ваш возраст. Бородавки чаще всего возникают у детей и молодых людей. По мере того, как вы становитесь старше, вы можете обнаружить, что у вас становится меньше бородавок или они исчезают.
- Хождение босиком по влажным поверхностям, например, в общественных душевых и раздевалках, а также вокруг бассейнов.
- Совместное использование полотенец, бритв и других личных вещей с человеком, у которого есть бородавки.

- Кусать ногти или кутикулу.
- Ношение закрытой или тесной обуви, вызывающей потливость ног.
Когда звонить
Обратитесь к врачу, если:
- Вы не уверены, является ли рост кожи бородавкой.Если вам больше 60 лет и у вас никогда не было бородавок, обратитесь к семейному врачу или другому медицинскому работнику, чтобы проверить, нет ли у вас рака кожи.
- Домашнее лечение без рецепта не дает результата через 2–3 месяца.
- Бородавки быстро растут или распространяются, несмотря на лечение.
- Развиваются признаки бактериальной инфекции, в том числе:
- Усиление боли, отек, покраснение, болезненность или жар.
- Красные полосы, идущие от области.
- Выделение гноя.
- Лихорадка.
- Подошвенная бородавка становится слишком болезненной, чтобы по ней ходить.
- У вас диабет или заболевание периферических артерий, и вам необходимо лечение бородавки на ноге или ступне.

- У вас бородавки на гениталиях или вокруг заднего прохода. Дополнительную информацию см. В разделе Генитальные бородавки.
Бдительное ожидание
Бдительное ожидание — это период времени, в течение которого вы и ваш врач наблюдаете за вашими симптомами или состоянием, не прибегая к медицинской помощи.Часто это подходящее лечение бородавок, потому что они обычно проходят сами по себе в течение месяцев или лет. Но вы можете рассмотреть возможность лечения бородавки, чтобы предотвратить ее распространение на другие части вашего тела или на других людей. Вы можете попробовать безрецептурное лечение бородавок в течение 2–3 месяцев, прежде чем решите обратиться к врачу.
Кого смотреть
Бородавки могут диагностировать и лечить большинство специалистов в области здравоохранения, в том числе:
Экзамены
Бородавки обычно диагностируются только на основании их внешнего вида.
В редких случаях проводится дополнительное тестирование. Если диагноз кожного заболевания неясен или если вы подвержены высокому риску рака кожи, ваш врач может взять образец новообразования и исследовать его (биопсия кожи). Биопсия обычно выполняется, если новообразование на коже темнее окружающей его кожи, выглядит как неровное пятно на коже, кровоточит или велико и быстро растет.
Важна правильная диагностика подошвенных бородавок. Некоторые средства от бородавок могут вызвать рубцевание.
Обзор лечения
Не все бородавки нужно лечить. Обычно они проходят сами по себе в течение месяцев или лет. Это может быть связано с тем, что со временем ваша иммунная система способна уничтожить вирус папилломы человека, вызывающий бородавки.
Вы можете решить лечить бородавку, если она есть:
- Болезненно.
- Смущает.
- Легко раздражается.
- Растет или распространяется на другие части вашего тела или на других людей.

Цель лечения бородавки — разрушить или удалить бородавку без образования рубцовой ткани, что может быть более болезненным, чем сама бородавка. Как лечить бородавку, зависит от типа бородавки, ее местоположения и симптомов. Также важна ваша готовность пройти курс лечения, который может длиться недели или месяцы.
Лечение бородавок не всегда бывает успешным. Даже после того, как бородавка уменьшится или исчезнет, бородавки могут вернуться или распространиться на другие части тела.Это связано с тем, что большинство методов лечения уничтожают только бородавку и не убивают вирус, вызывающий бородавку.
Самостоятельное лечение бородавок
Многие люди не лечат бородавки, если они не выглядят неприглядно или болезненно. Вы можете лечить бородавки самостоятельно с помощью:
Если у вашего ребенка бородавка, лечение, вероятно, не требуется. Это потому, что бородавки часто проходят сами по себе. Но если бородавка находится на лице или гениталиях вашего ребенка, болезненна или распространяется, вашему ребенку следует обратиться к врачу для лечения. В противном случае обычно безопасно лечить бородавку дома с помощью изоленты или салициловой кислоты. Если бородавка не улучшается в течение 2 недель, обратитесь к врачу.
В противном случае обычно безопасно лечить бородавку дома с помощью изоленты или салициловой кислоты. Если бородавка не улучшается в течение 2 недель, обратитесь к врачу.
Для получения дополнительной информации см. Домашнее лечение.
Если у вас диабет или заболевание периферических артерий, поговорите со своим врачом, прежде чем пытаться лечить бородавки в домашних условиях.
Лечение у врача
Ваш врач может лечить бородавки с помощью:
- Криотерапия.Для получения дополнительной информации см. Другое лечение.
- Лекарства, такие как крем с ретиноидами, кантаридин или имиквимод.
- Хирургия, такая как электрохирургия, кюретаж и лазерная хирургия.
- Химический пилинг с гликолевой кислотой, третиноином или более сильной формулой салициловой кислоты.
Что думать о
Перед тем, как выбрать лечение, важно отличить подошвенную бородавку от мозоли. Лечение бородавок, нанесенное на мозоль, может быть болезненным или привести к образованию рубцовой ткани.
Лечение бородавок, нанесенное на мозоль, может быть болезненным или привести к образованию рубцовой ткани.
Подошвенные бородавки часто трудно вылечить, потому что они находятся под кожей. Врачу может потребоваться разрезать кожу над бородавкой, чтобы лекарство могло проникнуть в бородавку.
Прежде чем лечить бородавки, подумайте о:
- Возможность образования рубцов. Рубцы — это самая важная вещь, о которой нужно подумать при выборе лечения бородавок. Рубцы от лечения могут быть необратимыми и такими же болезненными, как и сама бородавка. Нижняя часть стопы особенно чувствительна, что следует учитывать при подошвенных бородавках.А рубцы меняют внешний вид вашей кожи. Методы лечения, которые с меньшей вероятностью оставят шрам, включают салициловую кислоту, криотерапию и лазерную хирургию.
- Стоимость. Домашнее лечение часто так же эффективно, как и лечение у врача. И стоит дешевле.
 Но лечение в домашних условиях может занять больше времени. Менее дорогостоящие домашние методы лечения включают окклюзию ленты (изолента) и салициловую кислоту, отпускаемую без рецепта.
Но лечение в домашних условиях может занять больше времени. Менее дорогостоящие домашние методы лечения включают окклюзию ленты (изолента) и салициловую кислоту, отпускаемую без рецепта. - Ваша способность терпеть боль. Более быстрые, но более болезненные методы включают некоторые лекарства местного действия (например, кантаридин) и криотерапию.
- Ваш риск заражения. Лечение иногда может вызвать инфекцию. Если у вас ослабленная иммунная система или такое состояние, как диабет или заболевание периферических артерий, обсудите с врачом повышенный риск заражения. Возможно, вам придется принять особые меры предосторожности.
- В вашем анамнезе повторяющиеся бородавки. Если у вас в анамнезе есть возвращающиеся бородавки, вы можете поговорить со своим врачом о более агрессивных методах лечения.
- Расположение и количество бородавок. Большие области, покрытые бородавками, лучше лечить салициловой кислотой, чем более болезненными методами, которые могут вызвать рубцевание.

- Ваш возраст. Болезненные методы лечения, такие как криотерапия, могут не подходить для маленьких детей. Если вам больше 60 лет и у вас никогда не было бородавок, вы можете обратиться к врачу, чтобы проверить любые новообразования на коже на предмет рака.
- Время, необходимое на лечение. Местное лечение (нанесение лекарства на бородавку) часто происходит медленнее, чем хирургическое лечение. Некоторые методы лечения, такие как иммунотерапия, применяемая медицинским работником, требуют повторных посещений врача. В таких случаях стоимость и неудобства могут перевесить пользу от лечения.
Профилактика
Основной способ предотвратить появление бородавок — избегать контакта с вирусом папилломы человека (ВПЧ), вызывающим бородавки.Если вы подверглись воздействию этого вируса, у вас могут появиться или не появиться бородавки, в зависимости от того, насколько вы восприимчивы к этому вирусу.
Советы по предотвращению вируса папилломы человека
- Не прикасайтесь к бородавкам на себе и других.
- Не делитесь с другими бритвами, полотенцами, носками или обувью. Кто-то без видимых бородавок все еще может быть носителем вируса.
- Не ходите босиком по теплым влажным поверхностям, где может быть жив вирус бородавки.Надевайте обувь для душа при использовании общественных душевых, раздевалок или бассейнов.
- Держите ноги сухими. Если ваши ноги сильно потеют, наденьте носки, которые впитывают влагу или отводят ее от кожи.
- Избегайте раздражения подошв ног. Бородавки легче разрастаются, если ваша кожа была повреждена или сломана каким-либо образом.
Советы по предотвращению распространения бородавок
- Бородавки закрывайте повязкой или спортивной лентой.
- Не кусайте ногти или кутикулу, так как это может распространить бородавки с одного пальца на другой.

Самообслуживание
Домашнее лечение часто является первым методом лечения бородавок. При правильном выполнении домашнее лечение обычно менее болезненно, чем хирургическое.
Домашнее лечение включает:
- Салициловая кислота, которая в настоящее время считается наиболее желательным средством для лечения бородавок, исходя из ее эффективности и безопасности. Курс лечения занимает от 2 до 3 месяцев. Формулы салициловой кислоты включают Compound W и Occlusal.Спросите своего врача о том, как принимать салициловую кислоту.
- Лента для окклюзии (изолента), при которой вы используете изоленту, чтобы прикрыть бородавку на какое-то время. Это лечение занимает от 1 до 2 месяцев.
- Криотерапия, отпускаемая без рецепта. Есть наборы для домашней криотерапии, которые вы можете купить без рецепта, например Freeze Away доктора Шолля. Эти методы лечения могут быть безопасными для бородавок на руках или ногах, но не для генитальных бородавок.
 Тщательно следуйте всем инструкциям.
Тщательно следуйте всем инструкциям.
Если вы не уверены, что рост кожи вызван бородавкой, или если у вас диабет, заболевание периферических артерий или другие серьезные заболевания, которые могут повлиять на ваше лечение, лучше всего обратиться к врачу.
Уменьшение боли в подошвенной бородавке
Вы можете уменьшить боль при подошвенной бородавке с помощью:
- В удобной обуви и носках. Избегайте высоких каблуков или обуви, которая увеличивает давление на ногу.
- Прокладывайте бородавку войлоком в форме пончика или молескиновой повязкой, которую можно купить в аптеке. Оберните подушечку вокруг подошвенной бородавки, чтобы она не давила на нее. Также подумайте о том, чтобы положить в обувь подкладки или подушки, чтобы сделать ходьбу более комфортной.
- Использование лекарств, отпускаемых без рецепта, таких как аспирин, ибупрофен (например, Адвил) или ацетаминофен (например, Тайленол) для облегчения боли.
 Не давайте аспирин лицам моложе 20 лет. из-за риска синдрома Рейе, серьезного, но редкого заболевания. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Не давайте аспирин лицам моложе 20 лет. из-за риска синдрома Рейе, серьезного, но редкого заболевания. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Что думать о
Лечение салициловой кислотой часто бывает эффективным. Они не очень болезненны, не очень дороги и обычно не вызывают рубцов.Салициловая кислота — хорошее лечение для детей, потому что она не очень болезненна. Для успешного лечения салициловую кислоту необходимо применять регулярно, обычно в течение нескольких месяцев.
Народные средства, например, протирание бородавки фасолью, могут подействовать на бородавку. Но такое лечение может просто совпадать с естественным исчезновением бородавки.
Никогда не обрезайте и не сжигайте бородавку самостоятельно.
Лекарства
Если вы решите лечить бородавки, вы можете приобрести как лекарства, отпускаемые без рецепта, так и лекарства, отпускаемые по рецепту.
Лекарства, отпускаемые без рецепта
К лекарствам, отпускаемым без рецепта, относятся:
- Салициловая кислота, которая смягчает слои кожи, образующие бородавки, чтобы их можно было стереть. Формулы салициловой кислоты включают Compound W и Occlusal.
Лекарства, отпускаемые по рецепту
Лекарства, которые ваш врач может использовать или прописать вам, включают:
- Крем с ретиноидами (Avita, Retin-A). Он нарушает рост клеток кожи бородавки.
- Кантаридин (Cantharone, Cantharone Plus). Это лекарство вызывает образование волдырей на коже под бородавкой, снимая бородавку с кожи. Это лекарство применяется к бородавке в кабинете врача.
- Препараты для иммунотерапии, которые помогают иммунной системе вашего организма бороться с вирусами, включая вирус папилломы человека (ВПЧ), вызывающий бородавки. Эти лекарства могут включать имиквимод, контактные сенсибилизаторы и интерферон.

- Инъекция блеомицина, разрушающая кожу, на которой находится бородавка.Но блеомицин используется нечасто, потому что он вызывает болезненные ощущения во время и после инъекции.
Что думать о
Другие лекарства, применяемые от бородавок, включают 5-фторурацил, который чаще используется при генитальных бородавках, и циметидин. Циметидин можно принимать внутрь (перорально) или в виде инъекции.
Как и в случае с любым другим лекарством, проконсультируйтесь с врачом, прежде чем принимать лекарство от бородавок, если вы беременны или можете быть беременны. Некоторые лекарства от бородавок могут вызывать врожденные дефекты.
Хирургия
Хирургия — вариант, если лечение на дому и лечение в кабинете врача не помогли. Хирургия бородавок обычно быстрая и эффективная. Ни один хирургический метод не может быть эффективнее другого при удалении бородавок. Как правило, врачи начинают с того хирургического метода, который с наименьшей вероятностью вызовет рубцевание.
Выбор операции
К наиболее распространенным видам хирургического лечения по удалению бородавок относятся:
- Электрохирургия и выскабливание.Электрохирургия прижигает бородавку электрическим током. Кюретаж — это срезание бородавки острым ножом или небольшим инструментом в форме ложки. Эти две процедуры часто используются вместе.
- Лазерная хирургия. Лазерная хирургия выжигает бородавку интенсивным светом.
Что думать о
Бородавка может вернуться после операции, потому что операция удаляет бородавку, но не уничтожает вирус, вызывающий бородавку.
Тип операции по удалению бородавок зависит от типа, расположения и размера бородавок.Кюретаж, электрохирургия и лазерная хирургия с большей вероятностью, чем криотерапия, оставят шрамы, поэтому их обычно применяют для трудно удаляемых или повторяющихся бородавок. Если у вас большая площадь бородавок, выскабливание может оказаться неэффективным лечением.
Некоторые хирургические методы лечения могут быть слишком болезненными для некоторых детей.
Другое лечение
Криотерапия, при которой для замораживания бородавок используется очень холодная жидкость, — это наиболее часто используемая процедура, не требующая применения лекарств для лечения бородавок.Эта процедура имеет небольшой риск образования рубцов, но может быть болезненной.
Кредиты
Текущий по состоянию на: 2 июля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Патрис Берджесс, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Мартин Дж. Габика, доктор медицины, семейная медицина


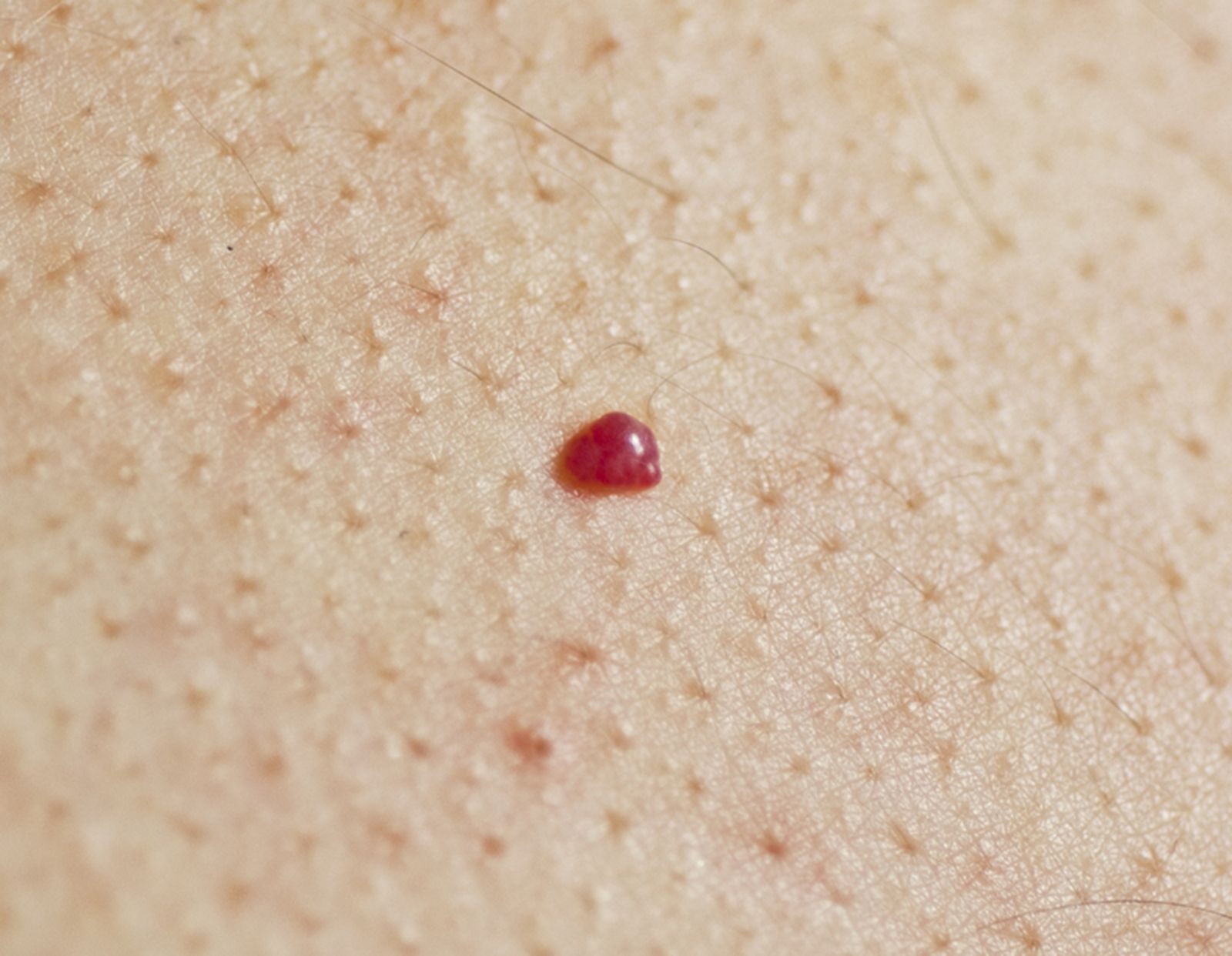



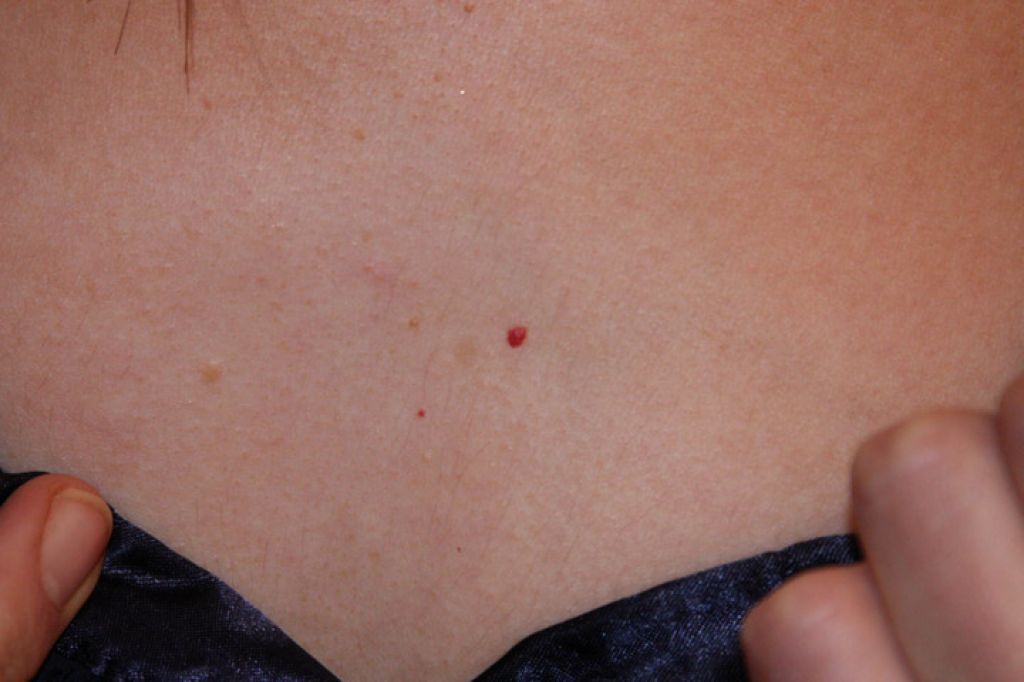
 Они включают замену или прикрепление кожи к той части руки, на которой отсутствует кожа или которая была удалена во время процедуры.
Они включают замену или прикрепление кожи к той части руки, на которой отсутствует кожа или которая была удалена во время процедуры.
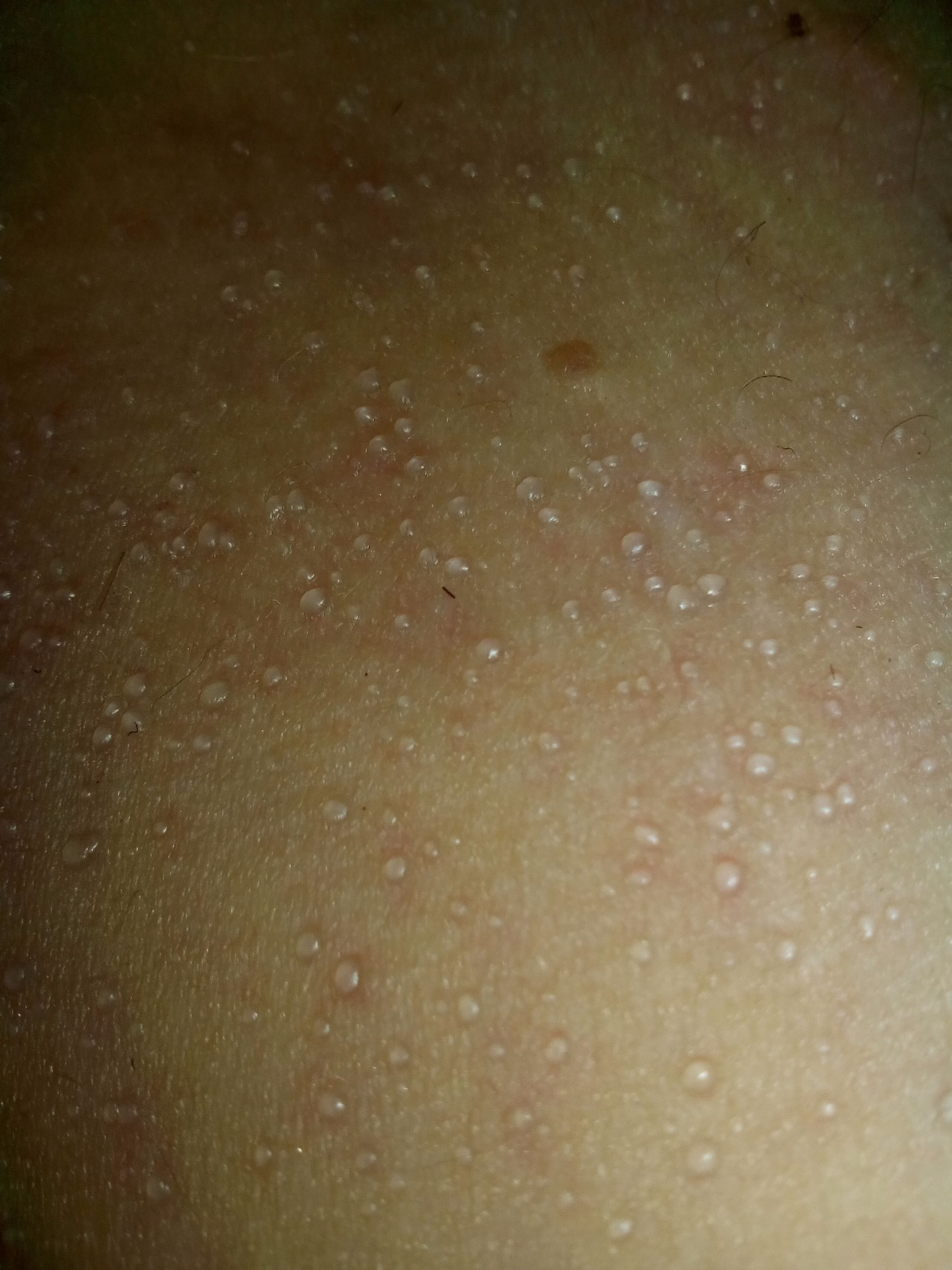


 Обычно это шершавые серо-коричневые куполообразные наросты.
Обычно это шершавые серо-коричневые куполообразные наросты.
 На большей части бородавки медленно образуется утолщение кожи, которое выглядит и ощущается как мозоль.
На большей части бородавки медленно образуется утолщение кожи, которое выглядит и ощущается как мозоль.


 Но лечение в домашних условиях может занять больше времени. Менее дорогостоящие домашние методы лечения включают окклюзию ленты (изолента) и салициловую кислоту, отпускаемую без рецепта.
Но лечение в домашних условиях может занять больше времени. Менее дорогостоящие домашние методы лечения включают окклюзию ленты (изолента) и салициловую кислоту, отпускаемую без рецепта.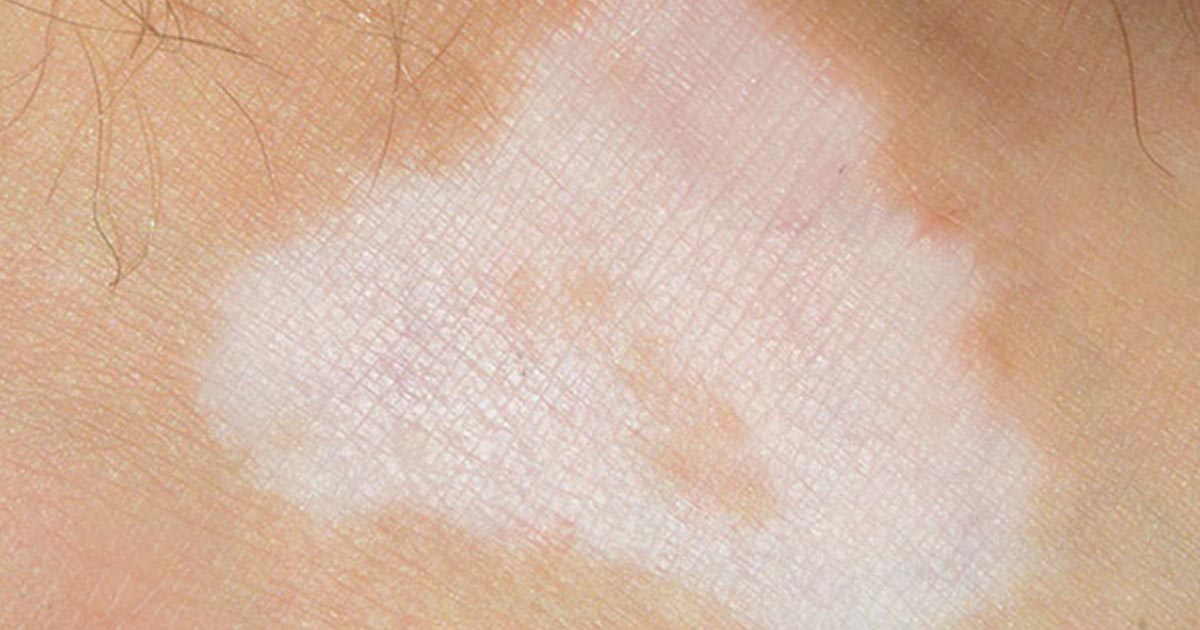

 Тщательно следуйте всем инструкциям.
Тщательно следуйте всем инструкциям.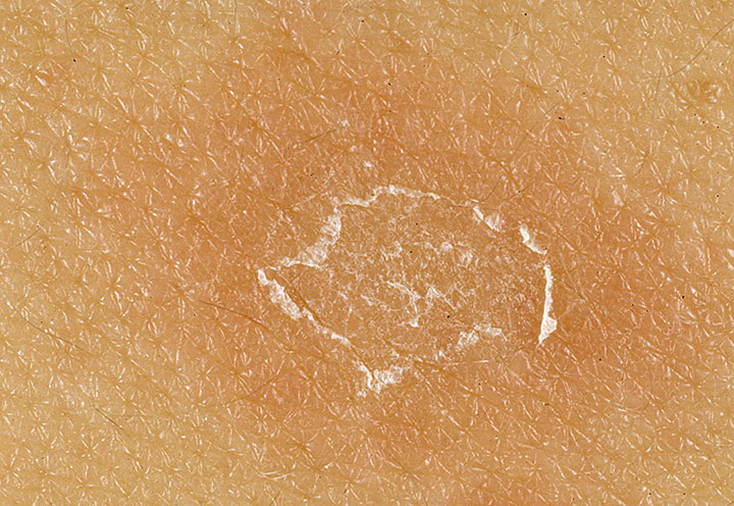 Не давайте аспирин лицам моложе 20 лет. из-за риска синдрома Рейе, серьезного, но редкого заболевания. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Не давайте аспирин лицам моложе 20 лет. из-за риска синдрома Рейе, серьезного, но редкого заболевания. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.