симптомы, диагностика, лечение, признаки, виды, фото и стадии онкологии кожи
Рак кожи — злокачественные новообразования из клеток эпителия, представляющие серьезную угрозу здоровью населения во всем мире.
К сожалению, с каждым годом число пациентов с этим диагнозом неуклонно растет.
При этом рак кожи относится к опухолям, довольно легко подлежащим визуализации, поэтому он доступен к раннему выявлению и своевременному лечению и, как следствие, к максимально благоприятному прогнозу.
О статистике
Рак кожи — лидирующий вид рака, на него приходится около 15% всех случаев злокачественных новообразований. У мужчин такой вид опухоли находится на 3 месте, а у женщин вышел на второе!
По статистике частота заболеваемости с каждым годом увеличивается минимум на 5%, при этом онкологи отмечают тенденцию к омоложению.
В 90% опухоли кожи появляются на открытых участках кожи, при чем 70% случаев — в области лица.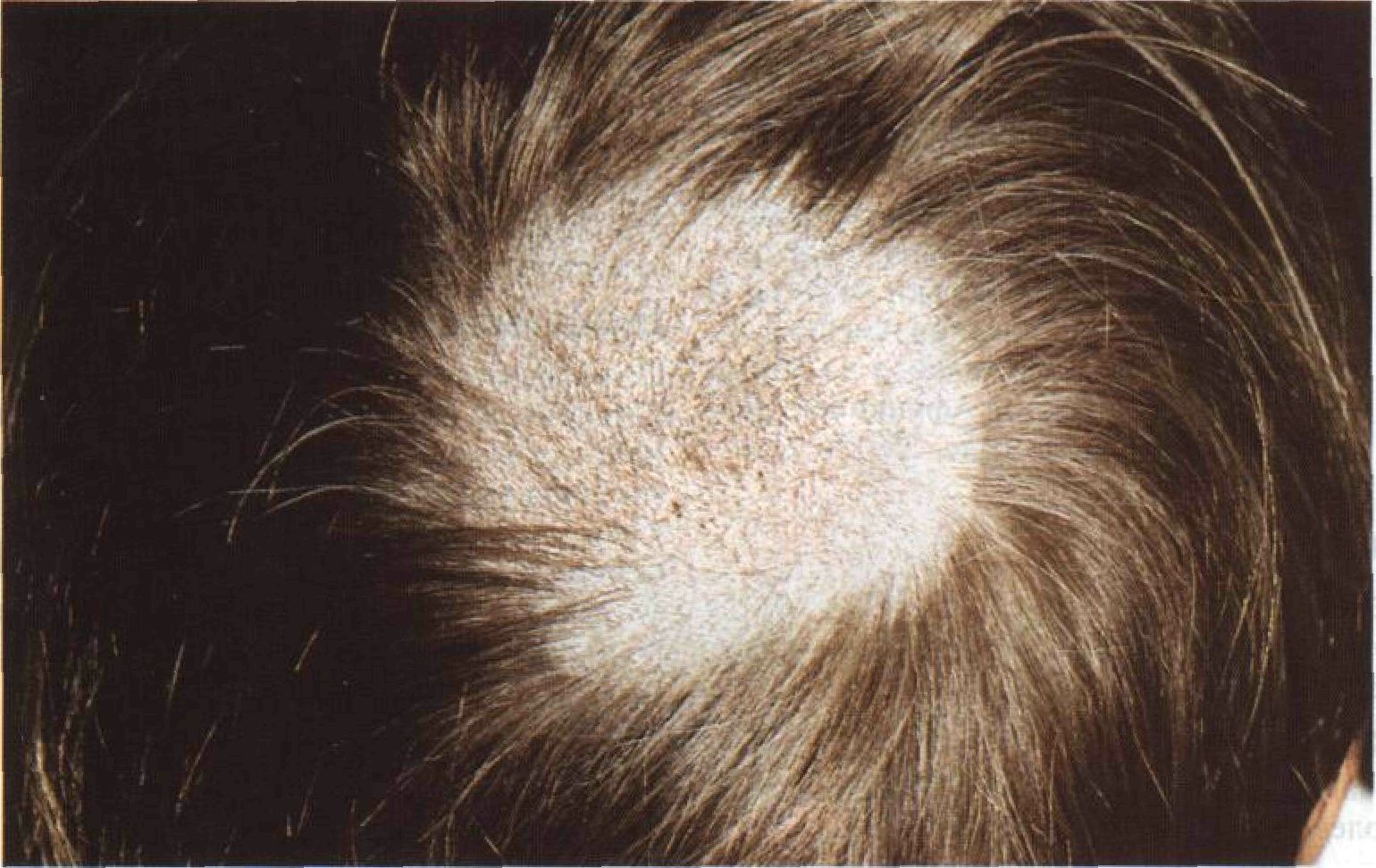
О важности ранней диагностики
Опухоли кожи являются одним из самых распространенных видов раковых заболеваний. На сегодняшний день у онкологов есть большой арсенал методик для успешной терапии такой патологии, если диагностировать ее на ранней стадии.
Существует несколько типов рака кожи, которые отличаются друг от друга по внешним проявлениям и симптомам.
Злокачественные опухоли кожи онкологи разделяют на две большие группы:
- меланома
- немеланомные (плоскоклеточный рак, базалиома и др.)
Объединяет их все то, что заметить заболевание на ранней стадии реально. Поэтому важна самодиагностика – особенно осмотр кожи лица и волосистой части головы – и внимательное отношение к состоянию кожных покровов.
Помните: рак кожи поддаётся эффективному лечению, если провести раннюю диагностику и своевременно заметить изменения.
О причинах возникновения рака кожи
Не существует единственной причины для возникновения рака кожи, чаще всего значение имеет сочетание факторов:- посещение солярия
- солнечные ожоги
- интенсивный загар
- врожденные невусы
- наследственная предрасположенность
- заболевания эндокринной системы, особенно поражения щитовидной железы
- травмирование кожи, родимых пятен и родинок
- повышенная чувствительность к ультрафиолету
- возраст — с каждым годом риск рака кожи увеличивается
- 1 и 2 фенотип кожи – люди со светлой кожей, светлыми или рыжими волосами, голубым или серым цветом глаз и веснушками
Людям, имеющим 3 и более факторов риска, рекомендуется регулярно посещать онколога для контрольного обследования.
В современной онкологии для контроля за образованиями кожи рекомендуется использовать
Онкологи и дерматологи МеланомаЮнит тщательно контролируют здоровье своих пациентов, регулярно назначая необходимые обследования во избежание прогрессирования или рецидива.
Признаки рака кожи
Для каждого вида рака кожи есть характерные симптомы, однако для каждой из них свойственны следующие симптомы:
- боль в области образования, которая может усиливаться при надавливании
- жжение и зуд
- кровотечения и образование язв
- изменение цвета кожи
- болезненность и увеличение лимфоузлов рядом с опухолью
- уплотнение области кожи
7 неочевидных признаков рака кожи, о которых нужно знать
- Розовые пятна
Появление на коже розовых пятен всегда свидетельствует о каких-либо нарушениях в организме.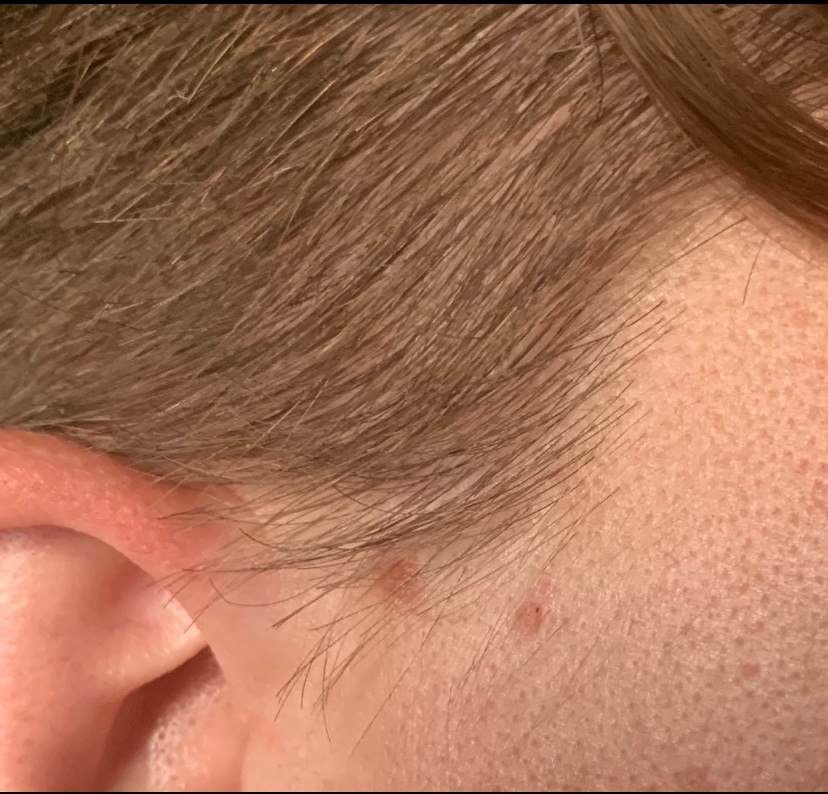 В ряде случаев это может быть и следствием онкологического заболевания. В любом случае важно проконсультироваться с грамотным онкологом-дерматологом, чтобы исключить опасный диагноз.
В ряде случаев это может быть и следствием онкологического заболевания. В любом случае важно проконсультироваться с грамотным онкологом-дерматологом, чтобы исключить опасный диагноз.
- Рубцы
Появление мелких рубцов вне зависимости от того, были ли на их месте раны и другие повреждения кожи, должно насторожить и натолкнуть на мысль о срочной консультации со специалистом.
- Жемчужины
Мелкие круглые новообразования на коже, напоминающие жемчужины, которые появляются на лице (веки, крылья носа и др.) — могут быть злокачественными новообразованиями. Они относятся к группе базалиом — опухолей, которые берут свое начало из базальных клеток кожи. Отличительной особенностью такого рака является тот факт, что он практически никогда не дает метастазы.
- Гиперпигментация
Участки гиперпигментации, то есть потемнения кожи, в том числе и под ногтями, могут быть признаком злокачественного новообразования. Женщинам, носящим лак на постоянной основе, не сложно пропустить этот процесс. Врачи рекомендуют обязательно осматривать пальцы во время маникюра.
Женщинам, носящим лак на постоянной основе, не сложно пропустить этот процесс. Врачи рекомендуют обязательно осматривать пальцы во время маникюра.
- Зудящие шелушения
Следующий неочевидный признак характерен больше для мужчин, особенно страдающих от потери полос и шелушения кожи головы. Насторожить должно появление обширных очагов розовой окраски с шелушением на поверхности и кровоточащими ранами. Это может быть явным признаком начала развития актинического кератоза и, как следствие, плоскоклеточного вида рака.
- Язвочки
Диагностически тревожным признаком является возникновение на коже язв, не склонных к заживлению. Считается, что в норме язвочка затягивается в течение месяца. Если этого не происходит, а язва склонна к кровоточивости и образованию бугров, имеет смысл показать ее дерматологу.
- Следы от укусов
Ну и, наконец, на коже могут появляться мнимые или ложные следы от укусов. К сожалению, их зачастую пропускают, списывая на реальные укусы клопов или комаров.
К сожалению, их зачастую пропускают, списывая на реальные укусы клопов или комаров.
Однако, мнимые укусы не склонны к заживлению, они длительно остаются на коже, при этом не сопровождаются зудом.
Стадии рака кожи
На продолжительность жизни пациентов влияет множество факторов, но в большей степени стадия и форма процесса. Рак кожи, как и другие новообразования, проходит 5 стадий:
- О стадия — на данной стадии наблюдается поражение только верхних слоев эпителия, прогнозы пятилетней выживаемости 99,9%
- 1 стадия — здесь опухоль начинает распространяться в более глубокие слои эпителия, но при этом ее размеры не превышают 2 см, прогноз пятилетней выживаемости достигает 95%
- 2 стадия — опухоль увеличивается до 5 см, формируется небольшое уплотнение, прогноз пятилетней выживаемости более 50%
- 3 стадия — на данном этапе уже формируются первые метастазы, которые обнаруживаются в регионарных лимфатических узлах.
 Опухоль при этом растет и уже превышает размеры в 5 см, поражая глубокие слои кожи и мышечную ткань. Прогнозы пятилетней выживаемости составляют 30%;
Опухоль при этом растет и уже превышает размеры в 5 см, поражая глубокие слои кожи и мышечную ткань. Прогнозы пятилетней выживаемости составляют 30%; - 4 стадия — терминальная стадия заболевания, для которой характерны множественные метастазы в отдаленные органы и ткани, вероятность выздоровления мала.
Виды рака кожи
Существует несколько видов рака кожи, они отличаются друг от друга не только по внешним проявлениям, но по скорости развития и прогнозам выздоровления. Однако основным признаком, важным для онколога, является строение опухоли. Поэтому назначается биопсия, то есть забор участка подозрительной ткани, для последующей гистологии — микроскопического исследования для определения природы новообразования.
Меланома
Диагностируется у 2,5-10% пациентов и имеет высокую вероятность злокачественного течения и в 89% случаев ведет к летальному исходу. Для нее характерны стремительное прогрессирование и быстрый переход от 1 до 4 стадии развития.
Такое новообразование развивается из меланоцитов – пигментных кожных клеток.
Заболеванию более подвержены женщины, особенно после 50-ти лет (в этом возрасте риск резко возрастает для всех людей).
Чаще всего опухоль развивается на голенях у женщин и на спине у мужчин. У пожилых пациентов (65 лет и старше) довольно часто встречается меланома в области головы и шеи.
Меланома – самый агрессивный вид онкологии. Иммунная система человека слабо реагирует на эту опухоль, поэтому она развивается стремительно – от начальной стадии до опасной для жизни проходят недели, а в отдельных случаях дни.
Заболевание быстро метастазирует, при этом метастазы распространяются как на соседние участки кожи, так и в отдаленные органы и лимфоузлы. Вылечиться полностью пациент может только на первой стадии, далее прогноз неблагоприятный.
Фото меланомыМеланома выглядит как неровное пятно шириной несколько миллиметров (на поздних стадиях – до нескольких сантиметров), которое немного выступает над поверхностью кожи.
На ранней стадии ее можно определить по болезненности и кровоточивости, изменению цвета (обычно на черный, темно-синий, редко – красный или белый). Довольно часто встречаются изъязвления меланомы.
Примечательно, что эта опухоль может образоваться из пигментных пятен и на чистой коже в результате травмирования, интенсивного загара, контакта с канцерогенами, ожогов или обморожения, самолечения и удаления невусов, нарушений гормонального фона.
Также большое значение имеет генетическая предрасположенность, эндогенные конституциональные особенности и характер пигментации ( цвет кожи, волос и глаз, наличие веснушек на лице, руках, теле, число, размер и форма родинок на разных частях тела), реакция кожи на ультрафиолетовые лучи.
Когда срочно нужно обратиться к врачу при меланоме?
Существуют критерии (АВСDE), благодаря которым пациенты могут самостоятельно заподозрить проблему и обратиться ко врачу:
 Родинка неравномерно разрастается в сторону. В норме, если через середину родинки провести воображаемую линию, половинки будут симметричны.
Родинка неравномерно разрастается в сторону. В норме, если через середину родинки провести воображаемую линию, половинки будут симметричны.- B (border irregularity) – неровный край. Он может быть изрезанным, нечетким, и это может натолкнуть на мысль о меланоме. В норме у родинки ровные края.
- C (color) – цвет. Насторожить должны неоднородность цвета, вкрапления черных, красных, сизых точек или участков. В норме родинка имеет однородное окрашивание.
- D (diameter) – диаметр. Если родинка в диаметре более 6 мм, важно превентивно проконсультироваться со специалистом.
- E (evolving) – изменчивость любой характеристики: цвета, формы, размера – повод для скорейшей консультации дерматоонколога. В норме родинки не меняются с течением жизни.
Что делать, если родинка располагается в неудобном месте?
Если родинка находится в местах постоянного трения и травматизации ( цепочкой на шее, резинками и бретельками нижнего белья, на голове) — проконсультируйтесь с грамотным онкологом по поводу ее удаления. Любая травма, в том числе неполное удаление, может стать толчком к перерождению в меланому.
Любая травма, в том числе неполное удаление, может стать толчком к перерождению в меланому.
Базалиома (базально-клеточный рак)
Базалиома развивается в 60-75% случаев и представляет собой наиболее «дружелюбный» вид опухоли. Базалиома не имеет четких стадий развития и крайне редко дает отдаленные метастазы. Но эта опухоль быстро разрушает окружающие ткани и часто дает рецидивы.
Базалиома формируется из базального слоя эпителия кожи, чаще всего у людей старше 60 лет. Опухоль отличается самым медленным развитием и хорошим прогнозом.
Локализуется обычно на лице – на крыльях носа, переносице, верхней губе, висках, над бровями, в области носогубного треугольника, может появляться на шее и ушах.
На начальной стадии новообразование обычно не более 2 см, легко травмируется и кровоточит.
Фото базалиомыВ зависимости от вида базилиомы и состояния пациента подбирается индивидуальное лечение.
- Самым эффективным считается операция — хирург иссекает новообразование и 4-6 мм здоровой ткани по периметру, накладывает на рану швы, а удаленные ткани направляет на гистологическое исследование в лабораторию.

- Кюретаж с электрокоагуляцией — сначала хирург удаляет базалиому кюреткой, а затем прижигает рану электрокоагулятором.
- В амбулаторных условиях базалеому удаляют при помощи жидкого азота — такой способ подходит на начальной стадии рак, однако такой способ лечения исключает гистологическое исследование.
- Лучевая терапия дает высокие результаты, по статистике ее эффективность составляет около 90%. Такое лечение чаще всего рекомендуется пожилым пациентам, при расположении базалеомы на лице и высоком риске рецидива заболевания при выборе хирургического варианта терапии.
- Разрушение опухоли с помощью лазера — эффективный, в том числе с эстетической точки зрения, вариант лечения при поверхностных формах рака и базалеомах небольшого размера.
- Возможна и химиотерапия — лечение поверхностных форм рака с помощью местных препаратов в виде мази.
Выбрать максимально эффективный и безопасный способ лечения базалеомы помогут специалисты МеланомаЮнит!
Плоскоклеточный рак кожи
Встречается в 11-25% случаев, нередко виновником появления такой опухоли является инсоляция. Прогноз выздоровления зависит от стадии, на которой было назначено лечение: на ранних этапах — более 90%, на 3-4 стадии показатель снижается до 25-45%. Рецидив возникает в 40%, причем 20 % из них расположены в области первичного очага.
Прогноз выздоровления зависит от стадии, на которой было назначено лечение: на ранних этапах — более 90%, на 3-4 стадии показатель снижается до 25-45%. Рецидив возникает в 40%, причем 20 % из них расположены в области первичного очага.
Плоскоклеточный рак формируется из кожных кератиноцитов и поражает людей любого возраста и пола. Новообразование похоже на небольшую язву, которая может кровоточить и со временем растет. Такая опухоль может иметь вид красного уплотнения либо шишки размером около 2-х см.
Локализуется чаще всего в уголках губ и глаз, в области полоых органов и на слизистых оболочках.
В отсутствии своевременного лечения дает метастазы, обычно в расположенные рядом ткани и лимфоузлы (когда опухоль локализуется на лице). В запущенных случаях поражаются отдаленные органы. Развивается заболевание медленно, на поздних стадиях прогноз неблагоприятный.
Карцинома Меркеля
Фото карциномы МеркеляБольше фото клинических случаев в нашем Instagram
Диагностика рака кожи
Крайне важна самостоятельная диагностика – опухоль на коже можно заметить на самой ранней стадии. При обнаружении тревожных признаков нужно обратиться к онкодерматологу, который при необходимости назначит один из методов или совокупность методов исследований. Ниже описаны некоторые из них:
При обнаружении тревожных признаков нужно обратиться к онкодерматологу, который при необходимости назначит один из методов или совокупность методов исследований. Ниже описаны некоторые из них:
В течение трёх минут изображения поверхности кожи фиксируются цифровой камерой покадрово в автоматическом режиме. Аппарат фиксирует абсолютно все родинки и пигментные изменения на теле человека. Система анализирует полученные изображения, выявляя патологические участки и мгновенно выводя их на экран компьютера. Такой метод исследования исключает человеческий фактор, значительно повышает качество диагностики, выявляя заболевание на самой ранней стадии.
Это достоверный метод, который позволяет установить природу новообразования. Забор образца тканей проводится во время биопсии.
Забор патологического участка тканей для дальнейшего гистологического исследования.
Данный метод позволяет получать изображения срезов мягких тканей и органов в различных плоскостях. Время исследования – 10-60 минут. МРТ дает визуализацию органов в любых проекциях и разрезах, что позволяет увидеть патологию в особо сложных случаях
МРТ дает визуализацию органов в любых проекциях и разрезах, что позволяет увидеть патологию в особо сложных случаях
Компьютерный томограф использует рентгеновское излучение в небольших, безопасных для человека дозах. Данные обрабатываются компьютерной программой, которая конструирует послойное изображение.
Один из основных методов исследования в современной практике. С помощью свойств звуковых волн производится оценка состояния внутренних органов.Также в диагностике применяются:
- Урография
- Анализы крови и мочи
- Рентгенография
Выбор методов дальнейшего обследования зависит от степени поражения.
Стадии заболевания в соответствии с системой TNM
| Стадия | Описание |
| 0 | Присутствуют злокачественные клетки, они локализованы, регионарные лимфоузлы не поражены, отдаленных метастазов нет. |
| I | Опухоль имеет размеры не более 2-х см, метастазов нет. |
| II | Опухоль более 2-х см, метастазов нет. |
| III | Опухоль проникла в более глубокие структуры (кость, мышцу, глазницу, хрящ), она может быть как меньше 2-х см, так и больше при наличии регионарного метастаза до 3-х см в одном лимфоузле. |
| IV | Все другие клинические ситуации, включая отдаленное метастазирование любой локализации и размера. |
Лечение рака кожи
Методика выбирается в зависимости от локализации новообразования, его разновидности и стадии.
Чаще всего проводится хирургическое вмешательство, при котором удаляется опухоль и соседние кожные участки шириной до 2-х см.
Если поражены лимфоузлы, их тоже удаляют.
Хирургическое лечение
В Меланома Юнит мы применяем следующие методы удаления новообразований:
- лазерное удаление;
- удаление жидким азотом;
- удаление методом электрокоагуляции – рассечении мягких тканей «электроножом»;
- радиоволновое удаление;
- удаление классическим хирургическим путём.

Иммунотерапия
При больших размерах новообразования проводят местную лучевую терапию. В качестве основного способа применяется иммунотерапия. Современный метод лечения – TIL-терапия, то есть задействование естественных сил организма для борьбы с болезнью: иммунная система активизируется таким образом, что организм сам уничтожает злокачественные клетки.
Химиотерапия
Химиотерапия – системная лекарственная терапия специальными препаратами цитостатиками. Они представляют собой точно рассчитанные дозы ядов и токсичных веществ, которые негативно действуют на опухолевые клетки. Здоровые клетки и ткани организма страдают сравнительно меньше.
Радиотерапия
При радиотерапии под воздействием потока радиационных частиц разрушается ДНК активно делящихся злокачественных клеток, что прекращает их жизнедеятельность. Ионизации в большей степени подвержены именно агрессивные раковые клетки. Они быстрее погибают, по сравнению со здоровыми, которые в свою очередь после курса лучевой терапии восстанавливаются.
Таргетная терапия
Это лечение еще называется прицельным. В отличие от химиотерапии, которая «бьет» по всем клеткам, не различая здоровые и раковые. Таргетные препараты воздействуют строго на «мишень», действуя эффективно, но при этом безопасно для организма.
В клинике «Меланома Юнит» применяются современные способы лечения рака кожи и онкологии других видов. Узнать цены вы можете, посмотрев прайс или позвонив по нашему телефону в Москве.
Какие проблемы решает врач-онкодерматолог на консультации?
Прийти на прием к онкодерматологу нужно при первых подозрениях на развитие онкологии. Врач оценивает вероятность злокачественного перерождения доброкачественных образований. На первичном приеме врач собирает анамнез, проводит осмотр и пальпацию лимфоузлов. Важно рассказать о сопутствующих симптомах (жжение, боль, зуд). При помощи электронного картирования составляется «карта» всех родинок на теле, благодаря чему можно отслеживать их изменения в будущем. При диагностированной онкологии назначается адекватное лечение.
При диагностированной онкологии назначается адекватное лечение.
Профилактика рака кожи
Специфических способов профилактировать рак кожи не существует, однако онкологи дают следующие рекомендации:
- внимательно следить за своими родинками и регулярно проводить самоосмотры
- использовать солнцезащитные крема
- удалять родинки, которые находятся в зоне постоянного раздражения или расположены на открытых участках тела, где высока опасность солнечного воздействия
- проходить профилактические осмотры у дерматолога
Почему МеланомаЮнит?
МеланомаЮнит — филиал израильского медицинского центра, базовыми принципами которого является высочайшее качество услуг, опытные специалисты и максимальный комфорт для пациентов.
Мы используем оборудование от лучших производителей медицинской техники, сертифицированные препараты, проверенные временем и инновационные технологии, нацеленные на сохранение здоровья.
Наши специалисты постоянно повышают свою квалификацию, проходя обучение в России и зарубежом. Задача каждого врача МеланомаЮнит —достижение наилучшего результата для пациента.
Материалы, использованные при подготовке статьи
- Исследования основателя института лечения рака кожи МЦ Шиба, Якова Шехтера
- Исследования ученого Меоры Фейнмессер, Детская мемориальная больница, Чикаго, Иллинойс, США
- Исследования приглашённого ученого Онкологического центра им. Андерсона (Хьюстон, США), Хаима Гутмана
- Исследования ученого Натальи Гольдберг, единственного специалиста, имеющего право обучать диагностики ПЭТ/МРТ в Израиле, при институте Рабина
- Исследования ведущей клиники по лечению рака Мемориал Слоан Кейтринг
- Исследования Американской Ассоциации Онкологов
Запись на приём
Стоимость
Прайс-лист на консультации
Прием врача-онколога
Прием врача-онколога Синельников И. Е., Самойленко И.В
Е., Самойленко И.В
Прием врача-онколога при установленном диагнозе
Прием врача-дерматовенеролога Сергеева Ю.Ю. (первичный)
Прием врача-дерматовенеролога. С осмотром меланоцитарных образований
С осмотром меланоцитарных образований
Прием врача-дерматовенеролога по заболеваниям кожи
Прием врача-хирурга, первичный
Прием врача-хирурга, повторный
Консультация врача ультразвуковой диагностики (без ультразвуковой диагностики)
Прайс-лист на дистанционные консультации
Консультация врача при злокачественном установленном диагнозе
Новообразование
НОВООБРАЗОВАНИЯ КОЖИ
(пигментированные невусы и меланома).
Многочисленные виды новообразований на коже бывают как совсем безопасными для здоровья, так и способными нанести вред окружающим тканям и даже создать угрозу для жизни человека
По своей структуре все кожные новообразования (их также называют «опухоли» или «неоплазии») представляют собой результат бесконтрольного размножения клеток, которые еще не достигли зрелости, и потому утратили способность полноценно выполнять свои функции. В зависимости от клинической картины, их принято делить на 3 вида:
- Доброкачественные
(атерома, гемангиома, лимфангиома, липома, папиллома, родинка, невус, фиброма, нейрофиброма)
Не представляют угрозы для жизни человека, но при неудачном размещении или больших размерах они могут вызывать нарушения в работе других систем и/или органов нашего организма. Под внешними воздействиями иногда могут трансформироваться в злокачественные новообразования.
- Злокачественные
(базалиома, меланома, саркома, липосаркома)
Быстро и агрессивно растут, проникая в окружающие ткани и органы, нередко с образованием метастаз.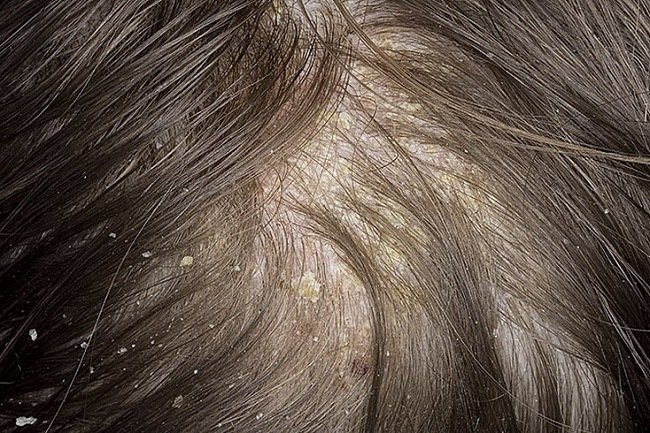 Прогноз таких заболеваний часто бывает неблагоприятным, учитывая трудность их излечения и склонность к частым рецидивам, а в некоторых случаях активный метастазный процесс приводит к летальному исходу, если необратимо повреждены жизненно важные органы.
Прогноз таких заболеваний часто бывает неблагоприятным, учитывая трудность их излечения и склонность к частым рецидивам, а в некоторых случаях активный метастазный процесс приводит к летальному исходу, если необратимо повреждены жизненно важные органы.
- Пограничные или предраковые состояния кожи
(старческая кератома, пигментная ксеродерма, кожный рог, дерматоз Боуэна)
Образования, ткани которых под воздействием наследственных или текущих причин видоизменились, получив потенциал к перерождению в злокачественные опухоли.
Узлы и опухоли на коже часто внушают опасения по поводу возможного рака кожи. Первичный рак кожи в детстве встречается крайне редко, и большинство инфильтрированных бляшек и опухолей являются доброкачественными новообразованиями.
По глубине залегания новообразования можно разделить на:
1. опухоли эпидермиса и придатков кожи, и
2. опухоли дермы и подкожно-жировой клетчатки.
Большой интерес представляют пигментные образования – меланоцитарные опухоли. Они могут быть врожденными и приобретенными.
Большинство врожденных меланоцитарных невусов, отмеченных при рождении, являются мелкими и единичными, и представляют аномалию развития меланоцитов. По мере роста ребенка врожденный невус увеличивается и продолжает «созревать». Признаки диспропорционального роста образования, или его нетипичные изменения заставляют заподозрить меланому. По размеру врожденные невусы (ВН) условно делят на: мелкие (до 1,5см), средние (1,5-19,9см) и крупные (20см и более). Существуют также гигантские врожденные невомеланоцитарные очаги.
Приобретенные невомеланоцитарные невусы известны также как пигментированные невусы или пигментные родинки, начинают развиваться в раннем детском возрасте в форме небольших пигментированных пятен диаметром 1-2мм. По мере того, как невусы постепенно увеличиваются они становятся папулезными.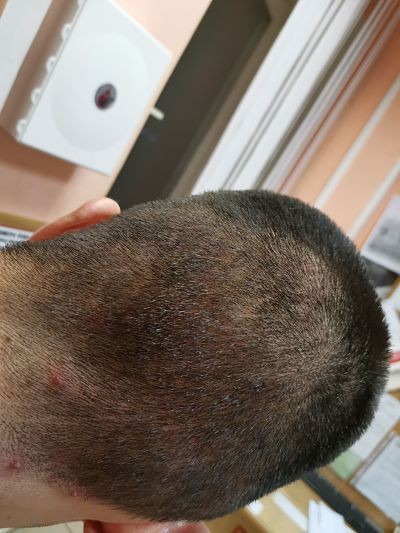 С течением времени многие невусы утолщаются или образуют ножку, особенно невусы на верхней части туловища, голове и шее. Во время пубертатного периода невусы увеличиваются в размерах и количестве и темнеют. Однако большинство нормальных приобретенных невомеланоцитарных невусов не превышают 5мм в диаметре и сохраняют однородность и равномерность окраски, контура, рельефа и симметрии. Большинство невусов появляются на открытых солнцу участках, но очаги могут располагаться на ладонях, подощвах, ягодицах, гениталиячх, волосистой части головы, слизистых оболочках и глазах. В целом, невусы изменяются медленно, в течение месяцев и лет, и необходимо только наблюдение.
С течением времени многие невусы утолщаются или образуют ножку, особенно невусы на верхней части туловища, голове и шее. Во время пубертатного периода невусы увеличиваются в размерах и количестве и темнеют. Однако большинство нормальных приобретенных невомеланоцитарных невусов не превышают 5мм в диаметре и сохраняют однородность и равномерность окраски, контура, рельефа и симметрии. Большинство невусов появляются на открытых солнцу участках, но очаги могут располагаться на ладонях, подощвах, ягодицах, гениталиячх, волосистой части головы, слизистых оболочках и глазах. В целом, невусы изменяются медленно, в течение месяцев и лет, и необходимо только наблюдение.
Внезапное увеличение невуса с краснотой и болезненностью может произойти вследствие реакции раздражения или фолликулита. Травмы от одежды или расчесов могут привести к геморрагии и образованию корки, которая заживает без последствий. Еще одно, более постепенное изменение, вызывающее беспокойство у пациентов, проявляется в возникновении гипопигментированного кольца и легкого локального зуда вокруг доброкачественного невуса, Это так называемый «голо-невус». В результате невус вначале светлеет, а затем полностью исчезает.
В результате невус вначале светлеет, а затем полностью исчезает.
Пока клиническая картина невуса не имеет выраженных особенностей, его хирургическое иссечение необязательно. Однако ряд изменений в пигментированных очагах может указывать на развитие меланомы, в том числе:
— Изменения в размере, форме или контуре с неровными «фестончатыми» краями.
-Изменения в характере поверхности, в том числе крупное или мелкое шелушение, изъязвление, кровоточивость или развитие небольшой, темной, выступающей папулы или узла в пределах плоской бляшки.
— Изменение цвета с появлением оттенков черного, коричневого или смешанного красного, белого или синего цветов.
— Жжение, зуд или болезненность, которые могут быть проявлением иммунологической реакции на малигнизацию.
Меланомы у детей встречаются редко. Однако их частота растет, и излечение зависит от ранней постановки диагноза и быстрого хирургического удаления. Меланомы могут возникать de novo или развиваться в пределах приобретенных врожденных невусов. Наличие большого количества невусов, особенно не волосистой части головы и на закрытых от солнца участках может быть ранним маркером синдрома атипичных невусов. Изменяющийся невус, с необычной картиной, подлежит хирургическому удалению с последующим обязательным гистологическим исследованием.
Наличие большого количества невусов, особенно не волосистой части головы и на закрытых от солнца участках может быть ранним маркером синдрома атипичных невусов. Изменяющийся невус, с необычной картиной, подлежит хирургическому удалению с последующим обязательным гистологическим исследованием.
Редким случаем меланомы в педиатрической группе пациентов является трансплацентарная передача материнской меланомы. Новорожденного, рожденного матерью с меланомой в анамнезе, необходимо тщательно осматривать и внимательно контролировать в дальнейшем. С другой стороны, матери детей, рожденных с меланомой, должны пройти тщательную проверку на наличие признаков малигнизации.
Удаление и профилактика появления кожных новообразований
Специалисты сходятся во мнении, что избавляться следует от любых новообразований, независимо от того, доброкачественные они или злокачественные. Исключение составляют лишь совсем безобидные и нецелесообразные для удаления, например россыпь мелких родинок по всему телу.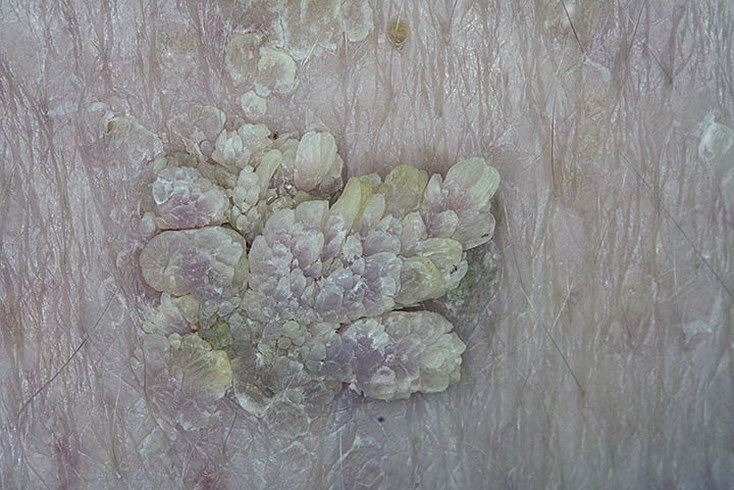
Оптимальный способ навсегда распрощаться с опухолью – хирургическое иссечение. При своевременном вмешательстве прогноз по доброкачественным опухолям и пограничным предраковым состояниям положительный – полное излечение, исключая рецидивы и озлокачествление образований. Если формация изначально была злокачественной, прогноз может быть не столь благоприятным, лечение потребует значительных усилий, но совсем неэффективным оно будет лишь, если образуются метастазы в жизненно важных органах.
Что касается профилактики, то на сегодняшний день не существует единых согласованных врачами мер против возникновения или малигнизации новообразований. В числе основных рекомендаций:
- регулярно уделять внимание состоянию своей кожи и при малейших подозрениях на формирование опухолей и подобных образований обращаться к дерматологу или онкологу;
- удалять родинки, бородавки и другие вызывающие подозрение образования только после консультации со специалистом, который подтвердит их доброкачественность;
- избегать избыточного ультрафиолетового воздействия на кожу, постоянно использовать специальные средства с фильтрами, особенно для людей, склонных к формированию родинок, пигментных пятен;
- избегать контакта кожи с канцерогенными и химически активными веществами;
- снизить потребление продуктов, которые могут стать причиной появления онкозаболеваний – к ним относятся копчености, жиры животного происхождения, колбасы и другие мясные изделия с большим количеством пищевых стабилизаторов.

Другие кожные новообразования — Клиника косметологии Code Beauty Medicine
Себорейный кератоз (синонимы: себорейная бородавка, старческая бородавка, базальноклеточная папиллома)
Себорейный кератоз — расспростаненное стойкое доброкачественное эпидермальное образование. У мужчин и женщин заболевание встречается одинаково часто, в возрасте после 30 лет. У большинства людей в течение жизни развивается как минимум один очаг себорейного кератоза, тенденция к множественному распространению может быть наследственной. Подтверждается роль солнечного облучения в развитии заболевания. Клинически проявляются плоскими или приподнятыми очагами 0,2-4 см в диаметре, с гладкой, бархатистой или бородавчатой поверхностью, расположенными на любых (особенно подверженных солнечному воздействию) участках кожи (голове, шее, туловище, конечностях), за исключением ладоней, подошв, губ. Очаги имеют разные цветовые оттенки, включая белый, розовый, коричневый и черный. Течение себорейного кератоза медленное (на протяжении нескольких десятилетий), но без злокачественной трансформации.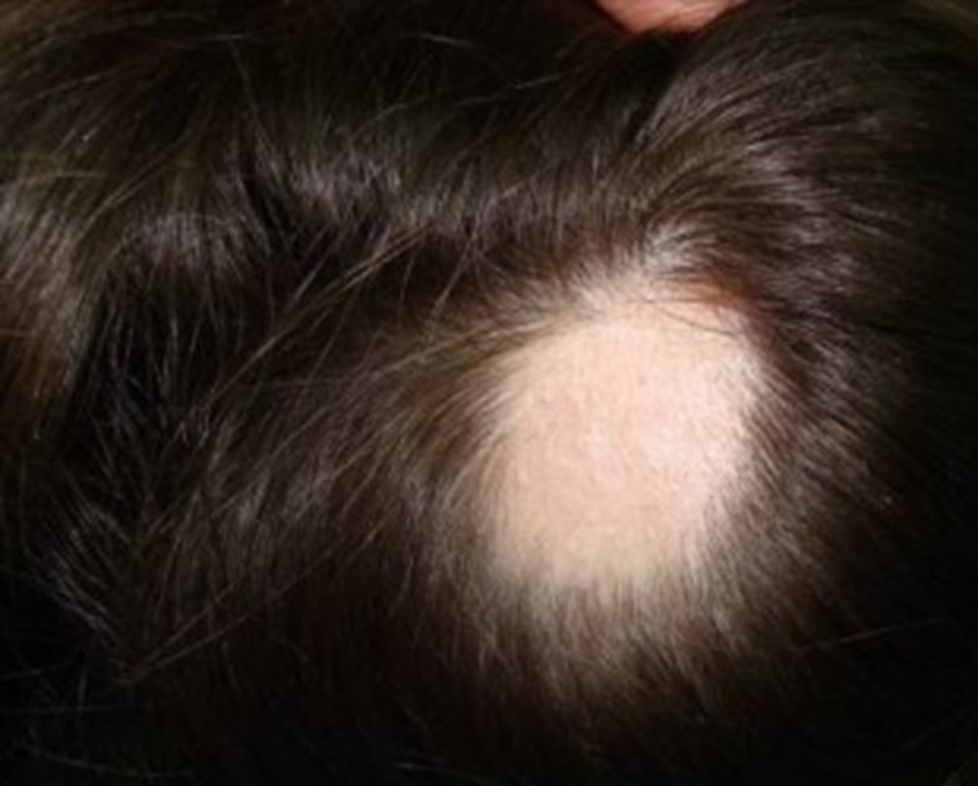 Лечение показано в косметических целях. В основном лазерное удаление.
Лечение показано в косметических целях. В основном лазерное удаление.
Дерматофиброма (синоним: гистиоцитома)
Дерматофиброма — доброкачественная опухоль соеденительнотканного происхождения. Чаще развивается у молодых женщин. Причина возникновения неизвестна. Большинство не припоминают о специфической травме в этой области, некоторые отмечают зуд и болезненность в области элемента. Клинически наблюдаются одиночные плотные розовые внутрикожные узлы диаметром 3-7 мм (3см и более) с гладкой, шершавой выпуклой поверхностью, но могут быть и вдавленными с нечетко выраженной каймой пигментации в диапазоне от светло-коричневого до темно-коричневого цвета. При пальпации возникает ощущение горошины, пуговицы. Обычно очаги располагаются в области конечностей. Дерматофибромы достигают максимального размера в течение нескольких месяцев и лет, находятся на теле неопределенно долго. Спонтанное разрешение происходит редко. Лечение: хирургическое или лазерное удаление.Кожный рог (синонимы: фиброкератома, старческий рог)
Кожный рог — доброкачественное эпителиальные новообразование.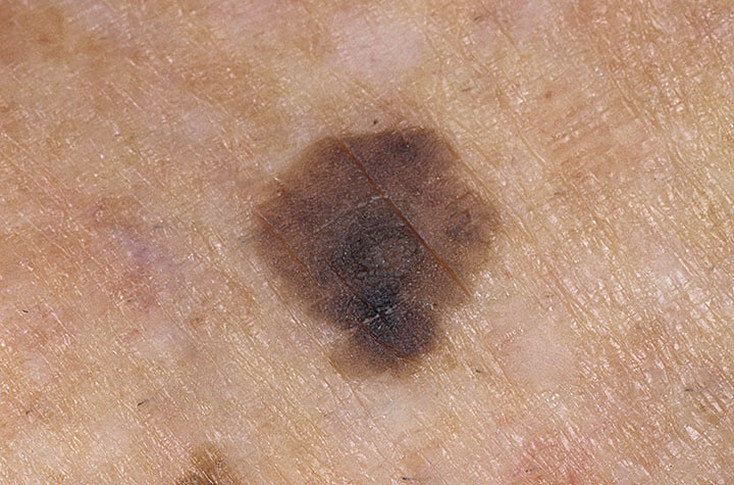 Развивается в любом возрасте на открытых участках неизмененной кожи (первичный или истинный кожный рог) или как вторичный на фоне себорейного и актинического кератоза, вирусных бородавок и других заболеваний кожи. Очаги поражения локализуются преимущественно на открытых участках кожи или в местах трения, давления. Возможно появление образования на красной кайме губ и слизистой рта. Клинически: формируется из роговых масс, очень медленно растет в длину, достигает размеров от нескольких миллиметров до нескольких сантиметров, диаметр основания при этом почти не меняется. Форма может быть прямой или скрученной. Цвет варьирует от белого до коричневато-черного. В редких случаях имеются множественный очаги поражения. Течение доброкачественное, возможно спонтанное разрешение, но при этом возможны рецидивы. Озлокачествление возможно, проявляется болезненностью и воспалением вокруг основания образования, а также ускорением его роста. Лечение состоит в лазерном или хирургическом удалении в пределах здоровой ткани, с гистологическим исследованием.
Развивается в любом возрасте на открытых участках неизмененной кожи (первичный или истинный кожный рог) или как вторичный на фоне себорейного и актинического кератоза, вирусных бородавок и других заболеваний кожи. Очаги поражения локализуются преимущественно на открытых участках кожи или в местах трения, давления. Возможно появление образования на красной кайме губ и слизистой рта. Клинически: формируется из роговых масс, очень медленно растет в длину, достигает размеров от нескольких миллиметров до нескольких сантиметров, диаметр основания при этом почти не меняется. Форма может быть прямой или скрученной. Цвет варьирует от белого до коричневато-черного. В редких случаях имеются множественный очаги поражения. Течение доброкачественное, возможно спонтанное разрешение, но при этом возможны рецидивы. Озлокачествление возможно, проявляется болезненностью и воспалением вокруг основания образования, а также ускорением его роста. Лечение состоит в лазерном или хирургическом удалении в пределах здоровой ткани, с гистологическим исследованием.
Сирингома
Доброкачественная опухоль внутридермального протока потовых желез. Можно отнести ее к порокам развития потовых желез. Заболевание характеризуется наличием симметрично расположенных множественных узелковоподобных округлых элементов диаметром 1-5 мм желтовато-коричневого цвета, плотных, слегка возвышающихся над уровнем кожи. Локализуются в периорбитальной области, на веках, шее, в области ключиц, на груди, боковых поверхностях туловища, на половых органах. Болеют преимущественно женщины. Сирингома персистирует неопределенно долго и остается в неизменном виде. Лечение: лазерная коагуляция.Эпидермальная киста (синоним: киста эпидермоидная)
Эпидермальные кисты образуются как следствие травмы, трения. Очаги одиночные, возникают спонтанно, обычно после периода полового созревания. Чаще локализуются на волосистой части головы, лице, шее, груди, за ушными раковинами. Появляются в виде округлого опухолевидного образования диаметром 3-5 см и более, мягкой консистенции, безболезненного, несколько выступающего над поверхностью кожи./cradlecap-e93df69d7e724feab485eb98a0e35a25.jpg) Течение: эпидермальные кисты медленно растут до максимального размера и персистируют неопределенно долго. В зависимости от локализации могут подвергаться многократной травме, воспалительным изменениям и разрыву. Лечение: эпидермальные кисты на лице могут вскрываться, приводя к рубцеванию. Показано хирургическое иссечение или вскрытие кисты с удалением её содержимого в сочетании с лазерным лечением. Возможны рецидивы.
Течение: эпидермальные кисты медленно растут до максимального размера и персистируют неопределенно долго. В зависимости от локализации могут подвергаться многократной травме, воспалительным изменениям и разрыву. Лечение: эпидермальные кисты на лице могут вскрываться, приводя к рубцеванию. Показано хирургическое иссечение или вскрытие кисты с удалением её содержимого в сочетании с лазерным лечением. Возможны рецидивы.Ксантелазма (ксантома)
Ксантелазма (ксантома) представляет собой желтоватую бляшку, несколько возвышающуюся над поверхностью кожи. Как правило появляется на коже век, может быть единичной или множественной. Чаще встречается у женщин после 30 лет, но может быть и у мужчин. Появлению ксантелазмы способствует нарушение липидного обмена у пациенток — гиперхолестеринемия. Часто ксантелазмы бывают у пациенток с гиперандрогенией, гипертонической болезнью, при сахарном диабете. Ксантелазма представляет собой косметический дефект и подлежит удалению в эстетических целях. Однако, появление ксантелазмы должно стать поводом обратиться к терапевту и пройти обследование для выявления перечисленных заболеваний и их своевременного лечения.
Однако, появление ксантелазмы должно стать поводом обратиться к терапевту и пройти обследование для выявления перечисленных заболеваний и их своевременного лечения.Удаление кожных новообразований цена
| Услуга | Время | Цена |
|---|---|---|
| Консультация врача дерматолога-косметолога, дерматоонколога (дерматоскопия одного кожного новообразования и рекомендации при обращении с целью удаления) | 20 мин | 1100р |
| Дерматоскопия дополнительных кожных новообразований (цена за один элемент) | 10 мин | 400р |
Удаление новообразований на коже лица, шеи, туловища, конечностей (кроме ладоней и стоп) | ||
| Лазерное удаление кожного новообразования до 1 мм | 200р | |
| Лазерное удаление кожного новообразования до 5 мм | 800р | |
| Лазерное удаление кожного новообразования до 10 мм | 1800р | |
Удаление новообразований на коже век, волосистой части головы, интимных областей | ||
| Лазерное удаление кожного новообразования до 1 мм | 500р | |
| Лазерное удаление кожного новообразования до 5 мм | 1000р | |
| Лазерное удаление кожного новообразования до 10 мм | 2500р | |
Обезболивание | ||
| Артикаин | 500р | |
Гистологическое исследование удалённого новообразования (исследование проводит лаборатория Бион) | ||
| Гистологическое исследование удалённого новообразования (одно новообразование) | 1 неделя | 2500р |
Записывайтесь на прием
* Имеются противопоказания. Требуется консультация врача.
Требуется консультация врача.
Поделиться:
С вами работают:
Не знаете, какую процедуру выбрать?
Пройдите онлайн-тестирование и получите индивидуальный план косметологических процедур!
Лазерное удаление новообразований на коже и лице, цены в Москве
Отрощенко Николай
17 Авг 2017
После почти 6 месяцев лечения и получения хорошего результата хочу поблагодарить Кизевадзе Романа Игоревича. В начале 2017 года я обратился в Клинику Идеал с просьбой удалить подошвенную бородавку на мизинце правой ноги. До поры до времени я считал, что это просто мозоль и безуспешно пытался сам разобраться с ней с помощью различных видов пластырей, чистотела и т.п. аптечной фигни, которая — как оказалось потом — только усугубила ситуацию. Через некоторое время я понял, что у меня подошвенная бородавка. Я готовился к ее лазерному удалению (я морально был готов к частичной потере мобильности из-за открытости раны и ее относительно долгого заживления), но на консультации Роман Игоревич мне предложил альтернативу в виде инъекций интерферона в палец.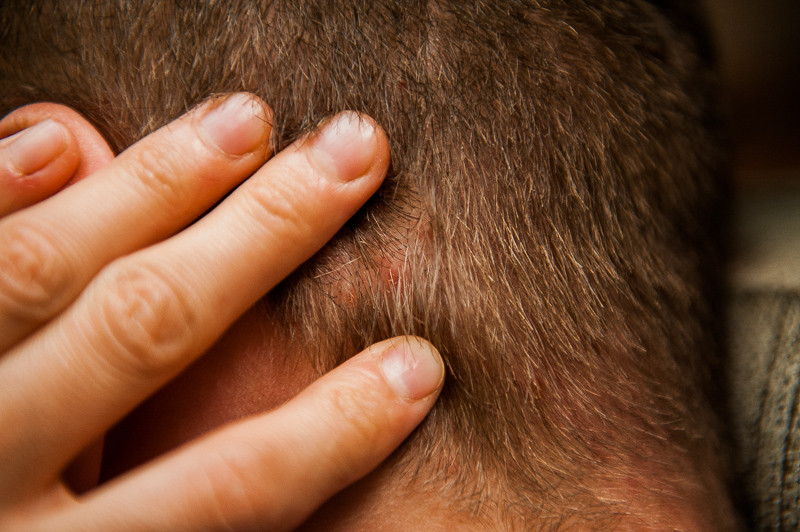 Да, это почти в 3 раза дороже, но позволяет сохранить мобильность — на тот момент (зимой) для меня это оказалось важнее, и я согласился на такой шаг. Если быть совсем честным, то я очень плохо переживал уколы иммуномодулирующими веществами. Уколы Роман Игоревич мне делал часов в 19, а через 2 часа поднималась температура (это нормально), которая сбивалась довольно сильным НПП (Ибуклин). Я сделал 6 уколов, которые мы и обговаривали, а параллельно наносил на палец препарат Инфогель.
Через 3 месяца результаты были не самым впечатляющими. Динамику я видел только потому, что в Клинике есть хорошая практика делать снимки «до». И конечно, сравнивая текущую ситуацию с данным снимком, я понимал, что бородавка уменьшается.
Роман Игоревич говорил, что нужно строго следовать рекомендации наносить Инфогель на палец и я это делал.
Через 5 месяцев все получилось. Бородавка сошла, а мозоль почти перестала образовываться.
Мне очень подкупала все это время уверенность Романа Игоревича в конечном результате.
Да, это почти в 3 раза дороже, но позволяет сохранить мобильность — на тот момент (зимой) для меня это оказалось важнее, и я согласился на такой шаг. Если быть совсем честным, то я очень плохо переживал уколы иммуномодулирующими веществами. Уколы Роман Игоревич мне делал часов в 19, а через 2 часа поднималась температура (это нормально), которая сбивалась довольно сильным НПП (Ибуклин). Я сделал 6 уколов, которые мы и обговаривали, а параллельно наносил на палец препарат Инфогель.
Через 3 месяца результаты были не самым впечатляющими. Динамику я видел только потому, что в Клинике есть хорошая практика делать снимки «до». И конечно, сравнивая текущую ситуацию с данным снимком, я понимал, что бородавка уменьшается.
Роман Игоревич говорил, что нужно строго следовать рекомендации наносить Инфогель на палец и я это делал.
Через 5 месяцев все получилось. Бородавка сошла, а мозоль почти перестала образовываться.
Мне очень подкупала все это время уверенность Романа Игоревича в конечном результате. К сожалению, часто бывает, пациент после лечения выздоравливает, но «пропадает», при этом лечащий врач не узнает о положительном результате своей работы. Поэтому пишу свой отзыв с благодарность и желанием отчитаться о результате проделанной совместной работы, так сказать дать обратную связь.
К сожалению, часто бывает, пациент после лечения выздоравливает, но «пропадает», при этом лечащий врач не узнает о положительном результате своей работы. Поэтому пишу свой отзыв с благодарность и желанием отчитаться о результате проделанной совместной работы, так сказать дать обратную связь.
Новообразования кожи – как определить опухоль?! » Керчь.ФМ
При появлении новообразований на коже, особенно если они видоизменяются, следует обратиться к врачу хирургу-онкологу Центра современных медицинских технологий «АКВА МЕД МАРИН», врачу высшей категории, кандидату медицинских наук – Семенову Александру Вячеславовичу за консультацией.
Самый большой орган человеческого тела — кожа подвержен появлению всякого рода новообразований. Среди них могут быть привычные родинки, невусы, доброкачественные образования или опасные злокачественные опухоли.
Любое изменение на коже несёт потенциальную угрозу – при определённых обстоятельствах возможно перерождение неоплазии в рак. Поэтому обращение за консультацией специалиста будет правильной реакцией на изменение существующих образований или появление новых.
Поэтому обращение за консультацией специалиста будет правильной реакцией на изменение существующих образований или появление новых.
Ни в коем случае не занимайтесь самолечением, так как под видом доброкачественных новообразований кожи, мягких тканей и подкожно-жировой клетчатки могут маскироваться агрессивные формы злокачественных опухолей!
Доброкачественные
Образования, которые имеют медленный рост, не внедряются в другие ткани и неметастазируют, определяются как доброкачественные. Они не опасны для жизни человека, но могут стать такими.
К доброкачественным образованиям относятся:
Узелок появляется на коже, чаще на тех участках, которые открыты. Опухоль берёт начало в соединительной ткани. Провокацией могут служить укусы комаров или травмирование участка кожи нижним бельем или одеждой. Узлы не пигментированы и обычно медленно прогрессируют в развитии.
- Себорейная кератома
Небольшое возвышение на коже, которое имеет бугристую поверхность. Окрас опухоли коричневатый или чёрный. Их ещё называют старческие бородавки, потому что они чаще появляются у пожилых людей.
Окрас опухоли коричневатый или чёрный. Их ещё называют старческие бородавки, потому что они чаще появляются у пожилых людей.
Образование происходит из-за нарушения локализации клеток базального слоя. Появляются на коже головы, волосистой её части и на участках, которые скрыты одеждой.
- Кератоакантома
Опухоль чаще возникает на кистях рук и лице. Появляется узел, в течение месяца увеличивается, может достигнуть трёх сантиметров в диаметре.
Кератоакантома выглядит как бляшка с впадиной в центре, заполненной ороговевшими клетками. Образование само способно разрешиться примерно через год после появления.
Образование может быть любой формы, похоже на бородавку. Поверхность неоплазии неровная ворсинчатая, без волос. Может иметь роговые массы, которые легко снимаются.
Папиллома состоит из клеток эпидермиса. Цвет образования может варьирует от телесного до светло-коричневого. Отличается медленным ростом.
- Пигментный невус
Образование состоит из меланоцитов или невусных клеток. Внешний вид – пигментные пятна бурого или коричневатого цвета. Плоские папулы могут появляться на коже в любых местах.
Эти неоплазии опасны перерождением в меланому. Наиболее предрасположены к такой трансформации невусы, локализующиеся на половых органах, ладонях и подошвах.
Опухоль рождается из липоцитов – клеток жировой ткани. Кожа на неоплазии неизмененного цвета. Образование на ощупь мягкое.
Может вырастать размером до значительных размеров ,вызывая не только эстетические но и функциональные нарушения . Опухоль может быть одиночной или множественной (липоматоз).
Относится к сосудистым опухолям.
Новообразование возникает в сосудах лимфатической или кровеносной системы.
Такие новообразования могут встречаться во внутренних органах, а на коже они появляются на поверхности или в ее толще. Опухоль опасна тем, что может трансформироваться в гемангиоперицитому.
Частогемангиомы появляются на лице. Имеют вид пятен розоватой, красной или синюшной окраски с плоской или бугристой поверхностью, вызывая грубый эстетический дефект.
Предраковые
Образования, которые находятся на грани перерождения в злокачественные опухоли, называют предраковыми неоплазиями.
Это такие, как:
- Болезнь Боуэна
Опухоль возникает в области половых органов, на ладонях, голове. На начальной стадии выглядит как коричневатое пятно, потом перерождается в плоское образование, у которого поверхность шелушится.
Опухоль в диаметре достигает до пяти сантиметров. Возникает это явление при дерматитах кожи, нарушениях целостности покрова, застаревших кистах, от влияния радиации, канцерогенов и ультрафиолета.
Заболевание опасно озлокачествлением, поэтому его необходимо своевременно лечить. Если поверхность опухоли изъязвляется – это один из признаков злокачественной трансформации.
- Атипический кератоз
Наиболее часто заболевание проявляется у пожилых и светлокожих людей.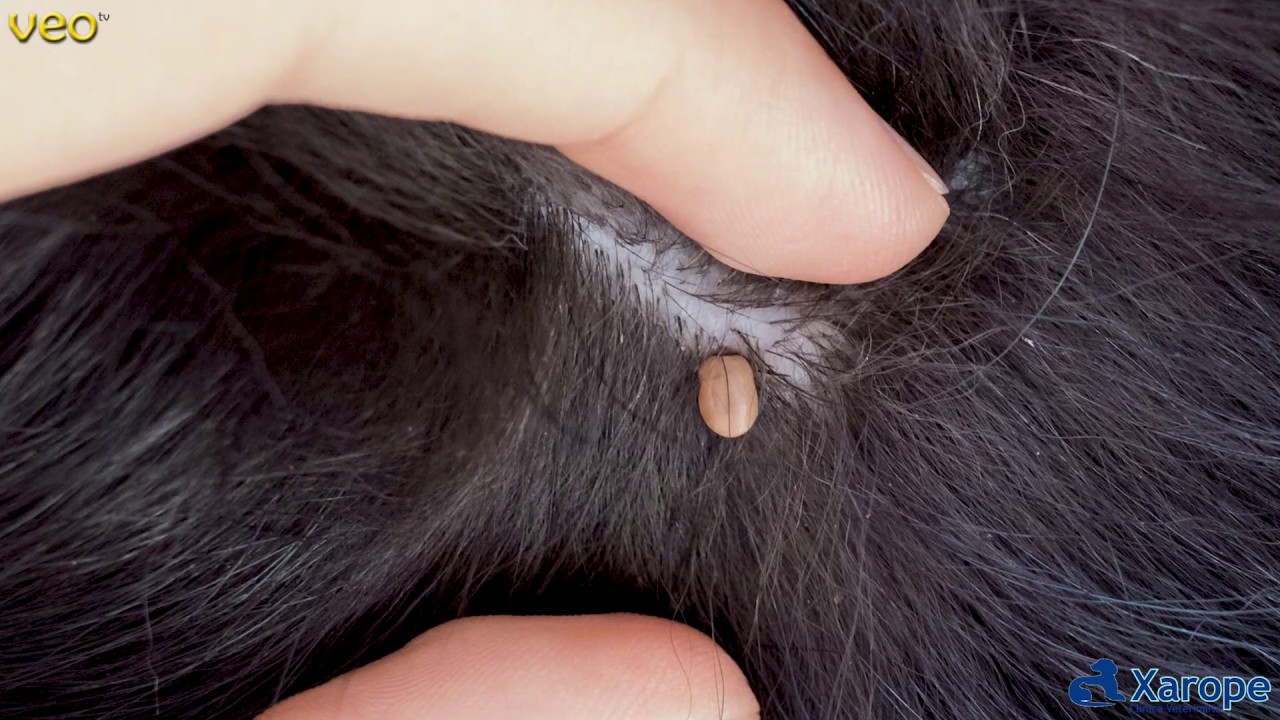 На открытых участках кожи под действием ультрафиолета происходит перерождение кератиноцитов.
На открытых участках кожи под действием ультрафиолета происходит перерождение кератиноцитов.
В результате появляются высыпания. Они могут иметь разную форму:
- бородавчатую,
- гипертрофическую,
- эритематозную,
- роговую,
- пигментную.
Атипический кератоз со временем может трансформироваться в плоскоклеточный рак.
Злокачественные
Злокачественные опухоли кожи отличаются агрессивным характером течения заболевания. Неоплазии часто быстро увеличиваются в размерах, прорастают в близлежащие ткани и метастазируют.
Самые распространённые виды злокачественных опухолей:
- Плоскоклеточный рак
Бляшка, имеющая чёткие края красноватого цвета с неровной поверхностью, может оказаться плоскоклеточным раком. В центре образования со временем появляется вдавление, которое сначала покрывается чешуйками, а позже в этом месте образуется ранка.
Как и другие злокачественные опухоли, плоскоклеточный рак может прорастать в прилежащие органы и ткани,метастазировать.
Среди всех опухолей кожи-меланома считается самой злокачественной. Поэтому необходимо быть внимательным к состоянию пигментных невусов(родинок) на теле, потому что при неблагоприятных условиях они могут трансформироваться в меланому. Отличается быстрым ростом и ранним метастазированием.
Следует избегать прямых солнечных лучей, попадающих на кожу продолжительное время.
Фото меланомы
- Базальноклеточный рак
Образование на коже с впадиной по центру, в которой находится рана в виде мокнущей язвы с подрытыми краями.
Провоцируется попаданием на кожу канцерогенов, ультрафиолетовых лучей, тепловым воздействием.
Злокачественная опухоль из соединительной ткани. Может выступать над поверхностью кожи или быть скрытым, тогда визуально будет неопределимо.
Если опухоль локализуется на поверхности, то окрас образования тёмный коричнево-синий.
- Липосаркома
Перерождение жировых клеток на раковые. Опухоль может достигнуть сравнительно больших размеров. Выглядит как образование округлой формы.
Опухоль может достигнуть сравнительно больших размеров. Выглядит как образование округлой формы.
Характеризуется увеличением своего размера быстрыми темпами.
- Ангиосаркома
Перерождённая гемангиома в злокачественное образование. Заболевание чаще встречается у людей с ослабленным иммунитетом, ВИЧ-инфицированных.
Характерно появление пятен фиолетового или лилового цвета, которые сливаются между собой и изъязвляются.
Диагностические процедуры
С целью верификации характера опухолей кожи, подкожно-жировой клетчатки и мягких тканей и определения дальнейшей тактики и выбора метода лечения в Центре современных медицинских технологий «АКВА МЕД МАРИН» применяются:
- Дерматологическое исследование с помощью МЕДИЦИНСКОЙ ДИАГНОСТИЧЕСКОЙ ОПТИЧЕСКОЙ ВИДЕОСИСТЕМЫ DR. CAMSCOPEDCS-105 С ПРИНАДЛЕЖНОСТЯМИ (Видеодерматоскоп).
- Скарификационная биопсия (соскоб) опухолей кожи с цитологическим исследованием.

- Тонкоигольная аспирационная пункционная биопсия (ТАПБ) под контролем УЗИ опухолей мягких тканей и подкожно-жировой клетчатки с исследованием методомжидкостной цитологии, а при необходимости иммуноцитохимическим исследованием.
- Трепан — биопсия с помощью уникального пистолета BARDMAGNUM, под контролем УЗИ на аппаратах Премиум и эксперт-класса с последующим гистологическим, иммуногистохимическим исследованием – «золотой» стандарт диагностики большинства известных заболеваний. Данный метод исследования позволяет поставить правильный диагноз своевременно и с максимальной точностью.
По результатам исследований в Центре современных медицинских технологий «АКВА МЕД МАРИН» выполняются различные методы хирургических вмешательств:
- Электроволновая деструкция опухолей кожи (простые вирусные папилломы, гемангиомы, себорейные кератомы, кондиломы и др.)
- Электроволновая эксцизия опухолей кожи (простые папилломатозныеневусы, фибромы,кератопапилломы и др.
 )
) - Хирургическое иссечение опухолей кожи, мягких тканей и подкожно-жировой клетчатки (плоскоклеточный и базальноклеточный рак кожи; пигментные невусы кожи; дерматофибромы; крупные папилломатозныеневусы на широком основании; атеромы; липомы; фибромы мягких тканей и подкожно-жировой клетчатки) с наложением внутрикожных швов с целью достижения космитического эффекта хирурчического лечения, особенно на открытых участках тела (лицо, шея, верхние и нижние конечности, зона декольте)
В медицинском центре «Аква Мед Марин» все диагностические и лечебные вмешательства выполняются высококвалифицированными опытными специалистами с использованием современного высокотехнологического оборудования и расходных материалов ведущих мировых производителей ( США, Германия, Великобритания, Япония, Италия и др. )
Ваше здоровье бесценно — доверяйте его только опытным врачам Центра современных медицинских технологий «АКВА МЕД МАРИН» — победителя конкурса «Народный бренд 2017»! НАС ВЫБИРАЮТ КЕРЧАНЕ!
Преимуществом нашей клиники продолжает оставаться низкая цена по сравнению со средним уровнем цен в частных медицинских учреждениях города и при этом самое современное оборудование эксперт класса, применяемое для диагностики и лечения заболеваний!
ДОВЕРЬТЕСЬ НАШИМ СПЕЦИАЛИСТАМ-ПРОФЕССИОНАЛАМ!
Запись на прием с 8. 00 до 19.00ч (с понедельника по субботу) осуществляется по телефонам:
00 до 19.00ч (с понедельника по субботу) осуществляется по телефонам:
+7 (978) 8 47 47 14
+7 (918) 921 25 91
+7 (978) 400 54 17
Наш e-mail: [email protected]
Вся информация на сайте: www.akvamedmarin.com
Мы находимся по адресу: г.Керчь, ул. Кирова, 31А (остановка Еременко)
Чем опасны родинки на голове
Родинки – обычное явление для многих людей, но многие не знают, чем опасны родинки на голове, как за ними ухаживать и нужно ли удалять. Далеко не все родинки несут опасность, но каждый вид имеет свои особенности:
- Большие родинки – врожденные новообразования, которые растут вместе с человеком. Хоть они и не опасны, но из-за своих размеров могут доставлять дискомфорт, поэтому их часто удаляют;
- Выпуклые родинки – новообразования, которые возвышаются над кожным покровом. Могут достигать 1,5 см в размерах, из-за своей формы могут часто травмироваться, поэтому их рекомендуется удалять;
- Плоские родинки – пигментированные новообразования размером 2-6 мм, могут иметь окрас от светло-коричневого до черного, считаются самыми безопасными;
- Синие родинки – новообразования, имеющие равномерный окрас, не болит и не шелушится;
- Гемангиома – сосудистое новообразование, которое образуется вследствие неправильного развития кровеносных сосудов.
 Нарост может иметь от светло-розового до бордового цвета. Удаление гемангиомы производится после консультации у врача;
Нарост может иметь от светло-розового до бордового цвета. Удаление гемангиомы производится после консультации у врача; - Красная родинка – новообразование красно-бордового цвета, появляется из-за нарушения работы капилляров. Под волосами такие родинки могут достигать 2 см и разрастаться по коже, что увеличивает возможность травмирования.
Признаки опасной родинки
Родинки, находящиеся в волосистой части головы, сложно заметить и легко упустить их перерождение в злокачественное новообразование. Толчком для перерождения родинки могут стать такие факторы:
- Периодическое травмирование родинки расческой, украшениями для волос, очками, руками и т.д.;
- Воздействие красок, масок, пилингов на кожу головы;
- Частое пребывание на солнце без головного убора;
- Кожные заболевания головы, перхоть, себорея.
На то, что родинка имеет опасность могут указывать следующие признаки:
- Быстрое изменение размеров невуса;
- Изменение цвета;
- Воспаление и нагноение родинки;
- Изменение формы, неровные края родинки;
- Зуд и шелушение новообразования;
- Болезненные ощущения при надавливании.

Даже если родинка не меняется с годами, но имеет большой размер, то консультация опытного специалиста не будет лишней. Чтобы не упустить момент перерождения невуса, то за ним стоит наблюдать и периодически проводить диагностику и при необходимость прибегнуть к удалению. Зная, чем опасны родинки на голове, стоит с осторожностью ухаживать за волосами и кожей головы.
Центр эстетической медицины — «Lazerini» проводит все необходимые процедуры только на современном оборудовании и безболезненно. Записывайтесь прямо сейчас по телефону: Харьков: (066) 787-81-81; (095)-781-71-71. Киев: (095) 565-61-61; (096) 565-61-61; (093) 565-61-61.
Лекции по трихологии для парикмахеров, стилистов, барберов
Петрова Инна Евгеньевна
16.07.2018
Хочу выразить огромную
благодарность преподавателям В.П. Ткачеву и
Н.Г Баруновой за продвинутый образовательный двухдневный семинар
» Нутрициональные и эндокринные аспекты трихологии и антиэйдж медицины». Интереснейший материал
был изложен максимально доступно и обширно! Именно, очень подробно разбирались механизмы
нарушения физиологических процессов, связанных, прежде всего, с эпигенетической регуляцией и
приводящих к развитию заболеваний, в частности, волос.
Интереснейший материал
был изложен максимально доступно и обширно! Именно, очень подробно разбирались механизмы
нарушения физиологических процессов, связанных, прежде всего, с эпигенетической регуляцией и
приводящих к развитию заболеваний, в частности, волос.
Грамотно систематизирована информация из различных медицинских публикаций ( в основном,
зарубежные источники), никакой «воды»: принцип, суть, методы диагностики и лечения. Подробно
рассмотрена роль гормональной системы, питания, действия антиоксидантов , витаминов и БАДов на
организм человека. Особо отмечены гормональные изменения в организме , сопровождающие его
старение, в том числе, преждевременное.
Было представлено множество клинических случаев. На свои вопросы я всегда получала исчерпывающие
ответы. Словом, живой интерактив на протяжении всего периода обучения. И Владислав Петрович , и
Наталья Григорьевна поражают масштабом своих теоретических и практический знаний в профессии. А,
еще, они талантливые преподаватели! Спасибо!!!
А,
еще, они талантливые преподаватели! Спасибо!!!
Организаторам этого курса отдельное глубокое признание! Никаких нареканий- все открыто ,
дружелюбно, тактично.
Кофе- брейки и обеды мало того вкусные, но и полезные, в полной мере подтверждающие тему цикла
«Нутрициология»
Спасибо , вам, Зульфия и Ксения!
С уважением, дерматокосметолог Петрова Инна Евгеньевна.
P.S : я действительно так думаю, о чем и написала. Спасибо , Вам!!!
Опухоли кожи головы — PubMed
. 2018 июнь; 16 (6): 730-753. doi: 10.1111/ddg.13546.Принадлежности Расширять
принадлежность
- 1 Отделение дерматологии, Зальцбургский региональный медицинский центр, Медицинский университет Парацельса, Зальцбург, Австрия.

Элемент в буфере обмена
Кристин Мария Продингер и соавт. J Dtsch Dermatol Ges. 2018 июнь.
Показать детали Показать вариантыПоказать варианты
Формат АннотацияPubMedPMID
.2018 июнь; 16 (6): 730-753. doi: 10.1111/ddg.13546.принадлежность
- 1 Отделение дерматологии, Зальцбургский региональный медицинский центр, Медицинский университет Парацельса, Зальцбург, Австрия.

Элемент в буфере обмена
Полнотекстовые ссылки Параметры отображения цитированияПоказать варианты
Формат АннотацияPubMedPMID
Абстрактный
Опухоли волосистой части головы характеризуются впечатляюще широким и гетерогенным клиническим спектром.Они часто проявляют специфические особенности, отличающие их от их аналогов в других местах на коже. Несмотря на то, что в основном они доброкачественные, диагностика и лечение этих поражений могут представлять серьезную проблему из-за плохой видимости (и, следовательно, задержки обнаружения), анатомических обстоятельств, воздействия (экзогенных) вредных агентов, отчетливых гистологических особенностей, а также часто преклонного возраста. пострадавшие лица. Это в еще большей степени относится к злокачественным опухолям волосистой части головы, которые встречаются редко, но имеют неблагоприятный прогноз.Адекватный уход за пациентами, следовательно, требует междисциплинарного управления. На этом фоне в настоящей статье рассматриваются общие принципы и отличительные особенности наиболее важных опухолей кожи головы.
пострадавшие лица. Это в еще большей степени относится к злокачественным опухолям волосистой части головы, которые встречаются редко, но имеют неблагоприятный прогноз.Адекватный уход за пациентами, следовательно, требует междисциплинарного управления. На этом фоне в настоящей статье рассматриваются общие принципы и отличительные особенности наиболее важных опухолей кожи головы.
© 2018 Deutsche Dermatologische Gesellschaft (DDG). Опубликовано John Wiley & Sons Ltd.
Похожие статьи
- [Опухоли кожи головы: особенности избранных примеров].
Роуз С. Роуз С. Hautarzt. 2014 Декабрь; 65 (12): 1030-6. doi: 10.1007/s00105-014-3531-7. Hautarzt. 2014. PMID: 25315428 Немецкий.
- Множественные пролиферирующие трихолеммальные опухоли у желтого мужчины средних лет.

Ван Х, Ян Дж, Ян В. Ван Х и др. Тумори. 2010 март-апрель;96(2):349-51. Тумори. 2010. PMID: 20572599
- Первичные и метастатические злокачественные опухоли кожи головы: обновление.
Ричмонд Х.М., Дювик М., Макфарлейн Д.Ф. Ричмонд Х.М. и др. Am J Clin Дерматол. 2010;11(4):233-46. doi: 10.2165/11533260-000000000-00000. Am J Clin Дерматол. 2010. PMID: 20509718 Обзор.
- Злокачественная цилиндрома волосистой части головы, возникающая на фоне множественного цилиндроматоза: клинический случай.
Куклани Р.М., Главин Ф.Л., Бхаттачария И.Куклани Р.М. и соавт. Голова шеи патол. 2009 г., декабрь; 3(4):315-9. doi: 10.1007/s12105-009-0138-x. Epub 2009, 16 сентября. Голова шеи патол. 2009. PMID: 20596852 Бесплатная статья ЧВК.

- Гиперклеточная инкапсулированная неврома, имитирующая десмопластическую меланому.
Мэй К., ЛеБойт П., МакКалмонт Т., Аржени З. Мэй С и др. Am J Дерматопатол. 2019 май; 41(5):358-360. дои: 10.1097/DAD.0000000000001302. Am J Дерматопатол. 2019. PMID: 30531539
Цитируется
6 статей- Случай эккринной муцинозной карциномы с вовлечением скальпа.
Салим Р., Вайдья С. Салим Р. и др. Куреус. 2021 18 июля; 13 (7): e16469.doi: 10.7759/cureus.16469. электронная коллекция 2021 июль. Куреус. 2021. PMID: 34430089 Бесплатная статья ЧВК.
- Оценка точности компьютерной томографии в выявлении костной инвазии и толщины плоскоклеточного рака кожи головы.

Бойлан К.Т., Гастон М.С., Мерваха П., Надер К., Райатт С. Boylan CT и соавт. Neuroradiol J. 2021 Dec;34(6):622-628. дои: 10.1177/19714009211017777. Epub 2021 2 июня. Нейрорадиол Дж. 2021. PMID: 34078144 Бесплатная статья ЧВК.
- Результаты визуализации трихолеммальной кисты и пролиферирующей трихолеммальной опухоли.
Кавагути М., Като Х., Судзуи Н., Миядзаки Т., Томита Х., Хара А., Мацуяма К., Сейшима М., Мацуо М. Кавагути М. и др. Neuroradiol J. 2021 Dec;34(6):615-621. дои: 10.1177/19714009211017789.Epub 2021 1 июня. Нейрорадиол Дж. 2021. PMID: 34060944
- Предлагаемая система переопределения зон скальпа.
Бойлан К.Т., Гастон М.С., Мерваха П. Boylan CT и соавт. Международная трихология.
 2020 май-июнь;12(3):140-141. doi: 10.4103/ijt.ijt_119_20. Epub 2020 14 августа.
Международная трихология. 2020.
PMID: 33223745
Бесплатная статья ЧВК.
Аннотация недоступна.
2020 май-июнь;12(3):140-141. doi: 10.4103/ijt.ijt_119_20. Epub 2020 14 августа.
Международная трихология. 2020.
PMID: 33223745
Бесплатная статья ЧВК.
Аннотация недоступна. - Менинготелиальная гамартома волосистой части головы.
Ким Т, Ким Дж, Чхве Дж, О С, Квон С, Чон В. Ким Т и др. Arch Craniofac Surg. 2020 июнь;21(3):180-183. doi: 10.7181/acfs.2019.00766. Epub 2020 29 июня. Arch Craniofac Surg. 2020. PMID: 32630991 Бесплатная статья ЧВК.
термины MeSH
- Новообразования кожи* / диагностика
- Кожные новообразования* / патология
LinkOut — больше ресурсов
Полнотекстовые источники
Прочие литературные источники
Медицинские
Укажите
КопироватьФормат: ААД АПА МДА НЛМ
Рак кожи на коже головы – проверка кожи WASkin Check WA
Может ли рак кожи возникать на коже головы?
Да, абсолютно. Рак кожи типа меланомы может возникать на любой части тела, где есть клетки, продуцирующие пигмент (меланоциты), включая кожу головы.
Рак кожи типа меланомы может возникать на любой части тела, где есть клетки, продуцирующие пигмент (меланоциты), включая кожу головы.
Стоит ли опасаться родинки на голове?
Если вы недавно заметили родинку на голове или считаете, что существующая родинка могла измениться, вам следует как можно скорее пройти обследование кожи, чтобы убедиться, что это не меланома — очень опасный тип рака кожи. Было показано, что меланомы кожи головы более смертоносны, чем другие меланомы, при этом одно исследование показало, что смертность от меланом кожи головы и шеи почти в два раза выше, чем от меланом в других частях тела.
Почему меланома кожи головы более опасна?
Наиболее распространенная причина связана с задержкой в диагностике, если только вы не пытаетесь их сознательно искать.
Некоторые также считают, что кожа головы создает подходящие условия для распространения меланомы, так как в ней много кровеносных и лимфатических сосудов.
Могут ли другие виды рака кожи возникать на волосистой части головы?
Да, другие виды рака кожи, такие как базально-клеточная карцинома (БКК) и плоскоклеточная карцинома (ПКР), могут возникать на коже головы.
Как выглядит рак кожи головы?
Внешний вид рака кожи головы зависит от типа рака кожи. На коже головы может появиться любой из трех основных типов рака кожи:
- Базально-клеточный рак кожи (БКК): выглядит как розовое пятно, которое может быть плоским или приподнятым. Как и BCC в других областях, они могут легко кровоточить даже при незначительной травме. Более крупные раковые опухоли могут даже иметь видимые кровеносные сосуды неправильной формы на своей поверхности, и они варьируются от блестящих до шероховатых и покрытых коркой.
Вот несколько примеров рака кожи BCC на коже головы, обнаруженных в Skin Check WA:
Некоторые виды рака кожи BCC могут выглядеть как розовые пятна на коже головы:
Другие виды рака кожи BCC пытаются маскироваться кожей скальп:
Skin Check Врачи рака кожи штата Вашингтон смогли легко обнаружить этот рак на коже головы с помощью дерматоскопии высокого разрешения:
Некоторые виды рака кожи BCC на коже головы могут выглядеть коричневыми и пигментированными, как родинка:
- Плоскоклеточный рак рак кожи (SCC): часто начинается с грубого чешуйчатого пятна, но может быстро стать довольно приподнятым, твердым, красным и покрытым коркой.
 Они также могут стать нежными при нажатии.
Они также могут стать нежными при нажатии.
Вот несколько примеров плоскоклеточного рака кожи головы, обнаруженного в Skin Check WA:
Ранний плоскоклеточный рак кожи может выглядеть как шероховатый чешуйчатый розовый участок:
Более запущенный плоскоклеточный рак кожи головы может подняться сердитый взгляд:
Некоторые люди не принимают во внимание эти виды рака кожи на коже головы, думая, что они возникли из-за травмы или царапины. Одна подсказка заключается в том, что эти виды рака на коже головы часто болят при нажатии и не заживают:
По мере того, как рак кожи на коже головы становится более запущенным, он иногда может образовывать большую корку или язву:
- Меланома ( очень опасный тип): появление этого рака кожи на волосистой части головы может быть весьма разнообразным.Большинство из них выглядят как коричневатые или черные пятна с более темными неправильными цветами и границами. Полезной подсказкой является появление нескольких более темных родинок или родинок, которые, кажется, меняются.
 Хотя большинство из них темные, некоторые более редкие формы могут выглядеть как плотный розовато-красный комок.
Хотя большинство из них темные, некоторые более редкие формы могут выглядеть как плотный розовато-красный комок.
Вот пример рака кожи головы меланомы, обнаруженного в Skin Check WA:
Как проверить наличие рака кожи головы, если у меня много волос?
Попытаться увидеть в зеркале все участки кожи головы может быть очень сложно.Большинству людей требуется помощь, чтобы тщательно проверить кожу головы:
- Партнер или друг – в ярко освещенном месте с помощью расчески и, возможно, фена на низкой мощности, чтобы разделить волосы
- Парикмахеры – часто могут увидеть любые необычные пятна на коже головы во время стрижки
- Профессиональный осмотр кожи опытным врачом, имеющим соответствующее оборудование для осмотра кожи головы. В Skin Check WA наши врачи имеют опыт работы с раком кожи головы и имеют дополнительное преимущество, заключающееся в использовании дерматоскопии высокого разрешения для обнаружения очень ранних раков кожи на коже головы рак кожи, стоит пройти профессиональную проверку кожи головы и тела.
 Позвоните или запишитесь онлайн у одного из наших опытных врачей-онкологов для всесторонней проверки кожи с помощью дерматоскопии.
Позвоните или запишитесь онлайн у одного из наших опытных врачей-онкологов для всесторонней проверки кожи с помощью дерматоскопии.Возникновение 2 первично-редких опухолей кожи головы у 43-летней женщины — FullText — Заболевания придатков кожи 2019, Vol. 5, № 6
Вопрос
Женщина чуть старше сорока лет (43 года) поступила в отделение хирургии головы и шеи больницы Санта-Каса в Порту-Алегри в 2010 г. с нормохромной папулой на коже головы. которую она заметила 6 месяцев назад.Выполнена инцизионная биопсия. В качестве лечения было выбрано иссечение для расширения края. Гистопатологическое исследование показало, что края свободны от поражения. Через 5 лет пациент вернулся с узлом в шейном отделе. Была выполнена эксцизионная биопсия шейного лимфатического узла с положительной иммуногистохимией на карциноэмбриональный антиген (СЕА)-М, эпителиальный мембранный антиген (ЕМА) и цитокератин AE1 + AE2 (CKM), что подтвердило метастазирование первичной опухоли. Пациентке выполнена диссекция шейных лимфатических узлов и лучевая терапия на правую сторону шейного отдела.
 В 2018 г. пациент вернулся с новым ретроаурикулярным поражением справа, которое представляло собой эритематозную бляшку с эрозией в центре; при дерматоскопии — комки, атипичные и ветвящиеся сосуды (рис. 1, 2). Гистопатология новой биопсии выявила тубуло-кистозные структуры, выстланные базалоидными клетками, с сирингомоподобной морфологией головастиков (рис. 3, 4). Пациент перенес новую операцию по расширению края, а затем был направлен на дерматологическую оценку. В настоящее время она находится на последующем наблюдении в отделении дерматологии больницы Санта-Каса в Порту-Алегри.
В 2018 г. пациент вернулся с новым ретроаурикулярным поражением справа, которое представляло собой эритематозную бляшку с эрозией в центре; при дерматоскопии — комки, атипичные и ветвящиеся сосуды (рис. 1, 2). Гистопатология новой биопсии выявила тубуло-кистозные структуры, выстланные базалоидными клетками, с сирингомоподобной морфологией головастиков (рис. 3, 4). Пациент перенес новую операцию по расширению края, а затем был направлен на дерматологическую оценку. В настоящее время она находится на последующем наблюдении в отделении дерматологии больницы Санта-Каса в Порту-Алегри.Рис. 1.
Ретроаурикулярное поражение: эритематозная бляшка с центральной эрозией.
Рис. 2.
Дерматоскопия: эритематозная бляшка с эрозией в центре, комками, атипичными и ветвящимися сосудами.
Рис. 3.
Сирингоидная эккринная карцинома с распространением на ретикулярную дерму (HE, ×10).
Рис. 4.
Опухоль состоит из тубуло-кистозных структур, выстланных базалоидными клетками с сирингомоподобной морфологией головастиков (HE, ×40).

Какой у вас диагноз?
Ответ
Гистопатология случая была совместима с сирингоидной эккринной карциномой (SEC).SEC — редкая опухоль, на долю которой приходится менее 0,01% всех видов рака кожи [1, 2]. Классификация очень сложна, поскольку для описания одной и той же опухоли используется несколько разных терминов. Поскольку часто наблюдается широкий гистологический спектр, точное происхождение этих поражений неизвестно [3-6].
Считается, что это происходит из экзокринных желез. Впервые описанная как базально-клеточная опухоль с эккринной дифференцировкой, в 1969 г. она уже имела несколько терминов, включая злокачественную сирингому и исходный термин эккринная эпителиома (базально-клеточная опухоль с эккринной дифференцировкой) [7-11].Обычно проявляется на пятом и шестом десятилетиях жизни в виде узелка или медленно растущей бляшки на голове и шее, реже на туловище. Клиническая картина может быть неспецифической, опухоль обычно имеет индолентное течение [12].
 Поражение конечностей встречается редко. Эти опухоли высокоинвазивны, могут быть локально агрессивными и часто метастазируют (более 60%). Гистологически SEC демонстрирует сирингомоподобную морфологию головастиков, состоящую из базалоидных клеток с дифференцировкой протоков в фиброколлагеновом матриксе.Обычно наблюдается глубокая инвазия. Иммуногистохимически SEC может демонстрировать экспрессию цитокератинов, EMA и CEA [13]. Выбор лечения обычно хирургический, с расширением краев в локализованных поражениях. Химиотерапию и лучевую терапию проводят при наличии локальных метастазов [7-13].
Поражение конечностей встречается редко. Эти опухоли высокоинвазивны, могут быть локально агрессивными и часто метастазируют (более 60%). Гистологически SEC демонстрирует сирингомоподобную морфологию головастиков, состоящую из базалоидных клеток с дифференцировкой протоков в фиброколлагеновом матриксе.Обычно наблюдается глубокая инвазия. Иммуногистохимически SEC может демонстрировать экспрессию цитокератинов, EMA и CEA [13]. Выбор лечения обычно хирургический, с расширением краев в локализованных поражениях. Химиотерапию и лучевую терапию проводят при наличии локальных метастазов [7-13].В описанном случае опухоль развилась у молодой 43-летней женщины, сначала на волосистой части головы, с последующими метастазами в шейку матки и лимфатические узлы, и лечение заключалось в иссечении всей опухоли с краями, опорожнением шейки матки и лучевая терапия.Второе поражение, расположенное в ретроаурикулярной области, было подтверждено как первичное поражение SEC, что встречается очень редко.
 В заключение, диагностика SEC может быть сложной задачей, и ее следует рассматривать как дифференциальный диагноз при поражениях без специфической картины и данных дерматоскопии, особенно когда они возникают в области головы и шеи. Важен мультидисциплинарный подход. Мы сообщаем о случае молодого пациента с 2 первичными поражениями SEC, чтобы повысить осведомленность об этой редкой опухоли.
В заключение, диагностика SEC может быть сложной задачей, и ее следует рассматривать как дифференциальный диагноз при поражениях без специфической картины и данных дерматоскопии, особенно когда они возникают в области головы и шеи. Важен мультидисциплинарный подход. Мы сообщаем о случае молодого пациента с 2 первичными поражениями SEC, чтобы повысить осведомленность об этой редкой опухоли.Заявление об этике
Пациентка была проинформирована и дала согласие на описание случая.
Заявление о раскрытии информации
Авторы заявляют об отсутствии конфликта интересов.
Авторское право: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме и любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование или любую систему хранения и поиска информации, без письменного разрешения издателя. .
Дозировка препарата: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор препарата и дозировка, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации. Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством.
Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством.
Отказ от ответственности: заявления, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и участникам, а не издателям и редакторам.Появление рекламы и/или ссылок на продукты в публикации не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор(ы) отказываются от ответственности за любой ущерб, нанесенный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в содержании или рекламе.
Хирургия опухолей кожи головы | Нейропластическая хирургия Джона Хопкинса
Рак кожи (включая базальноклеточный рак, плоскоклеточный рак и меланому) и метастатический рак (распространившийся из других частей тела) могут расти вдоль кожи головы.Чтобы гарантировать полное удаление рака кожи головы, хирурги должны также удалить область здоровой кожи головы вокруг опухоли, которая может оставить деформирующие шрамы кожи головы или деформацию головы.
Наша нейропластическая команда предлагает передовые хирургические методы, которые могут сохранить внешний вид и функцию кожи головы и черепа без ущерба для успеха лечения.
Что нужно знать о нейропластической хирургии
Нейропластический хирург Университета Джона Хопкинса Чад Гордон описывает, как пациенты, нуждающиеся в операции на головном мозге, могут извлечь выгоду из нейропластической хирургии, новой области, которая сочетает в себе опыт нейрохирургии с пластической и реконструктивной хирургией для сохранения или восстановления внешнего вида пациента.

Группа нейропластического лечения опухолей кожи головы
Карла Бес, MSHS, PA-C
Сертифицированный помощник врача
Нетанель Бен-Шалом, М.Д.
Стажер нейропластической и реконструктивной хирургии
Шейла Хоббс
Координатор нейропластической хирургии
Многопрофильная онкологическая помощь Комплексный онкологический центр Сиднея Киммела
При необходимости специалисты Онкологического центра им. Джона Хопкинса Киммела примут участие в вашем лечении и предложат дополнительные методы лечения рака, такие как протонная терапия или иммунотерапия.
Узнайте больше о доступных методах леченияБольшая остеолитическая опухоль черепа, представляющая собой небольшое подкожное поражение кожи головы
Abstract
Подкожные узелки на волосистой части головы распространены и обычно доброкачественны.
 Мы описываем случай, который был представлен как вероятная киста включения или липома кожи головы, которая оказалась доброкачественным остеолитическим фиброгистиоцитарным поражением лобно-теменной части черепа.В конечном итоге это было успешно вылечено с помощью нейрохирургии с краниэктомией, иссечением опухоли и реконструктивной краниопластикой.
Мы описываем случай, который был представлен как вероятная киста включения или липома кожи головы, которая оказалась доброкачественным остеолитическим фиброгистиоцитарным поражением лобно-теменной части черепа.В конечном итоге это было успешно вылечено с помощью нейрохирургии с краниэктомией, иссечением опухоли и реконструктивной краниопластикой.Опухоли черепа встречаются редко, по оценкам, они составляют от 1% до 4% всех опухолей костей. 1–3 Чаще всего они представляют собой увеличивающееся мягкое или твердое образование на черепе с некоторой локальной болезненностью или без нее. Дифференциальный диагноз широк и включает как доброкачественные, так и злокачественные новообразования. Большинство поражений являются рентгенопрозрачными и остеолитическими и чаще встречаются у молодых людей.Визуализирующие исследования необходимы при обследовании, а биопсия имеет первостепенное значение для постановки диагноза и выбора вариантов лечения.
Отчеты о делах
58-летняя женщина обратилась в семейную клинику с опухолью на правой передней части головы; он присутствовал в течение 6 месяцев, но начал раздражать ее, как только ее парикмахер обратил на это внимание.
Рисунок 1. Врач, проводивший осмотр, описал его как 3-сантиметровое нечетко очерченное подкожное кистозное образование и направил пациента в процедурную клинику для удаления вероятной кисты с включением.Во время процедуры опухоль не ощущалась такой ограниченной, как киста включения, и считалась более вероятной липомой, поскольку казалась подвижной. Соседний череп чувствовал себя нормально. После разреза кожи головы было обнаружено, что поражение имеет блестящий сероватый оттенок. В процессе вскрытия очаг был надрезан, из него выдавлены кусочки беловато-желтого творожистого вещества. При попытке определить нижнюю часть поражения пальпировался неровный край полного костного дефекта черепа размером 2,5-3 см.Оставшуюся подкожную аномальную ткань удалили, как и часть стенки поражения. Рана была закрыта. Иссеченный материал отправили в патологоанатомию. Диагноз: доброкачественное фиброгистиоцитарное поражение с рассеянными гигантскими клетками. На рентгенограммах черепа выявлен литический очаг правой лобной кости без склероза размерами 6 × 5,5 × 4,4 см (рис.
Врач, проводивший осмотр, описал его как 3-сантиметровое нечетко очерченное подкожное кистозное образование и направил пациента в процедурную клинику для удаления вероятной кисты с включением.Во время процедуры опухоль не ощущалась такой ограниченной, как киста включения, и считалась более вероятной липомой, поскольку казалась подвижной. Соседний череп чувствовал себя нормально. После разреза кожи головы было обнаружено, что поражение имеет блестящий сероватый оттенок. В процессе вскрытия очаг был надрезан, из него выдавлены кусочки беловато-желтого творожистого вещества. При попытке определить нижнюю часть поражения пальпировался неровный край полного костного дефекта черепа размером 2,5-3 см.Оставшуюся подкожную аномальную ткань удалили, как и часть стенки поражения. Рана была закрыта. Иссеченный материал отправили в патологоанатомию. Диагноз: доброкачественное фиброгистиоцитарное поражение с рассеянными гигантскими клетками. На рентгенограммах черепа выявлен литический очаг правой лобной кости без склероза размерами 6 × 5,5 × 4,4 см (рис. 1).
1).Переднезадняя и боковая рентгенограммы черепа, показывающие литическое поражение правой лобно-теменной кости.
Пациент был направлен в отделение нейрохирургии Университета Айовы. Было выполнено магнитно-резонансное сканирование головного мозга, чтобы определить степень поражения (рис. 2). Имелась обширная костная эрозия с широким утолщением твердой мозговой оболочки (рис. 2С). Не было вовлечения головного мозга.
Фигура 2.Сагиттальная (A), аксиальная (B) и коронарная (C) магнитно-резонансная томография, показывающая однородно увеличивающееся поражение, возникающее из правой лобно-теменной кости. Обратите внимание на выпячивание массы в подкожную мягкую ткань и влияние массы на головной мозг.
Выполнена правосторонняя лобно-теменная краниэктомия (рис. 3А). Опухоль была прикреплена к подлежащей твердой мозговой оболочке (рис. 3В). Субдуральная поверхность и нижележащая кора были ничем не примечательны (рис. 3B и D). Выполнена синтетическая пластика твердой мозговой оболочки и полиметилметакрилатная краниопластика по индивидуальному контуру.
Рисунок 3. Послеоперационный период пациентки был ничем не примечательным, и она была выписана на 2-й послеоперационный день. На магнитно-резонансных снимках в ближайшем послеоперационном периоде и через 6 месяцев после операции остаточной болезни не выявлено (рис. 4).
Послеоперационный период пациентки был ничем не примечательным, и она была выписана на 2-й послеоперационный день. На магнитно-резонансных снимках в ближайшем послеоперационном периоде и через 6 месяцев после операции остаточной болезни не выявлено (рис. 4).Композитный операционный снимок поражения черепа (А, стрелка). Поражение было спаяно с твердой мозговой оболочкой (В, стрелка). Резекция поражения единым блоком, вид сверху (C) и вид снизу (D) размером 5,5 × 5,5 см. Макроскопически желтоватое содержимое поражения показано на подрисунке (Е). Полиметилметакрилатная краниопластика выполнена в связи с вовлечением кости (F).
Рисунок 4.Сагиттальная (A), аксиальная (B) и коронарная (C) послеоперационная магнитно-резонансная томография, показывающая полную резекцию поражения.
Последней патологией было фиброгистиоцитарное поражение с гигантскими клетками (рис. 5). При последнем диспансерном осмотре пациент был бессимптомным и имел хороший косметический результат.
Рисунок 5. Адъювантная терапия не планируется; однако будет проведена серийная магнитно-резонансная томография головного мозга, чтобы исключить рецидив опухоли.
Адъювантная терапия не планируется; однако будет проведена серийная магнитно-резонансная томография головного мозга, чтобы исключить рецидив опухоли.Окрашенные гематоксилином и эозином срезы показывают обильный гистиоцитарный инфильтрат, присутствующий в слоях с многоядерными гигантскими клетками и лимфоцитами (А) на фоне фиброзных перегородок (В).Обратите внимание на наличие многоядерных гигантских клеток (С, стрелки). Окрашивание CD 68 использовали для окрашивания гистиоцитов (D). Оригинальное увеличение, 400×.
Обсуждение
Наша пациентка, 58-летняя женщина, была практически здорова с хорошо контролируемой гипертензией, гиперлипидемией и перемежающейся астмой. Ее направление в нашу процедурную клинику было рутинным, без ожидания других проблем, кроме удаления доброкачественного подкожного поражения кожи головы.
Наиболее распространенными доброкачественными поражениями волосистой части головы у взрослых являются кисты с включениями и липомы.
 Иногда эти поражения имеют внутрикостное и внутричерепное распространение, 4,5 , особенно если они расположены вблизи шва черепа. Пациентка описала лечащему врачу, что она почувствовала углубление черепа под поражением, которое не было оценено оперирующим врачом. В начале офисной процедуры поражение, казалось, имело полностью доброкачественные черты без каких-либо сообщений о травмах, начало в позднем возрасте, отсутствие ассоциации швов, было свободно подвижным и имело эластичную, твердую консистенцию. 4 Поэтому перед процедурой рентгенограмма черепа не проводилась. После того, как были получены рентгенограммы, остеолитическое поражение стало очевидным, и последующая визуализация с высоким разрешением и окончательное лечение были достигнуты.
Иногда эти поражения имеют внутрикостное и внутричерепное распространение, 4,5 , особенно если они расположены вблизи шва черепа. Пациентка описала лечащему врачу, что она почувствовала углубление черепа под поражением, которое не было оценено оперирующим врачом. В начале офисной процедуры поражение, казалось, имело полностью доброкачественные черты без каких-либо сообщений о травмах, начало в позднем возрасте, отсутствие ассоциации швов, было свободно подвижным и имело эластичную, твердую консистенцию. 4 Поэтому перед процедурой рентгенограмма черепа не проводилась. После того, как были получены рентгенограммы, остеолитическое поражение стало очевидным, и последующая визуализация с высоким разрешением и окончательное лечение были достигнуты.Опухоли черепа представляют собой небольшой компонент всех опухолей костей, и 81% из них были злокачественными в большой серии исследований клиники Майо. 1 Распространенные доброкачественные опухоли костей включают остеохондромы, гигантоклеточные опухоли, аневризматические костные кисты, остеобластомы, фиброзную дисплазию, фибромы, простые костные кисты, гемангиомы, внутрикостные менингиомы и эозинофильные гранулемы.
 6–9 Первые четыре могут вести себя агрессивно, а остеохондромы и гигантоклеточные опухоли могут рецидивировать 7,9 или приводить к легочным метастазам. 3,10,11 Наиболее распространенные первичные злокачественные опухоли костей черепа включают саркому Юинга, остеосаркому, лейкемию и множественную миелому. Метастатические опухоли встречаются гораздо чаще и должны учитываться при дифференциальной диагностике любого поражения костей у пациентов старше 40 лет. 12 Метастазы в череп могут быть начальным проявлением злокачественного новообразования в другом месте. 13
6–9 Первые четыре могут вести себя агрессивно, а остеохондромы и гигантоклеточные опухоли могут рецидивировать 7,9 или приводить к легочным метастазам. 3,10,11 Наиболее распространенные первичные злокачественные опухоли костей черепа включают саркому Юинга, остеосаркому, лейкемию и множественную миелому. Метастатические опухоли встречаются гораздо чаще и должны учитываться при дифференциальной диагностике любого поражения костей у пациентов старше 40 лет. 12 Метастазы в череп могут быть начальным проявлением злокачественного новообразования в другом месте. 13 Обзор литературы показал, что фиброгистиоцитарные поражения с гигантскими клетками могут быть либо преимущественно гистиоцитарными опухолями, либо гигантоклеточными опухолями. Гигантоклеточные опухоли составляют от 4 до 5 % всех первичных опухолей костей и 20 % всех доброкачественных опухолей костей, из которых от 5 до 10 % являются злокачественными. 7 Гигантоклеточные опухоли черепа, хотя и спорные, иногда лечат послеоперационной лучевой терапией.
 3,14
3,14 Заключение
У нашего пациента было выявлено доброкачественное образование подкожной клетчатки черепа, которое, после дальнейшего обследования, было установлено, что оно связано с лежащей в основе остеолитической опухолью кости. Остеолитические опухоли черепа встречаются редко и чаще являются метастатическими, чем доброкачественными. Доброкачественные поражения могут быть локально агрессивными, поэтому, когда это возможно, обычно рекомендуется окончательное хирургическое иссечение. Такое иссечение также обеспечивает диагностику тканей, что важно для дальнейшего ведения пациента.
- Получено для публикации 31 декабря 2010 г.
- Пересмотр получено 29 марта 2011 г.
- Принято к публикации 6 апреля 2011 г.
Является ли рак кожи головы таким же, как и другие виды рака кожи? | Комплексный онкологический центр Розуэлл Парк
Да, на коже головы могут возникать те же виды рака кожи, что и на других участках кожи.

К ним относятся три наиболее распространенных вида рака кожи:
- Базально-клеточная карцинома , самый распространенный рак кожи, а также самый распространенный из всех видов рака.Этот рак кожи почти всегда связан с накопленным солнечным повреждением.
- Плоскоклеточный рак , второй по распространенности рак кожи, который очень часто связан с воздействием солнечных лучей.
- Меланома , самый серьезный из видов рака кожи, который связан со многими факторами, включая повреждение солнцем и посещение солярия.
Волосы на голове обеспечивают некоторую защиту от солнца, но не полную защиту.
Признаки рака кожи волосистой части головы такие же, как и признаки всех видов рака кожи, т.е.т. е. язва, которая не заживает, или новообразование, или родинка неправильной формы, измененная или только что появившаяся. Самые большие проблемы, связанные с раком кожи головы, связаны с обнаружением и профилактикой.

Даже люди, которые регулярно проверяют свою кожу в соответствии с рекомендациями, часто не думают о включении кожи головы. Важно, чтобы кто-то еще тщательно проверял кожу головы на регулярной основе. Многие парикмахеры обучены искать признаки рака кожи на коже головы своих клиентов, и часто именно они замечают подозрительное поражение.
Избегание пребывания на солнце является ключом к профилактике рака кожи. Когда волосы истончаются, солнце имеет более четкий путь к коже головы, где нет тени. Истончение волос у мужчин часто начинается с залысины или выпадения волос на макушке головы. У женщин также может наблюдаться постепенное истончение волос, в первую очередь в центре головы. Вот почему ношение шляпы так важно для защиты кожи головы, лица и шеи от солнца.
Солнцезащитный кремтакже необходим для защиты от солнца и предотвращения рака кожи.Тщательно нанесите солнцезащитный крем на все открытые участки кожи, не забудьте лицо и заднюю часть шеи. Нанесите его также на кожу головы, насколько это возможно.
 Ваш солнцезащитный крем должен иметь SPF не менее 30. Он будет работать лучше всего, если вы нанесете его за полчаса до выхода на улицу.
Ваш солнцезащитный крем должен иметь SPF не менее 30. Он будет работать лучше всего, если вы нанесете его за полчаса до выхода на улицу.Самостоятельный осмотр кожи
Есть шаги, которые вы можете предпринять, чтобы обнаружить рак кожи в домашних условиях.
Выучить большеНе забывайте часто повторно наносить солнцезащитный крем, по крайней мере, каждые два часа. Если вы плаваете или потеете от активного отдыха, выберите водостойкий солнцезащитный крем и повторно наносите его каждые полтора-два часа.Не забывайте соблюдать другие рекомендации по защите от солнца, в том числе оставаться в тени и избегать полуденных занятий на свежем воздухе.
Диагностика рака кожи волосистой части головы проводится так же, как и при раке кожи на других поверхностях тела: путем биопсии. Лечение такое же, чаще всего хирургическое. Самая большая проблема, как отмечалось выше, заключается в том, что обнаружение рака кожи головы может быть задержано из-за волосяного покрова.
 Таким образом, когда-то обнаруженный рак может быть более обширным, поэтому операция также может быть более обширной.Меланома и некоторые плоскоклеточные карциномы могут распространяться на лимфатические узлы и другие органы, если их не обнаружить и не диагностировать на ранней стадии. В Roswell Park у нас есть большая команда поставщиков дерматологических услуг, включая врачей и специалистов с передовой практикой, которые предлагают полное обследование кожи, особенно для людей с историей солнечных повреждений, рака кожи или для тех, у кого есть подозрительные поражения кожи.
Таким образом, когда-то обнаруженный рак может быть более обширным, поэтому операция также может быть более обширной.Меланома и некоторые плоскоклеточные карциномы могут распространяться на лимфатические узлы и другие органы, если их не обнаружить и не диагностировать на ранней стадии. В Roswell Park у нас есть большая команда поставщиков дерматологических услуг, включая врачей и специалистов с передовой практикой, которые предлагают полное обследование кожи, особенно для людей с историей солнечных повреждений, рака кожи или для тех, у кого есть подозрительные поражения кожи.В дополнение к нашему основному отделению дерматологии в кампусе в центре города у нас есть несколько филиалов.Недавно мы открыли новый офис Southtowns в Орчард-парке, где я могу встречаться один день в неделю, и мы надеемся расширить свое присутствие там в ближайшем будущем.
Большая пролиферирующая трихолеммальная опухоль кожи головы в форме шлема: является ли лечение радикальной лучевой терапией? Отчет о случае | Журнал Египетского национального института рака
Пролиферирующие трихолеммальные опухоли — редкое явление, которое обычно возникает на коже головы [3].
 Возникает обычно после шестого десятилетия жизни [4, 5].Из-за своей редкости его часто неправильно диагностируют как плоскоклеточный рак или сальную кисту. Диагноз основывается на гистопатологии с ПТТ, демонстрирующим широкие полосы пролиферирующих эпителиальных клеток, которые либо окружают кистозные области, либо связаны между собой и разделены обычно фиброзной, но иногда склерозированной или клеточной стромой [4]. Внутри полос видны базалоидные клетки меньшего размера, расположенные палисадом на периферии; эти клетки увеличиваются и становятся более плоскоклеточными по мере продвижения к центру [4, 6, 7, 8].Хирургическое иссечение с краями не менее 1 см было методом выбора при ПТТ. Мета-анализ показал, что частота местных рецидивов ПТТ после широкого локального иссечения составляет 3,7% [9]. Лучевая терапия как метод лечения используется в адъювантных или паллиативных условиях. В нашем обзоре литературы мы обнаружили только одно сообщение о частичном частичном тромбозе, леченном радикальной лучевой терапией [1].
Возникает обычно после шестого десятилетия жизни [4, 5].Из-за своей редкости его часто неправильно диагностируют как плоскоклеточный рак или сальную кисту. Диагноз основывается на гистопатологии с ПТТ, демонстрирующим широкие полосы пролиферирующих эпителиальных клеток, которые либо окружают кистозные области, либо связаны между собой и разделены обычно фиброзной, но иногда склерозированной или клеточной стромой [4]. Внутри полос видны базалоидные клетки меньшего размера, расположенные палисадом на периферии; эти клетки увеличиваются и становятся более плоскоклеточными по мере продвижения к центру [4, 6, 7, 8].Хирургическое иссечение с краями не менее 1 см было методом выбора при ПТТ. Мета-анализ показал, что частота местных рецидивов ПТТ после широкого локального иссечения составляет 3,7% [9]. Лучевая терапия как метод лечения используется в адъювантных или паллиативных условиях. В нашем обзоре литературы мы обнаружили только одно сообщение о частичном частичном тромбозе, леченном радикальной лучевой терапией [1]. В этом случае 93-летний пациент мужского пола с 5 см (в наибольшем измерении) АЧТВ лечился лучевой терапией 45 Гр в течение 3 недель с электронами.Пациент достиг полного ответа через 6 месяцев после лучевой терапии, и у него не было рецидивов в течение 2 лет после лечения. В свете большего объема заболевания, как показано на рис. 2, мы решили лечить дозой 50 Гр. Чтобы адекватно покрыть опухоль, план VMAT на основе фотонов (таблица 1) требовал облучения части мозга. Таким образом, мы выбрали лечение в дозе 2 Гр за фракцию в течение 5 недель, в отличие от описанного в литературе случая, когда они выбрали гипофракционированный подход в дозе 3 Гр в течение 3 недель.Пациент хорошо перенес наше лечение, у него были только дерматит 1 степени и конъюнктивит. Реакции прекратились в течение 2 недель после завершения лечения. Через 1 месяц после терапии у пациента было удовлетворительное уменьшение как боли, так и кровотечения. Объективный ответ был частичным в соответствии с критериями оценки ответа при солидных опухолях (RECIST) v1.
В этом случае 93-летний пациент мужского пола с 5 см (в наибольшем измерении) АЧТВ лечился лучевой терапией 45 Гр в течение 3 недель с электронами.Пациент достиг полного ответа через 6 месяцев после лучевой терапии, и у него не было рецидивов в течение 2 лет после лечения. В свете большего объема заболевания, как показано на рис. 2, мы решили лечить дозой 50 Гр. Чтобы адекватно покрыть опухоль, план VMAT на основе фотонов (таблица 1) требовал облучения части мозга. Таким образом, мы выбрали лечение в дозе 2 Гр за фракцию в течение 5 недель, в отличие от описанного в литературе случая, когда они выбрали гипофракционированный подход в дозе 3 Гр в течение 3 недель.Пациент хорошо перенес наше лечение, у него были только дерматит 1 степени и конъюнктивит. Реакции прекратились в течение 2 недель после завершения лечения. Через 1 месяц после терапии у пациента было удовлетворительное уменьшение как боли, так и кровотечения. Объективный ответ был частичным в соответствии с критериями оценки ответа при солидных опухолях (RECIST) v1. 1. К 3 месяцам достигнута регрессия опухоли с хорошим косметическим эффектом. Регрессия опухоли продолжалась через 6 мес после лечения. На момент написания этого клинического случая остаточное заболевание оставалось стабильным без прогрессирования в размере или количестве поражений.Теоретический риск лучевой терапии, который необходимо разъяснять всем пациентам, которым предлагается лечение, заключается в злокачественном перерождении опухоли. Существует целый спектр ПТТ, начиная от относительно доброкачественных, таких как ПТТ, которые могут локально рецидивировать, но не метастазируют, до более агрессивных ПТТ, которые могут иметь значительный метастатический потенциал. Кроме того, возможна злокачественная трансформация PTT в трихолеммальную карциному или развитие радиационно-индуцированного злокачественного новообразования, такого как плоскоклеточный рак, и это также необходимо обсудить.Размер опухоли, возраст пациента, важность косметических средств на месте заболевания и альтернативные методы лечения, такие как хирургия, будут учитываться при обсуждении и окончательном решении пациента относительно терапии.
1. К 3 месяцам достигнута регрессия опухоли с хорошим косметическим эффектом. Регрессия опухоли продолжалась через 6 мес после лечения. На момент написания этого клинического случая остаточное заболевание оставалось стабильным без прогрессирования в размере или количестве поражений.Теоретический риск лучевой терапии, который необходимо разъяснять всем пациентам, которым предлагается лечение, заключается в злокачественном перерождении опухоли. Существует целый спектр ПТТ, начиная от относительно доброкачественных, таких как ПТТ, которые могут локально рецидивировать, но не метастазируют, до более агрессивных ПТТ, которые могут иметь значительный метастатический потенциал. Кроме того, возможна злокачественная трансформация PTT в трихолеммальную карциному или развитие радиационно-индуцированного злокачественного новообразования, такого как плоскоклеточный рак, и это также необходимо обсудить.Размер опухоли, возраст пациента, важность косметических средств на месте заболевания и альтернативные методы лечения, такие как хирургия, будут учитываться при обсуждении и окончательном решении пациента относительно терапии.

 Опухоль при этом растет и уже превышает размеры в 5 см, поражая глубокие слои кожи и мышечную ткань. Прогнозы пятилетней выживаемости составляют 30%;
Опухоль при этом растет и уже превышает размеры в 5 см, поражая глубокие слои кожи и мышечную ткань. Прогнозы пятилетней выживаемости составляют 30%;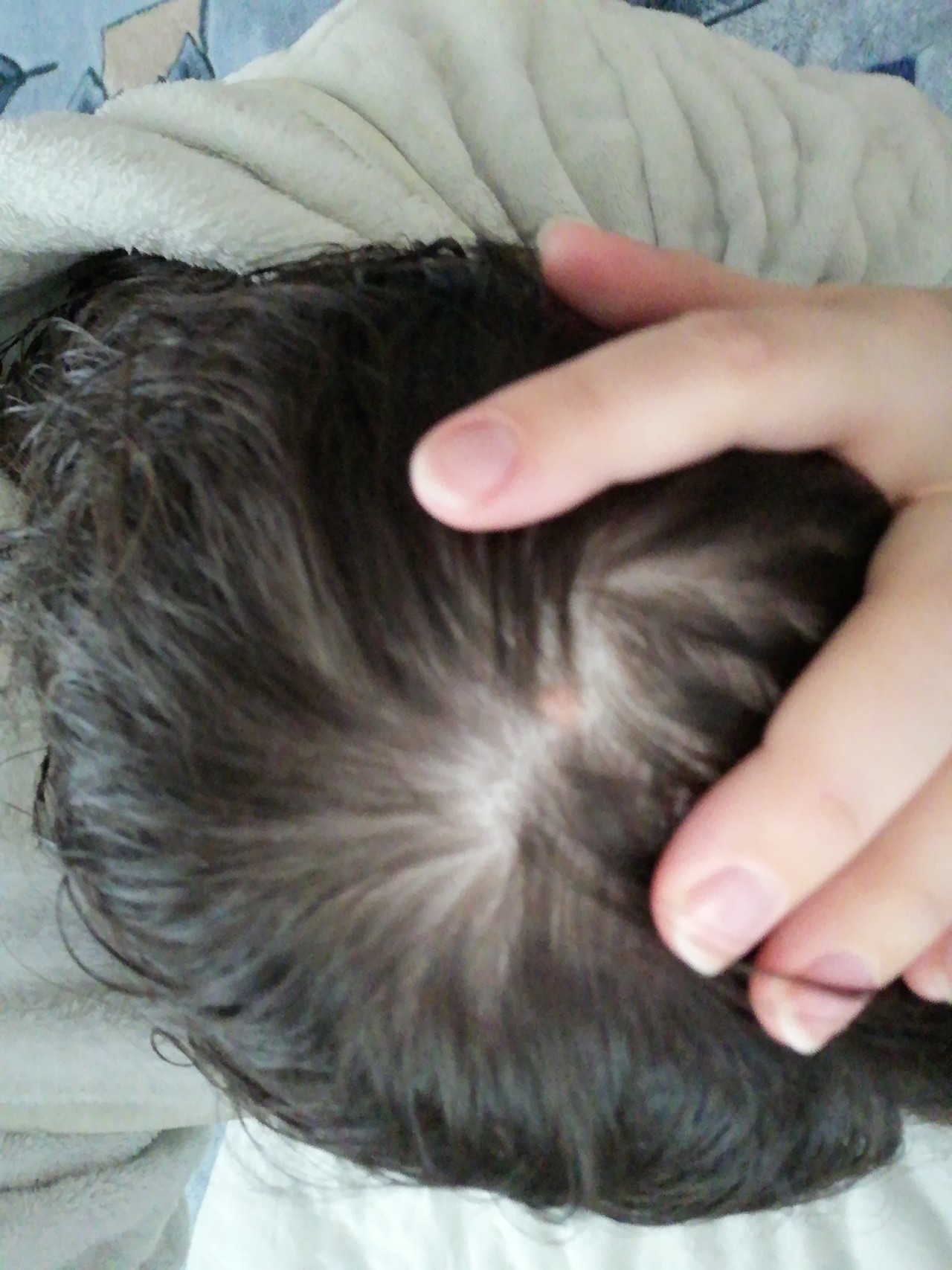 Родинка неравномерно разрастается в сторону. В норме, если через середину родинки провести воображаемую линию, половинки будут симметричны.
Родинка неравномерно разрастается в сторону. В норме, если через середину родинки провести воображаемую линию, половинки будут симметричны.
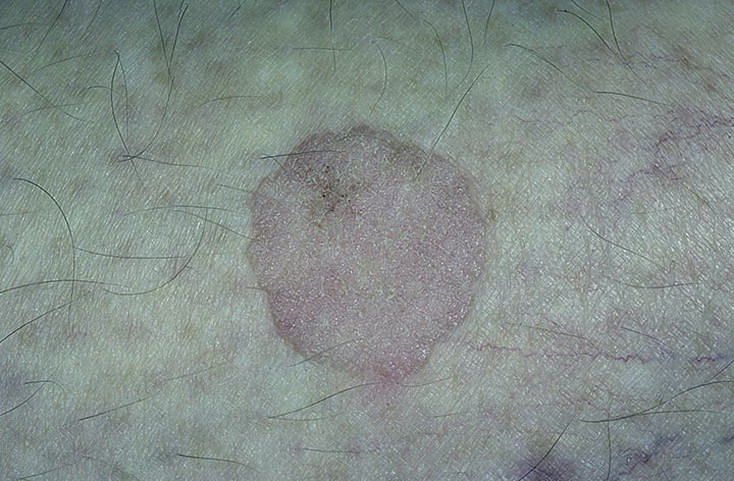
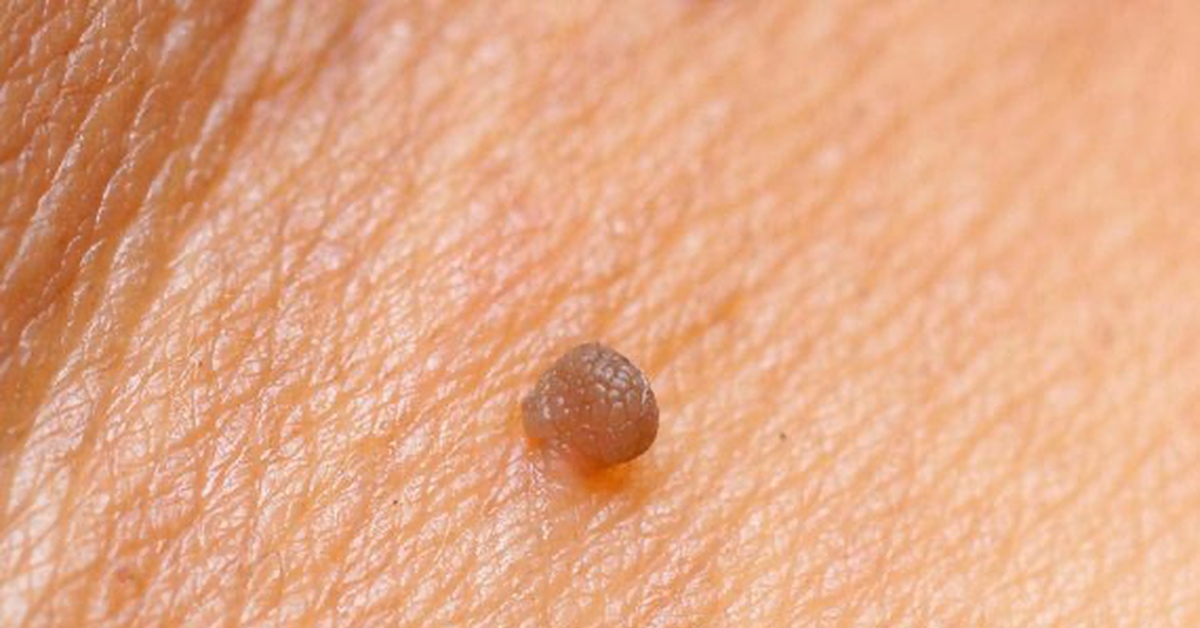
 Опухоль может достигнуть сравнительно больших размеров. Выглядит как образование округлой формы.
Опухоль может достигнуть сравнительно больших размеров. Выглядит как образование округлой формы.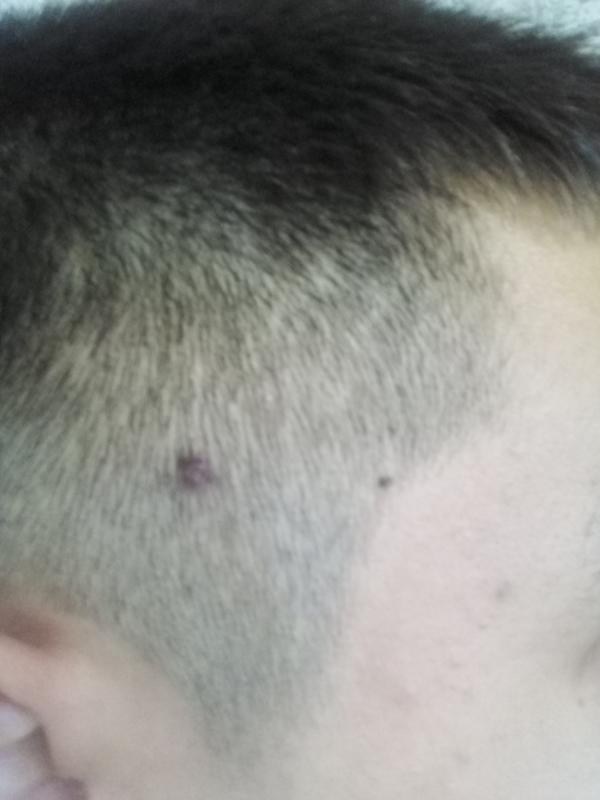
 )
) Нарост может иметь от светло-розового до бордового цвета. Удаление гемангиомы производится после консультации у врача;
Нарост может иметь от светло-розового до бордового цвета. Удаление гемангиомы производится после консультации у врача;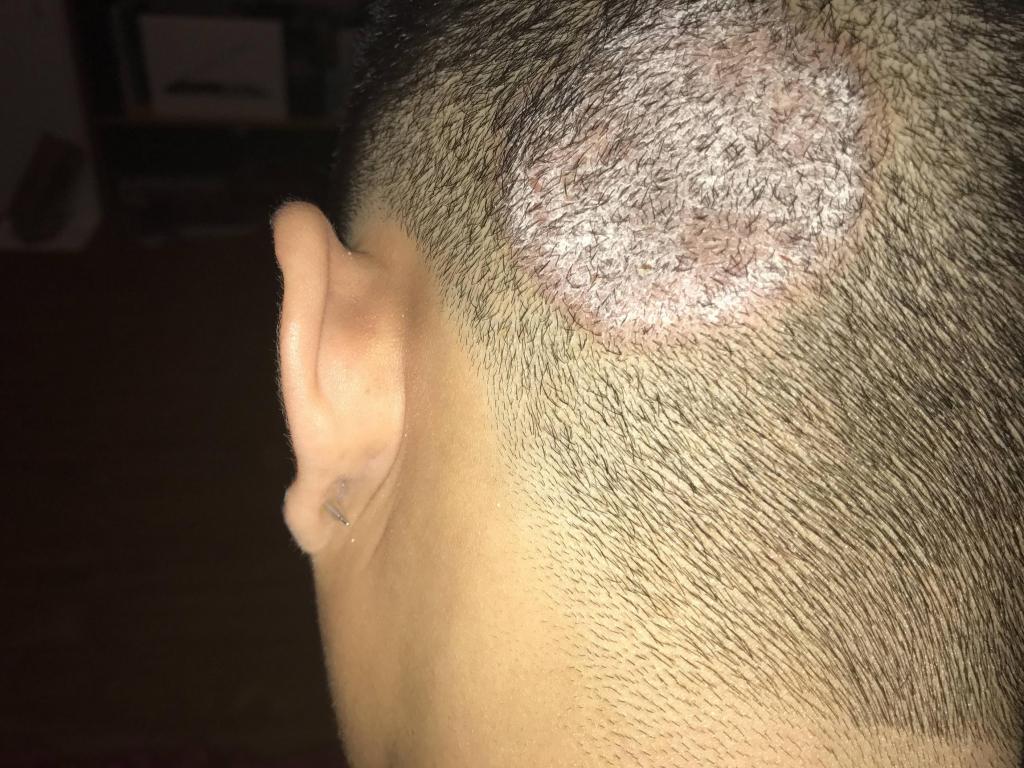





 2020 май-июнь;12(3):140-141. doi: 10.4103/ijt.ijt_119_20. Epub 2020 14 августа.
Международная трихология. 2020.
PMID: 33223745
Бесплатная статья ЧВК.
Аннотация недоступна.
2020 май-июнь;12(3):140-141. doi: 10.4103/ijt.ijt_119_20. Epub 2020 14 августа.
Международная трихология. 2020.
PMID: 33223745
Бесплатная статья ЧВК.
Аннотация недоступна. Они также могут стать нежными при нажатии.
Они также могут стать нежными при нажатии. Хотя большинство из них темные, некоторые более редкие формы могут выглядеть как плотный розовато-красный комок.
Хотя большинство из них темные, некоторые более редкие формы могут выглядеть как плотный розовато-красный комок. Позвоните или запишитесь онлайн у одного из наших опытных врачей-онкологов для всесторонней проверки кожи с помощью дерматоскопии.
Позвоните или запишитесь онлайн у одного из наших опытных врачей-онкологов для всесторонней проверки кожи с помощью дерматоскопии. В 2018 г. пациент вернулся с новым ретроаурикулярным поражением справа, которое представляло собой эритематозную бляшку с эрозией в центре; при дерматоскопии — комки, атипичные и ветвящиеся сосуды (рис. 1, 2). Гистопатология новой биопсии выявила тубуло-кистозные структуры, выстланные базалоидными клетками, с сирингомоподобной морфологией головастиков (рис. 3, 4). Пациент перенес новую операцию по расширению края, а затем был направлен на дерматологическую оценку. В настоящее время она находится на последующем наблюдении в отделении дерматологии больницы Санта-Каса в Порту-Алегри.
В 2018 г. пациент вернулся с новым ретроаурикулярным поражением справа, которое представляло собой эритематозную бляшку с эрозией в центре; при дерматоскопии — комки, атипичные и ветвящиеся сосуды (рис. 1, 2). Гистопатология новой биопсии выявила тубуло-кистозные структуры, выстланные базалоидными клетками, с сирингомоподобной морфологией головастиков (рис. 3, 4). Пациент перенес новую операцию по расширению края, а затем был направлен на дерматологическую оценку. В настоящее время она находится на последующем наблюдении в отделении дерматологии больницы Санта-Каса в Порту-Алегри.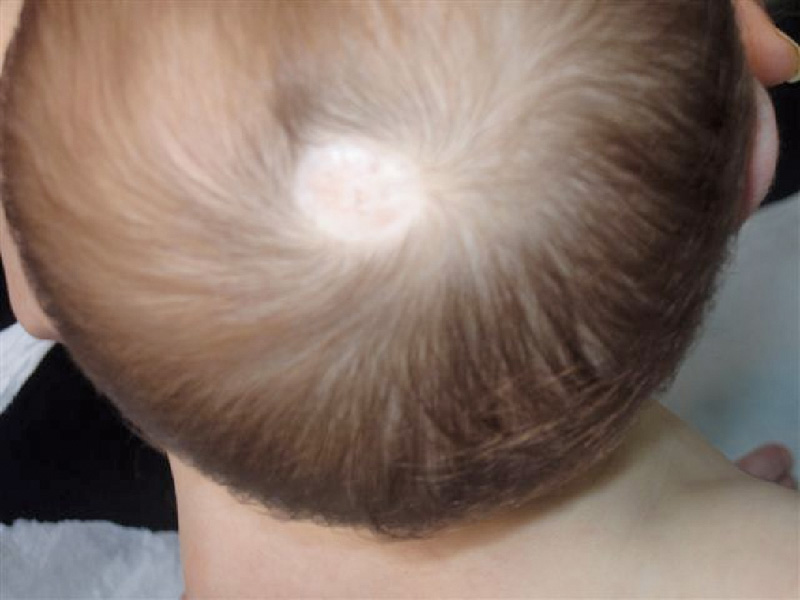
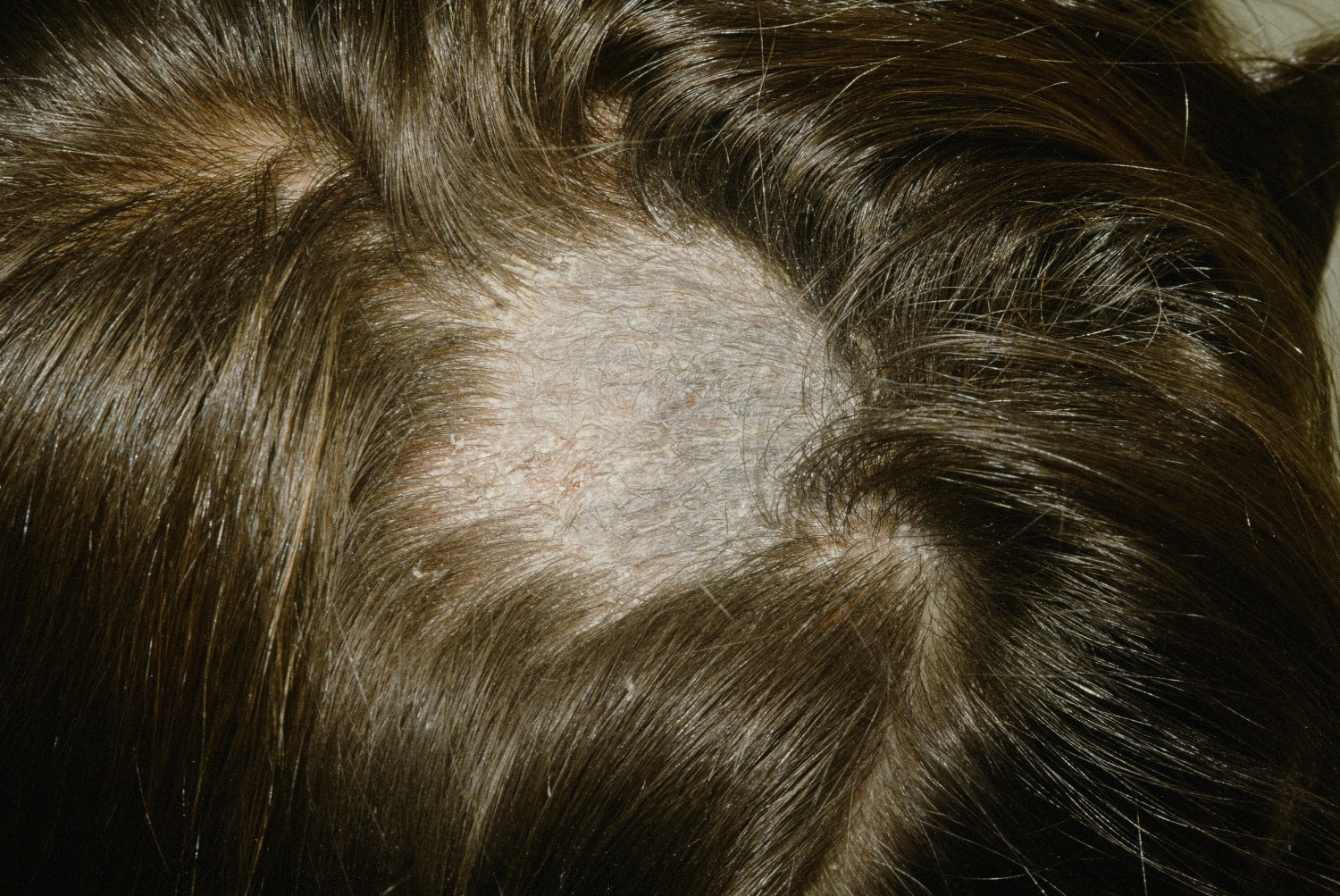 Поражение конечностей встречается редко. Эти опухоли высокоинвазивны, могут быть локально агрессивными и часто метастазируют (более 60%). Гистологически SEC демонстрирует сирингомоподобную морфологию головастиков, состоящую из базалоидных клеток с дифференцировкой протоков в фиброколлагеновом матриксе.Обычно наблюдается глубокая инвазия. Иммуногистохимически SEC может демонстрировать экспрессию цитокератинов, EMA и CEA [13]. Выбор лечения обычно хирургический, с расширением краев в локализованных поражениях. Химиотерапию и лучевую терапию проводят при наличии локальных метастазов [7-13].
Поражение конечностей встречается редко. Эти опухоли высокоинвазивны, могут быть локально агрессивными и часто метастазируют (более 60%). Гистологически SEC демонстрирует сирингомоподобную морфологию головастиков, состоящую из базалоидных клеток с дифференцировкой протоков в фиброколлагеновом матриксе.Обычно наблюдается глубокая инвазия. Иммуногистохимически SEC может демонстрировать экспрессию цитокератинов, EMA и CEA [13]. Выбор лечения обычно хирургический, с расширением краев в локализованных поражениях. Химиотерапию и лучевую терапию проводят при наличии локальных метастазов [7-13].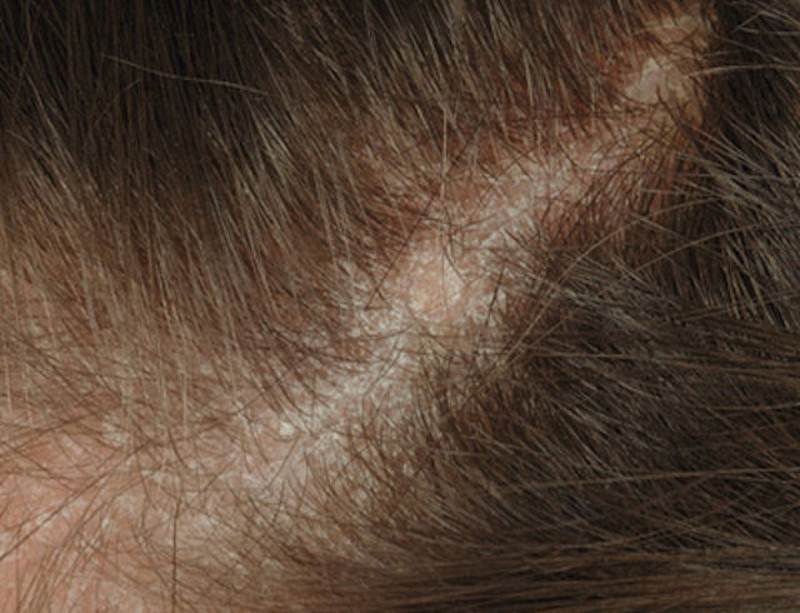 В заключение, диагностика SEC может быть сложной задачей, и ее следует рассматривать как дифференциальный диагноз при поражениях без специфической картины и данных дерматоскопии, особенно когда они возникают в области головы и шеи. Важен мультидисциплинарный подход. Мы сообщаем о случае молодого пациента с 2 первичными поражениями SEC, чтобы повысить осведомленность об этой редкой опухоли.
В заключение, диагностика SEC может быть сложной задачей, и ее следует рассматривать как дифференциальный диагноз при поражениях без специфической картины и данных дерматоскопии, особенно когда они возникают в области головы и шеи. Важен мультидисциплинарный подход. Мы сообщаем о случае молодого пациента с 2 первичными поражениями SEC, чтобы повысить осведомленность об этой редкой опухоли. Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством.
Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством. 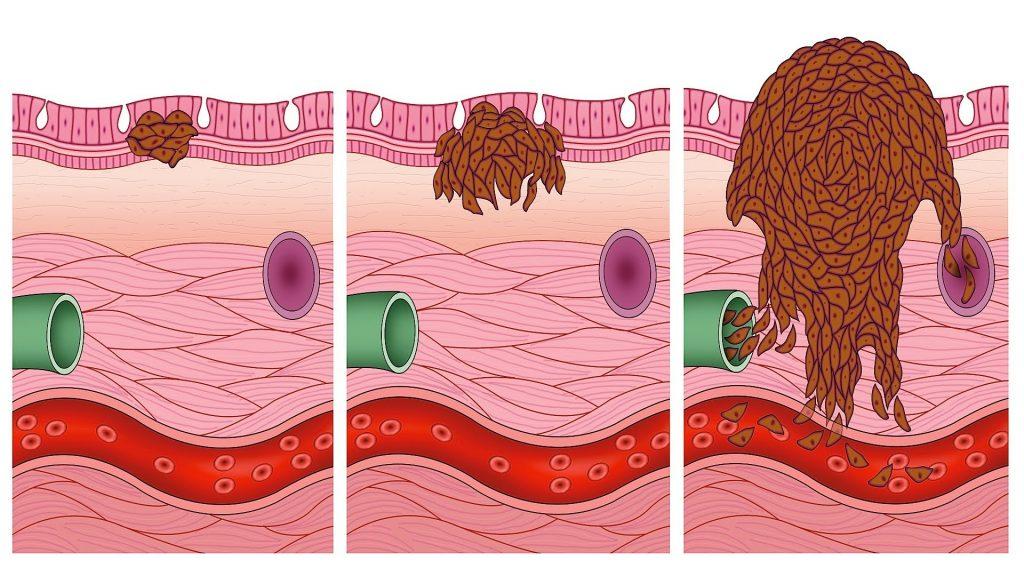

 Мы описываем случай, который был представлен как вероятная киста включения или липома кожи головы, которая оказалась доброкачественным остеолитическим фиброгистиоцитарным поражением лобно-теменной части черепа.В конечном итоге это было успешно вылечено с помощью нейрохирургии с краниэктомией, иссечением опухоли и реконструктивной краниопластикой.
Мы описываем случай, который был представлен как вероятная киста включения или липома кожи головы, которая оказалась доброкачественным остеолитическим фиброгистиоцитарным поражением лобно-теменной части черепа.В конечном итоге это было успешно вылечено с помощью нейрохирургии с краниэктомией, иссечением опухоли и реконструктивной краниопластикой. Врач, проводивший осмотр, описал его как 3-сантиметровое нечетко очерченное подкожное кистозное образование и направил пациента в процедурную клинику для удаления вероятной кисты с включением.Во время процедуры опухоль не ощущалась такой ограниченной, как киста включения, и считалась более вероятной липомой, поскольку казалась подвижной. Соседний череп чувствовал себя нормально. После разреза кожи головы было обнаружено, что поражение имеет блестящий сероватый оттенок. В процессе вскрытия очаг был надрезан, из него выдавлены кусочки беловато-желтого творожистого вещества. При попытке определить нижнюю часть поражения пальпировался неровный край полного костного дефекта черепа размером 2,5-3 см.Оставшуюся подкожную аномальную ткань удалили, как и часть стенки поражения. Рана была закрыта. Иссеченный материал отправили в патологоанатомию. Диагноз: доброкачественное фиброгистиоцитарное поражение с рассеянными гигантскими клетками. На рентгенограммах черепа выявлен литический очаг правой лобной кости без склероза размерами 6 × 5,5 × 4,4 см (рис.
Врач, проводивший осмотр, описал его как 3-сантиметровое нечетко очерченное подкожное кистозное образование и направил пациента в процедурную клинику для удаления вероятной кисты с включением.Во время процедуры опухоль не ощущалась такой ограниченной, как киста включения, и считалась более вероятной липомой, поскольку казалась подвижной. Соседний череп чувствовал себя нормально. После разреза кожи головы было обнаружено, что поражение имеет блестящий сероватый оттенок. В процессе вскрытия очаг был надрезан, из него выдавлены кусочки беловато-желтого творожистого вещества. При попытке определить нижнюю часть поражения пальпировался неровный край полного костного дефекта черепа размером 2,5-3 см.Оставшуюся подкожную аномальную ткань удалили, как и часть стенки поражения. Рана была закрыта. Иссеченный материал отправили в патологоанатомию. Диагноз: доброкачественное фиброгистиоцитарное поражение с рассеянными гигантскими клетками. На рентгенограммах черепа выявлен литический очаг правой лобной кости без склероза размерами 6 × 5,5 × 4,4 см (рис.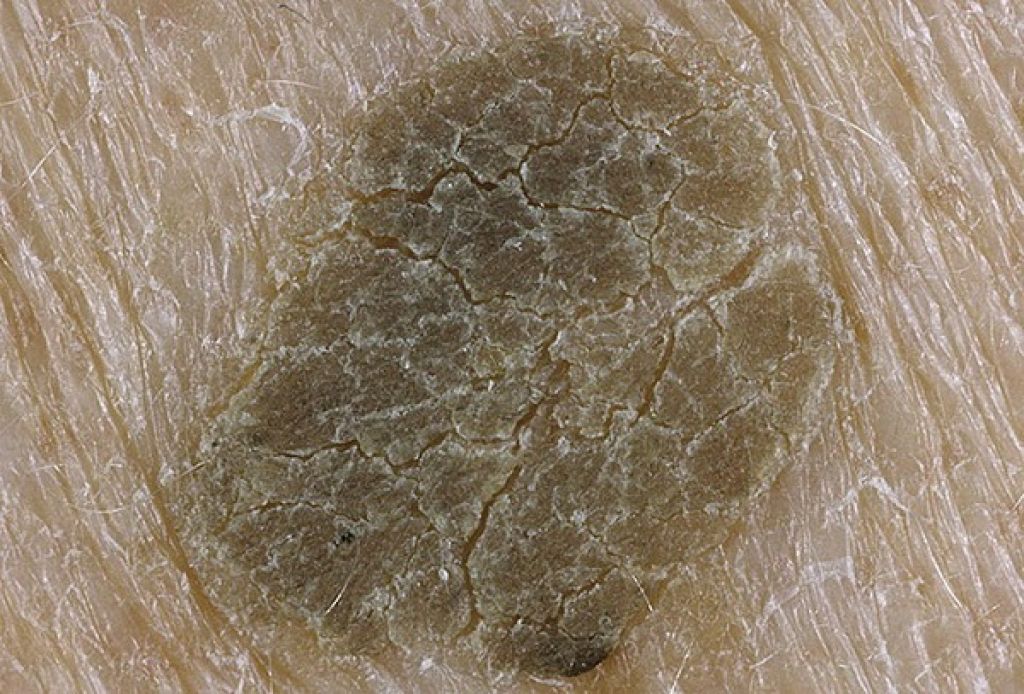 1).
1). Послеоперационный период пациентки был ничем не примечательным, и она была выписана на 2-й послеоперационный день. На магнитно-резонансных снимках в ближайшем послеоперационном периоде и через 6 месяцев после операции остаточной болезни не выявлено (рис. 4).
Послеоперационный период пациентки был ничем не примечательным, и она была выписана на 2-й послеоперационный день. На магнитно-резонансных снимках в ближайшем послеоперационном периоде и через 6 месяцев после операции остаточной болезни не выявлено (рис. 4).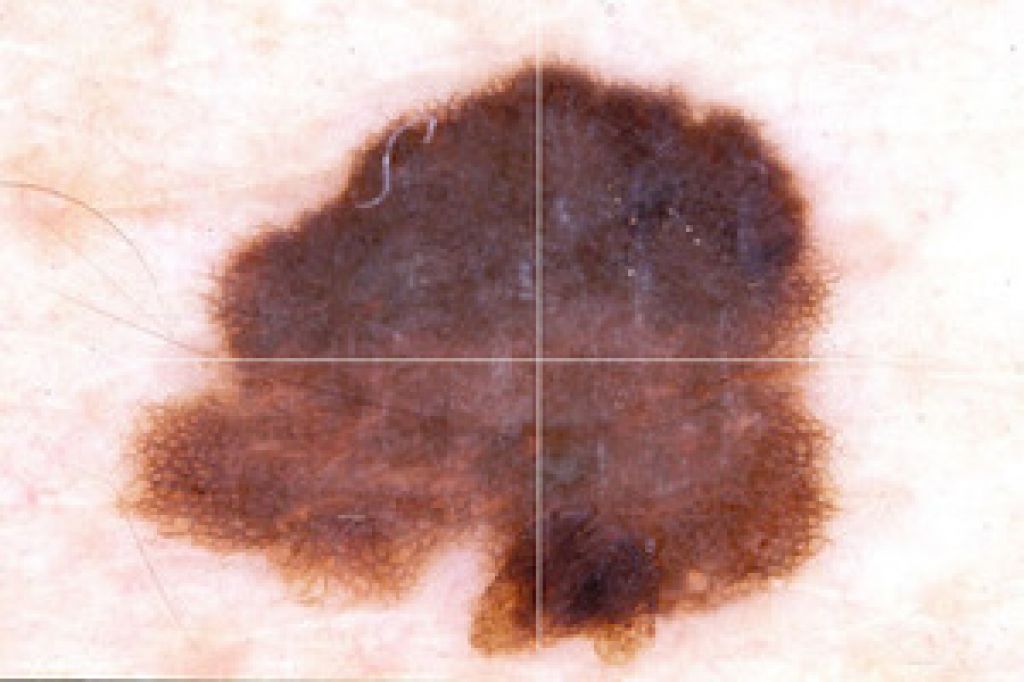 Адъювантная терапия не планируется; однако будет проведена серийная магнитно-резонансная томография головного мозга, чтобы исключить рецидив опухоли.
Адъювантная терапия не планируется; однако будет проведена серийная магнитно-резонансная томография головного мозга, чтобы исключить рецидив опухоли. Иногда эти поражения имеют внутрикостное и внутричерепное распространение, 4,5 , особенно если они расположены вблизи шва черепа. Пациентка описала лечащему врачу, что она почувствовала углубление черепа под поражением, которое не было оценено оперирующим врачом. В начале офисной процедуры поражение, казалось, имело полностью доброкачественные черты без каких-либо сообщений о травмах, начало в позднем возрасте, отсутствие ассоциации швов, было свободно подвижным и имело эластичную, твердую консистенцию. 4 Поэтому перед процедурой рентгенограмма черепа не проводилась. После того, как были получены рентгенограммы, остеолитическое поражение стало очевидным, и последующая визуализация с высоким разрешением и окончательное лечение были достигнуты.
Иногда эти поражения имеют внутрикостное и внутричерепное распространение, 4,5 , особенно если они расположены вблизи шва черепа. Пациентка описала лечащему врачу, что она почувствовала углубление черепа под поражением, которое не было оценено оперирующим врачом. В начале офисной процедуры поражение, казалось, имело полностью доброкачественные черты без каких-либо сообщений о травмах, начало в позднем возрасте, отсутствие ассоциации швов, было свободно подвижным и имело эластичную, твердую консистенцию. 4 Поэтому перед процедурой рентгенограмма черепа не проводилась. После того, как были получены рентгенограммы, остеолитическое поражение стало очевидным, и последующая визуализация с высоким разрешением и окончательное лечение были достигнуты. 6–9 Первые четыре могут вести себя агрессивно, а остеохондромы и гигантоклеточные опухоли могут рецидивировать 7,9 или приводить к легочным метастазам. 3,10,11 Наиболее распространенные первичные злокачественные опухоли костей черепа включают саркому Юинга, остеосаркому, лейкемию и множественную миелому. Метастатические опухоли встречаются гораздо чаще и должны учитываться при дифференциальной диагностике любого поражения костей у пациентов старше 40 лет. 12 Метастазы в череп могут быть начальным проявлением злокачественного новообразования в другом месте. 13
6–9 Первые четыре могут вести себя агрессивно, а остеохондромы и гигантоклеточные опухоли могут рецидивировать 7,9 или приводить к легочным метастазам. 3,10,11 Наиболее распространенные первичные злокачественные опухоли костей черепа включают саркому Юинга, остеосаркому, лейкемию и множественную миелому. Метастатические опухоли встречаются гораздо чаще и должны учитываться при дифференциальной диагностике любого поражения костей у пациентов старше 40 лет. 12 Метастазы в череп могут быть начальным проявлением злокачественного новообразования в другом месте. 13  3,14
3,14 
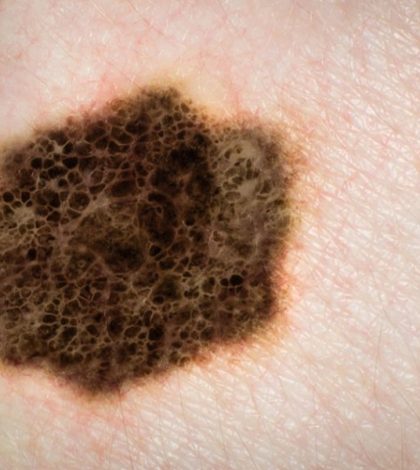
 Ваш солнцезащитный крем должен иметь SPF не менее 30. Он будет работать лучше всего, если вы нанесете его за полчаса до выхода на улицу.
Ваш солнцезащитный крем должен иметь SPF не менее 30. Он будет работать лучше всего, если вы нанесете его за полчаса до выхода на улицу.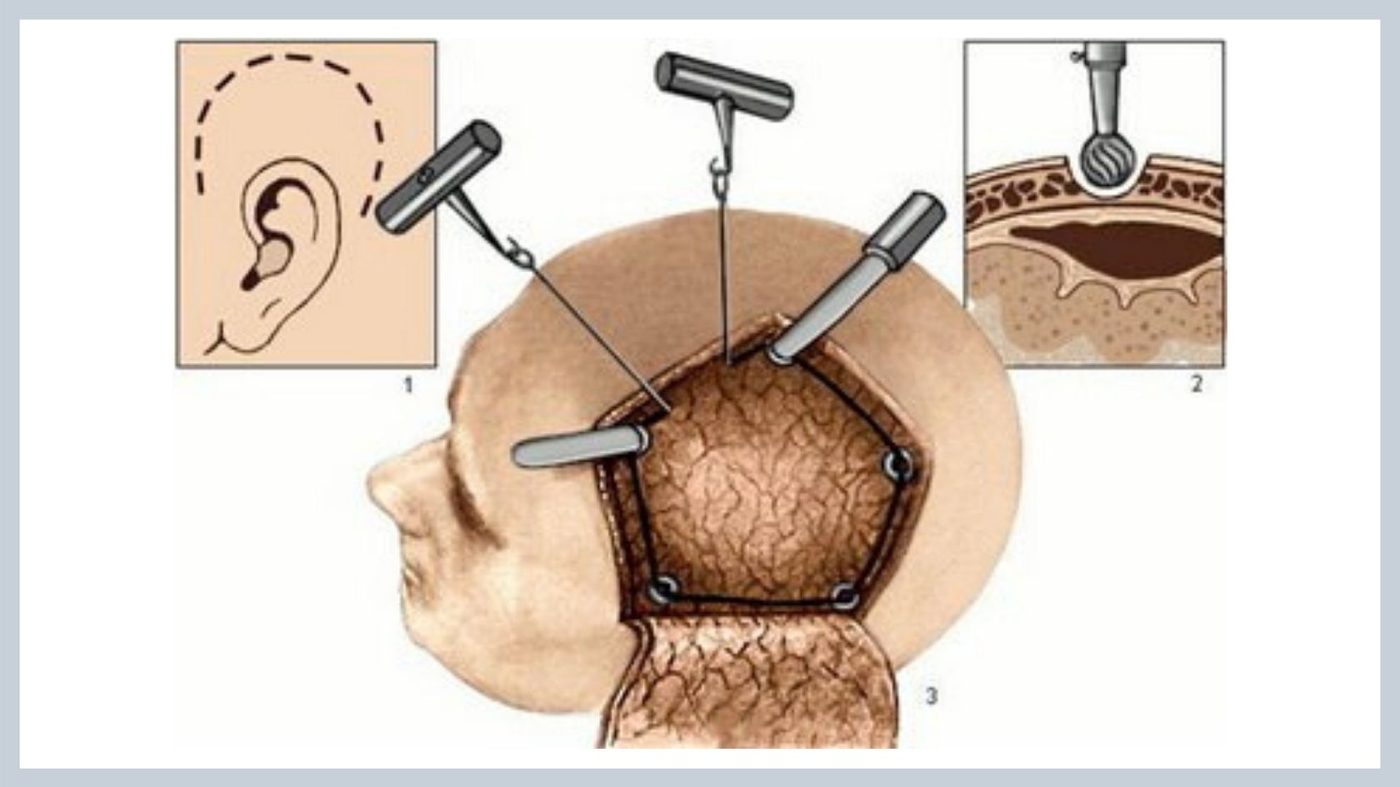 Возникает обычно после шестого десятилетия жизни [4, 5].Из-за своей редкости его часто неправильно диагностируют как плоскоклеточный рак или сальную кисту. Диагноз основывается на гистопатологии с ПТТ, демонстрирующим широкие полосы пролиферирующих эпителиальных клеток, которые либо окружают кистозные области, либо связаны между собой и разделены обычно фиброзной, но иногда склерозированной или клеточной стромой [4]. Внутри полос видны базалоидные клетки меньшего размера, расположенные палисадом на периферии; эти клетки увеличиваются и становятся более плоскоклеточными по мере продвижения к центру [4, 6, 7, 8].Хирургическое иссечение с краями не менее 1 см было методом выбора при ПТТ. Мета-анализ показал, что частота местных рецидивов ПТТ после широкого локального иссечения составляет 3,7% [9]. Лучевая терапия как метод лечения используется в адъювантных или паллиативных условиях. В нашем обзоре литературы мы обнаружили только одно сообщение о частичном частичном тромбозе, леченном радикальной лучевой терапией [1].
Возникает обычно после шестого десятилетия жизни [4, 5].Из-за своей редкости его часто неправильно диагностируют как плоскоклеточный рак или сальную кисту. Диагноз основывается на гистопатологии с ПТТ, демонстрирующим широкие полосы пролиферирующих эпителиальных клеток, которые либо окружают кистозные области, либо связаны между собой и разделены обычно фиброзной, но иногда склерозированной или клеточной стромой [4]. Внутри полос видны базалоидные клетки меньшего размера, расположенные палисадом на периферии; эти клетки увеличиваются и становятся более плоскоклеточными по мере продвижения к центру [4, 6, 7, 8].Хирургическое иссечение с краями не менее 1 см было методом выбора при ПТТ. Мета-анализ показал, что частота местных рецидивов ПТТ после широкого локального иссечения составляет 3,7% [9]. Лучевая терапия как метод лечения используется в адъювантных или паллиативных условиях. В нашем обзоре литературы мы обнаружили только одно сообщение о частичном частичном тромбозе, леченном радикальной лучевой терапией [1]. В этом случае 93-летний пациент мужского пола с 5 см (в наибольшем измерении) АЧТВ лечился лучевой терапией 45 Гр в течение 3 недель с электронами.Пациент достиг полного ответа через 6 месяцев после лучевой терапии, и у него не было рецидивов в течение 2 лет после лечения. В свете большего объема заболевания, как показано на рис. 2, мы решили лечить дозой 50 Гр. Чтобы адекватно покрыть опухоль, план VMAT на основе фотонов (таблица 1) требовал облучения части мозга. Таким образом, мы выбрали лечение в дозе 2 Гр за фракцию в течение 5 недель, в отличие от описанного в литературе случая, когда они выбрали гипофракционированный подход в дозе 3 Гр в течение 3 недель.Пациент хорошо перенес наше лечение, у него были только дерматит 1 степени и конъюнктивит. Реакции прекратились в течение 2 недель после завершения лечения. Через 1 месяц после терапии у пациента было удовлетворительное уменьшение как боли, так и кровотечения. Объективный ответ был частичным в соответствии с критериями оценки ответа при солидных опухолях (RECIST) v1.
В этом случае 93-летний пациент мужского пола с 5 см (в наибольшем измерении) АЧТВ лечился лучевой терапией 45 Гр в течение 3 недель с электронами.Пациент достиг полного ответа через 6 месяцев после лучевой терапии, и у него не было рецидивов в течение 2 лет после лечения. В свете большего объема заболевания, как показано на рис. 2, мы решили лечить дозой 50 Гр. Чтобы адекватно покрыть опухоль, план VMAT на основе фотонов (таблица 1) требовал облучения части мозга. Таким образом, мы выбрали лечение в дозе 2 Гр за фракцию в течение 5 недель, в отличие от описанного в литературе случая, когда они выбрали гипофракционированный подход в дозе 3 Гр в течение 3 недель.Пациент хорошо перенес наше лечение, у него были только дерматит 1 степени и конъюнктивит. Реакции прекратились в течение 2 недель после завершения лечения. Через 1 месяц после терапии у пациента было удовлетворительное уменьшение как боли, так и кровотечения. Объективный ответ был частичным в соответствии с критериями оценки ответа при солидных опухолях (RECIST) v1. 1. К 3 месяцам достигнута регрессия опухоли с хорошим косметическим эффектом. Регрессия опухоли продолжалась через 6 мес после лечения. На момент написания этого клинического случая остаточное заболевание оставалось стабильным без прогрессирования в размере или количестве поражений.Теоретический риск лучевой терапии, который необходимо разъяснять всем пациентам, которым предлагается лечение, заключается в злокачественном перерождении опухоли. Существует целый спектр ПТТ, начиная от относительно доброкачественных, таких как ПТТ, которые могут локально рецидивировать, но не метастазируют, до более агрессивных ПТТ, которые могут иметь значительный метастатический потенциал. Кроме того, возможна злокачественная трансформация PTT в трихолеммальную карциному или развитие радиационно-индуцированного злокачественного новообразования, такого как плоскоклеточный рак, и это также необходимо обсудить.Размер опухоли, возраст пациента, важность косметических средств на месте заболевания и альтернативные методы лечения, такие как хирургия, будут учитываться при обсуждении и окончательном решении пациента относительно терапии.
1. К 3 месяцам достигнута регрессия опухоли с хорошим косметическим эффектом. Регрессия опухоли продолжалась через 6 мес после лечения. На момент написания этого клинического случая остаточное заболевание оставалось стабильным без прогрессирования в размере или количестве поражений.Теоретический риск лучевой терапии, который необходимо разъяснять всем пациентам, которым предлагается лечение, заключается в злокачественном перерождении опухоли. Существует целый спектр ПТТ, начиная от относительно доброкачественных, таких как ПТТ, которые могут локально рецидивировать, но не метастазируют, до более агрессивных ПТТ, которые могут иметь значительный метастатический потенциал. Кроме того, возможна злокачественная трансформация PTT в трихолеммальную карциному или развитие радиационно-индуцированного злокачественного новообразования, такого как плоскоклеточный рак, и это также необходимо обсудить.Размер опухоли, возраст пациента, важность косметических средств на месте заболевания и альтернативные методы лечения, такие как хирургия, будут учитываться при обсуждении и окончательном решении пациента относительно терапии.