Коррекция рубцов после маммопластики от 46 000 руб
При проведении маммопластики разрезы выполняются в зонах, где их видимость после зашивания будет минимальной: либо по нижнему краю ареол, либо в подгрудной складке, либо в подмышечной впадине. Примерно через полгода после пластической операции по изменению формы и размера молочных желез рубцы становятся практически незаметны визуально и не определяются на ощупь. Однако из-за сниженной эластичности кожи, воспаления или несоблюдения рекомендаций в период реабилитации, они могут растянуться и иметь недостаточно эстетичный вид. Очень редко, но возможно образование и келоидного (избыточного, грубого) рубца. В этих случаях проводится операция по коррекции рубцов после маммопластики.
Показания к коррекции рубцов после маммопластики
- гипертрофия рубца – рубцы хорошо заметны и определяются на ощупь, имеют ярко-розовый цвет, выступают над поверхностью кожи, при надавливании могут быть болезненны;
- образование келоидного рубца – рубцы выступают над поверхностью кожи, зачастую стягивают ее и имеют склонность к разрастанию.

Индивидуальная консультация
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Противопоказания к проведению операции по коррекции рубцов
Пластическая операция по коррекции рубцов не проводится в период беременности и лактации, при наличии острой вирусной инфекции, тяжелой патологии сердечно-сосудистой системы, сахарном диабете в стадии декомпенсации, тяжелых формах онкологии, а также в других случаях по решению врача.
Методы коррекции рубцов после маммопластики
Хирургическая коррекция выполняется не ранее, чем через полгода после операции по увеличению, уменьшению или подтяжке груди, после того, как завершится «созревание» рубца. При образовании келоидного рубца сначала проводится специальная терапия, позволяющая подготовить рубец к проведению пластической операции.
Сама коррекция заключается в иссечении деформированного рубца и подлежащих тканей, при необходимости, с замещением поврежденных участков кожи здоровыми. Основная задача – сделать последствия операции как можно менее заметными, устранить растянутость и преобразовав послеоперационные швы в аккуратную светлую полоску.
Продолжительность операции по коррекции рубцов после маммопластики – 30-60 минут. Выполняется под наркозом или местной анестезией. Пребывание в стационаре –зависит от объема и сложности операции.
Период реабилитации после
Во избежание повторной деформации рубца следует строго соблюдать рекомендации врача – в течение месяца носить компрессионный трикотаж, воздержаться от подъема тяжестей и фитнеса, посещения бассейна, сауны и солярия.
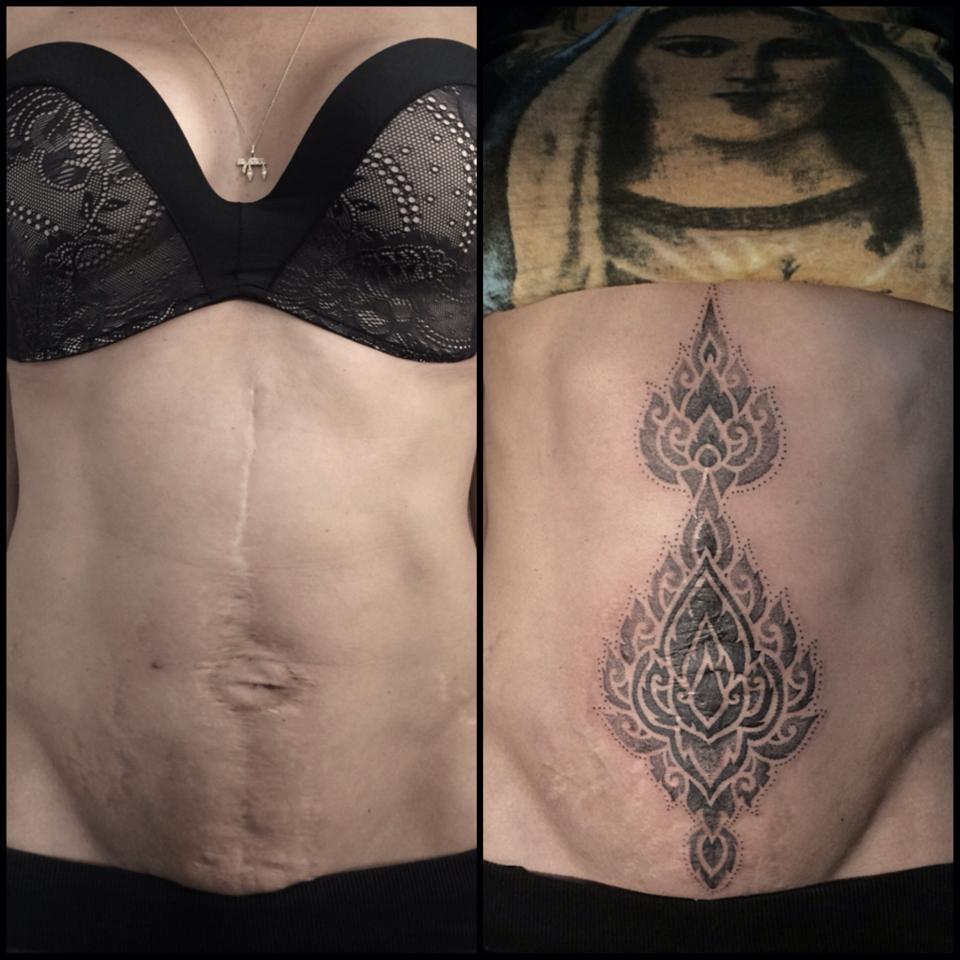
Результат операции
Эта пластическая операция позволяет устранить деформацию и растянутость рубца, придать ему более эстетичную форму. В идеале швы должны быть практически не заметны, быть в тон кожи и не прощупываться на ощупь.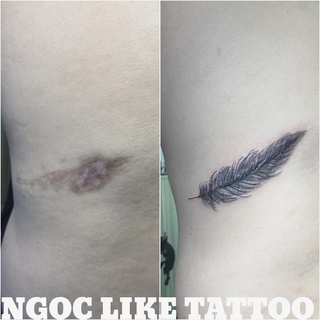
Цена операции по коррекции рубцов
Стоимость коррекции зависит от объема операции. Узнать стоимость проведения операции можно в разделе «Цены» либо позвонив по основному телефону нашего Центра пластической хирургии «СМ-Пластика» +7 (495) 777-48-05. Записаться на прием пластического хирурга можно через форму обратной связи.Наши преимущества
Опытные хирурги
Современное оборудование
Бесплатная консультация
Доступные цены
Европейский сервис
Операция в кредит
Нашим пациентам доступна операция по коррекции рубцов в кредит*, независимо от того, проводится ли данная операция по эстетическим соображениям или медицинским показаниям.Для этого необходимо:
- Прийти на индивидуальную консультацию к специалисту «СМ-Пластика», где врач определит возможность проведения операции, объем хирургического вмешательства и предварительный план лечения.

- На основании этих данных будет определена стоимость.
- Заполнить заявление на получение кредита* по форме банка и дождаться одобрения заявки, после чего приступить к лечению по установленному врачом плану.
Записаться на консультацию и узнать подробности условий получения кредита* на оплату услуг «СМ-Пластика» можно по телефону: +7 (495) 777-48-05.
В случае оплаты медицинских услуг в кредит* скидки по дисконтной программе «СМ-Клиника» и «СМ-Пластика» не предоставляются.
* Кредит предоставляется АО «ОТП Банк» на основе Генеральной лицензии Банка России № 2766 от 27.11.2014 г.
Подтяжка груди в Иркутске – Линия жизни
Подтяжка молочных желез или мастопексия — направлена исключительно на улучшение контуров груди, делая их более выраженными и приподнятыми. Объем молочных желез при этом не изменяется.
Опущение молочной железы – это положение, при котором молочная железа находится значительно ниже собственной (субмаммарной) складке, вплоть до того, что соски могут оказываться в самой нижней точки груди и смотреть вниз. Выражаясь медицинским языком – это состояние птоза молочной железы.
Выражаясь медицинским языком – это состояние птоза молочной железы.
Птоз проявляется с возрастом, после беременности и кормления грудью, в результате резкого похудения.
Не следует путать подтяжку груди с ее увеличением. Если женщине требуется не только улучшить контур груди, но и сделать ее больше – то подтяжка груди проводится одновременно с установкой имплантата. Этот момент нужно обязательно обсудить с хирургом.
Важным моментом перед операцией – является вес тела пациентки. Если вес в норме и не будет корректироваться – можно сразу приступить к подтяжке. Если требуется похудение – следует сначала снизить вес, а затем корректировать грудь.
Перед операцией хирург наносит разметку на грудь и обсуждает новое положение соска. ВО время процедуры кожа натягивается, и образовавшаяся складка кожи удаляется. Отметим, что разрез может быть, как горизонтальным над грудью, так и вертикальным или в области ореолы соска.
После операции грудь приобретает привлекательную форму. Но следует знать, что остаются небольшие рубцы. Профессиональные хирурги нашей клиники знают, как делать швы для минимизации видимости рубцов.
Полное заживление и окончательный эффект от подтяжки груди достигается через 2-3 месяца, рубцы обесцвечиваются через 6-8 месяцев. Для лучше заживления, особенно в моменты физических нагрузок рекомендуется ношение компрессионного белья.
Деформация молочной железы, втяжение соска
01.11.2021Статья проверена врачом-маммологом высшей категории, к.м.н. Зориной Е.Ю., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Специалисты Клинического госпиталя на Яузе проводят точную диагностику причин деформации молочной железы и втяжения соска при помощи маммографии (цифровой рентген, МРТ), дуктографии, УЗИ, биопсии, лабораторных исследований.
Мы назначаем эффективное консервативное и хирургическое лечение основного заболевания по индивидуально разработанным схемам.
Деформация молочной железы и втяжение соска могут быть как врожденными особенностями, так и свидетельствовать о развитии патологического процесса, в том числе рака груди.
Причины деформации молочной железы, втяжения соска
Фиброаденома молочной железы
Фиброаденома молочной железы — одна из самых распространенных доброкачественных опухолей молочной железы. Это узловое образование округлой формы, ограниченное от окружающих тканей. К значительной деформации груди может привести листовидная фиброаденома. Опухоль быстро развивается и достигает больших размеров — до 20 см в диаметре, вызывает изменение цвета кожи.
Липомы
Липома — доброкачественная опухоль молочной железы неэпителиального происхождения. Это мягкие, дольчатые образования, иногда болезненные.
Рак молочной железы
Рак молочной железы — наиболее часто встречающееся злокачественное заболевание у женщин. На поздних стадиях внешне проявляется морщинистостью кожи над опухолью, изменением цвета кожи, деформацией молочной железы, втяжением соска. Мужчины чаще всего страдают скиррозной формой рака (фиброзным, плотным, из клеток стромы), который также приводит к деформации грудной железы.
Повреждения молочной железы
Среди травматических повреждений чаще всего встречаются ушибы и ожоги.
Ушибы становятся причиной образования гематом. Глубоко расположенная гематома может стать причиной развития псевдокист, нагноения, ограниченных жировых некрозов, липогранулемы, рубцевания. Таким образом происходит деформация молочной железы, втяжение кожи, и даже может стать причиной возникновения рака.
Ожоги молочных желез — причина некроза железистой ткани, образования рубцов и деформации груди.
Туберкулез молочной железы
Туберкулезные бактерии могут проникнуть в молочные железы через млечные протоки, по лимфатическим путям, гематогенным путем (через кровь). Если при туберкулезе в молочной железе доминирует развитие соединительной ткани, происходит уплотнение и деформация груди, втяжение соска, возможно появление свищей, изъязвлений.
Актиномикоз молочной железы
Это редкое грибковое заболевание. В молочной железе появляются небольшие узелки, из которых формируется инфильтрат, образуются свищи и язвы. На поздней стадии развития заболевания происходит склероз тканей, который приводит к деформации молочной железы.
Кисты молочных желез
Киста молочной железы — патологическая полость с жидким содержимым. При отсутствии лечения киста может достигнуть больших размеров. Крупные кисты приводят к деформации молочной железы.
При отсутствии лечения киста может достигнуть больших размеров. Крупные кисты приводят к деформации молочной железы.
Врожденные деформации молочной железы
Деформации молочной железы могут быть врожденными. Можно назвать аплазию (отсутствие железистой ткани), гипоплазию (недостаточное формирование и развитие). Кроме того, встречается врожденная втянутость соска.
Диагностика причин деформации молочной железы, втяжения соска
- Консультация маммолога. Маммолог Клинического госпиталя на Яузе проведет визуальный осмотр молочной железы, пальпацию, расспросит пациента о симптомах, истории развития заболевания и др., примет решение о необходимости консультации других специалистов нашей клиники.
- 2. Инструментальные исследования:
- УЗИ молочных желез;
- дуктография;
- цифровая и МР-маммография.
- Лабораторные исследования:
- биопсия тканей молочной железы с гистологическим исследованием;
- цитологическое исследование мазка отделяемого из груди;
- исследование гормонального фона;
- генетическое исследование (риска развития рака молочной железы).

- 4. Составление индивидуальной программы лечения.
Лечение деформации молочной железы, втяжения соска
Программа лечения зависит от причины выявленной деформации молочной железы и втяжения соска. Главное при появлении патологических симптомов — незамедлительно обратиться к маммологу, который проведет осмотр, определит схему обследования и последующего лечения.
Мы располагаем всеми возможностями для ранней диагностики и лечения широкого спектра заболеваний молочных желез на современном уровне.
Стоимость услуг
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Литература:
Куликов Е.П. Непальпируемые опухоли молочный желез // ГЭОТАР-Медиа.
 2015.
2015.Соухами Р.Л. Рак и его лечение: руководство // БИНОМ. Лаборатория знаний. 2017.
Что это такое, причины, лечение
Обзор
Что такое гипертрофический рубец?
Гипертрофический рубец — это толстый выпуклый рубец. Это ненормальная реакция на заживление раны, при которой в исходной области раны образуется дополнительная соединительная ткань. Результат — приподнятый шрам.
Обычно небольшая рана на верхнем слое кожи заживает хорошо. По мере заживления раны образуется новая кожа. На более глубокие раны (в слой дермы и ниже) ваше тело реагирует, вырабатывая коллаген для восстановления раны.Коллаген толще остальной кожи. Эта более толстая и менее гибкая ткань становится шрамом. Большинство шрамов плоские. Однако иногда ваше тело производит дополнительный коллаген, что приводит к образованию шрамов. Этот тип выпуклого рубца может быть гипертрофическим или келоидным.
Этот тип выпуклого рубца может быть гипертрофическим или келоидным.
В чем разница между гипертрофическим рубцом и келоидным рубцом?
Основное видимое различие между гипертрофическими и келоидными рубцами — это степень распространения рубца вокруг исходной раны.При гипертрофических рубцах дополнительная соединительная ткань, которая образуется в исходной ране, остается в этой области. При келоидных рубцах образующаяся дополнительная соединительная ткань выходит за пределы первоначальной области раны. Это и другие различия между этими двумя рельефными рубцами показаны в таблице.
| Гипертрофические рубцы в сравнении с келоидами | ||
|---|---|---|
| Гипертрофические рубцы | Келоиды | |
| Внешний вид вокруг раны | Остается в области раны | Выходит за пределы области раны.Может вырасти очень большими. |
| Цвет | От розового до красного | От красного до фиолетового |
| На теле | Чаще встречается на подтянутых участках кожи | На натянутых и менее подтянутых участках кожи |
Расположение коллагена (микроскопически) | Коллагеновые волокна параллельны верхнему слою кожи (эпидермису) | Коллагеновые волокна имеют беспорядочное, беспорядочное расположение. Больше кровеносных сосудов. Больше кровеносных сосудов. |
Время развиваться | Развивается через 1-2 месяца после травмы | Развивается от нескольких месяцев до нескольких лет после травмы |
Рубец превращается в рак | Реже | Повышенный риск |
Легкость лечения, успех | Легче лечить | Труднее лечить, высокий процент возврата |
| Уходит сам по себе | Может стать менее заметным со временем | Никогда не уходит без лечения |
Где обычно возникают гипертрофические рубцы?
Гипертрофические рубцы чаще встречаются на участках тела с натянутой кожей, например на спине, груди, плечах и плечах, локтях и других суставах.Однако гипертрофические рубцы могут появиться на любом участке кожи, где у вас была травма или рана.
Рубцовая ткань может образоваться в результате повреждения кожи или ран в результате случайной травмы, воспаления, ожогов и хирургических разрезов. Есть много других типов кожных шрамов, каждый со своим внешним видом, причинами и методами лечения.
Есть много других типов кожных шрамов, каждый со своим внешним видом, причинами и методами лечения.
Существуют ли факторы риска, увеличивающие вероятность развития гипертрофического рубца?
Факторы, повышающие риск гипертрофического рубцевания, включают:
- Ожоговые раны, особенно ожоги второй и третьей степени.
- Системное (всего тела) воспаление.
- Плохое заживление ран из-за инфекции.
- Генетика. В некоторых семьях возникают повышенные рубцы, особенно келоиды.
Опасны ли гипертрофические рубцы?
Нет, они не опасны и не опасны для жизни. Это в основном косметическая проблема (внешний вид). Однако гипертрофические рубцы могут вызывать боль или зуд. Кроме того, если они образуются над суставом, они могут ограничить ваше движение, поэтому вы можете захотеть их лечить.
Симптомы и причины
Что вызывает гипертрофические рубцы?
Раны проходят три фазы заживления — воспаление, разрастание и ремоделирование. Рубцовая ткань образуется во время фазы ремоделирования. Конкретные типы клеток, такие как фибробласты и миофибробласты, и определенные сигнальные молекулы, такие как трансформирующий фактор роста бета и фактор некроза опухоли, все участвуют в заживлении ран и создании новой ткани. Как в гипертрофических, так и в келоидных рубцах эта восстановительная реакция идет наперекосяк.Хотя причина до конца не выяснена, результатом является ненормальное производство дополнительного коллагена и снижение эластина, что приводит к этим нежелательным толстым, приподнятым жестким рубцам.
Рубцовая ткань образуется во время фазы ремоделирования. Конкретные типы клеток, такие как фибробласты и миофибробласты, и определенные сигнальные молекулы, такие как трансформирующий фактор роста бета и фактор некроза опухоли, все участвуют в заживлении ран и создании новой ткани. Как в гипертрофических, так и в келоидных рубцах эта восстановительная реакция идет наперекосяк.Хотя причина до конца не выяснена, результатом является ненормальное производство дополнительного коллагена и снижение эластина, что приводит к этим нежелательным толстым, приподнятым жестким рубцам.
Каковы признаки и симптомы гипертрофического рубца?
Признаки и симптомы гипертрофического рубца легко распознать. В их числе:
- Твердая или утолщенная приподнятая ткань над местом раны.
- Цвет кожи над участком раны от розового до красного или пурпурного.
- Шрам чаще всего появляется на верхней части туловища — на спине, груди, плечах, плечах — и на коже, покрывающей суставы.

- Рубец появляется через один-два месяца после травмы.
- Шрам может вызывать раздражение, зуд, болезненность и / или боль.
- Рубец на коже над суставом может ограничить нормальное движение сустава.
Диагностика и тесты
Как диагностировать гипертрофические рубцы?
Ваш лечащий врач сможет диагностировать гипертрофическое рубцевание, осмотрев место рубца. Если рубец продолжает ухудшаться или изменяться, может быть назначена биопсия.
Ведение и лечение
Как лечат гипертрофические рубцы?
Цели лечения гипертрофических рубцов — сгладить, смягчить, уменьшить размер, осветлить цвет и облегчить любую существующую боль и зуд в вашем рубце. Ваш лечащий врач — обычно дерматолог или пластический хирург — может подождать несколько месяцев или даже год, прежде чем лечить ваш шрам. Это дает шраму достаточно времени, чтобы полностью зажить и, возможно, уменьшиться в размерах и сплющиться самостоятельно.
Наиболее распространенные варианты лечения гипертрофических рубцов включают:
- Инъекции кортикостероидов: Это основное лечение гипертрофических рубцов.Уколы делают в рубцовую ткань. Они разглаживают и смягчают рубцовую ткань, облегчают боль и зуд. Может потребоваться несколько уколов с интервалом в несколько недель.
- Лазерная терапия: Длинноимпульсные Nd: YAG-лазеры или импульсные лазеры на красителях — это лазеры, обычно используемые для лечения гипертрофических рубцов и келоидов. Лазеры часто нацелены на кровеносные сосуды в рубце, которые могут удалить эти кровеносные сосуды и предотвратить рост рубца. Они также могут осветлить красный или розовый цвет, часто наблюдаемый на шрамах, и уменьшить боль, зуд и твердость.С помощью фракционированного лазера можно проделать микроскопические отверстия в рубце, чтобы смягчить его и приказать ему реконструироваться. Это особенно хорошо для шрамов, которые могут ограничивать диапазон движений суставов или не полностью поддаются лечению другими методами.

- Блеомицин или 5-ФУ (фторурацил) для инъекций: Любой из этих препаратов вводится непосредственно в рубцовую ткань. Лекарство сглаживает шрам и уменьшает зуд и боль, повреждая переросшие клетки. Эти инъекции обычно сочетаются с лазерной терапией или инъекциями кортикостероидов, чтобы уменьшить побочные эффекты лекарства.
- Криотерапия: При криотерапии используется сильный холод (жидкий азот) для замораживания и медленного разрушения рубцовой ткани, что помогает сгладить приподнятую ткань. Это лечение можно комбинировать с другими вариантами инъекционного лечения, чтобы еще больше уменьшить рубец.
- Операция: Иногда операция проводится для вырезания шрама или изменения линий натяжения на шраме. Обычно хирургическое вмешательство рассматривается, когда другие варианты лечения не помогли. Это связано с тем, что сама операция может привести к образованию рубцов.Для улучшения результатов хирургическое вмешательство можно сочетать с другим лечением.

Есть несколько других методов лечения, которые можно попробовать уменьшить гипертрофические рубцы. Многие из них не имеют убедительных доказательств высокой степени успеха. После осмотра вашего шрама ваш лечащий врач определит, какое лечение или комбинация методов лечения имеют наибольшие шансы на лучший результат для вашего конкретного шрама. Это решение принимается в зависимости от вашего возраста, предыдущего опыта заживления ран, размера и расположения шрама и других факторов.
Некоторые распространенные методы самопомощи включают:
- Силиконовый гель: Силиконовые пластинки или мазь используются после закрытия раны, чтобы предотвратить или уменьшить выступающий рубец. Самоклеящиеся листы необходимо носить каждый день, в течение всего дня, обычно в течение нескольких месяцев или дольше. Сообщается, что этот продукт управляет всеми аспектами рубца: уменьшением размера, покраснением, твердостью и зудом. Следуйте инструкциям на упаковке продукта.
 Позвоните своему провайдеру, если возникнут какие-либо побочные эффекты.
Позвоните своему провайдеру, если возникнут какие-либо побочные эффекты. - Влажная повязка с одеждой под давлением: Нанесите вазелин или аналогичную мазь на неклейкую гибкую подушечку. Поместите на рану и прикрепите к коже бумажной лентой. Некоторые исследования показали, что надавливание на повязку, например, с помощью эластичной повязки, бинта из спандекса или бинта ACE, уменьшает выступающие шрамы и улучшает результаты.
Спросите своего врача об этих и других методах лечения на дому. Они могут сказать вам, какой продукт лучше всего подойдет для вашего конкретного шрама.
Обращаются ли с гипертрофическими рубцами, вызванными ожогами, так же, как и с другими кожными повреждениями?
Гипертрофические рубцы, образовавшиеся в результате ожоговых ран, лечить труднее. Поверхностные ожоговые раны обычно заживают без образования гипертрофических рубцов. Сложнее лечить глубокие ожоговые раны. Многие дерматологические и пластические хирурги лечат их, удаляя обожженную область, а затем используя кожный трансплантат.
Лазерная терапия также часто используется для лечения гипертрофических рубцов, вызванных ожогами.Лазерная терапия может улучшить цвет рубца, высоту рубца, уменьшить натяжение кожи на рубце и уменьшить боль и зуд. Вы также должны следовать рекомендациям врача о правильном питании и витаминах для улучшения заживления гипертрофических рубцов.
Каковы осложнения лечения гипертрофических рубцов?
Все виды лечения имеют возможные побочные эффекты. Некоторые могут усугубить шрам. Шрамы могут вернуться, потемнеть или слишком светлее. Обязательно спросите своего врача о возможных побочных эффектах всех вариантов лечения вашего шрама.
Профилактика
Можно ли предотвратить гипертрофические рубцы?
Если вы знаете, что склонны к образованию гипертрофических рубцов, возможно, вам стоит избегать плановых операций. Обязательно сообщите об этом своему врачу во время любой консультации. Также может быть полезно устранение дефицита витаминов, например витамина D, перед любой плановой операцией.
Перспективы / Прогноз
Что мне ожидать, если у меня гипертрофический рубец?
Гипертрофические рубцы — это в основном косметическая проблема, они не опасны или опасны для жизни.Однако вы можете захотеть проверить их у дерматолога или пластического хирурга, поскольку они могут скрыть рак кожи (сами они не являются злокачественными).
Жить с
Все ли гипертрофические рубцы нужно лечить?
Нет, не обязательно. Если шрам находится не в том месте, которое, по вашему мнению, мешает вашему внешнему виду, не вызывает неприятной боли или зуда или не ограничивает ваши движения, вам не нужно его лечить. Если вас беспокоит шрам, обратитесь к дерматологу или пластическому хирургу.
Являются ли гипертрофические рубцы злокачественными?
Гипертрофические рубцы сами по себе не являются злокачественными. Однако, если у вас есть один или несколько, рекомендуется проверить их. Иногда за этими рубцами скрывается рак кожи. Ваш врач может провести тщательную оценку этих шрамов, а также всех новообразований и отметин на вашей коже.
Ваш врач может провести тщательную оценку этих шрамов, а также всех новообразований и отметин на вашей коже.
Когда вы находитесь на улице, не забудьте накрыть шрамы одеждой или нанести на кожу солнцезащитный крем широкого спектра действия с SPF не менее 30. Избегайте соляриев.Они могут увеличить риск развития рака кожи.
Как правильно ухаживать за раной в домашних условиях, чтобы предотвратить или уменьшить рубцевание?
Если у вас есть рана или разрез после операции, всегда следуйте инструкциям по уходу за раной, данным вам врачом. Эти инструкции расскажут вам, как очистить рану и ухаживать за ней, чтобы ускорить заживление и предотвратить образование рубцов. Сообщите своему врачу, если вы склонны к образованию рубцов, чтобы они могли более внимательно следить за вами в случае, если вам понадобится лечение гипертрофического рубца.Запишитесь на прием к врачу, чтобы врач мог проверить, насколько хорошо заживает ваша рана.
Вот несколько общих советов по правильному заживлению ран:
- Держите рану в чистоте.

- Вымойте рану водой с мылом. Никогда не используйте перекись водорода. Это химическое вещество может еще больше повредить вашу кожу.
- Держите рану влажной, пока она заживает. Нанесите вазелин или аналогичную мазь. Если раны большие, иногда можно использовать специальную повязку, например Duoderm®, чтобы закрыть рану.Следуйте инструкциям по использованию этого продукта.
- Меняйте повязку ежедневно или чаще по указанию врача. Используйте неклейкие повязки и бумажную ленту для прикрепления к коже.
- Всегда обращайтесь к своему врачу, если у вас есть какие-либо вопросы по уходу или заживлению ран.
- После заживления раны всегда наносите на кожу солнцезащитный крем широкого спектра (UVA и UVB) с SPF не менее 30.
Записка из клиники Кливленда
Гипертрофические рубцы — это в основном косметическая проблема.Вы можете или не можете лечить их. Две причины, по которым, возможно, следует обратиться к дерматологу, заключаются в том, что шрамы могут скрывать рак кожи или расположение шрама ограничивает ваши движения (например, если он образуется над суставом). Если вы решите лечить, есть много вариантов.
Если вы решите лечить, есть много вариантов.
Шрам на груди
Вопрос
Когда мне было четыре года, мне сделали операцию по залечиванию дыры в сердце.
Это оставило у меня на груди довольно большой шрам, который с годами немного поблек, но все еще очень заметен.
Мне сейчас 18, и я задаюсь вопросом, есть ли способ удалить / сделать шрам менее заметным.
Я стал очень стесняться этого, когда стал старше.
Какие у меня есть варианты?
Ответ
Я понимаю, как тебе сложно иметь заметный шрам на груди.
Да, у вас есть несколько вариантов, но они могут быть нелегкими, так что будьте настойчивы!
Я не хочу слишком сильно возлагать на вас надежды, поскольку быстрого решения нет, но вполне возможно, что ситуацию можно улучшить.
Я думаю, вам нужно попросить вашего терапевта направить вас к пластическому хирургу с хорошей репутацией.
Люди часто думают, что это только вариант, доступный в частном порядке, но NHS действительно предоставляет пластические операции людям, которые пострадали от шрамов, ожогов, деформаций, проблем с грудью после рака или операций и тому подобного.
Таким образом, тот, у кого заметный шрам возник не по своей вине (даже если это была спасительная процедура), имеет, по крайней мере, право посетить пластического хирурга в Национальной службе здравоохранения и узнать его или ее мнение о том, что может быть сделано.
Как вам лучше всего помочь, во многом зависит от характера вашей кожи.
На некоторых коже образуются очень заметные шрамы, называемые «келоидными», и с ними очень трудно справиться.
Если вы попытаетесь удалить их, они вернутся хуже, чем когда-либо. Также можно сделать инъекции гидрокортизона в рубец, чтобы сделать его менее заметным и поблекнуть.
Существуют и другие методы, которые могут помочь уменьшить заметность шрамов, но вам необходимо посоветоваться со специалистом.
Вы, вероятно, обнаружите, что очередь на прием к пластическому хирургу в NHS довольно длинная.
Будьте терпеливы и не принимайте «нет» за ответ. Обратитесь к пластическому хирургу — не ждите чудес, но, по крайней мере, вы должны попробовать и посмотреть, можно ли что-нибудь сделать.
С уважением
Медицинская бригада NetDoctor
Последнее обновление
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Лечение больших келоидов грудной клетки расширенным парастернальным межреберным перфорационным лоскутом | BMC Surgery
Келоиды часто возникают в результате повреждений кожи, таких как травма или операция, хроническая инфекция тканей или даже без причины. На формирование келоидов влияет местное натяжение кожи, семейный анамнез, возраст, местонахождение и даже иммунная функция человеческого организма [4]. Из всех участков роста келоидов грудь является наиболее частым участком из-за наличия натяжения кожи [8].Кроме того, кожная ткань грудной клетки имеет гораздо меньшую подвижность, чем другие участки человеческого тела.
В последние годы наиболее распространенным методом лечения келоидов грудной клетки является резекция с последующей лучевой терапией [9]. Для полной резекции келоидов клиницистам необходимо было использовать кожный трансплантат, местные лоскуты или перфораторы для восстановления раны после резекции. Описанные хирургические методы при очень большом келоиде включают предварительное рассечение и предварительную лучевую терапию кожным трансплантатом [6], кожный лоскут межреберного перфоратора [7], микрохирургическую трансплантацию кожного лоскута SCIP [10].Однако иногда размер келоидов может быть настолько большим, что хирургу сложно закрыть рану только с помощью местного кожного лоскута или перфоратора кожи даже при микрохирургии. В то время клиницисты могли выбирать хирургические стратегии, такие как пересадка кожи или неполная резекция, когда поблизости не было достаточного количества ткани для восстановления раны. Но у этих хирургических методов есть очевидные недостатки. Например, кожный трансплантат может быть намного тоньше, чем лоскуты, а это значит, что на него намного легче воздействовать лучевой терапией [6].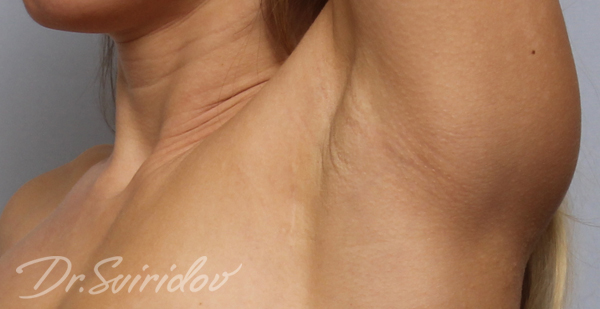 Неполная резекция означает больше шансов рецидива из-за наличия келоидной ткани. Микрохирургия с большим кожным лоскутом SCIP также может быть выбором, но для трансплантации кожного лоскута SCIP хирургический процесс более сложен, и у некоторых пациентов может возникнуть отказ кожного лоскута, что является несчастным случаем для пациента. С другой стороны, пациент редко принимает более длинный рубец внизу живота.
Неполная резекция означает больше шансов рецидива из-за наличия келоидной ткани. Микрохирургия с большим кожным лоскутом SCIP также может быть выбором, но для трансплантации кожного лоскута SCIP хирургический процесс более сложен, и у некоторых пациентов может возникнуть отказ кожного лоскута, что является несчастным случаем для пациента. С другой стороны, пациент редко принимает более длинный рубец внизу живота.
Хотя использование предварительно расширенного парастернального межреберного перфоратора при лечении огромных келоидов грудной клетки разделено на два этапа операции, что делает его немного сложнее, чем полная резекция кожным трансплантатом или местным лоскутом, но эта хирургическая стратегия имеет гораздо больше преимуществ. особенно когда мы имеем дело с большими келоидами или очень большими келоидами женской груди.Во-первых, расширенный лоскут перфоратора означает, что его размер может быть намного больше, чем размер обычного лоскута перфоратора, который может покрыть большую рану после резекции [11]. Во-вторых, поскольку донорские участки предварительно расширенных перфораторов всегда исходят из других мест, кроме келоидов, толщина и внешний вид донорского и рецепторного участков могут быть очень похожими [11]. Кроме того, по сравнению с толщиной кожных трансплантатов предварительно расширенные перфораторы намного устойчивы к лучевой терапии, что означает меньшую вероятность некроза.Трансплантация местного кожного лоскута или перфорированного кожного лоскута в грудной клетке более трудна для женщин из-за наличия груди. В клинической практике часто встречается деформация груди, вызванная донорством близлежащей кожи. Такого осложнения можно избежать с помощью EPIPF.
Во-вторых, поскольку донорские участки предварительно расширенных перфораторов всегда исходят из других мест, кроме келоидов, толщина и внешний вид донорского и рецепторного участков могут быть очень похожими [11]. Кроме того, по сравнению с толщиной кожных трансплантатов предварительно расширенные перфораторы намного устойчивы к лучевой терапии, что означает меньшую вероятность некроза.Трансплантация местного кожного лоскута или перфорированного кожного лоскута в грудной клетке более трудна для женщин из-за наличия груди. В клинической практике часто встречается деформация груди, вызванная донорством близлежащей кожи. Такого осложнения можно избежать с помощью EPIPF.
В хирургическом аспекте имплантация расширителя тканей (операция на этапе 1) — это почти несложная операция, которая вызывает небольшие травмы у пациентов, что делает ее небольшой операцией как для пациентов, так и для хирургов.При обычной операции резекции келоида с применением обычных перфораторов самая большая трудность для хирургов — отделить перфоратор от более глубокой ткани, не повредив сосуды перфоратора. Однако, поскольку тканевый расширитель часто имплантируется на 3–4 месяца, перфорационным сосудам будет дано время, чтобы они вырасти больше, чем это было, из-за компенсаторного расширения для снабжения более расширенной кожной ткани. Также более глубокая сторона предварительно расширенных перфораторов может быть закрыта капсулой, что довольно легко идентифицировать и отделить перфораторы, не повредив сосуды.С другой стороны, процесс расширения также является задерживающим процессом для лоскута, и кровоснабжение лоскута увеличивается [12]. Это причина того, что в этих описанных случаях не обнаружено хирургической неудачи этой хирургической стратегии.
Однако, поскольку тканевый расширитель часто имплантируется на 3–4 месяца, перфорационным сосудам будет дано время, чтобы они вырасти больше, чем это было, из-за компенсаторного расширения для снабжения более расширенной кожной ткани. Также более глубокая сторона предварительно расширенных перфораторов может быть закрыта капсулой, что довольно легко идентифицировать и отделить перфораторы, не повредив сосуды.С другой стороны, процесс расширения также является задерживающим процессом для лоскута, и кровоснабжение лоскута увеличивается [12]. Это причина того, что в этих описанных случаях не обнаружено хирургической неудачи этой хирургической стратегии.
Расширение тканей стало обычным хирургическим методом в клинической практике. Это также помогает уменьшить трудности при трансплантации парастернального межреберного перфорационного лоскута. Но процесс по-прежнему сложен, и для достижения наилучших хирургических результатов необходимо соблюдать некоторые принципы.(1) Значительный предоперационный дизайн. Размер и форма келоида у разных пациентов неодинаковы. Форма келоида часто бывает неправильной. Но маршруты парастернальных межреберных перфорационных сосудов определены. Хирург должен тщательно спланировать размер расширителя, размер расширенного кожного лоскута, кровоснабжение лоскута и место его вращения. Нормальную кожу вокруг келоида можно переместить, чтобы покрыть некоторую область раны после удаления келоида, необходимый размер кожного лоскута может быть меньше размера келоида.Кроме того, при очень большом неправильном келоиде потребуется много расширителей. Хирург должен определить, какой расширитель предназначен для EPIPF, а какой используется для нормального расширенного кожного лоскута в это время. (2) Достаточное расширение. Для образования достаточного количества кожной ткани для покрытия раны после келоидной резекции имплантированный расширитель должен быть достаточно расширен. Иногда требуется чрезмерное расширение. (3) Кожа с небольшими келоидами может расширяться. Если рядом с келоидной массой недостаточно здоровой кожной ткани, кожа с небольшими келоидами также может использоваться в качестве места расширения.
Размер и форма келоида у разных пациентов неодинаковы. Форма келоида часто бывает неправильной. Но маршруты парастернальных межреберных перфорационных сосудов определены. Хирург должен тщательно спланировать размер расширителя, размер расширенного кожного лоскута, кровоснабжение лоскута и место его вращения. Нормальную кожу вокруг келоида можно переместить, чтобы покрыть некоторую область раны после удаления келоида, необходимый размер кожного лоскута может быть меньше размера келоида.Кроме того, при очень большом неправильном келоиде потребуется много расширителей. Хирург должен определить, какой расширитель предназначен для EPIPF, а какой используется для нормального расширенного кожного лоскута в это время. (2) Достаточное расширение. Для образования достаточного количества кожной ткани для покрытия раны после келоидной резекции имплантированный расширитель должен быть достаточно расширен. Иногда требуется чрезмерное расширение. (3) Кожа с небольшими келоидами может расширяться. Если рядом с келоидной массой недостаточно здоровой кожной ткани, кожа с небольшими келоидами также может использоваться в качестве места расширения. Давление при длительном расширении может вызвать атрофию этих маленьких келоидов, и их можно вылечить с помощью лучевой терапии. (4) Превратите неправильную рану в обычную рану. Келоиды грудной клетки часто имеют неправильную форму, и раны после келоидной резекции также имеют неправильную форму. Изменяя неправильную форму раны на обычную рану, можно легко сконструировать расширенный кожный лоскут. (5) Обеспечить покрытие сосудов парастернального межреберного перфоратора соответствующим количеством ткани во время трансплантации кожного лоскута.Кровоснабжение расширенной кожи нестабильно из-за перераспределения сосудов, стабильное кровоснабжение и венозный отток важны для гарантии выживания кожного лоскута. Во время иссечения кожного лоскута необходимо оставить соответствующее количество ткани вокруг ножки сосуда, чтобы обеспечить минимальное нарушение парастернальных межреберных перфорационных сосудов.
Давление при длительном расширении может вызвать атрофию этих маленьких келоидов, и их можно вылечить с помощью лучевой терапии. (4) Превратите неправильную рану в обычную рану. Келоиды грудной клетки часто имеют неправильную форму, и раны после келоидной резекции также имеют неправильную форму. Изменяя неправильную форму раны на обычную рану, можно легко сконструировать расширенный кожный лоскут. (5) Обеспечить покрытие сосудов парастернального межреберного перфоратора соответствующим количеством ткани во время трансплантации кожного лоскута.Кровоснабжение расширенной кожи нестабильно из-за перераспределения сосудов, стабильное кровоснабжение и венозный отток важны для гарантии выживания кожного лоскута. Во время иссечения кожного лоскута необходимо оставить соответствующее количество ткани вокруг ножки сосуда, чтобы обеспечить минимальное нарушение парастернальных межреберных перфорационных сосудов.
Келоидные и гипертрофические рубцы — результат хронического воспаления ретикулярной дермы
Int J Mol Sci. 2017 Март; 18 (3): 606.
2017 Март; 18 (3): 606.
Крис Джексон, научный редактор
Отделение пластической, реконструктивной и эстетической хирургии, Больница медицинской школы Ниппон, Токио 113-8603, Япония; [email protected]; Тел .: + 81-3-5814-6208; Факс: + 81-3-5685-3076Получено 24 декабря 2016 г .; Принято 6 марта 2017 г.
Лицензиат MDPI, Базель, Швейцария. Эта статья представляет собой статью в открытом доступе, распространяемую в соответствии с условиями лицензии Creative Commons Attribution (CC BY) (http://creativecommons.org/licenses/by/4.0/).Эта статья цитировалась в других статьях в PMC.Abstract
Келоиды и гипертрофические рубцы возникают в результате кожных повреждений и раздражений, включая травмы, укусы насекомых, ожоги, хирургические вмешательства, вакцинацию, прокалывание кожи, угри, фолликулит, ветряную оспу и инфекцию опоясывающего герпеса. Примечательно, что поверхностные повреждения, которые не достигают ретикулярной дермы, никогда не вызывают келоидных и гипертрофических рубцов. Это говорит о том, что эти патологические рубцы возникают из-за повреждения этого слоя кожи и последующего аберрантного заживления ран в нем.Для последнего характерно непрерывное гистологически локализованное воспаление. В результате ретикулярный слой келоидов и гипертрофических рубцов содержит воспалительные клетки, увеличенное количество фибробластов, новообразованные кровеносные сосуды и отложения коллагена. Более того, провоспалительные факторы, такие как интерлейкин (IL) -1α, IL-1β, IL-6 и фактор некроза опухоли-α, активируются в келоидных тканях, что позволяет предположить, что у пациентов с келоидами провоспалительные гены в коже чувствительны. к травме.Это может вызвать хроническое воспаление, которое, в свою очередь, может вызвать инвазивный рост келоидов. Кроме того, повышенная регуляция провоспалительных факторов в патологических рубцах предполагает, что келоиды и гипертрофические рубцы представляют собой не опухоли кожи, а воспалительные заболевания кожи, в частности воспалительные нарушения ретикулярной дермы.
Это говорит о том, что эти патологические рубцы возникают из-за повреждения этого слоя кожи и последующего аберрантного заживления ран в нем.Для последнего характерно непрерывное гистологически локализованное воспаление. В результате ретикулярный слой келоидов и гипертрофических рубцов содержит воспалительные клетки, увеличенное количество фибробластов, новообразованные кровеносные сосуды и отложения коллагена. Более того, провоспалительные факторы, такие как интерлейкин (IL) -1α, IL-1β, IL-6 и фактор некроза опухоли-α, активируются в келоидных тканях, что позволяет предположить, что у пациентов с келоидами провоспалительные гены в коже чувствительны. к травме.Это может вызвать хроническое воспаление, которое, в свою очередь, может вызвать инвазивный рост келоидов. Кроме того, повышенная регуляция провоспалительных факторов в патологических рубцах предполагает, что келоиды и гипертрофические рубцы представляют собой не опухоли кожи, а воспалительные заболевания кожи, в частности воспалительные нарушения ретикулярной дермы.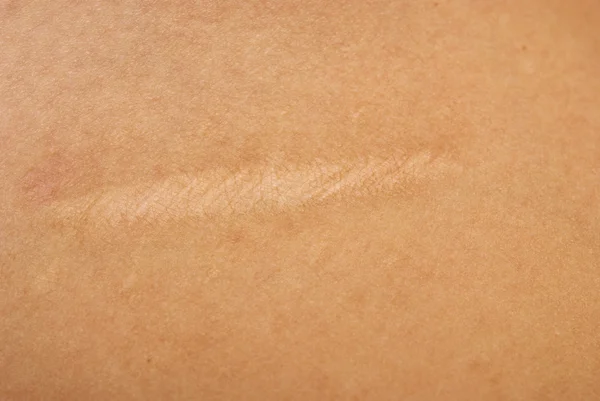 Различные внешние и внутренние посттравматические раздражители могут способствовать ретикулярному воспалению. Природа этих стимулов, скорее всего, определяет характеристики, количество и течение келоидов и гипертрофических рубцов.В частности, вполне вероятно, что интенсивность, частота и продолжительность этих стимулов определяют, насколько быстро появляются рубцы, направление и скорость роста, а также интенсивность симптомов. Эти провоспалительные стимулы включают множество местных, системных и генетических факторов. Эти наблюдения вместе предполагают, что клинические различия между келоидами и гипертрофическими рубцами просто отражают различия в интенсивности, частоте и продолжительности воспаления ретикулярной дермы.В настоящее время врачи не могут (или, по крайней мере, считают это очень трудным) контролировать системные и генетические факторы риска келоидов и гипертрофических рубцов. Однако они могут использовать ряд методов лечения, которые, что интересно, действуют, уменьшая воспаление.
Различные внешние и внутренние посттравматические раздражители могут способствовать ретикулярному воспалению. Природа этих стимулов, скорее всего, определяет характеристики, количество и течение келоидов и гипертрофических рубцов.В частности, вполне вероятно, что интенсивность, частота и продолжительность этих стимулов определяют, насколько быстро появляются рубцы, направление и скорость роста, а также интенсивность симптомов. Эти провоспалительные стимулы включают множество местных, системных и генетических факторов. Эти наблюдения вместе предполагают, что клинические различия между келоидами и гипертрофическими рубцами просто отражают различия в интенсивности, частоте и продолжительности воспаления ретикулярной дермы.В настоящее время врачи не могут (или, по крайней мере, считают это очень трудным) контролировать системные и генетические факторы риска келоидов и гипертрофических рубцов. Однако они могут использовать ряд методов лечения, которые, что интересно, действуют, уменьшая воспаление. Они включают инъекции кортикостероидов / пластырь / мазь, лучевую терапию, криотерапию, компрессионную терапию, стабилизирующую терапию, терапию 5-фторурацилом (5-FU) и хирургические методы, снижающие натяжение кожи.
Они включают инъекции кортикостероидов / пластырь / мазь, лучевую терапию, криотерапию, компрессионную терапию, стабилизирующую терапию, терапию 5-фторурацилом (5-FU) и хирургические методы, снижающие натяжение кожи.
Ключевые слова: келоид, гипертрофический рубец, стероидная лента, лучевая терапия, хирургия
1.Введение
Келоиды и гипертрофические рубцы возникают в результате кожных повреждений и раздражений, включая травмы, укусы насекомых, ожоги, хирургические операции, вакцинацию, пирсинг кожи, угри, фолликулит, ветряную оспу и инфекцию опоясывающего герпеса. Примечательно, что поверхностные повреждения, которые не достигают ретикулярной дермы, никогда не вызывают келоидных и гипертрофических рубцов. Это говорит о том, что эти патологические рубцы возникают из-за повреждения этого слоя кожи и последующего аберрантного заживления раны в нем, которое характеризуется непрерывным и гистологически локализованным воспалением.В результате ретикулярный слой келоидов и гипертрофических рубцов содержит воспалительные клетки, увеличенное количество фибробластов, новообразованные кровеносные сосуды и отложения коллагена. Хотя келоиды и гипертрофические рубцы обычно впервые наблюдаются примерно через 3 месяца после травмы, это просто отражает тот факт, что воспаление ретикулярной дермы, которое начинается сразу после первоначальной травмы, в этот момент становится видимым только через эпидермис невооруженным глазом. . Более того, в случае хирургических ран и пациенты, и врачи склонны полагать (ошибочно), что зашитая рана созрела после снятия швов.Это связано с тем, что в этот момент (то есть через 7–14 дней после операции) эпидермис регенерировал, а рана закрылась и высохла. Однако на этой стадии дермальный матрикс все еще созревает, и в ретикулярной дерме продолжается воспаление. Если в этот момент ретикулярный слой подвергается внешней и / или внутренней стимуляции, воспаление не утихает и вместо этого становится все более выраженным. Это приводит к появлению патологических рубцов, которые в конечном итоге становятся очевидными через несколько месяцев после операции.Интенсивность, частота и продолжительность стимулов определяют, насколько быстро появляются рубцы, направление и скорость роста, а также интенсивность симптомов.
Хотя келоиды и гипертрофические рубцы обычно впервые наблюдаются примерно через 3 месяца после травмы, это просто отражает тот факт, что воспаление ретикулярной дермы, которое начинается сразу после первоначальной травмы, в этот момент становится видимым только через эпидермис невооруженным глазом. . Более того, в случае хирургических ран и пациенты, и врачи склонны полагать (ошибочно), что зашитая рана созрела после снятия швов.Это связано с тем, что в этот момент (то есть через 7–14 дней после операции) эпидермис регенерировал, а рана закрылась и высохла. Однако на этой стадии дермальный матрикс все еще созревает, и в ретикулярной дерме продолжается воспаление. Если в этот момент ретикулярный слой подвергается внешней и / или внутренней стимуляции, воспаление не утихает и вместо этого становится все более выраженным. Это приводит к появлению патологических рубцов, которые в конечном итоге становятся очевидными через несколько месяцев после операции.Интенсивность, частота и продолжительность стимулов определяют, насколько быстро появляются рубцы, направление и скорость роста, а также интенсивность симптомов. Стимулы, которые влияют на характеристики и количество келоидов и гипертрофических рубцов, включают множество местных, системных и генетических факторов, как показано ниже. Следовательно, вполне вероятно, что клинические различия между келоидами и гипертрофическими рубцами просто отражают различия в интенсивности, частоте и продолжительности воспаления ретикулярной дермы [1,2].В этой статье мы определяем «келоид» как сильно воспаленные патологические рубцы, а «гипертрофические рубцы» — как слабо воспаленные патологические рубцы.
Стимулы, которые влияют на характеристики и количество келоидов и гипертрофических рубцов, включают множество местных, системных и генетических факторов, как показано ниже. Следовательно, вполне вероятно, что клинические различия между келоидами и гипертрофическими рубцами просто отражают различия в интенсивности, частоте и продолжительности воспаления ретикулярной дермы [1,2].В этой статье мы определяем «келоид» как сильно воспаленные патологические рубцы, а «гипертрофические рубцы» — как слабо воспаленные патологические рубцы.
2. Местные факторы риска, усиливающие кожное воспаление
Различные местные факторы усиливают и / или продлевают воспаление ретикулярной дермы во время заживления ран. Один заводится. Например, частое прикрепление и отсоединение серег от отверстий для прокалывания ушей и от них может вызвать множественные травмы в течение длительного периода времени; это значительно увеличивает риск развития келоидов мочки уха.Другой фактор — инфекция. Например, отверстия для прокола ушей также подвержены повторным инфекциям, которые могут вызвать неблагоприятно длительное воспаление в ретикулярной дерме. Точно так же, будучи инфекциями, прыщи и фолликулит также связаны с повышенным риском патологического рубцевания. Вторичные раны, вызванные расчесыванием ран от ветряной оспы, также подвержены риску образования патологических рубцов. В случае ожоговых ран продолжительность воспаления особенно увеличивается, если ожоговая рана большая и / или глубокая.Это увеличивает риск развития патологического рубца. Действительно, было показано, что ожоговая рана, которая заживает менее чем за 10 дней, имеет 4% -ный риск развития гипертрофического рубца, тогда как ожоговая рана, на заживление которой требуется 21 день или более, имеет риск 70% или больше [3] .
Точно так же, будучи инфекциями, прыщи и фолликулит также связаны с повышенным риском патологического рубцевания. Вторичные раны, вызванные расчесыванием ран от ветряной оспы, также подвержены риску образования патологических рубцов. В случае ожоговых ран продолжительность воспаления особенно увеличивается, если ожоговая рана большая и / или глубокая.Это увеличивает риск развития патологического рубца. Действительно, было показано, что ожоговая рана, которая заживает менее чем за 10 дней, имеет 4% -ный риск развития гипертрофического рубца, тогда как ожоговая рана, на заживление которой требуется 21 день или более, имеет риск 70% или больше [3] .
На наш взгляд, из множества местных факторов, способствующих развитию патологического рубца, наиболее важными являются местные механические силы. Это мнение подтверждают несколько линий доказательств. Во-первых, келоиды обычно принимают различные формы, зависящие от конкретного места, а именно типичные формы бабочки, крабового когтя и гантели на плече, передней части груди и плече соответственно [4]. Это, вместе с нашим визуальным анализом с использованием метода конечных элементов [5], позволяет предположить, что рост келоидов в значительной степени определяется направлением напряжения, которое прикладывается к коже вокруг места раны. Например, направление натяжения передней грудной стенки горизонтально из-за направления сокращения большой грудной мышцы. Поэтому келоиды на грудной стенке всегда растут горизонтально. Более того, обычно наблюдаемый удлиненный вакцинационный келоид на плече связан с тем фактом, что люди, как правило, были вакцинированы в детстве: поскольку плечо растет в направлении длинной оси, это создает напряжение на вакцинационной ране, и келоиды плеча имеют тенденцию расти в направлении длинной оси.
Это, вместе с нашим визуальным анализом с использованием метода конечных элементов [5], позволяет предположить, что рост келоидов в значительной степени определяется направлением напряжения, которое прикладывается к коже вокруг места раны. Например, направление натяжения передней грудной стенки горизонтально из-за направления сокращения большой грудной мышцы. Поэтому келоиды на грудной стенке всегда растут горизонтально. Более того, обычно наблюдаемый удлиненный вакцинационный келоид на плече связан с тем фактом, что люди, как правило, были вакцинированы в детстве: поскольку плечо растет в направлении длинной оси, это создает напряжение на вакцинационной ране, и келоиды плеча имеют тенденцию расти в направлении длинной оси.
Еще одно свидетельство, указывающее на важность местных механических сил, состоит в том, что келоиды явно предпочитают те участки тела, которые постоянно или часто подвергаются растяжению (например, передняя часть грудной клетки и лопатки), тогда как они возникают редко.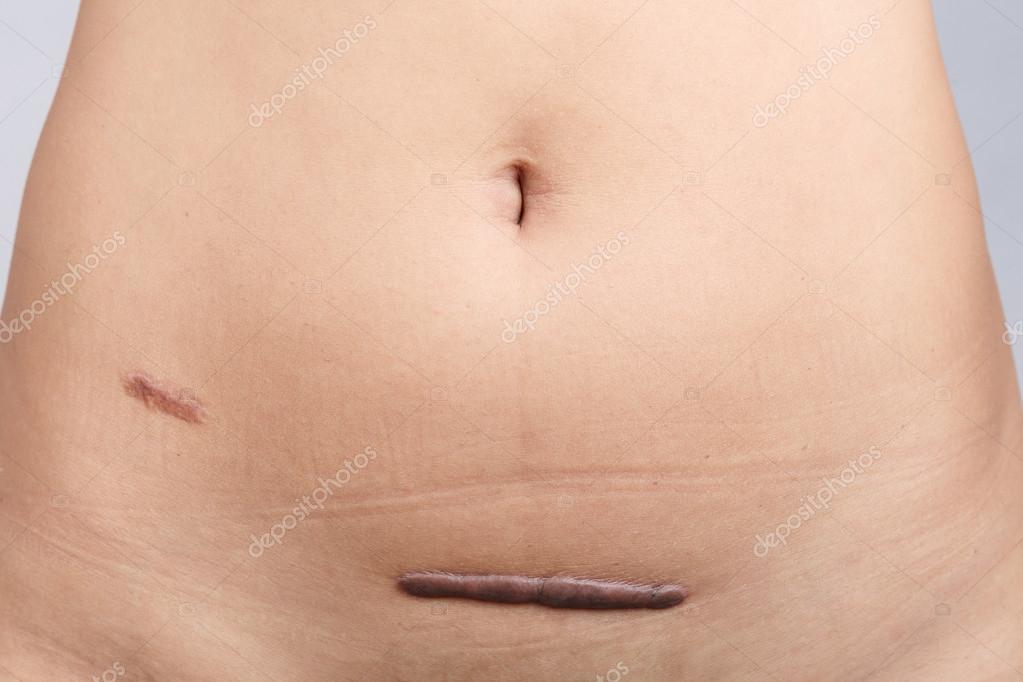 в областях, где растяжение / сокращение кожи редко (например, теменная область или передняя часть голени) [6]. Это верно даже для пациентов с множественными / большими келоидами. Кроме того, келоиды на верхнем веке встречаются редко.Это отражает тот факт, что кожа век всегда расслаблена, независимо от того, открыты глаза или закрыты.
в областях, где растяжение / сокращение кожи редко (например, теменная область или передняя часть голени) [6]. Это верно даже для пациентов с множественными / большими келоидами. Кроме того, келоиды на верхнем веке встречаются редко.Это отражает тот факт, что кожа век всегда расслаблена, независимо от того, открыты глаза или закрыты.
В случае келоидов мочки уха механическая сила подушки и / или вес серьги также могут участвовать в их патогенезе. Эти факторы и вес самого келоида также могут увеличить риск его прогрессирования.
3. Системные факторы риска, усиливающие кожное воспаление
С точки зрения системных факторов риска подростковый возраст и беременность, по-видимому, связаны с более высоким риском развития патологических рубцов [7,8].Возможно, половые гормоны, такие как эстрогены и андрогены, обладают сосудорасширяющим действием, которое усиливает воспаление, тем самым способствуя развитию патологических рубцов или ухудшению существующих рубцов. Это подтверждается нашими неопубликованными данными, которые предполагают, что частота келоидов, не вызванных травмой, внезапно увеличивается примерно в 10-летнем возрасте. Это означает, что повышение уровня половых стероидов в начале подросткового возраста, а не более высокая вероятность травмы, ответственна за больший риск развития патологических рубцов у подростков.
Это означает, что повышение уровня половых стероидов в начале подросткового возраста, а не более высокая вероятность травмы, ответственна за больший риск развития патологических рубцов у подростков.
Наше недавнее исследование также показало, что гипертония ассоциируется с развитием тяжелых келоидов [9]. В этом исследовании оценивалось, влияет ли артериальная гипертензия, циркулирующий фактор, на степень выраженности местного келоида. В нем приняли участие 304 последовательных пациента с келоидами. Обычный логистический регрессионный анализ показал, что артериальное давление достоверно и положительно связано как с размером, так и с количеством келоидов (оба: p <0,0001). Это исследование предоставляет эпидемиологические доказательства возможности того, что гипертензия может усугубить келоиды.Эта ассоциация может отражать тот факт, что гипертония повреждает кровеносные сосуды, тем самым увеличивая воспаление в местных тканях.
Еще одним системным фактором риска развития и / или прогрессирования патологического рубца является воспаление. Мы пережили случай взрослой женщины, у которой келоиды ушных раковин обострились во время болезни Кастлемана. Болезнь Кастлемана — редкое лимфопролиферативное заболевание, которое характеризуется нерегулируемой гиперпродукцией интерлейкина-6 (IL-6).Это приводит к системной лимфаденопатии и конституциональным воспалительным симптомам. Мы обнаружили, что, когда у нашей пациентки увеличивались циркулирующие концентрации воспалительных цитокинов, ее келоиды предсердия усугублялись. Системное воспаление также может быть причиной тенденции к развитию гипертрофических рубцов у пациентов, перенесших реконструктивную операцию обширных ожогов: начальные тяжелые ожоги связаны с цитокиновым штормом, который значительно увеличивает риск развития келоидов и гипертрофических рубцов в течение как минимум 1 года.
Мы пережили случай взрослой женщины, у которой келоиды ушных раковин обострились во время болезни Кастлемана. Болезнь Кастлемана — редкое лимфопролиферативное заболевание, которое характеризуется нерегулируемой гиперпродукцией интерлейкина-6 (IL-6).Это приводит к системной лимфаденопатии и конституциональным воспалительным симптомам. Мы обнаружили, что, когда у нашей пациентки увеличивались циркулирующие концентрации воспалительных цитокинов, ее келоиды предсердия усугублялись. Системное воспаление также может быть причиной тенденции к развитию гипертрофических рубцов у пациентов, перенесших реконструктивную операцию обширных ожогов: начальные тяжелые ожоги связаны с цитокиновым штормом, который значительно увеличивает риск развития келоидов и гипертрофических рубцов в течение как минимум 1 года.
4. Генетические факторы риска, усиливающие кожное воспаление
Некоторые пациенты с келоидными и гипертрофическими рубцами в семейном анамнезе имеют патологические рубцы, что предполагает, что эти рубцы могут быть вызваны генетическими факторами. Более того, есть клинические данные о том, что у пациентов с более темной кожей в 15 раз чаще, чем у пациентов с более светлой кожей, развиваются патологические рубцы (в первую очередь келоиды) [10]. Более того, эти рубцы отсутствуют у альбиносов [11]. Генетическими причинами развития патологического рубца могут быть однонуклеотидные полиморфизмы (SNP): исследование ассоциации в масштабе всего генома показало, что четыре локуса SNP в трех хромосомных регионах значимо связаны с развитием келоидов в популяции Японии [12].Более того, наше исследование показало, что один SNP (rs8032158) достоверно ассоциирован с клинической тяжестью келоидного рубца [13]. SNP rs8032158 расположен в интроне 5 гена NEDD4 (нейрональные клетки-предшественники, экспрессирующиеся в процессе развития, подавленные 4) на хромосоме 15. Этот SNP может способствовать аберрантной пролиферации клеток, которая характерна для келоидов, хотя для проверки этого предположения необходимы дальнейшие исследования. Вероятно, существует множество других генетических факторов, которые еще не идентифицированы.
Хромосомные изменения также относятся к семейным келоидам.На сегодняшний день потенциальные келоид-ассоциированные локусы в японских, афро-американских и хань-китайских семьях были идентифицированы на хромосомах 2q23, 7p11 [14] и 10q23.31 [15] соответственно, хотя ответственные гены еще не идентифицированы. .
5. Гистопатология и генетический анализ келоидной ткани
Многие классические учебники рассматривают келоиды и гипертрофические рубцы как отдельные типы рубцов. Клиницисты определяют гипертрофические рубцы как рубцы, которые не выходят за границы исходной раны, а келоиды — как рубцы, которые распространяются на окружающую нормальную кожу.Напротив, патологи проводят гистологическое различие между келоидами и гипертрофическими рубцами на основе толстых эозинофильных (гиалинизирующих) коллагеновых пучков, называемых «келоидным коллагеном»: они присутствуют в келоидах, но меньше в гипертрофических рубцах. Однако во многих случаях рубец имеет рост и гистологические признаки как гипертрофических рубцов, так и келоидов. Примечательно, что мы наблюдали, что рубцы, которые распространяются на окружающую нормальную кожу, имеют тенденцию иметь большой объем гиалинизированного коллагена и множество кровеносных сосудов, тогда как те, которые не выходят за границы исходной раны, обычно имеют небольшой объем гиалинизированного коллагена и относительно немного кровеносных сосудов.Таким образом, возможно, что гипертрофические рубцы и келоиды на самом деле являются проявлениями одного и того же фибропролиферативного заболевания кожи, и они просто различаются по интенсивности и продолжительности воспаления [1,2]. На эти особенности, в свою очередь, могут влиять местные, системные и генетические факторы риска.
Сообщалось, что провоспалительные факторы, такие как IL-1α, IL-1β, IL-6 и фактор некроза опухоли-α, активируются в келоидных тканях [16,17]. В результате Донг и др. [16] предположили, что провоспалительные гены в коже пациентов с келоидами чувствительны к травмам, а именно, что они, как правило, легче активируются при повреждении дермы и с большей вероятностью поддерживают эту активацию, чем те же гены у других людей.Это приводит к хроническому воспалению, которое также может объяснить инвазивный рост келоидов. Кроме того, повышенная регуляция провоспалительных факторов в келоидах предполагает, что келоиды и гипертрофические рубцы представляют собой не опухоли кожи, а воспалительные заболевания кожи, в частности воспалительные заболевания ретикулярной дермы.
6. Лечение келоидов и гипертрофических шрамов
В настоящее время врачи не могут (или, по крайней мере, считают это очень трудным) контролировать системные и генетические факторы.Однако они могут использовать ряд методов лечения, которые, что интересно, действуют, уменьшая воспаление. Они включают инъекции кортикостероидов / пластырь / мазь, лучевую терапию, криотерапию, компрессионную терапию, стабилизирующую терапию, терапию 5-фторурацилом (5-FU) и хирургические методы, снижающие напряжение.
6.1. Хирургия
Хирургические методы, которые могут уменьшить напряжение на краях раны, помогут уменьшить воспаление кожи [18,19]. Чтобы снизить риск рецидива патологических рубцов, рекомендуется использовать определенные хирургические методы, а именно подкожные / фасциальные швы для уменьшения растяжения, z-пластики и местный перенос лоскута.Однако типичные келоиды с сильным воспалением не поддаются лечению только хирургическим вмешательством. В этих случаях наиболее подходящей может быть мультимодальная терапия, такая как хирургическое вмешательство с последующей лучевой терапией и / или введением стероидов.
Как правило, кожные швы не эффективно снижают натяжение дермы: для этого мы должны получить доступ к гораздо более глубоким структурам, а именно поверхностной и глубокой фасции, и зашить их. Этот тип наложения швов будет плавно приподнимать края раны при минимальном натяжении дермы.Другими словами, края раны естественным образом прилегают друг к другу. Только после этого следует использовать кожные и поверхностные швы. Очень важно понимать, что кожные швы сами по себе не могут снизить натяжение дермы: эта концепция является ключом к предотвращению образования патологических рубцов после операции.
Зигзагообразные швы, в том числе z-пластики, хороши для снятия напряжения на рубцах (). Основным преимуществом z-пластики является то, что сегментированные рубцы созревают быстрее, чем длинные линейные рубцы.В частности, если рубец пересекает сустав, зигзагообразный разрез и наложение швов значительно снижает риск развития патологического рубца.
У этой 24-летней женщины был небольшой келоид акне на груди, который лечили хирургическим путем, а именно полным иссечением и z-пластикой, а также послеоперационной фиксацией тейпом. Поскольку келоид был небольшим, его можно было полностью удалить и снять напряжение с помощью z-пластики. Сразу после снятия швов на 10-е сутки была начата фиксация силиконовой лентой для стабилизации раны.Через 18 месяцев после операции рецидива не наблюдалось. ( a ) Предоперационный вид; ( b ) конструкция z-пластики; ( c ) сразу после операции; и ( d ) через 18 месяцев после операции.
Различные местные лоскуты также полезны для снятия рубцовых контрактур. Более того, поскольку локальные лоскуты после операции естественным образом расширяются, они не подвержены послеоперационным контрактурам. В отличие от кожных трансплантатов, кожные трансплантаты не расширяются, а это означает, что кожные трансплантаты имеют тенденцию генерировать вторичные контрактуры, которые приводят к круглым патологическим рубцам вокруг пересаженной кожи.Таким образом, лоскутная хирургия лучше подходит для келоидов.
6.2. Радиотерапия
Несколько исследований показывают, что лучевая терапия эффективно предотвращает и лечит келоиды [20,21]. Хотя сообщается, что радиотерапия в первую очередь действует путем подавления активности фибробластов, следует отметить, что эндотелиальные клетки более чувствительны к радиации, чем фибробласты. Таким образом, разумно считать, что лучевая терапия в значительной степени действует путем подавления ангиогенеза: это, в свою очередь, предотвращает образование дисфункциональных кровеносных сосудов и уменьшает воспаление, тем самым подавляя развитие келоидов.Это мнение подтверждается тем фактом, что, когда мы подвергаем пациентов с тяжелыми келоидами лучевой монотерапии, цвет улучшается почти сразу, после чего рубец становится все более плоским (). Этот паттерн согласуется с идеей о том, что лучевая терапия сначала уменьшает количество кровеносных сосудов, а затем уменьшает воспаление, что в конечном итоге снижает активность фибробластов. Эти наблюдения предполагают, что фибробласты в значительной степени участвуют в развитии и прогрессировании патологических рубцов, получая и пролиферируя в ответ на воспалительные сигналы, поступающие из кровеносных сосудов [2].
У этой 51-летней женщины был небольшой келоид грудной стенки, который лечили поверхностной брахитерапией с высокой мощностью дозы. Всего было введено 25 Гр за пять фракций в течение 5 дней. Воспаление полностью исчезло. После 1 года лечения как субъективные, так и объективные симптомы резко улучшились. ( a ) Предварительный вид; ( b ) через 6 месяцев после лечения; и ( c ) через 4 года после лечения.
6.3. Введение кортикостероидов
Инъекции кортикостероидов, мази и ленты / пластыри эффективно лечат келоиды и гипертрофические рубцы.В дополнение к их прямому противовоспалительному эффекту, мы полагаем, что стероиды также действуют, вызывая сужение сосудов. Это подтверждается тем фактом, что прием кортикостероидов вызывает побеление келоидов: это говорит о том, что кровоток в рубце был уменьшен из-за сужения сосудов. Сосудосуживающие эффекты местных стероидов, по-видимому, опосредованы их связыванием с классическими глюкокортикоидными рецепторами, а не неспецифическими фармакологическими механизмами. Более того, введение кортикостероидов быстро уменьшает зуд и боль, связанные с келоидами, возможно, потому, что сужение сосудов предотвращает периваскулярную доставку воспалительных факторов, которые вызывают эти симптомы.
Помимо инъекций стероидов, стероидная лента использовалась для уменьшения воспаления келоидов и гипертрофических рубцов [19]. Эта практика особенно распространена в Японии и некоторых других странах (). Флурандренолидная лента (лента Cordran ® ), флудроксикортидная лента (лента Drenison ® ), пластырь с бетаметазоном (Betaflam ® ) и депродон-пропионатный пластырь (гипс Eclar ® ) доступны во всем мире. Эти стероидные ленты / пластыри следует менять каждые 24–48 часов и разрезать так, чтобы они покрывали рану с минимальным прикреплением (если таковое имеется) к здоровой коже (неопубликованные данные).Поскольку эти ленты различаются по прочности стероида, наиболее подходящую ленту / пластырь следует выбирать в каждом конкретном случае.
У этой 75-летней женщины был умеренный келоид правой лопатки, который лечили с помощью депродон-пропионатной ленты (пластырь Eclar ® ). Лента накладывалась на келоид 24 часа в сутки и менялась ежедневно. Воспаление полностью исчезло. После 19 месяцев лечения как субъективные, так и объективные симптомы пациента резко улучшились.( a ) Предварительный вид; и ( b ) после 19 месяцев лечения.
6.4. Компрессионная терапия
Компрессионная терапия уменьшает как объективные, так и субъективные симптомы келоидных рубцов и гипертрофических рубцов. Мы предполагаем, что он действует, закупоривая кровеносные сосуды в рубце, тем самым подавляя воспалительные сигналы, исходящие от кровеносных сосудов. Дополнительный механизм может заключаться в том, что он стабилизирует рану, тем самым уменьшая воспаление.
6.5. Стабилизирующая терапия
Поскольку растягивающиеся раны могут вызвать воспаление ретикулярной дермы, раны необходимо стабилизировать. Таким образом, для предотвращения рубцов рекомендуется длительная внешняя механическая поддержка с использованием лент, простыней и / или одежды. Это подтверждается нашим исследованием, которое показало, что листы силиконового геля уменьшают натяжение на участке раны.
Силиконовая лента лучше, чем бумажная, поскольку она предотвращает повреждение эпидермиса, вызванное повторным приклеиванием. Кроме того, силиконовая лента сохраняет поверхность рубца влажной.Эти ленты можно держать на месте до тех пор, пока они не отсоединятся естественным образом. Пациенту не нужно менять ленту после принятия ванны / душа. По нашему опыту, пациенты обычно держат силиконовую ленту в течение 1-2 недель. Исключение составляют летние месяцы: из-за потоотделения липкость ленты снижается. Однако, если у пациента в анамнезе есть явные патологические рубцы, стабилизирующие ленты следует заменить на стероидный пластырь / тейп.
6.6. Лазерная терапия
Терапия импульсным лазером на красителях [22] или длинноимпульсным лазером Nd: YAG [23] уменьшает объективные и субъективные симптомы келоидных рубцов и гипертрофических рубцов ().Известная цель этих лазеров — кровеносные сосуды. Таким образом, мы предполагаем, что лазерная терапия в значительной степени лечит патологические рубцы, уменьшая количество кровеносных сосудов, тем самым подавляя воспалительные сигналы, поступающие из кровеносных сосудов.
У этой 60-летней женщины был умеренный келоид, который лечили с помощью длинноимпульсного лазера Nd: YAG с длиной волны 1064 нм. Длинноимпульсный Nd: YAG-лазер 1064 нм использовался при следующих настройках: диаметр пятна 5 мм, 75 Дж / см 2 , 25 мс и 2 Гц. После 1 года лечения рубец практически исчез.Известная цель длинноимпульсных Nd: YAG-лазеров — это кровеносные сосуды. Таким образом, мы предполагаем, что лазерная терапия в значительной степени лечит патологические рубцы, уменьшая количество кровеносных сосудов, тем самым подавляя воспалительные сигналы, исходящие от кровеносных сосудов. ( a ) Предварительный вид; ( b ) через 10 месяцев лечения; и ( c ) после 16 месяцев лечения.
6.7. Терапия 5-ФУ
Лечение 5-ФУ успешно применяется для лечения келоидов. Более того, в нескольких статьях показано, что лечение 5-ФУ внутри очага поражения после операции предотвращает рецидив [24].Одним из механизмов действия 5-ФУ является блокада ангиогенеза. Таким образом, 5-ФУ может уменьшить воспаление в рубце.
6,8. Криотерапия
Интересен механизм, с помощью которого криотерапия уменьшает келоиды. Гипертрофические рубцы и келоиды возникают на обожженных участках кожи, но никогда не образуются на обмороженных участках. Похоже, что, хотя ожог и обморожение вызывают явный некроз тканей, они вызывают секрецию совершенно разных провоспалительных медиаторов; реакция фибробластов на эти воспалительные сигналы также может различаться.
Криотерапия использовалась для лечения келоидов в виде монотерапии или в сочетании с инъекцией триамцинолона в очаг поражения [25]. Методы криотерапии включают контакт, спреи или иглы внутри очага поражения.
6.9. Другие методы лечения
В последние годы для лечения ожоговых рубцов, гипертрофических рубцов и рубцовых контрактур использовались жировая трансплантация / липофилинг [26], терапия стволовыми клетками [27] и электрохимиотерапия [28]. Эффективность этих методов остается неясной.Ожидаются крупномасштабные клинические испытания этих методов. Более того, вполне вероятно, что в ближайшие несколько лет ряд лекарств, которые нацелены на определенные молекулы и тем самым улучшают или предотвращают патологическое рубцевание, будут протестированы в клинических испытаниях. Эти препараты могут нацеливаться на молекулы, которые участвуют в воспалении и ангиогенезе в ретикулярной дерме. В частности, препараты, нацеленные на механосенсоры, могут быть высокоэффективными, учитывая, что патологические рубцы чувствительны к механическим воздействиям [29].
7. Выводы
В последние годы наше понимание патогенных механизмов, которые управляют развитием и прогрессированием келоидных и гипертрофических рубцов, быстро расширилось. Эти патологические рубцы, по сути, являются результатом хронического воспаления поврежденной ретикулярной дермы. Следовательно, стратегии лечения этих шрамов должны быть сосредоточены на предотвращении или смягчении воспаления. Поскольку эти рубцы не являются опухолями, терапевтической мишенью должны быть кровеносные сосуды, эндотелиальные клетки или периваскулярные клетки, а не фибробласты.Это подтверждается нашим клиническим опытом, который показывает, что многие методы эффективного лечения патологических рубцов воздействуют на кровеносные сосуды.
Конфликт интересов
Автор заявляет об отсутствии конфликта интересов.
Ссылки
1. Хуанг К., Акаиси С., Хякусоку Х., Огава Р. Являются ли келоид и гипертрофический рубец разными формами одного и того же заболевания? Гипотеза фибропролиферативного кожного заболевания, основанная на келоидных исследованиях. Int. Рана J. 2014; 11: 517–522.DOI: 10.1111 / j.1742-481X.2012.01118.x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 2. Огава Р., Акаиси С. Эндотелиальная дисфункция может играть ключевую роль в патогенезе келоидных и гипертрофических рубцов — келоиды и гипертрофические рубцы могут быть сосудистыми нарушениями. Med. Гипотезы. 2016; 96: 51–60. DOI: 10.1016 / j.mehy.2016.09.024. [PubMed] [CrossRef] [Google Scholar] 3. Дейч Э.А., Вилахан Т.М., Роуз М.П., Клотье Дж., Коттер Дж. Гипертрофические ожоговые рубцы: анализ переменных. J. Trauma. 1983; 23: 895–898.DOI: 10.1097 / 00005373-198310000-00009. [PubMed] [CrossRef] [Google Scholar] 5. Акаиси С., Акимото М., Огава Р., Хякусоку Х. Взаимосвязь между структурой роста келоидов и растягивающим напряжением: визуальный анализ с использованием метода конечных элементов. Анна. Пласт. Surg. 2008. 60: 445–451. DOI: 10.1097 / SAP.0b013e3181238dd7. [PubMed] [CrossRef] [Google Scholar] 6. Огава Р., Окаи К., Токумура Ф., Мори К., Омори Ю., Хуанг К., Хякусоку Х., Акаиси С. Взаимосвязь между растяжением / сокращением кожи и патологическим рубцеванием: важная роль механических сил в келоиде поколение.Регенерация заживления ран. 2012; 20: 149–157. DOI: 10.1111 / j.1524-475X.2012.00766.x. [PubMed] [CrossRef] [Google Scholar] 7. Мустафа М.Ф., Абдель-Фаттах М.А., Абдель-Фаттах Д.К. Предполагаемое доказательство влияния эстрогенов беременности на рост келоидов. История болезни. Пласт. Реконстр. Surg. 1975. 56: 450–453. DOI: 10.1097 / 00006534-197510000-00019. [PubMed] [CrossRef] [Google Scholar] 8. Мендельсон М.Е., Карас Р.Х. Эстроген и стенка кровеносных сосудов. Curr. Opin. Кардиол. 1994; 9: 619–626. DOI: 10.1097 / 00001573-199409000-00018.[PubMed] [CrossRef] [Google Scholar] 9. Арима Дж., Хуанг К., Рознер Б., Акаиси С., Огава Р. Гипертония: системный ключ к пониманию степени тяжести местного келоида. Регенерация заживления ран. 2015; 23: 213–221. DOI: 10.1111 / wrr.12277. [PubMed] [CrossRef] [Google Scholar] 10. Миллер М.К., Нанчахал Дж. Усовершенствования в модуляции заживления кожных ран и рубцевания. BioDrugs. 2005; 19: 363–381. DOI: 10.2165 / 00063030-200519060-00004. [PubMed] [CrossRef] [Google Scholar] 11. Байш А., Ридель Ф. Гиперпластические рубцы и келоиды.Часть I: Основы и профилактика. HNO. 2006; 54: 893–904. DOI: 10.1007 / s00106-006-1462-z. [PubMed] [CrossRef] [Google Scholar] 12. Накашима М., Чунг С., Такахаши А., Каматани Н., Кавагути Т., Цунода Т., Хосоно Н., Кубо М., Накамура Ю., Дзембуцу Х. Исследование ассоциации по всему геному определяет четыре локуса восприимчивости для келоид у японского населения. Nat. Genet. 2010; 42: 768–771. DOI: 10,1038 / нг.645. [PubMed] [CrossRef] [Google Scholar] 13. Огава Р., Ватанабэ А., Тан Наинг Б., Сасаки М., Фудзита А., Акаиси С., Хякусоку Х., Шимада Т. Связи между серьезностью келоидов и однонуклеотидными полиморфизмами: важность rs8032158 как биомаркера степени тяжести келоидов. J. Investig. Дерматол. 2014; 134: 2041–2043. DOI: 10.1038 / jid.2014.71. [PubMed] [CrossRef] [Google Scholar] 14. Марнерос А.Г., Норрис Дж. Э., Ватанабе С., Райхенбергер Э., Олсен Б. Р. Сканирование генома предоставляет доказательства локусов восприимчивости к келоидам на хромосомах 2q23 и 7p11. J. Investig. Дерматол. 2004. 122: 1126–1132. DOI: 10.1111 / j.0022-202X.2004.22327.x. [PubMed] [CrossRef] [Google Scholar] 15. Чен Ю., Гао Дж. Х., Янь Х., Сун М., Лю X.J. Расположение предрасполагающего гена для одной китайской ханьской келоидной родословной. Чжунхуа Чжэн Син Вай Кэ За Чжи. 2007. 23: 137–140. [PubMed] [Google Scholar] 16. Донг X., Мао С., Вэнь Х. Активная регуляция провоспалительных генов в поражениях кожи может быть причиной образования келоидов (Обзор) Biomed. Отчет 2013; 1: 833–836. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Chen W., Fu X., Sun X., Sun T., Zhao Z., Sheng Z. Анализ дифференциально экспрессируемых генов в келоидах и нормальной коже с помощью микроматрицы кДНК.J. Surg. Res. 2003. 113: 208–216. DOI: 10.1016 / S0022-4804 (03) 00188-4. [PubMed] [CrossRef] [Google Scholar] 18. Огава Р., Акаиси С., Хуанг К., Дохи Т., Аоки М., Омори Ю., Койке С., Кобе К., Акимото М., Хякусоку Х. предотвращение и лечение аномальных рубцов: важность наложения фасциальных / подкожных швов, уменьшающих растяжение, и хирургии лоскута для реконструкции келоидных и гипертрофических рубцов. J. Nippon Med. Sch. 2011; 78: 68–76. DOI: 10.1272 / jnms.78.68. [PubMed] [CrossRef] [Google Scholar] 19. Огава Р., Акаиси С., Курибаяси С., Мияшита Т. Келоиды и гипертрофические рубцы теперь можно полностью вылечить: недавний прогресс в нашем понимании патогенеза келоидов и гипертрофических рубцов и наиболее многообещающей современной терапевтической стратегии. J. Nippon Med. Sch. 2016; 83: 46–53. DOI: 10.1272 / jnms.83.46. [PubMed] [CrossRef] [Google Scholar] 20. Guix B., Henríquez I., Andrés A., Finestres F., Tello J.I., Martínez A. Лечение келоидов с помощью брахитерапии с высокой мощностью дозы: семилетнее исследование.Int. J. Radiat. Онкол. Биол. Phys. 2001. 50: 167–172. DOI: 10.1016 / S0360-3016 (00) 01563-7. [PubMed] [CrossRef] [Google Scholar] 21. Де Чикко Л., Вискиони Б., Вавассори А., Герарди Ф., Джеречек-Фосса Б.А., Лаццари Р., Каттани Ф., Коми С., де Лоренци Ф., Мартелла С. и др. Послеоперационное ведение келоидов: брахитерапия с низкой и высокой мощностью. Брахитерапия. 2014; 13: 508–513. DOI: 10.1016 / j.brachy.2014.01.005. [PubMed] [CrossRef] [Google Scholar] 22. Альстер Т.С. Лазерное лечение гипертрофических рубцов, келоидов и стрий.Дерматол. Clin. 1997; 15: 419–429. DOI: 10.1016 / S0733-8635 (05) 70451-4. [PubMed] [CrossRef] [Google Scholar] 23. Коике С., Акаиси С., Нагашима Ю., Дохи Т., Хякусоку Х., Огава Р. Nd: YAG-лазерное лечение келоидов и гипертрофических рубцов: анализ 102 случаев. Пласт. Реконстр. Surg. Glob. Открытым. 2015; 2: с272. DOI: 10.1097 / GOX.0000000000000231. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 24. Yuan F., Shi H., Ji J., Cai Q., Chen X., Yu Y., Liu B., Zhu Z., Zhang J. Метрономная химиотерапия капецитабином подавляет пролиферацию клеток рака желудка за счет антиангиогенеза.Онкол. Отчет 2015; 33: 1753–1762. DOI: 10.3892 / или 2015.3765. [PubMed] [CrossRef] [Google Scholar] 25. Хар-Шай Ю., Зубулис К.С. Внутриочаговая криотерапия для лечения келоидных рубцов: проспективное исследование. Пласт. Реконстр. Surg. 2015; 136: 397e – 398e. DOI: 10.1097 / PRS.0000000000001511. [PubMed] [CrossRef] [Google Scholar] 26. Бирн М., О’Доннелл М., Фицджеральд Л., Шелли О.П. Ранний опыт трансплантации жира в качестве дополнения к восстановлению вторичного ожога кисти: техника, оценка функции руки и эстетические результаты.Бернс. 2016; 42: 356–365. DOI: 10.1016 / j.burns.2015.06.017. [PubMed] [CrossRef] [Google Scholar] 27. Со Б.Ф., Юнг С.Н. Иммуномодулирующие эффекты мезенхимальных стволовых клеток в профилактике или лечении чрезмерных рубцов. Stem Cells Int. 2016; 2016: 6937976. DOI: 10.1155 / 2016/6937976. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 28. Манка Г., Пандольфи П., Грегорелли К., Кадосси М., де Терлицци Ф. Лечение келоидов и гипертрофических рубцов блеомицином и электропорация. Пласт. Реконстр.Surg. 2013; 132: 621e – 630e. DOI: 10.1097 / PRS.0b013e3182a053c8. [PubMed] [CrossRef] [Google Scholar] 29. Хуанг К., Хольфельд Дж., Шаден В., Оргилл Д., Огава Р. Механотерапия: Пересмотр физиотерапии и привлечение механобиологов для новой эры в медицине. Тенденции Мол. Med. 2013; 19: 555–564. DOI: 10.1016 / j.molmed.2013.05.005. [PubMed] [CrossRef] [Google Scholar]шрамов | Johns Hopkins Medicine
Что такое шрам?
Шрам — это естественный способ заживления тела и замены утраченной или поврежденной кожи.Рубец обычно состоит из фиброзной ткани. Рубцы могут образовываться по разным причинам, в том числе в результате инфекций, хирургического вмешательства, травм или воспаления тканей. Рубцы могут появиться на любом участке тела, и состав рубца может отличаться. Шрам может выглядеть плоским, бугристым, впалым или цветным. Это может быть болезненно или зудеть. Окончательный вид шрама зависит от многих факторов, включая тип кожи и расположение на теле, направление раны, тип травмы, возраст человека с шрамом и его состояние питания.
Как можно уменьшить шрам?
Конкретные дерматологические процедуры для минимизации рубцов будут определены вашим лечащим врачом на основе:
вашего возраста, общего состояния здоровья и истории болезни
Серьезность и симптомы рубца
Тип и расположение шрам
Ваша толерантность к определенным лекарствам, процедурам или методам лечения
Ожидания относительно течения состояния
Ваше мнение или предпочтение
Шрамы обычно со временем исчезают.Макияж поможет скрыть шрам, пока он заживает. Некоторые шрамы можно уменьшить с помощью определенных дерматологических методов. Однако лечение может только улучшить внешний вид рубца; он не может полностью стереть его.
Ниже приведены некоторые из наиболее распространенных процедур минимизации рубцов:
Дермабразия. Дермабразия может использоваться для сведения к минимуму мелких шрамов, мелких неровностей поверхности кожи, хирургических рубцов и шрамов от угревой сыпи. Как следует из названия, дермабразия включает удаление верхних слоев кожи с помощью электрического аппарата, который истирает кожу.По мере заживления кожи после процедуры поверхность становится более гладкой и свежей.
Химический пилинг. Химический пилинг часто используется для минимизации повреждений кожи, поврежденной солнцем, неправильного цвета (пигмента) и поверхностных рубцов. Верхний слой кожи удаляется химическим воздействием на кожу. Удаляя верхний слой, кожа восстанавливается, часто улучшая внешний вид кожи.
Инъекции коллагена. Один тип коллагена (сделанный из очищенного коровьего коллагена) вводится под кожу.Он заменяет естественный коллаген организма, который был потерян. Инъекционный коллаген обычно используется для лечения морщин, шрамов и линий лица. Есть несколько других типов инъекционных материалов, которые также можно использовать.
Инъекции кортизона. Эти виды инъекций могут помочь смягчить, а затем уменьшить твердые шрамы. Келоиды и гипертрофические рубцы часто размягчаются после внутриочаговых инъекций стероидов.
Криохирургия. Криохирургия может помочь уменьшить размер рубцов за счет замораживания верхних слоев кожи.Замораживание вызывает образование волдырей на коже.
Лазерная шлифовка. Лазерная шлифовка использует высокоэнергетический свет для выжигания поврежденной кожи. Лазерная шлифовка может использоваться для минимизации морщин и улучшения гипертрофических рубцов.
Перфорированные трансплантаты. Пунш-трансплантат — это небольшие кожные трансплантаты, заменяющие рубцовую кожу. В коже продырявливают отверстие, чтобы удалить рубец. Затем рубец заменяется кожей без рубца (часто с задней стороны мочки уха). Перфорированные трансплантаты могут помочь в лечении глубоких шрамов от прыщей.
Ревизия хирургического рубца. Хирургическая ревизия рубца включает в себя хирургическое удаление всего рубца и воссоединение с кожей. Сформируется новый шрам. Но цель этой операции — создать менее заметный шрам. Хирургическая ревизия рубцов обычно проводится на широких или длинных рубцах, рубцах, которые зажили необычным образом, или рубцах в очень заметных местах.
Лучевая терапия. Используется не часто. Он используется в основном для шрамов, устойчивых к другим методам лечения.
Какие бывают рубцы и способы их лечения?
Аномальные рубцы иногда образуются после заживления раны. Существует много различных типов шрамов, в том числе:
Келоидные шрамы
Это толстые, округлые, неправильные скопления рубцовой ткани, которые растут в месте раны на коже, но за краями границ раны. Они часто кажутся красными или более темными по сравнению с окружающей нормальной кожей. Келоиды образуются из коллагена, который организм вырабатывает после заживления раны.Эти шрамы могут появиться на любом участке тела. Но они чаще встречаются на груди, спине, плечах и мочках ушей. Они чаще возникают у людей с более темной кожей. Келоидные рубцы могут появиться в течение 1 года после первоначальной травмы кожи.
Лечение келоидных рубцов может быть различным. Нет одного простого лекарства от келоидных рубцов. Рецидивы после лечения являются обычным явлением. Лечение может включать следующее:
Инъекции стероидов. Стероиды вводятся непосредственно в рубцовую ткань, чтобы уменьшить зуд, покраснение и жжение, которые могут вызывать эти рубцы.Иногда инъекции помогают уменьшить размер рубца и смягчить рубцовую ткань. Атрофия и изменение цвета кожи — основные побочные эффекты.
Криотерапия. Криотерапия заключается в замораживании рубца.
Прессотерапия. Прессотерапия — это вид аппарата для давления, который надевают на область шрама. Их можно носить днем и ночью от 4 до 6 месяцев. Их полезность остается неясной.
Диоксид кремния. Применяется в виде геля или подушечки для смягчения и уменьшения покраснения келоидов.
Хирургия. Если келоидный рубец не поддается консервативным методам лечения, может быть выполнено хирургическое вмешательство. При одном из видов хирургического вмешательства рубец удаляется непосредственно с помощью разреза, и на него накладываются швы, чтобы помочь закрыть рану. Иногда для закрытия раны используются кожные трансплантаты. Это включает замену или прикрепление кожи к области, на которой отсутствует кожа.Кожные трансплантаты выполняются путем взятия кусочка здоровой кожи из другого участка тела (называемого донорским участком) и прикрепления его к необходимому участку. Хирургия не выполняется часто на гипертрофических рубцах и келоидах из-за высокой частоты рецидивов или образования еще более крупных келоидов.
Лазерная хирургия. Шрамы можно лечить с помощью различных лазеров, в зависимости от первопричины рубца. Лазеры можно использовать для сглаживания рубца, удаления шрама ненормального цвета или его выравнивания.В большинстве случаев лазерная терапия шрамов проводится в сочетании с другими видами лечения, включая инъекции стероидов, использование специальных повязок и повязок. Независимо от первоначального вида терапии, может потребоваться несколько процедур. Импульсный лазер на красителе — хороший выбор для лечения келоидов.
Радиация. Может использоваться для шрамов, которые не поддаются лечению другими способами.
Гипертрофические рубцы
Гипертрофические рубцы похожи на келоидные рубцы.Но их рост ограничен рамками исходного дефекта кожи и может быть более восприимчивым к лечению. Эти шрамы также могут выглядеть красными, обычно толстыми и приподнятыми. Гипертрофические рубцы обычно начинают развиваться в течение нескольких недель после травмы кожи. Гипертрофические рубцы могут улучшиться естественным путем. Но этот процесс может занять до года и более.
При лечении гипертрофических рубцов стероиды могут быть первой линией терапии. Но нет одного простого лекарства. Стероиды можно вводить в виде инъекций.Или их можно наносить непосредственно на рубец, хотя местное нанесение может оказаться бесполезным. Эти шрамы также можно удалить хирургическим путем. Часто инъекции стероидов используются одновременно с операцией. Инъекции могут продолжаться до 2 лет после операции, чтобы ускорить заживление и снизить вероятность возвращения рубца. Как и келоиды, гипертрофические рубцы могут реагировать на местное нанесение диоксида кремния.
Контрактуры
Контрактуры — это ненормальное явление, которое происходит, когда большой участок кожи повреждается и теряется, что приводит к образованию рубца.Образование рубца стягивает края кожи вместе, образуя плотный участок кожи. Уменьшение размера кожи может затем повлиять на мышцы, суставы и сухожилия, вызывая уменьшение подвижности.
Существует множество различных вариантов хирургического лечения контрактур, в том числе следующие:
Кожный трансплантат или кожный лоскут. Кожные трансплантаты или кожные лоскуты выполняются после удаления рубцовой ткани. Кожные трансплантаты включают замену или прикрепление кожи к той части тела, на которой отсутствует кожа.Кожные трансплантаты выполняются путем взятия кусочка здоровой кожи из другого участка тела (называемого донорским участком) и прикрепления его к необходимому участку. Кожные лоскуты похожи на кожные трансплантаты, где часть кожи берется из другой области. Но с кожными лоскутами взятая кожа имеет собственное кровоснабжение. Используемый участок кожи включает нижележащие кровеносные сосуды, жир и мышцы. Лоскуты можно использовать, когда участок, на котором отсутствует кожа, не имеет хорошего кровоснабжения. Это может быть связано с расположением или повреждением судов.
Z-пластика. Эта процедура использует Z-образный разрез, чтобы уменьшить количество контрактур окружающей кожи. Он также может попытаться переместить шрам так, чтобы его края больше походили на нормальные линии и складки на коже. Чтобы удержать кожу на месте, можно наложить небольшие швы.
Расширение ткани. Это более новая техника. Это включает в себя процесс, который увеличивает количество существующей ткани, доступной для реконструктивных целей.Эта процедура часто используется в дополнение к хирургии лоскута.
Спайки
Это еще один тип рубцов, которые могут образовываться между несвязанными внутренними органами. Спайки могут вызвать осложнения во время некоторых операций.
Восстановление после операции по пересмотру рубца
Следуйте всем инструкциям, чтобы добиться максимального выздоровления и заживления. Ваш лечащий врач сообщит вам обо всех ограничениях в деятельности, в зависимости от типа проведенной операции.Шрамы нельзя удалить полностью. На степень заживления вашего шрама будет влиять множество факторов. Некоторым шрамам требуется больше года после операции, чтобы улучшить их внешний вид.
Вот почему образуются келоидные рубцы — и что с ними делать
Когда около 20 лет назад мне удалили небольшую кожную пластинку с груди, я не знала, что у меня предрасположенность к келоидным рубцам. Но я разработал один прямо на том месте, где находился скин-тег, и, оглядываясь назад, не знаю, удалил бы мне его, если бы знал, что келоид может быть побочным эффектом.
Келоид длиной в один дюйм находится прямо посередине моего декольте и по форме немного напоминает собачью кость, потому что он больше приподнят с каждой стороны. Иногда люди просто смотрят на это. В других случаях они спрашивают меня, перенесла ли я операцию на сердце (а я не делала этого), думая, что это послеоперационный шрам. Одна творческая девушка поинтересовалась, уникальна ли это татуировка, и посоветовала мне придумать историю, чтобы рассказать другим.
Если вам, как и мне, интересно, как образуются келоиды и что вы можете с ними поделать, если они у вас есть, вот что вам нужно знать.
Что такое келоидные рубцы?
Любой шрам — это нормальная здоровая попытка организма исправить повреждение кожи. Но келоид — это рост на рубцовой ткани. Келоиды могут развиться после любой операции (включая кесарево сечение) или травм кожи, включая травмы, татуировки и пирсинг. Они также могут возникать после приступов акне, говорит Кэти Беррис, доктор медицины, дерматолог из отделения дерматологии Медицинского центра Колумбийского университета. По данным Американской академии дерматологии (AAD), иногда келоиды образуются без ясной причины.
Они обычно бывают толстыми, розовыми или коричневыми и могут напоминать штангу, говорит доктор Беррис САМ. Келоиды растут медленно в течение нескольких месяцев, и, в отличие от других типов выпуклых (гипертрофических) рубцов, келоиды растут за пределами того места, где произошла первоначальная кожная травма, говорит Джейсон М. Прейссиг, доктор медицины, дерматолог из Медицинского центра Милосердия в Балтиморе.
Эксперты не до конца понимают, почему образуются келоиды, но похоже, что есть генетический компонент: если у вас есть родственник первой степени, у которого есть келоиды, у вас также больше шансов получить их, говорит AAD.А у лиц афроамериканского, азиатского или латиноамериканского происхождения также выше вероятность развития келоидов.
Обычно существуют биологические механизмы, регулирующие процессы восстановления и регенерации тканей заживающей кожи. Но когда образуется келоид, это признак того, что что-то не в этом балансе. Лабораторные исследования показывают, что аномалии в производстве меланоцитов, которые стимулируют гормон и коллаген в коже, а также влияние стресса на гормоны и длительное воспаление в месте повреждения могут способствовать образованию келоидов.Но мы все еще далеки от точного понимания того, почему и как они производятся.
Даже люди, предрасположенные к келоидам, не всегда заболевают ими после травм кожи. Факторы, определяющие, возникнет ли у вас келоид или «нормальный» рубец, до конца не изучены, но мы знаем, что келоиды с большей вероятностью будут развиваться на определенных частях тела (например, на ушах, плечах, груди, шее и т. и обратно) и при определенных условиях (например, если травма долго заживала).
Шрамы от операций на сердце — журнал Heart Matters
Кардиохирургия оставляет отличительный след, с которым может быть сложно смириться. Мы встречаем трех вдохновляющих женщин, которые с гордостью носят свои шрамы, и рассказываем о достижениях в минимизации шрамов.
Андре Симон, консультант-кардиохирург в больнице Royal Brompton, рассказывает, как развивалась кардиохирургия за его 21-летнюю карьеру. «Некоторое время наблюдается стремление к минимально инвазивной хирургии.Мы разработали малоинвазивную трансплантацию вспомогательного желудочкового аппарата (VAD) за последние пять лет. Мы открываем обе стороны грудной клетки маленькими разрезами — менее 2 см — и вообще не проходим через грудину [грудину].
«При операции на митральном клапане вы оперируете пациента с правой стороны через очень маленький разрез, почти замочную скважину, и используете освещение внутри грудной клетки. При трансплантации VAD мы открываем грудную клетку с обеих сторон. У этого есть свои плюсы, потому что, если вы пересадите этих пациентов позже или перенесете еще одну операцию на сердце, вам не придется сталкиваться с риском двойного вскрытия грудины.
«Пациентам после этого становится лучше: они быстрее выздоравливают, поэтому быстрее вставайте и идите домой; у них меньше ранозаживляющих осложнений; и, поскольку вам не нужно проходить через грудину, для многих вы действительно не можете увидеть шрамы.
«Минимально инвазивная хирургия дороже, сложнее и занимает немного больше времени, но нет причин, по которым ее нельзя сделать».
Советы Андре Симона по уходу за шрамами
- Держите его сухим и чистым. Оставьте это в покое, не сдирайте вещи.Если есть выделения, промойте их водой и наложите стерильную повязку на рану.
- Не выполняйте напряженную работу, пока вы ждете, пока заживет кость, а упражнения могут повредить грудину. Хотя кость прикреплена титановыми проволоками, необходимо подождать 2–3 месяца, пока она полностью не заживет.




 2015.
2015.


 Позвоните своему провайдеру, если возникнут какие-либо побочные эффекты.
Позвоните своему провайдеру, если возникнут какие-либо побочные эффекты.