Лазерная терапия
Лазерная терапия
Лазерные методы лечения занимают одно из ведущих мест в списке самых перспективных направлений современной медицины. При наружном применении лечение лазером происходит путемвоздействия излучающего терминала на определенные зоны и точки тела. Свет проникает сквозь ткани на большую глубину и стимулирует обмен веществ в пораженных тканях, активизирует заживление и регенерацию, происходит общая стимуляция организма в целом. При внутривенной лазеротерапии, через тонкий световой проводник, который вводится в вену, лазерный луч воздействует на кровь. Внутрисосудистое действие низкоинтенсивнымизлучением позволяет воздействовать на всю массу крови. Это приводит к стимуляции кроветворения, усилению иммунитета, повышению транспортной функции крови, а так же способствует усилению метаболизма. Такое лечение совершенно безболезненно и комфортно.Существует четкая схема сочетания лазеротерапии с медикаментозной терапией, в соответствии с которой, достигается наилучший лечебный эффект.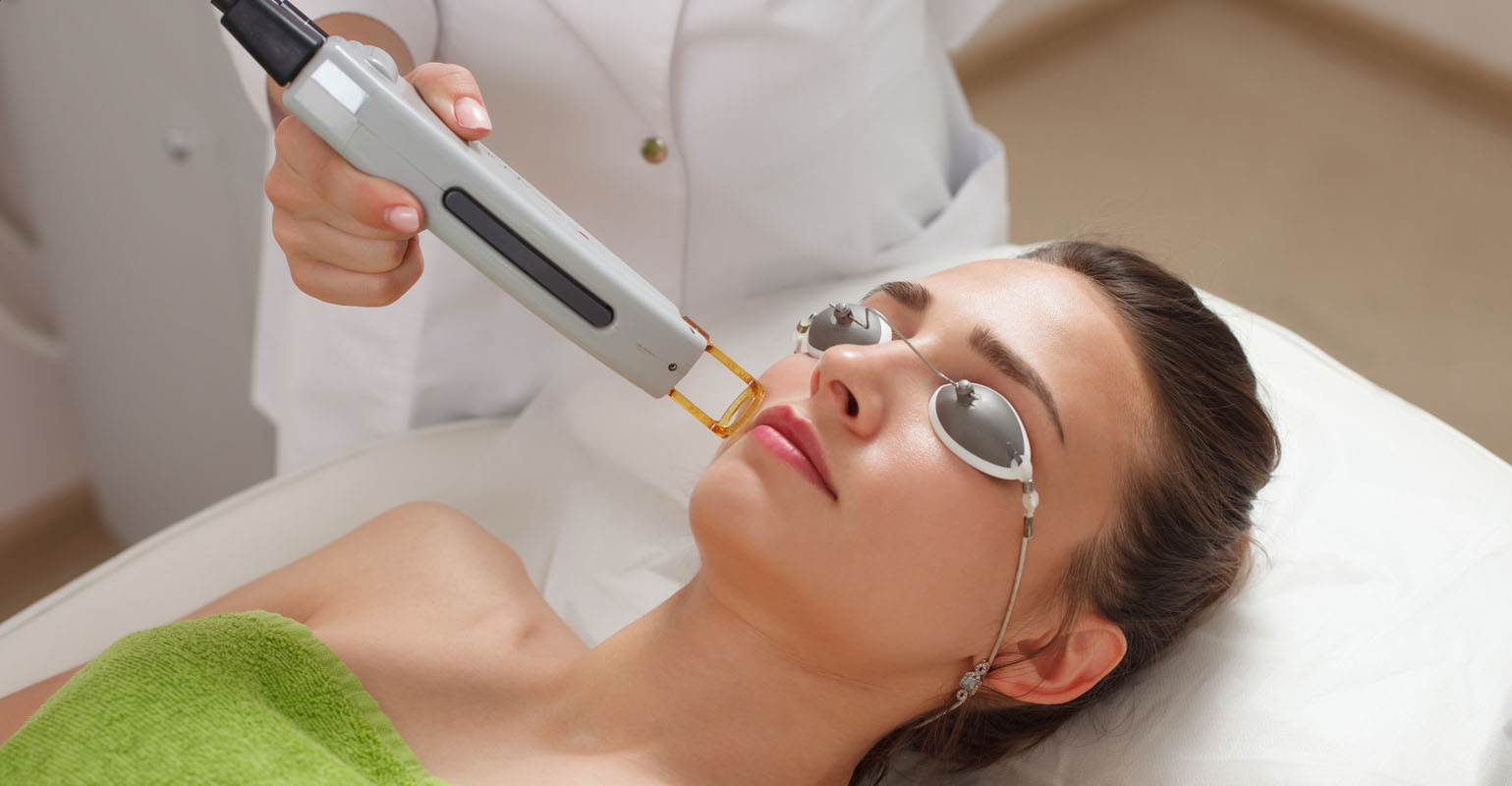
Лазерная терапия эффективна и показана в следующих случаях:
— При заболеваниях сердечно — сосудистой системы (ИБС,стенокардия, вегетососудистая дистония, артериальная гипертензия).
— При заболеваниях периферических сосудов (облитерирующие поражения сосудов конечностей, флебит, тромбофлебит,варикозное расширение вен).
— При заболеваниях органов дыхания (пневмония, плеврит, бронхит, бронхиальная астма, туберкулез легких).
— При заболеваниях органов желудочно – кишечного тракта(гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, панкреатит, холецистит, колит).
— При заболеваниях органов мочеполовой системы: почек (острые и хронические пиелонефриты, мочекаменная болезнь), цистит, простатит, уретрит, ослабление половой функции.
— При гинекологических заболеваниях (послеродовой эндометрит,неспецифические сальпингиты, бартолинит).

— При ЛОР заболеваниях (отит, гайморит, фронтит, ринит,ангина, тонзиллит, ларингит, трахеит).
— При заболеваниях опорно-двигательного аппарата (артриты, артрозы, остеохондроз, миозит, ушибы мягких тканей,периоститы).
— При вялогранулирующих ранах, перитонитах, фурункулах, карбункулах, ей,послеоперационных и посттравматических рубцах, ожогах.
— При заболеваниях кожи (дерматит, нейродермит, герпес, эрозии, язвы слизистых оболочек).
В среднем курс лечения рассчитан на 10 сеансов. В некоторых случаях для закрепления достигнутого эффекта процедура повторяется через полгода.
Флебология
Всем знакомы внешние проявления варикозной болезни вен нижних конечностей — в просторечии варикоза, — набухшие синие узловатые сосуды на ногах. Варикозное расширение вен причиняет значительные неудобства, болезненность, и в конце концов – это просто неэстетично! Какие же есть способы избавиться от этой напасти? На данном этапе развития медицины их всего три: хирургический (удаление вен путем операционного вмешательства), лазерная коагуляция и флебосклерозирующая терапия.
ФЛЕБОСКЛЕРОЗИРУЮЩАЯ ТЕРАПИЯ
Самый распространенный способ лечения варикоза во всем мире. Быстрое достижение хорошего эстетического результата, безболезненность, возможность амбулаторного применения, быстрая реабилитация делают данный вид лечения привлекательным как для врачей, так и для пациентов.
ТЕХНИКА ФЛЕБОСКЛЕРОЗИРУЮЩЕГО ЛЕЧЕНИЯ
При внутривенном введении препаратов, так называемых детергентов, на 8-10 день наступает облитерация варикозной вены, при этом сразу после процедуры необходима немедленная эластическая компрессия – специальные сдавливающие повязки, способствующие «слипанию» варикозной вены и предназначенные для круглосуточного ношения в течение 10-14 дней.
Выбор концентрации флебосклерозирующего препарата определяется диаметром варикозной вены.
Внутрисосудистое введение препаратов практически безболезненное, а сам способ лечения является безопасным, эффективным и радикальным.
ЛАЗЕРНАЯ КОАГУЛЯЦИЯ
Применяется при лечении ретикулярного варикоза (сеть мелких сосудиков на ногах), когда технически невозможно сделать укол в вену диаметром 0,1 -1 мм. При воздействии лазера часть расширенных сосудов исчезает непосредственно в процессе лечения уже во время первого сеанса, но для удаления большинства сосудов может потребоваться до 3-4 сеансов с 4- недельными интервалами.
Лазерная очистка крови и сосудов
Предлагаем Вам очень действенную и эффективную методику – ВНУТРИСОСУДИСТОЕ ЛАЗЕРНОЕ ОБЛУЧЕНИЕ КРОВИ (ВЛОК).Данный метод основан на введении ввену через иглу световода, через который протекающая кровь облучается лазерным лучом. При этом происходят активация дыхательных ферментов, увеличение насыщения гемоглобина кислородом, стимуляция выработки форменных элементов крови, улучшение ее микроциркуляции и снижение вязкости, усиление бактерицидных свойств крови. Как общее следствие – детоксикация организма, возрастание его устойчивости к инфекциям.
При этом происходят активация дыхательных ферментов, увеличение насыщения гемоглобина кислородом, стимуляция выработки форменных элементов крови, улучшение ее микроциркуляции и снижение вязкости, усиление бактерицидных свойств крови. Как общее следствие – детоксикация организма, возрастание его устойчивости к инфекциям.
— Хронические заболевания печени и почек
— Хронические бронхиты, пневмонии, бронхиальная астма
— Ишемическая болезнь сердца, постинфарктные состояния
— Заболевания кожи ( псориаз, нейродермит, фурункулез)
— Лекарственная и другие виды аллергий
— Хронические, в т.ч. вирусные, инфекции
Клинически доказана высокая эффективность ВЛОК при следующих заболеваниях:
— Тромбооблитерирующие заболевания артерий конечностей
— Острые и хронические тромбофлебиты, флеботромбозы
— Язвенная болезнь желудка и 12- перстной кишки
— Сахарный диабет
— Хронический панкреатит
— Ревматоидный артрит
— Бесплодие, аднексит

Длительность клинического эффекта.
После первого курса ВЛОК результат лечения сохраняется 4 и более месяцев. После повторного курса лазеротерапии ремиссия увеличивается до 6-8 месяцев.
Аппаратное вытяжение позвоночника
Осевое вытяжение и вибрационно-механическое воздействие на мышечно-связочный аппарат позвоночника и суставов , проводимое на аппарате для дозированного вытяжения «ОРМЕД- 3 М» в сочетании с лазерной терапией дает замечательный эффектпри лечении остеохондроза шейного, плечевого и поясничного отделов позвоночника, радикулита, ишиаса, люмбаго, плече- лопаточного периартрита, межпозвонковых грыж, межреберной невралгии.
Лазерная терапия: плюсы и минусы, показания
Особенности лазерной терапии
Для низкоинтенсивной лазерной терапии применяется излучение оптического диапазона. На участок тела пациента направляют пучок света. Он поглощается тканями, преобразуясь в тепловую энергию. В результате происходят фотохимические и фотофизические процессы. Под влиянием лазерных лучей:
Под влиянием лазерных лучей:
- Увеличивается количество эритроцитов – красных кровяных телец, транспортирующих кислород из легких ко всем органам и тканям. Благодаря этому усиливается кислородный обмен в организме.
- Происходит более активное деление клеток костного мозга.
- Улучшается работа противосвертывающей системы крови.
- Снижается скорость оседания эритроцитов (СОЭ) – этот показатель в анализах крови указывает на наличие в организме воспалительного процесса.
В результате процедуры:
- Активизируется иммунная система, за счет чего процесс выздоровления ускоряется.
- Стимулируется кровообращение.
- Ускоряются обменные и регенеративные процессы, за счет чего быстрее заживают эрозии, раны и прочие травмы.
- Активизируется клеточный метаболизм.
- Предотвращается разрастание соединительных тканей.
- Лазерный луч устраняет с кожного покрова и слизистых оболочек патогенную микрофлору, что способствует уменьшению воспалений.

Снижаются болевые ощущения, в некоторых случаях они исчезают полностью.
Справка! Так как лазерные лучи проникают не очень глубоко, эффект ярко выражен, прежде всего, на участках воздействия.
Для терапевтического воздействия могут применяться разные виды лазеров. Они отличаются друг от друга, прежде всего, по режиму работы:
- Непрерывные.
- Импульсные.
По активному веществу лазеры бывают:
- Жидкостные.
- Газовые.
- Полупроводниковые.
- Твердотельные.
По длине волны лазерное излучение, применяемое в терапевтических аппаратах, делится на:
- Инфракрасное.
- Красное.
- Видимое.
- Ультразвуковое.
- Перестраиваемое.
Разновидность лазерного аппарата выбирается врачом, исходя из потребностей и особенностей организма пациента.
Излучение, используемое в ходе терапевтического сеанса, может быть:
- Монолазерным – применяется один фактор.
Облучению может подвергаться:
- Очаг поражения.
- Кожная проекция органа, в котором развилась патология.
- Акупунктурные точки.
- Рефлексогенные зоны.
Плюсы лазерной терапии
К преимуществам лазеротерапии относятся:
- Сочетаемость с другими методами лечения: она позволяет сократить количество и дозировки применяемых медикаментозных препаратов и сроки лечения.
- Отсутствие побочных действий.
- Безболезненность.
- Возможность применения в профилактических целях.
Показания к лазерной терапии
Лазерная терапия, прежде всего, применяется для лечения хронических воспалений:
- вен;
- мышц;
- суставов;
- сухожилий.

Также метод используется в следующих направлениях медицины:
- Хирургии: при тромбофлебите, проктите, трофических язвах, анальных трещинах, простатите, геморрое, ожогах, обморожениях, артритах, пяточной шпоре, варикозной болезни.
- Травматологии: при переломах и ушибах.
- Отоларингологии: при отитах, тонзиллите, рините.
- Кардиологии: при ишемической болезни сердца, миокардитах.
- Гинекологии и акушерства: при аднексите, эндометриозе, эрозии шейки матки, мастите, отеках сосков, дисфункциональных маточных кровотечениях.
- Патологий ЖКТ: при язвенной болезни, гастрите (лазерным воздействием снимают воспаление), холецистите, колите.
- Стоматологии: при стоматите, пародонтозе, пульпите, альвеолите, стоматите, гингивите, травмах слизистой оболочки ротовой полости.
- Неврологиии: при невралгиях, защемлениях, радикулите, остеохондрозе, нейропатии лицевого нерва, травмах периферических нервов, мигренях, рассеянном склерозе, церебральном параличе.

- Пульмонологии: при пневмонии, туберкулезе, бронхите и бронхиальной астме.
- Эндокринологии: при сахарном диабете, патологиях щитовидной железы.
- Дерматологии и косметологии: при акне, экземах, герпесе, дерматозах, келоидных рубцах, фурункулезе, дерматитах, алопеции (облысении).
- Урологии: при пиелонефрите, цистите.
Помимо этого, лазерная терапия часто назначается профессиональным спортсменам. Она позволяет быстрее восстанавливаться после значительных физических нагрузок и травм. Также используется для профилактики, так как повышает иммунитет и выносливость.
Справка! Лазерная терапия обычно входит в комплексное лечение, дополняя другие методы. Как самостоятельный способ устранения нарушений применяется редко.
Противопоказания лазерной терапии
Противопоказания к лазерной терапии:
- Общее тяжелое состояние организма пациента.

- Наличие гнойных воспалений.
- Болезни крови.
- Психические заболевания.
- Болезни крови.
- Тиреотоксикоз.
- Судороги.
- Активная фаза туберкулеза.
- Лихорадочные состояния.
- Раковые опухоли.
Проведение лазерной терапии
Во время процедуры пациент лежит или сидит. Участок тела, который будет подвергаться воздействию лазерных лучей, обнажают. За один раз обрабатывают не более 80 см². Затем переходят на другой участок. Общее время процедуры – до 30 минут.
Лазерная терапия назначается пациенту лечащим врачом или физиотерапевтом. Одной процедуры мало, необходим курс. Количество сеансов зависит от разновидности и сложности течения заболевания и состояния организма пациента. Курс может состоять из 3—15 процедур, проводимых ежедневно. При необходимости через несколько месяцев его можно повторить.
Лазерная терапия в Екатеринбурге — СМТ Клиника
Лазерная терапия – это метод безоперационного, воздействия на органы и ткани человеческого организм низкоэнергетическим лазерным излучением через оптический волновод.
Лазерная терапия обладает тремя выраженными клиническими эффектами.
- обезболивающий
- противовоспалительный, противоотечный
- иммуномодулирующий, повышающий иммунитет
В качестве поддерживающего лечения, улучшающего общее состояние организма, может быть назначена при очень широком круге заболеваний врачом любой специальности. Метод имеет множество применений при:
- заболеваниях крови
- сосудистых патологиях
- заболеваний позвоночника
- патологии суставов
- острых и хронических заболеваний ЛОР-органов
- хронических бронхитов и бронхиальной астмы
- заболеваний почек
- заболеваний репродуктивной системы
- заболеваний сердца и сосудов
- аденомы простаты
- головной боли
- пиелонефрита
- атеросклероза
- язвенной болезни
- аллергии
- кожных заболеваний, в том числе псориаза и экземы
- в косметологии (устранение рубцов, шрамов, очагов пигментации, повышение тонуса кожи и лечение целлюлита)
Применение лазерной терапии:
- наружное (на кожу, и через кожу – на расположенные под ней органы)
- полостное (воздействие на слизистую носа, рта, влагалища, прямой кишки)
- внутривенное (воздействие на периферическую кровь через специальную иглу)
Терапия лазером низкой интенсивности назначается детям с рождения.
Противопоказания для лазерной терапии:
- злокачественные опухоли
- почечная, сердечная и печеночная недостаточность в тяжелой стадии
- беременность
- туберкулез
- болезни крови
- татуировки
- повышенная чувствительность к свету (фотодерматоз)
В СМТ-Клинике для проведения лазерной терапии используются современные российские аппараты Martix. Их отличает ввысоке удобство использования: благодаря гибким счетоводам лазерное излучение может быть подведено к любой зоне, требующей лечения.
Настройки аппаратов позволяют воздействовать на различные области, строго дозируя время и интенсивность процедуры. С аппаратами работают высококлассные специалисты с большим опытом эксплуатации аппаратов подобного типа.
Использование магнитного поля и лазерного излучения в комплексе позволяет усилить их действие, поэтому в некоторых случаях пациенту назначается магнитно-лазерная терапия.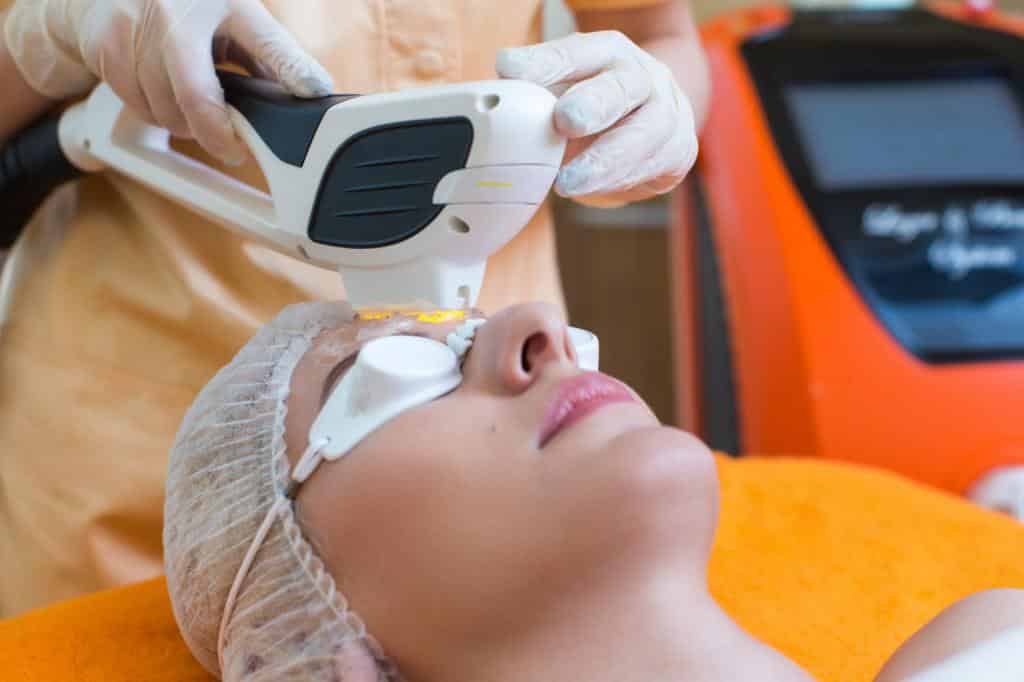
Лазерная терапия
Облитерация вен происходит за счет теплового воздействия
Лазерное излучение, воздействующее на внутреннюю поверхность вены, используется для облитерации пораженной варикозной болезнью вены. Вена отмирает, после чего разрушается организмом.
Кому подойдет лазерная терапия?
В принципе, практически всех пациентов, страдающих варикознй болезнью, можно лечить при помощи лазерной терапии. Как и при стриппинге вен, при помощи лазерной терапии можно воздействовать только на поверхностные вены, если глубокая венозная система не поражена. Это проверяется перед началом лечения, например, при помощи ультразвукового исследования (допплерографии). Поскольку при лазерной терапии не проводятся разрезы кожи и, следовательно, не образуются рубцы, эта процедура оптимальна для пациентов, которые придают большое значение косметическим результатам.
Как лечить варикозное расширение вен лазерной терапией
В пораженную подкожную вену вводится игла — как при заборе крови — выше колена или на уровне лодыжек. Под ультразвуковым контролем врач продвигает лазерный световод по вене к началу пораженного участка. Лазерное излучение из кончика волокна нагревает (коагулирует) кровь и стенки вены. За счет этого происходит облитерация. Медленно извлекая световод врач обрабатывает весь пораженный участок вены.
Лазерная терапия проводится под местной анестезией. Для этого врач вводит специальный анестетик в мягкие ткани вокруг пораженной вены. Благодаря этому, во время лазерной терапии
- пациент не чувствует боли, возможно ощущение тепла,
- вена сдавливается, что позволяет лазерному излучению эффективнее достигать стенок вены,
- окружающие ткани защищены от перегрева лазерным излучением,
- предотвращается воспаление окружающих вену тканей.

После лазерной терапии
После лечения, которое, как правило, проводится амбулаторно, пациент должен примерно на протяжении четырех недель использовать компрессионный трикотаж. При последующих осмотрах врач проверяет результаты лечения. Возможные побочные эффекты, которые обычно вскоре исчезают, или могут быть предотвращены с помощью компрессионного трикотажа:
- Кровоподтеки
- Отеки
- Ожоги
- Повреждения нервов, сосудов и близлежащих органов
- Нарушения чувствительности
- Скопление лимфатической жидкости
Реже встречающиеся осложнения:
- Сильная боль
- Нарушение заживления ран
- Непереносимость анестетика
- Инфекции
- Тромбозы
Венозная недостаточность не может быть вылечена только хирургическим вмешательством, поэтому, после успешной операции на венах, пациенты должны ежедневно использовать компрессионнуый трикотаж для предотвращения возникновение новых варикозных вен.
Compression stockings from medi
По ссылке Вы можете найти дополнительную информацию о компрессионном трикотаже medi.
Тело человека
Как работают вены?
Вены
Инфракрасная магнито лазерная терапия РИКТА
Инфракрасная магнито лазерная терапия РИКТА широко применяется в системе здравоохранения Российской Федерации уже более 25 лет. В России и за рубежом более 26 тысяч клиник используют методы лечения и аппаратуру РИКТА. На сегодняшний день лазерная медицина достаточно широко применяется пациентами и врачами в 37 странах мира.
В России и за рубежом более 26 тысяч клиник используют методы лечения и аппаратуру РИКТА. На сегодняшний день лазерная медицина достаточно широко применяется пациентами и врачами в 37 странах мира.
В каких случаях назначают
Детям
Магнито лазерная терапия хорошо зарекомендовала себя при лечении распространенных детских заболеваний в хронической и острой форме:
- риниты,
- отиты,
- синуситы,
- бронхиальные астмы,
- аденоиды,
- вегето-сосудистые дистонии,
- нарушениями пищеварения.
При клинических испытаниях было выявлено улучшение состояния после прохождения курса лазерной терапии у 82% детей. Ухудшения состояния или развития осложнений не наблюдалось. После прохождения 4 курсов и дальнейшего наблюдения в течение 2 лет 15% детей были сняты с диспансерного учета.
Взрослым
Влияние лазерной терапии на взрослых получило признание и положительные отзывы во многих больницах и медицинских центрах.
Показания для магнито лазерной терапии
Детям
Магнито лазерная терапия хорошо зарекомендовала себя при лечении распространенных детских заболеваний в хронической и острой форме:
- риниты,
- отиты,
- синуситы,
- бронхиальные астмы,
- аденоиды,
- вегето-сосудистые дистонии,
- нарушениями пищеварения.
При клинических испытаниях было выявлено улучшение состояния после прохождения курса лазерной терапии у 82% детей. Ухудшения состояния или развития осложнений не наблюдалось. После прохождения 4 курсов и дальнейшего наблюдения в течение 2 лет 15% детей были сняты с диспансерного учета.
Взрослым
Влияние лазерной терапии на взрослых получило признание и положительные отзывы во многих больницах и медицинских центрах. Магнито лазерную терапию широко применяют:
- после травм, переломов, обморожений, ожогов, растяжений, хирургических вмешательств
- при различных кожных заболеваниях, герпесе, бородавках, выпадении волос, грибках и пр.

- при варикозном расширении вен
- при болях в суставах, атеросклерозе, вывихах, радикулите
- в лечении предстательной железы, острого и хронического простатита
- при нарушениях менструального цикла, заболеваниях женских половых органов и грудных желез
- в лечении болезней сердца, желудка, желчных путей и других внутренних органов
Так, в период после операции эффект лечения от аппаратов РИКТА был заметен уже на 5-6 день, в то время как при использовании только медикаментов улучшение наступало на 8-9 день. Схожие результаты отмечались при лечении ожогов и травм.
Таким образом, применение магнитно инфракрасной лазерной терапии позволяет сократить сроки реабилитации в среднем на 3-5 дней и добиться более стойкой ремиссии, что подтверждается международными исследованиями в данной сфере
Было выявлено, что облучение позволяет сократить срок реабилитации:
- после травм,
- ожогов,
- хирургических вмешательств.

Так, в период после операции эффект лечения от аппаратов РИКТА был заметен уже на 5-6 день, в то время как при использовании только медикаментов улучшение наступало на 8-9 день. Схожие результаты отмечались при лечении ожогов и травм.
Таким образом, применение магнитно инфракрасной лазерной терапии позволяет сократить сроки реабилитации в среднем на 3-5 дней и добиться более стойкой ремиссии, что подтверждается международными исследованиями в данной сфере
Как происходит лечение
Лечение аппаратом «РИКТА» происходит курсами, по 10-15 сеансов с частотой 1-2 сеанса / день. Как правило, один сеанс лечения занимает от 15 до 40 минут. Сеансы лечения проводятся ежедневно или через день, в одно и то же время суток. После проведения курса лечения, состоящего из 10-15 сеансов, осуществляется перерыв на 3-4 недели. Во время этого перерыва инфракрасная магнито лазерная терапия не применяется для лечения каких-то других заболеваний. Потому что воздействие происходит на весь организм, а не на один какой-то орган или систему органов.
Потому что воздействие происходит на весь организм, а не на один какой-то орган или систему органов.
Общее количество курсов лечения не ограничено ничем, кроме потребностей пациента. При тяжёлом хроническом многолетнем заболевании больной может делать себе такие курсы лечения ежемесячно в течение года или даже больше. В дальнейшем, после выздоровления или облегчения состояния, проводится 4-6 поддерживающих курсов в год.
Лечение осуществляется как контактным способом (излучатель прикладывается непосредственно к нужным зонам и болевым участкам), так и бесконтактным способом (при установке излучателя на 1–2 см от поверхности раны, ожога, язвы и т. д.).
Инфракрасная магнито лазерная терапия РИКТА может быть использована одновременно с лекарственными методами лечения. В этом случае аппарат усиливает действие лекарственных препаратов.
Какое воздействие на организм оказывает магнито лазерная терапия
Аппарат РИКТА обладает высокой клинической эффективностью благодаря одновременному применению четырёх взаимоусиливающих видов лечебного воздействия:
- глубокопроникающей импульсной лазерной терапии;
- магнитотерапии;
- терапии инфракрасного излучения, светотерапии.

Лазерная терапия локально восстанавливает правильное функционирование клеток организма, укрепляет иммунитет, способствует скорейшему заживлению ран и восстановлению тканей, а так же снятию воспалений при хронических заболеваниях и различных повреждениях опорно-двигательного аппарата или мягких тканей.
Постоянное магнитное поле улучшает кровообращение, снимает боль и воспаления, возникшие в результате травм и повреждений, ускоряет обменные и восстановительные процессы в тканях и органах. Применяется в медицинской практике для лечения опорно-двигательно аппарата, сердечно-сосудистой системы, бронхо-легочных болезней. Также магнитотерапия часто применяется при неврологических проблемах и в гастроэнтерологии.
Инфракрасная терапия – это вид электромагнитного излучения, находящийся на границе с видимым красным спектром. Инфракрасная терапия улучшает микроциркуляции, увеличивает просвет сосудов и регенерации при повреждениях кожных покровов и уменьшает воспаления.
В аппарате РИКТА предусмотрена возможность одновременной работы с двумя излучателями. Удобство работы с двумя излучателями состоит в том, что разные зоны лечения пациента с одинаковыми параметрами воздействия можно обрабатывать одновременно, что позволяет сократить общее время проведения процедуры.
Противопоказания
Случаев, когда противопоказано использование аппаратов РИКТА, немного. Запрещено использовать лазерную терапию тогда, когда присутствуют серьезные изменения структуры органов или систем.
Лазерная терапия имеет те же противопоказания, что и любая другая физиотерапевтическая процедура, проводимая в условиях стационара.
По лечению некоторых заболеваний еще не собрано достаточное количество информации, однозначно доказывающей или опровергающей эффективность лазерной медицины. Поэтому эти патологии также находятся в списке противопоказаний и ограничений при использовании аппаратов РИКТА.
Использование лазерной терапии запрещено при следующих заболеваниях:
- тиреотоксикоз 3 степени;
- туберкулез в активной стадии;
- раковые опухоли;
- лихорадка, повышение температуры до 38°C и более;
- выраженный атеросклероз сосудов головного мозга;
- тяжелая гипертония;
- выраженная гипотония;
- расстройства мозгового кровообращения;
- тяжелые заболевания сердца и сосудов, при которых наблюдаются серьезные нарушения работы всей системы в целом или отдельных ее органов;
- постинфарктный период;
- воспаления в острой фазе;
- заболевания крови;
- недостаточность кровообращения;
- кровотечения;
- психические заболевания, вызывающие повышенную двигательную активность;
- эпилепсия;
- порфирия;
- общее тяжелое состояние больного и истощение организма;
- ситуации, когда требуется срочное медицинское вмешательство.

С особой осторожностью рекомендуется проводить терапию детям при:
- умственном или физическом переутомлении ребенка;
- менее чем за 30—40 минут до приема пищи и 1 час после еды;
- во время острого инфекционного заболевания;
- на зону роста костей, проекцию сердца, полые и эндокринные органы детям грудного возраста;
- при склонности к кровотечениям;
- на области с нарушением целостности кожного покрова;
- при наличии гнойно-воспалительных заболеваний, при опасности диссеминации заболевания.
Лазерная коррекция морщин на лице
Удаление мелких складок кожи (морщин) с использованием лазера может происходить двумя путями. В первом случае используется так называемое фракционное омоложение кожного покрова. Суть его заключается в том, что лазерный луч, точечно направляемый на отдельные участки, выпаривает небольшие фракции клеток. Эпидермис на подобные микротравмы реагирует интенсивным размножением незатронутых клеток и усиленной выработкой структурных белков — эластина и коллагена. В результате кожа в этом месте разглаживается и приобретает былую упругость и эластичность как за счет молодой клеточной популяции, так и за счет обновления белкового каркаса.
В результате кожа в этом месте разглаживается и приобретает былую упругость и эластичность как за счет молодой клеточной популяции, так и за счет обновления белкового каркаса.
Второй тип лазерного удаления морщин — это «световая шлифовка» всей поверхности кожи. Механизм реагирования и восстановления эпидермиса здесь схож с фракционным вариантом, но процедура эта более масштабная, поскольку выпариваются не отдельные узкие участки, а тонкий слой клеток до базальной мембраны.
Воздействие когерентным световым излучением не только удаляет морщины, но и эффективно борется со многими кожными дефектами:
- удаляет мелкие рубцы и шрамы;
- выравнивает тон кожи и удаляет пигментацию;
- корректирует последствия акне;
- сужает расширенные поры.
Кому показана процедура
Чаще всего морщины на лице возникают по причине возрастных изменений кожных покровов. Старея, они теряют структурные белки, становятся менее упругими и в результате образуют складки — морщины. Поэтому наиболее частыми клиентами нашей косметологической клиники становятся женщины, которые хотят вернуть коже молодость и привлекательный внешний вид.
Поэтому наиболее частыми клиентами нашей косметологической клиники становятся женщины, которые хотят вернуть коже молодость и привлекательный внешний вид.
Самые выраженные морщины возникают в местах прикрепления мимических мышц. И важным преимуществом лазерных воздействий является то, что они очень эффективны в коррекции мимических морщин, которые иными нехирургическими способами удалить практически невозможно.
Какова стоимость процедуры
Цена лазерного омоложения зависит в первую очередь от планируемой площади воздействия. Чаще всего она рассчитывается в квадратных сантиметрах. На стоимость влияет и то, какой именно лазер будет использоваться. Специалисты «СМ-Косметология» в зависимости от задач применяют три аппарата:
- Duetto Quanta System;
- Fraxel DUAL;
- фракционный СО2-лазер.
Как подготовиться к процедуре
Подготовка к лазерному удалению морщин заключается в отказе от загара в солярии или под солнцем не менее, чем за 3–4 недели до коррекции. За 1 неделю до нее надо перестать применять косметику на спиртовой основе. А прямо перед визитом в клинику следует сбрить все, даже самые тонкие волосы в области воздействия.
За 1 неделю до нее надо перестать применять косметику на спиртовой основе. А прямо перед визитом в клинику следует сбрить все, даже самые тонкие волосы в области воздействия.
Если вы хотите, чтобы ваша кожа стала гладкой и эластичной, а с лица исчезли морщины — воспользуйтесь возможностями лазерной косметологии. Чтобы получить консультацию и записаться на прием к нашему специалисту, позвоните по тел.: +7 (499) 705-55-65 или оставьте заявку на сайте.
- Определение типа вашей кожи.
- Индивидуальный подбор параметров лазерного излучения.
- Демакияж с обработкой кожи антисептиком.
- Тестовое воздействие лазером.
- Местная анестезия кожных покровов.
- Разметка области коррекции.
- Воздействие на нее лазерным лучом.
- Заключительная обработка кремом-регенерантом.
Общая длительность процедуры составляет около часа. Если проводится коррекция глубоких морщин, то продолжительность воздействий может увеличиваться. После сеанса кожные покровы покраснеют — это нормальная реакция, которая пройдет к концу дня. Еще через 3–4 суток кожа в зонах обработки начнет шелушиться — начнут отмирать и отслаиваться старые клеточные элементы. Такое шелушение и замена кожи на молодую продлится довольно долго — около 2–3 недель. Лучше всего на этот период взять отпуск и провести его дома.
После сеанса кожные покровы покраснеют — это нормальная реакция, которая пройдет к концу дня. Еще через 3–4 суток кожа в зонах обработки начнет шелушиться — начнут отмирать и отслаиваться старые клеточные элементы. Такое шелушение и замена кожи на молодую продлится довольно долго — около 2–3 недель. Лучше всего на этот период взять отпуск и провести его дома.
Ближайшие 2–3 дня после процедуры не используйте никакую косметику и избегайте попадания воды на обработанные лазером участки. Далее можно применять мягкие восстанавливающие средства. Как минимум месяц после удаления морщин перед выходом на улицу наносите на кожу солнцезащитный крем, а в следующие 3 месяца избегайте чрезмерного солнечного облучения.
Наиболее качественный результат получается при курсовом использовании этого метода, включающем 4–6 сеансов с промежутком в 1–1,5 месяца.
Лазерная процедура для лечения цистоцеле высокой степени тяжести
Цель
Целью этого исследования является оценка новой, минимально инвазивной неаблативной лазерной процедуры Er:YAG для уменьшения пролапса.
Исходные данные
Множество женщин страдают от различных видов пролапса тазовых органов, среди которых наиболее распространенным является пролапс мочевого пузыря или цистоцеле. Цистоцеле средней и высокой степени тяжести II-IV, при которых передняя стенка влагалища достигает вульвы или выпирает вне ее, является особенно беспокоящей и оказывает очень сильное влияние на качество жизни пациентки. Недавно была предложена новая минимально инвазивная лазерная методика для уменьшения выпадения органов. В этой методике используется фототепловое воздействие лазерного луча на слизистую ткань для того, чтобы вызывать ее сокращение без удаления ткани. Общее воздействие на организм пациентки минимально, в отличие от более инвазивных классических или других лазерных хирургических процедур.
Методы
В течение 6-месячного периода 28 пациенток (средний возраст 56,1 года, в диапазоне 38 – 77 лет) прошли лечение цистоцеле II–IV степеней с использованием новой неинвазивной лазерной процедуры Er:YAG.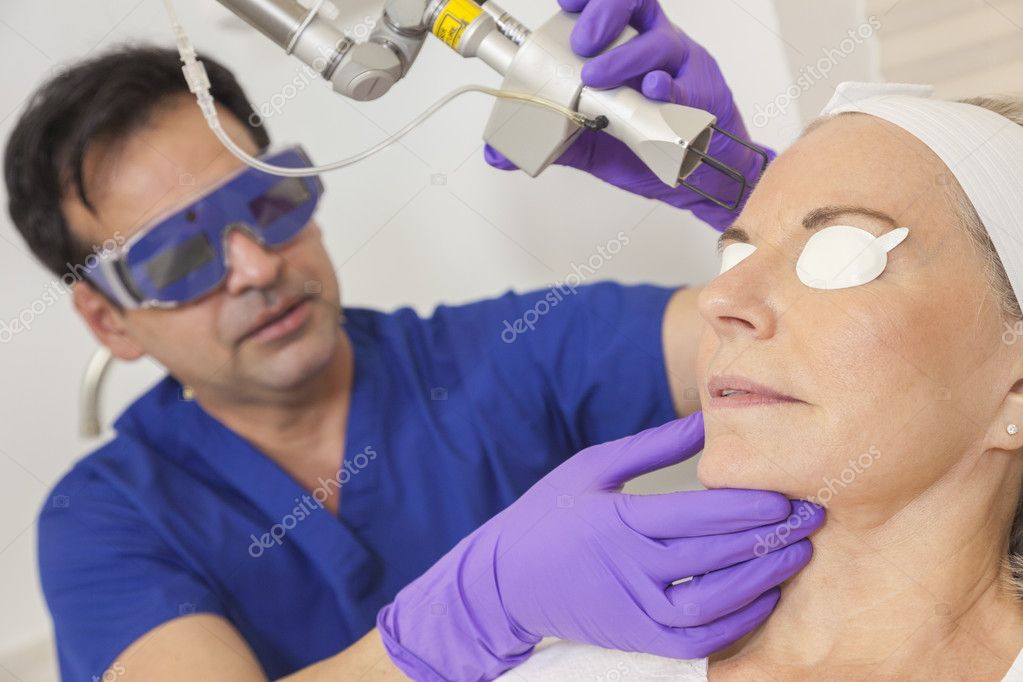 Оценка перед процедурой включала в себя сбор анамнеза и физический осмотр, классификацию степеней цистоцеле с использованием классификационной системы Baden-Walker и измерение объема остатков мочи после мочеиспускания. Пациентки получили от одной до трех лечебных процедур с интервалами 2 месяца между сессиями. Дискомфорт во время процедуры измерялся на каждом сеансе с использованием 10-балльной визуально-аналоговой шкалы для оценки болевых ощущений. Цифровые фотографии пролапсов выполнялись на каждом визите. Контрольные визиты выполнялись через 2, 4 и 6 месяцев. На каждом контрольном визите кроме физической оценки и фотографирования пролапса, пациентки отвечали на вопросы относительно послеоперационных побочных эффектов, степени улучшения их цистоцеле и уровня их удовлетворенности лечением. Врачом проводилась классификация цистоцеле, а также повторное измерение остатков мочи после мочеиспускания.
Оценка перед процедурой включала в себя сбор анамнеза и физический осмотр, классификацию степеней цистоцеле с использованием классификационной системы Baden-Walker и измерение объема остатков мочи после мочеиспускания. Пациентки получили от одной до трех лечебных процедур с интервалами 2 месяца между сессиями. Дискомфорт во время процедуры измерялся на каждом сеансе с использованием 10-балльной визуально-аналоговой шкалы для оценки болевых ощущений. Цифровые фотографии пролапсов выполнялись на каждом визите. Контрольные визиты выполнялись через 2, 4 и 6 месяцев. На каждом контрольном визите кроме физической оценки и фотографирования пролапса, пациентки отвечали на вопросы относительно послеоперационных побочных эффектов, степени улучшения их цистоцеле и уровня их удовлетворенности лечением. Врачом проводилась классификация цистоцеле, а также повторное измерение остатков мочи после мочеиспускания.
Результаты
У всех пациенток, кроме одной, степень пролапса уменьшилась как минимум на одну ступень (96,4%), у 12 из них (42,9%) на две ступени и у 2 пациенток (7,1%) – даже на три ступени. Дискомфорт во время лечения был очень низким (в среднем 0,4 балла по 10-балльной шкале). Подавляющее большинство пациенток оценили уровень своего удовлетворения как высокий и очень высокий, а их субъективная оценка улучшений также была очень положительной. Количество остаточной мочи после мочеиспускания значительно уменьшилось у всех пациенток (в среднем на 12 мл, диапазон уменьшения: 1,3 – 45 мл). Не было зарегистрировано никаких побочных эффектов после этой процедуры.
Дискомфорт во время лечения был очень низким (в среднем 0,4 балла по 10-балльной шкале). Подавляющее большинство пациенток оценили уровень своего удовлетворения как высокий и очень высокий, а их субъективная оценка улучшений также была очень положительной. Количество остаточной мочи после мочеиспускания значительно уменьшилось у всех пациенток (в среднем на 12 мл, диапазон уменьшения: 1,3 – 45 мл). Не было зарегистрировано никаких побочных эффектов после этой процедуры.
Выводы
Это пилотное исследование эффективности и безопасности новой неинвазивной лазерной процедуры Er:YAG для лечения цистоцеле высоких степеней тяжести продемонстрировало хорошую эффективность в лечение цистоцеле с минимальным дискомфортом во время процедуры для пациенток и без неблагоприятных эффектов. Дополнительно планируется проведение длительного наблюдения за существующими пациентками в течение 12 и 24 месяцев.
Справочная литература
1. Cooke JN, Gousse AE (2008) A historical perspective on cystocele repair—from honey to pessaries to anterior colporrhaphy: lessons from the past. J Urol 179:2126–2130
J Urol 179:2126–2130
2. Van Geelen JM, Dwyer PL. Where to for pelvic organ prolapse treatment after the FDA pronouncements?. International Urogynecology Journal May 2013, Volume 24, Issue 5, pp 707-718
3. Lukac M, Vizintin Z, Sult T. Novel Fractional Treatments with Variable Square Pulse Erbium:Yttrium–Aluminum–Garnet Aesthetic Lasers. Aesthetic dermatology laser 2009; 4(1):58-61.
4. Majaron B, Srinivas SM, Huang H, Nelson JS. Deep coagulation of dermal collagen with repetitive Er:YAG laser irradiation. Lasers in surgery and medicine 2000; 26(2):215-222.
5. Vizintin Z, Rivera M, Fistonic? I, Saracoglu F, Guimares P, Gaviria J, Garcia V, Lukac M, Perhavec T, Marini L. Novel Minimally Invasive VSP Er:YAG Laser Treatments in Gynecology Journal of the Laser and Health Academy, Vol. 2012, No. 1, P. 46-58.
Что такое лазерная хирургия? | Стэнфордское здравоохранение
Что такое лазерная хирургия?
Лазерная хирургия — это тип хирургии, в котором вместо инструментов для хирургических процедур используются специальные световые лучи. LASER расшифровывается как «Усиление света за счет стимулированного излучения». Лазеры были впервые разработаны в 1960 году.
LASER расшифровывается как «Усиление света за счет стимулированного излучения». Лазеры были впервые разработаны в 1960 году.
Новые модификации лазеров продолжают оказывать большое влияние на медицинскую и хирургическую практику. Большая часть их воздействия проявляется при лечении различных кожных поражений и заболеваний.
В каких операциях используются лазеры?
Существует много показаний к применению лазеров в хирургии. Ниже приведены некоторые из наиболее распространенных показаний:
- Для удаления опухолей
- Для предотвращения кровопотери путем герметизации мелких кровеносных сосудов
- Для герметизации лимфатических сосудов, уменьшения отека и распространения опухолевых клеток
- Для лечения некоторых кожных заболеваний, в том числе для удаления или улучшения состояния бородавок, родинок, татуировок, родимых пятен, шрамов и морщин
Как лазеры используются во время хирургии рака?
Лазерная хирургия — это тип хирургии, при котором вместо инструментов, таких как скальпели, для выполнения хирургических процедур используются специальные световые лучи. Существует несколько различных типов лазеров, каждый из которых обладает характеристиками, которые выполняют определенные функции во время операции. Лазерный свет может подаваться либо непрерывно, либо с перерывами, и его можно использовать с волоконной оптикой для лечения участков тела, которые часто труднодоступны. Ниже приведены некоторые из различных типов лазеров, используемых для лечения рака:
Существует несколько различных типов лазеров, каждый из которых обладает характеристиками, которые выполняют определенные функции во время операции. Лазерный свет может подаваться либо непрерывно, либо с перерывами, и его можно использовать с волоконной оптикой для лечения участков тела, которые часто труднодоступны. Ниже приведены некоторые из различных типов лазеров, используемых для лечения рака:
Лазеры на углекислом газе (CO 2 ) : Лазеры на углекислом газе (CO 2 ) могут удалять очень тонкий слой ткани с поверхности кожи, не удаляя более глубокие слои.Лазер CO 2 можно использовать для удаления рака кожи и некоторых предраковых клеток.
Лазеры на неодимовом иттрий-алюминиевом гранате (Nd:YAG): Лазеры на неодимовом иттрий-алюминиевом гранате (Nd:YAG) могут проникать глубже в ткани и вызывать быстрое свертывание крови. Лазерный свет может передаваться по оптическим волокнам для достижения менее доступных внутренних частей тела. Например, лазер Nd:YAG можно использовать для лечения рака горла.
Например, лазер Nd:YAG можно использовать для лечения рака горла.
Лазерная интерстициальная термотерапия (ЛИТТ): Лазерная интерстициальная термотерапия (ЛИТТ) использует лазеры для нагрева определенных участков тела.Лазеры направляются на области между органами (интерстициальные области), которые находятся рядом с опухолью. Тепло от лазера повышает температуру опухоли, тем самым уменьшая, повреждая или уничтожая раковые клетки.
Аргоновые лазеры: Аргоновые лазеры проходят только через поверхностные слои ткани, такие как кожа. Фотодинамическая терапия (ФДТ) использует свет аргонового лазера для активации химических веществ в раковых клетках.
Лазерная хирургия | Фонд исследований глаукомы
Лазерные операции занимают важное место в лечении различных проблем и заболеваний глаз. Существует несколько видов лазерной хирургии, используемых для лечения глаукомы.
Существует несколько видов лазерной хирургии, используемых для лечения глаукомы.
Тип лазерной хирургии зависит от формы глаукомы и ее тяжести. Лазеры производят сфокусированный луч света, который может вызвать очень небольшой ожог или отверстие в тканях глаза, в зависимости от силы светового луча. Лазерные операции выполняются в амбулаторных условиях в кабинете врача или в поликлинике больницы.
Во время лазерной хирургии глаз онемеет, поэтому боль практически отсутствует.Затем глазной врач подносит к глазу специальную линзу. Лазерный луч направлен в глаз, и появляется яркий свет, похожий на вспышку фотокамеры.
Ниже приведены наиболее распространенные лазерные операции для лечения глаукомы.
Селективная лазерная трабекулопластика (СЛТ)
Для лечения первичной открытоугольной глаукомы (ПОУГ).
SLT использует лазер, работающий на очень низком уровне. Он воздействует на определенные клетки «выборочно», оставляя необработанные участки трабекулярной сети нетронутыми. По этой причине СЛТ можно безопасно повторить.
По этой причине СЛТ можно безопасно повторить.
СЛТ может быть альтернативой для тех, кто безуспешно лечился АЛТ или гипотензивными каплями.
Аргоновая лазерная трабекулопластика (ALT):
Для лечения первичной открытоугольной глаукомы (ПОУГ).
Лазерный луч открывает жидкостные каналы глаза, улучшая работу дренажной системы. Во многих случаях лекарства по-прежнему будут необходимы.
Обычно сначала обрабатывают половину жидкостных каналов.При необходимости другие жидкостные каналы можно лечить на отдельном сеансе в другой раз. Этот метод предотвращает чрезмерную коррекцию и снижает риск повышения давления после операции.
Аргоновая лазерная трабекулопластика успешно снизила внутриглазное давление у 75% пролеченных пациентов.
Лазерная периферическая иридотомия (LPI)
Для лечения узкоугольной и узкоугольной глаукомы.
Узкоугольная глаукома (также известная как закрытоугольная глаукома) возникает, когда угол между радужной оболочкой и роговицей глаза слишком мал. Это приводит к тому, что радужка блокирует дренаж жидкости, увеличивая внутриглазное давление. LPI делает небольшое отверстие в радужной оболочке, позволяя ей выпасть из жидкостного канала и помогая оттоку жидкости.
Это приводит к тому, что радужка блокирует дренаж жидкости, увеличивая внутриглазное давление. LPI делает небольшое отверстие в радужной оболочке, позволяя ей выпасть из жидкостного канала и помогая оттоку жидкости.
Лазерная циклофотокоагуляция
Альтернатива фильтрующей микрохирургии, которая обычно используется позже в алгоритме лечения. Можно использовать несколько различных типов лазеров, чтобы помешать способности цилиарного тела вырабатывать жидкость и, таким образом, снизить внутриглазное давление. Процедуру может потребоваться повторить, чтобы навсегда контролировать глаукому.
Боль или дискомфорт после лазерной хирургии глаукомы
Существует легкое жжение, связанное с LPI и ALT. В лазерной хирургии YAG CP используется местная анестезия для онемения глаза. После того, как глаз онемеет, боль и дискомфорт должны быть незначительными или отсутствовать.
Долгосрочные преимущества лазерной хирургии глаукомы
Лазерная хирургия глаукомы помогает снизить внутриглазное давление (ВГД) в глазу. Продолжительность снижения ВГД зависит от типа лазерной хирургии, типа глаукомы, возраста, расы и многих других факторов.Некоторым людям может потребоваться повторная операция, чтобы лучше контролировать внутриглазное давление.
Продолжительность снижения ВГД зависит от типа лазерной хирургии, типа глаукомы, возраста, расы и многих других факторов.Некоторым людям может потребоваться повторная операция, чтобы лучше контролировать внутриглазное давление.
Лекарства после лазерной хирургии
В большинстве случаев для контроля и поддержания внутриглазного давления необходимы лекарства. Однако операция может уменьшить количество необходимых лекарств.
Время восстановления
Как правило, пациенты могут возобновить нормальную повседневную деятельность на следующий день после лазерной операции.
Процедура обычно проводится в кабинете офтальмолога или глазной клинике.Перед операцией ваш глаз обезболят лекарством. Ваш глаз может быть немного раздражен, а ваше зрение может быть слегка размытым после операции. Вам следует организовать поездку домой после операции.
Риски лазерной хирургии
Как и при любом другом хирургическом вмешательстве, при лазерной хирургии есть определенные риски. Некоторые люди испытывают кратковременное повышение внутриглазного давления (ВГД) вскоре после операции. У других, которым требуется операция YAG CP (циклофотокоагуляция), существует риск снижения ВГД слишком низко для поддержания нормального метаболизма и формы глаза.Использование препаратов против глаукомы до и после операции может помочь снизить этот риск.
Некоторые люди испытывают кратковременное повышение внутриглазного давления (ВГД) вскоре после операции. У других, которым требуется операция YAG CP (циклофотокоагуляция), существует риск снижения ВГД слишком низко для поддержания нормального метаболизма и формы глаза.Использование препаратов против глаукомы до и после операции может помочь снизить этот риск.
Повышенный риск катаракты
Существует небольшой риск развития катаракты после некоторых видов лазерной хирургии глаукомы. Однако потенциальные преимущества операции обычно перевешивают любые риски.
Существует распространенный миф о том, что лазеры можно использовать для удаления катаракты; это не так, за исключением экспериментальных исследований. После того, как катаракта была удалена с помощью обычной хирургической операции, часто остается внешняя мембрана капсулы хрусталика.Эта мембрана может медленно утолщаться и затуманивать зрение, как это происходит с катарактой. Лазерная хирургия может открыть эту мембрану, помогая улучшить зрение без операции. Эта лазерная процедура называется капсулотомией.
Эта лазерная процедура называется капсулотомией.
Очень важно обсудить все ваши вопросы или опасения по поводу лазерной хирургии с вашим врачом-офтальмологом.
Исследователи открыли предиктор успеха лазерного лечения пациентов с глаукомой
Более 70 миллионов человек во всем мире страдают от глаукомы, состояния, которое вызывает накопление жидкости и давления внутри глаза и может в конечном итоге привести к слепоте.Варианты лечения традиционно включали глазные капли для уменьшения количества жидкости, вырабатываемой глазом, или хирургическое вмешательство для очистки глазного дренажа.
Но новое исследование Медицинской школы Университета Миссури и MU Health Care дает представление о том, какие пациенты могут получить наибольшую пользу от неинвазивного лечения, называемого селективной лазерной трабекулопластикой (СЛТ), которое снижает давление за счет использования лазера для изменения тканей глаза. приводит к лучшему оттоку жидкости.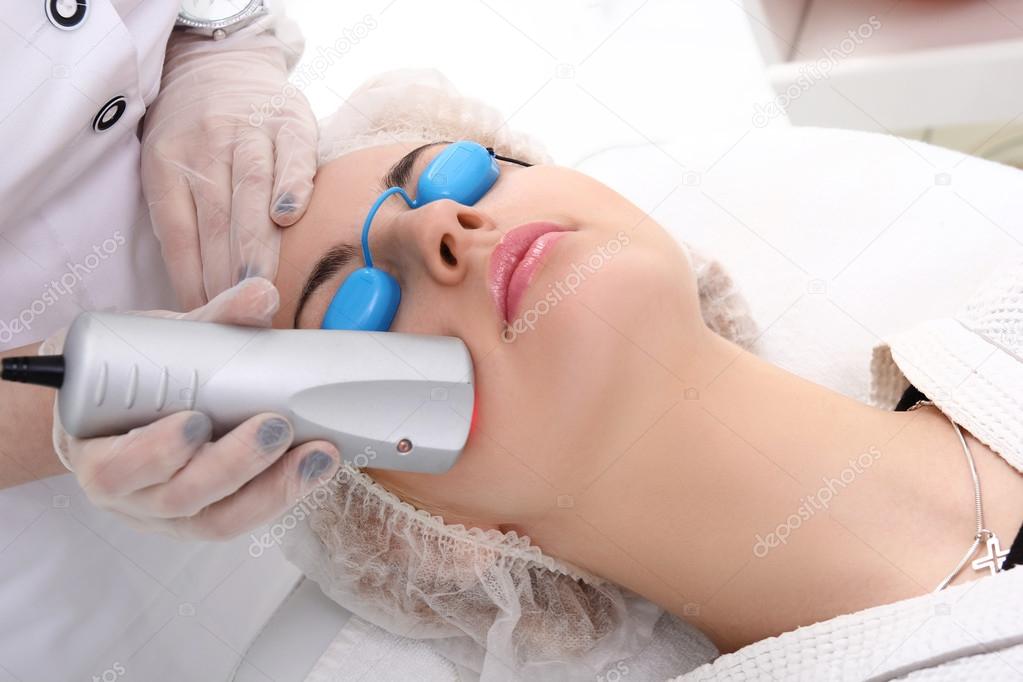
«Недостаточно доказательств того, насколько хорошо работает СЛТ, насколько она безопасна и является идеальным кандидатом», — говорит старший автор Джелла Ан, доктор медицинских наук, доцент кафедры офтальмологии и прошедший стажировку специалист по глаукоме в MU. Глазной институт Мэйсона Health Care.«Поскольку о СЛТ известно так мало, специалисты опасаются ее использования в качестве терапии первой линии при глаукоме. Результаты наших исследований помогли мне определить идеального пациента для этой процедуры».
Исследовательская группа Ана изучила 252 процедуры СЛТ у 198 взрослых пациентов с открытоугольной глаукомой, чтобы определить, какой процент этих операций привел к снижению внутриглазного давления (ВГД) на 20% или более. Через два месяца после операции 33,6% пациентов соответствовали критериям успеха.Через шесть месяцев 38,5% достигли порогового значения. Исследователи обнаружили, что у пациентов с более высоким исходным ВГД снижение давления было более выраженным.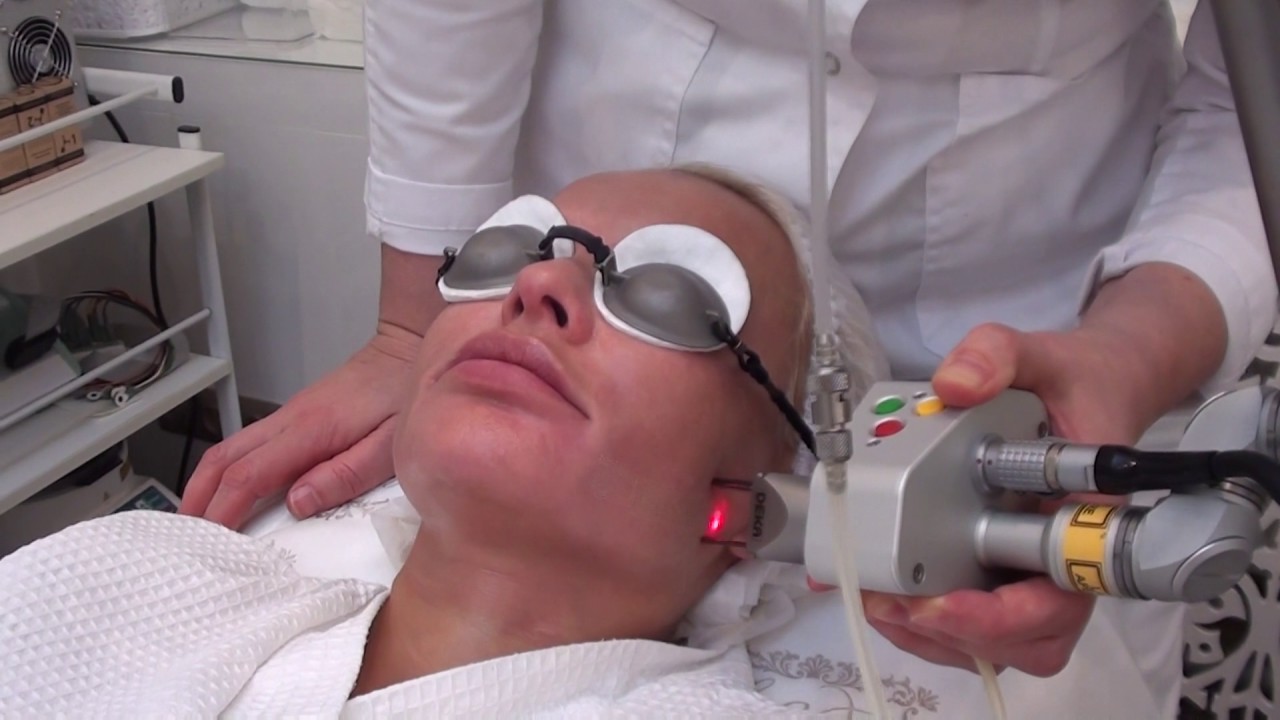
«Мы обнаружили значительное улучшение у пациентов с более тяжелыми случаями, что убедило меня в том, что пациенты с самым высоким давлением получат наибольшую пользу от этой лазерной терапии», — сказал Ан.
Возраст, тип и тяжесть глаукомы существенно не предсказывают успешный исход. Кроме того, менее 5% исследованных пациентов испытали наиболее распространенное нежелательное явление в виде скачка ВГД после процедуры.
«Это исследование действительно повысило мой уровень комфорта, чтобы предложить СЛТ в качестве основной терапии», — сказал Ан. «До этого исследования я бы назначал этим пациентам несколько лекарств, создавая возможность побочных эффектов и плохой приверженности, что могло привести к прогрессированию заболевания. Теперь я предлагаю этот лазер первым, если они являются хорошим кандидатом из-за его профиля безопасности. Если это не сработает, мы всегда можем перейти к другим вариантам».
Помимо Ана, ведущим автором исследования был резидент офтальмологического факультета Медицинской школы Университета штата Массачусетс Мэтью Хирабаяши, доктор медицинских наук. Викрам Поннусами, доктор медицинских наук, недавний выпускник Медицинской школы MU, также внес свой вклад в эти выводы.
Викрам Поннусами, доктор медицинских наук, недавний выпускник Медицинской школы MU, также внес свой вклад в эти выводы.
Исследование «Факторы прогнозирования результатов селективной лазерной трабекулопластики» было недавно опубликовано в журнале Scientific Reports, исследовательском журнале Nature.
Лазерная операция на углекислом газе при аномальных изменениях клеток шейки матки
Обзор операции
Луч лазера на углекислом газе (CO2) используется для:
Лазерная вапоризация занимает от 10 до 15 минут. Аномальная ткань разрушается или удаляется, оставляя нормальную ткань нетронутой.
Как это делается
Лазерная операция на углекислом газе может проводиться в кабинете врача, в клинике или больнице в качестве амбулаторной процедуры. Вам не придется ночевать в больнице.
Вам нужно будет снять одежду ниже талии и обернуть вокруг талии бумажное или тканевое покрытие. Затем вы ляжете на спину на стол для осмотра, ноги приподняты и поддерживаются подставками для ног (стременами). Ваш врач введет смазанный инструмент, называемый зеркалом, во влагалище.Зеркало аккуратно раздвигает стенки влагалища, позволяя исследовать внутреннюю часть влагалища и шейку матки.
Ваш врач введет смазанный инструмент, называемый зеркалом, во влагалище.Зеркало аккуратно раздвигает стенки влагалища, позволяя исследовать внутреннюю часть влагалища и шейку матки.
Процедура обычно проводится с помощью инъекции обезболивающего препарата в шейку матки (цервикальная блокада). Если используется цервикальная блокада, вместе с местным анестетиком можно использовать лекарство от пероральной боли.
Что ожидать после операции
Большинство женщин могут вернуться к нормальной деятельности в течение 2–3 дней после операции. Время восстановления будет зависеть от того, сколько было сделано во время процедуры.
Если вам сделали операцию с помощью лазера на углекислом газе, вам необходимо регулярно проходить тест Папаниколау. Вы должны сдавать мазок Папаниколау через 4–6 месяцев или так часто, как это рекомендовано вашим врачом. После того, как несколько результатов теста Папаниколау будут нормальными, вы и ваш врач можете решить, как часто планировать будущие тесты Папаниколау.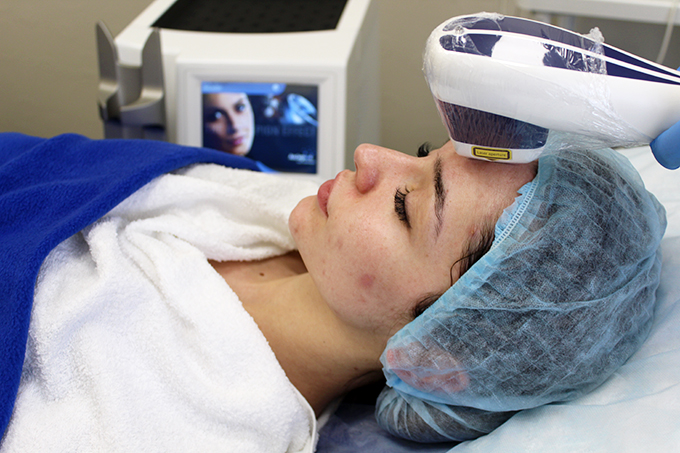
После лазерной хирургии
- Водянистые выделения из влагалища могут наблюдаться в течение примерно 2–3 недель.
- Вместо тампонов следует использовать прокладки в течение 2–3 недель.
- Следует избегать половых контактов в течение 2–3 недель.
- Спринцевание делать нельзя.
Когда звонить врачу
Звоните своему врачу при любом из следующих симптомов:
- Лихорадка
- Сильное кровотечение (больше, чем обычно бывает во время менструации)
- Нарастающая тазовая боль
- Плохо пахнущие или желтоватые выделения из влагалища, которые могут указывать на инфекцию
Почему это делается
Операция с использованием лазера на углекислом газе проводится, когда:
- Аномальные клеточные изменения, обнаруженные при мазке Папаниколау, подтверждены кольпоскопией и биопсией шейки матки.
- При мазке Папаниколау обнаруживаются изменения клеток от умеренных до тяжелых.
 Если эти аномалии не могут быть подтверждены кольпоскопией, клетки могут быть собраны из верхних отделов цервикального канала с помощью биопсии шейки матки. Если аномальные клетки находятся высоко в шейке матки, CO2-лазер может быть использован для проведения конусной биопсии для удаления аномальной ткани.
Если эти аномалии не могут быть подтверждены кольпоскопией, клетки могут быть собраны из верхних отделов цервикального канала с помощью биопсии шейки матки. Если аномальные клетки находятся высоко в шейке матки, CO2-лазер может быть использован для проведения конусной биопсии для удаления аномальной ткани.
How Well It Works
Лазерная хирургия на углекислом газе хорошо подходит для разрушения аномальной ткани шейки матки в зависимости от размера, глубины и типа аномальной ткани.Исследования дали разные результаты. Они показывают, что лазерная хирургия на углекислом газе разрушает всю аномальную ткань в 77–98 случаях из 100. сноска 1 И когда эта операция используется для удаления клина аномальной ткани, она оказывается успешной примерно в 93–97 случаях из 100. сноска 1
Риски
- У некоторых женщин может быть кровотечение из шейки матки в течение 7–10 дней после лазерной хирургии.
- У некоторых женщин может быть серьезное кровотечение, требующее дальнейшего лечения.

- Может развиться инфекция шейки матки или матки (редко).
- Может возникнуть сужение шейки матки (цервикальный стеноз), которое может вызвать бесплодие (редко).
What Think About
Лазерная хирургия на углекислом газе способна разрушить или удалить аномальную ткань, расположенную слишком высоко в шейке матки, чтобы ее можно было разрушить с помощью криохирургии.
Лазер на углекислом газе можно использовать для выполнения конусной биопсии (конизации), но он используется не так часто, как другие методы конизации, потому что:
- Для его выполнения требуется более специализированная подготовка.
- На краю биоптата сожжено большее количество ткани.
- Это дороже.
Каталожные номера
Цитаты
- Гарсия Ф. и др. (2012). Интраэпителиальные заболевания шейки матки, влагалища и вульвы.
В JS Berek, изд., Гинекология Берека и Новака , 15-е изд., стр. 574–618. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Кредиты
Актуально на: 17 декабря 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины — семейная медицина
Кэтлин Ромито, доктор медицины — семейная медицина
Мартин Дж.Gabica MD — семейная медицина
Kevin C. Kiley MD — акушерство и гинекология
Актуально на: 17 декабря 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Сара Маршалл, доктор медицины — семейная медицина и Кэтлин Ромито, доктор медицины — семейная медицина, и Мартин Дж. Габика, доктор медицины — семейная медицина, и Кевин К. Кайли, доктор медицины — акушерство и гинекология
Garcia F, et al. (2012). Интраэпителиальные заболевания шейки матки, влагалища и вульвы. В JS Berek, изд., Гинекология Берека и Новака , 15-е изд., стр. 574-618. Филадельфия: Липпинкотт Уильямс и Уилкинс.
В JS Berek, изд., Гинекология Берека и Новака , 15-е изд., стр. 574-618. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Лазерные процедуры — Tucson Eye Care
Лазерная иридотомия
Эта процедура выполняется в условиях анатомических узких углов, которые оказались закрытыми, что просто означает угол, образованный в вашем глазу между роговицей (прозрачная передняя часть глаза) и радужной оболочкой (цветная часть глаза), где внутренний дренаж путь сидит, узок до порога риска быть внезапно заблокированным.Если бы произошла эта внезапная закупорка, которая называется острой закрытоугольной глаукомой, давление в вашем глазу очень резко поднялось бы, и в результате у вас развилась бы сильная боль в глазу, ухудшение зрения и ухудшение зрения. возможно, вы увидите ореолы вокруг огней и почувствуете тошноту или рвоту. Если ваш врач считает, что вы достигли порога необходимости вмешательства, считается небезопасным расширять глаза до тех пор, пока не будет проведена лазерная процедура.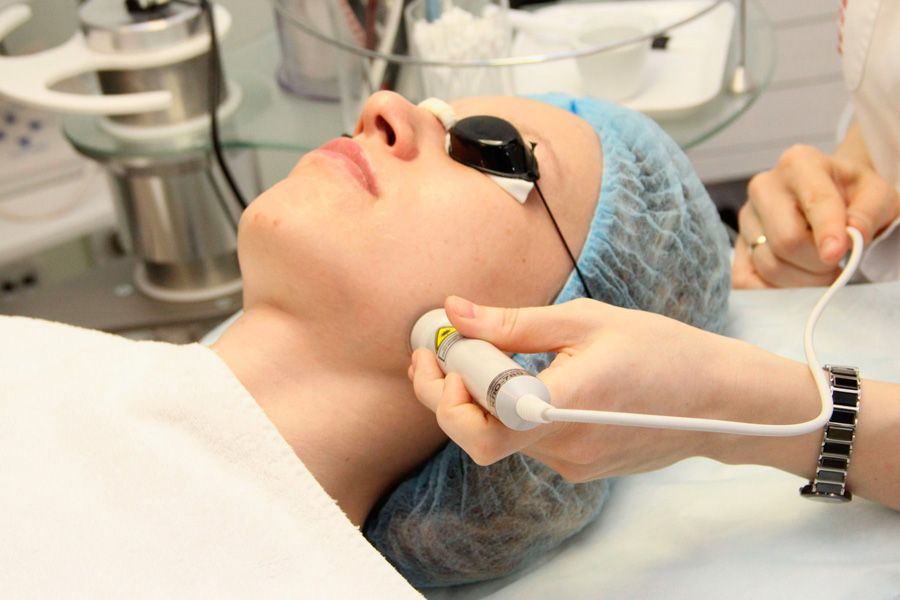 Вы также должны знать, что некоторые лекарства, способные расширять зрачок, могут подвергнуть вас риску развития острой закрытоугольной глаукомы.Наиболее распространенными виновниками безрецептурного отпуска являются лекарства от аллергии, средства от кашля и лекарства от тошноты. Обычно назначаемые лекарства, способные вызвать приступ, включают, среди прочего, лекарства, используемые для лечения депрессии или тревоги. Если вы принимали одно из этих лекарств в течение многих лет и у вас не было проблем, ваш врач не может дать вам процентную вероятность того, что одно из этих лекарств вызовет приступ в вашем глазу, он может только просто сообщить вам, что риск есть.Если считается, что ваши глаза имеют закрытые углы, вам будет рекомендована лазерная иридотомия. Это относительно быстрая процедура, которая проводится в условиях клиники и работает путем создания крошечного отверстия в радужной оболочке (цветной части глаза), которое служит для создания альтернативного пути для жидкости, чтобы предотвратить внезапный скачок давления в вашем глазу.
Вы также должны знать, что некоторые лекарства, способные расширять зрачок, могут подвергнуть вас риску развития острой закрытоугольной глаукомы.Наиболее распространенными виновниками безрецептурного отпуска являются лекарства от аллергии, средства от кашля и лекарства от тошноты. Обычно назначаемые лекарства, способные вызвать приступ, включают, среди прочего, лекарства, используемые для лечения депрессии или тревоги. Если вы принимали одно из этих лекарств в течение многих лет и у вас не было проблем, ваш врач не может дать вам процентную вероятность того, что одно из этих лекарств вызовет приступ в вашем глазу, он может только просто сообщить вам, что риск есть.Если считается, что ваши глаза имеют закрытые углы, вам будет рекомендована лазерная иридотомия. Это относительно быстрая процедура, которая проводится в условиях клиники и работает путем создания крошечного отверстия в радужной оболочке (цветной части глаза), которое служит для создания альтернативного пути для жидкости, чтобы предотвратить внезапный скачок давления в вашем глазу. . Это предотвращает внезапную или острую форму закрытоугольной глаукомы и может не предотвратить более хроническую форму закрытоугольной глаукомы, которая может развиваться медленно и коварно с течением времени из рубцов радужной оболочки в пути оттока.Для самой процедуры ваш врач будет держать линзу на вашем глазу после того, как он был обезболен. Вы будете сидеть перед микроскопом, похожим на тот, который ваш врач использует для осмотра ваших глаз. Процедура не должна быть мучительно болезненной, однако это не самый комфортный опыт. Большинство пациентов описывают что-то вроде легкого щелчка резинкой по глазу при каждом приложении энергии, что составляет доли секунды. Количество энергетических аппликаций зависит от толщины вашей радужной оболочки, но обычно процедура занимает не более нескольких минут.Вы будете использовать стероидные капли в течение нескольких дней после процедуры и не будете иметь никаких ограничений по активности. Преимущества процедуры намного перевешивают риски, но риски включают кровотечение, царапину или инфекцию роговицы, разрыв или отслоение сетчатки, длительное воспаление или небольшую тень в области лазерного отверстия, а также многие другие менее распространенные риски.
. Это предотвращает внезапную или острую форму закрытоугольной глаукомы и может не предотвратить более хроническую форму закрытоугольной глаукомы, которая может развиваться медленно и коварно с течением времени из рубцов радужной оболочки в пути оттока.Для самой процедуры ваш врач будет держать линзу на вашем глазу после того, как он был обезболен. Вы будете сидеть перед микроскопом, похожим на тот, который ваш врач использует для осмотра ваших глаз. Процедура не должна быть мучительно болезненной, однако это не самый комфортный опыт. Большинство пациентов описывают что-то вроде легкого щелчка резинкой по глазу при каждом приложении энергии, что составляет доли секунды. Количество энергетических аппликаций зависит от толщины вашей радужной оболочки, но обычно процедура занимает не более нескольких минут.Вы будете использовать стероидные капли в течение нескольких дней после процедуры и не будете иметь никаких ограничений по активности. Преимущества процедуры намного перевешивают риски, но риски включают кровотечение, царапину или инфекцию роговицы, разрыв или отслоение сетчатки, длительное воспаление или небольшую тень в области лазерного отверстия, а также многие другие менее распространенные риски. Лазерная процедура
Лазерная процедураYAG Los Altos | Хирургия катаракты Сан-Хосе
Дэвид Ф. Чанг, доктор медицинских наук
Что такое медицинский лазер?
Лазеры используют энергию невидимого микроскопического луча света для очень точного воздействия на ткани тела.Самые ранние медицинские применения лазеров были для глаз. Таким образом, офтальмологические лазеры являются прецизионными «инструментами», которые можно использовать для лечения различных частей глаза различными способами. Сегодня лечение глаз продолжает оставаться наиболее распространенным применением медицинских лазеров.
Микроскопический световой луч лазера должен достигать органа-мишени. Поскольку свет не может проходить через кожу, для лечения лазером внутреннего органа, например печени, необходим разрез. Однако глаз уникален, потому что прозрачная роговица спереди действует как окно.Поскольку источники света (такие как лазерный луч) могут быть направлены через это окно, не требуется никаких надрезов, чтобы достичь областей внутри глазного яблока с помощью лазера. При отсутствии разреза лазерное лечение глаз не считается настоящей «хирургией». Нет возможности инфекции или раневых осложнений, и нет необходимости в снижении физической активности.
При отсутствии разреза лазерное лечение глаз не считается настоящей «хирургией». Нет возможности инфекции или раневых осложнений, и нет необходимости в снижении физической активности.
При многих заболеваниях глаз лазер может заменить хирургическое вмешательство. Примеры могут включать лечение 1) глаукомы, неадекватно контролируемой лекарствами, 2) помутнения опорной капсулы, которое может возникнуть после операции по удалению катаракты, 3) некоторых опухолей глаза и 4) многочисленных состояний сетчатки, таких как слезы, диабетические осложнения и аномалии зрения. тираж.Каждое из этих различных заболеваний глаз лечится разными типами лазеров и по-разному. Таким образом, прогноз и опыт пациента будут различаться в зависимости от того, какая часть глаза и какое состояние лечится.
Почему после успешной операции по удалению катаракты иногда требуется лазерное лечение?
Катаракта – это помутнение естественного хрусталика человека. Хрусталик человека подвешен внутри глаза и заключен в тонкую целлофановую оболочку, называемую «капсулой». С помощью современной хирургии катаракты можно сделать большое отверстие в передней части капсулы и извлечь помутневший хрусталик, сохранив при этом остальную часть этой тонкой капсулы. Оставшаяся капсула, похожая на прозрачный мешочек, затем используется для фиксации имплантата в том же месте, что и естественный хрусталик.
С помощью современной хирургии катаракты можно сделать большое отверстие в передней части капсулы и извлечь помутневший хрусталик, сохранив при этом остальную часть этой тонкой капсулы. Оставшаяся капсула, похожая на прозрачный мешочек, затем используется для фиксации имплантата в том же месте, что и естественный хрусталик.
Поскольку в передней части капсульного мешка есть хирургическое отверстие, задняя часть капсулы (за искусственным хрусталиком) является единственной частью, через которую мы действительно просматриваем.Это называется «задняя капсула». Хотя катаракта не может повториться, клетки могут прилипать к задней капсуле и подобно слоям пыли, скапливающимся на окне, приводят к помутнению, которое появляется спустя месяцы или годы после первоначальной операции. Это будет медленно вызывать прогрессирующее снижение зрения. Несмотря на возможность будущего помутнения, есть и другие важные преимущества сохранения задней капсулы в течение первых нескольких месяцев после операции по удалению катаракты.
Чтобы видеть сквозь стену, строим окно.Остальная часть стены продолжает поддерживать потолок. Точно так же нет необходимости удалять помутневшую капсулу, чтобы восстановить четкое зрение. Вместо этого в центре задней капсулы делают небольшое отверстие или «окно», чтобы обеспечить хороший обзор. Это постоянное отверстие имеет диаметр около одной восьмой дюйма и не закроется позже. Остальная часть капсулы остается неповрежденной, чтобы поддерживать имплантат так же надежно, как и раньше.
Исторически для создания этого отверстия через хирургический разрез вставлялся специальный нож.Однако с 1984 года потребность в этой операции была заменена YAG-лазером. Вместо металлического лезвия в качестве безболезненного «инструмента» используется специально сфокусированный луч лазерного излучения. Поскольку свет можно сфокусировать через прозрачное окно, такое как роговица, разрез не требуется.
Всем ли нужна процедура YAG-лазера после операции по удалению катаракты?
Одной из основных задач хирургии катаракты является сохранение капсулы хрусталика. Как и реакция на заживление, склонность капсулы к более позднему помутнению зависит от человека.У многих пациентов это помутнение никогда не развивается. Однако, поскольку это индивидуальная реакция глаз, полностью предотвратить ее появление невозможно. Он чаще развивается у молодых пациентов и после некоторых типов катаракты. Это не осложнение и не считается серьезной проблемой, поскольку ее можно исправить без хирургического вмешательства. После того, как лазер сделает отверстие, оно останется открытым. Лазерную процедуру не придется повторять повторно.
Как и реакция на заживление, склонность капсулы к более позднему помутнению зависит от человека.У многих пациентов это помутнение никогда не развивается. Однако, поскольку это индивидуальная реакция глаз, полностью предотвратить ее появление невозможно. Он чаще развивается у молодых пациентов и после некоторых типов катаракты. Это не осложнение и не считается серьезной проблемой, поскольку ее можно исправить без хирургического вмешательства. После того, как лазер сделает отверстие, оно останется открытым. Лазерную процедуру не придется повторять повторно.
На что похоже лазерное лечение?
Лазерная процедура YAG будет проводиться в Центре глазной хирургии Peninsula, расположенном в 1,6 км от нашего офиса.Вы должны подготовиться к лазерному лечению так же, как и к осмотру глаз. Нет необходимости менять одежду, и после процедуры нет ограничений в диете, физических упражнениях, чтении или просмотре телевизора. Ваши обычные лекарства, такие как таблетки или глазные капли, следует принимать в обычное время.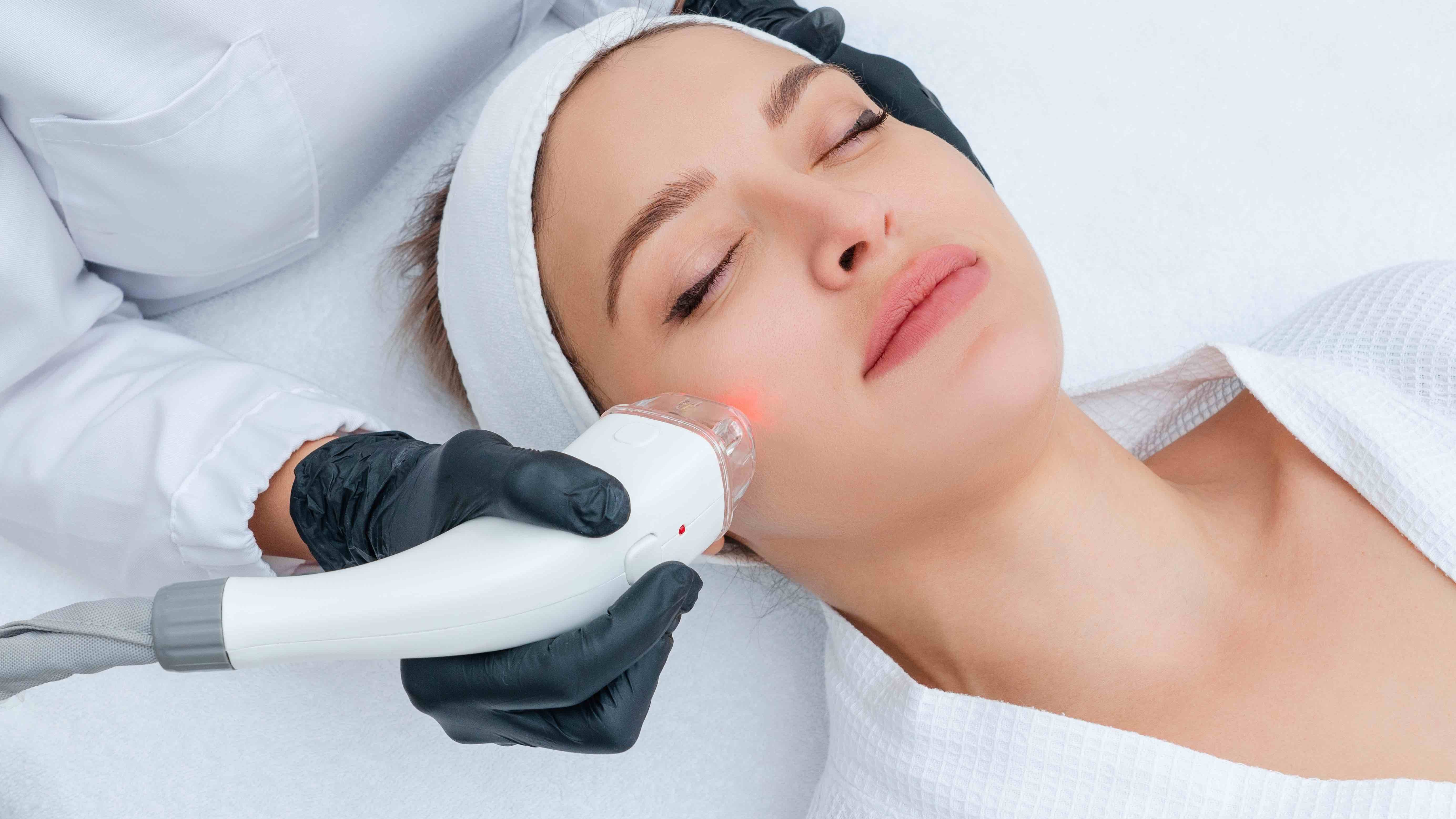
Вы будете сидеть перед глазным микроскопом, подобным тому, который используется для обычного осмотра глаз. Микроскоп используется для стабилизации головы, а также для фокусировки и проведения лазерного лечения. На глаз будет помещена специальная фокусирующая линза, которая контролирует движения глаз и предотвращает закрытие век.Анестезирующие капли используются для обезболивания глаза. Поскольку количество лазерной энергии очень мало, это не влияет на другой глаз или другие части тела. Здесь нет боли. Во время введения лазера ощущается щелчок. Серия нескольких щелчков представляет собой множество крошечных приложений, используемых для создания отверстия в облачной капсуле. Поскольку капсула естественным образом растягивается, каждый микроскопический надрыв приводит к постепенному расширению отверстия до тех пор, пока не будет достигнут оптимальный размер.
После лечения может наблюдаться временное размытие изображения в течение нескольких минут. Глаз может быть слегка раздражен позже в течение дня. Боль возникает редко, повязка не требуется. Улучшение зрения может быть отмечено позже в тот же день или на следующий день. Лазерное лечение не меняет рецепт на очки. Однако, поскольку зрение было субоптимальным во время предлазерного осмотра глаз, может быть организовано последующее посещение для повторной проверки зрения и рецепта на очки.
Боль возникает редко, повязка не требуется. Улучшение зрения может быть отмечено позже в тот же день или на следующий день. Лазерное лечение не меняет рецепт на очки. Однако, поскольку зрение было субоптимальным во время предлазерного осмотра глаз, может быть организовано последующее посещение для повторной проверки зрения и рецепта на очки.
Существуют ли риски для лазерной процедуры YAG?
Эта процедура показана, если мутная капсула вызвала постоянное и сильно раздражающее размытие.Риски, к счастью, минимальны. Изменения давления глазной жидкости и сетчатки могут возникать независимо друг от друга в зависимости от возраста. В предрасположенных глазах эти изменения редко могут быть вызваны лазерной процедурой. Такие изменения обычно поддаются лечению. Что наиболее важно, использование YAG-лазера позволяет избежать других рисков, характерных для настоящей операции (например, кровотечения или инфекции).
Небольшие временные мушки могут появиться сразу после лазерной обработки. Это микроскопические частицы из капсулы, которые в конечном итоге уплывают.Они отделены от постоянных плавающих пятен в стекловидном теле, которые у большинства пациентов развиваются с возрастом.
Это микроскопические частицы из капсулы, которые в конечном итоге уплывают.Они отделены от постоянных плавающих пятен в стекловидном теле, которые у большинства пациентов развиваются с возрастом.
5.1.2: Лазерная хирургия
5.1.2: Лазерная хирургия
Принято: июль 1999 г. | Изменено: май 2021 г. Версия для печати | Поделиться этим товаром Позиция Совета состоит в том, что ревизия, разрушение, надрез или другие структурные изменения тканей человека с использованием лазерной технологии являются хирургическими операциями.* Лазерная хирургия должна выполняться только врачом или лицензированным специалистом в области здравоохранения, работающим в рамках своей профессиональной деятельности и имеющим соответствующую медицинскую подготовку, работающим под наблюдением, предпочтительно на месте, врача или в соответствии с этими категориями здоровья. медицинские работники, имеющие в настоящее время лицензию этого штата на оказание хирургических услуг. **
медицинские работники, имеющие в настоящее время лицензию этого штата на оказание хирургических услуг. **
Лицензиаты должны использовать только устройства, одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США, за исключением случаев, когда они работают в соответствии с протоколами, утвержденными экспертными советами учреждений.Как и в случае со всеми новыми процедурами, лицензиат обязан пройти надлежащее обучение и предоставить документацию об этом обучении Совету по запросу.
Лазерное удаление волос и татуировок **
Лазеры используются в некоторых процедурах удаления волос и татуировок, как и различные устройства, которые (1) манипулируют и/или импульсируют свет, заставляя его проникать в ткани человека, и (2) классифицируются Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США как «рецептурные». . Процедуры удаления волос и татуировок с использованием таких технологий должны выполняться только врачом или лицом, назначенным врачом, имеющим соответствующую подготовку и опыт, который несет полную ответственность за эту процедуру. Кроме того, электрологи, имеющие лицензию на практику лазерного лечения волос, могут выполнять лазерную эпиляцию (но не удаление татуировок) под наблюдением врача.
Кроме того, электрологи, имеющие лицензию на практику лазерного лечения волос, могут выполнять лазерную эпиляцию (но не удаление татуировок) под наблюдением врача.
Ожидается, что врач, обеспечивающий медицинское наблюдение, обеспечит надлежащий надзор за лицензированным и нелицензированным персоналом как до, так и после выполнения процедуры. Совет считает, что руководящие принципы, изложенные в этом Заявлении о позиции, применимы к каждому лицензиату Совета, занимающемуся лазерным удалением волос и татуировок.
Позиция Совета состоит в том, что надлежащая медицинская практика требует, чтобы каждый пациент был осмотрен врачом, фельдшером или практикующей медсестрой, имеющими лицензию или одобрение этого Совета, до прохождения первой лазерной процедуры по удалению волос и татуировок, а также в другое время по мере необходимости. по медицинским показаниям. Обследование должно включать сбор анамнеза и целенаправленное физическое обследование. В тех случаях, когда используются рецептурные препараты, такие как местные анестетики, Правление ожидает, что лицензиаты будут следовать рекомендациям, изложенным в Положении Правления под названием «Контакты с пациентами перед выписыванием рецептов». ” Когда лекарство прописывается или выдается в связи с лазерным удалением волос или татуировок, наблюдающий врач должен обеспечить получение пациентом подробных инструкций по безопасному использованию или применению указанного лекарства.
” Когда лекарство прописывается или выдается в связи с лазерным удалением волос или татуировок, наблюдающий врач должен обеспечить получение пациентом подробных инструкций по безопасному использованию или применению указанного лекарства.
Ответственный наблюдающий врач должен находиться на месте или быть доступным для человека, фактически выполняющего процедуру. То, что представляет собой «легкодоступный», будет зависеть от множества факторов. Эти факторы включают, помимо прочего, конкретные типы используемых процедур и оборудования; обрабатываемое анатомическое место; уровень подготовки лиц, выполняющих процедуру; уровень и тип лицензии, если таковая имеется, у лиц, выполняющих процедуру; использование местных анестетиков; качество составления протоколов выполнения процедуры; частота, качество и тип непрерывного обучения лиц, выполняющих процедуры; и любые другие действующие меры обеспечения качества.Во всех случаях Совет ожидает, что врач сможет быстро реагировать на неотложные ситуации пациента и вопросы тех, кто выполняет процедуры.
*Определение хирургии, принятое Советом в ноябре 1998 г.: Хирургия, включающая ревизию, разрушение, разрез или структурное изменение тканей человека, выполняемое с использованием различных методов и инструментов, представляет собой дисциплину, включающую оперативные и нехирургические операции. оперативное лечение лиц, нуждающихся в таком вмешательстве, и требует предоперационной оценки, суждения, технических навыков, послеоперационного ведения и последующего наблюдения.
** Для получения дополнительной информации об участии лиц, не имеющих лицензии, в лазерном удалении волос и татуировок см. Руководящий документ Совета с часто задаваемыми вопросами.
Оставьте это поле пустым
Ваш адрес электронной почты:
Твое имя:
К:
Предмет:
Сообщение:Вам предоставлен доступ к следующей статье:
Позиция Совета состоит в том, что ревизия, разрушение, надрез или другие структурные изменения тканей человека с использованием лазерной технологии являются хирургическими операциями.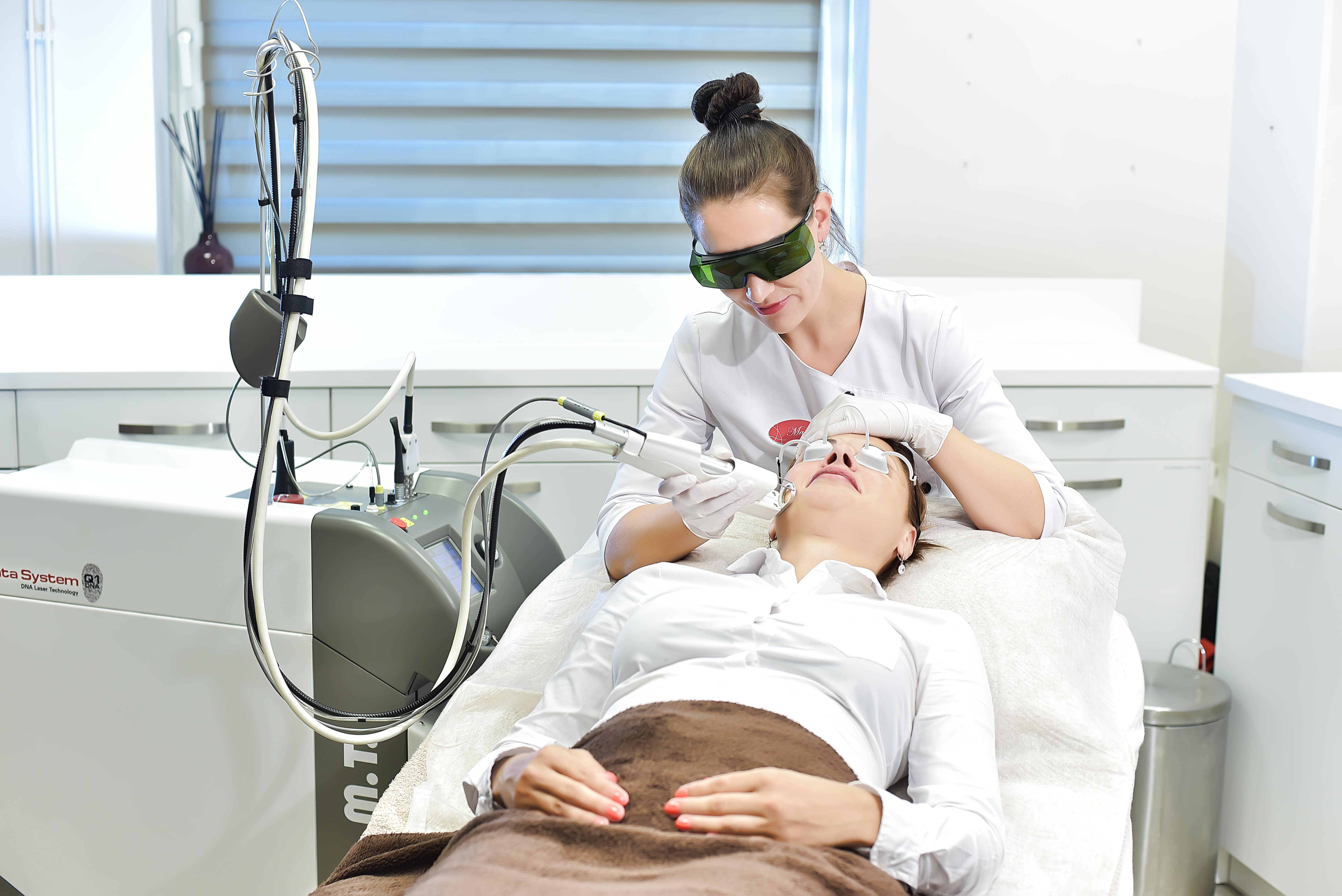 * Лазерная хирургия должна выполняться только врачом или лицензированным специалистом в области здравоохранения, работающим в рамках своей профессиональной деятельности и имеющим соответствующую медицинскую подготовку, работающим под наблюдением, предпочтительно на месте, врача или в соответствии с этими категориями здоровья. медицинские работники, имеющие в настоящее время лицензию этого штата на оказание хирургических услуг. **
* Лазерная хирургия должна выполняться только врачом или лицензированным специалистом в области здравоохранения, работающим в рамках своей профессиональной деятельности и имеющим соответствующую медицинскую подготовку, работающим под наблюдением, предпочтительно на месте, врача или в соответствии с этими категориями здоровья. медицинские работники, имеющие в настоящее время лицензию этого штата на оказание хирургических услуг. **
Лицензиаты должны использовать только устройства, одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США, за исключением случаев, когда они работают в соответствии с протоколами, утвержденными экспертными советами учреждений.Как и в случае со всеми новыми процедурами, лицензиат обязан пройти надлежащее обучение и предоставить документацию об этом обучении Совету по запросу.
Лазерное удаление волос и татуировок **
Лазеры используются в некоторых процедурах удаления волос и татуировок, как и различные устройства, которые (1) манипулируют и/или импульсируют свет, заставляя его проникать в ткани человека, и (2) классифицируются Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США как «рецептурные». . Процедуры удаления волос и татуировок с использованием таких технологий должны выполняться только врачом или лицом, назначенным врачом, имеющим соответствующую подготовку и опыт, который несет полную ответственность за эту процедуру.Кроме того, электрологи, имеющие лицензию на практику лазерного лечения волос, могут выполнять лазерную эпиляцию (но не удаление татуировок) под наблюдением врача.
. Процедуры удаления волос и татуировок с использованием таких технологий должны выполняться только врачом или лицом, назначенным врачом, имеющим соответствующую подготовку и опыт, который несет полную ответственность за эту процедуру.Кроме того, электрологи, имеющие лицензию на практику лазерного лечения волос, могут выполнять лазерную эпиляцию (но не удаление татуировок) под наблюдением врача.
Ожидается, что врач, обеспечивающий медицинское наблюдение, обеспечит надлежащий надзор за лицензированным и нелицензированным персоналом как до, так и после выполнения процедуры. Совет считает, что руководящие принципы, изложенные в этом Заявлении о позиции, применимы к каждому лицензиату Совета, занимающемуся лазерным удалением волос и татуировок.
Позиция Совета состоит в том, что надлежащая медицинская практика требует, чтобы каждый пациент был осмотрен врачом, фельдшером или практикующей медсестрой, имеющими лицензию или одобрение этого Совета, до прохождения первой лазерной процедуры по удалению волос и татуировок, а также в другое время по мере необходимости. по медицинским показаниям. Обследование должно включать сбор анамнеза и целенаправленное физическое обследование. В тех случаях, когда используются рецептурные препараты, такие как местные анестетики, Правление ожидает, что лицензиаты будут следовать рекомендациям, изложенным в Положении Правления под названием «Контакты с пациентами перед выписыванием рецептов».” Когда лекарство прописывается или выдается в связи с лазерным удалением волос или татуировок, наблюдающий врач должен обеспечить получение пациентом подробных инструкций по безопасному использованию или применению указанного лекарства.
по медицинским показаниям. Обследование должно включать сбор анамнеза и целенаправленное физическое обследование. В тех случаях, когда используются рецептурные препараты, такие как местные анестетики, Правление ожидает, что лицензиаты будут следовать рекомендациям, изложенным в Положении Правления под названием «Контакты с пациентами перед выписыванием рецептов».” Когда лекарство прописывается или выдается в связи с лазерным удалением волос или татуировок, наблюдающий врач должен обеспечить получение пациентом подробных инструкций по безопасному использованию или применению указанного лекарства.
Ответственный наблюдающий врач должен находиться на месте или быть доступным для человека, фактически выполняющего процедуру. То, что представляет собой «легкодоступный», будет зависеть от множества факторов. Эти факторы включают, помимо прочего, конкретные типы используемых процедур и оборудования; обрабатываемое анатомическое место; уровень подготовки лиц, выполняющих процедуру; уровень и тип лицензии, если таковая имеется, у лиц, выполняющих процедуру; использование местных анестетиков; качество составления протоколов выполнения процедуры; частота, качество и тип непрерывного обучения лиц, выполняющих процедуры; и любые другие действующие меры обеспечения качества. Во всех случаях Совет ожидает, что врач сможет быстро реагировать на неотложные ситуации пациента и вопросы тех, кто выполняет процедуры.
Во всех случаях Совет ожидает, что врач сможет быстро реагировать на неотложные ситуации пациента и вопросы тех, кто выполняет процедуры.
*Определение хирургии, принятое Советом в ноябре 1998 г.: Хирургия, включающая ревизию, разрушение, разрез или структурное изменение тканей человека, выполняемое с использованием различных методов и инструментов, представляет собой дисциплину, включающую оперативные и нехирургические операции. оперативное лечение лиц, нуждающихся в таком вмешательстве, и требует предоперационной оценки, суждения, технических навыков, послеоперационного ведения и последующего наблюдения.
** Для получения дополнительной информации об участии лиц, не имеющих лицензии, в лазерном удалении волос и татуировок см. Руководящий документ Совета с часто задаваемыми вопросами.
Посетите статью .








 Если эти аномалии не могут быть подтверждены кольпоскопией, клетки могут быть собраны из верхних отделов цервикального канала с помощью биопсии шейки матки. Если аномальные клетки находятся высоко в шейке матки, CO2-лазер может быть использован для проведения конусной биопсии для удаления аномальной ткани.
Если эти аномалии не могут быть подтверждены кольпоскопией, клетки могут быть собраны из верхних отделов цервикального канала с помощью биопсии шейки матки. Если аномальные клетки находятся высоко в шейке матки, CO2-лазер может быть использован для проведения конусной биопсии для удаления аномальной ткани.
 В JS Berek, изд., Гинекология Берека и Новака , 15-е изд., стр. 574–618. Филадельфия: Липпинкотт Уильямс и Уилкинс.
В JS Berek, изд., Гинекология Берека и Новака , 15-е изд., стр. 574–618. Филадельфия: Липпинкотт Уильямс и Уилкинс.