Коррекция носослезной борозды — «Серьезная процедура, много нюансов. Очень подробный отзыв! +обновление спустя 13 месяцев»
Моя проблема – уставший внешний вид. Я долго не понять, в чем именно дело. Питание, режим дня, витамины, отпуск. Хорошая кожа, но лицо какое-то усталое. Под глазами не то, чтобы синяки, скорее впадины. При ровном направленном в лицо свете у зеркала выгляжу неплохо, а при боковом – просто изможденная старуха. Консилеры, тональники, витамины – все не то. Неужели это может исправить только пластический хирург?
И однажды случайно я узнаю про то, что это исправимо с помощью особой процедуры у косметолога!!!! Конечно, я стала изучать информацию.
Диагноз — не достаточность объемов ткани в преорбитальной зоне и ярко выраженная носослезная борозда. Плюс ко всему у меня тонкая кожа век и просвечивают близко расположенные сосуды. Отеков у меня не бывает ( и на том спасибо).
Коррекция носослезной борозды
С помощью специального инструмента (канюли) в мягкие ткани вводится препарат на основе гиалуроновой кислоты.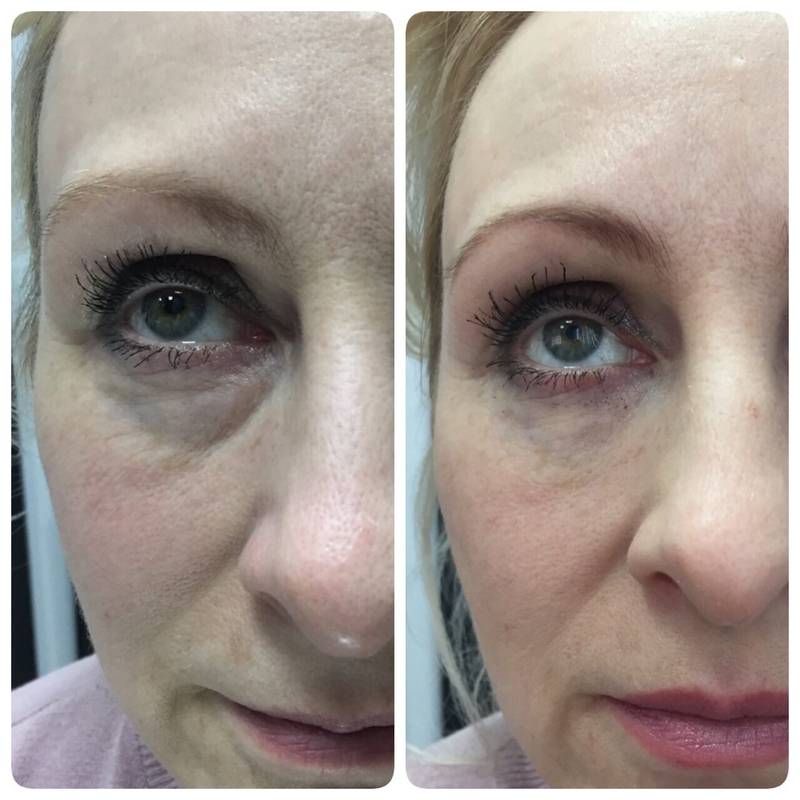
Выбор специалиста
Перед тем как решиться, я долго искала врача и собирала информацию о методике. Процедура относительно новая и отзывов о ней в действительности не много. Я не нашла среди подруг и знакомых тех, кто уже делал и мог посоветовать хоть что-то. Редкие отзывы в интернете, немного отрывочной информации на профифорумах. Филерами очень многие увеличивают губы ( это повальная мода), а про область глаз почти никто и не знает ничего. На профи форумах косметологи бурно обсуждают конкретные препараты и их производителей, ругают криворуких специалистов и почти не дают дельных рекомендаций.
Идти в крутую клинику я не решилась по ряду причин. 1. Цена – меня не устраивала 2. Специалисты этих клиник – все те же темные лошадки, информации о них почти нет . 3. Фотографий работ до и после — тоже нет.
Получалась лотерея, только за огромные деньги.
Частный врач-косметолог, на котором я остановила свой выбор, активно пиарится в инстаграмм. У нее было больше всех работ в данной области и наиболее правдоподобные фотографии. ( У других «мастеров» было значительно меньше работ, неинформативные фотографии с разных ракурсов до и после, а то и вовсе ворованые и фотошопленые картинки). В основном мастер занимается губами, реже – скулы, носы, нити.
Но я отдавала себе отчет, что это была тоже лотерея, но с более адекватной ценой и более-менее подтвержденным опытом.
Цена
Я заплатила за услугу 10 тысяч. В крупных клиниках цена варьируется от 15-30 тыс.
Лично для меня цена 10 тыс ощутима, особенно с учетом регулярности ее проведения и знания о стоимости препаратов.
Филлер – Принцесс Волюм 1 мл.
Процесс
И теперь о том, как все происходило и что из этого получилось.
В кабинете косметолога я провела 1.5 часа. За это время мы обсудили план действий, нанесли обезболивающее, сделали ботокс в межбровье и собственно коррекцию преорбитальной области.
Обезболивали мне каким-то жирным кремом и полной анестезии ( как обезбаливающий укол у стоматолога) он не дал. Процедура почти безболезненная, но приятной я назвать ее не могу. Терпимо, очень даже. Но это вам не массаж тибетскими чашами J.
Во время процедуры желательно не дергаться и смотреть наверх. Моргать можно)
Прокалывают кожу в верхней части щеки иглой и в дырочку запускают тонкий гибкий зонд – канюлю. На каждый глаз 4 прокола. Сначала один глаз, потом второй.
Один из проколов был не очень удачным – попали в сосуд. Появилась маленькая гематома и пришлось колоть вторую дырку.
Появилась маленькая гематома и пришлось колоть вторую дырку.
Мои впечатления от результата.
Сразу после процедуры
Впечатления и эмоции от результата у меня не однозначные: я счастлива и расстроена одновременно….
Как только все закончилось – я подошла к зеркалу – красавица! Правда освещение у косметолога в кабинете – ужасное ( галогеновые точечные и частично перегоревшие лампы толком не освещают лицо). Толком ничего не рассмотришь. Ощущения на лице специфические, на правой стороне сразу чувствовалась небольшая отечность и врач сказала, что небольшой отек будет пару дней. Следов от уколов почти не было было видно, кроме одного неудачного прокола. Пальцами трогать лицо я не стала (и очень зря). Получила беглые устные рекомендации от врача, расплатилась и поехала домой. На радостях даже чек не попросила…
Рекомендации врача:
« Периодически прижимать гель пальчиками первые пару дней,для лучшего распределения, не спать лицом в подушку, не пить алкоголь. Окончательный результат будет через 2 недели »
Окончательный результат будет через 2 недели »
Дома у зеркала я расстроилась. Свет падал по-другому и видны были неровности ввиде небольших комков. Я потрогала пальцами и поняла, что гель лежит неравномерно: то пусто, то густо. У одного глаза ближе к носу был один большой ком, там и отек как раз.
Время было позднее, бежать и звонить было врачу я не могла. Стала прижимать и расправлять гель, как делал косметолог и ямы выправились.
На следующий день лицо под глазами и в зоне щек слегка отекло. С одной стороны больше, с другой меньше. Визуально отек не большой, но ощущения тяжести на лице не очень приятны. Выйти в магазин за хлебом без проблем, но собеседование или важную встречу лучше отложить. У меня еще и синячок был от прокола… Я сидела дома, благо такая работа домашняя была на тот момент.
Спадал отек долго, только на 6й день стало легче. Я по-прежнему ощущала, что с одной стороны геля больше, чем с другой. Даже пришла показаться своему мастеру.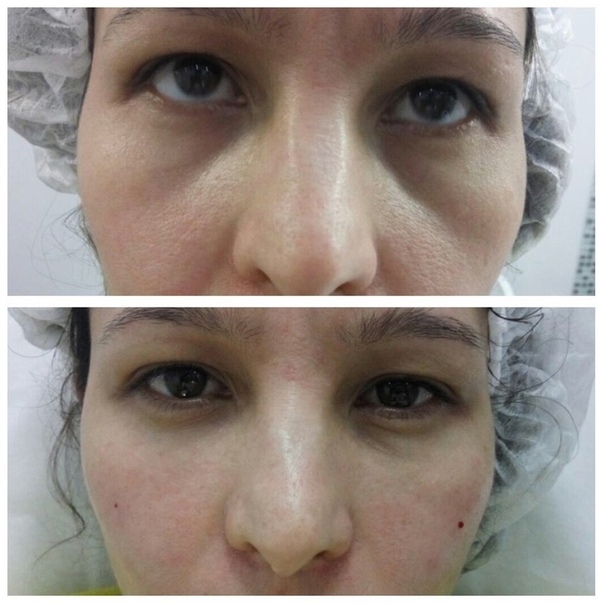 Она посмотрела, поплющила этот ком и сказала, что результат будет через две недели. На мои сомнения, что количество препарата не равноценно на оба глаза пожала плечами: Мол, все хорошо и симмметрично, это отек.
Она посмотрела, поплющила этот ком и сказала, что результат будет через две недели. На мои сомнения, что количество препарата не равноценно на оба глаза пожала плечами: Мол, все хорошо и симмметрично, это отек.
Спустя 2 недели могу сделать выводы.
Результат неплохой , самой процедуре ставлю четверку. В целом, своей задачей филлер справился: впадины преорбитальной зоны стала значительно меньше. Но сами носослезные борозды ниже преорбитальной зоны все равно немного видны.
К самому мастеру у меня есть претензии ( и я уверена, что для многих эти недочеты будут существенными):
- Все –таки ассиметрия есть. Визуально это заметно, но не очень сильно. Если прощупать пальцами – явно разное количество геля. С той стороны где больше – результат прекрасный. А там где мало — хочется–добавить еще. Минус доктору , потому что не увидеть ассиметрию и открещиваться под видом « у вас все нормально» — не профессиональный подход. Ошибся – признай ошибку, исправь.
 Я же, как клиент, не виновата, что у нее так получилось не равномерно. Ассиметрия – это косяк.
Я же, как клиент, не виновата, что у нее так получилось не равномерно. Ассиметрия – это косяк. - Для моей проблемы геля нужно больше. Не 1 мл, а 1.2-1.5. Доктор не смогла правильно оценить количество препарата и не предложила добавить, чтобы улучшить ситуацию.
Но тем не менее – я выгляжу отдохнувшей и более здоровой! Возможности процедуры мне очень понравились. Буду ли я делать снова? Скорее всего да, но смотря сколько продержится. Конечно, хотелось бы стойкости до года, но как обернется покажет время.
Чаще делать не хочется – это и время на реабилитацию и деньги.
Я обязательно отпишусь о результатах спустя какое-то время.
А вот мои советы тем, кто только собирается:
— Сначала проконсультироваться с потенциальным врачом и обдумать, надо ли оно вам. Нравится ли конкретный специлист, достаточно ли понятно он объясняет и вникает в задачу? Слышит ли он вас и трезво ли оценивает ваше лицо? Достаточно ли чисто в кабинете? Какие гарантии дает врач? Есть ли у него диплом врача?
-Обсудить количество вводимого препарата для того, чтобы получить результат
-Интересоваться, что за препарат использует мастер и его срок годности
-Уточнить какую методику введения препарата использует мастер.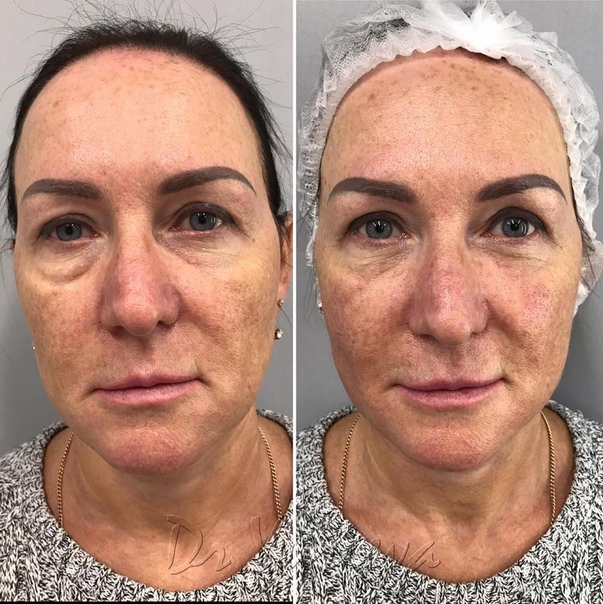 Это должна быть именно канюля , а не игла. Филлер нельзя колоть подкожно, только в глубь ( Я читала на форумах ужастики, когда вводили подкожно и результат был ужасен)
Это должна быть именно канюля , а не игла. Филлер нельзя колоть подкожно, только в глубь ( Я читала на форумах ужастики, когда вводили подкожно и результат был ужасен)
-Смотреть фотографии работ мастера и трезво оценивать их подлинность и информативность
-Внимательно ( очень!) осмотреть результат в кабинете, покрутиться перед зеркалом, так чтобы свет падал под разными углами. Лучше взять с собой карманное зеркало и пройтись по кабинету, очень внимательно осматривая результат. Быть внимательным и требовательным!
-Потрогать место расположения геля пальцами ( конечно, чистыми руками! ). Убедиться, что все ровно, равномерно, симметрично! Что результат вас устраивает на 100%.
-Просить чеки перед тем как отдать деньги. Потому что если что пойдет не так …
— Делать процедуру перед выходными, а не перед важной встречей по работе или свиданием
—————————
Обновление отзывы спустя 13 месяцев.
Филлер постепенно рассасывается и я довольна, что он продержался более года. Думаю, еще 2-3 месяца ( как минимум ) можно будет потянуть с повторной процедурой.
Думаю, еще 2-3 месяца ( как минимум ) можно будет потянуть с повторной процедурой.
Выводы у меня сейчас скорее положительные. При всех минусах и сложностях я ни чуточки не жалею что решилась.
Коррекция носослезной борозды — отзывы
Отрицательные отзывы
kris_tina
https://pf-k.ru/умоляю-избавьте-мня-от-слезной-борозды-t16286.html/
Полтора месяца назад сюрджидермом корректировали мою слезную борозду. В итоге она стала гораздо более яркой. Сама впадина исчезла, но издалека так смотрится теперь очень заметно и ярко эти полоски. Вводили иглой, притом косметолог толком ничего не сказала, посмотрела и сразу стала колоть. Вкололи всего то пол шприца. Я писала ей жалобу, на что она сказала, что скорее всего потребуется коррекция, но я уже боюсь к ней идти. Очень прошу, кто в Санкт-Петербурге занимается слезной бороздой давно, напишите мне. И еще интересуют мнения, почему же она стала ярче и заметнее.
Аноним
делала один раз, было не больно, сделали плохо, буграми
делала во времена года у лымрань что ли фамилия, как то так
Капелька
делала в луи де флер у Татьяны.
не понравилось, легло наверно хорошо не комками, но!! образовался мешочек-грыжка. Или гель сместился или воду притянуло ни как надо.
До этого его не было явного отека. Были только провалы в носослезной борозде.
До этого нити делала, выравнивало немного борозду, но не совсем .
Филлер точно ставить больше не буду, а насчет нитей думаю.
Straza1979
https://irecommend.ru/content/devochki-100-raz-podumaite-pered-tem-kak-poiti-na-etu-protseduru
Добрый день. Впервые пишу отзыв о косметической процедуре, так как дожив до 38 лет столкнулась с такой мега проблемой впервые. На протяжении последних 8 лет хожу одну клинику, к одному мастеру. Ставлю диспорт, филлеры в губы, делаю много уходовых процедур. В начале 2018 года услышала о волшебной процедуре коррекции носослезной борозды, способной убрать 10 лет с возраста. Усталому взгляду было от чего появиться — старшая пошла в первый класс, младшей дочери год (безсонные ночи), в декретный отпуск я не уходила, так как карьера в гору. Решила — данная процедура просто создана, что-бы освежить потухший взглад. 16.01.2018 мне поставили Princess, на оба глаза получилось 600 ед. Оставшийся препарат оставили для коррекции. Если честно меня сразу смутило количество поставленного препарата, по отзывам другим ставили меньше. Отек от проколов, пусть даже канюлей был неизбежен, поэтому уехала я ничего не подозревая в предвкушении метаморфоз. И они начались буквально на следующий день — я отекла как алкоголик. Скажу сразу — проблем со здоровьем, которые способствуют отекам нет. На работе люди пристально смотрели на мое лицо пытаясь понять какое событие я праздную уже который день.
На протяжении последних 8 лет хожу одну клинику, к одному мастеру. Ставлю диспорт, филлеры в губы, делаю много уходовых процедур. В начале 2018 года услышала о волшебной процедуре коррекции носослезной борозды, способной убрать 10 лет с возраста. Усталому взгляду было от чего появиться — старшая пошла в первый класс, младшей дочери год (безсонные ночи), в декретный отпуск я не уходила, так как карьера в гору. Решила — данная процедура просто создана, что-бы освежить потухший взглад. 16.01.2018 мне поставили Princess, на оба глаза получилось 600 ед. Оставшийся препарат оставили для коррекции. Если честно меня сразу смутило количество поставленного препарата, по отзывам другим ставили меньше. Отек от проколов, пусть даже канюлей был неизбежен, поэтому уехала я ничего не подозревая в предвкушении метаморфоз. И они начались буквально на следующий день — я отекла как алкоголик. Скажу сразу — проблем со здоровьем, которые способствуют отекам нет. На работе люди пристально смотрели на мое лицо пытаясь понять какое событие я праздную уже который день. Забила тревогу и написала косметологу. Поставили лидазу под оба глаза, что-бы убрать гиперкоррекцию. На протяжении ДВУХ недель каждый день мне делали ультразвук и через день радиоволны. Бешенство от своей глупости, что я пошла на эту процедуру сменялось апатией и наоборот. Я считаю, что если косметолог работает в клинике, то клиника отвечает за результат процедуры, а не частное лицо. Мой косметолог позвала на помощь коллегу, обе доброжелательно уговаривали меня набраться терпения и ждать когда все придет в норму. Спустя две недели полетела в коммандировку в нормальном виде. Вздохнула с облегчением, что кошмар позади. Но нет, прилетела и отек один глаз, была явно видна ассиметрия. Раз пять сделали ультразвук с радиоволнами. Было понятно. что все бесполезно. 19.02.2018 снова поставили под этот глаз лидазу. Снова сильный отек от прокола и лидазы. Я уже просто плыву по течению. Девочки, не наживайте себе проблем за свои же немалые деньги. Повторюсь — у этого косметолога делала кучу инъекционных процедур, нареканий не было.
Забила тревогу и написала косметологу. Поставили лидазу под оба глаза, что-бы убрать гиперкоррекцию. На протяжении ДВУХ недель каждый день мне делали ультразвук и через день радиоволны. Бешенство от своей глупости, что я пошла на эту процедуру сменялось апатией и наоборот. Я считаю, что если косметолог работает в клинике, то клиника отвечает за результат процедуры, а не частное лицо. Мой косметолог позвала на помощь коллегу, обе доброжелательно уговаривали меня набраться терпения и ждать когда все придет в норму. Спустя две недели полетела в коммандировку в нормальном виде. Вздохнула с облегчением, что кошмар позади. Но нет, прилетела и отек один глаз, была явно видна ассиметрия. Раз пять сделали ультразвук с радиоволнами. Было понятно. что все бесполезно. 19.02.2018 снова поставили под этот глаз лидазу. Снова сильный отек от прокола и лидазы. Я уже просто плыву по течению. Девочки, не наживайте себе проблем за свои же немалые деньги. Повторюсь — у этого косметолога делала кучу инъекционных процедур, нареканий не было. Через неделю мне снова в коммандировку, а вид как будто снов в запое. Фото прикладывать желания нет.
Через неделю мне снова в коммандировку, а вид как будто снов в запое. Фото прикладывать желания нет.
tatasy81
https://irecommend.ru/content/ne-sovsem-udachnyi-opyt-no-obratimyi
мой отзыв написан два года назад. Я нашла его в заметках, после того, как на лице опять появился отек, как раз в месте ввода канюли…. Гиалуронка уже рассосалась, но последствия живут со мной.
Не ищите себе приключений, не пытайтесь обмануть время! Это истина.Возможно вы окажетесь тем самым процентом счастливчиков у которых подобные вмешательства проходят без последствий , но боюсь что это замкнутый круг исправления ошибок, которых избежать не удастся . А еще это дорогое удовольствие . И плата за ошибки это ваше отражение, которое вас перестанет устраивать ! Хотите довериться удаче, проверить свое везение , you are Welkom ))) это рулетка !!!прогнозов вам не даст даже самый опытный врач! Надеясь сделать лучше, я решилась на филеры в нососоезную борозду, выслушав про обратимость препарата! Препарат открывали при мне, все честно, рестилайн перлайн! Сто раз спросила ее, все ли будет хорошо и точно ли она подобрала препарат, могу ли я доверять ей, давно ли делала она подобные манипуляции и как много опыта неудачных последствий, ответы были успокаивающим и я расслабилась в кресле .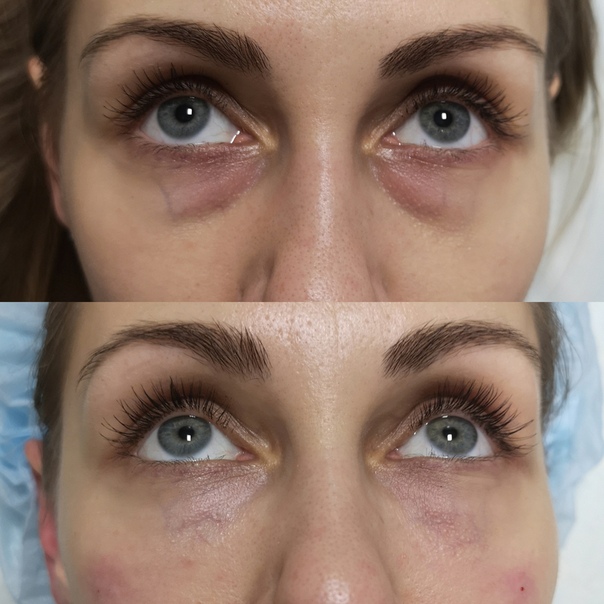 ..делали канюлей. Но что я могу вам сказать, пишу после 2 недель этой процедуры, мои слезы можно мерить ведрами,как было уже не будет, стало хуже, я испортила лицо. В моем случае , я сделала себя страшнее за собственные деньги! Под глаза филлер лег криво, 3 недели огромный отек с синяком, мешки с гелем, явная гиперкоррекция, такие колбаски , и эффект Тиндаля тоже получила, все в одном, Алкоголическое лицо буграми от 0.2 рестилайна! Который стал жить своей жизнью в моем лице, вызывая отеки и превращая меня в чудовище .И если комок из губ убрали лидазой, то колоть ее под глаза я не дам, хватит экспериментов с лицом, моим! надеюсь гиплуронка быстро рассосется … Не делайте коррекцию носослезной борозды! Даже если Ваш врач косметолог уверяет вас , что делал это сто раз и у вас есть к этому показания. Свежим взгляд не станет! Станет хуже, а вернуть то, что было, не получится( замазывайте по старинке темные круги тональным корректором и живите с ними, а не с отеками странной формы, не дайте сделать себя обладательницей пластелинового лица! Я плачу каждый день.
..делали канюлей. Но что я могу вам сказать, пишу после 2 недель этой процедуры, мои слезы можно мерить ведрами,как было уже не будет, стало хуже, я испортила лицо. В моем случае , я сделала себя страшнее за собственные деньги! Под глаза филлер лег криво, 3 недели огромный отек с синяком, мешки с гелем, явная гиперкоррекция, такие колбаски , и эффект Тиндаля тоже получила, все в одном, Алкоголическое лицо буграми от 0.2 рестилайна! Который стал жить своей жизнью в моем лице, вызывая отеки и превращая меня в чудовище .И если комок из губ убрали лидазой, то колоть ее под глаза я не дам, хватит экспериментов с лицом, моим! надеюсь гиплуронка быстро рассосется … Не делайте коррекцию носослезной борозды! Даже если Ваш врач косметолог уверяет вас , что делал это сто раз и у вас есть к этому показания. Свежим взгляд не станет! Станет хуже, а вернуть то, что было, не получится( замазывайте по старинке темные круги тональным корректором и живите с ними, а не с отеками странной формы, не дайте сделать себя обладательницей пластелинового лица! Я плачу каждый день..jpg) .. Я была у косметолога, она бодро говорила мне, что все не так плохо, что надо подождать, что все подкорректируем! Я не высказывала ей ничего, просто просила помочь теперь это привести в нормальный вид! Но лицо для коррекций я более не дам! Мне очень страшно! Я работаю с людьми в подборе персонала и мне необходимо быть ухоженной, пришлось даже заказать очки, чтобы хоть как то убрать акцент с этих колбас, провисов и отеков .Я ругаю только себя, что не изучила тщательнее эту процедуру и не пообщалась с теми кто ее делал на форумах ! Но не делайте моих ошибок! Гарантии вам не дадут ! А исправить последствия будет стоить практически так же… вульгарный синяк, который 2 недели светил всеми цветами радуги ,что я только не делала, синяк прошел, но в отражении на этом месте случился провис кожный (на месте суфа)! ) Я реже стараюсь смотреть на себя, каждый раз еле сдерживаю слезы и ругаю себя за этот шаг! Я себе не нравлюсь. И это при том, что мне 33, грыж у меня под глазами нет! И казалось это процедура мне показана.
.. Я была у косметолога, она бодро говорила мне, что все не так плохо, что надо подождать, что все подкорректируем! Я не высказывала ей ничего, просто просила помочь теперь это привести в нормальный вид! Но лицо для коррекций я более не дам! Мне очень страшно! Я работаю с людьми в подборе персонала и мне необходимо быть ухоженной, пришлось даже заказать очки, чтобы хоть как то убрать акцент с этих колбас, провисов и отеков .Я ругаю только себя, что не изучила тщательнее эту процедуру и не пообщалась с теми кто ее делал на форумах ! Но не делайте моих ошибок! Гарантии вам не дадут ! А исправить последствия будет стоить практически так же… вульгарный синяк, который 2 недели светил всеми цветами радуги ,что я только не делала, синяк прошел, но в отражении на этом месте случился провис кожный (на месте суфа)! ) Я реже стараюсь смотреть на себя, каждый раз еле сдерживаю слезы и ругаю себя за этот шаг! Я себе не нравлюсь. И это при том, что мне 33, грыж у меня под глазами нет! И казалось это процедура мне показана.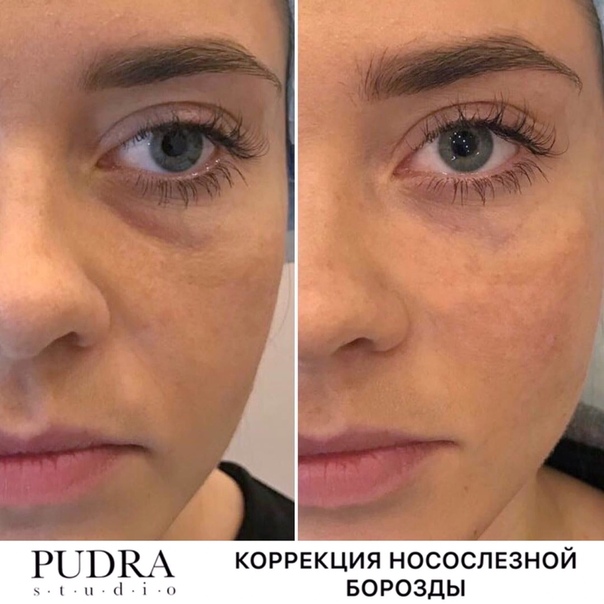 .. Я не знаю, может вам повезет, но может мой отклик остановит кого то от этого шага и вы не будете знать этих мучений !
.. Я не знаю, может вам повезет, но может мой отклик остановит кого то от этого шага и вы не будете знать этих мучений !
Мне так и не удалось за 2 года убрать отек в месте ввода канюли, это выглядит так, словно я злоупотребляю алкоголем, особенно, если отекаешь.
Я не отговариваю Вас! Может быть это индивидуальная реакция организма на препарат, но все же… Я вижу только хорошие отзывы об этой процедуте и потому хочу поделиться своим печальним опытом
Нейтральные отзывы
Мальдивская_ракушка
https://www.babyblog.ru/community/post/krasota/3056549
Делали канюлей, от нее не осталось синяков совсем, только точечки от прокола. Один глаз докалывали близко к уголку обычной иглой, вот там синячок остался и ещё не прошел (делала в пятницу). Обещали мне отёки первые два дня так как гиалуронка притягивает воду — но я не заметила ничего. В альдо капполла стоит 30тысяч. Остальные вопросы лучше задать косметологу))
Автор
http://www.
woman.ru/beauty/face/thread/4921536/
Два дня назад поставили в носослезную борозду филлер TEOSYAL PureSense Redensity II. По словам косметолога препарат будет работать еще 2 недели. И потом уже можно оценить окончательный результат. Пока что я не вижу глобальных изменений. Да борозда стала чуть менее заметной. У внешнего края глаза. У внутреннего как была так и есть. Синева на месте. Улучшения видно больше когда делаешь фото, в зеркале не так заметно. Еще такое ощущение лично мое, что препарат надо чуть вверх сместить. Чтобы придать больше подкожного объёма. Кто нибудь ставил такой же препарат? Как результаты? Стоит ли ждать еще улучшений? Или уже как есть так и останется?
Вита
http://www.woman.ru/beauty/face/thread/4921536/
Я делала, и мне сказали что после моей поездки в Москву я стала лучше выглядеть, как будто отдохнувшей, а это синеву убрали из под глаз)). Но больше я не делала, вроде ничего.
Инга
http://www.woman.ru/beauty/face/thread/4921536/
Я делала себе такие филлеры. После них и правда лицо более отдохнувшее. Но у меня под обоими глазами появились такие колбаски, которые никак не уходят. Их очень видно, и при улыбке они топорщатся. И глаза правда стали как будто меньше
АнониМ
Делала 2 раза. 1й раз была моделью для обучения, делала мастер (Животкова Катя, сейчас её нет в Екб), обучающиеся только смотрели. Получилось хорошо. Сколько держался результат мне трудно сказать, т.к. препарат рассасывается очень постепенно. Ну может быть год-полтора.
2й раз делала в Ниагаре, делала мне главный врач, которую рекомендовала мне Животкова. Препарат лег буграми. Несколько раз ходила на коррекцию гиалуронидазой. Стало получше, но бугор и впадина остались. Тоже примерно год-полтора.
Больше не делаю. Оба раза у меня были обмороки, но не от боли, а от страха. Чувствую шевеление под кожей, как будто Чужой ползает :scare: Боль весьма терпимая, по 1 проколу с каждой стороны.
cat712
https://irecommend.ru/content/ozhidanie-i-realnost-korrektsiya-nososleznoi-borozdy
Хочется с вами поделиться своим опытом коррекции носослезной борозды филерами =)
Как-то всю жизнь меня преследовали темные круги под глазами. Крема не помогают, что только не пробовала.
Так как активный пользователь инстограмма, изучала профили многих косметологов и их работы с носослезкой. Была приятно удивлена и думала, что вот оно!!!! Реальное решение моей огромнейшей проблемы хотя бы на год.
В итоге, как добралась до Москвы, приехала к косметологу, она меня осмотрела, расспросила про аллергические реакции, непереносимость различных веществ и прочее.
Подобрали для меня филер. Для меня это был Ювидерм Волюма или Волбелла) (Простите, забыла уже, ой ёй ёй))))
Приступили к процедуре) При том что я еще та бояка, Могу смело сказать, что процедура практически безболезненная. Сделали прокол в области щеки и далее с помощтю канюли ввели препарат. Все прошло довольно быстро.
Но! В каждой бочке меда, есть большая ложка дегтя)))
Основная цель — убрать круги. Как были круги, так и остались. особой разницы не вижу, только ушла впалость. Первый месяц и иногда по утрам замечаю отечность глаз. Именно как-будто набрали в них воды! Но слава Богу это в течение определенного времени проходит. Заплатила 12500 за эту процедуру в надежде исправить ситуацию, а в итоге вообще не оправдало ожиданий. К сожалению фото нет. Забыла сфоткать до, смысл выкладывать фото после не вижу)
Даже не знаю на что думать, либо это у меня просто так проявляется результат, либо врач сделал как-то не так.
Хочу в дальнейшем еще раз попробовать сделать данную процедуру, но у другого специалиста.
Как говорится, надежда умирает последней)
Биозавивка ресниц
Увеличение губ Surgiderm 30XP
Solgar — чудо-витамины, чудо-результат от Солгар
Кератиновое выпрямление волос inoar
кокосовое масло Aasha Herbals
Спасибо за внимание))) Поделилась с вами своей печалькой)
Положительные отзывы
ИРИНА
https://okosmeo.ru/contour-plastic/korrektsiya-nososleznoy-borozdyi-fillerami.html
Здравствуйте ! Я очень впечатлилась результатом коррекции носослезной борозды, т.к. у самой аналогичная проблема, и я никак не могу выбрать доктора, которому могла бы довериться. Но ваш врач, видимо, волшебник-очень все мне понравилось
МАРИНА
https://okosmeo.ru/contour-plastic/korrektsiya-nososleznoy-borozdyi-fillerami.html
Сегодня я тоже, наконец, решилась на эту процедуру. Эффект положительный виден сразу, что меня поразило. Есть небольшая припухлость в месте введения филлеров, но она сильно не бросается в глаза — можно спокойно появляться на людях. Слава Богу обошлось без синяков, хотя у меня они после инъекций обычно бывают. По словам косметолога такие процедуры нельзя делать за неделю до и во время месячных, тогда риск появления гематом минимальный. Надеюсь до завтра хуже не станет ;). Кололи Иал Дуо (сочтете за рекламу, спокойно можете удалять этот кусок). Надеюсь, как обещает автор этой статьи, через две недели станет еще лучше и я не буду выглядеть вечно уставшей и изможденной
ЕЛЕНА
https://okosmeo.ru/contour-plastic/korrektsiya-nososleznoy-borozdyi-fillerami.html
Здравствуйте, два дня назад я поставила филлер в носослёзку и убирала тёмные круги под глазами,кололи Ювидерм Волбелла,препарат вводили через конюлю,боли практически не было,были не приятные ощущения,отёк после проколов прошёл через 30-40 минут,12 декабря на коррекцию,пока ВАУ!не могу сказать,но результат всё равно виден сразу,мой врач сказала лучше первый раз не до колоть ,чем переколоть….
NuraPopova
https://irecommend.ru/content/sdelalaby-ya-etu-protsedurueshche-raz-rezultat-na-foto
❤️Привет,любимый читатель!❤️
Давно искала способ избавиться от мешков и синяков под глазами.
Узнала,об это процедуре случайно, здесь же, на айреке. Изначально изучала информацию о кремах, мезотерапия под глаза, но оказалось,что процедур мезо нужно несколько, стоят они не дёшево и эффект не длительный. Деньги на ветер, так сказать.
Начиталась отзывов,страшно стало. Девочки пишут, не делайте этого никогда.Жуткие последствия. Но необратимые последствия происходят по ряду причин, которых можно избежать,но меня идея сделать носослезку не оставляла в покое, тем более мечту надо исполнять).
Посоветовалась с косметологом, она посмотрела и говорит. «Ой,тут такие провалы под глазами, наверное нужно будет 2 мл, геля. Это два шприца, я сразу подумала, что это не дёшево получится. Договорились на определеный день, так как у меня были критические дни, я боялась,что будут синяки. По горькому опыту с губами. Я же не знала,что это делают канюлей,а не обычной иглой,от канюли не бывает синяков. Но,что то меня, все таки останавливало. И слава богу!
Я нашла девочку,она доктор по образованию , работает косметологом, но к сожалению принимает не в моём городе,у неё на странице множество фото проделанной работы. Наглядные фото до и после.Я поехала к ней, это 250 километров, обидно конечно,ведь я тоже не в селе живу)) Ну Это же мечта!
При очном осмотре, она сказала,что у меня очень тонкая кожа.Да это так!! И ввела мне всего лишь, по 0,2 мл, под каждый глаз. В сравнении ,это даже не пол шприца. Говорит если больше ввести ,то гель колбасами ляжет под глаза.И Она была права. Носослезка заполняется мгновенно, никаких реабилитаций, отеков не было у меня, можно сразу с корабля на бал. Взгляд стал отдохнувший. На утро прям любовалась на себя в зеркало. Снимала фото сравнивала результ, действительно крутая процедура, хотя раньше были через чур кординальнып методы типа блефаропластики.
Мне ставили филлер🛁 Теосяль реденсити 2, как оказалось он прям для этой зоны подходит идиально, эффект накопительный и хватит его минимум на год. По обещанию косметолога процесс становления геля идёт, где то недели 3, ещё приятным бонусом будет выбеливание зоны под глазами. Звезду снимаю, за то,что через год нужно повторять и стоимость конечно, не маленькая я заплатила 12 000 тыс.Я советую конечно коррекцию носослезки, но делать ее у профессионалов, потому что это все таки лицо,а тем более глаза, тут никуда не спрячешь их. Не скупитесь, вот правда !
❤️Будьте здоровы!❤️
На нижнем фото,немного ракурс не правильный, но я не нашла к сожалению фото с ещё более верным доказательством,как раз таки приподнято лицо и видно провалы под глазами, сейчас такого нет!
Коррекция носослезной борозды филлерами в Ростове‑на‑Дону: цены, отзывы и адреса
Как сделать взгляд моложе
Слезная или, по-другому, носослезная борозда — это углубление между нижним веком и скуловой костью. В ней находится круговая мышца глаза, жировая прослойка и проходит множество мелких сосудов. Из-за естественного старения кожи и влияния негативных факторов, например, стресса или хронической усталости, мышечные волокна теряют тонус, жировые ткани рассасываются, кожа становится тонкой, а сосуды начинают просвечивать. Под глазами появляются морщины и темные круги, и лицо выглядит уставшим.
Чтобы заполнить недостающую жировую прослойку и сделать кожу под глазами ровной, врачи-косметологи корректируют ее филлерами с гиалуроновой кислотой. Это гелеобразные препараты, которые вводят в средние слои кожи, и они приподнимают ее, сравнивая с поверхностью щек.
В статье Beauty.Firmika.ru расскажем о коррекции носослезной борозды филлерами: когда можно и нельзя ее делать, как она проходит и могут ли быть осложнения после. В конце публикации читайте, сколько стоит услуга в салонах Ростова‑на‑Дону.
Показания и противопоказания к коррекции носослезной борозды
Контурная пластика слезной борозды — косметическая, а не хирургическая процедура, поэтому показаниями к ней будут эстетические недостатки кожи. Косметолог рекомендует коррекцию при ярко выраженных мимических морщинах вокруг глаз, темных кругах, отечности, мешках и очень тонкой коже, сквозь которую видны сосуды.
Нельзя делать процедуру в следующих случаях:
- В период беременности и лактации;
- При онкологии, аутоиммунных заболеваниях, сахарном диабете и нарушении свертываемости крови;
- Если менее чем за год до коррекции пациент делал блефаропластику;
- При аллергии на компоненты филлеров.
Возрастных ограничений к коррекции носослезной борозды нет: ее можно делать при минимальных проявлениях старения кожи. Но обычно к косметологам обращаются после 35 лет.
Как проходит коррекция носослезной борозды филлерами
Пациент приходит на консультацию, где врач-косметолог оценивает его состояние кожи и выраженность возрастных изменений, после чего подбирает филлер и его объем. Наполнители отличаются по производителям и консистенции: есть плотные, которые устраняют глубокие морщины, и более жидкие для незначительных дефектов.
Процедуру можно провести в день обращения. Она проходит в два этапа:
- Подготовительный. Косметолог очищает кожу от макияжа, наносит антисептик и обезболивающий крем. Хотя сильной боли нет, могут возникнуть неприятные ощущения, из-за которых пациент начнет жмуриться и будет мешать. Далее косметолог специальным карандашом отмечает места, куда будет вводить филлер.
- Коррекция. Спустя 20-30 минут после анестезии, когда она полностью подействовала, косметолог делает инъекции. Он медленно вводит гель в несколько точек, чтобы он равномерно распределился под кожей. В некоторых центрах уколы делают иглой, но чаще используют канюли — длинные тонкие трубки с закругленным концом и боковым отверстием, через которое гель попадает под кожу. Это современный и атравматичный метод введения филлера.
Наполнитель дает эффект сразу после инъекций: кожа разглаживается и светлеет. Однако окончательно оценить эффект от процедуры можно через 2-3 дня, когда гель полностью заполнит мышечные волокна.
Общая рекомендация после коррекции — в течение двух недель воздержаться от косметических процедур: пилинга, массажа лица и распаривания кожи. Врач может дополнительно дать частные инструкции в зависимости от конкретного клинического случая.
Результат коррекции сохраняется от месяца до двух лет в зависимости от препарата, его плотности и особенностей организма. У каждого человека есть ферменты гиалуронидазы, которые расщепляют гиалуроновую кислоту, поэтому со временем действие филлеров заканчивается.
Осложнения после заполнения носослезной борозды филлерами
Нижнеглазничная область — анатомически опасная зона, где проходят важные сосуды и нервные окончания. Любое вмешательство здесь вызывает отечность, может привести к гематоме или гиперемии, когда слизистая оболочка глаза краснеет. В норме эти симптомы проходят в течение нескольких дней.
Более серьезное осложнение после коррекции слезной борозды — окклюзия или непроходимость сосуда, когда филлер его закупоривает. Особенно опасно, когда гель попадает в вену или артерию, потому что это приводит к некрозу тканей. Врач почти сразу видит, что наполнитель попал в полость сосуда: кожа меняет цвет, обесцвечивается или наоборот, темнеет, место укола становится очень болезненным. Если возникает осложнение, он делает инъекцию гиалуронидазы, чтобы кислота рассосалась.
Правильное введение филлера напрямую зависит от опыта и квалификации косметолога. Прежде чем записаться в клинику на процедуру, почитайте отзывы о ней и о косметологах. Это поможет выбрать центр, где работают специалисты, которые выполнят процедуру без последствий.
Цена коррекции носослезной борозды
Стоимость процедуры зависит от производителя филлеров, объема препарата и статуса клиники. Минимальная цена коррекции — от 4 000₽, максимальная — 21 000₽.
Выбрать клинику можно на нашем портале. В таблице с компаниями собрана информация по центрам, где делают коррекцию слезной борозды. С помощью фильтра отсортируйте салоны по цене: от дешевых к дорогим или наоборот; узнайте, какие находятся рядом с метро или в удобном для вас районе.
При выборе учитывайте рейтинг клиники, он указан в виде звезд в правой колонке. Чем их больше, тем выше позиции салона по отзывам и оценкам клиентов.
Штатный копирайтер порталов Firmika.ru и Stom-Firms.ru.
Коррекция носослезной борозды — коррекция филлерами
Коррекция носослезной борозды
Сильно выраженная носослезная борозда весьма часто придает лицу уставший вид. К счастью, сегодня каждый желающий имеет возможность корректировать эту область без операционного вмешательства. Средство Teosyal Redensity ll — препарат на основе гиалуроновой кислоты. Коррекция носослезной борозды проводится методом контурной пластики, при помощи маленьких проколов. Средство после введения не контурируется. Благодаря такому подходу удается избежать эффекта «впалых» и «уставших» глаз.
Результаты процедуры заметны сразу же после ее проведения. Через пару месяцев необходимо посетить специалиста для осмотра. В случае необходимости коррекция носослезной борозды будет проведена повторно.
К числу показаний к процедуре можно отнести:
- темные круги под глазами;
- носослезные борозды.
Однако также необходимо перечислить противопоказания:
- онкологические заболевания, склонность к отекам;
- воспалительные процессы, аутоимунные заболевания;
- инфекция в части проведения инъекции;
- нарушения свертываемости крови;
- беременность, лактация, миастения;
- прием противовоспалительных препаратов;
- прием антибиотиков;
- повышенная чувствительность к гиалуроновой кислоте;
- сильно выраженные инфраорбитальные грыжи;
- наличие в коже плохорассасывающихся гелей;
- склонность к образованию гипертрофического рубцевания.
Также препарат не рекомендуется применять в одновременно с химическим пилингом, лазерным лечением. Что касается частоты выполнения, процедура проводится не чаще 1 раза в 8-12 месяцев. Дозировку специалист назначает в зависимости от глубины борозд пациента. В некоторых случаях требуется дополнительная корректировка, которая проводится через 2 недели.
Выгодное предложение
Прайс-лист
В стоимость входит 1 шприц с препаратом Teosyal Redensity ll (1 мл) и работа специалиста. Процедура может выполняться при помощи других препаратов Belotero Basic, Glytone3, Jalucomplex. Если необходимо подправить черты лица, проводится коррекция носослезной борозды, отзывы свидетельствуют об эффективности процедуры.
Коррекция носослезной борозды в Москве: цены, фото и отзывы
Когда в периорбитальной области наблюдается дефицит жировой ткани, кожа начинает опускаться, образуются носослезные борозды. Их появление не связано с возрастом. Конечно, носослезные борозды преимущественно встречаются у людей старшего поколения, но эта проблема может коснуться и молодых людей. Неправильный образ жизни, стрессы и недосыпание могут вызвать появление носослезных борозд. Они образуются от внутреннего угла глаза и тянутся к линии скул.
Из-за того, что кожа под глазами «проседает», образуются темные круги. Они придают лицу усталый и нездоровый вид. Согласитесь, что это не красит ни одного человека. Поэтому мы предлагаем вам избавиться от этой проблемы. Сделать это можно с помощью контурной пластики с гиалуроновой кислотой. Преимущества данной процедуры заключаются в том, что:
- Во-первых, гиалуроновая кислота является естественным компонентом организма, поэтому риск возникновения аллергии или осложнений сведен к минимуму;
- Во-вторых, при правильной дозировке и правильном введении филлера он остается абсолютно незаметными. Вдобавок, он не мигрирует под кожей;
- В-третьих, контурная пластика является безоперационным методом коррекции носослезной бороды. Следовательно, срок реабилитации составляет считанные дни.
В некоторых случаях вводить филлер надо необязательно в подглазничную область. Практика показывает, что при контурной пластике скул носослезная борозда также подтягивается. Таким образом, одной процедурой по контурной пластике скул можно решить сразу 2 проблемы.
Но следует учитывать, что эффект от контурной пластики держится от полугода до года. Если вы хотите получить более долгий результат, то вам понадобится векторный лифтинг с препаратом Radiesse (Радиесс). В его составе не гиалуроновая кислота, а гидроксиапатит кальция. Его главная особенность в том, что он разлагается гораздо дольше, чем гиалуроновая кислота. Поэтому эффект от векторного лифтинга с Радиесс держится до 15 месяцев. Плюс, Радиесс провоцирует выработку собственного коллагена. Его запасы откладывают процесс старения кожи на некоторое время.
И филлеры, и препарат Радиесс – биодеградируемые. Это значит, что со временем они полностью разлагаются и выводятся из организма. После этого можно процедуру можно повторять.
Суть процедур по коррекции носослезной борозды заключается в заполнении «провалов», которые образуются между нижним веком и верхней частью щеки.
Что следует ожидать от контурной пластики носослезной борозды?
- Исчезнут темные круги под глазами
- Кожа выровняется, борозда станет менее заметной
- Улучшиться общий вид лица
Чтобы увидеть окончательный результат инъекций будет необходимо подождать примерно 2 недели, чтобы полностью прошли отеки на лице. Но это ожидание того стоит!
Читать подробнееКоррекция носослезной борозды филлерами, цены в клинике Vitaura в Москве
В норме носослезная борозда (углубление, опускающееся от внутреннего угла глаза вдоль носа) не доставляет проблем. Но в этой области сравнительно тонкая и чувствительная кожа, которая одной из первых подвергается возрастным изменениям. Проблему усугубляет дефицит отдыха, хронические заболевания и другие обстоятельства, и даже молодой женщине углубленная носослезная борозда может придать усталый и болезненный вид. В клинике Vitaura Вы можете исправить этот дефект, не прибегая к помощи пластической хирургии. Коррекция носослезной борозды филлерами на основе гиалуроновой кислоты может вернуть привлекательность и чувство уверенности в себе.
Показания
- Восстановление объема мягких тканей в области носослезной борозды.
- Комплексная коррекция области вокруг глаз.
- Темные круги и мешки под глазами.
- Снижение тонуса кожи нижних век, углубление мимических морщин и образование возрастных дефектов кожи в этой области.
Особенности процедуры
В ходе контурной пластики врач вводит в область носослезной борозды филлеры – препараты, содержащие в своем составе гиалуроновую кислоту. При этом оказывается разнонаправленное действие. Филлер заполняет углубление и выравнивает рельеф борозды, а гиалуроновая кислота увлажняет кожу и стимулирует в ней регенерационные процессы, что восстанавливает ресурсы клеток.
Восстановление
После коррекции носослезной борозды следует на 1–2 недели отказаться от каких-либо домашних косметических процедур (паровых ванночек, пилинга, косметического массажа и пр.). Незначительная отечность в области инъекций и покраснение не требуют специального лечения и проходят самостоятельно. При необходимости проведения каких-либо аппаратных, мануальных, инъекционных процедур на коже лица согласуйте это со своим врачом. Точные рекомендации предоставит Вам специалист.
Противопоказания
- Нарушения свертывания крови.
- Беременность и период кормления грудью.
- Непереносимость или аллергия на компоненты филлера.
- Тяжелые патологии внутренних органов или острые заболевания.
С полным перечнем противопоказаний Вас ознакомит врач.
Цены
Цены на коррекцию носослезной борозды филлерами представлены на этой странице.
Для получения другой интересующей Вас информации и для записи на прием звоните нам или заказывайте обратный звонок.
Слезная борозда — коррекция | Как убрать? Сколько стоит?
Коррекция слезной борозды – одна из наиболее актуальных и, в то же время, сложных операций в области эстетической хирургии. Носослезная борозда – это складка, которая начинается между носом и внутренними уголками глаз и продолжается к щеке, разделяя между собой 2 зоны: нижнего века и скул. Глубокое и ярко выраженное углубление, которое образуется в результате свисания мягких тканей, создает эффект темных мешков под глазами.
Как убрать слезные борозды?
Современная косметология и пластическая хирургия предлагает несколько методов устранения складок под нижними веками.
- Методика коррекции носослезной борозды. Проводится путем введения в проблемную зону филлеров – специальных наполнительных на базе гиалуроновой кислоты. Эффективно устраняет проблемное углубление и избавляет от «мешков под глазами».
- Благодаря лифтингу средней зоны лица, удается поднять обвисшие мягкие ткани в зоне нижних век и скуловой дуги.
- Липофилинг – один из наиболее распространенных методов по устранению слезных борозд как для юных пациентов, так и для людей в возрасте, которые нуждаются в коррекции одной проблемной зоны – носослезной борозды с сохранением остальных черт внешности.
Основные методы избавления от слезной борозды
Блефаропластика (пластика век)Блефаропластика век – процедура по удалению лишних жировых отложений и складок кожи вокруг глаз. Предназначена для омоложения и улучшения внешнего вида, возвращает былую выразительность лица.
подробнее ЛипофилингЛипофилинг – эффективный метод пластической хирургии. Позволяет путем введения подкожного жира омолодить участки кожи лица и тела, придав им недостающий объем
подробнее Объемное моделирование лицаОбъемное моделирование лица – абсолютно безопасная безоперационная подтяжка лица, которая проводится путем введения специального наполнителя. Позволяет поднять опустившиеся щеки, сделать контуры скул и подбородка более отчетливыми.
подробнееКак избавиться от слезной борозды надолго?
С помощью хирургической пластики можно эффективно и на несколько лет избавиться от складок под нижними веками. Посмотрите, как выглядит слезная борозда на фото до и после разных процедур, и делайте свой выбор в пользу той, или иной методики.
Безоперационное лечение слезной жидкости — Elysium Beauty Clinic
Одной из самых заметных проблем в борьбе со старением является исправление слезной (носослезной) борозды. Наличие этой бороздки стареет и утомляет внешний вид лица.
Слезная впадина образуется в результате воздействия гравитации на процесс старения, что приводит к образованию инфраорбитальной жировой грыжи.
Основной структурной особенностью этой области является наличие перегородки, которая представляет собой перепончатый лист, соединяющий кожу с периорбитальными мышцами.Перегородка прикреплена к костям, что позволяет делать незначительные движения в верхней трети лица, чем в средней и нижней третях. Однако провисание мягких тканей все еще происходит из-за растяжения и ослабления связок перегородки, которые удлиняются, но остаются связанными с костью и кожей; визуально в этой области видны впадины или впадины. Локальная липодистрофия усугубляет эти недостатки. Комки образуются на подвижных участках, где есть минимальная фиксация связок к коже.Изменения соответствующих костных структур и атрофия кожного жирового слоя также способствуют старению лица.
Расслабление мягких тканей, которое начинается от внутреннего уголка глаза и спускается латерально, имеет много названий: слезная впадина, скуловая борозда пальпебры, носо-югальная борозда, носослезная борозда. На мой взгляд, важно выделить слезоточивый желоб и бороздку щечного пространства. Слезная впадина — это наиболее глубокая медиальная часть кожного дефекта, расположенная ниже края кости орбиты.Борозда в щечном пространстве — это внешнее латеральное расширение в скуловой области (челюсти). При проведении коррекции с помощью инъекций очень важно различать эти две области, поскольку слезная впадина требует использования менее плотного наполнителя, а щечное пространство заполняется более плотным и толстым наполнителем. А следовательно, и техника укола будет другой.
Есть только несколько способов исправить слезную канавку. Существует липофилинг — инъекция гиалуроновой кислоты и блефаропластика — хирургическая процедура, при которой перемещаются комочки жира.Хирургический вариант удаляет носослезную борозду на длительное время; однако всегда существует риск очертания этих жировых карманов, что значительно усугубляет косметическую сторону этой процедуры. Согласно западной литературе, липофилинг дает продолжительный результат, но по моему опыту, долговечность результата после этого метода не лучше, чем после инъекции имплантата на основе гиалуроновой кислоты.
Метод коррекции слезной канавки гиалуроновой кислотой стал более внедряться только в последние годы.Это связано с появлением менее плотных наполнителей, а также с развитием и совершенствованием инъекционной техники. Современные филлеры на основе гиалуроновой кислоты имеют еще одно существенное преимущество — возможность добавления анестетиков к существующим компонентам, что делает процедуру менее болезненной и значительно более комфортной. Вот почему эти наполнители становятся все более популярными не только среди пациентов, но и среди врачей. Практикам удобнее знать, что их клиент не испытывает боли.По популярности эту процедуру сейчас можно сравнить с коррекцией носогубных складок филлерами.
Инъекции гиалуроновой кислоты безопасны и могут быть легко удалены по запросу. С инъекциями связан небольшой риск из-за небольшого количества мягких тканей, близости жизненно важных анатомических структур (сосудисто-нервных пучков) в периорбитальной области. Однако инъекции гиалуроновой кислоты безопасны и при необходимости могут быть легко удалены. Самым важным для практикующего врача является правильный подбор плотности наполнителя, подходящий объем и возможность осуществить правильную глубину инъекции.
Фиксация носо-канавок с помощью кожного наполнителя
20 августа 2020 г.Что такое носо-югальные борозды (или складки)?
1 — Пальпебромаларная борозда 2 — Носо-югальная бороздка 3 — Носо-югальная бороздка на средней части щекиНосо-югальная бороздка проходит по щеке под углом от угла глаза к внешней части средней области щеки. Иногда их называют слезоточивыми впадинами, деформациями слезных желобов или пальпебромалярными бороздками, однако их можно дифференцировать на основе анатомических характеристик.
Что вызывает носо-югальные борозды?
Даже у молодых людей носо-югальные канавки могут образовываться из-за удерживающей связки, которая стягивает кожу вниз. Он проходит между более глубокими мышечными структурами и поверхностью кожи, эта бороздка со временем усиливается по мере увеличения дряблости щеки и дальнейшего провисания, но связана связкой, которая тянет поверхность кожи вниз.
Можно ли использовать кожный наполнитель для исправления носо-югальных бороздок?
Это сложная коррекция, которую необходимо выполнить, но ее может успешно выполнить опытный инъектор, используя правильную технику с кожными наполнителями.
Важно, чтобы кожный наполнитель размещался осторожно и грамотно, а не просто использовался для заполнения этой бороздки, поскольку это может вызвать опухоль или образование на коже над удерживающей связкой или бороздкой.
Формовка сразу после этого и особенно во время последующих посещений в следующие несколько дней очень важна для обеспечения правильного расположения наполнителя и достижения наилучших результатов. Это стандартная часть нашего последующего ухода, которая включена в стоимость вашего лечения.
Каковы риски введения дермального наполнителя в область носо-югальной канавки?
Носо-югальная борозда часто проходит непосредственно над областью лица, где расположены нерв и крупная артерия, поэтому инъекции могут сжимать или перекрывать артериальное кровоснабжение.
Это подчеркивает необходимость в опытном провайдере с детальным пониманием анатомии лица и техники инъекций для проведения лечения.
Также в Rejuvenation Clinics в Австралии мы всегда используем инъекционную канюлю, чтобы обеспечить наиболее точное положение наполнителя, чтобы минимизировать и предотвратить любые синяки, отеки или сосудистые осложнения.
Что еще можно использовать для лечения носо-канавок?
Есть еще несколько других процедур для улучшения носо-югальных бороздок, включающих подтяжку кожи, такие как Ultraformer и Ultherapy.
Наиболее подходящее лечение будет зависеть от ваших индивидуальных показаний и анатомии лица, мы всегда рекомендуем бесплатную консультацию с одним из наших опытных врачей, чтобы оценить вашу пригодность и составить план лечения.
Обзор анатомии, методов лечения и их результатов
J Cutan Aesthet Surg. 2012 октябрь-декабрь; 5 (4): 229–238.
Джайшри Шарад
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Адрес для корреспонденции: Dr.Джайшри Шарад, 202, участок Сан Вихар — 153, Сектор — 12, Ваши, Нави Мумбаи, Махараштра, Индия. Электронная почта: moc.liamg@91eerhsiaj Авторские права: © Журнал кожной и эстетической хирургииЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование и распространение , а также воспроизведение на любом носителе при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Деформация слезной впадины является серьезной проблемой для многих людей, которым требуется периорбитальное омоложение. Выраженная деформация слезной канавки характеризуется запавшим взглядом глаза, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия. Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей.Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге. В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема. Были изучены различные оригинальные исследовательские статьи, публикации в учебниках и обзорные статьи. Перечислены данные, относящиеся к историческому аспекту и анатомии слезной канавки.Проанализированы методики разных авторов, обобщены их результаты и сложности. Здесь также описана техника автора.
КЛЮЧЕВЫЕ СЛОВА: Темные круги, наполнитель, гиалуроновая кислота, слезная впадина, под глазами
ВВЕДЕНИЕ
Деформация слезной впадины является серьезной проблемой для многих людей, стремящихся к периорбитальному омоложению. Выраженная деформация слезной канавки характеризуется запавшим видом глазного яблока, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия.Круги под глазами, вызванные деформацией слезной канавки, могут быть подтверждены и показаны пациенту вместе с их исчезновением, когда пациент сфотографирован с использованием вспышки. [1]
Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге. В последнее время хирурги лучше осознали необходимость восстановления объема орбиты как части общей стратегии омоложения.В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема.
Цитируя Глейзера и др. : «Эстетически привлекательное нижнее веко должно иметь относительно плавный переход между пре-септальной и орбитальной частями orbicularis oculi и переходить в верхнюю скуловую область без определенной точки перехода». [2]
Темные круги часто являются результатом деформации слезной желоба [].Однако причины темных кругов могут быть многофакторными. Также играют роль изменения толщины кожи, дряблость, гиперпигментация и актинические изменения. Тонкая кожа или заметное скопление подкожных вен усиливают потемнение периорбитальной области. [1,3]
Деформация слезоточивого желоба, приводящая к темным кругам у молодой индийской женщины
Кроме того, выпадение орбитального жира может косвенно вызывать затемнение на нижних веках. 4]
АНАТОМИЯ
Герцог-Элдер и Вайбар впервые ввели термин назо-югальная складка в 1961 году.Они определили его как «бегущий вниз и наружу от внутреннего угла глазной щели, место соединения рыхлой ткани нижнего века с более плотной структурой щеки, отмечая линию, по которой фасция прикрепляется к надкостнице между мышцами века. и верхней губы ». [5]
По словам Лёба,« носо-югальная борозда »была вызвана следующим: (1) фиксация глазничной перегородки на уровне нижнемедиальной части arcus marginalis (2) ) наличие треугольной щели, ограниченной латеральной частью угловой мышцы с одной стороны и медиальной частью мышцы orbicularis oculi, с другой, и (3) отсутствие жировой ткани от центральной и медиальной жировых подушечек, расположенных ниже orbicularis oculi мышца в области ниже бороздки.[6]
Термин «деформация слезной канавки» был изобретен Флауэрсом. По его мнению, опущение щеки, потеря объема лица, недоразвитие подглазничного скулового комплекса и мышечный дефект между orbicularis и угловой головкой quadratus labii superioris были ответственны за формирование деформации слезной канавки [7]. ]
Хэддок сказал, что термин «деформация слёзной впадины» следует применять к медиальной периорбитальной впадине, идущей наискось от медиального угла глазной щели до средней линии зрачка [].Сбоку от этого углубление лучше называть «пальпебромалярной бороздкой», «носо-ягодичной бороздкой» или «соединением века и щеки». [8–11]
Анатомия деформации слезной канавки
В исследованиях вскрытия трупа , Музаффар и др. . описывают удерживающую связку orbicularis в нижнем веке, которая начинается латерально, как отражение орбитальной перегородки, соединяющейся с мембраной, образованной из преперостального жира над скуловой железой. [10] Медиальная протяженность этой удерживающей связки различна, она соединяется с прикреплением orbicularis oculi мышцы и, таким образом, косвенно с медиальным уголком глаза.Центральная часть удерживающей связки является самой слабой и с возрастом растягивается по-разному, что позволяет лучше обнажить центральную жировую подушку. Большая дряблость соединения века и щеки с возрастом способствует деформации слезной канавки, подчеркивая грыжу орбитального жира [10]. Птоз средней зоны лица помогает обнажить слезную впадину, так как инволюционное опускание средней зоны лица с круговой мышцей, привязанной к слезной впадине удерживающей связкой orbicularis, приводит к истончению тканей над слезной впадиной и увеличению выступа, что легко распознается как признак старения .[12]
Кейн описывает слезную впадину как углубление с центром над медиальным нижним краем орбиты и ограниченное сверху подглазничным жировым выступом. По мере того как пациент стареет, глазное яблоко опускается в пределах орбиты, и подглазничный жир смещается кпереди. Эта передняя выпуклость вызывает углубление слезной канавки. Поскольку этот выступ создает затенение под ним, он вызывает дальнейшее углубление видимой деформации слезной канавки в зависимости от условий освещения. Нижняя граница слезной впадины образована толстой кожей верхней части щеки с ее обильным подкожным жиром, жиром suborbicularis oculi и частями скуловой жировой подушечки.У большинства людей впадина глубже в медиальном направлении и становится мельче в латеральном направлении. Тонкая кожа в глубине этой бороздки имеет очень мало жира под ней, что способствует явной депрессии. С возрастом дальнейшая потеря мягких тканей и, что важно, потеря костной опоры также приводит к дальнейшему углублению слезной впадины. [13]
Садик и др. . предложила оценочную шкалу отрывного желоба (TTRS). Согласно этому TTRS, было обнаружено, что слезоточивый желоб — это не просто возрастная деформация.Это часто связано с выступом вперед кости верхней щеки и может чаще встречаться у пациентов с врожденной или возрастной гипоплазией верхней челюсти. Они сказали, что слезную впадину следует определять как углубление медиального нижнего века, расположенное латеральнее переднего слезного гребня и ограниченное в его нижней части нижним краем глазницы. Эта область анатомически соответствует месту расположения слезного мешка; отсюда и термин «слезоточивый желоб». [1] В недавней публикации Wong et al .описал разрыв связки после вскрытия 48 трупных полулиц. Истинная кожно-костная связка, называемая связкой слезного желоба, постоянно обнаруживалась на верхней челюсти, между пальпебральной и глазничной частями orbicularis oculi, головной и каудальной по отношению к связке, соответственно. Он начинается медиально, на уровне прикрепления медиального кантального сухожилия, чуть ниже переднего слезного гребня, примерно до медиальной линии зрачка, где продолжается латерально в виде двухслойной удерживающей связки orbicularis.Гистологическая оценка подтвердила связочный характер связки слезной канавки с характеристиками, идентичными таковым у скуловой связки [14].
КЛАССИФИКАЦИЯ
В попытке объективно проанализировать свои послеоперационные результаты, Barton et al . предложила систему оценок, основанную на анатомическом анализе [] [15].
Таблица 1
Система классификации Бартона на основе анатомического анализа
Sadick et al . разработали TTRS, объективно и субъективно оценивая клинический вид слезной впадины с учетом глубины впадины, гиперпигментации, объема выпавшего жира и ритидоза кожи.[1]
Затем присваивалась числовая оценка в зависимости от степени тяжести, глубины слезной впадины, расстояния от переднего слезного гребня до глубины впадины; за каждый миллиметр глубины дается одно очко.
Гиперпигментация
Диспигментация, хотя и не влияет напрямую на глубину впадины, создает иллюзию глубины; 1 балл — отсутствие гиперпигментации, 2 балла — умеренная гиперпигментация, 3 балла — интенсивная или глубокая гиперпигментация; субдермальный темный оттенок, вызванный венозным скоплением, также может быть классифицирован как гиперпигментация.
Выпадение жировой подушечки / карманов носа
Выраженное выпадение жировой подушечки носа подчеркивает глубину впадины и оценивается как легкое (один балл), умеренное (два балла) или серьезное (три балла).
Ритидоз
Кожный ритидоз нижнего века подчеркивает жировое выпадение и глубину впадины; кожный ритидоз оценивается по шкале от одного до четырех (легкий, средний, прогрессирующий и тяжелый по шкале Глогау), и оценка соответствует количеству присвоенных баллов.
В 2010 году Hirmand предложил систему классификации деформации слезной впадины, основанную на клинической оценке [16] [Рисунки -,].
Таблица 2
Система классификации деформации слезной канавки по Гирманду на основе клинической оценки
ПРОТИВОПОКАЗАНИЯ
Нереалистичные ожидания
Инфекция рядом с местом инъекции
Известная аллергия на материал или гиперчувствительность лидокаин, смешанный в шприце с наполнителем [17]
Пациенты с грыжей межжелудочковой перегородки
Тяжелый эластоз (напр.д., дерматохалазис или большие мешки под глазами) [18]
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Витамин Е, гинкго билоба, аспирин и нестероидные противовоспалительные препараты (НПВП) следует избегать по крайней мере за пять дней до лечения, чтобы предотвратить образование синяков. .
Следует проявлять осторожность у пациентов с блефаропластикой нижних век в анамнезе без боковой ретинакулярной подвески.
При инъекции вокруг подглазничного отверстия следует соблюдать осторожность, чтобы не повредить сосудисто-нервный пучок.
После инъекции рекомендуется аккуратное и бережное формование имплантата для более однородного распределения материала для получения равномерного распределения наполнителя в боковой части полости.
МЕТОДЫ
В опубликованной в 2006 году многопрофильной статье с согласованной рекомендацией слезная впадина была названа наиболее сложной областью для лечения гиалуроновой кислотой (ГК) [19]. Популярные в настоящее время наполнители HA производятся путем бактериальной ферментации (штаммы Streptococcus) и стабилизируются путем химического сшивания.Продукты неживотного происхождения значительно снизили аллергические реакции [20]. Продукты различаются методами сшивания, концентрацией и размером частиц. [21,22]
Методика Ламброса
Ламброс подчеркнул, что когда кто-то занимается нехирургическим лечением для коррекции слезной канавки, важно оценивать следующие факторы : [23]
Качество кожи, поскольку пациенты с толстой и гладкой кожей будут иметь лучшие результаты, чем пациенты с тонкой и очень морщинистой кожей.
Определение полости, поскольку более выраженная полость более поддается заполнению.
Жировая подушечка глазницы, так как большие жировые подушечки труднее исправить из-за «отечности», вызванной инъекцией.
Цвет вышележащей кожи, поскольку наполнитель может улучшить затемнение, но не улучшит темную пигментацию.
После приложения пакета со льдом к нижнему веку и щеке местный анестетик, состоящий из 0.5% лидокаин с адреналином (от 0,2 до 0,4 мл) вводят в круговую мышцу в пределах слезной впадины. Надавливают пальцами, чтобы сгладить область инъекции. Полудюймовая игла 30-го калибра вводится через кожу в самой боковой части слезной канавки, продвигаясь полностью и потенциально вдавливая кожу втулкой для полного досягаемости. Затем ГК вводится глубоко в дерму при извлечении иглы. Этот процесс повторяется выше и ниже исходного места инъекции.Затем область проверяется, и при необходимости делаются дополнительные проходы для получения гладкого контура. Наконец, область слегка массируется, сжимается пальцами и скатывается ватным аппликатором. В своем описании техники Ламброс подчеркнул важность того, чтобы не сжимать продукт с силой во время массажа, так как это может сместить продукт в щеку и увеличить слезоточивость. Постинъекционный уход включает в себя прикладывание льда к области в ночь перед процедурой, и пациенты должны воздерживаться от массажа этой области.
Методика Кейна
После оценки и маркировки слезной канавки, местная анестезирующая мазь с бетакаином наносится на нижние веки по крайней мере за 20 минут до инъекции. [13] После обработки кожи спиртом вводится игла № 30 или 32 для инъекции. Кожу нижнего века растягивают и удерживают с некоторым натяжением рукой, не вводящей инъекцию. Кожу тщательно осматривают на предмет видимых сосудов перед каждым уколом иглой. В первую очередь обрабатывается самая глубокая часть медиального слезного желоба.Игла вводится ниже поверхности кожи над orbicularis oculi. При каждом проходе вводится небольшое количество гиалуронового наполнителя. Параллельные нити наполнителя вводятся головной и каудальной по отношению к слезной канавке. Затем приподнятая область наполнителя сужается кнутри вдоль боковой стенки носа вверху, по крайней мере, снизу, примыкая или непосредственно каудально к толстой коже щеки, и латерально, по крайней мере, к месту соединения медиальной и медиальной щек. боковая треть нижнего края глазницы.Если отрывной желоб глубокий, направление иглы изменяется на протяжении инъекции, так что наполнитель наносится в виде перекрестной штриховки. Диапазон объема составляет от 0,1 до 0,45 мл на веко, большинству пациентов требуется от 0,2 до 0,3 мл.
Техника Статмана и Коднера
Когда пациент сидит, деформация слезной канавки и место стыка века и щеки отмечаются легко снимаемой белой подводкой для глаз. Пациенту рекомендуется прикладывать пакеты со льдом к области за несколько минут до инъекции, чтобы свести к минимуму синяки и в анестезиологических целях.После подтверждения пациентом маркировки ГК вводят глубоко в преперостальную плоскость, чтобы уменьшить видимость продукта. ГК располагается под местом прикрепления медиальной orbicularis мышцы на верхней челюсти и продолжается латерально ниже удерживающей связки orbicularis. Комбинация перекрестной штриховки и линейной нарезки резьбы используется с иглой 30-го размера с осторожностью, чтобы не вводить поверхностно. Средство слегка массируют аппликаторами с ватным наконечником, чтобы устранить видимые неровности.После инъекции пациенту рекомендуется прикладывать лед к этой области в течение следующих 24 часов, если это необходимо для уменьшения отека и экхимоза. [24]
Методика Кеннета и Саманты Штейнсапир
Кеннет и Саманта сообщили о методике глубоких инъекций наполнителя ГК 164 пациентам со слезоточивым желобом. Средняя доза филлера за сеанс составляла 1,53, 0,8, 0,84 и 0,38 мл, разделенных между двумя нижними веками. Цель состояла в том, чтобы поместить аликвоты наполнителя в преднадкостничные ткани чуть ниже орбитального края.Иногда требовалось цифровым способом приподнять нижний глазничный жир на нижнем веке, чтобы обнажить желаемое место инъекции. Костный край глазницы свободен от значительных сосудистых структур от основания переднего слезного гребня до бокового сухожилия кантуса. Наполнитель вводился методом серийных проколов. Пациентам разрешалось закрыть глаза. Ободок орбиты пальпировали пальцем, и игла вращалась так, чтобы скос был параллелен коже и продвигался вперед, выравниваясь по надкостнице.Перед инъекцией проткнутые мягкие ткани натягивали на иглу цифровым способом, как занавески через карниз (маневр занавески). Это снизило риск обратного потока наполнителя в более поверхностной плоскости. В каждый участок вводили примерно 0,1 мл. Игла была извлечена, и наполнитель придал желаемому контуру. [25]
Техника работы с пателем и глазером
Пател и Глейзер описали похожую технику. Наполнитель HA вводили с использованием метода последовательной точечной инъекции или линейной нити и массировали с помощью ватного тампона или пальца.Небольшие аликвоты наполнителя чуть ниже края глазницы в плоскости между надкостницей и мышцей orbicularis oculi также вводили для коррекции потери объема в области нижнего века из-за псевдогермы, слабости глазничной перегородки и атрофии средней зоны лица. Наполнитель тщательно массировали для равномерного распределения [2].
Методика консенсусной группы: Анатомические рекомендации по увеличению щеки и подглазничной впадины
Чтобы научить других, как улучшить эстетические результаты в средней части лица и подглазничных впадинах, консенсусная группа экспертов по эстетике из Европы, Северной и Южной Америки собралась на академический семинар по разработке ключей к оптимальным результатам.Обсуждались рекомендации по передовой практике инъекций в среднюю зону лица и подглазничную полость. Консенсусная группа рекомендует метод вертикального супрапериостального депо (VSDT) или линейное нарезание резьбы для увеличения подглазничной полости.
VSDT использует только отдельные небольшие депо наполнителя мягких тканей, которые помещаются вертикальной инъекцией в место непосредственно на кости или, точнее, на надкостницу. Из-за костной опоры требуется совсем немного материала, чтобы произвести выраженную коррекцию на поверхности кожи.Цель использования этой техники — избежать чрезмерной коррекции. [26]
Согласно консенсусной группе, наполнитель следует вводить на наднадкостничном уровне вдоль или ниже орбитального края под дефектом или под обоими дефектами, защищая край обода, чтобы предотвратить отложение наполнителя над этой структурой. [27] Большую часть наполнителя следует вводить под круговую мышцу глаза. Однако медиальная часть мышцы, которая прикрепляется к кости, требует прямой инъекции в саму мышцу.Рекомендуются серийные инъекции с использованием VSDT, имплантация 0,02–0,05 мл перпендикулярно точке инъекции чуть выше кости на расстоянии 2–3 мм друг от друга. Линейная техника предпочтительна, если щека хорошо увеличена, с использованием точки входа под латеральным и, в некоторых случаях, также медиальным уголком глаза. Канюлю (или иглу) следует поместить перпендикулярно коже, продвинуть к надкостнице и продвинуть вперед, пока она не достигнет вершины носо-югальной складки. Этот метод позволяет выполнять глубокую инъекцию с использованием ретроградной линейной резьбы вдоль орбитального края, как описано выше.Вводимый объем зависит от степени углубления []. Для оптимального увеличения могут потребоваться повторные инъекции.
Таблица 3
Рекомендации по вводу филлера гиалуроновой кислоты в зависимости от степени тяжести
Патрик Тревидик сообщил об использовании канюль с тупым концом для коррекции слезных желобов наполнителями из ГК. [28] Канюли с тупым концом более безопасны, потому что вероятность травмирования сосудов и нервов меньше, чем при использовании игл. Это менее болезненно и вызывает меньше отеков.
Авторская методика
Пациентам, принимающим витамин Е, гинкго билоба и НПВП, рекомендуется прекратить их прием за неделю до лечения, чтобы предотвратить образование синяков.
Все пациенты фотографируются стандартной камерой PowerShot с такими же настройками и адекватным освещением. Письменное информированное согласие принимается.
Автор предпочитает делать инъекцию, когда пациент наклоняется под углом 45 °, поскольку деформация слезной канавки лучше видна в этом положении, чем когда пациент лежит.Хорошее освещение чрезвычайно важно для лучшей видимости анатомических ориентиров. Инъекции не следует делать в спешке, так как в спешке повышается вероятность поражения кровеносных сосудов или поверхностного укола.
Любой косметический макияж на обрабатываемой области полностью удаляется очищающим лосьоном. Далее очищение проводится хлоргексидином и физиологическим раствором. Обрабатываемую область онемеют кубиками льда. Пальпируется ободок глазницы. Из-за обильного подкожного сосудистого сплетения область слезного желоба подвержена значительным синякам.Следовательно, автор предпочитает держать точку введения иглы примерно на 1,5 см ниже края глазницы на линии средней зрачковой линии. Это снижает вероятность появления синяков [Рисунки и].
Маркировка наполнителя слезной канавки (точки инъекции и направление иглы)
Маркировка наполнителя слезной канавки
Сшитая ГК с лигнокаином (Juvederm Ultra @ XC) вводится с помощью иглы 30-го размера. Juvederm @ Ultra XC имеет процесс сшивания, называемый Hylacross ™, который обеспечивает концентрацию HA 24 мг / мл.6% -ная сшитая композиция дает мягкий, вязкий гель без гранул, который способствует плавному впрыскиванию и предназначен для повышения долговечности. Он также содержит 0,3% лидокаина без консервантов, который помогает облегчить боль во время и после инъекции. Пациенту комфортно во время процедуры. Пациенты также улучшают комплаентность.
Игла направляется по диагонали вверх к медиальному уголку глазной щели и глубоко вонзается в кожу через мышцу вплоть до надкостницы. ГК депонируется поднадкостнично до визуальной конечной точки оптимальной коррекции.Защита глазного яблока обеспечивается пальпацией подглазничного края рукой, не вводящей инъекции [].
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в направлении медиального угла глазной щели, обратите внимание, что пациенту комфортно даже во время инъекции из-за наличия в шприце предварительно смешанного лидокаина
Игла извлекается медленно, и материал не вводится во время извлечения иглы, так как он находится на поверхности инъекции обязательно дают эффект Тиндаля в этой области. Затем направление иглы изменяют вертикально вверх по направлению к средней зрачковой линии и снова вводят в надкостницу.Сделана еще одна инъекция депо []. Третья инъекция проводится только в случае потери ткани ниже бокового края глазницы. Направление иглы изменяется по диагонали вверх по направлению к латеральному уголку глаза, чтобы поднадкостнично образовалось еще одно депо []. Обычно на депо достаточно около 0,2 мл. Область мягко массируется для равномерного распределения продукта []. Это также гарантирует отсутствие комков или неровностей. Однако следует избегать интенсивного массажа в этой области, поскольку он может вытолкнуть вещество на глобус.Старайтесь вводить инъекцию вдали от видимых кровеносных сосудов в этой области. К обрабатываемому участку можно приложить пакеты со льдом, чтобы уменьшить отек, синяки и дискомфорт. Пациентов просят в течение недели избегать массажа или каких-либо процедур для лица.
Поднадкостничная инъекция наполнителя гиалуроновой кислоты по направлению к средней зрачковой линии
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в сторону бокового угла глазной щели
Мягкий массаж наполнителя для равномерного распределения
Пациента просят осмотреть через 15 дней, чтобы увидеть, нет ли прикосновения. требуется вверх.При необходимости ГК вводят до момента полной коррекции. Пациентов просят снова пройти обследование через 6, 12, 15 и 18 месяцев. По наблюдениям автора, ГК в области слезной впадины обычно сохраняется до 12-15 месяцев [Рисунки -].
Самец: до введения наполнителя для слезной полости
Самка: после введения наполнителя для слезной желоба
Самец: после введения наполнителя для слёзной впадины
Самка: до введения наполнителя для слёзной впадины
Ключевые точки для введения наполнителя в слёзную впадину
Низкий- вязкость HA можно безопасно вводить для исправления деформации слезной канавки.ГК с высокой вязкостью и небиоразлагаемые агенты не следует вводить в область слезной канавки.
Инъекции должны производиться на наднадкостничном уровне края глазницы под дефектом.
Следует соблюдать осторожность в области подглазничного отверстия.
Наполнитель HA следует аккуратно массировать для равномерного распределения; следует избегать сильного массажа.
Следует избегать чрезмерной коррекции. ГК гидрофильна и может вызывать набухание из-за своей способности притягивать воду.[29] Существует исследование, которое показывает, что ГК может также вызывать стимуляцию выработки коллагена de novo . Следовательно, лучше всего недокорректировать область слезной канавки, чтобы предотвратить выпуклость под глазом. [30] При необходимости всегда можно прикоснуться к нему, когда пациент придет для наблюдения. [18]
УПРАВЛЕНИЕ ПОСЛЕ ЛЕЧЕНИЯ
Пациентам следует избегать сильного или продолжительного давления в обрабатываемой области. [18]
Пациенты должны быть проинформированы о последующих действиях, таких как отказ от массажа, тяжелых физических нагрузок и воздействия сильного холода или жары в течение шести часов после лечения.[31]
Важно запланировать последующие сеансы для оценки клинического результата. При необходимости ретуши могут быть выполнены во время последующих сеансов [18].
ОСЛОЖНЕНИЯ
Немедленные осложнения
Боль (наполнители ГК с лигнокаином, например, Ювидерм ® Ultra XC, более удобны для пациентов, поскольку боль облегчается)
- 49
49 Отеки и синяки [17,31,32] (их можно минимизировать, надавливая на них и используя пакеты со льдом до и после сеанса лечения)
Асимметрия
Мигрень
Отсроченные осложнения
Оранжево-коричневый окрашивание
Инъекция любого кожного наполнителя в слезную впадину или в периорбитальную область также может быть связана с синяками и последующим отложением гемосидерина, придавая коже оранжево-коричневый или ржавый, окрашенный вид, который может занять несколько месяцев, чтобы рассосаться самостоятельно.Применение льда перед инъекцией, правильная глубина инъекции, прекращение приема антикоагулянтов по крайней мере за семь дней до инъекции и плавная, щадящая техника могут помочь избежать этого осложнения. [33]
Поствоспалительная гиперпигментация
Часто наблюдается на более темных типах кожи из-за синяков и гематом. Это может длиться очень долго и с трудом поддается лечению.
Отечность
Чрезмерная коррекция с помощью препаратов ГК в периорбитальной области также может вызвать припухлость и отечность нижних век из-за гидрофильной природы наполнителя.Может казаться, что отек нарастает и ослабевает, колеблясь у пациентов с аллергической предрасположенностью или в ответ на потребление соли с пищей. Следует проявлять осторожность при приближении к пациентам с гирляндой (небольшие мешковидные выступы, обычно расположенные в нижнебоковой части нижних век / верхней щеки) или в областях лимфатического отека при использовании ГК. ГК обладают высокой гидрофильностью и могут усугубить состояние [33].
Инфекции
Хотя они крайне редки, они могут проявляться в виде одиночных или множественных эритематозных и колеблющихся узелков, которые лучше всего лечить антибиотиками, активными против частых кожных бактерий, включая Staphylococcus epidermidis или Propionibacterium acnes .Уколы филлера не следует проводить при наличии инфекции в соседнем участке.
Эффект Тиндаля
HA при слишком поверхностном введении может привести к синеватому изменению цвета под кожей. Это голубоватое изменение цвета происходит из-за эффекта Тиндаля, когда спектр синего света сильнее рассеивается коллоидными частицами. [34,35]
Узелки
Узлы могут возникать при поверхностных инфекциях. Их можно лечить с помощью местного массажа, аспирации или разреза и дренирования продукта.Гиалуронидазу можно использовать для растворения узелка или очага чрезмерной коррекции в случае наполнителей на основе ГК. Однако предварительная кожная проба необходима, чтобы исключить аллергическую реакцию на гиалуронидазу. [36]
Слепота
Хотя это очень редкое осложнение, о нем могут не сообщаться [13]. Согласно Коулману, слепота возникает из-за миграции эмбола наполнителя ретроградным образом через артериолу в антеградный поток через центральную артерию сетчатки [37]. Следовательно, важно ограничить количество болюса наполнителя, вводимого в одно место.Один из способов сделать это — использовать канюли с тупым концом. Возможность слепоты также можно свести к минимуму, перемещая кончик иглы и медленно вводя инъекцию с минимальным давлением и незначительными количествами наполнителя за раз.
ВЫВОДЫ
Деформацию слезной желоба можно исправить с помощью наполнителя HA. Это менее инвазивно, и время простоя может быть минимальным из-за отека и синяков.
Вводимый объем варьируется от пациента к пациенту, и следует избегать чрезмерной коррекции. Лучшие результаты будут достигнуты, если пациент будет повторно оценен через две-четыре недели, а затем будет проведено дополнительное лечение для достижения полной коррекции.Следует проявлять осторожность, чтобы избежать инъекции через глазничную перегородку (оставаясь на –1 см ниже края глазницы), чтобы не усилить псевдогернирование.
Чрезмерная коррекция, слишком поверхностные инъекции и выбор неподходящего наполнителя могут привести к неприемлемым эстетическим результатам. [38–41]
Чрезмерная коррекция или неправильная коррекция с помощью наполнителей HA могут быть исправлены применением гиалуронидазы не по назначению [42,43]. ]
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Садик Н.С., Босняк С.Л., Кантисано-Зилха М., Главас И.П., Рой Д. Определение отрывного желоба и шкала оценки отрывного желоба. J Cosmet Dermatol. 2007; 6: 218–22. [PubMed] [Google Scholar] 2. Глейзер Д.А., Патель У. Улучшение глаз: использование малоинвазивных техник для периорбитального омоложения. J Drugs Dermatol. 2010; 9: S118–283. [PubMed] [Google Scholar] 3. Ламброс В. Наблюдение за старением периорбитальной области и средней зоны лица. Plast Reconstr Surg. 2007; 120: 1367–76. [PubMed] [Google Scholar] 4.Голдберг Р.А., Макканн Дж. Д., Фьяскетти Д., Бен Саймон Дж. Дж. Что вызывает мешки на веках? Анализ 114 последовательных пациентов. Plast Reconstr Surg. 2005; 115: 1395–402. [PubMed] [Google Scholar] 5. Герцог-старейшина S, Wybar KC. Веки. В: Duke-Elder S, редактор. Система офтальмологии: анатомия зрительной системы. Vol. 2. Сент-Луис, Миссури: К. В. Мосби, Колорадо; 1961. [Google Scholar] 6. Лоеб Р. Выравнивание носо-югальной борозды с жировой тканью. Clin Plast Surg. 1993. 20: 393–400. [PubMed] [Google Scholar] 7. Цветы RS. Имплантаты слёзных желобов для коррекции деформации слёзных желобов.Clin Plast Surg. 1993; 20: 403–15. [PubMed] [Google Scholar] 8. Пикша Н.Т., Сааде ПБ, Бутрос С., Торн Ч. Слезная впадина и соединение века и щеки: анатомия и значение для хирургической коррекции. Plast Reconstr Surg. 2009; 123: 1332–40. [PubMed] [Google Scholar] 9. Мендельсон BC, Музаффар AR, Адамс WP. Хирургическая анатомия средней щеки и скуловых бугорков. Plast Reconstr Surg. 2002; 110: 885–911. [PubMed] [Google Scholar] 10. Музаффар А.Р., Мендельсон BC, Адамс В.П. Хирургическая анатомия связок нижнего века и бокового угла глазной щели.Plast Reconstr Surg. 2002; 110: 873–84. обсуждение 897-911. [PubMed] [Google Scholar] 11. Гавами А., Песса Дж. Э., Янис Дж., Хосла Р., Рис Е. М., Рорич Р. Дж. Orbicularis, удерживающая связка медиальной орбиты: замыкает круг. Plast Reconstr Surg. 2008; 121: 994–1001. [PubMed] [Google Scholar] 12. Эспиноза GM, держит JB. Оценка и лечение деформации слезной канавки при нижней блефаропластике. Semin Plast Surg. 2007; 21: 57–64. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Кейн М.А. Лечение деформации слезной канавки и искривления нижнего века инъекционной гиалуроновой кислотой.Эстетическая Пласт Сург. 2005; 29: 363–7. [PubMed] [Google Scholar] 14. Wong CH, Hsieh MK, Mendelson B. Связка слезной канавки: анатомическая основа деформации слезной канавки. Plast Reconstr Surg. 2012; 129: 1392–402. [PubMed] [Google Scholar] 15. Бартон Ф. Э., младший, Ха Р., Авада М. Экструзия жира и перегородка у пациентов с триадой слезной канавки: критическая оценка. Plast Reconstr Surg. 2004. 113: 2115–21. [PubMed] [Google Scholar] 16. Хирманд Х. Анатомия и нехирургическая коррекция деформации слезной канавки.Plast Reconstr Surg. 2010; 125: 699–708. [PubMed] [Google Scholar] 18. Каррутерс Дж., Рзани Б., Саттлер Дж., Каррутерс А. Анатомические рекомендации по увеличению объема средней зоны лица. Dermatol Surg. 2012; 38: 1223–33. [PubMed] [Google Scholar] 19. Матарассо С.Л., Каррутерс Дж., Джуэлл М.Л. Рестилайн Консенсус Групп. Консенсусная рекомендация по увеличению мягких тканей с помощью неживотной стабилизированной гиалуроновой кислоты (Рестилайн) Plast Reconstr Surg. 2006; 117: 3С – 34С. обсуждение 35С-43С. [PubMed] [Google Scholar] 20. Довер Дж.С., Рубин М.Г., Бхатия АС.Обзор данных об эффективности, долговечности и безопасности двух неживотных стабилизированных филлеров гиалуроновой кислоты из проспективного рандомизированного сравнительного многоцентрового исследования. Dermatol Surg. 2009. 35: 322–31. [PubMed] [Google Scholar] 21. Каррутерс Дж., Коэн С.Р., Джозеф Дж. Х., Наринс Р.С., Рубин М. Наука и искусство дермальных наполнителей для увеличения мягких тканей. J Drugs Dermatol. 2009; 8: 335–50. [PubMed] [Google Scholar] 22. Kablik J, Monheit GD, Yu L, Chang G, Gershkovich J. Сравнительные физические свойства кожных наполнителей гиалуроновой кислоты.Dermatol Surg. 2009; 35: 302–12. [PubMed] [Google Scholar] 23. Ламброс VS. Инъекции гиалуроновой кислоты для коррекции деформации слезной канавки. Plast Reconstr Surg. 2007; 120: 74С – 80С. [PubMed] [Google Scholar] 24. Штутман Р.Л., Коднер М.А. Деформация слезной канавки: обзор анатомии и вариантов лечения. Эстет Сург Дж. 2012; 32: 426–40. [PubMed] [Google Scholar] 25. Steinsapir KD, Steinsapir SM. Гиалуроновая кислота для глубокого заполнения для временного лечения носо-югальной борозды: отчет о 303 последовательных процедурах.Ophthal Plast Reconstr Surg. 2006; 22: 344–8. [PubMed] [Google Scholar] 26. Sattler G. Техника башни и техника вертикального надкостничного депо: новые методы вертикальной инъекции для поддержки подкожной ткани с эффективным объемом и увеличения объема. J Drugs Dermatol. 2012; 11: 45–7. [PubMed] [Google Scholar] 27. Рорич Р.Дж., Арбик Дж. М., Вонг С., Браун С., Песса Дж. Э. Анатомия suborbicularis жира: значение для периорбитального омоложения. Plast Reconstr Surg. 2009; 124: 946–51. [PubMed] [Google Scholar] 28.Trevidic P. Использование канюль с тупым концом для коррекции слезных желобов. J Drugs Dermatol. 2012; 11: S38-40. [Google Scholar] 30. Ван Ф., Гарза Л.А., Кан С., Варани Дж., Оррингер Дж. С., Фишер Дж. Дж. И др. In vivo стимуляция выработки коллагена de novo, вызванная инъекциями кожного наполнителя сшитой гиалуроновой кислоты в фотоповрежденную кожу человека. Arch Dermatol. 2007. 143: 155–63. [PubMed] [Google Scholar] 31. Ведамурти М. Стандартные рекомендации по применению кожных наполнителей. Индийский J Dermatol Venereol Leprol.2008; 74: 23–7. [PubMed] [Google Scholar] 32. Рзани Б., Картье Н., Кестермонт П., Тревидик П., Саттлер Г., Керруш Н. и др. Коррекция слезных впадин и периорбитальных линий с помощью ряда индивидуальных наполнителей гиалуроновой кислоты. J Drugs Dermatol. 2012; 11: S27–34. [PubMed] [Google Scholar] 33. Шерман Р.Н. Избегайте осложнений, связанных с введением кожного наполнителя. Clin Dermatol. 2009. 27: S23–32. [Google Scholar] 34. Андре П. Новые тенденции в омоложении лица с помощью инъекций гиалуроновой кислоты. J Cosmet Dermatol. 2008; 7: 251–8. [PubMed] [Google Scholar] 35.Ким Дж. Э., Сайкс Дж. М.. Наполнители с гиалуроновой кислотой: история и обзор. Facial Plast Surg. 2011; 7: 523–8. [PubMed] [Google Scholar] 36. Brody HJ. Использование гиалуронидазы для лечения гранулематозных реакций с гиалуроновой кислотой или нежелательного замещения гиалуроновой кислоты. Dermatol Surg. 2005; 31: 893–7. [PubMed] [Google Scholar] 37. Coleman SR. Предотвращение артериальной окклюзии при введении филлеров мягких тканей. Эстет Сург Дж. 2002; 22: 555–7. [PubMed] [Google Scholar] 38. Донофрио Л.М. Распределение жира: морфологическое исследование стареющего лица.Dermatol Surg. 2000; 26: 1107–12. [PubMed] [Google Scholar] 39. Monheit GD, Rohrich RJ. Характер длительно применяемых филлеров и риск развития осложнений. Dermatol Surg. 2009; 35: 1598–604. [PubMed] [Google Scholar] 40. Буссо М., Фойгтс Р. Исследование изменений физических свойств вводимого гидроксилапатита кальция в геле-носителе при смешивании с лидокаином и лидокаином / адреналином. Dermatol Surg. 2008; 34: S16–23. [PubMed] [Google Scholar] 41. Фаджиен С. Вариативное восстановление инъекционной гиалуроновой кислоты с помощью местного анестетика для расширенного применения в улучшении эстетики лица.Dermatol Surg. 2010; 36: 815–21. [Google Scholar] 42. Hirsch RJ, Carruthers JD, Carruthers A. Лечение инфраорбитальных полостей кожными наполнителями. Dermatol Surg. 2007; 33: 1116–9. [PubMed] [Google Scholar] 43. Рзани Б., Беккер-Вегерих П., Бахманн Ф., Эрдманн Р., Воллина Ю. Гиалуронидаза в коррекции наполнителей на основе гиалуроновой кислоты: обзор и рекомендации по применению. J Cosmet Dermatol. 2009; 8: 317–23. [PubMed] [Google Scholar]Обзор анатомии, методов лечения и их результатов
J Cutan Aesthet Surg.2012 октябрь-декабрь; 5 (4): 229–238.
Джайшри Шарад
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Адрес для корреспонденции: Dr. Jarad , Участок Сан Вихар — 153, Сектор — 12, Ваши, Нави Мумбаи, Махараштра, Индия. Электронная почта: moc.liamg@91eerhsiaj Авторские права: © Журнал кожной и эстетической хирургииЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Деформация слезной впадины является серьезной проблемой для многих людей, которым требуется периорбитальное омоложение. Выраженная деформация слезной канавки характеризуется запавшим взглядом глаза, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия.Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге. В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема. Были изучены различные оригинальные исследовательские статьи, публикации в учебниках и обзорные статьи.Перечислены данные, относящиеся к историческому аспекту и анатомии слезной канавки. Проанализированы методики разных авторов, обобщены их результаты и сложности. Здесь также описана техника автора.
КЛЮЧЕВЫЕ СЛОВА: Темные круги, наполнитель, гиалуроновая кислота, слезная впадина, под глазами
ВВЕДЕНИЕ
Деформация слезной впадины является серьезной проблемой для многих людей, стремящихся к периорбитальному омоложению. Выраженная деформация слезной канавки характеризуется запавшим видом глазного яблока, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия.Круги под глазами, вызванные деформацией слезной канавки, могут быть подтверждены и показаны пациенту вместе с их исчезновением, когда пациент сфотографирован с использованием вспышки. [1]
Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге. В последнее время хирурги лучше осознали необходимость восстановления объема орбиты как части общей стратегии омоложения.В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема.
Цитируя Глейзера и др. : «Эстетически привлекательное нижнее веко должно иметь относительно плавный переход между пре-септальной и орбитальной частями orbicularis oculi и переходить в верхнюю скуловую область без определенной точки перехода». [2]
Темные круги часто являются результатом деформации слезной желоба [].Однако причины темных кругов могут быть многофакторными. Также играют роль изменения толщины кожи, дряблость, гиперпигментация и актинические изменения. Тонкая кожа или заметное скопление подкожных вен усиливают потемнение периорбитальной области. [1,3]
Деформация слезоточивого желоба, приводящая к темным кругам у молодой индийской женщины
Кроме того, выпадение орбитального жира может косвенно вызывать затемнение на нижних веках. 4]
АНАТОМИЯ
Герцог-Элдер и Вайбар впервые ввели термин назо-югальная складка в 1961 году.Они определили его как «бегущий вниз и наружу от внутреннего угла глазной щели, место соединения рыхлой ткани нижнего века с более плотной структурой щеки, отмечая линию, по которой фасция прикрепляется к надкостнице между мышцами века. и верхней губы ». [5]
По словам Лёба,« носо-югальная борозда »была вызвана следующим: (1) фиксация глазничной перегородки на уровне нижнемедиальной части arcus marginalis (2) ) наличие треугольной щели, ограниченной латеральной частью угловой мышцы с одной стороны и медиальной частью мышцы orbicularis oculi, с другой, и (3) отсутствие жировой ткани от центральной и медиальной жировых подушечек, расположенных ниже orbicularis oculi мышца в области ниже бороздки.[6]
Термин «деформация слезной канавки» был изобретен Флауэрсом. По его мнению, опущение щеки, потеря объема лица, недоразвитие подглазничного скулового комплекса и мышечный дефект между orbicularis и угловой головкой quadratus labii superioris были ответственны за формирование деформации слезной канавки [7]. ]
Хэддок сказал, что термин «деформация слёзной впадины» следует применять к медиальной периорбитальной впадине, идущей наискось от медиального угла глазной щели до средней линии зрачка [].Сбоку от этого углубление лучше называть «пальпебромалярной бороздкой», «носо-ягодичной бороздкой» или «соединением века и щеки». [8–11]
Анатомия деформации слезной канавки
В исследованиях вскрытия трупа , Музаффар и др. . описывают удерживающую связку orbicularis в нижнем веке, которая начинается латерально, как отражение орбитальной перегородки, соединяющейся с мембраной, образованной из преперостального жира над скуловой железой. [10] Медиальная протяженность этой удерживающей связки различна, она соединяется с прикреплением orbicularis oculi мышцы и, таким образом, косвенно с медиальным уголком глаза.Центральная часть удерживающей связки является самой слабой и с возрастом растягивается по-разному, что позволяет лучше обнажить центральную жировую подушку. Большая дряблость соединения века и щеки с возрастом способствует деформации слезной канавки, подчеркивая грыжу орбитального жира [10]. Птоз средней зоны лица помогает обнажить слезную впадину, так как инволюционное опускание средней зоны лица с круговой мышцей, привязанной к слезной впадине удерживающей связкой orbicularis, приводит к истончению тканей над слезной впадиной и увеличению выступа, что легко распознается как признак старения .[12]
Кейн описывает слезную впадину как углубление с центром над медиальным нижним краем орбиты и ограниченное сверху подглазничным жировым выступом. По мере того как пациент стареет, глазное яблоко опускается в пределах орбиты, и подглазничный жир смещается кпереди. Эта передняя выпуклость вызывает углубление слезной канавки. Поскольку этот выступ создает затенение под ним, он вызывает дальнейшее углубление видимой деформации слезной канавки в зависимости от условий освещения. Нижняя граница слезной впадины образована толстой кожей верхней части щеки с ее обильным подкожным жиром, жиром suborbicularis oculi и частями скуловой жировой подушечки.У большинства людей впадина глубже в медиальном направлении и становится мельче в латеральном направлении. Тонкая кожа в глубине этой бороздки имеет очень мало жира под ней, что способствует явной депрессии. С возрастом дальнейшая потеря мягких тканей и, что важно, потеря костной опоры также приводит к дальнейшему углублению слезной впадины. [13]
Садик и др. . предложила оценочную шкалу отрывного желоба (TTRS). Согласно этому TTRS, было обнаружено, что слезоточивый желоб — это не просто возрастная деформация.Это часто связано с выступом вперед кости верхней щеки и может чаще встречаться у пациентов с врожденной или возрастной гипоплазией верхней челюсти. Они сказали, что слезную впадину следует определять как углубление медиального нижнего века, расположенное латеральнее переднего слезного гребня и ограниченное в его нижней части нижним краем глазницы. Эта область анатомически соответствует месту расположения слезного мешка; отсюда и термин «слезоточивый желоб». [1] В недавней публикации Wong et al .описал разрыв связки после вскрытия 48 трупных полулиц. Истинная кожно-костная связка, называемая связкой слезного желоба, постоянно обнаруживалась на верхней челюсти, между пальпебральной и глазничной частями orbicularis oculi, головной и каудальной по отношению к связке, соответственно. Он начинается медиально, на уровне прикрепления медиального кантального сухожилия, чуть ниже переднего слезного гребня, примерно до медиальной линии зрачка, где продолжается латерально в виде двухслойной удерживающей связки orbicularis.Гистологическая оценка подтвердила связочный характер связки слезной канавки с характеристиками, идентичными таковым у скуловой связки [14].
КЛАССИФИКАЦИЯ
В попытке объективно проанализировать свои послеоперационные результаты, Barton et al . предложила систему оценок, основанную на анатомическом анализе [] [15].
Таблица 1
Система классификации Бартона на основе анатомического анализа
Sadick et al . разработали TTRS, объективно и субъективно оценивая клинический вид слезной впадины с учетом глубины впадины, гиперпигментации, объема выпавшего жира и ритидоза кожи.[1]
Затем присваивалась числовая оценка в зависимости от степени тяжести, глубины слезной впадины, расстояния от переднего слезного гребня до глубины впадины; за каждый миллиметр глубины дается одно очко.
Гиперпигментация
Диспигментация, хотя и не влияет напрямую на глубину впадины, создает иллюзию глубины; 1 балл — отсутствие гиперпигментации, 2 балла — умеренная гиперпигментация, 3 балла — интенсивная или глубокая гиперпигментация; субдермальный темный оттенок, вызванный венозным скоплением, также может быть классифицирован как гиперпигментация.
Выпадение жировой подушечки / карманов носа
Выраженное выпадение жировой подушечки носа подчеркивает глубину впадины и оценивается как легкое (один балл), умеренное (два балла) или серьезное (три балла).
Ритидоз
Кожный ритидоз нижнего века подчеркивает жировое выпадение и глубину впадины; кожный ритидоз оценивается по шкале от одного до четырех (легкий, средний, прогрессирующий и тяжелый по шкале Глогау), и оценка соответствует количеству присвоенных баллов.
В 2010 году Hirmand предложил систему классификации деформации слезной впадины, основанную на клинической оценке [16] [Рисунки -,].
Таблица 2
Система классификации деформации слезной канавки по Гирманду на основе клинической оценки
ПРОТИВОПОКАЗАНИЯ
Нереалистичные ожидания
Инфекция рядом с местом инъекции
Известная аллергия на материал или гиперчувствительность лидокаин, смешанный в шприце с наполнителем [17]
Пациенты с грыжей межжелудочковой перегородки
Тяжелый эластоз (напр.д., дерматохалазис или большие мешки под глазами) [18]
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Витамин Е, гинкго билоба, аспирин и нестероидные противовоспалительные препараты (НПВП) следует избегать по крайней мере за пять дней до лечения, чтобы предотвратить образование синяков. .
Следует проявлять осторожность у пациентов с блефаропластикой нижних век в анамнезе без боковой ретинакулярной подвески.
При инъекции вокруг подглазничного отверстия следует соблюдать осторожность, чтобы не повредить сосудисто-нервный пучок.
После инъекции рекомендуется аккуратное и бережное формование имплантата для более однородного распределения материала для получения равномерного распределения наполнителя в боковой части полости.
МЕТОДЫ
В опубликованной в 2006 году многопрофильной статье с согласованной рекомендацией слезная впадина была названа наиболее сложной областью для лечения гиалуроновой кислотой (ГК) [19]. Популярные в настоящее время наполнители HA производятся путем бактериальной ферментации (штаммы Streptococcus) и стабилизируются путем химического сшивания.Продукты неживотного происхождения значительно снизили аллергические реакции [20]. Продукты различаются методами сшивания, концентрацией и размером частиц. [21,22]
Методика Ламброса
Ламброс подчеркнул, что когда кто-то занимается нехирургическим лечением для коррекции слезной канавки, важно оценивать следующие факторы : [23]
Качество кожи, поскольку пациенты с толстой и гладкой кожей будут иметь лучшие результаты, чем пациенты с тонкой и очень морщинистой кожей.
Определение полости, поскольку более выраженная полость более поддается заполнению.
Жировая подушечка глазницы, так как большие жировые подушечки труднее исправить из-за «отечности», вызванной инъекцией.
Цвет вышележащей кожи, поскольку наполнитель может улучшить затемнение, но не улучшит темную пигментацию.
После приложения пакета со льдом к нижнему веку и щеке местный анестетик, состоящий из 0.5% лидокаин с адреналином (от 0,2 до 0,4 мл) вводят в круговую мышцу в пределах слезной впадины. Надавливают пальцами, чтобы сгладить область инъекции. Полудюймовая игла 30-го калибра вводится через кожу в самой боковой части слезной канавки, продвигаясь полностью и потенциально вдавливая кожу втулкой для полного досягаемости. Затем ГК вводится глубоко в дерму при извлечении иглы. Этот процесс повторяется выше и ниже исходного места инъекции.Затем область проверяется, и при необходимости делаются дополнительные проходы для получения гладкого контура. Наконец, область слегка массируется, сжимается пальцами и скатывается ватным аппликатором. В своем описании техники Ламброс подчеркнул важность того, чтобы не сжимать продукт с силой во время массажа, так как это может сместить продукт в щеку и увеличить слезоточивость. Постинъекционный уход включает в себя прикладывание льда к области в ночь перед процедурой, и пациенты должны воздерживаться от массажа этой области.
Методика Кейна
После оценки и маркировки слезной канавки, местная анестезирующая мазь с бетакаином наносится на нижние веки по крайней мере за 20 минут до инъекции. [13] После обработки кожи спиртом вводится игла № 30 или 32 для инъекции. Кожу нижнего века растягивают и удерживают с некоторым натяжением рукой, не вводящей инъекцию. Кожу тщательно осматривают на предмет видимых сосудов перед каждым уколом иглой. В первую очередь обрабатывается самая глубокая часть медиального слезного желоба.Игла вводится ниже поверхности кожи над orbicularis oculi. При каждом проходе вводится небольшое количество гиалуронового наполнителя. Параллельные нити наполнителя вводятся головной и каудальной по отношению к слезной канавке. Затем приподнятая область наполнителя сужается кнутри вдоль боковой стенки носа вверху, по крайней мере, снизу, примыкая или непосредственно каудально к толстой коже щеки, и латерально, по крайней мере, к месту соединения медиальной и медиальной щек. боковая треть нижнего края глазницы.Если отрывной желоб глубокий, направление иглы изменяется на протяжении инъекции, так что наполнитель наносится в виде перекрестной штриховки. Диапазон объема составляет от 0,1 до 0,45 мл на веко, большинству пациентов требуется от 0,2 до 0,3 мл.
Техника Статмана и Коднера
Когда пациент сидит, деформация слезной канавки и место стыка века и щеки отмечаются легко снимаемой белой подводкой для глаз. Пациенту рекомендуется прикладывать пакеты со льдом к области за несколько минут до инъекции, чтобы свести к минимуму синяки и в анестезиологических целях.После подтверждения пациентом маркировки ГК вводят глубоко в преперостальную плоскость, чтобы уменьшить видимость продукта. ГК располагается под местом прикрепления медиальной orbicularis мышцы на верхней челюсти и продолжается латерально ниже удерживающей связки orbicularis. Комбинация перекрестной штриховки и линейной нарезки резьбы используется с иглой 30-го размера с осторожностью, чтобы не вводить поверхностно. Средство слегка массируют аппликаторами с ватным наконечником, чтобы устранить видимые неровности.После инъекции пациенту рекомендуется прикладывать лед к этой области в течение следующих 24 часов, если это необходимо для уменьшения отека и экхимоза. [24]
Методика Кеннета и Саманты Штейнсапир
Кеннет и Саманта сообщили о методике глубоких инъекций наполнителя ГК 164 пациентам со слезоточивым желобом. Средняя доза филлера за сеанс составляла 1,53, 0,8, 0,84 и 0,38 мл, разделенных между двумя нижними веками. Цель состояла в том, чтобы поместить аликвоты наполнителя в преднадкостничные ткани чуть ниже орбитального края.Иногда требовалось цифровым способом приподнять нижний глазничный жир на нижнем веке, чтобы обнажить желаемое место инъекции. Костный край глазницы свободен от значительных сосудистых структур от основания переднего слезного гребня до бокового сухожилия кантуса. Наполнитель вводился методом серийных проколов. Пациентам разрешалось закрыть глаза. Ободок орбиты пальпировали пальцем, и игла вращалась так, чтобы скос был параллелен коже и продвигался вперед, выравниваясь по надкостнице.Перед инъекцией проткнутые мягкие ткани натягивали на иглу цифровым способом, как занавески через карниз (маневр занавески). Это снизило риск обратного потока наполнителя в более поверхностной плоскости. В каждый участок вводили примерно 0,1 мл. Игла была извлечена, и наполнитель придал желаемому контуру. [25]
Техника работы с пателем и глазером
Пател и Глейзер описали похожую технику. Наполнитель HA вводили с использованием метода последовательной точечной инъекции или линейной нити и массировали с помощью ватного тампона или пальца.Небольшие аликвоты наполнителя чуть ниже края глазницы в плоскости между надкостницей и мышцей orbicularis oculi также вводили для коррекции потери объема в области нижнего века из-за псевдогермы, слабости глазничной перегородки и атрофии средней зоны лица. Наполнитель тщательно массировали для равномерного распределения [2].
Методика консенсусной группы: Анатомические рекомендации по увеличению щеки и подглазничной впадины
Чтобы научить других, как улучшить эстетические результаты в средней части лица и подглазничных впадинах, консенсусная группа экспертов по эстетике из Европы, Северной и Южной Америки собралась на академический семинар по разработке ключей к оптимальным результатам.Обсуждались рекомендации по передовой практике инъекций в среднюю зону лица и подглазничную полость. Консенсусная группа рекомендует метод вертикального супрапериостального депо (VSDT) или линейное нарезание резьбы для увеличения подглазничной полости.
VSDT использует только отдельные небольшие депо наполнителя мягких тканей, которые помещаются вертикальной инъекцией в место непосредственно на кости или, точнее, на надкостницу. Из-за костной опоры требуется совсем немного материала, чтобы произвести выраженную коррекцию на поверхности кожи.Цель использования этой техники — избежать чрезмерной коррекции. [26]
Согласно консенсусной группе, наполнитель следует вводить на наднадкостничном уровне вдоль или ниже орбитального края под дефектом или под обоими дефектами, защищая край обода, чтобы предотвратить отложение наполнителя над этой структурой. [27] Большую часть наполнителя следует вводить под круговую мышцу глаза. Однако медиальная часть мышцы, которая прикрепляется к кости, требует прямой инъекции в саму мышцу.Рекомендуются серийные инъекции с использованием VSDT, имплантация 0,02–0,05 мл перпендикулярно точке инъекции чуть выше кости на расстоянии 2–3 мм друг от друга. Линейная техника предпочтительна, если щека хорошо увеличена, с использованием точки входа под латеральным и, в некоторых случаях, также медиальным уголком глаза. Канюлю (или иглу) следует поместить перпендикулярно коже, продвинуть к надкостнице и продвинуть вперед, пока она не достигнет вершины носо-югальной складки. Этот метод позволяет выполнять глубокую инъекцию с использованием ретроградной линейной резьбы вдоль орбитального края, как описано выше.Вводимый объем зависит от степени углубления []. Для оптимального увеличения могут потребоваться повторные инъекции.
Таблица 3
Рекомендации по вводу филлера гиалуроновой кислоты в зависимости от степени тяжести
Патрик Тревидик сообщил об использовании канюль с тупым концом для коррекции слезных желобов наполнителями из ГК. [28] Канюли с тупым концом более безопасны, потому что вероятность травмирования сосудов и нервов меньше, чем при использовании игл. Это менее болезненно и вызывает меньше отеков.
Авторская методика
Пациентам, принимающим витамин Е, гинкго билоба и НПВП, рекомендуется прекратить их прием за неделю до лечения, чтобы предотвратить образование синяков.
Все пациенты фотографируются стандартной камерой PowerShot с такими же настройками и адекватным освещением. Письменное информированное согласие принимается.
Автор предпочитает делать инъекцию, когда пациент наклоняется под углом 45 °, поскольку деформация слезной канавки лучше видна в этом положении, чем когда пациент лежит.Хорошее освещение чрезвычайно важно для лучшей видимости анатомических ориентиров. Инъекции не следует делать в спешке, так как в спешке повышается вероятность поражения кровеносных сосудов или поверхностного укола.
Любой косметический макияж на обрабатываемой области полностью удаляется очищающим лосьоном. Далее очищение проводится хлоргексидином и физиологическим раствором. Обрабатываемую область онемеют кубиками льда. Пальпируется ободок глазницы. Из-за обильного подкожного сосудистого сплетения область слезного желоба подвержена значительным синякам.Следовательно, автор предпочитает держать точку введения иглы примерно на 1,5 см ниже края глазницы на линии средней зрачковой линии. Это снижает вероятность появления синяков [Рисунки и].
Маркировка наполнителя слезной канавки (точки инъекции и направление иглы)
Маркировка наполнителя слезной канавки
Сшитая ГК с лигнокаином (Juvederm Ultra @ XC) вводится с помощью иглы 30-го размера. Juvederm @ Ultra XC имеет процесс сшивания, называемый Hylacross ™, который обеспечивает концентрацию HA 24 мг / мл.6% -ная сшитая композиция дает мягкий, вязкий гель без гранул, который способствует плавному впрыскиванию и предназначен для повышения долговечности. Он также содержит 0,3% лидокаина без консервантов, который помогает облегчить боль во время и после инъекции. Пациенту комфортно во время процедуры. Пациенты также улучшают комплаентность.
Игла направляется по диагонали вверх к медиальному уголку глазной щели и глубоко вонзается в кожу через мышцу вплоть до надкостницы. ГК депонируется поднадкостнично до визуальной конечной точки оптимальной коррекции.Защита глазного яблока обеспечивается пальпацией подглазничного края рукой, не вводящей инъекции [].
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в направлении медиального угла глазной щели, обратите внимание, что пациенту комфортно даже во время инъекции из-за наличия в шприце предварительно смешанного лидокаина
Игла извлекается медленно, и материал не вводится во время извлечения иглы, так как он находится на поверхности инъекции обязательно дают эффект Тиндаля в этой области. Затем направление иглы изменяют вертикально вверх по направлению к средней зрачковой линии и снова вводят в надкостницу.Сделана еще одна инъекция депо []. Третья инъекция проводится только в случае потери ткани ниже бокового края глазницы. Направление иглы изменяется по диагонали вверх по направлению к латеральному уголку глаза, чтобы поднадкостнично образовалось еще одно депо []. Обычно на депо достаточно около 0,2 мл. Область мягко массируется для равномерного распределения продукта []. Это также гарантирует отсутствие комков или неровностей. Однако следует избегать интенсивного массажа в этой области, поскольку он может вытолкнуть вещество на глобус.Старайтесь вводить инъекцию вдали от видимых кровеносных сосудов в этой области. К обрабатываемому участку можно приложить пакеты со льдом, чтобы уменьшить отек, синяки и дискомфорт. Пациентов просят в течение недели избегать массажа или каких-либо процедур для лица.
Поднадкостничная инъекция наполнителя гиалуроновой кислоты по направлению к средней зрачковой линии
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в сторону бокового угла глазной щели
Мягкий массаж наполнителя для равномерного распределения
Пациента просят осмотреть через 15 дней, чтобы увидеть, нет ли прикосновения. требуется вверх.При необходимости ГК вводят до момента полной коррекции. Пациентов просят снова пройти обследование через 6, 12, 15 и 18 месяцев. По наблюдениям автора, ГК в области слезной впадины обычно сохраняется до 12-15 месяцев [Рисунки -].
Самец: до введения наполнителя для слезной полости
Самка: после введения наполнителя для слезной желоба
Самец: после введения наполнителя для слёзной впадины
Самка: до введения наполнителя для слёзной впадины
Ключевые точки для введения наполнителя в слёзную впадину
Низкий- вязкость HA можно безопасно вводить для исправления деформации слезной канавки.ГК с высокой вязкостью и небиоразлагаемые агенты не следует вводить в область слезной канавки.
Инъекции должны производиться на наднадкостничном уровне края глазницы под дефектом.
Следует соблюдать осторожность в области подглазничного отверстия.
Наполнитель HA следует аккуратно массировать для равномерного распределения; следует избегать сильного массажа.
Следует избегать чрезмерной коррекции. ГК гидрофильна и может вызывать набухание из-за своей способности притягивать воду.[29] Существует исследование, которое показывает, что ГК может также вызывать стимуляцию выработки коллагена de novo . Следовательно, лучше всего недокорректировать область слезной канавки, чтобы предотвратить выпуклость под глазом. [30] При необходимости всегда можно прикоснуться к нему, когда пациент придет для наблюдения. [18]
УПРАВЛЕНИЕ ПОСЛЕ ЛЕЧЕНИЯ
Пациентам следует избегать сильного или продолжительного давления в обрабатываемой области. [18]
Пациенты должны быть проинформированы о последующих действиях, таких как отказ от массажа, тяжелых физических нагрузок и воздействия сильного холода или жары в течение шести часов после лечения.[31]
Важно запланировать последующие сеансы для оценки клинического результата. При необходимости ретуши могут быть выполнены во время последующих сеансов [18].
ОСЛОЖНЕНИЯ
Немедленные осложнения
Боль (наполнители ГК с лигнокаином, например, Ювидерм ® Ultra XC, более удобны для пациентов, поскольку боль облегчается)
- 49
49 Отеки и синяки [17,31,32] (их можно минимизировать, надавливая на них и используя пакеты со льдом до и после сеанса лечения)
Асимметрия
Мигрень
Отсроченные осложнения
Оранжево-коричневый окрашивание
Инъекция любого кожного наполнителя в слезную впадину или в периорбитальную область также может быть связана с синяками и последующим отложением гемосидерина, придавая коже оранжево-коричневый или ржавый, окрашенный вид, который может занять несколько месяцев, чтобы рассосаться самостоятельно.Применение льда перед инъекцией, правильная глубина инъекции, прекращение приема антикоагулянтов по крайней мере за семь дней до инъекции и плавная, щадящая техника могут помочь избежать этого осложнения. [33]
Поствоспалительная гиперпигментация
Часто наблюдается на более темных типах кожи из-за синяков и гематом. Это может длиться очень долго и с трудом поддается лечению.
Отечность
Чрезмерная коррекция с помощью препаратов ГК в периорбитальной области также может вызвать припухлость и отечность нижних век из-за гидрофильной природы наполнителя.Может казаться, что отек нарастает и ослабевает, колеблясь у пациентов с аллергической предрасположенностью или в ответ на потребление соли с пищей. Следует проявлять осторожность при приближении к пациентам с гирляндой (небольшие мешковидные выступы, обычно расположенные в нижнебоковой части нижних век / верхней щеки) или в областях лимфатического отека при использовании ГК. ГК обладают высокой гидрофильностью и могут усугубить состояние [33].
Инфекции
Хотя они крайне редки, они могут проявляться в виде одиночных или множественных эритематозных и колеблющихся узелков, которые лучше всего лечить антибиотиками, активными против частых кожных бактерий, включая Staphylococcus epidermidis или Propionibacterium acnes .Уколы филлера не следует проводить при наличии инфекции в соседнем участке.
Эффект Тиндаля
HA при слишком поверхностном введении может привести к синеватому изменению цвета под кожей. Это голубоватое изменение цвета происходит из-за эффекта Тиндаля, когда спектр синего света сильнее рассеивается коллоидными частицами. [34,35]
Узелки
Узлы могут возникать при поверхностных инфекциях. Их можно лечить с помощью местного массажа, аспирации или разреза и дренирования продукта.Гиалуронидазу можно использовать для растворения узелка или очага чрезмерной коррекции в случае наполнителей на основе ГК. Однако предварительная кожная проба необходима, чтобы исключить аллергическую реакцию на гиалуронидазу. [36]
Слепота
Хотя это очень редкое осложнение, о нем могут не сообщаться [13]. Согласно Коулману, слепота возникает из-за миграции эмбола наполнителя ретроградным образом через артериолу в антеградный поток через центральную артерию сетчатки [37]. Следовательно, важно ограничить количество болюса наполнителя, вводимого в одно место.Один из способов сделать это — использовать канюли с тупым концом. Возможность слепоты также можно свести к минимуму, перемещая кончик иглы и медленно вводя инъекцию с минимальным давлением и незначительными количествами наполнителя за раз.
ВЫВОДЫ
Деформацию слезной желоба можно исправить с помощью наполнителя HA. Это менее инвазивно, и время простоя может быть минимальным из-за отека и синяков.
Вводимый объем варьируется от пациента к пациенту, и следует избегать чрезмерной коррекции. Лучшие результаты будут достигнуты, если пациент будет повторно оценен через две-четыре недели, а затем будет проведено дополнительное лечение для достижения полной коррекции.Следует проявлять осторожность, чтобы избежать инъекции через глазничную перегородку (оставаясь на –1 см ниже края глазницы), чтобы не усилить псевдогернирование.
Чрезмерная коррекция, слишком поверхностные инъекции и выбор неподходящего наполнителя могут привести к неприемлемым эстетическим результатам. [38–41]
Чрезмерная коррекция или неправильная коррекция с помощью наполнителей HA могут быть исправлены применением гиалуронидазы не по назначению [42,43]. ]
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Садик Н.С., Босняк С.Л., Кантисано-Зилха М., Главас И.П., Рой Д. Определение отрывного желоба и шкала оценки отрывного желоба. J Cosmet Dermatol. 2007; 6: 218–22. [PubMed] [Google Scholar] 2. Глейзер Д.А., Патель У. Улучшение глаз: использование малоинвазивных техник для периорбитального омоложения. J Drugs Dermatol. 2010; 9: S118–283. [PubMed] [Google Scholar] 3. Ламброс В. Наблюдение за старением периорбитальной области и средней зоны лица. Plast Reconstr Surg. 2007; 120: 1367–76. [PubMed] [Google Scholar] 4.Голдберг Р.А., Макканн Дж. Д., Фьяскетти Д., Бен Саймон Дж. Дж. Что вызывает мешки на веках? Анализ 114 последовательных пациентов. Plast Reconstr Surg. 2005; 115: 1395–402. [PubMed] [Google Scholar] 5. Герцог-старейшина S, Wybar KC. Веки. В: Duke-Elder S, редактор. Система офтальмологии: анатомия зрительной системы. Vol. 2. Сент-Луис, Миссури: К. В. Мосби, Колорадо; 1961. [Google Scholar] 6. Лоеб Р. Выравнивание носо-югальной борозды с жировой тканью. Clin Plast Surg. 1993. 20: 393–400. [PubMed] [Google Scholar] 7. Цветы RS. Имплантаты слёзных желобов для коррекции деформации слёзных желобов.Clin Plast Surg. 1993; 20: 403–15. [PubMed] [Google Scholar] 8. Пикша Н.Т., Сааде ПБ, Бутрос С., Торн Ч. Слезная впадина и соединение века и щеки: анатомия и значение для хирургической коррекции. Plast Reconstr Surg. 2009; 123: 1332–40. [PubMed] [Google Scholar] 9. Мендельсон BC, Музаффар AR, Адамс WP. Хирургическая анатомия средней щеки и скуловых бугорков. Plast Reconstr Surg. 2002; 110: 885–911. [PubMed] [Google Scholar] 10. Музаффар А.Р., Мендельсон BC, Адамс В.П. Хирургическая анатомия связок нижнего века и бокового угла глазной щели.Plast Reconstr Surg. 2002; 110: 873–84. обсуждение 897-911. [PubMed] [Google Scholar] 11. Гавами А., Песса Дж. Э., Янис Дж., Хосла Р., Рис Е. М., Рорич Р. Дж. Orbicularis, удерживающая связка медиальной орбиты: замыкает круг. Plast Reconstr Surg. 2008; 121: 994–1001. [PubMed] [Google Scholar] 12. Эспиноза GM, держит JB. Оценка и лечение деформации слезной канавки при нижней блефаропластике. Semin Plast Surg. 2007; 21: 57–64. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Кейн М.А. Лечение деформации слезной канавки и искривления нижнего века инъекционной гиалуроновой кислотой.Эстетическая Пласт Сург. 2005; 29: 363–7. [PubMed] [Google Scholar] 14. Wong CH, Hsieh MK, Mendelson B. Связка слезной канавки: анатомическая основа деформации слезной канавки. Plast Reconstr Surg. 2012; 129: 1392–402. [PubMed] [Google Scholar] 15. Бартон Ф. Э., младший, Ха Р., Авада М. Экструзия жира и перегородка у пациентов с триадой слезной канавки: критическая оценка. Plast Reconstr Surg. 2004. 113: 2115–21. [PubMed] [Google Scholar] 16. Хирманд Х. Анатомия и нехирургическая коррекция деформации слезной канавки.Plast Reconstr Surg. 2010; 125: 699–708. [PubMed] [Google Scholar] 18. Каррутерс Дж., Рзани Б., Саттлер Дж., Каррутерс А. Анатомические рекомендации по увеличению объема средней зоны лица. Dermatol Surg. 2012; 38: 1223–33. [PubMed] [Google Scholar] 19. Матарассо С.Л., Каррутерс Дж., Джуэлл М.Л. Рестилайн Консенсус Групп. Консенсусная рекомендация по увеличению мягких тканей с помощью неживотной стабилизированной гиалуроновой кислоты (Рестилайн) Plast Reconstr Surg. 2006; 117: 3С – 34С. обсуждение 35С-43С. [PubMed] [Google Scholar] 20. Довер Дж.С., Рубин М.Г., Бхатия АС.Обзор данных об эффективности, долговечности и безопасности двух неживотных стабилизированных филлеров гиалуроновой кислоты из проспективного рандомизированного сравнительного многоцентрового исследования. Dermatol Surg. 2009. 35: 322–31. [PubMed] [Google Scholar] 21. Каррутерс Дж., Коэн С.Р., Джозеф Дж. Х., Наринс Р.С., Рубин М. Наука и искусство дермальных наполнителей для увеличения мягких тканей. J Drugs Dermatol. 2009; 8: 335–50. [PubMed] [Google Scholar] 22. Kablik J, Monheit GD, Yu L, Chang G, Gershkovich J. Сравнительные физические свойства кожных наполнителей гиалуроновой кислоты.Dermatol Surg. 2009; 35: 302–12. [PubMed] [Google Scholar] 23. Ламброс VS. Инъекции гиалуроновой кислоты для коррекции деформации слезной канавки. Plast Reconstr Surg. 2007; 120: 74С – 80С. [PubMed] [Google Scholar] 24. Штутман Р.Л., Коднер М.А. Деформация слезной канавки: обзор анатомии и вариантов лечения. Эстет Сург Дж. 2012; 32: 426–40. [PubMed] [Google Scholar] 25. Steinsapir KD, Steinsapir SM. Гиалуроновая кислота для глубокого заполнения для временного лечения носо-югальной борозды: отчет о 303 последовательных процедурах.Ophthal Plast Reconstr Surg. 2006; 22: 344–8. [PubMed] [Google Scholar] 26. Sattler G. Техника башни и техника вертикального надкостничного депо: новые методы вертикальной инъекции для поддержки подкожной ткани с эффективным объемом и увеличения объема. J Drugs Dermatol. 2012; 11: 45–7. [PubMed] [Google Scholar] 27. Рорич Р.Дж., Арбик Дж. М., Вонг С., Браун С., Песса Дж. Э. Анатомия suborbicularis жира: значение для периорбитального омоложения. Plast Reconstr Surg. 2009; 124: 946–51. [PubMed] [Google Scholar] 28.Trevidic P. Использование канюль с тупым концом для коррекции слезных желобов. J Drugs Dermatol. 2012; 11: S38-40. [Google Scholar] 30. Ван Ф., Гарза Л.А., Кан С., Варани Дж., Оррингер Дж. С., Фишер Дж. Дж. И др. In vivo стимуляция выработки коллагена de novo, вызванная инъекциями кожного наполнителя сшитой гиалуроновой кислоты в фотоповрежденную кожу человека. Arch Dermatol. 2007. 143: 155–63. [PubMed] [Google Scholar] 31. Ведамурти М. Стандартные рекомендации по применению кожных наполнителей. Индийский J Dermatol Venereol Leprol.2008; 74: 23–7. [PubMed] [Google Scholar] 32. Рзани Б., Картье Н., Кестермонт П., Тревидик П., Саттлер Г., Керруш Н. и др. Коррекция слезных впадин и периорбитальных линий с помощью ряда индивидуальных наполнителей гиалуроновой кислоты. J Drugs Dermatol. 2012; 11: S27–34. [PubMed] [Google Scholar] 33. Шерман Р.Н. Избегайте осложнений, связанных с введением кожного наполнителя. Clin Dermatol. 2009. 27: S23–32. [Google Scholar] 34. Андре П. Новые тенденции в омоложении лица с помощью инъекций гиалуроновой кислоты. J Cosmet Dermatol. 2008; 7: 251–8. [PubMed] [Google Scholar] 35.Ким Дж. Э., Сайкс Дж. М.. Наполнители с гиалуроновой кислотой: история и обзор. Facial Plast Surg. 2011; 7: 523–8. [PubMed] [Google Scholar] 36. Brody HJ. Использование гиалуронидазы для лечения гранулематозных реакций с гиалуроновой кислотой или нежелательного замещения гиалуроновой кислоты. Dermatol Surg. 2005; 31: 893–7. [PubMed] [Google Scholar] 37. Coleman SR. Предотвращение артериальной окклюзии при введении филлеров мягких тканей. Эстет Сург Дж. 2002; 22: 555–7. [PubMed] [Google Scholar] 38. Донофрио Л.М. Распределение жира: морфологическое исследование стареющего лица.Dermatol Surg. 2000; 26: 1107–12. [PubMed] [Google Scholar] 39. Monheit GD, Rohrich RJ. Характер длительно применяемых филлеров и риск развития осложнений. Dermatol Surg. 2009; 35: 1598–604. [PubMed] [Google Scholar] 40. Буссо М., Фойгтс Р. Исследование изменений физических свойств вводимого гидроксилапатита кальция в геле-носителе при смешивании с лидокаином и лидокаином / адреналином. Dermatol Surg. 2008; 34: S16–23. [PubMed] [Google Scholar] 41. Фаджиен С. Вариативное восстановление инъекционной гиалуроновой кислоты с помощью местного анестетика для расширенного применения в улучшении эстетики лица.Dermatol Surg. 2010; 36: 815–21. [Google Scholar] 42. Hirsch RJ, Carruthers JD, Carruthers A. Лечение инфраорбитальных полостей кожными наполнителями. Dermatol Surg. 2007; 33: 1116–9. [PubMed] [Google Scholar] 43. Рзани Б., Беккер-Вегерих П., Бахманн Ф., Эрдманн Р., Воллина Ю. Гиалуронидаза в коррекции наполнителей на основе гиалуроновой кислоты: обзор и рекомендации по применению. J Cosmet Dermatol. 2009; 8: 317–23. [PubMed] [Google Scholar]Обзор анатомии, методов лечения и их результатов
J Cutan Aesthet Surg.2012 октябрь-декабрь; 5 (4): 229–238.
Джайшри Шарад
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Адрес для корреспонденции: Dr. Jarad , Участок Сан Вихар — 153, Сектор — 12, Ваши, Нави Мумбаи, Махараштра, Индия. Электронная почта: moc.liamg@91eerhsiaj Авторские права: © Журнал кожной и эстетической хирургииЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Деформация слезной впадины является серьезной проблемой для многих людей, которым требуется периорбитальное омоложение. Выраженная деформация слезной канавки характеризуется запавшим взглядом глаза, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия.Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге. В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема. Были изучены различные оригинальные исследовательские статьи, публикации в учебниках и обзорные статьи.Перечислены данные, относящиеся к историческому аспекту и анатомии слезной канавки. Проанализированы методики разных авторов, обобщены их результаты и сложности. Здесь также описана техника автора.
КЛЮЧЕВЫЕ СЛОВА: Темные круги, наполнитель, гиалуроновая кислота, слезная впадина, под глазами
ВВЕДЕНИЕ
Деформация слезной впадины является серьезной проблемой для многих людей, стремящихся к периорбитальному омоложению. Выраженная деформация слезной канавки характеризуется запавшим видом глазного яблока, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия.Круги под глазами, вызванные деформацией слезной канавки, могут быть подтверждены и показаны пациенту вместе с их исчезновением, когда пациент сфотографирован с использованием вспышки. [1]
Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге. В последнее время хирурги лучше осознали необходимость восстановления объема орбиты как части общей стратегии омоложения.В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема.
Цитируя Глейзера и др. : «Эстетически привлекательное нижнее веко должно иметь относительно плавный переход между пре-септальной и орбитальной частями orbicularis oculi и переходить в верхнюю скуловую область без определенной точки перехода». [2]
Темные круги часто являются результатом деформации слезной желоба [].Однако причины темных кругов могут быть многофакторными. Также играют роль изменения толщины кожи, дряблость, гиперпигментация и актинические изменения. Тонкая кожа или заметное скопление подкожных вен усиливают потемнение периорбитальной области. [1,3]
Деформация слезоточивого желоба, приводящая к темным кругам у молодой индийской женщины
Кроме того, выпадение орбитального жира может косвенно вызывать затемнение на нижних веках. 4]
АНАТОМИЯ
Герцог-Элдер и Вайбар впервые ввели термин назо-югальная складка в 1961 году.Они определили его как «бегущий вниз и наружу от внутреннего угла глазной щели, место соединения рыхлой ткани нижнего века с более плотной структурой щеки, отмечая линию, по которой фасция прикрепляется к надкостнице между мышцами века. и верхней губы ». [5]
По словам Лёба,« носо-югальная борозда »была вызвана следующим: (1) фиксация глазничной перегородки на уровне нижнемедиальной части arcus marginalis (2) ) наличие треугольной щели, ограниченной латеральной частью угловой мышцы с одной стороны и медиальной частью мышцы orbicularis oculi, с другой, и (3) отсутствие жировой ткани от центральной и медиальной жировых подушечек, расположенных ниже orbicularis oculi мышца в области ниже бороздки.[6]
Термин «деформация слезной канавки» был изобретен Флауэрсом. По его мнению, опущение щеки, потеря объема лица, недоразвитие подглазничного скулового комплекса и мышечный дефект между orbicularis и угловой головкой quadratus labii superioris были ответственны за формирование деформации слезной канавки [7]. ]
Хэддок сказал, что термин «деформация слёзной впадины» следует применять к медиальной периорбитальной впадине, идущей наискось от медиального угла глазной щели до средней линии зрачка [].Сбоку от этого углубление лучше называть «пальпебромалярной бороздкой», «носо-ягодичной бороздкой» или «соединением века и щеки». [8–11]
Анатомия деформации слезной канавки
В исследованиях вскрытия трупа , Музаффар и др. . описывают удерживающую связку orbicularis в нижнем веке, которая начинается латерально, как отражение орбитальной перегородки, соединяющейся с мембраной, образованной из преперостального жира над скуловой железой. [10] Медиальная протяженность этой удерживающей связки различна, она соединяется с прикреплением orbicularis oculi мышцы и, таким образом, косвенно с медиальным уголком глаза.Центральная часть удерживающей связки является самой слабой и с возрастом растягивается по-разному, что позволяет лучше обнажить центральную жировую подушку. Большая дряблость соединения века и щеки с возрастом способствует деформации слезной канавки, подчеркивая грыжу орбитального жира [10]. Птоз средней зоны лица помогает обнажить слезную впадину, так как инволюционное опускание средней зоны лица с круговой мышцей, привязанной к слезной впадине удерживающей связкой orbicularis, приводит к истончению тканей над слезной впадиной и увеличению выступа, что легко распознается как признак старения .[12]
Кейн описывает слезную впадину как углубление с центром над медиальным нижним краем орбиты и ограниченное сверху подглазничным жировым выступом. По мере того как пациент стареет, глазное яблоко опускается в пределах орбиты, и подглазничный жир смещается кпереди. Эта передняя выпуклость вызывает углубление слезной канавки. Поскольку этот выступ создает затенение под ним, он вызывает дальнейшее углубление видимой деформации слезной канавки в зависимости от условий освещения. Нижняя граница слезной впадины образована толстой кожей верхней части щеки с ее обильным подкожным жиром, жиром suborbicularis oculi и частями скуловой жировой подушечки.У большинства людей впадина глубже в медиальном направлении и становится мельче в латеральном направлении. Тонкая кожа в глубине этой бороздки имеет очень мало жира под ней, что способствует явной депрессии. С возрастом дальнейшая потеря мягких тканей и, что важно, потеря костной опоры также приводит к дальнейшему углублению слезной впадины. [13]
Садик и др. . предложила оценочную шкалу отрывного желоба (TTRS). Согласно этому TTRS, было обнаружено, что слезоточивый желоб — это не просто возрастная деформация.Это часто связано с выступом вперед кости верхней щеки и может чаще встречаться у пациентов с врожденной или возрастной гипоплазией верхней челюсти. Они сказали, что слезную впадину следует определять как углубление медиального нижнего века, расположенное латеральнее переднего слезного гребня и ограниченное в его нижней части нижним краем глазницы. Эта область анатомически соответствует месту расположения слезного мешка; отсюда и термин «слезоточивый желоб». [1] В недавней публикации Wong et al .описал разрыв связки после вскрытия 48 трупных полулиц. Истинная кожно-костная связка, называемая связкой слезного желоба, постоянно обнаруживалась на верхней челюсти, между пальпебральной и глазничной частями orbicularis oculi, головной и каудальной по отношению к связке, соответственно. Он начинается медиально, на уровне прикрепления медиального кантального сухожилия, чуть ниже переднего слезного гребня, примерно до медиальной линии зрачка, где продолжается латерально в виде двухслойной удерживающей связки orbicularis.Гистологическая оценка подтвердила связочный характер связки слезной канавки с характеристиками, идентичными таковым у скуловой связки [14].
КЛАССИФИКАЦИЯ
В попытке объективно проанализировать свои послеоперационные результаты, Barton et al . предложила систему оценок, основанную на анатомическом анализе [] [15].
Таблица 1
Система классификации Бартона на основе анатомического анализа
Sadick et al . разработали TTRS, объективно и субъективно оценивая клинический вид слезной впадины с учетом глубины впадины, гиперпигментации, объема выпавшего жира и ритидоза кожи.[1]
Затем присваивалась числовая оценка в зависимости от степени тяжести, глубины слезной впадины, расстояния от переднего слезного гребня до глубины впадины; за каждый миллиметр глубины дается одно очко.
Гиперпигментация
Диспигментация, хотя и не влияет напрямую на глубину впадины, создает иллюзию глубины; 1 балл — отсутствие гиперпигментации, 2 балла — умеренная гиперпигментация, 3 балла — интенсивная или глубокая гиперпигментация; субдермальный темный оттенок, вызванный венозным скоплением, также может быть классифицирован как гиперпигментация.
Выпадение жировой подушечки / карманов носа
Выраженное выпадение жировой подушечки носа подчеркивает глубину впадины и оценивается как легкое (один балл), умеренное (два балла) или серьезное (три балла).
Ритидоз
Кожный ритидоз нижнего века подчеркивает жировое выпадение и глубину впадины; кожный ритидоз оценивается по шкале от одного до четырех (легкий, средний, прогрессирующий и тяжелый по шкале Глогау), и оценка соответствует количеству присвоенных баллов.
В 2010 году Hirmand предложил систему классификации деформации слезной впадины, основанную на клинической оценке [16] [Рисунки -,].
Таблица 2
Система классификации деформации слезной канавки по Гирманду на основе клинической оценки
ПРОТИВОПОКАЗАНИЯ
Нереалистичные ожидания
Инфекция рядом с местом инъекции
Известная аллергия на материал или гиперчувствительность лидокаин, смешанный в шприце с наполнителем [17]
Пациенты с грыжей межжелудочковой перегородки
Тяжелый эластоз (напр.д., дерматохалазис или большие мешки под глазами) [18]
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Витамин Е, гинкго билоба, аспирин и нестероидные противовоспалительные препараты (НПВП) следует избегать по крайней мере за пять дней до лечения, чтобы предотвратить образование синяков. .
Следует проявлять осторожность у пациентов с блефаропластикой нижних век в анамнезе без боковой ретинакулярной подвески.
При инъекции вокруг подглазничного отверстия следует соблюдать осторожность, чтобы не повредить сосудисто-нервный пучок.
После инъекции рекомендуется аккуратное и бережное формование имплантата для более однородного распределения материала для получения равномерного распределения наполнителя в боковой части полости.
МЕТОДЫ
В опубликованной в 2006 году многопрофильной статье с согласованной рекомендацией слезная впадина была названа наиболее сложной областью для лечения гиалуроновой кислотой (ГК) [19]. Популярные в настоящее время наполнители HA производятся путем бактериальной ферментации (штаммы Streptococcus) и стабилизируются путем химического сшивания.Продукты неживотного происхождения значительно снизили аллергические реакции [20]. Продукты различаются методами сшивания, концентрацией и размером частиц. [21,22]
Методика Ламброса
Ламброс подчеркнул, что когда кто-то занимается нехирургическим лечением для коррекции слезной канавки, важно оценивать следующие факторы : [23]
Качество кожи, поскольку пациенты с толстой и гладкой кожей будут иметь лучшие результаты, чем пациенты с тонкой и очень морщинистой кожей.
Определение полости, поскольку более выраженная полость более поддается заполнению.
Жировая подушечка глазницы, так как большие жировые подушечки труднее исправить из-за «отечности», вызванной инъекцией.
Цвет вышележащей кожи, поскольку наполнитель может улучшить затемнение, но не улучшит темную пигментацию.
После приложения пакета со льдом к нижнему веку и щеке местный анестетик, состоящий из 0.5% лидокаин с адреналином (от 0,2 до 0,4 мл) вводят в круговую мышцу в пределах слезной впадины. Надавливают пальцами, чтобы сгладить область инъекции. Полудюймовая игла 30-го калибра вводится через кожу в самой боковой части слезной канавки, продвигаясь полностью и потенциально вдавливая кожу втулкой для полного досягаемости. Затем ГК вводится глубоко в дерму при извлечении иглы. Этот процесс повторяется выше и ниже исходного места инъекции.Затем область проверяется, и при необходимости делаются дополнительные проходы для получения гладкого контура. Наконец, область слегка массируется, сжимается пальцами и скатывается ватным аппликатором. В своем описании техники Ламброс подчеркнул важность того, чтобы не сжимать продукт с силой во время массажа, так как это может сместить продукт в щеку и увеличить слезоточивость. Постинъекционный уход включает в себя прикладывание льда к области в ночь перед процедурой, и пациенты должны воздерживаться от массажа этой области.
Методика Кейна
После оценки и маркировки слезной канавки, местная анестезирующая мазь с бетакаином наносится на нижние веки по крайней мере за 20 минут до инъекции. [13] После обработки кожи спиртом вводится игла № 30 или 32 для инъекции. Кожу нижнего века растягивают и удерживают с некоторым натяжением рукой, не вводящей инъекцию. Кожу тщательно осматривают на предмет видимых сосудов перед каждым уколом иглой. В первую очередь обрабатывается самая глубокая часть медиального слезного желоба.Игла вводится ниже поверхности кожи над orbicularis oculi. При каждом проходе вводится небольшое количество гиалуронового наполнителя. Параллельные нити наполнителя вводятся головной и каудальной по отношению к слезной канавке. Затем приподнятая область наполнителя сужается кнутри вдоль боковой стенки носа вверху, по крайней мере, снизу, примыкая или непосредственно каудально к толстой коже щеки, и латерально, по крайней мере, к месту соединения медиальной и медиальной щек. боковая треть нижнего края глазницы.Если отрывной желоб глубокий, направление иглы изменяется на протяжении инъекции, так что наполнитель наносится в виде перекрестной штриховки. Диапазон объема составляет от 0,1 до 0,45 мл на веко, большинству пациентов требуется от 0,2 до 0,3 мл.
Техника Статмана и Коднера
Когда пациент сидит, деформация слезной канавки и место стыка века и щеки отмечаются легко снимаемой белой подводкой для глаз. Пациенту рекомендуется прикладывать пакеты со льдом к области за несколько минут до инъекции, чтобы свести к минимуму синяки и в анестезиологических целях.После подтверждения пациентом маркировки ГК вводят глубоко в преперостальную плоскость, чтобы уменьшить видимость продукта. ГК располагается под местом прикрепления медиальной orbicularis мышцы на верхней челюсти и продолжается латерально ниже удерживающей связки orbicularis. Комбинация перекрестной штриховки и линейной нарезки резьбы используется с иглой 30-го размера с осторожностью, чтобы не вводить поверхностно. Средство слегка массируют аппликаторами с ватным наконечником, чтобы устранить видимые неровности.После инъекции пациенту рекомендуется прикладывать лед к этой области в течение следующих 24 часов, если это необходимо для уменьшения отека и экхимоза. [24]
Методика Кеннета и Саманты Штейнсапир
Кеннет и Саманта сообщили о методике глубоких инъекций наполнителя ГК 164 пациентам со слезоточивым желобом. Средняя доза филлера за сеанс составляла 1,53, 0,8, 0,84 и 0,38 мл, разделенных между двумя нижними веками. Цель состояла в том, чтобы поместить аликвоты наполнителя в преднадкостничные ткани чуть ниже орбитального края.Иногда требовалось цифровым способом приподнять нижний глазничный жир на нижнем веке, чтобы обнажить желаемое место инъекции. Костный край глазницы свободен от значительных сосудистых структур от основания переднего слезного гребня до бокового сухожилия кантуса. Наполнитель вводился методом серийных проколов. Пациентам разрешалось закрыть глаза. Ободок орбиты пальпировали пальцем, и игла вращалась так, чтобы скос был параллелен коже и продвигался вперед, выравниваясь по надкостнице.Перед инъекцией проткнутые мягкие ткани натягивали на иглу цифровым способом, как занавески через карниз (маневр занавески). Это снизило риск обратного потока наполнителя в более поверхностной плоскости. В каждый участок вводили примерно 0,1 мл. Игла была извлечена, и наполнитель придал желаемому контуру. [25]
Техника работы с пателем и глазером
Пател и Глейзер описали похожую технику. Наполнитель HA вводили с использованием метода последовательной точечной инъекции или линейной нити и массировали с помощью ватного тампона или пальца.Небольшие аликвоты наполнителя чуть ниже края глазницы в плоскости между надкостницей и мышцей orbicularis oculi также вводили для коррекции потери объема в области нижнего века из-за псевдогермы, слабости глазничной перегородки и атрофии средней зоны лица. Наполнитель тщательно массировали для равномерного распределения [2].
Методика консенсусной группы: Анатомические рекомендации по увеличению щеки и подглазничной впадины
Чтобы научить других, как улучшить эстетические результаты в средней части лица и подглазничных впадинах, консенсусная группа экспертов по эстетике из Европы, Северной и Южной Америки собралась на академический семинар по разработке ключей к оптимальным результатам.Обсуждались рекомендации по передовой практике инъекций в среднюю зону лица и подглазничную полость. Консенсусная группа рекомендует метод вертикального супрапериостального депо (VSDT) или линейное нарезание резьбы для увеличения подглазничной полости.
VSDT использует только отдельные небольшие депо наполнителя мягких тканей, которые помещаются вертикальной инъекцией в место непосредственно на кости или, точнее, на надкостницу. Из-за костной опоры требуется совсем немного материала, чтобы произвести выраженную коррекцию на поверхности кожи.Цель использования этой техники — избежать чрезмерной коррекции. [26]
Согласно консенсусной группе, наполнитель следует вводить на наднадкостничном уровне вдоль или ниже орбитального края под дефектом или под обоими дефектами, защищая край обода, чтобы предотвратить отложение наполнителя над этой структурой. [27] Большую часть наполнителя следует вводить под круговую мышцу глаза. Однако медиальная часть мышцы, которая прикрепляется к кости, требует прямой инъекции в саму мышцу.Рекомендуются серийные инъекции с использованием VSDT, имплантация 0,02–0,05 мл перпендикулярно точке инъекции чуть выше кости на расстоянии 2–3 мм друг от друга. Линейная техника предпочтительна, если щека хорошо увеличена, с использованием точки входа под латеральным и, в некоторых случаях, также медиальным уголком глаза. Канюлю (или иглу) следует поместить перпендикулярно коже, продвинуть к надкостнице и продвинуть вперед, пока она не достигнет вершины носо-югальной складки. Этот метод позволяет выполнять глубокую инъекцию с использованием ретроградной линейной резьбы вдоль орбитального края, как описано выше.Вводимый объем зависит от степени углубления []. Для оптимального увеличения могут потребоваться повторные инъекции.
Таблица 3
Рекомендации по вводу филлера гиалуроновой кислоты в зависимости от степени тяжести
Патрик Тревидик сообщил об использовании канюль с тупым концом для коррекции слезных желобов наполнителями из ГК. [28] Канюли с тупым концом более безопасны, потому что вероятность травмирования сосудов и нервов меньше, чем при использовании игл. Это менее болезненно и вызывает меньше отеков.
Авторская методика
Пациентам, принимающим витамин Е, гинкго билоба и НПВП, рекомендуется прекратить их прием за неделю до лечения, чтобы предотвратить образование синяков.
Все пациенты фотографируются стандартной камерой PowerShot с такими же настройками и адекватным освещением. Письменное информированное согласие принимается.
Автор предпочитает делать инъекцию, когда пациент наклоняется под углом 45 °, поскольку деформация слезной канавки лучше видна в этом положении, чем когда пациент лежит.Хорошее освещение чрезвычайно важно для лучшей видимости анатомических ориентиров. Инъекции не следует делать в спешке, так как в спешке повышается вероятность поражения кровеносных сосудов или поверхностного укола.
Любой косметический макияж на обрабатываемой области полностью удаляется очищающим лосьоном. Далее очищение проводится хлоргексидином и физиологическим раствором. Обрабатываемую область онемеют кубиками льда. Пальпируется ободок глазницы. Из-за обильного подкожного сосудистого сплетения область слезного желоба подвержена значительным синякам.Следовательно, автор предпочитает держать точку введения иглы примерно на 1,5 см ниже края глазницы на линии средней зрачковой линии. Это снижает вероятность появления синяков [Рисунки и].
Маркировка наполнителя слезной канавки (точки инъекции и направление иглы)
Маркировка наполнителя слезной канавки
Сшитая ГК с лигнокаином (Juvederm Ultra @ XC) вводится с помощью иглы 30-го размера. Juvederm @ Ultra XC имеет процесс сшивания, называемый Hylacross ™, который обеспечивает концентрацию HA 24 мг / мл.6% -ная сшитая композиция дает мягкий, вязкий гель без гранул, который способствует плавному впрыскиванию и предназначен для повышения долговечности. Он также содержит 0,3% лидокаина без консервантов, который помогает облегчить боль во время и после инъекции. Пациенту комфортно во время процедуры. Пациенты также улучшают комплаентность.
Игла направляется по диагонали вверх к медиальному уголку глазной щели и глубоко вонзается в кожу через мышцу вплоть до надкостницы. ГК депонируется поднадкостнично до визуальной конечной точки оптимальной коррекции.Защита глазного яблока обеспечивается пальпацией подглазничного края рукой, не вводящей инъекции [].
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в направлении медиального угла глазной щели, обратите внимание, что пациенту комфортно даже во время инъекции из-за наличия в шприце предварительно смешанного лидокаина
Игла извлекается медленно, и материал не вводится во время извлечения иглы, так как он находится на поверхности инъекции обязательно дают эффект Тиндаля в этой области. Затем направление иглы изменяют вертикально вверх по направлению к средней зрачковой линии и снова вводят в надкостницу.Сделана еще одна инъекция депо []. Третья инъекция проводится только в случае потери ткани ниже бокового края глазницы. Направление иглы изменяется по диагонали вверх по направлению к латеральному уголку глаза, чтобы поднадкостнично образовалось еще одно депо []. Обычно на депо достаточно около 0,2 мл. Область мягко массируется для равномерного распределения продукта []. Это также гарантирует отсутствие комков или неровностей. Однако следует избегать интенсивного массажа в этой области, поскольку он может вытолкнуть вещество на глобус.Старайтесь вводить инъекцию вдали от видимых кровеносных сосудов в этой области. К обрабатываемому участку можно приложить пакеты со льдом, чтобы уменьшить отек, синяки и дискомфорт. Пациентов просят в течение недели избегать массажа или каких-либо процедур для лица.
Поднадкостничная инъекция наполнителя гиалуроновой кислоты по направлению к средней зрачковой линии
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в сторону бокового угла глазной щели
Мягкий массаж наполнителя для равномерного распределения
Пациента просят осмотреть через 15 дней, чтобы увидеть, нет ли прикосновения. требуется вверх.При необходимости ГК вводят до момента полной коррекции. Пациентов просят снова пройти обследование через 6, 12, 15 и 18 месяцев. По наблюдениям автора, ГК в области слезной впадины обычно сохраняется до 12-15 месяцев [Рисунки -].
Самец: до введения наполнителя для слезной полости
Самка: после введения наполнителя для слезной желоба
Самец: после введения наполнителя для слёзной впадины
Самка: до введения наполнителя для слёзной впадины
Ключевые точки для введения наполнителя в слёзную впадину
Низкий- вязкость HA можно безопасно вводить для исправления деформации слезной канавки.ГК с высокой вязкостью и небиоразлагаемые агенты не следует вводить в область слезной канавки.
Инъекции должны производиться на наднадкостничном уровне края глазницы под дефектом.
Следует соблюдать осторожность в области подглазничного отверстия.
Наполнитель HA следует аккуратно массировать для равномерного распределения; следует избегать сильного массажа.
Следует избегать чрезмерной коррекции. ГК гидрофильна и может вызывать набухание из-за своей способности притягивать воду.[29] Существует исследование, которое показывает, что ГК может также вызывать стимуляцию выработки коллагена de novo . Следовательно, лучше всего недокорректировать область слезной канавки, чтобы предотвратить выпуклость под глазом. [30] При необходимости всегда можно прикоснуться к нему, когда пациент придет для наблюдения. [18]
УПРАВЛЕНИЕ ПОСЛЕ ЛЕЧЕНИЯ
Пациентам следует избегать сильного или продолжительного давления в обрабатываемой области. [18]
Пациенты должны быть проинформированы о последующих действиях, таких как отказ от массажа, тяжелых физических нагрузок и воздействия сильного холода или жары в течение шести часов после лечения.[31]
Важно запланировать последующие сеансы для оценки клинического результата. При необходимости ретуши могут быть выполнены во время последующих сеансов [18].
ОСЛОЖНЕНИЯ
Немедленные осложнения
Боль (наполнители ГК с лигнокаином, например, Ювидерм ® Ultra XC, более удобны для пациентов, поскольку боль облегчается)
- 49
49 Отеки и синяки [17,31,32] (их можно минимизировать, надавливая на них и используя пакеты со льдом до и после сеанса лечения)
Асимметрия
Мигрень
Отсроченные осложнения
Оранжево-коричневый окрашивание
Инъекция любого кожного наполнителя в слезную впадину или в периорбитальную область также может быть связана с синяками и последующим отложением гемосидерина, придавая коже оранжево-коричневый или ржавый, окрашенный вид, который может занять несколько месяцев, чтобы рассосаться самостоятельно.Применение льда перед инъекцией, правильная глубина инъекции, прекращение приема антикоагулянтов по крайней мере за семь дней до инъекции и плавная, щадящая техника могут помочь избежать этого осложнения. [33]
Поствоспалительная гиперпигментация
Часто наблюдается на более темных типах кожи из-за синяков и гематом. Это может длиться очень долго и с трудом поддается лечению.
Отечность
Чрезмерная коррекция с помощью препаратов ГК в периорбитальной области также может вызвать припухлость и отечность нижних век из-за гидрофильной природы наполнителя.Может казаться, что отек нарастает и ослабевает, колеблясь у пациентов с аллергической предрасположенностью или в ответ на потребление соли с пищей. Следует проявлять осторожность при приближении к пациентам с гирляндой (небольшие мешковидные выступы, обычно расположенные в нижнебоковой части нижних век / верхней щеки) или в областях лимфатического отека при использовании ГК. ГК обладают высокой гидрофильностью и могут усугубить состояние [33].
Инфекции
Хотя они крайне редки, они могут проявляться в виде одиночных или множественных эритематозных и колеблющихся узелков, которые лучше всего лечить антибиотиками, активными против частых кожных бактерий, включая Staphylococcus epidermidis или Propionibacterium acnes .Уколы филлера не следует проводить при наличии инфекции в соседнем участке.
Эффект Тиндаля
HA при слишком поверхностном введении может привести к синеватому изменению цвета под кожей. Это голубоватое изменение цвета происходит из-за эффекта Тиндаля, когда спектр синего света сильнее рассеивается коллоидными частицами. [34,35]
Узелки
Узлы могут возникать при поверхностных инфекциях. Их можно лечить с помощью местного массажа, аспирации или разреза и дренирования продукта.Гиалуронидазу можно использовать для растворения узелка или очага чрезмерной коррекции в случае наполнителей на основе ГК. Однако предварительная кожная проба необходима, чтобы исключить аллергическую реакцию на гиалуронидазу. [36]
Слепота
Хотя это очень редкое осложнение, о нем могут не сообщаться [13]. Согласно Коулману, слепота возникает из-за миграции эмбола наполнителя ретроградным образом через артериолу в антеградный поток через центральную артерию сетчатки [37]. Следовательно, важно ограничить количество болюса наполнителя, вводимого в одно место.Один из способов сделать это — использовать канюли с тупым концом. Возможность слепоты также можно свести к минимуму, перемещая кончик иглы и медленно вводя инъекцию с минимальным давлением и незначительными количествами наполнителя за раз.
ВЫВОДЫ
Деформацию слезной желоба можно исправить с помощью наполнителя HA. Это менее инвазивно, и время простоя может быть минимальным из-за отека и синяков.
Вводимый объем варьируется от пациента к пациенту, и следует избегать чрезмерной коррекции. Лучшие результаты будут достигнуты, если пациент будет повторно оценен через две-четыре недели, а затем будет проведено дополнительное лечение для достижения полной коррекции.Следует проявлять осторожность, чтобы избежать инъекции через глазничную перегородку (оставаясь на –1 см ниже края глазницы), чтобы не усилить псевдогернирование.
Чрезмерная коррекция, слишком поверхностные инъекции и выбор неподходящего наполнителя могут привести к неприемлемым эстетическим результатам. [38–41]
Чрезмерная коррекция или неправильная коррекция с помощью наполнителей HA могут быть исправлены применением гиалуронидазы не по назначению [42,43]. ]
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Садик Н.С., Босняк С.Л., Кантисано-Зилха М., Главас И.П., Рой Д. Определение отрывного желоба и шкала оценки отрывного желоба. J Cosmet Dermatol. 2007; 6: 218–22. [PubMed] [Google Scholar] 2. Глейзер Д.А., Патель У. Улучшение глаз: использование малоинвазивных техник для периорбитального омоложения. J Drugs Dermatol. 2010; 9: S118–283. [PubMed] [Google Scholar] 3. Ламброс В. Наблюдение за старением периорбитальной области и средней зоны лица. Plast Reconstr Surg. 2007; 120: 1367–76. [PubMed] [Google Scholar] 4.Голдберг Р.А., Макканн Дж. Д., Фьяскетти Д., Бен Саймон Дж. Дж. Что вызывает мешки на веках? Анализ 114 последовательных пациентов. Plast Reconstr Surg. 2005; 115: 1395–402. [PubMed] [Google Scholar] 5. Герцог-старейшина S, Wybar KC. Веки. В: Duke-Elder S, редактор. Система офтальмологии: анатомия зрительной системы. Vol. 2. Сент-Луис, Миссури: К. В. Мосби, Колорадо; 1961. [Google Scholar] 6. Лоеб Р. Выравнивание носо-югальной борозды с жировой тканью. Clin Plast Surg. 1993. 20: 393–400. [PubMed] [Google Scholar] 7. Цветы RS. Имплантаты слёзных желобов для коррекции деформации слёзных желобов.Clin Plast Surg. 1993; 20: 403–15. [PubMed] [Google Scholar] 8. Пикша Н.Т., Сааде ПБ, Бутрос С., Торн Ч. Слезная впадина и соединение века и щеки: анатомия и значение для хирургической коррекции. Plast Reconstr Surg. 2009; 123: 1332–40. [PubMed] [Google Scholar] 9. Мендельсон BC, Музаффар AR, Адамс WP. Хирургическая анатомия средней щеки и скуловых бугорков. Plast Reconstr Surg. 2002; 110: 885–911. [PubMed] [Google Scholar] 10. Музаффар А.Р., Мендельсон BC, Адамс В.П. Хирургическая анатомия связок нижнего века и бокового угла глазной щели.Plast Reconstr Surg. 2002; 110: 873–84. обсуждение 897-911. [PubMed] [Google Scholar] 11. Гавами А., Песса Дж. Э., Янис Дж., Хосла Р., Рис Е. М., Рорич Р. Дж. Orbicularis, удерживающая связка медиальной орбиты: замыкает круг. Plast Reconstr Surg. 2008; 121: 994–1001. [PubMed] [Google Scholar] 12. Эспиноза GM, держит JB. Оценка и лечение деформации слезной канавки при нижней блефаропластике. Semin Plast Surg. 2007; 21: 57–64. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Кейн М.А. Лечение деформации слезной канавки и искривления нижнего века инъекционной гиалуроновой кислотой.Эстетическая Пласт Сург. 2005; 29: 363–7. [PubMed] [Google Scholar] 14. Wong CH, Hsieh MK, Mendelson B. Связка слезной канавки: анатомическая основа деформации слезной канавки. Plast Reconstr Surg. 2012; 129: 1392–402. [PubMed] [Google Scholar] 15. Бартон Ф. Э., младший, Ха Р., Авада М. Экструзия жира и перегородка у пациентов с триадой слезной канавки: критическая оценка. Plast Reconstr Surg. 2004. 113: 2115–21. [PubMed] [Google Scholar] 16. Хирманд Х. Анатомия и нехирургическая коррекция деформации слезной канавки.Plast Reconstr Surg. 2010; 125: 699–708. [PubMed] [Google Scholar] 18. Каррутерс Дж., Рзани Б., Саттлер Дж., Каррутерс А. Анатомические рекомендации по увеличению объема средней зоны лица. Dermatol Surg. 2012; 38: 1223–33. [PubMed] [Google Scholar] 19. Матарассо С.Л., Каррутерс Дж., Джуэлл М.Л. Рестилайн Консенсус Групп. Консенсусная рекомендация по увеличению мягких тканей с помощью неживотной стабилизированной гиалуроновой кислоты (Рестилайн) Plast Reconstr Surg. 2006; 117: 3С – 34С. обсуждение 35С-43С. [PubMed] [Google Scholar] 20. Довер Дж.С., Рубин М.Г., Бхатия АС.Обзор данных об эффективности, долговечности и безопасности двух неживотных стабилизированных филлеров гиалуроновой кислоты из проспективного рандомизированного сравнительного многоцентрового исследования. Dermatol Surg. 2009. 35: 322–31. [PubMed] [Google Scholar] 21. Каррутерс Дж., Коэн С.Р., Джозеф Дж. Х., Наринс Р.С., Рубин М. Наука и искусство дермальных наполнителей для увеличения мягких тканей. J Drugs Dermatol. 2009; 8: 335–50. [PubMed] [Google Scholar] 22. Kablik J, Monheit GD, Yu L, Chang G, Gershkovich J. Сравнительные физические свойства кожных наполнителей гиалуроновой кислоты.Dermatol Surg. 2009; 35: 302–12. [PubMed] [Google Scholar] 23. Ламброс VS. Инъекции гиалуроновой кислоты для коррекции деформации слезной канавки. Plast Reconstr Surg. 2007; 120: 74С – 80С. [PubMed] [Google Scholar] 24. Штутман Р.Л., Коднер М.А. Деформация слезной канавки: обзор анатомии и вариантов лечения. Эстет Сург Дж. 2012; 32: 426–40. [PubMed] [Google Scholar] 25. Steinsapir KD, Steinsapir SM. Гиалуроновая кислота для глубокого заполнения для временного лечения носо-югальной борозды: отчет о 303 последовательных процедурах.Ophthal Plast Reconstr Surg. 2006; 22: 344–8. [PubMed] [Google Scholar] 26. Sattler G. Техника башни и техника вертикального надкостничного депо: новые методы вертикальной инъекции для поддержки подкожной ткани с эффективным объемом и увеличения объема. J Drugs Dermatol. 2012; 11: 45–7. [PubMed] [Google Scholar] 27. Рорич Р.Дж., Арбик Дж. М., Вонг С., Браун С., Песса Дж. Э. Анатомия suborbicularis жира: значение для периорбитального омоложения. Plast Reconstr Surg. 2009; 124: 946–51. [PubMed] [Google Scholar] 28.Trevidic P. Использование канюль с тупым концом для коррекции слезных желобов. J Drugs Dermatol. 2012; 11: S38-40. [Google Scholar] 30. Ван Ф., Гарза Л.А., Кан С., Варани Дж., Оррингер Дж. С., Фишер Дж. Дж. И др. In vivo стимуляция выработки коллагена de novo, вызванная инъекциями кожного наполнителя сшитой гиалуроновой кислоты в фотоповрежденную кожу человека. Arch Dermatol. 2007. 143: 155–63. [PubMed] [Google Scholar] 31. Ведамурти М. Стандартные рекомендации по применению кожных наполнителей. Индийский J Dermatol Venereol Leprol.2008; 74: 23–7. [PubMed] [Google Scholar] 32. Рзани Б., Картье Н., Кестермонт П., Тревидик П., Саттлер Г., Керруш Н. и др. Коррекция слезных впадин и периорбитальных линий с помощью ряда индивидуальных наполнителей гиалуроновой кислоты. J Drugs Dermatol. 2012; 11: S27–34. [PubMed] [Google Scholar] 33. Шерман Р.Н. Избегайте осложнений, связанных с введением кожного наполнителя. Clin Dermatol. 2009. 27: S23–32. [Google Scholar] 34. Андре П. Новые тенденции в омоложении лица с помощью инъекций гиалуроновой кислоты. J Cosmet Dermatol. 2008; 7: 251–8. [PubMed] [Google Scholar] 35.Ким Дж. Э., Сайкс Дж. М.. Наполнители с гиалуроновой кислотой: история и обзор. Facial Plast Surg. 2011; 7: 523–8. [PubMed] [Google Scholar] 36. Brody HJ. Использование гиалуронидазы для лечения гранулематозных реакций с гиалуроновой кислотой или нежелательного замещения гиалуроновой кислоты. Dermatol Surg. 2005; 31: 893–7. [PubMed] [Google Scholar] 37. Coleman SR. Предотвращение артериальной окклюзии при введении филлеров мягких тканей. Эстет Сург Дж. 2002; 22: 555–7. [PubMed] [Google Scholar] 38. Донофрио Л.М. Распределение жира: морфологическое исследование стареющего лица.Dermatol Surg. 2000; 26: 1107–12. [PubMed] [Google Scholar] 39. Monheit GD, Rohrich RJ. Характер длительно применяемых филлеров и риск развития осложнений. Dermatol Surg. 2009; 35: 1598–604. [PubMed] [Google Scholar] 40. Буссо М., Фойгтс Р. Исследование изменений физических свойств вводимого гидроксилапатита кальция в геле-носителе при смешивании с лидокаином и лидокаином / адреналином. Dermatol Surg. 2008; 34: S16–23. [PubMed] [Google Scholar] 41. Фаджиен С. Вариативное восстановление инъекционной гиалуроновой кислоты с помощью местного анестетика для расширенного применения в улучшении эстетики лица.Dermatol Surg. 2010; 36: 815–21. [Google Scholar] 42. Hirsch RJ, Carruthers JD, Carruthers A. Лечение инфраорбитальных полостей кожными наполнителями. Dermatol Surg. 2007; 33: 1116–9. [PubMed] [Google Scholar] 43. Рзани Б., Беккер-Вегерих П., Бахманн Ф., Эрдманн Р., Воллина Ю. Гиалуронидаза в коррекции наполнителей на основе гиалуроновой кислоты: обзор и рекомендации по применению. J Cosmet Dermatol. 2009; 8: 317–23. [PubMed] [Google Scholar]Обзор анатомии, методов лечения и их результатов
J Cutan Aesthet Surg.2012 октябрь-декабрь; 5 (4): 229–238.
Джайшри Шарад
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Адрес для корреспонденции: Dr. Jarad , Участок Сан Вихар — 153, Сектор — 12, Ваши, Нави Мумбаи, Махараштра, Индия. Электронная почта: moc.liamg@91eerhsiaj Авторские права: © Журнал кожной и эстетической хирургииЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Деформация слезной впадины является серьезной проблемой для многих людей, которым требуется периорбитальное омоложение. Выраженная деформация слезной канавки характеризуется запавшим взглядом глаза, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия.Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге. В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема. Были изучены различные оригинальные исследовательские статьи, публикации в учебниках и обзорные статьи.Перечислены данные, относящиеся к историческому аспекту и анатомии слезной канавки. Проанализированы методики разных авторов, обобщены их результаты и сложности. Здесь также описана техника автора.
КЛЮЧЕВЫЕ СЛОВА: Темные круги, наполнитель, гиалуроновая кислота, слезная впадина, под глазами
ВВЕДЕНИЕ
Деформация слезной впадины является серьезной проблемой для многих людей, стремящихся к периорбитальному омоложению. Выраженная деформация слезной канавки характеризуется запавшим видом глазного яблока, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия.Круги под глазами, вызванные деформацией слезной канавки, могут быть подтверждены и показаны пациенту вместе с их исчезновением, когда пациент сфотографирован с использованием вспышки. [1]
Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге. В последнее время хирурги лучше осознали необходимость восстановления объема орбиты как части общей стратегии омоложения.В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема.
Цитируя Глейзера и др. : «Эстетически привлекательное нижнее веко должно иметь относительно плавный переход между пре-септальной и орбитальной частями orbicularis oculi и переходить в верхнюю скуловую область без определенной точки перехода». [2]
Темные круги часто являются результатом деформации слезной желоба [].Однако причины темных кругов могут быть многофакторными. Также играют роль изменения толщины кожи, дряблость, гиперпигментация и актинические изменения. Тонкая кожа или заметное скопление подкожных вен усиливают потемнение периорбитальной области. [1,3]
Деформация слезоточивого желоба, приводящая к темным кругам у молодой индийской женщины
Кроме того, выпадение орбитального жира может косвенно вызывать затемнение на нижних веках. 4]
АНАТОМИЯ
Герцог-Элдер и Вайбар впервые ввели термин назо-югальная складка в 1961 году.Они определили его как «бегущий вниз и наружу от внутреннего угла глазной щели, место соединения рыхлой ткани нижнего века с более плотной структурой щеки, отмечая линию, по которой фасция прикрепляется к надкостнице между мышцами века. и верхней губы ». [5]
По словам Лёба,« носо-югальная борозда »была вызвана следующим: (1) фиксация глазничной перегородки на уровне нижнемедиальной части arcus marginalis (2) ) наличие треугольной щели, ограниченной латеральной частью угловой мышцы с одной стороны и медиальной частью мышцы orbicularis oculi, с другой, и (3) отсутствие жировой ткани от центральной и медиальной жировых подушечек, расположенных ниже orbicularis oculi мышца в области ниже бороздки.[6]
Термин «деформация слезной канавки» был изобретен Флауэрсом. По его мнению, опущение щеки, потеря объема лица, недоразвитие подглазничного скулового комплекса и мышечный дефект между orbicularis и угловой головкой quadratus labii superioris были ответственны за формирование деформации слезной канавки [7]. ]
Хэддок сказал, что термин «деформация слёзной впадины» следует применять к медиальной периорбитальной впадине, идущей наискось от медиального угла глазной щели до средней линии зрачка [].Сбоку от этого углубление лучше называть «пальпебромалярной бороздкой», «носо-ягодичной бороздкой» или «соединением века и щеки». [8–11]
Анатомия деформации слезной канавки
В исследованиях вскрытия трупа , Музаффар и др. . описывают удерживающую связку orbicularis в нижнем веке, которая начинается латерально, как отражение орбитальной перегородки, соединяющейся с мембраной, образованной из преперостального жира над скуловой железой. [10] Медиальная протяженность этой удерживающей связки различна, она соединяется с прикреплением orbicularis oculi мышцы и, таким образом, косвенно с медиальным уголком глаза.Центральная часть удерживающей связки является самой слабой и с возрастом растягивается по-разному, что позволяет лучше обнажить центральную жировую подушку. Большая дряблость соединения века и щеки с возрастом способствует деформации слезной канавки, подчеркивая грыжу орбитального жира [10]. Птоз средней зоны лица помогает обнажить слезную впадину, так как инволюционное опускание средней зоны лица с круговой мышцей, привязанной к слезной впадине удерживающей связкой orbicularis, приводит к истончению тканей над слезной впадиной и увеличению выступа, что легко распознается как признак старения .[12]
Кейн описывает слезную впадину как углубление с центром над медиальным нижним краем орбиты и ограниченное сверху подглазничным жировым выступом. По мере того как пациент стареет, глазное яблоко опускается в пределах орбиты, и подглазничный жир смещается кпереди. Эта передняя выпуклость вызывает углубление слезной канавки. Поскольку этот выступ создает затенение под ним, он вызывает дальнейшее углубление видимой деформации слезной канавки в зависимости от условий освещения. Нижняя граница слезной впадины образована толстой кожей верхней части щеки с ее обильным подкожным жиром, жиром suborbicularis oculi и частями скуловой жировой подушечки.У большинства людей впадина глубже в медиальном направлении и становится мельче в латеральном направлении. Тонкая кожа в глубине этой бороздки имеет очень мало жира под ней, что способствует явной депрессии. С возрастом дальнейшая потеря мягких тканей и, что важно, потеря костной опоры также приводит к дальнейшему углублению слезной впадины. [13]
Садик и др. . предложила оценочную шкалу отрывного желоба (TTRS). Согласно этому TTRS, было обнаружено, что слезоточивый желоб — это не просто возрастная деформация.Это часто связано с выступом вперед кости верхней щеки и может чаще встречаться у пациентов с врожденной или возрастной гипоплазией верхней челюсти. Они сказали, что слезную впадину следует определять как углубление медиального нижнего века, расположенное латеральнее переднего слезного гребня и ограниченное в его нижней части нижним краем глазницы. Эта область анатомически соответствует месту расположения слезного мешка; отсюда и термин «слезоточивый желоб». [1] В недавней публикации Wong et al .описал разрыв связки после вскрытия 48 трупных полулиц. Истинная кожно-костная связка, называемая связкой слезного желоба, постоянно обнаруживалась на верхней челюсти, между пальпебральной и глазничной частями orbicularis oculi, головной и каудальной по отношению к связке, соответственно. Он начинается медиально, на уровне прикрепления медиального кантального сухожилия, чуть ниже переднего слезного гребня, примерно до медиальной линии зрачка, где продолжается латерально в виде двухслойной удерживающей связки orbicularis.Гистологическая оценка подтвердила связочный характер связки слезной канавки с характеристиками, идентичными таковым у скуловой связки [14].
КЛАССИФИКАЦИЯ
В попытке объективно проанализировать свои послеоперационные результаты, Barton et al . предложила систему оценок, основанную на анатомическом анализе [] [15].
Таблица 1
Система классификации Бартона на основе анатомического анализа
Sadick et al . разработали TTRS, объективно и субъективно оценивая клинический вид слезной впадины с учетом глубины впадины, гиперпигментации, объема выпавшего жира и ритидоза кожи.[1]
Затем присваивалась числовая оценка в зависимости от степени тяжести, глубины слезной впадины, расстояния от переднего слезного гребня до глубины впадины; за каждый миллиметр глубины дается одно очко.
Гиперпигментация
Диспигментация, хотя и не влияет напрямую на глубину впадины, создает иллюзию глубины; 1 балл — отсутствие гиперпигментации, 2 балла — умеренная гиперпигментация, 3 балла — интенсивная или глубокая гиперпигментация; субдермальный темный оттенок, вызванный венозным скоплением, также может быть классифицирован как гиперпигментация.
Выпадение жировой подушечки / карманов носа
Выраженное выпадение жировой подушечки носа подчеркивает глубину впадины и оценивается как легкое (один балл), умеренное (два балла) или серьезное (три балла).
Ритидоз
Кожный ритидоз нижнего века подчеркивает жировое выпадение и глубину впадины; кожный ритидоз оценивается по шкале от одного до четырех (легкий, средний, прогрессирующий и тяжелый по шкале Глогау), и оценка соответствует количеству присвоенных баллов.
В 2010 году Hirmand предложил систему классификации деформации слезной впадины, основанную на клинической оценке [16] [Рисунки -,].
Таблица 2
Система классификации деформации слезной канавки по Гирманду на основе клинической оценки
ПРОТИВОПОКАЗАНИЯ
Нереалистичные ожидания
Инфекция рядом с местом инъекции
Известная аллергия на материал или гиперчувствительность лидокаин, смешанный в шприце с наполнителем [17]
Пациенты с грыжей межжелудочковой перегородки
Тяжелый эластоз (напр.д., дерматохалазис или большие мешки под глазами) [18]
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Витамин Е, гинкго билоба, аспирин и нестероидные противовоспалительные препараты (НПВП) следует избегать по крайней мере за пять дней до лечения, чтобы предотвратить образование синяков. .
Следует проявлять осторожность у пациентов с блефаропластикой нижних век в анамнезе без боковой ретинакулярной подвески.
При инъекции вокруг подглазничного отверстия следует соблюдать осторожность, чтобы не повредить сосудисто-нервный пучок.
После инъекции рекомендуется аккуратное и бережное формование имплантата для более однородного распределения материала для получения равномерного распределения наполнителя в боковой части полости.
МЕТОДЫ
В опубликованной в 2006 году многопрофильной статье с согласованной рекомендацией слезная впадина была названа наиболее сложной областью для лечения гиалуроновой кислотой (ГК) [19]. Популярные в настоящее время наполнители HA производятся путем бактериальной ферментации (штаммы Streptococcus) и стабилизируются путем химического сшивания.Продукты неживотного происхождения значительно снизили аллергические реакции [20]. Продукты различаются методами сшивания, концентрацией и размером частиц. [21,22]
Методика Ламброса
Ламброс подчеркнул, что когда кто-то занимается нехирургическим лечением для коррекции слезной канавки, важно оценивать следующие факторы : [23]
Качество кожи, поскольку пациенты с толстой и гладкой кожей будут иметь лучшие результаты, чем пациенты с тонкой и очень морщинистой кожей.
Определение полости, поскольку более выраженная полость более поддается заполнению.
Жировая подушечка глазницы, так как большие жировые подушечки труднее исправить из-за «отечности», вызванной инъекцией.
Цвет вышележащей кожи, поскольку наполнитель может улучшить затемнение, но не улучшит темную пигментацию.
После приложения пакета со льдом к нижнему веку и щеке местный анестетик, состоящий из 0.5% лидокаин с адреналином (от 0,2 до 0,4 мл) вводят в круговую мышцу в пределах слезной впадины. Надавливают пальцами, чтобы сгладить область инъекции. Полудюймовая игла 30-го калибра вводится через кожу в самой боковой части слезной канавки, продвигаясь полностью и потенциально вдавливая кожу втулкой для полного досягаемости. Затем ГК вводится глубоко в дерму при извлечении иглы. Этот процесс повторяется выше и ниже исходного места инъекции.Затем область проверяется, и при необходимости делаются дополнительные проходы для получения гладкого контура. Наконец, область слегка массируется, сжимается пальцами и скатывается ватным аппликатором. В своем описании техники Ламброс подчеркнул важность того, чтобы не сжимать продукт с силой во время массажа, так как это может сместить продукт в щеку и увеличить слезоточивость. Постинъекционный уход включает в себя прикладывание льда к области в ночь перед процедурой, и пациенты должны воздерживаться от массажа этой области.
Методика Кейна
После оценки и маркировки слезной канавки, местная анестезирующая мазь с бетакаином наносится на нижние веки по крайней мере за 20 минут до инъекции. [13] После обработки кожи спиртом вводится игла № 30 или 32 для инъекции. Кожу нижнего века растягивают и удерживают с некоторым натяжением рукой, не вводящей инъекцию. Кожу тщательно осматривают на предмет видимых сосудов перед каждым уколом иглой. В первую очередь обрабатывается самая глубокая часть медиального слезного желоба.Игла вводится ниже поверхности кожи над orbicularis oculi. При каждом проходе вводится небольшое количество гиалуронового наполнителя. Параллельные нити наполнителя вводятся головной и каудальной по отношению к слезной канавке. Затем приподнятая область наполнителя сужается кнутри вдоль боковой стенки носа вверху, по крайней мере, снизу, примыкая или непосредственно каудально к толстой коже щеки, и латерально, по крайней мере, к месту соединения медиальной и медиальной щек. боковая треть нижнего края глазницы.Если отрывной желоб глубокий, направление иглы изменяется на протяжении инъекции, так что наполнитель наносится в виде перекрестной штриховки. Диапазон объема составляет от 0,1 до 0,45 мл на веко, большинству пациентов требуется от 0,2 до 0,3 мл.
Техника Статмана и Коднера
Когда пациент сидит, деформация слезной канавки и место стыка века и щеки отмечаются легко снимаемой белой подводкой для глаз. Пациенту рекомендуется прикладывать пакеты со льдом к области за несколько минут до инъекции, чтобы свести к минимуму синяки и в анестезиологических целях.После подтверждения пациентом маркировки ГК вводят глубоко в преперостальную плоскость, чтобы уменьшить видимость продукта. ГК располагается под местом прикрепления медиальной orbicularis мышцы на верхней челюсти и продолжается латерально ниже удерживающей связки orbicularis. Комбинация перекрестной штриховки и линейной нарезки резьбы используется с иглой 30-го размера с осторожностью, чтобы не вводить поверхностно. Средство слегка массируют аппликаторами с ватным наконечником, чтобы устранить видимые неровности.После инъекции пациенту рекомендуется прикладывать лед к этой области в течение следующих 24 часов, если это необходимо для уменьшения отека и экхимоза. [24]
Методика Кеннета и Саманты Штейнсапир
Кеннет и Саманта сообщили о методике глубоких инъекций наполнителя ГК 164 пациентам со слезоточивым желобом. Средняя доза филлера за сеанс составляла 1,53, 0,8, 0,84 и 0,38 мл, разделенных между двумя нижними веками. Цель состояла в том, чтобы поместить аликвоты наполнителя в преднадкостничные ткани чуть ниже орбитального края.Иногда требовалось цифровым способом приподнять нижний глазничный жир на нижнем веке, чтобы обнажить желаемое место инъекции. Костный край глазницы свободен от значительных сосудистых структур от основания переднего слезного гребня до бокового сухожилия кантуса. Наполнитель вводился методом серийных проколов. Пациентам разрешалось закрыть глаза. Ободок орбиты пальпировали пальцем, и игла вращалась так, чтобы скос был параллелен коже и продвигался вперед, выравниваясь по надкостнице.Перед инъекцией проткнутые мягкие ткани натягивали на иглу цифровым способом, как занавески через карниз (маневр занавески). Это снизило риск обратного потока наполнителя в более поверхностной плоскости. В каждый участок вводили примерно 0,1 мл. Игла была извлечена, и наполнитель придал желаемому контуру. [25]
Техника работы с пателем и глазером
Пател и Глейзер описали похожую технику. Наполнитель HA вводили с использованием метода последовательной точечной инъекции или линейной нити и массировали с помощью ватного тампона или пальца.Небольшие аликвоты наполнителя чуть ниже края глазницы в плоскости между надкостницей и мышцей orbicularis oculi также вводили для коррекции потери объема в области нижнего века из-за псевдогермы, слабости глазничной перегородки и атрофии средней зоны лица. Наполнитель тщательно массировали для равномерного распределения [2].
Методика консенсусной группы: Анатомические рекомендации по увеличению щеки и подглазничной впадины
Чтобы научить других, как улучшить эстетические результаты в средней части лица и подглазничных впадинах, консенсусная группа экспертов по эстетике из Европы, Северной и Южной Америки собралась на академический семинар по разработке ключей к оптимальным результатам.Обсуждались рекомендации по передовой практике инъекций в среднюю зону лица и подглазничную полость. Консенсусная группа рекомендует метод вертикального супрапериостального депо (VSDT) или линейное нарезание резьбы для увеличения подглазничной полости.
VSDT использует только отдельные небольшие депо наполнителя мягких тканей, которые помещаются вертикальной инъекцией в место непосредственно на кости или, точнее, на надкостницу. Из-за костной опоры требуется совсем немного материала, чтобы произвести выраженную коррекцию на поверхности кожи.Цель использования этой техники — избежать чрезмерной коррекции. [26]
Согласно консенсусной группе, наполнитель следует вводить на наднадкостничном уровне вдоль или ниже орбитального края под дефектом или под обоими дефектами, защищая край обода, чтобы предотвратить отложение наполнителя над этой структурой. [27] Большую часть наполнителя следует вводить под круговую мышцу глаза. Однако медиальная часть мышцы, которая прикрепляется к кости, требует прямой инъекции в саму мышцу.Рекомендуются серийные инъекции с использованием VSDT, имплантация 0,02–0,05 мл перпендикулярно точке инъекции чуть выше кости на расстоянии 2–3 мм друг от друга. Линейная техника предпочтительна, если щека хорошо увеличена, с использованием точки входа под латеральным и, в некоторых случаях, также медиальным уголком глаза. Канюлю (или иглу) следует поместить перпендикулярно коже, продвинуть к надкостнице и продвинуть вперед, пока она не достигнет вершины носо-югальной складки. Этот метод позволяет выполнять глубокую инъекцию с использованием ретроградной линейной резьбы вдоль орбитального края, как описано выше.Вводимый объем зависит от степени углубления []. Для оптимального увеличения могут потребоваться повторные инъекции.
Таблица 3
Рекомендации по вводу филлера гиалуроновой кислоты в зависимости от степени тяжести
Патрик Тревидик сообщил об использовании канюль с тупым концом для коррекции слезных желобов наполнителями из ГК. [28] Канюли с тупым концом более безопасны, потому что вероятность травмирования сосудов и нервов меньше, чем при использовании игл. Это менее болезненно и вызывает меньше отеков.
Авторская методика
Пациентам, принимающим витамин Е, гинкго билоба и НПВП, рекомендуется прекратить их прием за неделю до лечения, чтобы предотвратить образование синяков.
Все пациенты фотографируются стандартной камерой PowerShot с такими же настройками и адекватным освещением. Письменное информированное согласие принимается.
Автор предпочитает делать инъекцию, когда пациент наклоняется под углом 45 °, поскольку деформация слезной канавки лучше видна в этом положении, чем когда пациент лежит.Хорошее освещение чрезвычайно важно для лучшей видимости анатомических ориентиров. Инъекции не следует делать в спешке, так как в спешке повышается вероятность поражения кровеносных сосудов или поверхностного укола.
Любой косметический макияж на обрабатываемой области полностью удаляется очищающим лосьоном. Далее очищение проводится хлоргексидином и физиологическим раствором. Обрабатываемую область онемеют кубиками льда. Пальпируется ободок глазницы. Из-за обильного подкожного сосудистого сплетения область слезного желоба подвержена значительным синякам.Следовательно, автор предпочитает держать точку введения иглы примерно на 1,5 см ниже края глазницы на линии средней зрачковой линии. Это снижает вероятность появления синяков [Рисунки и].
Маркировка наполнителя слезной канавки (точки инъекции и направление иглы)
Маркировка наполнителя слезной канавки
Сшитая ГК с лигнокаином (Juvederm Ultra @ XC) вводится с помощью иглы 30-го размера. Juvederm @ Ultra XC имеет процесс сшивания, называемый Hylacross ™, который обеспечивает концентрацию HA 24 мг / мл.6% -ная сшитая композиция дает мягкий, вязкий гель без гранул, который способствует плавному впрыскиванию и предназначен для повышения долговечности. Он также содержит 0,3% лидокаина без консервантов, который помогает облегчить боль во время и после инъекции. Пациенту комфортно во время процедуры. Пациенты также улучшают комплаентность.
Игла направляется по диагонали вверх к медиальному уголку глазной щели и глубоко вонзается в кожу через мышцу вплоть до надкостницы. ГК депонируется поднадкостнично до визуальной конечной точки оптимальной коррекции.Защита глазного яблока обеспечивается пальпацией подглазничного края рукой, не вводящей инъекции [].
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в направлении медиального угла глазной щели, обратите внимание, что пациенту комфортно даже во время инъекции из-за наличия в шприце предварительно смешанного лидокаина
Игла извлекается медленно, и материал не вводится во время извлечения иглы, так как он находится на поверхности инъекции обязательно дают эффект Тиндаля в этой области. Затем направление иглы изменяют вертикально вверх по направлению к средней зрачковой линии и снова вводят в надкостницу.Сделана еще одна инъекция депо []. Третья инъекция проводится только в случае потери ткани ниже бокового края глазницы. Направление иглы изменяется по диагонали вверх по направлению к латеральному уголку глаза, чтобы поднадкостнично образовалось еще одно депо []. Обычно на депо достаточно около 0,2 мл. Область мягко массируется для равномерного распределения продукта []. Это также гарантирует отсутствие комков или неровностей. Однако следует избегать интенсивного массажа в этой области, поскольку он может вытолкнуть вещество на глобус.Старайтесь вводить инъекцию вдали от видимых кровеносных сосудов в этой области. К обрабатываемому участку можно приложить пакеты со льдом, чтобы уменьшить отек, синяки и дискомфорт. Пациентов просят в течение недели избегать массажа или каких-либо процедур для лица.
Поднадкостничная инъекция наполнителя гиалуроновой кислоты по направлению к средней зрачковой линии
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в сторону бокового угла глазной щели
Мягкий массаж наполнителя для равномерного распределения
Пациента просят осмотреть через 15 дней, чтобы увидеть, нет ли прикосновения. требуется вверх.При необходимости ГК вводят до момента полной коррекции. Пациентов просят снова пройти обследование через 6, 12, 15 и 18 месяцев. По наблюдениям автора, ГК в области слезной впадины обычно сохраняется до 12-15 месяцев [Рисунки -].
Самец: до введения наполнителя для слезной полости
Самка: после введения наполнителя для слезной желоба
Самец: после введения наполнителя для слёзной впадины
Самка: до введения наполнителя для слёзной впадины
Ключевые точки для введения наполнителя в слёзную впадину
Низкий- вязкость HA можно безопасно вводить для исправления деформации слезной канавки.ГК с высокой вязкостью и небиоразлагаемые агенты не следует вводить в область слезной канавки.
Инъекции должны производиться на наднадкостничном уровне края глазницы под дефектом.
Следует соблюдать осторожность в области подглазничного отверстия.
Наполнитель HA следует аккуратно массировать для равномерного распределения; следует избегать сильного массажа.
Следует избегать чрезмерной коррекции. ГК гидрофильна и может вызывать набухание из-за своей способности притягивать воду.[29] Существует исследование, которое показывает, что ГК может также вызывать стимуляцию выработки коллагена de novo . Следовательно, лучше всего недокорректировать область слезной канавки, чтобы предотвратить выпуклость под глазом. [30] При необходимости всегда можно прикоснуться к нему, когда пациент придет для наблюдения. [18]
УПРАВЛЕНИЕ ПОСЛЕ ЛЕЧЕНИЯ
Пациентам следует избегать сильного или продолжительного давления в обрабатываемой области. [18]
Пациенты должны быть проинформированы о последующих действиях, таких как отказ от массажа, тяжелых физических нагрузок и воздействия сильного холода или жары в течение шести часов после лечения.[31]
Важно запланировать последующие сеансы для оценки клинического результата. При необходимости ретуши могут быть выполнены во время последующих сеансов [18].
ОСЛОЖНЕНИЯ
Немедленные осложнения
Боль (наполнители ГК с лигнокаином, например, Ювидерм ® Ultra XC, более удобны для пациентов, поскольку боль облегчается)
- 49
49 Отеки и синяки [17,31,32] (их можно минимизировать, надавливая на них и используя пакеты со льдом до и после сеанса лечения)
Асимметрия
Мигрень
Отсроченные осложнения
Оранжево-коричневый окрашивание
Инъекция любого кожного наполнителя в слезную впадину или в периорбитальную область также может быть связана с синяками и последующим отложением гемосидерина, придавая коже оранжево-коричневый или ржавый, окрашенный вид, который может занять несколько месяцев, чтобы рассосаться самостоятельно.Применение льда перед инъекцией, правильная глубина инъекции, прекращение приема антикоагулянтов по крайней мере за семь дней до инъекции и плавная, щадящая техника могут помочь избежать этого осложнения. [33]
Поствоспалительная гиперпигментация
Часто наблюдается на более темных типах кожи из-за синяков и гематом. Это может длиться очень долго и с трудом поддается лечению.
Отечность
Чрезмерная коррекция с помощью препаратов ГК в периорбитальной области также может вызвать припухлость и отечность нижних век из-за гидрофильной природы наполнителя.Может казаться, что отек нарастает и ослабевает, колеблясь у пациентов с аллергической предрасположенностью или в ответ на потребление соли с пищей. Следует проявлять осторожность при приближении к пациентам с гирляндой (небольшие мешковидные выступы, обычно расположенные в нижнебоковой части нижних век / верхней щеки) или в областях лимфатического отека при использовании ГК. ГК обладают высокой гидрофильностью и могут усугубить состояние [33].
Инфекции
Хотя они крайне редки, они могут проявляться в виде одиночных или множественных эритематозных и колеблющихся узелков, которые лучше всего лечить антибиотиками, активными против частых кожных бактерий, включая Staphylococcus epidermidis или Propionibacterium acnes .Уколы филлера не следует проводить при наличии инфекции в соседнем участке.
Эффект Тиндаля
HA при слишком поверхностном введении может привести к синеватому изменению цвета под кожей. Это голубоватое изменение цвета происходит из-за эффекта Тиндаля, когда спектр синего света сильнее рассеивается коллоидными частицами. [34,35]
Узелки
Узлы могут возникать при поверхностных инфекциях. Их можно лечить с помощью местного массажа, аспирации или разреза и дренирования продукта.Гиалуронидазу можно использовать для растворения узелка или очага чрезмерной коррекции в случае наполнителей на основе ГК. Однако предварительная кожная проба необходима, чтобы исключить аллергическую реакцию на гиалуронидазу. [36]
Слепота
Хотя это очень редкое осложнение, о нем могут не сообщаться [13]. Согласно Коулману, слепота возникает из-за миграции эмбола наполнителя ретроградным образом через артериолу в антеградный поток через центральную артерию сетчатки [37]. Следовательно, важно ограничить количество болюса наполнителя, вводимого в одно место.Один из способов сделать это — использовать канюли с тупым концом. Возможность слепоты также можно свести к минимуму, перемещая кончик иглы и медленно вводя инъекцию с минимальным давлением и незначительными количествами наполнителя за раз.
ВЫВОДЫ
Деформацию слезной желоба можно исправить с помощью наполнителя HA. Это менее инвазивно, и время простоя может быть минимальным из-за отека и синяков.
Вводимый объем варьируется от пациента к пациенту, и следует избегать чрезмерной коррекции. Лучшие результаты будут достигнуты, если пациент будет повторно оценен через две-четыре недели, а затем будет проведено дополнительное лечение для достижения полной коррекции.Следует проявлять осторожность, чтобы избежать инъекции через глазничную перегородку (оставаясь на –1 см ниже края глазницы), чтобы не усилить псевдогернирование.
Чрезмерная коррекция, слишком поверхностные инъекции и выбор неподходящего наполнителя могут привести к неприемлемым эстетическим результатам. [38–41]
Чрезмерная коррекция или неправильная коррекция с помощью наполнителей HA могут быть исправлены применением гиалуронидазы не по назначению [42,43]. ]
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Садик Н.С., Босняк С.Л., Кантисано-Зилха М., Главас И.П., Рой Д. Определение отрывного желоба и шкала оценки отрывного желоба. J Cosmet Dermatol. 2007; 6: 218–22. [PubMed] [Google Scholar] 2. Глейзер Д.А., Патель У. Улучшение глаз: использование малоинвазивных техник для периорбитального омоложения. J Drugs Dermatol. 2010; 9: S118–283. [PubMed] [Google Scholar] 3. Ламброс В. Наблюдение за старением периорбитальной области и средней зоны лица. Plast Reconstr Surg. 2007; 120: 1367–76. [PubMed] [Google Scholar] 4.Голдберг Р.А., Макканн Дж. Д., Фьяскетти Д., Бен Саймон Дж. Дж. Что вызывает мешки на веках? Анализ 114 последовательных пациентов. Plast Reconstr Surg. 2005; 115: 1395–402. [PubMed] [Google Scholar] 5. Герцог-старейшина S, Wybar KC. Веки. В: Duke-Elder S, редактор. Система офтальмологии: анатомия зрительной системы. Vol. 2. Сент-Луис, Миссури: К. В. Мосби, Колорадо; 1961. [Google Scholar] 6. Лоеб Р. Выравнивание носо-югальной борозды с жировой тканью. Clin Plast Surg. 1993. 20: 393–400. [PubMed] [Google Scholar] 7. Цветы RS. Имплантаты слёзных желобов для коррекции деформации слёзных желобов.Clin Plast Surg. 1993; 20: 403–15. [PubMed] [Google Scholar] 8. Пикша Н.Т., Сааде ПБ, Бутрос С., Торн Ч. Слезная впадина и соединение века и щеки: анатомия и значение для хирургической коррекции. Plast Reconstr Surg. 2009; 123: 1332–40. [PubMed] [Google Scholar] 9. Мендельсон BC, Музаффар AR, Адамс WP. Хирургическая анатомия средней щеки и скуловых бугорков. Plast Reconstr Surg. 2002; 110: 885–911. [PubMed] [Google Scholar] 10. Музаффар А.Р., Мендельсон BC, Адамс В.П. Хирургическая анатомия связок нижнего века и бокового угла глазной щели.Plast Reconstr Surg. 2002; 110: 873–84. обсуждение 897-911. [PubMed] [Google Scholar] 11. Гавами А., Песса Дж. Э., Янис Дж., Хосла Р., Рис Е. М., Рорич Р. Дж. Orbicularis, удерживающая связка медиальной орбиты: замыкает круг. Plast Reconstr Surg. 2008; 121: 994–1001. [PubMed] [Google Scholar] 12. Эспиноза GM, держит JB. Оценка и лечение деформации слезной канавки при нижней блефаропластике. Semin Plast Surg. 2007; 21: 57–64. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Кейн М.А. Лечение деформации слезной канавки и искривления нижнего века инъекционной гиалуроновой кислотой.Эстетическая Пласт Сург. 2005; 29: 363–7. [PubMed] [Google Scholar] 14. Wong CH, Hsieh MK, Mendelson B. Связка слезной канавки: анатомическая основа деформации слезной канавки. Plast Reconstr Surg. 2012; 129: 1392–402. [PubMed] [Google Scholar] 15. Бартон Ф. Э., младший, Ха Р., Авада М. Экструзия жира и перегородка у пациентов с триадой слезной канавки: критическая оценка. Plast Reconstr Surg. 2004. 113: 2115–21. [PubMed] [Google Scholar] 16. Хирманд Х. Анатомия и нехирургическая коррекция деформации слезной канавки.Plast Reconstr Surg. 2010; 125: 699–708. [PubMed] [Google Scholar] 18. Каррутерс Дж., Рзани Б., Саттлер Дж., Каррутерс А. Анатомические рекомендации по увеличению объема средней зоны лица. Dermatol Surg. 2012; 38: 1223–33. [PubMed] [Google Scholar] 19. Матарассо С.Л., Каррутерс Дж., Джуэлл М.Л. Рестилайн Консенсус Групп. Консенсусная рекомендация по увеличению мягких тканей с помощью неживотной стабилизированной гиалуроновой кислоты (Рестилайн) Plast Reconstr Surg. 2006; 117: 3С – 34С. обсуждение 35С-43С. [PubMed] [Google Scholar] 20. Довер Дж.С., Рубин М.Г., Бхатия АС.Обзор данных об эффективности, долговечности и безопасности двух неживотных стабилизированных филлеров гиалуроновой кислоты из проспективного рандомизированного сравнительного многоцентрового исследования. Dermatol Surg. 2009. 35: 322–31. [PubMed] [Google Scholar] 21. Каррутерс Дж., Коэн С.Р., Джозеф Дж. Х., Наринс Р.С., Рубин М. Наука и искусство дермальных наполнителей для увеличения мягких тканей. J Drugs Dermatol. 2009; 8: 335–50. [PubMed] [Google Scholar] 22. Kablik J, Monheit GD, Yu L, Chang G, Gershkovich J. Сравнительные физические свойства кожных наполнителей гиалуроновой кислоты.Dermatol Surg. 2009; 35: 302–12. [PubMed] [Google Scholar] 23. Ламброс VS. Инъекции гиалуроновой кислоты для коррекции деформации слезной канавки. Plast Reconstr Surg. 2007; 120: 74С – 80С. [PubMed] [Google Scholar] 24. Штутман Р.Л., Коднер М.А. Деформация слезной канавки: обзор анатомии и вариантов лечения. Эстет Сург Дж. 2012; 32: 426–40. [PubMed] [Google Scholar] 25. Steinsapir KD, Steinsapir SM. Гиалуроновая кислота для глубокого заполнения для временного лечения носо-югальной борозды: отчет о 303 последовательных процедурах.Ophthal Plast Reconstr Surg. 2006; 22: 344–8. [PubMed] [Google Scholar] 26. Sattler G. Техника башни и техника вертикального надкостничного депо: новые методы вертикальной инъекции для поддержки подкожной ткани с эффективным объемом и увеличения объема. J Drugs Dermatol. 2012; 11: 45–7. [PubMed] [Google Scholar] 27. Рорич Р.Дж., Арбик Дж. М., Вонг С., Браун С., Песса Дж. Э. Анатомия suborbicularis жира: значение для периорбитального омоложения. Plast Reconstr Surg. 2009; 124: 946–51. [PubMed] [Google Scholar] 28.Trevidic P. Использование канюль с тупым концом для коррекции слезных желобов. J Drugs Dermatol. 2012; 11: S38-40. [Google Scholar] 30. Ван Ф., Гарза Л.А., Кан С., Варани Дж., Оррингер Дж. С., Фишер Дж. Дж. И др. In vivo стимуляция выработки коллагена de novo, вызванная инъекциями кожного наполнителя сшитой гиалуроновой кислоты в фотоповрежденную кожу человека. Arch Dermatol. 2007. 143: 155–63. [PubMed] [Google Scholar] 31. Ведамурти М. Стандартные рекомендации по применению кожных наполнителей. Индийский J Dermatol Venereol Leprol.2008; 74: 23–7. [PubMed] [Google Scholar] 32. Рзани Б., Картье Н., Кестермонт П., Тревидик П., Саттлер Г., Керруш Н. и др. Коррекция слезных впадин и периорбитальных линий с помощью ряда индивидуальных наполнителей гиалуроновой кислоты. J Drugs Dermatol. 2012; 11: S27–34. [PubMed] [Google Scholar] 33. Шерман Р.Н. Избегайте осложнений, связанных с введением кожного наполнителя. Clin Dermatol. 2009. 27: S23–32. [Google Scholar] 34. Андре П. Новые тенденции в омоложении лица с помощью инъекций гиалуроновой кислоты. J Cosmet Dermatol. 2008; 7: 251–8. [PubMed] [Google Scholar] 35.Ким Дж. Э., Сайкс Дж. М.. Наполнители с гиалуроновой кислотой: история и обзор. Facial Plast Surg. 2011; 7: 523–8. [PubMed] [Google Scholar] 36. Brody HJ. Использование гиалуронидазы для лечения гранулематозных реакций с гиалуроновой кислотой или нежелательного замещения гиалуроновой кислоты. Dermatol Surg. 2005; 31: 893–7. [PubMed] [Google Scholar] 37. Coleman SR. Предотвращение артериальной окклюзии при введении филлеров мягких тканей. Эстет Сург Дж. 2002; 22: 555–7. [PubMed] [Google Scholar] 38. Донофрио Л.М. Распределение жира: морфологическое исследование стареющего лица.Dermatol Surg. 2000; 26: 1107–12. [PubMed] [Google Scholar] 39. Monheit GD, Rohrich RJ. Характер длительно применяемых филлеров и риск развития осложнений. Dermatol Surg. 2009; 35: 1598–604. [PubMed] [Google Scholar] 40. Буссо М., Фойгтс Р. Исследование изменений физических свойств вводимого гидроксилапатита кальция в геле-носителе при смешивании с лидокаином и лидокаином / адреналином. Dermatol Surg. 2008; 34: S16–23. [PubMed] [Google Scholar] 41. Фаджиен С. Вариативное восстановление инъекционной гиалуроновой кислоты с помощью местного анестетика для расширенного применения в улучшении эстетики лица.Dermatol Surg. 2010; 36: 815–21. [Google Scholar] 42. Hirsch RJ, Carruthers JD, Carruthers A. Лечение инфраорбитальных полостей кожными наполнителями. Dermatol Surg. 2007; 33: 1116–9. [PubMed] [Google Scholar] 43. Рзани Б., Беккер-Вегерих П., Бахманн Ф., Эрдманн Р., Воллина Ю. Гиалуронидаза в коррекции наполнителей на основе гиалуроновой кислоты: обзор и рекомендации по применению. J Cosmet Dermatol. 2009; 8: 317–23. [PubMed] [Google Scholar]Обзор анатомии, методов лечения и их результатов
J Cutan Aesthet Surg.2012 октябрь-декабрь; 5 (4): 229–238.
Джайшри Шарад
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Адрес для корреспонденции: Dr. Jarad , Участок Сан Вихар — 153, Сектор — 12, Ваши, Нави Мумбаи, Махараштра, Индия. Электронная почта: moc.liamg@91eerhsiaj Авторские права: © Журнал кожной и эстетической хирургииЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Деформация слезной впадины является серьезной проблемой для многих людей, которым требуется периорбитальное омоложение. Выраженная деформация слезной канавки характеризуется запавшим взглядом глаза, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия.Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге. В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема. Были изучены различные оригинальные исследовательские статьи, публикации в учебниках и обзорные статьи.Перечислены данные, относящиеся к историческому аспекту и анатомии слезной канавки. Проанализированы методики разных авторов, обобщены их результаты и сложности. Здесь также описана техника автора.
КЛЮЧЕВЫЕ СЛОВА: Темные круги, наполнитель, гиалуроновая кислота, слезная впадина, под глазами
ВВЕДЕНИЕ
Деформация слезной впадины является серьезной проблемой для многих людей, стремящихся к периорбитальному омоложению. Выраженная деформация слезной канавки характеризуется запавшим видом глазного яблока, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия.Круги под глазами, вызванные деформацией слезной канавки, могут быть подтверждены и показаны пациенту вместе с их исчезновением, когда пациент сфотографирован с использованием вспышки. [1]
Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге. В последнее время хирурги лучше осознали необходимость восстановления объема орбиты как части общей стратегии омоложения.В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулотоксина и замещение объема.
Цитируя Глейзера и др. : «Эстетически привлекательное нижнее веко должно иметь относительно плавный переход между пре-септальной и орбитальной частями orbicularis oculi и переходить в верхнюю скуловую область без определенной точки перехода». [2]
Темные круги часто являются результатом деформации слезной желоба [].Однако причины темных кругов могут быть многофакторными. Также играют роль изменения толщины кожи, дряблость, гиперпигментация и актинические изменения. Тонкая кожа или заметное скопление подкожных вен усиливают потемнение периорбитальной области. [1,3]
Деформация слезоточивого желоба, приводящая к темным кругам у молодой индийской женщины
Кроме того, выпадение орбитального жира может косвенно вызывать затемнение на нижних веках. 4]
АНАТОМИЯ
Герцог-Элдер и Вайбар впервые ввели термин назо-югальная складка в 1961 году.Они определили его как «бегущий вниз и наружу от внутреннего угла глазной щели, место соединения рыхлой ткани нижнего века с более плотной структурой щеки, отмечая линию, по которой фасция прикрепляется к надкостнице между мышцами века. и верхней губы ». [5]
По словам Лёба,« носо-югальная борозда »была вызвана следующим: (1) фиксация глазничной перегородки на уровне нижнемедиальной части arcus marginalis (2) ) наличие треугольной щели, ограниченной латеральной частью угловой мышцы с одной стороны и медиальной частью мышцы orbicularis oculi, с другой, и (3) отсутствие жировой ткани от центральной и медиальной жировых подушечек, расположенных ниже orbicularis oculi мышца в области ниже бороздки.[6]
Термин «деформация слезной канавки» был изобретен Флауэрсом. По его мнению, опущение щеки, потеря объема лица, недоразвитие подглазничного скулового комплекса и мышечный дефект между orbicularis и угловой головкой quadratus labii superioris были ответственны за формирование деформации слезной канавки [7]. ]
Хэддок сказал, что термин «деформация слёзной впадины» следует применять к медиальной периорбитальной впадине, идущей наискось от медиального угла глазной щели до средней линии зрачка [].Сбоку от этого углубление лучше называть «пальпебромалярной бороздкой», «носо-ягодичной бороздкой» или «соединением века и щеки». [8–11]
Анатомия деформации слезной канавки
В исследованиях вскрытия трупа , Музаффар и др. . описывают удерживающую связку orbicularis в нижнем веке, которая начинается латерально, как отражение орбитальной перегородки, соединяющейся с мембраной, образованной из преперостального жира над скуловой железой. [10] Медиальная протяженность этой удерживающей связки различна, она соединяется с прикреплением orbicularis oculi мышцы и, таким образом, косвенно с медиальным уголком глаза.Центральная часть удерживающей связки является самой слабой и с возрастом растягивается по-разному, что позволяет лучше обнажить центральную жировую подушку. Большая дряблость соединения века и щеки с возрастом способствует деформации слезной канавки, подчеркивая грыжу орбитального жира [10]. Птоз средней зоны лица помогает обнажить слезную впадину, так как инволюционное опускание средней зоны лица с круговой мышцей, привязанной к слезной впадине удерживающей связкой orbicularis, приводит к истончению тканей над слезной впадиной и увеличению выступа, что легко распознается как признак старения .[12]
Кейн описывает слезную впадину как углубление с центром над медиальным нижним краем орбиты и ограниченное сверху подглазничным жировым выступом. По мере того как пациент стареет, глазное яблоко опускается в пределах орбиты, и подглазничный жир смещается кпереди. Эта передняя выпуклость вызывает углубление слезной канавки. Поскольку этот выступ создает затенение под ним, он вызывает дальнейшее углубление видимой деформации слезной канавки в зависимости от условий освещения. Нижняя граница слезной впадины образована толстой кожей верхней части щеки с ее обильным подкожным жиром, жиром suborbicularis oculi и частями скуловой жировой подушечки.У большинства людей впадина глубже в медиальном направлении и становится мельче в латеральном направлении. Тонкая кожа в глубине этой бороздки имеет очень мало жира под ней, что способствует явной депрессии. С возрастом дальнейшая потеря мягких тканей и, что важно, потеря костной опоры также приводит к дальнейшему углублению слезной впадины. [13]
Садик и др. . предложила оценочную шкалу отрывного желоба (TTRS). Согласно этому TTRS, было обнаружено, что слезоточивый желоб — это не просто возрастная деформация.Это часто связано с выступом вперед кости верхней щеки и может чаще встречаться у пациентов с врожденной или возрастной гипоплазией верхней челюсти. Они сказали, что слезную впадину следует определять как углубление медиального нижнего века, расположенное латеральнее переднего слезного гребня и ограниченное в его нижней части нижним краем глазницы. Эта область анатомически соответствует месту расположения слезного мешка; отсюда и термин «слезоточивый желоб». [1] В недавней публикации Wong et al .описал разрыв связки после вскрытия 48 трупных полулиц. Истинная кожно-костная связка, называемая связкой слезного желоба, постоянно обнаруживалась на верхней челюсти, между пальпебральной и глазничной частями orbicularis oculi, головной и каудальной по отношению к связке, соответственно. Он начинается медиально, на уровне прикрепления медиального кантального сухожилия, чуть ниже переднего слезного гребня, примерно до медиальной линии зрачка, где продолжается латерально в виде двухслойной удерживающей связки orbicularis.Гистологическая оценка подтвердила связочный характер связки слезной канавки с характеристиками, идентичными таковым у скуловой связки [14].
КЛАССИФИКАЦИЯ
В попытке объективно проанализировать свои послеоперационные результаты, Barton et al . предложила систему оценок, основанную на анатомическом анализе [] [15].
Таблица 1
Система классификации Бартона на основе анатомического анализа
Sadick et al . разработали TTRS, объективно и субъективно оценивая клинический вид слезной впадины с учетом глубины впадины, гиперпигментации, объема выпавшего жира и ритидоза кожи.[1]
Затем присваивалась числовая оценка в зависимости от степени тяжести, глубины слезной впадины, расстояния от переднего слезного гребня до глубины впадины; за каждый миллиметр глубины дается одно очко.
Гиперпигментация
Диспигментация, хотя и не влияет напрямую на глубину впадины, создает иллюзию глубины; 1 балл — отсутствие гиперпигментации, 2 балла — умеренная гиперпигментация, 3 балла — интенсивная или глубокая гиперпигментация; субдермальный темный оттенок, вызванный венозным скоплением, также может быть классифицирован как гиперпигментация.
Выпадение жировой подушечки / карманов носа
Выраженное выпадение жировой подушечки носа подчеркивает глубину впадины и оценивается как легкое (один балл), умеренное (два балла) или серьезное (три балла).
Ритидоз
Кожный ритидоз нижнего века подчеркивает жировое выпадение и глубину впадины; кожный ритидоз оценивается по шкале от одного до четырех (легкий, средний, прогрессирующий и тяжелый по шкале Глогау), и оценка соответствует количеству присвоенных баллов.
В 2010 году Hirmand предложил систему классификации деформации слезной впадины, основанную на клинической оценке [16] [Рисунки -,].
Таблица 2
Система классификации деформации слезной канавки по Гирманду на основе клинической оценки
ПРОТИВОПОКАЗАНИЯ
Нереалистичные ожидания
Инфекция рядом с местом инъекции
Известная аллергия на материал или гиперчувствительность лидокаин, смешанный в шприце с наполнителем [17]
Пациенты с грыжей межжелудочковой перегородки
Тяжелый эластоз (напр.д., дерматохалазис или большие мешки под глазами) [18]
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Витамин Е, гинкго билоба, аспирин и нестероидные противовоспалительные препараты (НПВП) следует избегать по крайней мере за пять дней до лечения, чтобы предотвратить образование синяков. .
Следует проявлять осторожность у пациентов с блефаропластикой нижних век в анамнезе без боковой ретинакулярной подвески.
При инъекции вокруг подглазничного отверстия следует соблюдать осторожность, чтобы не повредить сосудисто-нервный пучок.
После инъекции рекомендуется аккуратное и бережное формование имплантата для более однородного распределения материала для получения равномерного распределения наполнителя в боковой части полости.
МЕТОДЫ
В опубликованной в 2006 году многопрофильной статье с согласованной рекомендацией слезная впадина была названа наиболее сложной областью для лечения гиалуроновой кислотой (ГК) [19]. Популярные в настоящее время наполнители HA производятся путем бактериальной ферментации (штаммы Streptococcus) и стабилизируются путем химического сшивания.Продукты неживотного происхождения значительно снизили аллергические реакции [20]. Продукты различаются методами сшивания, концентрацией и размером частиц. [21,22]
Методика Ламброса
Ламброс подчеркнул, что когда кто-то занимается нехирургическим лечением для коррекции слезной канавки, важно оценивать следующие факторы : [23]
Качество кожи, поскольку пациенты с толстой и гладкой кожей будут иметь лучшие результаты, чем пациенты с тонкой и очень морщинистой кожей.
Определение полости, поскольку более выраженная полость более поддается заполнению.
Жировая подушечка глазницы, так как большие жировые подушечки труднее исправить из-за «отечности», вызванной инъекцией.
Цвет вышележащей кожи, поскольку наполнитель может улучшить затемнение, но не улучшит темную пигментацию.
После приложения пакета со льдом к нижнему веку и щеке местный анестетик, состоящий из 0.5% лидокаин с адреналином (от 0,2 до 0,4 мл) вводят в круговую мышцу в пределах слезной впадины. Надавливают пальцами, чтобы сгладить область инъекции. Полудюймовая игла 30-го калибра вводится через кожу в самой боковой части слезной канавки, продвигаясь полностью и потенциально вдавливая кожу втулкой для полного досягаемости. Затем ГК вводится глубоко в дерму при извлечении иглы. Этот процесс повторяется выше и ниже исходного места инъекции.Затем область проверяется, и при необходимости делаются дополнительные проходы для получения гладкого контура. Наконец, область слегка массируется, сжимается пальцами и скатывается ватным аппликатором. В своем описании техники Ламброс подчеркнул важность того, чтобы не сжимать продукт с силой во время массажа, так как это может сместить продукт в щеку и увеличить слезоточивость. Постинъекционный уход включает в себя прикладывание льда к области в ночь перед процедурой, и пациенты должны воздерживаться от массажа этой области.
Методика Кейна
После оценки и маркировки слезной канавки, местная анестезирующая мазь с бетакаином наносится на нижние веки по крайней мере за 20 минут до инъекции. [13] После обработки кожи спиртом вводится игла № 30 или 32 для инъекции. Кожу нижнего века растягивают и удерживают с некоторым натяжением рукой, не вводящей инъекцию. Кожу тщательно осматривают на предмет видимых сосудов перед каждым уколом иглой. В первую очередь обрабатывается самая глубокая часть медиального слезного желоба.Игла вводится ниже поверхности кожи над orbicularis oculi. При каждом проходе вводится небольшое количество гиалуронового наполнителя. Параллельные нити наполнителя вводятся головной и каудальной по отношению к слезной канавке. Затем приподнятая область наполнителя сужается кнутри вдоль боковой стенки носа вверху, по крайней мере, снизу, примыкая или непосредственно каудально к толстой коже щеки, и латерально, по крайней мере, к месту соединения медиальной и медиальной щек. боковая треть нижнего края глазницы.Если отрывной желоб глубокий, направление иглы изменяется на протяжении инъекции, так что наполнитель наносится в виде перекрестной штриховки. Диапазон объема составляет от 0,1 до 0,45 мл на веко, большинству пациентов требуется от 0,2 до 0,3 мл.
Техника Статмана и Коднера
Когда пациент сидит, деформация слезной канавки и место стыка века и щеки отмечаются легко снимаемой белой подводкой для глаз. Пациенту рекомендуется прикладывать пакеты со льдом к области за несколько минут до инъекции, чтобы свести к минимуму синяки и в анестезиологических целях.После подтверждения пациентом маркировки ГК вводят глубоко в преперостальную плоскость, чтобы уменьшить видимость продукта. ГК располагается под местом прикрепления медиальной orbicularis мышцы на верхней челюсти и продолжается латерально ниже удерживающей связки orbicularis. Комбинация перекрестной штриховки и линейной нарезки резьбы используется с иглой 30-го размера с осторожностью, чтобы не вводить поверхностно. Средство слегка массируют аппликаторами с ватным наконечником, чтобы устранить видимые неровности.После инъекции пациенту рекомендуется прикладывать лед к этой области в течение следующих 24 часов, если это необходимо для уменьшения отека и экхимоза. [24]
Методика Кеннета и Саманты Штейнсапир
Кеннет и Саманта сообщили о методике глубоких инъекций наполнителя ГК 164 пациентам со слезоточивым желобом. Средняя доза филлера за сеанс составляла 1,53, 0,8, 0,84 и 0,38 мл, разделенных между двумя нижними веками. Цель состояла в том, чтобы поместить аликвоты наполнителя в преднадкостничные ткани чуть ниже орбитального края.Иногда требовалось цифровым способом приподнять нижний глазничный жир на нижнем веке, чтобы обнажить желаемое место инъекции. Костный край глазницы свободен от значительных сосудистых структур от основания переднего слезного гребня до бокового сухожилия кантуса. Наполнитель вводился методом серийных проколов. Пациентам разрешалось закрыть глаза. Ободок орбиты пальпировали пальцем, и игла вращалась так, чтобы скос был параллелен коже и продвигался вперед, выравниваясь по надкостнице.Перед инъекцией проткнутые мягкие ткани натягивали на иглу цифровым способом, как занавески через карниз (маневр занавески). Это снизило риск обратного потока наполнителя в более поверхностной плоскости. В каждый участок вводили примерно 0,1 мл. Игла была извлечена, и наполнитель придал желаемому контуру. [25]
Техника работы с пателем и глазером
Пател и Глейзер описали похожую технику. Наполнитель HA вводили с использованием метода последовательной точечной инъекции или линейной нити и массировали с помощью ватного тампона или пальца.Небольшие аликвоты наполнителя чуть ниже края глазницы в плоскости между надкостницей и мышцей orbicularis oculi также вводили для коррекции потери объема в области нижнего века из-за псевдогермы, слабости глазничной перегородки и атрофии средней зоны лица. Наполнитель тщательно массировали для равномерного распределения [2].
Методика консенсусной группы: Анатомические рекомендации по увеличению щеки и подглазничной впадины
Чтобы научить других, как улучшить эстетические результаты в средней части лица и подглазничных впадинах, консенсусная группа экспертов по эстетике из Европы, Северной и Южной Америки собралась на академический семинар по разработке ключей к оптимальным результатам.Обсуждались рекомендации по передовой практике инъекций в среднюю зону лица и подглазничную полость. Консенсусная группа рекомендует метод вертикального супрапериостального депо (VSDT) или линейное нарезание резьбы для увеличения подглазничной полости.
VSDT использует только отдельные небольшие депо наполнителя мягких тканей, которые помещаются вертикальной инъекцией в место непосредственно на кости или, точнее, на надкостницу. Из-за костной опоры требуется совсем немного материала, чтобы произвести выраженную коррекцию на поверхности кожи.Цель использования этой техники — избежать чрезмерной коррекции. [26]
Согласно консенсусной группе, наполнитель следует вводить на наднадкостничном уровне вдоль или ниже орбитального края под дефектом или под обоими дефектами, защищая край обода, чтобы предотвратить отложение наполнителя над этой структурой. [27] Большую часть наполнителя следует вводить под круговую мышцу глаза. Однако медиальная часть мышцы, которая прикрепляется к кости, требует прямой инъекции в саму мышцу.Рекомендуются серийные инъекции с использованием VSDT, имплантация 0,02–0,05 мл перпендикулярно точке инъекции чуть выше кости на расстоянии 2–3 мм друг от друга. Линейная техника предпочтительна, если щека хорошо увеличена, с использованием точки входа под латеральным и, в некоторых случаях, также медиальным уголком глаза. Канюлю (или иглу) следует поместить перпендикулярно коже, продвинуть к надкостнице и продвинуть вперед, пока она не достигнет вершины носо-югальной складки. Этот метод позволяет выполнять глубокую инъекцию с использованием ретроградной линейной резьбы вдоль орбитального края, как описано выше.Вводимый объем зависит от степени углубления []. Для оптимального увеличения могут потребоваться повторные инъекции.
Таблица 3
Рекомендации по вводу филлера гиалуроновой кислоты в зависимости от степени тяжести
Патрик Тревидик сообщил об использовании канюль с тупым концом для коррекции слезных желобов наполнителями из ГК. [28] Канюли с тупым концом более безопасны, потому что вероятность травмирования сосудов и нервов меньше, чем при использовании игл. Это менее болезненно и вызывает меньше отеков.
Авторская методика
Пациентам, принимающим витамин Е, гинкго билоба и НПВП, рекомендуется прекратить их прием за неделю до лечения, чтобы предотвратить образование синяков.
Все пациенты фотографируются стандартной камерой PowerShot с такими же настройками и адекватным освещением. Письменное информированное согласие принимается.
Автор предпочитает делать инъекцию, когда пациент наклоняется под углом 45 °, поскольку деформация слезной канавки лучше видна в этом положении, чем когда пациент лежит.Хорошее освещение чрезвычайно важно для лучшей видимости анатомических ориентиров. Инъекции не следует делать в спешке, так как в спешке повышается вероятность поражения кровеносных сосудов или поверхностного укола.
Любой косметический макияж на обрабатываемой области полностью удаляется очищающим лосьоном. Далее очищение проводится хлоргексидином и физиологическим раствором. Обрабатываемую область онемеют кубиками льда. Пальпируется ободок глазницы. Из-за обильного подкожного сосудистого сплетения область слезного желоба подвержена значительным синякам.Следовательно, автор предпочитает держать точку введения иглы примерно на 1,5 см ниже края глазницы на линии средней зрачковой линии. Это снижает вероятность появления синяков [Рисунки и].
Маркировка наполнителя слезной канавки (точки инъекции и направление иглы)
Маркировка наполнителя слезной канавки
Сшитая ГК с лигнокаином (Juvederm Ultra @ XC) вводится с помощью иглы 30-го размера. Juvederm @ Ultra XC имеет процесс сшивания, называемый Hylacross ™, который обеспечивает концентрацию HA 24 мг / мл.6% -ная сшитая композиция дает мягкий, вязкий гель без гранул, который способствует плавному впрыскиванию и предназначен для повышения долговечности. Он также содержит 0,3% лидокаина без консервантов, который помогает облегчить боль во время и после инъекции. Пациенту комфортно во время процедуры. Пациенты также улучшают комплаентность.
Игла направляется по диагонали вверх к медиальному уголку глазной щели и глубоко вонзается в кожу через мышцу вплоть до надкостницы. ГК депонируется поднадкостнично до визуальной конечной точки оптимальной коррекции.Защита глазного яблока обеспечивается пальпацией подглазничного края рукой, не вводящей инъекции [].
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в направлении медиального угла глазной щели, обратите внимание, что пациенту комфортно даже во время инъекции из-за наличия в шприце предварительно смешанного лидокаина
Игла извлекается медленно, и материал не вводится во время извлечения иглы, так как он находится на поверхности инъекции обязательно дают эффект Тиндаля в этой области. Затем направление иглы изменяют вертикально вверх по направлению к средней зрачковой линии и снова вводят в надкостницу.Сделана еще одна инъекция депо []. Третья инъекция проводится только в случае потери ткани ниже бокового края глазницы. Направление иглы изменяется по диагонали вверх по направлению к латеральному уголку глаза, чтобы поднадкостнично образовалось еще одно депо []. Обычно на депо достаточно около 0,2 мл. Область мягко массируется для равномерного распределения продукта []. Это также гарантирует отсутствие комков или неровностей. Однако следует избегать интенсивного массажа в этой области, поскольку он может вытолкнуть вещество на глобус.Старайтесь вводить инъекцию вдали от видимых кровеносных сосудов в этой области. К обрабатываемому участку можно приложить пакеты со льдом, чтобы уменьшить отек, синяки и дискомфорт. Пациентов просят в течение недели избегать массажа или каких-либо процедур для лица.
Поднадкостничная инъекция наполнителя гиалуроновой кислоты по направлению к средней зрачковой линии
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в сторону бокового угла глазной щели
Мягкий массаж наполнителя для равномерного распределения
Пациента просят осмотреть через 15 дней, чтобы увидеть, нет ли прикосновения. требуется вверх.При необходимости ГК вводят до момента полной коррекции. Пациентов просят снова пройти обследование через 6, 12, 15 и 18 месяцев. По наблюдениям автора, ГК в области слезной впадины обычно сохраняется до 12-15 месяцев [Рисунки -].
Самец: до введения наполнителя для слезной полости
Самка: после введения наполнителя для слезной желоба
Самец: после введения наполнителя для слёзной впадины
Самка: до введения наполнителя для слёзной впадины
Ключевые точки для введения наполнителя в слёзную впадину
Низкий- вязкость HA можно безопасно вводить для исправления деформации слезной канавки.ГК с высокой вязкостью и небиоразлагаемые агенты не следует вводить в область слезной канавки.
Инъекции должны производиться на наднадкостничном уровне края глазницы под дефектом.
Следует соблюдать осторожность в области подглазничного отверстия.
Наполнитель HA следует аккуратно массировать для равномерного распределения; следует избегать сильного массажа.
Следует избегать чрезмерной коррекции. ГК гидрофильна и может вызывать набухание из-за своей способности притягивать воду.[29] Существует исследование, которое показывает, что ГК может также вызывать стимуляцию выработки коллагена de novo . Следовательно, лучше всего недокорректировать область слезной канавки, чтобы предотвратить выпуклость под глазом. [30] При необходимости всегда можно прикоснуться к нему, когда пациент придет для наблюдения. [18]
УПРАВЛЕНИЕ ПОСЛЕ ЛЕЧЕНИЯ
Пациентам следует избегать сильного или продолжительного давления в обрабатываемой области. [18]
Пациенты должны быть проинформированы о последующих действиях, таких как отказ от массажа, тяжелых физических нагрузок и воздействия сильного холода или жары в течение шести часов после лечения.[31]
Важно запланировать последующие сеансы для оценки клинического результата. При необходимости ретуши могут быть выполнены во время последующих сеансов [18].
ОСЛОЖНЕНИЯ
Немедленные осложнения
Боль (наполнители ГК с лигнокаином, например, Ювидерм ® Ultra XC, более удобны для пациентов, поскольку боль облегчается)
- 49
49 Отеки и синяки [17,31,32] (их можно минимизировать, надавливая на них и используя пакеты со льдом до и после сеанса лечения)
Асимметрия
Мигрень
Отсроченные осложнения
Оранжево-коричневый окрашивание
Инъекция любого кожного наполнителя в слезную впадину или в периорбитальную область также может быть связана с синяками и последующим отложением гемосидерина, придавая коже оранжево-коричневый или ржавый, окрашенный вид, который может занять несколько месяцев, чтобы рассосаться самостоятельно.Применение льда перед инъекцией, правильная глубина инъекции, прекращение приема антикоагулянтов по крайней мере за семь дней до инъекции и плавная, щадящая техника могут помочь избежать этого осложнения. [33]
Поствоспалительная гиперпигментация
Часто наблюдается на более темных типах кожи из-за синяков и гематом. Это может длиться очень долго и с трудом поддается лечению.
Отечность
Чрезмерная коррекция с помощью препаратов ГК в периорбитальной области также может вызвать припухлость и отечность нижних век из-за гидрофильной природы наполнителя.Может казаться, что отек нарастает и ослабевает, колеблясь у пациентов с аллергической предрасположенностью или в ответ на потребление соли с пищей. Следует проявлять осторожность при приближении к пациентам с гирляндой (небольшие мешковидные выступы, обычно расположенные в нижнебоковой части нижних век / верхней щеки) или в областях лимфатического отека при использовании ГК. ГК обладают высокой гидрофильностью и могут усугубить состояние [33].
Инфекции
Хотя они крайне редки, они могут проявляться в виде одиночных или множественных эритематозных и колеблющихся узелков, которые лучше всего лечить антибиотиками, активными против частых кожных бактерий, включая Staphylococcus epidermidis или Propionibacterium acnes .Уколы филлера не следует проводить при наличии инфекции в соседнем участке.
Эффект Тиндаля
HA при слишком поверхностном введении может привести к синеватому изменению цвета под кожей. Это голубоватое изменение цвета происходит из-за эффекта Тиндаля, когда спектр синего света сильнее рассеивается коллоидными частицами. [34,35]
Узелки
Узлы могут возникать при поверхностных инфекциях. Их можно лечить с помощью местного массажа, аспирации или разреза и дренирования продукта.Гиалуронидазу можно использовать для растворения узелка или очага чрезмерной коррекции в случае наполнителей на основе ГК. Однако предварительная кожная проба необходима, чтобы исключить аллергическую реакцию на гиалуронидазу. [36]
Слепота
Хотя это очень редкое осложнение, о нем могут не сообщаться [13]. Согласно Коулману, слепота возникает из-за миграции эмбола наполнителя ретроградным образом через артериолу в антеградный поток через центральную артерию сетчатки [37]. Следовательно, важно ограничить количество болюса наполнителя, вводимого в одно место.Один из способов сделать это — использовать канюли с тупым концом. Возможность слепоты также можно свести к минимуму, перемещая кончик иглы и медленно вводя инъекцию с минимальным давлением и незначительными количествами наполнителя за раз.
ВЫВОДЫ
Деформацию слезной желоба можно исправить с помощью наполнителя HA. Это менее инвазивно, и время простоя может быть минимальным из-за отека и синяков.
Вводимый объем варьируется от пациента к пациенту, и следует избегать чрезмерной коррекции. Лучшие результаты будут достигнуты, если пациент будет повторно оценен через две-четыре недели, а затем будет проведено дополнительное лечение для достижения полной коррекции.Следует проявлять осторожность, чтобы избежать инъекции через глазничную перегородку (оставаясь на –1 см ниже края глазницы), чтобы не усилить псевдогернирование.
Чрезмерная коррекция, слишком поверхностные инъекции и выбор неподходящего наполнителя могут привести к неприемлемым эстетическим результатам. [38–41]
Чрезмерная коррекция или неправильная коррекция с помощью наполнителей HA могут быть исправлены применением гиалуронидазы не по назначению [42,43]. ]
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.

 Я же, как клиент, не виновата, что у нее так получилось не равномерно. Ассиметрия – это косяк.
Я же, как клиент, не виновата, что у нее так получилось не равномерно. Ассиметрия – это косяк.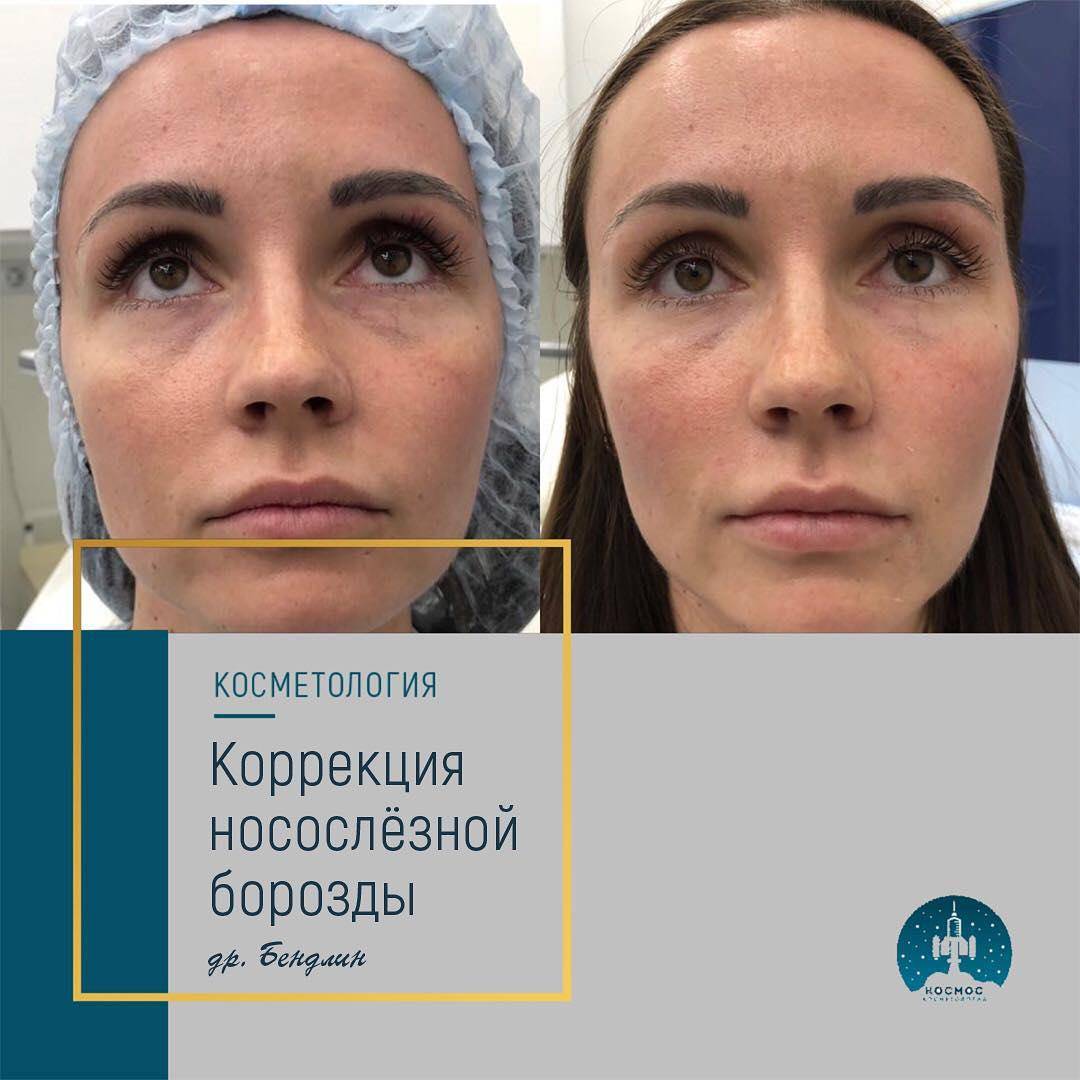 woman.ru/beauty/face/thread/4921536/
woman.ru/beauty/face/thread/4921536/