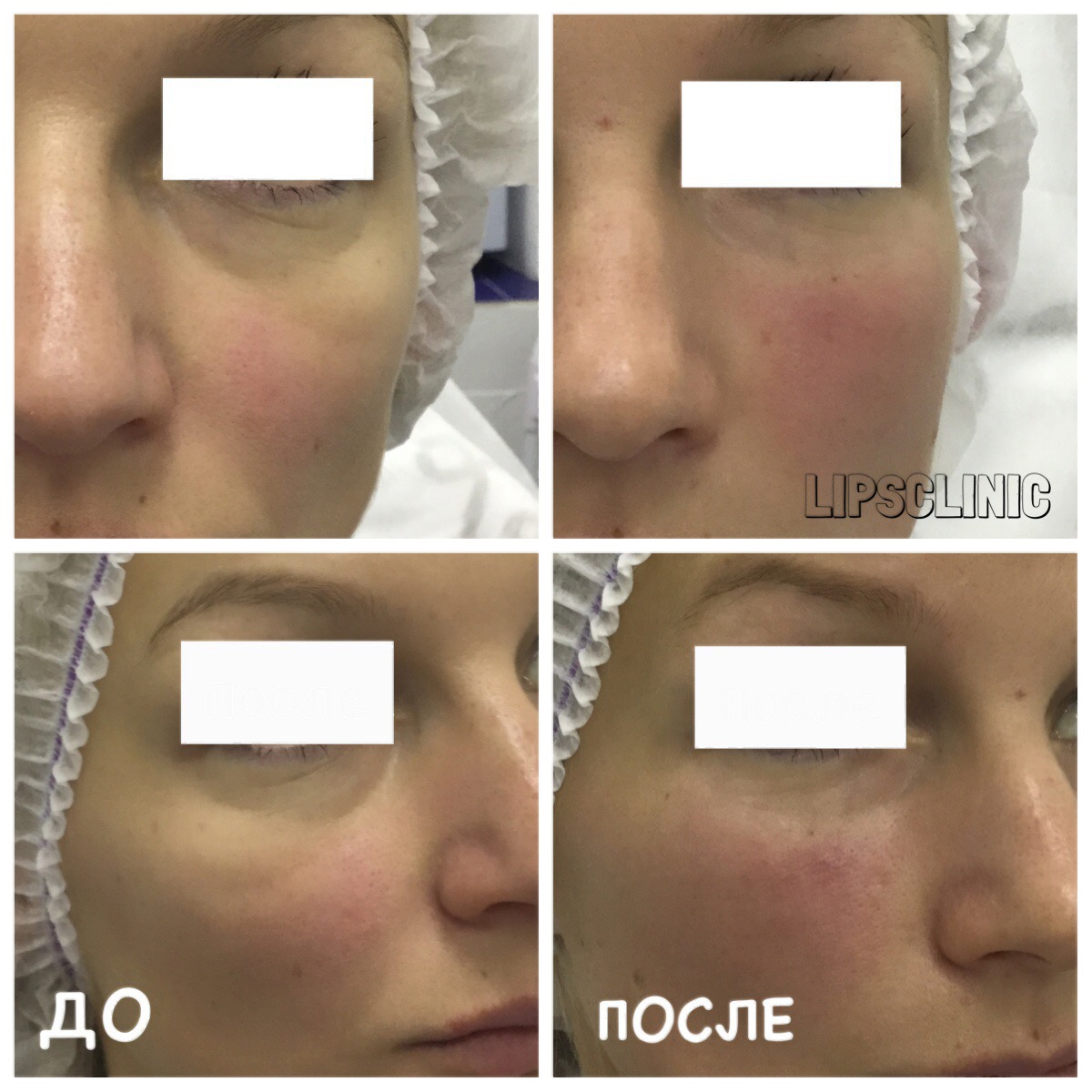
Коррекция носослезной борозды — «Здесь не нужно лишних слов… Все скажут за меня фото. Эта процедура не прихоть, а реальная необходимость. Как и какими препаратами проводили и РЕЗУЛЬТАТЫ!!! Также коррекция, которую я сделала через 1,5 года.»
«Ты заболела?? Ты не выспалась?? У тебя что-то случилось??» эти вопросы я периодически слышала в свой адрес, стоило мне хоть немного меньше косметики нанести. А дело в том что у меня просто строение лица такое Просто под глазами не хватает жировой ткани и получаются мешки и синяки, слезная борозда крайне сильно выражена.
И чего я только по детству не делала…. И чайные пакетики, и сырая картошка, и сон по 11 часов в день, и сок петрушки, и куча покупных масочек… Ничего не помогало и помочь не могло( И поэтому лет с 13 я плотно замазывала все это плотными консиллерами и стиками. Чтобы не быть голословной я продемонстирую пару фото…
Эти фото сделаны 5-6 лет назад и тогда я еще полноценно спала и высыпалась и не работала. Когда я начала помимо учебы в универе еще и работать ежедневно по 8-12 часов, то все стало печальнее. Кстати, на этих фото еще все плотно замазано. Но с этим сделать совсем ничего было нельзя, строение лица у меня такое.
Когда я начала помимо учебы в универе еще и работать ежедневно по 8-12 часов, то все стало печальнее. Кстати, на этих фото еще все плотно замазано. Но с этим сделать совсем ничего было нельзя, строение лица у меня такое.__________________________Решение….__________________________________
Я всегда интересовалась всем, что связано с красотой и вот я узнала о коррекции носослезной борозды и поняла…. Вот оно! ТО ЧТО МНЕ НУЖНО!!! И начала поиск специалиста, который сможет! Я живу в Беларуси (город Гомель) и я как-то не доверяю специалистам индустрии красоты своей страны. Предубеждение, наверное. Поэтому я искала мастера в Киеве, а нашла в Чернигове (Украина). И вот я поехала на прием….
______________________Первичный прием…__________________________________
Нацепила бахилки, улеглась в кресло, подставив мордочку для осмотра, и стала ждать заключения косметолога. Меня прямо колотило всю от страха и сладкого ожидания результата.
________________________Какой план??________________________
Что такое «подушка»?? Она мне рассказала…. В первые 2 раза мне кололи чистую гиалуронку под глаза, я пищала от восторга, но это не наполнение. Моя кожа быстренько растягивала и впитывала препарат и за 2-3 дня от гиалуронки и следа не было, зато кожа стала нежная, гладкая и напитанная. Синева уже стала гораздо менее заметна. В 3й раз кололи мезокотейль, который также быстренько был «съеден». Три процедуры были сделаны с интервалом в 10 дней,т.е. на подготовку мне потребовался месяц. Результаты только подготовки меня уже радовали)) Потом уже мне кололи непосредственно сам филлер.
___________________________Процедура….______________________________
1) Надела чепчик и бахилки и улеглась в кресло.
2) Область под глазами очистили, нанесли мазь-анесетик
3) Через 15 минут мазь убрали и приступили к работе. .. Косметолог не использовала канюлю, она работала иглой, делая с каждой стороны по несколько проколов и заполняя недостающий объем филлером. Использовали Juvederm Ultra 3, препарат весьма долгоиграющий, но отнюдь не самый плотный. С учетом того, насколько много объема мне не хватало, этот препарат хорошо мне подошел.
.. Косметолог не использовала канюлю, она работала иглой, делая с каждой стороны по несколько проколов и заполняя недостающий объем филлером. Использовали Juvederm Ultra 3, препарат весьма долгоиграющий, но отнюдь не самый плотный. С учетом того, насколько много объема мне не хватало, этот препарат хорошо мне подошел.
___________________________Ощущения….___________________________________
С учетом того что под глазами нервных окончаний не так много и эта область к боли не особо чувствительна, то процедура была немного болезненной, но совсем немного. Я не пищала, немного накапливались слезы. Укол антибиотика в попец болезненней в 100 раз!!!
_______________________Сразу после процедуры…_______________________________
Фото ужасного качества, но что есть). Видны небольшие синячки, это места проколов. Вид сверху уже впечатляет, но филлер пока не набрал еще воду.

____________________________Результат….___________________________________________
Это фото сделано через пару дней «после». Моему восторгу просто не было предела!!! Синяков почти не было, мешки исчезли!
Все фото сделаны в течении года после процедуры. Никакой коррекции в редакторах, никакой ретуши. Мне все это не нужно!!! Если целенаправленно всматриваться, то синячки немножко у меня есть, но это ни в какое сравнение не идет с тем, что было! Я не использую «тяжелую артиллерию» в виде стиков и всяких плотных замазок под глаза, мне вполне достаточно любимого корректора от АртДеко.
_____________________________Через 1,5 года…_____________________________
Фото без макияжа.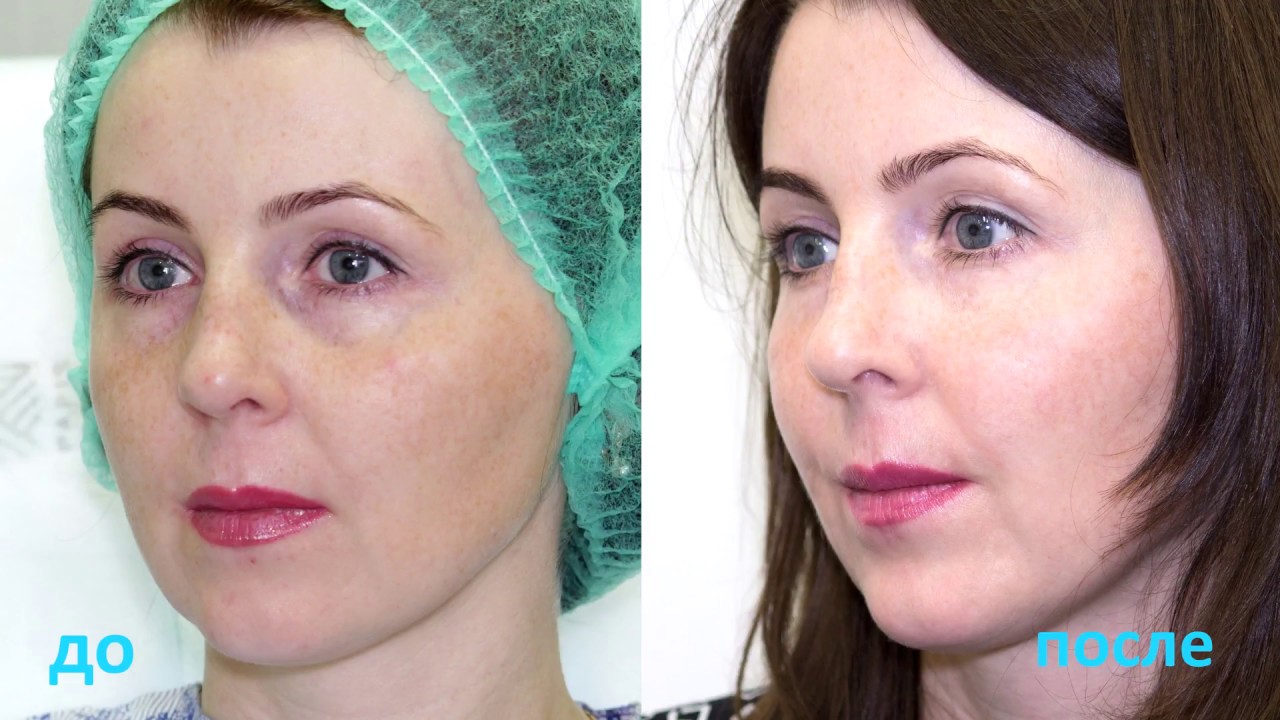 Прошло 1,5 года уже. Филлер начал немного проседать и я решила сделать коррекцию. Записалась к своему косметологу и поехала в славный город Чернигов)
Прошло 1,5 года уже. Филлер начал немного проседать и я решила сделать коррекцию. Записалась к своему косметологу и поехала в славный город Чернигов)
____________________________Коррекция…____________________________________
В этот раз коррекцию выполняли мягким и податливым препаратом, который предназначен именно для области глаз и который крайне легко распределяется. Это Overage (Италия).
Коррекцию выполняли без анестезии,все наживую, т.к. обезболивание дает отек и столь малые дозы препарата крайне сложно рассчитать. Без анестезии это все было терпимо, пару слезинок упало и все
В течении первых часов 8 был небольшой отек, прямо минимальный, будто я немного не выспалась) На следующий день его уже не было). А вот и результат коррекции. Сейчас борозды начали западать совсем немного, но результат все равно виден.
____________________________Общие результаты….______________________________
Думаю, разница крайне очевидна.
____________________________Итог…________________________________
- не дешево ни разу
- почти безболезненно
- не оставляет синяков
- нужно тщательно выбирать косметолога
- процедура имеет просто невероятный эффект!!!
- со временем требует коррекции
- вы сразу обретете отдохнувший и помолодевший вид
Я вот вам честно скажу… Это ПОТРЯСАЮЩАЯ процедура, которая сразу вас преобразит. И если у вас есть показания к ней, то не стоит бояться, это почти не больно, а результат будет еще долго вас радовать). К тому же синяки и мешки под глазами никого не украшают, а избавиться от них не так уж и сложно.
Надеюсь что пост вам понравился, я очень старалась)). Если вы нашли в нем что-то полезное для себя, то я буду очень рада))
Если вы нашли в нем что-то полезное для себя, то я буду очень рада))
Также Безоперационная ринопластика!!!
Другие мои отзывы…
А еще в моем профиле вы найдете посты на одежду с Али, различные услуги, аксессуары, украшения и товары для котиков) Так что милости прошу, если интересно))
Всем спасибо за внимание)
Коррекция носослезной борозды — «Провалы под глазами остались + добавились новые проблемы. Покажу фото: 4 недели адовой реабилитации»
Сделаю фото заживления после процедуры по дням. Да, я знаю, что при использовании канюли никакого заживления не требуется — вставай с кушетки и иди на работу. Но у меня врач настаивала на игольном введении филлера. Опишу по дням реабилитацию после коррекции носослезной борозды филлером. Реабилитация превратилась в адский ад. Шишка пол глазом заслонила обзор. Синяки, отеки, гигантский валик под одним глазом и «разрыв» филлера под другим
А заодно покажу свой отрицательный результат.
Но сначала, как я выглядела ДО.
Вот так я выглядела в прошлом году. Не бомба, но под глазами было хоть что-то.
Вот до такого состояния я дошла в этом году, особенно все усугубилось после ковида, не знаю, почему. Выкладывать такие фото психологически не комфортно, поэтому прошу вашей поддержки +и обойтись без осуждения. Тем более что уход за этой областью я осуществляла, как помешанная. и чего только не пробовала. Но если жировой ткани под глазами нет, то взять ее неоткуда. И замазать не получается — провал не скроешь.Как я выглядела сразу после коррекции
Сразу же после введения препарата под левым глазом начало щипать, настолько сильно. что глаз начал непроизвольно дергаться. То ли врач попала в сосуд, то ли препарат встал нехорошо.
Под правым глазом 1,2 мл препарата не хватило. Пришлось докалывать из второго шприца, в итоге процедура вышла на 50% дороже, чем я планировала. Но если бы был результат, я бы не пожалела.
Сразу после окончания процедуры все выглядело прекрасно. Косметолог все сфоткала, выложила в свою группу.
Красота. Правда, уже на выходе из кабинета я чувствовала, что начинает надуваться шишка под левым глазом.
Как устранить неудачную коррекцию носослезной борозды
Вышла из кабинета я с готовностью стоически принять любой удар судьбы по моей внешности. Что он будет, уже были догадки. Хотя бы по реакции врача, которая сразу заговорила про лонгидазу. Препарат, который расщепляет гиалурон. Перспектива мягко говоря не очень.
Что меня ждет с ней:
- затраты на лонгидазу
- боль (это не поставить филлер, расщепить его гораздо больнее)
- растянутая кожа (она уже подстроилась под объем филлера, а тут объем уйдет резко)
- зря потраченные деньги на коррекцию.

В обще я ОЧЕНЬ не хотела этого варианта.
Вечер первого дня.
Уже к вечеру первого дня шишка под глазом стала заслонять часть поля зрения. Я ее буквально ВИДЕЛА. И не в зеркало! Решила отвлечься, пошла в кино, встретилась со старым добрым другом. В общем о плохом не думала. Хотя понимала, что это не норма. Но что уже было изменить?
К ночи стало больно смеяться и зевать.
День 2. После коррекции носослезки.
Утро началось со звонка косметолога. Моя реакция была — ?????
Я поняла, что она знает, что сделала что-то не так. И теперь опасается последствий..
Она попросила фото, и после того как их увидела, назначила:
- мазать все это дело троксевазином
- разминать (хотя в первый день рекомендовала этого НЕ делать)
- опять заговорила о лонгидазе.
Ну такая себе поддержка специалиста с утра.
Отек стал гигантским, я отчетливо вижу шишку, когда смотрю на этот мир. Синяк на левом глазу стал мягким, пуховым и надулся так, будто меня в ночь нещадно били. Заиграл багровыми, желтыми и синими тонами. Но его я готова была пережить.
Больше пугал правый глаз, где тоже был отек, но даже на его фоне я и чувствовала и видела, что произошел разрыв между одной частью филлера и второй.
Как будто препарат шел колбаской, на середине эта колбаска разорвалась, а затем снова продолжилась.
Я колбаску вообще боялась изначально больше всего, из-за чего тянула года 2 с процедурой. Но о разрыве ее я даже в кошмарном сне подумать не могла.Стараюсь не думать о том, что это все закончится. Видимо, придется снова идти в кино и к друзьям, чтобы не думать об этом и не разговаривать об этом.
Под одним глазом отчетливо проступили морщины. Как так??? Возможно, кожа растянулась от отека, который к утру с одного края спал?? У меня была не слишком хорошая кожа на э\том участке, но таких выраженных борозд не было. Вот тебе и процедуры красоты.
День 3.
Больно ли делать коррекцию носослезной борозды
Многим эту область заполняют под местным анестетиком. Мой врач отказалась от этого категорически. На мой вопрос, выдержу ли я, она ответила, что один прокол — это не больно.
На деле прокол был далеко не один, их было по нескольку на каждый глаз.
Не могу сказать, что это нестерпимо больно, но ощутимо. Сам прокол иглой (в моем случае была НЕ тупая канюля) ощущается резким первые 2-3 прокола. Потом привыкаешь. Но больно, когда игла доходит до надкостницы — препарат ставят на нее, а не под кожу, чтобы его контуры были не видны. Под кожу не ставят под глазами, тк она тонкая.
После первых двух проколов под левым глазом, где большая шишка у меня стали появляться какие-то сбои при моргании. Я испугалась, что врач попала в нерв. Потому что ощущение, что у тебя либо тик, либо глаз при закрытии века куда-то ведет в сторону… Потом это прошло.
В целом выдержать можно, но приятного мало.
НА вид все стало лучше, хотя морщины остались. НО именно под этим глазом потом в местах проколов образуется стойкая пигментация.
Жаль, фото не передает объем — шишка выпирает вперед. А желтые полосы это от троксевазина. С ним нужно было ходить весь день.
Дальше фото восстановления век по дням после введения филлера в носослезку
Качество кожи ухудшилось. Морщины остались со мной. Корректоры особо ничего не замазывают.
Мой ответ тем, кто говорит, что синяки проходят за 2 недели максимум
Когда закончилась реабилитация.
Через 4 недели.
На этот срок я сократила все социальные контакты по минимуму. Но мне повезло, я работаю на удаленке и на себя. Как выходить в таком случае из положения женщинам, которые работают в офисе, понятия не имею. На улицу выходила в очках, с клиентами очно не встречалась — все переговоры по телефону. Конечно, это сказалось финансово не в лучшую сторону.
Сколько по времени длится процедура коррекции носослезной борозды
У меня это заняло 40 минут. Мне ввели 1,5 шприца каждый объемом 1,1 мл. Провалы были глубокие.
Результат
Что я имела? Очень глубокие провалы под глазами.
Что я имею сейчас?
- Такие же глубокие провалы по всей площади глаз.
- Немного скорректированная носослезка в области левого глаза. Косметолог умолчала изначально, что коррекция проводится только у области носа (или она так проводит). И что косметология бессильна, если есть провалы дальше — возле скул и ближе к вискам.
- Пигментные пятна на месте синяков и лопнувших сосудов. Их не берет ничего! Даже ЭЛОС!
- Асимметрия — на левом глазу вид совершенно другой.
- На правом колбаска и провисание кожи под тяжестью филлера вниз — этого не было!!!! Были только провалы, сейчас есть и провалы и мешок под одним глазом.
- Лучше не стало.
- Теперь я даже дома не могу ходить без густого замазывания корректором области под глазами.
Побочки
Отеки действительно усилились, но не на нижних веках, где филлер, а на верхних. Не скажу, что значительно, но все же они стали выраженнее. Бывают они НЕ всегда. Их появление связано с 3 вещами, то есть филлер влияет лишь ОПОСРЕДОВАННО. 1) Если перед этим днем было много сидячей работы и был застой в области шеи. 2) Если я переборщила с силовыми упражнениями и не делала расслабляющий массаж в области шеи и плеч. 3) Если я не следила за количеством потребленного калия. (Натрий задерживает жидкость, калий вывод, так достигается баланс, но у 70% людей дефицит калия, и я не всегда в силах дополнить каждый прием пищи 200 гр зеленого салата или чего-то еще. в чем есть калий).
Вывод
Немалая сумма потрачена не просто зря, а косметолог мне НАВРЕДИЛ. Теперь нужно снова немалая сумма, чтобы исправить результат. Но самое плохое, что появился страх снова получить не то, что хочется. И не появилось четкого понимания, как именно это исправить. У каждого варианта есть свои возможные побочки.
А хожу я теперь по большей части вот так.
Вывод 2
Мне говорили, что хороших косметологов моложе 35-40 лет не существует. Просто физически раньше не набьешь руку до совершенства. Я думала, это предрассудки. Но этот случай окончательно поставил точку в этом моем споре с собой. И раньше я уже начинала склоняться к тому, что это правда. Теперь больше никаких экспериментов в этом направлении.
Как исправлять?
На данный момент склоняюсь к тому, что буду растворять филлер лонгидазой и делать липофилинг — пересадку собственного жира под глаза. По крайней мере это поможет восстановить объемы не только в области носа, но и везде. Но окончательного решения пока нет.
Девочки, огромная просьба!
В инете пишут много всего. Если кто-то знает, как с минимальными повреждениями убрать пигментацию на тонкой коже под глазами, подскажите!!! Очень прошу! Или расскажите, что вообще можно делать дальше с этой «красотой».
Коррекция носослезной борозды — «Печальный опыт….Попала в число «жертв и неудачников» этой коррекции.»
Январь 2019
Хотела лишь немного подкорректировать носослезку, чтоб темные и впалые круги стали менее заметны. Кожа очень тонкая, отеков никогда не было… Мечтала несколько лет, но боялась ужасно.. Боялась, что станет хуже, чем есть…
В общем, решилась на коррекцию 11.01.2019.
Врач работала канюлей и филлером Princess Filler, сказала что это мне подойдёт больше (ей виднее, я то не врач). Обезболивание не делала, кололи «по живому». Какой-то ожидаемо-страшной боли не было, — так, немного в месте прокола на щеке чувствовалось и все. (Губы колоть больнее.) Больше страха было, чем ощущений. Под правый глаз еще подкалывала сверху микроуколами — это было неприятно. Через минут 15-20 (может и быстрее, я в своем шоке не заметила) все закончилось…
Дала мне рекомендации по «можно/нельзя» и записала на прием через 4 дня, т. к. уезжает в отруск. Заплатила я 115$ и уехала домой…
Из болевых ощущений после процедуры — немного болела голова, может даже от волнения, и всё.
К вечеру я даже периодически забывала, что днем делала коррецию (пока не подходила к зеркалу). А вот в зеркале были красные пятна от уколов и подпухшие борозды от канюли…
- 1 день после уколов «красоты». «Шок»
Утром побежала к зеркалу в надежде, что мой внешний вид впалых глаз начнёт улучшаться, но нет… там был кошмар. То ли синяки потемнели в уголках глаз ещё больше, то ли это были мои старые, но на фоне опухших, белеющих борозд от канюли они казались ещё темнее и отчетливее, чем раньше… В общем, к моим синякам прибавились еще и бугры…
Первый день после коррекции
- 2 день после коррекции.
На второй день ситуация не улучшилась — все те же синяки и бугры… Читая другие отзывы, у людей уже через 2 дня отеки сходят, у некоторых результат виден чуть ли не сразу…. А у меня явно что-то не так…
Написала своему врачу — она сказала прийти к ней на массаж и что мол мои бугры это нормально, через 7-10 дней все пройдёт… Вычитала где-то что визуальные бугры это не есть хорошо….
- 3 день после коррекции.
Пришла к своему косметологу на массаж. Она возмутилась, что мол у меня все прекрасно идёт, а я тут панику развела!!! (что прекрасного — не понимаю, страшно на улицу выходить). Сказала, что нужно смотреть результат только через 2 недели, не раньше, и вообще, нужно будет ещё доколоть под левый глаз, а то мало… ( ЧТО?? МАЛО?? ) Записала меня на 2 февраля (через 3 недели), потому что уезжает в отпуск…
Может я что-то не понимаю, но у других хороший результат почему-то виден сразу…
Не захотела я ждать её 3 недели и обратилась к online косметологам в интернете. Описала проблему, прикрепила фотографии. Слава Богу они ответили мне быстро: «коррекция не правильная, нужно удалять филер и чем быстрее, тем лучше»…
- 4 день после коррекции.
Тлела надежда, что бугры начнут понемногу проходить, т. к. ни болей, ни каких-либо других ощущений нет и не было, даже не чувствую уплотнений, трогая периорбитальную зону. Только внешнее «уродство» носослезки. Но утром увидела все те же «грыжи» у носа. Написала косметологу и попросила удалить филер.
Приехала… Врач осталась при своем мнении, что я паникерша, должна была ждать 4 недели, а не убирать филер сразу же… С недовольным лицом все таки сделала мне пару инъекций гиалуронидазы (бесплатно) — достаточно больно и малоприятно. Я посидела у нее еще минут 40 — вроде бы эти бугры начали сдуваться.
Аллергической реакции на гиалуронидазу не было. К вечеру «бугры» значительно уменьшились — под правым глазом вроде бы полностью, под левым глазом еще немного виднелся «маленький ненавистный уродец». Но, тем не менее, стало значительно лучше и я снова стала похожа на человека…
- 10 день. Выведение филлера
Радость моя длилась не долго — через пару дней филлер проявился снова. Хоть и меньшими бороздами, но все равно был виден, особенно под левым глазом + появились какие-то отеки… Филлер к этому времени уже затвердел и борозды стали твердыми «колбасами» (естественно ничего не «разошлось само по себе», как обещала мне мой косметолог) Косметика все это уродство не перекрывает совершенно — вид то ли больного человека, то ли запойного алкаша после драки.
Поскольку мой косметолог уехала в отпуск, пришлось искать другого врача. По совету подруги, которая недавно удаляла филер из губ, пошла к ее врачу.
21.01.2019 встретилась с косметологом, объяснила ситуацию, какой филлер и в каком количестве. Врач сказала что однозначно нужно удалять его, тем более прошло уже 10 дней со дня коррекции — не уляжется он уже никак, только «затвердеет и обрастет коллагеном»…
Предупредила что на вторую инъекцию может быть аллергическая реакция — отек, покраснение или анафилактический шок (последний развивается сразу). В этом случае нужно колоть дексаметазон.
Сделала мне несколько микро инъекций — странно что было не больно вообще, как будто воду вводила…Врач еще немного поразминала периорбитальную зону и через пол часа я ушла домой…
Уколы гиалуронидазы — 500 грн.
В этот раз я уже ощущала на себе последствия инъекции — небольшие покраснения, припухлость, небольшая болезненность и легкое головокружение. Поскольку я обладательница тощего лица и впалых глазниц, то эта припухлость мне казалась даже красивой — исчезли синяки под глазами и борозды — кожа казалась гладкой и натянутой. Наверно, так бы выглядело мое лицо при Удачной коррекции носослезки…
Сразу после укола гиалуронидазы
На утро следующего дня проснулась уже с опухшим лицом, вернее с очень опухшей периорбитальной зоной. Ужасно испугалась…
Отек и покраснение от гиалуронидазы
Написала врачу, та посоветовала сделать укол дексаметазона.
Сделала сама себе укол внутримышечно. 1 ампула 4%, а так же течение дня 3 раза наносила мазь Гидрокортизон 1%. К вечеру отек сошел.
После повторной внутридермальной инъекции гиалуронидазы возможно возникновение транзиторной аллергической реакции замедленного типа (в течение 24 часов), и это достаточно распространенное явление. Такая реакция проявляется образованием крупных эритематозых отечных папул или пузырей, сопровождающихся зудом, однако самопроизвольно разрешающихся в течение нескольких дней даже при отсутствии лечения. Местное нанесение кортикостероидной мази в активной фазе процесса способствует более быстрому восстановлению. В таких случаях следует исключить повторные инъекции гиалуроновой кислоты.
Следующие 2 недели все было Прекрасно!!! )) я не могла нарадоваться — ни отеков, ни бугров от филлера, ни впалых глазниц, ни синяков — прям идеальная коррекция. Даже корректор не нужен был.
Но где-то к концу 2 недели начала замечать изменение носослезки — появился синяк под левым глазом + прибавились еще и небольшие отеки. В течение третьей недели были явные отеки под глазами. Это невозможно описать словами. У меня никогда в жизни не было отеков, а тут и отеки и синяки — 2 в 1 сразу. Стало еще хуже, чем было до коррекции.
Второй врач тоже допустила ошибку — переколола гиалуронидазой левый глаз из-за этого случилось истончение моей родной ткани — выглядит как синяк….
2020 год
Все еще мучаюсь со своими глазами — делала мезо, микротоки, множество консультаций с хирургами, косметологами. Но ужасно боюсь кому-либо довериться — назначаю прием, но потом отменяю. Дикий страх просто…
На летний период, кстати, глаза выглядят лучше — я даже думала, что все наконец-то прошло, но с наступлением осени снова появляются мешки и провалы под глазами.
Сейчас все еще в поиске косметолога
Очень жалею, что доверилась своему косметологу и не сходила на консультацию к нескольким врачам. Одно поняла, нужно следить чтоб было МНОГО примеров работ с этой зоной и желательно видео материалы до и после, а не фотографии, которые врачи крадут друг у друга и выдают за свои…
Деньги естественно мне никто не вернул, все легло на мой бюджет, врач вообще пропала и забыла — ничего не знаю, ничего не сделала….
Коррекция носослезной борозды филлерами в Москве отзывы, фото, цена
Носослезная борозда и почему она появляетсяНосослезка — это небольшая (до 1,5 см) складочка, которая берет начало возле внутреннего уголка глаза, очерчивает подглазничную область, и направляется вниз в сторону скуловой дуги. Сначала практически незаметная, постепенно она становится все более выраженной, а к бальзаковскому возрасту превращается в ощутимо глубокую носослёзную борозду. У кого-то проблема проявляется раньше, а у кого-то гораздо позже. Помимо старения организма, есть и другие факторы, влияющие на ее формирование:
- отсутствие должного ухода за кожей лица;
- постоянная усталость и недосыпание;
- слишком быстрое похудение;
- хронический стресс, частые расстройства, переживания;
- гормональный дисбаланс;
- вредные привычки (употребление алкоголя, курение).
Даже если нормализовать образ жизни и восстановить уровень стероидов, морщинка не прекратит развитие: кожа с возрастом теряет свою эластичность, меняется ее структура. В молодости носослезная борозда мало выражена за счет упругости дермы и ее достаточной увлажненности. Поэтому до 25-30 лет коррекция филлерами носослёзной борозды обычно не применяется.
Анатомически носослёзная борозда располагается между двумя жировыми образованиями (инфраорбитальным и щечным), и связана с подглазничной костью при помощи септы — мышечной перегородки. С возрастом плотность этой ткани снижается, связки растягиваются и тянут за собой окружающие ткани. В результате под нижним веком образуется складка, а область вокруг нее темнеет из-за нарушений лимфотока и кровообращения. Выровнять рельеф носослёзной борозды можно несколькими методиками:
- Хирургический способ.
- Методы эстетической косметологии.
Хирурги прибегают к методу трансконъюктивальная блефаропластика. Технология заключается в наполнении носослезной складки аутологичным жиром, взятым из других участков тела пациента (бедра, живот). Если борозда слишком глубокая, то жировые клетки берут из области нижних век и переносят их в соседнюю носослезную борозду. Визуально это выравнивает дисбаланс, и борозда становится не заметна.
— липофилинг.
Сущность процедуры такая же, как и у инвазивного вмешательства: морщина корректируется собственным жиром. Отличие заключается в способе введения аутопрепарата в носослёзную борозду. При проведении липофилинга материал вводится в складку при помощи специальной тонкой канюли, без разрезов;
— коррекция филлерами (контурная пластика): в область борозды инъекционно вводят специальные препараты на основе несульфированного гликозаминогликана, который легко поддается моделированию.
Коррекция борозды филлерами в Москве и их разновидности
Дермальные филлеры — это гелеобразные препараты для введения под кожу борозды специальными иглами с целью коррекции морщин, складок и атрофических рубцов. Все составы имеют стабилизированную структуру, что позволяет им длительное время сохранять форму и не растекаться. Их вводят туда, где требуется добавить объем и выровнять рельеф.
Все продукты для контурного моделирования носослёзной борозды филлерами делят на две группы:
- Биодеградируемые.
- Биосинтетические.
Это филлеры на гиалуроновой основе, которые разрушаются с течением времени ферментом гиалуронидаза и выводятся из организма лимфодренажной и мочевыделительной системами. Если появилась реакция на введение или клиентка не довольна результатом, всегда есть возможность разрушить филлер и удалить его из тела. Самые популярные бренды: Juvederm, Stylage, Perfectha Derm, Perlane, Restylane и другие.
Гиалуроновая кислота — полисахарид, аналогичный тому, который в естественном состоянии имеется практически во всех тканях человека. Он не вызывает аллергии и не отторгается организмом. Вещество является активным стимулятором коллагеногенеза и сильным увлажнителем (притягивает молекулы воды в несколько сотен раз больше собственной массы). После его введения усиливается выработка фибриллярных белков, что способствует формированию дополнительного натурального каркаса, поддерживающего дерму в натянутом состоянии.
Искусственно созданные продукты, не имеющие аналогов в живых организмах. Все препараты являются биосовместимыми, аллергические реакции вызывают крайне редко. Перед выпуском в торговую сеть проходят дерматологический контроль. К таким филлерам относят составы на основе молочной кислоты, микросферы полиметилметакрилата (ПММА), животный очищенный коллаген. Известные бренды: Evolence, CosmoDerm и CosmoPlast, Sculptra и т. д.
Внешний вид клиентки преображается практически сразу же после введения филлеров в область борозды. В процессе коррекции вещества вводят в места кожных провалов, тем самым заполняя образовавшиеся «пустоты». В результате заломы распрямляются, а кожа становится гладкая и ровная.
Показания и противопоказания для коррекции борозды филлерами
Коррекция носослезной борозды филлерами в Москве на основе гиалуроновой кислоты поможет вернуть молодость и эстетический вид лицу. Контурная пластика показана для следующих целей:
- восстановление недостающего объема и увлажнение мягких тканей в зоне складки под нижним веком;
- ликвидация синюшности и мешков под глазами;
- комплексное омоложение зоны вокруг глаз;
- нормализация тонуса тканей дермы нижних век;
- борьба с возрастными нарушениями кожи в области глаз.
Инъекционные методы коррекции относятся к малоинвазивным процедурам, поэтому существует список противопоказаний, когда их проводить нельзя:
- блефаропластика со сроком давности менее полугода;
- беременность и период грудного вскармливания;
- психические заболевания;
- злокачественные новообразования;
- патологии соединительной ткани;
- аллергия на вводимые препараты;
- нарушения гемостаза.
К временным противопоказаниям относят острые респираторные заболевания, конъюнктивит, герпес. Не рекомендуется вводить филлеры во время менструации. Полный перечень состояний, при которых невозможно прибегнуть к манипуляции, вам предоставит врач на первичной консультации.
Этапы процедурыНа предварительном собеседовании врач обговаривает с пациентом условия и способы проведения манипуляции. После чего проводит осмотр проблемных зон, собирает анамнез, выявляет имеющиеся противопоказания, подбирает подходящий филлер для коррекции. Схема процедуры:
- Подготовка к инъекции:
- Моделирование: в намеченные точки вводится филлер при помощи тонкой иглы или канюли. Препарат вводят медленно, малыми дозами. Это позволяет распределить его равномерно по всей площади носослезной борозды.
- Легкий массаж зоны помогает гелю рассредоточиться по тканям и получить максимально эстетичный результат.
- Нанесение противовоспалительного или успокаивающего кожу средства.
— очищение кожи от косметических средств и дезинфекция рабочей зоны;
— создание меток на местах введения моделирующего состава;
— нанесение местного анестетика и проведение аппликации на 20 — 40 минут;
— удаление излишков обезболивающего крема.
Регенерирующая маска после процедуры помогает снять гиперемию и отечность тканей носослезной борозды. Стадия восстановления для каждого клиента индивидуальна, и зависит от особенностей организма. В среднем этот срок составляет от 7 до 14 дней.
Рекомендации по уходу за носослезной бороздой в период восстановления
После процедуры развивается небольшой отек, который не требует специальной терапии и проходит самостоятельно в течение нескольких дней. Ускорить процесс помогут лед, а также регенерирующие крема с пантенолом и алоэ вера. Во время восстановительного этапа необходимо выполнять некоторые требования специалиста:
- несколько дней не наносить декоративную косметику на места уколов;
- в течение 14 дней нельзя использовать пилинги;
- не массировать область коррекции в течение 2 месяцев;
- при выходе на улицу использовать защиту от ультрафиолета.
В течение нескольких дней после моделирования носослёзной борозды необходимо ограничить физические нагрузки и занятия спортом. Спать желательно на спине. При наличии болезненности, можно принять нестероидный противовоспалительный препарат, но только после согласования с дерматокосметологом.
Преимущества коррекции носослезной борозды филлерами
Контурная пластика подглазничной области имеет следующие достоинства:
- исчезают мешки под глазами;
- выравнивается цвет дермы;
- происходит общее омоложение зоны;
- рельеф поверхности становится ровным;
- появляется эффект лифтинга дермы под нижним веком;
- разглаживаются мимические морщинки.
Кроме видимых положительных результатов, преимущество заключается и в том, что процедура проходит амбулаторно, не требует госпитализации. Реабилитационный период протекает гладко, быстро, без осложнений. Омоложение таким способом гарантирует стойкий эффект на протяжении нескольких лет.
Без боли и страха к лечению
Используем только сертифицированные препараты и аппаратыПриятные цены
В нашей клинике очень демократичные цены и постоянно обновляются скидкиКачество
Удобный график работы. Индивидуальный подход к каждому клиенту. Чуткий и внимательный персонал.Индивидуальный подход
Мы составляем индивидуальный план омоложения для каждого пациентаКвалифицированные специалисты
Квалифицированные специалисты работающие по методикам др. Корчагиной Елены Анатольевны! 9 врачей из них — 2 кандидата наук и 3 врача первой категории.Спецпредложения
Для постоянных клиентов мы разработали систему акций и скидокРасположение клиники
Удобное расположение клиники, с хорошей транспортной доступностьюПарковка
Для всех пациентов бесплатная парковка| Оформите заявку на услугу, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы. | Записаться |
Коррекция носослезной борозды филлерами
Возрастные изменения – страх для любой женщины. И одной из предательских зон является носослезная борозда. Морщинки, потеря эластичности и тонуса приводят к опущению кожи под нижним веком. Глаза становятся визуально более впавшими, их все чаще «украшают» темные круги и мешки, а взгляд становится уставшим. К сожалению, косметика здесь бессильна, поэтому на помощь приходит инъекционная косметология, а именно – коррекция носослезной борозды филлерами.
Носослезная борозда – довольно нежная зона. Она представляет собой складку кожи, которая начинается от внутреннего уголка глаза, тянется к внешнему и опускается вдоль носа. С возрастом кожа на этом участке начинает провисать и проседать, тем самым залом становится все более заметным. Полностью остановить этот процесс невозможно, так как ему подвержены все люди.
Благодаря методикам современной косметологии решить эту проблему можно без помощи пластического хирурга. И помимо аппаратных процедур есть коррекция филлерами, которая помогает заполнить носослезную борозду на определенное время – чаще на 3–6 месяцев.
Результаты, которых можно добиться:
• разглаживание кожи и повышение ее упругости и эластичности;
• выравнивание морщин;
• добавление объема, что приводит к отсутствию впадины носослезной борозды;
• уменьшение мешков и темных кругов под глазами.
Виды филлеровНеобходимо выбирать препараты с оптимальной для конкретного случая плотностью. Самыми распространенными являются:
• Juvederm 24. По сравнению с Juvederm 18 текстура более плотная, поэтому отлично подходит для заполнения объема. Не вызывает отеков.
• Surgiderm 18, Surgiderm 24 XP. Вводятся в поверхностный слой кожи. Первый более легкий, поэтому отлично подходит для разглаживания морщин и коррекции минимальной впадины, второй – плотнее, позволяет работать с более глубокой складкой.
• Yvoire Classic. Филлеры нового поколения, которые способны справится с различной тяжестью возрастных изменений и вернуть объем, где его не хватает.
Противопоказания к процедуреИнъекционная косметология постоянно развивается. Несмотря на это, к процедурам есть ряд противопоказаний:
• склонность кожи к рубцеванию;
• повреждения и воспаления в районе носослезной борозды;
• сахарный диабет;
• аутоиммунные недуги;
• инфекционные и вирусные патологии в период обострения;
• онкологические опухоли;
• беременность и кормление грудью;
• аллергия на компоненты препарата;
• заболевания крови.
Пошаговый процесс коррекции носослезной бороздыПроцедура в общей сложности занимает около одного часа. Предварительно косметолог делает осмотр лица и собирает анамнез, после чего он может подобрать филлер: его концентрацию и объем.
Затем специалист проделывает следующие манипуляции:
1. Очищает кожу пациента. На ней ставятся отметки, по которым потом будет вводиться препарат.
2. Если филлер не содержит в себе анестетика, на участок носослезной борозды наносится обезболивающее средство.
3. Затем врач поочередно делает инъекции с гелем. Для его распределения вместо игл могут использоваться специальные трубки – канюли. Это позволяет средству «усесться» внутри кожи так, как нужно.
4. В завершение косметолог помогает гелю распределиться при помощи массажа, после чего наносит успокаивающее средство.
После процедуры можно вести привычный образ жизни, но все же есть ряд исключений, которых нужно придерживаться в первую неделю. Нельзя принимать солнечные ванны, пить много воды, наносить увлажняющие средства на зону введения инъекций (чтобы избежать лишней отечности). Также нежелательно спать на животе, чтобы гель не мигрировал по лицу.
Результат коррекции носослезной борозды филлерами заметен сразу. Но максимальным эффектом можно будет наслаждаться через две недели после процедуры, когда следы и отеки полностью сойдут.
Коррекция носослезной борозды в Перми — цены, отзывы
Что это за процедура и для чего она делается
Главная причина появления дефекта — возрастные изменения и естественное старение кожи. Меняется рельеф этой области, образуются тени, а это, в свою очередь, придает глазам усталый и болезненный вид.
Бывает и так, что с проблемой сталкиваются люди более молодого возраста — 23–30 лет. Недосыпание, перенапряжения, отсутствие сбалансированного питания способствуют появлению изменений.
Самый популярный и эффективный метод вернуть лицу и взгляду молодой, здоровый и сияющий вид — это коррекция носослезной борозды.Перед принятием решения о коррекции носослезной борозды имеет смысл проконсультироваться с врачом. Так как иногда появление дефекта может быть связано с проблемами со здоровьем.
Во всем мире эту процедуру проводят путем глубокого введения филлеров в область нижнего века.
Филлеры выравнивают рельеф, притягивают воду и «насыщают» зону нижнего века влагой.Филлеры — это специальные препараты на основе гиалуроновой кислоты. Они содержат в составе элементы, которые близки организму человека.
Коррекция носослезной борозды имеет следующие преимущества:
- область кожи под нижним веком подтягивается;
- минимальный риск смещения наполнителя;
- разглаживаются морщины;
- исчезают мешки под глазами;
- область носослезной борозды становится незаметной;
- поверхность кожи выравнивается.
Эффект после проведения манипуляции наступает сразу, поэтому не требуется период реабилитации.
Как проходит процедура
Для проведения манипуляции следует выбрать препарат на котором будет работать врач–косметолог. Лучше обсудить этот вопрос с доктором.
Филлеры обычно делят на две основные группы:
- биодеградируемые;
- перманентные.
Первый вид — это временные филлеры, которые пропадают через определенный промежуток времени. Вторые остаются навсегда и обеспечивают непрерывный результат.
Временные филлеры абсолютно безопасны и безвредны. Их производят в виде геля, который бывает разной структуры.Перманентные филлеры чаще всего не используются по причине развития различных нежелательных эффектов: образование воспалений, перемещение, выпирание.
Плотность выбирается в зависимости от области, которую нужно корректировать.
После выбора препарата требуется небольшая подготовка, которая не требует больших усилий.
- Кожу необходимо очистить с помощью специальных средств.
- Провести обработку антисептическим раствором.
- Нанести анестетик на область, нуждающуюся в коррекции.
- Отметить борозду коррекция которой будет выполняться.
- Ввести филлеры. Препарат вводится по линиям, которые были нанесены заблаговременно методом равномерных прокалываний.
- Повторная дезинфекция и нанесение крема с успокаивающим эффектом.
Эффект от процедурыФиллер в виде геля необходимо вводить малыми дозами. Такой способ позволяет равномерно распределить средство по нужной области.
Наполнитель, введенный в область носослезной борозды быстро разглаживает рельеф кожи, устраняет синеватый оттенок и заполняет межклеточное пространство.
Некоторые виды препаратов способны стимулировать выработку эластина и собственных коллагеновых волокон, а также способствовать омоложению.
Показания к процедуре
Зона носослезной борозды покрыта очень тонким слоем кожи, поэтому дефект может образоваться и в молодом возрасте. Поэтому показаниями к проведению процедуры считаются:
- явно выраженная сосудистая сетка;
- под глазами образовались сильные углубления и темные круги;
- кожа вокруг глаз подверглась возрастным изменениям.
Противопоказания
Абсолютными противопоказаниями к проведению коррекции считаются:
- болезнь почек и печени в острой форме;
- обострение хронических заболеваний;
- болезни центральной нервной системы;
- плохая свёртываемость крови;
- склонность к образованию шрамов;
- блефаропластика, которую сделали меньше года назад;
- дерматологические заболевания в области коррекции;
- инфекционные заболевания;
- наличие доброкачественных или злокачественных опухолей;
- сердечная и лёгочная недостаточность.
Относительными противопоказаниями к проведению процедуры считаются:
- период беременности и грудного вскармливания;
- критические дни;
- высокая температура;
- ОРЗ И ОРВИ.
Рекомендации после процедуры
После проведения коррекции появляется отек, который проходит через трое суток. Для быстрого избавления от них специалисты часто рекомендуют применение успокаивающих и охлаждающих масок.
Во время этапа восстановления необходимо соблюдать некоторые требования:
- не делать макияж минимум сутки;
- минимум на 10 дней отказаться от посещения бани, сауны и солярия;
- убрать из рациона острую и солёную пищу;
- не использовать скрабы и пилинги для лица;
- не пить алкоголь и не принимать лекарственные препараты.
Через 60 дней после проведения коррекции носослезной борозды можно начать массировать лицо руками. Следует ограничить использование спонжей для умывания и щеток.
Во время проведения массажа нельзя затрагивать зону коррекции руками.
Для предотвращения появления полосы и закрепления результата нужно ухаживать за зоной коррекции:
- применять средства по уходу за кожей соответствующие возрасту и типу кожи;
- ежедневно очищать лицо от макияжа;
- в составе уходовых кремов желательно наличие гиалуроновой кислоты.
Контурная пластика или коррекция носослезной борозды филлерами — это современная и безопасная процедура борьбы с дефектами лица. Важно правильно выбрать клинику и врача–косметолога, соблюдать все правила и тогда манипуляция не вызовет осложнений или негативных последствий.
Почему появляется отек после коррекции носослезной борозды
После коррекции носослезной борозды уходят неэстетичные впадины, выраженные морщины, менее заметными становятся синяки под глазами; реабилитационный период минимальный, но часто развивается отечность.
Как часто возникают отеки
Коррекция носослезной борозды осложнения дает очень редко, но многое зависит от квалификации врача, правильного подбора препарата, соблюдения рекомендаций в ходе реабилитационного периода. Отек не относится к осложнениям – в той или иной степени он появляется всегда, но может быть более или менее выраженным. Сколько будет держаться отек после коррекции носослезной борозды, зависит от индивидуальных особенностей организма, используемого препарата, количества проколов.
Основные техники, используемые для коррекции зоны носослезной борозды:
- Точечная.
- Веерная.
- Ретроградная линейная.
- С применением канюли.
Самыми щадящими являются инъекции с применением канюль и веерно-ретроградная методика. После инъекций эффект омоложения заметен, но окончательно его можно оценивать спустя 7-14 дней. Результат – сглаживание, заполнение впадин, визуальное омоложение лица, устранение темных кругов под глазами. В норме отек после коррекции носослезной борозды проходит сам в течение несколько дней (до двух недель). Если реакция сохраняется дольше, обратитесь к косметологу – он выяснит возможные причины данного явления, даст рекомендации по снятию отечности. При избыточном введении геля проводятся инъекции гиалуронидазы.
Насколько опасна отечность
Отеки после коррекции носослезной борозды возникают всегда, в норме данное состояние не является опасным. Причина отечности – незначительное травмирование тканей, которое всегда происходит при проколах кожи. Если посмотреть на фото отека после коррекции носослезной борозды, то можно увидеть, что он небольшой и эстетику лица не нарушает. Пользоваться декоративной косметикой, чтобы скрыть несовершенства, настоятельно не рекомендуется. При необходимости (например, нет желания появляться перед коллегами после процедуры красоты) возьмите небольшой отпуск.
Коррекция носослёзной борозды до и сразу после процедуры. Доктор — Сёмова А.М.
Коррекция носослёзной борозды до и сразу после процедуры. Доктор — Голубева М.С.
Если после коррекции носослезной борозды образовались небольшие отеки, ничего делать не нужно – просто подождите несколько дней. Также может беспокоить краснота (она проходит за несколько часов), небольшие синяки в местах уколов (также проходят самостоятельно). Восстановительный период занимает не более 1-2 недель. Помните, что эффективная безоперационная коррекция носослезной борозды без инъекций почти невозможна. Есть ряд аппаратных методик, позволяющих улучшить состояние кожи в этой зоне, однако именно контурная пластика позволяет восполнить недостающий объем.
Можно ли устранить отек самостоятельно
Полностью избежать появления отечности невозможно, поскольку она является нормальной реакцией на травмирование тканей и введение под кожу гиалуроновой кислоты (элемент притягивает воду). Чтобы свести к минимуму риски развития осложнений, учитывайте противопоказания к коррекции носослезной борозды и соблюдайте рекомендации врача в ходе реабилитационного периода:
- В первые 2 недели после процедуры сауны, бассейны, паровые бани, горячие ванны вам противопоказаны. Пребывать длительное время на солнце, посещать солярии также не рекомендуется.
- Ухаживать за кожей нужно осторожно и только с применением тех косметических средств, которые разрешил использовать врач. Откажитесь на время от декоративных средств (не маскируйте отеки и синяки – это может продлить реабилитацию).
- Меньше трогайте кожу руками, чтобы не занести инфекцию в местах уколов.
- Применяйте солнцезащитные средства с высоким СПФ-фактором.
- Отложите на время все косметологические процедуры – сразу после инъекций филлеров их делать нельзя.
- Спросите у врача, какие рассасывающие крема и противоотечные гели можно применять местно для быстрого устранения отеков и других побочных эффектов.
- Любой самомассаж в зоне контурной пластики противопоказан.
Все рекомендации понятны и просты в выполнении. Не нужно идти на жертвы – достаточно выбрать правильный способ омоложения, проверенную клинику, грамотного врача, подходящий препарат и немного ограничить себя в течение 1-2 недель после процедуры. Теперь вы знаете, что делать, если после коррекции носослезной борозды образовались отеки.
GMTClinic – клиника бизнес-класса. У нас работают только профессиональные косметологи, которые используют в работе проверенные качественные препараты. Все это позволяет гарантировать максимальную эффективность процедур и отсутствие побочных эффектов. Прием ведется только по предварительной записи – выбирайте, бронируйте время и делайте шаг навстречу к вашей идеальной красоте.
Обзор анатомии, методов лечения и их результатов
J Cutan Aesthet Surg. 2012 октябрь-декабрь; 5 (4): 229–238.
Джайшри Шарад
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Skinfiniti Aesthetic Skin Laser Clinic, Нави Мумбаи, Махараштра, Индия
Адрес для корреспонденции: Др. , Участок Сан Вихар — 153, Сектор — 12, Ваши, Нави Мумбаи, Махараштра, Индия.Электронная почта: moc.liamg@91eerhsiaj Авторские права: © Журнал кожной и эстетической хирургииЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование и распространение , а также воспроизведение на любом носителе при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Деформация слезной впадины является серьезной проблемой для многих людей, которым требуется периорбитальное омоложение.Выраженная деформация слезной канавки характеризуется запавшим глазом, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия. Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге.В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулинического токсина и замещение объема. Были изучены различные оригинальные исследовательские статьи, публикации в учебниках и обзорные статьи. Перечислены данные, относящиеся к историческому аспекту и анатомии слезной канавки. Проанализированы методики разных авторов, обобщены их результаты и сложности. Здесь также описана авторская техника.
КЛЮЧЕВЫЕ СЛОВА: Темные круги, наполнитель, гиалуроновая кислота, слезная впадина, под глазами
ВВЕДЕНИЕ
Деформация слезной впадины является серьезной проблемой для многих людей, стремящихся к периорбитальному омоложению. Выраженная деформация слезной канавки характеризуется запавшим видом глазного яблока, что приводит к отбрасыванию темной тени на нижнее веко, что придает пациенту утомленный вид, несмотря на достаточный отдых, и не поддается попыткам косметического сокрытия.Круги под глазами, вызванные деформацией слезной канавки, могут быть подтверждены и показаны пациенту вместе с их исчезновением, когда пациент сфотографирован с использованием вспышки. [1]
Деформация слезной канавки является естественным следствием анатомического прикрепления периорбитальных тканей. Для решения этой косметической проблемы было разработано множество методов. Традиционные методы основывались на хирургическом удалении кожи, мышц и жира, а также на химическом пилинге. В последнее время хирурги лучше осознали необходимость восстановления объема орбиты как части общей стратегии омоложения.В настоящее время лечение адаптировано к конкретным анатомическим аномалиям и часто включает несколько методов, включая хирургическое вмешательство, применение ботулинического токсина и замещение объема.
Процитируем Глейзера и др. .: «Эстетически привлекательное нижнее веко должно иметь относительно плавный переход между пресептальной и орбитальной частями orbicularis oculi мышцы и переходить в верхнюю скуловую область без определенной точки перехода». [2]
Темные круги часто возникают в результате деформации слезной желоба [].Однако причины темных кругов могут быть многофакторными. Также играют роль изменения толщины кожи, дряблость, гиперпигментация и актинические изменения. Тонкая кожа или выступающие подкожные венозные скопления усиливают потемнение периорбитальной области. [1,3]
Деформация слезоточивого желоба, приводящая к темным кругам у молодой индийской женщины
Кроме того, выпадение орбитального жира может косвенно вызывать затемнение на нижних веках [1, 3]. 4]
АНАТОМИЯ
Герцог-Элдер и Вайбар впервые ввели термин назо-югальная складка в 1961 году.Они определили его как «бегущий вниз и наружу от внутреннего угла глазной щели, место соединения рыхлой ткани нижнего века с более плотной структурой щеки, отмечая линию, по которой фасция прикрепляется к надкостнице между мышцами века. и верхней губы ». [5]
По словам Лёба,« носо-югальная борозда »была вызвана следующим: (1) фиксация глазничной перегородки на уровне нижнемедиальной части arcus marginalis, (2 ) наличие треугольной щели, ограниченной латеральной частью угловой мышцы с одной стороны и медиальной частью мышцы orbicularis oculi, с другой, и (3) отсутствие жировой ткани от центральной и медиальной жировых подушечек, расположенных ниже orbicularis oculi мышца в области ниже бороздки.[6]
Термин «деформация слезной желоба» был изобретен Флауэрсом. По его мнению, опущение щеки, потеря объема лица, недоразвитие подглазничного скулового комплекса и мышечный дефект между orbicularis и угловой головкой quadratus labii superioris были ответственны за формирование деформации слезной канавки [7]. ]
Хэддок сказал, что термин «деформация слёзной впадины» следует применять к медиальной периорбитальной впадине, идущей наискось от медиального угла глазной щели до средней линии зрачка [].Сбоку от этого углубление лучше называть «пальпебромалярной бороздкой», «носо-ягодичной бороздкой» или «соединением века и щеки». [8–11]
Анатомия деформации слезной канавки
В исследованиях вскрытия трупа , Музаффар и др. . описывают удерживающую связку orbicularis в нижнем веке, которая начинается латерально, как отражение орбитальной перегородки, соединяющейся с мембраной, образованной из преперостального жира над скуловой железой. [10] Медиальная протяженность этой удерживающей связки различна, она соединяется с прикреплением orbicularis oculi мышцы и, таким образом, косвенно с медиальным уголком глаза.Центральная часть удерживающей связки является самой слабой и с возрастом растягивается значительно сильнее, что позволяет лучше обнажить центральную жировую подушку. Большая дряблость соединения века и щеки с возрастом способствует деформации слезной канавки, подчеркивая грыжу орбитального жира [10]. Птоз средней зоны лица помогает обнажить слезную впадину, поскольку инволюционное опускание средней зоны лица с круговой мышцей, привязанной к слезной впадине удерживающей связкой orbicularis, приводит к истончению тканей над слезной впадиной и увеличению выступа, что легко распознается как признак старения .[12]
Кейн описывает слезную впадину как углубление с центром над медиальным нижним краем орбиты и ограниченное сверху подглазничным жировым выступом. По мере того как пациент стареет, глазное яблоко опускается в пределах орбиты, и подглазничный жир смещается кпереди. Эта передняя выпуклость вызывает углубление слезной канавки. Поскольку этот выступ создает затенение под ним, он вызывает дальнейшее углубление видимой деформации слезной канавки в зависимости от условий освещения. Нижняя граница слезной впадины образована толстой кожей верхней части щеки с ее обильным подкожным жиром, жиром suborbicularis oculi и частями скуловой жировой подушечки.У большинства людей впадина глубже в медиальном направлении и становится мельче в латеральном направлении. Тонкая кожа в глубине этой бороздки имеет очень мало жира под ней, что способствует явной депрессии. С возрастом дальнейшая потеря мягких тканей и, что важно, потеря костной опоры также приводит к дальнейшему углублению слезной впадины. [13]
Садик и др. . предложила оценочную шкалу отрывного желоба (TTRS). Согласно этому TTRS, было обнаружено, что слезоточивый желоб — это не просто возрастная деформация.Это часто связано с выступом вперед кости верхней щеки и может чаще встречаться у пациентов с врожденной или возрастной гипоплазией верхней челюсти. Они сказали, что слезную впадину следует определять как углубление медиального нижнего века, расположенное латеральнее переднего слезного гребня и ограниченное в его нижней части нижним краем глазницы. Эта область анатомически соответствует месту расположения слезного мешка; отсюда и термин «слезоточивый желоб». [1] В недавней публикации Wong et al .описал разрыв связки после вскрытия 48 трупных полулиц. Истинная кожно-костная связка, называемая связкой слезного желоба, постоянно обнаруживалась на верхней челюсти, между пальпебральной и глазничной частями orbicularis oculi, головной и каудальной по отношению к связке, соответственно. Он начинается медиально, на уровне прикрепления медиального кантального сухожилия, чуть ниже переднего слезного гребня, примерно до медиальной линии зрачка, где продолжается латерально в виде двухслойной удерживающей связки orbicularis.Гистологическая оценка подтвердила связочный характер связки слезной канавки с характеристиками, идентичными таковым у скуловой связки [14].
КЛАССИФИКАЦИЯ
Стремясь объективно проанализировать свои послеоперационные результаты, Barton et al . предложила систему оценок, основанную на анатомическом анализе []. [15]
Таблица 1
Система классификации Бартона на основе анатомического анализа
Sadick et al . разработали TTRS, объективно и субъективно оценивая клинический вид слезной впадины с учетом глубины впадины, гиперпигментации, объема выпавшего жира и ритидоза кожи.[1]
Затем была присвоена числовая оценка в зависимости от степени тяжести, глубины слезной впадины, расстояния от переднего слезного гребня до глубины впадины; за каждый миллиметр глубины дается одно очко.
Гиперпигментация
Диспигментация, хотя и не влияет напрямую на глубину впадины, создает иллюзию глубины; 1 балл — отсутствие гиперпигментации, 2 балла — умеренная гиперпигментация, 3 балла — интенсивная или глубокая гиперпигментация; субдермальный темный оттенок, вызванный венозным скоплением, также может быть классифицирован как гиперпигментация.
Выпадение жировой подушечки / карманов носа
Выраженное выпадение жировой подушечки носа подчеркивает глубину впадины и оценивается как легкое (один балл), умеренное (два балла) или серьезное (три балла).
Ритидоз
Кожный ритидоз нижнего века подчеркивает жировое выпадение и глубину впадины; кожный ритидоз оценивается по шкале от одного до четырех (легкий, средний, прогрессирующий и тяжелый по шкале Глогау), и оценка соответствует количеству присвоенных баллов.
В 2010 году Hirmand предложил систему классификации деформации слезной впадины, основанную на клинической оценке [16] [Рисунки -,].
Таблица 2
Система классификации деформации слезной канавки по Гирманду на основе клинической оценки
ПРОТИВОПОКАЗАНИЯ
Нереалистичные ожидания
Инфекция рядом с местом инъекции
Известная аллергия на материал или гиперчувствительность лидокаин, смешанный в шприце с наполнителем [17]
Пациенты с грыжей перегородочной жировой ткани
Тяжелый эластоз (напр.g., дерматохалазис или большие мешки под глазами) [18]
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Витамин Е, гинкго билоба, аспирин и нестероидные противовоспалительные препараты (НПВП) следует избегать по крайней мере за пять дней до лечения, чтобы предотвратить образование синяков. .
Следует проявлять осторожность у пациентов с блефаропластикой нижних век в анамнезе без боковой ретинакулярной подвески.
При инъекции вокруг подглазничного отверстия следует соблюдать осторожность, чтобы не повредить сосудисто-нервный пучок.
После инъекции рекомендуется аккуратное и бережное формование имплантата для более однородного распределения материала для получения равномерного распределения наполнителя в боковой части полости.
МЕТОДЫ
В опубликованной в 2006 году многопрофильной статье с согласованной рекомендацией слезная впадина была названа наиболее сложной областью для лечения гиалуроновой кислотой (ГК) [19]. Популярные в настоящее время наполнители HA производятся путем бактериальной ферментации (штаммы Streptococcus) и стабилизируются путем химического сшивания.Продукты неживотного происхождения значительно уменьшили аллергические реакции [20]. Продукты различаются методами сшивания, концентрацией и размером частиц. [21,22]
Методика Ламброса
Ламброс подчеркнул, что когда кто-то занимается нехирургическим лечением для коррекции слезной канавки, важно оценивать следующие факторы : [23]
Качество кожи, поскольку пациенты с толстой и гладкой кожей будут иметь лучшие результаты, чем пациенты с тонкой и очень морщинистой кожей.
Определение полости, поскольку более выраженная полость более поддается заполнению.
Глазничная жировая подушечка, поскольку большие жировые подушечки труднее исправить из-за «отечности», вызванной инъекцией.
Цвет вышележащей кожи, поскольку наполнитель может улучшить затемнение, но не улучшит темную пигментацию.
После приложения пакета со льдом к нижнему веку и щеке местный анестетик, состоящий из 0.5% лидокаин с адреналином (от 0,2 до 0,4 мл) вводят в круговую мышцу в пределах слезной впадины. Надавливают пальцами, чтобы сгладить область инъекции. Полудюймовая игла 30-го калибра вводится через кожу в самой боковой части слезной канавки, продвигаясь полностью и потенциально вдавливая кожу втулкой для полного досягаемости. Затем ГК вводится глубоко в дерму при извлечении иглы. Этот процесс повторяется выше и ниже исходного места инъекции.Затем область проверяется, и при необходимости делаются дополнительные проходы для получения гладкого контура. Наконец, область слегка массируется, сжимается пальцами и скатывается ватным аппликатором. В своем описании техники Ламброс подчеркнул важность не сжимать продукт с силой во время массажа, так как это может сместить продукт в щеку и преувеличить слезоточивость. Постинъекционный уход включает в себя прикладывание льда к области в ночь перед процедурой, и пациенты должны воздерживаться от массажа этой области.
Методика Кейна
После оценки и маркировки слезной канавки, местная анестезирующая мазь с бетакаином наносится на нижние веки по крайней мере за 20 минут до инъекции. [13] После обработки кожи спиртом вводится игла № 30 или 32 для инъекции. Кожу нижнего века растягивают и удерживают с некоторым натяжением рукой, не вводящей инъекцию. Кожу тщательно осматривают на предмет видимых сосудов перед каждым уколом иглой. В первую очередь обрабатывается самая глубокая часть медиального слезного желоба.Игла вводится ниже поверхности кожи над orbicularis oculi. При каждом проходе вводится небольшое количество гиалуронового наполнителя. Параллельные нити наполнителя вводятся головной и каудальной по отношению к слезной канавке. Затем приподнятая область наполнителя сужается кнутри вдоль боковой стенки носа вверху, по крайней мере, снизу, примыкая или непосредственно каудально к толстой коже щеки, и латерально, по крайней мере, к месту соединения медиальной и медиальной щек. боковая треть нижнего края глазницы.Если отрывной желоб глубокий, направление иглы меняется на протяжении всей инъекции, так что наполнитель наносится в виде перекрестной штриховки. Диапазон объема составляет от 0,1 до 0,45 мл на веко, большинству пациентов требуется от 0,2 до 0,3 мл.
Техника Статмана и Коднера
Когда пациент сидит, деформация слезной канавки и соединение века и щеки отмечаются легко снимаемой белой подводкой для глаз. Пациенту рекомендуется прикладывать пакеты со льдом к области за несколько минут до инъекции, чтобы свести к минимуму синяки и в анестезиологических целях.После подтверждения пациентом маркировки ГК вводят глубоко в преперостальную плоскость, чтобы уменьшить видимость продукта. ГК располагается под местом прикрепления медиальной orbicularis мышцы на верхней челюсти и продолжается латерально ниже удерживающей связки orbicularis. Комбинация перекрестной штриховки и линейной нарезки резьбы используется с иглой 30-го размера с осторожностью, чтобы не вводить поверхностно. Средство слегка массируют аппликаторами с ватным наконечником, чтобы устранить видимые неровности.После инъекции пациенту рекомендуется прикладывать лед к пораженной области в течение следующих 24 часов, если это необходимо для уменьшения отека и экхимоза. [24]
Методика Кеннета и Саманты Штейнсапир
Кеннет и Саманта сообщили о методике глубоких инъекций наполнителя ГК 164 пациентам со слезоточивым желобом. Средняя доза филлера за сеанс составляла 1,53, 0,8, 0,84 и 0,38 мл, разделенных между двумя нижними веками. Цель состояла в том, чтобы поместить аликвоты наполнителя в преднадкостничные ткани чуть ниже орбитального края.Иногда требовалось цифровым способом приподнять нижний глазничный жир на нижнем веке, чтобы обнажить желаемое место инъекции. Костный край глазницы свободен от значительных сосудистых структур от основания переднего слезного гребня до бокового сухожилия кантуса. Наполнитель вводился методом серийных проколов. Пациентам разрешалось закрыть глаза. Ободок орбиты пальпировали пальцем, и игла вращалась так, чтобы скос был параллелен коже и продвигался вперед, выравниваясь по надкостнице.Перед инъекцией проткнутые мягкие ткани натягивали на иглу цифровым способом, как занавески через карниз (маневр занавески). Это снизило риск обратного потока наполнителя в более поверхностной плоскости. В каждый участок вводили примерно 0,1 мл. Иглу вынули, и наполнитель придал желаемый контур. [25]
Техника работы с пателем и глазером
Пател и Глейзер описали похожую технику. Наполнитель HA вводили с использованием метода последовательной точечной инъекции или линейной нити и массировали с помощью ватного тампона или пальца.Небольшие аликвоты наполнителя чуть ниже края глазницы в плоскости между надкостницей и мышцей orbicularis oculi также вводили для коррекции потери объема в области нижнего века из-за псевдогермы, слабости глазничной перегородки и атрофии средней зоны лица. Наполнитель тщательно массировали для равномерного распределения. [2]
Техника консенсусной группы: Анатомические рекомендации по увеличению щеки и подглазничной впадины
Чтобы научить других улучшать эстетические результаты на средней части лица и подглазничных впадинах, группа консенсусных экспертов по эстетике из Европы, Северной и Южной Америки собралась на академический семинар по разработке ключей к оптимальным результатам.Обсуждались рекомендации по передовой практике для инъекций в среднюю зону лица и подглазничную полость. Консенсусная группа рекомендует технику вертикального супрапериостального депо (VSDT) или линейную резьбу для увеличения подглазничной полости.
VSDT использует только отдельные небольшие депо наполнителя мягких тканей, которые помещаются вертикальной инъекцией в место непосредственно на кости или, точнее, на надкостницу. Из-за костной опоры требуется очень мало материала, чтобы произвести выраженную коррекцию на поверхности кожи.Цель использования этой техники — избежать чрезмерной коррекции. [26]
Согласно консенсусной группе, наполнитель следует вводить на наднадкостничном уровне вдоль или ниже орбитального края под дефектом или под обоими дефектами, защищая край обода, чтобы предотвратить отложение наполнителя над этой структурой. [27] Большую часть наполнителя следует вводить под круговую мышцу глаза. Однако медиальная часть мышцы, которая прикрепляется к кости, требует прямой инъекции в саму мышцу.Рекомендуются серийные инъекции с использованием VSDT, имплантация 0,02–0,05 мл перпендикулярно точке инъекции чуть выше кости на расстоянии 2–3 мм друг от друга. Линейная техника предпочтительна, если щека хорошо увеличена, с использованием точки входа под латеральным и, в некоторых случаях, также медиальным уголком глаза. Канюлю (или иглу) следует поместить перпендикулярно коже, продвинуть к надкостнице и продвинуть вперед, пока она не достигнет вершины носо-югальной складки. Этот метод позволяет выполнять глубокую инъекцию с использованием ретроградной линейной резьбы вдоль орбитального края, как описано выше.Вводимый объем зависит от степени углубления []. Для оптимального увеличения могут потребоваться повторные инъекции.
Таблица 3
Рекомендации по вводу наполнителя гиалуроновой кислоты в зависимости от степени тяжести
Патрик Тревидик сообщил об использовании канюль с тупым концом для коррекции слезных желобов наполнителями на основе ГК. [28] Канюли с тупым концом более безопасны, потому что вероятность травмирования сосудов и нервов меньше, чем при использовании игл. Это менее болезненно и вызывает меньше отеков.
Авторская методика
Пациентов, принимающих витамин Е, гинкго билоба и НПВП, просят прекратить прием на неделю перед лечением, чтобы предотвратить образование синяков.
Все пациенты фотографируются стандартной камерой Powershot с такими же настройками и адекватным освещением. Письменное информированное согласие принимается.
Автор предпочитает делать инъекцию, когда пациент наклоняется под углом 45 °, поскольку деформация слезной канавки лучше видна в этом положении, чем когда пациент лежит.Хорошее освещение чрезвычайно важно для лучшей видимости анатомических ориентиров. Инъекции не следует делать в спешке, так как в спешке возрастает вероятность поражения кровеносных сосудов или поверхностного укола.
Любой косметический макияж на обрабатываемой области полностью удаляется очищающим лосьоном. Далее очищение проводится хлоргексидином и физиологическим раствором. Обрабатываемую область онемеют кубиками льда. Пальпируется ободок глазницы. Из-за обильного подкожного сосудистого сплетения область слезного желоба подвержена значительным синякам.Следовательно, автор предпочитает держать точку введения иглы примерно на 1,5 см ниже края глазницы на уровне средней зрачковой линии. Это снижает вероятность появления синяков [Рисунки и].
Маркировка наполнителя слезной полости (точки инъекции и направление иглы)
Маркировка наполнителя слезной канавки
Поперечно-сшитая ГК с лигнокаином (Juvederm Ultra @ XC) вводится с помощью иглы 30-го размера. Juvederm @ Ultra XC имеет процесс сшивания, называемый Hylacross ™, который обеспечивает концентрацию HA 24 мг / мл.6% -ная сшитая композиция дает мягкий, вязкий гель без шариков, который способствует плавному впрыскиванию и предназначен для увеличения срока службы. Он также содержит 0,3% лидокаина без консервантов, который помогает облегчить боль во время и после инъекции. Пациенту комфортно во время процедуры. Пациенты также улучшают комплаентность.
Игла направляется по диагонали вверх к медиальному уголку глазной щели и глубоко вонзается в кожу через мышцу вплоть до надкостницы. ГК откладывается поднадкостнично до визуальной конечной точки оптимальной коррекции.Защита глазного яблока обеспечивается пальпацией подглазничного края рукой, не вводящей инъекции [].
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в направлении медиального угла глазной щели, обратите внимание, что пациенту комфортно даже во время инъекции из-за наличия в шприце предварительно смешанного лидокаина
Игла медленно извлекается, и материал не вводится во время извлечения иглы, так как он находится на поверхности инъекции обязательно дают эффект Тиндаля в этой области. Затем направление иглы изменяют вертикально вверх по направлению к средней зрачковой линии и снова вводят в надкостницу.Сделана еще одна инъекция депо []. Третья инъекция проводится только в том случае, если имеется потеря ткани ниже латерального края глазницы. Направление иглы изменяется по диагонали вверх по направлению к латеральному уголку глаза, чтобы поднадкостно образовалось еще одно депо []. Обычно достаточно около 0,2 мл на депо. Область мягко массируется для равномерного распределения продукта []. Это также гарантирует отсутствие комков или неровностей. Однако следует избегать интенсивного массажа в этой области, поскольку он может вытолкнуть вещество на глобус.Старайтесь вводить инъекцию вдали от видимых кровеносных сосудов в этой области. К обрабатываемому участку можно приложить пакеты со льдом, чтобы уменьшить отек, синяки и дискомфорт. Пациентов просят в течение недели избегать массажа или каких-либо процедур для лица.
Поднадкостничная инъекция наполнителя гиалуроновой кислоты по направлению к средней зрачковой линии
Поднадкостничная инъекция наполнителя гиалуроновой кислоты в сторону бокового угла глазной щели
Мягкий массаж наполнителя для равномерного распределения
Пациента просят осмотреть через 15 дней, чтобы проверить, нет ли прикосновения. вверх требуется.При необходимости ГК вводят до момента полной коррекции. Пациентов просят снова пройти обследование через 6, 12, 15 и 18 месяцев. По наблюдениям автора, ГК в области слезной впадины обычно сохраняется до 12-15 месяцев [Рисунки -].
Самец: до введения наполнителя для слезной полости
Самка: после введения наполнителя для слезной желоба
Самец: после обработки наполнителем для слёзной впадины
Самка: до введения наполнителя для слёзной впадины
Ключевые точки для инъекции наполнителя для слёзной впадины
Низкий- вязкость HA можно безопасно вводить для исправления деформации слезной канавки.ГК с высокой вязкостью и небиоразлагаемые агенты не следует вводить в область слезной канавки.
Инъекции должны производиться на наднадкостничном уровне края глазницы под дефектом.
Следует соблюдать осторожность в области подглазничного отверстия.
Наполнитель HA следует аккуратно массировать для равномерного распределения; следует избегать сильного массажа.
Следует избегать чрезмерной коррекции. ГК гидрофильна и может вызывать набухание из-за своей способности притягивать воду.[29] Существует исследование, которое показывает, что ГК может также вызывать стимуляцию выработки коллагена de novo . Следовательно, лучше всего недокорректировать область слезной канавки, чтобы предотвратить выпуклость под глазом. [30] При необходимости всегда можно прикоснуться к нему, когда пациент придет для наблюдения. [18]
УПРАВЛЕНИЕ ПОСЛЕ ЛЕЧЕНИЯ
Пациентам следует избегать сильного или продолжительного давления в обрабатываемой области. [18]
Пациенты должны быть проинформированы о последующих действиях, таких как отказ от массажа, тяжелых физических нагрузок и воздействия сильного холода или жары в течение шести часов после лечения.[31]
Важно запланировать последующие сеансы для оценки клинического результата. При необходимости ретуши могут быть выполнены на последующих сеансах. [18]
ОСЛОЖНЕНИЯ
Немедленные осложнения
Боль (наполнители HA с лигнокаином, например, Juvederm ® Ultra XC, более удобны для пациентов, поскольку облегчается боль)
Отеки и синяки [17,31,32] (их можно минимизировать, надавливая на них и используя пакеты со льдом до и после сеанса лечения)
Асимметрия
Мигрень
Отсроченные осложнения
Оранжево-коричневый окрашивание
Инъекция любого кожного наполнителя в слезную впадину или периорбитальную область также может быть связана с синяками и последующим отложением гемосидерина, придавая коже оранжево-коричневый или ржавый, окрашенный вид, который может занять несколько месяцев, чтобы рассосаться самостоятельно.Применение льда перед инъекцией, правильная глубина инъекции, прекращение приема антикоагулянтов по крайней мере за семь дней до инъекции и плавная, щадящая техника могут помочь избежать этого осложнения. [33]
Поствоспалительная гиперпигментация
Часто наблюдается на более темных типах кожи из-за синяков и гематом. Это может длиться очень долго и с трудом поддается лечению.
Отечность
Чрезмерная коррекция с помощью препаратов ГК в периорбитальной области также может вызвать припухлость и отечность нижних век из-за гидрофильной природы наполнителя.Может казаться, что отек нарастает и ослабевает, колеблясь у пациентов с аллергической предрасположенностью или в ответ на потребление соли с пищей. Следует проявлять осторожность при приближении к пациентам с гирляндой (небольшие мешковидные выступы, обычно расположенные в нижнебоковой части нижних век / верхней щеки) или в областях лимфатического отека при использовании ГК. ГК обладают высокой гидрофильностью и могут усугубить состояние [33].
Инфекции
Хотя они крайне редки, они могут проявляться в виде одиночных или множественных эритематозных и флуктуирующих узелков, которые лучше всего лечить антибиотиками, активными против частых кожных бактерий, включая Staphylococcus epidermidis или Propionibacterium acnes .Уколы филлера не следует проводить при наличии инфекции в соседнем участке.
Эффект Тиндаля
ГК при слишком поверхностном введении может привести к синеватому изменению цвета под кожей. Это голубоватое изменение цвета происходит из-за эффекта Тиндаля, когда спектр синего света сильнее рассеивается коллоидными частицами. [34,35]
Узелки
Узлы могут возникать при поверхностных инфекциях. Их можно лечить с помощью местного массажа, аспирации или разреза и дренирования продукта.Гиалуронидазу можно использовать для растворения узелка или очага чрезмерной коррекции в случае наполнителей на основе ГК. Однако предварительная кожная проба необходима, чтобы исключить аллергическую реакцию на гиалуронидазу. [36]
Слепота
Хотя это очень редко, об этом осложнении может не сообщаться [13]. Согласно Coleman, слепота возникает из-за миграции эмбола наполнителя ретроградным образом через артериолу в антеградный поток через центральную артерию сетчатки [37]. Следовательно, важно ограничить количество болюса наполнителя, вводимого в одно место.Один из способов сделать это — использовать канюли с тупым концом. Возможность слепоты также можно свести к минимуму, перемещая кончик иглы и медленно вводя инъекцию с минимальным давлением и незначительными количествами наполнителя за раз.
ВЫВОДЫ
Деформацию слезной желоба можно исправить с помощью наполнителя HA. Это менее инвазивно, и время простоя может быть минимальным из-за отеков и синяков.
Вводимый объем варьируется от пациента к пациенту, и следует избегать чрезмерной коррекции. Лучшие результаты будут достигнуты, если пациент будет повторно оценен через две-четыре недели, а затем будет проведено дополнительное лечение для достижения полной коррекции.Следует проявлять осторожность, чтобы избежать инъекции через глазничную перегородку (оставаясь на –1 см ниже края глазницы), чтобы не усилить псевдогернирование.
Чрезмерная коррекция, слишком поверхностные инъекции и выбор неподходящего наполнителя могут привести к неприемлемым эстетическим результатам. [38–41]
Чрезмерная коррекция или неправильная коррекция с помощью наполнителей HA могут быть исправлены применением гиалуронидазы не по назначению [42,43]. ]
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Садик Н.С., Босняк С.Л., Кантисано-Зилха М., Главас И.П., Рой Д. Определение отрывного желоба и шкала оценки отрывного желоба. J Cosmet Dermatol. 2007; 6: 218–22. [PubMed] [Google Scholar] 2. Глейзер Д.А., Патель У. Улучшение глаз: использование малоинвазивных техник для периорбитального омоложения. J Drugs Dermatol. 2010; 9: S118–283. [PubMed] [Google Scholar] 3. Ламброс В. Наблюдения за старением периорбитальной области и средней зоны лица. Plast Reconstr Surg. 2007; 120: 1367–76. [PubMed] [Google Scholar] 4.Голдберг Р.А., Макканн Д.Д., Фьяскетти Д., Бен Саймон Г.Дж. Что вызывает мешки на веках? Анализ 114 последовательных пациентов. Plast Reconstr Surg. 2005; 115: 1395–402. [PubMed] [Google Scholar] 5. Герцог-старейшина S, Wybar KC. Веки. В: Duke-Elder S, редактор. Система офтальмологии: анатомия зрительной системы. Vol. 2. Сент-Луис, Миссури: К. В. Мосби, Колорадо; 1961. [Google Scholar] 6. Лоеб Р. Выравнивание носо-югальной борозды с жировой тканью. Clin Plast Surg. 1993. 20: 393–400. [PubMed] [Google Scholar] 7. Цветы RS. Имплантаты слёзных желобов для коррекции деформации слёзных желобов.Clin Plast Surg. 1993; 20: 403–15. [PubMed] [Google Scholar] 8. Пикша Н.Т., Сааде ПБ, Бутрос С., Торн Ч. Слезная впадина и соединение века и щеки: анатомия и значение для хирургической коррекции. Plast Reconstr Surg. 2009; 123: 1332–40. [PubMed] [Google Scholar] 9. Мендельсон BC, Музаффар AR, Адамс WP. Хирургическая анатомия средней щеки и скуловых бугорков. Plast Reconstr Surg. 2002; 110: 885–911. [PubMed] [Google Scholar] 10. Музаффар А.Р., Мендельсон BC, Адамс В.П. Хирургическая анатомия связок нижнего века и бокового угла глазной щели.Plast Reconstr Surg. 2002; 110: 873–84. обсуждение 897-911. [PubMed] [Google Scholar] 11. Гавами А., Песса Дж. Э., Янис Дж., Хосла Р., Рис Е. М., Рорич Р. Дж.. Orbicularis, удерживающая связка медиальной орбиты: замыкает круг. Plast Reconstr Surg. 2008; 121: 994–1001. [PubMed] [Google Scholar] 12. Эспиноза GM, держит JB. Оценка и лечение деформации слезной канавки при нижней блефаропластике. Semin Plast Surg. 2007; 21: 57–64. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Кейн М.А. Лечение деформации слезной канавки и искривления нижнего века с помощью инъекционной гиалуроновой кислоты.Эстетическая Пласт Сург. 2005; 29: 363–7. [PubMed] [Google Scholar] 14. Wong CH, Hsieh MK, Mendelson B. Связка слезоточивого канала: анатомическая основа деформации слезного канала. Plast Reconstr Surg. 2012; 129: 1392–402. [PubMed] [Google Scholar] 15. Бартон Ф. Е., младший, Ха Р., Авада М. Экструзия жира и перегородка у пациентов с триадой слезной канавки: критическая оценка. Plast Reconstr Surg. 2004. 113: 2115–21. [PubMed] [Google Scholar] 16. Хирманд Х. Анатомия и нехирургическая коррекция деформации слезной канавки.Plast Reconstr Surg. 2010; 125: 699–708. [PubMed] [Google Scholar] 18. Каррутерс Дж., Рзани Б., Саттлер Дж., Каррутерс А. Анатомические рекомендации по увеличению объема средней зоны лица. Dermatol Surg. 2012; 38: 1223–33. [PubMed] [Google Scholar] 19. Матарассо С.Л., Каррутерс Дж., Джуэлл М.Л. Рестилайн Консенсус Групп. Консенсусная рекомендация по увеличению мягких тканей с помощью неживотной стабилизированной гиалуроновой кислоты (Рестилайн) Plast Reconstr Surg. 2006; 117: 3С – 34С. обсуждение 35С-43С. [PubMed] [Google Scholar] 20. Довер Дж.С., Рубин М.Г., Бхатия AC.Обзор данных об эффективности, долговечности и безопасности двух неживотных стабилизированных филлеров гиалуроновой кислоты из проспективного рандомизированного сравнительного многоцентрового исследования. Dermatol Surg. 2009. 35: 322–31. [PubMed] [Google Scholar] 21. Каррутерс Дж., Коэн С.Р., Джозеф Дж. Х., Наринс Р.С., Рубин М. Наука и искусство дермальных наполнителей для увеличения мягких тканей. J Drugs Dermatol. 2009; 8: 335–50. [PubMed] [Google Scholar] 22. Kablik J, Monheit GD, Yu L, Chang G, Gershkovich J. Сравнительные физические свойства кожных наполнителей гиалуроновой кислоты.Dermatol Surg. 2009; 35: 302–12. [PubMed] [Google Scholar] 23. Ламброс VS. Инъекции гиалуроновой кислоты для коррекции деформации слезной канавки. Plast Reconstr Surg. 2007; 120: 74С – 80С. [PubMed] [Google Scholar] 24. Штутман Р.Л., Коднер М.А. Деформация слезной канавки: обзор анатомии и вариантов лечения. Эстет Сург Дж. 2012; 32: 426–40. [PubMed] [Google Scholar] 25. Steinsapir KD, Steinsapir SM. Гиалуроновая кислота для глубокого заполнения для временного лечения носо-югальной борозды: отчет о 303 последовательных процедурах.Ophthal Plast Reconstr Surg. 2006; 22: 344–8. [PubMed] [Google Scholar] 26. Sattler G. Техника башни и техника вертикального надкостничного депо: новые методы вертикальной инъекции для поддержки подкожной ткани с эффективным объемом и увеличения объема. J Drugs Dermatol. 2012; 11: 45–7. [PubMed] [Google Scholar] 27. Рорич Р.Дж., Арбик Дж. М., Вонг С., Браун С., Песса Дж. Э. Анатомия suborbicularis жира: значение для периорбитального омоложения. Plast Reconstr Surg. 2009; 124: 946–51. [PubMed] [Google Scholar] 28.Trevidic P. Использование канюль с тупым концом для коррекции слезных желобов. J Drugs Dermatol. 2012; 11: S38-40. [Google Scholar] 30. Ван Ф., Гарза Л.А., Кан С., Варани Дж., Оррингер Дж. С., Фишер Дж. Дж. И др. In vivo стимуляция выработки коллагена de novo, вызванная инъекциями кожного наполнителя сшитой гиалуроновой кислоты в фотоповрежденную кожу человека. Arch Dermatol. 2007. 143: 155–63. [PubMed] [Google Scholar] 31. Ведамурти М. Стандартные рекомендации по применению кожных наполнителей. Индийский J Dermatol Venereol Leprol.2008; 74: 23–7. [PubMed] [Google Scholar] 32. Рзани Б., Картье Н., Кестермонт П., Тревидик П., Саттлер Г., Керруш Н. и др. Коррекция слезных впадин и периорбитальных линий с помощью ряда индивидуальных наполнителей гиалуроновой кислоты. J Drugs Dermatol. 2012; 11: S27–34. [PubMed] [Google Scholar] 33. Шерман Р.Н. Избегайте осложнений, связанных с введением кожного наполнителя. Clin Dermatol. 2009. 27: S23–32. [Google Scholar] 34. Андре П. Новые тенденции в омоложении лица с помощью инъекций гиалуроновой кислоты. J Cosmet Dermatol. 2008; 7: 251–8. [PubMed] [Google Scholar] 35.Ким Дж. Э., Сайкс Дж. М.. Наполнители с гиалуроновой кислотой: история и обзор. Facial Plast Surg. 2011; 7: 523–8. [PubMed] [Google Scholar] 36. Brody HJ. Использование гиалуронидазы для лечения гранулематозных реакций с гиалуроновой кислотой или нежелательного замещения гиалуроновой кислоты. Dermatol Surg. 2005; 31: 893–7. [PubMed] [Google Scholar] 37. Coleman SR. Предотвращение артериальной окклюзии при введении филлеров мягких тканей. Эстет Сург Дж. 2002; 22: 555–7. [PubMed] [Google Scholar] 38. Донофрио Л.М. Распределение жира: морфологическое исследование стареющего лица.Dermatol Surg. 2000. 26: 1107–12. [PubMed] [Google Scholar] 39. Monheit GD, Rohrich RJ. Характер длительно применяемых филлеров и риск развития осложнений. Dermatol Surg. 2009; 35: 1598–604. [PubMed] [Google Scholar] 40. Буссо М., Фойгтс Р. Исследование изменений физических свойств вводимого гидроксилапатита кальция в геле-носителе при смешивании с лидокаином и лидокаином / адреналином. Dermatol Surg. 2008; 34: S16–23. [PubMed] [Google Scholar] 41. Фаджиен С. Вариативное воссоздание инъекционной гиалуроновой кислоты местным анестетиком для расширенного применения для улучшения эстетики лица.Dermatol Surg. 2010; 36: 815–21. [Google Scholar] 42. Hirsch RJ, Carruthers JD, Carruthers A. Лечение инфраорбитальных полостей кожными наполнителями. Dermatol Surg. 2007; 33: 1116–9. [PubMed] [Google Scholar] 43. Рзани Б., Беккер-Вегерих П., Бахманн Ф., Эрдманн Р., Воллина Ю. Гиалуронидаза в коррекции наполнителей на основе гиалуроновой кислоты: обзор и рекомендации по применению. J Cosmet Dermatol. 2009; 8: 317–23. [PubMed] [Google Scholar]Лечение наполнителем для слезной канавки 💉 Заполнение для глаз в клинике Венус, Киев
Лечение наполнителем для слезной канавки инъекционная процедура для заполнения носослезной борозды наполнителем для уменьшения ее глубины.
Современные инъекционные техники позволяют бороться с эффектом усталости глаз без хирургического вмешательства, без длительной реабилитации и осложнений.
Носослезная борозда — это область, граничащая между нижним веком и носом. С возрастом имеет свойство углубляться — устают глаза.
Усталые глаза
С возрастом происходит потеря жира в области щек и дряблость средней трети лица. Это приводит к появлению запустения (впадин, борозд) кожи под глазами, придавая глазам усталый вид.Носослезная борозда — это область между нижним веком и носом. В молодом возрасте эта область заполнена жировой тканью. С возрастом содержание жировой ткани уменьшается, а втягивание борозды увеличивается, образуя все более крупную тень. В результате участок кожи между веком и носом выглядит более темным, а глаза выглядят уставшими.
Степень прогрессирования носослезной борозды
Степень прогрессии по Хирманду (Х. Анатомия и нехирургическая коррекция деформации слезной канавки. Пласт Реконстр Сург 2010; 125 (2): 699-708)
1 степень прогрессии тяжести носовой бороздки по Хирманду 2 степень прогрессии тяжести носослезной борозды по Хирманду 3 степень прогрессии тяжести носослезной борозды носослезная борозда по Hirmand.Сосудистый фактор
Нарушение микроциркуляции в коже вокруг глаз приводит к отложению в коже пигмента — гемосидерина и меланина, что придает коже темный цвет и ухудшает внешний вид.Нарушение кровообращения и оттока лимфы в области вокруг глаз также вызывает отечность под глазами.
Анатомические особенности
Подкожная жировая ткань в области вокруг глаз склонна к задержке жидкости и незначительным травмам, перенапряжению, нарушениям водного и электролитного обмена в организме, что приводит к отечности или даже отечности вокруг глаз. Это значительно и особенно заметно утром после сна. У людей восточного типа темные круги вокруг глаз являются врожденным признаком и связаны с повышенным отложением пигмента в этой области.
Безоперационные методы
Коррекция может производиться хирургическими и безоперационными методами. В нашей клинике мы предлагаем комплексный подход к безоперационной коррекции периорбитальной борозды.
Обработка наполнителем для слезных желобов
Самым оптимальным и безопасным методом коррекции носослезной борозды является пломбирование наполнителем на основе стабилизированной гиалуроновой кислоты. В этом случае после предварительного обезболивания кожи препарат гиалуроновой кислоты вводится шприцем в зону носослезной борозды.Гиалуроновая кислота физиологически восполняет дефицит собственных тканей, выравнивая борозду слезной зоны. При этом устраняется косметический дефект, а глаза выглядят моложе и отдохнувшими уже на следующий день. В зависимости от анатомических особенностей, выраженности носослезной борозды используются препараты различной плотности и степени деградации. Во время консультации врач подробно расскажет вам об этом. Процедура занимает около 20-30 минут, не требует специальной подготовки и не имеет реабилитационного периода.
Безоперационная блефаропластика
Плазма Neogen — еще один способ улучшить внешний вид области вокруг глаз. Обвисшая кожа, морщины, темные круги под глазами. Мы сочетаем безоперационную блефаропластику и инъекции Neogen для достижения фантастических результатов. Подробнее — Безоперационная блефаропластика.
Показания
- Степень тяжести носослезной борозды 1-3 степени
- Усталость глаз
Противопоказания
- тяжелые соматические заболевания в стадии обострения
- онкология
- беременность
- нарушение свертывания крови
- нарушение свертывания крови
- воспалительные высыпания на коже
Подготовка к процедуре
Специальной подготовки не требуется.
Рекомендации после лечения
Специального ухода не требуется
Фото до и после лечения
Женщина, 37 лет. Обработка наполнителем для слезной жидкости с гиалуроновой кислотой.Цена
Цены на наполнитель для слезных желобов в Киеве
Закупочные цены на инъекционные препараты подвержены колебаниям и привязаны к обменному курсу, поэтому мы не можем отображать текущие цены. Пожалуйста, позвоните нашему администратору для уточнения цен. Извините за беспокойство.
Ниже приводится список наиболее часто используемых наполнителей.
| Цена | Продолжительность | ||
| Белотеро Софт, 1 мл | уточняйте у администратора | 60 минут | |
| Белотеро Баланс | |||
| Radiesse 0,8 мл | 60 минут | ||
| Radiesse, 1,5 мл | 60 минут | ||
| Teosyal Ultra Deep, Швейцария, 1 мл | 5 60 минут , 1 мл | 60 минут | |
| Princess, Австрия, 1 мл | 60 минут | ||
| Filderma, Испания, 1 мл | 60 минут | ||
| . |
Часто задаваемые вопросы
Больно?
Перед процедурой применяется местный анестетик для облегчения боли.
Это вредно?
Коррекция носослезной борозды проводится стабилизированной гиалуроновой кислотой, которая со временем разрушается и выводится из организма. Филлеры на основе гиалуроновой кислоты действуют до 12 месяцев.
Как долго сохраняется результат?
Результаты сохраняются до 12 месяцев, затем рекомендуется повторная процедура.
(PDF) Определение бороздок и полостей подглазничной области и клиническое лечение с использованием филлера для мягких тканей
Vol. 45 / No. 3 / May 2018
215
и «деформация слезной канавки». Носо-югальная складка была впервые описана Уитноллом в 1932 г. [4], а термин «назо-югальная борозда
» впервые был использован Лебом в 1993 г. [5]. Термин «деформация желоба
» был впервые введен Флауэрсом в 1970 г.
[6,7]. С тех пор несколько терминов, относящихся к GIR и HIR,
использовались непоследовательно, путались, перекрывались и ошибочно принимались
друг за друга, поэтому Хван попытался уточнить эти термины [7].
Термины «носо-югальная борозда» (или складка) и «деформация слезной канавки —
мити» считались относящимися к одному и тому же понятию до тех пор, пока не полностью изменились
центов [7-10]. Тем не менее, эти два термина можно различить с помощью атомных исследований
, и можно клинически отличить носо-югальную канавку
от деформации слезной канавки в соответствии с практическими вариациями и характеристиками канавок и впадин.
Низкое лицо пациентов.
Целью данной статьи был обзор определений и классификации
GIR и HIR в зависимости от причины и появления. Мы
хотели бы способствовать безопасным и успешным результатам, предлагая
оптимально эффективных методов обработки наполнителей, основанных на определениях и классификации, представленных здесь.
ОПРЕДЕЛЕНИЯ И АНАТОМИЧЕСКИЕ ХАРАКТЕРИСТИКИ
ИССЛЕДОВАНИЯ GIR И HIR
GIR относится к мелкой выемке, расположенной вокруг орбитального края
на стыке века и щеки, и имеет несколько названий, в том числе носо-
скуловая борозда (или складка) , деформация слезной желоба и пальпебромалярная борозда
[1,2,4-11].Напротив, HIR относится к относительно широкой депрессии
в подглазничной области, включая медиальную и
центральную область щеки, а также область края глазницы. Это может происходить
с или без GIR [1].
Whitnall [4] впервые использовал термин «назо-югальная» в 1932 году, а
описал «носо-югальную складку» как соответствующую зазору между круговой мышцей глаза (OOM) и поднимающей губу
.superioris alaeque nasi muscle (LLSAN).В 1993 г. Леб [5]
использовал термин «носо-югальная борозда».
«Слезная деформация впадины» была впервые использована Флауэрсом в 1970 году, переименовав
в «глубокую диагональную бороздку на стыке века
и щеки» [6,7], и он описал ее как бороздку. вызвано ею —
образовавшийся или выпирающий жир глазницы в 1991 г. [7,12]. Деформация слёзного желоба
считается расположенной на 2–3 мм ниже битального края или
на стыке века и щеки; он присутствует на стыке
между пальпебральной и орбитальной частями OOM, и это соединение
также точно соответствует верхней границе скуловой жировой подушечки
[2].
Некоторые авторы предложили называть бороздку на латеральном соединении крышки
на основе средней зрачковой линии
«пальпебромалярной бороздкой», а деформацию слезной канавки
следует определять как бороздку, которая существует медиальнее середины зрачковой линии
[13,14]. Ян и др. [8] сообщили, что orbicu-
laris удерживающая связка (ORL) латерального орбитального края
играет существенную роль в формировании бороздки в боковой части
соединения веко-щека.Согласно их исследованию, ORL
возникает из латерального утолщения орбиты и заканчивается латеральнее средней зрачковой линии
на стыке между глазной и орбитальной частью OOM, а ORL ограничивает спуск
OOM во время старения. Они определили деформацию слезной канавки
ty как углубление медиальной трети орбитального края от
медиальной области кантальной области до средней линии зрачка и заявили, что
ее можно увидеть с раннего возраста из-за его анатомические характеристики —
истиков.С возрастом пальпебромалярная борозда средней и боковой
орбиты становится видимой и обычно более рыхлая, чем медиальная выемка
из-за анатомических различий [9].
Было предложено множество анатомических теорий относительно
причин GIR и HIR [1,2,4-10]. Факторами, упомянутыми в
этих теориях, являются (1) грыжа внутриглазничного жира, (2) прикрепление глазничной перегородки к нижнему краю глазницы, (3)
выступание глазничного края, (4) ) атрофия кожи и
подкожно-жировой клетчатки, включая кость в подглазничной области, (5)
наличие ORL и связки слезного желоба (TTL), (6)
разрыв между мышцами OOM и LLSAN и (7) сморщивание лица sur-
, вызванное сжатием OOM.Грыжа
интраорбитального жира, несомненно, является важным фактором, способствующим
GIR. Тем не менее, другие предложения относительно связанных факторов повторного
основных спорных.
В 2009 г. Haddock et al. [2] сообщили, что форма слезного желоба de-
не имеет отношения к маргинальной дуге, орбитальному краю, и
— стыку между OOM и мышцей LLSAN. Он объяснил, что
атрофия кожи и подкожной клетчатки является наиболее правдоподобным объяснением связанного со старением углубления
GIR.В 2013 году Ян и др. [8] сообщили, что атрофия жировой подушечки
скулы делает GIR и HIR более очевидными с возрастом. Он обнаружил
, что верхняя граница скуловой жировой подушечки у пожилых особей
мужчин была ниже, чем у молодых особей, а толщина
и объем этих скуловых жировых подушечек были заметно меньше, чем у
молодых особей. Он предположил, что если бы скуловая жировая подушечка у
молодых людей была тонкой, форма OOM была бы более заметной
, поэтому значительная слезная впадина видна у примерно
молодых людей.
В 2012 году Wong et al. [10] сообщили, что TTL представляет собой истинную кожно-кожную связку os-
, которая существует в медиальной суборбитальной области верхней челюсти. Он описал TTL как непрерывный с
ORL, который состоит из верхней и нижней ламелей латерально,
и заявил, что эти 2 ламели связаны с латеральным утолщением орбиты
. Он также считал TTL основной структурой, участвующей в формировании деформации слезной канавки.Ac-
в соответствии с их исследованием, TTL и ORL имеют эффект привязки-
Обструкция носослезного протока у детей
Установление диагноза
Эмбриология и анатомия
Слезные дренажные структуры начинают формироваться на пятой неделе беременности в виде складки между лобно-носовыми и верхнечелюстными отростками, носослезной борозды. Сплошной шнур из эктодермальных тканей отделяется от поверхности и входит в эту бороздку. Эта ткань канализует и образует слезный мешок и носослезный проток.Слезные канальцы образуются аналогичным образом. Канализация начинается примерно на восьмой неделе беременности и продолжается до рождения. Канализация происходит по всей системе одновременно. Отверстие между носослезным протоком и ноздрями у дистального клапана Хаснера часто бывает непроходимым при рождении.
Слезы образуются в слезной железе. Они пересекают глаз, проникают в точку верхнего и нижнего века и проходят через канальцы к слезному мешку, а затем через носослезный канал в ноздри.Сокращение круговых мышц создает перекачивающее действие, которое способствует оттоку слезы через слезную систему.
Клинические симптомы врожденной непроходимости носослезных протоков
Примерно у 5% младенцев наблюдаются некоторые симптомы NLDO (непроходимость носослезного протока). Обычно это вызвано сохранением перепонки на дистальном клапане Хаснера. Первичные симптомы — это эпифора, которая возникает в результате обратного оттока слез из-за закупорки протока, а также околоплазматические корки и выделения из-за инфекции слезной системы (, рис. 1, ).Этот дакриоцистит у младенцев с NLDO обычно имеет низкую степень, и микроорганизмы обычно представляют собой нормальную флору. Инфекция возникает в результате застоя бактерий в теплой влажной среде слезного мешка. Давление на слезный мешок часто вызывает ретроградный отток слизисто-гнойного материала через слезную точку.
Рисунок 1 . Двусторонняя непроходимость носослезного протока с эпифорой и периокулярной коркой.
У большинства детей с NLDO есть и эпифора, и периокулярные выделения, но у некоторых есть только одно или другое.Если эпифора является единственным симптомом, следует учитывать возможность атрезии канальцев (см. Ниже) и обязательно исключить врожденную глаукому.
Следует отметить, что типичный NLDO обычно не вызывает большого дискомфорта у пациентов. Больные младенцы часто ведут себя нормально, несмотря на наличие значительных слез и слизисто-гнойных выделений. Если у младенцев есть светобоязнь или другие признаки раздражения, их следует тщательно осмотреть на предмет признаков глаукомы или заболеваний роговицы (см. Ниже).Отсутствие аномалий роговицы и конъюнктивы является важным фактором при постановке диагноза NLDO.
У детей с более тяжелым НЛДО из-за почти постоянного контакта с жидкостью могут возникать эритема и разрушение периокулярной кожи. Увеличение и образование абсцесса может происходить в слезном мешке у младенцев с дакриоцистоцеле (обсуждается ниже).
Диагностика / Дифференциальная диагностика
NLDO на сегодняшний день является наиболее частой причиной эпифора и периокулярных выделений у младенцев.Наличие увеличенных слезных озер и периокулярных выделений помогает подтвердить диагноз. Подавляющее большинство младенцев с такими результатами будут иметь NLDO.
Самым важным объектом в дифференциальной диагностике NLDO является детская глаукома. Врачи первичной медико-санитарной помощи могут спутать NLDO с глаукомой из-за наличия эпифоры. Офтальмологи легко устанавливают диагноз, оценивая сопутствующие результаты, наблюдаемые при глаукоме: увеличение роговицы, стрии Хааба, увеличение глазного яблока, увеличение соотношения чашечек и дисков и повышенное внутриглазное давление.При обучении врачей первичной медико-санитарной помощи вопросам NLDO важно подчеркнуть необходимость офтальмологического обследования младенцев, страдающих светобоязнью и другими признаками раздражения глаз (например, чрезмерным трением глаз), чтобы исключить такую возможность.
Любое заболевание, вызывающее раздражение роговицы у младенцев, также можно спутать с НЛДО. Среди этих заболеваний — эпиблефарон (который может вызывать раздражение из-за перевернутых ресниц), первичные заболевания роговицы и инфекции роговицы. Эти образования могут быть идентифицированы по наличию связанных аномалий век или роговицы.Конъюнктивит также может вызывать эпифору и выделения из глаз, но его легко отличить от NLDO по конъюнктивальным изменениям, таким как инъекция, хемоз и фолликулы.
Лечение
Безоперационное лечение
У большинства младенцев с НЛДО спонтанно выздоравливает в течение первых нескольких месяцев жизни. Поэтому большинство врачей первичной медико-санитарной помощи сначала лечат этих пациентов консервативными методами. Если у младенцев наблюдаются только легкие симптомы, в лечении может не быть необходимости.При значительном эпифоре или выделениях обычно рекомендуется цифровой массаж слезного мешка. Цель массажа — протолкнуть жидкость через дистальный NLD и открыть препятствие. Если используется массаж, важно продемонстрировать правильную технику, которая требует прямого надавливания пальцами на слезный мешок. Наличие слизисто-гнойного рефлюкса через точку указывает на то, что давление прикладывается надлежащим образом. Нет необходимости гладить пальцем вниз по слезному мешку, как обычно учат; сжатие слезного мешка — единственное требование к правильному массажу.
Иногда рекомендуется лечение антибиотиками местного действия при значительных выделениях. Важно, чтобы лица, осуществляющие уход, понимали, что польза от местных антибиотиков обычно носит временный характер, и симптомы часто повторяются после их прекращения.
Хирургическое лечение
Зондирование в клинике и в операционной
Если состояние детей не улучшается со временем и консервативными мерами, показано хирургическое лечение. NLD-зондирование имеет довольно высокий процент успеха.Есть два основных подхода к хирургии.
Некоторые офтальмологи проводят зондирование у бодрствующих младенцев, как правило, в раннем возрасте (6 месяцев или младше). Преимущества этого подхода — более раннее разрешение NLDO и отказ от общей анестезии. Обратной стороной является повышенный дискомфорт и лечение младенцев, у которых самопроизвольно улучшится состояние после дополнительного времени.
Другие офтальмологи рекомендуют подождать, пока младенцы не подрастут, и выполнить NLD-зондирование в операционной под анестезией.Преимущества этого подхода заключаются в меньшем дискомфорте, отсутствии лечения у младенцев, у которых самопроизвольно улучшается состояние после достижения возраста, в котором проводится зондирование в офисе, и в возможности выполнять дополнительные процедуры, если во время анестезии ребенка обнаруживаются другие отклонения. Основным недостатком является риск общей анестезии.
Стоимость также является важным фактором при сравнении этих двух подходов. Стоимость проведения процедуры в операционной выше, но это частично компенсируется отказом от лечения многих младенцев и откладыванием операции до тех пор, пока они не станут старше. 1
Обычное зондирование NLD
Цель исследования NLD — установить связь между NLD и ноздрями путем устранения препятствия в дистальном отделе протока. Независимо от того, проводится ли это в офисе или в операционной, это достигается путем проведения зонда через точку, по каналу к слезному мешку и вниз в ноздри. Сначала зонд помещают почти перпендикулярно веку через слезную точку, затем быстро поворачивают, чтобы проследить ход канальца параллельно краю века.Обычно кость прощупывается, когда зонд соприкасается со стенкой носа на медиальной стороне слезного мешка. Может быть полезно приложить напряжение к нижнему веку в области бокового угла глазной щели, чтобы облегчить прохождение зонда к слезному мешку. Затем зонд поворачивают примерно на 90 градусов и вводят в дистальный проток через препятствие в ноздри (, рис. 2, ). У большинства младенцев ощущение хлопка ощущается при прохождении зонда через препятствие.
Рисунок 2 .Зондирование слезной непроходимости. Слева : Зонд входит через нижний каналец. Справа : второй зонд входит в ноздри.
Для этой процедуры можно использовать различные датчики. Некоторые офтальмологи пропускают один зонд (особенно те, кто выполняет процедуру в офисе), в то время как другие пропускают последовательность более крупных зондов, чтобы увеличить размер отверстия. 2 Наличие контакта металл-металл, когда второй зонд вводится в ноздри для пальпации зонда в NLD, может подтвердить, что зонд прошел успешно, и может помочь подтвердить, что киста NLD или другая аномалия нет.Большинство практикующих врачей после зондирования проводят какое-либо ирригацию с помощью канюли, чтобы убедиться в проходимости протока.
Нижняя носовая раковина может быть сломана, чтобы увеличить пространство, где НЛД выходит в ноздри. Некоторые офтальмологи делают это регулярно. Другие разрывают носовые раковины только в том случае, если обнаруживается особенно тесное пространство, или оставляют его для лечения пациентов, у которых не удалось провести первый зонд NLD.
Использование сосудосуживающих средств, таких как оксиметазолин, может уменьшить кровотечение во время процедуры.Их можно наносить либо непосредственно через пропитанный тампон, либо с помощью назального спрея.
Некоторое кровотечение является обычным явлением после операции, и его обычно можно остановить с помощью давления пальцем или домашнего использования местных сосудосуживающих средств. Многие врачи назначают короткий курс местных антибиотиков с кортикостероидами или без них. Боль обычно можно контролировать с помощью перорального парацетамола или ибупрофена, и большинство младенцев быстро восстанавливаются после процедуры. Уровень успеха NLDO составляет примерно 80%. 3
Необычные врожденные пороки слезы
Атрезия точек / канальцев
Закупорка верхней части слезной системы — редкая причина закупорки слезной железы у младенцев.Если поражены и верхнее, и нижнее веко, пациенты обращаются только с эпифорой, потому что бактерии не имеют доступа к слезному мешку. Следовательно, наличие эпифоры без периокулярных выделений должно повысить вероятность этого типа аномалии. Однако, поскольку NLDO очень распространен, а патологии точек или каналов относительно редки, большинство младенцев, у которых наблюдаются только симптомы эпифора, будут иметь типичные NLDO.
У некоторых пациентов слезная точка заблокирована мембраной, закрывающей отверстие.Прокалывание мембраны расширителем точек обычно легко лечит. У других пациентов самих канальцев нет. У этих пациентов на веке нет точечной ямочки. ( Рисунок 3 ) Если отсутствуют как верхние, так и нижние канальцы, необходимо лечение трубкой Джонса (конъюнктиводакриоцисториностомия). Обычно это откладывается до более старшего возраста. Если поражено только одно веко, у большинства пациентов помимо эпифоры появляются симптомы слезной инфекции, что указывает на наличие дистальной непроходимости (поскольку бактерии должны иметь доступ к слезному мешку через открытый каналец, а дистальный проток должен быть удален). заблокирован для развития инфекции).У этих пациентов зондирование носослезного протока (NLDP), проведенное через нормальное веко, может быть излечивающим. 4
Рисунок 3 . Атрезия слезной точки.
Дакриоцистоцеле новорожденного
Примерно 3% младенцев с NLDO в неонатальном периоде имеют дакриоцистоцеле. Дакриоцистоцеле возникает в результате расширения слезного мешка, в результате чего на коже над слезным мешком образуется видимая синяя масса (, рис. 4, ).Почти все они связаны с кистозным поражением ноздрей, вызванным растяжением мембраны, покрывающей дистальную часть NLD (, рис. 5, ).
Рисунок 4 . Дакриоцистоцеле.
Рисунок 5 . Обструкция носослезного протока.
Дакриоцистоцеле клинически важно по двум причинам. Во-первых, если кисты носослезного протока большие, они могут вызывать респираторные проблемы у новорожденных.Это может варьироваться от острого респираторного расстройства из-за полной окклюзии ноздрей (что требует экстренной эндоскопии и удаления кисты) до периодических трудностей с кормлением (вызванных кистами NLD, которые закупоривают дыхательные пути и становятся симптоматичными, когда рот младенца прикрывают во время кормления).
Вторая важная клиническая проблема у этих пациентов — возможность острой слезной инфекции. В отличие от хронического дакриоцистита низкой степени тяжести, обнаруживаемого при типичном NLDO, острый абсцесс слезного мешка часто возникает в результате инфекции, связанной с дакриоцистоцеле, с вздутием и эритемой, видимыми в слезном мешке.Поскольку в первые несколько месяцев жизни у младенцев относительно ослаблен иммунитет, эти инфекции могут распространяться, вызывая серьезные проблемы, такие как флегмона глазницы, менингит или сепсис. Следовательно, показано быстрое лечение этих инфицированных дакриоцистоцеле.
Если дакриоцистоцеле не инфицировано и не вызывает респираторных заболеваний, первоначальное консервативное лечение часто приводит к исчезновению поражения. Обычно рекомендуются теплые компрессы и местные антибиотики.Цифровое давление на массу может вызвать разрешение.
В случае острой инфекции дакриоцистоцеле показаны дальнейшие меры. Таким пациентам следует назначать системные антибиотики. Некоторые практикующие врачи проводят у этих пациентов зондирование NLD, которое эффективно примерно у 75% из них. 5 Кисты NLD почти всегда присутствуют при этом заболевании. Обследование с помощью носового зеркала или эндоскопа может помочь идентифицировать эти кисты. Зондирование слезной жидкости и эндоскопическое удаление кисты излечивают более чем у 95% пациентов. 5
Диффузный стеноз дистального отдела протока (обнаружен при зондировании)
У большинства младенцев с NLDO мембраны легко открываются при прохождении зонда во время операции. Когда зонд проникает через мембрану, возникает легкое ощущение хлопка. Это излечивает большинство пациентов.
Реже присутствует диффузный стеноз дистального отдела протока ( Рисунок 6, ). Когда зонд вводится, обструкция пальпируется по ходу дистального протока, а не только на его входе в ноздри.Проход обычно кажется песчаным или хрустящим, как если бы зонд проходил через песок или гравий. Важно понимать это различие, потому что пациенты с диффузным стенозом имеют более низкую вероятность успеха при зондировании NLD. Расширение баллонного катетера (BCD) может повысить вероятность успеха. 6
Рисунок 6 . Стеноз дистального отдела протока.
Если во время зондирования NLD пальпируется повышенное сопротивление, важно различать диффузный стеноз и ложный проход, поскольку они вызывают похожие ощущения.Осмотр носа с помощью фары или эндоскопа может помочь в этом различении.
Пожилой возраст при первичном зондировании
Некоторые более ранние исследования показали, что вероятность успеха зондирования NLD была ниже у детей старшего возраста, тогда как другие исследования не обнаружили разницы. 7 Это несоответствие во многом объясняется различием между типичной мембранозной обструкцией протока и диффузным стенозом. Пациенты с типичной обструкцией хорошо переносят хирургическое вмешательство, независимо от возраста, в то время как у пациентов с диффузным стенозом улучшение менее вероятно.
Пациенты, которым требуется повторная операция
Уровень успеха первоначального зондирования NLD колеблется примерно от 75 до 90% в опубликованных исследованиях. 1, 3 Для детей, которым требуется повторная операция, доступны различные варианты лечения. Некоторые хирурги просто повторяют зондирование в качестве первого выбора. Другие варианты обсуждаются ниже.
Стенты
Слезные стенты используются для снижения риска повторного стеноза протока NLD. Обычно они предназначены для пациентов, у которых после первоначального зондирования NLD наблюдаются стойкие симптомы.Некоторые хирурги предлагают устанавливать стенты всем пациентам во время начальной операции. 8 Исследования показывают, что это действительно увеличивает вероятность успеха операции, но требует установки зондов у большинства пациентов, которые без них справились бы хорошо. Учитывая повышенную сложность операции, возможные осложнения при установке стента, необходимость в удалении и повышенную стоимость, большинство хирургов не следуют этой практике.
Доступен широкий выбор стентов. Биканаликулярные стенты устанавливаются через верхнюю и нижнюю точки и обычно фиксируются в ноздрях с помощью швов.Доступен стент с внутрипросветным швом, который можно привязать к самому себе. Это облегчает удаление стента, но увеличивает риск смещения стента. Обычно стент фиксируют швом к слизистой оболочке ноздрей, и эти стенты обычно можно удалить в клинике. Закрепление валиком, например, кусочком губки эксплантата сетчатки, является наиболее надежным способом фиксации стента, но для его удаления может потребоваться анестезия. Моноканаликулярные стенты можно установить через верхнюю или нижнюю точку (иногда и то, и другое).Основным преимуществом моноканаликулярных стентов является простота удаления, но они более склонны к смещению.
Осложнения при установке стента включают раннее смещение, удлинение слезной точки и истирание роговицы. Эти проблемы могут потребовать скорейшего устранения. Стенты обычно оставляют на 2-6 месяцев.
Баллонный катетер для расширения
Во время дилатации баллонного катетера (BCD) стент с баллоном на его дистальном конце вводится в дистальные ноздри, баллон надувается (обычно два раза как в проксимальном, так и в дистальном протоке), затем сдувается и удаляется. 9 Типичное надувание составляет 8-10 атм в течение 90 секунд, затем дополнительное надувание до 8-10 атм в течение 60 секунд в каждом месте. Цель состоит в том, чтобы расширить дистальный проток и уменьшить обструкцию. Основное преимущество BCD перед стентами заключается в том, что в слезной системе не остается материала стента, и удаление стента не требуется. Основной недостаток — стоимость инструментов и увеличенное время работы. BCD особенно полезен для пациентов с диффузным стенозом дистального отдела NLD.
Перелом турбины
Перелом нижней носовой раковины, обычно выполняемый с помощью инструмента, такого как периостальный элеватор или гемостат, иногда используется для уменьшения сопротивления дренажу в дистальных отделах носослезного протока. Это особенно полезно для пациентов, у которых очень мало места между нижней носовой раковиной и стенкой носа. Некоторые хирурги выполняют это регулярно, в то время как другие резервируют ее использование для пациентов, у которых предыдущее зондирование не удалось.
Эндоскопия носа
Назальная эндоскопия может быть полезным дополнением к ведению пациентов с НЛП, особенно в определенных клинических ситуациях.Как обсуждалось выше, у младенцев с врожденным дакриоцистоцеле почти всегда есть ассоциированные кисты дистального отдела NLD. Удаление этих кист, которое проще всего выполнить с помощью эндоскопа, увеличивает вероятность успеха операции. Подобные кистозные поражения также могут наблюдаться у младенцев старшего возраста с особенно тяжелыми симптомами NLDO и у некоторых пациентов с устойчивыми симптомами после первоначального зондирования NLD. При обнаружении дистальные кисты NLD можно удалить с помощью щипцов из крокодиловой кожи или других инструментов через ноздрю.Некоторые офтальмологи проводят эндоскопию самостоятельно, а другие проводят эти процедуры совместно с отоларингологами.
Дакриоцисториностомия
Дакриоцисториностомия (DCR) включает создание нового отверстия между слезным мешком и носовой полостью, обычно на уровне самого слезного мешка. У детей эта процедура предназначена для пациентов, у которых сохраняются симптомы, несмотря на прохождение описанных выше процедур. DCR может выполняться через разрез кожи с обнажением слезного мешка, созданием остеотомии через носовую кость, формированием лоскутов между слезным мешком и слизистой оболочкой носа и установкой слезных стентов.Альтернативой являются лазерные зонды с созданием устья с использованием лазера, помещаемого через каналец и прилегающего к носовой кости. Эндоскопия обычно используется во время лазерной DCR, а стенты устанавливаются в конце процедуры.
Список литературы
- Рандомизированное исследование, сравнивающее экономическую эффективность 2 подходов к лечению односторонней обструкции носослезного протока. Arch Ophthalmol . 2012; 130: 1525-1533.
- Кларк РА. Зондирование расширения как основное лечение врожденной непроходимости носослезного протока. J AAPOS. 2002; 6: 364-367.
- Группа исследователей детских глазных болезней, Repka MX, Chandler DL, Beck RW, Crouch ER 3rd, Donahue S, Holmes JM, Lee K, Melia M, Quinn GE, Sala NA, Schloff S, Silbert DI, Wallace DK. Первичное лечение непроходимости носослезного протока зондированием у детей младше 4 лет. Офтальмология . 2008; 115: 577-584.
- Soliman M, Lueder GT. Первоначальное лечение врожденной атрезии канальцевых каналов. J AAPOS .2015; 19: 220-222.
- Lueder GT. Связь неонатального дакриоцистоцеле и младенческого дакриоцистита с кистами носослезного протока (тезис Американского офтальмологического общества). Trans Am Ophthalmol Soc . 2012; 110: 74-93.
- Lueder GT. Расширение баллонного катетера для лечения детей старшего возраста с обструкцией носослезного протока. Arch Ophthalmol . 2002; 120: 1685-1688.
- Пол Т.О., Шеперд Р. Врожденная непроходимость носослезного протока: естественный анамнез и сроки оптимального вмешательства. J Pediatr Ophthalmol Strabismus . 1994; 31: 362-367.
- Engel JM, Hichie-Schmidt C, Khammar A, Ostfeld BM, Vyas A, Ticho BH. Моноканаликулярная силиконовая интубация для начальной коррекции врожденной непроходимости носослезного протока. J AAPOS . 2007; 11: 183-186.
- Becker BB, Berry FD, Koller H. Расширение баллонного катетера для лечения врожденной обструкции носослезного протока. Am J Ophthalmol . 1996; 121: 304.
Осложнения после косметического введения периокулярного наполнителя: профилактика и лечение
1.Американское общество пластических хирургов: Статистический отчет по пластической хирургии 2018. Доступно по ссылке: https://www.plasticsurgery.org/documents/News/Statistics/2018/plastic-surgery-statistics-full-report-2018.pdf. [Последний доступ 5 августа 2020 г.].
2. Чаянгсу О., Ванитпхакдиедека Р., Паттанапричакул П., Хидаджат И.Дж., Евангелиста КЭР и др. Незаконные инъекционные наполнители: сравнительное исследование побочных эффектов. J Cosmet Dermatol 2020; DOI: 10.1111 / jocd.13492.
DOIPubMed3.Бреннан Р., Уэллс Дж.С.Г., Ван Хаут М. «Спасение лица»: онлайн-исследование инъекционного использования ботокса и дермальных наполнителей путем инъекций. Пласт Сург (Дубай) 2018; 26: 154-9.
DOIPubMedPMC4. Beauvais D, Ferneini EM. Осложнения и судебные разбирательства, связанные с инъекционными филлерами для лица: перекрестное исследование. Журнал J Oral Maxillofac Surg 2020; 78: 133-40.
DOIPubMed5. Rayess HM, Svider PF, Hanba C, Patel VS, DeJoseph LM, et al. Поперечный анализ побочных эффектов и судебных разбирательств в отношении инъекционных филлеров.JAMA Facial Plast Surg 2018; 20: 207-14.
DOIPubMedPMC6. Тансатит Т., Апинунтрум П., Фетудом Т. Темная сторона инъекций канюли: как возникают перфорации стенок артерий и эмболы. Aesthetic Plast Surg 2017; 41: 221-7.
DOIPubMed7. Scheuer JF 3rd, Sieber DA, Pezeshk RA, Campbell CF, Gassman AA, et al. Анатомия опасных зон лица: максимальная безопасность при введении филлеров мягких тканей. Пласт Реконстр Сург 2017; 139: 50e-8.
DOIPubMed8.Kleintjes WG. Анатомия лба: артериальные вариации и венозное звено срединного лоскута лба. J Plast Reconstr Aesthet Surg 2007; 60: 593-606.
DOIPubMed9. Эрдогмус С., Говса Ф. Анатомия надглазничной области и ее оценка для восстановления дефектов лица. J. Craniofac Surg 2007; 18: 104-12.
DOIPubMed10. Jang JG, Hong KS, Choi EY. Случай нетромботической тромбоэмболии легочной артерии после инъекции гиалуроновой кислоты на лицо в ходе незаконной косметической процедуры.Tuberc Respir Dis (Сеул) 2014; 77: 90-3.
DOIPubMedPMC11. Азиз С.Р., Марчена Дж. М., Пуран А. Анатомические характеристики подглазничного отверстия: исследование на трупе. Журнал J Oral Maxillofac Surg 2000; 58: 992-6.
DOIPubMed12. Эрджикти Н., Апайдин Н., Киричи Ю. Расположение подглазничного отверстия относительно ориентиров мягких тканей. Surg Radiol Anat 2017; 39: 11-5.
DOIPubMed13. Ян Х.М., Ли Дж. Г., Ху К. С., Гил Ю. К., Чой Ю. Дж. И др. Новые анатомические взгляды на ход и паттерны ветвления лицевой артерии: клинические последствия инъекционного лечения носогубной складки и носо-югальной борозды.Пласт Реконстр Сург 2014; 133: 1077-82.
DOIPubMed14. Scheuer JF 3rd, Sieber DA, Pezeshk RA, Gassman AA, Campbell CF, et al. Опасные зоны лица: методы максимальной безопасности во время инъекций наполнителей мягких тканей. Пласт Реконстр Сург 2017; 139: 1103-8.
DOIPubMed15. Tansatit T, Moon HJ, Apinuntrum P, Phetudom T. Проверка эмболического канала, вызывающего слепоту после инъекции филлера. Aesthetic Plast Surg 2015; 39: 154-61.
ДОИПубМед16.ДеЛоренци С. Осложнения инъекционных филлеров, часть 2: сосудистые осложнения. Aesthet Surg J 2015; 34: 584-600.
DOIPubMed17. Breithaupt AD, Jones DH, Braz A, Narins R, Weinkle S. Анатомическая основа для безопасного и эффективного увеличения объема виска. Dermatol Surg 2015; 41 Приложение 1: S278-83.
DOIPubMed18. Склафани А.П., Фаджиен С. Лечение осложнений, связанных с введением филлеров мягких тканей. Dermatol Surg 2009; 35 Приложение 2: 1672-80.
ДОИПубМед19.Дейнс С.М., Уильямс Э.Ф. Осложнения, связанные с инъекционными наполнителями мягких тканей: 5-летний ретроспективный обзор. JAMA Facial Plast Surg 2013; 15: 226-31.
DOIPubMed20. Li X, Du L, Lu JJ. Новая гипотеза потери зрения вследствие инъекции косметического наполнителя для лица. Ann Plast Surg 2015; 75: 258-60.
DOIPubMedPMC21. Шин Х., Лемке Б.Н., Стивенс Т.С., Лим М.Дж. Окклюзия задней цилиарной артерии после подкожной инъекции силиконового масла. Энн Офтальмол 1988; 20: 342-4.
PubMed22. Догуизи С., Секероглу М.А., Анайол М.А., Йилмазбас П. Окклюзия центральной артерии сетчатки с сохранением двойной цилиоретинальной артерии. Краткий отчет о чехлах Retin 2019; 13: 75-8.
DOIPubMed23. Chen Y, Wang W, Li J, Yu Y, Li L, et al. Окклюзия глазной артерии из-за косметических инъекций в лицо. Чин Мед Ж. (англ.) 2014; 127: 1434-7.
PubMed24. Kim A., Kim SH, Kim HJ, Yang HK, Hwang JM, et al. Офтальмоплегия как осложнение введения косметических филлеров для лица.Acta Ophthalmol 2016; 94: e377-9.
DOIPubMed25. Бэ И. Х., Ким М. С., Чой Х., На СН, Шин Б. С.. Ишемический паралич глазодвигательного нерва вследствие инъекции наполнителя гиалуроновой кислоты. Журнал J Cosmet Dermatol 2018; 17: 1016-8.
DOIPubMed26. Даги Гласс Л.Р., Чой С.Дж., Ли Н.Г. Осложнение орбиты после инъекции наполнителя на основе гидроксилапатита кальция. Ophthalmic Plast Reconstr Surg 2017; 33: S16-7.
DOIPubMed27. Myung Y, Yim S, Jeong JH, Kim BK, Heo CY, et al. Классификация и прогноз периокулярных осложнений, связанных со слепотой после инъекции косметического наполнителя.Пласт Реконстр Сург 2017; 140: 61-4.
DOIPubMed28. Ким Й.Дж., Ким С.С., Сон В.К., Ли С.И., Юн Дж.С. Глазная ишемия с гипотонией после инъекции геля гиалуроновой кислоты. Ophthalmic Plast Reconstr Surg 2011; 27: e152-5.
DOIPubMed29. Рамеш С., Фьяскетти Д., Гольдберг Р.А. Орбитально-глазной ишемический синдром с потерей зрения после инъекции филлера для лица. Ophthalmic Plast Reconstr Surg 2018; 34: e108-10.
DOIPubMed30. Сильва М.Т., Кури А.Л.Слепота и тотальная офтальмоплегия после инъекции эстетического полиметилметакрилата: клинический случай. Arq Neuropsiquiatr 2004; 62: 873-4.
DOIPubMed31. Beleznay K, Carruthers JDA, Humphrey S, Carruthers A, Jones D. Обновленная информация о предотвращении и лечении слепоты от филлеров: недавний обзор мировой литературы. Aesthet Surg J 2019; 39: 662-74.
DOIPubMed32. Ким Ю.К., Юнг С., Ву С.Дж., Пак К.Х. Церебральные ангиографические данные косметической окклюзии офтальмологической артерии и артерии сетчатки, связанной с лицевым наполнителем.J Korean Med Sci 2015; 30: 1847-55.
DOIPubMedPMC33. Пак К.Х., Ким Ю.К., Ву С.Дж., Кан С.В., Ли В.К. и др. Ятрогенная окклюзия глазной артерии после инъекций косметических филлеров для лица: национальное исследование, проведенное Корейским обществом сетчатки глаза. JAMA Ophthalmol 2014; 132: 714-23.
DOIPubMed34. Барбуччи Р., Лампони С., Маньяни А., Полетти Л. Ф., Родос Н. П. и др. Влияние сульфатирования на агрегацию тромбоцитов и активацию дифференциально сульфатированной гиалуроновой кислотой.J Thromb Thrombolysis 1998; 6: 109-15.
DOIPubMed35. Браверман И.М., Кех-Йен А. Ультраструктура кожной микроциркуляции человека. IV. Коллекторные вены с клапаном на дермо-подкожном соединении. J Invest Dermatol 1983; 81: 438-42.
DOIPubMed36. Beleznay K, Humphrey S, Carruthers JD, Carruthers A. Сосудистый компромисс в результате увеличения мягких тканей: опыт с 12 случаями и рекомендации для оптимальных результатов. Журнал J Clin Aesthet Dermatol 2014; 7: 37-43.
PubMedPMC37. Наринс Р.С., Джуэлл М., Рубин М., Коэн Дж., Стробос Дж. Клиническая конференция: ведение редких явлений, связанных с кожными наполнителями — очагового некроза и ярких красных шишек. Dermatol Surg 2006; 32: 426-34.
DOIPubMed38. Ландау М. Предостережения относительно гиалуронидазы при лечении осложнений, связанных с наполнением. Dermatol Surg 2015; 41 Приложение 1: S347-53.
DOIPubMed39. Руллан П.П., Олсон Р., Ли К.С. Использование тиосульфата натрия внутри очага поражения для растворения лицевых узелков из гидроксилапатита кальция.Дерматол Сург 2019; DOI: 10.1097 / DSS.000000000000223.
DOI40. Робинсон Д.М. Анализ in vitro разложения дермального наполнителя гидроксилапатита кальция: исследование, подтверждающее концепцию. Dermatol Surg 2018; 44 Приложение 1: S5-9.
DOIPubMed41. Hwang CJ. Периорбитальные инъекции: понимание и предотвращение осложнений. Дж. Кутан Эстет Сург 2016; 9: 73-9.
DOIPubMedPMC42. Чеснат С. Восстановление потери зрения ретробульбарной инъекцией гиалуронидазы после наполнения гиалуроновой кислотой.Dermatol Surg 2018; 44: 435-7.
DOIPubMed43. Сундарам Х., Рорич Р.Дж., Лью С., Саттлер Г., Таларико С. и др. Когезивность наполнителей гиалуроновой кислоты: разработка и клиническое значение нового анализа, пилотная проверка с использованием пятибалльной шкалы оценок и оценка шести единиц. наполнители, одобренные администрацией пищевых продуктов и медикаментов. Пласт Реконстр Сург 2015; 136: 678-86.
DOIPubMed44. ДеЛоренци К. Осложнения инъекционных филлеров, часть I. Aesthet Surg J 2013; 33: 561-75.
DOIPubMed45. Рутман Д. Б., Лин Дж. Л., Голдберг Р. Описывает ли эффект Тиндаля синий оттенок, периодически наблюдаемый при подкожном нанесении геля гиалуроновой кислоты? Ophthalmic Plast Reconstr Surg 2014; 30: 524-7.
DOIPubMed46. Кристенсен Л. Нормальные и патологические тканевые реакции на гелевые наполнители мягких тканей. Dermatol Surg 2007; 33 Приложение 2: S168-75.
DOIPubMed47. Lemperle G, Gauthier-Hazan N, Wolters M, Eisemann-Klein M, Zimmermann U, et al.Гранулемы инородного тела после всех инъекционных кожных наполнителей: часть 1. Возможные причины. Пласт Реконстр Сург 2009; 123: 1842-63.
DOIPubMed48. Фунт Д., Павичич Т. Кожные наполнители в эстетике: обзор побочных эффектов и подходов к лечению. Clin Cosmet Investig Dermatol 2013; 6: 295-316.
DOIPubMedPMC49. Capodiferro S, Sportelli P, Limongelli L, Dell’Olio F, Tempesta A, et al. Отсроченная склерозирующая гранулематозная реакция на инъекцию дермального наполнителя поли-гидроксиэтилметакрилата, суспендированного в гиалуроновой кислоте: гистохимический и конфокальный лазерный сканирующий микроскопический анализ.Clinical Case Rep 2019; 7: 2215-9.
DOIPubMedPMC50. Эль-Халавани М., Фаузи С., Саид А., Аль-Саид М., Амер А. и др. Осложнения кожных наполнителей: клинико-патологическое исследование со спектром гистологических паттернов реакций. Энн Диаг Патол 2015; 19: 10-5.
DOIPubMed51. Ледон Дж. А., Савас Дж. А., Ян С., Франка К., Камачо И. и др. Воспалительные узелки после использования наполнителя мягких тканей: обзор возбудителей, патологии и вариантов лечения. Am J Clin Dermatol 2013; 14: 401-11.
DOIPubMed52. Lemperle G, Morhenn V, Charrier U. Гистология человека и устойчивость различных инъекционных веществ-наполнителей для увеличения мягких тканей. Aesthetic Plast Surg 2003; 27: 354-66. обсуждение 67
PubMed53. Lafaille P, Benedetto A. Наполнители: противопоказания, побочные эффекты и меры предосторожности. Дж. Кутан Эстет Сург 2010; 3: 16-9.
DOIPubMedPMC54. Alijotas-Reig J, Fernandez-Figueras MT, Puig L. Воспалительные иммуноопосредованные побочные реакции, связанные с кожными наполнителями мягких тканей.Семин Arthritis Rheum 2013; 43: 241-58.
DOIPubMed55. Думитраску Д.И., Георгеску А.В. Управление образованием биопленок после инъекций гелевого наполнителя гиалуроновой кислоты: обзор. Clujul Med 2013; 86: 192-5.
PubMedPMC56. Рохрих Р.Дж., Бартлетт Э.Л., Даян Э. Практический подход и безопасность наполнителей гиалуроновой кислоты. Plast Reconstr Surg Glob Open 2019; 7: e2172.
DOIPubMedPMC57. Богдан Аллеманн I, Бауманн Л. Препараты в виде геля гиалуроновой кислоты (Juvederm) для лечения мимических морщин и складок.Clin Interv Aging 2008; 3: 629-34.
DOIPubMedPMC58. Ли В., Хван С.Г., Оу В., Ким С.Й., Ли Дж.Л. и др. Практические рекомендации по использованию наполнителя мягких тканей гиалуроновой кислоты при омоложении лица. Dermatol Surg 2020; 46: 41-9.
DOIPubMed59. Ballin AC, Cazzaniga A, Brandt FS. Долгосрочная эффективность, безопасность и долговечность Juvederm® XC. Clin Cosmet Investig Dermatol 2013; 6: 183-9.
DOIPubMedPMC60. Öhrlund Å. Оценка точки пересечения развертки амплитуды реометрии как показателя гибкости наполнителей га.Журнал J Cosmet Dermatol Sci Appl 2018; 8: 47-54.
DOIАнатомия носослезной системы: эмбриология, точка, канал
Автор
Бобби Парвар, доктор медицины, магистр медицины Штатный врач отделения офтальмологии, Медицинский центр Калифорнийского университета в Лос-Анджелесе
Бобби Парвар, доктор медицины, магистр медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия офтальмологии
Раскрытие: Ничего не раскрывать.
Соавтор (ы)
Джон Тонг, доктор медицины, FACS, FAAP Офтальмолог, пластический и реконструктивный хирург, детский офтальмолог и косоглазие, ABC Eyes, детская офтальмология, PA
Джон Тонг, доктор медицины, FACS, FAAP является членом следующих медицинских обществ: Американская академия косметической хирургии, Американская академия офтальмологии, Американская ассоциация детской офтальмологии и косоглазия, Американский колледж хирургов, Американское общество офтальмопластической и реконструктивной хирургии
Раскрытие: Ничего не раскрывать.
Джулиан Д. Перри, доктор медицины
Джулиан Д. Перри, доктор медицины, является членом следующих медицинских обществ: Американская академия офтальмологии, Американская медицинская ассоциация, Американская ассоциация травм позвоночника, Североамериканское нейроофтальмологическое общество
раскрыть.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу.для: Medscape.
Dominique Dorion, MD, MSc, FRCSC, FACS Dean, Профессор хирургии, Отделение отоларингологии — хирургия головы и шеи, Медицинский факультет, Université de Sherbrooke, Канада
Dominique Dorion, MD, MSc, FRCSC, FACS is член следующих медицинских обществ: Канадское общество отоларингологии — хирургии головы и шеи
Раскрытие информации: Ничего не разглашать.
Главный редактор
Арлен Д. Мейерс, доктор медицинских наук, магистр делового администрирования Профессор отоларингологии, стоматологии и инженерии, Медицинский факультет Университета Колорадо
Арлен Д. Мейерс, доктор медицинских наук, магистр делового администрирования является членом следующих медицинских обществ: Американской академии пластической и реконструктивной лицевой хирургии. Хирургия, Американская академия отоларингологии — хирургия головы и шеи, Американское общество головы и шеи
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Cerescan; Cliexa, eMedevents, Neosoma, MI10
Получен доход в размере 250 долларов США от:, Cliexa ;; Neosoma
Получены акции от RxRevu; Получена доля владения от Cerescan за консультацию; для: Neosoma, eMedevents, MI10.
Дополнительные участники
Дэниел Беккер, доктор медицины Доцент, отделение оториноларингологии — хирургия головы и шеи, отделение лицевой пластической и реконструктивной хирургии, Медицинский факультет Пенсильванского университета
Дэниел Беккер, доктор медицины, является членом следующих медицинских обществ: Американская академия лицевой пластической и реконструктивной хирургии, Американская академия отоларингологии — хирургия головы и шеи, Американский колледж хирургов
Раскрытие: Ничего не разглашать.
Глазные придаточные и носослезные заболевания лошадей
Веки лошади соответствуют той же базовой анатомии, что и другие домашние животные. Три основных слоя верхнего и нижнего века от внешнего до внутреннего: (1) кожа с волосами и связанными с ней сальными железами; (2) мышечно-волокнистый слой, состоящий из мышц, соединительной ткани и пластинки предплюсны; и (3) конъюнктива век. 1 Веки во многих отношениях важны для здоровья глаз.Мигающий рефлекс в ответ на тактильные, химические или термические раздражители кожи, вибрисс, ресничек, конъюнктивы или роговицы служит для защиты глаза. Рефлекторное моргание (и слезотечение) также помогает удалить из глаза посторонние частицы. Веки образуют части преокулярной слезной пленки (например, мейбомиевые железы производят липиды, бокаловидные клетки конъюнктивы производят муцин) и способствуют распределению слезы по поверхности роговицы и ее удалению. Наконец, веки регулируют количество света, попадающего в глаз.
На поверхности кожи глаз лошади имеет три типа волос: вибриссы, реснички и кожные волосы (рис. 4-1). Обычно от двух до четырех вибрисс присутствуют на 2-3 см дорсальнее кантуса медиальной кости, а от 8 до 10 вибрисс выходят примерно на 1 см вентральнее от нижнего века и проходят параллельно межпальпебральной щели. Функция этих относительно жестких волосков заключается в обеспечении тактильных стимулов через черепной нерв (CN) V; прикосновение к вибриссам обычно вызывает закрытие век, поэтому этого следует избегать при осмотре глаза.Реснички век берут начало снаружи от отверстия мейбомиевых желез на глазном краю и могут быть связаны с другими модифицированными кожными железами (например, железами, подобными железам Зейса и Молла). Реснички век лошади большие и многочисленные на верхнем веке, но немногочисленные или отсутствуют на нижнем веке (см. Рис. 4-1). 2 Реснички век прежде всего служат для защиты роговицы, защиты глаза от света и обеспечения тактильной сенсорной информации. Тонкие мягкие кожные волоски различной плотности покрывают поверхность века.Область в пределах 0,5 мм от края века обычно имеет небольшое количество кожных волосков.
Заплюсна или пластинка предплюсны — это узкий плотный слой соединительной ткани, расположенный между конъюнктивой глазного яблока и поверхностью кожи века. Как верхнее, так и нижнее веко имеют пластинку предплюсны, но более полно она развита на верхнем веке. Лапки придают векам структуру и жесткость. 3 Лошади обладают хорошо выраженной орбитопальпебральной бороздой, наиболее заметной на верхнем веке (рис.4-2). 1 Эта борозда образует складку кожи, которая разделяет веко на глазничную и предплюсневую части. Глазничная часть лежит между дорсальным краем костной орбиты и глазным яблоком, а предплюсневая часть лежит поверх самого глазного яблока. Часто наблюдаются травматические разрывы верхнего века, которые разрывают эту борозду и требуют тщательного хирургического вмешательства.
Тарзальные, или мейбомиевые, железы представляют собой ряд хорошо развитых сальных желез век (рис. 4-3).Мейбомиевые железы расположены в один ряд, идущий параллельно краям века, и встроены в пластинку предплюсны. Железы открываются прямо на краях век в ряду равномерно расположенных отверстий, вместе известных как серая линия , важный хирургический ориентир. Мейбомиевые железы секретируют липидный слой прекорнеальной слезной пленки. К другим железистым структурам века лошади (см. Рис. 4-3) относятся сальные железы, связанные с ресничками (т.е.зейсовидные железы) и модифицированные потовые железы (т.е.э., моллевидные или ресничные железы). 3 — 5
Веки хорошо васкуляризированы продольными сосудами, которые проходят параллельно краям века и берут начало от скуловой, поверхностной височной и брюшной глазных артерий. 3 , 4 Отличное кровоснабжение обеспечивает хорошее заживление век после операции или травматического разрыва. Веки имеют значительный лимфатический дренаж, в первую очередь, к ипсилатеральным околоушным и нижнечелюстным лимфатическим узлам.Эта анатомическая особенность имеет клиническое значение при периокулярной неоплазии, особенно плоскоклеточной карциноме, потому что первичным местом метастазирования являются дренирующие лимфатические узлы. 6
Мускулатура век, иннервация, функция и клинические описания периокулярных моторных и сенсорных нервных блоков были рассмотрены в главе 1. Вкратце, моторная иннервация век происходит от CN III (глазодвигательный нерв) и CN VII ( лицевой нерв). Сенсорная иннервация ко всем аспектам века лошади исходит от CN V (глазная ветвь тройничного нерва) (рис.4-4). Мышцы век состоят из медиального levator anguli oculi medialis, levator palpebrae superioris, frontalis, orbicularis oculi, ретрактора anguli oculi, malaris и мышцы Мюллера (рис. 4-5). 1 Круговая мышца глаза, иннервируемая пальпебральной ветвью CN VII, окружает глазную щель, образуя сфинктер, закрывающий веки. Levator palpebrae superioris, иннервируемый CN III, берет начало в задней орбите, вставляется в волокна orbicularis oculi мышцы верхнего века и поднимает верхнее веко.Мышца malaris, иннервируемая ветвью CN VII, прикрепляется к orbicularis oculi волокнам нижнего века и выполняет функцию опускания нижнего века. Мышца Мюллера — это гладкие мышцы, иннервируемые симпатической нервной системой. Он ориентирован перпендикулярно краю века и придает «тон» предплюсне. Потеря симпатического тонуса мышц Мюллера возникает при синдроме Хорнера и приводит к птозу верхнего века. 7 — 9 Другие мышцы, которые управляют движением век лошади, включают в себя ретракторную угловую мышцу, которая втягивает и закрепляет латеральный угол глазной щели, а также мышцы, поднимающие угол медиального угла, и лобные мышцы, которые обеспечивают небольшой подъем верхнего века (Таблица 4-1 ).
Таблица 4-1 | Мышцы века лошади: иннервация и функция
CN, Черепной нерв.
У взрослой здоровой лошади глазная щель открыта примерно от 36 до 51 мм (в среднем 43,5 мм) в горизонтальной плоскости (от височной до носовой) и примерно на 25 мм в самом широком вертикальном измерении. 10 Боковой угол глазной щели обозначает область, где верхнее и нижнее веки соприкасаются во времени, а медиальный угол глазной щели — это место, где верхнее и нижнее веки соприкасаются в носу (см.рис.4-1). Строение век лошадей поддерживается не только пальпебральными мышцами, но и пальпебральными связками. Медиальная кантальная (пальпебральная) связка — это прочная связочная связка, прикрепляющая медиальный угол глаз к плотной периорбитальной фасции и надкостнице медиального края орбиты (см.