Контурная пластика носослезных борозд в Москве в клинике ЦИДК
ПОКАЗАНИЯ К ПРОЦЕДУРЕ
- Синяки и «темные круги» под глазами, а также потемневшая кожа вокруг глаз
- Проступившие сосуды на веках
- Мешки, отечность
- Впадины под глазами
- Глубокие мимические морщины
- Выраженные малярные мешки
- Выраженные отеки нижних век
- Грыжи нижних век
- Непереносимость составляющих элементов препарата
- Использование ранее перманентных (постоянных) филлеров для проведения подобной процедуры
- Хронические заболевания в стадии обострения
- Нарушения свертываемости крови
- Наличие воспалительного процесса или инфекции корректируемой зоны зоне
- Склонность к образованию келоидный и гипертрофических рубцов
- Беременность и период грудного вскармливания
ДЛИТЕЛЬНОСТЬ ПРОЦЕДУРЫ
60 мин.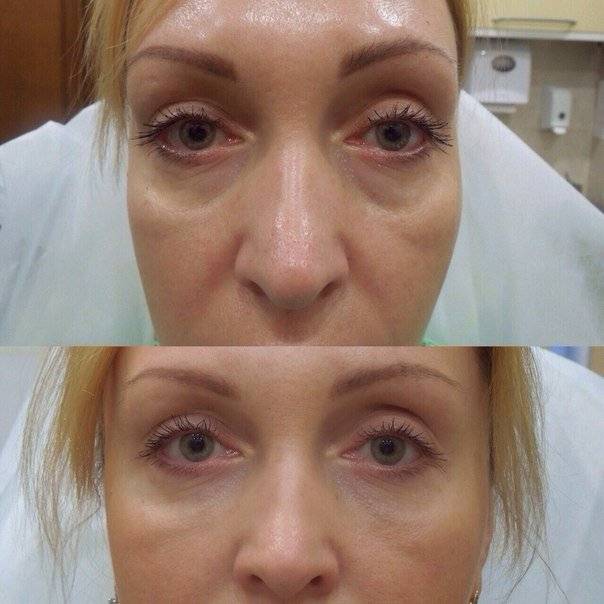
РЕЗУЛЬТАТЫ ПРОЦЕДУРЫ
Увлажняется сухая поврежденная кожа, происходит заполнение носослезной борозды, запускаются механизмы выработки эластина и коллагена, в результате чего происходит выравнивание носослезной борозды; улучшается цвет кожи, уменьшается выраженность «синевы» под глазами, заполняются впадины в подглазничной области, лицо выглядит отдохнувшим и свежим. Процедура контурной пластики носит быстрый, выраженный и продолжительный эффект коррекции лица и сохраняется в среднем от 6 месяцев, до года, в зависимости от качества вводимого препарата и индивидуальных особенностей пациента.
ЦЕНЫJUVEDERM VOLIFT 1 мл
22 600
JUVEDERM VOLIFT RETOUCH, 0,55 мл
15 500
BELOTERO SOFT 1 мл
17 000
BELOTERO BALANCE 1 мл
17 000
КАК ПРОХОДИТ ПРОЦЕДУРА В ЦИДК
Клиника ЦИДК гарантирует использование только сертифицированных препаратов, которые соответствуют мировым стандартам безопасности:
Restylane (Рестилайн), Perlaine (Перлайн), Juvederm (Ювидерм), Surgiderm (Суржидерм), Teosyal (Теосеаль), Yvoire (Ивуар).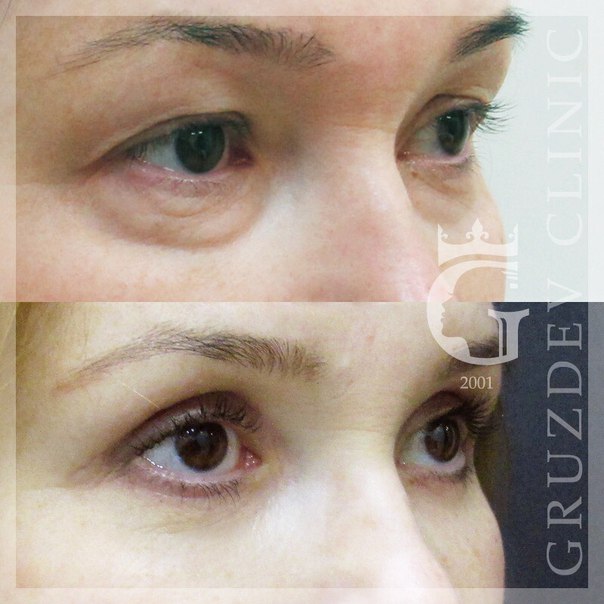 На консультации врач-косметолог подберет необходимый препарат, его количество и сообщит сколько процедур будет необходимо провести до желаемого результата.
На консультации врач-косметолог подберет необходимый препарат, его количество и сообщит сколько процедур будет необходимо провести до желаемого результата.
ЧТО ВХОДИТ В ПРОЦЕДУРУ?
1
Консультация врача-дерматолога, косметолога со сбором жалоб и анемнеза (в том числе уточняются аллергические реакции), также обсуждаются пожелания пациента.
2
Демакияж с двукратной обработкой антисептиком.
3
Обезболивание в зависимости от чувствительности и наличия аллергического анамнеза пациента может проводиться, либо не проводиться. В случае проведения — наносится аппликационная анестезия на 15-20 минут, либо инъекционное обезболивание.
4
Подготовка препарата для коррекции: вскрытие стерильной упаковки в присутствии пациента с демонстрацией серии, номера, а также срока годности препарата.
5
В асептических условиях проведение коррекции выбранным препаратом и определенной техникой введения (болюсная, микроболюсная, линейная, и т.д.)
6
В процессе процедуры пациент получает антистресс-шарик, который может сжимать.
7
После процедуры нанесение на область коррекции заживляющего крема.
Для избегания осложнений и появления побочных эффектов, врачи-косметологи нашего Института, собирают полную медицинскую информацию о пациенте, а также о перенесенных им ранее процедурах.
Хороший эффект оказывает сочетание процедуры контурной пластики носослезной борозды с лазерной шлифовкой периорбитальной области на аппарате DEKA и Acupulse, которая позволяет уплотнить эпидермис, выровнять его текстуру, скорректировать мелкие морщинки и омолодить лицо в общем.
Записаться
Процедуры! до и после | ФГБУ «Поликлиника №1» Управления делами Президента Российской Федерации
Коррекция носослезной борозды
На фото: вверху анфас и профиль до контурной пластики, внизу через несколько часов после.
Носослезная борозда — довольно заметная глубокая складка, проходящая от внутреннего уголка глаза к скуловой дуге.
С возрастными изменениями либо по генетическим причинам данные зоны становятся ярко выраженными. Лицо приобретает «маску усталости». Ведь часто наш возраст могут выдать не мелкие морщинки под глазами, а усталый взгляд.
Гиалуроновый гель высветляет темные круги под глазами, также устраняется проблема «запавшие глаза», исчезают синяки под глазами.
Процедура кропотливая и требует высокого профессионализма, так как гель выкладывается на надкостницу (во избежание мешков под глазами в виде «колбасок» из геля).
У пациентки в силу генетических особенностей с возрастом произошло перераспределение жировой ткани, стала более выраженная граница между мышечной частью скуловой зоны и гипотрофии жировой ткани под глазами. Но при этом у пациентки упругая кожа, что позволило сделать коррекцию. В противном случае сначала требуется, как правило, коррекция скуло-височной области, и только потом носослезной и нососкуловой борозды.
Процедура прошла безболезненно, так как используемый гель в своём составе содержит лидокаин (обезболивание). Также была сделана проводниковая анестезия через слизистую (как у стоматолога). Синяки и отеки отсутствуют.
Процедура по имплантации биодеградируемого филера на основе гиалуроновой кислоты в скуловую область, надкостнично
Заметно разглаживание носогубных складок, также при данной процедуре уходят «гусиные лапки» (мелкоморщинистость под глазами). Эффект держится 1,5 года. Спустя 2 года гель полностью биодеградирует.
До процедуры После процедуры Спустя 11 дней после процедуры
Контурная пластика скуловисочной области с помощью филлера на основе гиалуроновой кислоты
Контуры лица стали более очерчены.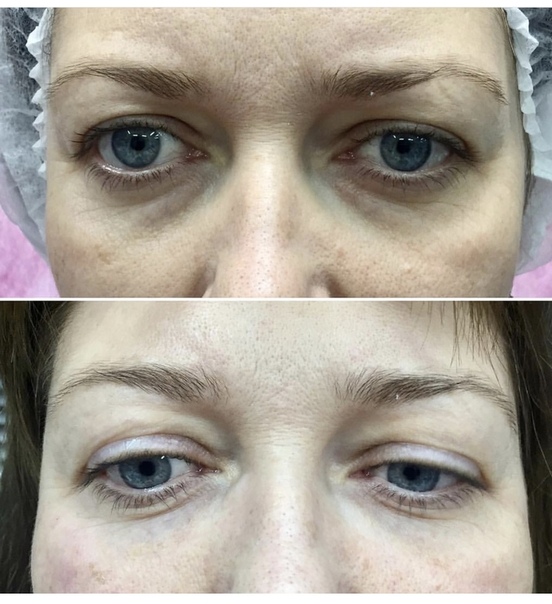 Результат мгновенный. Гель начинает биодеградировать спустя 1,5 года. По истечению двух лет полностью биодеградирует.
Результат мгновенный. Гель начинает биодеградировать спустя 1,5 года. По истечению двух лет полностью биодеградирует.
Ботулинотерапия
На фото виден эффект от инъекций ботулотоксина через 4 дня, через 2 недели. Пациентка отмечает полное разглаживание морщин. На глаза ушло 40 единиц Диспорта.
Контурная пластика носослезной борозды в Москве Свиблово — СВАО
Зона носослезной борозды одной из первых отражает состояние кожи лица, в том числе ее тонуса. Под воздействием вредных привычек, образа жизни и возраста в этой зоне могут появляться морщины, складки, мешки. Контурная пластика носослезной борозды в Центре эстетики и красоты “Визави” позволяет вернуть свежий внешний вид и восстановить качество кожи.
Особенности и преимущества
Иногда ярко выраженная носослезная борозда может быть генетически обусловлена, но чаще всего она появляется из-за того, что кожа теряет тонус или уменьшается количество мягких тканей. А также возможно проявление носослезной борозды при резком похудении. В любом случае, наличие борозды сразу меняет внешний вид и визуально добавляет несколько лет лицу.
А также возможно проявление носослезной борозды при резком похудении. В любом случае, наличие борозды сразу меняет внешний вид и визуально добавляет несколько лет лицу.
Современные технологии позволяют выровнять область носослезной борозды безоперационным способом. В Салоне красоты мы предлагает качественную контурную пластику этой зоны с помощью препаратов с гиалуроновой кислотой. Кислота не отторгается организмом, не вызывает аллергий и выводится естественным путем. Кроме того, гиалуроновая кислота стимулирует выработку коллагена и эластина, что также благоприятно сказывается на внешнем виде.
Основными преимуществами контурной пластики носослезной борозды являются:
-
Безоперационность
-
Безболезненность
-
Отсутствие аллергических реакций на препарат
-
Длительный эффект — результат сохраняется до года в зависимости от индивидуальных особенностей
-
Результат инъекций видно сразу после процедуры
-
Совместимость гиалуроновой кислоты с организмом
-
Минимальный реабилитационный период
-
Можно убрать как приобретенные, так и врожденные дефекты
Подготовка к контурной пластике простая: следует исключить физические нагрузки, отказаться от алкоголя и препаратов, которые разжижают кровь.
Этапы процедуры
1 | Консультация специалиста и подбор препарата |
2 | Демакияж и очищение кожи в зоне носослезной борозды |
3 | Нанесение обезболивающего состава |
4 | С помощью ультратонкой иглы в область носослезной борозды вводится препарат с гиалуроновой кислотой |
5 | Распределение препарата выполняется с помощью специальных движений |
Контурная пластика в Академии Красоты, Иркутск
Контурная пластика
Контурная пластика – это процедура, помогающая скорректировать мелкие врожденные и приобретенные кожные дефекты с помощью инъекционных препаратов.
 Контурная пластика лица является реальной
альтернативой пластической операции и поможет
Контурная пластика лица является реальной
альтернативой пластической операции и поможет избавиться почти от всех эстетических недостатков:
· разгладить мимические морщинки;
· коррекция области вокруг глаз и носослезной борозды;
· коррекция носогубных складок;
· удаление межбровных складок;
· коррекция губ и периоральной зоны;
· возрастное изменение овала лица.
Контурная пластика — процедура быстрого и, главное, безопареационного
вмешательства,
основанного на проверенных и безопасных препаратах.
Препараты для контурной пластики
Для этой процедуры косметологи применяют так называемые филлеры (от англ. filler — заполнитель) на основе
гиалуроновой кислоты. В нашей клинике используются препараты гаммы Teosyal, которые производятся
на основе 100% гиалуроновой кислоты неживотного происхождения и содержат низкий
уровень белка поэтому очень эффективны и абсолютно безопасны. Риск
аллергической реакции минимален,
Риск
аллергической реакции минимален,
т.к. препараты биосовместимы и полностью рассасываются с течением времени.
Как выполняется процедура?
Врач нашей клиники перед процедуру обязательно проведет диагностику и предупредит о возможных побочных эффектах (как правило, они отсутствуют), порекомендует средства по уходу после контурной коррекции. Только после этого врач подбирает подходящий препарат и проводит процедуру, иногда претворяя инъекции местной анестезией для обеспечения полной безболезненности. Филлер вводится под кожу тонкой иглой или канюлей, и поэтому большого дискомфорта не ощущается. Уже через час после процедуры можно отправиться домой.
Насколько болезненна процедура?
Самое частое опасение
любого клиента салона красоты – это страх боли. Почти 94 % пациентов перед
проведением первой процедуры уверены, что уколы болезненны. Этот страх
абсолютно естественный, и в лабораториях TEOXANE был создан ряд продуктов с
содержанием лидокаина – местной анестезии, используемой стоматологами и
хирургами всего мира. Процедура контурной коррекции, проведенная с применением этих филеров менее болезненна и
более комфортна.
Процедура контурной коррекции, проведенная с применением этих филеров менее болезненна и
более комфортна.
Как долго сохраняется результат?
Результат от использования продуктов TEOSYAL сохраняется на срок до 9 — 15 месяцев. Продолжительность эффекта зависит от концентрации филера и индивидуальных особенностей организма пациента.
Что будет, когда гель рассосется?
Постепенно действие геля закончится, и морщины вернутся. Но филлеры Teosyal не только разглаживают морщины и придают красивый объем губам, но и стимулируют кожу, активируя синтез собственного коллагена, эластина гиалуроновой кислоты, недостаток которых – основная причина возникновения морщин. Поэтому контурная пластика – это не только временная операция по омоложению, пусть нетравматичная и безопасная, но и активная профилактика старения кожи.Записаться на процедуру и узнать все подробности вы можете, позвонив по телефону +7 (3952) 234-555.
Инъекционная контурная пластика носослезной борозды
Одной из самых актуальных проблем в борьбе с возрастными дефектами кожи лица является коррекция слезной (носослезной) борозды, так как с ее появлением лицо сразу приобретает постаревший и слишком усталый вид.
Причина формирования носослезной борозды — гравитационное старение и, как следствие, образование инфраорбитальных грыж. Главной анатомической особенностью этой зоны является наличие септы — плотного образования, соединяющего кожу с периорбитальными мышцами. Септа фиксируется к костным структурам, благодаря чему смещение тканей в верхней трети лица менее значительно, чем в средней и нижней его третях. Однако провисание мягких тканей все-таки возникает — из-за растяжения и ослабления связок септы, которые удлиняются, но остаются прочно фиксированными к кости и коже; зрительно отмечаются западения в этой области. Местная липодистрофия приводит к тому, что эти дефекты проявляются более выражено. В мобильных зонах с минимальной фиксацией связок к коже образуются выпячивания. Свой вклад в старение лица вносят изменения подлежащих костных структур и атрофия подкожного жирового слоя.
Депрессия мягких тканей, начинающаяся от внутреннего угла глаза и простирающаяся латерально вниз, называется по-разному: и нососкуловая, и слезная (носослезная), и пальпебромалярная, и подглазничная борозда. На мой взгляд, следует выделять слезную и щечно-скуловую борозды. Первая – наиболее глубокая медиальная часть этого инволюционного дефекта кожи, располагающаяся ниже костного края орбиты, вторая — ее наружнолатеральное продолжение на скуловой области. При проведении инъекционной контурной пластики очень важно различать эти отделы, так как слезная борозда требует применения менее плотного наполнителя, а щечно-скуловая заполняется более плотными филлерами. И, следовательно, техника введения имплантатов будет тоже разная.
На мой взгляд, следует выделять слезную и щечно-скуловую борозды. Первая – наиболее глубокая медиальная часть этого инволюционного дефекта кожи, располагающаяся ниже костного края орбиты, вторая — ее наружнолатеральное продолжение на скуловой области. При проведении инъекционной контурной пластики очень важно различать эти отделы, так как слезная борозда требует применения менее плотного наполнителя, а щечно-скуловая заполняется более плотными филлерами. И, следовательно, техника введения имплантатов будет тоже разная.
Коррекция носослезной борозды препаратами гиалуроновой кислоты
Способов коррекции носослезной борозды на самом деле немного — это липофиллинг, введение препаратов гиалуроновой кислоты (ГК), а из хирургических методов – перемещение жировых комочков во время блефаропластики. Безусловно, хирургический путь позволяет надолго избавиться от слезной борозды, но всегда есть риск контурирования этих жировых комочков, что значительно ухудшает эстетический результат операции. По данным зарубежной литературы, липофиллинг дает пролонгированный результат, но по моим наблюдениям, длительность эффекта после применения этого метода не больше, чем после введения имплантатов на основе гиалуроновой кислоты.
По данным зарубежной литературы, липофиллинг дает пролонгированный результат, но по моим наблюдениям, длительность эффекта после применения этого метода не больше, чем после введения имплантатов на основе гиалуроновой кислоты.
Метод коррекции слезной борозды препаратами ГК стал более широко внедряться только в последние годы: во-первых, благодаря появлению менее плотных филлеров, а во-вторых — совершенствованию техник введения. У современных филлеров на основе ГК появилось еще одно и довольно значительное преимущество — стало возможным включение в их состав анестетика, что делает процедуры безболезненными и комфортными. Поэтому растет их популярность, причем не только у пациентов, но и у врачей: намного спокойнее работать, зная, что твой подопечный не испытывает никаких болезненных ощущений. Сейчас по распространенности эту процедуру можно приравнять к инъекционной коррекции носогубных складок.
Инъекции гиалуроновой кислоты безопасны, и при неудачном введении можно быстро вывести препарат. С другой стороны, малое количество мягких тканей, близкое расположение важных анатомических образований (нервно-сосудистых пучков) в периорбитальной зоне определяют риск при проведении здесь инъекционной контурной пластики. Риск, но не невозможность! Самое главное для врача — это правильный выбор плотности филлера, адекватные объем и глубина введения препарата.
С другой стороны, малое количество мягких тканей, близкое расположение важных анатомических образований (нервно-сосудистых пучков) в периорбитальной зоне определяют риск при проведении здесь инъекционной контурной пластики. Риск, но не невозможность! Самое главное для врача — это правильный выбор плотности филлера, адекватные объем и глубина введения препарата.
Противопоказания для применения наполнителей в этой области – общие для всех процедур с ГК: аутоимунные и онкологические заболевания; заболевания в стадии обострения; воспалительные и/или инфекционные процессы в области предполагаемой инъекции; нарушение свертываемости крови; беременность и лактация; миастения; склонность к развитию гипертрофического рубцевания; гиперчувствительность к ГК; наличие в коже нерассасывающихся гелей.
Не рекомендуется вводить препарат одновременно с лазерным лечением, химическим пилингом, дермабразией, на фоне приема антибиотиков, аспирина или нестероидных противовоспалительных медикаментов. Кроме того, нужно помнить о таком противопоказании к введению филлера, как склонность к отекам, отмеченная в анамнезе. Относительным противопоказанием можно считать наличие больших выраженных инфраорбитальных грыж, которые сами по себе очень гидрофильны и вызывают отек. При выраженных грыжах у врача есть соблазн ввести больший объем препарата для достижения хорошего выравнивающего эффекта, но поддаваться ему не стоит: можно спровоцировать появление вторичных отеков.
Кроме того, нужно помнить о таком противопоказании к введению филлера, как склонность к отекам, отмеченная в анамнезе. Относительным противопоказанием можно считать наличие больших выраженных инфраорбитальных грыж, которые сами по себе очень гидрофильны и вызывают отек. При выраженных грыжах у врача есть соблазн ввести больший объем препарата для достижения хорошего выравнивающего эффекта, но поддаваться ему не стоит: можно спровоцировать появление вторичных отеков.
Преимущества препаратов на основе стабилизированной гиалуроновой кислоты (ГК) заключаются, во-первых, в контролируемости действия — есть возможность их ускоренного выведения, а во-вторых, в прозрачности наполнителей на основе ГК. Слабое же звено обусловлено их гидрофильностью. С другой стороны, при правильном подходе этот недостаток может стать и достоинством: максимальное выравнивание рельефа достигается при меньшем объеме введенного филлера. В своей практике я предпочитаю препараты на основе ультракогезивной формулы ГК – 3D Matrix. Работая с пациентами-мужчинами, использую более гидрофильный препарат, в состав которого включен анестетик лидокаин (0,3%) . Препарат предназначен для коррекции средних по глубине морщин. Ввожу его в малых дозировках и обязательно в 2 этапа с интервалом в 2 недели. Для инъекционной контурной пластики носослезной борозды у женщин использую препарат с этой же формулой ГК (ввожу тоже в 2 этапа), но с наименьшим количеством поперечных сшивок и с концентрацией 18 мг/г, предназначенный для введения в поверхностные слои: он дает меньший риск отечности.
Работая с пациентами-мужчинами, использую более гидрофильный препарат, в состав которого включен анестетик лидокаин (0,3%) . Препарат предназначен для коррекции средних по глубине морщин. Ввожу его в малых дозировках и обязательно в 2 этапа с интервалом в 2 недели. Для инъекционной контурной пластики носослезной борозды у женщин использую препарат с этой же формулой ГК (ввожу тоже в 2 этапа), но с наименьшим количеством поперечных сшивок и с концентрацией 18 мг/г, предназначенный для введения в поверхностные слои: он дает меньший риск отечности.
Результат процедуры виден сразу: происходит заполнение впавшей борозды, рельеф и цвет кожи выравниваются, темные круги и синева под глазами становятся менее выраженными — лицо выглядит намного моложе. Причем в течение нескольких дней омолаживающий эффект будет нарастать. Даже по истечении года глубина слезной борозды остается значительно меньшей, чем была до процедуры. Об ухудшении состояния слезной борозды не может идти и речи. Часто спрашивают, не будет ли введенный гель просвечивать через кожу. Если врач правильно провел процедуру, избежав гиперкоррекции, то имплантат не будет заметен ни пациенту, ни окружающим.
Часто спрашивают, не будет ли введенный гель просвечивать через кожу. Если врач правильно провел процедуру, избежав гиперкоррекции, то имплантат не будет заметен ни пациенту, ни окружающим.
Техники введения филлера с ГК
Существуют несколько техник инъекций: точечная, линейно-ретроградная, веерная. Относительно недавно разработана методика введения филлера с помощью канюли.
Мой опыт показывает, что предпочтение следует отдать линейно-ретроградной технике, так как именно она вызывает меньшее повреждение тканей. Как правило, при ее применении гематом не возникает, иногда могут появиться петехии. Чтобы их избежать, достаточно в течение 5 минут после процедуры подержать хладопакет в зоне инъекций. Если необходимо одновременно скорректировать и щечно-скуловую зону, я использую канюлю 27G (мягкую), техника введения та же. Канюля очень удобна в работе, так как при ее применении кожа меньше травмируется и гематом остается меньше.
Точечную технику инъекций лучше использовать для коррекции дефекта в области внутреннего угла глаза. Веерная техника показана в случае, когда носослезная борозда выходит на скуловую область, то есть возникает необходимость корректировать еще и саму скуловую область.
Глубина введения препарата зависит от строения лица, возраста, расы и пола пациента. Объемы вводимого наполнителя тоже разные. Если выполняем пластику только слезной борозды, то в среднем на первую процедуру приходится по 0,15-0, 2 мл препарата с каждой стороны, через 2 недели на втором этапе коррекции — по 0,1 мл.
В постпроцедурный период мы рекомендуем пациентам в течение двух недель избегать приема жидкостей в чрезмерном количестве, особенно на ночь.
Сложным вопросом остается введение филлеров пациентам после блефаропластики нижних век. В ходе этой операции, как правило, разрушается септа (напомним: тонкая оболочка, проходящая между кожей и мышцами глаза), и в области нижних век при избыточном или агрессивном введении препарата возможно его смещение в преддверие орбиты глаза. Этим пациентам нужно вводить небольшой объем филлера в слой подмышечной жировой клетчатки носослезной борозды, таким образом достигается хороший корригирующий эффект без риска контурирования имплантата. Однако надо очень строго контролировать границы введения и объем материала: не следует выходить за пределы костного края орбиты, так как в области внутреннего угла глаза находятся слезоотводящие пути и их сдавливание может привести к нарушению выведения слезы и слезотечению.
Этим пациентам нужно вводить небольшой объем филлера в слой подмышечной жировой клетчатки носослезной борозды, таким образом достигается хороший корригирующий эффект без риска контурирования имплантата. Однако надо очень строго контролировать границы введения и объем материала: не следует выходить за пределы костного края орбиты, так как в области внутреннего угла глаза находятся слезоотводящие пути и их сдавливание может привести к нарушению выведения слезы и слезотечению.
Клинический пример
Пациентке после блефаропластики для коррекции носослезной борозды был введен филлер на основе гиалуроновой кислоты (объемом 0,8 мл), который уже содержит в составе анестетик. При улыбке гель смещался на орбиту глаза; при спокойном выражении лица смещения не происходило. Возникшее осложнение связано с тем, что врач не был проинформирован о проведенной блефаропластике и не учел этот важный факт анамнеза. По моему мнению, препарат был введен слишком поверхностно и в большем, чем было нужно, объеме.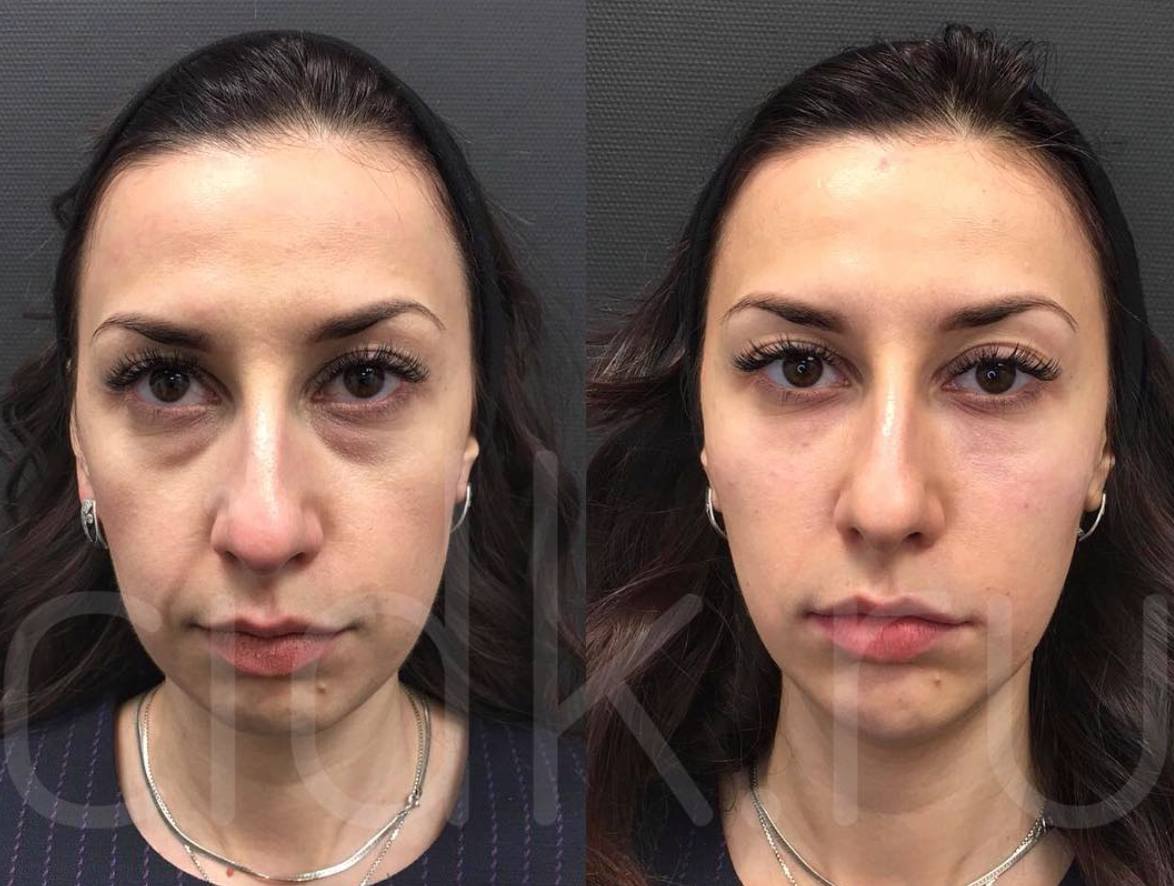 Кроме того, был выбран слишком плотный наполнитель.
Кроме того, был выбран слишком плотный наполнитель.
Для устранения смещения препарата было решено ускорить выведение геля: дважды, с перерывом в 7 дней, вводили гиалуронидазу 1500 ЕД. Результатом пациентка осталась довольна. Но возникает вопрос о том, стоит ли вообще в подобных ситуациях прибегать к коррекции носослезной борозды. На мой взгляд, нет. Лучше провести коррекцию щечно-скуловой зоны методом капли или канюлей линейно-ретроградно, в зависимости от предпочтений врача, в результате визуально выраженность носослезных борозд будет меньшей.
Если говорить об области нижних век, то здесь прекрасный визуальный эффект омоложения дает сочетанное проведение инъекционной контурной пластики и фракционного фототермолиза (ФФТ). По данным пилотных исследований, лазерное излучение не оказывает значимого воздействия на введенную в кожу ГК (J.D. Carruthers, А.Carruthers, Р. Trevidic, 2008; М. Freeman, А. Gosain, М. Klein, 2005), поэтому можно комбинировать эти две процедуры, с учетом глубины введения филлера и воздействия лазера. На сегодняшний день при применении этого комбинированного метода не отмечено каких-либо изменений филлера либо окружающих тканей, а также ускоренного выведения наполнителя.
На сегодняшний день при применении этого комбинированного метода не отмечено каких-либо изменений филлера либо окружающих тканей, а также ускоренного выведения наполнителя.
Но все-таки практического опыта использования подобной комбинации в периорбитальной зоне накоплено еще мало. Поэтому лучше назначать эти две процедуры последовательно. Сначала проводится фракционный фототермолиз курсом из 3-4 процедур с интервалом между ними в 1 месяц. ФФТ обеспечивает ремоделирование кожи за счет частичного повреждения кожного покрова, во время процедуры разрушается 5% поверхности обрабатываемого участка. Затем, через 3-4 недели после курса ФФТ, вводится филлер на основе ГК. Решаемые клинические задачи – повышение упругости, осветление кожи, сглаживание рельефа.
Есть еще один круг пациентов, у которых филлинг носослезной борозды требует особого подхода, — представители старшей возрастной группы с выраженным гравитационном птозом мягких тканей. Сопровождающее его растяжение связок затрудняет диагностику, неточности которой приводят к ошибкам при коррекции данной зоны. По своему опыту и наблюдениям коллег знаю, что, как правило, хорошие результаты достигаются при меньшем объеме введения наполнителя, который определяется индивидуально для каждого конкретного случая, в зависимости от деформации этой области. Также на размещение введенного препарата оказывают влияние толщина эпидермиса и дермы, эластичность и увлажненность кожи.
Сопровождающее его растяжение связок затрудняет диагностику, неточности которой приводят к ошибкам при коррекции данной зоны. По своему опыту и наблюдениям коллег знаю, что, как правило, хорошие результаты достигаются при меньшем объеме введения наполнителя, который определяется индивидуально для каждого конкретного случая, в зависимости от деформации этой области. Также на размещение введенного препарата оказывают влияние толщина эпидермиса и дермы, эластичность и увлажненность кожи.
Очень часто с просьбой устранить выраженную носослезную борозду, придающую лицу чрезмерно усталый вид, в клинику обращаются представители сильного пола. Однако при проведении контурной пластики этой зоны лица у мужчин должны учитываться более сильные мышцы лица и септа, а также более глубокие слезные борозды вследствие натяжения внутреннего мышечного каркаса и меньшее количество подкожно-жирового слоя у мужчин, поэтому им нужно вводить филлер в большем, чем женщинам, объеме.
Профилактика и устранение осложнений
Инъекционная контурная пластика, в том числе и носослезной борозды, не требует особой подготовки пациента.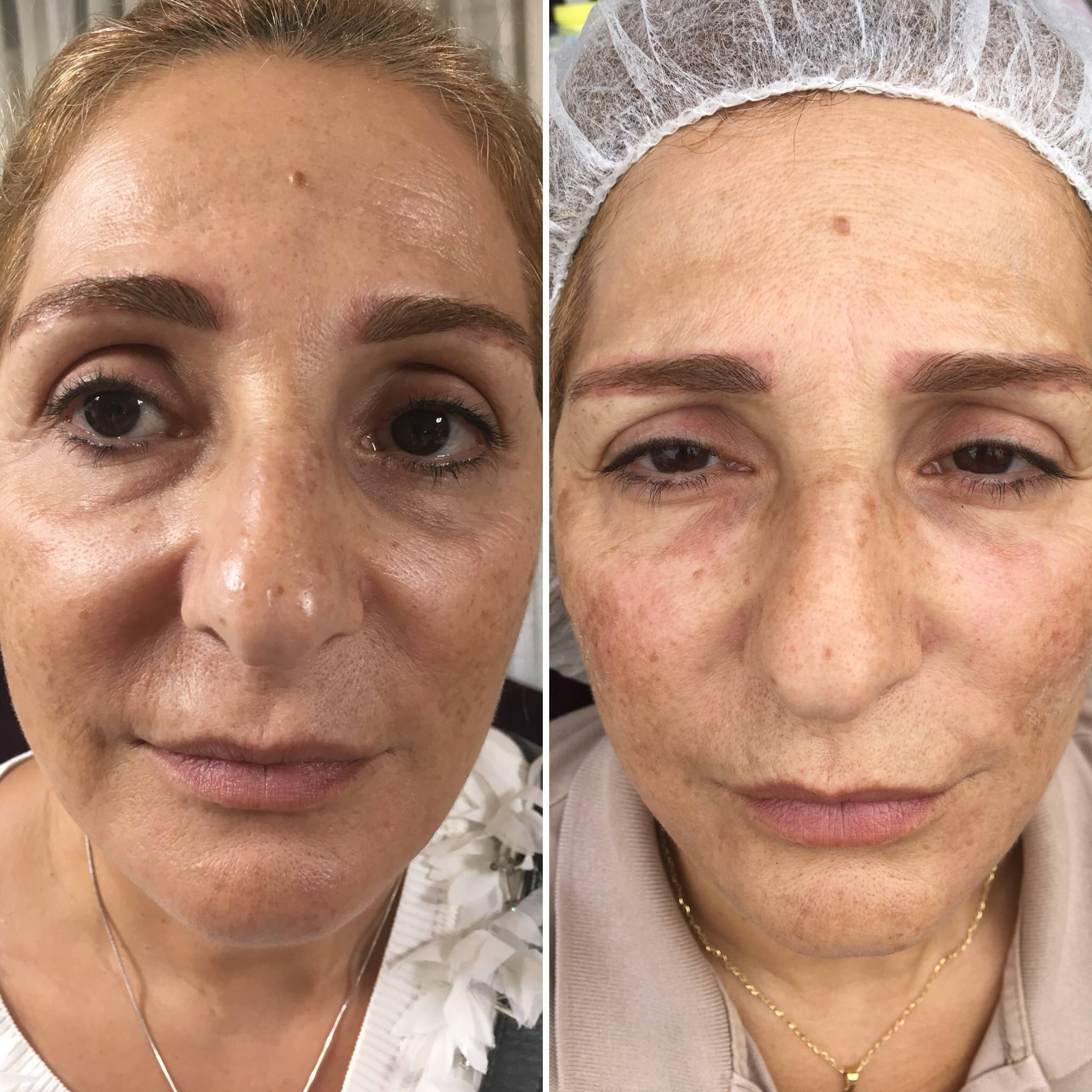 А вот сбор подробного анамнеза – крайне необходим.
А вот сбор подробного анамнеза – крайне необходим.
Наиболее частые ошибки при проведении этой процедуры — поверхностное введение препарата и большие его объемы, а также не взятые в расчет индивидуальные особенности строения лица пациента.
Что помогает избегать ошибок при коррекции данной области?
Первое и обязательное требование — детальное знание врачом топографической анатомии лица, и в частности обсуждаемой зоны. Ведь спектр инъекционных вмешательств постоянно расширяется, разрабатываются новые техники не только интрадермальных и подкожных, но и глубоких супрапериостальных инъекций с помощью иглы или канюли. С другой стороны, неудовлетворительные результаты коррекции носослезной борозды, к сожалению, далеко не редкость. Так что это требование продиктовано самой косметологической практикой.
Из осложнений инъекционной контурной пластики чаще всего встречаются смещение и инфицирование имплантата.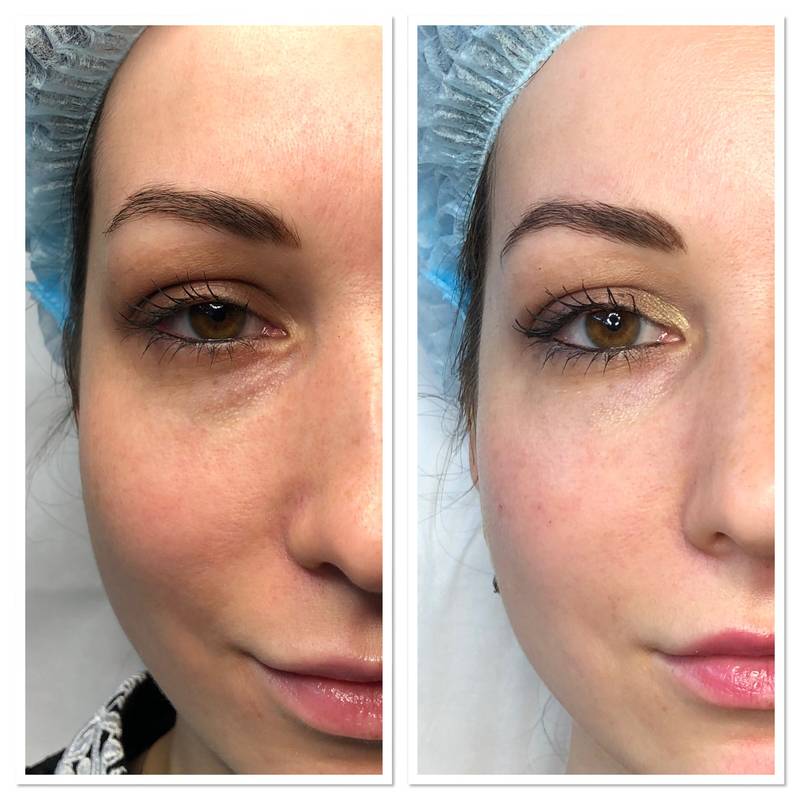 Первое условие недопущения их развития – введение небольших объемов препарата и точная глубина введения. Для устранения смещения мы применяем гиалуронидазу, а при развитии воспаления — антибиотики широкого спектра действия, антигистаминные препараты.
Первое условие недопущения их развития – введение небольших объемов препарата и точная глубина введения. Для устранения смещения мы применяем гиалуронидазу, а при развитии воспаления — антибиотики широкого спектра действия, антигистаминные препараты.
Как уже было сказано, почти все филлеры в своей основе имеют гидрофильные полимеры, поэтому возможно появление отечности в области нижних век, которая усиливается за счет компрессионного нарушения лимфооттока. Такие отеки могут сохраняться в течение нескольких месяцев до полного рассасывания препарата. В этом случае мы проводим физиотерапевтические процедуры: ультразвуковой форез с гиалуронидазой либо гидрокортикозоновой мазью — 7 процедур с интервалом в 1 день.
Кроме того, при подкожном введении филлеров в целях коррекции носослезной борозды может развиться и некроз. В моей практике этого не было ни разу, но в литературе описаны единичные случаи. В такой ситуации рекомендуют применение иммуномодуляторов и местное лечение антибиотиками.
В заключение подчеркну главное: нецелесообразно и малоэффективно вводить филлер только в слезную борозду — нужно работать с объемами лица, обязательно затрагивать щечно-скуловую область, сами скулы, подбородок, корректировать овал. Приступая к коррекции слезной борозды, необходимо проанализировать признаки старения конкретного типа лица. Особое внимание нужно обращать на недостаточность объема в зоне щек и скул. В этом случае, если «добавлять объем» только в верхней трети лица, вряд ли удастся получить оптимальный эстетический результат. Врачу-косметологу необходимо развивать объемное видение лица.
Заполнение носослезной борозды филлерами ᐉ Цена контурной пластики носослезной борозды в Полтаве
Формирование пальпебромной борозды начинается ближе к 30 годам. Среди частых причин его появления – истончение подкожного жира в области под глазами и генетическая предрасположенность. Лицо приобретает более усталый, «обвисший» вид, так как кожа начинает обвисать.
Вы можете удалить носослезную борозду, введя в эту область филлер.Такая коррекция позволяет восполнить недостаток подкожного жира и вернуть лицу более молодой вид. Наполнение филлером выравнивает кожу под глазами и омолаживает взгляд, а сама процедура получает положительные отзывы.
Какие показания и противопоказания к процедуре?
Как и при любой процедуре контурной пластики лица, есть показания к коррекции носослезной борозды. В этом случае услуга рекомендуется при:
- появились потемнения под глазами;
- обвисла кожа под глазами; В этой области образовалась сосудистая сеть
- .
Возрастных ограничений, с которых можно начинать пломбирование пальпебромной борозды филлером, нет. Регистрация на данном сервисе доступна всем девушкам, достигшим совершеннолетия.
Тем не менее, существует ряд противопоказаний для такой контурной пластики. Среди них:
- наличие жировых грыж нижних век;
- эластоз;
- инфекционное заболевание данной местности;
- введение силикона или препаратов неуточненного происхождения в подглазничную зону в анамнезе.

Также стоит отложить запись на процедуру при повышенной температуре, беременности или ОРВИ.
Подготовка и осуществление исправления
1
Подготовка
- Предварительная консультация хирурга.
- За двенадцать дней до операции необходимо пройти лабораторное обследование.Список анализов
2
Процесс
- введение препаратов гиалуроновой кислоты для восстановления объема
В качестве филлера для коррекции носослезной железы используют либо липофиллер, либо препараты гиалуроновой кислоты. После того, как сделан выбор и способ введения препарата, начинается подготовительный этап.Включает в себя:
- Чистка лица;
- Маркировка зоны, в которую будет производиться инъекция;
- Введение местной анестезии — чаще всего это крем.

- Подождите 20 минут, пока подействует анестетик.
Сам процесс длится около часа, в течение которого препарат постепенно вводится канюлей в предварительно отмеченную область. Это происходит не за один укол, а малыми дозами по заранее проведенной линии. После этого кожу мягко массируют, что способствует более равномерному распределению филлера.
Больница или амбулатория
амбулаторный
Чего ожидать после процедуры?
После коррекции за счет инъекций появляется небольшой отек, который проходит через несколько дней. Это нормально, и вы можете ускорить реабилитацию, прикладывая холод к области коррекции.
В период восстановления необходимо придерживаться некоторых ограничений:
- избегать высоких температур и влажности, например, в саунах и банях;
- отказаться от скрабов и любых абразивных процедур для лица;
- откажитесь от острой и очень горячей пищи.

Соблюдение этих правил в течение десяти дней предотвратит осложнения, которые могут возникнуть после процедуры. Осложнения могут проявляться как легким дискомфортом, так и сложными и опасными состояниями, поэтому стоит ответственно отнестись к соблюдению правил восстановительного периода.
Возможные распространенные осложнения:
- опухоль или синяк;
- аллергические реакции;
- ощущение сухости глаз;
- инфекционные болезни глаз и кожи под ними;
- прокатка наполнителя при его миграции;
Наши врачи знают, как минимизировать вероятность осложнений.Однако успех процедуры зависит и от соблюдения ограничений после нее. Эти десять дней восстановительного этапа позволят вам закрепить хорошие результаты, которые обычно заметны сразу после процедуры.
Результаты коррекции
Первое, что интересует пациентов после того, как они узнают, сколько стоит процедура, это результат процедуры и стойкость эффекта. Результат коррекции появляется сразу после заполнения участка филлером через канюлю, но окончательно оценить эффект можно после восстановительного периода, который должен защитить от осложнений.
Результат коррекции появляется сразу после заполнения участка филлером через канюлю, но окончательно оценить эффект можно после восстановительного периода, который должен защитить от осложнений.
При соблюдении всех правил ухода за кожей после процедуры вы заметите разглаживание пальпебромной борозды, выравнивание рельефа кожи под глазами и повышение ее эластичности.
Сколько стоит коррекция носослезной борозды?
Стоимость процедуры рассчитывается в зависимости от выбранного препарата и его дозы. Цены на препараты указаны на сайте, а окончательная стоимость с учетом цены канюли и наполнителя будет рассчитана на консультации.
Контурная пластика у нас
Наша клиника в Полтаве предлагает полный спектр услуг в области эстетической медицины и инъекционной косметологии. Более десяти лет мы собираем положительные отзывы клиентов со всей Украины – к нам часто приезжают пациенты из Киева и Харькова.
Сама клиника расположена в историческом центре Полтавы, среди памятников архитектуры. Для клиентов из Киева, Харькова и других городов Украины мы предлагаем удобное планирование процедур и возможность наблюдения за пациентами после операции.
Для клиентов из Киева, Харькова и других городов Украины мы предлагаем удобное планирование процедур и возможность наблюдения за пациентами после операции.
Мы рады приветствовать пациентов, которые так же, как и мы, ценят красоту и молодость.
Пластическая хирургия глаза | Пластическая хирургия
Пластические хирурги могут решить проблемы, связанные с глазами, такие как опущение век, закупорка слезных протоков или чрезмерное слезоотделение.
Когда операция на глазах полезна?
Операция на веках, также называемая подтяжкой глаз или блефаропластикой, помогает удалить лишнюю кожу в области глаз.
Хирургия верхних век удаляет дряблую или дряблую кожу и избыточные жировые отложения, которые создают лишние складки или нарушают естественный контур глаз. Хирургия нижних век удаляет лишнюю кожу и мелкие морщинки, подтягивает кожу и мышцы, моделирует глубокие выпуклые ткани и удаляет лишний жир, который вызывает обвисание или «мешки» под глазами.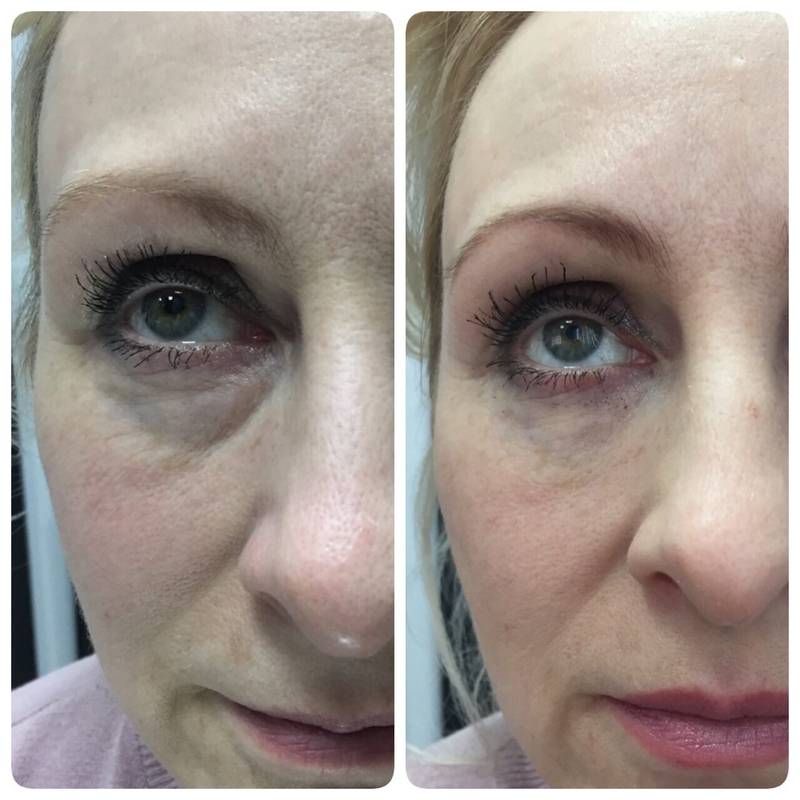
Люди с обструкцией слезных протоков, которая может быть вызвана возрастными изменениями, инфекцией, воспалительными заболеваниями, приемом лекарств и опухолями, могут страдать от чрезмерного слезотечения, слизистых выделений, раздражения, отека, боли и инфекции.Хирургия слезного канала может облегчить эти проблемы.
Птоз (произносится как «toe-sis»), также называемый опущением век или тяжелыми веками, относится к опущению верхнего края века, при котором веко закрывает часть зрачка. Птоз можно исправить с помощью операции нависшего века, которая подтягивает мышцу, поднимающую веко.
Как проводится операция на глазах?
Для фиксации или шунтирования слезных протоков может быть выполнено множество различных процедур, в зависимости от серьезности, источника и степени закупорки слезных протоков.
Операция по дакриоцисториностомии (ДЦР) является наиболее распространенной и проводится для обхода закупоренного носослезного протока и создания нового прохода из слезного мешка в нос. Частичную закупорку носослезного протока можно лечить путем расширения протока и установки временного стента через систему.
Частичную закупорку носослезного протока можно лечить путем расширения протока и установки временного стента через систему.
Операции на слезных путях выполняются в амбулаторных условиях, и пациенты обычно имеют минимальные синяки или отеки и отмечают уменьшение слезотечения в течение одной-двух недель.
Каких результатов можно ожидать?
В зависимости от типа глазной хирургии в результате достигается либо гладкость в области глаз, нормальный отток слезы, либо улучшение функции мышц век и улучшение поля зрения. Следование инструкциям вашего хирурга имеет важное значение для успеха вашей операции.
© Intermountain Healthcare, 2018. Все права защищены. Содержимое, представленное здесь, предназначено только для вашего ознакомления. Это не замена профессиональной медицинской консультации, и ее не следует использовать для диагностики или лечения проблем со здоровьем или заболеваний.Пожалуйста, проконсультируйтесь с вашим лечащим врачом, если у вас есть какие-либо вопросы или опасения.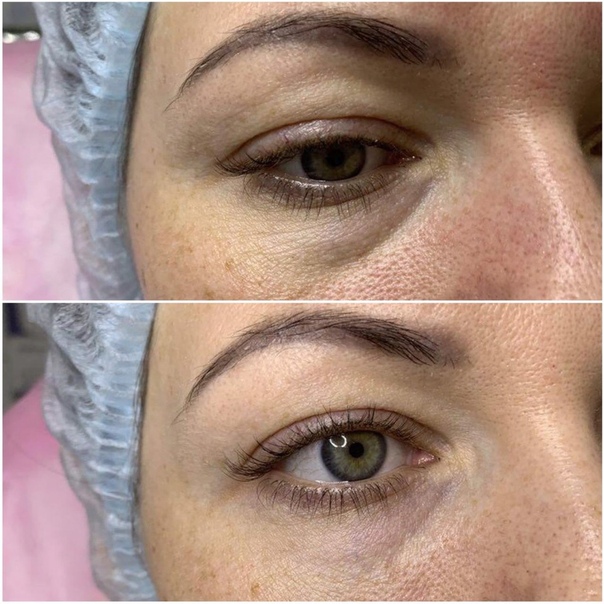
Слезная система Бойсе | Непроходимость носослезного протока Айдахо
Главная / Реконструктивная / Слезная система
Обзор, признаки и симптомы препятствия
- Слезная железа вырабатывает слезы, которые попадают в «проток», по которому слезы оттекают из глаза в нос. Наиболее распространенные симптомы : Если у человека закупоренный «слезный проток», слезы не только вытекают из век и стекают по лицу, но и застойные слезы внутри системы могут инфицироваться.
- (1) чрезмерное слезотечение (слезы могут течь по лицу) и
- (2) слизистые выделения
- Это может привести к повторяющимся покраснениям глаз и инфекциям.
- Чрезмерное слезотечение также может вызывать вторичные изменения кожи нижних век.
Врожденная непроходимость носослезного канала
Носослезный проток — это проток, который соединяет слезные железы глаза с полостью носа. В этой статье мы кратко рассмотрим эпидемиологию, клиническую картину и общие причины этого состояния.
В этой статье мы кратко рассмотрим эпидемиологию, клиническую картину и общие причины этого состояния.
Эпидемиология
- Клинические исследования показали, что непроходимость носослезного канала возникает у 2–4 из 100 новорожденных. Однако это число резко возрастает у детей с синдромом Дауна, и статистика показывает, что у 22-36% развивается это состояние.
- Существует ряд различных причин непроходимости носослезного протока. Эпидемиологическая статистика показала, что из всех случаев 35% из них собственно обусловлены непроходимостью, 15% возникают из-за неправильного формирования отверстия слезоотводящего канала (точечная агенезия), 10% имеют те или иные формы аномального соединения i.е. врожденные свищи и 5% имеют дефекты строения головы и лица.
- Таким образом, врожденная непроходимость носослезного канала не зависит от расы и пола. Обычно наблюдается у новорожденных.
- Врожденная непроходимость носослезного протока может иметь многочисленные клинические проявления.
 Эти состояния приносят с собой различную степень заболеваемости и смертности.
Эти состояния приносят с собой различную степень заболеваемости и смертности. - Первоначальное состояние, которое может возникнуть, — амниотоцеле. Здесь наблюдается растяжение слезопродуцирующей железы i.е. слезная железа. Амниотическая жидкость попадает в слезный мешок и задерживается в нем. Это может привести к отеку слезного мешка. Лечить это можно путем введения небольшого зонда через носослезный канал.
- Дакроцистит — еще одно состояние, которое может развиться при воспалении и растяжении слезного мешка. Это происходит в неонатальном периоде, то есть сразу после рождения ребенка. У этих больных лечением также является зондирование слезного мешка через носослезный канал.
- Наконец, у новорожденных с сужением носослезного протока может иметь место скопление гноя или гноя в слезном мешке. Это может проявляться постоянным слезотечением или выделением гноя из глаза. Лечение обычно включает антибиотики, компрессию и массаж слезного мешка. Если не лечить, у новорожденных каждое утро может наблюдаться спутанность глаз и чрезмерное слезотечение.

- простая непроходимость
- врожденный свищ (вид слева)
- острый дакриоцистит
- врожденное дакриоцеле или мукоцеле
Клиническая картина
Сбор анамнеза является важной частью постановки диагноза.Возможно, в семейном анамнезе были проблемы с носослезными путями и другие аномалии, такие как глаукома. Подробное обследование глаза полезно для определения наличия у пациента врожденного заболевания носослезного канала.
Специальный тест, известный как тест на исчезновение красителя, полезен для определения наличия препятствий. Кроме того, необходимо провести тесты, чтобы установить, есть ли у пациента глаукома.
Причины
Непроходимость носослезного протока не очень распространена, но имеет некоторые признанные причины.В тройку основных причин входят
- генетические причины, т. е. наличие в семейном анамнезе непроходимости носослезного канала
- преждевременные роды
- употребление наркотиков матерью во время беременности
Обычно сопровождается другими патологиями глаз.
Лечение
- 9 из 10 случаев разрешаются в течение первого года жизни. При необходимости может быть полезен массаж слезной железы.
- У пациентов, у которых это не работает, использование зонда может излечить до 95% случаев.Другие процедуры включают введение трубки в носослезную железу или введение баллонного катетера.
- Специальные хирургические процедуры включают дакроцисториностомию — процедуру, которая помогает восстановить нормальный слезоотток.
Приобретенная (НАЧАЛО ВЗРОСЛЫХ) Непроходимость носослезного канала
Эпифора — это чрезмерное слезоотделение, вызванное дисбалансом слезопродукции и оттока слезы. Помимо состояний, вызывающих аномальное увеличение слезопродукции, наиболее вероятной причиной эпифоры является нарушение оттока слезы.Это может быть либо функциональным из-за смещения точки, дряблости век, слабости круговой мышцы или паралича лицевого нерва, либо анатомическая обструкция может блокировать отток слез.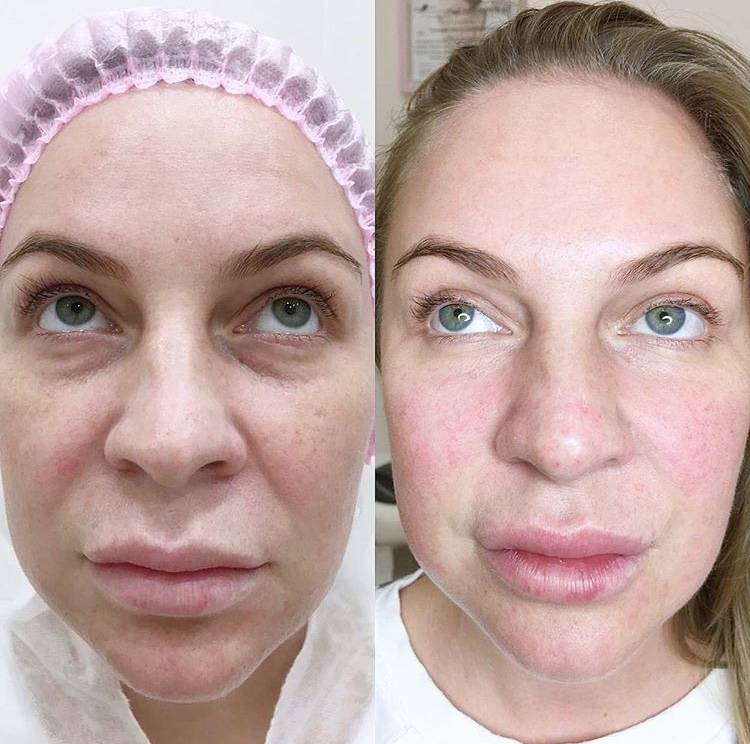 Анатомическая непроходимость носослезного протока может быть врожденной, возникающей в неонатальном периоде, или приобретенной, проявляющейся во взрослом возрасте.
Анатомическая непроходимость носослезного протока может быть врожденной, возникающей в неонатальном периоде, или приобретенной, проявляющейся во взрослом возрасте.
Классификация приобретенной обструкции носослезного дренажа (NLDO)
Приобретенная непроходимость носослезного дренажа может быть первичной или вторичной.
- Первичная приобретенная непроходимость носослезного дренажа (PANDO) вызывается воспалением или фиброзом без какой-либо провоцирующей причины. Название было дано Линбергом и Маккормиком в 1986 году.
- Вторичная приобретенная обструкция слезоотводящих путей (SALDO) далее классифицируется в зависимости от этиологии как инфекционная, воспалительная, опухолевая, травматическая и механическая. Эта классификация была предложена Бартли.
Патофизиология/статистика
- Хотя частота обструкции носослезного дренажа встречается довольно часто, она неизвестна.У него нет расовой принадлежности.
- PANDO чаще наблюдается у женщин среднего и пожилого возраста.
 Это связано со значительно меньшими размерами нижней носослезной ямки и среднего носослезного протока у женщин. У женщин среднего возраста наблюдаются изменения размеров костного носослезного канала, которые совпадают с остеопоротическими изменениями в других частях тела, что подтверждает более высокую частоту PANDO у женщин. Некоторые предполагают, что внезапные гормональные изменения вызывают генерализованную деэпителизацию, предрасполагающую к закупорке узкого протока отслоившимися инородными телами.
Это связано со значительно меньшими размерами нижней носослезной ямки и среднего носослезного протока у женщин. У женщин среднего возраста наблюдаются изменения размеров костного носослезного канала, которые совпадают с остеопоротическими изменениями в других частях тела, что подтверждает более высокую частоту PANDO у женщин. Некоторые предполагают, что внезапные гормональные изменения вызывают генерализованную деэпителизацию, предрасполагающую к закупорке узкого протока отслоившимися инородными телами. - SALDO этиологически классифицируется как инфекционный, воспалительный, неопластический, травматический и механический.
- Инфекционная обструкция слезоотводящих путей: Бактерии, вирусы, грибки и паразиты, которые были вовлечены, следующие:
- Бактериальные причины. Наиболее распространенными причинами являются Actinomyces, Propionibacterium, Fusobacterium, Bacteroides, Mycobacterium и Chlamydia.
- Вирусные причины – чаще всего вирус герпеса. Вследствие канальцевой непроходимости и повреждения.

- Грибковые причины – Aspergillus, Candida, Pityrosporum и Trichophyton. Обычно вызывают обструкцию из-за образования дакриолита/камня или слепка.
- Паразитарные причины — редко, но могут быть вызваны Ascaris lumbricoides, проникающими через клапан Хаснера.
Воспалительная обструкция слезоотводящих путей: может быть эндогенного или экзогенного происхождения.
- Эндогенные причины – чаще всего из-за гранулематоза Вегенера и саркоидоза. Другие причины включают рубцовый пемфигоид, синусовый гистиоцитоз, болезнь Кавасаки и склеродермию.
- Экзогенные причины. Глазные капли, лучевая терапия, системная химиотерапия и трансплантация костного мозга вызывают рубцевание точек и канальцев, стеноз и окклюзию в различной степени.
Неопластическая обструкция слезоотводящих путей: новообразования вызывают обструкцию за счет первичного роста, вторичного распространения или метастатического распространения.
Травматическая обструкция слезоотводящих путей: может быть ятрогенной или неятрогенной.
- атрогенный Причины – Травма и последующее рубцевание из-за чрезмерного зондирования слезных путей, операций по декомпрессии орбиты, параназальных, назальных и черепно-лицевых хирургических вмешательств вызывают непроходимость.
- Неятрогенные причины. Тупая или острая травма канальца, слезного мешка и носослезного протока приводит к посттравматическому дакриостенозу.
Механическая закупорка слезоотводящих путей
- Внутрипросветные инородные тела – Дакриолиты или слепки вследствие инфекции или длительного применения местных лекарственных препаратов.
- Внешнее сдавление – из-за ринолитов, инородных тел в носу или мукоцеле. Зубочелюстная киста в верхнечелюстной пазухе также считается виновником.
Симптомы/представление
- Пациенты с NLDO чаще всего имеют эпифору, слизистые или гнойные выделения с болезненным, отечным кантусом. Они часто имеют признаки рецидивирующего дакриоцистита, рецидивирующего конъюнктивита или глазной пузырчатки.
 В некоторых случаях наблюдаются кровавые слезы и даже носовое кровотечение, как при опухолях носа, придаточных пазух или слезного мешка.
В некоторых случаях наблюдаются кровавые слезы и даже носовое кровотечение, как при опухолях носа, придаточных пазух или слезного мешка. - Тщательный офтальмологический и медицинский анамнез для установления причины заболевания. Всегда спрашивайте о предыдущих операциях на глазах, операциях на веках, использовании препаратов против глаукомы или любых других местных лекарств.В анамнезе должны быть указаны все причины, указанные в предыдущем разделе.
При осмотре могут быть обнаружены следующие признаки.
- Макроскопический осмотр показывает переполнение слез, флюктуирующую болезненную массу над медиальным уголком глазной щели, слизистые или гнойные выделения из глаз. Результаты теста регургитации на мукоидный рефлюкс с массажем слезы указывают на обструкцию нижних отделов системы.
- Осмотр с помощью щелевой лампы показывает увеличение высоты слезного мениска с помощью флуоресцеина более 2 мм, стеноз точки, каналикулит, конкременты, выделяющиеся из точки
Исследования
- Лабораторные исследования включают отправку слезных выделений на окраску по Граму/Гимзе, посев и чувствительность, КОН и антицитоплазматические антитела.

- Визуализирующие исследования могут включать дакриоцистографию, дакриосцинтиграфию, КТ, КТ-дакриоцистографию (CTDCG), назальную эндоскопию или магнитно-резонансную дакриоцистографию с усилением гадолиния.
- Другие тесты включают тест Ширмера, тест на исчезновение флуоресцеина, ирригацию слезы, зондирование канальцев, тест с красителем Джонса, тест микрорефлюкса, сахариновый тест Хорнбласса
- Диагностическая канальцевая ирригация определяет уровень канальцевой непроходимости, стадируя ее как частичную непроходимость, тотальную общую канальцевую непроходимость, тотальную функциональную окклюзию и полную носослезную непроходимость.
Лечение
Медицинское обслуживание
- Местные антибиотики при ранних инфекциях
- Системные антибиотики при хронических или тяжелых инфекциях
Хирургическая помощь
- Наружная дакриоцисториностомия
- Эндоскопическая механическая/нелазерная дакриоцисториностомия
- Эндоскопическая лазерная дакриоцисториностомия
- Эндоскопическая лазерная дакриоцисториностомия
- Конъюнктиводакриоцисториностомия (CDCR)
- Баллонный катетер для дилатации
- Хирургия нижнего носового хода
На фото и КТ слева представлена опухоль носослезного протока, которая может привести к обструкции носослезного протока.
После удаления опухоли была проведена силиконовая интубация, симптомы слезотечения у пациента исчезли.
Посетите веб-сайт LacriCATH.
Гиалуроновая кислота для омоложения нижнего века и слезной борозды: обзор литературы
Введение
Глаза расположены в центре лица и имеют решающее значение для его эстетической привлекательности. Поэтому это вызывает большую тревогу у пациентов. Поскольку незначительные изменения в глазах могут дать впечатляющие результаты, было описано множество эстетических процедур, таких как подтяжка бровей, аутологичная пересадка жира, хирургическое иссечение, химический пилинг и лазеры.
Носоюгальная складка была впервые описана Loeb [1] в 1981 году. Это борозда, образующаяся в результате прикрепления нижней дермы к надкостнице подглазничного края, которая подчеркивает вдавление век по отношению к более тяжелой массе ткани. к стенке носа.
Тем не менее, Flowers [2] в 1993 году сообщил и назвал «деформацию слезной борозды» со ссылкой на ее коррекцию методами с использованием аллопластических имплантатов.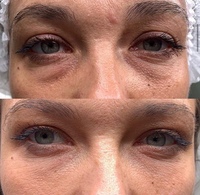
С тех пор были усовершенствованы варианты лечения впадин в области нижнего века: Hamra et al . [3] , например, заполнил борозду за счет васкуляризированного жира, перенесенного путем высвобождения маргинальной дуги. Также были опубликованы другие хирургические методики репозиции орбитальной жировой клетчатки [4,5] , а инъекции жира были предложены в качестве неваскуляризированного трансплантата для заполнения слезной борозды [6,7] .
Вышеупомянутые методики представляют собой различные степени инвазивности, в то время как нехирургические варианты позволяют лечить темную пигментацию, но неэффективно лечат запавшие нижние веки [8,9] .
Правильное понимание роли орбитомолярной связки в деформациях слезной борозды, а также прогрессирующем ухудшении птоза средней зоны лица [10] впоследствии дало возможность вводить наполнители, отличные от жира, для заполнения впадины и, таким образом, , омолодить область нижнего века, чтобы получить тот же результат без простоя после операции.
Инъекции геля гиалуроновой кислоты (ГК) впервые были использованы для этой цели в 2005 г. [11,12] , и с тех пор эта нехирургическая амбулаторная процедура стала одним из основных методов лечения филлерами ГК.
Если нехирургическая процедура не нарушает ключевых анатомических структур и взаимосвязей нижнего века, ее можно применять у правильно отобранных пациентов в качестве простого метода омоложения. Не каждому пациенту требуется хирургическая блефаропластика, чтобы удовлетворить свои потребности, и отдельные деформации и дефекты нижнего века, связанные со старением, все еще можно легко, безопасно и быстро лечить с помощью инъекций ГК.
Таким образом, это исследование было проведено для обзора опубликованной медицинской литературы по использованию ГК для омоложения нижнего века и слезной борозды.
Сбор данных
Поиск в PubMed был выполнен в мае 2020 года с использованием строк: «Слезная впадина [и] ГК [и] наполнитель»; «Слезная корыто [и] ГА»; «HA [и] нижнее веко [и] наполнитель»; «HA [и] нижнее веко», что дало в общей сложности 242 проиндексированных статьи.
Результаты были ограничены людьми, в клинических испытаниях, рандомизированных контролируемых испытаниях, отчетах о случаях заболевания, сравнительных исследованиях, контролируемых клинических испытаниях и многоцентровых исследованиях.
Ограничений по году или языку публикации не применялось.
Ручной просмотр рефератов также выполнялся для исключения несвязанных статей.
Окончательный результат включал 66 статей с 2005 по 2020 год. был как ретроспективным, так и перспективным [32] ; тип исследования не упоминался в двадцать седьмом [33-42] .
Среди опубликованных работ было только одно рандомизированное контролируемое исследование [43] по инъекциям ГК, выполненным для омоложения области слезной борозды, а также два контролируемых исследования [16,40] .
Систематический обзор, представленный метаанализом [41] , был проведен для оценки лечения рубцового выворота, включая инъекцию ГК, среди нехирургических методов лечения.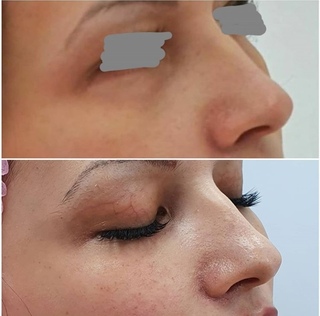
Написано восемь обзорных статей, первая в 2007 г. [33] , затем в 2010 г. [36] , 2012 г. [38-40] и с 2016 по 2020 г. [44-47] , два сравнительных исследования были опубликованы в 2006 г. [13,22] .
Двадцать девять статей представляют собой серии случаев [11,18,27-29,48-52] , тринадцать представляют собой отчеты о случаях [20,30,31,37,39,53-57] , в то время как остальные [26,34,35,40,58-66] относятся к общему содержанию [Рисунок 1].
Рисунок 1. Полученные статьи: тип исследования. РКИ: рандомизированное контролируемое исследование; КТ: контролируемое испытание; Система. Обзор: систематический обзор; Сравнительный: сравнительное исследование; CS: серия случаев; CR: Отчет о клиническом случае
Длительность наблюдения
Среднее зарегистрированное время наблюдения составило 18,2 месяца [11-34] , в диапазоне от 0,75 (3 недели) [17,27,66] до 96 месяцев (8 лет) [24] .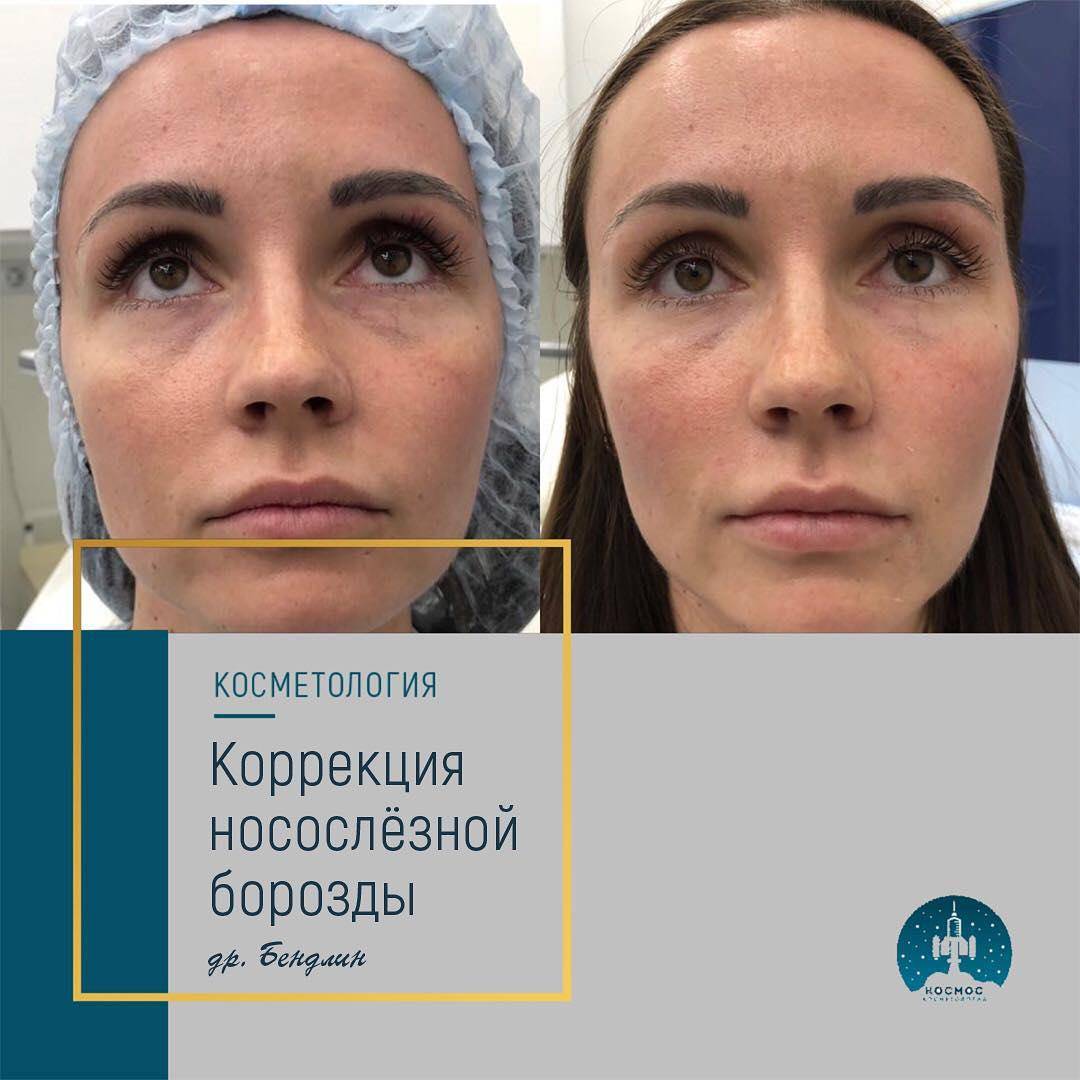
Среднее количество участников исследования
Исследование Айрана и Борна [11] остается крупнейшим, с 400 пролеченными пациентами, за ним следует статья под редакцией Artzi et al . [51] , в котором был рассмотрен 351 пациент.
Среди исследованных статей, в которых прямо упоминалась исследуемая популяция [14-16,21,26,32,34,63,66-68] , среднее значение (n) составило 71,37 и колебалось от 3 [18] с по 400 [11] после исключения сообщений о случаях заболевания.
Анатомия
С 2012 г. было опубликовано три статьи по анатомическим темам: интересно, что опубликованные в 2012 г. [58] и 2013 г. [60] оба были посвящены области слезной борозды, в то время как в 2015 г. [61] был нацелен на анатомические знания, применяемые к средней части лица, а не только к нижнему веку.
Классификация
Две статьи представили систему классификации деформаций слезной борозды, а также обзор доступных методов лечения [45] и представили ряд пациентов, получавших лечение, для установления корреляции с достигнутыми результатами [62] .
Осложнения
Статьи, связанные с осложнениями, были опубликованы с 2012 г. [25,39] , и о них постоянно сообщалось в 2014 г. ,54] , 2018 [69] , 2019 [20,55-57,63] и 2020 [70] .Это либо отчеты о случаях, либо серии случаев, и никто не упомянул размер исследуемой популяции. Сообщаемая продолжительность наблюдения, когда упоминается, варьировалась от 12 месяцев [29] до 5 лет [39,69] , с длительным отеком, эффектом Тиндаля и неровностями контура как наиболее часто сообщаемыми осложнениями, наряду с диплопией. [25] и ксантелазмоподобные реакции [53] как редкое явление. Об осложнениях также сообщалось в нескольких статьях, даже если они не были в центре внимания исследования [13,17,22,28,32,71-75] , и включали два случая целлюлита и один случай мигрени [13] .
Техника
Исследования, посвященные личным техникам, намеченным авторами, публикуются с 2005 года.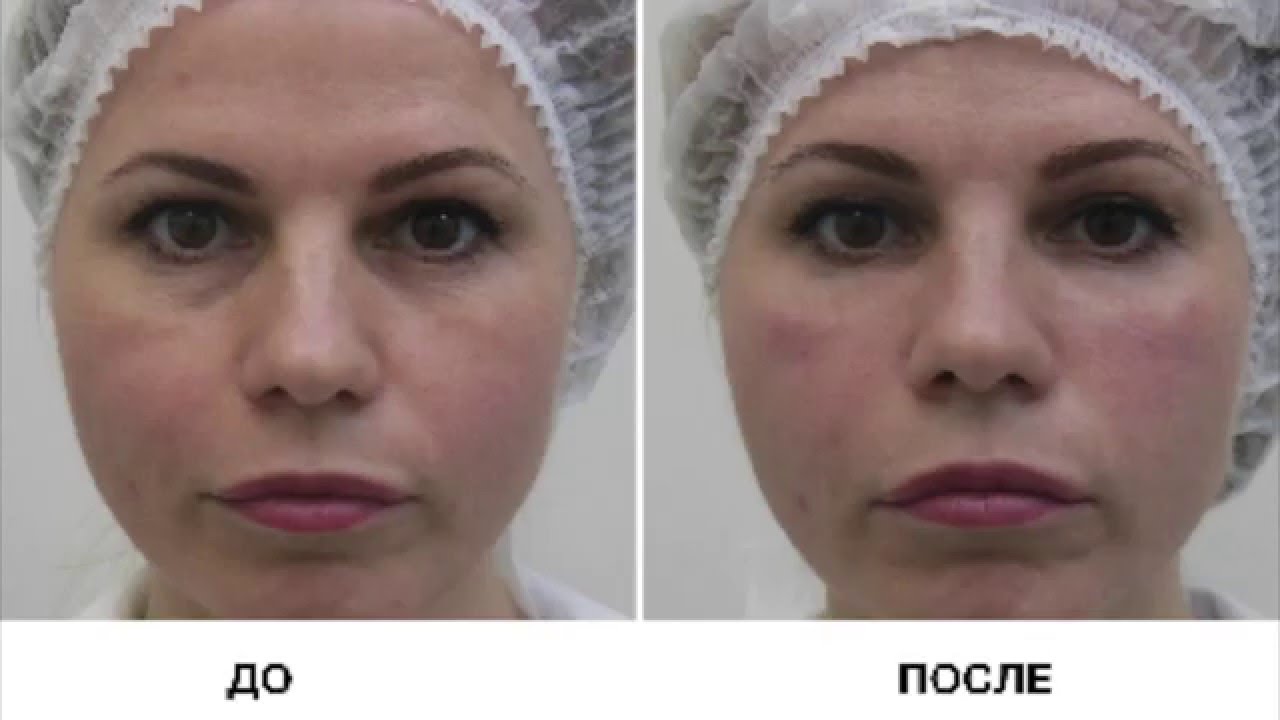 Айран и Борн [11] и Кейн [12] написали первые статьи на эту тему, обе в 2005 году; усовершенствование техники и новые тенденции были опубликованы в 2006 г. [22,23] , 2007 г. [24,33] , 2011 г. [16,32,76] , 2012 г. [26,41,42,66] , 2013 [73] , 2014 [43] , 2015 [48-50] , 2016 [27,28] , 2017 [17,77
Айран и Борн [11] и Кейн [12] написали первые статьи на эту тему, обе в 2005 году; усовершенствование техники и новые тенденции были опубликованы в 2006 г. [22,23] , 2007 г. [24,33] , 2011 г. [16,32,76] , 2012 г. [26,41,42,66] , 2013 [73] , 2014 [43] , 2015 [48-50] , 2016 [27,28] , 2017 [17,77 ,
и 2019 [21] . ]
Анестезия применялась как при местной инфильтрации [11,19,24,31] , так и при местном применении [13-17,48,52] .
Инъекции, выполняемые иглой, описаны с 2005 по 2019 год [11-16,21,28,33,74] , а использование канюли описано с 2017 года [19,30,31,52,71] , и только в двух исследованиях сообщалось об обоих методах [17,62] .
Глубина инъекции, как сообщается, осуществляется непосредственно у костного края орбиты [11,13,15,16,19,27,48,71,73,74] , либо под круговой мышцей глаза [14 ,24,31,32,50,66,71,74] или подкожно [12,33] . Среднее количество ГК, вводимой в каждую сторону, составляет 0,56 мл и колеблется от 0,2 мл [12] до 2,0 мл [44] .
Среднее количество ГК, вводимой в каждую сторону, составляет 0,56 мл и колеблется от 0,2 мл [12] до 2,0 мл [44] .
Конечная точка
Из 66 исследований, включенных в анализ, большинство [19,24,30,31,33,36,62,69,71,74] были сосредоточены на омоложении слезной борозды, в то время как в 10 сообщалось об инъекциях ГК для лечат функциональные нарушения, такие как ретракция нижнего века [23,35,37,67] , рубцовый [34,41,75] и инволютивный эктропион [18] и супрахориоидальное выпячивание [40,58] .
Оценка результатов
В 2010 году были опубликованы две статьи об объективных и подтвержденных измерениях достижимых результатов нехирургического омоложения слезной борозды, оцениваемых с помощью цифровых 3D-фотографий и катометра [14-16,76] . Документы не были представлены до 2018 года [74] , и эта тема не исследовалась.
Пересмотр данных
Этот обзор медицинской литературы по использованию ГК для омоложения нижнего века и слезной борозды выявил большое количество связанных исследований.
Средняя популяция участников исследования составила 71,37, в диапазоне от 3 [44] до 400 [11] пролеченных пациентов, наряду с зарегистрированным средним периодом наблюдения 18,2 месяца, в диапазоне от 0,75 (3 недели) [17, 27,66] до 96 месяцев (8 лет) [24] .
Примечательно, что первые две статьи, когда-либо опубликованные по этой теме, уже содержали 6,5 месяцев ретроспективного наблюдения за 400 пролеченными пациентами [11] и 9 месяцев проспективного наблюдения за пролеченными пациентами [12] .
Несмотря на то, что нижнее веко и слезная борозда считаются трудными местами для инъекций, в 2012 г. были опубликованы только две статьи, посвященные соответствующей анатомии [58,60] , через семь лет после того, как метод был представлен [11,12] . Впоследствии анатомия и процесс старения области слезной борозды стали считаться тесно связанными со средней частью лица [61] и, таким образом, больше не публиковались как отдельные темы [Рис. 2].
2].
Рис. 2.Статьи, посвященные анатомии и техническим примечаниям: тенденция публикации
Первые статьи, посвященные осложнениям, возникающим при лечении ГК нижнего века и слезной борозды, были опубликованы в 2012 г. Dayan et al . [39] и Кашкули и др. . [25] .
С тех пор постоянно публиковались статьи, посвященные осложнениям [20,51,53-57,63,68,69] , вплоть до 2020 года [70] , в которых подчеркиваются технические сложности этого лечения, требующего адекватных навыков для его правильного выполнения [Рисунок 3].
Рисунок 3. Статьи, посвященные осложнениям: тенденция публикаций
Однако о нежелательных явлениях иногда сообщают в статьях, которые не имеют прямого отношения [13,17,22,28,32,39,71] .
Наиболее частые осложнения включают эффект Тиндаля [51,63,69] , сине-серую дисхромию, до 30,5% случаев [69] ; неровности контура [25,51,53,63,69] в пределах от 4,25% [51] до 30,5% [69] случаев; и хронический скуловой отек [20,54,63,68-70] , о котором сообщалось в 11% случаев [69] .
Незначительные или редко сообщаемые осложнения, вторичные по отношению к инъекциям ГК в нижнее веко и через слезную борозду, — орбитальный целлюлит и мигрень [13] , замедленная резорбция ГК [39] , диплопия [25] , ксантелазмоподобные кожные реакции век [29] , образование гранулемы [55,56] и закупорка слезного канала [57] [Рисунок 4].
. эти осложнения.Таким образом, введение надежной и безопасной техники играет ключевую роль в достижении оптимальных результатов.
Действительно, публикации по инъекционным методикам составляют большинство [11-22,31,33,71] зарегистрированных статей.
Широко используется местная анестезия, местная [13-17,48,52] или местная инфильтрация [11,16,60,61,66] . Следует отметить, что при введении раствора анестетика необходимо соблюдать осторожность, чтобы избежать неблагоприятного изменения контуров нижнего века.
Тем не менее, некоторые авторы не сообщили об использовании какой-либо формы анестезии для этого лечения [32,73] .
Во избежание осложнений, описанных выше, обязательно вводить только небольшое количество ГК, так как указанное среднее количество составляет 0,56 мл в диапазоне от 0,2 мл [12] до 2,0 мл [48] с каждой стороны, в глубокой плоскости по нижнему краю орбиты, либо преднадкостнично [11,13,15,16,19,27,48,71,73,74] , либо под круговой мышцей глаза [14, 24,31,32,50,52,66,71,74] .
Основываясь на личном опыте, авторы предлагают вводить меньшее количество от 0,2 мл до 0,45 мл за сеанс [77] , поскольку вышеупомянутые 0,56 мл могут включать коррекцию как деформации слезной борозды, так и пальпебро-скуловой борозды [77]. 11,13,16,20,22,30-32,60,61] .
Авторы предпочитают методы прямой инъекции в надкостницу (GS) и технику ретроградной инъекции глубже, чем круговая мышца (AD).
Первый требует идентификации и защиты подглазничного отверстия легким нажатием пальцем с последующим введением иглы 30-го калибра в самую глубокую часть слезной борозды, которая всегда сначала обрабатывается инъекцией геля ГК в виде одной болюс на костной поверхности. Затем область инъекции осторожно массируют, чтобы создать естественную форму, а затем оценивают возможность дальнейших инъекций, если это необходимо.
Затем область инъекции осторожно массируют, чтобы создать естественную форму, а затем оценивают возможность дальнейших инъекций, если это необходимо.
Если предпочтение отдается канюле, точка входа находится на пересечении вертикальной линии, проходящей через наружный угол глазной щели, и линии, отмеченной слезной бороздой. После введения он должен проколоть круговую мышцу глаза и продвигаться, пока не достигнет костного орбитального гребня. Таким образом, подглазничное отверстие будет расположено глубже, чем плоскость инъекции.
Затем канюлю следует переместить медиально к внутреннему уголку глазной щели и ретроградно ввести небольшое количество ГК. Коррекция была необходима в течение 1 месяца примерно в 20% случаев лечения с помощью канюли, обычно требуя дополнительной инъекции от 0,1 мл до 0,3 мл ГК, чтобы улучшить результат предыдущего сеанса, в то время как инъекции с помощью игл не требовали дальнейших инъекций. исправления.
Выбор между иглой или канюлей основывается на личном опыте и предпочтениях. В то время как авторы испытывали постинъекционный отек, покраснение и боль в 2-3% случаев, в последнем случае синяки и экхимозы возникали реже. Кровоподтеки также могут вызывать сдавление лимфатических сосудов с повышенным риском отека, хотя это сводит к минимуму риск внутрисосудистой инъекции и эмболии.
В то время как авторы испытывали постинъекционный отек, покраснение и боль в 2-3% случаев, в последнем случае синяки и экхимозы возникали реже. Кровоподтеки также могут вызывать сдавление лимфатических сосудов с повышенным риском отека, хотя это сводит к минимуму риск внутрисосудистой инъекции и эмболии.
Как правило, рекомендуется не вводить медиально во внутренний угол глазной щели во избежание повреждения или сдавления угловых сосудов [77] .
По опыту авторов, использование канюли приводит к гиперкоррекции и эффекту Тиндаля в 6-7% случаев, в то время как инъекции с помощью иглы позволяют избежать таких осложнений; тем не менее, это должны выполнять опытные инъекторы.
О подкожном введении ГК сообщалось редко [12,33] и не упоминалось с 2007 года. примечательно, что методика с иглой упоминается с самых первых работ в 2005 г., вплоть до 2019 г. [11-16,21,24,33,74] , а использование канюли не упоминалось до 2017 г. [19,30,31,52,71] .
Целью данной статьи не является обсуждение безопасности этих двух методов инъекции ГК при деформации слезной борозды и нижнего века, но, по мнению автора, растущее понимание соответствующей анатомии [58,60,61] поддержал использование тупоконечных канюль как более безопасный выбор для инъекторов, что совпало с растущим числом соответствующих статей после 2017 г. [рис. 5].
Рисунок 5. Статьи, посвященные осложнениям: тенденция публикаций в отношении использования игл и канюль использование при лечении функциональных нарушений, таких как ретракция [23,35,37,67] , рубцовый [34,41,75] и инволютивный эктропион [18] , супрахориоидальное пломбирование [40,59] , тогда как большинство [11-13,19,22,30,62,69,71,74] были, конечно же, ориентированы на омоложение нижнего века и слезной борозды.
Что касается опубликованной литературы, то можно утверждать, что пик интереса к омоложению нижних век и слезной борозды пришелся на 2012 г.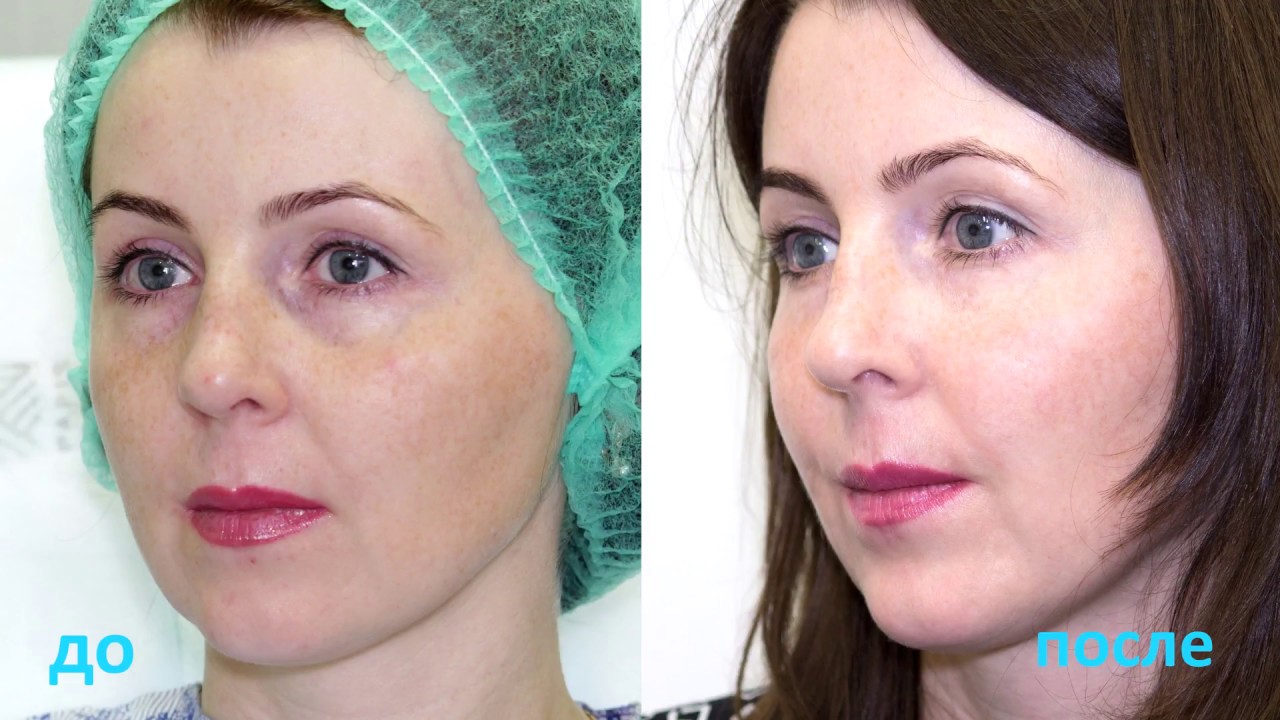 , но продолжает расти, как показано на рис. 6.
, но продолжает расти, как показано на рис. 6.
Рис. 6. Методы и осложнения статьи: тенденция публикации
Действительно, эта статья имеет некоторые ограничения, поскольку представленный обзор не является систематическим и, следовательно, не позволяет провести метаанализ собранных данных.
Кроме того, в соответствии с классификацией уровней доказательности Оксфордского центра доказательной медицины (OCEBM) [78] средний уровень доказательности оцениваемых исследований низкий, поскольку было проведено только одно рандомизированное контролируемое исследование. [43] об инъекциях ГК для омоложения области слезной борозды (уровень 1b), два контролируемых исследования [16,41] (уровень 4) и систематический обзор вместе с мета-анализом [76] ( Уровень 3а), который действительно был проведен для оценки лечения рубцового выворота и упоминается, поскольку он включает инъекции ГК среди нехирургических методов лечения.
Остальная литература была ограничена сериями случаев, отчетами о случаях и обсервационными когортами и не содержала многоцентровых исследований, что подчеркивало систематическую ошибку из-за различий в методах одного оператора.
Представлено несколько классификаций тяжести деформаций слезной борозды [45,62] , хотя стандартизированная классификация еще не включена в текущую литературу.
Отсутствие системы оценок или классификации напрямую коррелирует с недостатком доступных статей, посвященных объективной оценке результатов лечения деформации слезной борозды с помощью инъекций ГК.Цифровая 3D-фотография была принята в качестве предпочтительного метода с 2010 года [14,76] , за исключением статьи, опубликованной Чо и др. . [74] в 2018 году, оценка результатов проводилась только субъективно, клинически [11,12,22,33] или с помощью двухмерных фотографий [15,16,43,48,50,68] , иногда даже без стандартных условий [13,24,27,28,32,52,69] , Глобальная шкала эстетической оценки, оцениваемая как пациентами, так и врачами [17,21,43,48,50,66] , и вводили анкеты [71] , даже по телефону [26] .
Примечательно, что только одна статья была посвящена инструментальному наблюдению и оценке результатов с помощью ультразвука, и она была опубликована в 2013 году [73] . С тех пор никаких других связанных исследований не проводилось.
В то время как хирургическое лечение остается стандартом для омоложения нижнего века, нехирургическая коррекция его отдельных деформаций, таких как слезная борозда, с помощью инъекций ГК может обеспечить надежный и жизнеспособный вариант, основанный на представленных доказательствах.
По опыту автора, при правильном выполнении это лечение может принести большое удовлетворение как пациентам, так и врачам благодаря немедленному результату и продолжительности действия, поскольку его можно оценить в течение 1 года после инъекции.
Насколько известно авторам, это первый обзор литературы, связанный с использованием ГК в области нижнего века для коррекции деформации слезной борозды и омоложения.
Д-р Натали Энн Хомер, доктор медицинских наук, UC Davis Health
Философия заботы
Доктор Гомер стремится предоставить своим пациентам комплексную офтальмопластическую и реконструктивную хирургическую помощь. Ей также нравится повышать уверенность пациентов и повышать их самооценку с помощью восстановительной косметической хирургии лица.Помимо клинической помощи, доктор Гомер стремится обучать и вдохновлять молодых медицинских стажеров в качестве доцента кафедры офтальмологии Калифорнийского университета в Дэвисе.
Ей также нравится повышать уверенность пациентов и повышать их самооценку с помощью восстановительной косметической хирургии лица.Помимо клинической помощи, доктор Гомер стремится обучать и вдохновлять молодых медицинских стажеров в качестве доцента кафедры офтальмологии Калифорнийского университета в Дэвисе.
Клинические интересы
Доктор Гомер закончила ординатуру по офтальмологии в Гарвардской медицинской школе, а затем прошла специальную подготовку по пластическим и реконструктивным хирургическим вмешательствам на веках, орбите, носослезной системе и лице. Она прошла дополнительную стипендию в Американской академии косметической хирургии, обучаясь процедурам, включая ритидэктомию (подтяжку лица), платизмопластику (подтяжку шеи), подтяжку лба/бровей, блефаропластику (подтяжку верхних и нижних век) и пересадку аутологичного жира.Доктор Гомер участвует в многочисленных исследованиях, читает лекции на национальных профильных конференциях и обучает молодых стажеров в качестве доцента кафедры офтальмологии Калифорнийского университета в Дэвисе.
Исследования/академические интересы
Доктор Гомер проводил исследования в области онкологии орбиты, травм орбиты и лица, периорбитальных инфекций, реконструкции век и лица, паралича лицевого нерва, педиатрических нарушений орбиты и придатков, носослезной хирургии, заболеваний щитовидной железы, косметических и функциональных хирургических результатов, заживление ран и образование в области окулопластики.
Подразделение
Офтальмология
Принадлежность к центру/программе
Офтальмологический центр
Образование
Доктор медицины, Северо-Западный университет, Медицинская школа Файнберга, Чикаго, Иллинойс, 2014
Бакалавр наук, Мичиганский университет, Анн-Арбор, штат Мичиган, 2010 г.
Интернатура: Переходный год, г.Больница Фрэнсиса, Эванстон, Иллинойс, 2014-2015
Резиденция
Офтальмология, Массачусетская глазная и ушная больница, Гарвардская медицинская школа, Бостон, Массачусетс, 2015-2018
Товарищества
Офтальмопластическая и реконструктивная хирургия (аккредитовано Американским обществом офтальмопластической и реконструктивной хирургии), TOC Eye and Face, Austin TX 2018-2020
Косметическая хирургия лица (аккредитовано Американским советом косметической хирургии лица), TOC Eye and Face, Austin TX 2019-2020
Сертификаты платы
Американский совет косметической хирургии лица,
Американский совет офтальмологии,
Профессиональное членство
Американская академия косметической хирургии
Американская академия офтальмологии
Американский совет косметической хирургии лица
Американская медицинская ассоциация
Американское общество офтальмологической пластической и реконструктивной хирургии
Почетные звания и награды
Лучший офтальмолог 2019, журнал Texas, 2019
Получатель исследовательского гранта Фонда косметической хирургии 2019 г. , 2018 г.
, 2018 г.
Лауреат премии Американской академии офтальмологии, 2016 г., награды Best of Anterior Segment Society Meetings, 2016 г.
Начальник переходного года, г.Больница Фрэнсиса, 2015 г.
Диплом с отличием, Медицинская школа Файнберга Северо-Западного университета, 2014 г.
Введение в должность Общества медицинской чести Alpha Omega Alpha, 2014 г.
Медицинская школа Мичиганского университета, стипендия для студентов-лидеров на выходных, 2013 г.
Общество торакальных хирургов, смотрящих в будущее Стипендия для студентов-медиков, 2013 г.
Премия Института сердечно-сосудистых заболеваний Блюма за летние исследования, 2011 г.
Введение в Общество Фи Бета Каппа, 2010 г.
Диплом с отличием Мичиганского университета, 2010 г.
Выберите последние публикации
Гомер Н., Чжоу С., Хаггинс А., Дурайрадж В., Накра Т.Расхождение раны после верхней блефаропластики: обзор 2376 случаев. Офтальмологическая пластическая и реконструктивная хирургия . 2020 июль.
Гомер Н., Элвуд К., Хаггинс А., Шомоджи М., Накра Т., Блейдон С. Учет контура носа при эндоскопическом омоложении лба. Пластическая хирургия лица и эстетическая медицина . 1 июля 2020 г. doi: 10.1089/fpsam.2020.0142.
Гомер Н., Чжоу С., Хаггинс А., Накра Т. Нюансы прямой подтяжки бровей; Взгляд окулопластических хирургов. Американский журнал косметической хирургии. 2020 июнь.
Гомер Н., Хаггинс А., Дурайрадж В. Доброкачественная орбитальная менингиома с редким остеолитическим поведением. Офтальмопластическая и реконструктивная хирургия. 2020 май/июнь;36(3):e81.
2020 май/июнь;36(3):e81.
Гомер Н., Хосли П., Дурайрай В.Д. Атипичная картина эндокринной муцинпродуцирующей карциномы потовых желез века. Орбита. март 2020 1:1-2.
Гомер Н., Накра Т., Вонг Р.Непокрытые волнистости. JAMA Офтальмология. 2019 авг;137(10):1207-1208.
Гомер Н., Хаггинс А., Дурайрадж В. Современное лечение орбитальных разрывных переломов. Актуальное мнение в области отоларингологии и хирургии головы и шеи . 27 августа 2019 г. (4): 310-316.
Гомер Н., Гласс Л., Ли Г., Лефевр Д., Сутула Ф., Фрайтаг С., Юн М.К. Оценка подглазничной гипестезии после переломов дна орбиты и скулово-челюстного комплекса с использованием новой сенсорной системы оценки. Офтальмопластическая и реконструктивная хирургия. 2019 янв/февраль;35(1)53-55.
Гомер Н., Якобец Ф.А., Стагнер А., Фрайтаг С. К., Фэй А.М., Юн М.К. Периокулярные метастазы рака молочной железы. Корреляция клинических, рентгенологических и гистопатологических признаков. Клиническая и экспериментальная офтальмология . 2017 авг; 45 (6): 606-612.
К., Фэй А.М., Юн М.К. Периокулярные метастазы рака молочной железы. Корреляция клинических, рентгенологических и гистопатологических признаков. Клиническая и экспериментальная офтальмология . 2017 авг; 45 (6): 606-612.
Гомер Н., Юн М. Оценка содержания и качества веб-сайта программы ASOPRS. Офтальмологическая пластическая и реконструктивная хирургия .2016, 16 декабря. 2017, ноябрь/декабрь; 33(6):471-473.
Окулопластическая хирургия – обзор
Независимо от того, касается ли это косметической окулопластической хирургии или жизни в целом, знание истории, которая привела нас к настоящему, дает много преимуществ, большинство из которых относится к предупреждениям о возможных нежелательных событиях или знакомству с концепциями, которые были уже обнаружено. Если кто-то знает историю, он может извлечь пользу из опыта других и даже попытаться улучшить существующие методы.Слишком часто я читаю или наблюдаю, как хирурги демонстрируют свои «открытия», только для того, чтобы разочароваться в том, что они не знали или не признавали своих предшественников, которые даже много лет назад получили такие же результаты. Очень многие процедуры, обсуждаемые сегодня в литературе, на собраниях и в этом тексте, уходят корнями далеко в прошлое. В этой главе я дополнил обширные труды Ларри Катцена, который проследил некоторые исторические вершины периорбитальной хирургии.Например, в своем исследовании он обнаружил, что первая зарегистрированная резекция избыточной кожи верхнего века была выполнена более 2000 лет назад. Многие другие процедуры, выполняемые сегодня, такие как резекция орбитального жира и формирование складки верхнего века, также имеют долгую историю, равно как и оценка и ценность просмотра предоперационных фотографий и культурно-специфическое отношение к косметической хирургии. В этой главе мы представим некоторые исторические открытия и разработки косметической окулопластической хирургии, которые привели нас к настоящему.
Очень многие процедуры, обсуждаемые сегодня в литературе, на собраниях и в этом тексте, уходят корнями далеко в прошлое. В этой главе я дополнил обширные труды Ларри Катцена, который проследил некоторые исторические вершины периорбитальной хирургии.Например, в своем исследовании он обнаружил, что первая зарегистрированная резекция избыточной кожи верхнего века была выполнена более 2000 лет назад. Многие другие процедуры, выполняемые сегодня, такие как резекция орбитального жира и формирование складки верхнего века, также имеют долгую историю, равно как и оценка и ценность просмотра предоперационных фотографий и культурно-специфическое отношение к косметической хирургии. В этой главе мы представим некоторые исторические открытия и разработки косметической окулопластической хирургии, которые привели нас к настоящему.
Перед тем, как представить технические аспекты косметической хирургии, мы представляем справочную информацию, которая еще больше способствует нашему пониманию того, что было сделано для развития и достижений современной косметической хирургии век и лица, и демонстрируем, что многие из наших нынешних методов являются просто модификациями те, что разработаны давно.
Эта глава была обновлена, чтобы включить множество новых достижений в косметической пластической хирургии век и эстетическом омоложении лица за последние 20 лет.Неудивительно, что некоторые процедуры и методы были усовершенствованием существующих методов, которые потеряли популярность, но были вновь введены, поскольку обещания более поздних разработок не оправдали ожиданий. К ним относятся происхождение и эволюция некоторых из самых последних технологических достижений, включая лазерную хирургию и шлифовку кожи, расширенные и более сложные периорбитальные и средние процедуры, новейшие устройства для улучшенной фиксации мягких тканей, ботулинический токсин и последние достижения в области хирургии. инъекционные препараты для аугментации мягких тканей лица.
Стивен Фагиен
Бем Виндо CCPO | Clnica Catarinense de Plpebras e Olhos
Д-р Филипе Перейра, выпускник Медицинского факультета UFSC (Федеральный университет
de Santa Catarina) в 1997 г.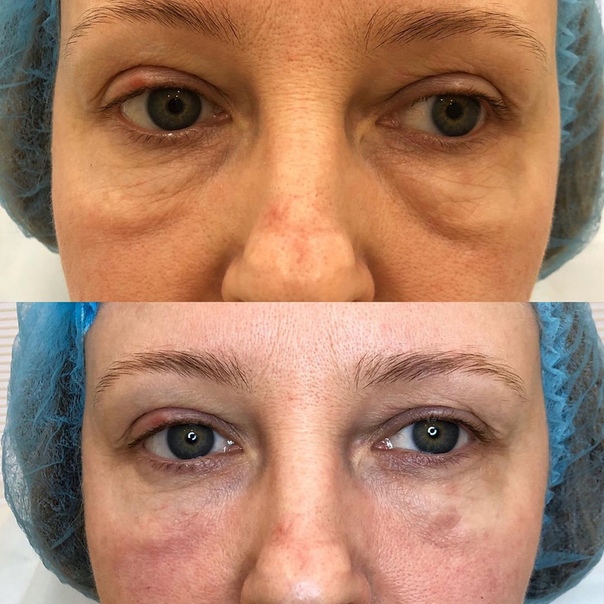 , резиденция в офтальмологии.
em 2000 na Universidade Estadual de Londrina — PR, конечная станция специального назначения
em Plástica Ocular e Pós-Graduação (Местрадо)
pela FMRP — USP (Faculdade de Medicina de Ribeirão Preto — Universidade
de São Paulo) в 2002 г., atualizou seus conhecimentos em 2006 num
Наблюдательная стипендия UCSF (Universidade da California de
Сан-Франциско).Participa ativamente da Sociedade Brasileira de Cirurgia
Plástica Ocular em Que ocupa o Cargo Secretário Geral. Др.
Filipe já desenvolveu técnica cirúrgica (имплантат
де песо де уро через задний пункт correção де лагофтальмо
em paralisia face), proferepalestras Frequencyemente no Brasil e external,
possui 8 capítulos de livro e 14 artigos científicos publicados.
Реализация эстетической хирургии и функций глазного дна,
vias lacrimais e orbitárias e está a sua disposição
para os tratamentos:
, резиденция в офтальмологии.
em 2000 na Universidade Estadual de Londrina — PR, конечная станция специального назначения
em Plástica Ocular e Pós-Graduação (Местрадо)
pela FMRP — USP (Faculdade de Medicina de Ribeirão Preto — Universidade
de São Paulo) в 2002 г., atualizou seus conhecimentos em 2006 num
Наблюдательная стипендия UCSF (Universidade da California de
Сан-Франциско).Participa ativamente da Sociedade Brasileira de Cirurgia
Plástica Ocular em Que ocupa o Cargo Secretário Geral. Др.
Filipe já desenvolveu técnica cirúrgica (имплантат
де песо де уро через задний пункт correção де лагофтальмо
em paralisia face), proferepalestras Frequencyemente no Brasil e external,
possui 8 capítulos de livro e 14 artigos científicos publicados.
Реализация эстетической хирургии и функций глазного дна,
vias lacrimais e orbitárias e está a sua disposição
para os tratamentos:
Верхняя и нижняя блефаропластика («эстетическая пальпебральная цирургия»)
Correção de ptose («palpebras caídas»)
Congênita ou adquirida
Suspensão de supercilio
Exérese de palpebrais (доброкачественные или злокачественные)
Reconstrução palpebral/enxertos palpebrais
Correção de ectrópio («pálpebras que
viram para fora»)
Correção de entrópio («pálpebras que
viram para dentro»)
Correção de triquíase («cílios quer
tocam os olhos») эпиляция лазером
ou cirurgia
Correção de lagoftalmo (паралич лица)
Tratamento de epífora (постоянное слезоотделение)
Tratamento de olho seco (медикаментозное, oclusão ponto lacrimal)
com plug temporário/definitivo ou cirúrgica, enxerto de
glândulas salivares)
Sondagem de vias lacrimais (para tratamento de obstrução
das vias lacrimais congênita)
Intubação de vias lacrimais com sonda de Crawford (пункт
tratamento de obstrução das vias lacrimais)
Дакриоцисториностомия
Наружная или эндоназальная (эндоскопическая в сочетании с оториноларингологом)
Биопсия или экзопсия орбитальной опухоли
Декомпрессия орбиты
Saltados «Em Patientes Com Doenças Tireoidianass)
Evisceração
Enucleação
Exenteração
Reconstuição de Cavidade Anoftálmica
Adaptação de Prótese E LETE Escleral Pintada Cosmética
Estamos your Cosa Realio,
Др.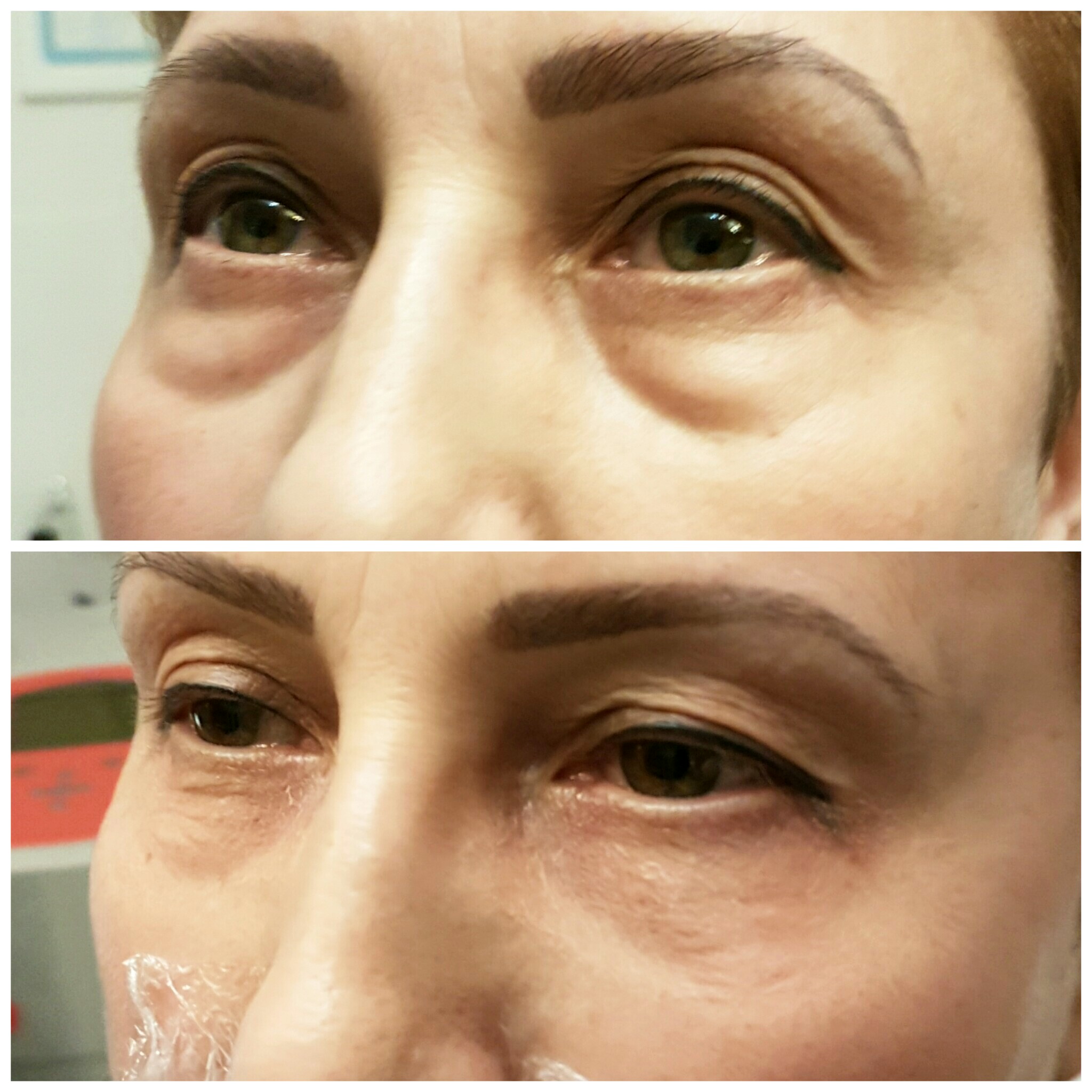




 Эти состояния приносят с собой различную степень заболеваемости и смертности.
Эти состояния приносят с собой различную степень заболеваемости и смертности.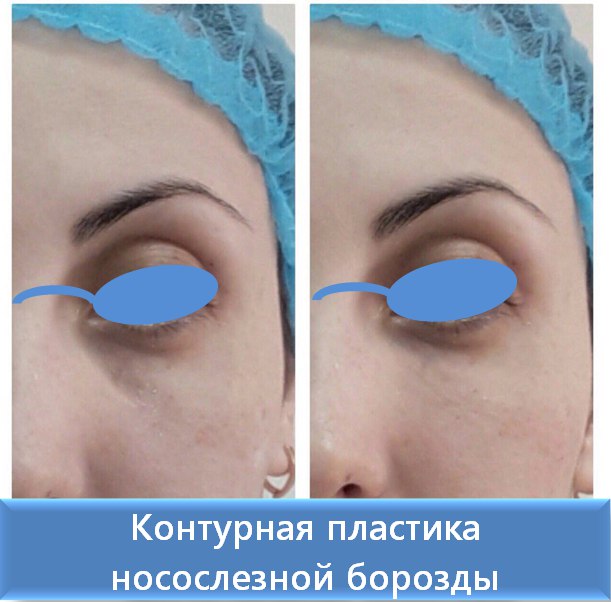
 Это связано со значительно меньшими размерами нижней носослезной ямки и среднего носослезного протока у женщин. У женщин среднего возраста наблюдаются изменения размеров костного носослезного канала, которые совпадают с остеопоротическими изменениями в других частях тела, что подтверждает более высокую частоту PANDO у женщин. Некоторые предполагают, что внезапные гормональные изменения вызывают генерализованную деэпителизацию, предрасполагающую к закупорке узкого протока отслоившимися инородными телами.
Это связано со значительно меньшими размерами нижней носослезной ямки и среднего носослезного протока у женщин. У женщин среднего возраста наблюдаются изменения размеров костного носослезного канала, которые совпадают с остеопоротическими изменениями в других частях тела, что подтверждает более высокую частоту PANDO у женщин. Некоторые предполагают, что внезапные гормональные изменения вызывают генерализованную деэпителизацию, предрасполагающую к закупорке узкого протока отслоившимися инородными телами.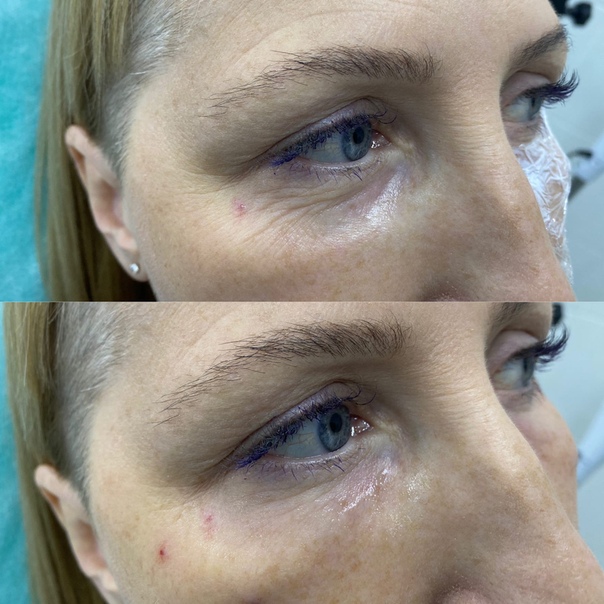
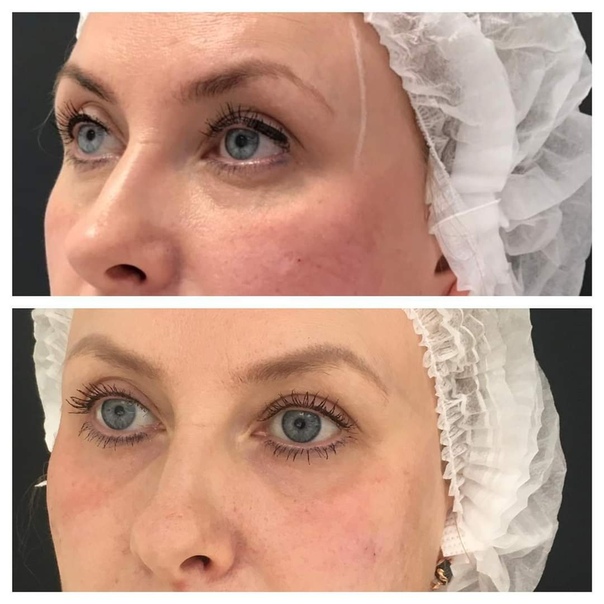 В некоторых случаях наблюдаются кровавые слезы и даже носовое кровотечение, как при опухолях носа, придаточных пазух или слезного мешка.
В некоторых случаях наблюдаются кровавые слезы и даже носовое кровотечение, как при опухолях носа, придаточных пазух или слезного мешка.