Как делают кесарево сечение: описание операции, показания, осложнения
Согласно статистике, более 20% всех родов проходят посредством кесарева сечения. Это операция, в ходе которой ребенок извлекается из тела матери через разрез в животе и матке. Как делают кесарево сечение? Сколько длится эта операция? Каковы показания для нее? Какими могут быть последствия? Все эти вопросы беспокоят будущих мам.
Показания и противопоказания
Все без исключения хирургические вмешательства несут с собой риск для здоровья и жизни. Именно поэтому они никогда не проводятся просто так, по желанию. Многие считают, что такой способ родоразрешения намного проще естественных родов, но это заблуждение. В некоторых моментах обычные роды выигрывают.
Существуют абсолютные и относительные показания к кесареву сечению.
Абсолютные:
- Первая или предыдущая беременность закончилась операцией и роды естественным путем могут вызвать осложнения.
- Ребенок находится в поперечном или тазовом предлежании.
- Есть вероятность смерти малыша в процессе родов. Угроза может возникнуть в случае, например, преждевременного отслоения плаценты.
- Размеры головы ребенка не позволяют пройти через кости таза.
- Преэклампсия и эклампсия (поздний токсикоз).
- Беременность двойней, тройней и большим числом детей.
Относительные:
- Анатомические особенности таза, в частности, узкий таз 1 степени.
- Крупный плод в неправильном положении.
- Переношенная беременность.
- Проблемы с сосудами вульвы и влагалища. Явление варикозного расширения вен.
- Неправильное развитие матки.
- Операции на матке и рубцы от них.
- Заболевания, которые могут осложнить течение родов или общее самочувствие роженицы. Это могут быть болезни сердца и сосудов, сахарный диабет, заболевания глаз.
- Поздние роды, когда матери больше 35 лет.
- ЭКО, выкидыши или мертворождения в анамнезе.
- Гестоз, который выражается в отеках и повышенном артериальном давлении.

- Инфекционные заболевания половых путей.
- ВИЧ-инфекция.
- Симфизит. Явление, при котором хрящ лобкового сочленения чрезмерно увеличивается. Его размеры достигают 12 мм и более.
- Гипоксия плода (нехватка кислорода).
Чаще всего сочетается несколько показаний. Реже бывает одно или два.
Есть и такие условия, когда кесарево сечение строго противопоказано:
- Когда плод умер внутриутробно.
- Ребенок имеет пороки развития, не совместимые с жизнью.
- Инфекционные заболевания кожи и половых органов.
Противопоказания связаны с риском сепсиса и перитонита в связи с попаданием очагов инфекции в кровь.
За и против
Не стоит принимать необдуманные решения. Выбирая кесарево сечение как метод родоразрешения, нужно хорошенько подумать, учесть все за и против. Обычно операция проходит быстро, и мама, и ребенок чувствуют себя отлично. Роженицы избавлены от всех последствий, которые могут вызвать роды с осложнениями.
Однако есть и некоторые трудности:
- Послеродовое восстановление растягивается на несколько недель.
- В ходе восстановления женщина испытывает сильные боли.
- Сложности с кормлением грудью.
- Могут быть проблемы с последующими беременностями.
Подготовка
Перед проведением операции нужно тщательно к ней подготовиться. Врачи советуют на время отказаться от еды и воды (на 12 и 5 часов соответственно). Если есть необходимость, нужно сделать клизму. Также по необходимости проводится эпиляция лобка.
Как происходит операция
Процесс проходит в несколько этапов:
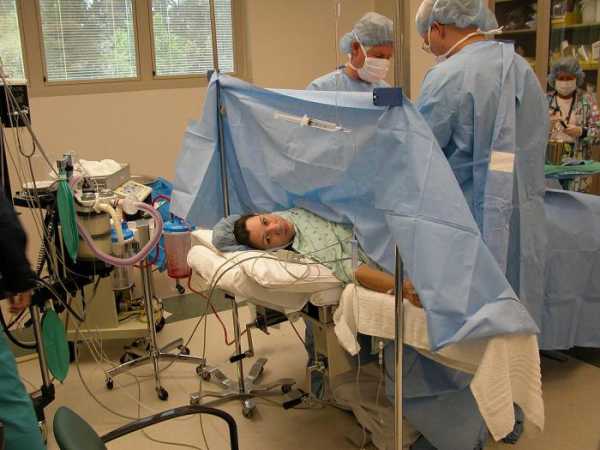
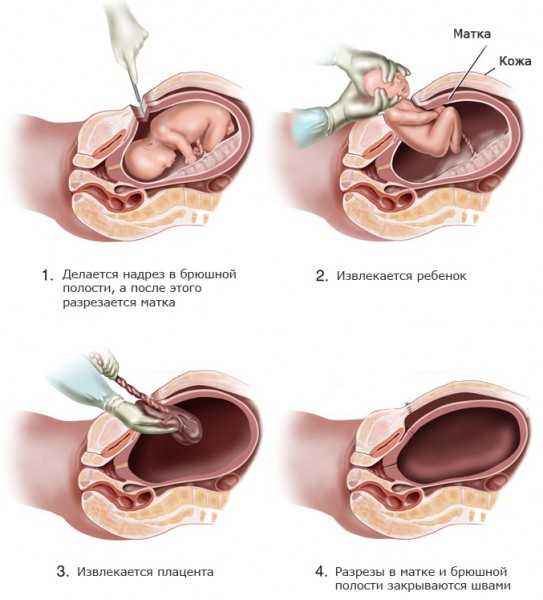
- Обязательно для кесарева сечения проводится обезболивание, или наркоз. Он бывает трех видов: эпидуральная анестезия, спинальная и общий наркоз. Первый и второй вариант подразумевают введение некоторого количества лекарственных препаратов в область позвоночника. Нижняя часть тела полностью утрачивает чувствительность . Роженица все осознает и понимает или же находится в состоянии легкого сна, полудремы. При общем наркозе с помощью лекарств роженица погружается в глубокий сон. Она ничего не чувствует и не осознает. Примечательно, что эпидуральная анестезия наиболее безопасна для ребенка. Он практически не подвергается воздействию лекарств.

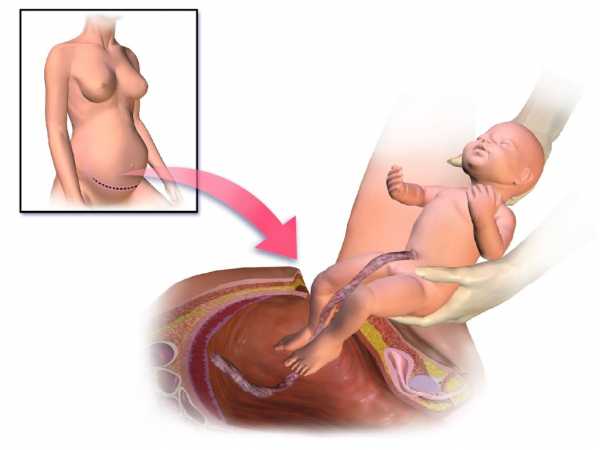
- Далее в ходе операции врач делает разрез. Он бывает двух видов: нижнесрединным и по Пфаннештилю. В первом случае разрез идет от пупка по срединной линии вниз. Идеальный вариант в экстренных ситуациях. Во втором случае разрез проходит вдоль линии роста волос на лобке. Применяется чаще всего. Желательно, чтобы разрез на матке тоже был горизонтальным. Вертикальным он может быть, если женщина беременна двойней/тройней и более или если плацента прикрепилась неправильно.
- Врач достает ребенка из полости матки, отделяет плаценту. Малыша либо кладут на грудь матери, либо дают отцу (если он присутствует), либо забирают в детское отделение.
- В ходе операции в маточные мышцы вводятся специальные вещества, которые способствуют ее сокращению. Это окситоцин и метилэргометрин.
- Последний этап – зашивание. На матку накладывают шов из саморассасывающегося материала. Далее происходит зашивание брюшины, мышц и связок. И напоследок кожа. Шов на ней может быть внутрикожным или обычным. Первый выглядит более эстетично.
Сколько по времени длится кесарево сечение? Около 30-40 минут. После этого роженица отправляется в реанимацию. Когда перестает действовать наркоз, ее переводят в послеродовую палату.
Осложнения
В ходе кесарева сечения организм испытывает сильнейший стресс. Хотя по времени процесс длится не очень долго, могут возникнуть некоторые осложнения:
- Происходит разрез маточной стенки, который приводит к кровотечению. Роженица может потерять намного больше крови, чем при обычных родах.

- Повышен риск появления воспалений матки.
- Тромбоз вен и закупорка сосудов. Чтобы избежать образования тромбов, врачи рекомендуют побыстрее вставать и ходить. Через сколько это можно делать? Желательно через несколько часов после того, как отошел наркоз. Но ни в коем случае нельзя поднимать ничего тяжелого.
- Спайки. Могут привести к бесплодию или проблемам с кишечником.
- На месте шрама часто появляется грыжа.
- В ходе проведения операции могут быть повреждены некоторые органы, например, мочевой пузырь.
- При всех последующих беременностях возможно развитие таких явлений, как предлежание или приращение плаценты.
Не только мама испытывает сложности в послеоперационный период.
Такой способ родов оказывает воздействие и на ребенка:
- Плановое кесарево сечение происходит до того, как наступает предварительная дата родов. Именно поэтому ребенок может родиться недоношенным, а это имеет свои последствия. Ему будет сложнее приспособиться к новой среде, он будет чаще болеть. Чтобы избежать возможных проблем, еще до родов врачи проверяют легкие малыша на готовность дышать.

- Наркоз. Сколько бы времени ни длился наркоз, он все равно окажет негативное влияние на организм новорожденного. В первые часы жизни он будет малоактивным и сонным. Кроме того, повышен риск развития пневмонии.
- Могут появиться трудности с кормлением. Мать и ребенка разлучают, поэтому приложить его к груди в первые минуты после родов не представляется возможным.
Восстановление
Перед тем, как делают кесарево сечение, роженице рассказывают об особенностях послеоперационного восстановления.
Сколько по времени длится реабилитация? На это уходит несколько месяцев.
В ходе реабилитации матка приобретает свои обычные размеры, шов становится более эстетичным, организм набирается сил.
На что нужно обращать внимание?
- В первые 24 часа после операции можно пить только негазированную воду. Со следующего дня допускаются йогурты, каши, сладкий чай и нежирное мясо. Могут возникать проблемы с кишечником, поэтому стоит запастись соответствующими лекарствами. Будущим мамам интересно, через сколько дней можно перейти на привычный рацион. Обычно рекомендуют питаться диетически примерно неделю.

- Боль. Практически все женщины испытывают боль в районе шва. В ходе восстановления она становится слабее, а потом и вовсе уходит. Часто возникает необходимость в применении обезболивающих средств.
- Выделения. Кровянистые выделения из влагалища в течение двух-трех недель становятся скудными и прекращаются.
- Шов. Многие роженицы задаются вполне логичным вопросом: сколько он будет болеть? Около двух недель. Имеют место сильные режущие боли. Кожа краснеет и становится более плотной, сначала шрам будет темно-багровым. Со временем он посветлеет и не будет так сильно выделяться. Важно правильно проводить обработку шрама. Сначала это делает врач. Шов на самой матке заживает значительно дольше, около 6 месяцев.
- Рекомендуется как можно быстрее начать грудное вскармливание. Это ускорит сокращение матки и восстановление организма в целом.
- Фигура. Легкие занятия спортом допускаются через два месяца после родов таким способом. Интенсивные тренировки нужно начинать не раньше, чем по прошествии полугода.
- Секс. Желательно исключить половую жизнь в течение минимум месяца после операции.
- Следующую беременность нужно планировать не раньше чем через 2 года.

Все больше женщин отказываются от естественных родов. Зачем? Чтобы избежать сильных болевых ощущений и снизить возможный, по их мнению, риск. Однако многие из них не до конца понимают, как делают кесарево сечение. В ходе самой операции, как и в ходе послеродового восстановления, может возникнуть ряд осложнений. И хотя по времени оно происходит быстрее, стоит хорошенько взвесить все за и против.
daberemenna.ru
Использованная литература:
1. Логутова Л.С. Оптимизация кесарева сечения. Медицинские и социальные аспекты: Автореф. дисс. … д-ра мед. наук. М., 1996. 48 с.
2. Миров И.М. Прогнозирование, раннее выявление, лечение и комплексная профилактика гнойно-воспалительных заболеваний после родов и кесарева сечения: Автореф. дисс. … д-ра мед. наук. М., 1996. 49 с.
3. Нунаева Э.С. Интраоперационная реинфузия крови при oперации кесарева сечения: Автореф. дисс. … канд. мед. наук. М., 1997. 24 с.
4. Раджабова Ш.Ш. Профилактика осложнений кесарева сечения у многорожавших женщин: Автореф. дисс. … канд. мед. наук. Махачкала, 1997. 24 с.
5. Рыбин М.В. Ближайшие и отдаленные результаты новой модификации операции кесарева сечения: Автореф. дисс. … канд. мед. наук. М., 1997. 24 с.
6. Сенчакова Т.Н. Отсроченные осложнения кесарева сечения (клиника, диагностика, тактика ведения и профилактика): Автореф. дисс. … канд. мед. наук. М., 1997. 24 с.
7. Трусов Ю.В. Иммунный статус родильниц и коррекция его нарушений при эндометритах после кесарева сечения: Автореф. дисс. … канд. мед. наук. Барнаул, 1997. 24 с.
8. Филонов С.М. Исход операций кесарева сечения в зависимости от методики наложения швов на матку и шовного материала: Автореф. дисс. … канд. мед. наук. М., 1997. 24 с.
9. Хаджиева Э.Д. Перитонит после кесарева сечения: Автореф. дисс. … д-ра мед. наук. Санкт-Петербург, 1996. 49 с.
10. Шмаков Г.С. Миомэктомия во время беременности: Автореф. дисс. … д-ра мед. наук. М., 1997. 48 с.
Дополнительная
Бодяжина В.И., Семенченко И.Б. Акушерство, Ростов-на-Дону: «ФЕНИКС», 2007
Бодяжина В.И., Жмакин К.Н., Кирющенков А.П. Акушерство, М.: «Медицина», 1986
Бодяжина В.И., Жмакин К.Н., Кирющенков А.П. Акушерство, Курск: АП «Курск», 1995.
Жордания И.В. Акушерство, М., 1961
Серов В.Н., Стрижаков М.М., Маркин С.А. «Практическое акушерство» М., 1989
Айламазян Э.К. Акушерство, М.: «Специальная литература», 2005
Савельева Г.М. и др. Акушерство, М., 2000
studfiles.net
Как проходит кесарево сечение по этапам и чем оно опасно: подготовка, алгоритм и последствия
Когда естественные роды невозможны по медицинским показаниям, применяется альтернативный вариант родоразрешения — кесарево сечение. Стоит учитывать, что это нелегкий путь, позволяющий обойти муки естественных родов, а серьезная процедура, имеющая ряд негативных последствий.
Вконтакте
Google+
Мой мир
Что такое кесарево сечение?
 КС — это хирургическая операция по извлечению плода из матки через брюшной разрез. В зависимости от развития беременности, процедура может назначаться в плановом порядке. Если в процессе развития беременности осложнений не наблюдалось, но возникли осложнения при родовом процессе, то проводится экстренная операция.
КС — это хирургическая операция по извлечению плода из матки через брюшной разрез. В зависимости от развития беременности, процедура может назначаться в плановом порядке. Если в процессе развития беременности осложнений не наблюдалось, но возникли осложнения при родовом процессе, то проводится экстренная операция.
По статистике, каждый девятый малыш в России появляется на свет при помощи родов путем кесарева сечения. Несмотря на то, что операция считается несложной и часто практикуемой, вероятность осложнений возрастает в более чем 12 раз.
Показания к плановому кесареву сечению
Плановое КС показано в следующих случаях:
- сахарный диабет и резус-конфликт;
- отслоение сетчатки глаз и близорукость;
- физиологические особенности матери: узкий таз, пороки развития матки или влагалища;
- наличие рубцов на матке, оставшихся после предыдущего кесарева сечения;
- тазовое предлежание плода или иное неправильное расположение — частые показания для кесарева сечения;
- при переношенной беременности, при которой размер плода выше нормы;
- при поздних родах;
- наличие или обострение генитального герпеса;
- при предлежании плаценты.
В любом случае, операция проводится с согласия роженицы. Это согласие должно фиксироваться в письменном виде.
На практике врачей встречаются случаи, когда роженица без медицинских показаний к операции, решает родить путем кесарева сечения. Причины носят психологический характер: страх боли или физиологических изменений гениталий. Однако Всемирная Организация Здравоохранения рекомендует отдавать предпочтение естественным родам, так как операция откладывает определенные отпечатки на здоровье малыша и матери.
Экстренная операция
Экстренное кесарево сечение показано в следующих случаях:
- Длительный родовой процесс, приводящий к кислородному голоданию плода. В этом случае возникает реальная угроза жизни малыша;
- Утрата сил роженицы. Для нормального развития родового процесса необходима физическая сила и психологическая решительность;
- Неправильное положение малышей при многоплодной беременности;
- Роды, наступившие раньше естественного срока;
- Преждевременное излитие околоплодных вод. В данном случае велик риск заражения инфекциями;
- Отслойка плаценты у роженицы. Это чревато кровотечением;
- Предлежание или выпадение петли плода. Грозит гипоксией и летальным исходом для малыша;
- При гестозном заболевании почек;
- Редко, но все же встречаются случаи разрыва матки.
Каждый родовой процесс индивидуален. Поэтому данный список отражает не все осложнения, которые могут потребовать принятия экстренных мер. Роженица всегда должна находиться под пристальным присмотром акушера, чтобы предотвратить те или иные отклонения от родового процесса.
Алгоритм подготовки в роддоме
При проведении плановой операции роженица заранее должна подготовиться к процедуре. На какой неделе делают плановое кесарево сечение? На практике операцию назначают на конец третьего триместра — 38–39 неделю беременности. За 8–10 дней до назначенной даты гинеколог выписывает направление в клинику, где планируется провести операцию. Женщина должна госпитализироваться заранее со всеми необходимыми в роддоме вещами, так как ей предстоит сдача ряда анализов:
- Общий анализ крови и мочи;
- Анализ на резус-фактор;
- Цитологический мазок;
- УЗИ;
- КТГ;
- Допплер сосудов.
Эти анализы помогают оценить степень подготовки организма к родоразрешению.
Какая анестезия лучше при КС?
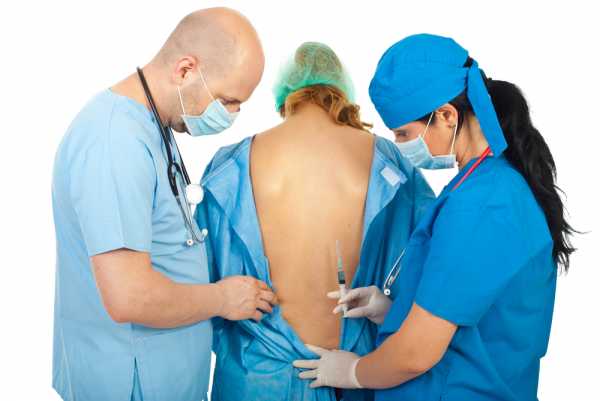
Виды анестезии при кесаревом сечении: общая и регионарная. Общая анестезия имеет ряд негативных последствий, в числе которых, можно отметить дыхательную недостаточность матери и ребенка или попадание жидкости из ЖКТ в дыхательные пути. Сами вещества, содержащиеся в составе наркоза, могут оказывать угнетающее действие на неврологическую систему малыша. «Золотым стандартом» при кесаревом сечении в данном случае считается спинальный и эпидуральный вид обезболивания.
Спинальный способ осуществляется путем единичной инъекции, вводимой в спинномозговую жидкость. Эпидуральная анестезия вводится через катетер в область спинного мозга. Оба вида инъекций вводятся в горизонтальном или сидячем положении. Процедуры безболезненные, изредка сопровождаемые неприятными ощущениями в нижней части брюшины.
Каждый из этих видов имеет свои особенности. Эффект обезболивания в первом случае наступает в течение 10–15 минут, для эпидуралки потребуется 20–30 минут.
Иногда регионарная анестезия может не обеспечить соответствующего уровня обезболивания. В таких случаях, если первоначально введена спинальная анестезия, то вводится общий наркоз. Если первоначально имела место эпидуральная анестезия, то операция будет продолжена увеличением дозы препарата через введенный катетер.
По последствиям можно отметить преимущества спинальной анестезии. При ней в постоперационный период возможны слабо выраженные головные боли. При эпидуралке головные боли встречаются крайне редко, но могут носить более ощутимый характер.
Накануне операции
КС, как правило, проводится утром. Накануне вечером роженице следует подготовиться к ней. В частности, анестезиолог проводит разъяснительную беседу. В результате он должен выяснить предыдущие факты приема анестетиков, перенесенные заболевания, вес женщины и другие факторы. Полученные данные помогут подобрать индивидуальную дозу обезболивающих средств.
Также проводится гигиеническая подготовка: прием душа и эпиляция гениталий. Обед в этот день должен ограничиться первым блюдом, а ужин состоять из кефира или чая, выпитого до 18:00.
В день операции обязательно воздержаться от еды и приема жидкости. За пару часов до операции кесарева сечения очищается кишечник с помощью клизмы.
Как проходит операция?
Роженица ложится на операционный стол в бахилах и гигиенической шапочке. Ноги роженицы перетягиваются эластичным бинтом. Эта мера необходима в качестве профилактики тромбоза. Операционная зона и лицо женщины разделяются ширмой. Следует учитывать, что при отсутствии иных показаний, практикуется местная анестезия. После процедуры обезболивания вводится капельница, предназначенная для компенсации потери крови. На руки надеваются манжеты для контроля давления и пульса. Ставится катетер в мочевыводящие пути. Брюшина стерилизуется и покрывается стерильной простыней. Врач приступает к процедуре.
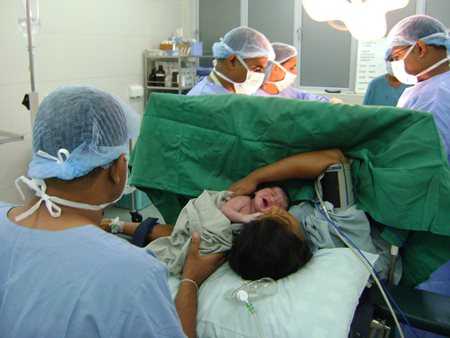
Сколько по времени длиться операция кесарева сечения? Сама операция идет в среднем около часа, если не возникнет дополнительных трудностей во время ее проведения. А вот процесс извлечения плода при кесаревом сечении занимает не более 10 минут. Перерезается пуповина и малыш передается для послеродовых процедур. Процесс заканчивается извлечением плаценты и зашиванием разреза.
После операции роженица около суток проводит в отделении интенсивной терапии, затем переводится в послеродовое отделение. В течение суток проводится ряд мер по восстановлению роженицы:
- меры по сокращению мышц матки;
- остановке кровотечения;
- компенсации жидкости в организме;
- обезболивание.
Чем опасно кесарево сечение?
Несмотря на кажущуюся простоту, кесарево сечение имеет ряд рисков, касающихся как матери, так и ребенка.
Последствия для роженицы делятся на два типа по длительности проявления:
- Поздние;
- Постоперационные.
Поздние последствия выражаются:
- Образованием лигатурных свищей — воспалительный процесс вокруг швов;
- Грыжа позвонка;
- Келоидный рубец — шрам после операции. Скорее играет эстетическую роль. Рубец абсолютно безопасен для здоровья.
К постоперационным осложнениями относятся следующие факторы:
- Болевой синдром после операции. Процесс отхождения может сопровождаться головными болями, головокружением, сильной жаждой и общей слабостью;
- При операции роженица теряет в 4 раза больше крови, чем при естественных родах;
- Могут образоваться спайки во внутренних органах;
- При контакте с воздухом есть риск развития эндометрита — воспаления полости матки;
- На швах могут образоваться гематомы или развиваться гнойные процессы;
- Редко, но могут встречаться случаи расхождения шва;
- Невозможность ухода за ребенком несколько дней.

Последствия для ребенка также существенны.
В процессе естественных родов организм малыша должен перестроиться на новую форму жизни. В связи с этим, вначале родового процесса в его организме резко увеличивается концентрация гормона катехоламин. Он необходим для того чтобы выплеснуть жидкость из легких и запустить дыхательную систему малыша как только он «выйдет на свет». При операции организм малыша не успеет набрать необходимое количество гормонов. Легкие не готовы к дыханию, а сердце терпит значительные нагрузки. Это может вызвать дистрофические явления в сердце.
Кроме того, перед естественными родами малыш вступает в период гибернации, при которой все физиологически процессы замедляются. Это явление — подготовка к переходу к новой окружающей среде. Оперативное вмешательство предполагает резкую смену перепада давления. Это грубо нарушает естественный процесс подготовки малыша к жизни и чревато мелкими кровоизлияниями в мозгу. У таких детей часто наблюдаются факты минимальной мозговой дисфункции.
Замечено, дети, родившиеся путем кесарева сечения, имеют и психологические особенности. Это может выражаться в апатичности характера, повышенной зависимости от матери и ярко выраженном стремлении к манипулированию взрослыми.
Секреты для тех кто хочет забеременеть: способы стимулирования овуляции.
Если потеряли надежду: о лечении женского бесплодия здесь.
Безопасные дни для любви: миф или реальность — об этом по ссылке: http://budymamoi.ru/plan/conception/nastuplenie-beremennosti-vo-vremya-mesyachnyh.html
Подведем итоги:
При адекватной оценке рисков операции, даже роженицы с показаниями могут прийти к решению рожать естественным путем. Врач в этом случае может только предупредить о возможном развитии событий. Однако задачей медицины является сохранения жизни малыша и матери. Если естественные роды по объективным причинам невозможны, то не следует упорствовать, тем самым подвергая в опасность две жизни.
Планирование беременности, здоровый образ жизни, правильное питание и витамины при планировании, достаточная физическая активность и позитивное отношение к родам способствуют минимизированию рисков осложнений и возможно, помогут избежать операции и дарить новую жизнь естественным путем.
Прочтите некоторые отзывы женщин, проходивших операцию КС:



Подробнее о кесаревом сечении на видео:
Вконтакте
Google+
Одноклассники
Мой мир
Полезные статьи:
budymamoi.ru
Техника операции кесарева сечения | Учение.net
Операция интраперитонеального кесарева сечения с поперечным разрезом нижнего сегмента является операцией выбора в современном акушерстве. В течение операции можно выделить 4 момента: 1) чревосечение; 2) вскрытие нижнего сегмента матки; 3) извлечение плода и последа; 4) зашивание стенки матки и послойное ушивание брюшной стенки.
1) Чревосечение – может быть выполнено двумя способами: срединным разрезом между пупком и лобком и поперечным надлобковым разрезом по Пфанненштилю. Надлобковый разрез имеет ряд преимуществ: при нем наблюдается меньшая реакция со стороны брюшины в послеоперационном периоде, он больше гармонирует с разрезом нижнего сегмента матки, косметичен, редко бывает причиной послеоперационных грыж. При выполнении поперечного надлобкового разреза:
А) кожа и подкожная клетчатка разрезаются по линии естественной надлобковой складки на достаточном протяжении (до 16—18 см).
Б) Апоневроз посередине надрезается скальпелем, а затем отслаивается ножницами в поперечном направлении и ими же рассекается в виде дуги. После этого края апоневроза захватываются зажимами Кохера, и апоневроз отслаивается от прямых и косых мышц живота вниз до обеих лобковых костей и вверх — до пупочного кольца. На оба края рассеченного апоневроза накладывается по 3 лигатуры или зажима с подхватыванием краев салфеток, которыми обкладывается операционное поле.
В) для достижения лучшего доступа в некоторых случаях выполняется надлобковый разрез в модификации Черни, при котором рассекаются апоневротические ножки прямых мышц в обе стороны на 2—3 см.
Г) париетальная брюшина рассекается в продольном направлении от пупочного кольца до верхнего края мочевого пузыря.
2) Вскрытие нижнего сегмента матки:
а) после отграничения брюшной полости салфетками пузырно-маточная складка брюшины вскрывается в месте своей наибольшей подвижности ножницами, которыми затем под брюшиной делается ход в каждую сторону, и складка рассекается в поперечном направлении.
Б) мочевой пузырь тупфером легко отделяется от нижнего сегмента матки и смещается книзу.
В) определяется уровень разреза нижнего сегмента матки, который зависит от местонахождения головки плода. На уровне наибольшего диаметра головки скальпелем выполняется небольшой разрез нижнего сегмента вплоть до вскрытия плодного пузыря. В разрез вводятся указательные пальцы обеих рук, и отверстие в матке раздвигается в стороны до того момента, когда пальцы почувствовали, что они достигли крайних точек головки.
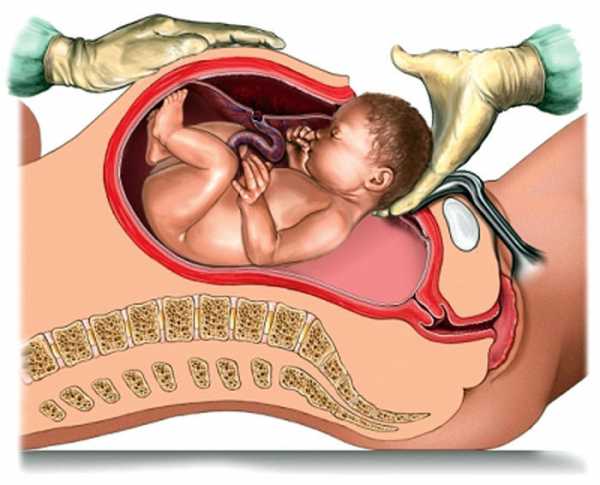
3) Извлечение плода и последа:
А) рука хирурга вводится в полость матки таким образом, чтобы ее ладонная поверхность прилегла к головке плода. Эта рука поворачивает головку затылком или личиком кпереди и производит ее разгибание или сгибание, благодаря чему головка высвобождается из матки. Если имеется тазовое предлежание, то ребенок извлекается за передний паховый сгиб или ножку. При поперечном положении плода рука, введенная в матку, отыскивает ножку плода, производится поворот плода на ножку и последующее его извлечение.
Б) пуповина пересекается между зажимами, и новорожденный передается акушерке.
В) в мышцу матки вводится 1 мл метилэргометрина
Г) легким потягиванием за пуповину отделяется плацента и выделяется послед. В случае затруднений плацента может быть отделена рукой.
Д) после выделения последа стенки матки проверяются большой тупой кюреткой, что обеспечивает удаление обрывков оболочек, сгустков крови и улучшает сокращение матки.
4) Зашивание стенки матки и послойное ушивание брюшной стенки:
а) на рану матки накладываются два ряда мышечно-мышечных швов. Крайние швы накладываются на 1 см латеральнее угла разреза на нетравмированную стенку матки для обеспечения надежного гемостаза. При наложении первого ряда швов успешно используется методика Ельцова—Стрелкова, при которой узлы погружаются в полость матки. При этом захватывается слизистая оболочка и часть мышечного слоя. Вкол и выкол иглы производится со стороны слизистой оболочки, в результате чего узлы после завязывания оказываются расположенными со стороны полости матки. Второй слой мышечно-мышечных швов сопоставляет всю толщу мышечного слоя матки. Узловатые кетгутовые швы накладываются таким образом, чтобы они располагались между швами предыдущего ряда. В настоящее время большое распространение получил метод зашивания мышечного слоя однорядным непрерывным швом из биологически неактивного материала (викрил, дексон, полисорб).
б) перитонизация производится за счет пузырно-маточной складки, которую подшивают кетгутовым швом на 1,5—2 см выше разреза. При этом линия вскрытия нижнего сегмента матки покрывается мочевым пузырем и не совпадает с линией перитонизации.
В) из брюшной полости удаляются салфетки, и брюшная стенка зашивается послойно наглухо
Г) на брюшину накладывается непрерывный кетгутовый шов, начиная с верхнего угла раны.
Д) непрерывным кетгутовым швом сближаются прямые мышцы живота, затем накладываются узловые швы на апоневроз и узловые кетгутовые швы на подкожную клетчатку
Е) рана кожи зашивается шелком, лавсаном или капроном узловыми швами.
uchenie.net
Использованная литература:
1. Логутова Л.С. Оптимизация кесарева сечения. Медицинские и социальные аспекты: Автореф. дисс. … д-ра мед. наук. М., 1996. 48 с.
2. Миров И.М. Прогнозирование, раннее выявление, лечение и комплексная профилактика гнойно-воспалительных заболеваний после родов и кесарева сечения: Автореф. дисс. … д-ра мед. наук. М., 1996. 49 с.
3. Нунаева Э.С. Интраоперационная реинфузия крови при oперации кесарева сечения: Автореф. дисс. … канд. мед. наук. М., 1997. 24 с.
4. Раджабова Ш.Ш. Профилактика осложнений кесарева сечения у многорожавших женщин: Автореф. дисс. … канд. мед. наук. Махачкала, 1997. 24 с.
5. Рыбин М.В. Ближайшие и отдаленные результаты новой модификации операции кесарева сечения: Автореф. дисс. … канд. мед. наук. М., 1997. 24 с.
6. Сенчакова Т.Н. Отсроченные осложнения кесарева сечения (клиника, диагностика, тактика ведения и профилактика): Автореф. дисс. … канд. мед. наук. М., 1997. 24 с.
7. Трусов Ю.В. Иммунный статус родильниц и коррекция его нарушений при эндометритах после кесарева сечения: Автореф. дисс. … канд. мед. наук. Барнаул, 1997. 24 с.
8. Филонов С.М. Исход операций кесарева сечения в зависимости от методики наложения швов на матку и шовного материала: Автореф. дисс. … канд. мед. наук. М., 1997. 24 с.
9. Хаджиева Э.Д. Перитонит после кесарева сечения: Автореф. дисс. … д-ра мед. наук. Санкт-Петербург, 1996. 49 с.
10. Шмаков Г.С. Миомэктомия во время беременности: Автореф. дисс. … д-ра мед. наук. М., 1997. 48 с.
Дополнительная
Бодяжина В.И., Семенченко И.Б. Акушерство, Ростов-на-Дону: «ФЕНИКС», 2007
Бодяжина В.И., Жмакин К.Н., Кирющенков А.П. Акушерство, М.: «Медицина», 1986
Бодяжина В.И., Жмакин К.Н., Кирющенков А.П. Акушерство, Курск: АП «Курск», 1995.
Жордания И.В. Акушерство, М., 1961
Серов В.Н., Стрижаков М.М., Маркин С.А. «Практическое акушерство» М., 1989
Айламазян Э.К. Акушерство, М.: «Специальная литература», 2005
Савельева Г.М. и др. Акушерство, М., 2000
studfiles.net
Кесарево сечение
Название данной операции берет начало от римского царя Юлия Цезаря (715-673 г до нашей эры) который издал указ о том, что если беременная женщина умирает, то необходимо разрезать ей живот и достать живого ребенка.
В 16 веке Амбруаз Паре выполнил абдоминальное родоразрешение на живой женщине, но так как в то время не существовало методики ушивания раны матки, то смерть наступала практически в 100% случаев. В 1876 году Гейн и Порро преложили удалять матку после извлечения плода. Летальность при этом снизилась до 25% (сейчас удаляют матку по Порро при сочетании мертвого плода и воспаления в матке). В 1890 году Керрер наложил на матку швы в три ряда: мышечно-мышечный, мышечно-серозный, серо-серозный. Летальность при таких операциях снизилась до 7%. В 1920 году разработана техника операции — интраперитонеального кесарева сечения, кесарева сечения в нижнем сегменте, ретровезикального кесарева сечения и др. Снизилась летальность и стала нарастать частота выполнения операции кесарева сечения. В 40-50-е годы путем кесарева сечения родоразрешали в 3.5 — 4% случаев в мире. В 70-80 году — 4-5%. Сейчас это процент неуклонно растет. В мире к операции кесарева сечения относятся по-разному. В США он составляет 15-25%, в Великобритании, наоборот, он достаточно низок -всего 5%. У нас в 60е годы был 1,5-2%, а сегодня в Москве есть роддома, где более 20% женщин делают кесарево, в Санкт-Петербурге — 10-12%. Тем не менее кесарево сечение, являясь операцией (а каждая операция имеет свой операционный риск), не снижает материнскую и перинатальную смертность, так как существует множество осложнений со стороны матери и плода.
Раньше не было ни антибиотиков, ни наркоза, ни шовного материала, стенку матки не зашивали, рану оставляли как есть – иногда она срасталась, иногда женщины выживали. Но это было не самым главным, потому что кесарево сечение производили в интересах жизни ребенка, в ситуациях, когда мать было заведомо не спасти, а жизни ребенка угрожало только затягивание родов. Современное акушерство изменило приоритеты – сегодня главным считается выживание матери, и возросла доля показаний к кесареву в интересах матери.
ПОКАЗАНИЯ К ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ
Кесарево сечение может быть плановым и экстренным. Все показания рассматриваются в зависимости от этого. Надо стремится к увеличению количества плановых кесаревых сечений, за счет уменьшения экстренных.
Существуют абсолютные и относительные показания к кесареву сечению.
ОТНОСИТЕЛЬНЫЕ ПОКАЗАНИЯ
Извлечение плода через естественные родовые пути может быть выполнено, но со значительно большим риском для матери или плода.
Кровотечение в связи с предлежанием и отслойкой плаценты – 21.6% кесаревых сечений приходится на это показание.
Патология таза: анатомически и клинический узкий таз — 20.4%.
Повторное кесарево сечение в связи с несостоятельностью рубца на матке — 20%.
Сочетанные показания -10.9%.
Поперечное и косое положение плода 6.1%.
Неправильное вставление головки: лобное, высокое стояние стреловидного шва и др. — 4%.
Дистоция (ригидность) шейки матки. С ней связана слабость родовой деятельности — 3.6%.
Экстрагенитальная патология — 3.6%.
Выпадение пуповины — 2.4%.
Поздний токсикоз — 1.4%.
Тазовое предлежание 1.2%.
Угрожающая внутриутробная гипоксия плода — 0.5%.
АБСОЛЮТНЫЕ ПОКАЗАНИЯ
Такие клинические ситуации, при которых извлечение плода через естественные родовые пути невозможно в интересах матери или плода:
тяжелая преэклампсия, котрая не поддается лечению в течение 48 часов
узкий таз
лобное предлежание и др.
СОЧЕТАННЫЕ ПОКАЗАНИЯ
Разработаны проф. Слепых. Сочетанные показания — это совокупность осложнений беременности и родов, каждое из которых само по себе не является показанием к кесареву сечению, однако при их сочетании есть угроза для жизни матери или плода при родах через естественные родовые пути.
тазовое предлежание плюс крупный плод
переношенная беременность плюс угрожающая гипоксия плода
рубец на матке плюс возраст матери более 30 лет и бесплодие в анамнезе
КЕСАРЕВО СЕЧЕНИЕ — родоразрешающая операция, при которой плод и послед извлекают через разрез на матке.
Различают следующие виды кесарева сечения:
абдоминальное: классическое, корпоральное, кесарево сечение в нижнем сегменте.
влагалищное — разрез через передний свод влагалища. Сначала обнажают шейку и низводят ее. Извлекают таким образом ребенка до 22 недель (20 недель). Эта операция очень сложна технически, есть опасность повреждения мочевого пузыря, множество осложнений. Сейчас практически не применяется.
Абдоминальное кесаревео сечение бывает интраперитонеальным (доступ через рассечение брюшины) и экстраперитонеальным (без проникновения в полость брюшины), а также кесарево сечение с временным отграничением брюшной полости.
Классическое кесарево сечение: разрез от лона, обходя пупок слева и выше, матка разрезается продольным разрезом, выводится из брюшной полости.
Корпоральное кесарево сечение: разрез от лона до пупка, разрез проводится по средней линии. Матка в рану не выводится (поэтому и название корпоральное — в теле). Единственное показание к этому виду операции — поперечное положение плода.
Недостатки классического и корпорального кесарева сечения:
большой разрез на матке
часто формируется несостоятельность швов на матке — при последующей беременности может быть разрыв по этому рубцу.
Большая травматичность, а следовательно и кровопотеря.
Разрез париетальной и висцеральной брюшины совпадают, а следовательно это прерасполагает к образованию спаек.
Частое формирование послеоперационных грыж.
В настоящее время наиболее часто выполняется операция кесарева сечения в нижнем сегменте.
КЕСАРЕВО СЕЧЕНИЕ В НИЖНЕМ СЕГМЕНТЕ
Первым этапом является лапаратомия (нижнесрединная; по Пфаненштилю). При поперечном разрезе операция длится дольше – более сдложен гемостаз из-за необходимости перевязки вествей гипогастральных артерий.
После вскрытия брюшной полости в рану выводится матка, которая всегда ротирована вправо. Мочевой пузырь находится книзу, его отодвигают зеркалом. Вскрывают plica vesico-uterina и тупо отслаивают ее вниз. В области наибольшей окружности делают разрез и вводят в рану пальцы и раздвигают ее. Рука вводится за головку, ассистент при этом давит на дно матки, извлекают головку, затем освобождают пояс и затем и всего ребенка. Между двумя зажимами пересекают пуповину и отдают ребенка акушерке. Рукой удаляют послед. По показаниям производится выскабливание матки.
Третим этапом производят ушивание раны матки двумя рядами кетгутовых вов. Можно накладывать швы непрерывно, можно по Стрелкову — первый ряд — слизисто-мышечный), и два ряда отдельных швов.
Четвертым этапом производится перитонизация за счет пузырно-маточной складки брюшины (при этом швы накладываемые на висцеральную и париетальную брюшину не совпадают — формируется дупликатура брюшины, формирование спаек сводится к минимуму). Затем — гемостаз, туалет брюшной полости. Послойное зашивание брюшной полости наглухо. При необходимости брюшную полость дренируют.
ПРЕИМУЩЕСТВА КЕСАРЕВА СЕЧЕНИЯ В НИЖНЕМ СЕГМЕНТЕ
Разрез на наиболее тонкой части стенки матки; в этот разрез попадает наименьшее количество мышечных волокон, следовательно, по мере формирования нижнего сегмента будет формироваться полноценный соединительнотканый рубец.
Небольшая кровопотеря.
Идеальная перитонизация за счет пузырно-маточной складки.
Разрезы париетельной и висцеральной брюшины не совпадают — возможность образования спаек минимальная.
Формирование полноценного рубца — уменьшается вероятность разрыва матки по рубцу.
ПРОТИВОПОКАЗАНИЯ
Инфекция любой локализации (в данном случае лучше производить экстраперитонеальное кесарево сечение).
Длительный безводный период.
Внутриутробная гибель плода (единственным исключением из этого правила составляет мертвый плод при ПОНРП).
Плод в состоянии асфиксии и нет уверенности в рождении живого ребенка.
УСЛОВИЯ ДЛЯ ПРОВЕДЕНИЯ ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ
ХИРУРГИЧЕСКИЕ УСЛОВИЯ:
наличие операционной, инструментария, квалифицированного хирурга.
АКУШЕРСКИЕ УСЛОВИЯ.
Наличие зрелых родовых путей.
Безводный период не более 12 часов (если более 12 часов то необходимо выполнять эстраперитонеальное кесарево сечение).
Отсутствие симптомов эндометрита в родах (хорионамнионита).
Живой плод.
АНЕСТЕЗИОЛОГИЧЕСКОЕ ПОСОБИЕ
ПРЕМЕДИКАЦИЯ цель: достижение психического покоя, блокада нейровегетативных реакций. Предупреждение побочных влияний анестезиологических средства, профилактика и терапия некоторых осложнений беременности и родов, внутриутробной гипоксии плода. Внутривенно бета-адреномиметики, для улучшения состояния плода применяется сальбутамол. Если кесарево сечение производится из-за гестоза то назначают гипотензивные средства. Также назначаются транквилизаторы или снотворные (реланиум, фенобарбитал и др.) на ночь и перед операцией. Атропин или метацин для профилактики вагусных реакций. Средства для профилактики синдрома Мендельсона — сода, магнезия, альмагель, циметидин. Для плода: глюкоза, витамин С, кокарбоксилаза, сигетин. Предоперационный токолиз. Ингаляция кислорода.
МЕТОДЫ АНЕСТЕЗИОЛОГИЧЕСКОГО ПОСОБИЯ.
Местная инфильтрационная анестезия (в настоящее время не применяется).
Эпидуральная или спиномозговая анестезия. Очень хороший метод при гестозе, когда одновременно надо снизить АД.
Общая анестезия и ИВЛ
ОСЛОЖНЕНИЯ ВО ВРЕМЯ ОПЕРАЦИИ.
Синдром Мендельсона. Возникает в результате регургитации кислого содержимого желудка в дыхательные пути. Развивается гиперергический пневмонит, нарушение альвеолярного эпителия, нарушение продукции сурфактанта. При этом быстро присоединяется ДВС синдром. Летальность очень высока.
Синдром сдавления нижней полой вены. При сдавлении маткой нижней полой вены снижается венозный возврат к сердцу, снижается сердечный выброс, снижается АД, возникает коллапс.
Кровотечение во время операции. Причинами в данном случае будет гестоз (при котором уже имеется хронический ДВС-синдром), патология свертывающей системы крови, задержка частей последа, гипотонические состояния матки. При гипотонических состояних необходимо проводить терапию утеротониками, при гестозе — инфузионную терапию. Если данные мероприятия неэффективны, то объем операции необходимо расширить до экстирпации матки.
ОСЛОЖНЕНИЯ РАННЕМ ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ.
Кровотечение. Причиной его, как правило, является не тщательно выполненный гемостаз. Необходимо осторожное выскабливание полости матки на фоне утеротоников. Если мероприятия не эффективны – экстирпация матки.
Парез кишечника — самый ранний признак перитонита. Необходимы прозерин, гипертонические клизмы, препараты калия (перорально), компресс с эфиром на живот, раннее вставание после операции.
Нарушение функции мочеиспускания (задержка мочи).
Тромбоэмболические осложнения — возникают чаще у женщин с патологией сердечно-сосудистой системы, вариокозными расширениями вен, при коллагенозах, заболеваниях крови, шоке, гестозе. Может быть тромбоз вен нижних конечностей и вен таза. Может быть ТЭЛА, эмболия околоплодными водами.
Инфекционные осложнения.
ВЕДЕНИЕ ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА.
ПЕРВЫЙ ДЕНЬ ПОСЛЕ ОПЕРАЦИИ.
Стол 0: минеральная вода и соки, но без содержание сахара. Режим постельный, но женщина должа переворачиваться сбоку на бок и садиться. К концу суток родильница должна стоять рядом с кроватью (профилактика тромбоэмболических осложнений и пареза кишечника). Назначают антибиотики (ампициллин, гентамицин, нистатин). Ребенку назначают бифидум.
Инфузионная терапия: солевые растворы (ацесоль, хлосоль и т.д.). коллоидные растворы — реополиглюкин, гемодез — 2 флакона по 400 мл.
Обезболивание: однократное введение наркотического анальгетика, анальгин с димедролом.
Витамины парентерально.
Сокращающие средства: окситоцин капельно и внутримышечно 3 раза в день.
Анализ крови и анализ мочи.
ВТОРОЙ ДЕНЬ ПОСЛЕ ОПЕРАЦИИ.
Режим 2, стол 1. Надо стоять рядом с кроватью, движения
Гипертоническая клизма, через 15 минут вводят питуитрин или прозерин подкожно.
Обезболивание: анальгин, димедрол.
ТРЕТИЙ ДЕНЬ ПОСЛЕ ОПЕРАЦИИ.
Стол 1, можно начинать кормить бульонами, протертыми овощами, можно кусочек мяса. Режим 2-3.
Антибиотики, витамины, сокращающие средства, очистительные клизмы.
На 7 сутки снимают швы. На 11 сутки выписывают. На 10 сутки должно быть закрытие маточного зева.
Интервал между беременностями удлиняется, идеальным интервалом после кесарева сечения считается 3 года.
СОВРЕМЕННЫЕ ПОДХОДЫ
Л.С. Логутова [1] представила оценку эффективности однорядного мышечно-мышечного шва. Разрез на матке зашивается отдельными мышечно-мышечными швами с интервалом 1-1,5 см. При этом вкол и выкол иглы производят, отступив на 0,3 см от края разреза (над децидуальной оболочкой). В шов захватывают практически всю толщу миометрия. После контроля гемостаза в целях создания герметичности дополнительно накладывают непрерывный шов на собственную фасцию матки. Автор рекомендует для зашивания матки использовать рассасывающиеся синтетические нити «капроаг». Использование данной методики способствует снижению числа случаев развития эндометритов в послеоперационном периоде в 2 раза и является профилактикой генерализованной инфекции.
Большинство авторов считают более предпочтительным наложение однорядного шва на матку. М.В. Рыбин [5] представил научное обоснование новой методики абдоминального родоразрешения в модификации Stark для снижения частоты и тяжести послеоперационных осложнений. Техника операции состоит из следующих 3 этапов:
Первый этап – лапаротомия по методу Джоэл-Кохена.
Второй этап — разрез матки, извлечение плода и последа.
Третий этап — зашивание раны матки и восстановление целостности брюшной стенки.
Рану матки зашивают однорядным непрерывным викриловым швом. Интервалы между вколами 1,5 см. Для предупреждения расслабления нити используют захлест по Ревердену. Перитонизацию шва на матке не производят. Брюшину и мышцы передней брюшной стенки не зашивают, на апоневроз накладывают непрерывный викриловый шов по Ревердену. Кожу и подкожную клетчатку сопоставляют отдельными шелковыми швами через большие интервалы (3-4 шва на разрез), используя методику коаптации краев раны по Донати. В послеоперационном периоде родильнице разрешается вставать через 6-8 ч. Отмечено, что кесарево сечение по методике Stark способствует снижению частоты ближайших и отдаленных гнойно-септических осложнений у родильниц. При этом отмечено сокращение времени от начала операции до извлечения плода, что имеет большое значение в ситуациях, требующих экстренного родоразрешения, и способствует снижению частоты наркозной депрессии у новорожденного. Автор отмечает, что использование новой модификации кесарева сечения имеет важное экономическое значение, обусловленное снижением частоты осложнений, сокращением затрат на операционное время, сокращением продолжительности операции, уменьшением потребности в шовном материале.
С.М. Филонов [8] провел клиническую оценку и сравнительный анализ течения послеоперационного периода у пациенток, однорядные или двухрядные швы, при этом были использованы различные синтетические шовные нити. В результате выполненных исследований установлены преимущества наложения однорядного (по сравнению с двухрядным) обвивного слизисто-мышечного шва с использованием викрила и ПДС II при зашивании разреза на матке. При зашивании матки однорядным швом продолжительность операции снижается на 7 мин, кроме того, отмечается более благоприятное течение репаративных процессов и уменьшается расход шовного материала в 2 раза. У женщин с однорядным швом на матке по данным УЗИ отек в области послеоперационного шва наблюдается в 4 раза реже, чем при наложении двухрядного шва, при этом отмечается статистически достоверное уменьшение отека к 9-м суткам, а при двухрядном шве такой динамики к 9-м суткам не отмечено. Осложненное течение послеоперационного периода при наложении однорядного шва отмечено у 8,1% родильниц, двухрядного – у 19,1%.
И.М. Миров [2] представил научное обоснование применения несложных в исполнении модификаций кесарева сечения и трубной стерилизации, улучшающих реабилитацию оперированных. При обсуждении техники операции автор, в отличие от других исследователей,придерживается точки зрения о целесообразности наложения двухэтажного шва на разрез матки. Вначале он рекомендует наложить непрерывный слизисто-мышечный шов 1-го этажа, затем узловатый или П-образные швы второго этажа (возможен и непрерывный шов).
Вопрос о возможности производства миомэктомии во время беременности и родов длительное время оставался дискутабельным. Г.С. Шмаков (Научный центр акушерства, гинекологии и перинатологии РАМН) [10] аргументировал целесообразность активной хирургической тактики с расширением показаний к миомэктомии во время кесарева сечения. Он отметил, что частота послеоперационных осложнении после миомэктомии во время кесарева сечения зависит от хирургической тактики, антибиотикопрофилактики и антибиотикотерапии, а также от вида использованного синтетического шовного материала. Соблюдение оптимальных условий позволяет снизить число послеоперационных парезов кишечника с 11,1% (в 1979г.) до единичных случаев (в 1991-1995 гг.), а число гнойно-воспалительных осложнений с 14,6 до 4,4% при единичных случаях раневой инфекции в последние годы. Данные гистологического исследования узлов миомы соответствуют данным ультразвукового исследования, что является свидетельством надежности эхографической характеристики архитектоники узла при дистрофических и некротических изменениях миомы. Автор считает, что внутриматочный метод контрацепции является приемлемым и безопасным и не провоцирует рецидивы миомы у женщин с рубцом на матке после миомэктомии. Введение ВМС после кесарева сечения должно проводиться не ранее чем через 6 мес после операции.
С целью оценки иммунного статуса родильниц и коррекции его нарушений исследованы фагоцитарная активность моноцитов и нейтрофилов, показатели клеточного иммунитета, фагоцитарный индекс, фагоцитарное число, содержание иммуноглобулинов основных классов (А, М, G), лейкоцитарный индекс интоксикаций, НСТ-тест, аутофлора кожи. Ю.В.Трусов (Иркутский государственныи институт усовершенствования врачей) [7] провел комплексную оценку особенностей иммунного статуса женщин при доношенной беременности и родах. Впервые он апробировал метод экстракорпоральной иммунокоррекции с использованием аутологичных эритроцитов, несущих тималин, позволяющий повысить эффективность комплексной терапии эндометрита после кесарева сечения и являющийся вторичной специфической профилактикой генерализации инфекционного процесса. И.М.Миров [2] придает большое значение применению разработанной шкалы для оценки состояния родильниц после кесарева сечения и алгоритма их обследования, что улучшает прогнозирование и диагностику инфекционных осложнений.
В диагностике послеоперационных заболеваний и оценке состояния послеоперационных швов на матке эффективной оказалась методика ультразвукового исследования. Л.С. Логутова [1] предлагает использовать метод биоконтрастной эхоскопии, отличие которой от общепринятого УЗИ состоит в дополнительном контрастировании стенки матки за счет введения в ее полость резинового баллона, заполняющегося 70-90 мл стерильной жидкости. Исследование осуществляется при наполненном мочевом пузыре.
По данным М.В. Рыбина [5], трансабдоминальное и трансцервикальное эхографическое исследование позволяет установить темпы инволюции матки после кесарева сечения. Эти методы расширяют возможности диагностики и прогнозирования исхода гнойно-инфекционных заболеваний после кесарева сечения с целью своевременного предупреждения развития осложнений.
Одним из методов лечения осложнений во время кесарева сечения является интраоперационная реинфузия крови. Э.С.Нунаева (Научный центр акушерства, гинекологии и перинатологии РАМН) [3] на основании результатов лабораторных и клинических исследований представила преимущества и возможности применения интраоперационной реинфузии крови аппаратным способом при выполнении кесарева сечения, позволяющей в 99,6% случаев сохранить ультраструктуру и функциональные способности эритроцитов. Определено влияние интраоперационной реинфузии крови на клинические, биохимические, гемостазиологические показатели кислородного обеспечения тканей при кесаревом сечении. Полученные результаты продемонстрировали отсутствие коагулянтной активности в реинфузируемой эритроцитной взвеси. Электронно-микроскопические исследования показали, что эритроциты, использованные для реинфузии во время операции и полученные способом аппаратной обработки, обладают нормальными структурно-функциональными свойствами, что делает их способными к полноценномуфункционированию после реинфузии. Впервые выявлено уменьшение времени стабилизации гемодинамических показателей крови и улучшение показателей КОС и газов крови, объемного транспорта кислорода, более быстрое восстановление показателей гемоглобина, количества эритроцитов и объема циркулирующей крови в раннем послеоперационном периоде. Интраоперационная
реинфузия крови при кесаревом сечении показана при кровопотере более 700 мл у женщин группы высокого риска развития кровотечений (предлежание и отслойка плаценты, варикозное расширение вен матки, гемангиома органов малого таза и др.), а также при расширении объема оперативного вмешательства (консервативная миомэктомия, надвлагалищная ампутация и экстирпация матки). Разработана тактика проведения реинфузии крови аппаратным способом во время кесарева сечения. В конструкциях аппаратов нового поколения предусмотрен режим высококачественной отмывки эритроцитов большим количеством раствора, делающим процедуру безопасной в акушерстве.
Одним из путей профилактики послеоперационных воспалительных осложнений явилась разработка тактики ведения больных с нарушенным микробиоценозом влагалища. Показана необходимость проведения пролонгированной антибиотикопрофилактики с целью предупреждения осложнений в послеоперационном периоде. С целью снижения частоты инфекционных осложнений после кесарева сечения разработана система их профилактики [1,2,4]:
1) общие профилактические мероприятия, проводимые до операции, в интраоперационном и послеоперационном периодах;
2)индивидуальные меры профилактики, применяемые до операции, также включающие патогенетическую терапию основного заболевания, санацию очагов хронической инфекции, неспецифическую стимуляцию факторов иммунной системы (УФО, лазерное облучение крови, иглорефлексотерапия).
При высокой степени инфекционного риска показаны экстраперитонеальное кесарево сечение, аспирационно-промывное дренирование в послеоперационном периоде, расширение объема оперативного вмешательства до экстирпации матки с маточными трубами, если операция проводится при наличии эндометрита.
Профилактическое введение антибиотиков родоразрешаемым с помощью кесарева сечения роженицам с высоким риском развития инфекционных осложнений должно проводиться избирательно. При явной угрозе развития воспалительных заболеваний наиболее эффективно применение виутриматочно-интрамурального введения антибиотика во время кесарева сечения. Этот метод обеспечивает блокаду антибиотиками входных ворот инфекции матки (эндометрий, плацентарная площадка, зона шва) и способствует неосложненному течению послеоперационного периода у 81,2% оперированных.
По данным И.М. Мирова [2], в профилактике послеродовых инфекционных осложнений значительная роль принадлежит сочетанию методов лекарственной терапии и немедикаментозного воздействия, что способствует улучшению реабилитации родильниц, снижению массивности и длительности лекарственной нагрузки. К числу немедикаментозных методов воздействия при эндометрите относятся:
проведение сеансов гипербарической оксигенации (ГБО) в сочетании с введением антибиотика в лимфатическое русло, которое является показанным женщинам с парезом кишечника;
применение модифицированного аппарата УВЧ с направленным воздействием ближними электромагнитными полями и с существенным
преобладанием магнитной составляющей для лечения и профилактики эндометритов после родов и кесарева сечения;
эффективное обезболивание при снижении суточной дозы наркотических анальгетиков успешно достигается с помощью проведения сеансов центральной электроаналгезии после кесарева сечения;
применение интраорганного воздействия, длительное промывание матки охлажденными растворами антисептиков с добавлением раствора трипсина (в начале процедуры) и препаратов с повышенным антибактериальным эффектом (0,5% раствор хоргексидина биглюконата и др.) на заключительном этапе.
Исследование отсроченных осложнений после кесарева сечения проведено Т.Н.Сенчаковой (Московский областной НИИ акушерства и гинекологии Минздрава России) [6]. В процессе исследования установлено, что вторичная несостоятельность швов после кесарева сечения, локальный или тотальный панметрит с абсцедированием клетчатки малого таза развиваются на фоне эндометрита и свидетельствуют о генерализации инфекции. Наиболее значимыми факторами риска развития отсроченных осложнений после кесарева сечения являются обострение хронических инфекционных процессов во время беременности, нарушение сократительной деятельности матки во время родов, низкое расположение плаценты или технические погрешности во время операции. Эффективность лечения больных с отсроченными осложнениями после кесарева сечения определяется ранней диагностикой и активной консервативно-хирургической или хирургической тактикой ведения. Автор отмечает, что сочетание гистероскопии с активным аспирационно-промывным дренированием полости матки позволяет быстрее купировать воспалительный процесс в полости матки, отграничить возможную генерализацию инфекции в отсутствие панметрита, приводит к вторичному заживлению швов на матке или позволяет провести органосберегающие операции. Надежной профилактикой отсроченных осложнений после кесарева сечения являются адекватная оценка степени инфекционного риска, соблюдение современных технологий операции, ультразвуковой контроль за течением послеоперационного периода, при наличии признаков эндометрита — ранняя активная тактика (гистероскопия в сочетании с активной аспирацией содержимого полости матки). Использование указанной системы диагностики и активной лечебной тактики позволило сохранить матку у 48,1% больных с отсроченными осложнениями после кесарева сечения. Исследованию перитонита после кесарева сечения посвящено исследование Э.Д.Хаджиевой (Санкт-Петербургская академия постдипломного образования) [9]. Основной причиной развития перитонита после кесарева сечения являются прогрессирующий метроэндометрит, метрофлебит с формированием у 83,5% больных явной и у 14,7% — скрытой несостоятельности швов. Основными факторами, определяющими развитие заболевания, являются вирулентные возбудители (чаще анаэробы), массивная кровопотеря (у 22,2%), погрешности оперативной техники (у 25%), плохая санация матки во время операции с неполным удалением плацентарной ткани (у 25,6%), плодных оболочек (у 22,8% пациенток).
studfiles.net
Кесарево сечение Содержание занятия
Кесарево сечение является одной из древнейших операций полостной хирургии. Эта родоразрешающая операция, при которой плод и послед извлекают через искусственно сделанный разрез на матке, в настоящее время является распространенным оперативным вмешательством, частота ее колеблется от 25 до 17%. В своем развитии эта операция прошла много этапов. В глубокой древности эту операцию производили на мертвой женщине люди не имеющие медицинского образования. В 1521 году Руссо (Франция) обосновал производство этой операции на живой женщине. Первые достоверно известные операции кесарева сечения на живой женщине были сделаны итальянским хирургом Христианом Байоном в 1540 г. И немецким хирургом Траутманом в 1610 г., но разрез на матке не зашивали, исходы операции всегда были смертельными. С конца XVI и начала XVII веков вопросы операции кесарева сечения разрабатывают в Германии, Франции, Италии, Нидерландах и др. В России первая операция кесарева сечения была произведена в 1756 г. Эразмусом, вторая в 1796 г. Зоммером — обе с благоприятным исходом. Третье кесарево сечение было произведено Рихтером в Москве в 1842 г. До 1880 года (по данным А.Я. Крассовского) в России насчитывалось всего 12 кесаревых сечений. К этой операции прибегали, как к крайнему средству, когда патология в родах заходила очень далеко, женщины умирали в 100% случаев от кровотечения и септической инфекции. Это был до антисептический период в акушерстве. В те годы не было четко разработанных показаний и противопоказаний к операции, не применяли обезболивание. Вследствие незашитой раны на матке содержимое ее попадало в брюшную полость, вызывая перитонит и сепсис, которые и были причиной такой высокой летальности. Впервые зашивание раны матки было применено Kehrer¢ом в 1881 г.
Достижения в хирургии и анестезиологии, усовершенствование техники гемотрансфузии и открытие новых эффективных антибиотиков привели к резкому снижению материнской смертности. Операция прочно вошла в повседневную практику акушеров-гинекологов.
Материнская заболеваемость и смертность зависят в большей степени от факторов, приводящих к хирургическому вмешательству, чем от самой операции. Уровень материнской смертности составляет 0,2 %.
Перинатальная смертность.
Низкий уровень перинатальной смертности регистрируют в странах, где врачи широко применяют кесарево сечение, особенно при малой массе плода (700-1500 г). Факторы, способствующие снижению перинатальной смертности:
контроль за состоянием плода,
применение стероидных гормонов и токолитических средств,
УЗИ,
современное оборудование,
квалифицированный персонал.
Показания.
Риск для жизни и здоровья женщины при проведении кесарева сечения в 12 раз выше, чем при родах через естественные родовые пути. Поэтому кесарево сечение проводят строго по показаниям. Показания к проведению этой операции разделяют на абсолютные и относительные. К абсолютным показаниям относят ситуации, когда невозможно извлечь плод через естественные родовые пути, или роды представляют опасность для жизни матери в силу осложнений беременности и родов. К относительным показаниям относят ситуации, при которых рождение живого и здорового ребенка через естественные родовое пути считают сомнительным.
studfiles.net