Женщинам и мужчинам репродуктивного возраста | Беременность
Показания к кесареву сечению изложены в приказе МЗ Украины от 27.12.2011 №977 «Клінічний протокол з акушерської допомоги «Кесарів розтин». В различных роддомах Украины частота кесарева сечения колеблется от 12 до 27% от всех родов.
Кесарево сечение может быть плановым и экстренным. Плановым кесарево сечение считается, когда показания к нему установлены во время беременности.
Предварительно вопрос о проведении операции кесарево сечение решается в женской консультации или медицинском центре, где проводится наблюдение за течением беременности и состоянием пациентки.
Обследование проводит не только врач акушер-гинеколог, но и врачи других специальностей: терапевт, окулист, эндокринолог, при необходимости хирург, невропатолог, ортопед. При наличии каких-либо заболеваний эти специалисты дают свои рекомендации по ведению беременности и заключение о методе родоразрешения. Окончательное решение о необходимости кесарева сечения и сроках его выполнения принимают врачи в родильном доме.
Когда ложиться в роддом?
Чаще всего врачи женской консультации направляют беременную женщину в роддом за 1 — 2 недели до предполагаемой операции. В стационаре проводится дополнительное обследование пациентки. При необходимости — медикаментозная коррекция выявленных отклонений в состоянии здоровья. Также оценивается состояние плода: проводится кардиотокография (КТГ), ультразвуковое исследование (УЗИ), допплерометрия в сосудах системы «мать-плацента-плод». Если роддом выбран заранее и принято решение о необходимости кесарева сечения, то все консультации и обследования можно пройти до госпитализации в стационар. А для проведения кесарева сечения прийти накануне или прямо в день операции, проведя необходимую подготовку дома. Однако это возможно лишь при отсутствии осложнений беременности и нормальном состоянии плода.
Говоря о подготовке к плановому кесареву сечению, нельзя не упомянуть о возможности и даже необходимости проведения так называемого аутологичного плазмадонорства. Пациентка после 20 недель беременности может сдать 300 мл собственной крови или плазмы (жидкая часть крови), которая будет храниться в специальном морозильнике в течение длительного времени. И если во время операции потребуется переливание крови, то будет перелита не чужая (пусть и обследованная), а своя собственная кровь или плазма. Это исключает возможность заражения различными инфекциями, в том числе ВИЧ, гепатитом В и С и запуска аутоиммунных реакций в послеродовой период (аутоиммунная тромбоцитопения, анемия). Аутоплазмадонорство проводится в роддомах, имеющих собственное отделение переливания крови. Процедура не оказывает отрицательного влияния ни на состояние матери, ни на состояние плода, а потерянная плазма восстанавливается в организме в течение нескольких дней.
Как определяется дата операции?
Оценивается состояние пациентки и плода, уточняется срок родов по дате последней менструации, по предполагаемому дню зачатия, по УЗИ на ранних сроках и, по возможности, выбирается день, максимально приближенный к сроку родов. При этом обязательно учитываются пожелания самой пациентки. Свое согласие на проведение операции и обезболивания пациентка излагает в письменном виде.
При этом обязательно учитываются пожелания самой пациентки. Свое согласие на проведение операции и обезболивания пациентка излагает в письменном виде.
При плановом кесаревом сечении проводится предоперационная подготовка. Накануне необходимо принять гигиенический душ. Важно хорошо выспаться, поэтому, чтобы справиться с вполне объяснимым волнением, лучше принять на ночь что-либо успокаивающее (по рекомендации врача). Ужин накануне должен быть легким. А в день операции с утра нельзя ни пить, ни принимать пищу. За 2 часа до операции проводится очистительная клизма. Непосредственно перед началом операции в мочевой пузырь вводится катетер, который удаляют только через несколько часов после операции. Эти меры позволят предотвратить серьезные осложнения.
Каковы методы обезболивания при кесаревом сечении?
Наиболее современным и безопасным методом обезболивания как для матери, так и для плода является региональная (эпидуральная или спинальная) анестезия. При этом обезболивается только место операции и нижняя часть туловища. Пациентка находится в сознании. В современных клиниках более 95% операцией проводится именно с таким обезболиванием. Гораздо реже используется наркоз.
Пациентка находится в сознании. В современных клиниках более 95% операцией проводится именно с таким обезболиванием. Гораздо реже используется наркоз.
Как выполняют кесарево сечение?
После проведения анестезии женщину укладывают на операционный стол. Живот обрабатывают специальным антисептиком и накрывают стерильными простынями. На уровне груди устанавливается преграда, чтобы пациентка не видела ход операции. Хирург делает горизонтальный разрез передней брюшной стенки над лобком, в экстренных случаях производится вертикальный разрез от пупка до лобка, чтобы как можно быстрей вынуть ребёнка. Если остался шрам от прежних беременностей, закончившихся кесаревым сечением, новый разрез делается на этом же месте. Затем раздвигаются мышцы, делается разрез на матке (практически всегда — поперечный), вскрывается плодный пузырь. Врач вводит руку в полость матки и осторожно извлекает ребенка. Пересекается пуповина, ребенка передают акушерке. После осмотра новорожденного врачом неонатологом роженица берёт ребенка руками и прикладывает к груди (контакт «кожа к коже»).
В зависимости от методики и сложности операции длительность ее составляет в среднем 20-40 минут. Первые сутки после кесарева сечения пациентка обычно находится в послеоперационной палате или палате интенсивной терапии, где проводится круглосуточное наблюдение за ее состоянием: общим самочувствием, артериальным давлением, пульсом, частотой дыхания, величиной и тонусом матки, количеством выделений, функцией мочевого пузыря.
Какие препараты обычно вводят в послеоперационном периоде?
В обязательном порядке назначается обезболивание, частота введения этих препаратов зависит от интенсивности болевых ощущений.
Когда можно вставать?
Первый раз пациентке предлагается подняться спустя 6 – 8 часов после операции. Сперва нужно посидеть, а потом немного постоять. Для начала этого достаточно. Более активный двигательный режим начинается после перевода из палаты интенсивной терапии. Лучше заранее позаботиться о приобретении специального послеоперационного бандажа, который значительно облегчит передвижение в первые несколько дней после операции. Уже с первого дня можно начинать выполнять минимальные физические упражнения, которые способствуют более благоприятному течению послеоперационного периода.
Диета
Раннее начало приема жидкости и пищи (концепция Fast Track Recovery) доказано сокращают время реабилитации после операции и в несколько раз снижают количество послеоперационных осложнений. В первые сутки после операции разрешается пить минеральную воду без газа, можно есть каши, нежирный бульон, отварное мясо, сладкий чай. Со вторых суток возможно полноценное питание — из рациона исключаются только продукты, не рекомендуемые при кормлении грудью. Обычно для нормализации функции кишечника примерно через сутки после операции назначается очистительная клизма. Когда можно выписываться домой, решает лечащий врач.
Какой режим нужно соблюдать дома?
Питание обычное — с учетом кормления грудью. При «водных процедурах» придется ограничиться душем. Принимать ванны, плавать можно лишь через 1,5 месяца после операции. Полноценные физические нагрузки — спустя 1,5 — 2 месяца после операции. Возобновить половые контакты можно через 6 недель после операции. Предварительно рекомендуется посетить врача, он сможет оценить, насколько благополучно протекает послеоперационный период.
Кесарево сечение при родах — статья на сайте ЭКО центра ИГР Киев
Немного истории. Первые письменные упоминания о кесаревом сечении появляются в медицине еще в 14 веке. В 1500 году ветеринар из Швейцарии Якоб, присутствовавший на родах своей жены, которая, несмотря на помощь многочисленных акушерок, в течение трех дней не могла родить ребенка, с согласия местных властей сам проводит операцию кесарева сечения. Женщина не только выжила, но и родила ему впоследствии еще нескольких детей. Это одно из первых упоминаний в литературе о проведении успешной операции кесарева сечения на живой женщине, однако, ей предшествовала долгая вереница неудач, когда операция выполнялась в терминальном состоянии роженицы без каких-либо надежд на самостоятельные роды, и когда шансов спасти беременную было очень мало.
До 14 века кесарево сечение проводилось на мертвой или умирающей женщине с целью спасти хотя бы ребенка, и первым таким ребенком в истории человечества был Гай Юлий Цезарь. Аврелия, мать Юлия Цезаря, умерла во время родов, но доктор успел извлечь ребенка посредством сечения живота. Так, согласно легенде, в 100 г. д.н.э. родился будущий владыка Римской империи. Сам термин «кесарево сечение» принадлежит Жаку Гильимо, который впервые использовал его в своей книге об акушерстве в 1598 году. Ранее этот метод родоразрешения называли «кесаревой операцией».
С операцией кесарева сечения связанно множество мифов и легенд. Упоминания о нем встречаются во всех медицинских культурах: в древней Индии, Китае, Японии. А бог врачевателей Асклепий, согласно греческой легенде, был рожден после того, как мать его, Коронида, уже беременной изменила своему мужу Аполлону с Исхием. Разгневанный Зевс убивает Исхия, а Аполлон поражает стрелой Корониду, после этого извлекая из чрева Корониды сына, и передает его на воспитание кентавру Хирону.
И тут мы наблюдаем одну немаловажную деталь: практически до 15 века н. э. операция извлечения ребенка из чрева матери была операцией отчаяния и выполнялась только на умирающей или умершей женщине, поскольку выжить после такой операции в древние века было практически невозможно.?Отсюда следует, что на первых порах операция кесарева сечения — была операцией ради спасения жизни ребенка вопреки жизни матери. Одной из ее более поздних модификаций стала операция Порро — одномоментное удаление матки с плодом.
C развитием медицины, в частности благодаря открытию в 19 столетии анестезии и антисептиков, операция кесарева сечения значительно усовершенствовалась. В медицине наступила новая эра, позволившая проводить оперативное родоразрешение с максимальной пользой для матери и плода. Кесарево сечение 19–20 веков — это медицинская операция в акушерстве, которая подчинена строгим показаниям и противопоказаниям, когда риск от проведения операции намного меньше, нежели риск от родов через естественные родовые пути. При анализе показаний к кесареву сечению наблюдается одна достаточно четкая тенденция: с развитием медицины и с появлением новых средств обеспечения наркоза, обезболивания, нового шовного материала и антибактериальной терапии спектр показаний к операции расширяется. Тем не менее, практически до конца 20 века медицинские показания к операции кесарева остаются как со стороны матери, так и со стороны плода.
При анализе показаний к кесареву сечению наблюдается одна достаточно четкая тенденция: с развитием медицины и с появлением новых средств обеспечения наркоза, обезболивания, нового шовного материала и антибактериальной терапии спектр показаний к операции расширяется. Тем не менее, практически до конца 20 века медицинские показания к операции кесарева остаются как со стороны матери, так и со стороны плода.
Существует группа абсолютных показаний к операции (жизненные показания, при которых операция проводиться для спасения жизни матери или ребенка), и относительных показаний. Относительные показания к операции кесарева сечения — это приобретение медицины 20 века. С развитием антибактериальных препаратов и нового шовного материала постепенно вырисовывается группа показаний, когда по сумме некоторых аспектов в родах доктор проводит операцию кесарева сечения. Ограничением к операции остаются мертвый плод и безводный период более 12 часов, когда риски инфицирования во время операции остаются высокими и могут привести к тяжелым воспалительным процессам.
Стоит отметить, что, в целом, развитие акушерской науки в аспекте операции кесарева сечения в разных странах проходило в совершенно разных направлениях. В Советском Союзе операция считалась достаточно серьезным вмешательством, которое выполнялось по строгим показаниям. Разрабатывались разные швы на матку для того, чтобы в последующих родах избежать разрыва матки по рубцу. В связи с длительным безводным периодом советскими акушерами разрабатывалась методика проведения операции без вскрытия брюшины и изоляция брюшной полости. Кто бы мог подумать, что через какие- то 20–30 лет эти методики уйдут из практического применения. Качество шовного материала и антибиотиков упростят подход к операции, хотя показания и противопоказания останутся неизменными. Итак, далее приведем абсолютные показания к операции кесарева сечения:
1. Отслойка нормально расположенной плаценты и прикрепление плаценты на уровне цервикального канала, когда плацента перекрывает выход из матки. Это жизненно-важное показание для сохранения жизни женщины и выполняется при любом сроке беременности. Если нормально расположенная плацента отслаивается (женщину беспокоят обильные кровянистые выделения) и срок беременности еще слишком мал для выхаживания ребенка, операция проводится по жизненным показаниям и называется малое кесарево сечение. При доношенной беременности или преждевременных родах отслойка плаценты является показанием к оперативному родоразрешению, и при такой операции возможно сохранить жизнь малыша. Даже в 21 веке, когда подходы к операции существенно изменились, отслойка и предлежание плаценты остается показанием к кесареву сечению.
Если нормально расположенная плацента отслаивается (женщину беспокоят обильные кровянистые выделения) и срок беременности еще слишком мал для выхаживания ребенка, операция проводится по жизненным показаниям и называется малое кесарево сечение. При доношенной беременности или преждевременных родах отслойка плаценты является показанием к оперативному родоразрешению, и при такой операции возможно сохранить жизнь малыша. Даже в 21 веке, когда подходы к операции существенно изменились, отслойка и предлежание плаценты остается показанием к кесареву сечению.
2. Неправильное положение плода, при котором роды невозможны. Это ситуации, когда плод расположен в поперечном положении или в диагностированном косом положении без перспективы вставления головки в малый таз. Роды через естественные половые пути в данном случае невозможны, а выполнение акушерского поворота в настоящее время не применяется в связи с потенциальной возможностью осложнений для ребенка и для матери. К счастью, такие ситуации встречаются редко и в настоящее время, как правило, диагностируются еще на этапе наблюдения в женской консультации и при проведении УЗИ на сроке предполагаемых родов. К таким показаниям так же можно отнести неправильное вставление плода в малый таз в первом периоде родов. В некоторых ситуациях (при многоводии) плод может начать рождаться путем вставления в малый таз лбом или лицевой частью. Тогда при акушерском исследовании определяются части лица плода и выполняется операция кесарева сечения. Такие клинические ситуации так же случаются довольно редко, но все же встречаются в акушерской практике.
К таким показаниям так же можно отнести неправильное вставление плода в малый таз в первом периоде родов. В некоторых ситуациях (при многоводии) плод может начать рождаться путем вставления в малый таз лбом или лицевой частью. Тогда при акушерском исследовании определяются части лица плода и выполняется операция кесарева сечения. Такие клинические ситуации так же случаются довольно редко, но все же встречаются в акушерской практике.
3. Клинически узкий таз. Клинически узкий таз – это акушерский термин, который обозначает несоответствие размеров головки плода тазу матери. Диагноз «клинически узкого таза» можно поставить только в начале второго периода родов, когда достигается полное открытие шейки матки (акушеры считают полным открытием — 10 см, или соответствующее объему головки плода), когда наблюдается хорошая родовая деятельность и когда отсутствует плодный пузырь. Только при наличии этих трех факторов и отсутствии вставления головки в малый таз ставится диагноз «клинически узкого таза».
Дело в том, что часто наблюдаются ситуации, когда даже при полном раскрытии шейки матки головка плода так и остается над входом в малый таз, и нет динамики продвижения, вставления головки плода. И это при том, что даже при повторных родах родовая деятельность развивается нормально, околоплодные воды остаются светлыми, плод не испытывает гипоксии и раскрытие шейки матки проходит в рамках течения родовой деятельности.
В таких случаях выставляется диагноз «клинически узкий таз». Поставить диагноз «клинически узкий таз» до полного открытия шейки матки и без хорошей родовой деятельности невозможно, в отличие от узкого, суженного таза или других аномалий, когда вопрос об операции кесарева сечения может решаться в плановом порядке. К этим же показаниям относятся и травмы таза до беременности, аномалии развития таза (которые встречаются в современном акушерстве все реже), опухоли таза и выросты (экзостозы) в малом тазу. В таких случаях операция проводиться в плановом порядке.
4. Тяжелые формы позднего токсикоза беременности, который не поддается медикаментозной терапии; экстрагенитальная патология, при которой риск от родов через естественные родовые пути выше, чем при операции; выраженное варикозное расширение вен половых органов, при котором риск кровотечения остается достаточно высок. Это показания к плановой или срочной операции, которые определяются к моменту наступления родовой деятельности или в сроке доношенной беременности.
5. Острая гипоксия плода, которая возникает в результате обвития пуповины вокруг шеи плода, нарушения маточного кровообращения в родах, истинного узла пуповины и других состояниях, при которых плод испытывает острую нехватку кислорода. В таком случае для окончания родов через естественные родовые пути может быть просто недостаточно времени. Иногда акушеры сталкиваются со случаями внезапного падения сердцебиения плода, а искать причины абсолютно нет времени. Приходится проводить операцию в срочном порядке.
6. Заболевания глаз также могут быть показанием к кесареву сечению. Офтальмолог может категорически запретить естественный потужной (второй) период родов, который сопровождается повышением внутриглазного давления. Выраженная близорукость (миопия высокой степени), падение остроты зрения во время беременности, операции на глазах – все это может стать показанием к операции в плановом порядке.
Относительными показаниями к операции являются показания, при которых роды через естественные родовые пути возможны, но сопровождаются повышенным риском для матери или плода. В таких случаях акушеры начинают вести роды через естественные родовые пути, но при возникновении проблем прибегают к операции кесарева сечения. Такими показаниями могут быть, к примеру:
1. Слабость родовой деятельности, которая не поддается методам стимуляции.
2. Хроническая гипоксия плода при родах, не поддающаяся коррекции.
3. Поздний гестоз легкой или средней степени, который требует родоразрешения при невозможности провести роды через естественные родовые пути.
4. Тазовое предлежание плода.
Конец 20 – начало 21 века ознаменовывает новый этап в подходах к кесареву сечению. Этот этап я бы назвал кесарево сечение, как отображение стратегии социальных родов. Кроме медицинских показаний, появляется такое показание, как желание самой женщины родить путем операции кесарева сечения. Некоторые показания переходят из относительных в абсолютные.
В конце 20 века терпит изменений и сама техника проведения операции. Все начинается с метода Старка, когда время операции сокращается более чем наполовину, а матка ушивается однорядным швом. С появлением качественного шовного материала, новейших антибактериальных средств и методов контроля за состоянием шва в последующих родах, становиться возможным рожать самостоятельно после проведенной в первых родах операции кесарева сечения, оперировать при излитии околоплодных вод и безводном периоде более 12 часов.
Операция кесарева сечения в 21 веке — это косметическое ушивание кожи, маленький рубец ниже области бикини, это выполнение операции по требованию роженицы или малейшему сомнению.
Среди новых тенденций в акушерстве развитых стран — появление медицинского права, понятия «качества жизни женщины при родах», желания обезопасить себя от непредсказуемых ситуаций во время первого и второго периода родов, страховой медицины и, безусловно, медицинской коммерции. Все это сильно изменило подходы к родоразрешению, поскольку социальный уклад общества потребовал новых стратегий в акушерстве.
Жизнь современной женщины это не что иное, как раннее начало половой жизни и относительно позднее замужество, карьера ради карьеры и поздняя беременность, один — максимум двое детей в семье. В конце 20 века в некоторых странах даже появилась «мода» на программированные роды. Родители выбирали дату рождения ребенка, под которую акушеры старались простимулировать родовую деятельность. Хорошо, что нашу страну она практически не затронула, поскольку акушерство — это наука между Богом и людьми, и многие тайны рождения и линии судьбы нам неведомы, несмотря на научный прогресс, которым ознаменован 21 век.
Изменение показаний к кесареву сечению в 21 веке можно четко проследить на примере тазового предлежания плода. Еще в начале 20 века расположение плода головкой вверх и тазовым концом вниз (следовательно, и при родах вначале рождается тазовый конец, и затем головка) считалось вариантом нормы. К концу 21 века тазовые предлежания стали рассматриваться как пограничное состояние между нормальными и патологическими родами. При нормальном тазе и небольшой массе плода женщина рожала самостоятельно, но при подозрении на высокую массу плода проводилась операция кесарева сечения.
Введение в некоторых странах принципов медицинского права и ответственности за осложнения при родах привело к тому, что, к примеру, в Австралии, тазовое предлежание является абсолютным показанием к кесареву сечению. Считается, что возникновение осложнений и спинальной травмы у плода при тазовом предлежании составляет не более 10%, но ради этого одного ребенка государство проводит 9 кесаревых сечений.
Такие же подходы к родоразрешению женщин с тазовым предлежанием плода наблюдаются и в других странах. Еще одно интересное приобретение акушерства 21 века — это страховая медицина и желание унифицировать родоразрешение. Операция кесарева сечения наиболее благоприятно подходит под идеальный метод просчета медицинской услуги. Методика операции известна и, в целом, неизменна.
Срок проведения операции при плановом родоразрешении может быть с 38 по 41 неделю (при наличии зрелого, доношенного плода и отсутствии экстренных показаний к операции). В странах, где рождаемость высока и существует угроза перенаселения, например в Китае, семья может позволить себе лишь 1–2 детей, следовательно, кесарево сечение идеально подходит для государственного потока акушерской помощи. Таким путем сегодня развивается акушерская служба Китая, где эта операция достаточно популярна и считается методом родов обеспеченной прослойки населения. 20 и 21 век внесли свои коррективы в сферу применяемости планового родоразрешения.
В первую очередь — это ВИЧ-инфекция, при которой родоразрешение кесаревым сечением значительно уменьшает риск инфицирования ребенка. Герпетическая инфекция в виде генитального герпеса с обострениями во время беременности так же является показанием к плановому кесареву сечению. В конце 20 века широкое применение получили спинномозговые методы анестезии во время операции кесарева сечения. Теперь мама могла увидеть ребенка и сразу приложить его к груди. Таким образом, подход к операции стал модифицироваться.
Еще одна деталь современных тенденций акушерства в 21 веке — это пластика и косметология в акушерстве. Только в последние годы стали появляться работы о том, что разрывы при родах, ушивание разрывов, проведение эпизиотомии (разреза) может нарушить сексуальную, половую жизнь семейной пары. Сексология, как наука, сегодня переживает второе рождение: вопросы урогинекологии, восстановления анатомии влагалища после неудачных разрывов при родах и другие аспекты сексологии – все это интересует родивших женщин и способствует формированию более расширенных показаний к операции кесарева сечения.
Так, в 21 веке образовались три лагеря: противники планового родоразрешения операцией кесарева сечения и приверженцы естественных родов, сторонники операции как новой формы качественного родоразрешения с ограничением возможных рисков, и людей нейтральных по отношению к этой операции. Кто из них прав, покажет время, но следует отметить, что на сегодняшний день операции кесарева сечения не стоит бояться, точно так же как и не стоит считать ее полноценной альтернативой естественным родам.
Восстановление после кесарева сечения | Медицинский Центр Каплан
Кесарево сечение – это хирургическое вмешательство, полноценная полостная операция с применением анестезии. От соблюдения основных правил поведения зависит темп восстановления после кесарева. Самая важная рекомендация — попытаться как можно скорее встать с постели, чтобы предотвратить появление так называемого «тромбоза вен», который считается относительно распространенным осложнением после данной операции.
Как только операция закончится, вас сопроводят в палату интенсивной терапии, где вы проведете без ребенка около 2-х часов. Политика медицинского центра Каплан – это не разделять маму и малыша на долго, поэтому при отсутствии противопоказаний со стороны матери и ребенка кормление разрешается, как только женщина придет в себя после операции. Наши сотрудники помогут приложить ребенка (контакт «кожа к коже»), чтобы он не замерз и помогут наладить кормление, если нет противопоказаний для матери и ребенка. После женщина и младенец переводятся в послеродовую палату, где проведут около 4-х дней. Примерно через шесть часов после операции, из мочевого пузыря будет удален катетер, и вы сможете встать с постели и пересесть в кресло. На следующий день, после осмотра врача и перевязки вы сможете принять душ, прогуляться по палате и конечно позаботиться о своем малыше. Становление лактации после операции кесарева сечения почти не отличается от таковой у женщин, родивших естественным путем. Удобнее всего в первые дни после кесарева сечения кормить малыша лежа на боку. В такой позе на послеоперационный шов будет оказываться наименьшее воздействие. В дальнейшем возможно кормить кроху в положении сидя или стоя.
В такой позе на послеоперационный шов будет оказываться наименьшее воздействие. В дальнейшем возможно кормить кроху в положении сидя или стоя.
Каковы основные проблемы в период послеоперационного восстановления?
Боль: Как и после любого хирургического вмешательства, вы испытываете боль, но есть несколько способов облегчить это состояние. Боли, вызванные сокращением матки, это нормальное послеродовое состояние. Но об этом обязательно надо сообщить медицинскому персоналу и, если есть необходимость, вам назначат обезболивающее. Как и в случае болей в области разреза.
Тошнота: многие страдают от тошноты — это нормальная реакция организма. Обязательно сообщите медицинскому персоналу и вам введут внутривенно профилактический препарат.
Жажда и голод: в первые несколько часов после операции прием пищи запрещен. Разрешено питье, но только воду или чай. Сладкие и газированные напитки запрещены к употреблению, чтобы предотвратить образование газов. В последствии нагрузку на желудочно-кишечный тракт в послеоперационном периоде надо увеличивать постепенно. На вторые сутки можно есть отварное мясо, каши, нежирный бульон. Начиная с третьих суток мама может себе позволить уже более полноценное питание с учетом кормления грудью.
В последствии нагрузку на желудочно-кишечный тракт в послеоперационном периоде надо увеличивать постепенно. На вторые сутки можно есть отварное мясо, каши, нежирный бульон. Начиная с третьих суток мама может себе позволить уже более полноценное питание с учетом кормления грудью.
Кровотечение: как и у любой женщины после родов, у вас будет вагинальное кровотечение, которое является следствием обычных послеродовых маточных изменений. Вы должны следить за количеством и цветом выделений, и, если кровотечение увеличивается или меняет цвет (обычно выделения коричневато-розоватые) – немедленно сообщите об этом медицинскому персоналу.
Запор: эти послеоперационные проявления действительно неприятны, но естественны. Такие симптомы наблюдаются в течение двух-трех дней. Чтобы избежать этого, используйте безопасные средства от запоров — глицериновые свечи или микроклизмы. Но любом случае вам следует проконсультироваться с медицинским персоналом.
Кесарево сечение и миомэктомия гигантского перешеечно-интралигаментарного узла
Целесообразность миомэктомии во время кесарева сечения остается предметом дискуссии [1—4]. С возрастом вероятность обнаружения миомы матки увеличивается. Современная беременная — это женщина в более старшем возрасте, чем 15—20 лет назад, поэтому соответственно риск заболевания миомой матки возрастает, что зачастую является показанием к абдоминальному родоразрешению [5—8]. В мировой литературе существуют данные как за, так и против миомэктомии во время кесарева сечения [9—11], однако опубликованные исследования не подкреплены доказательной базой и нуждаются в крупномасштабных долгосрочных рандомизированных контролируемых исследованиях, соответствующих всем аспектам качественной клинической практики (GCP) с соблюдением этических норм.
С возрастом вероятность обнаружения миомы матки увеличивается. Современная беременная — это женщина в более старшем возрасте, чем 15—20 лет назад, поэтому соответственно риск заболевания миомой матки возрастает, что зачастую является показанием к абдоминальному родоразрешению [5—8]. В мировой литературе существуют данные как за, так и против миомэктомии во время кесарева сечения [9—11], однако опубликованные исследования не подкреплены доказательной базой и нуждаются в крупномасштабных долгосрочных рандомизированных контролируемых исследованиях, соответствующих всем аспектам качественной клинической практики (GCP) с соблюдением этических норм.
Представлено клиническое наблюдение: при доношенном сроке беременности во время абдоминального родоразрешения была удалена атипичная миома гигантских размеров.
В октябре 2017 г. в акушерское обсервационное отделение ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии» (МОНИИАГ) поступила пациентка О. , 31 года, с диагнозом: беременность 38—39 нед, перешеечно-интралигаментарная миома матки гигантских размеров, поперечное положение плода, гестационный сахарный диабет. В анамнезе — срочные самопроизвольные роды в 2015 г., тогда же была обнаружена миома матки небольших размеров. Перед планированием данной беременности к врачу не обращалась. В конце II триместра была выявлена миома матки больших размеров, с 25 нед наблюдалась в поликлинике ГБУЗ МО МОНИИАГ. В стационаре по месту жительства проводилась терапия, направленная на пролонгирование беременности и лечение гестационного сахарного диабета. При осмотре: рост 158 см, масса тела 67 кг, прибавка массы тела к сроку доношенной беременности составляла 13 кг, гемодинамические показатели находились в пределах нормы. Живот увеличен в объеме за счет беременной матки, соответствующей сроку доношенной беременности, и гигантского миоматозного узла размером 20×22×24 см с низкой локализацией, который смещал беременную матку с плодом резко влево и в эпигастральную область.
, 31 года, с диагнозом: беременность 38—39 нед, перешеечно-интралигаментарная миома матки гигантских размеров, поперечное положение плода, гестационный сахарный диабет. В анамнезе — срочные самопроизвольные роды в 2015 г., тогда же была обнаружена миома матки небольших размеров. Перед планированием данной беременности к врачу не обращалась. В конце II триместра была выявлена миома матки больших размеров, с 25 нед наблюдалась в поликлинике ГБУЗ МО МОНИИАГ. В стационаре по месту жительства проводилась терапия, направленная на пролонгирование беременности и лечение гестационного сахарного диабета. При осмотре: рост 158 см, масса тела 67 кг, прибавка массы тела к сроку доношенной беременности составляла 13 кг, гемодинамические показатели находились в пределах нормы. Живот увеличен в объеме за счет беременной матки, соответствующей сроку доношенной беременности, и гигантского миоматозного узла размером 20×22×24 см с низкой локализацией, который смещал беременную матку с плодом резко влево и в эпигастральную область. Миоматозный узел был «вколочен» в полость малого таза, плотной консистенции с четкими контурами. Положение плода поперечное, сердцебиение ясное, ритмичное, шевеление плода беременная ощущала хорошо. Несмотря на то что опухоль имела гигантские размеры и вместе с беременной маткой смещала правый мочеточник, мочевой пузырь и прямую кишку, нарушений функции смежных органов не было. При клинико-лабораторном обследовании патологии не выявлено, гемоглобин 119 г/л. При поступлении в клинику выполнено ультразвуковое исследование: фетометрические показатели соответствовали синдрому задержки роста плода I степени, в нижней трети матки определялся интерстициальный миоматозный узел диаметром 19 см, его нижний полюс достигал шеечно-перешеечной области и деформировал полость матки, имелись очаги деструкции опухоли диаметром до 1 см. Консилиумом, состоящим из акушеров и хирургов-гинекологов, было принято решение о проведении планового абдоминального родоразрешения и одновременного выполнения миомэктомии при наличии технических возможностей.
Миоматозный узел был «вколочен» в полость малого таза, плотной консистенции с четкими контурами. Положение плода поперечное, сердцебиение ясное, ритмичное, шевеление плода беременная ощущала хорошо. Несмотря на то что опухоль имела гигантские размеры и вместе с беременной маткой смещала правый мочеточник, мочевой пузырь и прямую кишку, нарушений функции смежных органов не было. При клинико-лабораторном обследовании патологии не выявлено, гемоглобин 119 г/л. При поступлении в клинику выполнено ультразвуковое исследование: фетометрические показатели соответствовали синдрому задержки роста плода I степени, в нижней трети матки определялся интерстициальный миоматозный узел диаметром 19 см, его нижний полюс достигал шеечно-перешеечной области и деформировал полость матки, имелись очаги деструкции опухоли диаметром до 1 см. Консилиумом, состоящим из акушеров и хирургов-гинекологов, было принято решение о проведении планового абдоминального родоразрешения и одновременного выполнения миомэктомии при наличии технических возможностей. С учетом высокого риска кровотечения был подготовлен аппарат Cell Saver, заготовлены одногруппная эритроцитарная масса и свежезамороженная плазма. После подписания пациенткой добровольного информированного согласия на операцию, которое содержало подробную информацию обо всех возможных осложнениях хирургического вмешательства и медицинских манипуляций, через 2 дня после госпитализации в плановом порядке было выполнено нижнесрединное чревосечение. После вхождения в брюшную полость обнаружено: тело матки увеличено соответственно сроку гестации. Из правого ребра матки с переходом на дно исходил конгломерат миоматозных узлов мягкой консистенции размером 20×22×24 см с участками деструкции, нижний его полюс, достигая перешейка, располагался забрюшинно и смещал правый мочеточник резко книзу без нарушения пассажа мочи. Произведено кесарево сечение в нижнем маточном сегменте разрезом по Дерфлеру, без затруднений извлечена живая доношенная девочка с оценкой состояния по шкале Апгар 7 и 8 баллов и нормальными весоростовыми показателями — 2940 г, 47 см, с краевым прикреплением тощей пуповины к маловесной плаценте (масса плаценты 375 г) размером 20×16×2,5 см (по данным гистологического исследования: плацента с низкой массой, краевым прикреплением тощей пуповины, ворсинчатое дерево зрелое, с персистенцией в некоторых фрагментах большого количества дифференцированных промежуточных ворсин, полнокровное, хорошо васкуляризированное, с ангиоматозом, облитерационной ангиопатией, увеличенным количеством синцитиальных узлов, обширными афункциональными зонами).
С учетом высокого риска кровотечения был подготовлен аппарат Cell Saver, заготовлены одногруппная эритроцитарная масса и свежезамороженная плазма. После подписания пациенткой добровольного информированного согласия на операцию, которое содержало подробную информацию обо всех возможных осложнениях хирургического вмешательства и медицинских манипуляций, через 2 дня после госпитализации в плановом порядке было выполнено нижнесрединное чревосечение. После вхождения в брюшную полость обнаружено: тело матки увеличено соответственно сроку гестации. Из правого ребра матки с переходом на дно исходил конгломерат миоматозных узлов мягкой консистенции размером 20×22×24 см с участками деструкции, нижний его полюс, достигая перешейка, располагался забрюшинно и смещал правый мочеточник резко книзу без нарушения пассажа мочи. Произведено кесарево сечение в нижнем маточном сегменте разрезом по Дерфлеру, без затруднений извлечена живая доношенная девочка с оценкой состояния по шкале Апгар 7 и 8 баллов и нормальными весоростовыми показателями — 2940 г, 47 см, с краевым прикреплением тощей пуповины к маловесной плаценте (масса плаценты 375 г) размером 20×16×2,5 см (по данным гистологического исследования: плацента с низкой массой, краевым прикреплением тощей пуповины, ворсинчатое дерево зрелое, с персистенцией в некоторых фрагментах большого количества дифференцированных промежуточных ворсин, полнокровное, хорошо васкуляризированное, с ангиоматозом, облитерационной ангиопатией, увеличенным количеством синцитиальных узлов, обширными афункциональными зонами). Плацентарная площадка располагалась по передней стенке матки вне зоны проекции конгломерата миоматозных узлов, что способствовало благополучному вынашиванию беременности. После типичного зашивания разреза на передней стенке матки после кесарева сечения по Дерфлеру матка вместе с конгломератом миоматозных узлов бережно выведена в рану (рис. 1). Рис. 1. Гигантская перешеечно-интралигаментарная миома матки, маточная труба и яичник распластаны на верхнем полюсе опухоли. Зона предстоящей органосохраняющей операции и ее этапы выглядели следующим образом: листки брюшины правого параметрия, собственная связка яичника, маточная труба и круглая связка матки справа были распластаны на верхнем полюсе конгломерата миоматозных узлов. Ближе к правому ребру матки пересечена ее правая круглая связка, на протяжении 4 см вскрыта пузырно-маточная складка и широко раскрыт правый параметрий. По передней стенке и перешейку матки в продольном направлении над конгломератом миоматозных узлов произведено два полулунных разреза, узлы фиксированы зажимом Мюзо, листки брюшины широкой маточной связки вместе с правыми придатками аккуратно смещены в латеральном направлении (рис.
Плацентарная площадка располагалась по передней стенке матки вне зоны проекции конгломерата миоматозных узлов, что способствовало благополучному вынашиванию беременности. После типичного зашивания разреза на передней стенке матки после кесарева сечения по Дерфлеру матка вместе с конгломератом миоматозных узлов бережно выведена в рану (рис. 1). Рис. 1. Гигантская перешеечно-интралигаментарная миома матки, маточная труба и яичник распластаны на верхнем полюсе опухоли. Зона предстоящей органосохраняющей операции и ее этапы выглядели следующим образом: листки брюшины правого параметрия, собственная связка яичника, маточная труба и круглая связка матки справа были распластаны на верхнем полюсе конгломерата миоматозных узлов. Ближе к правому ребру матки пересечена ее правая круглая связка, на протяжении 4 см вскрыта пузырно-маточная складка и широко раскрыт правый параметрий. По передней стенке и перешейку матки в продольном направлении над конгломератом миоматозных узлов произведено два полулунных разреза, узлы фиксированы зажимом Мюзо, листки брюшины широкой маточной связки вместе с правыми придатками аккуратно смещены в латеральном направлении (рис. 2). Рис. 2. Мобилизация конгломерата миоматозных узлов. Конгломерат узлов удален преимущественно острым путем без вскрытия полости матки. Прослежен ход мочеточника справа — нарушений его целостности и пассажа мочи не обнаружено. Ложе узла послойно зашито отдельными викриловыми мышечно-мышечными и серозно-мышечными швами в 3 ряда с тщательным гемостазом без оставления «мертвых» пространств, что являлось профилактикой образования гематом в области шва на матке и его несостоятельности в будущем. Непрерывным гемостатическим викриловым швом восстановлена целостность правого параметрия и правой круглой связки матки. Осмотрены придатки матки с обеих сторон — патологических изменений нет. В брюшной полости на 3-и сутки был оставлен активный дренаж. Несмотря на сложность оперативного вмешательства, кровопотеря составила 1200 мл. Произведена трансфузия двух доз свежезамороженной карантинизированной плазмы. Продолжительность операции составила 1 ч 40 мин. При гистологическом исследовании был подтвержден диагноз лейомиомы с отеком и участками выраженных дистрофических изменений.
2). Рис. 2. Мобилизация конгломерата миоматозных узлов. Конгломерат узлов удален преимущественно острым путем без вскрытия полости матки. Прослежен ход мочеточника справа — нарушений его целостности и пассажа мочи не обнаружено. Ложе узла послойно зашито отдельными викриловыми мышечно-мышечными и серозно-мышечными швами в 3 ряда с тщательным гемостазом без оставления «мертвых» пространств, что являлось профилактикой образования гематом в области шва на матке и его несостоятельности в будущем. Непрерывным гемостатическим викриловым швом восстановлена целостность правого параметрия и правой круглой связки матки. Осмотрены придатки матки с обеих сторон — патологических изменений нет. В брюшной полости на 3-и сутки был оставлен активный дренаж. Несмотря на сложность оперативного вмешательства, кровопотеря составила 1200 мл. Произведена трансфузия двух доз свежезамороженной карантинизированной плазмы. Продолжительность операции составила 1 ч 40 мин. При гистологическом исследовании был подтвержден диагноз лейомиомы с отеком и участками выраженных дистрофических изменений. Масса конгломерата миоматозных узлов составила 1350 г. В послеоперационном периоде продолжена антибактериальная, утеротоническая терапия, начата антикоагулянтная и симптоматическая терапия. На 6-е сутки после хирургического вмешательства выполнено ультразвуковое исследование органов малого таза: нормальная эхограмма матки, зона миомэктомии без особенностей, полость матки не расширена, миометрий в области шва на матке без ниш и деформаций. Гематомы, инфильтраты в полости малого таза отсутствуют. При клинико-лабораторном обследовании установлена анемия средней степени (гемоглобин 95 г/л), других патологических изменений нет. На 7-е сутки после операции родильница вместе с новорожденной была выписана домой под наблюдение акушера-гинеколога женской консультации. Через 1 год и 8 мес после операции состояние пациентки удовлетворительное, жалоб нет, менструальная функция не нарушена, рецидива миомы нет.
Масса конгломерата миоматозных узлов составила 1350 г. В послеоперационном периоде продолжена антибактериальная, утеротоническая терапия, начата антикоагулянтная и симптоматическая терапия. На 6-е сутки после хирургического вмешательства выполнено ультразвуковое исследование органов малого таза: нормальная эхограмма матки, зона миомэктомии без особенностей, полость матки не расширена, миометрий в области шва на матке без ниш и деформаций. Гематомы, инфильтраты в полости малого таза отсутствуют. При клинико-лабораторном обследовании установлена анемия средней степени (гемоглобин 95 г/л), других патологических изменений нет. На 7-е сутки после операции родильница вместе с новорожденной была выписана домой под наблюдение акушера-гинеколога женской консультации. Через 1 год и 8 мес после операции состояние пациентки удовлетворительное, жалоб нет, менструальная функция не нарушена, рецидива миомы нет.
Таким образом, как известно, беременность у пациенток с миомой матки на протяжении всего периода вынашивания сопряжена со значительным риском развития осложнений как для матери, так и для плода, что еще раз подчеркивает важность удаления миоматозных узлов на этапе прегравидарной подготовки. Если беременность на фоне миомы матки все же наступила, эктомия больших и гигантских миоматозных узлов во время кесарева сечения может быть выполнена хирургом-гинекологом высокой квалификации при строгом соблюдении отработанной хирургической технологии, что позволяет сохранить матку и предотвратить риск развития интра-, послеоперационных и анестезиологических осложнений.
Если беременность на фоне миомы матки все же наступила, эктомия больших и гигантских миоматозных узлов во время кесарева сечения может быть выполнена хирургом-гинекологом высокой квалификации при строгом соблюдении отработанной хирургической технологии, что позволяет сохранить матку и предотвратить риск развития интра-, послеоперационных и анестезиологических осложнений.
Сведения об авторах
Бабунашвили Е.Л. — к.м.н.; e-mail: [email protected]; https://orcid.org/0000-0002-3580-7221
Буянова С.Н. — д.м.н., проф.; e-mail: [email protected]; https://orcid.org/0000-0002-1358-6640
Новикова С.В. — д.м.н., проф.; e-mail: [email protected]; https://orcid.org/0000-0003-4648-9414
Гукасян С.А. — к.м.н.; e-mail: [email protected]; https://orcid.org/0000-0002-4352-7676
Юдина Н.В. — к.м.н.; e-mail: [email protected]; https://orcid.org/0000-0002-7305-6959
Ермолаева Е.Е. — к.м.н.; e-mail: [email protected]; https://orcid. org/0000-0001-8982-4759
org/0000-0001-8982-4759
КАК ЦИТИРОВАТЬ:
Бабунашвили Е.Л., Буянова С.Н., Новикова С.В., Гукасян С.А., Юдина Н.В., Ермолаева Е.Е. Кесарево сечение и миомэктомия гигантского перешеечно-интралигаментарного узла. Российский вестник акушера—гинеколога. 2019;19(5):-71. https://doi.org/10.17116/rosakush301919051
Роды через кесарево сечение. Процесс, восстановление и цена — Клиника ISIDA Киев, Украина
Кесарево сечение – это способ рождения ребенка с хирургической помощью. Как и любая операция, кесарево сечение сопровождается определенным риском и осложнениями, поэтому выполняется исключительно по медицинским показаниям. Выделяют показания, как со стороны матери, так и со стороны плода. Кесарево сечение может быть плановым или экстренным – когда показания наступают в процессе самих родов.
Перед кесаревым сечением следует составить план: выбрать команду врачей (анестезиолога, акушера-гинеколога, неонатолога), определить дату проведения операции и метод обезболивания.
Мы стремимся максимально приблизить сценарий кесарева сечения к естественным родам: приветствуем присутствие партнера на родах; мама, как правило, видит малыша в первые секунды после появления на свет, может приложить его к груди. Близкий человек находится рядом, подбадривает и успокаивает пациентку. Он, как и мама, видит младенца в первые секунды после рождения.
Также новорожденного ребенка могут положить на грудь отцу для контакта «кожа к коже». Выкладывание ребенка на грудь отцу позволяет сохранить температуру тела малыша и способствует заселению кожи и слизистых оболочек самыми безопасными – родительскими – микроорганизмами. Благодаря такому тесному контакту удается установить эмоциональную связь папы с ребенком.
Кесарево сечение можно условно разделить на несколько этапов: подготовка, операция и восстановление.
Во время кесарева сечения
- Наблюдение и контроль за Вашим состоянием здоровья и состоянием младенца будет осуществляться с помощью современного сверхчувствительного оборудования.
 Проводить кесарево сечение будет команда врачей с колоссальным опытом работы.
Проводить кесарево сечение будет команда врачей с колоссальным опытом работы. - При обоюдном желании во время кесарева сечения Вас может поддерживать близкий человек: муж, мама, сестра, подруга. Поддержка, сопереживание и тепло руки любимого человека положительным образом влияют на течение родов.
- При Вашем желании Вы сможете увидеть малыша в первые же секунды после его появления на свет. Сможете услышать его первый крик, приложить кроху к груди. Около 98% операций кесарева сечения в клинике ISIDA выполняют под региональной (эпидуральной) анестезией. Такой вид обезболивания является оптимальным как для Вас, так и для Вашего ребенка.
- Сначала малыша кладут на грудь маме, далее его могут передать папе для так называемого контакта «кожа к коже».
Восстановление
В послеоперационном периоде мы позаботимся о Вашем быстром восстановлении. В клинике ISIDA используется инновационный подход, который позволяет минимизировать травматическое воздействие операции и снизить риск осложнений после кесарева сечения. В палате интенсивной терапии мама находится вместе с малышом. Мы убеждены, что совместное пребывание мамы с ребенком помогает пациентке быстро восстановиться после кесарева сечения.
В палате интенсивной терапии мама находится вместе с малышом. Мы убеждены, что совместное пребывание мамы с ребенком помогает пациентке быстро восстановиться после кесарева сечения.
Каким бы ни был способ рождения Вашего малыша, главное – довериться врачу, который будет рядом во время всего процесса. Кесарево сечение – это только путь, путь рождения малыша. И совсем скоро Вы сможете его обнять, приласкать и поцеловать. Разве не этого мгновения Вы ждали последние девять месяцев?
Как проходит кесарево сечение: этапы операции
Кесарево сечение является настоящим спасением тогда, когда самостоятельные роды либо невозможны, либо опасны для женщины и ее малыша. Эта операция позволяет малышу появиться не через природные физиологические пути, а через два разреза. Лапаротомия – вскрытие брюшной стенки, а гистеротомия – рассечение маточной стенки. Эти два искусственных отверстия и становятся выходом для малыша и плаценты.
Эта операция позволяет малышу появиться не через природные физиологические пути, а через два разреза. Лапаротомия – вскрытие брюшной стенки, а гистеротомия – рассечение маточной стенки. Эти два искусственных отверстия и становятся выходом для малыша и плаценты.
В этой статье мы расскажем о том, как поэтапно проходят хирургические роды, что делают доктора до операции, в процессе оперативных родов и после них. Эта информация поможет женщинам быть более осведомленными в процессе подготовки к плановой операции.
Сроки госпитализации и подготовка
В современной акушерской практике кесарево сечение как способ родоразрешения встречается примерно в 15% всех родов, а в некоторых регионах число оперативных родов достигает 20%. Для сравнения – в 1984 году доля хирургических родов составляла не более 3,3%. Такой рост популярности операции специалисты склонны связывать с общим снижением рождаемости, с ростом числа женщин, которые задумываются о первенце лишь после 35 лет, а также распространенностью ЭКО.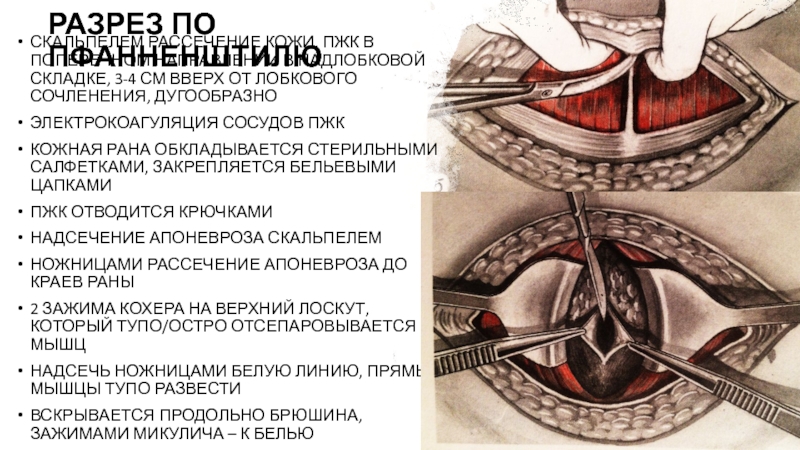
На долю плановых операций отводится примерно 85-90% всех чревосечений. Экстренные операции проводят достаточно редко, только по жизненным показаниям.
Если женщине предстоит кесарево сечение, то решение о сроках операции может приниматься как на ранних сроках, так и в конце срока вынашивания. Это связано с теми причинами, по которым самостоятельные роды невозможны. Если показания абсолютные, то есть неустранимые (узкий таз, более двух рубцов на матке и т. д.), то вопрос об альтернативах с самого начала не ставится. Понятно, что другого способа родоразрешения быть не может.
В иных случаях, когда основания для операции обнаруживаются позднее (крупный плод, патологическое предлежание плода и т. д.) решение о проведении оперативных родов принимают лишь после 35 недели беременности. К этому сроку становятся понятными размеры плода и его предположительный вес, некоторые детали его расположения внутри матки.
Многие слышали, что дети, которые появляются на свет на 36-37 неделе, уже вполне жизнеспособны. Это так, но риск медленного созревания легочной ткани у конкретного ребенка существует, а это может стать причиной развития дыхательной недостаточности после родов. Поэтому Минздрав во избежание ненужных рисков рекомендует проводить плановую операцию на сроке после 39 недели беременности. К этому сроку легочная ткань полностью созревает почти у всех детей.
К тому же считается более благоприятным родоразрешение, максимально приближенное к предполагаемой дате родов – для организма женщины стресс будет уменьшен, да и лактация начнется хоть и с небольшим опозданием по сравнению с физиологическими родами, но все-таки почти в срок.
Если нет показаний к более ранней операции, то направление в роддом в женской консультации выдается в 38 недель. За несколько дней женщина должна лечь в стационар и начать подготовку к предстоящим хирургическим родам. Подготовка – важный этап, от которого во многом зависит то, насколько успешно и без осложнений пройдет операция и послеоперационный период.
За несколько дней женщина должна лечь в стационар и начать подготовку к предстоящим хирургическим родам. Подготовка – важный этап, от которого во многом зависит то, насколько успешно и без осложнений пройдет операция и послеоперационный период.
В день госпитализации у женщины берут необходимые анализы. К ним относятся общий анализ крови, анализ на определение и подтверждение группы крови и резус-фактора, биохимический анализ крови, а в некоторых случаях и коагулограмма для определения скорости свертываемости крови и других факторов гемостаза. Делают общий анализ мочи, проводят лабораторное исследование мазка из влагалища.
Пока лаборанты делают эти анализы, лечащий врач собирает полный и подробный акушерский анамнез своей пациентки – количество родов, абортов, выкидышей, наличие в анамнезе замершей беременности, другие операции на репродуктивных органах.
Также исследуют состояние малыша. Делают УЗИ для определения его расположения в матке, размеров, главным из которых является диаметр головки, рассчитывают предполагаемый вес малыша, определяют расположение плаценты относительно передней стенки матки, на которой и планируется проводить разрез. Проводят КТГ для определения частоты сердечных сокращений малыша, его двигательной активности и общего состояния.
Делают УЗИ для определения его расположения в матке, размеров, главным из которых является диаметр головки, рассчитывают предполагаемый вес малыша, определяют расположение плаценты относительно передней стенки матки, на которой и планируется проводить разрез. Проводят КТГ для определения частоты сердечных сокращений малыша, его двигательной активности и общего состояния.
Примерно за сутки женщина встречается с анестезиологом. Доктор выявляет наличие показаний и противопоказаний к определенным видам наркоза, вместе с женщиной планирует ее анестезию, не забыв рассказать, как она будет действовать, сколько по времени и каковы ее побочные эффекты. После того как пациентка подписывает информированное согласие на проведение эпидуральной, спинальной или общей анестезии, ей назначают средства премедикации.
С вечера предыдущего дня запрещено есть. Утром в день операции запрещено и есть, и пить. Женщине делают клизму для очищения кишечника, бреют лобок, переодевают в стерильную рубашку.
Рекомендовано бинтовать ноги эластичным бинтом или надевать компрессионные чулки, чтобы исключить неприятное, но вполне вероятное осложнение операции – развитие тромбоэмболии.
После подготовительных мероприятий женщину отводят в операционную. Там к назначенной операции все готово. Ее уже дожидаются хирургическая бригада и врач-анестезиолог, который, собственно, и начинает первый этап операции – обезболивание.
Анестезия
Обезболивание необходимо, поскольку операция является полостной и длится от 25 до 45 минут, а иногда и дольше. Первый этап – адекватное обезболивание. От него зависит то, насколько комфортно будет себя чувствовать пациентка и насколько легко будет работать хирургу.
От него зависит то, насколько комфортно будет себя чувствовать пациентка и насколько легко будет работать хирургу.
Если было определено, что будет использоваться эпидуральная анестезия, то сама операция начнет несколько позже, поскольку с момента обезболивания до достижения соответствующего эффекта проходит примерно 15-20 минут. Женщину укладывают набок с поджатыми ногами (поза зародыша) или она садится на операционный стол, низко наклонив вперед голову и плечи, округлив спину.
Поясничный отдел позвоночника обрабатывается антисептиком, анестезиолог проводит люмбальную пункцию – тонкой специальной иглой делают прокол между позвонками, вводят катетер и по нему вводят в эпидуральное пространство позвоночника тестовую дозу анестетика. Через три минуты, если не происходит ничего внештатного, вводят основную дозу наркоза. Через 15 минут женщина начинает ощущать онеменение и покалывание в нижней части тела, перестает чувствовать ноги, низ живота.
Анестезиолог постоянно контролирует давление, сердцебиение и состояние пациентки, общается с ней. Он проводит тест на чувствительность сенсорную и моторную, после этого дает команду хирургической бригаде о готовности пациентки к операции. Перед лицом роженицы устанавливают ширму (созерцать происходящее женщине совершенно ненужно), и врачи приступают непосредственно к операции. Женщина находится в сознании, но не чувствует боли, поскольку лекарства внутри эпидурального пространства блокируют передачу нервных импульсов от нервных окончаний к головному мозгу.
Он проводит тест на чувствительность сенсорную и моторную, после этого дает команду хирургической бригаде о готовности пациентки к операции. Перед лицом роженицы устанавливают ширму (созерцать происходящее женщине совершенно ненужно), и врачи приступают непосредственно к операции. Женщина находится в сознании, но не чувствует боли, поскольку лекарства внутри эпидурального пространства блокируют передачу нервных импульсов от нервных окончаний к головному мозгу.
Общий наркоз требует меньше времени. Женщину укладывают на операционный стол, фиксируют руки, вводят в вену катетер и по нему вводят анестетики. Когда пациентка засыпает, а происходит это в считаные секунды, анестезиолог вводит в трахею интубационную трубку и подключает пациентку к аппарату искусственной вентиляции легких. В ходе операции врач может добавлять или уменьшать дозы лекарственных препаратов. Врачи могут приступать к операции, в ходе которой роженица крепко спит и ничего не ощущает.
Ход оперативных родов поэтапно
Нужно отметить, что существует множество методик проведения операции. Конкретную выбирает хирург в зависимости от ситуации, обстоятельств, анамнеза, показаний и собственных предпочтений. Существуют методики, при которых рассекается и ушивается потом каждый слой, есть методы, при которых рассечение тканей сведено к минимуму, и мышечную ткань просто вручную отводят в сторону. Разрез может быть как вертикальным, так и горизонтальным.
Конкретную выбирает хирург в зависимости от ситуации, обстоятельств, анамнеза, показаний и собственных предпочтений. Существуют методики, при которых рассекается и ушивается потом каждый слой, есть методы, при которых рассечение тканей сведено к минимуму, и мышечную ткань просто вручную отводят в сторону. Разрез может быть как вертикальным, так и горизонтальным.
Низкий горизонтальный разрез в нижнем маточном сегменте считается наилучшим вариантом, поскольку такие швы лучше заживают, позволяют без проблем выносить последующую беременность и даже рожать второго ребенка естественным путем, если женщина этого захочет и не будет медицинских противопоказаний.
Каким бы ни был выбранный врачом метод родоразрешения, операция будет включать в себя основные этапы, о которых и расскажем подробнее.
Лапаротомия
Живот обрабатывают антисептиком, изолируют от других частей тела стерильной тканью и приступают к рассечению передней брюшной стенки. При вертикальном рассечении проводят нижнесрединную лапаротомию – делают разрез на четыре сантиметра ниже пупка и доводят его до точки, расположенной на четыре сантиметра над лобковым сочленением. При сечении горизонтальном, которое называется лапаротомией по Пфанненштилю, делают дугообразный надрез по кожной складке над лобком длиной от 12 до 15 сантиметров, при необходимости – длиннее.
При вертикальном рассечении проводят нижнесрединную лапаротомию – делают разрез на четыре сантиметра ниже пупка и доводят его до точки, расположенной на четыре сантиметра над лобковым сочленением. При сечении горизонтальном, которое называется лапаротомией по Пфанненштилю, делают дугообразный надрез по кожной складке над лобком длиной от 12 до 15 сантиметров, при необходимости – длиннее.
Также может быть проведена лапаротомия по Джоэл-Кохен, при которой разрез проходит горизонтально ниже пупка, но значительно выше окололобковой складки. Такой разрез при необходимости можно удлинять специальными ножницами.
Мышцы аккуратно отодвигают, на время убирают в сторону и мочевой пузырь, чтобы случайно не ранить его. От ребенка врача отделяет всего лишь стенка матки.
Рассечение матки
Репродуктивный орган тоже могут рассекать по-разному. Если хирург – большой поклонник традиционной техники, он может сделать разрез по телу матки горизонтально, вертикально по срединной линии по методу Сангера либо лонный разрез по Фритчу, который проходит через всю матку – от одного ее края до другого.
Если хирург – большой поклонник традиционной техники, он может сделать разрез по телу матки горизонтально, вертикально по срединной линии по методу Сангера либо лонный разрез по Фритчу, который проходит через всю матку – от одного ее края до другого.
Наиболее щадящим и рекомендованным в первую очередь считается разрез в нижнем сегменте репродуктивного женского органа. Он может быть поперечным по Русакову, полулунным либо вертикальным по Сельхайму.
Рукой или хирургическим инструментом врач вскрывает плодный пузырь. Если роды преждевременные, считается лучшим вариантом не вскрывать плодные оболочки, в них ребенку будет более комфортно появиться на свет, адаптация будет более легкой.
Извлечение плода
Наступает самый ответственный момент. При рождении ребенка физиологическим путем или во время хирургических манипуляций врачи одинаково волнуются, ведь вероятность травмирования плода при КС хоть и незначительная, но все-таки существует. Чтобы снизить такие риски, хирург вводит в матку четыре пальца правой руки. Если малыш расположен головкой вниз, ладонь врача подходит к затылочной части. Осторожно прорезывают головку в разрез на матке и выводят поочередно плечики. Если ребенок находится в тазовом предлежании, его извлекают за ножку или паховый сгиб. Если кроха лежит поперек, достают его за ножку.
Чтобы снизить такие риски, хирург вводит в матку четыре пальца правой руки. Если малыш расположен головкой вниз, ладонь врача подходит к затылочной части. Осторожно прорезывают головку в разрез на матке и выводят поочередно плечики. Если ребенок находится в тазовом предлежании, его извлекают за ножку или паховый сгиб. Если кроха лежит поперек, достают его за ножку.
Пуповинный канатик перерезают. Малыша отдают педиатру, неонатологу или медсестре детского отделения для взвешивания, установления прищепки на пуповину и других процедур. Если женщина не спит, то ей показывают ребенка, называют пол, вес, рост, могут приложить его к груди сразу после рождения. При хирургических родах под общим наркозом встречу мамы и малыша переносят на более позднее время, когда женщина придет в себя и оправится от анестезии.
Извлечение плаценты
Плаценту отсоединяют руками. Если она вросла, может потребоваться иссечение части эндометрия и миометрия. При тотальном врастании матку удаляют полностью. Также хирург проводит ревизию полости матки, проверяет, чтобы в ней ничего не осталось, проверяет проходимость цервикального канала шейки матки, если он непроходим, его расширяют вручную. Это нужно, чтобы лохии (послеродовые выделения) в послеродовом периоде могли беспрепятственно покинуть полость матки, не вызвав застоя и воспаления.
Если она вросла, может потребоваться иссечение части эндометрия и миометрия. При тотальном врастании матку удаляют полностью. Также хирург проводит ревизию полости матки, проверяет, чтобы в ней ничего не осталось, проверяет проходимость цервикального канала шейки матки, если он непроходим, его расширяют вручную. Это нужно, чтобы лохии (послеродовые выделения) в послеродовом периоде могли беспрепятственно покинуть полость матки, не вызвав застоя и воспаления.
Ушивание матки
На разрезанные края матки накладывают однорядный или двухрядный шов. Предпочтительным считается двухрядный. Он более прочный, хотя времени на его наложение требуется несколько больше. У каждого хирурга своя техника наложения швов.
Главное, чтобы края раны были состыкованы как можно точнее. Тогда рубец на матке будет формироваться ровный, однородный, состоятельный, который не помешает выносить и следующую беременность.
Ушивание брюшной стенки
Апоневроз принято ушивать отдельными шелковыми или викриловыми нитями либо проводить непрерывный шов. На кожу накладывают скобы или швы отдельные. Иногда кожу ушивают непрерывным косметическим швом, который получается очень аккуратным.
Ранний послеоперационный период
Женщину переводят в палату интенсивной терапии, где в течение 5-6 часов за ней наблюдают. Важно все – как происходит выход из наркоза, как возвращается чувствительность, как сокращается матка. Боль после возвращения чувствительности в течение 2-3 дней блокируют обезболивающими препаратами. Измеряют давление и температуру, вводят сокращающие препараты.
При отсутствии осложнений через 6 часов женщину переводят в общую палату, где она вскоре может начинать садиться, вставать. Ей приносят ребенка.
С партнером
Кесарево сечение – отличный способ провести совместные роды без риска неприятно шокировать мужчину увиденным. В операционной муж может быть не пассивным наблюдателем, а активным участником. Его задача будет помогать анестезиологу – разговаривать с женой, держать ее за руку, поддерживать. Если операция проводится под общим наркозом, в совместных родах смысла нет, ведь роженица крепко спит. Но по желанию супругов и такие партнерские роды вполне возможны.
Чтобы мужчину допустили до операционной, ему предварительно нужно пройти медицинский осмотр, предоставить в роддом справки об отсутствии инфекционных заболеваний, венерических недугов, свежие данные флюорографического обследования с описанием, заключение терапевта, дерматолога.
Нужно отметить, что не все родильные дома идут на присутствие постороннего человека в операционной. Тогда совместные роды выглядят так: врачи оперируют пациентку, а муж находится в соседней комнате и наблюдает за происходящим через небольшое стеклянное окошечко. Малыша после рождения приносят ему и дают подержать. Таким образом, именно муж становится первым, кто взят кроху на руки и прижал к груди.
Вопрос о возможности партнерского кесарева сечения нужно обсудить заблаговременно с медицинским персоналом выбранного роддома.
Подробнее об особенностях кесарева сечения вы узнаете, посмотрев передачу доктора Комаровского.
youtube.com/embed/u68EvDp9FxY?modestbranding=1&iv_load_policy=3&rel=0″/>
Кесарево сечение (кесарево сечение): процедура и риски
Обзор
Что такое кесарево сечение?
Кесарево сечение, также называемое кесаревым сечением, представляет собой хирургическую процедуру, выполняемую, когда вагинальные роды невозможны или небезопасны, или когда здоровье матери или ребенка находится под угрозой. Во время этой процедуры ребенок рождается через хирургические разрезы, сделанные в брюшной полости и матке.
Когда мне понадобится кесарево сечение?
Кесарево сечение может быть запланировано заранее, если этого требует медицинская причина, или оно может быть незапланированным и проводиться во время родов, если возникают определенные проблемы.
Вам может потребоваться плановое кесарево сечение при наличии любого из следующих состояний:
- Цефалотазовая диспропорция (CPD) : CPD — это термин, который означает, что голова или тело ребенка слишком велики, чтобы безопасно пройти через таз матери, или таз матери слишком мал, чтобы родить ребенка нормального размера.

- Предыдущее кесарево сечение : Хотя естественные роды после предыдущего кесарева сечения возможны, это не вариант для всех женщин.Факторы, которые могут повлиять на необходимость кесарева сечения, включают тип разреза матки, использованный при предыдущем кесаревом сечении, и риск разрыва матки.
- Многоплодная беременность : Хотя двойню часто можно родить через естественные родовые пути, для двух или более детей может потребоваться кесарево сечение.
- Предлежание плаценты : В этом состоянии плацента прикрепляется слишком низко к стенке матки и блокирует выход ребенка через шейку матки.
- Поперечное положение : Ребенок находится в горизонтальном или боку положении в матке.В этом состоянии всегда используется кесарево сечение.
- Ягодичное предлежание : При тазовом предлежании или тазовом предлежании ребенок рождается так, чтобы ноги или нижняя часть родились первыми.
 Если ваш врач определит, что ребенка невозможно перевернуть с помощью абдоминальных манипуляций, вам потребуется кесарево сечение.
Если ваш врач определит, что ребенка невозможно перевернуть с помощью абдоминальных манипуляций, вам потребуется кесарево сечение.
Внеплановое кесарево сечение может потребоваться, если во время родов возникнет одно из следующих состояний:
- Задержка родов : В этом состоянии шейка матки начинает раскрываться и останавливается до того, как женщина полностью раскроется, или ребенок перестает продвигаться по родовым путям.
- Сжатие пуповины : Пуповина обвивается вокруг шеи или тела ребенка или зажата между головой ребенка и тазом матери.
- Выпадение пуповины : Пуповина выходит из шейки матки раньше, чем ребенок.
- Abruptio placentae : Плацента отделяется от стенки матки до рождения ребенка.
- Дистресс плода : Во время родов у ребенка могут начаться проблемы, вызывающие нерегулярный сердечный ритм.Ваш врач может решить, что ребенок больше не может терпеть роды и что необходимо кесарево сечение.

Детали процедуры
Чего ожидать перед кесаревым сечением?
Если кесарево сечение не является экстренным, выполняются следующие процедуры:
- Вас спросят, согласны ли вы на процедуру, а в некоторых больницах вас могут попросить подписать форму согласия.
- Анестезиолог обсудит тип используемой анестезии.
- Будут измеряться кровяное давление, пульс и температура.
- Волосы вокруг разреза будут острижены.
- Катетер будет вставлен, чтобы ваш мочевой пузырь оставался пустым.
- Вам установят мониторы сердца и артериального давления.
Как проводится кесарево сечение?
В начале процедуры будет введена анестезия, и будет использоваться экран или стерильная салфетка для защиты стерильной среды в месте разреза.Затем ваш живот будет обработан антисептиком, и вам может быть наложена кислородная маска на рот и нос, чтобы увеличить поступление кислорода к ребенку.
Затем врач сделает разрез кожи и стенки брюшной полости. Врач может использовать либо вертикальный, либо поперечный разрез. (Горизонтальный разрез также называется разрезом бикини, потому что он находится под пупком.) Затем в стенке матки делается разрез длиной 3–4 дюйма, и врач извлекает ребенка через разрезы. .Затем перерезают пуповину, удаляют плаценту и разрезы зашивают.
Врач может использовать либо вертикальный, либо поперечный разрез. (Горизонтальный разрез также называется разрезом бикини, потому что он находится под пупком.) Затем в стенке матки делается разрез длиной 3–4 дюйма, и врач извлекает ребенка через разрезы. .Затем перерезают пуповину, удаляют плаценту и разрезы зашивают.
Сколько времени занимает процедура кесарева сечения?
Типичное кесарево сечение занимает около 45 минут. После рождения ребенка ваш лечащий врач наложит швы на матку и закроет разрез на животе.
Во время родов могут возникнуть различные чрезвычайные ситуации. В некоторых случаях кесарево сечение происходит очень быстро, ребенок рождается всего за 15–20 минут.Это экстренное кесарево сечение. После этого будет дополнительное время, когда врач наложит швы на матку и брюшную полость.
Риски/выгоды
Какие риски связаны с кесаревым сечением?
Как и любая операция, кесарево сечение сопряжено с некоторыми рисками. К ним могут относиться:
- Инфекция.

- Потеря крови.
- Сгусток крови, который может оторваться и попасть в кровоток (эмболия).
- Травма кишечника или мочевого пузыря.
- Порез, который может ослабить стенку матки.
- Аномалии плаценты при последующих беременностях.
- Риски от общей анестезии.
- Травма плода.
Восстановление и перспективы
Что происходит после родов?
Кесарево сечение является хирургической процедурой и может потребовать более длительного восстановления, чем вагинальные роды. Однако у женщин, перенесших длительные, тяжелые роды и родоразрешенных через естественные родовые пути, восстановление может быть более длительным, чем у женщин, перенесших кесарево сечение.В зависимости от вашего состояния вы, вероятно, пробудете в больнице от двух до трех дней.
Когда анестезия перестанет действовать, вы почувствуете боль от надрезов. Вы также можете испытывать боли от газов и затруднения при глубоком вдохе. У вас также будут выделения из влагалища после операции из-за отслоения слизистой оболочки матки. Выделения, называемые лохиями, сначала будут красными, а затем постепенно станут желтыми. Обязательно позвоните своему лечащему врачу, если у вас сильное кровотечение или неприятный запах из влагалища.
У вас также будут выделения из влагалища после операции из-за отслоения слизистой оболочки матки. Выделения, называемые лохиями, сначала будут красными, а затем постепенно станут желтыми. Обязательно позвоните своему лечащему врачу, если у вас сильное кровотечение или неприятный запах из влагалища.
Могу ли я родить ребенка через естественные родовые пути после кесарева сечения?
Большинство женщин, перенесших кесарево сечение, могут родить через естественные родовые пути при будущей беременности. Если вы соответствуете следующим критериям, ваши шансы на вагинальные роды после кесарева сечения (ВБАК) значительно увеличиваются:
- Во время кесарева сечения на матке был сделан низкий поперечный разрез.
- Ваш таз не слишком мал для нормального роста ребенка.
- У вас нет многоплодной беременности.
- Ваше первое кесарево сечение было выполнено по поводу тазового предлежания ребенка.
Полное пошаговое руководство по кесареву сечению
кесарево сечение , также широко известное как кесарево сечение или хирургические роды (1) является хирургической процедурой, во время которой ребенок рождается через два хирургических разреза (разреза), которые делаются в брюшной полости и матки врачом, принимающим роды.
Для некоторых женщин кесарево сечение является плановой процедурой, которую они обсуждают со своим врачом и выбирают до родов. В других случаях кесарево сечение является незапланированным и проводится в качестве экстренной процедуры, когда по какой-либо причине ребенок не может родиться естественным путем.
Таким образом, независимо от типа плана родов, который вы надеетесь получить и который так тщательно спланировали, важно, чтобы вы не отвергали идею возможного кесарева сечения, особенно в случае такой чрезвычайной ситуации.
Несмотря на то, что кесарево сечение является основным видом хирургического вмешательства, оно не обязательно должно быть полностью негативным, даже если оно не было вашим первым выбором. Быть хорошо информированным и подготовленным к этому типу операции , независимо от того, хотите вы ее или нет, может помочь сделать операцию менее пугающей и способствовать процессу восстановления. Эта статья даст вам представление о том, чего ожидать до, во время и после операции такого типа.
Когда выполняется кесарево сечение?
Роды являются естественной биологической функцией, и естественные роды имеют ряд преимуществ как для матери, так и для ребенка, поэтому медицинское вмешательство, как правило, предназначено только тогда, когда оно абсолютно необходимо.Тем не менее, большинство гинекологов и медицинских работников будут уважать право женщины выбирать то, что лучше всего подходит для ее тела, и настаивать на кесаревом сечении только в тех случаях, когда это необходимо с медицинской точки зрения.
Плановое кесарево сечение
В некоторых странах женщинам предоставляется возможность выбрать кесарево сечение по немедицинским причинам, главными из которых являются удобство и уменьшение беспокойства (хотя снижение материнского беспокойства часто считается медицинской причиной).
При кесаревом сечении дату рождения ребенка и приблизительное время родов можно запланировать до родов.Это может помочь избавиться от «неизвестности» и беспокойства, связанных с рождением ребенка, и предотвратить посещение больницы среди ночи будущими родителями и врачами.
Женщины, которые слышали ужасные истории о естественных родах, которые, кажется, неизбежно распространяются среди семьи, друзей и коллег, часто пугаются и выбирают кесарево сечение, чтобы избежать долгих, болезненных и травмирующих родов, о которых они слышали.
Кроме того, есть те, кто беспокоится о том, как естественные роды повлияют на их тело и сексуальную жизнь, и поэтому выбирают кесарево сечение, чтобы гарантировать, что все «там внизу» останется таким, каким было раньше.Хотя можно отметить некоторые различия в самочувствии в первые месяцы после естественных родов, долгосрочные исследования показывают, что нет никакой связи между типами родов и сексуальной функцией у женщин. (2)
Медицинские показания для кесарева сечения
Ваш врач может предложить кесарево сечение вместо естественных родов , если у вас есть ранее существовавшее состояние здоровья , которое требует, или если у вас были проблемы и осложнения во время беременности или во время предыдущих беременностей.
Иногда во время естественных родов вашему врачу может стать очевидным, что кесарево сечение необходимо по медицинским показаниям, чтобы свести к минимуму потенциальные риски как для вас как матери, так и для вашего будущего ребенка.
Некоторые медицинские показания для проведения кесарева сечения:
- Если ребенок находится в положении пролома (т. е. ногами вперед, а не головой вперед) и его нельзя повернуть, что может сделать естественные роды маловероятными.
- Таз слишком мал, что делает вагинальные роды крайне невозможными
- Врожденные аномалии матери (т.е. аномалии, сформированные до рождения), такие как деформация таза
- Эклампсия (судороги), а также HELLP синдром ( h аэмолиз (т. е. разрыв или разрушение кровеносных сосудов), e повышенный l уровень ферментов в печени, и l низкий уровень энзимов уровни) в результате преэклампсии , которая представляет собой состояние, характеризующееся высоким кровяным давлением во время беременности.
 Если не лечить и не лечить правильно, эти осложнения могут быть опасными для жизни.
Если не лечить и не лечить правильно, эти осложнения могут быть опасными для жизни. - Предлежание плаценты – возникает, когда плацента частично или полностью закрывает шейку матки женщины.
- Гипоксия плода – нарушение снабжения плода кислородом.
- Выпадение пуповины — Это когда пуповина опускается во влагалище через открытую шейку матки перед ребенком. Это может привести к защемлению пуповины телом ребенка во время родов.
- Синдром амниотической инфекции: Хориоамнионит, который с медицинской точки зрения называется редким, может вызвать инфекцию плаценты и, возможно, плода и привести к необходимости немедленных родов.
- Разрыв матки – разрыв матки, который может произойти на поздних сроках беременности или во время родов. Это может произойти вдоль заживших рубцовых линий у тех, у кого предыдущие беременности были родоразрешены с помощью кесарева сечения.

- Отсутствие прогресса в родах — Если роды задерживаются или роды прекращаются, может потребоваться кесарево сечение для защиты от неблагоприятных исходов для плода.
- Предыдущее кесарево сечение . Широко распространено мнение, что кесарево сечение в анамнезе делает невозможным вагинальное родоразрешение при последующих беременностях из-за риска разрыва матки. Однако это не всегда так, и некоторые врачи готовы обсудить возможность вагинальных родов после кесарева сечения в зависимости от того, соответствуете ли вы определенным критериям (обсуждаемым далее в статье). (3)
Риски кесарева сечения
:Для вас:
Кесарево сечение — это серьезная операция, и в связи с этим возможны риски, о которых вы должны знать, в том числе: (4)
- Неблагоприятные реакции на назначенные лекарства, включая эстетические
- Чрезмерное кровотечение, которое может привести к необходимости переливания крови.

- Время восстановления больше, чем при вагинальных родах
- Послеродовая инфекция в ране, которая может привести к отеку, усилению боли, покраснению и выделениям из разреза.
- Инфекция слизистой оболочки матки, которая может вызвать сильное вагинальное кровотечение, лихорадку и боль.
- Сгусток крови, также известный как ТГВ (тромбоз глубоких вен), в ногах, который вызывает отек и может быть чрезвычайно опасным, если он движется к легким, вызывая легочную эмболию (когда артерии в легких закупориваются).
- Травмы органов, таких как кишечник и мочевой пузырь
- Возможные осложнения при будущих беременностях
Для вашего ребенка
(5)- Порезы на коже младенца, которые могут произойти случайно, когда матка открыта.
- Ваш ребенок может испытывать трудности с дыханием, что характерно для младенцев, рожденных до 39 недель. Ребенок будет находиться под наблюдением в больнице, и о нем будут заботиться до тех пор, пока проблема не будет решена.

Риски кесарева сечения по сравнению с вагинальными родами
(6)Кесарево сечение снижает следующие риски
- Боль в животе и промежности (боль в брюшине – мясистой области между анусом и влагалищем) при рождении
- Боль в животе и промежности через три дня после рождения
- Травмы влагалища
- Побочные реакции на анестезию, такие как кровотечение и шок
Следующие риски были снижены после вагинальных родов
- Продолжительность пребывания в стационаре
- Выполнение гистерэктомии по поводу послеродового кровотечения
- Сердечный приступ (также известный как остановка сердца)
Преимущества планового кесарева сечения
Основные преимущества планового кесарева сечения в значительной степени связаны с устранением неизвестности, страха и беспокойства, которые сопровождают это.Тем не менее, необходимо учитывать взвешенную точку зрения, поскольку кесарево сечение является серьезной операцией, а не «легкой» альтернативой естественным родам. Это также не без риска.
Это также не без риска.
Некоторые преимущества:
- Вы, как родитель, будете знать точную дату появления вашего ребенка на свет. Это значительно упрощает планирование с точки зрения завершения любых рабочих требований и организации помощи на дому, когда вы приносите домой своего ребенка.
- Это сводит к минимуму некоторые потенциальные риски для здоровья как для вас, так и для вашего ребенка при определенных обстоятельствах.
- Риска переношенной беременности (при превышении естественного срока родов) можно избежать.
- Ваш акушер будет забронирован заранее и доступен на этот день, это может иметь большое значение для уменьшения беспокойства.
- Вряд ли есть какие-либо неизвестные, например, как долго у вас могут быть роды, для многих женщин это снижает беспокойство.
- Снижение риска повреждения тазовых мышц и тканей, а также анального сфинктера (мышца, расположенная на дне прямой кишки, которая окружает задний проход и способствует отхождению и удержанию стула) (7)
Подготовка к кесареву сечению
Подготовка к кесареву сечению, если вы или ваш врач планируете его, или вероятность того, что вам может понадобиться кесарево сечение, даже если вы планируете естественные роды, может помочь избавиться от страха и беспокойства во время всей процедуры. .Вот несколько советов по упаковке для вашего пребывания в больнице в любом случае.
.Вот несколько советов по упаковке для вашего пребывания в больнице в любом случае.
Упаковка для пребывания в больнице
Для душевного спокойствия, как правило, рекомендуется иметь собственную больничную сумку, а также упаковать и подготовить ребенка к отправке в течение третьего триместра.
Вот список рекомендуемых предметов:
Будущие мамы:
- Ваше удостоверение личности/водительские права для госпитализации
- Любые медицинские записи/анамнез, о которых больница должна знать
- Кошелек с наличными (на случай, если захочется перекусить поздно вечером в кафе)
- Пара пар свободной темной пижамы (чтобы скрыть любые пятна), желательно с застегнутым верхом, если вы кормите грудью.
- Прокладки для беременных – у вас будет кровотечение после кесарева сечения (эти прокладки намного толще обычных гигиенических прокладок и будут необходимы, по крайней мере, в течение нескольких дней после операции, а затем вы можете переключиться на свою обычную марку).
 Вы не сможете использовать тампоны, так как помимо испытываемого дискомфорта существует повышенный риск развития инфекции.
Вы не сможете использовать тампоны, так как помимо испытываемого дискомфорта существует повышенный риск развития инфекции. - Дополнительные пары нижнего белья (совет: убедитесь, что эластичный пояс не слишком тугой, так как это может повредить область раны)
- Туалетные принадлежности, такие как зубная щетка, зубная паста, расческа и галстуки, дезодорант, шампунь и кондиционер, бальзам для губ и крем для рук.Полотенца для душа
- Удобная обувь с защитой от скольжения
- Несколько пар бюстгальтеров для кормления.
- Прокладки для кормления для впитывания протечек
- Накидка или чехол для кормления на тот случай, если вам нужно покормить ребенка на глазах у людей.
- Крем для сосков – если вы кормите грудью, вы можете обнаружить, что ваши соски трескаются и становятся довольно болезненными. Применение крема для груди/сосков может облегчить дискомфорт.
- Молокоотсос – молоко может прийти в тот же день, но если возникнут проблемы с кормлением, вам может понадобиться сцедить .
 В больнице они могут быть под рукой, но желательно взять их с собой на всякий случай.
В больнице они могут быть под рукой, но желательно взять их с собой на всякий случай. - Удобная одежда на тот день, когда вас выпишут и вы будете готовы забрать ребенка домой
Для вашего ребенка
- Пара комбинезонов со встроенными носками внизу
- Жилеты для новорожденных
- Детские шапочки или шапочки
- Подгузники для новорожденных / подгузники
- Крем для защиты от опрелостей от подгузников
- Тальк (если вы собираетесь его использовать) для нанесения на ребенка, когда он полностью высохнет.
- Вам нужно будет запеленать вашего новорожденного, поэтому возьмите с собой несколько одеял, в которых вашему малышу будет уютно и тепло.
- Достаточно нагрудников и мочалок
- Пустышка, чтобы успокоить вашего малыша, когда это необходимо
- Одежда на тот день, когда он/она отправится домой
- Также убедитесь, что у вас есть детское автокресло, которое уже должно быть установлено в транспортном средстве, в котором вы оба будете доставлены домой и готовы к использованию
Чего ожидать во время кесарева сечения
Допуск и предварительная подготовка
Если вам назначено кесарево сечение, вы должны будете заполнить все формы госпитализации и выписки из больницы. Это можно сделать заранее или сделать в день поступления. Постарайтесь сделать как можно больше заранее, чтобы ваш день поступления был максимально спокойным.
Это можно сделать заранее или сделать в день поступления. Постарайтесь сделать как можно больше заранее, чтобы ваш день поступления был максимально спокойным.
Убедитесь, что вы осведомлены обо всех расходах и/или требуемых залогах (в зависимости от страны вашего проживания), чтобы вы могли договориться об их оплате заранее во избежание неожиданностей.
Кроме того, в зависимости от врача и/или больницы, которую вы посещаете, вам могут быть назначены лекарства (часто противокислотные и противорвотные таблетки), которые следует принимать накануне и утром в день операции.
Дома
Ваш врач может попросить вас подмыться антисептическим мылом накануне вечером и утром перед процедурой. Любое удаление лобковых волос следует проводить более чем за 24 часа до процедуры, чтобы снизить риск инфицирования .
Этот тип ухода может быть сложной задачей на более поздних сроках беременности, но если вы предпочитаете делать это самостоятельно, увеличительное зеркало может помочь вам выполнить работу до госпитализации. Кроме того, вы можете заручиться помощью своего партнера или заранее заказать воск.
Кроме того, вы можете заручиться помощью своего партнера или заранее заказать воск.
До операции
Как только вас примут, вас проведут в вашу палату и дадут переодеться в больничную одежду.
Пока вы ждете, медсестра поставит вам капельницу (IV), чтобы вы могли получать жидкости внутривенно. Это позволит вашему врачу и медсестрам ввести соответствующую анестезию и лекарства, которые вам необходимы.
Вас спросят, сбрили ли вы волосы на лобке или подстригли ли их, или вам потребуется помощь медсестры.Бритье/подстригание лобка гарантирует, что ваш гинеколог/врач сможет легко и без каких-либо препятствий сделать соответствующий разрез в лобковой области.
Ваш анестезиолог обычно заходит к вам, чтобы задать вам несколько вопросов о вашем здоровье, весе и истории анестезии, а также обсудить процедуру и то, как будет вводиться эпидуральная анестезия (форма анестезии, которая останавливает боль).
Внутри зоны ожидания и операционной
Вас отвезут в театр или в некоторые больницы, в боковую комнату ожидания, в то время как вашему партнеру дадут готовый халат и маску для лица, чтобы он переоделся, пока он ждет. Это стандартное требование для сведения к минимуму риска заражения.
Это стандартное требование для сведения к минимуму риска заражения.
Вы можете обнаружить, что в этих комнатах очень холодно. (8) Это сделано для того, чтобы избежать любых проблем с температурой , которые могут повлиять на анестезиологическое оборудование, вызывая его перегрев, а также для того, чтобы медперсонал и врачи, одетые в длинные стерильные халаты и работающие перед горячим светом, чувствовали себя комфортно.
Анестезия при кесаревом сечении
Следующим шагом для анестезиолога является введение анестезии, которая будет использоваться для предотвращения боли во время операции.
Обычно доступны три различных типа анестезии:
(9)Эпидуральная/спинальная эпидуральная анестезия
Эта форма местной анестезии обычно используется при кесаревом сечении и вагинальных родах. Эпидуральная анестезия предотвращает боль во время этих процедур, блокируя нервные импульсы.
Чего ожидать при эпидуральной анестезии
Если вам делают эпидуральную анестезию, на спину нанесут антисептический раствор для снижения риска инфекции, часто бывает довольно холодно, так что приготовьтесь! Затем вас попросят сесть на край кровати или лечь на левый бок и выгнуть спину, чтобы открыть пространство между костями позвоночника и оставаться в полной неподвижности.
Затем в кожу спины будет введен местный анестетик для обезболивания области, это может немного жалить. Затем в область позвоночника в нижней части спины будет вставлена игла, это не должно быть болезненно, но может вызвать ощущение, давление или боль. Затем будет вставлена небольшая трубка (катетер), которую оставят сзади. Анестезия и лекарства вводятся через него на протяжении всей процедуры.
Если вы еще этого не сделали, вас попросят лечь. Вы можете почувствовать некоторое тепло, покалывание или покалывание в ягодицах и ногах.Ваши ноги будут тяжелыми и вам будет трудно двигаться. Не паникуйте, это нормально.
Побочные эффекты возникают редко, поэтому это широко используемая форма анестетика.
Блокада позвоночника
Спинальная блокада, также называемая «спинальной», отличается от эпидуральной тем, что введенный наркоз и/или анестетик вводится в спинномозговую жидкость один раз с помощью иглы, тогда как эпидуральная анестезия включает в себя введение катетера для непрерывного введения. настой.
настой.
Блокада позвоночника обычно облегчает боль на 2 часа.Их вводят почти так же, как эпидуральную анестезию, за исключением того, что катетер (трубка не вставляется).
Общая анестезия
Общая анестезия была единственным вариантом, доступным для кесарева сечения до развития спинальных блокад и эпидуральной анестезии. В наши дни эта форма анестезии часто используется для ситуаций, возникающих во время стандартного кесарева сечения, которые требуют экстренного вмешательства, и данный пациент должен быть полностью усыплен в глубоком сне, когда не будет ощущаться боль, а процедура не будет вспоминаться впоследствии. .
Катетеризация
После проведения соответствующей анестезии вводят мочевой катетер. Это поможет опорожнить мочевой пузырь и убедиться, что вы не мочитесь во время операции.
Препараты для операционной
Если вы находились в боковой комнате для введения анестезии, вас отвезут в операционную. Если анестезия проводилась в операционной, вы будете лежать, а на середину вашего живота будет наложена стерильная простыня/занавеска, чтобы вы не могли наблюдать за физической операцией.Тем не менее, некоторые больницы (или врачи) по запросу могут позволить вам опустить простыню, чтобы вы могли видеть последние этапы родов и появление вашего ребенка на свет во время его/ее первого вдоха.
Если анестезия проводилась в операционной, вы будете лежать, а на середину вашего живота будет наложена стерильная простыня/занавеска, чтобы вы не могли наблюдать за физической операцией.Тем не менее, некоторые больницы (или врачи) по запросу могут позволить вам опустить простыню, чтобы вы могли видеть последние этапы родов и появление вашего ребенка на свет во время его/ее первого вдоха.
Когда все будет в порядке, ваш напарник будет приведен к вам и, с разрешения, может быть разрешено фотографировать.
Кесарево сечение
Хирург начнет с разреза в нижней части живота. Из-за анестезии вы этого не почувствуете.Операция будет проходить следующим образом:
- Будет сделан разрез брюшной полости
Ваша кожа такая тонкая, а скальпель такой острый, что почти мгновенно обнажается слой жира под кожей. Оттуда меньший участок этого слоя жира будет вырезаться до тех пор, пока под ним не будет обнаружена фасция (жесткая соединительная ткань, состоящая в основном из коллагена, которая разделяет, окружает и стабилизирует ваши мышцы и различные другие внутренние органы). В фасции будет сделан небольшой разрез, чтобы обнажить прямые мышцы живота, иначе называемые «прессом».Эти конкретные мышцы двигаются вверх от живота, а затем вниз к области лобковой кости. Эти мышцы соединяются по средней линии, и их можно легко увидеть, когда врач разрезает фасцию с обеих сторон. Затем врач осторожно раздвинет эти мышцы в месте их соединения, чтобы разделить их. Это, в свою очередь, обнажит брюшину (слизистую оболочку брюшной полости). Брюшина настолько тонкая и хрупкая, что ваш врач аккуратно ее разрежет, она выглядит как пленка, и под ней виден ваш кишечник.
В фасции будет сделан небольшой разрез, чтобы обнажить прямые мышцы живота, иначе называемые «прессом».Эти конкретные мышцы двигаются вверх от живота, а затем вниз к области лобковой кости. Эти мышцы соединяются по средней линии, и их можно легко увидеть, когда врач разрезает фасцию с обеих сторон. Затем врач осторожно раздвинет эти мышцы в месте их соединения, чтобы разделить их. Это, в свою очередь, обнажит брюшину (слизистую оболочку брюшной полости). Брюшина настолько тонкая и хрупкая, что ваш врач аккуратно ее разрежет, она выглядит как пленка, и под ней виден ваш кишечник.
Затем с помощью ретрактора оттягивают нижнюю часть брюшины вниз к ногам, подготавливая ваше тело к следующему шагу.
- Далее будет сделан разрез матки
Над маткой (маткой) лежит еще один слой, похожий на пленку, и делается небольшой разрез, чтобы расправить его с обеих сторон (горизонтально). Теперь ваша матка будет обнажена, и будет сделан разрез в нижней части матки (или в другом месте, в зависимости от положения ребенка). Голова вашего ребенка будет видна вашему врачу.
Голова вашего ребенка будет видна вашему врачу.
Во время процедуры вы можете чувствовать давление, стягивание, толчки и ощущение, которое можно сравнить с тем, что кто-то роется у вас в животе. Это может показаться странным, но это не больно. Ваш анестезиолог будет внимательно следить за вашей статистикой на протяжении всей операции и время от времени общаться с вами. Не стесняйтесь сказать ему/ей, если что-то кажется необычным, если вы чувствуете головокружение, тошноту или испытываете что-то еще необычное.Головокружение или тошнота часто возникают из-за падения артериального давления из-за эпидуральной анестезии, и есть лекарства, которые можно давать, чтобы противодействовать этому.
После того, как сделан последний разрез, пора уложить ребенка. Вы, вероятно, почувствуете много безболезненных подергиваний, потягиваний и подталкиваний, когда ваш врач и медперсонал заняты выравниванием ребенка таким образом, чтобы схватиться за головку ребенка, чтобы убаюкать и вытащить ребенка. Из-за того, что вы в основном иммобилизованы и не можете тужиться, ваш врач надавит на верхнюю часть матки и поднимет головку вашего ребенка от таза, а плечи и остальная часть тела последуют за ней.
Из-за того, что вы в основном иммобилизованы и не можете тужиться, ваш врач надавит на верхнюю часть матки и поднимет головку вашего ребенка от таза, а плечи и остальная часть тела последуют за ней.
Врач удалит жидкость из носа и рта ребенка, пережмет и перережет пуповину. В большинстве случаев у вас будет короткий момент, чтобы увидеть своего малыша, прежде чем его / ее отвезут на чистку, взвешивание и оценку. При оценке будет проведен тест APGAR. Апгар (10) расшифровывается как:
- A Внешний вид (проверка цвета кожи)
- P ulse (проверка пульса)
- G разминка (проверка рефлексов)
- A деятельность (проверка мышечного тонуса)
- R выдох (проверка частоты и усилия дыхания)
Заключительные шаги
Плацента будет извлечена из матки, а сделанные разрезы будут закрыты швами.Если с вашим ребенком все в порядке, его/ее можно отдать вам, чтобы вы могли немного побыть лицом к лицу, пока это делается.
В зависимости от ваших конкретных обстоятельств весь процесс от начала до конца занимает примерно 30 минут.
Затем вас поместят в послеоперационную палату для наблюдения за вашими жизненно важными органами. В конце операции вам могут дать суппозиторий от боли или после этого введут обезболивающее (это можно сделать через эпидуральный порт, который часто оставить на несколько часов).
Восстановление после кесарева сечения
Как правило, после операции вы будете находиться в больнице 3 ночи и 4 дня. Вас переведут в палату послеродового стационара, и сначала вы получите обезболивающее через капельницу, а затем перейдете на лекарства, которые можно принимать перорально. Обычно действие анестезии прекращается в течение трех часов после операции, и ваши медсестры будут рекомендовать вам начать ходить и двигаться в течение первых 6 часов после операции. Это поможет предотвратить возможные тромбы и скопление газов в брюшной полости. Это может быть непросто, так как ваше тело многое пережило. Будьте готовы и не торопитесь.
Это может быть непросто, так как ваше тело многое пережило. Будьте готовы и не торопитесь.
Медсестры также поощряют прогулку в душ. Не трите живот и область разреза, просто промойте его мыльной водой и вытрите, как только закончите. Вам может потребоваться помощь персонала больницы, чтобы одеться, так как в это время вы не сможете наклоняться.У вас будет более сильное кровотечение, чем во время месячных. Для этого требуется прокладка для беременных (более длинная и толстая прокладка, специально разработанная для сильного кровотечения) и сетчатое нижнее белье, чтобы удерживать ее на месте.
По мере того, как обильное кровотечение постепенно утихнет в течение следующей недели, вы можете перейти на обычные гигиенические прокладки, которые более удобны и менее громоздки. Не пугайтесь количества крови, которое вы видите, совершенно нормально испытывать более сильное кровотечение, чем во время менструации. Это также будет выглядеть по-другому и с медицинской точки зрения называется лохиями (выделения из влагалища, содержащие слизь, кровь, а также маточные ткани). Это также происходит при вагинальных родах.
Это также происходит при вагинальных родах.
Как только вы почувствуете себя готовым, вы можете съесть и выпить что-нибудь легкое. Медсестры могут дать вам средство для размягчения стула, чтобы помочь вам, так как сразу после операции у вас могут отсутствовать регулярные испражнения. Питье большого количества воды и употребление в пищу продуктов с высоким содержанием клетчатки также могут помочь отрегулировать работу кишечника.
Способность смеяться, кашлять, чихать или даже вставать и выходить из туалета будет для начала гигантской задачей, но вы будете изменять свои способности и адаптироваться.Если вы чувствуете необходимость чихнуть или даже кашлянуть, рекомендуется использовать подушку, чтобы прикрыть живот / разрез, или приобрести пояс для беременных, чтобы обеспечить вам дополнительную поддержку. Каждая женщина будет испытывать симптомы и степени боли или дискомфорта по-разному, и с течением времени они должны улучшаться. Настоятельно рекомендуется, чтобы в течение следующих нескольких недель после операции вы отдыхали и не торопились.
Если вам вставили скобы для закрытия наружного разреза, их обычно удаляют в течение трех-семи дней после родов.Однако, если использовались рассасывающиеся нити, они рассасываются и рассасываются в организме, и их не обязательно снимать.
В процессе выздоровления у вас могут продолжаться легкие или умеренные спазмы, небольшое кровотечение и даже выделения из влагалища. Вы можете использовать гигиеническую прокладку или ежедневную прокладку, чтобы уменьшить дискомфорт.
Также имейте в виду, что даже после удаления/рассасывания скоб или швов чувствительность и болезненность разреза или некоторое онемение в этой области являются совершенно нормальным явлением.
Перед выпиской из больницы ваш врач даст вам некоторые послеоперационные рекомендации, которые могут включать следующее: (11)
- Воздержитесь от любых серьезных физических нагрузок и сложных упражнений.
- Не поднимайте тяжелые предметы
- Избегайте помещения каких-либо предметов во влагалище, например тампонов, в течение 4–6 недель после операции
- Секса следует избегать до тех пор, пока вы не получите полное разрешение от своего врача через 4-6 недель после родов.

- Отдыхайте как можно больше
- Оберегайте от обезвоживания
- Принимайте обезболивающие в соответствии с предписаниями
- Носите пояс для беременных или используйте подушку в качестве поддержки для области живота
- Рекомендуется не садиться за руль в течение 4-6 недель после операции
На заживление вашего разреза уйдет примерно шесть недель. У вас останется шрам, но со временем и при правильном уходе он постепенно исчезнет. Вы можете обнаружить, что область вокруг шрама онемела и нет чувствительности, но со временем чувствительность вернется.
Вагинальные роды после кесарева сечения (VBAC)
(12) Возможно, с рождением вашего ребенка все пошло не так, как планировалось, будь то первый, второй или даже третий. Вы планировали естественные вагинальные роды только для того, чтобы в конечном итоге потребовалось кесарево сечение, чтобы защитить вас и вашего будущего ребенка. Это может расстроить большинство матерей. Если у вас было кесарево сечение, это не означает, что вы не можете рожать через естественные родовые пути при будущих беременностях.
Если у вас было кесарево сечение, это не означает, что вы не можете рожать через естественные родовые пути при будущих беременностях.
Имеете ли вы право на получение VBAC?
При определении того, может ли женщина родить естественным путем после предшествующего кесарева сечения, учитываются следующие критерии:
- Общее состояние здоровья: у вас может не быть серьезных проблем со здоровьем, таких как диабет, проблемы с кровяным давлением или сердечные заболевания.
- Здоровье во время беременности: Вы должны быть здоровы и иметь простую беременность.
- Положение эмбриона: ваш ребенок не может находиться в положении тазобедренного сустава и должен находиться в положении головой вниз.
- Никаких физических аномалий или рисков: на матке не должно быть новых рубцов, только нижний поперечный шрам от кесарева сечения. Если у вас есть вертикальный шрам от кесарева сечения, VBAC будет невозможен. Существует вероятность того, что рубец может лопнуть (разорваться), что может быть исключительно опасно как для матери, так и для ребенка.

- Индукция не требуется: роды не могут быть индуцированы и должны происходить сами по себе, естественным образом. Если вы превысите свой естественный срок родов, не начав родов, потребуется кесарево сечение.
Хотя VBAC возможен для некоторых женщин, важно подробно обсудить это со своим врачом, чтобы убедиться, что вы полностью осведомлены о рисках.
Ссылки
1. Национальная медицинская библиотека США, Национальные институты здравоохранения.1 декабря 2013 г. Кесарево сечение с помощью разреза Пфаннестиля и Джоэла-Коэна: рандомизированное контролируемое исследование: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3935539/ [Доступ 03.04.2019]
2. Национальная медицинская библиотека США, Национальные институты здравоохранения. 25 марта 2017 г. Долгосрочное влияние вагинальных родов и кесарева сечения на половую функцию женщин у первородящих матерей: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5407233/ [Доступ 03. 04.2019]
04.2019]
3.Американская ассоциация беременных. Август 2015 г. VBAX: вагинальные роды после кесарева сечения: https://americanpregnancy.org/labor-and-birth/vbac/ [Доступ 03.04.2019]
4. Национальная медицинская библиотека США, Национальные институты здравоохранения. 25 июля 2015 г. Показания и риски планового кесарева сечения: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4555060/ [Проверено 03.04.2019]
5. ГСЗ. 1 июля 2016 г. Риски – кесарево сечение: https://www.nhs.uk/conditions/caesarean-section/risks/ [Доступ 03.04.2019]
6. Национальная медицинская библиотека США, Национальные институты здравоохранения. 20 июля 2015 г. Показания и риски планового кесарева сечения: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4555060/ [Проверено 03 апреля 2019 г.]
7. Национальная медицинская библиотека США, Национальные институты здравоохранения. 23 декабря 1993 г. Поражение анального сфинктера во время вагинальных родов: https://www. ncbi.nlm.nih.gov/pubmed/8247054 [Доступ 03.04.2019]
ncbi.nlm.nih.gov/pubmed/8247054 [Доступ 03.04.2019]
8.Национальная медицинская библиотека США, Национальные институты здравоохранения. 20 октября 1963 г. Контроль температур в рабочих помещениях: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1038380/ [Доступ 03.04.2019]
9. Национальная медицинская библиотека США, Национальные институты здравоохранения. Сентябрь – октябрь 2010 г. Анестезия при кесаревом сечении в нижнем сегменте: изменение перспективы: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2991650/ [Доступ 03.04.2019]
10.Национальная медицинская библиотека США, Национальные институты здравоохранения. 2000. Оценка по шкале Апгар: изучение долгосрочной значимости: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1595023/ [Доступ 03.04.2019]
. 11. Национальная медицинская библиотека США, Национальные институты здравоохранения. 2004. Восстановление после кесарева сечения: https://www.ncbi.nlm.nih.gov/books/NBK115312/ [Доступ 03. 04.2019]
04.2019]
12. Национальная медицинская библиотека США, Национальные институты здравоохранения.5 февраля 2013 г. Вагинальные роды после кесарева сечения: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3624716/ [Проверено 03.04.2019]
Кесарево сечение – Показания – Классификация
A C кесарево сечение — роды через хирургический разрез в брюшной полости и матке.
В западных странах частота кесарева сечения резко возросла за последнее десятилетие. Причина этого многофакторна, но частично связана с ростом числа судебных дел , наряду с расширением доступа к здравоохранению и необходимому оборудованию и специалистам.
В этой статье мы рассмотрим классификацию кесарева сечения, его показания и схему оперативного вмешательства.
Классификация
Кесарево сечение может быть классифицировано как « плановое » (плановое) или как « экстренное ».
Неотложная помощь Кесарево сечение можно разделить на три категории в зависимости от срочности. Это делается для того, чтобы дети рождались своевременно в соответствии с их потребностями или потребностями их матери.
Королевский колледж акушеров и гинекологов (RCOG) рекомендует, чтобы при вызове секции категории 1 ребенок родился в течение 30 минут (хотя в некоторых отделениях ожидается 20 минут). Для разделов категории 2 не существует общепринятого времени, но обычные стандарты аудита составляют от 60 до 75 минут.
Экстренное кесарево сечение чаще всего проводится при отсутствии прогресса в родах или при подозрении/подтверждении патологии плода.
| Категория | Описание |
| 1 | Непосредственная угроза жизни женщины или плода |
| 2 | Компрометация матери или плода, не представляющая непосредственной угрозы для жизни |
| 3 | Нет вреда для матери или плода, но необходимы досрочные роды |
| 4 | Выборочный – родоразрешение по времени для женщины или персонала |
Показания
Плановое или « плановое» кесарево сечение выполняется по целому ряду показаний. Ниже приведены наиболее распространенные, но это не исчерпывающий список:
Ниже приведены наиболее распространенные, но это не исчерпывающий список:
- Тазовое предлежание (в сроке) — количество запланированных кесаревых сечений при тазовом предлежании в срок значительно увеличилось после «Испытаний по тазовому предлежанию» [Lancet, 2000].
- Другие неверные представления — напр. неустойчивое положение (представление, которое колеблется от косого, головного, поперечного и т. д.), поперечное положение или косое положение.
- Двойня р Регентность — когда у первого близнеца нет головного предлежания.
- Заболевания матери (например, кардиомиопатия) — при которых роды опасны для матери.
- Пороки развития плода (например, ранняя задержка роста и/или аномальные результаты допплерографии плода) — предполагается, что плод не справится с родами.
- Трансмиссивное заболевание (например, плохо контролируемый ВИЧ).

- Первичный Генитальный герпес (вирус простого герпеса) в третьем триместре — так как не было времени для развития и передачи материнских антител к ВПГ для проникновения через плаценту и защиты ребенка.
- Placenta praevia – «Низко расположенная плацента», где плацента покрывает или достигает внутреннего зева шейки матки.
- Диабет матери с предполагаемой массой плода плода >4,5 кг.
- Большая дистоция плеча в прошлом .
- Предыдущий 3 rd /4 th разрыв промежности при наличии у пациента симптомов — после обсуждения с пациентом и соответствующей оценки.
- Материнский запрос – охватывает множество причин от травматических родов в прошлом до «материнского выбора». Это решение принято после междисциплинарного подхода, включая консультации со специалистом-акушеркой.

Плановое кесарево сечение обычно планируется после 39 недель беременности, чтобы уменьшить респираторный дистресс у новорожденных, известный как транзиторное тахипноэ новорожденных.
Для тех, у кого роды должны быть ускорены до 39 недель беременности, следует рассмотреть назначение кортикостероидов матери.Это стимулирует выработку сурфактанта в легких плода.
Рис. 1. Различные типы тазового предлежания. Ягодичное предлежание в срок является показанием к кесареву сечению.Театральная процедура
Предоперационный
Перед кесаревым сечением необходимо выполнить ряд основных действий:
- Полный анализ крови (FBC) , а также группа и сохранение (G&S).
- Средняя кровопотеря при кесаревом сечении составляет примерно 500-1000мл, в зависимости от многих факторов, особенно срочности операции.
- Следует назначить антагонист h3-рецепторов — напр.
 Ранитидин +/- метоклопрамид (противорвотное средство, усиливающее опорожнение желудка).
Ранитидин +/- метоклопрамид (противорвотное средство, усиливающее опорожнение желудка).- Беременные женщины в горизонтальном положении перед кесаревым сечением подвержены риску синдрома Мендельсона (аспирации желудочного содержимого в легкие), что приводит к химическому пневмониту. Это происходит из-за давления беременной матки на содержимое желудка.
- Для каждой женщины следует рассчитать показатель риска венозной тромбоэмболии (ВТЭ) .
- Антитромбоэмболические чулки +/- низкомолекулярный гепарин следует назначать по мере необходимости.
Анестезия
Большинство кесаревых сечений выполняются под регионарной анестезией — обычно это «добавочная» эпидуральная или спинальная анестезия.
Иногда требуется общий наркоз . Это может быть связано с противопоказанием матери к регионарной анестезии, неспособностью регионарной анестезии достичь требуемой блокады или чаще из-за беспокойства о благополучии плода и необходимости ускорить роды как можно скорее (часто в случае разделов категории 1). .
.
Оперативная процедура
Женщина расположена с левым боковым наклоном на 15° — для снижения риска гипотензии в положении лежа из-за аортокавальной компрессии.
Постоянный катетер Фолея вводится, когда анестетик готов, для дренирования мочевого пузыря и снижения риска повреждения мочевого пузыря во время процедуры.
Затем кожу обрабатывают антисептическим раствором и непосредственно перед разрезом «нож к коже» вводят антибиотиков .
Существует несколько способов выполнения кесарева сечения, но ниже приводится стандартная техника:
- Разрез кожи , как правило, делается с помощью разреза Пфанненштиля или Джоэля-Коэна — оба эти разреза представляют собой поперечные разрезы кожи в нижней части живота.
- Острое или тупое вскрытие в брюшную полость производится через несколько слоев:
- Кожа,
- Камперова фасция (поверхностный жировой слой подкожной клетчатки)
- Фасция Скарпа (глубокий перепончатый слой подкожной клетчатки)
- Влагалища прямой мышцы живота (передний и задний листки латерально, сливаются медиально)
- Прямая мышца,
- Брюшина брюшная (париетальная)
- это показывает беременную матку.

- Затем висцеральную брюшину , покрывающую нижний сегмент матки, рассекают и отодвигают вниз, чтобы отразить мочевой пузырь, который втягивается ретрактором Дуайена.
- Разрез матки выполняется в нижнем сегменте матки ниже линии загиба брюшины. Это поперечный криволинейный разрез, который расширяется в пальцах. Затем ребенок рождается в головном/ягодичном предлежании с давлением на дно со стороны ассистента.
- Разрез Де Ли (нижний вертикальный) может потребоваться, если нижний разрез матки плохо сформирован (редко).
- Окситоцин 5 ед. вводится внутривенно анестезиологом для облегчения выхода плаценты путем контролируемого вытяжения пуповины хирургом.
- Полость матки опорожняют, затем закрывают двумя слоями. Затем ушивают влагалище прямой мышцы живота, а затем кожу (либо непрерывными/прерывистыми швами, либо скобками).
Послеоперационный
После кесарева сечения наблюдений заносятся в таблицу показателей раннего предупреждения, и отслеживаются лохии (на вагинальную кровопотерю после родов).
Ранняя мобилизация , прием пищи и питья и удаление катетера рекомендуется для ускорения выздоровления.
[старт-клинический]
Вагинальные роды после кесарева сечения (VBAC)
Женщинам, перенесшим однократное кесарево сечение, при любых последующих беременностях следует консультироваться относительно риска вагинальных родов:
- Запланированная VBAC связана с риском разрыва рубца на матке один к 200 (0,5%).
- Риск перинатальной смерти низок и сравним с риском у женщин, рожающих первого ребенка.
- Существует небольшой повышенный риск предлежания плаценты +/- приращение при будущих беременностях и тазовых спаек.
- Вероятность успеха плановой ВБАК составляет 72–75%, однако она достигает 85–90% у женщин, у которых ранее были вагинальные роды.
- Всем женщинам, перенесшим VBAC, следует проводить постоянный электронный мониторинг плода в родах, поскольку изменение частоты сердечных сокращений плода может быть первым признаком надвигающегося разрыва рубца.

- Риск разрыва рубца выше при родах, усиленных или индуцированных простагландинами или окситоцином.
[конечный клинический]
Осложнения
Первичное кесарево сечение несет снижение риска травмы и боли в промежности, недержания мочи и анального отверстия, выпадения матки и влагалища, позднего мертворождения и ранних неонатальных инфекций (по сравнению с вагинальными родами).
Однако это связано с немедленными, промежуточными и поздними осложнениями, которые перечислены ниже:
| Сцена | Осложнения |
| Немедленная |
|
| Промежуточный |
|
| Поздняя |
|
Кесарево сечение: хирургия, риски и восстановление
«Кесарево сечение» — это обычно используемое сокращение для обозначения кесарева сечения, также известного как кесарево сечение. Это тип операции, при которой ребенок рождается через разрезы в брюшной полости и матке матери. По данным Национального центра статистики здравоохранения, в 2016 году почти 32 процента всех родов в Соединенных Штатах были связаны с кесаревым сечением.
Это тип операции, при которой ребенок рождается через разрезы в брюшной полости и матке матери. По данным Национального центра статистики здравоохранения, в 2016 году почти 32 процента всех родов в Соединенных Штатах были связаны с кесаревым сечением.
Кесарево сечение необходимо, если ребенок не может родиться через естественные родовые пути по таким причинам, как положение ребенка или плаценты, или из-за других рисков для здоровья матери или ребенка.Некоторые кесаревые сечения планируются, но многие из них выполняются, когда во время родов возникают неожиданные проблемы для запланированных вагинальных родов.
Что такое процедура и сколько времени она занимает? В большинстве случаев врач делает горизонтальный разрез длиной от 4 до 6 дюймов в области живота, на уровне лобковой линии роста волос или рядом с ним, затем делает разрез в стенке матки и через это отверстие извлекает ребенка. Если все пройдет гладко, процедура займет около часа.Ребенка обычно можно вынуть через 10-15 минут, а в экстренных случаях даже быстрее. После рождения ребенка матка и различные слои брюшной полости тщательно зашиваются. Это сшивание занимает больше времени, чем доставка, и составляет большую часть времени процедуры.
Если все пройдет гладко, процедура займет около часа.Ребенка обычно можно вынуть через 10-15 минут, а в экстренных случаях даже быстрее. После рождения ребенка матка и различные слои брюшной полости тщательно зашиваются. Это сшивание занимает больше времени, чем доставка, и составляет большую часть времени процедуры.
В соответствии с практическими рекомендациями ASA спинальная блокада или эпидуральная анестезия предпочтительнее для большинства кесаревых сечений, поскольку ребенок подвергается воздействию минимального количества лекарств, а мать все еще может активно участвовать в рождении ребенка.Однако в некоторых случаях может потребоваться общая анестезия.
- При эпидуральной анестезии небольшой участок на спине обезболивается инъекцией местного анестетика. Затем врач-анестезиолог вводит крошечную трубку, называемую катетером, через иглу, вставленную в нижнюю часть спины.
 Иглу извлекают, а катетер оставляют на месте, чтобы по этой трубке по мере необходимости можно было доставить анестезирующее средство, чтобы обезболить всю брюшную полость перед операцией. Хотя боли нет, может ощущаться давление при введении иглы.
Иглу извлекают, а катетер оставляют на месте, чтобы по этой трубке по мере необходимости можно было доставить анестезирующее средство, чтобы обезболить всю брюшную полость перед операцией. Хотя боли нет, может ощущаться давление при введении иглы. - При спинальной блокаде врач-анестезиолог вводит лекарство в спинномозговую жидкость через иглу, вставленную в нижнюю часть спины. После введения лекарства игла удаляется. Облегчение боли наступает немедленно и длится от полутора до трех часов. Вы будете онеметь от живота до ног и не почувствуете боли.
- Общая анестезия — единственный метод обезболивания, используемый во время родов, при котором вы теряете сознание. Вы не будете бодрствовать для рождения вашего ребенка.При общей анестезии ваш ребенок может подвергнуться воздействию некоторых лекарств перед родами.
Выбор общей, спинальной или эпидуральной анестезии при кесаревом сечении зависит от вашего здоровья и здоровья вашего ребенка. Это также зависит от того, почему выполняется кесарево сечение.
- Для планового кесарева сечения у вас может быть выбор анестетика, хотя вы должны знать, что спинальная блокада или эпидуральная анестезия обычно считаются наиболее безопасными вариантами как для вас, так и для вашего ребенка.
- В экстренных случаях или при кровотечении может потребоваться общая анестезия.
- Если у вас уже есть эпидуральный катетер во время родов, а затем требуется кесарево сечение, ваш врач-анестезиолог обычно может ввести гораздо более сильное лекарство через тот же катетер, чтобы усилить обезболивание.
Проконсультируйтесь со своим врачом-анестезиологом, чтобы выбрать наилучший для вас вариант.
Каковы риски операции?Как и любая операция, кесарево сечение сопряжено с определенным риском.Как пояснили в Американском колледже акушеров и гинекологов, эти осложнения возникают у небольшого числа женщин и обычно легко поддаются лечению.
Эти потенциальные осложнения включают:
- Инфекция
- Кровопотеря
- Сгустки крови в ногах, органах таза или легких
- Повреждение окружающих структур, таких как кишечник или мочевой пузырь
- Реакция на лекарства или анестезию
Время вашего восстановления будет больше, чем при обычных вагинальных родах, и вам придется соблюдать некоторые физические ограничения в течение недельного процесса заживления (например,г. , не поднимая ничего тяжелее вашего ребенка). Ваша медицинская бригада расскажет вам о признаках инфекции и о том, как ее предотвратить, а также о другом послеоперационном уходе.
, не поднимая ничего тяжелее вашего ребенка). Ваша медицинская бригада расскажет вам о признаках инфекции и о том, как ее предотвратить, а также о другом послеоперационном уходе.
Для обезболивания по мере необходимости в дни и недели после операции проконсультируйтесь с врачом-анестезиологом, специально обученным обезболиванию.
Останется ли после операции шрам?Да, хотя в долгосрочной перспективе он может быть не очень заметен, даже в бикини, из-за места разреза и из-за того, что со временем шрам несколько исчезает.Однако это варьируется от человека к человеку. Иногда во время операции требуется вертикальный разрез вместо горизонтального, в результате чего шрам остается более заметным.
Врачи-анестезиологи работают с вашей хирургической бригадой, чтобы оценивать, контролировать и контролировать ваше лечение до, во время и после операции, проводя анестезию, руководя бригадой анестезиологов и обеспечивая вашу оптимальную безопасность.
Хирургические техники на матке при кесаревом сечении
Наша стратегия поиска выявила 60 исследований для рассмотрения, из которых 27 рандомизированных исследований с участием 17 808 женщин, перенесших кесарево сечение, были включены в обзор.В целом, методологическое качество испытаний было разным: 12 из 27 включенных испытаний адекватно описывали последовательность рандомизации, менее половины адекватно описывали методы сокрытия распределения, и только в шести испытаниях указывалось на ослепление оценщиков исходов.
В двух испытаниях с участием 300 женщин сравнивали устройства для автоматического наложения швов с традиционной гистеротомией. Статистически значимой разницы в фебрильной заболеваемости между группами, применявшими степлер, и группами с традиционным разрезом не было (отношение рисков (RR) 0.92; 95% доверительный интервал (ДИ) от 0,38 до 2,20).
В обзор было включено пять исследований, в которых сравнивали тупую и острую диссекцию при выполнении разреза матки с участием 2141 женщины. Статистически значимых различий в отношении первичного исхода, связанного с лихорадкой, после тупого или резкого удлинения разреза на матке выявлено не было (четыре исследования; 1941 женщина; ОР 0,86; 95% ДИ от 0,70 до 1,05). Средняя кровопотеря (два исследования; 1145 женщин; средняя разность средних (РС) -55.00 мл; 95% ДИ от -79,48 до -30,52), а потребность в переливании крови (два исследования; 1345 женщин; ОР 0,24; 95% ДИ от 0,09 до 0,62) были значительно ниже после тупого разгибания.
Статистически значимых различий в отношении первичного исхода, связанного с лихорадкой, после тупого или резкого удлинения разреза на матке выявлено не было (четыре исследования; 1941 женщина; ОР 0,86; 95% ДИ от 0,70 до 1,05). Средняя кровопотеря (два исследования; 1145 женщин; средняя разность средних (РС) -55.00 мл; 95% ДИ от -79,48 до -30,52), а потребность в переливании крови (два исследования; 1345 женщин; ОР 0,24; 95% ДИ от 0,09 до 0,62) были значительно ниже после тупого разгибания.
В одном испытании, в котором сравнивали поперечное с тупым краниально-каудальным расширением разреза на матке, участвовало 811 женщин, и хотя сообщалось, что средняя кровопотеря была ниже после поперечного расширения (одно исследование; 811 женщин; РС 42,00 мл; 95% ДИ от 1,31 до 82.69), клиническая значимость такой небольшой разницы в объеме неясна.Других статистически значимых различий для ограниченных результатов, о которых сообщалось, выявлено не было.
Одно исследование, в котором 9544 женщины сравнивали хромовый кетгут с полигактином-910, показало, что закрытие кетгутом по сравнению с закрытием полигактином было связано со значительным снижением потребности в переливании крови (одно исследование, 9544 женщины, ОР 0,49, 95% ДИ от 0,32 до 0,76) и значительное снижение осложнений, требующих повторной лапаротомии (одно исследование, 9544 женщины, ОР 0,58, 95% ДИ 0. 37 до 0,89).
37 до 0,89).
Было найдено девятнадцать исследований, в которых сравнивали однослойное и двухслойное закрытие матки, при этом данные 14 исследований были включены в метаанализ. Не было выявлено статистически значимых различий в отношении основного исхода, фебрильной заболеваемости (девять исследований; 13 890 женщин; ОР 0,98; 95% ДИ от 0,85 до 1,12). Хотя метаанализ показал, что однослойное закрытие было связано со снижением средней кровопотери, гетерогенность высока, что ограничивает клиническую применимость результата.Не было выявлено различий в риске переливания крови (четыре исследования; 13 571 женщина; средний ОР 0,86; 95% ДИ от 0,63 до 1,17; гетерогенность: Tau² = 0,15; I² = 49%) или других зарегистрированных клинических исходах.
Кесарево сечение — Что происходит
Кесарево сечение проводится в условиях стационара. Если есть время спланировать кесарево сечение, вам назначат дату его проведения.
В среднем вы пробудете в больнице 3-4 дня.
Предоперационный прием
Вас попросят прийти на прием в больнице за неделю до кесарева сечения.
Во время этой встречи:
- вы можете задать любые вопросы о процедуре
- будет проведен анализ крови для проверки отсутствия эритроцитов (анемия)
- вам дадут лекарство для приема перед процедурой – это могут быть антибиотики, противорвотные средства и лекарства для снижения кислотности желудочного сока (антациды)
- вас попросят подписать форму согласия
Операция
Подготовка
Вам необходимо прекратить есть и пить за несколько часов до операции.Ваш врач или акушерка скажут вам, когда.
Вас попросят переодеться в больничную одежду, когда вы приедете в больницу в день кесарева сечения.
Тонкая гибкая трубка, называемая катетером, будет вставлена в мочевой пузырь для его опорожнения, пока вы находитесь под анестезией, и при необходимости будет подстрижена небольшая область лобковых волос.
В операционной вам сделают анестезию. Обычно это спинальная или эпидуральная анестезия, которая вызывает онемение нижней части вашего тела, пока вы остаетесь в сознании.
Это означает, что вы будете бодрствовать во время родов и сразу же сможете увидеть и подержать ребенка.
Это также означает, что ваш партнер по рождению может быть с вами.
Общая анестезия (когда вы спите) используется в некоторых случаях, если вы не можете использовать спинальную или эпидуральную анестезию.
Ваш партнер по рождению обычно не присутствует в этом случае.
Что происходит
Во время процедуры:
- вы ложитесь на операционный стол, который может быть слегка наклонен для начала
- вам на живот накладывают экран, чтобы вы не могли видеть, как выполняется операция
- на животе и в матке делается разрез длиной от 10 до 20 см — обычно это горизонтальный разрез чуть ниже линии бикини, хотя иногда может быть сделан вертикальный разрез ниже пупка
- ваш ребенок рождается через отверстие – обычно это занимает от 5 до 10 минут, и в этот момент вы можете почувствовать некоторое подергивание
- ваш ребенок будет поднят, чтобы вы могли видеть, как только он родится, и его принесут вам
- после рождения ребенка вам делают инъекцию гормона окситоцина, чтобы стимулировать сокращение матки и уменьшить кровопотерю
- ваша матка закрыта рассасывающимися швами, а разрез в животе закрыт либо рассасывающимися швами, либо швами или скобами, которые необходимо снять через несколько дней
Вся процедура обычно занимает от 40 до 50 минут.
После операции
Обычно вас переводят из операционной в послеоперационную сразу после процедуры.
Как только вы начнете восстанавливаться после анестезии, медицинский персонал позаботится о том, чтобы вы чувствовали себя хорошо, и продолжат наблюдать за вами каждые несколько часов.
Вам будет предложено:
- болеутоляющие для снятия любого дискомфорта
- лечение для снижения риска образования тромбов – это может включать компрессионные чулки или инъекции разжижающих кровь лекарств, или и то, и другое
- пища и вода, как только вы почувствуете голод или жажду
- помогите с грудным вскармливанием вашего ребенка, если вы этого хотите — узнайте больше о первых нескольких днях грудного вскармливания
Катетер обычно удаляют из мочевого пузыря примерно через 12–18 часов после операции, когда вы сможете ходить.
Узнайте больше о восстановлении после кесарева сечения
Последняя проверка страницы: 27 июня 2019 г.
Дата следующей проверки: 27 июня 2022 г.
Технические аспекты кесарева сечения | Гинекологическая хирургия
Боковой наклон
Боковой наклон — общепринятая акушерская практика для уменьшения аорто-кавальной компрессии беременной маткой. Это уменьшение достигается при боковом наклоне на 12.5°–15° [29]. Это интраоперационное положение также может вызвать компрессию нижележащих структур, определяемую как седалищная невропатия, и по этой причине важно максимально сократить время пребывания в этом положении. К сожалению, все проанализированные испытания были методологически плохими; но при боковом наклоне оценка новорожденного по шкале Апгар, измерения рН и насыщение кислородом оказались лучше, чем в положении лежа на спине [25, 50].
Очистка кожи
Целью очистки кожи является уменьшение бактериальной колонизации.Обычно подготовка кожи проводится предоперационным душем, затем скрабированием бактерицидным мылом в операционной с последующим нанесением бактерицидного средства пролонгированного действия. Систематический обзор показал, что при предоперационном купании с мылом с хлоргексидином не было обнаружено снижения инфекции в области хирургического вмешательства по сравнению с кусковым мылом или плацебо [46]. Некоторые хирурги применяют только бактерицидные средства пролонгированного действия без предоперационных аппликаций мыла и кажутся не менее эффективными по сравнению с традиционным методом.Скорость инфицирования раны не зависит от выбранного раствора антисептика [18, 25]. Поэтому использование только раствора йода считается разумным. Также доказано, что профилактическое применение антибиотиков снижает риск инфекций (эндометрита или раневых инфекций) независимо от способа очистки кожи [32].
Систематический обзор показал, что при предоперационном купании с мылом с хлоргексидином не было обнаружено снижения инфекции в области хирургического вмешательства по сравнению с кусковым мылом или плацебо [46]. Некоторые хирурги применяют только бактерицидные средства пролонгированного действия без предоперационных аппликаций мыла и кажутся не менее эффективными по сравнению с традиционным методом.Скорость инфицирования раны не зависит от выбранного раствора антисептика [18, 25]. Поэтому использование только раствора йода считается разумным. Также доказано, что профилактическое применение антибиотиков снижает риск инфекций (эндометрита или раневых инфекций) независимо от способа очистки кожи [32].
Клейкие простыни
Клейкие простыни не уменьшают инфицирование области хирургического вмешательства. Это было оценено в системном обзоре рандомизированных исследований, которые не продемонстрировали никакой пользы.Кроме того, пропитанная йодом липкая салфетка по сравнению с отсутствием липкой салфетки не влияла на частоту инфицирования области хирургического вмешательства (ОР 1,03; 95% ДИ 0,064–1,66) [25, 48].
Разрез кожи
В целом, поперечный разрез чаще всего используется при кесаревом сечении, поскольку он связан с меньшей послеоперационной болью, большей прочностью раны и лучшими косметическими результатами, чем срединный разрез [6]. Срединные разрезы по сравнению с поперечными имеют большее расхождение/инфицирование раны (в восемь раз больше; 2.94% VS 0-0,37%) [36] и, несомненно, также увеличивают частоту послеоперационных грыж [30, 45]. Однако обычно считается, что срединные разрезы обеспечивают более быстрый доступ в брюшную полость из-за меньшего кровотечения и повреждения нервов и могут быть легко расширены в краниальном направлении, если требуется больше места [22]. Предпочтительными поперечными разрезами во всем мире являются разрезы Пфанненштиля и Джоэля-Коэна (JC). Разрез Пфанненштиля слегка изогнут, на 2–3 см или на два пальца выше лобкового симфиза, при этом средняя часть разреза находится в пределах выбритой области лобковых волос. Разрез JC, напротив, прямой, на 3 см ниже линии, соединяющей передние верхние ости подвздошной кости, и, следовательно, более краниальный, чем разрез по Пфанненштилю. Доказано, что модифицированный разрез JC, получивший название кесарева сечения по Штарку, имеет преимущества по сравнению с традиционным разрезом по Пфанненштилю из-за более короткого хирургического времени, меньшего количества швов, меньшей фебрильной заболеваемости и меньшего количества послеоперационных гематом над и под фасцией [5, 15, 34]. В 1999 г. Валлин также представил модифицированную технику Джоэля-Коэна для кесарева сечения (разрез на 3 см выше лобкового симфиза, закрытие разреза матки одним слоем и без закрытия брюшины).Было доказано, что этот метод намного быстрее, чем метод Пфанненштиля, особенно при родах [25, 34, 47], но это не имеет клинического значения из-за одинакового неонатального исхода [15, 19]. Однако, учитывая менее косметический вид раны живота JC, ее следует ограничить только экстренным кесаревым сечением.
Разрез JC, напротив, прямой, на 3 см ниже линии, соединяющей передние верхние ости подвздошной кости, и, следовательно, более краниальный, чем разрез по Пфанненштилю. Доказано, что модифицированный разрез JC, получивший название кесарева сечения по Штарку, имеет преимущества по сравнению с традиционным разрезом по Пфанненштилю из-за более короткого хирургического времени, меньшего количества швов, меньшей фебрильной заболеваемости и меньшего количества послеоперационных гематом над и под фасцией [5, 15, 34]. В 1999 г. Валлин также представил модифицированную технику Джоэля-Коэна для кесарева сечения (разрез на 3 см выше лобкового симфиза, закрытие разреза матки одним слоем и без закрытия брюшины).Было доказано, что этот метод намного быстрее, чем метод Пфанненштиля, особенно при родах [25, 34, 47], но это не имеет клинического значения из-за одинакового неонатального исхода [15, 19]. Однако, учитывая менее косметический вид раны живота JC, ее следует ограничить только экстренным кесаревым сечением.
Подкожный разрез/вскрытие
Безопасность и эффективность электрокоагуляции по сравнению с холодным скальпелем для разреза по срединной линии живота были проанализированы в многоцентровом совместном исследовании.В испытаниях на животных использование электрокоагуляции показало усиление раневой инфекции. Эти результаты не были подтверждены в этом клиническом исследовании, в котором участвовало 964 пациента, и в результатах не сообщалось о различиях в раневых инфекциях между электрокоагуляцией и холодным скальпелем [20]. Доказано, что электрокоагуляция может вызвать отказ кардиостимулятора [4]. По этой причине некоторые авторы считают, что униполярная электрокоагуляция также может вызвать травму плода во время операции. Однако эта гипотеза пока не подтверждена ни одним исследованием.Тупая диссекция (пальцами) была связана с более коротким временем операции, и, кроме того, большинство хирургов используют скальпель как можно реже, открывая слои тупым путем (от медиального к латеральному), чтобы избежать повреждения ткани и нижних надчревных сосудов. 6].
6].
Фасциальный разрез
Нет рандомизированных исследований, сравнивающих различные техники вскрытия фасций при КС. Большинство экспертов рекомендуют поперечный разрез, который выполняется скальпелем, а затем расширяется ножницами.В качестве альтернативы фасциальный разрез можно расширить латерально пальцами (техника Мисгава-Ладаха) [6].
Прямая мышца
Прямую мышцу можно отделить тупым путем или ножницами. Различные исследования показали, что поперечное рассечение прямой мышцы по сравнению с отсутствием рассечения не было связано с какими-либо различиями в операционной заболеваемости, трудных родах, увеличении послеоперационных осложнений или более высоких показателях боли. По этой причине пересечение прямой мышцы представляется ненужным и не сохраняет силу мышцы [7, 21].
Вскрытие брюшины
Вскрытие брюшины отдельно не изучалось в рандомизированных исследованиях. Многие авторы рекомендуют осторожно вскрывать брюшину пальцами, чтобы свести к минимуму риск повреждения других органов, спаянных с подлежащей поверхностью. По этой причине резкий вход считается ненужным [47, 52].
Многие авторы рекомендуют осторожно вскрывать брюшину пальцами, чтобы свести к минимуму риск повреждения других органов, спаянных с подлежащей поверхностью. По этой причине резкий вход считается ненужным [47, 52].
Лоскут мочевого пузыря
Лоскут мочевого пузыря изучался в одном исследовании с участием 102 женщин, родоразрешенных путем кесарева сечения.Отсутствие лоскута мочевого пузыря (прямой разрез на 1 см выше складки мочевого пузыря) ассоциировалось с сокращением времени операции (5 мин против 7 мин; P = 0,001), кровопотери [послеоперационная микрогематурия (21% против 47% ; P = 0,01) и потребности в анальгетиках (26% против 55%; P = ,006; 26]. Показано, что частота спаек мочевого пузыря с маткой при повторном кесаревом сечении выше у тех, кто лоскут мочевого пузыря был выполнен во время предыдущего кесарева сечения [38].К сожалению, отдаленные последствия этой процедуры не оценивались [26].
Разрез матки
Разрез матки можно выполнять разными способами. Способ разреза зависит от многих факторов, в том числе от положения плода, расположения плаценты и развития нижнего сегмента матки. Наиболее распространенной процедурой является поперечный разрез нижнего сегмента матки (называемый разрезом Керра или Монро-Керра) еще и потому, что по сравнению с вертикальным разрезом этот разрез означает меньшую кровопотерю, меньшую потребность в диссекции мочевого пузыря и меньший риск разрыва мочевого пузыря. после беременностей [31, 40].При необходимости поперечный разрез можно расширить латерально (как буква «J» или «U») или вертикально (как обратная буква «Т»). Эти разные разрезы имеют практически одинаковую частоту осложнений во время операции и одинаковую послеоперационную заболеваемость, но интраоперационный риск выше (кровопотеря, изменение среднего гематокрита/гемоглобина, непреднамеренное расширение разреза на широкую связку, разрыв шейки матки). ) при выполнении поперечного разреза [31]. Тип разреза (вертикальный или поперечный) при последующих беременностях связан с разным риском разрыва матки.Риск разрыва при вертикальном разрезе составляет 2,2% по сравнению с поперечным разрезом (в нижнем маточном сегменте) и снижается до 0,038–0,5% [10]. В целом у женщины только с одним предшествующим КС (разрез в нижнем сегменте матки) риск разрыва матки составляет 0,8% по сравнению с двумя или более КС, где риск возрастает до 3,7% (ОШ = 4,8, 95% ДИ, 1,8). –13,2; P = 0,001) [10].
) при выполнении поперечного разреза [31]. Тип разреза (вертикальный или поперечный) при последующих беременностях связан с разным риском разрыва матки.Риск разрыва при вертикальном разрезе составляет 2,2% по сравнению с поперечным разрезом (в нижнем маточном сегменте) и снижается до 0,038–0,5% [10]. В целом у женщины только с одним предшествующим КС (разрез в нижнем сегменте матки) риск разрыва матки составляет 0,8% по сравнению с двумя или более КС, где риск возрастает до 3,7% (ОШ = 4,8, 95% ДИ, 1,8). –13,2; P = 0,001) [10].
Расширение разреза матки
Гистеротомический разрез может быть расширен либо тупым путем, либо ножницами.Эти два метода были изучены в двух рандомизированных исследованиях, которые показали разные результаты. В одном из них сообщалось о связи между резким рассечением и повышенной кровопотерей (886 против 843 мл; P = 0,001), а в другом сообщалось об эквивалентности двух методов (уровни послеродового гемоглобина 9,9 против 10,3 г/дл; P = . 12) [31, 41]. Из-за риска травмировать новорожденного или пуповину, а также из-за того, что это быстрее, тупое расширение следует предпочесть резкому расширению разреза на матке.В недавнем исследовании также сравнивали тупое расширение (пальцами) в поперечном и головно-каудальном направлении разреза на матке. Результат, по-видимому, доказывает более высокую частоту непреднамеренного растяжения (7,4% против 3,7%; P = ,03) и кровопотерю >1500 мл (2,0% против 0,2%; P = ,04) при поперечном расширение [14]. В некоторых исследованиях оценивалось использование техники сшивания для уменьшения кровопотери. Эта процедура была связана с более длительным временем рождения ребенка по сравнению с традиционным методом, и не было обнаружено никаких преимуществ в исходах для матери или плода [49].
12) [31, 41]. Из-за риска травмировать новорожденного или пуповину, а также из-за того, что это быстрее, тупое расширение следует предпочесть резкому расширению разреза на матке.В недавнем исследовании также сравнивали тупое расширение (пальцами) в поперечном и головно-каудальном направлении разреза на матке. Результат, по-видимому, доказывает более высокую частоту непреднамеренного растяжения (7,4% против 3,7%; P = ,03) и кровопотерю >1500 мл (2,0% против 0,2%; P = ,04) при поперечном расширение [14]. В некоторых исследованиях оценивалось использование техники сшивания для уменьшения кровопотери. Эта процедура была связана с более длительным временем рождения ребенка по сравнению с традиционным методом, и не было обнаружено никаких преимуществ в исходах для матери или плода [49].
Инструментальная доставка
Инструментальное родоразрешение было предложено для помощи головке плода при кесаревом сечении, когда родоразрешение затруднено, а атравматичное ручное родоразрешение невозможно.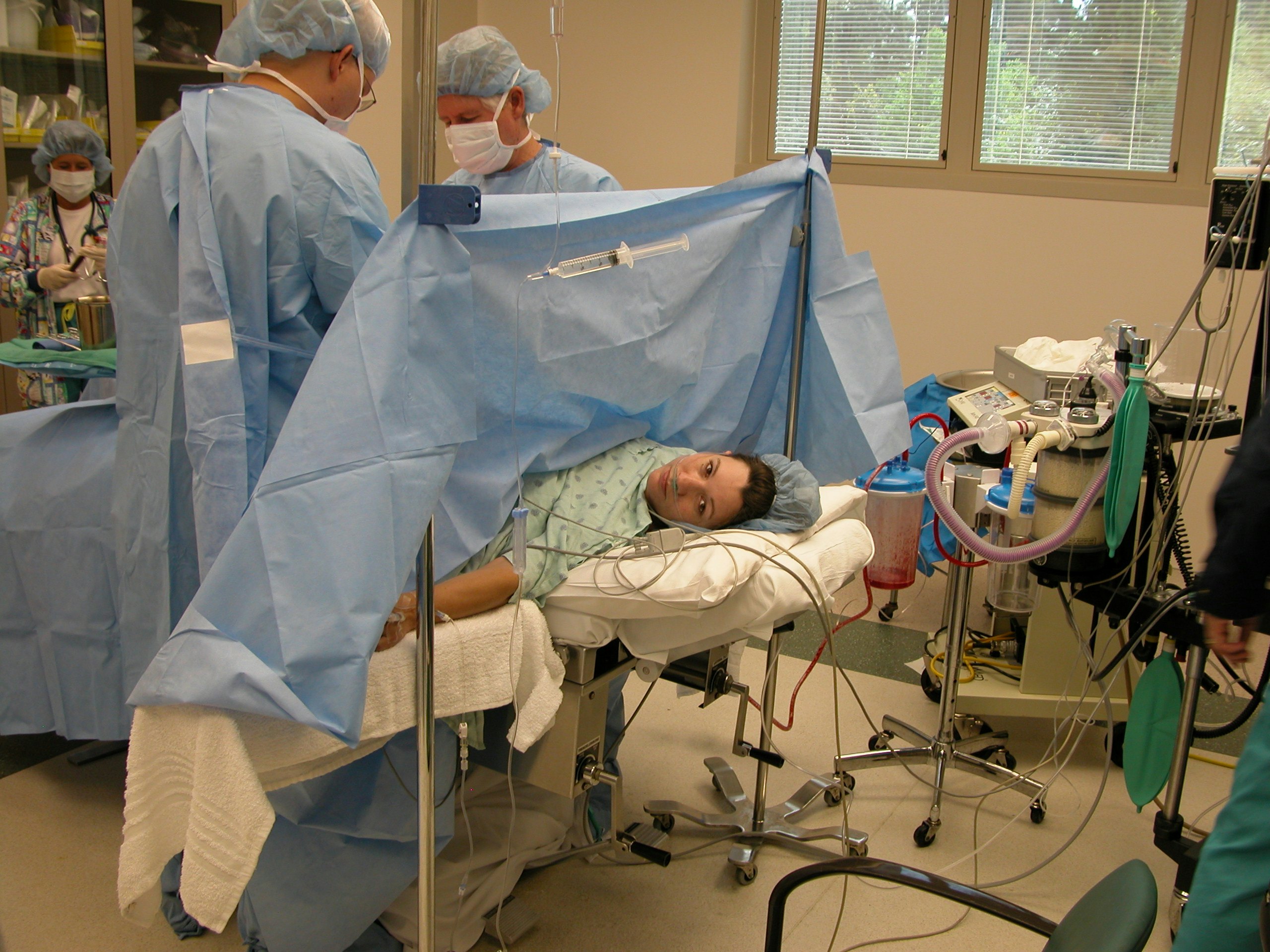 Собственно, недостаточно данных, чтобы высказать предложение об инструментальном родоразрешении. При отсутствии четких доказательств пользы рутинное использование вакуум-экстракции или щипцов во время кесарева сечения не оправдано, учитывая возможность серьезного повреждения плода (экстра- и внутричерепное кровоизлияние) [12].Наиболее распространенным методом является введение руки в полость матки, чтобы согнуть головку плода и довести ее до уровня разреза матки, из которого ее можно извлечь [8].
Собственно, недостаточно данных, чтобы высказать предложение об инструментальном родоразрешении. При отсутствии четких доказательств пользы рутинное использование вакуум-экстракции или щипцов во время кесарева сечения не оправдано, учитывая возможность серьезного повреждения плода (экстра- и внутричерепное кровоизлияние) [12].Наиболее распространенным методом является введение руки в полость матки, чтобы согнуть головку плода и довести ее до уровня разреза матки, из которого ее можно извлечь [8].
Профилактические антибиотики
Применение профилактических антибиотиков у женщин, перенесших кесарево сечение, изучалось более чем в 80 рандомизированных исследованиях. Все эти исследования показывают пользу как в факультативном (без родов), так и в неэлективном (рожающем) КС. Снижение заболеваемости эндометритом составило >60% как при плановых (RR, 0.38; 95% ДИ, 0,22–0,64) и неизбирательные (RR, 0,39; 95% C, 0,34–0,46), с более чем 2000 женщин, которые были рандомизированы в каждом анализе [43].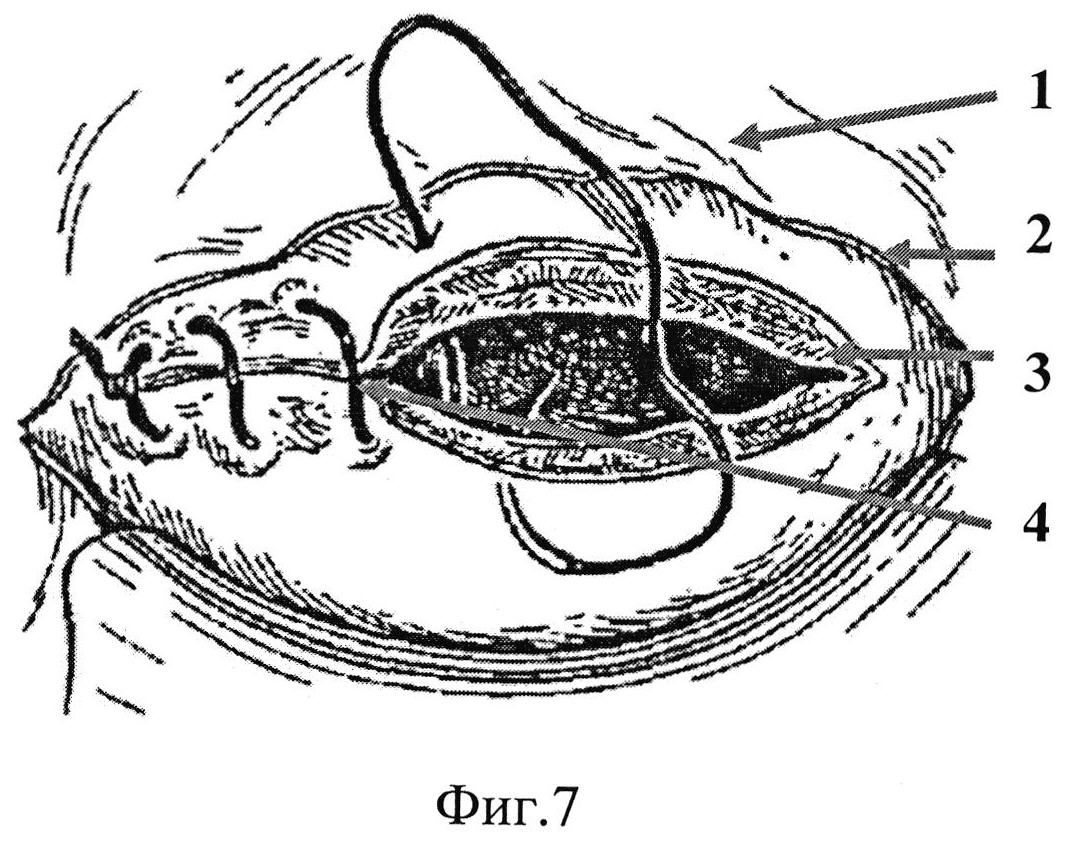 Снижение раневой инфекции составило примерно 25% при плановом КС и 65% при неэлективном КС. В другом 51 рандомизированном исследовании частота эндометрита была одинаковой при использовании ампициллина или цефалоспоринов первого поколения. Режим многократных доз для профилактики или агент более широкого спектра действия в разовой дозе, по-видимому, не дает дополнительных преимуществ [25, 27].
Снижение раневой инфекции составило примерно 25% при плановом КС и 65% при неэлективном КС. В другом 51 рандомизированном исследовании частота эндометрита была одинаковой при использовании ампициллина или цефалоспоринов первого поколения. Режим многократных доз для профилактики или агент более широкого спектра действия в разовой дозе, по-видимому, не дает дополнительных преимуществ [25, 27].
Удаление плаценты
Рандомизированные исследования показали, что осторожное вытяжение пуповины и использование окситоцина уменьшают послеоперационный эндометрит (ОШ 0,62; 95% ДИ 0,48–0,80) и кровопотерю по сравнению с ручным вытяжением. Таким образом, также не требуется менять перчатки после удаления плаценты [6, 35, 51].
Экстериоризация матки
Девять рандомизированных исследований оценивали положение матки во время пластики.Мета-анализ показывает, что нет существенной разницы в исходе интраабдоминального оставления матки или экстериоризации для пластики разреза на матке (за исключением более короткого времени операции и меньшей тошноты) [13, 39].
Раскрытие шейки матки
Интраоперационное раскрытие шейки матки во время кесарева сечения изучалось в одном рандомизированном контролируемом исследовании. Не было обнаружено различий в материнской лихорадке, раневой инфекции или изменении концентрации гемоглобина между этой группой и другой группой, не подвергавшейся интраоперационной дилатации шейки матки [1].
Закрытие разреза на матке
Закрытие разреза матки на самом деле все еще обсуждается. В литературе описано множество различных способов закрытия разреза на матке. Чтобы избежать кровотечения из краев разреза, предпочтительнее непрерывное закрытие, включающее всю мышцу, но не включая эндометрий. Это быстрее, и не было обнаружено повышенного риска разрыва матки, кровотечения и инфекции [15]. Различные исследования проанализировали одно- и двухслойное закрытие.Согласно обзору Кокрановской библиотеки, кровопотеря и потребность в переливании крови, а также частота эндометритов при этих двух методиках не отличались [9, 16]. Однослойная застежка сокращает время работы. Однако это, по-видимому, увеличивает риск разрыва матки во время последующих беременностей. Другие исследования не подтвердили этот риск, но показали более высокую частоту бессимптомного расхождения матки. В соответствии с этим недостаточно данных для рутинного использования однослойного закрытия по сравнению с двухслойным закрытием [17].Необходимы дальнейшие исследования, чтобы проанализировать, какие факторы могут повлиять на прочность закрытия.
Однослойная застежка сокращает время работы. Однако это, по-видимому, увеличивает риск разрыва матки во время последующих беременностей. Другие исследования не подтвердили этот риск, но показали более высокую частоту бессимптомного расхождения матки. В соответствии с этим недостаточно данных для рутинного использования однослойного закрытия по сравнению с двухслойным закрытием [17].Необходимы дальнейшие исследования, чтобы проанализировать, какие факторы могут повлиять на прочность закрытия.
Интраабдоминальное орошение
Интраабдоминальное орошение с использованием профилактических антибиотиков, по-видимому, не снижает материнскую заболеваемость [23]. То же самое относится и к промыванию подкожной клетчатки.
Закрытие брюшины в сравнении с незакрытием
Закрытие брюшины по сравнению с незакрытием брюшины оценивали во многих рандомизированных исследованиях и резюмировали в Кокрановском обзоре [16]. В целом очевидно, что незаращение брюшины (висцеральной и париетальной) сокращает время операции, послеоперационную лихорадку (раневые инфекции) и послеоперационный койко-день. Кроме того, анальгетические требования благоприятствуют незамыканию. Долгосрочное наблюдение не выявило различий в боли, фертильности, симптомах мочеиспускания и спайках [38, 44, 45]. Доказано, что закрытие висцеральной брюшины при кесаревом сечении может вызвать воспалительную реакцию и спайки, обусловленные реактивной и регенеративной мезотелиальной гиперплазией и субмезотелиальным фиброзом [33].
В целом очевидно, что незаращение брюшины (висцеральной и париетальной) сокращает время операции, послеоперационную лихорадку (раневые инфекции) и послеоперационный койко-день. Кроме того, анальгетические требования благоприятствуют незамыканию. Долгосрочное наблюдение не выявило различий в боли, фертильности, симптомах мочеиспускания и спайках [38, 44, 45]. Доказано, что закрытие висцеральной брюшины при кесаревом сечении может вызвать воспалительную реакцию и спайки, обусловленные реактивной и регенеративной мезотелиальной гиперплазией и субмезотелиальным фиброзом [33].
Реапроксимация прямой мышцы
Повторное сближение прямой мышцы кажется ненужным еще и потому, что мышцы склонны сами находить правильное анатомическое положение. По этой причине, а также из-за того, что это может вызвать ненужную боль, когда женщина начинает двигаться после операции, наложение швов не рекомендуется [6, 45]. Нет опубликованных данных, подтверждающих или опровергающих эти утверждения. Необходимы дальнейшие исследования.
Необходимы дальнейшие исследования.
Техника закрытия фасции
Техника закрытия фасции не изучалась ни в одном исследовании.Многие клиницисты соглашаются закрывать фасцию непрерывным швом с отсроченной рассасывающейся нитью [6].
Закрытие подкожной клетчатки по сравнению с незакрытием
Закрытие подкожной клетчатки рекомендуется женщинам при глубине более 2 см [3]. Закрытие мертвого пространства, по-видимому, препятствует накоплению сыворотки и крови, что может привести к расхождению раны [11]. Общий клинический опыт заключается в закрытии этих подкожных тканей с помощью рассасывающихся узловых швов без фиксации.
Закрытие кожи
Недостаточно данных, чтобы дать рекомендацию по повторной аппроксимации кожи. Обычно это закрытие выполняется с помощью скоб или швов [2, 25].
.

 Проводить кесарево сечение будет команда врачей с колоссальным опытом работы.
Проводить кесарево сечение будет команда врачей с колоссальным опытом работы.


 Если ваш врач определит, что ребенка невозможно перевернуть с помощью абдоминальных манипуляций, вам потребуется кесарево сечение.
Если ваш врач определит, что ребенка невозможно перевернуть с помощью абдоминальных манипуляций, вам потребуется кесарево сечение.

 Если не лечить и не лечить правильно, эти осложнения могут быть опасными для жизни.
Если не лечить и не лечить правильно, эти осложнения могут быть опасными для жизни.


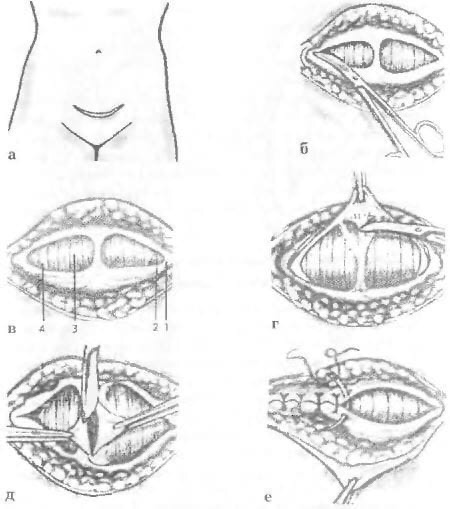 В больнице они могут быть под рукой, но желательно взять их с собой на всякий случай.
В больнице они могут быть под рукой, но желательно взять их с собой на всякий случай.



 Ранитидин +/- метоклопрамид (противорвотное средство, усиливающее опорожнение желудка).
Ранитидин +/- метоклопрамид (противорвотное средство, усиливающее опорожнение желудка).

 Иглу извлекают, а катетер оставляют на месте, чтобы по этой трубке по мере необходимости можно было доставить анестезирующее средство, чтобы обезболить всю брюшную полость перед операцией. Хотя боли нет, может ощущаться давление при введении иглы.
Иглу извлекают, а катетер оставляют на месте, чтобы по этой трубке по мере необходимости можно было доставить анестезирующее средство, чтобы обезболить всю брюшную полость перед операцией. Хотя боли нет, может ощущаться давление при введении иглы.