Подготовка к операции для проведения которой требуется анестезия
Если вы читаете этот раздел, значит вам предстоит оперативное вмешательство, для обеспечения проведения которого требуется анестезия.
Пожалуйста, внимательно прочитайте информацию, она поможет подготовиться к вмешательству и проведению анестезии.
Помните: при несоблюдении рекомендаций проведение анестезии, а следовательно и операции, будет невозможен.
Если для обеспечения операции, которую планирует Ваш хирург, необходима общая АНЕСТЕЗИЯ (обезболивание), важно понимать, что анестезия — не просто защита от боли. В задачу анестезиолога входит контроль и управление всеми жизненно-важными функциями — дыханием, кровообращением, обменом веществ — в условиях чрезвычайной для организма ситуации, связанной с операцией. Поэтому вопросы, которые будет задавать анестезиолог, осматривая Вас накануне операции, коснутся самых разных сторон Вашего состояния и жизни.
В этом разделе вы найдете АНКЕТУ пациента, вы можете скачать ее на странице ниже, просьба откровенно ответить на все вопросы, указанные в анкете.
значение, а поэтому сокрытие ее бессмысленно и опасно.
В зависимости от вида операции и Вашего состояния анестезиолог выберет тот или иной вид анестезии, оптимально отвечающий требованиям Вашей безопасности. Хирург просит Вашего согласия на операцию и фиксирует его в истории болезни; точно так же анестезиолог должен получить Ваше согласие на выбранный им вид анестезии и те процедуры, которые будут при этом необходимы.
Помните, что в клинике Вы попадаете в руки опытной операционной бригады из 4-5 человек, включая вашего хирурга и анестезиолога. Наша клиника располагает медицинским оборудованием последнего поколения, отвечающая всем современным стандартам медицинской помощи, позволяет осуществлять точный контроль и управление всеми жизненноважными функциями организма (сердечно-сосудистой, дыхательной, нервной систем во время и после операции).
Современные препараты, которые применяются в нашей клинике, позволяют максимально снизить, а в большинстве случаев полностью убрать неприятные ощущения при оперативном вмешательстве организма.
Перед проведением операции вам необходимо пройти обследование. Ниже мы указали стандартные предоперационные исследования. Но вы должны понимать, что, учитывая клиническую ситуацию, список может быть расширен!
Итак, перед операцией вы должны иметь на руках следующие результаты исследований:
- общий анализ крови с лейкоформулой
- общий анализ мочи
- биохимический анализ крови: глюкоза крови на тощак, белок, мочевина, креатинин, АЛТ, АСТ, общий, прямой билирубин, амилаза
- фенотип
- МОР, гепатит В, гепатит С
- коагулограмма (АЧТВ, МНО, ПТИ, фибриноген)
- общий анализ мочи
- консультация кардиолога
- консультация терапевта
- УЗИ сердца
- УЗИ сосудов нижних конечностей (по рекомендации анестезиолога) после 60 лет, либо независимо от возраста при наличии сопутствующей (кардиологической, неврологической, пульмонологической и т.
 д.) патологии
д.) патологии
Важным требованием перед проведением общей анестезии является воздержание от приема пищи и жидкости как минимум 6 (шести) часов до анестезии. В длительном голодании перед операцией нет необходимости.
Что еще разрешается или, наоборот, запрещается перед операцией:
- прием пищи и жидкостей (соки, вода, чай, кофе и др) прекратить за 6 часов до операции
- выполнить гигиенические процедуры (вечером, накануне операции)
- не употреблять алкогольные напитки в течение 3 суток перед анестезией, по возможности отказаться от курения
- если Вы регулярно принимаете лекарства (например, от повышенного давления, их рекомендуется принять не менее, чем за 6 часов до процедуры с небольшим количеством (50-100 мл) воды или рассосать под языком).
- так же просим Вас при подготовке к наркозу не пользоваться перед операцией косметикой и снять украшения, часы, которые могут помешать контролю за Вашим состоянием во время операции
- пожалуйста, не приезжайте за рулем самостоятельно
- украшения и ценные вещи оставьте дома
- ваша одежда должна быть удобной, не стеснять движения
После операции
В течение 24 часов после анестезии НЕЛЬЗЯ:
- Принимать алкогольные напитки и не назначенные лекарства
- Управлять транспортными средствами, работать с механизмами или выполнять опасную работу
- По возможности не принимать ответственные решения, подписывать важные документы
Проводниковая анестезия молочной железы, подмышки или грудной клетки
В этом материале рассказано, какие виды проводниковой анестезии используются для обезболивания молочной железы, подмышки и грудной клетки после операции.
Виды анестезии
Анестезия — это лекарство, облегчающее боль во время и/или после операции. Существует 3 основных вида анестезии:
- Местная анестезия — обезболивание небольшого участка тела, например, при установке пломбы у стоматолога. Местную анестезию могут применять в виде инъекции (укола) или крема. Вы остаетесь в сознании и можете ясно мыслить в течение всей процедуры.
- Проводниковая анестезия, также называемая блокадной анестезией или блокадой нерва — обезболивание большего участка тела. Проводниковую анестезию применяют в виде инъекции. Иногда проводниковую анестезию используют вместе с седативными препаратами (успокоительными средствами) и/или общей анестезией.
- Общая анестезия. Под ее действием вы уснете и не будете ничего чувствовать во время процедуры, и ничего не вспомните. Такую анестезию вводят внутривенно (уколом в вену), а также в виде ингаляции, когда вы вдыхаете лекарство.

Описание проводниковой анестезии
В день операции анестезиолог (врач, специализирующийся на анестезии) может предложить использовать полупроводниковую анестезию. В зависимости от ваших потребностей, медицинского анамнеза и вида предстоящей операции вам могут порекомендовать один из следующих видов проводниковой анестезии.
- Паравертебральная (ПВБ) блокада — обезболивание нервов в области грудной клетки. Такой вид анестезии позволит облегчить боль в молочной железе или стенке грудной клетки после операции.
- Блокада грудной мышцы — обезболивание нервов в грудной клетке и подмышке. Такой вид анестезии позволит облегчить боль в молочной железе, подмышке или стенке грудной клетки после операции.
- Блокада зубчатой мышцы — обезболивание нервов в грудной клетке и подмышке. Такой вид анестезии позволит облегчить боль в молочной железе, подмышке или стенке грудной клетки после операции.
При применении проводниковой анестезии вам потребуется меньше болеутоляющих, вы будете меньше ощущать тошноту (ощущение подступающей рвоты) или рвоту после операции.
Если вы принимаете лекарства, разжижающие кровь, у вас инфекция в месте блокады или аллергия на местную анестезию, то проводниковая анестезия может быть противопоказана. Если вы перенесли операцию на позвоночнике, вам могут делать проводниковую анестезию, но обязательно расскажите об операции своему анестезиологу.
Вернуться к началуЧто нужно знать о процедуре проводниковой анестезии
Проводниковую анестезию проводят перед операцией в центре предоперационной подготовки. Вы будете бодрствовать во время процедуры.
Вас подключат к оборудованию для слежения за сердцебиением, дыханием и артериальным давлением. Вы также будете получать кислород через тонкую трубочку, которая располагается под носом и называется носовой канюлей. Анестезиолог и медсестра/медбрат попросят вас сказать свое имя, дату рождения, а также название процедуры, которую вы проходите. Это необходимо для вашей безопасности. Люди с одинаковыми или похожими именами могут проходить такую процедуру в один день.
Размещение
Во время проводниковой анестезии вы должны будете сохранять определенное положение. Это необходимо, чтобы анестезиолог мог сделать инъекцию лекарства, которое обезболит правильную область. Место, куда анестезиолог будет вводить лекарство, называется мишенью.
При паравертебральной блокаде анестезиолог делает инъекцию лекарства в мишень на спине. При блокаде грудной или зубчатой мышцы анестезиолог сделает инъекцию лекарства в мишень на передней или боковой части грудной клетки, или и там, и там.
Мишень будет располагаться с той же стороны, с которой вам должны сделать операцию. В зависимости от места проведения операции вы должны будете принять одно из следующих положений:
- Лечь на живот, свесив одну руку с кровати.
- Сесть, опустив голову и прижав подбородок к груди.
- Лечь на бок, прижав руку к телу.
- Лечь на спину.
Лечащая команда поможет принять правильное положение.
Введение лекарства
Когда вы будете готовы, анестезиолог сделает инъекцию седативного препарата через внутривенный катетер. Вы можете начать ощущать сонливость и уснете. Затем вам сделают местную анестезию для обезболивания кожи над мишенью. После этой инъекции вы можете ощущать жжение или покалывание. Это нормально.
Вы можете начать ощущать сонливость и уснете. Затем вам сделают местную анестезию для обезболивания кожи над мишенью. После этой инъекции вы можете ощущать жжение или покалывание. Это нормально.
Затем анестезиолог введет иглу для проводниковой анестезии в мишень. Чтобы ввести иглу в нужное место, анестезиолог будет контролировать процесс с помощью аппарата УЗИ. Как только игла достигнет нужной точки, анестезиолог выполнит инъекцию лекарства для проводниковой анестезии. Во время инъекции вы можете ощущать давление в спине или грудной клетке. Это нормально, ощущение пройдет сразу после окончания введения.
Если операция будет выполняться с обеих сторон грудной клетки или в обеих подмышках, анестезиолог повторит ту же процедуру с другой стороны спины или грудной клетки.
Эта процедура занимает около 30 минут. Длительность зависит от того, будет ли операция выполняться с одной стороны или с обеих сторон тела.
Вернуться к началуЧего стоит ожидать после проводниковой анестезии
После проводниковой анестезии вам сделают общую анестезию, и вы будете спать во время операции.
Проводниковая анестезия действует в течение 12–18 часов.
Вернуться к началуРиски при проводниковой анестезии молочной железы, подмышки или грудной клетки
При проведении проводниковой анестезии грудной клетки существуют некоторые риски. К ним относятся:
- Кровотечение из места проведения инъекции.
- Занесение инфекции.
- Неэффективность анестезии.
- Инъекция лекарства в кровеносный сосуд. В этом случае могут возникнуть такие симптомы как низкое артериальное давление, судороги (неконтролируемая дрожь в мышцах) или аритмия.
Также при проводниковой анестезии существуют более серьезные риски. Эти серьезные риски затрагивают очень небольшое количество людей. В частности:
- Инъекция лекарства слишком близко к спинному мозгу. В этом случае вы почувствуете онемение тела от груди и ниже. Через некоторое время онемение пройдет.
- Раздражение или повреждение нервов.
- Проникновение иглы в грудную полость.
 Из-за этого в грудную клетку может попасть воздух. Это называется пневмоторакс. В этом случае может потребоваться ввести в грудную клетку небольшую трубку, чтобы выпустить воздух.
Из-за этого в грудную клетку может попасть воздух. Это называется пневмоторакс. В этом случае может потребоваться ввести в грудную клетку небольшую трубку, чтобы выпустить воздух.
Если случится что-либо из перечисленного, ваш анестезиолог и лечащая команда устранят последствия.
Вернуться к началу
Контактная информация
Если у вас возникнут какие-либо вопросы или беспокойство по поводу проводниковой анестезии, поговорите со специалистом вашей лечащей команды. Вы можете связаться с ними с понедельника по пятницу с 8:30 до 16:30 по тел. 646-888-7067. После 16:30, в выходные и праздничные дни позвоните по телефону 212-639-2000 и спросите дежурного врача-анестезиолога. Вернуться к началуДо проведения операции Вы обязательно встретитесь с очень важным врачом-специалистом – Вашим анестезиологом. Как сама операция, так и анастезия оказывают определенные неблагоприятные эффекты на системы Вашего организма, поэтому крайне важно, чтобы анестезиолог получил максимальное количество информации о состоянии Вашего здоровья. Предоперационный осмотр, проводимый анестезиологом, нужен для получения всех необходимых сведений о Вашем здоровье, а также планирования предстоящей анестезии.
Предоперационный осмотр, проводимый анестезиологом, нужен для получения всех необходимых сведений о Вашем здоровье, а также планирования предстоящей анестезии.
Обычно анестезиолог осматривает пациентов, готовящихся к оперативному вмешательству, за день до предстоящей операции (исключение составляют экстренные операции). Однако следует отметить, что из-за большой рабочей загруженности врача-анестезиолога иногда это правило не всегда реализуемо, поэтому анестезиолог проводит свой осмотр или в день операции, или уже непосредственно перед самим оперативным вмешательством, в операционной.
Во время предоперационного визита анестезиолог будет внимательно изучать всю имеющуюся медицинскую документацию, проанализируют результаты всех лабораторных и инструментальных методов исследований, проведет с Вами обстоятельную беседу, определит степень анестезиологического риска, выберет для Вас оптимальный вид анастезии. В случае необходимости он назначит все необходимые дополнительные обследования и консультации смежных врачей-специалистов. Вы должны рассказать Вашему врачу-анестезиологу о перенесенных операциях и наркозах; хронических заболеваниях, которыми болеете; постоянно принимаемых лекарствах; переносимости лекарств и аллергических реакциях; наличии в ротовой полости съемных протезов или пирсинга; использовании контактных линз; возможной беременности. Также Вы должны ответить и на другие вопросы, задаваемые анестезиологом.
Вы должны рассказать Вашему врачу-анестезиологу о перенесенных операциях и наркозах; хронических заболеваниях, которыми болеете; постоянно принимаемых лекарствах; переносимости лекарств и аллергических реакциях; наличии в ротовой полости съемных протезов или пирсинга; использовании контактных линз; возможной беременности. Также Вы должны ответить и на другие вопросы, задаваемые анестезиологом.
Запомните, что открытое общение с Вашим анестезиологом – важное и необходимое условие безопасной анестезии (наркоза). Поэтому изъясняйте свои мысли откровенно, задавайте вопросы и следуйте всем инструкциям Вашего анестезиолога.
При необходимости врачом-анестезиологом будет назначена премедикация. Она, как правило, включает в себя успокоительные и некоторые другие препараты, которые Вы получите перед сном, а также утром в день операции.
Также в своем предоперационном визите анестезиолог расскажет о немаловажных правилах, относящихся к предоперационной подготовке, которые Вам нужно будет обязательно выполнять для того, чтобы предстоящий наркоз был предельно безопасным для Вас.
В целом, исход наркоза определяется двумя факторами – состоянием здоровья пациента и работой анестезиолога. Если перед наркозом заблаговременно позаботиться об этих двух принципиально важных моментах анестезии, то вероятность успешного течения наркоза приблизится к 100%.
Состояние здоровья
Состояние здоровья играет важную роль в том, как будет протекать наркоз (просто или с определенными трудностями), разовьются ли какие-либо осложнения анастезии, а также насколько комфортным будет пробуждение от наркоза. Перед наркозом важно пройти комплексное обследование организма, включающее консультацию врача-терапевта, выполнение ряда анализов (группа крови и резус фактор, общий анализ крови, общий анализ мочи, биохимический анализ крови, коагулограмма и т.п.) и инструментальных исследований (ФГ, ЭКГ после 40 лет и т.п.), при наличии сопутствующей патологии консультации соответствующих специалистов и дополнительные обследования.
Болезни
Перед общим наркозом все острые заболевания, а также обострения хронических болезней подлежат пристальному лечению. Проведение плановой анестезии возможно лишь только на фоне стабильного состояния — плохо леченые заболевания будут являться противопоказанием к наркозу. Наиболее важная роль при проведении наркоза возлагается на сердце и легкие, поэтому перед наркозом работоспособность этих органов должна быть максимально приближена к удовлетворительной — это значит, что простуда, обструктивный бронхит, астма, гипертония, стенокардия, сердечная недостаточность — все эти болезни должны быть пролечены так хорошо, на сколько это возможно.
Проведение плановой анестезии возможно лишь только на фоне стабильного состояния — плохо леченые заболевания будут являться противопоказанием к наркозу. Наиболее важная роль при проведении наркоза возлагается на сердце и легкие, поэтому перед наркозом работоспособность этих органов должна быть максимально приближена к удовлетворительной — это значит, что простуда, обструктивный бронхит, астма, гипертония, стенокардия, сердечная недостаточность — все эти болезни должны быть пролечены так хорошо, на сколько это возможно.
Если Вы имеете шатающиеся зубы или коронки, то пройдите обязательно лечение у стоматолога, так как эти зубы могут быть потеряны, когда анестезиолог будет обеспечивать проходимость дыхательных путей (располагая в ротовой полости специально предназначенные для этого приспособления)
Лишний вес
Чем больше вес, тем больше вероятность, что наркоз будет тяжелым. Лишний вес также удлиняет сроки выздоровления – замедляется заживление ран, увеличивает вероятность развития хирургических осложнений. Постарайтесь перед общим наркозом сбросить лишние килограммы – это будет ещё одна помощь Вашему организму в предупреждении возможных наркозных осложнений.
Постарайтесь перед общим наркозом сбросить лишние килограммы – это будет ещё одна помощь Вашему организму в предупреждении возможных наркозных осложнений.
Курение
Отрицательное действие курения перед наркозом не вызывает никакого сомнения, поэтому перед наркозом будет разумным бросить курить. Доказано, что прерывание курения за 6 месяцев или 7-10 дней до наркоза значительно снижает риск развития дыхательных осложнений.
Алкоголь
Необходимо исключить употребление алкоголя перед наркозом. Алкоголь изменяет течение анестезии в непредсказуемую сторону: одним пациентам введённой стандартной дозы анестезии становится недостаточно и высок риск проснуться в наркозе, другим же, наоборот, стандартная доза вызывает передозировку, проявляющуюся резким угнетением сердечно-сосудистой системы и дыхания. Считается, что алкоголь перед наркозом должен быть исключён за 24 часа до планируемой анестезии.
Голодание
Голодание перед наркозом – это одно из «золотых» правил безопасного проведения анестезии. При проведении наркоза желудок должен быть пустым, в противном случае содержимое желудка может попасть в лёгкие, что станет серьёзной угрозой для жизни. Накануне наркоза можно позавтракать и пообедать, а вот ужин уже лучше всего будет пропустить (или он должен быть лёгким), жидкость следует пить в обычном режиме. В день операции и пить, и есть нельзя.
При проведении наркоза желудок должен быть пустым, в противном случае содержимое желудка может попасть в лёгкие, что станет серьёзной угрозой для жизни. Накануне наркоза можно позавтракать и пообедать, а вот ужин уже лучше всего будет пропустить (или он должен быть лёгким), жидкость следует пить в обычном режиме. В день операции и пить, и есть нельзя.
Поэтому ответ на такие часто задаваемые вопросы, как «можно ли пить перед наркозом?» или «можно ли есть перед наркозом» будет чётким и однозначным – перед наркозом пить и есть строго-настрого воспрещается!
Личная гигиена
Если не было запрещающего предписания от лечащего доктора, вечером в день до операции примите гигиенический душ. Ванна (душ) очистят кожу от невидимых загрязнений, что позволит уменьшить риск инфекции во время операции
Утром почистите зубы или прополощите рот водой
Ваше тело
Перед операцией извлеките из ротовой полости все съемные предметы, если таковые имеются (зубные протезы, пирсинг). Ротовая полость также должна быть свободна от жевательной резинки, конфет. Все эти предметы после введения в наркоз могу вызвать проблемы с Вашим дыханием
Ротовая полость также должна быть свободна от жевательной резинки, конфет. Все эти предметы после введения в наркоз могу вызвать проблемы с Вашим дыханием
Подготавливаясь к наркозу также снимите контактные линзы, слуховой аппарат (если же Вам предстоит регионарная или местная анастезия, то можете их оставить
Ногти на руках должны быть свободны от маникюрного лака, который может быть причиной затрудненного считывания информации о дыхании, получаемой при помощи специального прибора, подключаемого при проведении наркоза к одному из пальцев руки
Ювелирные изделия
Необходимо снять с себя все драгоценности и ювелирные изделия. Для верующих разрешается оставить простой нательный крестик на тесьме (не на цепочке).
Лекарства
Если Ваш анестезиолог разрешил оставить утренний приём какого-либо лекарства (которое Вы постоянно принимали до операции), то оптимальное всего проглотить таблетки, не запивая их жидкостью. Если трудно поступить таким образом, то запейте таблетки минимальным глотком воды, сместив при этом прием лекарственных препаратов на максимально раннее утреннее время.
Не забудьте взять в больницу все принимаемые Вами лекарства, аппараты и оборудование , используемое Вами во время лечения вашего заболевания (протезные аппараты, глюкометр и т.п.).
Проведение времени перед операцией
Часто в день операции есть некоторое свободное время, которое кажется таким излишним и ожидание предстоящей операции кажется таким тягостным. Возьмите с собой любимую книгу, журнал, МР3-плеер.
Накануне операции желательно погулять на свежем воздухе, отдохнуть, успокоиться и постараться выспаться.
Операции на глазах «во сне» — спать или не спать — вот в чём вопрос / Хабр
Думаю, соблазн измениться в лучшую сторону после сна – естественное желание. Уснул беззубым — проснулся зубастым. Уснул незрячим – проснулся зорким. Ну и тому подобное. А если к этому добавляется боязнь врачей и медицины в целом, тогда исправить что-то «во сне» становится вполне логичным решением. Как обстоят дела у нас, офтальмологов? Как сделать человека зрячим «во сне»?
Итак, то, что я пишу в этом посте для тех, у кого врачи вызывают сердцебиение и страх. Кто боится боли.
Кто боится боли.
О том, что офтальмология может предложить сегодня и в каких случаях «медикаментозный сон» — это необходимо, а когда чрезмерно и вредно.
Давайте разберемся, что мы подразумеваем под словом «медикаментозный сон». Врачебный термин – наркоз. То есть искусственно вызванное обратимое состояние торможения центральной нервной системы, при котором возникает сон, потеря сознания и памяти, расслабление скелетных мышц, снижение или отключение рефлексов.
Не бывает местного наркоза. Наркоз – всегда общий. Зависит от типа введения – в вену или «подышать» газами. Главная цель наркоза — замедление реакций организма на оперативное вмешательство, прежде всего ощущения боли. Если операция неболезненная – наркоз не нужен!
Наркоз не нужен
Операции, для которых нужна только местная анестезия и для которых не нужен сон-наркоз:
1. Операции по лазерной коррекции зрения. Для них совершенно не нужен наркоз! Напротив, он вреден. Причем для любых видов лазерной коррекции, включая современный SMILE
Почему? Объясню на примере ReLEX SMILE – о нем я писала
здесь.
Время нахождения в операционной занимает всего 10 минут, половину времени уходит на «заморозку» каплями глазной поверхности. Затем пациента после установки «пружинки» и полива на роговицу перемещают под лазер. Хирург находится в это время в 10-20 сантиметрах от вас, вы слышите его голос, все пространство вокруг открыто.
При перемещении под лазер вас просят смотреть на «зеленый огонек» перед оперируемым глазом всего в течение 25 секунд!
Это важные 25 секунд, в течение которых формируется «линзочка»-лентикул в толщине роговицы. Этот процесс совершенно не болезненный, абсолютно никак не ощущается, меняется только визуальная картинка. Первые 15 -20 секунд зеленый огонек виден четко, последние 10 секунд он становится нечетким, и ваша задача просто по инерции продолжать смотреть в том же направлении. Все! Дальше 1,5-2 минуты «тумана» перед глазом, но вы уже рядом с хирургом – можете говорить и двигаться, некоторые пациенты в это время рассказывают о себе, о своей профессии или о том, откуда приехали. География моих пациентов огромна и как раз тут узнаешь много интересного!
География моих пациентов огромна и как раз тут узнаешь много интересного!
В чем же вред если это происходит «во сне»? Страдает точность центрации!
Если пациент спит в наркозе, то не происходит правильной центрации. Все операции по лазерной коррекции требуют участия пациента – в случае SMILE правильная центровка конуса происходит по так называемому световому рефлексу Пуркинье. Это световой блик на роговице пациента, и он не всегда совпадает с геометрическим центром зрачка (его мы можем зафиксировать некоторыми приборами).
Если пациент находится в состоянии медикаментозного сна – такая центровка по рефлексу не возможна. Приходиться выполнять по анатомическим ориентирам – в этом случае точность снижается. А если еще и астигматизм есть, то нужны разметки под циклоторсию (вращение глаза). Тогда еще менее точно. А если пациент храпит, то приходится углублять наркоз или менять его тип.
А что же LASIK или ФРК – да все то же самое, даже хуже.
Во время этих процедур пациент должен смотреть на мигающий огонек – иногда время работы лазера 50-60-80 секунд – в это время происходит правильное позиционирование за счет того, что вы смотрите куда сказано. Если вы спите – хирург вручную вас центрирует опять же по анатомическим ориентирам, не всегда совпадающим с вашими. Да еще при SMILE центровка проходит единожды – после фиксации конусом глаз неподвижен, а по время LASIK/femtoLASIK фиксация и центрация за счет хирурга все время работы лазера.
Если вы спите – хирург вручную вас центрирует опять же по анатомическим ориентирам, не всегда совпадающим с вашими. Да еще при SMILE центровка проходит единожды – после фиксации конусом глаз неподвижен, а по время LASIK/femtoLASIK фиксация и центрация за счет хирурга все время работы лазера.
2. Операции на переднем отделе глаза при катаракте и глаукоме и прочих проблемах
Почему? В хрусталике нет нервных окончаний, и в стандартном варианте операции быстрые 10-15 минутные. Закапываются глазные капли, которые замораживают поверхность и позволяют работать комфортно хирургу и не испытывать неприятных ощущений пациенту. В это время пациент «присутствует» на операции, слышит и выполняет простые команды хирурга, из ощущений – чувствует полив воды и видит свет перед оперируемым глазом. Никаких болезненных ощущений нет. Очень часто я беседую с пациентами во время таких операций, даю какие-то советы – тогда время пролетает незаметно.
Наркоз как благо
Какие причины заставляют нас, офтальмологов, делать операции с наркозом по медицинским показаниям:
1. операции, которые требуют постоянного стойкого артериального давления и снижения его по команде хирурга: например, сквозная пересадка роговицы или операция на стекловидном теле и сетчатке.
операции, которые требуют постоянного стойкого артериального давления и снижения его по команде хирурга: например, сквозная пересадка роговицы или операция на стекловидном теле и сетчатке.
Выглядит это вот как – с помощью трепана как консервную банку вскрывают глазное яблоко. Некоторое время глаз остается в состоянии «открытое небо» — и в это время никак нельзя допустить повышения внутриглазного давления. Хирург быстро должен наложить «заплатку» в виде донорской роговицы и восстановить герметичность глаза. Зачем это нужно – читайте здесь: Кератопластика — последний вариант «починить глаза».
Удаление мутной роговицы
«Заплатка» из прозрачной донорской роговицы
Или операции при диабете со слабыми сосудами также требуют снижения давления – ниже давление – меньше кровоточивость из сосудов.
2. Операции, при которых есть болезненные моменты, вызванные ходом операции. Например, это операции по поводу косоглазия или отслойки сетчатки. В этих случаях хирург «дергает» за глазные мышцы или прижимает глаз снаружи (необходимость в этих случаях) – будет дискомфортно и лучше в это время находиться в наркозе.
Тогда операция протекает быстрее и точнее – это тоже аргумент.
3. Операции, которые выполняются людям с общими заболеваниями, например, пожилым людям. Когда состояние пациента требует постоянного поддержания жизненных функций.
4. Если пациент не в состоянии выполнить простые задания хирурга и не понимает их смысл – например, не знает языка (можно использовать переводчика). Глазные операции проводятся с общей анестезией детям и пожилым людям с поражением головного мозга.
5. Мы можем предложить наркоз для тех, у кого операция предполагается длительная и есть проблемы с позвоночником – надо расслабить мышцы.
Noli nocere – не навреди
ReLEX SMILE с наркозом я выполнила первая в России и вторая после хирурга из Египта еще пару лет назад. Казалось бы – где логика? Пишу, что не очень здорово и продолжаю иногда делать.
«Primum non nocere, seu noli nocere, seu cave ne laedas» — «Прежде всего — не навреди, или бойся, чтобы не навредить» — так звучит один из медицинских постулатов.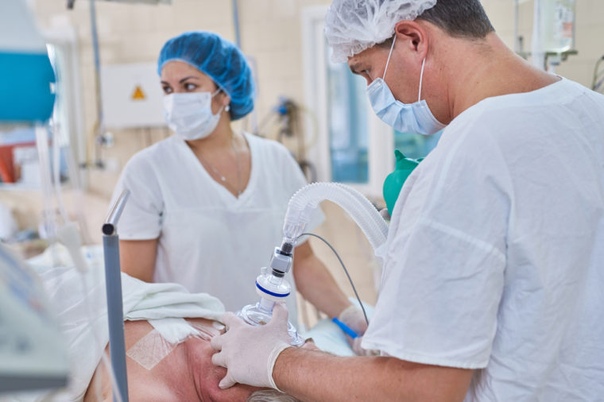
А логика в том, что технически это возможно сделать. Только такие усилия нужны ну совсем нечасто.
На 1000 глаз в 2-4 случаях. Когда проблемы с психикой или интеллектом, с опорно-двигательным аппаратом или сосудистой системой – короче, строго по показаниям.
Использовать наркоз и предлагать его как благо – неэтично. Наркоз – дополнительное серьезное вмешательство в организм (а «маленьких» наркозов не бывает), это снижает точность коррекции по объективным не зависящим от хирурга обстоятельствам. Это как из «пушки по воробьям стрелять».
Хирург всегда должен вас отговаривать от наркоза при лазерной коррекции, а не называть это «благом». Должен объяснять все аргументы «против», если мотив – это всего лишь боязнь операции.
Мораль – для лазерной коррекции зрения не нужен наркоз — вы на 25 секунд точно в состоянии просто спокойно полежать! Не читайте старые глупые сайты о том, что это больно или страшно.
Если волнуетесь – сообщите об этом своему хирургу и из арсенала легких успокаивающих препаратов вам подберут то, что поможет успокоиться.
В остальных случаях – полагайтесь на вашего хирурга и вместе выбирайте лучшее!
Безопасность пластической операции. Общий наркоз
Многие мои пациентки несколько лет отказывались от подтяжки лица, ограничиваясь косметическими процедурами из-за боязни наркоза. Стоит ли пугаться общей анестезии, которую используют во время пластических операций?
Действительно, основные причины осложнений после пластики возникают не из-за ошибок хирургов. Да, их действия могут повлиять на эстетический результат. Но здоровью пациента, и тем более его жизни они в абсолютном большинстве случаев не угрожают. Важно понимать: во время операции хирург не один у стола. Рядом всегда команда специалистов. Прежде всего анестезиолог. От его работы в первую очередь зависят ваше самочувствие и безопасность.
Добавьте к этому современную аппаратуру и качественные препараты, и вы получите идеальную операционную, в которой создается новый красивый облик человека. Но сегодня и этого мало. Клиника должна соответствовать новым, более строгим требованиям, введенным Минздравом России в 2018 году.
Мы работаем на базе клиники Моситалмед, которая полностью соответствует всем современным стандартам. Об этом свидетельствует лицензия, полученная в соответствии с новыми требованиями Минздрава.
Ваша безопасность обеспечивается на самом высоком медицинском уровне. Но не менее важно серьезно отнестись к предоперационному обследованию. Оно может выявить индивидуальные риски и особенности организма пациента. Например, в моей практике была пациентка с проблемой свертываемости крови, которую она скрыла, предоставив недостоверный анализ. В операционной мы столкнулись с массой неожиданных проблем, которые, к счастью удалось решить. Кровотечение остановили, операция прошла успешно. А ведь все могло кончиться плохо.
Когда я спросила пациентку почему она так поступила, эта жизнерадостная женщина сказала: «Иначе вы не взяли бы меня на подтяжку!». Она даже не осознала, как высок был риск. Во время операции нам с анестезиологом в прямом смысле слова пришлось бороться за её жизнь!
Вот почему мы выбрали клинику с «избыточным», по мнению многих, уровнем безопасности. Вот почему наш анестезиолог тщательно изучает данные анализов и подробно опрашивает пациентов перед операцией. Это позволяет прогнозировать возможные риски и осложнения, правильно подбирать препараты. Но стопроцентно надежно обеспечить успех пластической операции можно, только если и сам пациент ответственно относится к своим здоровью и безопасности.
Вот почему наш анестезиолог тщательно изучает данные анализов и подробно опрашивает пациентов перед операцией. Это позволяет прогнозировать возможные риски и осложнения, правильно подбирать препараты. Но стопроцентно надежно обеспечить успех пластической операции можно, только если и сам пациент ответственно относится к своим здоровью и безопасности.
Пластическая операция под местной анестезией или все-таки под общим наркозом?
Меня часто спрашивают: какая анестезия лучше подходит для пластических операций? Местная или общая? Это особенно интересует пациентов, желающих сделать блефаропластику. Они опасаются, что общий наркоз негативно скажется на их здоровье.
Я отвечаю так: не нужно бояться наркоза. Препараты, используемые сегодня для общей анестезии, позволяют не только снять болевые ощущения, но и контролировать давление крови, степень релаксации тканей. Это очень важно при проведении пластической операции. Поэтому результат пластики, сделанной под общим наркозом, всегда лучше, чем при местном обезболивании.
Общий наркоз –не только максимальный комфорт для пациента. Это лучшие условия для хирурга, так как дает возможность полностью расслабить ткани и создать все условия для тонкой работы с ними. Никаких случайных движений и спазмов, напряжения тканей, кровотечений. У пациента нет стресса, который может вызвать повышение давления, стенокардию, паническую атаку и тому подобное.
Конкретный пример – блефаропластика. Если вы сразу бросились искать «блефаропластика наркоз», могу сказать честно: да, вполне может быть блефаропластика и без общего наркоза. Но операция подтяжки век – всегда очень тонкая и деликатная работа, сравнимая с созданием ювелирного изделия.
Чтобы при прижигании сосудов не получить лишних рубчиков, я стараюсь даже не использовать коагулятор. Но без него можно практически обойтись, когда операция делается под общим наркозом. Ведь анестезиолог поддерживает кровяное давление пациента на нужном уровне, значит нет риска кровотечения. Когда применяется местное обезболивание, кровит сильнее, а значит микрорубчиков при коагуляции сосудов будет больше. Это лишь один нюанс, влияющий на результат вашей пластики. Есть и другие.
Это лишь один нюанс, влияющий на результат вашей пластики. Есть и другие.
Так возможна ли блефаропластика под местной анестезией? Конечно да. Но результат будет хуже, риск кровотечения выше, больше послеоперационных отеков и синяков. Значит, более грубый послеоперационный рубчик и длиннее реабилитация. Кому это нужно?
Что делает врач-анестезиолог? Узнайте на DocDoc.ru
Анестезиолог – это врач, который проводит подготовку к операции, вводит пациента в наркоз и, при необходимости, проводит реанимацию.
Виды анестезии- Местная – заключается во введении анестетиков под кожу, по ходу нервов, в органы, полости и ткани и выключает болевую чувствительность в определенном месте.
 Больной при этом находится в сознании. Применяется при небольших операциях и в тех случаях, когда противопоказан общий наркоз.
Больной при этом находится в сознании. Применяется при небольших операциях и в тех случаях, когда противопоказан общий наркоз.
- Общая – проводится при обширных полостных операциях, тяжелых и болезненных манипуляциях, медицинских абортах, при лечении методом искусственного сна. Такой наркоз бывает ингаляционным (масочным) и неингаляционным, когда препарат вводится в вену. В этом случает больной «засыпает».
К анестезиологу необходимо обратиться перед операцией или любым другим хирургическим вмешательством, где необходим наркоз. На самой консультации:
- врач проводит разъясняющую беседу, рассказывает о необходимой подготовке к операции;
- собирает анамнез, выявляет противопоказания, наличие аллергических реакций;
- проводит психологическую подготовку к операции.
Если пациентом является ребенок, стоит обратиться к детскому анестезиологу, который учитывает особенности влияния анестезии на детский организм.
- Перед переводом пациента в операционную, анестезиолог назначает премедикацию – введение лекарственных веществ, облегчающих проведение дальнейшей анестезии. Стандартным вариантом является введение растворов атропина, димедрола и анальгина. После премедикации врач-анестезиолог еще раз осматривает больного.
- После помещения пациента на операционный стол, анестезиолог проводит обезболивание, следит за показаниями приборов и самочувствием оперируемого. Он предупреждает болевой шок, остановку сердца и другие возможные последствия оперативного вмешательства.
- При необходимости врач-анестезиолог проводит реанимацию.
- После окончания операции этот врач следит за выходом больного из наркоза.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Зеленоград — Истории — Операции на сердце под местным наркозом начали проводить в зеленоградской больнице.
 Репортаж из операционной
Репортаж из операционнойОперация призвана «убить двух зайцев»: провести диагностику — получить ЭКГ и обнаружить очаг аритмии в ткани сердца (первая часть операции, ЭндоЭФИ), и сразу же выполнить прижигание этого очага (вторая часть операции, радиочастотная аблация, РЧА). Всё это хирург делает при помощи катетеров с электродами, которые вводит внутрь сердца через подключичную и бедренную вены пациента. Именно для обезболивания мест введения катетеров и применяется местная анестезия, а общий наркоз тут ни к чему.
«С пациентом нужно поддерживать контакт, чтобы он сообщал о своих болевых ощущениях, — поясняет Михаил Емельяненко. — Мы должны знать, что он чувствует, и тут же могли принять меры. Когда операция идёт на фоне общего наркоза, не совсем понятно, что происходит, повышаются риски повреждения миокарда. А процедура продвижения катетеров внутри вен сама по себе безболезненная. Внутри сосудов нет рецепторов, природа не задумала, что внутри вены будет что-то двигаться. У человека множество рецепторов на коже, это защита, а внутри вены — нет, и врачи догадались это использовать».
—Во время операции врач рассказывает пациенту-учёному о своих действиях, ласково и успокаивающе обращаясь к нему, как к ребёнку, предупреждает о неприятных ощущениях и спрашивает о самочувствии: «Александр Валерьянович, сейчас мы открываем диагностический катетер, им будем проводить диагностику — он вставляется внутрь сердца. Единственное, что вы будете чувствовать, это небольшую стимуляцию, а может и ничего не почувствуете. Сейчас в сердце небольшие перебои — это я иду через клапан. Ничего не бойтесь. Вот мы видим сердце и наш катетер. Подсоединяем электрод… Сейчас буду стимулировать, сердце будет биться почаще — не волнуйтесь, это я делаю. Чувствуете?».
Пациент отзывается, отвечает, и даже рассказывает, от чего возникали приступы аритмии. Одной из причин, оказывается, было вино «Массандра» 2016 года. «А вот в 2017 у них технология была уже совсем не та, испортилась, жаль, замечательный был напиток!». «Это у нас с вами будет новая статья, «Провокация аритмии с помощью крымского «Кокура», — шутит врач. — Аритмия не запускается. Великолепно. Уходим выше, в правое предсердие. А, вижу, ангинами болели. Возможно, это и есть причина аритмии».
— Аритмия не запускается. Великолепно. Уходим выше, в правое предсердие. А, вижу, ангинами болели. Возможно, это и есть причина аритмии».
Подготовка к операции: контрольный список
Подготовка к операцииЕсли вы планируете операцию, вам нужно потратить некоторое время на подготовку. Это означает заботиться о своем здоровье, узнавать как можно больше о процедуре и знакомиться с людьми, которые будут заботиться о вас. Заблаговременное планирование может помочь вам успешно провести процедуру и быстрее зажить с плавным восстановлением.
Что нужно сделать, чтобы подготовиться к операции?Заблаговременное планирование может помочь вам успешно провести процедуру и ускорить выздоровление благодаря гладкому восстановлению.
Есть несколько шагов, которые вы должны предпринять перед операцией, чтобы чувствовать себя максимально расслабленно и уверенно. Начните с ответов на эти вопросы:
youtube.com/embed/87WEVdavocA» frameborder=»0″ allowfullscreen=»allowfullscreen»>
- Квалифицированы ли ваши врачи? Спросите своих врачей об их опыте выполнения конкретной процедуры, которую вам предстоит провести, чтобы убедиться, что они имеют соответствующее медицинское образование и подготовку.
- Имеется ли у объекта лицензия и аккредитация, и существуют ли аварийные процедуры? Если вам делают операцию вне больницы — в амбулаторном учреждении или в кабинете врача — убедитесь, что она лицензирована (уточните в департаменте здравоохранения вашего штата) и надлежащим образом аккредитована такой организацией, как Совместная комиссия, Ассоциация по аккредитации амбулаторного здравоохранения. Care (AAAHC) или Американской ассоциации аккредитации амбулаторных хирургических учреждений (AAAASF).Также убедитесь, что в учреждении есть лекарства, оборудование и процедуры для оказания неотложной помощи, особенно если поблизости нет отделения неотложной помощи.

- Кто сделает анестезию? Убедитесь, что анестезию проводит врач-анестезиолог. Врач-анестезиолог — это врач, который специализируется на анестезии, обезболивании и реаниматологии и работает с вашим хирургом и другими врачами над разработкой и выполнением вашего плана анестезиологического лечения.Имея от 12 до 14 лет образования и от 12 000 до 16 000 часов клинической подготовки, эти высококвалифицированные медицинские эксперты играют ключевую роль в вашем лечении. Они встречаются с вами перед операцией, внимательно наблюдают за вашей анестезией и жизненно важными функциями во время процедуры и заботятся о вас после, чтобы убедиться, что ваше выздоровление проходит гладко, а боль контролируется.
- Насколько я здоров? Проведите время перед процедурой максимально активно, правильно питайтесь и хорошо высыпайтесь.Если вы курите, бросьте как можно скорее, даже если это всего за день или два до операции, потому что курение может вызвать проблемы с дыханием и восстановлением после анестезии и операции.
 Другие шаги, которые вы предпримете, будут определяться вашими встречами с медицинской командой, включая врача-анестезиолога.
Другие шаги, которые вы предпримете, будут определяться вашими встречами с медицинской командой, включая врача-анестезиолога. - Как избежать неожиданных медицинских счетов? Хотя ваше здоровье и безопасность являются вашими приоритетами, также важно убедиться, что ваша страховка в порядке до операции, чтобы вы не получили неожиданных счетов.«Неожиданные медицинские счета» вызваны «неожиданными перерывами в страховании», которые возникают, когда ваш план страхования предлагает низкую страховую премию, но ограничивает количество врачей в сети плана. Перед проведением медицинской процедуры узнайте, кто будет участвовать в вашем лечении и входит ли он в сеть вашего плана. Позвоните в свою страховую компанию, чтобы убедиться, что больница или медицинский центр и , каждый врач и поставщик услуг, ухаживающий за вами, входят в сеть.
Подготовка к операции: контрольный список анестезии
Загрузите и распечатайте этот контрольный список с инструкциями, которые вы можете предпринять, чтобы обеспечить успешное проведение операции.
Скачать
О чем вы говорите с врачом-анестезиологом?Незадолго до операции вам следует встретиться со своим врачом-анестезиологом, чтобы он или она могли собрать информацию, которая поможет определить правильный план анестезии для вас. Подготовьтесь к встрече, чтобы обсудить свою историю болезни, свои привычки в отношении здоровья и свой прошлый опыт хирургии и анестезии.Обязательно подробно обсудите эти вещи:
- Ваши привычки в отношении здоровья и лекарства. Расскажите своему врачу-анестезиологу о своем здоровье, например, о том, насколько вы физически активны, и есть ли у вас хронические проблемы со здоровьем, такие как астма или другие проблемы с легкими, диабет, болезни сердца, заболевания печени или почек, аллергии или любые другие заболевания. условия. Не забудьте упомянуть, если вы храпите или имеете другие проблемы со сном; это могут быть симптомы обструктивного апноэ во сне, которые могут сделать операцию и анестезию более опасными.
 Предоставьте список всех рецептурных и безрецептурных лекарств, добавок и витаминов, которые вы принимаете. Ваш врач-анестезиолог может посоветовать вам прекратить прием некоторых из них.
Предоставьте список всех рецептурных и безрецептурных лекарств, добавок и витаминов, которые вы принимаете. Ваш врач-анестезиолог может посоветовать вам прекратить прием некоторых из них. - Употребление алкоголя или рекреационных наркотиков. Следует обсудить использование рекреационных наркотиков, таких как алкоголь, марихуана, наркотики и стимуляторы. Эти вещества могут повлиять на вашу реакцию на анестезию, а также на ее тип и количество.
- Ваш опыт анестезии. Сообщите врачу-анестезиологу, если у вас или у члена вашей семьи была плохая реакция на анестезию или обезболивающее, и сообщите им о любых побочных эффектах анестезии, которые вы испытали, даже если они произошли много лет назад. Также укажите, был ли у вас когда-либо инсульт или тепловой удар.
- Ваши страхи. Естественно бояться операции и анестезии. Если вы боитесь, сообщите об этом своему врачу-анестезиологу. Он или она может дать вам информацию, которая успокоит ваш разум и поможет вам чувствовать себя в безопасности.

- Ваши вопросы. Принесите на собрание письменные вопросы. Запишите ответы, потому что сложно запомнить все, что вы слышите. Пригласите друга или члена семьи, который может делать заметки и задавать вопросы, а также предоставлять информацию, о которой вы, возможно, не подумали.
- Ваше выздоровление. Врач-анестезиолог продолжает заботиться о вас после операции, поэтому спросите, как будет сниматься любая боль, и какие у вас есть опасения по поводу выздоровления, возвращения домой и возвращения к обычному распорядку дня.
Травяные и пищевые добавки и анестезия
Узнайте, как некоторые добавки могут повлиять на анестезию, используемую для уменьшения боли во время операции, или вызвать другие осложнения, связанные с операцией.
Скачать
Чего следует ожидать непосредственно перед операцией?Когда наступит день процедуры, запланируйте:
- Следуйте предоперационным указаниям и диете.
 Если у вас не только местная анестезия, вам могут запретить есть и пить после полуночи перед процедурой. Это связано с редким риском попадания пищи или жидкости из желудка в легкие, когда вы находитесь под седацией или общей анестезией. Попросите вашего врача анестезиолога для руководства; вам могут сказать, что вы можете пить прозрачные жидкости и принимать обычные лекарства.
Если у вас не только местная анестезия, вам могут запретить есть и пить после полуночи перед процедурой. Это связано с редким риском попадания пищи или жидкости из желудка в легкие, когда вы находитесь под седацией или общей анестезией. Попросите вашего врача анестезиолога для руководства; вам могут сказать, что вы можете пить прозрачные жидкости и принимать обычные лекарства. - Приведи друга. Вам не разрешат водить машину после амбулаторной операции или даже после нескольких дней пребывания в больнице, если вы принимаете обезболивающие.Планируйте, чтобы кто-нибудь отвез вас домой.
- Носите удобную одежду. Носите или принесите свободную одежду. Ваше тело может болеть или опухать после операции, или у вас могут быть объемные повязки на разрезах. Оставьте украшения и ценные вещи дома.
Врачи-анестезиологи работают с вашей хирургической бригадой, чтобы оценивать, контролировать и контролировать ваше лечение до, во время и после операции, проводя анестезию, руководя бригадой анестезиологов и обеспечивая вашу оптимальную безопасность.
Чего ожидать от хирургической анестезии
Перед операцией
Перед операцией вы встретитесь со своим анестезиологом. В это время он или она просмотрит вашу историю болезни и оценит потребности вашей конкретной процедуры, чтобы определить, какой тип анестезии лучше всего подходит для вашей процедуры. В это время ваш анестезиолог также убедится, что вы готовы к операции.
При подготовке к операции обязательно сообщите своему анестезиологу и хирургу следующее:
Если у вас есть вопросы или опасения, связанные с анестезией или послеоперационной болью, позвоните в отделение анестезиологии, интенсивной терапии и обезболивания, чтобы договориться о предварительной консультации с нашим дежурным анестезиологом.
После того, как анестезиолог и хирург дадут вам разрешение на операцию, вы будете доставлены в операционную. В некоторых случаях перед транспортировкой в палату вам введут анестезирующие препараты (например, внутривенную седацию).
Во время операции
Ваш анестезиолог или член бригады анестезиологов — резидент, стажер или сертифицированная медсестра-анестезиолог (CRNA) — будет оставаться с вами на протяжении всей операции. Этот анестезиолог будет контролировать частоту сердечных сокращений, кровяное давление, дыхание и уровень сознания во время операции и при необходимости вносить коррективы в ваши анестетики.
В зависимости от процедуры у некоторых пациентов может быть возможность выбрать предпочитаемый уровень седации – это решение принимают анестезиолог и хирург. Для некоторых процедур доступно несколько уровней седации, но почти всегда есть возможность полной седации. Эти варианты будут рассмотрены вместе с вами перед операцией во время предоперационной консультации.
После операции
Как только вы проснетесь от анестезии, член операционной бригады предупредит вашу семью и/или медицинских работников в комнате ожидания.В это время один член семьи, а в случае педиатрических пациентов — оба родителя и/или опекуна, смогут посещать вас в отделении посленаркозного ухода (PACU).
Если вам назначена амбулаторная операция, вас выпишут домой после того, как действие анестезии перестанет действовать, и ваш анестезиолог даст вам разрешение. Если вам назначена стационарная операция, вас выпишут в стационарную больничную палату. Если есть опасения по поводу реакции вашего организма на операцию или анестезию, вы останетесь в PACU, где анестезиолог будет управлять вашим уходом, пока вы не будете готовы перейти в обычную больничную палату.В некоторых случаях, в основном при операциях на позвоночнике, вы можете находиться под наблюдением врачей из нашей бригады интенсивной терапии.
Послеоперационная боль
Цель лечения послеоперационной боли — помочь справиться с болью, вызванной хирургическим вмешательством, чтобы она не отвлекала вас от повседневной деятельности и позволяла вам функционировать и участвовать в физиотерапии. Следует ожидать, что ортопедическая хирургия приведет к некоторой послеоперационной боли. Чтобы полностью устранить боль после операции, потребуется полная анестезия, что замедлит долгосрочное выздоровление.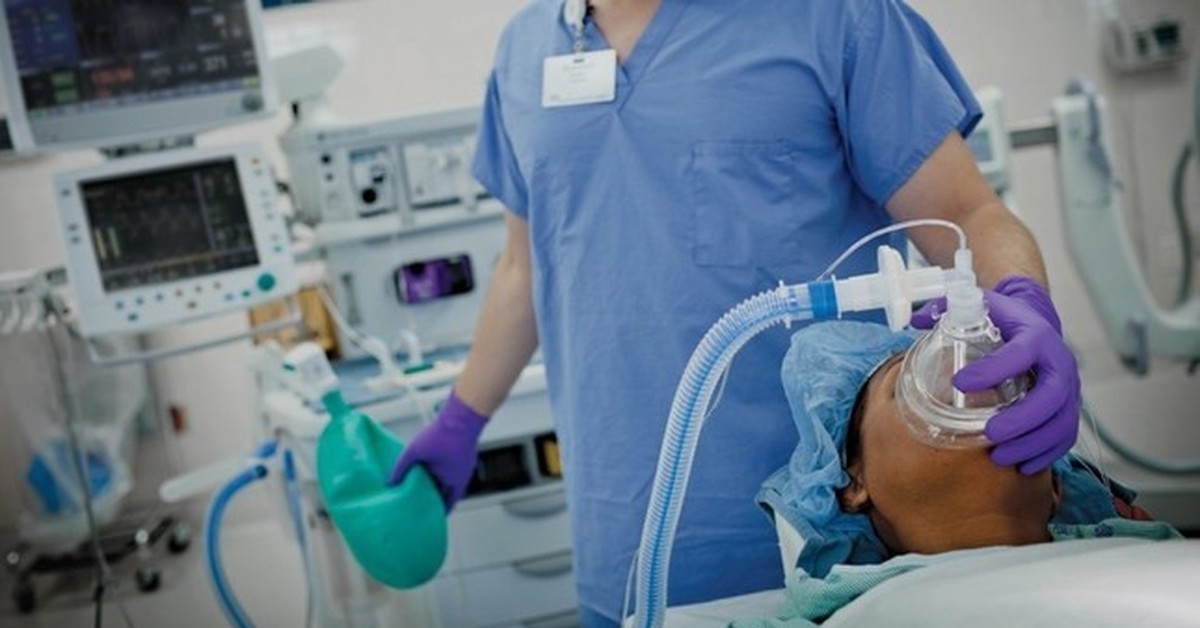
Сразу после операции боль снимается различными способами. Служба острой боли, группа под руководством врача, специализирующаяся на немедленной послеоперационной боли, может проверить вас на начальном этапе вашего выздоровления в PACU и больничной палате. Эти поставщики помогают управлять вашими обезболивающими препаратами в соответствии с вашими конкретными уровнями боли.
По мере уменьшения боли в течение нескольких дней после операции вас переведут на пероральные препараты. В зависимости от процедуры, ваш хирург может назначить обезболивающие препараты, которые вы должны принять после выписки из больницы.Если у вас есть какие-либо опасения по поводу вашего выздоровления, обратитесь в офис своего хирурга.
Узнайте больше о том, чего ожидать при подготовке к операции в HSS.
Вернуться в отделение анестезиологии, интенсивной терапии и лечения боли
Каково это на самом деле, подвергаться общей анестезии?
Вы записались на косметическую процедуру, уверены в своем выборе сертифицированного пластического хирурга и не можете дождаться результатов. Есть только одна вещь, в которой вы не уверены: общая анестезия. Ты не одинок; Фактически, исследование, проведенное психиатрами, показало, что около 30% пациентов больше боялись анестезии, чем самой операции.
Есть только одна вещь, в которой вы не уверены: общая анестезия. Ты не одинок; Фактически, исследование, проведенное психиатрами, показало, что около 30% пациентов больше боялись анестезии, чем самой операции.
Независимо от того, подвергались ли вы ранее общей анестезии или делаете это впервые, волноваться о том, что может произойти после введения анестезии, нормально и даже ожидаемо. Если вы чувствуете тревогу, прочитайте дальше, чтобы узнать немного больше о том, как действует общая анестезия, что такое ощущение «под наркозом», а также реальный взгляд на риски, связанные с анестезией.
Исследования показали лишь 0,01–0,016% вероятность смертельного осложнения, вызванного анестезией.
Сначала поговорим о фактах
Хотя бояться неизвестного — это нормально, важно также понимать факты — и факт заключается в том, что уровень смертности, связанный с общей анестезией, довольно низок, особенно при процедурах косметической хирургии.
В целом общая анестезия очень безопасна, и большинство пациентов переносят анестезию без серьезных последствий.Вот несколько вещей, о которых следует помнить:
- Даже включая пациентов, перенесших неотложные операции, со слабым здоровьем или пожилых людей, существует очень небольшая вероятность — всего 0,01–0,016% — смертельного осложнения от анестезии.
- Определенные факторы риска, такие как плохое общее состояние здоровья, ожирение, курение, болезни или пожилой возраст, обычно являются причиной осложнений, связанных с анестезией. Также очень важно быть честным со своим врачом в отношении любых лекарств, которые вы принимаете, чтобы избежать любых неожиданных взаимодействий.
- Поскольку косметические процедуры являются плановыми, а не результатом экстренной ситуации, пациенты, которые не являются хорошими кандидатами или имеют медицинские факторы риска, как правило, не получают разрешения на операцию.
Чего ожидать от общей анестезии
В день операции медсестра поможет вам пройти предоперационную подготовку, прежде чем вас отведут в операционную. Оказавшись там, ваш анестезиолог и хирург обсудят с вами процесс, прежде чем вводить лекарство через инъекцию или капельницу.
Оказавшись там, ваш анестезиолог и хирург обсудят с вами процесс, прежде чем вводить лекарство через инъекцию или капельницу.
Многие пациенты сообщают, что общая анестезия — это сюрреалистический опыт, и практически никто ничего не помнит между моментом введения лекарства и пробуждением в послеоперационной палате.
После того, как лекарство попадет в кровоток, его действие наступит быстро. Ваш анестезиолог может попросить вас считать в обратном порядке от 100, чтобы отвлечь вас от беспокойства, а также помочь ему следить за тем, как вы реагируете на лекарство.
Что происходит с вашим телом, когда вы попадаете под
Общая анестезия воздействует на все тело и действует на четырех основных уровнях:
- Потеря сознания: Успокаивает, имитируя очень глубокий сон или кому
- Неподвижность: Ваше тело не может двигаться
- Анальгезия: Предотвращает чувство боли
- Амнезия: Гарантирует, что вы не помните опыт
Ваш анестезиолог будет присутствовать все время, пока вы «спите», контролируя потребление кислорода, жизненные показатели, кровообращение, потерю жидкости и уровень сознания, чтобы убедиться, что все остается на стабильном, нормальном уровне.
Как правило, период времени, когда вы находитесь под общим наркозом, является пустым. Многие пациенты сообщают, что это был сюрреалистический опыт — и практически никто ничего не помнит между моментом введения лекарства и пробуждением в послеоперационной палате.
Хотя все реагируют по-разному, есть много побочных эффектов, которые можно испытать после пробуждения, большинство из которых относятся к области обычных. Это включает в себя чувство «не в себе», чрезмерную эмоциональность, сумасшествие, отсутствие запретов, невнятную речь или преувеличенное поведение.На самом деле, многие пациенты и их близкие находят время восстановления после анестезии забавным. Быстрый поиск на YouTube дает множество видеороликов, демонстрирующих глупое, нехарактерное поведение, например, одно из наших любимых «Дэвид после дантиста»:
. youtube.com/embed/txqiwrbYGrs» frameborder=»0″ allowfullscreen=»allowfullscreen»/>Как настоящие пациенты вспоминают свой опыт общей анестезии
Опыт у всех разный, но большинство согласны в нескольких вещах: это не так плохо, как вы думаете, период, когда вы находитесь под наркозом, проходит в мгновение ока, а последствия могут быть довольно интересными.Вот несколько рассказов об этом опыте из первых рук:
Вам всегда следует работать с опытным анестезиологом
Хотя препараты для анестезии в значительной степени безопасны, крайне важно, чтобы вы работали с квалифицированным анестезиологом, чтобы обеспечить вашу безопасность. В некоторых случаях, таких как менее инвазивные процедуры, местная анестезия или седация в сознании могут быть наиболее подходящими, и это, вероятно, будет проводиться вашим хирургом.
Американский совет косметической хирургии рекомендует работать с сертифицированным косметическим хирургом, сертифицированным анестезиологом и/или сертифицированной зарегистрированной медсестрой-анестезиологом, и мы рекомендуем вам узнать у своего хирурга полномочия персонала его операционной во время консультации.
Совет хирургов, сертифицированный Американским советом косметической хирургии, должен работать только в аккредитованных учреждениях и с полностью квалифицированным анестезиологом или анестезиологом. Чтобы найти сертифицированного косметического хирурга в вашем районе, мы рекомендуем вам использовать наш инструмент «Найти хирурга».
Подготовка к анестезии — ASA
Этот раздел содержит следующие темы:
- «День поступления в хирургию» и «Дневной прием»
- Встреча с анестезиологом
- Расскажите своему анестезиологу
- Лекарства
- Виды лекарств
- Взять их или остановить?
- Алкоголь
- Травяные и безрецептурные лекарственные средства
- Курение
- Уличные наркотики
- Премедикация
- Госпитализация
- Голодание
- Если вы больны
Почти все пациенты теперь госпитализируются в день операции. В зависимости от требований больницы вы можете ждать несколько часов. Обычно у вас будет ограниченное время, чтобы поговорить с анестезиологом перед процедурой. Если вам предстоит серьезная процедура или вы беспокоитесь о своем здоровье или анестезии, полезно проконсультироваться с анестезиологом во время отдельного визита до дня операции.
В зависимости от требований больницы вы можете ждать несколько часов. Обычно у вас будет ограниченное время, чтобы поговорить с анестезиологом перед процедурой. Если вам предстоит серьезная процедура или вы беспокоитесь о своем здоровье или анестезии, полезно проконсультироваться с анестезиологом во время отдельного визита до дня операции.
Убедитесь, что у вас достаточно времени, чтобы добраться до больницы и приемного отделения до назначенного времени прибытия.В больницах часто может быть длительный период ожидания, поэтому возьмите с собой что-нибудь почитать или послушать и постарайтесь оставаться расслабленным – как бы трудно это ни было! Ваш анестезиолог и персонал больницы присмотрят за вами.
Помните, что если у вас есть какие-либо опасения или вопросы, пожалуйста, свяжитесь с вашим анестезиологом до прибытия в больницу.
Вы можете встретиться со своим анестезиологом в клинике предоперационной оценки. В противном случае вы встретитесь незадолго до того, как войдете в операционную. Эта встреча может проходить в палате, в приемном отделении или в зоне ожидания за пределами операционной.
Эта встреча может проходить в палате, в приемном отделении или в зоне ожидания за пределами операционной.
Ваш анестезиолог просмотрит информацию, содержащуюся в вашей истории болезни или карте, например, результаты любых анализов, которые вы прошли. Он или она задаст вам дополнительные вопросы, например, о вашем опыте или опыте ваших родственников с анестезией. Ваш анестезиолог обсудит с вами возможные варианты анестезии, например, между общей и регионарной или местной анестезией, а также о любых конкретных проблемах или проблемах, которые у вас есть.Кроме того, ваш анестезиолог обсудит с вами различные варианты послеоперационного обезболивания.
После этого ваш анестезиолог осмотрит ваш рот, ваши зубы и вены на ваших руках, руках и шее, а также может прослушать вашу грудную клетку. Если вам предстоит регионарная или местная анестезия, ваш анестезиолог может также осмотреть область вашего тела, куда будет вводиться анестетик, например поясницу.
В качестве последней части оценки перед анестезией анестезиолог проводит общую оценку вашего состояния и присваивает числовую классификацию. Это известно как класс ASA, где ASA означает Американское общество анестезиологов. Несмотря на то, что он был разработан в Соединенных Штатах, класс ASA в настоящее время используется во всем мире как способ классификации пациентов в зависимости от того, насколько они здоровы или больны. Эта классификация относится только к вашему физическому состоянию на момент оценки. Чем выше оценка, тем хуже вы. Буква «Е» после соответствующей классификации означает, что вам предстоит неотложная операция.
Это известно как класс ASA, где ASA означает Американское общество анестезиологов. Несмотря на то, что он был разработан в Соединенных Штатах, класс ASA в настоящее время используется во всем мире как способ классификации пациентов в зависимости от того, насколько они здоровы или больны. Эта классификация относится только к вашему физическому состоянию на момент оценки. Чем выше оценка, тем хуже вы. Буква «Е» после соответствующей классификации означает, что вам предстоит неотложная операция.
- Класс I по ASA: Нормальный здоровый пациент
- Класс II по ASA: Пациент с легким системным заболеванием
- Класс III по ASA: Пациент с тяжелым системным заболеванием, ограничивающим активность, но не приводящим к инвалидности
- Класс IV по ASA: Пациент с инвалидизирующим системным заболеванием, представляющим постоянную угрозу жизни
- Класс V ASA: Крайне больной пациент, который, как ожидается, не проживет 24 часа с операцией или без нее.

Классификация ASA не является показателем того, насколько опасен для вас анестетик. Однако было показано, что класс ASA коррелирует с риском осложнений, возникающих после операции, особенно с риском смерти. Этот риск связан с выполненной операцией и тем, насколько хорошо или плохо себя чувствовал пациент перед процедурой (или предоперационным физическим состоянием пациента). В целом анестезия очень мало влияет на вероятность смерти пациента после процедуры.
Это ваша возможность спросить об анестезии. Даже если вы думаете, что времени для вопросов мало, вы должны задавать все, что хотите, и убедиться, что на все ваши вопросы есть ответы.
Сообщить анестезиологу, какие именно таблетки и лекарства вы принимаете, — одна из самых важных вещей, которые вы можете сделать. Сюда входят как рецептурные, так и безрецептурные препараты, в том числе алкоголь и никотин. Также следует указать, принимаете ли вы какие-либо растительные препараты и витамины.
Виды лекарств
Есть два типа лекарств, которые вам могут предложить принять перед анестезией. Первая группа — это обычные лекарства или таблетки, которые вы уже принимаете. Вторая группа — это дополнительные лекарства, которые ваши врачи могут назначить перед анестезией и операцией или процедурой.
Первая группа — это обычные лекарства или таблетки, которые вы уже принимаете. Вторая группа — это дополнительные лекарства, которые ваши врачи могут назначить перед анестезией и операцией или процедурой.
Возможно, вы регулярно принимаете несколько различных лекарств, особенно если вы старше или страдаете хроническими заболеваниями, такими как высокое кровяное давление, болезни сердца, астма или диабет.В прошлом анестезиологи часто просили своих пациентов прекратить прием некоторых из этих таблеток перед анестезией. Однако теперь анестезиологи предпочитают, чтобы их пациенты продолжали принимать почти все свои лекарства вплоть до операции.
Есть три основных исключения из этой рекомендации: некоторые антидепрессанты, антикоагулянты, включая аспирин, и диабетические препараты.
Антидепрессанты – ингибиторы моноаминоксидазы или ИМАО Существует особый класс препаратов, используемых для лечения депрессии, известных как ингибиторы моноаминоксидазы или ИМАО. Существует вероятность серьезного лекарственного взаимодействия между препаратом ИМАО и адреналином (эпинефрином) или петидином (меперидином), вызывающим перевозбуждение мозга и потенциально фатальное повышение артериального давления. Такая же реакция может возникнуть, если вы принимаете препарат ИМАО и едите сыр с плесенью или пьете красное вино. Если вы принимаете этот тип препарата и вам требуется анестезия, то вы и ваш врач общей практики или психиатр должны организовать прекращение приема препарата перед анестезией. Однако, если вам нужна экстренная операция или вы не прекратили прием препарата, сообщите об этом своему анестезиологу, чтобы он или она могли не давать вам какие-либо препараты, которые могут взаимодействовать.
Существует вероятность серьезного лекарственного взаимодействия между препаратом ИМАО и адреналином (эпинефрином) или петидином (меперидином), вызывающим перевозбуждение мозга и потенциально фатальное повышение артериального давления. Такая же реакция может возникнуть, если вы принимаете препарат ИМАО и едите сыр с плесенью или пьете красное вино. Если вы принимаете этот тип препарата и вам требуется анестезия, то вы и ваш врач общей практики или психиатр должны организовать прекращение приема препарата перед анестезией. Однако, если вам нужна экстренная операция или вы не прекратили прием препарата, сообщите об этом своему анестезиологу, чтобы он или она могли не давать вам какие-либо препараты, которые могут взаимодействовать.
Эти препараты используются для разжижения крови и снижения свертываемости. Если вы принимаете варфарин или кумадин, вы должны проконсультироваться со своим анестезиологом и хирургом для получения конкретных инструкций о том, когда и как снижать дозу этих препаратов. Если у вас был инсульт или вам угрожали им, возможно, вы принимаете лекарство, известное как антитромбоцитарное средство, или одно из нестероидных противовоспалительных средств, например аспирин. Вы также можете принимать аспирин из-за проблем с сердцем или артрита.Опять же, вам следует проконсультироваться с вашим анестезиологом и хирургом. Эти препараты влияют на то, как определенные клетки кровотока (тромбоциты) прилипают друг к другу при образовании тромбов. Поскольку клетки уже не такие липкие, может быть больше кровотечений во время и после операции. Влияние этих препаратов на свертываемость крови может сохраняться до 14 дней. Некоторые пациенты могут без проблем прекратить прием этих препаратов перед анестезией и хирургическим вмешательством. Однако другим пациентам их не следует прекращать, в том числе с хроническими заболеваниями сердца или перенесенным инсультом.Кроме того, пациенты, которые полагаются на эти препараты для облегчения боли и других симптомов артрита, могут обнаружить, что их суставы стали более болезненными, если они перестанут принимать таблетки.
Если у вас был инсульт или вам угрожали им, возможно, вы принимаете лекарство, известное как антитромбоцитарное средство, или одно из нестероидных противовоспалительных средств, например аспирин. Вы также можете принимать аспирин из-за проблем с сердцем или артрита.Опять же, вам следует проконсультироваться с вашим анестезиологом и хирургом. Эти препараты влияют на то, как определенные клетки кровотока (тромбоциты) прилипают друг к другу при образовании тромбов. Поскольку клетки уже не такие липкие, может быть больше кровотечений во время и после операции. Влияние этих препаратов на свертываемость крови может сохраняться до 14 дней. Некоторые пациенты могут без проблем прекратить прием этих препаратов перед анестезией и хирургическим вмешательством. Однако другим пациентам их не следует прекращать, в том числе с хроническими заболеваниями сердца или перенесенным инсультом.Кроме того, пациенты, которые полагаются на эти препараты для облегчения боли и других симптомов артрита, могут обнаружить, что их суставы стали более болезненными, если они перестанут принимать таблетки. Опять же, очень важно, чтобы вы спросили врача, который обычно лечит вас, а также вашего анестезиолога и хирурга.
Опять же, очень важно, чтобы вы спросили врача, который обычно лечит вас, а также вашего анестезиолога и хирурга.
Если вы обычно принимаете таблетки для контроля уровня сахара в крови при диабете, вам не следует делать это в день, когда вам должны сделать анестезию. Если вы сделаете это, а затем воздержитесь от еды (поститесь), ваш уровень сахара в крови может упасть до низкого уровня, пока вы находитесь под анестезией, когда вы не можете жаловаться на симптомы низкого уровня сахара в крови или гипогликемии.Кроме того, один из этих препаратов, метформин, был связан с развитием тяжелого состояния, при котором в кровотоке накапливается кислота. Вероятность этого развития выше у пациентов, перенесших определенные процедуры, например операции на сердце, где используется аппарат искусственного кровообращения.
С другой стороны, если вы принимаете инсулин для контроля диабета, вам следует обсудить, как лучше всего управлять своим инсулином. В идеале пациенты с диабетом должны проходить процедуры в первую очередь за день.Это даст им больше времени в течение дня, чтобы восстановиться и, возможно, вернуться к нормальному питанию. Некоторых диабетиков попросят принять меньшую дозу инсулина, чем их обычная доза. Некоторые диабетики могут даже не принимать инсулин до тех пор, пока процедура не закончится и они снова не смогут есть или пить. Всем пациентам с диабетом следует проверить уровень сахара в крови непосредственно перед операцией и еще раз по прибытии в послеоперационную палату. У некоторых пациентов также проверяется уровень сахара в крови во время процедуры их анестезиологом.
В идеале пациенты с диабетом должны проходить процедуры в первую очередь за день.Это даст им больше времени в течение дня, чтобы восстановиться и, возможно, вернуться к нормальному питанию. Некоторых диабетиков попросят принять меньшую дозу инсулина, чем их обычная доза. Некоторые диабетики могут даже не принимать инсулин до тех пор, пока процедура не закончится и они снова не смогут есть или пить. Всем пациентам с диабетом следует проверить уровень сахара в крови непосредственно перед операцией и еще раз по прибытии в послеоперационную палату. У некоторых пациентов также проверяется уровень сахара в крови во время процедуры их анестезиологом.
Анестезиологи рекомендуют не употреблять алкогольные напитки накануне и в день операции. Как правило, пациенты, употребляющие алкоголь каждый день, нуждаются в более высоких дозах анестезирующих препаратов, чем те пациенты, которые не употребляют алкоголь. Поэтому также важно сообщить анестезиологу, сколько именно алкоголя вы пьете и как часто.
Многие пациенты теперь принимают травяные и другие лекарства и добавки, отпускаемые без рецепта. Некоторые из этих препаратов могут взаимодействовать с анестезирующими препаратами, а также с теми, которые используются для облегчения боли в послеоперационном периоде.Например, зверобой — это травяной препарат, обычно используемый пациентами, которые чувствуют себя «синими» или в легкой депрессии. Известно, что эта трава влияет на продолжительность действия некоторых отпускаемых по рецепту лекарств, а также некоторых анестетиков.
Другими важными безрецептурными препаратами являются антациды, такие как Mylanta, Maalox или Pepto-Bismul. Эти антациды выпускаются либо в виде густой кремообразной жидкости, либо в виде таблеток. Вы не должны принимать какие-либо из них после полуночи за день до операции.При вдыхании в легкие эти антациды могут нанести вред из-за крошечных частиц, из которых они сделаны.
Поэтому вы должны предоставить своему анестезиологу полный список всех трав, витаминов и добавок, которые вы принимаете, в дополнение к вашим рецептурным лекарствам. Некоторые анестезиологи на самом деле предпочитают, чтобы вы приносили в больницу или клинику все лекарства, травы, добавки и витамины, которые вы действительно принимаете, даже если это означает, что вы должны принести их в «сумке для покупок». Таким образом, ваш анестезиолог сможет прочитать этикетки на каждом из контейнеров.Это особенно важно, если вы принимаете необычные добавки или те, которые содержат более одного ингредиента.
Некоторые анестезиологи на самом деле предпочитают, чтобы вы приносили в больницу или клинику все лекарства, травы, добавки и витамины, которые вы действительно принимаете, даже если это означает, что вы должны принести их в «сумке для покупок». Таким образом, ваш анестезиолог сможет прочитать этикетки на каждом из контейнеров.Это особенно важно, если вы принимаете необычные добавки или те, которые содержат более одного ингредиента.
В идеале вы должны бросить курить за шесть месяцев до операции. Если вы бросите курить, вы можете заметить, что у вас кашель и выделение мокроты. Обычно это признак того, что ваши легкие начинают восстанавливаться после воздействия никотина и дыма. Однако у вас может быть не так много времени, чтобы бросить курить до операции, или вы не сможете полностью бросить курить.В любом случае поможет уменьшение количества выкуриваемых сигарет и количества выкуриваемой каждой сигареты. Использование никотиновой жевательной резинки или никотинового пластыря может облегчить ситуацию, хотя ни то, ни другое не следует использовать в день проведения анестезии.
Для вашего анестезиолога жизненно важно знать, какие препараты вы принимали в прошлом и когда. Уличные или «рекреационные» наркотики, такие как героин, ЛСД и кокаин, могут сильно влиять на анестезию. Кокаин и экстази — два наркотика, которые возбуждают нервную систему.Они могут возбуждать ваше сердце, вызывая опасные колебания артериального давления и частоты сердечных сокращений как во время, так и после операции. Наркотики, такие как ЛСД, могут вызывать галлюцинации, которые могут вызывать воспоминания в послеоперационном периоде. Как правило, безопаснее не использовать какие-либо из этих препаратов по крайней мере за неделю до анестезии и операции.
Многие люди думают, что «премед» — это таблетка или инъекция, вводимые для достижения состояния спокойствия. Фактически термин премедикация относится к назначению всех препаратов перед анестезией и хирургическим вмешательством.
Эти препараты могут быть назначены, чтобы уменьшить беспокойство, облегчить боль, уменьшить вероятность вдыхания желудочного сока в легкие и уменьшить вероятность послеоперационной тошноты и рвоты. Кроме того, вам также могут быть назначены антибиотики, чтобы уменьшить вероятность инфекции. В прошлом многие из этих препаратов вводили в виде инъекций. Однако анестезиологическая практика изменилась, и теперь почти все эти препараты можно давать в виде таблеток или жидкости.
Кроме того, вам также могут быть назначены антибиотики, чтобы уменьшить вероятность инфекции. В прошлом многие из этих препаратов вводили в виде инъекций. Однако анестезиологическая практика изменилась, и теперь почти все эти препараты можно давать в виде таблеток или жидкости.
Если вы очень встревожены, попросите своего анестезиолога или хирурга дать вам что-нибудь, чтобы вас успокоить. В прошлом использовалось множество различных препаратов, чтобы помочь пациентам чувствовать себя менее тревожными перед анестезией. Эти препараты включали барбитураты и антигистаминные препараты. В настоящее время вы можете получать один из классов препаратов, известных как бензодиазепины, таких как мидазолам, темазепам или диазепам. Вам могут дать одну таблетку или рецепт на что-то, что можно принять дома накануне операции.Или вам могут дать таблетку или, реже, инъекцию, как только вы приедете в больницу. Однако многие пациенты госпитализируются незадолго до операции. Из-за этого вы можете не получить какую-либо форму седативного препарата.
Из-за этого вы можете не получить какую-либо форму седативного препарата.
Вы можете предпочесть не принимать какую-либо форму седативного средства, так как это позволит вам сохранять контроль как можно дольше перед анестезией и операцией. Другая причина заключается в том, что исследования показали, что пациенты, которые не получают седативных средств, быстрее выздоравливают от эффектов анестетика, чем те, которым предварительно вводили седативные средства.Пожилые пациенты, как правило, дольше остаются сонными, а также могут иметь некоторые проблемы с памятью, когда им вводят седативные средства для уменьшения беспокойства перед операцией.
Обезболивающие В прошлом пациентам часто делали инъекции болеутоляющих средств, таких как петидин. Эта инъекция была разработана, чтобы помочь уменьшить беспокойство, а также дополнить лекарства, которые вводятся во время анестезии. Некоторым пациентам, например, перенесшим операцию на открытом сердце, могут сделать инъекцию седативного и болеутоляющего средства. Это помогает обеспечить их спокойствие перед операцией и отсутствие нагрузки на сердце. Многие анестезиологи больше не дают болеутоляющих препаратов до тех пор, пока пациент не окажется в операционной, если только пациент уже не испытывает боли.
Это помогает обеспечить их спокойствие перед операцией и отсутствие нагрузки на сердце. Многие анестезиологи больше не дают болеутоляющих препаратов до тех пор, пока пациент не окажется в операционной, если только пациент уже не испытывает боли.
Если вы принимаете обезболивающие, например наркотики, важно продолжать их прием, чтобы ваша боль не вышла из-под контроля. Но ваш анестезиолог должен знать о них, чтобы спланировать, какие препараты вам давать во время и после операции.(См. также «Послеоперационное обезболивание».)
Антациды Другая группа препаратов, которые вам могут быть назначены, это те, которые снижают вероятность того, что вы вдыхаете некоторое количество кислотного содержимого желудка в легкие во время или после анестезии. Если возникнет это осложнение, существует немедленная возможность удушья любыми большими кусками частично переваренной пищи, которые находятся в вашем желудке. Существует также более поздний риск тяжелой пневмонии из-за контакта кислоты с нежной тканью легких. Это осложнение известно как легочная аспирация желудочной кислоты и потенциально летально.
Это осложнение известно как легочная аспирация желудочной кислоты и потенциально летально.
Три типа лекарств могут быть использованы для уменьшения вероятности этого у пациентов, которые считаются подверженными риску.
- Препарат, снижающий выработку кислоты, такой как циметидин или ранитидин, известные как блокаторы рецепторов гистамина2 (H-2).
- Препарат, помогающий нейтрализовать кислоту в желудке, например антацидный цитрат натрия. При приеме внутрь цитрат натрия снижает кислотность содержимого желудка (за счет повышения рН).В отличие от других антацидов, цитрат натрия представляет собой прозрачную жидкость и не содержит мелких частиц, которые могут повредить легкие при вдыхании содержимого желудка.
- Препарат для увеличения скорости опорожнения желудка в тонкую кишку, что уменьшает объем жидкости в желудке. Одним из препаратов, используемых для этой цели, является метоклопрамид.
Не существует установленных правил или строгих рекомендаций по использованию любого из этих препаратов. Если вам предстоит кесарево сечение, вам могут дать немного цитрата натрия.Некоторые анестезиологи используют блокаторы Н-2 рецепторов у пациентов с грыжей пищеводного отверстия диафрагмы или изжогой. Если вы сильно страдаете ожирением, вам могут назначить все три типа препаратов. Люди, страдающие ожирением, как правило, имеют большие объемы очень кислой жидкости в желудке.
Если вам предстоит кесарево сечение, вам могут дать немного цитрата натрия.Некоторые анестезиологи используют блокаторы Н-2 рецепторов у пациентов с грыжей пищеводного отверстия диафрагмы или изжогой. Если вы сильно страдаете ожирением, вам могут назначить все три типа препаратов. Люди, страдающие ожирением, как правило, имеют большие объемы очень кислой жидкости в желудке.
В настоящее время противорвотные средства обычно назначаются рутинно, особенно если вы страдали от тошноты и рвоты после предыдущей процедуры. Существует множество противорвотных средств, которые можно вводить различными путями, однако обычно их вводят внутривенно после начала действия анестетика.Некоторые, такие как ондансетрон, можно принимать перорально.
Антибиотики Кроме того, ваш хирург может попросить дать вам дозу антибиотиков перед процедурой, потому что было показано, что профилактическое использование антибиотиков снижает вероятность инфекции. Вам, скорее всего, назначат «профилактические» антибиотики, если вам предстоит почти любая серьезная операция, такая как замена тазобедренного сустава, и даже более мелкие операции, такие как простая герниопластика.Ваш хирург может также назначить антибиотики, если вам имплантируют устройство, такое как кардиостимулятор. Как правило, ваш анестезиолог не несет ответственности за назначение антибиотиков для этой цели, хотя он или она может назначить «профилактические» антибиотики, если у вас есть проблемы с сердечными клапанами. Другой врач, например кардиолог или хирург, также может взять на себя ответственность за их назначение.
Вам, скорее всего, назначат «профилактические» антибиотики, если вам предстоит почти любая серьезная операция, такая как замена тазобедренного сустава, и даже более мелкие операции, такие как простая герниопластика.Ваш хирург может также назначить антибиотики, если вам имплантируют устройство, такое как кардиостимулятор. Как правило, ваш анестезиолог не несет ответственности за назначение антибиотиков для этой цели, хотя он или она может назначить «профилактические» антибиотики, если у вас есть проблемы с сердечными клапанами. Другой врач, например кардиолог или хирург, также может взять на себя ответственность за их назначение.
Иногда эти антибиотики назначают за час до операции. В других случаях их вводит ваш анестезиолог, обычно в начале анестезии.Это гарантирует, что количество антибиотика в вашей крови будет максимально высоким во время операции.
Если вы перенесли операцию в прошлом, то, скорее всего, вас госпитализировали за один-два дня до нее. За это время вы прошли все этапы подготовки к анестезии и операции, осмотры у разных врачей, сдачу анализов и встречу с анестезиологом накануне операции.
Во многих частях мира пациентов больше не госпитализируют накануне операции.Вместо этого они принимаются в день процедуры для всех плановых операций. Это известно такими терминами, как «День госпитализации» (ADOP) или «День госпитализации хирурга». Пациенты прибывают в больницу для госпитализации всего за один-два часа до операции. Этот сокращенный период пребывания в больнице более эффективен, позволяя лечить в больнице больше пациентов, чем раньше.
Поскольку вы, вероятно, попадете в больницу только за несколько часов до операции, все анализы и подготовка, которые когда-то были сделаны, когда вы были в больнице, проводятся за несколько дней или недель до нее.Вас могут попросить посетить анестезиологическую клинику или клинику предварительной госпитализации, где вас проведут.
Однако, если вам требуется экстренная операция, ваш анестезиолог должен быстро вас осмотреть. Если позволяет время, вас осматривают в отделении неотложной и неотложной помощи или в палате; в противном случае оценка проводится по прибытии в операционную. Очевидно, что в опасных для жизни чрезвычайных ситуациях возможности вашего анестезиолога оценить вас очень ограничены. Часто у вашего анестезиолога есть возможность задать вам только несколько конкретных вопросов, таких как «Есть ли у вас аллергия?», «Принимаете ли вы какие-либо лекарства?», «Были ли у вас проблемы с анестезией в прошлом?» Эти вопросы могут быть заданы, когда ваш анестезиолог устанавливает внутривенные катетеры и подключает мониторы.Часто ваш анестезиолог должен полагаться на вашего хирурга и других врачей или средний медицинский персонал, чтобы предоставить общую информацию о вашем предыдущем здоровье и вашем текущем состоянии. Кроме того, анестезиологи полагаются на собственные навыки наблюдения. В экстренных случаях у анестезиолога может не быть возможности обсудить с вами варианты или риски анестезиологического лечения.
Очевидно, что в опасных для жизни чрезвычайных ситуациях возможности вашего анестезиолога оценить вас очень ограничены. Часто у вашего анестезиолога есть возможность задать вам только несколько конкретных вопросов, таких как «Есть ли у вас аллергия?», «Принимаете ли вы какие-либо лекарства?», «Были ли у вас проблемы с анестезией в прошлом?» Эти вопросы могут быть заданы, когда ваш анестезиолог устанавливает внутривенные катетеры и подключает мониторы.Часто ваш анестезиолог должен полагаться на вашего хирурга и других врачей или средний медицинский персонал, чтобы предоставить общую информацию о вашем предыдущем здоровье и вашем текущем состоянии. Кроме того, анестезиологи полагаются на собственные навыки наблюдения. В экстренных случаях у анестезиолога может не быть возможности обсудить с вами варианты или риски анестезиологического лечения.
Почему важно соблюдать пост?
Если вас рвет, когда вы бодрствуете или даже когда спите ночью (и не под наркозом), ваши рефлексы предотвращают всасывание рвотных масс в легкие. Вы кашляете и отхаркиваетесь, чтобы очистить область вокруг задней стенки горла и гортани. Тогда вы снова сможете дышать.
Вы кашляете и отхаркиваетесь, чтобы очистить область вокруг задней стенки горла и гортани. Тогда вы снова сможете дышать.
Под наркозом (или в сильном алкогольном опьянении, или при передозировке седативных средств или некоторых уличных наркотиков) вас может тошнить, но некоторые из ваших защитных рефлексов не работают. Поэтому существует вероятность того, что жидкость из желудка регургитирует, то есть попадет в пищевод и в заднюю часть горла. Если это произойдет при пониженном уровне сознания, то вы не сможете защитить себя сглатыванием и кашлем.Затем жидкость может попасть в дыхательное горло или трахею и попасть в легкие. Это называется стремлением. Если вы вдохнете некоторое количество содержимого желудка, то существует риск удушья, особенно если присутствует непереваренная пища. Кислота в легких также может вызывать сильные хрипы и нехватку кислорода. Позже может развиться пневмония. Эта пневмония представляет собой особенно тяжелую форму из-за воздействия кислоты на нежную ткань легких.
Примерно десять лет назад пациенты, назначенные на плановую операцию, обычно голодали с полуночи в ночь перед операцией.Если операция назначалась во второй половине дня, больным приходилось голодать до 16–18 часов. В конце 1980-х годов был проведен ряд научных исследований, которые поставили под сомнение обоснованность этой политики голодания. В некоторых странах профессиональные организации изменили свои рекомендации, разрешив более короткие часы голодания. Например, Канадское общество анестезиологов в 1996 году выпустило пересмотренные Руководства по практике анестезии. В этих новых руководствах говорилось, что политика голодания должна учитывать возраст пациента, а также любые медицинские проблемы, которые могут быть у пациента. .В руководстве также рекомендовалось, чтобы пациент не ел твердую пищу в день операции, но мог пить прозрачные жидкости за три часа до операции. Несмотря на растущее количество научных данных о безопасности соблюдения таких рекомендаций, стандартные учебники по анестезии по-прежнему рекомендуют пациентам «NPO» («Ничего per os» или «ничего внутрь») в течение шести-восьми часов перед анестезией и операцией. . Вполне вероятно, что такие заявления изменятся в будущем, хотя анестезиологи по-прежнему в целом рекомендуют пациентам не есть никакой твердой пищи после полуночи перед запланированной операцией.
. Вполне вероятно, что такие заявления изменятся в будущем, хотя анестезиологи по-прежнему в целом рекомендуют пациентам не есть никакой твердой пищи после полуночи перед запланированной операцией.
Если вы попали в аварию, испытываете боль или вам сделали инъекцию обезболивающего, скорость, с которой пища покидает желудок и проходит вниз, снижается. Это приводит к тому, что анестезиологи называют «полным желудком», что увеличивает вероятность регургитации содержимого желудка обратно в горло. Теоретически операцию можно отложить до опорожнения желудка, хотя это не всегда уместно.Существуют способы сведения к минимуму возможности регургитации желудочного содержимого. Некоторым пациентам может потребоваться введение назогастрального зонда через нос, вниз по пищеводу и в желудок. Жидкость в желудке затем можно отсасывать через трубку, хотя удаление твердых частиц все еще остается проблемой. Этот метод важен для пациентов с непроходимостью кишечника. К сожалению, аспирация не может гарантировать, что желудок пуст, а только тот, который «менее наполнен». Лекарства, которые в настоящее время используются для снижения риска регургитации, включают те, которые нейтрализуют желудочную кислоту, те, которые уменьшают выработку кислоты, и те, которые увеличивают опорожнение желудка вниз.
К сожалению, аспирация не может гарантировать, что желудок пуст, а только тот, который «менее наполнен». Лекарства, которые в настоящее время используются для снижения риска регургитации, включают те, которые нейтрализуют желудочную кислоту, те, которые уменьшают выработку кислоты, и те, которые увеличивают опорожнение желудка вниз.
В общем, вы должны быть как можно лучше перед любой анестезией или операцией. Иногда, конечно, операция необходима, и может быть даже некоторая степень срочности операции. Ваш хирург, возможно, вместе с вашим анестезиологом, может взвесить вашу потребность в операции и ее срочность в сравнении с любым заболеванием или состоянием, которое у вас есть. Если вам назначена плановая операция, ее обычно откладывают, если вы плохо себя чувствуете. В большинстве случаев будет предложено оптимальное время.
Окончательное решение о том, откладывать операцию или нет, принимают анестезиолог и хирург. Лучше всего связаться с ними, если вы почувствовали себя плохо за несколько дней до визита. Вы также можете обратиться к своему семейному врачу за консультацией и возможным лечением.
Вы также можете обратиться к своему семейному врачу за консультацией и возможным лечением.
Если вы заболели простудой или гриппом, скорее всего, анестезия и операция будут отложены. Если у вас есть боль в горле без каких-либо других симптомов, ваш анестезиолог может решить, что вы можете продолжать, хотя впоследствии ваше горло может сильно болеть.Если боль в горле является ранним признаком развития простуды или гриппа (а это не всегда так), то возникающее заболевание может ускориться, и после операции вы можете чувствовать себя крайне плохо. Опять же, решение о продолжении остается за вашим анестезиологом и хирургом, хотя, если вы решите не продолжать, ваши пожелания будут учтены.
Существует повышенная вероятность респираторных осложнений при введении анестезии пациенту с установленной простудой или гриппом.Ваш анестезиолог, однако, знает о возможных осложнениях и о способах безопасного их устранения. Диарея не является противопоказанием к анестезии или хирургическому вмешательству, если только она не является частью более общего заболевания. Одним из преимуществ развития анестезирующих препаратов и методов является то, что анестезия в настоящее время относительно безопасна даже для тяжелобольных пациентов.
Одним из преимуществ развития анестезирующих препаратов и методов является то, что анестезия в настоящее время относительно безопасна даже для тяжелобольных пациентов.
Роль анестезиолога | Медицинский факультет Мэрилендского университета
Распространено заблуждение, что анестезиолог — это врач, который «усыпляет» пациентов перед операцией.Это правда, что это часть их работы, но это лишь малая часть! Анестезиолог на самом деле является периоперационным врачом , где «пери» означает всесторонний. Таким образом, анестезиолог несет ответственность за уход за пациентом на протяжении всего хирургического опыта: до, во время и после самой операции. У анестезиолога также есть много обязанностей за пределами хирургического блока (операционной).
Нажмите на каждый раздел ниже для получения дополнительной информации о роли анестезиолога во время операции:
Перед операцией
Анестезиолог завершит предоперационную оценку перед операцией пациента. В зависимости от типа выполняемой операции и характера случая, экстренного или планового (неэкстренного), они могут задать вопросы об истории болезни пациента, любом предыдущем опыте анестезии, провести медицинский осмотр и просмотреть результаты лабораторных анализов. Во всех случаях цель состоит в том, чтобы обеспечить максимально безопасное проведение операции. Предоперационная оценка будет настолько тщательной, насколько это необходимо для принятия такого решения. Основываясь на этой индивидуальной оценке пациента и типе операции, которую необходимо выполнить, анестезиолог разработает план анестезии для операции пациента.Это может включать общую анестезию (усыпление пациента) и/или блокаду регионарного нерва (обезболивание пораженной конечности перед операцией или для обезболивания после операции).
В зависимости от типа выполняемой операции и характера случая, экстренного или планового (неэкстренного), они могут задать вопросы об истории болезни пациента, любом предыдущем опыте анестезии, провести медицинский осмотр и просмотреть результаты лабораторных анализов. Во всех случаях цель состоит в том, чтобы обеспечить максимально безопасное проведение операции. Предоперационная оценка будет настолько тщательной, насколько это необходимо для принятия такого решения. Основываясь на этой индивидуальной оценке пациента и типе операции, которую необходимо выполнить, анестезиолог разработает план анестезии для операции пациента.Это может включать общую анестезию (усыпление пациента) и/или блокаду регионарного нерва (обезболивание пораженной конечности перед операцией или для обезболивания после операции).
Во время операции
В операционной анестезиолог несет ответственность за безопасность и благополучие пациента во время операции. Согласно Американскому обществу анестезиологов, основные роли анестезиолога во время операции:
- Обеспечить постоянное медицинское обследование пациента
- Мониторинг и контроль жизненно важных функций пациента, включая частоту и ритм сердечных сокращений, дыхание, артериальное давление, температуру тела и баланс жидкости в организме
- Контролируйте боль и уровень сознания пациента, чтобы создать идеальные условия для безопасной и успешной операции
Анестезиологи проходят всестороннюю подготовку, чтобы понимать потребности пациентов и принимать наилучшие решения для их общего здоровья и безопасности.
после операции
После операции пациенты доставляются в отделение постанестезиологической помощи или отделение интенсивной терапии, где специализированные медсестры, анестезиологи или другие врачи будут продолжать следить за состоянием пациента и последствиями анестезии. Они также предпримут шаги, чтобы свести к минимуму любую боль, возникающую в результате операции.
Вне хирургии — обезболивание
Анестезиологи обучены управлять болью во время и после операции.Хирургическая боль или боль после травмы обычно известна как острая боль. Это боль, которая обычно проходит со временем по мере заживления тела. Боль, которая сохраняется дольше, чем ожидалось, известна как хроническая боль. Хроническая боль может быть связана с травмой, такой как повреждение нерва, или болезненным процессом, таким как рак или диабет. Некоторые анестезиологи проходят дополнительный год специализированного обучения и получают сертификат в области медицины боли. Они обладают уникальной квалификацией для лечения и помощи пациентам с острой и хронической болью.
Они обладают уникальной квалификацией для лечения и помощи пациентам с острой и хронической болью.
Вне хирургии — исследования и академические науки
Анестезиологи Медицинской школы Университета Мэриленда также несут значительные академические и административные обязанности. Они часто проводят исследования, обучают новых врачей правильной практике анестезии и обеспечивают общее лидерство в области безопасности пациентов и качественного ухода.
Каталожные номера
Американское общество анестезиологов
Обеспечение проходимости дыхательных путей при общей анестезии
Общая анестезия — это состояние глубокого сна или бессознательного состояния, во время которого у пациента отсутствует сознание или чувствительность.Хотя человек может поддерживать спонтанное дыхание (дышать самостоятельно) в этом состоянии, многие не могут делать это надежно и нуждаются в поддержке своего анестезиолога. Эта поддержка иногда может заключаться в поднятии подбородка или выдвижении челюсти, чтобы помочь открыть дыхательные пути, но обычно включает в себя размещение либо эндотрахеальной трубки (трубки ЭТ), либо надгортанного воздуховода (SGA), устройства, которое находится над голосовыми связками. Оба этих устройства обеспечивают адекватную доставку кислорода и анестезирующих газов.Выбор устройства определяется многими хирургическими факторами и факторами пациента.
Оба этих устройства обеспечивают адекватную доставку кислорода и анестезирующих газов.Выбор устройства определяется многими хирургическими факторами и факторами пациента.
Эндотрахеальная трубка (ЭТ трубка или ЭТТ)
Эндотрахеальная трубка (ЭТТ) представляет собой пластиковую трубку, которая вставляется в трахею (трахею) и обеспечивает прямой путь доставки кислорода и удаления углекислого газа из легких. Размещение ЭТТ называется интубацией. Перед интубацией пациента к нему присоединяют мониторы показателей жизнедеятельности. Затем ЭТТ устанавливается после того, как пациент потерял сознание после введения либо внутривенных (в/в) препаратов, вдыхания анестезирующих газов, либо того и другого.Когда пациент интубирован, ларингоскоп (лезвие со светом на конце) используется для смещения языка и позволяет визуализировать голосовые связки и дыхательные пути. В большинстве случаев ЭТТ имеет надувную манжету, которая надувается, чтобы перекрыть дыхательные пути и обеспечить надувание легких.
Осложнения при установке эндотрахеальной трубки
Возможные осложнения интубации и размещения ЭТТ варьируются от легкой боли в горле до опасной для жизни невозможности интубации.К счастью, наиболее распространенные побочные эффекты не являются серьезными.
Осложнения размещения ЭТТ:
- Больное горло
- Порезы губ, языка, десен, горла
- Повреждение зубов
- Охриплость из-за временного или постоянного повреждения голосовых связок
- Повышенное кровяное давление или частота сердечных сокращений
- Обострение астмы
- Повреждение головного мозга и/или смерть вследствие невозможности интубации
Легкая боль в горле является наиболее распространенной жалобой после общей анестезии и может длиться несколько дней.Небольшие порезы на губах, языке или во рту могут возникать вследствие давления металлического лезвия ларингоскопа. Сколы или сломанные зубы встречаются редко, и существует повышенная вероятность этого осложнения у пациентов с шатающимися зубами, коронками на резцах или плохим прикусом. Это может произойти из-за давления на зубы лезвием ларингоскопа или из-за того, что пациент прикусывает эндотрахеальную трубку или прикусную пластину во время пробуждения.
Это может произойти из-за давления на зубы лезвием ларингоскопа или из-за того, что пациент прикусывает эндотрахеальную трубку или прикусную пластину во время пробуждения.
Наиболее серьезным риском во время интубации является невозможность интубации и невозможность вентиляции (невозможность установить дыхательную трубку или ввести и вывести воздух из легких).Во время обучения анестезиологи учатся определять черты пациента, которые могут указывать на то, что его дыхательные пути могут быть затруднены. Эти предикторы «трудных дыхательных путей» помогают анестезиологу разработать стратегию обеспечения проходимости дыхательных путей, которая может включать в себя наличие дополнительных материалов и рабочей силы или даже выполнение интубации «в сознании», когда пациенту, находящемуся под седацией, проводят ЭТТ с помощью специального инструментария при спонтанном дыхании.
Другие серьезные осложнения, как правило, возникают у конкретных пациентов и ситуаций.Примеры включают опасно повышенное кровяное давление или частоту сердечных сокращений у пациента с плохо функционирующим сердцем или повышенное внутричерепное давление (давление на головной мозг) у пациента с большой опухолью или аневризмой.
Надгортанный воздуховод (SGA) (например, воздуховод с ларингеальной маской)
Надгортанный дыхательный путь, или SGA, представляет собой пластиковую трубку с большой манжетой, которая помещается в заднюю часть глотки и располагается над отверстием в трахею (дыхательное горло). Это альтернатива эндотрахеальной трубке, которую можно использовать в определенных ситуациях.Он стал более популярным, так как его можно быстро установить, у него реже возникает боль в горле и он позволяет пациенту легко дышать самостоятельно. На рынке существует множество SGA. Как и в случае с эндотрахеальной трубкой, SGA вводят после того, как пациент полностью заснет и потеряет сознание. Размещение SGA зависит от поставщиков и производителей. Большинство из них предназначены для установки без использования лезвия ларингоскопа.
Затем вводят анестезирующие газы и кислород, чтобы пациент находился под наркозом.После завершения операции подача анестезирующих газов отключается, а SGA удаляется после того, как пациент удостоверится в том, что он дышит адекватно самостоятельно.
Противопоказания SGA
Поскольку SGA находится над отверстием трахеи (трахеи), газы также могут доставляться в желудок через пищевод (пищевод), особенно если пациент находится на ИВЛ (анестезиолог обеспечивает дыхание пациента) через SGA. . Это также означает, что все, что отрыгивается, потенциально может попасть в легкие.Попадание содержимого желудка в легкие называется аспирацией, и риск ее возникновения выше у некоторых пациентов. К таким пациентам относятся люди с умеренным или тяжелым рефлюксом, те, кто принимал пищу в течение предыдущих 6-8 часов, беременные женщины и больные диабетом, чей желудок не опорожняется должным образом. Для этих пациентов SGA небезопасна, и оправдана интубация с установкой эндотрахеальной трубки.
Другие ситуации, в которых использование SGA противопоказано:
- Положение на животе (операция, выполняемая в положении пациента лежащим на животе) делает очень трудной или невозможной регулировку или замену SGA в случае его смещения.

- Лапароскопическая хирургия — высокое давление, создаваемое в брюшной полости, затрудняет вентиляцию легких с помощью SGA.
- Хирургия, требующая тщательного контроля дыхания, включает операции на головном мозге, сердце и грудной клетке.
- Операция в носу или во рту – кровь может капать с места операции на голосовые связки или в легкие и вызывать раздражение; сам SGA может мешать хирургическому участку
- Ожирение. SGA можно использовать у пациентов с ожирением, но увеличение мягких тканей в дыхательных путях и шее может затруднить правильное размещение SGA.Дополнительный вес живота также может затруднить вентиляцию, подобно давлению, создаваемому при лапароскопической хирургии. Частота перехода на эндотрахеальную трубку выше в этой популяции.
Осложнения установки SGA
Наиболее распространенная проблема с размещением SGA заключается в том, что устройство недостаточно хорошо прилегает или герметизируется для подачи достаточного количества анестезирующих газов и кислорода. В этой ситуации SGA удаляют и устанавливают эндотрахеальную трубку.
В этой ситуации SGA удаляют и устанавливают эндотрахеальную трубку.
Как упоминалось выше, существует риск аспирации. Аспирация может привести к затруднению доставки кислорода в легкие, повреждению легких кислым содержимым желудка или пневмонии.
Боль в горле и небольшие порезы во рту все еще возможны при установке SGA, но, как правило, менее неприятны и проходят быстрее, чем при интубации.
Также возможно повреждение нервов в горле и шее. Это может произойти из-за чрезмерного надувания манжеты, оказывающего давление на окружающие нервы.Это нежелательное явление в настоящее время изучается больше, но его частота очень низка и не препятствует рутинному использованию АВП.
Шесть вещей, которые нужно знать перед наркозом
Мысль о том, что перед операцией нужно принимать успокоительное, по понятным причинам нервирует. Заставит ли анестезия признаться в своих самых сокровенных секретах? Тяжело просыпаться после операции? Анестезиолог Джон Мейзингер, доктор медицинских наук, рассказывает о фактах, которые вам необходимо знать перед процедурой.
1.Большинство пациентов встречаются со своим анестезиологом перед операцией
В большинстве случаев пациент встречается со своим анестезиологом до операции.
«Когда пациенты приходят в больницу на операцию, они встречаются с анестезиологом, который обсуждает тип анестезии, который им понадобится для операции», — говорит д-р Мейзингер.
2. Большинство пациентов получают общую анестезию
Большинство людей получают общую анестезию, которая является самой глубокой формой анестезии, и на время операции они теряют сознание.
Общая анестезия достигается за счет использования нескольких препаратов. Эти лекарства первоначально вводятся внутривенно, а затем переходят на ингаляционные анестетики, когда пациент спит.
Эти лекарства включают:
3. Анестезия для каждого пациента индивидуальна
Когда анестезиолог встречается с пациентом, он или она разрабатывает индивидуальный план для нужд этого человека.
«Каждый пациент отличается тем, что мы должны дать ему для анестезии», — объясняет д-р. Майзингер. «Пациенты старшего возраста и с большим количеством заболеваний часто нуждаются в меньшем количестве лекарств или других типов лекарств по сравнению с более молодыми и здоровыми людьми».
Майзингер. «Пациенты старшего возраста и с большим количеством заболеваний часто нуждаются в меньшем количестве лекарств или других типов лекарств по сравнению с более молодыми и здоровыми людьми».
4. Учитывается предшествующий опыт пациента с анестезией
«Пациентов часто беспокоит количество введенных лекарств и то, как легко они потом проснутся от анестезии», — говорит он. «Мы нередко меняем лекарства в зависимости от их опыта в прошлом, чтобы на этот раз убедиться, что они бодрствуют и бодрствуют, как только могут.
5. Доступны более легкие методы седации
Для определенных процедур анестезиологи могут использовать более легкую форму анестезии, называемую глубокой седацией или контролируемой анестезией.
«При этом типе седации нам не нужно устанавливать дыхательную трубку, и мы можем просто вводить лекарства через капельницу», — говорит д-р Мейзингер.
После глубокой седации пациенты могут вспомнить, что слышали голоса или ненадолго открывали глаза, но во время процедуры они чувствуют себя комфортно и безболезненно.
6. Анестезия не заставит вас признаться в своих самых сокровенных секретах
«Пациенты иногда беспокоятся о приеме лекарств, которые могут заставить их говорить вещи, о которых они потом сожалеют», — говорит д-р Мейзингер.
Нормально чувствовать себя расслабленным во время наркоза, но большинство людей не говорят ничего необычного.
Будьте уверены, даже если вы скажете что-то, что обычно не сказали бы под действием седативных средств, говорит доктор Мейзингер, «это всегда остается в операционной.Мы знаем, что пациент принимает дополнительные лекарства, и нас это совершенно не беспокоит».
Нужно записаться на прием к врачу Пьемонта? Экономьте время, бронируйте онлайн.
.

 д.) патологии
д.) патологии
 Больной при этом находится в сознании. Применяется при небольших операциях и в тех случаях, когда противопоказан общий наркоз.
Больной при этом находится в сознании. Применяется при небольших операциях и в тех случаях, когда противопоказан общий наркоз./operating-nurse-soothing-patient-on-table-in-operating-room-596435375-57ab2f223df78cf4597c4dc7.jpg)
 Другие шаги, которые вы предпримете, будут определяться вашими встречами с медицинской командой, включая врача-анестезиолога.
Другие шаги, которые вы предпримете, будут определяться вашими встречами с медицинской командой, включая врача-анестезиолога. Предоставьте список всех рецептурных и безрецептурных лекарств, добавок и витаминов, которые вы принимаете. Ваш врач-анестезиолог может посоветовать вам прекратить прием некоторых из них.
Предоставьте список всех рецептурных и безрецептурных лекарств, добавок и витаминов, которые вы принимаете. Ваш врач-анестезиолог может посоветовать вам прекратить прием некоторых из них.
 Если у вас не только местная анестезия, вам могут запретить есть и пить после полуночи перед процедурой. Это связано с редким риском попадания пищи или жидкости из желудка в легкие, когда вы находитесь под седацией или общей анестезией. Попросите вашего врача анестезиолога для руководства; вам могут сказать, что вы можете пить прозрачные жидкости и принимать обычные лекарства.
Если у вас не только местная анестезия, вам могут запретить есть и пить после полуночи перед процедурой. Это связано с редким риском попадания пищи или жидкости из желудка в легкие, когда вы находитесь под седацией или общей анестезией. Попросите вашего врача анестезиолога для руководства; вам могут сказать, что вы можете пить прозрачные жидкости и принимать обычные лекарства.