Анестезия при операциях на кисти и предплечье путем однократных, двукратных или многократных инъекций вблизи нервов в подмышечной впадине
Вопрос обзора
В этом обзоре сравнивали эффекты, вызываемые однократной, двукратной и многократными (три или четыре) инъекциями местного анестетика вокруг нервов в подмышечной впадине для обеспечения регионарной анестезии при операциях на кисти, запястье или предплечье у взрослых.
Актуальность
Введение местного анестетика в ткани, окружающие нервы в подмышечной впадине, является распространенным способом регионарной анестезии при операциях на кисти, запястье или предплечье. Это связано с тем, что в подмышечной впадине крупные нервы, отвечающие за нижнюю часть руки, находятся вблизи друг от друга, и их легче обнаружить. Этот тип анестезии называется подмышечной блокадой плечевого сплетения. Сами же нервы обнаруживаются с помощью иглы, с использованием различных методов, в том числе нейростимуляции (электрический ток пропускается через иглу, чтобы стимулировать нерв и провоцировать движение мышц), фасциальным (прокол оболочки вокруг нервов) или трансартериальным доступами (прокол артерии рядом с нервами).
Характеристика исследований
Мы провели поиск литературы, опубликованной по апрель 2016 года, и выявили 22 рандомизированных контролируемых испытания для включения в этот обзор. Эти испытания включали 2193 участника, которым была проведена регионарная анестезия при операции на кисти, запястье, предплечье или локтевом суставе. В испытаниях использовались методы, которые в целом были адекватными и не влияли на валидность результатов.
Основные результаты
В 9 испытаниях сравнивали двукратные и однократные инъекции. В них было обнаружено, что у пациентов, получивших двукратную инъекцию, на 45% снизился риск необходимости в дополнительной анестезии. В 4 исследованиях, в которых нервы обнаруживали с использованием более точного метода, нейростимуляции, результаты были более определенными. В 9 испытаниях, посвященных сравнению многократных и однократных инъекций, а также в 12 испытаниях, посвященных сравнению многократных и двукратных инъекций, значимо сократился риск необходимости в дополнительной анестезии в группах многократных инъекций (на 75% ниже по сравнению с однократной и на 73% ниже по сравнению с двукратной инъекцией). Кроме того, у пациентов в группе многократных инъекций на 47% была снижена вероятность почувствовать боль от хирургического жгута по сравнению с группой двукратных инъекций. Других статистически значимых различий относительно осложнений или дискомфорта у пациентов во всех группах сравнения выявлено не было. Для выполнения однократных и двукратных инъекции требовалось меньше времени, чем для многократных, однако это не способствовало снижению общего времени, необходимого для достижения адекватного хирургического наркоза.
В 9 испытаниях, посвященных сравнению многократных и однократных инъекций, а также в 12 испытаниях, посвященных сравнению многократных и двукратных инъекций, значимо сократился риск необходимости в дополнительной анестезии в группах многократных инъекций (на 75% ниже по сравнению с однократной и на 73% ниже по сравнению с двукратной инъекцией). Кроме того, у пациентов в группе многократных инъекций на 47% была снижена вероятность почувствовать боль от хирургического жгута по сравнению с группой двукратных инъекций. Других статистически значимых различий относительно осложнений или дискомфорта у пациентов во всех группах сравнения выявлено не было. Для выполнения однократных и двукратных инъекции требовалось меньше времени, чем для многократных, однако это не способствовало снижению общего времени, необходимого для достижения адекватного хирургического наркоза.
В целом, есть доказательства высокого качества, показывающие, что многократные инъекции анестетика вблизи трех или четырех нервов в подмышечной впадине обеспечивают более полную анестезию при операциях на кисти и предплечье, чем одна или две инъекции. Однако, доказательств относительно значимых различий по другим исходам, включая безопасность, недостаточно.
Однако, доказательств относительно значимых различий по другим исходам, включая безопасность, недостаточно.
Что такое анестезия
Что такое общая анестезия?
Общая анестезия (ранее называли наркоз) – это искусственно вызванное подобное глубокому сну обратимое состояние, при котором подавлены любые (в том числе и болевые) ощущения и отключено сознание пациента, расслаблены мышцы тела. Пациент не помнит то, что происходило во время наркоза. Данное состояние поддерживает врач-анестезиолог во время оперативного вмешательства путем введения определенных лекарственных средств для анестезии (анестетики). Как правило, после выполнения заблаговременной премедикации (чаще всего это прием успокоительных средств) общая анестезия начинается с введения быстродействующего снотворного медикамента через венозный катетер, установленный в периферическую вену для введения лекарств и растворов.
Общая анестезия может поддерживаться разными путями:
- повторяющимся либо постоянным введением лекарственных средств через венозный катетер (внутривенный наркоз).
 При тотальной внутривенной анестезии средство для анестезии подается исключительно внутривенно и в дыхательную смесь не добавляется испаряемый анестетик или газ. Про эту анестезию Вам детальнее расскажет врач анестезиолог-реаниматолог.
При тотальной внутривенной анестезии средство для анестезии подается исключительно внутривенно и в дыхательную смесь не добавляется испаряемый анестетик или газ. Про эту анестезию Вам детальнее расскажет врач анестезиолог-реаниматолог. - при помощи маски, которую прикладывают на область рта и носа (общая анестезия с помощью лицевой маски).
- при помощи ларингеальной (гортанной) маски, которая проводится через рот, располагается в глотке и прикрывает вход в гортань, или
- с помощью дыхательной трубки, которая помещается через рот в дыхательные пути (в трахею) (общая анестезия с искусственной вентиляцией легких через установленную в трахее трубку).
В последних трех случаях используется ингаляционный анестетик. Общим свойством ингаляционных анестетиков является способность очень быстро удаляться через легкие из организма, что способствует быстрому пробуждению после анестезии и меньшему угнетению сознания (сонливости, заторможенности) в первые сутки после проведенной анестезии.
Через дыхательную маску, ларингеальную маску, интубационную трубку будет подаваться воздух и/или кислород и, при необходимости, испаряемый анестетик. Использование масок и трубок позволяет также осуществлять искусственное дыхание с помощью наркозно-дыхательного аппарата, что необходимо при полной миорелаксации (расслаблении мышц при проведении операции), так как расслабляется и главная дыхательная мышца — диафрагма . При анестезии с интубацией трахеи снижается риск заброса слюны или опасного кислого желудочного содержимого в легкие (аспирация). Ларингеальная маска и интубационная трубка используются только тогда, когда Вы уже находитесь в состоянии общей анестезии, для поддержания проходимости дыхательных путей, так как в той или иной мере во время анестезии нарушается самостоятельное дыхание пациента. Для проведения трубки и, возможно, для постановки ларингеальной маски требуется введение расслабляющего мускулы средства (миорелаксант).
Окончание анестезии
По окончании оперативного вмешательства подача анестетика прекращается, Вы медленно выходите из наркоза, как будто пробуждаетесь после глубокого сна. Далее анестезиолог наблюдает за Вами и, если жизненные показатели стабильные, сознание восстановлено и угрожающих жизни состояний не наблюдается, Вы будете переведены обратно в отделение. После долгих и тяжелых оперативных вмешательств может потребоваться перевод в отделение реанимации для интенсивного наблюдения и лечения. Для защиты от падений и повреждений в непосредственном послеоперационном периоде может по требоваться ограничение двигательной активности, а именно применение боковых решеток кровати и мягкая фиксация конечностей.
Местная анестезия
При местной анестезии обезболивающее средство вводится непосредственно в область оперативного вмешательства (проводится хирургами). При регионарной анестезии обезболивающее средство вводиться на расстоянии от места вмешательства вблизи нервов, иннервирующих операционное поле. При этом на определенное время блокируется болевая чувствительность обезболенной части тела, временно выключается или ограничивается двигательная активность. В отличие от общей анестезии пациент остается в сознании и доступен контакту, однако при этом нет никаких болевых ощущений. Эти методы анестезии также требуют от анестезиолога пристального наблюдения за состоянием пациента, его жизненными показателями, как и при общей анестезии. При необходимости пациент дополнительно получает легкое успокоительное средство или снотворное. Это может ограничивать воспоминания об операции. По обстоятельствам дополнительно вводятся сильные обезболивающие препараты.
При этом на определенное время блокируется болевая чувствительность обезболенной части тела, временно выключается или ограничивается двигательная активность. В отличие от общей анестезии пациент остается в сознании и доступен контакту, однако при этом нет никаких болевых ощущений. Эти методы анестезии также требуют от анестезиолога пристального наблюдения за состоянием пациента, его жизненными показателями, как и при общей анестезии. При необходимости пациент дополнительно получает легкое успокоительное средство или снотворное. Это может ограничивать воспоминания об операции. По обстоятельствам дополнительно вводятся сильные обезболивающие препараты.
Во время регионарной анестезии обезболивающее средство может вводиться однократно, а также многократно либо непрерывно через тонкий катетер.
Методики регионарной анестезии.
Спинальная анестезия
Обезболивающее средство вводится через тонкую иглу, которую проводят в области нижней части спины между позвонками до субарахноидального пространства (окружающее спинной мозг). Далее местный анестетик смешивается с ликвором (прозрачная жидкость, заполняющая субарахноидальное пространство), блокирует проведение болевой импульсации по нервам, передающим болевой сигнал в спинной мозг. Игла извлекается. Действие лекарства начинается почти сразу после инъекции, продолжается несколько часов. Количество местного анестетика минимальное.
Далее местный анестетик смешивается с ликвором (прозрачная жидкость, заполняющая субарахноидальное пространство), блокирует проведение болевой импульсации по нервам, передающим болевой сигнал в спинной мозг. Игла извлекается. Действие лекарства начинается почти сразу после инъекции, продолжается несколько часов. Количество местного анестетика минимальное.
Эпидуральная анестезия
В области спины через полую иглу в эпидуральное пространство (находится снаружи позвоночного канала, в котором находится спинной мозг, окруженный, в свою очередь, спинальным пространством) проводится тонкий катетер. Игла извлекается. Далее врач вводит лекарство через катетер. Оно распространяется по эпидуральному пространству в области проходящих нервов, блокируя болевые ощущения, обезболивая определенный регион тела пациента. В зависимости от вида оперативного вмешательства введение лекарства производится на уровне грудного или поясничного отдела позвоночника. Действие обезболивающих средств начинается через 15-30 минут и продолжается несколько часов. Этот вид анестезии успешно используется для обезболивания пациентов в послеоперационном периоде, так как один раз установленный катетер позволяет неоднократно вводить местный анестетик (до 5 суток). При этом виде анестезии требуется большее количество анестетика.
Действие обезболивающих средств начинается через 15-30 минут и продолжается несколько часов. Этот вид анестезии успешно используется для обезболивания пациентов в послеоперационном периоде, так как один раз установленный катетер позволяет неоднократно вводить местный анестетик (до 5 суток). При этом виде анестезии требуется большее количество анестетика.
К сожалению, не всегда методы регионарной анестезии позволяют достичь полного освобождения от болевых ощущений, поэтому в таких случаях оперативное вмешательство проводится под общей анестезией. Для определенных операций применяется сочетание регионарной и общей анестезии. При этом требуется меньше анестетиков, пациент быстрее пробуждается, уменьшаются болевые ощущения в послеоперационном периоде.
Вид общей анестезии выбирает врач анестезиолог-реаниматолог совместно с пациентом, безусловно учитывая особенности и потребности хирургического вмешательства.
Более подробную информацию об особенностях предлагаемой анестезии, её преимуществах и возможных осложнениях Вам расскажет врач-анестезиолог.
Загадка людей, на которых не действует местная анестезия
- Крис Баранюк
- BBC Future
Автор фото, Thinkstock
Некоторые люди не реагируют на введение местной анестезии, и это означает, что им приходится переносить различные стоматологические и медицинские манипуляции без обезболивания. Обозреватель BBC Future попытался понять, почему так происходит.
У Лори Лемон есть необычная особенность, которой удивляются многие врачи. Однажды она обратилась в клинику Майо в Джексонвилле, штат Флорида, для удаления липомы — доброкачественной подкожной опухоли из жировых отложений, появившейся у нее на локте.
Для этой процедуры необходимо было обезболить участок вокруг опухоли, однако по какой-то необъяснимой причине сделать это оказалось невозможно.
«Какие бы препараты и способы их введения они не использовали, ни один из них не подействовал», — говорит она.
Анестезиолог клиники Стивен Кленденен это подтверждает. «Ее нервы были буквально залиты местным анестетиком, но это не помогло», — вспоминает он.
Возможно, врачей это и удивило, но только не Лемон. С проблемой резистентности к местным анестетикам она сталкивалась всю свою сознательную жизнь.
Первый случай произошел десятки лет назад на приеме у стоматолога, когда ей было около семи лет.
«Врачи начали выполнять все необходимые действия, а я, будучи очень смирным ребенком, просто подняла руку и сказала, что все чувствую», — говорит она.
Вторая инъекция местного анестетика также не возымела никакого эффекта. «В итоге я просто кричала и плакала без остановки», — вспоминает Лемон.
Кленденен, лично убедившийся в том, какими последствиями эта резистентность к анестетикам чревата для его пациентки, решил изучить этот вопрос поподробнее.
В медицинской литературе он нашел всего несколько упоминаний о странных случаях, когда пациенты заявляли о том, что местный анестетик на них не действует.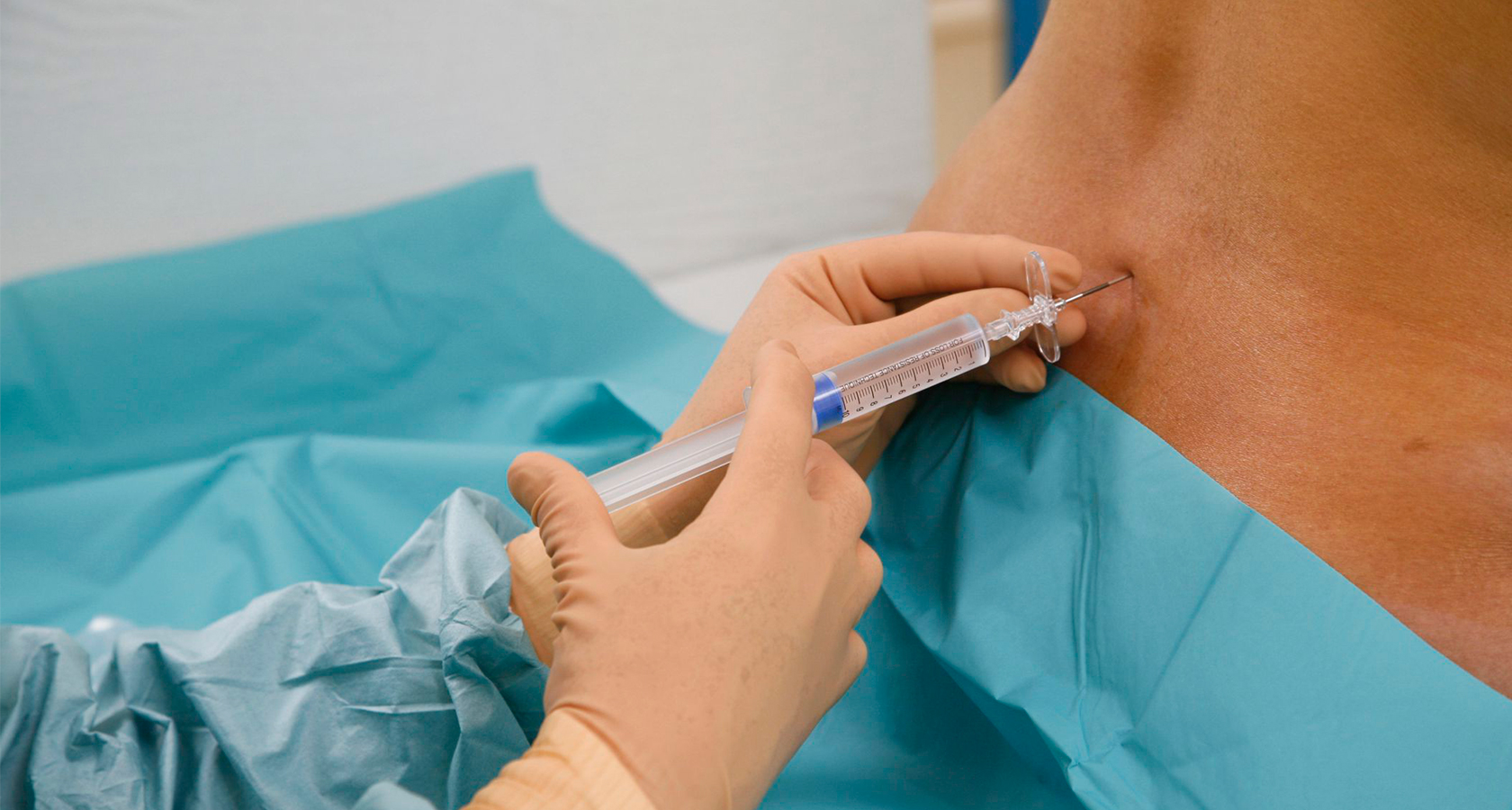
Оказалось, что никто понятия не имеет, что с этими пациентами не так. Никаких сведений о том, какие механизмы вызывают эту резистентность, ни о способах ее лечения, ему не встретилось.
Тем не менее новое генетическое исследование с участием Лемон и ее семьи может помочь нам разгадать эту загадку.
Автор фото, Thinkstock
Подпись к фото,Пациенты с резистентностью к местной анестезии могут выбрать общий наркоз, который представляет собой намного более сложную процедуру
Алан Хаким и его коллеги из больницы Университетского колледжа Лондона стали одними из первых ученых, поднявших этот вопрос.
Хаким оказывал помощь в управлении клиникой для людей с синдромом Элерса-Данлоса (СЭД). Это группа очень редких генетических заболеваний, характеризующихся дефектами соединительной ткани и сопровождающихся гипермобильностью суставов, появлением синяков и усталостью.
Хаким выяснил, что некоторые из этих пациентов жаловались на резистентность к местной анестезии. Обезболивание на них не действовало, и им приходилось терпеть боль.
Обезболивание на них не действовало, и им приходилось терпеть боль.
«Нам стало очевидно, что вопрос об этом следует задавать каждому пациенту, поступающему в клинику», — вспоминает Хаким, в 2005 году выступивший в роли соавтора краткого отчета о результатах исследования.
Хаким написал об этой проблеме 11 лет назад, однако, по его словам, официальное медицинское исследование причин резистентности к местным анестетикам в тех случаях так и не было проведено.
Тем не менее появилось несколько теорий. Одна гипотеза гласит, что ткани у пациентов с СЭД немного отличаются от тканей здоровых людей, и это может влиять на всасывание анестетика.
Местное обезболивание достигается за счет блокирования натриевых каналов. Эти каналы обеспечивают прохождение положительно заряженных ионов натрия — а с ними и ощущения боли — к нервным клеткам.
Впрочем, механика этого процесса до конца не изучена. Если нам удастся выяснить все его детали, мы сможем понять, почему на некоторых пациентов определенные лекарства — например, артикаин, а не лидокаин — действуют лучше.
Автор фото, Science Photo Library
Подпись к фото,Врачи до сих пор пытаются понять, как различия в строении периферической нервной системы могут приводить к этим странным симптомам
Согласно одной из теорий, артикаин более эффективен потому, что лучше растворяется в жирах (липидах) и лучше проникает через мембраны нервов.
Кроме того, возможно, что нервные окончания у эти пациентов могут находиться чуть в стороне от места, где они в норме должны располагаться. Так, стоматологи иногда решают эту проблему, изменив место инъекции.
Иногда местный анестетик вводится в ткань подкожно (этот способ называют инфильтрацией), а иногда — непосредственно в нерв или рядом с ним (нервная блокада).
В последнем случае анестетик от места блокады распространяется по нервной системе, проникая непосредственно в нервные клетки.
Этот способ применяется в стоматологии в том случае, если зуб придется сверлить очень долго, так как могут быть затронуты другие нервы, и анестетику не нужно будет проникать через множество слоев ткани, чтобы достигнуть их.
Однако достоверные данные об этом практически отсутствуют. Авторы статей, описывающих причины резистентности пациентов с СЭД к местным анестетикам, не углубляются в подобные детали.
«Они не уточняют, какой именно способ оказался неэффективным — инфильтрация или нервная блокада», — отмечает Джоэл Уивер, стоматолог-анестезиолог из Университета штата Огайо.
Хаким говорит, что работа, проделанная им и его коллегами, помогла врачам и стоматологам понять, что резистентность к местной анестезии — это реальная проблема.
Тем не менее, многие все еще не слышали о ней и реагируют скептически, когда им впервые говорят, что такое явление существует.
Дженни Моррисон, медсестра, которая работает с СЭД-пациентами и сама страдает от этого синдрома, знает об этом не понаслышке.
«Анестезия действует всего несколько минут, и ее эффект очень быстро ослабевает, — говорит она. — На кого-то она не действует совсем, а на меня — примерно 10 минут».
Пациенты говорили ей, что их врач или стоматолог просто не верили, когда им говорили, что местная анестезия не действует.
Благотворительная организация Ehlers-Danlos UK опубликовала информацию, которую пациенты могут показать своему врачу, чтобы объяснить эту проблему с точки зрения современной медицины.
Моррисон считает, что это может помочь, однако отношение врачей к этой проблеме не изменится до тех пор, пока масштабное официальное исследование не подтвердит существование этого явления у достаточно большой выборки пациентов.
«Мне кажется, врачи не примут это до тех пор, пока не появятся достаточные доказательства», — говорит она.
Лори Лемон говорит, что тоже сталкивалась с подобным отношением. Помимо стоматолога и других более поздних процедур, она вспоминает и другие связанные с хирургией случаи, когда ей пришлось терпеть боль.
Она приводит пример катетеризации сердца, при которой длинная тонкая трубка вводится в сердце пациента через вены.
«Мне пришлось перенести катетеризацию сердца, хотя я чувствовала все, что со мной делали, — говорит она. — Такого никому не пожелаешь».
«Миссенс-мутация»
Но в случае Лемон есть еще кое-что удивительное: у нее никогда не диагностировали СЭД. Могут ли существовать другие причины ее резистентности к анестетикам?
Именно такой вопрос задал себе Стивен Кленденен, как только начал изучать ее медицинскую карту.
Его сын Нэйтан, работавший в медицинской школе Йельского университета, предположил, что во всем может быть виновата генетика.
Результатом их коллективного исследования стала новая работа, которая дает основания полагать, что резистентность к анестетикам намного более распространена, чем мы привыкли думать.
Они спросили у других членов семьи Лемон, сталкивались ли они с подобной проблемой. Оказалось, что у ее матери и сводной сестры по матери была резистентность к анестезии, хоть и не так ярко выраженная, а у отца — не было.
Следующим шагом стал анализ генома членов семьи. Когда Кленденен и его коллеги провели его, они обнаружили генетический дефект, связанный с одним из натриевых каналов, известным как «натрий 1.5».
Мутировавший ген, получивший название SCN5A, отвечает за выработку белка NaV1.5, который является основным компонентом этого канала.
Этот тип мутации называют «миссенс-мутацией», и это означает, что у людей с подобной генетической особенностью одна из аминокислот в этом белке заменяется другой, и это может повлиять на его функции.
Так, например, у людей с серповидно-клеточной анемией схожая мутация приводит к образованию дефектного гемоглобина — белка, отвечающего за перенос кислорода в крови.
«Мы изучили генетическую сторону явления и удивились: у ее матери был такой же генетический дефект», — рассказывает Кленденен.
То же самое обнаружилось и у ее сводной сестры по матери, но не у отца, который не жаловался на резистентность к анестезии.
Однако натриевые каналы 1.5 подробно изучались лишь в сердечной ткани, а не в периферических нервах, к которым применяют местную анестезию.
Автор фото, Thinkstock
Подпись к фото,Стоматологи могут использовать разные препараты или вводить анестетик в другую часть ткани, но это не всегда дает желаемый результат
Тем не менее химический тест сразу же показал, что натриевые каналы 1.5 присутствуют и в периферических нервах, а это значит, что в теории связанный с ними генетический дефект мог подавлять действие анестетика на соответствующие участки тела.
Пока неизвестно, какое именно влияние оказывает эта мутация, но можно предположить, что из-за нее натриевые каналы остаются открытыми, и, несмотря на применение местного анестетика, сигналы продолжают поступать в мозг.
Как правило, анестетик блокирует прохождение натрия по каналу, и нерв не передает болевой сигнал. Однако Кленденен признает, что детали этого механизма все еще остаются загадкой.
Кленденен говорит, что после того, как он представил свою работу на недавней конференции, с ним связались несколько врачей, у которых тоже были пациенты с необъяснимой на тот момент резистентностью к местной анестезии.
Один врач рассказал ему, как однажды провел пациенту не менее пяти процедур нервной блокады, но результата так и не получил.
Алан Хаким называет это исследование потрясающим. Он отмечает, что, определив генетические различия, которые могут оказывать влияние на ионные каналы в нервной системе, мы сможем усовершенствовать способы лечения пациентов, страдающих от резистентности к анестезии.
«Это может быть очень полезно для того, чтобы определить, какие медикаменты следует использовать, и насколько эффективными они будут», — говорит он.
Хаким подчеркивает, что размер выборки в текущем исследовании ограничивается всего одной семьей, и поэтому результат необходимо будет перепроверить.
Кленденен планирует привлечь к исследованию других пациентов, страдающих от резистентности к местным антибиотикам, чтобы проверить, есть ли у них эта генетическая особенность.
Он также хочет изучить влияние местного антибиотика на клетки с указанным генетическим дефектом.
Лемон очень хвалит его работу и клинику Майо. Она говорит, что уже просто боится говорить врачам о том, что во время хирургических манипуляций что-то может пойти не так, но старается относиться к этому с юмором.
«Я чувствую себя одним из людей Икс, — шутит она. — У меня тоже есть мутировавшие гены».
У тех, кому приходится терпеть инвазивные процедуры в кабинете врача без обезболивания или использовать общий наркоз только для того, чтобы полечить зубы, вскоре может появиться повод надеяться на перемены.
«Очень важно, чтобы эта проблема не замалчивалась, — говорит Кленденен. — Люди не верят этим пациентам, и это прискорбно. Даже некоторые из моих коллег, с которыми я говорил об этом, заявляют, что не верят в это».
Лечить без боли: что такое современная анестезия
Сегодня миллионам людей проводят наркоз. А ведь еще несколько десятков лет назад необходимость перенести операцию считалась одной из величайших человеческих бед – возможность умереть во время нее от боли была очень высокой. Зачастую от болевого шока пациентов спасала лишь быстрота хирурга. Например, известно, что великий хирург Николай Пирогов тратил на ампутацию ноги всего 4 минуты, а молочные железы удалял за полторы. Первый наркоз во время операций был применен в середине 19 века. С тех пор анестезия прошла огромный путь развития и превратилась в технологичную медицинскую отрасль, а операции лишены такого фактора, как боль.
О том, какие виды анестезии применяются в настоящее время, как они работают, и может ли пациент неожиданно «проснуться» во время операции, мы поговорили с заведующим отделением анестезиологии и реанимации №1 Андреем Макаровым.
«Анестезия» или «наркоз»?
Анестезия – более широкое понятие, чем наркоз. Это общее название разных видов обезболивания. Существует несколько видов анестезии, и одним из них является наркоз, то есть общая анестезия. Это самый сильный и часто используемый во время операций вид процедуры. Наркоз делает пациента невосприимчивым к внешним раздражителям и является по существу искусственной комой. Кроме общей, применяют регионарное обезболивание, то есть анестезию отдельных частей тела.
Как работает общая анестезия?
Анестезия устраняет сознание, болевые ощущения, мышечное напряжение и рефлексы на хирургические раздражители. В отличие от тех времен, когда применялась эфирная анестезия, мы теперь можем выборочно отключать различные компоненты с помощью специальных лекарств. Это приводит к значительному уменьшению побочных эффектов, пациент значительно быстрее и приятнее засыпает и пробуждается от наркоза.
Наркоз осуществляется путем введения специальных препаратов в вену. Пациент засыпает в течение нескольких секунд. Во время операции общая анестезия поддерживается либо путем вдыхания анестетика, который всасывается и выводится через легкие, либо постоянной внутривенной подачей препарата.
Во время общей анестезии пациент не дышит самостоятельно из-за расслабления мышц и поэтому находится под наблюдением врача. Для определенных и длительных процедур дыхательная трубка вставляется в трахею (интубационная анестезия) и удаляется перед пробуждением пациента. Эта мера защищает дыхательные пути от выделений и желудочной кислоты. Из всех этих манипуляций пациент ничего не чувствует, находясь в глубоком сне.
Анестезия настолько хорошо контролируется, что мы можем повлиять на момент времени пробуждения пациента практически до минуты, с тем, чтобы он проснулся через несколько минут после окончания операции.
Как работает регионарная анестезия (анестезия отдельных частей тела)?
Некоторые виды операций проводится под регионарной анестезией — обезболиванием определенных областей тела. Передача ощущения боли от места операции в мозг прерывается, так что боль больше не может ощущаться.
После инъекции местного анестетика, с небольшой задержкой по времени, начинается анестезия соответствующей области тела. При этом пациент испытывает ограниченную подвижность в анестезированной области, потому что мускулатура частично или полностью парализована. Обезболивающий эффект длится от двух до шести часов, иногда дольше, в зависимости от типа анестетика. Регионарная анестезия особенно подходит для процедур на конечностях (руки, ноги) и в нижней части живота.
Если операция выполняется на колене, бедре или на нижних органах брюшной полости (мочевой пузырь, простата, пах или кишечник), выполняется спинальная анестезия. Анестетик вводят очень тонкой иглой сзади в область поясничного отдела позвоночника в спинномозговую жидкость. Это вызывает анестезию нижней половины тела примерно на уровне пупка.
Общая анестезия или регионарная анестезия — что лучше?
На этот вопрос нельзя ответить однозначно. Ответ зависит от типа операции, от сопутствующих заболеваний и индивидуальных особенностей пациента.
Кто заботится о пациенте во время анестезии?
Во время анестезии рядом с пациентом всегда находятся анестезиолог и медсестра-анестезист. Это специалисты, которые контролируют уровень давления, эффективность дыхания и даже глубину сна.
Можно ли проснуться под общей анестезией?
Существует распространенный страх проснуться во время операции чувствовать все, что с тобой происходит. Фактически, при современном уровне медицины это невозможно. В своей работе мы используем специальные датчики, которые показывают уровень глубины анестезии, то есть можем оценить, насколько глубоко человек спит и при необходимости скорректировать анестезию.
Как подготовиться к анестезии?
• Вы не должны есть или пить как минимум за шесть часов до операции, чтобы избежать рвоты под наркозом. Исключением является употребление воды при необходимости в небольших количествах за два часа до операции.
• Вы должны воздерживаться от курения, потому что это способствует производству кислого желудочного сока.
• Также должны быть сняты украшения и зубные протезы.
Наши женщины наводят красоту и перед операцией, но есть несколько моментов, которые нельзя делать:
• Нельзя идти на операцию с накрашенными или наращенными ногтями. Во время операции анестезиолог измеряет содержание кислорода в крови с помощью датчика, который крепится на ногтевую пластину. При наличии лака или накладных ногтей прибор может не сработать или будет неверно показывать значение.
• Противопоказан макияж: применение косметики в сочетании с лекарственными препаратами может вызвать развитие разнообразных аллергических реакций, а попадание косметических средств на глаза, когда пациент находится под наркозом, может вызвать конъюнктивит.
Чувствуется ли боль после операции?
Определенное количество боли является частью каждой хирургической операции. Тем не менее, вы можете рассчитывать на помощь специалистов, чтобы уменьшить боль до приемлемого уровня. Для необычно сильных болей у нас есть специальные варианты лечения.
В некоторых случаях в нашем Центре мы сразу после операции устанавливаем пациенту насос КПА (КПА = контролируемая пациентом анальгезия). Это шприцевой насос, который доставляет определенное количество обезболивающего к нерву или к зоне боли с помощью кнопки. Это позволяет пациенту самостоятельно контролировать лечение боли. Причем технические настройки насоса исключают возможность самостоятельной передозировки анальгетиками.
В надежных руках
Ежегодно в Центре проводится более 5 000 анестезиологических пособий различной степени сложности, используются все современные анестезиологические технологии.
В нашей команде, команде отделения анестезиологии-реанимации №1 ФЦВМТ, — врачи специалисты в области анестезиологии и интенсивной терапии, а также помощники врачей – медицинские сестры-анестезисты, которые прошли дополнительное обучение по анестезиологии и интенсивной терапии. Врачи отделения приехали на работу в Центр из разных российских городов и прошли стажировки не только в крупных российских, но и во многих европейских клиниках. Наши специалисты владеют всеми современными технологиями и методиками анестезии. Конечно, мы работаем в соответствии с рекомендациями профессиональных сообществ. И к каждому пациенту подходим индивидуально. Ведь и операции проводятся очень сложные, и пациенты тоже разные. Мы работаем на операциях от новорожденных детей до пожилых людей старше 100 лет. Вес самого маленького пациента, которому выполнялась операция на сердце в нашем Центре всего 540 граммов. Самый «тяжелый пациент» весил 164 кг. И это очень большая ответственность – правильно выбрать технологию и комбинацию анестезиологического пособия. Но наши пациенты — в надежных руках.
Наркоз ингаляционный (Севоран) — полезные материала от клиники InWhite Medical
В стоматологии Инвайт Медикал у вас есть потрясающая возможность лечить зубы во сне! Это удобно и для доктора, который лечит спокойного пациента, а пациент при этом комфортно спит и ничего не чувствует. При лечении во сне пациент выходит из стрессовой ситуации, в которую он поставлен при традиционной форме лечения. Он не ощущает запаха лекарств, не видит перед глазами руки с устрашающими инструментами, не чувствует неприятных ощущений от манипуляций. Состояние пациента мониторит врач анестезиолог, который проверяет артериальное давление и сердечную деятельность пациента.
Современная, местная анестезия обеспечивает 100% отсутствие боли при лечении зубов с минимальным риском для здоровья.
Наркоз показан при психологической или психической невозможности ребенка выполнять инструкции стоматолога, обеспечивающие условия его работы. Это может быть при малом возрасте (примерно до 4 лет), непреодолимом страхе перед лечением зубов (стоматофобия) или у детей с особенностями.
Наркоз целесообразен, когда у ребенка необходимо выполнение большого объема стоматологических работ. Например, при множественном глубоком кариесе зубов. Наркоз в этом случае не необходим, а рекомендуется. Дело в том, что без наркоза посетить стоматолога придется 4-7 раз. Отрицательные эмоции у ребенка будут накапливаться, а хоть и редкие, но возможные неприятные ощущения могут привести к стоматофобии. У 1% населения этот панический страх остается на всю жизнь. Причем в этих условиях стоматологу трудно или невозможно качественно выполнить работу. Понятно, что в условиях наркоза стоматологу работать комфортно и спокойно, работу можно выполнить за одно посещение, а отрицательные эмоции у ребенка отсутствуют.
Ингаляционный наркоз проводится препаратом Севоран. Это препарат подается в легкие ребенка в составе кислородной смеси наркозно-дыхательным аппаратом со специальным испарителем. Глубина наркоза контролируется по параметрам пульса, давления, концентрации углекислого газа в выдыхаемом воздухе, электрическим сигналам головного мозга с помощью специального BIS монитора.
Препарат Севоран позволяет быстро ввести пациента в состояние медикаментозного сна и быстро заканчивает свое действие по окончании введения. В настоящее время Севоран — это один из наиболее безопасных препаратов для проведения ингаляционного наркоза детям.
Ингаляционный препарат «Севоран» не является наркотическим и не вызывает привыкания. Выход из сна наступает в течение 5-10 минут после прекращения введения препарата. После окончания действия «Севорана» в течение некоторого времени маленький пациент находится под наблюдением анестезиолога.
Преимущества:
*лечение проходит гарантированно без боли;
*отсутствует эмоциональное напряжение, так как ребенок при лечении молочных зубов под анестезией Севоран не ощущает запахов, не слышит шум бормашины, не видит медицинских инструментов и.т.д.
*повышается качество стоматологического лечения за счет применения препаратов, снижающих образование слюны.
* снижается риск осложнений после удаления зубов
* все зубы можно вылечить за один визит
Это настоящее удовольствие, когда ребенок бодр и весел, играет, отдыхает и после сна совершенно не помнит о том, что у него вообще болели зубки. Лечение во сне позволит без слез, боли и психологической травмы качественно вылечить и отреставрировать все больные зубы!
Спинальная анестезия | orto.lv
Обезболивающий медикамент путем инъекции вводится в спинномозговой канал (в место, где анатомически заканчивается спинной мозг). Как правило, для процедуры введения спинальной анестезии пациент должен находиться в сидячем положении, выгнув круглую спину и прижав подбородок к груди.
«ORTO» клиника выполняет спинальную анестезию при оперировании перекрестных связок, лодыжки и зоны стопы, а также тазобедренном протезировании. При протезировании коленного сустава спинальную анестезию комбинируют с эпидуральной.
После введения спинальная анестезия начинает действовать практически сразу. Максимальный эффект достигается спустя 20 минут и длится от 4 до 6 часов.
Что я буду чувствовать после введения анестезии?
Сразу же после введения препарата вы можете ощущать тепло, легкое онемение и ощущение тяжести в ногах. Спустя примерно 10-15 минут вы не сможете поднять ноги, они онемеют, станут тяжелыми, потеряют чувствительность.
Что я буду чувствовать во время операции?
Если запланирована длительная операция и однообразная поза, то со временем может возникнуть дискомфорт, несмотря на то, что боль вы чувствовать не будете. Дискомфорт может создать, к примеру, растяжение ноги, сильные прикосновения, окружающий шум. Если не хотите бодрствовать, анестезиолог обеспечит легкий сон во время операции. Кроме того, анестезиолог контролирует Ваш пульс, давление, дыхание и сознание.
Как я буду чувствовать себя после операции?
В течение шести часов после проведения операции вы будете чувствовать легкое онемение в ногах, в области раны может возникнуть слабая боль, восстановится подвижность конечностей. После проведения операции вплоть до утра следующего дня необходимо соблюдать постельный режим.
Спинальная анестезия считается безопасной, однако в редких случаях могут возникнуть побочные эффекты:
- в 20% случаев могут быть тошнота или рвота;
- в 20-30% случаев возникает задержка мочи, поскольку спинальная анестезия также влияет на работу мускулатуры мочевого пузыря. Как правило, при введении медикамента, расслабляющего гладкую мускулатуру, нормальное функционирование мочевого пузыря восстанавливается. При необходимости в мочевой пузырь вводится катетер;
- может зудеть и чесаться кожа. Для этой цели предусмотрены специальные препараты, снижающие проявление этого побочного эффекта;
- менее 5% людей испытывают головную боль. Чаще всего это явление затрагивает молодых и стройных людей в течение трех-семи дней после проведения спинальной анестезии. Иногда к головной боли могут добавиться тошнота и рвота. Боль бывает более выражена в вертикальном положении и когда голова наклонена вниз. Лежа на спине боли будут уменьшаться. Причина головной боли в том, что после укола в оболочке спинного мозга остается отверстие размером с иглу, через которое возможна утечка спинномозговой жидкости, в результате чего увеличивается кровоснабжение головного мозга, что и вызывает головную боль. Обычно в ближайшие шесть недель отверстие в оболочке закрывается, и головные боли пропадают. Этому процессу способствует:
- ежедневный прием жидкости как минимум 2 л;
- употребление двух чашек кофе;
- таблетки кофеина 200 мг 2 раза в день;
- Кока Кола;
- три дня постельного режима;
- болеутоляющие медикаменты.
В некоторых случаях с целью облегчения головной боли делается повторная инъекция с введением с крови самого пациента, тем самым отверстие в оболочке спинного мозга закрывается сгустком крови – blood patch. Действие начинается в течение 24 часов и имеет эффективность до 95%. Хотим Вас проинформировать, что данное побочное действие не влияет на ваше качество жизни, не увеличит частоту и силу головной боли в дальнейшем.
Эндоскопия желудка под наркозом: Гастроскопия ФГДС и колоноскопия ФКС
Эндоскопия (дословно — «осмотр изнутри») зародилась как диагностический метод. Современная аппаратура позволяет выявить очаг поражения размером от 1 мм и
прицельно получить материал для гистологического исследования.
Однако в настоящее время, благодаря усовершенствованию приборов для эндоскопического исследования, возможно проводить не только диагностические исследования, но и оперировать в просвете осматриваемых органов, в том числе радикально удалять опухоли (как доброкачественные, так и злокачественные), сохраняя при этом весь орган.
Эндоскопические методы диагностики: колоноскопия и гастроскопия стали доступны в большинстве медицинских учреждений. С их помощью специалисты выявляют воспалительные заболевания, язвенные процессы в желудочно-кишечном тракте, контролируют результаты проводимого лечения. Благодаря доступности, увеличилось количество выявляемого рака желудочно-кишечного тракта на ранних стадиях, что позволяет своевременно начать лечение и как следствие — увеличить продолжительность жизни заболевших.
Следует отметить, что ведущее значение в правильной и своевременной диагностике имеет качество оборудования, а особенно — опыт, профессионализм, эрудиция, знание международных стандартов, внимательность в работе специалистов — эндоскопистов и морфологов.
Показания для проведения эндоскопии (гастроскопии и колоноскопии) под наркозом
Показаниями для проведения эндоскопического исследования на сегодняшний день являются все заболевания, сопровождающиеся симптомами расстройства пищеварения, онкообследование и обследование перед инвазивными вмешательствами (операциями) с целью предотвращения осложнений при проведении длительной медикаментозной терапии после операции. Показания к проведению эндоскопических методов определяет лечащий врач.
Противопоказания для проведения эндоскопии под наркозом
Абсолютных противопоказаний к эндоскопическим методам исследования нет. Однако плохая подготовка пациента может стать причиной прекращения исследования и неправильной диагностики. У людей с выраженным рвотным рефлексом или низким порогом болевой чувствительности эти исследования могут стать трудно выполнимыми. Однажды испытав неприятные ощущения при проведении эндоскопии, пациенты, имея медицинские показания, отказываются от их проведения. В интернете часто можно найти очень красочно описанные «страшилки», рассказанные подобными пациентами. В таком случае на помощь «приходит» наркоз.
Эндоскопия желудка под наркозом (гастроскопия, колоноскопия) в амбулаторных условиях
В нашей Клинике реализована возможность проведения эндоскопических манипуляций под наркозом в амбулаторном порядке:
- ВКС кишечника (колоноскопия) под наркозом.
- ВГДС (гастроскопия) под наркозом.
Для этого используются современные фармакологические препараты, которые создают возможность безопасного проведения анестезиологического пособия. Кроме того, заботясь о безопасности пациента, в клинике разработан и выполняется ряд диагностических мер, которые позволяют оценить риск нежелательных явлений при проведении наркоза. Предваряет их консультация терапевта, который определяет наличие и степень компенсации сопутствующей патологии, и направляет на исследования, которые помогут выявить скрытые угрозы для наступления нежелательных явлений во время анестезиологического пособия.
Принимает решение о возможности проведения наркоза только врач-анестезиолог. На консультации он анализирует все полученные данные, определяет степень риска у каждого конкретного больного и возможность проведения ему наркоза в амбулаторных условиях. В ряде случаев, когда риск для развития осложнений во время наркоза высок, анестезиолог предложит провести эндоскопическую процедуру в условиях стационара, где предварительно подготовят к наркозу и затем наблюдают более длительное время, что поможет при необходимости своевременно оказать медицинскую помощь.
Видеоколоноскопия (ВКС, колоноскопия) под наркозом в амбулаторных условиях.
Это инструментальное исследование, которое часто называют просто колоноскопией, позволяющее осмотреть все отделы толстой кишки и дистальные отделы подвздошной кишки. Процедура бывает болезненной у пациентов, имевших операции на органах малого таза в прошлом, спаечном процессе, при миоме матки, при аденоме предстательной железы. Таким пациентам рекомендуется проведение ВКС (колоноскопию) под наркозом, что в нашей клинике можно провести амбулаторно, если не будет противопоказаний. Подготовка к исследованию осуществляется пациентом дома. Она должна быть тщательной, так как от этого зависит качество проводимого исследования.
В настоящее время в эндоскопическом отделении используется только цифровая видео техника последнего поколения, позволяющая получить хорошее изображение с большим увеличением и применить дополнительные методы исследования, такие как NBI (осмотр в узком спектре света), что улучшает выявление полипов, доброкачественных и злокачественных опухолей даже очень маленького размера (от 1 мм), и ZOOM (увеличение) технология – это дает возможность более подробно изучить новообразования. и тем самым определить тактику их лечения еще до получения результатов гистологического исследования. Сюда можно отнести и хромоскопию- применение витальных красителей, которые не вредны для организма, но улучшают качество визуализации патологических изменений слизистой оболочки кишки.
Все описанные выше дополнительные методы исследования существенно увеличивают качество диагностики, но при этом удлиняют время и без того мало приятной процедуры. Проведение осмотра под наркозом значительно улучшит информативность исследования и позволит более комфортно его перенести.
Видеоэзофагогастродуоденоскопия (ВГДС, гастроскопия) под наркозом в амбулаторных условиях.
Это один из cамых распространенных методов исследования внутренних органов человека. Верхние отделы пищеварительного тракта (пищевод, желудок, 12-перстная кишка) – наиболее часто повреждаются, так как слизистая их испытывает значительную нагрузку в процессе пищеварения. Как правило, болезненных ощущений во время процедуры гастродуоденоскопии не бывает, но само по себе это исследование сопровождается выраженным рвотным рефлексом. Некоторым пациентам удается справиться с ним, а многим другим — нет. Использование дополнительных методов диагностики, позволяющих более подробно изучить слизистую оболочку осматриваемого органа, приводят к удлинению процедуры. Для возможности использовать весь имеющийся арсенал средств с целью выявления очага поражения, диагностических мер для определения геликобактера, взятия биоптатов и плохой переносимости процедуры пациенту может быть рекомендовано проведение гастроскопии под наркозом, в том числе в амбулаторных условиях, при отсутствии противопоказаний, которые оценит врач- анестезиолог.
При назначении пациенту сразу двух исследований: ВГДС (гастроскопии) и ВКС (колоноскопии) они могут быть проведены в один день, что позволит пациенту сократить финансовые расходы и время.
Обычно длительность самой ВКС от 20 минут и более — в зависимости от индивидуальных особенностей пациента. При применении наркоза процедура занимает около 80 минут в связи необходимостью подготовки (сбор анамнеза, определение тактики наркоза, установки венозного катетера) и индивидуальным временем выхода из наркоза (от 5 до 15 минут). Длительность ВГДС обычно составляет 5- 10 минут, а при проведении с наркозом может увеличиваться до 40 минут по тем же причинам.
В последующие 2-4 часа пациент находится под наблюдением медицинского персонала в специально оборудованной комнате до полного восстановления от наркоза.
Пробуждение от наркоза | Новости здравоохранения NIH
апрель 2011
Распечатать этот номер
Узнайте больше, прежде чем стать моложе
Когда вам предстоит операция, у вас может быть много проблем. Одна из распространенных проблем — это наркоз. Вы потеряете сознание? Как вы будете себя чувствовать потом? Это безопасно?
Ежедневно около 60 000 человек по всей стране проходят операции под общим наркозом.Это сочетание лекарств, которое сделало операцию более терпимой как для пациентов, так и для врачей. Общая анестезия ослабляет боль, приводит к потере сознания и не дает двигаться во время операции.
«До общей анестезии лучшими идеями для снятия боли во время операции были укус палки или глоток виски», — говорит доктор Эмери Браун, анестезиолог из Массачусетской больницы общего профиля в Бостоне. Положение улучшилось более 150 лет назад, когда дантист из Массачусетса публично продемонстрировал, что эфир анестетика может блокировать боль во время операции.Всего за несколько месяцев анестезию начали применять в Австралии, Европе, а затем и по всему миру.
«Общая анестезия изменила медицину практически в мгновение ока», — говорит Браун. Такие жизненно важные процедуры, как операция на открытом сердце, операция на головном мозге или трансплантация органов, были бы невозможны без общей анестезии.
Общая анестезия действует на все ваше тело. Другие виды анестезии влияют на определенные области. Местная анестезия — например, укол новокаина от дантиста — вызывает онемение только небольшой части вашего тела на короткий период времени.Регионарная анестезия приводит к оцепенению большей области — например, всего ниже пояса — на несколько часов. Большинство людей не спят во время операций под местной или региональной анестезией. Но общая анестезия используется при серьезных хирургических вмешательствах, а также в тех случаях, когда важно оставаться без сознания во время процедуры.
Общая анестезия состоит из 3 основных этапов: погружение в состояние (индукция), пребывание в состоянии (поддержание) и выздоровление (выход). Ученые, финансируемые NIH, работают над повышением безопасности и эффективности всех 3.
Лекарства, которые помогают вам уснуть, либо вдыхаются в виде газа, либо доставляются прямо в кровоток.Большинство этих лекарств действуют быстро и быстро выводятся из организма, поэтому их нужно вводить на протяжении всей операции. Специально обученный анестезиолог или медсестра-анестезиолог назначит вам правильные дозы и постоянно следит за вашими жизненно важными показателями, такими как частота сердечных сокращений, температура тела, артериальное давление и дыхание.
«Когда пациенты умирают, они испытывают ряд недостатков», — говорит доктор Ховард Нэш, ученый из Национального института психического здоровья Национального института здоровья. «Первое — это неспособность запоминать вещи.Пациент может повторять слова, которые вы говорите, но не может вспомнить их после пробуждения ».
Далее пациенты теряют способность реагировать. «Они не сжимают ваши пальцы и не называют свое имя, когда их об этом просят», — говорит Нэш. «Наконец, они вводят глубокую седацию».
Хотя врачи часто говорят, что вы будете спать во время операции, исследования показали, что пребывание под наркозом не что иное, как сон. «Даже на самых глубоких стадиях сна, тыкая и тыкая, мы можем разбудить тебя», — говорит Браун.«Но это не относится к общей анестезии. Общая анестезия больше похожа на кому — обратимую кому ». Вы теряете осознанность и способность чувствовать боль, формировать воспоминания и двигаться.
Когда вы теряете сознание, анестезиолог использует мониторы и лекарства, чтобы удержать вас в таком состоянии. Однако в редких случаях что-то может пойти не так. Примерно один раз на каждые 1000–2000 операций пациенты могут почувствовать некоторую осведомленность, когда они должны быть без сознания. Они могут слышать разговоры врачей и потом вспоминать об этом.Что еще хуже, они могут чувствовать боль, но не могут пошевелиться или рассказать об этом врачам.
«Это реальная проблема, хотя и встречается довольно редко», — говорит доктор Алекс Эверс, анестезиолог Вашингтонского университета в Сент-Луисе. «Осведомленность об анестезии может привести к посттравматическому стрессовому расстройству», серьезному тревожному расстройству, которое может возникнуть после ужасающего испытания.
Ученые разработали стратегии для выявления и предотвращения осведомленности об анестезии. Небольшие исследования показали, что мониторы мозга могут помочь.Но в 2008 году Эверс и его коллеги сообщили о результатах крупнейшего исследования по сравнению различных методов. Мониторинг мозга не помогал лучше, чем стандартный мониторинг, в предотвращении осведомленности об анестезии.
Пристрастие к алкоголю или наркотикам увеличивает риск осведомленности об анестезии, но врачи не могут точно предсказать, кто пострадает. Исследовательская группа из Канады определила вариации в гене — участке ДНК, вещества, которое вы унаследовали от своих родителей, которое определяет такие характеристики, как цвет глаз, ваш риск заболевания и вашу вероятную реакцию на различные лекарства.это может позволить животным формировать воспоминания под наркозом. Текущие исследования изучают, играет ли этот ген роль в осведомленности людей об анестезии.
Другие исследователи ищут гены, которые могут влиять на то, как анестетики обрабатываются или метаболизируются организмом. Генетические различия могут повлиять на правильную дозировку или выбор лекарств для каждого пациента.
Нэш и его коллеги обнаружили, что исследования обыкновенной плодовой мухи могут дать ключ к разгадке того, как гены влияют на анестезию.Когда определенные повторяющиеся сегменты, называемые вариациями числа копий, вырезаются из генома мухи, это влияет на реакцию насекомого на анестезию. Известно, что вариации числа копий влияют на реакцию человека на другие лекарства. Нэш подозревает, что эти генные сегменты также могут влиять на реакцию пациентов на анестезию. «По мере того, как исследователи узнают больше, я ожидаю, что генетический скрининг станет более распространенным явлением в клинике», — говорит Нэш.
После операции, когда действие анестезии прекратится, вы можете почувствовать боль и дискомфорт.Как быстро вы выздоровеете, будет зависеть от принимаемых вами лекарств и других факторов, таких как ваш возраст. Около 40% пожилых пациентов и до одной трети детей сохраняют спутанность сознания и проблемы с мышлением в течение нескольких дней после операции и анестезии.
Сейчас лучшее лекарство от этих побочных эффектов — время. Браун и его коллеги работают над разработкой лекарств, которые помогут пациентам быстрее выздоравливать и оправляться от общей анестезии.
Анестезия обычно считается достаточно безопасной для большинства пациентов.«Анестетики с годами стали намного безопаснее с точки зрения того, что нас больше всего беспокоит, например, смерти пациента или опасно низкого кровяного давления», — говорит Эверс. По некоторым оценкам, смертность от общей анестезии составляет около 1 на 250 000 пациентов. Побочные эффекты стали менее распространенными и обычно не так серьезны, как раньше.
Не откладывайте важную операцию из-за боязни анестезии. Если у вас есть опасения, поговорите со своим врачом. Было бы полезно заранее встретиться с человеком, который будет делать вам анестезию.Спросите, какой вам будет наркоз. Спросите о возможных рисках и побочных эффектах. Знание большего может помочь вам меньше беспокоиться о гибели.
Общая анестезия | Детская больница Питтсбург
В детской больнице UPMC в Питтсбурге мы уверены, что родители и опекуны могут внести свой вклад в успешное посещение своего ребенка, и приглашаем вас принять участие. Пожалуйста, прочтите следующую информацию, чтобы узнать об этом лекарстве, его использовании для процедуры вашего ребенка и о том, как вы можете помочь.
Краткие сведения об общей анестезии
- Тест или операция вашего ребенка будут проводиться под общим наркозом ( an-es-THEEZ-ya ), что означает, что он или она будет крепко спать во время процедуры.
- Детский анестезиолог — врач, специализирующийся на анестезии для детей, — даст лекарства, которые заставят вашего ребенка спать во время процедуры.
Что такое общая анестезия?
Общая анестезия заставляет вашего ребенка засыпать всем телом и необходима для определенных анализов и операций, чтобы его или ее рефлексы были полностью расслаблены.Общая анестезия делает некоторые операции и анализы проще и безопаснее, потому что ваш ребенок не почувствует боли во время процедуры и не вспомнит о ней.
Подготовка дома
Когда необходима общая анестезия, существуют важные правила приема пищи и питья, которые необходимо соблюдать за несколько часов до процедуры. За один рабочий день до процедуры ребенку вы получите телефонный звонок от медсестры с 1 до 9 часов.м. (Медсестры не звонят по выходным или праздникам.) Приготовьте бумагу и ручку, чтобы записать эти важные инструкции.
- Медсестра даст вам конкретные инструкции по питанию и питанию вашего ребенка в зависимости от его возраста. Ниже приведены инструкции по еде и питью обычных . Независимо от возраста вашего ребенка, вы должны следовать конкретным инструкциям, которые медсестра дает вам по телефону.
Для детей старше 12 месяцев:
- После полуночи накануне процедуры нельзя давать твердую пищу или непрозрачные жидкости.Это включает молоко, смеси, соки с мякотью, кофе и жевательную резинку или конфеты.
Для младенцев до 12 месяцев:
- За 6 часов до запланированного времени прибытия детям, вскармливаемым смесью, можно давать смесь.
- За 4 часа до запланированного времени прибытия , дети, находящиеся на грудном вскармливании, могут кормить грудью.
Для всех детей:
- За 2 часа до запланированного времени прибытия подавайте только прозрачные жидкости.К прозрачным жидкостям относятся вода, Pedialyte®, Kool-Aid® и прозрачные соки, такие как яблочный или белый виноградный сок. Молоко — непрозрачная жидкость.
- За 2 часа до запланированного времени прибытия не давайте ничего есть и не пить.
- Если ваш ребенок принимает лекарства ежедневно, вы можете давать их, если только лечащий врач или медсестра / медбрат специально не указали им этого.
Засыпаю
После того, как ваш ребенок будет зарегистрирован для прохождения теста или операции, сотрудник анестезиолога встретится с вами, чтобы узнать показатели жизненно важных функций, вес и историю болезни вашего ребенка.Вам как родителю или законному опекуну будет предложено подписать форму согласия перед проведением анестезии.
- Анестезиолог встретится с вами и вашим ребенком, чтобы изучить медицинскую информацию вашего ребенка и решить, какое лекарство от сна ему следует принимать.
- Если ваш ребенок очень напуган или расстроен, врач может прописать ему специальное лекарство, которое поможет ему расслабиться. Это лекарство ароматизировано и начинает действовать примерно через 10-15 минут.
- Если вы хотите, вы можете оставаться с ребенком во время приема снотворного.
- Дети младшего возраста будут получать лекарства от сна через «космическую маску», которая будет переносить воздух, смешанный с лекарствами. Ваш ребенок может выбрать любимый аромат для аромата воздуха, проходящего через маску. Пока ваш ребенок не спит, не используются уколы или иглы.
- Дети старшего возраста могут выбирать между введением лекарства через маску или непосредственно в вену через внутривенную (IV) линию.
- Когда ваш ребенок заснет, вас отведут в комнату ожидания.
- Если это еще не было сделано, вашему ребенку будут назначены внутривенные инъекции, чтобы можно было вводить лекарства, чтобы он или она не спали на протяжении всей процедуры.
Во сне
Пока ваш ребенок спит, его частота сердечных сокращений, артериальное давление, температура и уровень кислорода в крови будут постоянно проверяться.
- В зависимости от теста или операции, вашему ребенку может быть вставлена дыхательная трубка, пока он или она спит.Если используется дыхательная трубка, у вашего ребенка может впоследствии возникнуть боль в горле.
- Чтобы ваш ребенок спал во время обследования или операции, ему могут вводить обезболивающее лекарство через маску, через капельницу или и то, и другое. Когда процедура закончится, прием лекарств будет прекращен, и ваш ребенок начнет просыпаться.
Пробуждение
Когда вашего ребенка переведут в палату выздоровления, вас вызовут, чтобы вы могли быть там, пока он или она просыпается.
- Вашему ребенку нужно будет оставаться в палате для выздоровления, чтобы под присмотром, пока он или она не придет в сознание и его жизненные показатели не стабилизируются.Время, которое ваш ребенок будет проводить в палате восстановления, будет разным, потому что некоторым детям требуется больше времени, чем другим, чтобы проснуться после наркоза.
- Дети, выходящие из наркоза, реагируют по-разному. Ваш ребенок может плакать, быть суетливым или растерянным, чувствовать тошноту в животе или рвоту. Эти реакции нормальны и пройдут по мере прекращения действия анестезии.
Возвращаюсь домой
После того, как вашего ребенка выписали и отправили домой, он все еще может быть вялым, и ему следует расслабиться в течение дня.
- Ваш ребенок может вернуться к нормальной деятельности в удобном для него темпе.
- Ваш ребенок может начать есть и пить понемногу и возобновить нормальную еду и питье, пока он или она чувствует себя хорошо.
- Медсестра позвонит вам через 24 часа после обследования или операции, чтобы проверить, как дела у вашего ребенка.
Особые потребности
Если у вашего ребенка есть какие-либо особые потребности или проблемы со здоровьем, о которых, по вашему мнению, врач должен знать, позвоните в отделение анестезиологии Детской больницы Питтсбурга перед обследованием и попросите поговорить с медсестрой.Важно заранее уведомлять нас о любых особых потребностях, которые могут быть у вашего ребенка.
Анестезия и хирургия кисти: чего ожидать
Анестезия — это способ контролировать боль во время операции или процедуры с использованием лекарств. Типы лекарств, используемых для этой цели, называются анестетиками. Анестезия помогает контролировать дыхание, артериальное давление и частоту сердечных сокращений.
Существует несколько видов анестезии для пациентов, перенесших операцию на руке. К ним относятся местная, региональная или общая анестезия.Используемый тип зависит от нескольких факторов. Оцениваются хирургические факторы, включая тип и продолжительность операции. Также оценивается состояние здоровья пациента и другие медицинские условия. Также учитываются предпочтения пациента, хирурга и анестезиолога. Вместе пациент и лечащая бригада выбирают тип анестезии.
Общая анестезия
При общей анестезии пациент находится без сознания и ничего не чувствует во время операции. При этом типе анестезии пациенту требуется поддержка дыхательных путей и дыхание с помощью аппарата ИВЛ.Это связано с типом газа, который они вдыхают (или лекарством в капельнице), который усыпляет их.
Местная анестезия
Обычно это анестетики для небольшой области. В месте операции вводят обезболивающее. Существуют разные виды местных анестетиков, которые действуют в течение разного времени. Некоторые могут длиться всего 1 или 2 часа, а другие могут длиться 8 или более часов. Когда используется только местная анестезия, пациент не спит во время операции.Пациент может сотрудничать с инструкциями хирурга. Иногда хирург может попросить пациента пошевелить рукой или пальцами, чтобы увидеть, работает ли еще палец, или проверить натяжение при восстановлении сухожилия. Иногда адреналин можно смешать с местным анестетиком, чтобы ограничить чрезмерное кровотечение. Это может сделать кожу бледной в месте введения лекарства.
Контролируемая анестезия (седация)
Этот тип анестезии помогает расслабиться, вводя лекарства через капельницу.Лекарства часто вызывают потерю кратковременной памяти. Вы часто не помните, как были на операции, даже если во время операции вы могли иногда бодрствовать и разговаривать. С этим типом анестезии вы дышите самостоятельно, поэтому вам не нужна дыхательная трубка. Это помогает снизить риск возникновения ангины. Этот тип анестезии часто проводится анестезиологами в сочетании с местными анестетиками, вводимыми хирургом.
Региональная анестезия
При регионарной анестезии части тела вводятся в сон путем введения обезболивающего лекарства через иглу, помещенную вдоль нервных путей.Это может быть вокруг ключицы или шеи, под рукой, на запястье, на ладони или вокруг пальца. Это также может быть через капельницу в руке. При регионарной анестезии используются обезболивающие, которые могут обезболивать от одного до 24 часов. Как и в случае местной анестезии, расслабляющие лекарства можно вводить через капельницу. Часто ультразвук используется для визуализации кровеносных сосудов, ориентиров и нервов. В других случаях используется нервный стимулятор, чтобы помочь разместить лекарство близко к нервам.Это вызывает подергивание и движение мышц руки или кисти, что, хотя и не вызывает боли, может показаться странным. Чтобы уменьшить боль во время инъекции обезболивающего лекарства с помощью иглы, вам могут назначить внутривенное введение лекарства, которое поможет вам расслабиться и почувствовать себя комфортно. Некоторые преимущества этого типа анестезии включают меньшую потребность в обезболивающих после операции. Это также было связано с более быстрым выздоровлением и уменьшением тошноты. При некоторых операциях региональная анестезия связана с меньшей кровопотерей и снижением риска образования тромбов.
Проснусь ли я во время операции?
Некоторые пациенты предпочитают бодрствовать во время операции.Другие предпочитают спать. Во время операции вы можете бодрствовать или спать, в зависимости от того, какой тип анестезии выбрали вы и лечащая бригада. Вы не сможете увидеть саму операцию из-за большой стерильной простыни, помещенной между вами и хирургом. Это сделано для защиты «стерильного поля». «Стерильное поле» — это важная зона вашей хирургии, содержащаяся в чистоте и свободная от микробов, которые могут вызвать инфекцию.
Каковы риски?
Некоторые риски, связанные с регионарной или местной анестезией, включают боль, болезненность или синяки в месте укола.Иногда зрачок меняет размер, мышцы, которые двигают диафрагму, могут онеметь и не работать, или региональная анестезия может не обезболить предполагаемую область. Также могут возникнуть серьезные осложнения. К ним относятся кровотечение, инфекция или повреждение нервов, но они встречаются очень редко. Ваш хирург и анестезиолог проверит, насколько вам комфортно до, во время и после процедуры. Не стесняйтесь сказать им, если это не так.
© 2020 Американское общество хирургии кисти
Этот контент написан, отредактирован и обновлен вручную хирургами-членами Американского общества хирургии кисти.Найдите ближайшего к вам хирурга.
Регионарная анестезия, нервные блоки | UC San Diego Health
Региональная анестезия (также известная как блокада нервов или блокада периферических нервов) используется для блокирования чувствительности в определенной части вашего тела во время и после операции. Он предлагает множество преимуществ по сравнению с обычной общей анестезией, в том числе более быстрое время восстановления, меньшее количество побочных эффектов, отсутствие необходимости в установке дыхательных путей во время операции и резкое уменьшение послеоперационной боли.
Регионарная анестезия подходит для самых разных процедур, от ортопедической хирургии, такой как замена коленного сустава, до пластической хирургии лица.В UC San Diego Health наш отдел региональной анестезии известен своим опытом и знаниями в этой технике.
Как это работает
При регионарной анестезии лекарство, вызывающее онемение, вводится вокруг нервов, которые передают болевые сигналы из области, вовлеченной в операцию. Процедура «блокирует» нервы, гарантируя, что вы не почувствуете боли во время или сразу после операции.
В зависимости от конкретного применяемого обезболивающего (местного анестетика) действие блокады может длиться даже дольше, от часов до дней.Для некоторых типов хирургических вмешательств вам может быть установлен инфузионный катетер, очень тонкая трубка, которая может непрерывно омывать область нерва обезболивающим лекарством в среднем в течение 2-3 дней. После того, как лекарство закончится, катетер удаляется — это простая процедура, которую можете выполнить вы или ваш опекун.
Преимущества регионарной анестезии
Поскольку вы будете испытывать меньшую боль, вам не потребуется столько послеоперационных обезболивающих, которые вводятся перорально или внутривенно, хотя мы сделаем эти рецепты доступными для вас.Принимая меньше лекарств, вы уменьшите потенциальные побочные эффекты, такие как сонливость, расстройство желудка или головокружение.
Пациенты, которые получают регионарную анестезию вместо общей, также могут избежать тошноты после процедуры и очень быстро выздороветь после операции. Во многих случаях пациенты могут вернуться домой в течение нескольких часов после процедуры, а не дней. Пребывание в больнице также может быть значительно сокращено. Например, при полной замене коленного сустава пациент обычно может вернуться домой через два, а не через четыре дня.
Дополнительные преимущества регионарной анестезии включают:
- Более быстрая и легкая реабилитация благодаря уменьшению боли
- Возможность контролировать обезболивающее с помощью помпы для самостоятельного дозирования на инфузионном катетере
- Снижение зависимости от опекунов или членов семьи благодаря более быстрому восстановлению
Когда это администрируется
Перед операцией региональный анестезиолог определит местонахождение соответствующих нервов с помощью ультразвука или электростимуляции, чтобы определить оптимальное место инъекции.Затем обезболивающее можно точно ввести, не раздражая и не вводя сами нервы. Обычно это делается за полчаса до часа до операции.
- Получение этой блокады нерва не более болезненно, чем внутривенное введение. Ваша кожа будет немеющей перед процедурой, и перед процедурой вы также можете получить легкое седативное средство.
Регионарная анестезия может использоваться сама по себе или с седацией, что означает, что вы чувствуете сонливость, но вам не требуется устройство дыхательных путей для облегчения дыхания, как при общей анестезии.Если вы предпочитаете, мы также можем комбинировать региональную анестезию с внутривенной седацией или общей анестезией, которые позволяют вам «спать» во время операции. У вас будет возможность обсудить свои предпочтения с анестезиологом до операции.
Где администрируется
- Хирургия кисти
Для небольших операций на кисти и запястьях, таких как освобождение запястного канала, мы используем внутривенную регионарную анестезию (также известную как «блок Биера»), которая включает введение второго катетера для внутривенных вливаний в руку, подвергающуюся операции.Мы вводим обезболивающее в венозную систему, которая захватывается жгутом и распространяется вокруг нервов. Онемение длится очень недолго, поэтому мы используем эту технику только при незначительных операциях. При более обширных операциях на костях и / или суставах мы выполняем блокады нервов в разных местах в зависимости от места операции (палец, кисть или запястье) и места наложения жгута хирурга. Блокады нервов при хирургии кисти и запястья чаще всего выполняются в подмышечной впадине (подмышечная блокада) или на плече (подключичная блокада). - Операция на локтевом суставе / предплечье
При операциях на локтевом суставе блокады нервов чаще всего выполняются в подмышечной впадине (подмышечная блокада) или на плече (подключичная блокада). - Хирургия плеча / плеча
При операциях на плече или плече блокады нервов чаще всего выполняются в области вокруг ключицы (межкаленовая блокада). При обширной артроскопической хирургии плеча и замене плеча мы обычно размещаем катетер рядом с нервами, чтобы доставить обезболивающее лекарство в эту область в течение 2-3 дней.Это облегчает вашу реабилитацию и снижает потребность в других обезболивающих. - Операция на колене
При операциях на колене блокады нервов чаще всего выполняются в паховой области (бедренная блокада). Для реконструкции ПКС и замены коленного сустава мы обычно размещаем рядом с нервами катетер, который может доставить обезболивающее лекарство в эту область в течение 2-3 дней. Помимо катетера бедренного нерва, мы можем выполнить дополнительную блокаду нерва за бедром (седалищный блок). - Хирургия тазобедренного сустава
При хирургии тазобедренного сустава может быть выполнена блокада нервов в спине, чтобы обезболить нервы, ответственные за чувствительность тазобедренного сустава («блокада поясничного сплетения»), или может быть установлена эпидуральная анестезия. Блокада поясничного сплетения отличается от эпидуральной, потому что блокада поясничного сплетения приводит к онемению нервов только с одной стороны. - Операция на стопе / голеностопном суставе
При операциях на стопе или голеностопном суставе блокада нерва чаще всего выполняется в области за коленом (подколенная седалищная блокада) или на уровне голеностопного сустава (голеностопная блокада).
Для более инвазивных операций в этой области (например, восстановления сухожилий / связок и переломов) мы обычно размещаем катетер рядом с нервами, который может доставить обезболивающее лекарство в эту область в течение 2-3 дней. Этот тип обезболивания облегчает вашу реабилитацию и снижает потребность в других обезболивающих. - Лицевая хирургия
При операциях на лице и шее может быть возможно выполнить определенные нервные блокады, чтобы минимизировать послеоперационную боль.Общие процедуры, которые подходят для блокады нервов, включают эндоскопическую хирургию носовых пазух, септопластику и ринопластику. Ваш анестезиолог обсудит с вами эти варианты в день операции и определит, подходите ли вы для нервной блокады.
Узнать больше
В Калифорнийском университете в Сан-Диего отделение региональной анестезии специализируется на проведении блокад нервов пациентам, перенесшим различные хирургические вмешательства, а также на контроле послеоперационной боли.Чтобы получить дополнительную информацию об этих процедурах в UC San Diego Health и узнать, являетесь ли вы кандидатом, позвоните в Департамент анестезиологии по телефону 619-543-5720.
Что такое анестезиолог? | Больница специальной хирургии
Кто такой анестезиолог? Какое обучение идет?
Анестезиолог — это врач (MD или DO), практикующий анестезию. Анестезиологи — это врачи, специализирующиеся на периоперационном уходе, разработке планов анестезии и применении анестетиков.Он или она закончили колледж, затем медицинскую школу (четыре года), затем интернатуру (один год), а затем резидентуру по анестезии (три года). Некоторые анестезиологи проходят дополнительное обучение (стажировку).
Кто такие анестезиологи HSS?
Наши лечащие врачи прошли стажировку в таких областях, как регионарная анестезия, детская анестезия, реаниматология, кардиоторакальная анестезия, хроническая боль и исследования в области анестезии. Ваш анестезиолог будет назначен за день до операции и будет выбран на основе вашей истории болезни, индивидуальных потребностей и специализации врача в области анестезиологии.
Чем занимаются анестезиологи?
Анестезиологи помогают обеспечить безопасность пациентов, перенесших операцию. Анестезиолог заботится о пациенте, чтобы предотвратить боль и страдания, которые они в противном случае испытали бы. Это может быть общая анестезия («укладывание пациента в сон»), седация (внутривенное введение лекарств, чтобы пациент успокоился и / или не осознавал) или регионарная анестезия (инъекции местного анестетика возле нервов для «онемения» части тела оперировали (т.е. блокада нервов или спинномозговые / эпидуральные инъекции)).
Многие виды ортопедических операций хорошо подходят для регионарной анестезии, чаще всего с применением седативных препаратов. Каждый анестезиолог HSS специализируется на регионарной анестезии.
Перед процедурой ваш анестезиолог поговорит с вами и составит план анестезии по согласованию с вашим хирургом. В это время ваш анестезиолог также убедится, что вы готовы к операции. Первым приоритетом является безопасное проведение процедуры для пациента.Если пациент болен и его можно вылечить, операцию можно отложить или отменить (для «оптимизации» состояния здоровья пациента). Это снижает потенциальный риск, которому может подвергнуться пациент.
Помимо безопасного проведения операции, ваш анестезиолог пытается уменьшить послеоперационную боль после операции. Это может включать внутривенное введение обезболивающих, но во многих случаях при обезболивании в HSS необходимо поместить местный анестетик возле нервов.
В отделении анестезиологии, интенсивной терапии и обезболивания HSS также есть комната восстановления для оказания специализированной помощи сразу после операции. Мы также управляем Службой оказания помощи при острой боли, чтобы помочь вам справиться с послеоперационной болью, и курируем группу интенсивной терапии для оказания специализированной помощи тяжелобольным пациентам.
Некоторые анестезиологи из HSS практикуют обезболивание. Некоторые анестезиологи HSS также действуют в качестве администраторов больницы и отделения.
Почему пациенты должны беспокоиться об анестезии?
Ваш анестезиолог поможет вам безопасно и комфортно пройти операцию.Для этого анестезиологи используют специальные методы во время операции. Например, метод контролируемого снижения артериального давления во время операции на бедре снижает кровотечение и необходимость переливания крови.
Очевидно, что с точки зрения пациентов желательно хорошее обезболивание. Хорошее обезболивание также помогает пациентам выполнять физиотерапию и приводит к лучшим хирургическим результатам после многих ортопедических процедур. Правильное обезболивание может снизить частоту сердечных приступов и других послеоперационных осложнений.
Разве анестезиолог не может просто сделать укол (или уложить пациента спать), а затем уйти?
Нет. Это было бы небезопасно. Анестезиолог или кто-либо, работающий с ним (резидент, коллега или медсестра-анестезиолог), должны оставаться с пациентом. Это необходимо, чтобы можно было отслеживать состояние пациента (частота сердечных сокращений, артериальное давление, дыхание, уровень осведомленности во время седации) и вносить необходимые изменения (чтобы предотвратить или решить серьезные проблемы, которые могут возникнуть во время операции).
Вернуться в отделение анестезиологии, интенсивной терапии и обезболивания
Общий наркоз — Тесты и лечение
Общая анестезия — это состояние контролируемого бессознательного состояния. Во время общей анестезии используются лекарства, чтобы заснуть, поэтому вы не подозреваете об операции, не двигаетесь и не чувствуете боли во время ее проведения.
Общая анестезия необходима при некоторых хирургических вмешательствах, когда для вас безопаснее или удобнее находиться без сознания.Обычно он используется для длительных операций или тех, которые в противном случае были бы очень болезненными.
Неясно, как именно это работает, но известно, что все анестетики прерывают прохождение сигналов по нервам. Это означает, что любая стимуляция тела не обрабатывается и не распознается мозгом.
Как вводятся общие анестетики
Перед операцией вы встретитесь со специалистом-анестезиологом, чтобы обсудить, какой анестетик вам больше всего подходит.
Ваш анестезиолог изучит вашу историю болезни и спросит, не было ли у кого-нибудь в вашей семье проблем с анестезией. Они также спросят о вашем общем здоровье и образе жизни, в том числе о том, являетесь ли вы:
- есть аллергия
- курить или употреблять алкоголь
- принимают любые другие лекарства
Ваш анестезиолог ответит на любые ваши вопросы. Сообщите им, если вы не уверены в какой-либо части процедуры или у вас есть какие-либо опасения.Перед операцией вам должны быть даны четкие инструкции, в том числе о том, можно ли есть или пить что-либо в часы, предшествующие операции.
До и во время операции
Непосредственно перед операцией вас обычно проводят в палату, где анестезиолог вводит вам общий наркоз.
Это будет либо:
- жидкость, которая вводится в вены через канюлю (тонкая пластиковая трубка, которая вводится в вену, обычно на тыльной стороне ладони)
- газ, вдыхаемый через маску
Анестетик должен действовать очень быстро.Вы начнете чувствовать головокружение, прежде чем потеряете сознание в течение минуты или около того.
Ваш анестезиолог будет оставаться с вами на протяжении всей процедуры. Они будут следить за тем, чтобы вы продолжали получать анестетик и оставались в контролируемом бессознательном состоянии. Они также введут вам в вены болеутоляющее, чтобы вам было комфортно, когда вы просыпаетесь.
Восстановление
После операции анестезиолог прекратит введение анестетика, и вы постепенно проснетесь.Обычно вы сначала будете в палате для восстановления, а затем будете переведены в палату.
В зависимости от обстоятельств вам обычно необходимо оставаться в больнице от нескольких часов до нескольких дней после операции.
Общие анестетики могут повлиять на вашу память, концентрацию и рефлексы в течение дня или двух, поэтому важно, чтобы ответственный взрослый оставался с вами в течение как минимум 24 часов после операции, если вам позволят пойти домой. Вам также будет рекомендовано избегать вождения, употребления алкоголя и подписания любых юридических документов в течение 24-48 часов.
Побочные эффекты
Общие анестетики имеют некоторые общие побочные эффекты. Ваш анестезиолог должен обсудить это с вами перед операцией.
Большинство побочных эффектов возникают сразу после операции и длятся недолго. Возможные побочные эффекты включают:
- тошнота и рвота — обычно это происходит немедленно, хотя некоторые люди могут продолжать чувствовать тошноту в течение дня
- дрожь и ощущение холода — это может длиться несколько минут или часов
- спутанность сознания и потеря памяти — это чаще встречается у пожилых людей или людей с имеющимися проблемами памяти; Обычно это временно, но иногда может длиться дольше
- Проблемы с мочевым пузырем — у вас могут возникнуть проблемы с мочеиспусканием
- головокружение — вам дадут жидкость для лечения
- синяк и болезненность — это может развиться в области, где вам делали укол или устанавливали капельницу; обычно заживает без лечения
- боль в горле — во время операции вам в рот или в горло могут ввести трубку, чтобы помочь вам дышать; впоследствии это может вызвать боль в горле
- повреждение рта или зубов — у небольшой части людей могут быть небольшие порезы на губах или языке от трубки, а у некоторых могут быть повреждены зубы; вы должны сообщить анестезиологу обо всех стоматологических операциях, которые вы выполняли.
Осложнения и риски
Ряд более серьезных осложнений связан с применением общей анестезии.Они редки, встречаются менее чем в 1 из 10 000 случаев.
Возможные серьезные осложнения и риски включают:
- тяжелая аллергическая реакция на анестетик (анафилаксия)
- наследственная реакция на анестетик, вызывающая затруднение дыхания
- просыпается во время операции — но это случается редко, и количество введенного анестетика будет постоянно контролироваться, чтобы этого не произошло
- смерть — это очень редко, происходит от 1 из 100000 до 1 из 200000 случаев
Серьезные проблемы с большей вероятностью могут возникнуть, если вам предстоит серьезная или экстренная операция, у вас есть какие-либо другие заболевания, вы курите или у вас избыточный вес.
Ваш анестезиолог обсудит с вами риски до операции. Вам следует попытаться бросить курить или употреблять алкоголь за несколько недель до операции, так как это снизит риск развития осложнений.
Вам также могут посоветовать похудеть, и, если вы можете, вам следует повысить уровень активности за несколько недель до операции, так как это, вероятно, также снизит ваш риск.
В большинстве случаев преимущества отсутствия боли во время операции перевешивают риски.
Ваш спинномозговой анестетик. Что такое спинальная анестезия?
Что такое спинальная анестезия?
Для многих операций потребуется общий наркоз. Здесь анестезиолог вводит пациенту лекарство, обычно через капельницу (канюлю) в вену, и отправляет его спать. Это позволяет пациенту оставаться без сознания, неподвижным и безболезненным на время операции. Дыхательная трубка вставляется после того, как пациент засыпает, чтобы дыхание можно было контролировать на протяжении всей операции.По окончании операции анестезиолог позволяет пациенту проснуться.
Альтернативой общей анестезии является спинальная анестезия. Для большинства операций ниже пояса можно использовать спинальный анестетик. Спинальную анестезию проводит анестезиолог. Очень тонкая игла вводится в середину поясницы, и через иглу в жидкость, окружающую спинной мозг, вводится местный анестетик. Местный анестетик обезболивает нервы, которые кровоснабжают живот, бедра, ягодицы и ноги.Когда нервы полностью онемеют, вы не почувствуете боли от операции и не сможете двигать ногами. Также можно вводить другие лекарства, которые обеспечивают отличное обезболивание в течение нескольких часов после операции.
Какие операции можно проводить под спинальной анестезией?
- Урология — операции на предстательной железе, мочевом пузыре или половых органах.
- Ортопедия — операции на костях бедра, голени и стопы.
- Гинекология — операции на матке (матке), влагалище или яичниках.
- Сосудистые — операции на сосудах ног.
- Общие — паховые грыжи и сваи.
- Акушерство — кесарево сечение.
Есть ли у меня другие варианты проведения спинномозговой анестезии?
Только спинальная анестезия
С этой опцией вы будете бодрствовать во время операции и сможете слышать, что происходит в операционной, но НЕ МОЖЕТЕ ЧУВСТВОВАТЬ НИКАКОЙ БОЛИ. Однако вы можете почувствовать движение или давление — это совершенно нормально.Появится экран, так что вы не сможете увидеть операцию. Если вы выбираете этот вариант, возможно, будет полезно взять с собой музыку и наушники, чтобы вы могли слушать их во время работы.
Спинальный анестетик с седативным эффектом
В этом случае, когда спинальная анестезия была проведена и анестезиолог устраивает блокаду (подробности см. Ниже), анестезиолог введет лекарство в капельницу, чтобы вы почувствовали расслабление и сонливость. .Это НЕ полный общий наркоз, и вы можете время от времени слышать голоса и другие действия в театре, но НЕ ЧУВСТВУЕТ НИКАКОЙ БОЛИ.
Комбинация спинальной анестезии и общей анестезии
В некоторых ситуациях анестезиолог может посчитать, что комбинация спинальной анестезии и общей анестезии — лучший вариант для вас. Также в некоторых ситуациях (например, если операция занимает неожиданно много времени или вы начинаете чувствовать дискомфорт во время операции), может потребоваться добавить общий анестетик, чтобы преодолеть эти проблемы.
Ваш анестезиолог увидит вас перед операцией, чтобы обсудить с вами все варианты. Они помогут вам решить, какой вариант лучше всего подходит для вас.
Если после обсуждения с анестезиологом вам не нравится спинальная анестезия, вам необходимо сообщить об этом кому-нибудь .
Вы не будете вынуждены проходить анестезиологическую процедуру, которая вас не устраивает. .
Как проводится спинальная анестезия?
Спинальная анестезия будет проводиться в анестезиологическом кабинете или в театре.
Там будет практикующий врач операционного отделения, который будет помогать анестезиологу, и еще один член операционной бригады, чтобы поддержать и помочь вам во время процедуры.
Перед введением спинномозговой анестезии анестезиолог вставит вам в руку капельницу (канюлю), и вы подключитесь к монитору (ЭКГ, артериальное давление и сатурация кислорода).
Чаще всего спинномозговая анестезия проводится в бодрствующем состоянии. Ваш анестезиолог проинструктирует вас, в какую позу вам нужно сесть для выполнения процедуры.Это будет одно из двух положений:
- В сидячем положении, когда вы наклонены вперед, подбородок на груди, плечи опущены, а низ загнут.
- Лежа на боку, согнув колени к груди.
Эти позиции помогают открыть пространство между костями спины, куда анестезиологу нужно ввести спинальный анестетик.
Как только вы примете правильное положение, ваша спина будет очищена антисептиком, анестезиолог потрет руки и наденет хирургический халат, перчатки, шляпу и маску.Эти шаги помогают свести к минимуму риск заражения.
Анестезиолог достаточно прочно ощупывает вашу спину, чтобы определить определенные ориентиры и определить, где именно нужно ввести спинномозговой анестетик.
Сначала вводят местный анестетик, чтобы обезболить кожу; затем будет введена тонкая спинномозговая игла.
В этот момент особенно важно сохранять неподвижность. Вы не должны ощущать сильной боли; однако, если игла подойдет близко к одному из нервов, снабжающих ваши ноги, вы можете почувствовать стреляющую боль в одной из ног.
Если это произойдет, важно, чтобы вы не двигались, и сообщил анестезиологу, в какой ноге вы почувствовали боль. ноги начинают неметь.
Спинальная анестезия не действует мгновенно; на работу нужно немного времени — примерно 5-15 минут. Вы также начнете чувствовать, что вам трудно двигать ногами, и в конечном итоге вы вообще не сможете двигать ногами.
Как они проверяют блок?
Вашему анестезиологу нужно будет проверить уровень (насколько высоко по телу) и качество блока.
Для этого вас спросят, можете ли вы оторвать ноги от кровати — они должны казаться очень тяжелыми или вы вообще не сможете их двигать.
Затем анестезиолог может использовать холодный спрей для проверки уровня блока. Они будут распылять ледяной спрей на ноги и живот.
Там, где спинальная анестезия работает хорошо, вы не сможете почувствовать холод (вы все равно можете почувствовать «дуновение» воздуха, если используется аэрозольный баллончик).Когда вы чувствуете ледяной холод, это означает, что на этом этапе спинномозговой анестетик останавливается.
Ваш анестезиолог может также проверить блок, используя булавочный укол или легкое прикосновение. Как только анестезиолог будет доволен, что ваша спинномозговая анестезия готова, можно начинать операцию.
Ваш анестезиолог не позволит хирургу приступить к операции, пока он не будет полностью уверен в том, что спинномозговой анестетик работает хорошо .
Что происходит после спинномозговой анестезии?
Через некоторое время действие спинномозговой анестезии прекратится.Постепенно вы начнете чувствовать и двигать ногами. Вы можете почувствовать покалывание или покалывание в ногах по мере того, как заканчивается действие спинномозговой анестезии.
Продолжительность действия спинальной анестезии зависит от лекарств, которые анестезиолог использует для спинальной анестезии. Обычно блок проходит через четыре часа, и вы сможете встать с постели через шесть часов после спинномозговой анестезии.
Часто анестезиолог добавляет к спинальной анестезии обезболивающее, чтобы обезболить после операции.Эти эффекты сохраняются после того, как в ногах вернулись ощущения и движения.
Каковы преимущества спинномозговой анестезии?
Существуют некоторые медицинские условия, при которых проведение общей анестезии (ГА) становится более рискованным, например, серьезные проблемы с дыханием. Ваш анестезиолог обсудит с вами варианты и поможет решить, какой вариант лучше всего подходит для вашей конкретной ситуации. Ниже перечислены преимущества спинномозговой анестезии:
- Меньший риск заражения грудной инфекцией после операции.
- Не оказывает вредного воздействия на легкие и дыхание.
- Отличное обезболивание сразу после операции.
- Снижение потребности в сильных обезболивающих, которые могут вызвать тошноту (тошноту), тошноту (рвоту), спутанность сознания и запор.
- Нет эффекта «похмелья» от ГА.
- Меньший риск спутанности сознания после операции, особенно у пожилых пациентов.
- Меньше тошноты или рвоты, которые могут быть вызваны препаратами GA.
- Возможность есть и пить раньше после операции.
Каковы побочные эффекты и осложнения спинальной анестезии?
Встречается обычно
Некоторые лекарства, вводимые под спинальную анестезию, могут вызвать зуд.
Спинальный анестетик может вызвать снижение артериального давления. Если это произойдет, ваш анестезиолог введет жидкость в капельницу и лекарство для повышения артериального давления.
Вы можете столкнуться с трудностями при мочеиспускании. Особенно это бывает у мужчин.В этом случае вам может понадобиться мочевой катетер до тех пор, пока спинномозговой анестетик полностью не закончится и функция мочевого пузыря не вернется в норму.
Иногда случается
Вы можете получить особенно сильную головную боль, вызванную спинальной анестезией. Это происходит от 1 из 200 до 1 из 300 спинальных анестетиков, применяемых для молодых рожениц, но гораздо реже у пожилых людей. Эта головная боль отличается от обычных головных болей тем, что усиливается, когда вы садитесь / встаете, и лучше, когда вы ложитесь.Обычно этот тип головной боли проходит после отдыха, большого количества жидкости и приема простых обезболивающих. Иногда вам может потребоваться другая процедура, аналогичная первоначальной спинномозговой анестезии, чтобы избавиться от головной боли. Если у вас сильно заболела голова после выписки домой, важно, чтобы вы обратились к терапевту или в больницу, так как вам нужно будет пройти осмотр у анестезиолога.
См. Отдельную брошюру «Осложнения после спинальной или эпидуральной анестезии — головная боль».
Встречается очень редко
Высокий блок — в очень редких случаях спинномозговой анестетик может повлиять на более высокие уровни тела, чем это необходимо для операции. В этой ситуации вы можете почувствовать слабость рук и, в очень редких случаях, затруднение дыхания. Если это произойдет, ваш анестезиолог объяснит вам, что происходит, и поможет вам дышать до тех пор, пока действие спинномозговой анестезии не прекратится.
Повреждение нерва. Это осложнение, которое по понятным причинам больше всего беспокоит пациентов.

 При тотальной внутривенной анестезии средство для анестезии подается исключительно внутривенно и в дыхательную смесь не добавляется испаряемый анестетик или газ. Про эту анестезию Вам детальнее расскажет врач анестезиолог-реаниматолог.
При тотальной внутривенной анестезии средство для анестезии подается исключительно внутривенно и в дыхательную смесь не добавляется испаряемый анестетик или газ. Про эту анестезию Вам детальнее расскажет врач анестезиолог-реаниматолог.