Неврит лицевого нерва (паралич Белла) — лечение, симптомы, причины, диагностика
Неврит лицевого нерва – это частичное или полное нарушений функций лицевого нерва. Лицевой нерв — нерв, который отвечает за мимическую мускулатуру лица. При неврите лицевого нерва симптомы появляются внезапно или развиваются в течение 48 часов. Часто это сначала замечается членами семьи пациента (искривление носогубной складки или неразборчивая речь). Пациенты нередко отмечали, что заметили эти симптомы утром. Другие общие симптомы неврита – онемение в половине лица или жжение, асимметрия лица или опущения угла рта с одной стороны, повышенная чувствительность к громким звукам, слезотечение или сухость в глазу, трудности при еде, головная боль, боль за ухом, изменения вкусовых ощущений.
Ежегодно этому заболеванию в США подвергается 1 из 5000 человек. Неврит лицевого нерва может произойти в любом возрасте. Неврит лицевого нерва происходит чаще у беременных женщин, больных диабетом, после гриппа или ОРЗ или просто переохлаждения.
Причина неврита лицевого нерва
Причина паралича Белла неизвестна. Однако наиболее распространена теория о вирусной этиологии заболевания. Согласно этой теории, при определенных обстоятельствах происходит активация вируса типа HSV-1, который обычно обитает в пределах нервных клеток. Вирус начинает активно размножаться и вырабатывать токсические вещества. В результате происходит воспаление нерва и нарушение проводимости электрических импульсов по нервному волокну. У большинства пациентов с внезапной нарушением функции лицевого нерва на одной стороне ставится диагноз паралич Белла.
Однако, этот диагноз должен быть поставлен врачом, таким как доктор невролог. Есть много других причин паралича лицевого нерва. Доктор выяснит, как быстро появились симптомы, наличие других симптомов — таких как лихорадка, головная боль, потеря слуха, головокружение, слабость или нечувствительность в руках и ногах, нарушение глотания и хрипота. Доктор должен будет также выяснить о наличии предшествующих заболеваний, приема лекарств, и семейный анамнез.
Другими причинами развития неврита лицевого нерва являются: инфекции и опухоли уха, травма, болезнь Лайма, опухоли мозга, инсульт и др.
Если симптоматика прогрессировала медленно в течение 3-6 месяцев, отмечалось наличие постоянных головных болей, или имелся преходящий характер симптоматики- то это не паралич Белла.
Прогноз при неврите лицевого нерва достаточно хороший. Если нарушение функции было неполным (сохранился некоторый объем движений в мышцах), то вероятность полного выздоровления очень высокая. В этом случае, у 95% пациентов будет полное восстановление функции нерва. У небольшого числа пациентов могут сохраняться незначительные нарушения (асимметрия при улыбке или подергивания).
При полном параличе удается добиться до 80% выздоровления, то есть практического восстановления функций в полном объеме. Приблизительно у 17 процентов пациентов отмечается сохранение некоторых дисфункций. Это может быть некоторая слабость мимической мускулатуры, подергивание губы или века.
Как правило, у большинства пациентов восстановление функций начинается в течение 3 недель. Чем раньше начинается восстановление, тем лучше конечный результат. Если паралич не восстанавливается в течение 3 месяцев, то вероятно наличие другой патологии.
Диагностика и лечение
Как правило, диагноз выставляется на основании осмотра и сбора анамнеза. В тех случаях, когда необходимо исключить другую патологию, назначается МРТ. Кроме того, может потребоваться ЭМГ для наблюдения за восстановлением проводимости по нервному волокну. При отсутствии динамики могут потребоваться дополнительные методы исследования.
У восьмидесяти процентов пациентов с параличом Белла происходит полное или почти полное восстановление функций лицевого нерва. При лечении невритов наибольшее распространение имеет использование кортикостероидов. Считается, что использование стероидов, например таких как метипред, уменьшает воспаление в нервном волокне и восстанавливает проводимость по нему. Некоторые врачи назначают противовирусные средства.
Считается, что использование стероидов, например таких как метипред, уменьшает воспаление в нервном волокне и восстанавливает проводимость по нему. Некоторые врачи назначают противовирусные средства.
Если происходит нарушение закрывания века, то необходимо предотвратить высыхание глазного яблока. Мигание — механизм, который защищает глаз от внешних факторов и с помощью слезной жидкости сохраняет необходимую влажность глазного яблока. В норме мы мигаем каждые 5-7 секунд. С каждым миганием веко распространяет слезную жидкость по роговой оболочке. С параличом лицевого нерва может быть нарушена способность мигать.
Закрытие века может быть неполным, или глаз может остаться открытым. Глаз может также быть сухим, из-за сокращения производства слезной жидкости. И то и другое очень опасно для глазного яблока.
Уход за глазами включает:
- Закапывание искусственной слезной жидкости или физ. раствора (каждые 1-2 часа).
- Ношение очков.
- Ношение влажной повязки на глазу.

- Ночью необходимо применять специальную глазную смазочную мазь и закрывать глаз медицинской бумагой.
- Никогда не применять медицинские изделия из хлопка для контакта с глазом, так как хлопок царапает глазное яблоко.
- Если Вы испытываете какой-либо дискомфорт в глазу, покраснение, необходимо обратиться к врачу.
В нашем центре очень хорошо зарекомендовало себя лечение неврита лицевого нерва с помощью иглорефлексотерапии (особенно фармакопунктуры). Восстановление функций начинается после 2-3 процедуры (на курс необходимо 10 процедур). Кроме того, в дополнение, для снятия воспаления очень эффективно применение инфракрасного лазера.
Хирургические методы лечения наиболее актуальны при механической компрессии нервного волокна.
Ассиметрия плеч, лопаток причины, диагностика забоевания, лечение ассиметрии плеч, лопаток в Троицке
Красота – это в том числе и симметрия, гармония между частями тела. В теле человека, помимо красоты, симметрия необходима для поддержания работоспособности внутренних органов, для обеспечения возможности уверенно и комфортно ходить, свободно двигаться.
Нарушение симметрии тела, в том числе в плечах и лопатках, является предпосылкой для возникновения нарушений во внутренних органах, в позвоночнике, в суставах ног.
Важно различать проявления асимметрии плеч и лопаток у детей и у взрослых. Причина как правила одна – сколиоз позвоночника. Но у детей искривление здорового позвоночника чаще возникает при дисбалансе мышечного напряжения спинальной мускулатуры. Изменение высоты одного плеча при сравнении с другим, выпирание угла одной из лопаток, асимметрия расположения сосков и другие видимые признаки асимметрии в детском возрасте встречаются достаточно часто. С возрастом, на фоне лечения или занятий физкультурой эти проявления обычно проходят без осложнений. Если сколиоз не скорректирован в детском возрасте, он перетекает в сколиоз взрослых и ситуация становится более серьезной.
Во взрослом возрасте сколиоз возможен как последствие травмы позвоночника, последствие остеомиелита, туберкулеза позвоночника, остеохондроза и грыжи межпозвоночного диска. В результате может возникнуть хромота, человек быстро устает, долго находясь в вертикальном положении, порой нуждается в опоре. Боли в позвоночнике или в грудной клетке, склонность к язвенной болезни желудка и кишечника, проявления холецистита, пиелонефрита, заболевания женских половых органов, нарушение половых функций у мужчин – перспектива осложнений сколиоза.
В результате может возникнуть хромота, человек быстро устает, долго находясь в вертикальном положении, порой нуждается в опоре. Боли в позвоночнике или в грудной клетке, склонность к язвенной болезни желудка и кишечника, проявления холецистита, пиелонефрита, заболевания женских половых органов, нарушение половых функций у мужчин – перспектива осложнений сколиоза.
В клинике «Элеос» Вам окажут помощь квалифицированные специалисты. Сколиоз – это не заболевание, а проявление искривления позвоночника. Он может быть скорректирован путем назначения физиотерапевтических процедур, лечебной физкультуры, иглорефлексотерапиии т.п. Применяемые в клинике методы коррекции сколиоза позволят восстановить нормальное функционирование Вашего позвоночника и не допустить развития осложнений.
Причины сколиоза и его комплексное лечение в клинике БИЭМ Москва
Носовое дыхание и сутулостьПокажется удивительным, но нарушение носового дыхания тоже может являться признаком развития процесса деформации позвоночника.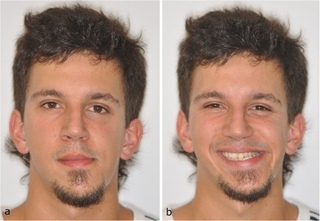 Почему же это происходит?
Почему же это происходит?
При нарушенном носовом дыхании ребенок дышит через рот (ротовой тип дыхания), соответственно язык занимает низкое положение в полости рта, то есть лежит на нижней челюсти. В норме же язык должен быть расположен на нёбе. Так как нижняя челюсть не является должным местом положения языка, ему становится тесно, он сдвигается назад, увлекая за собой нижнюю челюсть и вызывая ее заднее положение.
При заднем положении нижней челюсти происходит сужение дыхательной трубки и человек выдвигает голову вперед. Мышцы шеи напрягаются чрезмерно, что влечет за собой нарушение работы мышц спины и плечевого пояса. Происходит сгибание плечей вперед, а также усиление грудного кифоза (круглая, сутулая спина) и поясничного лордоза (прогиб). Тазовые кости разворачиваются вперед, вызывая поворот стоп внутрь.
При ротовом типе дыхания происходит сужение верхней челюсти, связанной через носовую перегородку с основной (клиновидной) костью, что вызывает нарушение гармоничного положения костей черепа.
Такое нефизиологическое состояние черепа приводит к изменениям положения всего позвоночника, приводя к различным сколиотическим повреждениям.
Ротовой тип дыхания нарушает биохимию полости рта: иммунная система ротовой полости (миндалины) постоянно находится в напряжении (отек и покраснение / воспаление), вызывая частые ангины и другие ЛОР заболевания, что вызывает натяжение фасций шеи и грудной клетки, приводящих к искривлению позвоночника.
Комплексное лечение сколиоза в БИЭМ.Итак, лучше предотвратить, чем лечить, однако, если процесс деформации уже запущен, не стоит отчаиваться. Независимо от причины и степени развития сколиоза необходимо грамотно подобрать правильное и комплексное лечение.
В Бостонском Институте Эстетической Медицины делается ставка именно на такой грамотный подход. Наши доктора, пройдя углубленную подготовку в лучших школах США, понимают, что в организме человека все взаимосвязано. Они научились не просто лечить отдельные проблемы, а лечить человека в целом.
Комплексный подход к лечению наших пациентов позволяет оказать высококвалифицированную помощь, устраняя психоэмоциональные отклонения, патологию опорно-двигательного, мышечно-связочного аппарата, корректируя нарушения анатомических структур черепа и крестца, а также устраняя функциональные нарушения работы органов и систем организма.
Очевидный результат работы будет нуждаться в закреплении, которое можно обеспечить с помощью миофункциональной терапии (лечебной физкультуры).
Пациентка БИЭМ, наклеенные на кожу тейпы – специальные эластичные пластыри – используются для улучшения и продления терапевтического эффекта коррекции постуры.
Врачи сообщили, кому грозит паралич лицевого нерва после вакцинации
Одним из наиболее серьезных последствий вакцинации от коронавируса может стать паралич лицевого нерва — такое последствие уже обнаружили у себя некоторые пациенты, получившие первую дозу препарата Pfizer. Врачи пояснили, что подобная реакция организма относится к аллергическим. Она может возникнуть у разных групп пациентов и требует строгого медицинского контроля во избежание искажения черт лица в будущем.
Врачи пояснили, что подобная реакция организма относится к аллергическим. Она может возникнуть у разных групп пациентов и требует строгого медицинского контроля во избежание искажения черт лица в будущем.
После вакцинации от коронавируса есть вероятность заработать паралич лицевого нерва – частичное онемение мышц, которое впоследствии приводит к перекосу лица. Такие последствия вакцины уже зафиксировали у 13 жителей Израиля, получивших первую дозу препарата Pfizer, сообщали в Минздраве страны.
Отдельные случаи были установлены и в других странах, сообщила профессор Школы системной биологии Университета Джорджа Мейсона Анча Баранова.
«Парез лицевого нерва, кстати, отмечался не только в Израиле, были случаи и в Канаде, и в США. Да, они связаны с вакцинацией. Надо сказать, что это неприятный для человека эффект, он проходит. Конечно, может быть, не так быстро, но в принципе на таком же горизонте, как, скажем, тик глаза», — заявил медик, выступая на Первом канале.
Как пояснил «Газете.Ru» невролог, руководитель реабилитационного центра «Преодоление» Александр Комаров, аллергенный потенциал имеет каждая вакцина – именно он вызывает реакцию организма на введение антигена, которая может проявиться в том числе в виде паралича лицевого нерва.
«Есть люди, которые подвержены таким реакциям: у них гиперчувствительность или напряженный иммунитет, который может спровоцировать избыточную реакцию в виде аллергии, отека Квинке, высыпаний. У людей с аутоиммунными заболеваниями могут проявиться тяжелые последствий. Например, невропатия лицевого нерва, которая появилась у некоторых вакцинированных – это именно аллергическое аутоиммунное повреждение лицевого нерва. Напрямую связи вакцины с лицевым нервом нет – это реакция через иммунитет», — заявил врач.
Подобная реакция организма может возникнуть также при введении антибиотика или другого препарата, подчеркнул невролог. По словам профессора Анчи Барановой, повлиять на это могут и обычные медицинские процедуры.
«Такие эффекты наблюдаются не только после вакцинации, скажем так, Pfizer или Moderna, но и после других медицинских процедур. Люди могут прийти сделать фиброгастроскопию по поводу гастрита и также получить паралич лицевого нерва», — отмечала она.
При этом считать себя защищенным от такого последствия вакцинации не может ни один пациент, считает невролог Алексей Кудряшов. По его словам, подобные проявления могут быть связаны с серьезными заболеваниями, разобраться с которыми поможет только врач:
«Клинических признаков поражения лицевого нерва нет – это анатомическая особенность, которую можно спрогнозировать только после специализированного обследования. Существует несколько типов поражения лицевого нерва – это центральное и периферическое. Центральное происходит при поражении центральной нервной системы – инсульте, инфаркте, например. В случае с вакциной происходит периферическое поражение, оно чаще всего связано с переохлаждением или другими серьезными заболеваниями лица и шеи».
Первым симптомом паралича лицевого нерва считается боль за ухом, предупреждают врачи. После нее наступает слабость лицевых мышц — этот симптом проявляется в течении нескольких часов, а затем нарастает в течение 48–72 часов. При этом поражение распространяется только на половину лица.
«Парез лицевого нерва – это такая же ситуация, как инсульт и аппендицит. В таких случаях нужно получать срочную медицинскую помощь. Почему это важно: нерв, который проходит в лицевом канале, очень нежный. Если больше пяти часов он будет находиться в аллергическом отеке, повреждения могут быть очень серьезные. Например, нарушится функция лицевой мускулатуры, что приведет к перекосу лица, что впоследствии навредит уже психологически», — подчеркнул Александр Комаров.
При обращениях пациентов с такой проблемой врачи обычно используют кортикостероиды — при введении в первые же часы после проявления паралича они уменьшают отек нерва и помогают людям восстановить движение мышц лица немного быстрее, пояснила «Газете. Ru» инфекционист Лилия Баранова.
Ru» инфекционист Лилия Баранова.
«Отмечу, что в таком случае независимо от того, проводится ли специализированное лечение, большинство пациентов сами справляются с проблемой в течении нескольких дней или месяцев, в зависимости от возможностей организма», — заключила врач.
Как неправильный прикус влияет на нашу внешность и самочувствие / AdMe
Плохой прикус — это не только некрасивая улыбка, но и угроза здоровью человека в целом. В особо запущенных случаях может пострадать не только челюсть, но и пищеварительная, дыхательная и даже сердечно-сосудистая система организма. Кроме того, неудачное протезирование или криво расположенные зубы способны изменить черты лица и стать причиной неуверенности в себе.
AdMe.ru решил разобраться, к каким последствиям может привести неправильный прикус и нужно ли посещать ортодонта во взрослом возрасте. Результаты оказались впечатляющими.
1. Асимметрия лица
Небольшая асимметрия лицо не портит и даже придает ему оригинальности. Но в случае неправильной окклюзии (прикуса) может сформироваться сильная асимметрия нижней или верхней части лица. Ранняя потеря молочного зуба или недостаток зубов у взрослого также могут привести к тому, что один угол рта будет выше другого или линия глаз будет смещенной.
Но в случае неправильной окклюзии (прикуса) может сформироваться сильная асимметрия нижней или верхней части лица. Ранняя потеря молочного зуба или недостаток зубов у взрослого также могут привести к тому, что один угол рта будет выше другого или линия глаз будет смещенной.
В легком варианте такая особенность встречается даже у знаменитостей. Если проблему недостающего зуба или неправильного прикуса не решить вовремя, то с уже образовавшейся асимметрией не всегда могут справиться даже квалифицированные стоматологи.
2. Искривление позвоночника и нарушение баланса тела
Если зубы плохо смыкаются, это может ухудшить осанку и даже частично повлиять на двигательную активность человека. В первую очередь это касается тех, кто подолгу ведет малоподвижный образ жизни. Влияние неправильной окклюзии на контроль над телом и осанкой наиболее заметно, когда человек чувствует себя уставшим.
3. Выступающие верхние зубы или тяжелый подбородок
Всего бывает 3 вида неправильного прикуса.
- Класс I: моляры (6-й, 7-й и 8-й жевательные зубы) при этом прикусе смыкаются нормально, но остальные зубы слишком скучены, неровно растут, чрезмерно или недостаточно прорезаны.
- Класс II: первые моляры верхней и нижней челюсти не совпадают друг с другом, а верхняя челюсть выступает над нижней.
- Класс III: жевательные зубы также нормально не смыкаются, а нижняя челюсть выступает вперед.
Таким образом, при неправильном прикусе 2-го класса у человека верхние зубы выпирают вперед, а в случае аномального прикуса 3-го класса у него появляется массивный, выступающий вперед подбородок.
4. Щелканье челюстью и боль в суставе
Малокклюзия (неправильный прикус) также может привести к дисфункции височно-нижнечелюстного сустава (ВНЧС). При этом появляется боль в суставе, щелчки или треск. Эти звуки обычно возникают во время движения челюсти. Хотя дисфункция ВНЧС и не требует серьезного лечения, она легко может перейти в хроническую форму.
5. Головная боль
Если зубы плохо смыкаются, человек вынужден прикладывать дополнительные усилия для пережевывания пищи. Иногда из-за этого возникает боль в мышцах челюсти, которая отдается в височную область.
Боль может проявляться не только во время приема пищи: если задние зубы мешают нормальным движениям челюсти, то ее мышцы становятся постоянно напряженными и гиперактивными. И в области висков часто возникают неприятные ощущения. Их называют головными болями напряжения.
В довольно редких случаях головная боль может возникать после неудачного протезирования, когда челюсти недостаточно смыкаются.
Эксперимент: чтобы проверить, возникают ли у вас головная боль из-за неправильного строения зубов, сильно сожмите зубы. Если неприятные ощущения усилятся, вам не помешает сходить к ортодонту.
6. Риск повредить зубы
Если поверхности зубов мешают движению челюсти, то эмаль начинает стираться, делая зубы беззащитными перед бактериями. Пережевывая пищу, вы рискуете отколоть край зуба или расколоть его пополам. Сила, с которой мы сжимаем челюсти во время жевания, обычно составляет 10 кг на кв. см, но у некоторых людей может быть раз в 7 больше. Так что травмировать плохо «подходящие» друг другу зубы проще, чем мы думаем.
Пережевывая пищу, вы рискуете отколоть край зуба или расколоть его пополам. Сила, с которой мы сжимаем челюсти во время жевания, обычно составляет 10 кг на кв. см, но у некоторых людей может быть раз в 7 больше. Так что травмировать плохо «подходящие» друг другу зубы проще, чем мы думаем.
7. Нарушение контура лица и преждевременное старение
Черепно-лицевой рост не заканчивается в детстве и юности. Небольшие изменения, как утверждают стоматологи, происходят и в более поздние годы. В результате неправильного прикуса может нарушаться контур лица, меняться форма щек, могут опускаться уголки губ. Кстати, наличие или отсутствие зубов мудрости также способны влиять на прикус. Многие знаменитости специально удаляют эти зубы, чтобы сделать скулы более выразительными. Однако, как уверяют стоматологи, лицо в этом случае худеет редко.
Нарушение овала лица может, в свою очередь, приводить к появлению преждевременных морщин. Причем те могут быть более выраженными лишь на левой или только на правой половине лица.
8. Плохое пищеварение
В случае малокклюзии мы недостаточно эффективно пережевываем пищу, из-за чего часть полезных веществ не усваивается организмом. Еда поступает в организм кусками, так что могут возникать проблемы с пищеварением: кислотный рефлюкс, вздутие живота, метеоризм, спазмы. А поскольку неровные зубы сложнее вычистить, на них накапливается больше бактерий, которые поступают со слюной в желудочно-кишечный тракт.
9. Нечеткая дикция
Исследования показали, что люди с нарушениями прикуса испытывают больше трудностей с произнесением звуков. Узкая верхняя челюсть и высокое нёбо усложняют передачу некоторых согласных, а неправильно расположенные резцы делают речь невнятной.
В некоторых случаях неудачное протезирование также может нарушить дикцию.
10. Нарушение дыхания и работы сердца
Если нарушения развития челюстей были заложены еще до рождения ребенка, то неправильный прикус может приводить к другим неприятным последствиям: скрежету зубов, спазмам жевательных мышц, нарушению дыхания во сне, обструктивным заболеваниям легких и даже к заболеваниям иммунной системы.
Исследователи также выявили связь между неправильной окклюзией 1-го и 2-го классов и близорукостью. Сильно выраженные нарушения прикуса могут способствовать болезням сердца и гипертонии. Это подтвердилось следующим опытом: когда пациенты с нарушением прикуса надели окклюзионные шины (накладки, которые позволяют зубам правильно смыкаться), то их артериальное давление снизилось.
11. Повышенная чувствительность зубов
Если челюсти в одном из участков плохо смыкаются и человек прикладывает дополнительные усилия при жевании, это заставляет кость вокруг соответствующего зуба расти, а сам зуб — изгибаться относительно вертикальной оси. В результате возникает микроскопическое отщепление у десны и формируется полость в зубе. Это явление называется абфракцией. Из-за этих повреждений дентин (твердая часть зуба) подвергается воздействию раздражителей, а зубы становятся чувствительными к перепаду температуры, к сладкому и кислому, а также к прикосновениям зубной щетки.
С какими стоматологическими проблемами вы сталкивались и удалось ли вам добиться красивой улыбки? Расскажите об этом.
Кифоз: симптомы, виды, лечение
Обзор
Что такое кифоз?
Кифоз — это заболевание позвоночника. У людей с кифозом позвоночник изгибается наружу больше, чем должен. В результате верхняя часть спины выглядит чрезмерно округленной. Искривление может сделать людей сгорбленными или сутулыми. Люди иногда называют его горбатым или круглым.
Позвоночник имеет естественные изгибы. Эти изгибы поддерживают нашу осанку и помогают нам стоять прямо. Но чрезмерное искривление может повлиять на осанку и затруднить стояние.
Как повлияет на меня кифоз?
В большинстве случаев кифоз не вызывает проблем со здоровьем и не требует лечения. Но это может заставить вас чувствовать себя неловко из-за того, как вы выглядите. В тяжелых случаях кифоз может вызвать боль или проблемы с дыханием. Для исправления тяжелого кифоза может потребоваться хирургическое вмешательство.
Кто болеет кифозом?
Кифоз чаще возникает у подростков, кости которых быстро растут. Но это может развить любой я. Он также может развиваться у пожилых людей. С возрастом у людей позвонки теряют гибкость, и позвоночник может начать наклоняться вперед.
Какие бывают виды кифоза?
Тремя наиболее распространенными типами кифоза являются постуральный кифоз, кифоз Шейерманна и врожденный кифоз.
Что такое постуральный кифоз?
Наиболее распространенный тип кифоза, постуральный кифоз, обычно возникает в подростковом возрасте. Сутулость или плохая осанка растягивают связки и мышцы, удерживающие позвонки (позвоночные кости) на месте. Это растяжение вытягивает позвонки из их нормального положения, вызывая округлую форму позвоночника.
Постуральный кифоз:
- Имеет гибкую кривую — изменение положения изменяет кривизну.
- Возникает у подростков и чаще поражает девочек, чем мальчиков.
- Обычно не вызывает боли или проблем.

Что такое кифоз Шейермана?
Этот тип назван в честь радиолога, который первым определил состояние. Бывает, когда позвонки имеют разную форму. Вместо того, чтобы быть прямоугольными, позвонки имеют форму клина.Клиновидные кости изогнуты вперед, из-за чего позвоночник выглядит округлым.
Кифоз Шейерманна:
- Чаще возникает у подростков и чаще поражает мальчиков, чем девочек.
- Может быть более тяжелым, чем постуральный кифоз, особенно у людей с массой тела ниже среднего.
- Создает жесткую, а не гибкую кривую — изменение положения не изменит кривую.
- Может быть болезненным, особенно во время активности или при длительном стоянии или сидении.
Что такое врожденный кифоз?
Врожденный означает заболевание, с которым вы родились.Люди с врожденным кифозом рождаются с позвоночником, который не развивался должным образом до рождения.
Врожденный кифоз:
- Может ухудшаться по мере взросления ребенка.

- Обычно требуется хирургическое вмешательство в молодом возрасте, чтобы предотвратить ухудшение искривления.
- Может присутствовать вместе с другими врожденными дефектами, поражающими сердце и почки.
Насколько распространен кифоз?
Кифоз встречается примерно у 0,04–10 % детей школьного возраста (до 1 из 10 детей или до 5).6 миллионов в США). Кифоз Шейерманна составляет большинство таких случаев. Большинству людей с кифозом ставят диагноз в возрасте от 12 до 17 лет. У мальчиков кифоз Шейерманна примерно в два раза чаще, чем у девочек.
Симптомы и причины
Что вызывает кифоз?
Причина кифоза зависит от типа:
- Постура: Плохая осанка, откидывание на спинку стула, ношение тяжелых сумок.
- Шойермана: Проблема в строении позвоночника.
- Врожденный: Проблема, развившаяся в позвоночнике до рождения.
Другие причины кифоза включают:
- Возраст, поскольку с возрастом позвоночник начинает больше изгибаться.

- Травма позвоночника.
Каковы симптомы кифоза?
Основным признаком кифоза являются округлые плечи или горб в верхней части спины. Напряженные подколенные сухожилия (мышцы задней поверхности бедра) также могут быть симптомом.
У людей с более тяжелым искривлением могут быть и другие симптомы, в том числе:
- Боль или скованность в спине и лопатках.
- Онемение, слабое покалывание в ногах.
- Крайняя усталость.
- Одышка или другие проблемы с дыханием из-за давления позвоночника на дыхательные пути.
- Проблемы с балансом.
- Недержание мочевого пузыря или недержание кишечника.
Диагностика и тесты
Как диагностируется кифоз?
Часто скрининг на сколиоз в школе проводится тогда, когда медицинский работник впервые замечает кифоз у ребенка. В других случаях подростки или их родители замечают округление позвоночника.Вы должны обратиться к своему лечащему врачу для полной диагностики.
Медицинский работник проведет медицинский осмотр, чтобы осмотреть позвоночник. Медицинский работник может попросить вас (или вашего ребенка) пройти «тест Адама на наклон вперед». Вас просят наклониться вперед, ноги вместе, колени прямые, руки свободно свисают. Этот тест помогает медицинскому работнику увидеть искривление позвоночника или любые другие проблемы с позвоночником, такие как сколиоз (боковое искривление позвоночника).
Вам могут сделать рентген позвоночника, чтобы измерить изгиб позвоночника.Естественная кривая составляет от 20 до 45 градусов. Врач диагностирует кифоз, если искривление больше 50 градусов.
Какие еще анализы могут мне понадобиться?
Ваш лечащий врач может также искать другие состояния, которые могут способствовать развитию кифоза. Например, у пожилых людей болезнь Паркинсона может способствовать развитию кифоза.
Если у вас сильное искривление, ваш врач может назначить исследование функции легких, чтобы определить, насколько хорошо работают ваши легкие. Серьезное искривление может также сдавливать (сдавливать) ваш спинной мозг.Ваш врач может заметить признаки компрессии спинного мозга, такие как онемение, покалывание, недержание мочевого пузыря или кишечника и нарушение равновесия. Они могут заказать МРТ, чтобы получить более детальное представление о вашем позвоночнике.
Серьезное искривление может также сдавливать (сдавливать) ваш спинной мозг.Ваш врач может заметить признаки компрессии спинного мозга, такие как онемение, покалывание, недержание мочевого пузыря или кишечника и нарушение равновесия. Они могут заказать МРТ, чтобы получить более детальное представление о вашем позвоночнике.
Управление и лечение
Как мой лечащий врач решит, какое лечение кифоза мне необходимо?
Лечение зависит от вашего:
- Возраст.
- История болезни.
- Тип кифоза.
- Серьезность кривой.
- Целью лечения является предотвращение ухудшения искривления.В тяжелых случаях может потребоваться хирургическое вмешательство. Но большинству людей с кифозом хирургическое вмешательство не требуется. Вместо этого могут помочь нехирургические методы лечения.
Какие существуют варианты нехирургического лечения кифоза?
Врачи могут рекомендовать нехирургическое лечение людям с постуральным кифозом. Нехирургические варианты также могут помочь при кифозе Шейермана, если искривление менее 75 градусов.
Нехирургические варианты также могут помочь при кифозе Шейермана, если искривление менее 75 градусов.
Варианты лечения включают:
- Наблюдение за искривлением: Регулярные рентгеновские снимки в подростковом возрасте позволяют следить за изменением кривой.
- Физиотерапия: Упражнения укрепляют мышцы живота и спины, уменьшают боль и улучшают осанку. Другие упражнения могут растянуть напряженные подколенные сухожилия и укрепить другие части тела.
- Обезболивающие: Противовоспалительные препараты могут облегчить боль в спине.
- Корсет для спины: В редких случаях врач может порекомендовать вам корсет. Чаще всего кифоз Шейерманна встречается у детей, которые еще растут. Ваш врач обсудит тип корсета и сколько часов в день его носить.
Нужна ли мне операция по поводу кифоза?
Если кифоз вызывает сильную боль или другие симптомы, которые мешают вашей жизни, может помочь операция. Хирургическая процедура может уменьшить искривление для облегчения симптомов. Медицинские работники рекомендуют операцию на позвоночнике людям с:
Хирургическая процедура может уменьшить искривление для облегчения симптомов. Медицинские работники рекомендуют операцию на позвоночнике людям с:
- Врожденный кифоз.
- Кифоз Шейерманна с искривлением более 75 градусов.
- Сильная боль в спине, даже после нехирургического лечения.
Что происходит при хирургии кифоза?
Наиболее распространенной операцией при кифозе является спондилодез.Во время этой процедуры ваш хирург:
- Выравнивает позвонки в более прямом положении.
- Связывает их вместе, используя маленькие кусочки кости, чтобы заполнить промежутки между позвонками.
По мере заживления позвонки срастаются или соединяются. Эта процедура уменьшает тяжесть кривой, чтобы лучше поддерживать ваше тело. Это предотвращает ухудшение кривой.
Профилактика
Можно ли предотвратить кифоз?
Вы можете предпринять шаги для предотвращения постурального кифоза:
- Поддерживайте хорошую осанку.

- Укрепление мышц живота и спины.
- Поддерживайте здоровый вес.
- Сумки, учебники и расходные материалы можно носить в прочном рюкзаке или сумке на колесиках.
- Занимайтесь спортом, чтобы укрепить свое тело и оставаться гибким.
Перспективы/прогноз
Каковы перспективы для людей с кифозом?
Ранняя диагностика дает лучший прогноз. Большинству людей с кифозом, у которых диагностирован ранний диагноз, не требуется хирургическое вмешательство, и они имеют типичную функцию.
Однако, если не лечить кифоз, искривление будет ухудшаться, что приведет к проблемам со здоровьем. Важно регулярно контролировать кифоз и выполнять физиотерапию для поддержания хорошей осанки. Эти шаги помогут убедиться, что кривая не ухудшается и не мешает вашей жизни.
Может ли кифоз вернуться?
Кифоз может вернуться даже после лечения. Примите меры, чтобы оставаться здоровым и сильным. Поговорите со своим лечащим врачом о том, что вы можете сделать, чтобы предотвратить возвращение кифоза.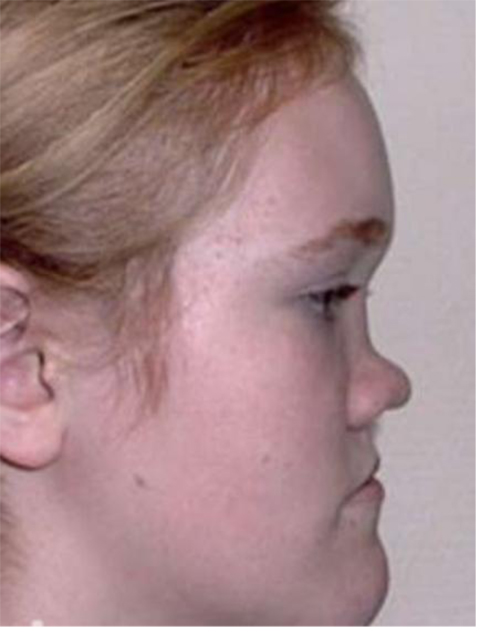
Жить с
Что еще я должен спросить у своего лечащего врача о кифозе?
Если у вас или вашего ребенка кифоз, спросите у своего врача:
- Насколько кривая кривая?
- Понадобится ли мне операция?
- Какие нехирургические методы лечения могут помочь?
- Должен ли я заниматься физиотерапией?
- Как предотвратить ухудшение кривой?
Записка из клиники Кливленда
Кифоз – это чрезмерное искривление позвоночника.Это вызывает «горбатый» вид и может заставить вас чувствовать себя застенчивым. У вас может не быть боли, но если искривление ухудшится, это может вызвать боль, скованность и другие проблемы. Лечение постурального кифоза и кифоза Шейерманна может включать регулярные рентгенологические исследования для контроля искривления, физиотерапию и, в некоторых случаях, корсет для спины. При врожденном кифозе (и тяжелом кифозе Шейерманна) операция спондилодеза может облегчить боль и исправить искривление.
Синдром Клиппеля-Фейля: MedlinePlus Genetics
Синдром Клиппеля-Фейля — это заболевание костей, характеризующееся аномальным соединением (слиянием) двух или более позвоночных костей в области шеи (шейных позвонков).Слияние позвонков присутствует с рождения. В результате слияния позвонков возникают три основные особенности: короткая шея, в результате появляется низкая линия роста волос на затылке и ограниченный диапазон движений шеи. Большинство пострадавших людей имеют один или два из этих характерных признаков. Менее половины всех людей с синдромом Клиппеля-Фейля имеют все три классических признака этого состояния.
У людей с синдромом Клиппеля-Фейля сросшиеся позвонки могут ограничивать диапазон движений шеи и спины, а также приводить к хроническим головным и мышечным болям в шее и спине различной степени тяжести.Люди с минимальным поражением костей часто имеют меньше проблем по сравнению с людьми с несколькими пораженными позвонками. Укороченная шея может вызвать небольшую разницу в размерах и форме правой и левой сторон лица (асимметрия лица). Травма позвоночника, такая как падение или автомобильная авария, может усугубить проблемы в области сращения. Слияние позвонков может привести к повреждению нервов в голове, шее или спине. Со временем у людей с синдромом Клиппеля-Фейля может развиться сужение позвоночного канала (спинальный стеноз) в области шеи, что может сдавливать и повреждать спинной мозг.В редких случаях аномалии спинномозговых нервов могут вызывать ненормальные ощущения или непроизвольные движения у людей с синдромом Клиппеля-Фейля. У пострадавших людей может развиться болезненное заболевание суставов, называемое остеоартритом, вокруг областей сросшихся костей или болезненное непроизвольное напряжение мышц шеи (цервикальная дистония). Помимо сросшихся шейных костей, у людей с этим заболеванием могут быть аномалии других позвонков. Многие люди с синдромом Клиппеля-Фейля имеют аномальное искривление позвоночника из стороны в сторону (сколиоз) из-за порока развития позвонков; также может произойти сращение дополнительных позвонков ниже шеи.
Травма позвоночника, такая как падение или автомобильная авария, может усугубить проблемы в области сращения. Слияние позвонков может привести к повреждению нервов в голове, шее или спине. Со временем у людей с синдромом Клиппеля-Фейля может развиться сужение позвоночного канала (спинальный стеноз) в области шеи, что может сдавливать и повреждать спинной мозг.В редких случаях аномалии спинномозговых нервов могут вызывать ненормальные ощущения или непроизвольные движения у людей с синдромом Клиппеля-Фейля. У пострадавших людей может развиться болезненное заболевание суставов, называемое остеоартритом, вокруг областей сросшихся костей или болезненное непроизвольное напряжение мышц шеи (цервикальная дистония). Помимо сросшихся шейных костей, у людей с этим заболеванием могут быть аномалии других позвонков. Многие люди с синдромом Клиппеля-Фейля имеют аномальное искривление позвоночника из стороны в сторону (сколиоз) из-за порока развития позвонков; также может произойти сращение дополнительных позвонков ниже шеи.
Люди с синдромом Клиппеля-Фейля могут иметь широкий спектр других особенностей в дополнение к аномалиям позвоночника. Некоторые люди с этим заболеванием имеют проблемы со слухом, аномалии зрения, отверстие в нёбе (волчья пасть), мочеполовые проблемы, такие как аномалии почек или репродуктивных органов, аномалии сердца или дефекты легких, которые могут вызывать проблемы с дыханием. У больных могут быть другие дефекты скелета, в том числе неравная длина рук или ног (несоответствие длины конечностей), что может привести к смещению бедер или коленей.Кроме того, лопатки могут быть недоразвиты, поэтому они сидят ненормально высоко на спине, что называется деформацией Шпренгеля. В редких случаях у людей с синдромом Клиппеля-Фейля могут возникать структурные аномалии головного мозга или тип врожденного дефекта, который возникает во время развития головного и спинного мозга (дефект нервной трубки).
В некоторых случаях синдром Клиппеля-Фейля возникает как признак другого расстройства или синдрома, такого как синдром Вильдерванка или гемифациальная микросомия. В этих случаях у пораженных лиц наблюдаются признаки и симптомы как синдрома Клиппеля-Фейля, так и дополнительного расстройства.
В этих случаях у пораженных лиц наблюдаются признаки и симптомы как синдрома Клиппеля-Фейля, так и дополнительного расстройства.
Симптомы и методы лечения проблем с искривлением позвоночника — Caring Medical Florida
Росс Хаузер, доктор медицины, Брайан Хатчесон, округ Колумбия.
Многие пациенты, которых мы наблюдаем, у которых есть проблемы с хронической болью и неврологическими симптомами, приходят к нам в первый раз с пониманием того, что что-то не так с изгибом их шеи и позвоночника. У них также есть понимание того, что именно эта проблема искривления, то ли их позвоночник слишком сильно искривлен внутрь, или то, что они потеряли естественную кривизну позвоночника, является причиной их проблем.Но искривление позвоночника — сложная проблема, и многие из наших пациентов, обращающихся к нам, сводят свое понимание этой проблемы к тому, как она влияет на их повседневную жизнь. Цель этой статьи — помочь вам понять влияние искривления позвоночника и то, как исправление этих проблем поможет облегчить или даже устранить боль и неврологические симптомы, которые преследовали вас годами и даже десятилетиями.
У меня есть симптомы, думаю, они связаны с искривлением позвоночника.
Давайте рассмотрим некоторые типы писем и вопросов, которые нам задают. В этих электронных письмах и обсуждениях пациент сначала признает симптомы, а затем диагноз проблемы искривления позвоночника. Это, наверное, то, как вы описываете себя.
У меня много проблем с шеей, хронические, длительные проблемы с мышечными спазмами, мне трудно вращать головой, и когда я это делаю, моя шея издает ужасный хруст и скрежет. Когда я пытаюсь посмотреть вниз или вверх, я чувствую жжение, когда я смотрю влево или вправо, я чувствую онемение.У меня есть МРТ, который говорит, что моя шея приняла S-образную форму, кривая не в порядке.
У меня потеря слуха на левое ухо , у меня давно диагностирована болезнь Меньера. Другие мои симптомы включают головокружение , полную потерю чувства равновесия, усталость , и у меня проблемы со зрением , которые граничат с галлюциногенными, я вижу тени и ощущаю искаженную реальность. У меня была коррекция верхней части шейки матки среди многих других процедур.Мне поставили диагноз: подвывих С1, С2, С3, С4, позвонки, как мне сказали, плавают в моей шее. Это вызывает компрессию нерва С1. Мне также сказали, что у меня обратный изгиб позвоночника.
У меня была коррекция верхней части шейки матки среди многих других процедур.Мне поставили диагноз: подвывих С1, С2, С3, С4, позвонки, как мне сказали, плавают в моей шее. Это вызывает компрессию нерва С1. Мне также сказали, что у меня обратный изгиб позвоночника.
У меня столько симптомов и диагнозов. Мне сделали МРТ всего позвоночника. Мне сказали, что, несмотря на выпячивание межпозвоночных дисков, шейный стеноз и поясничный стеноз , остеоартрит и костные шпоры, а также потерю шейного изгиба, я не должен испытывать свои проблемы в такой степени, как я, и что моя МРТ типична для старения. и остеохондроз.Я даже не знаю, как быть дальше.
У меня хроническая боль в шее, головные боли , трудности с глотанием , я чувствую слабость, которая, как я знаю, вызвана сужением сосудов . У меня онемение рук, потеря чувствительности, проблемы со зрением и жжение во рту . Во время моего лечения мне сказали, что у меня значительное смещение шейки матки или обратная кривизна.
Во время моего лечения мне сказали, что у меня значительное смещение шейки матки или обратная кривизна.
Еще реже пациент узнает, кто пишет нам по электронной почте
У меня армейская шея, вызывающая головокружение и головные боли.Я ищу лечение, чтобы вернуть моей шее нормальное положение кривизны и естественный изгиб шеи.
Искривление шеи
В нашей практике мы встречаем проблемы нестабильности шейного отдела позвоночника, вызванные повреждением или ослаблением связок шейного отдела позвоночника. При слабости или дряблости связок шейные позвонки смещаются, что приводит к проблемам с хронической болью и неврологическими симптомами, искажая естественный изгиб позвоночника. На этой иллюстрации показан переход от лордотического к армейскому, к кифотическому и к S-образной кривой.
youtube.com/embed/7rFBRmklr4c» frameborder=»0″ allowfullscreen=»allowfullscreen» data-mce-fragment=»1″/>- Доктор Брайан Хатчесон начинает это видео с объяснения основных и наиболее распространенных измерений, которые используются в учебниках по радиологии, чтобы помочь понять целостность позвоночника и проанализировать, имеет ли пациент правильный и нормальный изгиб шейки матки.
Склон C7
- В 0:23 – Наклон С7 является границей между шейным и грудным отделами позвоночника. (Соединение C7/T1).Если угол в С7 слишком крутой, это приведет к наклону головы вперед и нагрузке на шейный отдел позвоночника.
- В многочисленных работах продемонстрирована существенная взаимосвязь между C2–7, вертикальной сагиттальной осью T1 (линия отвеса между шеей и туловищем, которая показывает, держите ли вы голову в правильном вертикальном положении) и лордозом C2–7/T1.
На этом рисунке мы видим, что происходит, когда наклон C7 становится слишком крутым и головка движется вперед. Растяжение или рыхлость или дряблость связок могут вызвать проблемы с положением головы вперед, так как положение головы вперед может привести к дальнейшему повреждению связок шейного отдела позвоночника. Это причинно-следственный цикл, у вас голова наклонена вперед из-за слабых связок, а у вас слабые связки из-за наклона головы вперед, стрессы этой проблемы проявляются на позвонках С2-С7.
Растяжение или рыхлость или дряблость связок могут вызвать проблемы с положением головы вперед, так как положение головы вперед может привести к дальнейшему повреждению связок шейного отдела позвоночника. Это причинно-следственный цикл, у вас голова наклонена вперед из-за слабых связок, а у вас слабые связки из-за наклона головы вперед, стрессы этой проблемы проявляются на позвонках С2-С7.
- В 0:50 влияние плоского наклона С7 на изгиб грудного отдела позвоночника
- Если наклон С7 плоский, это означает, что позвоночник потерял свою кривизну, и в дополнение к проблемам выше шейного отдела позвоночника плоский наклон С7 может также вызвать уплощение или выпрямление изгиба грудного отдела позвоночника.
- Переход кривизны в шейно-грудном соединении C7-T1. Шейный отдел позвоночника имеет искривление назад или лордоз, на переходе С7/Т1 позвоночник реверсирует в кифоз или искривление грудного отдела позвоночника вперед.
- Позвоночник настолько сильнее, когда все изгибы или лордоз правильные, это будет Шейный лордоз; грудной кифоз; Поясничный лордоз.
 Правильный изгиб позвоночника поддерживает пружинистую структуру позвоночника. Когда искривление позвоночника теряется, пружинная защита теряется, и позвоночник становится подверженным переломам, дегенеративным заболеваниям дисков и у многих людей описанным выше симптомам.
Правильный изгиб позвоночника поддерживает пружинистую структуру позвоночника. Когда искривление позвоночника теряется, пружинная защита теряется, и позвоночник становится подверженным переломам, дегенеративным заболеваниям дисков и у многих людей описанным выше симптомам.
Переход кривизны в шейно-грудном соединении C7-T1
- Лордоз или искривление назад шейного отдела позвоночника превращается в кифоз или искривление вперед грудного отдела позвоночника.
Восстановление связок и кривизны для долговременной фиксации
Целью нашего лечения является восстановление и укрепление шейных связок и возвращение головы в нормальное положение с плечами.
На этой иллюстрации мы видим до и после коррекции кривой шеи. Слабость, рыхлость или повреждение связок, независимо от того, является ли это причиной травмы, генетической, как в случаях синдрома Элерса-Данлоса, в конечном итоге вызывает кифотическую силу в шейном отделе позвоночника, растягивая задний связочный комплекс шеи. Как видно на рентгеновских снимках этого изображения, у пациентов с хлыстовой травмой, синдромом гипермобильности суставов и синдромом Элерса-Данлоса можно восстановить кривую шейки матки с помощью инъекций пролотерапии и использования утяжелителей для головы и груди.
Как видно на рентгеновских снимках этого изображения, у пациентов с хлыстовой травмой, синдромом гипермобильности суставов и синдромом Элерса-Данлоса можно восстановить кривую шейки матки с помощью инъекций пролотерапии и использования утяжелителей для головы и груди.
В начале этой статьи мы заявили, что мало кто связывается с нами, описывая свои проблемы как потерю искривления позвоночника. Они связываются с нами по поводу многих симптомов, от которых они страдают, включая хроническую боль и неврологические симптомы.
Для получения более подробной информации о ваших симптомах, пожалуйста, посетите эти статьи, поскольку они относятся к вам:
Синдром Крузона | Бостонская детская больница
Синдром Крузона, также известный как черепно-лицевой дизостоз, представляет собой сложное генетическое врожденное заболевание, которое может поражать лицо, череп и зубы ребенка.У ребенка с этим синдромом преждевременное срастание некоторых костей черепа (краниосиностоз) препятствует нормальному росту черепа и влияет на форму головы и лица; иногда вызывая повышенное давление вокруг мозга.
Синдром Крузона встречается у одного из 61 000 новорожденных.
Черепно-лицевая программа в Бостонской детской больнице обеспечивает коллективный подход к оценке, диагностике и лечению детей с этим заболеванием. Наши специалисты работают вместе, чтобы удовлетворить все потребности вашего ребенка, от диагностики и консультирования до лечения и последующего наблюдения.
Каковы симптомы синдрома Крузона?
Клинические признаки синдрома Крузона могут включать:
- череп, который кажется «слишком высоким» и слишком плоским от средней части лица вверх
- маленькие щеки и вогнутый (вогнутый внутрь) профиль лица
- выступающая переносица («клювовидный» нос)
- широко расставленные глаза навыкате
- косоглазие (косоглазие)
- недоразвитая верхняя челюсть
- выступающая нижняя челюсть
- скученность зубов
Эти аномалии лица являются результатом следующего:
- Краниосиностоз: Преждевременное (раннее) закрытие пластин роста черепа, которое изменяет форму головы и может оказывать повышенное давление на головной мозг.
 Из-за этого черепа кажутся «слишком высокими» и чрезмерно плоскими от средней части лица вверх.
Из-за этого черепа кажутся «слишком высокими» и чрезмерно плоскими от средней части лица вверх. - Гипоплазия средней части лица: Замедление роста средней части лица, вызывающее впалое лицо. Это также может вызвать обструкцию дыхательных путей, апноэ во сне и вогнутый профиль лица.
В дополнение к этим физическим характеристикам ваш ребенок может иметь:
- стоматологические проблемы из-за скученности зубов и узкого неба
- плохое зрение
- болезни уха и потеря слуха (примерно у 50% детей)
- затрудненное дыхание из-за узких дыхательных путей
- накопление избыточной жидкости в головном мозге (гидроцефалия)
У некоторых детей с синдромом Крузона может наблюдаться задержка развития.Однако большинство детей с Крузоном имеют нормальный интеллект. Наш черепно-лицевой нейропсихолог поможет оценить вашего ребенка и порекомендует любые развивающие или когнитивные вмешательства, которые также могут быть полезными.
Что вызывает синдром Крузона?
Специфическая мутация (изменение) в гене, называемом рецептором фактора роста фибробластов 2, вызывает синдром Крузона. Этот ген также вовлечен в другие черепно-лицевые синдромы, такие как синдром Пфайффера и синдром Аперта.
Эксперты не понимают точную причину этих генных мутаций.
У большинства родителей детей с синдромом Крузона нормальные гены. Однако дети с синдромом Крузона могут передать ген своим детям. Родитель с синдромом Крузона имеет 50-процентный шанс родить ребенка с синдромом Крузона.
Если у вас синдром Крузона и вы хотите иметь детей, наш генетик может встретиться с вами, чтобы обсудить риски и помочь вам принять взвешенное и обоснованное решение.
Почему стоит выбрать Бостонскую детскую больницу для лечения синдрома Крузона
Благодаря нашему обширному опыту и приверженности инновационному и заботливому уходу мы стали национальным лидером в лечении детей с такими заболеваниями, как синдром Крузона.
Семьи, которым нужен наилучший уход за своим ребенком, приходят на нашу черепно-лицевую программу в Boston Children’s для нашего:
- Признанная на национальном уровне помощь: US News & World Report ставит Бостонскую детскую больницу выше по большему количеству специальностей, включая нейрохирургию, чем любую другую детскую больницу в стране.
- Опыт лечения черепно-лицевых аномалий: Ежегодно мы лечим более 500 пациентов с различными черепно-лицевыми заболеваниями, что является большим объемом среди лучших программ страны.
- Хирургический опыт: Наши пластические хирурги и нейрохирурги всемирно известны своими передовыми хирургическими методами и точностью лечения этой сложной черепно-лицевой аномалии. Узнайте больше о лечении синдрома Крузона.
- Групповой подход: Синдром Крузона может повлиять на слух, зрение, дыхание, речь и функции зубов у ребенка.
 В Бостонской детской больнице наша целеустремленная и знающая команда специалистов из нескольких дисциплин предоставляет вам и вашему ребенку индивидуальный и совместный уход.Познакомьтесь с нашей черепно-лицевой командой.
В Бостонской детской больнице наша целеустремленная и знающая команда специалистов из нескольких дисциплин предоставляет вам и вашему ребенку индивидуальный и совместный уход.Познакомьтесь с нашей черепно-лицевой командой. - Исследования и инновации: Наши врачи участвуют в исследованиях, которые приближают нас к лучшему пониманию и лечению всех деформаций головы и лица. Узнайте больше о нашем черепно-лицевом исследовании.
Нарушения искривления позвоночника: причины, симптомы, диагностика, лечение
Позвоночник, или позвоночник, состоит из мелких костей (позвонков), расположенных друг над другом вместе с дисками.Здоровый позвоночник, если смотреть сбоку, имеет плавные изгибы. Изгибы помогают позвоночнику поглощать стресс от движений тела и гравитации.
Если смотреть сзади, позвоночник должен проходить прямо по середине спины. Когда возникают аномалии позвоночника, естественные изгибы позвоночника смещаются или преувеличиваются в определенных областях, как это происходит при лордозе, кифозе и сколиозе.
Какие существуют виды нарушений искривления позвоночника?
Различают три основных типа нарушений искривления позвоночника, в том числе:
- Лордоз. Также называемый провисанием, позвоночник человека с лордозом значительно искривлен внутрь в нижней части спины.
- Кифоз. Кифоз характеризуется аномально округлой верхней частью спины (более 50 градусов искривления).
- Сколиоз. У человека со сколиозом позвоночник искривлен вбок. Кривая часто S-образная или C-образная.
Что вызывает нарушения искривления позвоночника?
Существует ряд проблем со здоровьем, из-за которых позвоночник может искривляться больше, чем обычно, или смещаться.
Следующие состояния могут вызвать лордоз:
- Ахондроплазия. Заболевание, при котором кости не растут нормально, что приводит к низкорослости, связанной с карликовостью
- Спондилолистез. Состояние, при котором позвонок, обычно в нижней части спины, соскальзывает вперед
- Остеопороз, состояние, при котором позвонки становятся хрупкими и легко ломаются (компрессионные переломы)
- Ожирение или избыточный вес
- Кифоз.
 Состояние, характеризующееся аномально округленной верхней частью спины
Состояние, характеризующееся аномально округленной верхней частью спины - Дисцит. Воспаление дискового пространства между костями позвоночника чаще всего вызвано инфекцией
- Доброкачественный (безвредный) ювенильный лордоз
Следующие состояния могут вызвать кифоз:
- Аномальное развитие позвонков внутриутробно (врожденный кифоз)
- Нарушение осанки или сутулость (постуральный кифоз)
- Болезнь Шейерманна, состояние, при котором происходит деформация позвонков (кифоз Шейерманна)
- Артрит
- Остеопороз
- Spina bifida, врожденный дефект, при котором позвоночник плода не срастается полностью во время внутриутробное развитие
- Инфекции позвоночника
- Опухоли позвоночника
Врачи не знают, что вызывает наиболее распространенный тип сколиоза у подростков.Однако врачи знают, что сколиоз имеет тенденцию передаваться по наследству. Болезнь, травма, инфекция или врожденный дефект также могут быть виноваты.
Каковы симптомы искривления позвоночника?
Симптомы варьируются в зависимости от типа искривления позвоночника и тяжести состояния.
Симптомами лордоза могут быть:
- Провисание назад с более выраженными ягодицами
- Наличие большого зазора между поясницей и полом при лежании на спине на твердой поверхности, который не изменяется при наклоне вперед
- Боль и дискомфорт в спине
- Проблемы при движении определенными способами
Симптомы кифоза обычно очевидны и включают:
- Наклон головы вперед по сравнению с остальным телом
- Усталость в спине или ногах
Постуральный кифоз обычно не вызывает болей в спине; однако физическая активность и длительное стояние и сидение могут вызывать дискомфорт у людей с кифозом Шейерманна.
Симптомами сколиоза могут быть:
- Неровные лопатки, одна выше другой
- Неравномерная талия или бедра
- Наклон в одну сторону
Как лечить нарушения искривления позвоночника?
Как правило, лечение определяется в зависимости от тяжести и типа имеющегося у вас искривления позвоночника. Легкое искривление позвоночника, как при постуральном кифозе, может вообще не лечиться. Более серьезное искривление позвоночника может потребовать использования корсета или хирургического вмешательства.
Легкое искривление позвоночника, как при постуральном кифозе, может вообще не лечиться. Более серьезное искривление позвоночника может потребовать использования корсета или хирургического вмешательства.
Лечение лордоза может включать:
- Лекарства для облегчения боли и отека
- Упражнения и физиотерапию для увеличения мышечной силы и гибкости
- Ношение спинного корсета
- Потеря веса
- Хирургическое лечение
- Упражнения и противовоспалительные препараты для облегчения боли или дискомфорта
- Ношение корсета для спины
- Хирургия по исправлению сильного искривления позвоночника и врожденного кифоза
- Упражнения и физиотерапия для увеличения мышечной силы
- Наблюдение.Если есть небольшая кривизна, ваш врач может проверить вашу спину каждые четыре-шесть месяцев, чтобы увидеть, не ухудшается ли кривая.

- Распорка. В зависимости от степени искривления, корсет для спины иногда назначают детям и подросткам, которые еще растут. Брекеты могут помочь предотвратить ухудшение искривления.
- Хирургия. Если искривление серьезное и ухудшается, иногда требуется хирургическое вмешательство.
- Литье кузова. Накладывается гипс от плеч до нижней части туловища, пока ребенок находится под наркозом.Его заменяют каждые несколько месяцев на срок до 3 лет. Обычно это предназначено для маленьких детей, когда кривая сколиоза выглядит так, будто она будет ухудшаться по мере их роста.
- Спинальные инструменты.
 Такие инструменты, как крючки, стержни и проволока, прикрепляются к позвоночнику, чтобы выровнять кости позвоночника и обеспечить их безопасность после спондилодеза.
Такие инструменты, как крючки, стержни и проволока, прикрепляются к позвоночнику, чтобы выровнять кости позвоночника и обеспечить их безопасность после спондилодеза. - Замена искусственного диска. Дегенерированные диски в позвоночнике заменяют искусственными устройствами.
- Кифопластика. Внутрь позвоночника вставляют баллон, чтобы выпрямить и стабилизировать пораженный участок и облегчить боль.
5 :
Не доказано, что программы упражнений, хиропрактика, электростимуляция и пищевые добавки предотвращают прогрессирование сколиоза. По-прежнему идеально сохранять столько силы и гибкости, чтобы поддерживать нормальную функцию. Это может потребовать больше усилий и внимания у человека со сколиозом.
Какие виды операций используются для лечения искривлений позвоночника?
Для лечения нарушений искривления позвоночника можно использовать следующие процедуры:
Как узнать, есть ли у меня искривление позвоночника?
Ваш врач может диагностировать нарушение искривления позвоночника, собрав медицинский и семейный анамнез, изучив изгиб позвоночника во время медицинского осмотра и используя визуализирующие исследования, такие как рентген, для более тщательного изучения позвоночника.Рентген может показать, есть ли какие-либо аномалии в костях позвоночника, а также измерить степень искривления.
Если вы или ваш близкий человек имеет ненормальный изгиб спины, помимо плохой осанки, обратитесь к врачу, чтобы он провел обследование и лечение.
Понимание вашего позвоночника: шейный лордоз
Защитите свою шею. Мы слышали, что эта фраза относится к тому, насколько важна и незаменима шея для общего состояния здоровья. Ваша шея — это мост, соединяющий ваш мозг с вашим телом; Хорошее здоровье зависит от сигналов, поступающих от вашего мозга к вашим органам.И это начинается с обеспечения здорового шейного лордоза, который является естественным изгибом шейных позвонков.
Шейный отдел позвоночника состоит из первых семи позвонков позвоночника, которые соединяют основание черепа с грудным отделом позвоночника (область между шеей и животом). Здоровый шейный отдел позвоночника имеет форму широкой буквы «С», изгиб которой направлен вперед. Этот нормальный изгиб шеи помогает выдерживать вес головы, а также обеспечивает комфортный диапазон движений шеи.
Что ненормально (и когда вы начинаете сталкиваться с проблемами и болью), так это уплощенная шея, потерявшая свою естественную кривизну, также называемая «армейской шеей».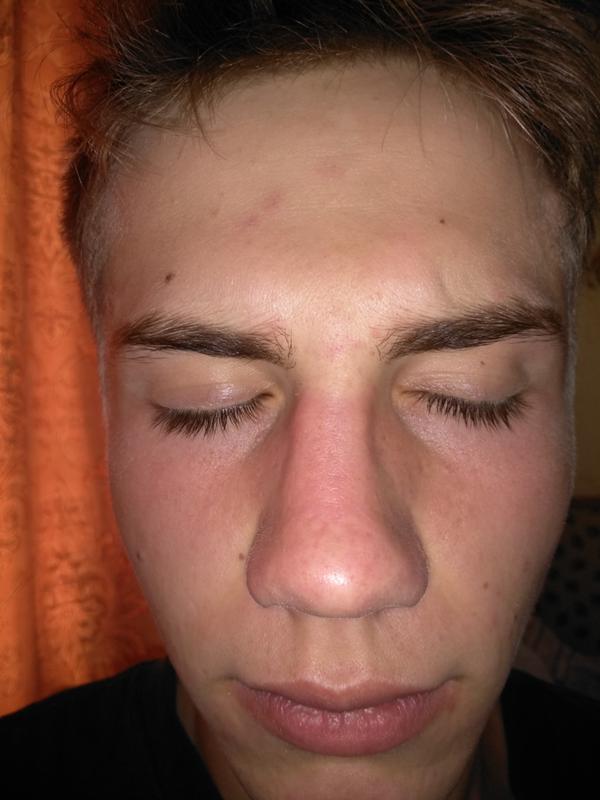 Кривая может выпрямляться (состояние, называемое гиполордотическим/алордотическим) или даже смотреть в неправильном направлении (что известно как обратная кривая или кифотическая).
Кривая может выпрямляться (состояние, называемое гиполордотическим/алордотическим) или даже смотреть в неправильном направлении (что известно как обратная кривая или кифотическая).
Что вызывает потерю шейного лордоза?
Потеря здорового изгиба шеи может быть вызвана сочетанием факторов. Иногда это не одно конкретное событие, а сочетание несчастных случаев или травм и повторяющихся длительных действий, таких как постоянный взгляд на телефон или компьютер.Эта повторяющаяся поза со временем создает нагрузку на тело и может привести к проблемам с шейным лордозом. Риск выше, если уже имеется повреждение связок и дисков, вызванное падением, автомобильной аварией, родовой травмой или другими событиями
Почему важен здоровый изгиб шейки матки
Все начинается сверху. Изменения в позвоночнике могут иметь эффект домино на все остальное тело.
Небольшой изгиб здорового шейного отдела позвоночника помогает стабилизировать и выдерживать вес головы и позвоночника. Таким образом, каждый раз, когда происходит потеря шейного лордоза (и чем дольше он сохраняется), это состояние может привести к боли и усилить дегенерацию позвоночных дисков.
Таким образом, каждый раз, когда происходит потеря шейного лордоза (и чем дольше он сохраняется), это состояние может привести к боли и усилить дегенерацию позвоночных дисков.
Люди с потерей шейного лордоза более уязвимы к травмам и с большей вероятностью получат необратимые повреждения или инвалидность, если попадут в автомобильную аварию. Потеря правильного изгиба шеи также повышает вероятность возникновения грыжи диска в нижней части спины.
Признаки и симптомы
Сложность потери шейного изгиба заключается в том, как она себя проявляет.В то время как потеря правильного изгиба шеи увеличивает вероятность болей в шее, головных болей и других проблем, не каждый человек с потерей изгиба шеи и наклоном головы вперед будет иметь эти симптомы, а некоторые пациенты не испытывают никаких симптомов. вообще. Но хотя боль может и не ощущаться, некоторые люди могут начать замечать, что они ограничены в некоторых физических нагрузках.
Если ваши симптомы вызваны плохой осанкой, использование лекарств и химикатов не поможет, потому что это механическая проблема. Миорелаксанты и аспирин могут облегчить боль, вызванную плохой осанкой, но не вылечат ее. Усталость, мышечное напряжение, головные боли, головокружение и другие симптомы могут быть связаны с аномальными изменениями шейного лордоза. Прием лекарств может маскировать симптомы, но только восстановление естественного положения тела снимет нагрузку на нервы, мышцы и диски.
Миорелаксанты и аспирин могут облегчить боль, вызванную плохой осанкой, но не вылечат ее. Усталость, мышечное напряжение, головные боли, головокружение и другие симптомы могут быть связаны с аномальными изменениями шейного лордоза. Прием лекарств может маскировать симптомы, но только восстановление естественного положения тела снимет нагрузку на нервы, мышцы и диски.
Имейте в виду, что боль, начавшаяся в шее, может распространиться по всему телу. Аномальный изгиб шейки матки может сильно нагружать мышцы под шеей и проявляться болью в спине.Тогда ваш позвоночник и все тело с большей вероятностью будут травмированы.
Даже если у вас нет активных симптомов, игнорирование или нелечение аномального искривления шейки матки может сделать вас более восприимчивым к травмам в результате несчастного случая, поскользнуться или упасть. То, что не беспокоит человека с крепким позвоночником, может привести к долговременному повреждению человека с плохой осанкой.
Восстановление здорового шейного лордоза
Несмотря на растущее количество научных данных, свидетельствующих о важности шейного лордоза, в медицинских кругах и хиропрактиках существуют некоторые разногласия по поводу общей важности шеи. Некоторые врачи даже не измеряют изгиб шеи. Найдите профессионала, который осознает важность вмешательства в потерю естественного изгиба и составит план по укреплению мышц и поможет вам улучшить диапазон движений и гибкость.
Некоторые врачи даже не измеряют изгиб шеи. Найдите профессионала, который осознает важность вмешательства в потерю естественного изгиба и составит план по укреплению мышц и поможет вам улучшить диапазон движений и гибкость.
Большинство форм физиотерапии и хиропрактики не эффективны для восстановления шейного лордоза. На самом деле, одно исследование¹ показало, что скручивание или постукивание по шее руками может усугубить изгиб шеи.Специализированные точные корректировки, терапия и упражнения должны выполняться вместе, чтобы расслабить правильные мышцы, изменить положение костей и перетренировать подсознательные, автоматические части мозга, отвечающие за равновесие, осанку и координацию. Важно, чтобы врач сделал рентгеновский снимок, чтобы измерить изгиб шеи до лечения, а затем сделал еще один рентгеновский снимок (с головой в том же положении), чтобы доказать, что лечение было эффективным.
Существует несколько хиропрактики для исправления искривления.Реактивный подход включает в себя утяжеление позвоночника, чтобы вызвать реакцию и стимулировать неврологическую переподготовку. Другой подход — ремоделирование мягких тканей, направленное на расслабление, восстановление и реабилитацию связок шеи. Лечение, такое как подход CLEAR, может сочетать оба метода для обеспечения эффективного восстановления шейного лордоза.
Другой подход — ремоделирование мягких тканей, направленное на расслабление, восстановление и реабилитацию связок шеи. Лечение, такое как подход CLEAR, может сочетать оба метода для обеспечения эффективного восстановления шейного лордоза.
Изгиб шейки матки имеет решающее значение для общего состояния здоровья позвоночника. Лечение, признающее важность коррекции искривления, может помочь смягчить боль и дискомфорт, которые могут возникнуть, если вы потеряли естественный шейный лордоз.
Испытывали ли вы потерю шейного лордоза? У вас есть какие-либо вопросы о вариантах лечения или мысли о том, какие методы лечения вам помогли? Мы хотели бы услышать от вас в комментариях ниже.
№ Троянович С.Дж., Харрисон Д.Д., Харрисон Д.Е. Обзор достоверности, надежности и клинической эффективности методов хиропрактики, используемых для восстановления или реабилитации шейного лордоза. Техника хиропрактики 1998; 10:1-7.
Лицевой паралич | МУСК Здоровье
Лицевой нерв
Лицевой нерв является седьмым черепным нервом (CN VII), что означает, что нерв начинается в головном мозге. Из головного мозга он проходит вместе со слуховым нервом через отверстие в черепе, затем проходит через ухо под барабанной перепонкой и через сосцевидный отросток за ухом. Нерв выходит из черепа через отверстие позади и ниже уха и проходит через околоушную железу (слюнную железу) сбоку лица. Этот нерв разветвляется на несколько отделов, которые соединяются с мышцами, которые двигают лицо под кожей. На лице более 40 мышц, которые работают вместе, чтобы создать множество разнообразных выражений лица, которые люди способны выражать.Чтобы лицо могло нормально двигаться, должна быть неповрежденная связь между мозгом, нервом и мышцей, подобно тому, как настольная лампа будет работать, только если она подключена к работающей розетке с неповрежденным шнуром питания и работающей лампочкой. Нарушение в любом месте этой связи может привести к параличу лицевого нерва.
Из головного мозга он проходит вместе со слуховым нервом через отверстие в черепе, затем проходит через ухо под барабанной перепонкой и через сосцевидный отросток за ухом. Нерв выходит из черепа через отверстие позади и ниже уха и проходит через околоушную железу (слюнную железу) сбоку лица. Этот нерв разветвляется на несколько отделов, которые соединяются с мышцами, которые двигают лицо под кожей. На лице более 40 мышц, которые работают вместе, чтобы создать множество разнообразных выражений лица, которые люди способны выражать.Чтобы лицо могло нормально двигаться, должна быть неповрежденная связь между мозгом, нервом и мышцей, подобно тому, как настольная лампа будет работать, только если она подключена к работающей розетке с неповрежденным шнуром питания и работающей лампочкой. Нарушение в любом месте этой связи может привести к параличу лицевого нерва.
В дополнение к передаче сигнала для движения лицевых мышц, лицевой нерв также передает сигнал к слезной железе около глаза для производства слез. Нерв также соединяет вкусовые рецепторы передней части языка с мозгом и некоторыми органами чувств вокруг уха.
Нерв также соединяет вкусовые рецепторы передней части языка с мозгом и некоторыми органами чувств вокруг уха.
Лицевые мышцы и нервные ветви: Путь лицевого нерва к мышцам, отвечающим за движение лица
Причины лицевого паралича
Существует множество причин паралича лицевого нерва, которые можно разделить на врожденные (присутствующие при рождении), острые (возникающие в течение короткого периода времени) или хронические (возникающие в течение более длительного периода времени).
Врожденный паралич присутствует при рождении и может поражать одну или обе стороны. Некоторые случаи иногда связаны с травмой во время родов и могут со временем улучшиться, в то время как большинство других связаны с другими синдромами или аномалиями развития лицевого нерва или мышц, которые имеют тенденцию вызывать стойкий паралич.
Острый паралич лицевого нерва возникает в течение короткого периода времени, обычно менее трех дней. Наиболее распространенной причиной этого является паралич Белла, но есть множество других причин, включая инсульт, инфекции, аутоиммунные заболевания, неврологические расстройства, опухоли, операции и травмы. Этот тип паралича лицевого нерва имеет тенденцию быть наиболее тяжелым вскоре после его начала, и со временем может наблюдаться некоторое улучшение.
Этот тип паралича лицевого нерва имеет тенденцию быть наиболее тяжелым вскоре после его начала, и со временем может наблюдаться некоторое улучшение.
Хронический паралич лицевого нерва развивается в течение более длительного периода времени, и, как правило, со временем паралич ухудшается.Это может касаться только части лица или всей половины лица. Этот тип паралича вызывает наибольшее беспокойство, если новообразование или опухоль сдавливают лицевой нерв или проникают в него в какой-то точке по ходу нерва. Наиболее распространенным типом опухоли является доброкачественный рост, который возникает внутри черепа и называется вестибулярной шванномой, но другие опухоли головного мозга или разрастания нервов могут вызывать тот же тип паралича. Также вызывают беспокойство новообразования в околоушной (слюнной) железе сбоку лица или некоторые виды рака кожи, которые распространяются из кожи вдоль нерва.Лицевой паралич, связанный с опухолями, обычно не улучшается до тех пор, пока опухоль не будет вылечена. После удаления опухоли в некоторых случаях функция лица может восстановиться, в то время как в других случаях паралич остается постоянным.
После удаления опухоли в некоторых случаях функция лица может восстановиться, в то время как в других случаях паралич остается постоянным.
Паралич Белла
Паралич Белла является наиболее частой причиной внезапного паралича лицевого нерва. Паралич наступает быстро, в течение менее трех дней, и обычно поражает одну сторону лица. Некоторые люди с параличом Белла могут немного двигать мышцами лица, в то время как другие вообще не могут двигать мышцами.Паралич может сопровождаться болью в ухе, чувствительностью к громким звукам, изменением вкуса, онемением той же стороны лица или изменением слезопродукции. В дополнение к отсутствию выражения лица у людей с параличом Белла также могут быть трудности с речью, приемом пищи, закрытием глаз и дыханием через нос.
Это может быть очень шокирующим опытом, и многие люди сначала думают, что у них инсульт. Людям, страдающим острым параличом лицевого нерва, следует немедленно обратиться за медицинской помощью, установить причину паралича и начать лечение. Точная причина паралича при параличе Белла неизвестна, но считается, что он связан с отеком лицевого нерва, когда он проходит через очень узкое отверстие в кости на пути от мозга к лицевым мышцам; некоторые теории предполагают вирусную или аутоиммунную причину. Наиболее эффективным методом лечения паралича Белла является курс стероидов для противодействия отеку и воспалению вокруг нерва. В дополнение к стероидам также могут быть полезны противовирусные препараты. Очень важно, чтобы люди, которые не могут полностью закрыть глаза, начали лечение глазной смазкой, чтобы предотвратить развитие сухости, воспаления или изъязвления.
Точная причина паралича при параличе Белла неизвестна, но считается, что он связан с отеком лицевого нерва, когда он проходит через очень узкое отверстие в кости на пути от мозга к лицевым мышцам; некоторые теории предполагают вирусную или аутоиммунную причину. Наиболее эффективным методом лечения паралича Белла является курс стероидов для противодействия отеку и воспалению вокруг нерва. В дополнение к стероидам также могут быть полезны противовирусные препараты. Очень важно, чтобы люди, которые не могут полностью закрыть глаза, начали лечение глазной смазкой, чтобы предотвратить развитие сухости, воспаления или изъязвления.
У большинства людей отек вокруг нерва носит временный характер, и движения лица начинают восстанавливаться в течение нескольких недель после паралича. Некоторые люди не видят восстановления функции в течение нескольких месяцев. Чем раньше начнется выздоровление, тем более полным будет выздоровление, но полное выздоровление может занять до 12 месяцев. К счастью, большой процент людей после паралича Белла возвращается к нормальной или почти нормальной функции лица, но от 25 до 30% людей выздоравливают не полностью.
Неполное восстановление может принимать разные формы.Для некоторых это означает, что часть лица движется не так сильно, как другая сторона. Другие почувствуют, как их лицо напряглось, часто на щеках, вокруг рта или на шее. У некоторых развивается синкинезия, которая представляет собой дискоординированные движения различных областей лица, такие как закрытие глаз с движением рта. У некоторых людей развивается комбинация этих проблем. Лучший способ свести к минимуму эти осложнения — предотвратить их развитие в первую очередь. Раннее лечение стероидами и противовирусной терапией может помочь повысить шансы на нормальную функцию лица и свести к минимуму развитие стянутости лица и синкинезий.Как только функции лица начали восстанавливаться, индивидуальный план массажа лица и переподготовки лица также может улучшить результаты для определенных людей. Если развилась стянутость лица или синкинезии, целевая химиоденервация с инъекциями ботокса® может помочь восстановить баланс лица и свести к минимуму эти симптомы. Некоторым людям в конечном итоге может потребоваться хирургическое вмешательство, если их лицо не восстановится должным образом. Существует много хирургических процедур, и часто рекомендуется комбинация процедур для достижения наиболее сбалансированных результатов.Они обсуждаются более подробно ниже, но включают в себя процедуры для восстановления симметрии бровей, помощи при закрытии глаз, улучшения носового дыхания и улучшения улыбки и движения губ.
Некоторым людям в конечном итоге может потребоваться хирургическое вмешательство, если их лицо не восстановится должным образом. Существует много хирургических процедур, и часто рекомендуется комбинация процедур для достижения наиболее сбалансированных результатов.Они обсуждаются более подробно ниже, но включают в себя процедуры для восстановления симметрии бровей, помощи при закрытии глаз, улучшения носового дыхания и улучшения улыбки и движения губ.
Лечение лицевого паралича
Выявление причины паралича лицевого нерва имеет решающее значение для определения наилучшего курса лечения. В некоторых случаях лечение может заключаться в том, чтобы функция лица улучшилась сама по себе. В других случаях лечение может включать медикаментозную терапию, физиотерапию, малоинвазивные инъекции лица или даже хирургическое вмешательство.Поскольку паралич лицевого нерва поражает каждого человека по-разному, лечение должно быть индивидуальным для каждого человека и обстоятельств паралича.
Поскольку паралич лицевого нерва влияет на многие аспекты жизни человека, цели лечения должны касаться каждого из этих аспектов. В конечном счете, цель лечения состоит в том, чтобы восстановить максимально возможную симметрию и функцию лица, чтобы позволить пациенту жить нормальной жизнью без физических или социальных проблем, связанных с параличом лицевого нерва.
Нехирургическое лечение
Лечение
При определенных причинах паралича лицевого нерва раннее лечение может улучшить выздоровление. Эти методы лечения включают такие лекарства, как антибиотики, противовирусные препараты и стероиды. Однако не все причины паралича лицевого нерва поддаются медикаментозному лечению, поэтому важно пройти обследование, как только паралич разовьется.
Инъекционное лечение
Существует два основных типа внутрибольничных инъекций, используемых для помощи людям с параличом лицевого нерва; это ботулинический токсин (Botox®) и инъекционный наполнитель. Оба работают по-разному и могут использоваться вместе, чтобы помочь оптимизировать функцию лица.
Оба работают по-разному и могут использоваться вместе, чтобы помочь оптимизировать функцию лица.
Ботокс®
Ботокс® временно ослабляет мышцы, в которые его вводят, и уже много лет используется при параличе лицевого нерва. При этом лечении очень малые дозы вводятся в мышцы лица в первую очередь для того, чтобы помочь уменьшить чрезмерное напряжение мышц или синкинезии (дискоординированные движения мышц), которые могут возникнуть в результате неполного восстановления паралича лицевого нерва. Избирательно ослабляя чрезмерно активные или работающие не синхронно с остальной частью лица мышцы, можно улучшить функцию и баланс лица.Это может значительно помочь уменьшить закрытие глаз, которое происходит при улыбке, ямочках на подбородке, напряжении в шее, наморщивании бровей или напряжении на щеках. Это часто сочетается с режимом переподготовки лица для достижения оптимальных результатов. Кроме того, Ботокс® можно использовать на противоположной стороне лица, чтобы частично расслабить мышцы лба и нижней губы, чтобы улучшить общую симметрию лица. Инъекции легко выполняются в офисе с небольшим дискомфортом. Для достижения полного эффекта требуется от одной до двух недель, и они носят временный характер, поскольку действие лекарства обычно прекращается через три-четыре месяца.Повторные процедуры очень эффективны и безопасны в течение многих лет, если это необходимо. Определение наилучшей дозы и места инъекции требует согласованного подхода между пациентом и хирургом, но большинство пациентов очень довольны улучшением, наблюдаемым в результате этого лечения. Некоторые пациенты, которые видят первоначальный эффект от инъекций Ботокса®, но теряют его со временем, могут хорошо реагировать на другой тип инъекции ботулинического токсина. Для некоторых, кто ищет более постоянное решение, суперселективный невролиз может быть хирургическим вариантом для тщательного нацеливания на определенные небольшие ветви лицевого нерва, чтобы перерезать их, чтобы частично ослабить вовлеченную мышцу в долгосрочной перспективе.
Инъекции легко выполняются в офисе с небольшим дискомфортом. Для достижения полного эффекта требуется от одной до двух недель, и они носят временный характер, поскольку действие лекарства обычно прекращается через три-четыре месяца.Повторные процедуры очень эффективны и безопасны в течение многих лет, если это необходимо. Определение наилучшей дозы и места инъекции требует согласованного подхода между пациентом и хирургом, но большинство пациентов очень довольны улучшением, наблюдаемым в результате этого лечения. Некоторые пациенты, которые видят первоначальный эффект от инъекций Ботокса®, но теряют его со временем, могут хорошо реагировать на другой тип инъекции ботулинического токсина. Для некоторых, кто ищет более постоянное решение, суперселективный невролиз может быть хирургическим вариантом для тщательного нацеливания на определенные небольшие ветви лицевого нерва, чтобы перерезать их, чтобы частично ослабить вовлеченную мышцу в долгосрочной перспективе.
Филлер для лица
Инъекционный наполнитель выпускается во многих формах, которые более подробно описаны в разделе «Наполнители». Инъекции наполнителей помогают восстановить объем различных частей лица и уже много лет используются как в косметических, так и в реконструктивных целях. Некоторые пациенты с параличом лицевого нерва испытывают большие трудности со слабостью губ, и им приходится менять свои привычки в еде, чтобы избежать проливания жидкости из уголка рта. Сила губ может быть легко измерена речевыми и языковыми патологами, и, если она будет обнаружена слабой на пораженной стороне, небольшое количество филлера, введенного в губы вокруг угла рта, может значительно улучшить эти симптомы.Цель этой процедуры не в том, чтобы сделать губы визуально больше, а просто в том, чтобы восстановить некоторый объем и обеспечить больший барьер для выхода жидкости.
Инъекции наполнителей помогают восстановить объем различных частей лица и уже много лет используются как в косметических, так и в реконструктивных целях. Некоторые пациенты с параличом лицевого нерва испытывают большие трудности со слабостью губ, и им приходится менять свои привычки в еде, чтобы избежать проливания жидкости из уголка рта. Сила губ может быть легко измерена речевыми и языковыми патологами, и, если она будет обнаружена слабой на пораженной стороне, небольшое количество филлера, введенного в губы вокруг угла рта, может значительно улучшить эти симптомы.Цель этой процедуры не в том, чтобы сделать губы визуально больше, а просто в том, чтобы восстановить некоторый объем и обеспечить больший барьер для выхода жидкости.
Инъекции филлеров для лица также можно использовать для улучшения общей симметрии лица после паралича лицевого нерва. Точные места для использования филлера варьируются в зависимости от человека, но могут помочь сгладить носогубную складку вокруг верхней губы и рта, которая может быть глубже с одной стороны, чем с другой, или может восстановить объем в щеке и помочь поддерживать нижнее веко, которое может быть вялым после паралича.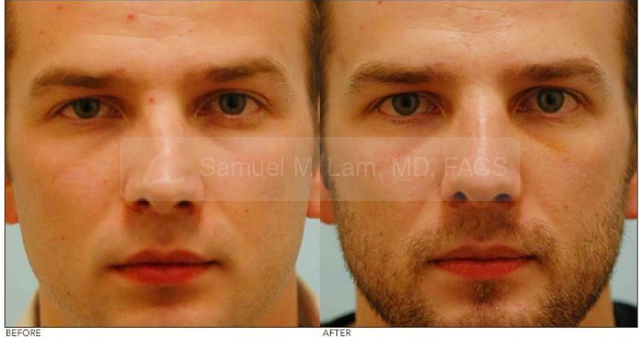
Процедура филлеров для лица легко проводится в кабинете под местной или местной анестезией и с минимальным дискомфортом. Эффект от инъекций немедленный, но большинство филлеров носят временный характер, а результаты сохраняются от шести месяцев до двух-трех лет в зависимости от типа используемого наполнителя и места введения. После инъекции филлера могут возникнуть временные отеки или синяки, а также возможны другие редкие побочные эффекты, но в целом инъекция филлера достаточно безопасна и малоинвазивна.В зависимости от конкретного лечения некоторые инъекции могут не покрываться всеми страховыми компаниями.
Физиотерапия
Специализированная форма нейромышечной переподготовки, известная как переподготовка лица, была разработана преданными физиотерапевтами, чтобы помочь с функцией лица у пациентов, выздоравливающих от паралича. Это индивидуализированная форма терапии, которая требует регулярной практики и участия человека. Терапия может включать комбинацию массажа лица и техник релаксации для противодействия стянутости лица, а также целенаправленные лицевые упражнения для улучшения движения и симметрии. Часто используется биологическая обратная связь с использованием тренировки с зеркалом или электродов ЭМГ, приложенных к коже, чтобы позволить человеку контролировать и корректировать движения лица. Нормальные мимические движения относительно малы и происходят быстро; они редко предполагают максимально сильное сокращение мышц. Переобучение направлено на оптимизацию этих движений и стремление к симметричности движений на обеих сторонах лица.
Часто используется биологическая обратная связь с использованием тренировки с зеркалом или электродов ЭМГ, приложенных к коже, чтобы позволить человеку контролировать и корректировать движения лица. Нормальные мимические движения относительно малы и происходят быстро; они редко предполагают максимально сильное сокращение мышц. Переобучение направлено на оптимизацию этих движений и стремление к симметричности движений на обеих сторонах лица.
Логопедия
Лицевой паралич влияет на способность двигать губами и щеками, что влияет на способность человека говорить и есть.Оценка речевого и языкового патолога может выявить конкретные трудности для каждого человека и может предложить стратегии компенсации, чтобы помочь с этими важными функциями. Оценки также могут быть полезны для наблюдения за человеком после лечения или во время выздоровления для отслеживания улучшения.
Хирургическое лечение
Для некоторых пациентов или причин паралича лицевого нерва медикаментозное лечение и терапия могут не принести достаточной пользы, и может быть рекомендовано хирургическое лечение. Чтобы лучше оптимизировать симметрию и функцию лица, хирургическое лечение часто разбивается на различные зоны лица (лоб/брови, глаза, нос, рот, шея) и классифицируется по типу реконструкции: статическая или динамическая.Статическая реконструкция относится к вмешательствам, которые не воссоздают движение, а просто изменяют положение черт лица для улучшения симметрии и функционирования, в то время как динамическая реконструкция восстанавливает движение ориентира лица. Оптимальной целью лечения лицевого паралича является восстановление динамической функции всего лица, но для определенных частей лица или типов паралича это может быть очень сложно, и статическая реконструкция может быть лучшим доступным вариантом.
Чтобы лучше оптимизировать симметрию и функцию лица, хирургическое лечение часто разбивается на различные зоны лица (лоб/брови, глаза, нос, рот, шея) и классифицируется по типу реконструкции: статическая или динамическая.Статическая реконструкция относится к вмешательствам, которые не воссоздают движение, а просто изменяют положение черт лица для улучшения симметрии и функционирования, в то время как динамическая реконструкция восстанавливает движение ориентира лица. Оптимальной целью лечения лицевого паралича является восстановление динамической функции всего лица, но для определенных частей лица или типов паралича это может быть очень сложно, и статическая реконструкция может быть лучшим доступным вариантом.
До и после подтяжки лица
Восстановление и пересадка нерва
При определенных типах повреждений лицевого нерва лучшим вариантом реконструкции является непосредственное восстановление нерва.Если лицевой нерв или одна из его ветвей перерезаны в результате травмы или хирургического вмешательства, рекомендуемое лечение может заключаться в том, чтобы как можно скорее найти отрезанные концы нерва и повторно соединить их микрошвами. При травмах небольших ветвей нерва ближе к центру лица этот тип восстановления может быть невозможен или нецелесообразен, поскольку функция лица после этих травм может восстановиться спонтанно. Однако при травмах, затрагивающих более крупные нервные ветви ближе к уху, может помочь хирургическое восстановление, и наилучшие результаты наблюдаются, когда это делается как можно скорее после травмы.Иногда концы нерва не достигают друг друга, и может потребоваться трансплантат нерва, чтобы перекрыть зазор от одного конца нерва к другому. Это может быть случай, когда часть лицевого нерва должна быть удалена вместе с опухолью. Нервные трансплантаты могут быть взяты из многих мест, но два из наиболее популярных — это большой ушной нерв на шее, который дает чувствительность мочке уха, или икроножный нерв в голени, который дает чувствительность пятке. Прямая коррекция нерва или коррекция нервного трансплантата не обеспечивает функции лица, которая была бы такой же хорошей, как до повреждения нерва, но это может восстановить спонтанные движения и функцию.
При травмах небольших ветвей нерва ближе к центру лица этот тип восстановления может быть невозможен или нецелесообразен, поскольку функция лица после этих травм может восстановиться спонтанно. Однако при травмах, затрагивающих более крупные нервные ветви ближе к уху, может помочь хирургическое восстановление, и наилучшие результаты наблюдаются, когда это делается как можно скорее после травмы.Иногда концы нерва не достигают друг друга, и может потребоваться трансплантат нерва, чтобы перекрыть зазор от одного конца нерва к другому. Это может быть случай, когда часть лицевого нерва должна быть удалена вместе с опухолью. Нервные трансплантаты могут быть взяты из многих мест, но два из наиболее популярных — это большой ушной нерв на шее, который дает чувствительность мочке уха, или икроножный нерв в голени, который дает чувствительность пятке. Прямая коррекция нерва или коррекция нервного трансплантата не обеспечивает функции лица, которая была бы такой же хорошей, как до повреждения нерва, но это может восстановить спонтанные движения и функцию.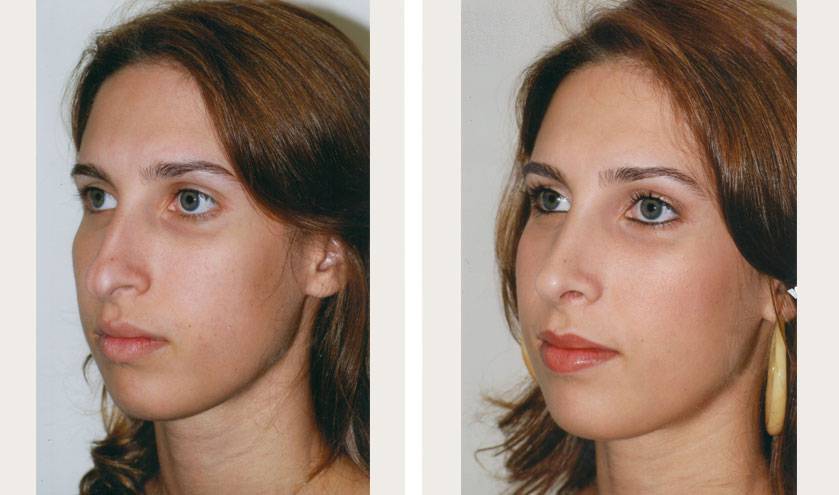 Результаты восстановления нерва или трансплантата не мгновенны, так как нерв должен восстановиться и вырасти от места повреждения до лицевых мышц. Для полного выздоровления может потребоваться от нескольких месяцев до одного года. У некоторых пациентов после восстановления или пересадки нерва развиваются дискоординированные движения лица, известные как синкинезии. Это может привести к одновременному движению разных частей лица, например, когда глаза закрываются во время улыбки. Эти симптомы можно улучшить с помощью целенаправленной перетренировки лица или терапии ботоксом®, как описано ранее.
Результаты восстановления нерва или трансплантата не мгновенны, так как нерв должен восстановиться и вырасти от места повреждения до лицевых мышц. Для полного выздоровления может потребоваться от нескольких месяцев до одного года. У некоторых пациентов после восстановления или пересадки нерва развиваются дискоординированные движения лица, известные как синкинезии. Это может привести к одновременному движению разных частей лица, например, когда глаза закрываются во время улыбки. Эти симптомы можно улучшить с помощью целенаправленной перетренировки лица или терапии ботоксом®, как описано ранее.
Пересадка нерва
В некоторых случаях лицевой нерв невозможно восстановить напрямую, потому что часть нерва между мозгом и местом повреждения не функционирует, даже если нерв между местом повреждения и мышцами жизнеспособен. В этих случаях другой черепной нерв может быть перенесен и соединен с функциональной стороной лицевого нерва, чтобы обеспечить новый источник энергии для мышц. Это похоже на то, как взять настольную лампу, шнур питания которой был разорван, и соединить ее со шнуром, подключенным к другой розетке для источника питания.Этот тип процедуры возможен только относительно скоро после того, как произошел паралич, потому что по прошествии достаточного времени связь между нервом и мышцей заменяется рубцовой тканью и не будет работать должным образом даже с другим источником питания.
Это похоже на то, как взять настольную лампу, шнур питания которой был разорван, и соединить ее со шнуром, подключенным к другой розетке для источника питания.Этот тип процедуры возможен только относительно скоро после того, как произошел паралич, потому что по прошествии достаточного времени связь между нервом и мышцей заменяется рубцовой тканью и не будет работать должным образом даже с другим источником питания.
Есть три основных нерва, которые обычно используются для процедур переноса нервов. Первый заключается в использовании отдельных ветвей лицевого нерва на противоположной стороне лица через так называемый поперечный трансплантат лицевого нерва. В ходе этой процедуры целевые ветви лицевого нерва на функциональной стороне лица перерезаются и соединяются с трансплантатом икроножного нерва из голени.Этот трансплантат вводится под кожу на парализованную сторону лица (часто в пределах верхней губы) и соединяется с поврежденным нервом. Как только нерв прорастет через трансплантат поперек лица, при движении функциональной стороны лица сигнал будет отправлен на парализованную сторону, чтобы одновременно вызвать движение. Эта процедура предлагает приятное преимущество восстановления действительно спонтанных движений, так что, когда функциональная сторона улыбается, парализованная сторона также будет улыбаться без дополнительных усилий.Для изоляции определенных движений лица можно использовать более одного трансплантата нерва, например, один трансплантат может быть помещен в ветвь, чтобы помочь закрыть глаза, а другой, чтобы помочь с улыбкой. Основным недостатком этой процедуры является относительно короткое временное окно, доступное после паралича, поэтому она может быть эффективной. Точный предельный срок полностью неизвестен, но наилучшие результаты наблюдаются, когда процедура проводится в течение первых нескольких месяцев паралича; операция, сделанная через 6 месяцев, имеет тенденцию быть гораздо менее успешной.Кроме того, из-за общего расстояния, на которое нерв должен пройти через трансплантат для восстановления, с этим нервом может быть несколько меньше движения, наблюдаемого по сравнению с другими вариантами переноса нерва.
Эта процедура предлагает приятное преимущество восстановления действительно спонтанных движений, так что, когда функциональная сторона улыбается, парализованная сторона также будет улыбаться без дополнительных усилий.Для изоляции определенных движений лица можно использовать более одного трансплантата нерва, например, один трансплантат может быть помещен в ветвь, чтобы помочь закрыть глаза, а другой, чтобы помочь с улыбкой. Основным недостатком этой процедуры является относительно короткое временное окно, доступное после паралича, поэтому она может быть эффективной. Точный предельный срок полностью неизвестен, но наилучшие результаты наблюдаются, когда процедура проводится в течение первых нескольких месяцев паралича; операция, сделанная через 6 месяцев, имеет тенденцию быть гораздо менее успешной.Кроме того, из-за общего расстояния, на которое нерв должен пройти через трансплантат для восстановления, с этим нервом может быть несколько меньше движения, наблюдаемого по сравнению с другими вариантами переноса нерва.
Пересадка жевательного нерва: изображение хирургического соединения между жевательным нервом и ветвью лицевого нерва
Когда трансплантация поперечного лицевого нерва не является хорошим вариантом, можно выбрать другой черепной нерв с подъязычным нервом к языку (ЧН XII) и жевательной ветвью тройничного нерва (ЧН V3) в качестве двух наиболее популярных вариантов.Для этих процедур также существует ограничение по времени, при этом наилучшие результаты наблюдаются при более ранней пересадке нерва, но хорошие результаты наблюдаются в течение двух лет после паралича. Подъязычный нерв обеспечивает движение половины языка и уже много лет используется для реанимации лица. Процедура менялась с годами в попытке свести к минимуму слабость языка после процедуры. Эта процедура обычно включает в себя разрез, расположенный перед ухом, доходящий до верхней части шеи.Подъязычный нерв расположен ниже линии челюсти на шее, и обычно только 30–40% нерва перерезают, оставляя остальную часть нерва нетронутой, чтобы ограничить слабость языка. Затем этот нерв соединяется с лицевым нервом одним из двух способов. Если цель состоит в том, чтобы анимировать только определенную часть лица, то нервный трансплантат подключается между подъязычной и целевой ветвями лицевого нерва. Другой вариант — соединить весь лицевой нерв с подъязычным, удалив его из сосцевидного отростка за ухом.После заживления нерва лицо обычно имеет улучшенный мышечный тонус, который обеспечивает лучшую симметрию в состоянии покоя, и движение лицевых мышц можно увидеть при движении языка. Это требует периода повторного обучения, чтобы определить лучший метод движения языка для достижения желаемого движения лица. Движение может быть сильнее, чем при трансплантации поперечного лицевого нерва, но не является спонтанным. Даже при использовании новейших процедур переноса подъязычного нерва существует риск слабости языка, что может повлиять на речь и глотание.Когда весь лицевой нерв соединен с подъязычным нервом, также может быть больше синкинезии или движения всей половины лица при движении языка, а не движения только желаемой части лица.
Затем этот нерв соединяется с лицевым нервом одним из двух способов. Если цель состоит в том, чтобы анимировать только определенную часть лица, то нервный трансплантат подключается между подъязычной и целевой ветвями лицевого нерва. Другой вариант — соединить весь лицевой нерв с подъязычным, удалив его из сосцевидного отростка за ухом.После заживления нерва лицо обычно имеет улучшенный мышечный тонус, который обеспечивает лучшую симметрию в состоянии покоя, и движение лицевых мышц можно увидеть при движении языка. Это требует периода повторного обучения, чтобы определить лучший метод движения языка для достижения желаемого движения лица. Движение может быть сильнее, чем при трансплантации поперечного лицевого нерва, но не является спонтанным. Даже при использовании новейших процедур переноса подъязычного нерва существует риск слабости языка, что может повлиять на речь и глотание.Когда весь лицевой нерв соединен с подъязычным нервом, также может быть больше синкинезии или движения всей половины лица при движении языка, а не движения только желаемой части лица.
До и после пересадки левого жевательного нерва
Из-за некоторых из этих недостатков в последнее время хирурги заинтересовались переносом жевательного нерва для целенаправленной реанимации лица. Жевательная мышца — это одна мышца, которая помогает смыкать челюсть при жевании и проходит прямо перед ухом от скулы до угла челюсти.Эта процедура выполняется с ограниченным разрезом перед ухом, и нет необходимости распространять его на верхнюю часть шеи. Жевательный нерв находится внутри мышцы, и для переноса выбирается самая сильная ветвь. Как правило, есть вторая или третья ветвь, которая может оставаться на месте, чтобы ограничить слабость мышцы после переноса. Затем эту ветвь нерва можно напрямую соединить с нужной ветвью лицевого нерва. Часто он направлен на ветвь, вызывающую улыбку, но также может быть связан с ветвью, помогающей закрыть глаза, или с более крупной ветвью, выполняющей обе функции.Обычно при этой процедуре нет необходимости в пересадке нерва. Как только нерв заживет, сжатие челюсти вызовет движение в той части лица, к которой подключен нерв. Как и подъязычный перенос, это движение не является полностью спонтанным и требует повторного обучения и практики. Тем не менее, некоторые пациенты могут вызвать улыбку с помощью жевательного нерва гораздо более естественным образом, чем с помощью подъязычного нерва. Если жевательный нерв соединен с основным лицевым нервом, могут развиться те же проблемы с синкинезиями, но часто этот нерв переносится на избранную ветвь лицевого нерва, поэтому он вызывает только желаемое движение.
Как и подъязычный перенос, это движение не является полностью спонтанным и требует повторного обучения и практики. Тем не менее, некоторые пациенты могут вызвать улыбку с помощью жевательного нерва гораздо более естественным образом, чем с помощью подъязычного нерва. Если жевательный нерв соединен с основным лицевым нервом, могут развиться те же проблемы с синкинезиями, но часто этот нерв переносится на избранную ветвь лицевого нерва, поэтому он вызывает только желаемое движение.
До и после пересадки правого жевательного нерва
Восстановление улыбки
Большое внимание уделяется восстановлению функции и симметрии рта при параличе лицевого нерва, особенно при воссоздании улыбки. Наша улыбка является важным компонентом нашей личности, который помогает показывать эмоции другим. Улыбки заразительны; улыбка одного человека естественным образом вызывает рефлекторные улыбки окружающих. Улыбка, которая не встречена улыбкой в ответ, может быть очень обескураживающей и может привести к разочарованию и полному избеганию улыбки. По этим причинам делается все возможное, чтобы восстановить динамичную улыбку, когда это возможно. Статическая подвеска рта может быть сделана так же, как носовая подвеска, с кусочком фасции ноги, используемой для удержания угла рта. Это может улучшить симметрию рта в состоянии покоя, но не помогает создать улыбку. Это может быть сделано как временная процедура, когда ожидается восстановление функции нерва, как окончательная процедура, когда у человека есть значительная асимметрия, но он может быть недостаточно здоров, чтобы пройти более сложную процедуру, или как способ «точной настройки» положения. рта у человека с асимметрией рта, но в остальном сохранными движениями.
По этим причинам делается все возможное, чтобы восстановить динамичную улыбку, когда это возможно. Статическая подвеска рта может быть сделана так же, как носовая подвеска, с кусочком фасции ноги, используемой для удержания угла рта. Это может улучшить симметрию рта в состоянии покоя, но не помогает создать улыбку. Это может быть сделано как временная процедура, когда ожидается восстановление функции нерва, как окончательная процедура, когда у человека есть значительная асимметрия, но он может быть недостаточно здоров, чтобы пройти более сложную процедуру, или как способ «точной настройки» положения. рта у человека с асимметрией рта, но в остальном сохранными движениями.
Процедуры пересадки нерва, такие как трансплантация поперечного лицевого нерва и пересадка жевательного нерва, часто направлены на реанимацию улыбки. Таким образом, вся передача нерва предназначена для создания улыбки, чтобы обеспечить максимально возможную мощность. Однако, если паралич существует более двух лет, процедура переноса нерва вряд ли будет эффективной, и для обеспечения движения улыбки необходимо использовать новую мышцу. Наиболее распространенные процедуры для достижения этой цели включают пересадку сухожилия височной мышцы (Т3) и пересадку свободной мышцы тонкой мышцей.
Наиболее распространенные процедуры для достижения этой цели включают пересадку сухожилия височной мышцы (Т3) и пересадку свободной мышцы тонкой мышцей.
Пересадка сухожилия височной мышцы: изображение хирургической пересадки сухожилия височной мышцы для динамического подъема угла рта
Височная мышца — это сильная мышца, прикрепленная к боковой части черепа сухожилием, которое проходит под скуловой костью и прикрепляется к части челюстной кости. Эта мышца помогает с закрытием челюсти вместе с несколькими другими мышцами. Сухожилие этой мышцы можно отделить от кости челюсти и соединить с углом рта либо через разрез в естественной складке, идущей вдоль верхней губы, либо через разрез внутри рта.Как только это сухожилие прикрепится и заживет на месте, угол рта приподнимется в улыбке, когда височная мышца сократится во время сжатия челюсти. Иногда сухожилие не доходит до угла рта, и для удлинения сухожилия можно пришить небольшой кусочек фасции (прочной соединительной ткани) из ноги. Угол рта обычно несколько приподнят по сравнению с противоположной стороной вначале, но со временем это ослабевает. Процедура может улучшить симметрию рта в состоянии покоя и помочь вернуть движение улыбки парализованной стороне.Мышца работает сразу, но требуется некоторая переподготовка и практика, чтобы научиться создавать ровную улыбку, сжимая челюсти.
Угол рта обычно несколько приподнят по сравнению с противоположной стороной вначале, но со временем это ослабевает. Процедура может улучшить симметрию рта в состоянии покоя и помочь вернуть движение улыбки парализованной стороне.Мышца работает сразу, но требуется некоторая переподготовка и практика, чтобы научиться создавать ровную улыбку, сжимая челюсти.
Улыбка до и после пересадки височного сухожилия
Альтернативная процедура включает пересадку новой мышцы на парализованную сторону, которая соединяется от угла рта до скулы в том же направлении, что и естественные лицевые мышцы. Самая популярная мышца для этого — тонкая мышца, расположенная на внутренней стороне бедра.Небольшая часть этой мышцы удаляется вместе с артерией и веной, чтобы обеспечить приток крови, и нервом, чтобы обеспечить питание мышцы. Это известно как свободный перенос ткани или «свободный лоскут». На парализованной стороне лица делается разрез в стиле подтяжки лица от передней части уха, который продолжается до верхней части шеи, и создается туннель, который достигает уголка рта.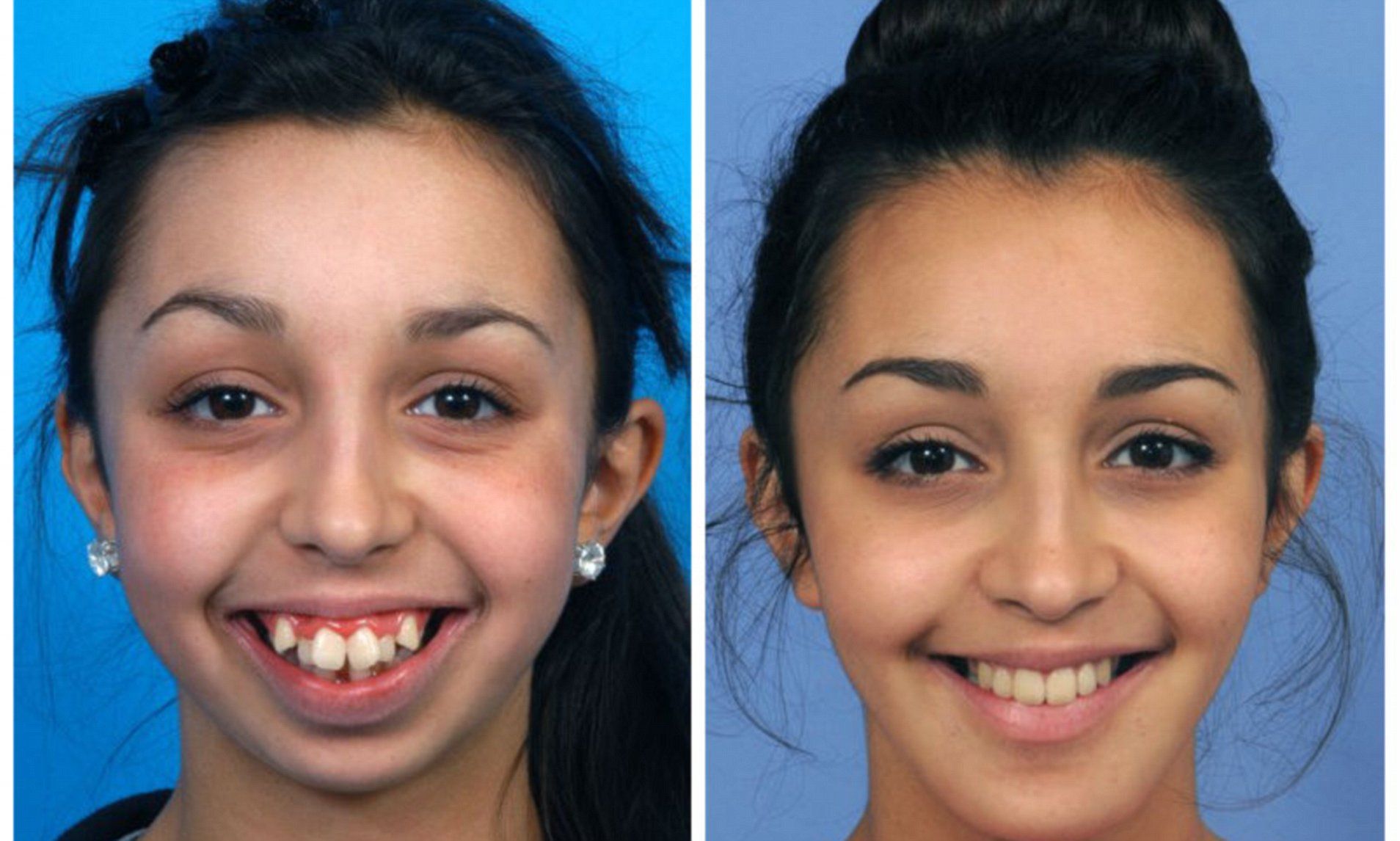 Затем полоска мышц закрепляется между уголком рта и скулой в направлении, которое соответствует движению улыбки на противоположной стороне.Затем артерию и вену тонкой мышцы сшивают под микроскопом с артерией и веной на шее, чтобы обеспечить приток крови к мышце. Нерв тонкой мышцы также соединяется микроскопическими швами с интактным черепным нервом, который питает мышцу. Эта процедура требует нескольких месяцев, чтобы нерв врос и мышца начала двигаться, но пересаженная мышца довольно сильная и может вызвать очень сильную улыбку.
Затем полоска мышц закрепляется между уголком рта и скулой в направлении, которое соответствует движению улыбки на противоположной стороне.Затем артерию и вену тонкой мышцы сшивают под микроскопом с артерией и веной на шее, чтобы обеспечить приток крови к мышце. Нерв тонкой мышцы также соединяется микроскопическими швами с интактным черепным нервом, который питает мышцу. Эта процедура требует нескольких месяцев, чтобы нерв врос и мышца начала двигаться, но пересаженная мышца довольно сильная и может вызвать очень сильную улыбку.
Свободный лоскут тонкой мышцы бедра: изображение хирургической пересадки тонкой мышцы бедра для реанимации улыбки, демонстрирующее варианты иннервации жевательного нерва и трансплантата поперечного лицевого нерва.Кровеносные сосуды тонкой мышцы соединяются с кровеносными сосудами шеи.
Существует два основных варианта иннервации тонкой мышцы бедра. Один включает использование лицевого нерва на противоположной стороне и требует двух операций. В первой операции одна из ветвей лицевого нерва на непарализованной стороне, вызывающая улыбку, соединяется с трансплантатом икроножного нерва из голени. Этот трансплантат прокладывают под кожей в области верхней губы, как описанный выше трансплантат поперечного лицевого нерва.Затем этот трансплантат нерва медленно растет от точки соединения через верхнюю губу, и обычно требуется от девяти до двенадцати месяцев, чтобы достичь противоположной стороны. После того, как трансплантат нерва полностью вырос, выполняется второй этап операции, который включает перенос тонкой мышцы на лицо. На этой стадии нерв тонкой мышцы соединяется с трансплантатом поперечного лицевого нерва. Существует еще один период ожидания, пока нерв прорастет остальную часть пути в тонкую мышцу, но как только это будет завершено, улыбка, произведенная на непарализованной стороне, спонтанно вызовет сокращение тонкой мышцы и вызовет улыбку на парализованной стороне. .
В первой операции одна из ветвей лицевого нерва на непарализованной стороне, вызывающая улыбку, соединяется с трансплантатом икроножного нерва из голени. Этот трансплантат прокладывают под кожей в области верхней губы, как описанный выше трансплантат поперечного лицевого нерва.Затем этот трансплантат нерва медленно растет от точки соединения через верхнюю губу, и обычно требуется от девяти до двенадцати месяцев, чтобы достичь противоположной стороны. После того, как трансплантат нерва полностью вырос, выполняется второй этап операции, который включает перенос тонкой мышцы на лицо. На этой стадии нерв тонкой мышцы соединяется с трансплантатом поперечного лицевого нерва. Существует еще один период ожидания, пока нерв прорастет остальную часть пути в тонкую мышцу, но как только это будет завершено, улыбка, произведенная на непарализованной стороне, спонтанно вызовет сокращение тонкой мышцы и вызовет улыбку на парализованной стороне. .
Улыбка до и после грацилис
Второй вариант требует только одной операции, при которой нерв тонкой мышцы соединяется с жевательным нервом на парализованной стороне. Как только нерв полностью вырос, улыбка, создаваемая тонкой мышцей, вызывается сжатием челюсти. Подобно переносу жевательных нервов, эта процедура требует периода практики и обучения тому, как активировать мышцу. Эта улыбка не такая спонтанная, как при двухэтапной трансплантации поперечного лицевого нерва, но у некоторых пациентов ее можно сделать без особого осознания.Улыбка, вызванная входом жевательного нерва, имеет тенденцию быть немного сильнее и надежнее, чем улыбка, вызванная трансплантатом поперечного лицевого нерва. Для некоторых пациентов два источника нерва (трансплантат поперечного лицевого нерва и жевательный нерв) объединяются для питания тонкой мышцы, чтобы получить преимущества обеих процедур.
Как только нерв полностью вырос, улыбка, создаваемая тонкой мышцей, вызывается сжатием челюсти. Подобно переносу жевательных нервов, эта процедура требует периода практики и обучения тому, как активировать мышцу. Эта улыбка не такая спонтанная, как при двухэтапной трансплантации поперечного лицевого нерва, но у некоторых пациентов ее можно сделать без особого осознания.Улыбка, вызванная входом жевательного нерва, имеет тенденцию быть немного сильнее и надежнее, чем улыбка, вызванная трансплантатом поперечного лицевого нерва. Для некоторых пациентов два источника нерва (трансплантат поперечного лицевого нерва и жевательный нерв) объединяются для питания тонкой мышцы, чтобы получить преимущества обеих процедур.
Часто приходится принимать множество решений, чтобы выбрать наилучшую процедуру реанимации улыбки. Решение о том, какая процедура лучше, требует тщательного обсуждения между пациентом и хирургом для сравнения рисков и преимуществ каждого варианта в свете целей пациента и качества жизни.
Закрытие глаз
Лечение глаз является одним из наиболее важных компонентов лечения паралича лицевого нерва. Движения лица отвечают за моргание, которое имеет решающее значение для увлажнения и защиты глаз, чтобы обеспечить четкое зрение. При неполном закрытии глаза поверхность глаза может высохнуть, что может привести к раздражению, воспалению или развитию язвы. В самых тяжелых случаях это может привести к слепоте. Для тех людей, которые не могут полностью закрыть глаза, регулярное применение жидких искусственных слез в течение дня плюс более густая глазная мазь на ночь могут помочь смазать и защитить глаза.Во время сна глаз может оставаться открытым, поэтому некоторым людям рекомендуется на ночь заклеивать веко скотчем или надевать влажную камеру для защиты поверхности глаза.
Восстановление динамического моргания является конечной целью реанимации глаза. Это может быть достигнуто с помощью нервных трансплантатов или переноса нервов для соответствующего сценария, как описано выше. Несколько исследователей изучают методы улучшения закрытия глаз с помощью переноса мышц, искусственных мышц или стимуляции нервов, но они еще недостаточно разработаны для клинического использования.Двумя основными компонентами неполного закрытия глаз у большинства людей являются: неполное опускание верхнего века и слабость или опущение нижнего века. Улучшение качества закрывания век требует тщательной оценки того, какие факторы влияют на плохое закрывание глаз у каждого пациента, и мы часто работаем с нашими коллегами-офтальмологами, чтобы полностью оценить здоровье глаз.
Несколько исследователей изучают методы улучшения закрытия глаз с помощью переноса мышц, искусственных мышц или стимуляции нервов, но они еще недостаточно разработаны для клинического использования.Двумя основными компонентами неполного закрытия глаз у большинства людей являются: неполное опускание верхнего века и слабость или опущение нижнего века. Улучшение качества закрывания век требует тщательной оценки того, какие факторы влияют на плохое закрывание глаз у каждого пациента, и мы часто работаем с нашими коллегами-офтальмологами, чтобы полностью оценить здоровье глаз.
Одно из распространенных вмешательств, помогающих закрыть верхнее веко, заключается в размещении тонкого платинового груза под кожей на верхнем веке.Это не вызывает моргания, но может помочь веку закрыться под действием силы тяжести. Утяжелители для век бывают разных размеров, и в офисе можно провести испытание, чтобы проверить различные размеры, чтобы увидеть, какой из них обеспечивает наилучшее закрытие глаза, не слишком утяжеляя веко при открытом глазу. Существуют коммерчески доступные клейкие утяжелители для век (Blinkeze), которые можно заказать по индивидуальному заказу и носить приклеенными к веку в течение определенного периода времени в качестве пробы, чтобы определить степень пользы. Хирургическая процедура по имплантации веса век может быть легко выполнена под местной анестезией в офисе.Делается небольшой разрез в естественной складке кожи на верхнем веке, и груз закрепляется под кожей с помощью швов. Этот груз может быть удален позже, если есть возврат функции моргания или груз больше не нужен. Дополнительная процедура, которая может помочь при закрытии глаза, — это частичное сшивание верхнего и нижнего век во внешнем уголке. Это известно как частичная тарзорафия. Это может помочь немного поддержать нижнее веко и сократить расстояние между верхним и нижним веками.Это также можно сделать под местной анестезией и отменить в будущем, если в этом больше нет необходимости.
Существуют коммерчески доступные клейкие утяжелители для век (Blinkeze), которые можно заказать по индивидуальному заказу и носить приклеенными к веку в течение определенного периода времени в качестве пробы, чтобы определить степень пользы. Хирургическая процедура по имплантации веса век может быть легко выполнена под местной анестезией в офисе.Делается небольшой разрез в естественной складке кожи на верхнем веке, и груз закрепляется под кожей с помощью швов. Этот груз может быть удален позже, если есть возврат функции моргания или груз больше не нужен. Дополнительная процедура, которая может помочь при закрытии глаза, — это частичное сшивание верхнего и нижнего век во внешнем уголке. Это известно как частичная тарзорафия. Это может помочь немного поддержать нижнее веко и сократить расстояние между верхним и нижним веками.Это также можно сделать под местной анестезией и отменить в будущем, если в этом больше нет необходимости.
Иногда необходимо поддерживать нижнее веко и держать его в лучшем положении. В идеале нижнее веко и маленький слезный проток в углу глаза касаются глазного яблока, позволяя слезам стекать в нос. При параличе нижнее веко может опуститься и отвиснуть от глазного яблока. Иногда это затрагивает внутренний угол около слезного канала, иногда больше затрагивает внешний угол, а иногда поражает все нижнее веко.Есть несколько процедур, которые можно выполнить для поддержки нижнего века либо во внутреннем уголке, либо во внешнем уголке, либо в обоих. В совокупности эти процедуры называются кантопластикой и используют различные методы для закрепления века в лучшем положении с помощью швов на кости или сухожилия вокруг глазницы.
В идеале нижнее веко и маленький слезный проток в углу глаза касаются глазного яблока, позволяя слезам стекать в нос. При параличе нижнее веко может опуститься и отвиснуть от глазного яблока. Иногда это затрагивает внутренний угол около слезного канала, иногда больше затрагивает внешний угол, а иногда поражает все нижнее веко.Есть несколько процедур, которые можно выполнить для поддержки нижнего века либо во внутреннем уголке, либо во внешнем уголке, либо в обоих. В совокупности эти процедуры называются кантопластикой и используют различные методы для закрепления века в лучшем положении с помощью швов на кости или сухожилия вокруг глазницы.
До и после утяжеления век
Симметрия лба и бровей
Динамическая реанимация движения лба и бровей, к сожалению, менее успешна, чем других областей лица.Брови играют важную роль в обрамлении глаз, а движения лба и бровей играют роль в выражении лица и невербальном общении. В современном обществе становится все более популярным обрабатывать область лба и бровей Ботоксом®, чтобы уменьшить морщины в этом месте. Эта тенденция может быть полезна для людей с парализованными бровями, поскольку более социально приемлемо видеть лица с ограниченным движением лба. Даже если динамическое движение лба не может быть восстановлено с помощью нервных трансплантатов или переносов, как описано выше, симметрию бровей можно улучшить с помощью статических процедур.После паралича лицевого нерва обычно наблюдается опущение бровей на пораженной стороне, это известно как птоз бровей. Это можно эффективно лечить с помощью подтяжки бровей с помощью различных методов. Точная выбранная техника будет основываться на множестве факторов, включая степень асимметрии бровей, существующую линию и стиль волос, тип и качество кожи, возраст пациента и интересы пациента. Подтяжка бровей может быть достигнута эндоскопически, когда все разрезы скрыты в волосах, а бровь приподнимается и фиксируется в улучшенном положении с помощью небольших анкеров к кости.В качестве альтернативы непрямая подтяжка бровей включает в себя разрез на лбу в естественной складке кожи или прямую подтяжку бровей с надрезом чуть выше волосков брови.
Эта тенденция может быть полезна для людей с парализованными бровями, поскольку более социально приемлемо видеть лица с ограниченным движением лба. Даже если динамическое движение лба не может быть восстановлено с помощью нервных трансплантатов или переносов, как описано выше, симметрию бровей можно улучшить с помощью статических процедур.После паралича лицевого нерва обычно наблюдается опущение бровей на пораженной стороне, это известно как птоз бровей. Это можно эффективно лечить с помощью подтяжки бровей с помощью различных методов. Точная выбранная техника будет основываться на множестве факторов, включая степень асимметрии бровей, существующую линию и стиль волос, тип и качество кожи, возраст пациента и интересы пациента. Подтяжка бровей может быть достигнута эндоскопически, когда все разрезы скрыты в волосах, а бровь приподнимается и фиксируется в улучшенном положении с помощью небольших анкеров к кости.В качестве альтернативы непрямая подтяжка бровей включает в себя разрез на лбу в естественной складке кожи или прямую подтяжку бровей с надрезом чуть выше волосков брови. Хотя подтяжка бровей не вернет функцию лба, она может помочь поднять обвисшую бровь до той же высоты, что и противоположная сторона, чтобы улучшить симметрию в состоянии покоя.
Хотя подтяжка бровей не вернет функцию лба, она может помочь поднять обвисшую бровь до той же высоты, что и противоположная сторона, чтобы улучшить симметрию в состоянии покоя.
До и после эндоскопической подтяжки бровей
До и после подтяжки бровей
Даже при подтяжке бровей лоб и брови останутся асимметричными во время выражения, когда непарализованная бровь двигается.Это можно улучшить, ослабив мышцы непарализованной брови и лба с помощью инъекций Ботокса®. При таком лечении движение лба с обеих сторон ограничено, поэтому брови кажутся более симметричными, а движение только с одной стороны не привлекает внимания в социальной ситуации.
Улучшение носового дыхания
Существуют небольшие мышцы, которые в норме удерживают ноздрю открытой, чтобы обеспечить доступ воздуха в нос. Когда часть лица парализована, эти мышцы также не открывают ноздрю, а функциональные мышцы противоположной стороны могут тянуть нос в непарализованную сторону. Это часто сочетается с затрудненным дыханием через нос на парализованной стороне. Если есть какое-либо скрытое отклонение носовой перегородки, это может еще больше затруднить дыхание через нос. Область внутри ноздри называется наружным носовым клапаном, и она обычно сужается при параличе лицевого нерва.
Это часто сочетается с затрудненным дыханием через нос на парализованной стороне. Если есть какое-либо скрытое отклонение носовой перегородки, это может еще больше затруднить дыхание через нос. Область внутри ноздри называется наружным носовым клапаном, и она обычно сужается при параличе лицевого нерва.
Существует несколько вариантов решения этой проблемы, и выбранное лечение зависит от серьезности проблемы с дыханием и лежащей в основе носовой асимметрии.Часто человек обнаруживает, что, вытягивая рукой щеку, открывается носовое дыхание. Этого можно добиться хирургическим путем с помощью подвески носового клапана. При этой процедуре делается небольшой надрез на изгибе, где нос соединяется со щекой, и создается туннель под кожей к волосам в области виска, где делается еще один небольшой разрез. Через этот туннель пропускается небольшой кусочек фасции (плотной соединительной ткани) ноги и закрепляется с обоих концов, чтобы зафиксировать ноздрю в чуть более открытом положении.В качестве альтернативы нос можно открыть изнутри, используя традиционные методы ринопластики, чтобы открыть носовой клапан с помощью хрящевых трансплантатов. При этой процедуре из носовой перегородки удаляется кусок хряща и вставляется под кожу носа от кончика носа к щеке. Это обеспечивает внутреннюю поддержку ноздри и предотвращает коллапс. Это может сочетаться с операцией по выпрямлению перегородки, если перегородка также искривлена.
При этой процедуре из носовой перегородки удаляется кусок хряща и вставляется под кожу носа от кончика носа к щеке. Это обеспечивает внутреннюю поддержку ноздри и предотвращает коллапс. Это может сочетаться с операцией по выпрямлению перегородки, если перегородка также искривлена.
Лечение стянутости шеи
Большинство людей не замечают активности мышц шеи до тех пор, пока они не перестанут функционировать.Платизмальная мышца — очень тонкая, но широкая мышца, идущая от нижнего края челюстной кости к ключицам. Действие этой мышцы заключается в том, чтобы натянуть кожу шеи, как это может быть сделано, когда мужчина бреется. Потеря функции этой мышцы при параличе лицевого нерва обычно не очень беспокоит и не заметна. Однако при параличе лицевого нерва с последующим неполным восстановлением эта мышца может стать чрезмерно напряженной и сокращенной или может проявляться дискоординированное движение с другими областями лица, известное как синкинезии.Некоторые люди сообщают о тугой повязке, простирающейся от челюсти до ключицы, которая ухудшается, когда они закрывают глаза или двигают ртом. Некоторая часть этой мышцы проходит над костью челюсти и соединяется с мышцами, которые тянут угол рта вниз, поэтому, когда эта мышца напряжена, она может противодействовать желаемому движению рта вверх во время улыбки.
Некоторая часть этой мышцы проходит над костью челюсти и соединяется с мышцами, которые тянут угол рта вниз, поэтому, когда эта мышца напряжена, она может противодействовать желаемому движению рта вверх во время улыбки.
Лечение шеи часто направлено на расслабление подкожной мышцы. Это достигается за счет комбинации техник массажа и релаксации, повторной тренировки лица и часто инъекций ботокса®.У некоторых людей есть стойкие, беспокоящие тяжи на платизме, и они заинтересованы в более постоянном решении, чем инъекции. У этих пациентов хирургическое рассечение платизмальной мышцы может помочь избавиться от этих тяжей. Это достигается через небольшой разрез в естественной складке кожи шеи. Платизму изолируют, а часть удаляют, чтобы уменьшить ее функцию и предотвратить повторное срастание концов.
Другой распространенной проблемой у пациентов с параличом лицевого нерва является провисание нижней части лица и шеи на парализованной стороне.Для этих людей подтяжка лица или шеи может помочь поддержать ткани лица и улучшить симметрию с противоположной стороной.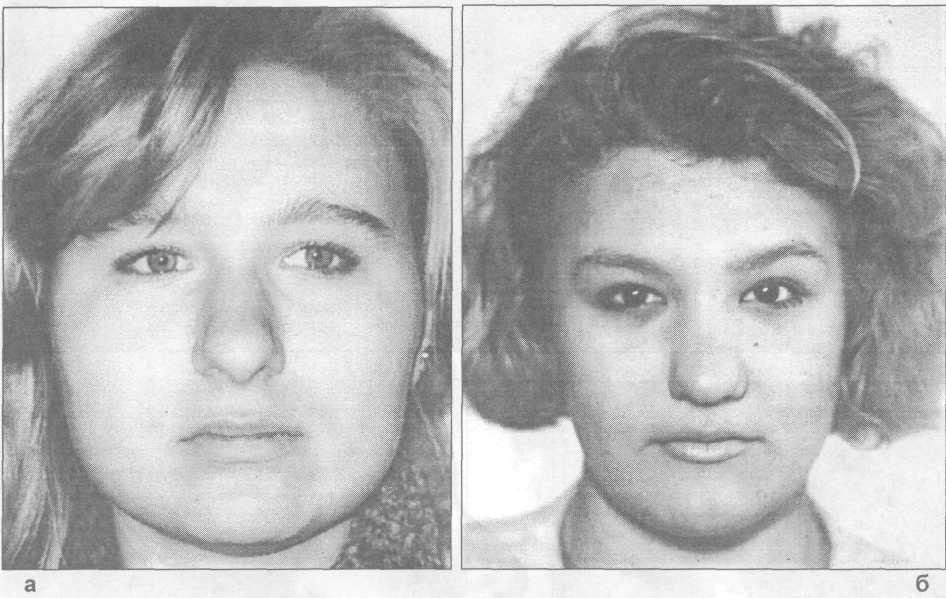




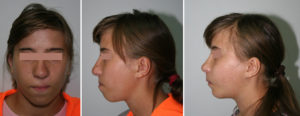

 Правильный изгиб позвоночника поддерживает пружинистую структуру позвоночника. Когда искривление позвоночника теряется, пружинная защита теряется, и позвоночник становится подверженным переломам, дегенеративным заболеваниям дисков и у многих людей описанным выше симптомам.
Правильный изгиб позвоночника поддерживает пружинистую структуру позвоночника. Когда искривление позвоночника теряется, пружинная защита теряется, и позвоночник становится подверженным переломам, дегенеративным заболеваниям дисков и у многих людей описанным выше симптомам. Из-за этого черепа кажутся «слишком высокими» и чрезмерно плоскими от средней части лица вверх.
Из-за этого черепа кажутся «слишком высокими» и чрезмерно плоскими от средней части лица вверх. В Бостонской детской больнице наша целеустремленная и знающая команда специалистов из нескольких дисциплин предоставляет вам и вашему ребенку индивидуальный и совместный уход.Познакомьтесь с нашей черепно-лицевой командой.
В Бостонской детской больнице наша целеустремленная и знающая команда специалистов из нескольких дисциплин предоставляет вам и вашему ребенку индивидуальный и совместный уход.Познакомьтесь с нашей черепно-лицевой командой. Состояние, характеризующееся аномально округленной верхней частью спины
Состояние, характеризующееся аномально округленной верхней частью спины
 Такие инструменты, как крючки, стержни и проволока, прикрепляются к позвоночнику, чтобы выровнять кости позвоночника и обеспечить их безопасность после спондилодеза.
Такие инструменты, как крючки, стержни и проволока, прикрепляются к позвоночнику, чтобы выровнять кости позвоночника и обеспечить их безопасность после спондилодеза.