Коррекция вросшего ногтя лазером в Новосибирске
Онихокриптоз (врастание ногтя в ткани околоногтевых валиков) является весьма неприятной проблемой. Сопровождается она загноением и воспалением пораженных зон, возникновением грануляционных разрастаний, болевыми ощущениями. Решается разными способами – хирургическим вмешательством, корректирующими пластинами и техниками консервативного лечения.
Новосибирский многопрофильный центр пластической хирургии и косметологии «Клиника доктора Панова» предлагает воспользоваться для устранения этой проблемы современной, новейшей методикой – лазерной коррекцией вросшего ногтя.
Как проводится лазерная коррекция вросшего ногтя
Процедура не занимает много времени – она длится порядка двадцати минут и состоит из нескольких стадий:
- Проведение местной анестезии проблемной зоны.
- Удаление с помощью лазерного воздействия грануляционных образований рядом с ногтевой пластиной.

- Усечение лучом лазера вросшей части ногтя.
- Испарение под воздействием излучения эпидермиса под удаленной частью пластины.
- Удаление небольших тканевых остатков.
- Наложение защитной повязки на обработанную зону.
Реабилитационный период после коррекции
Как правило, реабилитационный период продолжается от четырех до шести недель. В первые два-три дня могут быть болевые ощущения.
На протяжении короткого периода времени могут наблюдаться выделения в зоне ногтевой пластины, покраснение кожных покровов. В течение недели – десяти дней необходимо обрабатывать палец антисептиками и делать перевязку.
На все время реабилитации стоит отказаться от посещения бани и сауны, от приема горячих ванн, ограничиваясь лишь теплым душем с обязательным избеганием намокания прооперированного участка.
Преимущества и противопоказания
К основным плюсам этой методики можно отнести:
- Непродолжительность процедуры.

- Сохранение работоспособности.
- Отсутствие кровотечений в ходе операции.
- Подходит для детей и людей с низким болевым порогом.
- Отсутствие рецидивов.
- Короткая реабилитация.
- Цена лазерной коррекции вросшего ногтя доступна разным бюджетам.
- Небольшое количество противопоказаний.
К последним относятся: сахарный диабет; трофические язвы; злокачественные опухоли; ОРВИ, грипп; индивидуальная непереносимость воздействия лазера.
«Клиника Панова» — эффективный способ сохранения здоровья и красоты, гарантированный результат, приятные расценки!
Цены
| Лазерная коррекция вросшего ногтя | 5000 руб |
Услуги
Вросший ноготь является часто встречающейся патологией, которая характеризуется врастанием ногтевой пластинки в кожу ногтевого валика.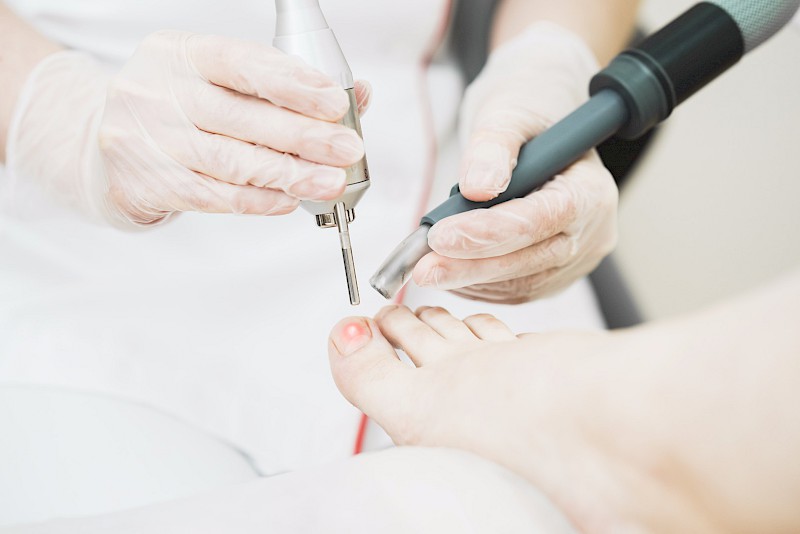 Вросший ноготь особенно опасен для тех людей, у которых имеется сахарный диабет, поскольку у них в данном случае может быстро развиться гангрена. И использование лазера для удаления вросшего ногтя на сегодняшний день является наиболее эффективным и безболезненным методом.
Вросший ноготь особенно опасен для тех людей, у которых имеется сахарный диабет, поскольку у них в данном случае может быстро развиться гангрена. И использование лазера для удаления вросшего ногтя на сегодняшний день является наиболее эффективным и безболезненным методом.
Наиболее распространённым до недавнего времени методом терапии вросшего ногтя являлось удаление хирургическим путем, которое тоже применяется в «Университетской клинике» на приеме у хирурга. Сегодня его вытесняют современные способы, к которым относится лазерная коррекция.
Преимущества лазерного удаления вросшего ногтя:
Высокая эффективность метода. Возможности лазерной коррекции позволяют избавиться от неприятного симптома и удалить причину его развития. Полученный результат закрепляется на продолжительный отрезок времени, впоследствии рецидив возникает не более чем у одного процента пациентов;
Минимальное повреждающее воздействие. Лазер не способен повредить здоровые ткани, в отличие от традиционных методов хирургии, при которых может повреждаться ростковая зона ногтя и в дальнейшем данный элемент полностью может утрачиваться. Он удаляет только участок патологически разросшейся ткани и гипергрануляцию;
Лазер не способен повредить здоровые ткани, в отличие от традиционных методов хирургии, при которых может повреждаться ростковая зона ногтя и в дальнейшем данный элемент полностью может утрачиваться. Он удаляет только участок патологически разросшейся ткани и гипергрануляцию;
Бактерицидное действие лазера. Благодаря излучению высокой мощности при удалении вросшего ногтя уничтожаются разнообразные инфекции грибкового характера. Это крайне важно, так как подобные проблемы часто сопровождают течение данного заболевания;
Эстетически привлекательный результат. Данный метод можно противопоставить классическому хирургическому вмешательству, когда происходит полное его удаление и повреждение ростковой зоны. Подобный риск при лазерной коррекции сводится к минимуму. При проведении процедуры удаляются только поражённые участки ткани, при этом естественная форма ногтя сохраняется в полной мере.
Процедура коррекции вросшего ногтя лазером.
С помощью лазера ногтевая пластинка срезается подобно скальпелю. Под кожным покровом его луч формирует пространство, через которое и испаряется вросшая часть ногтя. Процедура коррекции выполняется с местной анестезией, с использованием современных анестезирующих средств.
Тонкий лазерный луч срезает часть ногтевой пластины, затем ростковая зона обрабатывается лазером (только ненужная врастающая часть) и на данном месте ноготь больше не может расти.
Продолжительность процедуры лазерной коррекции вросшего ногтя в «Университетской клинике» составляет не более тридцати минут. Пациент чувствует облегчение уже на следующий день.
Операция является совершенно безболезненной и малокровной.
Срок полного заживления раны после операции удаления составляет четыре-шесть недель.Это связано с особенностями заживления ран области стопы.
Удаление вросшего ногтя в Москве
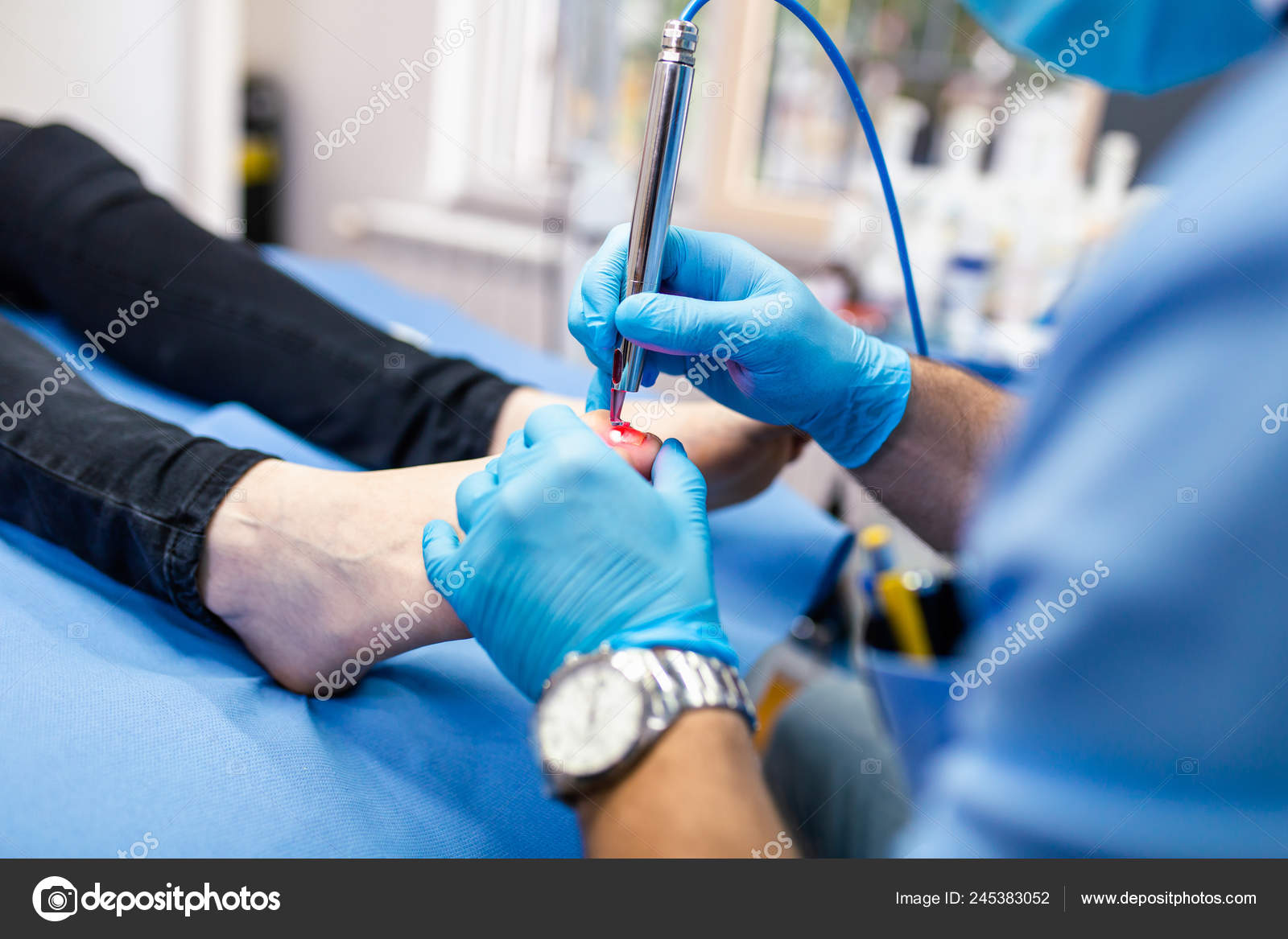
Удаление вросшего ногтя — малотравматическое хирургическое вмешательство, не требующее особой подготовки и длительной реабилитации. Онихокриптоз, известный в народе как «вросший ноготь» — проблема, с которой может столкнуться каждый.
Онихокриптоз, известный в народе как «вросший ноготь» — проблема, с которой может столкнуться каждый.
Данное явление характеризуется врастанием ногтевой пластины с ногтевой валик, сопровождающееся воспалением и выраженными болезненными ощущениями. Вросший ноготь требует неотложной медицинской помощи, поскольку в запущенном состоянии может стать причиной развития более серьезных заболеваний. Больше всего врастанию в ногтевой валик подвергается ноготь большого пальца на ноге.
Когда необходимо удаление вросшего ногтя?
Определить, необходимо ли удаление вросшего ногтя довольно просто. Основными симптомами онихокриптоза являются:
- неугасающие боли по краям ногтевого валика на большом пальце ноги, которые при движении только усиливаются;
- внешние проявления воспалительного процесса, выражающиеся в покраснении ногтевого валика и его отечности;
- возможные признаки инфицирования, сопровождающиеся выделением гноя из отверстий по края ногтевого валика.

Такое состояние для здорового человека не несет особой опасности при условии своевременного обращения к врачу. Однако, люди, страдающие сахарным диабетом или нарушенным кровообращением, при врастании ногтя на пальце ноги подвергают себя риску развития гангрены.
Существует три основных причины развития онихокриптоза, при которой удаление вросшего ногтя становится просто необходимым. Так, возникновению такой проблемы может предшествовать неправильное обрезание ногтя на большом пальце ноги, ношение неудобной обуви, лишний вес, часто сопровождающийся плоскостопием.
Лазерное удаление вросшего ногтя
Процедура лазерного удаления вросшего ногтя наиболее распространена в наши дни. Это атравматический метод борьбы с онихокриптозом. При удалении ногтя лазером выполняется:
- удаление части поврежденной ногтевой пластины;
- чистка ногтевого валика, пораженного воспалительным процессом.
Основными ее преимуществами являются:
- возможность сохранения ногтевой пластины и удаления лишь поврежденной ее части;
- направленное воздействие лишь на пораженные участки тканей;
- легкое и безболезненное купирование воспалительного процесса, развившегося на фоне проникновение в ткани инфекции.
Операция с использованием инновационного лазерного оборудования занимает полчаса времени. Реабилитационный период после лазерного удаления практически отсутствует. Все, что необходимо пациенту, убрать на следующий день ватный тампон с пальца, соблюдать основные правила гигиены, промывая и перевязывая обработанный участок.
Сеть клиник «Доктор Рядом» предлагает вам безболезненное и безопасное удаление вросшего ногтя с использованием лучшего оборудования по наиболее адекватной цене.
Удаление вросшего ногтя лазером
Вросший ноготь — распространенная проблема у людей разного возраста.
При далеко зашедшем процессе возможно присоединение инфекции, утолщение ногтевой пластины, кровотечение, что осложняет проведение операции и увеличивает ее объем.
Онихокриптоз — патология, характеризующая процесс врастания ногтевой пластинки в область бокового края ногтевого валика. Это состояние сопровождается сильной болью и дискомфортом.
Симптомы:
- боли в пальце, усиливающиеся при ходьбе;
- воспаление и покраснение в месте врастания;
- отек ногтевого валика.
Причины врастания ногтевой пластины (онихокриптоз):
- неправильное выполнение педикюра;
- плоскостопие и ношение неудобной обуви;
- колебания веса тела (в том числе у беременных).
Если не провести вовремя удаление вросшего ногтя, то возможно возникновение инфекции, утолщение ногтевого валика, крово- и гноетечение, появление пиогенной гранулемы. Сегодня, в клинике используются щадящие методы оперативной терапии онихокриптоза.
Удаление вросшего ногтя
Современная процедура по удалению вросшего ногтя имеет мало общего с болезненными, деформирующими ноготь манипуляциями, которые делались ранее.
Как это происходит:
1. В начале процедуры хирург проводит местную анестезию.
2. Сначала удаляется часть пораженного ногтевого валика (краевая резекция) при помощи скальпеля, затем лазером обрабатываются окружающие его воспаленные ткани.
Восстановление после удаления вросшего ногтя
Период реабилитации занимает около месяца или чуть более, в зависимости от объема удаленного ногтя и имевшего места воспалительного процесса. При соблюдении рекомендаций врача и строгом следовании правил гигиены осложнения очень редки.
Рост после операции достаточно быстрый, при этом ноготь растет нормально и не деформируется.
В ТН-Клинике проблему вросшего ногтя решает опытный хирург. Быстрая, эффективная и качественная операция позволит в дальнейшем не вспоминать о вросшем ногте.
Быстрая, эффективная и качественная операция позволит в дальнейшем не вспоминать о вросшем ногте.
Хирурги ТН-Клиники комбинируют традиционные и инновационные методы, что позволяет добиться отличных результатов лечения и, что очень важно — минимума неприятных ощущений во время и после операции.
Остались вопросы
Записаться на прием и получить подробную информацию вы всегда можете у специалистов нашего консультативного отдела по телефонам:+7(495) 210-02-48+7(495) 799-02-06
Записаться на приемЛазерное лечение и хирургия вросшего ногтя в Orange County Irvine
Лазерное лечение вросшего ногтя
Лечение вросшего ногтя
Вросший ноготь на пальце ноги (онихокриптоз)
Что такое вросший ноготь? Вросший ноготь на ноге выглядит как круглая выпуклая сыпь по бокам ногтя. Заметным проблемным местом для вросшего ногтя является внутренний край большого пальца ноги, но это может произойти с обеих сторон ногтя.
Заметным проблемным местом для вросшего ногтя является внутренний край большого пальца ноги, но это может произойти с обеих сторон ногтя.
Вросший ноготь на пальце ноги одновременно и болезненный, и безболезненный, но при инфицировании он может вызвать сильную боль в большом пальце ноги. Кроме того, если его не лечить и в случае инфекции, он может высыхать.
Среди людей существует миф о том, что вросший ноготь – это больно, что по умолчанию не подтверждается, так как настоящая боль начинается с инфекции, поэтому без нее пациент может ощущать небольшой дискомфорт.
Из-за того, что корень ногтя находится под кожей, форма большинства вросших ногтей на ногах изогнута до того, как они начнут болеть или заразятся.
Неправильно подстриженные или ковыряющие ногти на ногах являются основными причинами инфицирования вросших ногтей на ногах. Тем не менее, травма, травма, наступание на ногти на ногах, выпадение ногтей, неподходящая обувь или среди спортивных состязаний в футболе, а в спорадических случаях грибковая инфекция также может привести к вросшим ногтям на ногах.
Кроме того, вросший ноготь на ноге также может быть наследственной причиной.
Причины
Причины вросших ногтей на ногах включают:
- Плохая стрижка ногтей на ногах. Самой частой причиной вросших ногтей на ногах является слишком короткая стрижка ногтей на ногах. Неправильное обрезание приводит к тому, что кожа натягивается на ноготь, что приводит к вросшему ногтю.
- Травма. Наступление на ногти на ногах, неправильное давление в обуви, травма, падение тяжелого предмета на палец ноги, футбол, бег или другие виды спорта, связанные с ударами ногой.
- Наследственность. У некоторых людей это может быть причиной вросших ногтей на ногах.
- Грибковая инфекция. В редких случаях вызывает состояние.
- Маленькая и тесная обувь. Постоянное давление, вызванное неправильной обувью и носками, может привести к вросшему ногтю.

- Грибковая инфекция. Одна из редких причин проблем с ногтями и вросших ногтей на ногах. Trichophyton, Pseudomonas, Staphylococcus, Candida и dermatophytes являются некоторыми из организмов, способствующих состоянию.
- Деформация пальцев
- Слишком длинные пальцы
- Состояния, вызывающие отек стопы
- Отек
- Гипергидроз
Иногда и в поверхностных случаях пациент может безопасно провести необходимое лечение и удалить лишнюю часть ногтя с пальца ноги.Тем не менее, это лечение крайне не рекомендуется из-за высокой вероятности заражения, вызванного использованием нестерильных инструментов.
В случае инфекции пальца ноги или таких заболеваний, как невропатия, нарушение кровообращения или диабет, настоятельно рекомендуется как можно скорее обратиться к ортопеду для лечения вросшего ногтя.
Лазерное лечение вросшего ногтя
Наш ортопед может удалить вросший ноготь с помощью лазера.
Она подстригает вам ноготь с помощью уникального лазерного аппарата, облегчающего боль и предотвращающего ее повторение.
Лазерное лечение вросшего ногтя удаляет корень ногтя точного размера и снимает боль максимально легко и безболезненно. Пораженный участок будет обработан теплом, генерируемым лазером, корректирующим ноготь на пальце ноги.
Вы испытываете меньше времени простоя, меньше времени простоя и меньше послеоперационных осложнений при удалении вросших волос лазером.
Предположим, что у пациента нет инфекции или любого из вышеперечисленных заболеваний.В этом случае, чтобы уменьшить воспаление, пациент может замочить ногу в теплой воде с английской солью и осторожно помассировать ноготь сбоку.
Любой ценой избегайте хирургического вмешательства в домашних условиях, так как это может вызвать инфекцию пальца ноги, и помните, что обрезка ногтя может ухудшить состояние.
Имейте в виду, что если симптомы ухудшились, пора немедленно обратиться к хирургу стопы и голеностопного сустава.
Узнайте больше о домашнем лечении- Не обрезайте края ногтя слишком коротко.
- Не обрезайте часто края ногтей.
- Ничего не кладите под ноготь.
Ваш ортопед, осматривающий ваш палец на ноге и ноготь на пальце ноги, решит, что лучше всего подходит для вашего состояния на протяжении всего действия и метода лечения. Например, ваш ортопед может назначить местный и пероральный антибиотик в случае инфекции ногтей на ногах.
В редких случаях врач-педиатр может провести в кабинете небольшую хирургическую процедуру для облегчения боли, дренирования инфекции и удаления части ногтя, вызывающей проблему.
Во время процедуры ваш ортопед может использовать местную анестезию для удаления части ногтя. При повторном врастании может потребоваться удаление корня ногтя.
При повторном врастании может потребоваться удаление корня ногтя.
Учитывая использование анестетиков, пациент может испытывать небольшую боль и дискомфорт. Поэтому после операции врач наложит на пораженный участок минимальную повязку.
Пациент может вернуться к нормальной повседневной деятельности уже на следующий день после операции. Ваш ортопед может назначить пероральные и местные антибиотики после операции, чтобы предотвратить инфекцию, поэтому убедитесь, что вы принимаете все лекарства в соответствии с предписаниями и не прерываете их, когда ваши симптомы улучшаются.
Вы можете предотвратить врастание ногтей на ногах:
- Правильная стрижка когтей. Прямо подстригите ногти на ногах, не обрезая их слишком коротко.После стрижки ногтей на ногах убедитесь, что ногти могут проходить под краями и кончиками ногтей на ногах.
- Правильная обувь и носки.
 Как упоминалось выше, тесная обувь, особенно вокруг пальцев ног, является основной причиной вросших ногтей на ногах, поэтому правильно выбирайте обувь и носки, помня о комфорте.
Как упоминалось выше, тесная обувь, особенно вокруг пальцев ног, является основной причиной вросших ногтей на ногах, поэтому правильно выбирайте обувь и носки, помня о комфорте.
Факты о вросшем ногте
- Вросший ноготь на пальце ноги представляет собой неприятное и болезненное состояние, которое в основном возникает в ногте большого пальца ноги.
- Спортсмены, в основном футболисты и футболисты, больше всего страдают от вросшего ногтя.
- Неподходящий размер обуви и травмы пальцев ног являются одними из наиболее важных причин, связанных с вросшими ногтями на ногах.
- Вросший ноготь может появиться снова
- Подробнее о вросшем ногте
Противоречия в лечении вросших ногтей
Споры начинаются с признания конкретной этиологии и того, должно ли лечение быть консервативным или хирургическим.Последнее, естественно, зависит от специальности лечащего; подологи и педикюрши отдают предпочтение брекетам и подобным устройствам, а некоторые дерматологи используют другие неинвазивные подходы, в то время как большинство предпочитает хирургическое вмешательство.
5.1. Conservative Approach
Врачи, отдающие предпочтение неинвазивным методам лечения, считают, что этиопатогенез врастания ногтей обусловлен состоянием, позволяющим защитить латеральный валик ногтя от нарушающего дистальный край ногтя. Для достижения этой цели существует несколько различных методов, каждый из которых требует соблюдения пациентом строгого режима.
5.1.1. Лента
Лента — наименее агрессивный метод. Он использует ленту, чтобы оттянуть латеральную складку ногтя от повреждающего латерального края ногтя. Выполненная правильно и последовательно, она действительно может достичь своей цели в легких случаях вросшего ногтя [10]. Однако техника тейпирования имеет решающее значение, и большинству пациентов требуется повторное обучение тому, как ее выполнять. Эластичная полоска ленты шириной приблизительно 15-20 мм и длиной 5 см отрезается и накладывается таким образом, чтобы латеральная ногтевая складка могла быть оттянута от ногтя (1).Обычно это делается в косом и проксимальном направлении над мякотью пальца, не нарушая подвижность сустава и избегая циркулярного сужения пальца. Вторая, так называемая якорная лента накладывается поверх первой, чтобы зафиксировать ее и усилить натяжение дистального ногтевого валика [11]. Проблема заключается в том, что ногти на ногах вызвали грануляционную ткань, поскольку она влажная, и лента не остается на этой области. Протирание и сушка ацетоном могут помочь, но часто этого недостаточно.Несколько слоев ленты могут поглощать некоторое количество влаги [12]. В летнее время потливость также ухудшит прилипание ленты. Здесь мы рекомендуем использовать очень тонкий слой мастисола, который делает кожу более липкой.
Вторая, так называемая якорная лента накладывается поверх первой, чтобы зафиксировать ее и усилить натяжение дистального ногтевого валика [11]. Проблема заключается в том, что ногти на ногах вызвали грануляционную ткань, поскольку она влажная, и лента не остается на этой области. Протирание и сушка ацетоном могут помочь, но часто этого недостаточно.Несколько слоев ленты могут поглощать некоторое количество влаги [12]. В летнее время потливость также ухудшит прилипание ленты. Здесь мы рекомендуем использовать очень тонкий слой мастисола, который делает кожу более липкой.
Схематическое изображение тейпирования.
5.1.2. Упаковка
Упаковка — еще один простой метод. Между уголком ногтя и ногтевым валиком вставляют ватный тампон (). Сначала это может быть немного болезненно, но пациенты обычно сообщают о немедленном облегчении, как только это было сделано.Вата может быть пропитана антисептиком или дезинфицирующим средством. Процедуру повторяют ежедневно, каждый раз стараясь использовать чуть больше ваты. Когда достигается полная безболезненность и край ногтя больше не впивается, вату можно зафиксировать акриловым клеем и оставить на неделю или около того. Период лечения длительный, но результаты у пациентов с 1 стадией хорошие [13]. Последовательный хороший уход необходим, чтобы избежать рецидивов.
Когда достигается полная безболезненность и край ногтя больше не впивается, вату можно зафиксировать акриловым клеем и оставить на неделю или около того. Период лечения длительный, но результаты у пациентов с 1 стадией хорошие [13]. Последовательный хороший уход необходим, чтобы избежать рецидивов.
Схема упаковки.
5.1.3. Зубная нить
Вместо ваты зубная нить была вставлена под угол ногтя, чтобы отделить его от ногтевого борозда [14].
5.1.4. Лечение желоба
Лечение желоба заключается в установке небольшой пластины между латеральным краем ногтя и ногтевым валиком [15, 16]. Стерильная пластиковая трубка, чаще всего от внутривенной капельной инфузии, разрезается вдоль, чтобы открыть ее. Под местной анестезией угол ногтя приподнимают, а латеральный край ногтя освобождают так, чтобы желобок можно было скользить по нему.В отличие от оригинальной публикации [15], мы не иссекаем грануляционную ткань. Желоб фиксируется одним или двумя стежками [15], скотчем или акриловым клеем [16]. Важно не обрезать спикулу гвоздя, так как она дает дополнительную поддержку желобу (16). Его оставляют на период от 6 до 8 недель или даже дольше, в течение которых воспалительные изменения стихнут. Желоб не только защищает латеральную ногтевую борозду, но и оказывает на нее некоторое давление, заставляя грануляционную ткань исчезать еще быстрее [16].
Важно не обрезать спикулу гвоздя, так как она дает дополнительную поддержку желобу (16). Его оставляют на период от 6 до 8 недель или даже дольше, в течение которых воспалительные изменения стихнут. Желоб не только защищает латеральную ногтевую борозду, но и оказывает на нее некоторое давление, заставляя грануляционную ткань исчезать еще быстрее [16].
Схематическое изображение обработки желоба.
5.1.5. Скобы для ногтей и аналогичные устройства
Скобы для ногтей предназначены для раскрытия кривизны ногтя. Их основной областью показаний является чрезмерное искривление ногтя, ведущее к пинцету. Однако, поскольку плоские ногти редко растут, выраженное искривление, по-видимому, играет этиологическую роль и является основной целью лечения многих подологов. Скобы изготавливаются из стальной проволоки или пластиковых лент. Проволоку накладывают на дорсальную поверхность гвоздя и зацепляют за его латеральные края.Затягивая его, например, завинчиванием, кривизну уменьшают [17]. Пластиковые ленты наклеиваются на ноготь и благодаря своей памяти аккуратно разгибают ноготь [18]. Аналогичным эффектом обладают сплавы с памятью формы на основе меди, алюминия и марганца [19, 20].
Пластиковые ленты наклеиваются на ноготь и благодаря своей памяти аккуратно разгибают ноготь [18]. Аналогичным эффектом обладают сплавы с памятью формы на основе меди, алюминия и марганца [19, 20].
Суперэластичная проволока также разгибает гвозди.
Утюжка ногтей — это метод, при котором используются горячие кровоостанавливающие зажимы для разгибания ногтей.
5.1.6. Антибиотики
Многие врачи назначают антибиотики, когда у пациента наблюдается воспаление и грануляционная ткань.На мой взгляд, это почти всегда бесполезная трата ресурсов, так как гвоздь, который впивается в мягкую ткань, является причиной как воспаления, так и грануляционной ткани. Никогда не было доказано, что ноготь чувствителен даже к самому сильнодействующему антибиотику.
Многие хирурги, которые до сих пор используют хирургию холодным оружием, особенно клиновидное иссечение, обычно назначают антибиотики. Это может быть оправдано, поскольку они прорезают сильно загрязненный участок вглубь околоногтевой ткани.
5.1.7. Гигиенические мероприятия
Ванночки для ног и постоянная гигиена стоп являются важными факторами при консервативном лечении, для поддержания его эффекта и в качестве подготовки к хирургическому вмешательству.Практически все вросшие ногти сопровождаются воспалением и последующей бактериальной колонизацией, причем последняя значительно уменьшается за счет дезинфицирующих ванночек и удаления гнилостных струпьев.
5.2. Хирургическое лечение
Количество хирургических методов лечения вросших ногтей огромно; наверное, вряд ли кто-то знает их все. Продолжают публиковаться новые или предположительно новые методы. Многие из них представляют собой лишь незначительные вариации старых хирургических методик и очень часто не приносят ни малейшего прогресса.Часто они показывают, что авторы не понимают этиологию и патогенез этого состояния.
Есть два принципиально разных подхода.
Авторы, считающие, что в первую очередь виноваты мягкие ткани, предлагают удалять мягкие ткани, чтобы не оставалось субстрата для роста ногтя [21–23].

Большинство авторов придерживаются точки зрения, что широкий ноготь по отношению к узкому ногтевому ложу, независимо от причины, является первичным событием, и, следовательно, предполагают сужение ногтевой пластины, чтобы она больше не росла [24].
Подъем латерального края ногтя, иссечение и прижигание грануляционной ткани ногтевого валика уже были описаны Paul Aegineta (625–690) и Abu al-Qasim, также известным как Abulcasis (936–1013). Амбруаз Паре (1510–1590) вырезал его хирургическим путем. Фабрициус аб Аквапенденте (1537–1619) иссек и оторвал край вросшего ногтя. Почти 180 лет назад педикюр Льюис Дурлейкер (1792–1864) описал «почти дикие методы, обычно применяемые при лечении заболеваний ногтей, которые, хотя и носят весьма болезненный и мучительный характер, часто приводят к мучительным и серьезным последствиям». , слишком часто считались занимающими очень скромное место в каталоге болезней» [25].Еще в 1830 г. Михаэлис дал подробное описание различных методов лечения [26], на котором позднее Эммерт основывал свое хирургическое лечение [27]. Госселин в 1853 г. уже насчитал 75 различных вариантов местного лечения и описал метод, при котором удалялся эллиптический клиновидный участок ногтевого матрикса и кожи, включающий всю ногтевую борозду по краю [28, 29]. Бернский хирург Эммерт в 1869 и 1884 годах предложил клиновидное иссечение латеральной стенки ногтя, борозды, соседнего ногтя и матрикса [30], что фактически является методом, предложенным Бауденсом в 1850 году [31].Это по-прежнему вмешательство, наиболее часто выполняемое хирургами для лечения вросших ногтей, особенно в Германии и Швейцарии; здесь это называется операцией Кохера, хотя Кохер прямо предостерегал от этого метода. Также Эммерт впервые описал три стадии вросшего ногтя [27]. В конце 1800-х было больше подобных радикальных хирургических операций, таких как Hildebrandt 1884 [32]. Метод Энгера заключался в том, чтобы разрезать часть пальца ноги от его конечности назад за пределы матрикса с надрезами, доходящими до кости [33].Фут писал в 1899 году, что «эта операция довольно серьезная… Никому и в голову не придет удалять при вросшем зубе мудрости прилежащую часть щеки.
Госселин в 1853 г. уже насчитал 75 различных вариантов местного лечения и описал метод, при котором удалялся эллиптический клиновидный участок ногтевого матрикса и кожи, включающий всю ногтевую борозду по краю [28, 29]. Бернский хирург Эммерт в 1869 и 1884 годах предложил клиновидное иссечение латеральной стенки ногтя, борозды, соседнего ногтя и матрикса [30], что фактически является методом, предложенным Бауденсом в 1850 году [31].Это по-прежнему вмешательство, наиболее часто выполняемое хирургами для лечения вросших ногтей, особенно в Германии и Швейцарии; здесь это называется операцией Кохера, хотя Кохер прямо предостерегал от этого метода. Также Эммерт впервые описал три стадии вросшего ногтя [27]. В конце 1800-х было больше подобных радикальных хирургических операций, таких как Hildebrandt 1884 [32]. Метод Энгера заключался в том, чтобы разрезать часть пальца ноги от его конечности назад за пределы матрикса с надрезами, доходящими до кости [33].Фут писал в 1899 году, что «эта операция довольно серьезная… Никому и в голову не придет удалять при вросшем зубе мудрости прилежащую часть щеки. Тем не менее, во всех описанных методах это делается точно до пят» [29]. Он также отметил, что есть три способа устранить причину: врастает ли ноготь в плоть или плоть прирастает к ногтю; что-то может быть вставлено между гвоздем и плотью — то, что теперь известно как упаковка -; ноготь можно удалить из плоти; мякоть может быть удалена с ногтя.Он предложил проводить разрез через ноготь, начинающийся на его свободном конце и идущий параллельно краю врастания, через кожу и матрикс, чтобы позволить кожным лоскутам, лежащим над матриксом, отразиться. Матрица, прикрепленная к полоске гвоздя, была рассечена [29]. Фактически это первое описание селективной резекции матриксного рога. В 1887 г. Quénu выполнил радикальную абляцию ногтевого ложа и матрикса [34], метод, который позже стал известен как процедура Zadik [35]. Терминальная операция Сайма еще более радикальна и фактически представляет собой ампутацию кончика пальца стопы [36, 37].
Тем не менее, во всех описанных методах это делается точно до пят» [29]. Он также отметил, что есть три способа устранить причину: врастает ли ноготь в плоть или плоть прирастает к ногтю; что-то может быть вставлено между гвоздем и плотью — то, что теперь известно как упаковка -; ноготь можно удалить из плоти; мякоть может быть удалена с ногтя.Он предложил проводить разрез через ноготь, начинающийся на его свободном конце и идущий параллельно краю врастания, через кожу и матрикс, чтобы позволить кожным лоскутам, лежащим над матриксом, отразиться. Матрица, прикрепленная к полоске гвоздя, была рассечена [29]. Фактически это первое описание селективной резекции матриксного рога. В 1887 г. Quénu выполнил радикальную абляцию ногтевого ложа и матрикса [34], метод, который позже стал известен как процедура Zadik [35]. Терминальная операция Сайма еще более радикальна и фактически представляет собой ампутацию кончика пальца стопы [36, 37].
Этот краткий исторический обзор демонстрирует, с чем приходилось сталкиваться в прошлом людям, страдающим от вросшего ногтя. Жаль, что многие из этих устаревших методов до сих пор применяются хирургами и другими врачами, лечащими вросшие ногти, хотя наиболее рациональная техника уже была описана [29]. Далее будут кратко рассмотрены некоторые методы; невозможно иметь дело со всеми из когда-либо описанных.
Жаль, что многие из этих устаревших методов до сих пор применяются хирургами и другими врачами, лечащими вросшие ногти, хотя наиболее рациональная техника уже была описана [29]. Далее будут кратко рассмотрены некоторые методы; невозможно иметь дело со всеми из когда-либо описанных.
5.2.1. Отрыв ногтя
Отрыв ногтя вызывает значительные послеоперационные осложнения.Когда ноготь отрастает, пластина все еще такая же широкая, как и раньше, и поэтому снова врастет. Далее, в период отсутствия пластинки ногтевое ложе обычно сморщивается как в продольном, так и в поперечном направлении. Отсутствие ногтя большого пальца приводит к дорсальному смещению самой дистальной части пульпы пальца стопы с образованием ложной дистальной стенки ногтя из-за отсутствия противодавления ногтевой пластинки при ходьбе. На долю секунды весь вес тела приходится на кончик большого пальца ноги плюс кинетическая энергия толчка вперед, в результате чего вес тела увеличивается в два-два с половиной раза.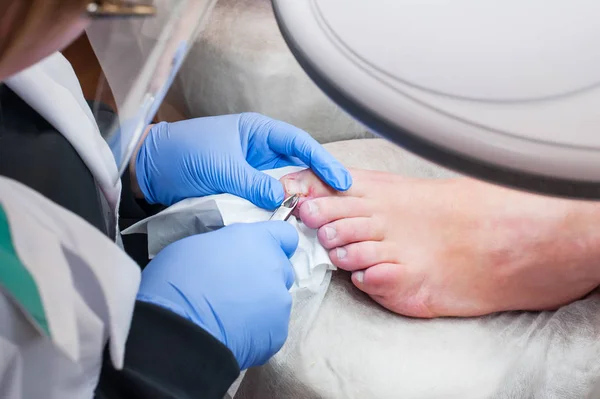 Это еще больше во время занятий спортом. Если есть дистальная ногтевая стенка, ногтевая пластинка не может зарасти ее. Матрица продолжает продуцировать ногтевое вещество, которое превращается в утолщенный, желтоватый и непрозрачный ноготь со значительным онихолизисом. К сожалению, до сих пор есть практикующие врачи и хирурги, которые удаляют вросшие ногти. За этим почти всегда следует рецидив. Тем не менее, некоторым пациентам приходилось проходить эту неадекватную и мучительную процедуру по шесть раз [36]. По нашему опыту, отрыв ногтя для лечения вросшего ногтя не только бесполезен, но и почти всегда вреден.Даже для лечения инфицированной грануляционной ткани отрыв ногтя не показан.
Это еще больше во время занятий спортом. Если есть дистальная ногтевая стенка, ногтевая пластинка не может зарасти ее. Матрица продолжает продуцировать ногтевое вещество, которое превращается в утолщенный, желтоватый и непрозрачный ноготь со значительным онихолизисом. К сожалению, до сих пор есть практикующие врачи и хирурги, которые удаляют вросшие ногти. За этим почти всегда следует рецидив. Тем не менее, некоторым пациентам приходилось проходить эту неадекватную и мучительную процедуру по шесть раз [36]. По нашему опыту, отрыв ногтя для лечения вросшего ногтя не только бесполезен, но и почти всегда вреден.Даже для лечения инфицированной грануляционной ткани отрыв ногтя не показан.
Центральная полоска ногтя шириной 4–5 мм может быть удалена без разреза мягких тканей ногтевого валика или ногтевого ложа [38]. Это снимает внешнее давление ногтевой пластины и, по мнению авторов, позволяет ногтю расти, не проникая в боковые борозды. Он разрешает нормальную деятельность примерно через 3 дня [38]. Однако это следует делать с помощью марлевой или ватной тампона, чтобы освободить спикулу ногтя от ногтевой бороздки.
Однако это следует делать с помощью марлевой или ватной тампона, чтобы освободить спикулу ногтя от ногтевой бороздки.
5.2.2. Клиновидные эксцизии
Клиновидные эксцизии в их многочисленных незначительных вариациях не учитывают истинную форму матрикса большого пальца стопы, как это показано на большинстве схематических иллюстраций их авторов [27, 39]. Большинство авторов не рисуют правильную форму рогов матрицы (). Клиновидное иссечение имеет очень высокий уровень заболеваемости, поскольку у многих пациентов заживление раны занимает от 3 до 6 недель. Это также калечит, так как боковые ногтевые складки удалены, и ноготь больше не покрыт ими.Нередко ноготь становится дистрофическим, особенно когда операция проводилась вместе с отрывом ногтя. Ноготь становится заметно узким, деформированным, онихолитическим, утолщенным, обесцвеченным и искривленным (). Поэтому мы считаем клиновидные иссечения, независимо от того, выполняются ли они как операции Боденса, Эммерта, Кохера, Уотсона-Чейнса или Мак-Вильямса, устаревшими, поскольку они имеют очень высокую частоту рецидивов, плохой эстетический и функциональный результат и важная заболеваемость.
Схематическое изображение наиболее часто выполняемых клиновидных иссечений; клин очень широкий в середине латерального ногтевого валика, но латеральный матриксный рог иссечен не полностью.а — поперечный срез на уровне среднего ногтевого ложа, б — поперечный срез на уровне рогов матрикса.
Ногти на ногах 38-летней пациентки через 16 лет после двустороннего клиновидного иссечения вросших ногтей с онихогрифозом и смещением. а) правая нога, б) левая нога.
Часто возникают осложнения. По-видимому, существует риск послеоперационной инфекции (2), и многие хирурги назначают пери- или послеоперационные антибиотики. В послеоперационном периоде наблюдалась даже грибковая септицемия [40].Недавно сообщалось о субтотальном некрозе пальца стопы у 10-летнего мальчика после клиновидной резекции Кохера [41]. Однако в большинстве случаев некроз пальцев стопы после операции по поводу вросшего ногтя был связан с отсутствием наложения жгута [42, 43].
Мальчик, 16 лет, через 4 года после клиновидного иссечения, осложнившегося инфекцией и некрозом латерального ногтевого валика. Имеется значительное смещение в сторону некроза.
Имеется значительное смещение в сторону некроза.
Другие авторы описали «простую технику», которая включает клиновидное иссечение вросшего ногтя и биполярную диатермию ногтевого ложа [44].Неясно, действительно ли авторы имеют в виду ногтевое ложе или, скорее, матрикс, отвечающий за формирование ногтевой пластины. Им пришлось повторно оперировать 9,9% из-за рецидивов, что является недопустимо высоким показателем.
5.2.3. Уменьшение и удаление латерального ногтевого валика
В результате раздражения инородным телом вросшего ногтя латеральный ноготь часто опухает, перекрывает латеральную часть ногтевой пластины и образует грануляционную ткань. В течение длительного периода ногтевой валик фиброзируется и не имеет тенденции к возвращению к нормальным размерам.Иссечение веретенообразного кусочка кожи с латеральной стороны дистальной фаланги и наложение швов оттягивают выступающий валик латерально и от ногтя (45). Это было немного изменено в том смысле, что эллипс был превращен в полумесяц [46].
Схематическое изображение уменьшения гипертрофированного латерального ногтевого валика путем веретенообразного иссечения.
Техника Ванденбоса удаляет большой кусок мягких тканей латерального ногтевого валика до кости. После прижигания для гемостаза дефект примерно 1.5 на 3 см остается для заживления вторым натяжением. Ни ногтевая пластина, ни матрица, ни ногтевое ложе не затрагиваются [27, 47]. Косметические результаты очень хорошие; однако заживление занимает несколько недель [48].
Процедура Ноэля аналогична. Первый разрез проводят от середины дистальной латеральной ногтевой стенки через латеральную ногтевую борозду до одного сантиметра в проксимальную ногтевую складку. Оттуда второй разрез проходит сбоку, чтобы удалить эллиптический клин мягких тканей. Разрезы выполняются до нижней трети пальца, чтобы удалить большой кусок мягкой ткани, но с сохранением некоторого количества кожи латеральной поверхности ногтя, чтобы обеспечить возможность прямого закрытия узловыми швами 4/0 [49].
DuVries рекомендовал широко иссекать латеральную стенку ногтя и подкожно-жировую клетчатку и пришивать кожу латеральной поверхности дистальной фаланги непосредственно к ногтевому ложу, чтобы ноготь лежал поверх кожи и не мог впиться в гипертрофированный ногтевой валик потому что борозды не осталось [50]. Техника Нея также представляет собой обширное иссечение мягких тканей [51].
Другим радикальным удалением мягких тканей является super U Perez Rosa [52]. В некоторых отношениях это похоже на технику Ванденбоса; однако при этом удаляются не только боковые стенки ногтя, но и мягкие ткани, расположенные дистальнее свободного края ногтя, в результате чего образуется большая U-образная рана.В отличие от вышеупомянутой техники, супер-U не достигает латеральной стороны проксимального ногтевого валика. Гемостаз достигается замковым швом. Заживление происходит вторым натяжением и может занять до десяти недель. Улучшение отличное.
Howard предложил удалять полулуние мягких тканей с кончика пальца стопы параллельно гипонихию [53]. Разрез в виде рыбьего рта выполняется от одной стороны кончика к другой, а другой разрез, начинающийся и заканчивающийся в тех же точках, что и первый, делается для получения кусочка ткани в форме полумесяца, который иссекается до кости. .Ушивая образовавшуюся рану, гипонихий оттягивают вниз, устраняя ложную дистальную ногтевую стенку, а также оттягивая место соединения латеральной ногтевой борозды с дистальной ногтевой бороздой, которая является наиболее частым местом врастания. Этот метод был переописан примерно 80 лет спустя [54] и, по-видимому, широко применялся во Франции.
Разрез в виде рыбьего рта выполняется от одной стороны кончика к другой, а другой разрез, начинающийся и заканчивающийся в тех же точках, что и первый, делается для получения кусочка ткани в форме полумесяца, который иссекается до кости. .Ушивая образовавшуюся рану, гипонихий оттягивают вниз, устраняя ложную дистальную ногтевую стенку, а также оттягивая место соединения латеральной ногтевой борозды с дистальной ногтевой бороздой, которая является наиболее частым местом врастания. Этот метод был переописан примерно 80 лет спустя [54] и, по-видимому, широко применялся во Франции.
Модификацией является так называемая латеральная пластика складок [55]. Из наиболее дистальной части латерального ногтевого валика формируют прямоугольный лоскут, а из латеральной части гипонихия иссекают треугольный лоскут кожи.Дополнительно иссекают кожу ниже лоскутов так, чтобы оттянуть место соединения дистальной борозды с гипонихием. Фактически это модификация полусторонней операции Говарда.
5.
 2.4. Иссечение ногтевого ложа
2.4. Иссечение ногтевого ложаQuénu выступал за радикальную абляцию ногтевого ложа и матрикса [33]. Позднее это стало известно как процедура Задика [34]. Сравнительное исследование показало 60,5% рецидивов при операции Zadik [56]. На наш взгляд, это неадекватный и слишком радикальный метод, ни в коем случае не показанный.
5.2.5. Ампутация кончика пальца ноги
Терминальная операция Сайма фактически представляет собой ампутацию кончика пальца ноги [36]. Он включает резекцию ногтевого ложа и матрикса, ампутацию дистальной половины концевой фаланги и закрытие дефекта лоскутом, образованным ребристым кожным покровом кончика пальца стопы. В результате получается укороченный, выпуклый палец. Так как даже этот метод не свободен от рецидивов, он является калечащей и устаревшей техникой.
5.2.6. Хирургическое сегментарное иссечение матрикса
Селективное иссечение латерального рога матрикса является гораздо менее инвазивным подходом и учитывает этиопатогенез вросшего ногтя. Это приводит к сужению ногтя с очень высокой скоростью излечения вросших ногтей. Под вросшую боковую полоску ногтя вводят элеватор, чтобы освободить ее от ногтевого ложа, а затем от вышележащего проксимального ногтевого валика. Пластину срезают прямо до кутикулы и под ногтевой складкой до проксимального конца матрицы. На стыке проксимального и дистального ногтевых валиков делается косой разрез, и складки отражаются, позволяя увидеть глубокую часть латерального матрикса.Когда ногтевую полоску вынимают, край ногтя очень часто имеет острый шип, являющийся результатом неправильного обрезания ногтя пациентом. Рог матрикса с прилежащим ногтевым ложем примерно на 2 мм тщательно отделяют от кости (1).
Это приводит к сужению ногтя с очень высокой скоростью излечения вросших ногтей. Под вросшую боковую полоску ногтя вводят элеватор, чтобы освободить ее от ногтевого ложа, а затем от вышележащего проксимального ногтевого валика. Пластину срезают прямо до кутикулы и под ногтевой складкой до проксимального конца матрицы. На стыке проксимального и дистального ногтевых валиков делается косой разрез, и складки отражаются, позволяя увидеть глубокую часть латерального матрикса.Когда ногтевую полоску вынимают, край ногтя очень часто имеет острый шип, являющийся результатом неправильного обрезания ногтя пациентом. Рог матрикса с прилежащим ногтевым ложем примерно на 2 мм тщательно отделяют от кости (1).
Схематическое изображение селективной резекции бокового матриксного рога.
Небольшую рану оставляют открытой, но стенки ногтя сшивают либо простыми швами, либо полосками швов (стеристрипами). Мы вводим в полость раны небольшие сужающиеся таблетки антибиотика, которые также содержат лидокаин (Leukase Kegel), как для местного лечения антибиотиками, так и для уменьшения послеоперационной боли и, прежде всего, для того, чтобы оставить пространство открытым для выхода раневого секрета. Завершает вмешательство мягкая повязка с мазью с антибиотиком. Пациента просят поднять ногу на 24-48 часов. Заживление происходит быстро, обычно менее чем за 10 дней. Хирургическая резекция матриксного рога имеет критический момент. Самый проксимальный угол матрицы обычно очень глубокий (2), и диссекция может быть затруднена. Введение иглы для инъекций [1, 57] и окрашивание матричного рога метиленовым синим [58] или генцианвиолетом могут помочь в диссекции. Заживление обычно происходит быстрее, чем при фенолматрикэктомии, хотя в одном исследовании это заняло больше времени [59].
Завершает вмешательство мягкая повязка с мазью с антибиотиком. Пациента просят поднять ногу на 24-48 часов. Заживление происходит быстро, обычно менее чем за 10 дней. Хирургическая резекция матриксного рога имеет критический момент. Самый проксимальный угол матрицы обычно очень глубокий (2), и диссекция может быть затруднена. Введение иглы для инъекций [1, 57] и окрашивание матричного рога метиленовым синим [58] или генцианвиолетом могут помочь в диссекции. Заживление обычно происходит быстрее, чем при фенолматрикэктомии, хотя в одном исследовании это заняло больше времени [59].
Проксимальная латеральная и медиальная части стержня, соответствующие латеральным рогам матрикса. Боковые полоски ногтя отделены от ногтевого ложа, а самые проксимально-латеральные углы ногтя приподняты, чтобы показать его истинную форму. Поскольку они заметно изогнуты вниз, ожидается, что матриксные рога будут достигать глубокой плантарной и проксимальной сторон.
Электрокоагуляция —
Вместо хирургического рассечения матриксного рога возможно его прижигание электрохирургическим или радиохирургическим аппаратом [60]. Опять же, необходимо следить за тем, чтобы не осталось остатков матричного рога. Потенциальным недостатком является то, что классическая электрокоагуляция доставляет много тепла, что в конечном итоге может привести к термическому периоститу с длительной послеоперационной болью.
Опять же, необходимо следить за тем, чтобы не осталось остатков матричного рога. Потенциальным недостатком является то, что классическая электрокоагуляция доставляет много тепла, что в конечном итоге может привести к термическому периоститу с длительной послеоперационной болью.
Лазер —
Большое количество публикаций посвящено лазерному лечению вросших ногтей на ногах. Почти всегда для абляции матриксного рога использовался лазер на углекислом газе [61–63]. Авторы подчеркивают, что использование лазера СО 2 рекомендуется из-за значительного уменьшения боли, минимальной инвалидизации и удовлетворительных отдаленных результатов, а также сокращения времени операции за счет минимального кровотечения [64–66].Этому, однако, противоречили другие авторы, обнаружившие частоту рецидивов 48% при частичной и 50% при тотальной матрэктомии [67, 68]. Некоторые авторы также вапоризируют латеральную борозду и грануляционную ткань [69]. Частота рецидивов после резекции только ногтевого сегмента и его ногтевого ложа составила 37,5%, тогда как после дополнительной вапоризации латерального ногтевого валика она снизилась до 6,2% [70]. Эрбиевый-YAG-лазер также использовался для модифицированного клиновидного иссечения [71]. Другие авторы использовали лазер СО 2 для гемостаза после хирургической резекции матриксного рога [72].
Эрбиевый-YAG-лазер также использовался для модифицированного клиновидного иссечения [71]. Другие авторы использовали лазер СО 2 для гемостаза после хирургической резекции матриксного рога [72].
5.2.7. Прижигание сегментарного матриксного рога
Фенол —
Селективное прижигание латерального матриксного рога жидким фенолом в настоящее время, вероятно, является наиболее часто используемым методом. Это технически чрезвычайно просто, долго и безопасно с частотой рецидивов от <1 до 2%. Сжиженный фенол получают из 100 г кристаллического фенола, который осторожно нагревают на водяной бане примерно до 45°, когда кристаллы начинают плавиться. При перемешивании по каплям добавляют 9,1 мл дистиллированной воды.Когда раствор охлаждается до комнатной температуры, раствор воды в феноле остается жидким (поэтому он называется сжиженным фенолом) с консистенцией, близкой к глицерину. Фенол обладает тремя положительными свойствами для лечения вросших ногтей; это химическое прижигающее средство благодаря своей способности коагулировать белок, это мощное дезинфицирующее средство и местноанестезирующее действие. Это уменьшает кровотечение, делает послеоперационную инфекцию очень редкой и уменьшает послеоперационную боль. Под местной анестезией, либо проксимальной кольцевой блокадой, либо дистальной блокадой крыла, вросшая сторона ногтевой пластины отделяется от ногтевого ложа и вышележащего проксимального ногтевого валика.Ногтевую пластину рассекают прямо до проксимального ногтевого валика и отрывают. Это почти всегда показывает шип на дистальном латеральном конце полоски ногтя. Накладывают жгут, высушивают всю кровь и окунают ватный тампон в сжиженный фенол. Затем его энергично втирают в латеральный рог матрикса в течение примерно 2-3 минут (рис. и ). Любую грануляционную ткань можно осторожно коснуться фенолом, но она в любом случае исчезнет спонтанно, как только будет удалена вызывающая раздражение боковая полоска ногтя [1].
Это уменьшает кровотечение, делает послеоперационную инфекцию очень редкой и уменьшает послеоперационную боль. Под местной анестезией, либо проксимальной кольцевой блокадой, либо дистальной блокадой крыла, вросшая сторона ногтевой пластины отделяется от ногтевого ложа и вышележащего проксимального ногтевого валика.Ногтевую пластину рассекают прямо до проксимального ногтевого валика и отрывают. Это почти всегда показывает шип на дистальном латеральном конце полоски ногтя. Накладывают жгут, высушивают всю кровь и окунают ватный тампон в сжиженный фенол. Затем его энергично втирают в латеральный рог матрикса в течение примерно 2-3 минут (рис. и ). Любую грануляционную ткань можно осторожно коснуться фенолом, но она в любом случае исчезнет спонтанно, как только будет удалена вызывающая раздражение боковая полоска ногтя [1].
Схематическое изображение фенолизации боковых матричных рогов. Вросшую полоску ногтевой пластинки отрывают и ватным аппликатором, смоченным в жидком феноле, энергично втирают в рог матрикса под проксимальным ногтевым валиком в течение 2-3 минут.
Фенолизация бокового матричного рога. (а) Латеральные ногтевые полоски оторваны и показаны. (b) Фенол втирается в латеральный рог матрикса. (в) В конце операции в полость раны вводят маленькие таблетки антибиотика.
В столь широко используемом методе, конечно же, существует множество небольших вариаций. Некоторые авторы предпочитают протирать область, обработанную фенолом, спиртом, чтобы остановить действие фенола [73–76]. Это разбавление оставшегося фенола, а не нейтрализация [77].
Фенолизация может применяться у диабетиков с той же частотой осложнений, что и у недиабетиков [78]. Не противопоказан лицам с нарушением артериального кровоснабжения.
В последние годы разгорелись споры о возможном риске инфицирования и замедленном времени заживления после фенолизации матриксного рога.По нашему опыту, инфекция после фенольной каутеризации встречается крайне редко, поскольку мы никогда не сталкивались с инфекцией, даже если мы не применяем пери- или послеоперационную антибиотикопрофилактику или лечение соответственно. Фенолизация вызывает контролируемый некроз матриксного эпителия и прилегающей соединительной ткани. Это необходимое условие успешной терапии. Было показано, что длительность аппликации 1, 2 и 3 минуты эффективна при частоте рецидивов 12,9, 3,9 и 2,1% соответственно. Боль была одинаковой во всех трех группах, в то время как просачивание было более продолжительным при 2- и 3-минутном времени аппликации [79].
Фенолизация вызывает контролируемый некроз матриксного эпителия и прилегающей соединительной ткани. Это необходимое условие успешной терапии. Было показано, что длительность аппликации 1, 2 и 3 минуты эффективна при частоте рецидивов 12,9, 3,9 и 2,1% соответственно. Боль была одинаковой во всех трех группах, в то время как просачивание было более продолжительным при 2- и 3-минутном времени аппликации [79].
Фенолизацию можно безопасно использовать у детей [80]. Вероятность успеха примерно такая же, когда прижигание фенолом выполнялось старшими врачами [81].
Использование лидокаина с адреналином 1 : 100 000 ассоциировалось со значительно более коротким временем заживления по сравнению с простым лидокаином: 11,1 дня против 19,0 дня, и требовалось меньше раствора анестетика [82]. Также феррихлорид 20% после растирания фенолом укорачивал период заживления [83].
По сравнению с хирургией холодным оружием фенолизация матриксного рога гораздо менее болезненна, имеет более высокий успех и меньшую частоту рецидивов, а заживление происходит так же быстро или даже быстрее, чем иссечение матрикса скальпелем [58]. Однако в этом исследовании фенол имел более высокую частоту рецидивов, что противоречит более чем 50 другим сообщениям [84].
Однако в этом исследовании фенол имел более высокую частоту рецидивов, что противоречит более чем 50 другим сообщениям [84].
Фенол обычно наносится ватным аппликатором. В одном исследовании авторы предложили вместо этого использовать марлю и заявили, что использование марли минимизирует риск фенольного ожога окружающей кожи [85].
Другим обсуждаемым вопросом является безопасность фенола для медицинского персонала. Это было исследовано, и результаты были обнадеживающими [86].
Гидроксид натрия —
Гидроксид натрия, 10% или 20%, используется уже более 20 лет [87, 88]. Результаты одинаково хороши [89], хотя некоторые авторы утверждают, что послеоперационный дренаж и время заживления короче при использовании гидроксида натрия [90–92], но другие отмечают более длительное время заживления при использовании NaOH, чем при процедуре Zadik [56]. Гидроксид натрия также можно использовать у пациентов с диабетом [93]. Было изучено необходимое время аппликации, и было установлено, что 1 минута является оптимальным периодом с точки зрения вероятности успеха и времени до полного заживления [87].
Трихлоруксусная кислота —
Недавно для прижигания бокового матриксного рога была использована 100% трихлоруксусная кислота. Вероятность успеха составила 95%, заживление завершилось в течение 2 недель без длительного дренирования [94].
Противоречия в лечении вросших ногтей
Споры начинаются с признания конкретной этиологии и того, должно ли лечение быть консервативным или хирургическим. Последнее, естественно, зависит от специальности лечащего; подологи и педикюрши отдают предпочтение брекетам и подобным устройствам, а некоторые дерматологи используют другие неинвазивные подходы, в то время как большинство предпочитает хирургическое вмешательство.
5.1. Conservative Approach
Врачи, отдающие предпочтение неинвазивным методам лечения, считают, что этиопатогенез врастания ногтей обусловлен состоянием, позволяющим защитить латеральный валик ногтя от нарушающего дистальный край ногтя. Для достижения этой цели существует несколько различных методов, каждый из которых требует соблюдения пациентом строгого режима.
5.1.1. Лента
Лента — наименее агрессивный метод. Он использует ленту, чтобы оттянуть латеральную складку ногтя от повреждающего латерального края ногтя.Выполненная правильно и последовательно, она действительно может достичь своей цели в легких случаях вросшего ногтя [10]. Однако техника тейпирования имеет решающее значение, и большинству пациентов требуется повторное обучение тому, как ее выполнять. Эластичная полоска ленты шириной приблизительно 15-20 мм и длиной 5 см отрезается и накладывается таким образом, чтобы латеральная ногтевая складка могла быть оттянута от ногтя (1). Обычно это делается в косом и проксимальном направлении над мякотью пальца, не нарушая подвижность сустава и избегая циркулярного сужения пальца.Вторая, так называемая якорная лента накладывается поверх первой, чтобы зафиксировать ее и усилить натяжение дистального ногтевого валика [11]. Проблема заключается в том, что ногти на ногах вызвали грануляционную ткань, поскольку она влажная, и лента не остается на этой области. Протирание и сушка ацетоном могут помочь, но часто этого недостаточно. Несколько слоев ленты могут поглощать некоторое количество влаги [12]. В летнее время потливость также ухудшит прилипание ленты. Здесь мы рекомендуем использовать очень тонкий слой мастисола, который делает кожу более липкой.
Протирание и сушка ацетоном могут помочь, но часто этого недостаточно. Несколько слоев ленты могут поглощать некоторое количество влаги [12]. В летнее время потливость также ухудшит прилипание ленты. Здесь мы рекомендуем использовать очень тонкий слой мастисола, который делает кожу более липкой.
Схематическое изображение тейпирования.
5.1.2. Упаковка
Упаковка — еще один простой метод. Между уголком ногтя и ногтевым валиком вставляют ватный тампон (). Сначала это может быть немного болезненно, но пациенты обычно сообщают о немедленном облегчении, как только это было сделано. Вата может быть пропитана антисептиком или дезинфицирующим средством. Процедуру повторяют ежедневно, каждый раз стараясь использовать чуть больше ваты. Когда достигается полная безболезненность и край ногтя больше не впивается, вату можно зафиксировать акриловым клеем и оставить на неделю или около того.Период лечения длительный, но результаты у пациентов с 1 стадией хорошие [13]. Последовательный хороший уход необходим, чтобы избежать рецидивов.
Схема упаковки.
5.1.3. Зубная нить
Вместо ваты зубная нить была вставлена под угол ногтя, чтобы отделить его от ногтевого борозда [14].
5.1.4. Лечение желоба
Лечение желоба заключается в установке небольшой пластины между латеральным краем ногтя и ногтевым валиком [15, 16].Стерильная пластиковая трубка, чаще всего от внутривенной капельной инфузии, разрезается вдоль, чтобы открыть ее. Под местной анестезией угол ногтя приподнимают, а латеральный край ногтя освобождают так, чтобы желобок можно было скользить по нему. В отличие от оригинальной публикации [15], мы не иссекаем грануляционную ткань. Желоб фиксируется одним или двумя стежками [15], скотчем или акриловым клеем [16]. Важно не обрезать спикулу гвоздя, так как она дает дополнительную поддержку желобу (16).Его оставляют на период от 6 до 8 недель или даже дольше, в течение которых воспалительные изменения стихнут. Желоб не только защищает латеральную ногтевую борозду, но и оказывает на нее некоторое давление, заставляя грануляционную ткань исчезать еще быстрее [16].
Схематическое изображение обработки желоба.
5.1.5. Скобы для ногтей и аналогичные устройства
Скобы для ногтей предназначены для раскрытия кривизны ногтя. Их основной областью показаний является чрезмерное искривление ногтя, ведущее к пинцету.Однако, поскольку плоские ногти редко растут, выраженное искривление, по-видимому, играет этиологическую роль и является основной целью лечения многих подологов. Скобы изготавливаются из стальной проволоки или пластиковых лент. Проволоку накладывают на дорсальную поверхность гвоздя и зацепляют за его латеральные края. Затягивая его, например, завинчиванием, кривизну уменьшают [17]. Пластиковые ленты наклеиваются на ноготь и благодаря своей памяти аккуратно разгибают ноготь [18]. Аналогичным эффектом обладают сплавы с памятью формы на основе меди, алюминия и марганца [19, 20].
Суперэластичная проволока также разгибает гвозди.
Утюжка ногтей — это метод, при котором используются горячие кровоостанавливающие зажимы для разгибания ногтей.
5.1.6. Антибиотики
Многие врачи назначают антибиотики, когда у пациента наблюдается воспаление и грануляционная ткань. На мой взгляд, это почти всегда бесполезная трата ресурсов, так как гвоздь, который впивается в мягкую ткань, является причиной как воспаления, так и грануляционной ткани. Никогда не было доказано, что ноготь чувствителен даже к самому сильнодействующему антибиотику.
Многие хирурги, которые до сих пор используют хирургию холодным оружием, особенно клиновидное иссечение, обычно назначают антибиотики. Это может быть оправдано, поскольку они прорезают сильно загрязненный участок вглубь околоногтевой ткани.
5.1.7. Гигиенические мероприятия
Ванночки для ног и постоянная гигиена стоп являются важными факторами при консервативном лечении, для поддержания его эффекта и в качестве подготовки к хирургическому вмешательству. Практически все вросшие ногти сопровождаются воспалением и последующей бактериальной колонизацией, причем последняя значительно уменьшается за счет дезинфицирующих ванночек и удаления гнилостных струпьев.
5.2. Хирургическое лечение
Количество хирургических методов лечения вросших ногтей огромно; наверное, вряд ли кто-то знает их все. Продолжают публиковаться новые или предположительно новые методы. Многие из них представляют собой лишь незначительные вариации старых хирургических методик и очень часто не приносят ни малейшего прогресса. Часто они показывают, что авторы не понимают этиологию и патогенез этого состояния.
Есть два принципиально разных подхода.
Авторы, считающие, что в первую очередь виноваты мягкие ткани, предлагают удалять мягкие ткани, чтобы не оставалось субстрата для роста ногтя [21–23].
Большинство авторов придерживаются точки зрения, что широкий ноготь по отношению к узкому ногтевому ложу, независимо от причины, является первичным событием, и, следовательно, предполагают сужение ногтевой пластины, чтобы она больше не росла [24].
Подъем латерального края ногтя, иссечение и прижигание грануляционной ткани ногтевого валика уже были описаны Paul Aegineta (625–690) и Abu al-Qasim, также известным как Abulcasis (936–1013). Амбруаз Паре (1510–1590) вырезал его хирургическим путем. Фабрициус аб Аквапенденте (1537–1619) иссек и оторвал край вросшего ногтя. Почти 180 лет назад педикюр Льюис Дурлейкер (1792–1864) описал «почти дикие методы, обычно применяемые при лечении заболеваний ногтей, которые, хотя и носят весьма болезненный и мучительный характер, часто приводят к мучительным и серьезным последствиям». , слишком часто считались занимающими очень скромное место в каталоге болезней» [25].Еще в 1830 г. Михаэлис дал подробное описание различных методов лечения [26], на котором позднее Эммерт основывал свое хирургическое лечение [27]. Госселин в 1853 г. уже насчитал 75 различных вариантов местного лечения и описал метод, при котором удалялся эллиптический клиновидный участок ногтевого матрикса и кожи, включающий всю ногтевую борозду по краю [28, 29]. Бернский хирург Эммерт в 1869 и 1884 годах предложил клиновидное иссечение латеральной стенки ногтя, борозды, соседнего ногтя и матрикса [30], что фактически является методом, предложенным Бауденсом в 1850 году [31].
Амбруаз Паре (1510–1590) вырезал его хирургическим путем. Фабрициус аб Аквапенденте (1537–1619) иссек и оторвал край вросшего ногтя. Почти 180 лет назад педикюр Льюис Дурлейкер (1792–1864) описал «почти дикие методы, обычно применяемые при лечении заболеваний ногтей, которые, хотя и носят весьма болезненный и мучительный характер, часто приводят к мучительным и серьезным последствиям». , слишком часто считались занимающими очень скромное место в каталоге болезней» [25].Еще в 1830 г. Михаэлис дал подробное описание различных методов лечения [26], на котором позднее Эммерт основывал свое хирургическое лечение [27]. Госселин в 1853 г. уже насчитал 75 различных вариантов местного лечения и описал метод, при котором удалялся эллиптический клиновидный участок ногтевого матрикса и кожи, включающий всю ногтевую борозду по краю [28, 29]. Бернский хирург Эммерт в 1869 и 1884 годах предложил клиновидное иссечение латеральной стенки ногтя, борозды, соседнего ногтя и матрикса [30], что фактически является методом, предложенным Бауденсом в 1850 году [31]. Это по-прежнему вмешательство, наиболее часто выполняемое хирургами для лечения вросших ногтей, особенно в Германии и Швейцарии; здесь это называется операцией Кохера, хотя Кохер прямо предостерегал от этого метода. Также Эммерт впервые описал три стадии вросшего ногтя [27]. В конце 1800-х было больше подобных радикальных хирургических операций, таких как Hildebrandt 1884 [32]. Метод Энгера заключался в том, чтобы разрезать часть пальца ноги от его конечности назад за пределы матрикса с надрезами, доходящими до кости [33].Фут писал в 1899 году, что «эта операция довольно серьезная… Никому и в голову не придет удалять при вросшем зубе мудрости прилежащую часть щеки. Тем не менее, во всех описанных методах это делается точно до пят» [29]. Он также отметил, что есть три способа устранить причину: врастает ли ноготь в плоть или плоть прирастает к ногтю; что-то может быть вставлено между гвоздем и плотью — то, что теперь известно как упаковка -; ноготь можно удалить из плоти; мякоть может быть удалена с ногтя.
Это по-прежнему вмешательство, наиболее часто выполняемое хирургами для лечения вросших ногтей, особенно в Германии и Швейцарии; здесь это называется операцией Кохера, хотя Кохер прямо предостерегал от этого метода. Также Эммерт впервые описал три стадии вросшего ногтя [27]. В конце 1800-х было больше подобных радикальных хирургических операций, таких как Hildebrandt 1884 [32]. Метод Энгера заключался в том, чтобы разрезать часть пальца ноги от его конечности назад за пределы матрикса с надрезами, доходящими до кости [33].Фут писал в 1899 году, что «эта операция довольно серьезная… Никому и в голову не придет удалять при вросшем зубе мудрости прилежащую часть щеки. Тем не менее, во всех описанных методах это делается точно до пят» [29]. Он также отметил, что есть три способа устранить причину: врастает ли ноготь в плоть или плоть прирастает к ногтю; что-то может быть вставлено между гвоздем и плотью — то, что теперь известно как упаковка -; ноготь можно удалить из плоти; мякоть может быть удалена с ногтя. Он предложил проводить разрез через ноготь, начинающийся на его свободном конце и идущий параллельно краю врастания, через кожу и матрикс, чтобы позволить кожным лоскутам, лежащим над матриксом, отразиться. Матрица, прикрепленная к полоске гвоздя, была рассечена [29]. Фактически это первое описание селективной резекции матриксного рога. В 1887 г. Quénu выполнил радикальную абляцию ногтевого ложа и матрикса [34], метод, который позже стал известен как процедура Zadik [35]. Терминальная операция Сайма еще более радикальна и фактически представляет собой ампутацию кончика пальца стопы [36, 37].
Он предложил проводить разрез через ноготь, начинающийся на его свободном конце и идущий параллельно краю врастания, через кожу и матрикс, чтобы позволить кожным лоскутам, лежащим над матриксом, отразиться. Матрица, прикрепленная к полоске гвоздя, была рассечена [29]. Фактически это первое описание селективной резекции матриксного рога. В 1887 г. Quénu выполнил радикальную абляцию ногтевого ложа и матрикса [34], метод, который позже стал известен как процедура Zadik [35]. Терминальная операция Сайма еще более радикальна и фактически представляет собой ампутацию кончика пальца стопы [36, 37].
Этот краткий исторический обзор демонстрирует, с чем приходилось сталкиваться в прошлом людям, страдающим от вросшего ногтя. Жаль, что многие из этих устаревших методов до сих пор применяются хирургами и другими врачами, лечащими вросшие ногти, хотя наиболее рациональная техника уже была описана [29]. Далее будут кратко рассмотрены некоторые методы; невозможно иметь дело со всеми из когда-либо описанных.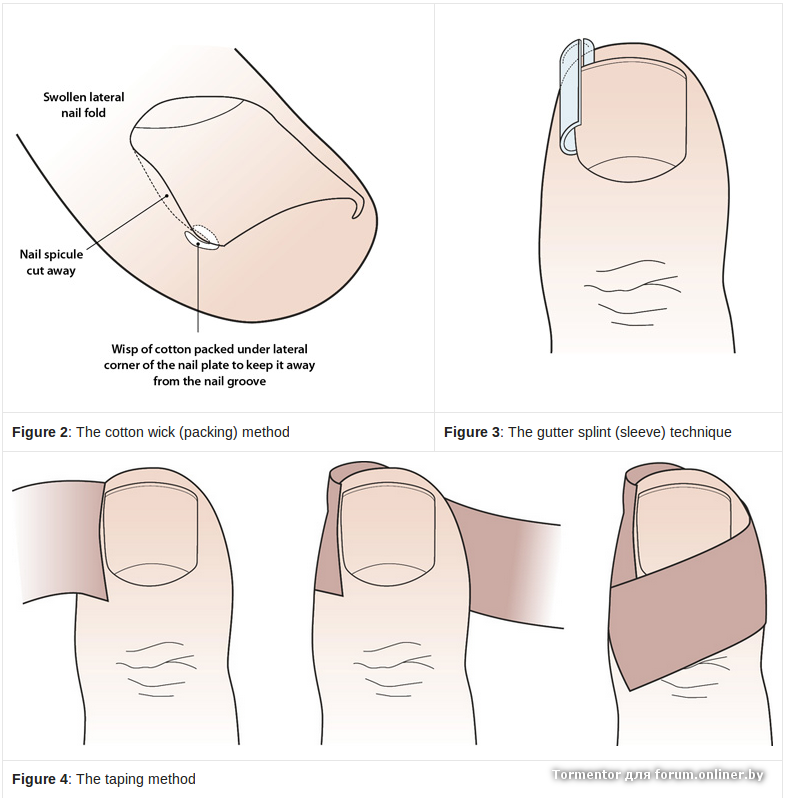
5.2.1. Отрыв ногтя
Отрыв ногтя вызывает значительные послеоперационные осложнения.Когда ноготь отрастает, пластина все еще такая же широкая, как и раньше, и поэтому снова врастет. Далее, в период отсутствия пластинки ногтевое ложе обычно сморщивается как в продольном, так и в поперечном направлении. Отсутствие ногтя большого пальца приводит к дорсальному смещению самой дистальной части пульпы пальца стопы с образованием ложной дистальной стенки ногтя из-за отсутствия противодавления ногтевой пластинки при ходьбе. На долю секунды весь вес тела приходится на кончик большого пальца ноги плюс кинетическая энергия толчка вперед, в результате чего вес тела увеличивается в два-два с половиной раза.Это еще больше во время занятий спортом. Если есть дистальная ногтевая стенка, ногтевая пластинка не может зарасти ее. Матрица продолжает продуцировать ногтевое вещество, которое превращается в утолщенный, желтоватый и непрозрачный ноготь со значительным онихолизисом. К сожалению, до сих пор есть практикующие врачи и хирурги, которые удаляют вросшие ногти.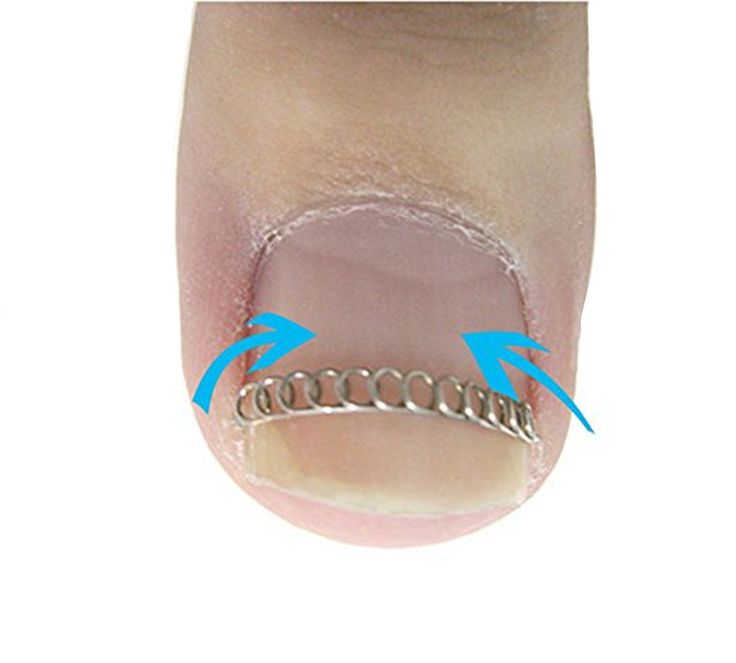 За этим почти всегда следует рецидив. Тем не менее, некоторым пациентам приходилось проходить эту неадекватную и мучительную процедуру по шесть раз [36]. По нашему опыту, отрыв ногтя для лечения вросшего ногтя не только бесполезен, но и почти всегда вреден.Даже для лечения инфицированной грануляционной ткани отрыв ногтя не показан.
За этим почти всегда следует рецидив. Тем не менее, некоторым пациентам приходилось проходить эту неадекватную и мучительную процедуру по шесть раз [36]. По нашему опыту, отрыв ногтя для лечения вросшего ногтя не только бесполезен, но и почти всегда вреден.Даже для лечения инфицированной грануляционной ткани отрыв ногтя не показан.
Центральная полоска ногтя шириной 4–5 мм может быть удалена без разреза мягких тканей ногтевого валика или ногтевого ложа [38]. Это снимает внешнее давление ногтевой пластины и, по мнению авторов, позволяет ногтю расти, не проникая в боковые борозды. Он разрешает нормальную деятельность примерно через 3 дня [38]. Однако это следует делать с помощью марлевой или ватной тампона, чтобы освободить спикулу ногтя от ногтевой бороздки.
5.2.2. Клиновидные эксцизии
Клиновидные эксцизии в их многочисленных незначительных вариациях не учитывают истинную форму матрикса большого пальца стопы, как это показано на большинстве схематических иллюстраций их авторов [27, 39].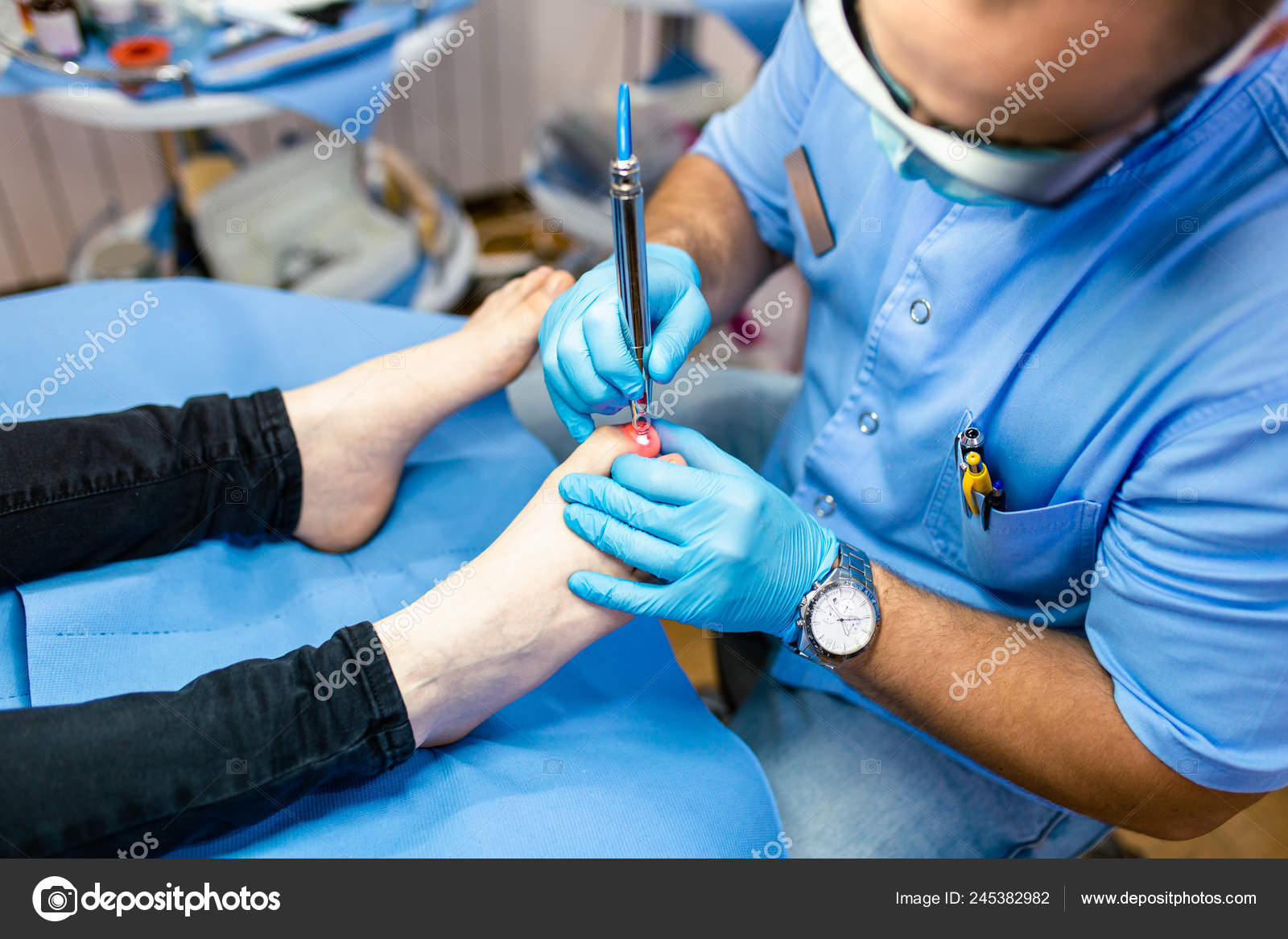 Большинство авторов не рисуют правильную форму рогов матрицы (). Клиновидное иссечение имеет очень высокий уровень заболеваемости, поскольку у многих пациентов заживление раны занимает от 3 до 6 недель. Это также калечит, так как боковые ногтевые складки удалены, и ноготь больше не покрыт ими.Нередко ноготь становится дистрофическим, особенно когда операция проводилась вместе с отрывом ногтя. Ноготь становится заметно узким, деформированным, онихолитическим, утолщенным, обесцвеченным и искривленным (). Поэтому мы считаем клиновидные иссечения, независимо от того, выполняются ли они как операции Боденса, Эммерта, Кохера, Уотсона-Чейнса или Мак-Вильямса, устаревшими, поскольку они имеют очень высокую частоту рецидивов, плохой эстетический и функциональный результат и важная заболеваемость.
Большинство авторов не рисуют правильную форму рогов матрицы (). Клиновидное иссечение имеет очень высокий уровень заболеваемости, поскольку у многих пациентов заживление раны занимает от 3 до 6 недель. Это также калечит, так как боковые ногтевые складки удалены, и ноготь больше не покрыт ими.Нередко ноготь становится дистрофическим, особенно когда операция проводилась вместе с отрывом ногтя. Ноготь становится заметно узким, деформированным, онихолитическим, утолщенным, обесцвеченным и искривленным (). Поэтому мы считаем клиновидные иссечения, независимо от того, выполняются ли они как операции Боденса, Эммерта, Кохера, Уотсона-Чейнса или Мак-Вильямса, устаревшими, поскольку они имеют очень высокую частоту рецидивов, плохой эстетический и функциональный результат и важная заболеваемость.
Схематическое изображение наиболее часто выполняемых клиновидных иссечений; клин очень широкий в середине латерального ногтевого валика, но латеральный матриксный рог иссечен не полностью.а — поперечный срез на уровне среднего ногтевого ложа, б — поперечный срез на уровне рогов матрикса.
Ногти на ногах 38-летней пациентки через 16 лет после двустороннего клиновидного иссечения вросших ногтей с онихогрифозом и смещением. а) правая нога, б) левая нога.
Часто возникают осложнения. По-видимому, существует риск послеоперационной инфекции (2), и многие хирурги назначают пери- или послеоперационные антибиотики. В послеоперационном периоде наблюдалась даже грибковая септицемия [40].Недавно сообщалось о субтотальном некрозе пальца стопы у 10-летнего мальчика после клиновидной резекции Кохера [41]. Однако в большинстве случаев некроз пальцев стопы после операции по поводу вросшего ногтя был связан с отсутствием наложения жгута [42, 43].
Мальчик, 16 лет, через 4 года после клиновидного иссечения, осложнившегося инфекцией и некрозом латерального ногтевого валика. Имеется значительное смещение в сторону некроза.
Другие авторы описали «простую технику», которая включает клиновидное иссечение вросшего ногтя и биполярную диатермию ногтевого ложа [44]. Неясно, действительно ли авторы имеют в виду ногтевое ложе или, скорее, матрикс, отвечающий за формирование ногтевой пластины. Им пришлось повторно оперировать 9,9% из-за рецидивов, что является недопустимо высоким показателем.
Неясно, действительно ли авторы имеют в виду ногтевое ложе или, скорее, матрикс, отвечающий за формирование ногтевой пластины. Им пришлось повторно оперировать 9,9% из-за рецидивов, что является недопустимо высоким показателем.
5.2.3. Уменьшение и удаление латерального ногтевого валика
В результате раздражения инородным телом вросшего ногтя латеральный ноготь часто опухает, перекрывает латеральную часть ногтевой пластины и образует грануляционную ткань. В течение длительного периода ногтевой валик фиброзируется и не имеет тенденции к возвращению к нормальным размерам.Иссечение веретенообразного кусочка кожи с латеральной стороны дистальной фаланги и наложение швов оттягивают выступающий валик латерально и от ногтя (45). Это было немного изменено в том смысле, что эллипс был превращен в полумесяц [46].
Схематическое изображение уменьшения гипертрофированного латерального ногтевого валика путем веретенообразного иссечения.
Техника Ванденбоса удаляет большой кусок мягких тканей латерального ногтевого валика до кости. После прижигания для гемостаза дефект примерно 1.5 на 3 см остается для заживления вторым натяжением. Ни ногтевая пластина, ни матрица, ни ногтевое ложе не затрагиваются [27, 47]. Косметические результаты очень хорошие; однако заживление занимает несколько недель [48].
После прижигания для гемостаза дефект примерно 1.5 на 3 см остается для заживления вторым натяжением. Ни ногтевая пластина, ни матрица, ни ногтевое ложе не затрагиваются [27, 47]. Косметические результаты очень хорошие; однако заживление занимает несколько недель [48].
Процедура Ноэля аналогична. Первый разрез проводят от середины дистальной латеральной ногтевой стенки через латеральную ногтевую борозду до одного сантиметра в проксимальную ногтевую складку. Оттуда второй разрез проходит сбоку, чтобы удалить эллиптический клин мягких тканей. Разрезы выполняются до нижней трети пальца, чтобы удалить большой кусок мягкой ткани, но с сохранением некоторого количества кожи латеральной поверхности ногтя, чтобы обеспечить возможность прямого закрытия узловыми швами 4/0 [49].
DuVries рекомендовал широко иссекать латеральную стенку ногтя и подкожно-жировую клетчатку и пришивать кожу латеральной поверхности дистальной фаланги непосредственно к ногтевому ложу, чтобы ноготь лежал поверх кожи и не мог впиться в гипертрофированный ногтевой валик потому что борозды не осталось [50]. Техника Нея также представляет собой обширное иссечение мягких тканей [51].
Техника Нея также представляет собой обширное иссечение мягких тканей [51].
Другим радикальным удалением мягких тканей является super U Perez Rosa [52]. В некоторых отношениях это похоже на технику Ванденбоса; однако при этом удаляются не только боковые стенки ногтя, но и мягкие ткани, расположенные дистальнее свободного края ногтя, в результате чего образуется большая U-образная рана.В отличие от вышеупомянутой техники, супер-U не достигает латеральной стороны проксимального ногтевого валика. Гемостаз достигается замковым швом. Заживление происходит вторым натяжением и может занять до десяти недель. Улучшение отличное.
Howard предложил удалять полулуние мягких тканей с кончика пальца стопы параллельно гипонихию [53]. Разрез в виде рыбьего рта выполняется от одной стороны кончика к другой, а другой разрез, начинающийся и заканчивающийся в тех же точках, что и первый, делается для получения кусочка ткани в форме полумесяца, который иссекается до кости. .Ушивая образовавшуюся рану, гипонихий оттягивают вниз, устраняя ложную дистальную ногтевую стенку, а также оттягивая место соединения латеральной ногтевой борозды с дистальной ногтевой бороздой, которая является наиболее частым местом врастания. Этот метод был переописан примерно 80 лет спустя [54] и, по-видимому, широко применялся во Франции.
Этот метод был переописан примерно 80 лет спустя [54] и, по-видимому, широко применялся во Франции.
Модификацией является так называемая латеральная пластика складок [55]. Из наиболее дистальной части латерального ногтевого валика формируют прямоугольный лоскут, а из латеральной части гипонихия иссекают треугольный лоскут кожи.Дополнительно иссекают кожу ниже лоскутов так, чтобы оттянуть место соединения дистальной борозды с гипонихием. Фактически это модификация полусторонней операции Говарда.
5.2.4. Иссечение ногтевого ложа
Quénu выступал за радикальную абляцию ногтевого ложа и матрикса [33]. Позднее это стало известно как процедура Задика [34]. Сравнительное исследование показало 60,5% рецидивов при операции Zadik [56]. На наш взгляд, это неадекватный и слишком радикальный метод, ни в коем случае не показанный.
5.2.5. Ампутация кончика пальца ноги
Терминальная операция Сайма фактически представляет собой ампутацию кончика пальца ноги [36]. Он включает резекцию ногтевого ложа и матрикса, ампутацию дистальной половины концевой фаланги и закрытие дефекта лоскутом, образованным ребристым кожным покровом кончика пальца стопы. В результате получается укороченный, выпуклый палец. Так как даже этот метод не свободен от рецидивов, он является калечащей и устаревшей техникой.
Он включает резекцию ногтевого ложа и матрикса, ампутацию дистальной половины концевой фаланги и закрытие дефекта лоскутом, образованным ребристым кожным покровом кончика пальца стопы. В результате получается укороченный, выпуклый палец. Так как даже этот метод не свободен от рецидивов, он является калечащей и устаревшей техникой.
5.2.6. Хирургическое сегментарное иссечение матрикса
Селективное иссечение латерального рога матрикса является гораздо менее инвазивным подходом и учитывает этиопатогенез вросшего ногтя.Это приводит к сужению ногтя с очень высокой скоростью излечения вросших ногтей. Под вросшую боковую полоску ногтя вводят элеватор, чтобы освободить ее от ногтевого ложа, а затем от вышележащего проксимального ногтевого валика. Пластину срезают прямо до кутикулы и под ногтевой складкой до проксимального конца матрицы. На стыке проксимального и дистального ногтевых валиков делается косой разрез, и складки отражаются, позволяя увидеть глубокую часть латерального матрикса. Когда ногтевую полоску вынимают, край ногтя очень часто имеет острый шип, являющийся результатом неправильного обрезания ногтя пациентом. Рог матрикса с прилежащим ногтевым ложем примерно на 2 мм тщательно отделяют от кости (1).
Когда ногтевую полоску вынимают, край ногтя очень часто имеет острый шип, являющийся результатом неправильного обрезания ногтя пациентом. Рог матрикса с прилежащим ногтевым ложем примерно на 2 мм тщательно отделяют от кости (1).
Схематическое изображение селективной резекции бокового матриксного рога.
Небольшую рану оставляют открытой, но стенки ногтя сшивают либо простыми швами, либо полосками швов (стеристрипами). Мы вводим в полость раны небольшие сужающиеся таблетки антибиотика, которые также содержат лидокаин (Leukase Kegel), как для местного лечения антибиотиками, так и для уменьшения послеоперационной боли и, прежде всего, для того, чтобы оставить пространство открытым для выхода раневого секрета.Завершает вмешательство мягкая повязка с мазью с антибиотиком. Пациента просят поднять ногу на 24-48 часов. Заживление происходит быстро, обычно менее чем за 10 дней. Хирургическая резекция матриксного рога имеет критический момент. Самый проксимальный угол матрицы обычно очень глубокий (2), и диссекция может быть затруднена. Введение иглы для инъекций [1, 57] и окрашивание матричного рога метиленовым синим [58] или генцианвиолетом могут помочь в диссекции. Заживление обычно происходит быстрее, чем при фенолматрикэктомии, хотя в одном исследовании это заняло больше времени [59].
Введение иглы для инъекций [1, 57] и окрашивание матричного рога метиленовым синим [58] или генцианвиолетом могут помочь в диссекции. Заживление обычно происходит быстрее, чем при фенолматрикэктомии, хотя в одном исследовании это заняло больше времени [59].
Проксимальная латеральная и медиальная части стержня, соответствующие латеральным рогам матрикса. Боковые полоски ногтя отделены от ногтевого ложа, а самые проксимально-латеральные углы ногтя приподняты, чтобы показать его истинную форму. Поскольку они заметно изогнуты вниз, ожидается, что матриксные рога будут достигать глубокой плантарной и проксимальной сторон.
Электрокоагуляция —
Вместо хирургического рассечения матриксного рога возможно его прижигание электрохирургическим или радиохирургическим аппаратом [60].Опять же, необходимо следить за тем, чтобы не осталось остатков матричного рога. Потенциальным недостатком является то, что классическая электрокоагуляция доставляет много тепла, что в конечном итоге может привести к термическому периоститу с длительной послеоперационной болью.
Лазер —
Большое количество публикаций посвящено лазерному лечению вросших ногтей на ногах. Почти всегда для абляции матриксного рога использовался лазер на углекислом газе [61–63]. Авторы подчеркивают, что использование лазера СО 2 рекомендуется из-за значительного уменьшения боли, минимальной инвалидизации и удовлетворительных отдаленных результатов, а также сокращения времени операции за счет минимального кровотечения [64–66].Этому, однако, противоречили другие авторы, обнаружившие частоту рецидивов 48% при частичной и 50% при тотальной матрэктомии [67, 68]. Некоторые авторы также вапоризируют латеральную борозду и грануляционную ткань [69]. Частота рецидивов после резекции только ногтевого сегмента и его ногтевого ложа составила 37,5%, тогда как после дополнительной вапоризации латерального ногтевого валика она снизилась до 6,2% [70]. Эрбиевый-YAG-лазер также использовался для модифицированного клиновидного иссечения [71]. Другие авторы использовали лазер СО 2 для гемостаза после хирургической резекции матриксного рога [72].
5.2.7. Прижигание сегментарного матриксного рога
Фенол —
Селективное прижигание латерального матриксного рога жидким фенолом в настоящее время, вероятно, является наиболее часто используемым методом. Это технически чрезвычайно просто, долго и безопасно с частотой рецидивов от <1 до 2%. Сжиженный фенол получают из 100 г кристаллического фенола, который осторожно нагревают на водяной бане примерно до 45°, когда кристаллы начинают плавиться. При перемешивании по каплям добавляют 9,1 мл дистиллированной воды.Когда раствор охлаждается до комнатной температуры, раствор воды в феноле остается жидким (поэтому он называется сжиженным фенолом) с консистенцией, близкой к глицерину. Фенол обладает тремя положительными свойствами для лечения вросших ногтей; это химическое прижигающее средство благодаря своей способности коагулировать белок, это мощное дезинфицирующее средство и местноанестезирующее действие. Это уменьшает кровотечение, делает послеоперационную инфекцию очень редкой и уменьшает послеоперационную боль. Под местной анестезией, либо проксимальной кольцевой блокадой, либо дистальной блокадой крыла, вросшая сторона ногтевой пластины отделяется от ногтевого ложа и вышележащего проксимального ногтевого валика.Ногтевую пластину рассекают прямо до проксимального ногтевого валика и отрывают. Это почти всегда показывает шип на дистальном латеральном конце полоски ногтя. Накладывают жгут, высушивают всю кровь и окунают ватный тампон в сжиженный фенол. Затем его энергично втирают в латеральный рог матрикса в течение примерно 2-3 минут (рис. и ). Любую грануляционную ткань можно осторожно коснуться фенолом, но она в любом случае исчезнет спонтанно, как только будет удалена вызывающая раздражение боковая полоска ногтя [1].
Под местной анестезией, либо проксимальной кольцевой блокадой, либо дистальной блокадой крыла, вросшая сторона ногтевой пластины отделяется от ногтевого ложа и вышележащего проксимального ногтевого валика.Ногтевую пластину рассекают прямо до проксимального ногтевого валика и отрывают. Это почти всегда показывает шип на дистальном латеральном конце полоски ногтя. Накладывают жгут, высушивают всю кровь и окунают ватный тампон в сжиженный фенол. Затем его энергично втирают в латеральный рог матрикса в течение примерно 2-3 минут (рис. и ). Любую грануляционную ткань можно осторожно коснуться фенолом, но она в любом случае исчезнет спонтанно, как только будет удалена вызывающая раздражение боковая полоска ногтя [1].
Схематическое изображение фенолизации боковых матричных рогов. Вросшую полоску ногтевой пластинки отрывают и ватным аппликатором, смоченным в жидком феноле, энергично втирают в рог матрикса под проксимальным ногтевым валиком в течение 2-3 минут.
Фенолизация бокового матричного рога. (а) Латеральные ногтевые полоски оторваны и показаны. (b) Фенол втирается в латеральный рог матрикса. (в) В конце операции в полость раны вводят маленькие таблетки антибиотика.
(а) Латеральные ногтевые полоски оторваны и показаны. (b) Фенол втирается в латеральный рог матрикса. (в) В конце операции в полость раны вводят маленькие таблетки антибиотика.
В столь широко используемом методе, конечно же, существует множество небольших вариаций. Некоторые авторы предпочитают протирать область, обработанную фенолом, спиртом, чтобы остановить действие фенола [73–76]. Это разбавление оставшегося фенола, а не нейтрализация [77].
Фенолизация может применяться у диабетиков с той же частотой осложнений, что и у недиабетиков [78]. Не противопоказан лицам с нарушением артериального кровоснабжения.
В последние годы разгорелись споры о возможном риске инфицирования и замедленном времени заживления после фенолизации матриксного рога.По нашему опыту, инфекция после фенольной каутеризации встречается крайне редко, поскольку мы никогда не сталкивались с инфекцией, даже если мы не применяем пери- или послеоперационную антибиотикопрофилактику или лечение соответственно. Фенолизация вызывает контролируемый некроз матриксного эпителия и прилегающей соединительной ткани. Это необходимое условие успешной терапии. Было показано, что длительность аппликации 1, 2 и 3 минуты эффективна при частоте рецидивов 12,9, 3,9 и 2,1% соответственно. Боль была одинаковой во всех трех группах, в то время как просачивание было более продолжительным при 2- и 3-минутном времени аппликации [79].
Фенолизация вызывает контролируемый некроз матриксного эпителия и прилегающей соединительной ткани. Это необходимое условие успешной терапии. Было показано, что длительность аппликации 1, 2 и 3 минуты эффективна при частоте рецидивов 12,9, 3,9 и 2,1% соответственно. Боль была одинаковой во всех трех группах, в то время как просачивание было более продолжительным при 2- и 3-минутном времени аппликации [79].
Фенолизацию можно безопасно использовать у детей [80]. Вероятность успеха примерно такая же, когда прижигание фенолом выполнялось старшими врачами [81].
Использование лидокаина с адреналином 1 : 100 000 ассоциировалось со значительно более коротким временем заживления по сравнению с простым лидокаином: 11,1 дня против 19,0 дня, и требовалось меньше раствора анестетика [82]. Также феррихлорид 20% после растирания фенолом укорачивал период заживления [83].
По сравнению с хирургией холодным оружием фенолизация матриксного рога гораздо менее болезненна, имеет более высокий успех и меньшую частоту рецидивов, а заживление происходит так же быстро или даже быстрее, чем иссечение матрикса скальпелем [58]. Однако в этом исследовании фенол имел более высокую частоту рецидивов, что противоречит более чем 50 другим сообщениям [84].
Однако в этом исследовании фенол имел более высокую частоту рецидивов, что противоречит более чем 50 другим сообщениям [84].
Фенол обычно наносится ватным аппликатором. В одном исследовании авторы предложили вместо этого использовать марлю и заявили, что использование марли минимизирует риск фенольного ожога окружающей кожи [85].
Другим обсуждаемым вопросом является безопасность фенола для медицинского персонала. Это было исследовано, и результаты были обнадеживающими [86].
Гидроксид натрия —
Гидроксид натрия, 10% или 20%, используется уже более 20 лет [87, 88]. Результаты одинаково хороши [89], хотя некоторые авторы утверждают, что послеоперационный дренаж и время заживления короче при использовании гидроксида натрия [90–92], но другие отмечают более длительное время заживления при использовании NaOH, чем при процедуре Zadik [56]. Гидроксид натрия также можно использовать у пациентов с диабетом [93]. Было изучено необходимое время аппликации, и было установлено, что 1 минута является оптимальным периодом с точки зрения вероятности успеха и времени до полного заживления [87].
Трихлоруксусная кислота —
Недавно для прижигания бокового матриксного рога была использована 100% трихлоруксусная кислота. Вероятность успеха составила 95%, заживление завершилось в течение 2 недель без длительного дренирования [94].
Вросший ноготь Солт-Лейк-Сити
Главная » Услуги подиатрии » Специалисты по вросшим ногтям на ногах
Доктор Тейлор Райт — эксперт Солт-Лейк-Сити по лечению вросших ногтей на ногах. Мы можем посмотреть на ваш ноготь и посоветовать лучший способ продолжить.Мы предлагаем лазерное лечение вросших ногтей на ногах, что является лишь одним из примеров уникальных неинвазивных методов лечения, которые предпочитают многие пациенты.
Вросший ноготь на пальце ноги может быть болезненным, и он не пройдет сам по себе. Доверьтесь ортопеду, такому как доктор Райт, для получения соответствующей медицинской помощи. Запросите встречу сегодня в Utah Foot and Ankle, расположенном в красивом Солт-Лейк-Сити, штат Юта.
Что такое вросший ноготь?
Если у вас на уголке ногтя на пальце ноги нарастает кожа, это называется вросшим ногтем на пальце ноги.Вросшие ногти на ногах могут заразиться, если их не лечить, что сделает их более болезненными и более опухшими. Классическим признаком инфекции являются белые или желтоватые выделения из-под кожи. У некоторых людей также развивается лихорадка или другие признаки болезни.
Что вызывает врастание ногтей на ногах?
Вросшие ногти на ногах могут появиться, если вы носите обувь или носки, которые слишком тугие в области пальцев ног. Ногти на ногах с закругленными краями также могут увеличить вероятность вросшего ногтя.Лучший способ избежать этого — подстригать ногти прямо поперек (квадратной формы) и носить обувь, в которой достаточно места для движений пальцев ног. Другие причины проблем с ногтями на ногах включают травмы пальцев ног и некоторые заболевания, такие как грибковая инфекция или артрит.
Как лечат вросшие ногти на ногах?
Если ноготь на пальце ноги заражен, вам срочно нужна медицинская помощь. Если ноготь на пальце ноги еще не заражен, вы можете попробовать несколько раз в день замачивать пальцы ног в ванне с теплой водой. Перевяжите палец марлевой повязкой или поролоновым мыском.Некоторые лекарства, отпускаемые без рецепта, можно использовать для уменьшения отека и боли.
Если ноготь на пальце ноги еще не заражен, вы можете попробовать несколько раз в день замачивать пальцы ног в ванне с теплой водой. Перевяжите палец марлевой повязкой или поролоновым мыском.Некоторые лекарства, отпускаемые без рецепта, можно использовать для уменьшения отека и боли.
Людям с диабетом или аутоиммунным заболеванием следует позвонить ортопеду до того, как ноготь на пальце ноги заразится.
Некоторые способы лечения вросших ногтей на ногах включают:
- Удаление лишней кожи вокруг ногтя на ноге
- Подстригайте ноготь прямо поперек
- Принимать антибиотики для профилактики или лечения инфекции
- Перевязка пальца ноги для предотвращения инфекции и травм
- Лазерная терапия для ускорения естественного процесса заживления
- В тяжелых случаях может быть лучше хирургическое вмешательство
Utah Foot and Ankle серьезно относится к вросшим ногтям на ногах.Если вы подозреваете, что ноготь на пальце ноги инфицирован, пора немедленно обратиться к врачу-офтальмологу. Позвоните по телефону (801) 266-3113 , чтобы получить консультацию специалиста по лечению вросшего ногтя в Солт-Лейк-Сити, штат Юта. Вы также можете использовать нашу онлайн-форму, чтобы записаться на прием.
Позвоните по телефону (801) 266-3113 , чтобы получить консультацию специалиста по лечению вросшего ногтя в Солт-Лейк-Сити, штат Юта. Вы также можете использовать нашу онлайн-форму, чтобы записаться на прием.
Лазерное удаление вросших ногтей на ногах | Ортопед в Лагуна-Хиллз, Калифорния
Лечение вросшего ногтя проводится в офисе и покрывается большинством страховых компаний, результаты превосходны!
Мы сертифицированные специалисты по лазерному маникюру.Мы используем лазеры для коррекции вросших ногтей на ногах уже более 25 лет.
- Временное удаление вросшего ногтя
- Весь ноготь не удаляем!
- В случае рецидивирующего вросшего ногтя мы используем лазер, чтобы убить корень, чтобы предотвратить повторное появление.
Помните, что мы удаляем только маленькую щепку гвоздя. Эта процедура выполняется в нашем офисе. Временно или постоянно, решать вам!
Мы также можем порекомендовать использовать местные или пероральные антибиотики для лечения вросшего ногтя, особенно если палец ноги инфицирован или подвержен риску инфицирования.
Лазерное лечение вросшего ногтя
- Временное удаление вросшего ногтя
- В случае рецидивирующего вросшего ногтя мы часто предлагаем удалить болезненный угол ногтя с помощью лазера, чтобы убить корень, чтобы предотвратить повторное появление.
Помните, что мы удаляем только больной уголок ногтя, а не весь ноготь. Эта процедура занимает 15 минут и проводится в нашем офисе. Большинство страховых компаний покрывают плановые осмотры и лечение.
Мы также можем порекомендовать использовать местные или пероральные антибиотики для лечения вросшего ногтя, особенно если палец ноги инфицирован или подвержен риску инфицирования.
Если вы испытываете сильный дискомфорт в пальце ноги, инфекцию или покраснение, которое распространяется, пришло время обратиться к нашим врачам!
Симптомы вросшего ногтя лечат наши врачи
- Боль и болезненность в пальцах ног вдоль одной или обеих сторон ногтя
- Покраснение вокруг ногтя на ноге
- Отек вокруг ногтя на пальце ноги
- Инфекция ткани вокруг ногтя
Что вызывает врастание ногтей на ногах?
Вросший ноготь возникает, когда ноготь врастает в плоть пальца ноги, часто большого пальца ноги.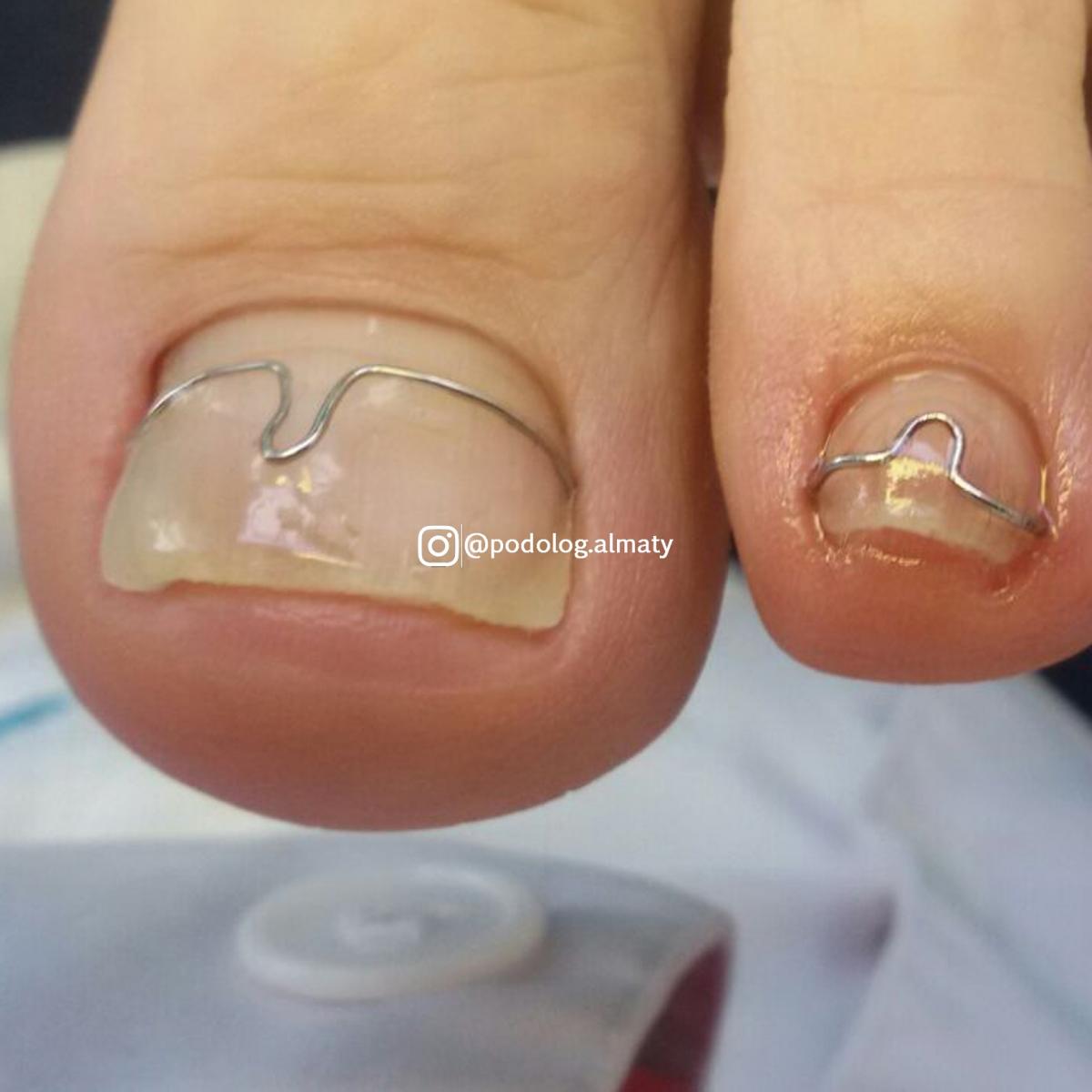 Общие причины этого включают:
Общие причины этого включают:
- Наследственность
- Грибок ногтей на ногах
- Ношение обуви, которая теснит ногти на ногах
- Слишком короткая или непрямая стрижка ногтей на ногах
- Травма ногтя на пальце ноги
- Необычно изогнутые ногти на ногах
Что может произойти, если я не получу лечение?
Вросший ноготь на ноге может инфицировать подлежащую кость и привести к серьезной инфекции кости, если его не лечить или не выявить. Осложнения могут стать серьезными, если у пациента диабет, поскольку кровообращение и иннервация стопы могут быть нарушены.Любая относительно незначительная травма стопы, такая как порез, царапина, мозоль, мозоли или вросший ноготь, может не зажить должным образом и привести к инфекции. Доктор Гринберг диагностирует вросший ноготь на основании симптомов пациента и физического осмотра ногтя и окружающей кожи.
Профилактика вросшего ногтя, рекомендованная нашими врачами
Подстригите ногти прямо поперек
Не сгибайте ногти, чтобы они соответствовали форме передней части пальца ноги. Попросите наших врачей обрезать ногти прямо поперек.Если у вас есть проблемы с кровообращением в ногах из-за диабета или заболевания периферических артерий, запланируйте
запись к нам на профессиональную стрижку.
Попросите наших врачей обрезать ногти прямо поперек.Если у вас есть проблемы с кровообращением в ногах из-за диабета или заболевания периферических артерий, запланируйте
запись к нам на профессиональную стрижку.Держите ногти на ногах умеренной длины
Подстригите ногти так, чтобы они были на одном уровне с кончиками пальцев. Слишком коротко подстриженные, давление обуви на ткани пальцев ног может привести к тому, что ногти врастут в ткань.Носите подходящую обувь
Позаботьтесь о покупке и ношении правильно подобранной обуви.Носить защитную обувь
Если работа сопряжена с риском травмирования пальцев ног, купите обувь, например обувь со стальным носком, которая должным образом защищает пальцы ног.
Как сертифицированные специалисты по лазерному наращиванию ногтей, мы используем лазеры для коррекции вросших ногтей на ногах уже более 25 лет. Больше не страдайте от вросших ногтей на ногах! Позвоните в Laguna Woods Podiatry Group в Лагуна-Хиллз, Калифорния, по телефону (949) 581-2520, чтобы записаться на консультацию сегодня!
Специализированная клиника стопы и голеностопного сустава: Подология
Вросшие ногти на ногах могут причинять незначительный дискомфорт или сильную боль, в зависимости от того, насколько они выросли. У многих счастливчиков вросший ноготь проходит сам по себе, без какого-либо лечения.
У многих счастливчиков вросший ноготь проходит сам по себе, без какого-либо лечения.
Другие люди получают агрессивные вросшие ногти, которые заставляют их прихрамывать. Этот тип вросшего ногтя может обездвижить человека. Тем более, если он растет до такой степени, что вызывает осложнения.
Никому это не нужно, поэтому своевременное лечение поможет вам избавиться от боли, дискомфорта или осложнений, вызванных этим надоедливым ногтем на пальце ноги.
Что вызывает врастание ногтей на ногах?
Ногти на ногах должны расти только вперед, а не в складки на пальцах ног.К сожалению, у многих людей ногти на ногах не растут так, как должны.
Вросший ноготь на пальце ноги может быть результатом одной или нескольких из следующих причин:
Постоянная нагрузка на пальцы ног: это может произойти со спортсменами, которые постоянно пинают предметы. Это также характерно для людей, которые занимаются балетом, и людей, которые носят обувь, которая сдавливает пальцы ног
Травма пальца ноги: при ушибе пальца ноги может развиться вросший ноготь. Падение тяжелого предмета на палец ноги также может привести к вросшему ногтю
Падение тяжелого предмета на палец ноги также может привести к вросшему ногтю
Неправильная стрижка ногтей на ногах: ногти на ногах должны быть срезаны прямо поперек.Попытка закруглить ноготь в углах может привести к тому, что он врастет в складки на пальцах ног
Утолщенные ногти на ногах: у некоторых людей от природы толстые ногти. Как и многие пожилые люди. Толстые ногти на ногах чаще врастают
Наследственная черта: у некоторых людей есть генетическая черта (например, ногти веером в стороны), из-за которой ногти на ногах врастают
Лечение вросших ногтей на ногах домашними средствами
Вросший ноготь можно вылечить в домашних условиях.Вот несколько способов справиться с этим проблемным ногтем:
1. Обработка оливковым маслом
С помощью ватной палочки нанесите оливковое масло на кожу рядом с ногтем. Когда кожа станет мягкой, осторожно отодвиньте ее от ногтя и поместите зубную нить или вату между кожей и ногтем. Делайте это два раза в день.
Это приведет к отрастанию ногтя от кожи.
2. Теплая ванночка
Замочите стопу в теплой мыльной воде, чтобы смягчить кожу и отделить ее от ногтя.Делайте это три или четыре раза в день. Вместо мыла человек может выбрать белый уксус, немного отбеливателя или соли Эпсома.
После каждого замачивания поместите зубную нить или вату между ногтем и кожей.
3. Предотвратить или удалить инфекцию
Нанесите местный антибиотик на палец ноги и перевяжите его повязкой.
4. Следите за здоровьем ног
Носите удобную, желательно открытую обувь и дайте ноге отдохнуть.
Эти меры должны предотвратить дальнейшее врастание ногтя в палец ноги.Тем не менее, домашние средства должны использоваться только здоровыми людьми без хронических заболеваний или ослабленного иммунитета. Например, человек с диабетом всегда должен предпочитать лечение домашним средствам.
Когда обратиться к врачу
Вросший ноготь может повредить кожу, что, в свою очередь, может вызвать инфекцию. При появлении у человека следующих признаков инфекции следует обратиться к врачу:
При появлении у человека следующих признаков инфекции следует обратиться к врачу:
Пульсирующая боль, из-за которой трудно ходить
Палец, который кажется теплым или горячим
Кожа красная, огрубевшая, слишком мягкая или заросшая
Отек
Гнойные выделения
Это классические признаки инфекции.Если вросший палец не лечить на этом этапе, он может перерасти в такое осложнение, как гангрена.
Медикаментозное лечение вросших ногтей на ногах
Когда вросший ноготь на пальце ноги становится хронической проблемой, вмешается специалист по стопе. Он удалит часть или весь ноготь на пальце ноги с помощью небольшой хирургической процедуры.
Если ортопед решит удалить часть ногтя, он обезболит палец на ноге и срежет боковые части ногтя на пальце ноги. Стороны оставшегося ногтя будут полностью прямыми.
Чтобы остановить отрастание ногтя, врач наложит вату на края оставшегося ногтя. Они также могут выбрать обработку пальца ноги соединением, называемым фенолом.
Если ортопед решит удалить ноготь целиком, вместе с ним будет удалено и ногтевое ложе. Это предотвратит отрастание ногтя.
После операции врач также может назначить курс антибиотиков и отдых.
Профилактические меры — лучшее лечение
Лучшее лекарство от вросших ногтей на ногах – это вообще не заводить их.Поддерживая ступни и пальцы ног здоровыми, вы можете снизить вероятность проблем с ногтями на ногах.
Если у вас проблемы с ногтями на ногах, свяжитесь с нами и запишитесь на прием. Мы вернем вашему пальцу ноги форму в кратчайшие сроки.
Запишитесь на прием здесь: https://utahpodiatry.com или позвоните в специализированную клинику Foot & Ankle Special Clinic по телефону (435) 799-8089 , чтобы записаться на прием в наш офис в Логане.
Узнайте, что другие говорят о наших услугах на Yelp: прочитайте наши обзоры Yelp.
Специалист по вросшим ногтям на ногах — Перкаси, Пенсильвания и Блу Белл, Пенсильвания: Independence Foot And Ankle Associates, LLC: Ортопед
Что вызывает вросший ноготь?
Вросший ноготь возникает, когда край ногтя врастает в близлежащую кожу. Несколько факторов могут вызвать вросший ноготь. Неправильная стрижка ногтей на ногах является наиболее распространенной причиной, по которой ногти врастают в кожу. Другие причины вросшего ногтя включают:
Несколько факторов могут вызвать вросший ноготь. Неправильная стрижка ногтей на ногах является наиболее распространенной причиной, по которой ногти врастают в кожу. Другие причины вросшего ногтя включают:
- Неподходящая обувь
- Травмы ногтей на ногах
- Деформации пальцев или стоп
- Утолщение ногтей
Как диагностируется вросший ноготь на ногах?
Покраснение и припухлость вокруг ногтя могут быть первым признаком вросшего ногтя. Давление на область может вызвать дискомфорт или боль.Дополнительная боль и отек могут появиться, если ноготь инфицируется. Инфицированный ноготь также может иметь гной.
Ваш врач проведет физический осмотр пальца ноги, чтобы определить, не является ли проблема вросшим ногтем. Он также анализирует ваши симптомы, чтобы исключить другие медицинские проблемы.
Если у вас диабет, повреждение нервов стопы или повышенная температура тела, немедленно обратитесь за медицинской помощью. Невылеченные инфекции и другие заболевания могут привести к дополнительным осложнениям.
Что происходит во время лечения вросшего ногтя?
Ваш врач может решить удалить часть ногтя на пальце ноги, чтобы облегчить боль.Если он обнаружит, что ноготь на пальце ноги инфицирован, он может назначить антибиотики, чтобы уменьшить воспаление, прежде чем удалять ноготь.
Во время процедуры врач наносит обезболивающее средство перед удалением вросшего ногтя. Как только он удалит ноготь, вы почувствуете немедленное облегчение. Может пройти несколько дней, прежде чем опухоль спадет, и несколько месяцев, чтобы вырос новый ноготь.
Если проблема с вросшим ногтем сохраняется на том же пальце ноги, врач может порекомендовать удалить весь ноготь и часть подлежащей ткани, чтобы предотвратить повторный рост.Он может удалить ноготь с помощью лазера, химической обработки или хирургического вмешательства.
Как предотвратить врастание ногтей на ногах?
После удаления ногтя врач предлагает рекомендации по уходу за ногтями, чтобы предотвратить вросший ноготь на ногах. Советы по профилактике включают:
- Замачивание ногтей перед стрижкой
- Использование надлежащих методов стрижки
- Наличие соответствующего оборудования для стрижки
- Ношение обуви соответствующего размера
Людям с проблемами кровообращения или диабетом следует регулярно проверять стопы, чтобы обеспечить надлежащий уход за ногтями.
.


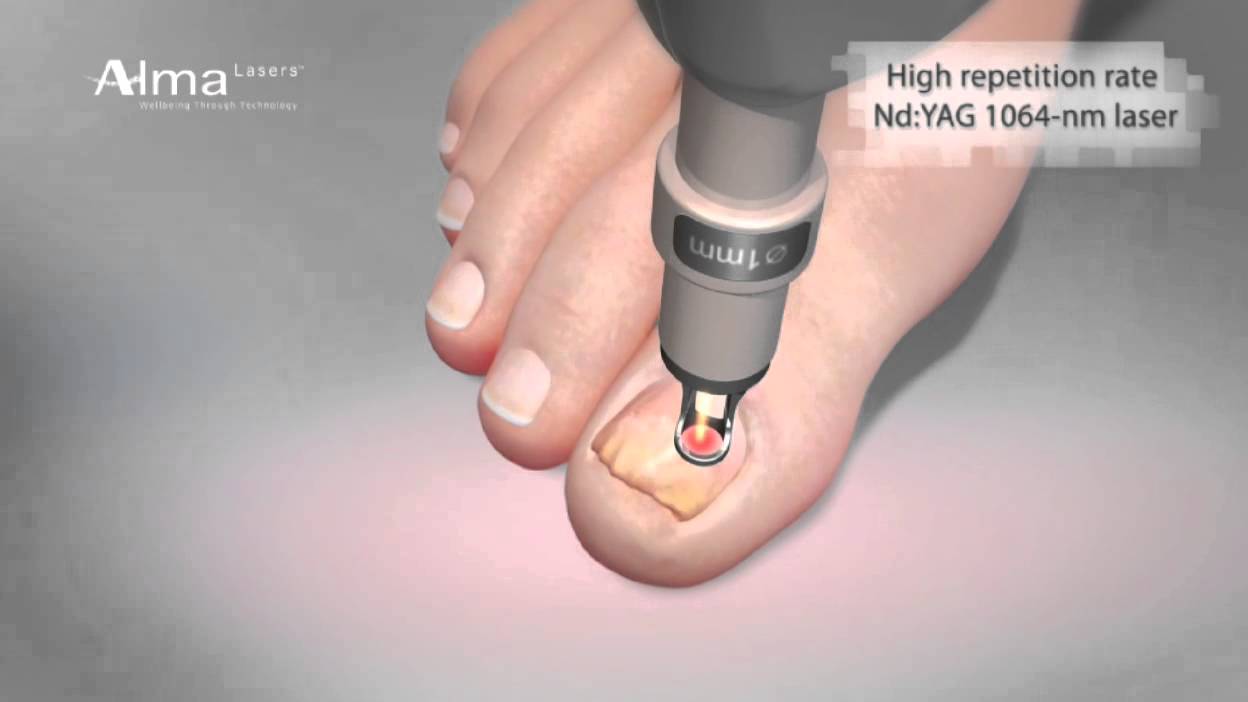


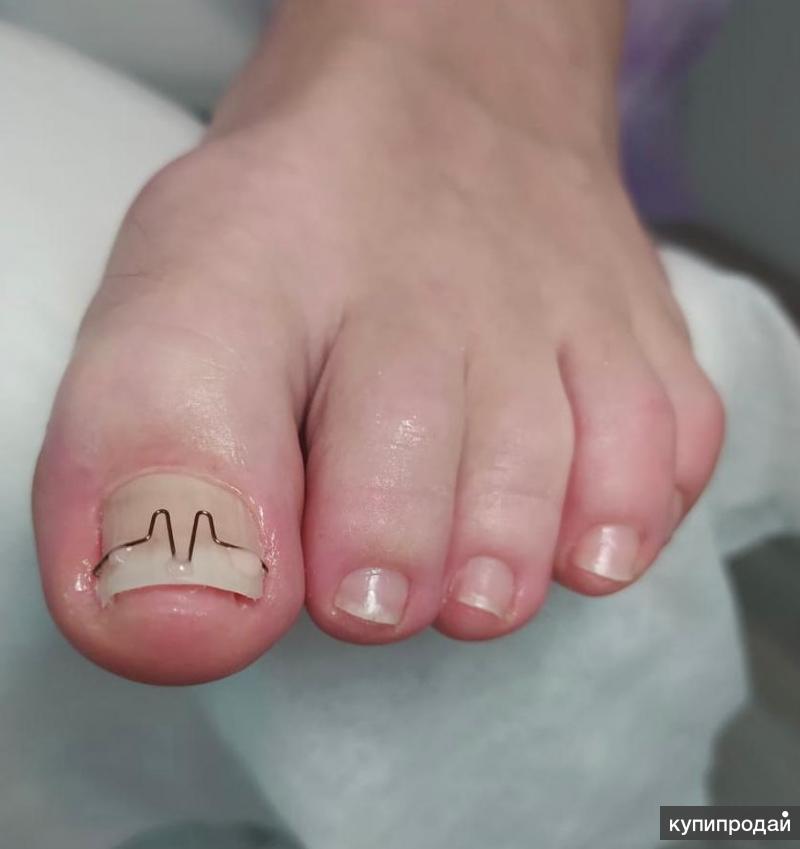 Как упоминалось выше, тесная обувь, особенно вокруг пальцев ног, является основной причиной вросших ногтей на ногах, поэтому правильно выбирайте обувь и носки, помня о комфорте.
Как упоминалось выше, тесная обувь, особенно вокруг пальцев ног, является основной причиной вросших ногтей на ногах, поэтому правильно выбирайте обувь и носки, помня о комфорте.
 Попросите наших врачей обрезать ногти прямо поперек.Если у вас есть проблемы с кровообращением в ногах из-за диабета или заболевания периферических артерий, запланируйте
запись к нам на профессиональную стрижку.
Попросите наших врачей обрезать ногти прямо поперек.Если у вас есть проблемы с кровообращением в ногах из-за диабета или заболевания периферических артерий, запланируйте
запись к нам на профессиональную стрижку.