Искривление большого пальца на ноге: причины и лечения
Искривление большого пальца на ноге начинается задолго до проявления первых симптомов. Если запускаются внутренние процессы деформации сустава, остановить их можно ежедневными профилактическими мероприятиями, устранением причин, повлекших заболевание.

Симптомы искривления большого пальца на ноге
Деформация ступней знакома в большей степени женщинам вследствие любви к высоким каблукам, сдавливающим ногу туфлям. Еще до появления видимого искривления сустава большого пальца ноги заболевание можно распознать: боль при надевании обуви, отеки, натоптыши, следы сдавливания ног по краю туфель.
При игнорировании первых симптомов болезни, отсутствии лечения, профилактики болезнь прогрессирует, заявляет о себе:
- образованием хрящевого нароста на суставе большого пальца ноги — выпирающей косточкой;
- прогрессирующей плосковальгусной деформацией подошвы;
- мозолями на ногах;
- болью во время движения;
- отеками, застоем крови в нижних конечностях.
На этом этапе развития халюс вальгус (шишки) игнорировать заболевание не получится, именно запустив болезнь, многие обращаются к врачу. Косточка на суставе изменяет положение большого фаланга, заставляя отклоняться от анатомического положения на 50 и больше градусов, заходя кверху на соседний палец.
Причины вальгусного искривления
Причинами искривления суставов ступней считается генетическая предрасположенность, эндокринные нарушения, ведущие к слабости суставов, связок, мышц конечностей. Когда связки, мускулатура не могут держать кости в корсете, при воздействии внешних раздражающих факторов (неудобная обувь, удары, травмы) плюсневые кости разъезжаются, суставы деформируются, происходят подвывихи. В результате на косточках образуются хрящевые наросты.
Процесс видоизменения ног ускоряется при наличии избыточного веса, плоскостопия, при отсутствии лечения косточка нарастает быстрее. Воспалительный процесс усугубляет течение заболевания, провоцируя осложнения в виде подагры, артрита, артроза.
Если болезнь появилась у ребенка, имеет место травма ступней. Лечить детей стоит незамедлительно, в будущем вальгус ухудшит качество жизни человека.

Особенности проявления и степени
Вальгусные искривления большого пальца стопы различают по градусу бокового отклонения фаланги от нормального положения. Существует классификация:
- на начальной стадии халюс вальгус не различим, воспаление отсутствует, есть неприятные ощущения при надевании неудобной обуви;
- присутствует видимое незначительное отклонение большого пальца кнаружи от оси ступни, эпизодические боли;
- заметно значительное искривление фаланга, ногтя, шишка на суставе выпирает наружу, присоединяется воспалительный процесс, сопровождающийся частыми болями;
- искривление большого пальца четвертой степени заводит на соседний. Воспалительный процесс в шишке не прекращается, сопровождается краснотой, отечностью, болями при движении, подвижность сустава нарушена, стопа выглядит плоско, прогрессирует поперечное плоскостопие.
Вальгусная деформация сустава большого пальца ног распространенное заболевание ступней. Искривления: когтеобразное, молоткообразное, перекрещивающиеся пальцы, деформация Тейлора (искривляет мизинец) большому пальцу стопы не грозят.
Служба в армии молодых людей с вальгусной деформацией ступней определяется степенью развития болезни, нарушениями функциональности стопы. Как правило, речь идет о ст.68 Категории годности к военной службе, где указывается 4 степени: от 68а (не годен) до 68г (годен).

Методы Лечения искривления
Метод терапии вальгусного искривления зависит от степени поражения сустава стопы. Первая, вторая степень патологии поддаются лечению консервативными безоперационными методами. Сложные деформации, наличие сопутствующих осложнений корректируются радикально — хирургическими операциями.
| Метод | Содержание терапии | Ожидаемый лечебный результат |
| Массаж | Мануальные техники подходят для профилактики заболевания, для устранения костного нароста 1, 2 степеней при параллельном использовании фиксирующих палец приспособлений — шин, ортезов. Относят массажные коврики, хождение босиком по гальке, песку. | Улучшение кровоснабжения конечностей, снятие отечности, укрепление связок, мускулатуры ног, увеличение подвижности суставов. |
| Гимнастика | Используется в качестве профилактических мер, в период реабилитации после оперативных вмешательств. Несложные упражнения, доступные к выполнению дома, на работе, отдыхе. | Укрепление мышц стопы, улучшение кровоснабжения, увеличение подвижности латеральных суставов, исправляет вальгус на начальной стадии. |
| Лекарственная терапия | Врачом назначаются препараты для обезболивания, снятия воспалительного процесса. При наличии фонового заболевания, осложнений назначается медикаментозное лечение по показаниям. | Купирование болевых ощущений, снятие воспаления, устранение сопутствующих заболеваний, являющихся причиной или осложнением халюс вальгус. |
| Ношение ортопедических приспособлений | Супинаторы, стельки, вкладыши в обувь, фиксаторы, ортезы, шины, лангеты, ортопедическая обувь, ночные бандажи. | Останавливают деформацию сустава, фиксируют пальцы в анатомическом положении, равномерно распределяют нагрузку. |
| Лазер | Лазерное иссечение нароста — наименее травматичный способ лечение вальгуса. | Лазерное воздействие удаляет шишку без разрезов, рассечения кожи, убирает видимые проявления дефекта, приводит ноги в норму. |
| УВТ — ударно — волновая техника | Метод лечения импульсами низкой частоты, воздействующий на костную, соединительную ткань. | Устранение воспалительного процесса, разрушение хрящевого нароста сустава. |
| Ультразвук | Техника безболезненного воздействия на воспаленный участок. Для достижения терапевтического результата требуется курс процедур, длящихся 15-20 минут каждая. | Под воздействием тепла стимулируется обновление тканей, достигается массажный эффект, разрушается хрящевой нарост, головка фаланги встает на место. |
| Гомеопатия | Специалист назначает препарат, принимаемый по схеме. | Снятие воспалительного процесса, купирование боли. |
| Народная медицина | Ванночки, мази, компрессы, прочие средства собственного изготовления для использования в домашних условиях. | Снятие воспаления, устранение боли, восстановление кожи от натертостей, натоптышей. |
| Грязелечение | Компрессы теплой грязи, накладываемые на вальгус регулярно. | Борьба с инфекцией, снятие воспаления. |
| Антибиотики, противогрибковые препараты | Местное применение непосредственно на косточку пальца мазей с содержанием антибактериальных компонентов по назначению врача. | При наличии повреждений кожи, присоединении вторичной инфекции облегчают течение заболевания, устраняя микробы и грибок, лечат воспаление. |
| Оперативное вмешательство | Операции по устранению косточки на большом пальце ноги не требуют длительного срока реабилитации, гипса, костылей, выполняются под местной анестезией, имеют высокую степень эффективности. Методик насчитывается около 200, доступ может быть через проколы, открытым. | Устраняют шишку, восстанавливают строение стопы, анатомическое положение пальцев. |
Лечение искривления большого пальца стопы — процесс длительный, требующий комплексного воздействия. Целесообразность, показания, противопоказания процедур, мероприятий определяет врач, заболевание требует индивидуального подхода в конкретном случае.
Возможные осложнения
При неправильно назначенном лечении болезнь прогрессирует, осложняется сопутствующими патологическими состояниями:
- искривление голеностопа, заваливание на бок, косолапость;
- боли в коленных/ тазобедренных суставов вследствие искривления;
- сколиоз, искривление позвоночника;
- межпозвоночные грыжи;
- нарастающие болевые ощущения в опорно-двигательном аппарате;
- Х-образное положение ног.
Если не удалось вылечить заболевание консервативными методами, не стоит бояться оперативного лечения. Возникновение осложнений после операций маловероятно при выполнении рекомендаций доктора, ношении правильной ортопедической обуви, реабилитационный период длится несколько дней при необходимости носить специальную обувь несколько месяцев. Пациент должен помнить, что польза хирургии многократно превышает вред от отсутствия адекватного лечения.
2stupni.ru
Как избавиться от вальгусной деформации большого пальца стопы, лечение без операции
Врачам ортопедам очень часто приходится сталкиваться с такой проблемой, как вальгусная деформация большого пальца стопы. Лечение без операции этой патологии возможно только лишь на самых ранних этапах развития. Оно достаточно трудоемкое и длительное. Но, несмотря на это, большинство людей выбирает именно этот способ лечения, ведь оперативное вмешательство имеет свои противопоказания, может закончиться длительной реабилитацией и возникновением осложнений. Чтобы правильно принять решение в пользу того или иного метода, необходимо разобраться с причинами появления деформации и ознакомиться с вариантами консервативного лечения.
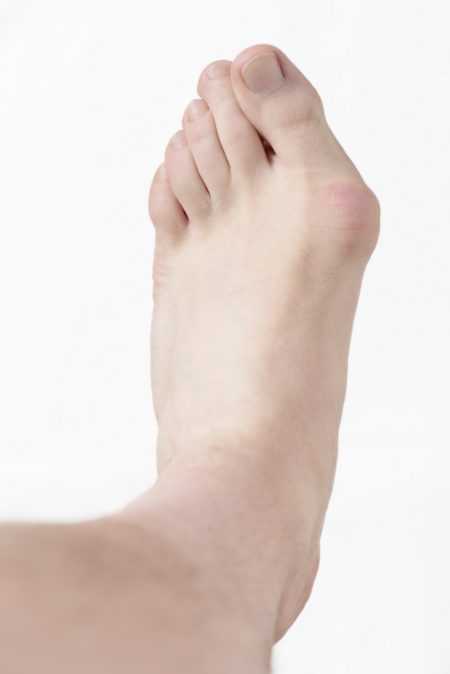 Деформация Hallux valgus
Деформация Hallux valgusОбщая информация
Hallux valgus – это патологическое изменение первого плюснефалангового сустава стопы. Происходит смещение большого пальца от его нормальной оси таким образом, что с внутренней поверхности стопы начинает выпирать головка первой плюсневой кости. Это и есть та самая косточка, как называют её в народе. Это отрицательно сказывается не только на костях, связках и мышцах ступней, но и в целом может искривлять позвоночник из-за неравномерной нагрузки на мышцы ног и спины.Для того чтобы повысить шансы на выздоровление, не прибегая к помощи ортопедической хирургии, необходимо выявить признаки деформирования как можно раньше. Для этого важно знать основные проявления заболевания:
- дискомфорт и болезненные ощущения во время ходьбы;
- небольшой наклон первого пальца по отношению к соседним пальцам;
- постепенное формирование косточки;
- гиперемия и повышенная отечность медиальной поверхности стопы;
- появление болезненных мозолей и натоптышей;
 Четыре степени деформации
Четыре степени деформацииПочему возникает косточка на пальце
Факторов, которые могут спровоцировать деформацию плюснефалангового сустава стопы, достаточно много. Для того чтобы назначить правильную схему лечения, необходимо точно определить причину заболевания. Наиболее распространенные из них:
- уплощение поперечного свода стопы;
- косолапость;
- узкая обувь на тонких каблуках;
- избыточная масса тела;
- наследственная предрасположенность;
- травмы ступней;
- системные заболевания соединительной ткани;
- болезни обмена веществ, например подагра.
Вполне закономерно, что этой деформации больше подвержены женщины. В вечной погоне за модельными идеалами они подвергают свои ноги длительной ходьбе в тесной обуви на тонких неустойчивых каблуках. В такой ситуации вес тела смещается с пятки на передние отделы ступней. Ткани как бы распластываются под действием возросшей нагрузки, но узкий носок туфлей не дает это сделать, упор идет на место, где сопротивление минимально – плюснефаланговый сустав. Он постепенно начинает отклоняться. Регулярное ношение такой обуви и приводит к вальгусной деформации, так как связки и капсула сустава растягиваются, он становится нестабильным, а плюсневая кость разворачивается по отношению к первому пальцу. Если на этом этапе не предпринимать экстренных мер по устранению патологии, возникает воспаление сустава, то есть бурсит и артрит, головка плюсневой кости утолщается и может разрушиться.
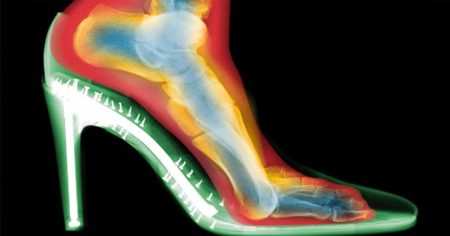 Положение стопы в обуви на каблуке
Положение стопы в обуви на каблукеИнтересно! Консервативное лечение применяют во всех случаях, когда риск возникновения осложнений после оперативного вмешательства превышает его лечебные эффекты. Особенно это касается пожилых людей с множественными сопутствующими заболеваниями других органов и систем.
Диагностика
Для того чтобы врачу было проще определиться с тактикой лечения, он проводит комплекс диагностических мероприятий. Сперва специалист осматривает стопы пациента и детально оценивает место деформации пальцев. Для получения более подробной информации о состоянии сустава и костей ортопеды назначают рентгенографию ступней либо магниторезонансную или компьютерную томографию. В диагностическом арсенале врачей существует уникальный метод плантографии, который позволяет определить распределение нагрузки на те или иные участки стопы.
 Диагностика при помощи компьютерной плантографии
Диагностика при помощи компьютерной плантографииПосле глубокого изучения результатов дополнительных методов исследования врач подбирает наиболее эффективный метод лечения. В начальных стадиях вальгусного искривления, когда угол отклонения большого пальца невелик и еще не развились сопутствующие деформации стоп, показана консервативная терапия.
Методы лечения без оперативного вмешательства
Лечение деформации без операции должно решать следующие проблемы:
- Устранение причин, которые приводят к искривлению костей пальцев ног.
- Устранение симптоматики болезни – боли, покраснения и отека.
- Устранение деформации плюсневой кости.
Современная медицина может предложить несколько эффективных методов исправления вальгусного искривления большого пальца на ноге. Зачастую для получения быстрого и стойкого терапевтического эффекта одновременно используют несколько методик лечения. Ортопеды своим пациентам назначают:
- противовоспалительные лекарственные средства;
- курсы физиотерапии, массажа и других лечебных мероприятий;
- применение фиксирующих приспособлений;
- применение рецептов народной медицины.
Медикаментозные препараты призваны купировать воспалительный процесс в тканях. Для быстрого обезболивания внутрь принимают таблетки (Ибупрофен, Парацетамол). В домашних условиях также можно пользоваться мазями и гелями для наружного применения, которые могут называться так же, как и таблетированные формы. В комплексе с таблетками они дают более выраженный и быстрый результат.
Достаточно широко распространен метод внутрисуставных инъекций. Для этого используют препараты стероидных гормонов, например Дипроспан, Гидрокортизон. Одновременное применение нескольких лекарственных форм оказывает мощное противовоспалительное действие.
Очень эффективно помогают излечить заболевание специальные лечебные мероприятия, которые включают в себя:
- курс физиотерапевтических процедур;
- занятия лечебной физкультурой;
- массаж стоп;
- специальную лечебную диету.
Физиотерапевтические методы усиливают кровообращение в тканях вокруг пораженного сустава и улучшают их трофику. Благодаря этому интенсивнее протекают процессы регенерации, уменьшается отечность и болезненность в стопе. Назначают ударно-волновую, лазерную терапию, диатермию, лечение озокеритовыми аппликациями и электрофорез с лечебными веществами.
Не менее важны регулярные физические упражнения. Лечебная гимнастика укрепляет ослабленные мышцы, помогает разработать суставы, восстановить правильную нагрузку на ступни, тем самым возвращая ей нормальное строение. Обычно тренировка включает в себя общие упражнения, однако большее внимание уделяют непосредственно стопам. Очень полезна ходьба босиком, плавный перенос тяжести тела с пяток на носки и обратно, попеременная ходьба на внутренних и внешних поверхностях стоп, сгибательные, разгибательные и круговые движения большими пальцами ног.
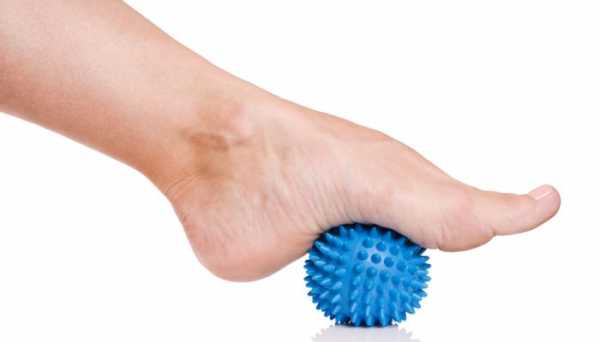
Гимнастика в сочетании с лечебным массажем дает очень хороший результат. В руках опытного массажиста усиливается циркуляция крови, восстанавливается подвижность суставов и эластичность связок.
 Массаж стоп
Массаж стопВажным компонентом в лечении вальгуса большого пальца является здоровое питание. Из ежедневного рациона нужно исключить жирную, жареную и копченую пищу. Также рекомендуется резко сократить употребление кондитерских изделий и сдобной выпечки. Нужно кушать продукты, которые богаты витаминами, особенно А, Е и С. Полезно кушать овощи, фрукты и злаки. Здоровая диета будет способствовать восстановлению нормального обмена веществ, снижению массы тела и уменьшению нагрузки на суставы ног.
Интересно знать! Правильный рацион питания оздоравливает организм, улучшает сопротивляемость иммунитета и повышает способность тканей к саморегенерации.
Консервативное лечение деформации обязательно включает в себя применение специальных ортопедических приспособлений. На данный момент их ассортимент достаточно велик и включает в себя:
- стельки;
- стяжки;
- ортопедические шины;
- корректор для ночного применения;
- силиконовые перегородки.
 Силиконовый суставной ортез
Силиконовый суставной ортезЛечебные стельки для обуви изготавливаются индивидуально для каждого пациента. Их назначение – устранение нагрузки с больного сочленения и перераспределение массы тела на пятку. Таким образом, стопа полноценно выполняет свои амортизирующие функции. Для коррекции фаланги применяют специальные шины, силиконовые перегородки и ночные бандажи. Они крепко удерживают большой палец ноги в анатомически правильном положении. Такие шины можно носить постоянно. Со временем они выравнивают первый палец.
 Применение шины при вальгусе
Применение шины при вальгусеНельзя оставить без внимания рецепты народной медицины, которые помогают избавляться от недуга в комплексе с традиционными методами. В основе их действия лежит эффект прогревания тканей. Таким образом, уменьшается отечность, боль и улучшается функционирование сустава. Чаще остальных используют следующие рецепты:
- На сковороде разогревают поваренную соль в течении 8-10 минут, пересыпают её в тканевый мешочек или обыкновенный носок. Прикладывают соль к пораженному суставу примерно на 15 минут. Такую процедуру можно делать 2 раза в день на фоне основного лечения.
- Компресс из листьев каланхоэ делают следующим образом: предварительно охлажденные листья обдают крутым кипятком, а затем отбивают, чтобы растение пустило сок. Полученную кашицу нужно нанести на марлю, уложить на палец, а сверху укрыть полиэтиленом и теплой тканью. Через два часа компресс следует снять. Рекомендуется провести курс из 7-10 процедур.
- Хвойные ванночки также помогают останавливать воспаление в суставе. Для приготовления необходимо сделать хвойный концентрат. Берут 300 грамм шишек, мелких веточек и иголок, заливают пятью литрами воды и ставят на плиту. Далее нужно довести до кипения и уменьшить огонь. Томить еще в течении получаса и настаивать в сухом прохладном месте в течении суток. В тазу с теплой водой развести 100 грамм концентрата. Принимать ванну для ног необходимо в течении 15-20 минут.
Важно! Для успешного консервативного лечения деформации очень важно постоянно носить натуральную удобную обувь с достаточно плотной подошвой. Максимально допустимая высота каблука — 5 сантиметров. Он должен быть достаточно широким и устойчивым.
В каких случаях необходима операция
У некоторых пациентов, у которых есть вальгусное отклонение первого пальца стопы, лечение возможно только оперативное, а изолированное проведение консервативной терапии не даёт желаемого результата. К этой категории больных относятся люди в возрасте младше 50 лет, угол вальгусной деформации у которых превышает 30°. Также одним из факторов, который склоняет выбор в сторону операции, является наличие изменений всей стопы в целом.
Профилактические рекомендации
Для профилактики заболеваний ступней важно соблюдать некоторые правила. В конце насыщенного рабочего дня нужно прилечь, а ноги поднять на высокие подушки или валик. Через 15-20 минут избыток крови уйдет из сосудов нижних конечностей, уменьшится отечность голеней и щиколоток. Дополнительно можно сделать прохладную ванночку для стоп.
При любом удобном случае нужно ходить босиком. Такая привычка укрепит мышцы и связки ног, что будет отличной профилактикой возникновения деформаций пальцев.
Можно сделать вывод, что вариантов лечения вальгуса стопы достаточно много, однако их эффективность напрямую зависит от степени запущенности заболевания. Поэтому залогом успешного избавления от проблемы является своевременное обращение к ортопеду и четкое следование его рекомендациям.
lechisustavv.ru
Вальгусная деформация большого пальца стопы: как лечить искривление?
Статические деформации стопы относятся к дегенеративным заболеваниям скелета, которые серьёзно ухудшают его опорные функции. В норме нагрузка распределяется не равномерно по всей площади подошвы, а располагается вдоль основных точек и осей – от пяточного бугра по наружному краю до пальцев. Такое строение обеспечивает формирование свода стопы – совокупности костных образований и мягких тканей, обладающее амортизационными свойствами.
Соответственно, поражение этого образования приводит к развитию довольно распространённого заболевания – плоскостопия. При его упоминании люди обычно представляют продольный вариант патологии, который вызывает опускание свода стопы по внутреннему краю. Но поперечная форма болезни, которую сопровождает характерное искривление большого пальца, также относится к плоскостопию.
Этот вид патологии встречается в основном у женщин зрелого и пожилого возраста, являясь зачастую приобретённым состоянием. Оно связано с ношением неудобной или неправильно подобранной обуви, что со временем способствует смещение костей переднего отдела стопы. Итогом вальгусной деформации становятся постоянные неприятные симптомы, сопровождающие человека как при ношении привычной обуви, так и обычной ходьбе.
Понятие
Вальгусной деформацией чего-либо в ортопедии называется отклонение любого сегмента опорно-двигательного аппарата наружу от срединной оси. При этом искривление может происходить и в суставах – тогда оценивается направление угла между костями. Развитие поперечного плоскостопия как раз соответствует этому механизму, приводя в итоге к необратимому поражению плюснефалангового сочленения первого пальца стопы.
Хотя это состояние развивается нередко в течение десятков лет, за помощью пациенты обращаются уже на поздних стадиях. Поэтому следует указать характерные черты, присущие вальгусной деформации большого пальца ноги:
- Первый и основной признак – это искривление первого плюснефалангового сустава с образованием угла, открытого в наружную сторону. Формирование патологии происходит постепенно, но она необратимо прогрессирует. На поздних стадиях заболевания деформация большого пальца стопы достигает такой выраженности, что угол в суставе становится практически 90 градусов.
- Следующий важный признак – образование характерной «косточки», расположенной на внутреннем крае стопы, где в норме немного выступает головка плюсневой кости. Её появление связано с компенсаторным отклонением этой кости внутрь под силой тяжести.
- Самое позднее проявление – это молотообразное искривление второго пальца, также вызванное патологическим давлением расположенного рядом сустава, и окружающих его мягких тканей.
Для вальгусной деформации характерно появление и дополнительных (непостоянных) признаков – боли в переднем отделе стопы, нарушение походки, появление плотных натоптышей на подошве под средними пальцами.
Механизм формирования

Как и другие дегенеративные заболевания скелета, поперечное плоскостопие проходит две стадии в своём развитии. На первом этапе происходят лишь функциональные изменения в мягких тканях, приводящие к снижению их поддерживающих и эластических свойств. А на второй стадии уже формируются деформации собственно суставов или костей:
- Пусковым фактором всегда является неправильная нагрузка на передний отдел стопы, связанная с ношением неподходящей обуви – особенно с узким носком и каблуком.
- Это приводит к хроническому повреждению мягких тканей – связок и мышц, удерживающих основания пальцев и плюсневые кости в приподнятом положении.
- Повторяющаяся травма способствует постепенному опусканию переднего свода стопы, после чего максимальная нагрузка начинает ложиться на его средний отдел.
- При этом наблюдается отклонение периферических плюсневых костей в противоположные стороны.
- Первый плюснефаланговый сустав в норме испытывает на себе максимум нагрузки, поэтому и сила патологического давления на него максимальна. Его капсула постепенно растягивается, что вызывает дальнейшее смещение плюсневой кости внутрь.
- Устойчивость соединения падает, что приводит к формированию подвывиха фаланги первого пальца. Прогрессирование вальгусной деформации как раз связано с непрерывным и медленным течением этого процесса.
- Деформированные мягкие ткани – связки и мышцы – со временем фиксируются в этом положении, что объясняет необратимость искривления.
- Хроническая травма же приводит к развитию деформирующего артроза первого плюснефалангового сустава, который является причиной утраты и функциональных возможностей соединения.
От степени выраженности изменений зависит дальнейшая тактика помощи – на ранних стадиях достаточно консервативных мероприятий, а уже в запущенных случаях только операция позволит устранить стойкую деформацию.
Консервативное лечение
Вальгусную деформацию больших пальцев стоп устраняют традиционными методами только при полном сохранении функциональных возможностей сустава. Это объясняется состоянием связок и мышц, поражение которых на ранней стадии имеет обратимый характер. Помощь в таком случае проводится в течение трёх последовательных этапов:
- Сначала пациенту назначаются пассивные методы лечения, которые подразумевают фиксацию пальца в правильном положении. Производится искусственное возвращение суставу нормальной конфигурации, которое осуществляется за счёт различных ортопедических средств. Обычно этот период занимает не менее 6 месяцев, необходимых для адаптации мягких тканей.
- На втором этапе начинается активная фаза, которая подразумевает специальные методики тренировки, позволяющие укрепить мышцы стопы. Для этого одновременно сочетаются занятия по лечебной физкультуре, сеансы массажа, процедуры физиотерапии.
- Завершающий период является бессрочным, так как вальгусная деформация большого пальца является неизлечимым заболеванием. Поэтому пациент всю оставшуюся жизнь закрепляет результаты лечения, и занимается профилактикой прогрессирования болезни.
Выбор средств и методов для терапии является полностью индивидуальным – учитывается возраст больного, сопутствующие заболевания, а также особенности самого искривления.
Пассивные процедуры

Первый этап лечения является наиболее тяжёлым для пациента, так как фиксация стопы редко протекает незаметно для пациента. Возвращение нормального анатомического строения свода стопы даётся гораздо тяжелее и ощутимее, чем развитие патологии. Для этих целей в ортопедии применяются следующие средства:
- Стандартом для начала помощи является полное избавление от туфель или ботинок, у которых имеется узкий носок. Теперь больной должен использовать только свободную обувь, широкую или открытую в передней части. Идеалом считается индивидуальный пошив ортопедических ботинок, но крайне редко пациенты могут позволить себе такую роскошь.
- При незначительных деформациях применяется специальная повязка из лейкопластыря, которую накладывают на тыл стопы. Её фиксируют таким образом, чтобы при ходьбе исключалось наружной и внутреннее отклонение плюсневых костей.
- Более удобным и надёжным вариантом является ортопедическая фиксация стопы – лечение в таком случае проходит гораздо эффективнее. Для этого применяются различные варианты ортезов или бандажей, жёсткость которых выбирается в зависимости от степени деформации.
Ношение поддерживающих приспособлений должно быть практически постоянным – в течение первого месяца снимать их рекомендуется на срок не более 2 часов в течение дня.
Активные процедуры

Переход ко второму этапу определяется индивидуально – после оценки симптомов врачом, а также проведения рентгенологического исследования. Отсутствие прогрессирования болезни, а также хотя бы небольшая положительная динамика позволяет начать активную борьбу с деформацией. Для этого назначаются следующие методы:
- Сначала постепенно вводятся процедуры физиотерапии, позволяющие подготовить сустав и окружающие мягкие ткани к предстоящей нагрузке. Проводятся прогревающие и отвлекающие процедуры, применение которых возможно на стопе. Они включают в себя лазер, магнит, аппликации с парафином или озокеритом, ультразвуковую терапию.
- Через несколько дней добавляются сеансы массажа, которые начинаются с поверхностного разогревания тканей. Постепенно специалист должен переходить на разминку собственно мускулов стопы, играющих важную роль в устранении искривления.
- Когда неприятные симптомы полностью исчезнут, пациент переходит к самостоятельным занятиям физкультурой. Не рекомендуется включать в программу сразу много упражнений, чтобы не вызвать переутомление мышц. Лучше увеличивать нагрузку постепенно, позволяя мягким тканям адаптироваться к выполняемой работе.
Для достижения полноценного эффекта перечисленные мероприятия должны осуществляться ежедневно, чтобы не дать патологическим процессам возможность вернуться.
Хирургическое лечение
Показания к проведению операции всегда должны иметь обоснованный характер, так как после их проведения требуется длительная реабилитация. Поэтому они не проводятся пациентам на ранних стадиях вальгусной деформации, у которых искривление пальца можно устранить естественным путём. Хирургическое же вмешательство требуется только при необратимых изменениях в суставе или окружающих тканях:
- Когда имеются признаки фиксированного поперечного плоскостопия – то есть передний свод стопы деформирован как при нагрузочных пробах, так и в положении покоя. Такое заключение появляется после рентгенологического исследования, оценивающего расположение головок плюсневых костей.
- При выраженном искривлении в первом плюснефаланговом суставе, сопровождающимся стойким вывихом между образующими его костями. Абсолютным показанием при этом становится дополнительное искривление соседнего сочленения, что приводит изменению положения второго пальца.
- Даже при начальных признаках артроза в первом плюснефаланговом соединении, что указывает на необратимое поражение окружающих мягких тканей. Мышцы и связки надёжно зафиксированы в порочном положении, поэтому провести коррекцию консервативным путём не получится.
Выбор метода вмешательства полностью зависит от индивидуальных особенностей течения болезни – обычно оно производится на наиболее поражённом компоненте свода стопы.
Операции на связках

Такой вариант хирургического лечения больше подходит для тех пациентов, у которых ещё отсутствуют признаки прямого поражения суставных тканей. Поэтому ведущим механизмом деформации у них становится патологическая тяга мышц, связанная с изменением положения свода стопы. Для её коррекции применяются следующие варианты вмешательств:
- К первому типу операций относятся все формы транспозиции (перемещения) сухожилий, прикрепляющихся к первой плюсневой кости. Именно патологическое сокращение мускулов приводит к постепенному усилению отклонения между ней и фалангой пальца. Поэтому связка удаляется либо частично расщепляется, и прикрепляется на новое место – в области наружного края плюсневой кости. Изменение точки приложения силы мышц позволяет постепенно вернуть её на прежнее место.
- Второй тип операций подразумевает создание различных вариантов стяжек – создание искусственного поперечного свода стопы. Все плюсневые кости фиксируются в правильном положении, после чего к ним пришивается участок другой связки, или синтетический протез. Но этот вариант возможен только при «мягкой» деформации, когда смещённые кости можно легко вернуть на прежнее место.
По результатам наблюдений, все операции на связках всё же имеют временный характер – без коррекции патологических факторов перемещённые сухожилия достаточно быстро растягиваются вновь.
Операции на суставе
При значительном искривлении в суставе требуется проведение ортопедических вмешательств, которые позволяют устранить дефекты костной ткани. Для этого осуществляются резекции – удаление определённых участков поражённой кости. Этим способом удаётся искусственно вернуть сочленению нормальное положение. Сейчас применяются следующие варианты таких операций:
- Основным методом устранения деформации является остеотомия по Шеде-Брандесу. Это вмешательство включает в себя две манипуляции – удаление патологического выроста на первой плюсневой кости (косточки), и резекцию треугольного фрагмента на её основании. После сращения костной ткани деформированный палец возвращается в нормальное положение.
- Реже применяются операции, при которых резекция обоих участков осуществляется в области головки плюсневой кости. Из-за массивного повреждения слишком велик риск развития осложнений, которые не позволят правильно срастись фрагментам.
- При запущенных случаях заболевания выполняются паллиативные формы вмешательств – не возвращающие подвижность, но устраняющие патологическое смещение. Для этого осуществляется артродез – иссечение и замыкание полости сустава между плюсневой костью и фалангой.
Сейчас эти вмешательства редко проводятся в изолированном виде – их обычно сочетают с одновременной пластикой сухожилий, устраняющей неправильную тягу мышц.
Комбинированные операции

Выполнение сложных манипуляций является приоритетом современной ортопедии, что обусловливает увеличение частоты комбинированных вмешательств. Обычно производится сочетание щадящей резекции кости с перемещением одной из связок, приводящей в движение большой палец:
- Модифицированная операция Шеде-Брандеса подразумевает удаление стандартных участков плюсневой кости – проведение резекции в области головки и основания. Дополнительно производится транспозиция мускула, отводящего большой палец, на её наружную поверхность, давление которого приводит к подвывиху в суставе.
- Также возможно выполнение остеотомии в сочетании с формированием искусственного свода стопы. При этом за одну операцию удаётся не только вернуть плюсневую кость на прежнее место, но придать остальным структурам правильное положение.
- В тяжёлых случаях комбинируются вмешательства по одновременному устранению деформации в первом и втором плюснефаланговом суставе.
Эта разновидность операций отличается наибольшей тяжестью – большой объём разрушения требует длительного заживления, и увеличивает период реабилитации.
Восстановление
Завершение консервативного и хирургического лечения является началом для восстановительного периода, который продолжается у таких пациентов всю оставшуюся жизнь. Без соблюдения специальных рекомендаций болезнь может вернуться, вновь напомнив о себе неприятными симптомами:
- В первую очередь всем больным требуется носить специальные ортопедические стельки-супинаторы с дополнительными валиками Зейтца. Они не только обеспечат правильное положение стопы при ходьбе, но создадут дополнительную поддержку для её сводов.
- Нужно также уделить внимание своей обуви – полностью исключить из гардероба любые ботинки или туфли с узкой передней частью.
- Требуется заняться собственным весом – поддержание нормальной массы тела существенно снижает нагрузку на своды стопы.
- Регулярное выполнение профилактической ежедневной гимнастики сохраняет мышцы в нормальном тонусе, что препятствует смещению плюсневых костей.
Основные сложности у пациентов возникают с программой лечебной физкультуры, так как большинство недавних больных даже не знает техники упражнений. Поэтому для их правильного выполнения требуется первое время заниматься с инструктором в индивидуальной или групповой форме.
moyskelet.ru
Вальгусная деформация большого пальца стопы: лечение в Москве
При небольших проявлениях деформации допустимо лечение без операции. Консервативное лечение предполагает применение разных ортопедических устройств, стелек, лечебной физкультуры, физиотерапии и.т.д. Увы, ровно как и методы народной медицины, консервативное лечение дает нестойкий и непродолжительный эффект, особенно при сильных деформациях.
На фоне подобного лечения, пациенты могут отметить временное снижение боли и покраснения в области «косточки», однако исправить сформировавшуюся и предупредить все более увеличивающуюся деформацию костей и суставов без операции невозможно.
Наиболее эффективным и прогнозируемым способом лечения вальгусной деформации большого пальца стопы на данный момент развития медицины является операция.

Операция предоставляет нам возможность выполнить исправление деформации пальцев стопы и добиться отличного функционального и косметического результата. В нашей практике, мы стараемся применять, где это возможно, малоинвазивные технологии для устранения деформаций стоп, а также использовать инновационные импортные импланты.
Ранее подобные малоинвазивные операции проводились в не пределов нашей страны. Теперь их можно выполнить и в Москве.

Продолжительность операции на обеих стопах составляет около полутора часов. Хирургическое вмешательство выполняются под эпидуральной анестезией. При этом виде анестезии пациент находится в сознании, в связи с чем риск развития осложнений, связанных с наркозом, крайне низок.
Преимуществом операций, применяемых в нашей клинике, является возможность вставать с постели и свободно передвигаться в специальной обуви уже на следующий день.

Благодаря использованию современных технологий и имплантов мы обладаем возможностью выполнять реконструкцию одновременно обеих стоп. Операции на стопах обычно хорошо переносятся пациентами. После них ежедневно выполняются перевязки, а швы удаляются на 14 сутки. В этот период времени возможна отечность и болезненность в области стоп, однако, эти явления хорошо купируются противовоспалительными и обезболивающими препаратами. К работе, в зависимости от профессии, можно вернуться в срок от трех до семи недель.
Подводя итог сказанного выше, стоит отметить, что достоинствами операций применяемых в нашей клинике является низкая вероятность рецидивов, отличный и хороший эстетический и функциональный исход, сравнительно безболезненный послеоперационный период, а также отсутствие необходимости фиксации стопы в гипсе.
Если Вы заметили развитие деформации стоп у себя, у родственников или друзей, важно незамедлительно обратится к врачу специалисту.

Применяемые в клинике современные виды оперативных вмешательств позволяют нам деликатно исправить любые деформации стоп, снизить болевые ощущения при ходьбе, а также восстановить красоту Ваших ног. Приоритетным для нас является достижение отличного косметического и эстетического результата.
xn—-7sbahghg9bhvbcaodkwfh.xn--p1ai
Вальгусная деформация большого пальца стопы
Название этого дефекта стопы – непривычное, хотя сам дефект весьма распространен, особенно у женщин. В переводе с греческого Hallux valgus означает «кривой палец». «Кривой» первый палец прижат ко второму. Его верхушка направлена наружу, к остальным пальцам стопы. А внутрь выступает характерная «косточка» под ним.
Патология или деформация большого пальца
Изменение формы большого пальца стопы ведет к болезнетворному перераспределению нагрузок на суставы и мышцы ног, что может стать причиной опасных мышечных атрофий.
К тому же выступающая «косточка» трется о внутреннюю поверхность обуви, это ведет к острому воспалению суставной сумки (бурситу), может стать причиной опасного инфекционного поражения стопы.
Ноги, принесенные в жертву моде?
Причины дефектного изменения стопы носят комплексный характер. Самая ранняя причина закладывается, вероятно, еще в период внутриутробного развития, когда характерные нагрузки на формирующиеся суставы стопы определяют последующую склонность к Hallux valgus.
Более поздние причины могут быть связаны с плоскостопием. Низкая стопа – данная форма плоскостопия провоцирует веерное расхождение плюсневых костей. Первая плюсневая кость сдвигается внутрь, что передается первому пальцу. Передача направляющего усилия происходит через шарнир сустава, поэтому вектор изгиба меняется на противоположный: чем сильней выступает внутрь плюсневая кость, тем заметней выворачивается наружу первый палец.
Крайне опасный провоцирующий фактор – узкая обувь и высокие каблуки. Поскольку этот фасон столь излюблен в западных странах и в России, то распространенность Hallux valgus здесь наивысшая, особенно среди женщин. Сравнительные наблюдения показывают, что в странах Азии и Африки, где не носят узкую обувь на каблуках, случаев вальгусной деформации первого пальца значительно меньше.
В середине прошлого десятилетия немецкие эпидемиологи забили тревогу: оказалось, что даже у большей части четырнадцатилетних девушек присутствуют признаки Hallux valgus. Эта статистика касается Германии, но в России ситуация не лучше…
Вальгусная деформация большого пальца стопы — консервативное и хирургическое лечение
По степени деформации различают три формы болезни: легкую, средней тяжести и тяжелую. Характерные боли в ногах проявляются уже на легкой стадии, впоследствии болевой синдром прогрессирует.
При легкой и среднетяжелой форме возможно консервативное лечение. Оно включает в себя:
- специальную гимнастику для ног;
- ходьбу и бег босиком;
- сандалии с открытыми пальцами;
- ортопедическую обувь или, по крайней мере, обувь с широкими носками, не давящую на первую плюсневую кость.
Консервативное лечение носит симптоматический характер. Оно может смягчить болевой синдром, но не исправляет форму стопы. Вот почему даже при легкой форме Hallux valgus ортопеды Германии рекомендуют хирургическое лечение.
Хирургическое лечение в Германии вальгусной деформации большого пальца направлено на коррекцию стопы. Разработаны и успешно применяются различные методики операций. Назначение конкретной методики зависит от формы заболевания.
При легкой форме проводят остеотомию Остина – Хеврона: первую плюсневую кость и фаланги первого пальца приводят в правильное положение и фиксируют маленькими титановыми шурупами. Впоследствии шурупы могут быть удалены (вторичная операция), но это не обязательно.
При среднетяжелой форме деформации проводят остеотомию Майера – Скарфа: первую плюсневую кость рассекают зигзагообразно, мешающий распрямлению фрагмент кости убирают, функциональную часть кость плюсневой кости и фаланги первого пальца приводят в правильное положение, фиксируют шурупами.
При тяжелой форме возможны две корректирующие методики.
Первая – фиксирование самой плюсневой кости. От нее отсекают небольшой клин, чтобы убрать деформирующий изгиб, кость перемещают в правильное положение и фиксируют шурупами.
Вторая методика – артродез Лапидуса. В этом случае распрямляют суставное соединение первой плюсневой кости и медиальной клиновидной кости в предплюсне. Придав суставу нормальное положение, фиксируют его шурупами. При необходимости делают дополнительную фиксацию титановой пластиной. Через два-три года фиксирующие элементы могут быть убраны.
Хирургическая коррекция вальгусной деформации
В Германии хирургическое лечение вальгусного искривления пальца опирается на самые разные методики, конкретный выбор зависит от формы заболевания.
При легкой форме проводят остеотомию Остина — Хеврона: первую плюсневую кость и фаланги первого пальца приводят в правильное положение и фиксируют маленькими титановыми шурупами. Впоследствии шурупы могут быть удалены (вторичная операция), но это не обязательно.
При среднетяжелой форме проводят остеотомию Майера — Скарфа: первую плюсневую кость рассекают зигзагообразно, мешающий распрямлению фрагмент кости убирают, функциональную часть кость плюсневой кости и фаланги первого пальца приводят в правильное положение, фиксируют шурупами.
При тяжелой форме возможны две корректирующие методики:
- Фиксирование первой плюсневой кости. От нее отсекают небольшой клин, чтобы убрать деформирующий изгиб. Кость перемещают в правильное положение и фиксируют шурупами.
- Артродез Лапидуса. Распрямляют суставное соединение первой плюсневой кости и медиальной клиновидной кости в предплюсне. Выправленный сустав фиксируют шурупами. При необходимости делают дополнительную фиксацию титановой пластиной. Через два-три года фиксирующие элементы могут быть убраны.
Хирургическое лечение — стационарное, но может проводиться и амбулаторно. В любом случае пребывание в стационаре — не более двух-трех дней. Однако период реабилитации (включающий, в частности ношение специальной обуви и регулярные наблюдения ортопедов) — более долгий. При среднетяжелой форме реабилитационный период 4-6 недель, при тяжелой форме 8-12 недель.
Стоимость лечения вальгусной деформации большого пальца
Оно различается в зависимости от формы заболевания и примененной хирургической методики. В Германии применяют до 150 (!) конкретных методик хирургического лечения Hallux valgus, что позволяет предложить каждому пациенту сугубо персонализированную схему коррекции стопы.
В среднем цена операции составляет от 2500 до 7000 евро.
К этому, безусловно, следует добавить расходы на специальную обувь, на послеоперационные обследования, на проживание.
Не исключена и вторичная операция, через 6-12 месяцев или через два-три года после основной, для удаления фиксирующих элементов. Разумеется, цена такой операции ниже, чем основной, но все равно приближается к двум тысячам евро.
www.wp-german-med.ru
Лечение вальгусной деформации большого пальца стопы
Вальгусная деформация – заболевание, характеризующееся смещением плюсне-фалангового сустав первого пальца. На последних стадиях патология носит уже не только эстетический характер – пациента мучают постоянные боли, сильно искривляются и остальные пальцы на стопе. Если вовремя не начать курс терапии, то неизбежно хирургическое лечение вальгусной деформации большого пальца стопы.
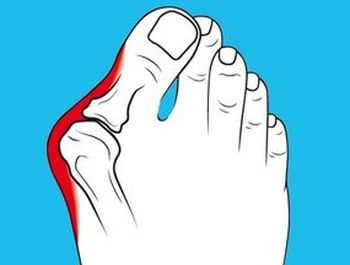 В основе заболевания – слабость соединительных и костных тканей. Наследственность, ношение неправильной обуви, избыточный вес, интенсивные нагрузки на опорно-двигательный аппарат – все это может стать причиной появления вальгусной деформации.
В основе заболевания – слабость соединительных и костных тканей. Наследственность, ношение неправильной обуви, избыточный вес, интенсивные нагрузки на опорно-двигательный аппарат – все это может стать причиной появления вальгусной деформации.
Ставит диагноз и назначает лечение ортопед.
Когда стоит обратиться к врачу?
- «Косточка» быстро увеличивается в размерах.
- Периодически (особенно – после физических нагрузок) мучают боли в суставах.
- Ноги быстро устают при ходьбе.
- Пораженный участок постоянно отекает, а окружающие ткани воспаляются.
Перед тем как начать лечение вальгуса большого пальца, пациент проходит ряд обследований – рентген в 3 проекциях, плантография. По их результатам врач назначает курс терапии. Если следовать указаниям ортопеда, у пациента есть все шансы избавиться от вальгусной деформации.
Консервативное лечение
Начальные степени вальгусной деформации, когда выпирающие косточки на ногах не доставляют больших неудобств, патология лечится щадящими методами.
Ортопед дает пациенту следующие рекомендации:
- Ношение ортопедичекой обуви. «Правильная» обувь помогает равномерно распределить нагрузку на стопы и снизить трение на пораженный участок. На время стоит убрать подальше все неудобные туфли и ботинки.
 Применение специальных приспособлений – корректоров, шин, бандажей. Они возвращают искривленный сустав на «свое место», фиксируя его в естественном положении. В продаже сейчас много корректоров большого пальца ноги – силиконовых и пластиковых, дневных и ночных. К выбору подойдите внимательно, поскольку положительный эффект дадут только качественные изделия – послушайте совета специалистов. Отзывы пациентов доказывают, что правильно подобранный корректирующий фиксатор стопы не только снимает боль в суставах при ходьбе и в состоянии покоя, но и лечит пораженный сустав.
Применение специальных приспособлений – корректоров, шин, бандажей. Они возвращают искривленный сустав на «свое место», фиксируя его в естественном положении. В продаже сейчас много корректоров большого пальца ноги – силиконовых и пластиковых, дневных и ночных. К выбору подойдите внимательно, поскольку положительный эффект дадут только качественные изделия – послушайте совета специалистов. Отзывы пациентов доказывают, что правильно подобранный корректирующий фиксатор стопы не только снимает боль в суставах при ходьбе и в состоянии покоя, но и лечит пораженный сустав.- Мази и пластыри.
- Прием лекарств. Ортопед может назначить больному прием нестероидных противовоспалительных препаратов, снимающих боли и отеки в месте поражения. На первых стадиях заболевания эта мера не применяется.
- Физиотерапия и массажи. Процедуры положительно сказываются на эффективности терапии – в сочетании с другими методиками они способствуют скорому выздоровлению пациента. Применяя масла (апельсиновое, лавандовое, лимонное, эвкалиптовое), массажи можно делать и самостоятельно в домашних условиях.
- Лечебная гимнастика. Интенсивные физические упражнения на период терапии запрещены. Но гимнастика при вальгусной деформации первого пальца стопы – одна их самых важных составляющих всего курса лечения. Специалистами разработаны разные методики, направленные на снятие болевых ощущений и укрепление суставов.
Консервативное лечение показывает хорошие результаты, если выполнять все рекомендации ортопеда.
Хирургическое лечение
Вальгусная деформация на начальных стадиях хорошо поддается лечению. Но если не обращать внимания на тревожные симптомы, болезнь будет развиваться дальше, принося все больше неудобств пациенту. Состояние больного может ухудшиться – искривляются остальные пальцы на стопе, на месте поражения появляются гнойные мозоли, отеки и воспаления.
Если заболевание запущено до последней стадии, и консервативное лечение уже бессильно, пациенту назначается операция при вальгусной деформации. В некоторых случаях – это единственное решение проблемы!
Изучите отзывы об операции на суставах стопы. Хирургическое вмешательство помогает навсегда избавиться от патологии.
Раньше хирургические вмешательства при лечении выпирающей косточки на стопе были просто варварскими – искривленная кость просто вырезалась. Пациент навсегда оставался инвалидом. Но вряд ли стоит бояться современных больниц – технологии позволяют избежать долгой реабилитации и серьезных последствий. Разработано уже более 100 методик хирургии пораженных суставов. Врач, изучив результаты обследований, подбирает оптимальную схему лечения для пациента.
Часто применяются следующие методики хирургических вмешательств:
- Полное или частичное иссечение части плюсневой кости, которая образует «шишку».
- Обездвиживание поврежденного сустава.
- Восстановление связок вокруг сустава.
- Замена пораженного сустава имплантатом.
- Удаление косточки на большом пальце ноги лазером.
Одной из лучших технологий на сегодня считается лазерная хирургия. Реабилитационный период сокращен до минимума, противопоказаний практически не имеется, процедура проходит под местной анестезией. Вот только стоимость операции достаточно высока – единственный недостаток.
В муниципальных больницах операции проводят бесплатно. Не желая ждать своей очереди, можно записаться в платную клинику. Цена операции в частных медицинских учреждениях будет зависеть от степени вальгусной деформации, возраста пациента и общего состояния его здоровья.
В 80 % случаев вальгус большого пальца перестает беспокоить пациента. Рецидивы возникают только при хронических патологиях опорно-двигательного аппарата и при нарушении технологии оперативного вмешательства. Пациента ждет долгая реабилитация – на протяжении 6-12 месяцев нельзя сильно нагружать ноги и вести активный образ жизни. Обозначим общие правила восстановительного периода:
 Ношение удобной обуви – без каблуков, широкой, из мягкого материала, с плотным задником и супинатором. Специальные ортопедические стельки помогут равномерно распределят нагрузку по всей стопе.
Ношение удобной обуви – без каблуков, широкой, из мягкого материала, с плотным задником и супинатором. Специальные ортопедические стельки помогут равномерно распределят нагрузку по всей стопе.- Физические нагрузки запрещены! Пациенту первый месяц придется пользоваться костылями, чтобы суставы и мягкие ткани быстрее заживали.
- Посещение массажей и физиопроцедур.
- Постоянное наблюдение у ортопеда. Важно отслеживать динамику выздоровления, чтобы вовремя «распознать» рецидив. Если замечены какие-то отклонения, пациенту может быть назначена повторная операция.
В среднем, хирургическое лечение вальгусной деформации первого пальца стопы, в зависимости от степени поражения суставов, занимает по времени от 3 до 6 мес. В течение этого периода пациент постепенно возвращается к прежней жизни, увеличивая нагрузки на ноги.
Что предлагает народная медицина?
Один из вариантов лечения вальгусной деформации – нетрадиционная медицина. И это первое, к чему прибегают многие пациенты, чтобы избавиться от болезненной косточки сбоку стопы. Есть масса рецептов, которые «обещают» больному скорейшее исцеление. Можно найти и отзывы пациентов, которым они помогли.
Научных подтверждений тому, что народные рецепты помогают справиться с патологией, нет! Ортопеды такой подход отрицают полностью, советуя пациентам пройти медицинское обследование.
Решив воспользоваться тем или иным рецептом, лучше проконсультироваться с врачом. И обязательно проведите тест на чувствительность, чтобы исключить возможность аллергических реакций. Нанесите небольшое количество лечебного средства на кожу. И если через несколько часов на коже не появилось покраснений и сыпи, можно начинать лечение.
Как и чем лечить вальгусную деформацию большого пальца народными рецептами?
- Компрессы. Для лечебных компрессов используют капустные листы, речную рыбу, йод и аспирин, касторовое масло, морскую соль и снег, скипидар.
- Массажи. Легкие массажи (пусть и непрофессиональные) помогут снять отек и болевые ощущения. Используйте эфирные масла.
- Ножные ванночки. Хорошо расслабляют и снимают усталость в ногах. Для приготовления лечебных ванночек используют морскую соль и йод.
И если с помощью народных рецептов можно снять боли, покраснения и отеки в месте поражения, то вот причины вальгусной деформации большого пальца стопы так и останутся! Чтобы их устранить, нужен комплексный подход с рекомендациями специалиста. А если верите в целительные свойства «бабушкиных» рецептов, сочетайте их с методиками традиционной медицины – хуже точно не будет!
Легче предотвратить, чем лечить!
Профилактика вальгусной деформации поможет предотвратить патологическое искривление сустава на ноге. Посмотрите на свои ноги. Уже заметна выпирающая косточка? Тогда позаботьтесь о своем здоровье, чтобы в будущем избежать долгого лечения.
Что ортопеды советуют делать для профилактики шишек на ногах?
- Женщинам следует отказаться от туфель на высоком каблуке (выше 7 см), с острым носом.
- Лучше купить ортопедические стельки, если работа предполагает многочасовые физические нагрузки.
- Соблюдайте режим труда и отдыха, чтобы давать стопам отдых.
- Регулярно проходите осмотр у ортопеда.
При первых признаках образования на стопе косточки можно купить корректор вальгусной деформации первого пальца. Их применение не требует обязательной консультации у врача. Пациенты часто используют такие приспособления для лечения и профилактики заболевания в домашних условиях.
prohalluxvalgus.ru

 Применение специальных приспособлений – корректоров, шин, бандажей. Они возвращают искривленный сустав на «свое место», фиксируя его в естественном положении. В продаже сейчас много корректоров большого пальца ноги – силиконовых и пластиковых, дневных и ночных. К выбору подойдите внимательно, поскольку положительный эффект дадут только качественные изделия – послушайте совета специалистов. Отзывы пациентов доказывают, что правильно подобранный корректирующий фиксатор стопы не только снимает боль в суставах при ходьбе и в состоянии покоя, но и лечит пораженный сустав.
Применение специальных приспособлений – корректоров, шин, бандажей. Они возвращают искривленный сустав на «свое место», фиксируя его в естественном положении. В продаже сейчас много корректоров большого пальца ноги – силиконовых и пластиковых, дневных и ночных. К выбору подойдите внимательно, поскольку положительный эффект дадут только качественные изделия – послушайте совета специалистов. Отзывы пациентов доказывают, что правильно подобранный корректирующий фиксатор стопы не только снимает боль в суставах при ходьбе и в состоянии покоя, но и лечит пораженный сустав. Ношение удобной обуви – без каблуков, широкой, из мягкого материала, с плотным задником и супинатором. Специальные ортопедические стельки помогут равномерно распределят нагрузку по всей стопе.
Ношение удобной обуви – без каблуков, широкой, из мягкого материала, с плотным задником и супинатором. Специальные ортопедические стельки помогут равномерно распределят нагрузку по всей стопе.