Операционное поле
Операционное поле — это участок тела, в пределах которого производится оперативное вмешательство. Перед операцией кожа операционного поля нуждается в тщательной подготовке; на ее поверхности, а также в глубине сальных желез и волосяных мешочков всегда содержатся микробы, попадание которых в операционную рану может привести к ее нагноению. Перед любой операцией необходимы гигиеническая ванна или душ, смена белья. При операциях на конечностях в случае их сильного загрязнения нужны повторные ножные или ручные ванны. При экстренных операциях можно произвести частичную санобработку и обмывание кожи операционного поля бензином или раствором нашатырного спирта (0,25—0,5%). В день операции необходимо сбрить волосы в области операционного поля и прилежащих к нему участков тела. Для бритья должны применяться острые бритвы, не вызывающие раздражения кожи. Производить бритье накануне операции нельзя, так как возможно инфицирование мелких порезов кожи.
Непосредственно перед операцией производят механическую очистку и обезжиривание кожи операционного поля, протирая ее в течение 1—2 мин.
См. также Хирургическая операция.
Операционное поле — участок тела, в пределах которого осуществляется оперативное вмешательство.
Операционное поле требует специальной подготовки, так как его загрязнение грозит нагноением. Подготовка операционного поля базируется на тех же принципах механической очистки, дезинфекции и дубления, что и обработка рук (см.). Иногда подготовку операционного поля начинают задолго до операции. При фолликулите и фурункулезе назначают ультрафиолетовое облучение, систематические гигиенические ванны, витамины, аутогемотерапию. При свищах кожу в области операционного поля смазывают пастой Лассара или крепким раствором марганцовокислого калия. Перед пластическими операциями подготовка операционного поля особенно тщательна; она включает в себя, помимо ежедневных ванн, спиртовые повязки.
Перед плановой операцией больной накануне вечером принимает ванну или душ, меняет нательное белье. Если состояние больного не позволяет принять ванну или душ, тело протирают влажным полотенцем. За 1—1,5 часа до операции операционное поле бреют без воды и мыла. Бритье накануне операции
противопоказано из-за возможности инфицирования нанесенных во время бритья царапин и порезов.
За 1—1,5 часа до операции операционное поле бреют без воды и мыла. Бритье накануне операции
противопоказано из-за возможности инфицирования нанесенных во время бритья царапин и порезов.
Применяющиеся для обработки операционного поля вещества не должны повреждать кожу, портить белье и инструменты. Наибольшей популярностью пользуется метод Филончикова — Гроссиха — двукратное смазывание операционного поля. 10%спиртовой настойкой йода. Чтобы избежать ожога, чаще применяют 5% настойку йода или после смазывания 10% настойкой операционное поле протирают спиртом. Опасно смазывать йодом складки и те участки, где кожа тонка и нежна. Противопоказано смазывание йодом операционного поля после предоперационной рентгенотерапии или при повышенной чувствительности к нему. Существуют и другие методы, позволяющие обеззаразить операционное поле. По методу Спасокукоцкого — Кочергина операционное поле 2 раза протирают ватным или марлевым шариком, смоченным 0,5% раствором нашатырного спирта, затем стерильной салфеткой вытирают насухо и дубят 96°спиртом, 5% раствором пикриновой кислоты, 5% раствором хромовой кислоты, 2% раствором танина и др.
Вне зависимости от способа обработка операционного поля ведется от линии разреза к периферии; если же на операционном поле имеется гнойная рана или свищ, то в обратном направлении. Свищевое отверстие или рану закрывают салфеткой или заклеивают клеолом. Обработанная площадь кожи должна значительно превышать размеры операционного поля. После обработки операционное поле обкладывают стерильными простынями, которые укрепляют специальными зажимами.
При переходе от одного этапа операции к другому белье и салфетки, покрывающие операционное поле, меняют и кожу повторно смазывают йодом и спиртом. Для предупреждения загрязнения операционного поля во время операции кожу его после обработки можно покрыть влагонепроницаемой пленкой, (например, клеем БФ-6).
Освещение операционного поля осуществляется бестеневыми лампами с таким расчетом, чтобы свет был равномерным и не искажал истинной окраски тканей. Для усиленного освещения определенных участков операционного поля используют боковые, переносные или лобные лампы. В светильники могут быть вмонтированы бактерицидные лампы.
Обработка рук хирурга перед операцией. Методы и способы.
Подготовка рук хирурга играет особую роль в профилактике раневой инфекции. Хирург должен избегать загрязнения рук, тщательно следить за состоянием кожи, при появлении микротравм (трещин) кожа обрабатывается специальными кремами, масляными растворами (глицерин, нашатырный спирт и т.п.).
Существует много различных методов обработки рук хирурга. Разнообразные методы можно разделить на три группы:
- механическая очистка;
- обработка антисептическими растворами;
- дубление кожи или покрытие ее тонкой пленкой
При всех методах мытья рук обязательно надевание резиновых перчаток.
Метод Спасокукоцкого-Кочергина включает в себя мытье рук с мылом под краном с теплой водой. Далее моют марлевой салфеткой в 2-х тазиках по 3 мин в 0,5%-м растворе нашатырного спирта. Руки сушат стерильным полотенцем и обрабатывают малой салфеткой, смоченной в 96%-м спирте. Ногтевые ложа и складки кожи тыла кисти смазывают 5%-м раствором йода. Способ надежен, кожа не раздражается.
Метод Альфельда предусматривает мытье рук от кончиков пальцев до локтевых сгибов мылом и щеткой под краном с теплой водой в течение 10 мин (дважды меняя щетку). Руки сушат стерильным полотенцем и обрабатывают 96%-м спиртом 5 мин. Ногтевые ложа смазывают 5%-й настойкой йода.
Метод Срюбрингера
имеет в виду мытье рук мылом и щетками по 3 мин. Руки сушат и обрабатывают 70%-м спиртом в течение 3-х мин, а затем раствором сулемы 1 : 1000 3 мин. Ногтевые ложа смазывают настойкой йода.Методика обработки рук первомуром. Руки моют мылом (без щетки) в течение 1 мин и сушат стерильной салфеткой. Затем руки погружают в раствор первомура на 1 мин. Руки сушат. Надевают резиновые перчатки. Через каждые 40-60 мин руки в перчатках погружают в тазик с 2,4%-м раствором первомура.
Затем руки погружают в раствор первомура на 1 мин. Руки сушат. Надевают резиновые перчатки. Через каждые 40-60 мин руки в перчатках погружают в тазик с 2,4%-м раствором первомура.
Методика обработки рук гибитаном (раствор хлоргексидина биглюконата). Руки моют теплой водой с мылом и сушат стерильным полотенцем. Затем в течение 2-3-х мин протирают руки 0,5%-м раствором хлоргексидина (гибитана).
Loading the player …
Нашли ошибку в тексте? Выделите ее и нажмите CTRL + ENTER
Чем нас лечат: зеленка, йод и фукорцин
Намного лучше переносится повидон-йод — комплекс из трийодид-анионов и водорастворимого полимера. Всемирная администрация здравоохранения даже внесла и его, и раствор Люголя в список важнейших препаратов, самых доступных и эффективных.
Зеленый свет для всех показаний?
Ни одной статьи в разделе клинических испытаний в базе данных PubMed не посвящено зеленке. Однако некоторые эксперименты там все же можно найти. Так, в одной статье сравнивается эффективность «тройного красителя» (в число трех анилиновых красителей входит и зеленка) с изопропиловым спиртом и без него в обработке пуповины новорожденных. От изопропилового спирта действие не меняется, однако это мало говорит нам о том, насколько оно сильно само по себе. Другая работа 1948 года показывает, что двухпроцентная зеленка помогает за 26 дней заживить хронические язвы, которые не проходили несколько месяцев до этого. Авторы заключают, что препарат убивает большинство бактериальных патогенов и легко может применяться на дому. Побочных эффектов они не нашли и добавили, что очистить здоровую кожу от случайного окрашивания можно обычным спиртом.
Так, в одной статье сравнивается эффективность «тройного красителя» (в число трех анилиновых красителей входит и зеленка) с изопропиловым спиртом и без него в обработке пуповины новорожденных. От изопропилового спирта действие не меняется, однако это мало говорит нам о том, насколько оно сильно само по себе. Другая работа 1948 года показывает, что двухпроцентная зеленка помогает за 26 дней заживить хронические язвы, которые не проходили несколько месяцев до этого. Авторы заключают, что препарат убивает большинство бактериальных патогенов и легко может применяться на дому. Побочных эффектов они не нашли и добавили, что очистить здоровую кожу от случайного окрашивания можно обычным спиртом.
Другое исследование показало, что зеленка может уничтожать золотистый стафилококк, стрептококк и грибок Candida albicans при pH кожи и крови (и ее активность не меняется), хотя она проигрывает красителю генцианвиолету. Но от грамотрицательных бактерий она помогает плохо. Судя по всему, механизм действия зеленки как-то связан с разрушением клеточной стенки, характерной для грамположительных микроорганизмов.
Если антисептики нужны для обеззараживания раны, куда уже проникли микроорганизмы, то асептики предотвращают попадание туда инфекции. Грань между этими двумя методами иногда тонка, так как некоторыми дезинфицирующим средствами можно обрабатывать и рану, и, к примеру, хирургические инструменты. В этом смысле, смазывая зеленкой, фукорцином или раствором иода края раны, мы скорее используем их как асептики (хотя трудно сказать, есть ли там уже микроорганизмы в этот момент). Заливать ими рану внутри обычно не рекомендуется: раздражающее действие этих растворов на незащищенные ткани замедляет заживление. Поэтому для самой раны часто используют менее болезненные и более щадящие варианты, как раствор перекиси водорода.
Опыт применения зеленки в полевом лазарете с 1917 по 1956 годы раскрыт в письме в British Medical Journal. Автор называет антисептик эффективным в сравнении с другими и не вызывающим сильного раздражения. Также он заметил, что зеленка сильнее окрашивает мертвые ткани, предположив, что такая особенность может быть подсказать хирургу, что нужно удалить. Однако он сообщил и об ограничениях: так, раненые не оставались в лазарете долго, и их повреждения могли быть обработаны чем-то другим до прибытия.
Однако он сообщил и об ограничениях: так, раненые не оставались в лазарете долго, и их повреждения могли быть обработаны чем-то другим до прибытия.
Автор другого исследования зеленки, опубликованного в 1931 году, отмечает, что антисептики бывают двух типов: сильные, но при этом раздражающие живые ткани, как раствор иода, или более безопасные для пациента, но и на бактерии не оказывающие значительного эффекта. Дело в том, что часто свойства антисептиков, губительные для микроорганизмов, бывают вредны и для клеток человека. Бриллиантовый зеленый подавляет (в пробирке) размножение стрептококков и пневмококков, даже когда разведен в 200 000 раз, при этом автор называет его не токсичен и не раздражающим ткани раны так сильно, как раствор иода. В статье говорится о 123 случаях дезинфицировании зеленкой уже пораженных участков ткани (при язвах, карбункулах, флегмонах, абсцессах и так далее), а также об успешном применении в хирургических операциях. Насколько эффективно она защищает от заражения, автору выяснить не удалось.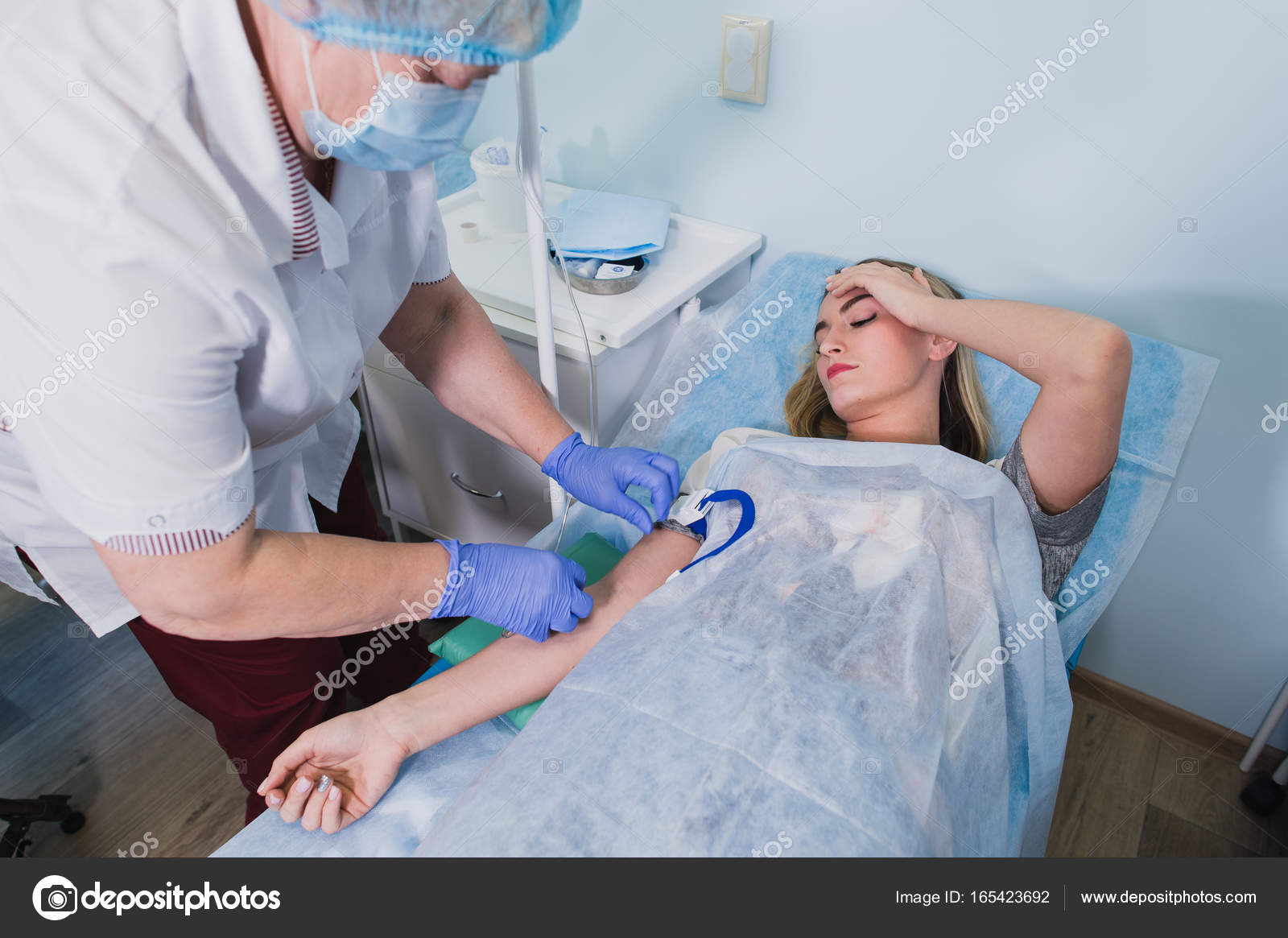
Некоторые ученые пошли по другому пути и создали бактерицидные перчатки, инкомпорировав в материал хлоргексидина и бриллиантового зеленого. В экспериментах такие перчатки предотвращали загрязнение даже устойчивыми к антибиотикам патогенами. Есть данные и о противовирусной активности зеленки — например, против вируса Нипах, вызывающего энцефалит.
А вот ветряная оспа от зеленки не вылечивается. Но и цель нанесения антисептика не в этом: мокнущие язвочки он подсушит и от занесения новой инфекции защитит. Зато зеленка поможет покрасить новые пузырьки сыпи, чтобы следить за течением болезни. За рубежом такой подход не используется во многом из эстетических соображений.
Скрытые опасности красителей-антисептиков
Собрат зеленки в багровых тонах, фукорцин оказался эффективнее генциан-виолета (другого анилинового красителя-антисептика, который редко используется из-за подозрений в канцерогенности) против грибка Candida albicans. Поскольку фукорцин, в который входит фенол, тоже считается потенциально канцерогенным, некоторые ученые предлагают сочетать фуксин с хлоргексидином, более безопасным антисепиком. Такая смесь, по имеющимся данным, может подходить для лечения оториноларингологических инфекций.
Такая смесь, по имеющимся данным, может подходить для лечения оториноларингологических инфекций.
Согласно уже упомянутому обзору красителей-антисептиков, фуксин активен против грамположительных бактерий и используется для лечение гнойничковых поражений кожи, дерматитов, экземы и даже ожогов. Фукорцин же вдобавок активен против грибков и работает как вяжущее вещество. С 1967 года официально признана опасность препарата для работающих на производстве, которым предписано проходить дополнительные обследования каждые шесть месяцев.
В исследовании на 61 пациенте фукорцин помог вылечить вызывающе зуд воспаление наружного уха, не затронув нейтральные бактерии, которые не приносили вреда. И все же в подавляющем большинстве клинических испытаний фукорцин сейчас применяется для окрашивания образцов клеток или тканей, а не как исследуемый антисептик. Причина как раз в потенциальной токсичности, которая, возможно, связана с механизмом окислительного стресса (общим для многих подобных красителей-антисептиков).
Немало вопросов у ученых возникает и по поводу опасности зеленки. Бриллиантовый зеленый — один из самых токсичных красителей-антисептиков при внутрибрюшинном введении. Эксперименты на эту тему проводились еще на морских свинках в 1918 году. Есть основания подозревать, что зеленка обладает канцерогенными свойствами, так как в определенной концентрации она разрушает ДНК клеток. Доказана вероятность перехода частиц красителя из зеленых бумажных полотенец на руки и еду: риск канцерогенного воздействия примерно равен тому, которому подвергают нас незаконно использующие зеленку рыбные хозяйства.
Точно известно, что к хорошему не приведут ее контакты со слизистыми оболочками, а из-за попадания зеленки в глаза может произойти помутнение роговицы. Также описаны случаи аллергических реакций на зеленку.
Йод: самый изученный, но исследования низкого качества
Антисептики с йодом — самые изученные среди тех, что мы рассматриваем в нашей статье. Им посвятили ряд Кохрейновских обзоров.
Правила сдачи анализов
Общие рекомендации при подготовке перед сдачей анализов1.1. Общий анализ мочи
- Накануне сдачи анализа не рекомендуется употреблять фрукты и овощи, изменяющие цвет мочи (свекла, морковь и др.), не принимать диуретики.
- Перед сбором мочи необходимо произвести тщательную гигиену половых органов.
- Женщинам во время менструации не рекомендуется сдавать анализ мочи.
Правила сдачи:
Специализированный пластиковый контейнер — оптимальное средство сбора и транспортировки мочи для лабораторных исследований. Контейнер продается в аптеках. Он представляет собой широкогорлый градуированный полупрозрачный стаканчик емкостью 125 мл с герметично завинчивающейся крышкой. Контейнер стерилен, не требует предварительной обработки и полностью готов к использованию.
Соберите утреннюю мочу в контейнер. Для правильного проведения исследования при первом утреннем мочеиспускании небольшое количество мочи (первые 1 — 2 сек.
1.2. Проба Нечипоренко
Для анализа мочи по методу Нечипоренко — собирают утреннюю порцию в середине мочеиспускания («средняя порция»). Достаточно 15-25 мл.
2. Анализ кала
- Нельзя проводить исследования кала раньше чем через 2 дня после клизмы, рентгенологического исследования желудка и кишечника, колоноскопии.
- Нельзя накануне принимать лекарственные вещества в том числе:- слабительные; — активированный уголь; — препараты железа, меди, висмута; — использовать ректальные свечи на жировой основе.
- Не допускать попадания в образец мочи или воды.
- Проводить исследование кала у женщин во время менструации.
Собирать кал для исследования следует утром. Если это затруднительно, можно подготовить пробу заранее, но не более чем за 8 часов перед сдачей кала в лабораторию. В этом случае хранить пробу следует в холодильнике (не замораживать). Тщательная гигиена наружных половых органов и области заднего прохода. Предварительно помочиться. Дефекацию производить в сухую, чистую емкость (судно или ночную вазу). Перенести пробу кала объемом 3-5 куб. см в заранее подготовленный чистый сухой контейнер для хранения и транспортировки.
В этом случае хранить пробу следует в холодильнике (не замораживать). Тщательная гигиена наружных половых органов и области заднего прохода. Предварительно помочиться. Дефекацию производить в сухую, чистую емкость (судно или ночную вазу). Перенести пробу кала объемом 3-5 куб. см в заранее подготовленный чистый сухой контейнер для хранения и транспортировки.
3. Сдача мазка на ПЦР, РИФ, посева на флору, микоплазму, трихомонаду, грибковую инфекцию
- Нельзя проводить такие исследования в период приема любых антибактериальных препаратов.
- Эти исследования не сдаются в период менструации и в течение 1-2 дней после её окончания.
- За 2-3 дня до визита в клинику следует прекратить использование любых влагалищных таблеток, шариков, свеч — и лечебных, и противозачаточных (Фарматекс, Пантекс-Овал, клион Д, Полижинакс и прочие).
- Накануне вечером и с утра в день взятия мазка не следует подмываться и спринцеваться.
- ВАЖНО! Нельзя брать мазки на ПЦР после проведения кольпоскопических проб.

4. Анализ крови
4.1. Сдача крови на гормоны
Правила касаются пациентов любого возраста и пола. Забор крови производится из вены. Подготовка необходима, т.к. на содержание гормонов влияют многие факторы, которые необходимо исключить, чтобы быть уверенным в точности метода.
- Секреция биоактивных веществ зависит от суточного ритма жизни. Установлено, подсчитывать количественный уровень только утром и натощак.
- Нельзя перед сдачей курить (выдержать хотя бы один час).
- Накануне следует прекратить физическую работу и тренировки.
- Постараться обеспечить себе спокойный сон, отсутствие стрессовых ситуаций.
- Алкоголь противопоказан за день до проведения анализа.
- На 7 дней необходимо прекратить прием гормональных средств. Это касается кортикостероидных противовоспалительных лекарственных препаратов, контрацептивов.
- Ограничение для женщин: сдавать кровь можно только с пятого по седьмой дни правильного менструального цикла (за первый берется день начала менструации).

- Не рекомендуется в течение суток вступать в интимные отношения.
4.2. Сдача крови на биохимию
- Последний прием пищи должен быть за 8 ч до посещения врача. Кроме того, в этот период нельзя пить любые напитки, в которых содержится сахар.
- За два дня до анализа необходимо полностью отказаться от употребления любых алкогольных напитков и придерживаться правильно питания, ограничив употребление жирной пищи.
- За день до сдачи крови следует избегать тяжелых физических нагрузок и сильных эмоциональных переживаний.
- В день сдачи анализа категорически запрещается принимать любые лекарственные препараты, а также проходить какие-либо лечебные процедуры или подвергаться другим видам диагностики.
обработка шва, питание, что можно и что нельзя
Стерилизация кошек – хирургическая процедура, предполагающая удаление репродуктивных органов, что приводит к утере детородной функции и прекращению внешних проявлений полового влечения. К такой радикальной процедуре нередко прибегают владельцы домашних кошек, не желающие возиться с ее приплодом.
К такой радикальной процедуре нередко прибегают владельцы домашних кошек, не желающие возиться с ее приплодом.
Стерилизация проводится опытными врачами в ветеринарной клинике. После такой процедуры за животным нужно организовать правильный уход, что позволит исключить возможные послеоперационные осложнения.
В статье мы расскажем об особенностях ухода за кошкой после стерилизации, как обрабатывать швы, когда снимать попону, как правильно кормить, когда можно пить воду, через сколько дней животное можно мыть, почему кошке нельзя прыгать и что еще недопустимо делать после операции.
Обработка и защита шва после стерилизации кошки
После стерилизации на теле кошки остается послеоперационный шов. Он может быть на животе или на боку, если операция проводилась методом лапароскопии, предполагающей проколы. На протяжении всего реабилитационного срока важно, чтобы шов оставался сухим и чистым.
Для защиты послеоперационной раны от инфицирования и предотвращения доступа животному к незажившему шву после хирургической процедуры на кошку надевают бандаж или специальную попону – тканевую повязку с несколькими завязками для фиксации на спине.
Наружные швы накладываются хирургической нитью, которую нужно будет удалять примерно через 7-10 дней. До момента снятия нитей владельцу нужно проводить обработку раны с применением антисептика, не содержащего в составе спирт (может вызывать ожог кожи). Такая обработка снизит риски загрязнения шва и проникновения инфекции в рану.
Уход за послеоперационным швом:1. Область шва можно обрабатывать раствором Хлоргексидина, используя для нанесения на рану обычную пипетку.2. Для ускорения процесса заживления область вокруг шва можно смазывать мазью Левомеколь.
3. Для исключения инфицирования раны рекомендуется один раз в день обрабатывать область шва специальным спреем – Ветерицином, Алюминиумом или другими составами аналогичного действия.
Обрабатывать шов после стерилизации лучше вместе с помощником: один человек будет удерживать кошку, второй выполнять процедуру по обработке, аккуратно подкатив попону.
На 7-10 день швы снимаются в ветеринарной клинике. Если до этого момента владелец заметит в области раны признаки нагноения, воспаления или кровянистые выделения, животное нужно незамедлительно показать врачу! Это может свидетельствовать о развитии послеоперационных осложнений, которые могут быть связаны с инфицированием раны.
Если до этого момента владелец заметит в области раны признаки нагноения, воспаления или кровянистые выделения, животное нужно незамедлительно показать врачу! Это может свидетельствовать о развитии послеоперационных осложнений, которые могут быть связаны с инфицированием раны.
Срок ношения попоны или бандажа определяется индивидуально, что зависит от скорости процесса заживления раны и поведения кошки. В среднем этот аксессуар носится 5-7 дней и снимается при отсутствии признаков воспаления раны.
Если стерилизация проводилась лапароскопическим методом, срок ношения бандажа может составлять всего 2-3 суток. В любом случае определить возможность снятия тканевой повязки с прооперированного животного может только опытный ветеринар после диагностического осмотра кошки, оценки состояния раны и ее самочувствия.
Режим питания кошки после стерилизацииПосле стерилизации кошки особое внимание нужно уделить ее рациону и внести существенные корректировки в повседневное меню. Так как после этой процедуры в организме животного замедляется процесс метаболизма и происходят другие важные изменения в работе внутренних органов, правильное питание станет неотъемлемой составляющей правильного ухода за домашней любимицей.
Правила кормления кошки после стерилизации:1. В первые дни после операции кошке нельзя давать твердую пищу. Стул обязательно должен быть жидким, чтобы во время посещения туалета не произошло расхождение послеоперационных швов.
2. Первые 2-4 дня рацион питомца сокращается и составляет всего третью часть от обычной дозы.
3. На 4-5 день после операции можно постепенно увеличивать порции на 100-150 г в сутки.
4. Так как кошки после стерилизации склонны к ожирению, обычную суточную норму еды нужно снизить на 120-130 г.
Чем и когда кормитьВ первый день после стерилизации кошку не следует кормить, пока она не отойдет от наркоза. Если к вечеру первого дня после пробуждения животное продемонстрирует сильный голод, можно дать ей немного нежирного бульона со шприца.
Пища для кошки после стерилизации должна быть легкоусвояемой и качественной. Из рациона исключаются жирные сорта мяса, сырая и речная рыба, жирная молочная продукция, копчености, соленья, бобовые, сырые яйца, а также перловка, овсянка и манная крупа.
Для предотвращения мочекаменной болезни и ожирения специалисты рекомендуют кормить кошку 2-3 раза в день небольшими порциями.
Суточный рацион для взрослой кошки:· 100-120 г мяса;· 30-60 г нежирных молочных продуктов;
· 30-50 г овощей;
· 10-20 г злаков.
При появлении симптомов ожирения после стерилизации кошку переводят на дробное питание.
Если владелец кормит домашнюю кошку специальными кормами, рекомендуется выбирать качественные составы класса премиум или супер-премиум. В дешевых кормах содержится много солей и тяжелых минералов, способствующих развитию заболеваний печени и почек. В ассортименте промышленных кормов есть специальные составы для стерилизованных кошек. Их можно использовать для повседневного кормления питомца, но не стоит давать такую пищу кошке в первые дни после стерилизации.
Когда можно давать водуНельзя кормить и поить животное сразу после операции. Нужно дождаться, когда кошка отойдет от наркоза. Воды можно дать в небольшом количестве, отпаивая через шприц без иглы.
Нюансы послеоперационного уходаВладельцу нужно обеспечить правильный уход за кошкой после стерилизации. И этот уход предусматривает не только здоровое питание и обработку послеоперационных швов, но и другие важные процедуры, способствующие быстрому восстановлению кошки.
Можно ли кошке ходить и прыгать после стерилизацииПервый день после операции самый тяжелый. Владельцу нужно постоянно быть рядом с ней. Из-за действия наркоза координация движений и сознание кошки нарушено, поэтому важно следить за ее походкой и не дать кошке упасть, особенно с высоты. Рекомендуется подготовить спальное место для кошки на полу, подстелив чистое полотенце или одеяло. Ни в коем случае нельзя размещать кошку в местах, где есть сквозняки, а также допускать резких движений животного.
Первые пять дней после операции кошкам нельзя прыгать и играть в активные игры. Прыжки на высокие поверхности рекомендуется исключить на 10-14 дней после стерилизации. Хозяину нужно регулярно контролировать поведение питомицы до ее полного восстановления.
Уже на 6-7 день кошку можно выгулять на улице, но только под присмотром. Прогулка на свежем воздухе пойдет на пользу организму.
Через сколько дней можно купатьПосле хирургической процедуры кошку нельзя купать, пока не произойдет полное заживление раны. Первую банную процедуру не стоит проводить ранее, чем через 14 дней после стерилизации. Для мытья простерилизованной кошки рекомендуется использовать специальные сухие шампуни.
Если после стерилизации на теле кошки осталась засохшая кровь или сукровица, владелец может аккуратно удалить загрязнения с помощью Хлоргексидина или перекиси водорода. Для чистки шерсти можно использовать картофельный крахмал, аккуратно втираемый в шерстяной покров животного.
Что ещё можно и что нельзя делать после операцииМногие владельцы не знают, как правильно ухаживать за кошкой после стерилизации, и нередко совершают серьезные ошибки, которые могут нанести определенный вред здоровью животного. Рассмотрим, что можно и что нельзя делать после стерилизации.
Можно:1. Хозяин может аккуратно брать кошку на руки, подхватывая за передние и задние лапы одновременно, не придавливая и не оказывая давления на прооперированную область.2. Выгуливать кошку на улице под присмотром.
3. Давать кошке медицинские средства с обезболивающим эффектом, но только по рекомендации врача.
Нельзя:1. Беря на руки, поднимать кошку только за передние лапы.
2. Обрабатывать швы спиртосодержащими растворами.
3. Перекармливать животное.
4. Разрешать кошке спать возле отопительных приборов или на батарее.
5. Активно играть с кошкой.
6. Снимать попону, если рана еще незажившая и не сняты швы.
7. Перекармливать кошку.
8. Давать ей жирную и трудноусвояемую пищу, вызывающую проблемы с пищеварением.
После стерилизации опытный врач-ветеринар детально разъяснит хозяину, как правильно ухаживать за кошкой, чтобы исключить любые риски послеоперационных осложнений. При соблюдении этих правил животное быстро восстановится после хирургической процедуры и уже в скором времени вернется к привычной жизни!
Хирургическая стоматология: удаление зубов, восстановление.
Хирургическая стоматология выделена в отдельный самостоятельный раздел. Данное направление изучает и практикует операции по сохранению зубов, подсадку костной ткани, подготовку и имплантацию зубов, а также разнообразные эстетические операции в пародонтологии.
Знакомство с хирургической стоматологией стоит начинать с разбора структуры зубов и понимания причин их удаления:
Анатомия зубов: зуб состоит из коронки (располагается над десной) и корня (находится в толще челюсти). Прочность крепления в толще кости обеспечивается за счет связок, удерживающих зуб в альвеоле (лунке, гнезде в челюстной кости).
Причин в стоматологии удаления зубов может быть масса, наиболее часто встречающимися считаются:
- сильное и невозможное восстановить другими методами разрушение кариесом,
- запущенные случаи поражение периодонтальной болезнью (сильное расшатывание зубов),
- не подлежащие восстановлению сломанные зубы,
- неправильное расположение зубов в зубном ряду.
Запомните! Перед принятием решения об удалении, врач должен тщательно осмотреть полость рта, сделать рентгеновские снимки, оценить состояние зуба, его корней и расположенной вокруг корня кости. Также грамотный специалист обязан задать специальные вопросы, необходимые для получения от пациента нужных ему медицинских сведений (например, уточнить, страдает ли клиент каким-то другим заболеванием, поинтересоваться, какие лекарства пациент применяет и т.п.). Чем больше стоматолог будет знать не только о зубе, но и о здоровье пациента, тем лучше он сможет подобрать методы и способы предстоящего лечения. И хорош только тот врач, что всеми силами будет стремиться спасти Ваш зуб, а к хирургической стоматологии готов прибегнуть только в самую последнюю очередь и процесс удаления зуба кажется достаточно простым, но специалист во избежание последствий должен со всей ответственностью подходить к каждому этапу, соблюдая последовательность, дабы обеспечить успех операции:
- обезболивание и зуба, и окружающих его кости и десны. В сети стоматологических клиник «Аркадия» для того, чтобы во время обезболивания пациент не испытывал дискомфорт, связанный со вхождением иглы и распространением обезболивающего раствора на место ее введения, на место укола наносится гель анестетика (обезболивающего) высокой концентрации, после чего пациент уже не чувствует проникновения иглы в слизистую, т.е. обезболивается сам процесс обезболивания.
- в стоматологии при удалении зуба врач должен сперва расширить лунку, так как кость, в которой удерживается зуб, сжимается. Для этого с помощью инструментов стоматолог раскачивает зуб с некоторым давлением вперед-назад (движения помогают отделить зуб от связок, удерживающих его в альвеоле). После расширения гнезда специалист в силах извлечь зуб. НО! Иногда зуб так плотно сидит в лунке, или его корни имеют сложную форму, что даже профессионал своего дела не сможет в нужной степени расшатать лунку, чтобы извлечь из нее зуб. В таких сложных случаях врач рассекает зуб на фрагменты и извлекает каждый по отдельности.
- после удаления зуба из лунки в случае кровотечения стоматолог обычно его останавливает путем наложения на пустую зубную лунку ватный тампон, располагая вату таким образом, чтобы пациент мог плотно прижать ее прикусыванием.
- и, наконец, последним, но не менее важным этапом является необходимость внимательно выслушать, запомнить и соблюдать рекомендации для сведения к минимуму возможные послеоперационные проблемы.
На процесс заживления влияет степень трудности удаления зуба: чем проще проходила процедура, тем более быстрым и легким будет заживление. Он обычно ведется самостоятельно, без прямого контакта со стоматологией, хирургия свое дело сделала, теперь все зависит от того насколько Вы настроены на скорейшее выздоровление. После удаления зуба, в челюсти остается отверстие, которое с течением времени заполняется костью: из кровяного сгустка, заполнившего лунку после удаления, в дальнейшем образуется фиброзная ткань, формирующая в свою очередь в течение нескольких месяцев костную.
Послеоперационный период должен сопровождаться соблюдением мер предосторожности относительно гигиены и ухода за областью удаления. При соблюдении рекомендаций существенно уменьшается риск получения осложнений:
- стоматология при удалении зуба настоятельно рекомендует в течение суток воздерживаться от занятий, требующих значительных усилий и напряжения,
- не следует жевать пищу зубами, которые находятся в области удаления. Если операция была трудной, последующие 24 часа следует принимать исключительно жидкие и мягкие продукты, воздержаться от горячей пищи, т.к. она может растворить формирующийся в лунке сгусток крови,
- в течение 2 суток после удаления зуба нужно отказаться от курения и алкоголя. При курении во рту образуется вакуум, который может привести к смещению кровяного сгустка, образованию сухой лунки и нарушению процесса заживления,
- также хирургическая стоматология обязывает в течение суток воздерживаться от чистки зубов, находящихся в непосредственной близости от места удаления; на следующий день чистить зубы можно мягкими щетками,
- через 24 часа следует осторожно прополоскать лунку теплым соленым раствором (в чашке воды растворить половину чайной ложки соли) после еды и перед сном. При этом нельзя пользоваться в последующие сутки растворами для очистки рта, т.к. они могут вызвать раздражение области удаления.
Помните, чем тщательнее следить за гигиеной места удаления, тем быстрее оно заживет. Также в случае, если Вас что-то настораживает и беспокоит, Вы чувствуете дискомфорт после процесса удаления, обратитесь повторно в свою стоматологию, хирургия и ее вмешательство могут оставлять последствия. Лучше перестраховаться, чем столкнуться с дальнейшими проблемами.
Хирургическая стоматология: удаление зубов мудрости
В стоматологии удаление зубов мудрости — наиболее распространенная операция, не связанная с разрушением тканей последних. Зубы мудрости появляются в среднем от 16 до 25 лет, но могут и вообще не прорезаться, всю жизнь, находясь в зачаточном состоянии.
— определения хирургической стоматологии: зубов мудрости в полости рта четыре, на каждой челюсти по одному справа и слева.
- прорезавшимся называется зуб, который хотя бы частично выступил над уровнем десны
- не прорезавшиеся полностью зубы и не занявшие свое место в зубном ряду получили название погруженные. Самой распространенной причиной такого явления оказывается недостаток места или неправильный наклон.
По направлению погружения зубы мудрости подразделяются на 4 типа:
- медиальный наклонен вперед, по направлению к передним зубам,
- дистальный — наклонен назад,
- горизонтальный,
- вертикальный.
«Костное погружение» возникает в случае, если зуб остался в толще челюсти, так и не появившись на поверхности. Если же он прошел через кость, но не полностью прорезался через десну, то это уже «тканевое погружение».
Осложнения в стоматологии при удалении зубов, имеющие место из-за погруженных зубов мудрости
- перикоронарит – самое популярное, это воспаление десны вокруг частично прорезавшегося зуба. Зуб прорезывается постепенно. Сначала появляется один из его бугров, образуя при этом щель в десне, а остальная часть зуба остается прикрытой ею, образуя капюшон. Кон и является потенциальным местом развития инфекции. Из-за трудности очистки, в данном месте скапливаются остатки пищи, инородные тела и появляются идеальные условия для размножения бактерий, которые и вызывают воспаление мягких тканей вокруг зуба мудрости.
- кариес возникает на тех поверхностях зубов, где скапливается зубной налет. Зубы мудрости являются самыми дальними и зачастую доступ зубной щетки к ним затруднен. Постоянное «недовычищение» налета приводит к его скоплению и образованию кариеса. Кроме того, если зуб прорезался частично, то он находится под нависающим краем десны, что также способствует накоплению большого количества налета и препятствует чистке зубов. Часто положение зуба мудрости таково, что тяжело вычистить налет между ним и соседним зубом. В этом случае кариес может поразить контактную поверхность не только зуба мудрости, но и рядом стоящего.
- дистопия — это неправильное положение зуба в зубном ряду, проявляющееся смещением его в сторону щеки, языка или поворотом вокруг своей оси.
- повреждение корней соседних зубов. Зуб мудрости зачастую принимает неправильное положение в челюсти, вплоть до его горизонтального расположения в кости. При этом он может как бы «опираться» на корень соседнего зуба, а при прорезывании оказывать существенное давление на него. Вызываемая боль служит звоночком для посещения стоматологии — хирургия способна предотвратить рассасывание корня соседнего зуба.
Процесс удаления зуба мудрости:
- обезболивание,
- обеспечение доступа (в случае погруженного зуба мудрости врач разрезает десну и удаляет область костной ткани, находящуюся над этим зубом),
- разделение зуба мудрости на части в случае сложности удаления с использованием стоматологических боров,
- накладывание швов на область удаленного зуба. Некоторые разновидности ниток, которыми делаются швы, впоследствии растворяются сами собой, а не растворяющиеся швы снимает врач. Процесс их снятия очень простой и безболезненный.
Хирургическая стоматология не всегда полезна, так как в любом случае Вы лишаетесь зуба, но очень часто вопрос не в полезности, а в необходимости. Если у Вас возникают болевые ощущения, Вы подозреваете, что есть предпосылки к удалению зуба, обратитесь в сеть стоматологических клиник «Аркадия»! Нашим специалистам не все равно, им действительно важно видеть улыбку на Вашем лице: не только избавить от боли, но и по возможности сохранить зубы в целости!
Как лечить тонзиллит | Энциклопедия горла ГЕКСОРАЛ®
28.10.2021 г.
69 507
17 минут
Содержание:
Многим знаком диагноз тонзиллит. Это неприятное заболевание может застать врасплох и помешать Вам вести нормальный образ жизни. Тонзиллит на сегодняшний день является актуальной проблемой, так как может возникнуть в любом возрасте и при различных заболеваниях, таких как герпес, дифтерия, стрептококковые инфекции, скарлатина и другие. Нередко тонзиллит (или попросту ангина) выступает как самостоятельное заболевание. Чтобы разобраться в диагнозе и начать правильное лечение, необходимо проконсультироваться с врачом. Помните, что самолечение может привести к осложнениям. Что же такое тонзиллит? И как справиться с этим недугом? Ответы на эти вопросы рассмотрим ниже.
Наверх к содержанию
Формы тонзиллитов
Тонзиллит (или ангина) – воспаление небных миндалин, часто сопровождает простудные заболевания.
Виды ангин
Ангины бывают острые:
- Банальные (вульгарные или типичные) ангины: бывают катаральные, фолликулярные, лакунарные, смешанные.
- Атипичные ангины: герпетическая, ангина Симановскоего-Плаута- Венсана, флегмонозная, грибковая и смешанная формы. Обычно протекают тяжело, так как проявляются на фоне снижения иммунитета.
- Ангины, ассоциированные с инфекционными заболеваниями (при скарлатине, дифтерии, ангина при ВИЧ-инфекции и другие).
- Ангины при заболеваниях крови: моноцитарная, агранулоцитарная, ангины при лейкозах.
Так же тонзиллиты бывают и хроническими (компенсированные и декомпенсированные)1.
Интересный факт!
В глотке находится наша защита от инфекций – анатомическая структура, состоящая из лимфоидной ткани. Лимфоидные элементы в глотке расположены вокруг зева в виде кольца, поэтому он получил название «лимфаденоидного глоточного кольца» Вальдейера-Пирогова. Образуют его две нёбные миндалины (те, которые иногда называют «гланды»), одна глоточная или носоглоточная (располагается на задней стенке глотки), одна язычная (скопление лимфоидных фолликулов у корня языка) и две трубные (находятся в толще слизистой оболочки носоглотки около отверстий евстахиевых труб). Трубные миндалины наиболее выражены у детей до 5-7 лет, а позже претерпевают обратное развитие. У взрослых из-за малого размера они почти незаметны.
Глоточное кольцо является дополнительным барьером для бактерий между внешней и внутренней средой организма. Так же в этих структурах вырабатываются антитела и лимфоциты – клетки иммунного ответа.
Острый тонзиллит
Это острое воспалительное заболевание небных миндалин. Слизистая оболочка их становятся отечна, гиперемирована, могут появляться гнойные налеты в криптах миндалин. Но в зависимости от факторов, вызвавших болезнь и состояния пациента, процесс не ограничивается поражением одних лишь миндалин. Сильная инфекция может захватить весь организм. Наиболее опасны такие осложнения как ревматические пороки сердца, поражение суставов, почек (гломерулонефрит). Поэтому самолечение может быть опасно. Для правильной диагностики и эффективного лечения необходимо обратиться к специалисту.
Гнойный тонзиллит – одна из форм ангины, может являться осложнением острого или хронического тонзиллита. Характеризуется наличием гнойного отделяемого в криптах небных миндалин. Чаще сопровождает бактериальную инфекцию. Неправильное лечение может привести к хронизации процесса.
Хронический тонзиллит – стойкое хроническое воспаление нёбных миндалин, характеризующееся рецидивирующими обострениями в виде ангин, вялотекущим течением, снижением резистентности организма против инфекции. Незначительное переохлаждение или сквозняк вызывают обострение тонзиллита. В патогенезе хронического воспалительного процесса в миндалинах играют роль многие факторы. Наиболее часто заболевание возникает после повторных ангин. Хронический тонзиллит бывает двух видов: компенсированный и декомпенсированный. Это важно для дальнейшей тактики лечения.
При компенсированном хроническом тонзиллите при осмотре выявляются некоторая рыхлость миндалин, гиперемия, отек, гнойные пробки или налеты в криптах миндалин, однако процесс этот ограничен миндалиной, не распространяется за ее пределы. Это шаткое равновесие между местным иммунитетом и устойчивостью организма с одной стороны, и наличием патогенных организмов в воспаленных миндалинах с другой, при неблагоприятном течении болезни может сместиться в сторону декомпенсации. При декомпенсированном хроническом поражении лимфоидного аппарата глотки местные признаки хронического тонзиллита, как правило, отчетливо выражены. При этой форме часто возникают обострения в виде ангин, перитонзиллитов, паратонзиллярных абсцессов, регионарных лимфаденитов, а в клинически запущенных случаях – нарушение в работе других органов и систем (патология почек, формирование потоков сердца, суставной синдром, поражение нервной системы).
Наверх к содержанию
Симптомы тонзиллита
Клинические проявления достаточно разнообразны и зависят от вида тонзиллита. Заболевание дебютирует остро, на фоне переохлаждения или перенесенного стресса. Сначала появляется боль в горле. Она может усиливаться при глотании, после курения, употребления твердой сухой пищи. Присоединяется кашель, чувство инородного тела в горле, «саднение», першение в глотке. Температура тела повышается, пациент чувствует слабость, разбитость, недомогание, быстро утомляется, отмечаются боли в суставах, мышцах. При осмотре врач выявляет увеличенные и болезненные подчелюстные и шейные лимфатические узлы, фарингоскопическая картина варьирует от гиперемии миндалин до рыхлости, гнойных изменений (лакуны и фолликулы), увеличения миндалин. Слизистая оболочка становится отечной. При наличии гнойных налетов можетпоявиться характерный неприятный запах изо рта.
Лечение тонзиллита зависит от его вида и причины. Давайте разберем его подробно:
Этиотропное лечение (воздействие на причину болезни) зависит от возбудителя заболевания. При бактериальной природе ангины и при наличии показаний, применяются антибиотики, которые назначает врач. Самостоятельное лечение тонзиллита антибиотиками не рекомендуется, так как недостаточная доза или неправильный выбор препарата могут привести к развитию у микроорганизма резистентности (стойкости), а также к осложнению ангины (например, паратонзиллярный, заглоточный абсцесс, дифтерийный круп у детей, приобретенные пороки сердца). При вирусной инфекции назначается симптоматическая терапия, так как общее состояние пациента остается удовлетворительным. Так же эффективны методы физиолечения: ультрафиолетовое облучение повышает барьерную функцию, резистентность миндалин, улучшает, стимулирует местный и общий иммунитет, оказывает антимикробный эффект. Лечение тонзиллита лазером — на подчелюстную область производится ежедневно, курсом. Лечебный эффект достигается по средствам расширения мелких кровеносных сосудов и усилением кровообращения в очаге воспаления1.
Симптоматическое лечение
Хорошо зарекомендовали себя при лечении тонзиллита противовоспалительные препараты (парацетамол, ибупрофен, аспирин). Они уменьшают отек, воспаление, а как следствие и боль. Так же применяются антигистаминные лекарства (зиртек, тавегил), анальгетики. На время лечение исключается курение, прием алкоголя, острая, горячая еда. Назначается щадящая диета, постельный режим на 5-7 дней.
Если общее состояние пациента не страдает, можно ограничиться применением местных средств терапии тонзиллита.
Местное лечение заключается в назначении лекарственных средств, обладающих антисептическим, противовоспалительным, болеутоляющим эффектом2. Препараты для местной терапии должны не только избавлять от боли в горле, но и обладать широким спектром антибактериальной активности, низкой аллергогенностью, быть не токсичными.
Всеми этими свойствами обладает Гексорал ®. Препарат активен в отношении большого спектра грамположительных бактерий, а также патогенных грибов рода Candida, лекарство Гексорал ® может оказывать свое действие в лечении инфекций, вызванных Pseudomonas aeruginosa и Proteus. В концентрации 100 мг/мл препарат подавляет рост большинства штаммов бактерий. Гексэтидин, являясь действующим веществом препарата Гексорал ®, так же оказывает анестезирующее действие на слизистую оболочку3. Многообразие лекарственных форм препарата Гексорал ® делают его применение доступным для всей семьи. Спрей Гексорал ® — это удобная, действенная и проверенная форма при лечении тонзиллита у взрослых и детей с 3-х лет. В линейке Гексорал® есть также раствор для полоскания (с 3-х лет), таблетки Гексорал® табс (с 4-х лет), Гексорал® табс Классик (с 6-ти лет), Гексорал® табс Экстра (с 12-ти лет). В форме раствора для полоскания, таблеток для рассасывания и спреев лекарство удобно использовать, что делает приверженность пациентов к лечению высокой.
Во всех случаях тонзиллитов необходимо обратиться к врачу, так, как только специалист может назначить адекватное лечение и не допустить осложнений.
Оперативное вмешательство
Тонзиллэктомия — удаление ткани миндалины с подлежащей капсулой. Применяется в случаях безуспешной консервативной терапии, при наличии очага хронической инфекции в миндалинах. Тонзиллэктомию проводит ЛОР-врач. Перед операцией следует проконсультироваться с терапевтом, сделать анализы крови и мочи, выполнить ЭКГ, рентгенографию грудной клетки. При сопутствующих заболеваниях пройти дополнительное обследование у профильных специалистов.
Тонзиллэктомия обычно производится под местной анестезией, в положении пациента сидя. Проводится местное обезболивание, а затем небные миндалины вылущиваются вместе с капсулой. Операция длится недолго, около 10 минут, осложнения достаточно редки. Показанием для проведения оперативного лечения является хроническое стойкое воспаление небных миндалин в стадии декомпенсации, частые обострения хронического тонзиллита, гнойные осложнения в виде абсцессов и флегмон.
Противопоказанием для тонзиллоэктомии являются: болезни крови (геморрагические диатезы), нервно-психические заболевания в стадии декомпенсации, которые могут препятствовать течению операции и соблюдению послеоперационного режима, открытая форма туберкулеза органов дыхания, сердечная, почечная недостаточность, сахарный диабет тяжелой степени. В каждом конкретном случае вопрос проведения операции решается индивидуально1.
Криотерапия – это щадящий метод полухирургического лечения. Криотонзиллотомия – воздействие на миндалины специальным аппликатором (криозондом), в замкнутой системе которого циркулирует жидкий азот при температуре -196 °С4. Удаляются участки хронического воспаления, где миндалина уже не выполняет своих функций. Так как криотерапия безболезненная и бескровная, она является методом выбора у ослабленных больных, пациентов с заболеваниями крови и у тех, кому противопоказано хирургическое лечение (аллергия на новокаин, наличие сахарного диабета тяжелой степени, неконтролируемая гипертензия, выраженная сердечная, почечная недостаточность, гемофилия) а также у детей. После криодеструкции происходит более быстрое восстановление организма и возвращение пациента к привычной жизни. Однако, наряду с преимуществами, криохирургический метод имеет ряд недостатков: предполагается несколько этапов в течение 1,5 месяцев, но в отдельных случаях не удается достичь полного удаления тканей миндалин.
Противопоказания к криотерапии: декомпенсация сахарного диабета, некоторые онкологические заболевания, острый инфаркт миокарда, сердечная недостаточность высокой степени, выраженная гипертензия.
Наверх к содержанию
Лечение в домашних условиях
Для выявления диагноза и начала лечения обратитесь к своему лечащему врачу. Если у вас есть диагноз острый тонзиллит, необходимо соблюдать строгий постельный режим в первые дни заболевания, затем ограничить физическую и психоэмоциональную нагрузку, что поможет избавиться, в том числе от осложнений. Больному выделяют персональную тарелку, ложку, кружку и, по возможности, изолируют. Назначают не раздражающую, мягкую пищу, преимущественно растительную, молочную, витамин С, обильное теплое питье. Так же проводится симптоматическая терапия: прием жаропонижающих, противовоспалительных, обезболивающих средств.
Полоскание
Отдельное внимание следует уделить местной терапии. Полезно при тонзиллите полоскание горла растворами антисептиков (Гексорал ® раствор для полоскания). Препарат Гексорал ® обладает широкой антибактериальной активностью, в том числе против грамположительных микробов, так же активен в отношении патогенного рода грибов Candida, оказывает действие при лечении инфекций, вызванных синегнойной палочкой и протеем. Противомикробное действие препарата связано с подавлением обмена веществ у бактерий, их окислительных реакций, без которых последние не могут существовать (антагонист тиамина). В концентрации 100 мг/мл препарат подавляет рост большинства штаммов бактерий. Развитие устойчивости к Гексоралу ® не наблюдается. Действующее вещество гексэтидин обладает легким обезболивающим эффектом на слизистую оболочку глотки и миндалин, способно длительно на ней задерживаться и практически не всасывается. Поэтому не оказывает системного действия. При применении препарата Гексорал ® может наблюдаться регресс воспалительных изменений в глотке5. Рекомендуется применять по 15 мл неразведенного раствора 2 раза в день после приема пищи, если врачом не предписано иное. Перед применением проконсультируйтесь со специалистом.
Полоскание — эффективный метод и важный компонент борьбы с тонзиллитом, который можно с успехом применять при лечении в домашних условиях. Хорошо помогает полоскание раствором соли, орошение ротоглотки спреями с морской водой, отваром ромашки, шалфея, хлоргексидином и другими антисептиками. Полоскание растворами температуры тела (36-37 градусов) уменьшает воспаление, механически очищает слизистую ротоглотки от вирусов, бактерий, гноя, способствует снятию отека, а как следствие и уменьшению болей в горле. Полоскание полностью безопасно для детей, беременных женщин и кормящих мам.
Промывание антисептиками лакун миндалин применяется при многих видах как острого, так и хронического тонзиллита. Наиболее распространен способ промывания лакун миндалин по Белоголовову Н.В. и Ермолаеву В.Г1. Эта эффективная процедура выполняется врачом оториноларингологом. Под контролем фарингоскопии, врач последовательно через каждую лакуну в крипту миндалины вводит тонкую канюлю, и шприцем, заполненным антисептиком, под давлением вымывает из лакуны все лишнее. Промывают, как правило, 2-3 крипты верхней части миндалины. Все крипты миндалин обычно связаны друг с другом, поэтому происходит промывание и дренирование всей миндалины. После этого обработанную слизистую оболочку смазывают раствором Люголя, йодиноля, 5% колларголом. Положительный эффект от процедуры достигается механическим промыванием лакун от гноя и восстановлением их дренирующей функции. Лечение проводится курсом из 10-15 промываний, которые назначаются через день.
Спреи
В некоторых случаях полоскания не удобны, например, вне дома трудно применимы. Иначе дела обстоят со спреями для лечения ангины. Этот удобный способ нашел широкое применение среди пациентов. Благодаря спреям наблюдается более высокая приверженность к лечению. Многообразие спреев различается составами и свойствами. Существуют антисептические, обезболивающие, противомикробные, противогрибковые комбинации. Гексорал ® спрей обладает не только антисептическим и анальгезирующим, но и обволакивающим и освежающим свойствами. Действующее вещество спрея Гексорал ® – Гексэтидин активен в отношении широкого спектра микроорганизмов и грибов, в частности рода Candida3.
Большинство из нас неоднократно использовали спрей, но важно помнить о некоторых нюансах его применения. Для лечения важно не есть и не пить, по крайней мере, час после орошения спреем глотки. При орошении слизистой держать флакон вертикально, дозатор направить поочередно на левую и правую миндалины. В момент распыления следует задержать дыхание. Гексорал ® спрей нужно использовать утром и вечером после еды, если лечащим врачом не предписано иное. Таблетки для рассасывания Гексорал ® табс такие же действенные и обладают приятным вкусом. Разрешено применение у детей с 4х лет6. Следует рассасывать таблетку до полного растворения, последовательно перемещая ее во рту. После применения не есть и не пить 1 час.
Следуя рекомендациям лечащего врача, вы избавитесь от болей в горле и предотвратите осложнения тонзиллита. Будьте здоровы!
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Источники:
- Оториноларингология: учебник для вузов/ В.Т. Пальчун, М.М. Магомедов, Л.А. Лучихин. – 2-е изд., испр. и доп. – 2008, c. 261-277.
- Т.С. Полякова, А.В. Гуров, А.М. Поливода — Современный взгляд на проблему тонзиллофарингитов. // «РМЖ» — №2 от 27.01.2007 – стр. 146.
- Регистр Лекарственных Средств России. Инструкция по применению препаратов Гексорал ® раствор для полоскания и Гексорал ® спрей для местного применения.
- В.А. Силантьев, С.В. Мовергоз — Возможности современной криомедицины. Научный журнал Успехи современного естествознания. – 2009. – № 9 – стр. 199-201.
- К.м.н. М.Д. Великорецкая, к.м.н. Л.С. Старостина — Клинические исследования. Выбор топических средств для лечения заболеваний полости рта и глотки у детей с хронической патологией — стр.36-38.
- Регистр Лекарственных Средств России. Инструкция по применению препаратов Гексорал ® табс и Гексорал ® табс Экстра.
Предоперационный медицинский осмотр — Alpharetta & Cumming Internal Medicine
Предоперационное медицинское обследование обычно проводится по запросу хирурга, чтобы убедиться, что пациент достаточно здоров, чтобы безопасно пройти анестезию и операцию. Эта оценка обычно включает физикальное обследование, оценку сердечной деятельности, оценку функции легких и соответствующие лабораторные тесты.
Все предоперационные медицинские осмотры начинаются со сбора базовой информации, связанной со здоровьем, такой как история болезни, ранее существовавшие состояния и текущие лекарства.Пациентам могут быть заданы различные медицинские вопросы, чтобы лучше понять их текущее физическое состояние / состояние здоровья, чтобы можно было принять правильные решения относительно операции. Тестирование может включать:
Базовые тесты
Анализы крови: Ваш врач может назначить полный анализ крови для проверки ваших лейкоцитов и эритроцитов на наличие таких состояний, как анемия, которые могут повысить риск во время операции. Также будет проверено состояние вашей иммунной системы, чтобы определить, повлияет ли это на время восстановления.
Рентген: Если вы относитесь к группе риска (например, если у вас есть семейная история сердечных заболеваний, перенесенный ранее сердечный приступ или высокий уровень холестерина), ваш врач может также назначить ЭКГ и возможно рентген грудной клетки. Людям старше 55 лет часто необходимо обратиться к кардиологу для более тщательного обследования перед операцией.
- Исследование функции дыхания / легких при нарушениях дыхания или ожирении, которые могут помешать интубации.
- Желудочно-кишечное обследование, если вы страдаете хроническим воспалением, запором или другими проблемами пищеварения.
- Перекрестный анализ крови, если вы не знаете свою группу крови. Это расскажет врачу, какая у вас группа крови в случае необходимости переливания.
- Тест на беременность, если есть вероятность, что вы беременны.
Стандартные предоперационные тесты
| Показатели жизнедеятельности | Голова и шея | Яичко и простата |
| Общий вид | Живот | Функция легких |
| Видение | Неврологический | Таз, мазок Папаниколау, обследование груди |
| Слух | Дерматологический | Рентген грудной клетки |
| Сердце (ЭКГ) | Конечности | Комплексное лабораторное тестирование |
Специализированные испытания
Ваш врач назначит дополнительные специализированные предоперационные тесты, когда и при необходимости.Хотя это может показаться неудобным и потенциально может привести к отложению операции, имейте в виду, что все это делается для обеспечения вашей безопасности во время процедуры. Например, вам может потребоваться анализ мочи, если у вас проблемы с почками или для проверки наличия инфекции. Если вы подвержены риску диабета, ваш врач также может попросить вас пройти тест на глюкозу. А если у вас какой-либо тип заболевания крови, например образование тромбов, вам также может потребоваться обратиться к гематологу, чтобы получить дополнительную информацию или рекомендации о том, как безопасно пройти операцию.Кроме того, людям с обструктивным апноэ во сне могут потребоваться дополнительные проверки и анализы, чтобы убедиться, что у них не будет проблем с дыханием под общим наркозом.
Для некоторых хирургических операций требуются собственные тесты. Например, если вам предстоит операция на желудке или толстой кишке, врач может попросить вас пройти колоноскопию перед операцией. Или вам может потребоваться компьютерная томография или МРТ. Это очень специфические тесты, которые напрямую связаны с типом хирургической операции, поэтому не всем они понадобятся.Независимо от типа тестов, которые вам понадобятся перед операцией, ваш врач определит их во время вашего предоперационного медицинского осмотра и убедится, что вы готовы к процедуре.
Alpharetta and Cumming Internal Medicine — это опытный персонал и врачи, которые могут помочь вам жить полноценной жизнью. Если вы живете к северу от Атланты в Розуэлле, Вудстоке, Джонс-Крик, Сувани или Кантоне, вы находитесь в нескольких минутах ходьбы от лучших центров первичной медико-санитарной помощи в Джорджии. Позвоните нам по телефону 770 / 475-2377, чтобы назначить встречу сегодня!
Пап-тест (мазок Папаниколау): цель, процедура, результаты, частота
Что такое мазок Папаниколау?
Мазок Папаниколау, также называемый тестом Папаниколау, — это обследование, которое врач использует для выявления рака шейки матки у женщин.Он также может выявить изменения в клетках шейки матки, которые позже могут перерасти в рак.
Почему делают мазок Папаниколау?
Мазок Папаниколау делается для выявления изменений в клетках шейки матки до того, как они перерастут в рак. Если у вас рак, его раннее обнаружение дает вам наилучшие шансы с ним бороться. Если вы этого не сделаете, раннее обнаружение клеточных изменений поможет предотвратить рак.
Женщины в возрасте от 21 до 65 лет должны регулярно сдавать мазок Папаниколау. Как часто вы будете это делать, зависит от вашего общего состояния здоровья и от того, были ли у вас в прошлом ненормальные результаты мазка Папаниколау.
Как часто следует делать мазок Папаниколау?
Вы должны проходить тест каждые 3 года в возрасте от 21 до 65 лет. Вы можете комбинировать мазок Папаниколау с тестом на вирус папилломы человека (ВПЧ), начиная с 30 лет. Если вы это сделаете, то сможете проходить тестирование каждый раз. 5 лет вместо этого. ВПЧ — наиболее распространенная инфекция, передающаяся половым путем (ИППП), и она связана с раком шейки матки.
Если у вас есть определенные проблемы со здоровьем, ваш врач может порекомендовать вам чаще делать Папаниколау. Некоторые из них включают:
- Рак шейки матки или мазок Папаниколау, который выявил предраковые клетки
- ВИЧ-инфекция
- Ослабленная иммунная система из-за трансплантации органов, химиотерапии или хронического употребления кортикостероидов
- Воздействие диэтилстильбестрола (DES) до рождения
Обратитесь к врачу, если у вас есть вопросы или опасения.Они вам обязательно сообщат.
Подготовка мазка Папаниколау
Вам не следует сдавать мазок Папаниколау во время менструации. Сильное кровотечение может повлиять на точность теста. Если ваш тест назначается на это время месяца, спросите своего врача, можете ли вы перенести его.
Для получения наиболее точного мазка Папаниколау врачи рекомендуют предпринять следующие шаги за 48 часов до теста.
- Не занимайтесь сексом и не пользуйтесь любрикантами.
- Не используйте спреи или порошки возле влагалища.
- Не вводите ничего во влагалище, включая тампоны, лекарства, кремы и свечи.
- Не промывайте влагалище водой, уксусом или другой жидкостью (спринцевание).
Процедура мазка Папаниколау
Тест проводится в кабинете вашего врача или в клинике. Это займет от 10 до 20 минут.
Вы лягте на стол, уперев ноги в стремена. Вы раздвинете ноги, и врач вставит вам во влагалище металлический или пластиковый инструмент (расширитель).Они откроют его так, чтобы стенки влагалища расширились. Это позволяет им видеть вашу шейку матки. Ваш врач возьмет образец клеток из шейки матки с помощью мазка. Они поместят их в жидкое вещество в небольшой банке и отправят в лабораторию для проверки.
Пап-тест не причиняет боли, но вы можете почувствовать легкое ущемление или небольшое давление.
Результаты мазка Папаниколау
Ваш врач получит их в течение нескольких дней. Они будут либо отрицательными (нормальными), либо положительными (ненормальными).
Нормальный результат
Отрицательный результат — это хорошо. Это означает, что ваш врач не обнаружил на шейке матки никаких предраковых или раковых клеток. Вам не понадобится еще один папа, пока не наступит срок следующего запланированного.
Ненормальный результат
Положительный результат не означает, что у вас рак.
Есть несколько причин, по которым у вас может быть ненормальный мазок Папаниколау.
- Легкое воспаление или незначительные клеточные изменения (дисплазия)
- ВПЧ или другая инфекция
- Рак или предраковое заболевание
- Ошибка лабораторных тестов
Воспаление может произойти, если вы занимались сексом или использовали диафрагму незадолго до Мазок Папаниколау.
Если у вас воспаление или незначительные клеточные изменения, ваш врач может подождать и посмотреть. Они могут предложить вам пройти еще один мазок Папаниколау через несколько месяцев. Если к тому времени патологические клетки не исчезли, ваш врач может назначить дополнительные анализы. Они могут включать процедуру, называемую кольпоскопией.
Во время кольпоскопии ваш врач вставит вам расширитель во влагалище, как он это делал при Пап-тесте. На этот раз они будут смотреть на шейку матки с помощью кольпоскопа. Это инструмент с линзой и ярким светом, позволяющий врачу лучше рассмотреть вашу шейку матки.Врач проведет мазок с шейки матки уксусом или другим жидким раствором. Он выделит все подозрительные области. Ваш врач сможет увидеть их через линзу кольпоскопа.
Если они обнаружат участки, которые выглядят неправильно, они возьмут образец (биопсия). Они отправят образец в лабораторию для дальнейшего тестирования. Они могут взять с шейки матки химический раствор, чтобы ограничить кровотечение.
Риски мазка Папаниколау
Мазок Папаниколау считается безопасной процедурой. Но возможно, что тест может пропустить некоторые аномальные клетки или рак шейки матки (ложноотрицательный).Поговорите со своим врачом о преимуществах и рисках скрининга на рак шейки матки.
Цервикальная биопсия | Johns Hopkins Medicine
Что такое биопсия шейки матки?
Биопсия шейки матки — это процедура по удалению ткани из шейки матки для проверки на аномальные или предраковые состояния или рак шейки матки.
Шейка матки — это нижняя узкая часть матки. Он образует канал, который открывается во влагалище.
Биопсию шейки матки можно выполнить несколькими способами.При биопсии можно взять образец ткани для исследования. Его также можно использовать для полного удаления патологических тканей. Он также может лечить клетки, которые могут превратиться в рак.
Типы биопсий шейки матки включают:
Пункционная биопсия. В этой процедуре используется круглое лезвие, такое как дырокол для бумаги, для удаления образца ткани. Одна или несколько пункционных биопсий могут быть выполнены на разных участках шейки матки.
Коническая биопсия. Эта процедура использует лазер или скальпель для удаления большого конусообразного фрагмента ткани с шейки матки.
Эндоцервикальный кюретаж (ECC). В этой процедуре используется узкий инструмент, называемый кюреткой, для соскабливания слизистой оболочки эндоцервикального канала. Это область, которая не видна снаружи шейки матки.
Зачем мне нужна биопсия шейки матки?
Биопсия шейки матки может быть сделана при обнаружении отклонений во время гинекологического осмотра. Это также можно сделать, если во время мазка Папаниколау обнаруживаются аномальные клетки. Положительный тест на вирус папилломы человека (ВПЧ) также может потребовать биопсии шейки матки.ВПЧ — это тип инфекции, передающейся половым путем. Определенные типы ВПЧ могут вызывать рак шейки матки и другие, менее распространенные виды рака половых органов. Биопсия шейки матки часто проводится как часть кольпоскопии. Это также называется биопсией шейки матки под контролем кольпоскопии. При кольпоскопии используются инструменты со специальной линзой для исследования тканей шейки матки.
Биопсия шейки матки может быть сделана для обнаружения раковых или предраковых клеток на шейке матки. Клетки, которые кажутся ненормальными, но еще не являются злокачественными, называются предраковыми.Эти аномальные клетки могут быть первым признаком рака, который может развиться спустя годы.
Биопсия шейки матки также может использоваться для диагностики и лечения этих состояний:
Доброкачественные образования (полипы) на шейке матки
Остроконечные кондиломы. Это может означать, что у вас инфекция ВПЧ. ВПЧ — фактор риска рака шейки матки.
Воздействие диэтилстильбестрола (DES), если ваша мать принимала DES во время беременности. DES повышает риск рака репродуктивной системы.
У вашего лечащего врача могут быть другие причины порекомендовать биопсию шейки матки.
Каковы риски биопсии шейки матки?
Некоторые возможные осложнения могут включать:
Кроме того, биопсия конуса может повысить риск бесплодия и выкидыша. Это связано с изменениями и рубцами шейки матки, которые могут возникнуть в результате процедуры.
Сообщите своему врачу, если:
У вас аллергия или чувствительность к лекарствам, йоду или латексу.
Вы беременны или думаете, что можете забеременеть. Некоторые виды биопсии шейки матки можно делать во время беременности, а другие — нет.
Если возможно, биопсия шейки матки будет назначена примерно через 1 неделю после менструации.
У вас могут быть риски в зависимости от вашего конкретного состояния здоровья. Обязательно поговорите со своим врачом о любых проблемах, которые у вас есть перед процедурой.
Некоторые факторы могут снизить точность биопсии шейки матки.К ним относятся:
Как мне подготовиться к биопсии шейки матки?
Ваш лечащий врач объяснит вам процедуру, и вы сможете задать вопросы.
Вам будет предложено подписать форму согласия, которая дает ваше разрешение на выполнение процедуры. Внимательно прочтите форму и задавайте вопросы, если что-то непонятно.
Обычно нет необходимости прекращать есть или пить перед простой биопсией шейки матки. Если для вашей биопсии требуется анестезия, вам может потребоваться голодание в течение определенного количества часов перед процедурой.Обычно это после полуночи.
Сообщите своему врачу, если вы беременны или думаете, что беременны.
Сообщите своему врачу, если вы чувствительны или имеете аллергию на какие-либо лекарства, латекс, ленты или анестетики (местные и общие).
Сообщите своему врачу обо всех лекарствах, которые вы принимаете. Сюда входят рецепты, лекарства, отпускаемые без рецепта, и травяные добавки.
Сообщите своему врачу, если у вас есть нарушение свертываемости крови.Также сообщите своему врачу, если вы принимаете какие-либо разжижающие кровь лекарства (антикоагулянты), аспирин или другие лекарства, влияющие на свертываемость крови. Возможно, вам придется прекратить прием этих лекарств до обследования.
Вы не должны использовать тампоны, вагинальные кремы или лекарства, а также спринцеваться за 24 часа до процедуры.
Вы не должны заниматься сексом за 24 часа до процедуры.
Ваш лечащий врач может посоветовать вам принять обезболивающее за 30 минут до процедуры.Или вам могут дать лекарство, чтобы помочь вам расслабиться, прежде чем начнется анестезия. После этого вам понадобится кто-нибудь, кто отвезет вас домой.
Вы можете взять с собой гигиеническую прокладку, чтобы носить ее домой после процедуры.
Следуйте любым другим инструкциям, которые дает вам поставщик, чтобы подготовиться.
Что происходит во время биопсии шейки матки?
Биопсию шейки матки можно пройти в офисе врача, амбулаторно или во время пребывания в больнице.Некоторые процедуры биопсии требуют только местной анестезии. Другим нужна региональная или общая анестезия. Способы проведения теста могут отличаться в зависимости от вашего состояния и практики вашего лечащего врача.
Обычно биопсия шейки матки выполняется следующим образом:
Вам нужно будет раздеться полностью или ниже пояса и надеть медицинский халат.
Вам будет предложено опорожнить мочевой пузырь перед процедурой.
Вы будете лежать на столе для осмотра, поддерживая ступни и ноги, как при осмотре органов малого таза.
Ваш лечащий врач введет вам во влагалище инструмент, называемый расширителем. Это раздвинет стенки влагалища, чтобы достичь шейки матки.
Часто поставщик медицинских услуг использует кольпоскоп. Это инструмент со специальной линзой наподобие микроскопа, которая помогает увидеть ткани шейки матки. Врач вставит кольпоскоп во влагалище. Он не войдет в ваше влагалище.
Ваш лечащий врач просмотрит через кольпоскоп любые проблемные участки на шейке матки или во влагалище.
Он или она может очистить и пропитать шейку матки уксусным раствором (раствором уксусной кислоты). Этот раствор помогает сделать патологические ткани белыми, чтобы их было легче увидеть. Вы можете почувствовать легкое жжение. Для покрытия шейки матки можно использовать раствор йода. Это называется тестом Шиллера.
Тип выполняемой биопсии будет зависеть от размера и формы аномальных клеток, а также от их местонахождения.
Медицинский работник может обезболить эту область, используя небольшую иглу для введения лекарства.
Он или она может использовать щипцы (tenaculum), чтобы устойчиво удерживать шейку матки для биопсии. Вы можете почувствовать спазмы, когда накладываете губку на место.
Количество удаленной ткани и место ее удаления зависят от типа биопсии. Для простой биопсии шейки матки один или несколько небольших образцов ткани будут взяты с помощью специальных щипцов. Когда это будет сделано, вы можете почувствовать легкое ущемление или спазм. Клетки из цервикального канала могут быть удалены с помощью специального инструмента, называемого эндоцервикальной кюреткой или эндоцервикальной щеткой.Это также может вызвать спазмы.
Для биопсии конуса врач может использовать процедуру электрохирургического удаления петли (LEEP) или процедуру биопсии конуса холодным ножом. При биопсии конуса холодным ножом можно использовать лазер или хирургический скальпель для удаления ткани. Эта процедура требует регионарной или общей анестезии.
Кровотечение из места биопсии можно лечить пастообразным лекарством для местного применения. Поставщик также может использовать зонд (электрокаутеризация) или швы (швы), чтобы остановить кровотечение.
После конической биопсии врач может наложить на шейку матки давящую повязку. Ваш поставщик услуг расскажет вам, как удалить эту упаковку.
Поставщик отправит ткань в лабораторию для тестирования.
Что происходит после биопсии шейки матки?
Ваше выздоровление будет зависеть от типа проведенной биопсии и от того, была ли у вас анестезия.
Если у вас есть регионарная или общая анестезия, вас отвезут в палату восстановления для наблюдения.Как только ваше артериальное давление, пульс и дыхание стабилизируются и вы придете в готовность, вас доставят в палату или выписывают домой. Если вам сделали эту процедуру в амбулаторных условиях, вам следует попросить кого-нибудь отвезти вас домой.
После простой биопсии вы можете отдохнуть несколько минут после процедуры, прежде чем отправиться домой.
При кровотечении можно надеть прокладку. Это нормально, если в течение нескольких дней наблюдаются легкие спазмы, кровянистые выделения и выделения темного или черного цвета.Темные выделения — это лекарство, нанесенное на шейку матки для остановки кровотечения.
Примите обезболивающее от спазмов в соответствии с рекомендациями врача. Аспирин или некоторые другие обезболивающие могут увеличить вероятность кровотечения. Обязательно принимайте только рекомендованные лекарства.
Вам могут запретить спринцеваться, использовать тампоны и заниматься сексом в течение 1 недели после биопсии или в течение периода, рекомендованного вашим лечащим врачом.
После конической биопсии нельзя ничего вводить во влагалище, пока шейка матки не заживет.Это может занять несколько недель. У вас также могут быть другие ограничения на вашу активность, включая запрет на поднятие тяжестей.
Вы можете вернуться к своей обычной диете, если лечащий врач не укажет вам иное.
Ваш лечащий врач сообщит вам, когда следует вернуться для дальнейшего лечения или ухода. Как правило, женщинам, которым была сделана биопсия шейки матки, требуется более частый мазок Папаниколау.
Сообщите своему врачу, если у вас есть что-либо из следующего:
Ваш лечащий врач может дать вам другие инструкции после процедуры, в зависимости от вашей ситуации.
Гистероскопия | Johns Hopkins Medicine
Что такое гистероскопия?
Гистероскопия — это исследование внутренней части шейки матки и матки с помощью тонкой гибкой трубки с подсветкой, называемой гистероскопом. Ваш лечащий врач вводит устройство через влагалище.
Ваш врач может использовать гистероскопию по номеру:
- Забор ткани (биопсия)
- Удаление полипов или фиброзных опухолей
- Предотвратить кровотечение путем разрушения тканей электрическим током, замораживанием, нагреванием или химическими веществами
Ваш врач может провести гистероскопию в своем офисе или в амбулаторном центре.Вам может быть назначена местная анестезия или нет. Более сложные процедуры можно проводить в операционной под местной, региональной или общей анестезией.
Зачем мне нужна гистероскопия?
Вам может потребоваться гистероскопия по номеру:
- Аномальные результаты мазка Папаниколау
- Аномальное маточное кровотечение
- Кровотечение после менопаузы
- Выявить причину бесплодия или повторных выкидышей
- Осмотреть и удалить рубцы, полипы или миомы матки и удалить их
- Найдите и удалите смещенные ВМС (внутриматочные спирали)
- Поместите маленькие противозачаточные вставки в маточные трубы
- Удаление небольшого образца ткани (биопсия)
- Удаление слизистой оболочки эндометрия
Невозможно пройти гистероскопию, если вы беременны.
У вашего лечащего врача могут быть другие причины для проведения гистероскопии.
Каковы риски гистероскопии?
Некоторые возможные осложнения гистероскопии могут включать:
- Инфекция
- Кровотечение
- Воспалительные заболевания органов малого таза
- Разрыв матки (редко) или повреждение шейки матки
- Осложнения, вызванные жидкостью или газом, используемыми для расширения матки
У вас могут быть легкие вагинальные кровотечения и судороги в течение одного или двух дней после процедуры.
В зависимости от вашего состояния могут быть другие риски. Обязательно обсудите любые проблемы со своим врачом перед процедурой.
Некоторые вещи могут мешать гистероскопии. К ним относятся:
- Воспалительные заболевания органов малого таза
- Выделения из влагалища
- Воспаление шейки матки
- Вздутие мочевого пузыря
Как мне подготовиться к гистероскопии?
- Ваш лечащий врач объяснит вам процедуру, и вы сможете задать вопросы.
- Вас могут попросить подписать форму согласия, дающую разрешение на выполнение процедуры. Внимательно прочтите форму и задавайте вопросы, если что-то непонятно.
- Ваш поставщик медицинских услуг может провести медицинский осмотр, чтобы убедиться, что у вас хорошее здоровье. У вас могут быть анализы крови или другие диагностические тесты.
- Вас могут попросить поститься перед процедурой, если вы собираетесь получить местную или общую анестезию. Вам может быть сделана местная или региональная анестезия или нет анестезии. Это зависит от того, какие другие процедуры будет выполнять ваш врач одновременно.
- Если вы беременны или думаете, что можете быть беременны, сообщите об этом своему врачу.
- Сообщите своему врачу, если вы чувствительны или имеете аллергию на какие-либо лекарства, йод, латекс, ленту или анестезию.
- Сообщите своему врачу обо всех лекарствах (рецептурных и внебиржевых) и травяных добавках, которые вы принимаете.
- Сообщите своему врачу, если у вас в анамнезе есть нарушения свертываемости крови или вы принимаете какие-либо разжижающие кровь лекарства (антикоагулянты), аспирин или другие лекарства, влияющие на свертываемость крови.Вам могут попросить прекратить прием этих лекарств перед процедурой.
- Перед процедурой можно принять успокаивающее средство, которое поможет расслабиться. В таком случае вам понадобится кто-нибудь, чтобы отвезти вас домой.
- Вам назначат процедуру после менструации и до овуляции. Это позволит вашему врачу получить лучший обзор матки. Это также позволяет избежать вреда для новой беременности.
- Одевайтесь в одежду, которая обеспечивает доступ к участку или легко снимается.
- Следуйте любым другим инструкциям, которые дает вам поставщик, чтобы подготовиться.
Что происходит во время гистероскопии?
Ваш врач может провести гистероскопию амбулаторно или во время пребывания в больнице. Процедуры могут отличаться в зависимости от вашего состояния и практики вашего лечащего врача.
Обычно гистероскопия проводится следующим образом:
- Вы снимете одежду и наденете больничную одежду.
- Перед процедурой необходимо опорожнить мочевой пузырь.
- В руку или руку можно ввести внутривенную (IV) трубку.
- Вы окажетесь на операционном столе, лежа на спине, ноги в стременах.
- Область влагалища промыть антисептическим раствором.
- Ваш врач может расширить шейку матки перед установкой гистероскопа.
- Ваш врач вставит гистероскоп во влагалище, через шейку матки и в матку.
- Ваш врач введет жидкость или газ через гистероскоп, чтобы расширить матку для лучшего обзора.
- Ваш врач осмотрит стенку матки на предмет проблем. Он или она может делать фотографии или видео и брать образцы тканей (биопсии).
- Если вам нужна процедура, например удаление миомы, ваш врач вставит инструменты через гистероскоп.
- Для более сложных процедур ваш врач может ввести через живот другой вид эндоскопа (лапароскоп), чтобы одновременно осмотреть матку снаружи.
- Когда процедура будет завершена, ваш врач удалит гистероскоп.
Что происходит после гистероскопии?
Ваше выздоровление будет зависеть от типа используемой анестезии. Если ваш врач использовал общую анестезию или седативное средство, он или она будет отслеживать ваше артериальное давление, пульс и дыхание, пока они не станут стабильными, и вы не станете бодрствовать. В стабильном состоянии вас выпишут домой. Гистероскопия чаще всего проводится в амбулаторных условиях.
В противном случае вам не понадобится особый уход после гистероскопии.
У вас могут быть спазмы и вагинальное кровотечение в течение одного или двух дней после процедуры.Сообщите о лихорадке, сильной боли в животе, сильном вагинальном кровотечении или выделениях.
У вас могут появиться газы в пищеварительном тракте и боли из-за газа, введенного во время процедуры. Это может длиться около 24 часов. Вы также можете почувствовать боль в верхней части живота и плечах.
Примите обезболивающее при болезненности в соответствии с рекомендациями врача. Аспирин или некоторые другие обезболивающие могут увеличить вероятность кровотечения. Обязательно принимайте только рекомендованные лекарства.
Не принимайте душ и не занимайтесь сексом в течение 2 недель после процедуры или в соответствии с рекомендациями врача.
Вы можете вернуться к нормальной активности и диете, если ваш лечащий врач не укажет вам иное.
Ваш лечащий врач может дать вам другие инструкции в зависимости от вашей ситуации.
Следующие шаги
Перед тем, как согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Какие результаты ожидать и что они означают
- Риски и преимущества теста или процедуры
- Какие возможные побочные эффекты или осложнения?
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека
- Что бы произошло, если бы вы не прошли тест или процедуру
- Любые альтернативные тесты или процедуры, о которых следует подумать
- Когда и как вы получите результаты
- Кому позвонить после теста или процедуры, если у вас возникнут вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру
Что нужно знать — Клиника Кливленда
Если вы когда-либо испытывали нерегулярное, обильное или постменопаузальное кровотечение, боролись с бесплодием или проходили ультразвуковое исследование, и что-то обнаружилось ненормально, или полость не была четко видна, ваш врач может назначить сонографию с инфузией солевого раствора (SIS).Это специальное ультразвуковое исследование позволяет врачу лучше осмотреть вашу матку, особенно ее полость.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Что такое SIS и что она включает? Гинеколог Олуватосин Гойе, доктор медицины, объясняет все нюансы, связанные с получением SIS.
ПрисмотритесьСама процедура проходит быстро и обычно безболезненно, — говорит д-р.Годже.
SIS похож на часто выполняемое трансвагинальное ультразвуковое исследование, но с одним дополнительным этапом: стерильная жидкость используется для мягкого расширения и удержания стенок матки. Это поможет вашему врачу лучше рассмотреть полость матки и более четко увидеть любые неровности. Он также может показать, есть ли какие-либо полипы или аномальные разрастания тканей, распространяющиеся внутри матки, какие-либо миомы, давящие на слизистую оболочку, и нормальная ли форма полости матки.
Ваш врач закажет вам СИС, если вы:
- Пройдено УЗИ, но безрезультатно, необходимы дополнительные осмотры.
- Борьба с бесплодием.
- Есть тазовая боль.
- Два или более выкидыша подряд.
- Ненормальные менструальные спазмы.
- Будет проходить ЭКО.
- Наблюдаются нерегулярные или тяжелые, и они рассматривают постменопаузальное кровотечение из полипов или миомы.
«SIS — это очень безопасная процедура, и ее осложнения возникают редко», — говорит д-р.Годже. «Вы можете почувствовать легкий дискомфорт, когда жидкость аккуратно вводится в полость матки. Наиболее частым осложнением является инфекция органов малого таза, но это случается редко ».
Для подготовки к SIS не так уж много нужно делать. Чтобы избежать случайного выполнения процедуры на ранних сроках беременности, доктор Годже рекомендует делать ее после окончания менструации, но до овуляции.
«SIS выполняется между 6 и 11 днями, считая первый день менструального кровотечения днем 1», — говорит д-р.Годже.
Если вы беременны, ваш врач не назначит вам SIS.
Ваш врач может посоветовать вам принять ацетаминофен или ибупрофен (Адвил®, Мотрин®) перед процедурой. Но если вы предпочитаете другое лекарство или у вас есть аллергические реакции на перечисленные лекарства, поговорите с ними о возможных вариантах.
5 вещей, которых следует ожидать во время процедуры:- Сначала во влагалище вводится стерильное зеркало, как при мазке Папаниколау.Визуализируется шейка матки, шейка матки и влагалище смываются мыльным раствором. Затем мягкая гибкая трубка, более тонкая, чем внутренняя часть ручки, вводится в матку через шейку матки. Большинство людей не чувствуют этого совсем, в то время как некоторые ощущают это минимально. Иногда ваш врач может заранее назначить лекарство для размягчения шейки матки у женщин в постменопаузе для облегчения прохождения мягкой гибкой трубки.
- Зеркало удалено и вставлен ультразвуковой датчик. Пока УЗИ делает снимки матки, через тонкую трубку или катетер осторожно вводится стерильная жидкость.Вы можете почувствовать вздутие живота или спазмы, но большинство женщин этого не чувствуют.
- После записи изображений зонд и катетер выскальзывают.
- Когда вы сядете после процедуры, вы, вероятно, почувствуете, как на простыню, на которой вы сидите, выходит много воды. Многие пациенты носят прокладку дома на случай, если будет капля. Иногда жидкость может иметь кровавый или розовый цвет из-за повреждения слизистой оболочки или стенки матки. Обычно это самоограничение.
- Результаты сканирования передаются лечащему врачу, который использует их для составления плана лечения для вашей конкретной ситуации.
Служба SIS может помочь вам найти наилучшее лечение для вас. Поговорите со своим врачом, чтобы выяснить, является ли планирование SIS вашим лучшим вариантом.
Основные советы по тесту мазка: как сделать скрининг шейки матки более комфортным
Источник изображения, Getty ImagesПравительство хочет, чтобы тест был переименован в тест мазка как «скрининг шейки матки», потому что меньше женщин идут на этот тест.
Скрининг — это, по сути, проверка состояния шейки матки.
Но нет сомнений в том, что у него плохая репутация — и слово «мазок» не совсем подходит для этой процедуры.
Беспокоитесь ли вы, что это будет больно или неудобно, мы спросили доктора Филиппу Кэй о том, как вы можете облегчить свой тест, потому что он действительно спасает жизни.
Назначьте встречу с месячными
Заголовок СМИ, Хлоя Делевинь сделала мазок мазка в прямом эфире по программе Виктории Дербишир«Лучшее время для сдачи мазка — это когда у вас нет кровотечения», — говорит доктор Кэй, as что может повлиять на тест.
«В идеале вы бы устроили это где-то в середине или ближе к концу цикла».
Доктор Кэй добавляет, что сам тест может вызвать некоторую боль, похожую на менструальные спазмы, «но это длится максимум 30 секунд, а затем проходит».
Носите удобную одежду
Врач или медсестра, проходящие тест, должны, чтобы вы были расслаблены во время прохождения теста, поэтому убедитесь, что вам удобно.
«Может быть, вы захотите надеть юбку, чтобы мы могли ее приподнять, и вы по-прежнему чувствовали себя более прикрытыми — вместо того, чтобы снимать леггинсы или джинсы», — говорит доктор Кэй.
Попросите женщину сделать тест.
Если вам удобнее, когда тест будет проводить женщина-врач или медсестра, вы можете попросить ее.
«Я не могу гарантировать, что это всегда доступно, но в большинстве служб общей практики так и есть», — говорит д-р Кэй.
Источник изображения, Getty Images Image caption, Зеркало вводится во влагалищеПопросите зеркало меньшего размера
Зеркало — это прозрачный пластиковый инструмент, который вставляется во влагалище, чтобы удерживать его открытым.
Его вообще не нужно нагревать.
«Если вы можете терпеть секс или секс-игрушку, большинство людей смогут терпеть зеркало», — объясняет доктор Кэй.
Но если это болезненно, то врач или медсестра могут использовать меньший размер.
Вставьте зеркало в себя
Медиа-подпись: Что происходит во время мазка?«По моему опыту, со мной такого никогда не случалось — если бы кто-то захотел попробовать, у меня не было бы проблем с этим», — говорит д-р Кэй.
«Возможно, потребуется небольшое изменение в позиционировании, но я хотел бы поговорить об этом и попробовать».
Ходят разговоры о предстоящем тесте для самостоятельного взятия пробы, при котором мазок просто вводится во влагалище.
«Я думаю, что мы собираемся этим заняться в будущем и будем поощрять большее количество женщин к просмотру».
Попросите поменять положение
Если вы чувствуете боль или дискомфорт, сообщите об этом врачу или медсестре, проводящим анализ.
«Большинство женщин делают это на спине, с поднятыми вверх ногами в форме ромба, но мы могли бы сделать это лежа на боку», — говорит доктор Кэй.
«Замедлите дыхание, положите руки на бок и подумайте о том, чтобы опустить ягодицы на диван.
« Мы можем попросить вас положить руки под ягодицы или попросить вас покашлять ».
Это может помочь в установке расширителя.
Источник изображения, Getty Images Image caption, Тампоном для исследования взяты некоторые клетки шейки маткиНе используйте лубрикант
«Важно, чтобы вы не использовали спермицид или много смазочных материалов за 24 часа до теста, потому что это может помешать самому тесту », — говорит д-р Кэй.
Но если вам неудобно, врач или медсестра могут нанести небольшое количество смазки на зеркало перед тем, как вставить его.
При необходимости используйте обезболивающие.
Как правило, обезболивающие не требуются, но «если вы действительно беспокоились и думаете, что это поможет, вы могли бы принимать парацетамол или ибупрофен раньше», — говорит доктор Кайе.
«Если вы чувствуете, что это поможет вам, то в этом нет ничего плохого».
Не занимайтесь самолечением сверх этого, хотя
Сохраните алкоголь на время после теста.
«Я хочу, чтобы женщины были наделены полномочиями — чтобы они были максимально расслабленными и могли сдать мазок, насколько это возможно.
« Это может означать привезти друга, или получить награду или угощение после этого — все, что поможет вам пройти ».
Но, «если вы пьяны, то вы не можете получить истинное согласие на прохождение теста».
Это означает, что очень маловероятно, что ваш лечащий врач позволит вам пройти тест.
снимать одежду на глазах у кого-то
«Люди всегда извиняются передо мной за то, что они не покрывали воском», — говорит доктор Кэй.
«Их беспокоит запах, их беспокоят волосы на лобке или ногах.
» По правде говоря, ваш лечащий врач не думает об этом.
«Мы видели тысячи гениталий — все они разные и все нормальные.
« Мы не стесняемся, и я надеюсь, что это поможет вам меньше стесняться прохождения теста ».
Media caption, Почему девочки из этнических меньшинств с меньшей вероятностью получат вакцину против ВПЧ?Попросите больше времени, если она вам нужна
«Если вы пережили сексуальное насилие, мы понимаем, что это может быть действительно трудное время, «Доктор Кэй рассказывает Newsbeat.
«Расскажите нам. Давайте назначим вам двойную встречу, чтобы мы могли уделить вам больше времени. Может быть, вы тоже хотите иметь с собой друга».
Подпишитесь на Newsbeat в Instagram , Facebook и Twitter.
Слушайте Newsbeat в прямом эфире в 12:45 и 17:45 каждый будний день на BBC Radio 1 и 1Xtra — если вы скучаете по нам, вы можете послушать здесь.
Подробнее об этой истории
Кольпоскопия — Лечение — NHS
Если кольпоскопия обнаруживает аномальные клетки в шейке матки, может быть рекомендовано лечение для удаления этих клеток.
Иногда существует риск того, что эти клетки могут стать злокачественными, если их не лечить. Их удаление означает, что они не перерастут в рак.
Целью лечения является удаление аномальных клеток при минимальном повреждении здоровых тканей. Обычно удаляется область размером с кончик пальца.
Когда проводится лечение
Лечение по удалению аномальных клеток из шейки матки может проводиться одновременно с кольпоскопией, если очевидно, что некоторые из клеток шейки матки являются аномальными.
Но иногда лечение нельзя провести в один день.
Например, вам может потребоваться подождать, пока вы получите результат биопсии через несколько недель, если сразу не выяснится, есть ли у вас аномальные клетки в шейке матки.
Виды обращения
Есть несколько способов удаления аномальных клеток из шейки матки.
LLETZ
Наиболее распространенным методом лечения является иссечение большой петли зоны трансформации (LLETZ). Это:
- включает удаление аномальных клеток с помощью петли из тонкой проволоки, нагретой электрическим током.
- можно проводить одновременно с кольпоскопией
- обычно делают, когда вы бодрствуете — в шейку матки вводят местный анестетик, чтобы обезболить ее во время лечения.
- обычно не требует ночевки в больнице
LLETZ также называют петлевой диатермией, петлевым конусом, петлевой биопсией или петлевым иссечением.
Конусная биопсия
Конусная биопсия выполняется реже, чем LLETZ. Это:
- — это небольшая операция по вырезанию конусообразного куска ткани, содержащего аномальные клетки
- обычно используется, если необходимо удалить большой участок ткани
- нельзя проводить одновременно с кольпоскопией
- обычно делается под общим наркозом (когда вы спите)
- может потребоваться ночевка в больнице
Прочие виды лечения
Аномальные клетки шейки матки также можно лечить с помощью:
- криотерапия — аномальные клетки замораживаются и уничтожаются (используется только для лечения незначительных изменений клеток)
- лазерное лечение — лазер используется для определения и уничтожения аномальных клеток шейки матки
- Холодная коагуляция — к шейке матки прикладывается источник тепла для выжигания аномальных клеток
- гистерэктомия (удаление матки) — это будет рассматриваться только в том случае, если аномальные клетки на шейке матки были обнаружены более одного раза, если они серьезно отклонены от нормы, вы вышли из детородного возраста или не хотите иметь больше детей
После лечения
Часто можно пойти домой отдохнуть вскоре после окончания лечения.Большинство людей чувствуют себя достаточно хорошо, чтобы на следующий день вернуться к работе и нормальным занятиям.
Обычно рекомендуется избегать:
- водить машину не менее 24 часов, если у вас был общий наркоз — вы можете сразу же водить машину, если использовали местный наркоз
- с использованием тампонов или менструальных чашек в течение 4 недель (используйте вместо них гигиенические прокладки)
- занимается сексом 4 недели
- упражнения, в том числе плавание, в течение как минимум 2 недель или пока еще есть кровотечение или выделения
Вам также будет рекомендовано пройти еще один скрининговый тест шейки матки через 6 месяцев после лечения, чтобы проверить наличие аномальных клеток и вируса папилломы человека (ВПЧ).
Если ВПЧ не обнаружен, вам не нужно будет проходить повторный скрининг в течение следующих 3 лет. Но если будет обнаружен ВПЧ или значительные изменения клеток, вас направят на повторную кольпоскопию.
Риски и побочные эффекты
Общие побочные эффекты лечения включают:
Существует также небольшой риск более серьезных осложнений, например:
- инфекция — это может вызвать обильное или постоянное кровотечение, неприятный запах из влагалища и постоянные боли в животе; обратитесь к терапевту, если у вас есть эти симптомы
- немного повышенный риск преждевременных родов (до 37-й недели беременности) при будущих беременностях — это более вероятно, если вам нужно повторное лечение или нужно удалить много тканей
В большинстве случаев польза от лечения перевешивает эти риски.Поговорите с врачом или медсестрой, если у вас есть какие-либо опасения или вы хотите узнать больше о потенциальных рисках лечения.
Последняя проверка страницы: 30 декабря 2019 г.
Срок следующей проверки: 30 декабря 2022 г.