Косточка» на ступне. Причины, профилактика и лечение
Косточки на ногах – одна из самых распространенных деформаций стоп с ярко выраженным косметическим дефектом….
По статистике, 98% страдающих этим заболеванием – женщины и только 2% мужчины. Можно ли замедлить рост косточки, как снять боль и возможно ли избавиться от шишки раз и навсегда?
Медицинское название «косточек» звучит угрожающе: вальгусная деформация первого пальца стопы, или Hallux Valgus. Заболевание развивается из-за нарушения сухожильно-мышечного баланса при плоскостопии. Шишки на ногах часто путают с подагрой. Однако подагра – это заболевание, связанное с нарушением обмена мочевой кислоты, соли которой откладываются в разных суставах (в том числе в суставах стоп). В основном эта болезнь встречается у мужчин.
Почему происходит деформация?
Сначала немного теории: в стопе два свода – продольный и поперечный. Предназначение обоих – амортизация и удержание равновесия во время ходьбы.
Факторы риска | |
Вальгусной деформации большого пальца почти всегда сопутствует поперечное плоскостопие, которое может быть как врожденным, так и приобретенным. Шишки могут появиться также вследствие наследственной предрасположенности, избыточного веса, остеопороза, травмы стопы и, увы, ношения неправильной обуви. Так, в Японии традиционно использовалась широкая открытая обувь, однако после Второй мировой войны японцы стали носить обувь европейского образца – и тут же у них на 67% увеличилось количество деформаций стопы. Дело в том, что из-за узкой обуви и высоких каблуков увеличивается нагрузка на передний отдел стопы, а значит, нарушается биомеханика большого пальца. Поэтому продолжительная ходьба в модельных туфлях или сапожках очень и очень не рекомендуется. | |
Деформация возникает вследствие отклонения головки первой плюсневой кости вовнутрь, а фаланг большого пальца – наружу. При этом происходит перераспределение нагрузки стопы. Головки средних плюсневых костей перегружаются и постепенно опускаются, фиксируясь в неправильном положении. В этом плане появление мозолей на подошве ног – тревожный звоночек, потому как «натоптыши» – внешний признак длительного давления опущенных головок плюсневых костей на мягкие ткани, в результате чего уменьшается слой подкожной жировой клетчатки, снижаются амортизационные свойства стопы.
Таким образом, отклонение большого пальца – это последствие отклонений плюсневой кости.
Физиотерапия и снятие боли
Обзор народных средств и решений по этой теме пестрит изобилием: это и всевозможные компрессы, и прикладывание капустных листьев, и обматывание лопухом, и йодные сеточки. Разумеется, с помощью этих процедур нельзя устранить деформацию пальца стопы.
Важно! | |
Операция по восстановлению анатомического строения стопы дает более стойкий эффект, как правило, избавляя пациента от шишек навсегда. Однако, если плоскостопие будет прогрессировать, косточки могут вернуться. Так что после операции очень важны описанные методы профилактики. | |
Физиотерапия рекомендуется на ранней стадии Hallux Valgus. В качестве комплексного лечения для снятия воспалительных процессов и болевых ощущений назначают курсы магнита, лазера и другие процедуры. В домашних условиях для это цели подойдут ванночки с морской солью (с расчетом на 1 литр воды 1 ст. ложка морской соли), при этом важно соблюдать температурный режим – не более 36–36,8 градуса. Первые 20 дней ванночки делаются каждый день, а потом – 3 раза в неделю.
Оперативное лечение
При третьей и четвертой степени деформации стопы есть необходимость в хирургическом лечении. Выбор хирургической коррекции происходит в зависимости от тяжести деформации: от операций на мягких тканях (в основном на сухожилиях) до операций на костных структурах или комбинированной операции. Какая бы методика ни была бы выбрана, ее цель – максимально точная реконструкция анатомии стопы.
Варусное отклонение стопы, вальгусное отклонение стопы, броноционное (супинационное) – термины разные, суть заболевания одна: «косточки». Это очень сложное заболевание, включающее в себя множество понятий. Стопа имеет 3 отдела: передний, средний и задний. Деформации могут быть в любом из отделов, а, как правило, встречаются во всех. Поэтому стопу надо воспринимать вообще как единое целое. Кроме того, надо понимать, что стопа – это опора организма. При деформации стопы увеличивается нагрузка на коленные и тазобедренные суставы, на позвоночник.
Поэтому стопу надо воспринимать вообще как единое целое. Кроме того, надо понимать, что стопа – это опора организма. При деформации стопы увеличивается нагрузка на коленные и тазобедренные суставы, на позвоночник.
При подозрении на вальгусную деформацию стопы необходимо как можно раньше обратиться к врачу-ортопеду, который продиагностирует стадию заболевания и в зависимости от этого назначит лечение. Когда появляется мозоль на стопе, не надо бежать к косметологу и начинать чистить мозоли, а надо понимать причину появления этих мозолей.
Заболевания опорно-двигательного аппарата без хирургического вмешательства не вылечиваются, но лечить их можно и нужно. В среднем раз в полгода надо приходить к ортопеду и проверять состояние болезни. Физиотерапия назначается не на какой-то период, а на всю жизнь.
Панацеей от вальгусной деформации стопы является хирургия. Подобные операции проводят давно. Разновидностей их около 300, но, разумеется, не все из них эффективны и у многих имеется букет осложнений. В стопе есть большое количество суставов, при операции изменение в одном луче тянет за собой изменения во всех остальных лучах (всего их 5). Тем не менее при обращении к адекватному специалисту – не к хирургу, а именно к ортопеду – вы не только избавитесь от шишек, но и от плоскостопия как основной причины их появления. У вас поменяется осанка, походка.
В стопе есть большое количество суставов, при операции изменение в одном луче тянет за собой изменения во всех остальных лучах (всего их 5). Тем не менее при обращении к адекватному специалисту – не к хирургу, а именно к ортопеду – вы не только избавитесь от шишек, но и от плоскостопия как основной причины их появления. У вас поменяется осанка, походка.
Наука развивается очень быстро, и бояться операции не надо. Сегодня иммобилизация в гипсе применяется не всегда, используется специальная ортопедическая обувь (ботинок Барука) которая создает условия для ходьбы без нагрузки на передний отдел стоп. Восстановительный период – 6-8 недель.
Удобная обувь – лучшая профилактика
Если у вас появляются мозоли и натоптыши, это первый тревожный звоночек. Значит, пора браться за свой гардероб, чтобы в нем осталась только та обувь, которая приятна и полезна для стопы. Чтобы выбрать такую, надо следовать определенным правилам:
Обувь должна быть широкой с носками округлой формы, чтобы не затруднять нормальный перекат стопы во время ходьбы.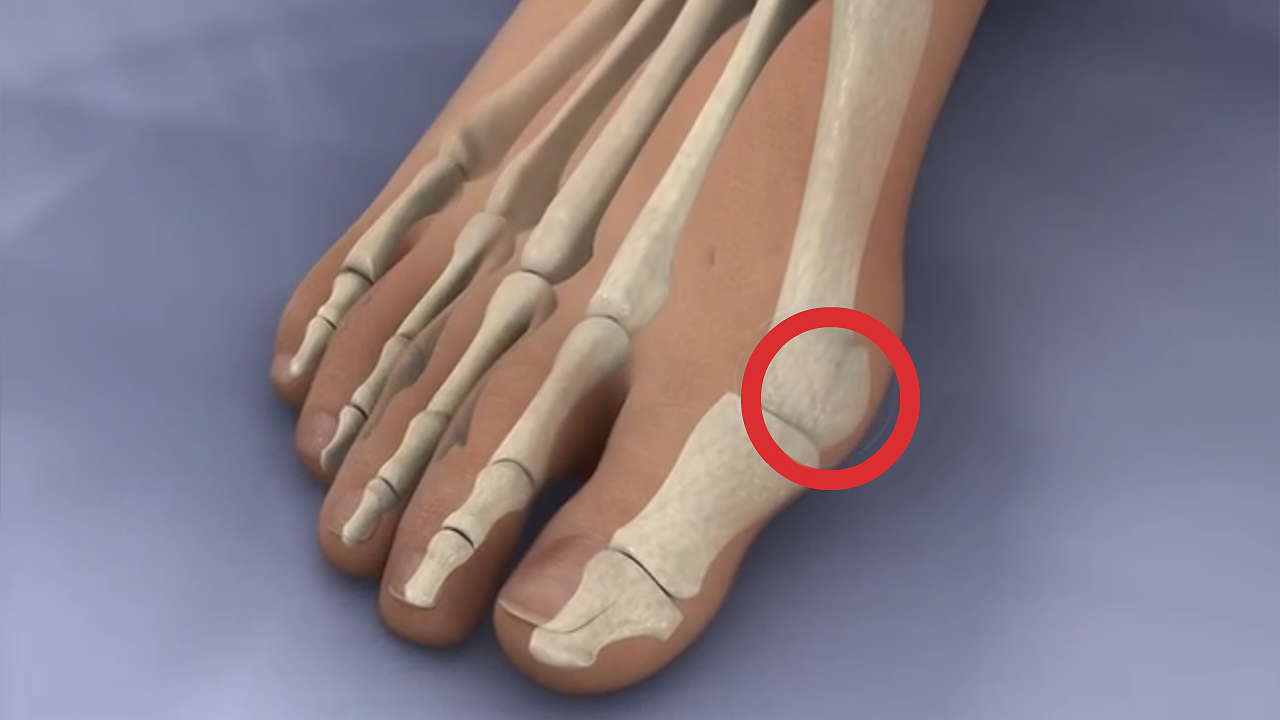
С каблуком или без? Врач-ортопед про правильную обувь и лечение плоскостопия
Каблук – желательно до 4 см
. В то же время обувь без каблука тоже может стать причиной опущения сводов стопы и нарушения их амортизационной функции. Так что ищите баланс!Признак хорошей обуви – супинаторы для продольного плоскостопия. Благодаря компенсации этого свода нога меньше устает.
Проблему компенсации поперечного свода позволяют решить индивидуальные ортопедические стельки, которые изготавливаются по слепку стопы.
Если носить индивидуальные супинаторы регулярно, мозоли уйдут, скорость ухудшения уменьшится. Срок службы – около года, затем необходимо сделать новые.
В травматологических отделениях нашего стационара проводят оперативное лечение по современным методикам: дистальные остеотомии ( остеотомия shevron), диафизарные остеотомии ( остеотомия scarf ), проксимальные остеотомии ( остеотомия по Logroscino, клиновидные остеотомии) и другие операции, которые выбираются индивидуально в зависимости от имеющейся деформации стопы и направлены на максимальную коррекцию изменений переднего отдела стопы.
Халюс Вальгус | Центр Эндохирургичеких технологий
Халюс Вальгус или вальгусная деформация 1-го пальца стопы — это состояние, при котором большой палец стопы отклоняется в наружную сторону. Состояние обычно сопровождается бурситом 1-го плюснефалангового сустава пальца стопы. Заблуждение большинства людей, в том, что в основании большого пальца начинает расти косточка (шишечка) как самостоятельное образование, но это далеко не так. Почему развивается и прогрессирует данная деформация Вы можете прочесть в разделе Причины.
В действительности, патогенез вальгусной деформации большого пальца является гораздо более сложным, чем простая шишка на внутренней стороне стопы. Интересно, что эта деформация почти никогда не встречается у народов, которых не носят обувь. Обувь с высоким каблуком может ускорить развитие вальгусной деформации большогопальца. Широкая обувь с каблуком 2 см, адекватная переднему отделу стопы, снижает вероятность развития деформации и помогает уменьшить раздражение сумки плюснефалангового сустава.
Это руководство поможет вам понять:
- как развивается вальгусная деформация большого пальца
- какое состояние вызывает проблемы
- какие варианты лечения доступны
Анатомия вальгусной деформации большого пальца
Hallux (Халюкс) в переводе с латинского означает большой палец стопы.
Valgus (Вальгус) – отклонение от средней оси тела, что и происходит с большим пальцем стопы. Таким образом, термин вальгусная деформация большого пальца означает отклонение большого пальца кнаружи.
Поскольку это состояние ухудшается, другие изменения, происходящие в стопе, увеличивают проблемы.
Один из этих изменений в том, что первая плюсневая кость отклоняется кнутри тем самым увеличивая угол между ней и второй плюсневой костью. Это состояние называется Primus Varus.
Primus — это первая плюсневая кость и Varus — это медицинский термин, который означает, что деформация идет в направлении к средней линии тела.
Это создает ситуацию, когда первая плюсневая кость и большой палец образуют угол с вершиной на внутреннем крае стопы. Бурсит большого пальца стопы, развивается на самом деле в ответ на давление от обуви на вершине этого угла.
Бурсит большого пальца стопы, развивается на самом деле в ответ на давление от обуви на вершине этого угла.
Причины вальгусной деформации стопы
- Ношение обуви с высоким каблуком
- Ношение обуви с плоской подошвой
- Наследственный фактор (слабость связок стопы)
- Перегрузки переднего отдела стопы (спорт, танцы)
При нарастании вальгусной деформации первая плюсневая кость отклоняется кнутри, тем самым внутренний отдел стопы начинает испытывать трение с обувью, зачастую узкой обувью и в этом месте возникает воспаление, которое носит хронический характер. Воспаляется внутренний край суставной сумки, и вследствие этого воспаления ткани начинают уплотняться. Организм пытается укрепить это место, образуя костную структуру в толще воспаленной сумки. Это называется обызвествление.
Многие проблемы, которые возникают в ногах являются результатом аномального давления или трения.
Симптомы Халюс Вальгус
- Боль, отек, покраснение в области косточки (шишки) на большом пальце
- Деформация переднего отдела стопы
- Отклонение большого пальца кнаружи (в сторону второго пальца)
- Иногда сопровождается молоткообразной деформацией второго пальца.
 Ввиду того, что отклоняющийся кнаружи первый палец начинает перемещать второй палец вверх вызывая образование мозолей трение об обувь.
Ввиду того, что отклоняющийся кнаружи первый палец начинает перемещать второй палец вверх вызывая образование мозолей трение об обувь.
Диагностика Халюс Вальгус
Диагностика Халюс Вальгус начинается со сбора анамнеза (истории заболевания). Это, как правило, включают в себя обсуждение обуви в которой ходит пациент, давности деформации, скорости прогрессирования и непосредственного осмотра. Для уточнения степени вальгусной деформации необходимы рентгенограммы стопы. В дальнейшем они понадобятся при планировании объема и методики операции.
Консервативное лечение Халюс Вальгус (шишки на большом пальце)
Лечение вальгусной деформации большого пальца стопы почти всегда начинается с адаптации обуви, которая должна соответствовать анатомии стопы.
На ранних стадиях деформацию Халюкс Вальгус можно остановить или замедлить, выполняя следующие рекомендации:
- Ношение правильной ортопедической обуви (2см каблук, широкий мыс, жесткая подошва).
 Так как боль, которая возникает в области «косточки» — результат давления со стороны обуви, лечение фокусируется на уменьшении давления.
Так как боль, которая возникает в области «косточки» — результат давления со стороны обуви, лечение фокусируется на уменьшении давления. - Ношение индивидуальных ортопедических стелек.
Никакие ночные отводящие шины, межпальцевые корректоры не смогут даже замедлить вальгусную деформацию стопы. Так как деформация возникает и прогрессирует во время нагрузки стопы при ходьбе. Индивидуальная ортопедическая стелька способствует разгрузке поперечного и продольного сводов стопы, тем самым практически останавливает деформацию.
Но если вальгусная деформация большого пальца стопы уже есть, то исправить её можно только хирургическим путем.
Для записи на консультацию: e-mail: [email protected], тел: +7 (391) 297-52-52
Вальгусная деформация 1 пальца стопы – ГКБ имени А.К. Ерамишанцева
Вальгусная деформация 1 пальца стопы, также называемая бурситом первого пальца стопы, является специфическим поражением сустава в виде костного нароста, как ответ на травмирование (не всегда). Немаловажную роль в развитии этой патологии играет ношение узкой обуви.
Немаловажную роль в развитии этой патологии играет ношение узкой обуви.
Причины вальгусной деформация 1 пальца стопы кроются в избыточном патологическом давлении или трении, которое оказывается на первый палец. Со временем эти два фактора приводят к утолщению костной ткани, увеличивая припухлость мягких тканей стопы и приводя к еще большему дискомфорту при ношении обуви. Факторами риска, кроме неудобной обуви, являются травмы стопы, производственные особенности (балерины), возраст (частота такой деформации вырастает к старости), генетические факторы, артриты и ассоциированные заболевания в виде подагры, артритов.
Симптомы вальгусной деформации 1 пальца стопы:
- сильное отклонение большого пальца стопы кнаружи;
- вытеснение меньших пальцев стопы;
- болезненность большого пальца стопы;
- ограничение подвижности и мобильности в повседневной жизни.
Диагноз вальгусной деформация 1 пальца стопы, ставится на основании данных полученных при осмотре пациента и подтверждения в виде рентгенограммы.
Ортопеды и травматологи нашего отделения имеют большой положительный опыт в терапии вальгусной деформации первого пальца ноги. Их навыки и умение оценить объем деформации позволят быстро и с учетом требований пациента выбрать тип хирургического лечения такой патологии. Современная медицина знает почти сотню методик избавления от халюс вальгус.
Лечение вальгусной деформация первого пальца стопы будет выбрано с обязательным учетом степени деформации. От нее также будет зависеть и объем вмешательства. Среди оперативных вмешательств выбора чаще всего, врачами-ортопедами нашего отделения используются.
- экзостозэктомия- удаление косточки;
- удаление отводящей большой палец мышцы;
- остеотомия первой плюсневой кости с фиксацией винтами;
- остеотомия проксимальной фаланги большого пальца.
Постоперационный этап потребует довольно длительной реабилитации, в ходе которой следует использовать компрессионный трикотаж, ношение специальной обуви, ограничение нагрузки на ногу, ношение широкой повседневной обуви вплоть до момента полного восстановления.
Лечение вальгусной деформация большого пальца стопы в Воронеже
ВЕРНУТЬСЯ К СПИСКУ СТАТЕЙ
Вальгусная деформация большого пальца стопы («шишки», «косточки» на стопах) — самая распространенная патология стопы, которая проявляется в виде искривления большого пальца стопы и выглядит как своеобразная шишка возле его основания.
Лечение вальгуса напрямую зависит от степени деформации сустава большого пальца. При ранней и средней степени вальгусной деформации стопы лечение начинается с рекомендаций правильного подбора обуви — свободной и уютной, с широким носком, чтобы сократить давление и убрать неудобства, с целью предотвращения дальнейшей деформации. Запущенная стадия заболевания лечится оперативным хирургическим вмешательством.
Причины вальгусной деформации
•продольное или поперечное плоскостопие
•следствие врожденных патологий
•ослабленные связки вследствие беременности или в период менопаузы у женщин
•при большой массе тела
•при остеопорозе, когда происходит значительная потеря костной массы
•при быстром росте стопы в пубертатном возрасте
•в результате травматической деформации
•заболевания эндокринного характера
•профессиональная деятельность, связанная с длительным напряжением ног
•возрастной фактор
•заболевания, вызывающие воспалительные процессы в сустава
Симптомы заболевания
В зависимости от прогрессирования вальгусной деформации заболевание имеет несколько стадий:
- Ранняя стадия заболевания определяется показателем отклонения больших пальцев стопы в сторону на расстояние, не превышающее пятнадцати градусов.
 Шишка имеет небольшие размеры.
Шишка имеет небольшие размеры. - Средняя стадия болезни определяется отклонением пальца до двадцати градусов. Следующий палец, второй, приподнимается над большим, напоминая форму молотка.
- При запущенной стадии заболевания деформация отмечается тридцатиградусным отклонением. Деформируются все пальцы, у основания первой фаланги выпячивает большая шишка, а в местах наибольшего напряжения образуются грубые мозоли.
В начальной стадии заболевания отмечаются ноющая боль и ее обострение при ходьбе, в проксимальных отделах фаланг; покраснение и потертости кожного покрова выпирающей косточки.
В средней стадии отмечается развитие воспалительного процесса сустава; характерны проявления болей и отеков, образование наростов в районе первой головки плюсневой косточки; под третьим, средним флангом, появляется натоптыш.
Запущенная стадия вальгусной деформации стопы отличается резкими изнуряющими болями в большом пальце и на подошве стоп; выпирающий шип-нарост хорошо заметен визуально; кожный покров, под вторым и третьим нижними фалангами, покрыт ороговевшей кожей или мозолями.
Впервые в Воронеже мы проводим хирургическую коррекцию вальгусной деформации большого пальца стопы («косточки на ногах», шишки на ногах). Мы предлагаем все современные методы лечения данной патологии (SCARF, Lapidus, Austin (Shevron), McBride, хейлэктомия), которые выполняются всеми ведущими клиниками Германии. Выбор хирургом метода лечения зависит от различных факторов и подбирается индивидуально для каждого пациента. Операция проводится с использованием новейшего медицинского оборудования и длится около часа (одна нога).
Преимущества лечения в нашей клинике
• возможность передвигаться самостоятельно уже через несколько часов после операции
•быстрый восстановительный период — на 5-12 день можно приступать к работе
•возобновление «роста косточек» близка к нулю
•относительно безболезненный послеоперационный период
•отсутствует необходимость гипсовой иммобилизации в послеоперационном период
Вальгусная деформация (искривление большого пальца): симптомы, причины, лечение Статьи
В данной статье речь пойдет о больной в прямом смысле теме — заболевании, которое случается у каждого 3 жителя планеты. У этой болезни, как и у всякого злодея, есть несколько псевдонимов:
У этой болезни, как и у всякого злодея, есть несколько псевдонимов:
- вальгусная деформация;
- искривление большого пальца;
- рост косточки на ноге;
- бурсит;
- халюс вальгус и т. д.
Так как это болезнь стоп, то она приносит массу дискомфорта. Когда растет косточка на стопе, трудно долго находиться на ногах из-за болевых ощущений, особенно сложно выбирать обувь, которая бы не сжимала и не давила на пальцы ног.
Почти каждый из нас, если не сталкивался с искривлением большого пальца сам, то видел его у родственников. Это заболевание не имеет общей закономерности, плохо поддается терапии, а иногда и вовсе не лечится.
Симптомы
Проявления вальгусной деформации или бурсита легко заметить. Симптоматика следующая: на стопе возле большого пальца появляется маленькая шишка, которая быстро увеличивается в размерах, превращаясь в довольно объемный нарост. Пальцы стопы как-будто заваливаются в сторону, при этом искривляется не только сам изгиб стопы, но и нарушаются анатомические своды.
Самодиагностика
Если вы обнаружили у себя активно растущую косточку возле большого пальца стопы, первым делом определите ее цвет — это поможет узнать, в чем проблема. Диагностику лучше проводить утром, как только вы проснулись.
Если косточка цвета кожи и не имеет никакого определенного окраса и оттенка, это может свидетельствовать, что у вас один из типов плоскостопия.
Если косточка красного цвета, это говорит о воспалительных процессах. Такую покрасневшую косточку называют бурситом. Бурсит — это воспалительное заболевание, которое характеризуется скоплением жидкости. Предшествуют этому воспалению ушибы, ссадины и т. д. Травма даже может быть застарелой, а воспаление началось только сейчас. Еще одна причина бурсита — инфекционное заболевание.
В случае, если вы заметили, что косточка красная с самого утра (то есть это не следствие натирания стопы обувью), то стоит обратиться к врачу. Бурсит лечится только медикаментозно, а именно с помощью таблеток, протиповоспалительных мазей и т. д.
д.
Причины вальгусной деформации
Генетическая предрасположенность. Если вы замечали искривление большого пальца у какого-то своего родственника, то, скорее всего, оно генетически передалось и вам.
Обувь. Одной из основных причин искривления большого пальца стопы является использование неправильной обуви. Эта проблема очень волнует девушек и женщин, которым приходится много ходить на высоких каблуках. Это волнение оправданное: ортопеды рекомендуют носить квадратные каблуки до 4 см — и только такие. Все, что выше уже вредит стопе, особенно каблуки по типу шпилек, потому что вся нагрузка во время ходьбы приходится на плюсну стопы.
Если вы уже поддались влиянию моды на высокий каблук, выход есть: нужно использовать специальные вставки, которые будут облегчать ходьбу, при этом не давать скользить в колодке.
Плоскостопие. Не все знают, что плоскостопие существует 2-х видов: продольное и поперечное.
Продольное — это плоскостопие классического типа, известное всем. Его легко узнать по отсутствию изгиба и абсолютно плоской поверхности стопы. Именно с этим плоскостопием не берут в армию.
Его легко узнать по отсутствию изгиба и абсолютно плоской поверхности стопы. Именно с этим плоскостопием не берут в армию.
Поперечное — это тот вид плоскостопия, который непосредственно касается искривления стопы в виде вальгусной деформации. Характерной чертой этого вида плоскостопия является наличие натоптышей и мозолей, в основном в области плюсны. Идеальная стопа должна иметь изгиб под большим пальцем, именно этот изгиб будет показывать наличие или отсутствие поперечного плоскостопия. Так как своды стопы не работают при поперечном плоскостопии, соответственно, пальцы будут смещаться, заваливаться, деформироваться. На правой ноге пальцы будут заваливаться вправо, а на левой — влево. При запущенной вальгусной деформации большой палец перекрещивается со средним.
Лечение
Так как вальгусная деформация в основном является следствием поперечного плоскостопия, то методы лечения будут касаться именно этой причины.
Для информации: ни одно из видов плоскостопия не лечится. В помощь страдающим — только специальные ортопедические стельки и вставки, которые препятствуют дальнейшему развитию заболевания.
В помощь страдающим — только специальные ортопедические стельки и вставки, которые препятствуют дальнейшему развитию заболевания.
Бороться с деформацией нужно комплексным способом. Использование только одного метода не принесет никакого результата, или вы его будете ждать очень долго. Лечение или исправление большой косточки, в зависимости от стадии запущенности, занимает от месяца до 4 месяцев.
Из чего состоит комплекс борьбы с вальгусной деформацией?
Использование ортопедических стелек
Они помогут снять нагрузку, но и правильно выстроят своды стопы, придадут ей правильную форму. На ортопедических стельках должен быть супинатор и метатарзальный валик (подушечка под поперечный свод). Это небольшая вставка в виде перевернутой капли, которую располагают под большим пальцем. Именно она поднимает поперечный свод, при этом пальцы раздвигаются и занимают правильное положение.
Также есть множество ортопедических приспособлений из медицинского силикона. Например, межпальцевые вставки, которые помогают скорректировать и раздвинуть пальцы. Есть еще специальные бандажи, рассчитанные на выравнивание большого пальца. Но они габаритные и не могут использоваться с большинством обуви. Поэтому их используют ночью.
Например, межпальцевые вставки, которые помогают скорректировать и раздвинуть пальцы. Есть еще специальные бандажи, рассчитанные на выравнивание большого пальца. Но они габаритные и не могут использоваться с большинством обуви. Поэтому их используют ночью.
Правильная обувь
Необходимо следить на высотой каблука — до 4 см. Правильно подобранная обувь профилактирует дальнейшие проблемы со стопой.
Хирургическое лечение
Если процесс вальгусной деформации сильно запущен, то есть стопа искривилась, большой палец налез на средний, и другие пальцы налезли друг на друга, одними бандажами или вальгусными вставками делу не поможешь. Здесь понадобится оперативное вмешательство и работа хирурга.
Вальгусная деформация — это такая проблема, которую нужно вовремя заметить и начать лечить, тогда дальнейших проблем не возникнет. При определенной регулярности и ответственности вы обязательно победите это заболевание.
Хирургическое лечение шишки на пальце стопы в Солнцево
В Семейном Медицинском Центре хирургическая коррекция выпирающих косточек на больших пальцах ног производится инновационным методом «Чрезкожной коррекции вальгусной деформации большого пальца стопы».
Автором уникальной малоинвазивной методики чрезкожной коррекции вальгусной деформации большого пальца (hallux abducto valgus) — PBS является профессор Андреа Бианки. Именно он приезжает в СМЦ и курирует наших пациентов с подобной патологией.
Ортопед-хирург, профессор Андреа Бианки (Dott. Andrea Bianchi), Италия.
1988 г. – окончил Университет Перуджи, факультет медицины и хирургии.
1994 г. – специализация в ортопедии и травматологии.
1989-1994 гг. – сотрудничество с Университетским госпиталем Страсбурга (ФРГ). Директор по Италии «Академии амбулаторной хирургии стопы и лодыжки» (США). Директор Центра хирургии стопы, клиника Humanitas, Милан.
Выполнил более 50 000 хирургических операций в области ортопедической хирургии, большая часть которых с применением техники чрезкожной хирургии.
Врач-ортопед, хирург, Евгения Зайцева.
Операция при коррекции шишки на большом пальце
Инновационный метод PBS заключается в чрезкожной технике остеотомии без остеосинтеза, предпологающей стабильную и физиологическую коррекцию вальгусной деформации большого пальца и других, связанных с ней патологий передней части стопы (боль, молоткообразные пальцы) и как следствие быстрое восстановление и возвращение к привычной жизни.
Преимущества инновационной методики чрезкожной коррекции шишки на большом пальце:
- Операция осуществляется амбулаторно
- Проводится под местной (проводниковой) анестезией
- Операция безболезненная
- Длительность операции 15-20 мин
- Производится через микроразрезы без последующего остеосинтеза (спиц,шурупов, нитей и т.д)
- Без операционных рубцов на коже
- Необходимое условие: полная нагрузка на стопу и ходьба без костылей сразу после операции
- Короткий период послеоперационного восстановления
Послеоперационный период
В день операции: Пациент уходит из клиники через 2 часа после операции и наложения повязки в послеоперационной обуви. Сохраняется возможность ходить без костылей с полной нагрузкой на стопу.
Через 7-14 дней: Пациент приходит на осмотр к врачу для снятия повязки. Замена послеоперационной обуви на собственную удобную обувь. Перевязки и taping (поддерживающая фиксация) пациент делает самостоятельно (после инструктажа по правильному использованию перевязочных материалов дома).
Через 45 дней: Пациент приходит на осмотр с новыми рентгеновскими снимками для контроля результата операции и рекомендациями.
Результат чрезкожной коррекции шишки на большом пальце
Записаться на прием к специалистам Семейного Медицинского Центра вы можете по телефону:
+7 (495) 644-44-66
Или воспользуйтесь электронной формой.
Вальгусная деформация 1 пальца стопы. Диагностика и лечение.
Стопа человека представляет собой сложную биомеханическую конструкцию в анатомическом и функциональном отношении. От неё зависят, как бытовая, так и трудовая деятельность человека. Нет никаких сомнений, что травмы и заболевания стопы имеют огромное социальное значение. Самой распространённой патологией стопы является Hallux valgus или смещение большого пальца стопы кнаружи. Обычно такая патология встречается в сочетании с другими деформациями стопы: медиальным или верхним экзостозом головки 1-й плюсневой кости, продольно-поперечным плоскостопием, кератозом стопы.
Причинами развития могут быть врождённая патология соединительной ткани, последствия травм, эндокринные заболевания. Однако одной из самых частых причин можно отметить ношение неудобной обуви, которая повышает нагрузку на передний отдел стопы (ношение каблуков более 4 см), сдавливает передний отдел стопы с боков (обувь с узкими носами). При искривлении большого пальца стопы в сторону других пальцев образуется угол с первой плюсневой костью. Если вовремя не обратить внимания на эту проблему, то деформация будет прогрессировать с течением времени. Hallux valgus является не только косметическим дефектом, но и создаёт проблемы при подборе обуви, сопровождается болевым синдромом. В поздней стадии формируются болезненные натоптыши на подошве, а также развивается поперечное плоскостопие с поражением остальных пальцев и плюсневых костей стопы.
Степень выраженности патологического процесса определяют с учетом двух величин: угла между 1 и 2 плюсневыми костями и угла, под которым 1 палец отклонен по отношению к 1 плюсневой кости.
Выделяют 3 степени Hallux valgus:
1степень — угол между плюсневыми костями менее 12 градусов, угол отклонения 1 пальца менее 25 градусов.
2 степень- угол между плюсневыми костями менее от 12 до 18 градусов, угол отклонения 1 пальца более 25 градусов.
3 степень- угол между плюсневыми костями более 18 градусов, угол отклонения 1 пальца более 35 градусов.
Существует два способа лечения данного заболевания — консервативное и хирургическое. Целью консервативного лечения является уменьшение болевого синдрома, стабилизация и препятствие развития дальнейшей деформации стопы. Методики консервативного лечения включают в себя: подбор обуви, ношение ортезов, использование индивидуальных стелек-супинаторов, массаж, лечебную физкультуру, физиотерапию, лекарственную терапию, местные блокады с анестетиками. Выраженный болевой синдром, выраженная деформация одного или нескольких пальцев, ограничение активности являются поводом для показаниями для оперативного лечения.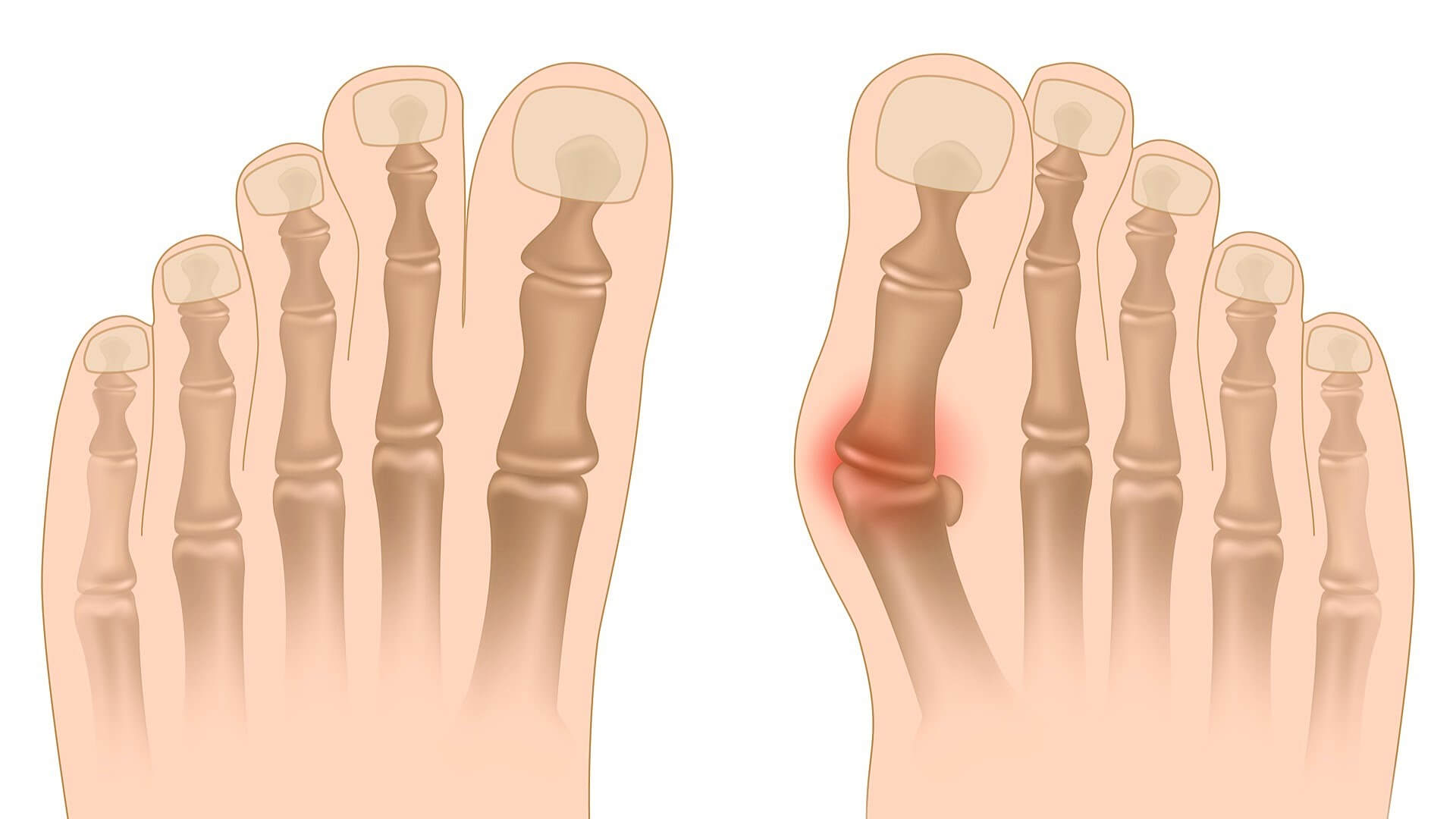 В зависимости от клинической и рентгенологической картины определяется вид оперативного вмешательства и методика.
В зависимости от клинической и рентгенологической картины определяется вид оперативного вмешательства и методика.
Оперативные вмешательства требуют тщательной прецизионной хирургической техники. Анестезиологическое пособие при данных операциях, как правило, спинномозговая анестезия.
Виды оперативных вмешательств:
1) хейлотомия – иссечение экзостоза (костного выроста) головки первой плюсневой кости;
2) остеотомия-рассечение костей с последующей их фиксацией в правильном положении;
3) артродез – создание неподвижности первого плюснефалангового или иного сустава;
4) пластика сухожилий и мягких тканей обычно дополняет вмешательство на костях.
Оперативное вмешательство является только первой частью хирургического лечения. Его успех зависит от квалификации врача и технического оснащения клиники.
Вторым не менее важным этапом является послеоперационная реабилитация. Здесь многое зависит от самого пациента, его готовность сотрудничать с врачами и точно соблюдать их рекомендации. В зависимости от типа проведенной операции, врач может назначить иммобилизацию стопы в гипсе или ортезе, а также ношение специальной обуви для разгрузки переднего отдела стопы. Так же проводятся занятия по лечебной физкультуре и курсы физиотерапии. Профилактикой появления Hallux valgus является: ношение удобной обуви с высотой каблука не более 4 см, правильное питание, упражнения укрепляющие мышечно-связочный аппарат голени и стопы. В травматолого-ортопедическом отделении ГБУЗ «ТОКБ им В.Д.Бабенко» проводятся операции по поводу Hallux valgus на современном уровне с применением современных имплантатов. В течение года оперируются более 40 пациентов. Операция обеспечивает хороший функциональный и косметический результат.
В зависимости от типа проведенной операции, врач может назначить иммобилизацию стопы в гипсе или ортезе, а также ношение специальной обуви для разгрузки переднего отдела стопы. Так же проводятся занятия по лечебной физкультуре и курсы физиотерапии. Профилактикой появления Hallux valgus является: ношение удобной обуви с высотой каблука не более 4 см, правильное питание, упражнения укрепляющие мышечно-связочный аппарат голени и стопы. В травматолого-ортопедическом отделении ГБУЗ «ТОКБ им В.Д.Бабенко» проводятся операции по поводу Hallux valgus на современном уровне с применением современных имплантатов. В течение года оперируются более 40 пациентов. Операция обеспечивает хороший функциональный и косметический результат.
14 февраля 2020 года
Руководство по физиотерапии бурсита большого пальца стопы (Hallux Valgus)
Руководство по выбору PT
Бурсит большого пальца стопы (вальгусная деформация большого пальца стопы) — это костная шишка на боковой стороне стопы, которая развивается у основания большого пальца стопы.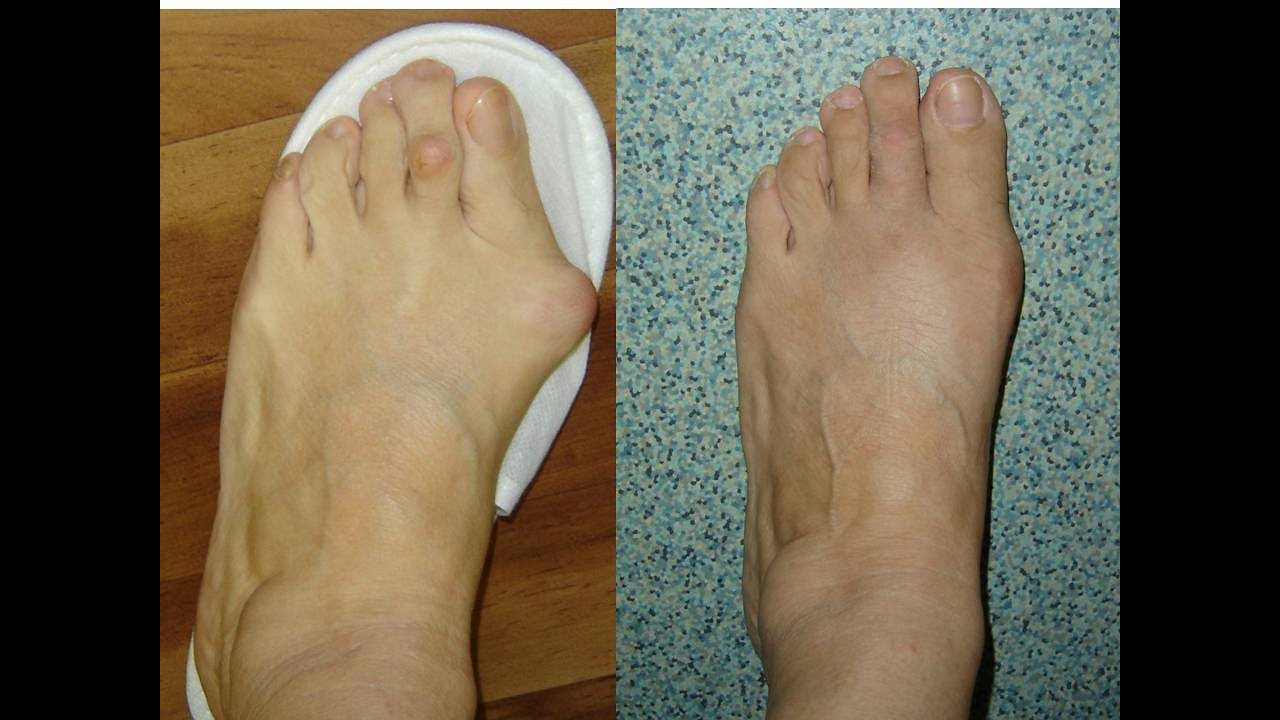 Эта область стопы может воспаляться и опухать, вызывая боль в стопе. Бурситы чаще всего развиваются у женщин и пожилых людей. Со временем пораженный сустав может стать жестким, болезненным и деформироваться. Бурситы и боль, которые они вызывают, могут привести к проблемам с подгонкой обуви и затруднениям при ходьбе.Физиотерапевты помогают людям с бурситами уменьшить боль, улучшить функцию большого пальца ноги, улучшить мышечную силу и восстановить способность ходить.
Эта область стопы может воспаляться и опухать, вызывая боль в стопе. Бурситы чаще всего развиваются у женщин и пожилых людей. Со временем пораженный сустав может стать жестким, болезненным и деформироваться. Бурситы и боль, которые они вызывают, могут привести к проблемам с подгонкой обуви и затруднениям при ходьбе.Физиотерапевты помогают людям с бурситами уменьшить боль, улучшить функцию большого пальца ноги, улучшить мышечную силу и восстановить способность ходить.
Что такое бурсит большого пальца стопы?
Косточка — это бугорок на стороне стопы, который развивается в суставе, где большой палец ноги соединяется со стопой. Его можно разделить на легкую, среднюю, большую или тяжелую. Несколько факторов могут вызвать бурсит, в том числе:
- Наследственность.
- Форма стопы.
- Плоские арки.
- Расшатанность суставов (известная как дряблость).
- Остеоартроз.

Недавние исследования показывают, что обувь не может быть фактором развития бурсита большого пальца стопы. Однако тесная обувь может вызвать раздражение бурсита, натирая ткань сустава. Это давление вызывает еще больший отек и боль.
Каково это?
Ощущение бурсита зависит от человека.Не все бурситы вызывают симптомы. Люди с бурситами сообщают о симптомах от легких до тяжелых, в том числе:
- Боль и припухлость в суставе большого пальца стопы, усиливающиеся при стоянии и ходьбе.
- Постепенное увеличение бугорка сбоку стопы. Бурсит большого пальца стопы может воспаляться и опухать, вызывая боль в стопе.
- Боль при ношении обуви, из-за которой сложно найти удобную или стильную обувь.
- Изменения походки (ходьба).
- Повышенная трудность ходьбы.
- Изменения баланса, повышающие риск падения, особенно у пожилых людей.
- Пересечение большого пальца стопы и малого пальца стопы, вызывающее скучивание пальцев стопы.
 Этот симптом также может вызывать другие деформации и боль.
Этот симптом также может вызывать другие деформации и боль. - Снижение качества жизни из-за боли в ногах.
Как это диагностируется?
При первом посещении физиотерапевт проведет тщательное обследование.Это будет включать сбор вашего медицинского анамнеза. Цели первичного осмотра — определить степень вашей травмы и ее вероятную причину. Интервью будет конкретно для вас. Он может включать такие вопросы, как:
- Какова история вашего состояния стопы?
- Как вы до сих пор ухаживали за своей косточкой? Заказывали ли другие врачи визуализацию или другие тесты?
- Каковы ваши текущие симптомы и как они влияют на ваш день?
- Если есть боль, то какова локализация и интенсивность вашей боли? Меняется ли ваша боль в течение дня?
- Какие действия, если таковые имеются, вам трудно выполнить?
- Какие действия вы не можете выполнить?
- Существуют ли какие-либо действия, снижающие уровень симптомов?
После собеседования ваш физиотерапевт проведет медицинский осмотр. Они могут:
Они могут:
- Понаблюдайте за своим движением, выполняя действия, обсуждаемые в интервью.
- Оцените подвижность и силу голеностопного сустава, стопы и пальцев ног. Обследование также может включать другие участки тела, такие как нога или бедро, которые могут способствовать вашему состоянию.
- Осторожно коснитесь лодыжки, ступни и пальцев ног, чтобы определить точное место боли.
Для постановки правильного диагноза ваш физиотерапевт может также направить вас к специалисту для рентгеновского снимка или другого снимка области.
После постановки диагноза физиотерапевт вместе с вами разработает программу лечения, которая поможет уменьшить вашу боль, предотвратить ухудшение состояния косточки и восстановить подвижность.
Чем может помочь физиотерапевт?
Физиотерапевты — эксперты в области движения, которые проводят лечение для улучшения качества жизни. Программы лечения бурсита могут включать упражнения, практический уход и обучение пациентов. Ваш физиотерапевт разработает программу лечения ваших конкретных симптомов. Цель лечения — улучшить функцию голеностопного сустава, стопы и пальцев ног, уменьшить боль и снова заставить вас двигаться. Ваш план лечения может включать:
Ваш физиотерапевт разработает программу лечения ваших конкретных симптомов. Цель лечения — улучшить функцию голеностопного сустава, стопы и пальцев ног, уменьшить боль и снова заставить вас двигаться. Ваш план лечения может включать:
Обучение пациентов. Ваш физиотерапевт будет работать с вами, чтобы определить и изменить любые внешние факторы, вызывающие вашу боль. Могут быть обсуждены тип и количество упражнений, которые вы выполняете, ваша спортивная активность и ваша обувь. Ваш физиотерапевт порекомендует улучшения в вашей повседневной деятельности и разработает индивидуальную программу упражнений, которая поможет безболезненно вернуться к желаемому уровню активности.
Обезболивание. Ваш физиотерапевт разработает программу лечения боли, которая может включать прикладывание льда к пораженному участку. Они также могут порекомендовать изменить некоторые виды деятельности, вызывающие боль. Физиотерапевты являются экспертами в назначении методов обезболивания, которые уменьшают или устраняют потребность в лекарствах, включая опиоиды.
Упражнение на диапазон движений. Косточка большого пальца стопы и большой палец ноги могут двигаться неправильно, что вызывает повышенную нагрузку.Ваш физиотерапевт может научить вас методам самостоятельного растяжения, которые помогут восстановить нормальное движение стопы, лодыжки и пальцев ног.
Мануальная терапия. Ваш физиотерапевт может предложить практические процедуры для мягкого движения ваших мышц и суставов. Эти техники помогают улучшить движения и силу. Они часто обращаются к областям, которые трудно лечить самостоятельно.
Укрепление мышц. Ваш физиотерапевт назначит упражнения для укрепления мышц большого пальца ноги и лодыжки.Мышечная слабость или дисбаланс в других частях тела также могут способствовать возникновению бурситов и боли. Ваш физиотерапевт выберет, какие укрепляющие упражнения подходят вам, в зависимости от вашего возраста, конкретного физического состояния и целей.
Функциональный тренинг. Как только ваша боль, сила и движения улучшатся, вы можете вернуться к более сложным занятиям. Чтобы свести к минимуму нагрузку на бурсит большого пальца стопы и большой палец ноги, вам нужно научиться безопасным контролируемым движениям. Ваш физиотерапевт разработает серию упражнений, которые помогут вам научиться правильно и безопасно использовать свое тело и двигать им.
Как только ваша боль, сила и движения улучшатся, вы можете вернуться к более сложным занятиям. Чтобы свести к минимуму нагрузку на бурсит большого пальца стопы и большой палец ноги, вам нужно научиться безопасным контролируемым движениям. Ваш физиотерапевт разработает серию упражнений, которые помогут вам научиться правильно и безопасно использовать свое тело и двигать им.
Ортопедические приспособления и приспособления. Ваш физиотерапевт может порекомендовать использовать шины, стельки для обуви или вспомогательные устройства, в зависимости от вашего состояния, и обучит вас их использованию. Они могут включать:
- Шины и разделители пальцев стопы для уменьшения боли и давления на большой палец ноги.
- Индивидуальные или продаваемые без рецепта опоры для свода стопы (ортопедические приспособления для стопы), помогающие поддерживать стопу и лодыжку в правильном положении при ходьбе.
- Трость, ходунки или костыли (вспомогательные устройства) для уменьшения боли и улучшения вашей способности ходить.

Как физиотерапевт может помочь до и после операции?
Если деформация большого пальца стопы прогрессирует до такой степени, что вы не можете найти удобную обувь или ходить становится очень трудно, вы можете выбрать операцию по исправлению положения большого пальца ноги. После операции физиотерапевт может помочь вам восстановить силу и подвижность большого пальца ноги, уменьшить боль и вернуться к максимально возможному функциональному уровню.
Сразу после операции физиотерапевт в больнице научит вас ходить с тростью, ходунками или костылями, чтобы не перегружать операционную зону. Они также проинструктируют вас, как использовать пакеты со льдом и поднимать ноги для снятия боли и отека.
Восстановление и лечение различаются для каждого человека в зависимости от его состояния и типа выполняемой хирургической процедуры. После большинства операций вы будете носить специальную обувь, чтобы защитить ногу. Эта обувь поможет вам избежать давления на операционную область.
Эта обувь поможет вам избежать давления на операционную область.
После выписки из больницы вы можете начать работать с физиотерапевтом, чтобы восстановить силы и подвижность. Лечение будет включать элементы, перечисленные выше. Первое занятие может быть сосредоточено на использовании легких упражнений на диапазон движений лодыжки, пакетов со льдом и легкого массажа. Ваш физиотерапевт разработает программу лечения специально для вас. Они расскажут, как безопасно ходить и выполнять упражнения в клинике и дома.
Можно ли предотвратить эту травму или состояние?
Нет никаких доказательств того, что бурситы можно предотвратить.Однако вы можете предотвратить усугубление проблемы и, возможно, избежать хирургического вмешательства, следуя этим рекомендациям:
- Носите соответствующую обувь. Например, избегайте обуви, в которой пальцы ног сжимаются. Ношение обуви с более широким носком уменьшит внутреннее давление на большой палец ноги и поможет защитить стопу от трения о обувь.

- Используйте шины. Если вы испытываете дискомфорт, обратитесь к физиотерапевту.Ваш терапевт может порекомендовать использовать шину. Шины, прокладки и опоры для большого пальца ноги предназначены для того, чтобы держать палец ноги в безопасном положении и уменьшать давление на него.
- Используйте ортопедические стельки. Ваш физиотерапевт может порекомендовать стельку для обуви (ортопедическую). Вкладыши в обувь могут помочь предотвратить выпрямление свода стопы во время ходьбы и снизить давление на большой палец ноги. Иногда необходимо изготовить ортопедический аппарат для вашей конкретной стопы.
Ваш физиотерапевт может порекомендовать лучшие решения для ваших конкретных нужд.
Какой физиотерапевт мне нужен?
Все физиотерапевты получают образование и имеют опыт лечения бурситов. Однако вы можете принять во внимание:
- Физиотерапевт с опытом лечения заболеваний стопы, голеностопного сустава и ортопедии.
 Некоторые физиотерапевты занимаются этим.
Некоторые физиотерапевты занимаются этим. - Физиотерапевт, который является сертифицированным клиническим специалистом или прошел ординатуру или стажировку в области ортопедической физиотерапии.Этот терапевт обладает передовыми знаниями, опытом и навыками, которые могут применяться в вашем состоянии.
Вы можете найти физиотерапевтов, обладающих этими и другими полномочиями, с помощью Find a PT, онлайн-инструмента, созданного Американской ассоциацией физиотерапии. Ищите физиотерапевтов по местонахождению и опыту.
Общие советы при поиске физиотерапевта (или любого другого поставщика медицинских услуг): попросите семью, друзей и других медицинских работников порекомендовать физиотерапевта.
Перед тем, как записаться на прием, спросите об опыте физиотерапевтов в оказании помощи людям с бурситами.
Будьте готовы описать свои симптомы как можно подробнее и сказать, что их усугубляет.
Дальнейшее чтение
Американская ассоциация физиотерапии (APTA) считает, что потребители должны иметь доступ к информации, которая могла бы помочь им принимать решения в области здравоохранения, а также подготовить их к посещению врача.
В следующих статьях представлены одни из лучших научных доказательств, касающихся физиотерапевтического лечения вальгусной деформации большого пальца стопы (бурсита большого пальца стопы). В статьях сообщается о последних исследованиях и дается обзор стандартов практики в Соединенных Штатах и во всем мире. Заголовки статей связаны либо с рефератом статьи в PubMed *, либо с бесплатным полным текстом, чтобы вы могли прочитать его или распечатать копию и принести с собой к своему врачу.
Glasoe WM. Лечение прогрессирующей первой плюснефаланговой вальгусной деформации: биомеханический подход к укреплению мышц. J Orthop Sports Phys Ther. 2016; 46 (7): 596–605. Бесплатная статья.
Nix SE, Vicenzino BT, Smith MD. Боль в стопе и функциональное ограничение у здоровых взрослых с вальгусной деформацией большого пальца стопы: поперечное исследование. BMC Musculoskelet Disord. 2012; 13: 197. Бесплатная статья.
Вебер Л. За пределами бунионэктомии: роль физиотерапии. https://lermagazine.com/cover_story/beyond-bunionectomy-the-role-of-physical-therapy. Опубликовано в августе 2010 г. По состоянию на 19 декабря 2019 г.
https://lermagazine.com/cover_story/beyond-bunionectomy-the-role-of-physical-therapy. Опубликовано в августе 2010 г. По состоянию на 19 декабря 2019 г.
* PubMed — это бесплатный онлайн-ресурс, разработанный Национальным центром биотехнологической информации (NCBI).PubMed содержит миллионы ссылок на биомедицинскую литературу, включая ссылки из базы данных MEDLINE Национальной медицинской библиотеки.
Автор: Мэри Кей Зейн, штатный врач, сертифицированный клинический специалист в области ортопедической физиотерапии. Отредактировано Эрин Хайден, PT, DPT, сертифицированным клиническим специалистом по ортопедической физиотерапии. Рецензировано Стивеном Ф. Рейшлем, PT, DPT, сертифицированным клиническим специалистом в области ортопедической физиотерапии от имени Американской академии ортопедической физиотерапии.
Bunions (Hallux Valgus) — ACFAS
Несмотря на то, что бурситы являются распространенной деформацией стопы, существуют неправильные представления о них. Многие люди могут без необходимости годами страдать от боли от бурсита, прежде чем обратиться за лечением.
Многие люди могут без необходимости годами страдать от боли от бурсита, прежде чем обратиться за лечением.
Что такое бурсит большого пальца стопы?
Бурсит большого пальца стопы (также известный как вальгусная деформация большого пальца стопы) часто описывается как шишка на боковой стороне большого пальца стопы.Но бурсит — это нечто большее. Видимая шишка на самом деле отражает изменения костного каркаса передней части стопы. Большой палец ноги наклоняется ко второму пальцу, а не смотрит прямо вперед. Это приводит к нарушению выравнивания костей и образованию бугорка на косточке.
Бурсит большого пальца стопы — прогрессирующее заболевание. Они начинаются с опрокидывания большого пальца ноги, постепенно меняя угол наклона костей с годами и постепенно образуя характерную шишку, которая становится все более заметной.Симптомы обычно появляются на более поздних стадиях, хотя у некоторых людей симптомы никогда не проявляются.
Причины
Бурситы чаще всего возникают из-за унаследованной неисправной механической структуры стопы. Передается по наследству не сам костный мозг, а определенные типы стопы, которые делают человека склонным к развитию костного мозга.
Передается по наследству не сам костный мозг, а определенные типы стопы, которые делают человека склонным к развитию костного мозга.
Хотя ношение обуви, слишком плотно прилегающей к пальцам ног, на самом деле не вызывает бурситов, иногда деформация ухудшается. Поэтому симптомы могут появиться раньше.
Симптомы
Симптомы, которые возникают на месте бурсита, могут включать:
- Боль или болезненность
- Воспаление и покраснение
- Ощущение жжения
- Возможное онемение
Симптомы чаще всего возникают при ношении обуви с плотным носком, например, обуви с узким носком или на высоких каблуках. Это может объяснить, почему у женщин симптомы появляются чаще, чем у мужчин. Кроме того, длительное пребывание на ногах может усугубить симптомы бурсита.
Диагностика
Бурсит легко заметен — выступ виден у основания большого пальца ноги или сбоку. Однако, чтобы полностью оценить состояние, хирург стопы и голеностопного сустава может сделать рентген, чтобы определить степень деформации и оценить произошедшие изменения.
Поскольку бурситы прогрессируют, они не проходят и обычно со временем ухудшаются. Но не все случаи одинаковы — одни косточки развиваются быстрее, чем другие.После того, как ваш хирург оценит ваш бурсит, можно разработать план лечения, соответствующий вашим потребностям.
Нехирургическое лечение
Иногда все, что нужно, — это наблюдение за бурситом. Чтобы снизить вероятность повреждения сустава, рекомендуется периодическое обследование и рентгеновское обследование у вашего хирурга.
Однако во многих других случаях требуется какое-то лечение. Раннее лечение направлено на облегчение боли от бурсита, но не устранит саму деформацию.К ним относятся:
- Изменения в обуви . Очень важно носить правильную обувь. Выбирайте обувь с широким носком и откажитесь от обуви с острым носком или на высоком каблуке, которые могут усугубить состояние.
- Набивка . Накладки на область бурсита могут помочь минимизировать боль.
 Их можно получить у хирурга или приобрести в аптеке.
Их можно получить у хирурга или приобрести в аптеке. - Модификации деятельности .Избегайте действий, которые вызывают боль в косточке большого пальца, в том числе стойкого стояния в течение длительного времени.
- Лекарства . Для уменьшения боли и воспаления могут быть рекомендованы пероральные нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен.
- Обледенение . Применение пакета со льдом несколько раз в день помогает уменьшить воспаление и боль.
- Инъекционная терапия . Хотя инъекции кортикостероидов редко используются при лечении бурсита, они могут быть полезны при лечении воспаленной сумки (наполненный жидкостью мешок, расположенный вокруг сустава), иногда наблюдаемого при бурсите.
- Ортопедические аппараты . В некоторых случаях хирург может предоставить индивидуальные ортопедические устройства.

Когда нужна операция?
Если нехирургическое лечение не помогает облегчить боль в косточке большого пальца и когда боль в косточке мешает повседневной деятельности, самое время обсудить варианты хирургического вмешательства с хирургом стопы и голеностопного сустава. Вместе вы сможете решить, подходит ли вам операция.
Для лечения бурсита доступны различные хирургические процедуры.Эти процедуры предназначены для удаления «выступа» кости, исправления изменений костной структуры стопы и исправления изменений мягких тканей, которые также могли произойти. Цель операции — уменьшение боли и деформации.
При выборе процедуры или комбинации процедур для вашего конкретного случая хирург стопы и голеностопного сустава учтет степень вашей деформации на основе результатов рентгенографии, вашего возраста, уровня вашей активности и других факторов. Продолжительность периода восстановления будет варьироваться в зависимости от выполняемой процедуры или процедур.
Обзор типов и методов лечения
Термин бурсит большого пальца стопы , как он обычно используется, описывает различные деформации, включающие болезненную шишку и припухлость у основания большого пальца ноги. Ортопеды используют дополнительные термины для описания различных индивидуальных деформаций. Состояние, при котором большой палец ноги отклоняется от нормального положения и наклоняется внутрь по направлению ко второму пальцу, называется вальгусная деформация большого пальца стопы.
Технически говоря, слово бурсит большого пальца стопы относится конкретно к увеличенной костной шишке, иногда включающей воспаленную бурсу. Это воспаление вызывается костным выступом (шишкой) и развивается на бурсе головки первой плюсневой кости у основания большого пальца ноги. Хотя бурсит большого пальца стопы может развиваться без вальгусной деформации большого пальца стопы, в этой статье рассматриваются только бурситы большого пальца стопы. (Спинные бурситы — это совершенно другая разновидность, в которой выпуклость появляется на вершине и основания пальца.Часто это результат артрита сустава пальца ноги.)
(Спинные бурситы — это совершенно другая разновидность, в которой выпуклость появляется на вершине и основания пальца.Часто это результат артрита сустава пальца ноги.)
Врачи и ученые не смогли определить единственную причину или набор причин для бурсита. Однако наследственность и пол имеют значение. Бурситы, как правило, развиваются в семьях, и у женщин бурситы чаще, чем у мужчин. Кроме того, с возрастом стопа постепенно расширяется, поскольку связки, соединяющие кости в передней части стопы, становятся более слабыми. Вопреки мнению многих, плохо сидящая обувь не вызывает бурситов.Фактически, бурситы встречаются у людей по всему миру, в том числе среди тех, кто никогда не носит обувь. Однако слишком тесная обувь может способствовать прогрессированию заболевания. Бурсит часто бывает двусторонним, то есть появляется на обеих стопах. Хотя бурситы обычно наблюдаются у людей среднего и старшего возраста, они иногда развиваются даже у подростков, обычно в результате врожденного заболевания.
Хирурги-ортопеды диагностируют бурсит на основании медицинского осмотра и рентгеновских снимков, сделанных, когда человек находится в тяжелом положении (стоит).Оцениваются два угла:
- Межплюсневый угол — угол между первой и второй плюсневыми костями (костями, ведущими к основанию большого и второго пальцев стопы). Если этот угол больше девяти градусов (9º), это ненормально и обозначается как metatarsus primus varus .
- Вальгусный угол большого пальца стопы — угол большого пальца стопы, когда он смещается к мизинцу. Угол, превышающий 15º, считается признаком вальгусной деформации.
Иллюстрация стопы, показывающая косточку с варусной плюсневой костью и нормальной вальгусной мышцей = 15 ° по сравнению с вальгусной деформацией большого пальца стопы более 15 °.
Рисунок: Рентгеновские снимки здоровой стопы (слева) и вальгусной деформации большого пальца стопы (справа).
Боль и лечение костного мозга
Хотя некоторым людям кажется, что их бурсит непривлекательный, это состояние не всегда является болезненным. Если у вас небольшой дискомфорт из-за бурсита, боль можно облегчить, надев более широкую обувь из мягкой кожи и / или с помощью прокладок — прокладок между пальцами ног для правильного выравнивания.Возможно, вам не понадобится дополнительное лечение.
Если у вас небольшой дискомфорт из-за бурсита, боль можно облегчить, надев более широкую обувь из мягкой кожи и / или с помощью прокладок — прокладок между пальцами ног для правильного выравнивания.Возможно, вам не понадобится дополнительное лечение.
В более серьезных случаях может потребоваться одно или оба из следующих условий:
- Противовоспалительные препараты — для облегчения временного дискомфорта в месте бурсы.
- Хирургия — для тех, кто продолжает ежедневно испытывать боль и не может удобно носить большинство типов обуви.
Специалисты-ортопеды стопы и голеностопного сустава в HSS проводят более 400 операций на бурсите большого пальца в год. Одни только косметические проблемы не являются достаточной причиной для операции на бурсите большого пальца стопы.
«Есть разные причины рассматривать операцию на костном мозге», — говорит Джонатан Т. Деланд, доктор медицины, основатель службы поддержки стопы и голеностопного сустава в HSS. «Если пациент испытывает боль в подходящей обуви, пытался носить более широкую обувь без облегчения, и боль была долгосрочной проблемой или ухудшается, следует рассмотреть возможность хирургического вмешательства. Кроме того, если большой палец ноги давит на второй палец или перекрывает его, и вызывая боль в этом пальце ноги, необходимо устранить бурсит большого пальца стопы, чтобы избавиться от болезненного второго пальца ноги «.
«Если пациент испытывает боль в подходящей обуви, пытался носить более широкую обувь без облегчения, и боль была долгосрочной проблемой или ухудшается, следует рассмотреть возможность хирургического вмешательства. Кроме того, если большой палец ноги давит на второй палец или перекрывает его, и вызывая боль в этом пальце ноги, необходимо устранить бурсит большого пальца стопы, чтобы избавиться от болезненного второго пальца ноги «.
Другой симптом, который может потребовать хирургического вмешательства, — это нестабильность первого луча (сочетание медиальной клиновидной кости и первых плюсневых костей, которые прижимаются друг к другу и соединяются с костями большого пальца стопы) с болью в подушечке стопы (часть стопы у основания пальцев под плюсневыми костей от кончика пальца до середины стопы).
Хирургическое лечение деформации бурсита большого пальца стопы обычно включает остеотомию для восстановления правильного выравнивания. В зависимости от типа деформации используются разные техники. Техника, которую выберет ваш хирург стопы, определяется с учетом:
Техника, которую выберет ваш хирург стопы, определяется с учетом:
- Степень деформации стопы.
- Стратегическая цель предотвращения рецидива бурсита большого пальца стопы в будущем.
- Способ максимально быстрого восстановления.
Некоторые из наиболее распространенных процедур хирургии бурсита:
- Дистальная остеотомия шеврона — делается V-образный разрез на кончике пальца первой плюсневой кости.Эта операция подходит для людей, у которых есть болезненная выпуклость (шишка) у основания большого пальца стопы, но сустав все еще хорошо выровнен. Чтобы поддерживать выравнивание во время процесса заживления, рассасывающиеся ортопедические штифты (также называемые «биоабсорбируемые штифты», это имплантаты, которые в конечном итоге растворяются) помещаются в первую плюсневую кость.
- Остеотомия шарфа (также известная как чрескожная проксимальная косая остеотомия или остеотомия Лудлоффа) — в этой процедуре делается более обширный разрез выше в плюсневой кости для коррекции умеренной неконгруэнтной деформации и варусной плюсневой кости.
 Винты используются для выравнивания во время заживления.
Винты используются для выравнивания во время заживления. - Серповидная остеотомия — выполняется изогнутый разрез у основания плюсневой кости. Это подходит для пациентов с более тяжелой формой плюсневой кости, которая требует дополнительной коррекции. Для выравнивания используются винты или штифты.
- Процедура Lapidus — слияние суставов для людей с тяжелой деформацией, нестабильностью первого луча, с рыхлым плюсне-предплюсневым суставом (расположен в средней части стопы), когда одной остеотомии может быть недостаточно для устранения проблем.Ослабление сустава может привести к рецидиву бурсита или вызвать боль в подушечке стопы, потому что первая плюсневая кость всплывает вверх, позволяя перенести избыточный вес на соседние плюсневые кости (обычно вторая и третья). В таких случаях плюсне-предплюсневой сустав срастается, чтобы обеспечить длительную стабильность. Винты используются для выравнивания. Потеря движения из-за слияния мала и существенно не ограничивает движение большого пальца ноги.

Пациентам, перенесшим операцию на бурсите большого пальца стопы, делают анестезию голеностопного сустава под регионарной анестезией, при которой стопа анестезирует от голеностопного сустава вниз.В зависимости от индивидуальных предпочтений может быть также назначено седативное средство, и пациенту можно вводить столько седативных средств, сколько он пожелает. Блокада голеностопного сустава, применяемая в качестве анестезии, обеспечивает облегчение боли на срок до 12 часов после операции. Предоставляются сильные болеутоляющие и противовоспалительные средства. «Операция на костном мозге имеет репутацию болезненной», — говорит доктор Деланд. «Но при соответствующем обезболивании и возвышении стопы это можно свести к минимуму».
Все операции на бурсите большого пальца стопы могут быть выполнены амбулаторно (в тот же день), что исключает необходимость госпитализации.
Время восстановления после операции на костном мозге
Продолжительность восстановления после операции на бурсите большого пальца стопы зависит от характера процедуры.
- Те, у кого была процедура дистального шеврона, могут выдерживать некоторый вес на стопе на следующий день после операции.
- Те, у кого была процедура наложения платка, могут переносить частичный вес примерно в течение нескольких недель. Костыли используются для облегчения ходьбы.
- Люди, перенесшие операцию Lapidus, должны носить гипс и использовать костыли в течение восьми недель.Независимо от используемой процедуры отек будет сохраняться в течение некоторого времени с постепенным уменьшением в течение года после операции.
- Пациенты, перенесшие дистальную остеотомию шеврона, шарфа или полумесяца, должны иметь возможность носить какой-либо тип обуви или кроссовок через 6-7 недель
- Тем, кто подвергается слиянию с лапидусом, вероятно, потребуется подождать от 10 до 12 недель, прежде чем они смогут носить обувь.
В формальной физиотерапии чаще всего нет необходимости. Пациентам назначают комплекс двигательных упражнений для пальца ноги. Терапия используется только в том случае, если движение движется медленно.
Терапия используется только в том случае, если движение движется медленно.
В целом результаты операций на косточке большого пальца стопы неплохие. Однако хирурги-ортопеды в отделении стопы и голеностопного сустава в HSS часто лечат пациентов, у которых были неудовлетворительные результаты операций в других учреждениях. Хотя проблемы, возникающие в результате этих операций, можно решить, вероятность успеха выше, если правильная процедура выполняется с первого раза.
Если вы планируете операцию по исправлению косточки большого пальца стопы, Dr.Делэнд и члены службы стопы и голеностопного сустава советуют вам проконсультироваться с хирургом-ортопедом, имеющим опыт в широком спектре хирургических техник — как простых, так и сложных. Вы должны быть уверены, что вам сделают операцию, подходящую для вашего состояния, и что процесс выздоровления и реабилитации будет адекватным и эффективным.
Кроме того, доктор Деланд предостерегает от любых процедур, при которых бурсит большого пальца просто «сбривается», вместо того, чтобы правильно устранить деформацию плюсневой кости.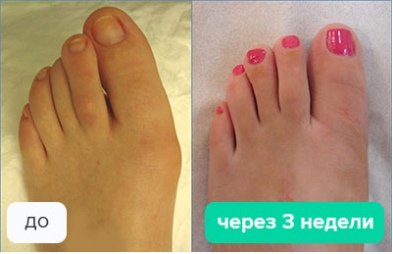 Бритье бурсита может дать только временное решение. Выбритый бурсит может вернуться в будущем.
Бритье бурсита может дать только временное решение. Выбритый бурсит может вернуться в будущем.
Обновлено: 21.12.2018
Резюме подготовила Нэнси Новик • Диагностическая визуализация, предоставленная радиологами HSS
Авторы
, когда большой палец ноги искривлен
Болезненность стоп и деформация большого пальца стопы
Путь от обувного магазина до стопного хирурга совсем недалеко — особенно для женщин, которые любят носить туфли на высоком каблуке часто и подолгу.Поскольку высокие каблуки способствуют возникновению вальгусной деформации большого пальца стопы , которая обычно связана с болью и уродливыми деформациями . Тем не менее, уже более 100 лет трудно представить женскую моду без высоких каблуков. Высокие каблуки делают ноги длиннее, поднимают миниатюрных дам на несколько сантиметров, делают вас стройными и придают стройной попе. И они придают вам совершенно сексуальный вид, чтобы помочь вам набрать очки с противоположным полом.
Высокие каблуки делают ноги длиннее, поднимают миниатюрных дам на несколько сантиметров, делают вас стройными и придают стройной попе. И они придают вам совершенно сексуальный вид, чтобы помочь вам набрать очки с противоположным полом.
Эти или подобные мысли отражают мотивацию миллионов женщин носить эту обувь снова и снова, хотя при этом их ноги значительно страдают.Помимо очевидного риска споткнуться, споткнуться, перекрутить лодыжки или застрять в пятке, женщины, которые слишком часто и слишком долго носят обувь на высоком каблуке, особенно с косой стопой и слабой соединительной тканью, подвергаются дополнительному риску: вальгусная деформация большого пальца стопы.
Что такое вальгусная деформация большого пальца стопы?
Вальгусная деформация большого пальца стопы, также известная как бурсит большого пальца стопы, представляет собой деформацию передней части стопы (): первая плюсневая кость отклоняется наружу к латеральному краю стопы. Это расширяет область вокруг подушечки стопы (косой стопы). Однако сухожилие для этого слишком короткое и тянет большой палец ноги в сторону. Затем это указывает на маленькие пальцы ног.
Это расширяет область вокруг подушечки стопы (косой стопы). Однако сухожилие для этого слишком короткое и тянет большой палец ноги в сторону. Затем это указывает на маленькие пальцы ног.
Риски и причины возникновения вальгусной деформации большого пальца стопы
Вальгусная деформация стопы является результатом неправильной биомеханики стопы и сначала часто является только косметической проблемой. Но симптомы вальгусной деформации с годами могут усиливаться.
Кроссовки
Поперечный свод стопы уплощен в косой стопе: это приводит к смещению большого пальца стопы сухожилиями и мышцами. Это созвездие может привести к ухудшению состояния.
Неправильная обувь
Ношение высоких каблуков больше всего способствует возникновению и прогрессированию заболевания: вес всего тела приходится на переднюю часть стопы.Обувь, которая к тому же слишком узкая в пальцах, заставляет большой палец ноги еще глубже войти в вальгусную позицию.
Избыточный вес
Еще один негативный фактор — выраженное ожирение.
Генетические факторы
В некоторых семьях вальгусная деформация большого пальца стопы встречается чаще и из поколения в поколение.Людям с этой врожденной предрасположенностью следует особенно тщательно ухаживать за ногами.
Первичные предрасположенности
Есть дети в возрасте от 12 до 13 лет, которые уже страдают тяжелой деформацией большого пальца стопы. В таких случаях причина генетическая.
В таких случаях причина генетическая.
Какие симптомы есть у пациентов с вальгусной деформацией большого пальца стопы?
- Боль, покраснение и припухлость вокруг сустава у основания большого пальца ноги: боль, которую испытывают пациенты с вальгусной деформацией большого пальца стопы, варьируется от человека к человеку.Даже легкая вальгусная деформация большого пальца стопы может вызвать у некоторых людей сильную боль, в то время как у других боль практически не возникает, несмотря на очень выраженную деформацию.
- Боль в средней части стопы: по мере прогрессирования состояния так называемый первый луч (большой палец стопы и первая плюсневая кость вместе образуют первый луч) становится нестабильным, поэтому пациент больше не может переносить нагрузку на эту область. Затем пациент принимает защитное положение стопы, и нагрузка переносится на среднюю и боковую части средней части стопы.

- Молоток зацепа: перекошенное положение большого пальца ноги часто влияет и на маленькие пальцы.Они скучены друг с другом, и может образоваться молоткообразный зацеп.
- Остеоартрит: сохраняющаяся деформация может настолько сильно повредить сустав у основания большого пальца стопы, что через несколько лет сустав станет остеоартрозом (износ сустава).
Лечение вальгусной деформации большого пальца стопы
После того, как вальгусная деформация большого пальца стопы разовьется, ее уже нельзя исправить. Затем врач врач должен решить, какая форма лечения подходит — в зависимости от того, насколько серьезной стала деформация передней части стопы.
- Стельки, шины, опоры : если большой палец ноги все еще можно вернуть в исходное положение (гибкая деформация), то консервативные (нехирургические) методы лечения обычно могут облегчить боль. Затем может быть полезно обработать подлежащую растопыренную стопу стельками: они приподнимают второй и третий лучи средней части стопы, средняя часть стопы в целом сужается, а давление в закрытой обуви снижается.
- Физиотерапия : ходьба босиком, а также упражнения для пальцев ног и стоп могут укрепить мышцы стопы и соединительные ткани.Это противодействует деформациям. Специальные упражнения на укрепление и подвижность ног и всего тела называются Spiraldynamik (концепция трехмерного движения): пациентка учится тренировать пальцы ног и активно держать их прямыми.
- Операция : если состояние стопы продолжает прогрессировать, несмотря на консервативное лечение, остается только хирургическое вмешательство. Для этого есть разные техники операции: операция выпрямляет палец на ноге.
Удобная обувь на плоской подошве, которая не защемляет, — один из способов предотвращения вальгусной деформации деформации стопы.Туфли на высоком каблуке усугубляют косую ногу.
Причина этого в том, что тогда головки костей среднего отдела стопы должны нести больший вес. Если бы женщины реже носили высокие каблуки или даже не носили их вовсе, это определенно было бы профилактической мерой.
Загрузите брошюру «Здоровые ноги»
Вы можете быстро и просто скачать нашу брошюру «Здоровые ноги» здесь.
Компрессионные чулочно-носочные изделия и ортопедические стельки от medi
Вальгусная деформация деформации компрессионного трикотажа
Здоровый образ жизни
Советы и рекомендации для здорового образа жизни
Здоровый образ жизни
Медицинский персонал поставит диагноз и может выписать ортопедические стельки, e.грамм. от medi при необходимости.
Ваш поставщик медицинских товаров подберет их индивидуально для вас.
Хирургическое лечение бурсита большого пальца стопы Kearney | Лечение Hallux Valgus Небраска
Бурсит большого пальца стопы, также называемый вальгусной деформацией большого пальца стопы, представляет собой увеличение кости или мягких тканей вокруг сустава у основания большого пальца ноги, которое приводит к образованию шишки. Кость, которая соединяет большой палец стопы с первой плюсневой костью, утолщается и увеличивается, стягивая сухожилия, что, в свою очередь, приводит к изгибу основания большого пальца стопы, что приводит к болезненной костной деформации.
Причины
Наиболее частой причиной образования костного мозга является длительное ношение неподходящей обуви, которая сжимает пальцы ног в неестественном положении. Это могут быть туфли на высоком каблуке, узкие туфли, слишком маленькие туфли или заостренные туфли с узким носком. Генетика и определенные заболевания, такие как артрит или полиомиелит, могут увеличить риск развития бурсита.
Бурситы гораздо чаще встречаются у женщин, чем у мужчин, что может быть связано с использованием женщинами каблуков и модной обуви.
Признаки и симптомы
Признаки и симптомы, связанные с бурситом, следующие:
- Боль при ходьбе при ношении обуви
- Отек с красной мозолистой кожей у основания большого пальца ноги
- Снижение подвижности большого пальца ноги
- Поворот большого пальца стопы внутрь к второму пальцу стопы
- Выпуклость костной выпуклости у основания большого пальца
- Образование натоптышей и мозолей в области перекрытия большого пальца и второго пальца
Диагноз
Диагностика бурсита хирургом-ортопедом включает сбор анамнеза и выполнение физического обследования для оценки степени смещения и повреждения мягких тканей.Ваш врач может назначить рентген, чтобы определить степень повреждения и деформации суставов пальцев ног.
Лечение
Ваш хирург сначала порекомендует консервативные методы лечения с целью уменьшения или устранения боли в стопе.
Такие меры включают ношение правильно подогнанной обуви со специально разработанными стельками для обуви, прокладками или скотчем на косточках. Для снятия боли и воспаления могут быть назначены физиотерапия и некоторые лекарства.
Если консервативные меры не помогают избавиться от боли в косточке большого пальца, ваш хирург может порекомендовать хирургическую процедуру по ее удалению.
Существует множество хирургических вариантов лечения бурсита, но общая цель — выровнять сустав, исправить деформацию и облегчить боль и дискомфорт.
Остеотомия — это распространенный тип хирургии бурсита большого пальца стопы, который включает хирургическое рассечение и перестановку сустава пальца ноги. Хирург-ортопед выбирает подходящую хирургическую процедуру на основе представлений пациента.
Существует 3 типа остеотомии, а именно родственная остеотомия, остеотомия шевроном и остеотомия шарфа.
Родственная остеотомия
Родственная остеотомия обычно выполняется под местной анестезией, при этом ваш палец ноги онемеет, и вы не чувствуете боли во время процедуры. Хирург сделает разрез вдоль большого пальца ноги. Затем суставная капсула открывается, и косточка удаляется с помощью хирургической пилы. Затем ваш хирург удалит клин кости с большого пальца ноги. Затем ваш палец ноги возвращается в его нормальное анатомическое положение и скрепляется хирургическими скобами.Проверяется подвижность большого пальца стопы, капсула и рана заново накладываются швами.
Шевронная остеотомия
Шевронная остеотомия обычно рекомендуется при легкой и средней деформации бурсита. Во время этой процедуры хирург сделает надрез на большом пальце ноги. Суставная капсула вскрывается и хирургической пилой удаляется косточка. На плюсневой кости большого пальца ноги делается V-образный разрез, и кости перемещаются, чтобы привести палец в его нормальное анатомическое положение.Винты или булавки используются, чтобы удерживать кости в их новом положении до тех пор, пока не произойдет заживление. Проверяется подвижность большого пальца стопы, капсула и рана заново накладываются швами.
Остеотомия шарфа
Остеотомия шарфа обычно рекомендуется при умеренных и тяжелых деформациях бурсита и выполняется под общим наркозом, при котором вы будете спать в течение всей процедуры.
Ваш хирург сделает разрез вдоль большого пальца ноги и откроет суставную капсулу, чтобы обнажить шишку.Затем шишка на большом пальце ноги удаляется с помощью пилы для кости. Затем ваша первая плюсневая кость обрезается в форме буквы Z и выравнивается для исправления деформации. Ваш хирург зафиксирует разрезанную кость булавками или винтами. Суставная капсула и хирургические раны затем повторно аппроксимируются с помощью рассасывающихся швов, удерживающих палец ноги в прямом положении.
Риски и осложнения
Как и при любой операции, могут возникнуть осложнения. Помимо общих осложнений, связанных со всеми операциями, осложнения после операции на костном мозге могут включать:
- Инфекция
- Рецидив костного мозга
- Повреждение нерва
- Неустраненная боль
В редких случаях может потребоваться повторная операция для исправления проблемы.
Послеоперационный уход
Пациенты должны следовать всем инструкциям хирурга-ортопеда. Общие послеоперационные инструкции включают:
- Держите повязку сухой
- Избегайте нагрузки на стопу, используя скручивания в течение нескольких недель.
- Поднимите ступню выше уровня сердца, чтобы минимизировать отек.
- Упражнения и физиотерапия рекомендуются для усиления и восстановления диапазона движений стопы.
- Здоровое питание и отказ от курения помогут вылечить.
Заключение
Бурсит — это увеличение кости или мягких тканей вокруг сустава у основания большого пальца стопы, образующее шишку. Бурситы вызывают боль и затрудняют движение стопы, а также затрудняют поиск правильно подобранной обуви. Если консервативные меры лечения не дали результатов, можно рассмотреть возможность хирургического вмешательства.
Bunions (Hallux Valgus) | Michigan Medicine
Бурсит большого пальца стопы (также известный как вальгусная деформация большого пальца стопы) возникает при смещении первой плюсневой кости (одной из пяти длинных костей, идущих от середины стопы к пальцам) относительно большого пальца стопы.Часто заметная «шишка» — это не новая кость или разрастание кости, а фактически сама плюсневая кость. Генетика играет роль в развитии бурситов; однако часто виновата слишком тесная обувь. Бурсит больше поражает женщин, чем мужчин.
Если у вас есть косточки, в Университете Южного главного отделения ортопедии Мичигана мы можем дать вам экспертный диагноз и составить индивидуальный план лечения.
Симптомы костного мозга
Вот несколько типичных симптомов бурсита, правильное определение которых может дать только врач:
- Боль и раздражение над бугорком на большом пальце ноги при ношении обуви
- Невозможность подобрать подходящую или удобную обувь
- Большой палец ноги указывает на второй палец
- Деформация четырех других пальцев стопы
- Боль в нижней части стопы
Диагностика костного мозга
Во время визита в офис:
- Мы соберем полный анамнез и проведем физическое обследование, чтобы определить тяжесть вашего бурсита, состояние стопы и области, в которых вы чувствуете боль.
- Мы сделаем рентгеновские снимки ваших стоп с нагрузкой, чтобы оценить тяжесть бурсита и выявить основной артрит.
Лечение костного мозга
Ваш индивидуальный план лечения будет основан на любом предыдущем лечении, которое вы, возможно, получали, тяжести вашей деформации и наличии других заболеваний.
Безоперационное лечение костного мозга
Мы всегда в первую очередь обращаем внимание на безоперационные методы лечения, особенно если вы раньше не лечились.Это может включать:
- Модификации обуви — в том числе удобная обувь с более широким и высоким подноском
- Носилки для обуви или носилки для мячей и колец — позволяет модифицировать существующую обувь для предотвращения раздражения
- Спейсер для пальца и / или втулка для большого пальца стопы — можно использовать для лечения симптомов; однако они не повлияют на размер косточки большого пальца и не предотвратят прогрессирование инвалидности
Хирургическое лечение бурсита
Операция рассматривается, если все подходящие неоперационные методы лечения оказались безуспешными.Хирургическая коррекция деформации включает разрезание и смещение кости или сращивание костей (шишку нельзя просто срезать или сбрить). Выбор наиболее подходящей операции по коррекции бурсита зависит от многих факторов и индивидуален для каждого пациента. Общие хирургические процедуры включают:
- Остеотомия дистального шеврона — включает разрезание и перемещение конца кости для изменения угла между первой и второй плюсневой костью. Булавки или винты удерживают перемещенную кость на месте до ее заживления.
- Проксимальная остеотомия плюсневой кости — часто выбирается из-за более серьезной деформации, эта процедура включает разрезание и перемещение основания кости для изменения угла между первой и второй плюсневой костью. Булавки или винты удерживают перемещенную кость на месте до ее заживления.
- Процедура Lapidus — если ни одна из вышеперечисленных процедур остеотомии недостаточна в зависимости от степени деформации, сустав между двумя первыми пальцами ноги можно срастить с помощью винтов.Это обеспечивает стабильность и выравнивание первых двух плюсневых костей.
- Первый спондилодез MTP — для тех, кто страдает артритом в дополнение к тяжелой деформации, спондилодез большого пальца стопы (также известного как сустав MTP) иммобилизует и выравнивает сустав. Хотя эта операция устраняет боль, она также снижает подвижность.
Наши хирурги будут рады обсудить плюсы и минусы операции и сообщить, считают ли они, что операция является для вас лучшим вариантом.
Свяжитесь с нами / Назначьте встречу
Выбор поставщика медицинских услуг — важное решение.Позвольте нам помочь вам изучить ваши варианты. Посетите нашу страницу «Контакты», чтобы увидеть список клиник и их контактную информацию. Они будут рады поговорить с вами о ваших возможностях и о том, как мы можем помочь.
Симптомы и лечение бурсита большого пальца стопы — Болезни и состояния
Бурсит большого пальца стопы (вальгусная деформация большого пальца стопы) — это деформация, вызванная боковым развитием сустава основания большого пальца стопы. Это подталкивает кости большого пальца к меньшим пальцам.
Если у вас костный мозг, постарайтесь сохранять позитивный настрой.Вы можете многое сделать, чтобы помочь себе.
Что вызывает бурсит большого пальца стопы?
Шишки могут быть вызваны:
- генетическая (наследственная) склонность к слабости этого сустава
- Проблема с суставом, такая как остеоартрит или ревматоидный артрит
В большинстве случаев неясно, почему развивается бурсит большого пальца стопы.
Симптомы костного мозга
Бурсит большого пальца стопы может вызвать:
- Боль и скованность сустава большого пальца стопы
- припухлость сустава большого пальца ноги — ступня может стать настолько широкой, что бывает трудно найти достаточно широкую обувь
- трудности при ходьбе
- Артрит большого пальца стопы
Большинство симптомов со временем проходят.
Плотная или плохо сидящая обувь
Ношение тесной или плохо сидящей обуви оказывает дополнительное давление на сустав большого пальца ноги и вызывает трение на коже. Это имеет тенденцию усугублять проблему.
Кожа над бурситом также может натирать обувь изнутри. Это может привести к утолщению кожи и тканей над суставом большого пальца ноги, воспалению, отечности и болезненности. Иногда над суставом образуется мешок, заполненный жидкостью (бурса).
Как они диагностируются
Чтобы диагностировать бурсит большого пальца стопы, медицинский работник спросит вас об этом и осмотрит ваш большой палец ноги.
Могут быть рассмотрены другие исследования, которые можно обсудить с вашим лечащим врачом.
Лечение бурсита
Ношение правильной обуви — лучшее, что вы можете сделать.
Выбирайте туфли на плоской широкой подошве, которые подходят вам правильно. Лучше всего подойдут туфли со шнурками или регулируемым ремешком, так как они могут подстраиваться под ширину вашей стопы.
Избегайте туфель на высоком каблуке, заостренной или тесной обуви.
Подушечки большого пальца стопы
ПрокладкиBunion обеспечивают некоторую защиту от давления вашей обуви.
Обычно их можно купить в аптеках, у мануальных терапевтов и ортопедов.
Лекарства
Многие люди принимают лекарства, чтобы справиться со своей болью и симптомами и помочь им оставаться активными.
Вам могут прописать обезболивающее, чтобы облегчить боль. Убедитесь, что вы принимаете какие-либо лекарства в соответствии с предписаниями, и получите совет от терапевта, фармацевта или прошедшего соответствующую подготовку медицинского работника.
Хирургия
Вас могут направить на обследование к хирургу-ортопеду или ортопеду, если другие методы лечения не помогают и ваш бурсит очень болезнен.
Операция не вернет вашу стопу в нормальное состояние, но большинство людей считает, что она уменьшает их симптомы и улучшает форму стопы.
Другое вмешательство
Существуют и другие медицинские вмешательства, которые могут быть более подходящими для вашего состояния. Это можно обсудить с вашим лечащим врачом.
Работа
Если у вас костный мозг, постарайтесь как можно скорее остаться дома или вернуться к работе.


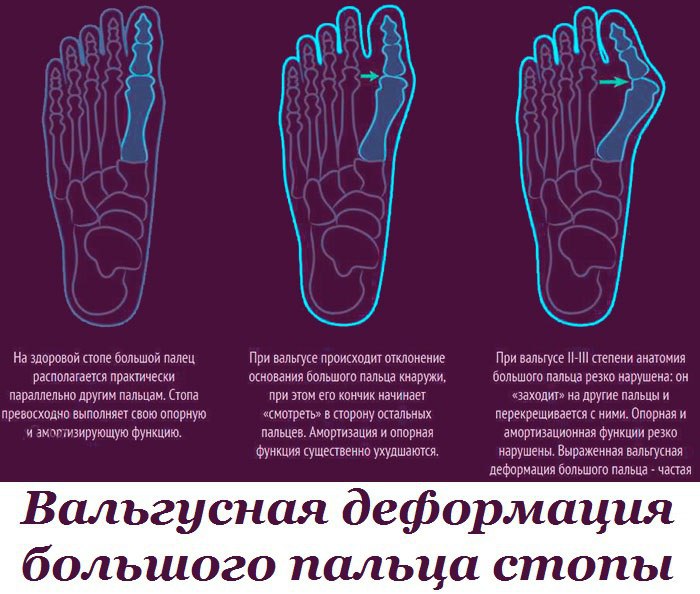 Ввиду того, что отклоняющийся кнаружи первый палец начинает перемещать второй палец вверх вызывая образование мозолей трение об обувь.
Ввиду того, что отклоняющийся кнаружи первый палец начинает перемещать второй палец вверх вызывая образование мозолей трение об обувь. Так как боль, которая возникает в области «косточки» — результат давления со стороны обуви, лечение фокусируется на уменьшении давления.
Так как боль, которая возникает в области «косточки» — результат давления со стороны обуви, лечение фокусируется на уменьшении давления. Шишка имеет небольшие размеры.
Шишка имеет небольшие размеры.
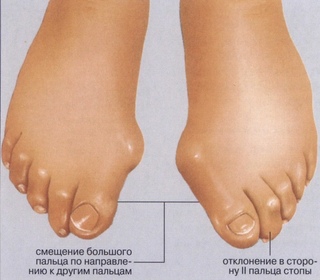 Этот симптом также может вызывать другие деформации и боль.
Этот симптом также может вызывать другие деформации и боль.
 Некоторые физиотерапевты занимаются этим.
Некоторые физиотерапевты занимаются этим. Их можно получить у хирурга или приобрести в аптеке.
Их можно получить у хирурга или приобрести в аптеке.
 Винты используются для выравнивания во время заживления.
Винты используются для выравнивания во время заживления.
