Лопоухость – причины косметического дефекта, способы коррекции
Диагностика
Не во всех случаях стоит обращаться к специалистам. Если после рождения врач-отоларинголог не сделал замечания по этому дефекту, и в дальнейшем нет признаков болезненности при развитии ребенка, диагностика будет лишней. Но если ваш ребенок часто жалуется на резкие боли в ушах, покалывание, стоит незамедлительно обратиться к врач-отоларинголог за помощью. Для начала доктор проведет первичный осмотр, выслушает историю симптомов, а потом направит на исследования. К методам диагностики относят:
- МРТ;
- рентгенография ушной раковины;
- отоскопия;
- клинический анализ крови.
Отопластика показана детям старше 12 лет.
Доктор должен убедиться, что у ребенка нет сахарного диабета и других хронических или инфекционных заболеваний, которые могут дать осложнения на орган слуха. После получения результатов исследования доктор назначает лечение.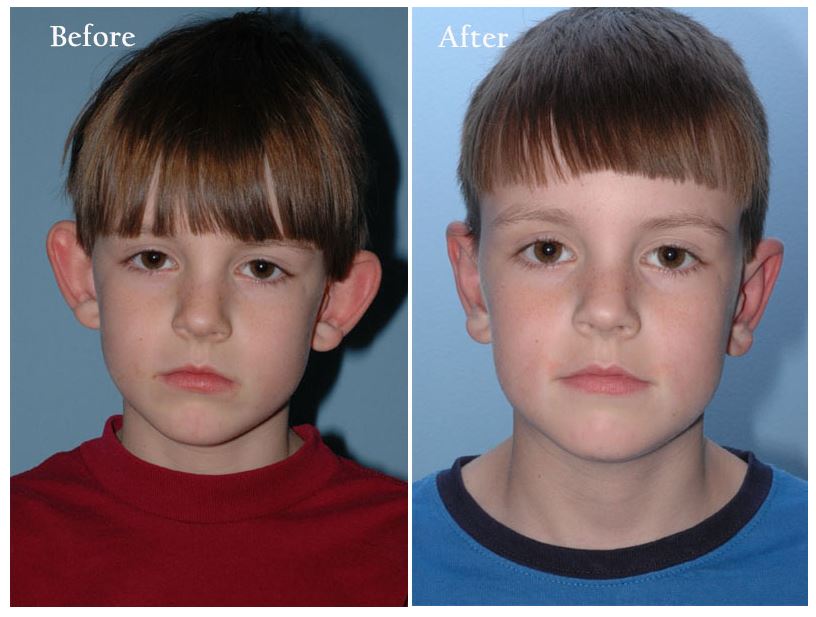 Иногда может потребоваться консультация врача-терапевта, инфекциониста или травматолога.
Иногда может потребоваться консультация врача-терапевта, инфекциониста или травматолога.
Лечение
Лечение может быть очень простым: прогревание ушей, применение ушных каплей, доставание пробки с уха. В некоторых случаях рассматривается оперативное хирургическое вмешательство.
Полностью устранить этот дефект можно с помощью отопластики и поправления кута расположения уха по отношению к вискам. Кроме этого метода, ведущие отоларингологи используют лазерную коррекцию лопоухости. Каждый пациент перед оперативным вмешательством должен быть проинформированным о негативных последствиях.
Профилактика
Профилактический период после отопластики достаточно долгий. Следует некоторое время наблюдаться у врача, придерживаться рекомендаций. Необходимо снизить риск простуживания, переохлаждения и перенагревания. Постарайтесь устранить себя от внешних стрессов и негативных эмоций. Больше времени нужно проводить на свежем воздухе. Рекомендуется отказаться от вредных привычек.
Литература и источники
Видео по теме:
Лопоухость
Статистика говорит, что с лопоухостью появляется на свет около половины новорожденных.
Правда степень выраженности отличается – у одних уши оттопыриваются совсем немного, у других – существенно, у третьих – деформируется только одна из ушных раковин и т.д.
Лопоухость – дефект врожденный, поэтому заметить ее можно сразу после рождения.
Очень часто данная проблема передается по наследству, причем, совсем не обязательно от родителей, если она присутствовала даже у дальних кровных родственников, вполне возможно, что появится и у малыша.
 Как правило, возникают такие анатомические особенности из-за разрастания хрящевых тканей уха или же нарушения угла крепления хряща.
Как правило, возникают такие анатомические особенности из-за разрастания хрящевых тканей уха или же нарушения угла крепления хряща.
Существует мнение, что лопоухость без операции можно устранить в раннем возрасте, просто приклеивая на ночь торчащие ушки к голове при помощи медицинского пластыря. С медицинской точки зрения такой способ малоэффективен и даже вреден, т.к. пластырь способен не только спровоцировать воспалительные процессы на очень нежной коже ребенка, но еще и спровоцировать деформацию ушной раковины.
Считается, что немного подкорректировать лопоухость детям можно постоянно надевая им теннисную резинку/специальную эластичную повязку/плотную тонкую шапочку/косынку. Все эти приспособления должны хорошо прижимать уши к голове. Эффективность данного метода очень сомнительна, поэтому к применению также не рекомендуется.
Более эффективным способом можно считать специальные силиконовые формы. Такие приспособления фиксируют ушную раковину в определенном положении и постепенно приводят уши в нормальное положение. Однако данный способ можно применять лишь для деток, не достигших шести месяцев, так как у малышей постарше – хрящ стабилизируется и устранение лопоухости без помощи хирургов становится практически невозможным. Подобные формы нужно использовать почти сразу после рождения, когда ткани еще мягкие и без проблем поддаются коррекции.
Однако данный способ можно применять лишь для деток, не достигших шести месяцев, так как у малышей постарше – хрящ стабилизируется и устранение лопоухости без помощи хирургов становится практически невозможным. Подобные формы нужно использовать почти сразу после рождения, когда ткани еще мягкие и без проблем поддаются коррекции.
В целом, стоит помнить, что единственный вариант гарантированного избавления от лопоухости – отопластика.
Коррекция лопоухости в Москве: клиника «Меданна»
Лопоухость — отстранение ушных раковин от головы высокой степени. Деформация ушных раковин не возникает в течение жизни, она может быть только врожденной.
Причины возникновения лопоухости:- увеличенная высота чаши, когда противозавиток, выражен достаточно сильно;
- недоразвитие противозавитка, а также его латеральных ножек различной степени;
- сочетание увеличенной высоты чаши и недоразвития противозавитка.

Люди, страдающие из-за оттопыренных ушей ищут различные варианты, как устранить лопоухость. К счастью, сейчас существуют различные методики избавления от этого недуга.
Выбор метода коррекции лопоухостиДля выбора метода коррекции лопоухости необходимо точно определить причину ее возникновения, а также изучить ряд особенностей пациента, свойственных только ему. Как исправить лопоухость, и какой метод для этого выбрать может определить только специалист на индивидуальной консультации.
Задачи, стоящие перед методом пластической хирургии устранения лопоухости заключены в:
- исправлении неправильных пропорций, особенно, отстранение в верхней части уха;
- коррекции завитка ушных раковин так, чтобы он стал, виден спереди из-за противозавитка;
- придании гладкости и ровности контура противозавитка по всей длине;
- умеренном уменьшении углубления, находящегося за ухом без его деформации;
- обеспечении достаточного прижатия ушной раковины к голове;
- достижении симметричности ушных раковин.

Рекомендованный возраст проведения операции по исправлению лопоухости – 6-7лет, когда ушные раковины уже сформировались.
Такое эстетически направленное мероприятие, как избавиться от лопоухости, вызывает много вопросов, поэтому ниже приводятся некоторые моменты, входящие в хирургическую операцию:
- большинство операций проводятся под местной анестезией, иногда, чаще для детей, делают общий наркоз.
- длительность операции не превышает одного дня.
- хирург производит разрез по задней поверхности уха, поэтому после операции он совершенно незаметен.
- по окончании процедуры пациент остается в клинике до следующего дня, и после повторной перевязки он может идти домой
- специальная повязка обязательно носится еще в течение 7 – 10 дней,
- чтобы избежать малейших осложнений хирург контролирует весь реабилитационный
- в течение нескольких недель после операции нельзя совершать физических нагрузок и сгибания уха.

После проведенной операции наблюдаются отеки в месте вмешательства, также может возникнуть изменение чувствительности и болезненные ощущения. Снятие швов происходит на десятые сутки после операции. Использование специальной эластичной повязки и следование рекомендациям врача гарантирует, что никаких осложнений не возникнет и процесс реабилитации пройдет без последствий.
Консультация | 0 |
Ботокс 3 зоны (глаза, лоб, межбровье) | 16500 |
Ботокс 2 зоны | 13500 |
Ботокс 1 зона | 7000 |
Ботокс – лечение гипергидроза | 25000 |
Ботокс (докалывание) 1ед | 300 |
Коррекция средних и мелких морщин, губы (Риплери№3), 1 мл | 11500 |
Коррекция средних и глубоких морщин, овала лица (Риплери№4), 1 мл | 13500 |
Коррекция глубоких морщин и овала лица Риплери№5, 2 мл | 17000 |
Омолаживающая мезотерапия (пр-ты Мезенхим) лицо | 5000 |
Омолаживающая мезотерапия (пр-ты Мезенхим) лицо + декольте | 6500 |
Омолаживающая мезотерапия (пр-ты Мезенхим) декольте | 2000 |
Биоревитализация гиалуроновой кислотой 3,5%, лицо + шея, 3 мл | 7500 |
Биоревитализация гиалуроновой кислотой 3,5%, лицо + шея + мезотер, 3 мл | 10000 |
ТСА пилинг+препарат для домашнего ухода | 7500 |
Фотоомоложение всего лица | 4500 |
Фотоомоложение лица + декольте | 6000 |
Фотоомоложение зоны декольте | 2000 |
Фотоомоложение средней и нижней трети лица (без лба) | 3500 |
Фотолечение сосудов крыльев носа | 1500 |
Фотолечение купероза и пигментных пятен лица | 4500 |
Фотолечение акне (все лицо) | 2000 |
Фотолечение акне (средняя и нижняя треть) | 1500 |
Фотолечение средней и нижней трети лица (без лба) | 3500 |
Фотолечение псориаза 1 всп. | 100 |
Фотолечение пигм. Пятна | 1000 |
Дополнительная вспышка | 100 |
Лазерное удаление сосудистых звездочек лица 1ед | 1000 |
Повторная процедура лазерного удаления сосудистых звездочек | 500 |
Лазерная коагуляция множественных телеагиэктазий тела, 1 ед. | 500 |
Лазерная коагуляция сосудов ног, 1 вспышка | 100 |
Лазерная коагуляция гемангиом, 1 вспышка | 100 |
Лазерное удаление татуировок 1см кв | 1000 |
Фотоэпиляция подмышечных впадин | 3500 |
Фотоэпиляция бикини | 5000 |
Фотоэпиляция голени | 7500 |
Фотоэпиляция предплечья | 4000 |
Фотоэпиляция бедра | 10000 |
Фотоэпиляция верхней губы | 2000 |
Фотоэпиляция верхней губы + щеки | 2800 |
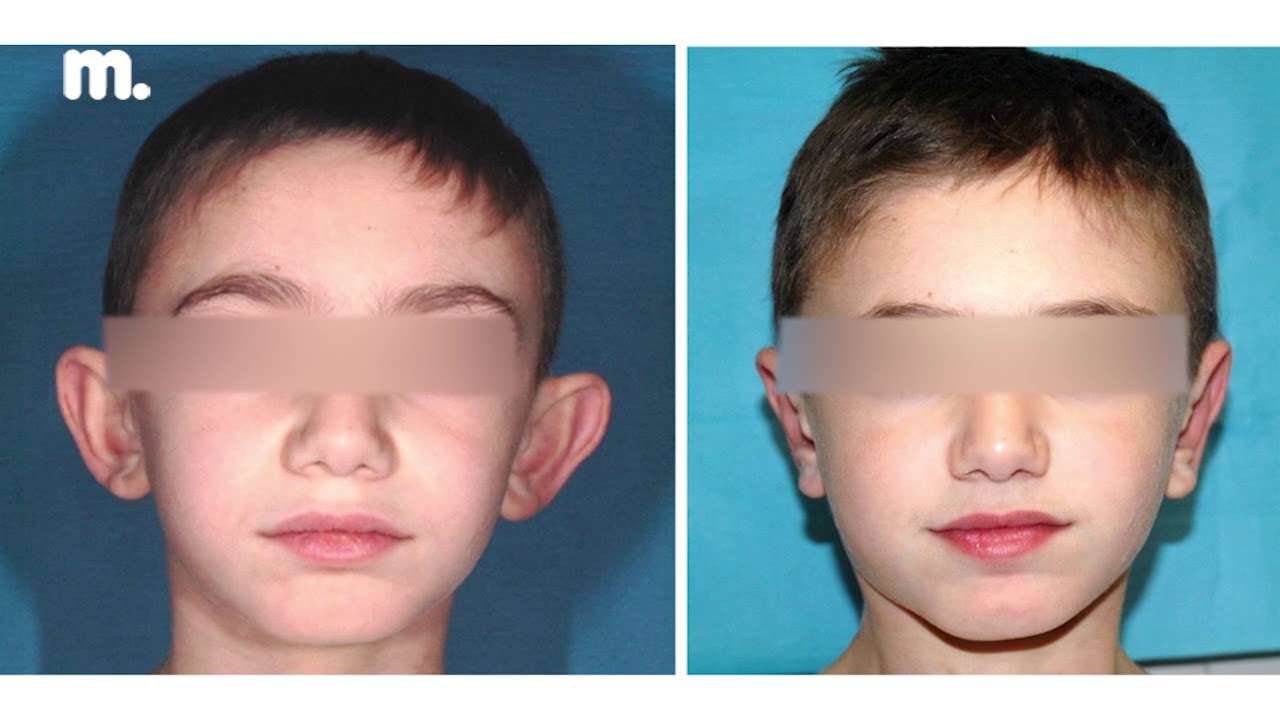
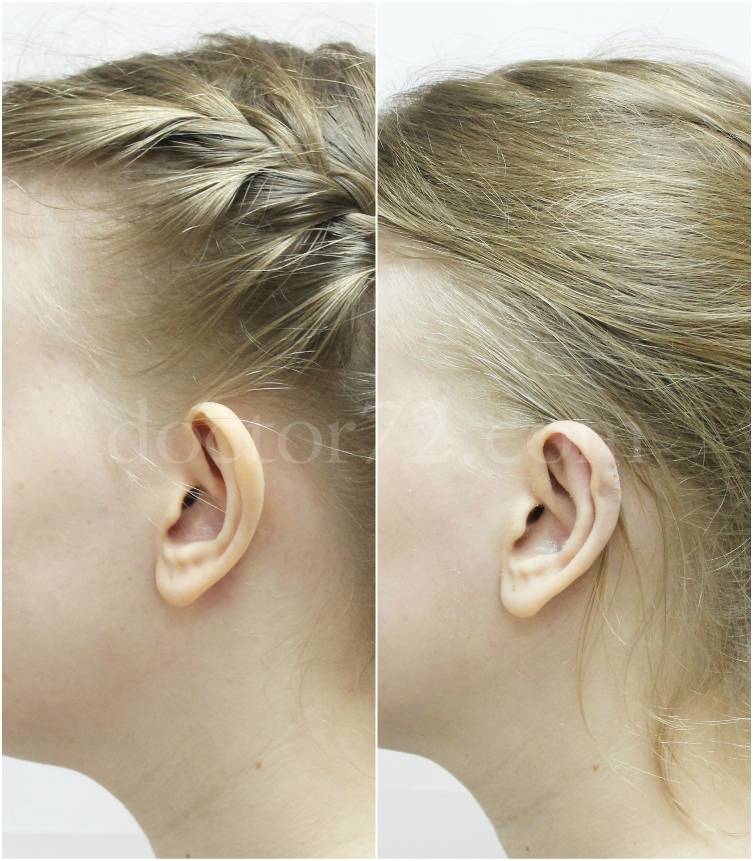
Степени лопоухости у детей и взрослых
Отопластика представляет собой хирургический способ решения проблем лопоухости.
• неправильный угол крепления ушной раковины;
• избыточное количество хрящевой ткани в центре ушной раковины.
Делать операции по устранению лопоухости можно детям от 6 лет. Длительность такой процедуры составляет до одного часа. В ходе операции врач удаляет избыток хрящевой ткани через надрез в задней части ушной раковины или просто подворачивает хрящ в необходимом положении. Швы снимаются через 10 дней, никаких рубцов не остается.
Цена отопластики в Москве не высока, а современный лазерный метод проведения операция совершенно безопасен.
Степени лопоухости
Необходимое хирургическое вмешательство определяется в зависимости от степени лопоухости. Всего в медицине выделяют три степени лопоухости:
1. Первая степень лопоухости. Для исправления такого дефекта хирург удаляет избыточное количество хрящевой ткани в месте углубления ушной раковины.
2. Вторая степень лопоухости. В данном случае задача хирурга заключается в создании складки противозавитка. Для этого хрящ в области противозавитка истончается, формируется необходимый изгиб, после чего накладываются швы.
Вторая степень лопоухости. В данном случае задача хирурга заключается в создании складки противозавитка. Для этого хрящ в области противозавитка истончается, формируется необходимый изгиб, после чего накладываются швы.
3. Третья степень лопоухости. Для корректировки такого дефекта применяются обе вышеописанные методики – удаление избыточного количество хрящевой ткани в области углубления ушной раковины и искусственное создание складки противозавитка.
Причины лопоухости у детей
Лопоухость, как правило, является наследственной, причем проявиться этот дефект может через несколько поколений. Поэтому не удивляйтесь, почему у Вашего ребенка оттопырены уши, тогда как у вас и Ваших близких такого дефекта не наблюдается. Причиной лопоухости может стать и неправильное формирование ушной раковины в утробе матери. Внешний вид наружного уха ребенка формируется на 10-12 неделе беременности мамы, поэтому форма ушной раковины остается одинаковой на протяжении всей жизни и способна изменяться лишь незначительно.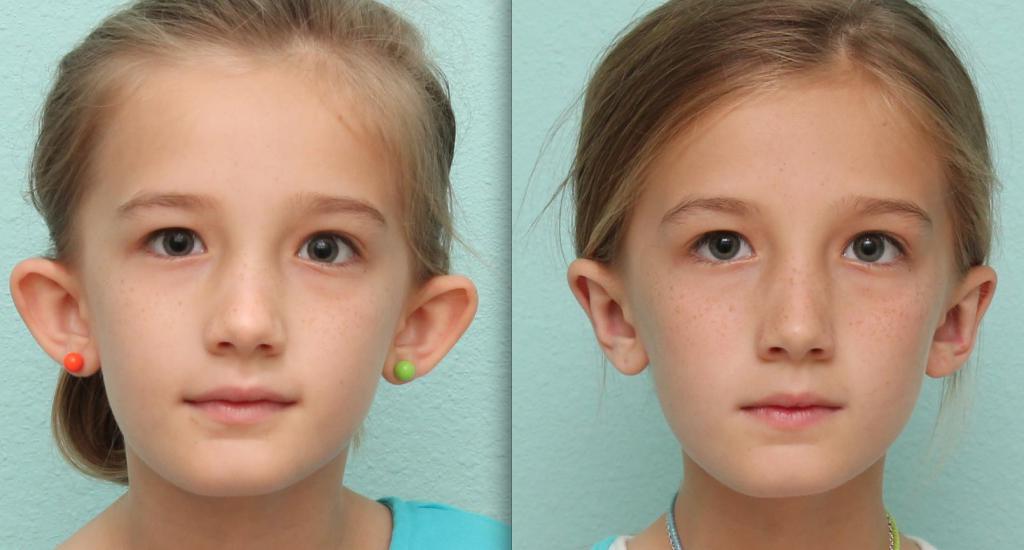
Лопоухость у детей: устранять или нет?
Лопоухость у детей, безусловно, вызывает обеспокоенность родителей. Однако если лопоухость у ребенка является незначительной, обращаться к хирургу вовсе не обязательно. Детям, имеющим подобный дефект, можно подобрать прическу, которая скроет лопоухость от посторонних глаз и предотвратит возможные издевательства со стороны сверстников. У многих знаменитых людей наблюдается лопоухость, но это не мешает им быть популярными и любимыми в обществе. В случае если оттопыренные уши мешают нормальной жизни Вашего ребенка и являются причиной его неуверенности в обществе других детей, стоит обратиться за помощью к хирургам.
Как исправить лопоухость у детей до 6 месяцев?
У детей в возрасте до 6 месяцев исправить лопоухость можно и без хирургического вмешательства. Для этой цели ухо малыша закрепляется в правильном положении с помощью специальной силиконовой формы. Поскольку в таком маленьком возрасте хрящевая ткань у младенца поддается корректировке, проблема оттопыренных ушей решается эффективно и безболезненно. Позвоните нам, мы поможем.
Позвоните нам, мы поможем.
Корректоры для ушей — АРИЛИС – Полезная информация
Лопоухость отныне перестанет быть проблемой!
Как с эстетической, так и с психологической точки зрения, торчащие уши, возникающие из-за врождённой аномалии (в медицинской практике её называют лопоухостью), представляют обычно заметную проблему. Хотя на работу организма такие деформации никак не влияют, лопоухость оттопыренные уши способны усложнить жизнь с самого раннего возраста.
Медицинский аспект проблемы
При этой аномалии ушная раковина не располагается строго параллельно щеке, а отстаёт от этой плоскости.
 Противозавиток уха и контур ушной раковины при этом сглажены. Важно отметить, что лопоухость может быть не только врожденной проблемой, но и приобретенной. В большинстве случаев она затрагивает оба уха, но иногда — только одно. Специалисты выделяют три основные причины:
Противозавиток уха и контур ушной раковины при этом сглажены. Важно отметить, что лопоухость может быть не только врожденной проблемой, но и приобретенной. В большинстве случаев она затрагивает оба уха, но иногда — только одно. Специалисты выделяют три основные причины:Наследственность
Залом или искривление уха. Так называемая приобретенная лопоухость, когда ушки ребенка начинают торчать, например от того, что ребенку надели шапочку и забыли поправить ушки, и они завернулись, или ребенок беспокойно спит и во сне, переворачиваясь, заминает уши.
Внезапно проблема проявиться не может — либо она есть, либо её нет.
«Арилис» — эффективное решение мировой проблемы
До недавнего времени считалось, что вылечить лопоухость консервативно (то есть без операции) можно лишь в раннем возрасте — до полугода. Людям, у которых деформация сохранилась и позже, приходилось либо терпеть неудобства, либо решаться на операцию. Но теперь такого радикального выбора делать не нужно, поскольку российские и финские учёные совместно разработали уникальные ушные корректоры «Арилис».
Людям, у которых деформация сохранилась и позже, приходилось либо терпеть неудобства, либо решаться на операцию. Но теперь такого радикального выбора делать не нужно, поскольку российские и финские учёные совместно разработали уникальные ушные корректоры «Арилис».
«Пластика при лопоухости, или отопластика, выполняемая доктором Медар де Шардоном, хирургом-косметологом в Каннах и Ницце.
Отопластика : пластика оттопыренных ушей — Канны и Ницца | Доктор Виктор Медар де Шардон
ВВЕДЕНИЕ Что такое отопластика?Отопластика — это операция по исправлению лопоухости.
Задачей отопластики является устранение лопоухости исправлением аномалий ушных хрящей, являющихся причиной лопоухости. Чаще всего, проводится отопластика обоих ушей, но в некоторых случаях возможна отопластика одного уха.
Каковы причины и виды лопоухости ?Как правило, различают три вида хрящевых аномалий, существующих отдельно одна от другой либо встречающихся совместно :
- Обычная лопоухость : слишком широкий угол между ухом и черепом, создающий впечатление оттопыренных ушей
- Гипертрофия чаши ушной раковины : слишком большой размер хряща чаши раковины, отчего уши кажутся выгнутыми вперед
- Дефект складки противозавитка : речь идет о недостаточное объеме хрящевой ткани противозавитка.
Пластическая операция
по устранению лопоухости (отопластика) может быть осуществлена с 
Кожные надрезы при отопластике прекрасно скрыты. Надрез производится за ушами в естественной складке.
Модификация ушного хряща торчащих ушейУшные хрящи корректируются для придания им желаемых естественных формы и рельефности. Отопластика позволяет устранить лопоухость воздействием на :
- Гипертрофированную чашу ушной раковины прижатием
- Дефект складки противозавитка с помощью частичного рассечения внешней части хряща и сворачиванием в трубочку
- Деформацию мочки уха с помощью пластики хрящей и кожи
- Умеренная боль в ушах (облегчается обезболивающими препаратами)
- Частое посинение : 7 дней
- Частая отечность : умеренное припухание, скрывающее рельеф уха
- Швы не снимаются
- Ношение поддерживающей повязки : 15 дней днем и ночью, затем 15 дней только ночью
- Результат заметен сразу, но окончательный результат виден через 15-30 дней (исчезновение отечности)
- Фото результатов отопластики : фото до и после отопластики
Пластическая
хирургия лопоухости (отопластика) может
быть финансирована медицинским страхованием при наличии психологических
факторов.
Зеленым : завиток ушной раковины
Синим : противозавиток
Желтым : чаша ушной раковины
Красным : мочка уха
ПРАКТИЧЕСКАЯ ИНФОРМАЦИЯ
Консультации до и после ринопластики проходят в кабинете хирурга по адресу : Эден Палас II, ул. д‘Aнтиб, дом 145 — 06400 Канны
Операция проводится в клинике в Ницце.
Срок
госпитализации : амбулаторно, выписка
вечером того же дня. При желании, возможно провести одну ночь в клинике.
Анестезия : местная с успокоительным препаратом либо общая анестезия
Продолжительность
лифтинга : 45 минут
Задайте Ваш вопрос хирургу
Лечение лопоухости для взрослых и детей
Торчащие уши являются одной из наиболее заметных эстетических особенностей, которая, к сожалению, нередко начинает существенно осложнять жизнь человеку уже в самом раннем возрасте.
Лопоухость – это медицинский термин, которым называют врожденную аномалию ушных раковин. Такие уши имеют абсолютно нормальную форму и размеры, но выглядят оттопыренными, потому что не прилегают к голове так, как у большинства людей.
Нормальное с медицинской и эстетической точки зрения ухо имеет следующие характеристики:
*угол, который образует голова и ушная раковина составляет 30°;
*расстояние между костями черепа и краем уха должно быть в пределах 2 сантиметров;
*линия ушной раковины идет строго параллельно щеке.
Основные признаки лопоухости:
— сглаженный контур ушной раковины;
-угол прилегания ушной раковины к голове увеличен;
-сглаженность противозавитка.
ЧИТАЙТЕ ТАКЖЕ: Органы и их предназначение
Причины лопоухости
Начнем с того, что лопоухость – патология врожденная. Причем, она может затрагивать как оба уха (что и происходит в большинстве случаев), так и одно. Основными ее причинами являются:
Основными ее причинами являются:
— наследственность. Самая распространенная проблема. Если кто-то из родных (это могут быть даже прапрадедушки и бабушки при абсолютно здоровых родителях) сталкивался с лопоухостью, малыш также может унаследовать данную особенность;
— специфика внутриутробного развития. Иногда ушко неправильно формируется еще в утробе матери, при этом могут иметь место недоразвитие или сглаженность противозавитка, либо гипертрофия хрящевых структур уха.
Хирургическое вмешательство
Операция по устранению лопоухости носит название отопластика. Она позволяет не только скорректировать положение ушной раковины, но и исправить недостатки формы и размера уха, если таковые имеются. В случае с лопоухостью процедура дает очень хороший результат – эффект оттопыренных ушей исчезает бесследно и навсегда. Кроме того, хирургическое вмешательство одинаково эффективно и доступно как детям, так и взрослым, а также считается весьма безопасным и несложным в исполнении (в ряде случаев можно обойтись даже без общего наркоза).
Операция при лопоухости – это необходимость?
Прежде, чем обращаться с подобным вопросом к врачу, задайте его себе. Лопоухость не влечет за собой никаких серьезных последствий, поэтому не является показанием к процедуре. Многие знаменитости откровенно лопоухи, и это нисколько их не смущает. Однако, если вы видите в этом проблему, если это доставляет вам дискомфорт и мешает чувствовать себя уверенно в обществе, совершить операцию однозначно стоит. Выбор за вами.
Лопоухость у детей: устранять или нет? Лопоухость у детей, безусловно, вызывает обеспокоенность родителей. Однако если лопоухость у ребенка является незначительной, обращаться к хирургу вовсе не обязательно. Детям, имеющим подобный дефект, можно подобрать прическу, которая скроет лопоухость от посторонних глаз и предотвратит возможные издевательства со стороны сверстников. У многих знаменитых людей наблюдается лопоухость, но это не мешает им быть популярными и любимыми в обществе. В случае если оттопыренные уши мешают нормальной жизни Вашего ребенка и являются причиной его неуверенности в обществе других детей, стоит обратиться за помощью к хирургам.
В случае если оттопыренные уши мешают нормальной жизни Вашего ребенка и являются причиной его неуверенности в обществе других детей, стоит обратиться за помощью к хирургам.
ЧИТАЙТЕ ТАКЖЕ: Больше 25 вылеченных пациентов: первые итоги 2 сезона
Причины лопоухости у детей
Лопоухость, как правило, является наследственной, причем проявиться этот дефект может через несколько поколений. Поэтому не удивляйтесь, почему у Вашего ребенка оттопырены уши, тогда как у вас и Ваших близких такого дефекта не наблюдается. Причиной лопоухости может стать и неправильное формирование ушной раковины в утробе матери. Внешний вид наружного уха ребенка формируется на 10-12 неделе беременности мамы, поэтому форма ушной раковины остается одинаковой на протяжении всей жизни и способна изменяться лишь незначительно.
Лопоухость – проблема, заметная уже с первого дня жизни ребенка. И если родители не проигнорируют ее, все поправимо без вмешательства хирурга. До 6 месяцев ушная раковина малыша подлежит коррекции при помощи особой выполненной из силикона формы, которая придает ушку нормальное положение.
До 6 месяцев ушная раковина малыша подлежит коррекции при помощи особой выполненной из силикона формы, которая придает ушку нормальное положение.
ЧИТАЙТЕ ТАКЖЕ: Что делать, если вы заметили косоглазие у ребенка
Если же время упущено – иного консервативного лечения, к сожалению, нет, и единственным способом избавиться от проблемы является хирургическое вмешательство. Разного рода немедицинские методики, такие как использование пластыря или тугой повязки для фиксации положения ушей не только бесполезны, но и опасны: если применять их в раннем возрасте, можно еще сильнее деформировать хрящи, что в дальнейшем осложнит работу хирургу.
Операцию у маленьких пациентов можно проводить только после 5-6 лет, когда размер и форма ушной раковины полностью сформируются (иногда этот процесс может продлиться и до 7-8 лет). До достижения данного возраста стоит подобрать ребенку хорошую прическу, которая скроет косметический недостаток и убережет его от насмешек сверстников. Это очень важно, так как лопоухие люди зачастую страдают комплексом неполноценности, который формируется именно в детском возрасте.
Это очень важно, так как лопоухие люди зачастую страдают комплексом неполноценности, который формируется именно в детском возрасте.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
PHNjcmlwdCBkYXRhLW91dHN0cmVhbS1pZD0iNzg5Ig0KZGF0YS1vdXRzdHJlYW0tZm9ybWF0PSJvdXRzdHJlYW0iIGRhdGEtb3V0c3RyZWFtLXNpdGVfaWQ9IlNUQl9PdXRzdHJlYW0iIGRhdGEtb3V0c3RyZWFtLWNvbnRlbnRfaWQ9Ind3dy5zdGIudWEvdGlsbyIgc3JjPSIvL3BsYXllci52ZXJ0YW1lZGlhLmNvbS9vdXRzdHJlYW0tdW5pdC8yLjAxL291dHN0cmVhbS11bml0Lm1pbi5qcz9mYj0wMDEiPjwvc2NyaXB0Pg0K
PGRpdiBpZD0nZGl2LWdwdC1hZC0xNDgyNDg1OTg3MTc0LTAnPg0KPHNjcmlwdD4NCmdvb2dsZXRhZy5jbWQucHVzaChmdW5jdGlvbigpIHsgZ29vZ2xldGFnLmRpc3BsYXkoJ2Rpdi1ncHQtYWQtMTQ4MjQ4NTk4NzE3NC0wJyk7IH0pOw0KPC9zY3JpcHQ+DQo8L2Rpdj4=
Prominence — обзор | ScienceDirect Topics
Определение этнической принадлежности
Этническая принадлежность приобрела известность в 1970-х годах в связи с растущим интересом к социальному разнообразию и справедливости и с тех пор стала одним из центральных вопросов современной социальной науки. Этническая принадлежность основана на греческом корне «этнос», что означает «кровная связь», в отличие от «демоса», который представлял собой территориально-гражданское объединение. На протяжении веков этническая принадлежность меняла свое значение, попеременно связываясь с племенной, региональной, религиозной, классовой и национальной принадлежностью.
Этническая принадлежность основана на греческом корне «этнос», что означает «кровная связь», в отличие от «демоса», который представлял собой территориально-гражданское объединение. На протяжении веков этническая принадлежность меняла свое значение, попеременно связываясь с племенной, региональной, религиозной, классовой и национальной принадлежностью.
В этой статье, как и в большинстве современных работ на эту тему, этническая принадлежность будет определяться как групповая идентичность, основанная на общей культурной принадлежности и вере в общее происхождение и общее будущее. Этническая принадлежность преимущественно связана с конкретными местами, либо существующими, либо мифическими, как центральная опора построения идентичности. Этническая идентичность, как и все социальные конструкции, изменчива и изменчива, имеет тенденцию к повышению социальной и политической значимости в периоды конфликтов и к ослаблению в периоды мирного этнического сосуществования.
Полезно уточнить приведенное выше определение этничности, выделив два идеальных типа: «иммигрант» и «родина». Цель состоит не в том, чтобы создать (ложную) дихотомию этнического опыта, а в том, чтобы выделить аспекты явления, которые помогают объяснить широкое разнообразие этнических групп, их границ и целей.
Цель состоит не в том, чтобы создать (ложную) дихотомию этнического опыта, а в том, чтобы выделить аспекты явления, которые помогают объяснить широкое разнообразие этнических групп, их границ и целей.
Этническая принадлежность иммигрантов основана на давней удаленности от родины и обычно характеризуется постепенным процессом интеграции и ассимиляции в принимающем обществе, хотя степень этого процесса сильно различается между группами.Этнические группы иммигрантов обычно борются за гражданские права и равенство в распределении государственных ресурсов. Постепенная ассимиляция и мобилизация большинства групп иммигрантов в принимающих обществах часто трансформировала их идентичность в то, что социолог Герберт Ганс назвал «символической этничностью». Такая идентичность поддерживает несколько культурных маркеров, таких как праздники, религия и еда, которые не угрожают основным ценностям и практикам принимающего общества, особенно культурной ориентации государства, его правовой, экономической и политической системам. Символическая этничность накладывает незначительные ограничения на основные жизненные решения представителей меньшинств, выражаясь в их относительной свободе в таких вопросах, как место жительства, брак, работа, политика и досуг. Таким образом, этническая принадлежность иммигрантов обычно знаменует собой постепенное размывание структурных отличий группы от принимающего общества и других иммигрантских меньшинств.
Символическая этничность накладывает незначительные ограничения на основные жизненные решения представителей меньшинств, выражаясь в их относительной свободе в таких вопросах, как место жительства, брак, работа, политика и досуг. Таким образом, этническая принадлежность иммигрантов обычно знаменует собой постепенное размывание структурных отличий группы от принимающего общества и других иммигрантских меньшинств.
С другой стороны, этническая принадлежность родины принадлежит группам, проживающим на территории, которая считается «колыбелью» их идентичности и истории.Опираясь на географическую преемственность группы и соответствующее сохранение культурных и социальных границ, групповое различие сохраняется, часто весьма интенсивно. Проживание на территории родины часто сопровождается созданием этнических институтов (в таких областях, как образование, культура и религия), которые воспроизводят культурные и социальные границы между рассматриваемой группой и соседними группами. Излишне говорить, что этническая принадлежность родины также подвержена изменениям, но ее относительная стабильность была источником культурной и политической власти. Эта сила широко использовалась для преобразования этнических групп на родине в национальные движения, делая неразрывными связи между коллективной идентичностью, властью и землей, что ярко иллюстрируется (теперь замененным) национальным гимном Южной Африки до 1994 года.
Эта сила широко использовалась для преобразования этнических групп на родине в национальные движения, делая неразрывными связи между коллективной идентичностью, властью и землей, что ярко иллюстрируется (теперь замененным) национальным гимном Южной Африки до 1994 года.
Симптомы, причины, анализы и лечение
Обзор
Что такое интерстициальное заболевание легких?
Интерстициальное заболевание легких (ИЗЛ) — это еще один термин для легочного фиброза, который означает «рубцевание» и «воспаление» интерстиция (ткани, окружающей воздушные мешочки легких, кровеносные сосуды и дыхательные пути).Это рубцевание делает легочную ткань жесткой, что может затруднить дыхание. ИЗЛ может быть ограничена легкими или может быть связана с состоянием, которое может поражать другие части тела, например, с ревматоидным артритом или саркоидозом.
Эти болезни имеют схожие черты, включая непродуктивный (сухой) кашель и одышку. Хотя они могут выглядеть одинаково рентгенологически (на рентгенограмме грудной клетки или КТ грудной клетки), ИЗЛ, вызванные разными причинами и состояниями, имеют разные методы лечения и прогнозы. ИЗЛ чаще встречается у взрослых, но редко возникает у детей.
ИЗЛ чаще встречается у взрослых, но редко возникает у детей.
Симптомы и причины
Что вызывает интерстициальное заболевание легких?
Существует более 200 причин ИЗЛ. Поскольку ИЗЛ включает в себя множество заболеваний, они классифицируются в зависимости от причины. К этим типам ILD относятся:
- ИЗЛ, связанная с другим заболеванием: У некоторых людей ИЗЛ развивается в результате аутоиммунного заболевания (иммунная система наносит вред организму). Примеры аутоиммунных заболеваний включают ревматоидный артрит, склеродермию, полимиозит/дерматомиозит, волчанку и саркоидоз.
- ИЗЛ, вызванное вдыханием вредных веществ: Люди, которые вдыхают вредные частицы, такие как угольная пыль, асбест, табачный дым или химикаты для парикмахерских, могут заболеть ИЗЛ.
- Генетическая ИЗЛ: Генетическая ИЗЛ возникает, когда болезнь передается среди членов семьи. Эти состояния включают нейрофиброматоз (заболевание, при котором опухоли растут на нервах) и болезнь Гоше (отмечается увеличением внутренних органов, включая селезенку и печень, и поражением костей).

- Идиопатический ИЗЛ: Идиопатический означает, что причина неизвестна. Идиопатическая ИЗЛ обычно поражает людей старше 60 лет.
Каковы симптомы интерстициального заболевания легких?
Большинство людей с ИЗЛ имеют симптомы, затрудняющие дыхание, в том числе:
- Одышка
- Кашель, как правило, непродуктивный
- Снижение толерантности к физической нагрузке
- Усталость
- Потеря веса
Диагностика и тесты
Как диагностируется интерстициальное заболевание легких?
Поскольку существует много типов ИЗЛ, врачи используют множество методов для ее диагностики, включая следующие:
- Медицинский осмотр.Врач также спросит, есть ли у вас какие-либо системные заболевания (заболевания, затрагивающие весь организм) или подвергались ли вы воздействию вредных веществ.
- Тест функции легких, чтобы проверить, насколько хорошо работают ваши легкие
- Визуализирующие исследования, такие как рентген и компьютерная томография высокого разрешения (КТ)
- Бронхоскопия, исследование, при котором врач вводит устройство, называемое бронхоскопом, через нос или рот в легкие, чтобы заглянуть внутрь дыхательных путей.

- В некоторых случаях врач возьмет образец легочной ткани.Тест этой ткани, называемый биопсией, может дополнительно определить тип ИЗЛ. Во время биопсии врач берет небольшой образец ткани из легкого и изучает его под микроскопом, чтобы определить тип ИЗЛ.
Управление и лечение
Как лечится интерстициальное заболевание легких?
Лечение ИЗЛ предназначено для сохранения способности легких функционировать и предотвращения ухудшения течения заболевания. Лечение зависит от многих факторов, в том числе от типа ИЗЛ и его тяжести, и включает:
- Лекарства могут помочь улучшить функцию легких за счет уменьшения воспаления и/или фиброза.Лекарства для уменьшения воспаления включают стероиды (преднизолон) и другие ревматологические препараты, в том числе микофенолат (Селлсепт), азатиоприн (Имуран), лефлуномид (Арава), ритуксимаб (Ритуксан), циклофосфамид (Цитоксан), такролимус (Програф) и другие. Лекарства для остановки дальнейшего фиброза включают пирфенидон (Эсбриет) и нинтеданиб (Офев).

- Кислородная терапия: Дополнительная подача кислорода через носовую трубку может облегчить дыхание. Эта терапия повышает уровень кислорода в крови, благодаря чему каждый вдох становится более продуктивным.
- Легочная и лечебная физкультура: Дыхательные упражнения и повышенная физическая активность могут улучшить состояние легких.
- Трансплантация легких: Некоторым людям с тяжелыми формами ИЗЛ делают трансплантацию легких, чтобы продлить свою жизнь.
Каковы осложнения интерстициального заболевания легких?
У многих людей с ИЗЛ возникают проблемы с дыханием и непрекращающийся кашель. В более тяжелых случаях осложнения могут быть опасными для жизни и включают высокое кровяное давление в легких, правожелудочковую недостаточность и дыхательную недостаточность (легкие не доставляют организму достаточного количества кислорода).
Профилактика
Можно ли предотвратить интерстициальное заболевание легких?
Невозможно предотвратить идиопатическую или генетическую ИЗЛ, но можно предотвратить некоторые типы с известными причинами. Вы можете уменьшить свой риск:
Вы можете уменьшить свой риск:
- Ношение респиратора (маска, фильтрующая частицы из воздуха) в присутствии вредных веществ, таких как асбест, металлическая пыль или химикаты.
- Отказ от курения.
- Прививки от гриппа и пневмонии для защиты легких.
Перспективы/прогноз
Каков прогноз (перспективы) для людей с интерстициальным заболеванием легких?
Лекарства от ИЗЛ нет. Когда в легких возникает рубцевание, его обычно невозможно обратить вспять. Лечение может помочь замедлить течение болезни, чтобы максимально сохранить качество жизни.
Прогноз для пациентов зависит от тяжести состояния и причины ИЗЛ. Многие люди с легкой формой ИЗЛ могут нормально функционировать на протяжении всей своей жизни без лечения.Их состояние может быть стабильным (не ухудшается).
У людей с более тяжелыми случаями ИЗЛ заболевание может прогрессировать (ухудшается со временем). Этим людям может потребоваться регулярное лечение и терапия на всю оставшуюся жизнь, чтобы помочь справиться с симптомами.
Редакционный комментарий: Выступ бугорка большеберцовой кости после болезни Осгуда-Шлаттера: что вызывает боль?
Редакция
.2017 авг; 33 (8): 1558-1559. doi: 10.1016/j.arthro.2017.04.001.Принадлежности Расширять
принадлежность
- 1 Университет Миннесоты.
Элемент в буфере обмена
Редакция
Элизабет Арендт. Артроскопия.
2017 авг.
Артроскопия.
2017 авг.
Показать варианты
Формат АннотацияPubMedPMID
.2017 авг; 33 (8): 1558-1559. doi: 10.1016/j.arthro.2017.04.001.принадлежность
- 1 Университет Миннесоты.
Элемент в буфере обмена
Полнотекстовые ссылки Параметры отображения цитированияПоказать варианты
Формат АннотацияPubMedPMID
Абстрактный
Новый хирургический метод уменьшения выступа бугорка большеберцовой кости при болезненной болезни Осгуда-Шлаттера был апробирован на небольшой группе пациентов с хронической болью в передней части коленного сустава. Среднесрочные результаты, оцениваемые по сообщениям пациентов об исходах боли и функции, показывают многообещающие результаты для этой техники.
Среднесрочные результаты, оцениваемые по сообщениям пациентов об исходах боли и функции, показывают многообещающие результаты для этой техники.
Copyright © 2017 Североамериканская ассоциация артроскопии. Опубликовано Elsevier Inc. Все права защищены.
Похожие статьи
- Редукционная остеотомия выступающего бугорка большеберцовой кости после болезни Осгуда-Шлаттера.
Пагенстерт Г., Вурм М., Гемерт С., Эглофф К. Пагенстерт Г. и соавт. Артроскопия. 2017 авг;33(8):1551-1557. doi: 10.1016/j.arthro.2017.02.012. Epub 2017 25 апр. Артроскопия. 2017. PMID: 28454996
- Результаты хирургического лечения неразрешившейся болезни Осгуда-Шлаттера у взрослых.

Эль-Хусейни Т.Ф., Абдельгавад А.А. Эль-Хусейни Т.Ф. и соавт.J Хирургия Коленного сустава. 2010 июнь; 23 (2): 103-7. doi: 10.1055/s-0030-1267474. J Хирургия Коленного сустава. 2010. PMID: 21141687
- Клиники по диагностической визуализации (202). Болезнь Осгуда-Шлаттера (OSD).
Lam JJH, Venkatesh SH, Ho CL, Wong BSS. Лам Дж.Дж.Х. и др. Singapore Med J. 2019 Dec;60(12):610-615. doi: 10.11622/smedj.2019160. Сингапур Мед J. 2019. PMID: 31889206 Бесплатная статья ЧВК.
- Лечение болезни Осгуда-Шлаттера: обзор литературы.
Цирджи Э., Аталай Ю., Бейзадеоглу Т. Цирки Э. и др. Опорно-двигательный аппарат Surg. 2017 декабрь; 101(3):195-200. doi: 10.1007/s12306-017-0479-7. Epub 2017 7 июня.
 Опорно-двигательный аппарат Surg. 2017.
PMID: 28593576
Обзор.
Опорно-двигательный аппарат Surg. 2017.
PMID: 28593576
Обзор. - [БОЛЕЗНЬ ОСГУДА-ШЛАТТЕРА].
Шамов ИА. Шамов ИА. Клин Мед (Моск). 2016;94(2):144-8. Клин Мед (Моск). 2016. PMID: 27459765 Обзор. Русский.
Цитируется
1 артикул- Гиперосмолярная инъекция декстрозы при болезни Осгуда-Шлаттера: двойное слепое рандомизированное контролируемое исследование.
У З, Ту Х, Ту З. Ву Зи и др. Arch Orthop Trauma Surg. 21 октября 2021 г. doi: 10.1007/s00402-021-04223-1. Онлайн перед печатью. Arch Orthop Trauma Surg. 2021. PMID: 34673998
LinkOut — больше ресурсов
Полнотекстовые источники
Прочие литературные источники
Укажите
КопироватьФормат: ААД АПА МДА НЛМ
Что это такое, причины и лечение
Обзор
Что такое неспецифическая интерстициальная пневмония (NSIP)?
Неспецифическая интерстициальная пневмония (NSIP) — это редкое заболевание, поражающее ткани, окружающие и разделяющие крошечные воздушные мешочки легких. В этих воздушных мешочках, называемых альвеолами, происходит обмен кислорода и углекислого газа между легкими и кровотоком.
В этих воздушных мешочках, называемых альвеолами, происходит обмен кислорода и углекислого газа между легкими и кровотоком.
При интерстициальной пневмонии воспаляются сетчатые стенки альвеол. Плевра (тонкая оболочка, которая защищает и смягчает легкие и отдельные доли легких) также может воспаляться. Со временем это воспаление может привести к необратимому рубцеванию легких.
NSIP можно обнаружить при ряде различных заболеваний, включая заболевания соединительной ткани (заболевания, поражающие структурные ткани организма), реакции на определенные лекарства, ВИЧ, а также другие состояния.Некоторые пациенты также имеют идиопатический NSIP, что означает, что конкретная причина заболевания легких неизвестна.
Какие существуют формы неспецифической интерстициальной пневмонии (НСИП)?
Различают две основные формы НСИП — клеточную и фиброзную. Клеточная форма определяется преимущественно воспалением клеток интерстиция. Фиброзная форма характеризуется утолщением и рубцеванием легочной ткани.
Это рубцевание известно как фиброз и является необратимым. Когда легочная ткань утолщается или покрывается рубцами, она не работает так эффективно.Дыхание становится менее эффективным и может привести к снижению уровня кислорода в крови.
Одновременно могут присутствовать воспаление и фиброз. Как правило, прогноз лучше для пациентов с клеточной формой NSIP, поскольку воспаление часто обратимо, а фиброз остается постоянным.
Насколько распространена неспецифическая интерстициальная пневмония (NSIP)?
Неспецифическая интерстициальная пневмония была определена в течение относительно короткого времени, и меньше известно о том, насколько она распространена по сравнению с другими видами интерстициальной пневмонии.По-видимому, большинство случаев приходится на представителей европеоидной расы, средний возраст которых составляет от 40 до 50 лет. По-видимому, нет корреляции между курением сигарет и NSIP.
Симптомы и причины
Каковы симптомы неспецифической интерстициальной пневмонии (NSIP)?
У человека с неспецифической интерстициальной пневмонией могут быть следующие симптомы:
- Сухой кашель.

- Одышка, которая может возникать после физической нагрузки или усиливаться со временем.
- Затрудненное или затрудненное дыхание.
- Усталость.
- Утолщение или увеличение кончиков пальцев у основания ногтей. Клубы могут присутствовать из-за недостатка кислорода в крови. Как правило, это происходит примерно у 10% людей с NSIP.
Что вызывает неспецифическую интерстициальную пневмонию (NSIP)?
Никто точно не знает, что вызывает неспецифическую интерстициальную пневмонию. Многие исследователи считают, что это аутоиммунное заболевание из-за сходства между NSIP и некоторыми заболеваниями соединительной ткани, такими как системный склероз.Некоторые исследователи предполагают, что в этом участвуют гены, а наследственность играет роль в его развитии. Вдыхание химических веществ или пыли, использование некоторых химиотерапевтических препаратов или лучевая терапия могут привести к повреждению легких, связанному с NSIP.
Диагностика и тесты
Как диагностируется
неспецифическая интерстициальная пневмония (NSIP) ? Поскольку симптомы неспецифической интерстициальной пневмонии напоминают симптомы других заболеваний, особенно идиопатического легочного фиброза, необходимо провести тесты, чтобы исключить другие сопутствующие заболевания. Диагноз заболевания зависит от сочетания клинических, рентгенологических и других факторов.
Диагноз заболевания зависит от сочетания клинических, рентгенологических и других факторов.
Могут быть назначены тесты функции легких для оценки того, насколько хорошо работают легкие и скорость обмена углекислого газа и кислорода.
Как правило, для диагностики NSIP проводится компьютерная томография (КТ) высокого разрешения. КТ пациентов с NSIP показывает типичную картину «матового стекла», которая представляет собой интерстициальное воспаление и обычно наблюдается в клеточной форме.Рубцевание или фиброз будет наблюдаться при фиброзной форме.
Иногда требуется дальнейшее обследование в зависимости от результатов КТ и клинического анамнеза. Эти тесты могут включать получение ткани легкого.
Методами получения ткани могут быть бронхоскопия или хирургическая процедура, при которой часть легкого удаляется. При бронхоскопии используется гибкая трубка, называемая бронхоскопом, которая вставляется в бронхи (воздушные пути) легкого, и через бронхоскоп пропускается физиологический раствор.
После контакта с дыхательными путями и альвеолами жидкость аспирируется (отсасывается) и собирается для дальнейшего анализа. Это называется бронхоальвеолярным лаважем. Повышенный уровень лимфоцитов (лейкоцитов) в жидкости выявляют более чем у половины пациентов с NSIP, но это не всегда является специфичным для данного заболевания. Биопсия также может быть взята во время бронхоскопии, чтобы поближе рассмотреть легочную ткань на предмет воспаления или рубцевания. У многих пациентов для постановки окончательного диагноза может потребоваться хирургическая биопсия легкого.
Управление и лечение
Как лечится неспецифическая интерстициальная пневмония (NSIP)?
Большинство пациентов с клеточным типом неспецифической интерстициальной пневмонии хорошо реагируют на лечение пероральными кортикостероидами, такими как преднизолон. Однако пациентам, которые не реагируют на терапию кортикостероидами, может потребоваться дополнительное лечение иммунодепрессантами. Пациентам с фиброзным типом NSIP может помочь использование класса препаратов, называемых антифибротиками, для предотвращения дальнейшего необратимого фиброза.
Пациентам с фиброзным типом NSIP может помочь использование класса препаратов, называемых антифибротиками, для предотвращения дальнейшего необратимого фиброза.
Перспективы/прогноз
Каков прогноз для людей с неспецифической интерстициальной пневмонией (NSIP)?
Прогноз для пациентов с клеточным НСИП отличный, смертность низкая. В случае фиброзного NSIP прогноз менее благоприятен, средний период выживания составляет от 6 до 13,5 лет после постановки диагноза.
Интерстициальная болезнь легких | Американская ассоциация легких
Интерстициальное заболевание легких (ИЗЛ) — это общий термин, используемый для обозначения большой группы заболеваний, вызывающих рубцевание (фиброз) легких.Рубцевание вызывает скованность в легких, что затрудняет дыхание и поступление кислорода в кровоток. Повреждение легких от ИЗЛ часто необратимо и со временем ухудшается.
Любой может заболеть интерстициальным заболеванием легких, включая детей. Многие вещи могут увеличить риск или вызвать ИЗЛ, включая генетику, определенные лекарства или медицинские методы лечения, такие как облучение или химиотерапия. Воздействие опасных материалов было связано с такими ИЗЛ, как асбестоз и гиперчувствительный пневмонит.Люди с аутоиммунными заболеваниями, такими как саркоидоз или ревматоидный артрит, также подвержены повышенному риску развития ИЗЛ. Курение может не только вызвать ИЗЛ, но и значительно ухудшить состояние, поэтому всем, у кого диагностирован этот диагноз, настоятельно рекомендуется бросить курить. К сожалению, во многих случаях, таких как идиопатический легочный фиброз, причины могут быть неизвестны.
Многие вещи могут увеличить риск или вызвать ИЗЛ, включая генетику, определенные лекарства или медицинские методы лечения, такие как облучение или химиотерапия. Воздействие опасных материалов было связано с такими ИЗЛ, как асбестоз и гиперчувствительный пневмонит.Люди с аутоиммунными заболеваниями, такими как саркоидоз или ревматоидный артрит, также подвержены повышенному риску развития ИЗЛ. Курение может не только вызвать ИЗЛ, но и значительно ухудшить состояние, поэтому всем, у кого диагностирован этот диагноз, настоятельно рекомендуется бросить курить. К сожалению, во многих случаях, таких как идиопатический легочный фиброз, причины могут быть неизвестны.
Наиболее распространенным симптомом всех ИЗЛ является одышка. Это часто сопровождается сухим кашлем, дискомфортом в груди, усталостью и иногда потерей веса.В большинстве случаев к моменту появления симптомов повреждение легких уже произошло, поэтому важно немедленно обратиться к врачу. В тяжелых случаях, если не лечить, могут развиться опасные для жизни осложнения, включая высокое кровяное давление, сердечную или дыхательную недостаточность.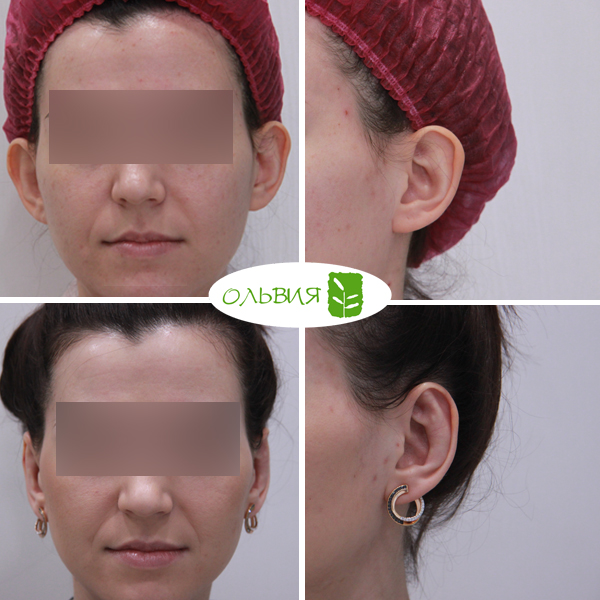
Чтобы диагностировать ИЗЛ, ваш врач, вероятно, направит вас на рентген грудной клетки или компьютерную томографию, чтобы лучше рассмотреть ваши легкие. Тест функции легких может использоваться для измерения общей емкости легких, которая могла ухудшиться из-за ИЗЛ.В более серьезных случаях и для диагностики определенного типа ИЗЛ могут потребоваться более инвазивные процедуры, такие как бронхоскопия или биопсия легкого.
Лечение ИЗЛ варьируется в зависимости от типа диагностированного ИЗЛ и тяжести. Повреждение легких при ИЗЛ часто бывает необратимым и прогрессирующим, поэтому лечение обычно направлено на облегчение симптомов, улучшение качества жизни и замедление прогрессирования заболевания. Лекарства, такие как кортикостероиды, могут быть использованы для уменьшения воспаления в легких.Кислородная терапия является еще одним распространенным методом лечения, потому что она помогает доставлять дополнительный кислород, чтобы облегчить дыхание и уменьшить осложнения от низкого уровня кислорода в крови, такие как сердечная недостаточность.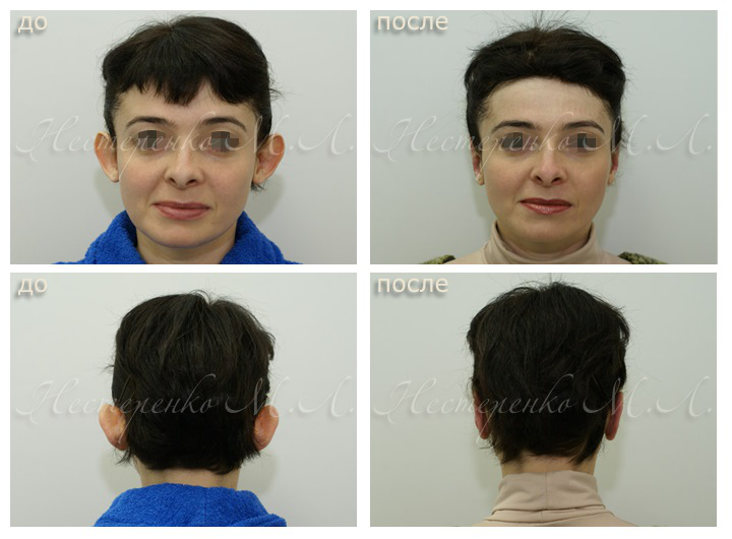 Легочная реабилитация также может быть рекомендована для улучшения повседневной жизни путем предоставления пациентам методов повышения эффективности работы легких, повышения физической выносливости и оказания эмоциональной поддержки. В самых крайних случаях людям с ИЗЛ будет рекомендована пересадка легких.
Легочная реабилитация также может быть рекомендована для улучшения повседневной жизни путем предоставления пациентам методов повышения эффективности работы легких, повышения физической выносливости и оказания эмоциональной поддержки. В самых крайних случаях людям с ИЗЛ будет рекомендована пересадка легких.
Для получения дополнительной информации о наилучшей для вас форме лечения поговорите со своим врачом.
Узнайте больше о конкретных ILD на нашем веб-сайте.
Известность бренда в маркетинге, связанном с конкретными целями: предметы роскоши против недорогих…: Ingenta Connect
Цель
Предыдущие исследования маркетинга, ориентированного на конкретные цели (CRM), показывают, что эти социально полезные инициативы могут быть реализованы в виде стратегий совместного брендинга. Однако мало что известно о роли известности бренда в
с точки зрения визуальной заметности двух брендов, в которых участвуют партнеры (коммерческие и некоммерческие бренды). Это исследование направлено на продвижение модели модерируемого посредничества, которая объясняет, как и при каких обстоятельствах несоответствие известности бренда улучшает отношение потребителей к CRM.
кобрендинговых продуктов и увеличивает покупательское намерение
Это исследование направлено на продвижение модели модерируемого посредничества, которая объясняет, как и при каких обстоятельствах несоответствие известности бренда улучшает отношение потребителей к CRM.
кобрендинговых продуктов и увеличивает покупательское намерение
Дизайн/методология/подход
Авторы тестируют модель модерируемого посредничества в двух исследованиях. Исследование 1 показывает, что эффективность неравенства известности бренда
объясняется опосредующей ролью отношения к CRM-совместному продукту. Исследование 2 показывает, что это посредничество регулируется позиционированием коммерческого партнера бренда (позиционирование предметов роскоши и не роскоши).
Выводы
Результаты показывают, что несоответствие известности бренда играет роль в определении покупательского намерения потребителей в отношении продукта совместного бренда CRM через опосредование отношения. Более того, позиционирование коммерческого бренда-партнера сдерживает когнитивные процессы, активируемые визуальной заметностью бренда. При позиционировании предметов роскоши громкая визуальная известность коммерческого бренда значительно улучшает отношение потребителей и их намерения покупать совместный продукт CRM.
При позиционировании предметов роскоши громкая визуальная известность коммерческого бренда значительно улучшает отношение потребителей и их намерения покупать совместный продукт CRM.
Оригинальность/ценность
Исследование расширяет наше понимание
о том, как визуальное присутствие бренда может повысить эффективность совместных инициатив CRM, и предлагает практические рекомендации для маркетологов, желающих сотрудничать с социальными целями, продвигая продукты с роскошными или нероскошными функциями.
Справочная информация отсутствует. Войдите, чтобы получить доступ.
Информация о цитировании отсутствует. Войдите, чтобы получить доступ.
Нет дополнительных данных.
Нет статьи Носитель
Нет показателей
Остеофит (костная шпора) — NHS
Остеофиты – это костные шишки (костные шпоры), которые растут на костях позвоночника или вокруг суставов.
Они часто образуются рядом с суставами, пораженными остеоартритом, состоянием, при котором суставы становятся болезненными и тугоподвижными.
Остеофиты могут расти с любой кости, но они чаще всего встречаются в:
- шеи
- на плечо 0 60034
- Knee 2 нижняя часть спины
- или большой носок
- трутся о другие кости или ткани
- ограничивают движения
- сдавливают близлежащие нервы
- позвоночнике могут вызывать боль и скованность 903 в спине4
- шея может защемить близлежащий нерв и вызвать боль, покалывание, онемение или слабость в руках
- плечо может ограничить пространство, доступное для сухожилий и связок, и может быть связано с тендинитом или разрывом вращательной манжеты плеча
- бедро и колено могут уменьшить диапазон движений и часто связаны с болезненным артритом
- колено может вызывать боль при сгибании и разгибании ноги
- пальцы могут вызывать припухлости
Остеофиты не всегда вызывают симптомы.
Они могут вызвать проблемы, если они:
Например, остеофиты в:
Что вызывает остеофиты
Остеофиты имеют тенденцию формироваться при поражении суставов по артриту.
Остеоартрит повреждает хрящ — жесткую, белую, гибкую ткань, которая выстилает кости и позволяет суставам легко двигаться.
Остеоартрит чаще всего поражает колени, бедра, позвоночник, мелкие суставы рук и основание большого пальца ноги.
По мере того как суставы становятся все более поврежденными, вокруг суставов может образовываться новая кость. Эти костные разрастания называются остеофитами.
Остеофиты могут также образовываться в позвоночнике в результате анкилозирующего спондилоартрита, типа артрита, который особенно поражает позвоночник.
Когда обращаться за медицинской помощью
Обратитесь к врачу общей практики, если у вас есть боль или скованность в суставах, или если у вас есть другие симптомы в какой-либо части тела, такие как онемение или боль в нервах. Они исследуют основную причину.
Врач общей практики спросит вас о ваших симптомах и может осмотреть пораженный участок. Они могут проверить движения ваших суставов и мышечную силу. Они также изучат вашу историю болезни.
Вас могут направить на рентген, который выявит любой артрит в суставе и остеофиты.МРТ лучше подходит для исследования разрывов связок или сухожилий.
Лечение остеофитов
Остеофиты обычно не вызывают боли, но могут возникать при артрите.
Если вы испытываете боль, вам могут помочь обезболивающие, которые можно купить в аптеке или магазине, например парацетамол или ибупрофен.
Ибупрофен — это нестероидный противовоспалительный препарат (НПВП), который также может помочь уменьшить любой отек и воспаление.
Если у вас избыточный вес, вам поможет похудение, так как вы немного снизите нагрузку на суставы.
Физиотерапевт также может помочь вам, порекомендовав упражнения, которые могут укрепить мышцы, окружающие проблемную область, и помогая улучшить диапазон движений.
Хирургия иногда может использоваться для лечения любого основного артрита в суставе. Это может быть полезно при остеоартрите, поражающем бедра, колени или суставы, особенно у основания большого пальца.
Узнайте больше о лечении остеоартрита
Обычно нет необходимости удалять остеофит, если только он не раздражает нерв в позвоночнике или не ограничивает подвижность сустава.
Если вам нужна операция по удалению остеофита, ваш хирург объяснит риски и преимущества этой процедуры.
Последняя проверка страницы: 07 мая 2019 г.
Следующая проверка должна быть завершена: 07 мая 2022 г.








 Опорно-двигательный аппарат Surg. 2017.
PMID: 28593576
Обзор.
Опорно-двигательный аппарат Surg. 2017.
PMID: 28593576
Обзор.