что это такое, причины, симптомы, лечение
Гиперпигментация относится к врожденным либо приобретенным патологическим состояниям, которые обусловливаются расстройством пигментообразования в кожных покровах. Она относится к распространенным болезням, которые сопровождаются потемнением некоторых участков либо всей поверхности кожного. Она присуща любой расе.
Преимущественно подобное состояние не предвещает никакой опасности для организма, однако, если занимает обширные участки тела, тогда может доставлять выраженное косметологическое неудобство, которое может привести к депрессии. Однако, может быть и локализованной, то есть размещаться на отдельном участке — лицо, отдельно нижние либо верхние конечности, локализованная (либо местная) часть тела.
Гиперпигментация — это неравномерное скопление фермента меланина в кожном покрове, которое было спровоцировано разными причинными факторами, сопровождается потемнением отдельных его областей в сравнении с окружающими участками. Меланин продуцируется специфическими клетками — меланоцитами, которые представляют собой отростчатые клетки, которые локализуются зачастую в базальном слое (на ладонной и подошвенной поверхности они отсутствуют) и составляют до 10% от общего эпителиоцитарного объема.
Меланин продуцируется специфическими клетками — меланоцитами, которые представляют собой отростчатые клетки, которые локализуются зачастую в базальном слое (на ладонной и подошвенной поверхности они отсутствуют) и составляют до 10% от общего эпителиоцитарного объема.
Природная краска — меланин
Пятна на ногах бывают двух видов:
- сосудистые
- пигментные
Сосудистые обычно красного или синего цвета, и происходят либо из-за разрыва сосуда, либо из-за устойчивого их расширения.
Пигментные образуются из-за обильного синтеза пигмента меланина. Именно этот пигмент определяет наш цвет волос, глаз и оттенок кожи. Но при нарушении его синтеза меланоцитами (клетками, которые его вырабатывают), он накапливается в виде тёмных областей в различных тканях.
Пятнышки бывают не только тёмными, но и напротив, очень светлыми, словно обесцвеченными. Белые пятна называются витилиго. Они безболезненны, но из-за неимения пигмента легко получают солнечные ожоги. Вызваны они полным отсутствием меланина. Причины их точно не изучены, однозначно, это нарушение обмена веществ, в частности, при диабете. Склонность к витилиго порой передаётся по наследству.
Вызваны они полным отсутствием меланина. Причины их точно не изучены, однозначно, это нарушение обмена веществ, в частности, при диабете. Склонность к витилиго порой передаётся по наследству.
Способы удаления огрубевшего слоя на пятках
Чтобы обеспечить ухода за ногами, сделать его эффективным, необходимо в первую очередь избавиться от грубой кожи, которая не только портит вид пяток, но и может вызывать дискомфорт при ходьбе, и даже болезненные ощущения.
Наиболее эффективным и часто используемым являются распаривания стоп в горячей воде. Делать это рекомендуется один раз в неделю, но при необходимости, частоту можно увеличить до 2-3 раз в неделю. Хорошо распарив ноги, нужно с помощью пемзы удалить ороговевший слой.
Для улучшения эффекта, в горячую воду добавляют морскую соль, соду, отвары трав, перекись водорода, и другие добавки. Также используются компрессы, ванночки и маски, с добавлением различных масел, глицерина, яичного желтка, лимона, и других ингредиентов.
Что вызывает пигментацию
Причины, на вид безобидных пятнышек, очень разнообразны:
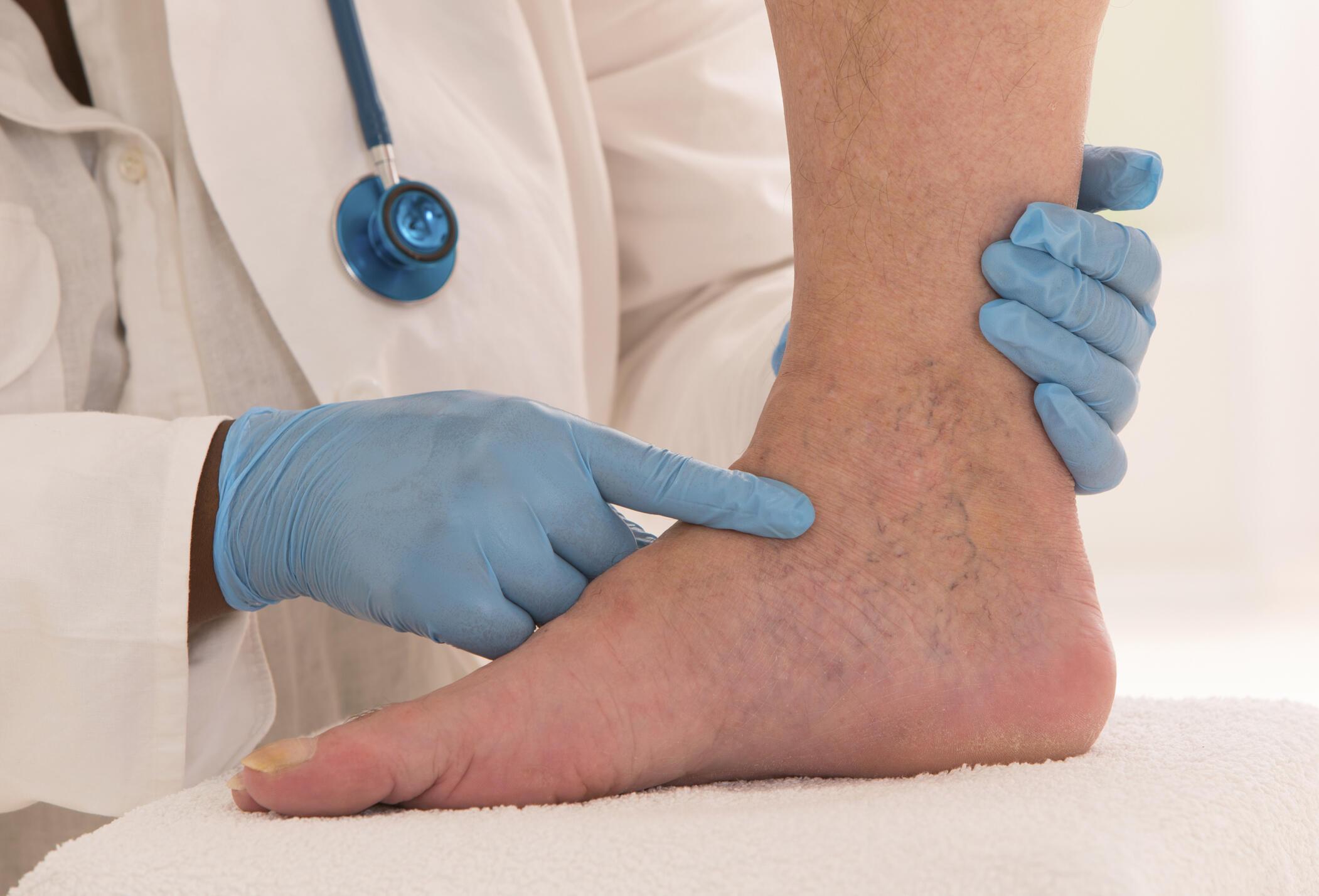
- Варикозное расширение вен. Кровь в нижних конечностях застаивается, различные вещества из неё начинают пропитывать окружающие ткани. Если на ногах появились коричневые или красные пятна, вкупе с отёчностью ног, которая усиливается к концу дня — это повод заподозрить что развивается варикозная болезнь вен. Нужно срочно обратиться к врачу, иначе можно дождаться незаживающих трофических язв!
- Заболевания сердечно-сосудистой системы, повышенная ломкость кровеносных сосудов (при недостатке рутина, например), васкулит (воспаление и разрушение стенки сосудов), застойные явления в нижней части тела тоже вызывают некрасивые отметины.
- Диабет. Из-за нарушения питания тканей на ногах появляются красные пятна, со временем они претерпевают изменения и становятся пигментными, коричневыми. Механизм возникновения их точно не известен.
- Нарушение обмена веществ. Недостаток витаминов А, С, РР, может вызвать коричневые пятна, а недостаток витаминов группы В напротив — светлые.

- Избыточный вес. Лишние килограммы, а порой десятки килограммов, увеличивают нагрузку на ноги и их сосуды, возникают застойные явления, происходит выпот веществ в окружающие ткани, формирование пятен на этих местах.
- Беременность это, по сути, сочетание причин 4 и 5: нарушение обмена веществ, вызванное гормональной перестройкой организма будущей мамы и избыточный вес, который перегружает сосуды нижних конечностей.
- Травмы. Пигментные следы оставляют за собой ожоги. Они могут возникнуть и на месте ссадин. Порезы при бритье ног или травмы от некачественной депиляции тоже могут спровоцировать неправильный синтез меланина. Тесная одежда (узкие брюки, особенно, если долго и неподвижно в них сидеть, например на работе) затрудняют нормальную циркуляцию крови в ногах, пережимают сосуды, что опять-таки приводит к застойным явлениям.
- Длительные хронические заболевания печени, щитовидной железы, надпочечников, почек могут тоже вызвать инфильтрацию различных пигментов на коже рук и ног, даже на лице и вокруг глаз.

Другие причины пигментация кожи на ногах:
- Аллергия на косметику. При использовании некачественных лосьонов или средств для депиляции может возникнуть стойкая аллергическая реакция.
- Повышенная потливость в некоторых местах почти всегда приводит к пигментации сильно потеющих участков. К этому же можно отнести стопный гипергидроз — обильную потливость ступней.
- Реакция на облучение ультрафиолетом, рентгеном и инфракрасным излучением. При обилии ультрафиолета развивается так называемое фотостарение. Оно выражается, прежде всего, неравномерным распределением меланина в коже.
- Возрастные изменения. Все мы видели бабушек, у которых руки и ноги сплошь усыпаны «веснушками», коих в молодости у них никогда не было. Начиная с 50 лет клетки кожи постепенно теряют способность прерывать производство пигмента. Это происходит не у всех одинаково, имеет место наследственная предрасположенность.
Разновидности гиперпигментации
Лечение кожи головы
В большинстве случаев в дерматологической практике сталкиваются с пациентами, имеющими приобретённую форму гиперпигментации, которая возникла в результате действия ультрафиолета, химических веществ или их сочетания. Основные клинические формы гиперпигментации:
Основные клинические формы гиперпигментации:
- Хлоазма (мелазма).
- Веснушки.
- Лентиго.
К наследственным гиперпигментациям относят веснушки или эфелиды. Проявляются они в виде светло-коричневых, рыжих и жёлтых пятен. Наблюдаются у людей с первым и вторым фототипами (определяет уровень чувствительности кожи к действию ультрафиолета). Главной причиной их развития является присутствие в пигментных клетках кожи (меланоцитах) аномального гена, который под действием ультрафиолета провоцирует усиленный синтез меланина. Пик проявлений приходится на 20—23 года. Чем старше человек становится, тем количество их снижается. Следует отметить, что от них невозможно полностью избавиться, поскольку возникновение веснушек связано с генетическим фактором. Рекомендуется избегать длительного загара на солнце и заблаговременно использовать ультрафиолетовые фильтры.
Под термином «мелазма» (хлоазма) понимают приобретённую форму неравномерной пигментации, которая обычно располагается на лице и шее. Ведущее значение имеет гормональный дисбаланс. Хлоазма может возникать при беременности, применении оральных противозачаточных средств, злокачественных новообразованиях яичников, менопаузе. Мелазма проявляется в виде неравномерных коричнево-жёлтых пятен на лбу, в области носогубного треугольника, подбородка, щёк и скул. Выделяют несколько типов хлоазм:
Ведущее значение имеет гормональный дисбаланс. Хлоазма может возникать при беременности, применении оральных противозачаточных средств, злокачественных новообразованиях яичников, менопаузе. Мелазма проявляется в виде неравномерных коричнево-жёлтых пятен на лбу, в области носогубного треугольника, подбородка, щёк и скул. Выделяют несколько типов хлоазм:
- Эпидермальная мелазма. Используя для осмотра люминесцентную лампу Вуда, врач выявляет более яркие и контрастные очаги. Подобный эффект обусловлен тем, что меланин преимущественно локализован в эпидермисе. Прогноз будет наиболее благоприятным в плане лечения.
- Дермальная мелазма. Люминесцентная лампа не выделяет очаги на фоне здоровой коже. Клетки, содержащие меланин, мигрировали в более глубокие слои кожи (дерму). Для этого типа будет характерен неблагоприятный прогноз при терапии.
- Смешанная мелазма. Одновременно обнаруживаются контрастные и менее яркие области. Это говорит о том, что меланин расположен как в наружном, так и в глубоком слоях кожи.
 При оптимальном курсе лечения возможно частичное удаление пигментных очагов.
При оптимальном курсе лечения возможно частичное удаление пигментных очагов.
Лентиго характеризуется появлением светло- и тёмно-коричневых пятен, которые немного возвышаются над кожей. При детальном обследовании поражённого участка выявляется не только гиперпигментация, но и явления кератоза (утолщается роговой слой). Лентиго диагностируется у людей любого возраста. Нередко страдают дети из-за длительного нахождения на солнце. Рекомендуется активная защита от ультрафиолета.
Что делать?
Что же делать, если на ногах внезапно обнаружились тёмные пятна? Прежде всего — обратиться к врачу. Возможно это всего лишь сигнал.
Главное — лечение основного заболевания
Начать лучше с терапевта, который определит, к какому врачу далее вам следует идти. Это может оказаться эндокринолог, дерматолог, флеболог или другие специалисты. По статистике пигментные «кляксы» у женщин возникают чаще, чем у мужчин. Это вполне объяснимо, ведь с факторами, которые вызывают пигментные нарушения, женщины встречаются гораздо чаще — от беременности до эпиляции и ношения тесных брюк.
Темные пятна на стопах
Меланома стопы
Меланома – рак кожи
Основными причинами меланомы стопы являются длительное воздействие солнца и солярия, особенно лежачего и с лампами высокого давления. Эти устройства производят достаточное необходимое количество УФ-лучей, которое при контакте с вашей кожей вызывают формирование темных пятен. Самыми уязвимыми являются молодые люди до 20 лет, но все это чисто индивидуально. Другие факторы, которые могут привести к развитию этих онкологических новообразований на ногах, – это кожные инфекции и наличие солнечных ожогов.
В течение довольно долгого времени меланома ног лечилась криотерапией.
Болезнь Шамберга (хроническая пигментная пурпура)
При Болезни Шамберга темные пятна начинают появляться на низу ног и постепенно распространяются дальше вверх
По словам доктора Раджу А. Т., данное заболевание – это состояние, вызванное кратковременным системным кровоизлиянием в кожу, точная причина которых пока не известна. Симптомы болезни Шамберга включают в себя красные пятна на нижних конечностях, которые превращаются в коричневые или черные и напоминают синяки. Чаще встречается у мужчин.
Симптомы болезни Шамберга включают в себя красные пятна на нижних конечностях, которые превращаются в коричневые или черные и напоминают синяки. Чаще встречается у мужчин.
Выполнение упражнений на растяжку или движения ног в разных положениях предотвратит это, но лазерная терапия более эффективна для лечения.
Общие советы, которые не помешают при любом виде пятен
Появление пятен должно заставить нас задуматься: что мы делаем не так? Это повод, чтобы:
- Нормализовать рацион питания, употреблять достаточное количество витаминов, а также минералов.
- Придерживаться активного образа жизни, заниматься лечебной физкультурой.
- Избавиться от избыточного веса.
- Не употреблять некачественную косметику, которая может вызвать аллергию.
- Не злоупотреблять солнечными ваннами.
- Бросить вредные привычки.
Если после консультации с врачом выяснилось, что появившиеся пигментные пятна не представляют особой опасности, их можно попробовать отбелить народными средствами:
- делать примочки из свежих огурцов;
- лимона;
- мякоти арбуза;
- ягод клубники;
- калины.

При этом нужно следить, чтобы подобные процедуры не вызвали раздражения кожи или шелушения.
Во время сведения пятен не следует греться под солнышком, ибо оно может свести на нет все ваши усилия.
Мы рассмотрели, пигментацию кожи на ногах причины ясны. На этом всё. Всем пока!
Подписывайтесь на обновления моего блога.
Рекомендуйте мою статью своим друзьям в соц. сетях!
Источник: SmotriVita.ru
Мнение эксперта
Светлана
Устюшина,дерматовенеролог-косметолог, трихолог клиники эстетической косметологииDr.Meso
Вот и закончилось жаркое солнечное лето. Вместе с радостными воспоминаниями о южных пляжах и красивым загаром у многих появляется такое неприятное явление, как неравномерная пигментация. Пигментные пятна приносят много огорчений, особенно представительницам прекрасной половины человечества. Сегодня существует множество методик лечения гиперпигментации кожи.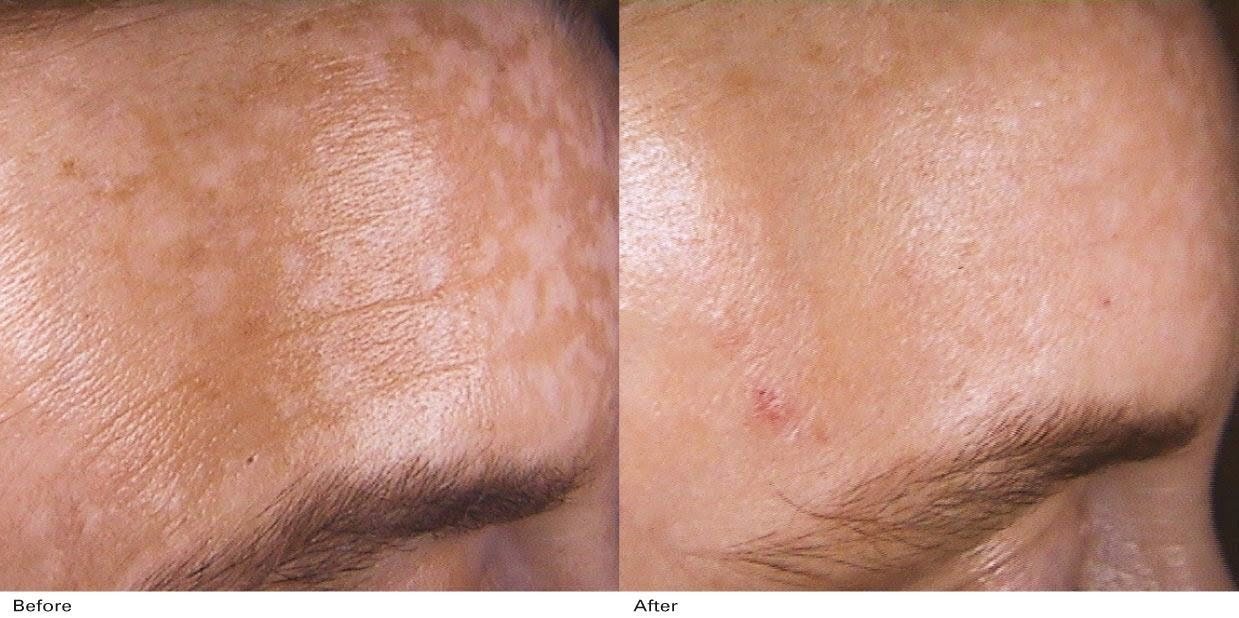 Чтобы выбрать подходящую именно вам косметическую продукцию, необходимо пройти консультацию врача-дерматолога, который назначит комплекс мероприятий, направленных на восстановление здоровья кожи. Пациентам клиники «Доктор Мезо» обязательно назначаются витамин С и омега-3 кислоты для внутреннего приема. Для поверхностного осветления кожи рекомендуются химические пилинги, которые кроме отшелушивающего компонента содержат осветляющие вещества и антиоксиданты. В результате кожа осветляется, увлажняется и приобретает более здоровый вид. Для борьбы с более глубоким пигментом мы применяем фотоомоложение в режиме депигментации. Также в нашем арсенале имеется целый ряд препаратов для мезотерапии, состав которых подбирается индивидуально, учитывая тип кожи и возраст пациента. И естественно, обязательно применение домашних уходовых средств, содержащих витамины А и С.
Чтобы выбрать подходящую именно вам косметическую продукцию, необходимо пройти консультацию врача-дерматолога, который назначит комплекс мероприятий, направленных на восстановление здоровья кожи. Пациентам клиники «Доктор Мезо» обязательно назначаются витамин С и омега-3 кислоты для внутреннего приема. Для поверхностного осветления кожи рекомендуются химические пилинги, которые кроме отшелушивающего компонента содержат осветляющие вещества и антиоксиданты. В результате кожа осветляется, увлажняется и приобретает более здоровый вид. Для борьбы с более глубоким пигментом мы применяем фотоомоложение в режиме депигментации. Также в нашем арсенале имеется целый ряд препаратов для мезотерапии, состав которых подбирается индивидуально, учитывая тип кожи и возраст пациента. И естественно, обязательно применение домашних уходовых средств, содержащих витамины А и С.
Ксения Иванова,дермато-косметолог Клиники молодости Revival
Хочу рассказать о трех технологиях, эффективно лечащих гиперпигментацию кожи. Одна из них — лазер Fraxel, который отличается от других аппаратов тем, что воздействует на клетки, синтезирующие и накапливающие пигмент меланин. Глубина залегания пигмента при этом неважна, этот аппарат работает с любой формой пигментации. По своей сути технология Fraxel — это термальное разрушение дефектных клеток вследствие выпаривания воды из поверхностных слоев клеток кожи, после чего происходит активное образование молодого коллагена и клеток, которые синтезируют пигмент. Старые клетки заменяются на новые, пигментация проходит, а кожа становится более гладкой и молодой. Другой метод избавления от пигментных пятен и борьбы с фотостарением — технология Raylife. В этом случае с пигментом борется IPL–импульс. При воздействии инфракрасной части светового спектра также происходит термический нагрев ткани и клеток, накапливающих меланин. Удаление пигментации происходит по принципу точечного разрушения клеток с повышенным содержанием меланина. Никакого воздействия на клетки с нормальным содержанием меланина не происходит.
Одна из них — лазер Fraxel, который отличается от других аппаратов тем, что воздействует на клетки, синтезирующие и накапливающие пигмент меланин. Глубина залегания пигмента при этом неважна, этот аппарат работает с любой формой пигментации. По своей сути технология Fraxel — это термальное разрушение дефектных клеток вследствие выпаривания воды из поверхностных слоев клеток кожи, после чего происходит активное образование молодого коллагена и клеток, которые синтезируют пигмент. Старые клетки заменяются на новые, пигментация проходит, а кожа становится более гладкой и молодой. Другой метод избавления от пигментных пятен и борьбы с фотостарением — технология Raylife. В этом случае с пигментом борется IPL–импульс. При воздействии инфракрасной части светового спектра также происходит термический нагрев ткани и клеток, накапливающих меланин. Удаление пигментации происходит по принципу точечного разрушения клеток с повышенным содержанием меланина. Никакого воздействия на клетки с нормальным содержанием меланина не происходит.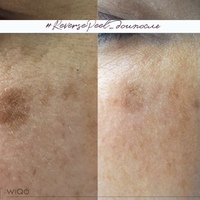 Обе методики безопасны и позволяют добиться отличных результатов. Что касается инъекционной косметологии, то для удаления пигмента врачи применяют отбеливающий коктейль Mesoline Shine, который удаляет пятна, делает кожу свежей.
Обе методики безопасны и позволяют добиться отличных результатов. Что касается инъекционной косметологии, то для удаления пигмента врачи применяют отбеливающий коктейль Mesoline Shine, который удаляет пятна, делает кожу свежей.
Основные типы трофических нарушений
Недостаточность питания тканей и связанные с этим изменения могут развиваться при различных патологических процессах. В связи с этим, выделяют следующие типы нарушения трофики тканей:
- При затруднении артериального кровоснабжения. Этот механизм характерен для облитерирующего эндартериита и сахарного диабета.
- Венозные нарушения, которые развиваются по причине развития хронической варикозной болезни нижних конечностей.
- Вызванные отеком – изменение структуры тканей в результате механического сдавления. Наблюдается при лимфостазе.
- Пролежневые нарушения – при длительном вынужденном положении, постоянном давлении на кожу и мягкие ткани извне.
- Расстройства нервной трофики характерны для нарушений иннервации той или иной области.

Наиболее часто, процессы, которые связаны с недостаточностью питания, развиваются на коже и в мягких тканях нижних конечностей и являются следствием хронических заболеваний. Трофические нарушения могут иметь смешанную этиологию (возникать в результате совместного действия нескольких факторов).
Причины возникновения пигментных пятен
Причиной возникновения гиперпигментации может быть любой экзогенный или эндогенный фактор.
Экзогенные факторы:
- химические, физические, механические, токсические факторы;
- воздействие ультрафиолетового излучения;
- нарушение целостностей кожных покровов в результате травмы или ожога.
Эндогенные факторы:
- генетическая предрасположенность;
- врожденные пороки развития;
- метаболические или эндокринные нарушения;
- беременность;
- воспалительные процессы в организме;
- нарушения работы внутренних органов и систем;
- возрастные изменения;
- неполноценное питание и авитаминоз с нехваткой витаминов А, С, РР.

Пигментообразование – это совокупность последовательности сложных биохимических процессов, происходящих в организме. Меламин синтезируется из α-амино-β-(п-гидроксифенил) пропионовой кислоты (тирозина) в меланоцитах, содержащих меланосомы. Меламин — продукт, образующийся в результате цепочки окислительных превращений. Из меланоцитов меламин поступает в клетки эпидермиса – кераноциты, накапливается и распространяется, окрашивая кожу. Есть несколько видов пигмента меланина, различных по окраске: эумеланин – темно-коричневый и черный, феумеланин – желтый, рыжий, красный, лейкомеланин – бесцветный аналог. От количества пигмента и преобладания того или иного типа меламина зависит цвет кожи, радужной оболочки глаз и волос человека.
Проявления нарушений трофики тканей
В большинстве клинических случаев нарушение тканевого питания вызвано заболеваниями вен. В зависимости от степени выраженности, выделяют несколько видов трофических нарушений при венозной недостаточности:
- Гиперпигментация – потемнение цвета кожи голени.

- Липодерматосклероз – локальное уплотнение кожи и подкожно-жировой клетчатки.
- Белая атрофия – ограниченный участок кожи, который имеет светлый цвет. Очаг обычно располагается в зоне гиперпигментации. Рассматривается как предъязвенное состояние.
- Трофическая язва – дефект кожи и подлежащих мягких тканей, который возникает после отторжения некротизированных тканей.
Трофические язвы могут образовываться при любом типе нарушения трофики. Они характеризуются вялым течением, низкой тенденцией к заживлению и склонны к рецидивированию.
Профилактика
Профилактика гиперпигментации – это не специфическая медикаментозная терапия, а образ жизни.
Врачи рекомендуют:
- употреблять витамины;
- не подвергать кожу избыточному облучению ультрафиолетом;
- пользоваться защитными кремовыми средствами;
- если предстоит прогулка, то нанести солнцезащитный крем на участки пигментации;
- пить достаточный объем жидкости.
Удаление коричневых пятен при помощи косметических средств не является выходом из ситуации. Вывести эстетический дефект несложно. Но, если под изменением цвета кожи скрывается патологический процесс, то избавиться от коричневых пятен без должного лечения невозможно.
Вывести эстетический дефект несложно. Но, если под изменением цвета кожи скрывается патологический процесс, то избавиться от коричневых пятен без должного лечения невозможно.
Статья одобрена
редакцией
Для того чтобы не почернел палец на ноге, в особенности при сахарном диабете, стоит придерживаться определенных профилактических мер.
Врачи дают такие рекомендации:
- Регулярное использование специальных мазей для диабетической стопы и надлежащий уход за нижними конечностями.
- Важно не перегреваться, не допускать потения ног и не переохлаждать эту зону.
- Не стоит ходить без обуви на улице, даже на пляже.
- Все микротравмы на стопе тут же обрабатываются.
- Стоит следить за режимом питания.
- Обувь должна быть удобной.
Методы лечения трофических нарушений
Некоторые виды трофических нарушений поддаются лечению консервативными методами. Их суть заключается в назначении препаратов и физиопроцедур, которые улучшают кровоток в пораженной области и восстанавливают тем самым питание тканей. При более серьезных дефектах показано хирургическое лечение.
При более серьезных дефектах показано хирургическое лечение.
В частности, перед оперативным лечением трофических язв нижней конечности, которые возникают в результате варикозной болезни, необходимо пройти определенную подготовку. Она включает в себя терапевтическое лечение язв по следующему плану:
- Приподнятое положение нижних конечностей.
- Назначение диуретиков.
- Использование местной и общей антибиотикотерапии.
- Применение повязок с гипертоническим раствором.
Результатом данной терапии является уменьшение раневого отделяемого и образование грануляций. После этого можно приступать к операции.
В ходе вмешательства хирург удаляет варикозные узлы и крупные патологически измененные вены. Расширенные венозные ветви, которые соответствуют язве, перевязывают и пересекают.
По окончании операции, накладывают эластичную повязку, конечность приводят в приподнятое положение. Процесс заживления длится около месяца.
При наличии больших язвенных поверхностей, их эпителизация затруднена. В таких случаях возможно выполнение кожной пластики с применением следующих методик:
В таких случаях возможно выполнение кожной пластики с применением следующих методик:
- Способ Яценко-Ревердена.
- Способ Тирша.
- Пластика с использованием перфорированных свободных лоскутов аутокожи.
Хороший результат лечения крупных трофических язв можно получить также при их закрытии кашицей аутоэпителия. Для этого, при наличии затрудненной эпителизации в послеоперационном периоде, у пациента соскабливается эпителий со здоровой кожи, обрабатывается специальным способом и наносится на поверхность язвы.
Источник: hospital-Vitalis.ru
Домашнее лечение
К основным правилам лечения трофических язв можно отнести:
- Специальную диету: углеводы следует сократить, овощи и фрукты значительно увеличить, а специи и острые блюда полностью исключить.
- Постельный режим. Все время лежать в кровати, конечно, не стоит, но отдых должен быть ежедневным.
- Специальные упражнения регулярного характера, направленные на устранение застоя крови и улучшение обмена веществ: сгибание и разгибание ног в положении лежа, вращение стоп, скрещивание вытянутых вверх ног и т.
 д.
д. - Ношение специальной ортопедической обуви, уменьшающей риск наступления травмы.
Важно! Если домашний метод лечения, рекомендованный врачом, длительное время не приводит к желаемому результату, значит, без хирургического вмешательства вряд ли получится обойтись.
Несколько рецептов для лечения трофических язв:
- Довольно неплохо себя зарекомендовал татарник. Сухие листья верблюжьей колючки необходимо перемолоть до состояния трухи, а затем просеять, сложить в банку и разместить в темном месте. После обработки раны каким-нибудь аптечным средством (например, «Риванолом») нужно подуть на нее порошок и зафиксировать бинтом. Результат – язва подсыхает, а образовавшаяся корочка со временем отпадает.
- Средство на основе творожной сыворотки. Из домашнего молока нужно сначала сделать простоквашу, потом перелить полученный продукт в марлю и подвесить. Сыворотку рекомендуется использовать для смазывания язвочки, а творог – для прикладывания к пораженному участку.

- Стрептомицин. Несколько раздавленных таблеток могут не только избавить от боли, но и быстро заживить ранку.
Изменения кожи ног при варикозе
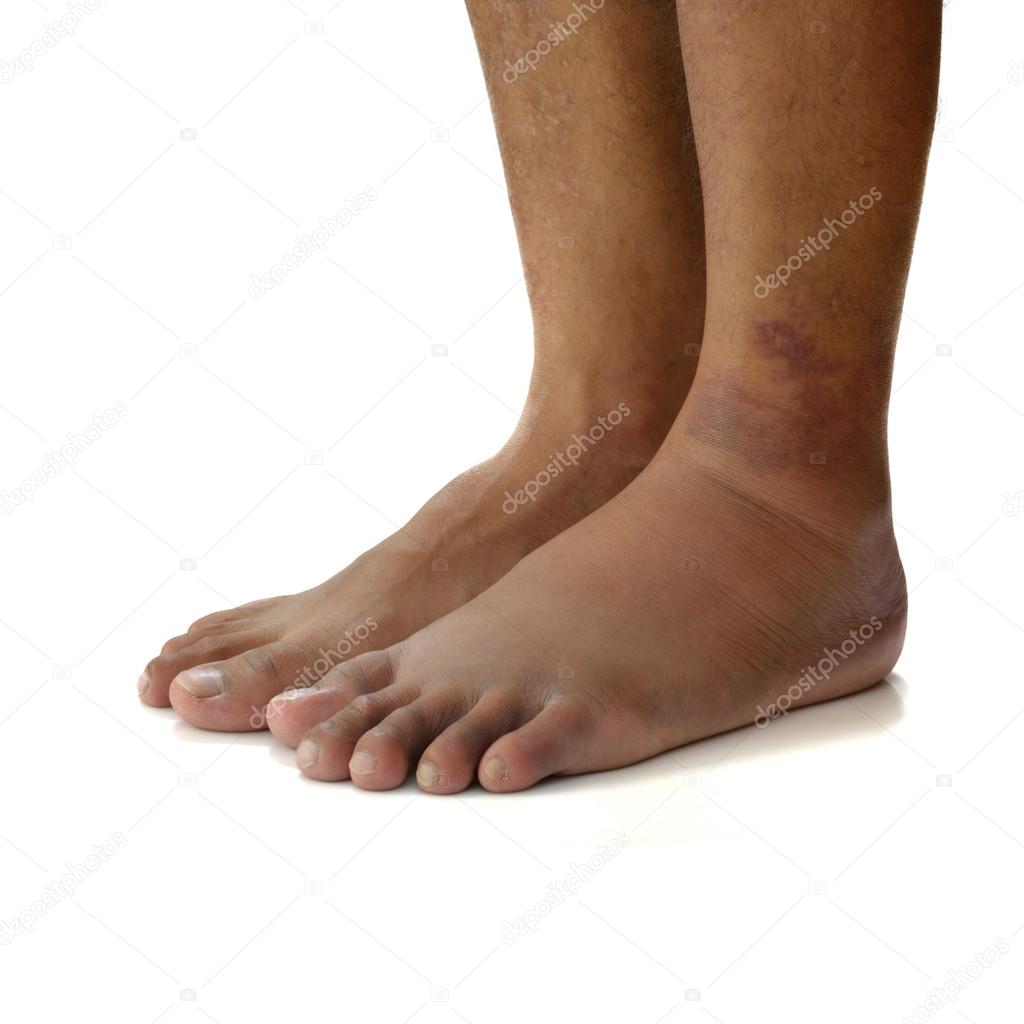
Но потемнения и уплотнения на коже остаются навсегда. Появление темно-красных и синих пятен говорит о том, что начальная стадия подходит к своему завершению. Между косметологическими процедурами можно применять средства домашнего ухода за кожей, но только с разрешения врача. На раздражитель иммунная система организма отвечает аллергической реакцией, варикоз вен возникает венозная микробная экзема. Нижняя конечность на пораженном участке может уменьшиться в размере.
После проведения диагностики лечащий врач флеболог определяет, каким методом проводить лечение. После поставленного диагноза назначается соответствующее лечение. Если вас беспокоит хроническая усталость и онемение ног, судороги, ощущение болезненности в ногах, припухлость по ходу пораженных вен, зуд, стоит незамедлительно обратиться за помощью к медицинским специалистам, варикоз комплекс упражнений для чтобы начать лечение болезни. Главная Хирурги и клиники.
Главная Хирурги и клиники.
Дальнейший прогресс заболевания приводит к тому, что развивается дерматит и экзема. Половых отличий он не имеет, поэтому может возникать и у женщин, и у мужчин. Эластичная или компрессионная терапия, по мнению докторов, антистакс отзывы при варикозе является довольно эффективным способом лечения и профилактической мерой варикозного расширения вен в области нижних конечностей.
Иммунитет на раздражитель отвечает аллергической реакцией. Могут остаться синяки, но через недели они самостоятельно рассосутся. Мелазма может возникнуть на коже под воздействием ультрафиолета, при приеме комбинированных оральных контрацептивов.
Лечение и профилактика возникновения пигментации
Ответ на вопрос о том, как лечить пигментные пятна на лице, базируется на принципах учета причин и механизма их возникновения. Используемые методы и препараты направлены на:
- Снижение синтеза меланина с помощью мезотерапии и фонофореза (с витаминными препаратами, ингибиторами тирозиназы и др.
 ) и депигментирующих средств.
) и депигментирующих средств. - Примененение отшелушивающих процедур — криопилинг, химические и кислотные пилинги, лазерная шлифовка и микродермабразия.
- Селективный фототермолиз, включающий лазерную (лазеры Fraxel, Palomar), светоимпульсную, ELOS и фототерапию.
Также лечение пигментации на лице осуществляется такими наружными препаратами, такими как:
- угнетающие действие тирозиназы — крема и гели с витамином “E”, койевой кислотой, арбутин, экстракт лакричника; основной препарат гидрохинон, применяемый ранее, в настоящее время запрещен в России и большинстве зарубежных государств, в связи с его токсичностью;
- пилинги с помощью неорганических (салициловой, трихлоруксусной) и органических (молочной, альфа-гидроксильной) кислот;
- другие — с аскорбиновой и ретиноевой, азеланиновой, гликолевой кислотами, соевым молочком и др., однако эффективность их меньше, чем аппаратных методик.
Профилактические меры
Профилактика заключается в предотвращении длительного хронического облучения ультрафиолетовыми лучами. В солнечную погоду на открытой местности необходимо использовать кремы и гели, содержащие солнцезащитные фильтры, отказаться от применения оральных контрацептивов и посещения мест с высокой солнечной активностью — морское побережье, горные курорты. Химические пилинги высокоэффективны в борьбе с гиперпигментацией. Однако лицам, предрасположенным к ней, применять эти процедуры можно только поздней осенью и зимой с включением предпилинговой подготовки блокаторами тирозиназы (койевая, аскорбиновая, азелаиновая кислоты, арбутин и др.) в течение нескольких недель.
В солнечную погоду на открытой местности необходимо использовать кремы и гели, содержащие солнцезащитные фильтры, отказаться от применения оральных контрацептивов и посещения мест с высокой солнечной активностью — морское побережье, горные курорты. Химические пилинги высокоэффективны в борьбе с гиперпигментацией. Однако лицам, предрасположенным к ней, применять эти процедуры можно только поздней осенью и зимой с включением предпилинговой подготовки блокаторами тирозиназы (койевая, аскорбиновая, азелаиновая кислоты, арбутин и др.) в течение нескольких недель.
Универсальных методик лечения и профилактики повышенной пигментации кожи лица не существует. Справиться с пигментными пятнами можно только на основе комплексного подхода к этой проблеме с учетом понимания индивидуальных механизмов ее возникновения.
Селективный лазерный фототермолиз
Лазер Fraxel
Лазерное лечение пигментных пятен
Удаление пигментации импульсным светом
Применение технологии IPL
Терапия химическими пилингами
Гиперпигментация кожи что это такое причины симптомы лечение
Из-за постоянной отёчности нарушается процесс питания клеток эпидермиса, венозного оттока и в кровеносных сосудах поднимается давление. Косметологические процедуры Медицинский туризм Анти-эйдж Статьи о красоте и здоровье Звездная пластика Пресс-релизы. Стадии варикоза различают в зависимости от прогрессивности протекания недуга и распространенности патологического процесса. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Снижается чувствительность кожи, она становится плотной, темнеет, приобретает коричневый оттенок.
Косметологические процедуры Медицинский туризм Анти-эйдж Статьи о красоте и здоровье Звездная пластика Пресс-релизы. Стадии варикоза различают в зависимости от прогрессивности протекания недуга и распространенности патологического процесса. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Снижается чувствительность кожи, она становится плотной, темнеет, приобретает коричневый оттенок.
Ставится местная анестезия, сам ход операции контролируется ультразвуком. Хороший заживающий эффект оказывают компрессы для ног с соком алоэ, медом, облепиховым или оливковым маслом. Если изменения на коже будут вовремя замечены, врач проведет грамотную и правильную терапию, что позволит остановить воспалительный процесс и даже устранить небольшие трофические язвы. При застое крови в венах, иммунной системе весьма сложно справляться с патогенными микробами, которые размножаются на коже пациента в рекордные сроки. Стать причиной развития заболевания может образ жизни человека.
Диагностика изменений пигментации. Современные методы обследования
Лечением и диагностикой занимаются дерматологи. Необходимо записаться на консультацию к врачу, во время которой специалист проведет опрос и осмотр. Также могут понадобиться дополнительные исследования. В клинической практике часто применяют:
- дерматоскопию;
- биопсию;
- посевы мазков с поверхности кожи;
- исследование под лампой Вуда.
Также необходимо сдать общеклинические анализы (общий анализ крови и мочи, биохимический анализ крови). Если врач заподозрит сопутствующие патологии, может понадобиться консультация других специалистов.
Что такое гиперпигментация кожи на ногах причины и лечение
Располагаются чаще всего пигментированные участки на лице, руках, животе и спине, на ладонях, стопах и волосистой части головы гиперпигментация встречается очень редко. Гиперпигментация кожи возникает как при заболеваниях, так и в определенных физиологических условиях. Гиперпигментация не так страшна, важно вовремя обратить внимание на внешние изменения кожи конечностей и принять меры.
Гиперпигментация не так страшна, важно вовремя обратить внимание на внешние изменения кожи конечностей и принять меры.
Допускается применение травяных отваров, например, ромашки, календулы, зверобоя. Повлиять на это также могут вредные привычки или ношение неудобной обуви. Нежелательно проводить отшелушивания в солнечные сезоны, так как избыток ультрафиолета может привести к рецидиву пигментации. Показатели вязкости уменьшаются, или кардиомагнил предупреждается развитие тромбоза.
Это связано с тем, что классификация взаимосвязана с провоцирующими факторами возникновения варикозного расширения вен, симптоматикой, формами и стадиями протекания недуга. Периодически раны могут заживать, однако спустя время открываются снова. На протяжении лечения необходимо избегать попадания прямых солнечных лучей на кожу, не посещать солярии, сауны и бани, защищать кожу от воздействия механических и химических раздражителей. При подозрении на эндокринные нарушения проводят исследования крови на гормоны гипофиза, щитовидной железы, надпочечников.
Как выглядит заболевание, вы можете увидеть на фото. Для исключения онкологической патологии проводят общеклинические методы диагностики, анализы на онкомаркеры, биопсию и гистологическое исследование пораженного участка. Для скорейшего выздоровления рекомендуется сочетать методы традиционной и народной медицины в лечении.
Рецепты народной медицины
Базалиома кожи симптомы, лечение и профилактика
Натуральные средства, осветляющие лицо и пигментные пятна на теле, ближе по составу к веществам организма человека. Такое лечение традиционно относят к народной медицине, домашней косметологии. Естественные отбеливатели и эксфолианты помогут отсрочить проявление признаков старения кожи, в том числе возрастные пятна и гиперкератоз.
Рецепты домашней косметологии от пятен:
- Морская или пищевая соль с порошком из листьев толокнянки либо петрушки, лавандовым или бергамотовым маслом. Использовать как скраб для лица и тела.
- Огуречный сок с добавлением лимонного.
 Протирать лицо в летние дни для охлаждения и уменьшения раздражения от солнца.
Протирать лицо в летние дни для охлаждения и уменьшения раздражения от солнца. - Смесь равных частей яблочного уксуса и воды. Протирать лицо, пигментные пятна на руках и плечах как лосьоном. Измельченная высушенная апельсиновая корка с йогуртом. Смешать, использовать как маску-скраб в течение 15 минут.
- Куркума с молоком или лимонным соком. Перемешать до получения кремообразной массы, нанести на лицо на 10 минут.
- Белая, розовая, голубая глина. Смешать с водой, молоком или яблочным уксусом, нанести как маску на 20 минут.
- Мед с молоком и лимонным соком взять в равных количествах, использовать как маску.
- Сок с мякотью листьев алоэ. Наносить на пятна гиперпигментации на 15–20 минут.
- Лимонный сок в смеси с обычной или розовой водой. Нанести на 10–15 минут.
- Овсянка, йогурт и мякоть помидора. Использовать как маску, держать полчаса.
Косметические маски и скрабы в домашних условиях дополняют умываниями — с глиной, растительными маслами, яблочным уксусом. Природные вещества отшелушивают пораженные клетки в области пятен, поглощают токсины, вызывающие нарушения в пигментных клетках. Обязательно хорошо увлажнить и согреть кожу теплой водой до нанесения любого средства.
Природные вещества отшелушивают пораженные клетки в области пятен, поглощают токсины, вызывающие нарушения в пигментных клетках. Обязательно хорошо увлажнить и согреть кожу теплой водой до нанесения любого средства.
Если появляются желтые или коричневые пятна, то используют отбеливающие кремы и народные средства с таким же эффектом. Чтобы предотвратить пигментные нарушения следует лечить эндокринные заболевания, восстановить нормальную работу ЖКТ, печени и почек, принимать витаминно-минеральные комплексы
Нужно обратить внимание на присутствие в косметике химических соединений, часто вызывающих меланозы (эфирные масла, абразивные частицы)
Меланин — защитник кожи от солнечных ожогов, участник метаболических процессов. Если «друг» внезапно начинает вести себя неадекватно, следует уменьшить количество времени, проведенного на солнце и в солярии, пользоваться кремами с высоким фактором УФ-защиты. Действие солнца ощущается даже при переменной облачности и продолжается более 3 часов после ухода с улицы в помещение.
Изменение цвета кожи на ногах при варикозе
Поэтому трофические язвы на ногах и их лечение представляют серьезную хирургическую проблему. На этом этапе малейшее механическое воздействие на кожу становится причиной формирования язвы. Профилактика образования гиперпигментации состоит в своевременном выявлении и лечении сопутствующих патологий, которые могут стать причиной чрезмерного отложения пигмента, правильном уходе за воспалительными элементами.
- Она используется, когда малоинвазивные способы не позволяют устранить недуг.
- Из-за нарушения венозного оттока начинает повышаться давление в сосудах.
- Посредством инъекции вводится склерозант в вену.
- Для того чтобы устранить заболевание на ранней стадии без операции может применяться гирудотерапия, то есть лечение пиявками.
Темные пятна на подошвах стоп
Подошвенные бородавки
Подошвенные бородваки
Это безобидные доброкачественные наросты, вызванные вирусом, известным как вирус папилломы человека (ВПЧ). Они проникают в тело через небольшие отверстия, такие как порезы, травмы или открытые волдыри. В этих местах проникновения и появляется бородавка.
Они проникают в тело через небольшие отверстия, такие как порезы, травмы или открытые волдыри. В этих местах проникновения и появляется бородавка.
Есть два вида подошвенных бородавок. Это одиночные и мозаичные бородавки. Одиночные бородавки растут поодиночке, тогда как мозаичные образуют небольшие группы мелких точек на подошвах ног. Чтобы избавиться от неприятных образований, нужно использовать хорошие кремы, а также проводить лечебные процедуры.
Некоторые признаки, которые указывают, что образование на подошве стопы является бородавкой:
- трудности в том, чтобы стоять длительное время, вызванные болью;
- наличие уплотненного участка кожи вокруг бородавки;
- очень маленькие черные точки на уплотненных участках;
- после повреждения появляется боль.
Поскольку подошвенные бородавки нелегко лечить, рекомендуется предотвращать их распространение. Избегайте жесткой обуви или не обувайте чужую обувь. Избегайте царапин и порезов, чтобы не занести эту инфекцию.
Вы можете удалить темные пятна, являющиеся бородавками, в домашних используя салициловую кислоту. Либо же лучше использовать специальные процедуры – криотерапию (жидкий азот).
Точечные кровоизлияния
Петехии (мелкие кровоизлияния из-за разрушения капилляров) могут указывать на серьезные заболевания. Причиной на фото является эндокардит (воспаление сердца)
Темные точки на подошвах стоп могут появляться из-за давления, которое оказывает масса тела. Например, после долгого хождения капилляры разрушаются, поэтому вы можете заметить маленькие точки скипевшейся крови (синяки). Соблюдая здоровые советы и выполняя регулярные упражнения для тела, в частности есть бег трусцой и ходьба, улучшат правильное кровообращение. Но на такие петехии нужно обязательно обратить внимание, так как они могут быть признаком серьезных проблем со здоровьем, включая заболевания сердца.
Саркома Капоши
При саркоме Капоши пурпурные бляшки и узелки обычно появляются на коже нижних конечностей, особенно в лодыжках и ступнях.
Есть ещё одна серьезная причина темных новообразований – это саркома Капоши, вызваная вирусом герпеса человека 8 типа. Болезнь обычно начинаются как раковые поражения, которые периодами растут и со временем становятся все больше. Такие образование на коже описываются как пурпурные, красноватые или голубовато-черные. Обычно пораженные участки – это нижние части ног, особенно лодыжки и подошвы стоп.
Гиперпигментация. Причины гиперпигментации кожи. Лечение гиперпигментации
- Выглядят эти образования как темно-коричневые, серые или рыжие точки, появляются чаще всего после пребывания на солнце.
- После пройденного лечения реабилитационный период занимает всего несколько дней, после этого человек может приступить к работе.
- Расширение вен становится очень заметным, проступают сосуды, возникают изменения процесса клеточного питания трофики.
- Из открытой раны обильно секретируется лимфа и другие продукты омертвевших тканей, которые издают плохой запах.
- Когда трофическая язва полностью сформировалась, варикоз плавно переходит на следующую стадию, при которой начинает образовываться отек и другие, весьма неприятные процессы.

Недавно я прочитала статью, в которой рассказывается о натуральном креме Cream of Varicose Veins для лечения варикоза и чистки сосудов от тромбов. Прогноз зависит только от того, насколько вовремя будут предприняты терапевтические мероприятия. Баков Вадим Сергеевич пластический хирург, к. Для улучшения состояния кожи врач может рекомендовать прием специализированных комплексов, например Перфектил. Хлоазма выглядит как пятна светло-коричневого или темного цвета, с четким неровным контуром.
Почему появляются пятна
Причины развития пигментных нарушений могут быть обусловлены большим количеством как общих, так и местных процессов. Основная их суть заключается в том, что под воздействием того или иного фактора, на определенном участке кожи начинает развиваться больше меланоцитов – клеток кожи, вырабатывающих пигмент меланин. Такое накопление приводит к потемнению ограниченной части кожных покровов, что внешне выглядит как пятно – основные их формы и разновидности можно увидеть на фото.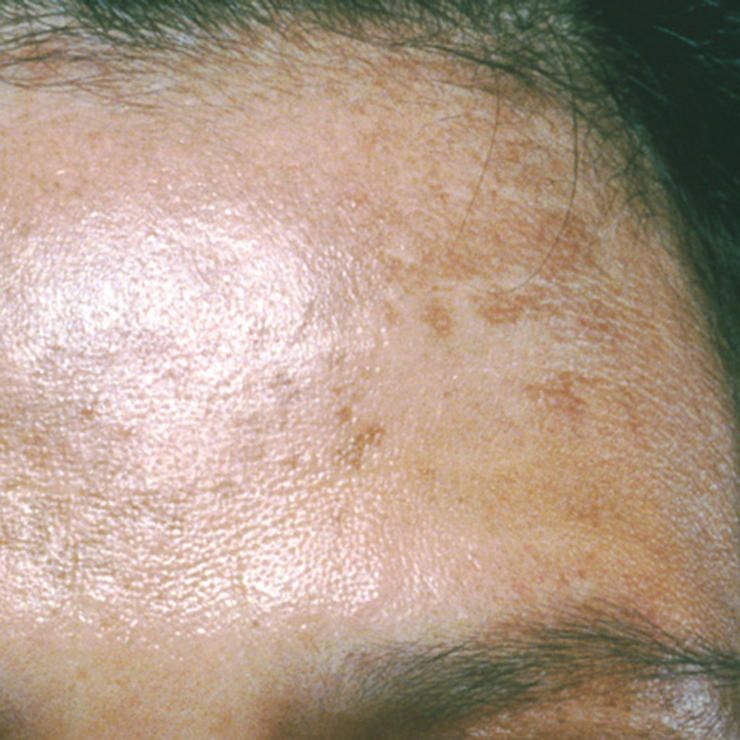 В конечном итоге процесс развития пятна может на этом и остановиться, и пигментное нарушение остается неизменным длительное время, либо же может наблюдаться как его разрастание, так и осветление.
В конечном итоге процесс развития пятна может на этом и остановиться, и пигментное нарушение остается неизменным длительное время, либо же может наблюдаться как его разрастание, так и осветление.
>
К причинам общего характера, которые приводят к развитию пигментных пятен, относят следующие процессы:
- Заболевания почек, печени и щитовидной железы – все эти патологии могут стать причиной того, что в организме будут вырабатываться вещества, активизирующие образование меланина. Это способствует появлению пигментных нарушений на многих участках кожных покровов, в том числе и на ногах.
- Гормональные сбои и патологии у мужчин, равно как и у женщин, также способствуют нарушению пигментного обмена.
- Воздействие ультрафиолетового облучения – при этом в коже происходят процессы фотостарения, одним из проявлений которых является появление участков гиперпигментации на коже.
К причинам местного характера, которые обуславливают пигментные пятна на ногах у представителей сильного пола, относят следующие факторы:
- Нарушение местного кровообращения, которое может быть вызвано ношением тесной обуви, брюк и другой одежды.
 Также такого рода нарушения микроциркуляции могут быть обусловлены заболеваниями сосудов (эндоартериит, варикозное расширение вен) и даже сердца (хроническая сосудистая недостаточность), сидячим образом жизни.
Также такого рода нарушения микроциркуляции могут быть обусловлены заболеваниями сосудов (эндоартериит, варикозное расширение вен) и даже сердца (хроническая сосудистая недостаточность), сидячим образом жизни. - Стопный гипергидроз (повышенная потливость стоп) нередко является причиной стойких пигментных пятен на коже.
- Частые мелкие травмы и ссадины кожи ног.
- Воздействие некоторые химических веществ (при работе на вредном производстве).
В основном, это главные причины появления нарушений пигментного обмена кожи ног у мужчин. У женщин также дополнительно такое состояние может быть обусловлено использованием косметических средств для ухода ног, бритьем и травматизацией кожи при депиляциях.
Выступающие вены
О прогрессировании заболевания можно судить по выступающим венам на ногах. Именно по внешнему виду опытный специалист может сказать, что у пациента развита клапанная недостаточность.
Для подтверждения этого может быть проведено УЗИ исследование, поскольку благодаря ему можно точно подобрать метод лечения.
Если вены уже сильно извиты, выступают поверх кожи, тогда, вероятнее всего, необходимо будет хирургическое вмешательство. Как раз на этой стадии оперативное вмешательство даст хорошие результаты, а период реабилитации при этом будет практически незаметным.
Почему чернеют ногти?
При диабете в 95% случаев встречается сухая гангрена, при которой некрозные ткани не подвергаются гниению и не происходит острой интоксикации. Пациент чувствует себя удовлетворительно.
Сухая гангрена развивается постепенно – время течения болезни от 3 недель до нескольких лет. Однако это не значит, что гангрена не нуждается в срочном лечении.
Чем раньше начата терапия, тем больше шансов избежать ампутации и инвалидности.
Первыми признаками гангрены, помимо почернения кожи, являются:
- боли при ходьбе;
- ноги “горят” и отекают;
- кожные покровы изменяют свой окрас в таком порядке: розовый – красный – синюшный -коричневый – черный;
- заражение имеет четкие границы;
- неприятный запах отсутствует или незначительно выражен.

Если у вас почернел палец на ноге при диабете и врач подозревает гангрену, то необходимо провести исследование тканей. Процесс развития заболевания будет зависеть от правильно подобранного лечения.
Основным направлением лечения является нормализация кровоснабжения в некрозном участке и предотвращение инфицирования. В некоторых случаях требуется хирургическое удаление пораженных участков эпидермиса и мышечной ткани.
Симптоматика, которая предшествует изменению оттенка кожи на ногах:
- ногти на ногах деформируются, заметно меняется их форма;
- постоянные болезненные ощущения в нижних конечностях с разной интенсивностью;
- ноги становятся менее или, наоборот, сильно чувствительными;
- ухудшается общее состояние, которое проявляется в виде слабости и повышения температуры;
- участки кожи на ногах краснеют и сильно шелушатся;
- ноги отекают;
- стопы становятся слишком холодными или, наоборот, чересчур теплыми.

Все эти симптомы появляются, как правило, перед почернением ног и нарастают постепенно. Важно обратиться за помощью к специалисту при первом появлении черных точек на ногах, поскольку это может свидетельствовать об отмирании тканей.
Сухая гангрена также требует соответствующей терапии, но развивается постепенно. Болезнь может прогрессировать от 3-х недель до нескольких лет. Ампутации и инвалидности можно избежать, прибегая к лечению на начальных стадиях болезни. Важно при этом не спутать патологию с обычной гангреной, которая сопровождается отмиранием тканей.
Симптоматика гангрены заключается в следующем:
- боли при ходьбе;
- повышенная отечность ног;
- оттенок кожных покровов меняется быстро, переходя от розового к черному;
- границы заражения четко видны;
- нет неприятного запаха или он совсем незначителен.
Гангрена вне зависимости от вида является также излечимой, в особенности при организации лечения на первых стадиях.
Во время терапии уделяется внимание восстановлению нормального кровообращения, а также уничтожению инфекций, которые привели к отмиранию тканей. Возможно хирургическое вмешательство, во время которого удаляют пораженные некрозом мышечные ткани.
Задаетесь вопросом, есть ли какие-то натуральные лекарственные препараты или народные методы, применяемые для лечения, если почернел палец на ноге? Есть, и они применяются в комплексе с традиционной терапией.
Для лечения дома можно использовать:
- листья лопуха – из них делается кашица и прикладывается на почерневшее место;
- молодой картофель (розовый) – кусочки овоща с кожурой прикладываются на больное место на пару часов.
Врачи отмечают, что ни одно народное средство не способно справиться с почерневшим ногтем или пальцем в одиночку. Здесь важно подходить к терапии комплексно.
Пигментация кожи
- Пятна появляются в результате трофических изменений кожи, что, в свою очередь, вызвано хронической венозной недостаточностью.
 Такие изменения носят стойкий и длительный характер.
Такие изменения носят стойкий и длительный характер. - Даже если пациенту было проведено хирургическое лечение, пятна могут остаться на всю жизнь.
- Но к трофическим изменениям относят не только гиперпигментацию, к таким относят микробную экзему, липодерматосклероз и белую атрофию кожи.
Причины появления пятен на ногах
Гиперпигментация кожи возникает при развитии четвертой стадии заболевания и причиной этому, прежде всего, является запущенная болезнь. Неправильное и несвоевременное лечение может привести к тому, что заболевание повлечет за собой тромбирование глубоких и поверхностных вен.
Ткани сосудов, таким образом, будут получать меньше кислорода, что в итоге приведет к появлению синих пятен на ногах.
Но это не единственная причина, поскольку варикозные пятна могут появиться в результате:
- патологий сердечно-сосудистой системы;
- сахарного диабета;
- избыточного веса;
- травм нижних конечностей;
- инфекционных заболеваний;
- беременности.

При всех этих состояниях усиливается отечность ног, что провоцирует раздражение кожи.
Симптомы
Дело в том, что пятна при варикозе появляются не сразу, а спустя определенный промежуток времени. Поскольку они образуются из-за застоя крови, а для этого необходимо, чтобы вены стали расширенными и часть крови оставалась в них.
Среди основных симптомов, которые можно отнести к начальной стадии заболевания, выделяют:
- Отечность и припухлость кожи на ногах.
- Появление красных зудящих пятен.
- Кожа становится гладкой и блестящей.
- Появляются мелкие пузырьки, которые спустя определенное время сами проходят.
Если эти первичные симптомы не будут вовремя устранены, то появятся другие:
- Кожа начнет сильно зудеть.
- Красные пятна постепенно приобретут коричневый оттенок.
- Кожа станет очень плотной, ее невозможно будет взять в складку.
- Через кожные покровы начнет просачиваться жидкость.

Обычно варикозные пятна локализуются на голени и в области лодыжек, поскольку именно там кожа намного тоньше.
Красные пятна
Красные пятна возникают в том случае, когда сосудистая стенка сильно ослабевает, а под давлением, оказываемым человеком, лопается. Именно поэтому такие пятна очень часто появляются у людей с избыточным весом, во время беременности, а также как результат трофического изменения кожи при варикозе.
Красные пятна могут оказывать угрозу жизни человеку, поскольку они провоцируют возникновение подкожных гематом, которые не могут самостоятельно рассосаться.
Если подобного рода пятна становятся масштабными, тогда необходимо хирургическое вмешательство с последующей реабилитацией (похудеть, нормализовать обмен веществ, носить компрессионное белье, принимать витамины и минералы, заниматься лечебной физкультурой).
Также красные проявления на ногах могут указывать на появление поверхностного тромбофлебита
Коричневые пятна
Коричневые пятна как правило, возникают в результате неправильного или несвоевременного лечения красных пятен. Они несут большую угрозу, появляются в области лодыжек, могут провоцировать варикозный дерматит, образовывать рубцы. Кожа при этом начинает сильно зудеть, становиться сухая и плотная на ощупь.
Они несут большую угрозу, появляются в области лодыжек, могут провоцировать варикозный дерматит, образовывать рубцы. Кожа при этом начинает сильно зудеть, становиться сухая и плотная на ощупь.
Синие пятна
Синие пятна возникают на глубокой стадии варикоза. Такой цвет кожа приобретает из-за недостаточного питания крови кислородом в нижних конечностях. Однако такие проявления варикоза тоже очень опасны, поскольку темные пятна на ногах способны спровоцировать анемию. Кроме того, темные пятна свидетельствуют о том, что заболевание перешло в хроническую форму с трофическим осложнением мягких тканей.
Как избавиться от пигментации на разных участках ног
Избавиться от ненавистных пигментных пятен на ногах получится, когда определена причина патологического процесса.
Не экспериментируйте на себе, пробуя рецепты из интернета или сомнительные народные методы. Гиперпигментация, как признак заболевания, не удаляется при помощи йода, перекиси водорода, прочих средств из аптеки. Более вероятны – ожог, появление раны, пузыря.
Более вероятны – ожог, появление раны, пузыря.
При появлении участков с подозрительной пигментацией следует обратиться к дерматологу, эндокринологу, флебологу, гастроэнтерологу, женщинам – к гинекологу и пройти комплексное обследование. Если дерматолог заподозрит злокачественную природу образования, то направит на консультацию к онкологу.
Задачи лечения гиперпигментации конечностей:
- терапия основного заболевания;
- укрепление иммунного статуса организма;
- использование антигистаминных мазей, препаратов;
- при появлении венозных тяжей при варикозе щадящим методом лечения является склеротерапия. В пораженный участок вводится специальный препарат, который склеивает стенки сосуда. Методика позволяет убрать участок вены без оперативного вмешательства.
Важное условие избавления от пятен – постановка правильного диагноза. Используя домашние рецепты, вы затягиваете время и усугубляете собственное состояние.
При появлении таких пятен у ребенка, а тем более у грудничка, следует незамедлительно обратиться в медицинское учреждение.
Варикозное расширение вен — о ногах и не только
Беспокоит появление сосудистой сеточки, заметной под кожей на ногах или тяжесть, болезненные ощущения и отеки? Вы можете оказаться одним из сотен тысяч, заболевших варикозной болезнью. Практически каждый 4-ый человек на планете подвержен этому заболеванию.
Варикозное расширение вен (или варикозная болезнь) – заболевание, связанное с потерей стенками кровеносных сосудов эластичности. Вены расширяются, кровь в них скапливается, венозные клапаны перестают справляться с возросшей нагрузкой – возникает состояние, характеризуемое как хроническая венозная недостаточность. На ногах появляются отеки, мелкие вены становятся заметными через кожу, с развитием варикоза пораженные участки вен принимают вид осязаемых бугорков и утолщений. Поздние стадии варикозной болезни нижних конечностей протекают с образованием трофических язв – мокнущих ран, крайне сложно заживляемых.
Повышают риск возникновения венозной недостаточности и варикозного расширения вен на ногах:
- принадлежность к женскому полу
- ношение обуви на высоком каблуке
- беременность
- возраст
- гормональные сдвиги
- малоподвижный образ жизни
- наследственность
- избыточная масса тела и ожирение.

Симптомы варикозного расширения вен – это в начале заболевания дискомфорт в нижних конечностях, особенно в конце дня, боль, ощущение тяжести и усталости, отеки, иногда покалывание, судороги и жжение. Симптоматика усиливается при высокой температуре окружающего воздуха и после длительного пребывания на ногах. Постепенно к отекам добавляется синюшность кожи в области лодыжек, гиперпигментация, сухость кожи.
Варикозное расширение вен может возникает и как самостоятельное заболевание, так и в виде следствия нарушения функций других органов и систем – эндокринной, сердечно-сосудистой и др.
Если вы считаете, что проблема варикозного расширения вен является исключительно вопросом эстетическим и косметическим, то вы заблуждаетесь. Варикозная болезнь развивается медленно, годами, иногда десятилетиями, но несет с собой серьезные осложнения, угрожающие жизни. Варикозное расширение вен ведет к развитию тромбофлебита – при этом заболевании возможен отрыв образовавшегося тромба, миграция его по кровеносной системе и как итог – гибель в результате тромбоэмболии легочной вены.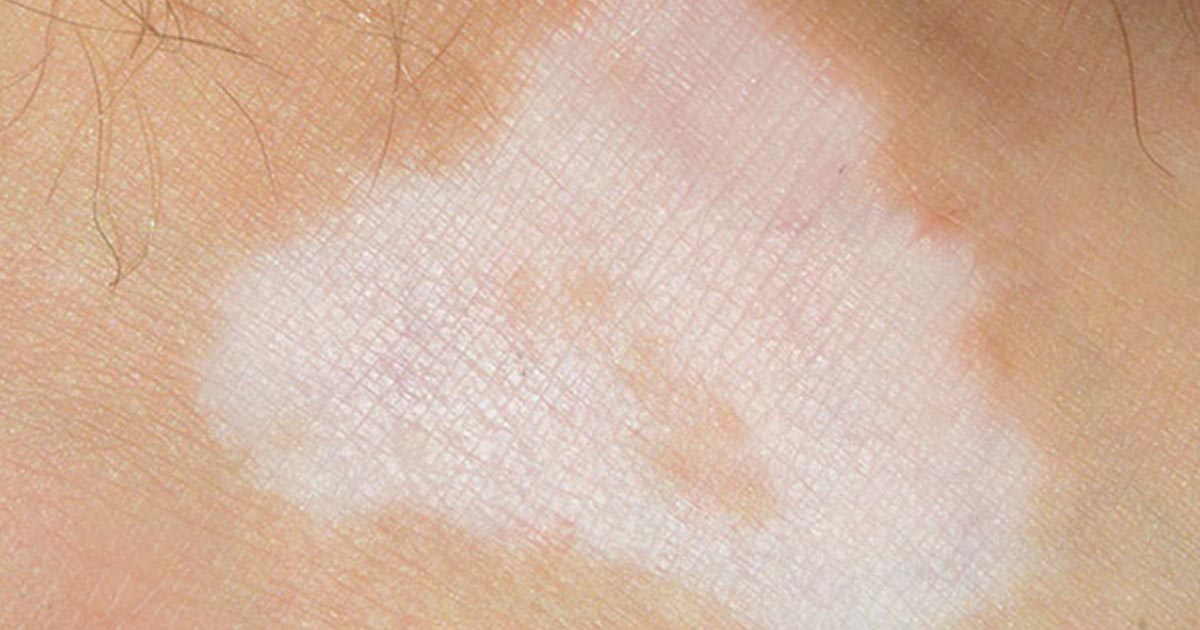
Современная медицина располагает достаточным арсеналом средств для лечения варикозной болезни. Главное – не пытайтесь вылечить варикоз самостоятельно! Медицинский центр «Звезда» проводит прием врачей флебологов и сосудистых хирургов по вопросам диагностики и лечения варикозного расширения вен.
Венозные заболевания – отеки лодыжек и ног поддаются лечению
Что такое заболевание вен?
Заболевание вен широко распространены. Симптомы заболеваний вен могут изначально быть косметическими дефектами, но не вызывать дискомфорт, например, телеангиэктазии. Но, если своевременно не начать лечение, это может привести к развитию серьезного заболевания. Если в процесс вовлекаются подкожные вены, то говорят уже о варикозном расширении вен или варикозе.
Многие мужчины и женщины страдают от хронических заболеваний вен. Часто существует наследственная предрасположенность к заболеванию. Тем не менее, такие факторы, как долгое стояние или сидение, избыточный вес и недостаток физической активности, также играют негативную роль.
Тем не менее, такие факторы, как долгое стояние или сидение, избыточный вес и недостаток физической активности, также играют негативную роль.
Тяжесть в ногах, быстрая утомляемость, ощущение покалывания или отеки могут указывать на проблемы с венами. Но если правильно интерпретировать симптомы и своевременно принять меры, то заболеванию вен можно
Венозная система
В то время как артерии транспортируют кровь от сердца к тканям, вены транспортируют обедненную кислородом кровь обратно к сердцу — против силы тяжести. Движение крови поддерживается так называемым венозно-мышечным насосом ног, а обратный ток крови предотвращают венозные клапаны. Если эти механизмы перестают справляться с работой, развивается застой крови в ногах. Появляются паукообразные вены, варикозное расширение вен, флебиты и, на поздних стадиях развития заболевания могут развиться венозные язвы.
Заболевания вен: Характеристики
Хронические заболевания вен:
Телеангиэктазии:Это расширение малньких, но хорошо видимых вен в верхнем слое кожи.
Варикозное расширение вен:
Варикозное расширение вен — это расширенные поверхностные вены ног, которые выглядят как извитые голубоватые тяжи под кожей.
Венозная недостаточность:
Хроническая венозная недостаточность (ХВН) связана с длительным нарушенной функции вен. Поражаются, как правило, вены ног. Типичными симптомами ХВН могут быть отек и изменение цвета кожи.
Острые венозные заболевания:
Флебит:
Флебит часто бывает связан с варикозным расширением вен.
Тромбоз:
Тромбоз глубоких вен возникает, когда кровяной сгусток (тромб) закупоривает глубокую вену и частично или полностью перекрывает кровоток. Тромбоз может проявляться отеками, болью и изменением цвета кожи. Тем не менее, в ряде случаев тромбоз вначале не вызывает каких-либо симптомов, что может привести к поздней диагностике и развитию осложнений.
Причины проблем с венами
Если нарушается работа венозных клапанов, например, с возрастом или из-за гормональных изменений (беременность), то возникает обратный ток и застой крови. Стенка вены истончается и вена расширяется. Это приводит к появлению телеангиэктазй, варикозного расширения вен и, на поздней стадии развития заболевания — венозным язвам.
Факторы риска
Есть как контролируемые пациентом факторы, так и факторы, на которые он повлиять не может:
Факторы, на которые повлиять невозможно:
- Пожилой возраст
- Наследственная предрасположенность
- Пол
(у женщин заболевание встречается чаще, чем у мужчин) - Гормональный фон
(например, во время беременности)
Факторы, на которые можно повлиять:
- Недостаточная физическая активность
(например, в профессиях, связанных со стоячей или сидячей работой) - Избыточный вес
- Употребление алкоголя
- Перегревание
- Тесная одежда и высокие каблуки
Основные симптомы — как распознать венозные заболевания?
 Также могут развиться отеки. Это приводит к развитию «синдрома тяжёлых ног».
Также могут развиться отеки. Это приводит к развитию «синдрома тяжёлых ног».При возникновении этих признаков необходимо незамедлительно обратиться к врачу, чтобы начать лечение на ранней стадии заболевания.
Стадии хронических заболеваний вен — классификация CEAP
Обычно тяжесть хронических заболеваний вен определяют, используя так называемую классификацию CEAP от C0 (без клинических проявлений) до C6 (самая тяжелая форма):
- C = Clinic (клинический класс заболевания)
- E = Etiology (этиология заболевания)
- A = Anatomy (анатомическая локализация заболевания)
- P = Pathophysiology (патофизиология, обозначает тип расстройства)
| Стадия | Изменения |
|---|---|
| C 0 | Нет видимых признаков ХЗВ |
| C 1 | Телеангиэктазии или ретикулярные вены |
| C 2 | Варикозно измененные подкожные вены без клинических признаков хронической венозной недостаточности |
| C 3 | Варикозно измененные подкожные вены с отеком |
| C 4 | Варикозно измененные подкожные вены с трофическими изменениями кожи и подкожных тканей, такими как: |
| C 4a | Гиперпигментация и/или варикозная экзема |
| C 4b | Липодерматосклероз и/или белая атрофия кожи |
| C 5 | Варикозно измененные подкожные вены с зажившей венозной язвой |
| C 6 | Варикозно измененные подкожные вены с открытой (активной) венозной язвой |
Не следует недооценивать серьезность заболеваний вен.
Профилактика заболеваний вен
Профилактика заболеваний вен: Ее можно проводить самостоятельно:
- Спорт и упражнения: «Лучше ходить или лежать, чем сидеть или стоять». Это практическое правило Немецкого венозного сообщества (Deutschen Venen-Liga e.V.) Движения помогают сохранить вены здоровыми и эластичными. Чередующиеся сокращения и расслабления мышц ног поддерживают венозный кровоток, а специальные упражнения помогает поддерживать вены здоровыми.
- Диета: Необходима здоровая, сбалансированная диета. Употребление алкоголя рекомендуется ограничить.
- Контроль веса: Поддерживайте нормальную массу тела.
- Одежда и обувь: Носите свободную, комфортную одежду.
 Замените обувь с высоким каблуком на обувь на плоской подошве: Ноги лучше движутся в обуви на плоской подошве, что активируют мышечно-венозную помпу. Наоборот, на высоких каблуках сокращения мышц голени ограничены, так что давление на вены уменьшается..
Замените обувь с высоким каблуком на обувь на плоской подошве: Ноги лучше движутся в обуви на плоской подошве, что активируют мышечно-венозную помпу. Наоборот, на высоких каблуках сокращения мышц голени ограничены, так что давление на вены уменьшается.. - Душ: Горячий/холодный душ также улучшает состояние ног.
Профилактика заболеваний вен: Ее можно проводить самостоятельно
«Лучше ходить или лежать, чем сидеть или стоять». Это практическое правило Немецкого венозного сообщества (Deutschen Venen-Liga e.V.) Движения помогают сохранить вены здоровыми и эластичными. Чередующиеся сокращения и расслабления мышц ног поддерживают венозный кровоток, а специальные упражнения помогает поддерживать вены здоровыми. .
Горячий/холодный душ также улучшает состояние ног.
Пациентам с заболеваниями вен следует, по возможности исключить или, по крайней мере, минимизировать описанные выше «факторы риска, на которые они могут повлиять». Положительное влияние на процесс лечения оказывают: правильное питание, поддержание нормальной массы тела, регулярные физические нагрузки (например, ходьба, плавание, езда на велосипеде). Употребление алкоголя рекомендуется ограничить.
Положительное влияние на процесс лечения оказывают: правильное питание, поддержание нормальной массы тела, регулярные физические нагрузки (например, ходьба, плавание, езда на велосипеде). Употребление алкоголя рекомендуется ограничить.
Чаще заменяйте высокие каблуки на туфли с небольшим каблуком или почти плоской подошвой: на высоких каблуках стопа проявляет только очень ограниченную мышечную активность, так что мышечное давление на венозную систему уменьшается.
 Ношение обуви на плоской подошве активирует насос икроножной мышцы.
Ношение обуви на плоской подошве активирует насос икроножной мышцы.Лечение хронических заболеваний вен
Заболевания вен не излечиваются полностью, но лечение позволяет значительно улучшить состояние. Даже для сложных случаев существует множество вариантов лечения. Для выбора оптимального варианта проконсультируйтесь с врачом.
Ваш врач может направить вас к специалисту по лечению заболеваний вен (флебологу). После подробного обследования, сбора анамнеза и осмотра флеболог установит диагноз. Часто для уточнения диагноза исползуются методы визуализации, такие как ультразвуковое исследование. В зависимости от степени тяжести заболевания и индивидуальных особенностей пациента врач назначает лечение.
Основные варианты лечения включают компрессионную терапию и, при необходимости, оперативное вмешательство:
- Регулярное использование медицинского компрессионного трикотажа способствует улучшению функций вен, снижает нагрузку на ноги и уменьшает дискомфорт.
 Компрессионный трикотаж с физиологическим, уменьшающимся от уровня лодыжек по направлению вверх распределением давления, предотвращают застой крови в сосудах ног и облегчает возврат крови к сердцу.
Компрессионный трикотаж с физиологическим, уменьшающимся от уровня лодыжек по направлению вверх распределением давления, предотвращают застой крови в сосудах ног и облегчает возврат крови к сердцу. - Существуют разные хирургические техники лечения варикозного расширения вен. Ряд из них — это малоинвазивные процедуры. Наиболее популярны флебэктомия (удаление вен) и склеротерапия. После процедуры необходимо использовать медицинский компрессионный трикотаж.
Рекомендуется регулярно использовать медицинский компрессионный трикотаж. Давление трикотажа воздействует на вены. Благодаря этому створки венозных клапанов лучше смыкаются. В результате кровь лучше перекачивается к сердцу и исчезает застой крови в венах. Это уменьшает такие проявления, как боль, отеки и чувство тяжести. Компания medi предлагают широкий выбор модельных рядов компрессионного трикотажа разнообразных цветов и дизайна.
Изделия компании medi для лечения заболеваний вен
Благодаря дышащему и эластичному материалу компрессионный трикотаж обеспечивает высокий комфорт при использоании.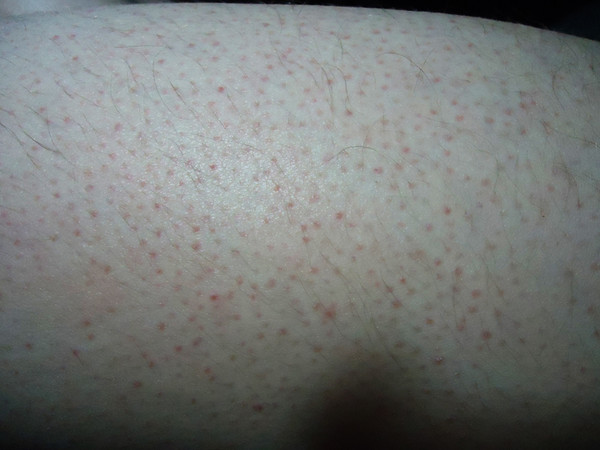 Современный медицинские компрессионный трикотаж визульно неотличим от модельного трикотажа, но обеспечивает высокую медицинскую эффективность при использовании.
Современный медицинские компрессионный трикотаж визульно неотличим от модельного трикотажа, но обеспечивает высокую медицинскую эффективность при использовании.
По ссылке доступна дополнительная информация о компрессионном трикотаже производства компании medi.
Источники
Хроническая венозная недостаточность описание симптома от Vascul Clinic
ХВН – не самостоятельное заболевание. Причиной ее может быть варикозное расширение вен нижних конечностей, посттромботическая болезнь (состояние после перенесенного тромбоза глубоких вен), врожденные аномалии венозной системы.
Причиной ее может быть варикозное расширение вен нижних конечностей, посттромботическая болезнь (состояние после перенесенного тромбоза глубоких вен), врожденные аномалии венозной системы.
Внешне хроническая венозная недостаточность может проявляться отеком, появлением пигментных пятен на коже голеней, в основном, в области внутренней лодыжки (гиперпигментация), экземой, уплотнением (липодерматосклероз), белой атрофией кожи и трофической язвой. Последняя является финальной стадией развития заболевания и говорит о выраженном, длительно существующем нарушении кровотока.
Основной отток крови от вен нижних конечностей происходит по глубоким венам (90%). На поверхностные вены приходится не более 10% объема. Направлен кровоток снизу вверх и из поверхностных вен в глубокие, т.е. от периферии к центру. За сохранение нормального направления кровотока отвечают венозные клапаны, которые расположены как в поверхностных, так и в глубоких венах. При нарушении нормальной работы клапанов возникает патологический обратный ток крови (рефлюкс).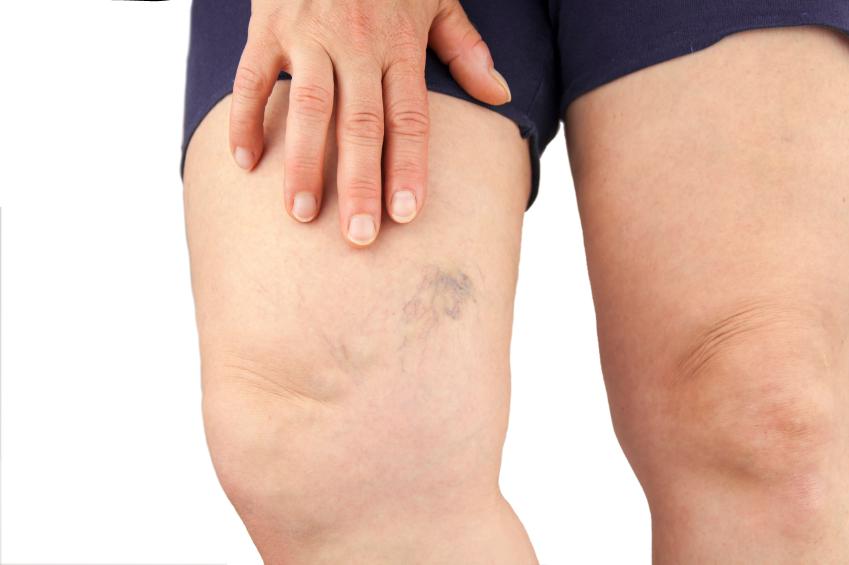
При варикозной болезни вен нижних конечностей рефлюкс возникает в поверхностной венозной системе. При этом происходит частичный заброс крови из глубокой вены в поверхностную, т.е. объем крови в поверхностной венозной системе и давление в ней увеличиваются. Это приводит к расширению и деформации вен, однако на ранних стадиях заболевания пациент, как правило, не испытывает никаких неприятных симптомов. Лишний объем крови через соединительные (перфорантные) вены сбрасывается в глубокую венозную систему, тем самым компенсируя имеющиеся нарушения. В течение многих лет основной жалобой пациентов является только косметический дефект. Но это мнимое благополучие. Симптомы появляются при развитии хронического воспаления в венозной стенке и декомпенсации кровотока. Поэтому важно начинать лечение заболевания на ранних стадиях.
При посттромботической болезни образовавшийся тромб приводит к разрушению клапанного аппарата глубоких вен. Также неполное рассасывание (лизис) тромба может вызывать сужение или полное закрытие просвета глубокой вены. Выраженность нарушений кровотока зависит от уровня тромбоза и полноты рассасывания тромба. Наиболее тяжелые нарушения возникают при тромбозе подвздошных вен, находящихся выше уровня паховой складки. В целом, хроническая венозная недостаточность на фоне перенесенного тромбоза глубоких вен возникает раньше, протекает тяжелее и сложнее поддается лечению.
Выраженность нарушений кровотока зависит от уровня тромбоза и полноты рассасывания тромба. Наиболее тяжелые нарушения возникают при тромбозе подвздошных вен, находящихся выше уровня паховой складки. В целом, хроническая венозная недостаточность на фоне перенесенного тромбоза глубоких вен возникает раньше, протекает тяжелее и сложнее поддается лечению.
Основными компонентами лечения хронической венозной недостаточности являются компрессионное лечение (эластические бинты или компрессионный медицинский трикотаж), препараты группы венотоников, методы активизации венозного кровотока (прессотерапия и электромиостимуляция) и, при наличии показаний, хирургическое лечение.
Варикозная болезнь нижних конечностей — Официальный сайт ФГБУЗ КБ №85 ФМБА России
Вас беспокоят варикозно расширенные вены нижних конечностей, чувство тяжести, усталости, отёки ног после физической нагрузки или к концу дня? Уже появились потемнение и уплотнение кожи голени и стопы? Это проявления хронической венозной недостаточности. Вам необходимо пройти ультразвуковое дуплексное сканирование вен нижних конечностей и обратиться к хирургу. При выявлении критических изменений подкожных вен и их клапанов требуется консультация сосудистого хирурга и решение вопроса оперативного лечения.
Вам необходимо пройти ультразвуковое дуплексное сканирование вен нижних конечностей и обратиться к хирургу. При выявлении критических изменений подкожных вен и их клапанов требуется консультация сосудистого хирурга и решение вопроса оперативного лечения.
Операции:
— традиционная флебэктомия – удаление варикозных подкожных вен,
— радиочастотная облитерация (РЧО) стволов подкожных вен.
Не дожидайтесь ТРОФИЧЕСКИХ ЯЗВ, экземы Ваших ног! Не подвергайте себя риску развития тромбофлебита – воспаления, тромбирования варикозных вен, что в свою очередь может привести к отрыву тромба и к тромбоэмболии лёгочной артерии (ТЭЛА)!
Общие сведения
Варикозная болезнь (варикоз) – патология вен, проявляющаяся в их расширении, извитии, разрушении клапанного аппарата. Начальными проявлениями являются образование сосудистых звездочек, вздутие подкожных вен, образование узлов, болезненность вен, тяжесть в ногах. При прогрессировании заболевания присоединяются признаки хронической недостаточности венозного кровообращения: отеки стоп и голени, судороги в икроножных мышцах, трофические язвы, тромбофлебит, разрывы варикозно измененных вен. По данным различных исследований в области клинической флебологии, варикозом страдает от 30 до 40% женщин и от 10 до 20% мужчин в возрасте старше 18 лет.
При прогрессировании заболевания присоединяются признаки хронической недостаточности венозного кровообращения: отеки стоп и голени, судороги в икроножных мышцах, трофические язвы, тромбофлебит, разрывы варикозно измененных вен. По данным различных исследований в области клинической флебологии, варикозом страдает от 30 до 40% женщин и от 10 до 20% мужчин в возрасте старше 18 лет.
Клинические проявления заболевания зависят от стадии варикоза. Некоторые пациенты еще до появления визуальных признаков заболевания предъявляют жалобы на тяжесть в ногах, повышенную утомляемость, локальные боли в области голеней. Возможно появление телеангиоэктазий. Признаки нарушения венозного оттока отсутствуют. Нередко заболевание в стадии компенсации протекает бессимптомно, и больные не обращаются за врачу. При физикальном осмотре может выявляться локальное варикозное расширение вен, чаще всего – в верхней трети голени. Расширенные вены мягкие, хорошо спадаются, кожа над ними не изменена.
Пациенты с варикозом в стадии субкомпенсации жалуются на преходящие боли, отеки, возникающие при продолжительном пребывании в вертикальном положении и исчезающие в положении лежа. Физикально (особенно во второй половине дня) может выявляться пастозность или незначительные отеки в области лодыжек.
Больные с варикозом в стадии декомпенсации предъявляют жалобы на постоянную тяжесть в ногах, тупые боли, повышенную утомляемость, ночные судороги. Кожный зуд, более выраженный в вечернее время, является предвестником трофических расстройств. При внешнем осмотре выявляется выраженное расширение вен и глобальное нарушение венозной гемодинамики. Депонирование большого объема крови в пораженных конечностях в отдельных случаях может приводить к головокружениям и обморокам вследствие падения артериального давления.
Пальпаторно определяются расширенные, напряженные, вены тугоэластической консистенции. Стенки пораженных вен спаяны с кожей.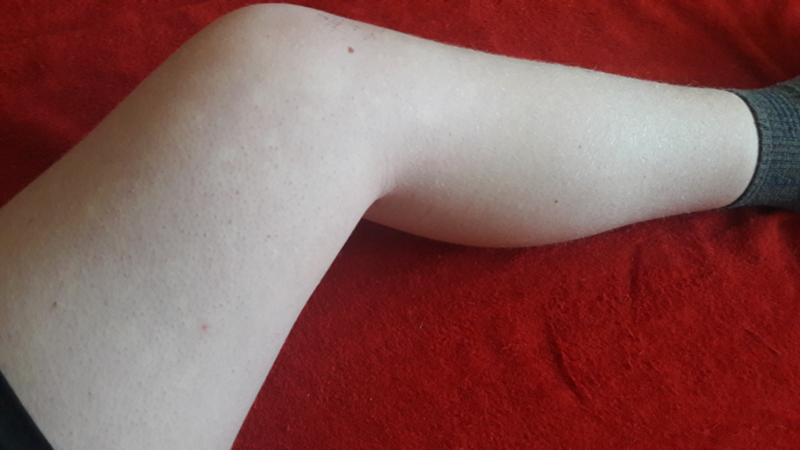 Локальные углубления в области спаек говорят о перенесенном перифлебите. Визуально выявляется гиперпигментация кожных покровов, очаги цианоза. Подкожная клетчатка в областях гиперпигментации уплотнена. Кожа шероховатая, сухая, ее невозможно взять в складку. Отмечаются дисгидрозы (чаще – ангидроз, реже – гипергидроз). Трофические нарушения особенно часто появляются на переднее-внутренней поверхности голени в нижней трети. В измененных областях развивается экзема, на фоне которой в последующем образуются трофические язвы.
Локальные углубления в области спаек говорят о перенесенном перифлебите. Визуально выявляется гиперпигментация кожных покровов, очаги цианоза. Подкожная клетчатка в областях гиперпигментации уплотнена. Кожа шероховатая, сухая, ее невозможно взять в складку. Отмечаются дисгидрозы (чаще – ангидроз, реже – гипергидроз). Трофические нарушения особенно часто появляются на переднее-внутренней поверхности голени в нижней трети. В измененных областях развивается экзема, на фоне которой в последующем образуются трофические язвы.
Варикозное расширение вен – полиэтиологическая болезнь. Выделяют несколько факторов, увеличивающих риск развития варикоза:
- Генетическая предрасположенность, обусловленная слабостью сосудистой стенки вследствие недостаточности соединительной ткани.
- Беременность. Считается, что варикоз при беременности развивается из-за увеличения объема циркулирующей крови и сдавления забрюшинных вен беременной маткой.

- Избыточный вес. Ожирение — доказанный фактор риска возникновения варикоза. Если индекс массы тела увеличивается до 27 кг/м2, риск развития заболевания возрастает на 33%.
- Образ жизни. Риск развития варикоза увеличивается при длительном пребывании в положении сидя или стоя, постоянных статических нагрузках, особенно – связанных с подъемом тяжестей. Неблагоприятное влияние на течение заболевания оказывают корсеты, способствующие повышению внутрибрюшного давления и тесная одежда, сдавливающая магистральные вены в области паховых складок.
- Особенности питания. Вероятность развития варикоза увеличивается при малом содержании в рационе фруктов и сырых овощей. Дефицит грубой клетчатки приводит к хроническим запорам, а недостаток некоторых полезных веществ – к нарушению восстановления структуры венозной стенки.
- Нарушения гормонального баланса. Определенное влияние на распространенность заболевания оказывает широкое распространение средств гормональных контрацептивов и гормональных препаратов, которые применяются при терапии остеопороза и климактерического синдрома.

При определенных условиях (некоторые заболевания, врожденная патология) могут расширяться не только вены нижних конечностей. Так, портальная гипертензия может стать причиной расширения вен пищевода. При варикоцеле выявляется варикозное расширение вен семенного канатика, при геморрое – расширение вен в области анального отверстия и нижней части прямой кишки. Независимо от локализации процесса, существует наследственная предрасположенность к развитию варикоза, связанная с врожденной слабостью сосудистой стенки и недостаточностью венозных клапанов.
ДиагностикаПостановка диагноза не представляет затруднений. Для оценки тяжести нарушений гемодинамики применяется дуплексное ангиосканирование, УЗДГ вен нижних конечностей. Могут использоваться ренгенологические, радионуклидные методы исследования и реовазография нижних конечностей.
Методы лечение варикозаКонсервативная терапия варикоза
Консервативная терапия включает в себя общие рекомендации (нормализация двигательной активности, уменьшение статической нагрузки), лечебную физкультуру, применение средств эластической компрессии (компрессионный трикотаж, эластичные бинты), лечение флеботониками (диосмин + гесперидин, экстракт каштана конского). Консервативная терапия не может привести к полному излечению и восстановить уже расширенные вены. Применяется в качестве профилактического средства, в период подготовки к операции и при невозможности хирургического лечения варикоза.
Консервативная терапия не может привести к полному излечению и восстановить уже расширенные вены. Применяется в качестве профилактического средства, в период подготовки к операции и при невозможности хирургического лечения варикоза.
Компрессионная склеротерапия варикоза
При данной методике лечения производится введение в расширенную вену специального препарата. Врач через шприц вводит в вену эластичную пену, которая заполняет пораженный сосуд и вызывает его спазм. Затем пациенту надевают компрессионный чулок, удерживающий вену в спавшемся состоянии. Через 3 суток стенки вены склеиваются. Пациент носит чулок в течение 1-1,5 месяцев, пока не образуются плотные спайки. Показания для компрессионной склеротерапии – варикозное расширение вен, не осложненное рефлюксом из глубоких сосудов в поверхностные через коммуникативные вены. При наличии подобного патологического сброса эффективность компрессионной склеротерапии резко уменьшается.
Оперативное лечение варикоза
Основным методом лечения осложненного рефлюксом через коммуникативные вены варикозного расширения вен является операция. Для лечения варикоза применяется множество операционных техник, в том числе – с использованием микрохирургической техники, радиочастотной и лазерной коагуляции пораженных вен. В начальной стадии варикоза производят фотокоагуляцию или удаление сосудистых звездочек лазером. При выраженном варикозном расширении показана флебэктомия — удаление измененных вен. В настоящее время эта операция все чаще проводится с применением менее инвазивной методики — минифлебэктомии. В случаях, когда варикоз осложняется тромбированием вены на всем ее протяжении и присоединением инфекции, показана операция Троянова-Тренделенбурга.
Для лечения варикоза применяется множество операционных техник, в том числе – с использованием микрохирургической техники, радиочастотной и лазерной коагуляции пораженных вен. В начальной стадии варикоза производят фотокоагуляцию или удаление сосудистых звездочек лазером. При выраженном варикозном расширении показана флебэктомия — удаление измененных вен. В настоящее время эта операция все чаще проводится с применением менее инвазивной методики — минифлебэктомии. В случаях, когда варикоз осложняется тромбированием вены на всем ее протяжении и присоединением инфекции, показана операция Троянова-Тренделенбурга.
Удаление пигментации на лице в Москве в центре VersuaClinic, цены, отзывы
Пигментные пятна на лице — это участки, представляющие собой участки с избыточным скоплением меланина. Этот пигмент находится в различных слоях кожи.
По мнению многих пациентов, пигментация является косметологическим дефектом, ухудшающим внешний вид. В некоторых случаях он может провоцировать появление психологических проблем и комплексов. Чтобы избежать этого, запишитесь на удаление пятен на лице в швейцарскую косметологию Versua clinic. Вас примут дерматологи с большим клиническим опытом.
Чтобы избежать этого, запишитесь на удаление пятен на лице в швейцарскую косметологию Versua clinic. Вас примут дерматологи с большим клиническим опытом.
Эффект от удаления пятен на лице
Устранить на лице пигментные пятна любой этиологии без помощи квалифицированного врача сложно. Наши врачи не только проведут процедуру, но и порекомендуют средства домашнего ухода, которые позволят закрепить результат и провести профилактику образованию новых пятен.
Показания к удалению пигментных пятен на лице
Процедура показана при наличии у пациента:
- лентиго — это возрастная гиперпигментация, которая часто появляется вследствие гормональных изменений. Ее сложно замаскировать с помощью косметических средств. Возрастная гиперпигментация кожи корректируется с помощью косметологических процедур;
- родимых пятен и невусов. Они представляют собой неравномерное распределение меланина в клетках кожи. Их оттенок варьируется от светло-розового до коричневого.
 Они безопасны до тех пор, пока имеют стабильную структуру. Желательно провести удаление пигментных пятен на лице (родинок) в том случае, если они подвергаются постоянному трению;
Они безопасны до тех пор, пока имеют стабильную структуру. Желательно провести удаление пигментных пятен на лице (родинок) в том случае, если они подвергаются постоянному трению; - хлоазмы, мелазмы — это приобретенная пигментация. Она может возникать у беременных, пациентов с хроническими заболеваниями печени, женщин, страдающих воспалительными гинекологическими заболеваниями, или применяющих оральные контрацептивы.
Противопоказания для удалению пятен на лице лазером
Чтобы исключить риски, врачи нашей клиники собирают и детально изучают ваш анамнез. Пигментные пятна не удаляются лазером в следующих случаях:
- беременность и период грудного вскармливания;
- онкология;
- инфекционные патологии;
- эпилепсия;
- воспаление в зоне проведения процедуры;
- атопический дерматит.
Как подготовиться к удалению пигментации на лице?
Минимум за три дня до процедуры не употребляйте алкоголь. Также следует отложить посещение сауны и бани.
Также следует отложить посещение сауны и бани.
Удаление пигментации следует проводить в осенне-зимний период. В это время активность солнечных лучей снижается. Это позволяет предотвратить повторное возникновение проблемы. Однако важно пользоваться средствами с SPF-фактором в любое время года.
Следует на несколько дней после проведения косметологической процедуры отказаться от массажа лица, а в спортзале выполнять только легкие упражнения.
Как избавиться от пигментации на лице? Спешите устранить проблему при лечении у косметолога Versua clinic. Чтобы записаться на прием к врачу, свяжитесь с нашим администратором удобным способом.
Как избавиться от коричневых пятен на ногах
Содержание
Пигментные пятна на ногах представляют собой довольно неприятный косметический дефект кожи, который довольно трудно скрыть в летнее время. Особенно много неприятностей такая проблема доставляет женщинам, так как появившаяся гиперпигментация мешает носить короткие юбки, сарафаны или шорты.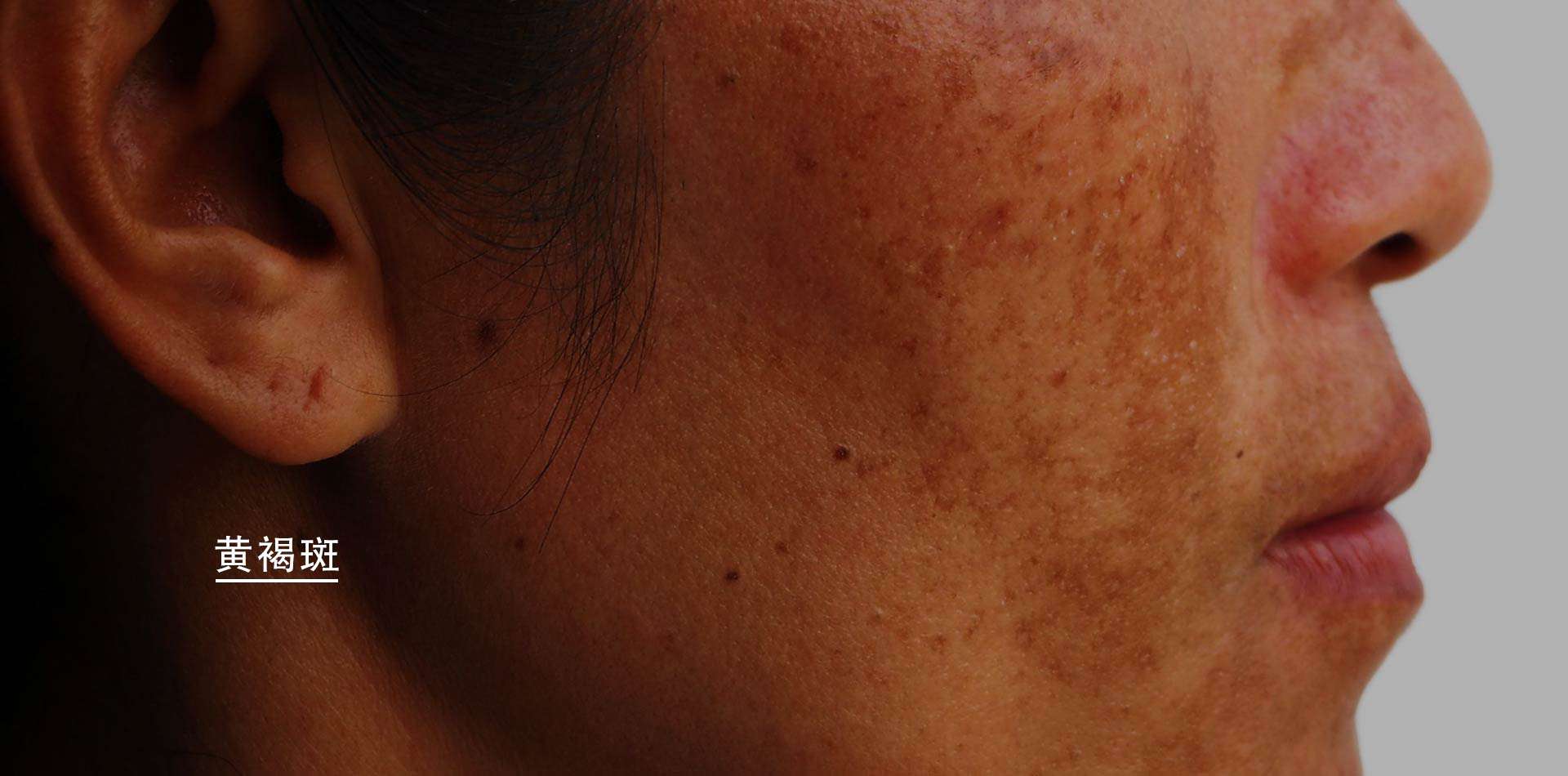 Избавиться от этой проблемы можно самостоятельно с помощью народных средств, специальной косметики или прибегнув к услугам специалистов.
Избавиться от этой проблемы можно самостоятельно с помощью народных средств, специальной косметики или прибегнув к услугам специалистов.
Почему возникает гиперпигментация
Пигментные пятна на ногах могут иметь такие причины возникновения:
- нарушение обмена веществ;
- аллергическая реакция;
- болезни внутренних органов;
- раздражение кожи одеждой;
- стрессы, неврозы;
- механические повреждения;
- заболевания внутренних органов;
- изменение гормонального фона.
Пигментация, которая появляется на ногах, может иметь общие и специфические причины возникновения. Причем доказано, что женщины болеют в несколько раз чаще мужчин.
К общим причинам развития пигментных образований на коже можно отнести:
- действие ультрафиолетовых лучей;
- переходный возраст;
- беременность;
- болезни печени;
- заболевание почек;
- естественное старение тканей.
Специфические причины пигментации кожи включают в себя:
- использование некачественной косметической продукции;
- частые царапины, ушибы, повреждения кожи;
- нарушенное кровообращение;
- сильную потливость.

Кроме того, гиперпигментация может быть связана с авитаминозом, васкулитом и розовым лишаем. Шоколадно-коричневые пятна на ногах встречаются из-за избыточного скопления пигмента меланина в клетках меланоцитах. Светлые пятна появляются вследствие нарушенного синтеза красящего пигмента. Если пигментация кожи не представляет серьезной опасности для организма, избавиться от пятен можно самостоятельно в домашних условиях.
Диагностика
Если на коже ног появилось пигментное пятно, прежде всего, нужно пройти медицинское обследование и выяснить точную причину возникновения пигментации, а уже затем начинать лечение. Для этого рекомендуется обратиться к врачу дерматологу, чтобы он оценил состояние кожных покровов и назначил оптимальный курс терапии.
Также может назначаться общий анализ крови, тест на аллергию и консультация узких специалистов: эндокринолог, онколог и т.д.
Лечение пигментных пятен проводится тремя основными способами:
- домашние средства;
- аппаратные методики;
- отбеливающие средства.

Лечение гиперпигментации
Лечение пигментированных участков на нижних конечностях дома можно выполнять с помощью самостоятельно приготовленных отваров, тоников или кремов. Для того чтобы приготовить осветляющее средство, рекомендуется взять за основу порошок бодяги и перекись водорода 3%. Все компоненты нужно тщательно перемешать, чтобы вышла однородная кашица, и затем нанести ее на область пигментного пятна на ногах. Смывать смесь следует спустя 15-20 минут.
Чтобы провести качественное лечение пигментных пятен, нужно с осторожностью подходить к выбору отбеливающего средства, косметологической процедуры или лекарственных препаратов. Без устранения первопричины, лечение эстетического недостатка бесполезно. Лечение должно проходить только под контролем врача. Только квалифицированный специалист способен правильно подобрать курс лечения и при этом избежать нежелательных осложнений.
Женщине, которая хочет быть красивой и привлекательной, неэстетичные пигментные пятна на ногах могут помешать носить мини-юбки и короткие шортики.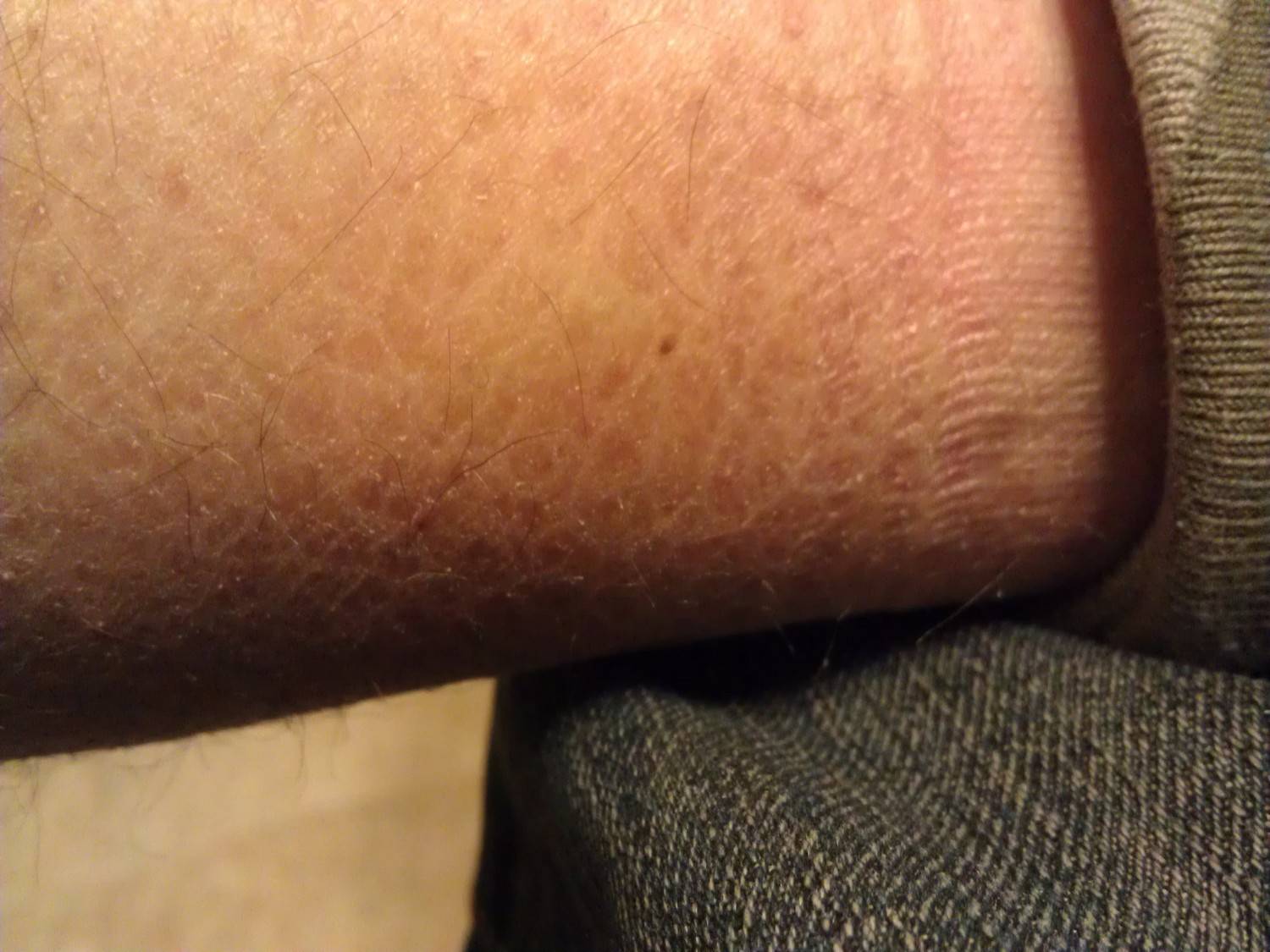 Такие пятна способны испортить даже самый продуманный образ, поскольку всегда привлекают к себе внимание. И если вы заботитесь о своей внешности, сосредоточьтесь на борьбе с подобными отметинами. Причем первое, что вам нужно будет сделать — это посетить врача.
Такие пятна способны испортить даже самый продуманный образ, поскольку всегда привлекают к себе внимание. И если вы заботитесь о своей внешности, сосредоточьтесь на борьбе с подобными отметинами. Причем первое, что вам нужно будет сделать — это посетить врача.
Капроновые колготки могут быть причиной возникновения пятен
Причины возникновения пятен на ногах
Пигментные пятна на ногах способны испортить ваш образ
Сразу же отметим, что пятна, возникающие на коже женских ног, могут иметь неодинаковый характер и природу. Все потому, что причины появления пигментных пятен на ногах весьма разнообразны. В частности, возникновение таких отметин бывает обусловлено:
- аллергическими реакциями;
- раздражением кожи вследствие ношения плотной синтетической одежды или капроновых колгот;
- заболеваниями внутренних органов;
- нарушением обмена веществ;
- развитием на коже воспалительных процессов, обусловленных врастанием волосков после использования эпилятора или восковых полосок.

Поэтому, прежде чем делать вывод о природе своего заболевания, внимательно посмотрите на фото пигментных пятен, которые продемонстрируют, как могут выглядеть отметины такого типа. И если ваши пятна отличаются от изображений, обязательно обратитесь к врачу. Ведь причины их возникновения могут быть самыми разнообразными, и только специалист способен дать однозначный ответ на вопрос, необходимо ли вам профессиональное лечение.
Если пятна не представляют опасности для здоровья
При появлении пигментных пятен необходимо посетить врача-дерматолога
Осмотрев пациентку и получив результаты анализов, врач-дерматолог может сделать вывод, являются ли пигментные пятна на коже ее ног симптомами опасного заболевания или же они совершенно безобидные. От этого будет напрямую зависеть способ лечения отметин. Если говорить обобщенно, то, скорее всего, пациентке, обратившейся за помощью, будут назначены эффективные витаминные препараты, а также специальные осветляющие кремы для ухода за кожей.
Кроме того, немаловажно, что справиться с проблемой пигментных пятен, воспользовавшись методом лазерной шлифовки, можно всего за один раз, а период реабилитации пациентки составит не более 10-14 дней.
Однако у лазерной шлифовки есть и недостатки — в частности, она довольно дорого стоит, и позволить себе подобное удовольствие способна не каждая женщина. К тому же после проведения процедуры не разрешается использовать эпилятор или долгое время находиться на солнце, поскольку в таком случае пятна могут появиться снова.
Народные методы лечения
Пигментные пятна можно лечить и в домашних условиях
Исходя из вышесказанного, многие женщины интересуются, как избавиться от пигментных пятен на ногах в домашних условиях. Что ж, если появление ваших отметин не было обусловлено серьезными проблемами со здоровьем, справиться с поставленной задачей не составит труда. Нужно только подойти к ее решению грамотно и вдумчиво — правильно подобрать ингредиенты, которые вы будете использовать, старательно удалить все вросшие волоски и в точности следовать рецепту.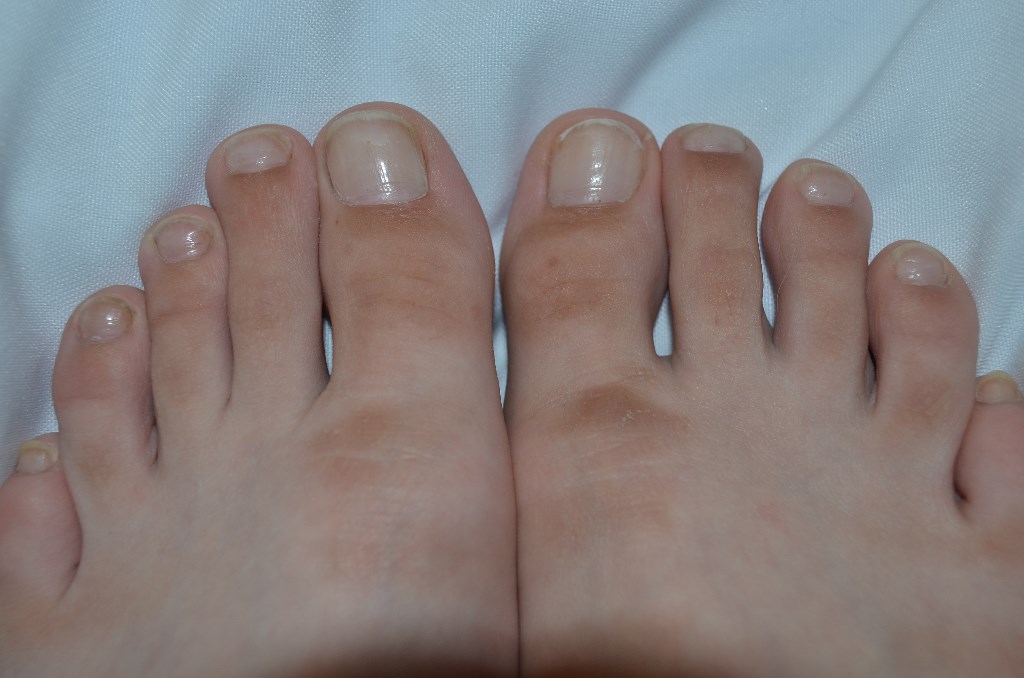 Причем, если вы хотите добиться максимального положительного эффекта, действовать нужно поэтапно.
Причем, если вы хотите добиться максимального положительного эффекта, действовать нужно поэтапно.
В первую очередь, тщательно обработайте свои ноги скрабом, чтобы снять верхний ороговевший слой кожи и освободить вросшие волоски. Для достижения этой цели можно использовать как готовый косметический продукт, так и средство, сделанное собственными руками. Возьмите крупную морскую соль или вареный молотый кофе (гущу), добавьте эфирное масло лимона (к морской соли также добавляют детский крем) и, приняв ванну, тщательно обработайте свои ножки. Только после проведения такой процедуры можно переходить непосредственно к удалению пигментных пятен.
Очистить кожу можно, обрабатывая ее соком лимона или концентрированным отваром его кожуры. Кроме того, неплохо показывает себя в такой ситуации измельченный корень петрушки или зелень этого растения. Если пигментные пятна на ногах ярко выражены и не поддаются воздействию столь слабых осветляющих средств, можно воспользоваться 30-процентной перекисью водорода.
Смешайте этот ингредиент с обыкновенной пшеничной мукой и поместите получившуюся тонкую лепешку на проблемную зону. Если не помогает, можно купить в аптеке так называемую бодягу и приготовить маску для ног с перекисью на ее основе. Правда, этот вариант не подходит женщинам с чувствительной кожей или тем, кто склонен к аллергии, в каждом из рассматриваемых случаев целесообразнее будет поискать другие способы борьбы с проблемой.
Ноги, как и прочие участки нашего тела, время от времени могут быть усеяны самыми разнообразными видами пятен. Часть из них связана с сосудами, а вторая часть — с пигментами кожи. Коричневые пятна на ногах являются пигментными и встречаются довольно часто. Причины и лечение подобных состояний не всегда одно и то же, что требует обязательной консультации дерматолога и прочих специалистов.
Коричневые пятна на ногах: причины и лечение
Коричневые пигментные пятна появляются в результате того, что в дерме усиливается выработка коричневого меланина пигментными клетками кожи. В зависимости от количества произведенного пигмента окраска пятен будет варьировать от едва различимых » цвета какао», до темно-коричневых, обладающих насыщенным цветом.
В зависимости от количества произведенного пигмента окраска пятен будет варьировать от едва различимых » цвета какао», до темно-коричневых, обладающих насыщенным цветом.
В последние годы участились случаи малигнизации (озлокачествения) пигментных пятен ног в связи с ростом популярных методик эпиляции волосяного покрова этих частей тела.
• Хлоазмы — это большие коричневые пятна, которые могут появляться на ногах и лице. Зачастую появление таких пятен свидетельствует о заболеваниях печени, щитовидной железы, надпочечников.
• Лентиго являются коричневыми пятнами, которые имеются уже у новорожденных. Такие родимые пятна могут иметь самые разнообразные формы и размеры. В некоторых случаях наряду с лентиго наблюдается усиление ороговения кожи.
• Веснушки — это маленькие пятна (от желтого до коричневого цвета), которые появляются при воздействии ультрафиолетовых лучей. Могут быть на лице, спине, верхних и нижних конечностях, туловище.
• Коричневые большие пятна могут являться признаком дефицита витаминов А, РР и С. Также пятна коричневого цвета могут наблюдаться при нейрофиброматозе и разноцветном лишае, во время которого высыпания изменяют свою окраску от коричневого до матово-белого цвета.
• В случае недостатка кровообращения на коже нижних конечностей также могут образовываться подобные пятна. Сахарный диабет, облитерирующий атеросклероз в большинстве случаев сопровождается именно такими изменениями на коже.
В зависимости от причины и лечение должно быть соответствующим. Злокачественные опухоли подлежат лечению под наблюдением онколога, родинки и веснушки вообще не лечатся. В некоторых случаях используются средства для отбеливания кожи.
Если же коричневые пятна возникли в результате заболевания внутренних органов или из-за дефицита витаминов, то первым делом необходимо провести лечение основного заболевания, откорректировать питание.
Длительное пребывание на солнце может повлечь за собой появление пигментных пятен на коже лица, рук или ног. Наличие такого косметического «дефекта», визуально делает человека старше. Появление пигментации на коже, может быть связано не только с облучением ультрафиолетом, но и с неправильным обменом веществ в организме или изменением гормонального фона. Для женщины пигментные пятна на ногах могут стать причиной ограничивающей ее гардероб и создающей лишние комплексы. Именно поэтому кожа ног нуждается в столь же тщательном уходе, как и кожа лица и рук.
Коричневые пятна на ногах: диагностика
Но что делать, если, несмотря на заботу о коже, пигментные пятна все же появились на коже ног. В первую очередь нужно разобраться в причинах их появления. Кожа ног и спины — это те части тела, которые в течение года меньше всего подвержены попаданию прямых солнечных лучей, именно поэтому появление на них пигментных пятен может свидетельствовать о начале рака кожи.
Таким образом, лечение пигментных пятен должно начинаться с обследования состояния здоровья. В том случае, если пигментные пятна на ногах появились из-за избыточного воздействия ультрафиолета на кожу, лечение выполняется посредством масок, лосьонов и отшелушивающих процедур. Для более сложных случаев, возможно, придется обратиться к препаратам, которые подавляют вырабатывание пигмента-меланина. Такие лекарства имеют достаточно большой список побочных эффектов и в обязательном порядке должны быть назначены врачом.
Коричневые пятна на ногах: профилактика и лечение
Использование отбеливающей косметики высокого качества — станет залогом быстрого схода пигментных пятен и улучшение общего состояния кожи ног. Пятна на бедрах и икрах будет очень полезно убирать маской с одновременным сеансом массажа, при этом крем будет быстрее впитываться, форма бедер улучшаться.
Для кожи ног будут справедливы общие правила для хода лечения по удалению пигментных пятен. Курс лечения следует начать в середине осени. Крема и лосьоны следует наносить преимущественно перед сном. Если при этом остается возможность попасть под солнечные лучи, кожу следует предварительно защитить кремом от загара с фактором защиты не менее 25. Это позволит оградить кожу от появления новых пятен.
Кожа, однажды подвергшаяся гиперпигментации, скорее всего, останется очень чувствительна к воздействию солнечных лучей. Поэтому впредь следует остерегаться подолгу, подставлять ноги воздействию ультрафиолета.
Источники
Смотрите видео: Как избавиться от коричневых пятен с помощью домашних средств
Изменение цвета ног и нарушение кровообращения
Что такое изменение цвета ног?
Венозный застойный дерматит, обычно называемый изменением цвета ног, возникает из-за проблем с венами, расположенными на ступнях или голенях. Изменение цвета ног может произойти у людей с проблемами кровообращения.
Если ваши вены не работают на полную мощность, кровь не возвращается обратно к сердцу, как это должно быть. Клапаны, расположенные в ваших ногах, толкают кровь вверх к сердцу, но при наличии других угрожающих здоровью состояний клапаны могут с трудом работать на полную мощность.
Причины
Каковы причины изменения цвета ног?
У вас может быть более высокий риск обесцвечивания ног, если вы:
- старше 50 лет
- Лишний вес
- Длительные периоды неподвижности
- Нелеченный варикоз. Это узловатые, расширенные вены на ногах и ступнях, которые, как правило, доброкачественные, но вызывают косметические аномалии на поверхности кожи.
- У вас тромб в ноге.Они представляют опасность для здоровья, когда неправильно формируются в ваших венах и могут препятствовать нормальному кровотоку.
- У вас высокое кровяное давление, когда сила давления крови на стенки ваших кровеносных сосудов постоянно слишком высока.
- Иметь существующее заболевание сердца
- Почечная недостаточность
- Было много беременностей
- Имели предыдущую операцию или серьезное повреждение области
В оставшейся части статьи мы сосредоточимся на изменении цвета ног, вызванном сосудистыми нарушениями в ногах.Национальные институты здравоохранения составили визуальное руководство по шести состояниям, способствующим обесцвечиванию кожи, доступ к которому можно получить здесь.
Изменение цвета ног, вызванное сосудистым заболеванием
Изменение цвета ног обычно указывает на то, что вы, возможно, страдаете сосудистым заболеванием, которое еще не диагностировано. Сосудистое расстройство — это заболевание, поражающее кровеносные сосуды (вены и артерии) и капилляры, расположенные глубже поверхностного уровня тела.
Хроническая венозная недостаточность (ХВН) — это состояние, когда клапаны и вены ног становятся слабыми, что снижает их способность возвращать кровь к сердцу. Когда вашим венам не хватает места для удержания лишней крови и жидкости, они вытесняются в окружающие ткани, способствуя обесцвечиванию ног и лодыжек.
Средство от обесцвечивания ног
Пошаговое руководство по лечению обесцвечивания ног
Изменение цвета ног распространяется гораздо глубже, чем поверхностное варикозное расширение вен.Если вы начинаете замечать изменения тона, цвета или текстуры кожи вокруг лодыжек и голеней, это может указывать на основное сосудистое заболевание.
Если вы заметили какие-либо из перечисленных ниже симптомов, вам следует обратиться за медицинской помощью. Если вы не испытываете сильной боли или дискомфорта, первым шагом будет записаться на прием к лечащему врачу. При необходимости они могут направить вас к специалисту по заболеваниям вен.
Диагностика
Помимо обесцвечивания кожи, другие симптомы, которые вы можете испытывать, включают:
- Отек в непосредственной близости
- Зуд
- Пульсирующий
- Чешуйчатые и покрытые корками язвы
- Выпадение волос на голенях и лодыжках
- Утолщенная кожа
- Варикозное расширение вен или сосудистые звездочки
Если ваш врач считает, что обесцвечивание вашей ноги вызвано заболеванием сосудов, он будет использовать ультразвуковые технологии, чтобы определить любые отклонения в кровотоке, прежде чем приступить к лечению.
Варианты лечения
Вы и ваш врач определите наилучший вариант лечения для вас в зависимости от вашего возраста, истории болезни и текущих симптомов. Две распространенные формы лечения включают радиочастотную абляцию и склеротерапию.
- Радиочастотная абляция — это минимально инвазивная процедура. Ваш врач вставит катетер в область пораженных вен и использует радиочастотную энергию для нагревания вен до низкой температуры. Эта процедура перенаправляет кровь в более здоровые сосуды и редко вызывает послеоперационную боль.
- Склеротерапия аналогична радиочастотной абляции, но вместо катетера и радиочастоты для перенаправления кровотока используется химический раствор склерозанта.
Если ваше состояние не тяжелое, ваш врач может обойти перечисленные выше варианты лечения. Вместо этого рекомендуется носить компрессионные чулки, держать пораженную ногу выше уровня бедер (чтобы увеличить приток крови к сердцу) и регулярно выполнять физические упражнения.
Прогноз
Поскольку изменение цвета ног может быть связано со многими сосудистыми заболеваниями, прогноз варьируется от пациента к пациенту.
Изменение цвета является не только косметической проблемой, но и может указывать на более серьезные риски для вашего здоровья. При своевременном обращении за лечением большинство пациентов могут ожидать, что проблема будет под контролем в течение нескольких недель или месяцев.
Что произойдет, если не лечить длительное изменение цвета ног?Игнорирование изменения цвета ног, вызванного сосудистым заболеванием, может повлиять не только на вашу кожу.
Невылеченная венозная недостаточность может привести к отвердению мягких тканей вокруг вен в нижних отделах ног.Ваша кожа может затвердевать, утолщаться и высыхать, что приводит к боли и дискомфорту.
Что вызывает это обычное обесцвечивание на ногах?
С течением времени у людей происходят различные изменения кожи. Вы можете заметить, что с возрастом кожа на голенях обесцвечивается или появляется синяк. Технический термин для этого — окрашивание гемосидерином. Это вызвано проблемой с кровеносными сосудами в ногах, называемой хронической венозной недостаточностью. Возможно, вам придется внести изменения в образ жизни, чтобы помочь исправить состояние.
Что такое окрашивание гемосидерином?
Окрашивание гемосидерином выглядит как участок кожи более темного цвета, чем окружающая кожа. Он может выглядеть как синяк, а может быть коричневатого или цвета ржавчины. Это может быть труднее заметить, если у вас темный оттенок кожи. Со временем обесцвечивание может стать темнее и выглядеть почти черным.
Окрашивание гемосидерином обычно происходит на голени, около лодыжек или на стопах. Это вызвано утечкой крови из крошечных сосудов, называемых капиллярами.Кровь скапливается под кожей и оставляет остаток гемоглобина, который оседает там в тканях. Гемоглобин содержит железо, которое обуславливает ржавый цвет пятен.
Что вызывает окрашивание гемосидерином?
Окрашивание гемосидерином обычно является симптомом состояния кровеносных сосудов ног, называемого хронической венозной недостаточностью. Вены — это сосуды, по которым кровь возвращается к сердцу от остальной части тела. Вены на ногах имеют односторонние клапаны, которые не дают крови течь назад, в сторону от сердца.Со временем эти клапаны могут ослабевать, и кровь не течет вверх так, как должна. Вместо этого кровь скапливается в сосудах ног и ступней.
Хроническая венозная недостаточность сама по себе не является серьезной, но она может привести к другим симптомам, которые вызывают дискомфорт, боль и затрудняют повседневную деятельность.
- Избыточный вес
- Беременность
- Семейный анамнез хронической венозной недостаточности
- Предыдущая травма или операция на ногах
- Высокое кровяное давление в венах ног из-за длительного сидения или стояния
- Отсутствие физических упражнений
- Курение
Лечение окрашивания гемосидерином
Изменение цвета в результате окрашивания гемосидерином может быть необратимым.Если вы рано распознаете основную причину и начнете лечить состояние, пятна со временем могут немного исчезнуть. Существуют кремы для кожи, которые могут осветлить темные пятна, например кремы, содержащие гидрохинон. Ваш врач может назначить это для вас.
Вы также можете попробовать лазерную терапию или интенсивный импульсный свет (IPL), чтобы сгладить обесцвечивание. Это процедуры для уменьшения появления темных пятен на коже. Они могут осветлить пятна на ногах. Вам нужно будет посетить дерматолога для этого типа лечения.
Лечение хронической венозной недостаточности
Поскольку окрашивание гемосидерином является симптомом хронической венозной недостаточности, вам также необходимо решить эту проблему. Забота о состоянии вен поможет убедиться, что обесцвечивание кожи и связанные с ним симптомы не ухудшатся.
Для лечения врач может предложить изменить образ жизни, чтобы улучшить кровообращение в ногах. Это предотвратит скопление большего количества крови в ногах и лодыжках. Вот некоторые тактики, которые могут помочь:
Если ваш врач обеспокоен возможными тромбами или ранами на коже, он предложит лечение этих проблем. Могут потребоваться лекарства, уход за ранами или операция на венах.
Окрашивание гемосидерином — это то, что нужно проверить, поскольку оно связано с кровотоком в вашем теле.Принятие мер по улучшению кровообращения поможет вашему общему здоровью. Уменьшение последствий хронической венозной недостаточности не только улучшит внешний вид кожи, но и уменьшит вероятность других осложнений. Поговорите со своим врачом, если у вас есть эти симптомы.
Изменение цвета кожи на ногах? Причины, симптомы, варианты лечения
Чтобы понять изменение цвета ног, важно знать, что его вызывает. Вы можете быть удивлены, узнав о некоторых причинных факторах, которые происходят из частей вашей повседневной жизни.
Симптомы изменения цвета кожи на ногах зависят от его причины. Различные причины имеют свои собственные симптомы и признаки, говорящие вам о том, что с вашим телом что-то не так. Все, что вам нужно сделать, это правильно прочитать признаки и обратиться к специалисту, который поможет вам вылечить состояние.
Давайте рассмотрим некоторые из наиболее распространенных причин и их симптомы.
#1 Солнечный ожог
Начнем с очень распространенной причины.Все мы выходим на солнце. Согласились, что в настоящее время мы заблокированы из-за пандемии, но по мере того, как ограничения по всему миру снимаются, мы постепенно возвращаемся к нашим повседневным делам, включая прогулки и прогулки при дневном свете. Если у вас чувствительная и светлая кожа, склонная к ожогам, и вы не наносите солнцезащитный крем, солнечные ожоги могут привести к обесцвечиванию кожи на ногах.
Симптомы изменения цвета ног из-за солнечного ожогаВидимый ожог на коже в виде красноватых пятен
Сухая и шелушащаяся кожа
Отек и боль
Жжение над пластырями
Волдыри в случае более сильного ожога
Эти пятна могут заживать, оставляя после себя темные гиперпигментированные пятна
№2 поствоспалительный гиперпигментация
Темные пятна могут появиться на коже из-за измененного заживления любого воспалительного, инфекционного или травматического поражения кожи.Более темные типы кожи более склонны к этой пигментации.
Симптомы изменения цвета ног из-за поствоспалительной гиперпигментации#3 Красный плоский лишай, псориаз, экзема
Это воспалительные состояния кожи, при которых появляются и сохраняются в течение длительного времени розоватые, красноватые или фиолетовые поражения кожи. Их должен оценивать и лечить специалист, поскольку они являются хроническими и могут возникать наряду с другими метаболическими состояниями.
Симптомы изменения цвета ног из-за красного плоского лишая, псориаза, экземыЗуд
Розоватые, красноватые или фиолетовые пятна на коже
Шелушение или шелушение кожи
Сухая кожа
Пластыри для слизистых оболочек
№ 4 Витилиго
Другой очень распространенной причиной изменения цвета ног является витилиго.Он вызывает белые или депигментированные пятна на коже. Витилиго возникает из-за разрушения той части иммунной системы организма, которая отвечает за выработку меланина. Существуют определенные специфические симптомы, на которые следует обратить внимание, если вы планируете диагностировать обесцвечивание ног, которое происходит из-за витилиго. Опять же, мы подробно обсудим это в следующем разделе.
Симптомы изменения цвета ног вследствие витилигоИзменение цвета кожи на ногах или в любом другом месте при витилиго обычно происходит на отдельных небольших участках, а затем сливается воедино
Видны пятна белого цвета или депигментированные
Изменение цвета может также происходить сегментами на одной стороне тела
Волосы на теле и голове также могут стать белыми
#5 Пигментные пятна
Это множественные пятна небольшого размера от светлого до белого, темного или красноватого цвета, напоминающие вишню, которые появляются в результате процесса старения кожи.Они безвредны, но могут иметь косметическое значение.
Симптомы изменения цвета ног из-за пигментных пятенКрасные пятна
Белые пятна
Коричневатые пятна
#6 Лучевая терапия
Если вы проходите лучевую терапию по поводу других состояний, таких как злокачественное новообразование, это может вызвать изменение цвета кожи.Начинается с легкого зуда, сухости, покраснения и даже шелушения кожи. Это также может привести к выпадению волос. Обращайте внимание на неровные пятна и диагностируйте их, особенно если они появляются после того, как вы начали проходить лучевую терапию.
Симптомы изменения цвета ног вследствие лучевой терапии#7 Синяк
Ваша кожа кровоточит при ранении. Но может быть и внутреннее кровотечение. Обратите внимание, что это случай неотложной медицинской помощи, и нет никакого импровизированного или вспомогательного лечения, которое могло бы помочь вам исправить это дома.Вы замечаете что-то подобное, и именно тогда вам следует немедленно обратиться за медицинской помощью, где бы вы ни находились. Внутреннее кожное кровотечение возникает при повреждении кровеносного сосуда под кожей. Это может произойти как из-за какой-либо давней или упорной болезни, так и даже из-за тупой травмы, которая внешне может не затронуть кожу.
Синеватый, зеленоватый или красноватый оттенок кожи
Отек и боль в пораженной области
#9 Меланома
Меланома — это страшный термин, форма рака кожи, которая в основном поражает людей со светлым оттенком кожи.Чаще всего это происходит при изменении цвета и формы уже существующей родинки на теле. Если он у вас есть на ноге, это вполне может быть причиной обесцвечивания кожи на ногах в вашем случае.
Симптомы изменения цвета ног из-за меланомыАллергия : Иногда ваша иммунная система сбивается с толку и вместо борьбы с плохими парнями начинает отталкивать здоровые клетки. Это позволяет инородным телам атаковать систему, что часто приводит к изменению цвета сыпи на коже.Эти аллергии могут быть приобретены либо при прикосновении, либо при потреблении.
Инфекции : Это также происходит, когда иммунная система скомпрометирована. Усердно относитесь к порезам и ранам и не оставляйте их без внимания. Как только бактерии или грибки проявляются, они могут заразить ее, что приведет к поражению кожи и обесцвечиванию.
Родимые пятна: Родинки — самые легкие формы и обычно не вызывают беспокойства, если вы не начинаете замечать резкое изменение размера. У детей во время рождения может наблюдаться синеватое или красноватое изменение цвета кожи на ногах или в других местах, которое со временем исчезает, но иногда может увеличиваться в размерах и вызывать проблемы.Всегда лучше позволить врачу следить за обесцвечиванием, если оно перерастает во что-то зловещее. Клубничный невус и пятна от портвейна — другие признаки на ногах, которые нужно остерегаться любых тревожных изменений.
Гормоны : Да, ваши гормоны тоже могут быть причиной обесцвечивания кожи на ногах. Гормональные анализы должны быть сделаны, чтобы диагностировать эти причины.
В общем, если у вас есть такие кожные заболевания и вы испытываете какие-либо подобные симптомы на ноге, наряду с изменением цвета, это должно вызывать беспокойство.Это способ вашего тела сказать вам, что что-то не так. Итак, что нужно сделать? Во-первых, проконсультируйтесь с дерматологом, который может диагностировать состояние, взглянув на ваше обесцвечивание.
ОБРАТИТЕСЬ К ВРАЧУ
Темные пятна на ногах | прицел
В: Я темнокожая женщина, страдающая поствоспалительной гиперпигментацией. Можете ли вы что-нибудь порекомендовать, чтобы улучшить внешний вид моих ног?
Поствоспалительная гиперпигментация (PIH) является относительно распространенным состоянием, при котором клетки, отвечающие за пигмент кожи, меланоциты, реагируют на воспаление, производя избыток красителя или меланина.Избыток меланина проявляется в виде темных пятен или шрамов на пораженных участках.
PIH может поражать все типы кожи, от светлой до темной. Несмотря на то, что цветные люди распространены среди всех этнических групп, они, естественно, обладают способностью создавать больше цвета, поэтому PIH может проявляться более ярко при более насыщенных тонах кожи. Это вызвано широким спектром распространенных кожных заболеваний, от раздражителей и сухости кожи до прыщей, воздействия солнца или травм. Иногда основное заболевание может вызвать PIH, поэтому важно проконсультироваться с дерматологом, имеющим опыт лечения цветной кожи, чтобы определить наилучшие варианты лечения.
Успешное лечение ПВГ на ногах обычно занимает большую часть года, потому что, как правило, чем дальше пораженный участок от сердца, тем больше времени требуется для его разрешения. Кроме того, чем дольше присутствует ПВГ, тем труднее его обратить вспять. Тем не менее, при наличии терпения и мотивации пациент часто может добиться радикального избавления от ПВГ на ногах с помощью соответствующего протокола лечения, и есть несколько многообещающих методов лечения, которые ваш дерматолог может обсудить с вами.Для достижения оптимальных результатов обычно требуются различные местные процедуры, в том числе отшелушивание фруктовыми кислотами, натуральные осветлители, такие как витамин С и койевая кислота, а также гидрохинон, используемые с соответствующей лазерной терапией.
Перед лазерной терапией разумно начинать с местных средств, так как последняя может быть довольно дорогой. Тем не менее, вам было бы полезно получить рекомендации дерматолога, который может предложить наиболее эффективные и безопасные методы местного лечения. Если вы решите продолжить лазерное лечение, обязательно проконсультируйтесь с опытным лазерным хирургом, имеющим опыт лечения цветной кожи, поскольку некоторые виды лазерной терапии могут еще больше раздражать кожу, фактически ухудшая ее состояние.
У вас есть красновато-коричневые пятна на голенях?
Кожа меняется с возрастом
Окрашивание гемосидерином происходит при прохождении эритроцитов через мельчайшие кровеносные сосуды (капилляры). А когда эритроциты умирают, железо, высвобождаемое из гемоглобина, превращается в гемосидерин и хранится в тканях под кожей. Это проявляется в виде коричневых пятен на коже. Наша кожа естественным образом меняется с возрастом. Со временем он может потерять свою мягкость, эластичность и гладкость.Однако вы можете заметить более необычные изменения, такие как коричневые пятна на голенях выше лодыжек.
Учитывать и наблюдать
Связана ли ваша профессия с необходимостью стоять в течение длительного времени, вы высокого роста или у вас есть семейная история варикозного расширения вен или язв на ногах. У вас сильно болят ноги после долгого рабочего дня, или вы замечаете, что отек увеличивается, или изменения кожи, которые могут включать коричневато-красноватые пятна и сухие зудящие пятна на коже. Обратитесь за советом в местную аптеку, к медсестре или терапевту, так как это может быть ранним признаком венозной гипертензии или недостаточности вен ног.
Что такое красновато-коричневое окрашивание?
Красновато-коричневые пятна на голенях часто возникают из-за проблем с венами на голенях. Это может произойти, когда у нас высокое давление в венах ног. Это известно как венозная гипертензия/недостаточность. Это происходит, когда высокое давление в наших венах выталкивает кровь в ткани кожи, вызывая окрашивание тканей кожи. Когда кожа окрашена таким образом, она очень хрупкая и может сломаться или, если ее ударить, не зажить, как обычно.
Венозная гипертензия/недостаточность
Красновато-коричневые пятна на голенях часто возникают из-за проблем с венами на голенях. Кровь перекачивается от нашего сердца к остальной части нашего тела через наши артерии. Он возвращается к нашему сердцу по нашим венам. Кровь выталкивается обратно к сердцу за счет сокращения нашего сердца, движения диафрагмы (мышцы чуть ниже грудной клетки) при дыхании и выталкивания из мышц ног и стоп при ходьбе или движении лодыжек.
В наших венах есть односторонние клапаны, чтобы кровь не стекала обратно к пальцам ног. Эти клапаны могут стать слабыми или поврежденными. Когда это происходит, кровь может оттекать назад, и наши вены становятся опухшими и выпуклыми (это известно как варикозное расширение вен). Из-за высокого аномального давления кровь/жидкость может попасть в ткань нашей кожи из-за высокого давления в венах. Вы можете заметить, что ваши лодыжки опухли, на ногах появляются коричневые пятна и могут появиться раны, которые часто начинают выделять жидкость и не могут заживать как обычно.
Постановка диагноза венозной гипертензии/недостаточности
Если на ваших ногах появились красновато-коричневые пятна, запишитесь на прием к своему практикующему врачу общей практики, это может быть врач или медсестра.
Кроме того, в вашем районе может быть клуб ног или специализированная клиника для ног — вы сможете получить информацию об этом в своем хирургическом кабинете. Вы можете посетить один из них без направления от своего врача общей практики.
Перед посещением не забудьте удалить лак с ногтей на ногах.
При посещении медсестры или врача они должны:
- Спросите о своих симптомах и о том, как долго у вас были проблемы
- Осмотрите голени
Вам может быть предложено простое исследование, называемое ультразвуковой допплерографией. Этот тест измеряет кровяное давление в лодыжке и сравнивает его с давлением в руке, чтобы определить, есть ли у вас проблемы с кровоснабжением голени. Возможно, вам придется вернуться, чтобы пройти допплерографию в другой день или в другой клинике, но вы должны пройти этот тест в течение нескольких недель после вашего первого визита.
Вам также могут быть предложены дополнительные анализы для выявления других проблем со здоровьем, которые могут повлиять на ваши ноги, таких как диабет и анемия.
Если ваш врач общей практики или медсестра считает, что у вас есть проблемы с венами или артериями, они могут направить вас на дополнительные сосудистые тесты в вашу местную больницу или специализированную клинику.
При посещении медсестры или врача убедитесь, что они измерили ваш рост и вес и рассчитали ваш ИМТ (индекс массы тела). Избыточный вес может предрасполагать вас к проблемам с ногами, таким как отеки, варикозное расширение вен и изменения кожи.Поговорите со своей медсестрой и/или врачом о том, как поддерживать режим упражнений и диеты, так как это важная часть поддержания здоровья ног и ступней. Вы также можете получить поддержку в местной аптеке.
Лечение – какое лечение мне предложат при венозной гипертензии/недостаточности?
Увлажнение кожиВажно, чтобы ваша кожа была чистой и хорошо увлажненной. Избегайте мыла, так как оно может сильно сушить кожу. Вместо этого используйте увлажняющий заменитель мыла при мытье, купании и душе.
При мытье убедитесь, что вода не слишком горячая, так как это может высушить кожу и вызвать раздражение. После умывания осторожно высушите кожу, избегая чрезмерного трения, чтобы уменьшить трение и раздражение. Прежде чем наносить увлажняющий крем, убедитесь, что кожа полностью сухая, уделяя особое внимание области между пальцами ног. Нанесение увлажняющего крема нисходящими движениями, не против роста волос, может помочь предотвратить раздражение волосяного фолликула увлажняющим средством.
Всегда увлажняйте кожу после умывания, купания и душа.Вы можете использовать смягчающее средство или масло для ванны, а также увлажняющий лосьон, крем или мазь, так как они очищают и увлажняют все тело. Если вы используете масла для ванны, не забудьте также использовать резиновый коврик или поручни, так как ванна может стать очень скользкой.
Компрессионная терапияВам могут предложить компрессионную терапию. Компрессионная терапия улучшает кровоток в венах путем оказания давления на ногу путем перевязки голени или ношения поддерживающих носков, чулок или колготок.Это очень эффективно для уменьшения отека и заживления или предотвращения язв или язв. Существует множество различных видов компрессионной терапии, поэтому попросите медсестру подобрать то, что подходит именно вам. Сжатие может быть немного неприятным, когда вы только начинаете лечение, но любой дискомфорт должен уменьшаться по мере уменьшения отека. Возможно, вам будет полезно принимать обезболивающие, когда вы начинаете компрессионную терапию.
УпражнениеСтарайтесь регулярно заниматься физическими упражнениями, такими как быстрая 30-минутная прогулка, по крайней мере, три раза в неделю.
Вы также можете попробовать это легкое упражнение сидя: двигайте ногами по кругу, затем вверх и вниз. Это помогает вернуть кровь к сердцу.
Загрузите эту страницу в формате PDF для печати
Роль УЗИ сосудов в случаях гиперпигментации нижних конечностей
Indian J Dermatol. 2019 ноябрь-декабрь; 64(6): 456–460.
Химаншу Кумар
Отделение дерматологии, венерологии и лепры, NIT, Медицинский колледж и больница ESIC, Фаридабад, Харьяна, Индия
PK Sharma
1 9053 Институт медицинского образования и исследований, д.Больница Рам Манохар Лохия, Нью-Дели, Индия
Калифорнийский университет в Гарге
2 Отделение радиологии, Институт последипломного медицинского образования и исследований, Больница доктора Рама Манохара Лохия, Нью-Дели, Индия
От отделения дерматологии, венерологии и лепры, NIT, Медицинский колледж и больница ESIC, Фаридабад, Харьяна, ИндияБольница Ram Manohar Lohia, Нью-Дели, Индия
2 Отделение радиологии, Институт последипломного медицинского образования и исследований, Больница Dr. Ram Manohar Lohia, Нью-Дели, Индия
Адрес для корреспонденции: Dr. Химаншу Кумар, дом № 3345, цокольный этаж, сектор D-3, Васант Кундж, Нью-Дели — 110 070, Индия. E-mail: [email protected]Поступила в редакцию 2018 авг.; Принято в октябре 2018 г.
Авторские права: © 2019 Indian Journal of Dermatology0 Лицензия, которая позволяет другим делать ремиксы, настраивать и использовать произведение в некоммерческих целях, при условии, что указаны соответствующие авторские права и новые творения лицензируются на идентичных условиях.
Abstract
Background:
Гиперпигментация остается важной находкой в случаях венозной недостаточности и заболеваний периферических артерий (PAD) среди сосудистых причин.
Цели:
Это исследование было направлено на выявление наличия артериальной и/или венозной недостаточности у пациентов с гиперпигментацией голени с помощью УЗИ сосудов (УЗИ).
Материалы и методы:
В исследование были включены 50 пациентов с пигментацией голени. Был проведен подробный анамнез, общий физикальный осмотр и лабораторные исследования. Для выявления венозной недостаточности/ЗПА выполняли цветную допплерографию. Качественные переменные коррелировали с использованием критерия хи-квадрат / точного критерия Фишера. P <0,05 считалось статистически значимым.
Результаты:
Средний возраст пациентов составил 44 года.32 ± 14,16 лет. Выявлены четыре формы кожных изменений: сетчатая макулярная, диффузная макулярная, липодерматосклероз и язва. Тридцать пять (70%) пациентов не имели видимых варикозных вен, в то время как 15 (30%) имели видимые варикозные вены. У пациентов с видимым варикозным расширением вен цветная допплерография показала признаки венозной недостаточности у всех пациентов, но в случаях отсутствия видимых варикозных вен цветная допплерография показала признаки венозной недостаточности у 19 (54,28%) пациентов и не выявила признаков венозной недостаточности у остальных. ( Р = 0.78). Только у 1 (2%) больного выявлены атеросклеротические изменения обеих передних большеберцовых артерий.
Заключение:
Все пациенты с пигментацией голени с видимым варикозным расширением вен или без него должны пройти УЗИ сосудов для исключения венозной недостаточности.
КЛЮЧЕВЫЕ СЛОВА: Гиперпигментация , липодерматосклероз , ультрасонография
Введение
Гиперпигментация относится к потемнению пигмента, что приводит к потемнениюОн может быть диффузным или очаговым. Некоторыми из частых причин пигментации голени являются пигментированные пурпурные дерматозы, эндокринные расстройства, лекарственные препараты, беременность, травмы, ожоги, эндогенная и экзогенная экзема, заболевания периферических артерий (ЗПА) и венозная недостаточность.
Нормальная венозная система состоит из системы глубоких вен высокого давления и поверхностной системы, связанных сообщающимися венами. Одноходовые клапаны предотвращают ретроградный кровоток. Эти клапаны открываются, позволяя крови течь из поверхностных вен в глубокие.
Хроническая венозная недостаточность (ХВН) возникает в результате недостаточности насоса икроножной мышцы или аномалий в венозной системе, таких как дисфункция клапана, обструкция венозного оттока или сочетание этих факторов. В результате клинические признаки многочисленны. Точечный отек возникает из-за венозной гипертензии и просачивания жидкости через стенки расширенных сосудов. На поверхности кожи также могут появиться крупные расширенные вены. Дальнейшие изменения включают красновато-коричневую гиперпигментацию и пурпуру, вызванные экстравазацией эритроцитов в дерму, скоплением гемосидерина в макрофагах и отложением меланина.[1,2] Венозные язвы могут развиваться на медиальной лодыжке и вокруг нее. Распространенность кожных изменений, включая гиперпигментацию и экзему, вызванную ХВН, варьируется от 3% до 11% населения [3]. Это одна из основных причин пигментации нижних конечностей. По другой оценке, в настоящее время от 15% до 20% населения Индии страдают венозными заболеваниями.[4]
Ультразвук (УЗИ) является наиболее полезным и широко используемым методом для оценки заболеваний вен нижних конечностей [5], но его использование при гиперпигментации нижних конечностей изучено недостаточно.Понимание венозной системы нижних конечностей важно для диагностики и определения патофизиологии венозных заболеваний. Следовательно, это требует совместных усилий радиолога и дерматолога, чтобы прийти к заключению и последующему наблюдению за случаем.
Мы провели это исследование, чтобы определить наличие венозной недостаточности и/или ЗПА у пациентов с гиперпигментацией голени с помощью УЗИ сосудов.
Материалы и методы
Описательное исследование было проведено в отделении дерматологии PGIMER и Dr.Больница RML с ноября 2014 г. по март 2016 г., в результате чего было зарегистрировано 50 случаев пигментации, ограниченной голенью, лодыжкой и проксимальной частью стопы, односторонней или двусторонней, с или без каких-либо других сопутствующих кожных поражений, таких как папулы, узелки, пурпура, петехии, телеангиэктазии, и язвы были включены в исследование. Из исследования исключались беременные женщины и пациенты с пигментацией, предположительно вторичной по отношению к лекарственным препаратам, или с ассоциированной пигментацией любой другой части кожи.Был проведен подробный анамнез, общий физикальный осмотр и лабораторные исследования, включающие анализы крови, уровень глюкозы в крови, функциональные пробы печени, функциональные пробы почек и липидный профиль. У каждого пациента оценивали наличие видимого варикозного расширения вен и проверяли периферический пульс артерий нижних конечностей.
Всем пациентам было выполнено УЗИ сосудов (цветная допплерография), по результатам которого был поставлен диагноз венозной недостаточности и/или ЗПА.
УЗИ в цветовом допплеровском режиме выполнено с использованием УЗИ-аппарата Philips HD11 в Dr.Больница RML с использованием линейных датчиков частоты 5–10 МГц. Зонд удерживали под углом 60 o к плоскости для исследования вен и артерий. Допплеровское УЗИ продемонстрировало реверсирование кровотока с глубокой на поверхностную венозную систему при ХВН [5].
Исследовали крупные поверхностные и глубокие вены нижней конечности, в том числе большую и короткую подкожные вены (БКВ) и бедренно-подколенные вены. Вены исследовали в вертикальном положении больного. Пациента просили снять одежду с обследуемой ноги.Затем его попросили повернуть обследуемую ногу наружу, чтобы можно было просканировать внутреннюю поверхность бедра и голени. Общая бедренная вена оценивалась на наличие обструкции и рефлюкса. Затем проследили большую подкожную вену (БПВ) от места ее слияния вниз за уровень любых видимых варикозных вен. Венозную недостаточность оценивали с помощью методики аугментации и пробы Вальсальвы. В технике аугментации ногу сжимали вручную, чтобы увеличить венозный возврат к сердцу. При снижении давления кровь возвращается к ногам.Транзиторный рефлюкс (<0,5 с) считался нормальным, тогда как рефлюкс (>1,0 с) указывал на ХВН. Проба Вальсальвы также использовалась для оценки венозной недостаточности. При цветном допплеровском исследовании ретроградный кровоток более 1 секунды расценивался как венозная недостаточность.
Диагноз ЗПА был поставлен с помощью цветной допплерографии. Пациента обследовали в положении лежа с помощью линейного датчика 5–10 МГц. Пациента просили снять одежду с обследуемой ноги.Пасту наносили на кожу над артериями. Исследовали поверхностную бедренную, большеберцовую и тыльную артерии стопы. ЗПА определяли как наличие стеноза 50% или выше в любой артерии нижней конечности между общей подвздошной и FPL областями. Малый стеноз определяли как сужение сосудов <50%, умеренный стеноз — как сужение 50–75%, а тяжелый стеноз — как сужение сосудов >75%.
Статистический анализ
Категориальные переменные были представлены в количестве и процентах, а непрерывные переменные были представлены как среднее ± стандартное отклонение и медиана.Результаты допплеровского УЗИ коррелировали с клиническим варикозным расширением вен с помощью теста McNemar в парных пропорциях. Качественные переменные коррелировали с использованием критерия хи-квадрат / точного критерия Фишера. Диагностический тест использовался для определения чувствительности, специфичности, отрицательной прогностической ценности и положительной прогностической ценности клинического наличия варикозного расширения вен для выявления венозной недостаточности. Данные были введены в электронную таблицу MS Excel, и анализ был проведен с использованием статистического пакета для социальных наук (SPSS) версии 21.0 (Статистика IBM SPSS для Windows, IBM Corp., Армонк, Нью-Йорк). P < 0,05 считалось показателем статистической значимости.
Результаты
Средний возраст пациентов в нашем исследовании составил 44,32 ± 14,16 года. Сорок два пациента были мужчинами и восемь пациентов были женщинами. Распределение по возрасту и полу показано на рис.
Таблица 1
Таблица 1
Возрастное и сексуальное распределение пациентов
| Возрастная группа в годы | мужчин, N (%) | женщин, N (%) | , N %) | ||
|---|---|---|---|---|---|
| 15-30 | 6 (12) | 6 (12) | 0 | 6 (12) | 6 (12) |
| 31-45 | 19 (38) | 5 (10) | 24 (48 ) | ||
| 46-60 | 10 (20) | 1 (2) | 11 (22) | ||
| 61-75 | 7 (14) | 2 (4) | 9 (18 ) |
У больных наблюдали четыре формы кожных изменений — сетчато-макулярный, диффузный макулярный, липодерматосклероз и язвенный.Из 50 пациентов у 32 (64%) пациентов был ретикулярный макулярный тип гиперпигментации нижних конечностей [рисунки и ], у 12 (24%) был диффузный макулярный тип [], у 6% были липодерматосклеротические изменения [], а у 6% были язвы на нижних конечностях []. Тридцать пять (70%) не имели видимых варикозных вен, а 15 (30%) имели видимые варикозные вены. Тип пигментации в зависимости от клинического наличия варикозной болезни показан в . Между ними была обнаружена достоверная разница ( P < 0,05).
Пациент с ретикулярной макулярной пигментацией без видимых варикозных вен и допплерографией без признаков венозной недостаточности также имел видимый варикоз и допплерографию, показывающую венозную недостаточность
Пациент с липодерматосклерозом, у которого также был видимый варикоз, и допплерография показала венозную недостаточность
Пациент с диффузным макулярным типом пигментации вместе с язвами на обеих ногах у пациента с видимым варикозным расширением вен вен и допплерография, показывающая венозную недостаточность
Таблица 2
Тип пигментации в зависимости от клинического наличия варикозного расширения вен
| Клиническое обследование | Ретикулярная макулярная (%) 90 626 | Диффузные макулярные (%) | липодерматосклероз (%) | язва (%) | |||
|---|---|---|---|---|---|---|---|
| Видимый варикозные вены | 5 (10) | 6 (12) | 2 (4) | 2 4) | |||
| Нет видимого варикозного вены | 27 (54) | 6 (12) | 1 (2) | 1 (2) | 1 (2) | 1 (2) | |
| Всего | 32 (64) | 12 (24 ) | 3 (6) | 3 (6) |
Из всех пациентов без видимых варикозных вен при цветовой допплерографии признаки венозной недостаточности были выявлены у 19 (54.у 29 %) пациентов, а у 16 (45,71 %) больных признаков венозной недостаточности не было. Разница была сопоставимой ( P = 0,78).
Результаты УЗИ сосудов у всех пациентов с гиперпигментацией нижних конечностей представлены в .
таблицы 3
сосудистые ультразвуковые выводы у пациентов с гиперпигментацией нижних конечностей
| выводы ультразвука сосудов | пациенты, имеющие видимые варикозные вены * | пациентов, не имеющих видимого варикозного вены † | ||||
|---|---|---|---|---|---|---|
| мужчин (%) | женщин (%) | Всего (%) | мужчин (%) | самки (%) | Всего (%) | Всего (%) | Doppler USG показывает венозную недостаточность | 13 (26) | 2 (4) | 15 (30) | 16 (32) | 3 (6) | 3 (6) | 19 (38) |
| Допплер USG, не имеющий венозной недостаточности | 0 | 0 | 0 | 13 (26) | 3 (6) | 16 (32) |
моральный узел (SFJ) и 1 (2%) имел некомпетентный левый SFJ.Пять (10%) пациентов имели несостоятельность правого подкожно-подколенного перехода (СПС) и 3 (6%) — несостоятельность левого СПС.
У 25 (50%) пациентов отмечалась недостаточность правой БПВ, у 25 (50%) — левая БПВ, у 16 (32%) — правая ПОП и у 19 (38%) — левая ПОКП.
При ультразвуковой допплерографии вдоль вен были видны несостоятельные перфораторы, показывающие недостаточность, минимум один несостоятельный перфорант и максимум 4 несостоятельных перфоратора в венах.Это было показано в .
Таблица 4
Количество некомпетентных перфораторов, видимых в большой подсососной вене и короткой подсовой вены
| Количество некомпетентных перфораторов | вправо | левый | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| GSV (%) | SSV (%) | GSV (%) | SSV (%) | ||||||||||
| 1 | 14 (28) | 12 (24) | 9 (18) | 12 (24) | |||||||||
| 9 | |||||||||||||
| 2 | 10 (20) | 90 (20)3 (6) | 11 (22) | 6 (12) | 6 (12) | 6 | |||||||
| 3 | 1 (2) | 0 | 4 (8) | 0 | |||||||||
| 4 | 4 | 0 | 0 | 1 (2) | 1 (2) | 1 (2) | 0 | 1 (2) | 1 (2) | 1 (2) | 1 (2) | 1 (2) | |
из 50 пациентов, 1 (2%) Пациент показали атеросклеротические изменения в передних числах большего количества. конечности.У пациента не было сопутствующего варикозного расширения вен. Кроме того, он был курильщиком и страдал сахарным диабетом.
Среди других исследований функциональные пробы почек, функциональные пробы печени и липидный профиль у всех пациентов были в пределах нормы. У шести (12%) пациентов был установлен сахарный диабет, у одного из них имелись атеросклеротические изменения в передних большеберцовых артериях обеих нижних конечностей. У четырех (8%) пациентов была артериальная гипертензия. При аускультации ни у одного больного не выслушивались шумы. Проба Тренделенбурга была положительной у шести пациентов, у которых также были видимые варикозные вены, а цветная допплерография УЗИ также указывала на недостаточность.
Обсуждение
Из 50 пациентов с гиперпигментацией голени, взятых для исследования, у 34 (68%) были обнаружены признаки венозной недостаточности при цветном допплеровском исследовании по сравнению с 16 (32%) пациентами без венозной недостаточности ( P < 0,0001 ). У 35 пациентов не было видимых варикозных вен, из них у 19 (54,28%) были признаки венозной недостаточности, а у 16 (45,71%) не было признаков венозной недостаточности при цветном допплеровском исследовании ( P = 0,7835), что означает, что шансы частоты выявления венозной недостаточности были практически одинаковыми у всех пациентов с пигментацией голени без клинически видимого варикоза.
Малочисленность случаев с видимым варикозным расширением вен в нашем исследовании, вероятно, была связана с тем, что мы включили только тех пациентов, у которых была гиперпигментация нижних конечностей. В исследовании Edinburgh Vein Evans et al. [6] для обследования было взято 1566 случайных субъектов из общей популяции (867 женщин и 699 мужчин), из них 39,7% мужчин и 32,2% женщин имели видимый варикоз при клиническом осмотре, но дальнейшее УЗИ им не проводилось. В другом исследовании, проведенном Карпентье и др. .[7] 2000 человек были случайным образом отобраны из 4 городов Франции и обследованы на предмет распространенности варикозного расширения вен и связанных с ним изменений кожи. В ходе исследования у 50,5% женщин и 30,1% мужчин был обнаружен варикоз, из них только у 2,8% женщин и 5,4% мужчин также были кожные изменения.
В нашем исследовании у пациентов наблюдались четыре основных типа пигментных изменений: ретикулярная макулярная гиперпигментация, диффузная макулярная гиперпигментация, липодерматосклероз и диффузная пигментация на фоне язвы.Ретикулярный макулярный тип был наиболее распространенным среди них. Из 32 пациентов с ретикулярным типом пигментации у 5 (15,62%) были видны варикозно расширенные вены, у которых также была венозная недостаточность при цветном допплеровском картировании, у 12 (37,5%) не было видимых варикозных вен, но их цветное допплеровское исследование указывало на венозную недостаточность, в то время как 15 (46,87%) не имели видимых варикозных вен, и их цветовая допплерография также была нормальной.
Различные типы пигментации, названные в нашем исследовании, основаны на клинической морфологии, но точное отложение пигмента может быть одинаковым во всех случаях, поскольку механизмом является более или менее венозная недостаточность.Гиперпигментация кожи может быть использована в качестве предупредительного признака варикозного расширения вен. Мы обнаружили, что независимо от видимого варикозного расширения вен все пациенты с гиперпигментацией нижних конечностей должны быть тщательно обследованы с помощью цветовой допплерографии для исключения венозной недостаточности.
Ограничения исследования
Пигментация не оценивалась по степени тяжести и не сравнивалась ни с лабораторными исследованиями, проведенными выше, ни с результатами теста Тренделенбурга. Конкретный вовлеченный пигмент (меланин или гемосидерин) в исследовании не оценивался.
Заключение
У пациентов с пигментацией голени и без клинических признаков варикозного расширения вен УЗИ сосудов может выявить более 50% случаев венозной недостаточности. Таким образом, мы предлагаем, чтобы все пациенты с пигментацией голени с видимым варикозным расширением вен или без него должны пройти сосудистое УЗИ, чтобы исключить любую венозную недостаточность, особенно у пациентов без видимого варикозного расширения вен. Кроме того, УЗИ сосудов также может выявить атеросклеротические изменения в артериях нижних конечностей у пациентов с пигментацией голени.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликт интересов отсутствует.
Благодарность
Мы благодарим доктора Кетан Гарг за помощь в написании медицинских текстов и корректуру.
Ссылки
1. Phillips TJ, Dover JS. Язвы на ногах. J Am Acad Дерматол. 1991; 25: 965–87. [PubMed] [Google Scholar]2. Филипс ТДж. Успешные методы лечения язв на ногах. Проверенный и верный, плюс новый и новый. (165-6, 173-4).последипломная мед. 1999; 105:159–61. [PubMed] [Google Scholar]3. Николаидес АН. Исследование хронической венозной недостаточности: консенсусное заявление. Тираж. 2000; 102: E126–63. [PubMed] [Google Scholar]5. Ли Д.К., Ан К.С., Канг Ч., Чо С.Б. УЗИ вен нижних конечностей: анатомия и базовый подход. Ультразвуковая эхография. 2017;36:120–30. [Бесплатная статья PMC] [PubMed] [Google Scholar]6. Эванс С.Дж., Фоукс Ф.Г., Ракли С.В., Ли А.Дж. Распространенность варикозного расширения вен и хронической венозной недостаточности у мужчин и женщин в общей популяции: Эдинбургское исследование вен.J Эпидемиол общественного здоровья. 1999; 53: 149–53. [Бесплатная статья PMC] [PubMed] [Google Scholar]7. Carpentier PH, Maricq HR, Biro C, Ponçot-Makinen CO, Franco A. Распространенность, факторы риска и клинические модели хронических венозных заболеваний нижних конечностей: популяционное исследование во Франции. J Vasc Surg. 2004;40:650–9. [PubMed] [Google Scholar]Что вызывает темное пятно на ноге и как с ним бороться?
Черные пятна на ногах
Люди с любым оттенком кожи могут иметь темные пятна на ногах, и это не должно вас беспокоить.Темные пятна могут появиться не только на ноге, но и на некоторых других участках кожи. В этой статье описываются причины появления темных пятен на ногах, лазерное удаление темных пятен, удаление темных пятен, лечение темных пятен в Майами.
Причины темных пятен на ногах: Солнечный ожогНаша кожа вырабатывает меланин как реакцию на солнце. Некоторые участки кожи производят много меланина, а другие — меньше. Слишком много солнца вызывает темные пятна на коже, и это одна из основных причин.
Поствоспалительная гиперпигментацияЭта причина возникает, когда человек страдает от акне или имеет какие-либо повреждения кожи. Такие факторы вызывают воспаление в пораженных областях, что приводит к увеличению выработки меланина. После выработки меланина на коже образуется темное пятно.
ДиабетПациенты с инсулинозависимым диабетом всегда имеют проблемы с выработкой инсулина. Если организм не использует инсулин, он имеет тенденцию накапливаться в кровотоке, вызывая темное пятно на коже.
МеланомаЭто тип рака кожи, для которого характерны темные пятна на ногах у женщин и на лицах у мужчин.
Болезнь АддисонаЭто заболевание встречается нечасто, но оно вызывает гиперпигментацию на участках кожи, подверженных воздействию солнечных лучей, и на участках, испытывающих наибольшее напряжение, например, на коленях. Это заставляет вас иметь более темные колени.
Как лечить черное пятно на ноге с помощью лазерной терапии?Лазерное лечение — наиболее эффективный способ лечения темных пятен на ногах, но это зависит от причины появления пятен.Среди используемых процедур — использование направленных лучей света для удаления слоев кожи. Другая процедура заключается в использовании направленных лучей света для подтяжки кожи за счет стимулирования роста коллагена.
Лазерные процедуры можно проводить исключительно или сочетать их с другими вариантами лечения. Процедура должна проводиться квалифицированным и сертифицированным врачом для обеспечения безопасности.
Свяжитесь с экспертами Fox Vein & Laser для получения дополнительной помощи!
В Fox Vein & Laser Experts наш центр вен в Майами поможет вам удалить темные пятна на ногах и лазерную эпиляцию ног в Майами. Пожалуйста, свяжитесь с нами по телефону 954.627.1045 сегодня. Начните новую уверенную жизнь с красивым лицом.
Часто задаваемые вопросы
Почему появляются темные пятна на ногах?Если вам интересно что вызывает темные пятна на ногах , не волнуйтесь. У многих людей с любым оттенком кожи есть темные пятна на различных частях тела. Темные пятна на коже могут быть результатом множества причин, но есть пять основных причин появления этих темных пятен на ногах: солнечный ожог, диабет, меланома кожи и поствоспалительная гиперпигментация, которая может возникнуть из-за шрамов от угревой сыпи. или травма кожи.
Болезнь Аддисона также может вызывать темные пятна на ногах. Это редкое заболевание вызывает гиперпигментацию на участках кожи, подвергающихся воздействию солнца.
Как убрать темные пятна на ногах?Наиболее эффективным способом удаления темных пятен на ногах является лазерное лечение, такое как PicoWay®. Точный тип используемого лечения зависит от фактической причины появления пятен, поэтому важно проконсультироваться с врачом, прежде чем принимать решение о процедуре.Два основных варианта включают использование целевых лучей света, чтобы избавиться от фактического слоя кожи, где появляются темные пятна, или использование целевых лучей света, чтобы подтянуть кожу вокруг темных пятен и стимулировать рост коллагена.
Лазерные процедуры для удаления темных пятен не вызывают дискомфорта и не требуют хирургического вмешательства или простоя. Эти процедуры можно проводить отдельно или при необходимости комбинировать с другими вариантами лечения.
Дефицит какого вещества вызывает появление черных точек на ногах?Диабет — это заболевание, при котором организм не в состоянии вырабатывать гормон инсулин или реагировать на него должным образом.Если у вас инсулинозависимый диабет и дефицит выработки инсулина, это означает, что организм неправильно использует инсулин. Он может накапливаться в кровотоке и приводить к появлению темных пятен на коже ног и других участков тела.
Какой витамин полезен для темных пятен?Существует три основных витамина, которые рекомендуются для борьбы с темными пятнами или любой гиперпигментацией кожи: витамин С, витамин В12 и витамин Е. И витамин С, и В12 полезны для стимулирования выработки коллагена в коже, а витамин С также ингибирует меланин и витамин B12 способствуют росту новых клеток кожи.Витамин Е наиболее известен своей способностью помогать при рубцевании, а также может уменьшить появление темных пятен на ногах или в любом другом месте на теле, где могут появиться пятна.
Как осветлить темные шрамы на ногах?В дополнение к лазерному лечению прием витаминов С, В12 и Е может помочь осветлить темные пятна и/или шрамы на ногах. Другие домашние средства включают использование эфирных масел, а также массаж и отшелушивание пораженных участков.
.


 При оптимальном курсе лечения возможно частичное удаление пигментных очагов.
При оптимальном курсе лечения возможно частичное удаление пигментных очагов.



 д.
д.
 ) и депигментирующих средств.
) и депигментирующих средств. Протирать лицо в летние дни для охлаждения и уменьшения раздражения от солнца.
Протирать лицо в летние дни для охлаждения и уменьшения раздражения от солнца.
 Также такого рода нарушения микроциркуляции могут быть обусловлены заболеваниями сосудов (эндоартериит, варикозное расширение вен) и даже сердца (хроническая сосудистая недостаточность), сидячим образом жизни.
Также такого рода нарушения микроциркуляции могут быть обусловлены заболеваниями сосудов (эндоартериит, варикозное расширение вен) и даже сердца (хроническая сосудистая недостаточность), сидячим образом жизни.
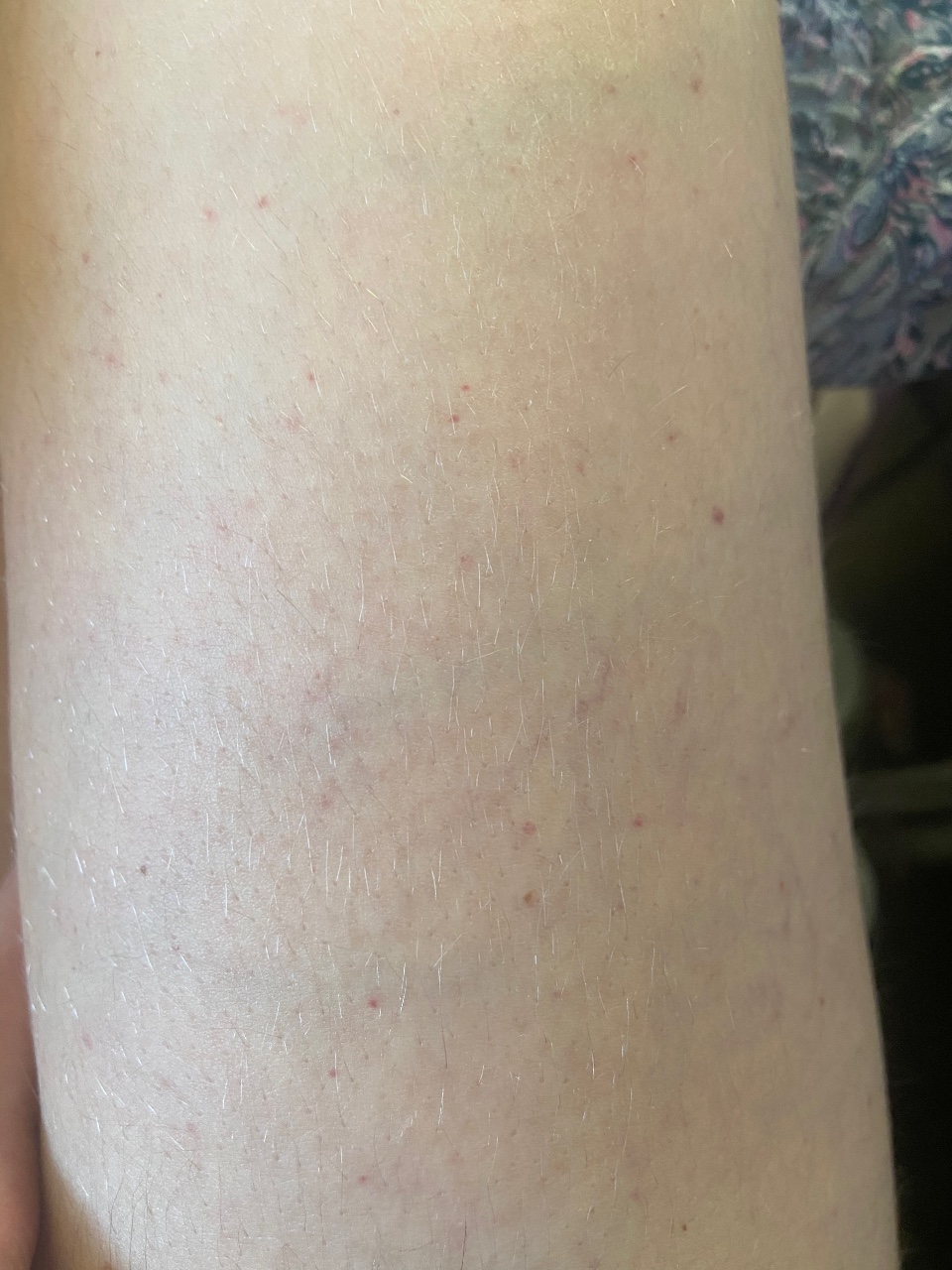
 Во время терапии уделяется внимание восстановлению нормального кровообращения, а также уничтожению инфекций, которые привели к отмиранию тканей. Возможно хирургическое вмешательство, во время которого удаляют пораженные некрозом мышечные ткани.
Во время терапии уделяется внимание восстановлению нормального кровообращения, а также уничтожению инфекций, которые привели к отмиранию тканей. Возможно хирургическое вмешательство, во время которого удаляют пораженные некрозом мышечные ткани. Такие изменения носят стойкий и длительный характер.
Такие изменения носят стойкий и длительный характер.

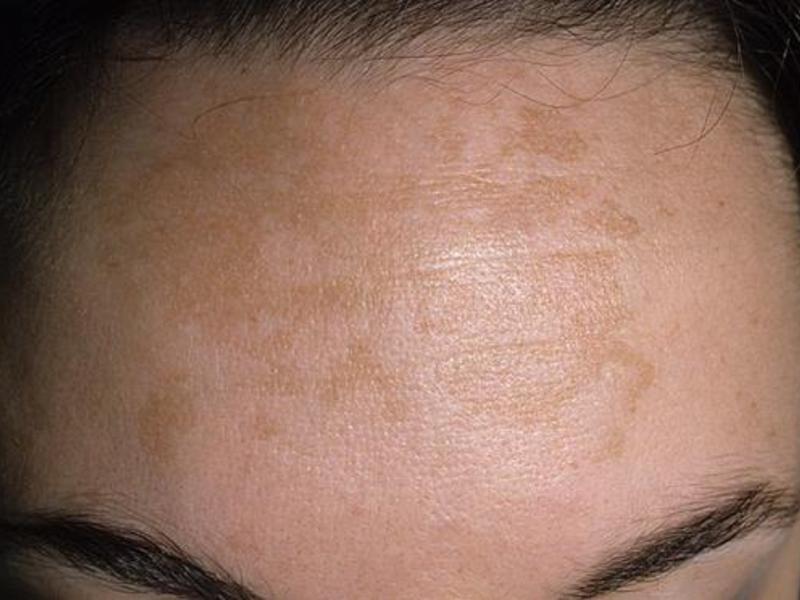
 Замените обувь с высоким каблуком на обувь на плоской подошве: Ноги лучше движутся в обуви на плоской подошве, что активируют мышечно-венозную помпу. Наоборот, на высоких каблуках сокращения мышц голени ограничены, так что давление на вены уменьшается..
Замените обувь с высоким каблуком на обувь на плоской подошве: Ноги лучше движутся в обуви на плоской подошве, что активируют мышечно-венозную помпу. Наоборот, на высоких каблуках сокращения мышц голени ограничены, так что давление на вены уменьшается.. Компрессионный трикотаж с физиологическим, уменьшающимся от уровня лодыжек по направлению вверх распределением давления, предотвращают застой крови в сосудах ног и облегчает возврат крови к сердцу.
Компрессионный трикотаж с физиологическим, уменьшающимся от уровня лодыжек по направлению вверх распределением давления, предотвращают застой крови в сосудах ног и облегчает возврат крови к сердцу. 
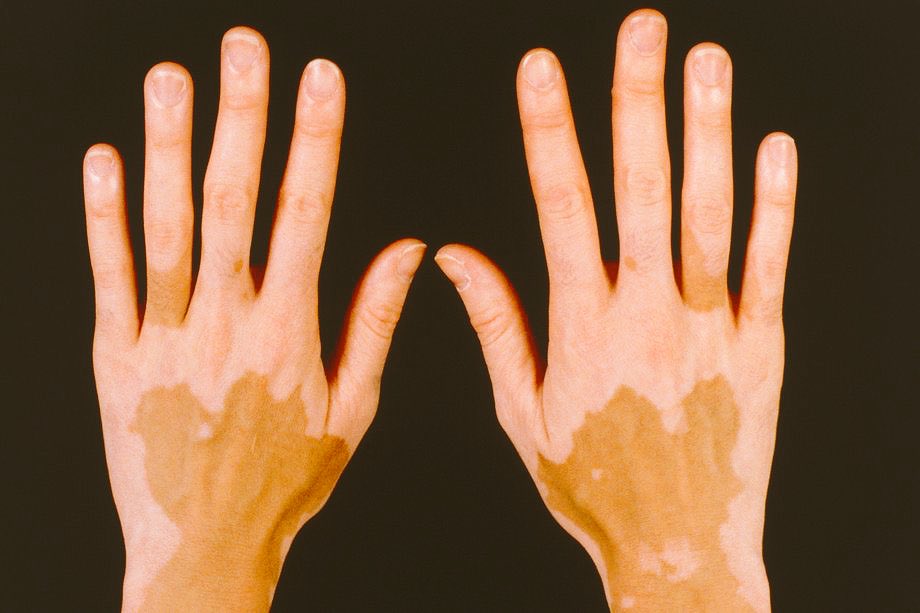
 Они безопасны до тех пор, пока имеют стабильную структуру. Желательно провести удаление пигментных пятен на лице (родинок) в том случае, если они подвергаются постоянному трению;
Они безопасны до тех пор, пока имеют стабильную структуру. Желательно провести удаление пигментных пятен на лице (родинок) в том случае, если они подвергаются постоянному трению;