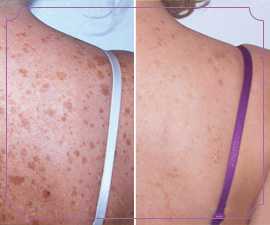
Пигментация кожи виды причины борьба фото
Пигментация кожи – это возникновение участков темнее или светлее основного цвета кожного покрова. Специалисты говорят о том, что более чем в половине случаев она возникает под влиянием солнечного облучения, примерно четверть случаев связана с гормональными расстройствами, около 20% происходят во время беременности.
Механизм возникновения ошибок пигментации довольно сложен. Главную роль в нем играет меланин, который выполняет функцию защитника кожи от воздействия ультрафиолета. Образуется он в клетках под названием меланоциты, расположенных в базальном слое дермы. В 1 см2 кожного покрова находится примерно 1,2 тысячи таких клеток. Через канальцы-десмосомы меланин поднимается к верхнему слою кожи (фагоцитоз). Этот процесс активизируется на солнце: загар – защитная реакция организма на воздействие УФ-излучения.

Пигментация кожи веснушки фото
Фагоцитоз регулируется меланоцитостимулирующими гормонами. Это сложная химическая реакция, которая временами дает сбои. Именно поэтому гиперпигментация кожи зачастую происходит на фоне гормонального сбоя или беременности.
Факторы-провокаторы
Основными провоцирующими нарушение пигментации факторами являются:
- воздействие солнца, поскольку потемнение кожи – естественная реакция на УФ-облучение;
- гормональные сбои, поскольку именно эти вещества отвечают за выделение меланина;
- возраст, что связано с изменениями в строении кожных покровов.
Если сложить все факторы, можно понять, почему проблема избыточной пигментации касается в основном женщин в период менопаузы.
Виды пигментации
Существует несколько видов нарушения окраски кожи. Некоторые из них не несут косметического дефекта и безвредны для здоровья. Другие требуют исследования и лечения.
Веснушки
Темные пятнышки на лице и теле, которые научно называются эфелиды, присущи определенному генетическому типу. Появляются они в основном у людей с северными корнями, рыжими или светлыми волосами. В одни периоды развития общества веснушки становятся модными, в другие их обладательницы стремятся избавиться от них. На сегодняшний день задорные пятнышки на нос даже наносят с помощью татуажа.
В редких случаях веснушки действительно портят внешность, однако чаще всего желание от них избавиться является капризом хозяйки. Наличие веснушек – признак повышенной чувствительности к солнечной радиации. Их владельцам необходимо применять солнцезащитные крема с фактором от 30, запрещено находиться подолгу на палящем солнце – это может привести к солнечному удару.
Первые веснушки появляются в возрасте 4-6 лет, к 30 годам их становится обычно меньше, то есть их можно назвать признаком молодости. Они темнеют на солнце, бледнеют за долгую зиму. Этот тип пигментации не является заболеванием и ничем не угрожает владельцу, в них нет повышенного числа меланоцитов. От лентиго их отличает то, что они становятся более выраженными после пребывания на солнце. Разделяют легкие и тяжелые эфелиды. Вторые возникают на местах сильных солнечных ожогов.
Лентиго
Это пятна, похожие на веснушки или плоские родинки, которые не меняют интенсивность окраски в зависимости от периода. В отличие от веснушек, некоторые виды лентиго могут переродиться в онкологию.
Чаще всего встречается старческое лентиго (у лиц старше 60, преимущественно женщин). Именно этот тип пигментации требует наблюдения у специалиста. Этот невус обычно появляется в первую очередь на кистях рук, затем распространяется на лицо. Специалисты объясняют это явление снижением числа меланоцитов, которое наблюдается уже с 30-летнего возраста, и ошибками в транспортировке меланина. Выглядит старческое лентиго как мелкие пятна различной формы на лице, руках и шее (крапчатая пигментация).
Также выделяют солнечное лентиго, часто возникающее у светлокожих людей. Место его локализации обычно – это кисти рук, лицо, шея и плечи. Пятна могут распространяться, сливаться. Начальный диаметр в среднем – 0,5 см. Связи с системными заболеваниями этот вид гиперпигментации не имеет, однако указывает на повышенную чувствительность своих владельцев к солнцу.
Юношеское лентиго часто локализуется на губах и головке полового члена, это явление не представляет опасности. Его пятна имеют четкие края, диаметр не превышает 0,5 см.
Хлоазма
Пятна пигментации, возникающие обычно на фоне гормонального стресса организма. Хлоазма часто возникает во время беременности («маска беременных», коричневая полоска на животе), после родов обычно исчезает. Для профилактики возникновения пигментации беременным женщинам следует воздержаться от длительного пребывания на солнце, пляжного отдыха. «Маска беременных» может возникать даже у смуглых женщин, поэтому во время ожидания малыша рекомендовано пользоваться детскими солнцезащитными средствами с фактором 50.
Хлоазма, не связанная с беременностью, локализуется на животе, лице (часто вокруг рта, на висках, веках), у сосков. Она может быть признаком заболеваний (туберкулеза, рака) или дисфункции некоторых органов (яичников, печени). Сами по себе эти пятна не опасны и доставляют владельцу лишь психологический дискомфорт.
Родимое пятно
Его также называют ласково родинка или научно невус, возникает из-за переполнения клетки кожи пигментом и перерождения в меланоциты. Родинки могут быть плоскими, вровень с кожей, или же выпуклыми. Цветовая гамма довольно широка – различные оттенки коричневого, черный, красный и даже фиолетовый. Два последних вида являются разросшимся сосудом, и к пигментным пятнам не относятся. Появившаяся на теле родинка, или разросшаяся старая – повод для обращения к дерматологу, поскольку может быть признаком серьезного заболевания, в частности рака кожи.
Удалять мелкие родинки необходимости нет. Часто они добавляют облику индивидуальность. Средние и крупные невусы стоит показать специалисту.
Старческая кератома
Это доброкачественное чешуйчатое новообразование серо-коричневого окраса. Чаще локализуется на руках, шее, спине и груди. Может перерождаться в раковое образование.
Методы борьбы с пигментацией кожи
Если пигментация появилась неожиданно, до начала её устранения необходимо выяснить её причину и характер. Если дерматолог признал пигментацию кожи безопасной, можно начать мероприятия по её осветлению.
Народные средства
В борьбе с поверхностной пигментацией кожи народные рецепты показывают высокую эффективность. Многие фруктовые соки являются натуральным осветляющим средством. Их применение также является мягким пилингом. Для осветления кожи применяют лимонный и грейпфрутовый сок, мякоть киви и абрикоса. Сок свежей моркови используют в качестве природного бронзатора кожи, его применение сделает пигментные пятна менее заметными.
Из трав свою эффективность в борьбе с гиперпигментацией доказали средства из петрушки, душицы, солодки, одуванчика, толокнянки. В составе масок применяют эфирные масла мяты, пачули, березы, сандала. В интернете можно найти большое число рецептов отбеливающих масок на основе кисломолочных продуктов. При выборе народного средства воздержитесь от экстремальных составов, к примеру, маски с перекисью водорода.
Химический пилинг
Химические пилинги различной глубины воздействия хорошо справляются с гиперпигментацией кожи, попутно омолаживая и разглаживая её. При глубоком залегании пигмента приходится применять глубокий пилинг (шлифовку), который может оставлять депигментированный белый участок.
Лазер
Лазерные методики подойдут для устранения отдельных участков пигментации, например, родимых пятен. Плюсы методики в том, что после её применения не остается отметин – шрамиков или белесых пятен. Для поверхностных пигментных пятен достаточно 1-2 сеансов, для более глубоких – 4-5. Для веснушек способ плохо подойдет – они располагаются обычно на большой площади, а воздействие лазера довольно болезненно, да и стоимость процедуры довольно высока. К тому же применение лазера может стимулировать образование новых веснушек при воздействии солнечного света.
Лазерная шлифовка
Это комплексная методика, которая не только осветлит пигментные пятна, но и омолодит кожу, улучшит её состояние. Эта косметологическая процедура рекомендована людям старше 35 лет, в более раннем возрасте – по индивидуальным показаниям.

Пигментация кожи фото
Криодиструкция
Некоторые виды гиперпигментации кожи возможно удалить путем замораживания их жидким азотом. Таким способом могут удалять родинки, часто травмируемые единичные старческие лентиго. После удаления возможно образование белесого пятна.
Фотоомоложение
Эта современная неинвазивная аппаратная методика успешно борется с веснушками, лентиго, небольшими родимыми пятнами. Фотоомоложение не только осветлит пигментные пятна, но также улучшит состояние кожных покровов. Его можно рекомендовать, как лучший способ избавиться от пигментации на значительных участках кожи. Процедура безболезненна, лечение проводится курсом.
Электрокоагуляция
Эта аппаратная методика подходит для удаления родинок. Убрать новообразование можно за один визит, однако на месте невуса может остаться шрамик или рубец.
Хирургия
Если новообразование имеет большую площадь и глубину, иногда применяют скальпель. На месте удаления останутся следы, возможно образование рубца.
Вне зависимости от характера гиперпигментации, есть надежные способы полностью от нее избавиться или осветлить. Старайтесь выбирать щадящие способы (народные средства, уходовая косметика) и методики (лазер или фотоомоложение). Помните о профилактике.
urologia.msk.ru
Гиперпигментация кожи: причины, лечение
Гиперпигментация — это потемнение отдельных участков лица и тела в результате отложения большого количества пигмента в клетках эпидермиса. Данное явление может быть как диффузным (занимающим довольно большие участки кожи), так и очаговым.
Виды гиперпигментации
В бытовом понимании гиперпигментация – это скопление веснушек. Впрочем, это всего лишь один из видов данного дефекта кожи. В зависимости от причин, степени выраженности и характера пигментации можно выделить еще несколько ее разновидностей.
- Меланодермия — коричневые симметричных пятна, локализующиеся на шее, плечах, иногда лице
- Хлоазма – темно-коричневые пятна неправильной формы, возникающие чаще всего на лице
- Вторичная гиперпигментация – темно- или светло-коричневые пятна, возникающие вследствие перенесенных кожных заболеваний: нейродермитов, экзем и т.п.
Причины гиперпигментации
Гиперпигментация обусловлена отложением под кожей пигмента меланина. В зависимости от его количества кожа может принимать различные оттенки – от телесного до темно-коричневого. Этот процесс играет защитную роль для организма: меланин способен поглощать ультрафиолетовые лучи, защищая кожу от излишней солнечной активности. Вот почему в теплое время года пигментация усиливается. Если процесс синтеза меланина в норме, то особых проблем с внешним видом кожи, как правило, не возникает. При нарушении же некоторых функций работы организма появляется гиперпигментация. Она может усиливаться в периоды гормонального дисбаланса (беременность, климактерический период), при нарушениях обменных процессов в организме, гормональном сбое, а также при некоторых заболеваниях желудочно-кишечного тракта. Спровоцировать гиперпигментацию могут и некоторые лекарственные средства, например, антибиотики. Большую роль в этом процессе играют наследственность и тип кожи: чем она светлее, тем больше подвержена гиперпигментации. Долговременное пребывание на солнце без использования защитных кремов также может стать причиной появления чрезмерного количества веснушек.
Методы борьбы с гиперпигментацией
Гиперпигментация не представляет опасности для здоровья человека, однако является косметическим дефектом, который портит жизнь многим представительницам прекрасного пола и вызывает серьезный психологический дискомфорт. Домашние средства лечения (пилинги, скрабы и иные косметические средства) могут не только не принести желаемого результата, но и усугубить дефект. Экспериментировать самостоятельно нет смысла — ведь сегодня существует множество эффективных профессиональных средств борьбы с гиперпигментацией кожи. В клинике Ego Estetic применяются следующие методы лечения.
- Фототерапия — один из самых безопасных и эффективных методов в борьбе с гиперпигментацией. Кожа обрабатывается специальными световыми волнами с исключением лучей ультрафиолетового спектра. В зависимости от характера пигментации косметолог подбирает оптимальную длину и мощность световой волны, которая способствует разрушению меланина. В результате цвет кожи выравнивается. Отбеливание кожи возможно сразу после первой процедуры. При сильно выраженной гиперпигментации может потребоваться несколько сеансов: в среднем от 4 до 6. Через год курс процедур можно повторить для закрепления результата. Проводить процедуры в летний период не рекомендуется.
- Химические пилинги. Эффективность химических пилингов в борьбе с гиперпигментацией обусловлена реакцией организма на микроповреждения кожи. Пилинг активизирует регенеративные процессы в клетках кожи, в результате чего обменные процессы ускоряются. Это позволяет устранить неглубокую пигментацию кожи, а заодно и обновить верхний слой эпидермиса, восстановить здоровый цвет лица, усилить воздействие питательных и увлажняющих косметических средств. В клинике «Эго Эстетик» для борьбы с гиперпигментацией используются гликолевый и желтый пилинг, а также препарат Kojicol Gel. Это эффективное средство для восстановления внешнего вида кожи благотворно влияет не только на ее цвет, но и на общий тонус.
- Мезотерапия отбеливающими коктейлями. Метод позволяет доставить активные вещества прямо в клетки эпидермиса, воздействуя на пигментные пятна изнутри. Выполняемая опытным косметологам с помощью тончайших игл инъекционная процедура является эффективной, безопасной и безболезненной.
- Косметический уход. Для ухода за пигментированной кожей специалисты клиники «Эго Эстетик» применяют специальные средства профессиональных косметических премиум-марок Germaine De Capuccini (Испания) и Ericson Laboratoire (Франция). Комплексный уход за кожей включает в себя очищение, питание и увлажнение. Все средства содержат отбеливающие компоненты, позволяющие уменьшить проявление пигментации на коже лица и предотвратить ее дальнейшее распространение.
- Микрофракционная терапия. Процедура заключается в обработке пигментированных участков кожи специальным прибором, оборудованным микроиглами. Проникая в кожу на глубину 0,25-2 мм, они вызывают ее микроповреждения. Этот процесс способствует высвобождению факторов роста в клетках кожи, их регенерации. А это, в свою очередь, приводит к исчезновению пигментации, омоложению кожи и повышению ее тонуса.
- Косметика для домашнего ухода за кожей. Для домашнего ухода за пигментированной кожей косметологи Ego Estetic индивидуально подбирают для пациентов косметические средства, содержащие отбеливающие компоненты и блокирующие меланогенез.
- Солнцезащитные средства. Гиперпигментация – проблема рецидивирующая, поэтому использование солнцезащитных средств круглый год для такой кожи обязательно. Летом, когда солнце особенно активно, защитный фактор должен быть не менее 40-50 SPF для лица и 30 SPF для тела. Регулярное обновление средства имеет так же важное значение, потому что его действие ослабляется со временем и под воздействием водных процедур.
- Лазерное лечение пигментации — безопасная процедура, позволяющая быстро удалить все пигментные пятна на теле и лице. Лазер эффективно борется как с поверхностными дефектами, образовавшимися из-за длительного нахождения на солнце, так и с пигментацией гормонального происхождения. Выравнивание цвета кожи осуществляется за счёт выборочного воздействия лазера: темные участки кожи осветляются, а светлые – остаются нетронутыми. Кожа приобретает красивый цвет и молодой вид. Побочных эффектов при этом не возникает.
В борьбе с гиперпигментацией стойкого эффекта можно достичь только при комплексном и профессиональном подходе к лечению. Вот почему не стоит самостоятельно пытаться справиться с этой проблемой, обращайтесь к нашим специалистам.
Читайте также
Все статьиКАчество и проблемы кожи
Лоб
Лицо
Губы
Читайте также
Все статьиКАчество и проблемы кожи
Лоб
Лицо
Губы
Запись на прием
www.ego-estetic.ru
Причины и лечение гиперпигментации лица. Часть I — Статьи
Авторы: British Journal of Dermatology (2013)169(Suppl. 3), pp. 41–56
Источник: N.A. Vashi Отделение дерматологии, медицинский факультет Бостонского университета и R.V. Kundu Отделение дерматологии, медицинский факультет Северо-Западного университета Фейнберга
Перевод: Delis.pro; при перепечатке статьи гиперссылка на www.delis.pro в начале и в конце статьи обязательна. Аннотация
К середине столетия в США будет наблюдаться большее этническое и расовое разнообразие. Цветное население скоро составит почти половину населения США, поэтому большое значение имеет понимание условий, которые являются актуальными для состояния кожи этой группы населения. Структурные и функциональные различия кожи, также как и влияние культурных обычаев, приводят к развитию различных заболеваний кожи, которые могут проявляться по-разному, в зависимости от типа кожи. Частой жалобой пациентов при обращении к врачу, вызывающей растущее беспокойство, является дисхромия кожи. Полное понимание этиологии и стратегии лечения гиперпигментации лица имеет важное значение в уходе за пораженными участками кожи и при разработке новых методов лечения.
Что уже известно об этой теме?
- Гиперпигментация кожи лица вызывает растущее беспокойство среди цветного населения при обращении к врачу.
- Гиперпигментация кожи лица может вызывать значительные косметические дефекты, связанные с последующим эмоциональным беспокойством. Из-за отсутствия универсальных эффективных способов лечения, сложно назначить правильную терапию пациентам данной группы. Существующие терапевтические средства различаются по степени эффективности и потенциального риска развития поствоспалительной гиперпигментации, что связано, прежде всего, с особенностями режима дозирования.
Что нового принесет это исследование?
- Цветное население скоро составит большинство людей в международной и внутренней популяции.
- Для тщательного ухода за кожей цветного населения необходимо наличие комплексных знаний и подхода к оценке и лечению заболеваний кожи.
- В данном обзоре тщательно обсуждается этиология гиперпигментации лица и классифицируются соответствующие стратегии лечения.
Под термином «цветное население» понимается широкий спектр расовых и этнических групп людей, к которым относятся лица, проживающие в Африке, Азии, на Ближнем Востоке, в странах Латинской Америки, а также и американские индейцы. К 2050 году почти половина населения США не будет относиться к белой расе [1]. Кожа цветного населения является более пигментированной и относится к типу IV-VI по классификации Фитцпатрика. Структурные и функциональные различия кожи, также как и влияние культурных обычаев, приводит к развитию различных кожных заболеваний, а также к разному представлению о способах их лечения в зависимости от типа кожи. Более темные фенотипы кожи характеризуются повышенным содержанием меланина, повышением соотношения эумеланина к феомеланину, а также более эффектив
www.delis.pro
Приобретенные гиперпигментации | Дерматология в России
ПРИОБРЕТЕННЫЕ ГИПЕРПИГМЕНТАЦИИ
Гиперпигментации представляют собой группу болезней, которые включают в себя как врожденные формы с различными вариантами наследования, так и вторичные приобретенные формы, обусловленные кожными или системными заболеваниями. Подавляющее большинство из них связаны с изменениями пигмента меланина, связанными с увеличением числа меланоцитов или производства меланина.
Пигментные расстройства являются частым источником жалоб, и занимают третье место среди причин обращения в кожные консультации и составляют около 8,5 % обращений в кожные клиники Бразилии. Заболеваемость выше в регионах с южным климатом. Частота обращений за врачебной помощью меняется в зависимости от возраста, являясь второй в возрастной группе 15 — 30 лет и первой у лиц в возрасте 40-54 лет и не зависит от цвета кожи и пола.
Этот обзор будет сосредоточен на основных приобретенных нарушениях гиперпигментации, связанных с повышенным образованием меланина, с учетом случаев, наиболее часто встречающихся в клинической практике. В нем также рассмотрены другие пигментные изменения с основными патогенетическими механизмами, включающими не только гипермеланизацию, но и связанные с ней факторы, такие как гиперкератоз с поверхностным окислением кератина и эпителиальной гиперпролиферацией. Главной особенностью этих дерматозов является увеличение интенсивности цвета. Их актуальность обусловлена их высокой частотой и их ролью в качестве маркеров других заболеваний.
Меланодермия
Слово мелазма происходит от греческого, где «мелас» означает «черный». Мелазма обычно поражает лицо и шею, реже, руки и область грудины, не поражая слизистые оболочки (рис. 1 и 2) . Обычно мелазма имеет три клинических варианта: центрофациальный с пятнами на лобной области, спинке носа, скулах и подбородке, который встречается в 65 % случаев; в области верхней челюсти в 20 % случаев, и нижней челюсти — около 15% случаев.(2) Второй по частоте локализацией мелазмы после лица являются разгибательные поверхности рук и предплечья, шеи, верхней трети области позвоночного столба.
Мелазма описывается во всех расовых и этнических группах, но чаще всего у лиц с более высоким типом кожи, живущих в районах интенсивного ультрафиолетового ( УФ) излучения, особенно Латинской Америки , Азии и Африки.(4, 5) Она более распространена среди молодых женщин, мужчины составляют около 10 % всех случаев , с четко обозначенной географической вариабельностьюs.(6)
Меланодермии способствуют различные факторы, среди которых наиболее значимыми являются воздействие УФ лучей и генетическая предрасположенность. (5 ,7- 11) Ультрафиолетовое излучение ( УФИ ) индуцирует выработку меланокортина – гормона гипофиза, стимулирующего меланогенез в меланоцитах и кератиноцитах. Совсем недавно, было установлено, что высокая интенсивность видимого света также способствует увеличению пигментации при меланодермии, особенно у лиц с фототипом IV -VI, что подтверждено клиническими наблюдениями.(12,13)
Последние гистологические и иммуногистохимические исследования показали, что при мелазме кожи отмечаются признаки хронического повреждения солнцем. Во время пребывания на солнце, происходят физиологические реакции в виде взаимодействий между кератиноцитами, тучными клетками, фибробластами, меланоцитами, что играет важную роль в гиперпигментации и реактивации мелазмы.(12 -15)
Другими факторами, участвующими в патогенезе меланодермии являются: беременность, применение оральных контрацептивов (ОК) , эндокринные нарушения и терапия гормональными препаратами.(16, 17) Результаты большого глобального исследования, в котором оценивали 324 женщин с меланодермией, показали, что сочетание известных триггеров, включая такие, как беременность, гормональная контрацепция, возраст, семейный анамнез и пребывание на солнце, влияют на возникновение и рецидивы мелазмы (11) Кроме того, применение некоторых косметических средств и лекарственных препаратов, таких как противосудорожные препараты и фотосенсибилизирующие вещества, также было описано как возможная причина или отягчающий фактор для гиперпигментации.(18,19)
Меланодермии обычно подразделяются на : эпидермальный тип — характеризуется интенсивностью цветового контраста между мелазмой и нормальной кожей, дермальный тип, при котором пигментация эпидермиса не усиливается под лампой Вуда, а контраст между очагами и непораженной кожей становится менее очевидным( от 10 до 15 % ) и смешанный тип, при котором под лампой Вуда некоторые участки у одного и того же пациента становятся более очевидными, а другие — менее выраженными. ( 20%)(2) Однако, недавние исследования ставят под сомнение этот диагностический метод. Кожная биопсия при меланодермиях показала, что степень отложения пигмента в уровнях кожи не всегда соответствует методу диагностики с лампой Вуда, при этом большинство поражений имели дермальный и эпидермальный компонент.(20) При меланодермии установлена повышенная плотность кожного и эпидермального меланина, а также в очагах обнаружены признаки солнечного эластоза. (9,20) Иммуногистохимически было показано , что количество эпидермальных меланоцитов может быть увеличено или равно нормальному.(10) Однако, эти клетки увеличены в размерах, что указывает на их гиперфункциональное состояние.
Целью лечения мелазмы является снижение образования меланоцитов, подавление образования меланосом и содействовие их деградации.(21)
Фотозащита имеет важное значение для лечения и должна соблюдаться строго, так как поражения усугубляются UVA , UVB излучением, а также видимым светом. Рекомендуются солнцезащитные кремы с фактором защиты от солнца (SPF) больше, чем 30 и содержанием в их составе физических фотозащитных агентов. Очень важно применять их несколько раз в день и носить головные уборы во время активного отдыха, избегая УФ излучения в часы его максимального значения. (21,22)
Классическое лечение меланодермии включает использование местного гидрохинона (ГХ) отдельно или в сочетании с ретиноевой кислотой (РК) или гликолевой кислотой ( ГК) ( двойная комбинация ) или с РК и топическими кортикостероидами ( тройная комбинация) (23) Другими агентами могут быть ГК и РК в виде монотерапии или в сочетании с другими агентами ; азелаиновая кислота, арбутин , койевая кислота и меквинол (табл. 1) .(23-26) Предпочтение отдается комбинированным методам терапии, т.к. в этих случаях наблюдается синергизм препаратов с большей их эффективностью и минимальным количество побочных эффектов. Недавнее исследование показало, что тройная комбинация является экономически более выгодной, чем двойные или одинарные виды терапии и что сочетание 0,05% РК + 4% ГХ + 0,01% фторцинолон ацетонида имеет наилучший эффект и степень доказательности, полученные при исследовании эффективности методов лечения мелазмы. (21-23,25,27) Латиноамериканской академией пигментных расстройств (Pigmentary Disorders Academy-PDA) предложен алгоритм для выбора оптимального лечения меланодермии. В соответствии с ним, у пациентов с легкой степенью меланодермии может использоваться ГХ 4% , или тройная комбинированная терапия с 0,05% РК + 4% ГХ + 0,01% фторцинолон ацетонида или двойная терапия. (21) Для случаев умеренной и тяжелой меланодермии рекомендуется использовать тройную терапию, а при ее невозможности — двойную терапию или 20% может быть использована азелаиновая кислота (AZ), монотерапия которой позволяет достичь результатов, аналогичных монотерапии гидрохиноном, но с меньшим количеством побочных эффектов.(28) В резистентных к топическим препаратам случаях рекомендовано включение к терапевтический комплекс таких процедур как пилинг и дермабразия.(29)
Таблица 1 Механизм действия основных депигментирующих агентов
Ингибирование тирозиназы | Пилинг рогового слоя | Деградация / снижение меланосом | Ингибирование синтеза ДОФА и допахинона | Стимуляция преобразования меланина в лейкомеланин | Неселективное ингибирование меланогенеза |
· Гидрохинон · Азелаиновая кислота · Альфа арбутин · Гентизиновая кислота · Флавоноиды · Изофлавоны · Ресвератрол | ·Альфа-гидроксикислоты ·Ретиноиды | · Гидрохинон · Ниацинамид · Соевые экстракты | · Койевая кислота | · Витамины С и Е · Глабридин | · Кортикостероиды ( они недолжны быть использованы в монотерапии ) · Глабридин
|
В отдельных случаях — пациентам со светлыми типами кожи без гиперпигментаций воспалительного генеза в анамнезе и при более глубоком расположении пигмента рекомендуется терапия интенсивным пульсирующим светом. Эта рекомендация не полностью принята и представляет относительно ограниченный опыт, однако, некоторые исследования показали, отличный эффект к хорошим результатам в 60% случаев при наблюдении в течение 6 последующих месяцев. (30,31) Использование Nd : YAG лазера при низкой плотности энергии показало обнадеживающие результаты в серии случаев , несмотря на возможность чрезмерной депигментации.(32) Другие авторы сообщили обнадеживающие результаты лечения методом микродермабразии фракционным лазером. (1927нм)(33 -36) В качестве адъювантов для депигментации или для предотвращения рецидивов меланодермии предложены такие пероральные и местные препараты, как транексамовая кислота , витамины-антиоксиданты и растительные экстракты.(37-42)
Воспалительные гиперпигментации
Воспалительные гиперпигментации (ВГП) характеризуются повышенной пигментацией, возникшей после кожного воспалительного процесса. Люди с более темными типами кожи , по-видимому , более склонны к этому состоянию кожи , потому что они уже имеют большое количество базального эпидермального меланина. Кроме того, этот гипермеланоз, как правило, отличается своей интенсивностью и более продолжительным течением.(3,43) Наиболее распространенными причинами (ВГП) являются: акне , атопический дерматит, аллергический контактный или раздраженный дерматит, травмы, псориаз, красный плоский лишай , лекарственные препараты, и, в настоящее время, косметическая продукция.(44,45)
Гистология показывает отложения меланина в свободной форме и в пределах меланофагов , расположенных в верхней части дермы и вокруг кровеносных сосудов. Точный механизм патогенеза PIH до сих пор недостаточно хорошо изучен, но это , как полагают, больше связано с природой запускающего воспаления, потому что потемнение более выражено при хронических и рецидивирующих воспалительных процессах.(43,46) Вполне вероятно, что гиперпигментация обусловлена ??повышенным меланогенеза или ненормальным распределением произведенного меланина , возможно, в результате действия цитокинов, медиаторов воспаления и реактивных форм кислорода.(45) Эти агенты могут действовать, стимулируя рост меланоцитов и пролиферацию дендритных клеток, а также повышать активность тирозиназы.(47)
Течение и исход ВГП непредсказуемы, а рецидивы часты. Топические гидрохинон и третиноин, отдельно или в сочетании, являются эффективными, но требуют длительной терапии (24 , 46). Гидрохинон имеет ограниченный эффект в случаях, когда пигмент в основном локализуется в дерме. Другие отбеливатели, такие как койевая кислота и азелаиновая кислота были использованы с разной степенью успеха. Пилинги с гликолевой или салициловой кислотой особенно эффективны и хорошо переносятся у пациентов с высоким фототипом.(48) Применение лазеров описано в нескольких докладах, но результаты являются переменными, с риском гиперпигментации у лиц с более темной кожей.(49 , 50) В последнее время применение фракционного фототермолиза для лечения ВГП показали многообещающие результаты , но отдаленных результатов пока нет. (51)
Периорбитальная гиперпигментация
Темные круги или периорбитальная гиперпигментация ( ПГП) является широко распространенной дерматологической жалобой . Это затрагивает людей обоих полов , всех возрастов и рас . Несмотря на это, в отдельных случаях рассматривается как анатомическая особенность или физиологическое явление.(4,52)
Это состояние характеризуется двусторонними однородными гиперхромными участками в подглазничной области (рис.4). Поражения варьируют по интенсивности и могут быть связаны с усталостью или недостатком сна и ухудшаться со старением из-за провисания, истончения кожи, аномальных отложений подглазничного жира и потери кожного тургора.(4,53)
Гистологические особенности показывают, что темные круги могут быть связаны с несколькими этиологическими факторами, такими как отложения кожного меланина , поствоспалительная гиперпигментация, поверхностным периорбитального отека.(4,52) Анатомические изменения в периорбитальной зоне представлены в виде морщин, пролапса подкожно-жировой клетчатки, снижения тургора кожи, отечности кожи, признаков хронического фотоповреждения и гиперактивности окологлазничной мускулатуры.(4) ПГП является частым явлением у людей с атопией или аллергией на аэроаллерген. К ПГП может привести привычка тереть кожу вокруг глаз.
ПГП может также быть семейным проявлением или быть частью других дерматозов , таких как эритема dyschromicum perstans и связанные с приемом лекарственных препаратов высыпания.(4)
Лечение темных кругов является неудовлетворительным из-за необходимости иметь дело с несколькими факторами. Корректирующий макияж является паллиативным решением, но с долгосрочными средними результатами. Есть несколько терапевтических возможностей,которые часто необходимо объединять (4 ,54-57)
Препаратом выбора для местного лечения темных кругов является гидрохинон, который подавляет синтез ДНК и РНК, вызывает деградацию меланосом и разрушение меланоцитов.(58) Эффекты депигментации заметны после 5-7 недель, как правило, этому предшествует эритема и шелушение. Лечение следует продолжать в течение 3-12 месяцев.
Гидрохинон также может быть использован в сочетании с другими агентами. Метод, предложенный Клигманом (гидрохинон + третиноин + дексаметазон) является наиболее известным сочетанием для данной патологии, однако он может вызывать побочные реакции , такие как эритема, шелушение , коллоид Milium, раздражительный или аллергический контактный дерматит и поствоспалительный парадоксальный гипермеланоз (19,23,45)
Использование местно 0,01% — 1% ретиноевой кислоты уменьшает пигментацию путем ингибирования транскрипции тирозиназы и значительного истончения зернистого слоя и эпидермиса.(24) Эффекты ретиноевой кислоты становятся заметными после 24 недель лечения. Побочные эффекты обычно представлены покраснением , шелушением , жжением кожи. К другим соединениям, обладающим депигментирующими свойствами, относят азелаиновую и койевую кислоты. В целях повышения эффективности и снижения побочных эффектов при лечении различных гиперпигментаций были использованы различные комбинированные препараты.(12)
Поверхностный пилинг с 15 % — 25% или даже с более высокой концентрацией трихлоруксусной кислоты (ТУК) широко используются для лечения ПГП. ТУК вызывает поверхностное разрушение эпидермиса и дермы, вызывая реэпителизацию.(53) Применение 50% — 80% гликолевой кислоты вызывает эпидермолиз, продукт должен быть применен в течение нескольких минут сразу с последующей промывкой водой или раствором бикарбоната натрия. Риск развития побочных эффектов возрастает с глубиной пилинга, зависит от типа кожи и чувствительности индивидума.(53) Таким образом, пациенты должны адекватно проверяться перед проведением медицинской процедуры.
ПГП из-за чрезмерного пигментации также можно лечить с помощью рубинового (694 нм), александритового(755 нм) и Nd: YAG (1064 нм) лазеров.(59,60) Есть сообщения об эффективности более чем на 50% к исходному состоянию после первого курса у 23,5 % больных с ПГП и у 88,9 % из них после второго курса терапии рубиновым лазером.(55) С помощью абляционных и неабляционнох лазеров могут обеспечиваться удовлетворительные результаты при устранении ПГП и по устранению вторичных изменений, таких как дряблость кожи, морщины, т.к. эти методы вызывают сокращение(констрикцию) тканей.(59,60)
При лечении ПГП лазерами необходимо использовать средства защиты глаз от излучения , потому что глаза являются особенно уязвимыми по отношению к лазерному излучению индуцированных повреждений. Когда темные круги вызваны преимущественно поверхностно расположенной сетью сосудов, истончением кожи век или наличие выраженных морщин, показана трансплантация собственного жира или использование наполнителей на основе гиалуроновой кислоты. (57) В случаях со значительным провисанием кожи век методом с удовлетворительными результатами у большинства пациентов является блефаропластика.(53)
Папулезный черный дерматоз
Папулезный черный дерматоз (ПЧД ) состоит из доброкачественных эпителиальных опухолей, включающих множественные мелкие папулы и поверхностные бугорки от 1 до 5 мм в диаметре, расположенные в области скуловой возвышенности, шеи и груди.(61) Гистологическая картина этих поражений сходна таковой при себорейном кератозе. (62) ДПН несет генетическую предрасположенность, заболевание чаще встречается у женщин и африканских потомков, распространенность среди которых колеблется от 10 % до 35% ,в связи с чем заболевание рассматривают как расовый вариант себорейного кератоза.(61 -63) Как правило, ПЧД начинается с высыпаний в области лица, которые на протяжении многих лет увеличиваются в размерах с возрастанием их числа и распространением в результате воздействия инсоляции на открытые участки тела без тенденции к спонтанному регрессу.(61)
Хотя образования при ПЧД носят доброкачественный характер, они могут вызывать у пациентов тревогу по поводу эстетического состояния, влияя на межличностные отношения. Лечение ПЧД включает различные терапевтические методы, такие как выскабливание, криотерапия, поверхностное лазерное воздействие и электрокоагуляция.(64,65) В общем , лечение хорошо переносится без существенных побочных эффектов или рецидивов.(66) Однако,иногда могут возникать гипо- или гиперпигментация, рубцы или келоидные образования, особенно если процедуры проводятся в грубой манере или если пациенты предрасположены к этим осложнениям.(62)
Фитофотодерматозы
Фитофотодерматозы возникают при контакте с растениями, содержащими фурокумарины или псоралены, которые вызывают фототоксичность при активирующем влиянии солнечного света, особенно ультрафиолетового излучения ( 320 нм — 400 нм ) (67)
Повреждения могут протекать бессимптомно или присутствует зуд и жжение , в зависимости от количества , контактирующего вещества , цвета кожи и интенсивности фотоэкспозиции. Эритематозные пятна на местах контакта через несколько дней меняют окраску на коричневую (рис. 5).(68,69) Могут появляться пузырьки или крупные волдыри, но в отличие от аллергического фотодерматита зуд не является распространенным симптомом. Эволюция в гиперпигментированные высыпания является главной особенностью для диагностики и их регресс может затянуться на несколько недель или месяцев.
В таблице 2 описаны растения чаще всего связаные со случаями фитофотодерматозов.
Таблица 2 Растения, которые являются ведущей причиной фитофотодерматозов и их характеристики
Семейство | Растение | Наблюдения |
Rutaceae | Плантации по производству цитрусовых фруктов, таких как апельсин, рангпур, персидский лайм, мандарин или мандарин и рута. | Травмы являются наиболее распространенными с локализацией на руках и контактных поверхностях. |
Apiacea (зонтичных ) | Морковь , сельдерей , дягиль , фенхель, петрушка, укроп , анис , кориандр , фенхель | Наличие псораленов в различных концентрациях |
Fabaceae (legumes) ( Бобовые ( бобы ) | Amburana cearensis (дерево найдено в северо-восточной Бразилии , чьим основным компонентом является кумарин ) | Psoralea corylifolia используется в китайской медицине для лечения витилиго и очаговой алопеции . Концентрация псоралена сильно варьирует , что может привести к фитофотодерматиту . |
Moraceae | Фиговое дерево | Это популярное адъювантной средство для загара , который даже привел к эпизодов тяжелых ожогов кожи. |
Фототоксические реакции также могут быть вызваны другими веществами растительного происхождения , такими как бергамота масло ( бергаптен ), в состав которого входит 5-метокси- псорален. Эти растительные экстракты могут быть частью состава некоторых духов и одеколонов, вызывая так называемый « Berloque дерматит » или » AU- де — одеколон дерматит «, потому что пигментация стимулируется солнечным светом и имитирует украшения, особенно в позадиушных зонах по бокам шеи, где обычно применяются духи.
Дерматоз жгутиконосца
Жгутиконосца дерматит (ЖД), характеризуется появлением крапивницы в виде эритематозных линейных полос (рис. 6) . Впервые он был описан Мулен и соавт. в 1971 году, и представляет собой специфическую реакцию на блеомицин.(70) ЖД наблюдается примерно у 8-20 % пациентов, которые используют этот препарат для лечения лимфомы, злокачественных опухолей в дозах от 15 мг и 285 мг.(71,72)
Блеомицин представляет собой полипептид производимый Streptomyces verticillus , синтезирован в Японии в 1965 году Umezawa. Он был использован в качестве противоопухолевого средства против различных типов опухолей, поскольку он ингибирует включение тимидина в ДНК, что приводит к его фрагментации. Вещество распределяется по всему телу и инактивируется с помощью фермента гидролазы. Этот фермент не существует в легких или в коже , поэтому блеомицин не инактивируется в этих органах, что объясняет высокуютоксичность для этих органов. (73) В большинстве случаев лечения при жгутиковом дерматите нетребуется. После лечения эритема постепенно регрессирует, но гиперпигментация может сохраняться в течение нескольких месяцев.(74)
Есть случаи жгутикового дерматита, вызванные грибами шиитаке ( Lentinus EDODES ), вторым наиболее потребляемым грибом в мире, что необходимо учитывать в качестве дифференциальной диагностики для индуцированного блеомицином жгутикового дерматоза. После приема этих грибов линейные распространенные эритематозные зудящие поражения могут появиться спустя 24 — 48 часов.(75) Требуется около двух недель для достижения полной ремиссии дерматоза, вызванного приемом гриба шиитаке. Симптомы могут быть подавлены антигистаминными препаратами, топическими кортикостероидами, а в тяжелых случаях оральными кортикостероидами в течение короткого периода времени. Повторное воздействие может вызвать новое появление симптомов, в связи с чем употребление этого гриба в дальнейшем следует избегать.(75)
Эритема dyschromicum perstans
Эритема dyschromicum perstans ( EDP ) или серый дерматоз ( дерматоз cinecienta ) является редким приобретенным и хроническим дерматозом, характеризующимся бессимптомными прогрессирующими сероватыми папулами. Дерматоз впервые описан Рамирес в 1957 году, в Сальвадоре. Чаще встречается в странах Латинской Америки, наиболее часто поражаются женщины и дети раннего возраста.(76 -78)
Этиология EDP остается неясной. Есть сообщения об ассоциации с эндокринопатиями, приемом аммиачной селитры, однако в большинстве случаев причины не выявлены.(79-84) Благодаря наличию интерлейкинов и медиаторов воспаления в очагах поражения некоторые исследования указывают на иммуноопосредованную природу дерматоза , вероятно с генетической предрасположенностью к развитию заболевания.
Клинически EDP ??представляет собой бессимптомные, сероватые пятна с симметричным расположением, как правило, с локализацией на туловище и проксимальных отделах конечностей. Повреждения имеют различные размеры и часто в виде эритематозных, нешелушащихся, с четкими границами,пятен с последующим развитием пигментных образований (рис. 7) (85)
Диагноз ставят на основании клинической картины и гистологических исследований. На активном границе поражений есть лихеноидный дерматит с вакуолизации клеток базального слоя и полосы мононуклеарных проникнуть на поверхностные слои дермы ; в центре поражений выводы совместимы с пост- воспалительных гиперпигментации с меланофагов в dermis.86
Дифференциальная диагностика EDP проводится с: красным плоским лишаем, идиопатической вулканической макулярной пигментацией, поствоспалительной гиперпигментацией, фиксированной пигментированной эритемой, болезнью Аддисона и гемахроматозом.(86) Лечение основано на местном применении гидрохинона, топических кортикостероидов и третиноина, хотя результаты могут быть неудовлетворительными из-за внутридермального глубокого расположения меланина. Клофазимин и дапсон были с успехом использованы у взрослых пациентов, возможно, из-за их противовоспалительного и иммуномодулирующего действия. Есть также сообщения о системном применении кортикостероидов, антибиотиков, гризеофульвина, изониазида, противомалярийных препаратов, фототерапии и психотерапии.(87,88)
Пойкилодерма Civatte
Рак шейки идиопатический пойкилодерма или Пойкилодерма Civatte ( ПК ) является доброкачественным дерматозом впервые описаным в 1923 году французским дерматологом А.Civatte(89) Дерматоз характеризуется неравномерной пигментной окраской, с гипо-и гиперпигментацией, связанного с поверхностными атрофией и телеангиэктазиями, как правило, протекает бессимптомно и редко с умеренным жжением или зудом. Пигментация сетчатая, от красноватого до коричневого цвета, с неровным и симметричным расположением, в основном на лице , шее и верхней трети груди, и не поражающие области подподбородочного пространства (рис. 8). Патофизиология дерматоза не очень хорошо понятна, но предполагается связь с кумулятивным воздействием солнца, что усугубляет фотоаллергические или фототоксические реакции, вызванные средствами косметики в особенности при индивидуальной восприимчивости.(90) Распределение по возрасту и полу и случаи семейного возникновения позволяют предположить, что гормональные и генетические факторы могут играть определенную роль.(89,90)
ПК является хроническим прогрессирующим дерматозом, очень распространен в некоторых регионах, чаще среди светлокожих лиц, начиная с четвертого десятилетия жизни, особенно у женщин в постменопаузе. Гистопатологическое исследование показывает солнечный эластоз в сосочковом слое дермы, связанный с вазодилатацией периваскулярный отек, гиперкератоз и атрофию эпидермиса, отечную дегенерацию базальных клеток, наличие кожных меланофагов и редкой лимфоцитарной инфильтрации.(91)
Рак шейки Пойкилодерма имеет медленное, прогрессирующее и необратимое течение, если сохраняются отягчающие факторы. Дифференциальный диагноз включает: меланодермию, контактный дерматит, вызванный парфюмерией или косметикой и фолликулярный эритромеланоз.
Идеальное лечение ПК включает одновременное устранение пигментных и сосудистых компонентов в сочетании с топическими препаратами, особенно депигментирующими агентами, процедуры, направленные на сосудистый компонент и обязательное использованиефотопротекторов широкого спектра действия.(92) Химический пилинг и топические ретиноиды могут быть вспомогательными средствами для коррекции фотостарения. Совсем недавно с хорошим результатом были применены аргоновый лазер и flashlamppumped импульсный лазер с желтым красителем ( FLPDL ), хотя эти методы требуют большой осторожности, поскольку могутт привести к образованию рубцов, поствоспалительной гипо-и гиперпигментации, эритеме и вызвать пурпурозную сыпь.(92 -95) Интенсивный импульсный свет (IPL), в отличие от лазерных систем , работает на широком диапазоне длин волн, обеспечивая хорошую редукцию пигмента и телеангиэктазий , а также улучшение текстуры кожи , с меньшим риском complications.(96)
Acanthosis nigricans
Черный акантоз проявляется в виде гиперхромных бляшек, с лихенифицированной или папилломатозной поверхностью, от темно-коричневой до черной окраски с излюбленной локализацией в подмышечных впадинах, в паху, на шее и других областях (рис. 9).
Совсем недавно, он был разделен на 8 подтипов: доброкачественный, связанный с ожирением , синдромальный , злокачественный , Acral , односторонний , лекарственный и многофакторный. Этот дерматоз часто связан с эндокринными расстройствами, такими как ожирение, резистентность к инсулину, тип II сахарного диабета и синдрома поликистоза яичников (СПКЯ) .(97-99) Этиология включает в себя состояние гиперинсулинемии , вызванной резистентностью к инсулину, при стимуляции инсулина , связанной с фактором роста ( IGF1 , инсулиноподобный фактор роста) , и последующего размножения кератиноцитов.(100,101) Пигментная и сосочковая дистрофия кожи, связанная со злокачественной опухолью, может либо предшествовать, либо протекать одновременно с новообразованием, причем наиболее распространенной опухолью является аденокарцинома желудка, хотя описаны случаи опухолей с локализацией в матке , печени , кишечнике, яичниках, почках, молочной железе и в легких, большинство из которых представляют собой аденокарциному.(101)
Улучшение поражения наблюдается при разрешении основного заболевания. Есть сообщения о применении пероральных и топических ретиноидов с хорошими результатами. Кроме этого,могут быть использованы другие кератолитические агенты, такие как 12% лактат аммония или комбинированная тройная терапия ( 4% гидрохинон + 0,05% ретиноевая кислота + 0,01% ацетонида флуоцинолон ). Исследования по использованию местных средств, содержащих мочевину и салициловую кислоту показывают разные результаты. Из пероральных препаратов используют изотретиноин и метформин , последний может применяться в случаях с гиперандрогенией. Из процедур показаны дермабразия, александритовый лазер и применение трихлоруксусной кислоты.(101,102)
Первичный локализованный кожный амилоидоз
Амилоидоз является общий термин, применяемый к группе заболеваний, характеризующихся отложением в тканях главным образом фибриллярного белка ( амилоида ), что может привести к дисфункции в различных органах, в том числе кожи. Амилоидозы делятся на системные и локализованные, последние могут быть первичными или вторичными. Первичные кожные формы включают амилоидоз желтого пятна, амилоид лишайников и узловой или tumefactive амилоидоз.(103,104) Системный амилоидоз классифицируется как первичный, наследственный или ненаследственный, а также как амилоидоз, возникший после хронического или воспалительныго заболевания или рака, а также амилоидоз,связанный с гемодиализом. Различие между первичной локализованной кожной формой амилоидоза и системной формой должно быть сделано путем тщательного осмотра и лабораторных тестов, чтобы исключить наличие экстрадермальных амилоидных отложений и plasmocytic dyscrasias.(105)
Дистрофический амилоидоз (AM) и амилоидоз лишайников чаще встречаются как варианты первичной локализованной формы амилоидоза в виде амилоидных отложений в коже.(106) Большинство случаев являются спорадическими, но аутосомно-доминантная форма заболевания может присутствовать в 10% случаев, в таких регионах, как Китай, Центральная и Южная Америка.(107) Спорадические формы встречаются чаще у женщин, соотношение женского и мужскго полов 4.5:1.(103)
Точная этиология и патогенез кожного амилоидоза остаются неизвестными, но считается, что существует несколько факторов, участвующих в возникновении заболевания: генетический, аутоиммунный и другие.(108 -111) Недавно внимание было сосредоточено на механизмах, связанных с так называемыми конформационными заболеваниями, при которых изменение в пространственной конфигурации белка происходит в результате амилоидогенных структур. Точных механизмов, отвечающих за это изменение еще ??не выяснено, однако, системные заболевания , такие как болезнь Паркинсона и болезнь Альцгеймера,возможно, обусловлены одними и теми же этиопатогенетическими механизмами.(112,113)
Дистрофический амилоидоз представляется клинически как пятна или зудящие гиперпигментированные бляшки с волнистой поверхностью коричневатого или черного цвета, с нечеткими границами, как правило, расположеные в межлопаточной области , которые могут быть связаны или сосуществуют с notalgia paresthetica ( Рисунок 10) (114), при амилоидозе лишайников имеются коалесцирующие либо гиперпигментированые или цвета окружающей кожи немного зудящие папулы, как правило, расположены на ногах или руках (рис. 11) .(106,114)
Варианты лечения кожного амилоидоза включают системные и топические кортикостероиды , ингибиторы кальциневрина, ацитретин, UVB или UVA ( ПУВА ) фототерапии, дермабразию, лазерный и гидроколлоидный dressings.(114 -116)
Узловой амилоидоз- другой тип локализованного кожного амилоидоза , встречается реже. Он характеризуется диффузными амилоидными отложениями в дерме, подкожной клетчатки и мелких кожных капиллярах. Узелки или бессимптомные бляшки коричневатого цвета либо единичные, либо их несколько, они склонны к расположению на лице, особенно носу, гениталиях, туловище и конечностях. Эти повреждения аналогичны тем, которые наблюдаются при первичном системном амилоидозе, связанном с плазматическими клетками при лимфопролиферативных заболеваниях. Заболевание набдюдается с одинаковой частотой у обоих полов, средний возраст на момент постановки диагноза 60,8 лет. Процесс может иметь локализованное доброкачественное хроническое течение, но пациенты должны контролироваться из-за существующего риска перехода в прогрессирующий системный амилоидоз, что наблюдается у 7-50 % пациентов.(103 ,105,117)
Дистрофический кожный амилоидоз является редким подтипом первичного кожного амилоидоза. Это заболевание начинается в препубертатном периоде с мелких отложений амилоидного пигмента под эпидермисом.(118) Он характеризуется сетчатой ??гиперпигментацией с вкраплениями гипопигментированных мест почти по всей коже и легким зудом или его отсутствием. Лечение этой формы амилоидоза включает в себя фотопротекцию, использование местных кортикостероидов, капсаицин, диметилсульфоксид и СО2-лазер, используемые с переменным успехом. Возможно использование системных ретиноидов.(101)
Сливной и сетчатый папилломатоз Gougerot и Carteaud
Сливной и сетчатый папилломатоз (СРБ) был описан французскими дерматологами Gougerot и Carteaud в 1927 году. Это редкий дерматоз неизвестной этиологии, который чаще встречается у женщин и пациентов с меланодермиями в возрасте от 10 до 35 лет.(119)
Он характеризуется плоскими морщинистыми папулами от гипохромных до розовой или буроватой окраски, которые сливаются в центре и сетчатые на периферии. Поражения в основном расположены в межлопаточной , межмамарной и эпигастральной областях. Его дифференцируют с разноцветным лишаем, черным акантозом, кожным амилоидозом, некоторыми видами нарушений кератинизации и себорейным дерматитом.(120) Критерии его диагностики были предложены недавно, в том числе : 1 ) наличие пятна и коричневатых десквамативных пятен с сетчатой и папилломатозной поверхностью 2) вовлечение верхней части груди и шеи 3) отрицательное тестирование на грибы 4) отсутствие лечебного эффекта от противогрибковых препаратов и 5) хороший лечебный эффект от миноциклина.(121)
Многие вопросы по данному дерматозу остаются неясными, особенно в отношении его патогенеза и лечения. Некоторые гипотезы пытаются объяснить дефицитом витамина А, генетическими факторами, светочувствительностью, эндокринными нарушениями, кожным амилоидозом, реакцией тканей на колонизацию кожи липофильными дрожжами рода Malasseziа, стафилококками или Propionibacterium acnes, и особенно дефектами кератинизации.(122, 123)
Препаратом выбора является Миноциклин ( 50-100 мг дважды в день в течение 10 недель ). Кроме этого, имеются сообщения об эффективности азитромицина в дозе 250 — 500мг три раза в неделю. Другие варианты: кларитромицин 500 мг в день, эритромицин 1000 мг в день и тетрациклин 500 мг, дважды в день. Из топических препаратов с разным эффектом использовались сульфид селена, кетоконазол, третиноин, Tazarotene и кальципотриол.(122) Наблюдаемый эффект от ретиноидов поддерживает теорию, что болезнь может быть вызвана некоторыми расстройствами кератинизации. Использование перорального изотретиноина в дозах от 1 до 2мг/кг/сут было рекомендовано в связи с хорошим лечебным эффектом , достигнутых по окончании двухмесячного курса.(120)
www.dermatology.ru
Гиперпигментация кожи: причины, лечение
Красивая, здоровая и чистая кожа всегда привлекает к себе внимание и делает более привлекательным каждого из нас. Для того, чтобы сделать её такой, либо же сохранить подаренный природой ровный цвет лица, необходимо приложить немало усилий, обеспечив коже постоянный, качественный и своевременный уход.
Однако, даже при соблюдении всех правил и рекомендаций по уходу за кожей, могут возникнуть неприятные последствия в виде эстетических проблем, вызванные неправильным образом жизни и воздействием негативных внешних факторов. На сегодняшний день одним из наиболее распространённых дефектов кожи является гиперпигментация.

Что такое гиперпигментация
Если говорить простым языком, то гиперпигментация – это появление пигментных пятен на поверхности кожи. Они отличаются от основного цвета кожного покрова и могут быть коричневого или жёлтого оттенка. Размер пигментных пятен может меняться в зависимости от интенсивности отложения пигмента в коже, которое бывает очаговое или диффузное.
Пигментацию на коже разделяют на несколько видов, основные среди них — это веснушки, хлоазма, меланодермия, вторичная пигментация и околоротовой пигментный дермит. Они могут возникнуть на любом участке тела, в разных количествах и иметь различный размер. Появление того или иного вида пигментных пятен обусловливается различными причинами.
Причины гиперпигментации
Нежелательные пигментные пятна на коже могут появиться по разным причинам. Рассмотрим основные и наиболее распространённые из них. Начнём с избытка солнечных лучей. Обильное количество ультрафиолетовых излучений, попадающих на поверхность кожи, приводит к чрезмерному выделению меланина и его концентрации на отдельных участках тела. Именно поэтому гиперпигментации чаще всего подвержены лицо, руки, плечи, грудь и спина, которые принимают на себя основную дозу солнечного света.
Гиперпигментация кожи может начаться в результате нарушения работы желез внутренней секреции, к которым относятся надпочечники и половые железы. Нередко пигментные пятна появляются при нарушении обмена веществ в организме, а также в период гормональной перестройки, из-за чего с данной проблемой часто сталкиваются подростки, беременные женщины и пожилые люди.

К появлению на теле пигментных пятен могут привести различные заболевания желчной системы и печени, в результате которых ухудшается работа желчевыводящих путей, и в организме скапливаются вредные токсические вещества, негативно влияющие на состояние кожи и её регенерацию.
Приём некоторых лекарственных препаратов, в том числе антибиотиков тетрациклинового ряда и медикаментов на основе салициловой кислоты, могут стать причиной образования тёмных участков кожи на разных частях тела, которые причиняют немало неудобств и становятся причиной комплексов.
С особым вниманием следует отнестись к косметическим процедурам по очистке кожи, которые также могут оставлять после себя нежелательные последствия в виде гиперпигментации. В их число входят химический пиллинг и процедуры с использованием лазера.
Лечение гиперпигментации
Несмотря на то, что гиперпигментация не сопровождается болевыми ощущениями и не несёт угрозы здоровью, она представляет собой косметическую проблему, с которой необходимо своевременно бороться.
Существует несколько способов устранения гиперпигментации, однако, наилучший результат приносит комплексное лечение. Оно включает в себя определение и устранение внутренних причин появления на коже пигментных пятен, механическое воздействие на места образования пятен отбеливающими и отшелушивающими веществами, защиту кожи в период высокой солнечной активности, а также применение препаратов на основе депигментирующих средств, среди которых лимонная кислота и перекись водорода.
Перед тем, как начать курс лечения, обязательно посоветуйтесь с врачом-дерматологом и чётко придерживайтесь его указаний. Это поможет получить максимальный эффект в кратчайшие сроки и сделает вашу кожу более привлекательной и здоровой.
beauty.wild-mistress.ru
Гиперпигментация — актуальная проблема современной дерматокосметологии
Проблема избыточного пигментообразования – одна из наиболее частых жалоб, с которыми пациенты приходят на прием к дерматологу или косметологу. Причины гиперпигментации необходимо определять, исходя из подробного опроса пациента, поскольку они могут быть и врожденными, и приобретенными, провоцироваться УФ-облучением, лекарствами и даже духами или косметикой, а также оказаться результатом воспаления после химических пилингов, лазерных шлифовок, дермабразии и других травмирующих кожу процедур. Выбирать тактику лечения гиперпигментации следует, исходя из причин ее проявления и индивидуальных особенностей кожи пациента.
В настоящее время интерес дерматологов и косметологов к заболеваниям с нарушением пигментообразования значительно возрос. С одной стороны, это связано с интересом исследователей к изучению меланоцитов как родоначальников самой злокачественной опухоли кожи — меланомы, с другой стороны, внешний облик человека является очевидным показателем здоровья и материального благополучия как для него самого, так и для окружающих, оказывая существенное влияние на качество жизни.
Избыточное накопление меланина может быть обусловлено различными факторами — генетическими, эндокринными, метаболическими, физическими, лекарственными, химическими, воспалительными. К гиперпигментациям можно отнести хлоазму, поствоспалительные гиперпигментации, токсические, лекарственные меланодермии, лентиго, эфелиды, некоторые фотодерматозы, меланодермии, обусловленные метаболическими нарушениями или эндокринной патологией (болезнь Аддисона, опухоли, продуцирующие меланостимулирующий гормон, пеллагра, синдром мальабсорбции и др.).
Классификация первичной гиперпигментации: характер и причины возникновения
Гиперпигментации можно разделить на первичные (врожденные/приобретенные) и вторичные (постинфекционные/поствоспалительные), а также по распространенности — на локализованные и генерализованные.
Чаще всего к врачам обращаются пациенты с приобретенной гиперпигментацией от воздействия ультрафиолетового облучения (УФО) либо химических факторов или их комбинированного действия. В структуре пигментсодержащих образований кожи доля очаговых неопухолевых пигментаций кожи составляет 22,3%, удельный вес таких наиболее значимых клинических форм, как лентиго, хлоазма и посттравматические пигментации кожи, достигает 25,5%, 15,3% и 29,5% соответственно.
Хлоазма — приобретенная неравномерная гиперпигментация темно-коричневого цвета с четкими границами в области лба, щек, реже подбородка. Основными факторами, способствующими развитию хлоазмы, являются УФО и генетически обусловленная повышенная чувствительность меланоцитов к эстрогенам. В связи с этим появляется хлоазма в период беременности, при приеме оральных контрацептивов. После прекращения приема препаратов гиперпигментация не всегда исчезает, остаточные явления могут сохраняться довольно длительное время.
Веснушки (эфелиды) — наследственные гиперпигментации, встречаются у людей с I, II фототипами. Это мелкие обильные светло-коричневые пятна на лице, плечах, груди. Они усиливаются в весенне-летний период, с возрастом их количество уменьшается.
Гормонально обусловленная меланодермия (меланоз кожи) локализуется на лице и представляет собой доброкачественное, но весьма неэстетичное явление. Заболевание связано с изменениями уровня прогестерона и эстрогенов в организме, наблюдается чаще у брюнеток с кожей IV фототипа. Как и в случае хлоазмы беременных, пятна имеют неправильную форму и располагаются симметрично на лбу, щеках, висках, подбородке и в области верхней губы. Иногда на фоне сплошного пигментного пятна наблюдаются мелкие, более темные высыпания. Цвет пятен также зависит от полученной суммарной дозы УФО.
Вторичные гиперпигментации: причины возникновения и классификация
Наиболее часто дерматокосметологи диагностируют поствоспалительную гиперпигментацию после разрешения высыпаний при акне, так называемую пигментацию «постакне».
Однако в практической медицине вторичные гиперпигментации (ВГП) часто встречаются как осложнение при проведении химических пилингов, лазерных шлифовок, дермабразии и других травмирующих кожу процедур, которые возникают вследствие воспаления и/или избыточного воздействия УФ-излучения. Именно поэтому необходимо избегать проведения срединных пилингов и шлифовок в летний период пациентам с IV–V фототипами. Поствоспалительную гиперпигментацию можно предотвратить при условии проведения предпилинговой подготовки кожи и грамотного ведения пациентов в реабилитационном периоде. Также данную проблему может спровоцировать использование косметических и лекарственных средств, обладающих фотосенсибилизирующим действием.
Вторичная гиперпигментация как маркер старения кожи
ВГП является одним из маркеров фотостарения кожи. Известно, что старение кожи определяется не только включением
запрограммированных дистрофических изменений в клетках, но и влиянием внешней среды, которое ускоряет процессы увядания кожи. Наряду с другими клиническими признаками увядания кожи (утолщение, бугристость, желтоватый оттенок, грубая микротекстура и т. д.) наблюдаются лентигинозные высыпания, крапчатая пигментация. Интересным является факт, что после достижения 30-летнего возраста отмечается уменьшение количества меланоцитов на 6–8% каждые 10 лет, но при этом абсолютная плотность меланоцитов в областях, постоянно подверженных солнечной радиации, приблизительно вдвое выше, чем в защищенных от УФО. Увеличение количества меланоцитов в облученной ультрафиолетом коже и одновременно нарушение транспортировки меланосом к кератиноцитам способствуют крапчатой пигментации — маркеру фотостарения.
Меланогенез является одним из сложных феноменов приспособления животного организма к окружающей среде. Механизмы синтеза меланина, а также регуляция деятельности пигментных клеток до конца не ясен, существует много скрытых вопросов, однако на сегодняшний день четко установлено, что пусковым механизмом служат ультрафиолетовые лучи. По данным современных авторов предрасполагающими факторами патологического пигментообразования являются: в 52–63% случаев избыточное ультрафиолетовое излучение, в 25–32% — гормональные нарушения, не связанные с беременностью, или воспалительные процессы и в 18–24% — беременность.
Лечение вторичных гиперпигментаций: средства и методы
Методы коррекции ВГП включают:
- ежедневное использование лекарственных средств или средств лечебной космецевтики с отбеливающим эффектом на протяжении достаточно длительного времени;
- регулярное использование фотозащитных средств, даже в условиях городского не очень солнечного дня;
- профессиональные косметологические манипуляции, направленные на усиление десквамации эпидермиса;
- деструкцию меланинсодержащих клеток.
По механизму воздействия мероприятия, направленные на борьбу с гиперпигментацией, можно разделить на:
- уменьшающие выработку меланина (депигментирующие препараты, мезотерапия),
- отшелушивающие процедуры (пилинги, микродермабразия, лазерная шлифовка кожи, криотерапия),
- селективный фототермолиз (лазеротерапия, терапия IPL (Intense Pulsed Light, светоимпульсная).
К средствам с отбеливающим эффектом относят азелаиновую кислоту, арбутин, экстракт солодки и другие вещества растительного происхождения, аскорбиновую кислоту, гидрохинон, койевую кислоту, кортикостероиды (низкопотентные), ретиноиды.
В настоящее время существует множество препаратов лечебной косметики для домашнего ухода, однако их эффективность менее выражена, чем аппаратные методики и профессиональные процедуры. Методом борьбы с вторичной гиперпигментацией являются химические пилинги. В настоящее время широко используются пилинги альфа-гидроксикислотами (AHA, alpha hydroxyl acids) — фитиновой, миндальной кислотами и ретиноидами. Все эти пилинги достаточно эффективны, хотя между ними есть некоторая разница: ретиноиды дают более выраженный и быстрый эффект, но требуют реабилитации (от 3 до 7 дней), в то время как АНА, миндальная кислота отшелушивают постепенно и мягко, но предполагают большее количество процедур.
Кроме того, необходима комплексная оценка кожи пациента, например, при фотостарении наиболее эффективным будет срединный ТСА (трихлоруксусная (TriChloroAcetic) кислота) пилинг, при наличии постакне — салициловый, а при мелазме — пировиноградный пилинг. Перед проведением пилинга ТСА (35%) необходимо в течение месяца использовать косметические средства, содержащие блокаторы тирозиназы. Процедура может быть разовой, при необходимости ее можно повторить, но не ранее чем через месяц.
Противопоказанием для всех видов пилингов является свежий загар, беременность, лактация, герпес в остром периоде, лихорадочные состояния, склонность к образованию келоидных рубцов, индивидуальная непереносимость компонентов пилинга.
Одним из востребованных методов инъекционной косметологии является мезотерапия (внутридермальное введение различных витаминных коктейлей). С целью лечения гиперпигментации используются ингибиторы тирозиназы и препараты, осветляющие меланин. Для коррекции пигментации применяют витамин С, экстракт плаценты, линолевую, альфа-линолевую, гликолевую кислоты, поливитаминные комплексы, эмоксипин.
Одной из аппаратных технологий, используемой при лечении гиперпигментации, является криотерапия жидким азотом. При вторичной гиперпигментации жидкий азот наносится непосредственно на область гиперпигментации. Его местное действие вызывает отшелушивание клеток эпидермиса, стимулирует процессы регенерации. Криотерапия может назначаться при эпидермальных (пигмент залегает в поверхностных слоях кожи) пигментных пятнах.
Микродермабразия, или аппаратный пилинг, применяется для коррекции гиперпигментации возрастной кожи, склонной к гиперкератозу. Методика эффективна и при поствоспалительной пигментации после угревой болезни, где, как правило, имеется измененный рельеф кожи. Данный метод, к сожалению, имеет ряд недостатков: послеоперационное инфицирование, лейкодерма, формирование эпидермальных кист и рубцов.
В последние годы наиболее успешными считаются комбинированные методы лечения: сочетание топических средств с различными косметологическими процедурами.
Современным высокоэффективным методом удаления пигмента являются лазерные технологии. Метод лазеротерапии ВГП основан на явлении фототермолиза: способности пигментных клеток поглощать энергию лазерного луча, что впоследствии приводит к их деструкции.
При сочетании ВГП с признаками фото- и хроностарения используют лазерную шлифовку кожи лица (СО2-лазер, эрбиевый лазер) с абляцией или без.. В современной медицине широкую популярность приобрел метод фракционного фототермолиза, при котором подача лазерного излучения на ткань осуществляется путем фракционирования (распределения) на сотни микролучей, проникающих на достаточно большую глубину (до 2000 микрон). Такое воздействие позволяет снизить энергетическую нагрузку на ткани, что в свою очередь способствует быстрой регенерации и позволяет избежать осложнений.
Похожим образом действуют аблятивные методики (лазерная шлифовка), однако при шлифовке полностью уничтожается обширный слой кожи, жизнеспособных клеток остается мало, поэтому необходим длительный реабилитационный период. К тому же частичное или полное удаление защитного слоя кожи — эпидермиса — в случае лазерной шлифовки сопряжено с высоким риском инфицирования.
Таким образом, эстетическая медицина, функционально объединяющая врачей различных специальностей, активно развивается сегодня, в том числе и в отношении совершенствования имеющихся и разработки новых консервативных методик коррекции внешних данных человека. Попытки разработать универсальную методику лечения гиперпигментаций кожи продолжаются до сих пор. Многолетняя история терапии эстетических проблем нарушений пигментаций накопила многочисленные методы коррекции данных состояний, включающие в себя широкий спектр средств от наружных аппликаций и мазей до высокотехнологичных инвазивных процедур с использованием хирургических методов дермабразий и высокоинтенсивного лазерного излучения.
По материалам журнала “Лечащий врач”
estet-portal.com
Гиперпигментация кожи — профилактика и лечение
Красивый ровный цвет кожи лица мечта любой девушки. Тональный крем, пудра, различные маскирующие и матирующие косметические средства – все это есть в арсенале любой женщины. А кроме них еще маски, крема, пилинги, в общем, весь набор косметологических процедур для сохранения природной ровности тона кожи. Однако, несмотря на все ухищрения, может случиться так, что на лице и теле появляются дефекты, имеющие название гиперпигментация.
Что такое гиперпигментация?
Гиперпигментация – это усиленная окраска кожного покрова по сравнению с основным тоном кожи. Пигментные пятна – следствие гиперпигментации – появляются из-за сбоя в работе клеток, вырабатывающих меланин. Именно от количества меланина зависит оттенок кожи человека. Избыточное его количество приводит к формированию пигментных пятен, различающихся по своей форме, размеру и окраске.
Гиперпигментация бывает врожденная или приобретенная. К врожденному типу относятся всем нам хорошо известные веснушки – маленький яркие точки на лице и теле, а также родимые пятна – они могут быть неизменными в течение всей жизни, а могут и изменять свою форму и размер.
Приобретенные пигментные пятна – это хлоазмы и мелазмы. Хлоазмы очень напоминают веснушки, и отличаются от них более темным цветом. Появляются во время гормональных изменений в организме беременной женщины, а также при сбое в работе печени или надпочечников. Хлоазмы могут исчезнуть вместе с причиной их возникновения. Мелазмы имеют большую площадь и возникают в основном на лице или шее. Причин для возникновения мелазм множество – солнечные лучи, прием гормональных контрацептивов, гормональный сбой или возраст.
Помимо этого, существует вторичная гиперпигментация, которая развивается в результате травм или инфекций кожи. Дерматиты, экземы, инфильтраты, ожоги и воспаления травмированной кожи могут привести к возникновению пигментных пятен. Зачастую со временем они исчезают.
Профилактика гиперпигментации
Любую проблему проще предотвратить, чем бороться с ее последствиями. Это правило действует и в случае пигментных пятен. Соблюдая несколько простых правил, вы можете максимально обезопасить свою кожу от негативных влияний.
Избегайте нахождения на открытом солнце в пик его активности – с 11 до 15 часов. Если вы любите понежиться на солнышке, делайте это рано утром или ближе к закату. Днем лучше находиться и загорать в тени. Она не помешает вашей коже потемнеть, но убережет как от солнечных ожогов, так и от появления некрасивых пигментных пятен. Даже в тени обязательно пользуйтесь солнцезащитными кремами. Подробней о них вы можете узнать из нашей статьи «Безопасный загар: солнцезащитный крем».
Помимо защиты кожи от солнца позаботьтесь о выборе косметики и средств ухода за кожей. Неправильно проведенный пилинг может спровоцировать появление пигментных пятен. Советуем делать эту процедуру только у проверенного специалиста в хорошо известном вам косметологическом салоне. Кроме того, приобретайте качественные домашние средства ухода за кожей и декоративную косметику.
Лечение гиперпигментации кожи
Гиперпигментация кожи не представляет угрозы для здоровья, но значительно ухудшает внешний вид и, как следствие, качество жизни женщины. Психологические проблемы и комплексы из-за недовольства своим внешним видом мешают женщинам наслаждаться полноценной жизнью.
Лечение пигментных пятен начинается с выявления причин их появления. Сначала исключаются заболевания внутренних органов, например печени, которые могли способствовать изменениям цвета кожи. И только потом переходят к устранению внешних проявлений пигментации. В зависимости от характера пигментных пятен врач-дерматолог может назначить одну из следующих процедур:
— срединный или глубокий химический пилинг;
— лазерный пилинг;
— механическое отшелушивание верхних слоев кожи: дермаабразия или микродермабразия;
— озонотерапия;
— лечение импульсным светом и электрическим током: ЭЛОС-терапия;
— применение косметических отбеливающих средств (при незначительной пигментации).
Несмотря на множество различных средств борьбы с гиперпигментацией гарантировать положительный результат лечения невозможно. Все зависит от глубины расположения пятен под кожей. Иногда может быть достаточно 2-3 процедур пилинга, и вы забудете о проблемах, а в некоторых случаях от пятен невозможно избавиться даже после нескольких лет лечения.
Если вы заметили, что на вашей коже начали появляться точки, пятнышки или сразу большие пятна – немедленно сходите на консультацию к врачу-дерматологу. Берегите себя и свою кожу.
mybreast.ru